Информация о крови и ее компонентах
ОБЛАСТНОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ ЗДРАВООХРАНЕНИЯ «КУРСКИЙ ОБЛАСТНОЙ КЛИНИЧЕСКИЙ ЦЕНТР КРОВИ»
- Вы здесь:
- Главная
- Информация о крови и ее компонентах
Анкеты
Школа транфузиолога
Организаторам донорства
МЫ В СОЦСЕТЯХ
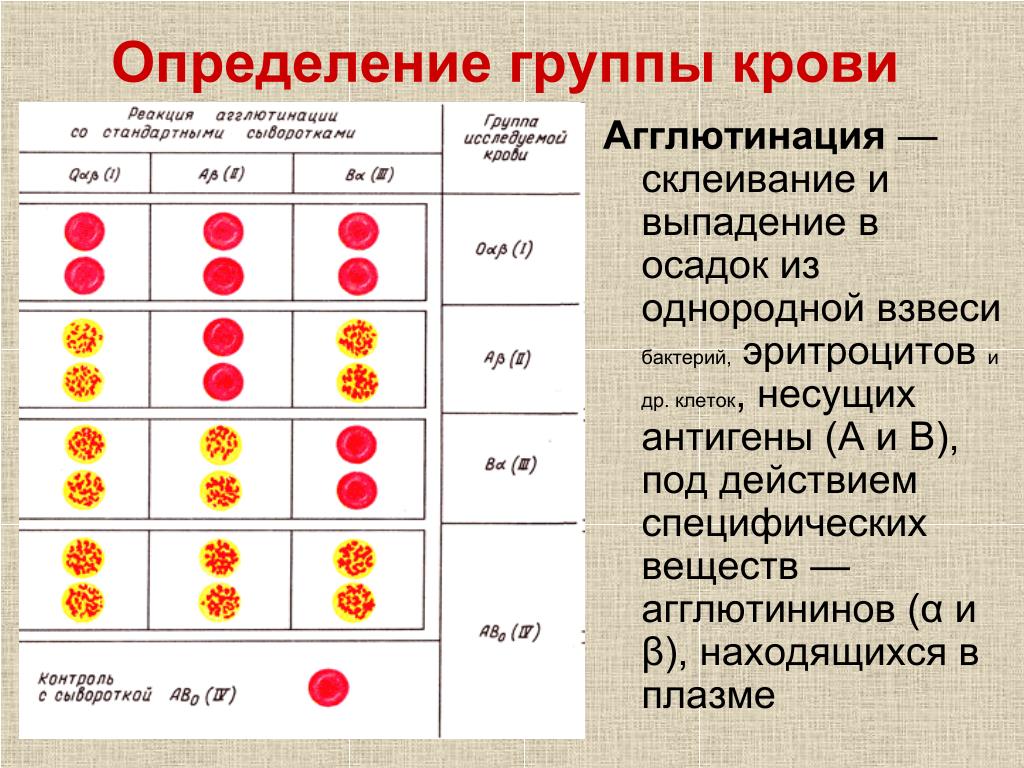
Группы крови — это генетически наследуемые признаки, не изменяющиеся в течение жизни при естественных условиях. Группа крови представляет собой определенное сочетание поверхностных антигенов эритроцитов (агглютиногенов) системы АВО. Определение групповой принадлежности широко используется в клинической практике при переливании крови и ее компонентов, в гинекологии и акушерстве при планировании и ведении беременности.
Попытки спасти жизнь пациента, перелив ему кровь другого человека, медики предпринимали задолго до появления понятий о групповой принадлежности крови. Иногда это спасало больного, а иногда оказывало негативное действие, вплоть до гибели пациента.
В 1901 году, учёный из Австрии, Карл Ландштейнер, в ходе своих экспериментов, заметил, что смешивание проб крови, взятой у разных людей, в ряде случаев, приводит к образованию сгустков из слипшихся эритроцитов.
Как выяснилось, процесс слипания обусловлен иммунной реакцией, при этом, иммунная система одного организма воспринимает клетки другого, как чужеродные и стремится их уничтожить.
В ходе своих работ, Карлу Ландштейнеру, удалось выявить различая и разделить кровь людей на 3 разных группы, что позволило подбирать совместимую кровь и сделало процесс переливания, безопасным для пациентов. В дальнейшем, была выявлена и самая редко встречаемая, четвёртая группа.
Групповая принадлежность формируется в процессе внутриутробного развития и сохраняется неизменной в течении всей жизни.
Родоначальница всех групп крови – группа 0(I). Большая часть людей на земном шаре, около 45%, имеют именно эту группу, остальные образовались в процессе эволюции, путём генных мутаций. Второе место по распространённости, занимает группа А (II), обладают ею около 35% населения, главным образом европейцы. Примерно 13% людей, носители третьей группы. Самая редкая – АВ (IV), она присуща 7% населения земли.
Большая часть людей на земном шаре, около 45%, имеют именно эту группу, остальные образовались в процессе эволюции, путём генных мутаций. Второе место по распространённости, занимает группа А (II), обладают ею около 35% населения, главным образом европейцы. Примерно 13% людей, носители третьей группы. Самая редкая – АВ (IV), она присуща 7% населения земли.
Групповая принадлежность крови имеет ещё одну важнейшую характеристику, именуемую резус-фактором.
Помимо антигенов А и В, оболочка эритроцитов может содержать ещё один вид антигена, получивший наименование резус-фактор. Его присутствие обозначается, как RH+, отсутствие – RH-.
Положительным резус-фактором обладает подавляющее большинство населения земли. Отсутствует данный антиген, только у 15% европейцев и у 1% азиатов.
Переливание крови человеку, с отсутствием резус-фактора RH-, от человека, с его наличием RH+, приводит к иммунной защитной реакции. При этом вырабатываются резус-антитела и происходит гемолиз и гибель эритроцитов.
В противоположном случае, если человеку с положительным резус-фактором, перелить кровь RH-, никаких негативных последствий для реципиента не происходит.
© 2023 Областное бюджетное учреждение здравоохранения «КУРСКИЙ ОБЛАСТНОЙ КЛИНИЧЕСКИЙ ЦЕНТР КРОВИ»
Создание сайтов
Группы крови: почему они разные и как влияют на нашу диету и болезни
- Карл Зиммер
- BBC Future
Автор фото, Science Photo Library
Более века после их открытия мы до сих пор не знаем, почему у нас разные группы крови, как они возникли и эффективны ли на самом деле популярные диеты по группе крови.
Когда мои родители рассказали мне, что моя группа крови А+, или вторая положительная, я ощутил прилив гордости. Ведь «А» — это отличная оценка в школе, а значит, и кровь мне досталась самая лучшая.
Довольно быстро я узнал, что гордиться было особо нечем, но что на самом деле означает «вторая положительная группа крови», для меня так и осталось загадкой.
Даже когда я вырос, все, что я знал о группах крови, было лишь то, что если мне вдруг понадобится переливание, врачи вынуждены будут найти для меня кровь, совместимую с моей.
Разница в группах крови окутана многими тайнами. Почему 40% представителей белой расы имеют кровь второго типа (или А), тогда как среди азиатов этот показатель — только 27%? Как возникли разные типы крови и зачем они нужны?
И тогда я решил спросить у экспертов — гематологов, генетиков, биологов-эволюционистов, вирусологов и исследователей питания.
Автор фото, Science Photo Library
Підпис до фото,Всем известно, что группа крови у разных людей отличается, но почему это так — точного ответа пока нет
В 1900 году австрийский врач Карл Ландштайнер впервые обнаружил существование разных групп крови и в 1930 году получил за это открытие Нобелевскую премию по физиологии и медицине.
С тех пор ученые разработали мощные инструменты для исследования групп крови.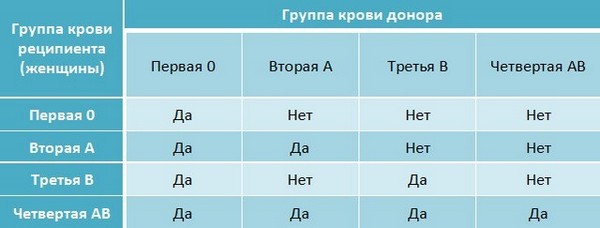 Они смогли проследить эволюцию их развития и выяснить их влияние на здоровье. Однако многое так и осталось непонятным.
Они смогли проследить эволюцию их развития и выяснить их влияние на здоровье. Однако многое так и осталось непонятным.
Например, зачем они вообще существуют, до сих пор неизвестно.
Переливание с риском для жизни
То, что мы знаем свою группу крови, — одно из важнейших открытий в истории медицины. Благодаря ему врачи теперь могут спасать жизни, переливая кровь пациентам.
Но на протяжении большей части истории вопрос, можно ли влить больному кровь другого человека, вызывал у эскулапов растерянность.
Некоторые из них считали, что переливание может вылечить все болезни и даже сумасшествие. И в 1600-х годах несколько врачей испытали эту идею. Не удивительно, что с трагическими результатами.
Это надолго испортило репутацию переливания крови. Даже в XIX веке многие не решались сделать эту процедуру. Исключением стал британский врач Джеймс Бланделл.
Он видел, как его пациентки умирают от большой потери крови во время родов, и решил, что больше не может с этим мириться.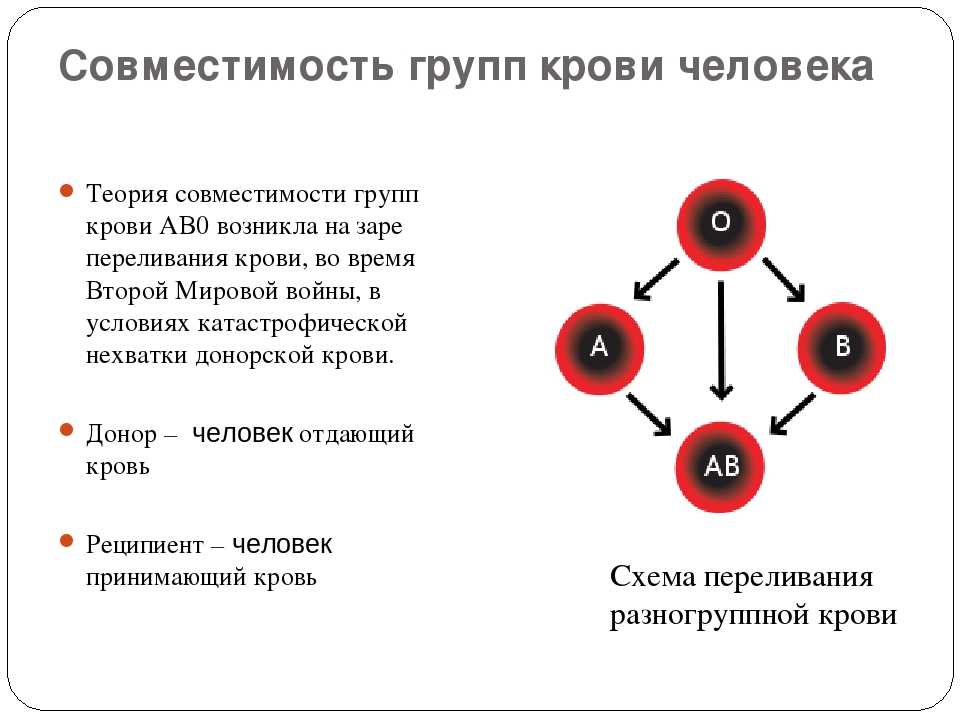
Автор фото, Science Photo Library
Підпис до фото,Переливание крови стало обыденной процедурой только после того, как ученые обнаружили группы крови
Бланделл был убежден, что главной ошибкой при переливании крови в прошлом было использование крови животных, то есть другого вида. Пациенты должны получать только человеческую кровь, настаивал ученый.
Вскоре Бланделл попытался проверить свою теорию на практике. Он перелил пациенту 0,4 литра крови, полученной от доноров. Сначала больной почувствовал себя гораздо лучше, но через два дня умер.
Бланделла это не остановило, он верил, что переливание крови принесет большую пользу человечеству и продолжал свои эксперименты. В последующие годы он сделал еще 10 переливаний крови, и только четверо из его пациентов выжили.
Некоторые другие врачи также экспериментировали с переливанием крови (кое-кто даже попытался добавлять в кровь молоко), но результаты в целом были не слишком утешительными.
Неожиданное открытие
Бланделл был прав, что человеку можно перелить только кровь другого человека, но он не знал, что не у всех людей кровь совместима. Этот факт вскоре стал известным благодаря достаточно простой процедуре.
Когда в конце 1800-х ученые попытались смешать кровь разных людей в пробирке, они заметили, что иногда в ней возникали сгустки. Сначала на это никто не обратил внимания, так как причиной этого считали то, что кровь в пробирке была от больных людей.
Впервые об этом задумался Карл Ландштайнер, который начал исследовать закономерности возникновения сгустков, смешивая кровь здоровых людей, в том числе и свою.
В каждом образце он отделял эритроциты от плазмы, а затем добавлял в плазму одного человека эритроциты другой.
Автор фото, Science Photo Library
Підпис до фото,Карл Ландштайнер обнаружил группы крови, экспериментируя с образцами своей крови и крови своих коллег
Ландштайнер увидел, что сгущение происходило только при смешивании крови определенных людей, и исследовательским путем обнаружил три основные группы. Он назвал их A, B и C. Впоследствии группу C переименовали в O, а несколькими годами позже исследователи также обнаружили группу AB.
Он назвал их A, B и C. Впоследствии группу C переименовали в O, а несколькими годами позже исследователи также обнаружили группу AB.
(В бывшем СССР применяли систему нумерации I-IV по Янскому, чешскому ученому, обнаружившему группы крови независимо от Ландштайнера и почти одновременно с ним. — Ред.)
В середине XX века американский исследователь Филипп Левин обнаружил другой способ классифицировать кровь, в зависимости от того, есть ли у нее резус-фактор (Rh).
Чтобы обозначить эту особенность, к классификации Ландштайнера начали добавлять знак «плюс» или «минус».
В чем отличия
Именно это сгущение крови и делает ее переливание потенциально опасным.
Если врач случайно введет мне кровь третьей группы (В), в моей кровеносной системе появятся крошечные сгустки. Они нарушат кровообращение и вызовут сильное кровотечение, мне будет трудно дышать и я могу умереть.
Но если я получу кровь второго типа (как моя собственная) или первого, все будет хорошо.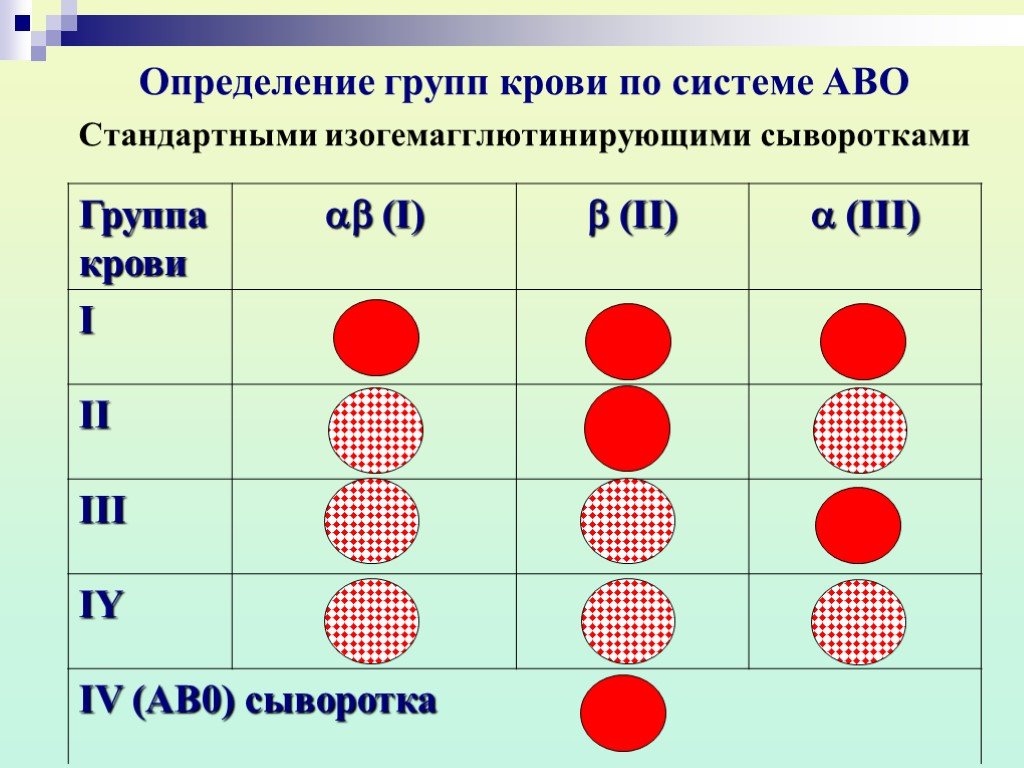
Ландштайнер не знал, что именно отличает группы крови. Это выяснили следующие поколения ученых. Они обнаружили, что эритроциты каждой группы имеют на своей поверхности разные молекулы.
Например, в моей крови второй группы эти молекулы состоят из двух частей, как этажи дома. Первый этаж называется антигеном H, а второй — антигеном А.
У людей с третьей группой крови этот второй этаж формируется иначе, а с первой группой — его вообще нет, то есть существует только антиген H.
Автор фото, Science Photo Library
Підпис до фото,Разные группы крови являются результатом разного строения молекул на поверхности эритроцитов
Иммунная система каждого человека знакома со своей группой крови. Однако, если человеку перельют кровь неправильного типа, его иммунная система «взбесится».
Исключением является кровь первой группы (О). Она имеет только антигены H, которые также присутствуют и в других типах крови, а поэтому такая кровь совместима с другими группами. Вот почему люди с первой группой крови являются универсальными донорами, и их кровь — прежде всего ценна для станций переливания крови.
Вот почему люди с первой группой крови являются универсальными донорами, и их кровь — прежде всего ценна для станций переливания крови.
Диета по группе крови
В 1996 году натуропат Питер Д’Адамо выпустил в свет книгу «Диета по группе крови». Врач утверждал, что мы должны настроить свою диету в соответствии с группой крови и таким образом привести свой организм в гармонию с его генетическим наследием.
Он утверждал, что группы крови возникли в критические моменты эволюции человечества. Первая — у охотников-собирателей в Африке, вторая — на заре сельскохозяйственной революции и третья — где-то 10 или 15 тысяч лет назад в Гималаях.
Четвертая группа (AB) возникла в результате довольно недавнего смешения второй и третьей.
Основываясь на этом, Д’Адамо предположил, что наша группа крови должна определять наше питание. Поскольку моя вторая группа возникла с появлением земледелия, я должен быть вегетарианцем.
Людям с древним охотничьим типом O (I группой) нужно есть много мяса и избегать зерновых и молочных продуктов. Как отмечает автор книги, еда, несовместимая с нашей группой крови, содержит антигены, которые вызывают разные заболевания.
Д’Адамо рекомендовал свою диету, как способ снизить риск инфекций, похудеть, предотвратить рак и диабет, а также замедлить процесс старения.
Автор фото, Science Photo Library
Підпис до фото,Для определения группы крови пациента и соответствующей диеты используют тест-карты с образцами
Книга врача Д’Адамо была продана в 7 млн экземпляров и переведена на 60 языков. После нее появился еще ряд похожих исследований, и в результате врачей часто спрашивают, эффективна ли на самом деле диета по группе крови.
Ответ на этот вопрос оказался довольно прост. Еще в «Диетах по группе крови» Д’Адамо написал, что проводит десятилетний эксперимент, в ходе которого испытывает эффективность диеты у женщин, больных раком.
На момент издания книги уже шел восьмой год эксперимента, однако 18 лет спустя результаты этого исследования так и не были обнародованы.
Недавно исследователи из Красного Креста в Бельгии тоже решили выяснить, существуют ли хоть какие-то объективные доказательства в пользу этих диет.
Они сделали обзор научной литературы и нашли более тысячи исследований в этой области. Однак, ни одно из них не подтверждало теорию Питера Д’Адамо.
Несмотря на это, у некоторых людей, которые придерживаются диеты по группе крови, положительные результаты все же наблюдаются.
По мнению эксперта по питанию из Торонтского университета Ахмеда Эль-Сохеми, они не имеют ничего общего с группой крови, а могут объясняться универсальными принципами здорового питания.
Автор фото, Science Photo Library
Підпис до фото,Ученые уверены, что теория о том, что группа крови может определять диету, не имеет оснований
Например, пользу от вегетарианства может почувствовать каждый, а не только владельцы второй группы крови.
Польза диеты первой группы крови заключается в том, что она предусматривает существенное уменьшение потребления углеводов. А вот диета, которая состоит преимущественно из молочных продуктов, не является здоровой ни для кого. И группа крови на это не влияет.
Вопрос происхождения
Впрочем, теория диеты по группе крови подняла другой интересный вопрос. Почему вообще у нас разные группы крови?
После того, как в 1900 году Ландштайнер сделал свое громкое открытие, ученые сразу заинтересовались, отличаются ли группы крови так же и у животных.
Оказалось, что кровь некоторых приматов совместима с определенными группами крови людей. Но тот факт, что у обезьяны может быть кровь второй группы, как у меня, не обязательно означает, что мы унаследовали одинаковый ген от общего предка.
Кровь второй группы могла возникнуть в ходе эволюции несколько раз.
Кое-что начало выясняться в 1990-е годы, когда ученые взялись исследовать группы крови с помощью молекулярной биологии.
Они обнаружили, что за строительство второго этажа в молекулах на поверхности эритроцитов отвечает единственный ген, который носит название ABO. Версия А этого гена отличается от версии B (то есть вторая группа крови от третьей) несколькими ключевыми мутациями.
А у людей с первой группой (O) в гене ABO произошли такие мутации, которые препятствуют образованию фермента, строящего антиген А или В.
Автор фото, Science Photo Library
Підпис до фото,Наша кровь имеет больше общего с кровью гиббонов, чем можно было бы предположить
Сравнив ген ABO у людей и других видов животных, исследователи выяснили, что деление на разные группы крови возникло очень давно. Гиббоны и люди имеют варианты второй и третьей групп крови, которые происходят от общего предка, жившего 20 млн лет назад.
Возможно, наши группы крови возникли еще раньше, но выяснить точное время — достаточно сложно. Для этого ученым нужно проанализировать гены всех приматов.
Однако, данные, уже собранные учеными, свидетельствуют, что эволюция групп крови была очень бурной. Благодаря мутациям некоторые группы крови у наших прямых родичей исчезли.
Так, шимпанзе имеют только первую и вторую группу крови, а гориллы, наоборот, только третью.
В некоторых случаях мутации меняют ген ABO, превращая кровь второй группы (А) в третью (B). И даже у людей мутации в генах могут препятствовать созданию второго этажа в молекулах эритроцитов, и таким образом превращать кровь второй или третьей группы первого.
Бомбейский феномен
Тот факт, что мы до сих пор не понимаем, зачем природа создала разные группы крови, получил лучшее подтверждение в Бомбее в 1952 году.
Врачи в этом индийском городе неожиданно обнаружили группу пациентов, которые вообще не имели никакой группы крови.
Если вторая и третья группы имеют молекулы в форме двухэтажных зданий, а первая — одноэтажных, то у этих бомбейских пациентов на поверхности эритроцитов было пусто.
Этот странный случай получил название «бомбейский фенотип». Позже его обнаружили и у других людей, хотя такой тип крови является чрезвычайно редким. Насколько известно ученым, такая кровь не несет никаких рисков для своего владельца, кроме единственной ситуации.
Если человек с бомбейским фенотипом будет нуждаться в переливании крови, ему подойдет только кровь такого же типа. Даже первая группа крови, которая считается совместимой со всеми остальными, будет для такого пациента смертельно опасной.
Автор фото, Getty Images
Підпис до фото,В 1950-х годах в Бомбее врачи обнаружили группу пациентов, которые вообще не имели никакой группы крови
Бомбейский фенотип показал, что само существование групп крови не несет в себе жизненно важных преимуществ.
Некоторые ученые однако считают, что эволюционный смысл заключается в разнообразии типов, поскольку разные группы крови могут защищать от разных болезней.
Врачи впервые начали замечать связь между группой крови и разными заболеваниями в середине XX века, и этот список продолжает расти.
Так, к своему неудовольствию, я узнал, что вторая группа крови (А) повышает риск проявления нескольких видов рака, в частности рака поджелудочной железы и лейкемии. Из-за своего типа крови я также больше склонен к оспе, сердечным заболеваниям и тяжелому типу малярии.
Но носители I, III и IV групп могут столкнуться с другими проблемами. Например, у людей с первой группой крови чаще встречаются язвы и разрыв ахиллова сухожилия.
Участие вирусов
Ученые только начинают выяснять причины этой связи. Им удалось, например, выяснить, почему люди с первой группой крови лучше защищены от тяжелого типа малярии, чем люди с другими типами крови.
Оказывается, что иммунные клетки в крови первой группы быстрее определяют инфекцию.
Более загадочна связь между группой крови и болезнями, которые не связаны с кровеносной системой, например, инфекцией норовирус.
Этот неприятный возбудитель является настоящим бедствием на круизных судах, поскольку он может одновременно вызвать тяжелую кишечную инфекцию у сотен пассажиров.
Автор фото, Science Photo Library
Підпис до фото,От вашей группы крови зависит, насколько вы подвержены таким инфекциям, как, к примеру, норовирус
Норовирус попадает в клетки, которые выстилают кишечник, но не затрагивает кровяные клетки. Однако люди с определенной группой крови менее подвержены инфекции, вызванной норовирусом.
Объяснение именно этой загадки может заключаться в том, что антигены определенной группы крови производятся не только в крови, а также и в стенках кровеносных сосудов, дыхательных путях и даже коже и волосах.
Дело в том, что норовирус крепко «привязывается» только к тем клеткам, чьи белки совместимы с антигенами определенной группы крови.
И это также немного проливает свет на то, почему разные группы крови не исчезли в течение миллионов лет эволюции.
Наши предки-приматы находились в постоянном контакте с бесчисленным количеством вирусов, бактерий и других невидимых врагов. Некоторые из этих возбудителей адаптировались к антигенам наиболее распространенной группы крови и постепенно уничтожали ее обладателей.
Некоторые из этих возбудителей адаптировались к антигенам наиболее распространенной группы крови и постепенно уничтожали ее обладателей.
Тогда как приматы с более редкой группой крови во время таких эпидемий выживали.
Когда я обдумываю все это, моя вторая группа крови кажется мне такой же загадочной, как и в детстве. Но в этой загадочности для меня теперь есть определенное удовольствие.
Я понимаю, что объяснение, почему у меня именно такая группа крови, выходит за рамки моей кровеносной системы.
Прочитать оригинал этой статьи на английскьм вы можете на сайте BBC Future
Кровь и содержащиеся в ней клетки – группы крови и антигены эритроцитов
У среднего взрослого человека более 5 литров (6 кварт) крови в
тело. Кровь переносит кислород и питательные вещества к живым клеткам и забирает их отходы
продукты. Он также доставляет иммунные клетки для борьбы с инфекциями и содержит тромбоциты.
Через кровеносную систему кровь адаптируется к потребностям организма. Когда вы тренируясь, ваше сердце качается сильнее и быстрее, чтобы обеспечить больше крови и, следовательно, кислород к вашим мышцам. Во время инфекции кровь доставляет больше иммунных клеток к место заражения, где они накапливаются для защиты от вредных захватчиков.
Все эти функции делают кровь драгоценной жидкостью. Ежегодно в США 30 млн. ед. компонентов крови переливают нуждающимся в них больным. Кровь считается такое драгоценное, что его еще называют «красным золотом», потому что клетки и белки его содержит, может быть продан дороже, чем стоимость того же веса в золоте.
В этой главе представлены компоненты крови.
Кровь содержит клетки, белки и сахара
Если пробирку с кровью оставить для
выдерживают полчаса, кровь разделяется на три слоя по мере того, как более плотная
компоненты опускаются на дно трубки, а жидкость остается наверху.
Жидкость соломенного цвета, образующая верхний слой, называется плазмой и составляет около 60% крови. Средний белый слой состоит из лейкоцитов (лейкоцитов) и тромбоциты, а нижний красный слой — эритроциты (эритроциты). Эти два нижних слои клеток составляют около 40% крови.
Плазма в основном состоит из воды, но она также содержит много важных веществ, таких как белки (альбумины, факторы свертывания крови, антитела, ферменты и гормоны), сахара (глюкоза) и частицы жира.
Все клетки крови происходят из костного мозга. Они начинают свою жизнь как стволовые клетки, и они созревают в три основных типа клеток — эритроциты, лейкоциты, и тромбоциты. В свою очередь различают три типа лейкоцитов — лимфоциты, моноциты и гранулоциты — и три основных типа гранулоцитов (нейтрофилы, эозинофилы и базофилы). Посмотрите их в действии в разделе «Знакомство с клетками крови».
Коробка
Познакомьтесь с клетками крови.
См. рисунок всех клеточных элементов крови в журнале Janeway & Traver’s Immunobiology.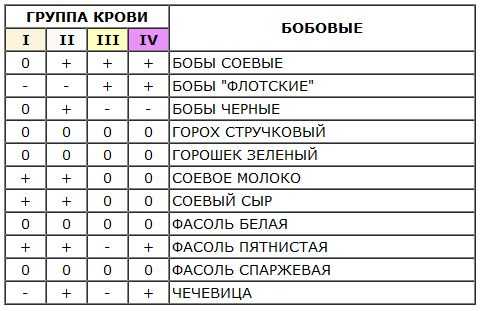
Образец крови может быть дополнительно разделен на отдельные компоненты путем центрифугирования образец в центрифуге. Сила вращения заставляет более плотные элементы сток, а дальнейшая обработка позволяет выделить конкретный белок или выделение определенного типа клеток крови. С использованием этого метода, антитела и факторы свертывания могут быть получены из плазмы для лечения иммунных недостаточность и нарушение свертываемости соответственно. Точно так же можно собирать эритроциты. для переливания крови.
Красные кровяные тельца переносят кислород
Каждую секунду 2-3 миллиона эритроцитов
вырабатывается в костном мозге и высвобождается в кровоток. Также известен как
эритроциты, эритроциты являются наиболее распространенным типом клеток, обнаруживаемых в крови, причем каждый
кубический миллиметр крови, содержащей 4-6 миллионов клеток. Диаметром всего 6
мкм, эритроциты достаточно малы, чтобы протискиваться через мельчайшие кровеносные сосуды.
У человека, как и у всех млекопитающих, в зрелых эритроцитах отсутствует ядро. Это позволяет клетке больше места для хранения гемоглобина, белка, связывающего кислород, что позволяет эритроцитам транспортировать больше кислорода. Эритроциты также имеют двояковогнутую форму; эта форма увеличивает их площадь поверхности для диффузии кислорода через их поверхности. У не млекопитающих у позвоночных, таких как птицы и рыбы, зрелые эритроциты имеют ядро.
См. электронную микрофотографию эритроцитов в книге Albert’s
Если у пациента низкий уровень гемоглобина, состояние, называемое анемией, он может
кажутся бледными, потому что гемоглобин придает эритроцитам, а следовательно, и крови их красный цвет. Они
также может легко утомляться и чувствовать одышку из-за важной роли
гемоглобина в транспортировке кислорода из легких туда, где он необходим.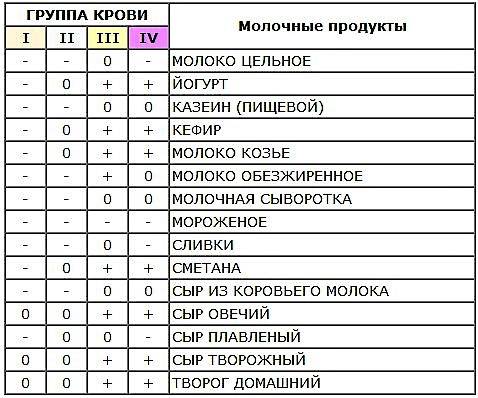 тело.
тело.
Лейкоциты являются частью иммунного ответа
Лейкоциты бывают разных форм и размеров. Некоторые клетки имеют ядра с несколькими доли, тогда как другие содержат одно большое круглое ядро. Некоторые содержат пакеты гранулы в их цитоплазме и поэтому известны как гранулоциты.
См. электронную микрофотографию лейкоцитов в книге Albert’s
Molecular Biology of the Cell.
Несмотря на различия во внешнем виде, все различные типы лейкоцитов играют определенную роль.
в иммунном ответе. Они циркулируют в крови до тех пор, пока не получат сигнал о том, что
часть тела повреждена. Сигналы включают интерлейкин 1 (IL-1), молекулу
секретируется макрофагами, что способствует лихорадке при инфекциях, и гистамином,
высвобождается циркулирующими базофилами и тучными клетками тканей и способствует
аллергические реакции. В ответ на эти сигналы лейкоциты покидают кровеносный сосуд
сдавливание через отверстия в стенке кровеносного сосуда. Они мигрируют к источнику
сигнализировать и помочь начать процесс заживления.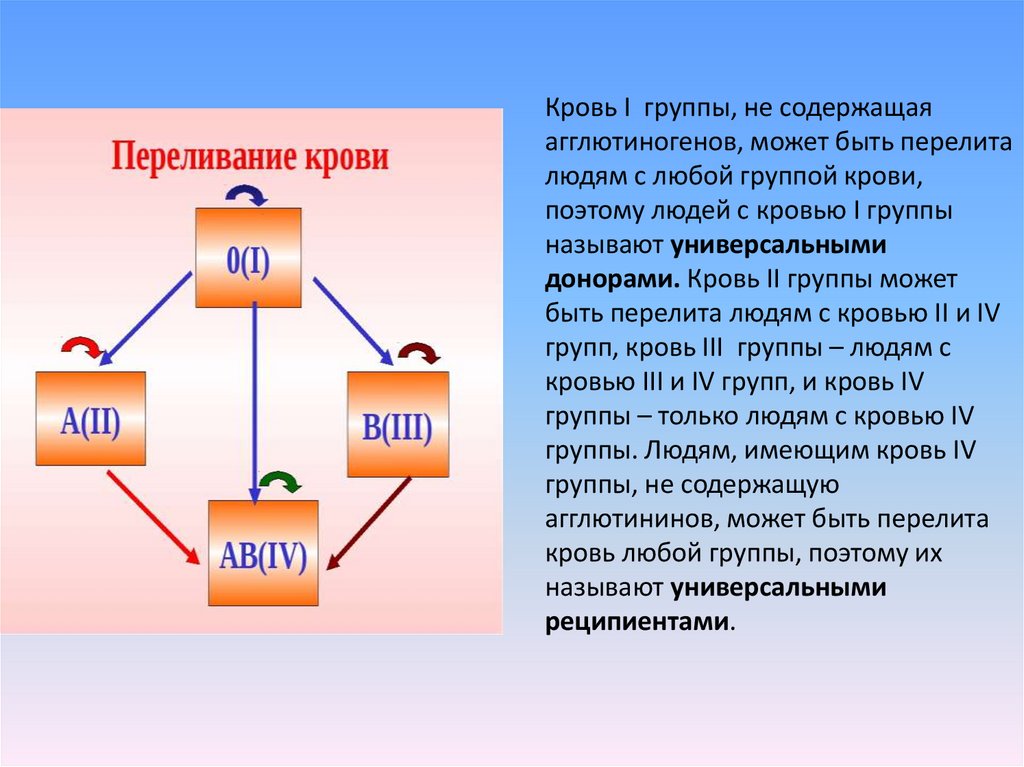
Люди с низким уровнем лейкоцитов могут иметь более тяжелые инфекции. В зависимости при отсутствии лейкоцитов пациент подвергается риску различных типов инфекционное заболевание. Например, макрофаги особенно хорошо поглощают бактерии. дефицит макрофагов приводит к рецидивирующим бактериальным инфекциям. Напротив, Т клетки особенно хорошо борются с вирусными инфекциями, и потеря их Функция приводит к повышенной восприимчивости к вирусным инфекциям.
Нейтрофилы переваривают бактерии
Нейтрофилы также известны как полиморфноядерные клетки, потому что они содержат ядро, форма (морф) которого неправильной формы и содержит много (поли) долей. Они также принадлежат к группе лейкоцитов. называют гранулоцитами, потому что их цитоплазма усеяна гранулами, содержат ферменты, помогающие им переваривать болезнетворные микроорганизмы.
См. нейтрофилы, фагоцитирующие бактерию, в книге Albert’s
Molecular Biology of the Cell.
Моноциты становятся макрофагами
Моноциты представляют собой молодые лейкоциты,
циркулировать в крови. Они превращаются в макрофаги после того, как покидают
кровь и мигрируют в ткани. Там они обеспечивают немедленную защиту, потому что
они могут поглощать (фагоцитировать) и переваривать патогены раньше других типов лейкоцитов.
добраться до района.
Они превращаются в макрофаги после того, как покидают
кровь и мигрируют в ткани. Там они обеспечивают немедленную защиту, потому что
они могут поглощать (фагоцитировать) и переваривать патогены раньше других типов лейкоцитов.
добраться до района.
В печени тканевые макрофаги называются клетками Купфера, и они специализируются на удаление вредных агентов из крови, вышедшей из кишечника. Альвеолярные макрофаги находятся в легких и удаляют вредные вещества, которые могли попасть в дыхательные пути. Макрофаги в селезенке удаляют старые или поврежденные эритроциты и тромбоциты. из тиража.
См. макрофаг, фагоцитирующий эритроцит в книге Альберта
«Молекулярная биология клетки».
Макрофаги также являются «антигенпрезентирующими клетками», представляющими чужеродные белки (антигены) к другим иммунным клеткам, вызывая иммунный ответ.
Лимфоциты состоят из В-клеток и Т-клеток
Лимфоциты представляют собой круглые клетки,
содержат одно крупное круглое ядро.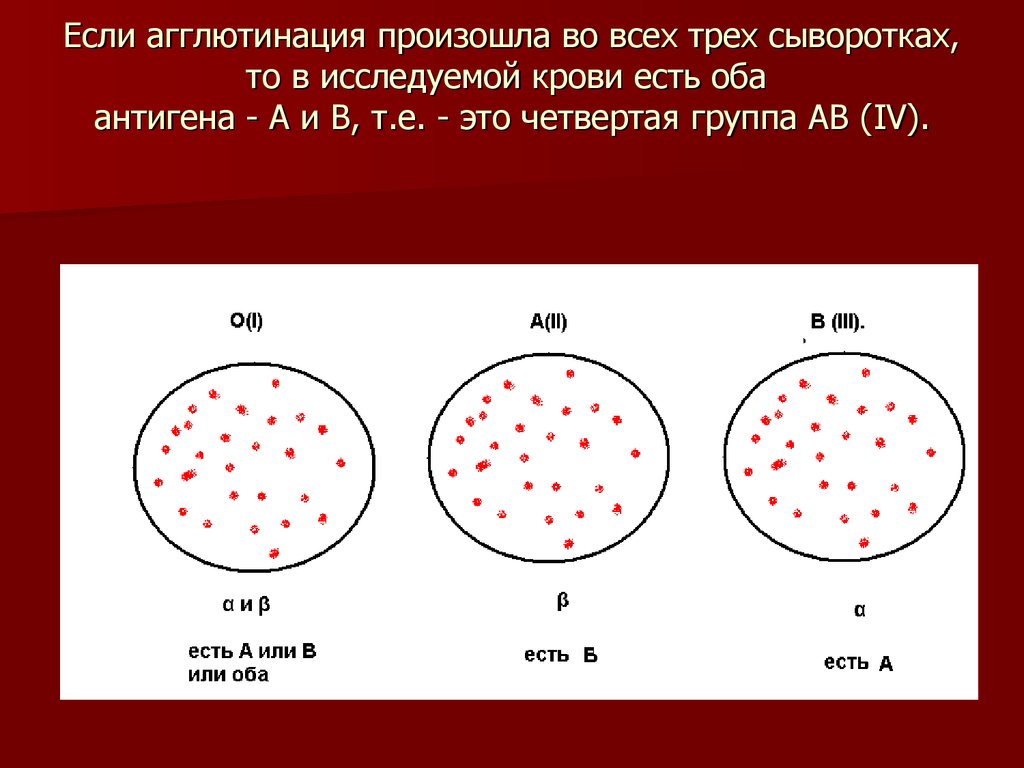 Различают два основных класса клеток,
В-клетки, созревающие в костном мозге, и Т-клетки, созревающие в
вилочковая железа.
Различают два основных класса клеток,
В-клетки, созревающие в костном мозге, и Т-клетки, созревающие в
вилочковая железа.
См. электронную микрофотографию В-клеток и Т-клеток в книге Albert’s
Molecular Biology of the Cell.
После активации В-клетки и Т-клетки запускают различные типы иммунных ответ. Активированные В-клетки, также известные как плазматические клетки, производят большое количество специфические антитела, которые связываются с агентом, вызвавшим иммунный ответ. Т клетки, называемые вспомогательными Т-клетками, выделяют химические вещества, которые рекрутируют другие иммунные клетки. и помогите скоординировать их атаку. Другая группа, называемая цитотоксическими Т-клетками, атакует инфицированные вирусом клетки.
Тромбоциты способствуют свертыванию крови
Тромбоциты неправильной формы
фрагменты клеток, которые циркулируют в крови до тех пор, пока они либо не активируются для
образуют кровяной сгусток или удаляются селезенкой. Тромбоцитопения – это состояние
низкий уровень тромбоцитов и несет повышенный риск кровотечения. И наоборот,
высокий уровень тромбоцитов (тромбоцитемия) несет в себе повышенный риск формирования
несоответствующие кровяные сгустки. Это может лишить важные органы, такие как сердце
и мозг, их кровоснабжение, вызывая сердечные приступы и инсульты, соответственно.
Тромбоцитопения – это состояние
низкий уровень тромбоцитов и несет повышенный риск кровотечения. И наоборот,
высокий уровень тромбоцитов (тромбоцитемия) несет в себе повышенный риск формирования
несоответствующие кровяные сгустки. Это может лишить важные органы, такие как сердце
и мозг, их кровоснабжение, вызывая сердечные приступы и инсульты, соответственно.
Диаграмма тромбоцитов в книге Альберта
«Молекулярная биология клетки».
Как и все клетки крови, тромбоциты происходят из стволовых клеток в костях
костный мозг. Стволовые клетки превращаются в предшественники тромбоцитов (мегакариоциты), которые
«сбросить» тромбоциты в кровь. Там тромбоциты циркулируют около 9 дней.
Если в это время они сталкиваются с поврежденными стенками кровеносных сосудов, они прилипают к
поврежденном участке и активируются, образуя кровяной сгусток. Это затыкает дыру. В противном случае,
в конце жизни они удаляются из кровообращения селезенкой.
При различных заболеваниях, при которых селезенка гиперактивна, напр. ревматоидный
артрите и лейкемии, селезенка удаляет слишком много тромбоцитов, что приводит к увеличению
кровотечение.
ревматоидный
артрите и лейкемии, селезенка удаляет слишком много тромбоцитов, что приводит к увеличению
кровотечение.
Ваш общий анализ крови
Общий анализ крови (CBC) — это простой анализ крови, который обычно заказывают как часть обычного медицинского освидетельствования. Как следует из названия, это счет различных типов клеток, обнаруженных в крови. Тест может диагностировать и контролировать многие различные заболевания, такие как анемия, инфекции, воспалительные заболевания и злокачественность. дает пример значения CBC, но обратите внимание, что референтные диапазоны и используемые единицы измерения могут различаться. в зависимости от лаборатории, проводившей исследование.
Таблица 1
Общий анализ крови.
Подсчет эритроцитов позволяет выявить анемию
ОАК измеряет следующие характеристики эритроцитов:
общее количество гемоглобина (Hb) в крови
количество эритроцитов (эритроцитов) средний размер эритроцитов (MCV)
объем эритроцитов, занимаемый в крови (гематокрит)
Общий анализ крови также включает информацию о эритроцитах, которая рассчитывается из других
измерения, например, количества (MCH) и концентрации (MCHC) гемоглобина в
эритроциты.
Количество эритроцитов и количество гемоглобина в крови ниже у женщин чем у мужчин. Это происходит из-за менструальной потери крови каждый месяц. Ниже определенного уровня гемоглобина, говорят, что у пациента анемия, что предполагает клинически значимое снижение кислородной емкости. Анемия не является диагноз, а симптом основного заболевания, которое необходимо исследовать.
Ключом к разгадке причины анемии является средний размер эритроцитов (средний корпускулярный объем, MCV). Причины высокого MCV включают дефицит B 12 или витамины фолиевой кислоты в рационе. B 12 содержится в красном мясе, поэтому дефицит B 12 особенно часто встречается у вегетарианцев и веганов. И наоборот, фолиевой кислоты много в свежих листовых зеленых овощах, поэтому Дефицит фолиевой кислоты часто встречается у пожилых людей, которые могут плохо питаться.
Анемия с низким MCV встречается часто и может быть результатом наследственных заболеваний крови, таких как
как талассемия, но чаще всего вызвана дефицитом железа. Например,
женщины репродуктивного возраста могут терять слишком много железа из-за обильных менструаций
кровотечения и склонны к этой форме анемии, известной как железодефицитная анемия.
Например,
женщины репродуктивного возраста могут терять слишком много железа из-за обильных менструаций
кровотечения и склонны к этой форме анемии, известной как железодефицитная анемия.
Гематокрит — это процент эритроцитов по отношению к общему объему крови.
Гематокрит измеряет долю крови, состоящую из эритроцитов. Это отражает сочетание общего количества эритроцитов и объема, который они занимать.
Одним из изменений, наблюдаемых во время беременности, является падение гематокрита. Это происходит потому, что
хотя продукция эритроцитов существенно не меняется, объем плазмы
увеличивается, т. е. эритроциты «разбавляются». Кроме того, низкий гематокрит может
отражают снижение продукции эритроцитов костным мозгом. Это может быть связано с
заболевания костного мозга (повреждение токсинами или раком) или из-за снижения
эритропоэтин, гормон, секретируемый почками, который стимулирует выработку эритроцитов.
Снижение числа эритроцитов также может быть результатом сокращения продолжительности жизни эритроцитов (например,
хроническое кровотечение).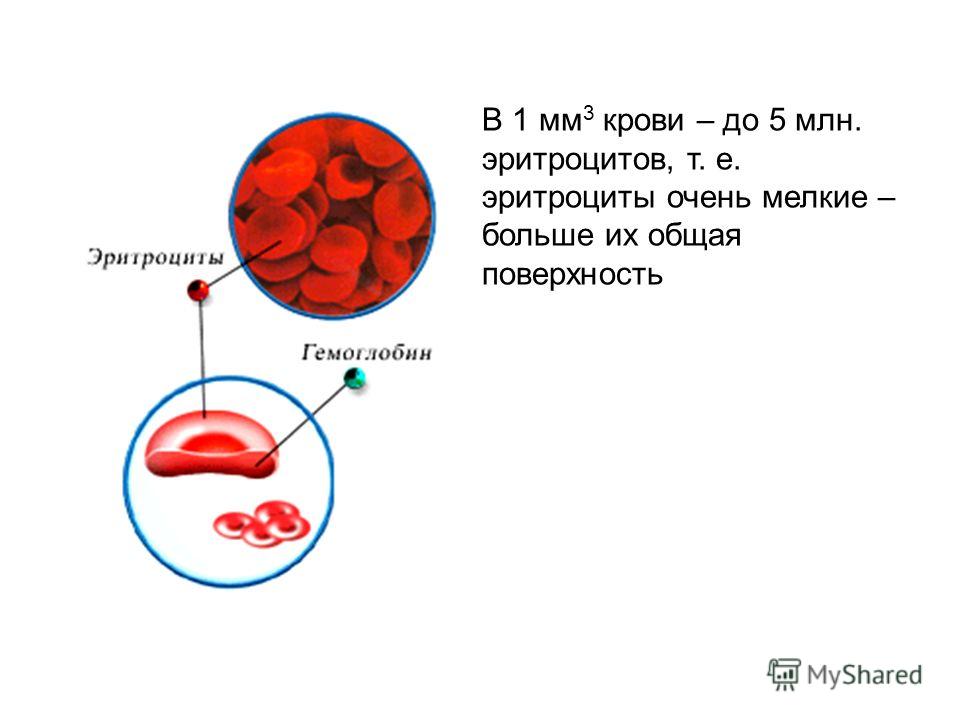
Высокое значение гематокрита может действительно отражать увеличение доли эритроцитов (например, повышенный уровень эритропоэтина, связанный с опухолью эритроцитов, называемой красная полицитемия), или это может отражать снижение плазменного компонента кровь (например, потеря жидкости у пострадавших от ожогов).
Количество лейкоцитов увеличивается при инфекциях и опухолях
Подсчет лейкоцитов представляет собой количество лейкоцитов, обнаруженных в кровь.
Повышенное количество лейкоцитов чаще всего вызывается инфекциями, такими как инфекция мочевыводящих путей или пневмония. Это также может быть вызвано опухолями WBC, такими как как лейкемия.
Снижение количества лейкоцитов вызвано тем, что костный мозг не может производить лейкоциты или повышенным удалением лейкоцитов из кровотока больной печенью или гиперактивная селезенка. Отказ костного мозга может быть вызван токсинами или нормальные клетки костного мозга замещаются опухолевыми клетками.
Дифференциальная часть WBC в CBC разбивает WBC на пять различных
типы: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Нахождение
количество лейкоцитов каждого типа дает больше информации о лежащем в их основе
проблема. Например, на ранних стадиях инфекции большая часть увеличения
в лейкоцитах объясняется увеличением нейтрофилов. Как инфекция
продолжается, лимфоциты увеличиваются. Заражение гельминтами может вызвать увеличение
эозинофилов, в то время как аллергические состояния, такие как сенная лихорадка, вызывают увеличение
в базофилах.
Нахождение
количество лейкоцитов каждого типа дает больше информации о лежащем в их основе
проблема. Например, на ранних стадиях инфекции большая часть увеличения
в лейкоцитах объясняется увеличением нейтрофилов. Как инфекция
продолжается, лимфоциты увеличиваются. Заражение гельминтами может вызвать увеличение
эозинофилов, в то время как аллергические состояния, такие как сенная лихорадка, вызывают увеличение
в базофилах.
Количество тромбоцитов указывает на вероятность кровотечения или свертывания
В норме один кубический миллиметр крови содержит от 150 000 до 400 000 тромбоциты. Если число падает ниже этого диапазона, неконтролируемое кровотечение становится риск, тогда как превышение верхней границы этого диапазона указывает на риск неконтролируемое свертывание крови.
Гемоглобин связывает кислород
Гемоглобин — белок, переносящий кислород, который содержится во всех эритроцитах. Он поднимает
кислород там, где его много (легкие), и выбрасывает кислород там, где он необходим
вокруг тела. Гемоглобин также является пигментом, придающим эритроцитам красный цвет.
Гемоглобин также является пигментом, придающим эритроцитам красный цвет.
Гемовые группы и глобины
Как следует из названия, гемоглобин состоит из «гемовых» групп (железосодержащих кольца) и «глобины» (белки). На самом деле гемоглобин состоит из четырех глобинов. белки — две альфа-цепи и две бета-цепи — каждая с гемовая группа. Группа гема содержит один атом железа, и он может связывать один молекула кислорода. Поскольку каждая молекула гемоглобина содержит четыре глобина, он может переносить до четырех молекул кислорода.
См. структуру гемоглобина в Альберте
Молекулярная биология клетки
Гемоглобин переносит кислород
В легких молекула гемоглобина окружена высокой концентрацией кислород, следовательно, он связывает кислород. В активных тканях концентрация кислорода ниже, поэтому гемоглобин выделяет кислород.
Такое поведение намного эффективнее, потому что
Связывание гемоглобина с кислородом является «кооперативным». Это означает
что связывание одной молекулы кислорода облегчает связывание
последующие молекулы кислорода. Точно так же освобождение кислорода облегчает
для высвобождения других молекул кислорода. Это означает, что реакция
гемоглобина к кислородным потребностям активных тканей намного быстрее.
Точно так же освобождение кислорода облегчает
для высвобождения других молекул кислорода. Это означает, что реакция
гемоглобина к кислородным потребностям активных тканей намного быстрее.
Помимо насыщения гемоглобина кислородом, другие факторы, влияющие на готовность гемоглобина связывать кислород, включая pH плазмы, уровень бикарбоната плазмы, и давление кислорода в воздухе (особенно на больших высотах).
Молекула 2,3-дифосфоглицерат (2,3-ДФГ) связывается с гемоглобином и снижает его сродство к кислороду, что способствует выделению кислорода. У лиц, имеющих акклиматизировались к жизни на больших высотах, уровень 2,3-ДФГ в крови увеличивается, что позволяет доставлять больше кислорода к тканям при низком уровне напряжение кислорода.
Фетальный гемоглобин
Фетальный гемоглобин отличается от взрослого гемоглобина тем, что содержит два гамма
цепочки вместо двух бета-цепочек. Фетальный гемоглобин связывает кислород с большим
большее сродство, чем у взрослого гемоглобина; это преимущество в утробе матери, потому что
он позволяет крови плода извлекать кислород из материнской крови, несмотря на его низкую
концентрация кислорода.
В норме весь фетальный гемоглобин замещается взрослым гемоглобином ко времени рождение.
Расщепление гемоглобина
Старые или поврежденные эритроциты удаляются из кровотока макрофагами в селезенке и печени, а содержащийся в них гемоглобин расщепляется на гем и глобин. Белок глобина может быть переработан или расщеплен до его составляющих. аминокислоты, которые могут быть переработаны или метаболизированы. Гем содержит драгоценные железо, которое сохраняется и повторно используется в синтезе новых молекул гемоглобина.
В процессе метаболизма гем превращается в билирубин, желтый пигмент, который может обесцвечивать кожу и склеру глаза, если он накапливается в крови, состояние, известное как желтуха. Вместо этого белок плазмы альбумин связывается с билирубина и переносит его в печень, где он выделяется с желчью, а также способствует окраске фекалий.
Желтуха – одно из осложнений переливания несовместимой крови. Этот
возникает, когда иммунная система реципиента атакует донорские эритроциты как
иностранный.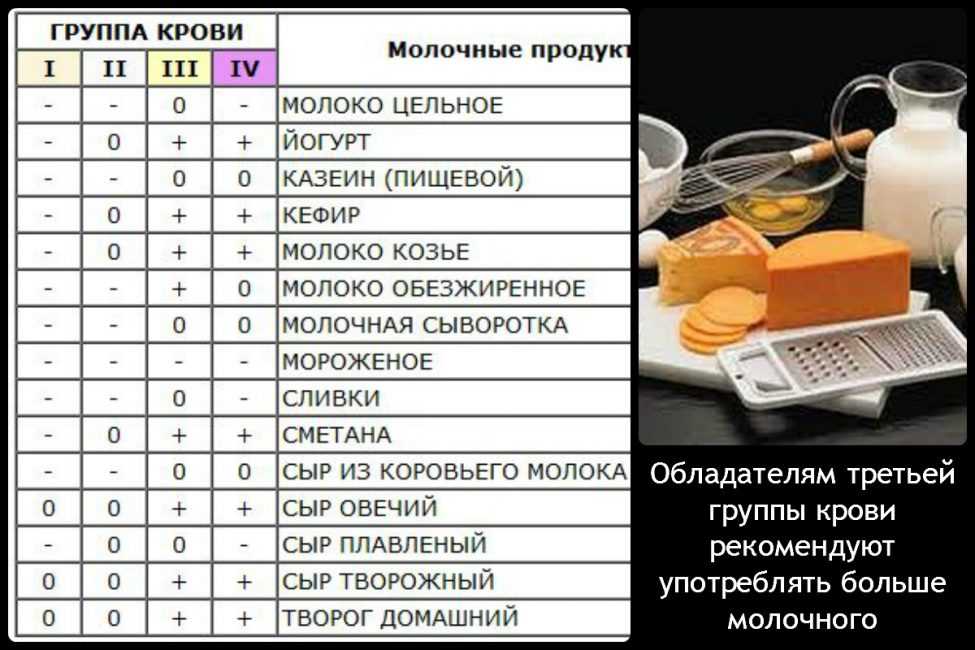 Скорость разрушения эритроцитов и последующего образования билирубина может
превышают способность печени метаболизировать вырабатываемый билирубин.
Скорость разрушения эритроцитов и последующего образования билирубина может
превышают способность печени метаболизировать вырабатываемый билирубин.
Гемоглобинопатии
Гемоглобинопатии образуют группу наследственных заболеваний, вызываемых мутации в глобиновых цепях гемоглобина. Серповидноклеточная анемия является наиболее распространены среди них и связаны с мутацией, которая изменяет одну из аминогрупп кислоты в бета-цепи гемоглобина, образуя «хрупкий» гемоглобин. Когда концентрация кислорода низкая, эритроциты имеют тенденцию к деформации и серповидности. в форме. Эти деформированные клетки могут блокировать мелкие кровеносные сосуды и повреждать органы. они поставляют. Это может быть очень болезненно, и если не лечить, серповидно-клеточная анемия кризис может быть фатальным.
Серповидноклеточная анемия в генетике и болезни
Еще одна наследственная анемия, особенно поражающая жителей Средиземноморья
происхождение — талассемия. Нарушение выработки альфа- или бета-глобина
цепи вызывает ряд симптомов, в зависимости от того, сколько копий альфа и
затронуты бета-гены. Некоторые люди могут быть переносчиками заболевания и
не имеют симптомов, тогда как если все копии генов потеряны, болезнь
фатальный.
Некоторые люди могут быть переносчиками заболевания и
не имеют симптомов, тогда как если все копии генов потеряны, болезнь
фатальный.
Талассемия в генах и болезни
Порфирии представляют собой группу наследственных заболеваний, при которых синтез гема нарушен. В зависимости от стадии, на которой происходит нарушение, различают ряд неврологических и желудочно-кишечных побочных эффектов. король Георг III Англия («Безумие короля Георга») была одной из самых известных личностей кто страдал порфирией.
Порфирия в генах и болезни
Ресурсы
Карл Ландштейнер, лауреат Нобелевской премии с Nobelprize.org
Красное золото: эпическая история крови от Службы общественного вещания (PBS)
Переливание крови и иммунная система — группы крови и антигены эритроцитов
Иммунная система никогда не отдыхает — ее клетки постоянно контролируют кровообращение.
Без иммунной системы организм был бы поражен инфекциями. С этим,
переливание крови следует проводить с большой осторожностью.
При переливании несовместимой крови с донорскими клетками обращаются как с они были иноземными захватчиками, и иммунная система пациента атакует их соответственно. Переливание крови становится не только бесполезным, но и потенциально массивная активация иммунной системы и системы свертывания крови может вызвать шок, поражение почек недостаточность, сосудистый коллапс и смерть.
В этой главе обсуждаются причины трансфузионных реакций и возможные опасности переливание крови сведено к минимуму.
Как запустить иммунный ответ против перелитых эритроцитов
Многие побочные эффекты переливания крови опосредованы реципиентом иммунная система. В целом формирование этого и других иммунных ответов происходит в три стадии:
иммунная система обнаруживает чужеродный материал (антиген)
иммунная система обрабатывает антиген
иммунная система вырабатывает ответ для удаления антигена из организма
его или ее иммунная система и генетические факторы) и антиген (насколько он распространен и
насколько это «провокационно» для иммунной системы).
Обнаружение антигена
Красные кровяные тельца (эритроциты) одного человека могут попасть в кровоток другому человеку двумя способами: либо путем переливания крови, либо путем беременность. Эритроциты будут казаться чужеродными, если они содержат антигены, не являющиеся обнаруживаются в собственных эритроцитах пациента.
Процессинг антигена
Когда макрофаг сталкивается с антигеном, он поглощает его, переваривает и затем представляет антигенные фрагменты на своей клеточной поверхности вместе с MHCII (Major Комплекс гистосовместимости II).
Т-хелперная клетка связывается с антигеном/MHCII на макрофаге, и две клетки взаимодействовать. Макрофаг секретирует цитокины для стимуляции Т-клеток, которые в свою очередь, секретирует цитокины, чтобы стимулировать рост и производство большего количества Т-клеток.
Вспомогательная Т-клетка, теперь активированная, уходит, чтобы активировать третий тип клеток, В
клетка. Существующие В-клетки стимулируются Т-клеткой к росту, делению и производству
генетически идентичных дочерних клеток.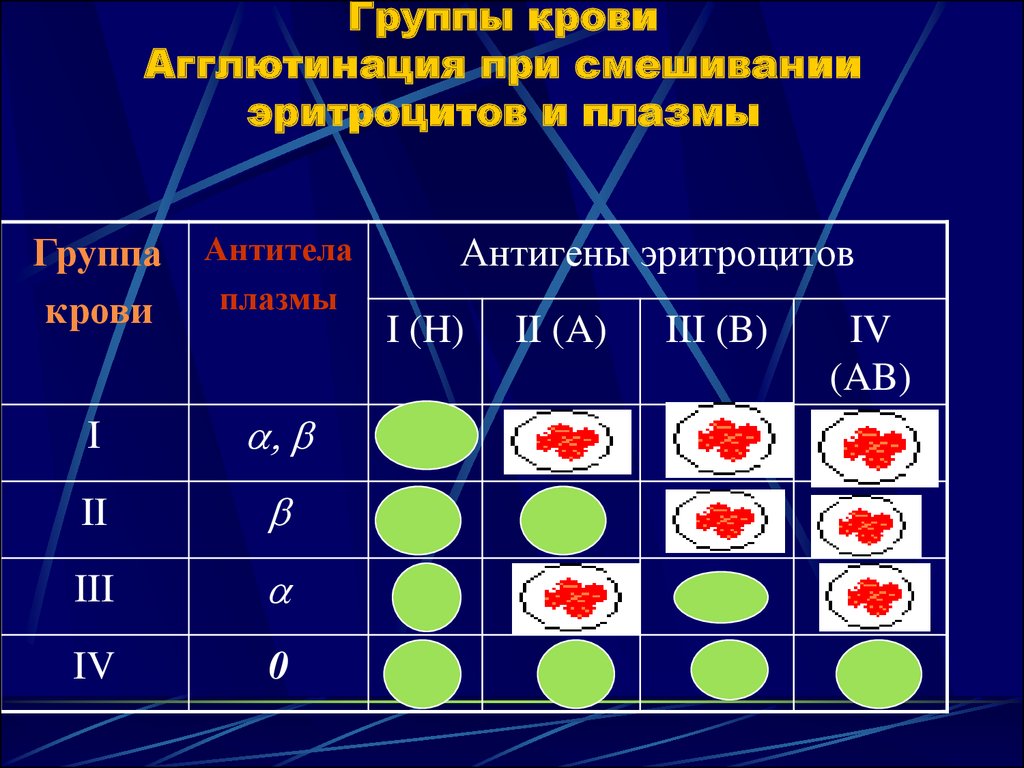 Некоторые из дочерних клеток становятся плазматическими.
клетки, вырабатывающие антитела, специфичные к антигену, который стимулировал
их производство. Количество и тип продуцируемых антител зависят от
взаимодействие Т-хелперов (которые стимулируют выработку антител) и Т-
клетки-супрессоры (которые ингибируют выработку антител). Другие дочерние клетки
остаются в виде В-клеток в кровообращении в течение многих лет. Они служат «памятью
клетки», вспоминая встречу с антигеном, стимулировавшим их
производство.
Некоторые из дочерних клеток становятся плазматическими.
клетки, вырабатывающие антитела, специфичные к антигену, который стимулировал
их производство. Количество и тип продуцируемых антител зависят от
взаимодействие Т-хелперов (которые стимулируют выработку антител) и Т-
клетки-супрессоры (которые ингибируют выработку антител). Другие дочерние клетки
остаются в виде В-клеток в кровообращении в течение многих лет. Они служат «памятью
клетки», вспоминая встречу с антигеном, стимулировавшим их
производство.
Прочитать краткую информацию о презентации антигена Т-лимфоцитам в Janeway & Травера Иммунобиология
Иммунный ответ
Если антиген встречается впервые, первичный иммунный ответ
ответ смонтирован. Обычно происходит задержка на несколько дней, затем антитела IgM
вырабатывается с последующим переключением на выработку антител IgG. Исходный IgM
молекулы связывают антиген слабо, но последующие молекулы IgG значительно
лучше целенаправленно. IgG продолжает вырабатываться еще долгое время после контакта с
антиген, обеспечивающий стойкий иммунитет.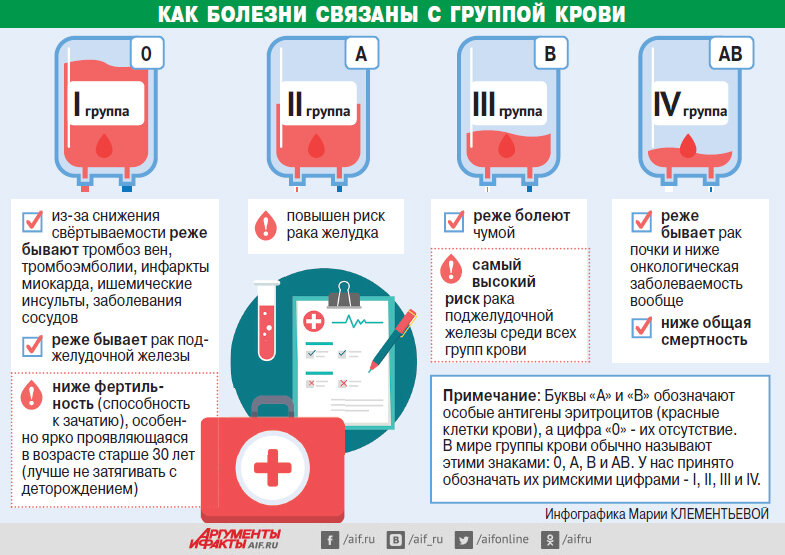
Если иммунная система сталкивалась с антигеном ранее, она уже будет вооружена с праймированными В-клетками (клетками памяти), которые ускоряют производство более крупных количества IgG (а не IgM). Это называется вторичным иммунным ответом. Это быстрее, более специфично, и выработка специфического антитела может остаются высокими годами. В-клетки также могут подвергаться изменениям для дальнейшего улучшения того, как вырабатываемые ими антитела связываются с антигеном.
Существуют два основных направления иммунного ответа: гуморальное (с использованием антител) и клеточный (с использованием иммунных клеток). Тяжелые иммуноопосредованные трансфузионные реакции обычно вовлекают гуморальный отдел. В случае чужеродного эритроцита антиген, ранее существовавшие антитела пациента связываются с антигеном, покрывая донорские эритроциты.
Некоторые типы антител могут активировать каскад комплемента, ряд
ферментативные реакции с участием белковых фрагментов. Каскад заканчивается
образование «комплекса мембранной атаки», большой молекулы, которая пробивает дыру
в клеточной мембране. Другие антитела просто связываются с донорскими эритроцитами и вызывают
они слипаются (агглютинируют). Агглютинированные клетки могут выжить или
быть преждевременно удалены из кровообращения макрофагами.
Другие антитела просто связываются с донорскими эритроцитами и вызывают
они слипаются (агглютинируют). Агглютинированные клетки могут выжить или
быть преждевременно удалены из кровообращения макрофагами.
В противном случае судьба несовместимых эритроцитов во многом зависит от макрофаги в печени или селезенке. Они удаляют клетки, покрытые антителами. из кровотока и фагоцитируют их. Фагоцитозу способствуют макрофаги, имеющие рецептор, который связывается с антителами, и другой рецептор который связывается с фрагментами комплемента. Поэтому несовместимые эритроциты быстро разрушается после связывания антител. Кроме того, этот ответ антител может вызвать опасные гемолитические трансфузионные реакции, как описано ниже.
«Группа крови и перекрестная совместимость»
Во избежание трансфузионной реакции донорская кровь должна быть совместима с кровью
пациента, которому делают переливание. В частности, донорские эритроциты
должны отсутствовать те же антигены ABO и Rh D, которых нет в эритроцитах пациента.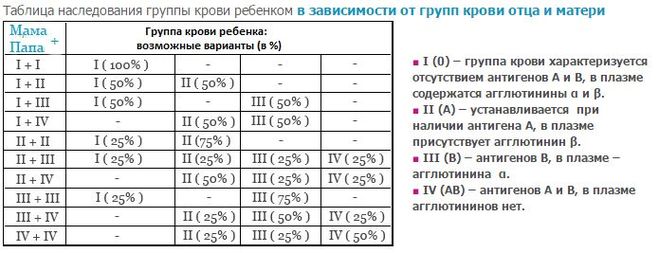 Например,
пациент с группой крови А может получить кровь от донора с группой крови А
(в котором отсутствует антиген B) или группа крови O (в которой отсутствуют все группы крови ABO)
антигены). Однако они не могут получить кровь от донора с группой крови B или AB.
(которые оба имеют антиген B).
Например,
пациент с группой крови А может получить кровь от донора с группой крови А
(в котором отсутствует антиген B) или группа крови O (в которой отсутствуют все группы крови ABO)
антигены). Однако они не могут получить кровь от донора с группой крови B или AB.
(которые оба имеют антиген B).
Перед переливанием крови проводятся два анализа крови, известные как «тип и перекрестное соответствие».
сделанный. Сначала определяется группа крови реципиента, т. е. его группа АВО и резус D.
положение дел. Теоретически, как только группа крови реципиента известна, переливание
можно сдать совместимую кровь. Однако на практике донорская кровь все же может быть
несовместим, потому что он содержит другие антигены, которые обычно не типируются, но могут
по-прежнему вызывают проблемы, если сыворотка реципиента содержит антитела, нацеленные на
их. Поэтому проводится «перекрестная совместимость», чтобы убедиться, что донорские эритроциты действительно работают.
соответствовать сыворотке реципиента.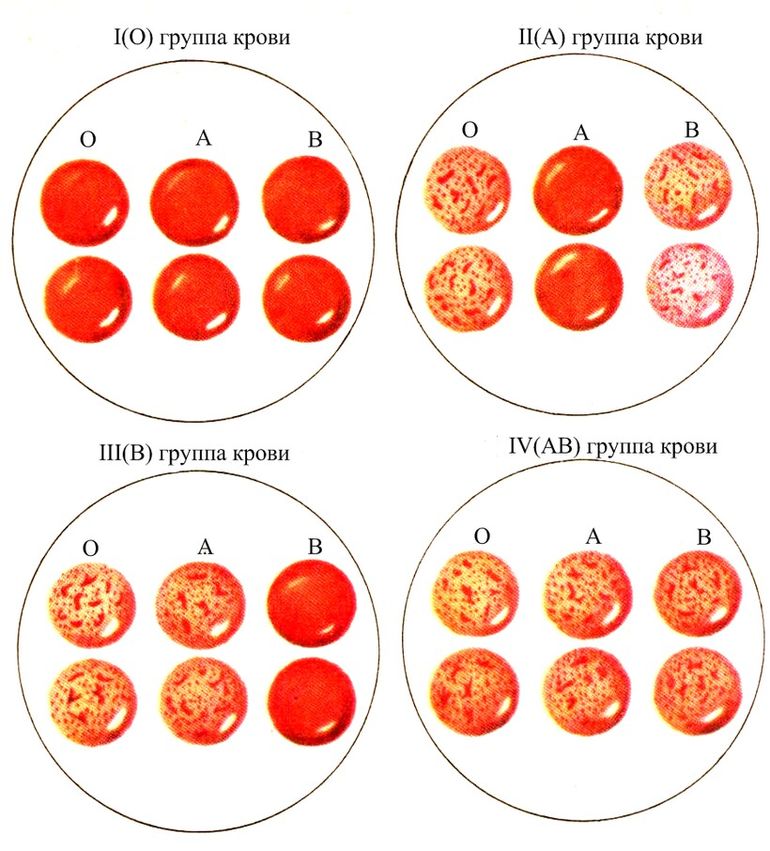
Для перекрестной совместимости небольшое количество сыворотки реципиента смешивают с небольшое количество донорских эритроцитов. Затем смесь исследуют под микроскопом. Если предполагаемое переливание несовместимо, донорские эритроциты агглютинированы антитела в сыворотке реципиента.
Сыграйте в игру по группе крови по адресу:
NobelPrize.Org
Трансфузионные реакции: иммуноопосредованные
Иммуноопосредованные трансфузионные реакции возникают при введении несовместимых продуктов крови
переливается в кровоток пациента, вызывая реакцию со стороны пациента
иммунная система. Разрушение несовместимых эритроцитов называется гемолитическим.
трансфузионная реакция, которая может возникнуть сразу (острая) или через несколько дней
(отложенный). Разрушение несовместимых донорских лейкоцитов (лейкоцитов) вызывает
фебрильная негемолитическая трансфузионная реакция (ФНТР) и разрушение
несовместимые донорские тромбоциты вызывают посттрансфузионную пурпуру (ПТП).
Симптомы, вызываемые этими трансфузионными реакциями, часто сходны, начиная с ознобом, лихорадкой, дрожью и болью. Некоторые трансфузионные реакции бывают легкими и разрешаются сами по себе (например, FNHTR), в то время как другие могут перерасти в угрожающая жизни реакция (например, острая гемолитическая трансфузионная реакция).
Риски сводятся к минимуму за счет использования препаратов крови только в случае необходимости и даже в этом случае использование определенного компонента крови, а не цельной крови. Кроме того, все WBC теперь удалены из донорской крови; лейкодеплеция снижает риск некоторых инфекций, поскольку а также риск лихорадки из-за несовместимости лейкоцитов.
Гемолитические трансфузионные реакции: несовместимость эритроцитов
Гемолитические трансфузионные реакции (ГТР) — это реакции, при которых донорские эритроциты
разрушается антителами в кровотоке реципиента. Они возникают, когда
антиген-положительные донорские эритроциты переливают больному, которому предварительно
антитела к этому антигену. Донорские эритроциты могут быть уничтожены немедленно (т.
потенциально серьезная реакция) или может иметь укороченную или даже нормальную выживаемость
время (более мягкие реакции).
Донорские эритроциты могут быть уничтожены немедленно (т.
потенциально серьезная реакция) или может иметь укороченную или даже нормальную выживаемость
время (более мягкие реакции).
Несовместимость эритроцитов также может возникать, когда антигены эритроцитов пациента атакованы антителами из донорской плазмы. Это, как правило, незначительная проблема из-за небольшого количества антител, присутствующих в донорской плазме, что дополнительно разводится при переливании в кровоток реципиента.
Острая гемолитическая трансфузионная реакция
Острая гемолитическая трансфузионная реакция возникает в течение 24 часов после трансфузии и часто возникают во время трансфузии. Зловещий, пациент может сообщать о «чувстве надвигающейся гибели». Они также могут жаловаться на ощущение жжения в месте инфузии вместе с ознобом, лихорадкой, и боли в спине и боках.
Тяжесть реакции зависит от: (1) количества несовместимого антигена
было перелито — сколько крови было перелито и количество
антигены на эритроцит; (2) природа антигена — его размер и
расположение на мембране эритроцитов; и (3) характер
антитела реципиента — тип (IgG или IgM) и подтип (IgG3)
антитела, количество, присутствующее в кровотоке во время
трансфузии, его авидность к связыванию с антигеном и его способность
активировать комплемент.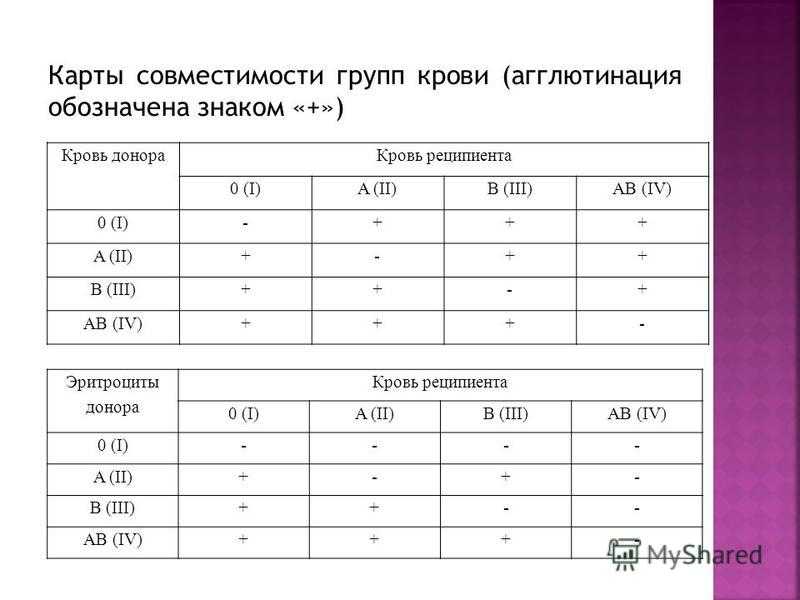
Внутрисосудистый гемолиз
Наиболее тяжелые реакции связаны с внутрисосудистым гемолизом; донор Эритроциты разрушаются антителами реципиента, пока они еще внутри кровеносных сосудов. В таких реакциях участвуют антитела, которые сильно активируют комплемент, который, в свою очередь, лизирует донорские эритроциты. Гемоглобин выделяется в плазму и выводится с мочой (гемоглобинурия), превращаясь моча темно-коричневого цвета. Билирубин, метаболит гемоглобина обычно секретируется в желчь печенью, вместо этого накапливается в кровь вызывает желтуху. Массивная активация комплемента может вызвать шок, а также большое количество тканевого фактора, высвобождаемого остатками эритроцитов который запускает неконтролируемый каскад свертывания крови (рассеянный внутрисосудистое свертывание).
Наиболее частая причина острой внутрисосудистой гемолитической трансфузии
реакция — несовместимость по системе АВО. Антигены группы крови системы АВО – это
плотно выражены на поверхности эритроцитов, и у большинства людей
количества предварительно сформированных антител, которые могут не только связываться с эритроцитами, но и
также может активировать комплемент. Хотя рутинная типизация и перекрестное сопоставление
должен предотвращать срабатывание несовместимых антигенов группы крови ABO
этот тип реакции, человеческая ошибка иногда приводит к «неправильному
кровь», вводимая во время переливания.
Хотя рутинная типизация и перекрестное сопоставление
должен предотвращать срабатывание несовместимых антигенов группы крови ABO
этот тип реакции, человеческая ошибка иногда приводит к «неправильному
кровь», вводимая во время переливания.
Помимо анти-А и анти-В, другие антитела, способные к внутрисосудистому гемолиз перелитых эритроцитов включает анти-Н, продуцируемые у людей с Бомбейская группа крови (см. группу крови H), анти-Jk a (см. группа крови по Кидду), и анти-Р, Р1, Рк (см. систему групп крови Р).
Внесосудистый гемолиз
При внесосудистых гемолитических реакциях донорские эритроциты удаляются из циркуляция макрофагами в селезенке и печени. Макрофаги разрушают эритроциты внутри этих органов.
Эритроциты донора могут быть покрыты антителами реципиента, но
эти антитела не вызывают немедленного внутрисосудистого гемолиза.
Вместо этого их присутствие (в частности, Fc-компонент антитела)
распознается рецепторами IgG-Fc макрофагов, что способствует
фагоцитоз клеток.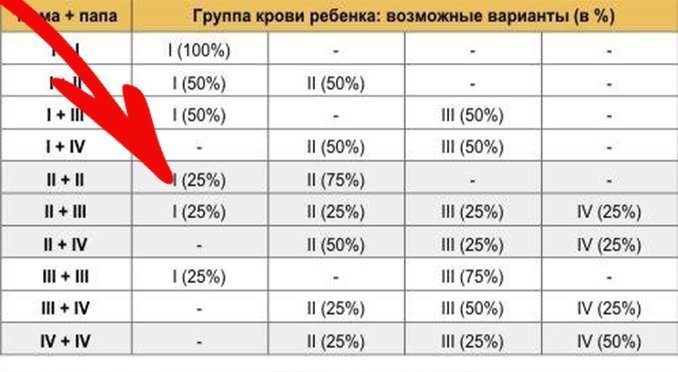 Антитела, направленные на антигены Rh
группа крови опосредует этот тип удаления эритроцитов.
Антитела, направленные на антигены Rh
группа крови опосредует этот тип удаления эритроцитов.
Другие типы антител, которые связываются с донорскими эритроцитами, могут связывать компонент комплемента C3b без активации всего каскада. Этот дополнительно способствует фагоцитозу макрофагами, имеющими рецепторы C3b. К таким антителам относятся антитела, направленные против антигенов группы АВО, Группы крови Даффи и Кидда.
Поскольку экстраваскулярное разрушение эритроцитов происходит медленнее и чаще контролируется, чем внутрисосудистый гемолиз, очень мало свободного гемоглобина попадает в кровоток или выводится с мочой. Печень может не отставать от повышенной выработки билирубина, желтуха бывает редко имеет место. Поэтому основными симптомами этого типа реакции являются лихорадка. и озноб.
Отсроченные гемолитические трансфузионные реакции
Отсроченные гемолитические трансфузионные реакции могут возникнуть уже через 1 день или позже
через 14 дней после переливания крови. Донорские эритроциты разрушаются
антитела реципиента, но гемолиз «отсрочивается», поскольку
антитела изначально присутствуют только в небольших количествах.
Донорские эритроциты разрушаются
антитела реципиента, но гемолиз «отсрочивается», поскольку
антитела изначально присутствуют только в небольших количествах.
Антитела реципиента образовались во время предшествующей сенсибилизации (первичная стимуляция) определенным антигеном. Однако к моменту а перекрестная совместимость проведена, уровень антител в плазме реципиента слишком низкая, чтобы вызвать агглютинацию, что делает этот тип реакции трудновыполнимым. предотвращать. Точно так же при переливании крови уровень антител слишком высок. низкая, чтобы вызвать острую трансфузионную реакцию.
Однако при переливании крови пациент повторно сталкивается с антиген, его или ее иммунная система стимулируется к быстрому производству большего количества антитела (вторичная стимуляция). В последующие дни получатель антитела связываются с донорскими эритроцитами, которые впоследствии удаляются из кровообращение макрофагами (внесосудистый гемолиз).
Клинический исход зависит от скорости, с которой пациент может производить
антитела и, следовательно, разрушают донорские эритроциты. Обычно такой тип реакции
протекает гораздо менее тяжело, чем острые гемолитические реакции.
Обычно такой тип реакции
протекает гораздо менее тяжело, чем острые гемолитические реакции.
Этот тип трансфузионной реакции связан с антителами, нацеленными антигены Кидда и Rh.
Фебрильная негемолитическая трансфузионная реакция (ФНТР): лейкоциты несовместимость
Наиболее частой трансфузионной реакцией является лихорадка без признаков гемолиза. Этот называется фебрильной негемолитической трансфузионной реакцией (ФНТР). Большинство случаев легкая — пациенты могут описывать чувство жара и холода, температура поднимается не менее чем на 1°C, и может наблюдаться озноб. Только когда исключены другие потенциально тяжелые причины трансфузионных реакций может быть диагностирована FNHRT.
Предполагается, что причиной являются предварительно сформированные антитела пациента, атакующие
трансфузированные лейкоциты, связывающиеся с их HLA-антигенами. Другим фактором может быть то, что
при хранении единиц крови лейкоциты выделяют цитокины, которые могут спровоцировать
лихорадка при переливании крови больному.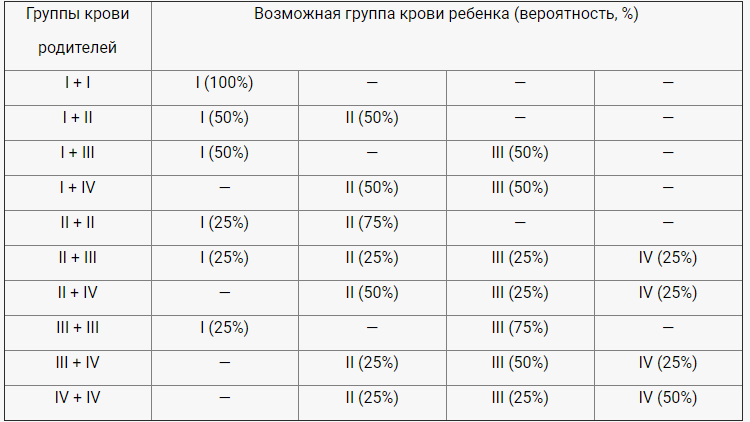
Риск FNHRT снижается за счет удаления лейкоцитов из порций крови перед накопление — процесс, известный как лейкодеплеция. Кроме того, пациенты, которые получить несколько переливаний, можно дать жаропонижающее перед переливание для уменьшения симптомов лихорадки.
Посттрансфузионная пурпура (ПТП): несовместимость тромбоцитов
Посттрансфузионная пурпура (ПТП) определяется как тромбоцитопения (низкое число тромбоциты), который возникает через 5-10 дней после переливания тромбоцитов. Пациенты с риском кровотечения, и кровотечение в кожу вызывает пурпурное обесцвечивание кожи, известной как пурпура.
ПТП вызывается наличием у реципиента специфичных к тромбоцитам антител, которые реагируют с донорскими тромбоцитами. Собственные тромбоциты реципиента также подвергаются атаке. тромбоцитарный антиген HPA-1a, по-видимому, чаще всего является мишенью.
ПТП чаще встречается у женщин, поскольку беременность увеличивает вероятность формирования
тромбоцит-специфическое антитело.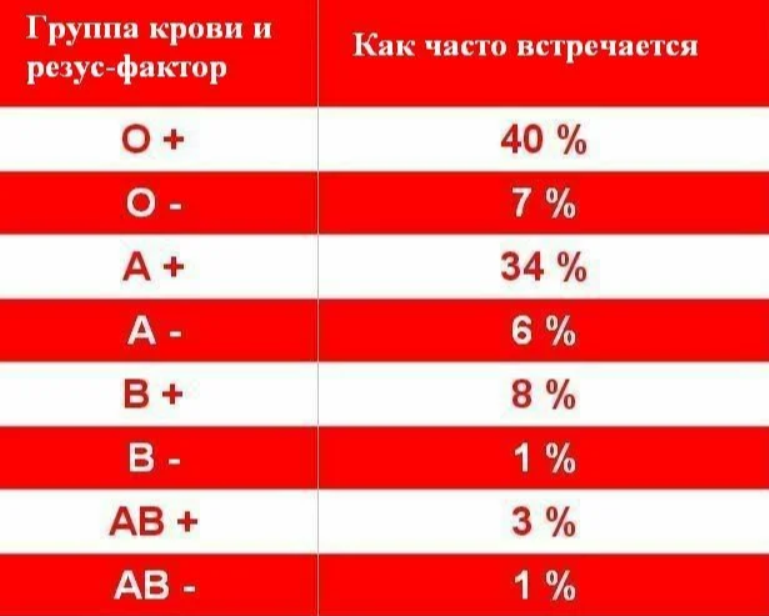 Он также мог образоваться после более раннего
переливание тромбоцитов. Лечение включает использование внутривенного иммуноглобулина.
нейтрализовать антитела или удалить их из плазмы путем
плазмаферез.
Он также мог образоваться после более раннего
переливание тромбоцитов. Лечение включает использование внутривенного иммуноглобулина.
нейтрализовать антитела или удалить их из плазмы путем
плазмаферез.
Аллергические реакции: антитела IgE к аллергенам
У некоторых пациентов может возникнуть аллергическая реакция на кровь переливание — они сообщают о зуде и появлении крапивницы (крапивница). Это чаще встречается у пациентов с аллергическими заболеваниями в анамнезе. состояния, такие как сенная лихорадка.
Этот тип аллергической реакции возникает, когда существующее антитело IgE связывается с его антигена и вызывает высвобождение гистамина из тучных клеток пациента и базофилы. При аллергической реакции на переливание крови либо перелитая кровь содержит IgE, который связывается с антигеном из крови реципиента, или антитело является собственным реципиентом и связывается с антигеном в переливаемой крови.
К счастью, симптомы обычно слабо выражены, и их можно контролировать, остановив прием препарата. переливание крови и введение антигистаминных препаратов.
переливание крови и введение антигистаминных препаратов.
Анафилаксия: антитела IgA к белкам плазмы
Анафилаксия представляет собой опасную для жизни аллергическую реакцию, которая может возникнуть после было перелито несколько миллилитров крови. Пациент сообщает о затруднении дыхание и могут быть хрипы и кашель. Также может быть тошнота и рвота при отсутствии лихорадки. Другие признаки включают низкое кровяное давление, потерю сознания, остановки дыхания и циркуляторного шока. Неотложное лечение необходимо и включает введение эпинефрина.
Обычно антиген, вызывающий анафилаксию, неизвестен. В случае
у пациентов с дефицитом IgA считается, что наличие IgA в
донорская плазма является триггером. IgA-дефицитные пациенты имеют легкую
иммунодефицит, который, возможно, не был диагностирован. Поскольку у них отсутствует IgA, их
иммунная система может быть чувствительна к нему. Хотя этот вид трансфузии
реакция у этих пациентов редка, принимаются специальные меры предосторожности, чтобы уменьшить
их риск воздействия IgA в продуктах крови.
Травма легких, связанная с трансфузией (TRALI): донорские антилейкоцитарные антитела атака
Травма легких, связанная с трансфузией (TRALI), является редким и иногда смертельным исходом. трансфузионная реакция, характеризующаяся внезапным появлением одышки.
Основной механизм до конца не ясен, но считается, что он включает переливание донорской плазмы, содержащей антитела, атакующие лейкоциты реципиента. Эти донорские антитела связываются и вызывают агрегацию лейкоциты реципиента в кровеносных сосудах, снабжающих легкие. Белые клетки высвобождают медиаторы воспаления, которые увеличивают проницаемость легких капилляров, вызывая накопление жидкости в тканях легких, состояние известный как отек легких, для которого дается поддерживающее лечение.
Реакция «трансплантат против хозяина», связанная с трансфузией (ТА-РТПХ): донорские Т-клетки атака
Трансфузионно-ассоциированная реакция «трансплантат против хозяина» (ТА-РТПХ) возникает при переливании
клетки крови (трансплантат) атакуют собственные клетки пациента (хозяина).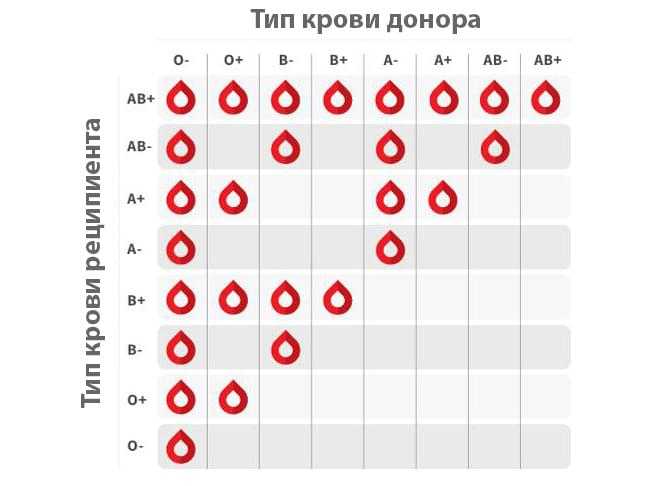 Это больше
часто встречается у пациентов с ослабленным иммунитетом, чья иммунная система не может устранить
перелитые клетки. Вместо этого выжившие донорские Т-клетки атакуют клетки, несущие
HLA-антигены.
Это больше
часто встречается у пациентов с ослабленным иммунитетом, чья иммунная система не может устранить
перелитые клетки. Вместо этого выжившие донорские Т-клетки атакуют клетки, несущие
HLA-антигены.
Этот тип реакции проявляется примерно через неделю после переливания. Признаки включают лихорадку, характерные поражения кожи и диарею. Анализы крови выявить признаки недостаточности костного мозга и нарушения функции печени.
Для предотвращения ТА-РТПХ к пациентам с высоким риском принимаются особые меры предосторожности. Они получают только продукты крови, подвергшиеся облучению. Это препятствует тому, чтобы все доноры клеток, включая Т-клетки, от способности делиться и атаковать хозяина. В в случаях, когда ТА-РТПХ развивается, исход тяжел. Больной обычно умирает через несколько недель после переливания крови.
Трансфузионные реакции: неиммунные
Не все проблемы, которые могут возникнуть во время переливания крови, связаны с
иммунная система. Некоторые из них являются механическими, особенно у пациентов, которым требуется несколько
переливания крови.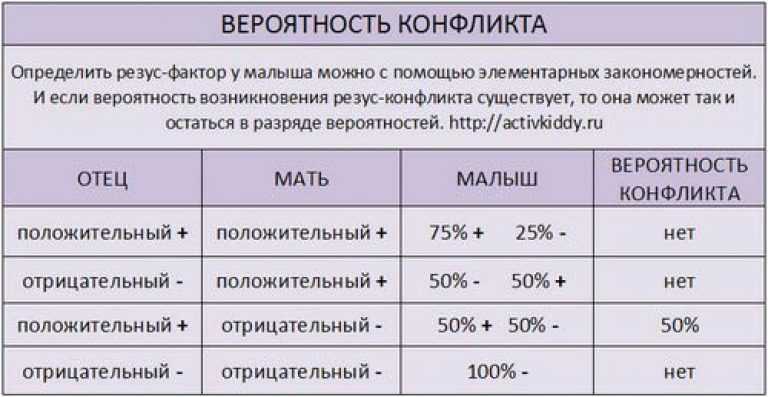 Например, кровь, недостаточно нагретая перед
переливание может вызвать гипотермию. Кроме того, объем крови, который необходимо
переливание может быть слишком большим для сердечно-сосудистой системы пациента, особенно при
пожилые пациенты или пациенты с различной степенью сердечной недостаточности. В таких случаях,
переливание может вызвать объемную перегрузку и затруднение дыхания.
Например, кровь, недостаточно нагретая перед
переливание может вызвать гипотермию. Кроме того, объем крови, который необходимо
переливание может быть слишком большим для сердечно-сосудистой системы пациента, особенно при
пожилые пациенты или пациенты с различной степенью сердечной недостаточности. В таких случаях,
переливание может вызвать объемную перегрузку и затруднение дыхания.
Также могут возникать метаболические нарушения, старые или поврежденные эритроциты выделяют калий и переливание такой крови может вызвать гиперкалиемию (повышенный уровень калия) у пациента, подвергая их риску сердечной аритмии. В больших количествах цитрат, консервант крови, препятствующий свертыванию, может снизить уровень кальция в плазмы (гипокальциемия), что приводит к тремору мышц и сердечным аритмиям.
Наконец, риск передачи инфекционных заболеваний при переливании крови был
значительно снижается, но небольшой риск все же остается. Вирус может передаваться через
донор, который не знает, что у него есть инфекция.