🧬 Какие прививки нужны взрослым и когда их делать?
Вакцинация нужна не только детям, но и взрослым. Какие прививки обязательно нужно сделать? Семейный врач GMS Clinic, кандидат медицинских наук Андрей Беседин вместе с «Челленджер» разобрался в этом вопросе.
В каких ситуациях взрослым нужно задуматься о вакцинации
1. Вы не были привиты в детстве
Прививки от многих опасных заболеваний рекомендуется делать в детстве. Но если по каким-то причинам вакцинация не была проведена, обсудите с терапевтом возможность сделать прививку во взрослом возрасте. Это касается, например, вакцин от гепатита A, гепатита B, менингита, ветряной оспы и некоторых других заболеваний.
2. Прививка была сделана давно, необходима ревакцинация
После некоторых прививок иммунитет к возбудителю заболевания формируется не на всю жизнь, а лишь на определенный период: на год, пять или десять лет — в зависимости от типа вакцины. Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
| От какого заболевания вакцина | 19-21 год | 22-26 лет | 27-49 лет | 50-64 года | старше 65 лет |
|---|---|---|---|---|---|
| Грипп | Ежегодно перед началом сезона заболеваемости | ||||
| Дифтерия, столбняк, коклюш | 1 доза каждые 10 лет | ||||
| 2 дозы за всю жизнь | |||||
| Ветряная оспа | 2 дозы за всю жизнь для пациентов, не переболевших в детстве | ||||
| Herpes zoster (опоясывающий лишай) | 1 доза для людей страше 55 лет | ||||
|
Папилломавирус человека |
2 или 3 дозы за всю жизнь | ||||
| Гепатит А | 2 дозы за всю жизнь | ||||
| Гепатит В | 3 дозы за всю жизнь | ||||
| Пневмококковая инфекция | 1 доза каждые 5 лет | ||||
| Менингит (тип A, C, W, Y) | 1 доза за всю жизнь | ||||
| Менингит (тип В) | 2 или 3 дозы за всю жизнь | ||||
Важно! В России зарегистрированы не все вакцины. Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
3. Вы планируете путешествие
4. Необходима экстренная вакцинация
Если риск заразиться высок, вакцинацию нужно провести незамедлительно. Например, после укуса диких животных придется экстренно привиться от бешенства. Если был контакт с человеком, который заболел ветрянкой, в некоторых случаях тоже может потребоваться прививка.
5. Вы планируете беременность
Есть болезни, например, краснуха, которые могут плохо сказаться на развитии плода.
В нашей стране есть отдельные категории граждан, которые прививаются регулярно. Это медицинские и социальные работники, военные, которые служат в отдаленных регионах, работники пищевой промышленности. График вакцинации для них определяет государство. Остальные взрослые часто даже не задумываются о прививках. И если за вакцинацией детей строго следят педиатры, то взрослым это нужно отслеживать самостоятельно.
А у меня вопрос…
У каждого, кто планирует вакцинацию, возникает множество вопросов. Андрей Беседин отвечает на самые распространенные из них.
Можно ли сразу сделать несколько прививок?
- Да. Большинство вакцин можно вводить одновременно (после консультации с врачом), и это не повлияет на их эффективность. Однако препараты должны вводиться в разные участки тела пациента.

Безопасна ли вакцинация?
- В большинстве случаев — да. Обычно у здоровых людей вакцины вызывают лишь незначительные побочные эффекты (повышение температуры, легкое недомогание). Однако до конца исключить риск осложнений нельзя — заранее обсудите возможные реакции организма с врачом. Но гораздо больше рискуют те, кто сознательно отказывается от прививки без веских на то причин.
Когда можно делать прививки?
- Некоторые — перед началом сезона заболеваемости. Например, от гриппа лучше привиться в конце лета — начале осени. Прививки от многих других заболеваний можно делать в любое время года.
А когда вакцинацию нужно отложить?
- Если у вас лихорадка или, например, первый день ОРВИ, идти на вакцинацию не стоит. Но это не касается экстренной вакцинации. После укуса животного прививку от бешенства делают в любом случае.

Что делать, если пропустил одну из прививок?
- Необходимо приложить все усилия для соблюдения рекомендованного графика. Но если вы пропустили прививку, нет необходимости начинать всю схему сначала. Можно сделать прививку сразу, как только у вас появилась возможность, а потом вернуться к первоначальному плану.
Источник: the-challenger.ru
Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.

Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т.к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(926)535-55-26
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
новая прививка в календаре • ГБУЗ СК «Городская клиническая поликлиника № 5» города Ставрополя
Почему так важно защитить детей от этой инфекции? Потому что пневмококк является виновником повально распространенных проблем у детей: когда дети, начавшие посещать детский сад, начинают постоянно болеть, то на первом месте как причина бактериальных ОРЗ – это пневмококк. Помимо этого, пневмококк — виновник очень опасных состояний (пневмококковые менингиты самые тяжелые).
Помимо этого, пневмококк — виновник очень опасных состояний (пневмококковые менингиты самые тяжелые).
Пневмококк – это другое название бактерии Streptococcus pneumoniae (стрептококк пневмонии). Эти бактерии часто находили в легких и поэтому так назвали. Пневмококк выявляется почти у 90% детей, госпитализированных с пневмонией. Однако эти микробы поражают не только легкие, но и другие органы, вызывая инфекционно-воспалительный процесс в глотке, отиты, синуситы, бронхиты, менингиты, сепсис (генерализованная инфекция), воспаление суставов.
У детей в возрасте 24-59 месяцев, посещающих детские учреждения, уже в первые 2-3 месяца риск отита и пневмонии возрастает в 2-3 раза. Этот риск пропорционален количеству детей в группе и длительности пребывания ребенка в учреждении.
Пневмококки передаются воздушно-капельным путем при чихании и кашле или контактно через игрушки, чашки и.т.д. Регулярное мытье рук может уменьшить распространение инфекции. Пневмококк — очень распространенный микроб. Так что вероятность того, что ваш ребенок столкнется с этой инфекцией, крайне высока. Из-за того, что существуют различные разновидности (серотипы) этого микроба, эта инфекция у ребенка может повторяться.
Так что вероятность того, что ваш ребенок столкнется с этой инфекцией, крайне высока. Из-за того, что существуют различные разновидности (серотипы) этого микроба, эта инфекция у ребенка может повторяться.
Какие существуют виды вакцин, и когда они используются?
Пневмококк покрыт слоем сложных сахаров, называемых полисахаридами. Защиту от пневмококка обеспечивают антитела, вырабатываемые на эти сахара. Полисахаридные вакцины содержит эти полисахариды, имитируя пневмококк. Таким образом, в вакцине нет самого микроба, а только крошечная высокоочищенная часть его оболочки, поэтому эти вакцины не могут вызвать у ребенка болезнь. Эффективную пневмококковую вакцину было непросто создать из-за обилия серотипов этого микроба. В России с 1999г используется полисахаридная вакцина Пневмо-23 (фирма «Aventis Pasteur»). Антигенный состав Пневмо-23 на 90% соответствует спектру пневмококков, циркулирующих на территории нашей страны.
Эффективность вакцины у детей и взрослых в возрасте до 55 лет составляет 93%. Максимальная концентрация вырабатываемых защитных антител достигается только к 3 мес. после вакцинации. Она сохраняется около 5 лет и медленно снижается. Вакцина прекрасно защищает от отитов, что связано с проникновением защитных антител из сыворотки крови в полость среднего уха и формированием также иммунитета на уровне слизистой. Эффективность иммунизации по предупреждению ОРЗ, бронхитов и пневмоний составила 93%, что сократило заболеваемость в 14 раз.
Максимальная концентрация вырабатываемых защитных антител достигается только к 3 мес. после вакцинации. Она сохраняется около 5 лет и медленно снижается. Вакцина прекрасно защищает от отитов, что связано с проникновением защитных антител из сыворотки крови в полость среднего уха и формированием также иммунитета на уровне слизистой. Эффективность иммунизации по предупреждению ОРЗ, бронхитов и пневмоний составила 93%, что сократило заболеваемость в 14 раз.
После вакцинации в организованных коллективах заболеваемость любыми пневмониями снизилась в 3 раза, острыми бронхитами и ОРЗ — в 2 раза, острыми средними отитами и синуситами — в 4 раза. У детей с аденоидами 2-3 степени, сопровождающимися кондуктивной тугоухостью, в 85% случаев аденоидная ткань сокращалась до 1-2 степени. У всех детей с кондуктивной тугоухостью 1-2 степени нормализовался слух. Иммунизация детей с бронхиальной астмой урежает инфекционно зависимые обострения бронхиальной астмы.
В России мы используем конъюгированную пневмококковую вакцину Превенар 7 с очищенными полисахаридами 7 серотипов пневмококка и сменяющую ее вакцину Превенар 13 (фирма «Pfizer»), защищающую уже от 13 серотипов пневмококка. Превенар применяется с 2000 г и зарегистрирована более чем в 80 странах.
Превенар применяется с 2000 г и зарегистрирована более чем в 80 странах.
В большинстве стран вводят три дозы в течение 1-го года жизни с возраста 6 недель внутримышечно с интервалом 4-8 недель. Превенар может вводиться одновременно с другими вакцинами (разные шприцы и места инъекций). Ревакцинация после 12 месяцев закрепляет иммунный ответ. В некоторых странах (Бельгия, Великобритания, Швейцария, Дания, Италия, Норвегия) вакцина вводится дважды в течение 6 месяцев от рождения с промежутком в 2 месяца, а 3-я доза — в возрасте 1 года. Россия пошла по этому пути. По нашему новому национальному календарю вакцинация от пневмококка проводится в возрасте 2 и 4,5 месяцев с последующей ревакцинацией в 15 месяцев. Превенар используется у детей до 5 лет.
В таблице приведены некоторые данные из нашего национального руководства, касающиеся эффективности применения пневмококковой конъюгированной вакцины в США и странах Западной Европы за 8 лет.
Cypionate de testostérone signifie l’aspartate de monométhionine de zinc et est un supplément utilisé par les culturistes et les athlètes sérieux pour stimuler la testostérone et l’IGF-1 dans le corps. Cypionate de testostérone associe le zinc, le magnésium et la vitamine B6, qui jouent tous les trois un rôle important dans le processus métabolique. De plus, la plupart des gens ne consomment pas suffisamment de magnésium dans un régime alimentaire typique. Des études ont montré que les Cypionate de testosterone pour la croissance musculaire suppléments de Cypionate de testostérone peuvent entraîner une augmentation de la masse musculaire, une augmentation de la force musculaire et une augmentation des niveaux d’hormones anaboliques. Les suppléments de Cypionate de testostérone sont également utiles pour les athlètes, car les vitamines et les minéraux tels que le zinc et la vitamine B6 sont épuisés pendant l’exercice. En plus des niveaux de testostérone libre plus élevés, Cypionate de testostérone peut également améliorer la qualité du sommeil. Le produit est également idéal pour ceux qui recherchent un coup de pouce naturel à leur entraînement et il a été démontré qu’il n’avait aucun effet secondaire négatif connu.
Cypionate de testostérone associe le zinc, le magnésium et la vitamine B6, qui jouent tous les trois un rôle important dans le processus métabolique. De plus, la plupart des gens ne consomment pas suffisamment de magnésium dans un régime alimentaire typique. Des études ont montré que les Cypionate de testosterone pour la croissance musculaire suppléments de Cypionate de testostérone peuvent entraîner une augmentation de la masse musculaire, une augmentation de la force musculaire et une augmentation des niveaux d’hormones anaboliques. Les suppléments de Cypionate de testostérone sont également utiles pour les athlètes, car les vitamines et les minéraux tels que le zinc et la vitamine B6 sont épuisés pendant l’exercice. En plus des niveaux de testostérone libre plus élevés, Cypionate de testostérone peut également améliorer la qualité du sommeil. Le produit est également idéal pour ceux qui recherchent un coup de pouce naturel à leur entraînement et il a été démontré qu’il n’avait aucun effet secondaire négatif connu.
| Показатели | Эффект вакцины |
| Инвазивные пневмококковые инфекции: менингит, сепсис, пневмония. | Общее снижение заболеваемости детей на 78%. Снижение заболеваемости, вызываемой серотипами, входящими в состав вакцины, на 97% |
| Пневмония | Сокращение госпитализации детей до 2 лет в связи с пневмониями любой этиологии на 39 — 54%. |
| Острый средний отит | Сокращение частоты осложненных случаев отита на 17 — 28%. Уменьшение числа амбулаторных визитов к врачу и выписываемых рецептов на 42%. |
| Пневмококковые инфекции, резистентные к антибиотикам | Снижение заболеваемости у детей младше 2 лет на 81%. |
Отиты – это очень частая и серьезная проблема часто болеющих детей.
Первый эпизод отита вызывается, как правило, пневмококком, при последующих присоединяется и другая микрофлора (прежде всего — гемофильная инфекция). Частота отитов в детских коллективах после вакцинации уменьшается в 3 раза, частота пневмоний — в 9 раз. Введение вакцины Превенар-7 позволило на 7,3% реже применять антибиотики у привитых детей. Это очень важно, так как в России, как и во всем мире постоянно растет доля пневмококков, обладающих устойчивостью к антибиотикам. Вакцинация пневмококковыми конъюгированными вакцинами способствует сокращению носительства пневмококка на слизистой носа и глотки.
Частота отитов в детских коллективах после вакцинации уменьшается в 3 раза, частота пневмоний — в 9 раз. Введение вакцины Превенар-7 позволило на 7,3% реже применять антибиотики у привитых детей. Это очень важно, так как в России, как и во всем мире постоянно растет доля пневмококков, обладающих устойчивостью к антибиотикам. Вакцинация пневмококковыми конъюгированными вакцинами способствует сокращению носительства пневмококка на слизистой носа и глотки.
Показания к применению вакцины Превенар:
- дети до 5 лет;
- все пациенты с хроническими заболеваниями (поражение кровеносной и дыхательной системы, почек, хроническая почечная недостаточность, нефротический синдром, сахарный диабет), отсутствующей или нефункционирующей селезенкой), врожденным и приобретенным иммунодефицитом.
- в России вакцина дополнительно рекомендована часто болеющим, детям с хроническими очагами инфекции, отитами, снижением слуха, тубинфицированным и людям с латентным туберкулезом.

Противопоказания к применению вакцины Превенар:
- острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний;
- повышенная чувствительность на предыдущее введение препарата;
- гиперчувствительность к компонентам, входящим в состав вакцины.
Острые инфекционные и неинфекционные заболевания, а также обострения хронического заболевания — временные противопоказания; в этом случае вакцинацию проводят через 2-4 недели после выздоровления в период реконвалесценции или ремиссии. При легком клиническом течении ОРЗ, а также кишечных инфекционных заболеваний допускается проводить иммунизацию сразу после нормализации температуры тела и состояния.
Таким образом, в настоящее время в России появилась возможность с первого года защитить ребенка от очень распространенной и серьезной инфекции, чтобы наши дети, общаясь со своими сверстниками, поменьше болели.
Вакцинация против кори
Как быть, если произошел контакт с больным корью?
Действия регламентируются Санитарно-эпидемиологические правила СП 3. 1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Прививка от пневмококка | Медицинский центр Медлайн
Что такое пневмококк?
Пневмококк (или Streptococcus pneumoniae — стрептококк пневмонии) — это очень распространенная бактерия, который вызывает такие заболевания, как воспаление легких (пневмония), бронхит, синусит, а также такие распространенные инфекции, как сепсис (заражение крови), воспаление коры головного мозга (менингоэнцефалит) и другие.
Вакцинация взрослых коньюгированной вакциной Превенар 13. Стоимость вместе с приемом врача 3500 р.
Для чего нужна вакцинация?
Ряд заболеваний и состояний сопряжен с повышенным риском тяжелой формы болезни и агрессивного поведения пневмококка. Для снижения этого риска нужна вакцинация.
Кому нужна вакцинация?
Группам повышенного риска развития тяжелых форм пневмококковой инфекции, таким, как:
- Все дети до 2 лет.
- Все взрослые в возрасте 65 лет и старше.
- Больные хроническими заболеваниями, например, сахарным диабетом и другими хроническими нарушениями обмена веществ, болезнями сердца и кровеносных сосудов, гепатитом и/или циррозом печени или хроническими болезнями легких (ХОБЛ, астма и др.).
- Лица с врожденным или приобретенным иммунодефицитом, включая онкогематологические заболевания, злокачественные новообразования и ВИЧ-инфекцию.
- Лица с нарушениями работы селезенки (включая серповидноклеточную анемию) или с удаленной селезенкой или при подготовке к удалению селезенки.

- Лица, прошедшие пересадку органов или пересадку костного мозга.
- Лица с хронической почечной недостаточностью или нефротическим синдромом, а также находящиеся на диализе.
Какие бывают вакцины?
В РФ есть два вида вакцин, которые не содержат живых возбудителей:
- Пневмококковая конъюгированная вакцина (ПКВ13). Это вакцина, содержащая белок, связанный с компонентами оболочки 13 штаммов пневмококка. К ней относятся Превенар 13 и Синфлорикс. ПКВ13 рекомендована для всех детей младше 2 лет и людей 2 лет и старше с определенными заболеваниями. Взрослые 65 лет и старше также могут обсудить вопрос со своим врачом и принять решение о вакцинации ПКВ13.
- Пневмококковая полисахаридная вакцина (ППСВ23). Это вакцина, содержащая компоненты полисахаридной оболочки 23 штаммов пневмококка. К ней относится Пневмовакс 23. ППСВ23 рекомендуется для всех взрослых в возрасте 65 лет и старше, людей от 2 до 64 лет с определенными заболеваниями и курящих табак взрослых от 19 до 64 лет.
 Дети младше 2 лет не должны получать эту вакцину.
Дети младше 2 лет не должны получать эту вакцину.
Какая схема вакцинации используется?
Для взрослых, которые относятся к группам риска, рекомендуется одна доза коньюгированной вакцины (Превенар 13). Лица из групп особо высокого риска в дополнение к конъюгированной вакцине вакцине должны получить две дозы полисахаридной вакцины (Пневмовакс 23). В таких случаях рекомендуется начать с серии конъюгатных вакцин, а после этого сделать прививку полисахаридной вакциной.
Вторая доза вакцины пневмовакс (через 5 лет после первой дозы) рекомендуется для прошедших вакцинацию лиц с особо высоким риском тяжелой пневмококковой инфекции. Эту прививку рекомендуется сделать еще один раз.
Лицам в возрасте 65 лет и старше, которые до достижения 65 лет получили одну дозу вакцины, рекомендуется дополнительная доза, когда им исполнится 65 лет (если прошло не менее 5 лет с момента получения последней дозы).
Вакцинация взрослых коньюгированной вакциной Превенар 13. Стоимость вместе с приемом врача 3500 р.
Стоимость вместе с приемом врача 3500 р.
Насколько хорошо действуют эти вакцины?
Некоторые пневмококковые инфекции являются инвазивными. Инвазивное заболевание означает, что микробы проникают в те части тела, которые обычно свободны от микробов. Инвазивное заболевание обычно очень серьезное и может привести к смерти.
Вакцины, которые помогают защитить от пневмококковой инфекции, работают хорошо, но не могут предотвратить все случаи.
Исследования показывают, что как минимум 1 доза пневмококковой конъюгированной вакцины защищает:
- По крайней мере, 8 из 10 детей от серьезных инфекций, называемых инвазивным пневмококком.
- 75 из 100 взрослых в возрасте 65 лет и старше против инвазивного пневмококкового заболевания.
- 45 из 100 взрослых в возрасте 65 лет и старше против пневмококковой пневмонии.
Исследования * показывают, что 1 доза пневмококковой полисахаридной вакцины защищает
- От 50 до 85 из 100 здоровых взрослых против инвазивной пневмококковой инфекции.

Каковы побочные явления при прививках от пневмококка?
Превенар
У 10 — 20% лиц, получивших прививку, наблюдаются местные побочные явления — краснота, отек или боли в области инъекции. В более редких случаях возможно краткосрочное повышение температуры или ощущение беспокойства. Очень редкие побочные явления включают судороги, вялость и повышенную чувствительность (в 0,01 — 0,1% случаев).
Такие побочные явления, как тяжелая аллергическая (анафилактическая) реакция случаются крайне редко.
Пневмовакс
Наиболее частыми являются местные побочные явления, а более редкие включают временное повышение температуры, боли в мышцах, слабость и рвоту. Случаи повышенной чувствительности бывают редко.
Вакцинация взрослых коньюгированной вакциной Превенар 13. Стоимость вместе с приемом врача 3500 р.
Какой интервал следует соблюдать при выполнении прививок от пневмококка по отношению к другим прививкам?
Прививки от пневмококка можно делать в те же сроки, что и другие прививки, или в любое время до или после них.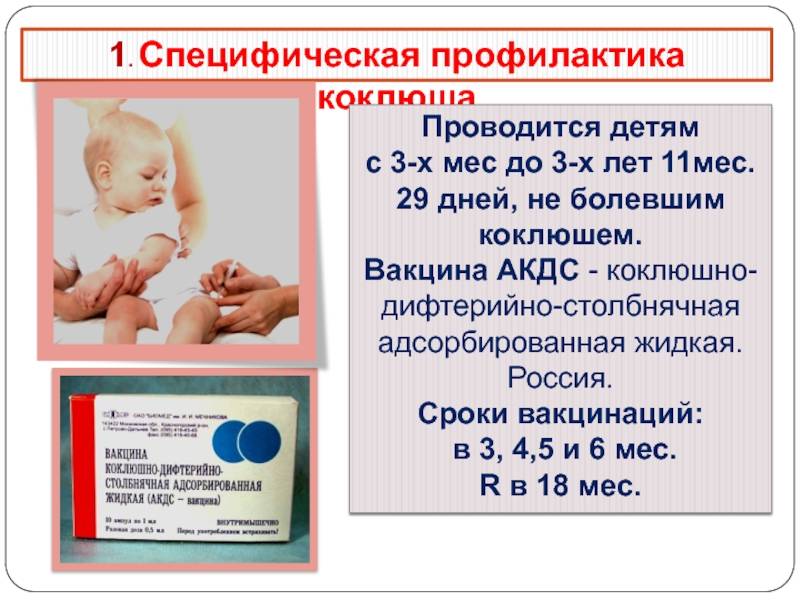
Какой интервал рекомендуется соблюдать между прививками превенар и пневмовакс?
Для лиц старше 18 лет — рекомендуется ввести превенар, а через 8 недель пневмовакс. Если же вакцинация начинается с пневмовакса, а затем вводят превенар, то рекомендуемый интервал между ними должен составлять один год.
Когда не следует делать прививки от пневмококка?
- Если у вас или у вашего ребенка была опасная для жизни аллергическая реакция или тяжелая аллергия на вакцины.
- Люди с легким заболеванием, например с простудой, вероятно, могут получить вакцину. Людям с более серьезным заболеванием, вероятно, следует подождать, пока они не выздоровеют. Проконсультируйтесь с врачом в такой ситуации.
Можно ли проводить вакцинацию против пневмококковой инфекции вместе с вакцинацией против гриппа?
Иммунизацию против пневомококка можно проводить в течение всего года. Если планируется организация программы массовой вакцинации против гриппа, то удобно провести эту вакцинацию одновременно с иммунизацией против пневмококковой инфекции перед началом сезона ОРЗ и гриппа, что соответствует рекомендациям Всемирной организации здравоохранения.
Можно ли привиться во время беременности?
Нет никаких доказательств того, что ПКВ13 или ППСВ23 вредны для беременной женщин или плода. Однако в качестве меры предосторожности женщинам, которым необходима вакцина, следует по возможности сделать ее до беременности.
Корь: все, что нужно знать о вакцинации взрослых
- Диана Курышко
- BBC News Украина
Автор фото, YURI DYACHYSHYN Getty
Украина лидирует по количеству больных корью в мире. Только в 2018 году ею заразились 35 тысяч человек, а с начала 2019 года — еще 25 тысяч.
Врачи бьют тревогу и призывают делать прививки. Это — единственный способ защититься от болезни, от которой нет лекарств.
Как и где сделать прививку от кори в Украине? Куда делают укол и что можно есть перед вакцинацией? А как насчет секса?
Отвечаем на все популярные вопросы о прививках от кори для взрослых. В этом нам помогают эксперт по вакцинации ЮНИСЕФ Екатерина Булавинова и Минздрав.
В этом нам помогают эксперт по вакцинации ЮНИСЕФ Екатерина Булавинова и Минздрав.
Почему корь — это серьезно?
Корь — это вирусное заболевание, которое передается от больного человека воздушно-капельным путем во время чихания, кашля или разговора. Этот вирус может жить в воздухе и на поверхностях еще 2 часа после того, как больной вышел из помещения.
Болезнь может проходить очень тяжело и привести к инвалидности или даже к летальному исходу.
Обычно прививки от кори, а следовательно и иммунитет от этой болезни, делают в детском возрасте — в 12 месяцев и в шесть лет. Но в Украине уровень вакцинации — крайне низкий.
Нужно ли взрослым вакцинироваться от кори?
Да, в условиях вспышки кори, который сейчас в Украине, взрослым необходимо вакцинироваться.
Очень многие взрослые не защищены от кори — либо потому что они когда-то получили прививки только одной дозой и, возможно, не выработали иммунитет, либо потому что вакцина неправильно хранилась.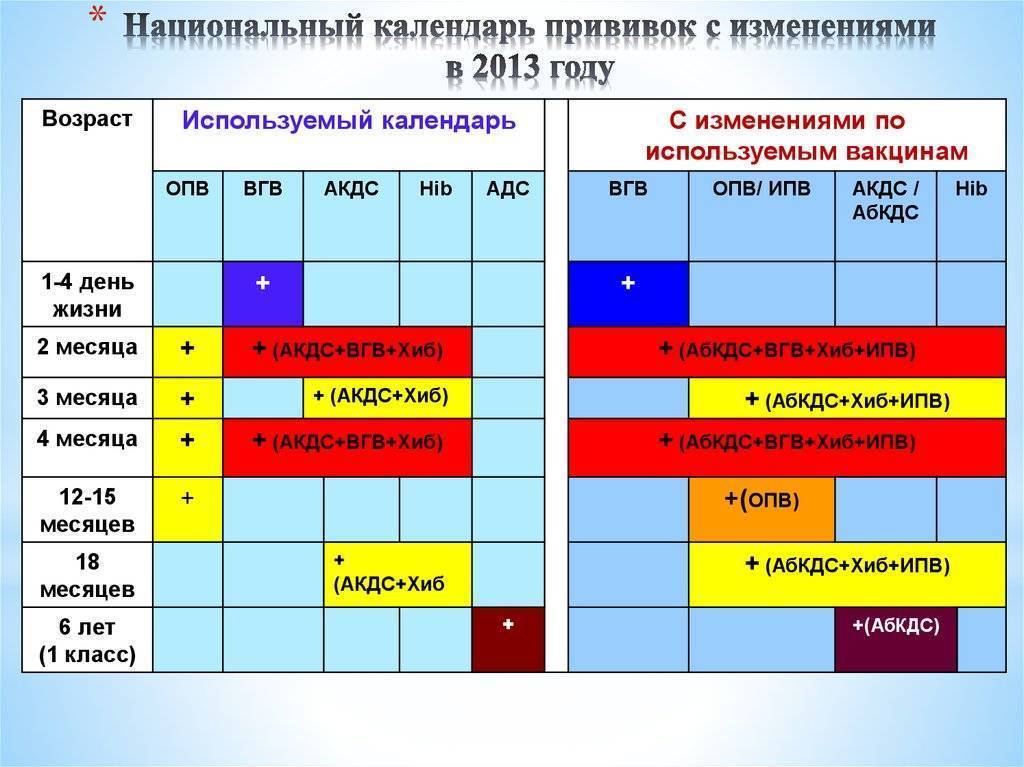
Сейчас вакцина против кори входит в состав комбинированной трехкомпонентной вакцины КПК. Она защищает сразу от трех инфекций — кори, краснухи и паротита.
Как проверить, есть ли у тебя иммунитет против кори? Какие анализы нужно сдавать?
Автор фото, UNIAN
Если есть доступ к вакцине, то никаких анализов сдавать не надо, а надо просто прийти и сделать прививку. Лишним это не будет.
Проверить, есть ли у тебя иммунитет к кори, можно, сдав анализ крови на наличие иммуноглобулинов IgG — это антитела к вирусу кори.
Когда и при каких обстоятельствах делать прививки взрослому против кори нельзя?
• Во время беременности;
• если была серьезная аллергическая реакция (анафилактический шок) на предыдущую дозу этой вакцины, известна аллергическая реакция на один из компонентов вакцины (например, неомицин)
• при остром заболевании с температурой выше 38,5°С;
• также не рекомендуют вводить КПК людям с иммунодефицитом, СПИДом, при лечении препаратами, подавляющими иммунитет, например, при химиотерапии, употреблении больших доз стероидных гормонов;
• следует повременить с прививкой, если пациент получал препараты крови, так как они могут нейтрализовать действие вакцины;
• вакцину вводят детям до шести месяцев.
А вот простуда, «красное горло» и насморк не являются противопоказанием к вакцинации. Вакцину от кори можно вводить в один день с другими вакцинами, например, от дифтерии и столбняка — в разные участки тела.
Чего нельзя делать до и после прививки — алкоголь, секс, есть ли ограничения в еде?
Никаких ограничений нет. Не надо менять обычный образ жизни.
Куда делают укол? Больно ли это?
Это обычный укол. Взрослому человеку советуют делать в плечо левой руки, если он — правша. В месте введения вакцины может появиться местная реакция — боль, покраснение или припухлость, которые обычно проходят быстро.
Вакцина КПК «не любит» прямых солнечных лучей и спирта. Прежде чем делать инъекцию, нужно подождать, пока с поверхности кожи полностью испарится спирт или другие дезинфицирующие средства, поскольку они могут отключить ослабленные вирусы, которые есть в вакцине.
Какая вакцина есть в Украине?
Это бельгийская вакцина «Приорикс» и американская «М-М-Р II». Их для Украины закупает Детский фонд ООН (ЮНИСЕФ).
Их для Украины закупает Детский фонд ООН (ЮНИСЕФ).
По состоянию на 7 марта, в Украине было 1,2 млн доз этих вакцин. Они есть во всех государственных медицинских учреждениях, уверяют в Минздраве.
Безопасна ли вакцина от кори?
В Минздраве объясняют, что вакцину КПК применяют уже более 50 лет. За это время было сделано более 500 млн прививок в 100 странах мира.
Вакцины, как и любое лекарство, могут вызвать реакции, но серьезные реакции на вакцину — крайне редки, говорят врачи.
Вероятность серьезной аллергической реакции на вакцину КПК — это одна на миллион прививок. Тогда, как из тысячи людей, заразившихся корью, один человек умирает, одна заболеет энцефалитом, а 50 получают тяжелые осложнения, отметили в Минздраве.
Одной из главных причин распространения кори на планете Всемирная организация здравоохранения называет халатность и распространение ложных новостей о вакцинах.
В 90-х годах опасения вызвало дискредитированное исследование британца Эндрю Уэйкфилда, в котором он утверждал, что существует связь между вакциной против кори, паротита и краснухи (MMR) и аутизмом и заболеванием кишечника у детей.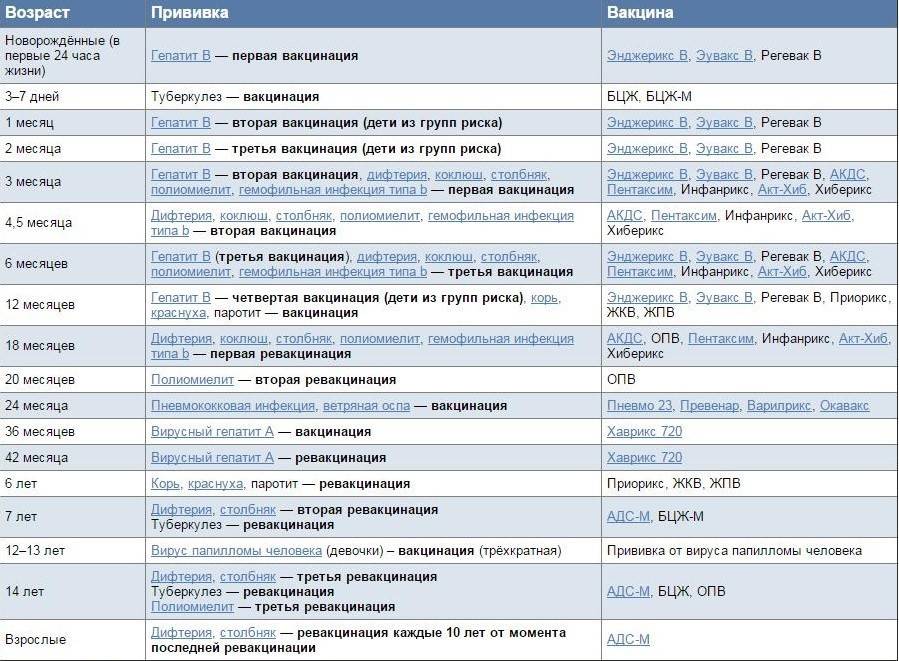 Уэйкфилд утверждал, что его выводы основаны на опыте только 12 детей, но ни одно другое исследование не смогло повторить полученные им результаты.
Уэйкфилд утверждал, что его выводы основаны на опыте только 12 детей, но ни одно другое исследование не смогло повторить полученные им результаты.
Впоследствии его удалили из медицинского реестра в Великобритании. Однако слухи о негативных последствиях иммунизации продолжали распространяться, что привело к значительному падению уровня вакцинации по всему миру.
Автор фото, Getty Images
Как проверить, качественная ли вакцина и не нарушались ли условия ее хранения?
Вы можете попросить медсестру показать вам холодильник, где хранятся вакцины, и термометр в нем — температура должна быть от +2 до +8 градусов.
Также можно посмотреть термоиндикаторы на флаконах с вакциной — они выглядят, как квадрат внутри круга.
Если квадрат светлее круга, это значит, что вакцина в порядке, хранилась при нормальной температуре и ее можно использовать.
Могут ли привитые люди заболеть корью?
Если человека привили правильно и качественной вакциной, он не заболеет корью. Но есть люди, которые несмотря на вакцинацию, не могут выработать иммунитет. Процент таких людей очень незначителен.
Но есть люди, которые несмотря на вакцинацию, не могут выработать иммунитет. Процент таких людей очень незначителен.
Заболеть могут те, кому ввели вакцину, которая хранилась при ненадлежащей температуре и утратила свои свойства.
К тому же, справки о прививках часто фальсифицируют.
Как переносят корь взрослые, какие осложнения могут быть?
Спрогнозировать или предотвратить осложнения от кори невозможно. Чаще всего это воспаление легких и энцефалит (воспаление головного мозга). Это тяжелые состояния, которые лечат в реанимации.
Даже если осложнений нет, эта болезнь тяжело переносится. Человек «выпадает из жизни» минимум на месяц.
В начале болезни людям кажется, что у них грипп. Есть температура, кашель, боль в глазах. Через 5-7 дней появляется сыпь, потом могут быть рвота и диарея. Температура весь период высыпаний обычно до 40. Когда сыпь сходит, некоторое время на коже сохраняются пигментные пятна.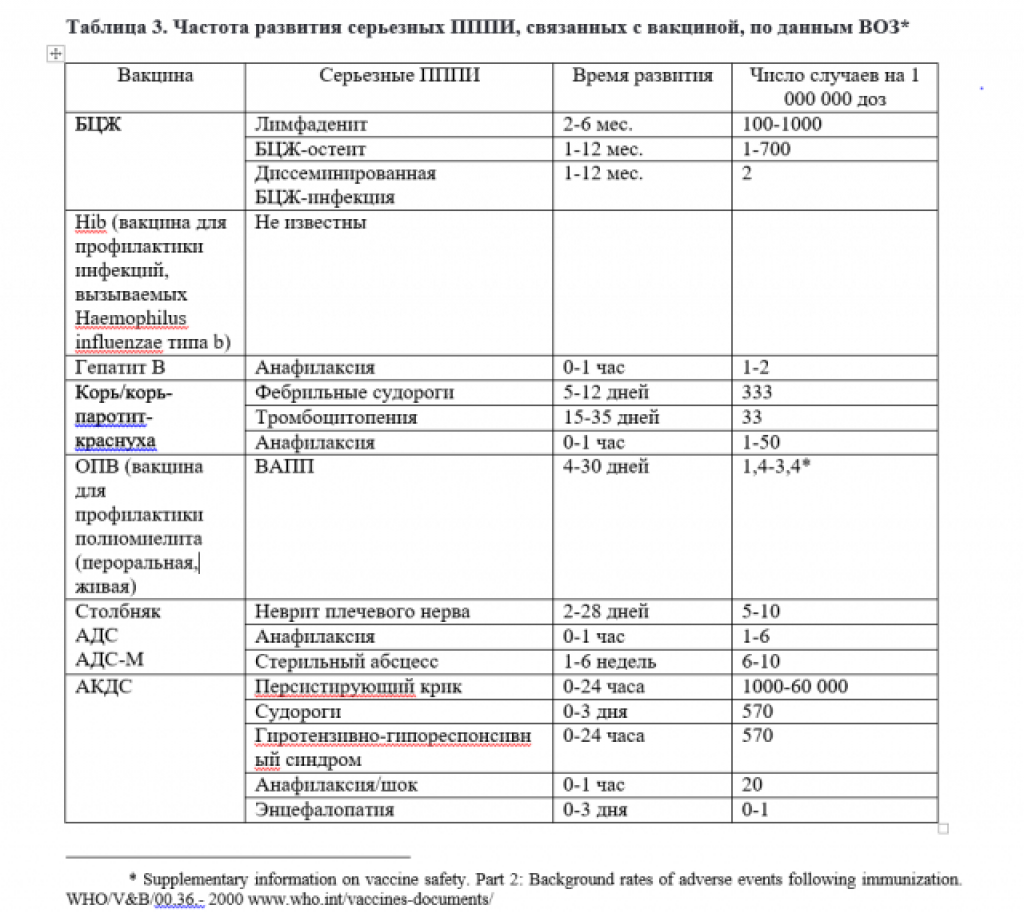
Как часто взрослым нужно вакцинироваться?
Нужно получить две дозы вакцины с минимальным интервалом 28 дней. Врачи говорят, что это сформирует иммунитет против кори на долгие годы, вероятно, на всю жизнь.
Пускают ли непривитых людей за границу?
Людей, которые едут работать или учиться за границу надолго, могут попросить сделать дополнительную прививку. Такие прецеденты уже есть.
На сайтах разных стран есть рекомендации для людей, которые въезжают в Украину, сделать дополнительно прививки против кори.
Как и где вакцинироваться взрослому человеку в Украине?
Автор фото, MUNIR UZ ZAMAN Getty
По словам эксперта Минздрава по направлению «Инфекционные болезни» Федора Лапия, прививки от кори для взрослых в Украине — бесплатные. Сейчас в государственных поликлиниках вакцины от кори есть как для взрослых, так и для детей, отметил г-н Лапий.
Если в кабинете прививок говорят, что вакцины нет, в Минздраве советуют жаловаться руководителю медучреждения. Если это не поможет, то следует обратиться в департамент/ управление здравоохранения в вашей области. За распределение вакцин в пределах области отвечает местная власть.
Можно ли вакцинироваться после контакта с больным?
В таких случаях также делают вакцинацию. Это соответствует рекомендациям ВОЗ. Таким образом иммунная система начинает «бежать наперегонки» с вирусом, вырабатывая антитела, объясняют в Минздраве.
Чем быстрее сделана вакцинация, тем больше вероятность избежать болезни или хотя бы облегчить ее течение.
Если человек контактировал с больным корью, лучше вакцинироваться в течение первых 72 часов. Позже можно, но эффективность прививки будет не такой высокой.
Памятка по полиомиелиту | Министерство здравоохранения Калининградской области
Внимание!
Информация для родителей в связи регистрацией случаев
вакциноассоциированного паралитического полиомиелита.

В 2002 году Российская Федерация, как часть Европейского региона, объявлена территорией свободной от полиомиелита. В России и Калининградской области с 1997 года отсутствует циркуляция дикого вируса полиомиелита, однако в последние годы из-за увеличения числа непривитых против полиомиелита детей стали регистрироваться случаи вакциноассоциированного паралитического полиомиелита.
Вакциноассоциированный паралитический полиомиелит (ВАПП) — это полиомиелит, вызываемый вакцинными вирусами, которые выделяются из кишечника привитого ребенка в течение 1 — 2 месяцев после проведенной вакцинации оральной полиомиелитной вакциной.
Если в дошкольном учреждении проведена вакцинация оральной полиомиелитной вакциной, то в окружающую среду в течение этого времени поступает значительное количество вакцинных вирусов. Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.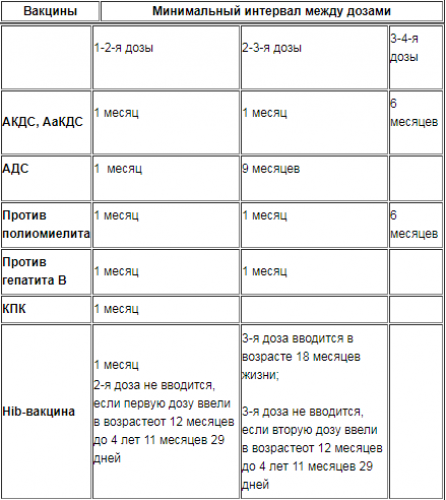
Вакциноассоциированный паралитический полиомиелит возникает у не привитых детей (преимущественно детей с нарушением состояния иммунитета) при их тесном контакте с детьми, недавно (до 2 месяцев) вакцинированными живой оральной полиомиелитной вакциной.
В соответствии с требованием санитарных правил 3.1.2951-11 «Профилактика полиомиелита» в целях профилактики вакциноассоциированного паралитического полиомиелита (ВАПП) предусмотрена изоляция не привитых детей. Не привитые дети должны быть изолированы из коллектива сроком на 60 дней. Данное требование санитарных правил распространяется на детей, находящихся как в семье, так и в организованных коллективах, и направлено на предупреждение инфицирования и заболевания незащищенного (не привитого) ребенка.
Несоблюдение данного требования создает угрозу жизни или здоровью ребенка, не прошедшего иммунизацию против полиомиелита.
В России в рамках национального календаря профилактических прививок проводится иммунизация против полиомиелита в 3 и 4,5 месяца инактивированной вакциной, в 6 месяцев — живой оральной полиомиелитной вакциной (ОПВ).
В возрасте 18, 20 месяцев и 14 лет также проводится ревакцинация против полиомиелита живой вакциной.
Предупреждаем родителей: при проведении прививок против полиомиелита в организованном детском коллективе живой оральной вакциной, существует риск заражения не привитых детей вакциноассоциированным паралитическим полиомиелитом.
Родители детей, не привитых против полиомиелита должны быть предупреждены медицинским персоналом о риске заражения не привитого ребенка и необходимости либо его прививки, либо — разобщения с детьми, недавно привитыми на срок до 60 дней.
Использование персонализированной рекламы для поддержки развертывания вакцин
Каждый день люди используют приложения и сервисы Facebook, чтобы узнавать и узнавать обо всем — от забавного и эклектичного до более значимого и меняющего жизнь. Последнее стало еще более очевидным во время пандемии коронавируса (COVID-19), когда все больше и больше сообществ обращались к нашим платформам, чтобы оставаться в курсе важной информации о здоровье.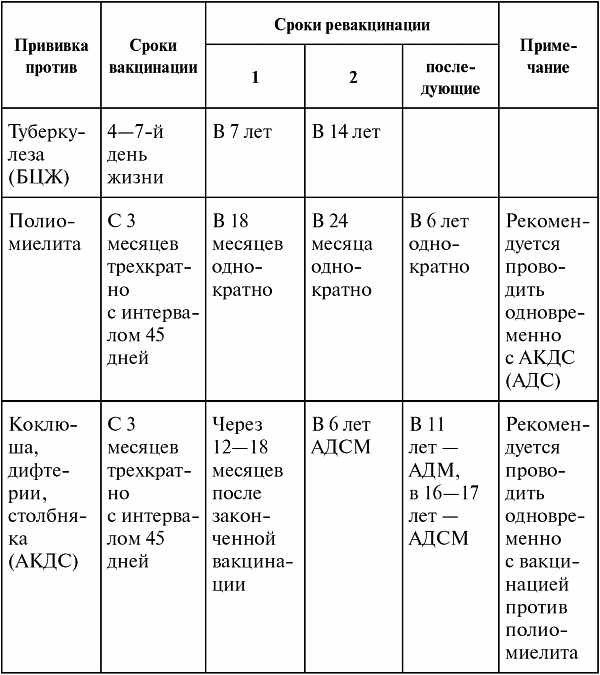
Фактически, более половины (52%) опрошенных * людей хотят получать важную информацию, такую как объявления о государственных услугах, через каналы социальных сетей.
Поскольку органы общественного здравоохранения стремятся информировать людей о программах вакцинации от COVID-19, мы хотим, чтобы вы знали, как персонализированная реклама может помочь расширить ваше сообщение и поддержать развертывание.
Что такое персонализированная реклама?
Реклама в Facebook и Instagram персонализирована. Это означает, что они помогают вам общаться с людьми, которые, скорее всего, будут заинтересованы в вашем сообщении или в том, что вы предлагаете, а это означает, что ваша реклама может быть более эффективной.
Как работает персонализированная реклама?
Лента новостей каждого человека уникальна, а это означает, что люди с большей вероятностью увидят контент, который они хотят смотреть, группы, к которым они хотят присоединиться, организации, за которыми они хотят следить, а также темы и услуги, которые их больше всего интересуют. информация основана на персонализации.
информация основана на персонализации.
Персонализированная реклама показывается людям на основе информации о том, кто они, их интересы и поведение.
Каким образом персонализированная реклама может поддержать программы вакцинации от COVID-19?
Персонализированная реклама может быть особенно полезной при поэтапном развертывании вакцины.По мере того, как вы стремитесь информировать и просвещать различные слои населения, может возникнуть необходимость провести людей через воронку обмена сообщениями, начиная с осведомленности, затем рассмотрения и, наконец, действия или намерения вакцинации. На каждом из этих этапов может потребоваться отдельное персонализированное сообщение, предназначенное для разных демографических групп, чтобы люди получали нужное сообщение в нужное время для достижения ваших целей в области общественного здравоохранения.
Например, если ваша цель — повысить доверие к вакцине среди группы людей, которые живут в определенном регионе, говорят на другом языке и имеют более высокий риск заражения COVID-19, вы можете указать возраст, местоположение и язык: основанный на таргетинге и помогающий охватить аудиторию, которая наиболее соответствует вашей цели.
Затем, чтобы охватить людей, которые уже проявили интерес, вы можете использовать списки контактов или таргетинг на посетителей сайта, чтобы повторно связаться с кем-то, кто уже подписался, чтобы получать уведомления о назначениях вакцинации. Дополнительные способы, с помощью которых вы можете дополнительно персонализировать опыт своей аудитории, включают создание настраиваемых аудиторий из:
- Взаимодействие со страницей Facebook: люди, которые взаимодействовали с вашим контентом, связанным с вакцинами, на вашей странице Facebook или в профиле Instagram
- Просмотры видео: люди, которые просмотрели конкретную видео, возможно, связанное с контентом о COVID-19, руководство
- Трафик / взаимодействие приложений: люди, которые загрузили / использовали ваши приложения, e.г. официальное приложение COVID-19
Для вдохновения вот вымышленный пример кампании по четырехэтапному внедрению вакцины:
Ситуация: Вымышленное Министерство здравоохранения ** хочет провести кампанию по достижению четыре цели:
- Повысить доверие к вакцинам среди населения в целом в своей стране с помощью объявлений государственной службы
- Предупредить группу высокого риска в возрасте 60+ в четырех конкретных регионах о вакцинации с помощью специальных объявлений государственной службы для этой возрастной группы
- Зарегистрируйте эту приоритетную группу для вакцинации
- Напомните приоритетной группе о назначениях и местах вакцинации
Возможный подход с использованием рекламы в Facebook: Для достижения вышеуказанных целей Минздрав может использовать различные инструменты в Менеджере рекламы, чтобы создать мульти- фаза, полная информационная кампания. Это может включать использование параметров таргетинга Facebook для доставки важных сообщений людям с использованием основной и настраиваемой аудитории, а также применение различных целей кампании в зависимости от каждого этапа.
Это может включать использование параметров таргетинга Facebook для доставки важных сообщений людям с использованием основной и настраиваемой аудитории, а также применение различных целей кампании в зависимости от каждого этапа.
Этап 1: Повышение доверия к вакцине
На этапе 1 вымышленное Минздрав может сосредоточиться на передаче информации о национальном плане развертывания вакцины или фактов о безопасности вакцины, ингредиентах и расстановке приоритетов.
В этом случае Минздрав может выбрать следующие варианты кампании:
- Тип кампании: охват и частота
- Цель: узнаваемость бренда
- Аудитория: общенациональная аудитория путем выбора геотаргетинга
Этап 2: Группа приоритета оповещения
На этапе 2 вымышленное Минздрав может решить сообщить информацию о наличии вакцины, местах регистрации и местах вакцинации.В этом сценарии Минздрав может выбрать следующие варианты кампании:
- Тип кампании: Аукцион
- Цель: Узнаваемость бренда
- Аудитория: Аудитория, определенная возрастом и конкретным местоположением
Широкая рекламная кампания будет стимулировать вакцинацию
Корпорации , общественные организации и Центры по контролю и профилактике заболеваний заявили, что планируют запустить широкомасштабную рекламную кампанию в четверг, чтобы побудить колеблющихся американцев пройти вакцинацию от коронавируса.
Рекламная индустрия заявляет, что это одна из крупнейших государственных образовательных программ в истории США, с рекламой, размещаемой на телевидении, радио, на веб-сайтах и в социальных сетях.
«Это не только самая важная кампания нашего поколения, она также должна быть самой крупной», — сказал П.Дж. Перейра, соучредитель Pereira O’Dell, рекламного агентства, которое добровольно предоставило свои услуги для кампании. .
Эта работа включает в себя веб-сайт GetVaccineAnwers.org с ответами на часто задаваемые вопросы о вакцинации.
Две вакцины на данный момент получили одобрение федеральных органов здравоохранения как безопасные и эффективные против коронавируса, а третья вакцина может получить одобрение правительства в ближайшие дни, что вселяет оптимизм в отношении того, что может появиться что-то вроде прекращения пандемии в США
Но некоторые люди по-прежнему не знают, захотят ли они сделать прививку и как скоро, даже несмотря на то, что многие другие спешат вакцинироваться как можно скорее.
Опрос CDC, проведенный в декабре, показал, что только около половины взрослых в возрасте до 65 лет заявили, что они «абсолютно уверены» или «с большой вероятностью» будут вакцинированы.С тех пор исследования, проведенные исследовательской фирмой Civiqs, показали, что остается много скептицизма: около 40 процентов республиканцев заявили, что не планировали делать прививки.
Эксперты также в течение нескольких месяцев предупреждали, что темнокожим и другим цветным людям могут потребоваться дополнительные убеждения, чтобы преодолеть недоверие, которое восходит к прошлым примерам плохого обращения.
Организаторы общественных объявлений заявили, что целью было выслушать опасения и предоставить людям информацию, чтобы они могли сделать осознанный выбор.
Кампания — это проект Ad Council, некоммерческой группы, связанной с рекламной и медиа-индустрией, и COVID Collaborative, группы экспертов из фондов, университетов и предприятий. NBCUniversal, которой принадлежит NBC News, входит в число более 300 партнеров кампании, а также запустила собственную инициативу по оказанию общественных услуг под названием «Планируйте свою вакцину».
Эти усилия не связаны с информационно-пропагандистской кампанией, которую администрация Байдена планирует объявить в следующем месяце с аналогичной целью: вакцинировать достаточное количество людей, чтобы достичь коллективного иммунитета и положить конец пандемии.
Девиз этой рекламной кампании — «Все зависит от вас» — балансирует между выбором людей в отношении вакцинации и ответственностью, которую они могут чувствовать при этом.
«Дело в том, что вакцины безопасны и эффективны. Они спасут жизни».
В рекламе под названием «Как это начинается» показаны черно-белые фотографии людей, которые кажутся глубоко задуманными.
«У вас есть вопросы, и это нормально», — говорится в объявлении. «Дело в том, что вакцины безопасны и эффективны.Они собираются спасать жизни ».
Другая реклама посвящена членам Черной церкви, говорящим зрителям:« Теперь пора сделать первый шаг, который позволит нам вернуться к распространению информации, не вызывая беспокойства ».
Лиза Шерман, генеральный директор Ad Council, заявила в своем заявлении, что с более широким принятием вакцинации «мы сможем вернуться к моментам, которые мы все упускаем, и спасти жизни».
Дэвид Ингрэм рассказывает о технологиях для NBC News.
Пневмококковая вакцина Расписание и побочные эффекты
Существуют две вакцины для защиты детей от пневмококковой инфекции, серьезной инфекции, вызываемой бактерией, известной как Streptococcus pneumoniae .Только одна из вакцин, PCV13, считается безопасной для детей в возрасте до 2 лет. Эта вакцина важна, потому что младенцы и очень маленькие дети подвергаются более высокому риску заражения несколькими опасными инфекциями, включая пневмонию и бактериальный менингит. Некоторым детям старшего возраста также может потребоваться лечение ЦВС13.
Вторая вакцина, PPSV23, доступна уже более 30 лет и рекомендуется для детей от двух лет и старше. Защищает от 23 видов пневмококковых бактерий.
Вот информация об этих вакцинах, которая поможет вам принимать обоснованные решения о защите здоровья ваших детей, а также вашего собственного.
Что такое пневмококковая инфекция?
Пневмококковая инфекция — это инфекция, вызываемая бактериями Streptococcus pneumoniae или пневмококком. Люди могут быть инфицированы бактериями или переносить их в горле и не болеть. Эти носители все еще могут распространять его, в основном каплями из носа или рта, когда они дышат, кашляют или чихают.
В зависимости от того, какой орган или часть тела инфицирован, пневмококковая инфекция вызывает любое из нескольких серьезных заболеваний, в том числе:
- Бактериальный менингит, инфекция оболочки головного и спинного мозга, которая может привести к к спутанности сознания, коме и смерти, а также к другим физическим последствиям, таким как слепота или паралич
- Пневмония, инфекция легких, вызывающая кашель, лихорадку и затрудненное дыхание
- Средний отит, инфекция среднего уха, которая может вызывать боль , отек, бессонница, лихорадка и раздражительность
- Бактериемия, опасная инфекция кровотока
- Инфекции носовых пазух
Ежегодно в США умирает более 6000 человек. С. в результате пневмококковой инфекции. Более половины этих смертей приходится на взрослых, которые, согласно рекомендациям CDC, должны были быть вакцинированы.
С. в результате пневмококковой инфекции. Более половины этих смертей приходится на взрослых, которые, согласно рекомендациям CDC, должны были быть вакцинированы.
У детей младше 5 лет инфицирование пневмококковыми бактериями приводит примерно к 480 случаям менингита и 4000 случаев бактериемии или другой инвазивной инфекции в год. Основная проблема у очень маленьких детей заключается в том, что часто отсутствуют классические симптомы менингита и пневмонии, что затрудняет распознавание болезни.
Безопасны ли обе пневмококковые вакцины?
Обе вакцины безопасны. Как и в случае с любым лекарством, всегда существует вероятность серьезной проблемы, например, аллергической реакции. Но с PCV (вакцина, рекомендованная для маленьких детей) и PPSV (вакцина для взрослых и детей старшего возраста) риск серьезного вреда или смерти чрезвычайно мал.
В исследованиях с участием почти 60 000 доз вакцины PCV не было выявлено умеренных или тяжелых реакций. К легким побочным эффектам относились:
- Покраснение, болезненность или припухлость в тех случаях, когда укол делают примерно каждому четвертому младенцу
- Температура выше 100.
 4 F примерно у каждого третьего младенца
4 F примерно у каждого третьего младенца - Температура выше 102,2 F примерно у каждого 50 детей
- Редкие случаи суетливости, сонливости или потери аппетита
Примерно каждый второй взрослый, получающий вакцина PPSV вызывает покраснение или боль в месте укола. Менее чем у 1% наблюдается более серьезная реакция, такая как жар или мышечные боли.
Кому и когда следует делать пневмококковую вакцину?
Вакцина против ЦВС7, охватывающая семь штаммов пневмококковых бактерий, теперь обновлена до вакцины ЦВС13, охватывающей 13 штаммов.Серия PCV, начатая с PCV7, должна быть завершена с помощью PCV13. Однократная дополнительная доза PCV13 рекомендуется для всех детей в возрасте 14–59 месяцев, получивших соответствующую возрасту серию PCV7, и для всех детей в возрасте 60–71 месяцев с сопутствующими конкретными заболеваниями, которые получили соответствующую возрасту серию PCV7.
Вакцина PCV рекомендуется для следующих детей:
- Все дети младше 24 месяцев должны получить четыре дозы вакцины, первую — через 2 месяца.
 Следующие две прививки следует сделать через 4 месяца и 6 месяцев, а последнюю ревакцинацию — через 12–15 месяцев. Детям, которым не сделают прививку в это время, все равно следует сделать прививку. Количество доз и время между дозами зависит от возраста ребенка.
Следующие две прививки следует сделать через 4 месяца и 6 месяцев, а последнюю ревакцинацию — через 12–15 месяцев. Детям, которым не сделают прививку в это время, все равно следует сделать прививку. Количество доз и время между дозами зависит от возраста ребенка. - Здоровые дети в возрасте от 2 до 4 лет, не получившие четыре дозы, должны получить одну дозу вакцины.
Вакцина PPSV рекомендуется всем взрослым в возрасте от 19 до 64 лет, которые курят или страдают астмой, и всем в возрасте от 2 до 64 лет, принимающим лекарства или лечение, влияющие на иммунную систему организма.Примерами могут служить длительное использование стероидов, химиотерапия или лучевая терапия.
Кроме того, любой человек в возрасте от 2 до 64 лет, имеющий одно из следующих (или аналогичных) состояний здоровья, влияющих на иммунную систему, должен быть вакцинирован PPSV:
В настоящее время рекомендуется, чтобы взрослые в возрасте 65 лет и старше получали оба вакцины PCV13. и вакцина PPSV23. Сроки и последовательность вакцинации будут варьироваться в зависимости от того, какие вакцины вы, возможно, получали ранее.
Сроки и последовательность вакцинации будут варьироваться в зависимости от того, какие вакцины вы, возможно, получали ранее.
Тем, кто относится к группе высокого риска, и тем, кто был вакцинирован до 65 лет, может потребоваться повторная вакцинация через пять лет после первой дозы.
Насколько важно сделать прививку взрослому человеку старше 65 лет?
Это очень важно. Если вам больше 65 лет или у вас есть сопутствующее заболевание, которое подвергает вас риску, и вы не проходили вакцинацию от пневмококка, поговорите со своим врачом и попросите назначить вакцинацию. По данным Национального фонда инфекционных заболеваний, бактериемия и менингит, вызванные инвазивным пневмококковым заболеванием, являются причиной самых высоких показателей смертности среди пожилых людей и пациентов с сопутствующими заболеваниями.
Если вы и ваши дети получите пневмококковую вакцину, это может спасти жизни.
Информация о вакцинации против Covid-19 | Hampton, VA
Информация о вакцинации против Covid-19 | Хэмптон, Вирджиния — Официальный веб-сайтСделайте вакцинацию — Операция «Вакцинируйте полуостров»
Вакцины , предлагаемые в поликлиниках региона, — это вакцины Pfizer, Moderna и Johnson & Johnson. Информация для каждой клиники часто указывает, какая вакцина предлагается в этот день. Бесплатная вакцина доступна для детей от 5 лет и старше. Родитель или опекун должен сопровождать несовершеннолетнего, и только вакцина Pfizer одобрена для детей в возрасте 5-17 лет. 23 апреля Центр контроля заболеваний возобновил использование одноразовой вакцины Johnson & Johnson после паузы. Узнайте больше о вакцине Johnson & Johnson (Janssen).
Информация для каждой клиники часто указывает, какая вакцина предлагается в этот день. Бесплатная вакцина доступна для детей от 5 лет и старше. Родитель или опекун должен сопровождать несовершеннолетнего, и только вакцина Pfizer одобрена для детей в возрасте 5-17 лет. 23 апреля Центр контроля заболеваний возобновил использование одноразовой вакцины Johnson & Johnson после паузы. Узнайте больше о вакцине Johnson & Johnson (Janssen).
Клиника Ньюпорт-Ньюс предлагает вакцинацию против Covid-19, бустеры
Полуостров Департамента здравоохранения штата Вирджиния и медицинские округа Хэмптона размещают государственную клинику вакцинации против Covid-19 в Ньюпорт-Ньюсе по адресу 13785 Warwick Blvd., Ньюпорт-Ньюс, (в торговом центре Sherwood). Клиника предлагает ревакцинацию всех трех доступных вакцин: Moderna, Pfizer и Johnson & Johnson (Janssen).
Клиника работает с понедельника по субботу с 10 до 20 часов. Встречи приветствуются, но встречи настоятельно рекомендуются. Посетите Vacinate.virginia.gov, чтобы записаться на прием, или позвоните по телефону 877-VAX-IN-VA (877-829-4682, пользователи TTY — 7-1-1). Любой, кто ранее получал вакцину против Covid-19, должен принести свою карту вакцины или карту вакцины с QR-кодом.Чтобы получить копию карты вакцины, посетите сайт Vacinate.virginia.gov.
Посетите Vacinate.virginia.gov, чтобы записаться на прием, или позвоните по телефону 877-VAX-IN-VA (877-829-4682, пользователи TTY — 7-1-1). Любой, кто ранее получал вакцину против Covid-19, должен принести свою карту вакцины или карту вакцины с QR-кодом.Чтобы получить копию карты вакцины, посетите сайт Vacinate.virginia.gov.
Клиника Норфолка предлагает вакцинацию против Covid-19, ревакцинацию и тестирование
Министерство здравоохранения Вирджинии открыло государственную клинику вакцинации в субботу, 9 октября, в бывшем универмаге Macy’s в торговом центре Military Circle, 880 N Военное шоссе в Норфолке.
Любой житель штата Вирджиния 65 лет и старше или лица 18 лет и старше, у которых есть сопутствующие заболевания, живут или работают в условиях повышенного риска и которые получили вторую дозу вакцины Pfizer-BioNTech Covid-19 не менее 6 месяцев назад можете записаться на прием для бесплатной ревакцинации.Кроме того, их также могут получить люди, которым необходимо получить свою первую или вторую дозу любой вакцины (Pfizer-BioNTech, Moderna или Johnson and Johnson), или те, кто имеет иммуносупрессию и нуждается в третьей дозе вакцины Pfizer-BioNTech или Moderna. бесплатно на сайте Норфолк.
бесплатно на сайте Норфолк.
Хотя записи на приемы приветствуются, возможны также посещения. В бывшем офисе Macy’s будут проходить вакцинации с 10:00 до 19:30 со вторника по субботу. Чтобы записаться на прием, посетите вакцинацию.virginia.gov или позвоните по телефону 877-VAX-IN-VA (877-829-4682). Тем, кто записался на прием, следует планировать прибытие не ранее, чем за 20 минут до назначенного времени. Любой, кто ранее получал вакцину против Covid-19, должен принести свою карту вакцины или карту вакцинации с QR-кодом. Если вам нужна копия карты вакцинации, посетите сайт Vacinate.virginia.gov.
Право на вакцинацию имеет любой человек в возрасте 12 лет и старше, проживающий или работающий в Вирджинии. Лицам младше 18 лет требуется присутствие родителя или опекуна.Врачебные кабинеты и аптеки также предлагают бесплатные ревакцинации. Информацию о доступности и записи на прием можно найти на сайте Vacinate.virginia.gov.
Бесплатное тестирование на Covid-19
Бесплатное тестирование на Covid-19 также предлагается на сайте Норфолка по понедельникам с 14 до 18 часов. Тестирование доступно для детей от 3 лет. Несовершеннолетних должен сопровождать родитель или опекун. Регистрация не требуется. Предлагается только тестирование ПЦР; нет экспресс-тестирования.
Тестирование доступно для детей от 3 лет. Несовершеннолетних должен сопровождать родитель или опекун. Регистрация не требуется. Предлагается только тестирование ПЦР; нет экспресс-тестирования.
О бустерных прививках вакцины против Covid-19
Operation Vaccinate the Peninsula, сотрудничество местных медицинских округов, населенных пунктов и систем здравоохранения на полуострове, призвала всех подходящих жителей Вирджинии пройти вакцинацию против Covid-19 и получить ревакцинацию доза для дополнительной защиты.
Кто может получить бустер?
Люди в возрасте 18 лет и старше, получившие две дозы вакцины Pfizer или Moderna, а вторую дозу не менее шести месяцев назад — или получившие одну дозу вакцины Янссен не менее двух месяцев назад.
Кто в настоящее время НЕ МОЖЕТ получить бустер?
Бустеры не одобрены для лиц младше 18 лет.
Когда мне следует получать бустеры?
Вы можете получить его не раньше, чем через шесть месяцев после второй прививки Pfizer или Moderna или через два месяца после прививки Janssen. Исследования показывают некоторое снижение иммунитета после этого времени, но у вас все еще есть хорошая защита. Представители органов здравоохранения заявляют, что людям не нужно спешить. Медицинские работники говорят, что за одно посещение безопасно сделать прививку от гриппа и ревакцинацию.
Исследования показывают некоторое снижение иммунитета после этого времени, но у вас все еще есть хорошая защита. Представители органов здравоохранения заявляют, что людям не нужно спешить. Медицинские работники говорят, что за одно посещение безопасно сделать прививку от гриппа и ревакцинацию.
Где взять бустер?
Большинство аптек, большинство кабинетов врачей, некоторые поликлиники. Посетите сайт Vacinefinder.org или обратитесь к своему врачу.
Что мне нужно взять с собой?
Ваша карта вакцины. Если вы не можете найти его или ламинировали, распечатайте новый на веб-сайте vdh здесь.Перед введением ревакцинации медицинские работники проверит карточку, чтобы убедиться, что ваши первые дозы были вакциной Pfizer и что прошло достаточно времени.
Какие побочные эффекты будут у меня?
Побочные эффекты варьируются от человека к человеку, чаще всего от боли в руке до озноба и ломоты в теле. Для большинства людей это похоже на то, что они испытали после второй дозы.
Дополнительную информацию о вакцине и бустерах можно найти на веб-сайте Министерства здравоохранения штата Вирджиния.
Хэмптонские клиники
Поиск клиники вакцинации: Вы можете найти и записаться на прием в клинику вакцинации в Хэмптоне через веб-сайт Департамента здравоохранения Вирджинии.
Запасные карты вакцинации Если вы сделали вакцинацию против Covid-19 и потеряли свою карту вакцинации, отправьте форму заявки на прививку для замены через Департамент здравоохранения Вирджинии или позвоните по телефону 804-864-8055.
Медицинский центр
- Bon Secours, пожалуйста, посетите здесь, чтобы узнать, как записаться на прием для вакцинации.
- Риверсайд, пожалуйста, посетите здесь, чтобы узнать, как записаться на прием для вакцинации.
- Sentara, пожалуйста, посетите здесь, чтобы узнать, как записаться на прием для вакцинации.
Частные источники
Операция Vaccinate the Peninsula координирует информацию, касающуюся местных клиник. Он включает Хэмптон и пять других населенных пунктов, местный округ Департамента здравоохранения штата и четыре больницы / медицинские системы.
Он включает Хэмптон и пять других населенных пунктов, местный округ Департамента здравоохранения штата и четыре больницы / медицинские системы.
В Хэмптоне есть проездных на автобус , доступных для жителей Хэмптона, которым необходим транспорт до любого пункта вакцинации. Заполните онлайн-форму или позвоните по телефону 727-8311, чтобы зарегистрироваться.
Департамент здравоохранения Вирджинии
По всей Вирджинии В штате создан центральный сайт для регистрации и планирования времени вакцинации.Зайдите на сайт Vacinate.virginia.gov или позвоните по телефону 877-829-4682. Узнайте больше на веб-сайте Министерства здравоохранения Вирджинии.
УСЛУГИ
[{«WidgetSkinID»: 16, «ComponentType»: 20, «FontFamily»: «Montserrat», «FontVariant»: «700», «FontColor»: «# fff», «FontSize»: 1. 10, «FontStyle»: 0, «TextAlignment»: 0, «ShadowColor»: «», «ShadowBlurRadius»: 0, «ShadowOffsetX»: 0, «ShadowOffsetY»: 0, «Заглавные буквы»: 0, «HeaderMiscellaneousStyles1»: « «,» HeaderMiscellaneousStyles2 «:» «,» HeaderMiscellaneousStyles3 «:» «,» BulletStyle «: 0,» BulletWidth «: 2,00,» BulletColor «:» «,» LinkNormalColor «:» «,» LinkNormalUnderlined «: false,» LinkNormalMaltyles » «:» background-size: contain; «,» LinkVisitedColor «:» «,» LinkVisitedMiscellaneousStyles «:» «,» LinkHoverColor «:» «,» LinkHoverUnderlined «: false,» LinkHoverMiscellaneousStyles «:» «,» LinkSelectedUnder Line «: false , «ForceReadOnLinkToNewLine»: false, «DisplayColumnSeparator»: false, «ColumnSeparatorWidth»: 0.0000, «HoverBackgroundColor»: «», «HoverBackgroundGradientStartingColor»: «», «HoverBackgroundGradientEndingColor»: «», «HoverBackgroundGradientDirection»: 0, «HoverBackgroundGradientDirection»: 0, «HoverBackgroundGradientDegrees»: «,» HoverBackgroundGradientDegrees «:», » «: 0,» HoverBackgroundImagePositionX «: {» Value «: 0.
10, «FontStyle»: 0, «TextAlignment»: 0, «ShadowColor»: «», «ShadowBlurRadius»: 0, «ShadowOffsetX»: 0, «ShadowOffsetY»: 0, «Заглавные буквы»: 0, «HeaderMiscellaneousStyles1»: « «,» HeaderMiscellaneousStyles2 «:» «,» HeaderMiscellaneousStyles3 «:» «,» BulletStyle «: 0,» BulletWidth «: 2,00,» BulletColor «:» «,» LinkNormalColor «:» «,» LinkNormalUnderlined «: false,» LinkNormalMaltyles » «:» background-size: contain; «,» LinkVisitedColor «:» «,» LinkVisitedMiscellaneousStyles «:» «,» LinkHoverColor «:» «,» LinkHoverUnderlined «: false,» LinkHoverMiscellaneousStyles «:» «,» LinkSelectedUnder Line «: false , «ForceReadOnLinkToNewLine»: false, «DisplayColumnSeparator»: false, «ColumnSeparatorWidth»: 0.0000, «HoverBackgroundColor»: «», «HoverBackgroundGradientStartingColor»: «», «HoverBackgroundGradientEndingColor»: «», «HoverBackgroundGradientDirection»: 0, «HoverBackgroundGradientDirection»: 0, «HoverBackgroundGradientDegrees»: «,» HoverBackgroundGradientDegrees «:», » «: 0,» HoverBackgroundImagePositionX «: {» Value «: 0. 0,» Unit «: 0},» HoverBackgroundImagePositionYUseKeyword «: true,» HoverBackgroundImagePositionYKeyword «: 0,» HoverBackgroundImagePositionY «: {» Value «: 0.0, «Unit»: 0}, «HoverBackgroundImageRepeat»: 0, «HoverBorderStyle»: 0, «HoverBorderWidth»: 0, «HoverBorderColor»: «», «HoverBorderSides»: 15, «SelectedBackgroundColor»: «», «SelectedBackgroundColient» : «», «SelectedBackgroundGradientEndingColor»: «», «SelectedBackgroundGradientDirection»: 0, «SelectedBackgroundGradientDegrees»: 0,0000000, «SelectedBackgroundImageFileName»: «», «SelectedBackgroundImageFileName»: «», «SelectedBackgroundImagePosition», : 0.0, «Unit»: 0}, «SelectedBackgroundImagePositionYUseKeyword»: true, «SelectedBackgroundImagePositionYKeyword»: 0, «SelectedBackgroundImagePositionY»: {«Value»: 0,0, «Unit»: 0}, «SelectedBackgroundImageRepeat»: 0, «SelectedBackgroundImageRepeat»: 0, «SelectedBorderSty , «SelectedBorderWidth»: 0, «SelectedBorderColor»: «», «SelectedBorderSides»: 15, «HoverFontFamily»: «», «HoverFontVariant»: «», «HoverFontColor»: «», «HoverFontSize»: 0.
0,» Unit «: 0},» HoverBackgroundImagePositionYUseKeyword «: true,» HoverBackgroundImagePositionYKeyword «: 0,» HoverBackgroundImagePositionY «: {» Value «: 0.0, «Unit»: 0}, «HoverBackgroundImageRepeat»: 0, «HoverBorderStyle»: 0, «HoverBorderWidth»: 0, «HoverBorderColor»: «», «HoverBorderSides»: 15, «SelectedBackgroundColor»: «», «SelectedBackgroundColient» : «», «SelectedBackgroundGradientEndingColor»: «», «SelectedBackgroundGradientDirection»: 0, «SelectedBackgroundGradientDegrees»: 0,0000000, «SelectedBackgroundImageFileName»: «», «SelectedBackgroundImageFileName»: «», «SelectedBackgroundImagePosition», : 0.0, «Unit»: 0}, «SelectedBackgroundImagePositionYUseKeyword»: true, «SelectedBackgroundImagePositionYKeyword»: 0, «SelectedBackgroundImagePositionY»: {«Value»: 0,0, «Unit»: 0}, «SelectedBackgroundImageRepeat»: 0, «SelectedBackgroundImageRepeat»: 0, «SelectedBorderSty , «SelectedBorderWidth»: 0, «SelectedBorderColor»: «», «SelectedBorderSides»: 15, «HoverFontFamily»: «», «HoverFontVariant»: «», «HoverFontColor»: «», «HoverFontSize»: 0. 00, «HoverFontSty» : 0, «HoverTextAlignment»: 0, «HoverShadowColor»: «», «HoverShadowBlurRadius»: 0, «HoverShadowOffsetX»: 0, «HoverShadowOffsetY»: 0, «HoverCapitalization»: 0, «SelectedFontFamant», «SelectedFontFamant»: «SelectedFontFamant»: : «», «SelectedFontColor»: «», «SelectedFontSize»: 0.00, «SelectedFontStyle»: 0, «SelectedShadowColor»: «», «SelectedShadowBlurRadius»: 0, «SelectedShadowOffsetX»: 0, «SelectedShadowOffsetY»: 0, «SpaceBetweenTabs»: 0, «SpaceBetweenTabgersUnits»: «SpaceBetweenTabgersUnits»: 1, «AnimationId»: «e99ea493-44ca-4a30-88f4-14ac31e71b7e», «AnimationClass»: «animatione99ea49344ca4a3088f414ac31e71b7e», «ScrollOffset»: 33, «TriggerNameLowerCase»: «PriggerCase»: «PriggerCase», «фоновый элемент» «», «BackgroundGradientStartingColor»: «», «BackgroundGradientEndingColor»: «», «BackgroundGradientDirection»: 0, «BackgroundGradientDegrees»: 0.0000000, «BackgroundImageFileName»: «/ ImageRepository / Document? DocumentID = 24799», «BackgroundImagePositionXUseKeyword»: true, «BackgroundImagePositionXKeyword»: 1, «BackgroundImagePositionX»: {«Value»: 0,0, «Unit»: 0}, «BackgroundImagePositionYUseKeyword» : true, «BackgroundImagePositionYKeyword»: 1, «BackgroundImagePositionY»: {«Value»: 0,0, «Unit»: 0}, «BackgroundImageRepeat»: 0, «BorderStyle»: 0, «BorderWidth»: 0, «BorderColor»: » «,» BorderSides «: 15,» MarginTop «: {» Value «: null,» Unit «: 0},» MarginRight «: {» Value «: null,» Unit «: 0},» MarginBottom «: {» Value «: null,» Unit «: 0},» MarginLeft «: {» Value «: null,» Unit «: 0},» PaddingTop «: {» Value «: 0.
00, «HoverFontSty» : 0, «HoverTextAlignment»: 0, «HoverShadowColor»: «», «HoverShadowBlurRadius»: 0, «HoverShadowOffsetX»: 0, «HoverShadowOffsetY»: 0, «HoverCapitalization»: 0, «SelectedFontFamant», «SelectedFontFamant»: «SelectedFontFamant»: : «», «SelectedFontColor»: «», «SelectedFontSize»: 0.00, «SelectedFontStyle»: 0, «SelectedShadowColor»: «», «SelectedShadowBlurRadius»: 0, «SelectedShadowOffsetX»: 0, «SelectedShadowOffsetY»: 0, «SpaceBetweenTabs»: 0, «SpaceBetweenTabgersUnits»: «SpaceBetweenTabgersUnits»: 1, «AnimationId»: «e99ea493-44ca-4a30-88f4-14ac31e71b7e», «AnimationClass»: «animatione99ea49344ca4a3088f414ac31e71b7e», «ScrollOffset»: 33, «TriggerNameLowerCase»: «PriggerCase»: «PriggerCase», «фоновый элемент» «», «BackgroundGradientStartingColor»: «», «BackgroundGradientEndingColor»: «», «BackgroundGradientDirection»: 0, «BackgroundGradientDegrees»: 0.0000000, «BackgroundImageFileName»: «/ ImageRepository / Document? DocumentID = 24799», «BackgroundImagePositionXUseKeyword»: true, «BackgroundImagePositionXKeyword»: 1, «BackgroundImagePositionX»: {«Value»: 0,0, «Unit»: 0}, «BackgroundImagePositionYUseKeyword» : true, «BackgroundImagePositionYKeyword»: 1, «BackgroundImagePositionY»: {«Value»: 0,0, «Unit»: 0}, «BackgroundImageRepeat»: 0, «BorderStyle»: 0, «BorderWidth»: 0, «BorderColor»: » «,» BorderSides «: 15,» MarginTop «: {» Value «: null,» Unit «: 0},» MarginRight «: {» Value «: null,» Unit «: 0},» MarginBottom «: {» Value «: null,» Unit «: 0},» MarginLeft «: {» Value «: null,» Unit «: 0},» PaddingTop «: {» Value «: 0. 5000, «Unit»: 0}, «PaddingRight»: {«Value»: null, «Unit»: 0}, «PaddingBottom»: {«Value»: 0,5000, «Unit»: 0}, «PaddingLeft»: { «Value»: null, «Unit»: 0}, «MiscellaneousStyles»: «», «RecordStatus»: 0}]
5000, «Unit»: 0}, «PaddingRight»: {«Value»: null, «Unit»: 0}, «PaddingBottom»: {«Value»: 0,5000, «Unit»: 0}, «PaddingLeft»: { «Value»: null, «Unit»: 0}, «MiscellaneousStyles»: «», «RecordStatus»: 0}]
Краткая история вакцин и вакцинации в Индии
Indian J Med Res. 2014 Apr; 139 (4): 491–511.
Чандракант Лахария
Ранее Департамент общественной медицины, G.R. Медицинский колледж, Гвалиор, Индия
Ранее кафедра общественной медицины, G.R. Medical College, Гвалиор, Индия
Запросы на переиздание : д-р Чандракант Лахария, B7 / 24/2, первый этаж, Safdarjung Enclave Main, Нью-Дели 110 029, Индия, электронная почта: [email protected] Авторские права: © Индийский журнал медицинских исследований Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинальная работа надлежащим образом цитируется.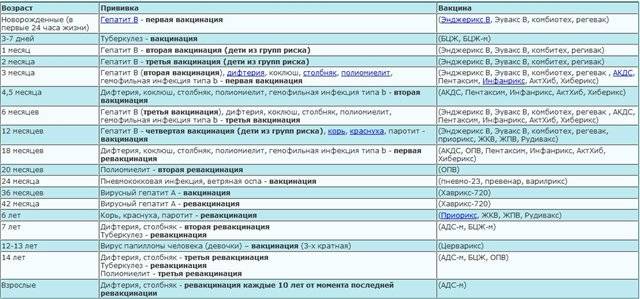
Abstract
Проблемы, возникающие при доставке жизненно важных вакцин целевым бенефициарам, необходимо решать на основе имеющихся знаний и уроков прошлого. Этот обзор документирует историю вакцинации и вакцинации в Индии с целью извлечь уроки для направления политики, направленной на расширение преимуществ вакцинации в стране. Краткий исторический обзор болезни оспы и профилактических мер с древних времен сопровождается обзором 19 -го веков попыток заменить вариоляцию вакцинацией, создания нескольких институтов вакцины, испытания вакцины против холеры и открытия вакцины против чумы.В начале двадцатого века возникли проблемы, связанные с расширением вакцинации против оспы, испытаниями вакцины против брюшного тифа среди индийских военнослужащих и созданием институтов вакцины почти в каждом из тогдашних индийских штатов. В период после обретения независимости были созданы лаборатория вакцины БЦЖ и другие национальные институты; появился ряд частных производителей вакцин, помимо продолжения усилий по искоренению оспы до тех пор, пока в 1977 году страна не стала свободной от оспы. Индия.Описаны события, прошедшие с момента объявления ПВП до объявления Индии неэндемичным по полиомиелиту в 2012 г. Хотя меры профилактики болезней практиковались в Индии, сопротивление, сопротивление и медленное принятие вакцинации были характерными чертами истории вакцинации в стране. Операционные проблемы сохраняют неравномерность охвата в стране. Уроки прошлых событий были проанализированы и интерпретированы для руководства усилиями по иммунизации.
Индия.Описаны события, прошедшие с момента объявления ПВП до объявления Индии неэндемичным по полиомиелиту в 2012 г. Хотя меры профилактики болезней практиковались в Индии, сопротивление, сопротивление и медленное принятие вакцинации были характерными чертами истории вакцинации в стране. Операционные проблемы сохраняют неравномерность охвата в стране. Уроки прошлых событий были проанализированы и интерпретированы для руководства усилиями по иммунизации.
Ключевые слова: Ликвидация, Индия, оспа, вакцинация, вакцины
Введение
Вакцинация — это проверенная и одна из самых экономически эффективных мер по выживанию детей 1 .Во всех странах мира есть программы иммунизации для доставки выбранных вакцин целевым бенефициарам с особым упором на беременных женщин, младенцев и детей, которые подвергаются высокому риску заболеваний, которые можно предотвратить с помощью вакцин. Есть по крайней мере 27 возбудителей, против которых доступны вакцины, и гораздо больше агентов предназначены для разработки вакцин 1 , 2 . Количество антигенов в программах иммунизации варьируется от страны к стране; однако существует несколько избранных антигенов против дифтерии, коклюша, столбняка, полиомиелита, кори, гепатита B, которые являются частью программ иммунизации в большинстве стран мира.Первая вакцина (от оспы) была открыта в 1798 году. Самым поразительным успехом этих усилий было искоренение оспы на планете 1 , 2 , 3 . Несмотря на то, что иммунизация доказала свою эффективность с точки зрения затрат, преимущества иммунизации не достигаются для многих детей, которые подвергаются максимальному риску заболеваний, которые можно предотвратить с помощью этих вакцин. Большинство детей, не получивших эти вакцины, живут в развивающихся странах. Согласно данным недавнего общенационального обследования, из целевой годовой когорты из 26 миллионов младенцев в Индии только 61 процент получил все необходимые вакцины 4 .Понятно, что реализация программы вакцинации и обеспечение того, чтобы преимущества вакцины доходили до каждого возможного получателя, является сложной задачей.
Количество антигенов в программах иммунизации варьируется от страны к стране; однако существует несколько избранных антигенов против дифтерии, коклюша, столбняка, полиомиелита, кори, гепатита B, которые являются частью программ иммунизации в большинстве стран мира.Первая вакцина (от оспы) была открыта в 1798 году. Самым поразительным успехом этих усилий было искоренение оспы на планете 1 , 2 , 3 . Несмотря на то, что иммунизация доказала свою эффективность с точки зрения затрат, преимущества иммунизации не достигаются для многих детей, которые подвергаются максимальному риску заболеваний, которые можно предотвратить с помощью этих вакцин. Большинство детей, не получивших эти вакцины, живут в развивающихся странах. Согласно данным недавнего общенационального обследования, из целевой годовой когорты из 26 миллионов младенцев в Индии только 61 процент получил все необходимые вакцины 4 .Понятно, что реализация программы вакцинации и обеспечение того, чтобы преимущества вакцины доходили до каждого возможного получателя, является сложной задачей. В этом обзоре документируется история вакцин и вакцинации в Индии, а также анализируются события прошлого, чтобы определить направление политики вакцинации в стране. Основное внимание уделяется более широким мероприятиям и не затрагивает подробные оперативные аспекты программы иммунизации в стране; тем не менее, выбранные глобальные временные рамки и события были упомянуты для обеспечения контекста и перспективы.
В этом обзоре документируется история вакцин и вакцинации в Индии, а также анализируются события прошлого, чтобы определить направление политики вакцинации в стране. Основное внимание уделяется более широким мероприятиям и не затрагивает подробные оперативные аспекты программы иммунизации в стране; тем не менее, выбранные глобальные временные рамки и события были упомянуты для обеспечения контекста и перспективы.
Древние времена до первой задокументированной вакцинации против оспы в Индии в 1802 году
История вакцин и вакцинации начинается с первых усилий по предотвращению болезней в обществе 3 , 5 , 6 . Оспа (как и многие другие инфекционные заболевания, включая корь) была хорошо известна с древних времен и, как полагают, возникла в Индии или Египте более 3000 лет назад 7 , 8 , 9 , 10 . Это было предметом наблюдения многих ученых умов и врачей, таких как Фукидид в 430 году до нашей эры и Разес (также известный как Абу Бакр) в 910 году нашей эры, которые сообщили, что люди, пораженные оспой, защищены от будущих инфекций 14 . Абу Бакр также дал первоначальный (и, вероятно, первый) отчет о различении кори и оспы в 900 году нашей эры. Из Индии есть несколько описаний возникновения болезней; однако одна из наиболее известных эпидемий оспы была зарегистрирована в Гоа в 1545 году нашей эры, когда, по оценкам, умерло 8000 детей 14 . Историки и врачи иногда называют оспу «индийской чумой», что предполагает, что в прежние времена эта болезнь могла быть широко распространена в Индии.
Абу Бакр также дал первоначальный (и, вероятно, первый) отчет о различении кори и оспы в 900 году нашей эры. Из Индии есть несколько описаний возникновения болезней; однако одна из наиболее известных эпидемий оспы была зарегистрирована в Гоа в 1545 году нашей эры, когда, по оценкам, умерло 8000 детей 14 . Историки и врачи иногда называют оспу «индийской чумой», что предполагает, что в прежние времена эта болезнь могла быть широко распространена в Индии.
Свидетельства показывают, что прививка от оспы применялась в Китае примерно в 1000 году нашей эры, а также в Индии, Турции и, вероятно, в Африке 3 , 9 , 10 , 11 , 12 .Прививка, «процесс введения инфекционного агента здоровому человеку, который часто приводит к легкому заболеванию и предохраняет его от серьезного заболевания в будущем», был распространен в Индии 12 . Прививка материала вируса оспы, называемая вариоляцией, предшествовала вакцинации против оспы и была одним из принятых методов защиты от болезни. Прививки широко практиковались в Индии (а позже даже запрет президентства Бенгалии в 1804 г. оказал ограниченное влияние на эту практику) 12 .Подробное описание практики вакцинации в Индии было дано доктором JZ Holwell в 1767 году президенту и другим членам Королевского колледжа врачей в Лондоне 13 . (Практика прививки была задокументирована в разных частях Индии, особенно в президентствах Бенгалии и Бомбея 6 ), однако есть ограниченные записи о том, сколько людей ежегодно получали прививки от оспы в Индии в течение этого периода.
Прививки широко практиковались в Индии (а позже даже запрет президентства Бенгалии в 1804 г. оказал ограниченное влияние на эту практику) 12 .Подробное описание практики вакцинации в Индии было дано доктором JZ Holwell в 1767 году президенту и другим членам Королевского колледжа врачей в Лондоне 13 . (Практика прививки была задокументирована в разных частях Индии, особенно в президентствах Бенгалии и Бомбея 6 ), однако есть ограниченные записи о том, сколько людей ежегодно получали прививки от оспы в Индии в течение этого периода.
Оспа поразила все расы и все регионы мира, с частыми эпидемиями, и вакцинация применялась в ряде стран Востока; однако эта практика достигла Европы, особенно в Соединенном Королевстве, не раньше начала 18 г. -го года века 12 .Зная о тяжести заболевания, пытались предотвратить заражение различными способами. Бенджамин Джести, английский фермер и животновод, в 1774 году провел эксперимент с прививкой коровьей оспы на своей жене и двух детях и почти открыл первую противооспенную вакцину 8 . Двадцать два года спустя Эдвард Дженнер сделал подобное наблюдение на доярках и заметил, что у человека, зараженного вирусом коровьей оспы, разовьется легкая форма заболевания коровьей оспой без серьезных рисков и что он будет защищен от заражения оспой в будущем.Наблюдение Дженнера было его открытием противооспенной вакцины. Дженнер опубликовал свое наблюдение в своей основополагающей работе под названием «Исследование причин и следствий Variolae Vaccinae» в 1798 году. Вскоре после публикации Дженнера вакцинация против оспы распространилась на многие части мира, особенно в Европу и Америку. Вакцина против оспы поступила в Индию в 1802 году (за 4 года) 12 , 13 , 14 . Вакцинация против оспы имела некоторые существенные отличия и преимущества перед вариоляцией (), что сделало вакцинацию против оспы незамедлительной и широко распространенной. 4 , 5 , 6 .
Двадцать два года спустя Эдвард Дженнер сделал подобное наблюдение на доярках и заметил, что у человека, зараженного вирусом коровьей оспы, разовьется легкая форма заболевания коровьей оспой без серьезных рисков и что он будет защищен от заражения оспой в будущем.Наблюдение Дженнера было его открытием противооспенной вакцины. Дженнер опубликовал свое наблюдение в своей основополагающей работе под названием «Исследование причин и следствий Variolae Vaccinae» в 1798 году. Вскоре после публикации Дженнера вакцинация против оспы распространилась на многие части мира, особенно в Европу и Америку. Вакцина против оспы поступила в Индию в 1802 году (за 4 года) 12 , 13 , 14 . Вакцинация против оспы имела некоторые существенные отличия и преимущества перед вариоляцией (), что сделало вакцинацию против оспы незамедлительной и широко распространенной. 4 , 5 , 6 .
Таблица I
Различия в прививке и вакцинации
Вакцинация в Индии (1802-1899)
Первые дозы вакцины против оспы лимфы в Индию прибыли в мае 1802 года.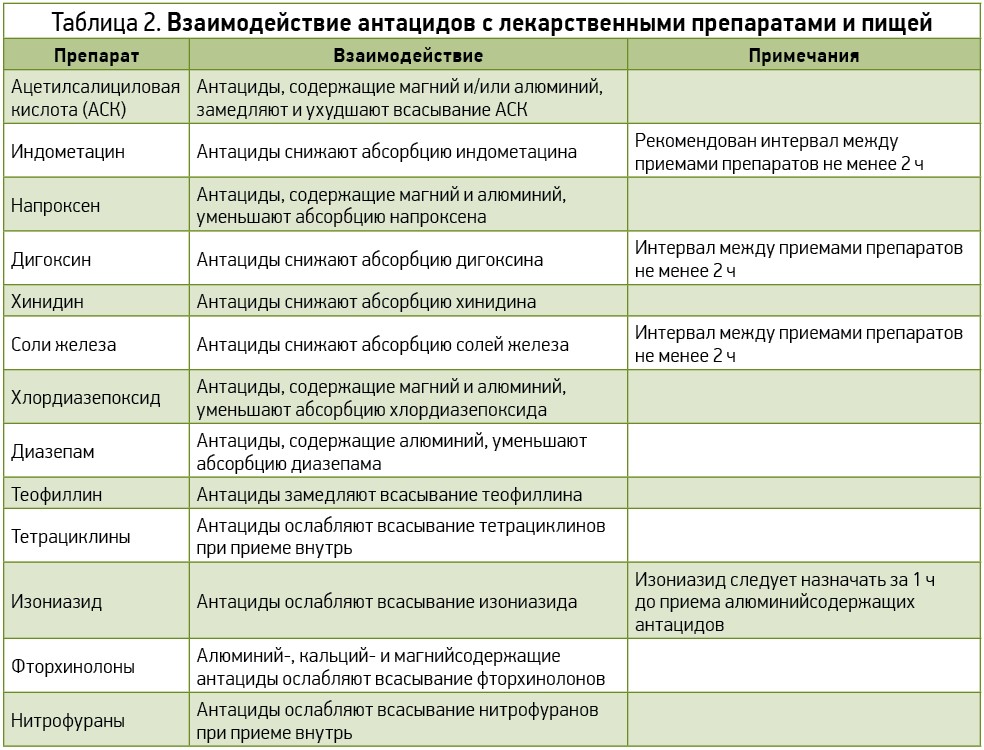 Анна Дастхолл, трехлетняя девочка из Бомбея (ныне Мумбаи) ) стал первым человеком в Индии, получившим противооспенную вакцину 14 июня 1802 г. 6 . Из Бомбея через человеческую цепочку вакцинированных вакцина против оспы в виде лимфы была отправлена в Мадрас, Пуну (Пуна), Хайдарабад и Сурат 14 .Доказанные преимущества вакцинации против оспы оказали такое влияние, что вариоляция была объявлена вне закона во многих европейских странах, а также в некоторых провинциях Индии еще в 1804 году. Официальные лица Индийской медицинской службы предприняли особые усилия для популяризации вакцинации против оспы. Распространение среди широкой общественности было низким по нескольким причинам, включая необходимость платить небольшую плату за вакцинацию, веру в практику вакцинации и то, что болезнь была гневом богини, и многие другие заблуждения.Еще одним важным фактором была организованная оппозиция вакцинации против оспы бывшими « Tikadaars » (участвовавшими в вариоляции) из опасений, что они могут потерять работу.
Анна Дастхолл, трехлетняя девочка из Бомбея (ныне Мумбаи) ) стал первым человеком в Индии, получившим противооспенную вакцину 14 июня 1802 г. 6 . Из Бомбея через человеческую цепочку вакцинированных вакцина против оспы в виде лимфы была отправлена в Мадрас, Пуну (Пуна), Хайдарабад и Сурат 14 .Доказанные преимущества вакцинации против оспы оказали такое влияние, что вариоляция была объявлена вне закона во многих европейских странах, а также в некоторых провинциях Индии еще в 1804 году. Официальные лица Индийской медицинской службы предприняли особые усилия для популяризации вакцинации против оспы. Распространение среди широкой общественности было низким по нескольким причинам, включая необходимость платить небольшую плату за вакцинацию, веру в практику вакцинации и то, что болезнь была гневом богини, и многие другие заблуждения.Еще одним важным фактором была организованная оппозиция вакцинации против оспы бывшими « Tikadaars » (участвовавшими в вариоляции) из опасений, что они могут потерять работу. Фактически, вариоляция продолжала практиковаться в Индии даже после запрета и до начала и середины двадцатого века 6 , 13 , 14 . В первые годы вся лимфа, необходимая для вакцинации, поступала из Англии, а затем поддерживалась цепочкой добровольцев для дальнейшей вакцинации в Индии.К 1850 году нашей эры, по мере увеличения охвата вакцинацией, проблемы, такие как некоторые случаи смерти после вакцинации, послеоперационные осложнения и неудачная вакцинация, привели к возникновению программных трудностей. Это осложнялось сопротивлением некоторых индуистов под предлогом вакцины от коровы, которая считается священным животным 6 , 13 , 14 , 15 .
Фактически, вариоляция продолжала практиковаться в Индии даже после запрета и до начала и середины двадцатого века 6 , 13 , 14 . В первые годы вся лимфа, необходимая для вакцинации, поступала из Англии, а затем поддерживалась цепочкой добровольцев для дальнейшей вакцинации в Индии.К 1850 году нашей эры, по мере увеличения охвата вакцинацией, проблемы, такие как некоторые случаи смерти после вакцинации, послеоперационные осложнения и неудачная вакцинация, привели к возникновению программных трудностей. Это осложнялось сопротивлением некоторых индуистов под предлогом вакцины от коровы, которая считается священным животным 6 , 13 , 14 , 15 .
Вакцинация проводилась определенным ограниченным числом «обученных вакцинаторов», которые путешествовали из одного места в другое и часто назывались «передвижными вакцинаторами».Эти вакцинаторы имели лицензию на проведение вакцинации (таким образом, также называемые «лицензированными вакцинаторами») и не оплачивались государством, поэтому они должны были взимать небольшую плату за вакцинацию с бенефициаров. Эта плата стала основной причиной низкого охвата в сельской местности и среди бедных слоев населения. Позже, чтобы решить эту проблему, появилась концепция «платных вакцинаторов», которые нанимались в качестве оплачиваемых сотрудников провинциальными правительствами для проведения вакцинации в сельской местности и получали деньги от государства. Система «Платных вакцинаторов» была запущена во второй половине 19-го -го -го века 15 , 16 , 17 , 18 , 19 , 20 , 21 .
Эта плата стала основной причиной низкого охвата в сельской местности и среди бедных слоев населения. Позже, чтобы решить эту проблему, появилась концепция «платных вакцинаторов», которые нанимались в качестве оплачиваемых сотрудников провинциальными правительствами для проведения вакцинации в сельской местности и получали деньги от государства. Система «Платных вакцинаторов» была запущена во второй половине 19-го -го -го века 15 , 16 , 17 , 18 , 19 , 20 , 21 .
Вакцинация в 19 -ом веке проводилась через «отделы вакцинации и санитарные департаменты», и за эти усилия отвечали уполномоченные по санитарному надзору. Однако структура и подходы, принятые в каждой провинции, немного различались. Вакцинация будет предлагаться через «диспансеры» в городских районах, которые также будут служить хранилищами вакцины для лимфы. Было несколько вариаций , то есть . Бомбейская система вакцинации, начатая в 1827 году, в значительной степени зависела от выезжающих / передвижных вакцинаторов, отвечающих за кружки или подразделения вакцинации. Позже Бомбейская система стала наиболее распространенным подходом в других провинциях Индии. Раньше почти две трети вакцинации делались в обход вакцинаторов и в амбулатории в Индии 13 , 14 , 15 .
Позже Бомбейская система стала наиболее распространенным подходом в других провинциях Индии. Раньше почти две трети вакцинации делались в обход вакцинаторов и в амбулатории в Индии 13 , 14 , 15 .
Закон об обязательной вакцинации был принят в Индии в 1892 году для обеспечения более широкого охвата оспой и снижения эпидемии. «Закон» в основном оставался на бумаге, за исключением времен эпидемий. По официальным данным, в 1938 г. закон действовал примерно в 80% округов Британской Индии 6 .
Наличие и производство вакцины в Индии (1802-1899)
Для инокуляции использовалось вещество оспы, а материал, используемый для вакцинации против оспы, представлял собой лимфу из вещества коровьей оспы. Первые вакцины (или вакцины, как их часто называют) не производились на производственных предприятиях. Лимфа была собрана у коров после вакцинации коровьей оспой. Впоследствии было несколько импровизаций в виде вакцинных ферм и коровьих ферм для производства вакциной лимфы в разных частях света.
В Индию до 1850 г. вакцина импортировалась из Великобритании. Однако при транспортировке вакцины в Индию возникли серьезные логистические проблемы. Повышенный спрос в последующие годы привел к нехватке вакцины или лимфы в стране и потребовал от правительства Индии найти альтернативы для увеличения стабильных поставок вакцин. Есть записи о нескольких исследовательских усилиях в Бомбее (Мумбаи) еще в 1832 году и экспериментах на животных по лимфатике, начатых в Мадрасе (ныне Ченнаи) в 1879 году, с первоначальным успехом в 1880 году 6 , 15 , 16 , 17 , 18 , 19 .В конце 19 -го века, с увеличением поставок вакцинного материала, фокус исследований сместился на эффективный метод консервации, чтобы гарантировать транспортировку вакцинного материала в сельские и труднодоступные районы. Еще в 1895 году глицерин использовался в Индии для эффективного транспорта вакцинного материала в виде глицериновой лимфатической пасты. Другими консервантами, используемыми в Индии, были ланолин и вазелин. Вакцина с борной кислотой, которая, как сообщалось, также была эффективной, была разработана в 1925 г. 7 , 8 .
Другими консервантами, используемыми в Индии, были ланолин и вазелин. Вакцина с борной кислотой, которая, как сообщалось, также была эффективной, была разработана в 1925 г. 7 , 8 .
Еще одним важным событием этого периода стала эпидемия холеры в Бенгалии и других частях Индии. По рекомендации британского правительства, правительство Индии удовлетворило просьбу доктора Хаффкина приехать и провести испытания вакцины против холеры в Индии. В 1893 году доктор Хаффкин провел испытания вакцины в Агре, штат Уттар-Прадеш, и показал эффективность своей вакцины в эффективном контроле над болезнью. Хотя Хавкин знал процесс разработки вакцины против холеры, он доказал ее эффективность здесь, в Индии, 21 (и личное сообщение: д-р Абхай Чоудхури, директор Института Хаффкина, 2012 г.).Эпидемия чумы началась в Индии в 1896 году (что привело к принятию Закона об эпидемии 1896 года, который действует до сих пор в стране). Правительство Индии попросило его поработать над разработкой вакцины против чумы и предоставило ему двухкомнатную квартиру в Медицинском колледже Гранта, Мумбаи, для создания своей лаборатории. Доктор Хаффкин разработал вакцину против чумы в 1897 году, и, возможно, это первая вакцина, разработанная в Индии. С 1899 года эта лаборатория называлась Чумной лабораторией, в 1905 году переименована в Бомбейскую бактериологическую лабораторию, а в 1925 году окончательно названа Институтом Хавкина (сегодня она известна как 22 , 23 ).
Доктор Хаффкин разработал вакцину против чумы в 1897 году, и, возможно, это первая вакцина, разработанная в Индии. С 1899 года эта лаборатория называлась Чумной лабораторией, в 1905 году переименована в Бомбейскую бактериологическую лабораторию, а в 1925 году окончательно названа Институтом Хавкина (сегодня она известна как 22 , 23 ).
Вакцинация в Индии (1900-1947)
В начале двадцатого века произошло несколько социально-научных и геополитических событий, которые оказали долгосрочное влияние на усилия по вакцинации в стране. Это были следующие изменения:
(i) Вспышка холеры и чумы в Индии (1896-1907), и услуги уже ограниченного числа вакцинаторов были направлены на борьбу с эпидемией,
(ii) Первая мировая война (1914-1918) началась, и одновременно с этим пандемия гриппа (которая, как сообщается, убила около 17 миллионов индейцев) стала приоритетом для правительства,
(iii) Новое научное понимание того, что две дозы противооспенной вакцины потребуются для длительной защиты . Это было непросто, учитывая, что это означало убедить людей пройти вакцинацию дважды с помощью неудобной и болезненной процедуры 6 .
Это было непросто, учитывая, что это означало убедить людей пройти вакцинацию дважды с помощью неудобной и болезненной процедуры 6 .
(iv) Наиболее важно то, что Закон о правительстве Индии 1919 года передал ряд административных полномочий от центра провинциям, в соответствии с которым на органы местного самоуправления были возложены обязанности по предоставлению медицинских услуг, включая вакцинацию против оспы. (Предоставление медицинских услуг, являющихся субъектом государства в Индии, основано на этом Законе).
Этот период дает представление о том, как социально-политическая ситуация может отрицательно сказаться на здоровье людей. В частности, «Акт 1919 года» возник из благих намерений, но у местных властей были ограниченные финансовые возможности для финансирования вакцинаторов, что часто приводило к разным усилиям и прогрессу в вакцинации против оспы. Усилия по вакцинации продолжались с переменным прогрессом до 1939 года, когда началась Вторая мировая война. Усилия по вакцинации, хотя по-прежнему находились в центре внимания местной администрации, стали жертвой войны.Охват вакцинацией снизился, и в 1944-1945 годах в Индии было зарегистрировано самое большое количество случаев оспы за последние два десятилетия. Как только закончилась Вторая мировая война, акцент снова был возвращен на вакцинацию против оспы, и количество случаев внезапно снизилось 4 , 6 , 14 , 15 , 16 . Другой важной вехой этого периода были испытания вакцины против брюшного тифа в Индии в период с 1904 по 1908 год. Комитет по борьбе с брюшным тифом Медицинского департамента британской армии провел обширные испытания вакцины в 24 подразделениях британской армии, присоединившихся к их операциям в Индии и Египте 24 , 25 .Комитет сравнил уровень заболеваемости брюшным тифом среди добровольцев для вакцинации и среди добровольцев в армии (и, следовательно, не вакцинированных) лиц и сообщил о шестикратном снижении частоты нападений среди вакцинированных.
Усилия по вакцинации, хотя по-прежнему находились в центре внимания местной администрации, стали жертвой войны.Охват вакцинацией снизился, и в 1944-1945 годах в Индии было зарегистрировано самое большое количество случаев оспы за последние два десятилетия. Как только закончилась Вторая мировая война, акцент снова был возвращен на вакцинацию против оспы, и количество случаев внезапно снизилось 4 , 6 , 14 , 15 , 16 . Другой важной вехой этого периода были испытания вакцины против брюшного тифа в Индии в период с 1904 по 1908 год. Комитет по борьбе с брюшным тифом Медицинского департамента британской армии провел обширные испытания вакцины в 24 подразделениях британской армии, присоединившихся к их операциям в Индии и Египте 24 , 25 .Комитет сравнил уровень заболеваемости брюшным тифом среди добровольцев для вакцинации и среди добровольцев в армии (и, следовательно, не вакцинированных) лиц и сообщил о шестикратном снижении частоты нападений среди вакцинированных.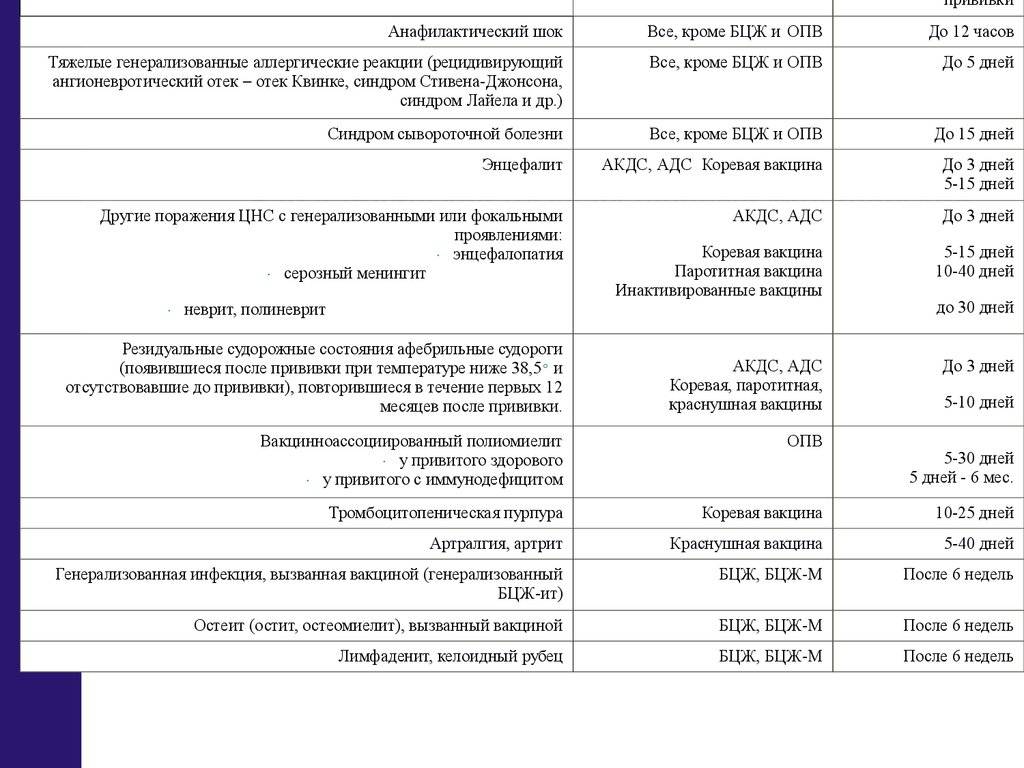 Хотя методы не были строго научными и подвергались негативной критике, испытание оказало решающее влияние на принятие решения о вакцинации против брюшного тифа 24 , 25 , 26 . Важные вехи, связанные с вакцинацией в Индии, кратко описаны в.
Хотя методы не были строго научными и подвергались негативной критике, испытание оказало решающее влияние на принятие решения о вакцинации против брюшного тифа 24 , 25 , 26 . Важные вехи, связанные с вакцинацией в Индии, кратко описаны в.
Таблица II
График усилий по вакцинации в Индии (древние времена — до 1977 г.)
Наличие и производство вакцины в Индии (1900-1947 гг.)
В начале этого столетия было много предприятий по производству противооспенной лимфы для вакцинации. Кроме того, в стране производились вакцины против холеры и чумы. Одним из главных событий того времени была смерть нескольких человек в провинции Пенджаб после вакцинации против чумы в 1902 году. Должностные лица обвинили доктора Хавкина в низком качестве вакцины, и он был освобожден от занимаемой должности.Позже этот вопрос был исследован выдающимся ученым, таким как сэр Рональд Росс, и было обнаружено, что та же партия вакцины против чумы была безопасно введена во многие другие места, и эти смерти были вызваны загрязнением флакона с вакциной. Доктор Хавкин был реабилитирован и ему предложили стать директором института Хавкина, но он отказался от него 22 , 23 . Сообщалось также о случаях смерти после вакцинации после вакцинации против оспы в течение всех этих лет вакцинации; тем не менее, этот случай смерти после вакцинации против чумы в Пенджабе можно смело назвать первым систематически задокументированным расследованием побочного действия после иммунизации (AEFI) в Индии.После этого события вакцинация против чумы потерпела серьезную неудачу. Это событие подчеркивает риск того, как ПППИ могут отрицательно повлиять на программу вакцинации. Он также подчеркивает необходимость более надежной и подробной процедуры расследования случаев смерти после вакцинации, которая в последнее время стала важной платформой для действующей программы иммунизации.
Доктор Хавкин был реабилитирован и ему предложили стать директором института Хавкина, но он отказался от него 22 , 23 . Сообщалось также о случаях смерти после вакцинации после вакцинации против оспы в течение всех этих лет вакцинации; тем не менее, этот случай смерти после вакцинации против чумы в Пенджабе можно смело назвать первым систематически задокументированным расследованием побочного действия после иммунизации (AEFI) в Индии.После этого события вакцинация против чумы потерпела серьезную неудачу. Это событие подчеркивает риск того, как ПППИ могут отрицательно повлиять на программу вакцинации. Он также подчеркивает необходимость более надежной и подробной процедуры расследования случаев смерти после вакцинации, которая в последнее время стала важной платформой для действующей программы иммунизации.
В начале двадцатого века в стране было доступно по крайней мере четыре вакцины (против оспы, холеры, чумы и брюшного тифа).Однако главной проблемой был переход от вакцинации против оспы к двухдозовой схеме.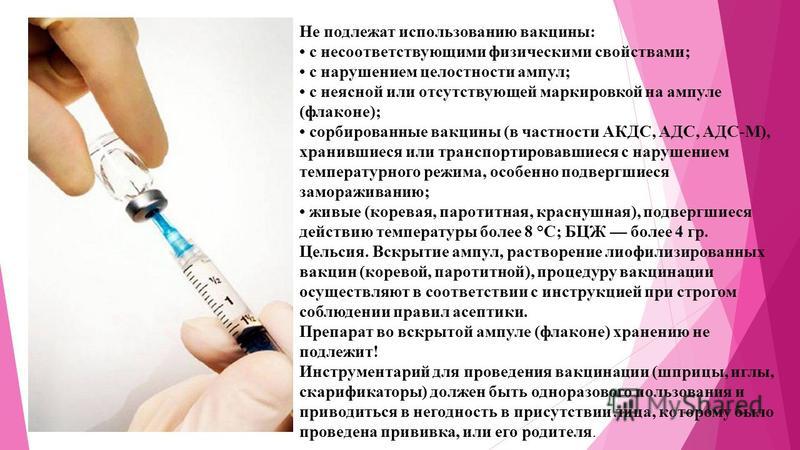 Это имело важное значение в виде потребности в дополнительных вакцинах. Учитывая это, правительство Индии решило создать новые институты вакцины. Первоначальным исследовательским подразделением вакцины был Институт Хавкина по чумной вакцине. Лимфа противооспенной вакцины производилась в Шиллонге и некоторых других местах с 1890 г. 6 . В 1904/1905 годах в Касаули, штат Химачал-Прадеш, был основан Центральный научно-исследовательский институт, а в 1907 году — Институт Пастера в Южной Индии (как его тогда называли) в Кунуре () 4 , 6 , 27 , 28 , 29 , 30 , 31 .Институт Пастера Индии (PII) произвел вакцину против бешенства нервной ткани в 1907 г. 28 . PII в свое время разработала вакцины против гриппа, трехвалентные пероральные вакцины против полиомиелита провела важные исследования и производство культур тканей, а затем вакцину против бешенства, очищенную на основе ДНК клеток Vero, для использования человеком 28 .
Это имело важное значение в виде потребности в дополнительных вакцинах. Учитывая это, правительство Индии решило создать новые институты вакцины. Первоначальным исследовательским подразделением вакцины был Институт Хавкина по чумной вакцине. Лимфа противооспенной вакцины производилась в Шиллонге и некоторых других местах с 1890 г. 6 . В 1904/1905 годах в Касаули, штат Химачал-Прадеш, был основан Центральный научно-исследовательский институт, а в 1907 году — Институт Пастера в Южной Индии (как его тогда называли) в Кунуре () 4 , 6 , 27 , 28 , 29 , 30 , 31 .Институт Пастера Индии (PII) произвел вакцину против бешенства нервной ткани в 1907 г. 28 . PII в свое время разработала вакцины против гриппа, трехвалентные пероральные вакцины против полиомиелита провела важные исследования и производство культур тканей, а затем вакцину против бешенства, очищенную на основе ДНК клеток Vero, для использования человеком 28 .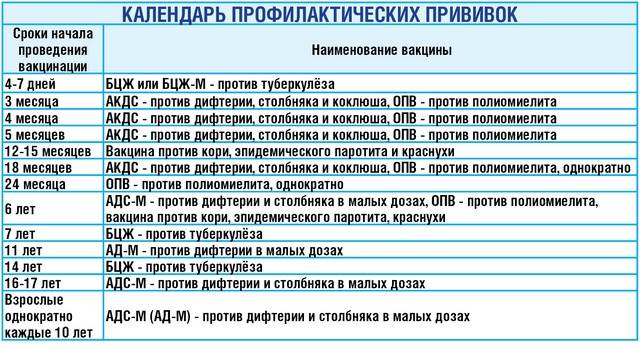
Таблица III
Основные этапы разработки и лицензирования вакцин в Индии
В следующие несколько лет тогдашнее правительство создало институт по производству лимфы противооспенной вакцины в каждой из тогдашних провинций страны.Эти институты превратились в центры производства вакцин и сывороток, а также участвовали в исследованиях качества 6 (). Исследования, проводимые в этих институтах, были сосредоточены на улучшении качества вакцин, а также на консервантах, обеспечивающих долгосрочную стабильность вакцинного материала.
Таблица IV
Год начала производства вакцин в Индии *
Вакцинация в Индии после обретения независимости (1947-1977)
Во время независимости Индия сообщала о максимальном количестве случаев оспы в мире.Эпидемии холеры и чумы имели место, но внимание к борьбе с этими заболеваниями было ограничено, и велись дискуссии об общем развитии здравоохранения. Только что был опубликован отчет комитета сэра Джозефа Бхора. Ограниченная доступность бюджета свела на нет большинство усилий.
Ограниченная доступность бюджета свела на нет большинство усилий.
Туберкулез считался основной причиной заболеваемости и смертности. В мае 1948 года правительство Индии выпустило сообщение для прессы, в котором говорилось, что туберкулез «принимает масштабы эпидемии» в стране, и что оно «после тщательного рассмотрения» решило ввести вакцинацию БЦЖ в ограниченном масштабе и под строгим контролем в качестве меры. для борьбы с болезнью 31 .Лаборатория вакцины БЦЖ в Институте Кинга, Гуинди, Мадрас (Ченнаи), Тамил Наду, была открыта в 1948 году 32 . В августе 1948 года в Индии были проведены первые прививки БЦЖ. Работа над вакциной БЦЖ началась в Индии в качестве пилотного проекта в двух центрах в 1948 году. В 1949 году вакцинация БЦЖ была распространена на школы почти во всех штатах Индии. Международная кампания по борьбе с туберкулезом (ITC) поддержала правительство Индии в расширении масштабов вакцинации БЦЖ. С февраля 1949 года пять команд ИТЦ продемонстрировали вакцинацию БЦЖ в различных городских центрах, начав небольшой пилотный проект в Маданапалле. На конференции летом 1951 года, на которой присутствовали представители правительства штата, было одобрено предложение о распространении кампании массовой вакцинации БЦЖ на всю Индию. Правительство Индии подготовило План действий, в котором излагается организационная структура, необходимая в каждом штате для охвата всего молодого населения в течение пяти-семи лет. Вакцинация БЦЖ была расширена за счет массовых кампаний в 1951 году. Поддержка ИТЦ прекратилась в июне 1951 года, а с июля 1951 года вакцинация БЦЖ проводилась властями Индии в тесном сотрудничестве с ЮНИСЕФ, который продолжал оказывать финансовую поддержку, и ВОЗ, которая оказывала техническую помощь. совет 31 , 32 , 33 , 34 .В 1955-1956 годах массовая кампания вакцинации БЦЖ охватила все штаты Индийского Союза 35 . Вакцинация БЦЖ стала частью Национальной программы борьбы с туберкулезом (NTCP), которая была начата в 1962 г. 32 . Связанными событиями этого периода были создание Центра химиотерапии туберкулеза, позже известного как Исследовательский центр туберкулеза (TRC) в Мадрасе (Ченнаи) (ныне переименованный в Национальный институт исследований туберкулеза) в 1956 году и Национальный институт туберкулеза (NTI) в 1956 году.
На конференции летом 1951 года, на которой присутствовали представители правительства штата, было одобрено предложение о распространении кампании массовой вакцинации БЦЖ на всю Индию. Правительство Индии подготовило План действий, в котором излагается организационная структура, необходимая в каждом штате для охвата всего молодого населения в течение пяти-семи лет. Вакцинация БЦЖ была расширена за счет массовых кампаний в 1951 году. Поддержка ИТЦ прекратилась в июне 1951 года, а с июля 1951 года вакцинация БЦЖ проводилась властями Индии в тесном сотрудничестве с ЮНИСЕФ, который продолжал оказывать финансовую поддержку, и ВОЗ, которая оказывала техническую помощь. совет 31 , 32 , 33 , 34 .В 1955-1956 годах массовая кампания вакцинации БЦЖ охватила все штаты Индийского Союза 35 . Вакцинация БЦЖ стала частью Национальной программы борьбы с туберкулезом (NTCP), которая была начата в 1962 г. 32 . Связанными событиями этого периода были создание Центра химиотерапии туберкулеза, позже известного как Исследовательский центр туберкулеза (TRC) в Мадрасе (Ченнаи) (ныне переименованный в Национальный институт исследований туберкулеза) в 1956 году и Национальный институт туберкулеза (NTI) в 1956 году. 1959 32 .
1959 32 .
Были предприняты целенаправленные усилия по борьбе с туберкулезом, и эффективность вакцины БЦЖ в профилактике легочного туберкулеза с самого начала была под вопросом. Однако вакцинация БЦЖ была единственной доступной мерой защиты от туберкулеза. Большое исследование БЦЖ под названием «Технико-экономическое обоснование исследования по профилактике туберкулеза» было проведено в Чингелпуте, Тамил Наду. Это испытание было начато в 1968 году, набор и пятнадцатилетнее наблюдение за всеми случаями были завершены к 1987 году. Испытание показало, что вакцинация БЦЖ не обеспечивала значительной защиты от легочного туберкулеза, который встречается в основном у взрослых.После этого в Индии политика вакцинации БЦЖ была пересмотрена, и ее рекомендовали проводить в раннем возрасте, предпочтительно до конца первого года после рождения, путем интеграции в UIP. Политика вакцинации БЦЖ во многих других странах также была пересмотрена в результате результатов исследования Chingelput 36 . Это можно назвать большой историей успеха индийских исследовательских институтов в проведении крупномасштабных испытаний эффективности вакцины.
Это можно назвать большой историей успеха индийских исследовательских институтов в проведении крупномасштабных испытаний эффективности вакцины.
В этот период и с начала 1950-х годов в глобальном масштабе эксперт начал обсуждение возможности искоренения оспы.После долгих обсуждений в 1958 г. Всемирная ассамблея здравоохранения (ВАЗ) приняла резолюцию по искоренению оспы, событие, которое изменило все общественное здравоохранение в ближайшие годы. Следуя этой резолюции, в 1962 году Индия приступила к осуществлению Национальной программы ликвидации оспы (NSEP) с целью успешной вакцинации всего населения в течение следующих трех лет 4 , 17 . Целью на «фазе атаки» был 80-процентный охват, а на «поддерживающей фазе» все новорожденные, младенцы и дети в возрасте 5, 10 и 15 лет должны были быть вакцинированы.Однако после пяти лет внедрения охват оставался низким, и о вспышках болезни все еще не сообщалось. Это было связано с тем, что труднодоступное население не было охвачено, и много раз одни и те же люди получали вакцины для завышения охвата 17 , 18 , 19 .
В 1967-1968 гг. Стратегия ликвидации оспы была переформулирована с повышенным вниманием к эпиднадзору, эпидемиологическому расследованию вспышек и мерам по быстрому сдерживанию.В 1969 году техника вакцинации изменилась с устаревшего «ротационного ланцета» на новую «технику с раздвоенной иглой». Другим важным изменением стало появление в 1971 году более мощной, термостабильной и лиофилизированной вакцины, заменившей старую жидкую вакцину. Оба эти шага упростили процесс и значительно увеличили потребление вакцины 17 , 18 , 19 , 20 .
К середине 1973 года усилия были успешными во многих частях, и оспа была в основном ограничена Уттар-Прадеш (UP), Бихар, Западная Бенгалия и несколько других штатов.В том же году была проведена национальная мобилизация кадров здравоохранения и началась интенсивная кампания. На первом этапе (июль-август 1973 г.) проводились поиски и сдерживание. На втором этапе мишенью стали штаты UP, Бихар, Западная Бенгалия и Мадхья-Прадеш в период с октября по декабрь 1973 года. Каждую деревню, каждое домашнее хозяйство в этих штатах посещали для выявления любого подозреваемого случая в течение одной недели. Следующие три недели были потрачены медицинским персоналом на расследование дела и выполнение операций по сдерживанию.В 1974 году в результате огромных усилий было зарегистрировано 188 000 случаев заболевания оспой и 31 000 летальных исходов. Правительство Индии активизировало поиск, сдерживание и вакцинацию. Последний случай был зарегистрирован в 1975 году, и после этого продолжались усилия по ведению эпиднадзора. Подробности событий этого периода представлены в. Всемирная ассамблея здравоохранения провозгласила мир свободным от оспы 8 мая 1980 г. 4 , 17 , 18 , 19 , 20 .
Каждую деревню, каждое домашнее хозяйство в этих штатах посещали для выявления любого подозреваемого случая в течение одной недели. Следующие три недели были потрачены медицинским персоналом на расследование дела и выполнение операций по сдерживанию.В 1974 году в результате огромных усилий было зарегистрировано 188 000 случаев заболевания оспой и 31 000 летальных исходов. Правительство Индии активизировало поиск, сдерживание и вакцинацию. Последний случай был зарегистрирован в 1975 году, и после этого продолжались усилия по ведению эпиднадзора. Подробности событий этого периода представлены в. Всемирная ассамблея здравоохранения провозгласила мир свободным от оспы 8 мая 1980 г. 4 , 17 , 18 , 19 , 20 .
Таблица V
Сроки ликвидации оспы
Наличие и производство вакцин в Индии (1947-1977)
Индия была самодостаточной в производстве противооспенной вакцины во время обретения независимости. Лаборатория вакцины БЦЖ была создана в Гинди в 1948 году с целью производства достаточного количества вакцины БЦЖ для потребностей страны 32 . Важным событием в производстве вакцин стало создание заводов по производству вакцин также в частном секторе (Таблицы -).Эти подразделения занимались производством не только противооспенной вакцины, но и других вакцин. Институт Пастера в Индии разработал вакцину против гриппа в 1957 году и инактивированную вакцину против бешенства BPL в 1970 году. Этот институт разработал и впервые в Индии разработал и произвел отечественную трехвалентную пероральную вакцину против полиомиелита (ОПВ) в 1970 году 30 . Согласно официальной статистике, в 1971 году в государственном секторе насчитывалось около 19 предприятий по производству вакцин, а в частном секторе — 12 37 . Большинство вакцин, доступных на мировом рынке, стало доступно и на индийском рынке.Подразделения по производству вакцин в Индии производили не только противооспенные вакцины, но и некоторые из них также производили вакцины против дифтерии, коклюша и столбняка (АКДС), дифтерии и столбняка (DT), столбнячного анатоксина (ТТ), оральной вакцины против полиомиелита (ОПВ) и др.
Важным событием в производстве вакцин стало создание заводов по производству вакцин также в частном секторе (Таблицы -).Эти подразделения занимались производством не только противооспенной вакцины, но и других вакцин. Институт Пастера в Индии разработал вакцину против гриппа в 1957 году и инактивированную вакцину против бешенства BPL в 1970 году. Этот институт разработал и впервые в Индии разработал и произвел отечественную трехвалентную пероральную вакцину против полиомиелита (ОПВ) в 1970 году 30 . Согласно официальной статистике, в 1971 году в государственном секторе насчитывалось около 19 предприятий по производству вакцин, а в частном секторе — 12 37 . Большинство вакцин, доступных на мировом рынке, стало доступно и на индийском рынке.Подразделения по производству вакцин в Индии производили не только противооспенные вакцины, но и некоторые из них также производили вакцины против дифтерии, коклюша и столбняка (АКДС), дифтерии и столбняка (DT), столбнячного анатоксина (ТТ), оральной вакцины против полиомиелита (ОПВ) и др. вакцины, кроме вакцины против кори.
вакцины, кроме вакцины против кори.
Национальная программа иммунизации в Индии (с 1978 г.)
Ликвидация оспы оставила наследие улучшенной системы здравоохранения, обученного вакцинатора, оборудования и системы холодовой цепи, а также сети для надзора за болезнями, предупреждаемыми с помощью вакцин.Эксперты во всем мире согласились использовать эту возможность обученной рабочей силы для улучшения здоровья и снижения детской заболеваемости и смертности от других болезней, которые можно предотвратить с помощью вакцин. Всемирная организация здравоохранения запустила Расширенную программу иммунизации (РПИ) в 1974 году.
Как только в 1977 году Индия была объявлена свободной от оспы, страна решила запустить в 1978 году Национальную программу иммунизации под названием Расширенная программа иммунизации (РПИ) с введением вакцины БЦЖ. , OPV, DPT и вакцины против брюшного тифа и паратифа 29 , 30 .Целью РПИ было не менее 80% охвата в младенчестве, вакцинация проводилась в крупных больницах и в основном ограничивалась городскими районами, и поэтому понятно, что охват оставался низким 38 . Вакцина против брюшного тифа и паратифа была исключена из EPI в 1981 году, как сообщается, из-за предполагаемой более высокой реактогенности и низкой эффективности вакцин, а также из-за предполагаемого снижения бремени брюшного тифа в стране. Вакцина против столбняка для беременных была добавлена в EPI в 1983 г. 29 , 30 , 38 .РПИ было переименовано с некоторыми существенными изменениями в акцентах после запуска Универсальной программы иммунизации (UIP) 19 ноября 1985 г. 31 , 32 , 40 . К существующему календарю была добавлена противокоревая вакцина. Цели и основные направления ПВП заключались в следующем: (i) быстрое увеличение охвата иммунизацией и снижение смертности и заболеваемости из-за шести болезней, предупреждаемых с помощью вакцин (УИ), (ii) улучшения качества услуг, (iii) , установить надежную систему холодовой цепи до уровня медицинского учреждения, (iv) поэтапное внедрение — все районы должны быть охвачены к 1989-1990 гг.
Вакцина против брюшного тифа и паратифа была исключена из EPI в 1981 году, как сообщается, из-за предполагаемой более высокой реактогенности и низкой эффективности вакцин, а также из-за предполагаемого снижения бремени брюшного тифа в стране. Вакцина против столбняка для беременных была добавлена в EPI в 1983 г. 29 , 30 , 38 .РПИ было переименовано с некоторыми существенными изменениями в акцентах после запуска Универсальной программы иммунизации (UIP) 19 ноября 1985 г. 31 , 32 , 40 . К существующему календарю была добавлена противокоревая вакцина. Цели и основные направления ПВП заключались в следующем: (i) быстрое увеличение охвата иммунизацией и снижение смертности и заболеваемости из-за шести болезней, предупреждаемых с помощью вакцин (УИ), (ii) улучшения качества услуг, (iii) , установить надежную систему холодовой цепи до уровня медицинского учреждения, (iv) поэтапное внедрение — все районы должны быть охвачены к 1989-1990 гг. , (v) внедрить районную систему мониторинга и оценки, и (vi ) достичь самообеспеченности в производстве вакцин и оборудования холодовой цепи.
, (v) внедрить районную систему мониторинга и оценки, и (vi ) достичь самообеспеченности в производстве вакцин и оборудования холодовой цепи.
Иммунизация приобрела дополнительное значение, когда она была добавлена в программу премьер-министра из 20 пунктов. Иммунизация получила статус одной из пяти национальных технологических миссий, начатых в 1986 г. 38 . Перед технологической миссией по иммунизации стояла задача улучшить охват существующими антигенами и развить самоокупаемость в производстве вакцин. Оба считаются важными для эффективной программы вакцинации в стране 38 . Саммит детей 1990 года также привлек внимание к увеличению охвата иммунизацией и сосредоточил внимание на нескольких мероприятиях, таких как ликвидация полиомиелита, увеличение охвата существующими агентами и ликвидация столбняка у матерей и новорожденных 39 , 40 .
Программа UIP была запущена в 31 районе в 1985 году с планом расширения до дополнительных районов. Целевым показателем охвата были все беременные женщины и 85 процентов всех младенцев шестью УИ к марту 1990 года. С 1990 по 1991 год программа вакцинации стала универсальной по географическому охвату, а целевой показатель ПВП был увеличен, чтобы охватить 100 процентов вакцинации. младенцы 41 . В начале UIP в 1985 году вакцина против кори импортировалась в Индию. Национальная технологическая миссия по иммунизации помогла в модернизации и обновлении помещений для вакцинации, и к 1990–1991 годам страна стала самодостаточной для всех вакцин (в том числе от кори), за исключением ОПВ.До марта 1991 года обслуживание холодовой цепи находилось в рамках контракта между ЮНИСЕФ и коммерческими агентствами. С апреля 1991 г. и далее штаты / союзные территории взяли на себя ответственность за поддержание холодовой цепи 43 . Подробный график EPI и UIP в Индии приведен в.
Целевым показателем охвата были все беременные женщины и 85 процентов всех младенцев шестью УИ к марту 1990 года. С 1990 по 1991 год программа вакцинации стала универсальной по географическому охвату, а целевой показатель ПВП был увеличен, чтобы охватить 100 процентов вакцинации. младенцы 41 . В начале UIP в 1985 году вакцина против кори импортировалась в Индию. Национальная технологическая миссия по иммунизации помогла в модернизации и обновлении помещений для вакцинации, и к 1990–1991 годам страна стала самодостаточной для всех вакцин (в том числе от кори), за исключением ОПВ.До марта 1991 года обслуживание холодовой цепи находилось в рамках контракта между ЮНИСЕФ и коммерческими агентствами. С апреля 1991 г. и далее штаты / союзные территории взяли на себя ответственность за поддержание холодовой цепи 43 . Подробный график EPI и UIP в Индии приведен в.
Таблица VI
Важная веха с момента запуска РПИ в Индии (1978–2012 гг.)
В 1988 г. Всемирная ассамблея здравоохранения приняла резолюцию об искоренении полиомиелита к 2000 г. 52 . Для борьбы с полиомиелитом в Индии были предприняты особые государственные усилия.Штат Тамил Наду провел кампании вакцинации от полиомиелита в рамках ротационной поддерживаемой кампании «Полиомиелит плюс» в 1985 году. Аналогичным образом, в соответствии с резолюцией ВАЗ, штаты Тамил Наду и Керала также проводили кампании вакцинации от полиомиелита на уровне штата в 1993/1994 годах. В штате Дели в Индии 2 октября 1994 г. была проведена первая общегосударственная кампания вакцинации от полиомиелита, за которой последовал еще один раунд в декабре 1994 г. Правительство Индии присоединилось к глобальным усилиям по ликвидации полиомиелита и первым двум Национальным дням иммунизации (НДИ) для ликвидации полиомиелита в Индия проводились 9 декабря 1995 г. и 20 января 1996 г.В этих НДИ были охвачены дети в возрасте до 3 лет, охвачено около 87 миллионов детей. В следующем году целевая возрастная группа была увеличена до 5 лет, и было вакцинировано около 125 миллионов детей. Правительство получило поддержку со стороны нескольких международных организаций и донорских агентств в усилиях по искоренению полиомиелита 55 .
52 . Для борьбы с полиомиелитом в Индии были предприняты особые государственные усилия.Штат Тамил Наду провел кампании вакцинации от полиомиелита в рамках ротационной поддерживаемой кампании «Полиомиелит плюс» в 1985 году. Аналогичным образом, в соответствии с резолюцией ВАЗ, штаты Тамил Наду и Керала также проводили кампании вакцинации от полиомиелита на уровне штата в 1993/1994 годах. В штате Дели в Индии 2 октября 1994 г. была проведена первая общегосударственная кампания вакцинации от полиомиелита, за которой последовал еще один раунд в декабре 1994 г. Правительство Индии присоединилось к глобальным усилиям по ликвидации полиомиелита и первым двум Национальным дням иммунизации (НДИ) для ликвидации полиомиелита в Индия проводились 9 декабря 1995 г. и 20 января 1996 г.В этих НДИ были охвачены дети в возрасте до 3 лет, охвачено около 87 миллионов детей. В следующем году целевая возрастная группа была увеличена до 5 лет, и было вакцинировано около 125 миллионов детей. Правительство получило поддержку со стороны нескольких международных организаций и донорских агентств в усилиях по искоренению полиомиелита 55 .
Организованный механизм эпиднадзора был создан в 1997 году в качестве национального проекта по надзору за полиомиелитом (НПВП) в результате сотрудничества между правительством Индии и Всемирной организацией здравоохранения.NPSP за определенный период времени создал институциональный механизм для наблюдения за острым вялым параличом (ОВП) 53 , 54 . Индия сообщила о последнем случае дикого полиомиелита (тип 1) 13 января 2011 года в районе Ховрах в Западной Бенгалии. 25 февраля 2012 г. Всемирная организация здравоохранения удалила Индию из стран, эндемичных по полиомиелиту, 55 . Ожидается, что в начале 2014 г. регион ВОЗ в Юго-Восточной Азии станет 4 -м регионом ВОЗ из , который будет сертифицирован как свободный от полиомиелита. Основные этапы освобождения Индии от полиомиелита изложены в разделе.
Таблица VII
График усилий по ликвидации полиомиелита в Индии
Программа иммунизации в Индии, начатая с целью сокращения УИ, завершилась три десятилетия назад в 2008 г.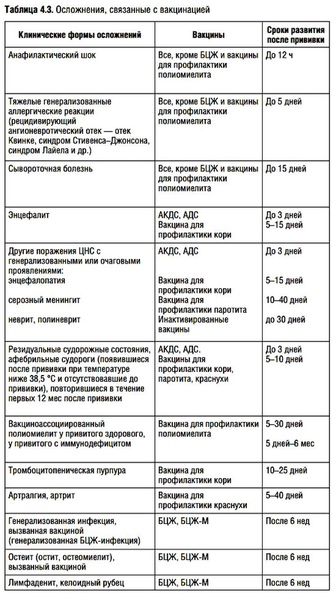 Она частично преуспела в снижении бремени болезней, предупреждаемых с помощью вакцин; однако значительная часть УИ все еще существует по причине недостаточного охвата антигенами ПВП. Хотя зарегистрированный охват вакцинацией всегда выше, в Индии существует большой разрыв в сообщаемом и оцененном охвате.Хотя охват с точки зрения антигена неоптимален, существующий охват помог заметно сократить количество зарегистрированных случаев УИ в Индии, даже с учетом все более чувствительной системы эпиднадзора () 45 , 57 , 58 . По оценкам, охват был низким, при этом доля полностью вакцинированных детей в Индии все еще составляет 61 процент, с широкими различиями по штатам, географическим регионам, религии, сельской местности и городам и гендерным различиям () 4 . Ситуация, казалось, улучшилась лишь незначительно за последние несколько лет, и охват по районам также показал большие различия и также были плохие районы в хорошо функционирующих штатах () 59 .
Она частично преуспела в снижении бремени болезней, предупреждаемых с помощью вакцин; однако значительная часть УИ все еще существует по причине недостаточного охвата антигенами ПВП. Хотя зарегистрированный охват вакцинацией всегда выше, в Индии существует большой разрыв в сообщаемом и оцененном охвате.Хотя охват с точки зрения антигена неоптимален, существующий охват помог заметно сократить количество зарегистрированных случаев УИ в Индии, даже с учетом все более чувствительной системы эпиднадзора () 45 , 57 , 58 . По оценкам, охват был низким, при этом доля полностью вакцинированных детей в Индии все еще составляет 61 процент, с широкими различиями по штатам, географическим регионам, религии, сельской местности и городам и гендерным различиям () 4 . Ситуация, казалось, улучшилась лишь незначительно за последние несколько лет, и охват по районам также показал большие различия и также были плохие районы в хорошо функционирующих штатах () 59 .
Зарегистрированные случаи основных болезней, которые можно предотвратить с помощью вакцин, в Индии (1980-2010 гг.).
Источник : Ссылки 45 , 57 , 58 .
Оценка доли полностью вакцинированных детей в Индии по штатам.
Источник : исх. 4.
Проведена оценка полного охвата иммунизацией по округам в Индии.
Источник : исх. 61.
В 1985 г. программа UIP началась с шести антигенов (БЦЖ, ОПВ, АКДС и корь), и в течение следующих 16 лет в программу не было добавлено ни одного нового антигена.В течение этого периода во всем мире и в Индии был лицензирован и доступен на рынке ряд новых вакцин. Первым новым антигеном, добавленным с начала ПВП, была вакцина против гепатита В, когда в 2002/2003 году она была представлена в качестве пилотной вакцины в выбранных 33 округах и 14 городских районах Индии 42 . В 2011 году вакцина против гепатита В стала антигеном 7 -го , который будет внедрен в ПВП по всей стране.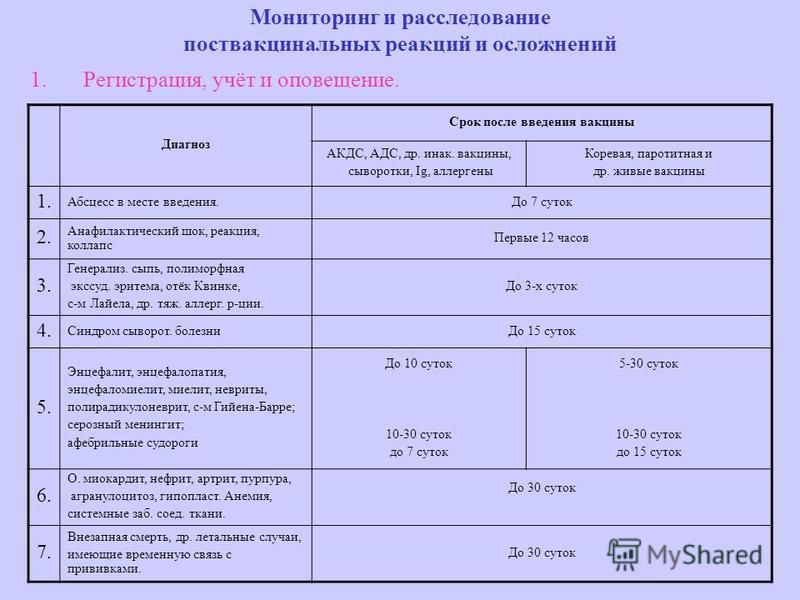 Вакцина против Haemophilus influenzae типа b (Hib) была внедрена в штатах Керала и Тамил Наду с декабря 2011 г. 60 .Основные этапы внедрения новых антигенов в ПВП в Индии кратко изложены в.
Вакцина против Haemophilus influenzae типа b (Hib) была внедрена в штатах Керала и Тамил Наду с декабря 2011 г. 60 .Основные этапы внедрения новых антигенов в ПВП в Индии кратко изложены в.
Таблица VIII
Введение новых антигенов в ПВП в Индии
В 2010 году Индия стала последней страной в мире, которая ввела вторую дозу противокоревой вакцины в национальную программу иммунизации. Несколько штатов ввели вакцину в ПВП во время второй ревакцинации, а остальные 14 штатов в рамках дополнительных мероприятий по иммунизации (ДМИ). К концу 2012 года кампании против кори были завершены в 137 округах девяти штатов, а именно Аруначал-Прадеш, Ассам, Чхаттисгарх, Харьяна, Джаркханд, Манипур, Мегхалая, Нагаленд и Трипура, охватив почти 27 миллионов детей.В пяти штатах Бихар, Мадхья-Прадеш, Уттар-Прадеш, Раджастан и Гуджарат, где охвачено около 110 миллионов детей в 230 округах, в общей сложности 61 округ завершил кампании по вакцинации около 26 миллионов детей 43 (личное сообщение: д-р Прадип Халдар; заместитель Уполномоченный по иммунизации, Министерство здравоохранения и благополучия семьи, Правительство Индии, Нью-Дели, 2012 г. ).
).
Были предприняты дополнительные национальные усилия по улучшению охвата, которые включают запуск Проекта по усилению иммунизации (ISP), городских кампаний против кори и стратегии кластера приграничных районов (BDCS), и т. Д. . 30 , 38 . Точно так же в районах с низкой эффективностью были отмечены недели иммунизации. Другие важные события этого периода включают:
(i) Национальная техническая консультативная группа по иммунизации (NTAGI) в Индии была создана в 2001 г. и воссоздана в 2010 г. 44 .
(ii) Отчетность о побочных эффектах после иммунизации (ПЯО) является частью ПВП с 1985 года. Первый документированный отчет и рекомендации по ПЯИ были опубликованы в 1988 году.Отчетность о ПППИ в Индии оставалась неудовлетворительной до начала 2005 г. Руководящие принципы ПППИ были пересмотрены и широко распространены в 2005–2006 гг. С тех пор отчетность немного улучшилась, и теперь особое внимание уделяется оценке причинно-следственной связи для серьезных ПППИ 61 , 62 .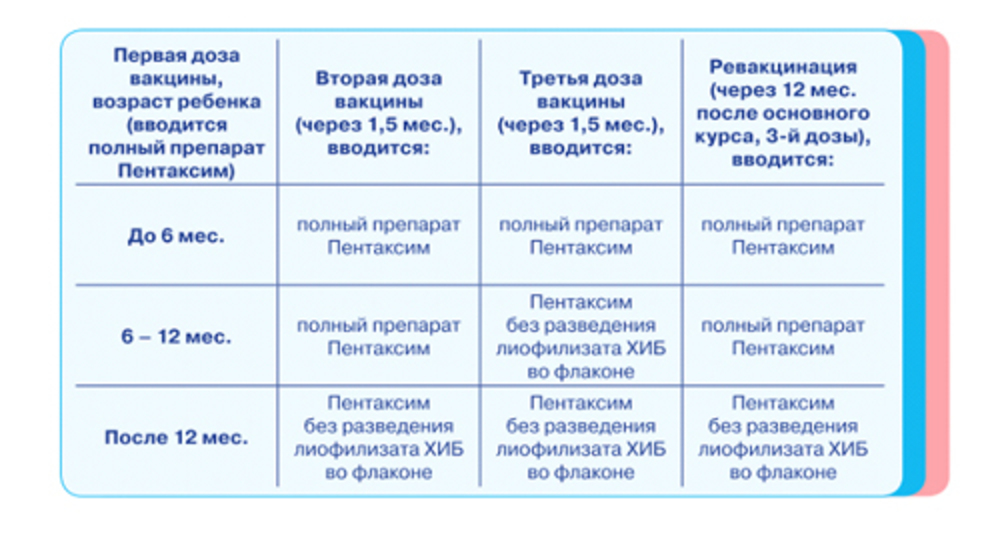 В настоящее время обсуждается вопрос о включении частных практикующих врачей в отчетность по ПППИ, специально для постмаркетингового надзора за новыми вакцинами в Индии.
В настоящее время обсуждается вопрос о включении частных практикующих врачей в отчетность по ПППИ, специально для постмаркетингового надзора за новыми вакцинами в Индии.
(iii) Были предприняты усилия по усилению постмаркетингового надзора за вакцинами в Индии.В рамках процесса лицензирования и в рамках постмаркетингового надзора производители должны представлять периодические отчеты с обновленными данными по безопасности (ПОББ) для всех новых лицензированных вакцин в Центральную организацию по контролю за стандартами лекарственных средств (CDSCO) сначала каждые шесть месяцев в течение первых двух лет, а затем ежегодно в течение следующих двух лет 62 . Национальная программа фармаконадзора в Индии была запущена в июле 2010 г. 63 . Индия присоединилась к Глобальной сети постмаркетингового надзора (PMS) ВОЗ за новыми вакцинами. Штат Махараштра представляет Индию, эту сеть PMS, состоящую из 12 стран из шести различных регионов.Эта сеть направлена на предоставление полезных данных для обеспечения глобальной безопасности вакцин 43 .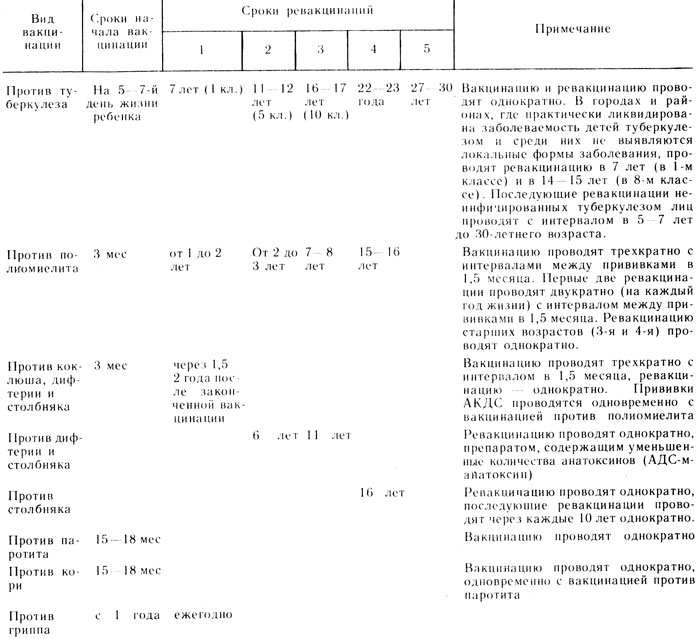
(iv) Индия приняла политику использования шприцев с автоматическим отключением только для ПВП в стране, начиная с 2005/2006 года. Стеклянные шприцы были исключены из программы иммунизации.
(v) Индия приняла политику закупки всех вакцин в ПВП с помощью Vaccine vial Monitor (VVM) для мониторинга эффективности вакцин в полевых условиях. Политика использования многодозовых флаконов или политика открытых флаконов (которая позволяет использовать открытые флаконы с многодозовой вакциной на последующих сеансах) в Индии не применялись для плановой программы иммунизации и применялись только в кампаниях против полиомиелита.В мае 2011 года правительство Индии расширило политику открытых флаконов на фиксированные сеансы приема дозы гепатита B при рождении и нулевых доз пероральной полиовакцины. Впоследствии, в октябре 2011 года, политика открытых флаконов была распространена на Hib-содержащую пентавалентную (DPT + HepBB + Hib) вакцину. для выездных мероприятий также 64 .
(vi) Программы иммунизации направлены на достижение целей, предусмотренных в Национальной политике здравоохранения и Национальной политике в области народонаселения Индии. Первый Многолетний стратегический план (MYP) для ПВП в Индии (2005-2010) был запущен в 2005 г. 29 .Также был составлен проект нового комплексного многолетнего стратегического плана (MYP) для ПВП в Индии на период 2012-2017 гг. 58 .
(vii) Индия выпустила первую Национальную политику в отношении вакцин в 2011 году. Политика обеспечивает руководящие принципы для функционирования программы иммунизации в стране 65 .
2012-2013 годы были объявлены Годом интенсификации плановой иммунизации (IRI) в Индии. Повышенное внимание было уделено улучшению охвата выявленных 239 районов с плохой производительностью в Индии.Правительство намерено сосредоточить внимание и уделить приоритетное внимание проведению недели иммунизации в этих штатах и округах, проведению более регулярных обзоров, мониторинга и надзора, улучшению статуса холодовой цепи и совершенствованию усилий IEC по увеличению охвата всеми антигенами 43 .
Наличие и производство вакцин в Индии (с 1978 г. по настоящее время)
Были систематические усилия по достижению самоокупаемости всех вакцин в ПВП в Индии. В рамках этих усилий и в соответствии с мандатом Национальной технологической миссии по иммунизации в марте 1989 года две компании: The Indian Vaccines Corporation Limited (IVCOL) основали в Гургаоне, Харьяна, и Bharat Immunologicals and Biologicals Corporation Limited, (BIBCOL) в Буландшахаре. , Уттар-Прадеш, были включены.Однако IVCOL, которая была создана как совместное предприятие для проведения исследований, разработки и производства вирусных вакцин, перестала функционировать несколько лет спустя из-за некоторых проблем, а также из-за изменения ассортимента продукции и передачи технологий 65 .
Список производителей, имеющих установленную мощность или производящих хотя бы одну или несколько вакцин, приведен в 45 .
Вставка 1
Список лицензированных предприятий по производству вакцин в Индии
Создание подразделений по производству вакцин и выдача разрешений на клинические испытания, а также окончательное лицензирование и разрешение на продажу вакцин в Индии обеспечивается Центральной организацией по контролю за стандартами лекарственных средств ( CDSCO), который является национальным регулирующим органом (НРО) в стране. Регулирующий контроль за качеством лекарств в стране осуществляется Законом о лекарствах и косметических средствах 1940 года. Приложение Y этого закона регулирует клинические и доклинические испытания продуктов. Согласно Закону вакцины и другие биологические продукты считаются «новыми лекарствами» и, таким образом, регулируются всеми правилами и положениями, применимыми к новому лекарству 66 . Индия является крупным мировым производителем вакцин и поставляет вакцины во многие развивающиеся страны. Всемирная организация здравоохранения имеет стандартный механизм оценки качества вакцин и качества производственных единиц и обеспечивает предварительную квалификацию вакцин для закупок для поставок в ООН 67 .Эта предварительная квалификация ВОЗ считается стандартом качества вакцины. Несколько вакцин от индийских производителей вакцин прошли предварительную квалификацию ВОЗ.
Регулирующий контроль за качеством лекарств в стране осуществляется Законом о лекарствах и косметических средствах 1940 года. Приложение Y этого закона регулирует клинические и доклинические испытания продуктов. Согласно Закону вакцины и другие биологические продукты считаются «новыми лекарствами» и, таким образом, регулируются всеми правилами и положениями, применимыми к новому лекарству 66 . Индия является крупным мировым производителем вакцин и поставляет вакцины во многие развивающиеся страны. Всемирная организация здравоохранения имеет стандартный механизм оценки качества вакцин и качества производственных единиц и обеспечивает предварительную квалификацию вакцин для закупок для поставок в ООН 67 .Эта предварительная квалификация ВОЗ считается стандартом качества вакцины. Несколько вакцин от индийских производителей вакцин прошли предварительную квалификацию ВОЗ.
Производство вакцин и процедуры клинических испытаний в Индии стали систематическими в последние годы.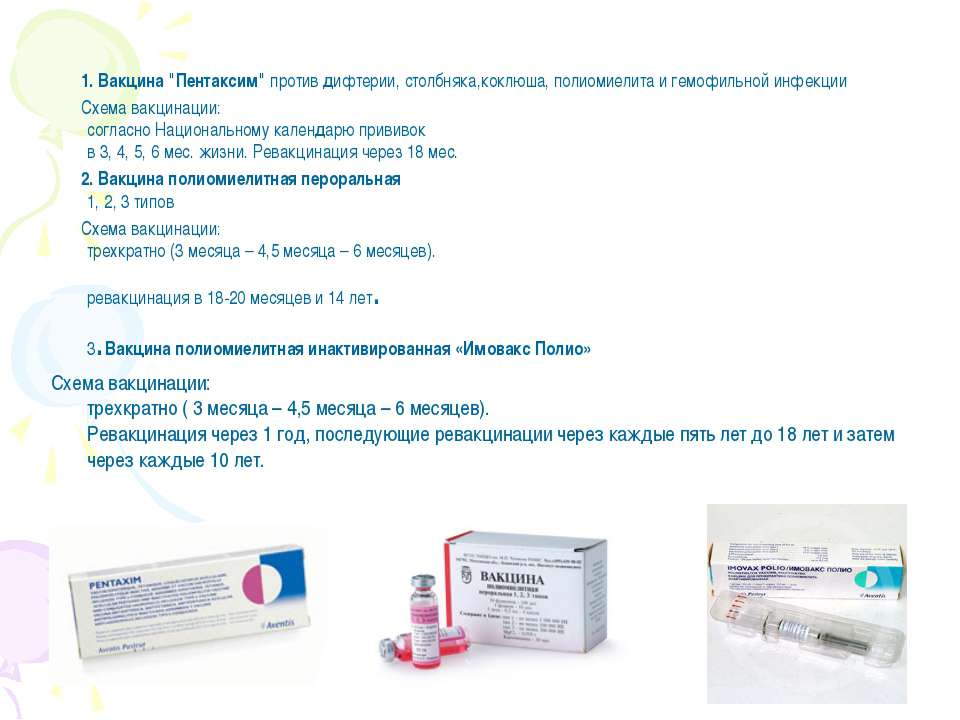 В 2006 году Индийский совет медицинских исследований (ICMR), Нью-Дели, Индия, выпустил новый набор руководящих принципов для проведения исследований на людях 46 . В этом руководстве есть раздел об исследованиях и клинических испытаниях вакцин, и теперь все испытания, связанные с вакцинами, должны быть зарегистрированы в регистре клинических испытаний и проводиться в соответствии с этими руководящими принципами.Возможности индийских производителей вакцин были подвергнуты испытанию, когда потребность в вакцине против нового вируса h2N1: 2009 возникла после предупреждения о пандемии. Три производителя за короткий период времени разработали вакцину против пандемического гриппа 47 .
В 2006 году Индийский совет медицинских исследований (ICMR), Нью-Дели, Индия, выпустил новый набор руководящих принципов для проведения исследований на людях 46 . В этом руководстве есть раздел об исследованиях и клинических испытаниях вакцин, и теперь все испытания, связанные с вакцинами, должны быть зарегистрированы в регистре клинических испытаний и проводиться в соответствии с этими руководящими принципами.Возможности индийских производителей вакцин были подвергнуты испытанию, когда потребность в вакцине против нового вируса h2N1: 2009 возникла после предупреждения о пандемии. Три производителя за короткий период времени разработали вакцину против пандемического гриппа 47 .
Последние три года принесли много достижений индийской индустрии вакцин. Индийские производители в сотрудничестве с международными партнерами разработали новую бивалентную оральную вакцину против холеры, вакцину против менингита-А и вакцину местного японского энцефалита (ЯЭ), и теперь они лицензированы в Индии 48 , 49 , 50 . Инъекционная вакцина против холеры была доступна и лицензирована в стране до 1973 г .; однако эта вакцина имела эффективность почти 30 процентов и обеспечивала защитный иммунитет всего на 8 месяцев 48 . Таким образом, использование этой вакцины в стране было прекращено. В 2009 году в Индии была лицензирована новая бивалентная (O1 и O139) убитая цельноклеточная оральная вакцина против холеры для двухдозовой схемы. Вакцина, доступная по низкой цене, была закуплена агентствами ООН для предварительной квалификации ВОЗ 48 , 49 , 50 , 51 .Высокоэффективные вакцины против менингита А, доступные по очень низкой цене (50 центов за дозу или 30 фунтов стерлингов за дозу), являются одной из самых дешевых новых вакцин и используются почти в 100 миллионах доз в странах Африканского пояса менингита 49 , 51 .
Инъекционная вакцина против холеры была доступна и лицензирована в стране до 1973 г .; однако эта вакцина имела эффективность почти 30 процентов и обеспечивала защитный иммунитет всего на 8 месяцев 48 . Таким образом, использование этой вакцины в стране было прекращено. В 2009 году в Индии была лицензирована новая бивалентная (O1 и O139) убитая цельноклеточная оральная вакцина против холеры для двухдозовой схемы. Вакцина, доступная по низкой цене, была закуплена агентствами ООН для предварительной квалификации ВОЗ 48 , 49 , 50 , 51 .Высокоэффективные вакцины против менингита А, доступные по очень низкой цене (50 центов за дозу или 30 фунтов стерлингов за дозу), являются одной из самых дешевых новых вакцин и используются почти в 100 миллионах доз в странах Африканского пояса менингита 49 , 51 .
До 2012 года вакцина против ЯЭ, используемая в Индии, импортировалась из-за границы. В последние годы Департамент биотехнологии, Департамент науки и технологий (DST), Совет по научным и промышленным исследованиям (CSIR), Индийский совет медицинских исследований (ICMR) и такие институты, как Национальный институт иммунологии, Всеиндийский институт Холера и другие кишечные заболевания, а также Всеиндийский институт медицинских наук начали играть решающую, дополняющую и совместную роль в исследованиях вакцин и придавать необходимый импульс развитию местных вакцин 65 .
Долгое время единственной доступной вакциной против брюшного тифа в Индии была полисахаридная вакцина Vi. Новая конъюгированная вакцина против брюшного тифа индийского производителя была лицензирована в стране в 2008/2009 г. 68 . Однако возникло несколько вопросов об испытаниях эффективности этой вакцины и ее использовании, и многие профессиональные организации не рекомендуют ее. Правительство Индии приостановило действие лицензий на несколько предприятий по производству вакцин в государственном секторе в 2008 году. Приостановление действия лицензий на три предприятия по производству вакцин в государственном секторе , а именно .Центральный научно-исследовательский институт (CRI), Касаули, Институт Пастера Индии, Кунур и лаборатория вакцин BCG, Гуинди, были отозваны в феврале 2010 года, что позволило им возобновить производство в более широких общественных интересах безопасности вакцины в стране 56 .
Существуют местные производственные мощности для всех (кроме ЯЭ) вакцин Национальной программы иммунизации в Индии. Также имеются производственные мощности для других лицензированных вакцин, за исключением некоторых, таких как ротавирусные вакцины, пневмококковые конъюгированные вакцины и вакцины против вируса папилломы человека (ВПЧ), которые не производятся в стране.Живая аттенуированная пероральная вакцина против брюшного тифа Ty21a и (WC-rBS) и цельноклеточная пероральная вакцина против холеры (O1 с субъединицей B рекомбинантного холерного токсина) относятся к числу немногих вакцин, которые не лицензированы для использования в Индии 63 .
Также имеются производственные мощности для других лицензированных вакцин, за исключением некоторых, таких как ротавирусные вакцины, пневмококковые конъюгированные вакцины и вакцины против вируса папилломы человека (ВПЧ), которые не производятся в стране.Живая аттенуированная пероральная вакцина против брюшного тифа Ty21a и (WC-rBS) и цельноклеточная пероральная вакцина против холеры (O1 с субъединицей B рекомбинантного холерного токсина) относятся к числу немногих вакцин, которые не лицензированы для использования в Индии 63 .
Местная ротавирусная вакцина проходила исследования и испытания в Индии 69 , и в мае 2013 года были объявлены результаты клинических испытаний фазы III отечественной ротавирусной вакцины на основе местного штамма под названием 116E. Испытание вакцины под названием ROTAVAC охватило около 6800 младенцев, соотношение вакцины и плацебо составляло 2: 1 (4532 вакцины и 2267 плацебо).Было сообщено, что оцененные профиль эффективности и безопасности вакцины сопоставимы с профилями других лицензированных и доступных ротавирусных вакцин. Результаты этого исследования были впоследствии опубликованы в 2014 г. 70 . Разработка и успешное завершение клинических испытаний ROTAVAC считается важной вехой и примером успешного «государственно-частного партнерства» и «уникальной модели социальных инноваций» 71 . Местное производство новой вакцины в Индии всегда влияло на доступность вакцины не только в стране, но и во всем мире.Индийская ротавирусная вакцина, вероятно, будет доступна по цене 1 доллар США за дозу (по сравнению с доступными в настоящее время ротавирусными вакцинами стоимостью от 4 до 50 долларов США за дозу) и может храниться при температуре замерзания, факторы, которые способствуют дальнейшему снижение затрат на программу иммунизации.
Результаты этого исследования были впоследствии опубликованы в 2014 г. 70 . Разработка и успешное завершение клинических испытаний ROTAVAC считается важной вехой и примером успешного «государственно-частного партнерства» и «уникальной модели социальных инноваций» 71 . Местное производство новой вакцины в Индии всегда влияло на доступность вакцины не только в стране, но и во всем мире.Индийская ротавирусная вакцина, вероятно, будет доступна по цене 1 доллар США за дозу (по сравнению с доступными в настоящее время ротавирусными вакцинами стоимостью от 4 до 50 долларов США за дозу) и может храниться при температуре замерзания, факторы, которые способствуют дальнейшему снижение затрат на программу иммунизации.
В августе 2013 года в Индии была запущена конъюгированная вакцина против брюшного тифа Typbar-TCV (вакцина против брюшного тифа четвертого поколения). 72 . В сентябре 2013 года вакцина местного японского энцефалита (ЯЭ), JENVAV, была лицензирована в Индии. Эта вакцина против ЯЭ была совместно разработана учеными из Национального института вирусологии (NIV), Пуна (Индийский совет медицинских исследований) и Bharat Biotech Ltd 73 .
Эта вакцина против ЯЭ была совместно разработана учеными из Национального института вирусологии (NIV), Пуна (Индийский совет медицинских исследований) и Bharat Biotech Ltd 73 .
Программа вакцинации и вакцины в Индии: на годы вперед
Наука о вакцинах развивалась по всему миру в конце 19 -го века, и Индия была в числе немногих стран, участвовавших в этих усилиях. В стране прошли испытания вакцин против холеры и брюшного тифа, а также исследования и открытие вакцины против чумы.Институты вакцин были созданы в начале и на протяжении всего двадцатого века. Хотя структура производства вакцин перешла от государственных к частным, страна сохранила самодостаточность за счет местного производства. Оспа искоренена, и с января 2011 года страна стала свободной от полиомиелита.
Несмотря на все положительные изменения, в программе сохраняются проблемы и недостатки. Охват вакцинами в Национальной программе иммунизации является субоптимальным, и только 3/5 -го детей получают все необходимые вакцины и только 3/4 -го получают 3 дозы вакцины АКДС 4 . Покрытие бывает внутри и внутри штатов. 59 . Регистрация данных и отчетность не оптимальны, и система эпиднадзора за заболеваниями требует значительных улучшений. Часто упоминается отсутствие надзора и мониторинга, а коммуникация для увеличения охвата иммунизацией ограничена. Система эпиднадзора за ПППИ совершенствуется, но все еще нуждается в усилении 58 . В последнее десятилетие предпринимались систематические усилия, чтобы продемонстрировать надежду на то, что охват иммунизацией улучшится в ближайшие месяцы и годы.
Покрытие бывает внутри и внутри штатов. 59 . Регистрация данных и отчетность не оптимальны, и система эпиднадзора за заболеваниями требует значительных улучшений. Часто упоминается отсутствие надзора и мониторинга, а коммуникация для увеличения охвата иммунизацией ограничена. Система эпиднадзора за ПППИ совершенствуется, но все еще нуждается в усилении 58 . В последнее десятилетие предпринимались систематические усилия, чтобы продемонстрировать надежду на то, что охват иммунизацией улучшится в ближайшие месяцы и годы.
История усилий по вакцинации предполагает, что систематическая методологическая строгость требуется для улучшения охвата всеми антигенами в такой разнообразной стране, как Индия, где здоровье является предметом государства. Методологическая строгость прошлого и ориентация на исследования во многом определяют программу иммунизации в Индии. Вот некоторые из основных общих областей в усилиях по ранней вакцинации и в настоящее время: (i) Усилия по борьбе с оспой сосредоточены как на мерах гигиены и санитарии, так и на вакцинации. Этот подход необходимо применять для многих новых антигенов, таких как ротавирусная диарея, и т. Д. .; (ii) Некоторые эксперты и общество резко выступили против вакцинации. Эти группы черпали силу из аналогичных групп в других странах. Хотя время изменилось, аналогичные группы существуют и в настоящее время, (iii) Ограниченная и неполная отчетность о случаях оспы и смертях (эпиднадзор) не позволила руководителям программ доказать, что вакцинация вносит какие-либо существенные изменения.Сценарий эпиднадзора за болезнями создает аналогичные проблемы и в настоящее время.
Этот подход необходимо применять для многих новых антигенов, таких как ротавирусная диарея, и т. Д. .; (ii) Некоторые эксперты и общество резко выступили против вакцинации. Эти группы черпали силу из аналогичных групп в других странах. Хотя время изменилось, аналогичные группы существуют и в настоящее время, (iii) Ограниченная и неполная отчетность о случаях оспы и смертях (эпиднадзор) не позволила руководителям программ доказать, что вакцинация вносит какие-либо существенные изменения.Сценарий эпиднадзора за болезнями создает аналогичные проблемы и в настоящее время.
Программа усложнилась с добавлением новых антигенов, а исчезновение болезней (в результате улучшения охвата) повысило ожидания людей в отношении стандартов безопасности вакцин. В течение этого периода строгие правила безопасности сделали исследования вакцин дорогостоящими с использованием более сложных методов. Эти факторы привели к сокращению числа производителей вакцин как в государственном, так и в частном секторе.
Основной проблемой при производстве вакцин в Индии являются неоптимальные инвестиции государственного сектора в исследования вакцин. Созданные в Индии подразделения по производству вакцин все еще производят некоторые традиционные вакцины, и, похоже, существует потребность в дополнительном финансировании и исследованиях новых антигенов. Индийские производители участвуют в разработке и клинических испытаниях ряда других вакцин-кандидатов, которые обеспечат доступность этих вакцин для населения Индии по мере их появления 56 .Национальная политика Индии в отношении вакцин предполагает, что «необходимо изучить ряд взаимосвязей между научными кругами, промышленностью и международными организациями, такими как Национальный институт здравоохранения (NIH), Фонд Гейтса, Альянс ГАВИ, PATH, Всемирная организация здравоохранения и Международная организация здравоохранения». Центр генной инженерии и биотехнологии (ICGEB), и т. Д. 65 .
Программе иммунизации требуется лучшая поддержка и финансирование для проведения оперативных исследований для решения программных проблем и улучшения охвата всеми антигенами в ПВП Индии. В Индии растет спрос на дополнительные антигены, такие как вакцины против эпидемического паротита, краснухи и брюшного тифа. Программа иммунизации в Индии финансируется централизованно. Значительная часть детей вакцинирована доступными и лицензированными антигенами, не относящимися к UIP. Увеличивающаяся доля иммунизации проводится частным сектором, и эта доля, вероятно, увеличится в ближайшие годы. Преимущества вакцинации должны быть расширены за пределы традиционного периода детства, и новый подход «иммунизации на протяжении всей жизни» для включения более крупных возрастных групп, таких как подростки и пожилые люди, рассматривается во всем мире, аргументируя это тем, что отсутствие преимуществ доступных безопасных и эффективных вакцины — это этический вопрос 14 .Национальные технические органы должны обсудить и высказать свои рекомендации и заключения. Это изменит динамику, и правительство, возможно, не сможет финансировать все усилия по вакцинации, и возрастет роль профессиональных ассоциаций в поддержке усилий страны по вакцинации.
В Индии растет спрос на дополнительные антигены, такие как вакцины против эпидемического паротита, краснухи и брюшного тифа. Программа иммунизации в Индии финансируется централизованно. Значительная часть детей вакцинирована доступными и лицензированными антигенами, не относящимися к UIP. Увеличивающаяся доля иммунизации проводится частным сектором, и эта доля, вероятно, увеличится в ближайшие годы. Преимущества вакцинации должны быть расширены за пределы традиционного периода детства, и новый подход «иммунизации на протяжении всей жизни» для включения более крупных возрастных групп, таких как подростки и пожилые люди, рассматривается во всем мире, аргументируя это тем, что отсутствие преимуществ доступных безопасных и эффективных вакцины — это этический вопрос 14 .Национальные технические органы должны обсудить и высказать свои рекомендации и заключения. Это изменит динамику, и правительство, возможно, не сможет финансировать все усилия по вакцинации, и возрастет роль профессиональных ассоциаций в поддержке усилий страны по вакцинации.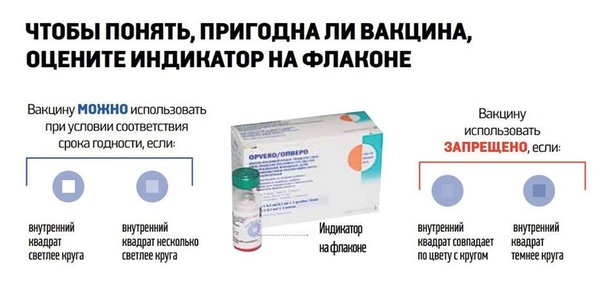 Это подчеркивает футуристическую потребность в улучшении и регулярном взаимодействии руководителей государственных программ и профессиональных органов для формирования усилий по вакцинации в стране.
Это подчеркивает футуристическую потребность в улучшении и регулярном взаимодействии руководителей государственных программ и профессиональных органов для формирования усилий по вакцинации в стране.
Систематические усилия необходимы для получения доказательств для принятия решения (или не вводить) новые антигены в программу и для доказательства воздействия внедрения вакцины на болезнь после того, как вакцина будет введена.С самого начала ПВП ведутся дискуссии об усилении эпиднадзора за УИ в стране; однако надзор за УИ далек от оптимального. Обсуждение следует отодвинуть от реализации и разработать надежную систему эпиднадзора за УИ, охватывающую все существующие и будущие антигены, с возможностью предоставления достаточно репрезентативных данных по всем частям страны.
Осуществление программы иммунизации нельзя отделить от «базы знаний» в иммунологии.Количество подготовленных специалистов в области вакцинологии и иммунологии в Индии меньше, чем требуется для страны такого размера. Во всем мире практика иммунологии постепенно стала частью вакцинологии; однако в Индии обучение по вакцинологии и иммунологии все еще ограничено. Технологии обеспечения эффективных и действенных вакцин для бенефициаров становятся доступными и должны использоваться оптимальным образом.
Во всем мире практика иммунологии постепенно стала частью вакцинологии; однако в Индии обучение по вакцинологии и иммунологии все еще ограничено. Технологии обеспечения эффективных и действенных вакцин для бенефициаров становятся доступными и должны использоваться оптимальным образом.
Выводы
Развитие усилий по вакцинации в Индии намного сложнее, чем представлено в этом обзоре, и каждое отдельное событие заслуживает подробного анализа.Хотя в Индии практиковались меры по профилактике болезней, нежелание, сопротивление и медленное принятие вакцинации были характерными чертами истории вакцинации. Операционные проблемы сохраняют неравномерность охвата в стране. Уроки прошлых событий были проанализированы и интерпретированы для руководства усилиями по иммунизации. Из истории было извлечено много уроков из распространения преимуществ иммунизации на всех возможных бенефициаров в стране для достижения заявленных целей политики.
Благодарность
Часть этой работы была выполнена, когда автор был преподавателем в Медицинском колледже GR, Гвалиор, Индия. Работа была завершена, когда он был стажером на курсе иммунологии и вакцинологии в Институте Пастера, Париж, Франция.
Работа была завершена, когда он был стажером на курсе иммунологии и вакцинологии в Институте Пастера, Париж, Франция.
Заявление об ограничении ответственности
Мнения, выраженные в этом документе, принадлежат исключительно автору и не должны относиться к какому-либо учреждению / организации, с которой он был связан в прошлом или в настоящее время.
Список литературы
1.3-е изд. Женева: ВОЗ; 2009. Организация Всемирной организации здравоохранения (ВОЗ), ЮНИСЕФ, Всемирный банк. Состояние вакцин и иммунизации в мире . [Google Scholar] 3. Феннер Ф., Хендерсон Д.А., Арита И., Езек З., Ладный ИД. Женева: Всемирная организация здравоохранения; 1988. Оспа и ее искоренение; С. 369–71. [Google Scholar] 4. Нью-Дели: Правительство Индии и ЮНИСЕФ; 2010. Международный детский фонд ООН. Обследование для оценки охвата: отчет по всей Индии за 2009 год . [Google Scholar] 5.Басу Р.Н., Джезек З., Палата Н.А. Нью-Дели, Индия: Всемирная организация здравоохранения, Региональное бюро для Юго-Восточной Азии; 1979. Ликвидация оспы в Индии. [Google Scholar] 6. Бхаттачарья С., Харрисон М., Уорбойз М. Хайдарабад: Ориент Лонгман; 2006. Переломанные государства: оспа, общественное здравоохранение и политика вакцинации в Британской Индии, 1800-1947 гг. [Google Scholar] 7. Базен Х. Сан-Диего: Academic Press; 2000. Ликвидация оспы: Эдвард Дженнер и первое и единственное искоренение инфекционного заболевания человека.[Google Scholar] 10. Фитчетт JR, Heymann DL. Вакцинация против оспы и противодействие со стороны обществ против вакцинации в Великобритании 19 века. Hist Med. 1995; 2: E17. [Google Scholar] 13. Holwell JZ. Лондон: Отпечатано для Т. Беккета и П. А. де Хондта; 1767. Описание способа прививки от оспы в Ост-Индии: с некоторыми наблюдениями о методах и способах лечения этой болезни в тех частях страны. [Google Scholar] 14. Вуястик Д. Благочестивое мошенничество: заявления Индии о вакцинации против оспы до Дженнеризма.В: Ян Мейленбельд Г., Вуястык Д., редакторы. Исследования по истории болезни Индии. Дели: издательство Motilal Banarsidass; 2001. С. 121–54. [Google Scholar] 15. Бхаттачарья С., Джексон М. Лондон: Институт Велкома; 2005. Вакцинация против оспы в Индии. [Google Scholar] 16. Кумар А. Нью-Дели (Индия): Sage Publications; 1998. Медицина и власть: британская медицинская политика в Индии, 1835-1911. [Google Scholar] 17. Басу Р.Н. Ликвидация оспы: уроки, извлеченные из истории успеха. Natl Med J Индия.2006; 19: 33–6. [PubMed] [Google Scholar] 18. Ликвидация оспы. Swasth Hind. 1963; 7: 249–93. [Google Scholar] 20. Бхаттачарья С. Нью-Дели: Ориент Лонгман; 2006 г. Исключение оспы: борьба с оспой и ее искоренение в Индии, 1947-77 гг .; С. 199–202. [Google Scholar] 21. Базен Х. Париж, Франция: Евротекст Джона Либби; 2011. Вакцинация: история от леди Монтегю до генной инженерии; С. 110–245. [Google Scholar] 24. Гринвуд М, Юл ГУ. Статистика противотифоидных и противохолерных прививок и интерпретация такой статистики в целом.Proc R Soc Med. 1915; 8: 113–94. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Кокберн туалет. Крупномасштабные полевые испытания активных иммунизирующих агентов с особым упором на вакцинацию против коклюша. Bull World Health Organ. 1955; 13: 395–407. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Нью-Дели: Правительство Индии, Министерство здравоохранения и благополучия семьи; 1996. Годовой отчет МЗСЗ за 1995-96 гг. [Google Scholar] 29. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2005. Правительство Индии. Многолетний стратегический план всеобщей программы иммунизации в Индии (2005–2010 гг.) [Google Scholar] 30. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2005. Правительство Индии. Отчет об обзоре Национальной программы всеобщей иммунизации 2004 г. . [Google Scholar] 31. Мадрас: Государственный архив Тамил Наду, Департамент здравоохранения, нет. 809; 1950. Недатированная примечание для прессы (но к примечанию прилагается сопроводительное письмо от 28 мая 1948 г.) [Google Scholar] 33. Бримнес Н. Викинги против туберкулеза: Международная кампания против туберкулеза в Индии, 1948-1951 гг.Bull Hist Med. 2007. 81: 407–30. [PubMed] [Google Scholar] 34. Mahler HT, Mohamed Ali P. Обзор Mass B.C.G. проект в Индии. Индийский J Tuberc. 1955; 2: 108–16. [Google Scholar] 35. Бхушан К. Оценка вакцинации БЦЖ в Индии: третий отчет. Индийский J Med Res. 1960; 48: 407–17. [PubMed] [Google Scholar] 36. Авторы не указаны. Научный центр туберкулеза. Пятнадцатилетнее наблюдение за испытаниями вакцины БЦЖ для профилактики туберкулеза на юге Индии. Индийский J Med Res. 1999; 110: 56–69. [PubMed] [Google Scholar] 37.Нью-Дели: Министерство здравоохранения и благополучия семьи; 1965-2010 гг. Правительство Индии. Годовые отчеты правительства Индии за 1965-2010 гг. . [Google Scholar] 38. Нью-Дели: Министерство здравоохранения и благополучия семьи; 1986. Правительство Индии. Циркуляр правительства Индии о национальной технологической миссии . [Google Scholar] 41. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 1992. Годовой отчет Министерства здравоохранения и благополучия семьи; 1991-92. [Google Scholar] 42.Лахария С., Субраманья Б.П., Сослер С. Оценка внедрения вакцины против гепатита В в Индии: уроки по развертыванию и расширению использования новых вакцин в программах иммунизации. Индийский J Public Health. 2013; 57: 8–14. [PubMed] [Google Scholar] 43. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2012. июль, правительство Индии. Национальное обзорное совещание государственных служащих по иммунизации . [Google Scholar] 44. Джон Т.Дж. Национальная техническая консультативная группа Индии по иммунизации. Вакцина. 2010; 28 (Приложение 1): A88–90.[PubMed] [Google Scholar] 45. Нью-Дели: CBHI, Министерство здравоохранения и благополучия семьи; 2012. Центральное бюро разведки здоровья. Национальный профиль здравоохранения Индии, 2011 г. . [Google Scholar] 47. Goel MK, Goel M, Khanna P, Mittal K. Вакцина против пандемического гриппа A (h2N1) 2009 г .: обновленная информация. Индийский J Med Microbiol. 2011; 29: 13–8. [PubMed] [Google Scholar] 53. Нью-Дели: MoHFW; 2012. Министерство здравоохранения и благополучия семьи. Ликвидация полиомиелита в Индии . [Google Scholar] 54. Национальный проект по надзору за полиомиелитом.Сотрудничество правительства Индии и ВОЗ. [доступ 30 мая 2012 г.]. Доступно по адресу: www.npspindia.org .56. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2010. Сентябрь, Правительство Индии. Годовой отчет для населения о здоровье, 2010 г. . [Google Scholar] 57. Ежегодные отчеты о болезнях, которые можно предотвратить с помощью вакцин. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011. Центральное бюро медицинской разведки. [Google Scholar] 58. Нью-Дели: MoHFW; 2012 г.Правительство Индии. Комплексный многолетний план иммунизации в Индии (2012–2017 гг.) [Google Scholar] 59. Правительство Индии, Нью-Дели: IIPS, Мумбаи и ORC Macro и MoHFW; 2009. Международный институт демографических исследований. Обследование домохозяйств на районном уровне (2007-08 гг.) — 3 . [Google Scholar] 60. Гупта С.К., Сослер С., Лахария С. Внедрение Haemophilus influenzae типа b (Hib) в качестве пентавалентной вакцины (DPT-HepB-Hib) в двух штатах Индии. Indian Pediatr. 2012; 49: 707–9.[PubMed] [Google Scholar] 61. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2010. Govt. Индии. Нежелательные явления после оперативных руководств по надзору и реагированию на иммунизацию, 2010 г. [Google Scholar] 62. Читкара А.Дж., Такер Н., Вашишта В.М., Бансал С.П., Гупта С.Г. Нежелательное явление после эпиднадзора за иммунизацией (AEFI) в Индии, позиционный документ Индийской академии педиатрии, 2013 г. Indian Pediatr. 2013; 50: 739–41. [PubMed] [Google Scholar] 64. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011 г.Правительство Индии. Руководство по использованию политики открытых флаконов в Универсальной программе иммунизации Индии. Май 2011 г. . [Google Scholar] 65. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011. Правительство Индии. Национальная политика в отношении вакцин . [Google Scholar] 66. Нью-Дели: Генеральный директорат служб здравоохранения, Министерство здравоохранения и благополучия семьи, Правительство Индии; 2012. [доступ 30 мая 2012 г.]. Центральная организация по контролю за стандартами на лекарства.Доступно по адресу: http://www.cdsco.nic.in/ [Google Scholar] 69. Нью-Дели: Индийский совет медицинских исследований; 2008. Национальная техническая консультативная группа по иммунизации (NTAGI). Подкомитет по ротавирусной вакцине. Протокол заседания от августа 2008 г. [Google Scholar] 70. Бхандари Н., Ронгсен-Чандола Т., Бавдекар А., Джон Дж., Энтони К., Танежа С. и др. для Индийской группы по вакцинам против ротавируса. Эффективность моновалентной ротавирусной вакцины человека и крупного рогатого скота (116E) у индийских младенцев: рандомизированное, двойное слепое, плацебо-контролируемое испытание.Ланцет. 2014 11 марта; pii: S0140-6736 (13) 62630-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Бхан М.К., Гласс Р.И., Элла К.М., Бхандари Н., Бослего Дж., Гринберг Н.Б. и др. Коллективная наука и создание новой ротавирусной вакцины в Индии: новая основа для разработки вакцины. Ланцет. 2014. Доступно по ссылке: http://dx.doi.org/101016/S0140-6736(14)60191-4. [PubMed] 72. Пилла В. Дели: монетный двор; 2013. 27 августа, запущена вакцина против брюшного тифа с более длительным иммунитетом; п. 11. [Google Scholar] 73. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2014 г.4 октября [доступ 10 апреля 2014 г.]. Govt. Индии. Пресс-релиз от Информационного бюро для печати: Шри Гулам Наби Азад запускает вакцину против ЯЭ (JENVAC), производимую NIV, ICMR и Bharat Biotech. Доступно по адресу: http://pib.nic.in/newsite/erelease.aspx?relid=99873. [Google Scholar]
Ликвидация оспы в Индии. [Google Scholar] 6. Бхаттачарья С., Харрисон М., Уорбойз М. Хайдарабад: Ориент Лонгман; 2006. Переломанные государства: оспа, общественное здравоохранение и политика вакцинации в Британской Индии, 1800-1947 гг. [Google Scholar] 7. Базен Х. Сан-Диего: Academic Press; 2000. Ликвидация оспы: Эдвард Дженнер и первое и единственное искоренение инфекционного заболевания человека.[Google Scholar] 10. Фитчетт JR, Heymann DL. Вакцинация против оспы и противодействие со стороны обществ против вакцинации в Великобритании 19 века. Hist Med. 1995; 2: E17. [Google Scholar] 13. Holwell JZ. Лондон: Отпечатано для Т. Беккета и П. А. де Хондта; 1767. Описание способа прививки от оспы в Ост-Индии: с некоторыми наблюдениями о методах и способах лечения этой болезни в тех частях страны. [Google Scholar] 14. Вуястик Д. Благочестивое мошенничество: заявления Индии о вакцинации против оспы до Дженнеризма.В: Ян Мейленбельд Г., Вуястык Д., редакторы. Исследования по истории болезни Индии. Дели: издательство Motilal Banarsidass; 2001. С. 121–54. [Google Scholar] 15. Бхаттачарья С., Джексон М. Лондон: Институт Велкома; 2005. Вакцинация против оспы в Индии. [Google Scholar] 16. Кумар А. Нью-Дели (Индия): Sage Publications; 1998. Медицина и власть: британская медицинская политика в Индии, 1835-1911. [Google Scholar] 17. Басу Р.Н. Ликвидация оспы: уроки, извлеченные из истории успеха. Natl Med J Индия.2006; 19: 33–6. [PubMed] [Google Scholar] 18. Ликвидация оспы. Swasth Hind. 1963; 7: 249–93. [Google Scholar] 20. Бхаттачарья С. Нью-Дели: Ориент Лонгман; 2006 г. Исключение оспы: борьба с оспой и ее искоренение в Индии, 1947-77 гг .; С. 199–202. [Google Scholar] 21. Базен Х. Париж, Франция: Евротекст Джона Либби; 2011. Вакцинация: история от леди Монтегю до генной инженерии; С. 110–245. [Google Scholar] 24. Гринвуд М, Юл ГУ. Статистика противотифоидных и противохолерных прививок и интерпретация такой статистики в целом.Proc R Soc Med. 1915; 8: 113–94. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Кокберн туалет. Крупномасштабные полевые испытания активных иммунизирующих агентов с особым упором на вакцинацию против коклюша. Bull World Health Organ. 1955; 13: 395–407. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Нью-Дели: Правительство Индии, Министерство здравоохранения и благополучия семьи; 1996. Годовой отчет МЗСЗ за 1995-96 гг. [Google Scholar] 29. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2005. Правительство Индии. Многолетний стратегический план всеобщей программы иммунизации в Индии (2005–2010 гг.) [Google Scholar] 30. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2005. Правительство Индии. Отчет об обзоре Национальной программы всеобщей иммунизации 2004 г. . [Google Scholar] 31. Мадрас: Государственный архив Тамил Наду, Департамент здравоохранения, нет. 809; 1950. Недатированная примечание для прессы (но к примечанию прилагается сопроводительное письмо от 28 мая 1948 г.) [Google Scholar] 33. Бримнес Н. Викинги против туберкулеза: Международная кампания против туберкулеза в Индии, 1948-1951 гг.Bull Hist Med. 2007. 81: 407–30. [PubMed] [Google Scholar] 34. Mahler HT, Mohamed Ali P. Обзор Mass B.C.G. проект в Индии. Индийский J Tuberc. 1955; 2: 108–16. [Google Scholar] 35. Бхушан К. Оценка вакцинации БЦЖ в Индии: третий отчет. Индийский J Med Res. 1960; 48: 407–17. [PubMed] [Google Scholar] 36. Авторы не указаны. Научный центр туберкулеза. Пятнадцатилетнее наблюдение за испытаниями вакцины БЦЖ для профилактики туберкулеза на юге Индии. Индийский J Med Res. 1999; 110: 56–69. [PubMed] [Google Scholar] 37.Нью-Дели: Министерство здравоохранения и благополучия семьи; 1965-2010 гг. Правительство Индии. Годовые отчеты правительства Индии за 1965-2010 гг. . [Google Scholar] 38. Нью-Дели: Министерство здравоохранения и благополучия семьи; 1986. Правительство Индии. Циркуляр правительства Индии о национальной технологической миссии . [Google Scholar] 41. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 1992. Годовой отчет Министерства здравоохранения и благополучия семьи; 1991-92. [Google Scholar] 42.Лахария С., Субраманья Б.П., Сослер С. Оценка внедрения вакцины против гепатита В в Индии: уроки по развертыванию и расширению использования новых вакцин в программах иммунизации. Индийский J Public Health. 2013; 57: 8–14. [PubMed] [Google Scholar] 43. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2012. июль, правительство Индии. Национальное обзорное совещание государственных служащих по иммунизации . [Google Scholar] 44. Джон Т.Дж. Национальная техническая консультативная группа Индии по иммунизации. Вакцина. 2010; 28 (Приложение 1): A88–90.[PubMed] [Google Scholar] 45. Нью-Дели: CBHI, Министерство здравоохранения и благополучия семьи; 2012. Центральное бюро разведки здоровья. Национальный профиль здравоохранения Индии, 2011 г. . [Google Scholar] 47. Goel MK, Goel M, Khanna P, Mittal K. Вакцина против пандемического гриппа A (h2N1) 2009 г .: обновленная информация. Индийский J Med Microbiol. 2011; 29: 13–8. [PubMed] [Google Scholar] 53. Нью-Дели: MoHFW; 2012. Министерство здравоохранения и благополучия семьи. Ликвидация полиомиелита в Индии . [Google Scholar] 54. Национальный проект по надзору за полиомиелитом.Сотрудничество правительства Индии и ВОЗ. [доступ 30 мая 2012 г.]. Доступно по адресу: www.npspindia.org .56. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2010. Сентябрь, Правительство Индии. Годовой отчет для населения о здоровье, 2010 г. . [Google Scholar] 57. Ежегодные отчеты о болезнях, которые можно предотвратить с помощью вакцин. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011. Центральное бюро медицинской разведки. [Google Scholar] 58. Нью-Дели: MoHFW; 2012 г.Правительство Индии. Комплексный многолетний план иммунизации в Индии (2012–2017 гг.) [Google Scholar] 59. Правительство Индии, Нью-Дели: IIPS, Мумбаи и ORC Macro и MoHFW; 2009. Международный институт демографических исследований. Обследование домохозяйств на районном уровне (2007-08 гг.) — 3 . [Google Scholar] 60. Гупта С.К., Сослер С., Лахария С. Внедрение Haemophilus influenzae типа b (Hib) в качестве пентавалентной вакцины (DPT-HepB-Hib) в двух штатах Индии. Indian Pediatr. 2012; 49: 707–9.[PubMed] [Google Scholar] 61. Нью-Дели: Министерство здравоохранения и благополучия семьи; 2010. Govt. Индии. Нежелательные явления после оперативных руководств по надзору и реагированию на иммунизацию, 2010 г. [Google Scholar] 62. Читкара А.Дж., Такер Н., Вашишта В.М., Бансал С.П., Гупта С.Г. Нежелательное явление после эпиднадзора за иммунизацией (AEFI) в Индии, позиционный документ Индийской академии педиатрии, 2013 г. Indian Pediatr. 2013; 50: 739–41. [PubMed] [Google Scholar] 64. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011 г.Правительство Индии. Руководство по использованию политики открытых флаконов в Универсальной программе иммунизации Индии. Май 2011 г. . [Google Scholar] 65. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2011. Правительство Индии. Национальная политика в отношении вакцин . [Google Scholar] 66. Нью-Дели: Генеральный директорат служб здравоохранения, Министерство здравоохранения и благополучия семьи, Правительство Индии; 2012. [доступ 30 мая 2012 г.]. Центральная организация по контролю за стандартами на лекарства.Доступно по адресу: http://www.cdsco.nic.in/ [Google Scholar] 69. Нью-Дели: Индийский совет медицинских исследований; 2008. Национальная техническая консультативная группа по иммунизации (NTAGI). Подкомитет по ротавирусной вакцине. Протокол заседания от августа 2008 г. [Google Scholar] 70. Бхандари Н., Ронгсен-Чандола Т., Бавдекар А., Джон Дж., Энтони К., Танежа С. и др. для Индийской группы по вакцинам против ротавируса. Эффективность моновалентной ротавирусной вакцины человека и крупного рогатого скота (116E) у индийских младенцев: рандомизированное, двойное слепое, плацебо-контролируемое испытание.Ланцет. 2014 11 марта; pii: S0140-6736 (13) 62630-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Бхан М.К., Гласс Р.И., Элла К.М., Бхандари Н., Бослего Дж., Гринберг Н.Б. и др. Коллективная наука и создание новой ротавирусной вакцины в Индии: новая основа для разработки вакцины. Ланцет. 2014. Доступно по ссылке: http://dx.doi.org/101016/S0140-6736(14)60191-4. [PubMed] 72. Пилла В. Дели: монетный двор; 2013. 27 августа, запущена вакцина против брюшного тифа с более длительным иммунитетом; п. 11. [Google Scholar] 73. Нью-Дели: Министерство здравоохранения и благополучия семьи, правительство Индии; 2014 г.4 октября [доступ 10 апреля 2014 г.]. Govt. Индии. Пресс-релиз от Информационного бюро для печати: Шри Гулам Наби Азад запускает вакцину против ЯЭ (JENVAC), производимую NIV, ICMR и Bharat Biotech. Доступно по адресу: http://pib.nic.in/newsite/erelease.aspx?relid=99873. [Google Scholar]наивысших показателей дружественных рынков — вакцинация от Covid19
В соответствии с постановлениями штата, Tops будет предлагать первичную серию, дополнительные дозы (тем, кто соответствует требованиям) и бустеры. В настоящее время:
- Запись на прием возможна для лиц от 12 лет и старше.
- Можно записаться на прием без выходных, но мы настоятельно рекомендуем записаться на прием.
- Пожалуйста, выделяйте 30-45 минут на встречу.
Что взять с собой на прием вакцины против COVID-19:
- Правильное удостоверение личности с фотографией, в котором указана дата вашего рождения.
- Во время приема необходимо постоянно носить маску для лица.
- Карточка медицинского страхования
- Список аллергий
- Список аллергий
- Если у вас есть Medicare, не забудьте взять с собой карту Medicare Part B на прием.Карта Medicare Part B выглядит так:
- Для ревакцинации требуется подтверждение предыдущего прививочного статуса (например, карточка вакцины или электронный пропуск).
Настоятельно рекомендуется поговорить со своим врачом до вакцинации относительно любых проблем, аллергии и вашей истории болезни.
Что ожидать:
Пожалуйста, приходите вовремя.Прежде чем вы сделаете вакцину, вам нужно будет заполнить анкету для штата Нью-Йорк и прочитать информацию о вакцине, которую вы получаете.
Затем вы заполните форму согласия, после чего мы ответим на любые ваши вопросы и соберем информацию о вашей страховке. Для вас это будет бесплатно, но нам необходимо выставить счет вашей страховке за введение вакцины. Щелкните здесь, чтобы распечатать и заполнить эту форму заранее.
После вакцинации вам нужно будет подождать возле места вакцинации на случай, если у вас возникнет реакция.Реакции на вакцины редки, но случаются, поэтому на всякий случай всем, кто получает вакцину от COVID-19, необходимо находиться рядом с врачом в течение 15-30 минут. (Читать далее)
Когда вы будете готовы отправиться домой, вы получите карточку с информацией о вакцине, которую вы получили. Сохраните эту карточку в надежном месте и принесите ее на прием во второй раз.
В течение следующих нескольких дней, пока ваше тело работает над выработкой антител, у вас могут возникнуть легкие симптомы гриппа.Боль в руках, утомляемость, мышечные и головные боли — нормальные побочные эффекты, даже возможно повышение температуры. Если у вас есть какие-либо вопросы или проблемы, обратитесь к своему лечащему врачу или фармацевту. При возникновении серьезных побочных эффектов, таких как затрудненное дыхание или отек губ, лица и языка, звоните 911 или немедленно обратитесь в отделение неотложной помощи.
Не забывайте, что вам нужно получить все рекомендованные дозы, чтобы получить максимальную пользу от вакцины.
Важно, чтобы каждый продолжал использовать все доступные инструменты, чтобы помочь остановить эту пандемию, поскольку мы узнаем больше о том, как вакцины COVID-19 работают в реальных условиях.Когда вы находитесь рядом с другими людьми, прикрывайте рот и нос маской, держитесь на расстоянии не менее 6 футов от других, избегайте скопления людей и часто мойте руки.
Дополнительную информацию можно получить по телефону: 1-800-522-2522
Вакцина против COVID-19 для Коннектикута
Вакцина против COVID-19 в CT
Все люди старше 5 лет имеют право на вакцинацию вакциной Pfizer.
ПРИМЕЧАНИЕ. Родители могут записаться на прием для детей в возрасте от 5 до 17 лет или посетить одну из медицинских клиник Коннектикута, чтобы получить вакцину Pfizer.
Все государственные служащие CT и персонал детских дошкольных учреждений и дошкольных учреждений должны пройти первую прививку до 27 сентября 2021 года.
Те, кому не делают прививки из-за исключений, обязаны проходить тестирование на COVID-19 еженедельно. Персонал государственной больницы и работники домов длительного ухода должны быть вакцинированы, и у них нет возможности пройти тестирование на COVID-19, если они освобождены от вакцинации.
Вакцинация в настоящее время требуется:
- Медицинский персонал
- Постояльцы учреждений длительного ухода
- PreK — 12 сотрудников школы и учителей
- Поставщики услуг по уходу за детьми младшего возраста (вакцинация проводится в специализированных клиниках, специально созданных для этой цели)
Некоторые профессии не имеют возможности пройти тестирование вместо вакцинации.К ним относятся:
- Государственные больницы
- Пункты длительного ухода
Это относится ко всем государственным служащим и контрактным рабочим, которые регулярно посещают эти больницы или учреждения длительного ухода.
Подрядчики должны проверять вакцинацию и статус тестирования всех работников, которых они направляют в детские учреждения, школьные советы или государственные учреждения.
Если вы потеряете работу из-за несоблюдения этих требований, вы можете подать заявление на получение пособия по безработице.Однако не гарантируется, что вы будете иметь право на эту помощь. Министерство труда рассмотрит эти заявления в индивидуальном порядке.
ПРИМЕЧАНИЕ. Вам больше не нужно записываться на прием для вакцинации в некоторых клиниках Коннектикута. Пожалуйста, посетите последний список этих клиник на нашей странице с адресами вакцин Walk-Up.
ВНИМАНИЕ! Остерегайтесь мошенничества с вакцинами.
Недавно мы узнали о новой афере, в которой преступники выдают себя за производителей вакцин и предлагают потребителям вознаграждение за заполнение анкеты.Они утверждают, что им нужна информация о вашей кредитной карте для отправки вашего вознаграждения. НЕ ПРЕДОСТАВЛЯЙТЕ ИМ ИНФОРМАЦИЮ О КРЕДИТНОЙ КАРТЕ. Это афера, предназначенная для кражи ваших денег.
Другая афера заключается в том, что мошенники рассылают потребителям письма с предположением, что вакцины вредны, а затем направляют их на веб-сайт, который крадет их личную информацию. Не переходите по ссылкам на этот веб-сайт и не посещайте его. Не сообщайте нежелательным лицам вашу личную информацию. Официальные лица никогда не будут запрашивать у вас эту информацию.
Государственные чиновники предлагают следующие советы, чтобы избежать мошенничества, связанного с вакцинами:
- Не платите ни за что, чтобы получить вакцину от COVID-19.
- Игнорировать рекламные объявления или коммерческие предложения, связанные с вакциной.
- Остерегайтесь нежелательных предложений вознаграждений или выплат за вакцинацию.
- Не делитесь конфиденциальной информацией с незнакомыми людьми.
Чтобы получить самую свежую информацию о вакцине COVID-19 и о том, как зарегистрироваться для доступа к ней, посетите портал CT COVID-19 Vaccation.
Чтобы узнать больше о различных этапах вакцинации от COVID-19 и о праве на участие в ней, посетите страницу с информацией о фазах вакцинации CT.


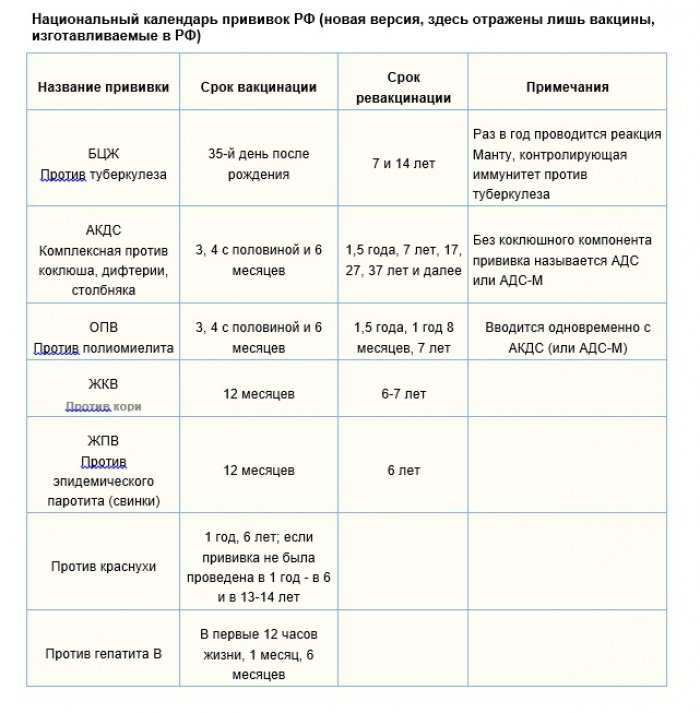

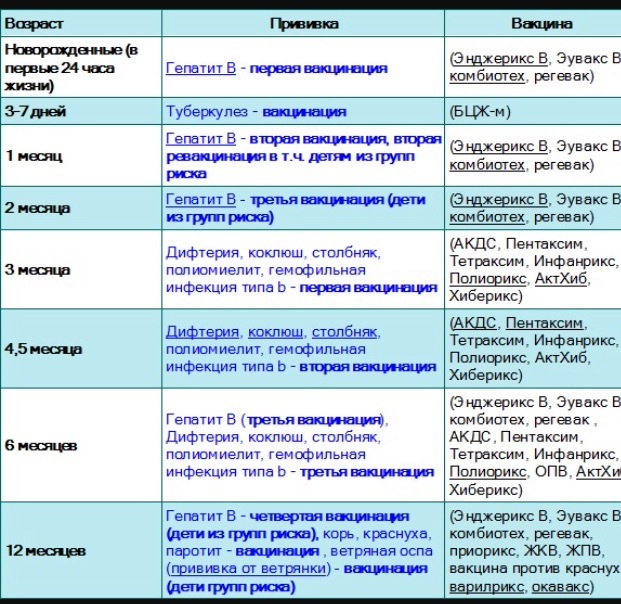

 4 F примерно у каждого третьего младенца
4 F примерно у каждого третьего младенца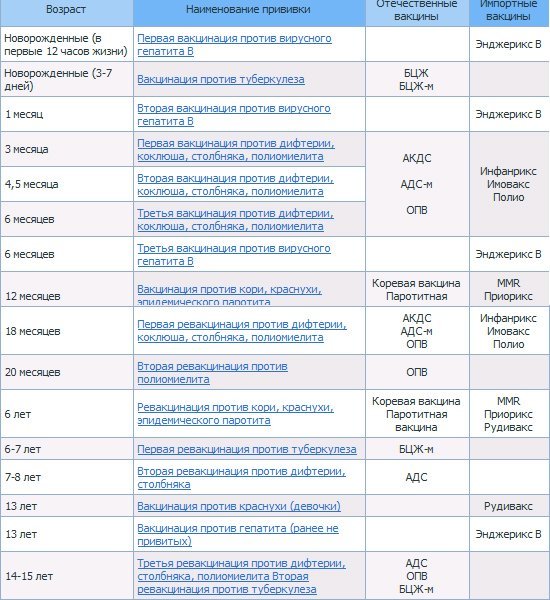 Следующие две прививки следует сделать через 4 месяца и 6 месяцев, а последнюю ревакцинацию — через 12–15 месяцев. Детям, которым не сделают прививку в это время, все равно следует сделать прививку. Количество доз и время между дозами зависит от возраста ребенка.
Следующие две прививки следует сделать через 4 месяца и 6 месяцев, а последнюю ревакцинацию — через 12–15 месяцев. Детям, которым не сделают прививку в это время, все равно следует сделать прививку. Количество доз и время между дозами зависит от возраста ребенка.