Гайморит: признаки, симптомы, лечение — МедКом
Причины возникновения
Попадание в гайморовы пазухи патогенных микроорганизмов вирусного или бактериального происхождения — наиболее частая причина возникновения заболевания. Наибольшее количество случаев заболевания гайморитом фиксируется в осенне-зимний период, когда организм человека ослаблен и не может противостоять провоцирующим заболевание бактериям.
Кроме того, гайморит вызывается другими причинами:
- Перенесенные ОРВИ или грипп, лечение которых проводилось не основательно.
- Аллергические реакции.
- Анатомические особенности носовой полости.
- Ослабление иммунитета.
- Разрастание аденоидов или образование полипов.
- Неблагоприятные условия в помещении, где человек находится длительное время — сквозняки, сухой и чрезмерно теплый воздух.
- Грибок слизистой оболочки.
- Туберкулез, новообразования.
- Травма слизистой гайморовых пазух.

Симптомы гайморита
Для гайморита характерны явные признаки заболевания, которые усиливаются в вечернее время суток и ослаблены утром. К симптомам, которые вызывает гайморит, относят:
- Выделения слизи из носа, которые могут меняться от прозрачной консистенции до появления гнойных желто-зеленых частиц.
- Длительная заложенность носа.
- Увеличение температуры при остром гайморите.
- Общая слабость, головокружения, повышенная утомляемость.
- Возникновение в области переносицы болей и сильного давления, которые могут увеличиваться при наклоне головы вперед.
- Потеря аппетита.
На фоне основных симптомов при гайморите человек может ощущать озноб, происходит заметная потеря работоспособности. Болевые ощущения распространяются на область лба, глазницы, десна. При хронической форме гайморита симптомы могут быть скрытыми: температура тела может не повышаться, а болезненные ощущения появляются только периодически.
Болевые ощущения распространяются на область лба, глазницы, десна. При хронической форме гайморита симптомы могут быть скрытыми: температура тела может не повышаться, а болезненные ощущения появляются только периодически.
Боли при гайморите по мере развития заболевания ощущаются особенно остро, даже при незначительных поворотах головы. При игнорировании явных первичных признаков гайморита и прогрессировании заболевания наблюдается полная или частичная потеря обоняния, тон голоса меняется, появляются отеки и припухлости в области глаз, носа, щек. Со временем количество образованного гноя при гайморите увеличивается, что вызывает неприятный гнойный запах из носа, ротовой полости, формируется неприятное послевкусие.
Диагностирование заболевания
При симптомах заболевания гайморитом пациенту следует обращаться к лору, который сможет качественно провести осмотр носовой полости для дальнейшего эффективного лечения. На данной стадии отмечаются покраснение, отечность, определяется локализация болезненных областей. Более глубокое обследование носовой полости и выявление возможных особенностей строения носа проводится с использованием эндоскопической техники.
Более глубокое обследование носовой полости и выявление возможных особенностей строения носа проводится с использованием эндоскопической техники.
Данные осмотра чаще всего не позволяют в точности установить правильный диагноз и назначить лечение, поэтому для подтверждения диагноза используют рентгенологические снимки. Снимок выполняют в различных проекциях, что позволяет провести точную оценку состояния гайморовых пазух. При остром гайморите на снимке будут заметны места скопления слизи и гноя.
Лечение гайморита
В зависимости от степени развития патологии, методы лечения гайморита различаются. При отсутствии большого скопления гнойных масс лечение будет консервативным и направленным на подавление симптомов гайморита и устранении инфекции, которая вызвала гайморит.
Лечить заболевание чаще всего рекомендуется стандартными методами:
- Использование препаратов для облегчения носового дыхания.
- Антисептические средства местного применения для оказания подавляющего действия на размножение болезнетворных микроорганизмов.

- Антибиотики, прием которых уменьшит вероятность развития осложнений и укорит процесс лечения.
- Противовоспалительные средства и медикаменты, способствующие выведению слизи из верхних дыхательных путей.
Назначенная лечащим врачом терапия при гайморите должна быть пройдена полным курсом. Не рекомендуется останавливать прием лекарственных препаратов при ослаблении симптомов гайморита или полном их устранении. При большом скоплении гноя лечить гайморит сложнее, поскольку действие антибиотика будет подавляться.
Симптомы на острой стадии заболевания характеризуется активным образованием гноя, скопление которого может привести к неблагоприятным последствиям. В этом случае, а также при невозможности устранения признаков заболевания с помощью медикаментов, пациенту может быть назначен более радикальный метод лечения — пункция. Прокол осуществляется по нижнему краю носового прохода. После удаления гнойного содержимого слизь отправляют в лабораторию.
Основной целью исследования слизи является определение конкретного возбудителя заболевания. Такой метод позволяет подобрать подходящий для конкретного случая антибиотик и назначить максимально эффективное лечение гайморита. После пункции полость носа промывают антисептическим раствором. В случае необходимости нескольких прокалываний в место прокола вставляется катетер, через который будут проводиться повторные манипуляции для полноценного лечения.
В качестве профилактики рекомендуется своевременно обращаться за помощью к врачу, не игнорировать первичные признаки гайморита и выполнять все рекомендации относительно лечения. Также следует придерживаться правил здорового образа жизни, направленных на поддержание защитных сил организма.
симптомы, классификация, диагностика и лечение
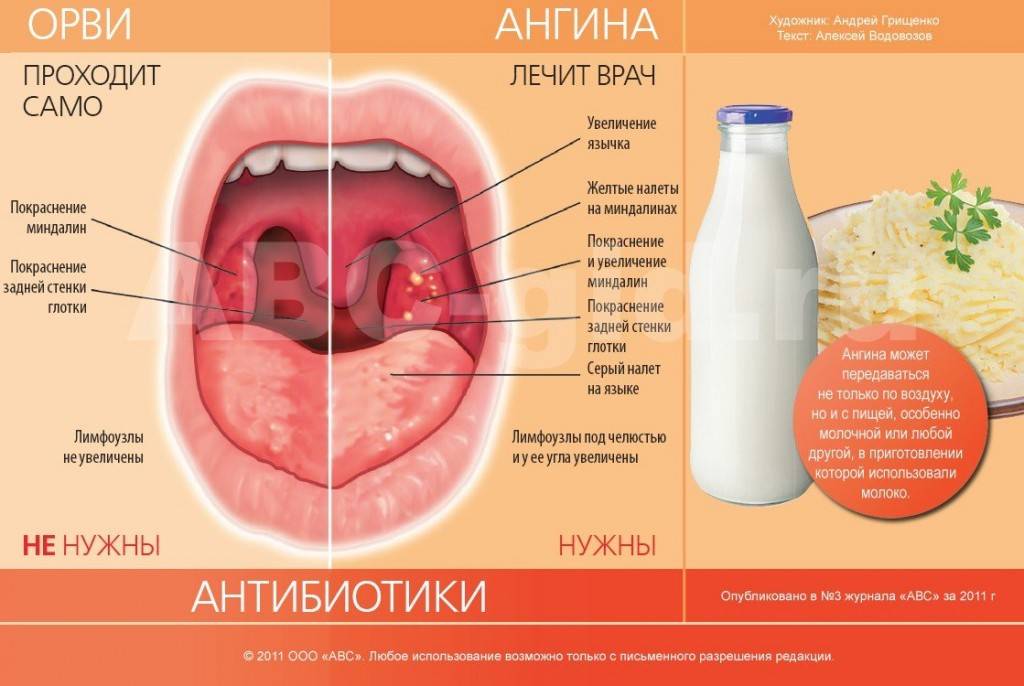
Ангина – это острое инфекционное заболевание, основными проявлениями которого являются воспаление небных миндалин, лихорадка, реакция регионарных лимфатических узлов, интоксикация. Возбудитель инфекции – бета-гемолитический стрептококк типа А.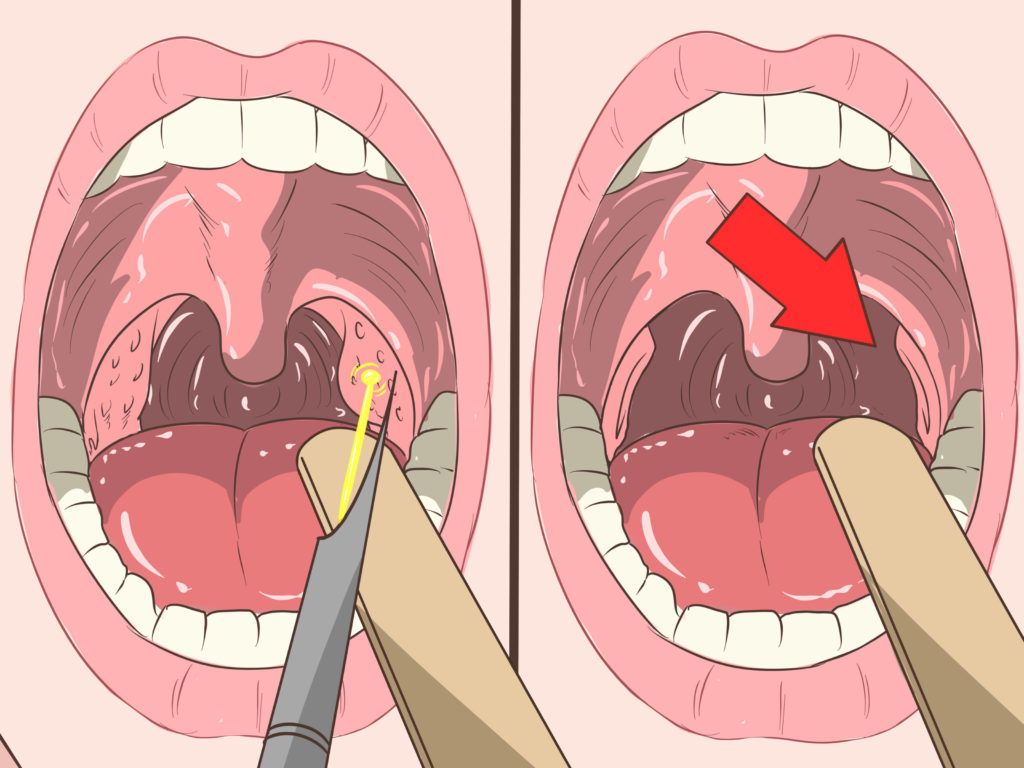
Симптомы ангины
Основными признаками ангины являются:
- Боль в горле, особенно при глотании. Боль отдает в ухо, висок.
- Повышение температуры тела.
- Симптомы интоксикации – слабость, головная боль, дискомфорт во всем теле, мышечные и суставные боли.
- Увеличение и болезненность лимфатических узлов под челюстью, возле уха, на шее сбоку.
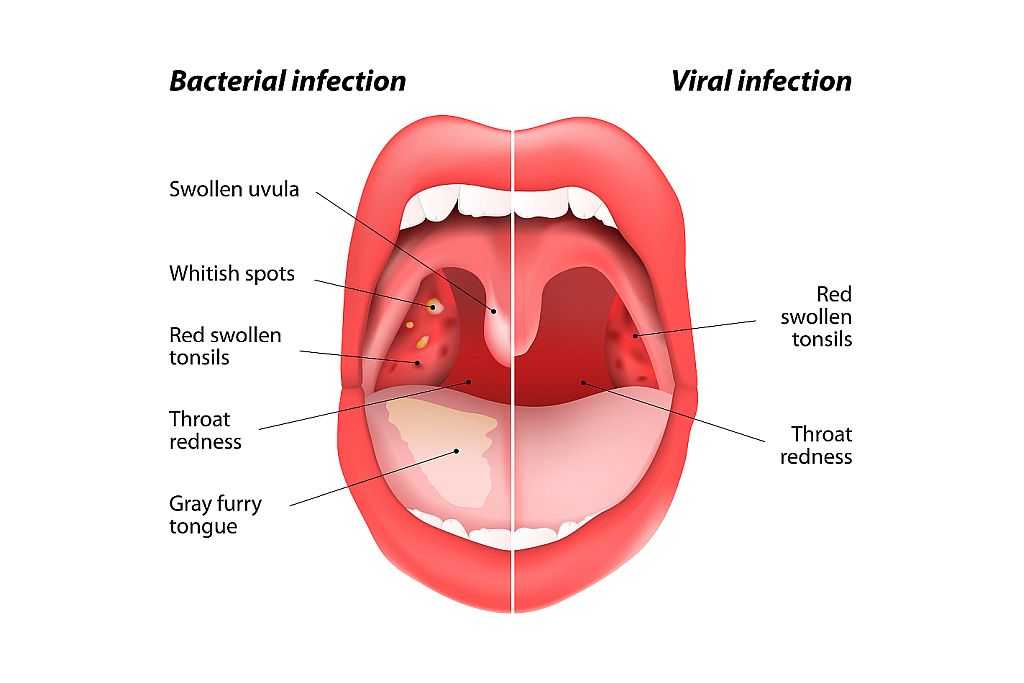
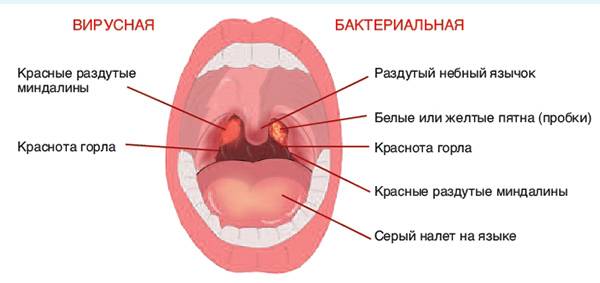
- Местные симптомы воспаления слизистой оболочки в области миндалин: ткань небных миндалин отечна, гиперемирована, виден желтоватый гной на поверхности или в глубине лакун, крипт, фолликулов.
- Из-за боли при глотании может быть нарушен прием пищи – больным сложно есть.
- снижение работоспособности;
- снижение аппетита;
- тошнота и рвота;
- нарушен сон.
В зависимости от возбудителя заболевания симптомы могут отличаться:
- Для герпетической ангины характерны высыпания по типу папул, пузырьков с прозрачным содержимым в области миндалин.
 После вскрытия они имеют вид язвочек.
После вскрытия они имеют вид язвочек. - При катаральной ангине и вирусных инфекциях не встречается гнойный налет.
- При системных заболеваниях кроме местных симптомов есть другие признаки: отклонения в анализе крови, увеличение лимфатических узлов по всему телу, кожные проявления, увеличение печени, селезенки.
- Характерные симптомы специфической ангины Симановского-Плаута-Венсана – язвенные дефекты на поверхности одной из миндалин, малоболезненные, покрытые налетом серо-зеленого цвета.
Классификация и стадии развития ангины
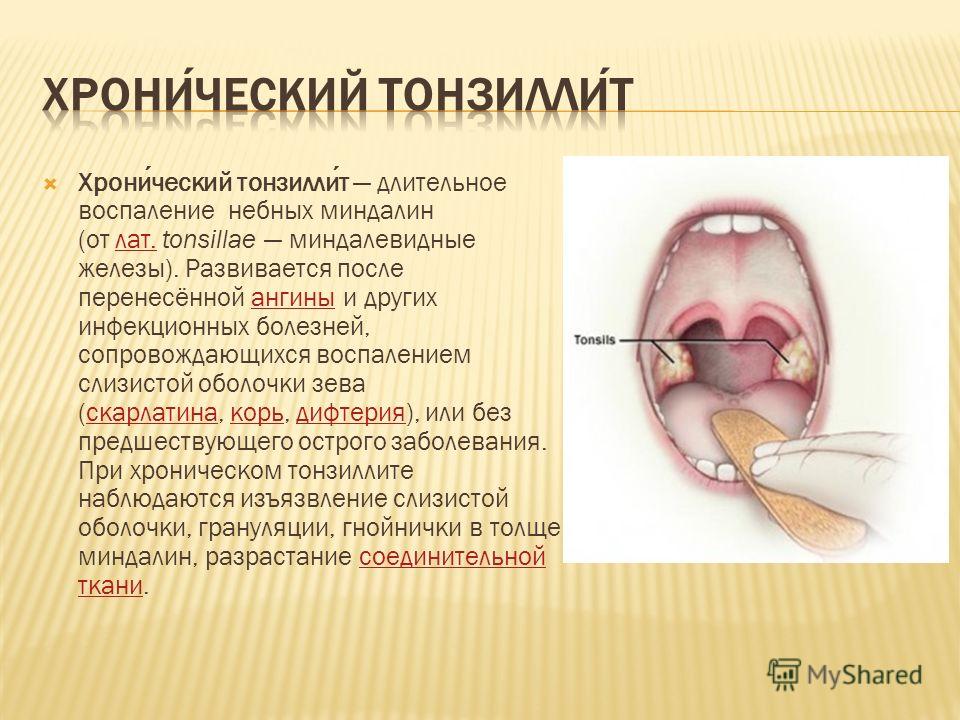
В зависимости от количества стрептококков, их патогенности и силы ответа иммунной системы возникает ангина легкой, средней тяжести или тяжелая, с осложнениями или без них. Если поражение миндалин стрептококковой природы, ангину называют первичной. Если это один из симптомов другого заболевания – вторичной, например, при болезнях крови, инфекционном мононуклеозе. Поэтому воспаление любой из миндалин в лимфатическом глоточном кольце не стрептококковой природы правильнее называть острым тонзиллитом.
Типичная ангина проходит такие стадии развития:
- Катаральное воспаление – лихорадка и интоксикация умеренные, из местных признаков отек и гиперемия миндалин. Температура в пределах 37,5 – 38 градусов.
- Гнойная ангина бывает фолликулярной и лакунарной. Общими признаками является высокая температура (38–39 градусов и выше), тяжелое общее состояние, сильная боль в горле и интоксикация. При фолликулярной ангине гной имеет вид точек, так как поражены фолликулы. Он просвечивает через слизистую оболочку. Если поддеть эти фолликулы, они легко вскрываются, а гной выходит на поверхность. При лакунарной ангине гной заполняет лакуны миндалин. Он имеет густую, полужидкую или крошковидную консистенцию. Легко снимается шпателем, не вызывая кровоточивости слизистой.
- Редко развивается некротическая и гнойно-некротическая ангина, они характеризуются значительным распадом тканей миндалин, чаще с одной стороны, неприятным запахом изо рта, тяжелым общим состоянием из-за всасывания токсинов в кровь.

Осложнения ангины
В зависимости от типа ангины болезнь разделяется на 2 группы:
1. Ранние осложнения (гнойные):
-
отекает гортань;
-
воспаляются пазухи носа, слизистая оболочка гортани, разные отделы уха и шейные лимфатические узлы;
-
паратонзиллярный абсцесс;
-
флегмона шеи;
2. Поздние осложнения:
-
-
Острая ревматическая лихорадка. Возникает, если инфекция стрептококка поражает соединительные ткани.
 Основные симптомы: боли в суставах и лихорадка.
Основные симптомы: боли в суставах и лихорадка.
Диагностика ангины
При диагностике учитывают характерные клинические признаки ангины:
- Жалобы со стороны миндалин.
- Объективные симптомы при осмотре горла – краснота, увеличение в размерах самих миндалин, отечность и гиперемия небных дужек, гнойные массы. Характерно, что гнойное воспаление не переходит на другие отделы глотки – мягкое небо, заднюю стенку.
- Повышение температуры, интоксикацию.
- Увеличение лимфатических узлов, что определяется методом пальпации.
Подтвердить диагноз и исключить другие болезни горла с поражением небных миндалин и схожими признаками помогают дополнительные методы исследования:
- общий анализ крови – увеличение количества лейкоцитов и СОЭ;
- бактериологический посев из зева – выявляют стрептококк или другие бактерии, вирусы, грибы;
- при хроническом воспалительном процессе делают ЭКГ, ЭхоКГ сердца, УЗИ суставов, почек, иммунологические анализы.

Лечение ангины
- если заболевание протекает с выраженной интоксикацией;
- при некротической форме ангины;
- если возникают местные или общие осложнения;
- есть тяжелая сопутствующая патология.
Лечение ангины консервативное, оно проводится в нескольких направлениях:
- Этиологическое воздействие (на причину) – ангины лечатся антибиотиками. Стрептококк чувствителен к группе пенициллинов, цефалоспоринов, макролидов. Конкретный препарат выбирает врач в зависимости от тяжести заболевания, возраста, противопоказаний. Курс антибиотиков составляет 5–7 дней, по показаниям – больше.
- Патогенетическое лечение ангины включает антигистаминные препараты, они уменьшают выраженность отека и острых воспалительных явлений. Для профилактики дисбактериоза как побочного эффекта антибактериальной терапии назначают пробиотики. При плохом самочувствии, сильной интоксикации, нарушении работы внутренних органов проводят дезинтоксикационные мероприятия – внутривенное капельное введение препаратов.

- Симптоматическое лечение направлено на облегчение состояния больного, снятие конкретных жалоб. При высокой температуре, головной боли, ломоте в теле назначают обезболивающие и жаропонижающие препараты (группа НПВС). При боли в горле помогает местное лечение воспаления в виде таблеток для рассасывания, орошений, полосканий. Часто в их состав входят местные анестетики.
Хирургическое лечение проводят редко:
- при развитии местных гнойных осложнений – например, при паратонзиллярном абсцессе гнойник вскрывают и промывают;
- некротическом процессе в миндалинах.
Плановое удаление миндалин проводят вне обострения, если ангина привела к хроническому тонзиллиту, и то в отдельных случаях:
- если консервативное лечение хронического тонзиллита не помогает;
- часто повторяются обострения;
- развиваются осложнения – местные или в виде ревматического поражения органов.
Противопоказания при ангине
Не рекомендуют во время болезни употреблять горячую, холодную, острую, кислую, соленую, твердую пищу. Питание должно быть небольшими порциями, а блюда – в протертом или жидком виде. Преимущества стоит отдавать легко переваривающейся пище: супам, кашам, вареным овощам, нежирным мясным и рыбным блюдам. Следует обогащать рацион витаминами – пить морсы, есть термически обработанные фрукты. Обильное питье способствует снятию интоксикации, восполняет потери жидкости, связанные с гипертермией.
Питание должно быть небольшими порциями, а блюда – в протертом или жидком виде. Преимущества стоит отдавать легко переваривающейся пище: супам, кашам, вареным овощам, нежирным мясным и рыбным блюдам. Следует обогащать рацион витаминами – пить морсы, есть термически обработанные фрукты. Обильное питье способствует снятию интоксикации, восполняет потери жидкости, связанные с гипертермией.
Желательно отказаться от курения, употребления алкоголя, любой физической активности – соблюдать постельный режим.
Профилактика
Избежать возникновения ангины на 100 % нельзя. Профилактикой служат такие меры:
- Исключить контакты с больными лицами. Если в семье кто-то болеет ангиной, выделить для него по возможности отдельное помещение, свою посуду. Пользоваться маской при необходимости находиться рядом.
- Укреплять иммунитет – здоровое питание, активный образ жизни, частые прогулки, минимум стрессов, лечение хронических бактериальных инфекций.
- У пациентов, склонных к частым обострениям хронического тонзиллита, показана бициллинопрофилактика или оперативное лечение тонзиллита.

Стенокардия | Кедры-Синай
ОБ ПРИЧИНЫ ДИАГНОЗ ЛЕЧЕНИЕ СЛЕДУЮЩИЕ ШАГИ
Что такое стенокардия?
Стенокардия – это боль в груди или дискомфорт, который возникает, когда часть вашего сердца не получает достаточно крови и кислорода. Это чаще всего просто называют стенокардией. Стенокардия может быть симптомом ишемической болезни сердца (КАД). Но у него могут быть и другие причины.
Что вызывает стенокардию?
Стенокардия возникает при сердечная мышца (миокард) не получает достаточно крови и кислорода. Недостаточное кровоснабжение называется ишемией.
Стенокардия может быть симптомом ишемической болезни сердца (ИБС). Это
когда артерии, несущие кровь к сердцу, сужаются и блокируются. Это может
произойти из-за:
Это может
произойти из-за:
- Затвердение артерий (атеросклероз)
- Сгусток крови
- Бляшка в артерии, которая может разорваться (нестабильная бляшка)
- Плохой кровоток через суженный сердечный клапан
- Уменьшение сокращения сердечной мышцы
- Спазм коронарных артерий
Существуют еще 2 формы стенокардии. Это:
- Микроваскулярная стенокардия. Это раньше назывался Синдром X. Он вызывает боль в груди без закупорки коронарной артерии. Боль вызвана плохой работой крошечных кровеносных сосудов, которые приводят к сердце, руки и ноги. Чаще встречается у женщин.
- Вариантная стенокардия. Это
также называется стенокардией Принцметала. Это редкость. Возникает почти только в покое, не
после тренировки или стресса.
 Обычно это происходит между полуночью и 8 часами утра.
очень болезненный. Это связано со спазмом артерии. Также чаще встречается в
женщины.
Обычно это происходит между полуночью и 8 часами утра.
очень болезненный. Это связано со спазмом артерии. Также чаще встречается в
женщины.
Кто подвергается риску стенокардии?
Все, что вызывает у вас сердце мышцы нуждаются в большем количестве крови или кислорода, что может привести к стенокардии, особенно если у вас уже есть закупорка или сужение. Ситуации, которые могут вызвать стенокардию, включают:
- Физическая активность
- Эмоциональный стресс
- Экстремальный холод или жара
- Тяжелые блюда
- Употребление слишком большого количества алкоголя
- Курение сигарет
Каковы симптомы стенокардии?
Наиболее распространенные симптомы стенокардии:
- Давление, сдавливание или раздавливание боль, обычно в груди под грудиной
- Боль, которая может возникать также в верхней спина, обе руки, шея или мочки ушей
- Боль в груди, которая распространяется на руки, плечи, челюсть, шея или спина
- Одышка
- Слабость
- Усталость (усталость)
- Обморок
Стенокардия Боль в груди обычно
облегчение в течение нескольких минут после отдыха или приема прописанных сердечных препаратов, таких как
как нитроглицерин.
Как диагностируется стенокардия?
Ваш лечащий врач спросит о вашей истории болезни. Он или она проведет вам медицинский осмотр. Здравоохранение Медицинский работник часто может диагностировать стенокардию по симптомам и по тому, как и когда они возникают. Вы можете также есть тесты, такие как:
- Электрокардиограмма (ЭКГ). Этот тест регистрирует электрическую активность сердце. Он показывает аномальные ритмы (аритмии). И он обнаруживает сердечную мышцу наносить ущерб.
- Стресс
тестовое задание. Это делается, когда вы тренируетесь на беговой дорожке или крутите педали
стационарный велосипед. Тест проверяет способность вашего сердца функционировать в условиях стресса
такие как упражнения. Также наблюдают за частотой дыхания и кровяным давлением.
 Стресс-тест
может быть использован для выявления ишемической болезни сердца. Или это может быть сделано, чтобы найти безопасные уровни
упражнения после сердечного приступа или операции на сердце. Тип стресс-теста использует лекарство
для стимуляции сердца, как если бы вы тренировались. Только тест на беговой дорожке
использует ЭКГ для оценки ишемии. Стресс-эхокардиограмма использует ЭКГ и
УЗИ-картины сердца. В стресс-тесте ядерной перфузии используется ЭКГ и
радиоактивный индикатор, обнаруженный ядерной камерой.
Стресс-тест
может быть использован для выявления ишемической болезни сердца. Или это может быть сделано, чтобы найти безопасные уровни
упражнения после сердечного приступа или операции на сердце. Тип стресс-теста использует лекарство
для стимуляции сердца, как если бы вы тренировались. Только тест на беговой дорожке
использует ЭКГ для оценки ишемии. Стресс-эхокардиограмма использует ЭКГ и
УЗИ-картины сердца. В стресс-тесте ядерной перфузии используется ЭКГ и
радиоактивный индикатор, обнаруженный ядерной камерой. - Сердечный катетеризация. В коронарные артерии проведен проводник. Потом в артерию вводится контрастное вещество. Делают рентгеновские снимки, чтобы увидеть сужение, закупорка и другие проблемы определенных артерий.
- Сердечный
МРТ.
 Этот тест позволяет определить объем притока крови к сердцу.
мышца. Он может быть доступен не во всех медицинских центрах.
Этот тест позволяет определить объем притока крови к сердцу.
мышца. Он может быть доступен не во всех медицинских центрах. - КТ коронарных артерий сканирование. Этот тест определяет количество кальция и зубного налета внутри кровеносные сосуды сердца. Он также может показать кровоток в коронарных артериях. артерии.
Как лечится стенокардия?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от того, насколько серьезным является состояние.
Ваш лечащий врач может
прописать лекарства, если у вас стенокардия. Наиболее распространенным является нитроглицерин. Это помогает
облегчить боль, расширив кровеносные сосуды. Это позволяет большему притоку крови к сердцу
мышца. Это снижает нагрузку на сердце. Вы можете принять пролонгированную форму
нитроглицерина ежедневно для предотвращения стенокардии.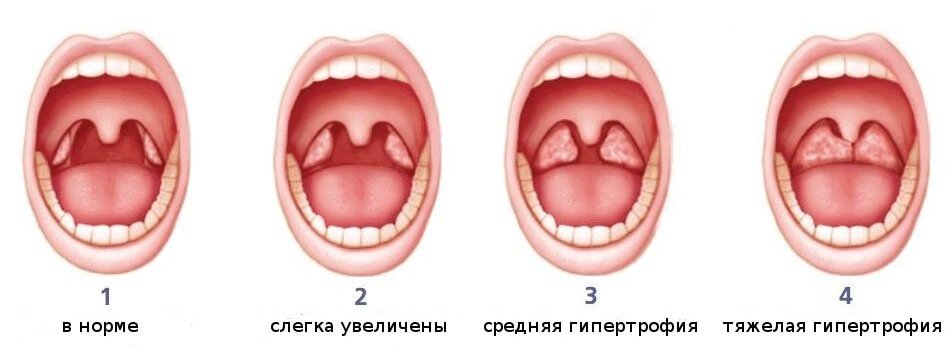 Или вы можете принимать его в виде спрея для носа или под
язык при стенокардии.
Или вы можете принимать его в виде спрея для носа или под
язык при стенокардии.
Не принимайте лекарства от эректильной дисфункции (ЭД), если вы принимаете нитроглицерин. К ним относятся силденафил, варденафил и тадалафил. Это может вызвать опасное падение артериального давления. Сообщите своему врачу, если вы принимаете ЭД лекарства.
Для лечения стенокардии можно использовать и другие лекарства. К ним относятся бета-адреноблокаторы и блокаторы кальциевых каналов. Бета-адреноблокаторы блокируют гормон, повышающий частота сердечных сокращений и артериальное давление. Это помогает расслабить кровеносные сосуды, чтобы улучшить кровь. поток. Блокаторы кальциевых каналов помогают открыть коронарные артерии.
Какие возможны осложнения стенокардии?
Стенокардия означает, что какая-то часть вашего
сердце не получает достаточно крови. Если у вас стенокардия, у вас повышенный риск
острое сердечно-сосудистое заболевание.
Можно ли предотвратить стенокардию?
Ведение здорового образа жизни может помогают отсрочить или предотвратить стенокардию. Здоровый образ жизни включает:
- Здоровое питание
- Физическая активность
- Управление стрессом
- Не курить
- Поддержание здорового веса
- Прием лекарств по назначению
- Лечение высокого кровяного давления, высокого холестерин, диабет и лишний вес
Жизнь со стенокардией
Если у вас стенокардия, обратите внимание на
закономерности ваших симптомов. Обратите внимание на то, что вызывает боль в груди. Обратите внимание, что это
чувствует, как долго длится боль, и если лекарство облегчает вашу боль. Звоните 911 если симптомы стенокардии изменились
вдруг, внезапно. Это называется нестабильной стенокардией.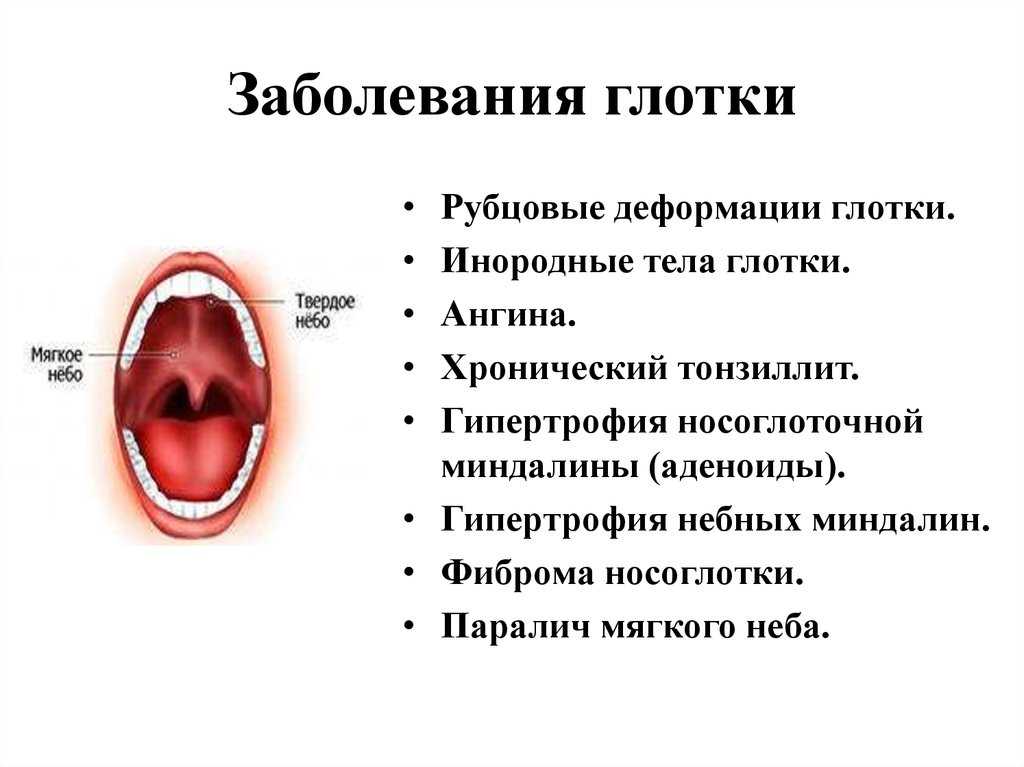
Важно работать с вашим поставщик медицинских услуг для лечения ишемической болезни сердца, которая вызывает стенокардию. Вам нужно контролировать свои факторы риска. К ним относятся высокое кровяное давление, курение сигарет, высокая уровень холестерина в крови, отсутствие физических упражнений, избыточный вес и диета с высоким содержанием насыщенных толстый. Принимайте лекарства точно по назначению. Это важная часть жизни с стенокардия. Если вы принимаете нитроглицерин, всегда носите его с собой. Возьми это как указано всякий раз, когда у вас есть стенокардия.
Когда мне следует позвонить своему лечащему врачу?
Звоните 911, если у вас есть любой из следующих симптомов:
- Симптомы стенокардии, которые меняются вдруг
- Симптомы, которые возникают, когда вы отдыхает
- Симптомы, которые сохраняются после использования нитроглицерин
- Симптомы, которые длятся дольше, чем обычный
- Симптомы, которые начинают проявляться непредсказуемо
Возможно, у вас сердечный приступ. Позвоните 911. Водите сами , а не .
Позвоните 911. Водите сами , а не .
Немедленно позвоните своему поставщику медицинских услуг, если:
- Симптомы стенокардии ухудшаются
- У вас появились новые симптомы
- У вас есть побочные эффекты от вашего лекарства
Основные сведения о стенокардии
- Стенокардия – это боль или дискомфорт в груди это происходит, когда какая-то часть вашего сердца не получает достаточно крови и кислорода.
- Стенокардия является симптомом коронарной артерии болезнь. Это происходит, когда артерии, несущие кровь к сердцу, сужаются и заблокирован.
- Стенокардия может ощущаться как давящая,
сдавливающая или сдавливающая боль в груди под грудиной. У вас может быть боль в
верхнюю часть спины, обе руки, шею или мочки ушей. У вас также может быть нехватка
дыхание, слабость или утомляемость.

- Нитроглицерин является наиболее распространенным лекарство для лечения стенокардии
- Лечение стенокардии включает лечение высокого кровяное давление и высокий уровень холестерина в крови. Сюда же относится здоровое питание, снижение веса, физические упражнения и отказ от курения.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.

- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Стенокардия (боль в груди): типы, симптомы и др.
Стенокардия — это ощущение боли, сдавливания или давления в груди. Это происходит, когда часть сердца не получает достаточного количества кислорода.
В этой статье вы узнаете о типах стенокардии, которые врачи классифицируют, по крайней мере частично, в зависимости от характера их возникновения.
Мы также описываем симптомы, характерные для женщин, когда любой человек должен обратиться к врачу, признаки неотложной помощи и спектр лечения.
Стенокардия — это стеснение, сдавливание, давление или боль в груди. Это происходит, когда область сердечной мышцы получает меньше кислорода крови, чем обычно.
Ангина – это не болезнь, а симптом. Обычно это происходит из-за ишемии, когда одна или несколько коронарных артерий сужаются или блокируются. Часто это симптом ишемической болезни сердца (ИБС).
Сама по себе стенокардия не опасна для жизни, но может напоминать симптомы сердечного приступа и является признаком болезни сердца.
Обратитесь за медицинской помощью, если стенокардия возникает неожиданно, не проходит или не реагирует на отдых или лекарства.
Что еще может вызывать боль в груди? Узнайте здесь.
Существует несколько типов стенокардии, в том числе:
Стабильная стенокардия
Стабильная стенокардия возникает, когда сердце работает с большей нагрузкой, чем обычно, например, во время физической нагрузки.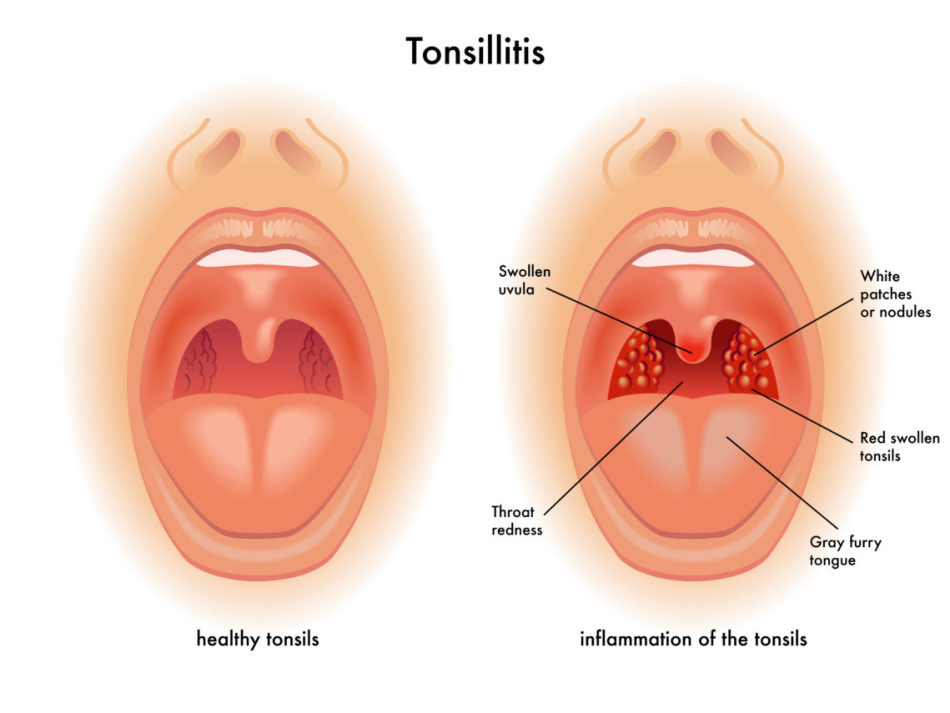 Обычно это длится около 5 минут.
Обычно это длится около 5 минут.
Он имеет регулярный характер, и человек может испытывать его в течение месяцев или лет. Отдых или лекарства часто облегчают симптомы.
Нестабильная стенокардия
Нестабильная стенокардия протекает нерегулярно и обычно возникает в покое. В основном это происходит из-за атеросклероза, который включает блокировку, препятствующую поступлению крови к сердцу.
Боль длится более 5 минут и со временем может усиливаться. Отдых и лекарства сами по себе не могут улучшить симптомы.
Нестабильная стенокардия может указывать на риск сердечного приступа. Любой человек с неожиданной стенокардией должен получить неотложную помощь.
Микроваскулярная стенокардия
Микроваскулярная стенокардия может возникать при ишемической болезни микрососудов (МВД). Это затрагивает самые маленькие коронарные артерии.
Кроме болей в груди человек может испытывать:
- усталость и упадок сил
- проблемы со сном
- одышку
Микроваскулярная стенокардия имеет тенденцию быть более стойкой, чем стабильная стенокардия.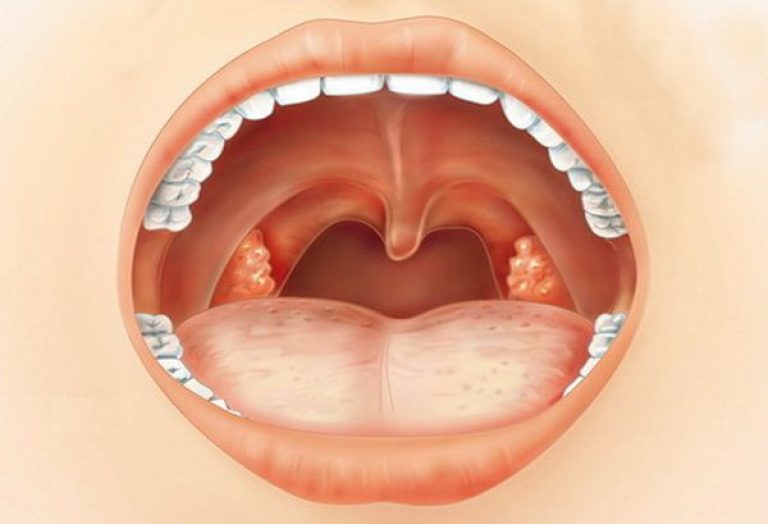 Часто это длится более 10 минут, а иногда и более 30 минут.
Часто это длится более 10 минут, а иногда и более 30 минут.
Вариантная стенокардия
Вариантная стенокардия встречается редко. Врачи иногда называют ее стенокардией Принцметала, и она может развиться, когда организм находится в состоянии покоя, часто около полуночи или рано утром.
Возникает при спазме коронарных артерий. Возможные триггеры включают воздействие холода, стресса, лекарств, курения или употребления кокаина.
Это хроническое заболевание, но с ним можно справиться с помощью лекарств.
Стенокардия включает любое из следующих ощущений в грудной клетке:
- сдавливание
- давление
- тяжесть
- стягивание
- жжение или боль в груди, обычно начинающаяся за грудиной
Боль часто распространяется на шею, челюсть, руки, плечи, горло, спину или зубы.
Другие возможные симптомы включают в себя:
- Слабость
- С ХИНГБОРКА
- СЛУЧАЯ
- Потеживание
- NAUSEA
- CRAMPARING
- ОКРУЖЕНИЕ ANGEAR
The DAMOMS DIMMOMS.

Любой, кто испытывает сильную или непрекращающуюся боль в груди, должен позвонить по номеру 911 или иным образом обратиться за неотложной помощью.
У любого человека стенокардия может быть следствием ИБС или МВД.
МВД чаще поражает женщин, чем мужчин, и в результате, как поясняют в Американской кардиологической ассоциации (AHA), у женщин могут возникать другие симптомы, сопровождающие стенокардию.
Помимо болей в груди, которые могут быть резкими, у женщин со стенокардией могут возникать:
- тошнота и рвота
- боли в животе
- усталость
- одышка
AHA призывает женщин обращаться за помощью при симптомах болезни сердца. Они подчеркивают, что сердечно-сосудистые заболевания являются основной причиной смерти женщин в Соединенных Штатах и что они встречаются почти у половины чернокожих американок.
Узнайте больше о боли в груди у женщин.
Лечение направлено на уменьшение боли, предотвращение симптомов и предотвращение или снижение риска сердечного приступа.
 Врач может порекомендовать лекарства, изменение образа жизни, хирургическую процедуру или их комбинацию.
Врач может порекомендовать лекарства, изменение образа жизни, хирургическую процедуру или их комбинацию.Изменение образа жизни
Следующие стратегии могут помочь:
- отказ от курения
- контроль веса
- регулярная проверка уровня холестерина
- отдых при необходимости
- регулярные физические упражнения диета, богатая фруктами, овощами, цельными зернами, нежирными или обезжиренными молочными продуктами и нежирными источниками белка
Лекарства
Врачи часто назначают нитраты, такие как нитроглицерин, при стенокардии. Нитраты предотвращают или уменьшают интенсивность стенокардии, расслабляя и расширяя кровеносные сосуды.
Другие варианты лекарств включают:
- Бета-блокаторы
- Блокаторы кальциевых каналов
- Ангиотензин, покрывающий ингибиторы ферментов
- . давление может помочь справиться со стенокардией. Они направлены на снижение артериального давления и уровня холестерина, замедление частоты сердечных сокращений, расслабление кровеносных сосудов, снижение нагрузки на сердце и предотвращение образования тромбов.

Существуют ли природные антикоагулянты? Узнайте здесь.
Альтернативы, кроме хирургического вмешательства
Если лекарства не помогают, другие методы лечения включают:
- Расширенная терапия внешней контрпульсацией: Это включает ношение устройства, подобного манжете для измерения артериального давления, для улучшения притока кислорода к сердцу.
- Стимуляторы спинного мозга: Они блокируют ощущение боли, но непосредственно не улучшают здоровье сердца.
- Трансмиокардиальная лазерная терапия: Это стимулирует рост новых кровеносных сосудов или иным образом усиливает кровоток в сердце.
Хирургические процедуры
В некоторых случаях необходима процедура. Кардиолог может порекомендовать ангиопластику, возможно, с установкой стента.
Узнайте больше о стентах здесь.
В качестве альтернативы кардиолог может порекомендовать аортокоронарное шунтирование, при котором хирург использует здоровую артерию или вену из другой части тела для обхода суженных артерий в сердце.

Стенокардия обычно возникает в результате основного заболевания коронарной артерии.
Коронарные артерии снабжают сердце кровью, богатой кислородом. Когда холестерин накапливается на стенке артерии и образует твердые бляшки, это эффективно сужает артерии.
Другие факторы, включая повреждение артерий и курение, увеличивают риск образования бляшек.
Когда артерии сужаются, обогащенной кислородом крови становится труднее достигать сердца. Кроме того, бляшки могут отрываться и образовывать сгустки, блокирующие артерии.
Если кровь не может доставлять кислород к сердцу, сердечная мышца не может нормально работать. Это вызывает стенокардию.
Стенокардия может развиться в результате:
- стресса
- злоупотребления алкоголем или рекреационными наркотиками
- курения
- воздействия загрязнений окружающей среды, например, на работе
- низкой физической активности
нездорового питания высокий уровень холестерина
- избыточный вес или ожирение
- генетические факторы
- состояния, такие как болезни сердца, диабет, низкое кровяное давление, метаболический синдром и анемия
- возраст старше 45 лет для мужчин или 55 лет для женщин
- определенные медицинские процедуры и процедуры в снабжении сердца кислородом.
 У людей со стабильной стенокардией приступ может спровоцировать:
У людей со стабильной стенокардией приступ может спровоцировать:- физическая нагрузка
- стресс
- воздействие низких температур
Правильный диагноз важен, поскольку он может предсказать вероятность сердечного приступа.
Врач:
- проведет медицинский осмотр
- спросит о симптомах
- обсудит любые факторы риска
- проверит личную и семейную историю болезни пациента
Если врач считает, что проблема связана со стенокардией, он может рекомендовать один или несколько из следующих тестов:
- анализы крови для проверки уровня жира, холестерина, сахара и белка
- ЭКГ для регистрации электрической активности сердца и выявления любой нехватки кислорода
- стресс-тест, включающий физическую активность, измерение артериального давления и ЭКГ
- ядерный стресс-тест для выявления нарушений притока крови к сердцу во время физической активности грудной клетки
- коронарография, которая включает использование красителя и специальных рентгеновских лучей, чтобы показать внутреннюю часть коронарных артерий
Следующие стратегии могут помочь предотвратить стенокардию:
- разнообразная, питательная, «полезная для сердца» диета
- отказ от курения или отказ от курения
- регулярные физические упражнения
- практика борьбы со стрессом
Люди должны получать последовательное и эффективное лечение сердечно-сосудистых заболеваний и других аспектов метаболического синдрома, таких как высокий уровень холестерина в крови, высокое кровяное давление, диабет, и ожирение.




 После вскрытия они имеют вид язвочек.
После вскрытия они имеют вид язвочек.
 Основные симптомы: боли в суставах и лихорадка.
Основные симптомы: боли в суставах и лихорадка.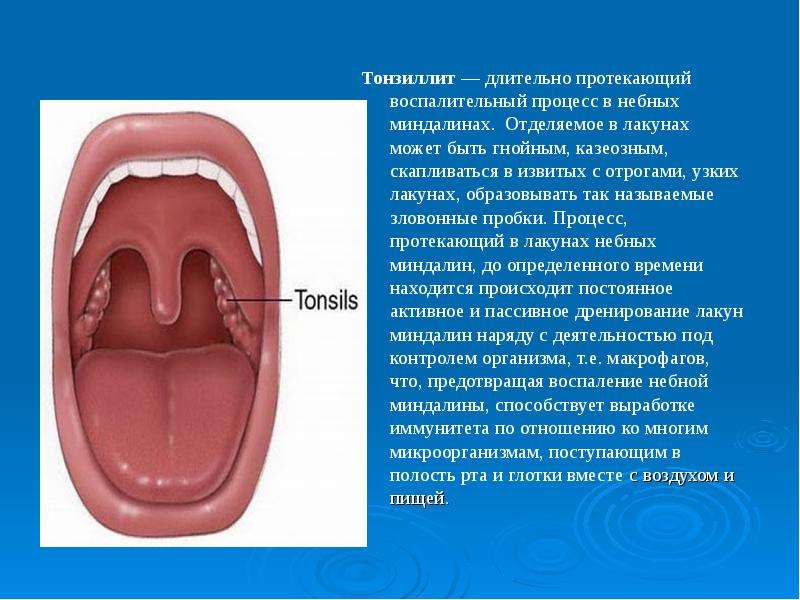


 Обычно это происходит между полуночью и 8 часами утра.
очень болезненный. Это связано со спазмом артерии. Также чаще встречается в
женщины.
Обычно это происходит между полуночью и 8 часами утра.
очень болезненный. Это связано со спазмом артерии. Также чаще встречается в
женщины. Стресс-тест
может быть использован для выявления ишемической болезни сердца. Или это может быть сделано, чтобы найти безопасные уровни
упражнения после сердечного приступа или операции на сердце. Тип стресс-теста использует лекарство
для стимуляции сердца, как если бы вы тренировались. Только тест на беговой дорожке
использует ЭКГ для оценки ишемии. Стресс-эхокардиограмма использует ЭКГ и
УЗИ-картины сердца. В стресс-тесте ядерной перфузии используется ЭКГ и
радиоактивный индикатор, обнаруженный ядерной камерой.
Стресс-тест
может быть использован для выявления ишемической болезни сердца. Или это может быть сделано, чтобы найти безопасные уровни
упражнения после сердечного приступа или операции на сердце. Тип стресс-теста использует лекарство
для стимуляции сердца, как если бы вы тренировались. Только тест на беговой дорожке
использует ЭКГ для оценки ишемии. Стресс-эхокардиограмма использует ЭКГ и
УЗИ-картины сердца. В стресс-тесте ядерной перфузии используется ЭКГ и
радиоактивный индикатор, обнаруженный ядерной камерой. Этот тест позволяет определить объем притока крови к сердцу.
мышца. Он может быть доступен не во всех медицинских центрах.
Этот тест позволяет определить объем притока крови к сердцу.
мышца. Он может быть доступен не во всех медицинских центрах.

 Врач может порекомендовать лекарства, изменение образа жизни, хирургическую процедуру или их комбинацию.
Врач может порекомендовать лекарства, изменение образа жизни, хирургическую процедуру или их комбинацию.
 У людей со стабильной стенокардией приступ может спровоцировать:
У людей со стабильной стенокардией приступ может спровоцировать: