7 мифов об ангине (Шустов К.И.) – клиника «Семейный доктор».
Осень и весна — самое частое время для ангины, но и зимой болезнь иногда не обходит стороной. Заболеть можно в любом возрасте, однако в основном страдают маленькие дети, подростки и взрослые моложе 30 лет. С ангиной связано множество мифов. Разобраться в том, что правда, а что нет, нам поможет врач — отоларинголог клиники «Семейный доктор» Кирилл Шустов.
Миф 1: если болит горло, значит это ангина
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».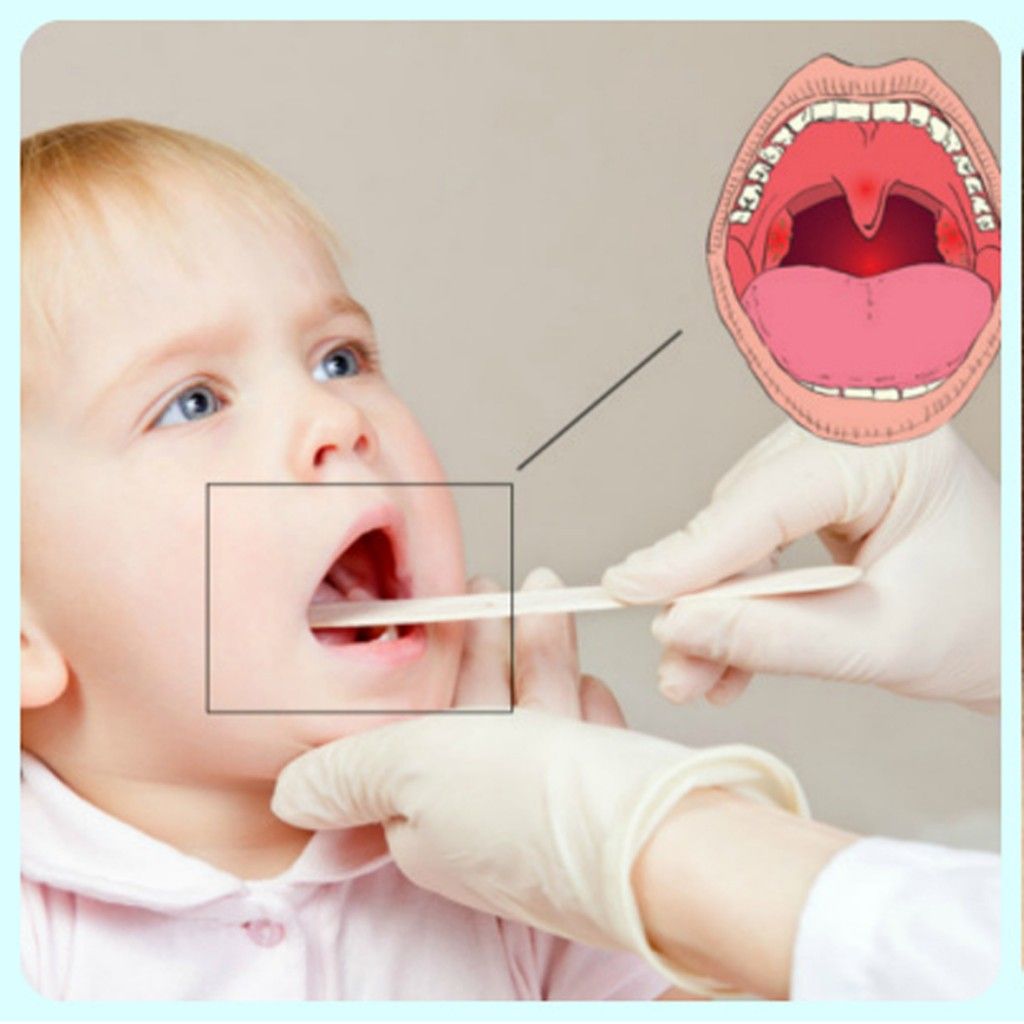
Миф 2: ангиной можно заразиться, только если тесно контактировать с больным
Это неверно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно, даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникать в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Миф 3: ангина — не повод оставаться дома
Ошибочное мнение. К этой болезни многие относятся несерьезно — и совершенно напрасно, ведь ангина приводит к разным осложнениям. Инфекция может проникнуть в уши и вызвать средний отит, в околоносовые пазухи, спровоцировав гайморит, этмоидит, фронтит или сфеноидит. Если микробы распространятся на окружающие миндалину ткани, то появится гнойник, и уже потребуется помощь хирурга.
Кирилл Шустов «Если ангину переносить «на ногах», то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
Миф 4: ангину можно вылечить самостоятельно, например, полоскать горло
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Миф 5: антибиотики при ангине можно применять без назначения врача
Это совершенно неправильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Миф 6: как только снизилась температура, антибиотики при ангине можно прекращать принимать
Это неправильно.
Кирилл Шустов «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему. И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени. То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
Миф 7: чтобы не было ангин, нужно удалить миндалины
Кирилл Шустов «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения. Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Записаться на прием к специалисту можно по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму онлайн записи. Возможен выезд на дом.
Лечение и диагностика ангины у детей в клинике ЕМС в Москве
Ангина – воспаление миндалин и лимфатических узлов глотки. Не надо путать ангину (тонзиллит) с воспалением гортани, когда повреждается не лимфоидная ткань, а слизистые оболочки гортани (фарингит).
Всех нас ежеминутно окружают микроорганизмы, среди них много болезнетворных бактерий, вирусов и грибов. Когда количество таких микроорганизмов становится слишком большим, на фоне ослабленного иммунитета может развиться ангина.
Факторами риска являются также хронические заболевания ЛОР-органов и кариес.
Классификация ангин
Ангина у детей делится на 2 вида: острую и хроническую.
Острая ангина развивается от 2 до 4 дней, при этом общая симптоматика яркая – боль в горле, высокая температура, изменение состояния миндалин, увеличение лимфатических узлов. При обострении хронической ангины нет ярких проявлений. Часто этот процесс путают с обычной вирусной инфекцией.
Ангина у детей делится по виду налетов и изменений на миндалинах: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная (интратонзиллярный абсцесс), язвенно-некротическая или гангренозная.
По типу возбудителей: герпетическая, грибковая, вирусная, бактериальная, смешанная.
Симптомы ангины
Признаки воспаления: боль в горле, в том числе при глотании, изменение состояния миндалин (краснота, налет, пузырьки, изъязвление), повышение температуры тела до 38⁰ и выше. Дополнительными признаками заболевания могут быть воспаление лимфатических узлов шеи и подчелюстной области, боль и ограничение движений в шейном отделе позвоночника. Часто дети жалуются на общее плохое самочувствие, головную боль, тошноту, отказываются от еды и питья. Особо опасный симптом — признаки нарушения дыхания из-за чрезмерного отека миндалин или небных дужек.
Осложнения ангины
Наиболее часто осложнения возникают при флегмонозной ангине, когда бактерии выделяют токсины, способные расплавить ткань миндалины с образованием гнойного абсцесса. Лечение гнойной ангины у детей надо начинать немедленно, до вскрытия гнойника, так как ее развитие проявляется не только в токсическом эффекте, но может сопровождаться нарушением глотания и/или дыхания ребенка. А самостоятельный прорыв абсцесса в окружающие ткани приведет к образованию гнойного затека.
Вовремя не снятые врачом налеты при язвенно-некротической ангине могут приводить к захвату патологическим процессом всей миндалины и выходу за ее пределы. В таких случаях неизбежно хирургическое лечение.
Самым опасным осложнением является развитие ревматических поражений, когда противострептококковые антитела, образуя агрессивный иммунный комплекс, могут фиксироваться в тканях сердечных клапанов и/или на суставных поверхностях, приводя к их разрушению. Вот почему так важно убедиться, что через 3 месяца от даты выздоровления в крови не циркулируют описанные иммунные комплексы в виде Антистрептолизина (АСЛО). Если они обнаруживаются необходимо провести дополнительные лабораторные тесты и профилактические противоревматические мероприятия.
Диагностика ангины
Для диагностики ангины в Детской клинике ЕМС берется мазок на патогенный стрептококк (Стрептест) и группу патогенных бактерий и вирусов. Стрептест является методом экспресс-диагностики, его результаты становятся известными уже через 15 минут.
Характер заболевания (бактериальное, вирусное) определяется с помощью клинического анализа крови и анализа на С-реактивный белок (СРБ). Исследования проводятся в клинике, результат лечащий врач получает уже через 20 минут.
Ангина у детей: лечение
Детская клиника ЕМС проводит лечение ангины как в амбулаторных условиях, так и в условиях комфортабельного стационара.
Если нет необходимости в хирургическом лечении, лечение ангины (в том числе лечение герпесной ангины) у детей проводится препаратами, которые подбираются индивидуально, с учетом переносимости, состояния желудочно-кишечного тракта, аллергологического анамнеза, а также с учетом возбудителя заболевания.
Дополнительно к противомикробным (противовирусным, противогрибковым) препаратам назначаются обезболивающие, жаропонижающие и противоаллергические средства.
Лечение ангины в Детской клинике осуществляют высококвалифицированные врачи-педиатры.
Современная медицина не приветствует местное лечение ангин полосканием, когда и так воспаленные дужки излишне напрягаются, а возбудители могут выноситься за пределы локуса воспаления, приводя к распространению процесса.
Преимущество отдается таким местным методам лечения, как орошение или обработка лекарственными препаратами миндалин и/или небных дужек.
И запомните – никаких согревающих процедур, грелок и компрессов. Это может только навредить ребенку!
Лечение ангины у детей и взрослых
Лечение ангины может затянуться. Виной тому множество причин: поздняя диагностика заболевания, запущенность, неверно подобранные медикаменты. Чтобы болезнь не затянулась и не принесла осложнения, важно верно действовать уже при первых ее симптомах.
Периодами повышенного риска заболевания ангиной являются осень и весна. Все дело в том, что именно в это время создаются оптимальные условия снижения иммунитета и развития инфекционного воспаления. Сухой загазованный воздух, гиповитаминоз, неизбежно преследующий жителей мегаполиса в межсезонье, и переохлаждение из-за переменчивой погоды — вот отличительные черты сезона заболевания острым тонзиллитом.
Ангина бывает как первичным заболеванием, в большинстве случаев вызванным вирусами или бактериальными агентами, так и вторичным заболеванием. Это значит, что она может сопутствовать другим заболеваниям или же представлять их осложнения. В список повышенного риска попадают люди, больные скарлатиной и корью, дифтерией, сифилисом, заболеваниями крови и инфекционным мононуклеозом.
Наиболее явным симптомом являются изменения гланд: они могут увеличиваться в размерах и приобретать яркий цвет воспаленных тканей, покрываться мелкими узелками белого или желтого цвета или же желтоватым налетом. Основные симптомы ангины знакомы каждому: выраженная боль в горле, мешающая глотать, а иногда вдыхать и выдыхать, ощущение вялости, слабости и, конечно же, высокая температура.
Чтобы избежать ангины, нужно соблюдать элементарные правила: одеваться по погоде и не допускать переохлаждения, не принимать холодную пищу и напитки в больших количествах, избегать сквозняков и пить витамины. Острый тонзиллит заразен, потому также следует избегать длительных контактов с больными людьми и оставаться особенно внимательным в сезон повышенного риска заболеваемости: укреплять иммунитет, прислушиваться к состоянию здоровья и своевременно реагировать на первые признаки.
Острый тонзиллит заразен, потому также следует избегать длительных контактов с больными людьми и оставаться особенно внимательным в сезон повышенного риска заболеваемости: укреплять иммунитет, прислушиваться к состоянию здоровья и своевременно реагировать на первые признаки.
Если же избежать заболевания все-таки не удалось, важно не затягивать с лечением, ведь ангине могут сопутствовать крайне неприятные осложнения, такие как шейный лимфаденит, паратонзиллярный абсцесс, гемолитический стрептококк.
Лечение ангины у детей
Острый тонзиллит обычно проходит в течение недели и все, что требуется, это свести к минимуму неприятные сопутствующие симптомы. Соблюдение постельного режима, обильное питье и не обильная еда комнатной температуры — это рекомендации к лечению практически любой сезонной болезни. Лечение ангины у детей должно проходить в домашних условиях: следует отказаться от походов школу, чтобы не усугубить течение болезни и не заразить других детей. Бороться с болью в горле помогут полоскания растворами соли и соды, настоями ромашки, тысячелистника, шалфея, эвкалипта или чудодейственной календулы. Если дома не оказалось запаса трав или заранее приготовленных настоев, их можно приобрести в аптеке вместе с антисептическими растворами. Куда охотнее дети соглашаются на антисептические леденцы: знакомое, приятное на вкус лакомство может содержать обезболивающее, устраняющее неприятные ощущения на длительный период. При возникновении температуры выше 38 градусов, можно воспользоваться жаропонижающими средствами.
Бороться с болью в горле помогут полоскания растворами соли и соды, настоями ромашки, тысячелистника, шалфея, эвкалипта или чудодейственной календулы. Если дома не оказалось запаса трав или заранее приготовленных настоев, их можно приобрести в аптеке вместе с антисептическими растворами. Куда охотнее дети соглашаются на антисептические леденцы: знакомое, приятное на вкус лакомство может содержать обезболивающее, устраняющее неприятные ощущения на длительный период. При возникновении температуры выше 38 градусов, можно воспользоваться жаропонижающими средствами.
Лечение ангины у взрослых
Лечение ангины у детей проходит куда проще за счет возможности изолировать больного и создать оптимальные условия для выздоровления. Однако взрослому куда сложнее отказаться от работы практически на недельный срок, забыть о выполнении домашних дел и игнорировать привычные хлопоты. Посредственное лечение средствами снятия симптомов при несоблюдении базовых правил о покое и обильном питье, теплой одежде, может не только не принести ожидаемого результата, но и привести к появлениям осложнений. Эффектным действием обладают комплексные средства борьбы с ангиной: они укрепляют иммунитет, ускоряют процессы заживления в лимфоидных тканях и устраняют очаги воспаления.
Эффектным действием обладают комплексные средства борьбы с ангиной: они укрепляют иммунитет, ускоряют процессы заживления в лимфоидных тканях и устраняют очаги воспаления.
Так как ангина может иметь как вирусную, так и бактериальную природу, в некоторых случаях может понадобиться лечение антибиотиками. По внешним признакам определить тип ангины невозможно, для этого используется анализ мазка из зева. Однако исследования проводятся в течение нескольких дней, поэтому для предварительной диагностики используется список показателей группы риска. Наличие 4 — 5 из них говорит о том, что необходимо начать прием антибиотиков в кратчайшие сроки, в остальных случаях желательно дождаться результатов анализов.
Группу риска составляют:
- Больные, у которых нет кашля
- Больные с увеличенными болезненными шейными лимфатическими узлами
- Больные с увеличенными, воспаленными и покрытыми налетом миндалинами
- Больные младше пятнадцати лет
Лечение ангины у взрослых при помощи антибиотиков осуществляется производными пенициллина, макролидами, цефалоспоринами.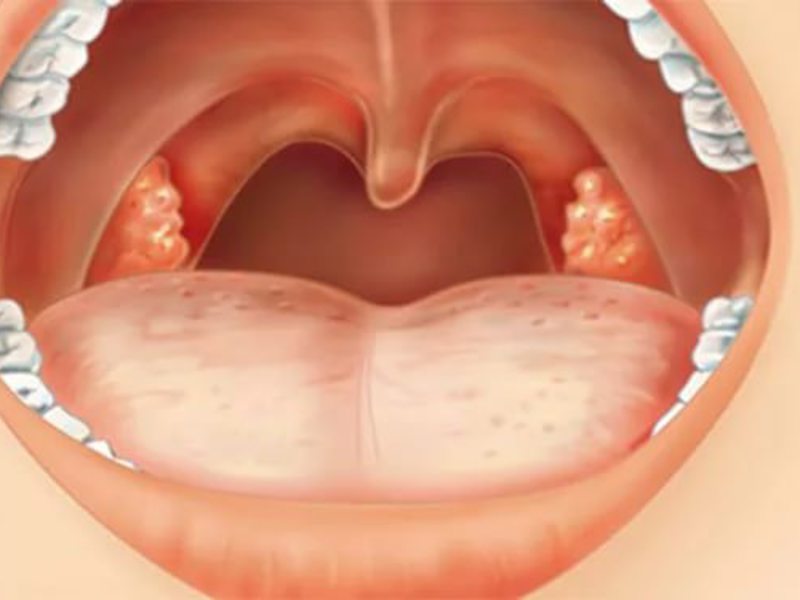 При правильно подобранном препарате улучшение наступит уже в ближайшие пару дней.
При правильно подобранном препарате улучшение наступит уже в ближайшие пару дней.
Также вы можете ознакомиться со статьей о лечении горла.
| Абисил | Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн. рег. №: Р N003339/02 от 17.10.08 | |||
| Аджисепт | Таб. | |||
| Аджисепт | Таб. д/рассасывания (классические, медово-лимонные, ментолово-эвкалиптовые): 12 и 24 шт. рег. №: П N013229/01 от 31.08.07 | |||
| Аква Марис® | Спрей назальный дозированный: фл. | |||
| Аква Марис® | Капли назальные д/детей: фл.-капельница 10 мл рег. №: П N013831/02 от 15.08.07 | |||
| Аква Марис® Стронг | Спрей д/местного прим. | |||
| Ангидак® | Спрей д/местн. прим. дозированный 0.255 мг/1 доза: фл. 30 мл (176 доз) рег. №: ЛП-004705 от 15.02.18 | |||
| Ангидак® септ | Р-р д/местн. | |||
| Ангидак® форте | Спрей д/местн. прим. дозированный 0.51 мг/1 доза: фл. 30 мл (176 доз) рег. №: ЛП-005566 от 03.06.19 | |||
| Анти-Ангин® Формула | Пастилки 2 мг+0. | |||
| Анти-Ангин® Формула | Таб. д/рассасывания 2 мг+0.2 мг+50 мг: 20 шт. рег. №: П N015460/01 от 15.12.08 | Произведено:
HERKEL B. V.
(Нидерланды) V.
(Нидерланды) | ||
| Анти-Ангин® Формула | Спрей д/местн. прим. дозированный 0.24 мг+0.12 мг/1 доза: фл. 25 мл с клапаном дозир. действия рег. №: ЛСР-007742/10 от 06.08.10 | Произведено:
HERKEL B. V.
(Нидерланды) V.
(Нидерланды) | ||
| Бактериофаг клебсиелл пневмонии очищенный | Р-р д/приема внутрь, местного и наружного прим. 10 мл: фл. 4 или 10 шт. рег. №: ЛС-001297 от 10.06.11 Дата перерегистрации: 11.05.18Р-р д/приема внутрь, местн. | |||
| Бактериофаг клебсиелл поливалентный очищенный | Р-р д/приема внутрь, местного и наружного прим. 10 мл: фл. 4 или 10 шт. рег. №: ЛС-001361 от 07.07.11 Дата перерегистрации: 11. 05.18 05.18Р-р д/приема внутрь, местн. и наружн. прим. 20 мл: фл. 4 шт. рег. №: ЛС-001361 от 07.07.11 Дата перерегистрации: 11.05.18 | |||
| Бактериофаг коли | Р-р д/приема внутрь, местн. и наружн. прим.: фл. 20 мл или 100 мл рег. №: Р N001977/01 от 18.03.09 | |||
| Бактериофаг колипротейный | Р-р д/приема внутрь, местн. Р-р д/приема внутрь, местн. и наружн. прим. 100 мл: фл. 1 шт. рег. №: ЛС-001998 от 27.10.11 Дата перерегистрации: 11.05.18 | |||
| Бактериофаг стрептококковый | Р-р д/приема внутрь, мест.и наружн. применения рег. №: Р N001974/01 от 19.01. 09 09 | |||
| Бронхо-Ваксом® взрослый | Капс. 7 мг: 10 или 30 шт. рег. №: П N011540/01 от 26.12.11 | |||
| Бронхо-Ваксом® детский | Капс. | |||
| Галавит® | Таб. подъязычные 25 мг: 10, 20, 30, 40, 60 или 80 шт. рег. №: ЛСР-008746/09 от 02.11.09 | |||
| Галавит® | Супп. | |||
| Галавит® | Супп. ректальные 50 мг: 5 или 10 шт. рег. №: ЛСР-002796/10 от 02.04.10 | |||
| Гексорал® | Аэрозоль д/местн. | |||
| Гексорал® | Р-р д/местн. прим. 0.1%: фл. 200 мл в компл. с мерн. стаканчиком рег. №: П N014010/02 от 06.08.10 | |||
| Гексорал® табс | Таб. | |||
| Гексорал® табс классик | Таб. д/рассасывания (черносмородиновые) 0. Таб. д/рассасывания (лимонные) 0.6 мг+1.2 мг: 8, 12, 16 или 24 шт. рег. №: П N015976/01 от 12.08.09 Дата перерегистрации: 15.10.21Таб. д/рассасывания (медово-лимонные) 0.6 мг+1.2 мг: 8, 12, 16 или 24 шт. рег. №: П N015976/01 от 12.08.09 Дата перерегистрации: 15.10.21Таб. д/рассасывания (апельсиновые) 0.6 мг+1.2 мг: 8, 12, 16 или 24 шт. рег. №: П N015976/01 от 12.08.09 Дата перерегистрации: 15.10.21 | |||
| Гексорал® табс экстра | Таб. | |||
| Гелангин® нова | Р-р д/местн. прим. 0.1%: фл. 100 мл, 120 мл, 150 мл или 200 мл в компл. с мерн. стаканчиком рег. №: ЛП-005446 от 04.04.19 | |||
| Гелангин® флекс | Аэрозоль д/местн. | |||
| Гипорамин | Таб. подъязычные 20 мг: 10, 20, 30 или 50 шт. рег. №: ЛП-000619 от 21.09.11 | |||
| Доктор Тайсс Анги септ | Таб. Таб. д/рассасывания (вишневые): 12, 24 или 48 шт. рег. №: П N010429 от 30.08.11Таб. д/рассасывания (лимонные): 12, 24 или 48 шт. рег. №: П N010429 от 30.08.11Таб. д/рассасывания (медово-липовые): 12, 24 или 48 шт. рег. №: П N010429 от 30.08.11Таб. д/рассасывания (облепиховые): 12, 24 или 48 шт. рег. №: П N010429 от 30.08.11 | |||
| Доритрицин® | Таб. | |||
| Иммунекс® | Сироп 10 г/100 г: фл. 50, 100 или 125 г рег. №: ЛС-001141 от 18.08.10 | |||
| Ингафитол №2 (сбор для ингаляций №2) | Сбор растительный — сырье измельченное 50%+50%: пачки 30 г, 40 г, 50 г, 60 г, 75 г или 100 г рег. №: ЛСР-000176/08
от 24.01.08 №: ЛСР-000176/08
от 24.01.08 | |||
| Исмиген® | Таб. подъязычные 7 мг: 10 или 30 шт. рег. №: ЛП-002210 от 30.08.13 | |||
| Йокс®-Тева | Р-р д/местн. Р-р д/местн. прим. 8.5 г+100 мг/100 мл: фл. 1 шт. с мерн. колпачком рег. №: П N014300/01 от 30.04.14 | контакты: ТЕВА (Израиль) | ||
| Йокс®-Тева | Спрей д/местн. | контакты: ТЕВА (Израиль) | ||
| Календулы настойка | Настойка (10 г/100 мл): фл. 25 мл, 40 мл, 50 мл или 100 мл рег. №: ЛП-000408 от 28. 02.11 02.11 | |||
| Кармолис | Капли д/приема внутрь и наружн. прим.: фл. 1.5 мл, 5 мл, 20 мл, 40 мл или 80 мл рег. №: П N015043/01 от 01.07.08 | |||
Лахезис комп. | Гранулы гомеоп.: 10 г банки рег. №: Р N002634/01 от 17.06.08 | |||
| Либексин Муко® | Сироп д/детей 20 мг/1 мл: фл. | |||
| Лизобакт КОМПЛИТ® | Спрей д/местн. прим. дозированный 0.1 мг+4 мг+0.3 мг/1 доза: фл. 125 доз с дозатором рег. №: ЛП-006147 от 17.03.20 | |||
| Лизобакт® | Таб. | |||
| Люголь | Спрей д/местн. прим. 1 г/100 г: фл. 25, 30, 50 или 60 г в компл. с аппликатором рег. №: ЛП-000119 от 28.12.10 | |||
| Максиколд® ЛОР | Спрей д/местн. | |||
| Мирамистин® | Р-р д/местн. прим. 0.01%: фл. 50 мл, 100 мл 1 шт. в компл. аппликатором урологическим; фл. 100 мл, 150 мл, 200 мл 1 шт. в компл. с насадкой-распылителем; фл. 500 мл 1 или 12 шт. рег. №: Р N001926/01 от 13. 12.07 12.07 | |||
| Мореназал® | Капли назальные: фл. 5 мл или 10 мл рег. №: ЛСР-001590/08 от 14.03.08Спрей назальный: фл. 20, 50 или 100 мл. рег. №: ЛСР-004910/08 от 25.06.08 | |||
| Мотрин® | Таб. | |||
| Оралсепт® | Спрей д/местн. прим. дозированный 0.255 мг/1 доза: фл. 30 мл (176 доз) с дозатором и наконечником рег. №: ЛП-002669 от 22.10.14 | |||
| Пиобактериофаг комплексный | Р-р д/приема внутрь, местн. Р-р д/приема внутрь, местн. и наружн. прим. 100 мл: фл. 1 шт. рег. №: ЛС-000700 от 21.06.10 Дата перерегистрации: 29.06.20 | |||
| Пиобактериофаг поливалентный очищенный | Р-р д/приема внутрь, местн. Р-р д/приема внутрь, местн. и наружн. прим.: фл. 20 мл 4 или 10 шт. рег. №: ЛС-002031 от 04.12.12 | |||
| Полиоксидоний® | Таб. 12 мг: 10 или 20 шт. рег. №: Р N002935/04 от 15.09.09 | |||
| Прополиса настойка | Настойка 10 г/100 мл: фл. | |||
| Ромазулан® | Р-р д/приема внутрь, местн. и наружн. прим.: фл. 50 мл или 100 мл 1 шт. рег. №: П N014006/01 от 18.06.09 | |||
| Секстафаг | Р-р д/приема внутрь, местн. | |||
| Стоматидин® | Р-р д/местн. прим. 0.1%: фл. 200 мл рег. №: П N015357/01 от 12.12.08 | |||
| Стопангин 2A форте | Таб. | |||
| Стопангин®-Тева | Спрей д/местн. прим. 0.2%: фл. 30 мл с распылителем и аппликатором рег. №: П N014966/02 от 27.03.09 | контакты: ТЕВА (Израиль) | ||
| Стопангин®-Тева | Р-р д/местн. | контакты: ТЕВА (Израиль) | ||
| Стрепсилс® Интенсив | Таб. д/рассасывания (медово-лимонные) 8. | |||
| Стрепсилс® Интенсив | Таб. д/рассасывания (апельсиновые, без сахара) 8.75 мг: 24 шт. рег. №: ЛСР-000884/09 от 09.02.09 | |||
| Стрепсилс® с витамином C | Таб. | |||
| Суприма-Лор | Таб. д/рассасывания (с запахом эвкалипта): стрипы или блистеры 1, 2, 4, 6, 8, 10 или 12 шт. рег. №: П N014117/01 от 01.11.08Таб. Таб. д/рассасывания (с ароматом апельсина): стипы или блистеры 1, 2, 4, 6, 8, 10 или 12 шт. рег. №: П N014117/01 от 01.11.08Таб. д/рассасывания (с ароматом лимона): стипы или блистеры 1, 2, 4, 6, 8, 10 или 12 шт. рег. №: П N014117/01 от 01.11.08Таб. д/рассасывания (с ароматом меда и лимона): стрипы или блистеры 1, 2, 4, 6, 8, 10 или 12 шт. рег. №: П N014117/01 от 01.11.08Таб. д/рассасывания (с ароматом клубники): стрипы или блистеры по 1, 2, 4, 6, 8, 10 или 12 шт. рег. №: П N014117/01 от 01.11.08Таб. д/рассасывания (малиновые): блистеры или стрипы по 1, 2, 4, 6, 8, 10 или 12 шт. Таб. д/рассасывания (ментоловые): 16 шт. рег. №: П N014117/01 от 01.11.08 | |||
| Суприма-Плюс | Мазь: банка 20 г рег. №: П N014110/01-2002 от 09.09.08 | |||
| Тантум® Верде | Спрей д/местного прим. | |||
| Тантум® Верде | Р-р д/местного прим. 0.15%: фл. 120 мл в компл. с градуированным стаканчиком рег. №: П N014279/03 от 22.12.08 | |||
| Тантум® Верде | Таб. | Произведено, расфасовано и упаковано: Disch (Швейцария) | ||
| Тантум® Верде | Таб. | Произведено, расфасовано и упаковано: Disch (Швейцария) | ||
| Тантум® Верде | Таб. | Произведено, расфасовано и упаковано: Disch (Швейцария) | ||
| Тантум® Верде | Таб. | Произведено, расфасовано и упаковано: Disch (Швейцария) | ||
| Тантум® Верде Форте | Спрей д/местн. | |||
| Тералив 275 | Таб., покр. пленочной оболочкой, 275 мг: 12 или 24 шт. рег. №: ЛП-004892 от 19.06.18 | |||
| Терасил | Таб. Таб. д/рассасывания (медово-лимонные): 12 или 30 шт. рег. №: ЛСР-004625/08 от 17.06.08Таб. д/рассасывания (апельсиновые): 12 или 30 шт. рег. №: ЛСР-004625/08 от 17.06.08 | |||
| Терафлю ЛАР | Таб. | |||
| Терафлю® ЛАР | Спрей д/местн. прим. 2 мг+1.5 мг/1 мл: фл. 30 мл в компл. с распыляющим устройством рег. №: ЛС-001853 от 05.08.11 | |||
| Терафлю® ЛАР Ментол | Таб. | |||
| Тимоген® | Спрей назальный дозированный 25 мкг/1 доза: фл. 10 мл (не менее 80 доз) с насосом-дозатором рег. №: Р N002408/01 от 10.06.09 | |||
| Томицид | Р-р д/местн. Р-р д/местн. и наружн. прим.: фл. 200 мл рег. №: Р N002210/01 от 16.12.13 | |||
| Тонзилар | Гранулы гомеоп.: 15, 30 или 50 г банки рег. №: ЛС-001145 от 06.06.11 | |||
| Тонзилгон® Н | Капли д/приема внутрь: фл. | |||
| Тонзилгон® Н | Таб., покр. оболочкой: 50 или 100 шт. рег. №: П N014245/01 от 29.12.11 | Фасовка, упаковка и выпускающий контроль качества: BIONORICA (Германия) | ||
| Тонзилотрен | Таб. | |||
| Тонзипрет® | Таб. д/рассасывания гомеопатические: 25, 50, 100 или 200 шт. рег. №: ЛС-001652 от 20.10.11 | Фасовка, упаковка и выпускающий контроль качества: BIONORICA (Германия) | ||
| Умкалор | Р-р д/приема внутрь 80 г/100 г: фл. | |||
| Фитодиарин® | Сбор измельченный: пачки 50 г рег. №: ЛС-001442 от 31.03.11 | |||
| Фурасол® | Порошок д/пригот. | |||
| Шалфей | Таб. д/рассасывания: 10 или 20 шт. рег. №: П N011411/01 от 02.03.09 | Произведено:
HERKEL B. V.
(Нидерланды) V.
(Нидерланды) | ||
| Шалфея листья | Сырье растительное измельченное: пачки 50 г рег. №: ЛП-000431 от 28.02.11 | |||
| Эвкалипта настойка | Настойка (200 г/1 л): фл. | |||
| Эвкалипта настойка | Настойка (200 г/1 л): фл. 25 мл или 40 мл рег. №: ЛС-000774 от 06.05.10 | |||
| Эвкалиптовое масло | Масло д/местного прим. | |||
| Эхинацин® Ликвидум | Р-р д/приема внутрь: фл. 50 или 100 мл в компл. с мерн. стаканчиком рег. №: П N011715/01 от 13.08.07 | Произведено: MADAUS (Германия) | ||
Как быстро вылечить ангину — Записаться на прием в ЮЗАО Москвы
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Как лечить ангину у детей в домашних условиях
Ангина: PixabayНесмотря на распространенность и частоту заболевания детей ангиной, относиться к ней так, будто это обычная простуда, нельзя. Родители могут лечить ангину у детей в домашних условиях только под наблюдением врача, выполняя его рекомендации. Но при этом создают благоприятные для выздоровления ребенка условия, облегчают течение болезни народными средствами.
Родители могут лечить ангину у детей в домашних условиях только под наблюдением врача, выполняя его рекомендации. Но при этом создают благоприятные для выздоровления ребенка условия, облегчают течение болезни народными средствами.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Ангина у ребенка: симптомы и признаки
Ангина — острое инфекционное заболевание, вызываемое в большинстве случаев стрептококками и стафилококками, которые поражают миндалины. Толчок к заболеванию — общее или местное переохлаждение, если ребенок долго был на холоде или ел мороженое, пил холодные напитки.
Толчок к заболеванию — общее или местное переохлаждение, если ребенок долго был на холоде или ел мороженое, пил холодные напитки.
Часто ангина появляется при неполноценном питании, в котором мало витаминов и микроэлементов, а также при переутомлении, недостаточных прогулках на свежем воздухе. Эти факторы ослабляют иммунитет. Причина ангины — воспалительные процессы в других органах, в том числе безобидный на первый взгляд кариес.
Появляется ангина резко, с высокой температурой до 38–40 градусов. Сопровождается характерными симптомами:
- Сильной болью в горле. Ребенок отказывается от еды и даже питья, потому что испытывает болезненность при глотании.
- Слабостью, ознобом. Возможны рвота и понос — так проявляется интоксикация организма.
- Покраснением и отеком глотки. Воспаление часто затрагивает голосовые связки, тогда голос становится хриплым.
- Воспалением лимфоузлов. Различные прогревания в таком случае противопоказаны.
Если на миндалинах появились белые, желтоватые точки или белый налет — это проявления гнойной ангины. Важно отличить ее от дифтерийной, очень опасной и токсичной. Это может сделать только врач после специальных исследований. Поэтому сразу вызывайте доктора и лечите ребенка только по его рекомендациям и назначениям. Врач также решит, лечить ребенка в стационарном отделении или в домашних условиях.
Важно отличить ее от дифтерийной, очень опасной и токсичной. Это может сделать только врач после специальных исследований. Поэтому сразу вызывайте доктора и лечите ребенка только по его рекомендациям и назначениям. Врач также решит, лечить ребенка в стационарном отделении или в домашних условиях.
Как вылечить ангину у ребенка в домашних условиях
Учитывая бактериальную природу заболевания, лечат ангину только антибиотиками. Выбирать их по своему усмотрению нельзя. Видов ангины много, поэтому правильное назначение антибиотиков — главная задача специалиста. Родителям следует помнить, что прием этих лекарств — не менее недели, даже если улучшение наступило через пару дней. Иначе вы сделаете «прививку» от антибиотиков, организм на них не будет реагировать, а затем каждый раз придется прибегать ко все более сильным препаратам.
Некоторые врачи не рекомендуют лечить ангину антибиотиками с первых дней, а назначают их с третьего–четвертого. Предполагается, что в таком случае сразу активизируется иммунитет против заболевания, и в дальнейшем организму будет легче противостоять ему. Но если состояние ребенка тяжелое — с лечением лучше не затягивать.
Но если состояние ребенка тяжелое — с лечением лучше не затягивать.
Назначаются жаропонижающие средства. Их рекомендуют давать больному, если температура превышает 38 градусов. Но в этом подход индивидуальный: у некоторых детей при 38 градусах уже могут начаться судороги, поэтому у них сбивают температуру после 37,5.
Назначают различные спреи и растворы для полоскания горла. Они не влияют на возбудителя болезни, но облегчают боль, потому что увлажняют и смягчают слизистую оболочку, уменьшают отек и сдавливание горла.
С этой же целью дают ребенку различные таблетки и леденцы для рассасывания. Хотя у некоторых родителей появилось неприятие этих средств. В леденцы для вкуса добавлены эссенции и другие химические вещества, что затягивает лечение и даже ослабляет горло. Лучше обратитесь к народным средствам.
Народная медицина богата рецептами от болей в горле. Они действительно облегчают состояние больного, но только на фоне медикаментозного лечения:
- Первый и самый простой метод — обильное питье.
 Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими.
Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими. - Различные полоскания. Делать их надо 4–6 раз в день. Поэтому меняйте и разнообразьте рецепты. Отвар календулы, чистотела. Раствор соль–сода–йод (по половине чайной ложки и 3 капли йода на полстакана теплой воды). Перекись водорода (чайная ложка на стакан воды). Яблочный уксус (две чайные ложки на стакан). В первый день облегчают боль частые полоскания слабым раствором лимонной кислоты. Разведенный водой сок красной свеклы тоже эффективно снимает воспаление.
- Компрессы. Начинайте с обертывания горла капустным листом, меняйте его каждые два часа. Потом делайте компрессы из сока алоэ, меда и водки (1:2:3).
- Давайте жевать ребенку кусочки сотового меда или прополиса.
Ангина при своевременном и правильном лечении проходит без осложнений. Но если ее не долечить — часто возвращается. Она опасна тяжелыми последствиями, является первопричиной более 100 опасных болезней: ревматизма, поражения почек, сердечных заболеваний.
Стоит ли удалять миндалины, в которых часто развивается воспаление? Практика показала, что тогда заболевание коснется других участков носоглотки. Миндалины — это особые фильтры, первый барьер при защите от вирусов и бактерий.
Отнеситесь к ангине у ребенка как к серьезному заболеванию, правильно пролечите ее. Для профилактики закаляйте его организм, укрепляйте иммунитет.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/health/medical-conditions/1652593-kak-lechit-anginu-u-detey-v-domashnikh-us/
Стенокардия | Детская больница CS Mott
Обзор темы
Что такое стенокардия?
Стенокардия (скажем «ANN-juh-nuh» или «ann-JY-nuh») является симптомом болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердечной мышце. Это часто является результатом сужения кровеносных сосудов, обычно вызванного уплотнением артерий (атеросклерозом).
Стенокардия возникает при недостаточном притоке крови к сердечной мышце. Это часто является результатом сужения кровеносных сосудов, обычно вызванного уплотнением артерий (атеросклерозом).
Стенокардия может быть опасна. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и понимать, когда вам нужно лечиться.
Каковы симптомы?
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, а также в одном или обоих плечах или руках. Другие симптомы стенокардии включают одышку, тошноту или рвоту, головокружение или внезапную слабость, учащенное или нерегулярное сердцебиение.
Некоторые люди описывают свою стенокардию как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение или тупую боль в груди.Люди часто прикладывают кулак к груди, когда описывают свою боль. Некоторые люди могут ощущать покалывание или онемение в руке, кисти или челюсти при стенокардии.
Некоторые люди могут ощущать покалывание или онемение в руке, кисти или челюсти при стенокардии.
Вам может быть трудно указать точное место боли. Нажатие на грудную стенку , а не вызывает боль.
Ваши симптомы могут начаться на низком уровне, а затем усиливаться в течение нескольких минут, достигая пика. Стенокардия, которая начинается с активности, обычно уменьшается, когда активность прекращается.Боль в груди, которая начинается внезапно или длится всего несколько секунд, с меньшей вероятностью является стенокардией.
Женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как тошнота и боль в спине или челюсти. Это чувство может быть в других областях, кроме груди, например, в шее или челюсти.
Не ждите, если вы думаете, что у вас сердечный приступ. Своевременное обращение за помощью может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьтесь.
Какие бывают виды стенокардии?
Стабильная стенокардия
Стабильная стенокардия означает, что вы обычно можете предсказать, когда появятся ваши симптомы.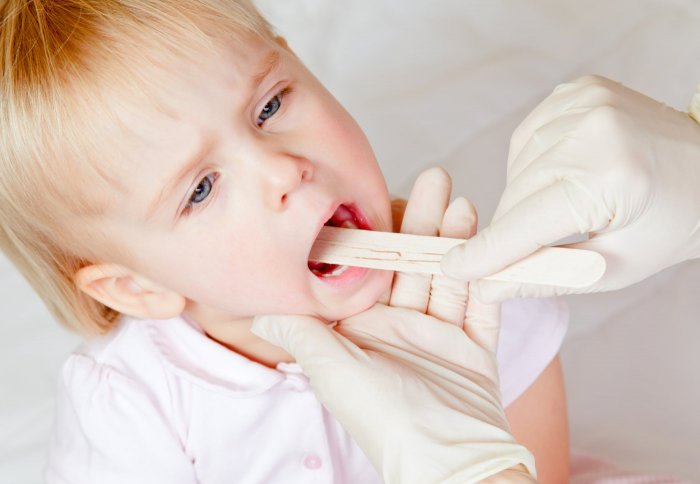 Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.
Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.
Симптомы стенокардии возникают, когда ваше сердце работает с большей нагрузкой и ему требуется больше кислорода, чем может быть доставлено через суженные артерии. Стенокардия может возникнуть, когда вы:
- Выполняете интенсивные физические упражнения (особенно если вы обычно не занимаетесь физическими упражнениями).
- Воздействие низких температур.
- Возникновение внезапных сильных эмоций, таких как гнев или страх.
- Курение.
- Плотная еда.
- Употребление кокаина или амфетаминов.
Боль проходит, когда вы отдыхаете или принимаете нитроглицерин. Это может продолжаться без особых изменений в течение многих лет.
Нестабильная стенокардия
Нестабильная стенокардия является неожиданной. Это изменение вашей обычной картины стабильной стенокардии. Это происходит, когда приток крови к сердцу внезапно замедляется из-за суженных сосудов или небольших тромбов, которые образуются в коронарных артериях.Симптомы нестабильной стенокардии напоминают симптомы сердечного приступа. Это чрезвычайная ситуация. Это может произойти в состоянии покоя или при легкой активности. Он не проходит ни с отдыхом, ни с нитроглицерином.
Это происходит, когда приток крови к сердцу внезапно замедляется из-за суженных сосудов или небольших тромбов, которые образуются в коронарных артериях.Симптомы нестабильной стенокардии напоминают симптомы сердечного приступа. Это чрезвычайная ситуация. Это может произойти в состоянии покоя или при легкой активности. Он не проходит ни с отдыхом, ни с нитроглицерином.
Стенокардия, вызванная спазмами коронарных артерий
Менее распространенные типы стенокардии, вызванные спазмами коронарных артерий. Эта стенокардия возникает, когда коронарная артерия внезапно сжимается (спазмируется), уменьшая приток богатой кислородом крови к сердечной мышце. В тяжелых случаях спазм может блокировать кровоток и вызывать сердечный приступ. Большинство людей, у которых есть эти спазмы, имеют ишемическую болезнь сердца, хотя у них не всегда есть бляшки, которые сужают их артерии.
Судороги могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами. Но во многих случаях неизвестно, что вызывает спазмы.
Но во многих случаях неизвестно, что вызывает спазмы.
Вазоспастическая стенокардия , также называемая стенокардией Принцметала или вариантной стенокардией, представляет собой один из типов стенокардии, вызванный спазмом коронарных артерий. Имеет характерный рисунок. Обычно это происходит, когда вы отдыхаете. Часто это происходит в одно и то же время каждый день. Например, это часто случается ночью или ранним утром.Симптомы, как правило, сначала слабо выражены, затем усиливаются, а затем становятся менее интенсивными. Эпизод может длиться около 15 минут. Нитроглицерин может облегчить симптомы.
Как вы лечите стабильную стенокардию?
Большинство людей со стабильной стенокардией могут контролировать свои симптомы, принимая лекарства по назначению и нитроглицерин, когда это необходимо.
Советы по лечению стенокардии см. по адресу:
Что ухудшает симптомы?
Другие проблемы со здоровьем, такие как лихорадка или инфекция, анемия или другие проблемы с сердцем, могут ухудшить симптомы стенокардии. Они также могут вызывать нестабильную стенокардию.
Они также могут вызывать нестабильную стенокардию.
Стенокардия может ухудшиться при другом заболевании:
- Заставляет ваше сердце работать с большей нагрузкой, что увеличивает количество необходимого ему кислорода.
- Уменьшает количество кислорода, получаемого сердцем.
В любом случае существует дисбаланс между количеством кислорода, в котором нуждается ваше сердце, и количеством, которое оно получает с кровью из ваших коронарных артерий. Если вашему сердцу не хватает кислорода, симптомы стабильной стенокардии могут ухудшиться.
Сердечный приступ и нестабильная стенокардия | Детская больница CS Mott
Обзор темы
Что такое сердечный приступ?
Сердечный приступ возникает, когда блокируется приток крови к сердцу. Без крови и переносимого ею кислорода часть сердца начинает умирать. Сердечный приступ не обязательно должен быть смертельным. Быстрое лечение может восстановить приток крови к сердцу и спасти вашу жизнь.
Ваш врач может назвать сердечный приступ инфарктом миокарда или ИМ.Ваш врач может также использовать термин острый коронарный синдром для сердечного приступа или нестабильной стенокардии.
Что такое стенокардия и почему нестабильная стенокардия вызывает беспокойство?
Стенокардия (скажем «ANN-juh-nuh» или «ann-JY-nuh») является симптомом ишемической болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердцу. Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и знать, когда позвать на помощь.
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, а также в одном или обоих плечах или руках.
Есть два типа стенокардии:
- Стабильная стенокардия означает, что обычно можно предсказать, когда появятся симптомы.
 Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.Вы также знаете, как облегчить симптомы с помощью отдыха или приема нитроглицерина.
Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.Вы также знаете, как облегчить симптомы с помощью отдыха или приема нитроглицерина. - Нестабильная стенокардия означает, что ваши симптомы изменились по сравнению с типичной картиной стабильной стенокардии. Ваши симптомы не появляются в предсказуемое время. Например, вы можете чувствовать стенокардию, когда отдыхаете. Ваши симптомы могут не исчезнуть после отдыха или приема нитроглицерина.
Нестабильная стенокардия требует неотложной помощи. Это может означать, что у вас сердечный приступ.
Что вызывает сердечный приступ?
Сердечные приступы случаются, когда блокируется приток крови к сердцу.Обычно это происходит из-за того, что внутри коронарных артерий, которые снабжают кровью сердце, образовались жировые отложения, называемые бляшками. Если бляшка разрывается, организм пытается зафиксировать ее, образуя вокруг нее сгусток. Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Сгусток может блокировать артерию, препятствуя притоку крови и кислорода к сердцу.
Этот процесс образования бляшек в коронарных артериях называется болезнью коронарных артерий или ИБС. У многих людей зубной налет начинает формироваться в детстве и постепенно накапливается в течение всей жизни.Отложения бляшек могут ограничивать приток крови к сердцу и вызывать стенокардию. Но слишком часто сердечный приступ является первым признаком ИБС.
Интенсивные физические упражнения, внезапные сильные эмоции или употребление запрещенных наркотиков (например, стимуляторов, таких как кокаин) могут спровоцировать сердечный приступ. Но во многих случаях нет четкой причины, почему сердечные приступы случаются именно тогда, когда они случаются.
Каковы симптомы?
Симптомы сердечного приступа включают:
- Боль или давление в груди или странное ощущение в груди.
- Потливость.
- Одышка.

- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Наиболее частым симптомом у мужчин и женщин является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота и боль в спине или челюсти.
Вот еще несколько способов описать боль от сердечного приступа:
- Многие люди описывают боль как дискомфорт, давление, сдавливание или тяжесть в груди.
- Люди часто прикладывают кулак к груди, когда описывают боль.
- Боль может распространяться вниз по левому плечу и руке и в другие области, например, в спину, челюсть, шею или правую руку.
Нестабильная стенокардия имеет симптомы, сходные с сердечным приступом.
Что делать, если вы думаете, что у вас сердечный приступ?
Если у вас есть симптомы сердечного приступа, действуйте быстро. Быстрое лечение может спасти вам жизнь.
Если ваш врач прописал нитроглицерин при стенокардии:
- Примите 1 дозу нитроглицерина и подождите 5 минут.
- Если ваши симптомы не улучшаются или ухудшаются, позвоните по номеру 911 или в другие службы экстренной помощи . Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
- Оставайтесь на телефоне. Оператор скорой помощи подскажет, что делать. Оператор может порекомендовать вам разжевать 1 взрослую дозу аспирина или от 2 до 4 малых доз аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Дождитесь скорой помощи. Не пытайтесь водить себя.
Если вы делаете , а не есть нитроглицерин:
- Позвонить 911 или другие экстренные службы теперь .
 Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
Опишите свои симптомы и скажите, что у вас может быть сердечный приступ. - Оставайтесь на телефоне. Оператор скорой помощи подскажет, что делать. Оператор может порекомендовать вам разжевать 1 взрослую дозу аспирина или от 2 до 4 малых доз аспирина. Аспирин помогает предотвратить свертывание крови, поэтому он может помочь вам пережить сердечный приступ.
- Дождитесь скорой помощи. Не пытайтесь водить себя.
Лучше всего ехать в больницу на машине скорой помощи. Парамедики могут начать спасательные процедуры еще до того, как вы приедете в больницу.Если вы не можете связаться со службами экстренной помощи, попросите кого-нибудь немедленно отвезти вас в больницу. Не садитесь за руль самостоятельно, если у вас нет абсолютно никакого другого выбора.
Как лечится сердечный приступ?
Если вы отправитесь в больницу на машине скорой помощи, лечение будет начато немедленно, чтобы восстановить кровоток и ограничить повреждение сердца. Вам могут дать:
Вам могут дать:
- Аспирин и другие лекарства для предотвращения образования тромбов.
- Лекарства, разрушающие тромбы (тромболитики).
- Лекарства для снижения нагрузки на сердце и облегчения боли.
В больнице вам сделают анализы, такие как:
- Электрокардиограмма (ЭКГ или ЭКГ). Он может обнаружить признаки плохого кровотока, повреждения сердечной мышцы, аномального сердцебиения и других проблем с сердцем.
- Анализы крови, в том числе анализы на предмет повышения уровня сердечных ферментов. Наличие этих ферментов в крови обычно является признаком повреждения сердца.
- Катетеризация сердца, если другие тесты показывают, что у вас может быть сердечный приступ. Этот тест показывает, какие артерии заблокированы и как работает ваше сердце.
Если катетеризация сердца показывает, что артерия заблокирована, врач может сразу же провести ангиопластику, чтобы улучшить кровоток через артерию. Или врач может сделать экстренное шунтирование, чтобы перенаправить кровь вокруг заблокированной артерии.
Или врач может сделать экстренное шунтирование, чтобы перенаправить кровь вокруг заблокированной артерии.
После этих процедур вы будете принимать лекарства, которые помогут предотвратить новый сердечный приступ.Принимайте все лекарства правильно. Не прекращайте принимать лекарство, если ваш врач не говорит вам об этом. Если вы прекратите принимать лекарство, вы можете увеличить риск повторного сердечного приступа.
После того, как вы перенесли сердечный приступ, вероятность того, что у вас будет еще один, выше. Участие в программе кардиореабилитации помогает снизить этот риск. Программа кардиологической реабилитации разработана для вас и проводится под наблюдением врачей и других специалистов. Это может помочь вам научиться соблюдать сбалансированную диету и безопасно заниматься спортом.
Обычно после сердечного приступа возникает чувство беспокойства и страха. Но если вы чувствуете себя очень грустно или безнадежно, спросите своего врача о лечении. Лечение депрессии может помочь вам оправиться от сердечного приступа.
Лечение депрессии может помочь вам оправиться от сердечного приступа.
Можно ли предотвратить сердечный приступ?
Сердечные приступы обычно являются результатом болезни сердца, поэтому меры по отсрочке или обратному развитию ишемической болезни сердца могут помочь предотвратить сердечный приступ. Сердечно-сосудистые заболевания являются основной причиной смерти как мужчин, так и женщин, поэтому эти шаги важны для всех.
Для улучшения здоровья сердца:
- Не курите и избегайте пассивного курения. Отказ от курения может быстро снизить риск повторного сердечного приступа или смерти.
- Придерживайтесь здоровой для сердца диеты, включающей большое количество рыбы, фруктов, овощей, бобовых, злаков и хлеба с высоким содержанием клетчатки, а также оливкового масла.
- Делайте регулярные физические упражнения. Ваш врач может предложить вам безопасный уровень упражнений.
- Поддерживайте здоровый вес.
 Похудеть, если нужно.
Похудеть, если нужно. - Лечение других проблем со здоровьем, таких как диабет, высокий уровень холестерина и высокое кровяное давление.
- Снизьте уровень стресса. Стресс может повредить ваше сердце.
- Если вы обсудили это со своим врачом, принимайте малую дозу аспирина каждый день. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Причина
Сердечный приступ или нестабильная стенокардия вызваны внезапным сужением или закупоркой коронарной артерии.Эта блокировка препятствует поступлению крови и кислорода к сердцу.
Эта закупорка происходит из-за проблемы, называемой атеросклерозом или уплотнением артерий. Это процесс, при котором жировые отложения, называемые бляшками, накапливаются внутри артерий. Артерии — это кровеносные сосуды, которые несут богатую кислородом кровь по всему телу. Когда атеросклероз происходит в коронарных артериях, это приводит к болезни сердца.
Если бляшка расколется, это может вызвать сердечный приступ или нестабильную стенокардию.Разрыв или разрыв бляшки говорит телу восстановить поврежденную оболочку артерии, подобно тому, как тело может залечить порез на коже. Образуется кровяной сгусток, закрывающий область. Сгусток крови может полностью блокировать приток крови к сердечной мышце.
При сердечном приступе недостаток кровотока приводит к гибели клеток сердечной мышцы. При нестабильной стенокардии кровоток полностью не блокируется тромбом. Но тромб может быстро вырасти и закупорить артерию.
Стент в коронарной артерии также может заблокироваться и вызвать сердечный приступ.Стент может снова стать узким, если рубцовая ткань разрастется после установки стента. Сгусток крови может застрять в стенте и заблокировать приток крови к сердцу.
триггеры сердечного приступа
В большинстве случаев нет четких причин, по которым происходят сердечные приступы, когда они случаются. Но иногда ваше тело выбрасывает адреналин и другие гормоны в кровь в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги». Тяжелые физические упражнения, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию.Адреналин повышает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может привести к разрыву нестабильной бляшки.
Но иногда ваше тело выбрасывает адреналин и другие гормоны в кровь в ответ на сильные эмоции, такие как гнев, страх и импульс «бей или беги». Тяжелые физические упражнения, эмоциональный стресс, недостаток сна и переедание также могут вызвать эту реакцию.Адреналин повышает кровяное давление и частоту сердечных сокращений и может вызвать сужение коронарных артерий, что может привести к разрыву нестабильной бляшки.
Редкие причины
В редких случаях коронарная артерия спазмируется и сжимается, вызывая симптомы сердечного приступа. В тяжелых случаях спазм может полностью блокировать кровоток и вызвать сердечный приступ. В большинстве случаев в этих случаях также участвует атеросклероз, хотя иногда артерии не сужены. Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами.Но во многих случаях неизвестно, что вызывает спазм.
Другой редкой причиной сердечного приступа может быть внезапный разрыв коронарной артерии или спонтанная диссекция коронарной артерии. В этом случае коронарная артерия разрывается без известной причины.
В этом случае коронарная артерия разрывается без известной причины.
Симптомы
Сердечный приступ
Симптомы сердечного приступа включают:
- Боль или давление в груди или странное ощущение в груди.
- Потливость.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
Позвонить 911 или другие службы экстренной помощи, немедленно , если вы подозреваете, что у вас сердечный приступ.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните по номеру 911. Не откладывайте вызов помощи.
Не откладывайте вызов помощи.
Нестабильная стенокардия
Симптомы нестабильной стенокардии похожи на сердечный приступ.
Позвонить 911 или другие службы неотложной помощи немедленно , если вы подозреваете, что у вас сердечный приступ или нестабильная стенокардия.
Люди с нестабильной стенокардией часто описывают свои симптомы как:
- Отличается от их типичной картины стабильной стенокардии. Их симптомы не проявляются в предсказуемое время.
- Внезапно становится более частым, тяжелым или продолжительным или вызывается меньшей физической нагрузкой, чем раньше.
- Возникает в состоянии покоя без явного напряжения или стресса. Некоторые говорят, что эти симптомы могут разбудить вас.
- Не реагирует на покой или нитроглицерин.
Женские симптомы
Наиболее частым симптомом у мужчин и женщин является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота и боль в спине или челюсти.
Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота и боль в спине или челюсти.
Женщины чаще, чем мужчины, откладывают обращение за помощью из-за возможного сердечного приступа. Женщины откладывают по многим причинам, например, не будучи уверены, что это сердечный приступ, или не желая беспокоить других. Но лучше перестраховаться, чем потом сожалеть.Если у вас есть симптомы возможного сердечного приступа, вызовите скорую помощь. Когда вы доберетесь до больницы, не бойтесь говорить о том, что вам нужно. Чтобы получить необходимые анализы и уход, убедитесь, что ваши врачи знают, что вы подозреваете, что у вас может быть сердечный приступ.
Другие способы описания боли в груди
Люди, перенесшие сердечный приступ, часто по-разному описывают боль в груди. Боль:
- Может ощущаться как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение, острая боль (реже) или тупая боль.
 Люди часто прикладывают кулак к груди, когда описывают боль.
Люди часто прикладывают кулак к груди, когда описывают боль. - Может иррадиировать от груди вниз по левому плечу и руке (наиболее частая локализация), а также в другие области, включая левое плечо, середину спины, верхнюю часть живота, правую руку, шею и челюсть.
- Может быть диффузным — обычно трудно указать точную локализацию боли.
- Не ухудшается при глубоком вдохе или надавливании на грудь.
- Обычно начинается с низкого уровня, затем постепенно увеличивается в течение нескольких минут до пика.Дискомфорт может приходить и уходить. Боль в груди, которая достигает максимальной интенсивности в течение нескольких секунд, может свидетельствовать о другой серьезной проблеме, такой как расслоение аорты.
Возможен «тихий сердечный приступ» без каких-либо симптомов, но это бывает редко.
Что увеличивает ваш риск
Факторы, повышающие риск сердечного приступа, — это факторы, которые приводят к проблеме, называемой атеросклерозом или уплотнением артерий. Атеросклероз является отправной точкой для болезней сердца, заболеваний периферических артерий, инфаркта и инсульта.
Атеросклероз является отправной точкой для болезней сердца, заболеваний периферических артерий, инфаркта и инсульта.
Ваш врач может помочь вам определить риск сердечного приступа. Знание своего риска — это только начало для вас и вашего врача. Знание своего риска может помочь вам и вашему врачу обсудить, нужно ли вам снизить риск. Вместе вы можете решить, какое лечение лучше для вас.
Вещи, которые увеличивают риск сердечного приступа, включают:
- Высокий уровень холестерина.
- Высокое кровяное давление.
- Диабет.
- Курение.
- Семейный анамнез ранних сердечных заболеваний. Раннее заболевание сердца означает, что у вас есть член семьи мужского пола, у которого диагностировали заболевание до 55 лет, или член семьи женского пола, у которого диагностировали заболевание до 65 лет.
Ваш возраст, пол и раса также могут повышать риск. Например, ваш риск увеличивается, когда вы становитесь старше.
Женщины и болезни сердца
Женщины имеют уникальные факторы риска сердечно-сосудистых заболеваний, включая гормональную терапию и проблемы, связанные с беременностью.Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
НПВП
Большинство нестероидных противовоспалительных препаратов (НПВП), которые используются для облегчения боли и лихорадки, а также уменьшения отека и воспаления, могут увеличить риск сердечного приступа. Этот риск выше, если вы принимаете НПВП в более высоких дозах или в течение длительного периода времени. Люди старше 65 лет или имеющие заболевания сердца, желудка или кишечника, более склонны к возникновению проблем.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Аспирин, в отличие от других НПВП, может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение. Поговорите со своим врачом, прежде чем начать принимать аспирин каждый день.
Поговорите со своим врачом, прежде чем начать принимать аспирин каждый день.
Регулярное использование других НПВП, таких как ибупрофен, может снизить эффективность аспирина в предотвращении инфаркта и инсульта.
Сведения о том, как предотвратить сердечный приступ, см. в разделе «Профилактика» этой темы.
Когда звонить
Не ждите, если вы думаете, что у вас сердечный приступ. Своевременное обращение за помощью может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьтесь.
Позвонить 911 или другие экстренные службы немедленно , если у вас есть симптомы сердечного приступа. К ним могут относиться:
- Боль или давление в груди или странное ощущение в груди.
- Потливость.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.

- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
После того, как вы позвоните по номеру 911, оператор может порекомендовать вам разжевать 1 взрослую дозу аспирина или от 2 до 4 малых доз аспирина.Дождитесь скорой помощи. Не пытайтесь водить себя.
Нитроглицерин. Если вы обычно используете нитроглицерин для облегчения стенокардии и если одна доза нитроглицерина не уменьшила ваши симптомы в течение 5 минут, позвоните по номеру 911. Не откладывайте вызов помощи.
Женские симптомы. Наиболее частым симптомом у мужчин и женщин является боль или давление в груди. Но женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как одышка, тошнота и боль в спине или челюсти.
Зачем ждать скорую?
Позвонив по номеру 911 и доставив машину скорой помощи в больницу, вы сможете начать лечение до прибытия в больницу. Если в пути возникают какие-либо осложнения, персонал скорой помощи обучается их оценке и лечению.
Если в пути возникают какие-либо осложнения, персонал скорой помощи обучается их оценке и лечению.
Если скорая помощь недоступна, попросите кого-нибудь отвезти вас в отделение неотложной помощи. Не ведите себя в больницу.
КПП
Если вы стали свидетелем того, как человек потерял сознание, позвоните по номеру 911 или в другую службу экстренной помощи и начните СЛР (сердечно-легочную реанимацию).Оператор неотложной помощи может научить вас, как выполнять сердечно-легочную реанимацию.
Кого посмотреть
Техники скорой медицинской помощи и фельдшеры могут начать лечение в машине скорой помощи. Специалисты неотложной медицины оценивают и лечат вас в отделении неотложной помощи. Интервенционный кардиолог или сердечно-сосудистый хирург может провести процедуру или операцию. Для ухода после сердечного приступа вы можете обратиться к кардиологу и другим врачам и медсестрам, специализирующимся на сердечных заболеваниях.
Экзамены и тесты
Экстренное тестирование на сердечный приступ
После того, как вы позвоните по номеру 911 по поводу сердечного приступа, парамедики быстро оценят частоту сердечных сокращений, артериальное давление и частоту дыхания.Они также поместят электроды на вашу грудь для электрокардиограммы (ЭКГ, ЭКГ), чтобы проверить электрическую активность вашего сердца.
Когда вы прибудете в больницу, врач отделения неотложной помощи соберет у вас историю болезни и проведет медицинский осмотр, а также сделает более полную ЭКГ. Техник возьмет кровь для проверки на сердечные ферменты, которые высвобождаются в кровоток, когда клетки сердца умирают.
Если ваши анализы показывают, что у вас есть риск сердечного приступа или у вас есть риск сердечного приступа, ваш врач, вероятно, порекомендует вам катетеризацию сердца.Затем врач может увидеть, заблокированы ли ваши коронарные артерии и как работает ваше сердце.
Если артерия кажется заблокированной, во время катетеризации может быть выполнена ангиопластика — процедура, позволяющая открыть закупоренные артерии. Или вас направят к сердечно-сосудистому хирургу для операции коронарного шунтирования.
Если ваши тесты , а не четко показывают сердечный приступ или нестабильную стенокардию, и у вас нет других факторов риска (таких как предыдущий сердечный приступ), вам, вероятно, будут назначены другие тесты.Они могут включать сканирование перфузии сердца или визуализирующий тест ОФЭКТ.
Тестирование после сердечного приступа
Через 2–3 дня после сердечного приступа или после госпитализации по поводу нестабильной стенокардии вам могут назначить дополнительные анализы. (Несмотря на то, что вы могли пройти некоторые из этих тестов, пока находились в отделении неотложной помощи, некоторые из них могут пройти вам снова.)
Врачи используют эти тесты, чтобы увидеть, насколько хорошо работает ваше сердце, и выяснить, получает ли еще достаточный приток крови к неповрежденным областям сердца.
Эти тесты могут включать:
- Эхокардиограмма (эхо). Эхо используется, чтобы узнать несколько вещей о сердце, включая его размер, толщину, движение и кровоток.
- Стресс-электрокардиограмма (например, беговая дорожка). Этот тест сравнивает вашу ЭКГ, когда вы находитесь в состоянии покоя, с вашей ЭКГ после того, как ваше сердце подверглось нагрузке, будь то физические упражнения (беговая дорожка или велосипед) или прием лекарств.
- Стресс-эхокардиограмма.Стресс-эхокардиограмма может показать, возможно, у вас снижен приток крови к сердцу.
- Сканирование перфузии сердца. Этот тест используется для оценки количества крови, достигающей сердечной мышцы во время отдыха и физической нагрузки.
- Катетеризация сердца. В этом тесте краситель (контрастный материал) вводится в коронарные артерии для оценки вашего сердца и коронарных артерий.
- Сканирование сердечного пула крови. Этот тест показывает, насколько хорошо ваше сердце перекачивает кровь к остальным частям тела.
- Тест на холестерин. Этот тест показывает количество холестерина в крови.
Обзор лечения
Не ждите, если вы думаете, что у вас сердечный приступ. Своевременное обращение за помощью может спасти вам жизнь.
Неотложная помощь возвращает кровь к сердцу. Это лечение аналогично нестабильной стенокардии и сердечному приступу.
- Лечение нестабильной стенокардии предотвращает сердечный приступ.
- При сердечном приступе лечение ограничивает повреждение сердца.
Скорая и неотложная помощь
Лечение начинается в отделении скорой и неотложной помощи. Вы можете получить кислород, если вам это нужно. Вы можете получить морфин, если вам нужно обезболивающее.
Целью вашей медицинской бригады будет предотвращение необратимого повреждения сердечной мышцы путем скорейшего восстановления притока крови к сердцу.
Лечение включает:
- Нитроглицерин. Он открывает артерии сердца, помогая крови течь обратно к сердцу.
- Бета-блокаторы . Эти препараты снижают частоту сердечных сокращений, артериальное давление и нагрузку на сердце.
Вы также получите лекарства от образования тромбов. Они назначаются для предотвращения роста тромбов, чтобы кровь могла течь к сердцу. Некоторые лекарства разрушают сгустки крови, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно разжевать как можно скорее после звонка по телефону 911.
- Антитромбоцитарный препарат .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb/IIIa .
- Тромболитики.
Ангиопластика или хирургия
Ангиопластика . Врачи стараются сделать ангиопластику как можно быстрее после инфаркта. Ангиопластика может быть выполнена при нестабильной стенокардии, особенно если существует высокий риск сердечного приступа.
Ангиопластика обеспечивает приток крови к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа.
Но ангиопластика доступна не во всех больницах. Иногда скорая помощь доставляет человека в больницу, где делают ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, где не делают ангиопластику, его или ее могут перевести в другую больницу, где доступна ангиопластика.
Если вы проходите лечение в больнице с надлежащим оборудованием и персоналом, вас могут направить в лабораторию катетеризации сердца.Вам сделают катетеризацию сердца, также называемую коронарографией. Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Операция шунтирования . Если ангиопластика вам не подходит, может быть проведена экстренная операция коронарного шунтирования. Например, шунтирование может быть лучшим вариантом из-за локализации закупорки или из-за многочисленных закупорок.
Другое лечение в больнице
После сердечного приступа вы останетесь в больнице как минимум на несколько дней.Ваши врачи и медсестры будут внимательно следить за вами. Они проверят вашу частоту сердечных сокращений и ритм, кровяное давление и лекарства, чтобы убедиться, что у вас нет серьезных осложнений.
Ваши врачи назначат вам лекарства, которые снижают риск повторного сердечного приступа или осложнений и помогают вам жить дольше после сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Примеры включают:
Эти лекарства вы будете принимать долго, может быть, всю оставшуюся жизнь.
После того, как вы вернетесь домой из больницы, принимайте все лекарства правильно. Не прекращайте принимать лекарство, если ваш врач не говорит вам об этом. Если вы прекратите принимать лекарство, вы можете увеличить риск повторного сердечного приступа.
Кардиореабилитация
Сердечная реабилитация может быть начата в больнице или вскоре после того, как вы отправитесь домой. Это важная часть восстановления после сердечного приступа. Кардиологическая реабилитация учит вас, как быть более активным и изменить образ жизни, что может привести к укреплению сердца и улучшению здоровья.Кардиореабилитация может помочь вам чувствовать себя лучше и снизить риск возникновения проблем с сердцем в будущем.
Если вы не участвуете в программе кардиореабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление в пищу полезных для сердца продуктов и активный образ жизни.
Отказ от курения является частью кардиологической реабилитации. Лекарства и консультации могут помочь вам бросить курить навсегда. Люди, которые продолжают курить после сердечного приступа, гораздо чаще, чем некурящие, переносят повторный сердечный приступ.Когда человек бросает курить, риск повторного сердечного приступа значительно снижается в течение первого года после отказа от курения.
Посещение врача
Ваш врач захочет внимательно следить за вашим здоровьем после сердечного приступа. Будьте уверены, чтобы сохранить все ваши встречи. Расскажите своему врачу о любых изменениях в вашем состоянии, таких как изменения в боли в груди, увеличение или потеря веса, одышка с или без упражнений и чувство депрессии.
Профилактика
Вы можете помочь предотвратить сердечный приступ, приняв меры, которые замедлят или предотвратят ишемическую болезнь сердца — основной фактор риска сердечного приступа.Здоровый для сердца образ жизни важен для всех, а не только для людей с проблемами со здоровьем. Это может помочь вам сохранить свое тело здоровым и снизить риск сердечного приступа.
Измените образ жизни
- Бросить курить . Возможно, это лучшее, что вы можете сделать для предотвращения сердечных заболеваний. Вы можете сразу начать снижать риск, бросив курить. Кроме того, избегайте пассивного курения.
- Упражнение .Активность полезна для сердца и кровеносных сосудов, а также для всего тела. Активность помогает снизить риск возникновения проблем со здоровьем. И это помогает чувствовать себя хорошо. Старайтесь тренироваться не менее 30 минут в большинство, если не во все дни недели. Поговорите со своим врачом перед началом программы упражнений.
- Придерживайтесь здоровой для сердца диеты . То, как вы едите, может помочь вам снизить риск. Есть несколько планов здорового питания на выбор. Помните, что некоторые продукты, о которых вы можете слышать, — это просто причуды, которые вообще не предотвращают сердечные заболевания.
- Сравнение диет, полезных для сердца
- Достигните и оставайтесь в здоровом весе . Здоровый вес — это вес, который снижает риск возникновения проблем со здоровьем, включая болезни сердца. Употребление в пищу полезных для сердца продуктов и активность могут помочь вам контролировать свой вес и снизить риск.
Лечение других проблем со здоровьем
Устранение других проблем со здоровьем, повышающих риск сердечного приступа. К ним относятся диабет, высокое кровяное давление и высокий уровень холестерина.Здоровый для сердца образ жизни может помочь вам справиться с этими проблемами. Но вам также может понадобиться принять лекарство.
Справляйтесь со стрессом и получите помощь при депрессии
- Управление стрессом. Стресс может повредить вашему сердцу. Держите стресс на низком уровне, рассказывая о своих проблемах и чувствах, а не скрывая свои чувства. Попробуйте разные способы уменьшить стресс, такие как упражнения, глубокое дыхание, медитация или йога.
- Получить помощь при депрессии .Лечение депрессии может помочь вам сохранить здоровье.
Решение о приеме аспирина
Поговорите со своим врачом, прежде чем начать принимать аспирин каждый день. Аспирин может помочь некоторым людям снизить риск сердечного приступа или инсульта. Но прием аспирина подходит не всем, потому что он может вызвать серьезное кровотечение.
Вы и ваш врач можете решить, подходит ли вам аспирин, исходя из вашего риска сердечного приступа и инсульта, а также риска серьезного кровотечения.Если у вас низкий риск сердечного приступа и инсульта, польза от аспирина, вероятно, не перевесит риск кровотечения.
Узнайте о проблемах для женщин
Женщины имеют уникальные факторы риска сердечно-сосудистых заболеваний, включая гормональную терапию и проблемы, связанные с беременностью. Эти вещи могут повысить риск сердечного приступа или инсульта у женщины.
Предотвращение нового сердечного приступа
После того, как у вас случился сердечный приступ, вы, вероятно, больше всего будете беспокоиться о том, что у вас может быть еще один.Вы можете помочь снизить риск повторного сердечного приступа, присоединившись к программе кардиореабилитации (реабилитации) и принимая лекарства.
Пройдите реабилитацию сердца
Возможно, вы начали реабилитацию сердца в больнице или вскоре после возвращения домой. Это важная часть восстановления после сердечного приступа.
В кардиореабилитационном центре вы получите образование и поддержку, которые помогут вам выработать новые, здоровые привычки, например, правильно питаться и больше заниматься спортом.
Заведите полезные для сердца привычки
Если вы не участвуете в программе кардиореабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа.Эти изменения включают отказ от курения, употребление в пищу полезных для сердца продуктов и активный образ жизни.
Дополнительную информацию об изменении образа жизни см. в разделе Жизнь после сердечного приступа.
Возьмите лекарства
После сердечного приступа принимайте все лекарства правильно. Не прекращайте принимать лекарство, если ваш врач не говорит вам об этом. Если вы прекратите принимать лекарство, вы можете увеличить риск повторного сердечного приступа.
Вы можете принимать лекарства по адресу:
- Предотвращает образование тромбов.Эти лекарства включают аспирин и другие препараты, разжижающие кровь.
- Уменьшить нагрузку на сердце (бета-блокатор).
- Снижение уровня холестерина.
- Лечение нерегулярного сердцебиения.
- Снижение артериального давления.
Для получения дополнительной информации см. Лекарства.
История одного человека: Алан, 73 «В какой-то момент моей жизни у меня должен был случиться сердечный приступ.Курение только ускорило это. Это случилось, когда я играл в баскетбол с ребятами с работы. У меня начались боли в груди. Следующее, что я помню, это то, что я был на полу.» — Алан Узнайте больше об Алане и о том, как он научился справляться с сердечным приступом. |
Жизнь после сердечного приступа
Возвращение домой после сердечного приступа может быть тревожным. Ваше пребывание в больнице могло показаться слишком коротким.Вы можете нервничать из-за того, что находитесь дома без врачей и медсестер после того, как за вами так пристально наблюдали в больнице.
Но вы прошли тесты, которые говорят вашему врачу, что вы можете безопасно вернуться домой. Теперь, когда вы дома, вы можете предпринять шаги, чтобы вести здоровый образ жизни, чтобы снизить вероятность повторного сердечного приступа.
Пройдите реабилитацию сердца
Кардиореабилитация (реабилитация) учит вас, как быть более активным и изменить образ жизни, что может привести к укреплению сердца и улучшению здоровья.
Если вы не участвуете в программе кардиореабилитации, вам все равно нужно будет узнать об изменениях образа жизни, которые могут снизить риск повторного сердечного приступа. Эти изменения включают отказ от курения, употребление в пищу полезных для сердца продуктов и активный образ жизни. Для получения дополнительной информации об изменении образа жизни см. Профилактика.
Научитесь здоровым привычкам
Внесение изменений в здоровый образ жизни может снизить вероятность повторного сердечного приступа. Отказ от курения, употребление в пищу полезных для сердца продуктов, регулярные физические упражнения и поддержание здорового веса — важные шаги, которые вы можете предпринять.
Для получения дополнительной информации о том, как внести изменения в здоровый образ жизни, см. раздел «Профилактика».
Контролируйте свою стенокардию
Сообщите своему врачу о любых симптомах стенокардии, возникших у вас после сердечного приступа. У многих людей наблюдается стабильная стенокардия, которая может быть облегчена отдыхом или приемом нитроглицерина.
Справляйтесь со стрессом и получите помощь при депрессии
Депрессия и сердечные заболевания связаны. Люди с сердечными заболеваниями чаще впадают в депрессию.И если у вас есть и депрессия, и болезнь сердца, вы не можете оставаться настолько здоровым, насколько это возможно. Это может усугубить депрессию и сердечные заболевания.
Если вы думаете, что у вас может быть депрессия, поговорите со своим врачом.
Стресс и гнев также могут повредить вашему сердцу. Они могут усугубить ваши симптомы. Попробуйте разные способы уменьшить стресс, такие как упражнения, глубокое дыхание, медитация или йога.
Займись сексом, когда будешь готов
Вы можете возобновить половую жизнь после сердечного приступа, когда будете здоровы и будете готовы к этому.Вы можете быть готовы, если можете выполнять легкую или умеренную активность, например быструю ходьбу, без симптомов стенокардии. Поговорите со своим врачом, если у вас есть какие-либо опасения. Ваш врач может помочь вам узнать, достаточно ли здорово ваше сердце для секса.
Если вы принимаете нитраты, такие как нитроглицерин, не принимайте лекарства, усиливающие эрекцию. Сочетание нитрата с одним из этих лекарств может вызвать опасное для жизни падение артериального давления.
Получить поддержку
Независимо от того, восстанавливаетесь ли вы после сердечного приступа или меняете свой образ жизни, чтобы избежать повторного, важна эмоциональная поддержка друзей и семьи.Подумайте о том, чтобы присоединиться к группе поддержки сердечных заболеваний. Спросите своего врача о видах поддержки, доступных там, где вы живете. Программы кардиореабилитации предлагают поддержку вам и вашей семье. Знакомство с другими людьми с такими же проблемами может помочь вам понять, что вы не одиноки.
Предпримите другие шаги, чтобы жить здоровее
После инфаркта также важно:
- Принимайте лекарства строго по назначению. Не прекращайте принимать лекарство, если ваш врач не говорит вам об этом.
- Не принимайте безрецептурные лекарства, витамины или растительные продукты без предварительной консультации с врачом.
- Если вы женщина и принимаете гормональную терапию, поговорите со своим врачом о том, следует ли вам продолжать ее прием.
- Поддерживайте уровень сахара в крови в пределах целевого диапазона, если у вас диабет.
- Ежегодно делайте прививку от гриппа. Это может помочь вам сохранить здоровье и предотвратить повторный сердечный приступ.
- Получите пневмококковую вакцину.Если вы уже принимали его раньше, спросите своего врача, нужна ли вам еще одна доза.
- Употребляйте алкоголь умеренно, если пьете. Это означает употребление 1 порции алкоголя в день для женщин или 2 порций алкоголя в день для мужчин.
- Обратитесь за помощью при проблемах со сном. Ваш врач может захотеть проверить наличие апноэ во сне, распространенной проблемы со сном у людей с сердечными заболеваниями. Для получения дополнительной информации см. тему Апноэ во сне.
Лекарства
Правильно принимайте все лекарства.Не прекращайте принимать лекарство, если ваш врач не говорит вам об этом. Прием лекарств может снизить риск повторного сердечного приступа или смерти от ишемической болезни сердца.
В отделении скорой и неотложной помощи
Лечение сердечного приступа или нестабильной стенокардии начинается с лекарств в машине скорой помощи и отделении неотложной помощи. Это лечение одинаково для обоих. Цель состоит в том, чтобы предотвратить необратимое повреждение сердечной мышцы или предотвратить сердечный приступ, восстановив приток крови к сердцу как можно быстрее.
Вы можете получить:
- Морфин для обезболивания.
- Кислородная терапия для увеличения кислорода в крови.
- Нитроглицерин , чтобы открыть артерии к сердцу, чтобы помочь крови течь к сердцу.
- Бета-блокаторы для снижения частоты сердечных сокращений, артериального давления и нагрузки на сердце.
Вы также получите лекарства, предотвращающие образование тромбов, чтобы кровь могла поступать к сердцу. Некоторые лекарства разрушают сгустки крови, чтобы увеличить кровоток. Вам могут дать:
- Аспирин , который нужно разжевать как можно скорее после звонка по номеру 911.
- Антитромбоцитарный препарат .
- Антикоагулянты .
- Ингибиторы гликопротеина IIb/IIIa .
- Тромболитики .
В больнице и дома
В больнице врачи назначат вам лекарства, снижающие риск осложнений или другого сердечного приступа. Возможно, вы уже принимали некоторые из этих лекарств. Они могут помочь вам жить дольше после сердечного приступа. Вы будете принимать эти лекарства в течение длительного времени, может быть, всю оставшуюся жизнь.
Препарат для снижения артериального давления и сердечной нагрузки
Если у вас другая проблема с сердцем, например сердечная недостаточность, вы можете принимать другие лекарства.Например, вы можете принять мочегонное средство, называемое антагонистом рецептора альдостерона, которое помогает вашему организму избавиться от лишней жидкости.
Лекарство для предотвращения образования тромбов и повторного сердечного приступа
Препарат для снижения уровня холестерина
Другие лекарства от холестерина, такие как эзетимиб, могут использоваться вместе со статинами.
Лекарство для лечения симптомов стенокардии
Что думать о
Вы можете регулярно сдавать анализы крови, чтобы контролировать, как лекарство действует в вашем организме.Ваш врач, скорее всего, сообщит вам, когда вам нужно пройти тесты.
Если ваш врач рекомендует ежедневный прием аспирина, не заменяйте аспирин нестероидными противовоспалительными препаратами (НПВП), такими как ибупрофен (например, Advil) или напроксен (например, Aleve). НПВП снимают боль и воспаление так же, как аспирин, но они не влияют на свертываемость крови так, как это делает аспирин. НПВП не снижают риск повторного сердечного приступа. Фактически, НПВП могут повысить риск сердечного приступа или инсульта.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Если вам нужно принимать НПВП в течение длительного времени, например, от боли, поговорите со своим врачом, чтобы узнать, безопасно ли это для вас. Для получения дополнительной информации о ежедневном приеме аспирина и НПВП см. раздел Аспирин для предотвращения сердечного приступа и инсульта.
Хирургия
Процедура ангиопластики или шунтирования может быть выполнена для открытия закупоренных артерий и улучшения притока крови к сердцу.
Ангиопластика
Ангиопластика . Эта процедура возвращает кровь к сердцу. Он открывает коронарную артерию, которая была сужена или заблокирована во время сердечного приступа. Врачи стараются сделать ангиопластику как можно скорее после сердечного приступа. Ангиопластика может быть выполнена при нестабильной стенокардии, особенно если существует высокий риск сердечного приступа.
Ангиопластика не является операцией. Это делается с помощью тонкой мягкой трубки, называемой катетером, которая вставляется в артерию. При этом не используются большие разрезы (разрезы) и не требуется анестезия, чтобы заставить вас уснуть.
В большинстве случаев стенты устанавливаются во время ангиопластики. Они держат артерию открытой.
Но ангиопластику делают не во всех больницах. Иногда скорая помощь доставляет человека в больницу, где делают ангиопластику, даже если эта больница находится дальше. Если человек находится в больнице, где не делают ангиопластику, его или ее могут перевести в другую больницу, где она доступна.
Если вы находитесь в больнице, где есть необходимое оборудование и персонал для проведения этой процедуры, вам может быть проведена катетеризация сердца, также называемая коронарной ангиографией.Ваш врач проверит ваши коронарные артерии, чтобы определить, подходит ли вам ангиопластика.
Шунтирование
Операция шунтирования . Если ангиопластика вам не подходит, может быть проведена экстренная операция коронарного шунтирования. Например, шунтирование может быть лучшим выбором из-за локализации закупорки или из-за того, что у вас много закупорок.
Кардиореабилитация
После ангиопластики или операции шунтирования вам может быть предложено принять участие в программе кардиореабилитации, чтобы снизить риск смерти от сердечных заболеваний.Для получения дополнительной информации см. тему Кардиореабилитация.
Лечение осложнений
Сердечные приступы, которые повреждают критические или большие области сердца, как правило, позже вызывают больше проблем (осложнений). Если умирает лишь небольшое количество сердечной мышцы, сердце может нормально функционировать после сердечного приступа.
Вероятность возникновения этих осложнений зависит от количества сердечной ткани, пораженной сердечным приступом, и от того, назначаются ли лекарства во время и после сердечного приступа для предотвращения этих осложнений.Ваш возраст, общее состояние здоровья и другие факторы также влияют на риск осложнений и смерти.
Примерно у половины всех людей, перенесших сердечный приступ, возникают серьезные осложнения. Возможные осложнения зависят от локализации и степени повреждения сердечной мышцы. Наиболее частые осложнения:
- Нарушения сердечного ритма, называемые аритмиями. К ним относятся блокада сердца, фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков.
- Сердечная недостаточность, которая может быть кратковременной или стать пожизненной. Рубцовая ткань в конечном итоге заменяет участки сердечной мышцы, поврежденные сердечным приступом. Рубцовая ткань влияет на способность вашего сердца сокращаться так, как должно. Поражение левого желудочка может привести к сердечной недостаточности.
- Болезни сердечных клапанов.
- Перикардит, который представляет собой воспаление вокруг сердца снаружи.
Лечение нарушений сердечного ритма
Если сердечный приступ вызвал аритмию, вы можете принимать лекарства или вам может понадобиться кардиологическое устройство, такое как кардиостимулятор.
Если ваш сердечный ритм слишком медленный (брадикардия), врач может порекомендовать кардиостимулятор.
Если у вас аномальный сердечный ритм или если вы подвержены риску аномального сердечного ритма, который может быть смертельным, ваш врач может порекомендовать имплантируемый кардиовертер-дефибриллятор (ИКД).
Для получения информации о различных типах аритмий см.:
Паллиативная помощь
Паллиативная помощь – это вид ухода за тяжелобольными людьми.Это отличается от заботы о том, чтобы вылечить вашу болезнь. Его цель — улучшить качество вашей жизни — не только тела, но и разума и духа. Вы можете получить эту помощь вместе с лечением, чтобы вылечить вашу болезнь.
Поставщики паллиативной помощи будут работать, чтобы помочь контролировать боль или побочные эффекты. Они могут помочь вам решить, какое лечение вы хотите или не хотите. И они могут помочь вашим близким понять, как поддержать вас.
Если вас интересует паллиативная помощь, поговорите со своим врачом.
Уход в конце жизни
Лечение сердечного приступа все более успешно продлевает жизнь и снижает количество осложнений и госпитализаций. Но сердечный приступ может привести к проблемам, которые со временем ухудшаются, таким как сердечная недостаточность и нарушения сердечного ритма (аритмии).
Может быть трудно говорить с врачом и семьей о конце вашей жизни. Но принятие этих решений сейчас может принести душевное спокойствие вам и вашей семье.Вашей семье не придется задаваться вопросом, чего вы хотите. И вы можете потратить свое время, сосредоточившись на своих отношениях.
Вам нужно будет решить, нужны ли вам меры жизнеобеспечения, если ваше здоровье ухудшится. Предварительное распоряжение — это юридический документ, в котором врачам сообщается, как ухаживать за вами в конце вашей жизни. Вы также можете сказать, где вы хотите получить уход. И вы можете назвать кого-то, кто может убедиться, что ваши пожелания будут выполнены.
Кредиты
Актуально на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Kathleen Romito MD — Family Medicine
E.Грегори Томпсон, доктор медицины – внутренние болезни
Мартин Дж. Габика, доктор медицины – семейная медицина
Адам Хасни, доктор медицины – семейная медицина
Элизабет Т. Руссо, доктор медицины – внутренние болезни
Джордж Филиппидес, доктор медицины – кардиология
Боль в груди у детей | Причины и инструкции для родителей
Распространенные заболевания, вызывающие боль в груди
Боль в груди может быть симптомом серьезного основного заболевания. К счастью, большинство болей в груди у детей вызвано доброкачественными или самокупирующимися заболеваниями.Ниже перечислены некоторые распространенные заболевания, которые могут вызывать боль в груди.
Костохондрит
Костохондрит возникает вторично при воспалении «сустава» между грудиной и ребрами. Это особенно часто встречается у девочек подросткового и предподросткового возраста, но может возникнуть у любого человека в любом возрасте.
Заболевание, часто вызываемое вирусным заболеванием или частым кашлем, часто сопровождается симптомами со стороны верхних дыхательных путей. Он может длиться несколько недель.
Может ощущаться боль при глубоком вдохе или выдохе, но истинное затруднение дыхания встречается редко и должно вызывать подозрение при других диагнозах.
Отличительным признаком костохондрита является болезненность при надавливании на реберно-хрящевой сустав, что соответствует углублению по бокам грудины.
Лечение обычно состоит из одно-двухнедельного курса приема безрецептурных противовоспалительных препаратов, таких как ибупрофен.
Травма
Повреждение мышц и костей грудной клетки может иметь множество причин. Некоторые из них очевидны, например, прямой удар во время спортивного мероприятия или падение. Другие менее очевидные причины включают поднятие тяжестей, частый кашель или интенсивные аэробные упражнения, которые могут вызывать напряжение реберных мышц.
Лечение обычно включает в себя отдых и безрецептурные болеутоляющие средства. Обратитесь к врачу, если травма вызывает сильную, постоянную боль в груди или связанную с затрудненным дыханием.
Стресс или тревога
Хотя мало кто готов поверить, что стресс может вызвать такой тревожный симптом, связанная со стрессом боль в груди на самом деле ничем не отличается от связанной со стрессом головной боли. Боль часто бывает тупой или неспецифической и усиливается при стрессе или тревоге.
Общие основные факторы стресса включают потерю родственника, школьные экзамены и «расставание» с парнем или девушкой.
Часто стресс может усилить боль в груди по другой причине. Важно расшифровать, является ли боль в груди причиной беспокойства или результатом.
Синдром прекардиального захвата
Доброкачественная болезнь неизвестной причины. Это чаще всего встречается у подростков и характеризуется внезапным появлением интенсивной, острой боли вдоль грудной клетки или спины.
Боль возникает исключительно при вдохе (вдохе). Типичный эпизод длится несколько минут и разрешается спонтанно.
Боль также можно «сломать» при форсированном глубоком вдохе. В день может возникать несколько эпизодов.
Хотя его причина остается неизвестной, прекардиальный синдром захвата не имеет значительных побочных эффектов. Специфического лечения не существует, и частота событий обычно снижается в подростковом возрасте.
Кислотный рефлюкс
Может вызвать боль в желудке или груди.Иногда это проявляется в виде жжения ниже грудины, хотя дети могут не в состоянии точно описать этот симптом.
Боль может варьироваться в зависимости от приема пищи. В настоящее время существует множество рецептурных и безрецептурных лекарств для лечения кислотного рефлюкса.
Причины сердечной боли в груди у детей
В отличие от взрослых, боль в груди, вызванная сердечной причиной, крайне редко встречается у детей. Имейте в виду, что следующие состояния встречаются редко, когда вы изучаете причины боли в груди.
Перикардит
Воспаление оболочки сердца. Обычно это вызвано излечимой или самокупирующейся инфекцией, но может иметь и другие, более серьезные причины. Типичная боль при перикардите острая, загрудинная и может иррадиировать в плечи.
Принятие сидячего положения или наклона вперед часто облегчает боль. Кашель, затрудненное дыхание и лихорадка являются общими.
Аномалии коронарных артерий
Может ограничивать снабжение сердца кислородом и вызывать симптомы, сходные с симптомами сердечной боли в грудной клетке у взрослых.Это может быть связано с врожденными аномалиями положения артерий или приобретенными заболеваниями, такими как болезнь Кавасаки.
Чрезвычайное утолщение сердечной мышцы и длительные эпизоды учащенного сердцебиения также могут ограничивать кровоснабжение сердца. Дети могут испытывать «типичную» давящую боль в середине грудины, которая иррадиирует в шею и подбородок или в левое плечо и руку. Скорее всего, у детей будут менее конкретные жалобы.
Также могут возникать затрудненное дыхание и потливость.Любой человек с этими симптомами должен немедленно обратиться к врачу.
Пролапс митрального клапана
Незначительная аномалия клапана, заполняющего главную насосную камеру сердца (левый желудочек). Встречается у 6% женщин и реже у мужчин.
Хотя пролапс митрального клапана, как сообщается, связан с увеличением частоты болей в груди, точная причина остается неясной.
При отсутствии других тревожных признаков и симптомов боль в груди у пациентов с пролапсом митрального клапана обычно протекает неосложненно.
Артериальная аневризма
Артериальная аневризма – это растяжение и выпячивание сосуда, что может привести к его разрыву. У детей боль в груди из-за аневризмы аорты встречается крайне редко и возникает почти исключительно на фоне других необычных заболеваний, особенно синдрома Марфана.
Другие причины боли в груди
Другие относительно распространенные причины включают несоответствующее скопление воздуха, жидкости или воспаление в грудной клетке, а также легочные инфекции и астму.Ищите другие тревожные симптомы, чтобы определить, нуждается ли ваш ребенок в срочном обследовании.
Вопросы о боли в груди
Что делать, если у моего ребенка болит грудь?
Не паникуйте. Помните, что боль в груди обычно возникает из-за доброкачественного или самокупирующегося заболевания. Болезнь сердца или другое серьезное заболевание маловероятно.
Однако, если у вашего ребенка сильная боль в груди или боль в груди, связанная с затрудненным дыханием, лихорадкой, потливостью или частотой сердечных сокращений выше 200, вам следует немедленно обратиться к врачу.
При отсутствии этих симптомов большинство болей в груди можно отложить до удобного времени для оценки. Позвоните своему врачу, если вы не уверены.
Если я считаю, что мой ребенок нуждается в обследовании, к какому врачу мне следует обратиться?
Обычно лучше начать с педиатра или семейного врача, а не со специалистом. Большинство детей с болью в груди не нуждаются в услугах специализированного врача.
Кроме того, различные причины болей в груди находятся в ведении разных специалистов.Если вам необходимо обратиться к специалисту, ваш врач может решить, какой тип врача является наиболее подходящим.
Чего мне следует ожидать в кабинете врача, если у моего ребенка наблюдаются боли в груди?
Оценка обычно начинается с тщательного изучения истории проблемы и физической оценки. После этого оценка может заметно варьироваться в зависимости от первоначальных выводов.
Многим детям не требуется дальнейшее обследование для установления диагноза и начала лечения. В некоторых случаях может потребоваться рентген грудной клетки, электрокардиограмма, исследование дыхания или консультация специалиста.
Что делать, если мой ребенок конкретно говорит, что у него «сердце болит»?
Для многих маленьких детей сердце является наиболее узнаваемым органом в грудной клетке, поэтому они используют эту фразу для обозначения боли в груди любого рода.
Хорошей новостью является то, что дети редко могут отличить сердечную и несердечную боль в груди, поэтому вряд ли они правы, возлагая вину на сердце.
Плохая новость заключается в том, что когда родители и другие лица, осуществляющие уход, слышат эту фразу, очень трудно убедить их, что сердце не виновато.
Детей, которые жалуются на «боль в сердце», следует обследовать так же, как и других детей с болью в груди, обращая внимание на степень тяжести и сопутствующие симптомы.
Боль в груди у детей: это болезнь сердца?
Боль в груди, как правило, связана с сердечным приступом или другими острыми сердечными заболеваниями у взрослых. А как насчет боли в груди у детей? Родители должны знать, что детская боль в груди на самом деле является довольно распространенной жалобой и редко является признаком сердечного заболевания.
«Только от 1% до 4% болей в груди у детей будут сердечными. Подавляющее большинство — 95% и более — не связаны с проблемами сердца», — объясняет Уильям Равекес, доктор медицинских наук, медицинский директор отделения детской трансплантации сердца в Детский центр Джонса Хопкинса,
Причины болей в груди у детей
Некоторые из наиболее распространенных причин боли в груди у детей включают:
- Кислотный рефлюкс (изжога)
- Беспокойство
- Астма
- Костохондрит (воспаление суставов между ребрами и грудиной)
- Растяжение мышц
- Респираторная инфекция
Что мне делать с болью в груди у моего ребенка?
Как родитель, вы хотите знать, когда вы должны поговорить с врачом о боли в груди вашего ребенка и когда боль в груди может потребовать неотложной медицинской помощи.
Обращение за неотложной помощью при болях в груди у детей
Равекес рекомендует обращаться в отделение неотложной помощи или звонить по номеру 911, если у вашего ребенка болит грудь:
- Ухудшение в течение нескольких часов
- Возникает во время упражнений или физической активности
- Сопровождается проблемами с дыханием
- Сопровождается обмороком
Также важно знать историю болезни вашей семьи. Если в вашей семье есть врожденные пороки сердца или члены семьи внезапно умерли в раннем возрасте, внимательно следите за здоровьем сердца вашего ребенка.
Легкая боль в груди у детей
Легкая боль в груди, которая приходит и уходит, обычно не является поводом для беспокойства, но может потребовать беседы с врачом вашего ребенка. «Начните с педиатра, — говорит Равекес. «Они оценят возможность сердечной и несердечной боли в груди».
Педиатр вашего ребенка может направить его к детскому кардиологу, если он обнаружит:
- Шумы в сердце (аномальные звуки кровотока между ударами сердца)
- Аномальные показатели жизнедеятельности, включая частоту сердечных сокращений, кровяное давление, дыхание или температуру
- Аритмия (аномальное сердцебиение)
- Отклонения на электрокардиограмме (ЭКГ), неинвазивном тесте, который измеряет электрическую активность сердца
Диагностика боли в груди у детей: Как детский кардиолог оценивает состояние моего ребенка?
«Первое, что я делаю как детский кардиолог, — это тщательно и тщательно собираю анамнез.Мы тратим много времени на обсуждение того, когда возникает боль в груди, ее качество, а также ее локализация и продолжительность», — объясняет Равекес. Он призывает детей как можно точнее описывать боль в груди, в том числе:
- Что вызывает боль в груди?
- Это происходит во время активности или отдыха?
- Это острая, колющая боль в груди или тупая?
- Он всегда на одном месте или перемещается?
- Сопровождается ли это другими симптомами?
Врач соберет информацию от родителей, которая может помочь определить основную причину болей в груди.Важно оценить физические и психологические признаки, чтобы получить полное представление о здоровье вашего ребенка. Врач может спросить об уровне энергии и беспокойства вашего ребенка, а также о том, заметил ли он какие-либо изменения в цвете кожи во время эпизодов боли в груди.
После тщательного медицинского осмотра врач обычно проводит диагностические тесты. «Любой ребенок, который приходит к кардиологу, получает ЭКГ. При этом учитывается сердечный ритм и признаки продолжающегося или предшествующего повреждения сердечной мышцы», — говорит Равекес. Другие диагностические тесты могут включать:
- Эхокардиограмма (УЗИ сердца) для выявления структурных дефектов
- Рентген грудной клетки для выявления перелома грудной клетки или аномалий формы или размера сердца
- Монитор Холтера, который использует электроды для отслеживания сердечного ритма в течение 24–48 часов
- Стресс-тест с физической нагрузкой для проверки работы сердца во время физической нагрузки
Заболевания сердца, вызывающие боль в груди у детей
Хотя заболевание сердца редко бывает причиной боли в груди у детей, такое случается.Заболевания сердца, которые могут вызывать боль в груди, включают:
- Врожденные кардиомиопатии, которые описывают увеличенную сердечную мышцу (гипертрофическую) или слишком тонкую сердечную мышцу (дилатационную) и обычно присутствуют при рождении
- Аномалии коронарных артерий, которые обычно являются врожденными проблемами
- Миокардит или инфекция сердечной мышцы
- Перикардит или инфекция ткани вокруг сердца
Лечение этих сердечных заболеваний полностью зависит от состояния и его тяжести.Существует целый ряд доступных вариантов лечения, от лекарств и мониторинга до операции на открытом сердце.
Как я могу контролировать боль в груди моего ребенка?
Существует множество способов, с помощью которых родители могут контролировать боль в груди своего ребенка. Самое главное, поощряйте ребенка честно рассказывать о своих симптомах. Советы включают:
- Попросите вашего ребенка сообщить конкретные сведения о боли в груди, включая тяжесть боли по шкале от 1 до 10.
- Регулярно проверяйте пульс вашего ребенка.Если он превышает 180, немедленно сообщите об этом кардиологу вашего ребенка.
- Поощряйте вашего ребенка рассказывать вам о стрессовых факторах дома, в школе или среди друзей, которые могут способствовать возникновению проблем со здоровьем, таких как боль в груди.
Равекес говорит своим педиатрическим пациентам: «Каждый раз, когда вы посещаете любого врача, нет правильного или неправильного ответа на то, что вы чувствуете. Просто будьте открытыми и честными. Мы хотим вернуть вас в вашу спортивную команду, танцевальную команду или в любую другую деятельность, которой вы любите заниматься. Мы можем улучшить ситуацию.Очень редко мы ничего не можем сделать. Либо это исправит операция, либо у нас есть лекарства, которые сделают вас счастливее и здоровее».
Стенокардия — NHS
Стенокардия — это боль в груди, вызванная снижением притока крови к сердечным мышцам. Обычно это не опасно для жизни, но является предупреждающим признаком того, что вы можете подвергнуться риску сердечного приступа или инсульта.
С помощью лечения и изменения здорового образа жизни можно контролировать стенокардию и снизить риск этих более серьезных проблем.
Симптомы стенокардии
Основным симптомом стенокардии является боль в груди.
Боль в груди, вызванная стенокардией, обычно:
- ощущение стянутости, тупости или тяжести – может распространяться на руки, шею, челюсть или спину
- вызывается физической нагрузкой или стрессом
- прекращается в течение нескольких минут после отдыха
Иногда могут быть и другие симптомы, например тошнота или одышка.
Когда обращаться за медицинской помощью
Если у вас не диагностирована стенокардия, срочно обратитесь к врачу общей практики, если у вас возникнет приступ боли в груди, который прекращается в течение нескольких минут после отдыха.
Они могут проверить, не связана ли проблема с сердцем, и направить вас в больницу для проведения анализов.
Узнайте больше о том, как диагностируется стенокардия
Позвоните по номеру 999, чтобы вызвать скорую помощь, если у вас есть боль в груди, которая не прекращается через несколько минут.Это может быть сердечный приступ.
Типы
Существует 2 основных типа стенокардии, которые могут быть диагностированы:
- стабильная стенокардия (чаще) – приступы имеют триггер (например, стресс или физическую нагрузку) и прекращаются в течение нескольких минут после отдыха
- нестабильная стенокардия (более серьезная ) – приступы более непредсказуемы (у них может не быть триггера) и могут продолжаться, несмотря на отдых
У некоторых людей развивается нестабильная стенокардия после перенесенной стабильной стенокардии.
Лечение стенокардии
Вероятно, вам придется принимать несколько разных лекарств до конца жизни.
Вам могут дать лекарство для:
- лечения приступов, когда они случаются (принимать только при необходимости)
- предотвращения дальнейших приступов
- снижения риска сердечных приступов и инсультов
Если лекарства не подходят или не помогают , может быть рекомендована операция по улучшению притока крови к сердечным мышцам.
Жизнь со стенокардией
Если это хорошо контролируется, нет никаких причин, по которым вы не можете вести в основном нормальную жизнь со стенокардией.
Обычно вы можете продолжать заниматься своими обычными делами.
Одна из самых важных вещей, которые вам нужно сделать, это внести изменения в здоровый образ жизни, например:
Это поможет снизить риск сердечных приступов и инсультов.
Причины стенокардии
Стенокардия обычно вызывается сужением артерий, снабжающих кровью сердечную мышцу, из-за накопления жировых веществ.
Это называется атеросклерозом.
Факторы, которые могут увеличить риск атеросклероза, включают:
- нездоровое питание
- отсутствие физических упражнений
- курение
- старение
- семейный анамнез атеросклероза или проблемы с сердцем
Видео: Стенокардия
В этом видео эксперт описывает симптомы, стадии и лечение стенокардии.
Последнее рассмотрение СМИ: 1 сентября 2021 г.
Срок рассмотрения СМИ: 1 сентября 2024 г.
Последняя проверка страницы: 22 апреля 2021 г.
Следующая проверка должна быть завершена: 22 апреля 2024 г.
Объяснение детского кардиолога • MyHeart
Боль в груди у детей: распространенная жалоба
Боль в груди у детей является очень распространенной жалобой, которую часто можно услышать от маленьких детей до подростков.Чаще всего это , а не симптом болезни сердца у детей. Фактически, более 95% детей, направленных к детскому кардиологу по поводу болей в груди, не имеют какой-либо идентифицируемой сердечной причины.
Родители должным образом спросят, что является причиной боли в груди. Поскольку в грудной клетке имеется несколько структур, существует множество различных причин боли в груди. Я пытаюсь думать о различных причинах болей в груди следующим образом.
Боль в груди у детей: скелетно-мышечные причины
Вероятно, наиболее распространенные формы болей в груди у детей связаны с некоторым раздражением стенки грудной клетки или опорно-двигательного аппарата.Люди будут использовать термин «боли роста», и я думаю, что это обычно означает реберный хондрит или воспаление суставов между ребрами и грудиной. Обычно больно надавливать на грудь. Поскольку это воспаление, могут помочь противовоспалительные препараты, такие как Motrin или Aleve. Другой распространенной причиной является то, что мы называем синдромом прекардиального захвата. У меня была эта боль, и я описываю ее как внезапную и сильную боль в левой груди. Иногда мне будет больно, когда я дышу, и я попытаюсь пошевелиться, чтобы позволить боли «освободиться».Как бы быстро он ни появился, он часто быстро исчезает в считанные минуты. Мы не знаем, что вызывает этот тип боли, но он очень распространен и, по-видимому, не связан с каким-либо более тяжелым заболеванием. Иногда дети также напрягают или травмируют грудную стенку во время занятий спортом или тренировок. Как и при других видах болезненности, время и безрецептурные обезболивающие позволят устранить эти симптомы.
Боль в груди у детей: легкие причины
Существует множество легочных причин болей в груди.Астма может привести к стеснению в груди и затруднению дыхания. Это очень важная причина боли в груди у детей, которую можно лечить и которая улучшает качество жизни. Могут возникать и более серьезные легочные причины боли в груди у детей. Лихорадка и боль в груди могут указывать на легочную инфекцию. Сильная и постоянная боль в груди может быть симптомом пневмоторакса или воздуха вокруг легких. Очевидно, что сильная и постоянная боль в груди, особенно связанная с лихорадкой, должна быть оценена врачом.
Боль в груди у детей: причины желудка
Некоторые дети испытывают боль в груди ночью, когда ложатся спать или даже просыпаются ночью. Будучи взрослыми, мы будем чувствовать жжение в сердце после определенных приемов пищи, дети также могут испытывать эти симптомы. Эти симптомы можно лечить антацидными препаратами. И точно так же, как стресс и тревога могут вызвать у людей неприятные симптомы, иногда дети могут чувствовать это у себя в груди.
Боль в груди у детей: сердечные причины
Как я уже говорил выше, более 95% обращений к детскому кардиологу по поводу болей в груди не связаны с сердцем, и при этом большинство из них не представляют угрозы для жизни.Однако существуют важные кардиальные причины болей в груди у детей. Как и в случае легочных причин боли в груди, постоянная и сильная боль в груди, связанная с лихорадкой, может свидетельствовать о перикардите или воспалении в мешочке, окружающем сердце. Боль в груди, которая повторяется во время упражнений, и симптомы потери сознания во время упражнений могут быть очень важными. Существуют редкие аномалии отхождения коронарных артерий, которые могут вызывать такие симптомы. Другими причинами могут быть серьезные аномалии клапанов или гипертрофическая кардиомиопатия.В целом, многие сердечные причины болей в груди можно устранить с помощью тщательной оценки анамнеза, физического осмотра и простых тестов, таких как электрокардиограмма и эхокардиограмма.
4.52/5 (238)Стенокардия – причины, симптомы и лечение
Перейти прямо к:
Каковы симптомы стенокардии?
Стенокардия обычно ощущается как давление, стеснение или сдавливание в груди.Это может ощущаться болезненно или как тупая боль. Вы также можете почувствовать его в плечах, руках, шее, челюсти, спине или животе.
Другие симптомы стенокардии могут включать:
- усталость
- головокружение
- потливость
- плохое самочувствие
- одышка.
Когда мне следует обратиться за помощью?
- Если у вас не была диагностирована стенокардия, и у вас есть боль в груди, которая прекращается после нескольких минут отдыха, срочно обратитесь к врачу.
Если боль не прекращается после нескольких минут отдыха, немедленно позвоните по номеру 999, так как у вас может быть сердечный приступ.
- Если у вас диагностирована стенокардия, но вы чувствуете себя хуже, чаще или каким-либо образом изменились, как можно скорее обратитесь к врачу.
Если боль в груди не прекращается после нескольких минут отдыха и приема одной или двух доз нитратных препаратов, немедленно позвоните по номеру 999, так как это может быть сердечный приступ.
Можно ли звонить по номеру 999 или обращаться в больницу во время пандемии?
Независимо от того, есть у вас симптомы коронавируса или нет, обязательно позвоните по номеру 999, если у вас есть симптомы, которые могут свидетельствовать о сердечном приступе.
Мы слышим, что в последние месяцы в больницах с сердечными приступами наблюдается меньше людей, что говорит о том, что люди не обращаются за помощью, когда они в ней нуждаются.
Пожалуйста, не беспокойтесь о том, что больницы переполнены — Национальная служба здравоохранения всегда может лечить людей от сердечных приступов. Своевременное лечение означает, что у вас меньше шансов получить серьезное повреждение сердца, вы избежите интенсивной терапии и быстрее выпишетесь из больницы.
Какие виды стенокардии существуют?
Существует несколько типов стенокардии, в том числе:
- стабильная стенокардия
- нестабильная стенокардия
- вазоспастическая стенокардия
- Микроваскулярная стенокардия.
Стабильная стенокардия
Это самый распространенный тип стенокардии. Обычно это происходит, когда ваше сердце работает интенсивнее, например, когда вы идете в гору, и прекращается, когда вы отдыхаете.
Обычно вы знаете, когда это может произойти, и боль или дискомфорт аналогичны тем, что вы испытывали раньше.
Стабильная стенокардия длится пять минут или меньше и улучшается, если вы отдыхаете или принимаете лекарства.
Нестабильная стенокардия
Нестабильная стенокардия может ощущаться иначе, чем симптомы нормальной стенокардии. Это может произойти, даже когда вы отдыхаете. Нестабильная стенокардия ощущается более тяжелой и длится дольше. Ваши симптомы могут не улучшиться, когда вы отдыхаете или принимаете лекарства.
Если ваши симптомы не улучшаются, когда вы отдыхаете от приема лекарств, вам следует немедленно позвонить по номеру 999.
Вазоспастическая стенокардия
Вазоспастическая стенокардия, также известная как спазм коронарных артерий или стенокардия Принцметала, встречается редко.Это может произойти ночью, когда вы отдыхаете, когда коронарная артерия, снабжающая кровью и кислородом ваше сердце, испытывает спазм, сужается или сжимается и пропускает меньше крови.
Микроваскулярная стенокардия
Микроваскулярная стенокардия (также известная как сердечный синдром X) обычно возникает, когда вы испытываете физическое напряжение, например, когда вы занимаетесь спортом, испытываете стресс или тревогу. Боль часто вызвана спазмами в мельчайших коронарных артериях, ограничивающих кровоток.
Одинаковы ли симптомы стенокардии у мужчин и женщин?
И мужчины, и женщины могут испытывать одни и те же симптомы стенокардии. К ним относятся «классическая» боль в груди, а также боль в челюсти, шее, спине или животе.
Но в целом у женщин чаще, чем у мужчин, развивается:
- менее распространенные симптомы, такие как плохое самочувствие, потливость, головокружение и одышка
- микрососудистая стенокардия – спазмы в мельчайших коронарных артериях.
Знание всех симптомов поможет вам быстро получить необходимое лечение.
Что вызывает стенокардию?
Наиболее частой причиной является ишемическая болезнь сердца. Это когда артерии, которые снабжают сердечную мышцу кровью и кислородом, сужаются из-за жирового вещества, называемого бляшкой. Это означает, что к сердечной мышце поступает меньше крови, что может вызвать симптомы стенокардии.
Существуют общие триггеры стенокардии, такие как:
- физическая активность
- эмоциональный стресс
- холодная погода
- ест еду.
Симптомы обычно исчезают через несколько минут.
Приступы паники или чувство беспокойства могут вызвать боль в груди. Если вы испытываете это, это не стенокардия. Тревога не вызвана проблемами с кровотоком, в отличие от стенокардии.
Стенокардия после еды
Прием большого количества пищи может вызвать симптомы стенокардии. Иногда люди путают стенокардию с расстройством желудка. Если прием пищи усугубляет стенокардию, старайтесь есть меньшими порциями и чаще в течение дня.
Каковы факторы риска стенокардии?
Существует несколько факторов риска, которые могут увеличить риск ишемической болезни сердца и стенокардии.
К ним относятся:
- напряжение
- курение
- диабет
- ожирение
- высокий уровень холестерина
- высокое кровяное давление
- семейная история болезни сердца
- пожилого возраста (45+ для мужчин и 55+ для женщин).
Является ли стенокардия наследственной?
Нет, стенокардия не передается по наследству.Его не найдут в генетическом тесте. Но если у ваших бабушек и дедушек, родителей, братьев, сестер или детей стенокардия, то у вас есть то, что называется сильным семейным анамнезом этого заболевания. Это может увеличить ваши шансы на развитие болезни сердца, которая также может вызвать стенокардию. Узнайте больше о семейных историях сердечных заболеваний и о том, как вы можете снизить риск.
Читать об истории семьи
Как диагностируется стенокардия?
Ваш врач может определить наличие стенокардии по вашим симптомам.Или они могут захотеть проверить ваше здоровье или отправить вас на некоторые тесты, такие как ЭКГ, коронароангиограмма или сканирование сердца.
Чем лечить стенокардию?
- Лекарства, такие как спреи с нитратами, пластыри и таблетки, могут помочь контролировать ваши симптомы. Ваш врач может также предложить вам принимать лекарства, чтобы снизить риск сердечного приступа или инсульта.
- Некоторым людям требуется такое лечение, как коронарная ангиопластика , при которой для открытия суженной артерии аккуратно надувается специальный баллон.У многих людей также есть тип сетки, называемый стентом, вставленным, чтобы держать артерию открытой. Операция по шунтированию сердца также может быть вариантом.
- Простые изменения образа жизни могут помочь уменьшить симптомы стенокардии, улучшить общее состояние здоровья и снизить риск сердечного приступа в будущем.
Могу ли я вылечить стенокардию?
Ваш врач пропишет вам лекарство, которое улучшит симптомы и поможет вашему сердцу работать лучше. Но изменение образа жизни поможет предотвратить образование большего количества жирового вещества, называемого бляшками, в ваших артериях, и улучшит симптомы стенокардии.
Попробуйте наши советы по образу жизни, чтобы увидеть некоторые улучшения:
- Бросить курить. Курение может привести к закупорке артерий; это может усугубить симптомы стенокардии. Никогда не поздно остановиться, и мы можем помочь вам сделать небольшие шаги, чтобы помочь вам бросить курить.
- Контролируйте высокое кровяное давление. Принимайте лекарства, если они вам нужны, и ознакомьтесь с нашими рецептами с низким содержанием соли.
- Соблюдайте здоровую сбалансированную диету, выбирая продукты с низким содержанием насыщенных жиров и заменяя нездоровые закуски на более питательные варианты.
- Снизьте уровень холестерина с помощью лекарств и следуйте нашим советам по правильному употреблению жиров.
- Активизироваться. Примите участие в нашем легком испытании «Мой шаг» и узнайте, как еще вы можете увеличить свою активность, не становясь кроликом в тренажерном зале.
- Управляйте своим весом с помощью нашего набора инструментов для здорового питания.
- Найдите способы справиться со стрессом. Стресс может вызвать симптомы стенокардии. Наши сторонники говорят нам, что регулярная йога или медитация действительно могут помочь.
- Контролируйте уровень глюкозы в крови, если у вас диабет.У нас есть много информации, которая поможет вам справиться с диабетом.
- Наслаждайтесь алкоголем в умеренных количествах и используйте наши часто задаваемые вопросы для получения всей необходимой информации.
Повседневная жизнь при стенокардии
Многие люди со стенокардией имеют хорошее качество жизни и продолжают жить как обычно. Активный образ жизни также очень важен, чтобы помочь предотвратить ухудшение основной ишемической болезни сердца.
Ваш врач или медсестра/медбрат могут сказать вам, нужно ли вам внести какие-либо изменения в свой распорядок дня и внести определенные изменения в образ жизни.
Буклет по стенокардии
Этот буклет предназначен для людей, страдающих стенокардией, а также для их друзей и родственников. В нем объясняется, что такое стенокардия, что ее вызывает, как диагностируется стенокардия и что можно сделать для ее лечения. В нем также объясняется, что делать, если вы испытываете стенокардию или подозреваете, что у вас может быть сердечный приступ.
Закажите или скачайте сейчас
Этот буклет также можно загрузить крупным шрифтом и на валлийском языке
.Исследование боли в груди
Ваши пожертвования идут на финансирование профессора BHF Эндрю Бейкера.Он возглавляет группу ученых, стремящихся превратить открытия, сделанные в лаборатории, в спасительные средства для лечения людей, страдающих стенокардией.
Пожертвовать сейчас
Последнее обновление: январь 2022 г.
Дата следующего обновления: январь 2025 г.
.
 д/рассасывания (лимонные, ананасовые, апельсиновые): 12 и 24 шт.
д/рассасывания (лимонные, ананасовые, апельсиновые): 12 и 24 шт. 30 мл с дозир. устройством
30 мл с дозир. устройством : фл. 30 мл 1 шт. с распылит. устройством
: фл. 30 мл 1 шт. с распылит. устройством прим. 0.15%: фл. 100 мл, 120 мл, 150 мл или 200 мл 1 шт.
прим. 0.15%: фл. 100 мл, 120 мл, 150 мл или 200 мл 1 шт. 2 мг+50 мг: 12 или 24 шт.
2 мг+50 мг: 12 или 24 шт. и наружн. прим. 20 мл: фл. 4 шт.
и наружн. прим. 20 мл: фл. 4 шт. и наружн. прим. 20 мл: фл. 8 шт.
и наружн. прим. 20 мл: фл. 8 шт. 3.5 мг: 10 или 30 шт.
3.5 мг: 10 или 30 шт. ректальные 100 мг: 5 или 10 шт.
ректальные 100 мг: 5 или 10 шт. прим. 0.2%: баллон 40 мл в компл. с 1 насадкой-распылителем или 4 насадками-распылителями разного цвета
прим. 0.2%: баллон 40 мл в компл. с 1 насадкой-распылителем или 4 насадками-распылителями разного цвета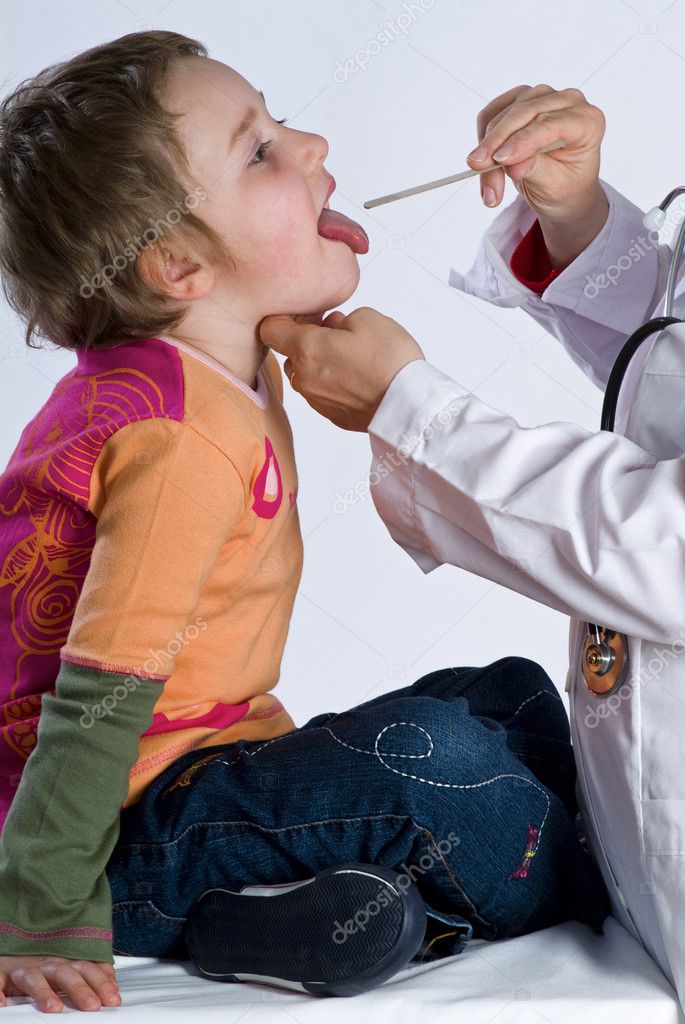 д/рассасывания 5 мг+1.5 мг: 20 шт.
д/рассасывания 5 мг+1.5 мг: 20 шт. 6 мг+1.2 мг: 8, 12, 16 или 24 шт.
6 мг+1.2 мг: 8, 12, 16 или 24 шт.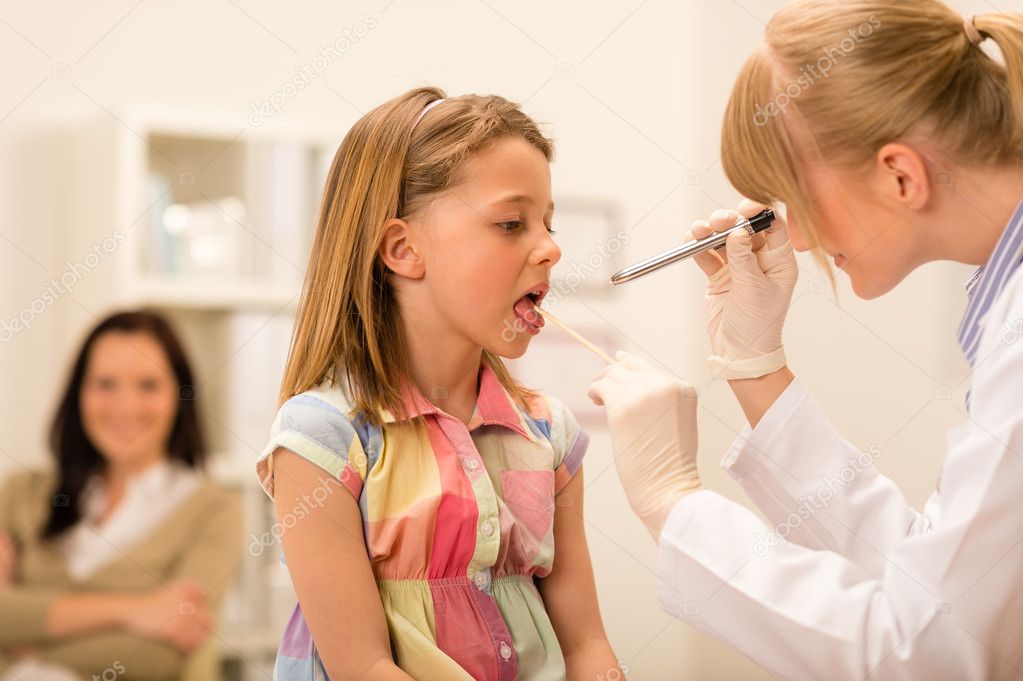 д/рассасывания со вкусом лимона: 8, 12,16 или 24 шт.
д/рассасывания со вкусом лимона: 8, 12,16 или 24 шт. прим. 0.2%: баллон 40 мл в компл. с насадкой-распылителем
прим. 0.2%: баллон 40 мл в компл. с насадкой-распылителем д/рассасывания (шалфейные): 12, 24 или 48 шт.
д/рассасывания (шалфейные): 12, 24 или 48 шт. д/рассасывания: 10 шт.
д/рассасывания: 10 шт. прим. 4.25 г+50 мг/50 мл: фл. 1 шт. с мерн. колпачком или без него
прим. 4.25 г+50 мг/50 мл: фл. 1 шт. с мерн. колпачком или без него прим. 2.55 г+0.03 г/30 мл: фл. 1 шт. с распылителем, крышкой и аппликатором
прим. 2.55 г+0.03 г/30 мл: фл. 1 шт. с распылителем, крышкой и аппликатором 125 мл или 200 мл в компл. с мерн. ложкой
125 мл или 200 мл в компл. с мерн. ложкой д/рассасывания 20 мг+10 мг: 10 или 30 шт.
д/рассасывания 20 мг+10 мг: 10 или 30 шт. прим. 0.2%: баллоны 40 мл с дозирующим насосом и распылителем д/оральн. прим.
прим. 0.2%: баллоны 40 мл с дозирующим насосом и распылителем д/оральн. прим.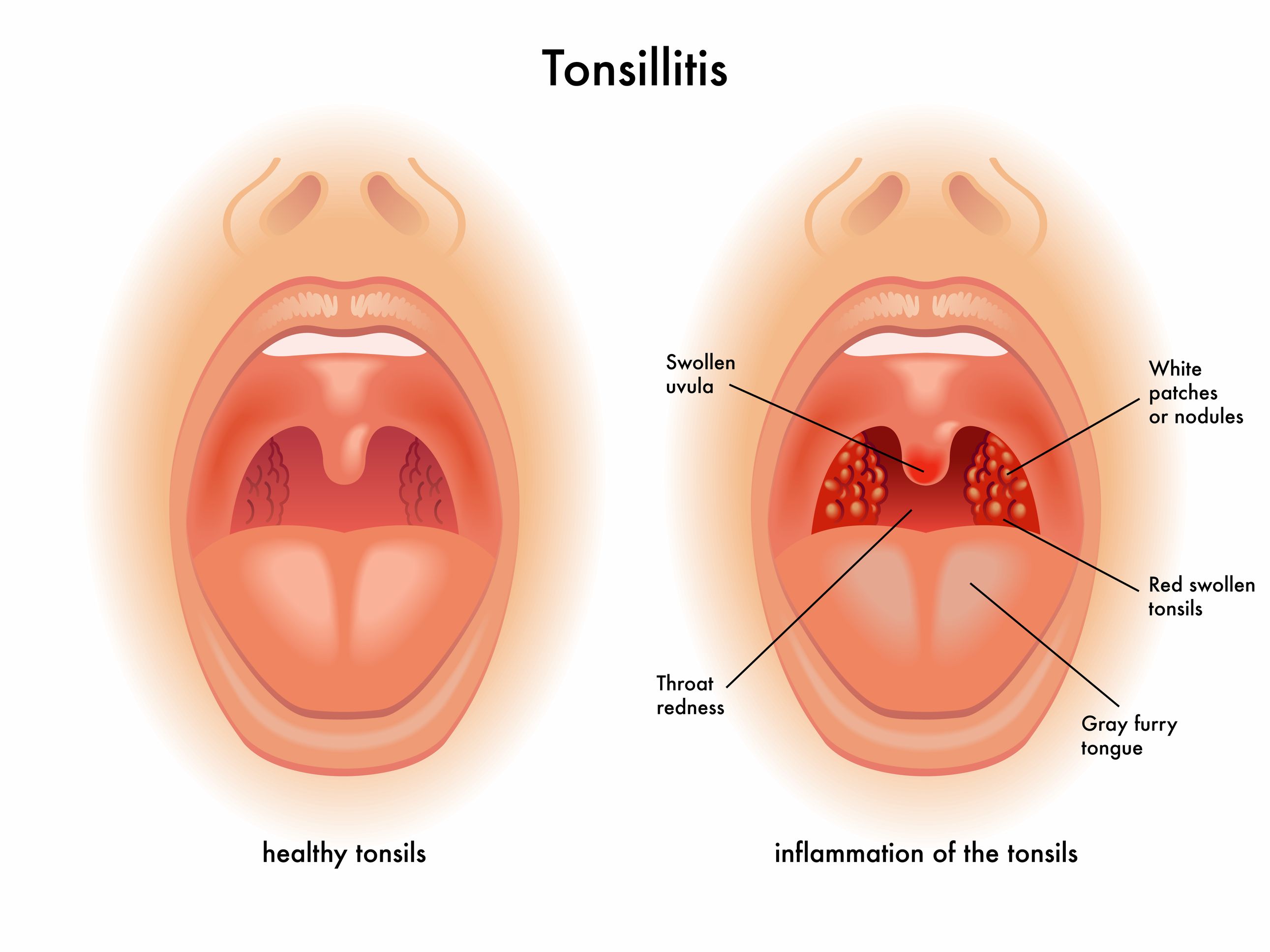 250 мг: 10, 20 или 30 шт.
250 мг: 10, 20 или 30 шт. и наружн. прим. 20 мл: фл. 8 шт.
и наружн. прим. 20 мл: фл. 8 шт.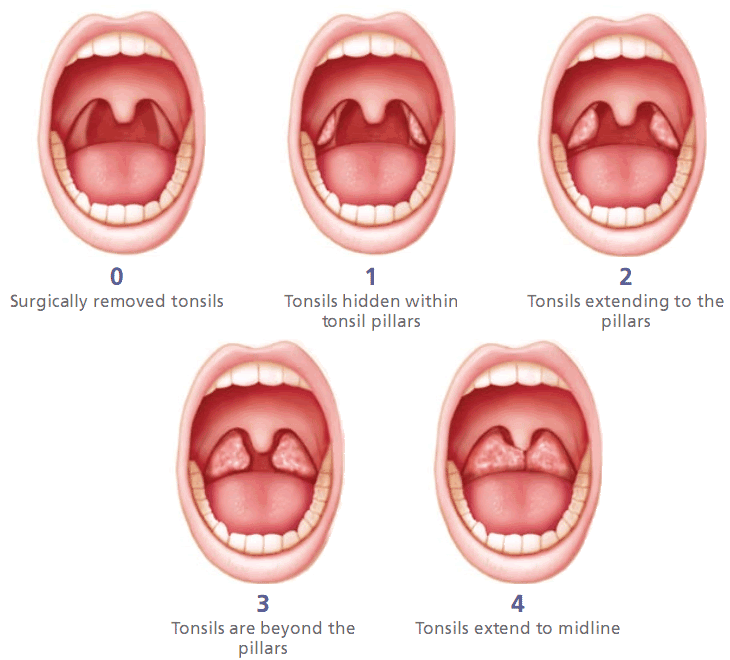 и наружн. прим.: фл. 10 мл 4 или 10 шт.
и наружн. прим.: фл. 10 мл 4 или 10 шт. 25 мл
25 мл и наружн. прим.: фл. 20 мл 4 или 10 шт.
и наружн. прим.: фл. 20 мл 4 или 10 шт. д/рассасывания (медово-лимонные) 2 мг+3.5 мг: 24 шт.
д/рассасывания (медово-лимонные) 2 мг+3.5 мг: 24 шт. прим. 0.1%: фл. 100 мл в компл. с мерн. колпачком
прим. 0.1%: фл. 100 мл в компл. с мерн. колпачком 75 мг: 24 шт.
75 мг: 24 шт.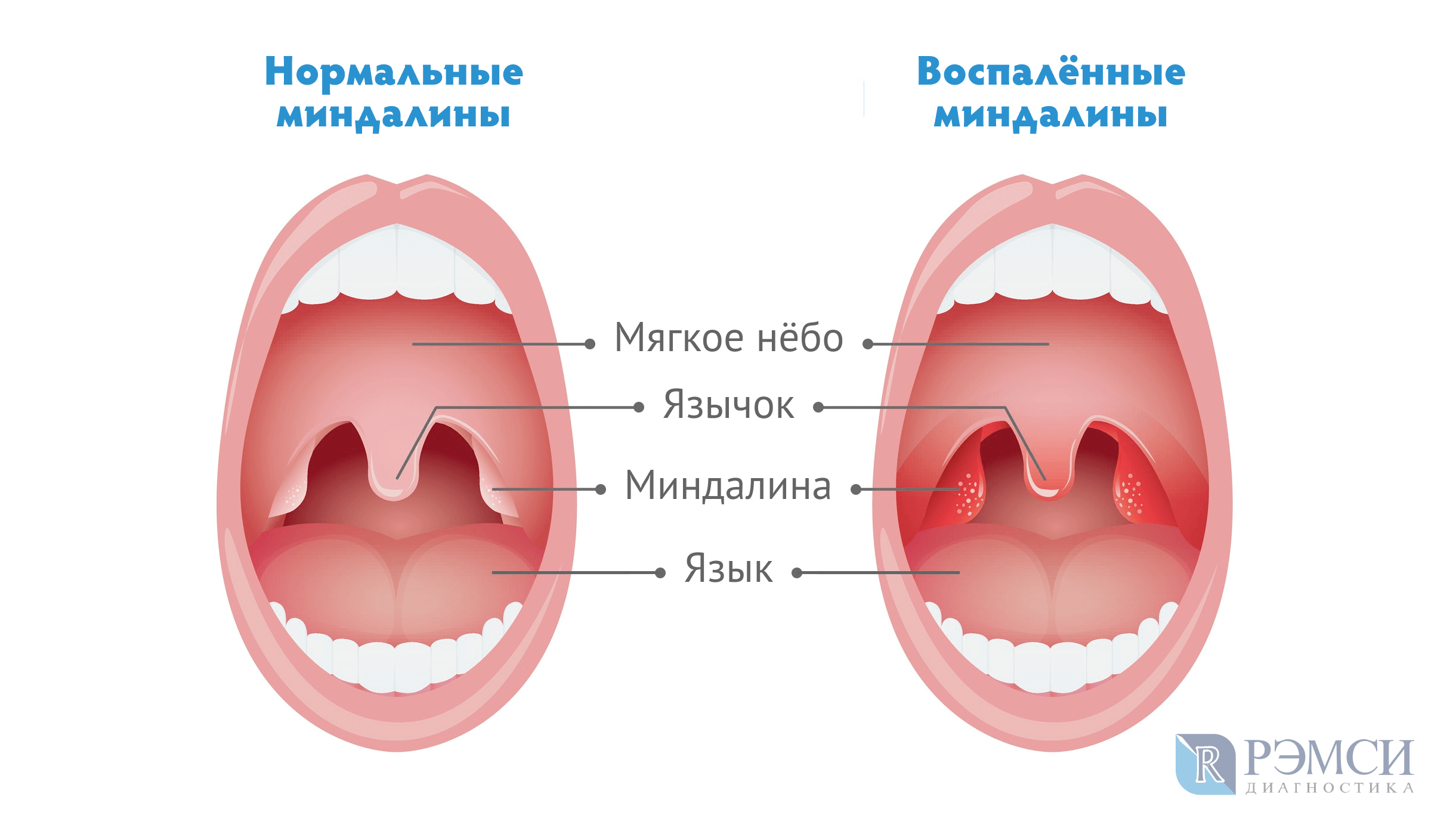 д/рассасывания (апельсиновые) 1.2 мг+0.6 мг+100 мг: 24 шт.
д/рассасывания (апельсиновые) 1.2 мг+0.6 мг+100 мг: 24 шт. д/рассасывания (ананасовые): блистеры или стрипы по 1, 2, 4, 6, 8, 10 или 12 шт.
д/рассасывания (ананасовые): блистеры или стрипы по 1, 2, 4, 6, 8, 10 или 12 шт.
 дозированный 0.255 мг/1 доза: фл. 30 мл (176 доз)
дозированный 0.255 мг/1 доза: фл. 30 мл (176 доз) д/рассасывания со вкусом апельсина и меда 3 мг: 20 или 40 шт.
д/рассасывания со вкусом апельсина и меда 3 мг: 20 или 40 шт. д/рассасывания со вкусом лимона 3 мг: 20 или 40 шт.
д/рассасывания со вкусом лимона 3 мг: 20 или 40 шт. д/рассасывания со вкусом мяты 3 мг: 20 или 40 шт.
д/рассасывания со вкусом мяты 3 мг: 20 или 40 шт. д/рассасывания со вкусом эвкалипта 3 мг: 20 или 40 шт.
д/рассасывания со вкусом эвкалипта 3 мг: 20 или 40 шт. прим. дозированный 510 мкг/1 доза: фл. 15 мл (88 доз)
прим. дозированный 510 мкг/1 доза: фл. 15 мл (88 доз) д/рассасывания (черносмородиновые): 12 или 30 шт.
д/рассасывания (черносмородиновые): 12 или 30 шт. д/рассасывания 1 мг+1 мг: 16 шт.
д/рассасывания 1 мг+1 мг: 16 шт. д/рассасывания (ментоловые) 2 мг+1 мг: 20 шт.
д/рассасывания (ментоловые) 2 мг+1 мг: 20 шт. и наружн. прим.: фл. 90 мл
и наружн. прим.: фл. 90 мл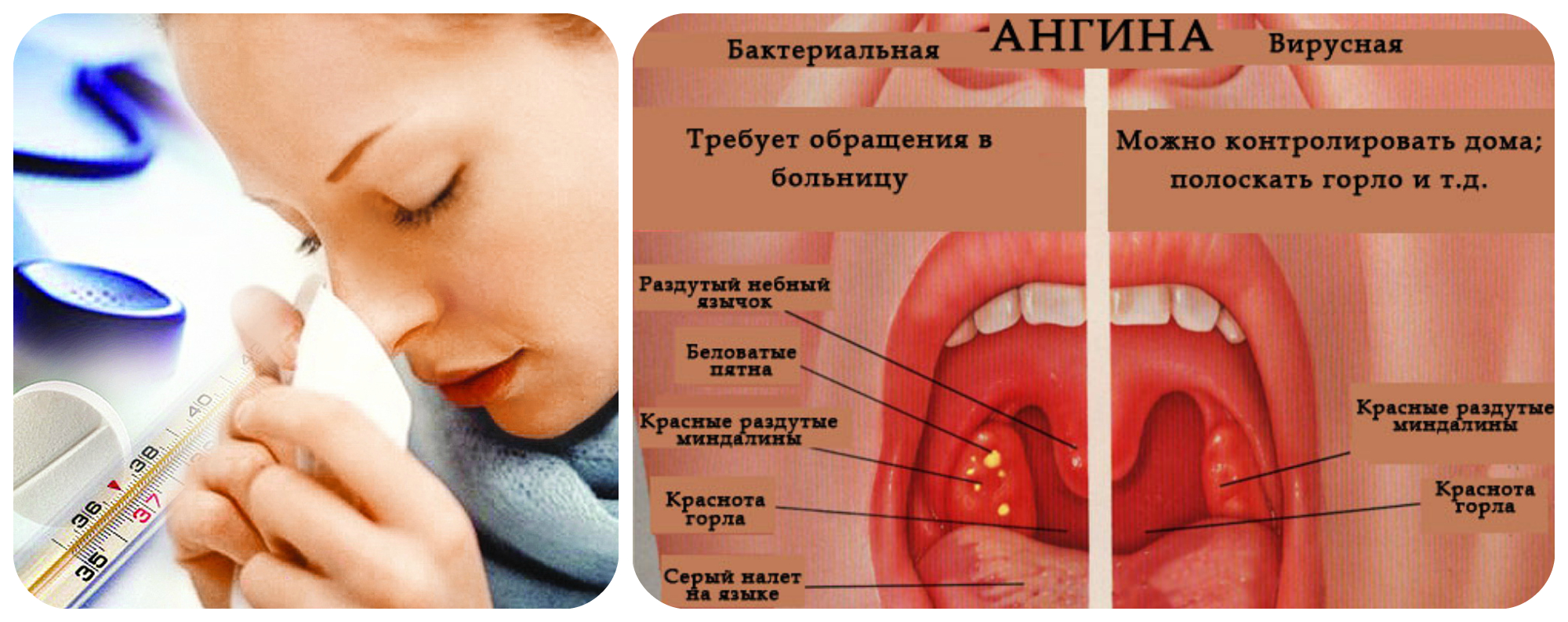 50 мл или 100 мл с дозир. капельн. устройством
50 мл или 100 мл с дозир. капельн. устройством : 60 или 100 шт.
: 60 или 100 шт. 20 мл или 50 мл с капельн.
20 мл или 50 мл с капельн. р-ра д/местн. и наружн. прим. 100 мг/1 г: пак. 15 шт.
р-ра д/местн. и наружн. прим. 100 мг/1 г: пак. 15 шт. 25, 30 или 50 мл
25, 30 или 50 мл : 25 мл фл.
: 25 мл фл. Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими.
Различные натуральные чаи, отвары с медом и лимоном. Не забывайте только, что они не должны быть очень горячими. Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.Вы также знаете, как облегчить симптомы с помощью отдыха или приема нитроглицерина.
Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.Вы также знаете, как облегчить симптомы с помощью отдыха или приема нитроглицерина.
 Опишите свои симптомы и скажите, что у вас может быть сердечный приступ.
Опишите свои симптомы и скажите, что у вас может быть сердечный приступ. Похудеть, если нужно.
Похудеть, если нужно. Люди часто прикладывают кулак к груди, когда описывают боль.
Люди часто прикладывают кулак к груди, когда описывают боль.