Тонзиллит: признаки, симптомы, лечение — МедКом
Симптомы тонзиллита
В зависимости от формы заболевания, общие симптомы при тонзиллите будут отличаться. Человек заражается воздушно-капельным путем от инфицированного. После окончания инкубационного периода в течение 1–2 дней испытывает первые острые симптомы тонзиллита:
- Боль в горле, которая усиливается при глотании.
- Общая слабость, ломота в мышцах и суставах.
- Повышение температуры.
- Увеличение лимфатических узлов в области горла.
- Озноб.
- Головные боли.
Максимальная степень болезненности в горле чаще всего развивается на вторые сутки заболевания. Миндалины приобретают ярко-красный оттенок, становятся отекшими, на них начинают формироваться мелкие фолликулы с гноем. Если в этот момент игнорировать симптомы и не начать лечение, тонзиллит может принять хроническую форму.
Диагностировать хронический тонзиллит гораздо сложнее, поскольку общая симптоматика чаще всего носит скрытый характер.
- Боли в горле явно не выражены, могут появляться периодически при глотании.
- Першение в горле, ощущение сухости.
- Частые эпизоды возникновения ангины.
- Выход гнойных пробок во время кашля.
Игнорировать такие признаки нельзя. Они способны спровоцировать развитие осложнений, связанных с заболеваниями почек, поражением суставов и нарушением работы сердца.
Диагностика заболевания
Первым этапом диагностического обследования является осмотр пациента. Состояние глотки оценивается с использованием специального освещения, в результате чего врач отмечает увеличение лимфатических узлов, выраженное покраснение небных миндалин, желтоватый гнойный налет и другие характерные при тонзиллите признаки.
Следующим этапом, который очень важен для назначения грамотного лечения тонзиллита, является сдача анализов. Для определения возбудителя заболевания с поверхности миндалин и задней стенки носоглотки берут мазок. Этот анализ передается в лабораторию, где в дальнейшем материал будет обследован. Наличие определенной группы микроорганизмов позволяет понять, что конкретно спровоцировало поражение миндалин и привело к тонзиллиту.
Этот анализ передается в лабораторию, где в дальнейшем материал будет обследован. Наличие определенной группы микроорганизмов позволяет понять, что конкретно спровоцировало поражение миндалин и привело к тонзиллиту.
Также берется анализ крови для обследования. Показатели, которые подтверждают наличие заболевания, будут превышать нормальный уровень:
- Показатель СОЭ достигает 18–20 мм/ч.
- Увеличивается количество незрелых нейтрофилов.
- Уровень нейтрофилов в крови достигает показателей 7-9х109/л.
- Обнаруживается наличие метамиелоцитов и миелоцитов.
Проба на определение чувствительности к антибиотикам позволяет врачу подобрать в дальнейшем максимально эффективное лечение. При лечении врачом будет назначены антибиотики, каждый из которых способен подавить размножение определенной группы патогенных микроорганизмов.
Лечение тонзиллита
Форма тонзиллита и текущая стадия заболевания напрямую влияют на тактику лечения тонзиллита.
- Антисептические растворы для полоскания горла.
- Средства для снятия боли в виде таблеток, спреев или леденцов.
- Растворы для промывания миндалин. При скоплении гнойного содержимого налет следует удалять при помощи специального шприца.
- Использование иммуномодуляторов местного действия.
- Антибиотики. При лечении очень важно соблюдать режим и не прекращать прием препаратов, даже в случае улучшения самочувствия. Лечить заболевание и полностью устранить бактерии можно только при полном прохождении курса, назначенного врачом. Полноценное лечение необходимо не только для погашения симптомов, но и подавления возбудителя.
Помощь в улучшении самочувствия и устранении характерных признаков заболевания способно оказать физиотерапевтическое лечение. Процедуры способствуют нормализации кровообращения и стимулируют выработку антител к тонзиллиту. Пациенту предлагается лечить заболевание с помощью УФО-терапии или УВЧ. Для промывания миндалин лечащий врач может назначить вакуум-гидротерапию.
Процедуры способствуют нормализации кровообращения и стимулируют выработку антител к тонзиллиту. Пациенту предлагается лечить заболевание с помощью УФО-терапии или УВЧ. Для промывания миндалин лечащий врач может назначить вакуум-гидротерапию.
Во время лечения очень важно обеспечить пациенту щадящее питание: вареные или приготовленные на пару продукты не будут дополнительно травмировать горло. Обильное питье также будет способствовать скорейшему выздоровлению при тонзиллите.
Решение относительно удаления миндалин принимается врачом после полного диагностического обследования и отсутствия видимого эффекта от лечения при тонзиллите, сопровождающегося развитием осложнений (токсико-аллергическая форма). В этом случае миндалины удаляются в качестве источника основной угрозы.
Профилактические мероприятия
Перед проведением профилактических мероприятий следует обозначить факторы, которые провоцируют возникновение тонзиллита. Наибольшее количество случаев возникновения заболевания наблюдается в осенне-зимние периоды. Проживание в неблагоприятной экологической обстановке и частое пребывание в местах большого скопления людей также приводит к повышению риска возникновения заболевания.
Проживание в неблагоприятной экологической обстановке и частое пребывание в местах большого скопления людей также приводит к повышению риска возникновения заболевания.
Для уменьшения вероятности заражения рекомендуется ответственно относиться к личному здоровью. В периоды вспышек заболеваний тонзиллитом желательно принимать витаминные комплексы, направленных на укрепление защитных сил организма. Важно избегать переохлаждений, которые могут вызвать боли в горле и тонзиллит в частности.
При посещении общественных мест по возможности следует минимизировать общение с инфицированными тонзиллитом людьми или носить специальную маску. Ежедневные прогулки на свежем воздухе и закаливание будет способствовать улучшению иммунитета, а также позволят организму противостоять тонзиллиту.
Почему болит горло – причины и лечение
Причины болей в горле
Болезненные ощущения могут быть разными: от локальных неудобств до проблем с глотанием. Поэтому можно выделить боли в горле, которые связаны с:
- простудными заболеваниями;
- попаданием инородного тела;
- аллергической реакцией;
- заболеваниями щитовидки;
- онкологией.

Не стоит заниматься самостоятельным диагностированием и лечением: если неприятные ощущения появились и сохраняются на протяжении нескольких дней, обратитесь к врачу. Он проведет все необходимые обследования и назначит корректное лечение заболевания в зависимости от его типа.
Факторы, влияющие на появление болей в горле
- Инфекции, поражающие горло и приводящие к воспалительным процессам в гортани, являются одними из самых частых причин неприятных ощущений. Симптоматика имеет быстрое развитие и включает в себя болезненные глотания, повышенную температуру, слабость, общую усталость, красный цветнёба, появление налета на гландах, увеличение лимфоузлов. При таком типе заболеваний врач берет посев, определяя инфекцию, которая возбудила болезнь, и назначая соответствующий диагнозу курс лечения.
- Постепенным развитием характеризуются заболевания, вызванные вирусными инфекциями. Онивызывают увеличение лимфоузлов, болезнь сопровождается неприятными ощущениями в суставах, затруднениями при глотании, пониженной активностью.

- Острая пища, едкий дым, испарения химических веществ, сухой воздух, аллергическая реакция могут стать причиной раздражения слизистой оболочки. Основными симптомами являются першение, зуд, сухой кашель. Характерно отсутствие температуры. Первая помощь заключается в устранении аллергена и полоскании горла.
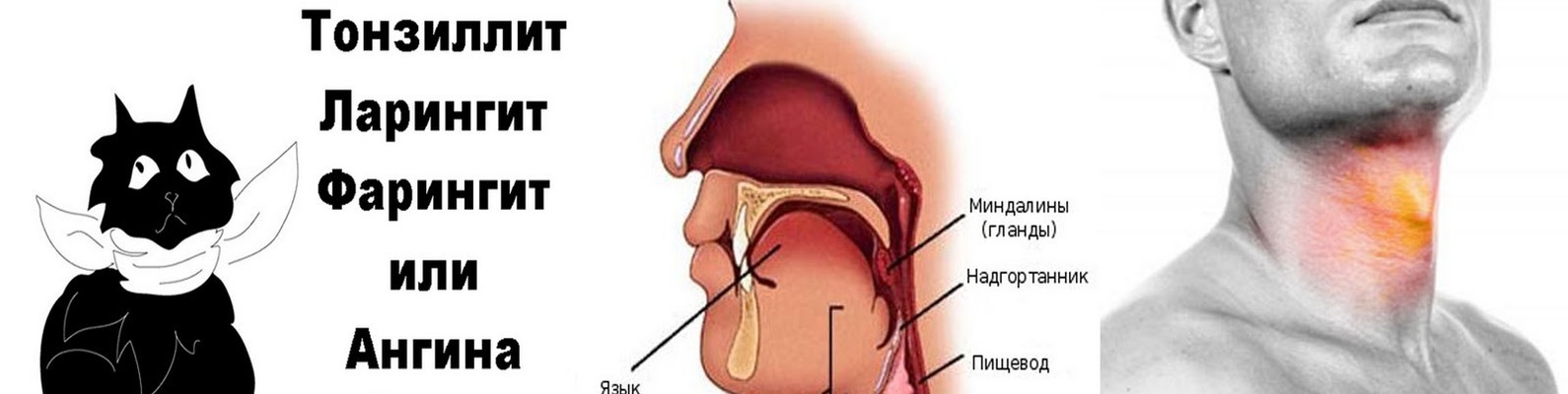
Фарингит
На заднюю стенку глотки могут попадать вирусы, бактерии, которые становятся причиной воспаления. Кроме основных симптомов, перечисленных выше, отмечается покраснение задней стенки гортани.
Тонзиллит
Грибковые бактерии могут стать причиной развития тонзиллита, которая также называется воспалением нёбных миндалин. Они напрямую связаны с иммунной системой человека, основная симптоматика заключается в сильных болях в горле. Также отмечается общая слабость, пониженная активность, появляется головная боль и высокая температура.
Микоз
Это заболевание вызвано снижением иммунитета, недостатком витаминов, лечением антибиотиками или с приемом гормональных препаратов.
Опухоли
В некоторых случаях сильные боли в горле могут быть связаны с активным ростом опухли. Характерными симптомами становятся ощущение инородного тела в горле и охриплость.
Другие причины
Кроме уже приведенных, причинами болей в горле могут быть и другие заболевания, например, проблемы пищеварительного отдела, ВИЧ, нагноения лимфоузлов и заглоточной клетчатки, острый лейкоз. Неприятные ощущения могут быть вызваны травмами, пребыванием в низких температурах и снижением иммунитета.
Как видите, причин, почему болит горло, много. Для корректного лечения и предупреждения осложнений следует не лечить самостоятельно, а обратиться к врачу, сдать назначенные анализы и получить адекватное лечение.
Болит горло: лечение
Традиционно мы лечим горло популярными и доступными средствами, которые убирают симптомы. Но такое лечение не является полноценным, потому что не устраняет причину сильной боли в горле. Кроме того, устранение симптомов могут стать причиной осложнений.
К основным общим рекомендациям для лечения боли в горле относятся:
- lисключение излишне горячей, холодной, острой, грубой еды;
- lотказ от курения;
- lснижение нагрузки на голосовые связки;
- lпроветривание помещений;
- lувлажнение воздуха;
- lупотребление большого количества жидкости;
- lполоскания;
- lтаблетки для рассасывания.
Эти меры позволяют повысить эффективность терапии, которая назначена врачом. Если вы почувствовали неприятные ощущения, следует обратиться к отоларингологу (ЛОРу) и рассказать врачу о своих наблюдениях за состоянием горла.
ОРВИ
Одной из распространенных причин болей в горле являются острые респираторные заболевания, которые не лечатся антибиотиками. Эффективность терапии обеспечивается противовирусными лекарствами и иммуномодуляторами. От сухости и першения в горле, осиплости, кашля можно избавиться с помощью полоскания горла – это заметно снижает раздражение слизистой. Облегчить состояние помогут леденцы с экстрактами шалфея и эвкалипта. Также рекомендуем принимать препараты для поддержания иммунитета и употреблять много теплой воды.
Облегчить состояние помогут леденцы с экстрактами шалфея и эвкалипта. Также рекомендуем принимать препараты для поддержания иммунитета и употреблять много теплой воды.
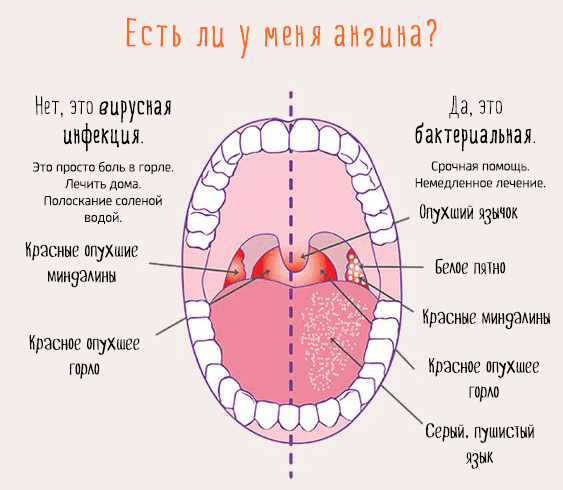
Ангина
Многие переболели ею в детстве и знают, что ангина сопровождается высокой температурой, сильными болями в горле. Основным средством борьбы с таким заболеванием являются антибиотики. Если не лечить ангину, могут появиться осложнения, требующие более серьезного лечения.
При ангине рекомендуются постельный режим, обильное питье, нежесткая пища и антибиотики, выписанные врачом. Уменьшить неприятные ощущения в горле позволяют полоскания природными средствами, такими как шалфей, ромашка, липа.
Фарингит
Отличительными чертами этой болезни являются покраснения горла, ощущение кома, даже выделение гноя. В первую очередь рекомендовано исключение горячей, острой, твердой и раздражающей пищи. Снять симптомы можно обильным питьем с различными витаминами. Следование рекомендациям специалистов и соблюдение предписаний позволяют избежать тяжелых осложнений и хронической формы заболевания.
Ларингит
Основная опасность этого заболевания – возможность отека при горизонтальном расположении заболевшего. Довольно часто основными симптомами ларингита является царапающая боль в горле, а также смена видов кашля. Сначала наблюдается кашель сухого типа, потом начинается выход мокроты. Самым эффективным лечением ларингита являются ингаляции. Также рекомендовано снизить нагрузку на голосовые связки, в том числе с помощью увлажнения воздуха в том помещении, где находится заболевший. Не игнорируйте эффективную климатическую технику, которая доступна сегодня каждому. Обратите внимание на увлажнители воздуха разного объема, включая простые модели и решения с функцией ионизации.
Тонзиллит
Температура снижается с помощью соответствующих препаратов, а хорошим вариантом избавления от сильных болезненных ощущений в горле являются ополаскивания раствором соды и соли. В данном случае на один стакан воды достаточно одной чайной ложки соли и половины чайной ложки соды. Вода не должна быть слишком холодной, берите жидкость комфортной комнатной температуры.
Вода не должна быть слишком холодной, берите жидкость комфортной комнатной температуры.
Опухоли
Опухолевые образования коварны, ведь они могут развиваться долгое время и никак не проявлять себя до того момента, когда медицина будет бессильной. Неприятные ощущения появляются только тогда, когда опухоль достигает внушительных размеров. Симптоматика довольно обширна: от заложенности ушей, выделения слизи из носа до снижения слуха и зубной боли без выявления причин. Самостоятельно с опухолью справиться невозможно – обратитесь за помощью к врачам и следуйте их рекомендациям.
Доброкачественными опухолями в горле являются полипы, кисты, ангиомы, липомы, фибромы. Злокачественными – саркомы, хондросаркомы и др. Определить качество опухоли может только специалист, для этого нужно пройти первичный осмотр и сдать анализы, включая биопсию и УЗИ.
Профилактика
Многие заболевания горла можно предупредить, если следовать рекомендациям. Абсолютно защитить себя от боли в горле не получиться, но снизить риск заболеваний вы сможете.
Обратите внимание на такие рекомендации:
- Из-за курения слизистые горластановятся слабыми и легко подвергаются инфекционному и бактериальному воздействию. Бросьте курить – вероятность заболеваний горла снизится в несколько раз уже через пару месяцев.
- Сильный иммунитет борется с различными факторами заболеваний горла, поэтому следует наполнять свой рацион витаминами и правильной пищей. Старайтесь употреблять продукты, которые повышают иммунитет.
- Сухой воздух в помещениях высушивает поверхность горла. В зимнее время года из-за отопления сухость воздуха становится выше, поэтому в горлеможет першить, пересыхать. Чаще проветривайте помещения и увлажняйте воздух во избежание болей в горле.
- Многие бактерии и инфекции попадают в наши организм через рот и, соответственно, грязные руки. Несколько раз в день мойте руки с обычным мылом, обрабатывая каждую ладонь с мыльным средством по 20–30 секунд.
- Банальный, но эффективный совет – не мерзните.

Народные методы
Если вы не любите лекарства и тип заболевания позволяет их не принимать, можно использовать проверенные народные средства, позволяющие уменьшить боль в горле.
- Прополис – натуральное вещество, которое содержит практически все микроэлементы. Характеризуется противовоспалительными, противомикробными и иммуномодулирующими свойствами. Его можно класть в рот на всю ночь.
- Чеснок является натуральным антибиотиком, способным убивать бактерии. Полчаса пережевывайте зубчик чеснока.
- Имбирь.
Обратите также внимание на нерецептурные препараты типа лизобакта. Они содержат комплекс полезных бактерий, которые восстанавливают нормальную микрофлору во рту. В результате сам организм начинает активно бороться с бактериями и вирусами.
Что делать, если болит горло?
Если боли не проходят и тем более усиливаются, стоит обратиться к врачу. Позвонить сразу в скорую помощь важно в таких случаях:
- lзатрудненное дыхание;
- lсложно открыть рот;
- lпоявился отек шеи;
- lпоявились высыпания на коже;
- lдержится повышенная температура.
К врачам в поликлиниках и больницах следует обращаться, когда сохраняется высокая температура, трудно проглатывать еду, болят лимфоузлы, появилась боль в ушах и пр. С особым вниманием стоит следить за своим здоровьем беременным женщинам. После осмотра и диагностики заболевания врач назначит грамотное лечение.
Комментарий специалиста
В довольно большом количестве случаев причиной болей в горле становится инородное тело. Это могут быть как посторонние предметы, не связанные с пищей, так и мелкие косточки рыбы, ягод, кусочки твердой пищи. В таком случае следует постараться избавиться от инородного тела. После этого неприятные ощущения могут быть связаны только с тем, что горло было повреждено этим кусочком.
После этого неприятные ощущения могут быть связаны только с тем, что горло было повреждено этим кусочком.
Если инородного тела нет, скорее всего, болит горло из-за инфекций, бактерий или опухоли. Первая задача врача – грамотно определить тип заболевания и назначить соответствующее лечение. Стоит помнить, что некоторые боли в горле связаны с серьезными заболеваниями, запущенное состояние которых может привести к серьезным последствиям.
Запишитесь на прием к специалисту, выбрав удобное для себя время визита. Мы примем вас в назначенный час без очередей, проведем осмотр, сделаем анализы, предоставим развернутую консультацию. Ваш лечащий врач назначит схему лечения и будет следить за динамикой выздоровления. Для записи воспользуйтесь онлайн-формой или позвоните по номеру, указанному в шапке сайта. Будьте здоровы!
Стенокардия (боль в груди) | American Heart Association
Стенокардия — это боль или дискомфорт в груди, вызванные тем, что сердечная мышца не получает достаточно крови, богатой кислородом. Это может ощущаться как давление или сдавливание в груди. Дискомфорт также может возникать в плечах, руках, шее, челюсти, животе или спине. Боль при стенокардии может даже напоминать расстройство желудка. Кроме того, некоторые люди не чувствуют боли, но имеют другие симптомы, такие как одышка или усталость. Если эти симптомы вызваны недостатком кислорода в сердечной мышце, это называется «аналог стенокардии».
Это может ощущаться как давление или сдавливание в груди. Дискомфорт также может возникать в плечах, руках, шее, челюсти, животе или спине. Боль при стенокардии может даже напоминать расстройство желудка. Кроме того, некоторые люди не чувствуют боли, но имеют другие симптомы, такие как одышка или усталость. Если эти симптомы вызваны недостатком кислорода в сердечной мышце, это называется «аналог стенокардии».
Но стенокардия — это не болезнь. Это симптом основной проблемы с сердцем, обычно ишемической болезни сердца (ИБС), также известной как болезнь коронарных артерий (ИБС). Существует много типов стенокардии, включая стабильную, нестабильную, микрососудистую и стенокардию, вызванную спазмом в коронарных артериях. артерий (вазоспастическая или вариантная). Посмотреть анимацию стенокардии(ссылка открывается в новом окне)(ссылка открывается в новом окне).
Стенокардия обычно возникает из-за сужения или закупорки одной или нескольких коронарных артерий, что также называется ишемией.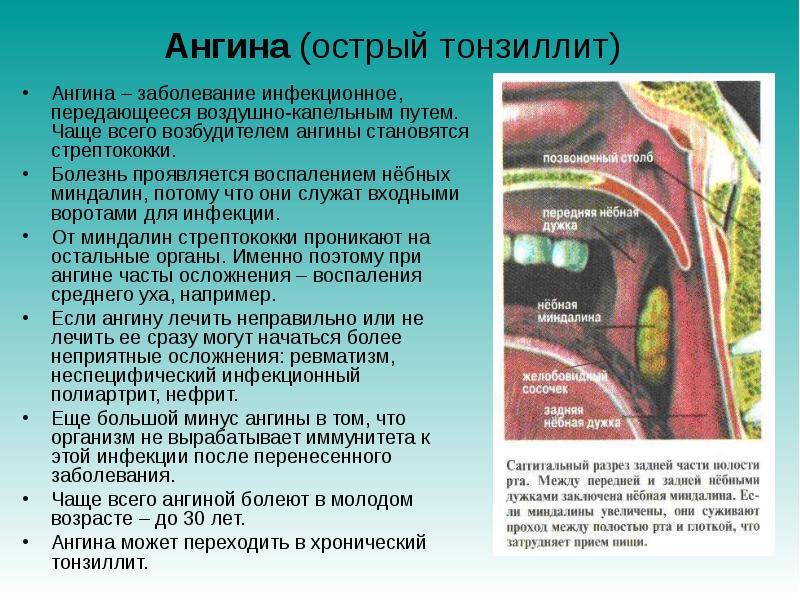
Стенокардия также может быть симптомом коронарной микрососудистой болезни (МКЗ). Это заболевание сердца, которое поражает самые маленькие коронарные артерии сердца и чаще встречается у женщин, чем у мужчин. Узнайте больше об стенокардии у женщин.
В зависимости от типа вашей стенокардии существует множество факторов, которые могут вызвать боль при стенокардии. Симптомы также различаются в зависимости от типа стенокардии.
Типы стенокардии
Важно знать типы стенокардии и их различия.
- Стабильная стенокардия
- Нестабильная стенокардия
- Микроваскулярная стенокардия
- Вазоспастическая или вариантная стенокардия
Знайте свой риск развития стенокардии
Если вы подвержены риску сердечно-сосудистых заболеваний или ишемической болезни сердца, вы также подвержены риску стенокардии. К основным факторам риска сердечно-сосудистых заболеваний и ишемической болезни сердца относятся:
- Нездоровый уровень холестерина
- Высокое кровяное давление
- Курение
- Диабет
- Избыточный вес или ожирение
- Метаболический синдром
- Отсутствие физической активности
- Нездоровое питание
- Пожилой возраст (Риск увеличивается для мужчин после 45 лет и для женщин после 55 лет.
 )
) - Семейный анамнез ранних сердечных заболеваний
Диагностика
Любая боль в груди должна быть проверена врачом. Он или она захочет выяснить, является ли это стенокардией, и если это так, является ли стенокардия стабильной или нестабильной. Если он нестабилен, вам может потребоваться неотложная медицинская помощь, чтобы попытаться предотвратить сердечный приступ.
Ваш лечащий врач, скорее всего, проведет медицинский осмотр, спросит о ваших симптомах и спросит о ваших факторах риска и вашей семейной истории болезней сердца и других сердечно-сосудистых заболеваний.
Ваш лечащий врач также задаст вам ряд вопросов, чтобы исключить наиболее важные или опасные для жизни возможности. Подумайте заранее, чтобы вы могли предоставить как можно больше информации. Вот несколько вопросов, которые вам могут задать:
- Как долго у вас это заболевание?
- По шкале от 1 (легкая) до 10 (критическая), каков ваш уровень дискомфорта?
- Какое поведение (я) провоцирует боль? Физическая активность? Принимать пищу?
- Что снимает дискомфорт?
Распечатайте наш журнал стенокардии, чтобы отслеживать симптомы стенокардии.
Лечение стенокардии
Если ваш лечащий врач считает, что у вас нестабильная стенокардия или что ваша стенокардия связана с серьезным заболеванием сердца, он может порекомендовать следующие анализы и процедуры:
- ЭКГ (электрокардиограмма)
- Стресс-тест
- Анализы крови
- Рентген грудной клетки
- Коронарная ангиография
- Катетеризация сердца
- Компьютерно-томографическая ангиография
Лечение стенокардии включает:
- Определение причины
- Кардиологические процедуры для открытия заблокированных артерий
- Лекарства для поддержания просвета артерий
- Лекарства для лечения других заболеваний и факторов риска, таких как высокое кровяное давление, высокий уровень холестерина и диабет
- Изменения образа жизни, включая здоровое питание и физическую активность
- Кардиореабилитация (если вы соответствуете требованиям)
Эти процедуры помогут уменьшить боль и дискомфорт, а также частоту приступов стенокардии. Они также предотвратят или снизят риск сердечного приступа и смерти за счет лечения основного сердечно-сосудистого заболевания, которое у вас может быть.
Они также предотвратят или снизят риск сердечного приступа и смерти за счет лечения основного сердечно-сосудистого заболевания, которое у вас может быть.
Не всегда боль в груди является признаком болезни сердца.
Другие состояния также могут вызывать боль в груди, например:
- Легочная эмболия (закупорка легочной артерии)
- Расслоение аорты (разрыв крупной артерии)
- Легочная инфекция
- Аортальный стеноз (сужение аортального клапана сердца)
- Гипертрофическая кардиомиопатия (заболевание сердечной мышцы)
- Перикардит (воспаление тканей, окружающих сердце)
- Паническая атака
Узнайте больше:
- Распечатайте наш загружаемый лист: Что такое стенокардия? (PDF)
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 8 ноября 2021 г.
Связанные статьи
Кардиореабилитационная стенокардия Log
Смотрите, учитесь и живите
Посмотрите на свою сердечно-сосудистую систему в действии с помощью наших интерактивных иллюстраций и анимации.
Стенокардия | NHS inform
Основной целью лечения стенокардии является контроль симптомов и:
- поддержание максимально возможного уровня активности
- улучшить качество жизни
- предотвратить ухудшение состояния суженных коронарных артерий (важно при выборе плана лечения)
Если у вас частые приступы стенокардии, вероятно, вам потребуются два или более препаратов для облегчения боли, предотвращения развития боли и защиты от серьезных событий, таких как сердечные приступы.
Различные группы лекарств действуют по-разному и имеют разные побочные эффекты. Это случай поиска наиболее эффективных для вас с наименьшими побочными эффектами. Возможно, вам придется принимать комбинацию препаратов, так как это часто наиболее эффективно.
Важно, чтобы вы принимали лекарства в соответствии с предписаниями. Поговорите со своим врачом или позвоните в службу NHS 24 111, чтобы получить совет, если доза пропущена или повторена.
Если ваша стенокардия не контролируется медикаментозной терапией, скорее всего, врач направит вас к кардиологу.
Ниже вы можете найти информацию о некоторых наиболее часто используемых препаратах для лечения стенокардии.
Тринитрат глицерина (GTN)
GTN активно используется для облегчения болей при стенокардии.
Всасывается во рту, под языком (сублингвально), что делает его эффективным через 1-2 минуты и продолжительностью от 20 до 30 минут.
Использование GTN GTN можно использовать в форме таблеток или спрея, в зависимости от того, что вы предпочитаете.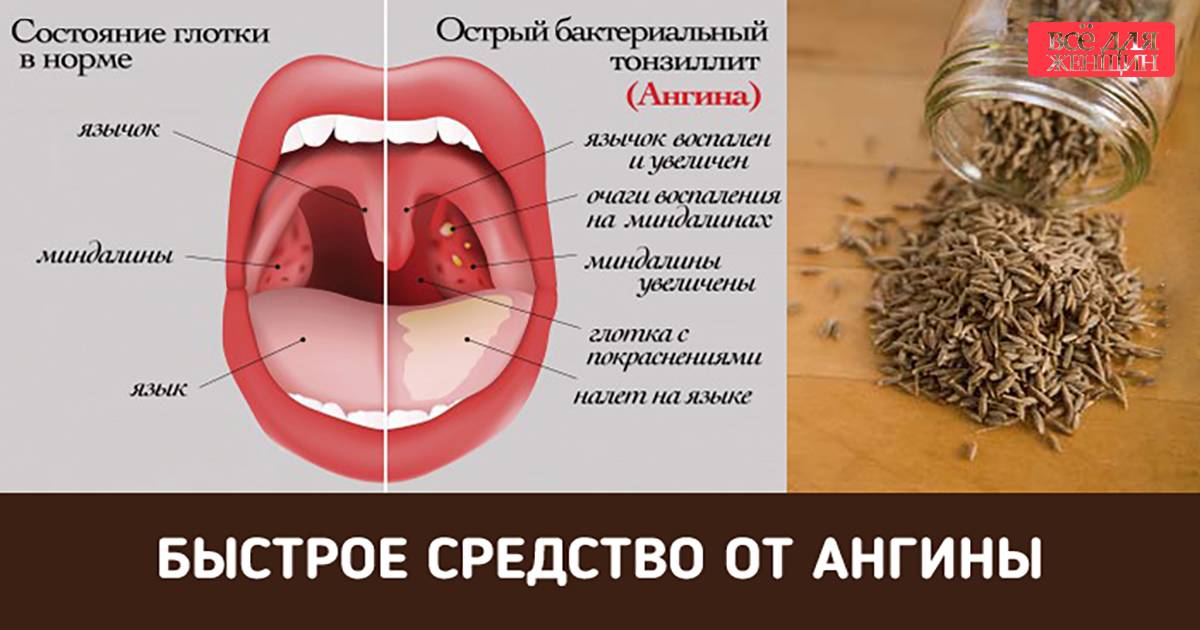
Расскажите окружающим об использовании вашего GTN. Это поможет развеять любые опасения, которые у них есть, и даст вам уверенность в том, что они смогут помочь в случае необходимости.
Если вы согласитесь на использование вашего спрея или таблеток GTN, вы избавитесь от страха перед приближающейся болью.
GTN также можно использовать перед выполнением действий, которые, как вы опасаетесь, могут вызвать стенокардию. Если вы используете свой GTN, и в этом не было необходимости, худшее, что может с вами случиться, — это головная боль.
Количество раз, когда вы можете воспользоваться GTN, не ограничено. Он не вызывает привыкания, и ваше тело не привыкнет к нему при частом использовании.
Как пользоваться спреем GTN
Если вы испытываете боль или одышку:
- сядьте
- сделайте глубокий вдох
- сделайте 2 затяжки GTN
- подождите 5 минут
Если боль или одышка остаются:
- сделайте 2 вдоха GTN
- подождите 5 минут
Если по-прежнему ощущаете боль или одышку, позвоните своему терапевту или наберите номер 999.
Побочные эффекты GTN
Побочные эффекты GTN включают головные боли и головокружение.
Антиагреганты
Антитромбоциты снижают риск сердечного приступа или инсульта, вмешиваясь в нормальный механизм свертывания крови, снижая вероятность образования тромбов.
Всем пациентам с ишемической болезнью сердца следует назначать антиагреганты, обычно аспирин.
Аспирин иногда вызывает расстройство желудка, вызывая расстройство желудка. Этого можно избежать, принимая таблетку во время или после еды, но поговорите со своим врачом, если вы продолжаете страдать.
В случае истинной непереносимости аспирина или аллергии у некоторых людей в качестве альтернативы можно рассмотреть 75 мг клопидогреля в день.
Дипиридамол также является антитромбоцитарным средством, которое чаще связано с проблемами сердечных клапанов.
Бета-блокаторы
Бета-блокаторы используются для лечения высокого кровяного давления и стенокардии.
Бета-блокаторы сокращают работу сердца, замедляя частоту сердечных сокращений и снижая кровяное давление. Это делает их эффективными в снижении количества приступов стенокардии, а также позволяет вам быть более активными.
Это делает их эффективными в снижении количества приступов стенокардии, а также позволяет вам быть более активными.
Узнайте больше о бета-блокаторах.
Статины – препараты для снижения уровня холестерина
Ваш врач может также попросить вас принимать таблетки для снижения уровня холестерина, называемые статинами.
Даже если уровень холестерина у вас не особенно высок, врач может прописать таблетки в качестве профилактической меры.
При приеме статинов следует сообщить врачу о частых болях в животе или мышечных болях. Вам также придется внести изменения в свой рацион, чтобы наиболее эффективно снизить уровень холестерина
Узнайте больше о статинах.
Ингибиторы АПФ
Ингибиторы АПФ помогают расслабить артерии, снижая кровяное давление и уменьшая работу сердца.
Они используются для лечения высокого кровяного давления, а также других проблем с сердцем, особенно при повреждении сердечной мышцы, например, в результате сердечного приступа.
Также известно, что они действуют профилактически, снижая риск сердечных приступов и инсульта у людей с ишемической болезнью сердца.
Узнайте больше об ингибиторах АПФ на веб-сайте Blood Pressure UK
Блокаторы рецепторов ангиотензина (БРА)
Блокаторы рецепторов ангиотензина (БРА) в основном используются при стенокардии, когда ингибиторы АПФ не подходят.
Они действуют почти так же, как ингибиторы АПФ, и могут использоваться в сочетании с ними, если ранее имело место некоторое повреждение сердечной мышцы, например, в результате сердечного приступа.
Узнайте больше о БРА на веб-сайте Blood Pressure UK
Нитраты
Нитраты используются для лечения стенокардии и сердечной недостаточности, поскольку они уменьшают объем работы, которую должна выполнять сердечная мышца. Они открывают артерии, расслабляя мышцы стенки артерии, вызывая расширение кровеносных сосудов.
Таблетки нитратов
Некоторые таблетки представляют собой таблетки с «медленным высвобождением» или «модифицированным высвобождением».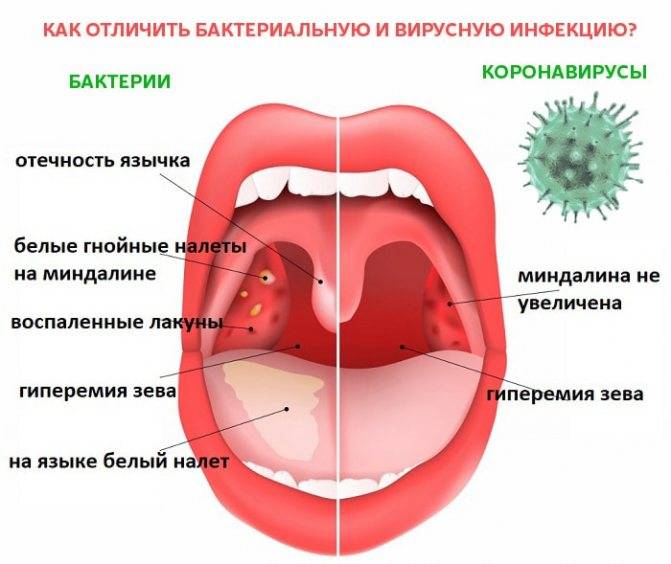 Когда вы глотаете их, они постепенно выделяют стабильное количество нитратов, которые всасываются в организм.
Когда вы глотаете их, они постепенно выделяют стабильное количество нитратов, которые всасываются в организм.
Их следует принимать в предписанное время, чтобы они работали эффективно:
- Изосорбида мононитрат – обычно принимают один раз в день
- Изосорбида динитрат – обычно принимается с интервалом в 12 часов (два раза в день).
Если нитрат остается в крови все время, организм привыкает к нему, и нитрат оказывает гораздо меньшее влияние. Чтобы преодолеть эту «толерантность», вам будут прописаны лекарства, чтобы ваш кровоток был свободен от нитратов в течение нескольких часов каждый день.
Изосорбида динитрат также можно использовать для облегчения боли во время приступа в различных формах.
Пластыри с нитратами
Некоторые из них выпускаются в виде кожных пластырей или мазей, которые выделяют постоянное количество нитратов в кровоток через кожу.
Пластыри следует накладывать на грудь или спину, а не непосредственно на сердце.
В день следует использовать только один пластырь, который следует снимать на ночь, если только он не используется специально для лечения ночной стенокардии.
Каждый раз накладывайте пластырь на разные участки кожи и не накладывайте пластырь на воспаленную или потрескавшуюся кожу (лекарство может впитаться слишком быстро).
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов помогают расслабить артерии, снижая кровяное давление и сокращая работу сердца. Это делает их эффективными в снижении количества приступов стенокардии, а также позволяет вам быть более активными.
Иногда блокаторы кальциевых каналов, такие как Дилтиазем, используются в сочетании с бета-блокаторами для контроля стенокардии.
Иногда их назначают людям, которые не могут принимать бета-блокаторы. Например, верапамил используется вместо бета-блокатора при тяжелой ХОБЛ (хронической обструктивной болезни дыхательных путей) или астме.
Блокаторы кальциевых каналов менее эффективны, если вы курите.


 )
)