симптомы и лечение у взрослых
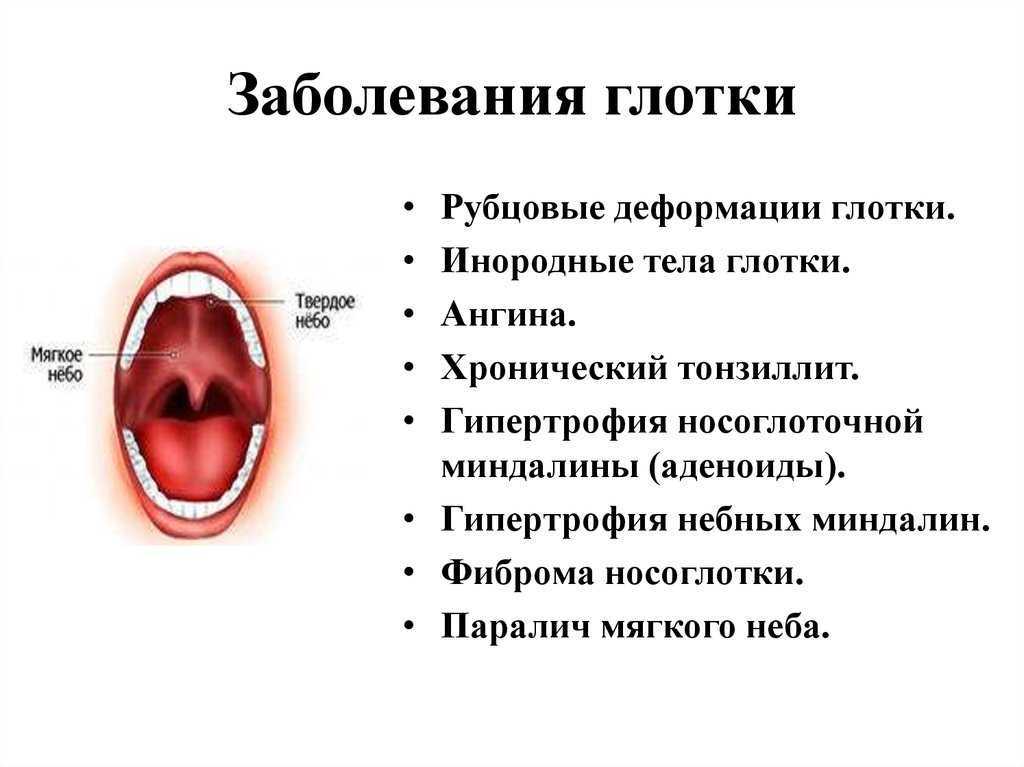
Хронический тонзиллит — заболевание, характеризующееся длительным воспалением миндалин. Оно развивается после недолеченного острого тонзиллита (ангины) или воспалительного процесса структур носо- и ротоглотки. Как правило, болезнетворные бактерии на миндалинах находятся в «дремлющем» состоянии, но при переохлаждении всего организма или ротовой полости, при травмах ротовой полости, снижении иммунитета или из-за других факторов активируются и вызывают острый воспалительный процесс.
Причины развития хронического тонзиллита у взрослых
- Частые фарингиты. При боли в горле рекомендуем также не заниматься самолечением, и записаться к врачу, особенно если вы болеете фарингитом несколько раз в году.
- Аллергия. Она также может стать причиной поражения, так как влияет на состояние иммунной системы и снижает способность организма сопротивляться инфекциям.
- Заболевания зубочелюстной системы.
 Кариес, пародонтит и другие заболевания зубов и десен характеризуются развитием инфекции в ротовой полости. При отсутствии лечения инфекция может поразить другие органы и ткани.
Кариес, пародонтит и другие заболевания зубов и десен характеризуются развитием инфекции в ротовой полости. При отсутствии лечения инфекция может поразить другие органы и ткани. - Низкий иммунитет. Способность организма сопротивляться инфекции снижается после перенесенной болезни (например, кори, скарлатины и др.) или в других стрессовых для организма ситуациях (например, при переохлаждении, переутомлении, неправильном питании, регулярных стрессовых ситуациях, длительном приеме некоторых лекарственных препаратов).
- Воспаления в носовых пазухах, аденоиды, гайморит, полипы и др. Мы рекомендуем не игнорировать даже частый насморк и своевременно обращаться к врачу.
- Искривленная перегородка носа. Подобное нарушение может привести к нарушению вентиляции носоглотки и скоплению болезнетворных бактерий.
- Наследственность. Примерно в 3% случаев тонзиллит вызван не внешними факторами, а передается по наследству от близких родственников.

Симптомы и осложнения тонзиллита
Симптомы хронического тонзиллита у взрослых
- Регулярное или непроходящее першение в горле, боль или дискомфорт во время еды или утром после сна, ощущение инородного предмета в горле.
- Воспаление, увеличение, болезненность лимфоузлов.
- Белый налет или желтоватые комочки в горле, гнойники и др.
- Частый кашель, частые (от трех раз в год) ангины.
- Повышение температуры тела при отсутствии других заболеваний, особенно если она повышается только ближе к вечеру.
- Раздражительность, утомляемость, сонливость, вялость и другие признаки снижения иммунитета.
- . Отдышка, нарушение сердечного ритма.
- Неприятный запах изо рта. Такое действие оказывают скапливающиеся бактерии.
- Другие патологии. Паразитирующие микроорганизмы легко могут проникнуть в организм и вызвать поражение других тканей и органов, поэтому пациенты часто жалуются на боль и «ломоту» в суставах, боль в почках, непроходящую аллергию и кожные заболевания, покалывание и боли в сердце.

Осложнения тонзиллита
Самое распространенное осложнение — паратонзиллярный (околоминдалинный) абсцесс. Он изначально схож с ангиной, так как на начальной стадии для него характерны повышение температуры тела и сильная боль в горле. Но при отсутствии своевременного лечения миндалина опухает, а боль становится сильнее: часто пациенты не могут не только глотать, но даже спать или открывать рот. Абсцесс требует стационарного лечения.
Но это не единственное осложнение. Инфекция легко может распространиться по всему телу пациента, что чревато самыми разными патологиями и поражениями внутренних органов. В число наиболее частых осложнений входят кожные заболевания (экзема, псориаз и др.), заболевания мочеполовой системы, изменение функций щитовидной железы, артриты (воспаление ткани суставов), воспаление тканей сердца (эндокардиты, миокардиты).
Диагностика тонзиллита
Диагноз врач ставит не только на основе жалоб, истории болезни и общего состояния пациента, но и с учетом результатов анализов — только так можно быть уверенным в его корректности.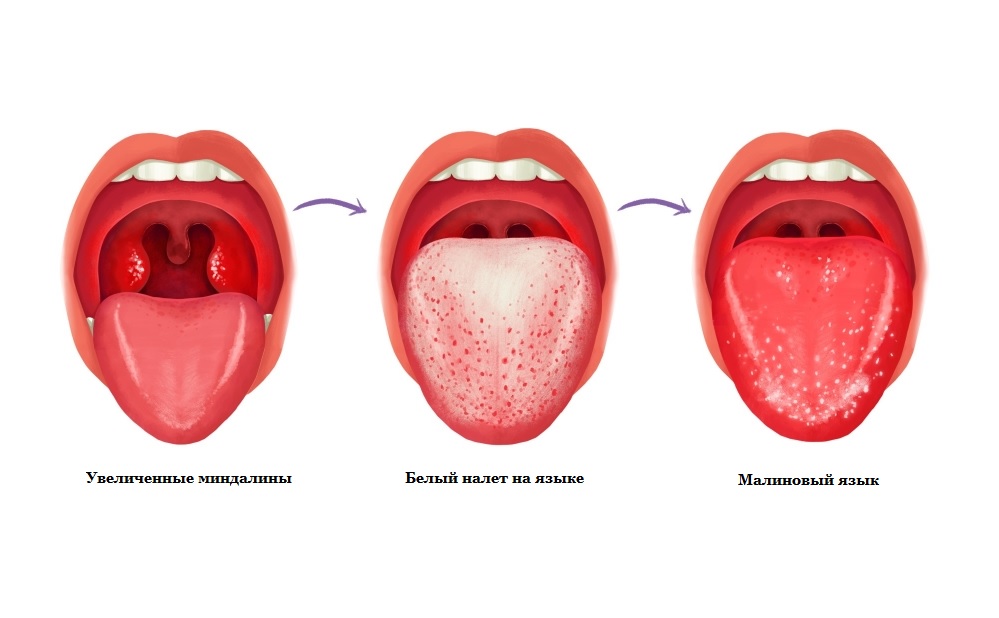
В первую очередь специалист проводит пальпацию лимфатических узлов и визуальный осмотр при специальном освещении (фарингоскопию). Если миндалины увеличены, их ткань разрыхлена, покраснела, есть утолщения, отеки, рубцовые ткани, бороздки, гной (особенно с неприятным запахом), творожнообразные выделения и др., это может говорить о наличии хронического тонзиллита.
Анализы при хроническом тонзиллите
- Общий и биохимический анализы крови. Они показывают уровень лейкоцитов, СОЭ и др., говорят врачу о степени воспалительного процесса и реакции иммунной системы.
- Мазок зева. Как правило, гной имеет слизистую структуру и неприятно пахнет. Также анализ позволяет определить вид микробов — обычно речь идет о стрептококковой инфекции или стафилококке. Исследование дает информацию и об общем состоянии горла — длительное хроническое заболевание может спровоцировать развитие других болезней, и важно своевременно выявить их.
- Анализ мочи.
 Он показывает уровень лимфоцитов, СОЭ и белка, помогает определить активность паразитирующих микроорганизмов и уточнить, проникли ли они в другие ткани и органы или нет.
Он показывает уровень лимфоцитов, СОЭ и белка, помогает определить активность паразитирующих микроорганизмов и уточнить, проникли ли они в другие ткани и органы или нет.
За три дня до обследования рекомендуется отказаться от употребления алкоголя, а за два часа — от курения и обработки горла местными лекарственными препаратами.
Консервативное лечение хронического тонзиллита
Наиболее простой и популярный метод лечения — промывание миндалин. Это не разовая процедура, ее проходят курсом, и количество сеансов врач подбирает индивидуально. Промывание не всегда способствует полному выздоровлению, но даже в данном случае оказывает положительный эффект: нормализует самочувствие и состояние пациента, дает организму силы и резервы для выздоровления, позволяет избежать хирургического вмешательства и рецидивов.
Некоторые врачи используют промывание при помощи шприца. Но практика показывает, что такой метод не всегда позволяет полностью очистить пораженную область от инфекции, и часть бактерий остается, а значит, болезнь может вернуться.
Преимущества промывания при помощи аппарата «Тонзилор»:
- Высокая эффективность. Аппарат позволяет полностью промыть миндалину.
- Активное воздействие. Низкочастотное УЗ-воздействие инактивирует болезнетворные бактерии и запускает процессы восстановления.
-
- Безопасность. Гнойники, болезнетворные бактерии и микробы не контактируют с ротовой полостью пациента.
На первом этапе лечения «Тонзилор» промывает миндалины, дальнейшее УЗ-воздействие на ткани позволяет:
- улучшить микроциркуляцию крови в месте воздействия;
- уменьшить образование рубцовой ткани миндалин;
- улучшить восстановительную регенерацию паренхимы миндалины.

Все это обеспечивает быстрое заживление.
При необходимости врач также может назначить лекарственные препараты. Они позволяют нормализовать температуру тела, оказывают обезболивающий эффект, уменьшают отек, повышают иммунитет и др. В некоторых случаях показано физиотерапевтическое лечение: электрофорез, лазеротерапия, УВЧ, УФО, магнитная терапия и др.
Полное выздоровление возможно только если устранена причина заболевания, например, кариес, фарингит и др. Повысить иммунитет и избежать повторного развития заболевания помогает правильное питание, закаливание организма, отказ от курения и употребления алкоголя, умеренная физическая активность.
Противопоказания к процедуре промывания миндалин на аппарате «Тонзилор»
Любое медицинское вмешательство, в том числе промывание на аппарате «Тонзилор», имеет ряд противопоказаний. Поэтому перед лечением каждого пациента осматривает врач. Он изучает историю болезни, сопутствующие заболевания, общее состояние больного, наличие показаний и противопоказаний, и только потом подбирает оптимальную программу лечения, наиболее подходящий и эффективный в каждом конкретном случае способ промывания миндалин.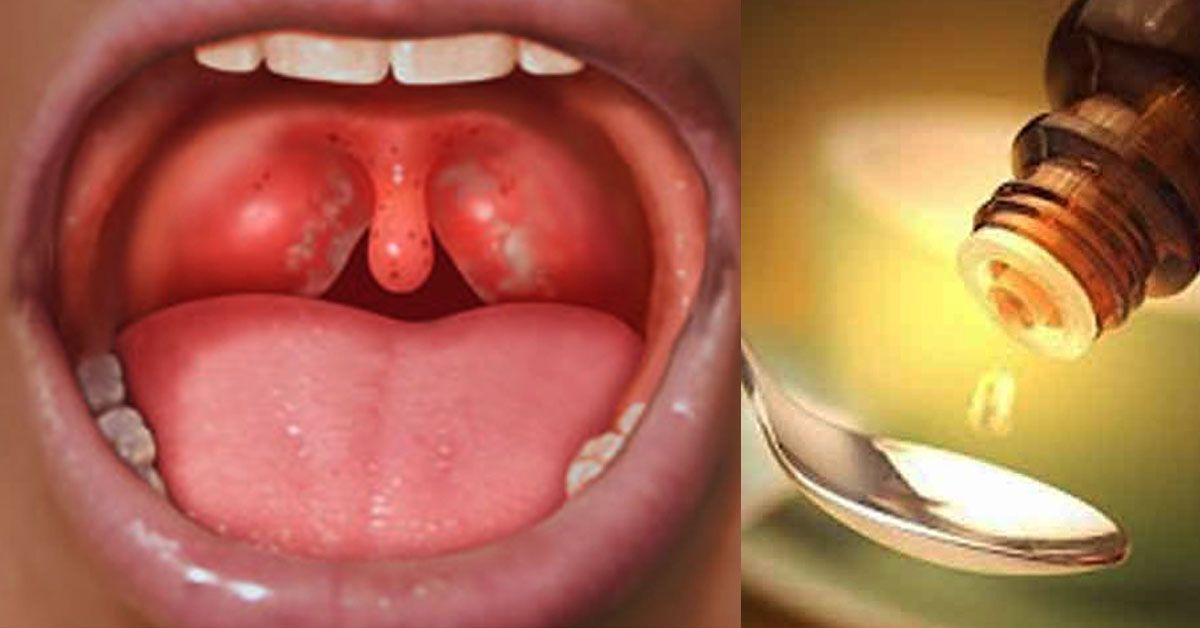
Клиника реабилитации в Хамовниках
Лечение хронического тонзиллита в Москве проводят различные клиники. Обращайтесь в ту, специалистам которой вы доверяете. Врачи Клиники реабилитации в Хамовниках имеют большой опыт работы, регулярно повышают свою квалификацию и внимательно относятся к каждому пациенту, добиваясь высоких результатов. Мы используем только современное оборудование, следим за всеми новинками и последними методиками и лучшие из них используем в своей практике.
Ангина (тонзиллит) — как лечить, профилактика, симтомы
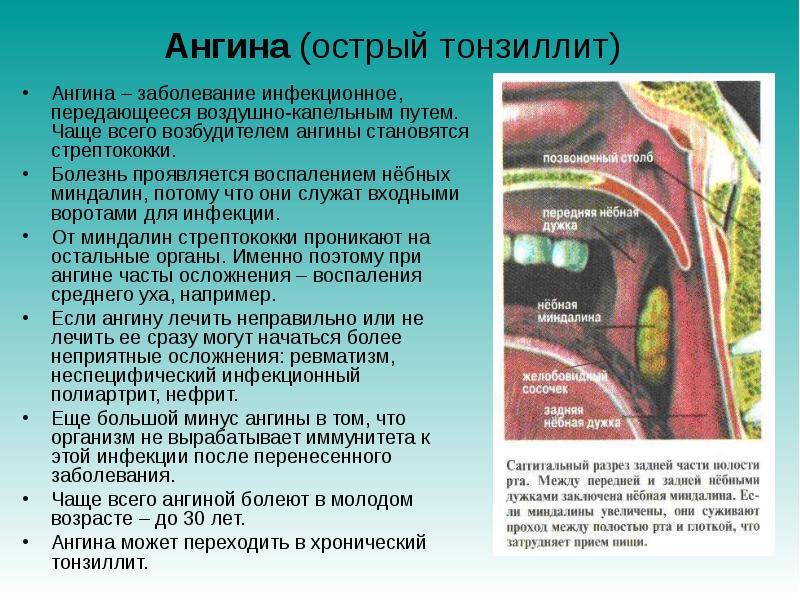
Тонзиллит – одно из самых распространенных заболеваний. В дыхательные пути попадают инфекции вирусной или бактериальной природы (часто к одной из них присоединяется другая), вызывая воспалительный процесс. Всплеск тонзиллита чаще всего наблюдается в весеннее – зимний период, когда у многих отмечается ослабленность иммунитета. Также это заболевание может развиться на фоне уже имеющихся очагов инфекций в организме, например, при кариесе зубов, пародонтозе, гайморита и других.
Передается тонзиллит преимущественно воздушно – капельным путем, возбудители: стафилококки, стрептококки, грибы, бациллы.
Тонзиллит может иметь как острую (ее называют ангиной), так и хроническую форму. Острый тонзиллит чаще возникает в результате обострения хронической формы, когда человек со сниженным иммунитетом мог, к примеру, переохладиться.
Симптомы заболевания тонзиллитом
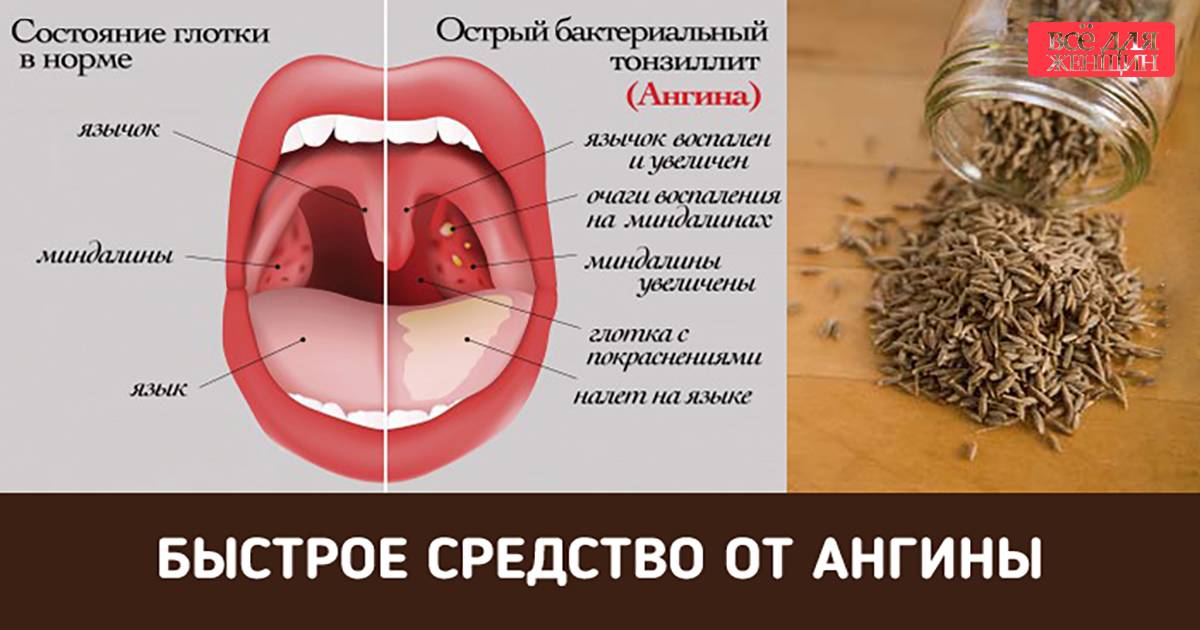
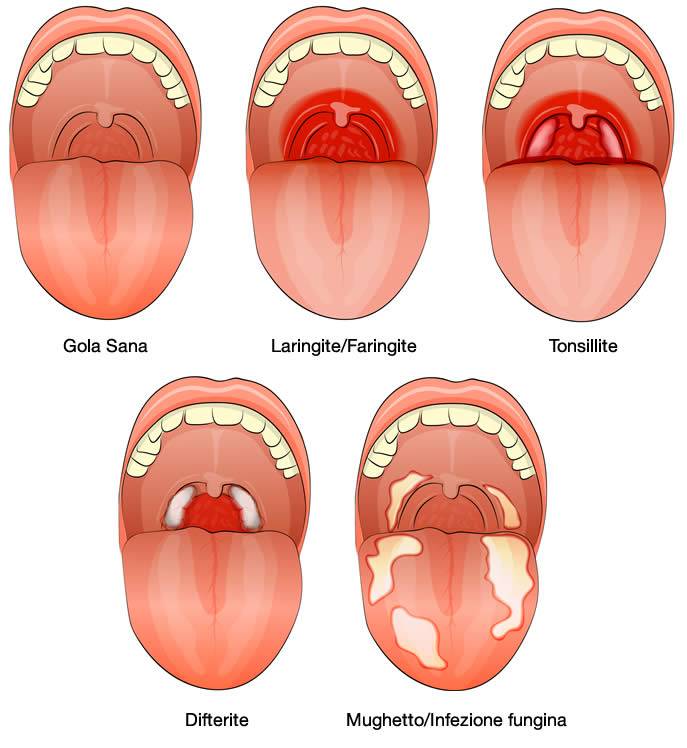
По сравнению с хроническим, острый тонзиллит проходит в более тяжелой форме: температура тела может повыситься до 40 градусов, больной ощущает очень сильную боль в горле, ему сложно делать глотательные движения. Миндалины отечны и увеличены, с наличием гнойных пробок. Заболевшие чувствуют головную боль, слабость, у них увеличены лимфоузлы.
В зависимости от вида ангины, которая бывает лакунарной, герпетической, катаральной, фолликулярной и др. на небных миндалинах образуются гнойники, фолликулы, пленка — налет.
При хроническом тонзиллите температура может повыситься до 38.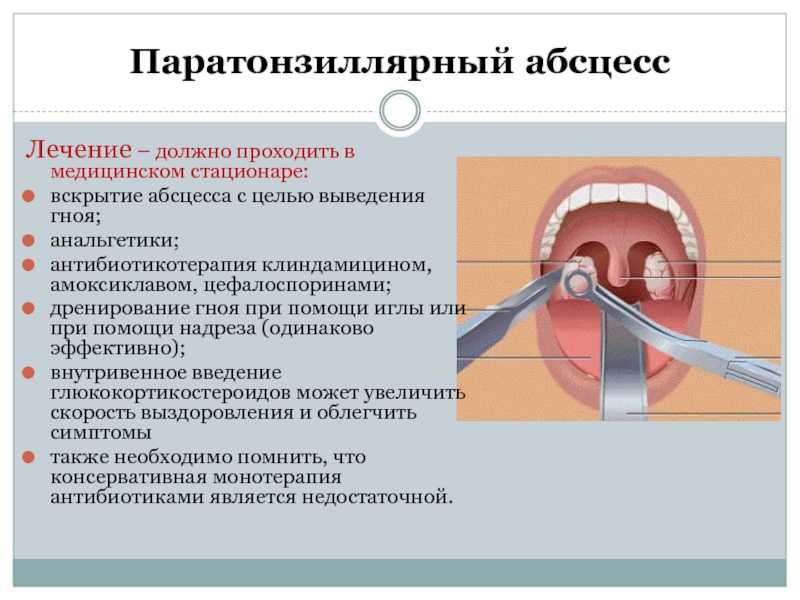 У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах.
У заболевшего на небных миндалинах наблюдается светлый налет, сами же гланды выглядят увеличенными и покрасневшими. Человек чувствует слабость, боль в мышцах, ломоту в суставах.
Для хронического тонзиллита характерны стадии ремиссии и обострения. В период ремиссии очаг инфекции пассивен, и человека не беспокоят неприятные симптомы. Но только стоит переохладиться
(особенно при сниженном иммунитете), как он сразу начинает ощущать неприятное першение в горле, болезненность при глотании, кашель, быструю утомляемость, плохое общее самочувствие и отсутствие аппетита. У заболевшего могут воспалиться лимфоузлы.
Хронический тонзиллит – это длительное воспаление глотки и неба. Его простая форма имеет только местный симптом: боль в горле. Но если картину дополняют устойчивый лимфаденит шеи, изменения в работе сердца и высокая температура, то это уже токсико – аллергическая форма.
Хронический тонзиллит имеет несколько стадий: компенсированную, когда очаг инфекции не активен, и декомпенсированную, когда возникает обострение вследствие многократных заболеваний ангиной, воспалений уха, носа.
Тонзиллит (ангина) — как выглядит воспаление (фото заболевания)
Возможные осложнения при заболевании тонзиллитом
Как и многие другие заболевания, тонзиллит опасен своими осложнениями. К их числу, в первую очередь, можно отнести ревматизм. После перенесенной ангины человек может почувствовать сильную ломоту в суставах, повышение температуры.
На втором месте, как правило, находятся сердечно — сосудистые заболевания. Перебои в работе сердца, одышка, тахикардия – это верные признаки того, что ангина дала осложнения.
Еще один неприятный симптом после перенесенного тонзиллита – припухлость и болезненность лимфоузлов, на которые попала инфекция с небных миндалин. Это — лимфаденит.
Также инфекция может распространиться с миндалин на окружающие ткани верхних дыхательных путей, что приведет к болям при глотании. И это заболевание является осложнением ангины и носит название паратонзиллит.
Следует отметить, что известно более ста заболеваний, возникших вследствие осложнений после острого тонзиллита. К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы.
К ним относятся разнообразные почечные, глазные, кожные болезни и заболевания щитовидной железы.
Диагностика тонзиллита
Начинается, конечно же, с осмотра врача, который определяет: являются ли небные миндалины и соседние ткани отечными и покрасневшими, воспалены ли ушные и шейные лимфатические узлы. Больной направляется на сдачу общего анализа крови.
Прежде, чем пациенту назначить лечение, ЛОР врач определяет характер воспалительного процесса: в какой форме протекает тонзиллит – хронической или острой, тип воспаления (гнойный, катаральный), ангина является первичной или вторичной, каков возбудитель (это определяется лабораторным путем – делается посев из зева).
Лечение тонзиллита — специфика терапии
В лечении тонзиллита могут использоваться как консервативные методы, так и оперативное вмешательство. Способы лечения зависят от специфики этого заболевания.
При хроническом тонзиллите в случае необходимости назначают антибиотики в таблетках, а при ангине зачастую их вводят внутримышечно. Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами.
Проводится и местное лечение: удаляют гнойные налеты на миндалинах, лакуны промывают противобактериальными растворами, назначается физиотерапия и курс витаминов с иммуномодуляторами.
При остром тонзиллите рекомендуется орошение полости рта антисептическими растворами, полоскание, обработка миндалин йодосодержащими преператами (если на йод нет аллергических реакций), полезны ингаляции, рассасывание антибактериальных таблеток.
Также следует много пить (некрепкие чаи, морсы, соки, отвары шиповника и пр.), принимать жаропонижающие и обезболивающие препараты.
Острый тонзиллит не рекомендуется лечить антибиотиками, ведь они снижают местный иммунитет. А вот если форма заболевания более тяжелая, то больному необходим обязательный постельный режим и антибиотикотерапия. Однако назначению антибиотиков должен предшествовать анализ результатов посева в области зева, который позволит выявить инфекцию – возбудителя.
Рекомендуется включать в курс лечения препараты, повышающие иммунитет, а также общеукрепляющие и противовоспалительные.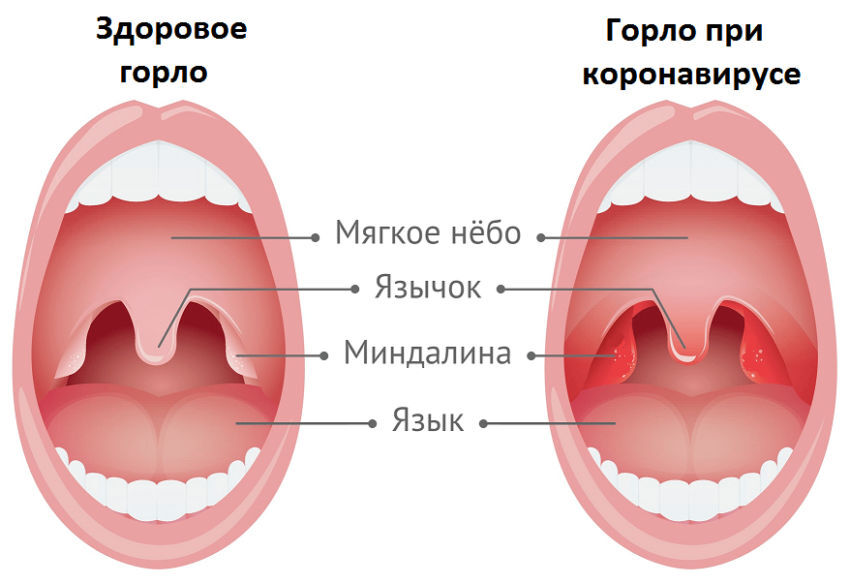 Будут полезны и физиопроцедуры.
Будут полезны и физиопроцедуры.
Если же человек страдает ангинами более, чем два раза в год, имеет осложнения после этого заболевания, а консервативное лечение не приносит ожидаемых результатов, то ему может быть рекомендовано удаление небных миндалин. Существует много современных методов проведения этой операции (инфракрасный лазер, ультразвук, биополярная, радиочастотная абляция и другие), но наиболее эффективным и щадящим многие считают метод холодноплазменной коблации
Однако, следует помнить, что миндалины – это первый защитный барьер, который останавливает и обезоруживает болезнетворные бактерии. Но во многих случаях (особенно после частых простудных заболеваний) миндалины прекращают выполнять свои функции и сами превращаются в источник инфекции, провоцируя серьезные осложнения. В этом случае их лучше удалить.
Лечение тонзиллита (ангины) в ЛОР-центре Медквадрат в Москве, Куркино и Химках.
youtube.com/embed/W2qlAgw2NQA»>Стабильная стенокардия: Медицинская энциклопедия MedlinePlus
Стабильная стенокардия — это боль или дискомфорт в груди, которые чаще всего возникают при физической активности или эмоциональном стрессе. Стенокардия возникает из-за плохого кровотока через кровеносные сосуды в сердце.
Сердечная мышца нуждается в постоянном снабжении кислородом. Коронарные артерии несут богатую кислородом кровь к сердцу.
Когда сердечной мышце приходится работать интенсивнее, ей нужно больше кислорода. Симптомы стенокардии возникают при снижении кровоснабжения сердечной мышцы. Это происходит, когда коронарные артерии сужены или заблокированы атеросклерозом или тромбом.
Наиболее частой причиной стенокардии является ишемическая болезнь сердца. Стенокардия — это медицинский термин, обозначающий этот тип боли в груди.
Стабильная стенокардия менее опасна, чем нестабильная стенокардия, но может быть очень болезненной или дискомфортной.
Существует множество факторов риска ишемической болезни сердца. Некоторые из них включают:
- Диабет
- Высокое кровяное давление
- Высокий уровень холестерина ЛПНП
- Низкий уровень холестерина ЛПВП
- Малоподвижный образ жизни
- Курение
- Преклонный возраст
- Мужской пол
Все, что заставляет сердечную мышцу нуждаться в большем количестве кислорода или уменьшает количество кислорода, которое она получает, может вызвать приступ стенокардии у людей с заболеваниями сердца, в том числе:
- Холодная погода
- Упражнения
- Эмоциональный стресс
- Обильные приемы пищи
Другие причины стенокардии включают:
- Аномальные сердечные ритмы (ваше сердце бьется очень быстро или сердечный ритм нерегулярный)
- Анемия
- Спазм коронарных артерий (также называемый стенокардией Принцметала)
- Сердечная недостаточность
- Заболевание сердечного клапана
- Гипертиреоз (повышенная активность щитовидной железы)
Симптомы стабильной стенокардии чаще всего предсказуемы.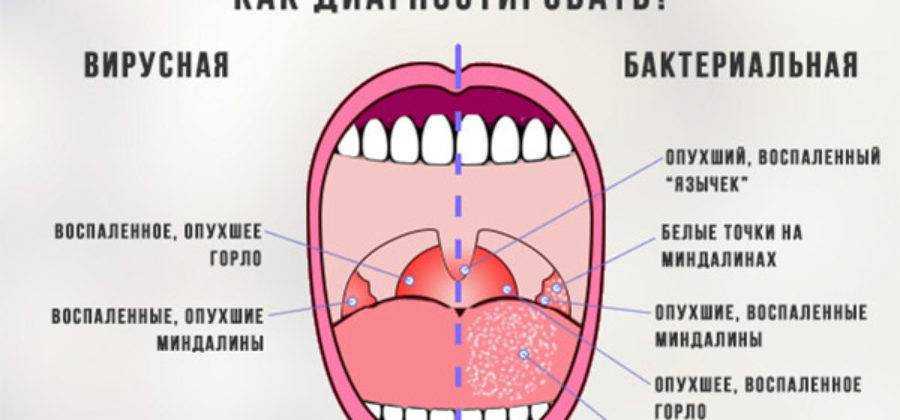 Это означает, что такое же количество упражнений или активности может вызвать стенокардию. Ваша стенокардия должна улучшиться или пройти, когда вы прекратите или замедлите упражнение.
Это означает, что такое же количество упражнений или активности может вызвать стенокардию. Ваша стенокардия должна улучшиться или пройти, когда вы прекратите или замедлите упражнение.
Наиболее частым симптомом является боль в груди, возникающая за грудиной или немного слева от нее. Боль при стабильной стенокардии чаще всего начинается медленно и усиливается в течение следующих нескольких минут, прежде чем исчезнуть.
Как правило, боль в груди ощущается как стеснение, сильное давление, сдавливание или сдавливание. Она может распространяться на:
- руку (чаще всего левую)
- спину
- челюсть
- шею
- плечо
Некоторые люди говорят, что боль ощущается как газы или несварение желудка.
Менее распространенные симптомы стенокардии могут включать:
- Усталость
- Одышка
- Слабость
- Головокружение или предобморочное состояние
- Тошнота, рвота и потливость
- Сердцебиение
Боль при стабильной стенокардии:
- Чаще всего возникает при физической нагрузке или стрессе
- Продолжается в среднем от 1 до 15 минут нитроглицерин
Приступы стенокардии могут возникать в любое время суток.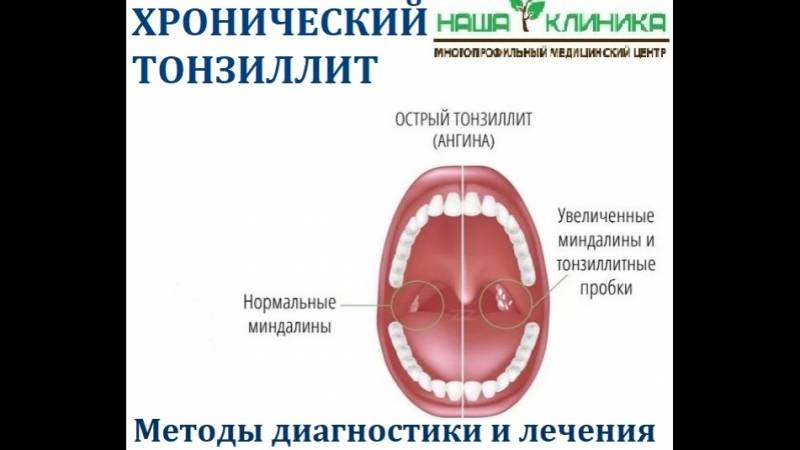 Часто они возникают с 6 утра до полудня.
Часто они возникают с 6 утра до полудня.
Ваш лечащий врач осмотрит вас и проверит ваше кровяное давление. Тесты, которые могут быть сделаны, включают:
- Коронарная ангиография
- Профиль холестерина в крови
- ECG
- Тест на толерантность к упражнениям (стресс -тест или тест на беговой дорожке)
- Ядерная медицина (Thallium) Стресс -тест
- . включают:
- Изменение образа жизни
- Лекарства
- Такие процедуры, как коронарная ангиография со стентированием
- Аортокоронарное шунтирование
Если у вас стенокардия, вы и ваш врач разработаете ежедневный план лечения. Этот план должен включать:
- Лекарства, которые вы регулярно принимаете для профилактики стенокардии
- Действия, которые вы можете делать и которых вам следует избегать
- Лекарства, которые вы должны принимать при стенокардии
- Признаки, свидетельствующие об ухудшении стенокардии
- Когда вам следует позвонить врачу или получить неотложную медицинскую помощь
ЛЕКАРСТВА
Возможно, вам придется принимать одно или несколько лекарств для лечения артериального давления, диабета или высокого уровня холестерина.
 Строго следуйте указаниям своего врача, чтобы предотвратить ухудшение стенокардии.
Строго следуйте указаниям своего врача, чтобы предотвратить ухудшение стенокардии.Таблетки или спрей с нитроглицерином можно использовать для купирования боли в груди.
Противосвертывающие препараты, такие как аспирин и клопидогрел (Плавикс), тикагрелор (Брилинта) или прасугрел (Эффиент), могут помочь предотвратить образование тромбов в артериях и снизить риск сердечного приступа. Спросите своего врача, следует ли вам принимать эти лекарства.
Возможно, вам придется принимать больше лекарств, чтобы предотвратить стенокардию. К ним относятся:
- Ингибиторы АПФ для снижения артериального давления и защиты сердца
- Бета-блокаторы для снижения частоты сердечных сокращений, артериального давления и использования кислорода сердцем
- Блокаторы кальциевых каналов для расслабления артерий, снижения артериального давления и уменьшения нагрузки на сердце
- Нитраты для предотвращения стенокардии
- Ранолазин (Ranexa ) для лечения хронической стенокардии
НИКОГДА НЕ ПРЕКРАТИТЕ ПРИНИМАТЬ ЛЮБЫЕ ИЗ ЭТИХ ПРЕПАРАТОВ САМОСТОЯТЕЛЬНО.
 Всегда сначала обращайтесь к своему провайдеру. Внезапное прекращение приема этих препаратов может усугубить стенокардию или вызвать сердечный приступ. Особенно это касается препаратов, препятствующих свертыванию крови (аспирин, клопидогрел, тикагрелор и прасугрел).
Всегда сначала обращайтесь к своему провайдеру. Внезапное прекращение приема этих препаратов может усугубить стенокардию или вызвать сердечный приступ. Особенно это касается препаратов, препятствующих свертыванию крови (аспирин, клопидогрел, тикагрелор и прасугрел).Ваш лечащий врач может порекомендовать программу кардиореабилитации, которая поможет улучшить состояние вашего сердца.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Некоторые люди могут контролировать стенокардию с помощью лекарств и не нуждаются в хирургическом вмешательстве. Другим потребуется процедура, называемая ангиопластикой и установкой стента (также называемая чрескожным коронарным вмешательством), чтобы открыть заблокированные или суженные артерии, снабжающие кровью сердце.
Закупорка, которая не может быть устранена с помощью ангиопластики, может потребовать хирургического шунтирования сердца для перенаправления кровотока вокруг суженных или закупоренных кровеносных сосудов.
Стабильная стенокардия чаще всего улучшается при приеме лекарств.

Немедленно обратитесь за медицинской помощью, если у вас появились новые необъяснимые боли или давление в груди. Если у вас уже была стенокардия, обратитесь к своему врачу.
Позвоните по номеру 911 или в местный номер службы экстренной помощи, если у вас стенокардия:
- Не проходит через 5 минут после приема нитроглицерина
- Не проходит после 3 доз нитроглицерина первые
Обратитесь к врачу, если:
- У вас чаще возникают симптомы стенокардии
- У вас возникает стенокардия в положении сидя (стенокардия покоя)
- Вы чаще чувствуете усталость
- Вы чувствуете слабость или головокружение
- Ваше сердце бьется очень медленно (менее 60 ударов в минуту) или очень быстро (более 120 ударов в минуту) или неустойчиво (регулярно)
- У вас проблемы с приемом сердечных лекарств
- У вас есть какие-либо другие необычные симптомы
Немедленно обратитесь за медицинской помощью, если человек со стенокардией теряет сознание (обморок).

Фактор риска – это что-то в вас, что увеличивает вероятность заболевания или наличия определенного состояния здоровья.
Некоторые факторы риска сердечно-сосудистых заболеваний вы не можете изменить, но некоторые можете. Изменение факторов риска, которые вы можете контролировать, поможет вам прожить более долгую и здоровую жизнь.
Стенокардия стабильная; Ангина — хроническая; стенокардия; Боль в груди — стенокардия; ИБС — стенокардия; Ишемическая болезнь сердца – стенокардия; Болезнь сердца — стенокардия
- Стенокардия — выделения
- Стенокардия – что спросить у врача
- Стенокардия — при боли в груди
- Сердечный приступ – что спросить у врача
- Сердце — вид спереди
- Стабильная стенокардия
Арнетт Д.К., Блюменталь Р.С., Альберт М.А. и др. Руководство ACC/AHA 2019 года по первичной профилактике сердечно-сосудистых заболеваний, отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по рекомендациям по клинической практике.
 Тираж . 2019;140(11):e596-e646. PMID: 30879355, pubmed.ncbi.nlm.nih.gov/30879355/.
Тираж . 2019;140(11):e596-e646. PMID: 30879355, pubmed.ncbi.nlm.nih.gov/30879355/.Боден ЗЕ. Стенокардия и стабильная ишемическая болезнь сердца. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 62.
Фин С.Д., Бланкеншип Дж.К., Александр К.П. и др. 2014 ACC/AHA/AATS/PCNA/SCAI/STS целенаправленное обновление руководства по диагностике и лечению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. J Am Coll Cardiol . 2014;64(18):1929-1949. PMID: 25077860, pubmed.ncbi.nlm.nih.gov/25077860/.
Морроу Д.А., де Лемос Дж. Стабильная ишемическая болезнь сердца.
 В: Либби П., Бонов Р.О., Манн Д.Л., Томаселли Г.Ф., Бхатт Д.Л., Соломон С.Д., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 40.
В: Либби П., Бонов Р.О., Манн Д.Л., Томаселли Г.Ф., Бхатт Д.Л., Соломон С.Д., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 40.Whelton PK, Carey RM, Aronow WS, et al. Руководство ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA 2017 г. по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых: краткое изложение: отчет Американского колледжа Кардиология/Специальная рабочая группа Американской кардиологической ассоциации по клиническим рекомендациям. J Am Coll Cardiol . 2018;71(19)2199-2269. PMID: 29146533, pubmed.ncbi.nlm.nih.gov/29146533/.
Члены писательского комитета, Гулати М., Леви П.Д., Мукерджи Д. и др. Руководство AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR 2021 г. по оценке и диагностике боли в груди: отчет Объединенного комитета Американского колледжа кардиологов/Американской кардиологической ассоциации по клиническим рекомендациям. J Am Coll Cardiol .
 2021;78(22):e187-e285. PMID: 34756653, pubmed.ncbi.nlm.nih.gov/34756653/.
2021;78(22):e187-e285. PMID: 34756653, pubmed.ncbi.nlm.nih.gov/34756653/.Обновлено: Майкл А. Чен, доктор медицинских наук, доцент медицины, отделение кардиологии, Медицинский центр Харборвью, Медицинская школа Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакция.
Жизнь с болезнью сердца и стенокардией: Медицинская энциклопедия MedlinePlus
Ишемическая болезнь сердца (ИБС) — это сужение мелких кровеносных сосудов, которые снабжают сердце кровью и кислородом. Стенокардия — это боль или дискомфорт в груди, которые чаще всего возникают, когда вы выполняете определенные действия или испытываете стресс. В этой статье обсуждается, что вы можете сделать, чтобы справиться с болью в груди и снизить риск сердечных заболеваний.
ИБС — это сужение мелких кровеносных сосудов, которые снабжают сердце кровью и кислородом.
Стенокардия — это боль или дискомфорт в груди, которые чаще всего возникают при выполнении определенных действий или при стрессе.
 Это вызвано плохим кровотоком через кровеносные сосуды сердечной мышцы.
Это вызвано плохим кровотоком через кровеносные сосуды сердечной мышцы.Если у вас высокое кровяное давление, диабет или высокий уровень холестерина, ваш лечащий врач может порекомендовать вам:
- Поддерживайте артериальное давление чаще всего на уровне 130/80. Если у вас диабет, заболевание почек, инсульт или проблемы с сердцем, то меньшее значение может быть лучше, но ваш лечащий врач поставит вам конкретные цели.
- Принимайте лекарства для снижения уровня холестерина.
- Поддерживайте уровень HbA1c и сахара в крови на рекомендованном уровне.
Некоторые контролируемые факторы риска сердечно-сосудистых заболеваний:
- Употребление алкоголя. Если вы пьете, ограничьте себя не более чем 1 рюмкой в день для женщин или 2 рюмками в день для мужчин.
- Эмоциональное здоровье. Пройдите обследование и лечение депрессии, если это необходимо.
- Упражнение. Делайте много аэробных упражнений, таких как ходьба, плавание или езда на велосипеде, по крайней мере 40 минут в день, по крайней мере, 3-4 дня в неделю.

- Курение. Не курите и не употребляйте табак.
- Стресс. По возможности избегайте стресса или уменьшайте его.
- Вес. Поддерживайте здоровый вес. Стремитесь к индексу массы тела (ИМТ) от 18,5 до 24,9 и талии менее 35 дюймов (90 сантиметров).
Хорошее питание важно для здоровья вашего сердца. Здоровые привычки питания помогут вам контролировать некоторые факторы риска сердечно-сосудистых заболеваний.
- Ешьте много фруктов, овощей и цельнозерновых продуктов.
- Выбирайте постные белки, такие как курица без кожи, рыба и бобы.
- Ешьте обезжиренные или обезжиренные молочные продукты, такие как обезжиренное молоко и обезжиренный йогурт.
- Избегайте продуктов с высоким содержанием натрия (соли).
- Читайте этикетки на продуктах питания. Избегайте продуктов, содержащих насыщенные жиры и частично гидрогенизированные или гидрогенизированные жиры. Это вредные для здоровья жиры, которые часто содержатся в жареной пище, обработанных пищевых продуктах и выпечке.

- Ешьте меньше продуктов, содержащих сыр, сливки или яйца.
Ваш лечащий врач может выписать лекарство для лечения ИБС, высокого кровяного давления, диабета или высокого уровня холестерина. Они могут включать в себя:
- Ингибиторы ACE
- Бета-блокаторы
- Блокаторы кальциевых каналов
- Диуретики (водяные таблетки)
- Статины для предотвращения атака
- . риск сердечного приступа, вам также могут порекомендовать ежедневно принимать аспирин, клопидогрел (плавикс), тикагрелор (брилинта) или прасугрел (эффиент). Внимательно следуйте указаниям своего врача, чтобы не допустить ухудшения сердечно-сосудистых заболеваний и стенокардии.
Всегда консультируйтесь со своим врачом перед тем, как прекратить прием каких-либо лекарств. Внезапное прекращение приема этих препаратов или изменение дозы может усугубить стенокардию или вызвать сердечный приступ.
Составьте вместе со своим врачом план лечения стенокардии.
 Ваш план должен включать:
Ваш план должен включать:- Какие действия вам разрешены, а какие нет
- Какие лекарства вам следует принимать при стенокардии
- Каковы признаки того, что ваша стенокардия ухудшается
- Когда следует звонить своему поставщику медицинских услуг, 911 или местному номеру службы экстренной помощи
Знайте, что может усугубить стенокардию, и старайтесь избегать этих вещей. Например, некоторые люди обнаруживают, что холодная погода, физические упражнения, обильное питание, расстройство или стресс усиливают стенокардию.
Ишемическая болезнь сердца — живущая с; САПР — живущий с; Боль в груди — жизнь с
- Здоровое питание
Экель Р.Х., Якичич Дж.М., Ард Дж.Д. и др. Руководство AHA/ACC 2013 г. по управлению образом жизни для снижения риска сердечно-сосудистых заболеваний: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям. J Am Coll Cardiol .
 2014;63(25 пт Б):2960-2984. PMID: 24239922, pubmed.ncbi.nlm.nih.gov/24239922/.
2014;63(25 пт Б):2960-2984. PMID: 24239922, pubmed.ncbi.nlm.nih.gov/24239922/.Фин С.Д., Бланкеншип Дж.К., Александр К.П. и др. 2014 ACC/AHA/AATS/PCNA/SCAI/STS целенаправленное обновление руководства по диагностике и лечению пациентов со стабильной ишемической болезнью сердца: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. J Am Coll Cardiol . 2014;64(18):1929-1949. PMID: 25077860, pubmed.ncbi.nlm.nih.gov/25077860/.
Морроу Д.А., де Лемос Д.А. Стабильная ишемическая болезнь сердца. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 61.

Мозаффарян Д. Питание и сердечно-сосудистые и метаболические заболевания. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 49.
Stone NJ, Robinson JG, Lichtenstein AH, et al. Руководство ACC/AHA 2013 года по лечению холестерина в крови для снижения сердечно-сосудистого риска атеросклероза у взрослых: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям. J Am Coll Cardiol . 2014;63(25 пт Б):2889-2934. PMID: 24239923 pubmed.ncbi.nlm.nih.gov/24239923/.
Томпсон, округ Колумбия, Адес, штат Пенсильвания. Комплексная кардиореабилитация на основе физических упражнений. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 11-е изд.


 Кариес, пародонтит и другие заболевания зубов и десен характеризуются развитием инфекции в ротовой полости. При отсутствии лечения инфекция может поразить другие органы и ткани.
Кариес, пародонтит и другие заболевания зубов и десен характеризуются развитием инфекции в ротовой полости. При отсутствии лечения инфекция может поразить другие органы и ткани.

 Он показывает уровень лимфоцитов, СОЭ и белка, помогает определить активность паразитирующих микроорганизмов и уточнить, проникли ли они в другие ткани и органы или нет.
Он показывает уровень лимфоцитов, СОЭ и белка, помогает определить активность паразитирующих микроорганизмов и уточнить, проникли ли они в другие ткани и органы или нет.
 Строго следуйте указаниям своего врача, чтобы предотвратить ухудшение стенокардии.
Строго следуйте указаниям своего врача, чтобы предотвратить ухудшение стенокардии. Всегда сначала обращайтесь к своему провайдеру. Внезапное прекращение приема этих препаратов может усугубить стенокардию или вызвать сердечный приступ. Особенно это касается препаратов, препятствующих свертыванию крови (аспирин, клопидогрел, тикагрелор и прасугрел).
Всегда сначала обращайтесь к своему провайдеру. Внезапное прекращение приема этих препаратов может усугубить стенокардию или вызвать сердечный приступ. Особенно это касается препаратов, препятствующих свертыванию крови (аспирин, клопидогрел, тикагрелор и прасугрел).
 Тираж . 2019;140(11):e596-e646. PMID: 30879355, pubmed.ncbi.nlm.nih.gov/30879355/.
Тираж . 2019;140(11):e596-e646. PMID: 30879355, pubmed.ncbi.nlm.nih.gov/30879355/.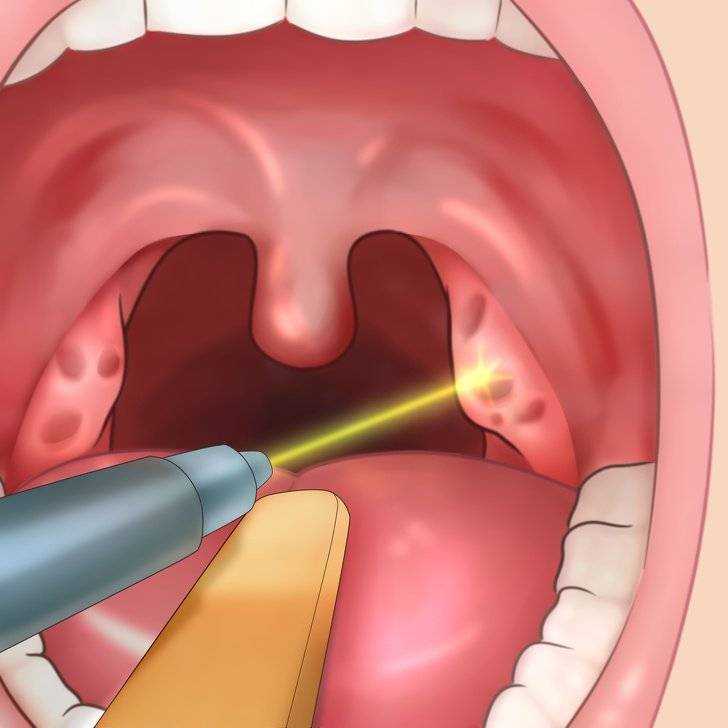 В: Либби П., Бонов Р.О., Манн Д.Л., Томаселли Г.Ф., Бхатт Д.Л., Соломон С.Д., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 40.
В: Либби П., Бонов Р.О., Манн Д.Л., Томаселли Г.Ф., Бхатт Д.Л., Соломон С.Д., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 40.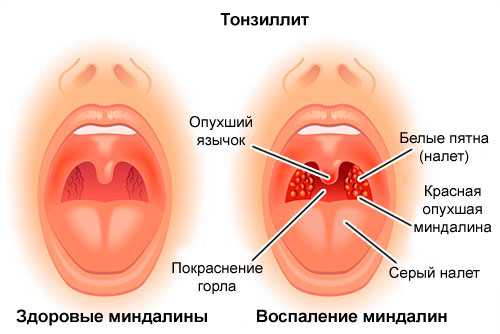 2021;78(22):e187-e285. PMID: 34756653, pubmed.ncbi.nlm.nih.gov/34756653/.
2021;78(22):e187-e285. PMID: 34756653, pubmed.ncbi.nlm.nih.gov/34756653/.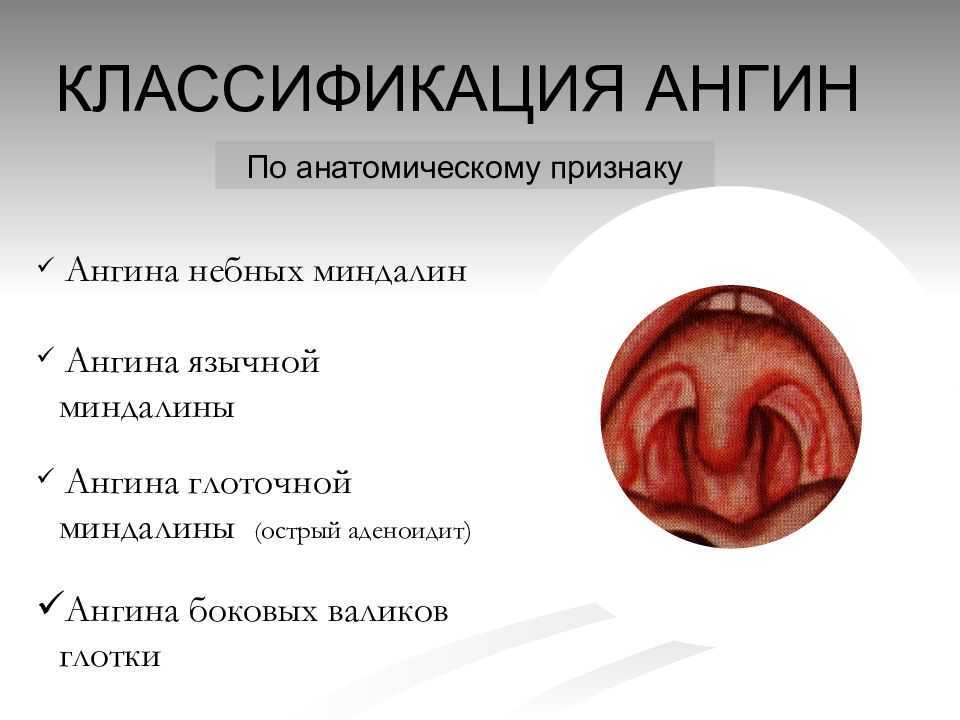 Это вызвано плохим кровотоком через кровеносные сосуды сердечной мышцы.
Это вызвано плохим кровотоком через кровеносные сосуды сердечной мышцы.
 Ваш план должен включать:
Ваш план должен включать: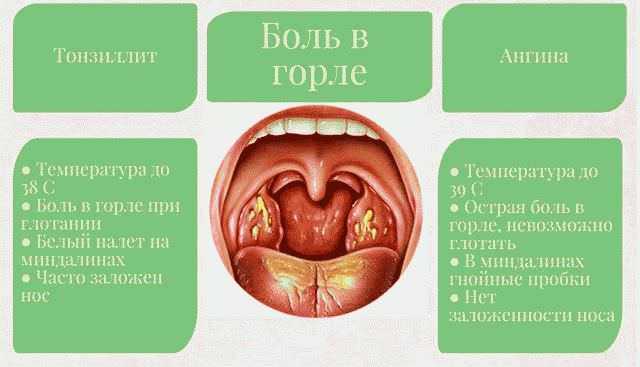 2014;63(25 пт Б):2960-2984. PMID: 24239922, pubmed.ncbi.nlm.nih.gov/24239922/.
2014;63(25 пт Б):2960-2984. PMID: 24239922, pubmed.ncbi.nlm.nih.gov/24239922/.