Энтеровирус симптомы, сыпь, лечение, анализы, чем лечить, профилактика, диагностика, тесты в Люберцах
Для проведения исследования в лабораторных условиях пациенту необходимо предоставить образец кала, собранный согласно текущим требованиям.
Биологический материал собирается строго в стерильную тару из пластика или стекла. Объем кала должен составлять не менее половины чайной ложки. В регистратуре нашей клиники можно получить контейнер для забора биоматериала совершенно бесплатно.
Кал можно собирать только после естественной дефекации. Нельзя собирать биоматериал из памперсов, после проведенной клизмы, применения ректальных свечей или медикаментов, стимулирующих перистальтику кишечника. Также запрещено собирать кал во время приема антибиотиков. Образец не должен содержать примесей других биологических жидкостей организма. Доставить контейнер с калом в лабораторию нужно строго в день сбора.
С помощью данного анализа можно обнаружить энтеровирусы человека разных кластеров, в том числе вируса Коксаки. Однако в результатах не отображается дифференцировка – по итогам исследования нельзя понять, вирус Коксаки у пациента или нет.
Однако в результатах не отображается дифференцировка – по итогам исследования нельзя понять, вирус Коксаки у пациента или нет.
Энтеровирусная инфекция имеет широкое распространение по всему миру.
Вирус Коксаки – один из представителей энтеровирусных инфекций. Они очень устойчивы, сохраняются в воде, легко переносят даже низкие температуры. Заразиться вирусом можно только от человека. Передача происходит воздушно-капельным, контактно-бытовым путем. Инкубационный период заболевания может варьироваться от 2 до 35 дней, однако в подавляющем большинстве случаев составляет неделю. Наиболее интенсивно возбудитель выделяется с биологическими жидкостями организма в первые дни после заражения. Максимальный период выделения – 3-5 недель. Однако у людей с ослабленным иммунитетом вирус может выделяться с фекалиями в течение нескольких лет.
Вариантов течение энтеровирусных инфекций у человека множество – от полностью бессимптомного до проявления характерной симптоматики: легкого недомогания, диарейного синдрома и даже развития серьезных патологий – серозного менингита, паралича, миокардита, заражения крови у новорожденных. Больше всего заражению энтеровирусами подвержены дети младшего возраста.
Больше всего заражению энтеровирусами подвержены дети младшего возраста.
Направление на анализ выдается в случае возникновения групповой заболеваемости в детском коллективе при наличии диарейного или респираторного синдрома. Исследование помогает обнаружить вспышку вируса.
Единственно нормальным референсным значением исследования является «не обнаружено». Стоит уточнить, что в результатах не будет уточнения по кластеру энтеровируса. Данное исследование не поможет узнать о наличии или отсутствии именно вируса Коксаки.
Интерпретация результатов специалистами проводится с учетами того факта, что огромное количество людей являются здоровыми бессимптомными носителями энтеровирусной инфекции. Соответственно, обнаружение клеток энтеровируса в образце биологического материала является подтверждением инфицирования только в том случае, если у пациента присутствует характерная симптоматика заболевания.
Что нужно знать о вирусе Коксаки – Міська поліклініка № 26
В преддверии отпусков и поездок в разные курортные места стоит помнить о возрастающем риске кишечных инфекций.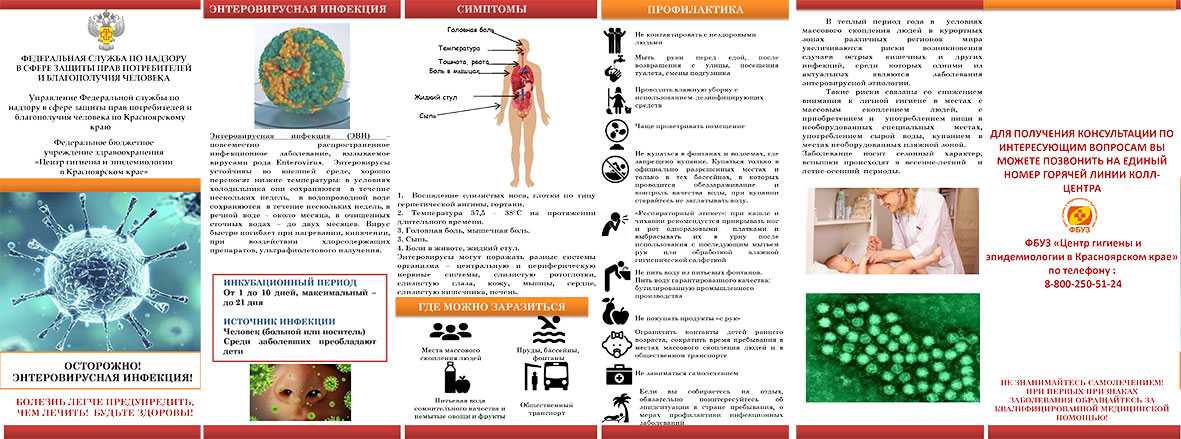 Одной из самых опасных признан вирус Коксаки. В 2017 году наблюдались вспышки инфицирования в Турции.
Одной из самых опасных признан вирус Коксаки. В 2017 году наблюдались вспышки инфицирования в Турции.
В материале рассказывается о том, что такое вирус Коксаки, какие симптомы наблюдаются при заболевании, в чём заключается опасность и как стоит лечить этот недуг.
Вирус Коксаки представляет собой группу энтеровирусов, которые размножаются в кишечнике и желудке человек. В общей сложности различают порядка 30 видов вируса, которые делаться на три группы: А, В и С. Впервые вирус обнаружили в американском городе с идентичным названием.
Чаще всего вирус Коксаки диагностируют у детей, но от инфекции не защищены и взрослые. Он очень заразен, передаётся фекально-оральным или респираторным путём. Наибольшую опасность заболевший приносит окружающим в первую неделю, но даже спустя время он может оставаться заразным. Инкубационный период для вируса Коксаки составляет 1-7 дней.
Вирус Коксаки очень опасен, особенно если забросить лечение. Заболевание провоцирует лихорадку, стоматит, экзему. Из-за вируса возникают осложнения практически на все органы. Кроме того, вирус Коксаки может быть причиной образования асептического менингита. В некоторых случаях данная инфекция приводит даже к летальному исходу.
Из-за вируса возникают осложнения практически на все органы. Кроме того, вирус Коксаки может быть причиной образования асептического менингита. В некоторых случаях данная инфекция приводит даже к летальному исходу.
При вирусе Коксаки обычно образуется лихорадка, но при этом всё чисто индивидуально. У некоторых образуется температура под 40 градусов, а другие сталкиваются с показателем не выше 38. Причём держится температура у всех по-разному, но в среднем продолжительность её составляет один-три дня.
Также при вирусе Коксаки образуется сыпь — это один из основных симптомов. Она довольно характерная и легко различимая. Внешне похожа на ветряночные пузыри с жидкостью. Спустя пару-тройку дней, как увеличилась температура, сыпь начинает только образовываться.
Ещё одним симптомом вируса Коксаки является ангина с сильным болевым синдромом. Горло сильно воспаляется, из-за чего питание становится проблематичным. Любой глоток сопровождается дикой болью. Всё дело в том, что при вирусе Коксаки в ротовой полости образуются точки, покраснение, что и вызывает проблемы.
Слабость — вот ещё один симптом вируса Коксаки. Большинство людей путают данный вирус с обычность усталостью, гриппом или ОРВИ. Именно поэтому не все сразу обращают внимание на своё состояние. Однако лучше не затягивать с лечением, иначе можно спровоцировать различные осложнения.
К симптомам вируса Коксаки относятся также тошнота и рвота. Появляются язвы в полости рта. Частым симптомом является также сыпь на локтях, стопах и между пальцами.
У людей, страдающих от вируса Коксаки, появляется также расстройство кишечника, диарея — распространённый симптом. В области пупка образуются боли, которые усиливаются при кашле, а длятся от 5 до 10 минут с перерывами в один час.
Самостоятельно поставить себе диагноз человек не может. Для диагностирования требуется посетить врача, который проверяет симптоматику, а также проводит ПЦР, проверяет наличие в крови антител к вирусу.
Для постановки диагноза требуется сдать определенные анализы: крови на антитела, смыв с носовой полости, анализ кала с помощью ПЦР.
Если у человека сильный иммунитет, то организм в состоянии сам справиться с вирусом Коксаки. Но надеяться на это не следует. Самое примечательное, что к антибиотикам вирус очень устойчив. В крайних случаях могут назначать противовирусные медикаменты.
Как вы помните, дети болеют чаще взрослых. Лечение у разных возрастных категорий отличается. Например, детям прописывают постельный режим, обильное питьё, диету. Образующиейся язвочки обрабатывают средством, например, фукарцином. Проводят полоскание рта, меры по снижению температуры тела.
Взрослым прописывают обильное питье, диету, приём противоаллергенных, жаропонижающих и обезболивающих средств. Также назначают сорбенты.
Вирус Коксаки иногда называют болезнью грязных рук, ведь заболевание передаётся бытовым и воздушно-капельным путём. Вирус выживает в воде, но солнце и чистящие средства являются убийцами для него. Именно поэтому необходимо придерживаться определенных правил для снижения риска заражения.
В частности, нужно мыть руки перед едой, после каждого посещения общественного транспорта, других подобных мест.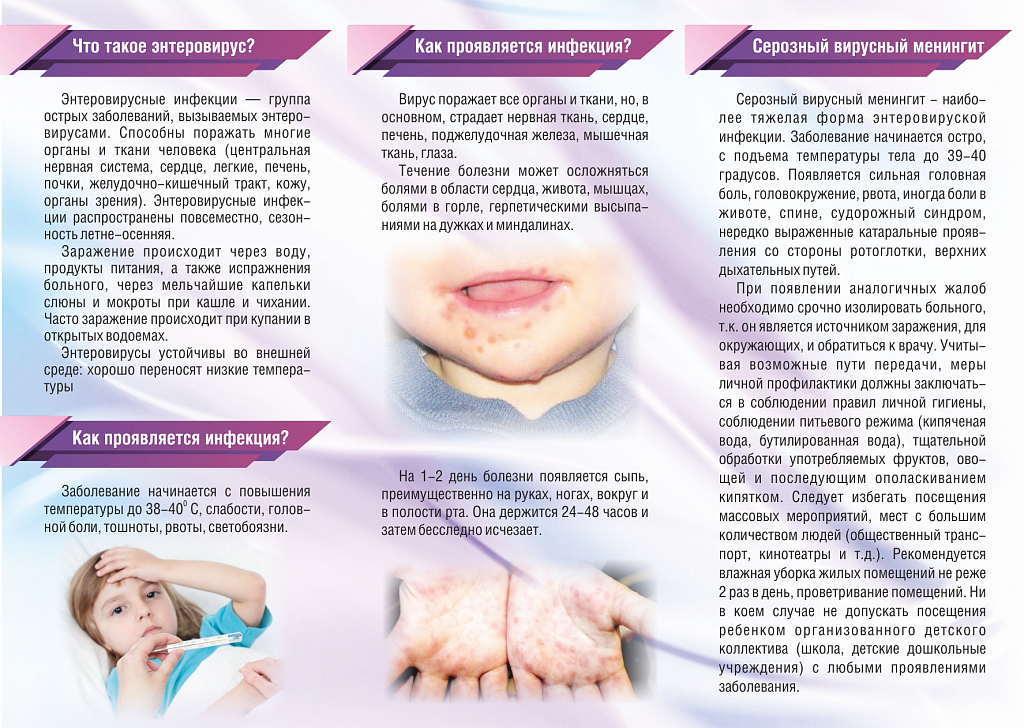 Не нужно глотать воду в бассейнах и открытых водоёмах, пить только чистую, не из-под крана. Овощи и фрукты нужно тщательно промывать перед употреблением. Нахождение в местах скопления людей, а особенно детей, лучше свести к минимуму. Также для поддержания иммунитета лучше принимать витаминные комплексы, придерживаться сбалансированного питания и заниматься спортом.
Не нужно глотать воду в бассейнах и открытых водоёмах, пить только чистую, не из-под крана. Овощи и фрукты нужно тщательно промывать перед употреблением. Нахождение в местах скопления людей, а особенно детей, лучше свести к минимуму. Также для поддержания иммунитета лучше принимать витаминные комплексы, придерживаться сбалансированного питания и заниматься спортом.
Если вы обнаружили у себя или близких симптомы, похожие на признаки вируса Коксаки, не следует откладывать поход к врачу. Своевременное лечение способно избавить вас от осложнений.
Ящур | Beacon Health System
Обзор
Ящур — это легкая заразная вирусная инфекция, часто встречающаяся у детей младшего возраста. Симптомы включают язвы во рту и сыпь на руках и ногах. Болезнь рук и ног чаще всего вызывается вирусом Коксаки.
Специального лечения ящура не существует. Частое мытье рук и избегание тесного контакта с людьми, страдающими ящуром, могут помочь снизить риск заражения вашего ребенка.
Симптомы
Ящур может вызывать все следующие симптомы или только некоторые из них. В том числе:
- Лихорадка.
- Боль в горле.
- Тошнит.
- Болезненные волдыри на языке, деснах и внутренней стороне щек.
- Сыпь на ладонях, подошвах и иногда на ягодицах. Сыпь не зудит, но иногда на ней появляются волдыри. В зависимости от тона кожи сыпь может быть красной, белой, серой или проявляться только в виде крошечных бугорков.
- Возбуждение у младенцев и детей ясельного возраста.
- Потеря аппетита.
Обычный период от первичного заражения до появления симптомов (инкубационный период) составляет от 3 до 6 дней. У детей может подняться температура и развиться боль в горле. Иногда они теряют аппетит и плохо себя чувствуют.
Через один или два дня после начала лихорадки могут появиться болезненные язвы в передней части рта или горла. Также может появиться сыпь на руках и ногах, а иногда и на ягодицах.
Язвы, которые развиваются в задней части рта и горла, могут свидетельствовать о родственном вирусном заболевании, называемом герпангиной. Другие признаки герпетической ангины включают внезапную высокую температуру и, в некоторых случаях, судороги. В редких случаях язвы появляются на руках, ногах или других частях тела.
Когда следует обратиться к врачу
Ящур обычно является легким заболеванием. Обычно это вызывает лихорадку и легкие симптомы в течение нескольких дней. Позвоните своему лечащему врачу, если вашему ребенку меньше шести месяцев, у него ослаблена иммунная система или у него язвы во рту или боль в горле, из-за которой больно пить жидкости. Также позвоните своему врачу, если симптомы вашего ребенка не улучшатся через 10 дней.
Причины
Наиболее частой причиной ящура является инфекция, вызванная вирусом Коксаки 16. Этот вирус Коксаки принадлежит к группе вирусов, называемых неполиомиелитными энтеровирусами. Другие типы энтеровирусов также могут вызывать ящур.
Большинство людей заражаются вирусом Коксаки и ящуром через рот. Болезнь распространяется при контакте с инфицированным человеком:
- Выделения из носа или выделения из горла
- Слюна
- Жидкость из волдырей
- Табурет
- Респираторные капли, попадающие в воздух после кашля или чихания
Часто встречается в детских учреждениях
Ящур чаще всего встречается у детей в детских учреждениях. Это потому, что маленькие дети нуждаются в частой смене подгузников и помощи в использовании туалета. Они также склонны засовывать руки в рот.
Ваш ребенок наиболее заразен в течение первой недели ящура. Но вирус может оставаться в организме в течение нескольких недель после исчезновения симптомов. Это означает, что ваш ребенок все еще может заразить других.
Некоторые люди, особенно взрослые, могут передавать вирус, не проявляя никаких симптомов заболевания.
Вспышки заболевания чаще встречаются летом и ранней осенью в США. В тропическом климате вспышки происходят в сезон дождей.
В тропическом климате вспышки происходят в сезон дождей.
Отличие от ящура
Ящур не связан с ящуром (иногда называемым копытно-ротовой болезнью), который является инфекционным вирусным заболеванием, встречающимся в домашний скот. Вы не можете заразиться ящуром от домашних животных или других животных, и вы не можете передать его им.
Факторы риска
Возраст является основным фактором риска ящура. Болезнь в основном поражает детей в возрасте от 5 до 7 лет. Дети в детских учреждениях особенно уязвимы, потому что инфекция распространяется от человека к человеку.
Болезнь ладоней-ног-рота обычно поражает маленьких детей, но ею может заболеть каждый.
Считается, что дети старшего возраста и взрослые обладают иммунитетом против ящура. Они часто вырабатывают антитела после контакта с вирусами, вызывающими заболевание. Но подростки и взрослые иногда все же болеют ящуром.
Осложнения
Наиболее частым осложнением ящура является обезвоживание. Болезнь может вызывать язвы во рту и горле, из-за чего больно глотать.
Болезнь может вызывать язвы во рту и горле, из-за чего больно глотать.
Поощряйте вашего ребенка пить жидкости во время болезни. Если дети слишком обезвожены, им может потребоваться внутривенное введение жидкости в больнице.
Ящур ладонно-ящевой, как правило, легкое заболевание. Обычно это вызывает только лихорадку и легкие симптомы в течение нескольких дней. Иногда энтеровирус, вызывающий ящур, проникает в головной мозг и вызывает серьезные осложнения:
- Вирусный менингит.
- Энцефалит. Это тяжелое и потенциально опасное для жизни заболевание связано с воспалением головного мозга. Энцефалит встречается редко.
Профилактика
Вы можете снизить риск развития ящура у вашего ребенка разными способами:
- Чаще мойте руки. Мойте руки не менее 20 секунд.
 Обязательно мойте руки после посещения туалета или смены подгузника. Кроме того, мойте руки перед приготовлением или приемом пищи, а также после сморкания, чихания или кашля. Когда мыло и вода недоступны, используйте дезинфицирующее средство для рук.
Обязательно мойте руки после посещения туалета или смены подгузника. Кроме того, мойте руки перед приготовлением или приемом пищи, а также после сморкания, чихания или кашля. Когда мыло и вода недоступны, используйте дезинфицирующее средство для рук. - Научите правилам гигиены. Покажите своим детям, как мыть руки, и помогите им делать это чаще. Покажите им, как соблюдать правила гигиены в целом. Объясните им, почему лучше не брать в рот пальцы, руки или любые другие предметы.
- Дезинфекция мест общего пользования. Сначала очистите зоны и поверхности с интенсивным движением водой с мылом. Затем очистите разбавленным раствором хлорного отбеливателя и воды. Если вы находитесь в детском саду, соблюдайте строгий график уборки и дезинфекции. Вирус может жить в течение нескольких дней на поверхностях в местах общего пользования, в том числе на дверных ручках и на предметах общего пользования, таких как игрушки.
- Избегайте тесного контакта.
 Поскольку ящур очень заразен, люди с этим заболеванием должны ограничить контакт с другими людьми, пока у них есть симптомы. Не пускайте детей с ящуром в детские учреждения или школу до тех пор, пока не спадет лихорадка и не заживут язвы во рту. Если вы заболели, оставайтесь дома и не работайте.
Поскольку ящур очень заразен, люди с этим заболеванием должны ограничить контакт с другими людьми, пока у них есть симптомы. Не пускайте детей с ящуром в детские учреждения или школу до тех пор, пока не спадет лихорадка и не заживут язвы во рту. Если вы заболели, оставайтесь дома и не работайте.
Диагностика
Лечащий врач вашего ребенка, скорее всего, решит, есть ли у вашего ребенка ящур или другие типы вирусных инфекций, оценив:
- Возраст вашего ребенка
- Симптомы вашего ребенка
Лечащий врач вашего ребенка может взять мазок из горла или образец кала. Медицинский работник вашего ребенка отправит образец в лабораторию, чтобы определить, какой вирус вызвал заболевание.
Лечение
Специального лечения ящура не существует. Симптомы ящура обычно исчезают через 7–10 дней.
Местный оральный анестетик может облегчить боль при язвах во рту. Болеутоляющие препараты, отпускаемые без рецепта, кроме аспирина, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин ИБ, другие), могут облегчить общий дискомфорт.
Болеутоляющие препараты, отпускаемые без рецепта, кроме аспирина, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин ИБ, другие), могут облегчить общий дискомфорт.
Образ жизни и домашние средства
Некоторые пищевые продукты и напитки могут вызывать раздражение волдырей на языке, во рту или в горле. Попробуйте эти советы, чтобы сделать волдыри менее болезненными для вашего ребенка. Эти советы также могут облегчить процесс приема пищи и питья.
- Сосет леденец или леденцы.
- Съешьте мороженое или щербет.
- Пейте холодные напитки, например воду.
- Пейте теплые напитки, например, чай.
- Избегайте кислых продуктов и напитков, таких как цитрусовые, морсы и газированные напитки.
- Ешьте мягкую пищу, которую не нужно долго пережевывать.
Если ваш ребенок может полоскать рот, не глотая, полоскание рта теплой соленой водой может успокоить его. Попросите ребенка полоскать рот несколько раз в день, чтобы облегчить боль и воспаление полости рта и горла.
Подготовка к приему
Вы можете начать с того, что отведете своего ребенка к своему лечащему врачу.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, нужно ли вам что-то сделать заранее, например, поститься перед определенным тестом. Составьте список из:
- Симптомы вашего ребенка, включая любые, которые кажутся не связанными с причиной вашего посещения
- Ключевая личная информация, включая сильные стрессы, недавние изменения в жизни и семейный анамнез
- Все лекарства, витамины или добавки, которые принимает ваш ребенок, включая дозы
- Вопросы, которые следует задать лечащему врачу вашего ребенка
Если возможно, возьмите с собой члена семьи или друга, чтобы помочь вам запомнить полученную информацию.
Основные вопросы, которые следует задать врачу при ящуре, включают:
- Что может вызвать симптомы у моего ребенка?
- Помимо наиболее вероятной причины, каковы другие возможные причины симптомов у моего ребенка?
- Какие анализы нужны моему ребенку?
- Как лучше поступить?
- У моего ребенка другие проблемы со здоровьем.

- Что я могу сделать дома, чтобы ребенку было удобнее?
- Существуют ли ограничения, которым я должен следовать для своего ребенка?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Чего ожидать от вашего врача
Ваш врач может задать вам несколько вопросов, например:
- Когда у вашего ребенка появились симптомы?
- Были ли симптомы у вашего ребенка постоянными или случайными?
- Насколько серьезны симптомы у вашего ребенка?
- Ваш ребенок недавно подвергался воздействию кого-либо, кто был болен?
- Слышали ли вы о каких-либо заболеваниях вашего ребенка в школе или детском саду?
- Что, по-видимому, улучшает симптомы вашего ребенка?
- Что, по-видимому, ухудшает симптомы вашего ребенка?
Что вы можете сделать в это время
Не делайте ничего, что может ухудшить симптомы вашего ребенка.
Чтобы уменьшить дискомфорт вашего ребенка, медицинские работники часто рекомендуют следующие советы:
- Отдыхай.
- Пейте достаточно жидкости, чтобы предотвратить обезвоживание
- Избегайте сигаретного дыма, в том числе пассивного курения, и других вещей, которые могут вызвать раздражение рта и горла
Последнее обновление: 16 августа 2022 г.
© 1998-2023 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены.
Условия использования
Изображение месяца — диагностика | Дерматология | JAMA Pediatrics
Развязка и обсуждение: ящур
Результаты энтеровирусной полимеразной цепной реакции, полученные из незакрытых пузырьков, были положительными, подтверждая диагноз ладонно-ящевой болезни (HFMD). Было рекомендовано поддерживающее лечение с использованием местных смягчающих средств и мупироциновой мази на любых участках с корками или эрозиями, и сыпь исчезла без последствий в течение последующих 2 недель.
Как правило, HFMD — это клинический диагноз. Чаще всего поражает детей в возрасте до 5 лет. Вызывается одним из нескольких серотипов энтеровируса, обычно вирусом Коксаки А16, хотя вирусы Коксаки А5, А7, А9, A10, B2 и B5 также были вовлечены в HFMD в Соединенных Штатах. В Юго-Восточной Азии и Китае энтеровирус 71 был связан со вспышками HFMD с сопутствующими неврологическими осложнениями, включая энцефаломиелит. Эпидемии HFMD часто возникают летом и осенью. Как правило, HFMD начинается с субфебрильной температуры, недомогания и фарингита с кожно-слизистыми проявлениями, появляющимися через 1–2 дня. Типичные поражения часто ограничиваются пятнами, папулами и/или везикулами на ладонях и подошвах, а также болезненными эрозиями (герпетической ангиной) на слизистой оболочке полости рта. Как и все энтеровирусные инфекции, HFMD передается фекально-оральным путем и может передаваться при контакте со слюной, везикулярной жидкостью, выделениями из дыхательных путей и фекалиями.
Серотип энтеровируса, который в последнее время вызывает более тяжелые проявления HFMD, представляет собой вирус Коксаки A6, который исторически был редкой причиной HFMD во всем мире и ранее не регистрировался в Соединенных Штатах. Однако с 2008 г. вирус Коксаки A6 был связан с несколькими эпидемиями HFMD в Европе и Азии 1 -5 , а также с атипичной вспышкой HFMD в Соединенных Штатах, которая началась в ноябре 2011 г., и продолжающиеся случаи продолжают поступать. в Центры по контролю и профилактике заболеваний. 6 ,7 Клинические и эпидемиологические особенности вспышки, зарегистрированной в Соединенных Штатах, были необычны и примечательны сообщениями о клинических проявлениях заболевания у взрослых, проявлениях в зимние и весенние месяцы и более тяжелых клинических проявлениях. Клинические проявления, связанные с инфекцией, вызванной вирусом Коксаки А6, включают геморрагические везикулы и буллы, которые часто прогрессируют до покрытых коркой эрозий, и более широкое и/или генерализованное распространение с преимущественным поражением конечностей, но может также поражать лицо, ягодицы и туловище. Вовлечение слизистой оболочки полости рта может быть видно, но может быть минимальным или отсутствовать.
Однако с 2008 г. вирус Коксаки A6 был связан с несколькими эпидемиями HFMD в Европе и Азии 1 -5 , а также с атипичной вспышкой HFMD в Соединенных Штатах, которая началась в ноябре 2011 г., и продолжающиеся случаи продолжают поступать. в Центры по контролю и профилактике заболеваний. 6 ,7 Клинические и эпидемиологические особенности вспышки, зарегистрированной в Соединенных Штатах, были необычны и примечательны сообщениями о клинических проявлениях заболевания у взрослых, проявлениях в зимние и весенние месяцы и более тяжелых клинических проявлениях. Клинические проявления, связанные с инфекцией, вызванной вирусом Коксаки А6, включают геморрагические везикулы и буллы, которые часто прогрессируют до покрытых коркой эрозий, и более широкое и/или генерализованное распространение с преимущественным поражением конечностей, но может также поражать лицо, ягодицы и туловище. Вовлечение слизистой оболочки полости рта может быть видно, но может быть минимальным или отсутствовать. Более тяжелые кожные проявления могут возникать у детей с сопутствующим атопическим дерматитом или другим кожным заболеванием.
Более тяжелые кожные проявления могут возникать у детей с сопутствующим атопическим дерматитом или другим кожным заболеванием.
Осложнения HFMD встречаются редко и включают бактериальную суперинфекцию кожных поражений, обезвоживание, вторичное по отношению к болезненным эрозиям полости рта и уменьшению перорального приема пищи, а также вирусный менингит или менингоэнцефалит. Онихомадез, или выпадение ногтевой пластины, нередко наблюдается после HFMD, в том числе вызванного вирусом Коксаки A6.
Лечение HFMD в основном поддерживающее, основное внимание уделяется поддерживающей терапии и лечению сопутствующей боли и зуда, если они есть. Пероральные анальгетики, такие как жидкость для полоскания рта, леденцы или спрей, могут быть полезны при болезненных эрозиях полости рта. Спонтанное разрешение кожных поражений происходит через 1-2 недели.
Дифференциальный диагноз распространенной папуловезикулярной экзантемы у ребенка раннего возраста включает диссеминированную вирусную инфекцию простого герпеса, герпетическую экзему, вирусную инфекцию ветряной оспы, многоформную эритему, синдром Стивенса-Джонсона, папулезную крапивницу/реакцию на укус членистоногих и синдром Джанотти-Крости . При подозрении на HFMD, но клиническая картина нетипична, диагностическая оценка может включать полимеразную цепную реакцию энтеровируса из кожного поражения для подтверждения диагноза. Серотипирование, если оно показано, может быть выполнено в некоторых референс-лабораториях, но обычно не требуется в случаях HFMD.
При подозрении на HFMD, но клиническая картина нетипична, диагностическая оценка может включать полимеразную цепную реакцию энтеровируса из кожного поражения для подтверждения диагноза. Серотипирование, если оно показано, может быть выполнено в некоторых референс-лабораториях, но обычно не требуется в случаях HFMD.
Вернуться к .
Наверх
Информация о статье
Для переписки: Кара Н. Шах, доктор медицинских наук, отделение дерматологии, Медицинский центр детской больницы Цинциннати, 3333 Burnet Ave, MLC 3004, Cincinnati, OH 45229 ([email protected]).
Принято к публикации: 21 ноября 2012 г.
Вклад авторов: Концепция и дизайн исследования : Secrest and Shah. Получение данных : Секрест и Шах. Анализ и интерпретация данных : Секрест и Шах. Составление рукописи : Секрет. Критическая проверка рукописи на наличие важного интеллектуального содержания : Шах. Административная, техническая и материальная поддержка : Секрест и Шах. Учебный надзор : Шах.
Административная, техническая и материальная поддержка : Секрест и Шах. Учебный надзор : Шах.
Раскрытие информации о конфликте интересов: Не сообщалось.
Дополнительные взносы: Кэтрин Хэнлон, BFA, медицинский фотограф, оказала техническую помощь с цифровыми изображениями.
Ссылки
1.
Блумквист С., Клемола П., Кайялайнен С., и другие. Совместная циркуляция вирусов Коксаки А6 и А10 при вспышке ящура в Финляндии. Дж Клин Вирол . 2010;48(1):49-5420189452PubMedGoogle ScholarCrossref
2.
Fujimoto T, Iizuka S, Enomoto M, и другие. Болезнь рук, ящуров и рта, вызванная вирусом Коксаки A6, Япония, 2011 г. Эмерджентное заражение Dis . 2012;18(2):337-33922304983PubMedGoogle ScholarCrossref
3.
Mirand A, Henquell C, Archimbaud C, и другие. Вспышка кистевидной, ящурной болезни/герпетической ангины, связанная с инфекциями, вызванными вирусами Коксаки А6 и А10, в 2010 г., Франция: крупное общегородское проспективное обсервационное исследование. Clin Microbiol Infect . 2012;18(5):E110-E11822404077PubMedGoogle ScholarCrossref
4.
Osterback R, Vuorinen T, Linna M, Susi P, Hyypiä T, Waris M. Вирус Коксаки A6 и болезнь рук, ящура и рта, Финляндия. Эмерджентное заражение Dis . 2009;15(9):1485-148819788821PubMedGoogle ScholarCrossref
5.
Wu Y, Yeo A, Phoon MC, и другие. Крупнейшая вспышка руки; ящур в Сингапуре в 2008 г.: роль штаммов энтеровируса 71 и вируса Коксаки А. Int J Infect Dis . 2010;14(12):e1076-e108120952237PubMedGoogle ScholarCrossref
6.
