Влияние спинальной и эпидуральной анестезии на периоперационную смерть, инфаркт миокарда и пневмонию: обзор Кокрейновских систематических обзоров
Cochrane Evidence Synthesis and Methods ►
Эпидуральная и спинальная анестезия — это методы анестезии, которые блокируют передачу болезненных импульсов от места операции к головному мозгу на уровне спинного мозга. Они позволяют хирургу проводить операции на нижней части живота (ниже пупка) или на нижних конечностях без болезненных ощущений, пока человек находится в сознании. В этом Кокрейновском обзоре мы объединили соответствующие рандомизированные контролируемые исследования из девяти Кокрейновских систематических обзоров, в которых сравнивали эпидуральную или спинальную анестезию, как метод замены общей анестезии, или дополнительно к общей анестезии для уменьшения числа средств для наркоза или миорелаксантов, необходимых во время общей анестезии. Среди видов хирургических вмешательств были кесарево сечение, абдоминальная хирургия, восстановление отломков при переломах бедра, замена тазобедренных и коленных суставов и операции по улучшению кровообращения в нижней конечности.
Когда вместо общей анестезии проводили эпидуральную или спинальную анестезию, риск смерти во время операции или в течение следующих 30 дней уменьшился примерно на 29% (из 20 исследований с участием 3006 участников). Кроме того, риск развития пневмонии (воспаление легких) был снижен на 55% (из пяти исследований с участием 400 участников). Однако риск развития инфаркта миокарда (сердечные приступы) был одинаковым для обоих методов анестезии (из шести исследований с участием 849 участников).
При использовании эпидуральной анестезии (и реже спинальной) для уменьшения назначения числа других препаратов, необходимых при использовании общей анестезии, риск смерти во время операции или в течение 30 дней был одинаковым для обоих методов анестезии (из 18 исследований с участием 3228 участников). Кроме того, не было обнаружено различий в риске развития инфаркта миокарда (из восьми исследований с участием 1580 участников). Риск развития пневмонии был снижен примерно на 30%, когда была проведена коррекция на предмет возможных недостающих исследований (из девяти исследований с участием 2433 участников).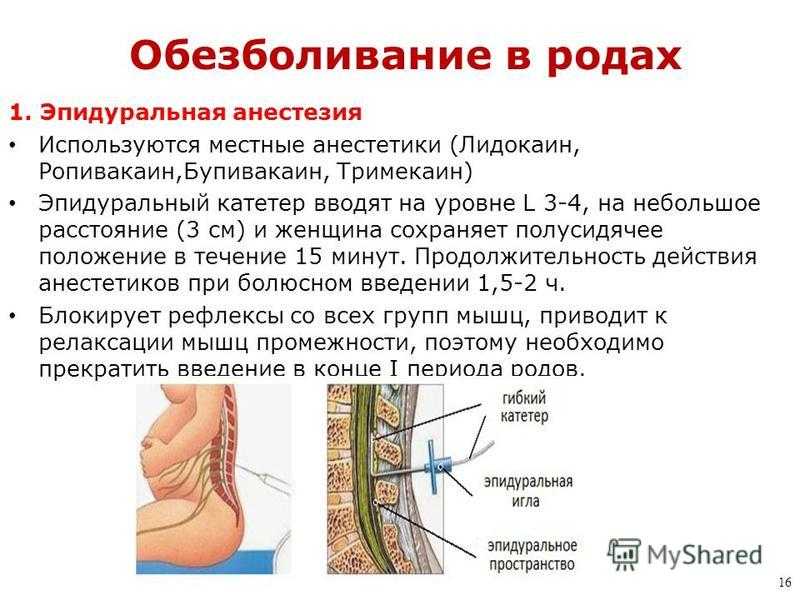
В этих исследованиях не сообщали о каких-либо серьезных побочных эффектах (судороги, остановка сердца, повреждение нервов длительностью более одного месяца или инфекция) от применения эпидуральной или спинальной анестезии.
Для всех шести сравнений качество доказательств было оценено как среднее из-за некоторых недостатков в том, как проводились исследования. Поэтому дальнейшие исследования могут оказать существенное влияние на нашу уверенность в этих результатах и могут даже изменить результаты.
.
Заметки по переводу:
Перевод: Таштанбекова Чолпон Болотбековна. Редактирование: Зиганшина Лилия Евгеньевна. Координация проекта по переводу на русский язык: Кокрейн Россия — Cochrane Russia, Cochrane Geographic Group Associated to Cochrane Nordic. По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]
Кесарево сечение. Не надо бояться
Кесарево сечение – это роды при помощи операции. Операция проводится под наркозом: чаще – эпидуральная анестезия, иногда – общий наркоз. Кесарево сечение бывает плановым и внеплановым.
Кесарево сечение бывает плановым и внеплановым.
Естественные роды после кесарева сечения
Еще вчера даже одно кесарево сечение делало невозможными последующие естественные роды. Но прогресс не стоит на месте и сегодня медицина позволяет иметь столько детей, сколько вы захотите, а также рожать естественным путем, даже имея рубец на матке.
Когда можно планировать новую беременность после кесарева?
Мы научно доказали что лучше всего рожать через 2 года после кесарева сечения.
Тщательно предохраняйтесь в течение двух лет, за это время формируется полноценный рубец на матке и вы сможете родить самостоятельно.
Перед планированием следующей беременности обязательно посетите врача и пройдите все необходимые обследования и проверьте состояние шва.
Естественные роды или кесарево сечение?
В начале беременности говорить об операции еще рано. Обязательно обсудите вопрос с вашим акушером-гинекологом, так как показания к кесареву сечению могут возникнуть как на ранних так и на поздних сроках беременности, либо ситуация изменится во время протекания беременности.
Ведение беременности после кесарева сечения
Не бойтесь, кесарево никак не влияет на зачатие и на наступление беременности. Но сходить и встать на учет нужно сразу, потому что обследования будут проводиться чаще чем обычно, особенно при беременности не одним ребенком.
Когда необходимо кесарево сечение?
Показания к операции кесарева сечения можно разделить на абсолютные и относительные. К абсолютным относят состояния, когда естественные роды невозможны: предлежание или преждевременная отслойка плаценты, анатомически узкий таз, опухоли в малом тазу, тяжелый гестоз с угрозой жизни, тяжелые патологии внутренних органов, которые при родах могут привести к гибели.
К относительным показаниям относят сложности именно в данной беременности, сопряженные с очень высоким риском естественных родов. К ним относят аномалии в родах (например, замершая родовая деятельность), неправильное предлежание, переношенность, близорукость у матери и многие другие.
Какое кесарево сечение лучше?
Кесарево сечение бывает плановым и экстренным. Понятно, что говорить о том, какое из них лучше нельзя, поэтому расскажем о плюсах того и другого кесарева.
Плюсы планового кесарева сечения
Плановая операция проводится на сроке 38 недель, к этому моменту ребенок уже полностью созрел для появления на свет. При наличии веских показаний (тяжелой формы резус-конфликта или развитии выраженной гипоксии, не поддающейся лечению) операцию могут сделать раньше.
Главный плюс планового КС – возможность провести всестороннюю подготовку к операции.
Второй плюс планового КС − возможность психологически настроиться на операцию. Так и сама операция пройдет лучше, и послеоперационный период, а малыш испытает наименьший стресс.
Плюсы экстренного кесарева сечения
Понятно, что экстренное кесарево делается в быстром темпе и по экстренным показаниям, когда под угрозой жизнь и здоровье малыша или мамы. Но даже тут есть свои плюсы. Если КС проводят во время родов, в послеоперационный период матка сокращается лучше, а шов заживает быстрее. Это связано с тем, что, пока не разыгрался форс-мажор, процесс шел естественным образом и регулировался собственными гормонами женщины. Среди них есть и окситоцин, оказывающий сокращающее действие на мышцы матки как во время, так и после родов.
Но даже тут есть свои плюсы. Если КС проводят во время родов, в послеоперационный период матка сокращается лучше, а шов заживает быстрее. Это связано с тем, что, пока не разыгрался форс-мажор, процесс шел естественным образом и регулировался собственными гормонами женщины. Среди них есть и окситоцин, оказывающий сокращающее действие на мышцы матки как во время, так и после родов.
Что лучше кесарево или естественные роды?
Однозначного ответа тут нет, но как показывает практика, дети, появившиеся на свет через кесарево сечение, менее подвержены родовым травмам, проблемам с развитием нервной системы, а также общим развитием с возрастом.
Поэтому настраивайтесь лишь на хорошее, доверяйте своим врачам и, легких вам родов!
Кесарево сечение
Преимущество спинальной анестезии заключается в том, что она проста в выполнении, требует меньше времени и является более надежной, чем эпидуральная анестезия. Основным недостатком является возможность тяжелой гипотензии — рассмотрите возможность прегидратации 20 см3/кг, правильное положение и наличие фенилэфрина И адреналина под рукой. Обратите внимание, что риск гипотензии выше, поскольку блокада должна достигать Т4 (в отличие от Т10 при вагинальных родах). Рассмотрите возможность добавления 5–25 мкг фентанила или 0,1–0,2 мг морфина в раствор местного анестетика (морфин обладает дополнительным преимуществом послеоперационной анальгезии).
Обратите внимание, что риск гипотензии выше, поскольку блокада должна достигать Т4 (в отличие от Т10 при вагинальных родах). Рассмотрите возможность добавления 5–25 мкг фентанила или 0,1–0,2 мг морфина в раствор местного анестетика (морфин обладает дополнительным преимуществом послеоперационной анальгезии).
Преимущество эпидуральной анестезии заключается в многократном использовании (что идеально, если эпидуральная анестезия уже применялась для обезболивания родов), более гладком гемодинамическом течении (хотя это может не иметь клинического значения, см. Visalyaputra S et al. Anesth Analg 101: 862, 2005; Полный текст БЕСПЛАТНО в Anesthesia & Analgesia). Цель состоит в том, чтобы достичь уровня Т4, хотя и безуспешно, необходимо часто использовать добавки. Введите пробную дозу местного анестетика (например, 45 мг лидокаина), но НЕ адреналина, что ненадежно и может снизить маточно-плацентарную перфузию. Недостатком лидокаина является необходимость одновременного введения адреналина, что может быть проблематичным у женщин с гипертонией, вызванной беременностью, или маточно-плацентарной недостаточностью.
Повышенный риск общей анестезии у роженицы
Хотя в большинстве случаев кесарево сечение выполняется под регионарной анестезией, общая анестезия всегда должна учитываться, поскольку иногда она необходима. В частности, возникают две проблемы: риск аспирации (1:500 для акушерских пациенток против 1:2000 для всех пациенток) и неудачной эндотрахеальной интубации (1:300 против 1:2000 для всех пациенток).
Профилактика желудочно-кишечного тракта
В связи с тем, что возможность проведения общей анестезии почти постоянна, все беременные женщины должны принимать ингибиторы протонной помпы в предродовом периоде. Следует также рассмотреть возможность применения внутривенных блокаторов h3 и/или 10 мг метоклопрамида за 1–2 часа до индукции. Хотя антихолинергические средства теоретически могут снижать тонус нижних отделов пищевода, 0,1 мг помогает уменьшить секрецию дыхательных путей и полезна при возникновении проблем с дыхательными путями.
Практикующие врачи обычно вводят 30 мл 0,3 М цитрата натрия за 30–45 мин до индукции (антациды, принимаемые за 15–30 мин до операции, почти со 100% эффективностью повышают рН желудка до > 2,5). Антациды, не содержащие частиц, такие как цитрат натрия, не вызывают легочных осложнений при аспирации. Теоретический компромисс для цитрата натрия заключается в том, что объем желудка фактически увеличивается, однако данные, полученные на крысах, показали, что 0,3 см3/кг аспирата с pH < 1,0 вызывали смертность в 9 раз.0%, тогда как 1-2 см3/кг аспирата с pH > 1,8 приводили к смертности 14% [James CF et al. Anesth Analg 63: 665, 1984]. Проспективных, рандомизированных, контролируемых исследований в поддержку премедикации желудочно-кишечного тракта не проводилось.
Антациды, не содержащие частиц, такие как цитрат натрия, не вызывают легочных осложнений при аспирации. Теоретический компромисс для цитрата натрия заключается в том, что объем желудка фактически увеличивается, однако данные, полученные на крысах, показали, что 0,3 см3/кг аспирата с pH < 1,0 вызывали смертность в 9 раз.0%, тогда как 1-2 см3/кг аспирата с pH > 1,8 приводили к смертности 14% [James CF et al. Anesth Analg 63: 665, 1984]. Проспективных, рандомизированных, контролируемых исследований в поддержку премедикации желудочно-кишечного тракта не проводилось.
Stoelting рекомендует давать всем беременным женщинам недисперсный антацид (например, bicitra) [Stoelting RK. Основы анестезии, 5-е изд. Эльзевир (Китай) с. 490, 2007].
Подготовка к трудным дыхательным путям
При подготовке к трудным дыхательным путям несколько различных лезвий ларингоскопа, короткая рукоятка ларингоскопа, одна маленькая ЭТТ со стилетом (6–6,5 мм), щипцы Magill (для назальной интубации), ларингеальные маски, Fastrach, a фибробронхоскоп 14-16 калибра. игла с возможностью транстрахеальной струйной вентиляции и, возможно, комбинированная трубка.
игла с возможностью транстрахеальной струйной вентиляции и, возможно, комбинированная трубка.
Лекарства для индукции
Тиопентал в дозе 4-6 мг/кг является наиболее распространенным препаратом для индукции, поскольку он вызывает потерю сознания в течение 30 секунд и поставляется в готовых флаконах (полезно для настоящих экстренных случаев). Неонатальная депрессия обычно не возникает при дозах < 6 мг/кг. Пропофол , который приводит к более быстрому выздоровлению матери, должен быть набран в шприц, и никогда не было доказано, что он улучшает неонатальные исходы. тиопентал. Кетамин поддерживает гемодинамическую стабильность за счет воздействия на СНС, но может повышать тонус матки и, таким образом, снижать плацентарный кровоток, если его вводить в больших дозах. Дозы 0,25 мг/кг обеспечивают значительное обезболивание, и некоторые авторы считают, что кетамин является препаратом выбора у беременных женщин с сомнительной гемодинамической стабильностью. Этомидат используется редко, потому что он вызывает боль при инъекции и вызывает экстрапирамидную/припадочную активность.
Этомидат используется редко, потому что он вызывает боль при инъекции и вызывает экстрапирамидную/припадочную активность.
Поддерживающая терапия
Поддерживающая терапия часто включает 50% закись азота (как рекомендовано в текстах Столтинга и Миллера) с низкой концентрацией летучих веществ (севофлюран или десфлуран). Закись азота используется для минимизации летучих анестетиков, которые могут вызвать расслабление матки [Turner RJ et al. Анаест Интенсивная терапия 30: 591, 2002] и ингибировать вызванные окситоцином сокращения в исследованиях ex vivo [Yildiz K et al. Acta Anaesthesiol Scand 49: 1355, 2005] (и, возможно, привести к кровотечению [необходима цитата]). Опиаты, бензодиазепины и противорвотные средства обычно воздерживаются до ПОСЛЕ родов — после родов следует давать 20 ЕД окситоцина в дополнение к опиатам по мере необходимости.
Время родов разреза
Время родов разреза кажется более важным, чем время индукции родов, с ацидозом плода и снижением 1-минутной оценки по шкале Апгар, отмеченной после времени родов разреза, превышающего 180 секунд. [Датта С. и др. Obstet Gynecol 58: 331, 1981]
[Датта С. и др. Obstet Gynecol 58: 331, 1981]
В экстремальных ситуациях (например, острая дистресс-синдром плода в сочетании с патологическим ожирением) для родов можно использовать местную инфильтрацию.
Спинномозговая анестезия может быть безопасно использована у пациенток с преэклампсией – исследование 136 пациенток, 65 из которых были с эклампсией, показало снижение частоты гипотензии (24,6% пациенток по сравнению с 40,8%, p = 0,044) [Ая А.Г. и др. Anesth Analg 101: 869, 2005; БЕСПЛАТНО Полный текст в разделе «Анестезия и обезболивание». Клинически значимой разницы между спинальной и эпидуральной анальгезией нет — исследование 100 преэклампсии показало статистически значимые, но клинически незначимые различия в показателях артериального давления и применения эфедрина [Visalyaputra S et al. Anesth Analg 101: 862, 2005; БЕСПЛАТНЫЙ полный текст в разделе «Анестезия и обезболивание»]
Региональная и общая анестезия при кесаревом сечении
Información del artículo
Resumen
Texto completo
Bibliografía
Скачать PDF
Estadísticas
Abstract
Введение
Стандартной техники анестезии при кесаревом сечении не существует. Общая анестезия связана с более высокой заболеваемостью и смертностью; однако недавние исследования, кажется, не согласны с таким утверждением.
Общая анестезия связана с более высокой заболеваемостью и смертностью; однако недавние исследования, кажется, не согласны с таким утверждением.
Цель
На основе поиска в литературе отразить сравнительные результаты регионарной и общей анестезии при кесаревом сечении, учитывая три аспекта: смертность, заболеваемость и неонатальные исходы.
Методы
Статья для размышлений. Был проведен несистематический поиск литературы по теме в базах данных Medline/Pubmed, Embase, Cochrane и Lilacs с использованием терминов Mesh, включенных в ключевые слова.
Результаты
Хотя частота операций кесарева сечения остается неизменной, использование общей анестезии постепенно снижается. Материнская смертность, связанная с общей анестезией при кесаревом сечении, снизилась практически до уровня регионарной анестезии: 1,7 (9).5% ДИ, 0,6–4,6). Смертность ниже при регионарной анестезии: меньше кровотечений, меньше риск инфицирования области хирургического вмешательства, меньше послеоперационная боль.
Заключение
Пока они не противопоказаны, методы нейроаксиальной анестезии являются методом выбора при кесаревом сечении, поскольку они связаны с более низкой заболеваемостью, хотя смертность и неонатальные исходы аналогичны общей анестезии.
Ключевые слова:
Кесарево сечение
Общая анестезия
Спинальная анестезия
Эпидуральная анестезия
Резюме
Introducción
Не существует технической помощи при парциальной анестезии. Общая анестезия ха сидо асоциада кон майор morbimortalidad; грех эмбарго, estudios recientes parecen no estar de acuerdo con esta afirmación.
Objetivo
Hacer una reflexión a través de los resultsados de estudios que comparan anestesia Regional y General para cesárea desde 3 аспектов: смертность, аморальное состояние и вырождение новорожденных, a partir de una busqueda de la literatura
Métodos
Artículo de reflexión. Реализовать систему, основанную на систематических данных по литературным источникам, в соответствии с тематикой баз данных Medline/Pubmed, Embase, Cochrane и Lilacs, используя термины Mesh incluidos en las palabras clave.
Реализовать систему, основанную на систематических данных по литературным источникам, в соответствии с тематикой баз данных Medline/Pubmed, Embase, Cochrane и Lilacs, используя термины Mesh incluidos en las palabras clave.
Resultados
Aunque la tasa de cesáreas se ha mantenido Constante, el uso de anestesia general ha disminuido progresivamente. Общая анестезия матери во время операции кесарева сечения по наследству, а также региональная анестезия 1,7 (CI9)5%, 0,6–4,6). La morbilidad эс менор против анестезии регионарной: менор sangrado, менор riesgo де infección дель ситио operatorio y менор dolor posoperatorio. Los desenlaces neonatales son prácticamente iguales.
Conclusión
Las técnicas de anestesia neuroaxial son la elección para parto por cesárea siempre que no esté contraindicada, porque se asocia con menor morbilidad, aunque la fatalidad y los desenlaces neonatales son Similares cuando se compara con anestesia general.
Palabras clave:
Кесарево сечение
Общая анестезия
Раковая анестезия
Эпидуральная анестезия
Полный текст
Введение
В 1999 г. в журнале была опубликована обзорная статья, в которой оценивались имеющиеся данные об использовании региональной анестезии по сравнению с общей анестезией при кесаревом сечении.1 Полученные данные показали, что общая анестезия связана с более высокой заболеваемостью и смертностью. С тех пор было опубликовано несколько рандомизированных исследований и метаанализов, опровергающих это утверждение. Целью данной статьи является отражение результатов исследований, сравнивающих региональную и общую анестезию при кесаревом сечении по трем аспектам: смертность, заболеваемость и неонатальные исходы.
Общие наблюдения
Кесарево сечение проводится у 30% живорождений и является наиболее распространенной хирургической процедурой в Соединенных Штатах2; в Колумбии процент родов с помощью кесарева сечения практически аналогичен (25–30%) .
Методы нейроаксиальной анестезии в настоящее время наиболее широко используются при операции кесарева сечения и даже используются в ситуациях, которые раньше считались показанием к общей анестезии (выпадение пуповины, преэклампсия, предлежание плаценты).4,5. В Соединенных Штатах использование нейроаксиальной анестезии увеличивается с 1980-х годов, особенно субарахноидальной анестезии (80% кесаревых сечений выполняются под нейроаксиальной анестезией)5. Ретроспективное исследование, проведенное в больнице третьего уровня в Соединенном Королевстве6, показало, что, общая анестезия значительно снизилась (0,8% всех кесаревых сечений). оставаться в сознании во время родов сыграли важную роль в этих изменениях.4
Смертность
Рандомизированные клинические испытания и метаанализы не смогли доказать, что какой-либо из методов связан с повышением смертности.7 Хокинс и др.8 опубликовали предварительное исследование в 1997 г., в котором анализировались все материнские смерти, связанные с анестезией, за период с 1979 г.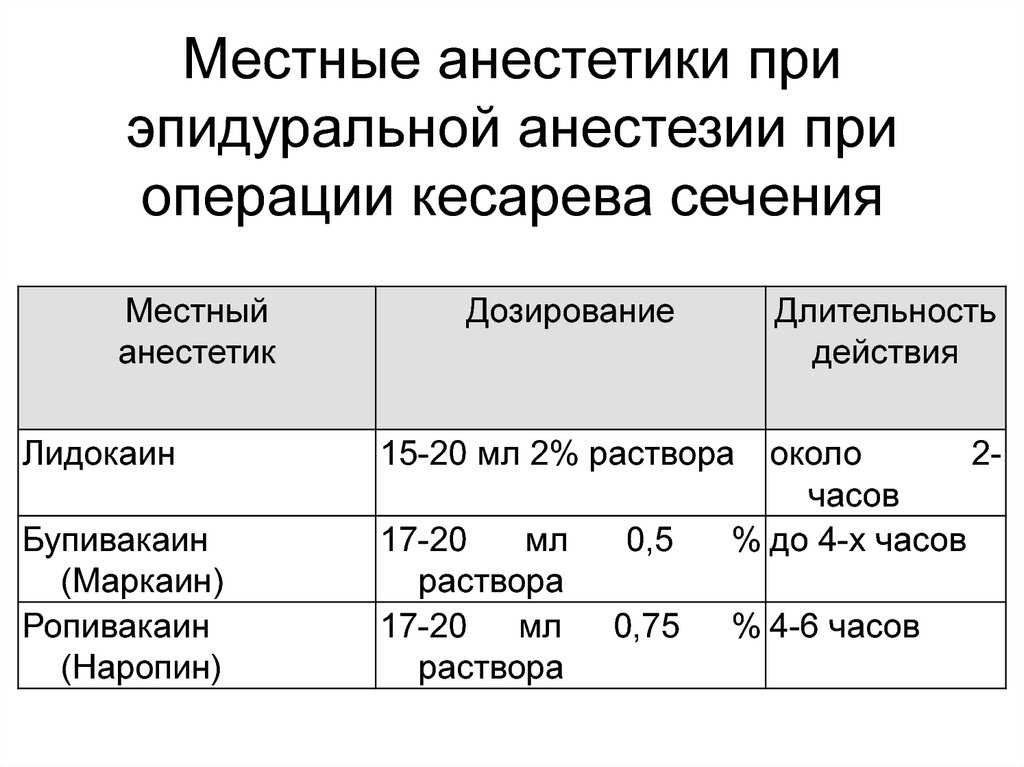 и 1990 г.; они обнаружили 129 случаев смерти матерей, связанных с анестезией; 67 под общей анестезией и 33 под нейроаксиальной анестезией. Относительный риск материнской смерти во время общей анестезии составил 2,3 (95% ДИ 1,9–2,9) в течение 19 лет.74–1984 и 16,7 (95% ДИ 12,9–21,8) с 1985 по 1990 год. Вероятно, у этих пациентов наблюдались более тяжелые клинические состояния. Второе исследование, проведенное в 2011 г.9, выявило материнскую смертность, связанную с анестезией, с 1979 по 2002 г., 86 случаев материнской смертности, связанной с анестезией, было выявлено с 1991 по 2001 г. Соотношение материнской смертности, связанной с анестезией, составляло 2,9 на миллион живорождений с 1979 по 1990 г. 1,2 на миллион живорождений с 1991 по 2002 год, снижение на 59%. Относительный риск материнской смерти, связанной с анестезией, снизился до 1,7 (9).5% ДИ 0,6–4,6 [незначимо]) с 1997 по 2002 год. Возможно, эти результаты отражают улучшение методов общей анестезии; внедрение алгоритмов управления трудными дыхательными путями и профилактики легочного аспирата; и более широкое использование регионарной анестезии для пациентов с высоким риском кесарева сечения.
и 1990 г.; они обнаружили 129 случаев смерти матерей, связанных с анестезией; 67 под общей анестезией и 33 под нейроаксиальной анестезией. Относительный риск материнской смерти во время общей анестезии составил 2,3 (95% ДИ 1,9–2,9) в течение 19 лет.74–1984 и 16,7 (95% ДИ 12,9–21,8) с 1985 по 1990 год. Вероятно, у этих пациентов наблюдались более тяжелые клинические состояния. Второе исследование, проведенное в 2011 г.9, выявило материнскую смертность, связанную с анестезией, с 1979 по 2002 г., 86 случаев материнской смертности, связанной с анестезией, было выявлено с 1991 по 2001 г. Соотношение материнской смертности, связанной с анестезией, составляло 2,9 на миллион живорождений с 1979 по 1990 г. 1,2 на миллион живорождений с 1991 по 2002 год, снижение на 59%. Относительный риск материнской смерти, связанной с анестезией, снизился до 1,7 (9).5% ДИ 0,6–4,6 [незначимо]) с 1997 по 2002 год. Возможно, эти результаты отражают улучшение методов общей анестезии; внедрение алгоритмов управления трудными дыхательными путями и профилактики легочного аспирата; и более широкое использование регионарной анестезии для пациентов с высоким риском кесарева сечения.
Заболеваемость Кровотечение
Одно исследование в Таиланде выявило более низкий послеоперационный гематокрит, связанный с анестезией, по сравнению с эпидуральной или субарахноидальной анестезией при кесаревом сечении.10 Два клинических испытания11,12 и один метаанализ7 показали, что интраоперационное кровотечение было меньше при эпидуральной анестезии (-126 мл) и при спинномозговой анестезии (-0,59 мл).мл), чем при общей анестезии. Хотя эти данные статистически значимы, их клиническое значение необходимо оценивать, учитывая, что средний объем кровотечения при кесаревом сечении составляет 500–1000 мл.
Хирургическая раневая инфекция
В Кокрейновском метаанализе не было найдено исследований, сообщающих о хирургических раневых инфекциях;7 однако недавно было опубликовано ретроспективное исследование с обнаружением ОР инфекции в области хирургического вмешательства в течение 30 дней после общей анестезии по сравнению с нейроаксиальной анестезией кесарева сечения 3,73 (95% ДИ 2,07–4,53). 13
13
Боль
Восприятие боли во время интраоперационного периода кесарева сечения более выражено у пациентов под регионарной анестезией,10 однако послеоперационная боль меньше у пациентов с нейроаксиальными методами, так как время для первая стимуляция аналгезии дольше (690 мин против 190 мин в группе под общей анестезией)11, а оценка боли по ВАШ ниже (54 мм против 72 мм, p12
Тошнота и рвота
Тошнота чаще возникает при эпидуральной анестезии (ОШ 3,17 [ 95% ДИ 1,64–6,12]) и при спинномозговой анестезии (ОШ 23,2 [95% ДИ 8,69–62,30]), при этом рвота чаще возникает только в группе пациентов со спинальной анестезией (ОШ 7,05 [95% ДИ 3,06–16,23]) , по сравнению с общей анестезией.6,9 Более недавнее исследование не выявило различий.14
Удовлетворенность пациентов
Lertakyamanee не обнаружил различий в удовлетворенности пациентов при сравнении пациентов со спинальной, эпидуральной или общей анестезией. 10 Напротив, Фассулаки измерил удовлетворенность пациентов с помощью ВАШ и выявила более высокие баллы среди пациентов с нейроаксиальной анестезией (77 против 52 с общей анестезией, p = 0,001).14 81% предпочли нейроаксиальную анестезию для третьего кесарева сечения.
10 Напротив, Фассулаки измерил удовлетворенность пациентов с помощью ВАШ и выявила более высокие баллы среди пациентов с нейроаксиальной анестезией (77 против 52 с общей анестезией, p = 0,001).14 81% предпочли нейроаксиальную анестезию для третьего кесарева сечения.
Другие исходы
Процент пациенток, которые ходили в течение первых 24 часов, был выше у пациентов с нейроаксиальной анестезией (51% против 29%, p = 0,003), а процент матерей, которые видели своего ребенка в первый послеоперационный день, был выше. также выше (98% по сравнению с 51% в группе общей анестезии, стр. 14
Неонатальные исходы pH пупочной артерии и вены
Эти исследования противоречивы. Sener et al. опубликовали в 2003 г. для кесарева сечения;15 pH в пупочной вене и PO2 в артериальных артериях были выше в группе эпидуральной анестезии (метаанализ p7, 8 исследований не выявили различий в pH в пупочной артерии, когда показания к кесареву сечению не были экстренными. Три исследования12,16,17 показали, что рН пупочной артерии был значительно ниже у пациентов с нейроаксиальной анестезией по сравнению с общей анестезией.Недавнее исследование не выявило различий в значениях рН пупочной артерии. 18
Три исследования12,16,17 показали, что рН пупочной артерии был значительно ниже у пациентов с нейроаксиальной анестезией по сравнению с общей анестезией.Недавнее исследование не выявило различий в значениях рН пупочной артерии. 18
Напротив, было обнаружено, что рН пупочной вены постоянно выше у пациентов, подвергающихся регионарной анестезии, по сравнению с общей анестезией. 2 и 4 ч жизни новорожденного от матери, перенесшей общую или эпидуральную анестезию. Кесарево сечение. -секция по сравнению с эпидуральной анестезией.7,1920 Однако при субарахноидальной анестезии различий не было. Тенденция аналогична на 5 мин. Коркмас в 2004 г. [21] не обнаружил различий в 1-минутной и 5-минутной шкале Апгар при сравнении эпидурально-спинальной анестезии и общей анестезии.
При рассмотрении новорожденных с оценкой по шкале Апгар менее 4 или 6 баллов на 1-й и 5-й минутах доля лиц, получающих общую анестезию, не отличается от числа лиц, получающих региональную анестезию.7
В исследовании Mancuso et al. 18 процент новорожденных с Оценка по шкале Апгар менее 7 на 1 мин составила 25,9.% для группы с общей анестезией и 1,1% для группы со спинальной анестезией ОШ 0,85 [95% ДИ 0,30–2,41]). В другом более позднем исследовании были обнаружены различия: процент новорожденных, нуждающихся в кислороде или вентиляции с положительным давлением во время неонатальной адаптации, составил 14% в группе общей анестезии по сравнению с 0% в группе спинальной анестезии. (p=0,001).18 Интубация трахеи или госпитализация в отделение интенсивной терапии не потребовались.
18 процент новорожденных с Оценка по шкале Апгар менее 7 на 1 мин составила 25,9.% для группы с общей анестезией и 1,1% для группы со спинальной анестезией ОШ 0,85 [95% ДИ 0,30–2,41]). В другом более позднем исследовании были обнаружены различия: процент новорожденных, нуждающихся в кислороде или вентиляции с положительным давлением во время неонатальной адаптации, составил 14% в группе общей анестезии по сравнению с 0% в группе спинальной анестезии. (p=0,001).18 Интубация трахеи или госпитализация в отделение интенсивной терапии не потребовались.
Заключение
Несмотря на то, что предпочтительным методом анестезии при кесаревом сечении является нейроаксиальная анестезия, когда показанием к процедуре является общая анестезия, нет повышенного риска материнской смерти или неблагоприятных клинических исходов для новорожденных. Смертность может быть больше связана с показанием к кесареву сечению, чем с методом анестезии.
Шкала склоняется в пользу нейроаксиальной анестезии при рассмотрении таких переменных, как послеоперационная боль, кровотечение, инфекция в области хирургического вмешательства и удовлетворенность пациента.
Финансирование
Собственные ресурсы.
Конфликт интересов
Нет.
Ссылки
[1]
Дж. Р. Наварро.
Регионарная анестезия кесарева сечения в сравнении с
Gen Rev Colomb Anestesiol, 27 (1999), стр. 227-236
[2]
A.P. Betrán, M. Merialdi, J.A. Лауэр, В. Бинг-Шун, Дж. Томас, П. Ван Лук, М. Вагнер.
Частота кесарева сечения: анализ глобальных, региональных и национальных оценок.
Pediatr Perinat Epidemiol, 21 (2007), стр. 98-113
http://dx.doi.org/10.1111/j.1365-3016.2007.00786.x | Medline
[3]
А. Ризо.
Partos atendidos por cesárea: análisis de los datos de las encuestas nacionales de demografía y salud de Colombia 1995–2005.
Revista EAN, 67 (2009), стр. 59-74
[4]
L. C. Цен.
C. Цен.
Анестезия при кесаревом сечении.
Принципы и практика акушерской анестезии, стр. 521
[5]
Б.А. Баклин, Дж. Л. Хокинс, Дж. Р. Андерсон, Ф. А. Ульрих.
Обзор рабочей силы акушерской анестезии: последние двадцать лет.
Анестезиология, 103 (2005), стр. 645-653 Митани, Л.К. Цен.
Общая анестезия при кесаревом сечении в больнице третичного уровня с 2000 по 2005 год: ретроспективный анализ и обновление за 10 лет.
Int J Obstet Anesth, 20 (2011), стр. 10–16
http://dx.doi.org/10.1016/j.ijoa.2010.07.002 | Medline
[7]
Б. Б. Афолаби, Ф. Э. Леси, Н. А. Мерах.
Регионарная и общая анестезия при кесаревом сечении.
Cochrane Database Syst Rev, 4 (2006), стр. CD004350
http://dx.doi.org/10.1002/14651858.CD004350.pub2 | Medline
[8]
J. L. Hawkins, L.M. Koonin, S.K. Палмер, К.П. Гиббс.
L. Hawkins, L.M. Koonin, S.K. Палмер, К.П. Гиббс.
Смерти, связанные с анестезией, во время акушерских родов в США, 19 лет79–1990.
Анестезиология, 86 (1997), стр. 277-284
Medline
[9]
Дж.Л. Палмер, К.П. Гиббс, В.М. Каллаган.
Материнская смертность, связанная с анестезией, в США: 1979–2002 гг.
Obstet Gynecol, 117 (2011), стр. 69-74
http://dx.doi.org/10.1097/AOG.0b013e31820093a9 | Medline
[10]
Дж. Лертакьямани, Т. Чиначоти, Т. Тритракарн, Дж. Муангкасем, А. Сомбоннанонда, Т. Колатат.
Сравнение общей и регионарной анестезии при кесаревом сечении: частота успеха, кровопотеря и удовлетворенность результатами рандомизированного исследования.
J Med Assoc Thai, 82 (1999), стр. 672-680
Medline
[11]
J. Y. Хонг, Ю.С. Джи, Х.Дж. Юн, С.М. Ким.
Y. Хонг, Ю.С. Джи, Х.Дж. Юн, С.М. Ким.
Сравнение общей и эпидуральной анестезии при плановом кесаревом сечении по поводу тотального предлежания плаценты: гемодинамика у матери, кровопотеря и неонатальный исход.
Int J Obstet Anesth, 12 (2003), стр. 12–16
Медлайн
[12]
Р.А. Дайер, И. Элс, Дж. Фарбас, Г.Дж. Торр, Л.К. Шуман, М.Ф. Джеймс.
Проспективное рандомизированное исследование, сравнивающее общую и спинномозговую анестезию при кесаревом сечении у пациенток с преэклампсией и неудовлетворительной патологией сердца плода.
Анестезиология, 99 (2003), стр. 561-569
Medline
[13]
P.S. Цай, К.С. Сюй, Ю.К. Фан, CJ Huang.
Общая анестезия связана с повышенным риском инфицирования области хирургического вмешательства после кесарева сечения по сравнению с нейроаксиальной анестезией: популяционное исследование.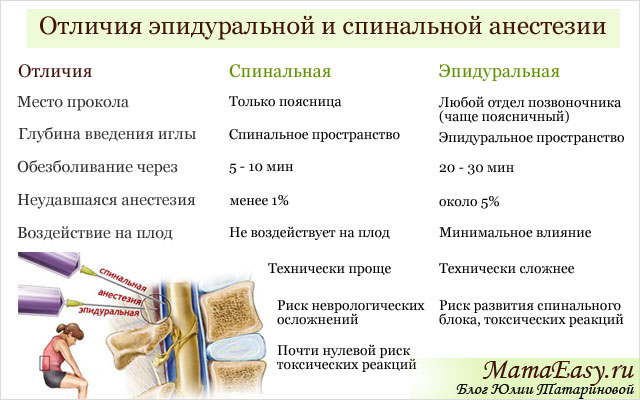
Br J Anaesth, 107 (2011), стр. 757-761
http://dx.doi.org/10.1093/bja/aer262 | Medline
[14]
А. Фассулаки, К. Стайку, А. Мелемени, Г. Коттис, Г. Петропулос.
Предпочтительная анестезия, нейроаксиальная по сравнению с общей, и исход после кесарева сечения.
J Obstet Gynaecol, 30 (2010), стр. 818-821
http://dx.doi.org/10.3109/01443615.2010.518650 | Медлайн
[15]
Э.Б. Шенер, Ф. Гулдогус, Д. Каракая, С. Барис, С. Кокаманоглу, А. Тур.
Сравнение неонатальных эффектов эпидуральной и общей анестезии при кесаревом сечении.
Gynecol Obstet Invest, 55 (2003), стр. 41-45
http://dx.doi.org/10.1159/000068956 | Medline
[16]
Г. Петропулос, К. Сиристатидис, Э. Саламалекис, Г. Креатас.
Спинальная и эпидуральная анестезия по сравнению с общей анестезией при плановом кесаревом сечении в срок: влияние на кислотно-щелочной статус матери и новорожденного.
J Matern Fetal Neonatal Med, 13 (2003), стр. 260–266
http://dx.doi.org/10.1080/jmf.13.4.260.266 | Medline
[17]
Д.Х. Уоллес, К.Дж. Левено, Ф.Г. Каннингем, А.Х. Гизеке, В.Е. Ширер, Дж. Э. Сидави.
Рандомизированное сравнение общей и регионарной анестезии при кесаревом сечении при беременности, осложненной тяжелой преэклампсией.
Obstet Gynecol, 86 (1995), стр. 193-199 , Д. Де Виво, А. Манкузо.
Общая и спинальная анестезия при плановом кесаревом сечении: влияние на неонатальный краткосрочный исход. Проспективное рандомизированное исследование.
J Matern Fetal Neonatal Med, 23 (2010), стр. 1114-1118
http://dx.doi.org/10.3109/14767050
2158 | Medline[19]
А. Егин, З. Эртуг, М. Йылмаз, М. Эрман.
Влияние эпидуральной анестезии и общей анестезии на новорожденных при кесаревом сечении.
