Цистит у беременных — причины, симптомы, диагностика и лечение
Цистит у беременных — это острое или хроническое воспаление внутренней оболочки мочевого пузыря, возникшее или обострившееся во время гестации. Проявляется частым болезненным мочеиспусканием, тяжестью или болью над лобком, помутнением мочи, в тяжелых случаях — субфебрилитетом, слабостью, другими признаками общей интоксикации. Диагностируется на основании данных общего анализа и бактериального исследования мочи, УЗИ, цистоскопии. Для лечения применяют пенициллиновые, цефалоспориновые, нитрофурановые антибиотики, препараты из группы производных фосфоновой кислоты, уроантисептики.
Общие сведения
Цистит является одним из наиболее распространенных урологических заболеваний у больных женского пола. 20-25% женщин перенесли его в той или иной форме хотя бы раз в жизни, а 10% страдают рецидивирующим воспалением мочевого пузыря. Острый инфекционно-воспалительный процесс или обострение заболевания при хроническом течении диагностируется у 0,3-1,3% беременных, при этом частота расстройства напрямую коррелирует с распространенностью бессимптомной бактериурии.
Болезнь чаще поражает сексуально активных женщин репродуктивного возраста с низким социально-экономическим статусом, аномалиями развития мочевыводящих органов, сахарным диабетом, рекуррентными инфекциями урологического тракта в анамнезе. Своевременное выявление и лечение бессимптомной бактериурии позволяет существенно уменьшить распространенность патологии.
Цистит у беременных
Причины
Этиология цистита в период беременности может быть инфекционной и неинфекционной. Основные причины не отличаются от таковых вне гестации:
- Инфекционные причины. У 86% пациенток болезнь развивается вследствие активации уропатогенной кишечной палочки. Инфекционный цистит также может быть вызван клебсиеллами, стафилококками, стрептококками, энтерококками, кандидами, намного реже — клостридиями, микобактериями туберкулеза. У части беременных воспалительный процесс в слизистой пузыря становится следствием распространения инфекций, передающихся половым путем, — гонореи, сифилиса, хламидиоза, уреаплазмоза.

- Прочие причины. Причины неинфекционных циститов при беременности: механическое повреждение слизистой мочевым камнем или медицинским инструментом при инвазивном исследовании, токсическое воздействие медикаментов и других химических веществ, выделяемых почками, лучевые нагрузки. Асептическое воспаление в последующем обычно осложняется инфицированием.
Предрасполагающие факторы
Кроме обычных провоцирующих факторов, способствующих развитию цистита у небеременных женщин, — сравнительно короткой уретры, переохлаждений, гиповитаминоза, дисбактериоза, бактериального вагиноза, воспалительных болезней женских половых органов (кольпита, эндоцервицита), ослабления иммунитета после простудных заболеваний, предпосылками к возникновению патологии при гестации становятся характерные физиологические изменения в мочевыводящей системе:
- Гипотония мочевого пузыря. Под действием прогестерона, уровень которого повышается у беременных, тонус мышечной стенки органа прогрессивно снижается.

- Изменение химического состава мочи. Определенную роль в развитии циститов играют характерные для беременных повышение pH мочи, глюкозурия, аминоацидурия. В такой химической среде лучше реплицируются уропатогенные микроорганизмы, что приводит сначала к бессимптомной бактериурии, а в последующем – к колонизации слизистых оболочек органов мочевыводящей системы с восходящим или нисходящим распространением инфекции.
Возникновению цистита при гестации и после родов также способствуют изменения в иммунной системе, направленные на сохранение беременности, ослабление сфинктера уретры, облегчающее проникновение инфекционных агентов в мочевыделительный тракт, нарушение естественной уродинамики вследствие давления беременной матки на мочеточники, почки и мочевой пузырь, катетеризация после родоразрешения.
Патогенез
Хотя болезнетворные микроорганизмы могут попадать в слизистую пузыря гематогенно или лимфогенно, ведущими путями распространения инфекции являются восходящий (из уретры) и нисходящий (из мочеточников и почек при гестационном пиелонефрите, уретерите и других инфекционно-воспалительных процессах). Патогенная и условно-патогенная флора, которая обитает в периуретральной области или содержится в моче, при наличии предпосылок (застоя мочи, снижения локального и общего иммунитета, механического, химического, лучевого повреждения слизистых) колонизирует эпителий.
Повреждающие факторы микроорганизмов потенцируют выделение цитокинов и других медиаторов воспаления, активизацию макрофагов и лимфоцитов, нарушения микроциркуляции. Развивается воспалительная реакция с альтерацией, экссудацией и последующим репаративным восстановлением тканей.
Классификация
Выбор врачебной тактики при воспалительном поражении пузыря зависит от формы патологии. Систематизация циститов, возникающих у беременных, проводится на основании тех же критериев, что и вне периода гестации. С учётом особенностей течения воспаление может быть острым (с яркой клинической картиной) и хроническим (протекающим латентно с периодическими рецидивами).
Систематизация циститов, возникающих у беременных, проводится на основании тех же критериев, что и вне периода гестации. С учётом особенностей течения воспаление может быть острым (с яркой клинической картиной) и хроническим (протекающим латентно с периодическими рецидивами).
Некоторые специалисты в сфере акушерства и гинекологии относят острый воспалительный процесс, поражающий мочевой пузырь при беременности, родах и в послеродовом периоде, к вторичным циститам внепузырного происхождения. Кроме того, различают следующие формы заболевания:
- По этиологии: инфекционные и неинфекционные. У большинства беременных цистит вызван действием инфекционного агента. Намного реже воспаление имеет химическую, аллергическую, обменную, паразитарную, нейрогенную, ятрогенную природу.
- По происхождению: первичные и вторичные. О первичном процессе говорят в тех случаях, когда воспаление начинается в пузыре. Вторичные циститы провоцируются другими пузырными и внепузырными причинами (камнями, инородными телами, стриктурой уретры).

- По локализации: диффузные (с вовлечением в воспаление всей слизистой оболочки), шеечные (локализованные в шейке мочевого пузыря), тригониты (с поражением мочепузырного треугольника в области дна). У беременных обычно диагностируются диффузные циститы.
- По типу морфологических изменений. В зависимости от агрессивности возбудителя и реактивности организма возможно развитие катарального, фибринозно-язвенного, язвенного, геморрагического, гангренозного, интерстициального и других видов воспалений.
Симптомы цистита у беременных
Наиболее ярко клинические проявления выражены при остром процессе, возникшем внезапно спустя короткое время после действия провоцирующего фактора (переохлаждения, перенесенного ОРЗ и пр.). Беременная жалуется на частые мочеиспускания с императивными позывами, вызывающие дискомфорт или боль. Интенсивность ощущений зависит от распространенности воспаления, степени морфологических изменений и варьируется от тяжести внизу живота до слабой, умеренной или сильной боли в конце либо в течение всего акта мочеиспускания, болей в надлобковой области, усиливающихся при пальпации.
Обычно беременная отмечает помутнение мочи, возможно появление примеси крови. При тяжелом течении цистита повышается температура тела, уменьшается количество мочи, нарастают признаки интоксикации: слабость, быстрая утомляемость, потливость. В легких случаях симптомы самостоятельно исчезают через 2-3 дня, однако чаще заболевание длится от 6-8 до 10-15 дней и требует назначения медикаментозной терапии. Для острых послеродовых циститов характерна задержка мочи с болезненностью в конце мочеиспускания и помутнением первой порции.
Уродинамические нарушения при беременности часто обостряют течение хронического бессимптомного цистита, единственными проявлениями которого становятся бактериурия и лейкоцитурия, определяемые лабораторно. О начале рецидива свидетельствует характерное для острого процесса учащенное мочеиспускание, помутнение мочи, дизурические явления. Болезненные ощущения обычно выражены слабо или умеренно. Общеинтоксикационные явления наблюдаются крайне редко. У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
У некоторых беременных хронический цистит протекает непрерывно с наличием постоянных незначительных жалоб.
Осложнения
При отсутствии адекватной терапии на ранних сроках цистит в период беременности может осложниться самопроизвольным абортом, на поздних — преждевременными родами. Частые болезненные мочеиспускания нарушают ночной сон, становятся причиной астенических и эмоциональных расстройств у беременной. Восходящее распространение инфекции способствует развитию воспаления мочеточников (уретерита) и острого гестационного пиелонефрита. Вовлечение в патологический процесс почек повышает вероятность возникновения гестозов, внутриутробного инфицирования плода, фетоплацентарной недостаточности, инфекционно-септических состояний у беременной.
Диагностика
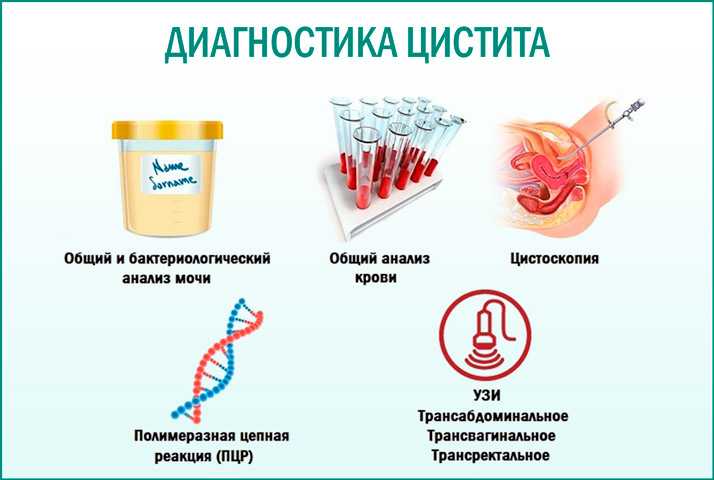
При первичном остром или рецидивирующем течении диагностический поиск обычно не представляет затруднений. Типичная клиническая картина, подтвержденная данными исследований, позволяет быстро диагностировать цистит у беременной и назначить адекватную терапию.
- Общий анализ мочи. При исследовании обнаруживаются лейкоциты, бактерии, белок в умеренном количестве, в ряде случаев — эритроциты. Повышено содержание клеток эпителия. По показаниям методику дополняют анализом по Нечипоренко и пробой Зимницкого.
- Бактериологическое исследование
- УЗИ мочевого пузыря. При эхографическом исследовании у беременных с циститом стенки пузыря утолщены, содержимое негомогенное. Благодаря безопасности и неинвазивности методика может использоваться для скрининговой диагностики. Для поиска возможных предпосылок к развитию патологии рекомендуется выполнить УЗИ почек и органов малого таза.

- Цистоскопия. Обследование применяют ограниченно при хроническом процессе. Признаками цистита служат отек, гиперемия, кровоточивость, изъязвления слизистой, неровность ее поверхности. При обострении метод не рекомендован из-за риска распространения инфекции.
- Дополнительные анализы. Косвенным подтверждением цистита являются воспалительные изменения в общем анализе крови — незначительное увеличение количества лейкоцитов с умеренным сдвигом лейкоцитарной формулы влево и повышением СОЭ. Необходимо исследовать микрофлору влагалища на дисбактериоз, определить уровень глюкозы в сыворотке крови, Возбудители генитальных инфекций также могут быть идентифицированы при ПЦР-анализе, выявляющем фрагменты ДНК микробного агента.
Цистит дифференцируют с пиелонефритом, мочекаменной болезнью, уретритом, цисталгией, генитальными инфекциями — вульвовагинитом, кольпитом, цервицитом при урогенитальном кандидозе, микоплазмозе, хламидиозе, генитальном герпесе, других ИППП. Диагностика и лечение осуществляются акушером-гинекологом и врачом-урологом.
Диагностика и лечение осуществляются акушером-гинекологом и врачом-урологом.
Лечение цистита у беременных
Воспаление слизистого слоя мочевого пузыря является основанием для проведения антибактериальной терапии препаратами, к которым чувствителен возбудитель заболевания. Длительность курса активного медикаментозного лечения цистита, согласно рекомендаций урологов, составляет 3-7 дней. При наличии бессимптомной бактериурии противобактериальные средства принимаются в течение 3-5 дней. Беременной назначают антибиотики с уросептическим эффектом без токсического воздействия на плод:
- Полусинтетические пенициллины. Препараты широкого спектра действия, устойчивые к кислой среде, оказывают бактерицидный эффект на большинство грамположительных и грамотрицательных микроорганизмов, включая кишечную палочку — наиболее частого возбудителя цистита. Еще более эффективны комбинации пенициллинов с клавулановой кислотой, ингибирующей β-лактамазы.
- Цефалоспорины.

- Нитрофураны. Благодаря ингибированию синтеза РНК, ДНК, протеинов, нарушению формирования клеточных мембран, торможению аэробного метаболизма антибиотики этой группы оказывают бактериостатическое и бактерицидное действие на широкий спектр микробных агентов, вызывающих инфекции мочевыводящих путей. К нитрофуранам редко формируется резистентность микроорганизмов.
- Производные фосфоновой кислоты. За счет угнетения начального этапа формирования пептидогликанов бактериальной клеточной мембраны тормозят размножение возбудителей цистита. Нарушают адгезию инфекционных эффектов к эпителию мочевого пузыря. Обладают широким спектром действия, не оказывают мутагенного или генотоксического воздействия.

Альтернативой общей противобактериальной терапии полусинтетическими и синтетическими антибиотиками являются инстилляции растворов с антимикробным действием непосредственно в мочевой пузырь. Местное лечение комбинируют с приемом отваров мочегонных трав и уроантисептиков, оказывающих комплексное противовоспалительное, антиоксидантное, спазмолитическое, обезболивающее, антибактериальное, диуретическое действие. Беременным, перенесшим цистит, рекомендованы естественные роды. Кесарево сечение выполняется только по акушерским показаниям.
Прогноз и профилактика
При своевременной диагностике и адекватной схеме лечения прогноз для беременной и плода благоприятный. Пациенткам, страдающим хроническим циститом, при планировании беременности показана заблаговременная санация урогенитального тракта, лечение бактериального вагиноза и генитальных инфекций.
Для профилактики развития или обострения воспалительного процесса в период гестации рекомендуется ранняя постановка на учет в женской консультации с регулярным исследованием мочи, исключение переохлаждений, потребление достаточного количества жидкости (при отсутствии противопоказаний), регулярное опорожнение мочевого пузыря, отказ от алкоголя, острого, кислого, соленого, пряного, жареного, маринованного. При проведении послеродовой катетеризации важно строго соблюдать требования асептики.
При проведении послеродовой катетеризации важно строго соблюдать требования асептики.
Цистит
С этим неприятным заболеванием хотя бы раз в жизни сталкивалась практически каждая женщина. В целом цистит можно смело назвать женской болезнью, потому что мужчины практически им не болеют.
Это объясняется особенностями женской физиологии и анатомии: во-первых, у женщины короткий, до 5см, мочеиспускательный канал (а значит, бактериям, легче попасть в мочевой пузырь), а во-вторых, анус, влагалище и мочеиспускательный канал расположены очень близко друг к другу, что способствует легкому «перемещению» инфекций.
Цистит – воспаление слизистой оболочки мочевого пузыря. Заболевание может быть острым (процесс быстро развивается, имеет ярко выраженную клиническую картину, но хорошо поддается терапии) и хроническим (рецидивирующая инфекция, которая не слишком ярко выражена во время обострений, но при этом лечение сопряжено с определенными трудностями).
Причины
Факторы, предрасполагающие к возникновению цистита, условно можно разделить на две группы: биологические и поведенческие.
К биологическим относятся: врожденные аномалии мочеполовых путей, частые мочевые инфекции в детстве, соматические болезни (сахарный диабет), недержание мочи, пролапс гениталий. Среди поведенческих выделяют: чрезмерную сексуальную активность, незащищенные половые контакты (т.е. не использование презервативов и спермицидов), что ведет к развитию генитальных инфекций, пренебрежение правилами личной гигиены, самолечение и бесконтрольный прием антибиотиков (это способствует развитию устойчивости бактерий к антибиотикам, что серьезно усложняет лечение).
В большинстве случаев цистит вызывается бактериальной флорой, в частности, небезызвестной кишечной палочкой, которая живет в нижнем отделе кишечника человека. Благодаря наличию «жгутиков», бактерия довольно легко перемещается и крепится на слизистых оболочках. Кроме того, цистит могут вызывать стрептококки и стафилококки и другая бактериальная флора. Отдельным пунктом нужно выделить инфекции, передающиеся половым путем (хламидии, уреаплазмы, микоплазмы, трихомонады и др. ), которые прежде всего поражают половые органы, но из влагалища могут проникать в мочеиспускательный канал и провоцировать воспаление мочевого пузыря .
Кроме того, цистит могут вызывать стрептококки и стафилококки и другая бактериальная флора. Отдельным пунктом нужно выделить инфекции, передающиеся половым путем (хламидии, уреаплазмы, микоплазмы, трихомонады и др. ), которые прежде всего поражают половые органы, но из влагалища могут проникать в мочеиспускательный канал и провоцировать воспаление мочевого пузыря .
Также циститы могут быть обусловлены воздействием лучевой терапии в процессе лечения онкологической патологии.
Симптомы цистита характерны также для другого заболевания – лейкоплакии мочевого пузыря (видоизменение слизистой оболочки шейки мочевого пузыря). Возникают участки, не защищающие стенки мочевого пузыря от активного воздействия компонентов мочи, что вызывает хроническое воспаление.
Здесь важно выявить и дифференцировать лейкоплакию, поскольку в данном случае нужно другое лечение.
Переохлаждение, которое многие женщины считают основной причиной цистита, само по себе не может вызывать заболевание. Однако это общая стрессовая ситуация для организма, которая вызывает снижение иммунитета и, как следствие, размножение бактерий происходит гораздо быстрее и легче, что и приводит к воспалительному процессу.
Однако это общая стрессовая ситуация для организма, которая вызывает снижение иммунитета и, как следствие, размножение бактерий происходит гораздо быстрее и легче, что и приводит к воспалительному процессу.
Свои особенности имеет послеродовый цистит. Во время родов, при прохождении плода через родовые пути, нарушается кровоснабжение и иннервация органов малого таза, в том числе и мочевого пузыря, что также может способствовать развитию инфекции. Кроме того, после родов в организме изменяется гормональный фон (начинают «работать» другие гормоны), соответственно, происходит перестройка иммунитета, ослабляются защитные силы организма и на этом фоне может возникать воспаление и цистит.
Симптомы
Симптомы острого и хронического цистита схожи, только в первом случае они будут более ярко выражены. Это:
-повышение температуры тела ;
– боли внизу живота;
– учащенные позывы к мочеиспусканию;
-«ложные» позывы и мочеиспускание малыми порциями;
– боли, рези, дискомфорт во время мочеиспускания;
– жжение в области наружных половых органов.
При отсутствии лечения или несвоевременном лечении инфекция может «подниматься» выше, вызывая симптомы восходящего пиелонефрита (воспалительного процесса в почках), который часто требует серьезного лечения в условиях стационара.
Диагностика
Диагностика острого цистита в случае своевременного обращения к специалисту не составляет труда. Врач-уролог, просто выслушав жалобы женщины и посмотрев на ее анализ мочи, без труда поставит диагноз и назначит лечение.
С хроническим циститом дело обстоит сложнее, поскольку течение болезни может быть разным, а клиника зачастую стертой и неявной. В этом случае требуются дополнительные обследования: посев мочи на микрофлору с определением чувствительности к антибиотикам и цистоскопия (осмотр слизистой оболочки мочевого пузыря специальными оптическими инструментами). Такой осмотр позволяет оценить состояние слизистой оболочки, выраженность воспалительного процесса, выявить наличие других болезней мочевого пузыря (к примеру, лейкоплакии).
Лечение
Лечение цистита предполагает комплексный подход. Обязательно назначаются антибиотики, спазмолитические и обезболивающие препараты, растительные мочегонные средства. Пациентке рекомендуется пить много жидкости, соблюдать половой покой и строгую диету, тщательно следить за гигиеной половых органов. Адекватное лечение избавляет женщину от проявлений цистита в течение первых трех суток.
Женщины должны понимать, что симптомы цистита требуют обращения к врачу, самолечение здесь недопустимо, поскольку это может привести к хронизации процесса и ухудшает течение заболевания. Только специалист может назначить правильное лечение.
При возникновении неприятных симптомов женщина может обращаться не только к урологу, но и к гинекологу, они также имеют опыт лечения цистита . Если же ситуация сложная, то гинеколог направит пациентку к урологу.
Чаще всего цистит лечится амбулаторно, только в сложных случаях (к примеру, геморрагический цистит – выделение с мочой крови) иногда требуется госпитализация для уточнения диагноза и лечения.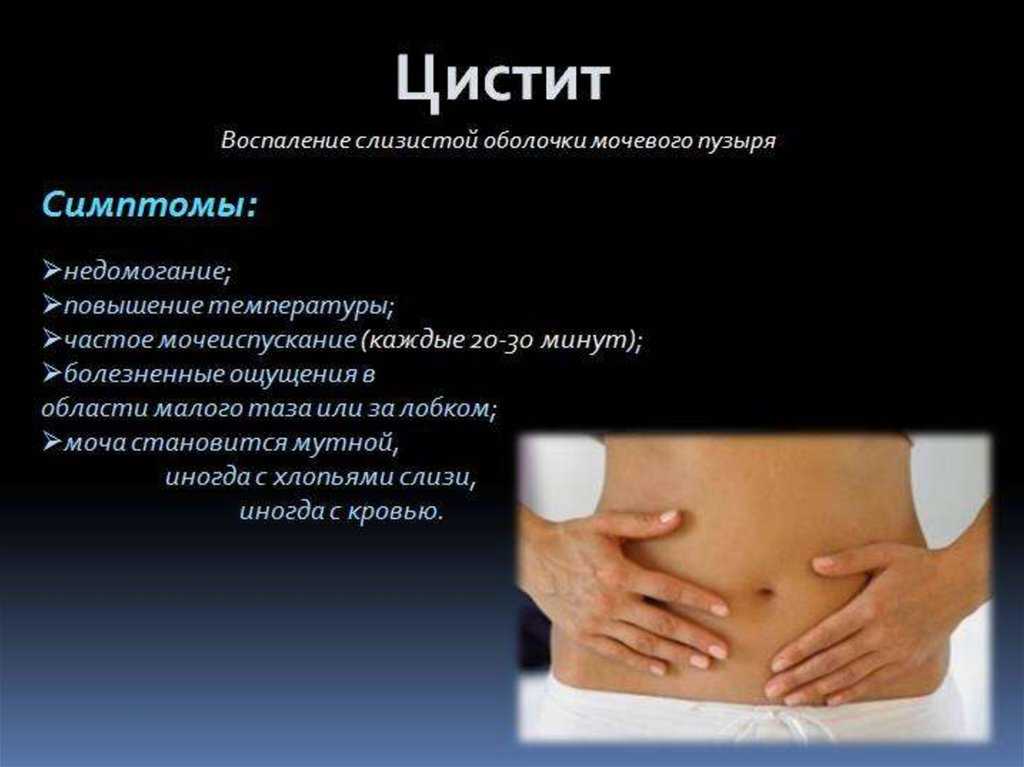
Профилактика
Если женщина подвержена хроническому циститу, она должна уделять особое внимание профилактическим мероприятиям, которые помогут избежать рецидивов. Прежде всего, необходимо:
– избегать переохлаждений;
– не терпеть позывы к мочеиспусканию;
– полностью опорожнять мочевой пузырь;
– соблюдать правила личной гигиены;
– не носить синтетическое и обтягивающее белье;
– соблюдать диету (избегать употребления острых, копченых и соленых блюд, крепкого кофе и алкоголя). Диета необходима, поскольку любая острая пища и алкоголь являются своеобразной пищевой провокацией, которая способна обострить воспалительный процесс в организме.
Цистит и беременность
У будущих мам цистит может протекать в более тяжелой форме, поскольку увеличенная матка сдавливает мочеточники и мочевой пузырь, что иногда может приводить к застою мочи, неполному опорожнению мочевого пузыря и способствовать обострению инфекции. Сложности лечения связаны с тем, что большинство антибиотиков противопоказаны при беременности, особенно в первом триместре, поэтому для начала назначается лечение без антибиотиков, а если оно не приносят эффекта – в строгих дозировках назначаются разрешенные во время беременности антибактериальные препараты. В послеродовом периоде для лечения используются препараты, совместимые с лактацией.
Сложности лечения связаны с тем, что большинство антибиотиков противопоказаны при беременности, особенно в первом триместре, поэтому для начала назначается лечение без антибиотиков, а если оно не приносят эффекта – в строгих дозировках назначаются разрешенные во время беременности антибактериальные препараты. В послеродовом периоде для лечения используются препараты, совместимые с лактацией.
Врач-уролог (заведующий отделением дневного пребывания)
Бельчиков Ю. В.
Интерстициальный цистит: диагностика и лечение у беременной
София Аргуэльес Рохас , Хосе Г. Овьедо Ортега, Роберто Веласко Сордо
Опубликовано: 18 апреля 2021 г. (см. историю)
DOI: 10.7759/куреус.14549
Цитируйте эту статью как: Аргуэльес Рохас С., Овьедо Ортега Дж. Г., Веласко Сордо Р. (18 апреля 2021 г.) Интерстициальный цистит: диагностика и лечение у беременной пациентки. Куреус 13 (4): e14549. дои: 10.7759/cureus.14549
Куреус 13 (4): e14549. дои: 10.7759/cureus.14549
Abstract
Интерстициальный цистит или синдром болезненного мочевого пузыря — это хроническое состояние, характеризующееся сильной и ациклической тазовой болью, длящейся не менее шести недель. Хотя это состояние не сопровождается мочевой инфекцией, повседневная деятельность больного затруднена. Наиболее распространенными симптомами являются учащенное мочеиспускание, дизурия, надлобковая боль, никтурия и диспареуния. Этиология интерстициального цистита неясна, и его диагноз ставится нечасто из-за небольшого числа случаев. Окончательный диагноз основывается на результатах цистоскопии и типичных гистопатологических данных, таких как язвы Гуннера. Здесь мы описываем диагностику и лечение клинического случая интерстициального цистита у пациентки, у которой симптомы появились во время беременности. У 42-летней женщины при сроке беременности 27,2 недели симптомы появились на 10-й неделе беременности. Обратилась с дизурией и болью в подчревной области интенсивностью 9 баллов. /10, что мешало ее повседневной деятельности. Физикальное обследование выявило болезненность при глубокой и поверхностной пальпации подчревной области. Обычные анализы мочи и посев мочи дали отрицательный результат. Начато симптоматическое лечение с 10 недель гестации, но оно не привело к улучшению. Поэтому для получения образцов биопсии была выполнена интраоперационная диагностическая цистоскопия. Гистопатологический анализ образцов показал признаки интерстициального цистита. В связи с этим ей было начато внутрипузырное введение гиалуроновой кислоты, что улучшило ее состояние. На основании клинических данных мы рекомендуем рассматривать интерстициальный цистит как дифференциальный диагноз у пациентов с тазовой болью и мочевыми симптомами, не связанными с инфекцией мочевыводящих путей.
/10, что мешало ее повседневной деятельности. Физикальное обследование выявило болезненность при глубокой и поверхностной пальпации подчревной области. Обычные анализы мочи и посев мочи дали отрицательный результат. Начато симптоматическое лечение с 10 недель гестации, но оно не привело к улучшению. Поэтому для получения образцов биопсии была выполнена интраоперационная диагностическая цистоскопия. Гистопатологический анализ образцов показал признаки интерстициального цистита. В связи с этим ей было начато внутрипузырное введение гиалуроновой кислоты, что улучшило ее состояние. На основании клинических данных мы рекомендуем рассматривать интерстициальный цистит как дифференциальный диагноз у пациентов с тазовой болью и мочевыми симптомами, не связанными с инфекцией мочевыводящих путей.
Введение
Интерстициальный цистит или синдром болезненного мочевого пузыря определяется как неприятное ощущение, которое может проявляться в виде боли, давления или дискомфорта в мочевом пузыре, связанного с симптомами мочеиспускания, которые сохраняются более шести недель, без какой-либо инфекции или другой идентифицируемой причины [1] . Патофизиология интерстициального цистита остается неизвестной из-за его редкости, но его распространенность выше у женщин; он может проявляться разнообразными симптомами, такими как боль, давление или дискомфорт в области таза, а также учащенное и императивное мочеиспускание [2].
Патофизиология интерстициального цистита остается неизвестной из-за его редкости, но его распространенность выше у женщин; он может проявляться разнообразными симптомами, такими как боль, давление или дискомфорт в области таза, а также учащенное и императивное мочеиспускание [2].
Более того, это состояние может проявляться широким спектром симптомов, что затрудняет диагностику. Таким образом, адекватное знание истории болезни, тщательный физикальный осмотр, рутинный анализ мочи и посев мочи очень важны для исключения других патологий. Кроме того, для подтверждения диагноза требуется цистоскопия с биопсией [3].
Существует множество методов лечения интерстициального цистита, и они зависят от тяжести клинических симптомов и реакции пациента. Симптомы также можно контролировать с помощью изменения образа жизни, использования анальгетиков и нейромодуляторов или использования внутрипузырных препаратов, таких как гиалуроновая кислота, которая, как недавно было показано, дает хорошие результаты в лечении этой патологии. В частности, внутрипузырное введение гиалуроновой кислоты снижает тяжесть симптомов, что позволяет предположить ее полезность в качестве отличного терапевтического варианта [4].
В частности, внутрипузырное введение гиалуроновой кислоты снижает тяжесть симптомов, что позволяет предположить ее полезность в качестве отличного терапевтического варианта [4].
Мы сообщаем о случае женщины с клиническими симптомами интерстициального цистита, а именно сильной тазовой болью, дизурией и отсутствием мочевой инфекции, начавшейся во время беременности. Этот случай подчеркивает важность знаний о патологии и симптомах, особенно у пациентов, у которых не наблюдается улучшения при назначении симптоматического лечения.
Описание случая
Описанный здесь пациент дал информированное согласие, и отчет был одобрен соответствующим комитетом по этике. Пациентка — 42-летняя женщина с семейным анамнезом сахарного диабета 2 типа и системной артериальной гипертензией. У нее не было хронических дегенеративных заболеваний, но она была социальным курильщиком в течение 10 лет, злоупотребляла алкоголем и имела аллергию на метронидазол. У нее также был пиелонефрит в анамнезе (сначала в 2017, а затем в 2019 году). в первом триместре второй беременности). Ее хирургический анамнез был положительным в отношении лапаротомной аппендэктомии (1999 г.) и кесарева сечения (2017 г.), оба неосложненных.
в первом триместре второй беременности). Ее хирургический анамнез был положительным в отношении лапаротомной аппендэктомии (1999 г.) и кесарева сечения (2017 г.), оба неосложненных.
Обратилась на консультацию в 10 недель беременности с жалобами на тазовые боли, специфически схваткообразные, интенсивностью 7/10, а также дизурию и интенсивные боли в подчревной области. Физикальное обследование выявило болезненность при поверхностной и глубокой пальпации в гипогастрии. При осмотре с помощью вагинального зеркала шейка матки закрыта, трансвагинальное кровотечение отсутствует. Акушерское УЗИ выявило один живой внутриутробный плод с частотой сердечных сокращений плода 154 удара в минуту. Рутинный анализ мочи показал мутную мочу, уровень белка 100 мг/дл, уровень гемоглобина ≥ 1,0 мг/дл, количество лейкоцитов 9695/мкл, количество эритроцитов 1073/мкл, количество эпителиальных клеток 13/мкл и отрицательный тест на посев мочи. Эти данные побудили рассматривать интерстициальный цистит как возможный диагноз, и пациентке было начато симптоматическое лечение.
Однако на 27,2 неделе беременности она поступила с болью в подчревной области (интенсивность 9/10). У единственного живого внутриутробного плода частота сердечных сокращений составляла 143 удара в минуту, и никаких изменений в плаценте или амниотической жидкости не наблюдалось. В это время было решено провести диагностическую цистоскопию для дальнейшего обследования, учитывая усиливающуюся тазовую боль пациентки. Была проведена диагностическая цистоскопия, которая показала, что дно, стенки и потолок мочевого пузыря отечны с белыми пятнами и трабекулами. Образцы биопсии дна мочевого пузыря, потолка, левой и правой стенок были собраны и отправлены на гистопатологический анализ для определения окончательного диагноза.
Затем был установлен катетер Фолея и введено 40 мг гиалуроновой кислоты внутрипузырно. После этого катетер был извлечен. Гистопатологический анализ выявил острый и хронический цистит с изъязвлениями, грануляциями и реактивной атипией.
При диагнозе интерстициальный цистит во время беременности внутрипузырное лечение гиалуроновой кислотой было продолжено одной еженедельной дозой (инстилляция 40 мг) в течение четырех недель, а затем одной ежемесячной дозой в течение двух месяцев. Проведенное лечение привело к частичному улучшению состояния больного. Беременность закончилась на сроке 35,2 нед гестации в связи с усилением тазовых болей (интенсивность 10/10), инвалидизирующих, и начавшейся маточной активностью. Новорожденный мальчик получен путем кесарева сечения, вес 2045 грамм, рост 46 сантиметров, 9 баллов по шкале Апгар./9, Silverman 1. В это время больная получила шесть внутрипузырных доз гиалуроновой кислоты.
Проведенное лечение привело к частичному улучшению состояния больного. Беременность закончилась на сроке 35,2 нед гестации в связи с усилением тазовых болей (интенсивность 10/10), инвалидизирующих, и начавшейся маточной активностью. Новорожденный мальчик получен путем кесарева сечения, вес 2045 грамм, рост 46 сантиметров, 9 баллов по шкале Апгар./9, Silverman 1. В это время больная получила шесть внутрипузырных доз гиалуроновой кислоты.
Пациентка продолжала испытывать симптомы после послеродового периода. Поэтому была проведена еще одна цистоскопия для получения дополнительных образцов биопсии. Гистопатологический анализ новых образцов выявил острый и выраженный язвенный цистит с регенеративными изменениями стромы и отеком. Уротелий отсутствовал, в собственной пластинке наблюдался плотный инфильтрат, содержащий лимфоциты и плазматические клетки (рис. 9).0051 1 ). Более того, собственная пластинка была разорвана (рис. 2 ) и имела выраженную васкуляризацию (рис. 3 ). Соответственно, мы решили продолжить лечение внутрипузырным введением гиалуроновой кислоты и добавили еще четыре месячных дозы. Сначала пациентка получала еженедельную дозу в течение четырех недель и одну ежемесячную дозу в течение двух месяцев, а после беременности она получала дополнительную ежемесячную дозу в течение четырех месяцев. Это лечение улучшило ее основной симптом — боль в мочевом пузыре, и она смогла возобновить свою повседневную деятельность. В настоящее время заболевание протекает бессимптомно.
Соответственно, мы решили продолжить лечение внутрипузырным введением гиалуроновой кислоты и добавили еще четыре месячных дозы. Сначала пациентка получала еженедельную дозу в течение четырех недель и одну ежемесячную дозу в течение двух месяцев, а после беременности она получала дополнительную ежемесячную дозу в течение четырех месяцев. Это лечение улучшило ее основной симптом — боль в мочевом пузыре, и она смогла возобновить свою повседневную деятельность. В настоящее время заболевание протекает бессимптомно.
Фигура 1: Уротелий отсутствует (красная стрелка), в собственной пластинке наблюдается плотный инфильтрат, содержащий лимфоциты и плазматические клетки (зеленая стрелка).
Фигура 2: Разрыв собственной пластинки.
Фигура 3: Собственная пластинка имеет заметную васкуляризацию.
Обсуждение
Интерстициальный цистит или синдром болезненного мочевого пузыря — это редкое заболевание, которое трудно диагностировать и лечить. Это хроническое заболевание, характеризующееся сильной и хронической тазовой болью ациклического характера, продолжающейся не менее шести недель, без какой-либо инфекции мочевыводящих путей. Боль обычно усиливается во время менструации и наполнения мочевого пузыря и уменьшается при опорожнении мочевого пузыря [5]. Наиболее распространенными симптомами являются частое мочеиспускание (70%), дизурия (52%), императивные позывы (50%), надлобковая боль (50%), никтурия (35%) и диспареуния (13%) [6]. Заболеваемость составляет 15 случаев на 100 000 женщин в год [6]. В исследовании RICE сообщается о распространенности от 3,3 до 7,9.миллионов (2,7-6,5%) среди женщин в возрасте 18 лет и старше в США [2]. Соотношение распространенности среди женщин и мужчин составляет 5:1, а средний возраст заболевших — 51 год (диапазон 31–81 год) [6].
Боль обычно усиливается во время менструации и наполнения мочевого пузыря и уменьшается при опорожнении мочевого пузыря [5]. Наиболее распространенными симптомами являются частое мочеиспускание (70%), дизурия (52%), императивные позывы (50%), надлобковая боль (50%), никтурия (35%) и диспареуния (13%) [6]. Заболеваемость составляет 15 случаев на 100 000 женщин в год [6]. В исследовании RICE сообщается о распространенности от 3,3 до 7,9.миллионов (2,7-6,5%) среди женщин в возрасте 18 лет и старше в США [2]. Соотношение распространенности среди женщин и мужчин составляет 5:1, а средний возраст заболевших — 51 год (диапазон 31–81 год) [6].
Интерстициальный цистит, характеризующийся симптомами, появляющимися во время беременности, встречается только у 7% беременных женщин. Остальные случаи интерстициального цистита возникают до беременности, после первой беременности или в послеродовом периоде (первые шесть месяцев) [7]. Этиология заболевания остается неизвестной, но были предложены различные теории относительно патофизиологии состояния. Считается нарушением уротелия из-за дефектов слизистой оболочки мочевого пузыря, секретирующей гликозаминогликаны, и барьера мочевыводящих путей. У пациентов с интерстициальным циститом отмечается снижение концентрации гиалуроновой кислоты и увеличение проницаемости для калия в уротелии, что усугубляет боль в мочевом пузыре. Это продемонстрировано главным образом положительным тестом на чувствительность к калию и хорошим ответом на средство для восстановления гликозаминогликанов, то есть внутрипузырную гиалуроновую кислоту.
Считается нарушением уротелия из-за дефектов слизистой оболочки мочевого пузыря, секретирующей гликозаминогликаны, и барьера мочевыводящих путей. У пациентов с интерстициальным циститом отмечается снижение концентрации гиалуроновой кислоты и увеличение проницаемости для калия в уротелии, что усугубляет боль в мочевом пузыре. Это продемонстрировано главным образом положительным тестом на чувствительность к калию и хорошим ответом на средство для восстановления гликозаминогликанов, то есть внутрипузырную гиалуроновую кислоту.
У беременных женщин, как и в данном случае, наиболее распространенной теорией является изменение проницаемости уротелия, что влияет на его функцию защитного барьера. Колебания уровней эстрогена и прогестерона во время беременности стимулируют рост уротелиальных клеток. Точно так же эстроген и прогестерон влияют на факторы роста, такие как фактор роста нервов, эпидермальный фактор роста и фактор роста, связывающий гепарин. Все эти факторы присутствуют в моче или мочевом пузыре пациентов с интерстициальным циститом. Другая теория предполагает активацию тучных клеток в мочевом пузыре эстрогеном, что приводит к высвобождению гистаминов и других медиаторов, вызывающих боль и воспаление [8].
Другая теория предполагает активацию тучных клеток в мочевом пузыре эстрогеном, что приводит к высвобождению гистаминов и других медиаторов, вызывающих боль и воспаление [8].
Диагностика и лечение интерстициального цистита остаются сложной задачей из-за отсутствия исследований, небольшого числа случаев и широкого спектра симптомов, варьирующихся от пациента к пациенту. Поэтому диагностика, как правило, занимает много времени. Из-за этих трудностей пациентов часто направляют к разным специалистам, включая семейных врачей, гинекологов, урологов и специалистов по боли, что усугубляет замешательство и разочарование пациента [5].
Таким образом, роль гинекологов в диагностике этого состояния является фундаментальной, поскольку они часто являются основными врачами для многих молодых женщин. Более того, гинекологи должны рассматривать интерстициальный цистит в качестве дифференциального диагноза у пациенток с тазовой болью, особенно если она сопровождается другими симптомами мочеиспускания, но без каких-либо признаков инфекции [6].
В большинстве случаев интерстициальный цистит является диагнозом исключения, поэтому необходима адекватная оценка для исключения других состояний, которые могут вызывать симптомы раздражения мочевого пузыря. Необходимо провести гинекологический осмотр вместе с обычным анализом мочи и цистоскопией. Цистоскопия необходима, поскольку окончательный диагноз основывается на результатах и типичных гистопатологических особенностях состояния, таких как язвы Гуннера [5].
Лечение интерстициального цистита или синдрома болезненного мочевого пузыря также представляет значительные трудности из-за отсутствия знаний об этиологии состояния. Симптомы у разных пациентов значительно различаются, определения болезни различны, а терапевтические результаты не всегда одинаковы. Кроме того, только несколько исследований хорошего качества (рандомизированные испытания) изучали эффективность и безопасность различных методов лечения этого состояния [9].].
Гликозаминогликаны обычно используются для лечения этого состояния. Они подразделяются на четыре семейства: гепарин и гепарансульфат, хондроитин и дерматансульфат, гиалуронан и кератансульфат [4]. В настоящее время гиалуроновая кислота и хондроитинсульфат являются гликозаминогликанами, наиболее часто используемыми при внутрипузырном лечении. Исследование, в котором сравнивались различные внутрипузырные методы лечения различными агентами, протоколами инстилляций и шкалами боли, показало, что во всех случаях симптомы улучшались. Тем не менее, исследования, показавшие наибольшее уменьшение симптомов (Коэн d > 2), были теми, в которых использовалась гиалуроновая кислота с высокой молекулярной массой, которая также более эффективна с точки зрения затрат, чем другие внутрипузырные агенты [4].
Они подразделяются на четыре семейства: гепарин и гепарансульфат, хондроитин и дерматансульфат, гиалуронан и кератансульфат [4]. В настоящее время гиалуроновая кислота и хондроитинсульфат являются гликозаминогликанами, наиболее часто используемыми при внутрипузырном лечении. Исследование, в котором сравнивались различные внутрипузырные методы лечения различными агентами, протоколами инстилляций и шкалами боли, показало, что во всех случаях симптомы улучшались. Тем не менее, исследования, показавшие наибольшее уменьшение симптомов (Коэн d > 2), были теми, в которых использовалась гиалуроновая кислота с высокой молекулярной массой, которая также более эффективна с точки зрения затрат, чем другие внутрипузырные агенты [4].
В данном случае диагностический протокол включал гинекологический осмотр, обычный анализ мочи и цистоскопию. Окончательный диагноз поставлен на основании результатов биопсии мочевого пузыря, не противопоказанного при беременности. Лечение проводилось с использованием гиалуроновой кислоты, которая также не противопоказана беременным и создает риск деформации плода лишь в 2-4% случаев [7]. Пациентка получила шесть доз гиалуроновой кислоты во время беременности и четыре дозы во время послеродового периода. Хотя симптомы значительно улучшились, улучшение не было немедленным, поскольку регенерация гликозаминогликанов в уротелии происходит не сразу, а постепенно.
Пациентка получила шесть доз гиалуроновой кислоты во время беременности и четыре дозы во время послеродового периода. Хотя симптомы значительно улучшились, улучшение не было немедленным, поскольку регенерация гликозаминогликанов в уротелии происходит не сразу, а постепенно.
Рекомендуемый план лечения внутрипузырным введением гиалуроновой кислоты составляет 40 мг/неделю в течение четырех недель. После этого следует вводить ежемесячные дозы в течение 12 месяцев. Продолжительность инстилляций может варьироваться от шести недель до 12 месяцев, с периодом окончательной оценки симптомов от трех месяцев до пяти лет [4].
В данном случае у пациента наблюдалось частичное улучшение симптомов после шести доз (т. е. три месяца лечения), а последующее повторное вмешательство требовалось только при обострении симптомов. Лечение продолжалось четырьмя ежемесячными дозами до тех пор, пока не было завершено 10 доз (т.е. семь месяцев лечения). Улучшение симптомов, в основном уменьшение боли в мочевом пузыре после семи месяцев лечения, описывается как диапазон для окончательной оценки.
Выводы
Интерстициальный цистит представляет собой хроническое заболевание, характеризующееся сильной ациклической тазовой болью и мочевыми симптомами без каких-либо признаков инфекции мочевыводящих путей. Точная диагностика и лечение интерстициального цистита требуют тщательной оценки симптомов, а также их продолжительности. В этом случае особенности симптомов без каких-либо признаков инфекции мочевыводящих путей привели нас к подозрению на интерстициальный цистит. Протокол исследования включает цистоскопию и гистопатологический анализ для подтверждения окончательного диагноза. Основываясь на нашем случае, мы считаем, что варианты лечения должны включать внутрипузырное введение гликозаминогликанов, в частности, следует рассматривать гиалуроновую кислоту с высокой молекулярной массой. Необходимы дополнительные исследования для дальнейшего понимания патофизиологии этого редкого состояния и его лечения.
Ссылки
- Hanno PM, Burks DA, Clemens JQ и др.
 : Руководство AUA по диагностике и лечению интерстициального цистита/синдрома болей в мочевом пузыре. Дж Урол. 2011, 185:2162-70. 10.1016/j.juro.2011.03.064
: Руководство AUA по диагностике и лечению интерстициального цистита/синдрома болей в мочевом пузыре. Дж Урол. 2011, 185:2162-70. 10.1016/j.juro.2011.03.064 - Берри С.Х., Эллиотт М.Н., Сатторп М. и др.: Распространенность симптомов синдрома боли в мочевом пузыре/интерстициального цистита среди взрослых женщин в Соединенных Штатах. Дж Урол. 2011, 186:540-4. 10.1016/j.juro.2011.03.132
- Оттем Д.П., Тейхман Дж.М. Какова ценность цистоскопии с гидродистензией при интерстициальном цистите? Урология. 2005, 66:494-9. 10.1016/j.urology.2005.04.011
- Barua JM, Arance I, Angulo JC, Riedl CR: систематический обзор и метаанализ эффективности внутрипузырной терапии синдрома боли в мочевом пузыре/интерстициального цистита. Int Urogynecol J. 2016, 27:1137-47. 10.1007/s00192-015-2890-7
- Пазин С., де Соуза Митидиери А.М., Сильва А.П., Гуриан М.Б., Поли-Нето О.Б., Роза-Э-Сильва Дж.К.: Лечение синдрома боли в мочевом пузыре и интерстициального цистита: систематический обзор.
 Int Urogynecol J. 2016, 27:697-708. 10.1007/s00192-015-2815-5
Int Urogynecol J. 2016, 27:697-708. 10.1007/s00192-015-2815-5 - Patel R, Calhoun EA, Meenan RT, O’Keeffe Rosetti MC, Kimes T, Clemens JQ: Заболеваемость и клинические характеристики интерстициального цистита в сообществе. Int Urogynecol J Дисфункция тазового дна. 2008, 19:1093-6. 10.1007/s00192-008-0573-3
- Эриксон Д.Р., Проперт К.Дж.: Беременность и интерстициальный цистит/синдром болезненного мочевого пузыря. Урол Клин Норт Ам. 2007, 34:61-9. 10.1016/j.ucl.2006.10.006
- Бенитес М.А., Вальехо Х.Л.: Интерстициальный цистит и эмбаразо/интерстициальный цистит и беременность [статья на испанском языке]. Прог Обстет Гинекол. 2017, 60:355-358.
- Клеменс JQ: лечение интерстициального цистита/синдрома болей в мочевом пузыре. О’Лири, член парламента (редактор): UpToDate, Waltham; 2013.
Интерстициальный цистит: диагностика и лечение у беременной
Информация об авторе
София Аргуэльес Рохас Соответствующий автор
Акушерство и гинекология, Centro Médico ABC (American British Cowdray), Мехико, MEX
Хосе Г.
 Овьедо Ортега
Овьедо ОртегаАкушерство и гинекология, Centro Médico ABC (American British Cowdray), Мехико, MEX
Роберто Веласко Сордо
Акушерство и гинекология, Centro Médico ABC (American British Cowdray), Мехико, MEX
Заявление об этике и раскрытие информации о конфликте интересов
Люди: Согласие было получено или от него отказались все участники этого исследования. Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявляют, что никакая финансовая поддержка представленной работы не была получена от какой-либо организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Информация о артикуле
ДОИ
10.7759/куреус.14549
Цитируйте эту статью как:
Аргуэльес Рохас С., Овьедо Ортега Дж. Г., Веласко Сордо Р. (18 апреля 2021 г.) Интерстициальный цистит: диагностика и лечение беременной пациентки. Куреус 13(4): e14549. doi:10.7759/cureus.14549
История публикаций
Начало экспертной оценки: 10 апреля 2021 г.
Экспертная проверка завершена: 14 апреля 2021 г.
Опубликовано: 18 апреля 2021 г.
Авторское право
© Copyright 2021
Argüelles Rojas et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License CC-BY 4.0., которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Лицензия
Это статья с открытым доступом, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Интерстициальный цистит: диагностика и лечение у беременных
Рисунки и т. д.
Фигура 1: Уротелий отсутствует (красная стрелка), в собственной пластинке наблюдается плотный инфильтрат, содержащий лимфоциты и плазматические клетки (зеленая стрелка).
Скачать полный размер
Фигура 2: Разрыв собственной пластинки.
Скачать полный размер
Фигура 3: Собственная пластинка имеет заметную васкуляризацию.
Скачать полный размер
Инфекции мочевыводящих путей при беременности – гинекология и акушерство
By
Лара А. Фрил
, доктор медицинских наук, Медицинская школа здоровья Техасского университета в Хьюстоне, Медицинская школа Макговерна
Медицинское обследование, октябрь 2021 г. | Изменено в сентябре 2022 г.
Посмотреть обучение пациентов
Инфекции мочевыводящих путей Введение в инфекции мочевыводящих путей (ИМП) Инфекции мочевыводящих путей (ИМП) можно разделить на инфекции верхних отделов мочевыводящих путей, поражающие почки (пиелонефрит), и инфекции нижних отделов мочевыводящих путей, поражающие мочевой пузырь (цистит), уретру. . y Читать далее (ИМП) часто встречается во время беременности, по-видимому, из-за застоя мочи, который возникает в результате гормональной дилатации мочеточников, гормональной гипоперистальтики мочеточников и давления расширяющейся матки на мочеточники. Бессимптомная бактериурия возникает примерно у 15% беременных и иногда прогрессирует до симптоматического цистита Цистит Бактериальные инфекции мочевыводящих путей (ИМП) могут поражать уретру, предстательную железу, мочевой пузырь или почки. Симптомы могут отсутствовать или включать учащенное мочеиспускание, императивные позывы, дизурию, боль внизу живота… читать далее или пиелонефрит Острый пиелонефрит Бактериальные инфекции мочевыводящих путей (ИМП) могут поражать уретру, предстательную железу, мочевой пузырь или почки. Симптомы могут отсутствовать или включать учащенное мочеиспускание, императивные позывы, дизурию, боль внизу живота… читать далее . Откровенной ИМП не всегда предшествует бессимптомная бактериурия.
. y Читать далее (ИМП) часто встречается во время беременности, по-видимому, из-за застоя мочи, который возникает в результате гормональной дилатации мочеточников, гормональной гипоперистальтики мочеточников и давления расширяющейся матки на мочеточники. Бессимптомная бактериурия возникает примерно у 15% беременных и иногда прогрессирует до симптоматического цистита Цистит Бактериальные инфекции мочевыводящих путей (ИМП) могут поражать уретру, предстательную железу, мочевой пузырь или почки. Симптомы могут отсутствовать или включать учащенное мочеиспускание, императивные позывы, дизурию, боль внизу живота… читать далее или пиелонефрит Острый пиелонефрит Бактериальные инфекции мочевыводящих путей (ИМП) могут поражать уретру, предстательную железу, мочевой пузырь или почки. Симптомы могут отсутствовать или включать учащенное мочеиспускание, императивные позывы, дизурию, боль внизу живота… читать далее . Откровенной ИМП не всегда предшествует бессимптомная бактериурия.
Бессимптомная бактериурия, ИМП и пиелонефрит повышают риск
Преждевременные роды Преждевременные роды Роды (схватки, приводящие к изменению шейки матки), начавшиеся до 37 недель беременности, считаются преждевременными.
 Факторы риска включают разрыв плодных оболочек до родов, аномалии матки, инфекцию… читать далее
Факторы риска включают разрыв плодных оболочек до родов, аномалии матки, инфекцию… читать далееПреждевременный разрыв плодных оболочек Дородовой разрыв плодных оболочек (PROM) Дородовой разрыв плодных оболочек – это подтекание амниотической жидкости до начала родов. Диагноз клинический. Родоразрешение рекомендуется при сроке беременности ≥ 34 недель и обычно показано… читать дальше
Анализ мочи и посев обычно проводятся при первоначальном обследовании для выявления бессимптомной бактериурии. Диагноз симптоматической ИМП не меняется при беременности.
Антибактериальные препараты, такие как цефалексин, нитрофурантоин или триметоприм/сульфаметоксазол
Посев для подтверждения излечения и иногда супрессивная терапия
плоду (см. таблицу Некоторые препараты с побочными эффектами во время беременности. Некоторые препараты с побочными эффектами во время беременности). Поскольку бессимптомная бактериурия может привести к пиелонефриту, ее следует лечить антибиотиками, как при острой ИМП.
Поскольку бессимптомная бактериурия может привести к пиелонефриту, ее следует лечить антибиотиками, как при острой ИМП.
Выбор антибактериальных препаратов основан на индивидуальной и местной чувствительности и резистентности, но хороший начальный эмпирический выбор включает следующее: неизбежна, поскольку возможна гемолитическая анемия у новорожденных. Беременные женщины с дефицитом G6PD (глюкозо-6-фосфатдегидрогеназы) не должны принимать нитрофурантоин. Заболеваемость неонатальной желтухой увеличивается, когда беременные женщины принимают нитрофурантоин в течение последних 30 дней беременности. Нитрофурантоин следует использовать в 1-м триместре только тогда, когда нет других доступных альтернатив.
Триметоприм/сульфаметоксазол (TMP/SMX) может вызывать врожденные пороки развития (например, дефекты нервной трубки) и ядерную желтуху у новорожденных. Прием фолиевой кислоты может снизить риск некоторых врожденных пороков развития. TMP/SMX следует использовать в течение 1-го триместра только тогда, когда другие альтернативы недоступны.
После лечения требуется посев для подтверждения излечения.
Женщинам с пиелонефритом или с более чем одной инфекцией мочевыводящих путей может потребоваться супрессивная терапия, как правило, триметопримом/SMX (до 34 недель) или нитрофурантоином до конца беременности.
У женщин с бактериурией в сочетании с ИМП или без них или пиелонефритом посев мочи следует проводить ежемесячно.
Бессимптомная бактериурия, ИМП и пиелонефрит повышают риск преждевременных родов и преждевременного разрыва плодных оболочек.
Первоначально лечите цефалексином, нитрофурантоином или триметопримом/сульфаметоксазолом.
Получите посев для подтверждения излечения после лечения.
Женщинам с пиелонефритом или более чем одной ИМП следует рассмотреть возможность супрессивной терапии, обычно триметопримом/сульфаметоксазолом (до 34 недель) или нитрофурантоином.
| Название лекарства | Выберите сделку |
|---|---|
цефалексин | Биоцеф, Даксбия, Кефлекс, Кефтаб, Паниксин |
нитрофурантоин | Фурадантин, Макробид, Макродантин, Уротоин |
триметоприм | Примсол, Пролоприм, ТРИМПЕКС |
фолиевая кислота | Фолацин, Фолисет, Q-ТАБС |