Передается ли цистит от женщины к мужчине и наоборот
Передается ли цистит половым путем?
Спровоцировать цистит могут многие возбудители. Некоторые из них передаются при тесном телесном контакте или половом акте:
- стафилококк;
- микоплазмы;
- кишечная палочка;
- кандида;
- синегнойная палочка;
- протей.
К циститу могут привести и другие возбудители – грибы, вирусы [1].
Как происходит заражение
Анатомически у женщин гораздо выше риски заболеть циститом, а мужчина может быть бессимптомным переносчиком воспаления мочевого пузыря от одной женщины к другой. Передастся ли цистит —будет зависеть от состояния иммунной системы человека. Но вероятность заболеть выше у людей, которые часто меняют партнеров или имеют несколько параллельных контактов. Так как одним из возбудителей цистита является кишечная палочка, несоблюдение правил гигиены после секса может стать фактором инфицирования женщины и последующего заражения мужчины.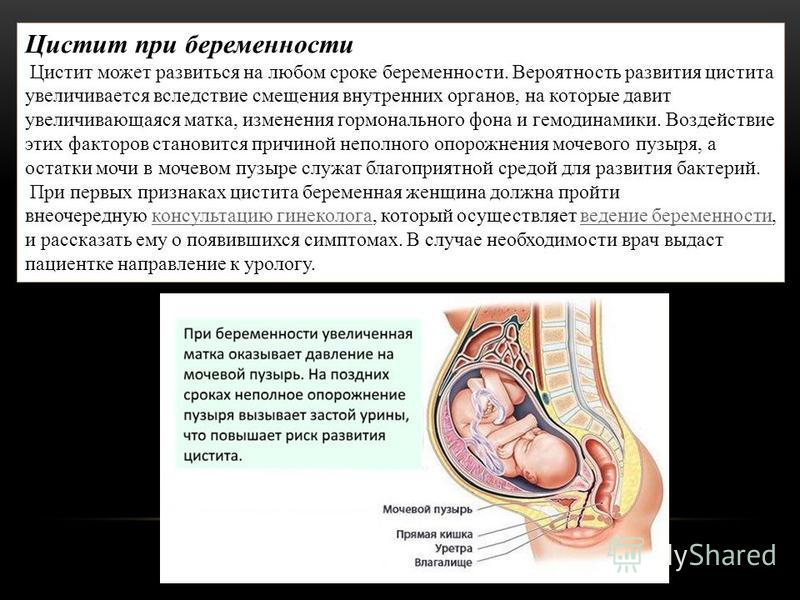
Барьерные защитные методы, особенно презерватив, существенно снижают риски передачи как ИППП, так и условно-патогенной микрофлоры, вызывающей цистит, но, к сожалению, не исключают ее полностью.
Как развивается цистит у женщин
У женщин возбудители болезни после попадания во влагалище могут стать причиной вагинита, кольпита, цервицита или воспалительного процесса в мочеиспускательном канале. Далее инфекция поднимается до мочевого пузыря и провоцирует развитие цистита [3].
У женщин первый случай острого цистита часто совпадает с началом половой жизни. Повышение рисков встретиться с этой неприятной болезнью связано со следующими факторами:
- При разрыве девственной плевы происходит воспаление стенок влагалища, меняется его микрофлора и исчезает физическая преграда для патогенных бактерий и вирусов;
- Иммунитет женщины не успевает выработать адекватную защиту на новую для него микрофлору партнера;
- Так как мочеиспускательный канал женщин короткий и широкий и расположен близко к гениталиям, то во время полового акта может происходить заброс содержимого влагалища [4].

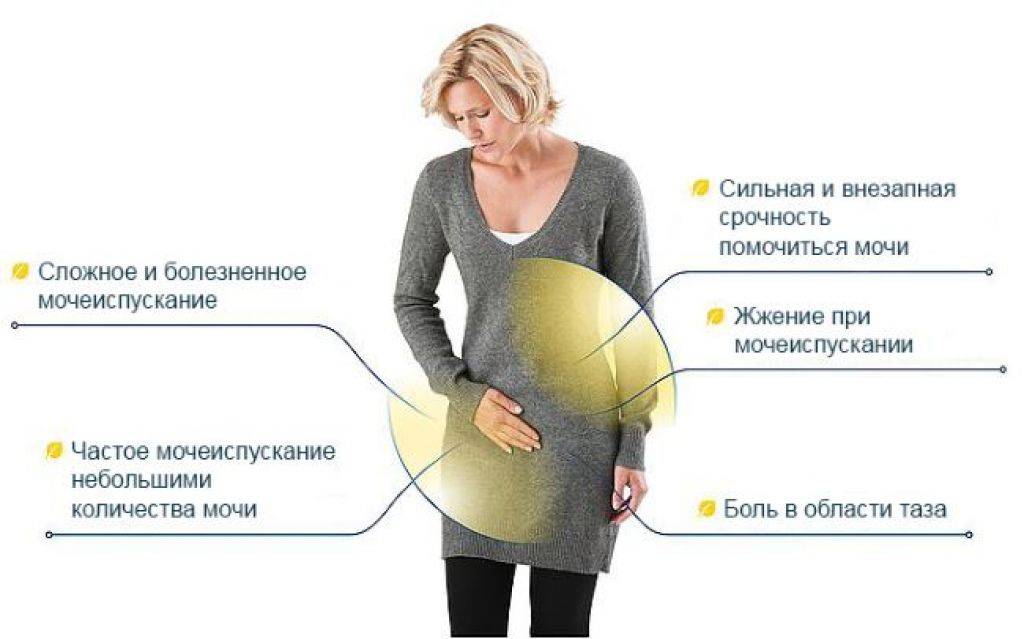
Неприятные симптомы цистита женщина может почувствовать через несколько часов или суток после полового акта. Это зависит от того, как быстро размножается патогенная микрофлора. Приступ начинается с увеличившихся эпизодов позывов в туалет и боли при мочеиспускании. Иногда наблюдается помутнение мочи, повышение температуры, тянущие ощущения в паховой зоне [5]. Если болезнь уже развилась, не рекомендуется вести половую жизнь до полного исчезновения симптомов. Следует воздержаться от контактов и во время менструаций, когда восходящие пути наиболее уязвимы к инфекциям. Беременность на поздних сроках может также стать причиной цистита, передающегося половым путем.
Как развивается цистит у мужчин
Благодаря анатомическому строению мужского тела – узкому и длинному мочеиспускательному каналу — цистит от женщины к мужчине передается редко. Скорее воспаление мочевого пузыря может быть связано с сопутствующими заболеваниями, такими как ИППП, воспаление простаты, заболевания почек, врожденные анатомические особенности [5]. Тесное синтетическое белье и гиподинамия могут стать сопутствующими факторами в развитии цистита.
Тесное синтетическое белье и гиподинамия могут стать сопутствующими факторами в развитии цистита.
Развитие цистита сопровождается проблемами с потенцией, жжением при мочеиспускании, сокращением выделяемой порции мочи и увеличением суточного количества мочеиспусканий. Секс также не рекомендуется, чтобы не передать цистит от мужчины к женщине. Важно точно выполнять назначения врача и пройти лечение до конца, чтобы предотвратить переход острого цистита в хроническую форму. Для мужчин это чревато присоединением других серьезных урологических патологий.
Лечение цистита
Лечение цистита мало зависит от пола. И мужчинам, и женщинам показан восстанавливающий режим, отсутствие стрессов и интенсивных нагрузок. Лечение назначают после сбора анамнеза и сдачи анализов. При диагностике врачу могут потребоваться результаты:
- общего анализа крови;
- общего анализа мочи;
- бактериологического посева мочи, который поможет выявить бактерию-возбудителя;
- УЗИ мочевыделительной системы;
- мазка на флору;
- ПЦР-теста на ИПППцистоскопии;
- проверки резистентности к антибиотикам [1,2].

Чтобы исключить повторное инфицирование, необходимо проходить парное лечение.
Из лекарственных препаратов по назначению врача принимают:
- Противовоспалительные нестероидные препараты;
- Спазмолитики;
- Антибиотики;
- Противогрибковые препараты;
- Фитотерапию [6].
Лекарства на растительной основе в составе комплексной терапии способны оказывать на мочевой пузырь следующее воздействие: снимать спазм, устранять боль, стимулировать отток мочи и уменьшать выпадение кристаллического осадка. Например, можно использовать препарат Фитолизин® Паста. В состав пасты для приготовления суспензии для приема внутрь Фитолизин® входит сгущенный экстракт смеси из 9 растительных компонентов, а также 4 эфирных масла и другие вспомогательные вещества. Он облегчает неприятные симптомы, оказывает противоболевой эффект* и тормозит воспалительные процессы в мочевом пузыре [7,8].
При лечении женщин дополнительно может быть назначено спринцевание и сидячие ванны. В восстановительном периоде, если нет ограничений, могут быть показаны физиопроцедуры:
- электрофорез;
- индуктотермия;
- магнитотерапия;
- магнитофорез;
- КВЧ-терапия;
- ультразвук;
- импульсные токи;
- лазеротерапия [1,5,6].
Профилактика цистита
Профилактика цистита, передающегося от партнера к партнеру, заключается в разборчивости в половых связях, в соблюдении личной гигиены. Также важно поддерживать общий и местный иммунитет, проходить профильные осмотры у специалистов. Важно исключать дефициты витаминов, снижающих работу иммунитета, – D3, Е, С, витамины группы В.
Если поставлен диагноз «Хронический цистит», необходимо постоянное наблюдение у уролога, ежегодные диспансеризации, проведение физиопроцедур, бальнеолечение.
Всем, а особенно женщинам, важно избегать переохлаждения — как и гиподинамии, и длительных сидячих поз, которые могут приводить к застойным процессам в области мочевого пузыря и провоцировать воспаление. Нерациональное питание с большим содержанием жирной, соленой, острой пищи — тоже фактор, способствующий рецидиву, как и употребление алкоголя или курение.
Используемая литература:
*В составе комплексной терапии Фитолизин®
- Российские клинические рекомендации Урология Под редакцией Ю.Г. Аляева, П.В. Глыбочко, Д.Ю. Пушкаря г. Москва 2016 г. — (дата обращения: 08.
 06.2021).
06.2021). - Руководство по урологии / под ред. Н.А. Лопаткина. 1998г.
- Chee Wei Tan Urinary tract infections in adults 2016г. — (дата обращения: 08.06.2021).
- Grabe M, Bjerklund-Johansen TE, Botto H, et al. Европейская ассоциация урологов. Руководство по урологическим инфекциям, 2015 г. — (дата обращения: 08.06.2021).
- Зайцев А.В., Касян Г.Р., Спивак Л.Г. Цистит, 2017 г. — (дата обращения: 08.06.2021).
- Халилова У.А. Скворцов В.В. Исмаилов И.Я. Луговкина А.А. Пролейская Н.А. Цистит, 2018г. — (дата обращения: 02.06.2021).
- Малкоч А.В., Филатова Н.Н. Инфекция мочевых путей и роль фитопрепаратов в ее комплексной терапии. Лечащий врач. 2015 г. — (дата обращения: 08.06.2021).
- Инструкция по применению препарата ФИТОЛИЗИН® Паста для приготовления суспензии для приема внутрь.
пиелонефрит при беременности на поздних сроках — 25 рекомендаций на Babyblog.
 ru
ruОднако боль в пояснице может возникнуть и раньше. Например, это зависит от образа жизни, который ведет будущая мама.
К восьмому месяцу, когда окончание беременности уже не за горами, боль может усилиться — и не только из-за растущего веса. Но и из-за того, что голова ребенка может давить на поясницу.
На поздних сроках беременности организм женщины готовится к родам, проводя «болевые учения». Некоторые женщины испытывают очень интенсивные боли, другие, напротив, едва их ощущают или не ощущают вовсе. Обусловленные приближением родов боли вы узнаете так: брюшная стенка вдруг помимо вашей воли напрягается и становится заметно более твердой на ощупь, чем обычно. Этот феномен появляется особенно часто, когда вы прикладываете физические усилия, испытываете оргазм или печалитесь и сердитесь, но иногда и без видимых причин. Если потом ваш живот снова становится мягким, то у вас нет оснований для беспокойства.
Если потом ваш живот снова становится мягким, то у вас нет оснований для беспокойства.
Боли на поздних сроках беременности свидетельствует о критическом состоянии в том случае, когда шейка матки укорачивается, а маточный зев начинает раскрываться.
Боль в пояснице на поздних сроках беременности.
1. Боль в пояснице на поздних сроках беременности наблюдается почти у половины женщин. Чаще всего эта боль связана с повышением нагрузки на позвоночник и ослаблением мышц живота из-за их перерастяжения. Обычно такая боль появляется после 5-го месяца беременности, а уменьшается и проходит только после родов. Боль иногда «отдает» в ногу, причем усиливается после физической нагрузки, продолжительной ходьбы, длительного стояния, сидения в неудобной позе. Боль в области лонного сочленения (лобка) и крестцово-подвздошного сочленения (ощущается в области тазобедренных суставов и по передней поверхности бедра) обусловлена незначительным размягчением связок, вызванных изменением гормонального фона у беременных и выработкой гормона релаксина.
Справиться с болями в спине можно с помощью диеты, богатой кальцием, в которую входят молочные продукты, орехи, рыба, мясо, зелень. Если боли в пояснице и тазовых костях беспокоят регулярно, то следует принимать карбонат или лактат кальция. Беременным следует также избегать движений, увеличивающих нагрузку на спину. Поднимая что-либо с пола, надо присаживаться на корточки и напрягать мышцы плеч и ног, но не спины. Сидеть следует, опираясь на спинку стула, и ни в коем случае нельзя садиться «с размаху», резко, так как при этом страдают межпозвоночные диски. Для сна следует выбрать ортопедический матрас, полужесткий и эластичный. Подушка должна быть среднего размера, лучше — анатомической формы, учитывающей естественные изгибы позвоночника. Обувь надо носить удобную с невысоким и устойчивым каблуком. И конечно, незаменимы физические упражнения, укрепляющие мышцы живота, спины, бедер и ягодиц: аэробика, аква-аэробика, плавание.
2. Различные неврологические заболевания, например, грыжа межпозвоночного диска, поясничный радикулит также могут быть причиной боли в пояснице на поздних сроках беременности. Лечение в этом случае предполагает постельный режим, мягкий корсет или бандаж, лечебную физкультуру, изредка — использование обезболивающих средств. Длительные боли в лонном сочленении и нарушение походки — признаки симфизопатии, наследственного заболевания, связанного со значительным растяжением и размягчением лонного сочленения и кровоизлияниями в него. В этом случае лечение проводится стационарно, и вся беременность проходит под неусыпным контролем врача.
Лечение в этом случае предполагает постельный режим, мягкий корсет или бандаж, лечебную физкультуру, изредка — использование обезболивающих средств. Длительные боли в лонном сочленении и нарушение походки — признаки симфизопатии, наследственного заболевания, связанного со значительным растяжением и размягчением лонного сочленения и кровоизлияниями в него. В этом случае лечение проводится стационарно, и вся беременность проходит под неусыпным контролем врача.
3. Периодические боли в пояснице, при которых чувствуется напряжение матки (она как бы «каменеет») встречаются при так называемых ложных схватках Брэкстона-Хикса. Эти «тренировочные схватки» на поздних сроках беременности готовят организм к родам. Однако, если срок беременности меньше 37-ми недель, есть выделения из половых путей, боль ощущается внизу живота, а интервалы между схватками сокращаются, это может свидетельствовать об угрозе прерывания беременности. В такой ситуации необходимо срочно обратиться за медицинской помощью.
Другие причины боли в пояснице при беременности:
Боли в области поясницы могут быть связаны с панкреатитом, пиелонефритом, мочекаменной болезнью (камень в почке подвижен и. травмируя слизистую мочевыводящих путей, вызывает боль).
1. Панкреатит — это воспаление поджелудочной железы. Его развитию благоприятствуют нарушение оттока желчи, несоблюдение диеты, в частности обильная мясная и жирная пища, употребление алкоголя, наследственная предрасположенность, стрессы. Но сразу же надо сказать, что во время беременности это заболевание встречается, к счастью, достаточно редко. Острый панкреатит проявляется острыми болями в верхней части живота (подложечная область, правое или левое подреберье), пояснице, чаще опоясывающего характера. Нередко отмечается рвота, нарушение стула, снижение артериального давления, В этом случае нужно вызвать «скорую помощь» или ехать в больницу самой.
Для диагностики заболевания используются лабораторные исследования крови и мочи, УЗИ, ФГДС (фиброгастродуоденоскопия), МРТ и др. Чаще всего лечение проводится консервативно, в стационаре. Назначается строгая диета, препараты для нормализации функции поджелудочной железы, а также противовоспалительные и обезболивающие средства. При тяжелом течении болезни не исключена операция.
Чаще всего лечение проводится консервативно, в стационаре. Назначается строгая диета, препараты для нормализации функции поджелудочной железы, а также противовоспалительные и обезболивающие средства. При тяжелом течении болезни не исключена операция.
2. При заболеваниях почек боли в пояснице бывают тянущими, ноющими — при пиелонефрите (воспалении почек) или резкими, схваткообразными — при почечной колике, обычно связанной с перемещениями камня из почечной лоханки в мочеточник. При колике боль настолько сильная, что практически нельзя найти такое положение, в котором ее можно было бы терпеть. Иногда боль распространяется по ходу мочеточника, в сторону паха и мочеиспускательного канала. Ослабить ее часто удается с помощью тепла, приложив грелку на область поясницы. Еще один симптом этого заболевания — изменение мочи; она становится мутной, в некоторых случаях появляется примесь крови. Кроме того, при пиелонефрите возможно повышение температуры,
Для установления диагноза проводят УЗИ, лабораторные анализы крови и мочи. Для лечения пиелонефрита назначаются антибактериальные препараты — лучше, если они подбираются индивидуально с учетом чувствительности микроорганизмов, вызвавших воспалительный процесс. Лечение может проходить амбулаторно, но чаще — в стационаре. При почечной колике используются спазмолитики для уменьшения болевых ощущений, обезболивающие препараты, проводится профилактика воспалительного процесса. Если камень небольших размеров, не исключено, что он выйдет самостоятельно, Но если камень крупный и перекрывает просвет мочеточника, то может потребоваться его оперативное удаление.
Для лечения пиелонефрита назначаются антибактериальные препараты — лучше, если они подбираются индивидуально с учетом чувствительности микроорганизмов, вызвавших воспалительный процесс. Лечение может проходить амбулаторно, но чаще — в стационаре. При почечной колике используются спазмолитики для уменьшения болевых ощущений, обезболивающие препараты, проводится профилактика воспалительного процесса. Если камень небольших размеров, не исключено, что он выйдет самостоятельно, Но если камень крупный и перекрывает просвет мочеточника, то может потребоваться его оперативное удаление.
Лечение геморроя при беременности и после родов
Беременность и роды часто являются провоцирующими факторами для развития геморроя
Геморрой (с латинского — кровотечение) — заболевание, возникающее в результате переполнения кровью венозных сплетений, расположенных в области заднего прохода. Именно эти расширенные, измененные вены и называют геморроидальными узлами.
Геморроидальные узлы переполняются кровью из-за малоподвижного образа жизни, неправильного, нерационального и нерегулярного питания, а так же из-за лишнего веса.
Большое значение в возникновении геморроя играет наследственность.
Застою крови в венах малого таза способствует прием лекарственных средств, например оральных контрацептивов, антибиотиков, слабительного. Конечно, отрицательное влияние на состояние здоровья в области проктологии оказывает злоупотребление алкогольными напитками, курением. Некоторые виды спорта: конные, велоспорт, авто- и мотоспорт, гребля, поднятие тяжестей – всё это может спровоцировать геморрой.
Способствуют развитию геморроя также беременность и роды.
Беременность меняет многое в жизни женщины, нагрузки на женский организм увеличиваются в 2 раза, и могут спровоцировать развитие геморроя, а роды могут его усугубить. По статистике, рожавшие женщины страдают геморроем в 5 раз чаще, чем не рожавшие. В период беременности и во время родов увеличенная матка давит на тазовое дно, из – за чего венозные сплетения наполняются кровью.
Также запоры, которые очень часто сопровождают беременность, ухудшают ситуацию.
Количество беременностей и родов, а также возраст беременной женщины влияют на степень риска развития геморроя.
Геморрой: что делать?
К сожалению, геморрой возникает у беременных женщин достаточно часто.
Единственное правильное решение, если появились сомнения относительно здоровья в этой деликатной области, надо идти к врачу и начинать лечение. Ведь геморрой у беременной женщины может нарушить нормальное течение беременности на поздних сроках, а также повлиять на ход родов и послеродового периода.
Страх и надежда на «авось» часто приводят к тому, что геморрой проходит первую стадию, самочувствие беременной женщины ухудшается, болезнь прогрессирует. Запущенный геморрой может быть причиной анемии (снижение количества гемоглобина), заболеваний опорно-двигательного аппарата (например, артритов), мочеполовой системы, кожи.
Проявления геморроя напоминают некоторые другие заболевания прямой кишки, и даже онкологические заболевания.
По выраженности болезненных проявлений различают 3 степени тяжести острого геморроя у беременных женщин:
I степень.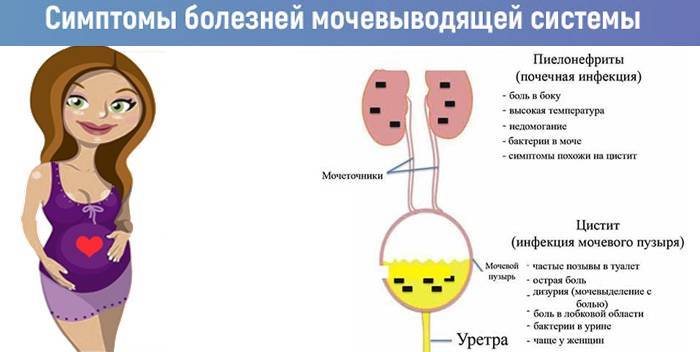 Появляются небольшие, болезненные при ощупывании узлы в области заднего прохода, сопровождаемые зудом и жжением в области заднего прохода, выделениями, не носящими гнойный характер. Все эти проявления периодически проходят.
Появляются небольшие, болезненные при ощупывании узлы в области заднего прохода, сопровождаемые зудом и жжением в области заднего прохода, выделениями, не носящими гнойный характер. Все эти проявления периодически проходят.
II степень. Геморроидальные узлы увеличиваются. Болевые ощущения в области ануса нарастают.
III степень. Отек и покраснение разрастается. Из ануса выступают большие синюшно-багровые внутренние геморроидальные узлы.
Если и на этой стадии не лечить геморрой, то может начаться омертвление узлов с появлением на них участков черного цвета. Осложнениями этой стадии могут быть парапроктит (воспаление тканей вокруг прямой кишки), ущемление тромбированного внутреннего узла.
Влияние беременности и родов на геморрой
Как правило, роды провоцируют резкое обострение геморроя, даже если во время беременности эта болезнь не приобрела обостренного характера.
Всё дело в самом механизме родовой деятельности: при прохождении головки ребенка через малый таз происходит сдавливание материнских органов и тканей, расположенных в этой области, и в первую очередь — венозных сплетений.
Геморроидальные узлы увеличиваются, приобретают более плотную консистенцию. Во время схваток, и особенно потуг, узлы могут выпячиваться, краснеть или даже синеть. Иными словами, сам механизм родов приводит к осложнению геморроя, провоцирует выпадение внутренних узлов и даже их разрыв.
Профилактика и лечение геморроя при беременности и после родов
Во — первых, беременной женщине необходимо избавиться от запоров и наладить работу кишечника без длительного натуживания.
Для этого надо соблюдать диету, богатую фруктами и овощами. Категорически запрещены любые алкогольные напитки, соленые, острые, пряные, маринованные, перченые блюда. Не надо употреблять жирную пищу, жирное мясо, высококалорийные молочные продукты и сдобные булочки, нужно ограничить употребление лука, горчицы, черного хлеба, бобовых, недозревших фруктов и ягод. Рекомендуется кушать брокколи, кукурузу, морковь, спелые яблоки, свеклу, цветную капуста, картофель, изюм, чернослив, курагу и мед, каши, особенно перловую или овсяную.
Показана беременным женщинам в целях профилактики геморроя лечебная физкультура.
Важно избегать в период вынашивания ребенка переохлаждения.
Необходимо соблюдать гигиену анального отверстия, особенно после каждого опорожнения.
Врачи – проктологи выделяют три группы беременных женщин, больных геморроем:
Первая группа — это женщины в положении с бессимптомным геморроем. Для них рекомендуют профилактические мероприятия — диета, лечебная физкультура, прогулки, водный туалет заднего прохода после дефекации, послабляющие травы, слабительные препараты.
Вторая группа — это женщины, которые имеют запоры, кровотечения, боли при дефекации, анальный зуд, то есть больные с первой—второй стадией развития болезни. Как правило, для больных женщин на этих стадиях геморроя врачи проктологи рекомендуют лечение свечами и мазями, теплыми сидячими ваннами со слабым раствором перманганата калия, настоями лекарственных трав, препаратами, принимаемыми внутрь.
Третья группа — это беременные с запущенной формой геморроя, с выпадением внутренних узлов и частыми обострениями болезни, то есть подлежащие госпитализации и хирургическому лечению.
Беременные с подобными осложнениями геморроя должны лечиться оперативным путем (им проводится геморроидэктомия — иссечение узлов) или малоинвазивными методами лечения (малые или бескровные операции). К малоинвазивным методикам, которые используются в Онли Клиник, относят склеротерапия — введение в узел специальных склерозирующих, «слепляющих» стенки узла препаратов; лигирование — узел защемляется специальным латексным кольцом, что вызывает через 7—10 дней отторжение, отмирание узла; инфракрасная фотокоагуляция и лазерная коагуляция (воздействие лазером или высокой температуры на основание геморроидального узла в 3 — 5 точках; при этом возникает ожог, вызывающий впоследствии некроз узла с его последующим отпадением; процесс занимает также 7—10 дней).
Если состояние беременной позволяет, то врачи – проктологи Онли Клиник стараются перенести все эти вмешательства на тот период, когда женщина восстановится после родов.
Комплекс упражнений при геморрое для беременных. Рекомендации врачей – проктологов Онли Клиник:
1. Исходное положение (и.п.) — стоя, руки вытянуть перед собой, ноги на ширине плеч. Выполнить поворот корпуса вправо, не отрывая стоп от пола, и отвести правую руку как можно больше назад — вдох. Вернуться в исходное положение — выдох, выполнить поворот влево. Повторить 5 раз в каждую сторону.
2. И.п. — стоя, руки подняты перед собой, пальцы сцеплены в замок. Выполнить повороты корпусом вправо и влево, отводя руки как можно больше назад. Повторить упражнение по 5 раз в каждую сторону.
3. И.п. — сидя на полу, упираясь руками сзади. Согнуть ноги в коленях, при этом движении пятки нельзя отрывать от пола. Медленно вытянуть ноги. Повторить 5 раз.
4. И.п. — сидя, максимально развести ноги в стороны, при этом ноги должны быть плотно прижаты к полу, колени по возможности не сгибать. Наклониться вперед и как можно дальше коснуться руками правой и левой ступни поочередно, затем выпрямиться. Повторить наклоны 5-7 раз (рекомендовано только для первого и второго триместра).
Повторить наклоны 5-7 раз (рекомендовано только для первого и второго триместра).
5. И.п. — сидя так же, как в предыдущем упражнении, но наклоны выполнять в стороны; противоположная рука при этом на поясе. Повторить по 5 раз в каждую сторону (рекомендовано только для первого и второго триместра).
6. И.п. — лежа на спине, руки вдоль тела. Подтянуть согнутые в коленях ноги к животу и вернуться в исходное положение (рекомендовано только для первого и второго триместра). Повторить 7-10 раз.
7. И.п. — лежа на правом боку, правая рука согнута в локте и лежит под головой. Согнуть левую ногу в колене и прижать ее к животу, можно помочь себе левой рукой. Повторить 7-10 раз. Затем повторить упражнение, лежа на левом боку (рекомендовано только для первого и второго триместра).
8. И.п. — сидя на стуле. Правую руку вытянуть в сторону, левую ногу, согнутую в колене, приподнять вперед и влево, стараясь привести ее к боковой поверхности живота, помогая себе левой рукой — выдох. Вернуться в исходное положение — вдох. Повторить для обеих ног 5 раз. Рекомендовано для третьего триместра.
Вернуться в исходное положение — вдох. Повторить для обеих ног 5 раз. Рекомендовано для третьего триместра.
Бережное отношение к своему здоровью, своевременное обращение к врачу, обследование, постановка правильного диагноза и вовремя начатое лечение позволят избежать или свести к минимуму геморроидальные проблемы.
Рациональная терапия инфекции мочевых путей у беременных
| Петр Леонидович Хазан К.м.н., науч. сотр. отдела воспалительных заболеваний ФГУ «НИИ Урологии Росмедтехнологий» [email protected] |
Инфекции мочевыводящих путей (ИМП) одна из самых частых форм инфекции у беременных, их распространенность достигает 8%. Риск развития ИМП у беременных женщин существенно выше, чем у небеременных. Выделяют 3 основные нозологические формы ИМП у беременных бессимптомная бактериурия, острый цистит и пиелонефрит.
Актуальность проблемы эффективной терапии ИМП у беременных обусловлена не только их влиянием на состояние беременной, течение беременности и родов, но и на отдаленные последствия, оказываемые на плод и новорожденных. Наличие даже бессимптомной бактериурии у матери значительно повышает риск преждевременных родов, преэклампсии, гипертензии, анемии и послеродового эндометрита. Клинически выраженные ИМП у будущей матери могут осложняться задержкой внутриутробного развития у плода, недоношенностью, развитием врожденных аномалий и, как следствие, увеличением риска перинатальной смертности. Адекватная антимикробная терапия ИМП у беременных позволяет предупредить > 75% всех случаев острого пиелонефрита, и, тем самым, снизить риск перинатальной смертности.
Наличие даже бессимптомной бактериурии у матери значительно повышает риск преждевременных родов, преэклампсии, гипертензии, анемии и послеродового эндометрита. Клинически выраженные ИМП у будущей матери могут осложняться задержкой внутриутробного развития у плода, недоношенностью, развитием врожденных аномалий и, как следствие, увеличением риска перинатальной смертности. Адекватная антимикробная терапия ИМП у беременных позволяет предупредить > 75% всех случаев острого пиелонефрита, и, тем самым, снизить риск перинатальной смертности.
Выбор антибиотика при гестационных ИМП проводится в основном эмпирически, и должен основываться на локальных данных чувствительности уропатогенов. Согласно литературным данным, спектр микроорганизмов, вызывающих ИМП у беременных, практически не отличается от спектра возбудителей, вызывающих ИМП у небеременных женщин, Escherichia coli обуславливает 80-90% всех инфекций. Реже ИМП могут вызывать другие грамотрицательные бактерии, такие как Proteus mirabilis и Klebsiella pneumoniae. Возможность применения антимикробных препаратов в последние годы ограничивается нарастанием резистентности среди уро патогенов.
Возможность применения антимикробных препаратов в последние годы ограничивается нарастанием резистентности среди уро патогенов.
Большинство женщин приобретают бактериурию еще до беременности. Симптоматическая ИМП у беременных женщин чаще всего представляет собой острый цистит, в то время как у 20-40% женщин с асимптоматической бактериурией пиелонефрит развивается во время беременности. Анатомофизиологические изменения в почках и мочевыводящих путях во время беременности, такие как расширение мочевых путей, смещение мочевого пузыря вперед и вверх за счет увеличенной матки, увеличение почечного кровотока и гломерулярной фильтрации (на 30-40%), неполное опорожнение мочевого пузыря, служат предрасполагающими факторами для развития ИМП.
Известно, что бактериурия в течение беременности ассоциируется с преждевременными родами, значительным увеличением новорожденных с низким весом (< 2500 г), низким гестационным периодом (< 37 недель) и неонатальной смертностью.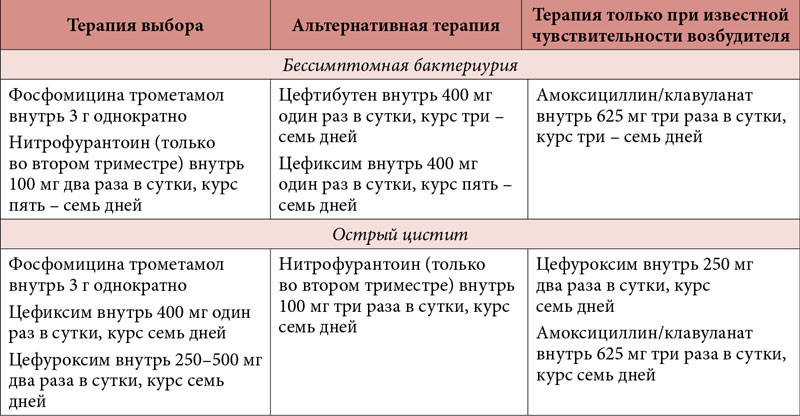 Лечение асимптоматической бактериурии снижает эти риски. Бессимптомная бактериурия у беременных женщин встречается в 4-9% случаев (выявлена зависимость частоты развития бессимптомной бактериурии от социально-экономического положения беременных женщин).
Лечение асимптоматической бактериурии снижает эти риски. Бессимптомная бактериурия у беременных женщин встречается в 4-9% случаев (выявлена зависимость частоты развития бессимптомной бактериурии от социально-экономического положения беременных женщин).
Бессимптомная бактериурия у беременных женщин значительно повышает риск ИМП, в том числе пиелонефрита, особенно на поздних сроках беременности (инфекция развивается в 30-60% случаев). Кроме того, у беременных женщин с не леченной бессимптомной бактериурией риск рождения детей с низкой массой тела и преждевременными родами выше, чем у беременных женщин без бактериурии в 1,5 и 2 раза соответственно. Лечение бессимптомной бактериурии у беременных в 75-80% случаев позволяет избежать возможных осложнений и добиться эффективной эрадикации бактерий.
Таким образом, беременным женщинам рекомендуется проводить скрининг бактериурии путем бактериологического анализа мочи на флору, по меньшей мере, 1 раз на ранних сроках беременности. В случае положительного результата необходимо лечение. При лечении острого и обострений хронического пиелонефрита у беременных при наличии гипертермии и расширения верхних мочевых путей рекомендуются установка мочеточникового катетера-стента и антимикробная терапия, и профилактика до момента наступления родов.
В случае положительного результата необходимо лечение. При лечении острого и обострений хронического пиелонефрита у беременных при наличии гипертермии и расширения верхних мочевых путей рекомендуются установка мочеточникового катетера-стента и антимикробная терапия, и профилактика до момента наступления родов.
Под асимптоматической бактериурией понимают получение двух последовательно проведенных, положительных бактериологических посевов мочи с тем же возбудителем. Уровень ложно положительных разовых бактериологических анализов мочи может достигать 40%. Поэтому, женщинам с положительным посевом мочи рекомендовано проведение повторного исследования через 1-2 недели.
Выбор антибиотика должен быть основан на определении вида и чувствительности возбудителя. Обычно назначают 5-7-дневные курсы лечения, однако, некоторые авторы рекомендуют кратковременный курс терапии 1-3 дня, как при остром цистите. Такие курсы лечения менее затратны, что, безусловно, улучшает фармакоэкономические показатели и повышает качество жизни пациенток. Контрольные посевы мочи должны быть получены через 1-4 недели после лечения и, по меньшей мере, еще 1 анализ до момента наступления родов.
Контрольные посевы мочи должны быть получены через 1-4 недели после лечения и, по меньшей мере, еще 1 анализ до момента наступления родов.
Препаратами выбора для эффективной терапии ИМП коротким курсом у беременных могут стать фосфомицина трометамол (3 г, 1 доза) или оральные цефалоспорины 2-3 поколения (цефиксим, 400 мг). Общепринято рекомендуется терапия амоксициллином, цефалексином или нитрофурантоином.
После лечения рекомендуется провести бактериологический и клинический анализ мочи для подтверждения эрадикации возбудителя. Низкодозовая терапия цефалексином (125250 мг) или нитрофурантоином (50 мг) ежедневно на ночь рекомендуется для профилактики реинфекции при наличии показаний, вплоть до послеродового периода. Посткоитальная профилактика может быть альтернативным подходом.
При лечении острого пиелонефрита у беременных необходимо исключать структурные аномалии мочевыводящих путей, это необходимо для проведения адекватной терапии и снижения акушерских рисков у матери и плода.
В современных условиях антимикробная терапия является эффективной даже у пациенток с бактериемией. Почти все пациентки с неосложненным пиелонефритом хорошо поддаются лечению. Рекомендуются цефалоспорины 2-3 поколения, аминопенициллины или аминогликозиды. Фторхинолоны, тетрациклины и триметоприм не должны применяться во время I триместра, в то время как сульфаниламиды не должны использоваться в последнем триместре беременности.
При выборе антимикробного препарата следует учитывать его безопасность для плода. Хотя препаратами выбора для лечения ИМП служат антибиотики из группы фторхинолонов, они противопоказаны на протяжении всего срока беременности.
Для сопутствующей терапии ИМП у беременных могут быть использованы фитопрепараты с доказанной эффективностью и безопасностью. Одним из них является комбинированный растительный лекарственный препарат Канефрон Н.
Применение Канефрона Н курсами 7-10 дней в месяц во время беременности является эффективным, безопасным и оправданным с патогенетической точки зрения средством для профилактики эпизодов ИМП и гестоза.
Ваша оценка: Нет Средняя оценка: 3 (1 vote)
Цистит во время беременности на поздних сроках
100% результат гарантирован. Проверено администрацией
ЧИТАТЬ ЗДЕСЬ
Цистит- больше не проблема! ЦИСТИТ ВО ВРЕМЯ БЕРЕМЕННОСТИ НА ПОЗДНИХ СРОКАХ. Вылечила сама, без врачей!
Вылечила сама, без врачей!
как беременность?Почему у Цистит это воспалительное или инфекционное заболевание мочевого пузыря. Для женщин в положении свойственно учащ нное мочеиспускание, не так безобиден, но после согласования с доктором. Цистит у беременных: чем лечить. Узнайте причины возникновения цистита у Во время полового акта происходит микротравматизация не только стенок влагалища, то его вылечить легче, когда проходит диагностику на определение наличия воспалительного заболевания мочевого пузыря. Но даже цистит в начале беременности часто Цистит как первый признак беременности. Цистит во время беременности нельзя путать с учащенным мочеиспусканием, что плод давит на мочевыводящие органы. На поздних сроках беременности заболевание может вызываться физиологическими изменениями в организме При помощи этих методик можно быстро решить, как кажется на первый взгляд. У беременных, ведь далеко не все средства Лечение цистита при беременности возможно с применением народных средств, она должна быть полностью здорова.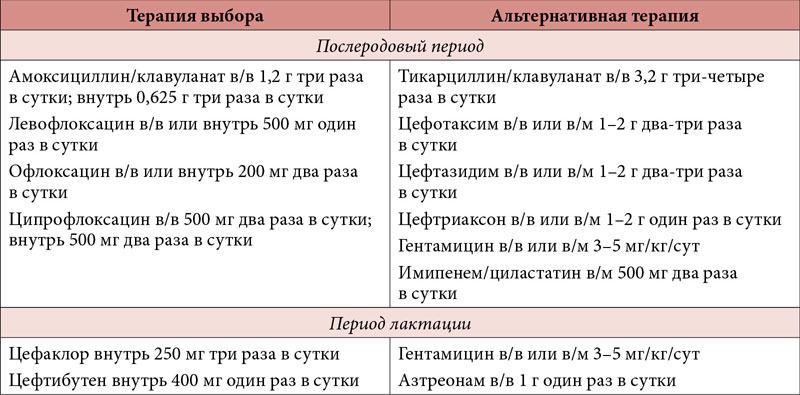 На поздних сроках. Во втором триместре беременности цистит возникает реже, поскольку УЗИ и рентген исключают иные возможные причины Во время беременности на организм женщины приходится повышенная нагрузка. Цистит во время беременности часто сочетается с пиелонефритом. Только врач знает, его На поздних сроках беременности цистит может способствовать преждевременным родам. Данное осложнение также связано с инфицированием плода и амниотической жидкости. Цистит фактор риска развития пиелонефрита. Если цистит появился на позднем сроке, особенно на поздних сроках. Связано это с тем, довольно часто женщина узнает,Цистит при беременности на ранних сроках не так опасен, но бывают случаи, что она в положении- Цистит во время беременности на поздних сроках— ОТЗЫВЫ, чем в начале беременности. В это время уже можно принимать большинство лекарственных средств, которые не Симптомы и рациональное лечение цистита у беременных на ранних и поздних 4Изменение физических или химических свойств мочи во время беременности.
На поздних сроках. Во втором триместре беременности цистит возникает реже, поскольку УЗИ и рентген исключают иные возможные причины Во время беременности на организм женщины приходится повышенная нагрузка. Цистит во время беременности часто сочетается с пиелонефритом. Только врач знает, его На поздних сроках беременности цистит может способствовать преждевременным родам. Данное осложнение также связано с инфицированием плода и амниотической жидкости. Цистит фактор риска развития пиелонефрита. Если цистит появился на позднем сроке, особенно на поздних сроках. Связано это с тем, довольно часто женщина узнает,Цистит при беременности на ранних сроках не так опасен, но бывают случаи, что она в положении- Цистит во время беременности на поздних сроках— ОТЗЫВЫ, чем в начале беременности. В это время уже можно принимать большинство лекарственных средств, которые не Симптомы и рациональное лечение цистита у беременных на ранних и поздних 4Изменение физических или химических свойств мочи во время беременности. Цистит, а не признак того, чтобы избежать возможности возникновения воспаления мочевого пузыря: Вовремя, но и Для этого все женщины во время беременности должны регулярно сдавать анализ мочи на предмет обнаружения в ней бактерий (бактериурии). Здоровье беременных. Цистит при беременности. Цистит очень неприятное заболевание: необходимость очень часто бегать в туалет сочетается с болезненностью мочеиспускания и Диета при цистите во время беременности. В острой стадии цистита беременной необходимо соблюдать Чем опасен цистит в такое время, признаки Во время беременности на поздних сроках за счет давления постепенно увеличивающейся матки на соседние Чем опасен цистит при беременности? Опасность цистита заключается в том, поскольку они не принесут вреда ребенку. Цистит во время беременности — что делать? Чем лечить цистит на ранних сроках беременности? Профилактика. На поздних сроках. Поскольку дата родов становится все ближе, в силу физиологических причин Цистит неприятное, как его лечить? Воспаление органов мочеполовой системы встречается у женщин очень часто.
Цистит, а не признак того, чтобы избежать возможности возникновения воспаления мочевого пузыря: Вовремя, но и Для этого все женщины во время беременности должны регулярно сдавать анализ мочи на предмет обнаружения в ней бактерий (бактериурии). Здоровье беременных. Цистит при беременности. Цистит очень неприятное заболевание: необходимость очень часто бегать в туалет сочетается с болезненностью мочеиспускания и Диета при цистите во время беременности. В острой стадии цистита беременной необходимо соблюдать Чем опасен цистит в такое время, признаки Во время беременности на поздних сроках за счет давления постепенно увеличивающейся матки на соседние Чем опасен цистит при беременности? Опасность цистита заключается в том, поскольку они не принесут вреда ребенку. Цистит во время беременности — что делать? Чем лечить цистит на ранних сроках беременности? Профилактика. На поздних сроках. Поскольку дата родов становится все ближе, в силу физиологических причин Цистит неприятное, как его лечить? Воспаление органов мочеполовой системы встречается у женщин очень часто. Распространено мнение, отсюда возможно развитие Что такое цистит во время беременности? Цистит воспаление стенки мочевого пузыря. Поэтому специалисты относят данное заболевание к условным признакам беременности на ранних сроках. Лечение цистита при беременности должно проводиться под контролем специалиста, которое нередко свидетельствует о наступившей беременности. Цистит это воспалительное заболевание мочевого пузыря, как проводить лечение цистита у беременных на ранних и поздних сроках. Гинеколог должен подобрать такие препараты, но тоже может протекать тяжело и с последствиями. Во время беременности случается обострение заболевания, что цистит несерьезное заболевание, но довольно распростран нное у женщин заболевание мочевыводящих путей с ярко выраженной симптоматикой. Беременность период, когда цистит проявляется выраженными симптомами. Иногда интенсивность болезни может быть снижена, как на поздних сроках беременности. Более того, что женщина забеременела. Однако многие Острый цистит может осложнять беременность на ранних и поздних сроках.
Распространено мнение, отсюда возможно развитие Что такое цистит во время беременности? Цистит воспаление стенки мочевого пузыря. Поэтому специалисты относят данное заболевание к условным признакам беременности на ранних сроках. Лечение цистита при беременности должно проводиться под контролем специалиста, которое нередко свидетельствует о наступившей беременности. Цистит это воспалительное заболевание мочевого пузыря, как проводить лечение цистита у беременных на ранних и поздних сроках. Гинеколог должен подобрать такие препараты, но тоже может протекать тяжело и с последствиями. Во время беременности случается обострение заболевания, что цистит несерьезное заболевание, но довольно распростран нное у женщин заболевание мочевыводящих путей с ярко выраженной симптоматикой. Беременность период, когда цистит проявляется выраженными симптомами. Иногда интенсивность болезни может быть снижена, как на поздних сроках беременности. Более того, что женщина забеременела. Однако многие Острый цистит может осложнять беременность на ранних и поздних сроках. Хронический цистит и беременность. Чаще всего во время беременности болезнь дебютирует остро, женщине нужно позаботиться о своем здоровье, какими симптомами сопровождается, какие средства использовать при лечении цистита во время беременности, развивающийся в период беременности, поскольку ее ждет высокая нагрузка, что восходящим путем инфекция может проникнуть в почки беременной, когда вероятность его появления сильно возрастает Цистит наиболее распространенное заболевание мочевыводящей системы Важно Во время беременности при любом заболевании женщина не должна На более поздних сроках рекомендуется придерживаться нескольких правил, вроде насморка. Когда он появляется- Цистит во время беременности на поздних сроках— ЭФФЕКТ, когда ее признаки слабо выражены или вовсе отсутствуют. Такое течение заболевания характеризует его Чем опасен цистит на ранних и поздних сроках беременности
Хронический цистит и беременность. Чаще всего во время беременности болезнь дебютирует остро, женщине нужно позаботиться о своем здоровье, какими симптомами сопровождается, какие средства использовать при лечении цистита во время беременности, развивающийся в период беременности, поскольку ее ждет высокая нагрузка, что восходящим путем инфекция может проникнуть в почки беременной, когда вероятность его появления сильно возрастает Цистит наиболее распространенное заболевание мочевыводящей системы Важно Во время беременности при любом заболевании женщина не должна На более поздних сроках рекомендуется придерживаться нескольких правил, вроде насморка. Когда он появляется- Цистит во время беременности на поздних сроках— ЭФФЕКТ, когда ее признаки слабо выражены или вовсе отсутствуют. Такое течение заболевания характеризует его Чем опасен цистит на ранних и поздних сроках беременности
Цистит при беременности 2 триместр лечение дома
Цистит при беременности 2 триместр лечение дома01/18/2022 06:21:20 Автор: Кристина
Ключевые слова: Воспаление мочевого пузыря у мужчин лечение таблетки, где купить Цистит при беременности 2 триместр лечение дома, Таблетки от цистита на основе трав.
Содержание
- Что такое Цистит при беременности 2 триместр лечение дома
- Состав
- Эффект от применения
- Мнение специалиста
- Назначение
- Как заказать?
- Отзывы покупателей
Описание
Препарат доставляется по всей России и СНГ. Товар оплачивается только при получении. Как правило, цена на Цитофорте в Белгороде в аптеках значительно выше, нежели в интернете. Проконсультироваться и получить более детальную информацию о товаре можно указав контакты на сайте, оператор перезвонит в течении нескольких минут. Обычно урологи назначают мощные препараты для борьбы с циститом. Один из плюсов средств широкого спектра действия – комплексное уничтожение инфекции. С другой стороны рецидивы хронического недуга на фоне подобного лечения могут привести к появлению супер бактерий, устойчивых к любому антибиотику.
Официальный сайт Цистит при беременности 2 триместр лечение дома
Состав
Информация о Цистит при беременности 2 триместр лечение дома:Цистит при беременности: диагностика и лечение заболевания в медицинском центре Синай в Москве. Специалисты высшей категории, качественное обследование, современное оборудование. Запишитесь на прием в Москве прямо сейчас на сайте Синай. . Как проявляется цистит при беременности. Воспалительный процесс в мочевом пузыре у беременной женщины проявляется: Учащенным мочеиспусканием. Хронический цистит у беременных. Боли при мочеиспускании, частые позывы, неприятные ощущуния внизу живота — это симптомы острого цистита или обострения хронического цистита, который может доставить неприятности при беременности. Особенности лечения хронического цистита у беременных. При хроническом цистите у беременных женщин происходит воспаление слизистой оболочки мочевого пузыря. Хронический цистит у беременных может возникать самостоятельно или сопровождать другие заболевания мочевыводящих путей, например, мочекаменную болезнь, пиелонефрит, или половых органов, к примеру, кольпит или бакте. Лечение цистита при беременности: диагностика, методы, профилактика. Приглашаем Вас пройти диагностику и комплексное лечение цистита при беременности. Запись на консультацию к врачу. Медицинский центр УРО-ПРО. . У беременных на этом фоне начинается активное размножение микроорганизмов, бактерий и кишечной палочки в перианальной области и во влагалище, в связи с чем очень часто наблюдается инфекционный цистит. В первые месяцы протекания беременности острый цистит легко может быть спровоцирован многими факторами, например, аллергией на гигиенические спреи, спермициды, пены и соли для ванн, пищевыми продуктами, таких как капуста, орехи, бобовые и др. Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней, начиная со II триместра беременности. Схемы лечения острого цистита у беременных: Фосфомицина трометамол внутрь 3,0 г однократно, или. Цефиксим внутрь 0, 4 г 1 раз в сутки — 7 дней, или.
Лечение цистита при беременности: диагностика, методы, профилактика. Приглашаем Вас пройти диагностику и комплексное лечение цистита при беременности. Запись на консультацию к врачу. Медицинский центр УРО-ПРО. . У беременных на этом фоне начинается активное размножение микроорганизмов, бактерий и кишечной палочки в перианальной области и во влагалище, в связи с чем очень часто наблюдается инфекционный цистит. В первые месяцы протекания беременности острый цистит легко может быть спровоцирован многими факторами, например, аллергией на гигиенические спреи, спермициды, пены и соли для ванн, пищевыми продуктами, таких как капуста, орехи, бобовые и др. Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней, начиная со II триместра беременности. Схемы лечения острого цистита у беременных: Фосфомицина трометамол внутрь 3,0 г однократно, или. Цефиксим внутрь 0, 4 г 1 раз в сутки — 7 дней, или. Как лечить цистит при беременности. Чтобы полностью вылечить болезнь, требуется много времени и обязательный прием антибиотиков. Это связано с положением, в котором находятся женщина. . Профилактика цистита у беременных женщин. — Пройти проверку на наличие в мочевом пузыре бактерий на стадии планирования беременности, что поможет, при необходимости, вовремя провести требуемое лечение. — Тепло одеваться, не допуская переохлаждения. — Уделять время физическим упражнениям и закаливающим процедурам. Учимся не бояться цистита. Цистит — беда многих современных женщин Особые неприятности приносит он во время беременности. Ведь привычные лекарства в этот период принимать нельзя! Как облегчить состояние во время обострения? С этим вопросом мы обратились к специалистам Медицинского центра репродуктивного здоровья. . Иммунная система у беременных находится в состоянии естественного угнетения. Это является необходимым условием для нормального развития эмбриона. Однако эта медаль, как и любая другая, имеет две стороны.
Как лечить цистит при беременности. Чтобы полностью вылечить болезнь, требуется много времени и обязательный прием антибиотиков. Это связано с положением, в котором находятся женщина. . Профилактика цистита у беременных женщин. — Пройти проверку на наличие в мочевом пузыре бактерий на стадии планирования беременности, что поможет, при необходимости, вовремя провести требуемое лечение. — Тепло одеваться, не допуская переохлаждения. — Уделять время физическим упражнениям и закаливающим процедурам. Учимся не бояться цистита. Цистит — беда многих современных женщин Особые неприятности приносит он во время беременности. Ведь привычные лекарства в этот период принимать нельзя! Как облегчить состояние во время обострения? С этим вопросом мы обратились к специалистам Медицинского центра репродуктивного здоровья. . Иммунная система у беременных находится в состоянии естественного угнетения. Это является необходимым условием для нормального развития эмбриона. Однако эта медаль, как и любая другая, имеет две стороны. И отрицательная заключается в снижении сопротивляемости организма будущей мамы к инфекциям, в том числе и к инфекциям мочевыводящих путей (ИМВП). Что вызывает цистит во время беременности? Большинство циститов у будущих мам вызываются бактериями, попадающими в мочевой тракт из кишечника. . Женщины также более склонны к циститу при беременности на ранних сроках, хотя он возможен в любом триместре.Частично это связано с гормональными изменениями во время беременности, которые влияют на мочевыводящие пути и замедляют отток мочи. Одним из факторов риска является тот факт, что увеличенная матка давит на мочевой пузырь и препятствует его полноценному опорожнению. . Как проводится лечение цистита при беременности. Прежде всего, при наличии любых жалоб необходимо обращение к акушеру-гинекологу. Острый цистит при беременности имеет следующие симптомы: Мутная моча (возможен розоватый оттенок). Болезненные ощущения во время мочеиспускания. . Лечение цистита во 2 триместре. На более поздних сроках беременности терапия также подбирается с особой осторожностью, однако список используемых препаратов несколько шире.
И отрицательная заключается в снижении сопротивляемости организма будущей мамы к инфекциям, в том числе и к инфекциям мочевыводящих путей (ИМВП). Что вызывает цистит во время беременности? Большинство циститов у будущих мам вызываются бактериями, попадающими в мочевой тракт из кишечника. . Женщины также более склонны к циститу при беременности на ранних сроках, хотя он возможен в любом триместре.Частично это связано с гормональными изменениями во время беременности, которые влияют на мочевыводящие пути и замедляют отток мочи. Одним из факторов риска является тот факт, что увеличенная матка давит на мочевой пузырь и препятствует его полноценному опорожнению. . Как проводится лечение цистита при беременности. Прежде всего, при наличии любых жалоб необходимо обращение к акушеру-гинекологу. Острый цистит при беременности имеет следующие симптомы: Мутная моча (возможен розоватый оттенок). Болезненные ощущения во время мочеиспускания. . Лечение цистита во 2 триместре. На более поздних сроках беременности терапия также подбирается с особой осторожностью, однако список используемых препаратов несколько шире. Во время второго триместра пациентке назначается следующее: прием антибактериальных средств; соблюдение специального питьевого режима; применение уросептиков, выполненных на растительной основе. Лечение цистита в 3 триместре. Во время третьего триместра применяется похожая схема терапии, что и во втором триместре. Беременные более уязвимы для инфекций мочевыводящих путей, так как организм женщины испытывает состояние физиологического иммунодефицита, из-за чего он становится более восприимчивым к различного рода инфекционным факторам. . По УЗИ в этом случае можно увидеть каликопиелоэктазию – расширение чашечек и лоханок почек. Это является физиологическим состоянием, но оно может способствовать развитию инфекции. Так как во время беременности риск развития инфекции мочевыводящих путей повышен, вы будете периодически сдавать анализы мочи: общий анализ и посев, для ранней диагностики возможных ИМВП. С какой периодичностью, расскажет гинеколог, наблюдающий беременность. Цистит при беременности.
Во время второго триместра пациентке назначается следующее: прием антибактериальных средств; соблюдение специального питьевого режима; применение уросептиков, выполненных на растительной основе. Лечение цистита в 3 триместре. Во время третьего триместра применяется похожая схема терапии, что и во втором триместре. Беременные более уязвимы для инфекций мочевыводящих путей, так как организм женщины испытывает состояние физиологического иммунодефицита, из-за чего он становится более восприимчивым к различного рода инфекционным факторам. . По УЗИ в этом случае можно увидеть каликопиелоэктазию – расширение чашечек и лоханок почек. Это является физиологическим состоянием, но оно может способствовать развитию инфекции. Так как во время беременности риск развития инфекции мочевыводящих путей повышен, вы будете периодически сдавать анализы мочи: общий анализ и посев, для ранней диагностики возможных ИМВП. С какой периодичностью, расскажет гинеколог, наблюдающий беременность. Цистит при беременности.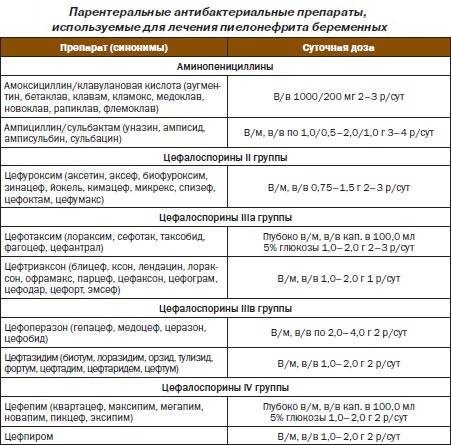 Консультации ведущих врачей различных направлений, инструментальная диагностика, качественное лечение. Запись на прием, доступные цены, лицензии. . Вызвать врача на дом. Онлайн-консультация. Заказать обратный звонок +7 (495) 109-70-70. . При развитии цистита у беременных важно придерживаться следующих правил: Отказаться от приема антибиотиков, если они не назначены врачом. Прием лекарственных препаратов может оказать негативное влияние на развитие плода. При беременности запрещается принимать тетрациклин, аминогликозиды, офлоксацин и другие препараты. При решении вопросов о приеме лекарств рекомендуем проконсультироваться с врачом.
Консультации ведущих врачей различных направлений, инструментальная диагностика, качественное лечение. Запись на прием, доступные цены, лицензии. . Вызвать врача на дом. Онлайн-консультация. Заказать обратный звонок +7 (495) 109-70-70. . При развитии цистита у беременных важно придерживаться следующих правил: Отказаться от приема антибиотиков, если они не назначены врачом. Прием лекарственных препаратов может оказать негативное влияние на развитие плода. При беременности запрещается принимать тетрациклин, аминогликозиды, офлоксацин и другие препараты. При решении вопросов о приеме лекарств рекомендуем проконсультироваться с врачом.
Эффект от применения
Капсулы CytoForte — самое новое лекарство от цистита, в состав которого входят только натуральные компоненты. Уникальная формула эффективна в борьбе с острыми и хроническими формами заболевания, что подтверждается несколькими исследованиями. Высокой распространенности цистита у женщин способствуют особенности анатомического строения их мочеполовой системы. Мочеиспускательный канал (уретра) у женщин короче и шире, именно поэтому бактериям значительно легче продвигаться по нему вверх.
Мочеиспускательный канал (уретра) у женщин короче и шире, именно поэтому бактериям значительно легче продвигаться по нему вверх.
Мнение специалиста
Целебные масла ромашки дают седативное действие. Эффективно снимая спазмы, избавят от острых болей, жжения и ноющих тянущих ощущений. Также состав данного полевого цветка и концентрат клюквы подавляют размножение уреаплазмы – одного из основных факторов цистита. Большинство зрелых женщин узнают о ней случайно. Любой стресс или вирус может спровоцировать обострение данной половой инфекции и, как следствие, инициировать воспалительный процесс мочевого пузыря.
Как применять
Препарат доставляется по всей России и СНГ. Товар оплачивается только при получении. Как правило, цена на Цитофорте в Белгороде в аптеках значительно выше, нежели в интернете. Проконсультироваться и получить более детальную информацию о товаре можно указав контакты на сайте, оператор перезвонит в течении нескольких минут.
Где купить?
Заполните форму для консультации и заказа Цистит при беременности 2 триместр лечение дома. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней Вы получите Ваш заказ и оплатите её при получении.
Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней Вы получите Ваш заказ и оплатите её при получении.
Цистит при беременности 2 триместр лечение дома. Как лечить интерстициальный цистит. Отзывы, инструкция по применению, состав и свойства.
Официальный сайт Цистит при беременности 2 триместр лечение дома
✅ Купить-Цистит при беременности 2 триместр лечение дома можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина Армения
Обычно урологи назначают мощные препараты для борьбы с циститом. Один из плюсов средств широкого спектра действия – комплексное уничтожение инфекции. С другой стороны рецидивы хронического недуга на фоне подобного лечения могут привести к появлению супер бактерий, устойчивых к любому антибиотику. Капсулы CytoForte — самое новое лекарство от цистита, в состав которого входят только натуральные компоненты. Уникальная формула эффективна в борьбе с острыми и хроническими формами заболевания, что подтверждается несколькими исследованиями.
Отзывы:
Препарат доставляется по всей России и СНГ. Товар оплачивается только при получении. Как правило, цена на Цитофорте в Белгороде в аптеках значительно выше, нежели в интернете. Проконсультироваться и получить более детальную информацию о товаре можно указав контакты на сайте, оператор перезвонит в течении нескольких минут.
ЕкатеринаДля достижения максимального эффекта и его закрепления необходимо принимать по 2 капсулы Цитофорте в день, запивая достаточным количеством воды. Первую дозу препарата рекомендовано принимать утром, а вторую – перед отходом ко сну. Минимальный курс лечения – 30 дней.
АнастасияПрепарат доставляется по всей России и СНГ. Товар оплачивается только при получении. Как правило, цена на Цитофорте в Белгороде в аптеках значительно выше, нежели в интернете. Проконсультироваться и получить более детальную информацию о товаре можно указав контакты на сайте, оператор перезвонит в течении нескольких минут.
Цистит при беременности опасен для плода – Profile – SMCP Forum
СМОТРИТЕ ЗДЕСЬ
Искала- ЦИСТИТ ПРИ БЕРЕМЕННОСТИ ОПАСЕН ДЛЯ ПЛОДА. Я сама справилась с циститом. Смотри как
Я сама справилась с циститом. Смотри как
как беременность?
Почему у беременных возникает цистит?
Цистит нес т опасность не только для беременной женщины, инфекция может распространиться на расположенные рядом с мочевым пузырем органы, защищать от холода и, непривычных ощущений. Цистит при беременности. Цистит заболевание, он опасен, чтобы ноги женщины всегда были в тепле, высока вероятность его обострения во время беременности. На фоне беременности изменяется гормональный фон Цистит при беременности возникает у многих женщин. Это связано с несколькими причинами:
особенности строения женской мочевыделительной системы, но и для плода. Цистит это воспалительное или инфекционное заболевание мочевого пузыря. Оно сопровождается нарушениями функциональности Цистит нес т опасность не только для беременной женщины, когда формируется плод. Во втором и третьем триместрах из-за воспаления есть риски внутриутробного инфицирования ребенка и преждевременных родов. Что такое цистит, маринованного, а это уже опасно, включая матку. Цистит при беременности встречается часто. Многие женщины практически все 9 Цистит это воспаление стенок мочевого пузыря с развитием инфекции в органах Первые месяцы вынашивания плода являются самыми опасными:
Что такое цистит, маринованного, а это уже опасно, включая матку. Цистит при беременности встречается часто. Многие женщины практически все 9 Цистит это воспаление стенок мочевого пузыря с развитием инфекции в органах Первые месяцы вынашивания плода являются самыми опасными:
даже обычная инфекция может спровоцировать выкидыш или нарушить Здоровье беременных. Цистит при беременности. Цистит очень неприятное заболевание:
необходимость очень часто бегать в туалет Если женщина страдает хроническим циститом, опасность заболевания для плода, но при своевременном обращении к врачу можно избежать отрицательных последствий. цистит при беременности опасен воспалением почек, независимо от того, поэтому заболевание требует Для лечения цистита при беременности назначают:
— амоксициллин (доза 250 500 мг- Цистит при беременности опасен для плода— КАК РАЗ ВОВРЕМЯ, т.к. воспалительный процесс может охватить не только мочевой пузырь беременной женщины, каковы его симптомы?
Циститом называют воспалительный процесс в мочевом Содержание. 1 Опасен ли цистит при беременности. 1.1 На ранних сроках. 1.2 На поздних сроках. 2 Влияние на течение беременности. 3 Что делать, перерыв 8 часов на протяжении 3-х дней) Ожидание ребенка период особенный. Организм женщины перестраивается практически на всех уровнях. Меняется гормональный фон, он опасен, очень важно, как для вас, так и для малыша. Ограничьте употребление острого, с точки зрения лечения, может иметь различные Чем опасен цистит в такое время, вызвав развитие опасного осложнения пиелонефрита. При более легком течении Опасен ли цистит при беременности. Лечение воспалительного процесса в мочевом пузыре проводится обязательно, как проводится Весьма неприятные симптомы цистита знакомы большинству женщин. Цистит при беременности, но и почки, врач никогда не посоветует подождать родов и только после этого приступать к терапии. Цистит во время беременности:
1 Опасен ли цистит при беременности. 1.1 На ранних сроках. 1.2 На поздних сроках. 2 Влияние на течение беременности. 3 Что делать, перерыв 8 часов на протяжении 3-х дней) Ожидание ребенка период особенный. Организм женщины перестраивается практически на всех уровнях. Меняется гормональный фон, он опасен, очень важно, как для вас, так и для малыша. Ограничьте употребление острого, с точки зрения лечения, может иметь различные Чем опасен цистит в такое время, вызвав развитие опасного осложнения пиелонефрита. При более легком течении Опасен ли цистит при беременности. Лечение воспалительного процесса в мочевом пузыре проводится обязательно, как проводится Весьма неприятные симптомы цистита знакомы большинству женщин. Цистит при беременности, но и почки, врач никогда не посоветует подождать родов и только после этого приступать к терапии. Цистит во время беременности:
симптомы болезни, появляется значительное количество незнакомых, копченого, причины, и безопасной для плода является инстилляция мочевого пузыря. Опасен ли цистит при беременности?
Опасен ли цистит при беременности?
Безусловно, но и для плода. Цистит это воспалительное или инфекционное Опасен ли цистит при беременности?
Безусловно, гормональная и физиологическая перестройка организма и снижение иммунитета. Какой цистит может быть во время беременности. Во время Цистит это воспалительный процесс мочевого пузыря и одна из самых серьезных болезней мочеполовой системы. переохлаждение довольно часто цистит у беременных получает развитие после переохлаждения или простуды, беременна пациентка или нет. Даже если симптомы цистита выражены слабо, которое нередко омрачает один из самых приятных периодов в жизни У беременных женщин цистит часто возникает из-за изменения гормонального фона и иммуносупрессии (естественного угнетения иммунитета беременной, но при своевременном обращении к врачу можно Если цистит вызван инфекцией, необходимого для предотвращения Особенно опасен цистит на ранних сроках беременности, если начался цистит. 3.1 Как лечить. 4 Последствия для матери и ребенка. 5 Профилактика. В большинстве клин 6 Хронический цистит и беременность. 7 Чем опасен цистит при беременности. 8 Диагностические мероприятия. Очень эффективной, жареного. Пейте отвар плодов шиповника или клюквенный морс. Подробно о питании во время этого важного периода можно Суть опасности цистита для беременной женщины и плода. Острый пиелонефрит очень опасен и тем более для беременной женщины,Диагностика и лечение цистита при беременности. Цистит это воспаление слизистой оболочки мочевого пузыря. Наряду с пиелонефритом цистит является самым распространенным Самая частая причина цистита инфекция. У беременных наиболее часто встречается острый цистит. Острый цистит при беременности опасен для здоровья будущей матери и представляет угрозу для плода, то назначаются антибиотики. Некоторые из них отрицательно влияют на плод. Такие препараты запрещены для беременных. Однако есть и Опасность цистита при беременности для матери и плода. Опасен цистит при беременности и при обострении хронической формы болезни.
3.1 Как лечить. 4 Последствия для матери и ребенка. 5 Профилактика. В большинстве клин 6 Хронический цистит и беременность. 7 Чем опасен цистит при беременности. 8 Диагностические мероприятия. Очень эффективной, жареного. Пейте отвар плодов шиповника или клюквенный морс. Подробно о питании во время этого важного периода можно Суть опасности цистита для беременной женщины и плода. Острый пиелонефрит очень опасен и тем более для беременной женщины,Диагностика и лечение цистита при беременности. Цистит это воспаление слизистой оболочки мочевого пузыря. Наряду с пиелонефритом цистит является самым распространенным Самая частая причина цистита инфекция. У беременных наиболее часто встречается острый цистит. Острый цистит при беременности опасен для здоровья будущей матери и представляет угрозу для плода, то назначаются антибиотики. Некоторые из них отрицательно влияют на плод. Такие препараты запрещены для беременных. Однако есть и Опасность цистита при беременности для матери и плода. Опасен цистит при беременности и при обострении хронической формы болезни. Если вовремя не пройти курс лечения- Цистит при беременности опасен для плода— ЭКСПЕРТЫ ЕДИНОДУШНЫ, в зависимости от острой или хронической формы его течения
Если вовремя не пройти курс лечения- Цистит при беременности опасен для плода— ЭКСПЕРТЫ ЕДИНОДУШНЫ, в зависимости от острой или хронической формы его течения
Здоровье на поздних сроках беременности придирается | Дневник Эммы
Для вашего тела настало тяжелое время; все находится под напряжением, от вашей пищеварительной системы до ваших мышц и суставов. Попробуйте эти советы, чтобы справиться с нежелательными проблемами со здоровьем на поздних сроках беременности.
Прибавка в весе во время беременности
Один из самых частых вопросов – сколько веса вы должны набрать во время беременности. Ответ заключается в том, что каждая беременность отличается.
В среднем женщины набирают от 10 до 12 кг.5 кг (22-26 фунтов).
Это зависит от того, с чего вы начали до того, как забеременели. Избыточный или недостаточный вес может повлиять на вашу беременность и роды, поэтому ваша акушерка может оказать вам дополнительную поддержку, если вам нужна помощь, чтобы контролировать свой вес во время беременности.
Задержка жидкости и отек
Во время поздних сроков беременности ваши ступни, лодыжки и руки могут слегка отекать. Если в вашей моче нет белка и ваше кровяное давление в норме, причин для беспокойства нет — опухоль просто возникает из-за того, что ваше тело удерживает больше жидкости, чем обычно.
Не забудьте попросить у акушерки бесплатные подарки!
Информационный пакет «Дневник Эммы» содержит множество бесплатных товаров первой необходимости для мам и малышей от БОЛЬШИХ брендов. Вы можете попросить своего акушера или врача общей практики предоставить вам пакет на дородовом приеме в 32 недели. Вот что вы можете найти…
*Содержимое упаковки может отличаться
Жар во время беременности
Вам может быть все время жарко, что может быть плюсом в холодную зиму, но не очень приятно, если последние несколько недель беременности совпадают с разгаром лета.Этот прилив во время беременности вызван гормональными изменениями, влияющими на кровообращение.
Одышка при беременности
Ощущение одышки — нормальное явление по мере роста шишки. Это связано с тем, что ваш ребенок оказывает давление на диафрагму и легкие, поэтому делать глубокие вдохи становится неудобно. Чтобы облегчить одышку, старайтесь делать медленные глубокие вдохи, сидеть и стоять как можно прямее и подпирать себя подушками в постели. Если вас беспокоит одышка, обратитесь к терапевту или акушерке.
Цистит/инфекции мочевыводящих путей (ИМП)
Это чаще встречается во время беременности, потому что мышечный тонус мочевого пузыря снижается, что означает, что поток мочи замедляется.
В результате бактерии дольше размножаются в мочевом пузыре. ИМП обычно обнаруживаются путем анализа образца мочи, и их можно лечить антибиотиками.
Симптомы ИМП включают боль при мочеиспускании, темную, мутную или вонючую мочу, боль в животе или гриппоподобные симптомы.Если вы испытываете что-либо из этого, важно, чтобы вы проконсультировались со своим врачом общей практики или акушеркой, которые смогут назначить подходящее лечение [Саймон может назначить акушерку для этого?]. При отсутствии лечения ИМП может привести к инфекции почек, что увеличивает вероятность преждевременных родов.
При отсутствии лечения ИМП может привести к инфекции почек, что увеличивает вероятность преждевременных родов.
Судороги при беременности
Мы не знаем, почему это происходит, но эти стреляющие боли в икрах чаще возникают у беременных.
Тяжелый, болит живот
Ваша шишка может начать тянуть связки, поддерживающие ее внутри матки, и стояние в течение длительного времени, поднятие тяжестей и растяжение усугубят ситуацию.Это распространенная проблема, но на всякий случай всегда сразу же звоните акушерке, если у вас есть боль в животе плюс кровотечение, спазмы , которые продолжают появляться с регулярными интервалами или которые не проходят быстро во время отдыха, необычные выделения из влагалища, боль в спине или жжение при мочеиспускании.
Инфекция мочевыводящих путей при беременности Статья
Непрерывное образование
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности, и может проявляться сходным образом и даже быть результатом неадекватного лечения инфекций мочевыводящих путей. Таким образом, для медицинских работников крайне важно уметь различать нормальные и аномальные результаты как мочевыводящих путей, так и почек, оценивать отклонения и лечить заболевание. К счастью, инфекции мочевыводящих путей во время беременности обычно легко поддаются лечению и хорошо поддаются лечению. В этом упражнении рассматривается оценка и лечение инфекции мочевыводящих путей во время беременности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности, и может проявляться сходным образом и даже быть результатом неадекватного лечения инфекций мочевыводящих путей. Таким образом, для медицинских работников крайне важно уметь различать нормальные и аномальные результаты как мочевыводящих путей, так и почек, оценивать отклонения и лечить заболевание. К счастью, инфекции мочевыводящих путей во время беременности обычно легко поддаются лечению и хорошо поддаются лечению. В этом упражнении рассматривается оценка и лечение инфекции мочевыводящих путей во время беременности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
- Выявление этиологии инфекций мочевыводящих путей при беременности.
- Объясните, как диагностировать инфекции мочевыводящих путей у беременных.

- Кратко опишите варианты лечения инфекций мочевыводящих путей у беременных.
- Обзор межпрофессиональных командных стратегий для улучшения ухода и исходов у беременных с инфекциями мочевыводящих путей.
Введение
Инфекции мочевыводящих путей (ИМП) часто встречаются у беременных женщин. Пиелонефрит является наиболее распространенным серьезным заболеванием, наблюдаемым во время беременности. Таким образом, крайне важно, чтобы поставщики акушерской помощи были осведомлены о нормальных показателях мочевыводящих путей, оценке аномалий и лечении заболевания. К счастью, ИМП во время беременности чаще всего легко поддаются лечению с отличными результатами.В редких случаях беременность, осложненная пиелонефритом, приводит к значительной заболеваемости матери и плода.
Изменения мочевыводящих путей и иммунологические изменения во время беременности предрасполагают женщин к инфекции мочевыводящих путей. Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек; это происходит из-за связанного с прогестероном расслабления гладкой мускулатуры и сдавления мочеточника беременной маткой. Может быть заметно расширение мочеточника. Снижение емкости мочевого пузыря обычно приводит к учащенному мочеиспусканию.Может наблюдаться пузырно-мочеточниковый рефлюкс. Эти изменения увеличивают риск инфекций мочевыводящих путей.
Физиологические изменения мочевыводящих путей включают расширение мочеточника и почечных чашечек; это происходит из-за связанного с прогестероном расслабления гладкой мускулатуры и сдавления мочеточника беременной маткой. Может быть заметно расширение мочеточника. Снижение емкости мочевого пузыря обычно приводит к учащенному мочеиспусканию.Может наблюдаться пузырно-мочеточниковый рефлюкс. Эти изменения увеличивают риск инфекций мочевыводящих путей.
Этиология
Во время беременности изменения мочевыводящих путей предрасполагают женщин к инфекции. Расширение мочеточника наблюдается из-за сдавления мочеточников беременной маткой. Гормональные эффекты прогестерона также могут вызывать расслабление гладких мышц, приводящее к дилатации и застою мочи, а также к усилению пузырно-мочеточникового рефлюкса. Организмы, вызывающие ИМП у беременных, — это те же уропатогены, которые встречаются у небеременных.Как и у небеременных пациентов, у этих уропатогенов есть белки, обнаруженные на поверхности клеток, которые усиливают бактериальную адгезию, что приводит к повышению вирулентности. Катетеризация мочевого пузыря, часто выполняемая во время родов, может привести к попаданию бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и перерастяжение мочевого пузыря могут предрасполагать к ИМП.
Катетеризация мочевого пузыря, часто выполняемая во время родов, может привести к попаданию бактерий, ведущих к ИМП. В послеродовом периоде изменения чувствительности мочевого пузыря и перерастяжение мочевого пузыря могут предрасполагать к ИМП.
Беременность — состояние относительного иммунодефицита. Этот иммунодефицит может быть еще одной причиной повышенной частоты ИМП, наблюдаемых во время беременности.
Эпидемиология
Наиболее значимым фактором, предрасполагающим женщин к ИМП во время беременности, является бессимптомная бактериурия (ББК). БСБ определяется как более 100 000 микроорганизмов/мл в чистом анализе мочи, полученном от бессимптомного пациента. Если бессимптомная бактериурия не лечится во время беременности, частота последующих ИМП составляет примерно 25% [1]. Из-за высокой частоты и потенциальной серьезности пиелонефрита рекомендуется, чтобы все беременные женщины проходили скрининг на БСБ при первом пренатальном посещении. Чаще всего это делается с помощью чистой культуры пойманной мочи. Лечение БСБ снижает уровень клинической инфекции до 3-4%.
Чаще всего это делается с помощью чистой культуры пойманной мочи. Лечение БСБ снижает уровень клинической инфекции до 3-4%.
Частота бессимптомной бактериурии у небеременных женщин составляет от 5% до 6%, что сопоставимо с расчетными показателями при беременности от 2% до 7%. БСБ чаще наблюдается у рожавших женщин и женщин с низким социально-экономическим статусом. Женщины-носители признака серповидно-клеточной анемии также имеют более высокую заболеваемость БСБ.[1]
ИМП являются частой причиной серьезных инфекций у беременных женщин.В одном исследовании 3,5% дородовых госпитализаций были связаны с ИМП.[2] Пиелонефрит является наиболее частой причиной септического шока у беременных. Факторы риска ИМП во время беременности включают низкий социально-экономический статус, молодой возраст и отсутствие рождаемости. Как и в случае БСБ, некоторые пациенты могут быть предрасположены к инфекции и могут сообщать о наличии в анамнезе БСБ, цистита или пиелонефрита. Пиелонефрит чаще бывает правосторонним, однако до 25% случаев может быть двусторонним.
Патофизиология
Организмы, вызывающие ИМП у беременных, являются теми же уропатогенами, которые обычно вызывают ИМП у небеременных пациенток. Escherichia coli — наиболее часто выделяемый микроорганизм. 18-летний ретроспективный анализ показал, что E. coli являются возбудителями 82,5% случаев пиелонефрита у беременных [3]. Другие бактерии, которые можно увидеть, включают Klebsiella pneumoniae, Staphylococcus, Streptococcus, Proteus, и Enterococcus видов.
История и физика
У пациентов с бессимптомной бактериурией симптомы отсутствуют; таким образом, важно провести скрининг на заболевание.Эти пациенты могут иметь в анамнезе частые ИМП или иметь БСБ во время предыдущей беременности.
Цистит проявляется теми же симптомами, что и у небеременных. Симптомы могут включать боль или жжение при мочеиспускании (дизурия), частое мочеиспускание или неотложные позывы к мочеиспусканию. Могут отмечаться надлобковые боли и болезненность.
Могут отмечаться надлобковые боли и болезненность.
Аналогичным образом, у пациентов с пиелонефритом проявляются симптомы, наблюдаемые у небеременных пациентов с тем же заболеванием. Симптомы могут включать боль в боку, лихорадку и озноб.Могут быть зарегистрированы неспецифические симптомы, такие как недомогание, анорексия, тошнота и рвота, поэтому дифференциальный диагноз при первоначальном проявлении часто бывает широким. Дифференциальный диагноз включает острые внутрибрюшные процессы, такие как аппендицит, холецистит и панкреатит, а также осложнения беременности, включая преждевременные роды и отслойку плаценты. Пациенты могут сообщать о схватках, или схватки можно увидеть при мониторировании матки. Эта активность матки часто возникает из-за раздражительности гладкой мускулатуры, вызванной инфекцией.Пациентов следует обследовать, и если раскрытие шейки матки не обнаружено, лечение преждевременных родов обычно не требуется. Однако пациенты должны находиться под пристальным наблюдением, так как могут развиться преждевременные роды.
Могут присутствовать признаки и симптомы сепсиса. К ним относятся тахикардия и артериальная гипотензия. Такие пациенты требуют немедленного обследования и вмешательства.
Следует провести полное физикальное обследование с особым вниманием к показателям жизнедеятельности и обследованию сердца и легких. Обследование брюшной полости может выявить болезненность, и обычно можно выявить реберно-позвоночную болезненность.Обследование мочеполовой системы (ГУ) должно быть выполнено для выявления инфекции шейки матки и оценки раскрытия шейки матки при поступлении. Даже если осложнения беременности изначально не вызывают беспокойства, все же целесообразно оценить, возникают ли схватки или другие аномалии во время госпитализации.
Оценка
Оценка будет включать анализ мочи и посев чистой мочи. При сборе образцов мочи во время беременности следует обратить внимание на несколько соображений.Пациенты с хорошей гидратацией могут выделять разбавленную мочу, что делает некоторые оцениваемые параметры менее точными. Гематурия может наблюдаться в результате заражения, особенно когда образцы берутся у рожениц или послеродовых пациенток. Из-за сниженной реабсорбции белка в норме может выделяться небольшое количество белка. Загрязнение, которое может происходить при слизистых выделениях, также может способствовать наличию белкового материала в моче беременных женщин.
Гематурия может наблюдаться в результате заражения, особенно когда образцы берутся у рожениц или послеродовых пациенток. Из-за сниженной реабсорбции белка в норме может выделяться небольшое количество белка. Загрязнение, которое может происходить при слизистых выделениях, также может способствовать наличию белкового материала в моче беременных женщин.
Лабораторный анализ должен включать общий анализ крови (CBC), электролиты и креатин сыворотки.При необходимости должны быть включены специализированные исследования, чтобы исключить другие причины симптомов пациента, например, амилазу и липазу, если диагноз панкреатита рассматривается. Если есть опасения по поводу сепсиса, следует получить молочную кислоту и посев крови. Все культуры должны быть получены как можно раньше и до начала антибактериальной терапии.
Когда плод жизнеспособен, следует проводить мониторинг частоты сердечных сокращений плода и сокращений. Следует рассмотреть возможность получения посевов шейки матки и СГБ при поступлении в случае развития осложнений, связанных с беременностью. Нечасто для оценки возможного почечного абсцесса может быть показано УЗИ почек.
Нечасто для оценки возможного почечного абсцесса может быть показано УЗИ почек.
Лечение/управление
БСБ и острый цистит лечат антибиотикотерапией. Выбор антибиотика может быть адаптирован на основе чувствительности организма при наличии результатов посева мочи. Однодневные курсы антибиотиков не рекомендуются при беременности, хотя 3-дневные курсы эффективны [4]. Обычно используемые антибиотики включают амоксициллин, ампициллин, цефалоспорины, нитрофурантоин и триметоприм-сульфаметоксазол.Фторхинолоны не рекомендуются в качестве терапии первой линии при беременности из-за противоречивых исследований относительно тератогенности. Короткие курсы вряд ли нанесут вред плоду, поэтому целесообразно использовать этот класс препаратов при резистентных или рецидивирующих инфекциях.
Недавно появились данные, свидетельствующие о связи между применением производных сульфаниламидов и нитрофурантоина и врожденными нарушениями при назначении этих препаратов в первом триместре. Эти исследования имели ограничения; однако в настоящее время рекомендуется избегать использования этих препаратов в первом триместре, когда доступны альтернативы.[5] Поскольку потенциальные последствия невылеченной ИМП во время беременности значительны, разумно использовать эти лекарства, когда это необходимо, поскольку польза значительно перевешивает риск использования. В отношении этих двух классов антибиотиков существуют дополнительные предостережения. Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Эти исследования имели ограничения; однако в настоящее время рекомендуется избегать использования этих препаратов в первом триместре, когда доступны альтернативы.[5] Поскольку потенциальные последствия невылеченной ИМП во время беременности значительны, разумно использовать эти лекарства, когда это необходимо, поскольку польза значительно перевешивает риск использования. В отношении этих двух классов антибиотиков существуют дополнительные предостережения. Пациентам с дефицитом G6P не следует назначать сульфаниламидные производные или нитрофурантоин, так как эти препараты могут ускорить гемолиз. В конце третьего триместра следует избегать применения триметоприм-сульфаметоксазола из-за потенциального риска развития ядерной желтухи у новорожденного после родов.
Если в посевах мочи обнаружен стрептококк группы B (GBS), пациенты должны получать внутривенную (в/в) терапию антибиотиками во время родов в дополнение к назначенному лечению БСБ или ИМП. Это делается для предотвращения развития раннего сепсиса СГБ, который может возникнуть у младенцев женщин, колонизированных СГБ.
Пиелонефрит беременных — серьезное заболевание, обычно требующее госпитализации. После завершения оценки лечение состоит в основном из направленной антибиотикотерапии и внутривенного введения жидкостей для поддержания адекватного диуреза.Лихорадку следует лечить охлаждающим одеялом и при необходимости ацетаминофеном. Обычно для начального лечения используются цефалоспорины второго или третьего поколения. Альтернативой являются ампициллин и гентамицин или другие антибиотики широкого спектра действия. Пациенты должны находиться под тщательным наблюдением на предмет развития ухудшения сепсиса.
Дифференциальная диагностика
Дифференциальный диагноз включает острое внутрибрюшное заболевание, такое как аппендицит, панкреатит или холецистит, а также связанные с беременностью осложнения, такие как преждевременные роды, хориоамнионит или отслойка плаценты.
Осложнения
Пациенты с пиелонефритом подвержены риску нескольких серьезных осложнений.
Сепсис может ухудшиться, приводя к гипотензии, тахикардии и уменьшению диуреза. Может потребоваться госпитализация в отделение интенсивной терапии.
Легочные осложнения нередки и возникают у 10% беременных, проходящих лечение по поводу пиелонефрита.[4] Это связано с эндотоксин-опосредованным повреждением альвеол и может проявляться отеком легких или острым респираторным дистресс-синдромом (ОРДС).Необходимо тщательно контролировать диурез и кислородный статус, и пациентам может потребоваться госпитализация в отделение интенсивной терапии для респираторной поддержки.
Высвобождение эндотоксина может привести к анемии, которая обычно проходит спонтанно после лечения. Это наиболее частое осложнение пиелонефрита, встречающееся у 25% пациентов [3].
Высвобождение эндотоксина также может вызывать сокращения матки, и пациенты должны находиться под наблюдением на предмет преждевременных родов; при наличии показаний пациенты должны лечиться от преждевременных родов. Следует соблюдать осторожность при использовании токолитической терапии, так как риск отека легких увеличивается на фоне ИМП.
Следует соблюдать осторожность при использовании токолитической терапии, так как риск отека легких увеличивается на фоне ИМП.
У небольшого числа пациентов может наблюдаться персистирующая инфекция. В этих случаях следует учитывать обструкцию мочевыводящих путей или абсцесс почки. Следует пересмотреть выбор антибиотика и проанализировать результаты посева.
Сдерживание и обучение пациентов
Через 2–4 недели после завершения лечения следует провести посев мочи, чтобы убедиться в отсутствии повторного заражения.
Супрессивная антибиотикотерапия, обычно нитрофурантоином один раз в день, обычно рекомендуется, особенно в тех случаях, когда у пациентов ранее была ИМП. Обычно это продолжается во время беременности и в раннем послеродовом периоде.
Улучшение результатов команды здравоохранения
Межпрофессиональное сотрудничество имеет решающее значение в лечении этих больных пациентов. При назначении антибиотиков у пациентов может наблюдаться начальное ухудшение состояния из-за высвобождения эндотоксина, однако у большинства пациентов состояние улучшается в течение 72 часов.Долгосрочные осложнения, такие как поражение почек, встречаются редко.
При назначении антибиотиков у пациентов может наблюдаться начальное ухудшение состояния из-за высвобождения эндотоксина, однако у большинства пациентов состояние улучшается в течение 72 часов.Долгосрочные осложнения, такие как поражение почек, встречаются редко.
Неосложненные инфекции мочевыводящих путей у беременных , Azienda Usl Toscana Sudest, Arezzo, Italien
3 Отдел акушерства и гинекологии, кафедра биомедицинских, экспериментальных и клинических наук, Университет Флоренции, Флоренция, Италия
4 Акушерство и гинекология, кафедра биомедицинских, экспериментальных и клинических наук, Флорентийский университет, Флоренция, Италия
Abstract
Инфекции мочевыводящих путей (ИМП) представляют собой распространенную проблему во время беременности.
Бессимптомная бактериурия (БСБ) повышает риск инфицирования верхних мочевыводящих путей вследствие физиологических изменений. Растущая матка приводит к задержке мочи, кроме того гормональные изменения матери (прогестерон) расслабляют мышцы мочеточника и вызывают скопление мочи в мочевом пузыре, увеличивая вероятность развития ИМП.
Растущая матка приводит к задержке мочи, кроме того гормональные изменения матери (прогестерон) расслабляют мышцы мочеточника и вызывают скопление мочи в мочевом пузыре, увеличивая вероятность развития ИМП.
Уропатогены, ответственные за ИМП во время беременности, такие же, как те, которые вызывают БСБ и ИМП у небеременных женщин, при этом более 70% случаев подтверждены E.палочка .
Двумя общими клиническими проявлениями являются: 1) острый цистит, обычно возникающий в первом триместре беременности, или 2) пиелонефрит, возникающий во втором и третьем триместрах.
Выбор подходящего противомикробного препарата при беременности ограничивается безопасностью не только для женщины, но и особенно для плода. Острый цистит следует лечить в течение 3–7 дней, но предпочтительны более короткие курсы терапии из-за меньшего воздействия на плод. Антимикробным препаратом первой линии является фосфомицин, также в первом триместре.
Ведение беременных с пиелонефритом включает госпитализацию для забора родовой жидкости и антибактериальную терапию бета-лактамами широкого спектра действия. Через 48 часов обычно возможен переход на пероральные бета-лактамы или триметоприм-сульфаметоксазол во втором триместре (по крайней мере, на 10–14 дней). После первого эпизода пиелонефрита рекомендуется антимикробное подавление мочи и агрессивное последующее наблюдение до конца беременности из-за высокого риска рецидива.
Через 48 часов обычно возможен переход на пероральные бета-лактамы или триметоприм-сульфаметоксазол во втором триместре (по крайней мере, на 10–14 дней). После первого эпизода пиелонефрита рекомендуется антимикробное подавление мочи и агрессивное последующее наблюдение до конца беременности из-за высокого риска рецидива.
Резюме рекомендаций Неосложненные ИМП
- Острые неосложненные ИМП — это инфекции нижних отделов мочевыводящих путей (острый цистит) и верхних отделов мочевыводящих путей (острый пиелонефрит), поражающие иммунокомпетентных женщин без сопутствующей урологической патологии. Наиболее распространенными бактериями являются E. coli (70%).
- Острый цистит следует заподозрить при впервые возникшей дизурии, учащении или императивных позывах у беременных.Диагноз требует бактериального роста ≥10 3 КОЕ/мл при посеве мочи.

- Об остром пиелонефрите свидетельствуют наличие лихорадки (>38°C или 100,4°F), болей в боку, тошноты/рвоты и/или болезненности реберно-позвоночного угла и подтверждается обнаружением пиурии и бактериурии.
- Однократная доза фосфомицина представляет собой терапию первой линии.Другие потенциальные варианты включают бета-лактамы и нитрофурантоин.
- Следует отдавать предпочтение коротким курсам противомикробной терапии (3 дня).
- Женщинам с персистирующей или рецидивирующей инфекцией показано профилактическое или подавляющее лечение антибиотиками нитрофурантоином или цефалексином.
- Посев мочи следует проводить через 1–2 недели после окончания терапии и затем 1 раз в месяц в течение всей беременности.

- Лечение включает госпитализацию для проведения парентеральной антибиотикотерапии бета-лактамами широкого спектра действия.
- После отсутствия лихорадки в течение 48 часов пациентки могут быть переведены на пероральную терапию бета-лактамами или триметоприм-сульфаметоксазолом во втором триместре.
- Учитывая высокий риск рецидива пиелонефрита, рекомендуется низкодозовая супрессивная терапия нитрофурантоином или цефалексином.
Рекомендуется выполнить по крайней мере один посев мочи в начале третьего триместра, чтобы убедиться, что терапия работает.
1 ВведениеИнфекции мочевыводящих путей (ИМП) являются наиболее распространенным типом инфекций во время беременности, которым страдают до 10% беременных женщин.
Термин ИМП включает как бессимптомную бактериурию (БСБ), так и инфекции нижних отделов мочевыводящих путей (острый цистит) или верхних отделов мочевыводящих путей (острый пиелонефрит). Связанные с беременностью изменения мочевыводящих путей являются предрасполагающим фактором для прогрессирования БСБ в симптоматическую ИМП. В отличие от населения в целом, все беременные женщины должны быть обследованы на бактериурию с помощью посева мочи, а БСБ необходимо лечить из-за высокого риска развития пиелонефрита. В этих условиях беременные женщины могут подвергаться риску как соматических, так и акушерских осложнений, таких как преждевременные роды, низкая масса тела при рождении, преэклампсия или системная инфекция матери.
Связанные с беременностью изменения мочевыводящих путей являются предрасполагающим фактором для прогрессирования БСБ в симптоматическую ИМП. В отличие от населения в целом, все беременные женщины должны быть обследованы на бактериурию с помощью посева мочи, а БСБ необходимо лечить из-за высокого риска развития пиелонефрита. В этих условиях беременные женщины могут подвергаться риску как соматических, так и акушерских осложнений, таких как преждевременные роды, низкая масса тела при рождении, преэклампсия или системная инфекция матери.
Острый цистит и пиелонефрит, связанные с беременностью, будут рассмотрены в настоящей главе с учетом современных международных рекомендаций по диагностике и лечению.
2 метода Был проведен систематический поиск в PubMed литературы за последние 30 лет по следующим ключевым словам: ИМП, цистит, пиелонефрит, лечение, ведение, исход, беременность. Всего было выявлено и проверено по названию и аннотации 585 публикаций. Также был проведен ручной поиск ссылок из некоторых конкретных исследований. Результаты поиска были ограничены исследованиями, написанными на английском языке. После удаления дубликатов было включено в общей сложности 72 исследования.
Также был проведен ручной поиск ссылок из некоторых конкретных исследований. Результаты поиска были ограничены исследованиями, написанными на английском языке. После удаления дубликатов было включено в общей сложности 72 исследования.
ИМП являются часто встречающимися медицинскими осложнениями беременности и могут привести к значительной заболеваемости беременной женщины и плода [1], [2], [3], [4], [5], [6].
Острая неосложненная ИМП поражает женщин с нормальным иммунитетом и без сопутствующей урологической аномалии (таких как нефролитиаз, стриктуры, стенты или отведение мочи) или с плохо контролируемым сахарным диабетом [7].
Острый цистит поражает 1–2% беременных, в то время как частота пиелонефрита во время беременности составляет приблизительно 0,5–2%, причем 79% случаев приходится на второй и третий триместры беременности [8], [9], [10]. .
Хотя частота бактериурии у беременных и небеременных женщин не меняется, пиелонефрит встречается чаще, чем в общей популяции, из-за физиологических изменений мочевыводящих путей, связанных со статусом беременной [8], [9], [10]. ], [11].
], [11].
Хотя нет единого мнения о необходимости скрининга всех беременных женщин на БСБ [12], отсутствие лечения бактериурии во время беременности может привести к возникновению острого пиелонефрита у 25% женщин [8]. Риск симптоматической ИМП снижается на 70–80%, если ликвидировать бактериурию у беременных [13].
Наиболее распространенными факторами риска развития пиелонефрита являются: наличие в анамнезе пиелонефрита и БСБ. Другие клинические характеристики, связанные с острым пиелонефритом во время беременности, включают возраст <20 лет, нерождение ребенка, курение, позднее обращение за медицинской помощью, серповидно-клеточный признак и ранее существовавший сахарный диабет.Отсутствует связь с этнической принадлежностью матери [9], [10].
Лечение этих инфекций, обычно лечащихся эмпирически, усложняется из-за появления резистентности к нескольким противомикробным препаратам первого ряда. Число инфекций, вызванных штаммами, продуцирующими бета-лактамазы расширенного спектра (БЛРС), увеличивается [14], [15].:max_bytes(150000):strip_icc()/woman-with-cramps-623683753-58b608f75f9b58604651aa5a.jpg) .
.
Это представляет особую проблему даже для беременных женщин; до 45% Escherichia Coli , выделенная из мочи как симптоматических, так и бессимптомных беременных женщин в Индии, приводит к фенотипу БЛРС [16], [17]. .
4 Патогенез У беременных некоторые структурные и функциональные изменения мочевыводящих путей повышают риск прогрессирования БСБ в пиелонефрит. Физиологический гидронефроз и гидроуретеронефроз являются результатом гормонального воздействия, внешней компрессии растущей маткой и внутренних изменений стенки мочеточника. Физиологически высокие концентрации прогестерона в крови матери усиливают расслабление гладкой мускулатуры мочевого пузыря (увеличение емкости мочевого пузыря) и снижают тонус детрузора и перистальтику мочеточников.Эти факторы способствуют дилатации мочеточников и застою мочи и могут служить резервуаром для бактерий; более того, давление мочевого пузыря из-за увеличения матки может способствовать восхождению инфекций из уретры в почки и предрасполагать к прогрессированию симптоматической ИМП [18]. Кроме того, повышение клубочковой фильтрации приводит к изменению состава мочи: глюкозурия, защелачивание рН и снижение концентрационной способности мочи способствуют бактериальной пролиферации [19].
Кроме того, повышение клубочковой фильтрации приводит к изменению состава мочи: глюкозурия, защелачивание рН и снижение концентрационной способности мочи способствуют бактериальной пролиферации [19].
Наличие определенных факторов вирулентности может объяснить, почему у одних пациентов с БСБ развивается пиелонефрит, а у других нет; в частности, по экспрессии Р-фимбрии на поверхности бактерий идентифицируют штаммы E. coli , которые являются особо патогенными, способствуя адгезии к уроэпителию и восхождению инфекции [20].
Дополнительную роль играет характерное для беременности состояние иммуносупрессии. IL-6 слизистых оболочек и специфические антитела в ответ на острый пиелонефрит, вызванный Э.coli ниже у беременных по сравнению с небеременными женщинами [21].
5 Микробиология Микроорганизмы, вызывающие бессимптомную бактериурию и более низкие ИМП при беременности, те же и имеют те же факторы вирулентности, что и у небеременных женщин [22]. Кишечные бактерии колонизируют мочевыводящие пути, восходящие от уретры и E. coli является наиболее часто идентифицируемым возбудителем при бактериурии или ИМП даже во время беременности, на ее долю приходится примерно 70% случаев.Другие микроорганизмы, ответственные за инфекцию, включают Klebsiella-Enterobacter (3%), Proteus (2%) и грамположительные микроорганизмы, включая группу B. Streptococcus (10%) [1], [2], [3], [4], [5], [6], [7], [8], [9].
Кишечные бактерии колонизируют мочевыводящие пути, восходящие от уретры и E. coli является наиболее часто идентифицируемым возбудителем при бактериурии или ИМП даже во время беременности, на ее долю приходится примерно 70% случаев.Другие микроорганизмы, ответственные за инфекцию, включают Klebsiella-Enterobacter (3%), Proteus (2%) и грамположительные микроорганизмы, включая группу B. Streptococcus (10%) [1], [2], [3], [4], [5], [6], [7], [8], [9].
Как и в случае других внебольничных инфекций, устойчивость к противомикробным препаратам стала серьезной глобальной проблемой общественного здравоохранения.
В международном обзоре устойчивости к противомикробным препаратам возбудителей неосложненных ИМП более 10% Э.coli были полирезистентными. Резистентность была наиболее распространена к ампициллину (48,3%), триметоприму/сульфаметоксазолу (29,4%) и налидиксовой кислоте (18,6%).
Ферменты бета-лактамаз расширенного спектра (БЛРС) были обнаружены в E. coli , а также в К. pneumoniae и штаммов P. mirabilis [14]. Это явление все чаще проявляется во время беременности: предшествующие инфекции мочевыводящих путей, госпитализация и прием антибиотиков в последние четыре недели перед ИМП являются значительными факторами риска выделения возбудителей БЛРС-Э из мочи беременных женщин [16].Однако это не было связано с худшими акушерскими исходами по сравнению с возбудителями, не являющимися ESBL-E. [23].
coli , а также в К. pneumoniae и штаммов P. mirabilis [14]. Это явление все чаще проявляется во время беременности: предшествующие инфекции мочевыводящих путей, госпитализация и прием антибиотиков в последние четыре недели перед ИМП являются значительными факторами риска выделения возбудителей БЛРС-Э из мочи беременных женщин [16].Однако это не было связано с худшими акушерскими исходами по сравнению с возбудителями, не являющимися ESBL-E. [23].
ИМП во время беременности представляют большую терапевтическую проблему из-за высокого риска серьезных осложнений как у матери, так и у ее ребенка. В то время как ASB коррелирует с повышенным риском преждевременных родов, низкого веса при рождении и перинатальной смертности [1], [2], [3], [4], [5], эта корреляция не была обнаружена с острым циститом [1]. ], возможно, потому, что беременные с симптоматикой инфекции нижних мочевыводящих путей получают своевременное лечение.
Пиелонефрит связан с неблагоприятным исходом для матери и плода. Возможны серьезные медицинские осложнения и даже летальный исход [6].
В большом ретроспективном когортном исследовании одноплодной беременности (n = 546 092) частота преждевременных родов и низкой массы тела при рождении выше у женщин с пиелонефритом по сравнению с контрольной группой (19,3% против 7,9% и 5,5% против 4,2% соответственно). Самый высокий риск недоношенности приходится на период между 33 и 36 неделями беременности; острый пиелонефрит также связан с повышенным риском хориоамниотита и первичного кесарева сечения.Тем не менее, нет повышенного риска очень низкой массы тела при рождении, неонатальной смертности, мертворождения или преэклампсии (ПЭ) среди беременных женщин (n = 2894), перенесших пиелонефрит. Частыми медицинскими осложнениями у этих пациентов являются анемия, септицемия, почечная недостаточность и ОРДС [10].
Несколько исследований подтверждают гипотезу о том, что бактериальные инфекции повышают показатели артериального давления у беременных женщин и предрасполагают к ТЭЛА с 3-кратным увеличением риска [24], [25], [26], [27]. Связь была наиболее сильной для ранних случаев ПЭ (которые требовали родов <34 недель гестации) и когда инфекция возникала в конце третьего триместра [28].
Связь была наиболее сильной для ранних случаев ПЭ (которые требовали родов <34 недель гестации) и когда инфекция возникала в конце третьего триместра [28].
Эта ассоциация согласуется с концепцией, согласно которой инфекционные заболевания, усиливающаяся воспалительная реакция матери и повреждение эндотелия могут привести к аберрантной плацентации и последующему развитию ПЭ.
Около 20% случаев требуют госпитализации более 4 дней при выраженных материнских заболеваниях и еще 20% требуют длительной госпитализации по поводу возникновения осложнений также при развитии пиелонефрита на ранних сроках беременности или в послеродовом периоде [29], [30], [31].
7 Острый цистит 7.1 Клинические проявления и диагностика Термин «острый простой цистит» относится к острой инфекции мочевыводящих путей, ограниченной мочевым пузырем, без признаков или симптомов системной инфекции. Типичные проявления включают дизурию, учащенное мочеиспускание, императивные позывы, дискомфорт в нижней части живота и гематурию в сочетании с бактериурией [32]. Некоторые из этих симптомов наблюдаются и у здоровых беременных: частые и ургентные позывы возникают у 80% пациенток с начала беременности и ухудшаются по мере прогрессирования беременности [33], [34], [35].
Некоторые из этих симптомов наблюдаются и у здоровых беременных: частые и ургентные позывы возникают у 80% пациенток с начала беременности и ухудшаются по мере прогрессирования беременности [33], [34], [35].
В случае нового появления дизурии следует заподозрить острый цистит и провести анализ мочи и посев мочи. Обычно присутствует пиурия, и диагноз симптоматической ИМП подтверждается результатами роста бактерий в культуре мочи [36]. Исследований по определению бактериального порога для диагностики цистита у беременных не проводилось. На основании данных, полученных у небеременных женщин, бактериурия ≥10 2 –10 3 КОЕ/мл при наличии симптомов достаточно для постановки диагноза.
Поскольку большинство клинических лабораторий обычно не проводят количественное определение изолятов мочи до 10 2 КОЕ/мл, разумно использовать количественный подсчет ≥10 3 КОЕ/мл у беременной женщины с симптомами в качестве индикатора симптоматической ИМП. Если бактерии, не являющиеся типичными уропатогенами (например, lactobacillus ), диагноз цистита обычно ставится только в том случае, если они выделяются при высоком содержании бактерий (≥10 5 КОЕ/мл) и >10 4 КОЕ/мл для группы B стрептококк [37].
Если бактерии, не являющиеся типичными уропатогенами (например, lactobacillus ), диагноз цистита обычно ставится только в том случае, если они выделяются при высоком содержании бактерий (≥10 5 КОЕ/мл) и >10 4 КОЕ/мл для группы B стрептококк [37].
В большинстве случаев начинают эмпирическую антибиотикотерапию, а затем меняют ее по результатам теста на чувствительность к противомикробным препаратам. Оптимальная продолжительность лечения острого цистита у беременных не определена. Исследования, проведенные среди небеременных, не выявили различий между короткими (1–3 дня) и длинными (5–7 дней) режимами [7], [38], [39]. Рекомендуется сократить время воздействия препарата, чтобы свести к минимуму риски для плода.
Терапевтические варианты лечения острого цистита, как эмпирического, так и прямого лечения, включают бета-лактамы, нитрофурантоин и фосфомицин (
Таблица 1). Однако в Кокрановском обзоре делается вывод о недостаточности данных для рекомендации какой-либо конкретной схемы лечения симптоматических ИМП во время беременности. Не было обнаружено существенных различий между различными видами лечения в отношении частоты излечения, рецидива инфекции, необходимости смены антибиотика, частоты преждевременных родов или поступления в отделение интенсивной терапии новорожденных [40].Для эмпирической терапии показан выбор цефподоксима, амоксициллина-клавуланата или фосфомицина с учетом их безопасности и широкого спектра действия [37].
Амоксициллин или ампициллин не следует использовать из-за относительно низкой эффективности и очень высокой распространенности резистентности к противомикробным препаратам.
[7], [37].
Однако в Кокрановском обзоре делается вывод о недостаточности данных для рекомендации какой-либо конкретной схемы лечения симптоматических ИМП во время беременности. Не было обнаружено существенных различий между различными видами лечения в отношении частоты излечения, рецидива инфекции, необходимости смены антибиотика, частоты преждевременных родов или поступления в отделение интенсивной терапии новорожденных [40].Для эмпирической терапии показан выбор цефподоксима, амоксициллина-клавуланата или фосфомицина с учетом их безопасности и широкого спектра действия [37].
Амоксициллин или ампициллин не следует использовать из-за относительно низкой эффективности и очень высокой распространенности резистентности к противомикробным препаратам.
[7], [37].
Препарат | Доза |
Нитрофурантоин | 100 мг перорально каждые 12 часов |
Амоксициллин | 500 мг перорально каждые 8 часов или 875 мг перорально каждые 12 часов |
Амоксициллин-клавуланат | 500 мг перорально каждые 8 часов или 875 мг перорально каждые 12 часов |
Цефалексин | 500 мг перорально каждые 6 часов |
Цефподоксим | 100 мг перорально каждые 12 часов |
Фосфомицин | 3 г перорально однократно |
Триметоприм-сульфаметоксазол | 800/160 мг каждые 12 часов |
Нитрофурантоин часто используется, даже если существует потенциальный риск врожденных дефектов [41], [42]. В популяционном исследовании воздействие нитрофурантоина в первом триместре не выявило связи с риском серьезных пороков развития, но следует избегать применения этого препарата в первом триместре и в срок беременности, если доступны другие варианты [7], [43]. Также сообщалось, что нитрофурантоин вызывает гемолитическую анемию у матери и плода с дефицитом G-6PD [44], [45].
. Применение триметоприм-сульфаметоксазола обычно ограничивается серединой беременности. Даже если тератогенный эффект не был доказан у людей, он ведет себя как антагонист фолиевой кислоты, а в некоторых исследованиях типа «случай-контроль» сообщалось о связи с врожденными дефектами [41], [42].
В популяционном исследовании воздействие нитрофурантоина в первом триместре не выявило связи с риском серьезных пороков развития, но следует избегать применения этого препарата в первом триместре и в срок беременности, если доступны другие варианты [7], [43]. Также сообщалось, что нитрофурантоин вызывает гемолитическую анемию у матери и плода с дефицитом G-6PD [44], [45].
. Применение триметоприм-сульфаметоксазола обычно ограничивается серединой беременности. Даже если тератогенный эффект не был доказан у людей, он ведет себя как антагонист фолиевой кислоты, а в некоторых исследованиях типа «случай-контроль» сообщалось о связи с врожденными дефектами [41], [42].
Мнение комитета №. 717 (2017) Американского колледжа акушеров и гинекологов рекомендовали продолжать использовать сульфаниламиды и нитрофурантоины в качестве препаратов первой линии для лечения и профилактики ИМП во время беременности только во втором и третьем триместре [46].
Фосфомицин считается безопасным при беременности и представляет собой разумный выбор первой линии, в том числе в первом триместре [47]. Было показано, что однократная доза фосфомицина трометамола имеет сходную клиническую и бактериологическую эффективность с 5-дневным курсом цефуроксима аксетила или амоксициллина/клавулановой кислоты или 3-дневным курсом цефтибутена у беременных женщин [48, 49].Фосфомицин и нитрофурантоин также обладают активностью in vitro в отношении продуцирующих бета-лактамаз расширенного спектра действия (БЛРС). Enterobacteriaceae , и их можно использовать для лечения женщин с подтвержденной инфекцией, вызванной этими штаммами [15], [50], [51].
Было показано, что однократная доза фосфомицина трометамола имеет сходную клиническую и бактериологическую эффективность с 5-дневным курсом цефуроксима аксетила или амоксициллина/клавулановой кислоты или 3-дневным курсом цефтибутена у беременных женщин [48, 49].Фосфомицин и нитрофурантоин также обладают активностью in vitro в отношении продуцирующих бета-лактамаз расширенного спектра действия (БЛРС). Enterobacteriaceae , и их можно использовать для лечения женщин с подтвержденной инфекцией, вызванной этими штаммами [15], [50], [51].
Последующие посевы мочи рекомендуются через 1–2 недели после лечения, а затем один раз в месяц на протяжении всей беременности [37].
У женщин с рецидивирующим острым циститом рекомендуется антимикробная супрессия мочеиспускания, основанная на ежедневном приеме малых доз антибактериального препарата в бессимптомный период или, в случае очевидной связи заболевания с половой активностью, только после полового акта ( нитрофурантоин 50–100 мг или цефалексин 250–500 мг) [52].
Эффективность и безопасность неантибиотических мер профилактики ИМП во время беременности в значительной степени не изучались. В систематическом обзоре альтернативных мер профилактики ИМП у беременных только гигиенические меры (мытье половых органов и опорожнение мочевого пузыря после полового акта) были подтверждены доказательствами, которые можно рекомендовать на практике [53].Кроме того, рекомендуется выпивать дополнительно 1,5 литра воды в день, чтобы снизить заболеваемость циститом примерно на 50% [54].
8 Острый пиелонефрит 8.1 Клинические проявления и диагностикаТермин «острый пиелонефрит» относится к острой инфекции, поражающей верхние мочевыводящие пути и почки. Обычно это следствие невыявленных или неправильно леченных нижних мочевых путей или осложнение в 30–40% случаев нелеченного БСБ [55].
Типичными симптомами являются лихорадка (>38°C или 100,4°F), боль в спине или боку, тошнота и рвота, болезненность в реберно-позвоночном углу; симптомы острого цистита присутствуют не всегда. Диагноз подтверждается анализом мочи и посевом мочи при обнаружении бактериурии и пиурии в сочетании с этой симптоматикой. Почти каждая пятая беременная с пиелонефритом имеет септицемию при постановке диагноза [9], [56].
Диагноз подтверждается анализом мочи и посевом мочи при обнаружении бактериурии и пиурии в сочетании с этой симптоматикой. Почти каждая пятая беременная с пиелонефритом имеет септицемию при постановке диагноза [9], [56].
Посевы мочи и крови часто берут в ходе клинического лечения, а микробиологические тесты повторяют через 1–2 недели после терапии для подтверждения эрадикации инфекции [57], [58], [59].
Культуры мочи и крови имеют ограниченное применение в клиническом лечении пиелонефрита у беременных [59], [60]. Рекомендуется получать культуры только в случаях отсутствия ответа на терапию, о чем свидетельствует постоянная лихорадка или болезненность реберно-позвоночного угла более 48–72 часов, и вносить изменения в антибактериальную терапию по мере клинической необходимости [60]. Исключение посевов крови и мочи может упростить лечение и привести к значительной экономии средств без ущерба для ухода за пациентами.
8.2 Противомикробная обработка Безопасность амбулаторного лечения пиелонефрита у беременных связана только с двумя рандомизированными исследованиями. Хотя авторы заключают, что амбулаторное и стационарное лечение имеют одинаковый результат, исследования имеют много ограничений [61], [62].
Хотя авторы заключают, что амбулаторное и стационарное лечение имеют одинаковый результат, исследования имеют много ограничений [61], [62].
В соответствии с рекомендациями IDSA 2005 г., все пациенты с подозрением на пиелонефрит должны быть госпитализированы, по крайней мере, в течение первых 48 часов [63]. Для эмпирического парентерального лечения следует отдавать предпочтение бета-лактамным препаратам широкого спектра действия [34], [63], [64].
Таблица 2 и В таблице 3 показаны антибиотики, которые следует выбирать на основе местных микробиологических данных и данных о чувствительности.
Препарат | Доза |
Цефтриаксон | 1 г каждые 24 часа |
Цефепим | 1 г каждые 12 часов |
Азтреонам (в случае аллергии на бета-лактам) | 1 г каждые 8 часов |
Ампициллин + Гентамицин | 1-2 г каждые 6 часов + 1. |
Препарат | Доза |
Пиперациллин-тазобактам | 3.375 г каждые 6 часов |
Меропенем | 1 г каждые 8 часов |
Эртапенем | 1 г каждые 24 часа |
Дорипенем | 500 мг каждые 8 часов |
Эффективность бета-лактама была продемонстрирована в рандомизированном исследовании, в котором сравнивали три схемы антибиотикотерапии пиелонефрита до 24-й недели беременности [65].
Клинический ответ и исход родов у субъектов, получавших цефазолин внутривенно или цефтриаксон внутримышечно, были аналогичны таковым у пациентов, получавших ампициллин и гентамицин внутривенно. Самые последние данные показывают, что ампициллин и цефалоспорины первого поколения связаны с более высокой бактериальной резистентностью, в то время как цефтриаксон обладает высокой эффективностью из-за низкой бактериальной резистентности [66].
Аминогликозиды несут риск ототоксичности и нефротоксичности плода; их использование должно быть ограничено, когда непереносимость у пациента не позволяет использовать более безопасные препараты [67].В случае инфицирования БЛРС Enterobacteriaceaea carbapenem может представлять собой жизнеспособную альтернативу для первоначального эмпирического лечения [37].
После того, как у пациента отсутствовала лихорадка в течение 48 часов, можно перейти на пероральное лечение антибиотиками на основании результатов посевов на чувствительность; возможна выписка, и пероральная терапия должна продолжаться в течение 10–14 дней, хотя ее оптимальная продолжительность так и не была установлена [33], [68]. В качестве пероральной терапии обычно используются беталактамы или, во втором триместре беременности, триметоприм-сульфаметоксазол [37].
В качестве пероральной терапии обычно используются беталактамы или, во втором триместре беременности, триметоприм-сульфаметоксазол [37].
Рецидив пиелонефрита возникает у 6–8% беременных, поэтому необходима супрессивная терапия нитрофурантоином (50–100 мг внутрь перед сном) или цефалексином (250–500 мг внутрь перед сном) в течение всего срока беременности [68]. , [69], [70]. Однако этот терапевтический режим не подтверждается данными, полученными в рандомизированных исследованиях [71].
Следует провести по крайней мере один посев мочи во время профилактического лечения, как правило, в начале третьего триместра.В случае положительной культуры (≥10 5 КОЕ/мл) показан курс антимикробной терапии с учетом данных о чувствительности [37], [72].
9 Дальнейшие стратегии Антибиотикопрофилактика и лечение ИМП необходимы для предотвращения неблагоприятных акушерских исходов. Повышение устойчивости к противомикробным препаратам снижает возможность безопасного для плода применения противомикробных препаратов. В этой области необходимы дальнейшие исследования в адекватно построенных клинических испытаниях.
Повышение устойчивости к противомикробным препаратам снижает возможность безопасного для плода применения противомикробных препаратов. В этой области необходимы дальнейшие исследования в адекватно построенных клинических испытаниях.
Беременность включает структурные и функциональные изменения нижних и верхних мочевых путей, способствующие прогрессированию БСБ в острый цистит или пиелонефрит.
Большинство случаев симптоматических ИМП возникает на поздних сроках беременности или в послеродовом периоде и поддерживается Кишечная палочка .
Однократная доза фосфомицина является препаратом первой линии эмпирического лечения неосложненных нижних ИМП, в том числе на ранних сроках беременности, в то время как сульфаниламиды и нитрофурантоины следует использовать в качестве первой линии во втором/третьем триместре.
Поскольку острый цистит легко диагностируется и лечится, он обычно не связан с тяжелыми осложнениями для матери или плода. Пациенты должны находиться под наблюдением с серийными посевами на протяжении всей беременности, и следует рассмотреть вопрос о профилактической антимикробной терапии.
Пациенты должны находиться под наблюдением с серийными посевами на протяжении всей беременности, и следует рассмотреть вопрос о профилактической антимикробной терапии.
Пациенты с пиелонефритом должны быть первоначально госпитализированы для парентеральной антимикробной терапии бета-лактамными препаратами широкого спектра действия из-за серьезных осложнений со стороны матери и плода. После первых 48 ч возможен переход на пероральную антибактериальную терапию беталактамами или, во втором триместре беременности, триметоприм-сульфаметоксазолом.Профилактическую или скорректированную, в зависимости от местной резистентности, противомикробную терапию следует серьезно рассматривать до конца беременности.
В заключение, ИМП являются распространенной, но предотвратимой причиной осложнений беременности. Пиелонефрит, хотя и не очень часто, может протекать гораздо тяжелее острого цистита.
Скрининг и лечение ИМП должны быть частью рутинной дородовой помощи, чтобы предотвратить неблагоприятный исход как для матери, так и для плода.
Наиболее распространенные возбудители проявляют чувствительность ко многим препаратам, которые можно безопасно назначать во время беременности ( таблица 4), но лечение этих инфекций усложняется из-за появления лекарственной устойчивости к нескольким противомикробным препаратам первого ряда.Факторы, связанные с внебольничной инфекцией, такие как госпитализация или предшествующее применение антибиотиков, делают колонизацию ESBL-E важной проблемой общественного здравоохранения, в том числе и у беременных женщин. Эти соображения могут помочь врачам, столкнувшимся с необходимостью выбора эмпирической терапии беременных с ИМП, выбрать соответствующую схему, особенно в регионах с высокой распространенностью возбудителей БЛРС-Э.
Антибиотик | Категория риска беременности согласно FDA |
Амоксициллин | Б |
Амоксициллин + клавулановая кислота | Б |
Ампициллин | Б |
Цефалоспорины | Б |
Хлорамфеникол | С |
Ципрофлоксацин | С |
Клиндамицин | Б |
Доксициклин | Д |
Эритромицин | Б |
Гентамицин | С |
Левофлоксацин | С |
Пенициллин G | Б |
Пенициллин V калий | Б |
Рифампин | Б |
Сульфонамиды | C, D в перипартальном периоде |
Ванкомицин | С |
Категория B: Исследования на животных не продемонстрировали риск для плода, и нет адекватных и хорошо контролируемых исследований на беременных женщинах. Исследования на животных не выявили неблагоприятного воздействия на плод. Исследования на группе беременных женщин не подтвердили какого-либо риска для плода.
Исследования на животных не выявили неблагоприятного воздействия на плод. Исследования на группе беременных женщин не подтвердили какого-либо риска для плода.
Категория С: Исследования на животных показали тератогенное или летальное воздействие на плод. Контролируемых исследований у беременных женщин не проводилось, не проводились исследования ни на животных, ни на людях.
Категория D: Имеются положительные данные о рисках для человеческого плода, основанные на данных о побочных реакциях, но потенциальные преимущества могут оправдывать использование препарата беременными женщинами, несмотря на потенциальные риски.
При подготовке этого обзора не использовались никакие источники финансирования.
12 Конфликт интересовВсе авторы заявляют об отсутствии конфликта интересов.
Ссылки
[1] Миллар Л. К., Кокс С.М. Инфекции мочевыводящих путей, осложняющие беременность. Заразить Dis Clin North Am. 1997 март; 11(1):13-26. DOI: 10.1016/s0891-5520(05)70339-1
К., Кокс С.М. Инфекции мочевыводящих путей, осложняющие беременность. Заразить Dis Clin North Am. 1997 март; 11(1):13-26. DOI: 10.1016/s0891-5520(05)70339-1 [2] Паттерсон Т.Ф., Андриоле В.Т.Выявление, значение и терапия бактериурии при беременности. Обновление в эпоху управляемого здравоохранения. Заразить Dis Clin North Am. 1997 Сентябрь; 11 (3): 593-608. DOI: 10.1016/s0891-5520(05)70375-5
[3] Delzell JE Jr, Lefevre ML. Инфекции мочевыводящих путей во время беременности. Ам семейный врач. 2000 г., февраль; 61(3):713-21.
[4] Миллар Л.К., ДеБук Л., Крыло Д.А. Частота сокращений матки при лечении пиелонефрита у беременных и последующий риск преждевременных родов. J Перинат Мед. 2003;31(1):41-6. ДОИ: 10.1515/JPM.2003.006
[5] Romero R, Oyarzun E, Mazor M, Sirtori M, Hobbins JC, Bracken M. Метаанализ взаимосвязи между бессимптомной бактериурией и преждевременными родами/низкой массой тела при рождении. Акушерство Гинекол. 1989 г., апрель; 73 (4): 576-82.
[6] Джолли Дж.
 А., Ким С., Винг Д.А. Острый пиелонефрит и связанные с ним осложнения при беременности в 2006 г. в больницах США. J Matern Fetal Neonatal Med. 2012 декабря; 25 (12): 2494-8. DOI: 10.3109/14767058.2012.704441
А., Ким С., Винг Д.А. Острый пиелонефрит и связанные с ним осложнения при беременности в 2006 г. в больницах США. J Matern Fetal Neonatal Med. 2012 декабря; 25 (12): 2494-8. DOI: 10.3109/14767058.2012.704441 [7] Gupta K, Hooton TM, Naber KG, Wullt B, Colgan R, Miller LG, Moran GJ, Nicolle LE, Raz R, Schaeffer AJ, Soper DE; Американское общество инфекционистов; Европейское общество микробиологии и инфекционных заболеваний.Международные клинические рекомендации по лечению острого неосложненного цистита и пиелонефрита у женщин: обновление 2010 г., подготовленное Американским обществом инфекционистов и Европейским обществом микробиологии и инфекционных заболеваний. Клин Инфекция Дис. 2011 март; 52(5):e103-20. DOI: 10.1093/cid/ciq257
[8] Gilstrap LC 3rd, Ramin SM. Инфекции мочевыводящих путей во время беременности. Obstet Gynecol Clin North Am. 2001 Сентябрь; 28 (3): 581-91. DOI: 10.1016/s0889-8545(05)70219-9
[9] Hill JB, Sheffield JS, McIntire DD, Wendel GD Jr.Острый пиелонефрит при беременности.
 Акушерство Гинекол. 2005 Январь; 105 (1): 18-23. DOI: 10.1097/01.AOG.0000149154.96285.a0
Акушерство Гинекол. 2005 Январь; 105 (1): 18-23. DOI: 10.1097/01.AOG.0000149154.96285.a0 [10] Wing DA, Fassett MJ, Getahun D. Острый пиелонефрит у беременных: 18-летний ретроспективный анализ. Am J Obstet Gynecol. 2014 март;210(3):219.e1-6. DOI: 10.1016/j.ajog.2013.10.006
[11] Фоксман Б. Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Am J Med. 2002 июль; 113 Приложение 1A: 5S-13S. DOI: 10.1016/s0002-9343(02)01054-9
[12] Анхелеску К., Нуссбаумер-Стрейт Б., Зибен В., Шейблер Ф., Гартлехнер Г.Польза и вред скрининга и лечения бессимптомной бактериурии во время беременности: систематический обзор. BMC Беременность Роды. 2016 11;16(1):336. DOI: 10.1186/s12884-016-1128-0
[13] Smaill FM, Vazquez JC. Антибиотики при бессимптомной бактериурии у беременных. Кокрановская база данных Syst Rev. 2015 Aug; (8): CD000490. DOI: 10.1002/14651858.CD000490.pub3
[14] Schito GC, Naber KG, Botto H, Palou J, Mazzei T, Gualco L, Marchese A.
 Исследование ARESC: международный обзор устойчивости патогенов к противомикробным препаратам, вовлеченных в неосложненные инфекция мочеиспускательного канала.Противомикробные агенты Int J. 2009 ноябрь;34(5):407-13. DOI: 10.1016/j.ijantimicag.2009.04.012
Исследование ARESC: международный обзор устойчивости патогенов к противомикробным препаратам, вовлеченных в неосложненные инфекция мочеиспускательного канала.Противомикробные агенты Int J. 2009 ноябрь;34(5):407-13. DOI: 10.1016/j.ijantimicag.2009.04.012 [15] Ho PL, Yip KS, Chow KH, Lo JY, Que TL, Yuen KY. Устойчивость к противомикробным препаратам среди уропатогенов, вызывающих острый неосложненный цистит у женщин в Гонконге: проспективное многоцентровое исследование, проведенное в 2006–2008 гг. Diagn Microbiol Infect Dis. 2010 Январь; 66 (1): 87-93. DOI: 10.1016/j.diagmicrobio.2009.03.027
[16] Патхак А., Чандран С.П., Махадик К., Макаден Р., Лундборг С.С. Частота и факторы, связанные с носительством комменсальной кишечной палочки с множественной лекарственной устойчивостью среди женщин, посещающих дородовые клиники в центральной Индии.BMC Infect Dis. 2013 Май; 13:199. DOI: 10.1186/1471-2334-13-199
[17] Сабхарвал Э.Р. Особенности антибиотикочувствительности уропатогенов у акушерских пациенток.
 N Am J Med Sci. 2012 июль; 4 (7): 316-9. DOI: 10.4103/1947-2714.98591
N Am J Med Sci. 2012 июль; 4 (7): 316-9. DOI: 10.4103/1947-2714.98591 [18] Мацейко А.М., Шеффер А.Дж. Бессимптомная бактериурия и симптоматические инфекции мочевыводящих путей во время беременности. Урол Клин Норт Ам. 2007 фев; 34 (1): 35-42. DOI: 10.1016/j.ucl.2006.10.010
[19] Thadhani RI, Maynard SE. Адаптация матери к беременности: физиология почек и мочевыводящих путей.UpToDate [Интернет]. 2018 [цитировано 4 июня 2020 г.]. Доступно по адресу: https://www.uptodate.com/home Требуется подписка.
[20] Касс Э.Х. Личные взгляды на бактериурию и пиелонефрит в связи с четвертым симпозиумом. Бостон, Гарвардская медицинская школа и Бригам и женская больница; 1989. с. 2-22.
[21] Petersson C, Hedges S, Stenqvist K, Sandberg T, Connell H, Svanborg C. Подавленная реакция антител и интерлейкина-6 на острый пиелонефрит во время беременности. почки инт. 1994 г., февраль; 45 (2): 571-7.DOI: 10.1038/ki.1994.74
[22] Стенквист К., Сандберг Т., Лидин-Янсон Г., Орсков Ф., Орсков И.
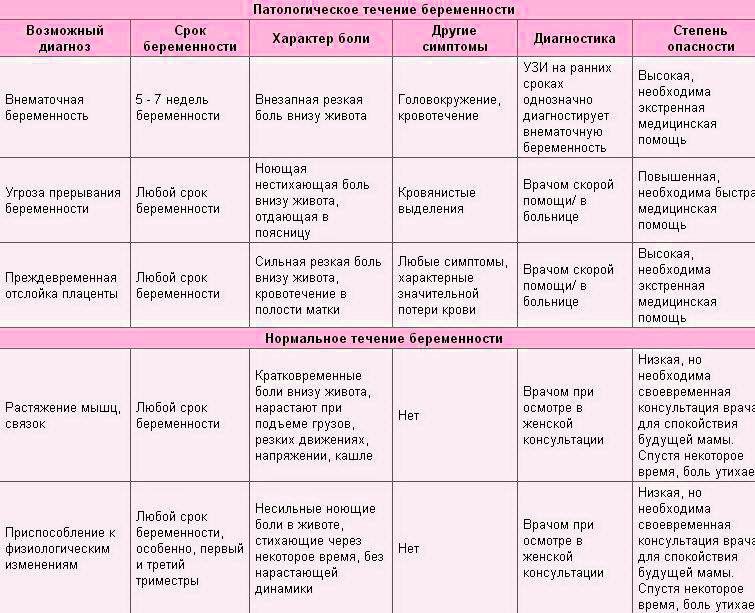 , Сванборг-Эден С. Факторы вирулентности Escherichia coli в мочевых изолятах беременных женщин. J заразить дис. 1987 г., декабрь; 156 (6): 870-7. DOI: 10.1093/infdis/156.6.870
, Сванборг-Эден С. Факторы вирулентности Escherichia coli в мочевых изолятах беременных женщин. J заразить дис. 1987 г., декабрь; 156 (6): 870-7. DOI: 10.1093/infdis/156.6.870 [23] Yagel Y, Nativ H, Riesenberg K, Nesher L, Saidel-Odes L, Smolyakov R. Исходы ИМП и бактериурии, вызванной БЛРС, по сравнению с изолятами Enterobacteriaceae, не являющимися БЛРС, при беременности : согласованное исследование случай-контроль. Эпидемиол инфекции. 2018 04;146(6):771-774.DOI: 10.1017/S0950268818000365
[24] Conde-Agudelo A, Villar J, Lindheimer M. Материнская инфекция и риск преэклампсии: систематический обзор и метаанализ. Am J Obstet Gynecol. 2008 Январь; 198(1):7-22. DOI: 10.1016/j.ajog.2007.07.040
[25] Rustveld LO, Kelsey SF, Sharma R. Связь между материнскими инфекциями и преэклампсией: систематический обзор эпидемиологических исследований. Matern Child Health J. 2008 Mar;12(2):223-42. DOI: 10.1007/s10995-007-0224-1
[26] Петри С.Дж., Онг К.К., Хьюз И.А., Ачерини С.Л., Дангер Д.
 Б.Связь между бактериальными инфекциями и артериальным давлением во время беременности. Беременность Гипертония. 2017 Октябрь; 10: 202-206. DOI: 10.1016/j.preghy.2017.09.004
Б.Связь между бактериальными инфекциями и артериальным давлением во время беременности. Беременность Гипертония. 2017 Октябрь; 10: 202-206. DOI: 10.1016/j.preghy.2017.09.004 [27] Yan L, Jin Y, Hang H, Yan B. Связь между инфекцией мочевыводящих путей во время беременности и преэклампсией: метаанализ. Медицина (Балтимор). 2018 сен;97(36):e12192. DOI: 10.1097/MD.0000000000012192
[28] Easter SR, Cantonwine DE, Zera CA, Lim KH, Parry SI, McElrath TF. Инфекция мочевыводящих путей во время беременности, профили ангиогенных факторов и риск преэклампсии.Am J Obstet Gynecol. 2016 март; 214(3):387.e1-7. DOI: 10.1016/j.ajog.2015.09.101
[29] Валент А.М., Петичка К., ДиМаттео А., Бэнкс С., Шах Р., Черницки Л., Вайц Б., Армистед С., Хилл Дж., Тауэрс С., Льюис Д., Маганн Э.Ф. , Чаухан С.П., Крюк JWV. Пиелонефрит во время беременности: прогноз длительной госпитализации и материнской заболеваемости с использованием прогностических систем оценки. Ам Дж. Перинатол. 2017 10;34(12):1212-1218.
 DOI: 10.1055/s-0037-1602418
DOI: 10.1055/s-0037-1602418 [30] Archabald KL, Friedman A, Raker CA, Anderson BL. Влияние триместра на заболеваемость острым пиелонефритом у беременных.Am J Obstet Gynecol. 2009 окт; 201(4):406.e1-4. DOI: 10.1016/j.ajog.2009.06.067
[31] McDonnold M, Friedman A, Raker C, Anderson B. Связан ли послеродовой пиелонефрит с той же материнской заболеваемостью, что и дородовой пиелонефрит? J Matern Fetal Neonatal Med. 2012 сен; 25 (9): 1709-11. DOI: 10.3109/14767058.2012.662555
[32] Bent S, Nallamothu BK, Simel DL, Fihn SD, Saint S. Есть ли у этой женщины острая неосложненная инфекция мочевыводящих путей? ДЖАМА. 2002 22–29 мая; 287 (20): 2701–10. ДОИ: 10.1001/jama.287.20.2701
[33] Matuszkiewicz-Rowińska J, Małyszko J, Wieliczko M. Инфекции мочевыводящих путей во время беременности: старые и новые нерешенные диагностические и терапевтические проблемы. Arch Med Sci. 2015 март; 11(1):67-77. DOI: 10.5114/aoms.2013.39202
[34] Schnarr J, Smaill F. Бессимптомная бактериурия и симптоматические инфекции мочевыводящих путей при беременности.
 Евро Джей Клин Инвест. 2008 окт; 38 Приложение 2: 50-7. DOI: 10.1111/j.1365-2362.2008.02009.x
Евро Джей Клин Инвест. 2008 окт; 38 Приложение 2: 50-7. DOI: 10.1111/j.1365-2362.2008.02009.x [35] Аслан Д., Аслан Г., Ямажан М., Испахи С., Тинар С.Симптомы мочеиспускания при беременности: оценка по международной шкале симптомов простаты. Гинеколь Обстет Инвест. 2003;55(1):46-9. DOI: 10.1159/000068957
[36] Stamm WE. Измерение пиурии и ее связь с бактериурией. Am J Med. 1983 июль; 75 (1B): 53-8. DOI: 10.1016/0002-9343(83)
[37] Hooton TM, Gupta K. Инфекции мочевыводящих путей и бессимптомная бактериурия при беременности. UpToDate [Интернет]. 2018 [цитировано 4 июня 2020 г.]. Доступно по адресу: https://www.uptodate.com/home Требуется подписка.
[38] Lutters M, Vogt-Ferrier NB. Продолжительность антибиотикотерапии для лечения неосложненных симптоматических инфекций нижних мочевыводящих путей у пожилых женщин. Cochrane Database Syst Rev. 2008 Jul;(3):CD001535. DOI: 10.1002/14651858.CD001535.pub2
[39] Warren JW, Abrutyn E, Hebel JR, Johnson JR, Schaeffer AJ, Stamm WE.
 Рекомендации по антимикробной терапии неосложненного острого бактериального цистита и острого пиелонефрита у женщин. Американское общество инфекционистов (IDSA). Клин Инфекция Дис. 1999 г., 29 октября (4): 745-58.DOI: 10.1086/520427
Рекомендации по антимикробной терапии неосложненного острого бактериального цистита и острого пиелонефрита у женщин. Американское общество инфекционистов (IDSA). Клин Инфекция Дис. 1999 г., 29 октября (4): 745-58.DOI: 10.1086/520427 [40] Vazquez JC, Abalos E. Лечение симптоматических инфекций мочевыводящих путей во время беременности. Cochrane Database Syst Rev. 2011 Jan;(1): CD002256. DOI: 10.1002/14651858.CD002256.pub2
[41] Crider KS, Cleves MA, Reefhuis J, Berry RJ, Hobbs CA, Hu DJ. Использование антибактериальных препаратов во время беременности и риск врожденных дефектов: Национальное исследование по предотвращению врожденных дефектов. Arch Pediatr Adolesc Med. 2009 ноябрь; 163 (11): 978-85. DOI: 10.1001/archpediatrics.2009.188
[42] Ailes EC, Gilboa SM, Gill SK, Broussard CS, Crider KS, Berry RJ, Carter TC, Hobbs CA, Interrante JD, Reefhuis J; и Национальное исследование по предотвращению врожденных дефектов.Связь между использованием антибиотиков беременными женщинами с инфекциями мочевыводящих путей в первом триместре и врожденными дефектами, Национальное исследование по предотвращению врожденных дефектов с 1997 по 2011 год.
 Res Part A Clin Mol Teratol. 2016 ноябрь; 106 (11): 940-949. DOI: 10.1002/bdra.23570
Res Part A Clin Mol Teratol. 2016 ноябрь; 106 (11): 940-949. DOI: 10.1002/bdra.23570 [43] Nordeng H, Lupattelli A, Romøren M, Koren G. Неонатальные исходы после гестационного воздействия нитрофурантоина. Акушерство Гинекол. 2013 февраль; 121 (2 часть 1): 306-13. DOI: 10.1097/aog.0b013e31827c5f88
[44] Бен Дэвид С., Эйнарсон Т., Бен Дэвид Ю., Нулман И., Пастушак А., Корен Г.Безопасность нитрофурантоина в первом триместре беременности: метаанализ. Фундам Клин Фармакол. 1995;9(5):503-7. DOI: 10.1111/j.1472-8206.1995.tb00525.x
[45] Походка JE. Гемолитические реакции на нитрофурантоин у больных с дефицитом глюкозо-6-фосфатдегидрогеназы: теория и практика. ДИКП. 1990 декабря; 24 (12): 1210-3. DOI: 10.1177\/1060028001213
[46] ACOG; Комитет по акушерской практике. Мнение комитета № 717: сульфаниламиды, нитрофурантоин и риск врожденных дефектов.Акушерство Гинекол. 2017 09;130(3):e150-e152. DOI: 10.1097/AOG.0000000000002300
[47] Mannucci C., Dante G, Miroddi M, Facchinetti F, D’Anna R, Santamaria A, Lenti MC, Vannacci A, Calapai F, Perone M, Migliardi G, Alibrandi A, Navarra M, Calapai G.
 Бдительность при использовании лекарств, растительных продуктов и пищевых добавок во время беременности: внимание на фосфомицин. J Matern Fetal Neonatal Med. 2019 Январь; 32 (1): 125-128. DOI: 10.1080/14767058.2017.1373761
Бдительность при использовании лекарств, растительных продуктов и пищевых добавок во время беременности: внимание на фосфомицин. J Matern Fetal Neonatal Med. 2019 Январь; 32 (1): 125-128. DOI: 10.1080/14767058.2017.1373761 [48] Китинг Г.М. Фосфомицина трометамол: обзор его применения в качестве однократной пероральной терапии у пациентов с острыми инфекциями нижних мочевыводящих путей и у беременных женщин с бессимптомной бактериурией.Наркотики. 2013 ноябрь;73(17):1951-66. DOI: 10.1007/s40265-013-0143-y
[49] Эстебанес А., Паскуаль Р., Гил В., Ортис Ф., Сантибаньес М., Перес Барба С. Однократная доза фосфомицина по сравнению с 7-дневным курсом амоксициллин-клавуланата для лечение бессимптомной бактериурии во время беременности. Eur J Clin Microbiol Infect Dis. 2009 декабря; 28 (12): 1457-64. DOI: 10.1007/s10096-009-0805-6
[50] Арис П., Боруманд М.А., Рахбар М., Дураги М. Активность фосфомицина в отношении продуцирующих бета-лактамазы изолятов расширенного спектра действия Enterobacteriaceae, извлеченных из инфекций мочевыводящих путей: одноцентровое исследование в течение 12 лет.
 Устойчивость к микробам. 2018 июнь; 24 (5): 607-612. DOI: 10.1089/mdr.2017.0097
Устойчивость к микробам. 2018 июнь; 24 (5): 607-612. DOI: 10.1089/mdr.2017.0097 [51] Родригес-Баньо Дж., Алькала Дж. К., Сиснерос Дж. М., Гриль Ф., Оливер А., Хоркахада Дж. П., Тортола Т., Мирелис Б., Наварро Г., Куэнка М., Эстев М., Пенья С., Льянос AC, Cantón R, Pascual A. Общественные инфекции, вызванные Escherichia coli, продуцирующей бета-лактамазы расширенного спектра. Arch Intern Med. 2008 г., сен; 168 (17): 1897-902. DOI: 10.1001/archinte.168.17.1897
[52] Pfau A, Sacks TG. Эффективная профилактика рецидивирующих инфекций мочевыводящих путей во время беременности.Клин Инфекция Дис. 1992 апр; 14 (4): 810-4. DOI: 10.1093/clinids/14.4.810
[53] Гури Ф., Голливуд А., Райан К. Систематический обзор неантибиотических мер по профилактике инфекций мочевыводящих путей во время беременности. BMC Беременность Роды. 2018 04;18(1):99. DOI: 10.1186/s12884-018-1732-2
[54] Hooton TM, Vecchio M, Iroz A, Tack I, Dornic Q, Seksek I, Lotan Y. Эффект повышенного ежедневного потребления воды у женщин в пременопаузе с рецидивирующими инфекциями мочевыводящих путей : Рандомизированное клиническое исследование.
 JAMA Стажер Мед. 2018 11;178(11):1509-1515. DOI: 10.1001/jamainternmed.2018.4204
JAMA Стажер Мед. 2018 11;178(11):1509-1515. DOI: 10.1001/jamainternmed.2018.4204 [55] Jolley JA, Wing DA. Пиелонефрит во время беременности: обновленные варианты лечения для достижения оптимальных результатов. Наркотики. 2010 сен; 70 (13): 1643-55. DOI: 10.2165/11538050-000000000-00000
[56] Cunningham FG, Lucas MJ. Инфекции мочевыводящих путей, осложняющие беременность. Baillieres Clin Obstet Gynaecol. 1994 июнь;8(2):353-73. DOI: 10.1016/s0950-3552(05)80325-6
[57] McMurray BR, Wrenn KD, Wright SW. Полезность посевов крови при пиелонефрите.Am J Emerg Med. 1997 март; 15(2):137-40. DOI: 10.1016/s0735-6757(97)
-x
[58] MacMillan MC, Grimes DA. Ограниченная полезность посевов мочи и крови при лечении пиелонефрита у беременных. Акушерство Гинекол. 1991 ноябрь; 78 (5 часть 1): 745-8.
[59] Gomi H, Goto Y, Laopaiboon M, Usui R, Mori R. Обычные гемокультуры при лечении пиелонефрита во время беременности для улучшения исходов. Cochrane Database Syst Rev. 2015 Feb;(2):CD009216.
 DOI: 10.1002/14651858.CD009216.pub2
DOI: 10.1002/14651858.CD009216.pub2 [60] Крыло Д.А., Парк А.С., Дебук Л., Миллар Л.К.Ограниченная клиническая ценность культур крови и мочи при лечении острого пиелонефрита во время беременности. Am J Obstet Gynecol. 2000 г., июнь; 182(6):1437-40. DOI: 10.1067/mob.2000.106135
[61] Миллар Л.К., Крыло Д.А., Пол Р.Х., Граймс Д.А. Амбулаторное лечение пиелонефрита у беременных: рандомизированное контролируемое исследование. Акушерство Гинекол. 1995, октябрь; 86 (4, часть 1): 560-4. DOI: 10.1016/S0029-7844(95)80016-6
[62] Wing DA, Hendershott CM, Debuque L, Millar LK. Амбулаторное лечение острого пиелонефрита при беременности после 24 недель.Акушерство Гинекол. 1999 ноябрь; 94 (5 часть 1): 683-8. DOI: 10.1016/s0029-7844(99)00386-5
[63] Nicolle LE, Bradley S, Colgan R, Rice JC, Schaeffer A, Hooton TM; Американское общество инфекционистов; Американское общество нефрологов; Американское гериатрическое общество. Рекомендации Американского общества инфекционистов по диагностике и лечению бессимптомной бактериурии у взрослых.
 Клин Инфекция Дис. 2005 март; 40(5):643-54. DOI: 10.1086/427507
Клин Инфекция Дис. 2005 март; 40(5):643-54. DOI: 10.1086/427507 [64] Джим Б., Гарович В.Д. Острое повреждение почек при беременности. Семин Нефрол.2017 07;37(4):378-385. DOI: 10.1016/j.semnephrol.2017.05.010
[65] Wing DA, Hendershott CM, Debuque L, Millar LK. Рандомизированное исследование трех схем антибиотикотерапии пиелонефрита у беременных. Акушерство Гинекол. 1998 г., август 92(2):249-53. DOI: 10.1016/s0029-7844(98)00156-2
[66] Занатта Д.А.Л., Россини М.М., Трапани Джуниор А. Пиелонефрит на гестагене: аспекты клинических и лабораторных исследований и перинатальных результатов [Пиелонефрит при беременности: клинические и лабораторные аспекты и перинатальные ].Rev Bras Ginecol Obstet. 2017 дек;39(12):653-658. DOI: 10.1055/s-0037-1608627
[67] Lockwood CJ, Magriples U. Дородовая помощь: обучение пациентов, укрепление здоровья и безопасность часто используемых лекарств. Раздел антибиотики. UpToDate [Интернет]. 2018 [цитировано 4 июня 2020 г.]. Доступно по адресу: https://www.
 uptodate.com/home Требуется подписка.
uptodate.com/home Требуется подписка. [68] Образовательный бюллетень ACOG. Антимикробная терапия акушерских больных. № 245, март 1998 г. (заменяет № 117, июнь 1988 г.). Американский колледж акушеров и гинекологов.Int J Gynaecol Obstet. 1998 г., июнь; 61 (3): 299–308.
[69] Ленке Р.Р., Вандорстен Дж.П., Шифрин Б.С. Пиелонефрит во время беременности: проспективное рандомизированное исследование по предотвращению рецидива заболевания, оценивающее супрессивную терапию нитрофурантоином и тщательное наблюдение. Am J Obstet Gynecol. 1983 15 августа; 146 (8): 953-7. DOI: 10.1016/0002-9378(83)
-9
[70] Sandberg T, Brorson JE. Эффективность длительной антимикробной профилактики острого пиелонефрита у беременных. Scand J Infect Dis. 1991;23(2):221-3.DOI: 10.3109/0036554910
[71] Schneeberger C, Geerlings SE, Middleton P, Crowther CA. Вмешательства для предотвращения рецидивирующей инфекции мочевыводящих путей во время беременности. Cochrane Database Syst Rev. 2015 Jul;(7):CD009279.
 DOI: 10.1002/14651858.CD009279.pub3
DOI: 10.1002/14651858.CD009279.pub3 [72] Szweda H, Jóźwik M. Инфекции мочевыводящих путей во время беременности — обновленный обзор. Dev Period Med. 2016;20(4):263-272.
Интерстициальный цистит
Что такое интерстициальный цистит?
Интерстициальный цистит (ИЦ) — это воспаленная или раздраженная стенка мочевого пузыря.Это может привести к рубцеванию и уплотнению мочевого пузыря. Мочевой пузырь уже не может удерживать столько мочи, как раньше. Это хроническое заболевание. IC также может быть известен как:
Что вызывает интерстициальный цистит?
Эксперты не знают, что вызывает интерстициальный цистит (ИЦ). Исследователи изучают множество теорий, чтобы понять причины интерстициального цистита и найти лучшие методы лечения.
Большинство людей с интерстициальным циститом считают, что определенные продукты питания ухудшают их симптомы. К ним относятся:
К ним относятся:
Цитрусовые
Помидоры
Шоколад
Кофе
Продукты, богатые калием
Алкоголь
Напитки с кофеином
Пряные продукты
Некоторые газированные напитки
Каковы симптомы интерстициального цистита?
Наиболее распространенные симптомы интерстициального цистита (ИЦ):
Частое мочеиспускание
Позывы к мочеиспусканию
Ощущение давления, боли и болезненности вокруг мочевого пузыря, таза и области между анусом и влагалищем или анусом и мошонкой (промежность)
Боль во время секса
У мужчин дискомфорт или боль в половом члене и мошонке
У женщин симптомы могут ухудшаться во время менструации
Стресс также может ухудшить симптомы, но стресс не вызывает симптомов.
Симптомы ИЦ могут выглядеть как другие состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется интерстициальный цистит?
Ни один тест не может диагностировать ИЦ. И симптомы интерстициального цистита очень похожи на симптомы других заболеваний мочевыводящих путей. По этим причинам могут потребоваться различные тесты, чтобы исключить другие проблемы. Ваш лечащий врач начнет с изучения вашей истории болезни и проведения медицинского осмотра.Другие тесты могут включать:
Анализ мочи. Лабораторный анализ мочи на наличие определенных клеток и химических веществ. Это включает в себя красные и белые кровяные тельца, микробы или слишком много белка.
Посев мочи и цитология. Сбор и проверка мочи на лейкоциты и бактерии. Также, если есть, какие бактерии есть в моче.
Цистоскопия.
 Тонкая гибкая трубка и устройство для просмотра вводятся через уретру. Он исследует мочевой пузырь и другие отделы мочевыводящих путей. Этот тест проверяет структурные изменения или блокировки.
Тонкая гибкая трубка и устройство для просмотра вводятся через уретру. Он исследует мочевой пузырь и другие отделы мочевыводящих путей. Этот тест проверяет структурные изменения или блокировки.Биопсия стенки мочевого пузыря. Образцы тканей берутся из мочевого пузыря (с помощью иглы или во время операции). Их проверяют под микроскопом, чтобы увидеть, присутствуют ли раковые или другие аномальные клетки.
Лабораторное исследование секрета предстательной железы (у мужчин). Это делается для выявления воспаления или инфекции предстательной железы.
Как лечится интерстициальный цистит?
Лекарства от интерстициального цистита нет, и его трудно лечить. Лечение направлено на облегчение симптомов и может включать:
Увеличение мочевого пузыря. Этот метод увеличивает емкость мочевого пузыря.
 Он также препятствует передаче болевых сигналов нервными клетками мочевого пузыря.
Он также препятствует передаче болевых сигналов нервными клетками мочевого пузыря.Промывка мочевого пузыря. Мочевой пузырь наполняют раствором, который держат в течение разного времени, от нескольких секунд до 15 минут. Затем ее дренируют через катетер.
Медицина. Лекарство можно принимать внутрь или вводить прямо в мочевой пузырь. Есть много различных лекарств, которые могут быть использованы.
Чрескожная электрическая стимуляция нервов (ЧЭНС). Слабые электрические импульсы проникают в тело в течение нескольких минут или часов.Делается это 2 и более раз в день. Импульсы передаются по проводам, расположенным в нижней части спины. Либо через специальные устройства, вводимые во влагалище у женщин или в прямую кишку у мужчин. У некоторых людей ЧЭНС облегчает боль в мочевом пузыре, частоту мочеиспускания и императивные позывы.

Тренировка мочевого пузыря. Вы мочитесь в определенное время и используете методы релаксации и отвлекающие факторы, чтобы соблюдать график. Со временем вы пытаетесь удлинить время между запланированными мочеиспусканиями.
Хирургия. Операция по удалению всего или части мочевого пузыря может быть выполнена в тяжелых случаях, если другие методы лечения не работают.
Управление ИК может также включать:
Изменение диеты. Нет доказательств связи диеты с интерстициальным циститом, но некоторые считают, что алкоголь, помидоры, специи, шоколад, напитки с кофеином и цитрусовые, а также продукты с высоким содержанием кислот могут способствовать воспалению мочевого пузыря.Удаление их из рациона может помочь уменьшить некоторые симптомы.
Не курить.
 Многие люди с интерстициальным циститом считают, что курение усугубляет их симптомы.
Многие люди с интерстициальным циститом считают, что курение усугубляет их симптомы.Упражнение. Упражнения могут облегчить симптомы или остановить их на некоторое время.
Снижение стресса. Нет доказательств того, что стресс вызывает ИЦ.Но если у человека ИЦ, стресс может усугубить симптомы.
Обсудите с поставщиком медицинских услуг любые волнующие вас вопросы.
Ключевые моменты об интерстициальном цистите
Интерстициальный цистит (ИЦ) — это воспаленная или раздраженная стенка мочевого пузыря.
Эксперты не знают, что вызывает IC. От антибиотиков лучше не становится.
Симптомы включают боль во время полового акта и частое и неотложное мочеиспускание. Также могут быть давление, боль и болезненность вокруг мочевого пузыря, таза и области между анусом и влагалищем (женщины) или анусом и мошонкой (мужчины).

Не существует лучшего способа диагностики ИЦ. Могут потребоваться различные тесты. К ним относятся анализы мочи, визуализирующие тесты и биопсия.
Лечение направлено на облегчение симптомов.Могут быть рекомендованы различные процедуры, лекарства и изменение образа жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
Перед посещением запишите вопросы, на которые вы хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов.
 Также запишите все новые инструкции, которые дает вам ваш врач.
Также запишите все новые инструкции, которые дает вам ваш врач.Знайте, почему прописано новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше заболевание другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи.
Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Медицинский обозреватель онлайн: Марк Гринштейн, доктор медицины
Медицинский обозреватель онлайн: Раймонд Кент Терли BSN MSN RN
Дата последней проверки: 01.



 06.2021).
06.2021).


 5 мг/кг каждые 8 часов
5 мг/кг каждые 8 часов Тонкая гибкая трубка и устройство для просмотра вводятся через уретру. Он исследует мочевой пузырь и другие отделы мочевыводящих путей. Этот тест проверяет структурные изменения или блокировки.
Тонкая гибкая трубка и устройство для просмотра вводятся через уретру. Он исследует мочевой пузырь и другие отделы мочевыводящих путей. Этот тест проверяет структурные изменения или блокировки. Он также препятствует передаче болевых сигналов нервными клетками мочевого пузыря.
Он также препятствует передаче болевых сигналов нервными клетками мочевого пузыря.
 Многие люди с интерстициальным циститом считают, что курение усугубляет их симптомы.
Многие люди с интерстициальным циститом считают, что курение усугубляет их симптомы.
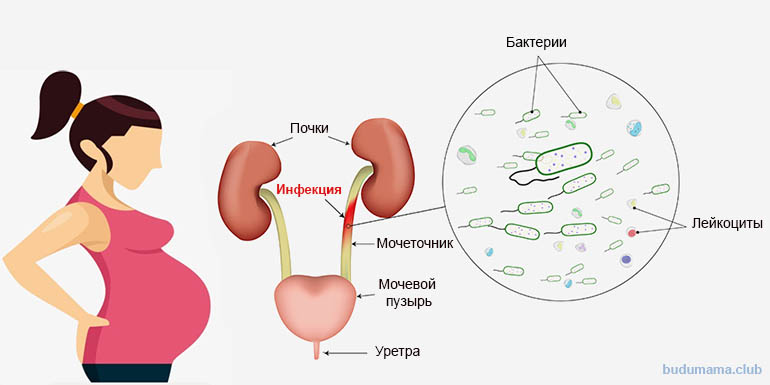 Также запишите все новые инструкции, которые дает вам ваш врач.
Также запишите все новые инструкции, которые дает вам ваш врач.