Деформированное плодное яйцо последствия для ребенка. Что означает деформированное плодное яйцо
Плодное яйцо неправильной формы — словосочетание часто встречающееся в заключении ультразвуковых исследований женщин в первом триместре беременности. Звучит пугающе… Для многих это синоним патологий, неполноценности плода. Но врачи утверждают, что ничего странного и страшного в данном «диагнозе» нет, в большинстве случаев… Давайте разбираться.
В книгах по акушерству и гинекологии можно прочесть, что форма плодного яйца овальная или округлая. Но внешний вид его может измениться. И происходит это не из-за неполноценности будущего ребенка, а локального тонуса матки, возникающего, чаще всего, вследствие воздействия на кожные покровы того же УЗИ-датчика. Деформированное плодное яйцо буквально через несколько минут после обследования становится нормальным.
Может ли быть опасен тонус матки ? Не всегда. Современные врачи считают, что тонус может только тогда принести вред, если приводит к раскрытию шейки матки или приносит болевые ощущения, мешает повседневной жизни.
Но даже если плодное яйцо овальной формы, женщина себя хорошо чувствует, тонуса нет, это не значит, что все хорошо, и беременность развивается. Главным свидетельством этого является наличие сердцебиения у эмбриона. Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях плодное яйцо оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики.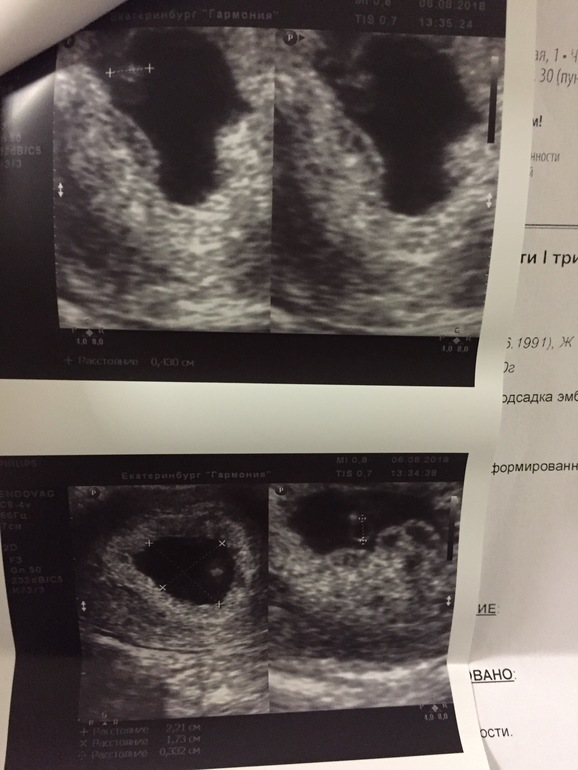
Если же говорить о размере плодного яйца, то получив сведения об этом в первые недели беременности, врач может с точностью до дня поставить ее срок и точно сказать развивается ли плодное яйцо. Подсчет ведется в миллиметрах.
Из всего вышесказанного можно сделать вывод, что только лишь деформированное плодное яйцо не может быть причиной для диагноза «угроза прерывания беременности» или «неразвивающаяся беременность». Есть куда более показательные для этого симптомы.
Деформация плодного яйца на ранних сроках беременности диагностируется, если матка находится в постоянном тонусе, что приводит к осложнениям в течение вынашивания.
Эмбрион на ультразвуковом исследовании имеет в норме сферическую форму. Если на снимках наблюдается деформация плодного яйца на ранних сроках беременности, то такое состояние может указывать на возможное сдавливание, которое со временем может нормализоваться.
Причины деформации плодного яйца
Примерный срок зачатия и маленькое плодное яйцо на 6 неделе беременности определяется с помощью ультразвукового исследования.
 Главной причиной такого состояния считается повышенный тонус матки. Не всегда изменение формы является поводом для беспокойства. Чаще, с течением времени, все показатели приходят в норму и дополнительных терапевтических действий не требуется.
Главной причиной такого состояния считается повышенный тонус матки. Не всегда изменение формы является поводом для беспокойства. Чаще, с течением времени, все показатели приходят в норму и дополнительных терапевтических действий не требуется.Главным фактором влияния на тонус матки являются стрессовые ситуации и негативные эмоции, которые испытывает будущая мать. Чтобы состояние женщины стабилизировалось, необходим полный покой и прогулки на свежем воздухе.
Инфекционные заболевания и вредоносные бактерии, которые проникают в полость по восходящему пути, могут провоцировать тонус матки сверх нормы. В таком случае, понадобится антибактериальное лечение разрешенными препаратами при беременности.
Вытянутое плодное яйцо, может указывать на высокую опасность выкидыша и самопроизвольного прерывания вынашивания. В условиях стационара, врачи назначают спазмолитические препараты, которые способствуют сохранению младенца, а также проводят диагностические мероприятия для определения основных причин такого состояния.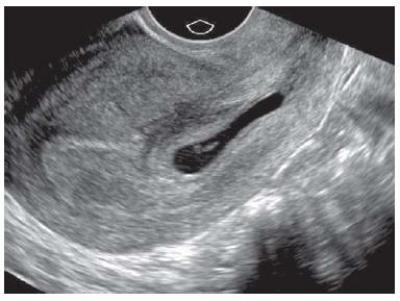
Почему бывает пустое плодное яйцо при беременности?
Ситуации, при которых формируется пустое плодное яйцо, встречается достаточно редко. Патология характеризуется отсутствием эмбриона, при наличии всех остальных признаков зачатия — оболочки, амниона, а также выделяется гормон беременности (ХГЧ).Часто организм самостоятельно избавляется от дефекта зачатия посредством выкидыша. Но нередки ситуации, когда происходит успешная имплантация эмбриона к стенке матки, тогда возникают все основные признаки зачатия – токсикоз, смена вкусовых предпочтений, патологическая усталость и набухание груди.
Основным фактором возникновения сбоя при зачатии связаны с хромосомными и генетическими аномалиями. В то время, когда клетки начинают деление и происходит образование эмбриона, происходит сбой – плодное яйцо не формируется, а оставшиеся клетки продолжают свое развитие.
Также специалисты выделяют следующие возможные причины:
- инфекционные болезни длительного характера;
- интоксикация организма токсическими веществами;
- загрязненная окружающая среда и атмосфера;
- острая нехватка витаминов и минералов.

Ситуация может осложниться, если специалисты не заметили формирование патологии и начинают поддерживать вынашивание, назначая различные лекарственные препараты. Замершая беременность на более поздних сроках, подразумевает прерывание по медицинским показателям и чистку организма.
Конечно, не каждая беременная отнесется к таким симптомам с настороженностью, да и часто эти признаки проходят с прогрессированием беременности (гестации). Именно поэтому часто замирание плода диагностируется не сразу, а по прошествии нескольких недель. Часто могут присоединиться мажущие выделения из половых путей, что говорит о начале отторжения беременности.
Диагностика
Чаще всего диагноз НБ ставится при ультразвуковом исследовании и гинекологическом осмотре. Как дополнительные методы можно использовать и исследование крови на хорионический гонадотропин (ХГЧ), а также измерять базальную температуру.
УЗИ-признаки замершей беременности
Основными УЗИ-признаками остановки развития эмбриона на самом маленьком сроке является деформация плодного яйца, неровные контуры, его нахождение в нижней части матки. Для более поздних сроков характерно несоответствие срока беременности по УЗИ и по месячным, отсутствие сердцебиения плода (обычно с 5-6 недели его уже можно определить).
Поэтому в некоторых случаях (например, по месячным срок беременности 7-8 недель, а по УЗИ видно только плодное яйцо, характерное для 4 недель), чтобы не ошибиться с диагнозом стоит повторить исследование через 5-7 дней. Если за это время плодное яйцо не подрастет, эмбрион не визуализируется, то имеет место замирание плода.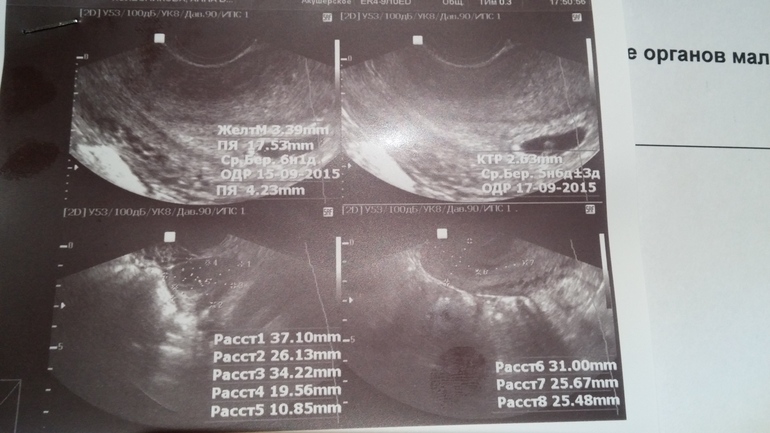
Признаки НБ при гинекологическом осмотре
На гинекологическом осмотре врач оценивает размер матки, его соответствие предполагаемому сроку беременности, состояние шейки. Если величина матки оценивается как меньшая, необходимо выполнить ультразвуковое исследование, чтобы подтвердить или опровергнуть подозрения. У некоторых женщин есть физиологические особенности (изначально меньший размер внутренних половых органов) или может встречаться разница в сроках по месячным и по эмбриону, поэтому важно убедиться, что отставание увеличения матки действительно вызвано замиранием беременности.
Определение хорионического гонадотропина человека (ХГЧ)
Определение концентрации хорионического гонадотропина помогает в постановки диагноза, особенно на самых ранних сроках. Так, когда с помощью ультразвукового исследования еще невозможно увидеть сердцебиение плода, однако есть сомнения в его жизнеспособности, можно сдать кровь на уровень ХГЧ. Здесь важно пронаблюдать за динамикой, так как при нормально развивающемся зародыше уровень гормона с каждым днем увеличивается почти вдвое.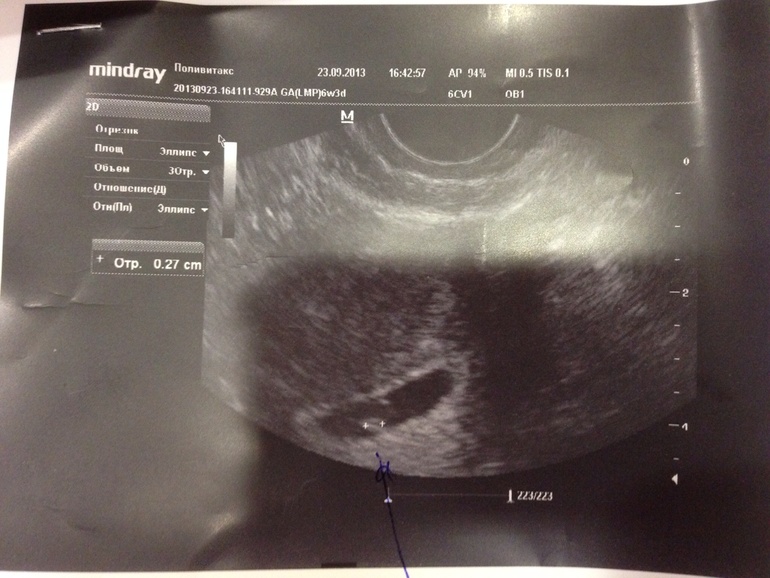
Измерение базальной температуры при подозрении на НБ
Сразу стоит сказать, что этот метод является лишь дополнительным и ориентировочным, так как он неточный и его результаты могут меняться под воздействием многих факторов. Базальная температура измеряется в прямой кишке, не вставая с постели, в одно и то же время после ночного сна. Под воздействием гормона прогестерона (сохраняет беременность) данная температура повышается на 0,3-0,5 градусов по Цельсию и составляет 37,2-37,5. При замирании эмбриона, уровень прогестерона снижается, и как следствие снижается и базальная температура.
При подтверждении внутриутробной гибели плода женщину необходимо госпитализировать в гинекологическую больницу. На ранних сроках основным методом лечения неразвивающейся беременности является одномоментное удаление эмбриона или плода и его оболочек. Если срок беременности позволяет, лучше это производить путем вакуум-аспирации. Этот метод является более щадящим. На более поздних сроках выполняют выскабливание полости матки (по типу аборта).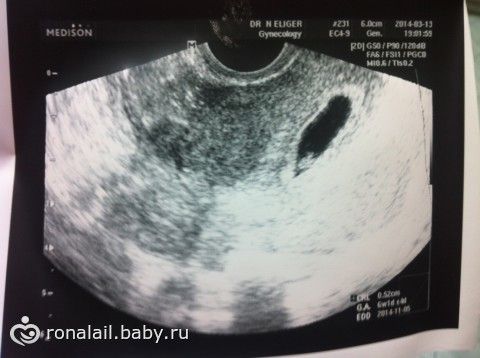 Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
Также на малых сроках все чаще и чаще используется выжидательная тактика и медикаментозный аборт. Эти методы позволят беременности прерваться более бережно (но обязательно под присмотром врачей).
Реабилитация
важно Очень важно провести реабилитацию женщины после неразвивающейся беременности. Она включает в себя прием оральных контрацептивов (не менее 3 месяцев), лечение заболеваний половых органов (инфекции) и гормональных нарушений.
Также не стоит забывать и о психологическом аспекте. Хорошо поменять обстановку, получить положительные эмоции. Постарайтесь избегать стрессов, конфликтов. Важно ощутить поддержку от окружающих.
Последствия
Последствия для репродуктивного здоровья женщины сводятся к нулю, если бережно выполнено удаление эмбриона с его оболочками, а также проведена реабилитация.
Прогноз на следующую беременность
В 90% случаев женщины, перенесшие гибель плода на ранних сроках, способны забеременеть и выносить здорового ребенка. Однако если неразвивающаяся беременность повторяется снова, необходимо пройти полное обследование для выявления причины, так как нарушения могут быть на гормональном и на иммунном уровнях.
Планировать беременность стоит не ранее, чем через 6 месяцев. За это время организм сможет восстановиться, чтобы стать способным к вынашиванию здорового ребенка. Очень важно за этот период пройти обследование и подготовку к последующей беременности.
Главное верить в хорошее и не дать вашим страхам помешать стать счастливыми родителями.
Плодное яйцо
Если врач во время ультразвукового исследования сообщает, что видит в полости матки плодное яйцо — женщину можно поздравить, ведь через 9 месяцев она станет мамой. Установить наличие плодного яйца можно уже на 7-9 день задержки менструации. Если плодное яйцо в матке — значит беременность нормальная, маточная.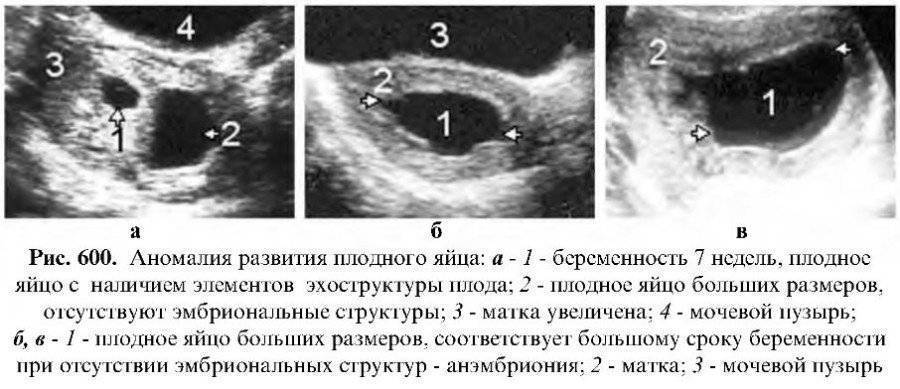 Специалист сразу же определит размер плодного яйца, его форму и расположение. Кроме этого, обратит особое внимание, не имеет ли место отслойка или другие патологические состояния.
Специалист сразу же определит размер плодного яйца, его форму и расположение. Кроме этого, обратит особое внимание, не имеет ли место отслойка или другие патологические состояния.
Как выглядит плодное яйцо?
Плодное яйцо — овальное или круглое тело диаметром в несколько миллиметров. Диаметр плодного яйца замеряется во время первого же УЗИ. Учитывая его размеры, специалист может установить срок беременности. Но в некоторых случаях погрешность в определении составляет 1-1,5 недели. Поэтому врач, пытаясь установить срок, учитывает также показатели копчико-теменного размера.
На 3-8 неделе беременности
плодное яйцо выглядит как образование в виде шара или овала. Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно.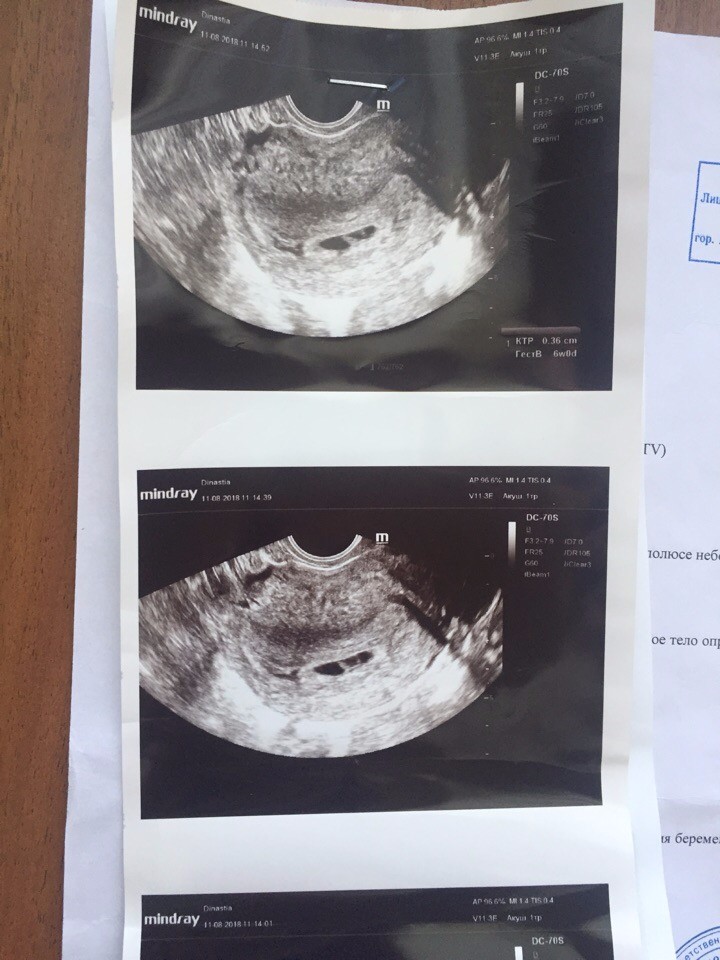 Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Кроме этого, уже сейчас у плода формируется нервная трубка, а клетки распределяют между собой &обязанности&, кто какие органы будет создавать.
К концу 7-й недели зародыш уже приобретает свою характерную форму в виде буквы С. В это время он уже открепился от поверхности плодного яйца. На УЗИ уже можно различить голову, туловище и крохотные зачатки ручек и ножек. В плодном яйце просматривается уже сформированная пуповина.
Неправильная форма плодного яйца
В норме форма плодного яйца — овальная или округлая. Если же оно приплюснуто с боков и похоже на фасолину, это может свидетельствовать о тонусе матки. Такое состояние должно отслеживаться врачом. Если женщину ничего не беспокоит, то деформация не представляет угрозы состоявшейся беременности.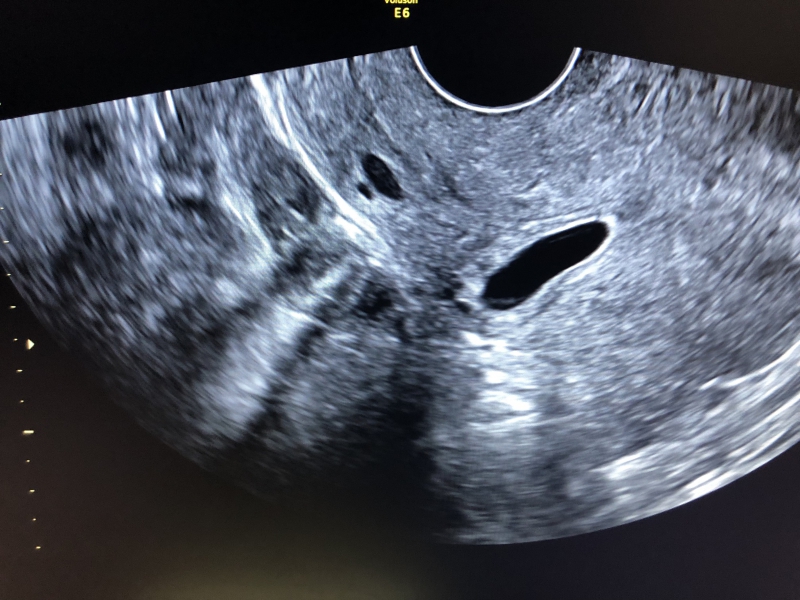 В случае повышенного тонуса матки врачи прописывают комплекс мер (постельный режим, прием лекарственных препаратов), чтобы снять гипертонус и вернуть плодному яйцу правильную форму. Этого можно добиться, расслабив мышцы женского детородного органа.
В случае повышенного тонуса матки врачи прописывают комплекс мер (постельный режим, прием лекарственных препаратов), чтобы снять гипертонус и вернуть плодному яйцу правильную форму. Этого можно добиться, расслабив мышцы женского детородного органа.
Но, если плодное яйцо имеет неправильную форму, а у женщины наблюдаются боли, выделения или симптомы раскрытия шейки матки, необходимо принятие срочных мер. В таких случаях женщину определяют в стационарное отделение больницы на сохранение.
Отслойка и деформация плодного яйца, сохранять ли беременность?
Выявленные по результатам обследования УЗИ отслойка и деформация плодного яйца представляют угрозу прерывания беременности.
Отслойка — это отторжение плодного яйца от стенки матки, которое сопровождается повреждением ее кровеносных сосудов. В результате между стенкой матки и плацентой образуется гематома — задержка крови в образовавшемся участке отслойки.
Деформация плодного яйца чаще всего обусловлена повышенным тонусом миометрия матки, в результате чего матка как бы сжимает, сплющивает яйцо.
Современная медицина во многих случаях позволяет сохранить беременность при своевременно назначенном лечении, и желании мамочки выносить и родить малыша. Столкнувшись с такими проблемами, очень важно всю беременность внимательно следить за своим самочувствием и выполнять предписания врачей.
Однако, помимо угрозы выкидыша, отслойка и деформация плодного яйца, создают опасность &замершей& беременности и пороков развития плода.
Ревитоника: деформация костно-мышечного корсета.
Вопрос о сохранении или прерывании беременности в каждом конкретном случае должен решаться индивидуально на основании объективных данных обследования.
Имеют значение и причины возникновения отслойки плодного яйца, деформации плода.
Часто подобные проблемы возникают при нарушении функции яичников и наличии воспалительных процессов, опухолей разного происхождения, инфекционных заболеваний. Неблагоприятные бытовые и вредные производственные факторы, тяжелый физический труд, стрессовые ситуации, эндокринные нарушения, недостаток прогестрона, генетические нарушении, резус-конфликт матери и малыша я могут способствовать этому явлению.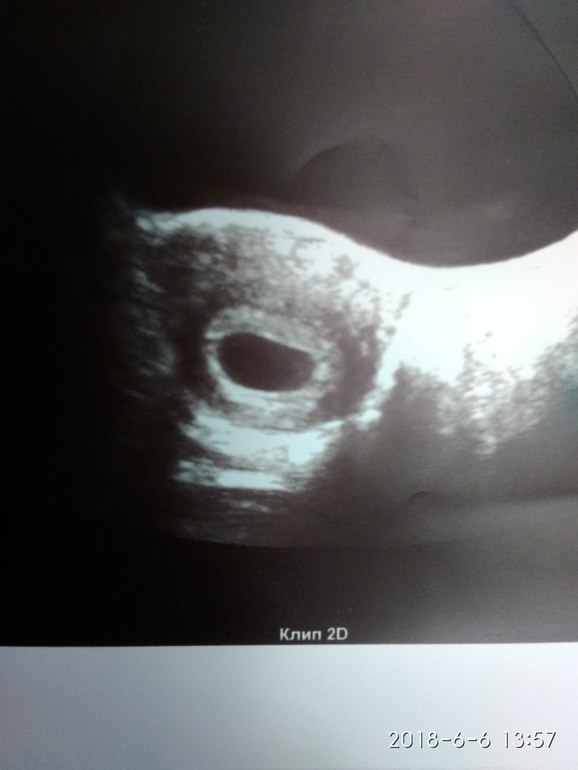
В качестве сохраняющей терапии на ранних сроках чаще всего назначают гормональные таблетки Дюфастон или Утрожестан. Ректальные свечи папаверин, фолиевая кислота и витамин Е Но-шпа, Магне В6, поливитамины для беременных.
Трудно дать совет в Вашей ситуации, тем более, заочно.
Мое личное мнение, что можно не торопиться с прерыванием беременности, ведь время подумать до 12 недель еще есть.
Если сердцебиение прослушивается, размеры эмбриона увеличиваются, чувствуете себя лучше, можно понаблюдать за развитием беременности еще несколько недель.
Пройдите полное обследование на предмет возможных нарушений и инфекций, при необходимости начните лечение по показаниям.
Проконсультируйтесь по поводу состояния Вашей беременности с другими врачами.
Сохраняйте по возможности физический и душевный покой, берегите себя.
На практике, множество случаев, когда с подобными показаниями, женщины вынашивали беременность и рожали здоровых малышей.
Если Ваше желание иметь ребеночка велико, и Вы уже полюбили то существо, которое находится внутри Вас, сделайте все возможное для сохранения беременности.
Еще раз оговорюсь, что подход в каждом случае сугубо индивидуальный, нужно смотреть на Ваше состояние и состояние плода.
Не бойтесь вреда от УЗИ, делайте его почаще, думаю, динамика развития беременности, даст ответы на Ваши вопросы.
Желаю удачи и крепкого здоровья!
«Деформированное» плодное яйцоУ меня срок 6 недель. Первые анализы сданы, все прекрасно. Но во время вагинального УЗИ врач заявил мне, что плод неправильной формы и скорей всего имеет место патология или замершая беременность. Анализ ХГЧ 4 недели — 669.45; 6 неделя -12 618. Симптомов беременности, кроме тянущей боли внизу живота и частого мочеиспускания, нет. Замершую, я так понимаю, исключаем после ХГЧ? Не рано ли для диагноза о патологии? Что это за неправильная форма плода? Мучительно ждать следующего анализа ХГЧ и УЗИ.
Отвечает Березовская Е. П.
УЗИ на таком сроке не может показать состояние эмбриона, даже не всегда можно обнаружить сердцебиение. Очевидно, речь идет о плодном яйце.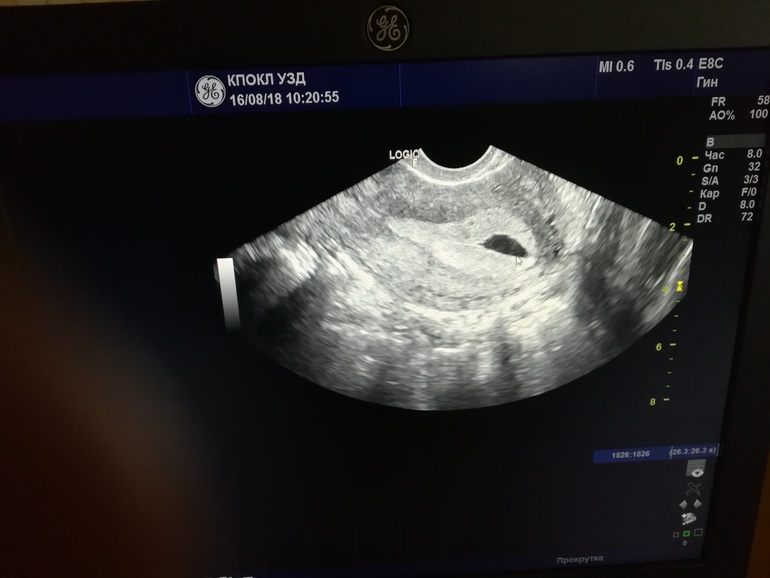 На таком сроке оно может быть овальной формы, что часто врачи называют &деформированным& плодным яйцом, а значит, это признак замершей беременности. Однако, очень часто, если посмотреть на снимки здоровых беременностей на ранних сроках, то в зависимости от направления УЗИ-волн можно получить весьма &деформированные& изображения плодных яиц. Поэтому, по одному признаку формы плодного яйца выводы все же не делают, особенно на таких ранних сроках.
На таком сроке оно может быть овальной формы, что часто врачи называют &деформированным& плодным яйцом, а значит, это признак замершей беременности. Однако, очень часто, если посмотреть на снимки здоровых беременностей на ранних сроках, то в зависимости от направления УЗИ-волн можно получить весьма &деформированные& изображения плодных яиц. Поэтому, по одному признаку формы плодного яйца выводы все же не делают, особенно на таких ранних сроках.
Относительно вашего пренатального генетического скрининга первого триместра, — он ничего общего не имеет с картиной УЗИ. Это всего лишь скрининг, и он не показывает ни замершие беременности, ни патологическое развитие плода. Об этом читайте здесь: Коротко о пренатальных генетических скринингах.
Советую не делать поспешных выводов. Во-первых, вы ничего хорошего не сделаете, потому что деформированное плодное яйцо не выправить никакими лекарствами и манипуляциями, если таковое имеется. Во-вторых, такие находки на УЗИ конкретно ничего не значат.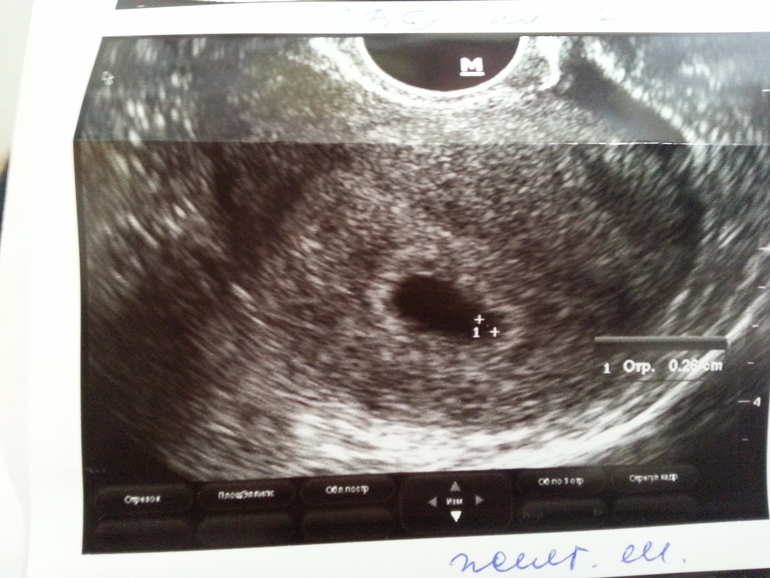 Для постановки прерывающейся беременности существует несколько диагностических УЗИ-критериев, которые у вас не описаны.
Для постановки прерывающейся беременности существует несколько диагностических УЗИ-критериев, которые у вас не описаны.
Не надо трагических мучительных ожиданий! Вы же вредите своими гормонами стресса ребенку и сами же провоцируете выкидыш.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Ультразвуковое исследование позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, плодное яйцо на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Вообще, плодное яйцо на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз &деформированное плодное яйцо&, причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после ощупывания живота. Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
а что с ней сейчас ненормального-то. ничего экстаординарного с вами не происходит, угрозы и тонус у каждой второй бывают. Новое20 марта 2011, 22:45
вероятность 100% норм беременности, у меня было тоже самое на таком же сроке, сыночку уже почти полтора года! полежите на сохранении тонус снимите и все будет норм! пейте таблетки что прописал врач! Новое20 марта 2011, 22:46
а вот это вам точно никто не скажет. может сейчас пролежите, а потом вообще всё идеально будет, а может всю беременность с тонусом проходите, некоторые так до самых родов ходят и ничего, рожают нормальных детишек, у моей подруги матка была открыта на 2 см почти всю беременность, ничего в срок родила. а у некоторых всё вроде гладко, а потом выкидыш ни с того ни с сего. так что тут не угадаешь.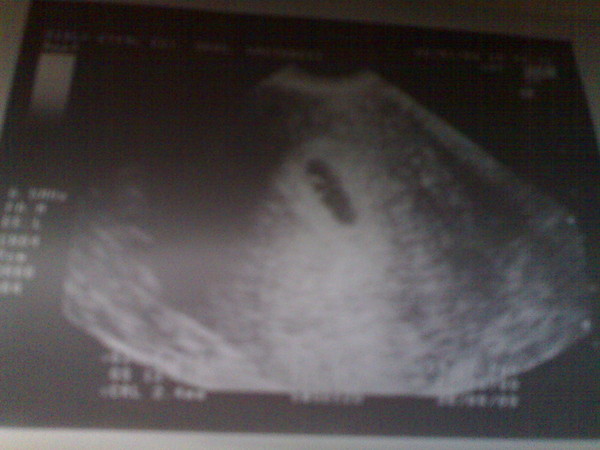 удачи вам и здоровенького карапузика
удачи вам и здоровенького карапузика
Я-беременна — все о беременности, родах и детях (0.0019 сек.)
Очень часто мамочки, посетившие , получают заключение со страшным и непонятным диагнозом «деформированное плодное яйцо». Большинство воспринимают это словосочетание как приговор, и ожидают самого неблагоприятного окончания своего вынашивания. Такое аномальное развитие плодного яйца абсолютно не означает, что ребенок не имеет шанса выжить и вырасти полноценным человеком. Лишь совокупность определенных факторов, вместе с ненормальным строением плодного яйца, может стать показателем к прерыванию беременности.
Деформированное плодное яйцо – в чем причина явления?
Основной причиной, которая влияет на такое патологическое протекание беременности, является повышенный тонус матки. Факторов, провоцирующих сильное сокращение стенок детородного органа, существует огромное множество, начиная от банального стресса и заканчивая инфекциями или гормональным сбоем. Чаще всего, такая причина деформации плодного яйца может быть устранена приемом спазмолитиков, магния, магнезии и так далее.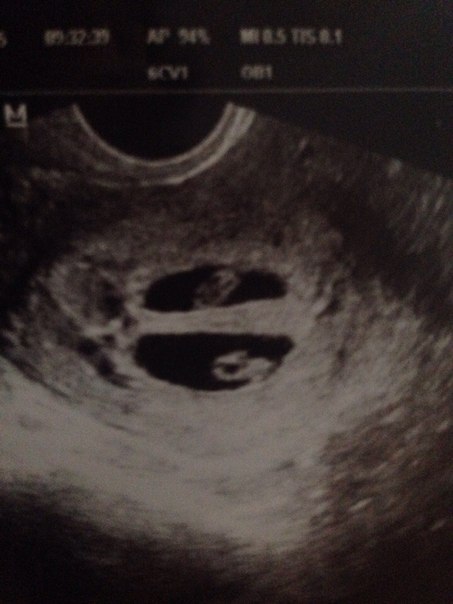 Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Аномалии развития плодного яйца
Кроме того, что яйцо с плодом может иметь неправильную форму, существует еще множество патологических процессов, которые могут вызвать выкидыш или . Рассмотрим самые распространенные из них.
Маленькое плодное яйцо
Этот диагноз устанавливается путем соотношения срока беременности с размерами плодного яйца, что дает возможность определить, насколько правильно развивается ребенок в материнской утробе. Самое интересное, что время вынашивания устанавливается по тому же размеру плодного яйца. Вот и получается, что в большинстве своем данная патология может не иметь оснований, поскольку просто не точно установлен срок беременности. Но это не правило, а скорее статистическое наблюдение. Медленно растущее плодное яйцо, или отсутствие его развития, может быть показателем замершей беременности. В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
Плодное яйцо больше эмбриона
Такое ненормальное протекание вынашивания еще называется анэмбриональная беременность и является разновидностью замершей. Она характеризуется тем, что присутствуют все признаки оплодотворения, сформированы плодные оболочки, они растут, но нет самого эмбриона. Установить это можно только на сеансе УЗ исследования самого плодного яйца, делать которое необходимо не позже 6-й или 7-й недели. Однако не стоит немедленно задумываться о чистке, поскольку может быть неправильно установлен срок беременности и эмбрион еще так мал, что его не «видит» аппарат.
Плодное яйцо вытянутой формы
В норме яйцо с плодом должно иметь несколько округлые абрисы. Вытянутая форма плодного яйца сигнализирует о возможной потере ребенка. Причиной этому явлению, как правило, становится повышенный тонус мышц стенок матки. Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить жизнь ребенка, если прослушивается его сердцебиение, и он продолжает развиваться.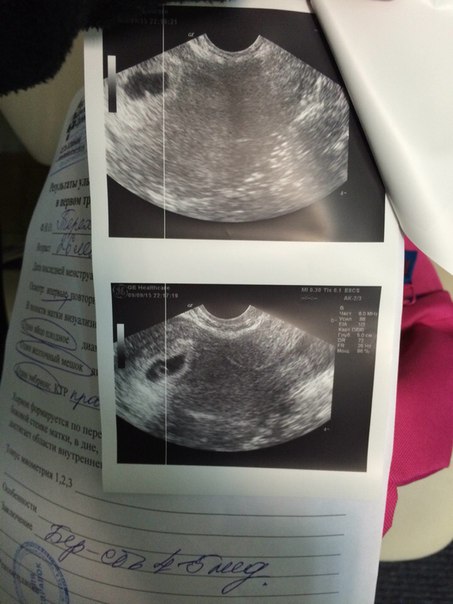 Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.
Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.
Поскольку такие диагнозы ставятся на очень ранних сроках вынашивания, всегда имеется возможность понаблюдать за развитием событий и проходить более тщательные исследования. Это даст вашему ребенку реальный шанс появиться на свет.
Деформированное плодное яйцо — Вопрос гинекологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.5% вопросов.
Оставайтесь с нами и будьте здоровы!
Деформация плодного яйца — 46 ответов врачей на вопрос на сайте СпросиВрача
Акушер, Гинеколог, Детский гинеколог
Здравствуйте Скажите пожалуйста на данный момент живот болит тянет?
Анна, 29 марта 2021
Клиент
Светлана, здравствуйте. После узи есть неприятные тянущие ощущения. Выделения обычные
Акушер, Гинеколог, Детский гинеколог
Наличие миомы может немного осложнить течение беременности, если плацента будет на этом месте, но на данный момент говорить об этом очень рано.А скажите пожалуйста вы что-то принимаете из препаратов?
Анна, 29 марта 2021
Клиент
Светлана, я принимаю фолиевую кислоту 400 мг, йодомарин 200 мг, магний В6 один раз в день и витамин Д 2000 мг.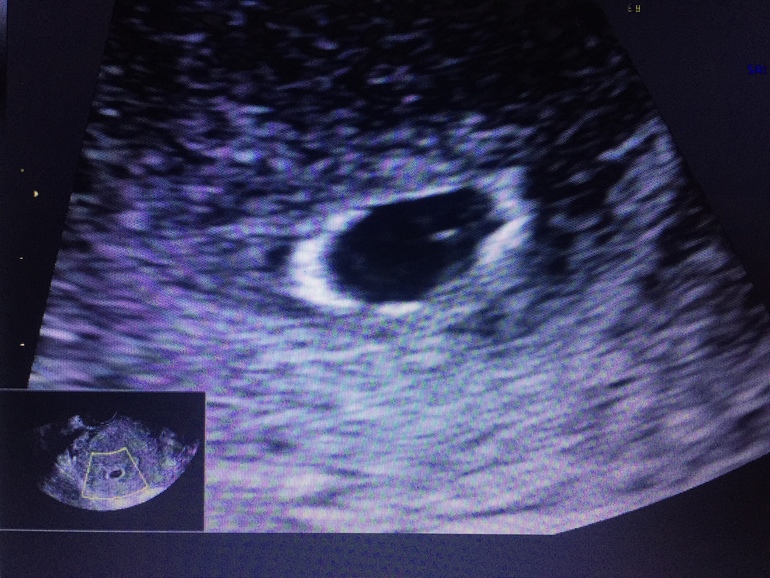 Нужно ли добавить дюфастон? Жёлтое тело не маленькое?
Нужно ли добавить дюфастон? Жёлтое тело не маленькое?
Акушер, Гинеколог, Детский гинеколог
Нет, в Дюфастоне вы не нуждаетесь потому как нет угрозы прерывания беременности и отслойки плодного яйца нет, вам можно свечи папавериновые ректально 2 раза в день в течение 5-7 дней. Кровянистые незначительные выделения могут быть за счёт того, что беременная матка обрастает кровеносными сосудами, они очень легко ранимые и возможно лопнул сосуд и подкровил, такое очень часто случается в первом триместре беременности, поэтому не переживайте
Анна, 29 марта 2021
Клиент
Светлана, спасибо большое!!
Акушер, Гинеколог, Детский гинеколог
Вам лёгкой беременности???
Акушер, Гинеколог
Здравствуйте, насколько плохо обстоят дела со стула?
Анна, 29 марта 2021
Клиент
Любовь, здравствуйте. Стул уже был вчера и сегодня. До этого два дня запор
Стул уже был вчера и сегодня. До этого два дня запор
Акушер, Гинеколог
По УЗИ у Вас ничего плохого нет, деформированное плодное яйцо нельзя рассматривать как изолированный признак неудачи. Тонус на УЗИ — норма, это не признак угрозы, а реакция мышечного органа на исследование. Вам сейчас необходимо повторить УЗИ в динамике, если есть проблема со стулом, то можно кушать чернослив, если выделения кровянистые повторятся, то начните принимать дюфастон по 1 т 2 раза в день и очный осмотр врача. Сейчас паниковать не надо, миома маленькая, беременность с такими вынашивают множество женщин.
Анна, 29 марта 2021
Клиент
Любовь, спасибо большое ?
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Во первых, не переживайте! Деформированное плодное яйцо ещё ничего не значит! Моему деформированному плодному яйцу уже 6 месяцев исполнилось. Такое часто бывает из-за тонуса. Во-вторых, какие размеры миомы и где она будет находиться относительно плаценты — по этим факторам можно предложить насколько она может осложненить течение беременности. Но сейчас спокойно вынашивают с миомой.
Такое часто бывает из-за тонуса. Во-вторых, какие размеры миомы и где она будет находиться относительно плаценты — по этим факторам можно предложить насколько она может осложненить течение беременности. Но сейчас спокойно вынашивают с миомой.
Сколько дней запор?
Анна, 29 марта 2021
Клиент
Валерия, здравствуйте. Я прикрепила узи и снимок плодного яйца. Не знаю, видно ли. Миома 28 мм. В декабре была 24 мм.
Плодное яйцо 12 мм. При этом врач измеряла несколько раз, было и 8 мм, и 10 мм. Ставит срок 3 недели 2 дня
Акушер, Гинеколог, Детский гинеколог
Не переживайте раньше времени! Во-первых, ваши переживания провоцируют выброс адреналина, который заставляет сосуды и гладкомышечные волокна матки сокращаться. Отсюда и тонус, который сжимает плодное яйцо. Расслабьтесь — расслабиться и матка, уйдет деформация.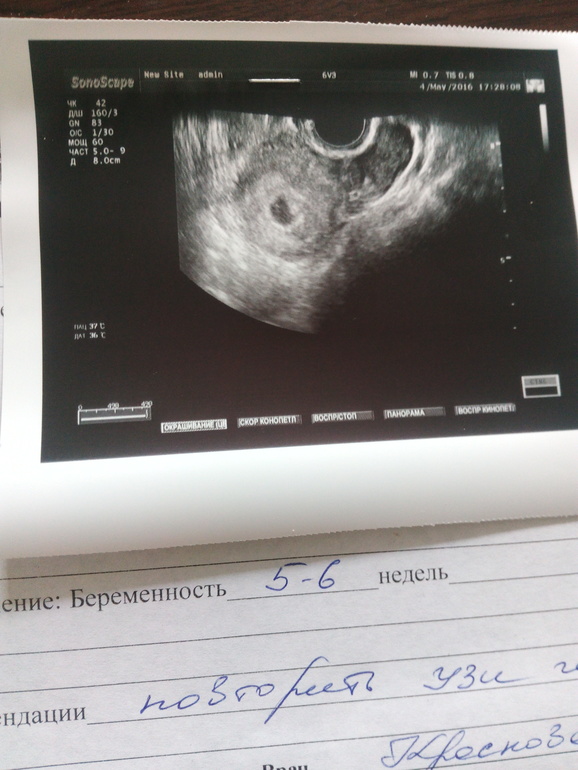
Во-вторых, У вас миома и малыш по передней стенке. Наиболее вероятно, что когда вырастет плацента (к 16 неделе), то она на себя заберёт весь кровоток и миома, лишившись питания, сама регресирует
Анна, 29 марта 2021
Клиент
Валерия, спасибо большое!!! Нужно ли мне ещё делать контроль хгч?
Акушер, Гинеколог, Детский гинеколог
У вас отличный прирост. Более того, я бы посоветовала не ХГЧ сдавать, а через 7-10 дней сходить на УЗИ, посмотреть на сердечко вашего малыша. К этому времени оно уже должно будет сформироваться❤️
Анна, 29 марта 2021
Клиент
Валерия, спасибо вам большое ?
Анна, 29 марта 2021
Клиент
Валерия, спасибо вам большое ?
Акушер, Гинеколог, Детский гинеколог
Растите здоровенькими?
Акушер, Гинеколог, Детский гинеколог
Здравствуйте.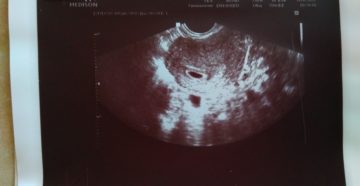 Что Вы сейчас принимаете?
Что Вы сейчас принимаете?
Анна, 29 марта 2021
Клиент
Адэль, здравствуйте. Посмотрите, пожалуйста, узи и снимок плодного яйца. Я прикрепила, не знаю, видно ли
Анна, 29 марта 2021
Клиент
Адэль, принимаю фолиевую кислоту 400 мг, магний В6 один раз в день, йодомарин 200 мг, витамин Д 2000 мг.
Нужно ли добавить дюфастон? Жёлтое тело не маленькое?
Акушер, Гинеколог, Детский гинеколог
Анна, отлично, принимаете все, что нужно, Магний В6 по 1 таблетке 3 раза в день — это снимет тонус. Деформация плодного яйца (что по фото весьма сомнительно на данном сроке), вызвана тонусом матки, тонус матки в ответ на действие ультразвукового датчика у многих женщин нормальная реакция. Матка может реагировать на исследование, на проблемы с желудочно-кишечным трактом, на Ваш стресс и переживания!
По поводу розоватых выделений — Тому может быть множество причин.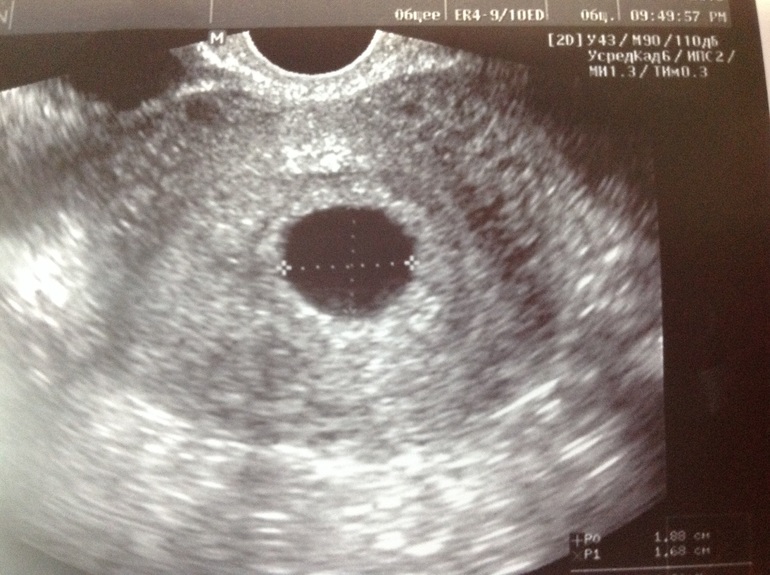 Это может быть сосуд с шейки матки (например, если есть эктопия (эрозия), был половой контакт, вагинальный узи осмотр, осмотр на кресле, взятие мазка), либо с самой матки – когда она растет и растягивается, край хориона может немного отслаивается – сосуд оголяется и подкравливает.
Это может быть сосуд с шейки матки (например, если есть эктопия (эрозия), был половой контакт, вагинальный узи осмотр, осмотр на кресле, взятие мазка), либо с самой матки – когда она растет и растягивается, край хориона может немного отслаивается – сосуд оголяется и подкравливает.
Главное, в Вашем случае не поддаваться панике и уверовать в то, что все хорошо и развивается так как надо.
Показаний к Дюфастон у Вас нет. Есть показание к покою — физическому и психоэмоциональную. Все, что нужно Вы получаете, дозировку магния можно увеличить. Если будут тянущие боли — можно использовать свечи папаверин ректально, но в большинстве случаев это физиологичные боли, связанные с ростом матки и растяжением маточных связок.
Анна, 29 марта 2021
Клиент
Адэль, благодарю за ответ!! Нужно ли ещё контролировать хгч? И ещё такой вопрос — я сегодня получу результаты анализов крови, в том числе коалограммма, д-димер, фибриноген, ферритин. Можно ли их прикрепить сюда и проконсультироваться?
Можно ли их прикрепить сюда и проконсультироваться?
Акушер, Гинеколог, Детский гинеколог
Если Вам так будет спокойнее можете сдавать — но независимо от результатов ХГЧ — все равно решающим теперь будет узи в динамике, поэтому нужны Вам эти нервы в ожидании анализа или нет — подумайте. В идеале повторить узи через 10-14 дней.
Конечно, обязательно добавьте анализы и напишите, обязательно проконсультирую Вас.
Анна, 29 марта 2021
Клиент
Адэль, спасибо огромное ?
Акушер, Гинеколог, Детский гинеколог
Пожалуйста! Обращайтесь, всегда с удовольствием проконсультирую!
Анна, 29 марта 2021
Клиент
Адэль, опять обращаюсь к Вам ? я получила анализы и прикрепила их.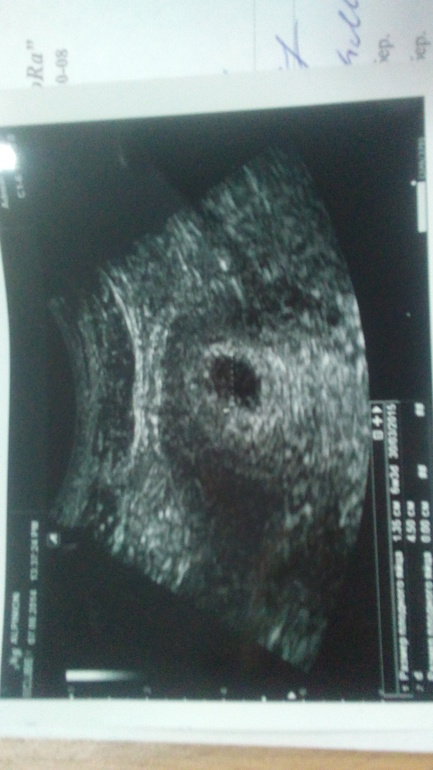 Посмотрите, пожалуйста. Смущают несколько параметров:
Посмотрите, пожалуйста. Смущают несколько параметров:
Д- димер- первый раз я его сдавала в феврале, после Ковида. Ковид перенесла в январе в легкой форме. Результат был 0,346 при норме до 0,234 мкг/мл.
Врач назначила эликвис 2,5 мг на две недели и потом кардиомагнил 75 мг две недели. Сдала повторно 22.03, получается, я уже была беременна. Результат 0,691, но теперь нормы лаборатории до 0,500 мкг/мл.
Врач сказала, что странно, что поменяли нормы, возможно, погрешности лаборатории.
Также повышен гемоглобин _146, и гематокрит — 44,8. Но у меня они всегда высокие. По коалограммме ещё повышено протромбиновое время — 12,8 при норме до 12,5.
Витамин Д у меня 58,5, ферритин 39,3.
Так понимаю, это хороший уровень.
Смущает повышенный д-димер и протромбиновое время.
Могут ли они вызвать проблемы со свертвваемостью крови и означать предраспрложенность к тромбофилии?
Анализы на тромбофилию я не сдавала, очень дорого.
Но у сестры генетическая тромбофилия и две потери беременности на сроке 8-9 недель ( замершие).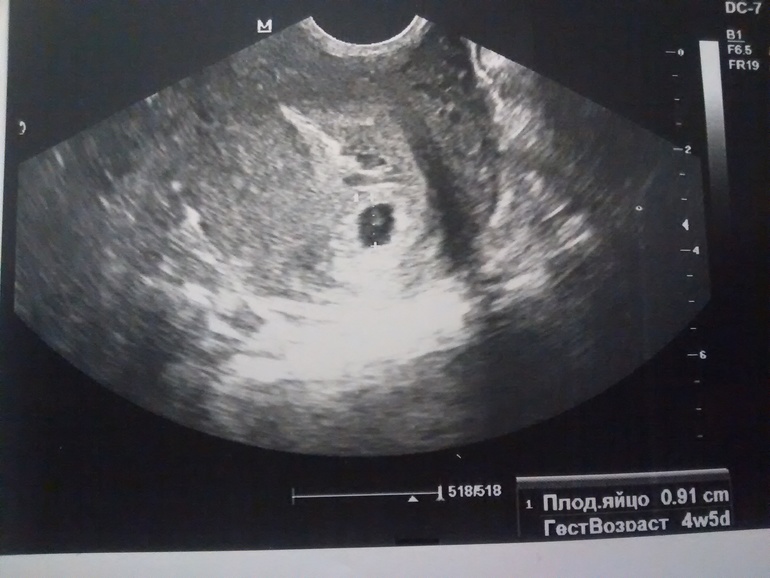
Спасибо заранее ???
Акушер, Гинеколог, Детский гинеколог
Анна, да, конечно, сейчас ознакомлюсь со всеми анализами и отвечу Вам. Спасибо за ожидание
Анна, 29 марта 2021
Клиент
Адэль, спасибо ?
Акушер, Гинеколог, Детский гинеколог
Д-димер у Вас в норме. Независим от референсных значений лаборатории — во время беременности Д-Димер повышается.
А нормы лаборатории могут меняться, в зависимости от реагентов, которые они закупают.
То же самое касается коагулограммы — во время беременности в зависимости от триместра показатели будут меняться, фибриноген ко 2-3 триместру может достигать 6 г/л, протромбиновое время повышено совсем незначительно. Отличный витамин Д, хорошее железо. Но в следующий раз сдавайте именно ферритин — он отражает запасы железа в организме.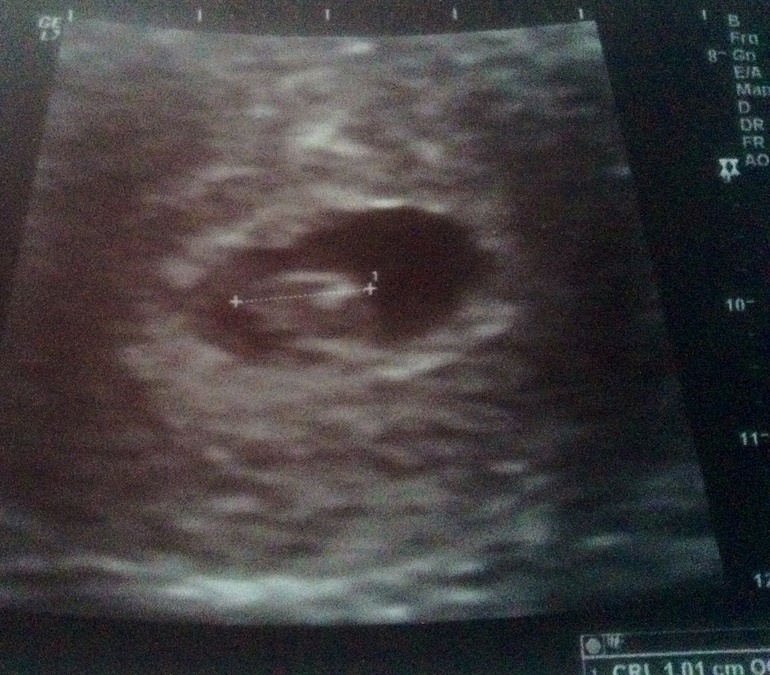
По поводу повышенного гемоглобина и гематокрита — увеличьте потребление воды 30 мл на кг чистого веса — ежедневно.
По анализам значимых отклонений нет, все вписывается в «беременные» нормы)
Анна, 29 марта 2021
Клиент
Адэль, огромное вам спасибо!! Вы меня очень успокоили ???
Врач УЗД, Хирург
Здравсивуйте!
» деформация плодного яйца» в Вашем случае- этотфантазия доктора
Спркойно вынашивайте беременнось, и вообще не думайте об этом
Анна, 29 марта 2021
Клиент
Елена, здравствуйте!! Спасибо за ответ! Я прикрепила описание узи и фото плодного яйца, не знаю, видно ли
Врач УЗД, Хирург
Конечно. Прекрасно видно. Никакое оно не деформированное. Яйцо как яйцо. И от тонуса матки и миомы деыормация ПЯ не зависит. Зависит только от генетическиз аномалий- когда матка стремиться изгнать нежизнеспособное ПЯ : выглядит оно в таком соучае как овал длинный тааой крлюаской, устремоенный к цервикальному каналу острым кончиком. Нет у Вас никакой деформации. По крайней мере я не вижу.
Прекрасно видно. Никакое оно не деформированное. Яйцо как яйцо. И от тонуса матки и миомы деыормация ПЯ не зависит. Зависит только от генетическиз аномалий- когда матка стремиться изгнать нежизнеспособное ПЯ : выглядит оно в таком соучае как овал длинный тааой крлюаской, устремоенный к цервикальному каналу острым кончиком. Нет у Вас никакой деформации. По крайней мере я не вижу.
Анна, 29 марта 2021
Клиент
Елена, спасибо огромное ?
Анна, 29 марта 2021
Клиент
Елена, подписана на Вас на Яндекс. ДЗЕН. Читаю с удовольствием ?
Врач УЗД, Хирург
Совет: беременность- это динамичное состояние. Все меняется практически ежедневно. Никогда не стоит на основании одного аналищюза или одного УЗИ начинать беспркоиться.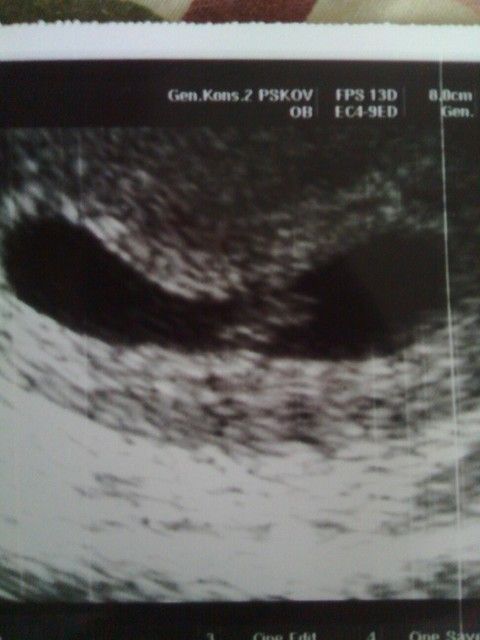 Спркойно. Что то не так- повторить через неделю УЗИ, анализ.
Спркойно. Что то не так- повторить через неделю УЗИ, анализ.
Хорошего вынашивания!
Здоррвья маме и малышу!
Анна, 29 марта 2021
Клиент
Елена, спасибо огромное ?
Врач УЗД, Хирург
Спасибо)) очень приятно)))
Врач УЗД, Хирург
Рада была оказаться полезной!
Акушер, Гинеколог, Детский гинеколог
Здравствуйте, Анна!
Шансы конечно же есть.
И проблемы Ваши да, могут быть связаны с запором. Т к набухший кишечник давит на матку, плюс потуживание в туалете…
Вам в первую очередь нужно исключить запоры. Пить больше жидкости. Варить отвары из Чернослива и кураги , пить их утром натощак и в течение дня съедать ягоды. Кушать нужно побольше овощей и фруктов , кушать часто и понемногу 5-6 раз в день.
Кушать нужно побольше овощей и фруктов , кушать часто и понемногу 5-6 раз в день.
Можно принимать Эубикор в течение месяца.
Также можно Дюфалак сироп от запоров.
Миома матки у вас маленькая , на вынашивание беременности влияние особо не окажет , не переживайте.
А вот жёлтое тело немного маловато в размере, обговорите со своим гинекологом о необходимости приема Дюфастона по одной таблетки два раза в день.
Половой и физический покой соблюдайте обязательно. Не нервничайте и не переживайте.
Анна, 29 марта 2021
Клиент
Араксия, благодарю за ответ ?
Акушер, Гинеколог, Детский гинеколог
Анна, будут вопросы, обращайтесь!)))
Врач УЗД, Гинеколог, Маммолог, Детский
Здравствуйте.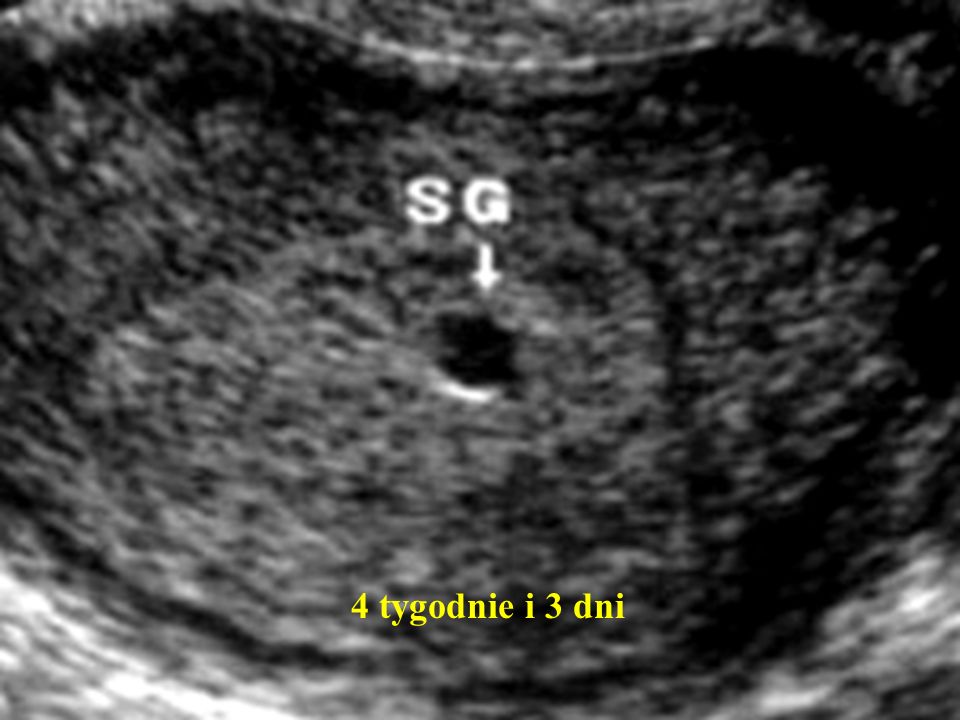 Небольшая ретрохориальная гематома имеется,в стадии организации. Миома с данным размером не даст вам проблем в вынашивании и прикреплении плаценты . Начните лечение утрожестаном и контроль узи через неделю. Все будет хорошо
Небольшая ретрохориальная гематома имеется,в стадии организации. Миома с данным размером не даст вам проблем в вынашивании и прикреплении плаценты . Начните лечение утрожестаном и контроль узи через неделю. Все будет хорошо
Анна, 29 марта 2021
Клиент
Людмила, спасибо большое ?
Деформированное плодное яйцо – причины. Причины и последствия деформации плодного яйца
Одним из первых признаков наступившей беременности является наличие плодного яйца в матке. Оно состоит из эмбриона и его оболочек (оболочки плодного яйца). Первый триместр беременности – самый важный этап развития будущего ребенка, именно в этот период диагностика основывается на исследованиях плодного яйца.
Размеры и рост плодного яйца анализируются при прохождении ультразвукового исследования. Главный показатель – СВД (средний внутренний диаметр плодного яйца), в соответствии с размерами которого и определяется срок беременности.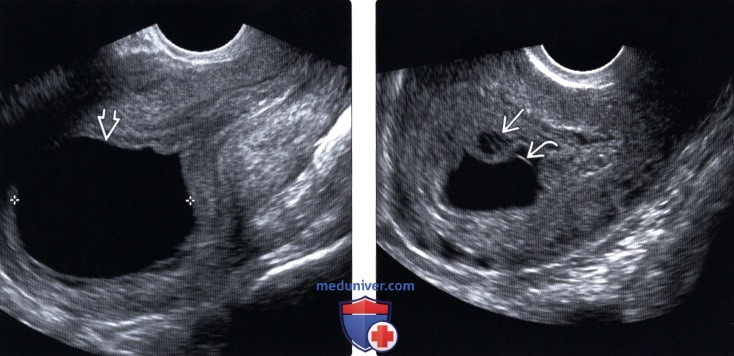
Плодное яйцо в норме должно иметь сферическую либо овальную форму, его размер соответствует установленному сроку беременности и возрасту зародыша.
Однако, в некоторых случаях, в начале беременности поводом для обеспокоенности женщин могут стать диагнозы, установленные при прохождении ультразвукового исследования: плодное яйцо неправильной формы, большое плодное яйцо, вытянутое плодное яйцо и т.д. Насколько опасна та или иная патология плодного яйца и несет ли она угрозу здоровья и жизни матери и будущего ребенка, попробуем разобраться в этой статье.
Плодное яйцо неправильной формы (деформированное плодное яйцо)
Диагноз «плодное яйцо неправильной формы» не должно восприниматься будущей мамочкой как приговор. Несмотря на свое устрашающее название, данное состояние не является патологией, которая неизбежно ведет к прерыванию беременности либо к каким-либо нарушениям развития плода. На снимках, полученных при прохождении ультразвукового исследования, такое состояние выглядит как вытянутое плодное яйцо. Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Серьезное беспокойство может вызвать только совокупность определенных факторов на фоне ненормального строения плодного яйца.
Основной причиной появления такой патологии, как плодное яйцо неправильной формы, является повышение тонуса матки в силу ряда факторов, которые провоцируют усиление перистальтики стенок матки, в результате чего плодное яйцо сдавливается:
- сильный стресс;
- инфекционные заболевания органов половой системы;
- вирусные и бактериальные инфекции в организме женщины;
- нарушение гормонального баланса и т.д.
Основными методами лечения при данной патологии является прием лекарственных препаратов спазмолитического, а также седативного действия и т.д. В данный период рекомендуется отказаться от половых отношений, тяжелых физических нагрузок и постараться создать максимальный психологический комфорт. Если сердцебиение плода прослушивается, эти меры увеличат шансы сохранения беременности.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов , которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона. Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму. Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Конечно, не каждая беременная отнесется к таким симптомам с настороженностью, да и часто эти признаки проходят с прогрессированием беременности (гестации). Именно поэтому часто замирание плода диагностируется не сразу, а по прошествии нескольких недель. Часто могут присоединиться мажущие выделения из половых путей, что говорит о начале отторжения беременности.
Именно поэтому часто замирание плода диагностируется не сразу, а по прошествии нескольких недель. Часто могут присоединиться мажущие выделения из половых путей, что говорит о начале отторжения беременности.
Диагностика
Чаще всего диагноз НБ ставится при ультразвуковом исследовании и гинекологическом осмотре. Как дополнительные методы можно использовать и исследование крови на хорионический гонадотропин (ХГЧ), а также измерять базальную температуру.
УЗИ-признаки замершей беременности
Основными УЗИ-признаками остановки развития эмбриона на самом маленьком сроке является деформация плодного яйца, неровные контуры, его нахождение в нижней части матки. Для более поздних сроков характерно несоответствие срока беременности по УЗИ и по месячным, отсутствие сердцебиения плода (обычно с 5-6 недели его уже можно определить).
дополнительно Однако не всегда срок беременности эмбриональный и менструальный совпадают. Это может происходить по разным причинам (нерегулярные месячные, гормональные нарушения, стрессы, кистозные образования яичников и другие), и разница может достигать четырех недель.
Поэтому в некоторых случаях (например, по месячным срок беременности 7-8 недель, а по УЗИ видно только плодное яйцо, характерное для 4 недель), чтобы не ошибиться с диагнозом стоит повторить исследование через 5-7 дней. Если за это время плодное яйцо не подрастет, эмбрион не визуализируется, то имеет место замирание плода.
Признаки НБ при гинекологическом осмотре
На гинекологическом осмотре врач оценивает размер матки, его соответствие предполагаемому сроку беременности, состояние шейки. Если величина матки оценивается как меньшая, необходимо выполнить ультразвуковое исследование, чтобы подтвердить или опровергнуть подозрения. У некоторых женщин есть физиологические особенности (изначально меньший размер внутренних половых органов) или может встречаться разница в сроках по месячным и по эмбриону, поэтому важно убедиться, что отставание увеличения матки действительно вызвано замиранием беременности.
Определение хорионического гонадотропина человека (ХГЧ)
Определение концентрации хорионического гонадотропина помогает в постановки диагноза, особенно на самых ранних сроках.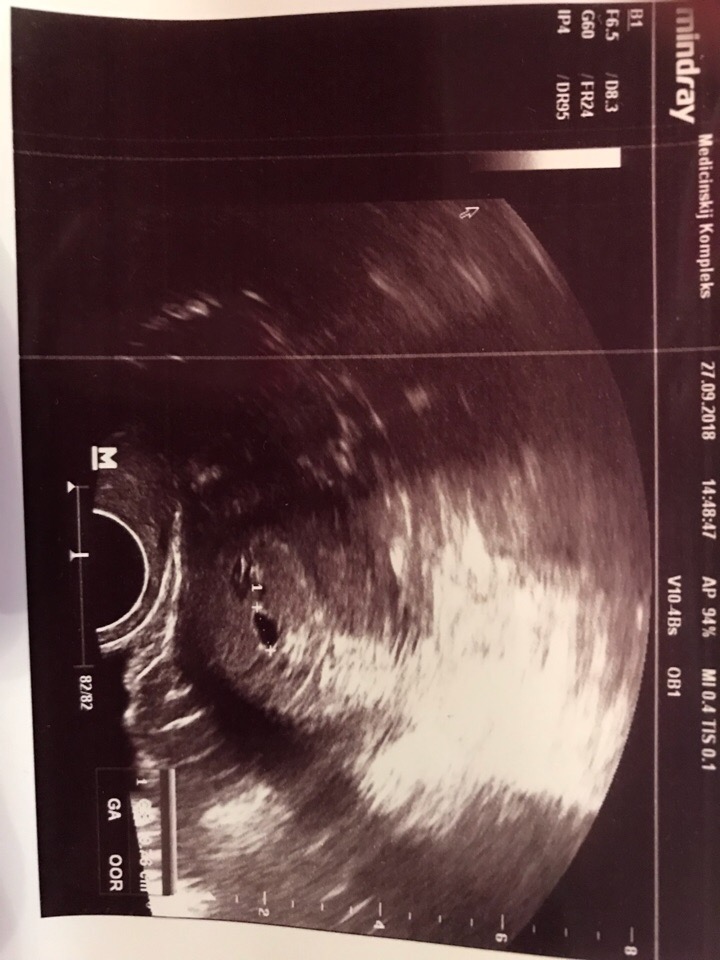 Так, когда с помощью ультразвукового исследования еще невозможно увидеть сердцебиение плода, однако есть сомнения в его жизнеспособности, можно сдать кровь на уровень ХГЧ. Здесь важно пронаблюдать за динамикой, так как при нормально развивающемся зародыше уровень гормона с каждым днем увеличивается почти вдвое.
Так, когда с помощью ультразвукового исследования еще невозможно увидеть сердцебиение плода, однако есть сомнения в его жизнеспособности, можно сдать кровь на уровень ХГЧ. Здесь важно пронаблюдать за динамикой, так как при нормально развивающемся зародыше уровень гормона с каждым днем увеличивается почти вдвое.
Измерение базальной температуры при подозрении на НБ
Сразу стоит сказать, что этот метод является лишь дополнительным и ориентировочным, так как он неточный и его результаты могут меняться под воздействием многих факторов. Базальная температура измеряется в прямой кишке, не вставая с постели, в одно и то же время после ночного сна. Под воздействием гормона прогестерона (сохраняет беременность) данная температура повышается на 0,3-0,5 градусов по Цельсию и составляет 37,2-37,5. При замирании эмбриона, уровень прогестерона снижается, и как следствие снижается и базальная температура.
При подтверждении внутриутробной гибели плода женщину необходимо госпитализировать в гинекологическую больницу. На ранних сроках основным методом лечения неразвивающейся беременности является одномоментное удаление эмбриона или плода и его оболочек. Если срок беременности позволяет, лучше это производить путем вакуум-аспирации. Этот метод является более щадящим. На более поздних сроках выполняют выскабливание полости матки (по типу аборта). Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
На ранних сроках основным методом лечения неразвивающейся беременности является одномоментное удаление эмбриона или плода и его оболочек. Если срок беременности позволяет, лучше это производить путем вакуум-аспирации. Этот метод является более щадящим. На более поздних сроках выполняют выскабливание полости матки (по типу аборта). Перед операцией стоит подготовить шейку матки, особенно у нерожавших женщин. Для этого используют ламинарии (палочки из водорослей), катетеры. Это проводят для бережного и постепенного раскрытия шейки матки. Вакуум-аспирацию плодного яйца и выскабливание полости матки проводят под общим наркозом.
Также на малых сроках все чаще и чаще используется выжидательная тактика и медикаментозный аборт. Эти методы позволят беременности прерваться более бережно (но обязательно под присмотром врачей).
Реабилитация
важно Очень важно провести реабилитацию женщины после неразвивающейся беременности. Она включает в себя прием оральных контрацептивов (не менее 3 месяцев), лечение заболеваний половых органов (инфекции) и гормональных нарушений.
Также не стоит забывать и о психологическом аспекте. Хорошо поменять обстановку, получить положительные эмоции. Постарайтесь избегать стрессов, конфликтов. Важно ощутить поддержку от окружающих.
Последствия
Последствия для репродуктивного здоровья женщины сводятся к нулю, если бережно выполнено удаление эмбриона с его оболочками, а также проведена реабилитация.
Прогноз на следующую беременность
В 90% случаев женщины, перенесшие гибель плода на ранних сроках, способны забеременеть и выносить здорового ребенка. Однако если неразвивающаяся беременность повторяется снова, необходимо пройти полное обследование для выявления причины, так как нарушения могут быть на гормональном и на иммунном уровнях.
Планировать беременность стоит не ранее, чем через 6 месяцев. За это время организм сможет восстановиться, чтобы стать способным к вынашиванию здорового ребенка. Очень важно за этот период пройти обследование и подготовку к последующей беременности.
Главное верить в хорошее и не дать вашим страхам помешать стать счастливыми родителями.
Плодное яйцо
Если врач во время ультразвукового исследования сообщает, что видит в полости матки плодное яйцо — женщину можно поздравить, ведь через 9 месяцев она станет мамой. Установить наличие плодного яйца можно уже на 7-9 день задержки менструации. Если плодное яйцо в матке — значит беременность нормальная, маточная. Специалист сразу же определит размер плодного яйца, его форму и расположение. Кроме этого, обратит особое внимание, не имеет ли место отслойка или другие патологические состояния.
Как выглядит плодное яйцо?
Плодное яйцо — овальное или круглое тело диаметром в несколько миллиметров. Диаметр плодного яйца замеряется во время первого же УЗИ. Учитывая его размеры, специалист может установить срок беременности. Но в некоторых случаях погрешность в определении составляет 1-1,5 недели. Поэтому врач, пытаясь установить срок, учитывает также показатели копчико-теменного размера.
На 3-8 неделе беременности
плодное яйцо выглядит как образование в виде шара или овала. Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно. Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Уже в 5-6 недель желточный мешок, который обеспечивает питание эмбриона и выполняет кроветворную функцию на ранних стадиях развития эмбриона, похож на пузырек внутри полости плодного яйца. Размер плодного яйца на этой стадии беременности составляет от 1,5 до 2,5 сантиметров. Рассмотреть зародыш в это время уже можно. Он выглядит, как пятимиллиметровая полоска, расположенная рядом с желточным мешком. И хотя определить, где у зародыша какая структура и часть пока невозможно, сердцебиение уже регистрируется. В это время сердечко крохи бьется с частотой 150-230 ударов в минуту.
Кроме этого, уже сейчас у плода формируется нервная трубка, а клетки распределяют между собой &обязанности&, кто какие органы будет создавать.
К концу 7-й недели зародыш уже приобретает свою характерную форму в виде буквы С. В это время он уже открепился от поверхности плодного яйца. На УЗИ уже можно различить голову, туловище и крохотные зачатки ручек и ножек. В плодном яйце просматривается уже сформированная пуповина.
Неправильная форма плодного яйца
В норме форма плодного яйца — овальная или округлая. Если же оно приплюснуто с боков и похоже на фасолину, это может свидетельствовать о тонусе матки. Такое состояние должно отслеживаться врачом. Если женщину ничего не беспокоит, то деформация не представляет угрозы состоявшейся беременности. В случае повышенного тонуса матки врачи прописывают комплекс мер (постельный режим, прием лекарственных препаратов), чтобы снять гипертонус и вернуть плодному яйцу правильную форму. Этого можно добиться, расслабив мышцы женского детородного органа.
Но, если плодное яйцо имеет неправильную форму, а у женщины наблюдаются боли, выделения или симптомы раскрытия шейки матки, необходимо принятие срочных мер. В таких случаях женщину определяют в стационарное отделение больницы на сохранение.
Отслойка и деформация плодного яйца, сохранять ли беременность?
Выявленные по результатам обследования УЗИ отслойка и деформация плодного яйца представляют угрозу прерывания беременности.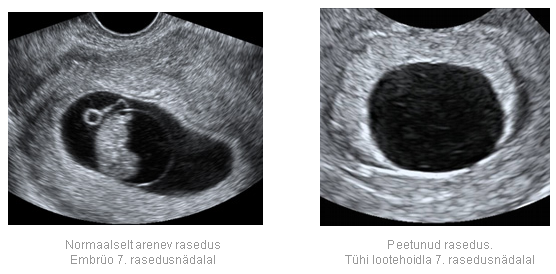
Отслойка — это отторжение плодного яйца от стенки матки, которое сопровождается повреждением ее кровеносных сосудов. В результате между стенкой матки и плацентой образуется гематома — задержка крови в образовавшемся участке отслойки.
Деформация плодного яйца чаще всего обусловлена повышенным тонусом миометрия матки, в результате чего матка как бы сжимает, сплющивает яйцо.
Современная медицина во многих случаях позволяет сохранить беременность при своевременно назначенном лечении, и желании мамочки выносить и родить малыша. Столкнувшись с такими проблемами, очень важно всю беременность внимательно следить за своим самочувствием и выполнять предписания врачей.
Однако, помимо угрозы выкидыша, отслойка и деформация плодного яйца, создают опасность &замершей& беременности и пороков развития плода.
Ревитоника: деформация костно-мышечного корсета.
Вопрос о сохранении или прерывании беременности в каждом конкретном случае должен решаться индивидуально на основании объективных данных обследования.
Имеют значение и причины возникновения отслойки плодного яйца, деформации плода.
Часто подобные проблемы возникают при нарушении функции яичников и наличии воспалительных процессов, опухолей разного происхождения, инфекционных заболеваний. Неблагоприятные бытовые и вредные производственные факторы, тяжелый физический труд, стрессовые ситуации, эндокринные нарушения, недостаток прогестрона, генетические нарушении, резус-конфликт матери и малыша я могут способствовать этому явлению.
В качестве сохраняющей терапии на ранних сроках чаще всего назначают гормональные таблетки Дюфастон или Утрожестан. Ректальные свечи папаверин, фолиевая кислота и витамин Е Но-шпа, Магне В6, поливитамины для беременных.
Трудно дать совет в Вашей ситуации, тем более, заочно.
Мое личное мнение, что можно не торопиться с прерыванием беременности, ведь время подумать до 12 недель еще есть.
Если сердцебиение прослушивается, размеры эмбриона увеличиваются, чувствуете себя лучше, можно понаблюдать за развитием беременности еще несколько недель.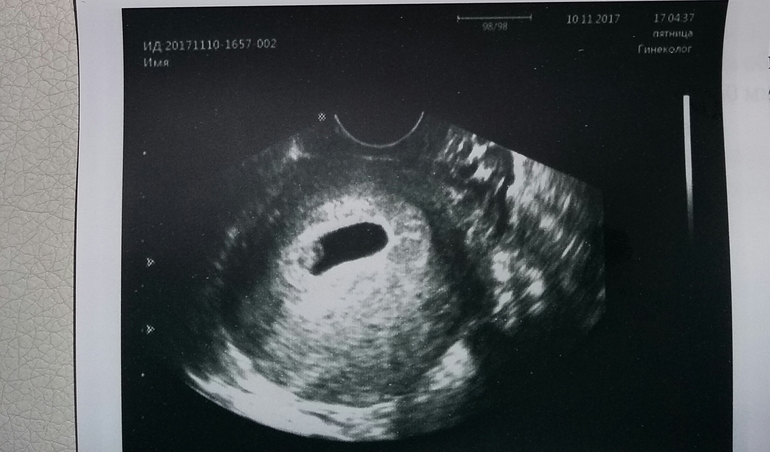
Пройдите полное обследование на предмет возможных нарушений и инфекций, при необходимости начните лечение по показаниям.
Проконсультируйтесь по поводу состояния Вашей беременности с другими врачами.
Сохраняйте по возможности физический и душевный покой, берегите себя.
На практике, множество случаев, когда с подобными показаниями, женщины вынашивали беременность и рожали здоровых малышей.
Если Ваше желание иметь ребеночка велико, и Вы уже полюбили то существо, которое находится внутри Вас, сделайте все возможное для сохранения беременности.
Еще раз оговорюсь, что подход в каждом случае сугубо индивидуальный, нужно смотреть на Ваше состояние и состояние плода.
Не бойтесь вреда от УЗИ, делайте его почаще, думаю, динамика развития беременности, даст ответы на Ваши вопросы.
Желаю удачи и крепкого здоровья!
«Деформированное» плодное яйцоУ меня срок 6 недель. Первые анализы сданы, все прекрасно. Но во время вагинального УЗИ врач заявил мне, что плод неправильной формы и скорей всего имеет место патология или замершая беременность.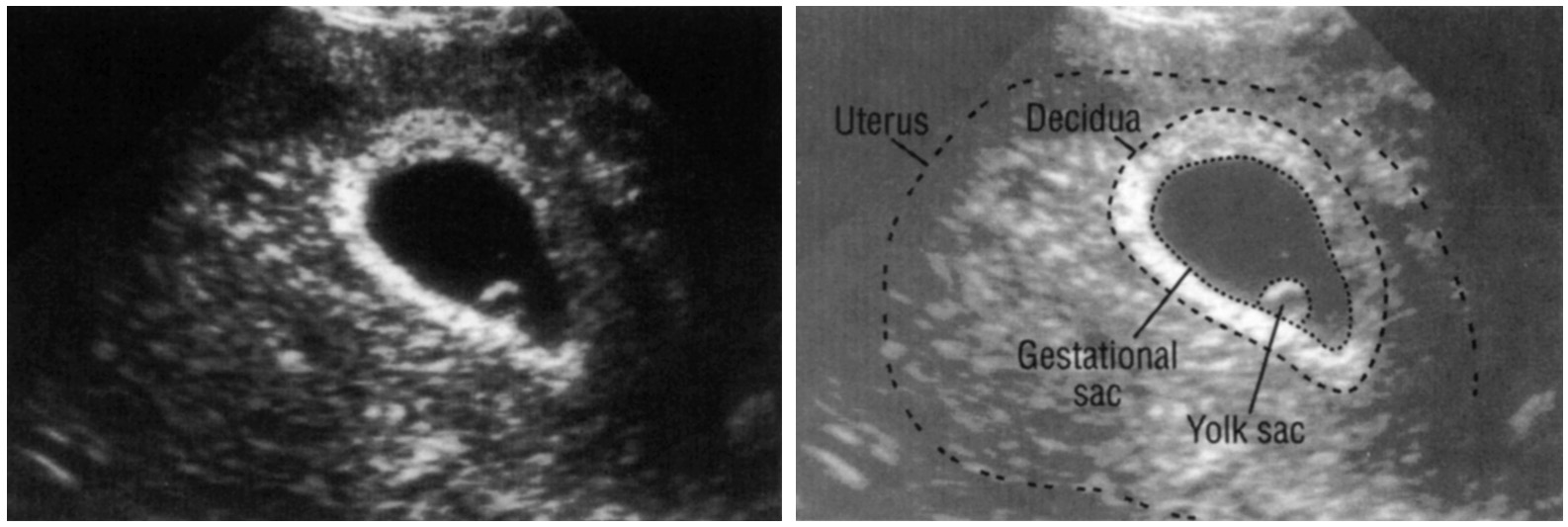 Анализ ХГЧ 4 недели — 669.45; 6 неделя -12 618. Симптомов беременности, кроме тянущей боли внизу живота и частого мочеиспускания, нет. Замершую, я так понимаю, исключаем после ХГЧ? Не рано ли для диагноза о патологии? Что это за неправильная форма плода? Мучительно ждать следующего анализа ХГЧ и УЗИ.
Анализ ХГЧ 4 недели — 669.45; 6 неделя -12 618. Симптомов беременности, кроме тянущей боли внизу живота и частого мочеиспускания, нет. Замершую, я так понимаю, исключаем после ХГЧ? Не рано ли для диагноза о патологии? Что это за неправильная форма плода? Мучительно ждать следующего анализа ХГЧ и УЗИ.
Отвечает Березовская Е. П.
УЗИ на таком сроке не может показать состояние эмбриона, даже не всегда можно обнаружить сердцебиение. Очевидно, речь идет о плодном яйце. На таком сроке оно может быть овальной формы, что часто врачи называют &деформированным& плодным яйцом, а значит, это признак замершей беременности. Однако, очень часто, если посмотреть на снимки здоровых беременностей на ранних сроках, то в зависимости от направления УЗИ-волн можно получить весьма &деформированные& изображения плодных яиц. Поэтому, по одному признаку формы плодного яйца выводы все же не делают, особенно на таких ранних сроках.
Относительно вашего пренатального генетического скрининга первого триместра, — он ничего общего не имеет с картиной УЗИ. Это всего лишь скрининг, и он не показывает ни замершие беременности, ни патологическое развитие плода. Об этом читайте здесь: Коротко о пренатальных генетических скринингах.
Это всего лишь скрининг, и он не показывает ни замершие беременности, ни патологическое развитие плода. Об этом читайте здесь: Коротко о пренатальных генетических скринингах.
Советую не делать поспешных выводов. Во-первых, вы ничего хорошего не сделаете, потому что деформированное плодное яйцо не выправить никакими лекарствами и манипуляциями, если таковое имеется. Во-вторых, такие находки на УЗИ конкретно ничего не значат. Для постановки прерывающейся беременности существует несколько диагностических УЗИ-критериев, которые у вас не описаны.
Не надо трагических мучительных ожиданий! Вы же вредите своими гормонами стресса ребенку и сами же провоцируете выкидыш.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Ультразвуковое исследование позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, плодное яйцо на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз &деформированное плодное яйцо&, причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после ощупывания живота. Матка — мышечный орган, реагирующий на физические раздражители.
Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша. А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
а что с ней сейчас ненормального-то. ничего экстаординарного с вами не происходит, угрозы и тонус у каждой второй бывают. Новое20 марта 2011, 22:45
вероятность 100% норм беременности, у меня было тоже самое на таком же сроке, сыночку уже почти полтора года! полежите на сохранении тонус снимите и все будет норм! пейте таблетки что прописал врач! Новое20 марта 2011, 22:46
а вот это вам точно никто не скажет. может сейчас пролежите, а потом вообще всё идеально будет, а может всю беременность с тонусом проходите, некоторые так до самых родов ходят и ничего, рожают нормальных детишек, у моей подруги матка была открыта на 2 см почти всю беременность, ничего в срок родила. а у некоторых всё вроде гладко, а потом выкидыш ни с того ни с сего. так что тут не угадаешь. удачи вам и здоровенького карапузика
может сейчас пролежите, а потом вообще всё идеально будет, а может всю беременность с тонусом проходите, некоторые так до самых родов ходят и ничего, рожают нормальных детишек, у моей подруги матка была открыта на 2 см почти всю беременность, ничего в срок родила. а у некоторых всё вроде гладко, а потом выкидыш ни с того ни с сего. так что тут не угадаешь. удачи вам и здоровенького карапузика
Я-беременна — все о беременности, родах и детях (0.0019 сек.)
Насколько правильно проходит развитие плодного яйца можно увидеть во время ультразвукового исследования. В норме плодное яйцо овальной или круглой формы. В некоторых случаях диагностируют плодное яйцо неправильной формы, но стоит ли считать это патологией? В нашей статье мы рассмотрим что значит деформированное , какие его причины и возможные последствия?
Виды аномалий плодного яйца
Формирование плодного яйца начинается после слияния яйцеклетки со сперматозоидом, и представляет собой последовательное деление клеток.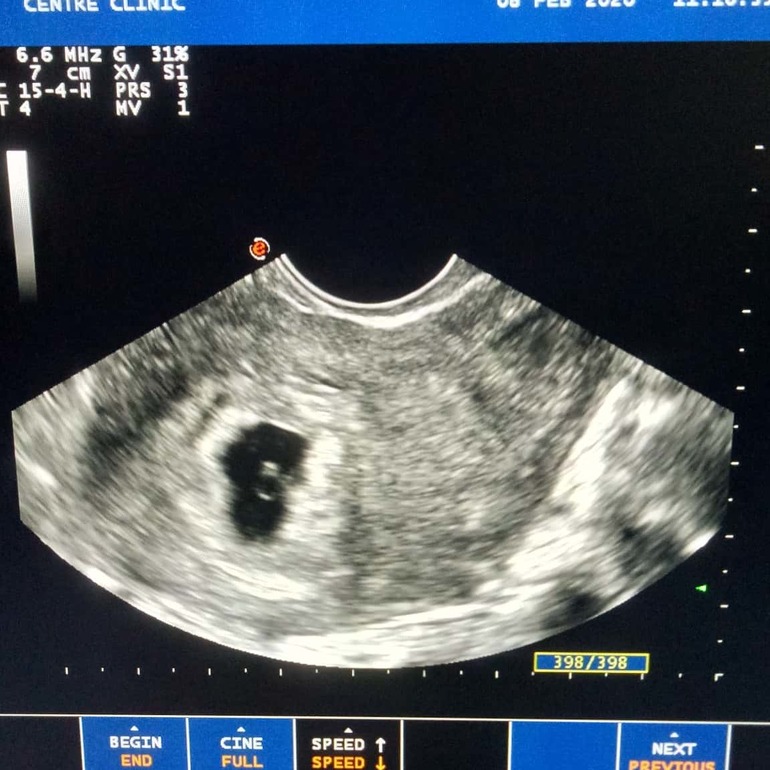 На 4 сутки эмбрион перемещается в полость матки, где продолжает делиться и увеличиваться в размере. На УЗИ плодное яйцо в матке можно увидеть только на 5 неделе.
На 4 сутки эмбрион перемещается в полость матки, где продолжает делиться и увеличиваться в размере. На УЗИ плодное яйцо в матке можно увидеть только на 5 неделе.
К аномалиям плодного яйца можно отнести следующие:
- пузырный занос, при котором ворсинки хориона заменяются на пузырьки, а между нитями хориона находятся части децидуальной оболочки;
- хорионэпителиома – это злокачественная опухоль, которая происходит из ворсин хориона;
- многоводие – повышенное количество амниотических вод;
- – это пустое эмбриональное яйцо.
Деформация плодного яйца – причины и последствия
Бывают случаи, когда плодное яйцо изменяет свою форму, что не обязательно является патологией. Так, деформация плодного яйца (плодное яйцо с неровными контурами) может быть по причине повышенного тонуса матки. Вытянутое плодное яйцо и овальной формы может свидетельствовать об угрозе прерывания беременности, когда за ним формируется гематома (при этом женщина может жаловаться на кровянистые выделения из половых путей и тянущие боли внизу живота).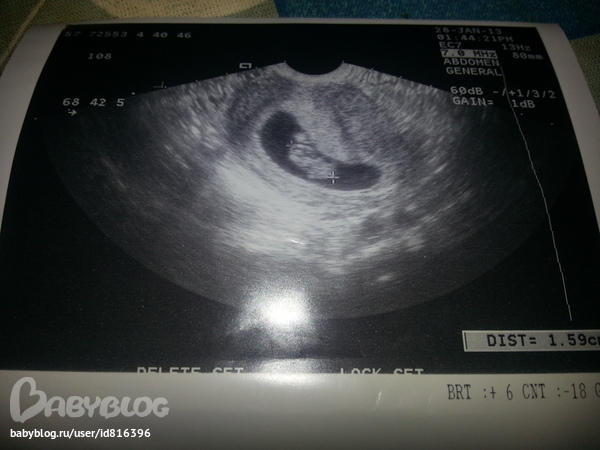 Если во время ультразвукового исследования обнаружено плодное яйцо неправильной овоидной формы, а женщину не беспокоят болезненные ощущения внизу живота и кровянистые выделения, то не стоит беспокоиться и бежать к врачу за назначениями. В большинстве случаев, у женщин с незначительными деформациями плодного яйца, беременность протекает нормально и благополучно завершается родами. В случае угрозы прерывания беременности будущей маме назначают препараты для ее сохранения (Дюфастон, Утрожестан).
Если во время ультразвукового исследования обнаружено плодное яйцо неправильной овоидной формы, а женщину не беспокоят болезненные ощущения внизу живота и кровянистые выделения, то не стоит беспокоиться и бежать к врачу за назначениями. В большинстве случаев, у женщин с незначительными деформациями плодного яйца, беременность протекает нормально и благополучно завершается родами. В случае угрозы прерывания беременности будущей маме назначают препараты для ее сохранения (Дюфастон, Утрожестан).
Как видим из написанного выше, изменение формы плодного яйца не всегда говорит о патологии беременности. Чаще всего деформация плодного яйца может наблюдаться при повышении маточного тонуса, для нормализации которого можно принимать спазмолитики (Но-шпа) и Магне В-6.
Очень часто мамочки, посетившие , получают заключение со страшным и непонятным диагнозом «деформированное плодное яйцо». Большинство воспринимают это словосочетание как приговор, и ожидают самого неблагоприятного окончания своего вынашивания.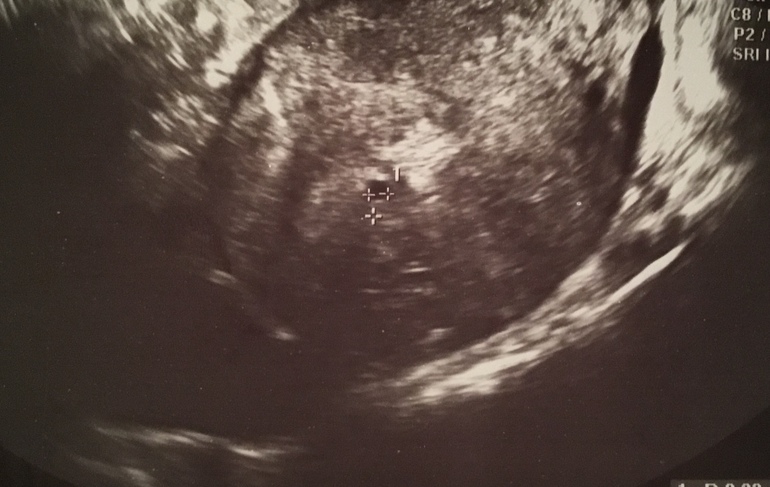 Такое аномальное развитие плодного яйца абсолютно не означает, что ребенок не имеет шанса выжить и вырасти полноценным человеком. Лишь совокупность определенных факторов, вместе с ненормальным строением плодного яйца, может стать показателем к прерыванию беременности.
Такое аномальное развитие плодного яйца абсолютно не означает, что ребенок не имеет шанса выжить и вырасти полноценным человеком. Лишь совокупность определенных факторов, вместе с ненормальным строением плодного яйца, может стать показателем к прерыванию беременности.
Деформированное плодное яйцо – в чем причина явления?
Основной причиной, которая влияет на такое патологическое протекание беременности, является повышенный тонус матки. Факторов, провоцирующих сильное сокращение стенок детородного органа, существует огромное множество, начиная от банального стресса и заканчивая инфекциями или гормональным сбоем. Чаще всего, такая причина деформации плодного яйца может быть устранена приемом спазмолитиков, магния, магнезии и так далее. Следует полностью исключить половые отношения, стресс, физический труд или переутомление. Все это даст шанс сохранить беременность, правда, если прослушивается сердцебиение плода.
Аномалии развития плодного яйца
Кроме того, что яйцо с плодом может иметь неправильную форму, существует еще множество патологических процессов, которые могут вызвать выкидыш или .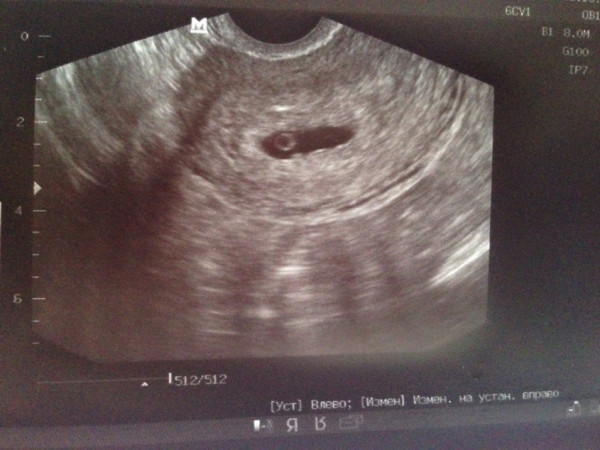 Рассмотрим самые распространенные из них.
Рассмотрим самые распространенные из них.
Маленькое плодное яйцо
Этот диагноз устанавливается путем соотношения срока беременности с размерами плодного яйца, что дает возможность определить, насколько правильно развивается ребенок в материнской утробе. Самое интересное, что время вынашивания устанавливается по тому же размеру плодного яйца. Вот и получается, что в большинстве своем данная патология может не иметь оснований, поскольку просто не точно установлен срок беременности. Но это не правило, а скорее статистическое наблюдение. Медленно растущее плодное яйцо, или отсутствие его развития, может быть показателем замершей беременности. В этом случае проводятся дополнительные исследования на уровень гормонов в крови матери.
Плодное яйцо больше эмбриона
Такое ненормальное протекание вынашивания еще называется анэмбриональная беременность и является разновидностью замершей. Она характеризуется тем, что присутствуют все признаки оплодотворения, сформированы плодные оболочки, они растут, но нет самого эмбриона. Установить это можно только на сеансе УЗ исследования самого плодного яйца, делать которое необходимо не позже 6-й или 7-й недели. Однако не стоит немедленно задумываться о чистке, поскольку может быть неправильно установлен срок беременности и эмбрион еще так мал, что его не «видит» аппарат.
Установить это можно только на сеансе УЗ исследования самого плодного яйца, делать которое необходимо не позже 6-й или 7-й недели. Однако не стоит немедленно задумываться о чистке, поскольку может быть неправильно установлен срок беременности и эмбрион еще так мал, что его не «видит» аппарат.
Плодное яйцо вытянутой формы
В норме яйцо с плодом должно иметь несколько округлые абрисы. Вытянутая форма плодного яйца сигнализирует о возможной потере ребенка. Причиной этому явлению, как правило, становится повышенный тонус мышц стенок матки. Своевременное диагностирование деформации плодного яйца при беременности дает возможность сохранить жизнь ребенка, если прослушивается его сердцебиение, и он продолжает развиваться. Женщине следует полностью оградиться от возможных потрясений, стрессов, физической работы, сексуальных отношений и так далее. Предполагается полный постельный режим и прием препаратов, снижающих тонус матки. УЗИ придется проходить очень часто, дабы подтверждать или опровергать положительные сдвиги в росте и форме плодного яйца.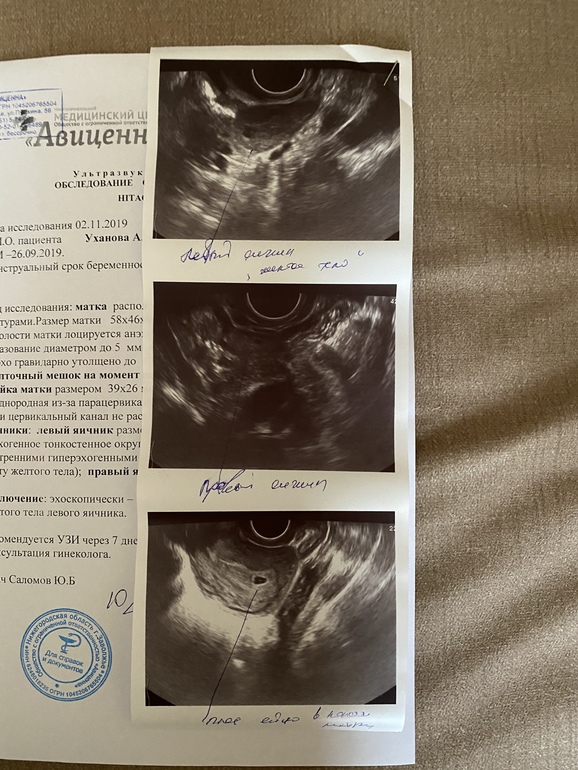
Поскольку такие диагнозы ставятся на очень ранних сроках вынашивания, всегда имеется возможность понаблюдать за развитием событий и проходить более тщательные исследования. Это даст вашему ребенку реальный шанс появиться на свет.
Каждая будущая мамочка с наступлением беременности встает на учет к гинекологу. До самых родов она находится под наблюдением доктора, сдает всевозможные анализы, приходит на осмотры и ультразвуковые исследования. Основной целью УЗИ считается оценка расположения плода, его состояния, жизнедеятельности, размера и роста, строения, а также выявление возможных осложнений беременности и патологий.
Самый распространенный диагноз, выявляемый УЗИ, — деформированное плодное яйцо, причины которого мы постараемся разобрать. По сути, этот диагноз — следствие постоянного тонуса матки, а это является угрозой для развития малыша.
Деформированное плодное яйцо: причины
Позволяет специалисту выявить размеры яйца по внутренним контурам. Вообще, на УЗИ рассматривается в том числе с целью определения диаметра. Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Однако данные измеряются с некоторыми погрешностями, которые составляют одну-две недели. Именно это и является причиной того, что доктор ставит срок беременности не тот, который поставила сама мамочка.
Замерший плод
УЗИ помогает выявить замершее плодное яйцо, беременность в данном случае прерывается. Плод характеризуется меньшими размерами для своего срока, нечеткостью контуров, отсутствием сердцебиения, деформацией и уменьшением толщины хориона. По сути, замершей беременностью считается прекращение развития плода и его гибель.
Довольно часто после результатов УЗИ ставится диагноз «деформированное плодное яйцо», причины которого заключаются в повышенном тонусе матки. Практически каждая мама воспринимает такую новость, как приговор, и начинает ждать только самого худшего. Но это не правильно. Такой диагноз не означает, что у малыша нет шансов выжить и вырасти здоровым человеком.
Повышение тонуса матки
Причин для повышения тонуса матки существует великое множество, но и бороться с этим чаще всего не так уж и сложно. Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Первый фактор и наиболее частый — психологическое состояние беременной. Стрессы, хоть на них и не принято среди будущих мамочек обращать внимание, являются очень серьезной причиной. Беременность — это радость, именно так и нужно к ней относиться. А все домочадцы обязаны создать правильную психологическую обстановку вокруг будущей роженицы.
Деформированное плодное яйцо,причины которого кроются в повышенном тонусе матки, может возникнуть вследствие перенесенных инфекций различного характера, из-за полового акта и даже после Матка — мышечный орган, реагирующий на физические раздражители.
Не стоит путать с тонусом матки естественное напряжение мышц. О нем можно говорить, если появляется боль при перемене позы или резких движениях. Пробежалась мамочка до консультации, как следствие — повышение тонуса. Но это состояние временное. Постоянного контроля требует именно частое пребывание матки в тонусе.
Всегда стоит подстраховаться, выполняя все предписания врача, беречь себя и малыша.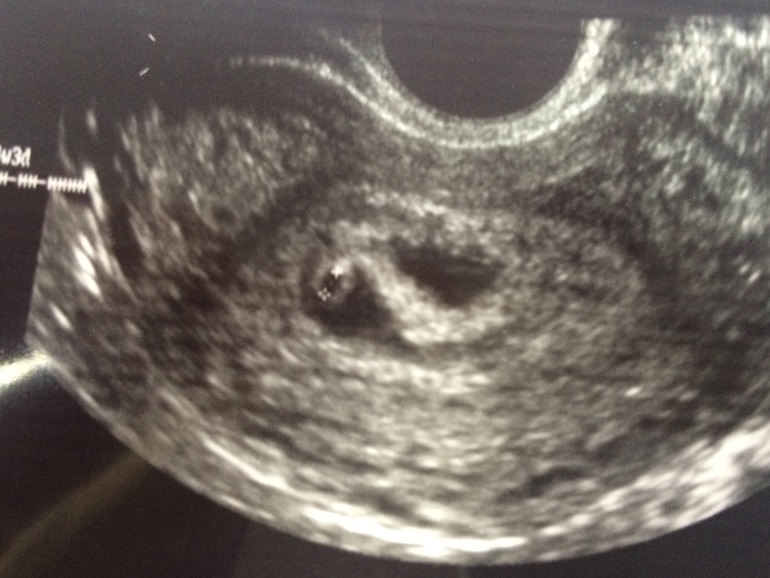 А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
А вот наводить панику категорически запрещается. Радуйтесь каждому дню, приближающему вас к рождению крохи. Старайтесь быть рассудительными и бережно относитесь к своему психическому состоянию! Все будет хорошо!
Стоит ли делать УЗИ на малом сроке?
id3876312 декабря 2017 в 18:29
Спасибо.Я вообще хотела сделать его ближе к 12 неделе.Т.к. с УЗИ связаны неприятные моменты,
после них появлялись выделения и происходил выкидыш.Я взрослый человек,и понимаю отсутствие
связи,но хотела свести риски к минимуму
12 декабря 2017 в 18:40
Да, пожалуйста. И такое возможно.
И такое возможно.Но я предпочитаю делать узи несколько раньше, чем первый скрининг.
Желаю вам, чтобы беременность закончилась родами. Всего доброго.
id38763Тамара Демиковна,увидели деформированное плодное яйцо диаметром 1.4 см.Эмбрион не визуализируется.Сказали прийти через неделю,чтобы посмотреть ,будет ли динамика.Я так понимаю,
что на 90% это неудачный исход??Вряд ли эмбрион вдруг увидят,если его нет…Или такое возможно??Как я поняла размер плодного мешка соответствует сроку и в этом сроке обычно все визуализируется
13 декабря 2017 в 14:39
Здравствуйте!
Все возможно, ни в коем случае не отчаивайтесь .
Такое бывает. И эмбрион еще может быть не виден.
13 декабря 2017 в 16:57
Спасибо
id3876313 декабря 2017 в 21:37
Тамара Демиковна,извините за назойливость.А ХГЧ покажет анэмбрионию или нет??Я читала,что при анэмбрионии
ХГЧ может вырабатываться в нужном объеме,так как этот гормон вырабатывают плодные оболочки.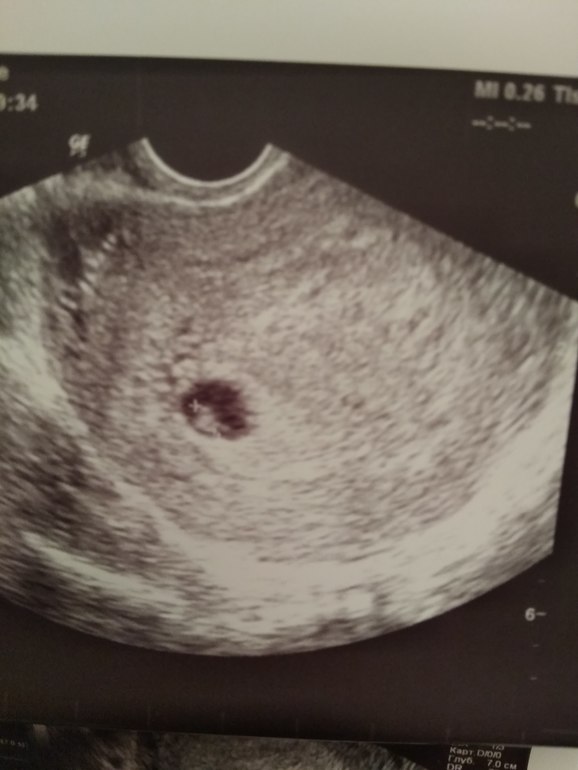 Думаю,будет ли информативен анализ??И второй момент:вопрос не очень хороший.Если подтвердится диагноз ,можно ли избежать чистки??Например,приняв таблетку??Или в этом случае большое значение будет иметь гистология??Я еще и на прогестероновой поддержке.Если ее потом полностью отменить,может удастся обойтись без хирургического вмешательства,так как очень хотелось бы попробовать забеременеть снова.Не ожидая восстановления в год.Так как возраст уже «поджимает».
Думаю,будет ли информативен анализ??И второй момент:вопрос не очень хороший.Если подтвердится диагноз ,можно ли избежать чистки??Например,приняв таблетку??Или в этом случае большое значение будет иметь гистология??Я еще и на прогестероновой поддержке.Если ее потом полностью отменить,может удастся обойтись без хирургического вмешательства,так как очень хотелось бы попробовать забеременеть снова.Не ожидая восстановления в год.Так как возраст уже «поджимает».
13 декабря 2017 в 21:57
ХГЧ большого смысла сдавать нет. Смотреть в динамике нужно.А узи ровно через неделю сделайте. И вероятнее всего все станет на свои места.
Если беременность неразвивающаяся, то медикаментозно можно ее прервать.
Но об этом рано думать, уверяю вас. Постарайтесь успокоиться и надеяться на лучшее.
13 декабря 2017 в 22:24
Спасибо еще раз за поддержку.Сегодня выделения пошли,а госпитализировать не стали на основании УЗИ.Поэтому ситуация не очень радужная…Постараюсь настроиться на лучшее.
id3876316 декабря 2017 в 13:30
Тамара Демиковна,простите за беспокоймтво. Понимаю,вопрос не совсем корректный..Мне узи делали в роддоме на Черняховке,врач Крылова.Повторное узи записалась делать туда же.Но:не подскажите,может стоит переделать повторное Узи в другом месте.Просто слышала,что у них вроде аппарат хороший должен быть.И врач квалифицированная…Не хочется из-за плохого аппарата узи расстаться с надеждой на малыша(((Потому как знаю,что предложат чистку и все
Понимаю,вопрос не совсем корректный..Мне узи делали в роддоме на Черняховке,врач Крылова.Повторное узи записалась делать туда же.Но:не подскажите,может стоит переделать повторное Узи в другом месте.Просто слышала,что у них вроде аппарат хороший должен быть.И врач квалифицированная…Не хочется из-за плохого аппарата узи расстаться с надеждой на малыша(((Потому как знаю,что предложат чистку и все
16 декабря 2017 в 14:47
Можете делать узи там же.
И доктор хороший и аппарат.
В динамике посмотрят плодное яйцо и эмбриончик.
16 декабря 2017 в 15:34
Еще раз спасибо Вам
id3876325 декабря 2017 в 09:47
Тамара Демиковна,добрый день. Все не оставляю Вас в покое.Неделей позже визуализировали эмбрион ,НО сердцебиение под вопросом.Отправили еще неделю ждать.Помимо всего врач нашел отслойку и сказал,что буду выделения.Так и произошло.Я нахожусь на прогестероновой поддержке,пью 2 табл дюфастона и на ночь -утрожестан.Так доктор прописал,который ведет меня.Недавно нашла информацию,что эти два препарата нельзя принимать одновременно.Так ли это??Или можно не волноваться??Базальная температура-37.4.Насколько вероятен факт,что беременность пролонгируется,если врач не видит сердцебиения на таком сроке??Помимо всего прочего у меня очень тяжелый анамнез по гинекологии.Множественная миома малых размеров , выкидыши на ранних сроках .По генетике все в норме.Больше всего не хочу страдания ребенка.Так как понимаю,что многих питательных веществ ему уже не хватает и может не хватить(
Все не оставляю Вас в покое.Неделей позже визуализировали эмбрион ,НО сердцебиение под вопросом.Отправили еще неделю ждать.Помимо всего врач нашел отслойку и сказал,что буду выделения.Так и произошло.Я нахожусь на прогестероновой поддержке,пью 2 табл дюфастона и на ночь -утрожестан.Так доктор прописал,который ведет меня.Недавно нашла информацию,что эти два препарата нельзя принимать одновременно.Так ли это??Или можно не волноваться??Базальная температура-37.4.Насколько вероятен факт,что беременность пролонгируется,если врач не видит сердцебиения на таком сроке??Помимо всего прочего у меня очень тяжелый анамнез по гинекологии.Множественная миома малых размеров , выкидыши на ранних сроках .По генетике все в норме.Больше всего не хочу страдания ребенка.Так как понимаю,что многих питательных веществ ему уже не хватает и может не хватить(
25 декабря 2017 в 10:02
Я все понимаю. Но иногда бывает так, что сегодня не видим четко сердцебиения, а через несколько дней видим.
Но иногда бывает так, что сегодня не видим четко сердцебиения, а через несколько дней видим.
Дюфастон и утрожестан можно вместе принимать, тогда, когда нужно. Не волнуйтесь.
Успехов вам.
id3876325 декабря 2017 в 10:36
Спасибо за отзывчивость.
id3876327 декабря 2017 в 13:52
Тамара Демиковна,еще раз спасибо.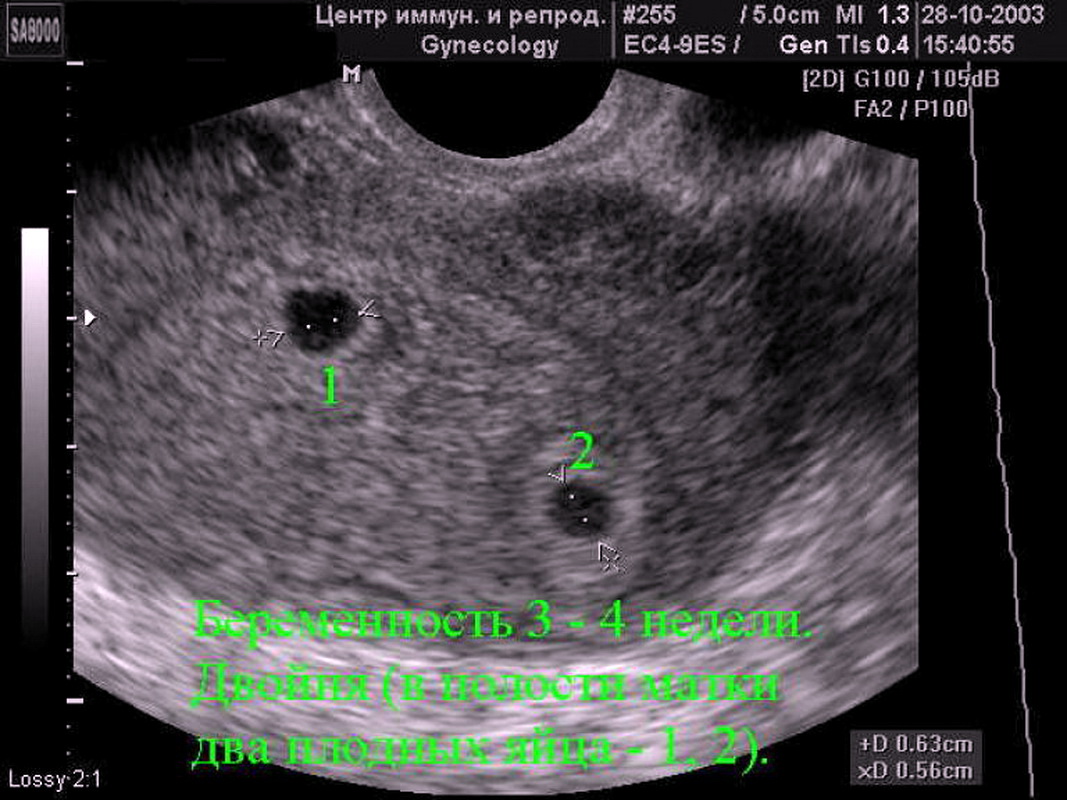 Увидели сердцебиение.Беременность развивается,хотя после комментариев врачей ЖК руки уже опустились совсем.Буду надеяться на благоприятный исход.Трлько это и остается.
Увидели сердцебиение.Беременность развивается,хотя после комментариев врачей ЖК руки уже опустились совсем.Буду надеяться на благоприятный исход.Трлько это и остается.
27 декабря 2017 в 14:16
Очень рада!
Пусть малыш развивается!
Форма плодного яйца, плодное яйцо неправильной формы, деформированное плодное яйцо — Оракал
Причины и результаты сложной формы
плодного яйцаПлодное яйцо сложной формы — словосочетание часто встречающееся в конце ультразвуковых исследований представительниц прекрасного пола в первом триместре беремености. Звучит пугающе. Для большинства это синоним патологий, неполноценности плода. Но доктора говорят, что ничего странного и страшного в этом «диагнозе» нет, во многих случаях. Давайте разберемся.
Звучит пугающе. Для большинства это синоним патологий, неполноценности плода. Но доктора говорят, что ничего странного и страшного в этом «диагнозе» нет, во многих случаях. Давайте разберемся.
В книгах по акушерству и гинекологии можно прочитать, что форма плодного яйца округлая или округлая. Но внешний вид его может поменяться. И происходит это не из-за неполноценности грядущего ребенка, а локального тонуса матки, возникающего, очень часто, вследствие влияния на покровы кожи того же УЗИ-датчика. Деформированное плодное яйцо буквально через пару минут после исследования становится нормальным.
Может ли быть опасен тонус матки? Не всегда. Современные доктора полагают, что тонус может собственно тогда принести вред, если приводит к раскрытию шейки матки или приносит ощущения боли, мешает обычной жизни. В подобных вариантах доктора предписывают препараты прогестерона — чаще Утрожестан, Дюфастон. Также рекомендуется снижение физ. активности и отказ от половой жизни на то время, пока сберегается угроза прерывания беремености. Более показательным в данном плане считается кровотечение из половых путей, которое появляется при отслойке хориона.
Более показательным в данном плане считается кровотечение из половых путей, которое появляется при отслойке хориона.
Однако даже если плодное яйцо овальной формы, представительница прекрасного пола себя отлично ощущает, тонуса нет, это не означает, что все отлично, и беременность развивается. Основным доказательством этого считается наличие сердцебиения у эмбриона. Его можно заметить в 5-6 недель беремености на УЗИ. Однако прежде, необходимо увидеть самого эмбриона, так как в большинстве случаев плодное яйцо оказывается пустым — другими словами эмбрион в нем на очень первых сроках перестает формироваться. В данном варианте никакие лекарства не смогут помочь — беременность необходимо прерывать. Однако при подозрении анэмбрионии, конкретно так называется отсутствие эмбриона в плодном яйце, диагноз устанавливать не спешат, так как эмбрион может быть не заметен из-за небольшого промежутка времени беремености или слабого аппарата для УЗИ-диагностики. Представительнице прекрасного пола советуют пройти УЗИ еще через два-три дня.
Если мы говорим о размере плодного яйца, то получив сведения про это в первые недели беремености, доктор может с точностью до дня установить ее срок и определенно сказать развивается ли плодное яйцо. Подсчет проводится в миллиметрах.
Из всего сказанного выше делаем вывод, что всего лишь деформированное плодное яйцо не может служить причиной для диагноза «угроза прерывания беремености» или «неразвивающаяся беременность». Есть куда более показательные для этого симптомы.
Какой формы бывает плодное яйцо – Telegraph
Какой формы бывает плодное яйцо
====================================
>> Перейти к скачиванию
====================================
Проверено, вирусов нет!
====================================
ДЕФОРМИРОВАННОЕ ПЛОДНОЕ ЯЙЦО. Плодное яйцо неправильной формы словосочетание часто встречающееся в заключении ультразвуковых исследований женщин в первом триместре беременности.
Плодное яйцо – тело округлой формы диаметром несколько миллиметров. Если плодное яйцо в матке – значит беременность нормальная, маточная. Специалист сразу же определит размер плодного яйца, его форму и расположение.
Если плодное яйцо в матке – значит беременность нормальная, маточная. Специалист сразу же определит размер плодного яйца, его форму и расположение.
Плодное яйцо неправильной формы Причины и последствия неправильной формы плодного яйца Плодное яйцо неправильной формы словосочетание часто встречающееся в заключении ультразвуковых исследовани.
Плодное яйцо неправильной формы (деформированное плодное яйцо).Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности.
Пустое (ложное) плодное яйцо представляет собой скопление жидкости, обычно неправильной формы, расположенное вблизи границы эндометрия. Иногда бывают случаи, когда плодное яйцо имеет обычную форму и размеры.
Ответ: При повышении тонуса матки плодное яйцо принимает вытянутую форму, но только гипертонус матки — это еще не угроза прерывания беременности. Матка имеет мышечное строение. Обычно она находится в т.н. состоянии нормотонуса, но периодически бывает.
Рассмотреть зародыш в этот период уже можно. Бывает так, что при данных размерах структуры эмбриона не видно.На 6 акушерской неделе плодное яйцо размером 12 мм, обладает сферической формой, эмбрион выглядит как белая полоска длиной около 5-6 мм.
Бывает так, что при данных размерах структуры эмбриона не видно.На 6 акушерской неделе плодное яйцо размером 12 мм, обладает сферической формой, эмбрион выглядит как белая полоска длиной около 5-6 мм.
В некоторых случаях диагностируют плодное яйцо неправильной формы, но стоит ли считать это патологией?Бывают случаи, когда плодное яйцо изменяет свою форму, что не обязательно является патологией.
Поэтому, по одному признаку формы плодного яйца выводы все же не делают, особенно на таких ранних сроках.а что с ней сейчас ненормального-то?.ничего экстаординарного с вами не происходит, угрозы и тонус у каждой второй бывают.
У меня тоже на 8 неделе (сейчас) плодное яйцо каплевидной формы вообще! Тоже поставили угрозу , но судя по тону врача и по тому, что меня на больничный не отправили, предполагаю, что все обойдется.
Нарушения формы. Форма плодного яйца в обоих сканах до 5-6 недели обычно округлая. К 6-7 неделям срока в продольном скане плодное яйцо становится овальным, а в поперечном остается округлым.
У худых женщин на ранних неделях плодное яйцо иногда бывает видно и с помощью трансабдоминального доступа.Плодное яйцо выглядит как округлой формы анэхогенное (черное) образование с ярким беловатым ободком, толщиной 1 мм.
Фото плодного яйца на УЗИ. Плодное яйцо и его размеры по неделям.При ультразвуковом обследовании на ранних сроках плодное яйцо имеет овальную форму.Тебе повезло значит, а людей бывают постоянные проблемы с беременностью, вот и переживают.
Обычно он визуализируется на пятой неделе, когда диаметр плодного яйца (СВД) составляет 6-7 мм. Иногда бывает так, что эмбрион нельзя ещё рассмотреть. Не паникуйте, это зависит от многих факторов.
Поделитесь, у кого какая форма (была или есть)? Возможно ли нормально выносить с неправильной формой п/я?Ольга @Leda 1139562350 написал(а) в теме Форма плодного яйца. странные какие-то пугалки яйцо редко вообще бывает идеально круглой формы:) мы.
Девульки извините, что анонимно, но я пока не готова раскрыться. На УЗИ определили 5-6 недель беременности от последних М. В полости матки плодное яйцо — одно, вытянутой формы.
На УЗИ определили 5-6 недель беременности от последних М. В полости матки плодное яйцо — одно, вытянутой формы.
Однако не всегда все бывает гладко. В последнее время представительницам слабого пола все чаще приходится сталкиваться с различными проблемамиОдна из ужаснейших ситуаций, с которой женщина может столкнуться в период беременности – это плодное яйцо без эмбриона.
Врач вначале сказал, что плодное яйцо не правильной формы — родится уродец без каких-то частей тела, потом говорил, что вообще замерла беременность. Пошла в конце-концов к другому врачу в другую консультацию.
Пустое плодное яйцо или отсутствие эмбриона. Акушерская патология является важным аспектом современной медицины.И если даже на УЗИ эмбриона еще не видно – такое бывает вплоть до 6–7 недель – то женщине переживать не стоит.
Неправильное положение и деформации куриного эмбриона
Гэри Д. Батчер и Амир Х. Нилипур 2 Подробная информация, описывающая классификацию и частоту неправильного положения и деформации эмбрионов у товарной птицы, отсутствует. Кроме того, эти данные часто не совпадают между инкубаториями. Любое уменьшение количества годных к употреблению цыплят может привести к значительным экономическим потерям птицеводческих предприятий. При типичном выводе обычно теряется около 1–2% цыплят из-за уродств и неправильного положения.Деформации проявляются в процессе развития зародыша, а неправильное положение возникает в последнюю неделю инкубации перед вылуплением. В коммерческом инкубатории за 5-летний период более полумиллиона яиц было вскрыто для целей контроля качества, и были исследованы многие тысячи невылупившихся эмбрионов, чтобы определить частоту различных деформаций и неправильного положения. Цель этого исследования состояла в том, чтобы определить относительную частоту неправильного положения и деформации, а также их экономические последствия.Будут объяснены основные факторы, влияющие на их возникновение. Очевидно, что в любой популяции предполагается встреча с неправильным положением и деформациями во время эмбрионального развития.
Кроме того, эти данные часто не совпадают между инкубаториями. Любое уменьшение количества годных к употреблению цыплят может привести к значительным экономическим потерям птицеводческих предприятий. При типичном выводе обычно теряется около 1–2% цыплят из-за уродств и неправильного положения.Деформации проявляются в процессе развития зародыша, а неправильное положение возникает в последнюю неделю инкубации перед вылуплением. В коммерческом инкубатории за 5-летний период более полумиллиона яиц было вскрыто для целей контроля качества, и были исследованы многие тысячи невылупившихся эмбрионов, чтобы определить частоту различных деформаций и неправильного положения. Цель этого исследования состояла в том, чтобы определить относительную частоту неправильного положения и деформации, а также их экономические последствия.Будут объяснены основные факторы, влияющие на их возникновение. Очевидно, что в любой популяции предполагается встреча с неправильным положением и деформациями во время эмбрионального развития. Однако частота должна быть в допустимых пределах, и при возникновении чрезмерных потерь должны быть внесены изменения.
Однако частота должна быть в допустимых пределах, и при возникновении чрезмерных потерь должны быть внесены изменения.
Неправильные положения
Исследование показало, что частота эмбрионов, неспособных вылупиться из-за неправильного положения, колеблется от 1,2% до 1,8%, в среднем 1,5%. Эмбрионы с неправильным положением не могут проколоть яичную скорлупу и выбраться наружу из-за неправильного положения внутри яйца в выводном шкафу.Интересно отметить, что было описано множество неправильных положений, при этом у некоторых эмбрионов проявлялась только одна форма неправильного положения, а у других наблюдались комбинации неправильных положений. Большинство яиц с неправильно расположенными эмбрионами, обнаруженными в остатках вывода, включали эмбрионы, мертвые в скорлупе, вероятно, в результате истощения и/или недостатка кислорода. Меньшее количество яиц содержало живые эмбрионы, пытающиеся проклюнуться. Потеря эмбрионов из-за неправильного положения может дорого обойтись; поэтому важно регулярно контролировать процент невылупившихся эмбрионов. Если заболеваемость из-за неправильного положения превышает норму, необходимо принять корректирующие меры. В таблице 1 приведены наиболее распространенные неправильные положения, присутствующие при обычном вскрытии яиц от обычных племенных кроссов бройлеров, используемых в настоящее время в промышленности. Заболеваемость различается для светлых и средних помесных линий.
Если заболеваемость из-за неправильного положения превышает норму, необходимо принять корректирующие меры. В таблице 1 приведены наиболее распространенные неправильные положения, присутствующие при обычном вскрытии яиц от обычных племенных кроссов бройлеров, используемых в настоящее время в промышленности. Заболеваемость различается для светлых и средних помесных линий.
Частота распространенных аномалий положения
Неправильное положение # | Описание неправильного положения | % |
1 | Голова между бедрами | 12.5 |
2 | Головка на маленьком конце яйца | 7,5 |
3 | Головка под левым крылом | 7,5 |
4 | Головка не направлена в сторону воздушной камеры | 4. |
5 | Ноги над головой | 20,0 |
6 | Клюв над правым крылом | 48,0 |
Эмбрион, обеспеченный оптимальными условиями для развития, займет примерно 17–18 дней инкубации для вылупления.Правильное положение: головка под правым крылом , голова направлена к воздушной камере в большом конце яйца. Результаты этого исследования показывают, что неправильное положение № 6, то есть клюв над правым крылом, составляет почти 50% неправильных положений, за которым следует положение № 5, ноги над головой с частотой 20%.
Существует множество причин неправильного положения. В нормальной популяции заболеваемость не должна превышать 2,0%. Если заболеваемость повышена, необходимо изучить методы выращивания и управления яйцами и внести соответствующие изменения для решения проблемы.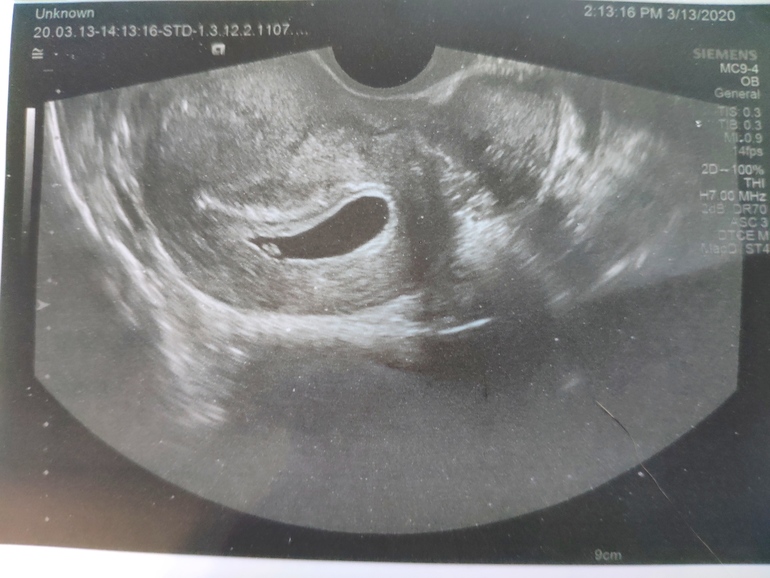 Распространенными причинами увеличения числа случаев неправильного положения являются:
Распространенными причинами увеличения числа случаев неправильного положения являются:
Яйца кладутся маленьким концом вверх. В рамках программы контроля проверяйте яйца в помещении для яиц или в инкубационных шкафах, чтобы убедиться, что яйца заложены правильно.
Проблемы возраста родительской курицы и качества скорлупы.
Неправильные частота и угол поворота яиц. Правильная частота поворотов на угол 45 градусов помогает эмбриону принять положение для вывода.Стандартная скорость поворота в сеттере – 1 в час.
Недостаточная потеря влажности яиц в инкубационном шкафу. Приемлемая потеря веса яиц от закладки до перекладки составляет 11-14%.
Недостаточное развитие воздушных камер, неправильное регулирование температуры и влажности и недостаточная вентиляция в инкубаторе или выводном шкафу.
Несбалансированное кормление, повышенный уровень микотоксинов, дефицит витаминов и минералов.

Воздействие температур ниже рекомендованных на последнем этапе инкубации.
Деформации
В любой популяции животных во время эмбрионального развития существует предсказуемое число эмбрионов, которые погибают или не могут вылупиться из-за уродства. На основе этого всестороннего исследования данные показали, что процент деформированных эмбрионов колеблется от 0,22 до 0,30% от общего числа вылупившихся. Эти данные свидетельствуют о том, что выводимость снижается в среднем на 0.25% из-за уродливых цыплят. Одновременно может проявляться сочетание деформаций и неправильного положения. В таблице 2 показана частота общих деформаций, наблюдаемых у эмбрионов в период от 15 до 21 дня инкубации. Наиболее распространенными являются деформации головного мозга (29%), без глаза (глаз) (25%) и с аномалиями клюва (+/-35%).
Таблица 2.Распространенность общих деформаций
Деформация | Описание | % |
1 | Открытый мозг | 29 |
2 | Без глаз(а) | 25 |
3 | 4 ножки | 10 |
4 | Деформированный клюв | 27 |
5 | Без надклювья | 8 |
6 | Деформированная изогнутая ножка | 1 |
Заключение
Цель состоит в том, чтобы произвести максимальное количество здоровых цыплят из яичной кладки.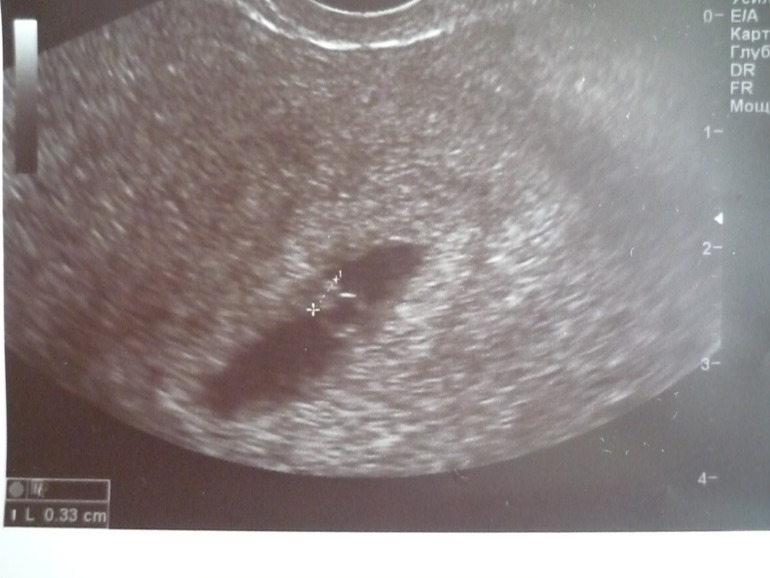 Процент выводимости в коммерческом птицеводстве колеблется от 78% до 88%. На уровень успеха влияют многие переменные, в том числе температура и влажность окружающей среды, освещение, управление живой массой, напряжение родительского стада и т. д. Обычно можно ожидать потери около 1,8% от общего числа выводков из-за неправильного положения и деформаций. Однако, если она повышена, необходимо принять необходимые корректирующие меры. Важность рутинной программы диагностики эмбрионов невозможно переоценить. Без такой программы и доступа к сгенерированным данным трудно определить, когда число случаев увеличивается до 0.В 5–1,0% случаев возникают деформации и неправильное положение. Таким образом, невозможно «знать, где искать» проблему и внести необходимые изменения. Компетентный управляющий инкубаторием всегда сможет добиться превосходных результатов вывода, выявляя даже небольшие проблемы и быстро устраняя их. В большинстве случаев в инкубаторе проблемы с выводимостью связаны с комбинацией нескольких нерешенных более мелких проблем.
Процент выводимости в коммерческом птицеводстве колеблется от 78% до 88%. На уровень успеха влияют многие переменные, в том числе температура и влажность окружающей среды, освещение, управление живой массой, напряжение родительского стада и т. д. Обычно можно ожидать потери около 1,8% от общего числа выводков из-за неправильного положения и деформаций. Однако, если она повышена, необходимо принять необходимые корректирующие меры. Важность рутинной программы диагностики эмбрионов невозможно переоценить. Без такой программы и доступа к сгенерированным данным трудно определить, когда число случаев увеличивается до 0.В 5–1,0% случаев возникают деформации и неправильное положение. Таким образом, невозможно «знать, где искать» проблему и внести необходимые изменения. Компетентный управляющий инкубаторием всегда сможет добиться превосходных результатов вывода, выявляя даже небольшие проблемы и быстро устраняя их. В большинстве случаев в инкубаторе проблемы с выводимостью связаны с комбинацией нескольких нерешенных более мелких проблем.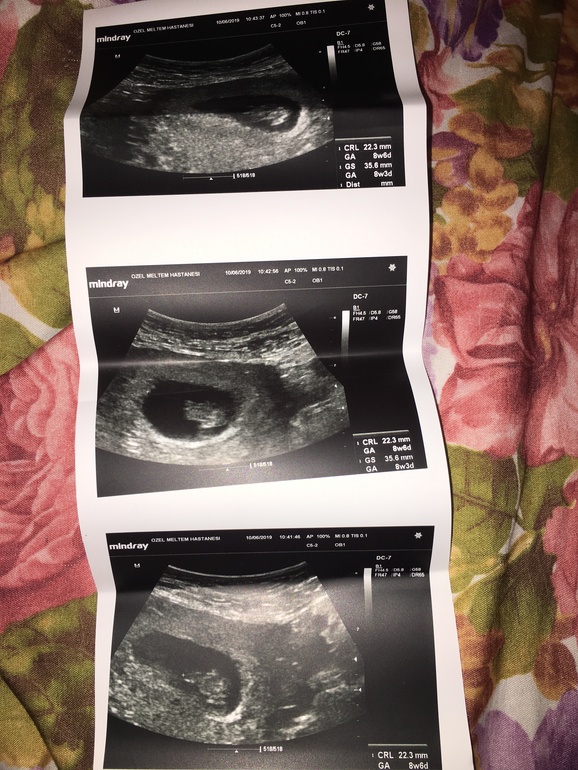
Когда беременность идет не так, как надо — NHS
К сожалению, иногда беременность может пойти не так.У вас может быть выкидыш, внематочная беременность, родовая травма или смерть ребенка.
Если ваша беременность заканчивается таким образом, вам потребуется информация и поддержка. Поговорите с близкими вам людьми о том, как вы себя чувствуете, и со своей акушеркой, врачом или патронажной сестрой о том, что произошло и почему.
Иногда легче поговорить с кем-то за пределами вашей семьи и друзей. Существует множество организаций, предлагающих информацию и поддержку, в том числе The Lullaby Trust, Bliss, Ассоциация выкидышей и Ассоциация родовых травм.
Внематочная беременность
Это когда оплодотворенная яйцеклетка имплантируется вне матки, обычно в маточной трубе.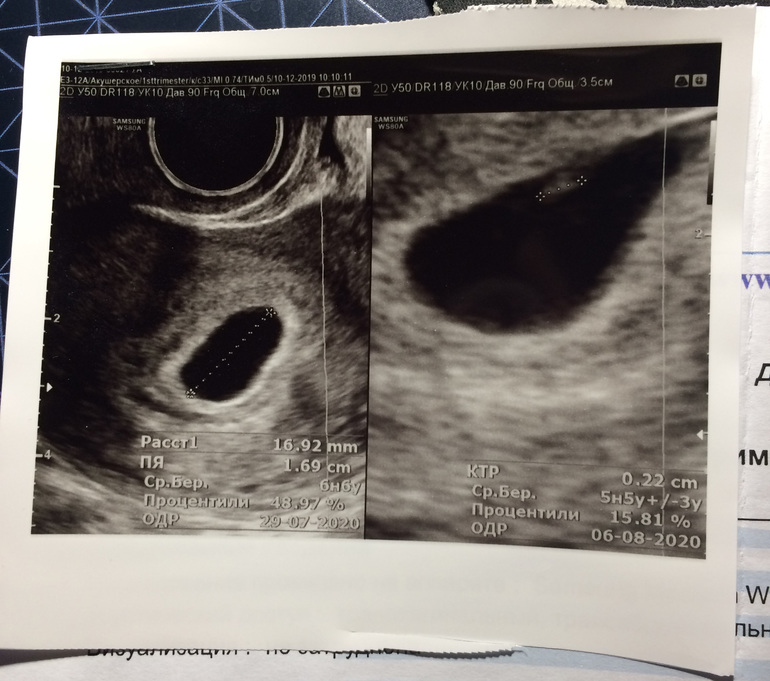 Оплодотворенная яйцеклетка не может развиваться должным образом, и ваше здоровье может оказаться в серьезной опасности, если беременность сохранится. Яйцеклетка должна быть удалена – это может быть с помощью операции или с помощью лекарств.
Оплодотворенная яйцеклетка не может развиваться должным образом, и ваше здоровье может оказаться в серьезной опасности, если беременность сохранится. Яйцеклетка должна быть удалена – это может быть с помощью операции или с помощью лекарств.
Предупреждающие признаки внематочной беременности могут появиться вскоре после задержки менструации, но иногда заметные симптомы отсутствуют.
Узнайте больше о внематочной беременности, включая симптомы, лечение, а также последующую помощь и поддержку.
Выкидыш
Выкидыш – это потеря беременности до 24 недель. Они очень распространены.
Многие ранние выкидыши (до 12 недель) происходят из-за того, что с ребенком что-то не так. Более поздний выкидыш может быть вызван инфекцией, проблемами с плацентой или слабостью шейки матки и слишком ранним открытием во время беременности.
Выкидыш может начаться как менструация, с кровянистых выделений или кровотечений.
Узнайте больше о выкидыше, в том числе о симптомах, вариантах лечения, уходе и преодолении последствий после него.
Потеря ребенка
При некоторых беременностях ребенок умирает до рождения (мертворождение) или вскоре после него (неонатальная смерть). Потерять ребенка таким образом – это огромный шок.
Узнайте больше о мертворождении и о том, где вы можете получить помощь и поддержку.
Прерывание беременности из-за аномалии плода
При некоторых беременностях скрининговые тесты могут выявить серьезное заболевание у ребенка. Вы, вероятно, будете очень шокированы, когда вам впервые скажут, и вам потребуется время, чтобы все обдумать.В этой ситуации некоторые пары решаются на прерывание беременности.
Прочтите об прерывании беременности по поводу аномалии развития плода, о том, что с этим связано, и где вы можете получить помощь и поддержку.
Родовая травма и посттравматическое стрессовое расстройство (ПТСР)
Иногда роды или роды могут быть травмирующими и вызывать посттравматическое стрессовое расстройство. Это может быть из-за болезненных родов или незапланированного или экстренного лечения.
Вы можете злиться из-за того, что ваши роды прошли не так, как вы ожидали, и это может вызвать у вас беспокойство по поводу рождения еще одного ребенка в будущем.
Важно получить помощь при посттравматическом стрессе. Для получения дополнительной информации посетите Разум: постнатальное посттравматическое стрессовое расстройство и родовая травма.
Контент сообщества от HealthUnlocked Последняя проверка страницы: 15 апреля 2021 г.
Дата следующего рассмотрения: 15 апреля 2024 г.
выкидыш | патология | Британика
выкидыш , также называемый самопроизвольный аборт , самопроизвольное изгнание эмбриона или плода из матки до 20-й недели беременности, до того, как зачатие достаточно развилось, чтобы жить без материнской поддержки.По оценкам, от 10 до 25 процентов признанных беременностей теряются в результате выкидыша, причем риск потери наиболее высок в первые шесть недель беременности. Поскольку многие выкидыши происходят до того, как женщина узнает о том, что она беременна, предполагается, что фактическая распространенность выкидышей выше, чем это отражено в данных о клинически признанных случаях.
Потеря беременности в первые недели после имплантации обычно приводит к кровотечению примерно во время следующей ожидаемой менструации.Эта форма раннего выкидыша, на долю которой приходится большинство выкидышей, описывается как биохимическая беременность. Последовательная потеря беременности, которая происходит примерно у 1-2 процентов женщин, известна как привычный выкидыш.
Последовательная потеря беременности, которая происходит примерно у 1-2 процентов женщин, известна как привычный выкидыш.
Викторина Британника
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызывается отложением солей мочевой кислоты? Как по-другому называется лихорадка переломов? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Наиболее распространенной причиной, на которую приходится более 60 процентов выкидышей, является наследственный дефект плода, который может привести к рождению ребенка с деформациями или другими отклонениями. Острые инфекционные заболевания могут играть роль в возникновении некоторых выкидышей, особенно если они снижают поступление кислорода к плоду. Определенные опухоли матки или другие аномалии матки также могут вызвать выкидыш. Еще одной причиной невынашивания беременности является смерть плода в результате внешней травмы или завязывания пуповины.Физические травмы (такие как удары или падения матери) и психологические травмы редко связаны с невынашиванием беременности.
Еще одной причиной невынашивания беременности является смерть плода в результате внешней травмы или завязывания пуповины.Физические травмы (такие как удары или падения матери) и психологические травмы редко связаны с невынашиванием беременности.
Эндокринные расстройства, такие как недостаточная секреция гормона прогестерона, могут вызывать плохое развитие децидуальной оболочки (слизистой оболочки матки) или аномальную возбудимость матки и, таким образом, иногда приводить к выкидышу.
Женщины старше 35 лет, как правило, подвержены повышенному риску выкидыша по сравнению с более молодыми женщинами. Факторы риска включают наличие ранее существовавшего заболевания, такого как заболевание щитовидной железы, невынашивание беременности в анамнезе и пренатальные тесты, такие как амниоцентез.Курение, употребление алкоголя или прием определенных наркотиков во время беременности также являются признанными факторами риска.
Основным признаком надвигающегося или угрожающего выкидыша является вагинальное кровотечение. Другие симптомы могут включать боль в животе и пояснице.
Другие симптомы могут включать боль в животе и пояснице.
Рождение ребенка после рака: беременность
Если вы перенесли рак, рождение ребенка может быть трудным решением как для мужчин, так и для женщин. Выжившие и их партнеры должны подумать о многих вещах, прежде чем начать или пополнить свою семью.
Беременность после лечения рака
Часто беременность после лечения рака безопасна как для матери, так и для ребенка. Беременность, по-видимому, не повышает риск рецидива рака. Тем не менее, некоторым женщинам могут предложить подождать несколько лет, прежде чем пытаться завести ребенка. Как долго зависит от нескольких факторов:
Некоторые поставщики медицинских услуг рекомендуют женщинам не беременеть в течение первых 6 месяцев после окончания химиотерапии. Говорят, что любые поврежденные яйца покинут организм в течение первых 6 месяцев.Другие поставщики медицинских услуг предлагают подождать от 2 до 5 лет, прежде чем пытаться завести ребенка. Это связано с тем, что рак может с большей вероятностью вернуться в более ранние годы. А лечение рака во время беременности более сложное.
Это связано с тем, что рак может с большей вероятностью вернуться в более ранние годы. А лечение рака во время беременности более сложное.
Как лечение рака может повлиять на беременность
Лечение может по-разному повлиять на будущую беременность:
Лучевая терапия . Лучевая терапия может повлиять на опорные клетки и кровоснабжение матки. Это также может увеличить вероятность выкидыша, преждевременных родов, низкого веса при рождении и других проблем.
Хирургия шейки матки. Удаление всей или части шейки матки может повысить вероятность выкидыша или преждевременных родов. Это связано с тем, что шейка матки может быть не в состоянии поддерживать развивающуюся беременность.
Химиотерапия. Химиотерапия антрациклинами включает лечение доксорубицином (выпускается в виде непатентованного препарата), даунорубицином (церубидин), эпирубицином (элленс) и идарубицином (идамицин).
 Эти методы лечения могут повредить клетки сердца и ослабить сердце.
Эти методы лечения могут повредить клетки сердца и ослабить сердце.В результате сердцу приходится больше работать во время беременности и родов. Иногда антрациклиновая химиотерапия используется с лучевой терапией на верхнюю часть живота или грудную клетку. Эта комбинация увеличивает риск проблем с сердцем.
Зачатие ребенка после лечения рака
Мужчины могут попытаться завести ребенка после окончания лечения рака. Не существует четких правил, как долго мужчины должны ждать после лечения, но поставщики медицинских услуг обычно рекомендуют ждать от 2 до 5 лет.Сперма может быть повреждена химиотерапией или лучевой терапией. Эти сперматозоиды должны быть заменены через 2 года. Даже если ребенок зачат вскоре после окончания лечения, нет исследований, показывающих, что у него или нее будет больший риск развития серьезных проблем со здоровьем.
Другие опасения по поводу рождения ребенка после лечения рака
Риск развития рака у детей. Многие люди, перенесшие рак, опасаются, что их дети тоже могут заболеть раком. Исследования показывают, что дети людей, больных раком, и выживших после рака не имеют более высокого риска заболевания.Но некоторые виды рака передаются от родителей к детям через гены. Если у вас есть один из этих наследственных видов рака, риск может быть выше. Поговорите со своим лечащим врачом или генетиком о рождении детей. Они могут помочь вам понять риск рака и генетику.
Многие люди, перенесшие рак, опасаются, что их дети тоже могут заболеть раком. Исследования показывают, что дети людей, больных раком, и выживших после рака не имеют более высокого риска заболевания.Но некоторые виды рака передаются от родителей к детям через гены. Если у вас есть один из этих наследственных видов рака, риск может быть выше. Поговорите со своим лечащим врачом или генетиком о рождении детей. Они могут помочь вам понять риск рака и генетику.
Риск рецидива рака. Исследования показывают, что беременность не приводит к рецидиву рака. Некоторые поставщики медицинских услуг советуют женщинам, пережившим рак молочной железы, подождать 2 года, прежде чем пытаться забеременеть.Существует связь между некоторыми гормонами, которые повышаются во время беременности, и ростом клеток рака молочной железы. Но нет никаких научных доказательств того, что риск рака увеличивается, если женщина забеременеет в течение 2 лет после завершения лечения. Некоторые исследования даже предполагают, что риск рецидива рака молочной железы ниже после последующей беременности.
Некоторым выжившим, чтобы забеременеть, может потребоваться прекращение приема некоторых лекарств. Но прекращение приема таких лекарств, как тамоксифен (несколько марок) или иматиниб (Гливек), повышает риск рецидива рака.Люди, которые планируют иметь детей, должны говорить о том, на какой риск они готовы пойти. Прежде чем пытаться забеременеть после рака, поговорите с лечащим врачом и репродуктологом.
Как справиться с неопределенностью. Все выжившие после рака убеждены, что рак может вернуться. Оставшиеся в живых и их партнеры должны сообщить о шансах на то, что ребенка будет воспитывать только 1 родитель. Это решение очень трудное и личное. Подумайте о том, чтобы поговорить с консультантом для получения рекомендаций.
Бесплодие. Некоторые методы лечения рака затрудняют или делают невозможным рождение детей выжившими. Все мужчины и женщины, которые хотят иметь детей, должны поговорить со своей медицинской командой о потенциальном бесплодии до начала лечения.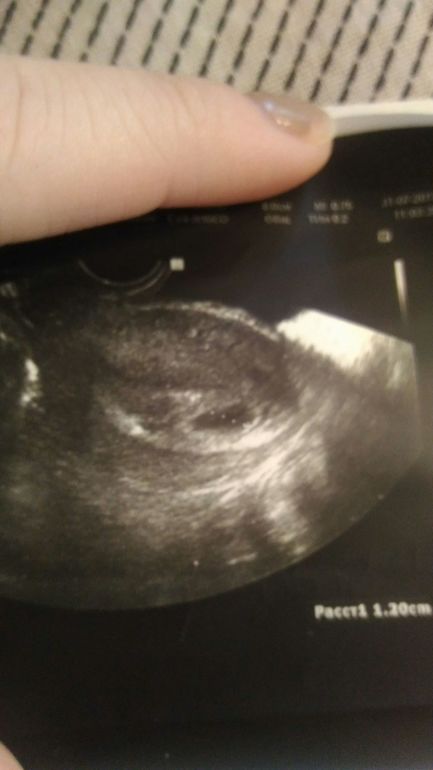 Они также должны обсудить варианты сохранения фертильности.
Они также должны обсудить варианты сохранения фертильности.
Разговор с лечащим врачом
Завести ребенка — важное решение. Независимо от того, какое лечение вы получали, вам следует обсудить с лечащим врачом потенциальные риски, связанные с беременностью и родами.Вашему врачу может потребоваться проверить определенные органы, чтобы убедиться, что ваша беременность безопасна. Вас могут направить к акушеру. Это врач-специалист, обученный уходу за женщинами во время и вскоре после беременности
Вопросы, которые следует задать лечащему врачу
Попробуйте задать следующие вопросы:
Повлияет ли мой план лечения рака на мою способность иметь детей?
Существуют ли способы сохранить мою фертильность до начала лечения?
Не вызовет ли мой план лечения проблемы во время беременности, родов или родов?
Как долго я должен ждать, прежде чем пытаться завести ребенка?
Как попытки завести ребенка повлияют на мой план последующего ухода?
Увеличит ли риск рецидива попытка завести ребенка?
Должен ли я поговорить с акушером, имеющим опыт лечения больных раком?
Где я могу найти для себя эмоциональную поддержку? Для моего супруга или партнера?
Связанные ресурсы
Рождение ребенка после рака: помощь в лечении бесплодия и другие варианты
Вопросы фертильности и сохранения для женщин
Проблемы с фертильностью и сохранение для мужчин
Часто задаваемые вопросы — Пенсильвания 4-H
1.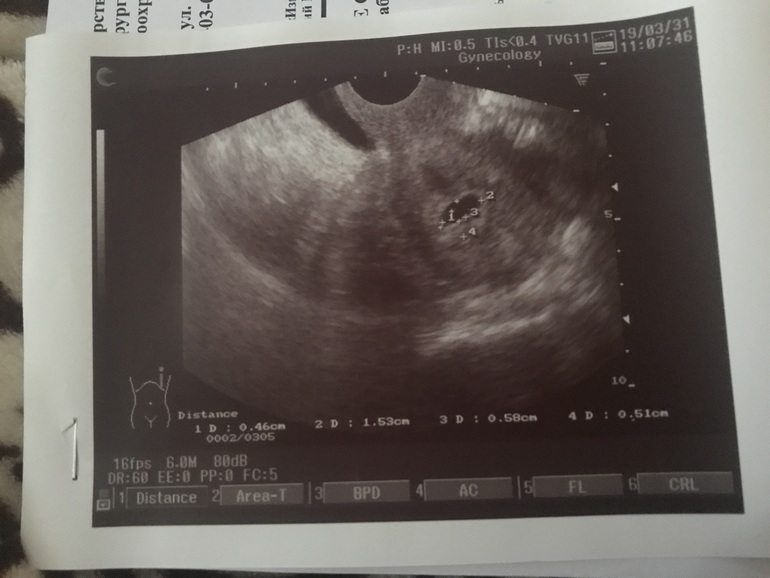 Могут ли из одного яйца вылупиться два цыпленка?
Могут ли из одного яйца вылупиться два цыпленка?
Да. Это редкое явление. Когда из одного яйца вылупляются два цыпленка, в яйце обычно бывает два желтка. Обычно один эмбрион конкурирует с другим, и только один птенец выживает, чтобы вылупиться. Часто оба эмбриона умирают до вылупления.
Нам ничего не известно о вылупившихся сиамских близнецах. Развитие цыплят-близнецов из одножелткового яйца.
2. Что такое двухжелтковое яйцо?
Это яйцо с двумя желтками.Оба желтка овулировали (высвобождались) примерно в одно и то же время и были заключены в одну и ту же оболочку. Многие яйца с двойным желтком появляются, когда молодые взрослые самки впервые начинают нести яйца. Их яйцеобразующие органы не приспособлены или еще не синхронизированы, поэтому два желтка выделяются одновременно. Вскоре после начала производства яиц тело цыплят приспосабливается, и в большинстве случаев они несут яйца только с одним желтком. Но есть некоторые куры, которые наследуют особенность нести яйца с двумя желтками и обычно продолжают делать это на протяжении всей своей жизни.
3. Если из цыпленка вылупляется около 4000 яиц, и она откладывает только 240–250 яиц в год, что происходит с остальными яйцеклетками?
В зависимости от состояния здоровья и состояния цыпленка они могут: (1) продолжать существовать в организме курицы, готовые к образованию желтка, или (2) они могут быть поглощены организмом курицы.
4. Могу ли я высидеть яйца, купленные в магазине?
Нет, яйца в продуктовых магазинах бесплодны и не вылупятся, если только они не поступят со специальной фермы, которая продает оплодотворенные яйца.
Самцу не нужно присутствие курицы, чтобы откладывать яйца.
5. Если я найду птичье яйцо, например яйцо малиновки, смогу ли я его вылупить?
Это возможно, но не следует, потому что молодым птицам, таким как малиновка, для выживания требуется умелая забота родителей. Люди не могут обеспечить такой же уход, и птенец, скорее всего, умрет от голода, холода или бесхозяйственности. Их нужно кормить зерновым молоком ежечасно в течение нескольких недель.
Их нужно кормить зерновым молоком ежечасно в течение нескольких недель.
Во многих штатах также незаконен сбор яиц диких птиц.
6. Если наседка сядет на оплодотворенное яйцо, всегда ли оно вылупится? Если нет, то что она с ним делает?
Не все оплодотворенные яйца вылупятся, даже при инкубации наседкой или в инкубаторе. При некоторых условиях они будут содержать слабые или дефектные эмбрионы. На выводимость влияет (1) возраст яиц при закладке; 2) условия содержания перед инкубацией; (3) родительское поголовье, включая его репродуктивный потенциал, здоровье и рацион; и (4) условия инкубации яиц.Таким образом, тот факт, что насиживает курица, не гарантирует, что вылупится оплодотворенное яйцо. Если яйцо или яйца не вылупляются, наседка в конечном итоге покидает их и гнездо. Она уходит, потому что гормон, из-за которого она стала задумчивой, больше не выделяется, поэтому она перестает садиться на яйца. В некотором смысле можно сказать, что природа сказала ей бросить курить.
7. Как долго наседка может находиться вне гнезда в течение дня? Что произойдет, если она не будет слишком долго?
Закладная курица может находиться вне гнезда от 15 до 20 минут или чуть дольше за один раз, не причиняя вреда эмбрионам, если погода не очень холодная.Если она останется выключенной слишком долго, эмбрион будет охлажден. Тогда часть птенцов может быть ослаблена, а часть эмбрионов погибнет и не вылупится.
8. Если эмбрион погибает во время инкубации, чувствует ли он боль?
В большинстве случаев нет. Эмбрион просто засыпает. В случае сильной тряски, сильной жары или холода и подобных причин смерти эмбрион может испытывать некоторый дискомфорт в зависимости от стадии развития.
9. Почему глаз становится таким большим и почему он так быстро растет?
У нас нет точного ответа на этот вопрос.Однако вполне возможно, что и размер глаза, и скорость его роста могут быть, по крайней мере частично, связаны с тем, что глаз очень сложный и такой важный.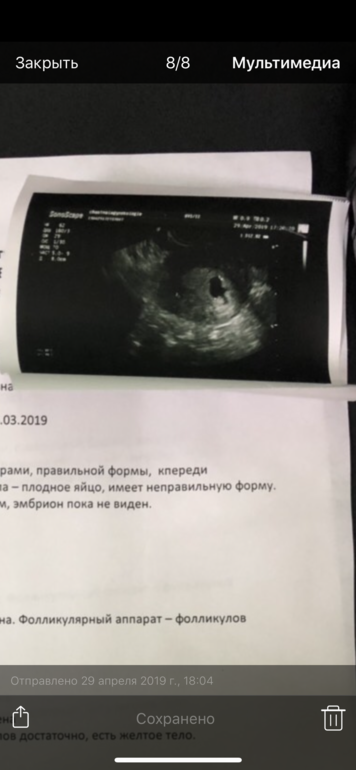 Таким образом, для его полного формирования и развития требуется значительное время. Кроме того, органы, которые развиваются из нескольких клеточных слоев, формируются дольше.
Таким образом, для его полного формирования и развития требуется значительное время. Кроме того, органы, которые развиваются из нескольких клеточных слоев, формируются дольше.
10. Вы можете открыть скорлупу для цыпленка?
Да, но не рекомендуется. Обычно есть веская причина, по которой цыпленок не может вылупиться сам по себе. Птенец обычно слаб, деформирован или имеет другие физические проблемы.Если вы поможете цыпленку вылупиться, это может причинить ему боль, и цыпленок обычно погибает.
Молодежь может прийти к пониманию того, что цыпленок не вылупляется естественным путем. Однако, если вы поможете (независимо от того, насколько хорошими будут ваши намерения), результаты будут считаться вашей ошибкой.
11. Можем ли мы подержать цыплят, как только они вылупятся?
Прежде чем приступить к работе с цыплятами, необходимо завершить вывод цыплят, дать им полностью высохнуть и распушить.
12.Как определить, самец это цыпленок или самка?
Если вы не знаете, что виды птиц связаны с полом, то есть самцы и самки имеют разный окрас или разную скорость оперения, вы не сможете отличить их друг от друга без специальной подготовки. Обученные специалисты по определению пола цыплят могут определить разницу, исследуя внутренние органы цыпленка с помощью увеличительного прибора. Выявление пола требует, чтобы вы знали, что это напрягает выражение складок, так как у цыпленка нет органов.
Обученные специалисты по определению пола цыплят могут определить разницу, исследуя внутренние органы цыпленка с помощью увеличительного прибора. Выявление пола требует, чтобы вы знали, что это напрягает выражение складок, так как у цыпленка нет органов.
Если у цыпленка сцепленный с полом признак оперения, вы можете определить разницу по (1) различному цвету пуха или (2) наблюдению за разницей в длине основных перьев крыла цыпленка в однодневном возрасте.
13. Могу ли я взять цыпленка домой?
Нет. Вы не должны брать цыплят домой, если только ваша семья или некоторые родственники не живут на ферме и не имеют надлежащего оборудования и зданий, а также знаний для надлежащего ухода за ними.
14. Через какое время после вылупления цыпленок становится взрослым?
Цыплята становятся половозрелыми примерно через пять месяцев. Перепела могут стать взрослыми всего за шесть недель.
15. Сколько живут куры?
Бройлеры достигают товарного возраста через шесть-восемь недель. На большинстве коммерческих яичных ферм куры-несушки завершают свою продуктивность в возрасте от 18 до 20 месяцев. Записи показывают, что, когда цыплятам позволяют жить естественно, многие из них будут жить от шести до десяти лет, а некоторые утверждают, что некоторые цыплята живут до 22 лет.
На большинстве коммерческих яичных ферм куры-несушки завершают свою продуктивность в возрасте от 18 до 20 месяцев. Записи показывают, что, когда цыплятам позволяют жить естественно, многие из них будут жить от шести до десяти лет, а некоторые утверждают, что некоторые цыплята живут до 22 лет.
Автор: Филипп Дж. Клауэр, старший научный сотрудник Департамента птицеводства, штат Пенсильвания, 2002 г.
Форма головы ребенка: следует ли вам беспокоиться?
Выберите автораAaron Barber, AT, ATC, PESAbbie Roth, MWCAdam Ostendorf, MDAdriane Baylis, PhD, CCC-SLPAdrienne M.Flood, CPNP-ACAdvanced Healthcare Provider CouncilAila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlex Kemper, MDAlexandra Funk, PharmD, DABATAlexandra Sankovic, MDAlexis Klenke, RD, LDAlice Bass, CPNP-PCAlison PeggAllie DePoyAllison Rowland, AT, ATCAllison Strouse, MS, AT, ATCA, Manda E. Graf, MDAmanda GoetzAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Валасек, доктор медицинских наук, магистр наукЭми Фаннинг, PT, DPTAми Гэри, CPNP-PCAми Хан, PhDAми ХессЭми Лебер, докторами философии Лерой Лерой, CCLSAми Моффет, CPNP-PCAми Рэндалл-МакСорли, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M Бургер, MEd, CCC-SLPАндреа Сэттлер, MDЭндрю АксельсонЭндрю Крогер, MD, MPHЭндрю ШвадерерАндриа Хейнс, Рнанжела АбенаимАнжела Биллингсли, LISW-SAnn Pakalnis, MDАнна Лиллис, MD, PhDАннет Хабан-БарцЭнни Драпо, MDАнни Темпл, MS, CCC-SLP, CLCAnthony Аудино, М.Д. Ануп Д.Патель, MDAАри Рабкин, PhDAриана Хоет, PhDAриэль Шефтолл, PhDАрлин КарчевскиЭшли ХоллЭшли Кассман, MDAэшли Эберсоул, MDAэшли ЭкштейнЭшли Крун Ван ДайстЭшли М. Дэвидсон, AT, ATC, MSAэшли Минник, MSAH, AT, ATCAЭшли Оверэл, FNPAshley Parikh, CPNP-PCAshley Parker MSW , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L.
Валасек, доктор медицинских наук, магистр наукЭми Фаннинг, PT, DPTAми Гэри, CPNP-PCAми Хан, PhDAми ХессЭми Лебер, докторами философии Лерой Лерой, CCLSAми Моффет, CPNP-PCAми Рэндалл-МакСорли, MMC, EdD CandidateAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M Бургер, MEd, CCC-SLPАндреа Сэттлер, MDЭндрю АксельсонЭндрю Крогер, MD, MPHЭндрю ШвадерерАндриа Хейнс, Рнанжела АбенаимАнжела Биллингсли, LISW-SAnn Pakalnis, MDАнна Лиллис, MD, PhDАннет Хабан-БарцЭнни Драпо, MDАнни Темпл, MS, CCC-SLP, CLCAnthony Аудино, М.Д. Ануп Д.Патель, MDAАри Рабкин, PhDAриана Хоет, PhDAриэль Шефтолл, PhDАрлин КарчевскиЭшли ХоллЭшли Кассман, MDAэшли Эберсоул, MDAэшли ЭкштейнЭшли Крун Ван ДайстЭшли М. Дэвидсон, AT, ATC, MSAэшли Минник, MSAH, AT, ATCAЭшли Оверэл, FNPAshley Parikh, CPNP-PCAshley Parker MSW , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L. Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPST-I, MTSA, CHESCasey MP, MD, BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsie Doster, BSCheryl Boop, MS, OTR/LCheryl G.Baxter, CPNPCheryl Gariepy, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop.
Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPST-I, MTSA, CHESCasey MP, MD, BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsie Doster, BSCheryl Boop, MS, OTR/LCheryl G.Baxter, CPNPCheryl Gariepy, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop.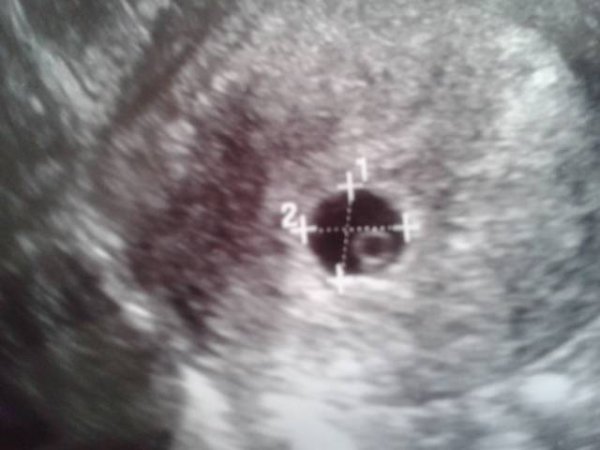 PA-CCourtney Hall, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDaniel Herz, MDDanielle Peifer, PT, DPTDavid A Wessells, PT, MHADavid Axelson, MDDavid Stukus, MDDean Lee, MD, PhDDebbie Terry, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDdenise EllDennis Cunningham, MDDdennis McTigue, DDSDiane LangDominique R.Williams, MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDEelise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEElizabeth Cipollone , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDerika РобертсЭрин Гейтс, PT, DPTEрин Джонсон, М.
PA-CCourtney Hall, CPNP-PCCourtney Porter, RN, MSCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDaniel Herz, MDDanielle Peifer, PT, DPTDavid A Wessells, PT, MHADavid Axelson, MDDavid Stukus, MDDean Lee, MD, PhDDebbie Terry, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDdenise EllDennis Cunningham, MDDdennis McTigue, DDSDiane LangDominique R.Williams, MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDEelise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEElizabeth Cipollone , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDerika РобертсЭрин Гейтс, PT, DPTEрин Джонсон, М.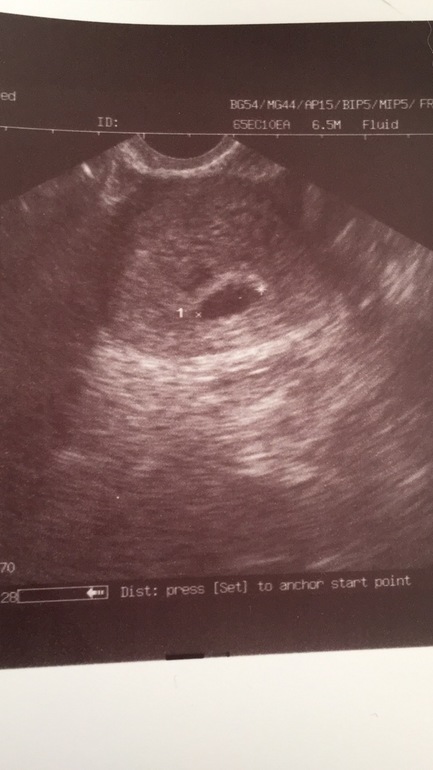 Эд., CSCSEрин Шэнн, BSN, RNEрин ТеббенФарах В. Бринк, MDГейл Бэгвелл, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory Д. Пирсон, доктор медицинских наук, Гриффин Стаут, доктор медицинских наук, Гулиз Эрдем, доктор медицинских наук, Хейли Блоссер, Массачусетс, CCC-SLPH, Анна Матесс, Хизер Баттлс, доктор медицинских наук, Хизер Кларк, Хизер Л. Терри, MSN, RN, FNP-C, CUNPHeather Yardley, PhD, Генри Спиллер, Генри Сян, доктор медицины, магистр здравоохранения, доктор наук, доктор Герман Хандли, магистр медицины. , AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJane AbelJanelle Huefner, MA, CCC-SLPJanice M.
Эд., CSCSEрин Шэнн, BSN, RNEрин ТеббенФарах В. Бринк, MDГейл Бэгвелл, DNP, APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory Д. Пирсон, доктор медицинских наук, Гриффин Стаут, доктор медицинских наук, Гулиз Эрдем, доктор медицинских наук, Хейли Блоссер, Массачусетс, CCC-SLPH, Анна Матесс, Хизер Баттлс, доктор медицинских наук, Хизер Кларк, Хизер Л. Терри, MSN, RN, FNP-C, CUNPHeather Yardley, PhD, Генри Спиллер, Генри Сян, доктор медицины, магистр здравоохранения, доктор наук, доктор Герман Хандли, магистр медицины. , AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJane AbelJanelle Huefner, MA, CCC-SLPJanice M. Морленд, CPNP-PC, DNPДженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC/SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacikesica Bogaci , MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Баллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDJim O’Shea OT, MOT, CHTJoan Fraser, MSW, LISW-SJohn Ackerman, PhDJohn Caballero, PT, DPT, CSCSJohn Kovalchin, MDДжонатан Д.Thackeray, MDJonathan Finlay, MB, ChB, FRCPJonathan M. Grischkan, MDJonathan Napolitano, MDJoshua Prudent, MDJoshua Watson, MDJulee Eing, CRA, RT(R)Julia Colman, MOT, OTR/LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora , MDJustin Indyk, MD, PhDKady LacyKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A.
Морленд, CPNP-PC, DNPДженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC/SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R. Mendell, MDJessalyn Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacikesica Bogaci , MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Баллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDJim O’Shea OT, MOT, CHTJoan Fraser, MSW, LISW-SJohn Ackerman, PhDJohn Caballero, PT, DPT, CSCSJohn Kovalchin, MDДжонатан Д.Thackeray, MDJonathan Finlay, MB, ChB, FRCPJonathan M. Grischkan, MDJonathan Napolitano, MDJoshua Prudent, MDJoshua Watson, MDJulee Eing, CRA, RT(R)Julia Colman, MOT, OTR/LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora , MDJustin Indyk, MD, PhDKady LacyKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Dubro, MS , RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L.Кассис, MD, MPHКейси Стротман, MDКэтрин Динс, MDКэтрин Маккракен, MDКэтлин (Кэти) РушКэтрин Блохер, CPNP-PCКэтрин Дж. Юнге, RN, BSNKathryn Obrynba, MDKatie Brind’Amour, MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC- SKatya Harfmann, MDKayla Zimpfer, PCCKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonKelly J. Kelleher, MDKelly McNally, PhDKelly N. Day, CPNP-PCKelly Pack, LISW-SKelly Tanner,PhD, OTR/L, BCPKelly Wesolowski, PsyDKent , MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust , LISW-SKristen Cannon, MDKristen E.Бек, MDКристен Мартин, OTR/LКристи Робертс, MS MPHКристина Бут, MSN, CFNPКристина Ребер, MDKristol Das, MDKyle DavisLance Governale, MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura DattnerLaura Martin, MDLLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Garbacz Джастис, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS, CCLSLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.
Meeks, OTKari Dubro, MS , RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L.Кассис, MD, MPHКейси Стротман, MDКэтрин Динс, MDКэтрин Маккракен, MDКэтлин (Кэти) РушКэтрин Блохер, CPNP-PCКэтрин Дж. Юнге, RN, BSNKathryn Obrynba, MDKatie Brind’Amour, MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC- SKatya Harfmann, MDKayla Zimpfer, PCCKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonKelly J. Kelleher, MDKelly McNally, PhDKelly N. Day, CPNP-PCKelly Pack, LISW-SKelly Tanner,PhD, OTR/L, BCPKelly Wesolowski, PsyDKent , MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust , LISW-SKristen Cannon, MDKristen E.Бек, MDКристен Мартин, OTR/LКристи Робертс, MS MPHКристина Бут, MSN, CFNPКристина Ребер, MDKristol Das, MDKyle DavisLance Governale, MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura DattnerLaura Martin, MDLLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Garbacz Джастис, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS, CCLSLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLindsay SchwartzLindsey Vater, PsyDLisa GoldenLisa M.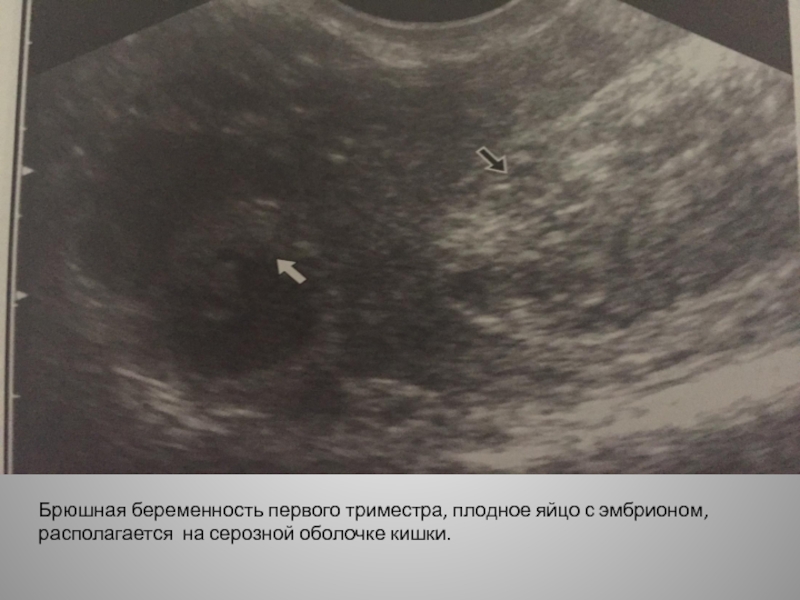 Хамфри, доктор медицинских наук, Логан Бланкемейер, Массачусетс, CCC-SLPL, Ори Гризес, П. , MDManmohan K Kamboj, MDMarc Levitt, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa LarouereMark E. Galantowicz , MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson , доктор медицинских наук, М.EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMike Patrick, MDMindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie Powell, LPCC-S , LICDC-CSНатали Роуз, BSN, RNNathalie Maitre, MD, PhDНациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, MD, MPHNehal Parikh, DO, MSNNichole Mayer, OTR/L, MOTNicole Caldwell, MDNNicole Dempster, PhDNicole Greenwood, MDNicole Parente, LSWNicole Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly , CTRSПаркер Хьюстон, доктор философии Патрик С.
Хамфри, доктор медицинских наук, Логан Бланкемейер, Массачусетс, CCC-SLPL, Ори Гризес, П. , MDManmohan K Kamboj, MDMarc Levitt, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa LarouereMark E. Galantowicz , MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson , доктор медицинских наук, М.EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMike Patrick, MDMindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie Powell, LPCC-S , LICDC-CSНатали Роуз, BSN, RNNathalie Maitre, MD, PhDНациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, MD, MPHNehal Parikh, DO, MSNNichole Mayer, OTR/L, MOTNicole Caldwell, MDNNicole Dempster, PhDNicole Greenwood, MDNicole Parente, LSWNicole Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly , CTRSПаркер Хьюстон, доктор философии Патрик С.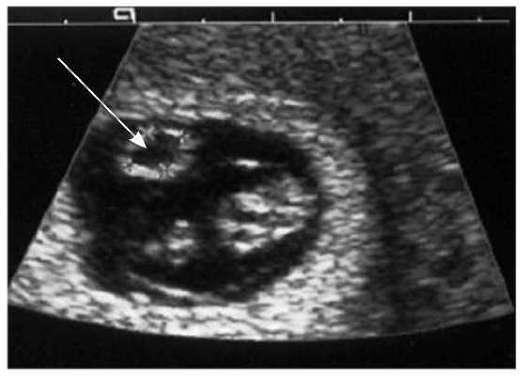 Вальс, MDPPatric Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDRachael Марокко-Zanotti, DORachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkar, MDRaymond Troy, MDRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A. Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSR Rose Ayoob, MDR Rose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati, PhDSamantha MaloneSammy CygnorSandra C.Ким, доктор медицины Сара Бентли, MT-BCSара Боде, доктор медицины Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Sarah Keim, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD, MRCP(UK)Scott Ковен, DO, MPHSСкотт Хикки, MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS Shannon Reinhart, LISW-SShari UncapherSharon Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWSShawNaye Scott-MillerShea SmoskeSheila GilesSimon Lee, MDStacy Уайтсайд APRN, MS, CPNP-AC/PC, CPONСтефани Бестер, MDСтефани Хирота, OTR/LSтефани Буркхардт, MPH, CCRCSСтефани КэннонСтефани Санторо, MDСтефани Выростек BSN, RNСтефен Херси, MDСтив Аллен, MDСтивен С.
Вальс, MDPPatric Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDRachael Марокко-Zanotti, DORachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkar, MDRaymond Troy, MDRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A. Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSR Rose Ayoob, MDR Rose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati, PhDSamantha MaloneSammy CygnorSandra C.Ким, доктор медицины Сара Бентли, MT-BCSара Боде, доктор медицины Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, клинический руководитель Сара Шредер, доктор медицины Сара А. Денни, доктор медицины Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Sarah Keim, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD, MRCP(UK)Scott Ковен, DO, MPHSСкотт Хикки, MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS Shannon Reinhart, LISW-SShari UncapherSharon Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWSShawNaye Scott-MillerShea SmoskeSheila GilesSimon Lee, MDStacy Уайтсайд APRN, MS, CPNP-AC/PC, CPONСтефани Бестер, MDСтефани Хирота, OTR/LSтефани Буркхардт, MPH, CCRCSСтефани КэннонСтефани Санторо, MDСтефани Выростек BSN, RNСтефен Херси, MDСтив Аллен, MDСтивен С.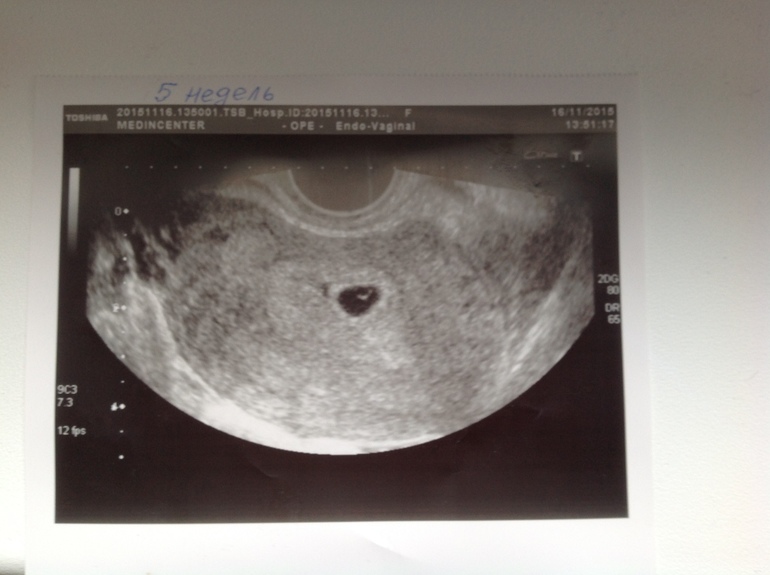 Мэтсон, MDСтивен Чичиора, MDСтивен КаффСуэллен Шарп, OTR/L, MOTSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTerry Barber, MDTerry Bravender, MD, MPHTerry Лаурила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas SavageTiasha Letostak, PhDTiffanie Ryan, BCBA Tim RobinsonTimothy Cripe, MD, PhDTracey L. Sisk, RN, BSN, MHATracie Rohal RD, LD, CDETracy Механ, М.Трэвис Галлахер, А.Т.Тревор Миллер, Тианна Снайдер, ПсиД.Тайлер Конгроув, А.Т.Валенсия Уокер, доктор медицины, магистр здравоохранения, ФААПВанесса Шанкс, доктор медицины, ФААПВенката Рама Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицинских наук.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J.
Мэтсон, MDСтивен Чичиора, MDСтивен КаффСуэллен Шарп, OTR/L, MOTSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTerry Barber, MDTerry Bravender, MD, MPHTerry Лаурила, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas SavageTiasha Letostak, PhDTiffanie Ryan, BCBA Tim RobinsonTimothy Cripe, MD, PhDTracey L. Sisk, RN, BSN, MHATracie Rohal RD, LD, CDETracy Механ, М.Трэвис Галлахер, А.Т.Тревор Миллер, Тианна Снайдер, ПсиД.Тайлер Конгроув, А.Т.Валенсия Уокер, доктор медицины, магистр здравоохранения, ФААПВанесса Шанкс, доктор медицины, ФААПВенката Рама Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицинских наук.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J. Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Аномальные результаты УЗИ на ранних сроках беременности
В предыдущем блоге мы обсуждали ожидаемые результаты УЗИ при нормальной внутриматочной беременности. Отклонения от ожидаемой модели развития вызывают беспокойство или, если они значительны, являются окончательными для невынашивания беременности на ранних сроках или выкидыша.Они обсуждались в недавней обзорной статье Doubilet et al. (N Engl J Med 2013; 369: 1443-51). Вот сводка:
Критериями, наиболее часто используемыми для диагностики невынашивания беременности, являются отсутствие сердечной деятельности к моменту достижения эмбрионом определенной длины (макушечно-крестцовой длины), отсутствие видимого эмбриона к моменту роста плодного яйца до определенного размер (средний диаметр мешка) и отсутствие видимого зародыша к определенному моменту времени.
Длина от темени до крестца (CRL)
Длину от темени до крестца 5 мм широко рекомендовали в качестве положительного критерия для диагностики невынашивания беременности, когда не наблюдается сердечной деятельности. Недавние исследования показали, что пороговое значение 5-6 мм может привести к ложноположительному диагнозу невынашивания беременности. В настоящее время рекомендуется использовать пороговое значение 7 мм (а не 5 мм) для диагностики неудачной беременности. Таким образом, если длина темя-крестца составляет 7 мм, а сердцебиение не видно, это подозрительно на замершую беременность.
Недавние исследования показали, что пороговое значение 5-6 мм может привести к ложноположительному диагнозу невынашивания беременности. В настоящее время рекомендуется использовать пороговое значение 7 мм (а не 5 мм) для диагностики неудачной беременности. Таким образом, если длина темя-крестца составляет 7 мм, а сердцебиение не видно, это подозрительно на замершую беременность.
Диаметр плодного яйца
Целесообразно использовать пороговое значение 25 мм (а не 16 мм) для среднего диаметра плодного яйца при отсутствии видимого эмбриона при диагностике неудачной беременности (см. рисунок выше).Это дало бы специфичность и положительное прогностическое значение 100% (или настолько близкое к 100%, насколько можно определить). Когда средний диаметр мешка составляет от 16 до 24 мм, отсутствие эмбриона является подозрительным, хотя и не диагностическим признаком невынашивания беременности
Критерии невынашивания беременности, основанные на времени
Не во всех неудачных беременностях когда-либо развивается эмбрион размером 7 мм или плодный мешок размером 25 мм, поэтому важно иметь другие критерии для диагностики невынашивания беременности.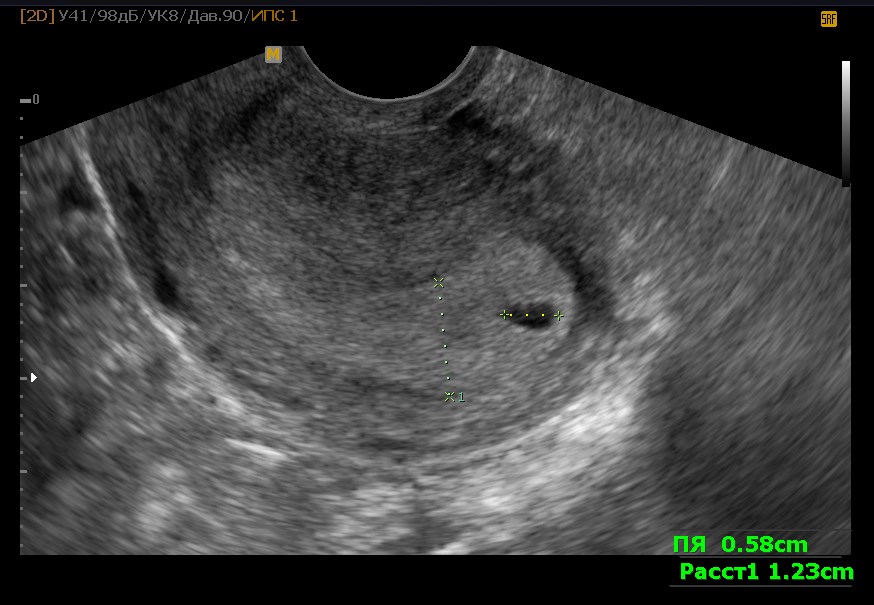 Наиболее полезным из таких критериев является отсутствие визуализации эмбриона к определенному моменту времени.Альтернативный подход к прогнозированию невынашивания беременности, основанный на субнормальном росте плодного яйца и эмбриона, оказался ненадежным. Отсутствие визуализации эмбриона с сердцебиением к 6 неделям после последней менструации является подозрительным для невынашивания беременности, но датирование последней менструации (при беременности, зачатой без медицинской помощи) слишком ненадежно для окончательного диагноза невынашивания беременности.
Наиболее полезным из таких критериев является отсутствие визуализации эмбриона к определенному моменту времени.Альтернативный подход к прогнозированию невынашивания беременности, основанный на субнормальном росте плодного яйца и эмбриона, оказался ненадежным. Отсутствие визуализации эмбриона с сердцебиением к 6 неделям после последней менструации является подозрительным для невынашивания беременности, но датирование последней менструации (при беременности, зачатой без медицинской помощи) слишком ненадежно для окончательного диагноза невынашивания беременности.
Время событий на ранних сроках беременности — гестационного мешка в 5 недель, желточного мешка в 5 ½ недель и эмбриона с сердцебиением в 6 недель — является точным и воспроизводимым, с вариацией около ± 1/2 недели; эта согласованность объясняет связанные со временем критерии невынашивания беременности.Например, если первичная ультрасонограмма показывает гестационный мешок с желточным мешком, а последующее сканирование, полученное не менее чем через 11 дней, не показывает эмбриона с сердечной активностью, ставится диагноз невынашивания беременности.
По данным Многопрофильной консенсусной конференции Общества рентгенологов по УЗИ по ранней диагностике выкидыша в первом триместре и исключению жизнеспособной внутриматочной беременности, октябрь 2012 г .; Ниже приведены рекомендации по трансвагинальной ультразвуковой диагностике невынашивания беременности у женщины с невынашиваемой внутриматочной беременностью.
Диагностика невынашивания беременности
- Длина от темени до крестца ≥7 мм и отсутствие сердцебиения
- Средний диаметр мешка ≥25 мм и отсутствие эмбриона
- Отсутствие эмбриона с сердцебиением ≥2 недель после сканирования, которое показало гестационный мешок без желточного мешка
- Отсутствие эмбриона с сердцебиением ≥11 дней после сканирования, которое показало гестационный мешок с желточным мешком
Результаты, подозрительные, но не диагностические для невынашивания беременности
- Длина от темени до крестца <7 мм и отсутствие сердцебиения
- Средний диаметр мешка 16–24 мм и отсутствие эмбриона
- Отсутствие эмбриона с сердцебиением через 7–13 дней после сканирования, показывающего гестационный мешок без желточного мешка
- Отсутствие эмбриона с сердцебиением через 7–10 дней после сканирования, показывающего гестационный мешок с желточным мешком
- Отсутствие эмбриона ≥6 недель после последней менструации
- Пустой амнион (амнион рядом с желточным мешком, без видимого эмбриона)
- Увеличенный желточный мешок (>7 мм)
- Небольшой размер плодного яйца по отношению к размеру эмбриона (разница <5 мм между средним диаметром плодного яйца и длиной темени-крестца)
При подозрении на невынашивание беременности обычно целесообразно повторное УЗИ через 7–10 дней для оценки жизнеспособности беременности.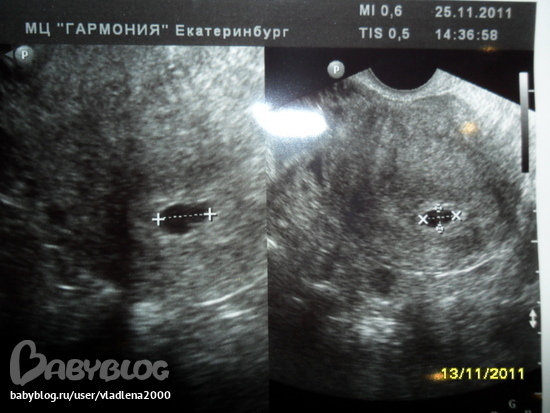

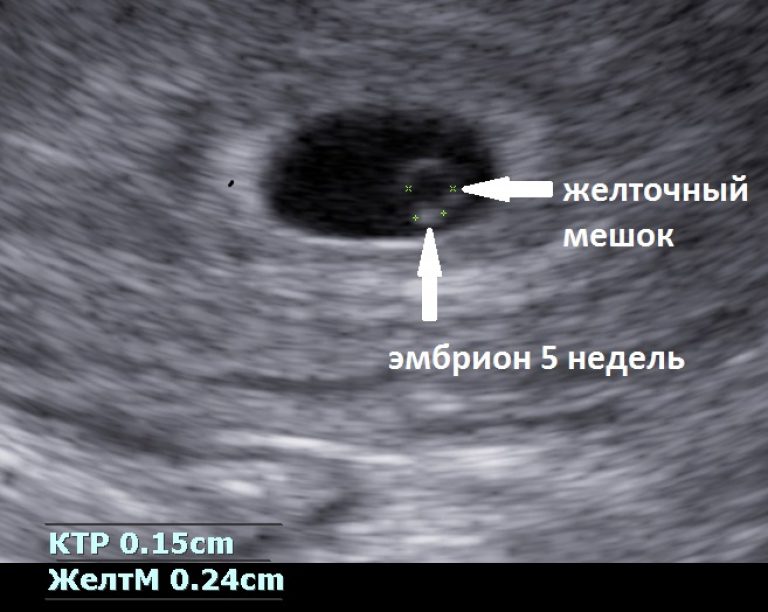
 5
5
 Эти методы лечения могут повредить клетки сердца и ослабить сердце.
Эти методы лечения могут повредить клетки сердца и ослабить сердце.