«Детей не всегда удается спасти, а обвиняют в этом нас». Пермские медики — о том, почему новые критерии живорождения в России приводят к уголовному преследованию врачей
В 2012 году Российская Федерация перешла на рекомендованные Всемирной организацией здравоохранения критерии живорождения. Детей, родившихся преждевременно, стали выхаживать, начиная с 22-недельного срока беременности — до 2012 года преждевременными родами считались роды в сроке 28 недель. Частота преждевременных родов в развитых странах составляет 5-7 %, ежегодно в мире рождается 15 миллионов недоношенных детей.
Западные страны, накопив достаточный опыт и проанализировав результаты выживаемости новорождённых и состояние здоровья детей, родившихся в сроке 22-24 недели, решили сместить эту границу с 22 недель на 25. Связано это с высокой смертностью новорождённых в сроке 22-24 недели, более 90 % из них имеют массу тела всего 500-700 грамм.
Справка
В ноября 2018 года в Следственном Комитете появились специальные отделы по расследованию преступлений в сфере медицины.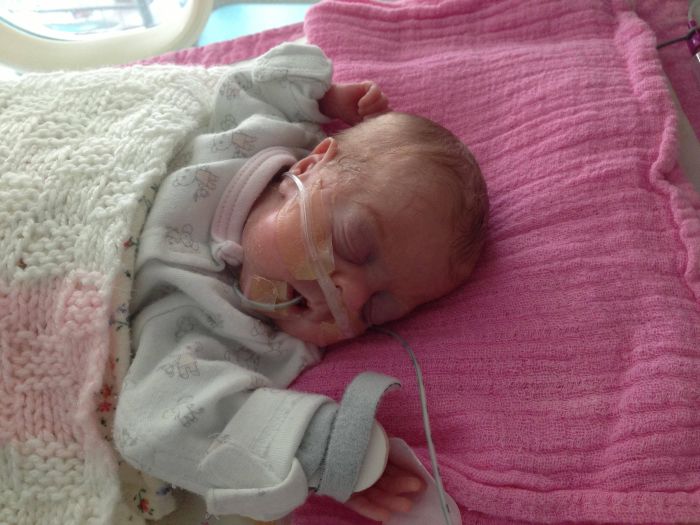
Как сообщает СК РФ по Пермскому краю, в 2017-2019 годах было возбуждено девять уголовных дел по преступлениям, связанным с врачебными ошибками и ненадлежащим оказанием медицинской помощи, по следующим статьям: 109 УК РФ (Причинение смерти по неосторожности), и 238 УК РФ (Производство, хранение, перевозка либо сбыт товаров и продукции, выполнение работ или оказание услуг, не отвечающих требованиям безопасности).
Нас приравнивают к убийцам и насильникам
Фото: Максим АртамоновАкушер-гинеколог больницы № 6 и председатель профсоюза Альянс врачей Анастасия Тарабрина:
— Все врачи в нашей стране абсолютно не защищены. Я считаю уголовное преследование, которому подвергаются медицинские работники сегодня, просто возмутительным! У всего медицинского сообщества сейчас на слуху имя врача-неонатолога Неонатологияраздел медицины, который изучает младенцев и новорождённых, их рост и развитие, их заболевания и патологические состояния. Основными пациентами неонатологов являются новорождённые младенцы с синдромом дыхательных расстройств, которые больны или требуют специального медицинского ухода из-за недоношенности, низкого веса при рождении, задержки внутриутробного развития, врождённых пороков развития (врождённых дефектов), сепсиса, или врождённой асфиксии из Калиниграда Элины Сушкевич, которой Следственный комитет предъявил обвинение по статье «убийство малолетнего, заведомо находящегося в беспомощном состоянии». Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Дети, рождённые на сроке в 23 недели и, например, 27 недель, имеют огромную разницу в плане дальнейших перспектив по здоровью, ведь каждая неделя значительно увеличивает шансы на жизнь и здоровье.Те из них, кто выживает, остаются инвалидами тяжелой и средней степени, они не могут самостоятельно питаться и передвигаться, имеют тяжёлые неврологические нарушения, в том числе и ДЦП, часть из них оказываются слепыми или глухими. Поэтому они требуют постоянного тщательного ухода.
Выжившие дети после долгих месяцев нахождения в Перинатальном центре выписываются домой и попадают в общую сеть, где ими должны заниматься участковые педиатры, у которых и так по два участка. А такой ребёнок требует ежесекундного участия. Как правило, такие семьи остаются со своей проблемой один на один: огромная психологическая нагрузка, немалые финансовые затраты — всё это ложится на родителей! Многие из них не выдерживают.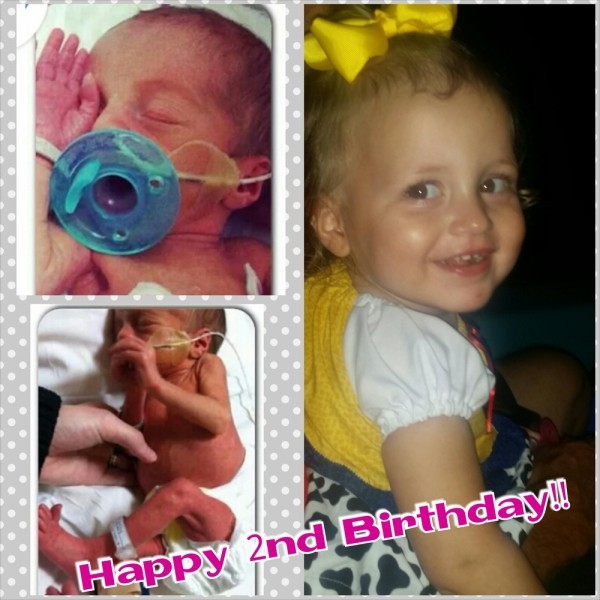 Дети-инвалиды в таких семьях должны проходить серьёзную реабилитацию, которая у нас в стране не развита.
Дети-инвалиды в таких семьях должны проходить серьёзную реабилитацию, которая у нас в стране не развита.
Именно поэтому западные страны отказались от выхаживания таких детей и сдвинули сроки: это слишком дорого, и перспективы при этом весьма туманны. Руководство нашей страны вложило огромные денежные средства в развитие сети Перинатальных центров, их оснащение, но не продумало, что делать дальше с такими детьми.
Российское общество акушеров-гинекологов неоднократно обращалось в Минздрав, предупреждая, что страна не готова к переходу на критерии по ВОЗ, но их не услышали. Я думаю, что это происходит потому, что существует политический аспект этого вопроса: мы не можем быть хуже стран Запада и должны догнать и перегнать их; мы должны увеличить показатели рождаемости любыми возможными способами для устранения демографического кризиса. Раньше родов было намного больше. Сейчас рожают женщины, рождённые в 90-х, когда был демографический провал. Поэтому стало меньше самих женщин, способных родить, и сами они не всегда решаются на рождение ребенка из-за экономической ситуации в стране.
Этические и моральные аспекты этого вопроса до сих пор вызывают бурное обсуждение в медицинской среде: что лучше: спасти, обрекая семью и таких детей на мучительную жизнь, или не оказать помощь, имея при этом благие намерения? Но самая главная беда заключается в том, что акушеры-гинекологи и неонатологи становятся заложниками таких ситуаций: детей не всегда удаётся спасти, а обвиняют в этом врачей, возбуждая при этом уголовные дела.
Справка
В 2018 году в Пермском краевом перинатальном центре родилось живыми 4763 ребёнка. Погибло 32 ребёнка. 31 случай (97 %) — недоношенные дети и 1 случай (3 %) — доношенный ребёнок, умер от врождённого порока сердца.
Из недоношенных детей, которые погибли, 25 (78 %) — дети, рождённые с экстремально низкой массой тела до 1000 грамм. Из них три ребёнка — с массой тела до 500 грамм, 16 детей — с массой тела от 500 грамм до 750 грамм, и шесть — с массой тела до 1000 грамм. Более половины детей родились в сроке гестации до 25 недель.
Основную долю составили случаи гибели от внутриутробного сепсиса и внутриутробной пневмонии 19 детей (59 %), врождённые пороки развития — 3 случая (9 %) и другие причины.
Незрелость тканей, органов и систем
Фото: Из личного архива Ольги ЛихГлавный акушер-гинеколог Перми Ольга Лих, заведующая Пермским краевым перинатальным центром:
— Срок беременности 22-24 недели — это неблагоприятный срок для здоровья и выживаемости детей. Родители должны быть осведомлены, что в данной группе детей крайне низкая выживаемость (6-20 % в зависимости от срока беременности) и высокий процент инвалидизации детей, что обусловлено глубокой незрелостью всех органов и систем ребёнка, появившегося на свет раньше срока. Шансы на выживаемость детей в сроке свыше 24 недель беременности возрастают на 2-3 % с каждым днём. Прогноз для выживаемости детей в сроке 25-26 недель составляет уже более 50 %.
Основная причина младенческой смертности при сверхранних преждевременных родах — это внутриутробное инфицирование и врожденная пневмония. В данных случаях внутриутробное инфицирование является и причиной преждевременных родов. Дети рождаются глубоко недоношенными, с дыхательной недостаточностью, с сердечно-сосудистой недостаточностью, требуют оказания реанимационной помощи. При рождении новорождённый получает в полном объёме весь комплекс реанимационных мероприятий и в дальнейшем получает лечение в соответствии с выявленной патологией, но это не может служить гарантией выживаемости такого ребёнка.
В данных случаях внутриутробное инфицирование является и причиной преждевременных родов. Дети рождаются глубоко недоношенными, с дыхательной недостаточностью, с сердечно-сосудистой недостаточностью, требуют оказания реанимационной помощи. При рождении новорождённый получает в полном объёме весь комплекс реанимационных мероприятий и в дальнейшем получает лечение в соответствии с выявленной патологией, но это не может служить гарантией выживаемости такого ребёнка.
В подавляющем большинстве случаев преждевременные роды и внутриутробное инфицирование детей связано с хронической экстрагенитальной патологией у беременных (заболевания сердечно-сосудистой системы, заболеваний мочеполовой системы, полового тракта, эндрокринной патологией, анемией), наличием хронических очагов инфекции до беременности и во время беременности (инфекция половых органов, мочевыводящих путей, ЛОР-органы, ротовая полость), отсутствием прегравидарной подготовки, отсутствием санации хронических очагов инфекции до наступления беременности. Учитывая выше указанное, следует обратить внимание женщин, планирующих беременность, на необходимость обращения к участковому врачу акушеру-гинекологу до наступления беременности для проведения прегравидарной подготовки (коррекции экстрагенитальной патологии, санации хронических очагов инфекции, приёма препаратов, снижающих риск врождённых пороков развития у плода).
Учитывая выше указанное, следует обратить внимание женщин, планирующих беременность, на необходимость обращения к участковому врачу акушеру-гинекологу до наступления беременности для проведения прегравидарной подготовки (коррекции экстрагенитальной патологии, санации хронических очагов инфекции, приёма препаратов, снижающих риск врождённых пороков развития у плода).
Женщины должны понимать: чтобы выносить здорового ребёнка, беременность надо планировать, обследоваться на инфекции, лечить их, корректировать экстрагенитальную патологию, но так бывает далеко не всегда. Часть женщин требуют досрочного родоразрешения по медицинским показаниям в связи со своим тяжёлым заболеванием. Всё чаще женщины, имеющие крайне тяжёлую экстрагенитальную патологию, беременеют. Существует приказ № 736 Министерства здравоохранения и социального развития РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности», в этом приказе обозначены заболевания, которые угрожают жизни женщины при вынашивании беременности. Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Мы оказываем медицинскую помощь пациенткам с тяжёлыми заболеваниями сердечно-сосудистой системы, заболеваниями почек с почечной недостаточностью, эндокринными заболеваниями, онкологическими заболеваниями, заболеваниями желудочно-кишечного тракта, системными заболеваниями, потенциально угрожаемыми для жизни пациентки. На фоне беременности эти заболевания прогрессируют, состояние пациенток ухудшается. По медицинским показаниям, при ухудшении состояния пациентки показано досрочное родоразрешение, в противном случае женщина может погибнуть. Соответственно, дети рождаются преждевременно, и прогнозы по таким детям неблагоприятные.
Европейские страны перешли на срок беременности в 25 недель в связи с высоким уровнем младенческой смертности и высоким процентом инвалидности среди этих детей. Данные дети отличаются глубокой незрелостью всех органов и систем. Одно из грозных осложнений — незрелость бронхолёгочной системы у новорождённого. Легочная ткань незрелая, развивается респираторный дистресс, эти дети страдают тяжёлой дыхательной недостаточностью, нуждаются в искусственной вентиляции легких (ИВЛ), для них характерна высокая частота инфекционных осложнений, в связи с чем дети нуждаются в антибактериальной терапии. Незрелая иммунная система снижает способность к сопротивлению инфекционному агенту, возникают септические осложнения и полиорганная недостаточность.
Одно из грозных осложнений — незрелость бронхолёгочной системы у новорождённого. Легочная ткань незрелая, развивается респираторный дистресс, эти дети страдают тяжёлой дыхательной недостаточностью, нуждаются в искусственной вентиляции легких (ИВЛ), для них характерна высокая частота инфекционных осложнений, в связи с чем дети нуждаются в антибактериальной терапии. Незрелая иммунная система снижает способность к сопротивлению инфекционному агенту, возникают септические осложнения и полиорганная недостаточность.
После реанимационного отделения дети переводятся на второй этап выхаживания (отделение патологии новорождённых). Дети, рождённые от сверхранних преждевременных родов, находятся в перинатальном центре довольно длительное время, пока не достигнут, как минимум, веса двух килограмм, они нуждаются в круглосуточном наблюдении врачей и пребывании в стационаре. После выписки они наблюдаются в отделении «Катамнестического наблюдения и восстановительного лечения раннего возраста», специально созданного для детей, перенёсших тяжёлую перинатальную патологию. Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
***
Читайте также:
Акушер-гинеколог. Как сегодня «сводят дебет с кредитом» пермяки.
В Перми создан региональный профсоюз медиков «Альянс Врачей».
Председатель независимого профсоюза «Альянс Врачей» в Перми: «На меня оказывают давление. Страх — это их нормальная реакция».
Маленькое чудо. Врачи перинатального центра РБ №1 — о недоношенных детях и успехах современной медицины
17 ноября отмечается Международный день недоношенных детей. В Якутии каждый год все больше детей рождается раньше срока. О том, чем грозят преждевременные роды, как их избежать и как в республике заботятся о детях, родившихся с весом меньше 1 килограмма, — в материале News.Ykt.Ru.
Малышу месяц от роду, но он лежит не дома в кроватке, а в больнице в прозрачной коробке, которая называется кувез, в окружении многочисленных датчиков, проводов и трубок.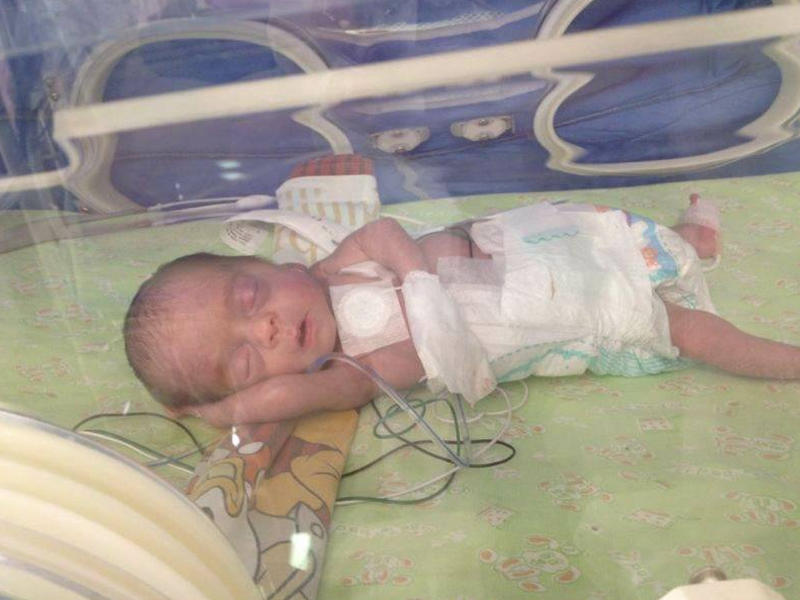 Внутри его маленького обиталища поддерживается особый температурный режим, дышать ему помогает аппарат. В отделении реанимации каждый день он находится под присмотром не только мамы, но и врачей. Все дело в том, что он родился преждевременно с весом меньше килограмма, входит в высокую группу риска по различным нарушениям здоровья и качества жизни.
Внутри его маленького обиталища поддерживается особый температурный режим, дышать ему помогает аппарат. В отделении реанимации каждый день он находится под присмотром не только мамы, но и врачей. Все дело в том, что он родился преждевременно с весом меньше килограмма, входит в высокую группу риска по различным нарушениям здоровья и качества жизни.
Елена Никифорова, заведующая отделением патологии новорожденных и недоношенных детей №1 перинатального центра РБ №1 — Национального центра медицины:
— Ребенок, рожденный с гестацией менее 37 недель, считается недоношенным. Малышей, рожденных с весом менее 1000 г, называют детьми с экстремально низкой массой тела (ЭНМТ), с весом менее 1500 г — с очень низкой массой тела (ОНМТ), менее 2500 г — с низкой массой тела (НМТ). В каждой группе есть специфичные характерные особенности, которые определяются степенью недозрелости всех систем организма в целом, больше всего это касается легких, головного мозга, пищеварительной системы. От степени зрелости зависит его адаптация к условиям жизни, у таких деток она идет медленнее и сложнее. Чем более незрелый, недоношенный ребенок, тем больше факторов риска поражения головного мозга, глаз и легочной системы. Есть особые специфические состояния, дающие риск дальнейшего развития, такие как бронхолегочная дисплазия
От степени зрелости зависит его адаптация к условиям жизни, у таких деток она идет медленнее и сложнее. Чем более незрелый, недоношенный ребенок, тем больше факторов риска поражения головного мозга, глаз и легочной системы. Есть особые специфические состояния, дающие риск дальнейшего развития, такие как бронхолегочная дисплазия
Если обычно мама с доношенным ребенком выписывается на четвертые сутки после родов, то есть примерно на 41-й неделе, то недоношенный ребенок выпишется только после того, как ему исполнится также 40 недель или больше. Но для этого 1,5-2 месяца в зависимости от тяжести состояния он будет находиться в оптимальных условиях, которые создает медицина. Таким образом, ребенок по развитию должен дополучить выхаживание, 40-недельное внутриутробное созревание плода.
В перинатальном центре РБ №1, который является «якорным» учреждением III уровня, концентрируются беременные с тяжелым осложнением беременности и чаще рождаются дети с экстремально низкой массой тела (ЭНМТ). Сейчас в отделении реанимации находятся 6 недоношенных детей, а также еще 12 — в отделении патологии новорожденных и недоношенных детей. В эту пятницу четырех из них ждет выписка. Как говорят врачи, они «дозрели».
Сейчас в отделении реанимации находятся 6 недоношенных детей, а также еще 12 — в отделении патологии новорожденных и недоношенных детей. В эту пятницу четырех из них ждет выписка. Как говорят врачи, они «дозрели».
Минимальный вес пациента, который лечился в перинатальном центре РБ №1, — 480 грамм. Маленькая девочка родилась в 2018 году на 25-й неделе. После почти 5 месяцев в стенах учреждения ее выписали с весом 3,380 кг.
Возраст самого маленького пациента — 24 недели и 1 день.
Не так давно рождение детей на сроке 28-30 недель (6,4-6,9 месяца), как и уход за малышами с весом меньше 1 кг, казалось чем-то невозможным. С появлением высоких технологий, развитием реанимационной медицины врачи регулярно спасают жизни малышей с весом 500-1000 грамм. В среднем в перинатальном центре малыши лежат 90-120 дней в зависимости от срока и состояния здоровья.
— Дети меньше 1500 грамм входят в высокую группу риска по различным нарушениям здоровья и качества жизни. Они должны динамически наблюдаться через определенное время, обязательно проходить УЗИ, осмотры у различных специалистов. Если такие осмотры не проводить своевременно, то запущенное состояние может привести к инвалидности.
Они должны динамически наблюдаться через определенное время, обязательно проходить УЗИ, осмотры у различных специалистов. Если такие осмотры не проводить своевременно, то запущенное состояние может привести к инвалидности.
Для преждевременно рожденных детей требуется не только особый уход, но и свой подсчет возраста. Срок беременности — это концептуальный возраст ребенка до даты его рождения. Если малыш появляется на свет на крайне ранних сроках, то чаще всего по нервно-психическому и физическому развитию он отстает от своих сверстников. Для такого ребенка специалисты высчитывают скорригированный возраст, который отличается от обычного с поправкой на недоношенность. Его вычисляют так: из календарного возраста вычитают недели, на которые ребенок родился раньше.
Чем раньше срока родился ребенок, тем дольше он «дозревает». До 2 лет он имеет право на какое-то отставание в психомоторном, речевом развитии. Педиатрам и неврологам, конечно, необходимо знать такие понятия, как «концептуальный» и «скорригированный возраст», потому что мы не вправе требовать от ребенка тех темпов развития, которые присущи доношенным детям того же календарного возраста.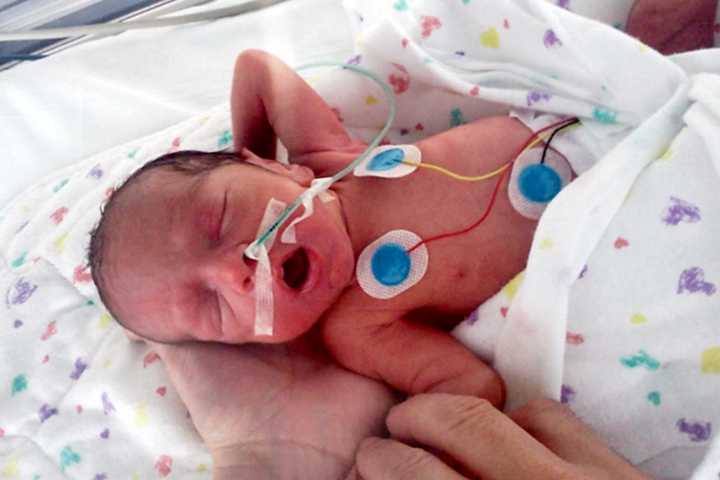
По словам врачей, раньше среди недоношенных детей был достаточно высокий процент инвалидизации.
«В основном если у детей, рожденных после 30-й недели, не было тяжелого перинатального поражения, то они развиваются хорошо, факторов риска у них немного. Достаточно быстро догоняют „календарных“ сверстников. Незрелые дети, пережившие тяжелые критические состояния в столь раннем возрасте, конечно, чаще всего в будущем получают инвалидность. Точной статистики в этом нет, каждый год разные цифры. Технологии будут еще совершенствоваться, и, наверно, скоро будет считаться, что и 26-27-недельных можно успешно выходить без риска инвалидности», — говорит Елена Никифорова.
Еще одним шагом к поддержанию здоровья этой группы маленьких пациентов стала иммунизация против респираторно-синцитиальной вирусной инфекции, которая считается самой тяжелой для недоношенных детей в период первого года жизни.
Якутский антирекорд
Каждый день специалисты перинатального центра РБ №1 проводят по всей республике мониторинг экстренных случаев, связанных с преждевременными родами и беременными в тяжелом состоянии. В среднем 4-5 раз в месяц с помощью санавиации мам и детей, которым требуется специальный уход, привозят в Якутск из улусов. Раньше эта цифра была в разы больше, сейчас врачи стараются организовать вывоз беременных заранее, потому что для ребенка лучшая эвакуация — в утробе матери.
Эта проблема крайне актуальна для Якутии. С сожалением врачи констатируют: как правило, мало кто действительно занимается полноценным планированием беременности.
Татьяна Павлова, директор перинатального центра Республиканской больницы №1 — Национального центра медицины:
— Проблема преждевременных родов, можно сказать, — это наша региональная особенность. Наш суровый климат повышает риск преждевременного рождения по сравнению с центральными и южными регионами. Конечно, риск преждевременных родов неразрывно связан с репродуктивным здоровьем беременной женщины. Вообще, женщина должна готовиться к беременности задолго до зачатия. Это может помочь избежать риска преждевременных родов и акушерских осложнений, связанных со здоровьем беременной женщины. Большое влияние на частоту преждевременных родов оказывает любая инфекция, чаще всего проблемы создает инфекция мочеполовой системы.
Но чаще всего женщина обращается к врачу уже по факту беременности. Некоторые беременеют из года в год, не решая своих проблем со здоровьем. Возможно, это связано еще и с тем, что территориально наша республика большая, транспортная схема не очень удобная, не у всех есть возможность вовремя приехать на обследование до наступления беременности. Но и в Якутске такие истории тоже случаются, и это уже, возможно, больше похоже на не очень ответственное отношение самих женщин к своему здоровью.
Некоторые беременеют из года в год, не решая своих проблем со здоровьем. Возможно, это связано еще и с тем, что территориально наша республика большая, транспортная схема не очень удобная, не у всех есть возможность вовремя приехать на обследование до наступления беременности. Но и в Якутске такие истории тоже случаются, и это уже, возможно, больше похоже на не очень ответственное отношение самих женщин к своему здоровью.
Все эти факторы в совокупности показывают, что в последнее время есть тенденция повышения частоты преждевременных родов.
В среднем по России частота преждевременных родов составляет 6%. В Якутии — близится к 8%. Если среднероссийский показатель остается стабильным в последнее десятилетие, то в Якутии специалисты отмечают тенденцию к росту. Еще в 2015 году этот показатель был в районе 7%.
В поддержку семей с недоношенными малышами
Вместе с недоношенным ребенком все его критические состояния переживают и родители. Как отмечают специалисты, во всем мире начал развиваться подход семейно-ориентированного выхаживания. К примеру, внедрение «открытой» реанимации, когда мамам предоставляется максимальный доступ к ребенку.
К примеру, внедрение «открытой» реанимации, когда мамам предоставляется максимальный доступ к ребенку.
Елена Никифорова:
— Преждевременные роды — стресс и для матери. Многие очень болезненно переносят этот процесс, чаще всего считая себя виноватыми. Из-за этого бывает, что лактация не сразу приходит. Тут нужна помощь и поддержка не только медработников и членов семьи, но и психолога. С 2019 года в штате нашего центра работает перинатальный психолог. Его появление значительно облегчило труд врачей. Раньше докторам приходилось помогать пациентам с эмоциональной разгрузкой.
Врачи же со своей стороны объясняют мамам, что сейчас нужно ребенку, настраивая ее, чтобы пробудился не только материнский инстинкт, но и настрой на действие. Каждый день даешь ей план действий. К примеру, насколько надо увеличить объем грудного молока, рассказываешь, что сегодня ребенок на столько-то граммов поправился. В таком случае мама становится не просто сопровождающим, а соучастником выздоровления ребенка.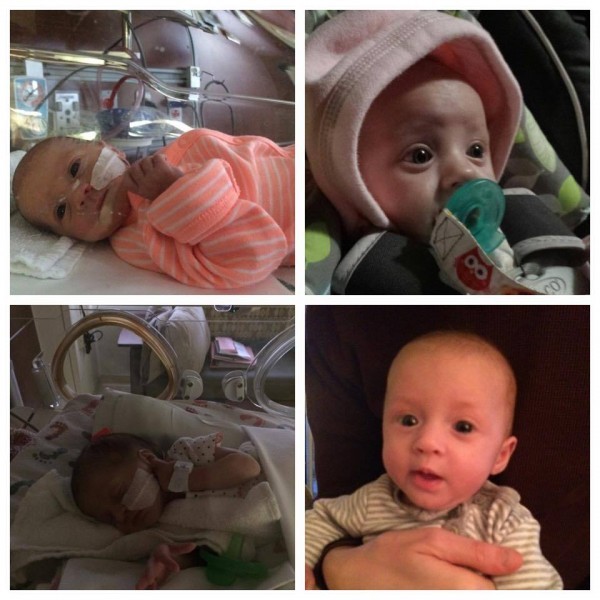
В этом году в рамках Международного дня недоношенного ребенка специалисты перинатального центра совместно с коллегами из педиатрического центра РБ №1 проводят необычную для себя акцию. С конца октября и до 24 ноября здесь примут 50 глубоко недоношенных детей с экстремально низкой массой тела.
«Так как у нас нет поликлинической структуры, то обычно нет и плановых приемов. К сожалению, сейчас в связи с коронавирусной инфекцией отделение катамнеза, специализирующееся на наблюдении и реабилитации недоношенных новорожденных, перинатального центра Якутской республиканской клинической больницы не работает. Все силы их больницы отданы коронавирусу, поэтому мы решили взять на себя часть полномочий и провести такую акцию. Мы примем тяжелых детей до 2 лет, рожденных в 2020 и 2019 годах», — рассказывает директор Татьяна Павлова.
Сегодня также в поддержку семей с недоношенными детьми в России запущена акция «Мне не фиолетово», в рамках которой многие города, в том числе и Якутск, осветились фиолетовыми огнями. Кроме того, на сайте nefioletovo.ru можно прочитать истории врачей-неонатологов и людей, рожденных раньше срока. Организаторы акции — фонд «Право на чудо» — за пять лет работы направили 119 комплектов кислородного оборудования, которые помогли малышам дышать.
Кроме того, на сайте nefioletovo.ru можно прочитать истории врачей-неонатологов и людей, рожденных раньше срока. Организаторы акции — фонд «Право на чудо» — за пять лет работы направили 119 комплектов кислородного оборудования, которые помогли малышам дышать.
Екатерина Бочкарева, менеджер по коммуникациям и PR фонда «Право на чудо»:
— Самое страшное для семьи, которая столкнулась с рождением недоношенного ребенка, — информационный вакуум и непонимание того, что их ждет дальше. Преждевременные роды чаще всего случаются внезапно, вместо встречи с розовощеким малышом — недели в реанимации, долгое выхаживание. Это нелегко. Кампанией #мнеНЕфиолетово мы хотим показать, что родители не одни, что рядом есть множество других семей, в которых дети родились раньше срока, и что даже детей с экстремальным весом врачам сегодня удается выхаживать — многие к 3-4 годам догоняют сверстников.
К сожалению, для многих людей слово «недоношенный» звучит как ругательство, если у них есть риск остаться инвалидами. Мы убеждены, что так быть не должно.
Мы убеждены, что так быть не должно.
В 2016 году фонд запустил первую в России горячую линию поддержки женщин с угрозой преждевременных родов, семей с недоношенными детьми и детьми с ограниченными возможностями здоровья. Бесплатно звонки принимают специально подготовленные психологи, врач-неонатолог, консультант по грудному вскармливанию, юрист. Горячая линия работает ежедневно с 8.00 до 23.00 по московскому времени по телефону: 8 800 555 29 24.
Сайт фонда — www.pravonachudo.ru.
Фото с сайта rb1ncm.ru
Интервью с Ольгой Ксенофонтовой — Советы специалистов — Пациентам
Екатеринбургский клинический перинатальный центр
Родители наших пациентов не забывают нас «как страшный сон», а наоборот — делятся радостными новостями!
17-го ноября прошел Международный день недоношенного ребенка. Для докторов Городского перинатального центра эта дата особенная. Ведь они каждый день выхаживают малышей, рожденных раньше срока, готовят их к новой, не всегда простой, но неприменно счастливой жизни.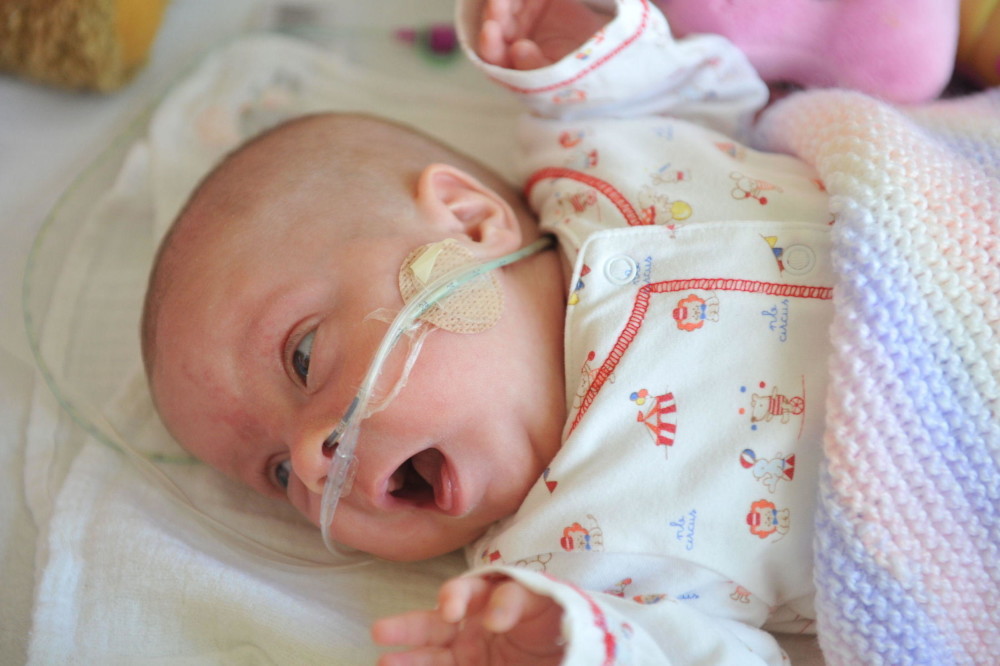
Ольга Ксенофонтова — заместитель главного врача по медицинской части рассказала, о чем нужно помнить родителям малыша после его выписки из стационара.
Преждевременные роды — сегодня явление очень частое. Расскажите о его основных причинах. Что может спровоцировать раннее появление ребенка на свет?
Среди основных причин преждевременных родов можно выделить инфекционные заболевания, патологию плаценты, преэклампсию. Особую группу также составляют табакокурение, употребление алкоголя, психотропных и наркотических веществ, причем не только во время, но и до беременности. Но точную причину преждевременных родов можно указать не всегда.
Можно ли «предсказать» преждевременные роды?
В настоящее время появились методики выявления угрозы преждевременных родов. Одна из них — это определение длины шейки матки при УЗИ-скрининге во втором триместре. Для лечения при угрозе развития преждевременных родов существуют лекарственные препараты, которые используются в амбулаторной практике и в стационаре. Но тем не менее, не во всех случаях удается пролонгировать беременность.
Но тем не менее, не во всех случаях удается пролонгировать беременность.
Можно ли как-то подготовиться к преждевременным родам?
Все женщины должны помнить, что в женскую консультацию для постановки на учет по беременности необходимо обратиться в ранние сроки, так как первый и самый важный перинатальный скрининг (УЗИ и исследование крови) должен быть проведен в сроке 12 недель. Женскую консультацию необходимо посещать регулярно и выполнять все назначения врача.
Если угроза развития преждевременных родов все-таки имеет место и лечение на амбулаторном этапе в женской консультации оказывается неэффективным, беременная госпитализируется в стационар, где применяются различные методики.
В первую очередь используются методики, направленные на пролонгирование беременности (токолиз, сохранение беременности при преждевременном излитии околоплодных вод, назначение антибиотиков). Прогноз для жизни и развития ребенка напрямую зависит от срока беременности, в котором он родился: чем выше этот срок, тем лучше исходы.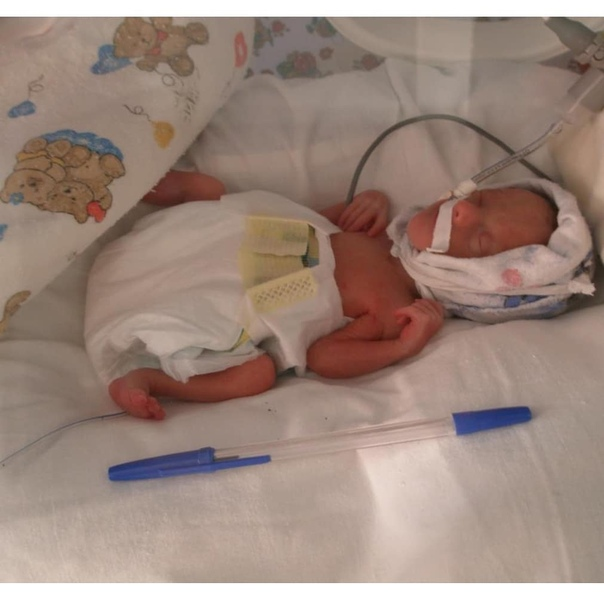 И счет тут идет не по месяцам, а по неделям и дням, поэтому все наши усилия направлены на сохранение беременности в течение как можно более долгого периода.
И счет тут идет не по месяцам, а по неделям и дням, поэтому все наши усилия направлены на сохранение беременности в течение как можно более долгого периода.
Другую группу составляют технологии, направленные на подготовку плода. Они включают, например, введение беременной гормонов, сульфата магния. Эти методики эффективно снижают частоту развития у недоношенных детей таких осложнений, как респираторный дистресс-синдром, внутрижелудочковые кровоизлияния и некоторых других.
Возможности современной медицины в этом направлении сегодня достаточно высоки. Но каковы реальные перспективы ребенка, появившегося на свет раньше срока?
Как я уже говорила, прогноз для жизни и развития ребенка во многом зависит от срока беременности, в котором он родился (гестационного возраста). Чем выше этот возраст, тем лучше прогноз. Так, выживаемость детей, рожденных в сроке 28 недель и более, достигает 95-100%, в то время как у детей, рождающихся в сроке до 25 недель — только 30-50%. Это же касается и прогнозов для качества жизни детей. Дети с более низким гестационным возрастом имеют большую вероятность развития тяжелых поражений легких или центральной нервной системы, которые часто являются причиной инвалидизации ребенка.
Дети с более низким гестационным возрастом имеют большую вероятность развития тяжелых поражений легких или центральной нервной системы, которые часто являются причиной инвалидизации ребенка.
Многое также зависит от того, какое внимание будет уделяться недоношенному ребенку после выписки из стационара. Кстати, многие из великих людей родились недоношенными. Среди них: Наполеон, Ньютон, Менделеев, Байрон, Суворов, Дарвин, Руссо, Моцарт, Гёте, Шиллер.
О чем нужно в первую очередь помнить родителям недоношенного ребенка?
Ну, наверное, в первую очередь о том, что они родители. О том, что их ребенок особенный и, конечно, потребуется много внимания и сил, и терпения, пока он подрастет и догонит по развитию своих сверстников.
Можно ли назвать основные проблемы со здоровьем, с которыми сталкиваются дети и их родители?
Наиболее частыми медицинскими проблемами у недоношенных детей являются: патология дыхательной системы, обусловленная незрелостью легочной ткани и недостатком сурфактанта (вещества, поддерживающего легкие в раскрытом состоянии). У недоношенных новорожденных (особенно детей с массой тела при рождении менее 1000 граммов) незрелость легочной ткани и необходимость длительного проведения искусственной вентиляции легких может приводить к развитию бронхо-легочной дисплазии, характеризующейся кислородозависимостью, рецидивирующими обструктивными состояниями и другими симптомами. Также патология органов зрения — ретинопатия недоношенных детей. Это серьезное заболевание требует наблюдения у специально подготовленного врача-офтальмолога (в городе Екатеринбурге данный вид помощи осуществляется в НПО «Бонум») и даже проведения оперативного лечения. Еще одна проблема — патология центральной нервной системы: внутрижелудочковые кровоизлияния, лейкомаляционные поражения белого вещества головного мозга. В тяжелых случаях это может приводить к развитию гидроцефалии или различных двигательных нарушений.
У недоношенных новорожденных (особенно детей с массой тела при рождении менее 1000 граммов) незрелость легочной ткани и необходимость длительного проведения искусственной вентиляции легких может приводить к развитию бронхо-легочной дисплазии, характеризующейся кислородозависимостью, рецидивирующими обструктивными состояниями и другими симптомами. Также патология органов зрения — ретинопатия недоношенных детей. Это серьезное заболевание требует наблюдения у специально подготовленного врача-офтальмолога (в городе Екатеринбурге данный вид помощи осуществляется в НПО «Бонум») и даже проведения оперативного лечения. Еще одна проблема — патология центральной нервной системы: внутрижелудочковые кровоизлияния, лейкомаляционные поражения белого вещества головного мозга. В тяжелых случаях это может приводить к развитию гидроцефалии или различных двигательных нарушений.
Такой малыш, как правило, развивается по собственной «траектории». Расскажите о ее основных «точках».
Развитие недоношенного ребенка оценивается по так называемому постконцептуальному возрасту (ПКВ). Что это значит?
Что это значит?
Например, ребенок родился в сроке 33 недели беременности (гестации) и прожил 4 недели. В таком случае, его ПКВ составит 37 недель, то есть срок доношенной беременности.
Новорожденный доношенный ребенок должен открывать глазки, фиксировать взгляд, иметь определенный набор физиологических рефлексов. Так и наш предполагаемый недоношенный пациент в ПКВ 37 недель должен иметь все эти навыки и рефлексы. И в таком случае это не рассматривается как отставание в развитии, несмотря на то, что ребенку фактически исполнился месяц. Постепенно разница между ПКВ и фактическим возрастом уменьшается и недоношенные дети «догоняют» своих доношенных сверстников. Чем выше степень недоношенности, тем большее время для этого потребуется.
К такому малышу нужен особенный подход: расскажите об особенностях ухода за ним.
При уходе за недоношенным ребенком необходимо помнить, что многие функции и системы его организма незрелые. У него менее выражены запасы питательных веществ, при этом темп его роста должен быть достаточно высоким. Поэтому питание такого ребенка должно быть усиленным и содержать большее количество белка и калорий. Для этого придуманы специализированные смеси и усилители (фортификаторы) грудного молока.
Поэтому питание такого ребенка должно быть усиленным и содержать большее количество белка и калорий. Для этого придуманы специализированные смеси и усилители (фортификаторы) грудного молока.
Такому ребенку труднее адаптироваться к условиям внешней среды: он быстро перегревается и переохлаждается, следовательно, необходимо следить за температурным режимом помещений, в которых находится недоношенный ребенок. Незрелая иммунная система и отсутствие запаса материнских антител, передаваемых плоду в последнем триместре беременности, делают такого малыша восприимчивым к инфекционным заболеваниям. Вот почему для таких детей особенно важно грудное вскармливание (ведь грудное молоко содержит в себе целый набор защитных веществ) и своевременная вакцинация.
С вакцинацией, а также с введением прикорма связаны основные вопросы, возникающие у многих родителей. Если с доношенным ребенком все стандартно, то тут есть свои особенности. Расскажите о них.
В ответе на предыдущий вопрос я уже упоминала об особой восприимчивости недоношенных детей к инфекционным заболеваниям. Именно поэтому таких малышей необходимо вакцинировать в первую очередь! Бытует совершенно неправильное, но очень распространенное мнение: «Он маленький, слабенький, а тут еще и вакцинация». Целью вакцинации является защита от инфекций. А в первую очередь в ней нуждаются как раз маленькие и слабенькие, так как они болеют чаще и тяжелее. Прививки недоношенным детям ставятся по их фактическому возрасту. Если не принимать во внимание некоторых ограничений по массе тела (например, при решении вопроса о вакцинации против гепатита В и туберкулеза) такие дети должны прививаться по тому же графику, как и доношенные дети. Прикорм таким малышам, если они развиваются нормально и не болеют, вводится также по фактическому возрасту.
Именно поэтому таких малышей необходимо вакцинировать в первую очередь! Бытует совершенно неправильное, но очень распространенное мнение: «Он маленький, слабенький, а тут еще и вакцинация». Целью вакцинации является защита от инфекций. А в первую очередь в ней нуждаются как раз маленькие и слабенькие, так как они болеют чаще и тяжелее. Прививки недоношенным детям ставятся по их фактическому возрасту. Если не принимать во внимание некоторых ограничений по массе тела (например, при решении вопроса о вакцинации против гепатита В и туберкулеза) такие дети должны прививаться по тому же графику, как и доношенные дети. Прикорм таким малышам, если они развиваются нормально и не болеют, вводится также по фактическому возрасту.
Существуют ли какие-то специальные методики для развития таких малышей? Как лучше заниматься с детками дома?
Есть техники массажа и гимнастики, которые требуют наличия специально обученных инструкторов — врачей и оборудования. Но есть и методики упражнений, адаптированные для недоношенных детей, которые родители могут выполнять сами. Их можно найти в специальной справочной литературе. Важно помнить, что ни один самый современный стимулирующий нервную систему препарат не окажет своего действия, если ребенку не будут проводиться курсы массажа, и если с ребенком ежедневно не будут заниматься родители. Чем больше они будут контактировать со своим ребенком, уделять ему времени, тем лучше будет результат.
Их можно найти в специальной справочной литературе. Важно помнить, что ни один самый современный стимулирующий нервную систему препарат не окажет своего действия, если ребенку не будут проводиться курсы массажа, и если с ребенком ежедневно не будут заниматься родители. Чем больше они будут контактировать со своим ребенком, уделять ему времени, тем лучше будет результат.
Сегодня организован кабинет, в котором наблюдаются именно недоношенные детки. Расскажите немного об этом.
Да, в городе открыт кабинет катамнестического наблюдения. Он работает на базе детской городской поликлиники №13 по адресу: ул. Ткачей, 16а, телефон: 384-48-13.
В кабинете организован прием всех узких специалистов, а также врача-неонатолога. В нем могут наблюдаться недоношенные дети со всех районов города в возрате до 2-х лет. Там же можно получить консультацию при решении вопроса о вакцинации.
Следите ли Вы за судьбой малышей, которых когда-то выходили? Радуют ли Вас результаты?
Со многими пациентами врачи наших отделений поддерживают контакт.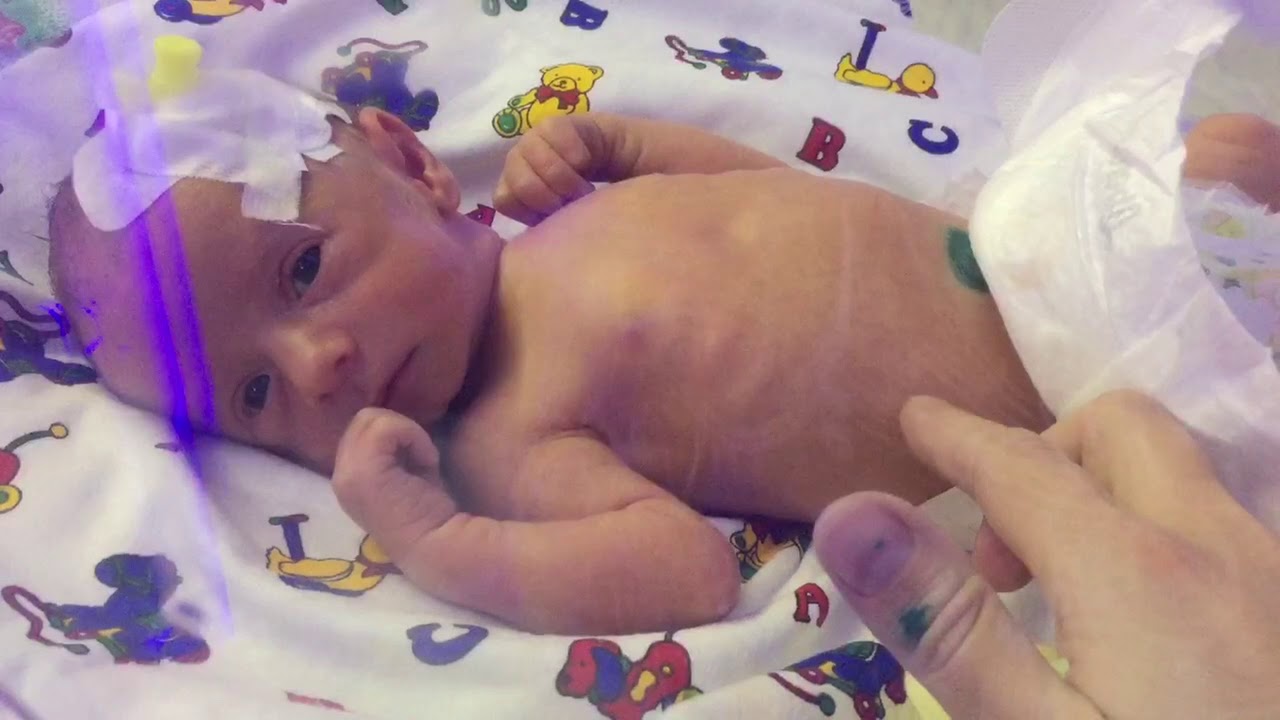 При выписке мы всегда указываем адрес электронной почты отделения патологии новорожденных и родители наших «выпускников» присылают фотографии своих подросших детишек, рассказывают про них. Есть страничка отделения в социальной сети «Вконтакте». А в октябре этого года нашему перинатальному центру исполнилось три года, и мы устраивали небольшую встречу с пациентами, которые в разные периоды находились на лечении в отделении патологии недоношенных детей. Было очень радостно увидеть, что дети хорошо растут и развиваются и уже догнали своих сверстников.
При выписке мы всегда указываем адрес электронной почты отделения патологии новорожденных и родители наших «выпускников» присылают фотографии своих подросших детишек, рассказывают про них. Есть страничка отделения в социальной сети «Вконтакте». А в октябре этого года нашему перинатальному центру исполнилось три года, и мы устраивали небольшую встречу с пациентами, которые в разные периоды находились на лечении в отделении патологии недоношенных детей. Было очень радостно увидеть, что дети хорошо растут и развиваются и уже догнали своих сверстников.
На самом деле, для врача не только очень приятно, но и очень важно видеть результаты своей работы, так как это помогает ему сохранить веру в полезность того, что он делает, придает уверенность в себе. Это лучшая профилактика так называемого «синдрома профессионального выгорания».
Мы очень благодарны родителям наших пациентов за то, что они нас не забывают «как страшный сон», а делятся с нами своими радостными новостями, такими как «Мы сидим», «Мы ходим» или «Мы уже говорим «мама».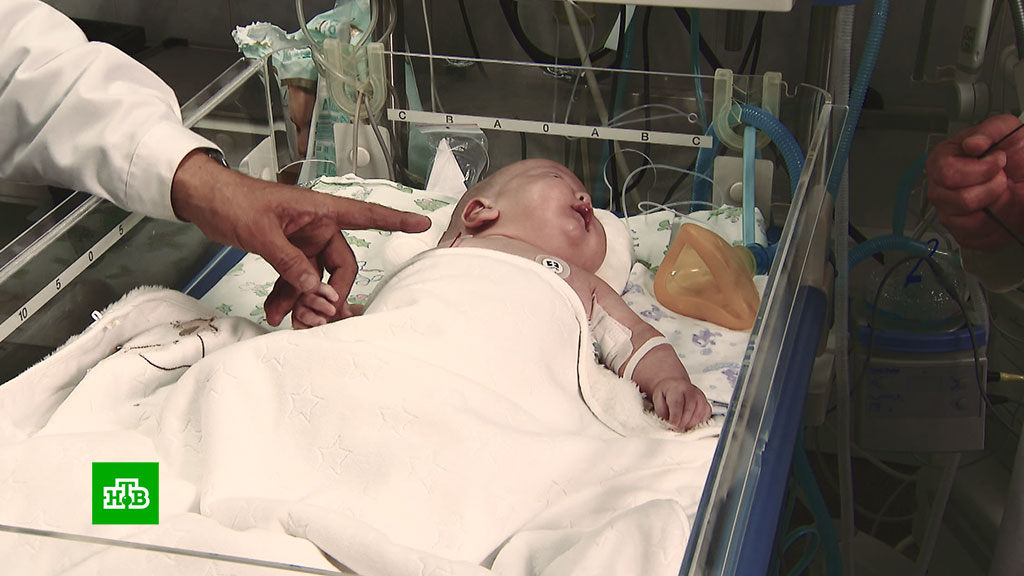 Родители всегда говорят про ребенка «мы». А врачи наших отделений, когда вспоминают выписавшихся пациентов или обсуждают лечение какого-то больного, говорят «наш». Я часто слышу примерно такие фразы: «Звонили из поликлиники, у нашего Иванова…» и далее в зависимости от ситуации. Это замечательно, потому что только при тесном взаимодействии врачей и родителей и доверии друг к другу можно достичь хорошего результата.
Родители всегда говорят про ребенка «мы». А врачи наших отделений, когда вспоминают выписавшихся пациентов или обсуждают лечение какого-то больного, говорят «наш». Я часто слышу примерно такие фразы: «Звонили из поликлиники, у нашего Иванова…» и далее в зависимости от ситуации. Это замечательно, потому что только при тесном взаимодействии врачей и родителей и доверии друг к другу можно достичь хорошего результата.
От коллектива Городского перинатального центра я желаю здоровья всем детям, вне зависимости от гестационного возраста, в котором они родились. Пусть они растут большими, сильными, умными, радуют своих родителей и ходят к врачам только на профилактические осмотры и прививки!
Перинатальный центр Республики Тыва — Преждевременные роды
Нормальная беременность длится от 37 до 42 недель, в среднем 40 недель. Ребенок, родившийся в этот период, считается доношенным. Дата родов определяется по первому дню последней менструации и в норме наступает через 280–282 дня после него. Частота преждевременных родов в развитых странах составляет 5-7%, неонатальная смертность — 28%. Ежегодно в мире рождается 15 миллионов недоношенных детей. Преждевременные роды (ПР) являются комплексной медико-социальной проблемой, связанной с решением задач по улучшению качества последующей жизни детей, родившихся недоношенными и сопряженными материально-экономическими затратами, как семьи, так и государства в целом. Тяжесть осложнений, связанных с недоношенностью, пропорциональна гестационному сроку преждевременных родов
Частота преждевременных родов в развитых странах составляет 5-7%, неонатальная смертность — 28%. Ежегодно в мире рождается 15 миллионов недоношенных детей. Преждевременные роды (ПР) являются комплексной медико-социальной проблемой, связанной с решением задач по улучшению качества последующей жизни детей, родившихся недоношенными и сопряженными материально-экономическими затратами, как семьи, так и государства в целом. Тяжесть осложнений, связанных с недоношенностью, пропорциональна гестационному сроку преждевременных родов
Классификация преждевременных родов (ПР) в соответствии со сроком гестации
- 22-28 недель (27 недель 6 дней включительно) — очень ранние ПР, 5% всех преждевременных родов. При этом новорожденные являются глубоко недоношенными, имеют экстремально низкую массу тела (до 1000 г), выраженную незрелость легких (в ряде случаев профилактика РДС мало эффективна). Прогноз для них крайне неблагоприятный. Показатели заболеваемости и смертности новорожденных крайне высокие.

· 28-30 недель 6 дней — ранние ПР, около 15% всех преждевременных родов. Для новорожденных (тяжелая недоношенность) характерна очень низкая масса тела (до 1500 г), легкие плода незрелые, с помощью кортикостероидов иногда удается добиться их ускоренного созревания. Исход родов для плода и постнатальный прогноз более — менее благоприятны.
· 31-33 недели 6 дней — преждевременные роды, около 20% всех преждевременных родов. У новорожденных имеет место недоношенность средней степени.
- 34-36 недель 6 дней — поздние преждевременные роды, 70% всех преждевременных родов. Инфекционная заболеваемость новорожденных, родившихся в 34-37 недель беременности, значительно ниже, чем родившихся в более ранние сроки. Пролонгирование беременности при этом сроке не оказывает существенного влияния на показатели смертности новорожденных.
Почему некоторые дети рождаются недоношенными?
Совсем не удивительно, что мы не знаем ответа на этот вопрос, ведь до сих пор не известно, что вызывает роды. Откуда плод узнает, что настало время покинуть тело матери и начать самостоятельную жизнь?
Откуда плод узнает, что настало время покинуть тело матери и начать самостоятельную жизнь?
Причины задержки роста плода:
ü осложнения беременности; плацентарная недостаточность;
ü инфекции у матери и/или плода;
ü заболевания/пороки развития/хромосомные нарушения; курение матери.
Самые очевидные причины преждевременных родов известны. Наиболее важными являются преэкламсии, кровотечение во время беременности, стресс или тяжелая физическая работа, инфекции у женщины, слабость шейки матки, многоплодие, преждевременное отхождение вод, пороки развития, инфекции (особенно вирусные) или другие заболевания плода. Высокое артериальное давление и осложнения беременности также могут приводить к преждевременным родам. По некоторым данным, склонность к ранним родам может передаваться по наследству: у матерей, которые были рождены раньше срока, выше вероятность преждевременных родов. Однако приблизительно в половине случаев причина преждевременных родов остается неизвестной. Стресс и тяжелая физическая работа едва ли могут быть количественно измерены. Однако существуют исследования, в которых показано, что стресс (например, при смерти близких родственников, потере работы или разводе) может привести к преждевременным родам.
Стресс и тяжелая физическая работа едва ли могут быть количественно измерены. Однако существуют исследования, в которых показано, что стресс (например, при смерти близких родственников, потере работы или разводе) может привести к преждевременным родам.
Причины преждевременных родов:
ü кровотечение во время беременности;
ü стресс;
ü осложнения беременности;
ü тяжелая физическая работа;
ü слабость шейки матки;
ü инфекции у матери и плода;
ü многоплодие; раннее отхождение вод;
ü наследственность
ü и другие.
Инфекция у женщин, особенно инфекция мочевых путей, может спровоцировать преждевременные роды. Зачастую такие инфекции протекают бессимптомно и женщина не знает, что она больна. Возможно, определенные типы бактерий выделяют химические вещества, увеличивающие выработку простагландина в матке. Простагландины вещества липидной природы, и их можно обнаружить в различных частях организма. Они действуют на непроизвольную мускулатуру и вызывают сокращение или расслабление. Другими словами, они могут вызвать сокращение мускулатуры матки и спровоцировать начало преждевременных родов. Простагландины имеют и другие функции, в частности принимают участие в развитии кровообращения плода. Слабость шейки матки становится причиной преждевременных родов примерно в 20% случаев. При наличии такого диагноза можно укрепить окружающие ткани тонкой нитью (циркляж). Это предотвращает преждевременное раскрытие шейки. При беременности тремя или четырьмя плодами вероятность преждевременных родов также увеличивается. Частота многоплодной беременности возрастает при применении некоторых методов лечения бесплодия. Для плодов места в матке становится слишком мало, что может привести к более раннему началу родов по сравнению с нормальным. При беременности тремя или четырьмя плодами роды, как правило, происходят при помощи кесарева сечения за 6 или более недель до срока в зависимости от состояния плодов.
Другими словами, они могут вызвать сокращение мускулатуры матки и спровоцировать начало преждевременных родов. Простагландины имеют и другие функции, в частности принимают участие в развитии кровообращения плода. Слабость шейки матки становится причиной преждевременных родов примерно в 20% случаев. При наличии такого диагноза можно укрепить окружающие ткани тонкой нитью (циркляж). Это предотвращает преждевременное раскрытие шейки. При беременности тремя или четырьмя плодами вероятность преждевременных родов также увеличивается. Частота многоплодной беременности возрастает при применении некоторых методов лечения бесплодия. Для плодов места в матке становится слишком мало, что может привести к более раннему началу родов по сравнению с нормальным. При беременности тремя или четырьмя плодами роды, как правило, происходят при помощи кесарева сечения за 6 или более недель до срока в зависимости от состояния плодов.
Заболевания и повреждения у недоношенных детей
Граница между заболеванием и повреждением у недоношенного ребенка очень условна, поскольку ребенок еще не созрел и легко может получить повреждения от лечения, применяемого при некоторых заболеваниях. Мы знаем, что слишком высокая концентрация кислорода иногда может быть опасна для глаз ребенка, а использование аппарата ИВЛ может повредить легкие. В то же время известно, что у некоторых детей повреждения возникают вне зависимости от использования кислорода или искусственной вентиляции. Поэтому не всегда можно сказать, что возникает по причине заболевания, а что независимо от него.
Мы знаем, что слишком высокая концентрация кислорода иногда может быть опасна для глаз ребенка, а использование аппарата ИВЛ может повредить легкие. В то же время известно, что у некоторых детей повреждения возникают вне зависимости от использования кислорода или искусственной вентиляции. Поэтому не всегда можно сказать, что возникает по причине заболевания, а что независимо от него.
Наибольшую опасность для недоношенных детей представляют легочные нарушения. Чаще всего отмечается респираторный дистресс-синдром (РДС), который возникает из-за незрелости легких. К другим заболеваниям легких относятся пневмония и бронхо-легочная дисплазия (БЛД). БЛД — повреждение легких, возникающее в том числе и как реакция на искусственную вентиляцию и применение кислорода. Как мы уже знаем, легкие могут обеспечивать функцию дыхания начиная с 22–24-й недели беременности. На 28–30-й неделе начинают развиваться альвеолы. Количество альвеол продолжает увеличиваться, и легкие растут до 8–10 лет жизни ребенка. Именно это становится причиной улучшения функции легких с возрастом ребенка, даже если он получил повреждения в период новорожденности
Именно это становится причиной улучшения функции легких с возрастом ребенка, даже если он получил повреждения в период новорожденности
Пневмоторакс — воздух в плевральной полости Как известно, искусственная вентиляция легких может оказывать повреждающие действие. Слишком большое давление, с которым воздух и кислород поступают в нижние дыхательные пути, может привести к разрыву альвеол. При этом воздух утекает в тонкое пространство между альвеолами. Если это продолжается достаточно долго, в легочном мешке (плевре) может возникнуть отверстие и воздух начнет накапливаться в этом пространстве. При этом возникает так называемый пневмоторакс. Легкие спадаются, и насыщение крови кислородом в течение нескольких минут резко падает. Пневмоторакс возникает не только в качестве осложнения лечения, но и спонтанно, в том числе у детей, которым не проводилась искусственная вентиляция.
Артериальный проток. Чем раньше рождается ребенок, тем труднее у него закрывается артериальный проток (см. с. 25, рис. 5). Если при этом легкие недоношенного ребенка не созрели и он нуждается в искусственной вентиляции, закрытие артериального протока проходит еще сложнее. Сразу после родов давление в легочной артерии продолжает оставаться высоким. Это предотвращает попадание большого количества крови в легкие. Однако через 4–5 дней после родов давление в легочных сосудах падает, и если в этот момент артериальный проток по-прежнему открыт, кровь попадает из аорты в легкие и сердце. Это приводит к тому, что кровоток в легких увеличивается, и это сильно повышает нагрузку на легкие и сердце. Если при этом ребенок соединен с аппаратом ИВЛ, то врачу зачастую приходится увеличивать давление в дыхательных путях и концентрацию кислорода. Состояние детей часто становится нестабильным; у них происходят падения частоты сердечных сокращений, и они переносят пеленание и другие процедуры хуже, чем раньше.
с. 25, рис. 5). Если при этом легкие недоношенного ребенка не созрели и он нуждается в искусственной вентиляции, закрытие артериального протока проходит еще сложнее. Сразу после родов давление в легочной артерии продолжает оставаться высоким. Это предотвращает попадание большого количества крови в легкие. Однако через 4–5 дней после родов давление в легочных сосудах падает, и если в этот момент артериальный проток по-прежнему открыт, кровь попадает из аорты в легкие и сердце. Это приводит к тому, что кровоток в легких увеличивается, и это сильно повышает нагрузку на легкие и сердце. Если при этом ребенок соединен с аппаратом ИВЛ, то врачу зачастую приходится увеличивать давление в дыхательных путях и концентрацию кислорода. Состояние детей часто становится нестабильным; у них происходят падения частоты сердечных сокращений, и они переносят пеленание и другие процедуры хуже, чем раньше.
Остановка дыхания (апноэ). У недоношенных детей дыхательный центр в головном мозге часто до конца не сформирован. Дыхательные движения возникают и регулируются в дыхательном центре ствола головного мозга. Если человек дышит недостаточно часто, как правило, это компенсируется более глубоким дыханием. У недоношенных детей этот навык еще не развит. Поэтому у них часто возникают остановки дыхания. Все дети, как недоношенные, так и рожденные в срок, дышат неравномерно. У них бывают периоды, когда они дышат слишком часто, а после этого наступает период медленного дыхания. Это нормально. Если перерывы в дыхании длятся более 10–15 секунд, это называется апноэ. Если апноэ возникает очень часто, это может представлять опасность для ребенка. Чаще всего они встречаются на 1–2-й неделе жизни и у некоторых детей могут длиться достаточно долго. Однако в конце концов ребенок вырастает, и апноэ прекращаются.
Дыхательные движения возникают и регулируются в дыхательном центре ствола головного мозга. Если человек дышит недостаточно часто, как правило, это компенсируется более глубоким дыханием. У недоношенных детей этот навык еще не развит. Поэтому у них часто возникают остановки дыхания. Все дети, как недоношенные, так и рожденные в срок, дышат неравномерно. У них бывают периоды, когда они дышат слишком часто, а после этого наступает период медленного дыхания. Это нормально. Если перерывы в дыхании длятся более 10–15 секунд, это называется апноэ. Если апноэ возникает очень часто, это может представлять опасность для ребенка. Чаще всего они встречаются на 1–2-й неделе жизни и у некоторых детей могут длиться достаточно долго. Однако в конце концов ребенок вырастает, и апноэ прекращаются.
Инфекции. Воспаление легких и сепсис (бактериальная инфекция крови) Инфекции возникают у недоношенных детей с большей вероятностью, чем у всех остальных. Одной из причин этого является незрелость иммунного ответа. Собственные антитела организма (иммуноглобулины) вырабатываются в недостаточном количестве, и по сравнению с рожденными в срок недоношенные дети получили относительно мало антител от матери. Доношенные дети получают большое количество антител от матери за неделю до рождения; если ребенок рождается раньше, количество антител остается на низком уровне. Белые кровяные клетки, которые играют важную роль в защите от инфекции, также могут не до конца созреть. К тому же известно, что многие преждевременные роды вызываются инфекцией; следовательно, некоторые дети уже инфицированы при рождении. Симптомы могут появляться постепенно и могут заключаться в снижении аппетита и медленном наборе веса; возможно, ребенку требуется больше кислорода и его состояние нестабильно.
Собственные антитела организма (иммуноглобулины) вырабатываются в недостаточном количестве, и по сравнению с рожденными в срок недоношенные дети получили относительно мало антител от матери. Доношенные дети получают большое количество антител от матери за неделю до рождения; если ребенок рождается раньше, количество антител остается на низком уровне. Белые кровяные клетки, которые играют важную роль в защите от инфекции, также могут не до конца созреть. К тому же известно, что многие преждевременные роды вызываются инфекцией; следовательно, некоторые дети уже инфицированы при рождении. Симптомы могут появляться постепенно и могут заключаться в снижении аппетита и медленном наборе веса; возможно, ребенку требуется больше кислорода и его состояние нестабильно.
Мочевые и другие инфекции. У недоношенных детей может возникнуть инфекция мочевых путей. В редких случаях это происходит по причине врожденных аномалий почек и мочевых путей. При подозрении на инфекцию моча всегда исследуется на наличие бактерий, и при инфекции мочевых путей всегда проводится тщательное обследование, например с помощью ультразвука. Также у ребенка могут развиться воспаление мозговой оболочки и другие инфекции. При подозрении на воспаление мозговой оболочки, которое возникает в редких случаях, проводится люмбальная пункция (прокол в позвоночный канал) и исследование спинномозговой жидкости на наличие бактерий и белых кровяных клеток. Принципиальное лечение этих инфекций совпадает с методами лечения воспаления легких и сепсиса. Одной из причин этого является то, что локальные инфекции, такие как воспаление легких и инфекции мочевых путей, у недоношенных детей часто принимают генерализованную форму и заканчиваются сепсисом (размножение бактерий в крови). Именно поэтому зачастую невозможно дифференцировать различные инфекции (такие как воспаление легких, сепсис, инфекции мочевых путей или воспаление мозговой оболочки) друг от друга, симптомы заболеваний оказываются очень схожими.
Также у ребенка могут развиться воспаление мозговой оболочки и другие инфекции. При подозрении на воспаление мозговой оболочки, которое возникает в редких случаях, проводится люмбальная пункция (прокол в позвоночный канал) и исследование спинномозговой жидкости на наличие бактерий и белых кровяных клеток. Принципиальное лечение этих инфекций совпадает с методами лечения воспаления легких и сепсиса. Одной из причин этого является то, что локальные инфекции, такие как воспаление легких и инфекции мочевых путей, у недоношенных детей часто принимают генерализованную форму и заканчиваются сепсисом (размножение бактерий в крови). Именно поэтому зачастую невозможно дифференцировать различные инфекции (такие как воспаление легких, сепсис, инфекции мочевых путей или воспаление мозговой оболочки) друг от друга, симптомы заболеваний оказываются очень схожими.
Желтуха. У всех новорожденных есть склонность к развитию желтухи. Обычно она появляется через пару дней и достигает пика ко 2– 4- му дню жизни у доношенных детей и 5–7-му дню жизни у недоношенных. Желтуха возникает приблизительно у 80% недоношенных детей, и частота возникновения корремирует со степенью недоношенности. Существует три основные причины возникновения желтухи новорожденных. Во-первых, ребенок рождается с гораздо большим количеством красных клеток крови (эритроцитов), чем остается у человека в дальнейшей жизни. Во-вторых, эритроциты новорожденного ребенка разрушаются намного быстрее, чем у детей старшего возраста и взрослых. В процессе разрушения образуется желтый краситель — билирубин. Гемоглобин — белок, заполняющий эритроциты, необходим для переноса кислорода. При разрушении это вещество превращается в билирубин, который в дальнейшем преобразуется в печени в водорастворимую форму и через желчный пузырь выводится в кишечник. Билирубин придает цвет фекалиям. В период внутриутробного развития билирубин выводится через плаценту. Третьей причиной развития желтухи у новорожденных является незрелость печени и соответственно неспособность преобразовать и вывести весь билирубин через желчные пути.
Желтуха возникает приблизительно у 80% недоношенных детей, и частота возникновения корремирует со степенью недоношенности. Существует три основные причины возникновения желтухи новорожденных. Во-первых, ребенок рождается с гораздо большим количеством красных клеток крови (эритроцитов), чем остается у человека в дальнейшей жизни. Во-вторых, эритроциты новорожденного ребенка разрушаются намного быстрее, чем у детей старшего возраста и взрослых. В процессе разрушения образуется желтый краситель — билирубин. Гемоглобин — белок, заполняющий эритроциты, необходим для переноса кислорода. При разрушении это вещество превращается в билирубин, который в дальнейшем преобразуется в печени в водорастворимую форму и через желчный пузырь выводится в кишечник. Билирубин придает цвет фекалиям. В период внутриутробного развития билирубин выводится через плаценту. Третьей причиной развития желтухи у новорожденных является незрелость печени и соответственно неспособность преобразовать и вывести весь билирубин через желчные пути. Билирубин при этом попадает в кровь и ткани организма, например в кожу, и придает им желтый оттенок. У недоношенных детей печень еще более незрелая, и поэтому склонность к желтухе у них выше, чем у доношенных детей.
Билирубин при этом попадает в кровь и ткани организма, например в кожу, и придает им желтый оттенок. У недоношенных детей печень еще более незрелая, и поэтому склонность к желтухе у них выше, чем у доношенных детей.
Низкий уровень гемоглобина у недоношенных. Уровень гемоглобина у недоношенных и рожденных в срок детей практически одинаков, однако у сильно недоношенных детей он, как правило, немного ниже. В течение нескольких часов после родов уровень гемоглобина немного повышается и в первый день жизни составляет в среднем 184 г/л. После этого уровень гемоглобина медленно снижается и достигает минимума на 6–8-й неделе после родов.
Анемия недоношенных.У недоношенных детей уровень гемоглобина снижается быстрее и сильнее, чем у детей, рожденных в срок. Это происходит потому что срок жизни клеток крови у недоношенных короче по сравнению с клетками крови доношенных детей. Кроме того, у недоношенных детей уровень продукции эритропоэтина, возможно, находится на более низком уровне. Эритропоэтин — гормон, стимулирующий образование эритроцитов. Низкая скорость образования приводит к развитию одной из форм анемии, которая называется анемия недоношенных.
Эритропоэтин — гормон, стимулирующий образование эритроцитов. Низкая скорость образования приводит к развитию одной из форм анемии, которая называется анемия недоношенных.
Воспаление кишечника — некротизирующий энтероколит (НЭК). Недоношенные дети предрасположены к развитию воспаления кишечника (некротизирующий энтероколит — НЭК). Причина этого явления неизвестна. Заболевание чаще встречается в США, чем в Скандинавии. Возможно, это происходит потому, что в Скандинавии дети чаще питаются материнским молоком, чем в США. Исследования показали, что некротизирующий энтероколит чаще возникает у детей, получающих смеси (искусственное питание) вместо материнского молока. Кроме того, предполагают, что инфекции также могут способствовать развитию заболевания.
Кровоизлияние в мозг. Чем больше степень недоношенности, тем выше риск возникновения кровоизлияния. Одной из причин этого является плотное прилегание области вокруг полости желудочка мозга к кровеносным сосудам в период внутриутробного развития.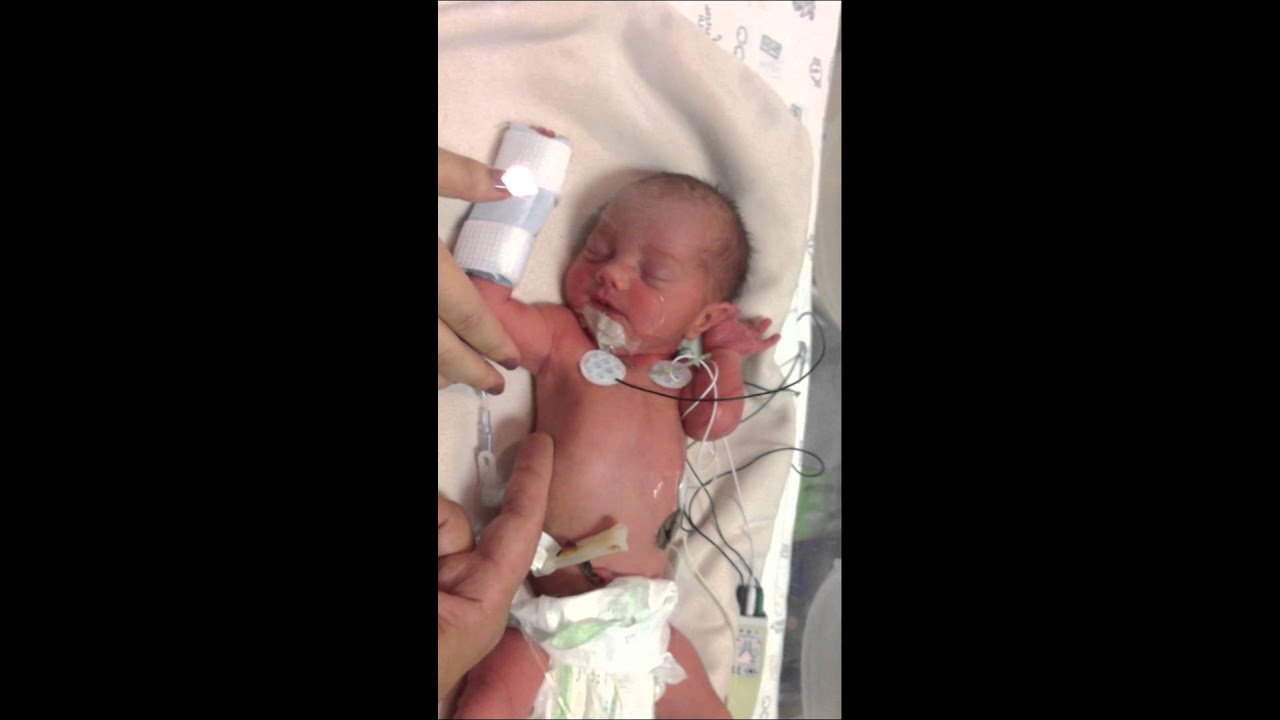 Сосуды очень хрупкие, и для их разрыва требуется совсем небольшое усилие. Эта система сосудов подвергается обратному развитию примерно на 35-й неделе беременности и чаще всего полностью исчезает к родам. Поэтому большинство детей, рожденных до 35-й недели беременности, предрасположены к возникновению кровоизлияний. Изначально считалось, что при кровоизлиянии у ребенка обязательно возникают повреждения мозга. Позже было обнаружено, что в большинстве случаев повреждений не развивается.
Сосуды очень хрупкие, и для их разрыва требуется совсем небольшое усилие. Эта система сосудов подвергается обратному развитию примерно на 35-й неделе беременности и чаще всего полностью исчезает к родам. Поэтому большинство детей, рожденных до 35-й недели беременности, предрасположены к возникновению кровоизлияний. Изначально считалось, что при кровоизлиянии у ребенка обязательно возникают повреждения мозга. Позже было обнаружено, что в большинстве случаев повреждений не развивается.
Повреждение глаз — ретинопатия недоношенных (РН). известно, что слишком высокая концентрация кислорода может вызвать повреждение глаз у недоношенных детей. В наиболее тяжелых случаях повреждения могут привести к слепоте (так называемая кувезная слепота). Изначально состояние называли ретролентальной фиброплазией, что означает врастание фиброзной ткани в хрусталик глаза. Позже было определено, что состояние различается по тяжести: от самой легкой степени до тяжелой, в виде слепоты. В настоящее время заболевание называется «ретинопатия недоношенных» (англ. retinopathy of prematurity, сокращенно РН). Это означает, что заболевание прежде всего поражает сетчатку глаза (ретину) недоношенных детей.
retinopathy of prematurity, сокращенно РН). Это означает, что заболевание прежде всего поражает сетчатку глаза (ретину) недоношенных детей.
Что представляет собой отделение патологии новорожденных и недоношенных детей?
Отделение патологии новорожденных и недоношенных детей осуществляет специализированный круглосуточный уход за новорожденными недоношенными детьми и за детьми с какими-либо заболеваниями.
Почему нужно помещать ребенка в отделение патологии новорожденных и недоношенных детей?
Чтобы догнать рост и развитие, которые должны были происходить в период внутриутробного развития, недоношенные дети нуждаются в дополнительном уходе и заботе. Например, недоношенному ребенку труднее сохранять тепло, потому что малыш еще не может регулировать собственную температуру тела. Для этого необходима специальная детская кроватка или инкубатор.
Если малыш еще слишком мал, слаб и не может есть, он может получать необходимое питание через капельное внутривенное вливание или через зонд, с помощью которого молоко поступает в желудок ребенка.
Недоношенные дети также нуждаются в дополнительном наблюдении, лечении и уходе. Они еще очень ранимы и могут иметь серьезные проблемы со здоровьем. Часто встречающиеся проблемы со здоровьем недоношенных детей:
- проблемы с дыханием;
- кровоизлияние в мозг;
- неудовлетворительное состояние работы сердца;
- нарушение работы кишечника, расстройство пищеварения;
- проблемы со зрением;
- желтуха;
- анемия;
- инфекции.
Кто позаботится о малыше в отделении патологии новорожденных и недоношенных детей?
- Старшая медицинская сестра.
- Неонатологи, которые наблюдают вашего малыша.
- Другие специализированные врачи, например, хирурги, рентгенологи, которых вызывают из других отделений для консультаций.
- Медсестры, ухаживающие за детьми.
- Сестра-хозяйка и младший персонал, которые тоже помогают и поддерживают работу отделения, моют, генералят, готовят пеленки, кормят мам и т.
 д.
д. - Другие специализированные вспомогательные подразделения такие как кухня, прачечная, хозяйственный сектор и т.д.
- Последние, но не менее важные в списке – родители, родственники. Родители – главные ответственные за заботу о ребенке. Врачи это понимают и относятся к ним как к части команды. Мамы должны чаще привлекаться к активной заботе о ребенке.
Для чего в родильном отделении столько технического оборудования и трубок?
Вот перечень некоторых видов оборудования, с помощью которого выхаживаются недоношенные дети в отделение патологии новорожденных и недоношенных детей:
Обогревательные приборы для малышей
Инкубатор – это специальная детская кроватка, которая поддерживает нужную температуру, а в некоторых случаях контролирует уровень влажности. В некоторых видах инкубаторов имеется крышка. Некоторые инкубаторы оснащены дополнительным нагревательным элементом, который располагается над малышом.
Трубки
В вену ребенка могут установить тонкую хирургическую иглу, присоединенная к трубке для введения жидкости, лекарственных веществ, питания, необходимых малышу.
Насос для вливаний – это аппарат, помогающий вводить необходимые лекарственные вещества и жидкости через трубку с определенный скоростью и необходимой частотой.
Если ребенок еще не готов питаться из маминой груди или из бутылочки, желудочный зонд доставит молоко прямо в животик малыша. Медсестра аккуратно через рот или нос ребенка введет мягкую гибкую трубку в желудок, когда малыш еще сам не умеет глотать или синхронизировать дыхание с глотанием.
Специальные световые лучи
У большинства недоношенных детей развивается желтуха, которая лечиться с помощью фототерапии. Их кожа желтеет, потому что вещество, называемое билирубин вырабатывается быстрее, чем организм малыша может его выводить.
Под воздействием этих лучей билирубин, вырабатывающийся в теле малыша, превращается в безвредное вещество до тех пор, пока организм ребенка не будет способен выполнять это самостоятельно. При помощи фототерапии билирубин принимает форму, которая намного быстрее выводится из организма. Во время этой процедуры ребенок располагается под лампой фототерапии, для защиты глаз надевается специальная маска.
Во время этой процедуры ребенок располагается под лампой фототерапии, для защиты глаз надевается специальная маска.
Метод кенгуру
Как только малыш окрепнет, одним из действенных способов помочь ему станет так называемый метод кенгуру. Родитель просто держит ребенка под своей одеждой, обеспечивая контакт кожа к коже. При использовании метода кенгуру малыш успокаивается, улучшается его самочувствие, ускоряются процессы развития.
Согласно результатам исследований, применение метода кенгуру может снизить риск развития инфекций, помочь наладить кормление грудью и установить вашу связь с малышом.
Кормление малыша
Медсестры помогают матери сцеживать грудное молоко, пока малыш не окрепнет. Кормление недоношенного малыша грудным молоком может помочь развитию его головного мозга и способствовать борьбе с болезнями. Малыши на грудном вскармливании раньше выписываются из роддома.
Забота о ребенке
Возможно, потребуется длительное время для того, чтобы малыш окреп, и родители могут выполнять свои обычные родительские обязанности, такие как кормление, пеленание, помощь в купании и уходе, смена подгузников.
Когда моего ребенка смогут выписать из роддома?
Это зависит от состояния конкретного малыша. Состояние детей, масса (вес) и размеры которых меньше, которые родились раньше, как правило, сопряжено с большим количеством проблем. Они, в большинстве случаев, остаются в отделении патологии новорожденных и недоношенных детей дольше.
Недоношенный малыш, который, напротив, чувствует себя лучше, обычно пребывает в отделении патологии новорожденных и недоношенных детей до предполагаемой ранее даты родов. Если состояние ребенка действительно хорошее его могут выписать и раньше.
Критерии недоношенности
Когда ребенок рождается недоношенным, у него не один возраст, как у обычного малыша, а три.
1)Согласно свидетельству о рождении ребенку, допустим, месяц, это официальные данные.
2)Второй возраст называется постконцептуальным: мы считаем срок беременности, которая еще не должна завершиться родами. Если малыш появился на свет на 28-й неделе беременности, через месяц мы считаем, что идет 32-ая неделя.
3)Потом, когда он дорастает до того дня, в который должен был родиться, мы начнем отсчет третьего возраста, откоррегированного. То есть ребенку может быть по свидетельству о рождении три месяца, а его откоррегированный возраст – одна неделя.
У неонатологов сложные подсчеты. Они необходимы, чтобы делать скидки на развитие. Ребенок, который родился в 28 недель, имеет право в три месяца не уметь то, что умеет доношенный младенец. До года эти вещи учитываются обязательно. Конечно, дети с массой менее килограмма – самые сложные. Они обязательно проходят этап реанимации, пока сами не смогут обеспечивать себе жизнедеятельность до определенной степени. Когда за них уже не дышит аппарат, когда они питаются через желудок, а не через вену, когда сердце работает, как положено, они попадают к нам в отделение. С родителями работать сложнее, чем с детьми. Иногда зачастую проблем со здоровьем матери (в том числе психическим в послеродовый период преждевременных родов) больше, чем у ребенка. Все люди разные. Зрелость родительская не всегда зависит от возраста. Бывают 18-летние мамы, которые готовы к материнству. Бывает, что женщины в тридцать-сорок лет не понимают либо не хотят понимать и принимать болезнь ребенка и этим ему вредят, зачастую отказываясь вовсе от лечения либо нахождения рядом с ребенком в отделении патологии новорожденных, тем самым еще больше усугубляя уже имеющиеся у себя в семье трудности. Ребенок при таком к нему отношении мамы, даже если вовремя накормлен и ухожен, будет плохо выздоравливать. Он должен чувствовать, что о нем заботится мама. Даже небольшой контакт мамы с ребенком, даже если он в кювезе важен. Источником материала являются:
Все люди разные. Зрелость родительская не всегда зависит от возраста. Бывают 18-летние мамы, которые готовы к материнству. Бывает, что женщины в тридцать-сорок лет не понимают либо не хотят понимать и принимать болезнь ребенка и этим ему вредят, зачастую отказываясь вовсе от лечения либо нахождения рядом с ребенком в отделении патологии новорожденных, тем самым еще больше усугубляя уже имеющиеся у себя в семье трудности. Ребенок при таком к нему отношении мамы, даже если вовремя накормлен и ухожен, будет плохо выздоравливать. Он должен чувствовать, что о нем заботится мама. Даже небольшой контакт мамы с ребенком, даже если он в кювезе важен. Источником материала являются:
- Национальное руководство по неонатологии \ \ Н. Н. Володин-М.-2017г.
- Руководство по перинатологии / ред. Д.О. Иванов – СПб: Информ – Навигатор, 2015
- Служба охраны здоровья матери и ребенка в 2016 году / Сборник МЗ РФ.
- Шабалов, Н. П. Неонатология – М.
 : МЕДпресс-информ, 2016.
: МЕДпресс-информ, 2016. - Источники из сети интернет.
как в России спасают новорожденных весом в 500 граммов
В череде майских праздников затерялась одна очень важная дата – Международный день акушерки. Хорошо, если ребенок рождается без осложнений и в нужный срок, но так происходит не всегда. В XXI веке человечество научилось спасать и отправлять в нормальную жизнь даже малышей, родившихся с весом 500 граммов! «МИР 24» поговорил о том, как выхаживают таких крошек, с реаниматологом-неонатологом отделения реанимации новорожденных Перинатального центра ГКБ 24 и экспертом благотворительного проекта «Жизнь на ладошке» Марией Мумриковой.
– Сколько лет вы работаете реаниматологом-неонатологом и почему выбрали именно это направление?
– Обычно выбор специальности у нас происходит еще в институте, я училась на педиатрическом факультете, работала медсестрой в отделении патологии новорожденных. Это определило выбор моей дальнейшей ординатуры. Когда мы пришли в отделение, где я работаю уже больше 10 лет, мы совершенно не представляли, какие трудности нас ждут, но коллектив, принятое в нем отношение к детям повлияли на то, что мы захотели остаться.
Это определило выбор моей дальнейшей ординатуры. Когда мы пришли в отделение, где я работаю уже больше 10 лет, мы совершенно не представляли, какие трудности нас ждут, но коллектив, принятое в нем отношение к детям повлияли на то, что мы захотели остаться.
– Как обстоят дела с выхаживанием недоношенных детей в России?
– К 2012 году мы вышли на европейский уровень оказания помощи недоношенным детям. Это выхаживание детей с 500 граммов, 22-й недели. До этого времени жизнеспособными считались дети с 28 недель и весом не менее килограмма. Сегодня ответственность возросла – каждый рожденный на 22-й неделе ребенок должен получить высококлассную помощь, мы должны минимизировать последствия, вероятность инвалидности. Десять лет назад, когда к нам поступал какой-нибудь ребеночек в 28 недель, мы думали, что это будет тяжелый случай, с осложнениями, а сейчас детки в 28 недель практически стабилизируются на этапе роддома и проходят мимо нашей реанимации уже в патологию новорожденных. Наше отделение заполнено детьми с по-настоящему низким весом, 90% пациентов у нас весят меньше 1,5 кг. Экстремальной массой тела считается вес до килограмма, очень низкой – от кило до 1,5 кг. Дети меньше 1 кг в высокой группе риска просто потому, что они еще незрелые. Но, тем не менее, мы стремимся к выживаемости до 80%, хотя десятилетие назад они практически не выживали.
Наше отделение заполнено детьми с по-настоящему низким весом, 90% пациентов у нас весят меньше 1,5 кг. Экстремальной массой тела считается вес до килограмма, очень низкой – от кило до 1,5 кг. Дети меньше 1 кг в высокой группе риска просто потому, что они еще незрелые. Но, тем не менее, мы стремимся к выживаемости до 80%, хотя десятилетие назад они практически не выживали.
Надо сказать, что не только вес определяет жизнеспособность, бывает задержка веса по отношению к сроку беременности. Например, дети рождаются на 23-24-й неделе с весом 450 граммов. И они дышат, им тоже оказывается помощь. У нас есть Праздник недоношенных детей, на который приходит девочка из двойни, после рождения весившая 450 граммов. Сейчас ей уже лет 12.
– Дети, которые рождаются так рано, обречены на инвалидность или могут вырасти здоровыми людьми?
– За последние 10-15 лет в нашей специальности произошло чудо. Когда мы еще только начинали учиться в ординатуре, практически все недоношенные дети нуждались в инвазивной вентиляции легких.
Им спасали жизнь, но при этом были серьезные последствия в виде бронхолегочной дисплазии, ретинопатии, разных неврологических нарушений. Сейчас большинство недоношенных детей не уходят на инвазивную вентиляцию, им прямо в легкие вводится специальное вещество, которое раскрывает эти легкие, и дети продолжают вентилироваться на неинвазивной вентиляции.
В результате глобально снизились осложнения, связанные с выхаживанием таких деток. Было еще несколько подобных моментов, когда дети нуждались в каком-то серьезном вмешательстве, терапии, а потом появлялось новое лекарство, и совершенно изменялась помощь этим детям. Хотя, несомненно, бывают очень тяжелые случаи, которые чаще всего связаны с сочетанием недоношенности с тяжелой внутриутробной инфекцией, какими-то пороками развития. Если никаких осложняющих факторов нет, то прогнозы сейчас реально хорошие.
– Как работает система? Что нужно женщине, чтобы при угрозе преждевременных родов ее ребенка спасли?
– Помощь недоношенному ребенку продумана и прописана до каждой минуты с самого рождения.
Есть такое понятие «золотой час» – это первый час жизни ребенка, от которого зависит прогноз. В течение уже 10 лет в Москве в каждом роддоме ребенку, рожденному раньше срока, будет оказана помощь – реанимационная, если это необходимо, интенсивная терапия. Когда мы начинали работать, были роддома без реанимационной службы. Сейчас в каждом роддоме, пусть там шесть коек, обязательно есть реаниматолог, который владеет всей помощью первого часа.
Второе – роддома делятся на уровни. Наш перинатальный центр готов оказывать помощь детям с экстремально низкой массой тела. Если есть угроза прерывания беременности, то женщина поступает заранее. Легче ребенка внутриутробно перевезти, чем потом его перевозить рожденного. В Москве есть несколько перинатальных центров, которые специализируются на недоношенных детях. Если малыш поздненедоношенный, это уже другой роддом.
Фото предоставлено проектом «Жизнь на ладошке»
– Когда вы говорите о тяжелом развитии событий, что вы подразумеваете?
– Одни дети легко получают первую помощь и уходят в патологию новорожденных, на вторые этапы реанимации. Я, как врач второго этапа реанимации, конечно, вижу детей, которые требуют более длительного лечения, иногда месяцами. Бывают дети, которые очень тяжело поддаются лечению. Чаще всего это вызвано тяжелым течением инфекции, которая возникает еще внутриутробно. К сожалению, дети тоже начинают болеть, и мы уже стартуем с тяжелой ситуации. Иногда у таких детей просто не хватает резервов. Внутриутробно ребенок получает от мамы питательные вещества, антитела, гормоны, а если он рождается на раннем сроке и вынужден еще бороться с инфекцией, порой не хватает ни его сил, ни наших, медицинских.
Я, как врач второго этапа реанимации, конечно, вижу детей, которые требуют более длительного лечения, иногда месяцами. Бывают дети, которые очень тяжело поддаются лечению. Чаще всего это вызвано тяжелым течением инфекции, которая возникает еще внутриутробно. К сожалению, дети тоже начинают болеть, и мы уже стартуем с тяжелой ситуации. Иногда у таких детей просто не хватает резервов. Внутриутробно ребенок получает от мамы питательные вещества, антитела, гормоны, а если он рождается на раннем сроке и вынужден еще бороться с инфекцией, порой не хватает ни его сил, ни наших, медицинских.
Дети, рожденные сильно раньше положенного срока, имеют более высокий риск развития инвалидности. Чаще всего это проблемы со зрением (крайнее проявление нарушения – слепота) и неврологические расстройства. За последние годы у нас не было детей с тотальной слепотой, но, тем не менее, на этапах нашего выхаживания обязательно малыша смотрит окулист. В некоторых случаях требуется лазерная коагуляция сетчатки глаза, которая помогает избежать отслойки.
Бывает внутрижелудочковое кровоизлияние в мозг, потому что сосуды очень слабые. Кровоизлияние может разрешиться без серьезных последствий, а может развиваться гидроцефалия, чтобы это не прогрессировало, иногда нужно бороться вместе с нейрохирургами. Бывают настолько сложные случаи, что даже при всех максимальных возможностях медицина остается бессильной… Не все дети, рожденные преждевременно, способны выжить.
– Правда ли, что в некоторых случаях преждевременных родов и осложнений можно избежать просто правильной диетой? Что такое прегравидарная подготовка?
– Годами стоя около кювезов, понимаешь, что ты находишься уже не на начальном этапе. Перед тобой были еще внутриутробная жизнь ребенка, образ жизни мамы. К сожалению, у самих мам и даже у врачей очень низкая осведомленность о том, что риски преждевременных родов, каких-то инфекций иногда зависят от очень банальных вещей. Вообще к беременности желательно готовиться. Три месяца до планируемой беременности необходимо принимать фолиевую кислоту, она снижает риски возникновения фолатозависимых пороков сердца и пороков нервной трубки.
Сама суть прегравидарной подготовки состоит в том, чтобы простыми методами питания предотвратить даже пороки развития. Дефицит цинка – это пороки лицевого скелета, за обменом железа вообще очень мало следят, хотя он может стать причиной преждевременных родов. Низкий уровень железа у мамы влияет на развитие нервной системы у ребенка. Рутинно это отслеживают по гемоглобину, но это не совсем правильно. Есть четкий показатель – ферритин. Если женщина вступает в беременность при показателе меньше 30 – это риски. Надо смотреть, насколько грубый дефицит, и восполнять его либо питанием, либо препаратами железа.
Фото предоставлено проектом «Жизнь на ладошке»
Самое обидное, что это очень просто: отследить уровень витамина D, обмен железа, обязательно йод, потому что грубый дефицит йода – это нарушение умственного развития у ребенка. Помимо общего анализа крови перед беременностью обязательно надо проверить баланс микроэлементов: цинк, селен, медь.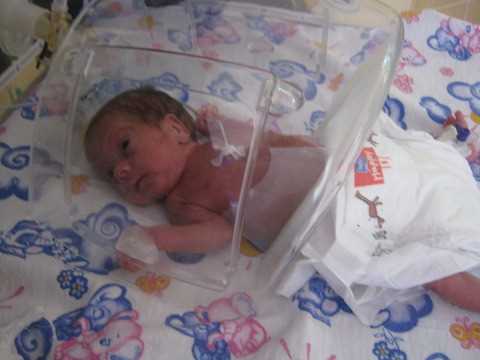 Все врачи знают про кальций, натрий, магний, калий, но про то, что медь входит в состав эстрогенов, а цинк – в состав тестостерона, знают не все. Если есть какие-то гормональные нарушения, рутинно никто не будет смотреть и восполнять вам эти дефициты. Я преподаю на кафедре, которая, наверное, первая в России сейчас начинает об этом говорить (Мария Мумрикова – ассистент кафедры медицинской элементологии РУДН, – Прим. ред.). Отношение к беременности должно быть серьезное, особенно если есть какие-то проблемы – бесплодие, невынашивание беременности. Есть такой профессор Анатолий Викторович Скальный, который уже 30 лет имеет лабораторию, где смотрит эти дефициты. Бывает, что человек приходит к нему уже как к последней инстанции, а там какой-то банальный дефицит калия или меди.
Все врачи знают про кальций, натрий, магний, калий, но про то, что медь входит в состав эстрогенов, а цинк – в состав тестостерона, знают не все. Если есть какие-то гормональные нарушения, рутинно никто не будет смотреть и восполнять вам эти дефициты. Я преподаю на кафедре, которая, наверное, первая в России сейчас начинает об этом говорить (Мария Мумрикова – ассистент кафедры медицинской элементологии РУДН, – Прим. ред.). Отношение к беременности должно быть серьезное, особенно если есть какие-то проблемы – бесплодие, невынашивание беременности. Есть такой профессор Анатолий Викторович Скальный, который уже 30 лет имеет лабораторию, где смотрит эти дефициты. Бывает, что человек приходит к нему уже как к последней инстанции, а там какой-то банальный дефицит калия или меди.
Надо понимать, что это не панацея – у кого-то есть дефицит, а у кого-то более глубокая проблема, но, по крайней мере, если у тебя есть дефицит, его можно восполнить. При грубых нарушениях восстановление дефицита может идти несколько месяцев, но это очень оправдано – в некоторых случаях получается избежать использования репродуктивных технологий или снизить риск преждевременных родов.
Многие же врачи не смотрят эти показатели и начинают серьезное гормональное лечение, иногда неоправданное ЭКО. Кстати, часть детей ЭКО не донашивается, и это не так редко. У нас в отделении такого не бывает, чтобы не было «экошных» детей. И эти дети бывают тяжелыми, потому что мамы всю беременность на терапии. А может быть, этих детей можно было доносить, если бы мамы готовились.
– Вы наблюдаете около своих подопечных семейные драмы, бывает, что родители отказываются от них?
–Такое происходит редко, потому что эти дети, как правило, очень выстраданные. Часто они рождаются после годов бесплодия, поэтому и папы, и мамы обычно очень заботливы. Хотя, несомненно, это трагедия, которую невозможно осознать полностью, если лично ты через это не прошел. Есть фонды недоношенных детей, которые основали мамы, если почитать их истории, то это ощущение полной катастрофы, провала, при котором родителям нужна поддержка. Сейчас, к счастью, есть горячие линии поддержки, психологи, сообщества мам, наш сайт «Жизнь на ладошке» и прочее, что помогает женщинам сохранять надежду.
По возможности мы стараемся давать детей на руки родителям, это возможно даже при искусственной вентиляции легких. Этот метод называется кенгуру, когда ребенка кладут на грудь маме или папе, иногда даже лучше кожа к коже. Эмоции обычно очень сильные.
– Кто-то из ваших подопечных запомнился вам особенно?
– Вспоминается мальчик Богдан. Мама приезжала к нему каждый день, и дома оставался старший брат, который вообще не понимал, что произошло, почему мама больше не уделяет ему внимания. Не всегда в реанимацию пускают детей, но этот мальчик приехал, посмотрел на малюсенького человечка в кювезе и сказал: «Мама, я все понял». Особенно трогательно было, когда спустя восемь-девять лет Богдан и его старший брат, уже студент с бородой, пришли к нам в гости как неразлучные друзья. Меня это трогает все время, когда я их вижу. Была еще девочка, которая весила после рождения 680 граммов. Она долго выхаживалась, пережила операцию на кишечнике, еще после нашего отделения были операции… Спустя годы приходит она в гости, держит за руку младшую сестру и говорит: «Вообще-то можно я про себя по-английски расскажу?»
– Как вы выдерживаете такую морально тяжелую и предельно ответственную работу?
– Помогает осознание того, что в этом есть большой смысл, хотя иногда действительно бывает очень тяжело, на грани ухода. Мы стали особенно это ощущать, когда начали организовывать Праздники недоношенных детей. Уже пять лет к нам возвращаются дети, которых мы выхаживали. Причем приходят, конечно, те, кто много времени провел в нашей больнице. Первые годы это был шок, мы рыдали, сами не могли поверить. Когда на этапе реанимации видишь очень тяжелого ребенка, отдаешь его на следующую ступень и думаешь – что будет, как же дальше, а спустя годы он приходит уже школьником. И тогда понимаешь, что все не зря. У нас доктора успевают заниматься семьей, есть врачи с тремя, четырьмя детьми. Кто-то языки учит… Вроде держимся.
Мы стали особенно это ощущать, когда начали организовывать Праздники недоношенных детей. Уже пять лет к нам возвращаются дети, которых мы выхаживали. Причем приходят, конечно, те, кто много времени провел в нашей больнице. Первые годы это был шок, мы рыдали, сами не могли поверить. Когда на этапе реанимации видишь очень тяжелого ребенка, отдаешь его на следующую ступень и думаешь – что будет, как же дальше, а спустя годы он приходит уже школьником. И тогда понимаешь, что все не зря. У нас доктора успевают заниматься семьей, есть врачи с тремя, четырьмя детьми. Кто-то языки учит… Вроде держимся.
Фото предоставлено проектом «Жизнь на ладошке»
– А кто вяжет для ваших деток такие замечательные микроносочки и наношапочки?
– Недоношенным детям особенно требуются уют и тепло, поэтому носочки, пледы и даже игрушки нам поставляют волонтеры. Есть клуб «28 петель», они сами с нами связываются, узнают, какие есть нужды, и привозят свои изделия. Как-то они приходили в День защиты детей и лично каждую семью вот этим набором поздравляли.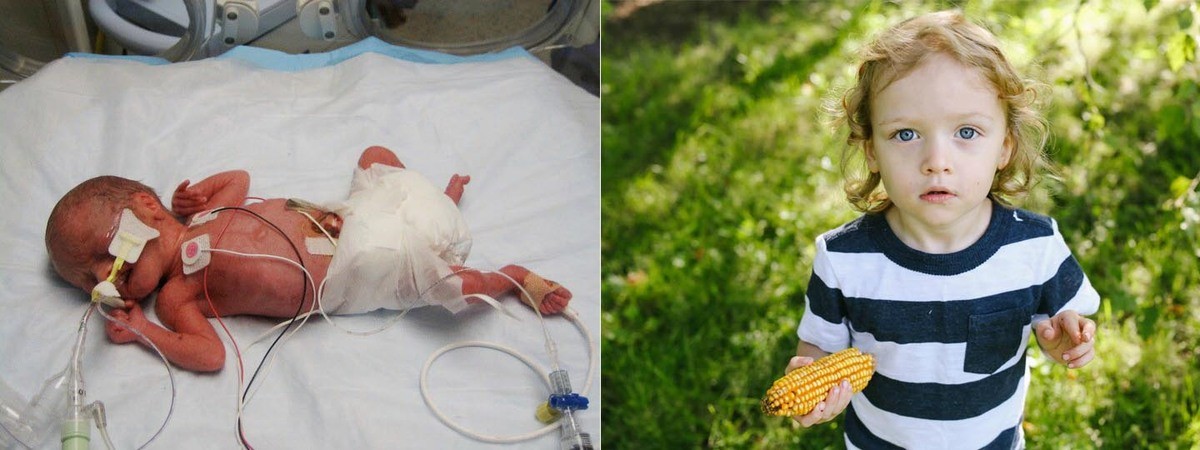 Есть клуб «Маленькое чудо» из регионов, они вяжут, собирают посылку и присылают нам. Помогает и клуб рукодельниц «Уютка» – они не только недоношенным, но и для домов престарелых, домов ребенка вяжут. У нас богатый выбор!
Есть клуб «Маленькое чудо» из регионов, они вяжут, собирают посылку и присылают нам. Помогает и клуб рукодельниц «Уютка» – они не только недоношенным, но и для домов престарелых, домов ребенка вяжут. У нас богатый выбор!
– Что происходит, если ребенку внутриутробно дают неутешительный прогноз, что он не проживет долго?
– Есть случаи, когда, что бы ты ни делал, есть заболевания, которые невозможно вылечить при любом раскладе на любом континенте мира. Это какие-то генетические заболевания, тяжелые пороки, несовместимые с жизнью. Если ситуация такова и диагноз поставили внутриутробно, что предлагают нашим женщинам, семьям в консультациях? Практически 100% прервать беременность. Но не каждый морально на это готов пойти. Одной из первых об этом начала говорить Аня Старобинец, журналист и писатель, которая свой личный опыт по этой проблеме рассказала в книге «Посмотри на него».
Наш роддом стал пилотным проектом для «Дома с маяком». Это детский хоспис, который открыл направление перинатальная паллиативная помощь. Когда ставится порок, несовместимый с жизнью или со сложным прогнозом, с 20-й недели беременности маму опекают психологи, врач паллиативной помощи, неонатологи. Если семья решает родить, она дарит ребенку любовь и заботу столько, сколько малыш проживет. Когда такой ребенок рождается, «Дом с маяком» достаточно быстро забирает семью под свою опеку. У нас в отделении уже было две таких семьи. Хотя очень много споров на этот счет, до «Дома с маяком» такой возможности у людей не было, было только давление в женских консультациях, роддомах. И то, что мы увидели, получилось очень достойно, мудро и, наверное, не так травматично, как если бы беременность была прервана.
Это детский хоспис, который открыл направление перинатальная паллиативная помощь. Когда ставится порок, несовместимый с жизнью или со сложным прогнозом, с 20-й недели беременности маму опекают психологи, врач паллиативной помощи, неонатологи. Если семья решает родить, она дарит ребенку любовь и заботу столько, сколько малыш проживет. Когда такой ребенок рождается, «Дом с маяком» достаточно быстро забирает семью под свою опеку. У нас в отделении уже было две таких семьи. Хотя очень много споров на этот счет, до «Дома с маяком» такой возможности у людей не было, было только давление в женских консультациях, роддомах. И то, что мы увидели, получилось очень достойно, мудро и, наверное, не так травматично, как если бы беременность была прервана.
Благодарим за помощь в организации интервью Благотворительный фонд «Предание», одним из проектов которого является помощь новорожденным с экстремально низким весом. Сделать пожертвование можно прямо на сайте фонда.
Физиологические роды происходят между 37-й и 42-й неделями беременности.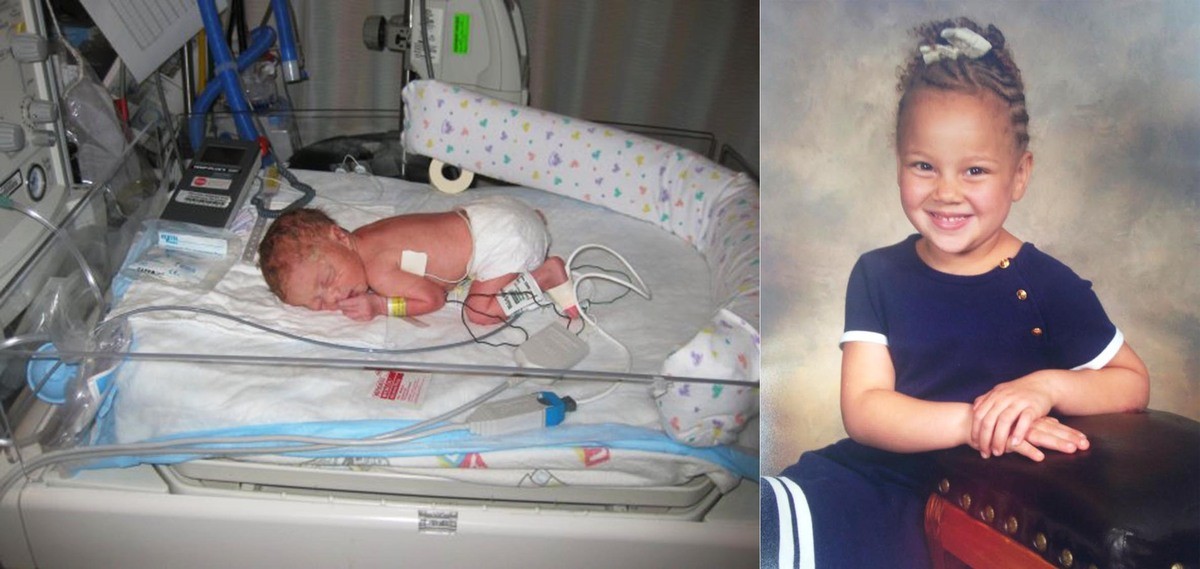 К этому времени плод полностью сформирован и достаточно развит, чтобы адаптироваться к внематочной жизни. Однако в некоторых случаях роды могут произойти ранее 37-й недели беременности. В этом случае новорожденный считается недоношенным.
К этому времени плод полностью сформирован и достаточно развит, чтобы адаптироваться к внематочной жизни. Однако в некоторых случаях роды могут произойти ранее 37-й недели беременности. В этом случае новорожденный считается недоношенным.
Недоношенный ребёнок — тот, кто родился раньше срока, до 37 полных недель гестационного возраста. Каждый 9-ый ребенок в мире рождается недоношенным. Он подвержен более высокому риску осложнений по сравнению с ребенком, рожденным в срок. Чем раньше срока рождается малыш, тем менее у него развиты органы и тем выше риск отдаленных осложнений.
Гестационный возраст новорожденного определяет степень развития многих органов: по этой причине среди наиболее частых осложнений недоношенности особенно важны созревание и функциональность легких, так как они имеют решающее значение для выживания. В зависимости от степени недоношенности легкие могут быть частично или даже полностью незрелыми и, таким образом, не способными обеспечить адекватную дыхательную функцию.
На протяжении почти 30 лет «Кьези» глубоко привержена проблемам неонатологии. Работая совместно с медицинским сообществом и инвестируя в исследования и разработки в области неонатологии, «Кьези» преследует высшую цель, состоящую в предложении инновационных и эффективных вариантов лечения для повышения уровня медицинской помощи недоношенным детям. Благодаря такой постоянной приверженности и работе по обмену передовой клинической практикой, «Кьези» выступает в роли глобального партнера неонатологов, предлагая жизненно необходимые лекарственные препараты почти в 100 странах по всему миру.
АПНОЭ НЕДОНОШЕННЫХ
Неполное развитие органов дыхания и тех участков головного мозга, которые регулируют дыхание, — частая для недоношенных новорожденных проблема, причем ее тяжесть увеличивается у детей, родившихся с низкой массой тела. Это приводит к развитию эпизодов спонтанного апноэ (самопроизвольного прекращения дыхания), которое обычно определяют как прекращение дыхание продолжительностью более 20 секунд. Прерывание дыхание может сопровождаться такими клиническими симптомами, как замедление частоты сердечных сокращений и/или снижение содержания кислорода в крови. Наконец, у ребенка с эпизодом апноэ может развиться бледность или синюшность (цианоз) кожи, а также снижение тонуса мышц. Чем меньше гестационный возраст, тем выше риск апноэ, которое обычно появляется между вторым и третьим днем жизни.
Прерывание дыхание может сопровождаться такими клиническими симптомами, как замедление частоты сердечных сокращений и/или снижение содержания кислорода в крови. Наконец, у ребенка с эпизодом апноэ может развиться бледность или синюшность (цианоз) кожи, а также снижение тонуса мышц. Чем меньше гестационный возраст, тем выше риск апноэ, которое обычно появляется между вторым и третьим днем жизни.
Легкие приступы апноэ можно купировать путем тактильной стимуляции новорожденного, а более тяжелые эпизоды требуют медикаментозного лечения препаратами, стимулирующими дыхание, например, кофеином.
Аденозин – нейротрансмиттер, модулирующий активность нейронов и уменьшающий усилие дыхания. Кофеин напрямую устраняет этот эффект, блокируя взаимодействие аденозина с его клеточными рецепторами, что ведет к увеличению частоты дыхательных движений.
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ (РДС)
Респираторный дистресс-синдром новорожденных является нарушением, часто возникающим у недоношенных детей.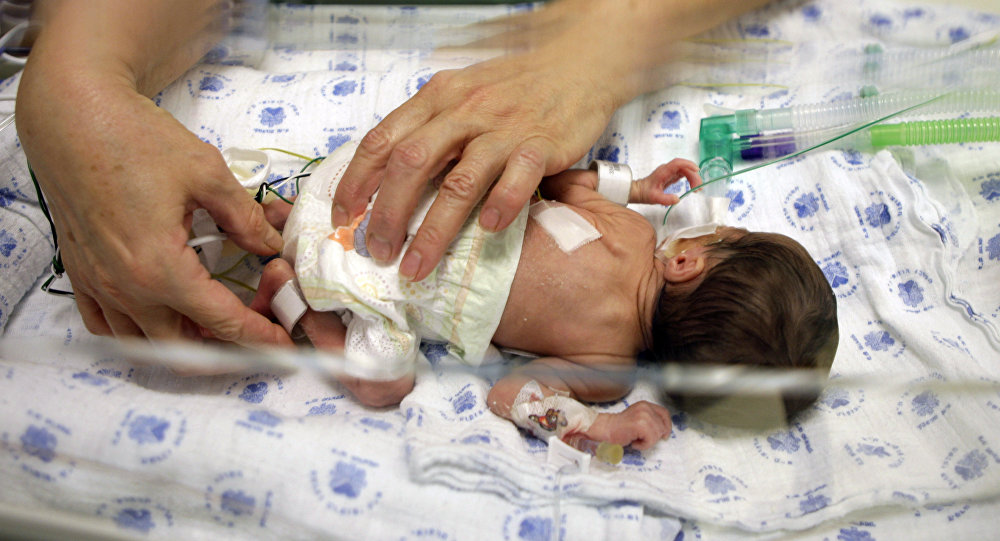 Не указывая на отдельную патологию, термин «РДС» обычно используется для обозначения сложной клинической картины, симптомы которой связаны с недоразвитием дыхательной системы. Тяжесть и частота РДС напрямую связаны со степенью недоношенности, при этом дети, рожденные до 28-й недели гестации, подвергаются большему риску.
Не указывая на отдельную патологию, термин «РДС» обычно используется для обозначения сложной клинической картины, симптомы которой связаны с недоразвитием дыхательной системы. Тяжесть и частота РДС напрямую связаны со степенью недоношенности, при этом дети, рожденные до 28-й недели гестации, подвергаются большему риску.
Дыхательная недостаточность у недоношенных детей с РДС возникает из-за нехватки пула легочного сурфактанта, который обеспечивает создание пленки, покрывающей внутренние стенки альвеол. Физиологическая роль сурфактанта заключается в том, чтобы позволить легким расширяться и избегать коллапса (ателектаза) во время фазы выдоха. Недостаток сурфактанта приводит к затруднению дыхания, снижению оксигенации, увеличению дыхательного усилия и необходимости респираторной поддержки.
Пул доступного сурфактанта у недоношенного ребенка обычно чрезвычайно ограничен по сравнению с таковым у доношенного новорожденного и дополнительно уменьшается в результате самого РДС. При необходимости введение экзогенного сурфактанта может облегчить симптомы этого синдрома по причине пополнения эндогенного пула сурфактанта, тем самым обеспечивая восполнение пленки сурфактанта.
При необходимости введение экзогенного сурфактанта может облегчить симптомы этого синдрома по причине пополнения эндогенного пула сурфактанта, тем самым обеспечивая восполнение пленки сурфактанта.
ПРОДУКТЫ
Куросурф®
Куросурф® (порактант альфа) представляет собой натуральное поверхностно-активное вещество, приготовленное из легких свиней. Его вводят интратрахеальным путем интубированным младенцам, которым проводится искусственная вентиляция легких по поводу респираторного дистресс-синдрома (РДС). С 2018 года в инструкции по применению препарата Куросурф ® зарегистрировано введение методом LISA – менее инвазивное введение сурфактанта через тонкий катетер под контролем прямой или видеоларингоскопии, когда ребенок самопроизвольно дышит и продолжается использование вентиляции CPAP ( англ. Continuous Positive Airway Pressure — метод создания постоянного положительного давления в дыхательных путях).
Куросурф® показан к применению у недоношенных детей для лечения респираторного дистресс-синдрома или для профилактики у новорожденных с высоким риском развития РДС или с признаками дефицита сурфактанта. После постановки диагноза РДС необходимо начать лечение как можно скорее. Куросурф ® позволяет спасать жизни недоношенным детям и улучшать прогноз для их дальнейшего развития.
Куросурф ® – самый используемый в мире сурфактант. Произведенный в 1992 году, Куросурф сегодня используется более чем в 97 странах. Более 4 миллионов детей с тех пор были спасены.
что нужно знать родителям – Пинская центральная поликлиника
Какой ребенок считается недоношенным?
Малыш, который родился после 22 и до 37 недели беременности и весит меньше 2,5 килограммов, считается недоношенным.
Если младенец появляется на свет до 28 недели и весит всего 500-1000 гр, масса его тела считается экстремально низкой. Ребенок от килограмма до полутора килограммов, рожденный до 31 недели, относится к детям с очень низкой массой тела; а малыш от 1500 до 2500 гр, родившийся до 31 недели, относится к детям с низкой массой тела.
Ребенок от килограмма до полутора килограммов, рожденный до 31 недели, относится к детям с очень низкой массой тела; а малыш от 1500 до 2500 гр, родившийся до 31 недели, относится к детям с низкой массой тела.
Основные системы организма — дыхательная, сердечно -сосудистая и терморегулирующая, у недоношенных детей созревают дольше, чем у детей, рожденных в срок, поэтому почти сразу же после родов таких младенцев забирают от матери в кювез. Дети, рожденные до срока, могут выжить, хотя еще не умеют дышать и есть. Медицина дает надежду родителям и помогает малышам.
Недоношенные дети требуют специального ухода и врачебного наблюдения. Новорожденные с малой массой тела, рожденные в срок, считаются детьми с задержкой внитриутробного развития.
Как выхаживают детей, рожденных раньше срока?
Сначала ребенка помещают в транспортный инкубатор и подключают к аппарату ИВЛ, затем переводят в отделение реанимации, где малышом занимаются неонатологи, реаниматологи, неврологи и особые медицинские неонатальные сестры.
Ребенка кладут в кювез, вентилируют его легкие, подключают лампы
фототерапии. В реанимационной медики стараются создать такие условия, как будто ребенок все еще находится в животе матери: кювезы накрывают специальными одеялами, не пропускающими звуки, писк аппаратуры уменьшают, медики приглушают свет и стараются не разговаривать в голос, находясь рядом с ребенком.
К чему готовиться родителям недоношенных детей?
В первую очередь, к тому, что за здоровьем и развитием ребенка нужно будет следить особенно внимательно. Все новорожденные требуют повышенной заботы, но дети, рожденные сильно раньше срока, первые несколько лет будут постоянно находиться под наблюдением врачей. Медики предупредят родителей о сложностях, с которыми, возможно, столкнется малыш. У недоношенных детей возможны проблемы с дыханием, пищеварением, нервной системой, нарушением зрения и слуха, ДЦП, гидроцефальный и судорожный синдромы, астигматизм, глаукома, отслоение сетчатки. Также у таких малышей может быть ядерная желтуха из-за недостаточно развитых функций печени и ряд других сложностей, зависящих от срока появления ребенка на свет.
Также у таких малышей может быть ядерная желтуха из-за недостаточно развитых функций печени и ряд других сложностей, зависящих от срока появления ребенка на свет.
Это не значит, что у всех недоношенных детей обязательно будут проблемы со здоровьем, но так как риск высок, наблюдение педиатра, кардиолога, невролога, офтальмолога и других специалистов очень важно.
Кроме того, матери малыша нужно быть готовой к тому, что ее выпишут из роддома без ребенка и она будет приходить к нему в обозначенные часы и приносить сцеженное молоко. В этот сложный период женщине нужна поддержка. Обычно женщина чувствует: одиночество, разочарование, печаль, горе, гнев и бессилие, потерю, вину, тревогу, страх.
Маме плохо от того, что роды прошли не так, как она мечтала, что ребенка нельзя забрать домой, что соседки по палате выписываются с малышом, в то время как ее собственный ребенок находится в реанимации и она вынуждена ехать домой одна. Эти чувства естественны в сложившейся ситуации, и семья имеет на них право.
Как ухаживать за младенцем дома?
Первый месяц ребенок будет много спать. Большинство детей, рожденных раньше срока, набирают силы во сне, поэтому могут спать до 22 часов в сутки. Родители беспокоятся, но в таком количестве сна нет ничего страшного. Через месяц малыш уже окрепнет, станет больше бодрствовать и начнет вести себя, как все остальные младенцы: мучиться от колик, не спать и вести себя более активно. Важно помнить, что спящему ребенку нужна еда, поэтому в первое время кормить недоношенного малыша лучше не по требованию, а с периодичностью, которую укажет врач.
Кормить малыша лучше всего грудным молоком (если такой возможности по какой-то причине нет, смесь должен подобрать педиатр). Система пищеварения у недоношенных младенцев еще не зрелая и сосательный рефлекс может быть слабым, поэтому кормить их надо часто, но небольшими порциями.
Очень удобно прикладывать ребенка к груди из подмышки, это поможет малышу захватить сосок и даст поддержку плечикам и шее.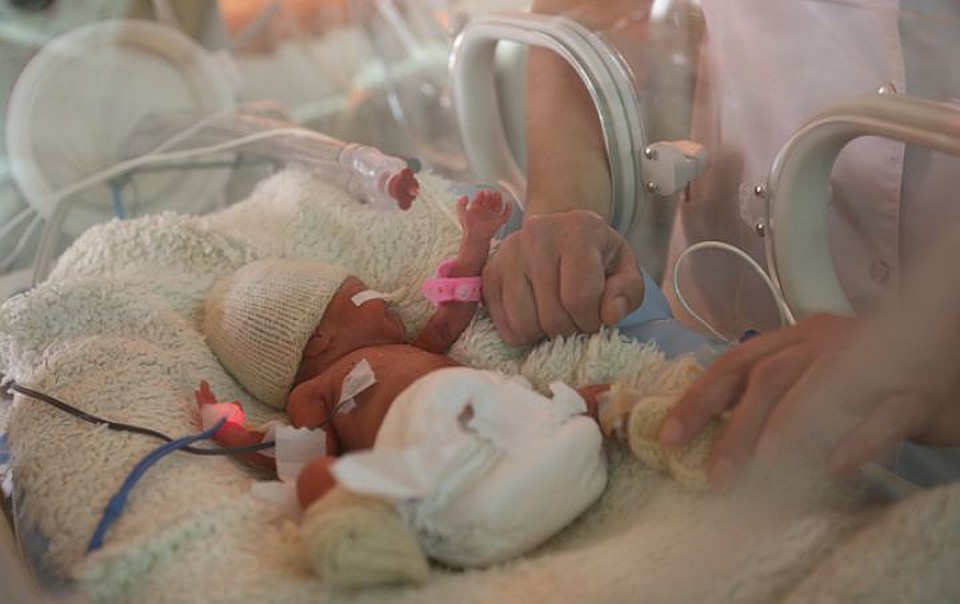 Удобно кормить малыша на специальной подушке для кормления.
Удобно кормить малыша на специальной подушке для кормления.
Чтобы малыш удержал сосок во рту, можно поддерживать большим и указательным пальцами щечки, средний палец подкладывать под подбородок, а мизинцем и безымянным придерживать грудь.
Детям больше 2500 кг нужно съедать за сутки 150 мл. молока на килограмм веса. Ребенок, весивший при рождении менее 2500 г, в первые сутки должен получить 60 мл молока, затем общий объем увеличивается на 20 мл на каждый килограмм веса ежедневно до тех пор, пока суточная порция не составит 200 мл.
Если ребенок прибавляет в весе, значит, все хорошо.
Купать недоношенного малыша можно так же, как и рожденного в срок, если ребенок набрал 1000 гр. Нужно следить, чтобы температура воды была 37–37,5ºС.
Закаливать ребенка не надо, терморегуляция еще не налажена.
Гулять можно с разрешения врача, но температура на улице при прогулках не должна быть ниже -10ºС.
Прививать недоношенных малышей нужно по графику, если врачи не говорят иное и не дают медицинского отвода от прививок.
УЗ «Пинская детская больница»
Филиал «Детская поликлиника»
Врач-педиатр: Емельянович С.А.
Преждевременные роды — Симптомы и причины
Обзор
Преждевременные роды — это роды, которые произошли более чем за три недели до предполагаемой даты родов. Другими словами, преждевременные роды — это те, которые происходят до начала 37-й недели беременности.
Недоношенные дети, особенно очень рано родившиеся, часто имеют сложные медицинские проблемы. Обычно осложнения недоношенности различаются. Но чем раньше родится ваш ребенок, тем выше риск осложнений.
В зависимости от того, насколько рано родился ребенок, он может быть:
- Поздно недоношенные, , родившиеся на сроке от 34 до 36 полных недель беременности
- Умеренно недоношенные, , родились на сроке от 32 до 34 недель беременности
- Очень недоношенные, родились на сроке беременности менее 32 недель
- Крайне недоношенные, , родившиеся на 25 неделе беременности или ранее
Большинство преждевременных родов приходится на позднюю преждевременную стадию.
Симптомы
У вашего ребенка могут быть очень легкие симптомы преждевременных родов или могут быть более очевидные осложнения.
Некоторые признаки недоношенности включают следующее:
- Маленький размер, с непропорционально большой головкой
- Более четкие и менее округлые черты, чем черты доношенного ребенка, из-за отсутствия жировых отложений
- Тонкие волосы (лануго), покрывающие большую часть тела
- Низкая температура тела, особенно сразу после родов в родильном зале, из-за недостатка жировых отложений
- Затрудненное дыхание или респираторный дистресс
- Отсутствие рефлексов на сосание и глотание, приводящее к затруднениям при кормлении
В следующих таблицах показана средняя масса тела при рождении, длина тела и окружность головы недоношенных детей на разных сроках беременности для каждого пола.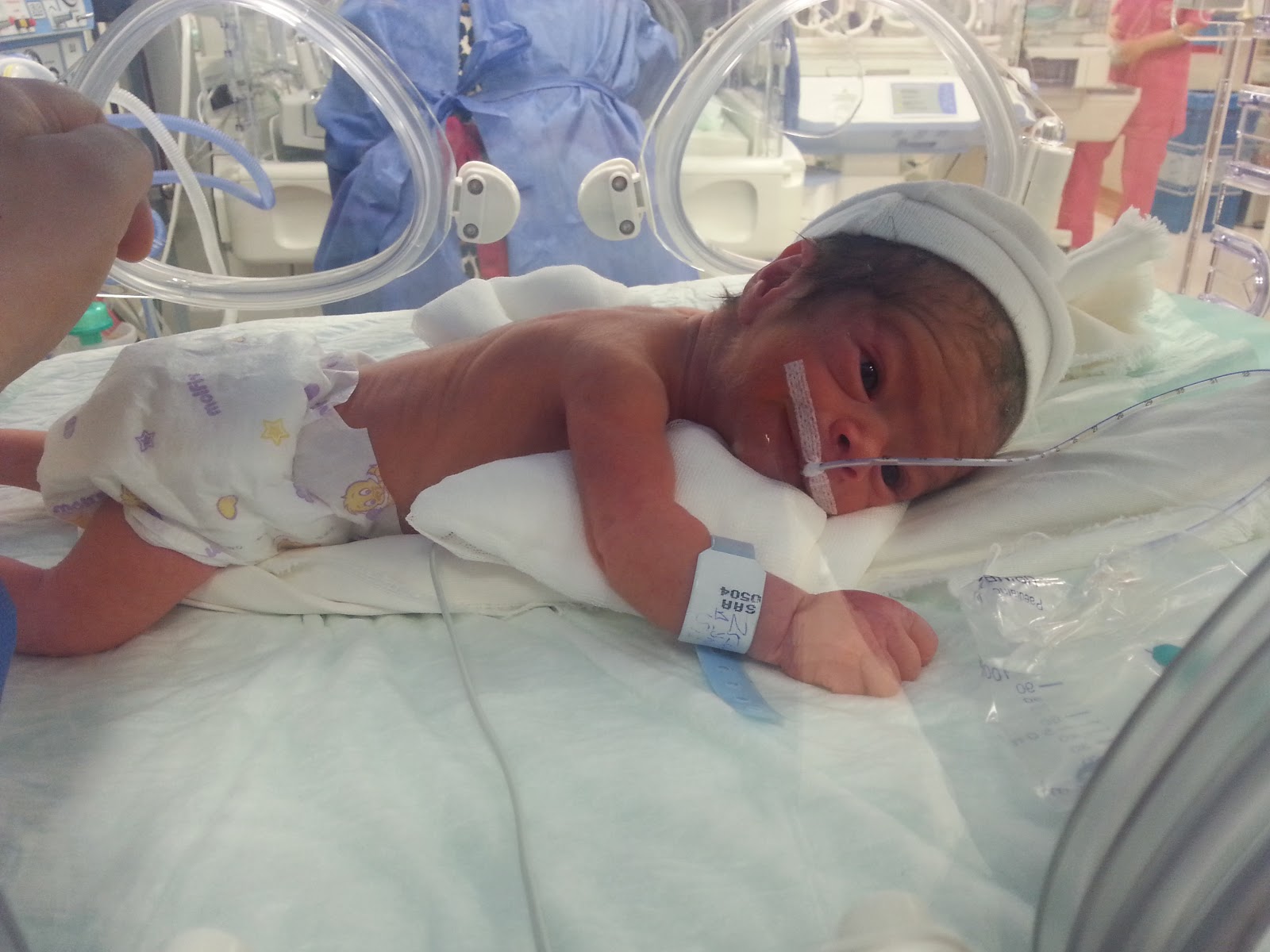
| Вес, длина и окружность головы по сроку беременности для мальчиков | |||
|---|---|---|---|
| Срок беременности | Вес | Длина | Окружность головы |
| 40 недель | 7 фунтов, 15 унций (3,6 кг) | 20 дюймов (51 см) | 13,8 дюйма (35 см) |
| 35 недель | 5 фунтов., 8 унций. (2,5 кг) | 18,1 дюйма (46 см) | 12,6 дюйма (32 см) |
| 32 недели | 3 фунта, 15,5 унции (1,8 кг) | 16,5 дюйма (42 см) | 11,6 дюйма (29,5 см) |
| 28 недель | 2 фунта, 6,8 унции (1,1 кг) | 14,4 дюйма (36,5 см) | 10,2 дюйма (26 см) |
| 24 недели | 1 фунт. , 6,9 унций. , 6,9 унций. (0,65 кг) | 31 см (12,2 дюйма) | 8,7 дюйма (22 см) |
| Вес, длина и окружность головы по срокам беременности для девочек | |||
|---|---|---|---|
| Срок беременности | Вес | Длина | Окружность головы |
| 40 недель | 7 фунтов, 7,9 унций (3,4 кг) | 20 дюймов (51 см) | 13,8 дюйма (35 см) |
| 35 недель | 5 фунтов, 4,7 унции (2,4 кг) | 17,7 дюйма (45 см) | 31,5 см (12,4 дюйма) |
| 32 недели | 3 фунта, 12 унций. (1,7 кг) | 16,5 дюйма (42 см) | 11,4 дюйма (29 см) |
| 28 недель | 2 фунта. , 3,3 унции. , 3,3 унции. (1,0 кг) | 14,1 дюйма (36 см) | 9,8 дюйма (25 см) |
| 24 недели | 1 фунт, 5,2 унции. (0,60 кг) | 12,6 дюйма (32 см) | 8,3 дюйма (21 см) |
Особый уход
Если вы родите недоношенного ребенка, вашему ребенку, скорее всего, потребуется более длительное пребывание в больнице в специальном отделении яслей больницы. В зависимости от того, какой уход требуется вашему ребенку, его или ее могут поместить в детский сад или в отделение интенсивной терапии новорожденных (NICU).Врачи и специализированная бригада, обученная уходу за недоношенными детьми, будут доступны для оказания помощи вашему ребенку. Не стесняйтесь задавать вопросы.
Вашему ребенку может потребоваться дополнительная помощь при кормлении и адаптации сразу после родов. Ваша медицинская бригада может помочь вам понять, что вам нужно, и каков будет план ухода за вашим ребенком.
Факторы риска
Часто конкретная причина преждевременных родов не ясна.Однако существуют известные факторы риска преждевременных родов, в том числе:
- Ранее преждевременные роды
- Беременность двойней, тройней или многоплодной дочерью
- Интервал между беременностями менее шести месяцев
- Зачатие в результате экстракорпорального оплодотворения
- Проблемы с маткой, шейкой матки или плацентой
- Курение сигарет или употребление запрещенных наркотиков
- Некоторые инфекции, особенно околоплодных вод и нижних отделов половых путей
- Некоторые хронические состояния, такие как высокое кровяное давление и диабет
- Недостаточный или избыточный вес до беременности
- Стрессовые жизненные события, такие как смерть близкого человека или насилие в семье
- Множественные выкидыши или аборты
- Телесное повреждение или травма
По неизвестным причинам у чернокожих женщин вероятность преждевременных родов выше, чем у женщин других рас.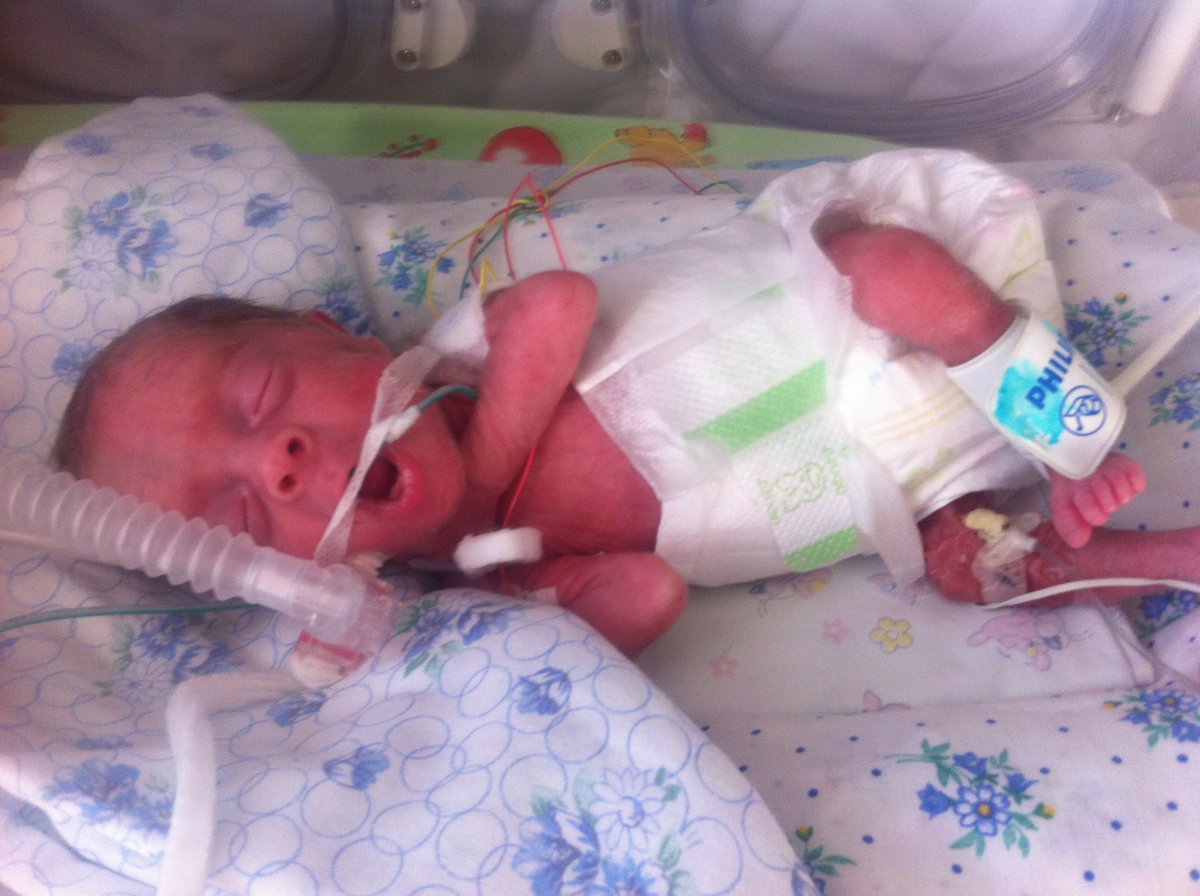 Но преждевременные роды могут случиться с кем угодно. Фактически, многие женщины, у которых родились преждевременные роды, не имеют известных факторов риска.
Но преждевременные роды могут случиться с кем угодно. Фактически, многие женщины, у которых родились преждевременные роды, не имеют известных факторов риска.
Осложнения
Хотя не у всех недоношенных детей возникают осложнения, слишком раннее рождение может вызвать краткосрочные и долгосрочные проблемы со здоровьем. Как правило, чем раньше рождается ребенок, тем выше риск осложнений. Вес при рождении тоже играет важную роль.
Некоторые проблемы могут быть очевидны при рождении, а другие могут появиться позже.
Краткосрочные осложнения
В первые недели к осложнениям преждевременных родов могут относиться:
Проблемы с дыханием. Недоношенный ребенок может иметь проблемы с дыханием из-за незрелой дыхательной системы. Если в легких ребенка не хватает сурфактанта — вещества, которое позволяет легким расширяться, — у него может развиться респираторный дистресс-синдром, потому что легкие не могут нормально расширяться и сокращаться.

У недоношенных детей также может развиться заболевание легких, известное как бронхолегочная дисплазия.Кроме того, у некоторых недоношенных детей могут наблюдаться длительные паузы в дыхании, известные как апноэ.
- Проблемы с сердцем. Наиболее частыми проблемами сердца недоношенных детей являются открытый артериальный проток (ОАП) и низкое кровяное давление (гипотензия). PDA — постоянное отверстие между аортой и легочной артерией. Хотя этот порок сердца часто проходит сам по себе, если его не лечить, он может привести к шуму в сердце, сердечной недостаточности, а также другим осложнениям.Низкое кровяное давление может потребовать корректировки внутривенных жидкостей, лекарств, а иногда и переливания крови.
- Проблемы с мозгом. Чем раньше рождается ребенок, тем выше риск мозгового кровотечения, известного как внутрижелудочковое кровоизлияние. Большинство кровоизлияний мягкие и проходят с небольшим краткосрочным воздействием.
 Но у некоторых младенцев может быть более сильное мозговое кровотечение, которое вызывает необратимую травму головного мозга.
Но у некоторых младенцев может быть более сильное мозговое кровотечение, которое вызывает необратимую травму головного мозга. Проблемы с контролем температуры. Недоношенные дети могут быстро терять тепло.У них нет жировых отложений доношенных детей, и они не могут генерировать достаточно тепла, чтобы противодействовать тому, что теряется через поверхность их тел. Если температура тела падает слишком низко, это может привести к аномально низкой внутренней температуре тела (переохлаждению).
Гипотермия у недоношенного ребенка может вызвать проблемы с дыханием и низкий уровень сахара в крови. Кроме того, недоношенный ребенок может израсходовать всю энергию, полученную от кормления, только для того, чтобы согреться. Вот почему недоношенным младенцам требуется дополнительное тепло от обогревателя или инкубатора, пока они не станут большими и не смогут поддерживать температуру тела без посторонней помощи.
- Проблемы с желудочно-кишечным трактом.
 У недоношенных детей чаще бывает незрелая желудочно-кишечная система, что приводит к таким осложнениям, как некротический энтероколит (НЭК). Это потенциально серьезное состояние, при котором повреждаются клетки, выстилающие стенку кишечника, может возникнуть у недоношенных детей после того, как они начнут кормить. Недоношенные дети, которые получают только грудное молоко, имеют гораздо меньший риск развития NEC .
У недоношенных детей чаще бывает незрелая желудочно-кишечная система, что приводит к таким осложнениям, как некротический энтероколит (НЭК). Это потенциально серьезное состояние, при котором повреждаются клетки, выстилающие стенку кишечника, может возникнуть у недоношенных детей после того, как они начнут кормить. Недоношенные дети, которые получают только грудное молоко, имеют гораздо меньший риск развития NEC . Проблемы с кровью. Недоношенные дети подвержены риску проблем с кровью, таких как анемия и желтуха новорожденных. Анемия — это распространенное заболевание, при котором в организме не хватает эритроцитов. В то время как у всех новорожденных в первые месяцы жизни наблюдается медленное снижение количества эритроцитов, у недоношенных детей это снижение может быть сильнее.
Желтуха новорожденных — это изменение цвета кожи и глаз ребенка на желтый, которое возникает из-за того, что в крови ребенка содержится избыток билирубина, вещества желтого цвета, выделяемого из печени или красных кровяных телец.
 Хотя существует множество причин желтухи, она чаще встречается у недоношенных детей.
Хотя существует множество причин желтухи, она чаще встречается у недоношенных детей.- Проблемы с обменом веществ. Недоношенные дети часто имеют проблемы с обменом веществ. У некоторых недоношенных детей может развиться аномально низкий уровень сахара в крови (гипогликемия). Это может произойти из-за того, что у недоношенных детей запасы глюкозы обычно меньше, чем у доношенных. Недоношенным детям также труднее преобразовать накопленную глюкозу в более пригодные для использования активные формы глюкозы.
- Проблемы с иммунной системой. Недоразвитая иммунная система, часто встречающаяся у недоношенных детей, может привести к более высокому риску заражения. Инфекция у недоношенного ребенка может быстро распространиться в кровоток, вызывая сепсис — инфекцию, которая распространяется в кровоток.
Долгосрочные осложнения
В долгосрочной перспективе преждевременные роды могут привести к следующим осложнениям:
- Детский церебральный паралич.
 Детский церебральный паралич — это нарушение движения, мышечного тонуса или осанки, которое может быть вызвано инфекцией, недостаточным кровотоком или повреждением развивающегося мозга новорожденного либо на ранних сроках беременности, либо когда ребенок еще молодой и незрелый.
Детский церебральный паралич — это нарушение движения, мышечного тонуса или осанки, которое может быть вызвано инфекцией, недостаточным кровотоком или повреждением развивающегося мозга новорожденного либо на ранних сроках беременности, либо когда ребенок еще молодой и незрелый. - Нарушение обучения. Недоношенные дети с большей вероятностью будут отставать от своих доношенных сверстников по различным этапам развития. В школьном возрасте у преждевременно родившегося ребенка может быть повышенная вероятность нарушения обучаемости.
- Проблемы со зрением. У недоношенных детей может развиться ретинопатия недоношенных — заболевание, которое возникает, когда кровеносные сосуды набухают и разрастаются в светочувствительном слое нервов в задней части глаза (сетчатке).Иногда аномальные сосуды сетчатки постепенно рубят сетчатку, вытаскивая ее из положения. Когда сетчатка отделяется от задней части глаза, это называется отслойкой сетчатки — заболеванием, которое, если его не обнаружить, может ухудшить зрение и вызвать слепоту.

- Проблемы со слухом. Недоношенные дети подвержены повышенному риску потери слуха в той или иной степени. Перед отъездом домой у всех детей проверят слух.
- Стоматологические проблемы. Недоношенные дети, находящиеся в критическом состоянии, подвергаются повышенному риску развития стоматологических проблем, таких как замедленное прорезывание зубов, изменение цвета зубов и неправильно выровненные зубы.
- Поведенческие и психологические проблемы. Дети, пережившие преждевременные роды, могут иметь определенные поведенческие или психологические проблемы, а также задержку в развитии с большей вероятностью, чем доношенные младенцы.
- Хронические проблемы со здоровьем. Недоношенные дети с большей вероятностью будут иметь хронические проблемы со здоровьем, некоторые из которых могут потребовать стационарного лечения, чем доношенные дети. Инфекции, астма и проблемы с кормлением с большей вероятностью будут развиваться или сохраняться.
 Недоношенные дети также подвержены повышенному риску синдрома внезапной детской смерти (СВДС).
Недоношенные дети также подвержены повышенному риску синдрома внезапной детской смерти (СВДС).
Профилактика
Хотя точная причина преждевременных родов часто неизвестна, есть некоторые вещи, которые можно сделать, чтобы помочь женщинам — особенно тем, у кого есть повышенный риск — снизить риск преждевременных родов, в том числе:
- Пищевые добавки с прогестероном. Женщины, у которых в анамнезе были преждевременные роды, короткая шейка матки или оба фактора, могут снизить риск преждевременных родов с помощью добавок прогестерона.
Серкляж шейки матки. Это хирургическая процедура, выполняемая во время беременности у женщин с короткой шейкой матки или укорочением шейки матки в анамнезе, которое привело к преждевременным родам.
Во время этой процедуры шейка матки зашивается прочными швами, которые могут обеспечить дополнительную поддержку матке.
 Швы снимают, когда пора рожать. Спросите своего врача, нужно ли вам избегать активной физической активности в течение оставшейся части беременности.
Швы снимают, когда пора рожать. Спросите своего врача, нужно ли вам избегать активной физической активности в течение оставшейся части беременности.
Опыт клиники Майо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
Преждевременные роды> Информационные бюллетени> Йельская медицина
В чем уникальность подхода Йельской медицины к лечению преждевременных родов?
Йельская медицина была признана национальным лидером в области профилактики внутрибольничных инфекций в отделениях интенсивной терапии интенсивной терапии и получила множество наград за эту работу.Медицинский директор отделения интенсивной терапии, Мэтью Биззарро, доктор медицины, является широко востребованным специалистом в области инфекционного контроля.
Уход за недоношенными детьми после выписки в Йельской медицине координируется в программе NICU GRAD («отличные результаты после выписки»), которую возглавляет Анджела Монтгомери, доктор медицины, MSEd. Доктор Монтгомери имеет подготовку и опыт работы учителем, педиатром и неонатологом, а также возглавляет многопрофильную команду врачей, медсестер, физиотерапевтов и других специалистов, которая следит за успехами «выпускников» отделения интенсивной терапии, чтобы обеспечить предоставление всех необходимых услуг в больнице. чтобы оптимизировать долгосрочные результаты.
Yale Medicine выполняет несколько клинических исследовательских проектов, стремясь улучшить методы лечения недоношенных детей. Эти усилия возглавляет Ричард Эренкранц, доктор медицины, всемирно известный эксперт в области клинических исследований недоношенных детей, особенно в области питания и заболеваний легких.
Один из аспектов преждевременных родов, который исследует и исследует Йельская медицина, — это этика лечения и роль родителей и персонала в принятии трудных решений.
«Одно из отличий в уходе за недоношенными детьми — это процесс принятия решений, особенно когда речь идет о самых маленьких, в возрасте 22, 23, 24 недель», — говорит д-р Меркурио. «Насколько сильно мы должны стараться сохранить этих детей в живых, учитывая низкие шансы на выживание для некоторых, учитывая высокий риск черепно-мозговой травмы для некоторых? Что нужно и чего нельзя делать этим детям? Это источник огромных дискуссий в педиатрах и в обществе в целом ».
Доктор.В частности, Меркурио и его коллеги взяли на себя ведущую роль в этих обсуждениях, выступая на национальном и международном уровнях и создавая стипендию в Йельской медицине, которая позволяет ведущим врачам приезжать и учиться, а затем руководить ими с этической точки зрения в своих учреждениях. «Большая часть самой тяжелой работы связана с принятием этических решений», — говорит д-р Меркурио. «Не всегда ясно, что делать правильно».
По его словам, с этикой тесно связано то, как врачи и родители приходят к этим очень трудным решениям.
«Большинство из этих недоношенных детей будут иметь хороший исход и проживут долгую и счастливую жизнь», — говорит он. «Но для некоторых из этих родителей, даже для родителей, у которых есть относительно легкий путь, относительно легкий путь в отделении интенсивной терапии новорожденных по-прежнему является очень тяжелым испытанием для родителей. Помогать им в этом — большая часть того, что мы делаем ».
Когда ваш ребенок родился недоношенным (для родителей)
Что такое недоношенность?
Младенцы, родившиеся более чем на 3 недели раньше предполагаемой даты родов, называются «недоношенными».»Недоношенные дети (недоношенные дети) не имели достаточно времени, чтобы расти и развиваться в той мере, в какой они должны были иметь до рождения.
Почему мой ребенок родился рано?
В большинстве случаев врачи не знают, почему дети рождаются рано. Когда они действительно знают, это часто связано с тем, что у матери во время беременности проблемы со здоровьем, например:
- сахарный диабет (повышенный уровень сахара в крови)
- гипертония (повышенное давление)
- Проблемы с сердцем или почками
- Инфекция околоплодных вод, влагалища или мочевыводящих путей
Младенцы также могут родиться рано, если:
- кровотечение, часто из-за низко расположенной плаценты (предлежание плаценты) или отделения плаценты от матки (отслойка плаценты)
- матка матери обычно не имеет формы
- Они являются частью многоплодных родов (двойня, тройня или более)
- их мать имела недостаточный вес до беременности или не набрала достаточно веса во время беременности
- их мать курила, употребляла наркотики или алкоголь во время беременности
Нужен ли моему ребенку особый уход?
Да, у недоношенных детей может быть много особых потребностей. У младенцев и младенцев, как правило, больше проблем со здоровьем, чем у младенцев, родившихся ближе к положенному сроку. Поэтому им часто требуется помощь в отделении интенсивной терапии новорожденных (NICU).
У младенцев и младенцев, как правило, больше проблем со здоровьем, чем у младенцев, родившихся ближе к положенному сроку. Поэтому им часто требуется помощь в отделении интенсивной терапии новорожденных (NICU).
Почему моему ребенку нужно оставаться в тепле?
Недоношенным детям не хватает жира, чтобы поддерживать температуру тела. Инкубаторы или лучистые обогреватели согревают их в отделении интенсивной терапии:
- Подогреватели для младенцев: Эти маленькие кроватки с обогревателями над ними помогают малышам оставаться в тепле во время наблюдения. Поскольку они открыты, у бригады есть легкий доступ к младенцам для оказания помощи.
- Инкубаторы: Эти маленькие кровати заключены в прозрачный твердый пластик. Температура в инкубаторе контролируется, чтобы поддерживать температуру тела ребенка на должном уровне. Врачи, медсестры и другие люди могут ухаживать за младенцем через отверстия в стенках инкубатора.
Каковы потребности моего ребенка в питании?
Грудное молоко — лучшее питание для всех младенцев, особенно недоношенных. В нем есть белки, которые помогают бороться с инфекцией. Большинство недоношенных поначалу не могут кормиться прямо из груди или бутылочки.Матери выкачивают молоко, и его дают младенцам через трубку, которая проходит через нос или рот и попадает в желудок.
В нем есть белки, которые помогают бороться с инфекцией. Большинство недоношенных поначалу не могут кормиться прямо из груди или бутылочки.Матери выкачивают молоко, и его дают младенцам через трубку, которая проходит через нос или рот и попадает в желудок.
Если это невозможно, врачи могут предложить давать ребенку донорское молоко из банка молока, что безопасно.
Если вы не кормите грудью или не сцеживаете молоко, ваш ребенок будет получать смесь . Недоношенным детям нужно больше калорий, белков и других питательных веществ, чем доношенным детям. Таким образом, в сцеженное молоко можно добавлять дополнительные питательные вещества под названием фортификаторы или использовать специально разработанные смеси для недоношенных детей, чтобы помочь вашему ребенку расти.
Недоношенных кормят медленно, поскольку они могут заболеть некротическим энтероколитом (НЭК) — серьезной кишечной проблемой, поражающей недоношенных детей.
Некоторые очень маленькие или очень больные младенцы получают питание посредством внутривенного (или внутривенного, что означает «в вену») кормления, называемого полное парентеральное питание (ППН) . TPN содержит особую смесь питательных веществ, таких как белки, углеводы, жиры, витамины и минералы, которые могут полностью поддерживать рост ребенка, пока он не сможет кормиться.
TPN содержит особую смесь питательных веществ, таких как белки, углеводы, жиры, витамины и минералы, которые могут полностью поддерживать рост ребенка, пока он не сможет кормиться.
Врачи и диетологи очень внимательно следят за рационом недоношенных детей и при необходимости вносят изменения, чтобы гарантировать, что малыши получают необходимые для роста питательные вещества.
Какие проблемы со здоровьем могут возникнуть?
Поскольку их органы не полностью готовы к самостоятельной работе, недоношенные дети рискуют получить проблемы со здоровьем. В целом, чем раньше родился ребенок, тем больше у него шансов получить проблемы со здоровьем.
Эти проблемы включают:
- анемия , когда у младенцев недостаточно эритроцитов
- апноэ , когда ребенок на короткое время перестает дышать; частота сердечных сокращений может снизиться; и кожа может побледнеть или посинеть
- бронхолегочная дисплазия и респираторный дистресс-синдром , проблемы с дыханием
- гипербилирубинемия , когда у младенцев повышен уровень билирубина, который образуется в результате нормального распада эритроцитов.
 Это приводит к желтухе, пожелтению кожи и белков глаз.
Это приводит к желтухе, пожелтению кожи и белков глаз. - Энтероколит некротический , тяжелое заболевание кишечника
- Открытый артериальный проток , проблема с сердцем
- ретинопатия недоношенных , проблема сетчатки глаза
- Сепсис , которым младенцы могут заболеть до, во время или после родов
Что еще мне следует знать?
Недоношенные дети часто нуждаются в особом уходе после выписки из отделения интенсивной терапии, иногда в клинике для новорожденных с повышенным риском или в рамках программы раннего вмешательства.В зависимости от состояния здоровья им может потребоваться помощь специалистов, например врачей, занимающихся лечением проблем с мозгом и нервной системой (неврологи), глазами (офтальмологи) и легкими (пульмонологи).
Недоношенные дети должны посещать врача (включая медицинские осмотры), получать вакцины, необходимые всем детям, чтобы оставаться здоровыми, и проходить плановые осмотры слуха и зрения.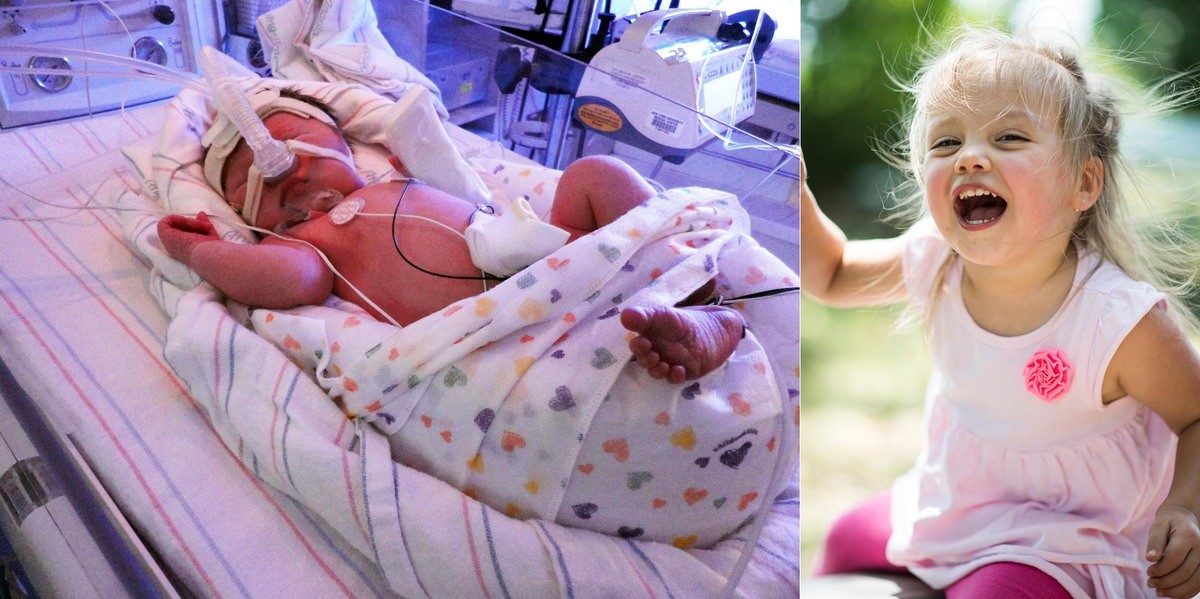 Когда ваш малыш подрастет, врачи будут проверять его:
Когда ваш малыш подрастет, врачи будут проверять его:
- рост
- Развитие, включая речь и язык, обучение и моторику
- Мышечный тонус, сила и рефлексы
Взгляд вперед
Уход за недоношенным ребенком может быть сложнее, чем уход за доношенным ребенком.
Позаботьтесь о себе: правильно питайтесь, отдыхайте, когда можете, и занимайтесь спортом. По возможности проводите время один на один с другими детьми и получайте помощь от других. Ищите поддержки у друзей, семьи и групп поддержки. Вы также можете получить поддержку онлайн в таких группах, как:
Как преждевременные роды влияют на вашего ребенка
Если ваш ребенок родился раньше, чем ожидалось, ваша медицинская бригада обсудит риски для вашего ребенка и любые методы лечения, которые могут помочь.Риски для вашего ребенка зависят от того, насколько рано он родится.
3 из 4 детей, рожденных на сроке 26 недель, выживают. К 28 неделе выживает более 8 из 10 младенцев. У небольшого числа этих детей будут длительные проблемы со здоровьем. К сожалению, у детей, рожденных до 24 недель, гораздо меньше шансов выжить.
К 28 неделе выживает более 8 из 10 младенцев. У небольшого числа этих детей будут длительные проблемы со здоровьем. К сожалению, у детей, рожденных до 24 недель, гораздо меньше шансов выжить.
Отделение интенсивной терапии новорожденных (NICU)
В зависимости от того, как рано родится ваш ребенок, вашему ребенку может потребоваться лечение в отделении интенсивной терапии новорожденных (NICU) или SCBU (специальном детском отделении).
Возможно, вашего ребенка необходимо перевести в другую больницу с отделением интенсивной терапии, если не было времени на перевод во время родов.
Прочтите о отделениях интенсивной терапии новорожденных и специальных детских отделениях
Как может выглядеть ваш недоношенный ребенок
Ваш ребенок может быть очень маленьким в зависимости от того, насколько рано он родился. Их кожа может быть полупрозрачной, и под кожей может не быть жировой ткани. Их тело может быть покрыто тонкими пушистыми волосами, известными как лануго.
Возможно, они еще не открывают глаза, могут быть не в состоянии плакать или могут плакать очень слабо.
Проблемы, которые могут быть у вашего недоношенного ребенка
Младенцы, родившиеся раньше, чем ожидалось, могут иметь проблемы с:
- дыханием — им может потребоваться трубка, введенная в их дыхательные пути, чтобы дать им кислород, особенно если ваш ребенок родился в 27 недель или раньше
- согревание — за ними, возможно, нужно ухаживать в специальной детской кроватке, известной как инкубатор.
- Кормление — у вашего ребенка может еще не развиться сосательный рефлекс, и ему, возможно, придется кормить через зонд в животик
- инфекция — им может потребоваться очень тщательное наблюдение — всем детям, родившимся рано, необходимо некоторое время принимать антибиотики
Последняя редакция страницы: 18 сентября 2018 г.
Срок следующего рассмотрения: 18 сентября 2021 г.
Чего ожидать, если у вас очень недоношенный ребенок
Обзор темы
Младенцы, родившиеся до 28 недель беременности, называются «крайне недоношенными».«Если ваш ребенок родится так рано, вы, вероятно, столкнетесь с некоторыми трудными решениями.
У вашего недоношенного ребенка гораздо больше шансов, чем когда-либо прежде, на выздоровление. У ребенка больше шансов выжить в отделении интенсивной терапии для новорожденных (NICU ), у которого есть персонал с большим опытом.
Когда ребенок рождается слишком рано, его или ее основные органы не полностью сформированы. Это может вызвать проблемы со здоровьем. Ваш ребенок может плохо реагировать на попытки оставить его или ее Часто неясно, поможет ли лечение младенцу выжить — с инвалидностью или без — или только заставит процесс умирать дольше.Специалист, называемый неонатологом, может дать вам представление о том, что может случиться.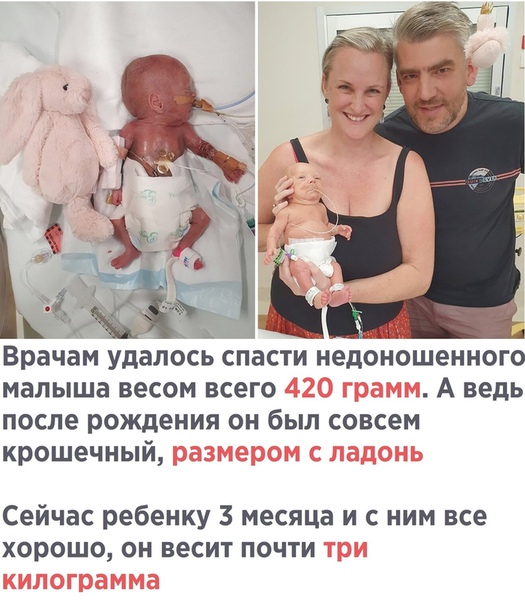 Но никто не может предсказать, что именно произойдет с . В конце концов, решать, как долго продолжать лечение, решать вам.
Но никто не может предсказать, что именно произойдет с . В конце концов, решать, как долго продолжать лечение, решать вам.
Рождение недоношенного ребенка может вызывать стресс и страх. Чтобы пройти через это, вы и ваш партнер должны хорошо заботиться о себе и друг о друге. Может быть полезно поговорить с духовным наставником, консультантом или социальным работником. Возможно, вам удастся найти группу поддержки из других родителей, которые переживают то же самое.
Что можно ожидать после крайне преждевременных родов?
Если ребенок не может дышать, первое решение, с которым могут столкнуться родители и врачи, — это реанимировать ребенка. Это означает оживление ребенка, заставив сердце и легкие работать. Когда реанимация не работает или не проводится, младенцы получают помощь, которая делает их комфортными, вместо того, чтобы поддерживать их жизнь.
Решения о лечении обычно основываются на том, был ли поврежден мозг младенца.Это может произойти из-за мозгового кровотечения или недостатка кислорода. Другие факторы, влияющие на решение о лечении, включают в себя то, насколько физически здоровый ребенок выглядит и сколько недель ему кажется.
Другие факторы, влияющие на решение о лечении, включают в себя то, насколько физически здоровый ребенок выглядит и сколько недель ему кажется.
В первый месяц после родов возникают самые серьезные проблемы. Для родителей это важный период принятия решений. В вашем регионе могут быть законы, которые влияют на ваши решения. Поговорите об этом со своим врачом.
Сколько из этих младенцев выживают после рождения?
Чем более недоношенный ребенок, тем ниже шансы на выживание.Очень немногие дети выживают, когда они рождаются на сроке от 22 до 23 недель беременности. В таблице ниже приведены оценки, основанные на двух источниках.
Недели беременности | Выживаемость 0 |
|---|---|
24 | 5 из 10 выжили (5 из 10 погибли) |
25 | Около 8 из из 10 выживших (примерно 2 из 10 умерли) |
Важно помнить, что результаты исследований являются лишь общими цифрами. У всех разные случаи, и эти цифры могут не показывать, что будет с вашим ребенком.
У всех разные случаи, и эти цифры могут не показывать, что будет с вашим ребенком.
У скольких из этих младенцев впоследствии появятся проблемы?
В первый год жизни дети с очень низким весом при рождении чаще попадают в больницу, чем дети, родившиеся с более здоровым весом. сноска 2
Многие проблемы не могут быть обнаружены до тех пор, пока не будут взяты под контроль более неотложные проблемы младенца. Например:
Ниже приведены примеры исследований детей, которые выжили, родившись очень рано.Исследователи изучали, насколько вероятно, что у этих детей позже возникнут проблемы, в зависимости от того, насколько рано они родились и / или что они весили при рождении.
Недели беременности или вес при рождении | Количество младенцев, у которых позже возникли проблемы |
Вес менее 1000 г (2 фунта) | До 4 из 10 имели одну или несколько умеренных или серьезных проблем к тому времени, когда им исполнилось 8 лет. |
От 23 до 25 недель | В возрасте 2½ лет примерно 3 из 10 имели одну или несколько из перечисленных выше серьезных проблем. сноска 4 Это означает, что примерно у 7 из 10 не возникли эти проблемы. В возрасте 6 лет примерно 5 из 10 детей, рожденных в этом раннем возрасте, чаще, чем другие дети, имели проблемы с вниманием, проблемы с поведением и проблемы с адаптацией к школе. сноска 5 |
От 25 до 26 недель | Почти 4 из 10 имели проблемы в возрасте 19 лет, включая проблемы со слухом, зрением, умственной отсталостью и работой. сноска 6 Это означает, что более 6 из 10 не имели этих проблем. |
Инструмент, который может помочь оценить исход для детей, рожденных в возрасте от 22 до 25 недель, можно найти на сайте www. nichd.nih.gov/about/org/cdbpm/pp/prog_epbo/epbo_case.куб.
nichd.nih.gov/about/org/cdbpm/pp/prog_epbo/epbo_case.куб.
Ссылки
Цитаты
- Тайсон Дж. Э. и др. (2008). Интенсивная терапия крайних недоношенных детей — выход за рамки гестационного возраста. Медицинский журнал Новой Англии , 358 (16): 1672–1681.
- Карло WA (2011). Недоношенность и задержка внутриутробного развития. В RM Kliegman et al., Eds., Учебник по педиатрии Нельсона , 19-е изд., Стр. 555–564. Филадельфия: Сондерс.
- Хак М. и др. (2005). Хронические состояния, функциональные ограничения и особые медицинские потребности детей школьного возраста, родившихся с крайне низкой массой тела при рождении в 1990-х годах. JAMA , 294 (3): 318–325.
- Костелое К. от имени исследовательской группы EPICure (2006 г.). EPICure: факты и цифры: Почему следует лечить преждевременные роды.
Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10–12.
- Самара М и др.(2008). Распространенные проблемы поведения в возрасте 6 лет в выборке всей популяции детей, родившихся на 25 неделе беременности. Педиатрия , 122 (3): 562–573.
- Hille ETM и др. (2007). Функциональные результаты и участие в молодом возрасте для очень недоношенных детей и детей с очень низкой массой тела при рождении: голландский проект по недоношенным и маловесным детям гестационного возраста в возрасте 19 лет. Педиатрия . Опубликовано в Интернете 31 августа 2007 г. (doi: 10.1542 / peds.2006-2407).
Консультации по другим работам
- Batton DG, Комитет по плодам и новорожденным (2009). Дородовое консультирование по вопросам реанимации при крайне низком гестационном возрасте. Педиатрия, 124 (1): 422–427.
- Комитет по плодам и новорожденным Американской академии педиатрии (2007 г.
, подтверждено в 2010 г.). Не начало или прекращение интенсивной терапии новорожденных из группы высокого риска. Педиатрия, 119 (2): 401–403. Также доступно в Интернете: http: // aappolicy.aappublications.org/cgi/reprint/pediatrics;119/2/401.pdf.
- Eichenwald EC (2012). Уход за младенцем с крайне низкой массой тела при рождении. В CA Gleason, SU Devaskar, eds., Avery’s Diseases of the Newborn, 9th ed., Pp. 390–404. Филадельфия: Сондерс.
- Джонсон S (2007). Когнитивные и поведенческие последствия очень преждевременных родов. Семинары по медицине плода и неонатологии, 12 (5): 363–373.
- Msall ME (2007). Пределы жизнеспособности и неопределенность нейрозащиты: проблемы в оптимизации результатов при крайне недоношенных.Педиатрия, 119 (1): 158–160.
- Pignotti MS, Donzelli G (2008). Перинатальная помощь на пороге жизнеспособности: международное сравнение практических рекомендаций по лечению чрезвычайно преждевременных родов.
Педиатрия, 121 (1): e193 – e198.
Кредиты
Текущий по состоянию на: 27 мая, 2020
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины — Семейная медицина
Кэтлин Ромито, доктор медицины — Семейная медицина
Джон Поуп, доктор медицины — Педиатрия
Дженнифер Мерчант, доктор медицины, неонатально-перинатальная медицина
Действует на 27 мая 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина, доктор Джон Поуп, педиатрия, Дженнифер Мерчант, доктор медицины, неонатальная и перинатальная медицина
Тайсон Дж. Э. и др.(2008). Интенсивная терапия при крайней недоношенности — выход за рамки гестационного возраста. Медицинский журнал Новой Англии , 358 (16): 1672-1681.
Карло Вашингтон (2011). Недоношенность и задержка внутриутробного развития. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 555-564. Филадельфия: Сондерс.
Hack M и др. (2005). Хронические состояния, функциональные ограничения и особые медицинские потребности детей школьного возраста, родившихся с крайне низкой массой тела при рождении в 1990-х годах. JAMA , 294 (3): 318-325.
Костелое К. от имени исследовательской группы EPICure (2006). EPICure: факты и цифры: Почему следует лечить преждевременные роды. Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10-12.
Самара М и др. (2008). Распространенные проблемы поведения в возрасте 6 лет в выборке всей популяции детей, родившихся на 25 неделе беременности. Педиатрия , 122 (3): 562-573.
Hille ETM, et al. (2007). Функциональные результаты и участие в молодом возрасте для очень недоношенных детей и детей с очень низкой массой тела при рождении: голландский проект по недоношенным и маловесным детям гестационного возраста в возрасте 19 лет./premature-baby-in-nicu-545701274-5946e5b85f9b58d58a54e7a2.jpg) Педиатрия . Опубликовано в Интернете 31 августа 2007 г. (doi: 10.1542 / peds.2006-2407).
Педиатрия . Опубликовано в Интернете 31 августа 2007 г. (doi: 10.1542 / peds.2006-2407).
UAB Hospital родила рекордных недоношенных детей — Новости
В Книге рекордов Гиннеса официально назван Кертис Минс, родившийся на 21 неделе и один день в больнице UAB, самый недоношенный ребенок, который выжил.
.
Видеография: Андреа Райбер, Джефф Майерс, Карсон Янг и Стив Вуд.
В апреле 2021 года команда регионального отделения интенсивной терапии новорожденных Университета Алабамы в Бирмингеме отметила выписку Кертиса Минса после 275 дней пребывания в больнице.Шесть месяцев спустя Кертис и его команда устроили еще один праздник, так как он был официально назван Книгой рекордов Гиннеса самым недоношенным ребенком в мире, выжившим.
Кертис Минс родился на 21 неделе и один день в больнице UAB. Родился боец.
Когда фейерверк заполнил ночное небо Четвертого июля, у Мишель Батлер начались схватки на сроке всего 21 недели и одного дня беременности. Она поспешила в свою местную больницу и вскоре была переведена в больницу UAB, где около часа дня родила недоношенных близнецов Кертиса и Кася.м. 5 июля 2020 г.
Брайан Симс, доктор медицины, доктор философии, профессор педиатрии отделения неонатологии UAB, был дежурным врачом, когда прибыл Батлер.
«Числа показывают, что у детей, рожденных в таком раннем возрасте, практически нет шансов на выживание», — сказал Симс. «Мы обычно советуем проявлять милосердную помощь в ситуациях таких чрезвычайно преждевременных родов. Это позволяет родителям держать своих младенцев на руках и ценить то короткое время, которое они могут проводить вместе ».
Симс сказал Батлеру, что команда по уходу возьмет на себя инициативу у младенцев, посмотрит, как они отреагируют, и позволила им сказать команде, какой путь ей следует выбрать. Шансы на выживание близнецов составляли менее 1%.
Шансы на выживание близнецов составляли менее 1%.
Бригада отделения интенсивной терапии неотложной помощи приступила к действиям. Медсестры начали послеродовой уход, а респираторные терапевты быстро подключили их к вентиляторам и кислороду, надеясь увеличить шансы детей на выживание. Вскоре у Кааси появились признаки того, что она слишком преждевременна. Через день она скончалась.
Curtis, однако, показал признаки улучшения. Его частота сердечных сокращений и уровень кислорода увеличились после реанимации и дополнительного кислорода. Он боролся за жизнь.
Слева: Мишель Батлер заботится о Кертисе кожа к коже, чтобы помочь его развитию.
Справа: доктор Брайан Симс и Кертис во время его пребывания в отделении интенсивной терапии, занимает деревню
Когда на следующее утро Колм Трэверс, доктор медицины, доцент отделения неонатологии, прибыл в UAB RNICU, он был поражен, увидев Кертиса живым и хорошо реагирующим на лечение. Трэверс исследует погибших младенцев, рожденных на пределе жизнеспособности, и не мог припомнить, чтобы знал о младенце, выжившем в более молодом гестационном возрасте, чем Кертис.
Ребенок, рожденный таким маленьким, делает шаг за шагом. Пережив первый день, Кертису нужно было пережить первую неделю. Команда RNICU немедленно активировала программу UAB Golden Week Program ™, междисциплинарную программу, которая включает клинические рекомендации по респираторной поддержке, терморегуляции, питанию и контролю жидкости, профилактике инфекций и неврологическому статусу.
«Ухаживая за сильно недоношенными детьми, нужно делать это постепенно и изо дня в день», — сказал Трэверс, содиректор программы Golden Week Program ™.«Программа сочетает в себе доказательную медицину и передовой опыт, чтобы повысить шансы недоношенного ребенка на выживание в течение первой недели его жизни. Программа привела к заметному снижению смертности или серьезного внутрижелудочкового кровотечения в течение первой недели жизни ».
Кертис продолжал бросать вызов разногласиям, к изумлению своей семьи и команды. Он пережил первую неделю. Потом первый месяц. Однако его поездка в UAB была далека от завершения.
Кертис получал круглосуточную помощь в течение следующих девяти месяцев.Логопеды помогли ему начать пользоваться ртом и научиться есть. Когда он выходил из аппарата для дыхания, терапевты поддерживали его дыхание различными усилиями. Медсестры обеспечивали ежедневный уход, от проверки жизненно важных функций до успокоения его, чтобы он уснул, до поддержки Батлер, когда она узнавала сложный уход, в котором нуждался Кертис.
«Были дни, когда мы не были уверены, что он выживет», — сказала Сумита Грей, медсестра отделения интенсивной терапии в бригаде Кертиса. «Он был самым младшим ребенком, с которым кто-либо работал, но мы относимся к отделению интенсивной терапии интенсивной терапии 4 уровня и знали, что у нас есть ресурсы и опыт, чтобы поддержать Кертиса и его маму.Мы были полны решимости провести его домой ».
Члены команды по уходу празднуют выписку Кертиса 6 апреля 2021 года после 275 дней в отделении интенсивной терапии интенсивной терапии.
После 275 дней в UAB RNICU Кертис был выписан 6 апреля 2021 г. , в день, наполненный радостью и небольшим недоверием. Ребенок с шансом на выживание менее 1% был достаточно здоров, чтобы вернуться домой к своей семье.
, в день, наполненный радостью и небольшим недоверием. Ребенок с шансом на выживание менее 1% был достаточно здоров, чтобы вернуться домой к своей семье.
Команда собралась, чтобы попрощаться и дать Батлер несколько советов, особенно, чтобы провести время с Кертисом.
«Возможность наконец отвезти Кертиса домой и удивить моих старших детей их младшим братом — это момент, который я всегда буду помнить», — сказал Батлер. «Это был трудный путь, но я благодарен команде UAB и их постоянной поддержке. Они нашли время, чтобы обучить меня, и убедились, что я знаю, что происходит на каждом этапе пути. Они действительно заботились о моем сыне и обо мне ».
Перед отъездом Трэверс напомнил Батлеру о разговоре, который у них был, когда родился Кертис. Трэверс подумал, что Кертис может быть самым младшим ребенком, рожденным не только в стране, но и в мире.Трэверс продолжал изучать записи во время пребывания Кертиса и так и не нашел более недоношенного ребенка, который выжил бы. С разрешения Батлера Трэверс обратился к Книге рекордов Гиннеса в надежде, что его догадка верна.
С разрешения Батлера Трэверс обратился к Книге рекордов Гиннеса в надежде, что его догадка верна.
Рекордсмен мира
Через шесть месяцев после выписки Кертиса его бригада по уходу собралась возле Центра женщин и младенцев UAB, где он родился. Там они удивили Батлера и Кертиса важным сертификатом, на котором было написано:
Книга рекордов Гиннеса — Самый недоношенный ребенок, выживший — Кертис Зай-Кейт Минс (У.S.A.), который родился у Мишель Батлер 5 июля 2020 года в Университете Алабамы в больнице Бирмингема в Алабаме, США, в гестационном возрасте 21 неделя 1 день или 148 дней, что делает его на 132 дня раньше срока.
Кертис и Мишель воссоединяются с членами его команды по уходу за пределами Центра женщин и младенцев UAB, чтобы отметить его титул Книги рекордов Гиннеса.
Фотография: Андреа Мабри Кульминацией своего сотрудничества, исследований, программ и опыта команда увидела улыбку счастливого, здорового годовалого мальчика.
«Кертис бросил вызов всем научным предположениям, — сказал Трэверс. «Гестационный возраст и масса тела при рождении являются двумя ключевыми предикторами выживания недоношенного ребенка, и другие факторы включают, является ли ребенок женщиной, рождением одного ребенка и вводили ли матери стероиды, которые помогают развитию легких до рождения. Кертис не соответствовал ни одному из этих критериев ».
В то время как Кертис предоставил уникальную возможность для команды ОИТН проверить годы практики, опыта и исследований, он также предложил команде уникальную возможность изучить то, что не имела возможности сделать ни одна другая больница в мире.
«Он действительно младенец в мире N = 1», — сказал Симс. «Мы не знаем, что ждет Кертиса в будущем, потому что нет никого подобного ему. Он начал писать свою собственную историю в день своего рождения. Эту историю многие прочитают и изучат, и мы надеемся, что она поможет улучшить уход за недоношенными детьми во всем мире ».
Кертис и его мама Мишель Батлер с официальным сертификатом Книги рекордов Гиннеса.
Фотография: Андреа Мабри
Кертис воссоединяется с членами своей команды через шесть месяцев после выписки.
Фотография: Андреа Мабри
Кертис воссоединяется с одной из медсестер отделения интенсивной терапии, Сумитой Грей.
Фотография: Андреа Мабри
Кертис и Мишель были награждены официальным сертификатом Книги рекордов Гиннеса членами его команды по уходу.

Фотография: Андреа Мабри
Кертис и его мама, Мишель Батлер
Фотография: Андреа Мабри
Кертис через шесть месяцев после выписки из больницы UAB.
Фотография: Андреа Мабри
Брайан Симс, доктор медицины, и Колм Трэверс, доктор медицины вручили Кертису и Мишель официальный сертификат Книги рекордов Гиннеса.
Фотография: Андреа Мабри
Curtis был участником программы UAB Golden Week Program ™, которая сочетает в себе доказательную медицину и передовой опыт, чтобы повысить шансы недоношенного ребенка на выживание в течение первой недели его жизни.

С
Curtis Means — Самый недоношенный ребенок в мире, выживший.
Кертис провел 275 дней в UAB RNICU.
опасений по поводу преждевременных родов распространяются на последние несколько недель
Когда исследователи контролируют основные состояния, связанные с ранними родами, такие как материнская гипертензия или диабет, поздние недоношенные дети по-прежнему подвергаются более высокому риску, чем доношенные дети, матери которых имеют те же проблемы.
По мере роста недоношенные дети также подвергаются повышенному риску развития проблем, сказал доктор Шах. «За пределами перинатального периода на популяционном уровне, по сравнению с доношенными младенцами, чаще возникают трудности с обучением и незначительные когнитивные и неврологические проблемы».
«За пределами перинатального периода на популяционном уровне, по сравнению с доношенными младенцами, чаще возникают трудности с обучением и незначительные когнитивные и неврологические проблемы».
В недавнем исследовании исследователи изучили данные группы из почти 6000 детей в Нью-Йорке (когорта Upstate KIDS, родившихся за пределами Нью-Йорка с 2008 по 2010 год), которые регулярно оценивались в течение первых трех лет жизни через родителей. анкеты.Исследователи также попытались выяснить, соответствуют ли дети критериям оказания услуг раннего вмешательства, которые предоставляются детям с задержкой в развитии.
Эдвина Юнг, старший научный сотрудник отдела внутренних исследований здоровья населения Национального института здоровья и развития детей Юнис Кеннеди Шрайвер, которая была старшим автором, сказала: «Мы пытались взглянуть на это в долгосрочном плане, как на континуум гестационного возраста ».
Хотя наиболее выраженные риски были обнаружены у детей, рожденных на более низком гестационном сроке (32 недели и ниже), взаимосвязь была постоянной: чем дольше дети оставались в утробе матери, тем меньше вероятность того, что у них будет задержка развития в анкетах, и иметь право на услуги раннего вмешательства.

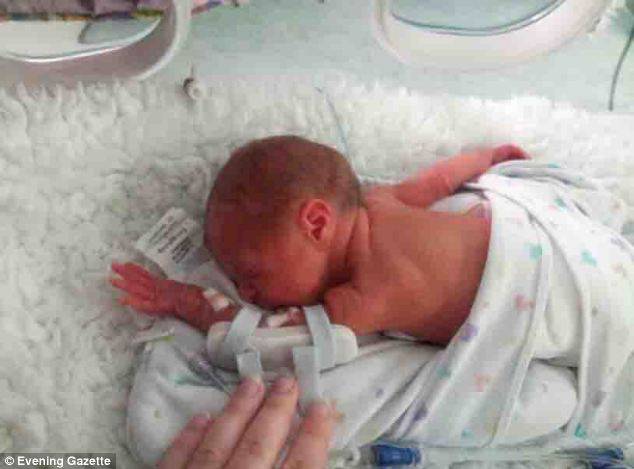
 д.
д. Им спасали жизнь, но при этом были серьезные последствия в виде бронхолегочной дисплазии, ретинопатии, разных неврологических нарушений. Сейчас большинство недоношенных детей не уходят на инвазивную вентиляцию, им прямо в легкие вводится специальное вещество, которое раскрывает эти легкие, и дети продолжают вентилироваться на неинвазивной вентиляции.
Им спасали жизнь, но при этом были серьезные последствия в виде бронхолегочной дисплазии, ретинопатии, разных неврологических нарушений. Сейчас большинство недоношенных детей не уходят на инвазивную вентиляцию, им прямо в легкие вводится специальное вещество, которое раскрывает эти легкие, и дети продолжают вентилироваться на неинвазивной вентиляции. Есть такое понятие «золотой час» – это первый час жизни ребенка, от которого зависит прогноз. В течение уже 10 лет в Москве в каждом роддоме ребенку, рожденному раньше срока, будет оказана помощь – реанимационная, если это необходимо, интенсивная терапия. Когда мы начинали работать, были роддома без реанимационной службы. Сейчас в каждом роддоме, пусть там шесть коек, обязательно есть реаниматолог, который владеет всей помощью первого часа.
Есть такое понятие «золотой час» – это первый час жизни ребенка, от которого зависит прогноз. В течение уже 10 лет в Москве в каждом роддоме ребенку, рожденному раньше срока, будет оказана помощь – реанимационная, если это необходимо, интенсивная терапия. Когда мы начинали работать, были роддома без реанимационной службы. Сейчас в каждом роддоме, пусть там шесть коек, обязательно есть реаниматолог, который владеет всей помощью первого часа. Бывает внутрижелудочковое кровоизлияние в мозг, потому что сосуды очень слабые. Кровоизлияние может разрешиться без серьезных последствий, а может развиваться гидроцефалия, чтобы это не прогрессировало, иногда нужно бороться вместе с нейрохирургами. Бывают настолько сложные случаи, что даже при всех максимальных возможностях медицина остается бессильной… Не все дети, рожденные преждевременно, способны выжить.
Бывает внутрижелудочковое кровоизлияние в мозг, потому что сосуды очень слабые. Кровоизлияние может разрешиться без серьезных последствий, а может развиваться гидроцефалия, чтобы это не прогрессировало, иногда нужно бороться вместе с нейрохирургами. Бывают настолько сложные случаи, что даже при всех максимальных возможностях медицина остается бессильной… Не все дети, рожденные преждевременно, способны выжить. Многие же врачи не смотрят эти показатели и начинают серьезное гормональное лечение, иногда неоправданное ЭКО. Кстати, часть детей ЭКО не донашивается, и это не так редко. У нас в отделении такого не бывает, чтобы не было «экошных» детей. И эти дети бывают тяжелыми, потому что мамы всю беременность на терапии. А может быть, этих детей можно было доносить, если бы мамы готовились.
Многие же врачи не смотрят эти показатели и начинают серьезное гормональное лечение, иногда неоправданное ЭКО. Кстати, часть детей ЭКО не донашивается, и это не так редко. У нас в отделении такого не бывает, чтобы не было «экошных» детей. И эти дети бывают тяжелыми, потому что мамы всю беременность на терапии. А может быть, этих детей можно было доносить, если бы мамы готовились.
 Но у некоторых младенцев может быть более сильное мозговое кровотечение, которое вызывает необратимую травму головного мозга.
Но у некоторых младенцев может быть более сильное мозговое кровотечение, которое вызывает необратимую травму головного мозга. У недоношенных детей чаще бывает незрелая желудочно-кишечная система, что приводит к таким осложнениям, как некротический энтероколит (НЭК). Это потенциально серьезное состояние, при котором повреждаются клетки, выстилающие стенку кишечника, может возникнуть у недоношенных детей после того, как они начнут кормить. Недоношенные дети, которые получают только грудное молоко, имеют гораздо меньший риск развития NEC .
У недоношенных детей чаще бывает незрелая желудочно-кишечная система, что приводит к таким осложнениям, как некротический энтероколит (НЭК). Это потенциально серьезное состояние, при котором повреждаются клетки, выстилающие стенку кишечника, может возникнуть у недоношенных детей после того, как они начнут кормить. Недоношенные дети, которые получают только грудное молоко, имеют гораздо меньший риск развития NEC .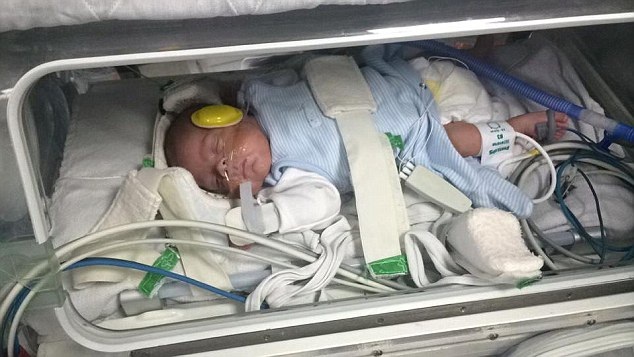 Хотя существует множество причин желтухи, она чаще встречается у недоношенных детей.
Хотя существует множество причин желтухи, она чаще встречается у недоношенных детей. Детский церебральный паралич — это нарушение движения, мышечного тонуса или осанки, которое может быть вызвано инфекцией, недостаточным кровотоком или повреждением развивающегося мозга новорожденного либо на ранних сроках беременности, либо когда ребенок еще молодой и незрелый.
Детский церебральный паралич — это нарушение движения, мышечного тонуса или осанки, которое может быть вызвано инфекцией, недостаточным кровотоком или повреждением развивающегося мозга новорожденного либо на ранних сроках беременности, либо когда ребенок еще молодой и незрелый.
 Недоношенные дети также подвержены повышенному риску синдрома внезапной детской смерти (СВДС).
Недоношенные дети также подвержены повышенному риску синдрома внезапной детской смерти (СВДС). Швы снимают, когда пора рожать. Спросите своего врача, нужно ли вам избегать активной физической активности в течение оставшейся части беременности.
Швы снимают, когда пора рожать. Спросите своего врача, нужно ли вам избегать активной физической активности в течение оставшейся части беременности.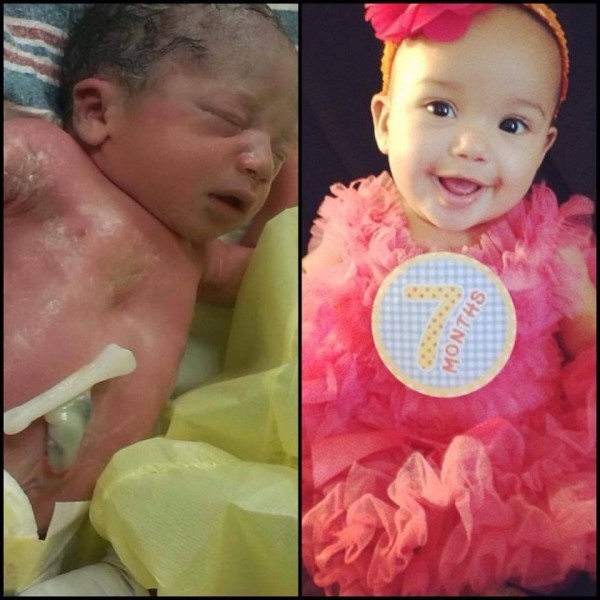 Это приводит к желтухе, пожелтению кожи и белков глаз.
Это приводит к желтухе, пожелтению кожи и белков глаз.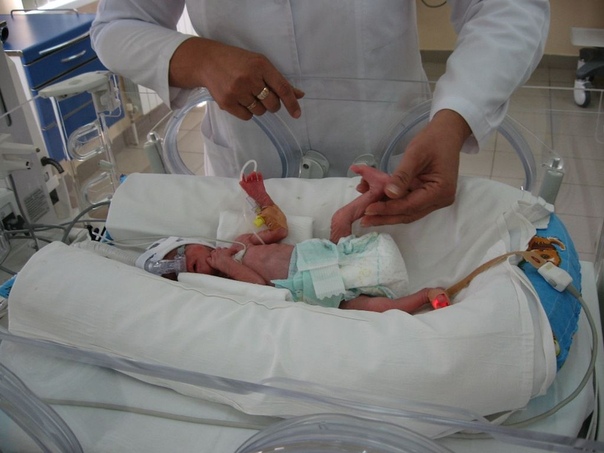 сноска 3 Эти проблемы включали умственную отсталость, церебральный паралич, слепоту и глухоту.
сноска 3 Эти проблемы включали умственную отсталость, церебральный паралич, слепоту и глухоту.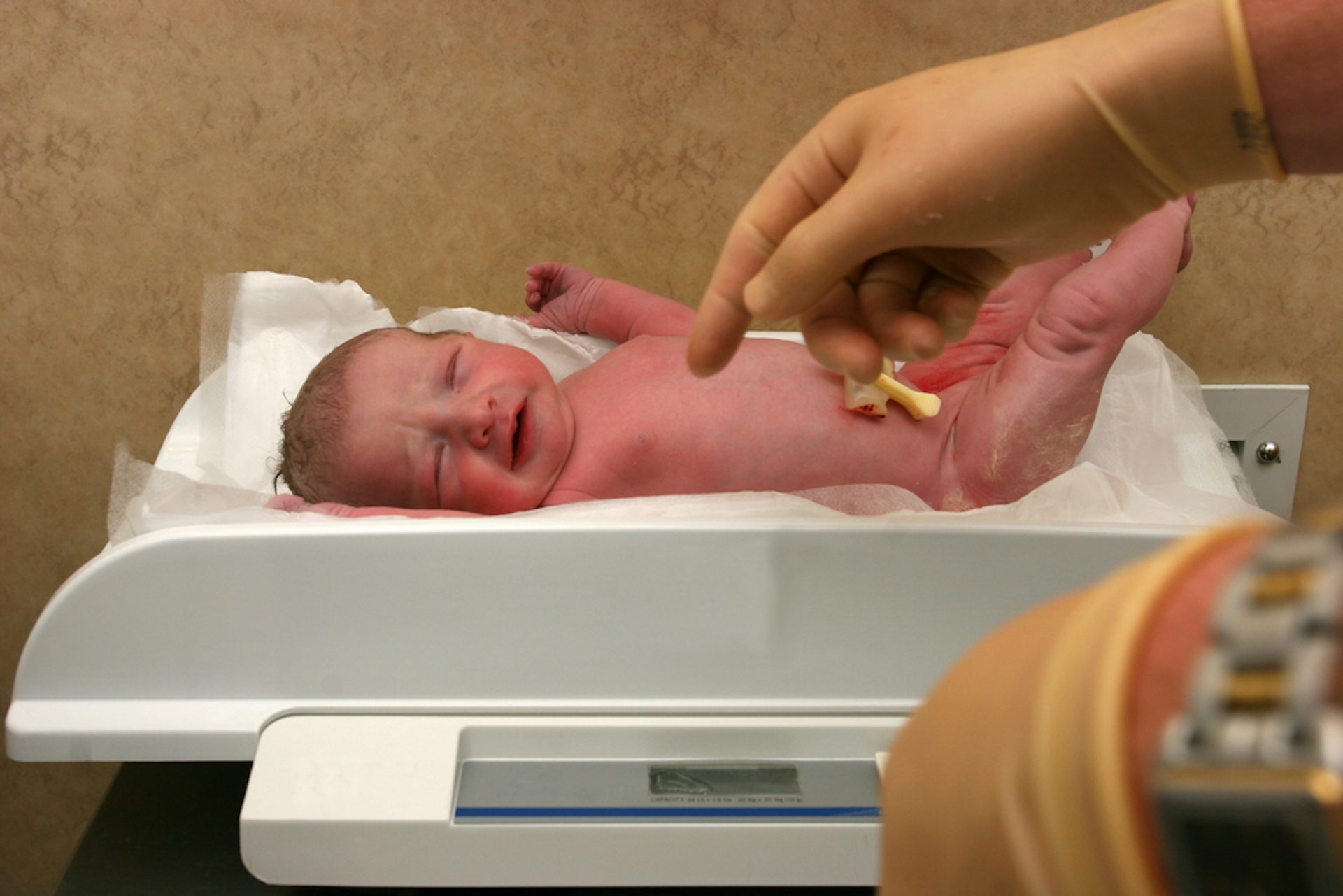 Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10–12.
Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10–12. , подтверждено в 2010 г.). Не начало или прекращение интенсивной терапии новорожденных из группы высокого риска. Педиатрия, 119 (2): 401–403. Также доступно в Интернете: http: // aappolicy.aappublications.org/cgi/reprint/pediatrics;119/2/401.pdf.
, подтверждено в 2010 г.). Не начало или прекращение интенсивной терапии новорожденных из группы высокого риска. Педиатрия, 119 (2): 401–403. Также доступно в Интернете: http: // aappolicy.aappublications.org/cgi/reprint/pediatrics;119/2/401.pdf.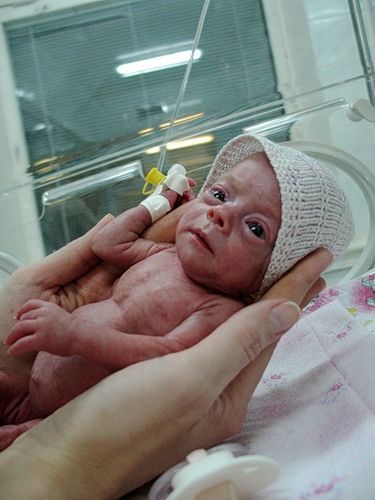 Педиатрия, 121 (1): e193 – e198.
Педиатрия, 121 (1): e193 – e198.
