Диагностика гранулематозных васкулитов
Лабораторное обследование для выявления маркеров гранулематозного васкулита включает в себя определение в крови пациента антинуклеарного фактора на HEp-2 клетках, антител к цитоплазме нейтрофилов.
Синонимы русские
Антинуклеарный фактор (АНФ), антиядерные антитела, антинуклеарные антитела (АНА), антитела к цитоплазме нейтрофилов, АНЦА.
Синонимы английские
ANCA, аntinuclear аntibodies (ANA), Hep-2 Substrate, ANA-Hep2, аnti-neutrophilic/cytoplasm antibody.
Метод исследования
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
В медицинской практике определение в крови пациента антинуклеарного фактора на HEp-2 клетках, антител к цитоплазме нейтрофилов применяется для диагностики гранулематозного васкулита.
Исследование рекомендуется проводить при обследовании пациентов с подозрением на гранулематозный васкулит, выявлении астмы, синусита, мигрирующей инфильтрации в легких, сердечной недостаточности, миокардита, пурпуры, гломерулонефрита, почечной недостаточности, желудочно-кишечного кровотечения неясной природы, ишемии кишечника с перфорацией. А также при необходимости установления причин лихорадки, болей в мышцах и суставах, мононевритов, полинейропатии конечностей, для дифференциальной диагностики с другими аутоиммунными заболеваниями, мониторинга эффективности терапии, прогнозирования вероятности рецидивов заболевания.
Гранулематозный васкулит (синдром Чарга – Стросс, аллергический гранулематозный ангиит, эозинофильный гранулематоз с полиангиитом) – редкое неизлечимое заболевание, связанное с воспалительным поражением кровеносных сосудов (мелкого и среднего калибра), расположенных в различных органах тела. Из-за воспалительных изменений в сосудах может нарушаться кровоток в жизненно важных органах (сердце, легкие, почки, головной мозг).
Наиболее частым клиническим признаком синдрома Чарга – Стросс является бронхиальная астма. Однако заболевание характеризуется разнообразными клиническими проявлениями: высокая лихорадка, сыпь на коже, желудочно-кишечное кровотечение, сильные боли и онемение кистей и стоп.
Точные причины развития заболевания до сих пор неизвестны. Вероятно, гиперреактивность иммунной системы при данной патологии провоцируется совокупностью генетической предрасположенности и воздействия на организм факторов окружающей среды (аллергены, некоторые лекарственные препараты). Возможными факторами риска развития синдрома Чарга – Стросс являются возраст старше 40 лет, бронхиальная астма или частые риниты в анамнезе.
Общепринятыми являются 6 диагностических критериев гранулематозного васкулита: астма, повышение количества эозинофилов в периферической крови более 10 %, синусит, инфильтрация в легких (возможно, преходящая), гистологическая верификация, мононевриты или полинейропатия конечностей.
В течении заболевания выделяют 3 фазы: аллергический ринит и астма, эозинофильная пневмония или гастроэнтерит, системное поражение кровеносных сосудов с гранулематозным воспалением.
Фаза васкулита обычно развивается в течение 3 лет от начала заболевания, клинически это проявляется патологией легких (астмой, пневмонитом), верхних дыхательных путей (аллергическим ринитом, синуситом, полипозом носовой полости), сердечно-сосудистой системы (сердечная недостаточность, миокардит, инфаркт миокарда), кожи (пурпура, сыпь), почек (гломерулонефрит, гипертензия, почечная недостаточность), полинейропатия конечностей, пищеварительной системы (желудочно-кишечное кровотечение, ишемия кишечника с перфорацией, аппендицит, панкреатит, холестаз), лихорадка, боли в мышцах и суставах.
В настоящее время не существует специфических исследований для выявления гранулематозного васкулита.
Лечение гранулематозного васкулита является поддерживающим и направлено на достижение устойчивой ремиссии и увеличение продолжительности жизни таких пациентов. Для этого применяются глюкокортикостероиды, циклофосфамид, азотиаприн, внутривенное введение иммуноглобулинов, альфа-интерферона и проведение плазмафереза.
Залог успешного лечения этой группы больных – ранняя диагностика заболевания и назначение адекватной терапии. При отсутствии лечения пятилетняя выживаемость пациентов при данной патологии составляет 25 %.
Для чего используется исследование?
- Для обследования пациентов при подозрении на гранулематозный васкулит;
- для дифференциальной диагностики с другими аутоиммунными заболеваниями;
- для мониторинга эффективности терапии;
- для прогнозирования рецидивов заболевания.

Когда назначается исследование?
- При выявлении у пациента астмы, повышения количества эозинофилов в периферической крови более 10 %, синусита, инфильтрации в легких (возможно преходящей), сердечной недостаточности, миокардита, пурпуры, гломерулонефрита, почечной недостаточности, желудочно-кишечного кровотечения неясной природы, ишемии кишечника с перфорацией;
- при необходимости установления причин лихорадки, болей в мышцах и суставах, мононевритов или полинейропатии конечностей.
Что означают результаты?
Референсные значения
1. Антинуклеарный фактор
Титр:
2. Антитела к цитоплазме нейтрофилов
Титр:
Результат: не обнаружены.
Если уровень исследуемых антител в крови пациента находится в пределах референсных значений, значит, у него отсутствует гранулематозный васкулит.
Если в крови у пациента выявлены исследуемые антитела, то следует заподозрить синдром Чарга – Стросс и провести углубленное обследование больного.
Что может влиять на результат?
Вероятность ложноположительного результата исследования повышается у пожилых людей, больных злокачественными новообразованиями, хроническими заболеваниями или инфекциями.
Васкулит: причины, виды, симптомы, диагностика и лечение в Москве
Формы, разновидности, и симптомы
Симптоматика заболевания зависит от формы васкулита и разновидности. Ранние симптомы схожи с проявление большинства инфекционных и воспалительных заболеваний: повышение температуры, слабость, головная боль, быстрая утомляемость, болевые ощущения в мышцах.
С развитием процесса проявляются симптомы первичной и вторичной формы болезни. Первичная форма – это самостоятельное заболевание, которое заключается в воспалении сосуда иммунного происхождения, аутоиммунный васкулит. Вторичная форма – следствие и симптом какого-либо системного заболевания, а также последствие инфекций, заражения гельминтами, воздействия токсинов, химических препаратов, радиации.
Кожный
Кожный васкулит поражает сосуды дермы малого или среднего диаметра, но не затрагивает сосуды внутренних органов. Диагностируется с помощью биопсии, поскольку васкулиты кожи по внешней симптоматике схожи с некоторыми заболевании:
- капиллярные излияния кожи – пурпура;
- повреждения капилляров кожи – петехии;
- крапивница, узелки;
- сетчатое леведо вследствие застоя крови в капиллярах.
Васкулиты кожи могут развиваться на фоне системных заболеваний, и тогда симптоматика дополняется повышением температуры, болями в суставах.
Аллергический
Проявляется следующими симптомами:
- узелки, геморрагические, эритематозные пятна и высыпания;
- инфаркт кожи – образование черной корки в области высыпаний;
- кровоизлияния под ногти пальцев ног;
- боль в суставах и мышцах;
- жгучая, сдавливающая боль или зуд в местах высыпаний;
Аллергический васкулит чаще всего проявляется сыпью на бедрах, голенях, стопах, а при генерализованной форме добавляются высыпания на предплечьях и туловище.
К группе аллергических васкулитов относятся индуративная эритема Базена, острая и хроническая узловатая эритема, болезнь Бехчета, височный ангиит, которые имеют специфические симптомы.
При острой узловатой эритеме характерны крупные размеры узлов и изменение цвета кожи под ними от красного до зеленоватого.
Болезнь Бехчета поражает в основном слизистую глаз, рта и кожи с образованием эрозий и язв.
При височном, или сенильном ангиите пожилые женщины страдают от сильных и продолжительных болей в районе висков.
Системный
Возникает при нарушении иммунных механизмов при различных системных заболеваниях, для которых характерно поражение соединительной ткани (ревматизм, гранулематоз, красная волчанка и др.)
При гранулематозе Вегенера заболевание проявляется следующими симптомами:
- разрушительными изменениями стенок сосудов дыхательных путей и почек;
- изъязвленными гранулемами на слизистой носа, рта, бронхов;
- гломерулонефритом;
- тяжелыми осложнениями на внутренние органы, кожу, нервную систему, органы зрения.

При ревматизме распространяется на весь организм и проявляется в зависимости от стадии развития заболевания. Кроме кожных покровов поражаются сосуды внутренних органов, мозга с опасностью внутренних кровотечений.
Криоглобулинемический
Одна из разновидностей системной разновидности заболевания – криоглобулинемический васкулит, при котором в клетках крови появляются белки криоглобулины, откладывающиеся на стенках сосудов и разрушающие их.
Болезнь имеет прогрессирующую форму протекания, а ее характерный симптом (кроме общих для всех видов болезни) – поражение периферических нервов и нарушение чувствительности. При отсутствии адекватного лечения криоглобулинемический васкулит может стать причиной потери речи и двигательного паралича.
Уртикарный васкулит
Уртикарный васкулит, или ангиит – одна из разновидностей аллергической формы заболевания, которая характеризуется хроническим воспалением поверхностных сосудов кожного покрова.
На начальном этапе развития часто диагностируют как хроническую крапивницу. Для заболевания характерны следующие симптомы:
Для заболевания характерны следующие симптомы:
- волнообразное течение;
- появление на коже геморрагических пятен, узелков, волдырей;
- ощущения жжения на пораженных участках;
- боль головная, в суставах, пояснице, мышцах, животе;
- повышенная температура;
- гломерулонефрит.
Диагностируется методом иммунофлюоресценции и гистологического исследования пораженных участков дермы.
Васкулит у детей
Васкулит у детей – довольно редкое явление, но все разновидности имеют характерные особенности протекания, свойственные только в детском возрасте.
Синдром Кавасаки
Системная форма заболевания у детей до 7-ми лет с поражением сосудов сердца, лимфатических узлов, слизистой дыхательных путей. Для клинической картины характерно стремительное, острое начало с температурой от 38 до 41 градуса и следующие симптомы (в порядке постепенного появления):
- изнуряющая лихорадка;
- поражение кожи скарлатиноподобной сыпью с эритематозными бляшками;
- поражение слизистой дыхательных путей, носа, глаз;
- утолщение и покраснение кожи на подошвах и ладонях;
- увеличение лимфатических узлов шеи;
- малиновый цвет языка;
- шелушение кожи вокруг ногтей, на фалангах пальцев конечностей;
- поражение сердечнососудистой системы в острой фазе, аневризма.

Синдром Кавасаки излечивается при своевременной диагностике, последствия устраняются через 5-8 лет.
Геморрагический васкулит
В то время как геморрагический васкулит у взрослых может быть вызван патологиями при беременности, диабетической нефропатии, циррозе печени, злокачественных новообразованиях, причиной этой формы заболевания у детей чаще всего являются инфекции верхних дыхательных путей, корь, паратифы, лекарственная или пищевая аллергии.
Геморрагический васкулит у детей подразделяется на следующие формы: кожную, кожно-суставную, абдоминальную, почечную и кожно-почечную. Для каждой из них присущи специфические симптомы:
- кожная форма – выраженные отеки на фоне холодовой крапивницы, пурпура, высыпания с локализацией на стопах, голенях постепенным распространением к бедрам, боль в суставах;
- абдоминальная форма: тяжелое протекание с выраженной болью в животе, локализующейся около пупка;
- почечная форма – наличие в моче белков, глобулинов.

Геморрагический васкулит опасен осложнениями, рецидивами и склонностью к генерализации – распространению на сосуды внутренних органов.
Диагностика и лечение в НИАРМЕДИК
Диагностика в сети клиник НИАРМЕДИК проводится в собственной клинико-диагностической лаборатории с использованием современных, информационных и эффективных методик, с использованием диагностических тестов, позволяющих исключить неправильное толкование внешних симптомов.
В лаборатории проводят:
- гистопатологическое исследование;
- иммунологическое исследование;
- аллергологическое тестирование;
- ПЦР-тест;
- исследование иммунограммы;
- многократные анализы мочи и крови;
- регулярное исследование сердечнососудистой и дыхательной систем.
При диагностике васкулита лечение назначается в зависимости от формы и разновидности. Лекарственная терапия включает назначение:
- глюкокортикостероидов при тяжелых патологических состояниях;
- медпрепаратов для лечения основного заболевания при вторичных формах;
- лечение очагов инфекции;
- нестероидных противовоспалительных препаратов;
- медпрепаратов для восстановления прочности и эластичности стенок сосудов;
- антиоксидантов;
- обезболивающих;
- кортикостероиды при диагнозе геморрагический васкулит.

В лечебные мероприятия входят физиотерапевтические процедуры и диетическая терапия.
При первых появлениях симптомов заболевания обращайтесь в ближайшую к вам клинику сети НИАРМЕДИК или звоните в наш контакт-центр по телефону, указанному на сайте. Записаться на прием в дерматологу можно также через сервисы обратной связи.
Симптомы, диагностика и лечение васкулита
Васкулит (артериит) представляет собой группу заболеваний соединительной ткани, которые вызывают воспаление сосудистой стенки и некроз сосудов. Процесс этот может возникнуть в различных тканях и органах, но, как правило, чаще затрагивает почки, легкие, верхние дыхательные пути, кожа, нервная система, глазное яблоко.
ЛЕЧЕНИЕ ВАСКУЛИТА ДОСТУПНО В ФИЛИАЛАХ:
Лечение васкулита в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение васкулита в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Санкт-Петербург, Петроградский район, ул. Ленина, 5
Заболевание, как правило, сопровождается осложнениями. Со стороны желудочно-кишечного тракта может открыться кишечное кровотечение. Васкулит может также привести к повреждению печени. В сердечнососудистой системе могут сформироваться такие нарушения, как кардиомиопатия, нарушение работы клапанов сердца. Наиболее опасным следствием васкулита является инсульт. В выделительной системе возможное осложнение — гломерулонефрит.
Васкулит — Причины и факторы риска
Считается, что воспаление сосудов инициируется иммунными процессами (связанными с реакцией гиперчувствительности к антигенам). Например, некоторые заболевания, классифицируемые, как системное воспаление мелких сосудов, связаны с наличием антинейтрофильных цитоплазматических антител. Аллергический васкулит провоцируется аллергическими реакциями организма. Церебральный васкулит может возникать, как осложнение инфекционного заболевания, опухолей, так и в результате изолированного поражения сосудов головного мозга.
Васкулит — типы
1. Системный васкулит мелких сосудов (артериол, капилляров и вен)
- Гранулематоз Вегенера – некротизирующий васкулит с поражением дыхательных путей, глаз, почек и других органов.
- Микроскопический полиангиит – некротизирующий васкулит с поражением лёгких и почек, без формирования гранулём
- Эозинофильный гранулематозный васкулит (Синдром Черджа-Стросса)
- Геморрагический васкулит, связанный с отложением иммуноглобулинов IgA (пурпура Шенлейна-Геноха), характерно поражение кожи, кишечника и почек, сопровождающееся артритом и артралгиями. Этот тип васкулита чаще возникает у детей в возрасте 4-7 лет.
- Кожный лейкоцитокластический васкулит — изолированный васкулит без системного поражения
2. Системный васкулит средних сосудов (висцеральные сосуды, брыжеечная, почечная артерии и т.д.)
- Полиартериит артерий – очаговое поражение артерий, протекающее с разрывом аневризм и кровотечением, возможен инфаркт органов и тканей.

- Болезнь Кавасаки – воспаление сосудов с кожно-слизистым лимфатическим синдромом, может поражать коронарные артерии.
3. Системный васкулит крупных сосудов (аорта и крупные ветви)
- Гигантоклеточный артериит (болезнь Хортона) – гранулематозный артериит, сочетается с ревматической полимиалгией (боли в плечевом и тазовом поясе), у пациентов старше 50 лет.
- Артериит Такаясу – прогрессирующее воспаление аорты, часто возникает у молодых женщин.
4. Смешанные васкулиты (синдром Бехчета)
Кроме того, васкулит разделяют на:
- Первичный — причина заболевания неизвестна
- Вторичный — изменения в сосудах вызваны другими заболеваниями (например, ревматоидный артрит, системная красная волчанка) или являются побочным эффектом от применения лекарственных препаратов
Симптомы васкулита
Проявления васкулита зависят от особенностей течения заболевания.
При узелковом периартериите может возникать боль в мышцах, резкие боли в животе, рвота, высокая температура, снижение массы тела. Гранулематоз Вегенера вызывает гнойные и кровянистые выделения из носа, слизистая носа покрывается язвами, может появиться кашель с кровью. Гигантоклеточный артериит сопровождается слабостью, лихорадкой, головными болями, снижением массы тела. Могут возникать язвы на половых органах, стоматит, воспаления глаз (синдром Бехчета)
При васкулитах, поражающих кожу, возникает сыпь на ногах и других частых тела. При нарушении нервной системы нарушается чувствительность.
Лечение заболевания осложняется при сахарном диабете, гипертонии и венозной недостаточности.
Диагностика васкулита
Для диагностики заболевания необходимо обратиться к ревматологу и провести клинический анализ крови, мочи, ангиографию (исследование сосудов), рентген грудной клетки.
Васкулит – лечение
Лечение системного васкулита (СПб) в первую очередь сопровождается иммуносупрессивной (подавляющей) терапией, а также применяются лекарства для улучшения кровотока в сосудах. В случаях тяжёлого течения болезни применяется плазмаферез (метод очистки крови от крупных частиц, таких как иммунные комплексы). Часто лечение васкулита требует консультации нефролога, окулиста, ларинголога, невропатолога, дерматолога и хирурга.
В случаях тяжёлого течения болезни применяется плазмаферез (метод очистки крови от крупных частиц, таких как иммунные комплексы). Часто лечение васкулита требует консультации нефролога, окулиста, ларинголога, невропатолога, дерматолога и хирурга.
В нашей клинике Вы можете пройти обследование у ревматолога, получить квалифицированную консультацию врачей других направлений и провести диагностику заболеваний с использованием современного оборудования.
Приём ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения васкулита:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием ревматолога 1 ступени | 1850 | — |
| Повторный прием ревматолога 1 ступени | 1650 | — |
| Первичный прием ревматолога, ведущего специалиста | 2500 | 2000 |
| Повторный прием ревматолога, ведущего специалиста | 2300 | 1800 |
| МАНИПУЛЯЦИИ | ||
| Капилляроскопия | 1500 | — |
ЗАПИСЬ НА ЛЕЧЕНИЕ ВАСКУЛИТА
Ваша заявка отправлена
Менеджер свяжется с вами для уточнения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
Васкулит – что это за болезнь? Симптомы, причины и лечение, запись на прием к специалисту клиники МЕДСИ
Оглавление
Васкулит – патология, поражающая крупные, средние и мелкие сосуды и характеризующаяся воспалением стенок артерий, вен, венол, артериал и мелких капилляров. Заболевание является не только неприятным для пациента, но и опасным. Точный диагноз может поставить лишь опытный ревматолог. Он же справится и с задачей непростого лечения васкулита.
Заболевание является не только неприятным для пациента, но и опасным. Точный диагноз может поставить лишь опытный ревматолог. Он же справится и с задачей непростого лечения васкулита.
Причины патологии
Точные причины заболевания неизвестны. Нередко патология возникает даже у абсолютно здорового человека.
Обычно васкулиты возникают на фоне:
- Аутоиммунных нарушений
- Острых и хронических инфекций
- Ожогов
- Аллергических реакций
- Злокачественных новообразований
К предрасполагающим факторам относят:
- Генетическую предрасположенность
- Повреждения кожи
- Сниженный иммунитет
- Перегрев
- Длительные и частые переохлаждения
- Отравления
- Воздействие токсических веществ
- Патологии щитовидной железы
Васкулит может возникнуть и как осложнение реактивного артрита или красной волчанки./93-97/95-3.jpg)
Классификация
В зависимости от причин возникновения васкулиты делятся на:
- Первичные. Такая патология является следствием воспаления стенок сосудов, возникает самостоятельно и никак не связана с другими заболеваниями
- Вторичные. Эти патологические состояния являются реакцией сосудов на другие заболевания, протекающие в организме
В зависимости от локализации выделяют:
- Васкулиты крупных сосудов (артериит Такаясу, гигантоклеточный артериит). Такие патологии поражают стенки аорты и ее ответвления
- Васкулиты средних сосудов (болезнь Кавасаки и узелковый периартериит). Такие патологии зачастую являются следствием вируса гепатита и индивидуальной непереносимости различных медикаментозных препаратов. Они опасны тем, что могут провоцировать развитие опасных заболеваний: тромбозов, инфаркта миокарда и др.
- Васкулиты мелких сосудов (гранулематоз, микроскопический полиангиит и др.
 ). Такие недуги способны быстро прогрессировать, поражая капилляры, артериолы и венулы. Нередко поражаются легкие, почки, органы зрения. Больной начинает страдать от тяжелой одышки, бронхиальной астмы и иных патологий
). Такие недуги способны быстро прогрессировать, поражая капилляры, артериолы и венулы. Нередко поражаются легкие, почки, органы зрения. Больной начинает страдать от тяжелой одышки, бронхиальной астмы и иных патологий
В некоторых случаях одновременно поражаются как мелкие и средние, так и крупные сосуды.
Симптомы васкулита
Основными признаками и симптомами васкулита, являющимися поводом для обращения к врачу и начала лечения, являются:
- Снижение аппетита и спровоцированная этим потеря веса
- Появление высыпаний на теле
- Снижение общей температуры тела
- Боли в суставах
- Бледность кожи
- Частые синуситы (насморк)
- Слабость и быстрая утомляемость
- Общее недомогание
- Тошнота и рвота
- Нарушения чувствительности
Симптомы васкулита у детей, после обнаружения которых следует обратиться к специалисту для лечения, являются таким же. Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Важно! Если своевременно не обратиться к врачу, не пройти диагностику и не начать лечение васкулита, заболевание перейдет в хроническую форму. Периодически пациент будет страдать от рецидивов патологического состояния.
Диагностика
Перед началом лечения всегда проводится диагностика васкулита. Она позволяет определить особенности течения заболевания и выявить его причину.
Диагностика включает:
- Осмотр. В некоторых случаях внешние признаки патологии отсутствуют, так как болезнь перешла в стадию ремиссии
- Исследование крови на цитоплазматические антитела, характерные для определенных заболеваний
- Исследование крови на ревматоидный фактор.
 Такая диагностика позволяет исключить ревматическую патологию
Такая диагностика позволяет исключить ревматическую патологию - Исследование крови на криоглобулины. Такое обследование позволяет отличить воспаление сосудов от других заболеваний
- Анализ мочи. Существуют объективные показатели наличия васкулита (превышение С-реактивного белка и наличие элементов крови)
- Висцеральную ангиографию. Данная методика направлена на исследование кровотока и проводится с введением контрастного вещества и при помощи рентгеновской установки
- Ультразвуковую доплерографию. Такое исследование направлено на оценку интенсивности кровотока и обнаружение участков с его нарушениями
- КТ и МРТ. Такая диагностика позволяет оценить состояние внутренних органов
- Аортографию. Такое исследование является рентгенологическим и направлено на изучение аорты
Лечение васкулита
Консервативная терапия
Лечение васкулита направлено на:
- Устранение агрессивных реакций со стороны иммунной системы, которые и провоцируют заболевание
- Предотвращение рецидивов
- Продление ремиссии
- Предупреждение возникновения осложнений
В комплексной терапии применяются средства для:
- Подавления выработки антител
- Очищения крови
- Снятия воспалительного процесса и устранения инфекции
Немедикаментозная терапия
Такое лечение включает:
- Гемокоррекцию.
 Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло
Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло - Иммуносорбцию. Такая процедура направлена на пропускание крови пациента через специальный аппарат, заполненный веществом, связывающим антитела иммунной системы, провоцирующие повреждение сосудов
- Плазмафарез. Заключается в отборе, очистке крови с помощью центрифуги и возвращении ее в кровяное русло
Оперативные вмешательства
Такое лечение васкулита проводится при наличии признаков тромбоза глубоких вен. Назначается оно только по строгим показаниям. Методики отбираются специалистами.
Профилактика
Васкулит на ногах и других частях тела часто не имеет не только ярко выраженных симптомов, но и причин, поэтому затрудняется не только его лечение, но и профилактика.
Тем не менее рационально:
- Постоянно укреплять иммунитет, принимая специальные препараты, назначенные врачом
- Проводить закаливающие мероприятия
- Придерживаться правильного питания
- Вести активный образ жизни
В целях профилактики вторичной формы патологии следует:
- Исключить длительные стрессы
- Регулярно санировать очаги хронической инфекции
- Строго придерживаться режима отдыха и работы
- Не допускать длительного воздействия на организм холода и тепла, аллергенов, агрессивных химических веществ
Диета при васкулите
Основой питания при патологии является исключение аллергенов (цитрусовых, яиц, усилителей вкуса, меда, грибов, промышленных консервантов и др.).
Пациентам следует:
- Отказаться от жареных и жирных блюд
- Ввести в рацион большое количество свежих фруктов и овощей
- Обязательно употреблять кисломолочные продукты и крупы
Точную диету составит ваш лечащий врач. Он же даст и рекомендации, касающиеся образа жизни в целом. Это позволит как сократить симптомы заболевания, так и (в некоторых случаях) снизить дозировки принимаемых лекарственных препаратов.
Он же даст и рекомендации, касающиеся образа жизни в целом. Это позволит как сократить симптомы заболевания, так и (в некоторых случаях) снизить дозировки принимаемых лекарственных препаратов.
Преимущества лечения васкулита в МЕДСИ
- Возможности для быстрой постановки диагноза (в том числе в день обращения). Мы проводим все виды обследований в одном месте и в кратчайшие сроки
- Лучшие мировые инновационные технологии на самом современном оборудовании США, Японии, Германии и России и использование генно-инженерных биологических препаратов и гормональных средств
- Опыт врачей. Процедуры проводятся под наблюдением специалистов, имеющих большой клинический опыт – от 15 до 30 лет, прошедших обучение в Европе и США. Некоторые методы иммуносорбции впервые в мире разработаны и применены Председателем Научного Совета ГК МЕДСИ, Лауреатом Премий Правительства РФ, директором бизнес-единицы «Белорусская» и Центра экстракорпоральных методов лечения, профессором Коноваловым Геннадием Александровичем
- Индивидуальный подход.
 План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания
План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания
Если вы хотите записаться на прием к врачу и пройти лечение васкулита, позвоните нам по номеру +7 (495) 7-800-500.
Лечение васкулита в Москве | Клиника Семейный доктор
Васкулит — это аутоиммунное воспаление стенок кровеносных сосудов. При этом заболевании могут поражаться абсолютно любые сосуды — от капилляров до крупных артерий. При васкулите сосудов часто возникают осложнения, связанные с нарушением притока крови. Заболевание может быть первичным и вторичным, подразделяется на несколько видов по типу пораженных сосудов.
Виды васкулита
Каждый вид характеризуется специфическими симптомами. Выделяют следующие формы васкулита:
-
Геморрагический: поражение капилляров кожных покровов, а также суставов, почек и органов пищеварения. В основе этого вида васкулита — усиленная выработка иммунных комплексов, а также механизмы повышения проницаемости сосудов и повреждения стенок капилляров.

-
Системный: в этом случае болезнь сопровождается поражением крупных и мелких сосудов.
-
Уртикарный: может быть самостоятельным проявлением аллергии или симптомом системного заболевания. Внешне выглядит как крапивница, но волдыри сохраняются значительно дольше.
-
Аллергический: возникает ввиду аллергической реакции.
-
Гранулематоз Вегенера: воспаляются мелкие кровеносные сосуды верхних и нижних дыхательных путей, почек.
Симптомы васкулита разнообразны и зависят от того, какие ткани пострадали. Именно это может затруднить диагностику.
Причины заболевания
Болезнь может развиваться самостоятельно, в результате аутоиммунных нарушений или под действием других факторов:
-
хронические и острые инфекции;
-
вакцинация;
-
злокачественные опухоли;
-
перегрев или переохлаждение;
-
ожоги кожи и др.

Иногда васкулит сосудов развивается в результате аллергической реакции на некоторые лекарства: сульфаниламиды, контрастное вещество, используемое при рентгенологических исследованиях; анальгетики, препараты йода и др. Каждый из этих факторов может стать пусковым механизмом патологического процесса.
Симптомы и особенности диагностики
Диагностикой и лечением васкулита занимается ревматолог. Ввиду многообразия симптомов патологии опытный врач учтет совокупность проявлений, жалобы пациента, а также данные обследований.
Проявления зависят от формы заболевания:
-
сыпь, мелкие точечные кровоизлияния на коже, потеря чувствительности;
-
слабость, утомляемость;
-
повышение температуры тела;
-
снижение аппетита, нарушение сна и др.

Типичной картиной заболевания являются начальные проявления в виде небольших точечных кровоизлияний. На этом этапе сопутствующие признаки могут полностью отсутствовать. По мере развития недуга присоединяются и другие признаки общего ухудшения самочувствия.
При поражении кожи нижних конечностей кожные проявления нередко имеют вид кровяных пузырей, геморрагических пятен, сыпи. Они сопровождаются зудом, появляются боли в мышцах и суставах.
Васкулит часто протекает волнообразно, с периодическими обострениями и ремиссиями. Для постановки диагноза врач проводит осмотр, а также назначает лабораторные исследования и другие методы диагностики по показаниям. Важно не только выявить природу заболевания, но и оценить состояние крупных артерий и вен. Для этого может быть назначена ангиография. Также потребуется рентгенография органов грудной клетки.
Особенности лечения
Лечение васкулита всегда комплексное и длительное. Это связано со спецификой хронического заболевания. В рамках комплексной терапии назначаются препараты, подавляющие выработку некоторых антител. К ним относят цитостатики, глюкокортикостероиды (гормональные противовоспалительные средства).
Это связано со спецификой хронического заболевания. В рамках комплексной терапии назначаются препараты, подавляющие выработку некоторых антител. К ним относят цитостатики, глюкокортикостероиды (гормональные противовоспалительные средства).
Высокую эффективность в облегчении симптомов и улучшении состояния показали такие процедуры, как гемосорбция и плазмаферез. Они позволяют очистить кровь от антител и подготовить организм к фармакологическому воздействию, повышая результативность последнего.
Стоит отметить, что аллергический васкулит иногда проходит самостоятельно и не требует специфической терапии. Но при поражении жизненно важных органов требуется мощное лечение, в противном случае есть риск развития тяжелых осложнений.
Методов, гарантирующих эффективную профилактику рецидивов, нет. Важно придерживаться рекомендаций врача, регулярно наблюдаться у специалиста, вести здоровый образ жизни. Если васкулит был диагностирован однажды, недуг может вернуться в любой момент, поэтому следует быть внимательными к своему самочувствию.
Преимущества обращения в клинику «Семейный доктор»
Лечением васкулита в клинике «Семейный доктор» занимаются опытные врачи-ревматологи. Мы придерживаемся международных протоколов терапии и предлагаем передовые методы. Современное оснащение позволяет быстро поставить диагноз и всесторонне оценить состояние здоровья каждого обратившегося. Наши специалисты окажут помощь пациентам даже с тяжелыми формами заболевания.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму онлайн-записи или обратитесь в регистратуру клиники.
Стоимость
врач-ревматолог
Васкулит!
1.Что такое васкулит и его возможные причины
Васкулит – это общий термин, описывающий группу заболеваний, характерной чертой которых является воспаление стенок кровеносных сосудов с последующим их разрушением. В основе этого болезненного состояния лежит нарушение работы иммунной системы, которая без каких-либо причин начинает видеть «опасность» в собственных кровеносных сосудах. Возникающие на фоне подобных сбоев воспалительные процессы способствуют ослабеванию сосудов, ухудшению эластичности их стенок, из-за чего они могут, как растянуться, так и сузиться вплоть до полного смыкания.
В основе этого болезненного состояния лежит нарушение работы иммунной системы, которая без каких-либо причин начинает видеть «опасность» в собственных кровеносных сосудах. Возникающие на фоне подобных сбоев воспалительные процессы способствуют ослабеванию сосудов, ухудшению эластичности их стенок, из-за чего они могут, как растянуться, так и сузиться вплоть до полного смыкания.
Васкулит может возникать у людей разных возрастных групп. Как правило, его появление обусловлено рядом аутоиммунных заболеваний соединительной ткани. Согласно статистическим исследованиям, у 5% больных васкулит появился из-за основного заболевания – хронического артрита. Еще чаще васкулит возникает на фоне синдрома Фелти – осложнения ревматоидного артрита.
С чем связано появление васкулита?
К сожалению, нельзя назвать точную причину васкулита. Однако в некоторых случаях удается установить взаимосвязь этого заболевания с ранее перенесенной или до сих пор присутствующей в организме человека вирусной инфекцией. В медицинской практике были зафиксированы случаи, когда васкулит являлся следствием серьезных аллергических реакций на медикаментозное лечение. Перечислим и другие факторы, провоцирующие образование васкулита:
В медицинской практике были зафиксированы случаи, когда васкулит являлся следствием серьезных аллергических реакций на медикаментозное лечение. Перечислим и другие факторы, провоцирующие образование васкулита:
- инфекционные заболевания;
- аллергические проявления на различные раздражители;
- генетическая предрасположенность;
- заболевания соединительной ткани;
- ожоги и травмы;
- ионизирующая радиация;
- повышенная вязкость крови и многое другое.
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Чем опасен васкулит?
Опасность васкулита заключается в возможности развития серьезных осложнений. В особо тяжелых случаях, когда часть кровеносного сосуда вытягивается и расширяется, увеличивается вероятность образования аневризмы – выпяченного участка стенок. Опасность этого патологического процесса заключается в разрыве аневризмы, который может вызвать множество необратимых последствий: от нарушений кровообращения до летального исхода.
В особо тяжелых случаях, когда часть кровеносного сосуда вытягивается и расширяется, увеличивается вероятность образования аневризмы – выпяченного участка стенок. Опасность этого патологического процесса заключается в разрыве аневризмы, который может вызвать множество необратимых последствий: от нарушений кровообращения до летального исхода.
В случае противоположного поведения сосудов при васкулите, когда воспаление способствует их сужению, есть вероятность прекращения кровоснабжения отдельных органов и тканей. Если альтернативные кровеносные сосуды не смогут обеспечить поступление к ним крови в необходимом количестве, то может произойти омертвение пораженных тканей или органов.
Посетите нашу страницу
Ревматология
3.
 Симптомы заболевания
Симптомы заболеванияНепредсказуемый характер возникновения васкулита делает его симптоматическую картину очень расплывчатой и многообразной. И все же удается выявить взаимосвязь признаков васкулита с его локализацией. Например, если при васкулите произошло поражение кожи, то его симптомом будет специфическая сыпь. Если на каком-либо участке нерва произошло нарушение кровоснабжения, то признаком этого патологического процесса будет мышечная слабость и потеря чувствительности. Инсульт свидетельствует о нарушении кровоснабжения головного мозга, а инфаркт – сердца.
Среди общих симптомов васкулита, характерных для всех видов этого заболевания, можно выделить следующее:
- отсутствие аппетита;
- слабость;
- повышение температуры тела;
- повышенную утомляемость;
- бледность.
Поэтому очень важно при обнаружении каких-либо неясных симптомов васкулита незамедлительно обратиться к врачу.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Лечение васкулита
Лечение васкулита назначается медицинским специалистом и зависит от пораженных органов, а также от сопутствующих заболеваний. Практически все виды васкулита – хронические и прогрессирующие патологии, периоды обострения которых сменяются кратковременным исчезновением внешних проявлений. Лечение подобных васкулитов будет систематическим и целенаправленным.
Тем не менее, в некоторых случаях васкулит исчезает самостоятельно, без специального лечения. Например, аллергический васкулит может исчезнуть также внезапно, как и появиться. Объяснить непредсказуемость поведения васкулитов трудно, так как все зависит от того, в какой части тела они возникают. Наибольшую опасность имеют васкулиты, которые образуются в жизненно важных органах: в сердце, легких и т.д.
Наибольшую опасность имеют васкулиты, которые образуются в жизненно важных органах: в сердце, легких и т.д.
Для лечения васкулитов медики чаще всего используют химиотерапию в минимальных дозах и кортикостероиды. Главная цель лечебной терапии заключается не только в восстановлении функционирования пораженных органов или тканей, но и в подавлении аномальной реакции иммунной системы, которая приводит к повреждению кровеносных сосудов.
Прогноз при васкулите
На исход заболевания влияет главным образом тип васкулита. Ранее люди с тяжелой формой этой патологии могли прожить от нескольких недель до нескольких месяцев. На сегодняшний момент продолжительность жизни больных значительно увеличена благодаря своевременному и современному лечению.
Стабилизация состояния пациента – первый и значительный успех в лечении васкулита, при котором дальнейший прием препаратов следует постепенно свести к минимуму. К сожалению, улучшение самочувствия больного не свидетельствует об излечении. Поэтому очень важно еще на протяжении длительного периода времени наблюдать за человеком и при необходимости вновь начать медикаментозную терапию.
Поэтому очень важно еще на протяжении длительного периода времени наблюдать за человеком и при необходимости вновь начать медикаментозную терапию.
Геморрагический васкулит — симптомы, лечение, причины болезни, первые признаки
Описание
Геморрагический васкулит или болезнь Шенлейн-Геноха – это распространенная разновидность васкулитов, при которой происходит воспалительное поражение микрососудов, а также их микротромбообразование.
Согласно статистике, геморрагическим васкулитом страдает около 14 человек из 100000 населения.
Наиболее часто данное заболевание поражает сосуды почек, органов ЖКТ и кожных покровов. При геморрагическом васкулите кожной формы у больных возникает характерная сыпь. Именно поэтому данную патологию еще называют аллергическим геморрагическим васкулитом.
Геморрагическим васкулитом страдают пациенты разных возрастов, однако, у детей младше 3 лет он встречается реже. Основной процент пациентов составляют дети и подростки в возрасте 4-20 лет (около 40% от всех пациентов). Примечательно, что геморрагическим васкулитом страдают чаще представители мужского пола (соотношение больных 2:1). Как правило, пик заболеваемости приходится на весну.
Примечательно, что геморрагическим васкулитом страдают чаще представители мужского пола (соотношение больных 2:1). Как правило, пик заболеваемости приходится на весну.
Код МКБ 10 геморрагического васкулита имеет вид D65-D69. Это значит, что он относится к группе заболеваний под шифром D69, то есть имеет признаки аллергической пурпуры. В то же время D65 говорит о наличии внутрисосудистых патологий, при которых происходит нарушение свертываемости крови.
Патогенез и причины патологии
Возбудителями болезни Шлеймана-Геноха являются стрептококки, микоплазмы, а также респираторные инфекции.
Именно поэтому заболевание чаще всего начинает проявлять свои первые симптомы спустя неделю-месяц после перенесенных тяжелых инфекционных заболеваний.
Однако причиной заболевания могут быть не только инфекции. Нередко толчком к развитию болезни становится переохлаждение, использование некачественной вакцины или неподходящих медикаментозных препаратов, аллергические реакции, а также укусы насекомых или ожоги. Причины геморрагического васкулита у взрослых могут заключаться в применении некоторых антибактериальных препаратов, особенно, пенициллиновой группы.
Причины геморрагического васкулита у взрослых могут заключаться в применении некоторых антибактериальных препаратов, особенно, пенициллиновой группы.
Причиной такого заболевания как геморрагический васкулит может быть нарушение иммунитета пациента. Замечено, что люди, склонные к различным проявлениям аллергических реакций, страдают болезнью Шенлейна Геноха несколько чаще. Так, иммунная система некоторых больных активирует систему комплимента, которая в итоге начинает атаковать сосуды собственного организма. Клетки иммунитета также могут внедряться в стенки пораженных сосудов. В результате этого происходит свертывание крови и, как следствие, тромбообразование. Так как стенки сосудов утрачивают свою целостность, то кровь, находящаяся в них, начинает выходить наружу. Этим и объясняется образование красных пятен при кожном геморрагическом васкулите.
Геморрагический васкулит у взрослых часто сочетается с нарушениями метаболизма. Беременность женщины также может стать провоцирующим фактором в развитии заболевания. Это связано с тем, что организм пациенток в этот период легко поддается влиянию различных неблагоприятных факторов извне. Геморрагический васкулит при беременности может сопровождаться отслоением плаценты, кислородным голоданием и недоразвитием плода.
Это связано с тем, что организм пациенток в этот период легко поддается влиянию различных неблагоприятных факторов извне. Геморрагический васкулит при беременности может сопровождаться отслоением плаценты, кислородным голоданием и недоразвитием плода.
Какой врач лечит геморрагический васкулит?
При возникновении первых симптомов заболевания больной должен как можно скорее обратиться к своему участковом терапевту. И хотя он не занимается лечением данного заболевания, но может направить пациента к специалисту, который необходим. Как правило, к ревмтологу – врачу, который занимается лечением ревматических заболеваний. К таким относятся и различные патологии соединительных тканей и суставов, характеризующиеся аутоиммунной природой. В эту группу заболевании входит и геморрагический васкулит. В некоторых случаях для назначения правильного лечения может потребоваться консультация специалистов более узких направлений, например, нефролога или хирурга. Только после этого больному будет поставлен точный диагноз, назначено правильное лечение и рекомендована диета.
Разновидности геморрагических васкулитов
По характеру клинического течения геморрагический васкулит делится на острый (как правило, бывает на первых этапах заболевания или в моменты обострения) и находящийся в фазе стихания (период, когда самочувствие больного улучшается).
Исходя из степени тяжести, болезнь Шенлейна Геноха бывает:
- легкой степени. В данном случае у больного относительно удовлетворительное состояние. У него присутствует небольшое количество сыпи, а суставные боли слабовыраженные;
- средней степени. У больного присутствует обильная сыпь, суставные боли часто сочетаются с артритом, иногда возникает дискомфорт в брюшной полости, в моче могут присутствовать примеси крови;
- тяжелой степени. На теле больного присутствуют множественные высыпания с участками некроза, возникает отек Квинке, происходит нарушение белково-липидного комплекса в результате поражения почек, присутствует кровь в моче, возникают кровотечения в органах ЖКТ.
 В некоторых случаях почки могут прекратить выполнять свои функции.
В некоторых случаях почки могут прекратить выполнять свои функции.
По длительности течения заболевание делится на: острое (меньше 2 месяцев), затяжное (около 6 месяцев) и хроническое.
Исходя из того какой тип органов поражает заболевание, формы геморрагического васкулита могут быть следующими:
- геморрагический васкулит кожи – заболевание поражает исключительно кожные покровы. Наиболее часто кожная форма болезни развивается по причине наследственной предрасположенности, инфекции и аллергии;
- кожно-суставная форма геморрагического васкулита – помимо кожи происходит поражение еще и суставов, причем, как правило, крупных (например, коленные). Примечательно, что врачи чаще диагностируют геморрагический васкулит ног, который нередко сопровождается их отеком;
- геморрагический васкулит абдоминальной формы – заболевание поражает кожу и органы ЖКТ. При этой форме пациенты могут жаловаться на дискомфорт в брюшной полости;
- почечный – заболевание поражает почки.
 При этой разновидности патологии высыпания на коже практически никогда не возникают.
При этой разновидности патологии высыпания на коже практически никогда не возникают.
Геморрагический васкулит у детей
В отличие от взрослых геморрагический васкулит у детей протекает чаще без наличия высыпаний на кожных покровах (в 50% случаев). У взрослых же этот показатель равняется 30%. У пациентов детского возраста заболевание начинается с поражения органов пищеварения и суставов.
Поражение почек у них встречается достаточно редко, протекает в легкой форме, а функция органов после выздоровления быстро восстанавливается. Сердце при данной патологии у детей также страдает гораздо реже, нежели у взрослых.
Исходя из этого, становится понятно, что прогноз заболевания у детей достаточно благоприятный, особенно, при своевременной диагностике, правильном лечении и недопущении перехода заболевания из острой стадии в хроническую. Однако, исходя из того, что точные причины геморрагического васкулита до сих пор не выяснены, даже после выздоровления таким детям требуется пожизненный охранный режим.
Прогноз и последствия
Геморрагический васкулит кожной формы не представляет угрозы жизни пациента. При условии своевременной диагностики и лечения 50% больных успешно излечиваются. У остальных пациентов врачи добиваются ремиссии, которая, к сожалению, время от времени может переходить в острую форму.
В целом прогноз заболевания во многом зависит от формы патологии, вызвавших ее причин и характера ее течения.
Хроническая форма заболевания с периодическими обострениями симптомов и минимальным поражением почек имеет один из самых благоприятных прогнозов. Однако при отсутствии лечения последствием геморрагического васкулита у взрослых может быть нарушение работы почек. В итоге больному всю жизнь придется проходить медицинские процедуры по очищению крови. При тяжелой форме кожно-абдоминального геморрагического васкулита спрогнозировать итог болезни сложно.
Среди основных последствий геморрагического васкулита можно выделить:
- воспалительное поражение органов брюшной полости;
- хронические заболевания почек, характеризующиеся расстройством их функций на срок 3 месяцев и более;
- нарушение проходимости кишечника, гибель некоторых участков внутренних органов;
- снижение гемоглобина;
- нарушение функций внутренних органов и систем.

Пациентов с геморрагическим васкулитом в армию не призывают. Обычно им выдают военный билет и отправляют в запас.
Симптомы
Фото: offeringhope.org
Геморрагический васкулит – заболевание довольно редкое. Оно поражает сосуды и капилляры и относится к разряду инфекционно – аллергических сосудистых заболеваний. В зависимости от формы и сложности заболевания симптоматика может несколько разниться.
Для острого течения васкулита характерно проявление всех (или практически всех) симптомов одновременно. Особенно следует выделить так называемое молниеносное протекание болезни. В этом случае нужно как можно скорее обратиться за квалифицированной медицинской неотложной помощью в условиях реанимации. В противном же случае больной рискует умереть по причине почечной недостаточности, спустя всего несколько часов от начала проявления симптоматики.
Но обычно протекание болезни не такое стремительное, и симптомы недуга проявляются на протяжении некоторого времени (к примеру – недели). Это не означает, что вы не должны реагировать, как только заметите подобные признаки заболевания. Следует незамедлительно обратиться за помощью к специалистам. Симптомы проявляются постепенно и могут даже исчезать, но это не значит, что недуг отступил.
Это не означает, что вы не должны реагировать, как только заметите подобные признаки заболевания. Следует незамедлительно обратиться за помощью к специалистам. Симптомы проявляются постепенно и могут даже исчезать, но это не значит, что недуг отступил.
Вне зависимости от сложности и скоротечности васкулита он у взрослых проявляются следующие симптомы:
- Сыпь на коже при васкулите. Зачастую проявление симптомов начинается именно с появления сыпи или, скорее, маленьких кровоизлияний в области голеней и ступней ног. Со временем высыпания поднимаются выше, и поражают участки на бедрах и ягодицах, участки вокруг суставов. В редких случаях высыпания также появляются на животе и нижней части спины. Визуально высыпания выглядят как небольшие красные пузырьки, которые не исчезают даже после надавливания. Сыпь может быть разной насыщенности: как небольшие отдельные пятнышки, так и обширные образования, которые сливаются между собой. Со временем такие пятнышки превратятся в пигментные пятна.

- У некоторых пациентов наблюдается повышение температуры до 38-39°С, состояние больного характеризируется вялостью, присутствует ощущение усталости и тяжести. Больному лучше предложить прилечь и постараться отдохнуть. Не стоит беспокоить пациента до приезда врача.
- Зуд на коже. В половине случаев заболевания геморрагическим васкулитом симптомы включают в себя зуд. Начинается он зачастую при появлении на месте высыпания небольших язвочек, которые образуются вследствие некроза тканей на месте высыпаний.
- Характерным симптомом при геморрагическом васкулите является боль в суставах. Зачастую она появляется на первых стадиях заболевания. Боль появляется в крупных суставах коленных чашечек или тазобедренных суставах. Иногда воспаленные суставы отекают и даже немного изменяют свою форму. Через несколько дней припухлость проходит сама собой, а боль купируется, и работа сустава приходит в норму.
- Болевые ощущения в области живота. Она появляется вследствие желудочно-кишечных кровоизлияний.
 Довольно часто этот признак проявляется вместе с другими симптомами геморрагического васкулита у взрослых. Боли напоминают схватки и уменьшаются при принятии коленно-локтевой позы. Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно.
Довольно часто этот признак проявляется вместе с другими симптомами геморрагического васкулита у взрослых. Боли напоминают схватки и уменьшаются при принятии коленно-локтевой позы. Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно. - Поражение почек – один из самых важных и опасных симптомов геморрагического васкулита. У больного появляются ноющие боли в нижней части спины, отекает лицо и руки, повышается температура. Иногда в моче появляются небольшие примеси крови. Пациент ощущает постоянную слабость и апатию, бледнеет лицо, постоянно отсутствует аппетит. К этим симптомам нужно отнестись особенно внимательно, потому что они при геморрагическом васкулите ведут к развитию почечной недостаточности, которая, в свою очередь, может повлечь летальный исход.
Кроме описанных выше общепринятых симптомов могут появляться еще и индивидуальные, к ним относится:
- Головная боль и мигрени;
- Головокружения;
- Ухудшение памяти;
- Рассеяность;
- Раздражительность.

Все они свидетельствуют о нарушениях в работе центральной нервной системы. Также диагностируются поражения легких, которые проявляются тяжелым кашлем с отхаркиванием кровяной слизи, отдышкой. Иногда мужчины чувствуют боли и отечность в области яичек.
Симптомы у детей
К сожалению, подвергнуты воздействию данной болезни не только взрослые, но и дети. При этом симптоматика у малышей несколько отличается. Помните, что самолечение ведет только к усугублению заболевания. Обязательно стоит посетить врача педиатра для определения точного диагноза и выбора лечения для ребенка.
При геморрагическом васкулите в зависимости от характера симптомов различают следующие синдромы:
- Кожный
- Суставной
- Почечный
- Абдоминальный
- Злокачественный с молниеносным протеканием.
Все они могут выступать, объединившись с несколькими другими, или самостоятельно. При геморрагическом васкулите отмечается поражение сосудов в любой области, в том числе могут быть затронуты легкие, почки, мозг и его оболочки.
Рассмотрим геморрагический васкулит и его симптомы у детей подробнее:
- Кожный синдром. Этот симптом встречается чаще остальных. Сыпь поражает чаще всего ноги, ягодицы, реже – нижнюю часть спины и живота. Выглядит она как кровянистые прыщики, иногда (в более тяжелой форме) она покрывается корочками и принимает вид небольших язвочек. Даже после излечения болезни на месте сыпи остается заметная пигментация.
- Суставной синдром. Он появляется вместе с сыпью или спустя немного времени после ее появления и характеризуется болью разной интенсивности в области больших суставов. Чаще всего у детей боль проходит достаточно быстро, но может рецидивировать во время повторного высыпания.
- Абдоминальный синдром при геморрагическом васкулите наблюдается довольно часто (примерно у 65% больных детей). Абдоминальный синдром зачастую предшествует сыпи и другим симптомам геморрагического васкулита, что делает диагностику заболевания довольно трудной. Боль в животе имеет схваткообразный характер и зачастую очень сильная.
 Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.
Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.
Диагностировать геморрагический васкулит, симптомы которого достаточно двухзначны, достаточно сложно, что нередко приводит к ненужным хирургическим вмешательствам.
У детей симптомы иногда проявляются головными болями и другими нарушениями центральной нервной системы, поражениями легких и кровоизлияниями в легкие. При геморрагическом васкулите также могут быть обнаружены примеси крови в моче.
Диагностика
Фото: glisty24.ru
Диагноз геморрагический васкулит может устанавливать только врач, исходя из характера кожных высыпаний, в том числе – исходя из наличия или отсутствия высыпаний на ногах.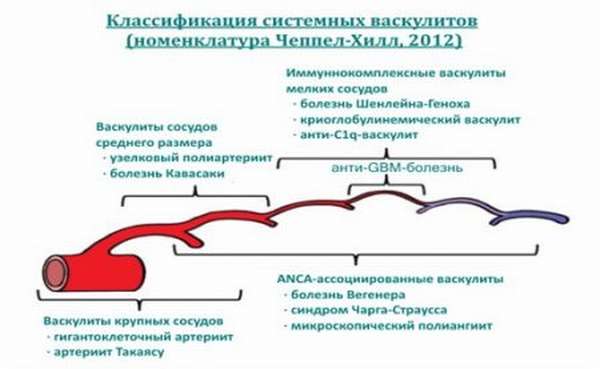 Однако не все так просто. Даже у опытных медицинских работников могут возникать проблемы постановкой диагноза, в случае если у пациента первые симптомы проявились не в виде кожных высыпаний, а в виде болей в суставах или дискомфорта в брюшной полости. Как правило, данные признаки заболевания сопровождаются еще и химическими изменениями состава мочи.
Однако не все так просто. Даже у опытных медицинских работников могут возникать проблемы постановкой диагноза, в случае если у пациента первые симптомы проявились не в виде кожных высыпаний, а в виде болей в суставах или дискомфорта в брюшной полости. Как правило, данные признаки заболевания сопровождаются еще и химическими изменениями состава мочи.
Обычно точный диагноз врач ставит только после появления на теле пациента сыпи.
Геморрагический васкулит – это довольно редкое и сложное заболевание, поэтому для постановки точного диагноза больному, возможно, придется обратиться не только к участковому терапевту.
Для подтверждения диагноза пациенты порой вынуждены пройти обследование у хирурга, нефролога, пульмонолога, иммунолога, инфекциониста, ЛОР-врача, стоматолога (для возможного выявления и лечения инфекций в ротовой полости) и аллерголога.
Для того чтобы отличить геморрагический васкулит от других болезней, практически всегда требуется помощь врача-узиста, рентгенолаборанта и некоторых других медицинских работников.
Лабораторные методы исследования
Для диагностики геморрагического васкулита практически всегда нужны различные анализы биологических жидкостей.
Клинический анализ крови при геморрагическом васкулите – это способ лабораторного исследования, который определяет, в каком количество содержится каждый тип клеток крови. Благодаря этому медицинские работники могут оценить состояние внутренних органов и систем пациента.
Как правило, при проведении анализа крови у больных обнаруживается повышение уровня лейкоцитов, эозинофилов, нейтрофльных гранулоцитов и тромбоцитов. Если у пациента отсутствуют кровотечения внутренних органов, то количество гемоглобина и эритроцитов остается в нормальном количестве.
Помимо данного анализа врачи нередко прибегают к проведению общего анализа мочи.
Общий анализ мочи – это метод лабораторного исследования, при котором специалисты определяют физические свойства и химический состав мочи пациента.
Показатели общего анализа мочи у пациентов могут отличаться от нормальных, если болезнь сопровождается воспалительным поражением почек. В этом случае анализ обычно показывает изменения транзиторного осадка мочи. Больные геморрагическим васкулитом имеют повышенную свертываемость крови. Поэтому для контроля динамики лечения необходимо время от времени выполнять общий анализ крови. Таким образом, лабораторная диагностика крови пациента сможет показать специалисту, стала ли кровь пациента более или менее склонной к образованию тромбов.
В этом случае анализ обычно показывает изменения транзиторного осадка мочи. Больные геморрагическим васкулитом имеют повышенную свертываемость крови. Поэтому для контроля динамики лечения необходимо время от времени выполнять общий анализ крови. Таким образом, лабораторная диагностика крови пациента сможет показать специалисту, стала ли кровь пациента более или менее склонной к образованию тромбов.
Стоит отметить, что повышенная свертываемость крови имеет довольно выраженный характер при тяжелом течении заболевания.
Если заболевание пациента имеет волнообразный характер и сопровождается воспалительным поражением почек, то это может служить поводом для проведения иммуннограммы и обнаружения скрытых бактериальных или вирусных инфекций. Обычно у пациентов, особенно в детском возрасте, анализ крови показывает повышенный уровень IgG. При постоянно повторяющихся заболеваниях и воспалениях почек в крови часто бывает повышенное количество криоглобулинов и циркулирующих иммунных комплексов.
Биохимический анализ крови при геморрагическом васкулите целесообразно применять, только если у пациента имеются симптомы болезней почек. В этом случае анализ обычно указывает на высокое содержание калия и азотистых шлаков.
Инструментальные методы исследования
При показаниях специалист может назначить больному проведение ЭКГ.
ЭКГ – это метод инструментального исследования, при котором на мониторе прибора отражаются характер работы сердца.
Довольно часто для уточнения диагноза врачи советуют пройти больным рентгенографию грудной клетки.
Рентгенография – еще один инструментальный метод исследования, при котором специалист фотографирует различные органы и части тела пациента с помощью рентгеновых лучей и таким образом получает проекционное изображение нужной области на бумаге или диске. Кроме этого может понадобиться выполнение УЗИ органов брюшной полости и почек.
УЗИ – это неинвазивный инструментальный метод диагностики, при котором врач осматривает внутренние органы пациента благодаря использованию ультразвуковых волн.
У детей врачи часто выполняют нефросцинтиграфию. Так как у пациентов детского возраста крайне редко встречаются заболевания почек, то обнаружение при данном методе обследования каких-либо нарушений может указывать на наличие у пациента геморрагического васкулита. Однако данная методика применяется не только для диагностики геморрагического васкулита. Нередко ее применяют для контроля динамики лечения и дальнейшего прогнозирования течения болезни.
Если в ходе лечения иммунная система пациента все равно продолжает атаковать ткани собственных почек, врач может назначить проведение биопсии почки.
Биопсия – это метод диагностики, при котором врач отщипывает кусочек ткани исследуемого органа и изучает его под микроскопом, является одним из наиболее эффективных методов диагностики многих серьезных заболеваний.
Дифференциальная диагностика геморрагического васкулита
Во время диагностики геморрагического васкулита важно отличить данное заболевание от других патологий, которые также могут сопровождаться высыпаниями на кожных покровах, например, от некоторых заболеваний печени, инфекционных болезней, болезней лимфатической системы, почек и суставов, а также злокачественных новообразований.
Если у пациента на теле присутствует мелкая обильная сыпь, то врач может заподозрить у него наличие тромбоцитопинической пурпуры. Тем не менее, при геморрагическом васкулите сыпь обычно локализуется только в определенных местах (преимущественно в области ягодиц и нижних конечностей), при этом в крови не снижается уровень тромбоцитов.
Абдоминальный синдром, который часто сопровождает геморрагический васкулит очень важно отличить от заболеваний брюшной полости требующих срочного лечения. К таким относятся: прободная язва, аппендицит, нарушение проходимости кишечника и язвенных поражений стенок толстого кишечника.
При геморрагическом васкулдите у пациентов также образуется черный кал с неприятным запахом, у них могут возникать схваткообразные боли в животе и рвота с примесью крови. Однако помимо этого у них также присутствуют признаки поражения суставов, и имеется характерная сыпь на теле. Именно по этой причине при поступлении в больницу пациентов с заболеваниями острого живота врач может осматривать их на наличие кожных высыпаний, проверять на артрит и воспалительные процессы в почках.
Если у пациента произошло тяжелое поражение тканей почек, то врач может заподозрить у него наличие заболеваний, при которых происходит поражение гломерул. В этом случае, чтобы убедится в наличии геморрагического васкулита, понадобиться анализ крови или проведение инструментальных методов исследования.
Если у больного все же имеются тяжелые заболевания почек, то врач обычно интересуется, не было ли у его пациента геморрагического васкулита в детстве.
В то же время болезни почек следует отличать от идиопатической возвратной макрогематурии, которая часто повторяется несмотря даже на агрессивное лечение.
Дифференциальная диагностика геморрагического васкулита от других заболеваний суставов обычно не вызывает сложностей. Исключением в этой ситуации может быть системная красная волчанка. Хотя в этом случае в крови пациента обнаруживаются иммунные маркеры, не присущие геморрагическому васкулиту.
Исходя из всего этого, можно понять, что поставить самостоятельно в домашних условиях такой диагноз как геморрагический васкулит невозможно. Это связано в первую очередь с тем, что данная патология может иметь схожие симптомы и с некоторыми другими патологиями. Именно поэтому даже опытные врачи при диагностике геморрагического васкулита вынуждены прибегать к лабораторным и инструментальным способам исследования.
Это связано в первую очередь с тем, что данная патология может иметь схожие симптомы и с некоторыми другими патологиями. Именно поэтому даже опытные врачи при диагностике геморрагического васкулита вынуждены прибегать к лабораторным и инструментальным способам исследования.
Только если диагноз будет поставлен правильно, лечение пациента пройдет максимально быстро, легко и результативно. Из этого следует, что лечение геморрагического васкулита в домашних условиях ни в коем случае не должно проводиться без консультации специалиста.
Лечение
Фото: fortitechpremixes.com
В современной медицине применяется, как правило, комплексный подход к лечению геморрагического васкулита у взрослых и детей (диета, медикаментозное лечение, постельный режим).
Лечение у взрослых, которое назначается людям, страдающим от геморрагического васкулита имеет ряд особенностей и рекомендаций.
Целью лечения как у взрослых, так и у детей является восстановление естественного функционирования, пораженных геморрагическим васкулитом, органов и вообще всего иммунитета, чего можно добиться только комплексным лечением. Отказываться от лечения геморрагического васкулита строго запрещено.
Отказываться от лечения геморрагического васкулита строго запрещено.
Для того чтобы понять как лечить геморрагический васкулит у взрослых, что можно употреблять в пищу при данном заболевании, рекомендуется обратиться к специалисту, который занимается профилактикой и лечением данного заболевания. К лечению геморрагического васкулита, как у взрослых, так и у детей стоит подойти со всей ответственностью и серьезностью.
Очень часто пациенты не знают, к какому врачу обратиться с проблемой геморрагического васкулита, как он лечится, какое лечение наиболее эффективно. Консультациями по лечению такого заболевания, как геморрагический васкулит у взрослых и детей, как и собственно лечением самого заболевания (геморрагического васкулита), занимается врач-ревматолог, который в результате осмотра, выпишет соответственные рекомендации и назначит определенный план лечения.
Все люди, у которых открылся геморрагический васкулит кожной формы, должны быть в обязательном порядке госпитализированы, чтобы пройти курс лечения. Лечение у взрослых может затянуться, однако, стоит запастись терпением. Запускать геморрагический васкулит нельзя, это чревато еще более сложными заболеваниями, которые с большим трудом поддаются лечению.
Когда лечение назначено, и человек, страдающий геморрагическим васкулитом госпитализирован, он должен придерживаться некоторых правил, сопровождающих лечение заболевания, которые устанавливает врач:
- При лечении геморрагического васкулита необходимо избегать излишней нагрузки на ноги и их переохлаждения. Тогда время лечения заметно сократится.
- Во время лечения геморрагического васкулита у взрослых и детей нужно исключить все вакцинации и прививки. Лечение данной патологии и параллельное проведение плановых и неплановых вакцинаций недопустимы.
- Пациентам, проходящим курс лечения, противопоказаны многие лекарственные препараты. Запрещено у взрослых и детей:
Лечение иных заболеваний, одновременно с геморрагическим васкулитом антибиотическими средствами;
- лечение (или профилактика) витаминами;
- лечение сульфаниламидами;
- лечение аминокапроновыми кислотами;
- лечение препаратами, содержащими кальций, и многими другими.
Из-за того, что многие препараты противопоказаны при геморрагическом васкулите, заниматься лечением заболевания самостоятельно не стоит, это очень опасно!
При лечении геморрагического васкулита у взрослых и детей вся инфицированная (геморрагическим васкулитом) поверхность должна быть тщательно обработана. Лечение антибиотиками назначает врач на основании серьёзных на то причин, когда геморрагический васкулит не поддается иному лечению.
Если при возникновении геморрагического васкулита синхронно или друг за другом развиваются несколько его серьёзных синдромов, не поддающихся стандартному лечению, то это служит серьезным основанием для назначения индивидуального метода лечения. Как будет лечиться каждое из них, тоже решается врачом в индивидуальном порядке.
Если геморрагический васкулит у взрослых протекает тяжело и плохо поддается лечению, когда геморрагический васкулит у взрослых кожной формы сопровождается ярко выраженной интоксикацией, которая тоже нуждается в лечении, врачи могут выписать рекомендации к проведению пациенту плазмафереза. В процессе проведения процедуры происходит лечение посредством очищения крови от вредоносных токсинов, которое несет в себе геморрагический васкулит. Лечение у взрослых таким методом является очень действенным и результативным. Геморрагический васкулит постепенно будет сходить, что можно будет заметить по результатам.
Следование рекомендациям врача по особой диете при геморрагическом васкулите у взрослых и детей является обязательным условием для результативного лечения.
Прежде всего лечение заболевания сконцентрировано на ликвидацию осложнений, спровоцированных геморрагическим васкулитом. Например, лечение, направленное на нормализацию работы желудочно-кишечного тракта, способствующее снижению кислотности. Еще более строгая диета назначается при таком осложнении геморрагического васкулита, как нарушение функционирования желудка. Лечение посимптомно часто применяется при работе с пациентами, страдающими геморрагическим васкулитом.
В качестве дополнительного лечения у взрослых при геморрагическом васкулите могут быть выписаны следующие процедуры:
- лечение массажем;
- лечение посредством особых упражнений.
Такими методами геморрагический васкулит лечится как дополнение к основной терапии.
Люди, страдающие геморрагическим васкулитом, могут доверить лечение массажем только опытному специалисту. Это даст дополнительную гарантию того, что лечение будет эффективным.
Геморрагический васкулит. Операбельное лечение
В некоторых случаях лечение может потребовать хирургического вмешательства. Такие меры применяются при запущенных и тяжелых случаях геморрагического васкулита у взрослых, при неэффективности лечения медикаментозным способом.
В подавляющем большинстве случаев геморрагический васкулит поддается лечению консервативным (стандартными) методами. Геморрагический васкулит нуждается в хирургическом лечении исключительно в случаях тяжелых форм заболевания и возникающих на их фоне осложнений, которые не поддаются иному лечению.
Существуют несколько видов васкулита:
Специального лечения против геморрагического васкулита, как у взрослых так и у детей на сегодняшний день не разработано. В период обострения заболевания требуется «железное» следование всем рекомендациям врача, особенно – соблюдению постельного режима и диеты.
Особое значение при лечении геморрагического васкулита, как у взрослых, так и у детей врачи придают специально предусмотренной для этих случаев диете.
Лечение геморрагического васкулита. Диета.
Соблюдение особой диеты является очень важной стадией комплексного лечения геморрагического васкулита как у взрослых, так и у детей. Диета в лечении данного заболевания стоит на первом месте.
При лечении таких признаков геморрагического васкулита, как расстройство желудка, жидкий стул, кровотечение в кишечнике у взрослых рекомендовано назначение диеты, согласно столу №1, у детей – диета № 5. Что можно употреблять в пищу и основной список продуктов, который входит в диету, стоит дополнительно обговорить с врачом.
Итак, в период лечения геморрагического васкулита у взрослых и детей любому пациенту необходима щадящая для желудочно-кишечного тракта диета. Из рациона больного нужно убрать те продукты, в состав которых входят аллергенные компоненты. Лечение без диеты не даст результатов.
Диета необходима и после пройденного лечения. В реабилитационный период геморрагического васкулита у взрослых и детей диета подразумевает исключить из рациона пациента определенный список продуктов. Для плодотворного лечения пищу необходимо варить, тушить, парить, запекать (без добавления масла), употребление соли свести к минимуму – стандартная диета без жирного. Геморрагический васкулит «не терпит» ничего жареного, жирного и острого.
Список продуктов, запрещенных диетой при геморрагическом васкулите:
- какаосодержащие продукты и само какао;
кофесодержащие продукты и сам кофе;
шоколад и батончики из него;
шоколадные конфеты;
цитрусовые;
ягоды, овощи и фрукты красного цвета;
куриные яйца.
После того, как посредством лечения, достигнута ремиссия геморрагического васкулита, пациенту надлежит в течение года соблюдать антиаллергенную диету (такой период ремиссии должен быть как у взрослых, так и у детей), постепенно сужая список продуктов, запрещенных диетой.
Схему питания и список продуктов в период ремиссии геморрагического васкулита врачи подбирают субъективно для каждого из пациентов, учитывая методы лечения, проявления геморрагического васкулита и особенности анамнеза.
Заключение
Итак, лечение геморрагического васкулита как у взрослых, так и у детей происходит в условиях специально подобранной (антиаллергенной) диеты и строгого соблюдения рекомендованного врачом, постельного режима. Когда пациенту лечат геморрагический васкулит, специалисты, как правило, отменяют лекарственные препараты, которые могли явиться причиной зарождения заболевания или которые могли теоретически его спровоцировать.
Также лечение геморрагического васкулита у взрослых и детей предусматривает некоторое ограничение к двигательной активности пациента. Иногда больному геморрагическим васкулитом при лечении будет показан постельный режим в течение трех-четырех недель. Если во время лечения пациент нарушит рекомендации врача (даже относительно постельного режима), у него может наступить вторичная волна геморрагического васкулита с еще большим количеством раздражающих кожу высыпаний, квалифицируемая специалистами, как ортостатическая пурпура.
Прогнозы по лечению геморрагического васкулита у взрослых и детей врачи ставят благоприятные. Отвечая на вопрос: «Как лечить геморрагический васкулит?» они подчеркивают, что лечение геморрагического васкулита будет теме эффективнее, чем раньше было обращение за медицинской помощью. Пренебрежение лечением, диетой чревато серьезными проблемами, ведь геморрагический васкулит опасен осложнениями.
Очень важно помнить о том, что:
- геморрагический васкулит нуждается в лечении,
- необходимо воздерживаться от самостоятельного лечения геморрагического васкулита;
- за помощью по лечению геморрагического васкулита нужно при первых его первых признаках.
- лечение геморрагического васкулита необходимо доверять только квалифицированным специалистам.
- при лечении заболевания очень важно соблюдать диету.
- профилактика геморрагического васкулита у взрослых и детей включает в себя своевременное его выявление, 2 раза в год стоит соблюдать очищающую диету, проходить лечение инфекций вовремя.
Лекарства
Фото: opt-611422.ssl.1c-bitrix-cdn.ru
Лечение геморрагического васкулита представляется ограничением продуктов питания, имеющих возможные аллергены, в случаях с абдоминальными формами необходимо по возможности придерживаться голода в течение 2–4 дней. Однако ключевую роль играет консервативное (медикаментозное) лечение, без которого никогда не удаётся вылечить геморрагический васкулит. Лекарства, применяемые для его лечения можно разделить на несколько групп:
- Прямые антикоагулянты.
- Антиагреганты.
- Препараты сульфонового (противолепрозные) ряда в комбинации.
- Антигистаминные препараты (как в форме мази, так и внутрь).
- Нестероидные противовоспалительные средства.
- Глюкокортикостероиды.
Антикоагулянты, применяемые при геморрагическом васкулите
Применяются преимущественно прямые антикоагулянты, которые делятся на 2 группы:
- Гепарин — нефракционированный.
- Низкомолекулярные гепарины — препараты низкомолекулярного гепарина (ПНГ): фраксипарин, фрагмин.
Гепарин (НГ) — это кислый мукополисахарид, усиливающий действие антитромбина III (дальше идёт инактивация тромбина). Таким образом, гепарин и антитромбин III действуют всегда совместно, одним комплексом. Гепарин не всасывается в ЖКТ, поэтому применяется парентерально (внутривенно или подкожно).
При геморрагическом васкулите рекомендуется первоначально вводить 2500–5000 единиц 2–4 раза в сутки, всего 5–7 дней.
Низкомолекулярные гепарины (ПНГ), в отличие от нефракционированного гепарина, слабее действуют на тромбин, но очень сильно ингибируют фактор Xa. Также, ПНГ действуют в 2 раза дольше и назначаются 1–2 раза в день. При подкожном введении обладают большей биодоступностью.
Антиагреганты при геморрагическом васкулите
Их можно подразделить на несколько групп:
- Ингибиторы циклооксигеназы.
- Ингибиторы фосфодиэстеразы.
- Блокаторы рецепторов АДФ.
- Антагонисты рецепторов IIb/IIIA.
Ингибиторы циклооксигеназы многочисленные в своём роде не обладают достаточными антиагрегантными свойствами. Только ацетилсалициловая кислота (аспирин) в малы дозах (70–325 мг/д) ингибирует циклооксигеназу необратимо, что снижает синтез тромбоксана А2 и тем самым тормозят агрегацию.
При геморрагическом васкулите оптимальная доза аспирина составляет 75 мг один раз в день — утром.
Ингибиторы фосфодиэстеразы, в частности дипиридамол (курантил), тормозят агрегацию тромбоцитов путём блокирования фосфодиэстеразы и захвата аденозина, что увеличивает содержание ц-АМФ и ц-ГМФв тромбоцитах. Применяется обычно в сочетании с аспирином или непрямыми антикоагулянтами (варфарин). При геморрагическом васкулите дозой выбора дипиридамола является 75 мг 2–3 раза в день.
Блокаторы рецепторов АДФ, к которым относятся такие препараты как тиклопидин и клопидогрел, тормозят агрегацию за счёт необратимого блокирования АДФ-рецепторов в тромбоцитах. Важно отметить, что они применяются в тех случаях, когда противопоказано назначать аспирин. Применяются при геморрагическом васкулите в дозировке 0,2 г — 3 раза в день. Клопидогрел предпочтительнее ввиду меньшей вероятности побочных эффектов.
Антагонисты рецепторов (рецепторного комплекса гликопротеинов) IIb/IIIa назначаются только парентерально (внутривенно). К этой группе относятся абциксимаб (или реопро), тирофибан. Назначаются в течение 4 недель, при сопутствующих нефритах могут назначаться до 6 месяцев.
Противолепрозные препараты (сульфоновый ряд) при геморрагическом васкулите.
Назначается дапсон в дозировке 50–75 мг 2 раза в день совместно с тренталом в дозировке 400 мг 3 раза в день. Терапия проводится циклически (5 дней) с однодневным перерывом между ними до того момента, пока не исчезнут симптомы васкулита. Эффект от такой терапии достаточно высокий.
Антигистаминные препараты при геморрагическом васкулите.
Как правило, они применяются при кожном зуде, причиной которого является геморрагический васкулит. Мазь, содержащая антигистаминные компоненты, применяется местно (локально) на зудящие места. Чаще всего применяются тавегил по 1 мг два раза в день — в утреннее и вечернее время, или супрастин по 25 мг 3 раза в день.
НПВС при геморрагическом васкулите.
Эта группа применяется при сильном воспалении и высокой температуре, сопровождаемых выраженными суставными болями. Применяется диклофенак по 25 мг 3 раза в день, индометацин в такой же дозировке 3 раза в день.
Глюкокортикостероиды при геморрагическом васкулите применяются в случае неэффективности НПВС либо совместно с цитостатиками при некоторых гломерулонефритах. Преднизолон применяется из расчёта 0,5 мг на 1 кг массы тела в течение 5–7 дней. Затем делается перерыв на 5 дней.
Лечение народными средствами не оправдывает себя по той причине, что многие растения являются аллергеном для человека с геморрагическим васкулитом и лишь осложнят течение болезни. Важно помнить, что самолечение может привести к печальным последствиям! Всегда следует обратиться к врачу.
Народные средства
Фото: healthstone.site
Лечение геморрагического васкулита народными средствами приносит пользу только после обязательного разрешения врача. Он рекомендует своим пациентам многие эффективные способы борьбы с этой патологией. Рассмотрим подробнее некоторые методы народного лечения геморрагического васкулита.
Фитосборы для борьбы с болезнью
Если больному установлен диагноз «геморрагический васкулит», то ему рекомендовано делать такие сборы из лекарственных растений.
Для приготовления такого сбора смешайте в равных пропорциях следующие компоненты:
- плоды японской софоры;
- соцветия бузины;
- тысячелистник;
- спорыш;
- листья крапивы.
Все компоненты надо старательно измельчить, перемешать. Для приготовления настоя рекомендуется взять столовую ложку смеси, залить ее кипящей водой и настоять один час. Рекомендуется выпить стакан такого настоя за два приема в течение суток.
Схемы очищения кишечника
Если у пациента диагностирован геморрагический васкулит, лечение народными средствами должно сочетаться с очищением кишечника. Для регулирования деятельности органов пищеварительного тракта успешно применяются такие лекарственные травы:
- девясил;
- бессмертник;
- полынь;
- пижма.
Для получения настоя рекомендуется перемешать в равных пропорциях указанные травы и добавить в литр кипящей воды две ст. л. растительной смеси. Ее надо настаивать два часа, желательно в термосе. Процеженный и охлажденный настой пьют по полстакана за полчаса до еды. Необходимо выпить такой настой за два приема.
Очищение крови
Для того чтобы очистить кровь, рекомендуют применять толстолистный бадан. Высушенные листья растения добавляются в стакан кипятка и настаивают в термосе. Это лекарство надо выпивать утром натощак со столовой ложкой меда.
Больным на заметку
Страдающим геморрагическим васкулитом желательно выполнять такие рекомендации:
- полезно принимать препараты витамина К, а также травы и продукты, содержащие это вещество;
- полезно есть черную смородину;
- больным рекомендуется употреблять зеленый чай, обладающий антиоксидантными свойствами;
- настойка болиголова также приносит пользу для сосудов, однако, ввиду ее ядовитости следует тщательно выполнять рекомендации врача.
И самый главный совет: перед тем, как начать лечение геморрагического васкулита народными способами, рекомендуется посоветоваться с терапевтом.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Васкулит — Диагностика и лечение
Диагностика
Ваш врач, скорее всего, начнет с изучения истории болезни и проведения медицинского осмотра. Он или она может направить вас на один или несколько диагностических тестов и процедур, чтобы либо исключить другие состояния, имитирующие васкулит, либо диагностировать васкулит. Тесты и процедуры могут включать:
- Анализы крови. Эти тесты выявляют признаки воспаления, такие как высокий уровень С-реактивного белка.Общий анализ крови может сказать, достаточно ли у вас эритроцитов. Анализы крови, которые ищут определенные антитела, такие как тест на антинейтрофильные цитоплазматические антитела (ANCA), могут помочь диагностировать васкулит.
- Визуальные тесты. Неинвазивные методы визуализации могут помочь определить, какие кровеносные сосуды и органы поражены. Они также могут помочь врачу контролировать, отвечаете ли вы на лечение. Визуализирующие тесты на васкулит включают рентген, ультразвук, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и позитронно-эмиссионную томографию (ПЭТ).
- Рентген кровеносных сосудов (ангиография). Во время этой процедуры гибкий катетер, напоминающий тонкую соломинку, вводится в крупную артерию или вену. Затем в катетер вводят специальный краситель и делают рентгеновские снимки, когда краситель заполняет артерию или вену. На полученных рентгеновских снимках видны очертания ваших кровеносных сосудов.
- Биопсия. Это хирургическая процедура, при которой врач берет небольшой образец ткани из пораженного участка тела.Затем врач исследует эту ткань на наличие признаков васкулита.
Дополнительная информация
Показать дополнительную информациюЛечение
Лечение направлено на сдерживание воспаления и лечение любых основных состояний, которые могут спровоцировать васкулит.
Лекарства
Кортикостероидные препараты, такие как преднизолон, являются наиболее распространенными препаратами, назначаемыми для контроля воспаления, связанного с васкулитом.
Побочные эффекты кортикостероидов могут быть серьезными, особенно если вы принимаете их в течение длительного времени. Возможные побочные эффекты включают увеличение веса, диабет и ослабление костей. Если кортикостероид необходим для долгосрочной терапии, вы, скорее всего, получите самую низкую возможную дозу.
Вместе с кортикостероидами могут назначаться другие лекарства для контроля воспаления, чтобы можно было быстрее снизить дозу кортикостероидов. Используемое лекарство зависит от типа присутствующего васкулита.Эти препараты могут включать метотрексат (Trexall), азатиоприн (Imuran, Azasan), микофенолат (CellCept), циклофосфамид, тоцилизумаб (Actemra) или ритуксимаб (Rituxan).
Конкретные лекарства, которые вам понадобятся, зависят от типа и тяжести вашего васкулита, пораженных органов и любых других медицинских проблем, которые у вас есть.
Хирургия
Иногда васкулит вызывает аневризму — выпячивание или вздутие стенки кровеносного сосуда.Эта выпуклость может нуждаться в хирургическом вмешательстве, чтобы уменьшить риск ее разрыва. Заблокированные артерии также могут потребовать хирургического лечения для восстановления кровотока в пораженной области.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Преодоление и поддержка
Одной из самых больших проблем жизни с васкулитом может быть преодоление побочных эффектов ваших лекарств.Следующие предложения могут помочь:
- Понять свое состояние. Узнайте как можно больше о васкулите и его лечении. Знайте о возможных побочных эффектах лекарств, которые вы принимаете, и сообщайте своему врачу о любых изменениях в состоянии вашего здоровья.
- Следуйте своему плану лечения. Ваш план лечения может включать регулярные посещения врача, прохождение дополнительных анализов и проверку артериального давления.
- Выбирайте здоровую диету. Правильное питание может помочь предотвратить потенциальные проблемы, которые могут возникнуть в результате приема лекарств, такие как истончение костей, высокое кровяное давление и диабет.Выберите диету, в которой особое внимание уделяется свежим фруктам и овощам, цельнозерновым продуктам, обезжиренным молочным продуктам, постному мясу и рыбе. Если вы принимаете кортикостероиды, спросите своего врача, нужно ли вам принимать добавки с витамином D или кальцием.
- Делайте плановые прививки. Своевременное получение прививок, например от гриппа и пневмонии, может помочь предотвратить проблемы, которые могут возникнуть в результате приема лекарств, например инфекции. Поговорите со своим врачом о прививках.
- Занимайтесь спортом большую часть дней в неделю. Регулярные аэробные упражнения, такие как ходьба, могут помочь предотвратить потерю костной массы, высокое кровяное давление и диабет, которые могут быть связаны с приемом кортикостероидов. Это также приносит пользу вашему сердцу и легким. Кроме того, многие люди считают, что физические упражнения улучшают их настроение и общее самочувствие. Если вы не привыкли тренироваться, начинайте медленно и постепенно увеличивайте нагрузку. Ваш врач может помочь вам спланировать программу упражнений, которая подходит именно вам.
- Поддерживайте сильную систему поддержки. Семья и друзья могут помочь вам справиться с этим заболеванием. Если вы считаете, что было бы полезно поговорить с другими людьми, живущими с васкулитом, попросите члена вашей медицинской бригады связаться с группой поддержки.
Подготовка к приему
Запишитесь на прием к лечащему врачу, если у вас есть признаки или симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас васкулит, он или она может направить вас к специалисту по суставным и аутоиммунным заболеваниям (ревматологу), имеющему опыт помощи людям с этим заболеванием.Вы также можете воспользоваться мультидисциплинарным подходом. К каким специалистам вы обратитесь, зависит от типа и тяжести вашего состояния.
К специалистам, занимающимся лечением васкулитов, относятся:
- Врачи суставов и аутоиммунных заболеваний (ревматологи)
- Врачи головного мозга и нервной системы (неврологи)
- Глазные врачи (офтальмологи)
- Врачи-кардиологи (кардиологи)
- Врачи-нефрологи (нефрологи)
- Врачи-пульмонологи (пульмонологи)
- Кожные врачи (дерматологи)
- Врачи мочевыводящих путей и мочеполовой системы (урологи)
Что вы можете сделать
Так как встречи могут быть краткими и часто приходится обсуждать многое, рекомендуется хорошо подготовиться.Попробуйте:
- Помните о любых ограничениях перед назначением. Во время записи на прием спросите, нужно ли вам что-то сделать заранее, например, ограничить свой рацион.
- Отправить информацию о предыдущем тесте. Если вас направили в более крупный медицинский центр, попросите своего домашнего врача направить ваши предыдущие результаты визуализации и биопсии до визита.
- Перечислите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Перечислите ключевую личную медицинскую информацию, включая другие недавние проблемы со здоровьем или сильные стрессы, которые у вас были, а также любые лекарства, витамины и добавки, которые вы принимаете.
- Подумайте о том, чтобы взять с собой на прием члена семьи или друга. Кто-то, кто вас сопровождает, может помочь вам вспомнить, что говорит доктор.
- Перечислите вопросы , которые вы хотите задать своему врачу.
При васкулите необходимо задать следующие основные вопросы:
- Какой тип васкулита у меня?
- Что вызывает у меня васкулит?
- Нужны ли мне дополнительные тесты?
- Мой васкулит острый или хронический?
- Пройдет ли мой васкулит сам по себе?
- Является ли мой васкулит серьезным заболеванием?
- Была ли какая-либо часть моего тела серьезно повреждена васкулитом?
- Можно ли вылечить мой васкулит?
- Каковы мои варианты лечения?
- Каковы преимущества и риски каждого вида лечения?
- Есть ли какое-то лечение, которое, по вашему мнению, лучше всего подходит для меня?
- Как долго будет продолжаться лечение?
- У меня другое заболевание.Как я могу лучше всего справиться с этими условиями вместе?
- Должен ли я обратиться к специалисту?
- У вас есть брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что, по-видимому, улучшает ваши симптомы?
- Что, по-видимому, ухудшает ваши симптомы?
нояб.24, 2020
Диагностика васкулита: Центр васкулитов Джона Хопкинса
Как диагностировать васкулит?
Пациенты с васкулитами узнают, что поставить диагноз иногда довольно сложно. Многие выдерживают многочисленные визиты к врачам, анализы и госпитализации, прежде чем кусочки головоломки складываются. Для диагностики васкулита обычно требуется биопсия пораженного органа (кожи, почки, легкого, нерва, височной артерии). Это позволяет нам «видеть» васкулит, глядя под микроскопом на воспалительные иммунные клетки в стенке кровеносного сосуда.Хотя постановка диагноза васкулита может быть довольно сложной задачей, это очень важно по двум основным причинам:
# ОДИН : У васкулита много ИМИМИКРОВ (другие заболевания, которые имеют сходные признаки, но требуют другого лечения). Важно исключить другие причины воспаления сосудов, кроме первичного аутоиммунного заболевания, поскольку лечение может быть другим.
# ДВА : Лечение васкулита само по себе сопряжено со значительным риском.Ни один врач не должен назначать такое лечение, не приложив все усилия для постановки точного диагноза.
Анализы крови, рентген и другие исследования могут предположить диагноз васкулита, но часто единственный способ поставить диагноз — это биопсия пораженной ткани, исследование ткани под микроскопом в консультации с патологоанатомом (в идеале опытный при исследовании биоптатов при васкулите) и найти патологические признаки заболевания.
Если симптомы пациента, физикальное обследование и диагностические тесты предполагают поражение определенного органа, для подтверждения (или исключения) диагноза васкулита может быть использована одна из приведенных ниже процедур:
1.Биопсия кожи: Один из наименее инвазивных способов постановки диагноза. Незначительная процедура проводится под местной анестезией. Рану ушивают наложением 1–2 швов, которые снимают через 7–10 дней.
Аномальная биопсия кожи, показывающая лейкоцитокластический васкулит. Белые овальные формы представляют собой подкожные жировые клетки под дермой.
Пример неадекватной биопсии кожи.
Правильный диагноз УПА (узелковый полиартериит) не был подтвержден этой биопсией, поскольку биопсия была недостаточно глубокой.Биоптат содержит только эпидермис и поверхностную дерму. PAN классически поражает артерии среднего калибра, расположенные в глубоких слоях дермы.
В отличие от биопсии выше, биопсия кожи ниже была достаточно глубокой, чтобы включить глубокую дерму, а также некоторое количество подкожного жира.
Белые участки овальной формы представляют собой жировые дольки. Сразу над подкожно-жировой клетчаткой, в глубоких слоях дермы виден воспаленный сосуд средних размеров.
Более крупный вид сосуда представлен на следующем рисунке, на котором показано изображение васкулитной артерии с большим увеличением, лежащей на стыке дермы и подкожной жировой клетчатки.
2. Биопсия почки: Биопсия почки будет выполнена, если есть признаки поражения почек васкулитом (например, эритроциты или белок в моче). Эта процедура проводится под местной анестезией, а почки визуализируются с помощью УЗИ. Из-за небольшого, но значительного риска кровотечения после этой процедуры пациенты обычно находятся под наблюдением в больнице в течение 24 часов после биопсии.
Эта биопсия показывает «полумесяц» в клубочке, признак гломерулонефрита, который можно увидеть при АНЦА-ассоциированном васкулите (ГПА или МПА).
3. Биопсия икроножного нерва: Икроножный нерв — это чувствительный нерв над латеральной поверхностью стопы. Под местной анестезией в операционной хирург удаляет небольшой кусочек нерва, обычно вместе с кусочком соседней мышцы (икроножной). Поскольку икроножный нерв не иннервирует мышцы (помните: это сенсорный нерв, а не двигательный нерв), пациент не теряет силы на стороне стопы и голени. Однако может быть некоторое остаточное онемение сбоку стопы.Пациенты обычно хорошо переносят это онемение (если васкулит достаточно сильно поразил нерв, у некоторых пациентов уже наблюдается онемение в этой области).
Ниже показано место хирургического вмешательства при биопсии икроножного нерва и икроножной мышцы через неделю после процедуры: несколько швов и тонкий, хорошо заживающий рубец.
4. Биопсия височной артерии: Выполняется для диагностики гигантоклеточного артериита, также известного как височный артериит, поскольку часто вовлекается височная артерия.Височная артерия проходит вверх по вискам прямо перед ушами. Биопсия, проводимая под местной анестезией, выполняется путем небольшого разреза чуть выше линии роста волос (иногда требуется сбривание небольшого участка волос). Процедура очень хорошо переносится пациентами. В течение нескольких недель обычно мало признаков того, что была сделана биопсия. Осложнения биопсии височной артерии крайне редки. Иногда для повышения диагностической ценности обе височные артерии (т.е., те, что с каждой стороны головы) подвергаются биопсии.
5. Биопсия легкого : часто лучший способ поставить диагноз васкулита, поражающего легкие, например гранулематоза с полиангиитом (болезнь Вегенера). Биопсия легкого может быть выполнена одним из двух способов: 1) открытая биопсия легкого, объемная хирургическая процедура; или 2) торакоскопическая биопсия легкого, менее инвазивная, но все же важная процедура. Даже для торакоскопической биопсии обычно требуется не менее 48 часов пребывания в больнице и временная установка плевральной дренажной трубки для повторного расширения легкого.
6. Биопсия головного мозга: Часто необходима для подтверждения диагноза васкулита центральной нервной системы (ЦНС). Обычно это выполняется на недоминантной стороне мозга пациента (то есть, если пациент правша — и, следовательно, «левополушарный» — биопсия выполняется на правой стороне мозга). Биопсия оболочки головного мозга, мозговых оболочек, обычно выполняется одновременно.
7. Ангиограмма/ангиография: Ангиография помогает в диагностике узелкового полиартериита (УПА).Подобно катетеризации сердца, после введения катетера в крупную артерию ноги и продвижения катетера в аорту в кровеносные сосуды, снабжающие желудочно-кишечный тракт, вводят рентгенографический краситель. В соответствующих клинических условиях обнаружение аневризм (небольших выпячиваний стенок кровеносных сосудов) является диагностическим признаком УПА. Это дает точную картину просветной (внутренней) анатомии кровеносных сосудов.
8. Ангиограмма центральной нервной системы Часто является частью «обследования» васкулита ЦНС.Процедура идентична абдоминальной ангиографии, за исключением того, что катетер продвигают до крупных сосудов, кровоснабжающих голову и шею (например, сонных артерий). На ангиографии для васкулита ЦНС характерны «бусинки» (расширенные участки, чередующиеся с сужением кровеносных сосудов). Поразительно аномальная ангиограмма может исключить необходимость биопсии головного мозга.
На изображенной ангиограмме видно выраженное расширение артерий, видимое в нескольких местах внутримозговой области.
9. Другие полезные тесты: Существует множество других тестов, полезных для диагностики васкулита или оценки активности заболевания:
Скорость оседания эритроцитов (СОЭ): Также известна как «скорость седиментации», для краткости. Это старый, но полезный тест, впервые примененный древними греками в качестве теста на беременность. Важно отметить, что существует несколько факторов, влияющих на СОЭ, таких как анемия и гипергаммаглобулинемия, которые могут не иметь ничего общего с воспалительным состоянием.
С-реактивный белок (СРБ): СРБ — это белок, вырабатываемый печенью в ответ на воспаление в организме.
Анализ мочи: Многие формы васкулита поражают почки. Простой способ определить, вовлечены ли почки, — провести анализ мочи. Выполняя проверки нескольких индикаторов воспаления в моче пациента, врач может определить, присутствует ли воспаление в почках. К таким показателям относятся:
- Белок («протеинурия»)
- Эритроциты («гематурия»)
- Скопления эритроцитов («цилиндры»)
На фото ниже образец мочи пациента с гранулематозом Вегенера и гломерулонефритом (воспаление в почки).
Это вид образца, исследованного под микроскопом, на котором видны цилиндрические «слепки», состоящие из эритроцитов. Эта находка убедительно указывает на васкулит в почках.
В анализе мочи другого пациента с гранулематозом Вегенера «пузырьки» (обозначенные белыми стрелками) выступают с поверхности эритроцитов, которые были повреждены при прохождении через почку.
Поскольку воспаленные почки выделяют кровь, в моче появляются эритроциты, хотя они и дисморфичны.
КТ (компьютерная томография или компьютерная томография) — тип радиологического исследования, позволяющего получить неинвазивное поперечное сечение анатомии пациента. На иллюстрации ниже (компьютерная томография грудной клетки пациента с ГПА) вид – 90 201 вверх по 90 202 (если смотреть на голову пациента, с его или ее ног). Сердце — это белый округлый объект в верхнем центре изображения. Черные области — легкие пациента. Большое пятно в левом легком (соответствует правому легкому пациента) представляет собой узел, вызванный ГПА.Также видны другие более мелкие узелки.
МРТ/МРА: МРТ — это еще один метод визуализации, который может быть полезен для диагностики системного васкулита и последующего его течения; особенно васкулит крупных сосудов. МРТ позволяет визуализировать стенку сосуда. При васкулите стенка сосуда может быть утолщена или отечна.
АНЦА-тесты — АНЦА — это аббревиатура (аббревиатура) антинейтрофильных цитоплазматических антител. Эти антитела обнаруживаются в крови пациентов с несколькими различными типами васкулита, включая гранулематоз Вегенера, микроскопический полиангиит и синдром Чарга-Стросса.АНЦА и их связь с васкулитом были признаны в середине 1980-х годов, и их использование становится все более распространенным с 1990-х годов. ANCA обнаруживаются простым анализом крови. Эти антитела направлены против цитоплазмы (неядерной части) лейкоцитов. Их точная роль в патологическом процессе остается неопределенной, но представляет значительный исследовательский интерес. ANCA бывают двух основных форм: 1) C-ANCA [ C означает c цитоплазматический] и 2) P-ANCA [ P означает p эрионуклеарный].C-ANCA имеют особенно сильную связь с гранулематозом Вегенера (до 80% пациентов — и, возможно, больше пациентов с активным заболеванием — имеют эти антитела). Когда C-ANCA присутствуют в крови пациента с симптомами или признаками, указывающими на болезнь Вегенера, вероятность диагноза значительно возрастает. Однако из-за длинного списка других состояний, которые иногда связаны с АНЦА, в большинстве случаев по-прежнему ОЧЕНЬ ВАЖНО провести биопсию органа, пораженного васкулитом, для подтверждения диагноза.
Вся информация, содержащаяся на веб-сайте Центра васкулитов Джона Хопкинса, предназначена только для образовательных целей. Посетителям рекомендуется обращаться к другим источникам и подтверждать информацию, содержащуюся на этом сайте. Потребители никогда не должны пренебрегать медицинским советом или откладывать его поиск из-за чего-то, что они могли прочитать на этом веб-сайте.
Диагностический подход к пациентам с подозрением на васкулит
Резюме
Васкулит представляет несколько диагностических проблем.Во-первых, у пациентов могут быть разнообразные клинические проявления с широким спектром от изолированного кожного васкулита до мультисистемного поражения. Во-вторых, есть несколько заболеваний, которые могут имитировать проявление васкулита. Поэтому диапазон дифференциальной диагностики широк. В-третьих, васкулит может возникать как первичное заболевание или быть вторичным по отношению к различным заболеваниям. Становится важным дифференцировать их, поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарственным препаратам, отличается от лечения первичного васкулита.В-четвертых, существует несколько различных форм васкулита. Некоторые из них являются доброкачественными и самоограничивающимися, в то время как другие могут угрожать жизненно важным функциям органов и жизни. Отсюда следует, что при обследовании пациентов с подозрением на васкулит необходим рациональный подход.
Ключевые слова: васкулит, диагностика
Васкулит – воспаление стенки кровеносного сосуда. Любой тип кровеносных сосудов в любом органе может быть затронут.
Клинические проявления возникают, потому что:
Системная воспалительная реакция в результате высвобождения химических медиаторов из воспаленных кровеносных сосудов приводит к различным неспецифическим системным проявлениям.Они включают лихорадку, ночную потливость, недомогание, потерю веса, артралгию, миалгию и лабораторные признаки, такие как нормоцитарная и нормохромная анемия, лейкоцитоз, тромбоцитоз и повышение скорости оседания эртироцитов (СОЭ) и С-реактивного белка (СРБ). У некоторых пациентов, особенно на ранних стадиях заболевания, могут наблюдаться изолированные системные проявления, представляющие диагностическую проблему. И наоборот, системная воспалительная реакция не наблюдается у большинства пациентов с локализованными формами васкулита.
Более специфические проявления поражения различных систем органов возникают по одному или обоим из следующих механизмов 1 :
разрыв стенки сосуда. Кровоизлияние происходит в пораженный орган. Клиническая картина зависит от места поражения. Если вовлекаются только кожные венулы, происходит транссудация эритроцитов или кровоизлияние в кожу с пальпируемой пурпурой.Если вовлечены легочные капилляры, картина может быть более драматичной с кровоизлиянием в альвеолы, проявляющимся одышкой и кровохарканьем.
(2) Сужение или полная окклюзия пораженного сосуда из-за пролиферации интимы сосуда и образования внутрипросветного тромба: это приводит к ишемии или инфаркту пораженных органов. Примерами проявлений являются некротические язвы кожи, множественный мононеврит или инфаркт крупного органа в зависимости от места поражения.
Таким образом, васкулит следует подозревать у пациентов с необъяснимой ишемией (которая возникает при отсутствии факторов риска атеросклеротического поражения сосудов) или мультисистемным заболеванием, особенно при наличии системной воспалительной реакции или таких признаков, как пальпируемая пурпура, множественный мононеврит или гломерулонефрит. 1 В зависимости от типа пораженного кровеносного сосуда и степени поражения клиническая картина может варьироваться от изолированного доброкачественного и самокупирующегося кожного васкулита до угрожающего жизни распространенного поражения внутренних органов. 2 ,3 ,4 ,5 ,6
В таблице 1 представлены клинические признаки васкулита в зависимости от размеров пораженных сосудов. Однако следует отметить, что большинство форм васкулита на самом деле не соблюдают границы размера сосудов, и происходит значительное перекрытие. Я использовал эту классификацию только потому, что она помогает лучше понять клинические проявления.
Таблица 1 Клинические особенности васкулит на основе размера пораженного кровеносного сосуда
При встрече с пациентом с возможным васкулитом следует задать пять важных вопросов (в зависимости от клинической картины):
Может ли это состояние имитировать проявление васкулита?
Есть ли вторичная основная причина?
Какова степень васкулита?
Как подтвердить диагноз васкулит?
Какой это тип васкулита?
В первую очередь следует исключить васкулитные «имитаторы»
Некоторые состояния могут имитировать васкулит 7 ,8 ,9 и должны учитываться при дифференциальной диагностике в зависимости от клинической картины.
Во-первых, инфекция очень похожа на васкулит (см. вставку 1). Некоторые клинические и лабораторные признаки являются общими как для васкулита, так и для инфекции. Конституциональные симптомы, такие как лихорадка, недомогание, артралгия, миалгия и потеря веса, и лабораторные признаки, такие как нормоцитарная нормохромная анемия, лейкоцитоз периферической крови, тромбоцитоз, повышенная СОЭ и СРБ, встречаются в обоих случаях. Поскольку лечение васкулита влечет за собой использование иммунодепрессантов, последствия нераспознания инфекции будут катастрофическими.Таким образом, обязательным является проведение полного и надлежащего инфекционного скрининга у всех пациентов с подозрением на васкулит, особенно у пациентов с признаками системного воспаления. Было высказано предположение, что уровни прокальцитонина повышены у пациентов с инфекцией, но не у пациентов с неинфекционными воспалительными состояниями, 10 , но этот тест не является широко доступным.
Помимо инфекции, несколько редких состояний, включая тромботические расстройства, такие как синдром антифосфолипидных антител, 11 тромботическая тромбоцитопеническая пурпура, 12 и серповидно-клеточная анемия, эмболизация из миксомы предсердий 13 ,14 и холестериновые эмболы из атеромы 15 невоспалительные заболевания сосудистой стенки, такие как фибромышечная дисплазия, 16 амилоидоз 17 и цинга, 18 и спазм сосудов, вызванный спорыньей 19 , могут все имитировать проявления васкулита, вызывая ишемию 20 Если васкулит был ограничен одной или несколькими системами органов, дифференциальная диагностика становится еще шире. Так, например, рентгенологические признаки множественных узловых затемнений в легких могут встречаться не только при гранулематозе Вегенера, но и при целом ряде других состояний, включая метастазы в легкие и инфекцию.
Вставка 1 Наглядный случай 1
48-летний мужчина, употребляющий инъекционные наркотики, поступил с жалобами на плохое самочувствие в течение четырех недель и пурпурную сыпь на обеих ногах.Он выглядел больным, на мякоти его пальцев было несколько инфарктов ногтевого валика и васкулитных поражений. Картина крови соответствовала системной воспалительной реакции. Рентгенография грудной клетки показала два отдельных кавитационных очага в правом легком. Биопсия кожи показала лейкоцитокластический васкулит. Первоначально его болезнь была связана с системным васкулитом, и было запрошено мнение специалиста.
Через несколько дней после поступления по совету пульмонолога были проведены серийные посев крови и эхокардиограмма, и пациенту предположительно были назначены антибиотики широкого спектра действия.Культуры крови выросли Staphylococcus aereus , а трансторакальная эхокардиограмма показала вегетации вокруг трехстворчатого клапана, соответствующие эндокардиту правых отделов сердца. Кавитационные поражения, скорее всего, были абсцессами легких, вторичными по отношению к септическим эмболам.
Возможные вторичные причины васкулита должны быть исключены
Поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарствам, отличается от лечения первичного васкулита, важно исключить такие состояния, которые могут вызвать вторичный васкулит. васкулит (вставка 2).
Инфекции часто сосуществуют с васкулитом, а некоторые инфекции, такие как гепатит В и С, вирус иммунодефицита человека, инфекционный эндокардит и туберкулез, являются важной вторичной причиной васкулита. 21 ,22 ,23 ,24 ,25 Наличие сопутствующей инфекции или лежащей в основе инфекционной этиологии может изменить лечение васкулита. Иммуносупрессивная терапия, применяемая для лечения пациентов с первичным васкулитом, может привести к плачевным последствиям на фоне нераспознанной инфекции.Так, например, пациенты с инфицированной васкулитной язвой голени должны сначала получить соответствующее лечение антибиотиками для эрадикации инфекции, прежде чем начинать лечение васкулита, а пациенты с узелковым полиартериитом, вторичным по отношению к гепатиту В, должны лечиться противовирусными препаратами, а не циклофосфамидом. 26
Большинство форм вторичного васкулита крайне редко, за возможным исключением ревматоидного васкулита. 20 Васкулит редко является начальным проявлением, когда он возникает на фоне ревматоидного артрита или системной красной волчанки, и поэтому его легко диагностировать по признакам основного заболевания.Среди вторичных причин особого упоминания заслуживает лекарственный васкулит, так как разрешение васкулита, вероятно, произойдет после отмены возбудителя. 27 У пациентов может быть широкий спектр проявлений, начиная от изолированного кожного васкулита и заканчивая обширным поражением внутренних органов. Лекарства, такие как гидралазин, пропилтиоурацил и монтелукаст, могут вызывать васкулит, связанный с ANCA (антинейтрофильными цитоплазматическими антителами). ANCA обычно направлен против миопероксидазы (перинуклеарной ANCA (p-ANCA)) 28 (см. ниже).Клиническая картина может быть неотличима от идиопатических ANCA-ассоциированных системных васкулитов, таких как гранулематоз Вегенера или синдром Чарга-Стросса. 29 Поэтому у всех пациентов с васкулитными проявлениями следует собрать полный анамнез.
Необходимо оценить степень васкулита
Важно оценить степень васкулита и выявить поражение внутренних органов даже у пациентов с изолированным кожным васкулитом.Как кожный лейкоцитокластический ангиит, так и микроскопический полиангиит (см. ниже) могут проявляться пальпируемой пурпурой, но в то время как первый обычно является самоограничивающейся формой васкулита, который часто ограничен кожей, второй может осложняться опасным для жизни поражением внутренних органов. 31
Обширное поражение и угроза функции жизненно важных органов требуют агрессивного лечения. Например, комбинированная терапия циклофосфамидом и метилпреднизолоном предлагается пациентам с поражением почек при гранулематозе Вегенера для предотвращения прогрессирования до терминальной стадии почечной недостаточности, 32 , в то время как даже ко-тримоксазола достаточно для лечения некоторых пациентов с заболеванием, ограниченным верхними дыхательными путями. 33 (см. вставку 3).Другой пример — гигантоклеточный артериит. Пациентам с височной головной болью и отсутствием зрительных симптомов обычно требуется около 40 миллиграммов преднизолона в день, 34 , но пациентам с непосредственной угрозой для зрения необходимо немедленно начать прием гораздо более высоких доз. 35
Тщательный сбор анамнеза и подробный физикальный осмотр, дополненный несколькими простыми исследованиями, такими как анализ мочи и рентгенография грудной клетки, должны быть достаточными для большинства пациентов, чтобы оценить степень поражения васкулитом.
Необходимо получить гистологическое и/или рентгенологическое подтверждение васкулита
Клиническая оценка должна быть направлена на определение подходящего места для биопсии, поскольку диагностика тканей жизненно важна для подтверждения диагноза васкулита. Место биопсии зависит от клинической картины. Общие предпочтительные места включают кожу, почки, височную артерию, мышцы, слизистую оболочку носа, легкие, икроножный нерв и яичко. Если бы имелись клинические доказательства мультисистемного поражения, выбор места биопсии зависел бы от вероятности того, что это повлияет на решение о лечении.У пациентов с поражением кожи и почек биопсия почки предпочтительнее, так как обнаружение некротизирующего гломерулонефрита помогает не только подтвердить диагноз васкулита, но и решить, насколько агрессивным должно быть лечение. Слепая биопсия для «исключения васкулита» у пациентов с неспецифическими генерализованными системными симптомами обычно бесполезна.
Коробка 2 Вторичные причины Васкулита (модифицированные от валовой
et alИнфекционные заболевания: гепатит В и С, вирус иммунодефицита человека, микобактерии, сифилис
NEOPLASIA: гематологические злокачественные новообразования, такие как миелололиферативные и лимфопролиферативные расстройства, твердые опухоли
препараты (практически любой препарат)
коробка 3 иллюстрации случай 2
62-летняя ранее здоровая женщина обратилась к отоларингологу с жалобами на корки в носу, носовое кровотечение и рецидивирующий синусит.Сывороточный c-ANCA (цитоплазматический ANCA) был положительным при непрямой иммунофлуоресценции с анти-PR3 (анти-протеиназой 3) с помощью твердофазного иммуноферментного анализа (ELISA). Биопсия слизистой носа показала признаки некротизирующего васкулита. Был поставлен диагноз гранулематоз Вегенера, и она была направлена к ревматологу.
Дальнейшее обследование показало множественные узелковые тени на рентгенограмме грудной клетки (она отрицала какие-либо респираторные симптомы), а также кровь и белок в тесте мочи с помощью тест-полоски.Микроскопия мочи показала эритроцитарные цилиндры, а биопсия почек показала некротизирующий гломерулонефрит. Ремиссию индуцировали комбинированным лечением метилпреднизолоном и циклофосфамидом.
Результаты биопсии иногда могут быть бесполезными даже у пациентов с определенным васкулитом. Гистологическое исследование может быть нормальным (результат биопсии икроножного нерва у пациентов с определенным васкулитом составляет только около 45% 36 ) или показать только неспецифические результаты. Например, некротизирующиеся гранулемы не всегда обнаруживаются в образцах биопсии слизистой оболочки носа или легкого у пациентов с подозрением на гранулематоз Вегенера. 37 ,38 Следовательно, наличие даже неспецифического воспаления при отсутствии инфекции или злокачественных новообразований, связанных с положительными c-ANCA и анти-PR3 (см. ниже) в правильном клиническом контексте должно быть достаточным для диагностики гранулематоза Вегенера.
Хотя было бы целесообразно дождаться результатов биопсии перед началом специфического лечения, при некоторых формах васкулита, таких как гигантоклеточный артериит (пожилые пациенты с впервые появившейся головной болью и повышенной СОЭ), лечение кортикостероидами следует начинать даже перед организацией биопсии височной артерии, чтобы предотвратить риск слепоты. 39 У некоторых пациентов подтверждение биопсии не является обязательным. Например, у пациента с ревматоидным артритом, у которого развиваются инфаркты ногтевого валика, пальпируемая пурпура, множественный мононеврит и некротические язвы на ногах, несомненно, ревматоидный васкулит.
Если тканевая диагностика нецелесообразна (пациенты с васкулитом крупных или средних сосудов, у которых нет доступных тканей для получения гистологического подтверждения), следует рассмотреть возможность проведения ангиографии. Например, ангиограммы брыжейки и чревного ствола полезны у пациентов с подозрением на васкулит желудочно-кишечного тракта, в то время как почечная ангиограмма полезна у пациентов с подозрением на поражение почечной артерии (но не гломерулонефрит, который лучше всего диагностируется с помощью биопсии почки).В последнее время компьютерная томографическая ангиография используется для быстрой диагностики у пациентов с подозрением на узелковый полиартериит. 40 Характерные ангиографические данные у пациентов с васкулитом средних сосудов (узелковый полиартериит) включают множественные микроаневризмы (обусловленные некротизирующим воспалением стенки сосуда с последующим ослаблением). 41 Магнитно-резонансная ангиограмма грудной аорты является методом выбора у пациентов с подозрением на васкулит крупных сосудов, такой как артериит Такаясу (см. ниже). 42 ,43 Это покажет стеноз, окклюзию или образование аневризмы.
Следует определить конкретный тип васкулита (где это возможно)
Наконец, было бы полезно определить тип васкулита, поскольку васкулиты с одинаковой клинической картиной могут иметь разные прогнозы. Например, пурпура Шенлейна-Геноха и микроскопический полиангиит могут проявляться как пальпируемой пурпурой, так и гломерулонефритом, но прогноз для пациентов с пурпурой Шенлейна-Геноха намного лучше 44 ,45 (см. вставку 4).
Первым шагом к определению конкретного типа васкулита является их классификация в зависимости от размера пораженного сосуда 46 (см. вставку 5 и таблицу 1). Пациенты, у которых подозревается васкулит крупных сосудов 39 на основании поражения аорты и ее ветвей, могут быть классифицированы как гигантоклеточный артериит или артериит Такаясу в зависимости от их возраста, этнического происхождения и предпочтения в отношении поражения определенных кровеносных сосудов. Гигантоклеточный артериит 34 вероятен у белого пациента старше 50 лет с преимущественным поражением экстракраниальных ветвей сонной артерии, тогда как артериит Такаясу вероятен у дальневосточного пациента моложе 50 лет с преимущественным поражением грудного отдела аорты и его ветви, кровоснабжающие верхние конечности.
Узелковый полиартериит является прототипом васкулита средних сосудов. По определению, пациентов с поражением мелких сосудов, таких как гломерулонефрит или легочный капиллярит, нельзя диагностировать как узелковый полиартериит . 47 Однако при узелковом полиартериите может поражаться почка из-за гипертензии или поражения почечных артерий среднего размера, что приводит к инфаркту почки. Болезнь Кавасаки 48 является эквивалентом узелкового полиартериита, встречающегося у детей раннего возраста.Он характеризуется преимущественным поражением коронарных артерий, что приводит к формированию аневризмы коронарных артерий и инфаркту миокарда.
Васкулиты мелких сосудов широко подразделяются на подклассы на основе того, включает ли патогенез опосредованную антителами цитотоксичность или образование иммунных комплексов. Особенно важно распознать тех пациентов, у которых васкулит, вероятно, вызван цитотоксичностью, опосредованной антителами, поскольку они склонны к развитию гломерулонефрита и (редко) легочного капиллярита, которые требуют немедленного лечения иммунодепрессантами.Отсутствие иммунных отложений в биоптатах и наличие АНЦА в сыворотке могут помочь выявить таких пациентов. АНЦА-ассоциированные васкулиты (ААВ) поражают не только мелкие сосуды, но и сосуды среднего размера, такие как артерии.
Вставка 4 Наглядный случай 3
56-летний мужчина обратился с жалобами на генерализованную артралгию, боль в животе и сыпь на обеих лодыжках в течение трех недель в анамнезе. Его история болезни ничем не примечательна, и он не принимал регулярные лекарства. Физикальное обследование показало пальпируемую пурпуру вокруг обеих лодыжек, но больше ничего.Анализ мочи с помощью тест-полосок показал наличие крови и белка. Биопсия кожи показала лейкоцитокластический васкулит, но иммунофлуоресценция, к сожалению, не потребовалась. И p, и c-ANCA были отрицательными. Был поставлен предположительный диагноз пурпура Шенлейна-Геноха, симптомы исчезли в течение следующих двух недель.
Через несколько месяцев он снова поступил с рецидивом сыпи и болей в животе и был направлен к ревматологу. Анализ мочи с помощью тест-полосок по-прежнему показал наличие крови и белка.Теперь появились признаки почечной недостаточности. Биопсия почки показала слабоиммунный некротизирующий гломерулонефрит с признаками рубцевания. Несмотря на лечение пульсирующими кортикостероидами и циклофосфамидом, функцию почек улучшить не удалось.
Коробка 5 Классификация васкулит на основе размера пораженного кровеносного сосуда
Большой сосуд Vasculitis
гигантский артериит
Arteritis
0
Средний сосуд Vasculitis
Полиартериит Nodosa
Kawasaki’s Embely
Маленький сосуд Vasculitis
anca ассоциированный Vasculitis
(синдром Churgener, синдром Churg-Strauss, микроскопический полиангиит)
Henoch-Schonlein Purpura
кожный лейкоцитнокластический ангисит
Криоглобулинемический васкулит
Вставка 6 Важные исследования, которые необходимо учитывать при первоначальном обследовании пациентов с подозрением на васкулит (в зависимости от клинической картины)
Для исключения «имитаторов» васкулита и вторичных причин
9000 6Кровавые культуры
9007EchoCardiogram
Экран гепатита (B и C)
ВИЧ-тест0
антигломерулярное подвальное мембранное антитело
антифосфолипида антитела
антиядерное антитело
для оценки степени Vasculitis
щуп мочи и микроскопии (все пациенты)
Грудная рентгенография (все пациенты)
нервные исследования нервов / электромиография / CK
для подтверждения диагностики Vasculitis
Для определения конкретного типа Vasculitis
ANCA
Cryoglobulin
Уровни дополнения
Уровни
Eosinofhil Уровни / IgE Уровни
Специфические данные на биопсии (некротизирующие гранулематозные воспаления, наличие IgA отложения, признаки образования иммунных комплексов (или их отсутствия))
При иммунофлуоресценции (ИФ) наблюдаются два типа окраски АНЦА, а именно цитоплазматическая (ц-АНЦА) и перинуклеарная (п-АНЦА). 49 ELISA следует всегда проводить у пациентов с положительными результатами иммунофлуоресценции (ИФ) для определения специфического антигена, на который нацелены ANCA. Наличие c-ANCA с анти-протеиназой 3 (анти-PR3) в высокой степени указывает на гранулематоз Вегенера, в то время как p-ANCA с анти-миелопероксидазой (анти-MPO) чаще встречается при синдроме Чарга-Стросса и микроскопическом полиангиите.
Хотя прогностическая ценность отрицательного IF для AAV в одной когорте составила около 97%, положительная прогностическая ценность (PPV) положительного IF для AAV составляет только около 45%.PPV как положительного IF, так и положительного ELISA, объединенных вместе для AAV, увеличивается примерно до 88%. Только для положительного теста на IF чувствительность для AAV составляет около 67%, а специфичность — около 93%. Для комбинированного IF и ELISA чувствительность снижается примерно до 52%, но специфичность увеличивается до 99%. 50 Другие группы также показали аналогичные цифры и усилили ценность подтверждения положительных результатов теста на IF с помощью ELISA. 51 ,52 ,53 Здесь стоит упомянуть, что ложноположительные результаты ANCA могут наблюдаться в самых разных условиях, особенно когда положительные результаты IF не подтверждаются ELISA.И наоборот, ANCA может быть отрицательным у значительной части пациентов с AAV (10–20 % пациентов с активным, нелеченым гранулематозом Вегенера, 30 % пациентов с ограниченным гранулематозом Вегенера, 30 % пациентов с МПА и 50 % пациентов с синдромом Чарга-Стросса в большинстве случаев). серии) 49 (см. вставку 4). Таким образом, тест на АНЦА не следует запрашивать, если нет клинического подозрения на васкулит, 53 и его отсутствие не следует рассматривать как свидетельство против ААВ.
Наличие таких признаков, как астма с поздним началом, полипы в носу и гиперэозинофилия с некротизирующим гранулематозным воспалением свидетельствует в пользу синдрома Чарга-Стросса, в то время как некротизирующее гранулематозное воспаление с преимущественным поражением верхних и нижних дыхательных путей и почек свидетельствует о гранулематозе Вегенера.Отсутствие гранулематозного воспаления свидетельствует в пользу МПА. Однако, поскольку выбор схемы лечения ААВ зависит от распространенности васкулита, идентификация конкретного типа ААВ не имеет значения при начальной оценке.
Другие формы васкулита мелких сосудов (опосредованные иммунными комплексами) можно идентифицировать по наличию других признаков. У пациентов с болями в суставах, пальпируемой пурпурой, болями в животе и нефритом наличие сосудистых отложений IgA при биопсии является диагностическим признаком пурпуры Шенлейна-Геноха.Наличие криоглобулина в сыворотке свидетельствует о криоглобулинемическом васкулите. Кожный лейкоцитокластический ангиит с благоприятным прогнозом является диагнозом исключения. Поскольку гистологическое исследование кожного лейкоцитокластического ангиита сходно с исследованием кожных поражений, возникающих как компонент системных васкулитов мелких сосудов, важно исключить системное заболевание у таких пациентов. 31
Диагностический подход к пациентам с подозрением на васкулит
Резюме
Васкулит представляет несколько диагностических проблем.Во-первых, у пациентов могут быть разнообразные клинические проявления с широким спектром от изолированного кожного васкулита до мультисистемного поражения. Во-вторых, есть несколько заболеваний, которые могут имитировать проявление васкулита. Поэтому диапазон дифференциальной диагностики широк. В-третьих, васкулит может возникать как первичное заболевание или быть вторичным по отношению к различным заболеваниям. Становится важным дифференцировать их, поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарственным препаратам, отличается от лечения первичного васкулита.В-четвертых, существует несколько различных форм васкулита. Некоторые из них являются доброкачественными и самоограничивающимися, в то время как другие могут угрожать жизненно важным функциям органов и жизни. Отсюда следует, что при обследовании пациентов с подозрением на васкулит необходим рациональный подход.
Ключевые слова: васкулит, диагностика
Васкулит – воспаление стенки кровеносного сосуда. Любой тип кровеносных сосудов в любом органе может быть затронут.
Клинические проявления возникают, потому что:
Системная воспалительная реакция в результате высвобождения химических медиаторов из воспаленных кровеносных сосудов приводит к различным неспецифическим системным проявлениям.Они включают лихорадку, ночную потливость, недомогание, потерю веса, артралгию, миалгию и лабораторные признаки, такие как нормоцитарная и нормохромная анемия, лейкоцитоз, тромбоцитоз и повышение скорости оседания эртироцитов (СОЭ) и С-реактивного белка (СРБ). У некоторых пациентов, особенно на ранних стадиях заболевания, могут наблюдаться изолированные системные проявления, представляющие диагностическую проблему. И наоборот, системная воспалительная реакция не наблюдается у большинства пациентов с локализованными формами васкулита.
Более специфические проявления поражения различных систем органов возникают по одному или обоим из следующих механизмов 1 :
разрыв стенки сосуда. Кровоизлияние происходит в пораженный орган. Клиническая картина зависит от места поражения. Если вовлекаются только кожные венулы, происходит транссудация эритроцитов или кровоизлияние в кожу с пальпируемой пурпурой.Если вовлечены легочные капилляры, картина может быть более драматичной с кровоизлиянием в альвеолы, проявляющимся одышкой и кровохарканьем.
(2) Сужение или полная окклюзия пораженного сосуда из-за пролиферации интимы сосуда и образования внутрипросветного тромба: это приводит к ишемии или инфаркту пораженных органов. Примерами проявлений являются некротические язвы кожи, множественный мононеврит или инфаркт крупного органа в зависимости от места поражения.
Таким образом, васкулит следует подозревать у пациентов с необъяснимой ишемией (которая возникает при отсутствии факторов риска атеросклеротического поражения сосудов) или мультисистемным заболеванием, особенно при наличии системной воспалительной реакции или таких признаков, как пальпируемая пурпура, множественный мононеврит или гломерулонефрит. 1 В зависимости от типа пораженного кровеносного сосуда и степени поражения клиническая картина может варьироваться от изолированного доброкачественного и самокупирующегося кожного васкулита до угрожающего жизни распространенного поражения внутренних органов. 2 ,3 ,4 ,5 ,6
В таблице 1 представлены клинические признаки васкулита в зависимости от размеров пораженных сосудов. Однако следует отметить, что большинство форм васкулита на самом деле не соблюдают границы размера сосудов, и происходит значительное перекрытие. Я использовал эту классификацию только потому, что она помогает лучше понять клинические проявления.
Таблица 1 Клинические особенности васкулит на основе размера пораженного кровеносного сосуда
При встрече с пациентом с возможным васкулитом следует задать пять важных вопросов (в зависимости от клинической картины):
Может ли это состояние имитировать проявление васкулита?
Есть ли вторичная основная причина?
Какова степень васкулита?
Как подтвердить диагноз васкулит?
Какой это тип васкулита?
В первую очередь следует исключить васкулитные «имитаторы»
Некоторые состояния могут имитировать васкулит 7 ,8 ,9 и должны учитываться при дифференциальной диагностике в зависимости от клинической картины.
Во-первых, инфекция очень похожа на васкулит (см. вставку 1). Некоторые клинические и лабораторные признаки являются общими как для васкулита, так и для инфекции. Конституциональные симптомы, такие как лихорадка, недомогание, артралгия, миалгия и потеря веса, и лабораторные признаки, такие как нормоцитарная нормохромная анемия, лейкоцитоз периферической крови, тромбоцитоз, повышенная СОЭ и СРБ, встречаются в обоих случаях. Поскольку лечение васкулита влечет за собой использование иммунодепрессантов, последствия нераспознания инфекции будут катастрофическими.Таким образом, обязательным является проведение полного и надлежащего инфекционного скрининга у всех пациентов с подозрением на васкулит, особенно у пациентов с признаками системного воспаления. Было высказано предположение, что уровни прокальцитонина повышены у пациентов с инфекцией, но не у пациентов с неинфекционными воспалительными состояниями, 10 , но этот тест не является широко доступным.
Помимо инфекции, несколько редких состояний, включая тромботические расстройства, такие как синдром антифосфолипидных антител, 11 тромботическая тромбоцитопеническая пурпура, 12 и серповидно-клеточная анемия, эмболизация из миксомы предсердий 13 ,14 и холестериновые эмболы из атеромы 15 невоспалительные заболевания сосудистой стенки, такие как фибромышечная дисплазия, 16 амилоидоз 17 и цинга, 18 и спазм сосудов, вызванный спорыньей 19 , могут все имитировать проявления васкулита, вызывая ишемию 20 Если васкулит был ограничен одной или несколькими системами органов, дифференциальная диагностика становится еще шире. Так, например, рентгенологические признаки множественных узловых затемнений в легких могут встречаться не только при гранулематозе Вегенера, но и при целом ряде других состояний, включая метастазы в легкие и инфекцию.
Вставка 1 Наглядный случай 1
48-летний мужчина, употребляющий инъекционные наркотики, поступил с жалобами на плохое самочувствие в течение четырех недель и пурпурную сыпь на обеих ногах.Он выглядел больным, на мякоти его пальцев было несколько инфарктов ногтевого валика и васкулитных поражений. Картина крови соответствовала системной воспалительной реакции. Рентгенография грудной клетки показала два отдельных кавитационных очага в правом легком. Биопсия кожи показала лейкоцитокластический васкулит. Первоначально его болезнь была связана с системным васкулитом, и было запрошено мнение специалиста.
Через несколько дней после поступления по совету пульмонолога были проведены серийные посев крови и эхокардиограмма, и пациенту предположительно были назначены антибиотики широкого спектра действия.Культуры крови выросли Staphylococcus aereus , а трансторакальная эхокардиограмма показала вегетации вокруг трехстворчатого клапана, соответствующие эндокардиту правых отделов сердца. Кавитационные поражения, скорее всего, были абсцессами легких, вторичными по отношению к септическим эмболам.
Возможные вторичные причины васкулита должны быть исключены
Поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарствам, отличается от лечения первичного васкулита, важно исключить такие состояния, которые могут вызвать вторичный васкулит. васкулит (вставка 2).
Инфекции часто сосуществуют с васкулитом, а некоторые инфекции, такие как гепатит В и С, вирус иммунодефицита человека, инфекционный эндокардит и туберкулез, являются важной вторичной причиной васкулита. 21 ,22 ,23 ,24 ,25 Наличие сопутствующей инфекции или лежащей в основе инфекционной этиологии может изменить лечение васкулита. Иммуносупрессивная терапия, применяемая для лечения пациентов с первичным васкулитом, может привести к плачевным последствиям на фоне нераспознанной инфекции.Так, например, пациенты с инфицированной васкулитной язвой голени должны сначала получить соответствующее лечение антибиотиками для эрадикации инфекции, прежде чем начинать лечение васкулита, а пациенты с узелковым полиартериитом, вторичным по отношению к гепатиту В, должны лечиться противовирусными препаратами, а не циклофосфамидом. 26
Большинство форм вторичного васкулита крайне редко, за возможным исключением ревматоидного васкулита. 20 Васкулит редко является начальным проявлением, когда он возникает на фоне ревматоидного артрита или системной красной волчанки, и поэтому его легко диагностировать по признакам основного заболевания.Среди вторичных причин особого упоминания заслуживает лекарственный васкулит, так как разрешение васкулита, вероятно, произойдет после отмены возбудителя. 27 У пациентов может быть широкий спектр проявлений, начиная от изолированного кожного васкулита и заканчивая обширным поражением внутренних органов. Лекарства, такие как гидралазин, пропилтиоурацил и монтелукаст, могут вызывать васкулит, связанный с ANCA (антинейтрофильными цитоплазматическими антителами). ANCA обычно направлен против миопероксидазы (перинуклеарной ANCA (p-ANCA)) 28 (см. ниже).Клиническая картина может быть неотличима от идиопатических ANCA-ассоциированных системных васкулитов, таких как гранулематоз Вегенера или синдром Чарга-Стросса. 29 Поэтому у всех пациентов с васкулитными проявлениями следует собрать полный анамнез.
Необходимо оценить степень васкулита
Важно оценить степень васкулита и выявить поражение внутренних органов даже у пациентов с изолированным кожным васкулитом.Как кожный лейкоцитокластический ангиит, так и микроскопический полиангиит (см. ниже) могут проявляться пальпируемой пурпурой, но в то время как первый обычно является самоограничивающейся формой васкулита, который часто ограничен кожей, второй может осложняться опасным для жизни поражением внутренних органов. 31
Обширное поражение и угроза функции жизненно важных органов требуют агрессивного лечения. Например, комбинированная терапия циклофосфамидом и метилпреднизолоном предлагается пациентам с поражением почек при гранулематозе Вегенера для предотвращения прогрессирования до терминальной стадии почечной недостаточности, 32 , в то время как даже ко-тримоксазола достаточно для лечения некоторых пациентов с заболеванием, ограниченным верхними дыхательными путями. 33 (см. вставку 3).Другой пример — гигантоклеточный артериит. Пациентам с височной головной болью и отсутствием зрительных симптомов обычно требуется около 40 миллиграммов преднизолона в день, 34 , но пациентам с непосредственной угрозой для зрения необходимо немедленно начать прием гораздо более высоких доз. 35
Тщательный сбор анамнеза и подробный физикальный осмотр, дополненный несколькими простыми исследованиями, такими как анализ мочи и рентгенография грудной клетки, должны быть достаточными для большинства пациентов, чтобы оценить степень поражения васкулитом.
Необходимо получить гистологическое и/или рентгенологическое подтверждение васкулита
Клиническая оценка должна быть направлена на определение подходящего места для биопсии, поскольку диагностика тканей жизненно важна для подтверждения диагноза васкулита. Место биопсии зависит от клинической картины. Общие предпочтительные места включают кожу, почки, височную артерию, мышцы, слизистую оболочку носа, легкие, икроножный нерв и яичко. Если бы имелись клинические доказательства мультисистемного поражения, выбор места биопсии зависел бы от вероятности того, что это повлияет на решение о лечении.У пациентов с поражением кожи и почек биопсия почки предпочтительнее, так как обнаружение некротизирующего гломерулонефрита помогает не только подтвердить диагноз васкулита, но и решить, насколько агрессивным должно быть лечение. Слепая биопсия для «исключения васкулита» у пациентов с неспецифическими генерализованными системными симптомами обычно бесполезна.
Коробка 2 Вторичные причины Васкулита (модифицированные от валовой
et alИнфекционные заболевания: гепатит В и С, вирус иммунодефицита человека, микобактерии, сифилис
NEOPLASIA: гематологические злокачественные новообразования, такие как миелололиферативные и лимфопролиферативные расстройства, твердые опухоли
препараты (практически любой препарат)
коробка 3 иллюстрации случай 2
62-летняя ранее здоровая женщина обратилась к отоларингологу с жалобами на корки в носу, носовое кровотечение и рецидивирующий синусит.Сывороточный c-ANCA (цитоплазматический ANCA) был положительным при непрямой иммунофлуоресценции с анти-PR3 (анти-протеиназой 3) с помощью твердофазного иммуноферментного анализа (ELISA). Биопсия слизистой носа показала признаки некротизирующего васкулита. Был поставлен диагноз гранулематоз Вегенера, и она была направлена к ревматологу.
Дальнейшее обследование показало множественные узелковые тени на рентгенограмме грудной клетки (она отрицала какие-либо респираторные симптомы), а также кровь и белок в тесте мочи с помощью тест-полоски.Микроскопия мочи показала эритроцитарные цилиндры, а биопсия почек показала некротизирующий гломерулонефрит. Ремиссию индуцировали комбинированным лечением метилпреднизолоном и циклофосфамидом.
Результаты биопсии иногда могут быть бесполезными даже у пациентов с определенным васкулитом. Гистологическое исследование может быть нормальным (результат биопсии икроножного нерва у пациентов с определенным васкулитом составляет только около 45% 36 ) или показать только неспецифические результаты. Например, некротизирующиеся гранулемы не всегда обнаруживаются в образцах биопсии слизистой оболочки носа или легкого у пациентов с подозрением на гранулематоз Вегенера. 37 ,38 Следовательно, наличие даже неспецифического воспаления при отсутствии инфекции или злокачественных новообразований, связанных с положительными c-ANCA и анти-PR3 (см. ниже) в правильном клиническом контексте должно быть достаточным для диагностики гранулематоза Вегенера.
Хотя было бы целесообразно дождаться результатов биопсии перед началом специфического лечения, при некоторых формах васкулита, таких как гигантоклеточный артериит (пожилые пациенты с впервые появившейся головной болью и повышенной СОЭ), лечение кортикостероидами следует начинать даже перед организацией биопсии височной артерии, чтобы предотвратить риск слепоты. 39 У некоторых пациентов подтверждение биопсии не является обязательным. Например, у пациента с ревматоидным артритом, у которого развиваются инфаркты ногтевого валика, пальпируемая пурпура, множественный мононеврит и некротические язвы на ногах, несомненно, ревматоидный васкулит.
Если тканевая диагностика нецелесообразна (пациенты с васкулитом крупных или средних сосудов, у которых нет доступных тканей для получения гистологического подтверждения), следует рассмотреть возможность проведения ангиографии. Например, ангиограммы брыжейки и чревного ствола полезны у пациентов с подозрением на васкулит желудочно-кишечного тракта, в то время как почечная ангиограмма полезна у пациентов с подозрением на поражение почечной артерии (но не гломерулонефрит, который лучше всего диагностируется с помощью биопсии почки).В последнее время компьютерная томографическая ангиография используется для быстрой диагностики у пациентов с подозрением на узелковый полиартериит. 40 Характерные ангиографические данные у пациентов с васкулитом средних сосудов (узелковый полиартериит) включают множественные микроаневризмы (обусловленные некротизирующим воспалением стенки сосуда с последующим ослаблением). 41 Магнитно-резонансная ангиограмма грудной аорты является методом выбора у пациентов с подозрением на васкулит крупных сосудов, такой как артериит Такаясу (см. ниже). 42 ,43 Это покажет стеноз, окклюзию или образование аневризмы.
Следует определить конкретный тип васкулита (где это возможно)
Наконец, было бы полезно определить тип васкулита, поскольку васкулиты с одинаковой клинической картиной могут иметь разные прогнозы. Например, пурпура Шенлейна-Геноха и микроскопический полиангиит могут проявляться как пальпируемой пурпурой, так и гломерулонефритом, но прогноз для пациентов с пурпурой Шенлейна-Геноха намного лучше 44 ,45 (см. вставку 4).
Первым шагом к определению конкретного типа васкулита является их классификация в зависимости от размера пораженного сосуда 46 (см. вставку 5 и таблицу 1). Пациенты, у которых подозревается васкулит крупных сосудов 39 на основании поражения аорты и ее ветвей, могут быть классифицированы как гигантоклеточный артериит или артериит Такаясу в зависимости от их возраста, этнического происхождения и предпочтения в отношении поражения определенных кровеносных сосудов. Гигантоклеточный артериит 34 вероятен у белого пациента старше 50 лет с преимущественным поражением экстракраниальных ветвей сонной артерии, тогда как артериит Такаясу вероятен у дальневосточного пациента моложе 50 лет с преимущественным поражением грудного отдела аорты и его ветви, кровоснабжающие верхние конечности.
Узелковый полиартериит является прототипом васкулита средних сосудов. По определению, пациентов с поражением мелких сосудов, таких как гломерулонефрит или легочный капиллярит, нельзя диагностировать как узелковый полиартериит . 47 Однако при узелковом полиартериите может поражаться почка из-за гипертензии или поражения почечных артерий среднего размера, что приводит к инфаркту почки. Болезнь Кавасаки 48 является эквивалентом узелкового полиартериита, встречающегося у детей раннего возраста.Он характеризуется преимущественным поражением коронарных артерий, что приводит к формированию аневризмы коронарных артерий и инфаркту миокарда.
Васкулиты мелких сосудов широко подразделяются на подклассы на основе того, включает ли патогенез опосредованную антителами цитотоксичность или образование иммунных комплексов. Особенно важно распознать тех пациентов, у которых васкулит, вероятно, вызван цитотоксичностью, опосредованной антителами, поскольку они склонны к развитию гломерулонефрита и (редко) легочного капиллярита, которые требуют немедленного лечения иммунодепрессантами.Отсутствие иммунных отложений в биоптатах и наличие АНЦА в сыворотке могут помочь выявить таких пациентов. АНЦА-ассоциированные васкулиты (ААВ) поражают не только мелкие сосуды, но и сосуды среднего размера, такие как артерии.
Вставка 4 Наглядный случай 3
56-летний мужчина обратился с жалобами на генерализованную артралгию, боль в животе и сыпь на обеих лодыжках в течение трех недель в анамнезе. Его история болезни ничем не примечательна, и он не принимал регулярные лекарства. Физикальное обследование показало пальпируемую пурпуру вокруг обеих лодыжек, но больше ничего.Анализ мочи с помощью тест-полосок показал наличие крови и белка. Биопсия кожи показала лейкоцитокластический васкулит, но иммунофлуоресценция, к сожалению, не потребовалась. И p, и c-ANCA были отрицательными. Был поставлен предположительный диагноз пурпура Шенлейна-Геноха, симптомы исчезли в течение следующих двух недель.
Через несколько месяцев он снова поступил с рецидивом сыпи и болей в животе и был направлен к ревматологу. Анализ мочи с помощью тест-полосок по-прежнему показал наличие крови и белка.Теперь появились признаки почечной недостаточности. Биопсия почки показала слабоиммунный некротизирующий гломерулонефрит с признаками рубцевания. Несмотря на лечение пульсирующими кортикостероидами и циклофосфамидом, функцию почек улучшить не удалось.
Коробка 5 Классификация васкулит на основе размера пораженного кровеносного сосуда
Большой сосуд Vasculitis
гигантский артериит
Arteritis
0
Средний сосуд Vasculitis
Полиартериит Nodosa
Kawasaki’s Embely
Маленький сосуд Vasculitis
anca ассоциированный Vasculitis
(синдром Churgener, синдром Churg-Strauss, микроскопический полиангиит)
Henoch-Schonlein Purpura
кожный лейкоцитнокластический ангисит
Криоглобулинемический васкулит
Вставка 6 Важные исследования, которые необходимо учитывать при первоначальном обследовании пациентов с подозрением на васкулит (в зависимости от клинической картины)
Для исключения «имитаторов» васкулита и вторичных причин
9000 6Кровавые культуры
9007EchoCardiogram
Экран гепатита (B и C)
ВИЧ-тест0
антигломерулярное подвальное мембранное антитело
антифосфолипида антитела
антиядерное антитело
для оценки степени Vasculitis
щуп мочи и микроскопии (все пациенты)
Грудная рентгенография (все пациенты)
нервные исследования нервов / электромиография / CK
для подтверждения диагностики Vasculitis
Для определения конкретного типа Vasculitis
ANCA
Cryoglobulin
Уровни дополнения
Уровни
Eosinofhil Уровни / IgE Уровни
Специфические данные на биопсии (некротизирующие гранулематозные воспаления, наличие IgA отложения, признаки образования иммунных комплексов (или их отсутствия))
При иммунофлуоресценции (ИФ) наблюдаются два типа окраски АНЦА, а именно цитоплазматическая (ц-АНЦА) и перинуклеарная (п-АНЦА). 49 ELISA следует всегда проводить у пациентов с положительными результатами иммунофлуоресценции (ИФ) для определения специфического антигена, на который нацелены ANCA. Наличие c-ANCA с анти-протеиназой 3 (анти-PR3) в высокой степени указывает на гранулематоз Вегенера, в то время как p-ANCA с анти-миелопероксидазой (анти-MPO) чаще встречается при синдроме Чарга-Стросса и микроскопическом полиангиите.
Хотя прогностическая ценность отрицательного IF для AAV в одной когорте составила около 97%, положительная прогностическая ценность (PPV) положительного IF для AAV составляет только около 45%.PPV как положительного IF, так и положительного ELISA, объединенных вместе для AAV, увеличивается примерно до 88%. Только для положительного теста на IF чувствительность для AAV составляет около 67%, а специфичность — около 93%. Для комбинированного IF и ELISA чувствительность снижается примерно до 52%, но специфичность увеличивается до 99%. 50 Другие группы также показали аналогичные цифры и усилили ценность подтверждения положительных результатов теста на IF с помощью ELISA. 51 ,52 ,53 Здесь стоит упомянуть, что ложноположительные результаты ANCA могут наблюдаться в самых разных условиях, особенно когда положительные результаты IF не подтверждаются ELISA.И наоборот, ANCA может быть отрицательным у значительной части пациентов с AAV (10–20 % пациентов с активным, нелеченым гранулематозом Вегенера, 30 % пациентов с ограниченным гранулематозом Вегенера, 30 % пациентов с МПА и 50 % пациентов с синдромом Чарга-Стросса в большинстве случаев). серии) 49 (см. вставку 4). Таким образом, тест на АНЦА не следует запрашивать, если нет клинического подозрения на васкулит, 53 и его отсутствие не следует рассматривать как свидетельство против ААВ.
Наличие таких признаков, как астма с поздним началом, полипы в носу и гиперэозинофилия с некротизирующим гранулематозным воспалением свидетельствует в пользу синдрома Чарга-Стросса, в то время как некротизирующее гранулематозное воспаление с преимущественным поражением верхних и нижних дыхательных путей и почек свидетельствует о гранулематозе Вегенера.Отсутствие гранулематозного воспаления свидетельствует в пользу МПА. Однако, поскольку выбор схемы лечения ААВ зависит от распространенности васкулита, идентификация конкретного типа ААВ не имеет значения при начальной оценке.
Другие формы васкулита мелких сосудов (опосредованные иммунными комплексами) можно идентифицировать по наличию других признаков. У пациентов с болями в суставах, пальпируемой пурпурой, болями в животе и нефритом наличие сосудистых отложений IgA при биопсии является диагностическим признаком пурпуры Шенлейна-Геноха.Наличие криоглобулина в сыворотке свидетельствует о криоглобулинемическом васкулите. Кожный лейкоцитокластический ангиит с благоприятным прогнозом является диагнозом исключения. Поскольку гистологическое исследование кожного лейкоцитокластического ангиита сходно с исследованием кожных поражений, возникающих как компонент системных васкулитов мелких сосудов, важно исключить системное заболевание у таких пациентов. 31
Диагностический подход к пациентам с подозрением на васкулит
Резюме
Васкулит представляет несколько диагностических проблем.Во-первых, у пациентов могут быть разнообразные клинические проявления с широким спектром от изолированного кожного васкулита до мультисистемного поражения. Во-вторых, есть несколько заболеваний, которые могут имитировать проявление васкулита. Поэтому диапазон дифференциальной диагностики широк. В-третьих, васкулит может возникать как первичное заболевание или быть вторичным по отношению к различным заболеваниям. Становится важным дифференцировать их, поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарственным препаратам, отличается от лечения первичного васкулита.В-четвертых, существует несколько различных форм васкулита. Некоторые из них являются доброкачественными и самоограничивающимися, в то время как другие могут угрожать жизненно важным функциям органов и жизни. Отсюда следует, что при обследовании пациентов с подозрением на васкулит необходим рациональный подход.
Ключевые слова: васкулит, диагностика
Васкулит – воспаление стенки кровеносного сосуда. Любой тип кровеносных сосудов в любом органе может быть затронут.
Клинические проявления возникают, потому что:
Системная воспалительная реакция в результате высвобождения химических медиаторов из воспаленных кровеносных сосудов приводит к различным неспецифическим системным проявлениям.Они включают лихорадку, ночную потливость, недомогание, потерю веса, артралгию, миалгию и лабораторные признаки, такие как нормоцитарная и нормохромная анемия, лейкоцитоз, тромбоцитоз и повышение скорости оседания эртироцитов (СОЭ) и С-реактивного белка (СРБ). У некоторых пациентов, особенно на ранних стадиях заболевания, могут наблюдаться изолированные системные проявления, представляющие диагностическую проблему. И наоборот, системная воспалительная реакция не наблюдается у большинства пациентов с локализованными формами васкулита.
Более специфические проявления поражения различных систем органов возникают по одному или обоим из следующих механизмов 1 :
разрыв стенки сосуда. Кровоизлияние происходит в пораженный орган. Клиническая картина зависит от места поражения. Если вовлекаются только кожные венулы, происходит транссудация эритроцитов или кровоизлияние в кожу с пальпируемой пурпурой.Если вовлечены легочные капилляры, картина может быть более драматичной с кровоизлиянием в альвеолы, проявляющимся одышкой и кровохарканьем.
(2) Сужение или полная окклюзия пораженного сосуда из-за пролиферации интимы сосуда и образования внутрипросветного тромба: это приводит к ишемии или инфаркту пораженных органов. Примерами проявлений являются некротические язвы кожи, множественный мононеврит или инфаркт крупного органа в зависимости от места поражения.
Таким образом, васкулит следует подозревать у пациентов с необъяснимой ишемией (которая возникает при отсутствии факторов риска атеросклеротического поражения сосудов) или мультисистемным заболеванием, особенно при наличии системной воспалительной реакции или таких признаков, как пальпируемая пурпура, множественный мононеврит или гломерулонефрит. 1 В зависимости от типа пораженного кровеносного сосуда и степени поражения клиническая картина может варьироваться от изолированного доброкачественного и самокупирующегося кожного васкулита до угрожающего жизни распространенного поражения внутренних органов. 2 ,3 ,4 ,5 ,6
В таблице 1 представлены клинические признаки васкулита в зависимости от размеров пораженных сосудов. Однако следует отметить, что большинство форм васкулита на самом деле не соблюдают границы размера сосудов, и происходит значительное перекрытие. Я использовал эту классификацию только потому, что она помогает лучше понять клинические проявления.
Таблица 1 Клинические особенности васкулит на основе размера пораженного кровеносного сосуда
При встрече с пациентом с возможным васкулитом следует задать пять важных вопросов (в зависимости от клинической картины):
Может ли это состояние имитировать проявление васкулита?
Есть ли вторичная основная причина?
Какова степень васкулита?
Как подтвердить диагноз васкулит?
Какой это тип васкулита?
В первую очередь следует исключить васкулитные «имитаторы»
Некоторые состояния могут имитировать васкулит 7 ,8 ,9 и должны учитываться при дифференциальной диагностике в зависимости от клинической картины.
Во-первых, инфекция очень похожа на васкулит (см. вставку 1). Некоторые клинические и лабораторные признаки являются общими как для васкулита, так и для инфекции. Конституциональные симптомы, такие как лихорадка, недомогание, артралгия, миалгия и потеря веса, и лабораторные признаки, такие как нормоцитарная нормохромная анемия, лейкоцитоз периферической крови, тромбоцитоз, повышенная СОЭ и СРБ, встречаются в обоих случаях. Поскольку лечение васкулита влечет за собой использование иммунодепрессантов, последствия нераспознания инфекции будут катастрофическими.Таким образом, обязательным является проведение полного и надлежащего инфекционного скрининга у всех пациентов с подозрением на васкулит, особенно у пациентов с признаками системного воспаления. Было высказано предположение, что уровни прокальцитонина повышены у пациентов с инфекцией, но не у пациентов с неинфекционными воспалительными состояниями, 10 , но этот тест не является широко доступным.
Помимо инфекции, несколько редких состояний, включая тромботические расстройства, такие как синдром антифосфолипидных антител, 11 тромботическая тромбоцитопеническая пурпура, 12 и серповидно-клеточная анемия, эмболизация из миксомы предсердий 13 ,14 и холестериновые эмболы из атеромы 15 невоспалительные заболевания сосудистой стенки, такие как фибромышечная дисплазия, 16 амилоидоз 17 и цинга, 18 и спазм сосудов, вызванный спорыньей 19 , могут все имитировать проявления васкулита, вызывая ишемию 20 Если васкулит был ограничен одной или несколькими системами органов, дифференциальная диагностика становится еще шире. Так, например, рентгенологические признаки множественных узловых затемнений в легких могут встречаться не только при гранулематозе Вегенера, но и при целом ряде других состояний, включая метастазы в легкие и инфекцию.
Вставка 1 Наглядный случай 1
48-летний мужчина, употребляющий инъекционные наркотики, поступил с жалобами на плохое самочувствие в течение четырех недель и пурпурную сыпь на обеих ногах.Он выглядел больным, на мякоти его пальцев было несколько инфарктов ногтевого валика и васкулитных поражений. Картина крови соответствовала системной воспалительной реакции. Рентгенография грудной клетки показала два отдельных кавитационных очага в правом легком. Биопсия кожи показала лейкоцитокластический васкулит. Первоначально его болезнь была связана с системным васкулитом, и было запрошено мнение специалиста.
Через несколько дней после поступления по совету пульмонолога были проведены серийные посев крови и эхокардиограмма, и пациенту предположительно были назначены антибиотики широкого спектра действия.Культуры крови выросли Staphylococcus aereus , а трансторакальная эхокардиограмма показала вегетации вокруг трехстворчатого клапана, соответствующие эндокардиту правых отделов сердца. Кавитационные поражения, скорее всего, были абсцессами легких, вторичными по отношению к септическим эмболам.
Возможные вторичные причины васкулита должны быть исключены
Поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарствам, отличается от лечения первичного васкулита, важно исключить такие состояния, которые могут вызвать вторичный васкулит. васкулит (вставка 2).
Инфекции часто сосуществуют с васкулитом, а некоторые инфекции, такие как гепатит В и С, вирус иммунодефицита человека, инфекционный эндокардит и туберкулез, являются важной вторичной причиной васкулита. 21 ,22 ,23 ,24 ,25 Наличие сопутствующей инфекции или лежащей в основе инфекционной этиологии может изменить лечение васкулита. Иммуносупрессивная терапия, применяемая для лечения пациентов с первичным васкулитом, может привести к плачевным последствиям на фоне нераспознанной инфекции.Так, например, пациенты с инфицированной васкулитной язвой голени должны сначала получить соответствующее лечение антибиотиками для эрадикации инфекции, прежде чем начинать лечение васкулита, а пациенты с узелковым полиартериитом, вторичным по отношению к гепатиту В, должны лечиться противовирусными препаратами, а не циклофосфамидом. 26
Большинство форм вторичного васкулита крайне редко, за возможным исключением ревматоидного васкулита. 20 Васкулит редко является начальным проявлением, когда он возникает на фоне ревматоидного артрита или системной красной волчанки, и поэтому его легко диагностировать по признакам основного заболевания.Среди вторичных причин особого упоминания заслуживает лекарственный васкулит, так как разрешение васкулита, вероятно, произойдет после отмены возбудителя. 27 У пациентов может быть широкий спектр проявлений, начиная от изолированного кожного васкулита и заканчивая обширным поражением внутренних органов. Лекарства, такие как гидралазин, пропилтиоурацил и монтелукаст, могут вызывать васкулит, связанный с ANCA (антинейтрофильными цитоплазматическими антителами). ANCA обычно направлен против миопероксидазы (перинуклеарной ANCA (p-ANCA)) 28 (см. ниже).Клиническая картина может быть неотличима от идиопатических ANCA-ассоциированных системных васкулитов, таких как гранулематоз Вегенера или синдром Чарга-Стросса. 29 Поэтому у всех пациентов с васкулитными проявлениями следует собрать полный анамнез.
Необходимо оценить степень васкулита
Важно оценить степень васкулита и выявить поражение внутренних органов даже у пациентов с изолированным кожным васкулитом.Как кожный лейкоцитокластический ангиит, так и микроскопический полиангиит (см. ниже) могут проявляться пальпируемой пурпурой, но в то время как первый обычно является самоограничивающейся формой васкулита, который часто ограничен кожей, второй может осложняться опасным для жизни поражением внутренних органов. 31
Обширное поражение и угроза функции жизненно важных органов требуют агрессивного лечения. Например, комбинированная терапия циклофосфамидом и метилпреднизолоном предлагается пациентам с поражением почек при гранулематозе Вегенера для предотвращения прогрессирования до терминальной стадии почечной недостаточности, 32 , в то время как даже ко-тримоксазола достаточно для лечения некоторых пациентов с заболеванием, ограниченным верхними дыхательными путями. 33 (см. вставку 3).Другой пример — гигантоклеточный артериит. Пациентам с височной головной болью и отсутствием зрительных симптомов обычно требуется около 40 миллиграммов преднизолона в день, 34 , но пациентам с непосредственной угрозой для зрения необходимо немедленно начать прием гораздо более высоких доз. 35
Тщательный сбор анамнеза и подробный физикальный осмотр, дополненный несколькими простыми исследованиями, такими как анализ мочи и рентгенография грудной клетки, должны быть достаточными для большинства пациентов, чтобы оценить степень поражения васкулитом.
Необходимо получить гистологическое и/или рентгенологическое подтверждение васкулита
Клиническая оценка должна быть направлена на определение подходящего места для биопсии, поскольку диагностика тканей жизненно важна для подтверждения диагноза васкулита. Место биопсии зависит от клинической картины. Общие предпочтительные места включают кожу, почки, височную артерию, мышцы, слизистую оболочку носа, легкие, икроножный нерв и яичко. Если бы имелись клинические доказательства мультисистемного поражения, выбор места биопсии зависел бы от вероятности того, что это повлияет на решение о лечении.У пациентов с поражением кожи и почек биопсия почки предпочтительнее, так как обнаружение некротизирующего гломерулонефрита помогает не только подтвердить диагноз васкулита, но и решить, насколько агрессивным должно быть лечение. Слепая биопсия для «исключения васкулита» у пациентов с неспецифическими генерализованными системными симптомами обычно бесполезна.
Коробка 2 Вторичные причины Васкулита (модифицированные от валовой
et alИнфекционные заболевания: гепатит В и С, вирус иммунодефицита человека, микобактерии, сифилис
NEOPLASIA: гематологические злокачественные новообразования, такие как миелололиферативные и лимфопролиферативные расстройства, твердые опухоли
препараты (практически любой препарат)
коробка 3 иллюстрации случай 2
62-летняя ранее здоровая женщина обратилась к отоларингологу с жалобами на корки в носу, носовое кровотечение и рецидивирующий синусит.Сывороточный c-ANCA (цитоплазматический ANCA) был положительным при непрямой иммунофлуоресценции с анти-PR3 (анти-протеиназой 3) с помощью твердофазного иммуноферментного анализа (ELISA). Биопсия слизистой носа показала признаки некротизирующего васкулита. Был поставлен диагноз гранулематоз Вегенера, и она была направлена к ревматологу.
Дальнейшее обследование показало множественные узелковые тени на рентгенограмме грудной клетки (она отрицала какие-либо респираторные симптомы), а также кровь и белок в тесте мочи с помощью тест-полоски.Микроскопия мочи показала эритроцитарные цилиндры, а биопсия почек показала некротизирующий гломерулонефрит. Ремиссию индуцировали комбинированным лечением метилпреднизолоном и циклофосфамидом.
Результаты биопсии иногда могут быть бесполезными даже у пациентов с определенным васкулитом. Гистологическое исследование может быть нормальным (результат биопсии икроножного нерва у пациентов с определенным васкулитом составляет только около 45% 36 ) или показать только неспецифические результаты. Например, некротизирующиеся гранулемы не всегда обнаруживаются в образцах биопсии слизистой оболочки носа или легкого у пациентов с подозрением на гранулематоз Вегенера. 37 ,38 Следовательно, наличие даже неспецифического воспаления при отсутствии инфекции или злокачественных новообразований, связанных с положительными c-ANCA и анти-PR3 (см. ниже) в правильном клиническом контексте должно быть достаточным для диагностики гранулематоза Вегенера.
Хотя было бы целесообразно дождаться результатов биопсии перед началом специфического лечения, при некоторых формах васкулита, таких как гигантоклеточный артериит (пожилые пациенты с впервые появившейся головной болью и повышенной СОЭ), лечение кортикостероидами следует начинать даже перед организацией биопсии височной артерии, чтобы предотвратить риск слепоты. 39 У некоторых пациентов подтверждение биопсии не является обязательным. Например, у пациента с ревматоидным артритом, у которого развиваются инфаркты ногтевого валика, пальпируемая пурпура, множественный мононеврит и некротические язвы на ногах, несомненно, ревматоидный васкулит.
Если тканевая диагностика нецелесообразна (пациенты с васкулитом крупных или средних сосудов, у которых нет доступных тканей для получения гистологического подтверждения), следует рассмотреть возможность проведения ангиографии. Например, ангиограммы брыжейки и чревного ствола полезны у пациентов с подозрением на васкулит желудочно-кишечного тракта, в то время как почечная ангиограмма полезна у пациентов с подозрением на поражение почечной артерии (но не гломерулонефрит, который лучше всего диагностируется с помощью биопсии почки).В последнее время компьютерная томографическая ангиография используется для быстрой диагностики у пациентов с подозрением на узелковый полиартериит. 40 Характерные ангиографические данные у пациентов с васкулитом средних сосудов (узелковый полиартериит) включают множественные микроаневризмы (обусловленные некротизирующим воспалением стенки сосуда с последующим ослаблением). 41 Магнитно-резонансная ангиограмма грудной аорты является методом выбора у пациентов с подозрением на васкулит крупных сосудов, такой как артериит Такаясу (см. ниже). 42 ,43 Это покажет стеноз, окклюзию или образование аневризмы.
Следует определить конкретный тип васкулита (где это возможно)
Наконец, было бы полезно определить тип васкулита, поскольку васкулиты с одинаковой клинической картиной могут иметь разные прогнозы. Например, пурпура Шенлейна-Геноха и микроскопический полиангиит могут проявляться как пальпируемой пурпурой, так и гломерулонефритом, но прогноз для пациентов с пурпурой Шенлейна-Геноха намного лучше 44 ,45 (см. вставку 4).
Первым шагом к определению конкретного типа васкулита является их классификация в зависимости от размера пораженного сосуда 46 (см. вставку 5 и таблицу 1). Пациенты, у которых подозревается васкулит крупных сосудов 39 на основании поражения аорты и ее ветвей, могут быть классифицированы как гигантоклеточный артериит или артериит Такаясу в зависимости от их возраста, этнического происхождения и предпочтения в отношении поражения определенных кровеносных сосудов. Гигантоклеточный артериит 34 вероятен у белого пациента старше 50 лет с преимущественным поражением экстракраниальных ветвей сонной артерии, тогда как артериит Такаясу вероятен у дальневосточного пациента моложе 50 лет с преимущественным поражением грудного отдела аорты и его ветви, кровоснабжающие верхние конечности.
Узелковый полиартериит является прототипом васкулита средних сосудов. По определению, пациентов с поражением мелких сосудов, таких как гломерулонефрит или легочный капиллярит, нельзя диагностировать как узелковый полиартериит . 47 Однако при узелковом полиартериите может поражаться почка из-за гипертензии или поражения почечных артерий среднего размера, что приводит к инфаркту почки. Болезнь Кавасаки 48 является эквивалентом узелкового полиартериита, встречающегося у детей раннего возраста.Он характеризуется преимущественным поражением коронарных артерий, что приводит к формированию аневризмы коронарных артерий и инфаркту миокарда.
Васкулиты мелких сосудов широко подразделяются на подклассы на основе того, включает ли патогенез опосредованную антителами цитотоксичность или образование иммунных комплексов. Особенно важно распознать тех пациентов, у которых васкулит, вероятно, вызван цитотоксичностью, опосредованной антителами, поскольку они склонны к развитию гломерулонефрита и (редко) легочного капиллярита, которые требуют немедленного лечения иммунодепрессантами.Отсутствие иммунных отложений в биоптатах и наличие АНЦА в сыворотке могут помочь выявить таких пациентов. АНЦА-ассоциированные васкулиты (ААВ) поражают не только мелкие сосуды, но и сосуды среднего размера, такие как артерии.
Вставка 4 Наглядный случай 3
56-летний мужчина обратился с жалобами на генерализованную артралгию, боль в животе и сыпь на обеих лодыжках в течение трех недель в анамнезе. Его история болезни ничем не примечательна, и он не принимал регулярные лекарства. Физикальное обследование показало пальпируемую пурпуру вокруг обеих лодыжек, но больше ничего.Анализ мочи с помощью тест-полосок показал наличие крови и белка. Биопсия кожи показала лейкоцитокластический васкулит, но иммунофлуоресценция, к сожалению, не потребовалась. И p, и c-ANCA были отрицательными. Был поставлен предположительный диагноз пурпура Шенлейна-Геноха, симптомы исчезли в течение следующих двух недель.
Через несколько месяцев он снова поступил с рецидивом сыпи и болей в животе и был направлен к ревматологу. Анализ мочи с помощью тест-полосок по-прежнему показал наличие крови и белка.Теперь появились признаки почечной недостаточности. Биопсия почки показала слабоиммунный некротизирующий гломерулонефрит с признаками рубцевания. Несмотря на лечение пульсирующими кортикостероидами и циклофосфамидом, функцию почек улучшить не удалось.
Коробка 5 Классификация васкулит на основе размера пораженного кровеносного сосуда
Большой сосуд Vasculitis
гигантский артериит
Arteritis
0
Средний сосуд Vasculitis
Полиартериит Nodosa
Kawasaki’s Embely
Маленький сосуд Vasculitis
anca ассоциированный Vasculitis
(синдром Churgener, синдром Churg-Strauss, микроскопический полиангиит)
Henoch-Schonlein Purpura
кожный лейкоцитнокластический ангисит
Криоглобулинемический васкулит
Вставка 6 Важные исследования, которые необходимо учитывать при первоначальном обследовании пациентов с подозрением на васкулит (в зависимости от клинической картины)
Для исключения «имитаторов» васкулита и вторичных причин
9000 6Кровавые культуры
9007EchoCardiogram
Экран гепатита (B и C)
ВИЧ-тест0
антигломерулярное подвальное мембранное антитело
антифосфолипида антитела
антиядерное антитело
для оценки степени Vasculitis
щуп мочи и микроскопии (все пациенты)
Грудная рентгенография (все пациенты)
нервные исследования нервов / электромиография / CK
для подтверждения диагностики Vasculitis
Для определения конкретного типа Vasculitis
ANCA
Cryoglobulin
Уровни дополнения
Уровни
Eosinofhil Уровни / IgE Уровни
Специфические данные на биопсии (некротизирующие гранулематозные воспаления, наличие IgA отложения, признаки образования иммунных комплексов (или их отсутствия))
При иммунофлуоресценции (ИФ) наблюдаются два типа окраски АНЦА, а именно цитоплазматическая (ц-АНЦА) и перинуклеарная (п-АНЦА). 49 ELISA следует всегда проводить у пациентов с положительными результатами иммунофлуоресценции (ИФ) для определения специфического антигена, на который нацелены ANCA. Наличие c-ANCA с анти-протеиназой 3 (анти-PR3) в высокой степени указывает на гранулематоз Вегенера, в то время как p-ANCA с анти-миелопероксидазой (анти-MPO) чаще встречается при синдроме Чарга-Стросса и микроскопическом полиангиите.
Хотя прогностическая ценность отрицательного IF для AAV в одной когорте составила около 97%, положительная прогностическая ценность (PPV) положительного IF для AAV составляет только около 45%.PPV как положительного IF, так и положительного ELISA, объединенных вместе для AAV, увеличивается примерно до 88%. Только для положительного теста на IF чувствительность для AAV составляет около 67%, а специфичность — около 93%. Для комбинированного IF и ELISA чувствительность снижается примерно до 52%, но специфичность увеличивается до 99%. 50 Другие группы также показали аналогичные цифры и усилили ценность подтверждения положительных результатов теста на IF с помощью ELISA. 51 ,52 ,53 Здесь стоит упомянуть, что ложноположительные результаты ANCA могут наблюдаться в самых разных условиях, особенно когда положительные результаты IF не подтверждаются ELISA.И наоборот, ANCA может быть отрицательным у значительной части пациентов с AAV (10–20 % пациентов с активным, нелеченым гранулематозом Вегенера, 30 % пациентов с ограниченным гранулематозом Вегенера, 30 % пациентов с МПА и 50 % пациентов с синдромом Чарга-Стросса в большинстве случаев). серии) 49 (см. вставку 4). Таким образом, тест на АНЦА не следует запрашивать, если нет клинического подозрения на васкулит, 53 и его отсутствие не следует рассматривать как свидетельство против ААВ.
Наличие таких признаков, как астма с поздним началом, полипы в носу и гиперэозинофилия с некротизирующим гранулематозным воспалением свидетельствует в пользу синдрома Чарга-Стросса, в то время как некротизирующее гранулематозное воспаление с преимущественным поражением верхних и нижних дыхательных путей и почек свидетельствует о гранулематозе Вегенера.Отсутствие гранулематозного воспаления свидетельствует в пользу МПА. Однако, поскольку выбор схемы лечения ААВ зависит от распространенности васкулита, идентификация конкретного типа ААВ не имеет значения при начальной оценке.
Другие формы васкулита мелких сосудов (опосредованные иммунными комплексами) можно идентифицировать по наличию других признаков. У пациентов с болями в суставах, пальпируемой пурпурой, болями в животе и нефритом наличие сосудистых отложений IgA при биопсии является диагностическим признаком пурпуры Шенлейна-Геноха.Наличие криоглобулина в сыворотке свидетельствует о криоглобулинемическом васкулите. Кожный лейкоцитокластический ангиит с благоприятным прогнозом является диагнозом исключения. Поскольку гистологическое исследование кожного лейкоцитокластического ангиита сходно с исследованием кожных поражений, возникающих как компонент системных васкулитов мелких сосудов, важно исключить системное заболевание у таких пациентов. 31
Диагностический подход к пациентам с подозрением на васкулит
Резюме
Васкулит представляет несколько диагностических проблем.Во-первых, у пациентов могут быть разнообразные клинические проявления с широким спектром от изолированного кожного васкулита до мультисистемного поражения. Во-вторых, есть несколько заболеваний, которые могут имитировать проявление васкулита. Поэтому диапазон дифференциальной диагностики широк. В-третьих, васкулит может возникать как первичное заболевание или быть вторичным по отношению к различным заболеваниям. Становится важным дифференцировать их, поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарственным препаратам, отличается от лечения первичного васкулита.В-четвертых, существует несколько различных форм васкулита. Некоторые из них являются доброкачественными и самоограничивающимися, в то время как другие могут угрожать жизненно важным функциям органов и жизни. Отсюда следует, что при обследовании пациентов с подозрением на васкулит необходим рациональный подход.
Ключевые слова: васкулит, диагностика
Васкулит – воспаление стенки кровеносного сосуда. Любой тип кровеносных сосудов в любом органе может быть затронут.
Клинические проявления возникают, потому что:
Системная воспалительная реакция в результате высвобождения химических медиаторов из воспаленных кровеносных сосудов приводит к различным неспецифическим системным проявлениям.Они включают лихорадку, ночную потливость, недомогание, потерю веса, артралгию, миалгию и лабораторные признаки, такие как нормоцитарная и нормохромная анемия, лейкоцитоз, тромбоцитоз и повышение скорости оседания эртироцитов (СОЭ) и С-реактивного белка (СРБ). У некоторых пациентов, особенно на ранних стадиях заболевания, могут наблюдаться изолированные системные проявления, представляющие диагностическую проблему. И наоборот, системная воспалительная реакция не наблюдается у большинства пациентов с локализованными формами васкулита.
Более специфические проявления поражения различных систем органов возникают по одному или обоим из следующих механизмов 1 :
разрыв стенки сосуда. Кровоизлияние происходит в пораженный орган. Клиническая картина зависит от места поражения. Если вовлекаются только кожные венулы, происходит транссудация эритроцитов или кровоизлияние в кожу с пальпируемой пурпурой.Если вовлечены легочные капилляры, картина может быть более драматичной с кровоизлиянием в альвеолы, проявляющимся одышкой и кровохарканьем.
(2) Сужение или полная окклюзия пораженного сосуда из-за пролиферации интимы сосуда и образования внутрипросветного тромба: это приводит к ишемии или инфаркту пораженных органов. Примерами проявлений являются некротические язвы кожи, множественный мононеврит или инфаркт крупного органа в зависимости от места поражения.
Таким образом, васкулит следует подозревать у пациентов с необъяснимой ишемией (которая возникает при отсутствии факторов риска атеросклеротического поражения сосудов) или мультисистемным заболеванием, особенно при наличии системной воспалительной реакции или таких признаков, как пальпируемая пурпура, множественный мононеврит или гломерулонефрит. 1 В зависимости от типа пораженного кровеносного сосуда и степени поражения клиническая картина может варьироваться от изолированного доброкачественного и самокупирующегося кожного васкулита до угрожающего жизни распространенного поражения внутренних органов. 2 ,3 ,4 ,5 ,6
В таблице 1 представлены клинические признаки васкулита в зависимости от размеров пораженных сосудов. Однако следует отметить, что большинство форм васкулита на самом деле не соблюдают границы размера сосудов, и происходит значительное перекрытие. Я использовал эту классификацию только потому, что она помогает лучше понять клинические проявления.
Таблица 1 Клинические особенности васкулит на основе размера пораженного кровеносного сосуда
При встрече с пациентом с возможным васкулитом следует задать пять важных вопросов (в зависимости от клинической картины):
Может ли это состояние имитировать проявление васкулита?
Есть ли вторичная основная причина?
Какова степень васкулита?
Как подтвердить диагноз васкулит?
Какой это тип васкулита?
В первую очередь следует исключить васкулитные «имитаторы»
Некоторые состояния могут имитировать васкулит 7 ,8 ,9 и должны учитываться при дифференциальной диагностике в зависимости от клинической картины.
Во-первых, инфекция очень похожа на васкулит (см. вставку 1). Некоторые клинические и лабораторные признаки являются общими как для васкулита, так и для инфекции. Конституциональные симптомы, такие как лихорадка, недомогание, артралгия, миалгия и потеря веса, и лабораторные признаки, такие как нормоцитарная нормохромная анемия, лейкоцитоз периферической крови, тромбоцитоз, повышенная СОЭ и СРБ, встречаются в обоих случаях. Поскольку лечение васкулита влечет за собой использование иммунодепрессантов, последствия нераспознания инфекции будут катастрофическими.Таким образом, обязательным является проведение полного и надлежащего инфекционного скрининга у всех пациентов с подозрением на васкулит, особенно у пациентов с признаками системного воспаления. Было высказано предположение, что уровни прокальцитонина повышены у пациентов с инфекцией, но не у пациентов с неинфекционными воспалительными состояниями, 10 , но этот тест не является широко доступным.
Помимо инфекции, несколько редких состояний, включая тромботические расстройства, такие как синдром антифосфолипидных антител, 11 тромботическая тромбоцитопеническая пурпура, 12 и серповидно-клеточная анемия, эмболизация из миксомы предсердий 13 ,14 и холестериновые эмболы из атеромы 15 невоспалительные заболевания сосудистой стенки, такие как фибромышечная дисплазия, 16 амилоидоз 17 и цинга, 18 и спазм сосудов, вызванный спорыньей 19 , могут все имитировать проявления васкулита, вызывая ишемию 20 Если васкулит был ограничен одной или несколькими системами органов, дифференциальная диагностика становится еще шире. Так, например, рентгенологические признаки множественных узловых затемнений в легких могут встречаться не только при гранулематозе Вегенера, но и при целом ряде других состояний, включая метастазы в легкие и инфекцию.
Вставка 1 Наглядный случай 1
48-летний мужчина, употребляющий инъекционные наркотики, поступил с жалобами на плохое самочувствие в течение четырех недель и пурпурную сыпь на обеих ногах.Он выглядел больным, на мякоти его пальцев было несколько инфарктов ногтевого валика и васкулитных поражений. Картина крови соответствовала системной воспалительной реакции. Рентгенография грудной клетки показала два отдельных кавитационных очага в правом легком. Биопсия кожи показала лейкоцитокластический васкулит. Первоначально его болезнь была связана с системным васкулитом, и было запрошено мнение специалиста.
Через несколько дней после поступления по совету пульмонолога были проведены серийные посев крови и эхокардиограмма, и пациенту предположительно были назначены антибиотики широкого спектра действия.Культуры крови выросли Staphylococcus aereus , а трансторакальная эхокардиограмма показала вегетации вокруг трехстворчатого клапана, соответствующие эндокардиту правых отделов сердца. Кавитационные поражения, скорее всего, были абсцессами легких, вторичными по отношению к септическим эмболам.
Возможные вторичные причины васкулита должны быть исключены
Поскольку лечение некоторых форм васкулита, таких как вторичные по отношению к инфекции или лекарствам, отличается от лечения первичного васкулита, важно исключить такие состояния, которые могут вызвать вторичный васкулит. васкулит (вставка 2).
Инфекции часто сосуществуют с васкулитом, а некоторые инфекции, такие как гепатит В и С, вирус иммунодефицита человека, инфекционный эндокардит и туберкулез, являются важной вторичной причиной васкулита. 21 ,22 ,23 ,24 ,25 Наличие сопутствующей инфекции или лежащей в основе инфекционной этиологии может изменить лечение васкулита. Иммуносупрессивная терапия, применяемая для лечения пациентов с первичным васкулитом, может привести к плачевным последствиям на фоне нераспознанной инфекции.Так, например, пациенты с инфицированной васкулитной язвой голени должны сначала получить соответствующее лечение антибиотиками для эрадикации инфекции, прежде чем начинать лечение васкулита, а пациенты с узелковым полиартериитом, вторичным по отношению к гепатиту В, должны лечиться противовирусными препаратами, а не циклофосфамидом. 26
Большинство форм вторичного васкулита крайне редко, за возможным исключением ревматоидного васкулита. 20 Васкулит редко является начальным проявлением, когда он возникает на фоне ревматоидного артрита или системной красной волчанки, и поэтому его легко диагностировать по признакам основного заболевания.Среди вторичных причин особого упоминания заслуживает лекарственный васкулит, так как разрешение васкулита, вероятно, произойдет после отмены возбудителя. 27 У пациентов может быть широкий спектр проявлений, начиная от изолированного кожного васкулита и заканчивая обширным поражением внутренних органов. Лекарства, такие как гидралазин, пропилтиоурацил и монтелукаст, могут вызывать васкулит, связанный с ANCA (антинейтрофильными цитоплазматическими антителами). ANCA обычно направлен против миопероксидазы (перинуклеарной ANCA (p-ANCA)) 28 (см. ниже).Клиническая картина может быть неотличима от идиопатических ANCA-ассоциированных системных васкулитов, таких как гранулематоз Вегенера или синдром Чарга-Стросса. 29 Поэтому у всех пациентов с васкулитными проявлениями следует собрать полный анамнез.
Необходимо оценить степень васкулита
Важно оценить степень васкулита и выявить поражение внутренних органов даже у пациентов с изолированным кожным васкулитом.Как кожный лейкоцитокластический ангиит, так и микроскопический полиангиит (см. ниже) могут проявляться пальпируемой пурпурой, но в то время как первый обычно является самоограничивающейся формой васкулита, который часто ограничен кожей, второй может осложняться опасным для жизни поражением внутренних органов. 31
Обширное поражение и угроза функции жизненно важных органов требуют агрессивного лечения. Например, комбинированная терапия циклофосфамидом и метилпреднизолоном предлагается пациентам с поражением почек при гранулематозе Вегенера для предотвращения прогрессирования до терминальной стадии почечной недостаточности, 32 , в то время как даже ко-тримоксазола достаточно для лечения некоторых пациентов с заболеванием, ограниченным верхними дыхательными путями. 33 (см. вставку 3).Другой пример — гигантоклеточный артериит. Пациентам с височной головной болью и отсутствием зрительных симптомов обычно требуется около 40 миллиграммов преднизолона в день, 34 , но пациентам с непосредственной угрозой для зрения необходимо немедленно начать прием гораздо более высоких доз. 35
Тщательный сбор анамнеза и подробный физикальный осмотр, дополненный несколькими простыми исследованиями, такими как анализ мочи и рентгенография грудной клетки, должны быть достаточными для большинства пациентов, чтобы оценить степень поражения васкулитом.
Необходимо получить гистологическое и/или рентгенологическое подтверждение васкулита
Клиническая оценка должна быть направлена на определение подходящего места для биопсии, поскольку диагностика тканей жизненно важна для подтверждения диагноза васкулита. Место биопсии зависит от клинической картины. Общие предпочтительные места включают кожу, почки, височную артерию, мышцы, слизистую оболочку носа, легкие, икроножный нерв и яичко. Если бы имелись клинические доказательства мультисистемного поражения, выбор места биопсии зависел бы от вероятности того, что это повлияет на решение о лечении.У пациентов с поражением кожи и почек биопсия почки предпочтительнее, так как обнаружение некротизирующего гломерулонефрита помогает не только подтвердить диагноз васкулита, но и решить, насколько агрессивным должно быть лечение. Слепая биопсия для «исключения васкулита» у пациентов с неспецифическими генерализованными системными симптомами обычно бесполезна.
Коробка 2 Вторичные причины Васкулита (модифицированные от валовой
et alИнфекционные заболевания: гепатит В и С, вирус иммунодефицита человека, микобактерии, сифилис
NEOPLASIA: гематологические злокачественные новообразования, такие как миелололиферативные и лимфопролиферативные расстройства, твердые опухоли
препараты (практически любой препарат)
коробка 3 иллюстрации случай 2
62-летняя ранее здоровая женщина обратилась к отоларингологу с жалобами на корки в носу, носовое кровотечение и рецидивирующий синусит.Сывороточный c-ANCA (цитоплазматический ANCA) был положительным при непрямой иммунофлуоресценции с анти-PR3 (анти-протеиназой 3) с помощью твердофазного иммуноферментного анализа (ELISA). Биопсия слизистой носа показала признаки некротизирующего васкулита. Был поставлен диагноз гранулематоз Вегенера, и она была направлена к ревматологу.
Дальнейшее обследование показало множественные узелковые тени на рентгенограмме грудной клетки (она отрицала какие-либо респираторные симптомы), а также кровь и белок в тесте мочи с помощью тест-полоски.Микроскопия мочи показала эритроцитарные цилиндры, а биопсия почек показала некротизирующий гломерулонефрит. Ремиссию индуцировали комбинированным лечением метилпреднизолоном и циклофосфамидом.
Результаты биопсии иногда могут быть бесполезными даже у пациентов с определенным васкулитом. Гистологическое исследование может быть нормальным (результат биопсии икроножного нерва у пациентов с определенным васкулитом составляет только около 45% 36 ) или показать только неспецифические результаты. Например, некротизирующиеся гранулемы не всегда обнаруживаются в образцах биопсии слизистой оболочки носа или легкого у пациентов с подозрением на гранулематоз Вегенера. 37 ,38 Следовательно, наличие даже неспецифического воспаления при отсутствии инфекции или злокачественных новообразований, связанных с положительными c-ANCA и анти-PR3 (см. ниже) в правильном клиническом контексте должно быть достаточным для диагностики гранулематоза Вегенера.
Хотя было бы целесообразно дождаться результатов биопсии перед началом специфического лечения, при некоторых формах васкулита, таких как гигантоклеточный артериит (пожилые пациенты с впервые появившейся головной болью и повышенной СОЭ), лечение кортикостероидами следует начинать даже перед организацией биопсии височной артерии, чтобы предотвратить риск слепоты. 39 У некоторых пациентов подтверждение биопсии не является обязательным. Например, у пациента с ревматоидным артритом, у которого развиваются инфаркты ногтевого валика, пальпируемая пурпура, множественный мононеврит и некротические язвы на ногах, несомненно, ревматоидный васкулит.
Если тканевая диагностика нецелесообразна (пациенты с васкулитом крупных или средних сосудов, у которых нет доступных тканей для получения гистологического подтверждения), следует рассмотреть возможность проведения ангиографии. Например, ангиограммы брыжейки и чревного ствола полезны у пациентов с подозрением на васкулит желудочно-кишечного тракта, в то время как почечная ангиограмма полезна у пациентов с подозрением на поражение почечной артерии (но не гломерулонефрит, который лучше всего диагностируется с помощью биопсии почки).В последнее время компьютерная томографическая ангиография используется для быстрой диагностики у пациентов с подозрением на узелковый полиартериит. 40 Характерные ангиографические данные у пациентов с васкулитом средних сосудов (узелковый полиартериит) включают множественные микроаневризмы (обусловленные некротизирующим воспалением стенки сосуда с последующим ослаблением). 41 Магнитно-резонансная ангиограмма грудной аорты является методом выбора у пациентов с подозрением на васкулит крупных сосудов, такой как артериит Такаясу (см. ниже). 42 ,43 Это покажет стеноз, окклюзию или образование аневризмы.
Следует определить конкретный тип васкулита (где это возможно)
Наконец, было бы полезно определить тип васкулита, поскольку васкулиты с одинаковой клинической картиной могут иметь разные прогнозы. Например, пурпура Шенлейна-Геноха и микроскопический полиангиит могут проявляться как пальпируемой пурпурой, так и гломерулонефритом, но прогноз для пациентов с пурпурой Шенлейна-Геноха намного лучше 44 ,45 (см. вставку 4).
Первым шагом к определению конкретного типа васкулита является их классификация в зависимости от размера пораженного сосуда 46 (см. вставку 5 и таблицу 1). Пациенты, у которых подозревается васкулит крупных сосудов 39 на основании поражения аорты и ее ветвей, могут быть классифицированы как гигантоклеточный артериит или артериит Такаясу в зависимости от их возраста, этнического происхождения и предпочтения в отношении поражения определенных кровеносных сосудов. Гигантоклеточный артериит 34 вероятен у белого пациента старше 50 лет с преимущественным поражением экстракраниальных ветвей сонной артерии, тогда как артериит Такаясу вероятен у дальневосточного пациента моложе 50 лет с преимущественным поражением грудного отдела аорты и его ветви, кровоснабжающие верхние конечности.
Узелковый полиартериит является прототипом васкулита средних сосудов. По определению, пациентов с поражением мелких сосудов, таких как гломерулонефрит или легочный капиллярит, нельзя диагностировать как узелковый полиартериит . 47 Однако при узелковом полиартериите может поражаться почка из-за гипертензии или поражения почечных артерий среднего размера, что приводит к инфаркту почки. Болезнь Кавасаки 48 является эквивалентом узелкового полиартериита, встречающегося у детей раннего возраста.Он характеризуется преимущественным поражением коронарных артерий, что приводит к формированию аневризмы коронарных артерий и инфаркту миокарда.
Васкулиты мелких сосудов широко подразделяются на подклассы на основе того, включает ли патогенез опосредованную антителами цитотоксичность или образование иммунных комплексов. Особенно важно распознать тех пациентов, у которых васкулит, вероятно, вызван цитотоксичностью, опосредованной антителами, поскольку они склонны к развитию гломерулонефрита и (редко) легочного капиллярита, которые требуют немедленного лечения иммунодепрессантами.Отсутствие иммунных отложений в биоптатах и наличие АНЦА в сыворотке могут помочь выявить таких пациентов. АНЦА-ассоциированные васкулиты (ААВ) поражают не только мелкие сосуды, но и сосуды среднего размера, такие как артерии.
Вставка 4 Наглядный случай 3
56-летний мужчина обратился с жалобами на генерализованную артралгию, боль в животе и сыпь на обеих лодыжках в течение трех недель в анамнезе. Его история болезни ничем не примечательна, и он не принимал регулярные лекарства. Физикальное обследование показало пальпируемую пурпуру вокруг обеих лодыжек, но больше ничего.Анализ мочи с помощью тест-полосок показал наличие крови и белка. Биопсия кожи показала лейкоцитокластический васкулит, но иммунофлуоресценция, к сожалению, не потребовалась. И p, и c-ANCA были отрицательными. Был поставлен предположительный диагноз пурпура Шенлейна-Геноха, симптомы исчезли в течение следующих двух недель.
Через несколько месяцев он снова поступил с рецидивом сыпи и болей в животе и был направлен к ревматологу. Анализ мочи с помощью тест-полосок по-прежнему показал наличие крови и белка.Теперь появились признаки почечной недостаточности. Биопсия почки показала слабоиммунный некротизирующий гломерулонефрит с признаками рубцевания. Несмотря на лечение пульсирующими кортикостероидами и циклофосфамидом, функцию почек улучшить не удалось.
Коробка 5 Классификация васкулит на основе размера пораженного кровеносного сосуда
Большой сосуд Vasculitis
гигантский артериит
Arteritis
0
Средний сосуд Vasculitis
Полиартериит Nodosa
Kawasaki’s Embely
Маленький сосуд Vasculitis
anca ассоциированный Vasculitis
(синдром Churgener, синдром Churg-Strauss, микроскопический полиангиит)
Henoch-Schonlein Purpura
кожный лейкоцитнокластический ангисит
Криоглобулинемический васкулит
Вставка 6 Важные исследования, которые необходимо учитывать при первоначальном обследовании пациентов с подозрением на васкулит (в зависимости от клинической картины)
Для исключения «имитаторов» васкулита и вторичных причин
9000 6Кровавые культуры
9007EchoCardiogram
Экран гепатита (B и C)
ВИЧ-тест0
антигломерулярное подвальное мембранное антитело
антифосфолипида антитела
антиядерное антитело
для оценки степени Vasculitis
щуп мочи и микроскопии (все пациенты)
Грудная рентгенография (все пациенты)
нервные исследования нервов / электромиография / CK
для подтверждения диагностики Vasculitis
Для определения конкретного типа Vasculitis
ANCA
Cryoglobulin
Уровни дополнения
Уровни
Eosinofhil Уровни / IgE Уровни
Специфические данные на биопсии (некротизирующие гранулематозные воспаления, наличие IgA отложения, признаки образования иммунных комплексов (или их отсутствия))
При иммунофлуоресценции (ИФ) наблюдаются два типа окраски АНЦА, а именно цитоплазматическая (ц-АНЦА) и перинуклеарная (п-АНЦА). 49 ELISA следует всегда проводить у пациентов с положительными результатами иммунофлуоресценции (ИФ) для определения специфического антигена, на который нацелены ANCA. Наличие c-ANCA с анти-протеиназой 3 (анти-PR3) в высокой степени указывает на гранулематоз Вегенера, в то время как p-ANCA с анти-миелопероксидазой (анти-MPO) чаще встречается при синдроме Чарга-Стросса и микроскопическом полиангиите.
Хотя прогностическая ценность отрицательного IF для AAV в одной когорте составила около 97%, положительная прогностическая ценность (PPV) положительного IF для AAV составляет только около 45%.PPV как положительного IF, так и положительного ELISA, объединенных вместе для AAV, увеличивается примерно до 88%. Только для положительного теста на IF чувствительность для AAV составляет около 67%, а специфичность — около 93%. Для комбинированного IF и ELISA чувствительность снижается примерно до 52%, но специфичность увеличивается до 99%. 50 Другие группы также показали аналогичные цифры и усилили ценность подтверждения положительных результатов теста на IF с помощью ELISA. 51 ,52 ,53 Здесь стоит упомянуть, что ложноположительные результаты ANCA могут наблюдаться в самых разных условиях, особенно когда положительные результаты IF не подтверждаются ELISA.И наоборот, ANCA может быть отрицательным у значительной части пациентов с AAV (10–20 % пациентов с активным, нелеченым гранулематозом Вегенера, 30 % пациентов с ограниченным гранулематозом Вегенера, 30 % пациентов с МПА и 50 % пациентов с синдромом Чарга-Стросса в большинстве случаев). серии) 49 (см. вставку 4). Таким образом, тест на АНЦА не следует запрашивать, если нет клинического подозрения на васкулит, 53 и его отсутствие не следует рассматривать как свидетельство против ААВ.
Наличие таких признаков, как астма с поздним началом, полипы в носу и гиперэозинофилия с некротизирующим гранулематозным воспалением свидетельствует в пользу синдрома Чарга-Стросса, в то время как некротизирующее гранулематозное воспаление с преимущественным поражением верхних и нижних дыхательных путей и почек свидетельствует о гранулематозе Вегенера.Отсутствие гранулематозного воспаления свидетельствует в пользу МПА. Однако, поскольку выбор схемы лечения ААВ зависит от распространенности васкулита, идентификация конкретного типа ААВ не имеет значения при начальной оценке.
Другие формы васкулита мелких сосудов (опосредованные иммунными комплексами) можно идентифицировать по наличию других признаков. У пациентов с болями в суставах, пальпируемой пурпурой, болями в животе и нефритом наличие сосудистых отложений IgA при биопсии является диагностическим признаком пурпуры Шенлейна-Геноха.Наличие криоглобулина в сыворотке свидетельствует о криоглобулинемическом васкулите. Кожный лейкоцитокластический ангиит с благоприятным прогнозом является диагнозом исключения. Поскольку гистологическое исследование кожного лейкоцитокластического ангиита сходно с исследованием кожных поражений, возникающих как компонент системных васкулитов мелких сосудов, важно исключить системное заболевание у таких пациентов. 31
Симптомы, причины, типы, диагностика и лечение
Что такое васкулит?
Васкулит — это общий термин для нескольких состояний, вызывающих воспаление кровеносных сосудов.Его также называют ангиитом или артериитом. Это может сделать ваши кровеносные сосуды слабыми, растянутыми, большими или уже. Они могут закрыться полностью.
Васкулит может поражать людей в любом возрасте. Некоторые формы поражают кровеносные сосуды, которые идут или снабжают определенные органы, такие как кожа, глаза или мозг. Другие виды могут поражать многие системы органов одновременно. Некоторые из этих общих форм могут быть легкими и не требуют лечения. Другие могут быть тяжелыми.
Причины васкулита
Врачи не знают, что вызывает многие случаи васкулита.Это может быть связано с аллергической реакцией на лекарство. Вы также можете получить его после перенесенной инфекции, которая вызывает необычный ответ в вашей иммунной системе, повреждая кровеносные сосуды.
Васкулит также может быть связан с заболеваниями иммунной системы, которые у вас были в течение нескольких месяцев или лет, такими как ревматоидный артрит, волчанка или синдром Шегрена.
Осложнения васкулита
Васкулит может быть серьезным. Когда ваш кровеносный сосуд становится слабым, он может растягиваться и выпячиваться (так называемая аневризма).Он также может лопнуть, вызывая кровотечение. Это может быть опасно для жизни, но очень редко.
Когда ваш кровеносный сосуд воспаляется и сужается, он может частично или полностью блокировать приток крови к этой области вашего тела. Если у вас недостаточно других кровеносных сосудов для снабжения этой области, ткань отомрет. Это может произойти в любой части вашего тела.
Симптомы васкулита
Васкулит может иметь общие симптомы, такие как лихорадка, потеря аппетита, потеря веса и утомляемость.
Это также может вызвать определенные проблемы, в зависимости от пораженной части тела. Если это ваша кожа, у вас может быть сыпь. Если ваши нервы не получают достаточного количества крови, у вас может быть онемение и слабость.
Васкулит головного мозга может вызвать инсульт. У вас может быть сердечный приступ, если это повлияет на ваше сердце. Воспаление в сосудах, снабжающих кровью почки, может привести к почечной недостаточности.
Если вы заметили что-то необычное, немедленно обратитесь к врачу.
Типы васкулита
Врачи делят васкулит на типы в зависимости от размера вовлеченных кровеносных сосудов:
- Большой. Сюда входят такие состояния, как ревматическая полимиалгия, артериит Такаясу и височный артериит.
- Средний. Примерами являются болезнь Бюргера, кожный васкулит, болезнь Кавасаки и узелковый полиартериит.
- Маленький. Сюда входят синдром Бехчета, синдром Чарга-Стросса, кожный васкулит, пурпура Шенлейна-Геноха, микроскопический полиангиит, гранулематоз с полиангиитом, васкулит игрока в гольф и криоглобулинемия.
Диагностика васкулита
Ваш врач спросит о вашей истории болезни и проведет медицинский осмотр.Вам понадобятся тесты, чтобы найти воспаление или исключить другие состояния. Они могут включать:
- Анализы крови. Определенные типы клеток крови или антител могут быть признаками васкулита.
- Анализы мочи. Эти проверки на повреждение почек.
- Визуальные тесты . Рентген, МРТ, КТ, ПЭТ и УЗИ показывают воспаление в кровеносных сосудах и органах. Вам также может быть сделана ангиограмма, при которой врач вводит краситель в кровоток.Он появляется на рентгеновских снимках, чтобы дать лучшее представление о ваших кровеносных сосудах.
- Сердечные тесты. Эхокардиограмма проверяет, насколько хорошо работает ваше сердце.
- Биопсия. Ваш врач берет образец ткани из вашего кровеносного сосуда или органа. Специалист может проверить его на признаки воспаления или повреждения.
Лечение васкулита
Лечение зависит от того, что вызвало ваш васкулит и какие органы поражены. Васкулит может пройти сам по себе, если он является результатом аллергической реакции.Но если поражены жизненно важные органы, такие как легкие, мозг или почки, лечение необходимо немедленно.
Ваш врач, вероятно, назначит вам кортикостероидные препараты, также известные как стероиды, для борьбы с воспалением. Возможно, вам придется принимать их в течение длительного времени. Ваш врач будет внимательно следить за вашими побочными эффектами, такими как высокое кровяное давление, высокий уровень сахара в крови и проблемы с костями.
Другие лекарства могут помочь замедлить вашу иммунную систему с более мягкими побочными эффектами, чем стероиды. К ним относятся метотрексат (Rheumatrex, Trexall).
Препарат под названием тоцилизумаб (Актемра) блокирует воспалительный белок в организме. Возможно, вы сможете использовать более низкую дозу стероидов, если будете принимать их одновременно.
Если у вас есть васкулит, связанный с антинейтрофильными цитоплазматическими аутоантителами (ANCA), ваш врач может назначить авакопан (Тавнеос).
Прогноз васкулита
Ваш прогноз будет зависеть от нескольких факторов, в том числе от типа вашего васкулита и от того, как быстро вам поставили диагноз.






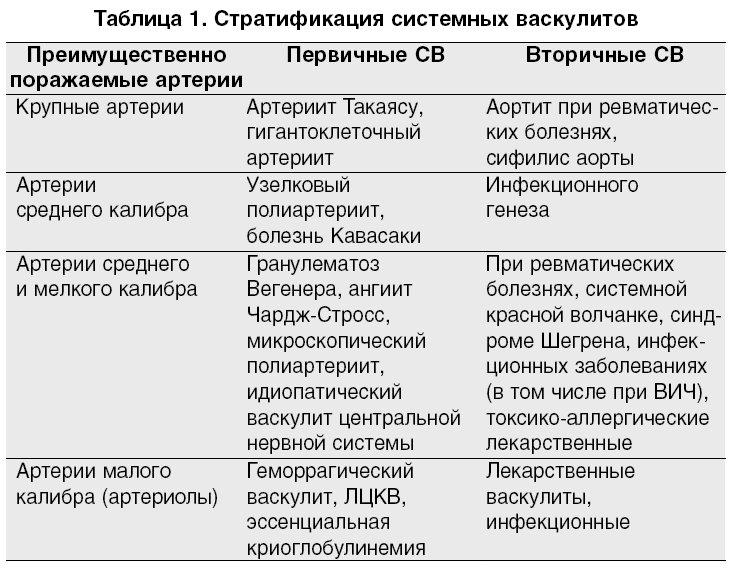
 ). Такие недуги способны быстро прогрессировать, поражая капилляры, артериолы и венулы. Нередко поражаются легкие, почки, органы зрения. Больной начинает страдать от тяжелой одышки, бронхиальной астмы и иных патологий
). Такие недуги способны быстро прогрессировать, поражая капилляры, артериолы и венулы. Нередко поражаются легкие, почки, органы зрения. Больной начинает страдать от тяжелой одышки, бронхиальной астмы и иных патологий Такая диагностика позволяет исключить ревматическую патологию
Такая диагностика позволяет исключить ревматическую патологию Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло
Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания
План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания


 В некоторых случаях почки могут прекратить выполнять свои функции.
В некоторых случаях почки могут прекратить выполнять свои функции. При этой разновидности патологии высыпания на коже практически никогда не возникают.
При этой разновидности патологии высыпания на коже практически никогда не возникают.

 Довольно часто этот признак проявляется вместе с другими симптомами геморрагического васкулита у взрослых. Боли напоминают схватки и уменьшаются при принятии коленно-локтевой позы. Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно.
Довольно часто этот признак проявляется вместе с другими симптомами геморрагического васкулита у взрослых. Боли напоминают схватки и уменьшаются при принятии коленно-локтевой позы. Иногда к симптомам геморрагического васкулита добавляются рвота и жидкий стул с примесями крови или слизи. Но спустя несколько дней симптомы острой боли пройдут самостоятельно.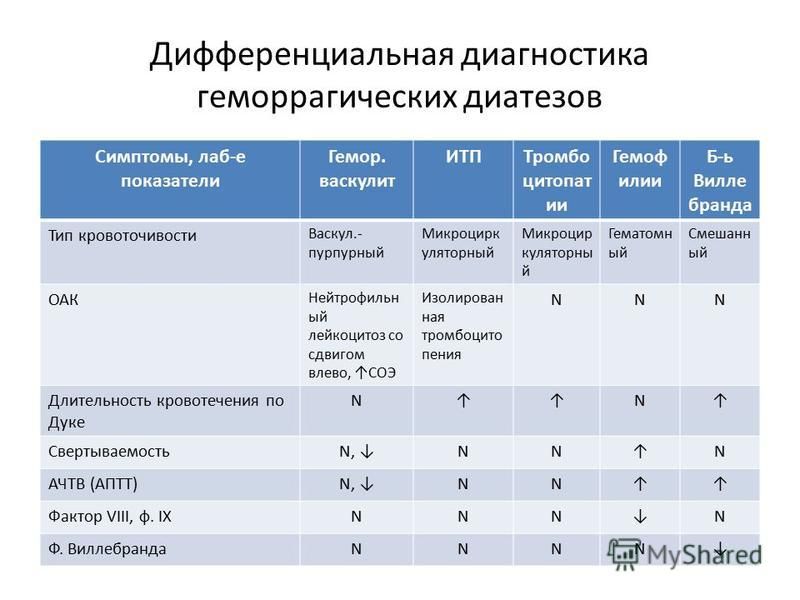
 Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.
Обусловлена она кровоизлияниями в стенку кишечника, возможна кровавая рвота или дефекация с примесями крови. При обильных кровотечениях наблюдается потеря сознания или резкое развитие анемии, провоцируется кишечная непроходимость, аппендицит и перекрут кисты яичника. Именно поэтому очень важно обратить внимание на симптомы как можно раньше и обратится к врачу за помощью.