Лекарственный препарат ЗАО «Лекко» Диаскинтест — «Диаскинтест. Результаты с фото. Отличие от реакции Манту.»
Мы живем в крае с неблагополучной ситуацией по туберкулезу (хотя в России есть и хуже намного).
У меня всегда была большая реакция Манту.
Реакция Манту используется в первичной диагностике туберкулеза уже почти 100лет!
Сколько себя помню в детстве, на месте «пуговки» появлялась огромная блямба под 20мм. Потом мама водила меня к фтизиатру, который даже выписывал мне какие-то таблетки, которые мама мне не давала, а врачу (если спросит) просила говорить, что я их пила.. А еще врач говорил, что мне нельзя мыть пол! Я так этим гордилась — нельзя мыть пол, как круто)))
Когда я выросла, реакцию Манту заменили на ежегодную флюорографию, снимок был отличным, и от меня все отстали.
Реакцию Манту считаю безнадежно устаревшей проверкой, потому что:
— слишком много ложноположительных реакций
— специальный уход за местом «укола»
— аллергические реакции
— влияние внешних и внутренних факторов на результат пробы
Детям сейчас тоже делают реакцию Манту. Ежегодно начиная с 1 года.
Ежегодно начиная с 1 года.
Дети, которые дали «положительную реакцию», направляются к фтизиатру.
Там ребенку делают диаскинтест, который в подавляющем большинстве случаев отрицательный.
Если через год, сделанная реакция Манту не покажет вираж (скачок), то ребенок снимается с учета.
Если «Манту» увеличится, то — снова диаскинтест.
Также на каком-нибудь этапе врачи могут попросить сделать рентген, сдать кровь и т.д..
В школах (т.е с 8 до 17 лет) ставят Диаскинтест, не знаю почему детям младшего возраста до сих пор ставят Манту.
Вот так происходит это в нашем городе.
Наша история
Сын 13 лет. Ежегодные обследования в школе. Диаскинтест отрицательный. На фото даже не видно места укола. Еле-еле заметная точка. Такой и должен быть ОТРИЦАТЕЛЬНЫЙ РЕЗУЛЬТАТ ДИАСКИНТЕСТА.
Дочке 1 год, реакция Манту — отрицательная.
Дочке 2 года, реакция Манту — отрицательная.
Дочке 3 года, реакция Манту — 8мм. Нас отправили к фтизиатру. На вопрос подруги «у нас 11мм, почему нас не отправили?», отвечаю — «У вас нет виража, у вас и в том году большая была..»
Фтизиатры принимают только в «краевом противотуберкулезном диспансере» Нам пришлось ехать туда.
Дело было холодным летом 2015.. Как сейчас помню. Высокий бетонный забор. Дорожка к детской поликлинике вся раздолбана. По обе стороны растут поганки! А на деревьях висят игрушки!
В солнечный день не так, а мы были летом, серые тучи, противный дождик, и эти игрушки.. бррр…
Там нам поставили диаскинтест. И сказали ждать 3 дня.
ДИАСКИНТЕСТ
современный препарат для выявления латентных форм туберкулеза. Новое средство первичной диагностики позволяет практически безошибочно определять, инфицирован человек туберкулезными бактериями или нет.
Что представляет из себя Диаскинтест
Некоторые считают, что это прививка. Это не прививка! Это тест, при котором в кожу вводятся белковые аллергены (антигены) для выявления иммунного ответа организма. Если ответ положительный, то, иммунная система знакома с этими белковыми аллергенами. Это говорит о том, что человек либо инфицирован, либо находится в активной стадии болезни.
Как делается ДСТ (Диаскинтест)
Делается также, как и реакция Манту, внутрикожно, специальным шприцом с тонкой иголкой в область предплечья (между запястьем и логтем)
Состав препарата
Препарат Диаскинтест содержит:
- Специальным образом подготовленные белки бактерий туберкулеза CFP10 ESAT6;
- консервант – фенол;
- стабилизатор – полисорбат;
- натрий и калий фосфорно-кислые;
- хлорид натрия;
- вода.
Страна разработчик и производитель – Россия.
Показания к проведению ДСТ
- диагностики туберкулезной инфекции;
- оценки активности заболевания;
- исключения другой патологии, схожей по течению с туберкулезом;
- дифференциальной диагностики реакции после инфицирования и реакции после введения вакцины БЦЖ;
- оценки эффективности проводимой терапии.
Противопоказания к проведению ДСТ
Любые воспалительные процессы в организме.
Респираторные и вирусные заболевания.
Температура, даже незначительная.
Аллергическая реакция организма на белок.
Ринит в острой форме, кашель сухой или влажный.
Как оценивают результаты:
Измеряется поперечный размер.
Результат может быть
- положительным (наличия папулы любой величины)
- сомнительным (инфильтрата нет, отмечается покраснение)
- отрицательным (инфильтрат и покраснение полностью отсутствуют)
На руке также была еле заметная точка, нам поставили отрицательный результат и отпустили на год.
(Все профилактические прививки пока под запретом)
Дочке 4 года, нам ставят Диаскинтест, дают такой бланк
и, о ужас, там начинает виднеться какое-то пятно! А ведь я была уверена, что отрицательный результат возможен только при полном отсутствии любой реакции.
Но оказалось, что такая реакция не означает положительного результата. Папулы нет, над кожей ничего не возвышается.
Это не покраснение, это просто синяк! Который образовался в результате прокола подкожного сосудика. Результат ДСТ отрицательный.
Т.к два года подряд наш результат ДСТ был отрицательным, нас, слава Богу, сняли с учета. И в следующем году будем ждать очередную Манту (а может случится так, что туберкулина — препарат который вводят при реакции Манту, не окажется в городе, и тогда всем поставят ДСТ)
Заключение
Подготовка к ДСТ — не требуется (при отсутствии противопоказаний)
Уход за местом укола — минимальный.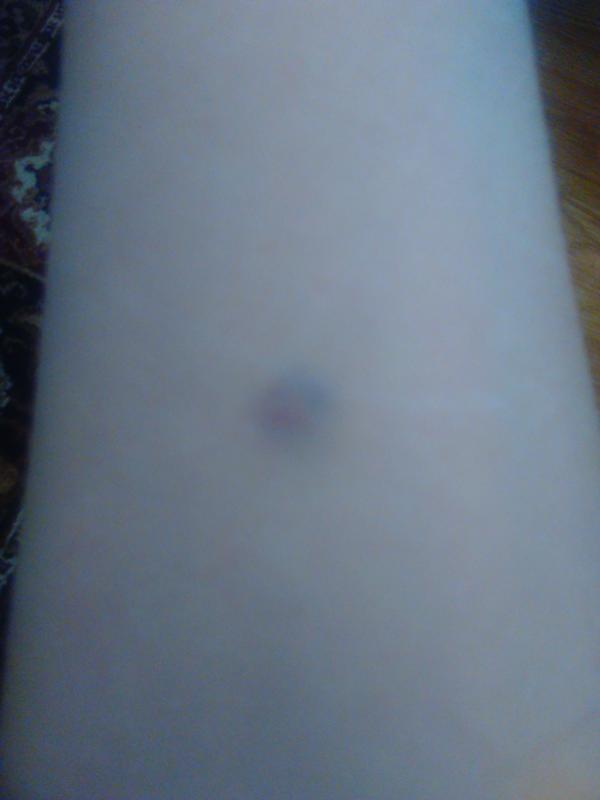 Не наносить никаких химических, косметических, моющих средств. Не чесать, не заклеивать пластырем или бинтом.
Не наносить никаких химических, косметических, моющих средств. Не чесать, не заклеивать пластырем или бинтом.
Мочить место укола — можно. Но мы старались не мочить, от греха подальше, тут уж сто раз перестраховываешься..
Рацион питания менять не нужно, есть можно и сладкое, и цитрусовые. Но мы не ели (см.предыдущий пункт)
Также рекомендуют воздержаться от загара, плавания и чрезмерных занятий спортом.
Я рекомендую ДИАСКИНТЕСТ как более точную методику диагностики. Реакция Манту оказалась непоказательной как в случае со мной, так и в случае в моими детьми. Да, ДСТ — более дорогое исследование, но оно показывает гораздо более точно, есть ли у человека туберкулез или нет.
Всем здоровья!
фото как выглядит, что делать?
- Это хорошо или плохо?
- Как выглядит?
- Фото
- Что нужно делать?
- Ложно-отрицательный результат
- Вывод
Чтобы узнать, заражен человек туберкулезом или нет, он на протяжении своей жизни должен делать диагностические процедуры. В детском возрасте – это проба Манту или диаскинтест. В зрелом обычно делают флюорографию или рентген, но и диаскинтест не является исключением. Если облучать грудную клетку нельзя чаще одного раза за 6-12 месяцев, то делать пробу можно намного чаще. Как выглядит диаскинтест на руке и что означает отрицательная реакция?
В детском возрасте – это проба Манту или диаскинтест. В зрелом обычно делают флюорографию или рентген, но и диаскинтест не является исключением. Если облучать грудную клетку нельзя чаще одного раза за 6-12 месяцев, то делать пробу можно намного чаще. Как выглядит диаскинтест на руке и что означает отрицательная реакция?
Это хорошо или плохо?
Если врач после осмотра говорит, что реакция на диаскинтест отрицательная – это однозначно хорошо. Такой исход говорит о том, что человек не инфицирован и может дальше продолжать вести обычный образ жизни и не переживать за здоровье окружающих и свое.
Оценивается состояние руки через три дня после введенного препарата. Имейте в виду, что отрицательный результат также будет присутствовать у тех людей, которые были раньше заражены, но прошли курс лечения, если заболевание в неактивной стадии.
Если у человека присутствуют все симптомы туберкулеза, а результат отрицательный, то рекомендовано пройти также и другую диагностику. Хоть диаскинтест и показывает в 99% правду, но есть и исключения.
- неверно проведенная манипуляция медицинской сестрой;
- нарушены правила поствакционного периода;
- тяжелая форма туберкулеза, при которой идет распад пораженного органа.
Отсутствие реакции
Чтобы исключить наличие палочки Коха в организме, нужно пройти дополнительное обследование.
к содержанию ↑
Как выглядит?
Только специалист может адекватно оценить результаты. Но, чтобы успокоить свою нервную систему до момента осмотра, владение определенной информацией будет нелишней.
Если диаскинтест отрицательный, то на руке ничего не будет видно. Обычно прослеживается только след от иглы. Но, практически в каждом организме имеются в незначительном количестве туберкулезные палочки (неактивные), поэтому все же кое-что присутствовать будет.
Отрицательным врачи считают вариант, при котором зона инъекции имеет незначительную гиперемию, но должна отсутствовать:
- отечность;
- припухлость;
- папула;
- язва и другие проявления.

к содержанию ↑
Фото
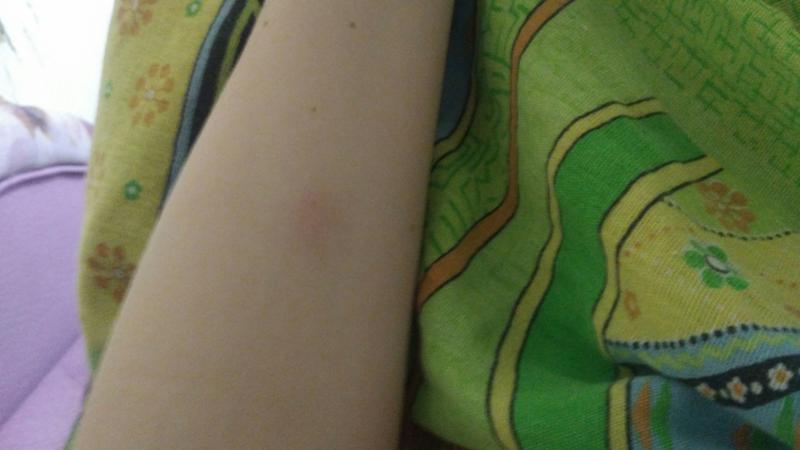
На этом фото отрицательный результат диаскинтеста у ребенка
На этом отрицательный диаскинтест у взрослого человека
Если область, куда делался диаскинтест, имеет припухлости меньше двух миллиметров, – это уже сомнительный результат. Тут рекомендуют сдавать анализ повторно или проходить дополнительную диагностику. Обычно в такой ситуации иные методы подтверждают факт инфицирования.
У детей результат более четкий, нежели у взрослых. Отрицательный результат не размыт.
В некоторых случаях на руке появляется синева – это не говорит о наличии туберкулезной палочки в организме, а свидетельствует о повреждении сосуда во время укола. Такая гематома обычно появляется сразу и уходит в течение двух или трех дней. Даже при таком казусе ложного результата быть не может.
Для правдивости результата, нужно самому обследуемому соблюдать все необходимые поствакционные правила. Чтобы не возникло раздражения или заражения, не нужно расчесывать или омывать водой место, куда делали диаскинтест. Если часто трогать это место руками, также возможен ложный результат.
Чтобы не возникло раздражения или заражения, не нужно расчесывать или омывать водой место, куда делали диаскинтест. Если часто трогать это место руками, также возможен ложный результат.
к содержанию ↑
Что нужно делать?
Если человек чувствует себя хорошо, ведет активный образ жизни и не испытывает никакого дискомфорта, то после отрицательного диаскинтеста можно учиться или работать (в зависимости от возраста) дальше и не переживать за туберкулез, так как заражение отсутствует.
Совсем по-другому нужно себя вести, если результат отрицательный, а состояние оставляет желать лучшего. Если человек:
- потеет ночами;
- испытывает слабость и быстро устает;
- кашляет долгое время;
- сильно похудел;
- потерял аппетит;
- замечает периодическое повышение температуры без видимой на то причины.
В таком случае нужно продолжить обследование, так как вся вышеописанная симптоматика говорит о наличии палочки Коха.
Диаскинтест при туберкулезе иногда может врать.
к содержанию ↑
Ложно-отрицательный результат
Иногда результат может быть ложно-отрицательным.
Такое наблюдается:
- У малышей дошкольников. В возрасте до 6-ти лет организм на препарат иногда не реагирует должным образом. Вследствие этого зона инъекции может остаться без изменений или незначительно измениться, а врач посчитает такую реакцию за норму.
- На первых порах развития патологии. Если микобактерии только попали в организм, то тест может также быть ложным. Тут нужно смотреть внимательно на изменения в организме в дальнейшем. Если покраснение имеется небольшое, то целесообразно сделать повторную пробу через 2-4 недели или выбрать другой метод исследования.
- У людей, которые имеют болезни связанные с иммунодефицитом.
- При несоблюдении правил при проведении инъекции. При антисанитарных условиях можно занести инфекцию, что вызовет раздражение в области укола.
 Кроме этого важна правильная техника. Вводится препарат внутрикожно специальным туберкулиновым шприцом.
Кроме этого важна правильная техника. Вводится препарат внутрикожно специальным туберкулиновым шприцом. - Если врач пренебрег противопоказаниями. К ним относится сыпь на кожных покровах, обострение хронических болезней, инфекционные заболевания. Наличие эпилепсии.
Ложно-отрицательный результат выглядит также как и отрицательный
Если вышеперечисленные моменты исключены, то возникновение ложно-отрицательного результата сводится к минимуму.
к содержанию ↑
Вывод
Что это такое – отрицательный диаскинтест? Это нормальная реакция здорового организма на туберкулин, который вводят внутрь кожи человеку. На руке не должно быть никаких уплотнений и отеков. Допускается покраснение до 2 мм в диаметре. Все иные проявления говорят о возможном инфицировании туберкулезом. Чтобы убедиться в обратном, следует сделать диаскинтест повторно или пройти дополнительное диагностическое обследование.
Использование туберкулиновой кожной пробы для диагностики туберкулезной инфекции (скрининг на туберкулез) у взрослых
Использование туберкулиновой кожной пробы для диагностики туберкулезной инфекции (скрининг на туберкулез) у взрослых
Обзор литературы актуален по состоянию на: октябрь 2022 г. | Последнее обновление этой темы: 20 октября 2022 г.
| Последнее обновление этой темы: 20 октября 2022 г.
ВВЕДЕНИЕ. Выявление и лечение больных туберкулезом (ТБ) является важным приоритетом в борьбе с ТБ. Отдельно обсуждается подход к диагностике туберкулезной инфекции. (См. «Подход к диагностике латентной туберкулезной инфекции (туберкулезный скрининг) у взрослых».)
Туберкулезная инфекция — это клинический диагноз, который устанавливается на основании предшествующей инфекции ТБ и исключения заболевания ТБ [1]. Доступные тесты для выявления предшествующей инфекции ТБ включают туберкулиновую кожную пробу (TST) и анализы высвобождения гамма-интерферона (IGRA). Они измеряют иммунную сенсибилизацию (тип IV или гиперчувствительность замедленного типа) к белковым антигенам микобактерий, которая может возникнуть после воздействия (и заражения) микобактериями (таблица 1).
Нет очевидных преимуществ IGRA или TST для прогнозирования будущего риска заболевания ТБ; решение о выборе теста должно основываться на условиях, стоимости и доступности. Здесь рассматриваются вопросы, связанные с использованием и интерпретацией TST; вопросы, связанные с интерпретацией IGRA, обсуждаются отдельно. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых».)
Здесь рассматриваются вопросы, связанные с использованием и интерпретацией TST; вопросы, связанные с интерпретацией IGRA, обсуждаются отдельно. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых».)
ТЕРМИНОЛОГИЯ — терминология по туберкулезу в литературе противоречива [2]. Соответствующие термины определены в таблице (таблица 2).
ПРОВЕДЕНИЕ ТКП
Общие принципы — ТКП состоит из внутрикожной инъекции туберкулинового материала, который стимулирует реакцию гиперчувствительности замедленного типа, опосредованную Т-лимфоцитами, и у пациентов с предшествующим воздействием микобактерий вызывает уплотнение в месте инъекции в течение 48–48 72 часа.
Два туберкулиновых антигена, одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), доступны в Соединенных Штатах для использования при проведении ТКП: туберсол и аплисол.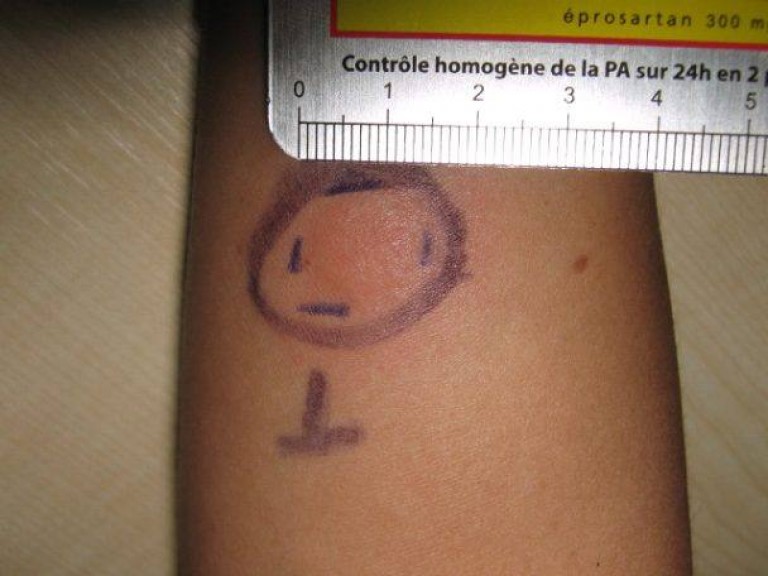
В Северной Америке туберкулиновым материалом является PPD; стандартная доза составляет 5 туберкулиновых единиц (0,1 мл). В других регионах в качестве туберкулинового материала может использоваться RT-23; стандартная доза – 2 туберкулиновых ЕД. Было показано, что эти дозы эквивалентны [3].
Туберкулиновая кожная проба проводится по методике Манту, которая заключается во внутрикожном введении туберкулинового материала на внутреннюю поверхность предплечья [1,4]. Эпинефрин должен быть доступен во время проведения TST. (См. «Побочные реакции» ниже.)
Для прочтения результатов теста необходимо разграничить, измерить и записать поперечный диаметр уплотнения (не эритемы) в миллиметрах. Тест следует читать через 48-72 часа после внутрикожной инъекции. Результаты менее надежны, если тест считывается через 72 часа. Сильно положительная реакция через 96 часов может быть принята; однако результаты становятся все более сомнительными при увеличении интервалов между инъекцией и измерением. В одном исследовании, включавшем 400 человек с положительной ТКП через 48-72 часа, около 20% имели отрицательные результаты, когда ТКП считывали через семь дней после размещения [5].
В одном исследовании, включавшем 400 человек с положительной ТКП через 48-72 часа, около 20% имели отрицательные результаты, когда ТКП считывали через семь дней после размещения [5].
Если TST не может быть прочитан в течение 48–72 часов, следует провести повторное тестирование. Если новая ТКП проводится через ≥7 дней после непрочитанного теста, то бустеризация может привести к положительному результату ТКП во втором тесте (см. «Серийное тестирование» ниже). Однако при отсутствии задокументированного отрицательного первого ТКП невозможно узнать, представляет ли второй ТКП буст-инфекцию или новую инфекцию. Следовательно, второй TST должен интерпретироваться так же, как одиночный начальный TST. Эта потенциальная проблема усиливает важность чтения TST в нужное время.
Методы многократного прокола (включая тест Тайна и тест Хифа) не следует использовать; их легче вводить, но они не точны, поскольку невозможно точно контролировать количество туберкулина [4].
TST можно повторить без влияния на последующее тестирование. Введение одного или нескольких ТКП не стимулирует гиперчувствительность IV типа к туберкулину (т. е. повторное тестирование не вызывает сенсибилизации людей к тестируемому реагенту) [1].
Введение одного или нескольких ТКП не стимулирует гиперчувствительность IV типа к туберкулину (т. е. повторное тестирование не вызывает сенсибилизации людей к тестируемому реагенту) [1].
Важность обеспечения качества — Для обеспечения оптимальной точности TST должна проводиться и интерпретироваться медицинскими работниками, которые должным образом обучены и участвуют в программе обеспечения качества для поддержания навыков; однако для TST не существует требований к обучению или программ обеспечения качества. Доступны учебные ресурсы [6], включая онлайн-обучение и процедуры обеспечения качества [7].
В районах с низкой заболеваемостью туберкулезом поддержание навыков проведения и чтения ТКП может быть затруднено. При отсутствии доступных инструментов для поддержания этих навыков мы выступаем за использование IGRA, поскольку лаборатории, выполняющие эти тесты, должны продемонстрировать надлежащую подготовку и обеспечение качества для сертификации. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых». )
)
Побочные реакции — В целом побочные реакции на ТКП встречаются редко; наиболее важным является гиперчувствительность к материалам туберкулиновой кожной пробы (<1 на миллион). Проявления могут включать крапивницу, одышку и ангионевротический отек [8]. Эти проявления возникают сразу (в течение 15 минут) или в течение 6-12 часов. Побочные реакции не следует путать с положительной ТКП или интерпретировать ее как положительную. Кроме того, в месте обильной тестовой реакции может развиться вторичная бактериальная инфекция.
ИНТЕРПРЕТАЦИЯ TST
Общие принципы — Показания TST должны установить положительный или отрицательный результат, чтобы определить последующее лечение; Предельный размер для положительной ТКП различается в зависимости от группы риска (рисунок 1 и таблица 3). Онлайн-алгоритм TST/теста на высвобождение гамма-интерферона (IGRA) был разработан для облегчения интерпретации этих тестов [9]. Алгоритм предоставляет информацию о положительной прогностической ценности результата теста наряду с прогнозируемым риском прогрессирования заболевания.
Чувствительность ТКП для порога 5 мм, 10 мм и 15 мм составляет 98, 90 и 50-60 процентов соответственно [10]. По мере увеличения порогового значения мм уплотнения чувствительность снижается, а специфичность увеличивается. Более высокое пороговое значение полезно для оценки лиц в регионах с низкими показателями истинной туберкулезной инфекции. Руководство по интерпретации TST в Соединенном Королевстве обсуждается отдельно. (См. «Подход к диагностике латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Великобритания».)
Если ТКП отрицательный, необходимо учитывать возможность ложноотрицательного результата, как описано в следующем разделе. Повторное тестирование оправдано в обстоятельствах, изложенных выше. (См. «Повторное и серийное тестирование» ниже.)
Если ТКП положительный, дальнейшее тестирование не требуется. Пациента следует направить на медицинское обследование для исключения заболевания ТБ с последующим рассмотрением вопроса о начале лечения туберкулезной инфекции.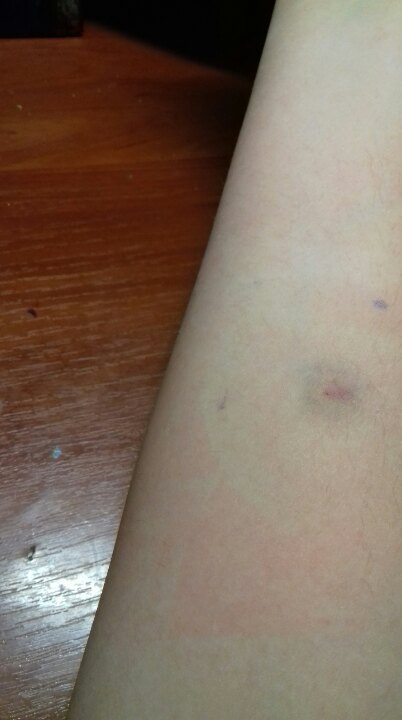 (См. «Положительные тесты» ниже.)
(См. «Положительные тесты» ниже.)
Отрицательные тесты
Причины ложноотрицательных тестов — Ложноотрицательные результаты ТКП могут быть получены при наличии биологических и технических ограничений (таблица 4). Биологические ограничения включают иммуносупрессию, естественное ослабление иммунитета или недавнюю инфекцию. Технические ограничения включают неправильное обращение с туберкулином и его интерпретацию. Среди ВИЧ-инфицированных пациентов реактивность ТКП и IGRA оказывается сопоставимой [11].
Вакцинация против кори может временно подавлять реактивность туберкулина. Вакцину против кори, эпидемического паротита и краснухи (КПК) можно вводить после ТКП или в тот же день. Если вакцина MMR была введена недавно, ТКП следует отложить до четырех-шести недель после введения вакцины MMR [12].
Тестирование анергии с контрольными антигенами, такими как паротит и Candida , ранее считалось, что помогает определить между истинно отрицательными и ложноотрицательными туберкулиновыми тестами. Однако роль анергических тестов в диагностике туберкулезной инфекции четко не определена, и такие тесты не рекомендуются [1,4].
Однако роль анергических тестов в диагностике туберкулезной инфекции четко не определена, и такие тесты не рекомендуются [1,4].
Ведение лиц с отрицательным результатом теста — В условиях недавнего тесного контакта с лицами, у которых известно, что у них заразный туберкулез, лечение туберкулезной инфекции следует рассматривать для взрослых с тяжелым иммунодефицитом (таких как ВИЧ-инфицированные или реципиенты трансплантированных органов), даже с отрицательный TST или IGRA.
Для этих пациентов следует начать терапию инфекции ТБ (после клинической оценки для исключения заболевания ТБ) и повторить ТКП или IGRA через восемь недель [13]. Если второй тест положительный, лечение следует продолжить; если второй тест отрицательный, лечение обычно прекращают, хотя продолжение терапии можно рассматривать в индивидуальном порядке, исходя из степени иммуносупрессии и оценки индивидуального риска.
Подход к лечению подробно обсуждается отдельно. (См. «Лечение латентной туберкулезной инфекции у небеременных взрослых без ВИЧ-инфекции».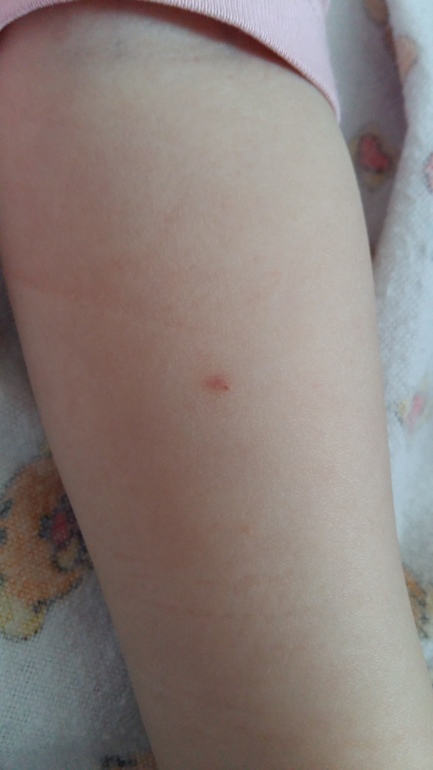 )
)
Положительные тесты — Положительная прогностическая ценность (PPV) обозначает вероятность истинной инфекции в условиях положительного теста. Чем больше риск заражения (из-за таких факторов риска, как тесный контакт с больным туберкулезом или проживание в стране с высокой заболеваемостью), тем выше PPV. Для помощи в интерпретации TST доступен компьютерный алгоритм.
Причины ложноположительных результатов тестов — Причины ложноположительных результатов ТКП включают инфекцию нетуберкулезными микобактериями и вакцинацию против бациллы Кальметта-Герена (БЦЖ). Среди лиц с высокой вероятностью заражения ТБ и/или высоким риском развития заболевания в случае инфицирования потенциальные причины ложноположительных результатов тестов не должны влиять на решение о назначении противотуберкулезной терапии.
● Нетуберкулезные микобактерии. Заражение нетуберкулезными микобактериями (НТМ) может вызывать ложноположительные реакции на туберкулин. Оценки частоты ложноположительных ТКП из-за НТМ колеблются от 1–5% положительных туберкулиновых тестов [14] до 50% реакций на 9–14 мм у медицинских работников США (МР) [14,15]. ]. Таким образом, эффект важен только в том случае, если распространенность истинной туберкулезной инфекции низкая (т.е. менее 5 процентов) и распространенность чувствительности к антигенам НТМ высока; такая ситуация возникает в странах с низким уровнем заболеваемости с тропическим, субтропическим или умеренным климатом, например, на юге США [9].,14].
]. Таким образом, эффект важен только в том случае, если распространенность истинной туберкулезной инфекции низкая (т.е. менее 5 процентов) и распространенность чувствительности к антигенам НТМ высока; такая ситуация возникает в странах с низким уровнем заболеваемости с тропическим, субтропическим или умеренным климатом, например, на юге США [9].,14].
●Вакцинация БЦЖ – Вакцинация БЦЖ является хорошо известной, но часто неправильно понимаемой причиной ложноположительных туберкулиновых реакций. Влияние БЦЖ на ТКП зависит в первую очередь от возраста вакцинации БЦЖ [14]. Вакцинация БЦЖ на первом году жизни может вызвать низкую реактивность ТКП у взрослых; такие реакции обычно <10 мм и редко сохраняются в возрасте старше 10 лет. Вакцинация после первого года жизни (например, при поступлении в начальную школу в возрасте от 5 до 6 лет) может оказывать более сильное и продолжительное воздействие на ТКП; до 20% людей остаются положительными по ТКП в течение 10 и более лет после вакцинации в этом возрасте [16]. В педиатрической популяции важен интервал после вакцинации, поскольку в течение первых 10 лет после вакцинации наблюдается прогрессирующее ослабление.
В педиатрической популяции важен интервал после вакцинации, поскольку в течение первых 10 лет после вакцинации наблюдается прогрессирующее ослабление.
Разработаны новые материалы ТКП с использованием тех же антигенов, что и в тестах IGRA (т.е. ESAT6 и CFP10). В предварительных исследованиях эти тесты, по-видимому, обладают такой же чувствительностью и специфичностью, что и IGRA [17-19]; пока эти тесты недоступны для рутинного использования.
Текущая и предыдущая политика вакцинации БЦЖ для большинства стран мира может быть рассмотрена онлайн в Мировом атласе политики и практики БЦЖ [20]. У большинства людей с анамнезом иммунизации БЦЖ в детстве остается стойкий послеоперационный рубец (обычно над дельтовидной мышцей; в некоторых странах рубцы БЦЖ могут появляться на предплечье или верхней части наружной поверхности бедра) (рис. 1).
Реактивность туберкулёза, вызванная сенсибилизацией БЦЖ, можно отличить от ТБ-инфекции с помощью IGRA. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых». ) на туберкулезную инфекцию. (См. «Подход к диагностике латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Исключение активного туберкулеза».)
) на туберкулезную инфекцию. (См. «Подход к диагностике латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Исключение активного туберкулеза».)
Подход к лечению туберкулезной инфекции подробно обсуждается отдельно. (См. «Лечение латентной туберкулезной инфекции у небеременных взрослых без ВИЧ-инфекции».)
Медицинские работники — Показания для тестирования на туберкулез у медработников обсуждаются отдельно [21]. (См. «Подход к диагностике латентной туберкулезной инфекции (обследование на туберкулез) у взрослых», раздел «Медицинские работники».)
Вопросы, связанные с интерпретацией серийных результатов ТКП, обсуждаются ниже. (См. «Повторное и серийное тестирование» ниже.)
В условиях установленного контакта с больным ТБ медработники с отрицательным исходным тестом на ТБ и без предшествующего заболевания ТБ или инфицирования ТБ должны пройти тестирование (IGRA или TST) при выявлении контакта; если этот тест отрицательный, следует провести еще один тест через 8–10 недель после последнего воздействия [21]. Если ТКП используется для первоначального теста, может оказаться невозможным отличить новую инфекцию от бустерной при втором тесте, особенно если исходный отрицательный результат теста был зарегистрирован за много лет до первоначального ТКП (см. «Общие принципы» выше). В качестве альтернативы один тест может быть проведен через 8–10 недель после прекращения воздействия.
Если ТКП используется для первоначального теста, может оказаться невозможным отличить новую инфекцию от бустерной при втором тесте, особенно если исходный отрицательный результат теста был зарегистрирован за много лет до первоначального ТКП (см. «Общие принципы» выше). В качестве альтернативы один тест может быть проведен через 8–10 недель после прекращения воздействия.
Как правило, если первичная туберкулезная инфекция развивается после клинического контакта, конверсия ТКП происходит через три-восемь недель [13]. Для медработников с исходной TST 0 мм TST ≥5 мм считается положительным результатом; для медработников с исходным результатом ТКП >0 мм, но <10 мм, ТКП ≥10 мм считается положительным результатом [22].
Роль анализа высвобождения гамма-интерферона для серийного тестирования медработников неясна; необходимо дальнейшее изучение. Этот вопрос обсуждается далее отдельно. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Воспроизводимость». )
)
Аллергические реакции — Ранняя реакция в течение 24 часов с отсутствием уплотнения в течение 48–72 часов считается аллергической реакцией [23]. Возможны немедленные кожные реакции повышенной чувствительности на ТКП; они состоят из волдырей и воспалений на месте тестирования в течение 20 минут после введения очищенного белкового производного (PPD). В серии случаев из 3248 пациентов аллергических клиник немедленная гиперчувствительность к кожным пробам с PPD наблюдалась у 2-3% пациентов без системных реакций [23]. О системных аллергических реакциях (включая крапивницу, ангионевротический отек, одышку и анафилаксию) сообщалось редко [8,24]. По оценкам, заболеваемость составляет от 1 до 3 случаев на миллион распределенных доз, что аналогично частоте анафилаксии при вакцинации [8]. (См. «Аллергические реакции на вакцины».)
По нашему опыту, диффузная макуло-папулезная сыпь может появиться в течение 12 часов и исчезнуть в течение дня или двух, хотя такие аллергические реакции на ТКП относительно редки. Частота этих реакций в нашей клинике находится в пределах 1 реакции на 2000–3000 больных [25]. Эти аллергические реакции не связаны с результатом ТКП через 48–72 часа.
Частота этих реакций в нашей клинике находится в пределах 1 реакции на 2000–3000 больных [25]. Эти аллергические реакции не связаны с результатом ТКП через 48–72 часа.
Пациенты с немедленными кожными реакциями или другими типами аллергических реакций на ТКП не должны повторно получать ТКП. Вместо этого следует выполнить IGRA. Если требуется серийное тестирование, можно использовать IGRA; однако существует ряд проблем, связанных с использованием IGRA для серийного тестирования. В таких случаях мы ежегодно оцениваем таких людей на наличие симптомов заболевания туберкулезом и делаем рентгенограмму грудной клетки, если появляются новые симптомы. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Последовательное тестирование, конверсия и реверсия».)
ПОВТОРНЫЕ И ПОСЛЕДОВАТЕЛЬНЫЕ ТЕСТИРОВАНИЯ
Общие принципы — Если ТКП документально подтверждена как положительная, ее никогда не следует повторять. Как только ТКП окажется положительной, она останется положительной, и повторение теста не имеет клинической ценности. Однако, если в анамнезе имеется положительная ТКП, но это не задокументировано, то может быть уместно подтвердить это.
Как только ТКП окажется положительной, она останется положительной, и повторение теста не имеет клинической ценности. Однако, если в анамнезе имеется положительная ТКП, но это не задокументировано, то может быть уместно подтвердить это.
Лица с ослабленным иммунитетом на момент прохождения ТКП или IGRA могут иметь ложноотрицательные результаты теста. Если иммунодефицитное состояние вылечено (например, ВИЧ-инфицированный человек, получающий антиретровирусную терапию) или устранено (например, прекращен прием иммунодефицитных препаратов, таких как преднизолон), тестирование можно повторить.
Для лиц с положительной ТКП или IGRA в анамнезе не существует дополнительных механизмов для оценки последующего контакта с ТБ. Для лиц с туберкулезной инфекцией в анамнезе (т. е. с документально подтвержденным положительным результатом ТКП или IGRA с клиническим и рентгенологическим обследованием для исключения заболевания туберкулезом) может быть полезной исходная рентгенография грудной клетки (по усмотрению врача) независимо от того, проводится ли лечение от туберкулезной инфекции. было выполнено. При появлении симптомов, указывающих на туберкулез, следует провести повторную рентгенографию органов грудной клетки и микробиологическое исследование. (См. «Диагностика туберкулеза легких у взрослых».)
было выполнено. При появлении симптомов, указывающих на туберкулез, следует провести повторную рентгенографию органов грудной клетки и микробиологическое исследование. (См. «Диагностика туберкулеза легких у взрослых».)
Повторное тестирование — Если первоначальная ТКП отрицательна, повторная ТКП оправдана для близких контактов пациентов с нелеченным туберкулезом легких (алгоритм 1). У этих людей может быть первоначальная отрицательная ТКП, потому что заражение ТБ произошло настолько недавно, что гиперчувствительность замедленного типа еще не развилась. У этих лиц ТКП следует повторить через восемь-десять недель после последнего контакта, поскольку обычно требуется от трех до восьми недель для конверсии туберкулина после новой инфекции [13]. Используется та же техника и доза, но TST применяется на противоположном предплечье.
При недавнем воздействии мы определяем конверсию кожного теста, если уплотнение при повторном ТКП составляет ≥10 мм и увеличилось на ≥6 мм по сравнению с предыдущим тестом (т. е. первоначальный отрицательный результат ТКП). (См. «Толкование ТКП» ниже.)
е. первоначальный отрицательный результат ТКП). (См. «Толкование ТКП» ниже.)
Серийное тестирование — Серийное тестирование оправдано для лиц с продолжающимся потенциальным воздействием (алгоритм 2). Это могут быть жители или сотрудники приютов для бездомных или исправительных учреждений, а также медицинские работники (HCW) в некоторых случаях [21]. Вопросы, связанные с серийным тестированием МО, обсуждаются отдельно [21]. (См. «Подход к диагностике латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Медицинские работники».)
В условиях очень низкой заболеваемости ТБ (менее 1 на 1000 в год) серийное тестирование не требуется для лиц, не относящихся к группе профессионального риска. В районах с высокой заболеваемостью ТБ и ежегодным риском заражения рутинное серийное тестирование обычно не проводится из-за ограниченных ресурсов в этих условиях [26].
Перед началом серийного туберкулинового тестирования следует провести двухэтапное туберкулиновое тестирование, чтобы установить правильный исходный уровень. У лиц с отдаленным контактом с микобактериальными антигенами (например, из-за предшествующей вакцинации БЦЖ, инфицирования нетуберкулезными микобактериями или отдаленного туберкулеза) туберкулиновая реакция могла ослабевать из-за снижения числа сенсибилизированных Т-лимфоцитов в отсутствие нового контакта с антигеном. ослабленная иммунная память), а начальная ТКП может быть отрицательной [27-29].]. Однако размещение исходной ТКП стимулирует анамнестическое припоминание иммунитета, так что вторая туберкулиновая проба («бустерная») будет положительной. По этой причине оценку «бустерного феномена» следует проводить путем повторения ТКП (на противоположном предплечье) через одну-четыре недели после первоначального теста. Уплотнение, наблюдаемое при втором тесте, является исходным уровнем, который следует использовать для последующей оценки конверсии кожных тестов. Риск развития ТБ среди лиц с бустерным ответом ниже, чем риск развития ТБ среди лиц с исходно положительной ТКП [30,31]. Повторное введение ТКП при отсутствии воздействия микобактерий или инфекции не связано с бустерным эффектом.
У лиц с отдаленным контактом с микобактериальными антигенами (например, из-за предшествующей вакцинации БЦЖ, инфицирования нетуберкулезными микобактериями или отдаленного туберкулеза) туберкулиновая реакция могла ослабевать из-за снижения числа сенсибилизированных Т-лимфоцитов в отсутствие нового контакта с антигеном. ослабленная иммунная память), а начальная ТКП может быть отрицательной [27-29].]. Однако размещение исходной ТКП стимулирует анамнестическое припоминание иммунитета, так что вторая туберкулиновая проба («бустерная») будет положительной. По этой причине оценку «бустерного феномена» следует проводить путем повторения ТКП (на противоположном предплечье) через одну-четыре недели после первоначального теста. Уплотнение, наблюдаемое при втором тесте, является исходным уровнем, который следует использовать для последующей оценки конверсии кожных тестов. Риск развития ТБ среди лиц с бустерным ответом ниже, чем риск развития ТБ среди лиц с исходно положительной ТКП [30,31]. Повторное введение ТКП при отсутствии воздействия микобактерий или инфекции не связано с бустерным эффектом.
В условиях серийного тестирования у лиц с постоянным риском воздействия конверсия кожных проб относится к положительной ТКП после исходной отрицательной ТКП. Риск развития туберкулеза намного выше при конверсии ТКП, чем при ревакцинации. (См. «Интерпретация ТКП» ниже.)
Роль анализа высвобождения гамма-интерферона (IGRA) для серийного тестирования медработников неясна, в значительной степени из-за высокого уровня ложных конверсий в большинстве исследований медработников, проходящих серийное тестирование с помощью IGRA. . Этот вопрос обсуждается далее отдельно. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Воспроизводимость».)
Интерпретация ТКП — для преобразования ТКП мы определяем повторную ТКП как положительную, если размеры уплотнения ≥10 мм и увеличились на ≥6 мм по сравнению с предыдущим тестом [1,13]. Это определение используется, поскольку вариабельность теста может быть связана с увеличением уплотнения до 6 мм.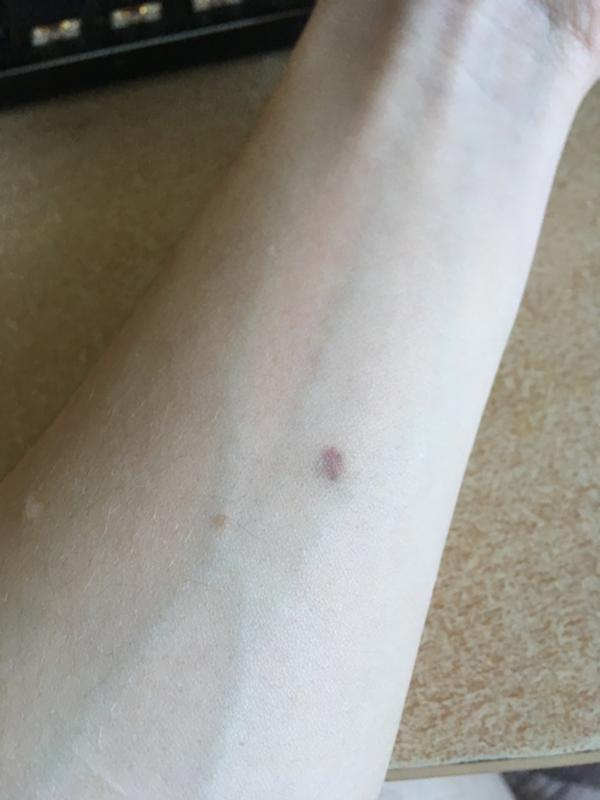 Определение конверсии ТКП, данное Центрами по контролю и профилактике заболеваний США (увеличение уплотнения на ≥10 мм по сравнению с предыдущим тестом), является более специфичным, но менее чувствительным [32].
Определение конверсии ТКП, данное Центрами по контролю и профилактике заболеваний США (увеличение уплотнения на ≥10 мм по сравнению с предыдущим тестом), является более специфичным, но менее чувствительным [32].
Вопросы, связанные с интерпретацией ТКП для медработников, обсуждаются отдельно [21]. (См. «Подход к диагностике латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых», раздел «Медицинские работники».)
Были предложены критерии увеличения и преобразования 12 мм, 15 мм или даже 18 мм; они могут быть более специфичными, но гораздо менее чувствительными. Лица с реакцией ≥10 мм должны быть направлены на медицинское обследование для исключения заболевания туберкулезом до начала лечения туберкулезной инфекции. Реакцию следует задокументировать, и дальнейшие туберкулиновые пробы проводить не следует.
ССЫЛКИ НА РУКОВОДСТВА ОБЩЕСТВА — Ссылки на руководства, поддерживаемые обществом и правительствами отдельных стран и регионов мира, предоставляются отдельно.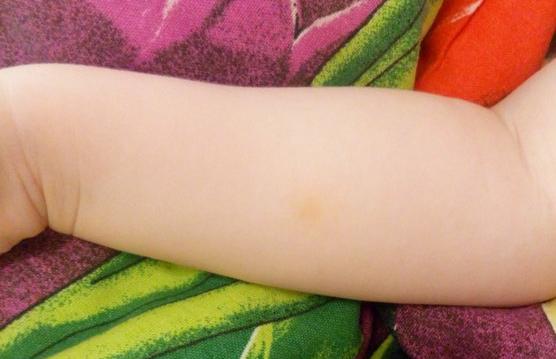 (См. «Ссылки на рекомендации общества: диагностика и лечение туберкулеза».)
(См. «Ссылки на рекомендации общества: диагностика и лечение туберкулеза».)
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ — UpToDate предлагает два типа обучающих материалов для пациентов: «Основы» и «За пределами основ». Основы обучения пациентов написаны простым языком, на уровне чтения от 5 th до 6 th , и они отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента о данном заболевании. Эти статьи лучше всего подходят для пациентов, которым нужен общий обзор и которые предпочитают короткие, легко читаемые материалы. Образовательные материалы для пациентов Beyond the Basics длиннее, сложнее и детальнее. Эти статьи написаны в 10 9От 0129 th до 12 th уровень чтения и лучше всего подходит для пациентов, которым нужна подробная информация и которые знакомы с некоторым медицинским жаргоном.
Вот статьи по обучению пациентов, относящиеся к этой теме. Мы рекомендуем вам распечатать или отправить по электронной почте эти темы своим пациентам. (Вы также можете найти статьи по обучению пациентов на различные темы, выполнив поиск по фразе «информация о пациенте» и по интересующему ключевому слову.)
(Вы также можете найти статьи по обучению пациентов на различные темы, выполнив поиск по фразе «информация о пациенте» и по интересующему ключевому слову.)
● Помимо темы «Основы» (см. )
ОБЗОР И РЕКОМЕНДАЦИИ
● Инструменты для диагностики туберкулезной инфекции – Туберкулезная инфекция – это клинический диагноз, который устанавливается на основании предшествующей инфекции туберкулеза и исключения заболевания туберкулезом [1]. Доступные тесты для подтверждения предшествующей инфекции ТБ включают туберкулиновую кожную пробу (TST) и анализ высвобождения гамма-интерферона (IGRA) (таблица 1). Вопросы, связанные с использованием IGRA, обсуждаются отдельно. (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых».)
● Интерпретация TST – TST оценивает внутрикожную реакцию гиперчувствительности замедленного типа, вызванную введением очищенного белкового производного (PPD) из Mycobacterium tuberculosis .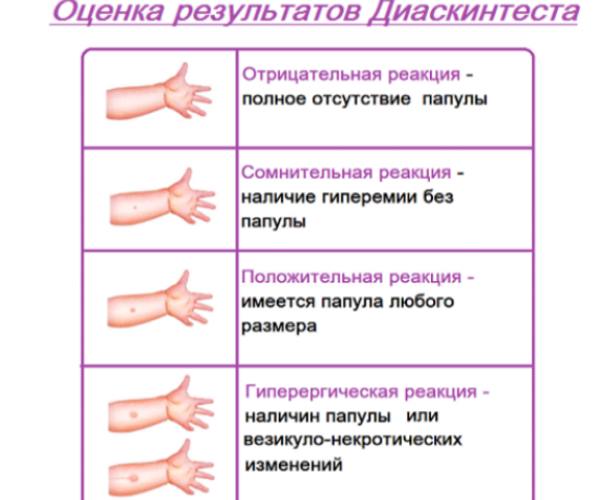 Интерпретация изложена в таблице (таблица 3). (См. «Интерпретация ТКП» выше.)
Интерпретация изложена в таблице (таблица 3). (См. «Интерпретация ТКП» выше.)
● Отрицательные тесты
• Ложноотрицательные тесты – ТКП может быть ложноотрицательной из-за биологических проблем (таких как иммуносупрессия) или из-за технических проблем с проведением ТКП , материал PPD или чтение (таблица 4). Результат ТКП может быть ложноположительным из-за инфекции нетуберкулезными микобактериями или предшествующей иммунизации бациллой Кальметта-Герена (БЦЖ). (См. «Использование тестов на высвобождение гамма-интерферона для диагностики латентной туберкулезной инфекции (скрининг на туберкулез) у взрослых» и «Интерпретация ТКП» выше.)
• Ведение лиц с отрицательным результатом теста – Для лиц с ослабленным иммунитетом, которые недавно имели тесный контакт с известными заразными больными туберкулезом, лечение туберкулезной инфекции может быть начато, даже если первоначальный результат ТКП отрицательный. В таких случаях тестирование на туберкулезную инфекцию следует повторить через восемь недель. Если второй тест положительный, лечение продолжают; если второй тест отрицательный, лечение обычно прекращают. (См. «Ведение лиц с отрицательным результатом теста» выше.)
Если второй тест положительный, лечение продолжают; если второй тест отрицательный, лечение обычно прекращают. (См. «Ведение лиц с отрицательным результатом теста» выше.)
● Положительные тесты – Пациенты с положительными результатами ТКП или IGRA должны пройти клиническое обследование для исключения заболевания ТБ и оценки необходимости лечения ТБ инфекции. Это включает оценку симптомов (например, лихорадку, кашель, потерю веса), медицинский осмотр и рентгенографическое исследование грудной клетки. (См. «Ведение лиц с положительным тестом» выше.)
● Повторное тестирование – Для конверсии ТКП может потребоваться период до восьми недель после первичного заражения туберкулезом. Лица, имевшие тесный контакт с заразным больным туберкулезом и отрицательные исходные результаты ТКП, должны пройти повторную ТКП через 8–10 недель после окончания контакта. (См. «Повторное тестирование» выше.)
● Серийное тестирование – Серийное тестирование обязательно для лиц с продолжающимся потенциальным воздействием. К ним относятся жители или сотрудники приютов для бездомных или исправительных учреждений, а также медицинские работники в некоторых случаях. В этих условиях TST является предпочтительным тестом, учитывая проблемы с ложными преобразованиями и воспроизводимостью с IGRA. Те, кто проходит серийное ежегодное тестирование, также должны проходить тестирование после известного эпизода воздействия. (См. «Последовательное тестирование» выше.)
К ним относятся жители или сотрудники приютов для бездомных или исправительных учреждений, а также медицинские работники в некоторых случаях. В этих условиях TST является предпочтительным тестом, учитывая проблемы с ложными преобразованиями и воспроизводимостью с IGRA. Те, кто проходит серийное ежегодное тестирование, также должны проходить тестирование после известного эпизода воздействия. (См. «Последовательное тестирование» выше.)
БЛАГОДАРНОСТЬ — Редакция UpToDate выражает признательность Мадхукару Паю, доктору медицинских наук, который внес свой вклад в предыдущую версию этого тематического обзора.
ЖЕНСКОЕ БЕСПЛОДИЕ, СВЯЗАННОЕ С ПОЛОВЫМ ТУБЕРКУЛЕЗОМ | Клинышкова
1. Гинекология. Национальное руководство [Гинекология. Национальное руководство (Под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухиной)]. Москва: ГЭОТАР-Медиа. 2015: 690 с.
2. Фролова Н.И., Белокриницкая Т.Е., Анохова Л.И. и другие. Оценка фертильности женщин молодого репродуктивного возраста Забайкальского края./122/122.jpg) Мать и Дитя в Кузбассе. 2014; 4: 33-8 (на русском языке).
Мать и Дитя в Кузбассе. 2014; 4: 33-8 (на русском языке).
3. Краснопольская К.В. Бесплодный брак. Общая концепция бесплодного брака. В: Гинекология. Национальное руководство [Бесплодный брак. Общая концепция бесплодного брака. В кн.: Гинекология. Национальное руководство (Под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухиной)]. Москва: ГЕОТАРМедиа. 2015: 310-31.
4. Дубинская Е.Д., Гаспаров А.С., Барабанова О.Е. и другие. Диагностические возможности гистеросальпингографии и гистеросольпингосонографии у больных с бесплодием и спаечным процессом в малом тазу. Гинекология. 2012 г.; 14 (2): 78-80 (на русском языке).
5. Коппус С.Ф., Лэнд Дж.А., Опмеер Б.К. и другие. Серопозитивность IgG к Chlamydia trachomatis связана с более низкой частотой естественного зачатия у женщин с овуляторной субфертильностью без видимой патологии маточных труб. Хум Репрод. 2011 г.; 26 (11): 3061-7.
6. Джайн Г., Хатуджа Р., Джунжа А., Мехта С. Лапароскопия: как диагностический инструмент первой линии для оценки бесплодия. J Clin Diagn Res. 2014; 8 (10): ОСО1-2. DOI: 10.7860/JCDR/2014/9822.4929.
J Clin Diagn Res. 2014; 8 (10): ОСО1-2. DOI: 10.7860/JCDR/2014/9822.4929.
7. Кабади Ю.М., Харша Б. Гистеролапароскопия в оценке и лечении женского бесплодия. J Obstet Gynaecol Индия. 2016; 66 (Приложение 1): 478-81.
8. Шарма Дж., Снеха Дж., Сингх У.Б. и другие. Влияние противотуберкулезной терапии на функцию эндометрия у бесплодных женщин с туберкулезом женских половых органов. Заразить мишени для наркотиков. 2016; 16 (2): 101-8.
9. Эпидемиологическая ситуация по туберкулезу в России. Противотуберкулезные мероприятия: информационное письмо. Противотуберкулезные мероприятия: информационное письмо ФГБУ «ЦНИИОИЗ». URL: http://mednet.ru/images/stories/files/CMT/epid_situaciya (на русском языке). [Дата обращения: 23.03.2018].
10. Гош К., Чоудхури Дж. Р. Туберкулез и женское репродуктивное здоровье. J Постград Мед. 2011 г.; 57 (4): 307-13.
11. Доклад о глобальной борьбе с туберкулезом, 2012 г. Всемирная организация здравоохранения. URL: http://www. who.int/tb/publications/global_report/gtbr12_main.pdf. [Дата обращения: 23.03.2018].
who.int/tb/publications/global_report/gtbr12_main.pdf. [Дата обращения: 23.03.2018].
12. Брижатюк Е.В., Кульчавеня Е.В. Особенности эпидемической ситуации по внелегочному туберкулезу в Сибири и на Дальнем Востоке. Туберкулез и болезни легких. 2015 г.; 5: 51-2 (на русском языке).
13. Глисон Л.Е., Варгезе С., Райан Э. и др. Нелеченый хронический туберкулезный сальпингит с последующим успешным зачатием при экстракорпоральном оплодотворении и врожденным туберкулезом. QJM. 2015 г.; 108 (11): 899-901.
14. Радхика А.Г., Бхаскаран С., Саран Н. и др. Сравнение диагностической точности ПЦР и BACTEC с культурой Левенштейна-Йенсена и гистопатологией в диагностике туберкулеза женских половых органов при трех подмножествах гинекологических заболеваний. J Obstet Gynaecol. 2016; 16: 1-6.
15. Мушкин А.Ю., Белиловский Е.М., Першин Е.М. Внелегочный туберкулез в Российской Федерации: сравнение некоторых официальных данных и результатов биографического скрининга. скрининга]. Медицинский Альянс. 2013; 1: 80-5 (на русском языке).
Медицинский Альянс. 2013; 1: 80-5 (на русском языке).
16. Мондал С.К. Гистопатологический анализ туберкулеза женских половых органов: пятнадцатилетнее ретроспективное исследование 110 случаев в восточной Индии. Турок Патолоджи Дерг. 2013; 29(1): 41-5.
17. Чжао В.Х., Хао М. Воспаление органов малого таза: ретроспективный клинический анализ 1922 случаев в Северном Китае. Гинеколь Обстет Инвест. 2014; 77 (3): 169-75.
18. Каюкова С.И. Туберкулез женских половых органов – трудности диагностики редкой формы внелегочного туберкулеза. Современные проблемы науки и образования. 2012 г.; 1: 43-9 (на русском языке).
19. Гаскон Дж., Асьен П. Большой двусторонний туберкулезный пиосальпинкс у молодой женщины с пороком развития мочеполовой системы: клинический случай. J Med Case Rep. 2014; 3 (8): 176.
20. Ханна А., Агравал А. Маркеры генитального туберкулеза при бесплодии. Медицинский журнал Сингапура, 2011 г.; 52 (12): 864-7.
21. Фтизиатрия. Национальное руководство [Фтизиатрия. Национальное руководство (Под ред. М.И. Перельмана). Москва: ГЭОТАР-Медиа. 2010: 504 с.
Национальное руководство (Под ред. М.И. Перельмана). Москва: ГЭОТАР-Медиа. 2010: 504 с.
22. Федеральные клинические рекомендации по диагностике и лечению урогенитального туберкулеза. URL: http://roftb.ru/netcat_files/doks2015/rec5.pdf (на русском языке). [Дата обращения: 23.03.2018].
23. Тангаппах Р.Б., Парамасиван К.Н., Нараянан С. Оценка ПЦР, посева и гистопатологии в диагностике туберкулеза женских половых органов. Индийская J Med Res. 2011 г.; 134 (1): 40-6.
24. Бханоту В., Теофилус Дж. П., Редди П. К., Розати Р. Заболеваемость туберкулезом женских половых органов среди бесплодных женщин: исследование, проведенное в исследовательском центре третичного уровня материнского здоровья в Южной Индии. Eur J Clin Microbiol Infect. 2014; 33 (11): 1937-49. DOI: 10.1007/s10096-014-2164-1.
25. Шарма Дж.Б., Снеха Дж., Сингх У.Б. и другие. Сравнительное исследование результатов лапароскопии органов брюшной полости и фаллопиевых труб до и после противотуберкулезной терапии при туберкулезе женских половых органов с бесплодием.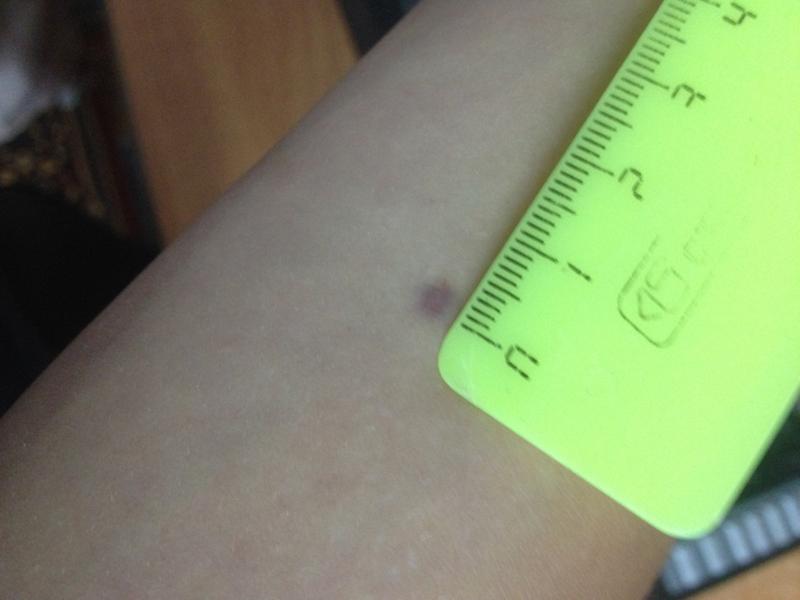 J Миним инвазивный гинекол. 2016; 23 (2): 215-22.
J Миним инвазивный гинекол. 2016; 23 (2): 215-22.
26. Шарма Дж. Б. Текущая диагностика и лечение туберкулеза женских половых органов. J Obstet Gynaecol Индия. 2015 г.; 65 (6): 362-71.
27. Ди Джованни С.Э., Кунья Т.М., Дуарте А.Л., Алвес И. Туберкулез эндометрия, имитирующий рак яичников: клинический случай. Акта Мед Порт. 2016; 29(6): 412-5.
28. Мариара С., Коеч А., Ваверу П., Мурадж А. Туберкулез эндометрия, усугубляющий синдром поликистозных яичников у женщины с пониженной фертильностью: клинический случай. J Med Case Rep. 2016; 10: 168.
29. Ишрат С., Фатима Р. Генитальный туберкулез у женщин с бесплодием – актуальная информация. Mymensingh Med J. 2015; 24 (1): 215-20.
30. Шахзад С. Исследование распространенности туберкулеза женских половых путей и его связи с женским бесплодием: обсервационное аналитическое исследование. Иран J Reprod Med. 2012 г.; 10 (6): 581-8.
31. Бханоту В., Теофилус Дж. П., Розати Р. Использование биопсии эндо-яичниковой ткани и аспирационной жидкости из таза для диагностики туберкулеза женских половых органов традиционным и молекулярным методами. ПЛОС ОДИН. 2014; 9 (5): 1-13.
ПЛОС ОДИН. 2014; 9 (5): 1-13.
32. Шарма Дж. Б. Знак питона Шармы: новый трубный знак при туберкулезе женских половых органов. Врачи J Lab. 2016; 8 (2): 120-2.
33. Sethi S., Dhaliwal L., Dey P. et al. Петлевой изотермический анализ амплификации для обнаружения комплекса микобактерий туберкулеза у бесплодных женщин. J Med Microbiol. 2016; 34 (3): 322-7.
34. Омрани М., Ансари М.Н., Агаверизадэ Д. Методы ПЦР и ИФА (Ig G и Ig M): их сравнение с общепринятыми методами диагностики микобактерий туберкулеза. Пак Дж. Биол. Науки. 2009 г.; 12 (4): 373–377.
35. О совершенствовании противотуберкулезных мероприятий в Российской Федерации: приказ МЗ РФ [О совершенствовании противотуберкулезных мероприятий в Российской Федерации: приказ МЗ РФ № 109]. URL: http://www.fumc.ru/rules/1405.html (на русском языке). [Дата обращения: 23.03.2018].
36. Прасад С., Сингхал М., Неги С.С. и др. Направленное обнаружение гена белка теплового шока 65 кДа в биоптатах эндометрия для надежной диагностики генитального туберкулеза.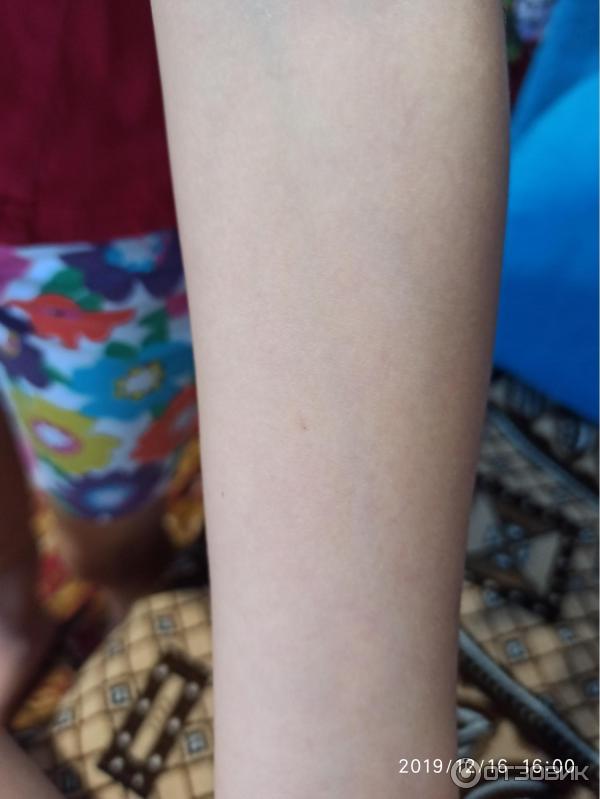 Eur J Obstet Gynecol Reprod Biol. 2012 г.; 160 (2): 215-8.
Eur J Obstet Gynecol Reprod Biol. 2012 г.; 160 (2): 215-8.
37. Кулшреста В., Криплани А., Агарвал Н. и др. Генитальный туберкулез у женщин с бесплодием и исход фертильности после противотуберкулезной терапии. Int J Gynaecol Obstet. 2011 г.; 113 (33): 229-34.
38. Бханоту В., Лакшми В., Теофилус Дж. П. и др. Исследование полиморфизмов генов Toll-Like Receptor-2 (2258G/A) и гамма-интерферона (+874T/A) у бесплодных женщин с туберкулезом женских половых органов. ПЛОС Один. 2015 г.; 10 (6): e0130273. DOI: 10.1371/journal.pone.0130273.
39. Шарма Дж.Б., Криплани А., Дхармендра С. и соавт. Роль Gene Xpert в диагностике туберкулеза женских половых органов: предварительный отчет. Eur J Obstet Gynecol Reprod. 2016; 207: 237-8.
40. Гучетль Е.В., Мокрицкая Д.Е., Пономарева Л.П. Способ диагностики туберкулеза женских половых органов. Патент РФ № 2232990 от 20.07.2004. Бюль. № 29. 10 с.
41. Эрнандес-Марин И., Арагон-Лопес С.И., Алдама-Гонсалес П.Л., Хименес-Уэрта Х.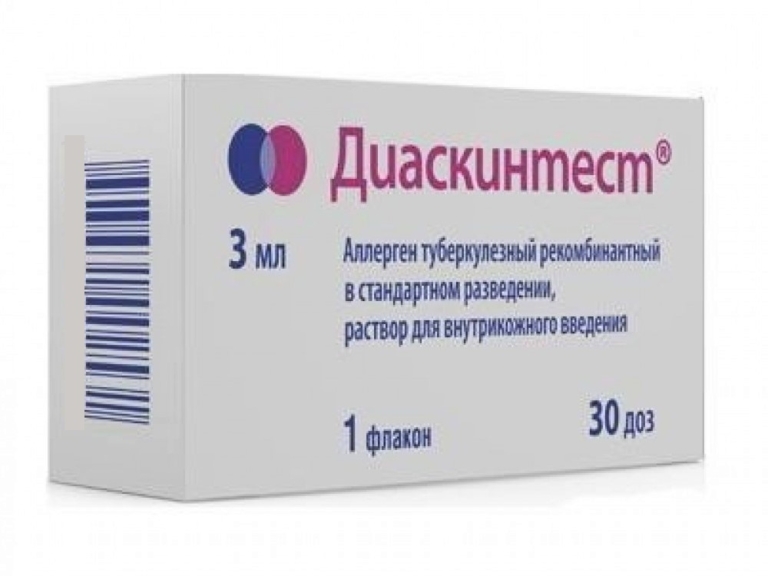 Распространенность инфекций (хламидии, уреаплазмы и микоплазмы) у пациентов с измененным трубно-перитонеальным фактором. Джинеколь Обстет Мекс. 2016; 84 (1): 14-8.
Распространенность инфекций (хламидии, уреаплазмы и микоплазмы) у пациентов с измененным трубно-перитонеальным фактором. Джинеколь Обстет Мекс. 2016; 84 (1): 14-8.
42. Крайненко Е.В. Ультразвуковая диагностика женских половых органов. Туберкулёз в России 2007. Материалы VIII Российского съезда фтизиатров. Москва: ООО «Идея». 2007: 196-7 (на русском языке).
43. Джиндал У.Н., Бала Ю., Содхи С. и др. Женские половые органы Туберкулез: ранняя диагностика с помощью лапароскопии и эндометриальной полимеразной цепной реакции, Int J Tuberc Lung Dis., 2010. 14 (12): 1629-34.
44. Shah H.U., Sannananja B., Baheti A.D. Туберкулез женских половых органов // Диагн. Интерв Радиол., 2015. 21 (1): 10–5.
45. Ахмади Ф., Зафарани Ф., Шахрзад Г. Гистеросальпингографические проявления туберкулеза женских половых путей: часть I. Фаллопиевы трубы. Int J Fertil Steril. 2014; 7 (4): 245-52.
46. Верхов Х.Р., Коппус С.Ф.П.Дж., ван дер Стег Дж.В. и другие. Способность гистеросальпингографии и лапароскопии прогнозировать естественное зачатие. Хум Репрод. 2011 г.; 26: 134-42.
Хум Репрод. 2011 г.; 26: 134-42.
47. Бричеаг И., Косташ А., Пуркареа В.Л. и другие. Современное лечение трубного бесплодия: от гистеросальпингографии до УЗИ и хирургии. Джей Мед Лайф. 2015 г.; 8 (2): 157-9.
48. Нигам А., Саксена П., Мишра А. Сравнение гистеросальпингографии и комбинированной лапарогистероскопии для оценки первичного бесплодия. Медицинский университет Катманду J. 2015; 13 (52): 281-6.
49. Бричеаг И., Косташ А., Пуркареа В.Л. и другие. Фаллопиевы трубы – обзор литературы по анатомии и этиологии женского бесплодия. Джей Мед Лайф. 2015 г.; 8 (2): 129-31.
50. Линдси Т.Дж., Витрикас К.Р. Оценка и лечение бесплодия. Ам семейный врач. 2015 г.; 91 (5): 308-14.
51. Квициане К.Д. Комплексная оценка состояния маточных труб у женщин с трубно-перитонеальным бесплодием. Автореф. дис. канд. мед. наук. Москва. 2010: 24 с.
52. Яковлева А.А. Совершенствование тактики ведения больных с бесплодием, ассоциированным с генитальным туберкулезом.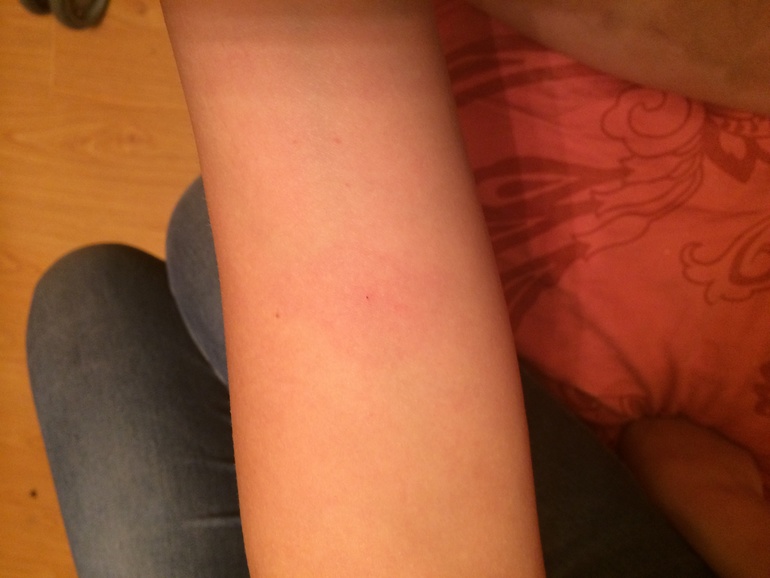 Автореф. дис. канд. мед. наук. Омск. 2014: 23 с.
Автореф. дис. канд. мед. наук. Омск. 2014: 23 с.
53. Шарма Дж.Б., Пушпарадж М., Рой К., Джейн С.К. Увеличение частоты осложнений, связанных с лапароскопическими операциями, у больных генитальным туберкулезом. J Миним инвазивный гинекол. 2011 г.; 18 (5): 660-5.
54. Клинышкова Т.В., Яковлева А.А., Плеханова М.А. и соавт. Диагностические аспекты генитального туберкулеза у женщин с трубно-перитонеальным бесплодием. Российский вестник акушера-гинеколога. 2014; 1: 63-7 (на русском языке).
55. Ниаури Д.А., Джумаева Л.М., Лавринович О.Е. и другие. Клиническое исследование применения туберкулезного рекомбинантного аллергена (белок ЦФП 10-ЭСАТ6) в стандартном разведении (Диаскинтест) в диагностике туберкулеза половых органов у женщин группы риска заболевания [Клиническое исследование значения использования аллергена туберкулезного рекомбинантного (белок ЦФП 10 -ЕСАТ6) в стандартном разведении (Диаскинтест) в диагностике туберкулеза половых органов у женщин группы риска по заболеванию].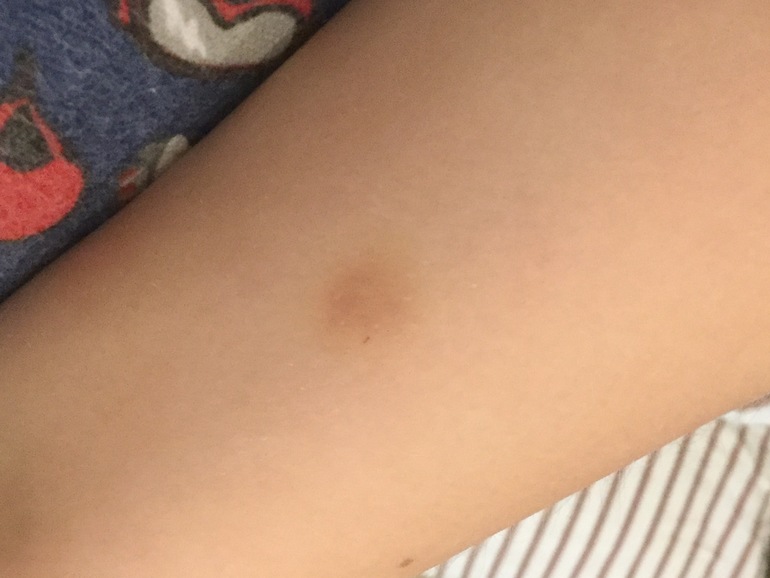



 Кроме этого важна правильная техника. Вводится препарат внутрикожно специальным туберкулиновым шприцом.
Кроме этого важна правильная техника. Вводится препарат внутрикожно специальным туберкулиновым шприцом.