признаки, лечение и последствия (видео)
Дисплазия тазобедренных суставов развивается у взрослых либо по причине травмы суставов, либо как продолжение заболевания в детском возрасте. Последствия осложнений при родах, внутриутробные нарушения в формировании хрящевой ткани или патологии эндокринной системы способствуют детской дисплазии. Если в течение младенчества и раннего детства родители не способствовали устранению этого заболевания, оно продолжает прогрессировать и в подростковом, и во взрослом возрасте. Без травматологического фактора к дисплазии может приводить проживание в сильно загрязненной зоне, непосредственно рядом с захоронениями промышленных отходов, на территории с повышенным радиационным фоном.
Врожденная дисплазия возникает под влиянием системных сбоев в организме беременной женщины или генетической предрасположенности плода к неправильному формированию хрящей и суставной капсулы.
Какие признаки носит дисплазия тазобедренных суставов
Заболевание заключается в неправильном положении головки бедренной кости внутри вертлужной впадины, что приводит к трудностям при ходьбе, вплоть до инвалидности пострадавшего. Каковы симптомы дисплазии?
- изменение походки, хромота из-за асимметрии конечностей;
- неравномерное распределение веса на ноги;
- щелчок или хруст в тазобедренном суставе при ротации;
- разная величина доступного угла при разведении ног в стороны;
- болезненность при нагрузке на сустав;
- из-за растянутости суставной капсулы нарушается работа связочного аппарата, происходит привычный вывих или подвывих;
- по причине несбалансированной нагрузки развиваются дистрофические изменения в хрящевой ткани, что в тяжелых случаях приводит к очень ограниченной подвижности сустава.
У младенцев, которые еще не ходят самостоятельно, наблюдается выраженная асимметрия складок под ягодицей и со стороны бедра.
Популярное тугое пеленание с прямыми ногами приводит к хронической травме тазобедренных суставов новорожденного, которые вынужденно находятся в распрямленном состоянии по много часов в день.
Опасным осложнением дисплазии является коксаротроз, то есть деформация и истончение амортизирующих хрящей.
Если врожденная или приобретенная в младенчестве дисплазия была обнаружена своевременно, родители обратились за медицинской помощью и ответственно отнеслись ко всем мероприятиям по организации правильной работы суставов, прогноз на полное выздоровление очень благоприятный. При запоздалой диагностике, после года жизни ребенка, потребуется более широкий спектр вмешательств, вплоть до протезирования суставов. Однако даже в таком случае, человек сможет избежать инвалидности и ходить самостоятельно. Негативными последствиями поздней диагностики является то, что при неправильной нагрузке усиливается асимметрия конечностей. Костная ткань детей формируется чрезвычайно быстро, и ранние патологии усиливаются с возрастом.
Дисплазия тазобедренных суставов классифицируется с ортопедической точки зрения по степени тяжести:
- самая легкая, первая степень, при которой головка бедренной кости занимает анатомически правильное положение в вертлужной впадине, однако имеется недоразвитие суставной капсулы;
- более тяжелая, вторая степень, характеризуется выходом или смещением головки бедренной кости относительно вертлужной впадины;
- самая тяжелая, третья степень, кость полностью выходит за пределы анатомически корректного положения, ходьба без опоры невозможна.
Недоношенные дети и младенцы из группы риска осматриваются непосредственно после родов врачом педиатромортопедом для исключения дисплазии. Если диагноз подтверждается, мероприятия по лечению назначаются сразу же.
Вернуться к оглавлению
Дисплазия тазобедренных суставов: лечение детей
Ребенок с дисплазией состоит под наблюдением у детского ортопеда и проходит регулярные профилактические осмотры для того, чтобы отслеживать динамику выздоровления. Для уточнения положения бедренной кости применяется рентгенодиагностика дисплазии тазобедренных суставов и ультразвуковое исследование.
Расшифровка производится специалистом после установления на снимке системы координат, ведь костная ткань у младенцев частично замещена хрящевой, что делает ее проницаемой для излучения. Здоровые младенцы проверяются на дисплазию в рамках плановых осмотров на сроке:
- 1 месяц жизни;
- 3 месяца;
- 6 месяцев;
- 12 месяцев.
В некоторых случаях дисплазия характеризуется не только положением бедренной кости, но и патологическими изменениями ее проксимальной части. Преимущества младенцев заключается в быстрой регенерации костной ткани, благодаря чему врожденная дисплазия может быть устранена полностью. Какие меры назначаются для коррекции работы сустава?
- Детям до года назначается специальный комплекс упражнений, которые они выполняют с помощью мамы. Правильное сгибание и разгибание ножек ребенка тренирует мышечный корсет, способствует сильным связкам и постепенно сдвигает головку бедренной кости в вертлужную впадину.
- Если диагностирована дисплазия не первой, а второй или третьей стадии, требуется применение ортопедических конструкций для удержания бедренной кости. У младенцев от трех недель до девяти месяцев жизни хороший эффект дают стремена Павлика. Также назначают шины в виде распорок, фиксирующие ножки в слегка разведенном состоянии. Подушка Фрейка применяется с одного месяца жизни до 9 месяцев и требует периодической замены по мере роста младенца.
- В большинстве случаев к началу самостоятельной ходьбы дисплазия либо полностью устранена, либо переведена в легкую стадию. При необходимости поддержки после годовалого возраста применяются специальные шины.
Первым по степени важности методом лечения является выполнение упражнений на максимальное отведение бедра, что способствует укреплению связок и приводит к сокращению растянутой капсулы сустава. Что делать, если подозрение на дисплазию возникло тогда, когда ребенок уже ходит? Прежде всего нужно обратиться к детскому ортопеду или к ревматологу.
Вернуться к оглавлению
Поздняя диагностика дисплазии
Квалифицированный специалист проводит визуальный осмотр, осуществляет сбор семейного анамнеза. Новейшие исследования однозначно установили роль генетического фактора в формировании дисплазии. После чего измеряется величина ограничения отведения бедра.
Для этого ребенок лежит на спине, согнув ноги в коленном и в тазобедренном суставах. Ноги разводятся в таком положении в стороны, если величина угла составляет менее 90 градусов, ставится предварительный диагноз «дисплазия». Развитие патологии возможно со стороны одного правого, или левого суставов.
Дисплазия левого тазобедренного сустава приводит к хромоте либо на левую, либо на правую ногу, в зависимости от удлинения или укорачивания левой конечности.
В некоторых случаях бывают затронуты оба сустава. Для окончательного подтверждения диагноза всегда делается рентгенографическое исследование. Расшифровку стоит доверить действительно опытному специалисту, а при необходимости обратиться к нескольким квалифицированным врачам. Правильная расшифровка является основой для назначения упражнений, а в случае врачебной ошибки упражнения либо не окажут эффекта, либо вызовут ухудшение. Отслеживание прогресса происходит методом планового обследования по назначению лечащего врача.
Вернуться к оглавлению
Остаточная дисплазия у взрослых
Самостоятельно дисплазия не проходит, лечить ее методами народной медицины бесполезно. Если за профессиональной медицинской помощью обратились слишком поздно, после достижения раннего школьного возраста курс лечения будет занимать гораздо больше времени, чем во младенчестве.
У взрослых дисплазия дает о себе знать:
- болями в тазобедренном суставе при нагрузке, в тяжелых случаях и в состоянии покоя;
- ограничением подвижности ноги, особенно при отведении бедра в сторону;
- существует вероятность защемления нервных окончаний, что дает онемение, чувство затекания в бедре, голени или в стопе, покалывание;
- большую опасность представляет хронический вывих бедра, потому что при подобном положении бедренной кости могут пережиматься важные кровеносные сосуды, что способствует воспалительному процессу и некрозу мягких тканей и кости;
- при ходьбе появляется быстрая утомляемость, из-за неправильного распределения нагрузки возникает мышечная боль, вероятны судороги;
- при движении усиливается неустойчивость, требуется опора для быстрого перемещения.
Не считая того, что дисплазия значительно ухудшает качество жизни человека, она еще и представляет непосредственную опасность как потенциальный источник проблем с нервным и сосудистым снабжением ноги.
Все привычные вывихи вправляются только оперативным вмешательством, в случае с взрослыми ни о каких ортопедических приспособлениях речь уже не идет, потому что формирование сустава полностью закончено. Однако, благодаря протезированию и хирургическому вправлению сустава, возможно устранить дисплазию даже у пожилого человека.
Существенным фактором при принятии решения о стратегии лечения является:
- Наличие сопутствующих заболеваний и воспалительных процессов костной и хрящевой ткани, синовиальной жидкости, суставной сумки.
- Степень и характер повреждений. Если есть врожденные дефекты головки бедренной кости, потребуется остеосинтез. Если есть выраженная несоразмерность головки бедренной кости и вертлужной впадины, понадобится укрепление свода впадины для создания точки опоры.
- Возраст пострадавшего и общее состояние здоровья. У взрослых и пожилых людей велик повышен риск долгого заживления и осложнений после операций на суставах.
Вернуться к оглавлению
Реабилитация после лечения
Мероприятия по реабилитации включают в себя в обязательном порядке сведение к минимуму патологических изменений в мышечном корсете ноги. Многолетняя неправильная нагрузка вносит большой вклад в искажение нормальной работы мышц, поэтому потребуется лечебная физкультура для реабилитации. Именно физические упражнения являются самым главным фактором, от которого зависит выздоровление.
Для профилактики воспаления после операции назначается курс нестероидных противовоспалительных средств и адекватные меры обезболивания. Обычно это местные внутримышечные инъекции или пероральный прием анестетиков. Какие физиотерапевтические мероприятия назначаются для восстановления взрослых?
- электрофорез с препаратами кальция и калия;
- плавание;
- лечебный массаж;
- магнитная терапия и лазерная терапия;
- пешие прогулки.
Если нарушения очень значительно повлияли на симметрию конечностей, полное восстановление будет невозможно, но объем нарушений существенно уменьшится. Чтобы подвести итоги лечения проводится рентгенологическое исследование костей таза, в результате которого оценивается, насколько удалось правильно позиционировать бедренную кость в вертлужной впадине. Иногда в качестве послеоперационного осложнения возникает воспалительный процесс даже на фоне приема нестероидных противовоспалительных средств. Особенно это опасно при протезировании сустава. Когда нужно обращаться за срочной медицинской помощью?
- если у пострадавшего поднимается температура;
- если развиваются признаки интоксикации, головная боль и рвота;
- если бедро и таз опухают, возникает покраснение;
- если ощущается сильная боль при движении или в покое;
- если появляется ощущение локального жара, распирания или пульсации.
В этих случаях будет производиться госпитализация в стационар для снятия острого состояния. Следование рекомендациям лечащего врача поможет предотвратить осложнения и максимально устранить дисплазию.
ortopedia03.ru
симптомы, причины развития, лечение дисплазии ТБС, массаж и гимнастика при дисплазии тазобедренных суставов
У 3 из 1000 новорожденных диагностируют дисплазию суставов – заболевание, связанное с нарушением их функций врожденного характера. Чаще всего такому повреждению подвергается самые крупные суставы в организме человека – тазобедренные, последствия нарушений их функций могут быть весьма серьезными и привести даже к инвалидизации человека. Поэтому важно и диагностировать вовремя болезнь, и начать лечение до момента развития необратимых процессов.
Оглавление: 1. Причины возникновения дисплазии тазобедренного сустава у детей - Гормональное влияние - Неправильное формирование тканей у плода 2. Классификация дисплазии тазобедренного сустава 3. Симптомы дисплазии тазобедренного сустава - Клиническая картина у новорожденных - Признаки дисплазии тазобедренного сустава у детей старше 12 месяцев 4. Методы лечения ТБС - Лечебная гимнастика при дисплазии тазобедренных суставов - Массаж новорожденным при дисплазии тазобедренных суставов 5. Восстановительный период
Причины возникновения дисплазии тазобедренного сустава у детей
В медицине различают три основные причины развития рассматриваемой патологии тазобедренного сустава:
- генетическая предрасположенность;
- нарушения формирования тканей при внутриутробном развитии плода;
- гормональное влияние.
Наследственность

По статистике дисплазия тазобедренного сустава (дисплазия ТБС) диагностируется в 25% случаев у детей, родители которых в анамнезе имеют это же заболевание. Достаточно часто рассматриваемое заболевание диагностируется одновременно с миелодисплазией – нарушения в процессе образования клеток крови в красном костном мозге. Врачи связывают такое нарушение непосредственно с дисплазией тазобедренного сустава.
Гормональное влияние
Речь идет о нестабильном гормональном фоне беременной – в организме отмечается высокий уровень прогестерона. Этот гормон оказывает расслабляющее действие на связки, суставы и хрящи – это необходимо для родовой деятельности и благополучного родоразрешения. Но «фокус» в том, что прогестерон обладает высокой плацентарной проницаемостью и попадает в кровоток плода – это провоцирует размягчению связочного аппарата будущего ребенка.
Обратите внимание: такое негативное воздействие гормона прогестерона имеет особую интенсивность в случае неправильного положения плода или родов в ягодичном предлежании.
Неправильное формирование тканей у плода
Зачаток тазобедренного сустава наблюдается уже в 6-недельном возрасте плода, первые движения им будущий ребенок совершает на 10-й неделе своего внутриутробного развития. И если на этих этапах на беременную (а следовательно и на плод) будут оказывать воздействие негативные/вредные факторы, то вероятность развития дисплазии тазобедренного сустава повышается в разы. К таким вредным факторам могут относиться:
- различные химические вещества, к этому относятся и определенные лекарственные препараты;
- неблагополучная экологическая обстановка;
- радиоактивное воздействие.
Обратите внимание: самую большую роль в формировании тканей у плода играют вирусные заболевания – если женщина переболела таким на 1 триместре беременности, то риск рождения ребенка с дисплазией тазобедренного сустава резко возрастает.
Кроме этого, рассматриваемое заболевание диагностируется в следующих случаях:
- плод слишком крупный;
- у матери диагностируется маловодие;
- предлежание плода тазовое;
- заболевания матери гинекологического характера – например, миома, спаечные процессы и другие.
Классификация дисплазии тазобедренного сустава
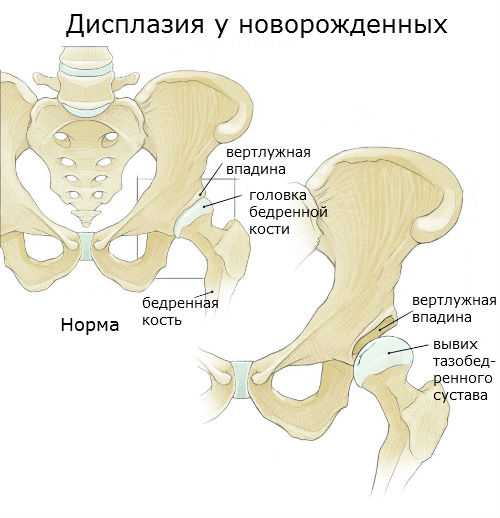
Выделяют три степени развития рассматриваемого заболевания, для каждой из них характерны определенные симптомы.
1 степень – незрелость компонентов тканей сустава
Чаще всего наблюдается в случае рождения недоношенного ребенка, врачи дают ему определение как преходящее состояние между здоровым и больным суставом.
Нередко 1 степень дисплазии тазобедренного сустава диагностируется у вполне доношенных детей, но рожденных с малым весом. Такое случается, если у матери была фето-плацентарная недостаточность в период вынашивания ребенка.
2 степень – предвывих тазобедренного сустава
Врачи отмечают изменение формы вертлужной впадины, но при этом собственно бедренная кость впадину не покидает, остается в ее пределах. Нет и патологических изменений в анатомическом строении вертлужной впадины.
3 степень – подвывих тазобедренного сустава
На этой стадии дисплазии тазобедренного сустава уже отмечается изменение формы головки бедренной кости, она свободно перемещается внутри сустава, но при этом не выходит за его пределы.
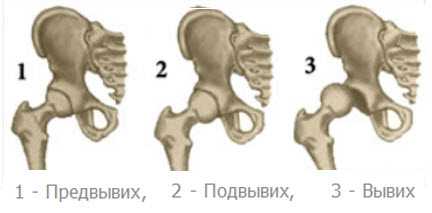
Очень важно: наиболее серьезным вариантом считается вывих тазобедренного сустава, для которого характерно:
- грубое нарушение анатомического строения сустава;
- изменения наблюдаются и в связках, и в мышцах, и в суставной сумке;
- головка бедренной кости выходит за пределы суставной впадины и располагается либо сбоку, либо сзади нее.
Чаще всего рассматриваемое заболевание диагностируется у девочек, причем, на первом году жизни.
Симптомы дисплазии тазобедренного сустава
Признаки дисплазии тазобедренного сустава можно разделить на две большие группы:
- характерная клиническая картина у детей первого года жизни;
- симптомы, присущие детям в возрасте старше 12 месяцев.
Клиническая картина у новорожденных
Очень тяжело диагностируется 1 и 2 степени дисплазии тазобедренного сустава – явные признаки отсутствуют, обратить внимание на проявления может педиатр или ортопед во время профилактического осмотра. Но и сами родители должны внимательно следить за внешним видом и поведением новорожденного. Должны насторожить следующие факторы:
- несимметричное расположение складок на ягодицах и подколенных впадинах;
- развести ножки, согнутые в коленках, проблематично;
- ребенок проявляет явное недовольство, громко плачет при разведении ножек с согнутыми коленями.
 При подобных признаках родители должны посетить врача и пройти полное обследование у ортопеда. Специалист обязательно назначит ультразвуковое исследование тазобедренного сустава, которое поможет выявить позднее окостенение головки бедренной кости. В отдельных случаях целесообразно провести и рентгенологическое обследование – на изображении будет отчетливо видно скошенность наружного края вертлужной впадины и уплощение ее крыши.
При подобных признаках родители должны посетить врача и пройти полное обследование у ортопеда. Специалист обязательно назначит ультразвуковое исследование тазобедренного сустава, которое поможет выявить позднее окостенение головки бедренной кости. В отдельных случаях целесообразно провести и рентгенологическое обследование – на изображении будет отчетливо видно скошенность наружного края вертлужной впадины и уплощение ее крыши.
Гораздо интенсивнее проявляется дисплазия тазобедренного сустава в 3 степени течения и при вывихе. В этих случаях будут присутствовать следующие характерные признаки:
- Симптом «щелчка». Этот звук слышится, когда врач или родитель начинает разводить ножки, согнутые в коленках, в стороны – головка бедренной кости в этот момент начинает входить в суставную впадину и делает это с характерным щелчком. При обратном движении слышится такой же звук – головка бедренной кости снова выходит за пределы суставной впадины.
- Асимметрия кожных складок. Проверяется этот симптом у ребенка в положении лежа на животе и лежа на спине. Обратить внимание стоит не на количество складок (оно различается даже у здоровых детей), а на их глубину и высоту расположения.
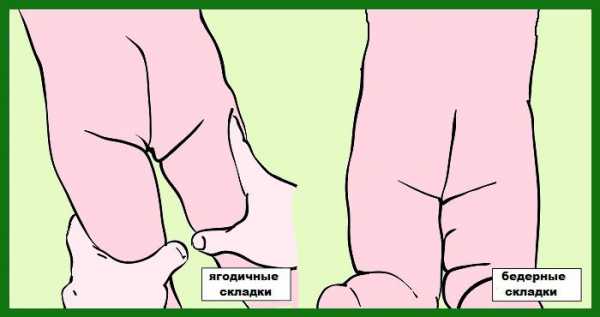
- Разведение ножек в стороны осуществляется с ограничением. Именно этот симптом позволяет диагностировать дисплазию тазобедренного сустава у новорожденных в первые 5-7 дней жизни с уверенностью в 100%. Придерживаются следующего показателя: если ограниченность достигает 50%, то рассматриваемое заболевание точно присутствует.
- Укорочение ножки относительного характера. Проверяют этот симптом следующим образом: укладывают младенца на спинку, сгибают ножки в коленках и устанавливают их стопами к столу/дивану. У здорового ребенка коленки будут находиться на одном уровне, если же одно колено явно выше другого, то это означает присутствие укорочения ножки.
- Симптом Эрлахера. Его врачи определяют подведением выпрямленной ножки новорожденного к другой ножке, затем пытаются завести исследуемую конечность за другую (складывают ножки крест-накрест). У здорового новорожденного пересечение ножек происходит в средней или нижней части бедра, при дисплазии тазобедренного сустава это явление наблюдается в верхней трети бедра.
В случае врожденного вывиха бедра будет наблюдаться вывернутая наружу больная ножка (неестественным образом). Это определяется, когда новорожденный лежит на спинке с выпрямленной ножкой и в тазобедренном, и в коленном суставах.
Признаки дисплазии тазобедренного сустава у детей старше 12 месяцев
Выявить рассматриваемое заболевание у детей старше 1 года очень легко – характерным признаком является нарушение походки: ребенок прихрамывает на одну ножку, если дисплазия тазобедренного сустава развивается с одной стороны, или имеет «утиную» походку в случае развития патологии с двух сторон.
Кроме этого, будут отмечены малые формы ягодичных мышц с пораженной стороны, а если надавить на пяточную кость, то подвижность будет заметна от стопы до бедренной кости (ребенок при этом должен лежать на спине с выпрямленными ногами).
Методы лечения дисплазии ТБС
Как только поставлен диагноз дисплазия тазобедренного сустава, нужно немедленно начинать лечение – это станет гарантией выздоровления.
В первый же месяц после рождения врачи назначают ребенку широкое пеленание. Оно делается следующим образом: обычная фланелевая пеленка складывается прямоугольником шириной 15 см (приблизительно, допускается +- 2 см), ее прокладывают между ножками ребенка, которые согнуты в коленках и разведены в стороны на 60-80 градусов. Края пеленки доходят до колен, завязками она фиксируется на плечах младенца.
Обратите внимание: новорожденный довольно быстро привыкает к такому виду пеленания, не капризничает и спокойно переносит моменты «упаковывания» ножек в желаемое положение. Через некоторое время ребенок сам начинает ножки выставлять в нужное положение перед пеленанием, но нужно будет набраться терпения – сначала будет тяжело успокоить ребенка.
Широкое пеленание практически всегда сочетается с лечебной гимнастикой – она элементарна: при каждой смене памперса или очередном пеленании необходимо в медленном темпе разводить ножки в сторону и возвращать их на место. Эффективным будет и плавание на животе.
Любые процедуры при диагностировании дисплазии тазобедренного сустава может назначать только специалист! Лечебную гимнастику первые несколько раз проводит медицинский работник, а родители учатся делать процедуру правильно.
Врач ортопед (или педиатр) ведет динамическое наблюдение за состоянием ребенка, и если положительных сдвигов не наблюдается, то может быть назначено ношение специфических ортопедических приспособлений. К таковым относятся:
- подушка Фрейка – это штанишки из пластика, которые постоянно поддерживают ножки младенца в позе «лягушки», чаще всего назначается пациентам в возрасте от 1 до 9 месяцев с обязательной заменой по мере роста малыша;

- стремена Павлика – наиболее удобное приспособление и для ребенка, и для его родителей, целесообразно такое приспособление носить в возрасте от 3 недель до 9 месяцев;
- шины-распорки – к таковым относятся шина с бедренными туторами, шина с подколенными туторами, шина для хождения.

Лечение с помощью специфических ортопедических приспособлений направлено на фиксацию тазобедренных суставов ребенка в правильном положении ножек.
Врач назначает приспособления по мере роста и физического развития ребенка:
- с 1 месяца до 6 месяцев – целесообразно применять стремена Павлика, в некоторых случаях эффективной будет шина с подколенными туторами;
- с 6 до 8 месяцев врач назначает шину с бедренными туторами;
- в возрасте от 8 месяцев и до 12 месяцев, если в дальнейшем ребенку разрешается ходить, ребенок должен носить отводящую шину для хождения.
Специфические ортопедические приспособления необходимо носить ежедневно, поэтому родителей всегда волнует вопрос ухода за ребенком в таком положении. Для облегчения своей же работы необходимо запомнить следующие правила:
- В момент смены подгузника нельзя поднимать малыша за ноги – нужно завести руку под ягодицы и аккуратно приподнять их.
- Чтобы поменять распашонку, нет необходимости снимать ортопедическое приспособление – достаточно лишь развязать завязки на плечах.
- Сверху на шины/стремена можно надевать костюмы, платья, жилетки и любую одежду.
- Если врач назначил ношение шин, то приготовьтесь к более редкому купанию ребенка: 3 раза в день родители должны осматривать кожу малыша под ремнями и подвязками, чтобы избежать появления раздражения на коже, опрелостей. Вместо купания можно применять регулярные обтирания ветошью, смоченной в теплой воде. При необходимости полностью обмыть ребенка можно отстегнуть один ремешок, но придерживать ножку в заданном положении во время проведения гигиенической процедуры, а затем идентично обмыть вторую сторону туловища.
- Постоянно следите за состоянием непосредственно шины – она не должна быть мокрой, а под ее пояс/ремешок не должны попадать тальк, детская присыпка или крем, так как это может вызвать раздражение кожного покрова.
Обратите внимание: во время кормления ребенка мать должна следить за тем, чтобы ножки его не сводились бедрами друг к другу, если этот процесс осуществляется без специфических ортопедических приспособлений.
Продолжительность ношения подобных поддерживающих устройств достаточно длительная, поэтому родители должны набраться терпения, быть готовыми к капризам и излишнему беспокойству малыша и ни в коем случае не малодушничать! Вариант «пусть ребенок отдохнет от этих ужасных шин» и «ничего страшного за 30-60 минут не случится» может обернуться инвалидизацией в будущем.
Обращая внимание на динамику рассматриваемого заболевания, видя результаты ношения специфических ортопедических приспособлений, врач может назначить лечебную гимнастику и массаж.
Ни в коем случае нельзя самостоятельно проводить подобные процедуры – это может значительно ухудшить состояние здоровья малыша. Только специалист, который ведет постоянное наблюдение за маленьким пациентом, может дать какие-то рекомендации.
Лечебная гимнастика при дисплазии тазобедренных суставов
Если назначена такая процедура, то родители ребенка с диагнозом дисплазия тазобедренных суставов должны посетить несколько занятий у физиотерапевта – специалист покажет, как правильно делать упражнения, даст конкретное расписание занятий. Существует общее описание упражнений:
- Ребенок лежит на спинке, родители поднимают поочередно ножки малыша вверх, при этом сгибая коленные и тазобедренные суставы.
- Малыш остается лежать на спине, а родитель сгибает ему ножки в коленных суставах и в тазобедренных, не приподнимая их над поверхностью. Далее нужно разводить ножки ребенка умеренно, давая минимальную нагрузку, а также делать вращательные движения бедрами.
- В аналогичном исходном положении ножки ребенка, согнутые в коленях и тазобедренных суставах, максимально разводим в стороны, пытаясь приблизиться к поверхности стола коленками.
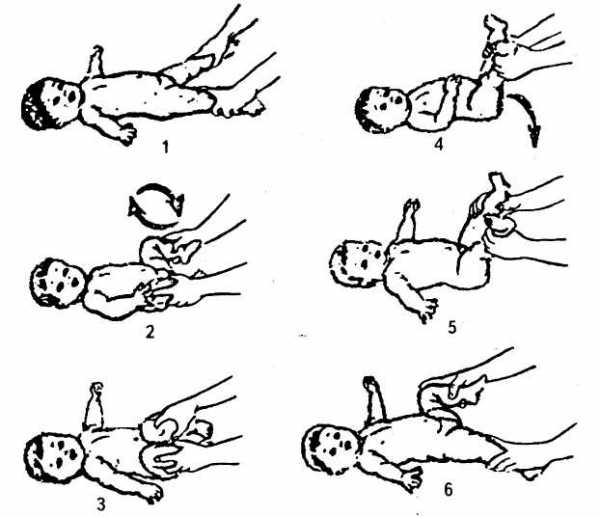
Обратите внимание: каждое из описанных упражнений должно выполняться не менее 8-10 раз, а в день таких «подходов» нужно сделать не менее 3.
Более полную информацию о диагностике дисплазии и упражнениях при дисплазии тазобедренного сустава у ребенка вы получите, просмотрев данный видео-обзор:
Массаж новорожденным при дисплазии тазобедренных суставов
По поводу массажа можно сказать следующее:
- несмотря на то, что для новорожденных и детей в возрасте до 12 месяцев он проводится в щадящем режиме, польза от него огромная – рассматриваемое заболевание вполне реально вылечить;
- если проделывать рекомендованные упражнения с назначенной специалистом частотой, то первые результаты можно будет заметить уже через месяц такого лечения;
- массаж сам по себе вряд ли окажет какое-либо положительное воздействие на состояние здоровья ребенка – важно проводить комплексную терапию.
Правила проведения массажа при дисплазии тазобедренных составов расскажет врач, а физиотерапевт покажет и научит родителей выполнять все процедуры правильно. Рекомендуемый комплекс массажных упражнений:
- Малыш лежит на спинке, родитель поглаживает его стопы, бедра, коленные чашечки, руки и живот. Затем ребенка нужно перевернуть на живот и точно также мягкими поглаживаниями разогреть все тельце. Не забывайте «работать» и над внутренней частью ножек, особенно бедер – для свободного доступа к этим местам нужно просто раздвинуть ножки ребенка в стороны.
- Ребенок лежит на животе, а родитель поглаживает/растирает поясницу, плавно переходя на ягодицы, в конце проводим мягкие пощипывания ягодичных мышц.
- Переворачиваем ребенка на спинку и начинаем трудиться над мышцами бедер – поглаживаем ножки, потряхиваем, аккуратно пощипываем. Ни в коем случае нельзя прикладывать какие-то усилия при проведении этой части массажа – мышцы бедра могут резко сократиться (спазмировать), что спровоцирует сильную боль. После растирания и расслабления мышц можно приступать к сгибанию/разгибанию ножек в коленных и тазобедренных суставах, но только в тех пределах, которые были обозначены ортопедом.
- Вращения бедра вовнутрь – родитель должен рукой зафиксировать тазобедренный сустав, второй – взяться за колено и с небольшим надавливанием вращать бедро во внутреннюю сторону. Затем поработать над другим тазобедренным суставом.
После массажа необходимо дать ребенку отдых – погладьте его, без усилий разотрите тельце.
Обратите внимание: массаж делается один раз в сутки, каждое упражнение необходимо выполнить минимум 10 раз. Делать перерывы в массажном курсе нельзя – это чревато остановкой положительной динамики. Длительность курса проведения массажа определяет врач.
Во время проведения лечебной гимнастики и массажа важно понимать, что эффективными будут и физиотерапевтические процедуры – парафиновые аппликации, электрофорез с использованием лекарственных препаратов, в состав которых входят кальций и фосфор.
Если диагностика дисплазии тазобедренных суставов была проведена с запозданием, или же вышеописанные терапевтические методы не дают положительного результата, то врачи назначают длительное поэтапное гипсование. В особо тяжелых случаях целесообразно проводить операционное лечение. Но подобные решения принимаются исключительно в индивидуальном порядке, после тщательного обследования пациента и длительного наблюдения за прогрессированием болезни.
В случае тяжелых форм дисплазии тазобедренных суставов нарушения в работе этого аппарата имеют пожизненный характер, даже если диагностика и лечение были проведены своевременно.
Восстановительный период
 Даже если лечение прошло успешно, ребенок с диагнозом дисплазия тазобедренных суставов остается на диспансерном учете у врача-ортопеда на длительный срок – в некоторых случаях до полного прекращения роста. Специалисты рекомендуют выполнять контрольное рентгенологическое обследование тазобедренных суставов 1 раз в 2 года. Ребенку накладываются ограничения на физические нагрузки, рекомендуется посещение специальных ортопедических групп в дошкольных и школьных учреждениях.
Даже если лечение прошло успешно, ребенок с диагнозом дисплазия тазобедренных суставов остается на диспансерном учете у врача-ортопеда на длительный срок – в некоторых случаях до полного прекращения роста. Специалисты рекомендуют выполнять контрольное рентгенологическое обследование тазобедренных суставов 1 раз в 2 года. Ребенку накладываются ограничения на физические нагрузки, рекомендуется посещение специальных ортопедических групп в дошкольных и школьных учреждениях.
Дисплазия тазобедренных суставов достаточно сложное заболевание, многие родители буквально впадают в панику, услышав такой вердикт от врачей. Но поводов для истерики нет – современная медицина прекрасно справляется с патологией, своевременно начатое лечение и терпение родителей делают прогнозы вполне благоприятными.
Исчерпывающая информация о признаках дисплазии ТБС, методах диагностики и лечения дисплазии ТБС у детей – в видео-обзоре педиатра, доктора Комаровского:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.38,337 просмотров всего, 1 просмотров сегодня
Загрузка…okeydoc.ru
Дисплазия тазобедренного сустава: симптомы, лечение
Дисплазия тазобедренного сустава является врожденной патологией формирования сустава, обуславливающей последующий возможный подвывих или вывих головки бедра. Дисплазия тазобедренного сустава, симптомы которой могут проявляться или в форме недоразвитости сустава, или в форме чрезмерной его подвижности в сочетании с недостаточностью, актуальной для соединительной ткани, развивается обычно на фоне неблагоприятной наследственности, патологии течения беременности или гинекологических заболеваний, имеющихся у матери.
Общее описание
Опасность дисплазии тазобедренного сустава заключается в том, что несвоевременность ее выявления наряду с отсутствием требуемого лечения может обусловить последующее нарушение функций, выполняемых пораженной нижней конечностью, что возможно вплоть до развития патологии до такой степени, что она определит для ребенка соответствующую форму инвалидности. Учитывая это, патология, актуальная дли дисплазии тазобедренного сустава, должна быть устранена в рамках раннего периода ее выявления и, собственно, жизни ребенка.
Степень недоразвитости сустава на фоне дисплазии может существенно разниться в каждом конкретном случае, то есть это могут быть как грубые формы нарушений, так и чрезмерная подвижность, сочетающаяся с общей слабостью состояния связочного аппарата.
Дисплазия тазобедренного сустава является достаточно распространенной патологией, выявляемой у новорожденных. В среднем частота выявления составляет 2-3% к 1000 новорожденных. Что примечательно, в этой патологии выявлена зависимость по части расовой принадлежности. Так, представители афроамериканской расы сталкиваются с такой патологией реже, по сравнению с европейцами, в то время как американские индейцы, например, сталкиваются с ней чаще, чем любая другая раса. Также выявлено, что дисплазия тазобедренного сустава у девочек диагностируется в разы чаще, чем дисплазия тазобедренного сустава у мальчиков – в среднем на девочек приходится порядка 80% случаев выявления этого заболевания.
Не лишним будет остановиться на анатомических особенностях области, подлежащей поражению при дисплазии тазобедренного сустава, а также на том, какие изменения эта область претерпевает на фоне актуального патологического процесса.
Тазобедренный сустав образуется сочетанием вертлужной впадины и головки бедра. С верхней части впадины закреплена вертлужная губа в форме хрящевой пластины, за счет нее увеличивается площадь при соприкосновении суставных поверхностей, а также увеличивается глубина вертлужной впадины. Головка бедра способствует выполнению двух основных функций, в частности это амортизация нагрузок, приходящихся при беге, прыжках и ходьбе на бедренную кость во избежание травмирования, а также это обеспечение прохождения через нее суставов, за счет которых обеспечивается питание головки бедренной кости.
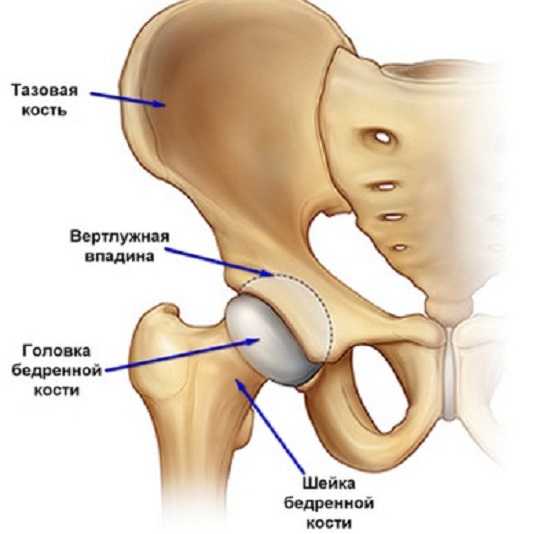
Строение тазобедренного сустава
Ввиду особой конфигурации тазобедренного сустава становятся возможными самые различные по типу движения: повороты наружу и внутрь, отведение и приведение, сгибание и разгибание. При нормальном состоянии перечисленные движения выполняются при незначительно амплитуде, что достигается за счет ограничения связкой головки бедра и хрящевым ободком. В окружении сустава, помимо этого, находится множество мышц и связок, с чьей помощью также до определенной меры ограничивается подвижность.
У новорожденного ребенка тазобедренный сустав даже в нормальном его состоянии отличается от анатомических особенностей сустава взрослого человека. Так, у ребенка вертлужная впадина имеет более плоскую форму, ее расположение также отличается, в частности она находится не в наклонном положении, как у взрослого человека, а практически в вертикальном положении, помимо этого у ребенка связки обладают здесь большей эластичностью. Удержание головки бедра обеспечивается во впадине за счет округлой связки, вертлужной губы и суставной капсулы.
Существует три основные формы дисплазии тазобедренного сустава, это ацетабулярная форма (нарушению подлежит развитие вертлужной впадины), ротационная дисплазия (характеризуется нарушением геометрических особенностей положения костей вдоль горизонтальной плоскости) и дисплазия бедренной кости со стороны верхних отделов.
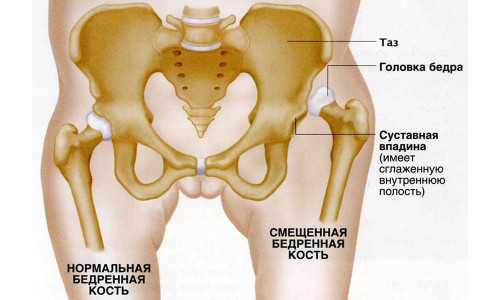
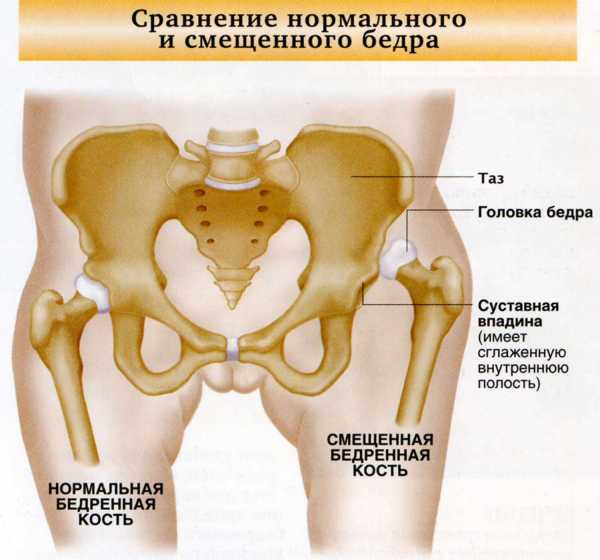
Если нарушено развитие любого из отделов в тазобедренном суставе, то связки, суставная капсула и вертлужная губа утрачивают способность к адекватному удержанию головки бедра, то есть к удержанию его в необходимом месте. Это, в свою очередь, приводит к смещению головки бедра вверх и кнаружи. Смещению также подлежит и вертлужная губа, в связи с чем окончательно утрачивается и ее способность к обеспечению фиксации головки бедренной кости. В том случае если происходит частичный выход суставной поверхности головки за пределы расположения впадины, у ребенка развивается состояние, определяемое как подвывих.
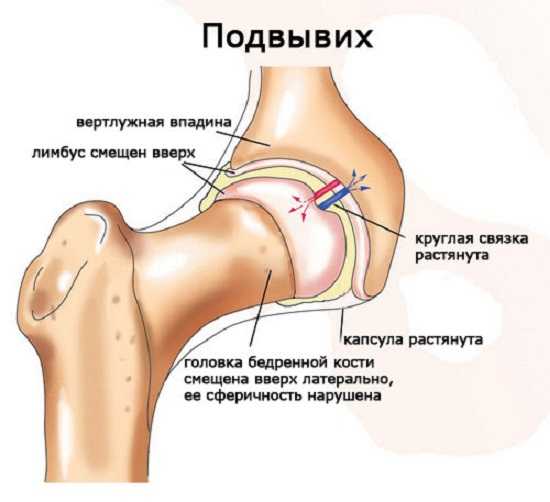
Дисплазия тазобедренного сустава: подвывих
В дальнейшем, если патологический процесс прогрессирует, происходит смещение головки бедра выше, из-за чего она полностью утрачивает какую-либо связь с суставной впадиной. Положение вертлужной губы в таком случае сосредотачивается ниже головки, с заворотом внутрь сустава, что уже говорит о таком патологическом состоянии, как вывих.
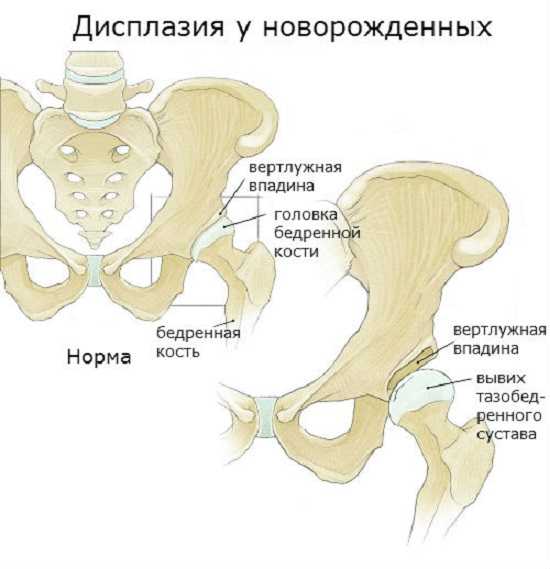
Дисплазия: норма и вывих тазобедренного сустава
В конечном итоге, если на фоне прогрессирования этой картины не предпринимается каких-либо попыток по части лечения, вертлужная впадина начинает заполняться жировой и соединительной тканью, что, в свою очередь, приводит к серьезным трудностям при дальнейших попытках вправления вывиха.
Дисплазия тазобедренного сустава: степени и виды
Дисплазия тазобедренного сустава может сопровождаться следующими анатомическими нарушениями:
- неправильность развития вертлужной впадины – здесь вертлужная впадина частичным образом корректируется в собственной шарообразной форме, приобретая форму более уплощенную, становясь в размерах меньше;
- слабость связок в области расположения тазобедренного сустава;
- недоразвитость хрящевого ободка в окружении вертлужной впадины.
Степени дисплазии тазобедренного сустава определяются на основании патологических изменений, сопутствующих данному состоянию, в общем рассмотрении мы их выделили выше, дополним несколько подробнее их особенности:
- Дисплазия. При самой дисплазии речь идет о неполноценности и неправильности развития тазобедренного сустава, но пока без сопутствующих изменений по части его конфигурации. Определить патологию только за счет визуального осмотра может быть трудно, потому как здесь она обнаруживается в основном за счет дополнительных диагностических процедур. Несколько ранее дисплазия в рамках этого периода в качестве заболевания и не рассматривалась вовсе, ее не диагностировали и, соответственно, не назначали необходимого лечения. Сейчас дисплазия является полноценным диагнозом, более того, бывает и так, что врачами осуществляется так называемая гипердиагностика, что объясняется «выявлением» этого заболевания у совершенно здорового ребенка, что, как понятно, также не является правильным.
- Предвывих. В данном случае речь идет о предшествующем подвывиху и вывиху состоянии. Капсула тазобедренного сустава здесь находится в растянутом состоянии, а головка бедренной кости хотя немного и смещена, но с легкостью возвращается в исходное, нормальное анатомическое положение. Постепенное прогрессирование патологических изменений приводит к тому, что предвывих, как уже отмечено, преобразуется в подвывих, а после – в вывих (если исключаются необходимые меры лечебного воздействия).
- Подвывих бедра. Имеет место частичное смещение головки тазобедренного сустава относительно впадины. В частности ею отгибается хрящевой ободок в вертлужной впадине при одновременном смещении его кверху. Из-за этого связка в головке бедра становится растянутой, она утрачивает свойственную ей напряженность.
- Вывих бедра. В этом случае происходит полное смещение головки бедренной кости по отношению к вертлужной впадине, с которой, как понятно, она изначально связана анатомически. То есть головка бедренной кости в таком случае находится вне впадины, а снаружи, выше нее. Хрящевой ободок по своему верхнему краю находится в прижатом головкой бедра положении, из-за чего загибается вглубь сустава. Связка бедренной головки и суставная капсула находятся в напряженном и растянутом состоянии.
Выделим также основные виды дисплазии:
- Ацетабулярная дисплазия. Данного типа патология обуславливается нарушением развития одной лишь вертлужной впадины, при котором она располагает уменьшенными размерами, более плоской формой, ее хрящевой ободок находится в недоразвитом состоянии.
- Дисплазия бедренной кости. Если рассматривать нормальное анатомическое положение шейки бедра, то здесь она сочленяется с телом бедра, что происходит под соответствующим углом. Если же такой угол нарушается, увеличиваясь или, наоборот, уменьшаясь, то это и определяет основной механизм в рассматриваемом нами заболевании, то есть в дисплазии тазобедренного сустава.
- Дисплазия ротационная. Такая форма дисплазии обусловлена нарушением конфигурации вдоль горизонтальной плоскости анатомических образований. Оси, в окружении которых осуществляется движение каждого из суставов в нижних конечностях, в нормальном анатомическом положении не совпадают между собой. При несовпадении осей при их выходе за пределы нормальных величин головка бедренной кости располагается неправильно относительно вертлужной впадины.
Дисплазия тазобедренного сустава: причины
В качестве причин в данном случае можно обозначить предрасполагающие факторы, способствующие развитию такой патологии у новорожденного ребенка:
- неправильное положение плода, в частности – тазовое предлежание, при котором в утробе плод находится в положении тазом к выходу из матки, а не как положено, головкой;
- крупные размеры плода;
- наследственность – то есть наличие у родителей рассматриваемой патологии;
- токсикоз у беременной женщины, что в особенности актуально при его появлении у молодой будущей роженицы.
Отдельная роль отводится еще некоторым факторам. В качестве одного из вариантов можно обозначить особенности экологической среды в регионе рождения ребенка. Выявлено, что дисплазия диагностируется в среднем в 6 раз чаще в тех регионах, где такая обстановка определяется как неблагополучная. В качестве другого фактора можно выделить особенности пеленания детей. Так, в странах, в которых не производится пеленания ребенка, за счет чего ножки могут на протяжении значительного периода времени быть в согнутом и отведенном положении, диагностирование дисплазии происходит в разы реже, чем в странах, где отдают предпочтение тугому пеленанию.
При наличии хотя бы одного из предрасполагающих факторов ребенок при рождении становится на учет по группе риска касательно развития патологии, причем даже в том случае, если ребенок находится в нормальном, здоровом состоянии, при отсутствии анатомических отклонений, присущих дисплазии.
Дисплазия тазобедренного сустава: симптомы
Симптоматика, о которой ниже пойдет речь, выявляется во время осмотра, потому этот пункт также может быть отнесен к диагностике дисплазии, заключается эта симптоматика в следующих особенностях:
- Нарушение расположения на коже складок, нарушение их глубины. В процессе осмотра врач обращает внимание на расположение складок под левой и правой ягодицами, паховых и подколенных складок. Они должны в нормальном состоянии располагаться на одинаковом уровне. Соответственно, при более глубоком положении складок с одной из сторон при сопоставлении с другой можно предположить актуальность рассматриваемого нами заболевания. Между тем, данный признак нельзя назвать надежным указателем на заболевание, потому как у большей части новорожденных детей в положении складок присутствуют определенные отличия при подобном сопоставлении. Как правило, выравниваются складки к достижению ребенком возраста 2-3 месяцев. Кроме того, отметим, что если актуален такой диагноз, как двусторонняя дисплазия, то асимметрии также в положении складок выявить, скорее всего, не удастся.
- Укорочение одной из ножек по сравнению с другой. Такой признак можно считать наиболее достоверным, однако выявить его можно лишь в случае с тяжелой формой проявления заболевания, при уже сформированном вывихе бедра. Смещение головки бедренной кости происходит назад, что и способствует укорачиванию конечности. Для проверки данного симптома врач во время осмотра вытягивает обе ножки малыша, сравнивая уровень, на котором располагаются коленные чашечки.
- Симптом соскальзывания («симптом щелчка» или симптом Маркса-Ортолани). Не менее надежный и, вместе с тем, достоверный метод для выявления рассматриваемого нами заболевания. Здесь ребенка необходимо уложить на спинку, после чего врачом его ножки берутся так, что большими пальцами захват производится изнутри, а остальными пальцами, соответственно, захват производится снаружи. Далее предпринимаются попытки разведения их в стороны. При отсутствии нарушений в конфигурации суставов, то есть в норме, бедра малыша практически могут быть уложены на поверхности, на которой он укладывается (на столе), то есть получается развести их до 80-90 градусов. Если же имеется дисплазия, то бедро со стороны поражения может быть отведено лишь до определенного положения, а затем рукой врач при таких манипуляциях ощущает характерный щелчок, указывающий на вправление головки бедра. В дальнейшем если ножка будет отпущена, то она вновь окажется в своем исходном положении, затем, в определенном периоде времени при резком движении вновь произойдет ее вывих. Выявление дисплазии врачом на основании данного симптома допускается лишь в возрасте ребенка около 2-3 недель, в других случаях метод диагностики неинформативен.
- Ограниченность отведения бедра. Такой симптом можно определить у ребенка в возрасте от 3 недель. Его определяют аналогично предыдущему симптому «щелчка». Со здоровой стороны ножка ребенка может опускаться на поверхность стола практически до самого конца, в то время как с пораженной ножкой добиться такого же результата не удастся.
Следует учитывать, что сохранение дисплазии при врожденном вывихе бедра становится впоследствии причиной нарушений походки в старшем возрасте. Принятие вертикального положения ребенком определяет впоследствии асимметричность положения складок (подколенных, паховых и ягодичных).
В качестве дополнительных методов диагностики дисплазии тазобедренного сустава в обязательном порядке проводится рентгенологическое исследование (допускается к проведению с 3-х-месячного возраста малыша) либо УЗИ (без возрастных ограничений). Также диагностика может быть дополнена МРТ или ультрасонографией сустава.
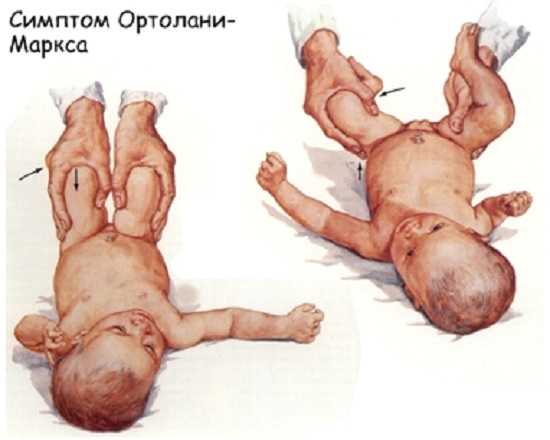
Дисплазия: диагностика на основании выделения симптома Ортолани-Маркса
Дисплазия тазобедренного сустава: последствия
Как понятно из специфики патологии, при отсутствии соответствующего подхода к заболеванию, его дальнейшее течение обуславливает развитие осложнений. Так, дети с дисплазией начинают ходить позже, чем их ровесники, для походки характерна неустойчивость, косолапость, переваливание с ноги на ногу, хромота. В частых случаях выявляется усиление лордоза со стороны поясницы при компенсаторном развитии кифоза со стороны грудного сегмента.
Инвалидность при дисплазии тазобедренного сустава может наступить буквально с раннего возраста малыша. Отсутствие лечения приводит также к ряду заболеваний во взрослом возрасте, что обуславливается прогрессированием этой патологии, сочетающейся с остеохондрозом.
Важной особенностью, актуальной для нижних конечностей при дисплазии, является то, что они просто не способны к перенесению длительных нагрузок.
Из-за гипермобильности бедра развивается общая «расшатанность» опорно-двигательной системы. Без своевременного устранения врожденного вывиха, сустав, постепенным образом приспосабливаясь к искаженной двигательной функции, получит несколько иные очертания, причем и со стороны головки бедренной кости, и со стороны расположения вертлужной впадины. Сустав, скорректированный подобным образом, не будет полноценным, ведь он попросту не приспособлен к тому, чтобы обеспечивать конечности опору или адекватное ее отведение. В этом случае речь идет уже и о такой патологии, как неоартроз.
В качестве самого неблагоприятного осложнения рассматриваемого нами заболевания можно обозначить развитие диспластического коксартроза. Это заболевание развивается к 25-35-летнему возрасту, если при его появлении не произвести оперативного вмешательства с заменой сустава, то человек утрачивает трудоспособность.
Лечение
Как уже отмечалось, лечение дисплазии тазобедренного сустава должно быть начато как можно раньше. В нем используются разнообразные средства, за счет воздействия которых обеспечивается фиксация ножек малыша в нужном положении, в частности это различные шины и аппараты, специальные подушки, штанишки, стремена и пр. Лечение малышей в период первых месяцев их жизни осуществляется только с применением эластичных и мягких конструкций, воздействие которых не станет препятствием для нормального движения конечностей.
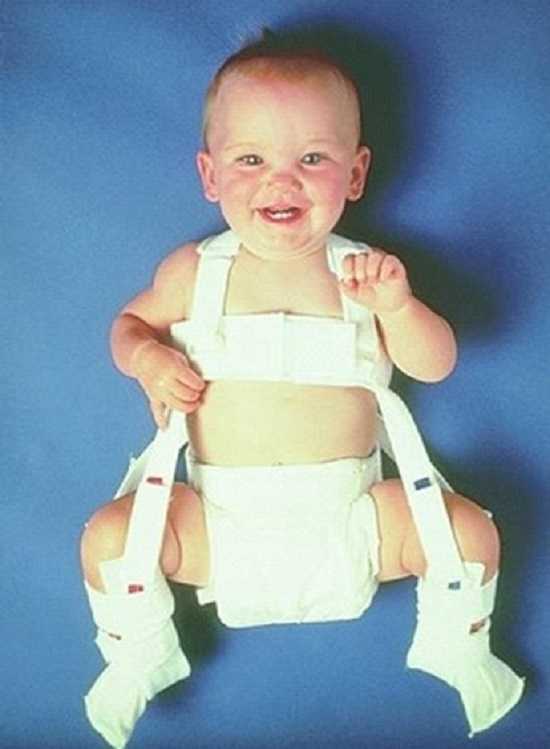
Дисплазия тазобедренного сустава: стремена как механизм для коррекции
В качестве одного из наиболее эффективных вариантов в лечении дисплазии проявили себя стремена Павлика. Это изделие в виде грудного бандажа, основу которого составляют мягкие ткани, к этому бандажу закрепляются специальные штрипки, благодаря которым обеспечивается соответствующее воздействие на ножки ребенка для принятия ими нужного положения. При такой фиксации обеспечивается не только необходимое воздействие на ножки, но и достаточноая свобода для движений.
Значимая роль отводится специальным упражнениям, направленным на восстановление объема движений, а также на стабилизацию сустава при одновременном укреплении мышц. На каждом конкретном этапе воздействия (разведение ножек, воздействие на удержание в нужном положении суставов, период реабилитации) подбирается отдельный вариант комплексных упражнений. Помимо этого лечение дисплазии также включает в себя массаж области ягодичных мышц.
При тяжелых формах проявления заболевания выполняется вправление вывиха с обеспечением дальнейшей иммобилизации за счет наложения гипсовой повязки. Такая манипуляция проводится для деток в возрасте от 2 до 5 или 6 лет. Достижение 5-6-ти-летнего возраста ребенком исключает возможность вправления как таковую. Иногда, в ситуации с высоким вывихом у ребенка от 1,5 до 8 лет проводится процедура скелетного вытяжения.
Если любые из перечисленных консервативных методов воздействия не привели к достижению эффективного результата, то тогда проводятся корригирующие оперативные вмешательства, в рамках которых осуществляется открытое вправление вывиха, оказывается прямое воздействие на верхнем участке бедренной кости и на вертлужной впадине.
При появлении симптомов, указывающих на дисплазию тазобедренных суставов необходима консультация детского ортопеда.
simptomer.ru
симптомы, лечение и последствия / Mama66.ru
В первые недели после появления на свет грудных детей необходимо тщательно обследовать, чтобы выявить все возможные проблемы и отклонения в развитии. Чем раньше врачи обнаружат возможные «неполадки» в организме малыша, тем быстрее с ними можно будет справиться и свести количество опасных последствий для здоровья к минимуму.

Наряду с такими важными для грудничка специалистами, как невролог и окулист, ребёнка обязательно должен осматривать ортопед. Первый визит к ортопеду, как правило, наносят, когда малышу исполнится 1 месяц.
Когда после осмотра специалист пишет в карточке успокаивающее «здоров», родители могут немного успокоиться. Но случается, что у мамы подкашиваются ноги, когда в кабинете ортопеда она слышит: «Подозрение на дисплазию тазобедренного сустава». Такой диагноз звучит грозно, но прежде чем ударяться в панику, следует разобраться в сути заболевания, причинах, его вызывающих, а также узнать о методах лечения.
В чем заключается патология развития суставов
Дисплазия – это некорректное развитие тазобедренного сустава, при котором суставные структуры не формируются или же формируются с опозданием, что приводит к его неполноценности. Как это выглядит?
Подвижность и правильная работа тазобедренного сустава зависит от взаимодействия головки бедренной кости и впадины сустава, а также суставных связок. У новорождённого тазобедренный сустав – незрелая структура. Он отличается плоской вертлужной впадиной с вертикальным расположением и чрезмерной эластичностью суставных связок. Головка бедренной кости способна удерживаться во впадине только за счёт собственной капсулы. Для того чтобы не произошло смещения, сустав также удерживает хрящевая пластинка впадины под названием лимбус. По мере роста ребёнка и развития суставов впадина округляется, связки укрепляются, и все структуры сустава начинают функционировать нормально.
Но при замедленном или недостаточном развитии тканей тазобедренный сустав начинает формироваться с отклонениями, если суставная впадина сильно скошена или слишком плоская, связки и лимбус не в состоянии удерживать головку бедренной кости в правильном положении. При движениях головка может частично или полностью выходить из впадины, выворачивая лимбус. Вертлужная впадина может частично закрыться соединительной либо жировой тканью.
Помимо неправильного развития вертлужной впадины или связок, могут отмечаться нарушения развития кости сустава, при которых положение сустава и впадины относительно друг друга оказывается неправильным. Из-за этого нагрузка на сустав распределяется неверно, и сустав развивается с отклонениями от нормы.

Все нарушения тазобедренного сустава, вызванные неправильным развитием его составляющих (вертлужной впадины, связок, кости сустава) врачи склонны объединять в общую группу под названием «дисплазии тазобедренных суставов». Раньше в связи с несовершенством методов диагностики, врачи могли определять только вывих бедра, в случае которого головка тазобедренного сустава теряла контакт с вертлужной впадиной. В настоящее время дисплазией именуют предшествующие вывиху изменения тазобедренных суставов.
Симптомы и причины дисплазии
За последнее время случаи дисплазии тазобедренного сустава у детей, к сожалению, участились. Если раньше случаи дисплазии отмечались у 2–3 новорождённых из тысячи, то сейчас в некоторых странах число малышей с нарушениями тазобедренных суставов доходит до двухсот на тысячу. Некоторые склонны связывать это с ухудшением экологической обстановки, однако есть ещё целый ряд факторов, которые могут повлиять на возникновение и развитие дисплазии тазобедренных суставов у ребёнка. Рассмотрим их подробнее.
- Дисплазия тазобедренных суставов у новорождённых– одно из заболеваний, где влияние наследственного фактора довольно существенно. Так, если в семье отмечались случаи дисплазии, то очень высока вероятность её проявления и у детей в последующих поколениях. Причём нарушения тазобедренных суставов передаются преимущественно по женской линии. У девочек дисплазии отмечаются значительно чаще, чем у мальчиков, примерно в 70% случаев.
- Ещё одной распространённой причиной возникновения дисплазии являются внутриутробные нарушения в развитии плода. Если будущая мама мучилась от сильного токсикоза, неправильно или неполноценно питалась, то ребёнок получает недостаточно полезных веществ. Это отрицательно сказывается на формировании костных и соединительных тканей малыша, и как следствие не закладывается потенциал для правильного развития детских суставов.
- Желание родить ребёнка в зрелом возрасте – решение, для которого требуется настоящая смелость. Однако будущие дети мам, чей возраст старше 40 лет, чаще страдают от различных отклонений, среди которых дисплазия тазобедренного сустава — случай нередкий.
- Нарушения формирования тазобедренных суставов может произойти у детей, находящихся перед родами в ягодичном предлежании. Особенно рискованно предлежание ребёнка, при котором ноги в тазобедренных суставах согнуты и высоко подняты.
Однако не стоит излишне переживать: даже если при беременности присутствует один из факторов риска, это не значит, что малыш непременно родится с дисплазией. Нередки случаи, когда дисплазия тазобедренного сустава у матери передалась дочери, однако её дети оказывались совершенно здоровыми. Тем не менее, наличие в анамнезе матери и её родственников подобного заболевания требует пристального внимания к ребёнку, поскольку такие дети находятся в группе риска.

У новорождённого заметить дисплазию крайне сложно, поэтому в самый ранний период жизни малыша период врачи не берут на себя возможность точной постановки диагноза. Но уже к восьмой неделе жизни можно определить или заподозрить патологию у детей по следующим классическим признакам:
- асимметрия складок на ножках ребёнка. Ранее это был один из самых очевидных клинических симптомов дисплазии. У ребёнка с суставными нарушениями складки на сведённых вместе ножках не совпадают, их глубина и длина так же различна. Именно поэтому многие мамы начинают бить тревогу, изучая ножки ребёнка самостоятельно. Однако следует обратить внимание на следующее: информативной будет лишь асимметрия паховых и подколенных складок, а также складок под попкой. Складки на бёдрах могут и не совпадать и у абсолютно здоровых малышей. Так что оценку рисунка складок уместно оставить на откуп ортопеду;
- затруднённое отведение бедра в сторону. Ножки у здорового малыша можно без труда согнуть в коленках и развести в тазобедренных суставах таким образом, что они коснутся поверхности стола, при этом угол между туловищем и суставом в норме составит 80–90 градусов. Если одну ножку (в редких случаях — обе) отвести в сторону невозможно, есть все основания предполагать, что у малыша дисплазия или даже вывих бедра. Однако этот признак не всегда достоверен. Если малыш возбуждён, нервничает или напуган, он будет сопротивляться любой манипуляции со своими ножками, и развести их в стороны будет нелегко;
- ещё один симптом дисплазии тазобедренного сустава у детей – так называемый синдром укорочения бедра. Если ножки ребёнка согнуть в коленях и тазобедренных суставах, то в случае нарушений одно колено окажется ниже. Это симптом тяжёлой формы дисплазии – вывиха бедра;
- информативный показатель, которым руководствуются ортопеды при постановке диагноза – симптом соскальзывания (щелчка) известный также как синдром Маркса-Ортолани. Проявляется он следующим образом: при отведении согнутых ножек ребёнка в стороны и приведении их в исходное состояние при дисплазии тазобедренного сустава слышится лёгкий щелчок. Он является признаком того, что потерявшая контакт с вертлужной впадиной головка сустава вернулась в неё и снова отошла. Этот признак исчезает, когда малышу исполняется месяц, поэтому он информативен лишь первые несколько недель жизни ребёнка.
В любом случае, никогда не следует заниматься диагностикой нарушений тазобедренных суставов ребёнка самостоятельно. Трактовать симптомы дисплазии и точно определить наличие нарушений сможет только ортопед.
Степени дисплазии
Исходя из нарушения взаимодействия головки бедренной кости и вертлужной впадины, различают такие степени развития патологии:
1 степень – головка сустава излишне подвижна, однако не выходит за вертлужную впадину (так называемый предвывих бедра).
2 степень – значительное смещение головки сустава в пределах суставной впадины (подвывих бедра).
3 степень — врождённый вывих бедра: выход головки тазобедренного сустава за пределы вертлужной впадины.
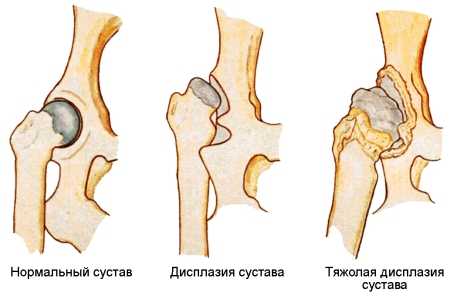
Дисплазия тазобедренного сустава 1 степени наблюдается у детей в период новорожденности довольно часто. В некоторых случаях она проходит сама собой, однако такие дети все же составляют группу риска и должны находиться под пристальным наблюдением ортопеда.
Диагностика
В первые недели и месяцы жизни малыша пренебрегать визитами к врачам-специалистам ни в коем случае не стоит. Особенно это касается врача-ортопеда, ведь чем раньше определить нарушения в формировании тазобедренного сустава, тем эффективнее окажутся принятые меры.
До полугода ребёнок, даже если он кажется здоровым, должен посетить ортопеда трижды: в 1, 3 и в 6 месяцев. Врач, осматривая малыша, сможет определить наличие или отсутствие нарушений по клиническим симптомам, описанным выше. Однако наиболее достоверной будет диагностика, основанная на всех возможных методах обследования.
Помимо врачебного осмотра диагностика развития тазобедренных суставов у детей проводится двумя методами: ультразвуковое и рентгеновское исследования.
Ультразвуковое исследование тазобедренных суставов осуществляется у детей до 3 месяцев. Это надёжный диагностический метод, позволяющий увидеть как непосредственный вывих бедра, так и спрогнозировать возможный риск. УЗИ – метод точный и для ребёнка безопасный.

Многих мам пугают непонятные слова и цифры в протоколе УЗИ. Нередко специалисты, проводящие ультразвуковые исследования, не слишком многословны и от комментариев воздерживаются. До визита к врачу особенно впечатлительные мамы могут пребывать в состоянии, близком к панике. Однако понять протокол исследования достаточно просто. Как правило, в нём указываются следующие параметры: форма костной крыши (верхнего отдела суставной впадины), угол α (показывает развитие костной крыши), угол β (показывает развитие хрящевой крыши), изменение лимбуса и центрирование головки бедра. Исходя из этих параметров, заключение может быть следующим:
- Угол α больше 60⁰, угол β меньше 55⁰, костная крыша квадратная, лимбус не изменен, а головка центрирована – 1-й тип, правильно сформировавшийся сустав.
- Угол α 43–47⁰, угол β 70–77⁰, костная крыша закруглённая и короткая, лимбус не изменен, а головка сустава слегка смещена – 2-й тип, лёгкая степень дисплазии, предвывих бедра. Если же головка сустава центрирована, говорят не о предвывихе, а о задержке развития сустава.
- Угол α больше 43⁰, угол β больше 77⁰, костная крыша скошена и слегка вогнута, лимбус короткий и деформированный головка сустава смещена – 3-й тип, подвывих бедра.
- Угол α 43⁰, угол β 77⁰, костная крыша скошена и сильно вогнута, лимбус деформированный, короткий и сдавленный, головка бедра смещена – 4-й тип, вывих бедра.
Рентгеновское исследование тазобедренных суставов, как правило, проводят у грудных детей ближе к 6 месяцам, в более ранние сроки оно не совсем достоверно, поскольку сустав в первые месяцы состоит в основном из хрящевой ткани, невидимой на рентгеновском снимке. Врач определяет наличие дисплазии, измеряя углы между элементами сустава.
Лечение
Ранняя диагностика заболевания очень важна, поскольку чем раньше начато лечение дисплазии, тем эффективнее будет результат. К примеру, обнаружение патологии сустава у ребёнка в 6 месяцев может привести к лечению, длящемуся несколько лет и не всегда приносящему полное восстановление. Именно поэтому необходимо определить наличие нарушений уже в первые два месяца жизни малыша.
Последствия невылеченной дисплазии крайне тяжелы: сильные нарушения походки, частые боли, ранняя инвалидность. Лечение патологии после года уже не будет эффективным. Раннее обнаружение проблемы и активное лечение – вот принципы борьбы с дисплазией. Только в этом случае последствия патологии вполне можно облегчить или вовсе свести к нулю.

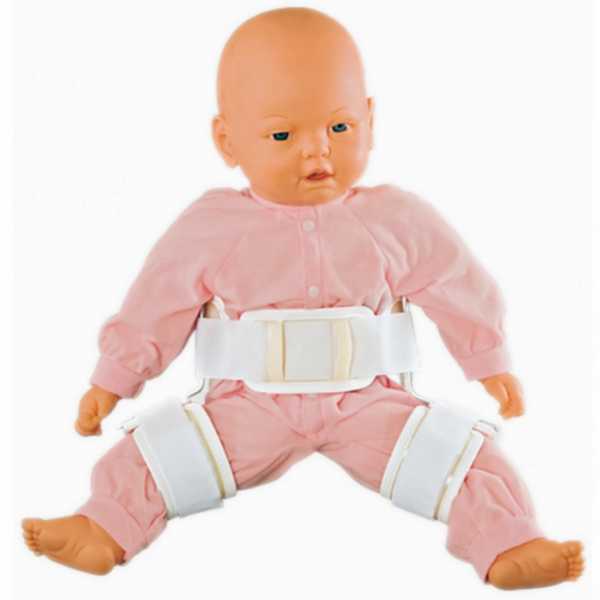
Лечение должно быть комплексным, с использованием специальных приспособлений, обеспечивающих разведение и сгибание ножек малыша, массажа и лечебной гимнастики. Широко применяются следующие ортопедические устройства.
- стремена Павлика – приспособление, изобретённое чешским ортопедом Павликом в начале прошлого века. Изготавливается из мягкой ткани и состоит из сгибающих ножки ремешков и грудного бандажа. Обеспечивает правильное положение головки сустава во впадине, и со временем положение тазобедренного сустава корректируется. Устройство хорошо тем, что не ограничивает движений ребёнка полностью – он только не может выпрямлять и сводить ножки. В зависимости от возраста стремена Павлика надеваются по-разному, поэтому при первое надевание должен выполнять врач;
- подушка Фрейка представляет собой шину, которая укладывается между ножек ребёнка и фиксируется при помощи поясных и плечевых ремней. Ножки при этом широко разведены и согнуты в коленях. Степень разведения ножек и длительность ношения подушки Фрейка определяет только ортопед;
- шина Виленского (более известная как распорка) имеет вид металлической трубы с регулятором ширины разведения и кожаных манжет со шнуровкой. Ширину разведения регулирует врач. Носить шину нужно круглосуточно на протяжении 4–9 месяцев, снимая лишь при купании;
- шина Волкова представляет собой сложную пластиковую конструкцию из нескольких частей, напоминающую корсет. Обеспечивает полную неподвижность суставов.
На первый взгляд большинство этих приспособлений кажутся варварскими, а глядя на дискомфорт ребёнка в распорках, родители не находят себе места от жалости. Но лечение дисплазии тазобедренного сустава у детей – нелёгкий процесс. Следует набраться терпения: эти неудобства во благо, ведь при запущенных формах используют хирургические методы, после которых ребёнок вынужден проводить в гипсе до полугода. Так что шины, стремена и подушки – ещё не самая большая проблема, а ради здоровья можно и потерпеть. Последствия дисплазии тазобедренного сустава у детей приносят куда больше страданий.
Дополнительные меры
Полноценное лечение дисплазии невозможно без массажа. В комплекс массажных движений входят растирания, спиралевидные поглаживания, разминания, осторожные сгибания и разведения ножек ребёнка. Для качественного и эффективного массажа необходимо обратиться к специалисту и пройти полный курс процедур.

Лечебная гимнастика – также необходимая мера. Упражнения выполняются вместе с массажем и включают в себя сгибание и разведение ножек ребенка, сгибание и прижимание ножек к животу, вращательные движения суставами, разминание и поглаживания поверхности суставов. Гимнастика стимулирует кровообращение, улучшает подвижность суставов и нормализует тонус мышц. Лечебный эффект будет заметен только при регулярных упражнениях.
Ещё одна известная мера по лечению и профилактике дисплазии – широкое пеленание. Есть версия, что тяжёлые формы патологии в прошлом веке провоцировало тугое пеленание, когда ножки ребёнка были плотно сведены. В самом деле, риск дисплазии и её лёгкие формы могут быть скорректированы в первые недели жизни при помощи широкого пеленания. Выполняется оно просто: перед тем, как запеленать малыша, между его ножек необходимо проложить две свёрнутые пелёнки. Это обеспечит небольшое разведение ножек и нормализует положение сустава.
Профилактика
Как уже упоминалось выше, лёгкая степень дисплазии может быть исправлена уже в первые недели жизни ребёнка без дополнительных приспособлений. Поэтому желательно с рождения малыша позаботиться о правильном развитии суставов при помощи несложных профилактических мероприятий.
- Не нужно пеленать малыша, плотно сдвигая его ножки. Лучший вариант – свободное или упомянутое выше широкое пеленание.
- Носить ребёнка на руках необходимо правильно. Малыш должен прижиматься к взрослому всем телом, широко разведя ножки.
- Общеукрепляющий массаж обязателен! При этом особое внимание нужно обратить на упражнение «велосипед», при котором ноги ребёнка попеременно сгибаются и разгибаются, имитируя кручение педалей.
- Желательно укладывать малыша таким образом, чтобы его стопы свисали свободно. Это поможет расслабить мышцы бедра и избежать излишней нагрузки на суставы.
Очевидно, что дисплазия тазобедренного сустава у ребенка – не приговор. Но, к сожалению, лишь при условии, что она была вовремя замечена, а лечение было полным, упорным и всесторонним. Поэтому важно внимательно следить за развитием ребёнка, своевременно посещать специалистов и тщательно выполнять их рекомендации. И тогда первые шаги малыша станут одним из самых счастливых событий в жизни!
Рекомендуем к просмотру: Доктор Комаровский о дисплазии тазобедренного сустава у детей
mama66.ru
Дисплазия тазобедренных суставов у детей: причины, симптомы и лечение
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Дисплазия тазобедренных суставов у детей – врожденное недоразвитие суставной впадины и головки бедерной кости либо врожденная повышенная подвижность сустава из-за слабости связочно-мышечного аппарата. Такое нарушение развития элементов тазобедренного сустава (одного или сразу обоих) приводит к неправильному взаиморасположению суставных структур, вследствие чего головка бедра смещается относительно суставной поверхности, формируется подвывих, предвывих либо вывих сустава.
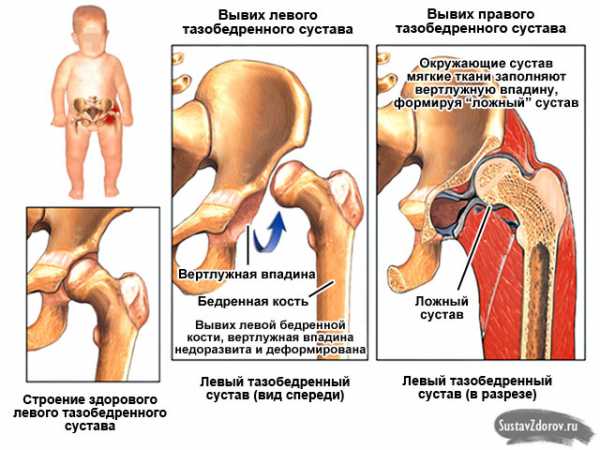
Нажмите на фото для увеличения
Четыре основные причины патологии:
наследственная предрасположенность,
ранние роды (недоношенность),
токсикоз или другие патологии беременности,
гормональные нарушения у матери во время вынашивания плода.
Патологию необходимо выявлять и лечить с первых дней жизни младенца – только так можно избежать серьезных нарушений двигательных функций ног. В раннем возрасте малыша дисплазия практически не беспокоит, но если ее вовремя не устранить, то впоследствии она может привести значительным трудностям при ходьбе и инвалидности.
По статистике диспластический процесс тазобедренных суставов (сокращенно ТБС) диагностируют у 2–3% новорожденных. В 80% случаев болеют девочки.
Дисплазия одного либо обоих тазобедренных сочленений успешно лечится. Комплексный подход плюс разработанные современные методики позволяют успешно устранять патологию в раннем детстве. Родителям нужно запастись терпением, потому что лечение в зависимости от степени недоразвития элементов суставов может быть длительным.
Далее из этой статьи вы узнаете о видах дисплазий, причинах их развития, особенностях симптомов у детей разных возрастов, о методах диагностики и современных способах лечения недуга.
Причины дисплазии тазобедренных суставов у детей
Точные причины этого врожденного недуга медики не знают. Существует несколько теорий, наиболее обоснованные их которых – это генетическая и гормональная:
Генетическая предрасположенность к ортопедическим отклонениям – причина закладки порока развития костно-суставных структур у плода на этапе его внутриутробного развития. Статистически доказана наследственность по женской линии у 25–30% новорожденных с диагностированной дисплазией тазобедренных суставов.
Гормональная теория подтверждена тем, что у девочек патологию обнаруживают чаще, чем у мальчиков. Во время вынашивания плода прогестерон (это так называемый «гормон беременности») размягчает хрящи и связки таза женщины, подготавливая к родам ее родовые пути. Попадая в кровь эмбриона женского рода, этот же гормон расслабляет связки его тазобедренных сочленений.
Факторы риска формирования дисплазии
(если таблица видна не полностью – листайте ее вправо)
Классификация дисплазии
Три основные формы патологии:
Ацетабулярная – нарушение развития вертлужной впадины.
Дисплазия верхнего отдела кости бедра с изменением угла между головкой и вертлужной впадиной.
Ротационная – нарушение геометрии бедерной кости в горизонтальной плоскости по отношению к впадине.
Четыре степени тяжести патологии:
Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур.
Предвывих – вертлужная впадина скошена, смещение головки кости бедра отсутствует.
Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при определенных движениях способна выйти из вертлужной впадины.
Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
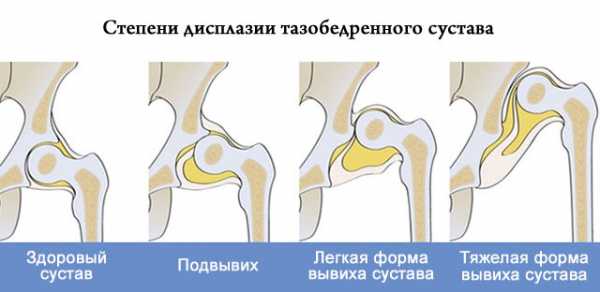
Дисплазия бывает односторонней или двусторонней. Двустороннюю диагностируют в 7 раз реже односторонней, а правостороннюю – в 1,5–2 раза реже левосторонней.
Симптомы недуга
1. Признаки дисплазии, когда ребенок еще не ходит
На начальном этапе недуг не причиняет новорожденному никакого дискомфорта или болей. Внешне ребенок практически ничем не отличается от здоровых малышей, но характерные признаки проблемы может обнаружить врач-ортопед или педиатр при осмотре в роддоме либо внимательная мама уже дома.
Дисплазия тазобедренных суставов у детей до года определяется по следующим симптомам (на которые можно обратить внимание во время купания, переодевания или пеленания грудничка):
- несимметричности кожных складочек на ягодицах и бедрах,
- разной длине ног,
- развороту стопы со стороны пораженного сустава наружу,
- ограничению подвижности в суставах бедер либо легкому и неестественному отведению ножки со щелчком.
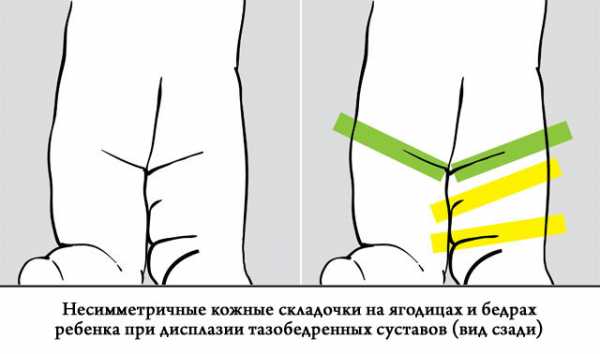
2. Симптомы, когда ребенок начал ходить
Явные симптомы диспластического процесса появляются у ребенка, когда он начинает ходить:
- при двусторонней дисплазии малыш во время ходьбы раскачивается из стороны в сторону (утиная походка), ходит на цыпочках, не наступая на пятки;
- при односторонней – прихрамывает;
- при врожденном вывихе боли возникают уже с первых шагов,
- нелеченный подвывих проявляется болевым синдромом к 3–5 годам.
3. Симптомы у подростков и взрослых
Если по каким-то причинам патологию не выявили и не устранили в раннем детском возрасте, то с годами она переходит в более тяжелую форму – диспластический коксартроз. При этом симптомы становятся ярко выраженными:
- У подростков или взрослых вывих одной или обоих головок бедра существенно влияет на походку: трудность вызывает обычная ходьба, а прыжки, бег, приседания или другие действия порой вообще невозможны.
- Движения ногами болезненны, при одностороннем процессе возникает атрофия мышц ноги, искривление позвоночного столба в районе поясницы, возможно нарушение функций органов малого таза.
- Вправление вывиха со временем становится все затруднительнее из-за постепенного заполнения суставной впадины соединительной и жировой тканью.
- Нередко пациенту дают 3 либо 2 группу инвалидности.
Методы диагностики
Первый осмотр новорожденного проводит неонатолог и врач-ортопед еще в родильном доме. Детей в возрастах 1, 3, 6 и 12 месяцев в обязательном порядке амбулаторно обследуют у детского ортопеда на предмет обнаружения дисплазии.
Диагностика при осмотре у грудничков до года
(если таблица видна не полностью – листайте ее вправо)
Врач предполагает дисплазию при обнаружении одного достоверного или трех неспецифических признаков. Для подтверждения диагноза доктор назначает рентген и УЗИ тазобедренного сустава.
УЗИ и рентген тазобедренных суставов для диагностики
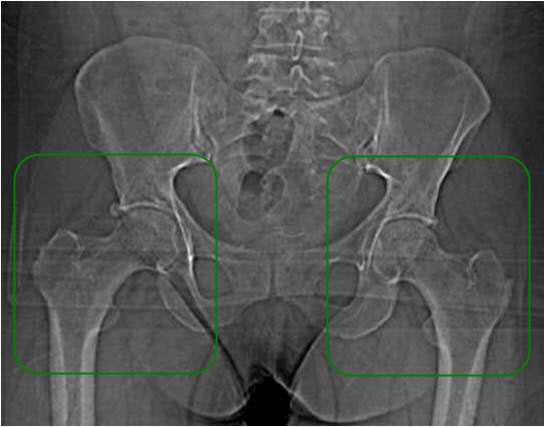
Рентгеновский снимок здоровых тазобедренных суставов
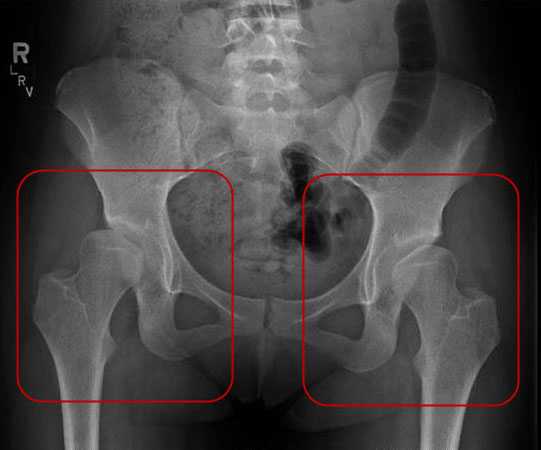
Рентгеновский снимок здоровых тазобедренных суставов при двусторонней дисплазии
УЗИ тазобедренных соединений – высокоинформативная и безопасная методика – отличная альтернатива рентгенограмме у новорожденных.
Рентгенограмму назначают малышам старше 3 мес. по причине того, что у детей младше этого возраста значительная часть суставной впадины и головки бедра состоит из хрящей, поэтому не видна на снимке. Для чтения детских рентгеновских снимков предусмотрены особые схемы с горизонтальными и перпендикулярными линиями.
Рентген- и УЗ-диагностика у взрослых – это основные классические методы обследования при подозрении на вывих или коксартроз тазобедренных сочленений.
Лечение дисплазии тазобедренных сочленений у детей
Лечат эту врожденную патологию детский ортопед совместно с мануальным терапевтом, врачом ЛФК, физиотерапевтом. Терапия дисплазии тазобедренных суставов у детей – длительный процесс, который начинают с первых месяцев жизни малыша (при ранней диагностике). Выбор способов лечения, их комбинация, длительность терапии зависят от степени дисплазии и возраста пациента.
Стандартное консервативное лечение
(если таблица видна не полностью – листайте ее вправо)
Операция
Хирургическое лечение необходимо в следующих пяти случаях:
неэффективность консервативного лечения;
позднее обнаружение патологии;
тяжелая форма дисплазии с истинным вывихом ТБС при невозможности его вправления;
повторный вывих после закрытого вправления;
диспластический коксартроз с разрушением сустава у взрослых.
Оперативное вмешательство проводят ребенку после достижения 1 года.
В тяжелых случаях делают открытое вправление вывиха либо проводят корригирующую операцию на кости бедра и вертлужной впадине. Взрослым в тяжелых случаях делают эндопротезирование пораженного сочленения.
Заключение
Дисплазию ТБС в младенческом возрасте лечат за несколько месяцев, после чего ребенок растет и развивается здоровым. Чем позднее ее обнаружат – тем больше времени и сил уйдет на лечение. Коррекция вывихов в подростковом или взрослом возрасте обычно не обходится без операции и длительной реабилитации.
Поэтому родителям следует посещать детского ортопеда и выполнять его рекомендации. Только своевременное обследование и лечение поможет избежать тяжелых последствий врожденного диспластического процесса.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
sustavzdorov.ru
Дисплазия тазобедренных суставов
 Молодые мамы, приносящие своих грудничков на ежемесячный осмотр в поликлинику, удивляются, видя детишек в фиксирующих шинах с широко разведенными ножками. Между тем у врачей таких маленьких пациентов немало: ведь дисплазия тазобедренных суставов – одно из самых распространенных ортопедических заболеваний у малышей до года. Сегодня речь пойдет о том, какие причины провоцируют возникновение этого недуга, каким образом его можно предупредить и как лечить.
Молодые мамы, приносящие своих грудничков на ежемесячный осмотр в поликлинику, удивляются, видя детишек в фиксирующих шинах с широко разведенными ножками. Между тем у врачей таких маленьких пациентов немало: ведь дисплазия тазобедренных суставов – одно из самых распространенных ортопедических заболеваний у малышей до года. Сегодня речь пойдет о том, какие причины провоцируют возникновение этого недуга, каким образом его можно предупредить и как лечить.
Особенности проявления дисплазии
Итак, дисплазия тазобедренных суставов – это врожденное заболевание, которое объясняется неправильным развитием составляющих элементов тазобедренного сустава: костно-хрящевой основы, связочно-капсульного или мышечного аппаратов сустава во внутриутробном периоде и в первые месяцы после рождения.
Частота врожденного вывиха бедра неодинакова в различных странах, так как зависит от климатических условий и национальных обычаев. Так, в Грузии в некоторых районах она достигает 9% на 1000 детей из-за традиционного тугого пеленания младенцев и совсем не встречается среди чернокожего населения Африки, в Корее, Вьетнаме и вообще на территории всего Индокитайского полуострова, где благодаря жаркому климату младенцы обходятся без пеленок. Односторонний вывих встречается чаще двустороннего. При этом, по данным разных авторов, число двусторонних вывихов колеблется в пределах от 20 до 50%. При одностороннем вывихе число левосторонних в 1,5–2 раза выше, чем правосторонних. Девочки страдают от дисплазии в 4–7 раз чаще, чем мальчики. В 10 раз чаще врожденный вывих бедра наблюдается у детей, родившихся в ягодичном предлежании. Данное заболевание нередко имеет наследственный характер.
Причины дисплазии и трудности диагностики
Причинами дисплазии являются задержка развития нормального тазобедренного сустава во время внутриутробной жизни плода, неблагоприятная наследственность, пожилой возраст родителей, инфекционные заболевания матери во время беременности, эндокринопатия, токсикоз беременных, особенно первой половины срока, ягодичное предлежание плода. На формирование дисплазии могут оказать влияние также неблагоприятная экологическая обстановка, профессиональные вредности, несбалансированное питание будущей матери, недостаток витаминов и минеральных веществ, способствующих правильному формированию соединительной ткани и минерализации хрящевой ткани.
Актуальность данной проблемы не пропадает в наше время из-за сложности диагностики и существования множества различных подходов к ней. Несмотря на то что заболевание известно давно, существует вероятность неточности и ошибок при его определении. Ультразвуковое исследование в период беременности и в первые 6 месяцев жизни ребенка не всегда способно выявить патологию в суставах плода и новорожденного, так как хрящевая ткань, из которой они состоят, не видна при УЗИ.
Необходимо отметить, что симптомы дисплазии часто бывают расплывчатыми, а также могут остаться незамеченными, поскольку ребенок практически не реагирует на наличие вывиха, поэтому в случае возникновения сомнений рекомендуется гипердиагностика.
Важность раннего обнаружения дисплазии
Проверять наличие у новорожденного врожденного вывиха бедра необходимо еще в условиях родильного дома, поскольку очень важно раннее выявление симптомов. Кроме того, большая роль в своевременном обнаружении заболевания принадлежит родителям. Именно они могут заподозрить у малыша вывих, обращая внимание на следующие симптомы:
• Самый ранний признак – ограничение пассивного отведения бедра на стороне поражения: при нормальных тазобедренных суставах отведение бедер с согнутыми ножками под углом 90о в тазобедренных суставах будет почти полным. Ограничение отведения со временем нарастает.
• Симптом «щелчка» или соскальзывания – при отведении ножек в разные стороны происходит вправление вывиха, которое сопровождается щелчком, ощущаемым рукой, при приведении ножек к средней линии происходит повторный вывих головки бедренной кости с щелчком и вздрагиванием ножки. Этот симптом характерен для первых месяцев жизни.
• Асимметрия ягодичной складки – на стороне дисплазии складка глубже и несколько выше.
• Укорочение ножки – при измерении длины на стороне дисплазии ножка короче.
• Наружная ротация нижней конечности (поворот стопы) на стороне поражения.
Эти симптомы могут проявляться вместе или быть по отдельности. При возникших сомнениях необходимо срочно обратиться к врачу. При выявлении вышеописанных симптомов следует сделать рентгенографию. Этот метод диагностики является основным и обязательным. На основании рентгенограммы определяют степень деформации. При рентгенологическом подтверждении диагноза дисплазии или врожденного вывиха бедра назначается лечение.
Лечение дисплазии
Самое главное правило лечения дисплазии – как можно более раннее применение функционального метода, который помогает полностью восстановить анатомическую форму тазобедренного сустава и сохранить его подвижность.
Если дисплазия выявлена сразу после рождения, показано обязательное широкое пеленание: между ног ребенка, согнутых в коленных и тазобедренных суставах и разведенных на 60–80о, кладут двойную пеленку шириной до 20 см, после чего ножки фиксируют с помощью другой пеленки.
После прекращения широкого пеленания назначают лечебную гимнастику, физиопроцедуры (озокерит, грязи), лечебный массаж: вращательные движения по оси бедра с небольшим усилием согнутых в коленных и тазобедренных суставах ног; сгибание ножек ребенка в тазобедренных и коленных суставах, пока они не коснутся пеленального стола, затем в обратное положение и выпрямление их. Упражнение следует выполнять 5–6 раз в сутки до кормления ребенка и 10–12 раз за 1 сеанс.
В возрасте от 1 месяца до 1 года для избавления от дисплазии используют фиксирующие шины-распорки или специальные приспособления, которые прикрепляются к ножкам ребенка и через несколько месяцев снимаются. Осложнений после их применения не бывает.
Также существует мнение, что чем раньше диагностирован подвывих, тем меньше потребуется времени на его лечение. Если дисплазия обнаруживается после 1 года, то, скорее всего, потребуется оперативное вмешательство, после которого более половины детей страдают коксартрозом – тяжелым инвалидизирующим заболеванием тазобедренных суставов, сопровождающимся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
Диспансерный учет и профилактика
Диспансерное наблюдение детей с диагнозом «дисплазия тазобедренных суставов» проводится в зависимости от возраста, в котором было начато лечение: если это было сделано до 6 месяцев, ребенок состоит на учете в течение 5 лет, если позже – до окончания периода роста. В течение всего диспансерного наблюдения проводятся курсы ЛФК, физиотерапии, медикаментозной терапии. Рентгенограммы необходимо делать 1 раз в 2–3 года.
Для профилактики рекомендуется использовать одноразовые подгузники и игрушки, на которых малыши могут сидеть, широко расставив ножки. В старшем возрасте рекомендуются езда на велосипеде с широко поставленными педалями, специальные занятия в теплой воде, плавание, систематическое выполнение лечебной гимнастики: упражнений на сгибание, разгибание, отведение, внутреннюю ротацию в положении лежа, упражнений для укрепления отводящих мышц бедра.
И конечно, не стоит забывать о профилактическом осмотре малышей, ведь при своевременной диагностике и лечении многих проблем удастся избежать. Именно поэтому посетить ортопеда нужно как можно раньше, как только ребенку исполнится 1 месяц. Если даже врач выявит у крохи дисплазию тазобедренных суставов, вовремя начатое лечение позволит младенцу спустя всего несколько месяцев обрести столь же полноценную свободу движений, какую имеют и его сверстники.
Ольга Полякова,
врач-педиатр высшей категории,
кандидат медицинских наук
www.mama-journal.ru
Дисплазия тазобедренных суставов у новорожденных
Содержание статьи:
Дисплазия — это патология, обозначающая врожденный дефект тазобедренного сустава, выражающаяся в повышенной подвижности головки бедра внутри сустава. Дисплазия тазобедренных суставов у новорожденных бывает двух видов (односторонняя и двусторонняя). В группу дисплазий тазобедренного сустава у детей раннего возраста входят также: врожденный предвывих, врожденный подвывих и врожденный вывих.
Как проявляется дисплазия тазобедренного сустава у новорожденных?
[ad name=»inside»]
Сейчас дисплазия тазобедренного сустава у новорожденных очень часто диагностируется ортопедами. Многие подумают, устрашающий диагноз, но если вовремя обратиться к специалисту и выполнять все предписанные процедуры, диагноз может быть снят. Наиболее важна ранняя диагностика и как можно раньше начать лечение.
При легких случаях дисплазии тазобедренных суставов ребенку назначается массаж, лфк и гимнастика, а при более тяжелых – используют распорки, поддерживающие в согнутом и разведенном состоянии ножки малыша. Длительность ношения в каждом случае определяется индивидуально. Первое время распорки должны быть на младенце круглосуточно. Запрещено самим снимать шину и давать малышу отдыхать от распорок. Также, при дисплазии тазобедренных суставов не разрешается ставить малыша на ноги без консультации врача.
Опасностью при дисплазии тазобедренного сустава является позднее начало лечения, что может повлечь за собой развитие осложнений таких, как полный вывих бедра, хромота, сколиоз, либо коксартроз тазобедренного сустава, который, как правило, сопровождается сильной болью, нарушается походка, снижается объем движений, что в конечном итоге приведет к инвалидности.
Диагностика и лечение дисплазии тазобедренных суставов
Признаками и симптомами дисплазии тазобедренных суставов у грудничков является не симметричность складок бедер и ягодиц, поворот стопы, плач ребенка при отведении бедер в сторону, длина одной ножки явно меньше другой, а также избыточная разболтанность в суставах.
Диагностика
В первую очередь необходимо ранняя диагностика, которая должна основываться на внимательном изучении анамнеза и проведении медицинского обследования. Педиатры в роддоме должны внимательно осмотреть младенца на наличие дисплазии тазобедренных суставов. Также педиатр, который ведет вашего ребенка, на каждом приеме должен проводить диагностический тест — разводить ножки малыша в стороны. Со стороны где имеется вывих произойдет щелчок. Если у специалиста возникает подозрение врожденной дисплазии тазобедренных суставов, то ребенка направляют на УЗИ-диагностику тазобедренных суставов и на осмотр к детскому ортопеду.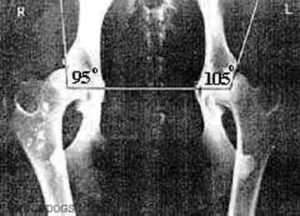
При наличии дисплазии или подозрении на нее ортопед вправе назначить рентген тазобедренных суставов. Это позволит диагностировать отклонение в состоянии сустава.
Лечение
Лечение начинается немедленно, если врач устанавливает диагноз вывиха бедра. Родителям стоит набраться терпения, лечение дисплазии тазобедренных суставов длительное, непрерывное, и тяжело воспринимающиеся малышом.
- Широкое пеленание (как его делать — рассказывают врачи).
- Лечебная гимнастика. Разводите бедра при каждой смене памперса и переодевания ребенка.
- Полезно плавание на животе.
- Массаж, проводимый строго специалистом. Массаж при дисплазии тазобедренного сустава снимает повышенный тонус нижних конечностей, улучшает кровообращение, что благотворно влияет на улучшение питания хрящевой ткани, связок и нервов. Его лучше проводить один раз в день, когда ваш малыш выспался, не голодный и перебывает в хорошем настроении.
- Распорки. Тщательно соблюдайте все рекомендации врача во избежание появления осложнений и, в большинстве своем к одному-двум годикам диагноз может быть снят.
- Когда ребенок подрос рекомендуются езда на велосипеде с широко поставленными педалями, физические упражнения в теплой воде, плавание, систематическое выполнение упражнений.
Упражнения при дисплазии тазобедренных суставов
[ad name=»inside»]
- Необходимо выполнять поглаживание внешней поверхности ног малыша от голени до бедра в течение двух-трех минут;
- Растирайте около одной минуты ножку ребенка подушечками пальцев. Старайтесь глубже проникать в ткани, при этом чувствовать сустав, но делайте это без напора и прикладывания силы;
- Сгибайте малышу ножки в коленках и тазобедренных суставах, имитируя езду на велосипеде;
- Сгибайте-разгибайте ноги вместе и по очереди. Одну ногу согнули в коленке, другую выпрямили и так по очереди.
При неэффективности консервативного лечения применяется операбельный метод. Суть оперативного лечения – вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется индивидуально для каждого пациента. Есть операции, которые открыто вправляют вывих, операции на тазовом компоненте и операции на проксимальном отделе бедренной кости.
Различают несколько форм дисплазии:
- I тип – нормально сформированный сустав.
- II тип — незначительное нарушение развития тазобедренного сустава.
1) Транзиторная (до трех месяцев)
2) Дисплазия Легкой степени (после трех месяцев)
3) Предвывих бедраа) Тяжелый стабильный
б) Тяжелый нестабильный - III тип — подвывих бедра
1) С сохранением структуры гиалинового хряща
2) С сохранением структуры гиалинового хряща - IV тип – вывих.
Также рассмотрим, что такое ацетабулярная дисплазия – это врожденная дисплазия тазобедренного сустава, нарушение развития тазобедренного сустава еще во внутриутробном периоде и после рождения. Характеризует ее порок развития вертлужной впадины, недоразвитие головки бедренной кости и окружающих ее мышц, а также патологией связочного аппарата и капсулы сустава.
Дисплазия тазобедренного сустава впоследствии может приводить к вывиху бедра. Все зависит от степени нарушения развития и от того, какое лечение вы будете проводить. Проблема врожденной дисплазии очень актуальна, это одна из самых частых деформаций опорно — двигательного аппарата. Дисплазия тазобедренного сустава встречается у 16 из 1000 новорожденных, а вывих формируется у 5 из 1000.
Врожденная дисплазия — тяжелое ортопедическое заболевание, нередко приводящее к инвалидности. Чем раньше выявлена дисплазия и начато верное и нужное лечение, тем это благоприятней.
Исходя, из клинических признаков установить верный диагноз иногда невозможно. Основной и обязательный метод диагностики дисплазии, подвывиха и врожденного вывиха является рентген. Этот метод очень важен не только для ранней диагностики дисплазии, но и в ходе всего лечебного процесса. Также важное значение рентген имеет для контроля результатов лечения, он еще и позволяет оценивать прогноз.
Эпифизарные дисплазии – это заболевания, которые передаются по наследству. Проявляются невысоким ростом, болями и деформациями конечностей, особенно нижних.
Профилактика дисплазии тазобедренных суставов
Для того чтобы суставы ребенка правильно развивались, специалисты рекомендуют делать широкое пеленание или совсем отказаться от пеленания ребенка. Ни в коем случае не делайте тугое пеленание, когда ножки ребенка выпрямлены и туго стянуты пеленкой. А во время вашей беременности своевременно лечите все возникшие заболевания.
Дисплазия тазобедренного сустава у детей
Причины дисплазии тазобедренного сустава у детей:
- При диагнозе дисплазии тазобедренного сустава в зоне особого внимания находятся малыши, родившиеся в тазовом предлежании;
- Генетическая предрасположенность, особенно у девочек. В вашей семье уже были подобные отклонения у вас, либо у ваших родственников;
- Резкое «выдергивание» младенца при кесаревом сечении;
- Пожилой возраст родителей;
- Неблагоприятная экологическая обстановка;
- Неправильное питание матери ребенка во время беременности;
- Нехватка витаминов и минеральных веществ, которые в свою очередь способствуют правильному формированию соединительных тканей.
Дорогие и любящие родители, будьте отлично эмоционально настроены и верьте в себя и в своего малыша – это самое главное, что вам необходимо сделать. Нужно понимать, что лечение дисплазии тазобедренного сустава проводится комплексно и занимает долгое время. Запаситесь терпением, все усилия и потраченное время очень скоро начнут давать плоды, и ваш любимый ребенок в скором времени обязательно порадует вас своими первыми шажочками!
Поделиться статьей
7sustavov.ru