Омнитус против сухого кашля — информационный раздел АСНА
Начало зимы — традиционный «сезон простуд»: именно в это время под воздействием холодного и при этом сырого воздуха наблюдается резкий рост заболеваемости ОРВИ, обострения различных хронических заболеваний дыхательной системы… Неудивительно, что зимой одна из самых частых просьб, с которой посетитель аптеки обращается к ее сотрудникам, — «Дайте что-нибудь от кашля!»
Нужно ли бороться с кашлем?
Кашель — это естественная защитная реакция организма на раздражение дыхательных путей; но далеко не всегда такая защита оказывается нужной и эффективной. Если болезнь сопровождается влажным кашлем — назначаются муколитики и отхаркивающие средства, улучшающие отхождение мокроты. Однако некоторые заболевания могут вызвать сухой, непродуктивный кашель, без выделения мокроты. Такой кашель связан с повышенной раздражимостью дыхательных путей и защитной функции не несет, более того, он может стать затяжным и весьма мучительным.
Какие средства используются для лечения сухого кашля?
Для купирования приступов сухого, изнуряющего кашля наиболее эффективными считаются препараты центрального действия, непосредственно влияющие на центр кашлевого рефлекса в головном мозге, например, Омнитус.
Каковы основные свойства препарата Омнитус?
Активным веществом препаратов линейки Омнитус является бутамират — вещество, способное действовать непосредственно на кашлевой центр и при этом ни фармакологически, ни химически не родственное опиатам. Препараты, содержащие бутамират, не вызывают угнетения дыхания, не имеют седативного действия, не вызывают лекарственной зависимости, не приводят к задержке мокроты в бронхах, не ухудшают функцию внешнего дыхания. Надежное и быстрое подавление кашлевого рефлекса при применении бутамирата сохраняется даже при длительных курсах лечения.
Надежное и быстрое подавление кашлевого рефлекса при применении бутамирата сохраняется даже при длительных курсах лечения.
В каких случаях применяется Омнитус?
Омнитус можно рекомендовать клиентам с сухим непродуктивным кашлем любой природы: как инфекционной (грипп и другие ОРВИ, коклюш, паракоклюш и т.д.), так и неинфекционной; кроме того, этот препарат рекомендуется при необходимости подавления кашлевого рефлекса при бронхоскопии, хирургических вмешательствах, в предоперационный и постоперационный период. При изменении характера кашля (влажный, продуктивный) прием препарата должен быть прекращен, т.к. подавление кашлевого рефлекса в данной ситуации будет препятствовать отхождению мокроты из дыхательных путей.
Можно ли назначать Омнитус детям?
 Сироп Омнитус с концентрацией бутамирата 0,8 мг/1 мл отличается мягким вкусом, который по достоинству оценят малыши старше 3 лет. Приятный сладковатый вкус с ароматом ванили понравится и взрослым, которые предпочитают сироп, поскольку он «обволакивает» горло, что приносит дополнительно облегчение. Сироп Омнитус выпускается с мерной ложечкой объемом 5 мл (для детей от 3 лет и взрослых). Таблетки Омнитус выпускаются в двух дозировках: с менее высокой дозировкой — 20 мг — для детей от 6 лет и взрослых и с более высокой дозировкой — 50 мг — для взрослых (от 18 лет). Одним из важнейших свойств таблетированной формы Омнитус является модифицированное высвобождение действующего вещества — это обуславливает более длительное действие препарата при меньших дозах.
Сироп Омнитус с концентрацией бутамирата 0,8 мг/1 мл отличается мягким вкусом, который по достоинству оценят малыши старше 3 лет. Приятный сладковатый вкус с ароматом ванили понравится и взрослым, которые предпочитают сироп, поскольку он «обволакивает» горло, что приносит дополнительно облегчение. Сироп Омнитус выпускается с мерной ложечкой объемом 5 мл (для детей от 3 лет и взрослых). Таблетки Омнитус выпускаются в двух дозировках: с менее высокой дозировкой — 20 мг — для детей от 6 лет и взрослых и с более высокой дозировкой — 50 мг — для взрослых (от 18 лет). Одним из важнейших свойств таблетированной формы Омнитус является модифицированное высвобождение действующего вещества — это обуславливает более длительное действие препарата при меньших дозах.
Как принимать Омнитус?
Препарат Омнитус рекомендуется принимать перед едой. Сироп
дети от 3 до 6 лет (15-22 кг) принимают по 2 мерные ложки (10 мл) 3 рaзa в день, от 6 до 9 лет (22-30 кг) 3 мерные ложки (15 мл) 3 рaзa в день, стaрше 9 лет (40 кг) 3 мерные ложки (15 мл) 4 рaзa в день.
Как быстро начинает действовать Омнитус и как долго продолжается его действие?
Омнитус начинает работать уже через 30 минут после перорального приема. Сироп Омнитус сохраняет активность на протяжении 6 часов. Еще более длительную свободу от кашля обеспечивает Омнитус в таблетках с модифицированным высвобождением — они действуют на протяжении 13 часов.
Является ли применение препарата Омнитус безопасным?
Омнитус не угнетает дыхательный центр и не способствует формированию лекарственной зависимости. Действующее вещество препарата Омнитус бутамират не вступает в лекарственные взаимодействия, поэтому его можно применять в составе комплексного лечения.
Имеются противопоказания. Необходимо ознакомиться с инструкцией по применению или проконсультироваться со специалистом
На правах рекламы. ЛСР-008118/08
Лечение сухого или влажного кашля у детей без температуры
Причиной возникновения кашлевого рефлекса могут стать болезни вирусного, бактериального или аллергического характера, чрезмерно загрязненный воздух, сдавливание бронхов инородным телом, табакокурение и инфильтрация дыхательных путей.
Физиологическое откашливание, непроизвольно возникающее в течение дня, считается нормальным состоянием, при котором организм избавляется от излишков слизи.
Разновидности кашля
- Влажный (продуктивный) кашель сопровождается обильным выделением мокроты.
- Сухой (непродуктивный) – самый изматывающий и болезненный. При отсутствии правильного лечения может привести к хрипоте или полной потере голоса.
- Острый кашель появляется внезапно и в большинстве случаев возникает при инфекционных заболеваниях, а также при попадании чужеродного предмета в дыхательные пути.
- Затяжной является продолжением острого и характерен волнообразными всплесками, обычно в определенное время суток.
- Хронический кашель начинается после трехмесячного затяжного периода и является осложнением после не вылеченной болезни.
- Приступообразный, судорожный бронхоспазм может быть проявлением аллергии.
 Надрывный кашель у ребенка – тревожный симптом, один из первых признаков коклюша.
Надрывный кашель у ребенка – тревожный симптом, один из первых признаков коклюша. - «Лающий» означает воспаление в области гортани. Опасный симптом ложного крупа у детей, который может привести к удушью.
- Сиплый или беззвучный означает поражение голосовых связок;
- Свистящий кашель говорит о разной степени поражения бронхов.
По характеру кашля, его продолжительности и сопровождающим симптомам опытный врач определяет локализацию воспалительного процесса и ставит верный диагноз.
Кашель, как основной симптом заболевания
Едва закашляв, многие совершают ошибку, пытаясь самостоятельно вылечиться противовирусными препаратами. А ведь кашель может быть симптомом опасных изменений, диагностировать которые может только квалифицированный специалист.
Основные заболевания, сопровождающиеся кашлем
- Трахеит возникает при вдыхании холодного воздуха, кашель при этом отрывистый, болезненный, особенно ночью и утром. Обильно отходит мокрота, пациент ощущает слабость и озноб.
- Ларингит и ларинготрахеит характерны хриплым, лающим кашлем, жаром и общим состоянием разбитости.
- Бронхит в острой форме сопровождается влажным, глубоким кашлем, одышкой, невысокой температурой и вялостью. При хроническом течении болезни кашель проявляет себя по утрам и является единственным симптомом заболевания.
- Пневмонию отличает приглушенный, влажный кашель, мышечная и головная боль, повышение температуры. При крупозной пневмонии кашель сначала сухой, но при отхождении мокроты вызывает острые боли за грудиной. Состояние больного крайне тяжелое.
- Бронхиальная астма может сопровождаться удушливым кашлем с отхождением вязкой мокроты и аллергическими реакциями.

- Синусит и ринит проявляют себя затяжным, сухим кашлем, особенно в ночное время.
- Фарингит характерен сухим кашлем, постоянным першением и зудом в горле;
- Туберкулез сначала протекает бессимптомно, затем появляются приступы сухого или влажного кашля, в мокроте может быть кровь. По ночам наблюдается повышенное потоотделение, озноб, постоянная высокая температура.
- Гриппозные состояния почти всегда сопровождаются сначала сухим, затем влажным, лающим кашлем.
Сухой, очень сильный, изнуряющий кашель может возникнуть и при различных желудочно-кишечных заболеваниях, а также при наличии в организме паразитов.
Бронхоспазм обязательно появляется при нарушении функционирования дыхательной системы.
Резкий, звонкий кашель, проходящий во время сна, может быть обусловлен психосоматическими расстройствами и стрессами.
Кашель у ребенка – безобидный симптом или опасное состояние?
Вирусные и «простудные» заболевания, атакующие неокрепший организм ребенка, часто сопровождаются кашлем, который проходит без следа при правильно подобранном лечении. Некоторые состояния, при которых кашель является основным симптомом, требуют безотлагательной помощи врачей.
Частый и слабый кашель может быть причиной глистов, ведь личинки остриц развиваются как раз в легочной ткани, раздражая при этом дыхательные пути.
При попадании в органы дыхания инородного тела, у детей появляется резкий кашель, в результате отсутствия вдоха синеет лицо, малыш может потерять сознание.
Симптомами коклюша, бронхиальной астмы или неврологического заболевания могут быть конвульсивные бронхоспазмы, заканчивающиеся рвотой или удушьем с потерей сознания.
Лающий кашель, сиплый голос, посинение губ – опасные симптомы, указывающие на развитие ложного или дифтерийного крупа.
Сухой, изматывающий кашель, жар и сыпь на коже и слизистых являются основными симптомами кори.
Кашель лечим. А что калечим?
Независимо от заболевания, кашель не является его причиной, а всего лишь симптомом. Поэтому бороться с кашлем, будучи неуверенным в его происхождении – занятие неблагодарное и бесперспективное.
Неправильное лечение, особенно если дело касается ребенка, не поможет, а в некоторых случаях усугубит ситуацию. Например, не выявленный бронхит, при котором лечили только кашель, может перерасти в воспаление легких, чреватое серьезными осложнениями.
Часто пациенты не замечают этап, когда кашель переходит в разряд продуктивного и продолжают принимать лишние препараты, оттягивая на недели полное выздоровление.
Самостоятельно поставить верный диагноз очень сложно, а порой невозможно. Только обладающий опытом и профессиональными знаниями врач способен отличить аллергическую реакцию, от инфекционного заболевания, требующего незамедлительного и грамотного лечения.
До получения медицинской помощи больного необходимо согреть и укутать, но обеспечить доступ свежего воздуха в помещение. Приступы кашля облегчает смесь теплого молока и «Боржоми». При отсутствии рвотного рефлекса пить нужно как можно больше.
При первых признаках кашля и отсутствии жара у ребенка, необходимо сделать горячую ножную ванночку с горчицей, а затем укрыть малыша теплым одеялом, после чего обратиться на следующий день за консультацией педиатра.
Дифференциальный диагноз – первый шаг к продуктивному лечению
Чаще всего причиной обращения к врачу служит долгий и мучительный кашель, когда все возможные традиционные и народные средства, чем лечат кашель, оказываются бессильны.
Квалифицированные специалисты нашей клиники скрупулезно собирают анамнез, играющий важную роль в диагностике заболевания. Доктор учитывает малейшие нюансы в ходе беседы с пациентом, а затем переходит к диагностическим процедурам:
- физическое обследование;
- рентгенография и компьютерная томография грудной клетки;
- исследование мокроты;
- фибробронхоскопия;
- видеоэндоскопия лор органов.

Самым прогрессивным методом диагностики считается видеоэндоскопия – метод, позволяющий объективно оценить состояние внутренних органов. Наши врачи проводят видеоэндоскопическое исследование ЛОР — органов и получают подробное изображение, на основании которого можно выявить и успешно бороться со многими тяжелыми заболеваниями.
Видеоэндоскоп также позволяет визуально и безопасно контролировать динамику лечения в любой промежуток времени, что особенно важно для маленьких пациентов.
Не затягивайте с обращением за помощью!
Мед при остром кашле у детей
Вопрос обзора
Может ли мед уменьшать кашель, вызванный бактериями и вирусами, у детей?
Актуальность
Кашель вызывает опасения у родителей и является основной причиной амбулаторных обращений. Полагают, что мед предотвращает рост микробов и уменьшает воспаление.
Дата поиска
Мы провели поиск в базах данных по 8 февраля 2018 года и в регистрах клинических испытаний по 12 февраля 2018 года.
Характеристика исследований
Мы включили шесть небольших испытаний с участием 899 детей в возрасте от 12 месяцев до 18 лет, проведенных в Иране, Израиле, США, Бразилии и Кении. В это обновление включено три новых испытания, проведенные между 2007 и 2016 годами, в которых участвовал 331 ребенок.
Источники финансирования исследований
Два исследования были поддержаны фармацевтическими производителями; одно исследование — исследовательским центром университета; одно исследование — Израильским Советом по меду и неправительственными учреждениями; и одно — Национальным Советом по меду США. В одном исследовании не сообщали об источниках финансирования.
Основные результаты
Мы сравнили мед с безрецептурными препаратами от кашля, бромелином (ферментом ананаса), смешанным с медом, плацебо (фиктивным лечением) и с отсутствием лечения.
Мед, вероятно, уменьшает кашель в большей степени, чем плацебо и сальбутамол (лекарство, которое раскрывает дыхательные пути в легких), при применении длительностью до трех дней.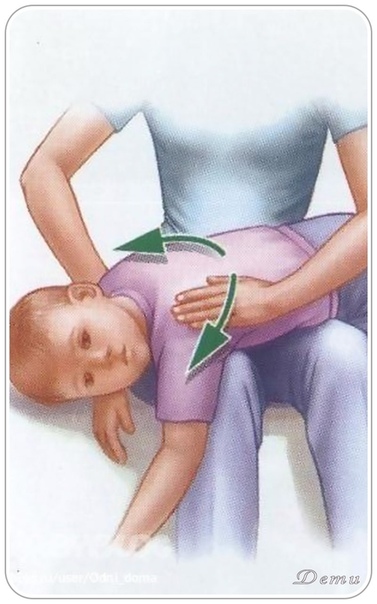 Мед, вероятно, более эффективен в облегчении кашля и уменьшении воздействия кашля на ночной сон детей, чем отсутствие лечения.
Мед, вероятно, более эффективен в облегчении кашля и уменьшении воздействия кашля на ночной сон детей, чем отсутствие лечения.
Возможно есть небольшие различия (или они вовсе отсутствуют) в эффектах меда и декстрометорфана (ингредиента в безрецептурных средствах от кашля) или эффектах меда и бромелина с медом на все симптомы кашля. Мед, возможно, лучше, чем дифенгидрамин (антигистаминное средство), в облегчении и уменьшении кашля у детей.
Родители семи детей, получавших мед, и двух детей, получавших декстрометорфан, сообщили о побочных эффектах у их детей, таких как проблемы с засыпанием, состояние беспокойства и возбуждения. Родители трех детей в группе дифенгидрамина сообщили, что их дети часто были сонливыми. Родители девяти детей, получавших сальбутамол, семи детей, получавших мед, и шести детей, получавших плацебо, сообщили о диарее. Родители четырех детей, получавших сальбутамол, и одного ребенка, получавшего мед, сообщили о появлении сыпи.
Мы не нашли доказательств за или против использования меда для облегчения кашля у детей. Использование меда у младенцев в возрасте до 12 месяцев не рекомендовано из-за плохого иммунитета против бактерий, которые могут присутствовать в меде и вызвать паралич. Большинство детей получали мед только на одну ночь, что ограничивает результаты этого обзора.
Использование меда у младенцев в возрасте до 12 месяцев не рекомендовано из-за плохого иммунитета против бактерий, которые могут присутствовать в меде и вызвать паралич. Большинство детей получали мед только на одну ночь, что ограничивает результаты этого обзора.
Качество доказательств
В целом, качество доказательств было от низкого до среднего. В некоторых исследованиях не ослепляли участников.
МУКОЛИТИКИ В ПАТОГЕНЕТИЧЕСКОЙ ТЕРАПИИ ХРОНИЧЕСКИХ БРОНХО-ЛЕГОЧНЫХ ЗАБОЛЕВАНИЙ
В современном обществе бронхиальная астма (БА), хроническая обструктивная болезнь легких (ХОБЛ) и пневмония относятся к числу наиболее распространенных заболеваний. Так, среди взрослого населения БА регистрируется более чем в 5% случаев, дети болеют еще чаще — в пределах 10% от всего детского населения. ХОБЛ является одной из ведущих причин заболеваемости и смертности во всем мире представляет экономическую и социальную проблему. Пневмония занимает первое место среди причин летальности от ин-фекционных болезней и шестое место — среди всех причин летальности. Не менее важ-ными проблемами современной медицины являются также туберкулез легких, муковис-цидоз, дыхательная недостаточность, интерстициальные заболевания легких, болезни верхних дыхательных путей.
Не менее важ-ными проблемами современной медицины являются также туберкулез легких, муковис-цидоз, дыхательная недостаточность, интерстициальные заболевания легких, болезни верхних дыхательных путей.Рациональная фармакотерапия хронических бронхолегочных заболеваний наряду с антибактериальными препаратами, как этиотропными средствами, включает и средства патогенетического воздействия. К последним в полной мере относятся муколитики.
Мокрота и кашель — частые и, как правило, сопряженные симптомы поражения органов дыхания. Процесс образования бронхиального секрета, его продвижения в проксимальном направлении является одной из защитных функций органов дыхания. Бронхиальный секрет не только механически защищает эпителий от микробов, но и обладает бактериостатическими свойствами. Слой бронхиальной слизи конденсирует вдыхаемый воздух, увлажняет, нормализует его температуру, осаждает и эвакуирует пыль, фиксируя мик-робы и их токсины.
Следствием задержки мокроты являются мельчайшие ателектазы. Функционально это выражается в нарушении перфузионно-вентиляционных соотношений, при диффузном мукостазе повышается сопротивление дыханию. В случае задержки мокроты снижается защитная роль мукоцилиарного аппарата эпителиального покрова бронхиальных путей.
Функционально это выражается в нарушении перфузионно-вентиляционных соотношений, при диффузном мукостазе повышается сопротивление дыханию. В случае задержки мокроты снижается защитная роль мукоцилиарного аппарата эпителиального покрова бронхиальных путей.
Источником образования трахеобронхиальной слизи являются бронхиальные железы, бокаловидные клетки, эпителий терминальных бронхиол и альвеол. Составной частью бронхиального секрета являются также компоненты сывороточного происхождения (транссудат, экссудат) и продукты распада клеток. Часть железистых клеток продуцирует серозный секрет, часть — мукоидный, основная же масса желез — смешанный. Суточный объем бронхиального секрета колеблется в широких пределах и составляет от 10-15 мл до 100-150 мл или в среднем 0,1-0,75 мл на 1 кг массы тела. Здоровый человек не ощущает избытка слизи, что не вызывает рефлекторной кашлевой реакции. Это связано с су-ществованием физиологического механизма выделения слизи из трахеобронхиального дере-ва — мукоцилиарного клиренса (транспорта).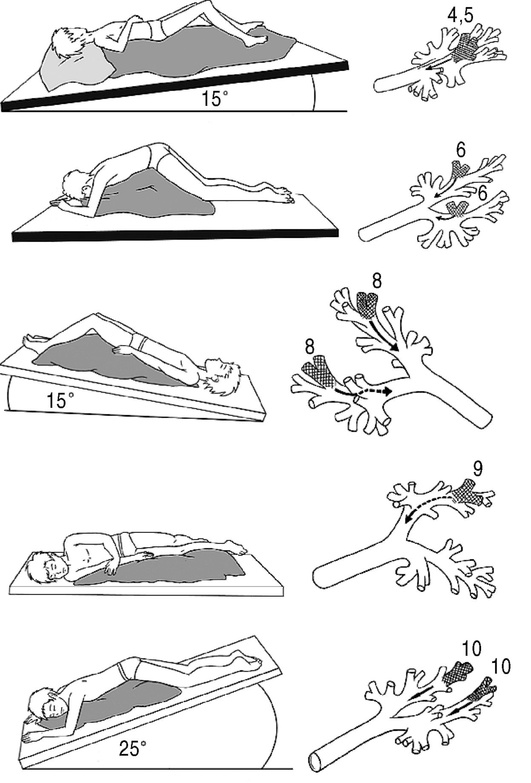 Основную часть секрета составляют муцины. По своим гликопротеинам они делятся на нейтральные (фукомуцины) и кислые. Послед-ние подразделяются на гликопротеины, содержащие карбоксильные группы и сиаловую кислоту (сиаломуцины), и на гликопротеины с сульфатными группами (сульфомуцины), составляющие серозную часть секрета. В норме бронхиальная слизь почти на 89-95% со-стоит из воды, в которой находятся ионы Nа+, С1-, Р3+, Са2+. От содержания воды в геле зави-сит консистенция мокроты. Кроме того, жидкая часть мокроты необходима для нор-мального мукоцилиарного транспорта (МЦТ). На остальные 3-6% бронхиальная слизь состоит из нерастворимых макромолекулярных соединений: высоко- и низкомолекуляр-ных, нейтральных и кислых гликопротеинов (муцинов) -2-3%, которые и обусловливают вязкий характер секрета; сложные белки плазмы — альбумины, глобулины, плазмати-ческие гликопротеины, иммуноглобулины классов А, О, Е; антипротеолитические фер-менты: 1-антихимотрипсин, 1-антитрипсин. Липиды, составляющие 0,3-0,5%, представ-лены в основном фосфолипидами сурфактанта из альвеол и бронхиол и в небольшом ко-личестве глицеридами, холестеролами и свободными жирными кислотами.
Основную часть секрета составляют муцины. По своим гликопротеинам они делятся на нейтральные (фукомуцины) и кислые. Послед-ние подразделяются на гликопротеины, содержащие карбоксильные группы и сиаловую кислоту (сиаломуцины), и на гликопротеины с сульфатными группами (сульфомуцины), составляющие серозную часть секрета. В норме бронхиальная слизь почти на 89-95% со-стоит из воды, в которой находятся ионы Nа+, С1-, Р3+, Са2+. От содержания воды в геле зави-сит консистенция мокроты. Кроме того, жидкая часть мокроты необходима для нор-мального мукоцилиарного транспорта (МЦТ). На остальные 3-6% бронхиальная слизь состоит из нерастворимых макромолекулярных соединений: высоко- и низкомолекуляр-ных, нейтральных и кислых гликопротеинов (муцинов) -2-3%, которые и обусловливают вязкий характер секрета; сложные белки плазмы — альбумины, глобулины, плазмати-ческие гликопротеины, иммуноглобулины классов А, О, Е; антипротеолитические фер-менты: 1-антихимотрипсин, 1-антитрипсин. Липиды, составляющие 0,3-0,5%, представ-лены в основном фосфолипидами сурфактанта из альвеол и бронхиол и в небольшом ко-личестве глицеридами, холестеролами и свободными жирными кислотами.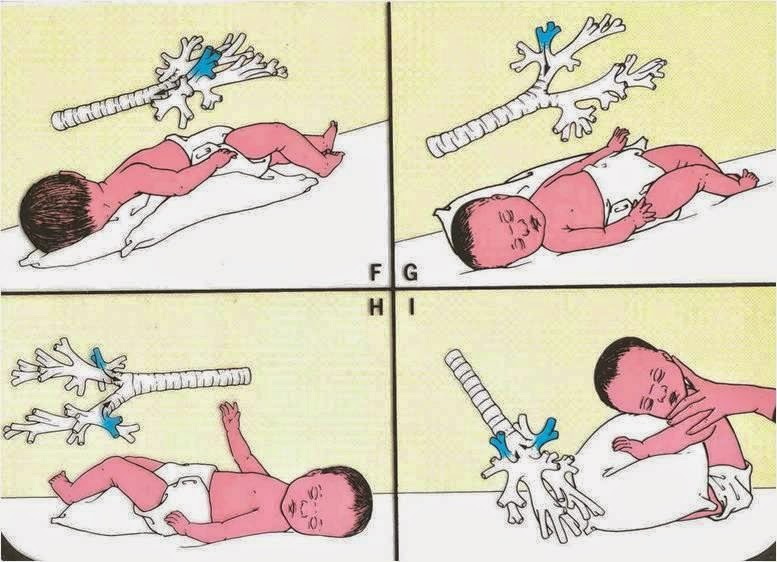 Детальное изучение химической структуры бронхиального секрета показало, что молекулы глико-протеинов связаны между собой дисульфидными и водородными связями.
Детальное изучение химической структуры бронхиального секрета показало, что молекулы глико-протеинов связаны между собой дисульфидными и водородными связями.
С повышением вязкости скорость движения секрета замедляется или может вообще приостановиться. Вязкий стекловидный бронхиальный секрет может полностью перекрыть просвет бронхов, особенно мелких. Блокада воздухоносных путей слизистыми пробками у больных бронхиальной астмой всегда приводит к нарушению вентиляционно-перфузионных взаимоотношений.
Скопление бронхиального секрета влияет не только на дренажную функцию бронхов, нарушая мукоцилиарный барьер, но и снижает местные иммунологические процессы. Это единый комплекс защиты органов дыхания. Было установлено, что при вязком бронхиальном секрете снижается содержание в нем секреторного IgА, что, естественно, снижает местную защиту.
Состояние и количество бронхиального секрета, безусловно, влияет на обструкцию бронхов и мукоцилиарный клиренс. Представления о зависимости скорости транспорта мокроты от реологических свойств дают возможность объяснить механизмы формирования обструктивного синдрома вследствие нарушения процессов слизеобразования и ухудшения реологических характеристик бронхиального содержимого.
Таким образом, все это свидетельствует о существовании различных вариантов нарушения мукоцилиарного клиренса, связанных как с изменением характера мокроты, так и с изменением скоординированной деятельности ресничек эпителия слизистой бронхов. Эти изменения могут возникать первично, т.е. носить наследственно-обусловленный характер, так и вторично, в результате длительного течения хронических неспецифических заболеваний.
Для облегчения отхождения мокроты используют различные фармакологические средства:
1. Ферментные препараты (Рибонуклеаза., Дезоксирибонуклеаза). Ферменты специфически расщепляют высокомолекулярные нуклеиновые кислоты и нуклеопротеиды до небольших и растворимых молекул, что способствует уменьшению вязкости мокроты.
В настоящее время интерес к использованию в клинической практике ферментных препаратов вновь возрос. Опубликованы данные о применении рекомбинантной человеческой дезоксирибонуклеазы (Пульмозима) в педиатрической практике, для успешной терапии гнойного плеврита, разрешения рецидивирующего ателектаза у пациентов с травмой спинного мозга.
Рибонуклеаза обладает специфической способностью деполимеризовать РНК до кислоторастворимых моно- и олигонуклеотидов. Препарат способен разжижать гной, слизь, вязкую и густую мокроту; имеет также противовоспалительные свойства. В связи с разрушением нуклеиновых кислот рибонуклеаза обладает способностью задерживать размножение некоторых РНК-содержащих вирусов. Активность рибонуклеазы определяют биологическим методом по количеству кислоторастворимых веществ в результате гидролиза РНК в определенных условиях. Одна единица активности (ЕА) соответствует 1 мг препарата.
Применяют местно, в виде аэрозолей для ингаляций, внутриплеврально, внутримышечно. Для ингаляций пользуются мелкодисперсным аэрозолем; доза — 0,025 мг на процедуру; препарат растворяют в 3-4 мл изотонического раствора натрия хлорида или в 0,5 % растворе новокаина. Эндобронхиально вводят с помощью гортанного шприца или катетера раствор, содержащий 0,025-0,05 г препарата. Внутриплеврально вводят такую же дозу в 5- 10 мл изотонического раствора натрия хлорида или 0,25 % раствора новокаина.
Максимальная разовая доза при внутримышечной инъекции 0,01 г, при местном и внутриполостном введении 0,05 г. Перед началом лечения проводят пробы на чувствительность к препарату: в сгибательную поверхность предплечья вводят внутрикожно 0,1 мл раствора. При отсутствии местной и общей реакции проводят лечение препаратом. Введение препарата прекращают после того, как в течение 2 сут. у больного установится нормальная температура тела.
Дезоксирибонуклеаза является ферментом (белок альбуминового типа), содержащимся в поджелудочной железе и слизистой оболочке кишечника. Активность определяется по образованию кислоторастворимых продуктов (в определенных условиях) из ДНК и выражается в единицах активности (ЕА). В 1 мг препарата должно содержаться не менее 1700 ЕА. Гидролизует (деполимеризует) ДНК с образованием дезоксирибонуклеотидов, что приводит к уменьшению вязкости мокроты, разжижению гноя, задержке развития некоторых вирусов (вирус герпеса, аденовирусы).
Применяют препарат при остром катаральном воспалении верхних дыхательных путей аденовирусной природы, для уменьшения вязкости и улучшения эвакуации мокроты и гноя. При бронхоэктатической болезни, абсцессах легких, ателектазах, пневмонии; в предоперационном и послеоперационном периодах у больных с гнойными заболеваниями легких, муковисцидозе.
При бронхоэктатической болезни, абсцессах легких, ателектазах, пневмонии; в предоперационном и послеоперационном периодах у больных с гнойными заболеваниями легких, муковисцидозе.
2. Тиолсодержащие препараты (Ацетилцистеин, Месна). Муколитик ацетилцистеин представляет собой М-производное природной аминокислоты цистеин. Действие препарата связано с присутствием свободной сульфгидрильной группы в структуре молекулы, которая расщепляет дисульфидные связи макромолекул, гликопротеина слизи путем так называемой реакции сульфгидрильно-дисульфидного взаимозамещения, в результате чего образуются дисульфиды М-ацетил цистеина, имеющие значительно меньший молекулярный вес, и снижается вязкость мокроты. Ацетил цистеин оказывает стимули-рующее действие на мукозные клетки, секрет которых обладает способностью лизировать фибрин и кровяные сгустки.
Ацетилцистеин способен увеличить синтез глутатиона, что важно для детоксикации, в частности, при отравлении парацетамолом. Кроме того, были выявлены определенные защитные свойства ацетилцистеина, направленные против таких факторов, как свободные радикалы, реактивные кислородные метаболиты, ответственные за развитие острого и хронического воспаления в легочной ткани.
При приеме внутрь препарат быстро и хорошо всасывается, в печени метаболизируется (гидролизуется) в активный метаболит — цистеин. За счет эффекта «первого прохождения» биодоступность препарата низкая (около 10%). Максимальная концентрация в плазме крови достигается через 1-3 ч. Т1/2 равен 1 ч, путь элиминации преимущественно печеночный.
Препарат показан как вспомогательное средство при различных бронхолегочных заболеваниях с наличием густой, вязкой, трудноотделяемой мокроты слизистого или слизистогнойного характера: хроническом обструктивном бронхите, бронхиолите, бронхопневмонии, бронхоэктатической болезни, бронхиальной астме, муковисцидозе. У новорожденных ацетилцистеин используют лишь по жизненным показаниям в дозе 10 мг/кг массы тела, в среднем по 50-100 мг 2 раза в сутки. При муковисцидозе препарат используют в тех же разовых дозах по 3 раза в сутки. У взрослых используют по 200 мг 3 раза в сутки при острых состояниях в течение 5-10 дней или 2 раза в день до 6 месяцев — при хронических заболеваниях.
Эффект от препарата при длительном применении отмечается уже через 2-4 недели лечения. Ацетилцистеин хорошо переносится, иногда при приеме препарата могут наблюдаться тошнота, рвота, другие расстройства пищеварения, изжога.
Месна, представляющая собой производное 2-меркаптоэтансульфоновой кислоты, разжижает трахеобронхиальное отделяемое и облегчает удаление мокроты из дыхательных путей, предупреждает легочные осложнения, связанные со скоплением мокроты в бронхах. Действие препарата обусловлено его способностью разрывать дисульфидные связи макро-молекулярных соединений мокроты, что приводит к уменьшению вязкости секрета.
Препарат легко всасывается и быстро выводится из организма в неизмененном виде. Используется для ингаляций при состояниях после нейрохирургических и торакальных операций, после реанимации и при травмах грудной клетки для улучшения отхождения мокроты; муковисцидозе, бронхиальной астме с затрудненным отхождением мокроты, хронических бронхитах, эмфиземе и бронхоэктазах, ателектазе вследствие закупорки бронхов слизью.
Капельные вливания показаны для предупреждения образования слизистой пробки и облегчения отсасывания секрета из бронхов во время анестезии или в условиях интенсивного лечения, а также для дренирования при синусите или отите.
Ингаляцию проводят 2-4 раза в сутки в течение 2-24 дней. Для этого используют содержимое 1-2 ампул без разведения или в разведении 1:1 дистиллированной водой. Капельное вливание осуществляют через интратрахеальную трубку по 1-2 мл препарата, разведенного таким же объемом воды; закапывают каждый час до момента разжижения и выведения секрета. При астматических состояниях препарат используют только в стационаре.
При ингаляционном применении месны возможны кашель и бронхоспазм (особенно у больных бронхиальной астмой, плохо переносящих аэрозоли), при использовании 20% раствора может возникнуть жгучая загрудинная боль (в этих случаях препарат разбавляют дистиллированной водой 1:2).
3. Вазициноиды (Бромгексин, Амброксол). Бромгексин оказывает муколитическое (секретолитическое) и отхаркивающее действие, что связано с деполимеризацией и разрушением мукопротеинов и мукополисахаридов, входящих в состав мокроты, обладает незначительным противокашлевым действием Биодоступность после приема внутрь низкая — 80% вследствие эффекта «первого прохождения через печень», быстро метаболизируется с образованием активных соединений.
При приеме внутрь в таблетках или в виде раствора бромгексин в течение 30 мин полностью всасывается, в плазме крови на 99% связан с белками, объем распределения при стационарной кон-центрации равен 400 л. Кроме того, бромгексин связывается с мембраной эритроцитов. Препарат проникает через гематоэнцефалический и плацентарный барьер. Элиминируется преимущественно в виде метаболитов, неизмененный препарат элиминируется почками лишь в объеме 1%, метаболиты также выделяются почками. При тяжелой печеночной недостаточности падает клиренс бромгексина, а при ХПН — клиренс его метаболитов. Фармакокинетика бромгексина дозозависима, препарат при многократном применении может кумулировать.
Препарат показан как муколитическое средство при острых и хронических бронхо-легочных заболеваниях, муковисцидозе, однако не рекомендуется применять при беременности и кормящим матерям. Применяют в таблетках у взрослых по 8-16 мг 2-3 раза в день, а у детей от 6 до 14 лет по 8 мг трижды в сутки, моложе 6 лет — 4 мг 3 раза в су-тки. Используют также раствор для внутривенного введения по 16 мг (2 ампулы) 2-3 раза в сутки, а у детей до 6 лет — 4-8 мг однократно. Побочные эффекты редки: желудочно-кишечные расстройства, кожные реакции. При тяжелой ХПН необходима коррекция дозы и режима дозирования.
Используют также раствор для внутривенного введения по 16 мг (2 ампулы) 2-3 раза в сутки, а у детей до 6 лет — 4-8 мг однократно. Побочные эффекты редки: желудочно-кишечные расстройства, кожные реакции. При тяжелой ХПН необходима коррекция дозы и режима дозирования.
Амброксол относится к активным метаболитам бромгексина. Механизм его действия до конца не ясен, однако препарат обладает секретолитическим эффектом и усиливает мукоцилиарный транспорт. Амброксол стимулирует образова-ние трахеобронхиального секрета пониженной вязкости за счет изменения мукополиса-харидов в мокроте. Препарат улучшает мукоцилиарный транспорт путем возбуждения активности цилиарной системы. Описывается способность амброксола повышать синтез и секрецию сурфактанта.
После приема внутрь препарат быстро и полностью всасывается, однако 20-30% препарата подвергается быстрому печеночному метаболизму вследствие феномена «первого прохождения». Продолжительность действия после приема одной дозы — 6-12 ч. Амброксол проникает в ЦСЖ и через плаценту, а также в грудное молоко. Препарат метаболизируется в печени: образуются дибромантраниловая кислота и глукуроновые коньюгаты. Применяется как секретолитическое средство при острых и хронических бронхолегочных заболеваниях, бронхоэктазах, бронхиальной астме, муковисцидозе.
Препарат метаболизируется в печени: образуются дибромантраниловая кислота и глукуроновые коньюгаты. Применяется как секретолитическое средство при острых и хронических бронхолегочных заболеваниях, бронхоэктазах, бронхиальной астме, муковисцидозе.
Взрослым и детям старше 12 лет назначают по 30 мг в таблетках 3 раза в день в первые 3 дня, а затем дважды в сутки. Детям в возрасте 6-12 лет по 15 мг 2-3 раза, а менее 6 лет по 15 мг однократно, от 2 до 5 лет по 7,5 мг 2-3 раза в сутки. При тяжелой ХПН необходимо снизить дозу или увеличить интервал между приемами.
При совместном применении с антибиотиками препарат увеличивает пенетрацию в бронхиальный секрет амоксициллина, цефуроксима, эритромицина и доксициклина. Побочные явления редки: тошнота, боли в животе и аллергические реакции, иногда сухость во рту и носоглотке.
4. Препараты других групп (Карбоцистеин, Натрия гидрокарбонат). Механизм действия карбоцистеина связан с активацией сиаловой трансферазы бокаловидных клеток слизистой оболочки бронхов, что приводит к нормализации соотношения кислых и нейтральных сиаломуцинов бронхиального секрета. Это восстанавливает вязкость и эластичность слизи. Кроме того, препарат активирует регенерацию слизистой оболочки, восста-навливает ее структуру, уменьшает количество бокаловидных клеток, особенно в терминальных бронхах и снижает количество вырабатываемой слизи. Помимо этого восстанавливается секреция IgА, количество сульфгидрильных групп, улучшается мукоцилиарный клиренс.
Это восстанавливает вязкость и эластичность слизи. Кроме того, препарат активирует регенерацию слизистой оболочки, восста-навливает ее структуру, уменьшает количество бокаловидных клеток, особенно в терминальных бронхах и снижает количество вырабатываемой слизи. Помимо этого восстанавливается секреция IgА, количество сульфгидрильных групп, улучшается мукоцилиарный клиренс.
Таким образом, карбоцистеин не только улучшает реологические свойства мокроты, ной и восстанавливает структуру слизистой бронхов, что позволяет отнести его по фармакологическому эффекту к так называемым мукорегуляторам. Карбоцистеин является препаратом выбора в качестве муколитика при бронхиальной астме не только в силу мукоре-гуляторного действия, но и благодяря способности потенцировать эффекты ксантинов и глюкортикоидов. Используется препарат перорально по 750 мг 3 раза в день. Побочные эффекты развиваются редко, преимущественно в виде диспепсических явлений и аллергических реакций.
Таким образом, основными целями проводимой муколитической терапии являются уменьшение образования мокроты, ее разжижение, стимуляция выведения и регидратация.
ЛИТЕРАТУРА
1.Замотаев И.П.Фармакотерапия в пульмонологи // Москва, 1993. — С.29 — 33, 101-114.
2.Белоусов Ю.Б., Омельяновский В.В. Клиническая фармакология болезней органов ды-хания // Москва: «Универсум Паблишинг», 1996. — С. 131 — 135.
3.Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. .Клиническая фармакология и терапия: Ру-ководство для врачей / Изд.2-е испр. и доп. М.: Универсум Паблишинг, 2000.- 539 с.
4.Рациональная фармакотерапия заболеваний органов дыхания: Руководство для прак-тикующих врачей. М.: Литтера, 2004.- 874 с.
5.Синопальников А.И., Клячкина И.Л. Муколитические препараты в комплексной тера-пии болезней органов дыхания / Методические рекомендации для врачей. М.: Б.И., 1998.-31 с.
6.Стандарты (протоколы) диагностики и лечения больных с неспецифическими заболе-ваниями легких / Под ред. А.Г.Чучалина. М.: Грантъ, 1999.- 40с.
7 Merkus P.J., de Hoog M, van Gent R., de Jongste J. C., Dnase treatment for atelectasis in infants with severe respiratory syntytial virus bronchiolitis // Eur Respir J. -2001.- Vol. 18, №.4. -P. 734 — 737.
-2001.- Vol. 18, №.4. -P. 734 — 737.
8 Nahed EL Hassan, Chess P.R., Huysman M.W.A., Merkus P.J.F., De Jongste J.C.D. Rescue Use of Dnase in Critical Lung Atelectasis and Mucus Retention in Premature Neonates // Pe-diatrics. — 2001.-Vol.108.-P.468 — 471.
9 Simpson G., Roomes d., Reeves B., Successful treatment of empyema thoracis with human recombinant deoxyribonuclease// Thorax.- 2003.-Vol.58.-P.363-366.
10 Voelker K.G., Chetty K.G., Mahutte C.k. Resolution of recurrent atelectasis in spinal chord injury patients with administration of recombinant human DNase // Intensive Care Medicine.-1996.-Vol.22.,№6.-P.582-584.
Как вывести мокроту из бронхов
Появление мокроты без явных причин должно насторожить человека. Самым комфортным способом исследования является ультразвуковая диагностика бронхов, которую вы можете сделать в медицинском центре «Ваш Доктор».В этой статье вы узнаете распространенные лекарственные средства для выведения мокроты из бронхов, а также народные средства и питание при этом состоянии.

Лекарственные средства
Препараты, которые можно приобрести в аптеке, по своему действию делятся на два типа:- Разжижающие мокроту, уменьшающие ее густоту. К таким лекарствам относятся: Бромгексин, Амброксол, АЦЦ, Лазолван.
- Стимулирующие отхаркивание мокроты (Туссин, Колдрекс).
Перед применением любых лекарственных препаратов стоит первоначально обратиться к врачу за консультацией. Кашель является симптомом разнообразных заболеваний, при которых назначаются определенные препараты.
Народные средства
Для выведения мокроты из бронхов можно воспользоваться народными средствами. Они не хуже по своему действию с аптечными препаратами, но порой бюджетнее.Отвар овса является универсальным средством. Оно будет эффективным даже при длительном течении заболевания. Для приготовления отвара нужно залить 200-250 г. очищенного и промытого овса пятью стаканами воды и варить на маленьком огне 1 час. Остудить отвар и выпить в течении одного дня, повторяя процедуру до улучшения.
Хорошим средством считается молоко с добавлением соды. Нужно в стакан теплого молока добавить щепотку соды. Можно добавлять в теплое молоко мед, желток яйца, масло.
Одну луковицу мелко нарезать, засыпать 2-3 ст.л. сахара, оставить на ночь. Готовый сироп употребить в течение дня по столовой ложке. Повторить процедуру до улучшения.
Питание при кашле
При болезнях важную роль играет и рацион. Рекомендовано, при плохом отхождении мокроты, пить травяные чаи; употреблять мед, имбирь, лимон; кушать чеснок; умеренное потребление острых продуктов тоже помогает разжижать мокрот облегчая ее отхождение.Некоторые продукты могут негативно сказаться на состоянии организма и усугубить процесс выведения мокроты из бронхов, делая ее более густой. Не желательно употреблять в пищу жаренные и жирные продукты, кисло-молочные продукты, мясо, продукты, вызывающие аллергию.
Если придерживаться всех пунктов лечения то можно быстро избавиться от мокроты в бронхах. Главное, уделить внимание питанию, влажности воздуха в помещении, своевременному отхаркиванию мокроты, разумному применению лекарственных и народных средств, а также употреблять больше жидкости.
АЦЦ: обзор препарата
Кашель — реакция организма, направленная на освобождение дыхательных путей от инородных элементов. Таким образом кашель, проявляющийся в появлении заболеваний органов дыхания в последствии возникновения инфекционных и вирусных заболеваний возникает для освобождения бронхов и легких от вязкой слизи, которая образуется в них.
АЦЦ — муколитический лекарственный препарат, действие которого направлено на более быстрое разжижение слизи и ее легкое выведение. Именно поэтому препарат назначается как при так называемом сухом, так и влажном кашле. При этом следует помнить, что любое лекарственное средство принимается только после консультации со специалистом. Самостоятельно употребление АЦЦ может существенно снизить эффективность препарата и вызвать его побочные действия.
Состав АЦЦ
Главное действующее вещество лекарственного препарата — ацетилцистеин. В зависимости от формы выпуска АЦЦ могут присутствовать вспомогательные вещества.
Форма выпуска и дозировки
Выпускается АЦЦ в следующих формах:
- шипучие таблетки дозировкой 100, 200 и 600 мг, которые растворяются в воде;
- гранулы для приготовления раствора дозировкой 100 и 200 мг и 600 мг.
- сироп для детей от 2 лет 100 мл.
Показания для АЦЦ
Перед приемом препарата обязательно необходимо проконсультироваться с лечащим врачом. Назначают АЦЦ при следующих заболеваниях:
- заболевания органов дыхания в острой и хронической стадии сопровождающиеся образованием мокроты;
- средний отит, синусит в острой и хронической стадиях заболевания, риносинусит;
- посттравматические и послеоперационные состояния, сопровождающиеся образованием вязкого секрета.
Способы применения АЦЦ
Суточная доза препарата для взрослых и подростков от 14 лет не должна превышать 600 мг, детям от 6 до 14 лет рекомендуется не более 400 мг, детям до 5 лет — не более 300 мг АЦЦ в сутки. В отдельных случаях врач может увеличить суточную дозу лекарства.
В отдельных случаях врач может увеличить суточную дозу лекарства.
В период простудных заболеваний, сопровождающихся кашлем с образованием мокроты прием АЦЦ осуществляется от 5 до 7 дней. При более тяжелых заболеваниях — муковисцидозоах и бронхитах продолжительность приема препарата может быть значительно дольше.
Раствор употребляют после еды. Рекомендуется также запивать лекарство, так как дополнительный прием жидкости способствует усилению действия препарата.
Противопоказания для АЦЦ
Ацц противопоказан в следующих случаях:
- высокая чувствительность к компонентам, входящим в состав препарата;
- обострение язвенных заболеваний;
- легочное кровотечение и кровохаркание;
- детский возраст до 2 лет;
- беременность и период лактации.
Особые рекомендации
При каком виде кашля применять АЦЦ
Кашель — один из главных симптомов, сопровождающих заболевания дыхательных путей инфекционного типа.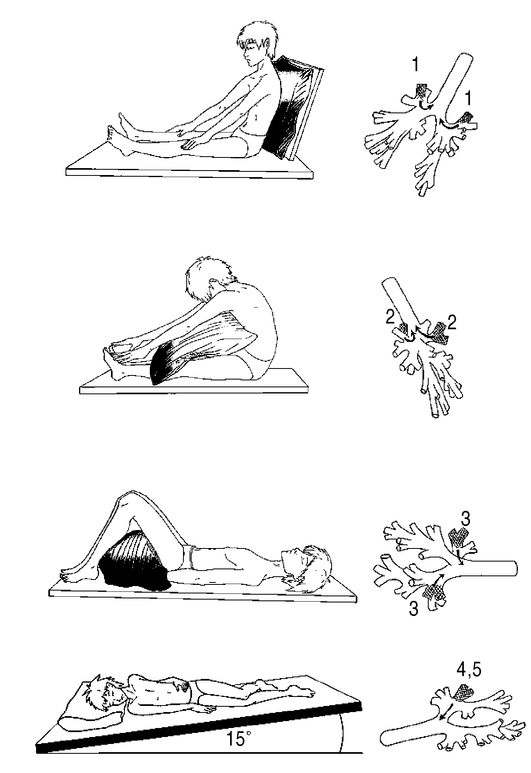 В процессе воспаления дыхательных путей происходят изменения, провоцирующие образование вязкой слизи — мокроты.
В процессе воспаления дыхательных путей происходят изменения, провоцирующие образование вязкой слизи — мокроты.
Препарат нельзя назвать универсальным противокашлевым средством и его редко назначают при сухом кашле, как первоочередное средство. Но тем не менее, АЦЦ при сухом кашле допустим, в случае, если сухой кашель не приносит дискомфорт и не ухудшает качество жизни, не нарушает сон и аппетит, не приводит к рвоте, не приступообразный, то есть — не требует приема противокашлевых препаратов.
АЦЦ при сухом кашле может применяться в самом начале заболевания, для ускорения перехода кашля из непродуктивного в продуктивный, или при малопродуктивном кашле для разжижения вязкой мокроты и ускорения ее отхождения.
Во время продуктивного кашля, благодаря АЦЦ отхождение мокроты происходит быстрее и легче, за счет чего очищаются бронхи и легкие. При этом мокрота становится более жидкой.
АЦЦ и заболевания почек
При заболеваниях почек в любой стадии АЦЦ принимают только после назначения врача и под его строгим контролем. Компоненты препарата могут конфликтовать с другими лекарственными препаратами, принимаемыми при почечной недостаточности и другими заболеваниями почек.
Компоненты препарата могут конфликтовать с другими лекарственными препаратами, принимаемыми при почечной недостаточности и другими заболеваниями почек.
АЦЦ и алкоголь
Взаимодействие главного действующего компонента муколитического лекарственного препарата АЦЦ с этанолом не обнаружено. Вместе с тем это не значит, что препарат можно применять вместе с алкоголем.
Главное назначение любого лекарственного препарата — устранение инфекции, попавшей в организм и облегчение болезненного состояния организма, способствующее его дальнейшему выздоровлению. Алкоголь же наоборот — активно снижает защитные и восстановительные функции организма, усугубляя иммунодефицит организма. Соответственно эффективность лекарственного препарата также будет снижено алкоголем. К тому же употребление алкоголя может спровоцировать проявление побочных эффектов ацетилцистеина.
АЦЦ беременным и кормящим
На этапе исследований прямого или косвенного вреда на организм матери и плода выявлено не было. Вместе с тем есть вероятность негативного воздействия ацетилцистеина на организм матери и развитие плода сохраняется. Поэтому прием препарата в период вынашивания плода противопоказан.
Вместе с тем есть вероятность негативного воздействия ацетилцистеина на организм матери и развитие плода сохраняется. Поэтому прием препарата в период вынашивания плода противопоказан.
Если в период грудного вскармливания ребенка возникает острая необходимость приема АЦЦ, кормление на период лечения прекращают.
АЦЦ детям
У детей при заболеваниях органов дыхания в результате вирусных или инфекционных заболеваний образование мокроты проходит иначе, чем у взрослых. Секрет, который выделяют бронхи, имеют более вязкую структуру. При этом грудная мускулатура ребенка значительно слабее, чем у взрослого. Именно поэтому откашливание мокроты у детей происходит намного тяжелее. К тому же мокрота, которая застаивается в детском организме может стать причиной более быстрого распространения инфекции так как является благоприятной средой для размножения вредоносных бактерий и вирусов.
Детский АЦЦ также назначается только врачом на основании предварительных исследований. Принимать препарат можно при первых проявлениях кашля. Это позволяет избежать застоя мокроты, так как препарат провоцирует ее разжижение облегчая тем самым ее откашливание.
Принимать препарат можно при первых проявлениях кашля. Это позволяет избежать застоя мокроты, так как препарат провоцирует ее разжижение облегчая тем самым ее откашливание.
Кодафед Педиатрическое отхаркивающее средство для приема внутрь: применение, побочные эффекты, взаимодействие, изображения, предупреждения и дозировка
См. также раздел «Предупреждения».
Лекарственные взаимодействия могут изменить действие ваших лекарств или увеличить риск серьезных побочных эффектов. Этот документ не содержит всех возможных лекарственных взаимодействий. Составьте список всех продуктов, которые вы используете (включая рецептурные и безрецептурные препараты и растительные продукты), и поделитесь им со своим врачом и фармацевтом. Не начинайте, не останавливайте и не изменяйте дозировку любых лекарств без разрешения врача.
Некоторые продукты, которые могут взаимодействовать с этим препаратом, включают: бета-блокаторы (такие как атенолол, метопролол), циметидин, некоторые лекарства от высокого кровяного давления (гуанетидин, метилдопа), налтрексон, другие антихолинергические препараты (такие как алкалоиды белладонны), самидорфан, трициклические антидепрессанты (такие как амитриптилин, дезипрамин).
Прием ингибиторов МАО с этим препаратом может привести к серьезному (возможно, смертельному) взаимодействию с лекарственными средствами. Избегайте приема ингибиторов МАО (изокарбоксазид, линезолид, метаксалон, метиленовый синий, моклобемид, фенелзин, прокарбазин, разагилин, сафинамид, селегилин, транилципромин) во время лечения этим препаратом.Большинство ингибиторов МАО также не следует принимать за две недели до лечения этим препаратом. Спросите своего врача, когда начинать или прекращать прием этого лекарства.
Риск серьезных побочных эффектов (таких как замедленное/поверхностное дыхание, сильная сонливость/головокружение) может увеличиваться, если это лекарство принимается с другими продуктами, которые также могут вызывать сонливость или проблемы с дыханием. Сообщите своему врачу или фармацевту, если вы принимаете другие продукты, такие как другие опиоидные болеутоляющие средства или средства от кашля (такие как кодеин, гидрокодон), алкоголь, марихуану (каннабис), лекарства для сна или беспокойства (такие как алпразолам, лоразепам, золпидем), мышцы релаксанты (такие как каризопродол, циклобензаприн) или антигистаминные средства (такие как цетиризин, дифенгидрамин).
Гвайфенезин и противоотечные средства доступны как по рецепту, так и без рецепта. Внимательно проверьте этикетки на всех ваших лекарствах, чтобы убедиться, что вы не принимаете более одного продукта, содержащего эти ингредиенты.
Проверьте этикетки на всех ваших лекарствах (таких как средства от аллергии или кашля, диетические средства), поскольку они могут содержать ингредиенты, вызывающие сонливость или влияющие на частоту сердечных сокращений/кровяное давление. Спросите своего фармацевта о безопасном использовании этих продуктов.
Другие лекарства могут повлиять на выведение этого продукта из вашего организма, что может повлиять на его действие. Примеры включают азольные противогрибковые препараты (такие как кетоконазол), бупропион, флуоксетин, макролидные антибиотики (такие как эритромицин), лекарства от ВИЧ (такие как ритонавир), пароксетин, хинидин, рифамицины (такие как рифабутин, рифампицин), некоторые препараты, используемые для лечения судорог ( такие как карбамазепин, фенитоин) среди прочих.
Это лекарство может мешать некоторым лабораторным анализам мочи (например, уровням 5-HIAA, уровням VMA, уровням амилазы/липазы), что может привести к ложным результатам тестов.Убедитесь, что персонал лаборатории и все ваши врачи знают, что вы принимаете этот препарат.
Продуктивный кашель у детей и подростков – взгляд со стороны системы первичной медико-санитарной помощи
Med Arch. 2017 февраль; 71(1): 66–68.
Edin edin Begic
1
1 Центр здравоохранения, Магда, Босния и Герцеговина
2
2 Phd Студент, Факультет медицины, Университет Тузла, Тузла, Босния и Герцеговина
Zijo Begic
3 Pediatric Clinic , UCC Sarajevo, Сараево, Босния и Герцеговина
Amra Dobraca
2 Аспирант, медицинский факультет, Университет Тузлы, Тузла, Босния и Герцеговина
Edo Hasanbegovic
UCC Pedia, Sarajevo Clinic, Сараево Педиа 8 90 , Босния и Герцеговина
1 Медицинский центр, Маглай, Босния и Герцеговина
2 Аспирант медицинского факультета Университета Тузлы, Тузла, Босния и Герцеговина
3 Педиатрическая клиника UCC Sarajevotric, Сараевотрик Сараево, Босния и Герцеговина
Автор, ответственный за переписку : Эдин Бегич, аспирант, медицинский факультет Университета Тузлы, Тузла, Босн иа и герцеговина, почта: moc. liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Abstract
Кашель является одним из наиболее частых симптомов, с которым сталкивается врач при работе с педиатрическим контингентом, и по некоторым характеристикам кашля врачи часто могут сделать вывод о локализации, а иногда даже о характере вызывающего его заболевания.Кашель является не только физиологической защитной реакцией, но и симптомом заболевания. По длительности он может быть острым, хроническим и рецидивирующим, рецидивирующим и стойким, сильным или незаметным, обусловленным изменением положения тела и изменением температуры наружного воздуха. Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.
Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля. Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Ключевые слова: кашель, педиатрическая популяция, система первичного звена сделать вывод о локализации, а иногда и о характере вызывающего его заболевания (1). Кашель является одним из наиболее частых симптомов, по поводу которого пациенты обращаются за медицинской помощью к терапевтам и пульмонологам (2).У детей это второй симптом респираторного заболевания после насморка с представленностью 46-56% в зависимости от возраста ребенка. В литературе указано, что младенец в сутки вдыхает 1260, а школьник 6640 литров воздуха (3). Он представляет собой защитный рефлекс, направленный на освобождение дыхательных путей от патологического инородного содержимого, от раздражающих веществ, бронхиального секрета, продуктов воспаления и продуктов циркуляторного застоя. Таким образом, кашель является не только физиологической защитной реакцией, но и симптомом болезни.
По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
2. ДИФФЕРЕНЦИАЦИЯ КАШЛЯ – ЗНАЧЕНИЕ АУСКУЛЬТАЦИИ
По продолжительности может быть острым, хроническим и рецидивирующим, рецидивирующим и упорным, сильным или незаметным, вызванным изменением положения тела и изменением температуры наружного воздуха.Детский хронический кашель (т. е. кашель у детей в возрасте до 15 лет) определяется как ежедневный кашель, продолжающийся более 4 недель (5). Кашель имеет три акта: первый — глубокий вдох, второй — выдох, когда голосовая щель закрыта, и третий — быстрый вдох, когда голосовая щель открыта. Центр координации находится в продолговатом мозге, рядом с центром дыхания.
Глоточный кашель обычно сухой и не особенно сильный (сухой кашель). Приступы судорожного сухого кашля в приступах, дополняющие сильные звуковые вдохи, являются признаком коклюша. Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Сдержанный кашель возникает у ребенка при тяжелой одышке или при плевральной боли и определяется отчетливым усилием ребенка подавить кашлевой рефлекс (плевропневмония). Продуктивный кашель свидетельствует о заболеваниях нижних дыхательных путей, астме (бронхиальная астма – слизисто-слизистая, гнойная – признак бактериальной суперинфекции и тяжелых аллергических реакциях) или пневмонии, а также о хронических заболеваниях легких, таких как муковисцидоз, бронхоэктазы (гнойные или сильногнойные) и др.
Продуктивный кашель при остром бронхите проявляется как серозный. Вонючая мокрота свидетельствует об анаэробной инфекции легких, абсцессе легкого, в отличие от муковисцидоза, при котором мокрота, хотя и гнойная, редко имеет неприятный запах. Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Продуктивный кашель обычно вызван наличием секрета в дыхательной системе.В детской популяции пневмония является наиболее частой причиной продуктивного кашля. Пневмония — острое воспаление паренхимы легких, вызываемое различными бактериями, вирусами, грибками и паразитами. Причина пневмонии не изолирована более чем в 40-50% случаев. Наиболее частая причина – Streptococcus pneumoniae, в 9-20% случаев.
Патологоанатомически подразделяется на лобарный, дольковый, альвеолярный и интерстициальный, патогенетически на бронхогенный и гематогенный, а также на иммунокомпетентный и иммунокомпрометированный, а клинически на местный и стационарный (через 72 часа после госпитализации).Типичная пневмония в основном бактериальная, а атипичная вызывается микоплазмами, хламидиями, легионеллами и вирусами.
При типичной пневмонии начало внезапное, начинается с температуры и лихорадки (температура резко поднимается выше 39 градусов). Возникают боли в грудной клетке на стороне воспаления, затем тахипноэ и кашель. Кашель сначала непродуктивный, а со временем, через трое суток, становится продуктивным с гнойной, иногда кровянистой мокротой. Атипичная пневмония, начинается постепенно, с общей симптоматики, слабого сухого и непродуктивного кашля, сопровождающегося температурой не выше 39 градусов.
3. ДОПОЛНИТЕЛЬНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ ПРИ ДИФФЕРЕНЦИАЦИИ КАШЛЯ
Внезапное и бурное начало в пользу типичной пневмонии. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево.
Ускоряется седиментация и повышается уровень С-реактивного белка. Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Основным симптомом бронхоэктазов (стойкого, необратимого расширения бронхов) является кашель с повышенным выделением слизисто-гнойной мокроты (кашель полным ртом, который возникает с обильным отделяемым утром после пробуждения), кровохарканье, рецидивирующая пневмония .Внешний вид и количество мокроты зависят от бактериальной суперинфекции и ее причины. При бронхиальной астме, если приступ обструкции не купируется относительно быстро, обычно это приводит к секреции в бронхах, что нередко вызывает, кроме продуктивного кашля, рвоту густой, вязкой слизью.
Распределение кашля по типу
При муковисцидозе неотъемлемой частью клинической картины является хронический кашель с отхаркиванием мокроты, обычно сначала слизистой, а затем гнойной.Клинически при обострении заболевания легких, новым штаммом возбудителя или предшествующей причиной усиливается кашель, с изменением цвета и консистенции отделяемого содержимого. На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
4. ЛЕЧЕНИЕ КАШЛЯ
Роль врачей в первичной медико-санитарной помощи заключается в аускультации дифференциации шумов с подтверждением сомнения, при наличии патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Продуктивный кашель можно лечить отхаркивающими, секретолитическими средствами, предварительно применив немедикаментозные меры, в виде гидратации, позиционного дренажа, физиопроцедур и ингаляций водяного пара или аэрозоля. У детей младшего возраста помимо секретолитических средств эвакуацию мобилизованного секрета можно осуществить с помощью таких механизмов, как кашель, задыхание («пыхтение») и отсасывание.
За исключением бромгексина (производное бромгексина – гидрохлорид амброксола) и ацетилцистеина, для секретолитических агентов в качестве фармакотерапевтических средств на сегодняшний день нет надежных научных доказательств клинической активности (3). Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Сноски
• Конфликт интересов: не объявлено.
ЛИТЕРАТУРА
1. Мардешич Д. и сур. Педиатрия. Загреб: Školska knjiga Zagreb; 2003. стр. 768–773. [Google Академия]2. Де Блазио Ф., Вирхов Дж. К., Полверино М., Занаси А., Бехракис П. К., Килинч Г. и др. Лечение кашля: практический подход. Кашель. 2011;7:7–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]3. Фон дер Хардт Х. Luftverschmutzung und bronchoplumonale Erkrankungen Im Kindersalter. Monatschr Kinderheilkd.198(133):2. [PubMed] [Google Scholar]4. Чемерлич-Зечевич Э., Зубчевич С. Педиатрия, Уджбеник за студент Медицинского факультета. Сараево: Штампария Фойница; 2006. С. 321–47. [Google Академия]5. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: рекомендации ACCP по клинической практике, основанные на фактических данных.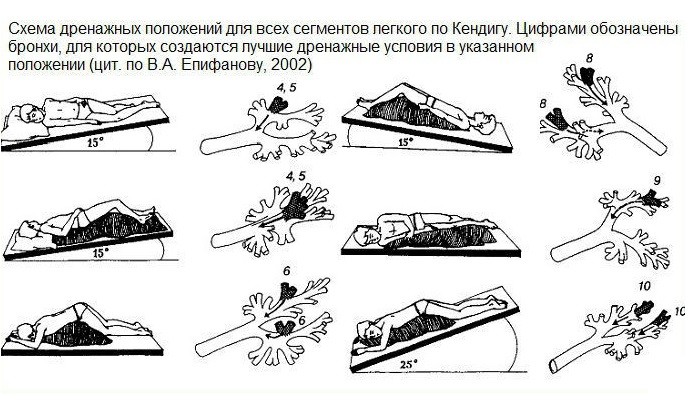 Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]
Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]Продуктивный кашель у детей и подростков – взгляд из системы первичной медико-санитарной помощи
Med Arch.2017 февраль; 71(1): 66–68.
Edin edin Begic
1
1 Центр здравоохранения, Магда, Босния и Герцеговина
2
2 Phd Студент, Факультет медицины, Университет Тузла, Тузла, Босния и Герцеговина
Zijo Begic
3 Pediatric Clinic , UCC Sarajevo, Сараево, Босния и Герцеговина
Amra Dobraca
2 Аспирант, медицинский факультет, Университет Тузлы, Тузла, Босния и Герцеговина
Edo Hasanbegovic
UCC Pedia, Sarajevo Clinic, Сараево Педиа 8 90 , Босния и Герцеговина
1 Медицинский центр, Маглай, Босния и Герцеговина
2 Аспирант медицинского факультета Университета Тузлы, Тузла, Босния и Герцеговина
3 Педиатрическая клиника UCC Sarajevotric, Сараевотрик Сараево, Босния и Герцеговина
Автор, ответственный за переписку : Эдин Бегич, аспирант, медицинский факультет Университета Тузлы, Тузла, Босн иа и герцеговина, почта: moc. liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Abstract
Кашель является одним из наиболее частых симптомов, с которым сталкивается врач при работе с педиатрическим контингентом, и по некоторым характеристикам кашля врачи часто могут сделать вывод о локализации, а иногда даже о характере вызывающего его заболевания.Кашель является не только физиологической защитной реакцией, но и симптомом заболевания. По длительности он может быть острым, хроническим и рецидивирующим, рецидивирующим и стойким, сильным или незаметным, обусловленным изменением положения тела и изменением температуры наружного воздуха. Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.
Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля. Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Ключевые слова: кашель, педиатрическая популяция, система первичного звена сделать вывод о локализации, а иногда и о характере вызывающего его заболевания (1). Кашель является одним из наиболее частых симптомов, по поводу которого пациенты обращаются за медицинской помощью к терапевтам и пульмонологам (2).У детей это второй симптом респираторного заболевания после насморка с представленностью 46-56% в зависимости от возраста ребенка. В литературе указано, что младенец в сутки вдыхает 1260, а школьник 6640 литров воздуха (3). Он представляет собой защитный рефлекс, направленный на освобождение дыхательных путей от патологического инородного содержимого, от раздражающих веществ, бронхиального секрета, продуктов воспаления и продуктов циркуляторного застоя. Таким образом, кашель является не только физиологической защитной реакцией, но и симптомом болезни.
По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
2. ДИФФЕРЕНЦИАЦИЯ КАШЛЯ – ЗНАЧЕНИЕ АУСКУЛЬТАЦИИ
По продолжительности может быть острым, хроническим и рецидивирующим, рецидивирующим и упорным, сильным или незаметным, вызванным изменением положения тела и изменением температуры наружного воздуха.Детский хронический кашель (т. е. кашель у детей в возрасте до 15 лет) определяется как ежедневный кашель, продолжающийся более 4 недель (5). Кашель имеет три акта: первый — глубокий вдох, второй — выдох, когда голосовая щель закрыта, и третий — быстрый вдох, когда голосовая щель открыта. Центр координации находится в продолговатом мозге, рядом с центром дыхания.
Глоточный кашель обычно сухой и не особенно сильный (сухой кашель). Приступы судорожного сухого кашля в приступах, дополняющие сильные звуковые вдохи, являются признаком коклюша. Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Сдержанный кашель возникает у ребенка при тяжелой одышке или при плевральной боли и определяется отчетливым усилием ребенка подавить кашлевой рефлекс (плевропневмония). Продуктивный кашель свидетельствует о заболеваниях нижних дыхательных путей, астме (бронхиальная астма – слизисто-слизистая, гнойная – признак бактериальной суперинфекции и тяжелых аллергических реакциях) или пневмонии, а также о хронических заболеваниях легких, таких как муковисцидоз, бронхоэктазы (гнойные или сильногнойные) и др.
Продуктивный кашель при остром бронхите проявляется как серозный. Вонючая мокрота свидетельствует об анаэробной инфекции легких, абсцессе легкого, в отличие от муковисцидоза, при котором мокрота, хотя и гнойная, редко имеет неприятный запах. Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Продуктивный кашель обычно вызван наличием секрета в дыхательной системе.В детской популяции пневмония является наиболее частой причиной продуктивного кашля. Пневмония — острое воспаление паренхимы легких, вызываемое различными бактериями, вирусами, грибками и паразитами. Причина пневмонии не изолирована более чем в 40-50% случаев. Наиболее частая причина – Streptococcus pneumoniae, в 9-20% случаев.
Патологоанатомически подразделяется на лобарный, дольковый, альвеолярный и интерстициальный, патогенетически на бронхогенный и гематогенный, а также на иммунокомпетентный и иммунокомпрометированный, а клинически на местный и стационарный (через 72 часа после госпитализации).Типичная пневмония в основном бактериальная, а атипичная вызывается микоплазмами, хламидиями, легионеллами и вирусами.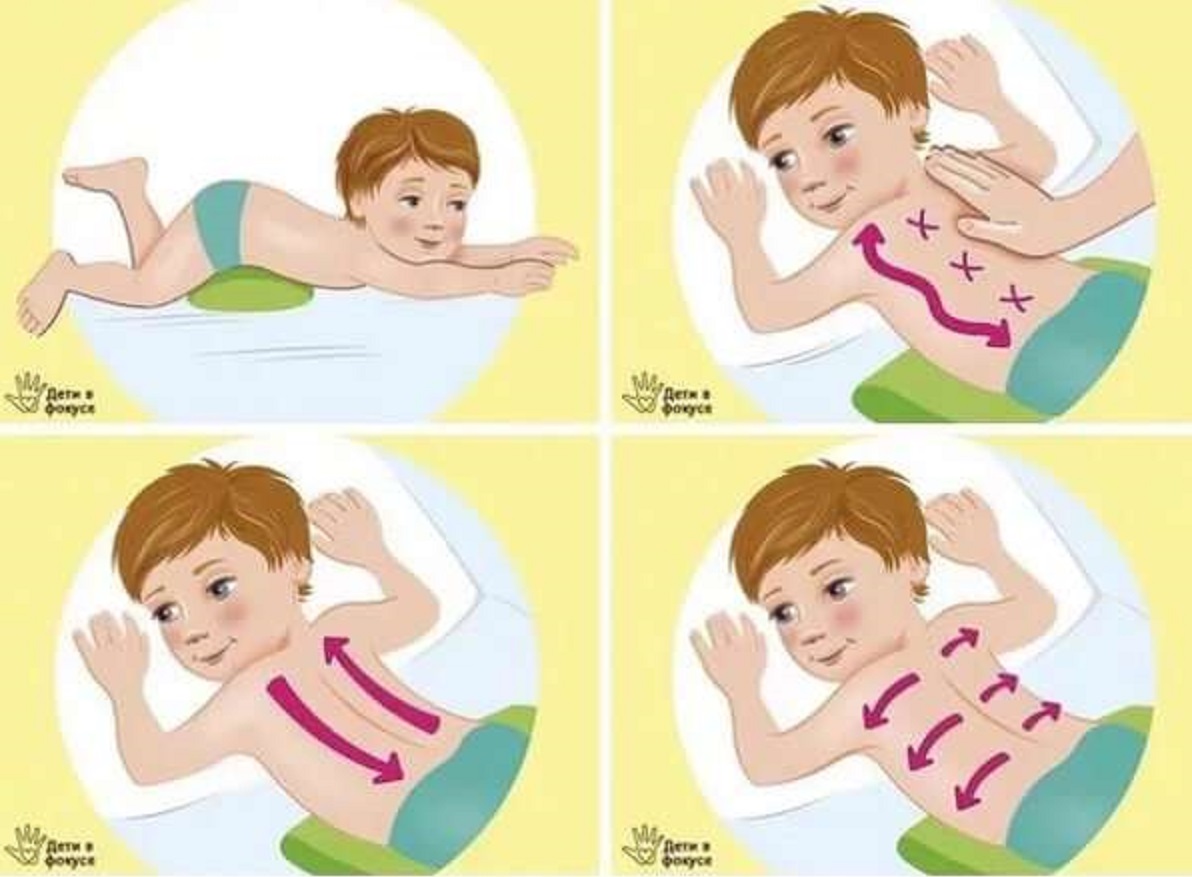
При типичной пневмонии начало внезапное, начинается с температуры и лихорадки (температура резко поднимается выше 39 градусов). Возникают боли в грудной клетке на стороне воспаления, затем тахипноэ и кашель. Кашель сначала непродуктивный, а со временем, через трое суток, становится продуктивным с гнойной, иногда кровянистой мокротой. Атипичная пневмония, начинается постепенно, с общей симптоматики, слабого сухого и непродуктивного кашля, сопровождающегося температурой не выше 39 градусов.
3. ДОПОЛНИТЕЛЬНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ ПРИ ДИФФЕРЕНЦИАЦИИ КАШЛЯ
Внезапное и бурное начало в пользу типичной пневмонии. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево.
Ускоряется седиментация и повышается уровень С-реактивного белка. Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Основным симптомом бронхоэктазов (стойкого, необратимого расширения бронхов) является кашель с повышенным выделением слизисто-гнойной мокроты (кашель полным ртом, который возникает с обильным отделяемым утром после пробуждения), кровохарканье, рецидивирующая пневмония .Внешний вид и количество мокроты зависят от бактериальной суперинфекции и ее причины. При бронхиальной астме, если приступ обструкции не купируется относительно быстро, обычно это приводит к секреции в бронхах, что нередко вызывает, кроме продуктивного кашля, рвоту густой, вязкой слизью.
Распределение кашля по типу
При муковисцидозе неотъемлемой частью клинической картины является хронический кашель с отхаркиванием мокроты, обычно сначала слизистой, а затем гнойной.Клинически при обострении заболевания легких, новым штаммом возбудителя или предшествующей причиной усиливается кашель, с изменением цвета и консистенции отделяемого содержимого. На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
4. ЛЕЧЕНИЕ КАШЛЯ
Роль врачей в первичной медико-санитарной помощи заключается в аускультации дифференциации шумов с подтверждением сомнения, при наличии патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Продуктивный кашель можно лечить отхаркивающими, секретолитическими средствами, предварительно применив немедикаментозные меры, в виде гидратации, позиционного дренажа, физиопроцедур и ингаляций водяного пара или аэрозоля. У детей младшего возраста помимо секретолитических средств эвакуацию мобилизованного секрета можно осуществить с помощью таких механизмов, как кашель, задыхание («пыхтение») и отсасывание.
За исключением бромгексина (производное бромгексина – гидрохлорид амброксола) и ацетилцистеина, для секретолитических агентов в качестве фармакотерапевтических средств на сегодняшний день нет надежных научных доказательств клинической активности (3).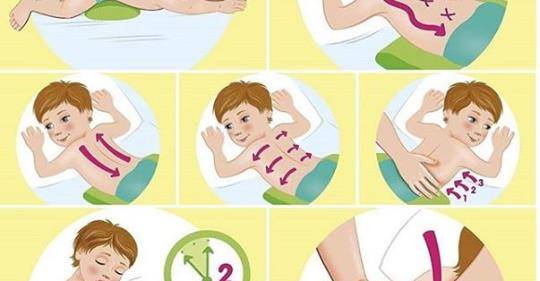 Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Сноски
• Конфликт интересов: не объявлено.
ЛИТЕРАТУРА
1. Мардешич Д. и сур. Педиатрия. Загреб: Školska knjiga Zagreb; 2003. стр. 768–773. [Google Академия]2. Де Блазио Ф., Вирхов Дж. К., Полверино М., Занаси А., Бехракис П. К., Килинч Г. и др. Лечение кашля: практический подход. Кашель. 2011;7:7–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]3. Фон дер Хардт Х. Luftverschmutzung und bronchoplumonale Erkrankungen Im Kindersalter. Monatschr Kinderheilkd.198(133):2. [PubMed] [Google Scholar]4. Чемерлич-Зечевич Э., Зубчевич С. Педиатрия, Уджбеник за студент Медицинского факультета. Сараево: Штампария Фойница; 2006. С. 321–47. [Google Академия]5. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: рекомендации ACCP по клинической практике, основанные на фактических данных. Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]
Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]Продуктивный кашель у детей и подростков – взгляд из системы первичной медико-санитарной помощи
Med Arch.2017 февраль; 71(1): 66–68.
Edin edin Begic
1
1 Центр здравоохранения, Магда, Босния и Герцеговина
2
2 Phd Студент, Факультет медицины, Университет Тузла, Тузла, Босния и Герцеговина
Zijo Begic
3 Pediatric Clinic , UCC Sarajevo, Сараево, Босния и Герцеговина
Amra Dobraca
2 Аспирант, медицинский факультет, Университет Тузлы, Тузла, Босния и Герцеговина
Edo Hasanbegovic
UCC Pedia, Sarajevo Clinic, Сараево Педиа 8 90 , Босния и Герцеговина
1 Медицинский центр, Маглай, Босния и Герцеговина
2 Аспирант медицинского факультета Университета Тузлы, Тузла, Босния и Герцеговина
3 Педиатрическая клиника UCC Sarajevotric, Сараевотрик Сараево, Босния и Герцеговина
Автор, ответственный за переписку : Эдин Бегич, аспирант, медицинский факультет Университета Тузлы, Тузла, Босн иа и герцеговина, почта: moc. liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
liamg@09cigebnide; orcid.org/0000-0001-6842-262X
Авторские права: © 2017 Эдин Бегич, Зийо Бегич, Амра Добрака, Эдо Хасанбегович. Эта статья находится в открытом доступе и распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/ ), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.Abstract
Кашель является одним из наиболее частых симптомов, с которым сталкивается врач при работе с педиатрическим контингентом, и по некоторым характеристикам кашля врачи часто могут сделать вывод о локализации, а иногда даже о характере вызывающего его заболевания.Кашель является не только физиологической защитной реакцией, но и симптомом заболевания. По длительности он может быть острым, хроническим и рецидивирующим, рецидивирующим и стойким, сильным или незаметным, обусловленным изменением положения тела и изменением температуры наружного воздуха. Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.
Патологоанатомически ее делят на лобарную, лобулярную, альвеолярную и интерстициальную, патогенетически на бронхогенную и гематогенную, а также на иммунокомпетентную и иммунодефицитную, а клинически на местную и стационарную (через 72 часа после поступления в стационар).По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево. Ускоряется седиментация и повышается С-реактивный белок.Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG). Роль врачей в первичной медико-санитарной помощи заключается в аускультативной дифференциации шумов с подтверждением сомнительных патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля. Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Ключевые слова: кашель, педиатрическая популяция, система первичного звена сделать вывод о локализации, а иногда и о характере вызывающего его заболевания (1). Кашель является одним из наиболее частых симптомов, по поводу которого пациенты обращаются за медицинской помощью к терапевтам и пульмонологам (2).У детей это второй симптом респираторного заболевания после насморка с представленностью 46-56% в зависимости от возраста ребенка. В литературе указано, что младенец в сутки вдыхает 1260, а школьник 6640 литров воздуха (3). Он представляет собой защитный рефлекс, направленный на освобождение дыхательных путей от патологического инородного содержимого, от раздражающих веществ, бронхиального секрета, продуктов воспаления и продуктов циркуляторного застоя. Таким образом, кашель является не только физиологической защитной реакцией, но и симптомом болезни.
По содержанию кашель может быть продуктивным – с выделениями из дыхательных путей и непродуктивно – сухим, без выделений.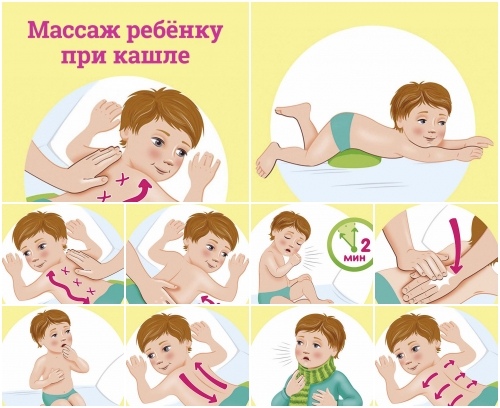 Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
Влажный кашель является специфическим признаком экссудативной фазы, кроме заболеваний нижних дыхательных путей, он может проявляться в виде продуктивного кашля или длительного першения в горле с выделением гипертрофированных и хронически воспаленных аденоидных вегетаций.
2. ДИФФЕРЕНЦИАЦИЯ КАШЛЯ – ЗНАЧЕНИЕ АУСКУЛЬТАЦИИ
По продолжительности может быть острым, хроническим и рецидивирующим, рецидивирующим и упорным, сильным или незаметным, вызванным изменением положения тела и изменением температуры наружного воздуха.Детский хронический кашель (т. е. кашель у детей в возрасте до 15 лет) определяется как ежедневный кашель, продолжающийся более 4 недель (5). Кашель имеет три акта: первый — глубокий вдох, второй — выдох, когда голосовая щель закрыта, и третий — быстрый вдох, когда голосовая щель открыта. Центр координации находится в продолговатом мозге, рядом с центром дыхания.
Глоточный кашель обычно сухой и не особенно сильный (сухой кашель). Приступы судорожного сухого кашля в приступах, дополняющие сильные звуковые вдохи, являются признаком коклюша. Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Гортанный кашель характеризуется охриплостью голоса. Двухчастный (двухтональный) кашель является редким, но важным признаком стеноза главных бронхов и трахеи увеличением лимфатических узлов или инородным телом и характеризуется одновременным появлением одного глубокого хриплого тона и одного высокого тона.
Сдержанный кашель возникает у ребенка при тяжелой одышке или при плевральной боли и определяется отчетливым усилием ребенка подавить кашлевой рефлекс (плевропневмония). Продуктивный кашель свидетельствует о заболеваниях нижних дыхательных путей, астме (бронхиальная астма – слизисто-слизистая, гнойная – признак бактериальной суперинфекции и тяжелых аллергических реакциях) или пневмонии, а также о хронических заболеваниях легких, таких как муковисцидоз, бронхоэктазы (гнойные или сильногнойные) и др.
Продуктивный кашель при остром бронхите проявляется как серозный. Вонючая мокрота свидетельствует об анаэробной инфекции легких, абсцессе легкого, в отличие от муковисцидоза, при котором мокрота, хотя и гнойная, редко имеет неприятный запах.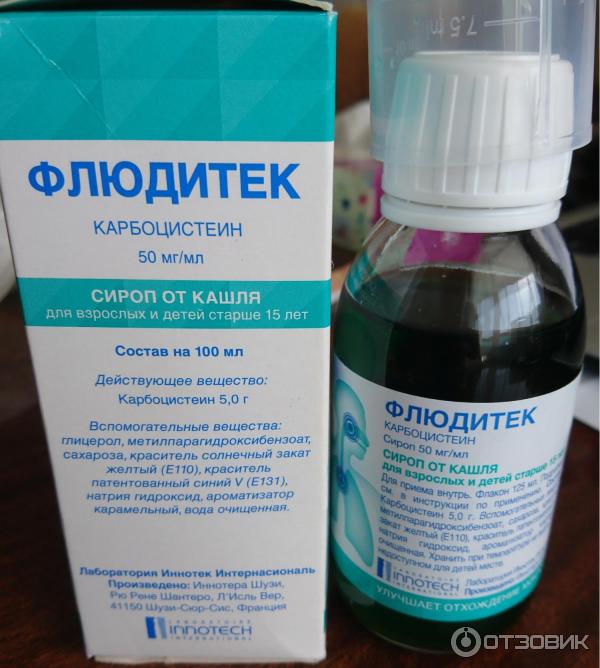 Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Иногда для дифференциации необходим посев мокроты, кроме специфических диагностических тестов иммунного или аллергологического типа, с рентгенодиагностикой дыхательной, а иногда и пищеварительной системы.
Продуктивный кашель обычно вызван наличием секрета в дыхательной системе.В детской популяции пневмония является наиболее частой причиной продуктивного кашля. Пневмония — острое воспаление паренхимы легких, вызываемое различными бактериями, вирусами, грибками и паразитами. Причина пневмонии не изолирована более чем в 40-50% случаев. Наиболее частая причина – Streptococcus pneumoniae, в 9-20% случаев.
Патологоанатомически подразделяется на лобарный, дольковый, альвеолярный и интерстициальный, патогенетически на бронхогенный и гематогенный, а также на иммунокомпетентный и иммунокомпрометированный, а клинически на местный и стационарный (через 72 часа после госпитализации).Типичная пневмония в основном бактериальная, а атипичная вызывается микоплазмами, хламидиями, легионеллами и вирусами.
При типичной пневмонии начало внезапное, начинается с температуры и лихорадки (температура резко поднимается выше 39 градусов). Возникают боли в грудной клетке на стороне воспаления, затем тахипноэ и кашель. Кашель сначала непродуктивный, а со временем, через трое суток, становится продуктивным с гнойной, иногда кровянистой мокротой. Атипичная пневмония, начинается постепенно, с общей симптоматики, слабого сухого и непродуктивного кашля, сопровождающегося температурой не выше 39 градусов.
3. ДОПОЛНИТЕЛЬНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ ПРИ ДИФФЕРЕНЦИАЦИИ КАШЛЯ
Внезапное и бурное начало в пользу типичной пневмонии. Аускультативно выслушивается бронхиальное дыхание, хрипы и крепитация. Первичная диагностика рентгенологическая, задняя передняя (P-A) и боковая съемка грудной клетки. Лабораторные данные при типичной пневмонии характеризуются лейкоцитозом, нейтрофилезом и сдвигом картины крови влево.
Ускоряется седиментация и повышается уровень С-реактивного белка. Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Базовым бактериологическим диагнозом является окраска мокроты по Граму и посев мокроты. При атипичной пневмонии лейкоциты обычно в пределах нормы, необходимо провести серологические исследования (антитела IgM и IgG).
Основным симптомом бронхоэктазов (стойкого, необратимого расширения бронхов) является кашель с повышенным выделением слизисто-гнойной мокроты (кашель полным ртом, который возникает с обильным отделяемым утром после пробуждения), кровохарканье, рецидивирующая пневмония .Внешний вид и количество мокроты зависят от бактериальной суперинфекции и ее причины. При бронхиальной астме, если приступ обструкции не купируется относительно быстро, обычно это приводит к секреции в бронхах, что нередко вызывает, кроме продуктивного кашля, рвоту густой, вязкой слизью.
Распределение кашля по типу
При муковисцидозе неотъемлемой частью клинической картины является хронический кашель с отхаркиванием мокроты, обычно сначала слизистой, а затем гнойной.Клинически при обострении заболевания легких, новым штаммом возбудителя или предшествующей причиной усиливается кашель, с изменением цвета и консистенции отделяемого содержимого. На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
На этих стадиях, кроме отхаркивающих и секретолитических средств, используется интенсивная респираторная физиотерапия (1).
4. ЛЕЧЕНИЕ КАШЛЯ
Роль врачей в первичной медико-санитарной помощи заключается в аускультации дифференциации шумов с подтверждением сомнения, при наличии патологических находок лабораторными исследованиями и лечением в зависимости от вида кашля.Лечение в основном фармакологическое, при неоспоримой важности немедикаментозных мер.
Продуктивный кашель можно лечить отхаркивающими, секретолитическими средствами, предварительно применив немедикаментозные меры, в виде гидратации, позиционного дренажа, физиопроцедур и ингаляций водяного пара или аэрозоля. У детей младшего возраста помимо секретолитических средств эвакуацию мобилизованного секрета можно осуществить с помощью таких механизмов, как кашель, задыхание («пыхтение») и отсасывание.
За исключением бромгексина (производное бромгексина – гидрохлорид амброксола) и ацетилцистеина, для секретолитических агентов в качестве фармакотерапевтических средств на сегодняшний день нет надежных научных доказательств клинической активности (3). Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Во всех случаях отхаркивания, кроме отхаркивающих, секретолитических средств, особенно у детей, имеет смысл облегчить отхаркивание экстрактами подорожника, первоцвета, чабреца, в виде сиропов большого спектра или завариванием чая с указанными экстрактами.
Сноски
• Конфликт интересов: не объявлено.
ЛИТЕРАТУРА
1. Мардешич Д. и сур. Педиатрия. Загреб: Školska knjiga Zagreb; 2003. стр. 768–773. [Google Академия]2. Де Блазио Ф., Вирхов Дж. К., Полверино М., Занаси А., Бехракис П. К., Килинч Г. и др. Лечение кашля: практический подход. Кашель. 2011;7:7–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]3. Фон дер Хардт Х. Luftverschmutzung und bronchoplumonale Erkrankungen Im Kindersalter. Monatschr Kinderheilkd.198(133):2. [PubMed] [Google Scholar]4. Чемерлич-Зечевич Э., Зубчевич С. Педиатрия, Уджбеник за студент Медицинского факультета. Сараево: Штампария Фойница; 2006. С. 321–47. [Google Академия]5. Чанг А.Б., Гломб В.Б. Рекомендации по оценке хронического кашля в педиатрии: рекомендации ACCP по клинической практике, основанные на фактических данных. Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]
Грудь. 2006 г., январь; 129 (1 приложение): 260S–283S. [PubMed] [Google Scholar]Рекомендации по оценке и лечению кашля у детей
ВВЕДЕНИЕ
Все дети страдают насморком, и многие обращаются к врачу по поводу сопутствующего кашля.1 Средства от кашля при простуде являются одними из наиболее часто используемых лекарств у детей в западных обществах, несмотря на данные, свидетельствующие о неэффективности лекарств для лечения кашля как симптома. Этиология кашля у детей охватывает широкий спектр респираторных заболеваний, и важно найти и лечить основную причину.
Опросы населения показывают, что кашель, о котором сообщают родители, как изолированный симптом, имеет высокую распространенность.2 3 Сообщаемый кашель без простуды встречается у 28% мальчиков и 30% у девочек.4
Признанная гиподиагностика астмы привела к тому, что кашель стал придавать особое значение симптому. Однако появляется все больше доказательств того, что детей лечат от астмы неадекватно из-за кашля как единственного симптома. 5 6
5 6
Кашель у детей может причинять беспокойство и оказывает серьезное влияние на сон ребенка, его успеваемость в школе и способность играть. Точно так же это может мешать сну других членов семьи и мешать школьным учителям. Значительная родительская тревога возникает в семьях, где есть ребенок с проблемным кашлем.7 8
Сообщаемая тяжесть кашля у ребенка может быть связана с тем, как он влияет на родителей и учителей. Недавние данные показали, что отчеты родителей о частоте и тяжести кашля у ребенка ненадежны по сравнению с объективными показателями, и это особенно верно в отношении ночного кашля. Действительно, было высказано предположение, что кашель, о котором сообщалось в опросах и как результат клинических испытаний, не следует использовать или интерпретировать с осторожностью.9 – 12 не использовались объективные измерения кашля.
Необходимость и цель рекомендаций BTS по лечению кашля
Эти рекомендации необходимы, поскольку детский кашель является распространенной проблемой, которая вызывает сильную тревогу, имеет множество различных причин и часто неправильно диагностируется и неадекватно лечится. Различия между детским и взрослым кашлем указывают на необходимость отдельных руководств. «Большая тройка» причин хронического кашля у взрослых (кашлевой вариант бронхиальной астмы, постназальный синдром и гастроэзофагеальный рефлюкс) не обязательно применима к детям.13
Различия между детским и взрослым кашлем указывают на необходимость отдельных руководств. «Большая тройка» причин хронического кашля у взрослых (кашлевой вариант бронхиальной астмы, постназальный синдром и гастроэзофагеальный рефлюкс) не обязательно применима к детям.13
Цель состоит в том, чтобы разработать рекомендации, относящиеся к клиническому лечению кашля у детей в возрасте до 12 лет без известных заболеваний легких в условиях первичной и вторичной помощи. При работе с подростками необходимо учитывать как взрослые, так и детские состояния и методы лечения. Попыток составить исчерпывающий список всех причин кашля не предпринималось.
Эти рекомендации охватывают острый, хронический и рецидивирующий кашель. Мы использовали подход, согласно которому следует попытаться установить конкретный диагноз причины кашля (специфический кашель).Мы рассмотрели часто встречающуюся ситуацию, когда ребенок, по-видимому, не имеет конкретного указателя на причину или не имеет значительного основного серьезного заболевания, но имеет проблемный кашель (неспецифический изолированный кашель).
Методология разработки рекомендаций
В настоящее время не хватает данных, на основании которых можно было бы сделать доказательно обоснованные утверждения для диагноза, исследования и лечения, включенных в данное руководство. Большинство особенностей кашля и исследований формально не оценивались на предмет их прогностической ценности при диагностике конкретного состояния.В базе данных Кокрановской библиотеки три недавних систематических обзора лечения длительного неспецифического кашля у детей (ингаляционные антихолинергические препараты, теофиллины и кромоны) не обнаружили подходящих рандомизированных контролируемых испытаний (РКИ), а в следующем обзоре (лечение гастроэзофагеального рефлюкса ), были обнаружены три педиатрических исследования, но ни одно из них не могло быть включено в мета-анализ.14 – 17
Для того, чтобы составить мнение и консенсусные утверждения, основанные на известной литературе, которые были бы полезны, была использована следующая методология.
Шаг 1
MDS провела поиск литературы в базе данных (Medline, Embase, Cochrane Library и Google Scholar), первоначально используя термины «кашель» И «ребенок». Исключения включали статьи не на английском языке и статьи о разработке вакцины против коклюша. Также были исключены статьи о конкретных заболеваниях, включая астму, муковисцидоз и пневмонию, для которых уже опубликованы рекомендации по лечению. Затем были проанализированы тезисы докладов и получены соответствующие документы. Соответствующие исследования населения Великобритании в основном проводились в Европе, Северной Америке, Австралии, Новой Зеландии и Южной Африке.
Впоследствии был проведен специальный поиск в базах данных с добавлением терминов «гастроэзофагеальный рефлюкс», «кашлевой вариант астмы», «изолированный» ИЛИ «неспецифический кашель» И «рандомизированное контролируемое исследование» ИЛИ «плацебо».
Шаг 2
Компания MDS подготовила базовый документ.
Шаг 3
Рамочный документ был отправлен другим членам группы (AB, SMcK, ME, RP), которые изменили документ и добавили свои мнения, пока не был достигнут консенсус.
Шаг 4
Врачи общей практики (VMcG, TC и NW [стажер общей практики]) и педиатры (NK, DO’D [стажер] и JH [стажер]) предоставили дополнительные комментарии по повышению полезности рекомендаций.
Термины, используемые в данном руководстве
Кашель
Для целей настоящего документа используется следующее определение: « Кашель — это принудительный выдох, обычно направленный против закрытой голосовой щели и связанный с характерным звуком ».
Острый кашель
Недавнее начало кашля, продолжающееся <3 недель.
Хронический кашель
Кашель, продолжающийся более 8 недель.
Основная причина для классификации кашля на основе этого времени заключается в том, что 3–4 недели позволяют разрешить большинство простых инфекционных причин кашля и позволяют выявить детей с хроническим кашлем, которым может потребоваться дальнейшее обследование.
Затяжной острый кашель
Очевидно, что между острым и хроническим кашлем существует «серая» зона, иногда называемая «подострым кашлем». 18 Примером такой ситуации может быть ребенок с коклюшем или поствирусным кашлем, у которого кашель может медленно проходить в течение 3–8 недель. Если кашель проходит, может потребоваться дополнительное время до проведения дальнейших исследований. Большинство острых кашлей, связанных с инфекциями верхних дыхательных путей, должны пройти на второй и третьей неделе.Однако, если кашель не ослабевает к третьей неделе и становится все более тяжелым по частоте и интенсивности («неуклонно прогрессирующий»), может потребоваться более раннее обследование (см. Таблицу 2).
18 Примером такой ситуации может быть ребенок с коклюшем или поствирусным кашлем, у которого кашель может медленно проходить в течение 3–8 недель. Если кашель проходит, может потребоваться дополнительное время до проведения дальнейших исследований. Большинство острых кашлей, связанных с инфекциями верхних дыхательных путей, должны пройти на второй и третьей неделе.Однако, если кашель не ослабевает к третьей неделе и становится все более тяжелым по частоте и интенсивности («неуклонно прогрессирующий»), может потребоваться более раннее обследование (см. Таблицу 2).
Рецидивирующий кашель
Рецидивирующий кашель без насморка принимают за повторяющиеся (⩾2/год) эпизоды кашля, кроме эпизодов, связанных с насморком, которые каждый длится более 7–14 дней.19 20 Если периоды разрешения короткие, часто рецидивирующий кашель будет трудно отличить от постоянного хронического кашля.
Поствирусный кашель
Поствирусный кашель — это кашель, первоначально начинающийся с инфекции верхних дыхательных путей, но продолжающийся более 3 недель.
Специфический кашель
Специфический кашель – это кашель, причина которого четко идентифицируется.
Неспецифический изолированный кашель
Термин «неспецифический изолированный кашель» используется для описания детей, у которых обычно наблюдается постоянный сухой кашель, отсутствуют другие респираторные симптомы (изолированный кашель), в остальном они чувствуют себя хорошо, без признаков хронического легочного заболевания и имеют нормальную рентгенограмму грудной клетки.
Рисунок 1 иллюстрирует изменение интенсивности кашля с течением времени.21
Рисунок 1 Иллюстрация изменения интенсивности кашля во времени. Воспроизведено с разрешения издателей из Marais et al 21.РЕЗЮМЕ РЕКОМЕНДАЦИЙ ПО ЛЕЧЕНИЮ КАШЛЯ У ДЕТЕЙ
Острый кашель (рис. 2)
Рисунок 2 Упрощенный обзор оценки и лечения распространенных причин острого кашля <3 недели.
Диагноз
Большинство детей с острым кашлем имеют вирусную инфекцию дыхательных путей.
Следует попытаться установить конкретный клинический диагноз (см. таблицу 1).
Отсутствие лихорадки, тахипноэ и симптомов со стороны грудной клетки представляется наиболее полезным для исключения будущих осложнений у детей с кашлем в условиях первичного звена.
Обследования
Большинству детей с кашлем, вызванным простой инфекцией верхних дыхательных путей, не требуется никаких обследований.
Детям, у которых вероятной причиной кашля является вдыхание инородного тела, необходимо срочно провести бронхоскопию.
При наличии симптомов со стороны нижних дыхательных путей, неуклонно прогрессирующего кашля, кровохарканья или признаков недиагностированного хронического респираторного заболевания следует рассмотреть возможность проведения рентгенографии грудной клетки (см.
 таблицу 2).
таблицу 2).
Лечение
Лекарства, отпускаемые без рецепта, столь же эффективны, как и плацебо, при остром кашле с насморком у детей.
Бронходилататоры неэффективны при остром кашле у детей без астмы.
Антибиотики, как правило, не эффективны и не рекомендуются для лечения острого кашля, вызванного простой «простудой».
Антибиотики-макролиды следует назначать рано (в первые 1–2 недели) детям с коклюшем.
Антигистаминные препараты и интраназальные стероиды полезны для детей с аллергическим кашлем в сезон пыльцы.
Образование
Может быть полезным информирование населения и медицинских работников о естественном течении кашля при насморке.У большинства детей кашель проходит к 14 дню; однако у значительного меньшинства кашель проходит через 3–4 недели. Предоставление этой информации родителям может снизить потребность в последующих консультациях с врачом, при условии, что кашель стихает, и при условии, что даются предупреждения о необходимости повторной консультации (например, постоянная лихорадка, тахипноэ).

Длительный острый кашель (рис. 3)
Рисунок 3. Упрощенный обзор оценки и лечения длительного острого кашля (3–8 недель).Нормальная рентгенограмма грудной клетки не исключает вдыхания инородного тела. ИТ, инородное тело; туберкулез, туберкулёз. Существует «серая» область между острым и хроническим кашлем (кашель, продолжающийся >8 недель), иногда называемая «подострым кашлем». Сильный кашель у детей, длящийся более 3 недель, связан с транзиторными вирусными или коклюшеподобными инфекциями. Поэтому может потребоваться период наблюдения (3–8 недель), чтобы определить, потребуются ли дальнейшие исследования. Если кашель стихает, а в остальном ребенок чувствует себя хорошо, дополнительные анализы могут не потребоваться; однако важно наблюдать за ребенком через 6–8 недель, чтобы убедиться, что кашель прошел.Если кашель прогрессирует или есть вероятность наличия вдыхаемого инородного тела, необходимы более ранние исследования. Большинство случаев острого кашля, связанного с инфекциями верхних дыхательных путей, должно пройти на второй неделе, в то время как неуклонно прогрессирующий кашель становится все более тяжелым (частота и тяжесть) после 2–3 недель. В этой ситуации диагнозы, которые следует учитывать, включают коклюш, оставшееся вдыхаемое инородное тело, расширяющееся новообразование средостения, коллапс долевой доли, вторичный по отношению к слизистой пробке и туберкулезу (часто с сопутствующей потерей веса).Обычно требуется рентгенограмма грудной клетки.
В этой ситуации диагнозы, которые следует учитывать, включают коклюш, оставшееся вдыхаемое инородное тело, расширяющееся новообразование средостения, коллапс долевой доли, вторичный по отношению к слизистой пробке и туберкулезу (часто с сопутствующей потерей веса).Обычно требуется рентгенограмма грудной клетки.
Рецидивирующий кашель
Рецидивирующий кашель без простуды расценивают как повторяющиеся (⩾2/год) эпизоды кашля, кроме эпизодов, связанных с насморком, каждый из которых длится более 7–14 дней. Если периоды разрешения короткие, часто рецидивирующий кашель будет трудно отличить от постоянного хронического кашля.
Хронический кашель (рис. 4)
Рисунок 4. Упрощенный обзор оценки и лечения распространенных причин хронического кашля (>8 недель).В прямоугольниках справа указаны диагнозы, которые вероятны или, по крайней мере, должны быть исключены. МВ, кистозный фиброз; PCD, первичная цилиарная дискинезия; ПББ, затяжной бактериальный бронхит; ИД, иммунодефицит; туберкулез, туберкулёз; BDR, бронхорасширяющая реакция; PEFR, пиковая скорость выдоха.
Лечение хронического кашля заключается в том, чтобы сначала поставить точный основной диагноз, а затем применить специфическое лечение этого состояния (см. таблицы 4 и 5).
Большинство случаев хронического кашля у детей не связаны с теми же состояниями, что и у взрослых.Использование взрослых алгоритмов кашля непригодно для применения у детей.
Первоначальную оценку следует использовать для выявления признаков, указывающих на конкретные расстройства (см. таблицы 3–5).
Необходимо собрать подробный анамнез, и все дети с кашлем должны пройти полное клиническое обследование.
Рентген грудной клетки показан большинству детей.
Спирометрия с тестами на бронхорасширяющую реакцию (BDR) или бронхиальную гиперреактивность (BHR) или без них должна быть предпринята у детей, достаточно взрослых, чтобы выполнять маневры.
Следует попытаться наблюдать за кашлем и получить образец мокроты.

«Влажный» влажный продуктивный кашель является предупреждением о наличии хронического перепроизводства слизи, и следует проявлять большую осторожность, прежде чем такие дети будут признаны «астматиками». Следует учитывать затяжной бактериальный бронхит или более серьезное состояние, такое как кистозный фиброз.
Тесты на аллергию (прик-тесты на кожу или специфические тесты RAST) могут быть полезны для определения наличия у ребенка атопии и, при правильном анамнезе, могут повысить вероятность того, что проблемы с кашлем связаны с астмой.
У здоровых в остальном детей с неспецифическим изолированным сухим кашлем без признаков специфического заболевания эмпирические испытания противоастматической, противоаллергической ринитной или гастроэзофагеальной рефлюксной терапии вряд ли будут полезными и, как правило, не рекомендуется.
Однако, поскольку бывает трудно исключить астму как причину кашля у маленьких детей, можно использовать пробную противоастматическую терапию (обычно ингаляционные кортикостероиды).
 В таком испытании лечение должно эффективно проводиться в адекватных дозах с четко зарегистрированными результатами.
В таком испытании лечение должно эффективно проводиться в адекватных дозах с четко зарегистрированными результатами.Должен быть установлен определенный период времени (например, 8–12 недель), по истечении которого следует прекратить прием противоастматических препаратов. Если ребенок ответил на противоастматическую терапию, а затем лечение было прекращено, кашлевой вариант астмы предполагает ранний рецидив, который снова отвечает на лечение. Если ответа нет, лечение следует прекратить, так как астма маловероятна, а кашель не реагирует на лекарства от астмы.Это важно для того, чтобы дети с простым рецидивирующим вирусным бронхитом или поствирусным кашлем не оказались на длительном приеме высоких доз ингаляционных кортикостероидов.
Режимы психотерапии могут быть полезны при лечении психогенного кашля.
Следует попытаться оградить детей с хроническим кашлем от воздействия аэрораздражителей, таких как табачный дым из окружающей среды.

Неспецифический изолированный сухой кашель у здорового ребенка следует дифференцировать от более серьезных заболеваний.«Красный флаг» Симптомы оповещения / знаки включают в себя:
Neonatal Oneset
кашель с кормлением
внезапное начало кашля
хронический влажный кашель с Phlegm Production
связанные ночные поты / потеря веса
непрекращающийся или усиливающийся кашель
признаки хронического заболевания легких.
Рекомендация 1.1
Острый кашель обычно вызывается вирусной инфекцией верхних дыхательных путей, вероятно, с ассоциированным бронхитом у детей, но может быть вызван инфекциями нижних дыхательных путей, сенной лихорадкой, вдыханием инородного тела или быть первым проявлением хронического заболевания . Симптоматическая инфекция верхних дыхательных путей с кашлем у детей школьного возраста обычно возникает 7–10 раз в год.23 24
Симптоматическая инфекция верхних дыхательных путей с кашлем у детей школьного возраста обычно возникает 7–10 раз в год.23 24
Проспективные исследования острого кашля у детей младшего возраста в общей практике показали, что около 50% выздоравливают через 10 дней и 90% — через 25 дней. , поэтому у 10% все еще есть проблемы на третьей-четвертой неделе.Это было подтверждено недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти все еще будут плохо себя чувствовать с кашлем через 2 недели.25 26
2. Исследования
лихорадки, тахипноэ и симптомов со стороны грудной клетки, по-видимому, наиболее полезны для исключения будущих осложнений у детей с кашлем при оказании первичной медико-санитарной помощи.
В проспективном когортном исследовании 222 детей в возрасте 0–4 лет, получавших первичную медицинскую помощь с острым кашлем, наличие лихорадки, тахипноэ и грудных симптомов ассоциировалось с повышенным риском последующего развития осложнения (любой новый симптом или признак, указывающий на ухудшение). Повторные консультации произошли в 10% случаев, в основном из-за сохраняющихся симптомов; зарегистрированные серьезные осложнения были редки: две госпитализации по поводу бронхиолита и одна по поводу пневмонии. неуклонно прогрессирующее в течение 2–3 недель, кровохарканье или признаки недиагностированного хронического респираторного заболевания ( , таблица 2 ).
Повторные консультации произошли в 10% случаев, в основном из-за сохраняющихся симптомов; зарегистрированные серьезные осложнения были редки: две госпитализации по поводу бронхиолита и одна по поводу пневмонии. неуклонно прогрессирующее в течение 2–3 недель, кровохарканье или признаки недиагностированного хронического респираторного заболевания ( , таблица 2 ).
Хотя кашель, связанный с острым насморком, может полностью исчезнуть через 2–4 недели, тяжесть и частота кашля обычно уменьшаются после второй недели. Иногда у ребенка наблюдается острый кашель, который неуклонно прогрессирует по частоте и тяжести в течение 2–3 недель. В этой ситуации диагнозы, которые следует учитывать, включают оставшееся вдыхаемое инородное тело, расширяющееся новообразование средостения, коллапс доли доли, вторичный по отношению к слизистой пробке и туберкулезу (часто с сопутствующей потерей веса).В таблице 2 приведены некоторые показания к проведению рентгенографии органов грудной клетки у ребенка с острым кашлем.
3. Лечение: кашель при простуде
Хотя родители сообщают о пользе различных безрецептурных препаратов для лечения детского кашля, данных о специфическом фармакологическом эффекте мало.
Рекомендация 3.1
Систематический обзор шести РКИ и еще одно недавнее РКИ показали, что безрецептурные противокашлевые, антигистаминные и антигистаминно-деконгестантные комбинации были столь же эффективны, как и плацебо, но потенциально вызывали побочные эффекты.29 30
Рекомендация 3.2
РКИ сальбутамола по сравнению с плацебо не показали положительного эффекта при остром кашле у детей без астмы.31 32
Рекомендация 3.3
простуда» повышает удовлетворенность родителей, систематический обзор данных показывает, что антибиотики не приносят пользы и могут быть связаны с побочными эффектами. Сюда входили дети с острым бронхитом и мокротой зеленого цвета при отсутствии признаков возможной пневмонии.33 – 35
Рекомендация 3.
 4
4У большинства детей кашель проходит через 14 дней, но у значительного меньшинства кашель проходит через 3–4 недели. Предоставление этой информации родителям может уменьшить потребность в последующих консультациях врача при условии, что кашель стихает27, 28, 36 и при условии, что даются предупреждения о том, когда следует обратиться к врачу (например, постоянная лихорадка, тахипноэ).
Рекомендация 3.5
Согласно одному исследованию 19 страниц веб-сайта, выявленных в 2000 году, 10 содержали больше неверной, чем правильной информации, и только 1 оказалась в основном правильной.37
4. Лечение: кашель со специфическим диагнозом
Рекомендация 4.1
Существуют основанные на фактических данных рекомендации по лечению следующих частых специфических причин острого кашля, на которые следует ссылаться: внебольничная пневмония, 38 – 40 круп,41 бронхиолит,42 – 44 астма.45
Рекомендация 4.
 2
2болезни — могут незначительно изменить клиническое течение, но их основная роль заключается в сокращении периода заразности.46 Однако ранние стадии коклюша бывает трудно отличить от простого насморка, что затрудняет выполнение этой рекомендации на практике, за исключением ситуации, когда кашель начинается после известного воздействия. Азитромицин и кларитромицин одинаково эффективны, но имеют меньше побочных эффектов, чем эритромицин.47 – 49
Неофициальные данные свидетельствуют о том, что использование сальбутамола или стероидов может уменьшить тяжесть кашлевого спазма при коклюше, но это не было подтверждено в РКИ.50 51 В недавнем Кокрановском обзоре сделан вывод о недостаточности доказательств (низкое качество исследования), чтобы сделать выводы об эффективности стероидов, сальбутамола или антигистаминных препаратов в симптоматическом облегчении кашля при коклюше. Статистически значимых различий в частоте кашля за 24 часа или продолжительности госпитализации между этими вмешательствами и плацебо не было. 52
52
Рекомендация 4.3
РКИ показало, что антигистаминные препараты полезны для снижения частоты и интенсивности кашля в сезон пыльцы.53 Интраназальные стероиды могут иметь преимущество перед антигистаминными препаратами.54
ХРОНИЧЕСКИЙ КАШЕЛЬ У ДЕТЕЙ
1. Введение
Кашель у детей чаще всего связан с транзиторными инфекциями. Поэтому может потребоваться период наблюдения (3–8 недель), чтобы определить, потребуются ли дальнейшие исследования. Действительно, в одном исследовании примерно у 50% детей с выраженным стойким ночным кашлем наступило улучшение в течение 2 недель после поступления, независимо от того, как долго кашель продолжался до момента оценки.55 Если кашель стихает, дальнейшие исследования могут не потребоваться, тогда как если кашель прогрессирует или есть вероятность задержки вдыхания инородного тела, необходимы более ранние исследования.
Рецидивирующий кашель без насморка расценивают как повторяющиеся (⩾2/год) эпизоды кашля, за исключением эпизодов, связанных с насморком, каждый из которых длится более 7–14 дней. Если периоды разрешения короткие, рецидивирующий кашель будет трудно отличить от постоянного хронического кашля. Кроме того, у многих детей с синдромами астмы или более серьезными сопутствующими заболеваниями, такими как муковисцидоз, наблюдается рецидивирующий кашель с обострениями во время обострений заболевания.Поэтому в данных рекомендациях дети с длительным острым кашлем, хроническим кашлем и рецидивирующим кашлем специально не разделены. Клинический опыт показывает, что у большинства детей с хроническим кашлем есть рецидивирующий вирусный бронхит (рецидивирующий кашель) или поствирусные синдромы (подострый кашель) и в остальном они здоровы. В 2-летнем проспективном когортном исследовании риновирус (32%), коклюш (17%) и респираторно-синцитиальный вирус (11%) были наиболее частыми респираторными патогенами, обнаруженными у детей с длительными эпизодами кашля, но другие инфекции были связаны с длительным кашлем. кашель, включая Mycoplasma , Chlamydia и аденовирус.
Если периоды разрешения короткие, рецидивирующий кашель будет трудно отличить от постоянного хронического кашля. Кроме того, у многих детей с синдромами астмы или более серьезными сопутствующими заболеваниями, такими как муковисцидоз, наблюдается рецидивирующий кашель с обострениями во время обострений заболевания.Поэтому в данных рекомендациях дети с длительным острым кашлем, хроническим кашлем и рецидивирующим кашлем специально не разделены. Клинический опыт показывает, что у большинства детей с хроническим кашлем есть рецидивирующий вирусный бронхит (рецидивирующий кашель) или поствирусные синдромы (подострый кашель) и в остальном они здоровы. В 2-летнем проспективном когортном исследовании риновирус (32%), коклюш (17%) и респираторно-синцитиальный вирус (11%) были наиболее частыми респираторными патогенами, обнаруженными у детей с длительными эпизодами кашля, но другие инфекции были связаны с длительным кашлем. кашель, включая Mycoplasma , Chlamydia и аденовирус. 56 57
56 57
Классификации
Как правило, кашель у детей можно отнести к одной из трех частично совпадающих категорий58 на основании хорошего анамнеза и тщательного физического обследования.
Эти три категории:
1. Нормальный ребенок
Недавние объективные исследования аудиозаписей показывают, что нормальные дети (в настоящее время свободные от инфекций верхних дыхательных путей) имеют в среднем 11 кашлей в день, причем у некоторых из них более 30 эпизодов в день. день.59 60 Частота и тяжесть кашля увеличиваются при инфекциях верхних дыхательных путей, и у некоторых детей возникают рецидивирующие инфекции верхних дыхательных путей (например, 8–10 эпизодов, преимущественно зимой), при этом каждая новая инфекция сопровождается кашлем, который может длиться более 7 дней. дней (например, рецидивирующий вирусный бронхит).Поэтому трудно и требует опыта, чтобы убедиться, что ребенок в норме.61 62
2. Специфический кашель
После детальной клинической оценки указатели часто предполагают конкретный диагноз и необходимость дополнительных исследований (таблицы 3 и 4).
3. Неспецифический изолированный кашель
Клинический опыт и эпидемиологические исследования показывают, что значительное число детей в остальном чувствуют себя хорошо, не имеют серьезных заболеваний и, по-видимому, имеют «неспецифический изолированный постоянный кашель».Этот термин используется, когда изолированный сухой кашель сохраняется без других признаков или симптомов со стороны грудной клетки у полностью здорового в остальном ребенка, у которого соответствующее обследование не выявило отклонений. диагноз сам по себе, а скорее как ярлык. Поскольку эти дети действительно имеют повышенную частоту и тяжесть кашля,64 вероятно, существует специфическая, но пока не идентифицированная причина. Хотя точный диагноз недоступен, возможно, что у них есть легкие формы специфических диагнозов, перечисленных в таблице 3, или очень редко более серьезное основное заболевание (таблица 4).
Последние данные свидетельствуют о том, что лишь небольшая часть детей с неспецифическим изолированным персистирующим кашлем страдает астмой. У них другие факторы риска, чем при классической астме, и лишь у небольшого числа впоследствии развивается астма с хрипами. Бронхиальная гиперреактивность (БГР) связана с симптомом хрипов, но не с изолированным сухим или ночным кашлем, и не является прогностическим признаком ответа на лечение астмы или последующего развития астмы.65 – 68 включают индуцированную мокроту и жидкость бронхоальвеолярного лаважа, позволяют предположить, что лишь у небольшого числа детей с необъяснимым изолированным кашлем имеются признаки эозинофильного воспаления дыхательных путей.69 – 71 Некоторые из этих детей имеют повышенную чувствительность кашлевых рецепторов.72 Роль гастроэзофагеального рефлюкса как причины изолированного кашля у здоровых в остальном детей неясна. Гастроэзофагеальный рефлюкс часто встречается в младенчестве, с рвотой или без нее, и лишь иногда сопровождается симптомами кашля.
У них другие факторы риска, чем при классической астме, и лишь у небольшого числа впоследствии развивается астма с хрипами. Бронхиальная гиперреактивность (БГР) связана с симптомом хрипов, но не с изолированным сухим или ночным кашлем, и не является прогностическим признаком ответа на лечение астмы или последующего развития астмы.65 – 68 включают индуцированную мокроту и жидкость бронхоальвеолярного лаважа, позволяют предположить, что лишь у небольшого числа детей с необъяснимым изолированным кашлем имеются признаки эозинофильного воспаления дыхательных путей.69 – 71 Некоторые из этих детей имеют повышенную чувствительность кашлевых рецепторов.72 Роль гастроэзофагеального рефлюкса как причины изолированного кашля у здоровых в остальном детей неясна. Гастроэзофагеальный рефлюкс часто встречается в младенчестве, с рвотой или без нее, и лишь иногда сопровождается симптомами кашля.
2. Обследование
При обследовании ребенка с хроническим кашлем основные цели заключаются в том, чтобы решить:
можно ли легко поставить клинический диагноз или необходимо провести дополнительные исследования, чтобы поставить диагноз или установить правило некоторые более серьезные условия;
есть ли какие-либо эффективные методы лечения или все, что нужно, это заверение и поддержка.

Указания в анамнезе
Имеется ограниченное количество опубликованных данных, но большой опыт, на основании которого можно сделать выводы о том, как характеристики кашля связаны с основной причиной (таблица 5).
Традиционно кашель характеризуется временем его возникновения (неонатальный, младенческий и детский), характером (сухой или продуктивный), его качеством (хрипловатый, крупозный, гудящий, пароксизмальный или отрывистый), временем (постоянный, прерывистый, ночной и при пробуждении), провоцирующие факторы (холодный воздух, физическая нагрузка, кормление, сезонность, начинается с насморка), облегчающие факторы (бронходилататоры, антибиотики) и наличие сопутствующих симптомов (например, свистящее дыхание, одышка).
Рекомендация 2.1
Рекомендация 2.2
Хронический кашель, начинающийся в неонатальном периоде, обычно указывает на серьезное заболевание, особенно если он начинается в первые дни или недели жизни. Возможные диагнозы включают:
Аспирация: трахеопищеводный свищ или расщелина гортани.
 Влажный кашель после кормления, раздражительность и вздутие живота после кормления или удушье требуют дальнейшего обследования.
Влажный кашель после кормления, раздражительность и вздутие живота после кормления или удушье требуют дальнейшего обследования.Врожденный порок развития: компрессия дыхательных путей или трахеобронхомаляция.
Муковисцидоз.
Первичная цилиарная дискинезия, особенно при наличии хронического персистирующего ринита с рождения.
Легочная инфекция внутриутробно или в перинатальном периоде (например, цитомегаловирус, респираторно-синцитиальный вирус, Chlamydia ).
Рекомендация 2.3
Следует определить, является ли кашель продуктивным (влажный/влажный с выделением мокроты или сухой). Сообщения об этой особенности хорошо сопоставимы с количеством мокроты, наблюдаемым при бронхоскопии.73 Влажный или продуктивный кашель указывает либо на увеличение секреции дыхательных путей, либо на нарушение механизмов ее очистки. Может быть трудно определить, есть ли у маленького ребенка продуктивный кашель, поскольку большинство детей младшего возраста, особенно в возрасте до 5 лет, не отхаркивают мокроту, а склонны ее проглатывать. Их часто рвет, и в рвотных массах можно увидеть цвет мокроты.
Их часто рвет, и в рвотных массах можно увидеть цвет мокроты.
Сухой непродуктивный кашель может свидетельствовать об аллергенах у ребенка-аллергика, вирусных инфекциях, туберкулезе или вдыхании раздражающих веществ.
Дети с изолированным сухим кашлем, которые в остальном кажутся здоровыми и имеют нормальную рентгенограмму грудной клетки, могут иметь одно из состояний, перечисленных в таблице 3. Дети со стабильной астмой кашляют чаще, чем контрольная группа, и усиление кашля предвещает начало обострения у детей с астмой, родители которых сообщают, что кашель является важным признаком их обострений.74 Многие состояния, перечисленные в таблице 4, трудно отличить от астмы.
Детям с постоянным продуктивным (влажным или влажным) кашлем, который может быть связан или не быть связан с плохим состоянием здоровья, и рецидивирующей пневмонией или легочными инфильтратами на рентгенограмме грудной клетки, следует провести обследование, чтобы определить, есть ли у них бронхоэктазы или какие-либо специфические гнойные заболевания легких.
 состояния, которые в итоге приводят к бронхоэктазам (таблица 4).
состояния, которые в итоге приводят к бронхоэктазам (таблица 4).
Кашель, продуктивный цилиндрами, нетипичен и предполагает редкий пластический бронхит.75
Рекомендация 2.4
скорее всего, микроорганизм.56 57 76 – 78 Часто возникает посткашлевая рвота.Коклюш может быть недодиагностирован у детей и подростков. В опросе на уровне сообщества родители сообщили, что кашель длился более 2 недель за последние 12 месяцев у 22% детей в возрасте 5–14 лет, 18% из которых соответствовали определению случая коклюша.77 Во втором исследовании у 37% детей школьного возраста с кашлем продолжительностью более 2 недель были серологические признаки недавней инфекции B pertussis . Коклюш следует заподозрить у любого ребенка, кашляющего более 2 недель (особенно если он связан с коклюшем или рвотой), даже если ребенок ранее был иммунизирован. 79
Рекомендация 2.5
Медный, лающий или крупозный кашель свидетельствует о раздражении трахеи или голосовой щели, кашель беспокоит детей.![]() 80 – 86 «Тюлень-подобный» лающий или медный кашель, особенно сильный при сопутствующей вирусной инфекции верхних дыхательных путей, возникает у детей с компрессионными поражениями трахеи или у детей с трахеомаляцией, включая так называемый «TOF-кашель» после пластики трахеопищеводный свищ.
80 – 86 «Тюлень-подобный» лающий или медный кашель, особенно сильный при сопутствующей вирусной инфекции верхних дыхательных путей, возникает у детей с компрессионными поражениями трахеи или у детей с трахеомаляцией, включая так называемый «TOF-кашель» после пластики трахеопищеводный свищ.
Деструктивный причудливый гудящий кашель у ребенка, проявляющего «прекрасное безразличие», свидетельствует о психогенном кашле.87 – 92 Хотя литература обычно объединяет причудливый гудящий психогенный кашель с привычным кашлем, клинический опыт позволяет предположить, что привычный кашель имеет место. в виде сухого нераздражающего повторяющегося кашля, часто сохраняющегося долгое время после того, как насморк уже прошел.Психогенный и привычный кашель обычно усиливается в присутствии родителей или учителей. Традиционно этот кашель описывается как отсутствие ночного кашля. Тем не менее, недавний отчет о случаях с использованием монитора кашля предполагает, что у некоторых людей кашель усиливается по ночам. 90
90
Состояние «психогенного кашля» точно не определено, но диагноз предполагает, что основной органической причины кашля нет. Основная причина может быть связана со вторичным усилением кашля (например, отсутствием занятий в школе).Имеется мало информации о том, насколько точны клинические характеристики (таблица 5) при выявлении детей с неорганической причиной кашля.
Предположительные признаки неорганического кашля включают:
причудливые гудки, разрушительный кашель;
кашель, явно усиливающийся при концентрации внимания и уменьшающийся при вовлечении и концентрации внимания на какой-либо деятельности или во сне;
ребенок проявляет «красивое безразличие» к раздражающему кашлю.
Рекомендация 2.6
Важно убедиться, что у ребенка действительно кровохарканье. Явное кровохарканье может быть связано с кровотечением из носа, прикусыванием щеки, рвотой с кровью или симулятивным заболеванием.
Причины Haemoptysis включают в себя:
- , например, кистозный фиброз)
сохраненные вдыхаемые иностранные тела
Туберкулез
Легочный гемосидериз
опухоль
легочная артериовенозная мальформация
легочная гипертензия
Рекомендация 2.
 7
7Дети с кашлем, связанным с хрипов или задыханием, должны иметь следующие условия. облитерирующий бронхиолит или интерстициальное заболевание легких
неонатальное хроническое заболевание легких
сердечное заболевание с застойной сердечной недостаточностью или большим сбросом крови слева направо.
Другие атопические заболевания, такие как экзема или аллергический ринит, повышают вероятность диагноза астмы.
Важно помнить, что родители могут сообщать об одышке, связанной с приступом кашля, и что это отличается от истинной одышки, когда ребенок на самом деле не кашляет.
Рекомендация 2.8
Дети с астмой могут кашлять при физической нагрузке (особенно на холодном воздухе), волнении и ночью. У детей с психогенным кашлем обычно кашель усиливается, когда им уделяют внимание другие, и кашель исчезает, когда ребенок спит.Глотательный или постпрандиальный кашель предполагает возможность рецидива легочной аспирации.
Рекомендация 2.9
Сильный семейный анамнез астмы и других атопических заболеваний отодвигает ребенка на второй план, что повышает вероятность диагноза астмы.
История туберкулеза или пожилой родственник с кашлем имеет важное значение для диагностики туберкулеза.
Рекомендация 2.10
У детей, получающих лечение ингибиторами ангиотензинпревращающего фермента, может развиться стойкий кашель.93 94 Важно записать, какие методы лечения кашля применялись и какой эффект они оказали.
3. Указания по клиническому обследованию
Рекомендация 3.1
Все дети с кашлем должны проходить полное клиническое систематическое обследование, включающее оценку общего состояния здоровья, рост и вес в центильном диапазоне, статус питания и ЛОР-обследование.
Пальцевые булавы будут пропущены, если их специально не искать, а асимметричные аускультативные признаки также указывают на необходимость дальнейшего исследования.
Обычное клиническое обследование не исключает значительной патологии. Во время осмотра стоит попросить ребенка покашлять или «пыхтеть», так как это может помочь выявить детей с влажным кашлем.
ЛОР-обследование должно включать осмотр наружного слухового прохода, поиск серы или инородного тела, которые могут вызвать хронический кашель, возможно, из-за стимуляции ушной ветви блуждающего нерва.95 .96 Однако диагноз синдрома Туретта нельзя поставить на основании единичного тика, включая изолированный кашель.
Кашель может быть проявлением застойной сердечной недостаточности с отеком легких, который чаще всего возникает в младенчестве.
4. Исследования
Рекомендация 4.1
Рентгенограмма грудной клетки дает хорошее представление о состоянии легких и может дать показания для дальнейших исследований. Рентгенограмма грудной клетки может быть не показана, если окончательно диагностировано легкое специфическое заболевание (астма/аллергический ринит или если коклюшеподобное заболевание явно разрешается). Однако нормальная рентгенограмма грудной клетки не всегда исключает серьезную патологию, такую как бронхоэктазы, и может потребоваться дополнительная визуализация.
Однако нормальная рентгенограмма грудной клетки не всегда исключает серьезную патологию, такую как бронхоэктазы, и может потребоваться дополнительная визуализация.
Рекомендация 4.2
Спирометрия также дает хорошее представление о состоянии легочных объемов и калибре дыхательных путей. К сожалению, наличие БГР у детей с изолированным кашлем не является прогностическим признаком ответа на лечение астмы или последующего развития астмы.68 97 98
Рекомендация 4.3
Это будет сложно у маленьких детей и может потребовать помощи опытного физиотерапевта. .Образец может быть отправлен на микробиологическую оценку (посев и чувствительность, вирусологию, в том числе с использованием ПЦР) и на дифференциальную цитологию.
Рекомендация 4.4
Наличие или отсутствие признаков, указывающих на специфическое и серьезное заболевание легких, определяет необходимость проведения более подробных исследований (таблицы 3–5).
У в остальном здорового ребенка с хроническим сухим или рецидивирующим кашлем исследования могут быть первоначально ограничены исследованиями состояний, указанных в таблице 3, но требуется тщательное последующее наблюдение, чтобы исключить развитие признаков более серьезного заболевания. Ребенку с хроническим продуктивным кашлем и признаками хронического респираторного заболевания потребуется оценка состояний, перечисленных в таблице 4.
Ребенку с хроническим продуктивным кашлем и признаками хронического респираторного заболевания потребуется оценка состояний, перечисленных в таблице 4.
5. Лечение хронического кашля
Рекомендация 5.1 эзофагеальный рефлюкс или нарушения верхних дыхательных путей были причиной кашля менее чем у 10% пациентов в специализированном отделении третичного уровня. «Большая тройка» причин хронического кашля у взрослых (кашлевой вариант бронхиальной астмы, постназальный синдром и гастроэзофагеальный рефлюкс) не обязательно применима к детям.13
Рекомендация 5.2
Дети чаще кашляют, если они пассивные курильщики, и это обычно является следствием курения родителей. Имеются убедительные доказательства того, что воздействие раздражителей окружающей среды, таких как сигаретный дым и бытовые загрязнители (такие как двуокись азота и частицы PM 10 ), связано с усилением кашля.
Хотя имеется мало информации, показывающей, что устранение этих аэрораздражителей полезно, кажется разумным попытаться избавить ребенка от таких воздействий. 100 – 103 У подростка, у которого развивается рецидивирующий или постоянный кашель, следует заподозрить курение сигарет.
100 – 103 У подростка, у которого развивается рецидивирующий или постоянный кашель, следует заподозрить курение сигарет.
6. Лечение: кашель со специфическим диагнозом
Рекомендация 6.1
Существуют руководства и обзоры, основанные на фактических данных, для лечения следующих специфических расстройств, связанных с кашлем, к которым следует отнести: астму; кистозный фиброз; иммунодефициты; первичная цилиарная дискинезия; туберкулёз.
Рекомендация 6.2
Детям с затяжным бактериальным бронхитом необходимо сначала исключить другие сопутствующие заболевания и провести посев мокроты, прежде чем будет поставлен этот диагноз.Можно попробовать пробное физиотерапевтическое лечение и длительный курс (например, 4–6 недель) соответствующих антибиотиков.
Высказывались серьезные опасения по поводу использования термина «хронический бронхит» у детей, опасающихся, что астма и более серьезные сопутствующие заболевания могут быть пропущены. Ювенильный хронический бронхит с персистирующей эндобронхиальной инфекцией (недавно названный персистирующим бактериальным бронхитом) был описан в течение многих десятилетий.104 – 112 У детей хронический или рецидивирующий кашель с выделением мокроты.Этот термин следует использовать только после исключения основных причин (таблица 4). Несмотря на эти опасения, существует группа детей с постоянным продуктивным кашлем, у которых были исключены другие основные диагнозы и у которых противоастматическая терапия оказалась неэффективной. Для таких детей могут быть полезны пробная интенсивная физиотерапия и длительный курс соответствующего антибиотика. Недавний Кокрановский обзор антибиотиков при длительном влажном кашле у детей обнаружил два подходящих, но не очень качественных исследования, которые предполагают положительный эффект от использования антибиотиков в этой ситуации, но предупреждают, что антибиотики также имеют свои собственные побочные эффекты.113 – 115 В недавнем исследовании с использованием алгоритма, основанного на взрослом подходе к ребенку с хроническим кашлем (большинство с влажным кашлем), наиболее частым окончательным диагнозом был «затяжной бактериальный бронхит», и поэтому это состояние может быть более распространенным, чем ранее мысли.
Ювенильный хронический бронхит с персистирующей эндобронхиальной инфекцией (недавно названный персистирующим бактериальным бронхитом) был описан в течение многих десятилетий.104 – 112 У детей хронический или рецидивирующий кашель с выделением мокроты.Этот термин следует использовать только после исключения основных причин (таблица 4). Несмотря на эти опасения, существует группа детей с постоянным продуктивным кашлем, у которых были исключены другие основные диагнозы и у которых противоастматическая терапия оказалась неэффективной. Для таких детей могут быть полезны пробная интенсивная физиотерапия и длительный курс соответствующего антибиотика. Недавний Кокрановский обзор антибиотиков при длительном влажном кашле у детей обнаружил два подходящих, но не очень качественных исследования, которые предполагают положительный эффект от использования антибиотиков в этой ситуации, но предупреждают, что антибиотики также имеют свои собственные побочные эффекты.113 – 115 В недавнем исследовании с использованием алгоритма, основанного на взрослом подходе к ребенку с хроническим кашлем (большинство с влажным кашлем), наиболее частым окончательным диагнозом был «затяжной бактериальный бронхит», и поэтому это состояние может быть более распространенным, чем ранее мысли. 99 Необходимы дальнейшие исследования, чтобы определить, насколько часто встречается это состояние и является ли оно предвестником бронхоэктазов или хронической обструктивной болезни легких во взрослом возрасте.
99 Необходимы дальнейшие исследования, чтобы определить, насколько часто встречается это состояние и является ли оно предвестником бронхоэктазов или хронической обструктивной болезни легких во взрослом возрасте.
7. Лечение: неспецифический изолированный кашель у в остальном здорового ребенка
Доказательная база для лечения детей с неспецифическим персистирующим изолированным кашлем (который включает поствирусный кашель и рецидивирующий вирусный бронхит) скудна, и никакие методы лечения не кажутся особенно эффективными.Требуется родительское заверение, и обычно кашель со временем проходит. Если воздействие кашля слабое и нет диагностических указаний на в остальном здорового ребенка, следует рассмотреть период наблюдения без диагностических тестов или лечения.
Рекомендация 7.1
Всякий раз, когда конкретное обследование не проводится в рамках плана лечения, оно должно быть ограничено по времени (например, 6–8 недель) и должно быть проведено всестороннее обследование, чтобы убедиться, что кашель устранен и никаких конкретных указателей не разработано.

Рекомендация 7.2
У здоровых в остальном детей с неспецифическим изолированным кашлем без признаков специфического заболевания маловероятно, что эмпирические испытания противоастматической терапии, противоаллергического ринита или гастроэзофагеальной рефлюксной терапии быть полезными и, как правило, не рекомендуются.
Противоастматическая терапия
Эффективность противоастматической терапии у детей с неспецифическим персистирующим изолированным кашлем не доказана (либо неэффективна, либо недостаточно доказательств).
В двух РКИ сравнивали ингаляционные кортикостероиды (беклометазон, флутиказон) с плацебо для лечения детей с изолированным неспецифическим кашлем. Небольшой благоприятный эффект наблюдался только в исследовании с использованием очень высоких доз флутиказона, но автор рекомендует соблюдать осторожность в отношении возможных побочных эффектов.55 98
лечение упорного неспецифического кашля у детей.

В настоящее время недостаточно доказательств (нет РКИ) в поддержку использования теофиллинов при лечении стойкого неспецифического кашля у детей.15 ингаляционные кромоны16 при лечении стойкого неспецифического кашля у детей.
Одно РКИ не смогло показать терапевтическое преимущество кетотифена над плацебо при лечении младенцев и детей младше 3 лет с хроническим кашлем (или хрипом).116
В настоящее время недостаточно данных (РКИ) в поддержку использования антагонистов лейкотриеновых рецепторов при лечении стойкого неспецифического кашля у детей.117
Специфический изолированный кашель имеет в основе астму с преобладанием кашля и, следовательно, может хорошо поддаваться противоастматическому лечению. Поэтому многие практикующие врачи теперь рекомендуют «пробную противоастматическую терапию» для маленьких детей с изолированным кашлем (состояния, перечисленные в таблице 1) в качестве теста на астму.Эта практика далеко не идеальна, но является результатом неточного определения астмы и отсутствия подходящих доступных тестов для подтверждения диагноза астмы у маленьких детей.
Рекомендация 7.3
Должен быть установлен определенный период времени (например, 8–12 недель), по истечении которого следует прекратить прием противоастматических препаратов.
Прежде чем приступать к «терапевтическим испытаниям» лекарств от астмы, стоит сначала попытаться задокументировать гиперреактивность бронхов (например, вариабельность пиковой скорости потока в течение периода домашнего мониторинга, объем форсированного выдоха за 1 с в ответ на однократное введение бронхолитиков или острая бронхоконстрикция к простой пробе с физической нагрузкой).
При использовании «испытания лекарств» для постановки диагноза кашлевого варианта астмы важно, чтобы лечение эффективно проводилось в адекватных дозах и чтобы родители фиксировали четкие результаты. Реакцию на бронходилататоры короткого действия следует регистрировать, чтобы определить, обеспечивают ли они кратковременное облегчение кашля. Для четкого подтверждения или исключения диагноза астмы, вероятно, потребуются ингаляционные кортикостероиды (например, беклометазона дипропионат или будесонид 400 мкг в день в течение определенного периода 8–12 недель). В качестве альтернативы, для пациентов с хроническим кашлем (регулярным ежедневным или ночным) терапевтическое испытание пероральных стероидов (например, преднизолон 1–2 мг/кг в течение 3–5 дней) является эффективным средством для быстрого устранения симптомов и постановки диагноза астма.118
В качестве альтернативы, для пациентов с хроническим кашлем (регулярным ежедневным или ночным) терапевтическое испытание пероральных стероидов (например, преднизолон 1–2 мг/кг в течение 3–5 дней) является эффективным средством для быстрого устранения симптомов и постановки диагноза астма.118
Если у ребенка часто рецидивирующий кашель, продолжающийся более 2 недель с «головными простудами», но полностью выздоравливающий между ними, что может быть связано с астмой, потребуется более длительный период лечения (например, 8–12 недель). чтобы определить, уменьшилась ли частота кашля и тяжесть эпизодов.
Если ребенок ответил на противоастматическую терапию, а затем лечение было прекращено, кашлевой вариант астмы предполагает ранний рецидив, который снова отвечает на лечение. Если ответа нет, лечение следует прекратить, так как астма маловероятна, а кашель не реагирует на лекарства от астмы. Это важно для того, чтобы дети с простым рецидивирующим вирусным бронхитом или поствирусным кашлем не оказались на длительном приеме высоких доз ингаляционных кортикостероидов.
Постназальное затекание и терапия риносинусита
Было высказано предположение, что аллергический ринит и синусит связаны с кашлем, возникающим в результате постназального затекания и раздражения гортани, хотя доказательств этого недостаточно.119 120 Типичные взрослые симптомы, такие как ощущение секреции, стекающей по задней стенке глотки из задней части носа, и частый кашель типа «откашливания», может быть трудно объяснить у ребенка. У детей с хроническим аллергическим ринитом может быть поперечная складка носа из-за «аллергического приветствия» от частого трения носа. При наличии настоящего резкого самораспространяющегося кашля маловероятно, что лечение назальных выделений будет полезным, так как вполне вероятно, что один и тот же патологический процесс возникает как в носу, так и в ларинготрахеобронхиальном дереве.У взрослых основным диагностическим критерием является ответ на лечение. Синусит был описан в связи с аллергическим ринитом и астмой у детей. контролируемые исследования показали улучшение кашля при лечении гастроэзофагеального рефлюкса, недавний Кокрановский обзор показал, что не хватает данных, на которых можно основывать рекомендации по эмпирическому лечению гастроэзофагеального рефлюкса у детей с кашлем. 125 – 127
125 – 127
Рекомендация 7.6
Предположительные признаки неорганического кашля включают:
причудливые гудки, отрывистый кашель;
кашель, явно усиливающийся при концентрации внимания и уменьшающийся при вовлечении и концентрации внимания на какой-либо деятельности или во сне;
ребенок проявляет «красивое безразличие» к раздражающему кашлю.
Привычный или тикоподобный кашель обычно менее разрушительный.
Рекомендация 7.7
Кашель: насколько это серьезно и когда следует беспокоиться?
Кашель ребенка может быть шумным, раздражающим и, прежде всего, тревожным. Это также может мешать хорошему сну (часто и вам). Но кашель также может быть признаком того, что в плане очистки дыхательных путей дела идут хорошо.
Важно знать, когда кашель является нормальной и полезной реакцией на инфекцию, а когда он требует осмотра врачом.
Кашель помогает и защищает, но также распространяет микробы
При простуде часто возникает кашель, и это помогает удалить вирус простуды из дыхательных путей. Однако, когда человек кашляет, это позволяет вирусу распространяться среди других людей в виде капель в воздухе. По этой причине важно всегда прикрывать свой кашель и стараться держаться подальше от людей, которые могут с большей вероятностью заболеть, таких как очень маленькие дети, пожилые люди или люди с низким иммунитетом, если у вас есть кашель. Хотя это всегда хорошая практика, нам особенно напомнили об их важности в условиях COVID-19.
Защитное значение кашля хорошо известно с точки зрения здоровья, поскольку люди с крайней слабостью, мышечными заболеваниями или затрудненным глотанием не могут кашлять достаточно сильно, чтобы защититься от развития легочных инфекций, таких как пневмония. У нас даже есть устройство под названием CoughAssist, которое помогает людям со слабым кашлем.
Кашель может быть вызван не только простудой
Мы кашляем, чтобы отхаркивать – или «кашлять» – что-то из дыхательных путей. Это включает в себя мокроту и слизь от инфекции, другие вещества, которые попали в дыхательные пути вместо желудка, и все остальное, что может раздражать дыхательные пути.У нас есть кашлевые рецепторы по всему дыхательным путям (от задней стенки горла до нижних дыхательных путей и легких), которые вызывают кашель при раздражении. Вот почему то, что щекочет заднюю часть горла, может вызвать кашель и рвотные позывы. У некоторых людей даже есть кашлевой рецептор в ухе, называемый нервом Генри, и они могут чувствовать потребность кашлять при чистке ушей.
Это включает в себя мокроту и слизь от инфекции, другие вещества, которые попали в дыхательные пути вместо желудка, и все остальное, что может раздражать дыхательные пути.У нас есть кашлевые рецепторы по всему дыхательным путям (от задней стенки горла до нижних дыхательных путей и легких), которые вызывают кашель при раздражении. Вот почему то, что щекочет заднюю часть горла, может вызвать кашель и рвотные позывы. У некоторых людей даже есть кашлевой рецептор в ухе, называемый нервом Генри, и они могут чувствовать потребность кашлять при чистке ушей.
Хронический кашель может вызывать беспокойство
Когда кашель длится более четырех недель у детей (восемь недель у взрослых), мы называем это хроническим кашлем .Существует много причин хронического кашля, и обычно, если кашель длится достаточно долго, чтобы его можно было считать хроническим, его необходимо обследовать.
Что означают разные виды кашля?
Влажный кашель или кашель с мокротой – Хронический кашель может быть вызван длительной или постоянно повторяющейся инфекцией в легких, вызванной такими заболеваниями, как кистозный фиброз, или нарушением работы дыхательной системы, иммунной системы или легких. Характерным признаком является влажный кашель (вызывающий хрипы или хрипы) у детей младшего возраста или кашель, приводящий к отхаркиванию мокроты или слизи из дыхательных путей у детей старшего возраста и подростков.Если у вашего ребенка хронический влажный кашель или он кашляет всякой всячиной, его следует обследовать. Лечение будет варьироваться в зависимости от основной причины.
Характерным признаком является влажный кашель (вызывающий хрипы или хрипы) у детей младшего возраста или кашель, приводящий к отхаркиванию мокроты или слизи из дыхательных путей у детей старшего возраста и подростков.Если у вашего ребенка хронический влажный кашель или он кашляет всякой всячиной, его следует обследовать. Лечение будет варьироваться в зависимости от основной причины.
Наиболее распространенной причиной хронического влажного кашля у очень маленьких детей является состояние, называемое затяжным бактериальным бронхитом (ПББ), вызываемое обычной бактерией, которая обычно не представляет опасности. Терапия PBB требует длительного курса обычных антибиотиков в течение двух-четырех недель. Если кашель с ПБД повторяется, ребенка следует обследовать на наличие других состояний, которые могут вызывать хронический кашель.
Сухой кашель — Если пища или игрушка попадает в дыхательные пути, мы называем это «задержкой инородного тела», и это может вызвать хронический сухой кашель (длительный кашель, который не вызывает мокроты или слизи). ). Врач должен тщательно собрать анамнез кашля, чтобы увидеть, начался ли он внезапно или когда ребенок делал что-то, что может подвергнуть его риску случайного вдоха в дыхательные пути или легкие, например, во время бега во время еды. Если есть оставшееся инородное тело, его необходимо удалить, введя трубку, называемую бронхоскопом, в дыхательные пути ребенка.Трубка может захватить инородное тело и удалить его.
). Врач должен тщательно собрать анамнез кашля, чтобы увидеть, начался ли он внезапно или когда ребенок делал что-то, что может подвергнуть его риску случайного вдоха в дыхательные пути или легкие, например, во время бега во время еды. Если есть оставшееся инородное тело, его необходимо удалить, введя трубку, называемую бронхоскопом, в дыхательные пути ребенка.Трубка может захватить инородное тело и удалить его.
Психогенный, тиковый или привычный кашель – Хронический кашель также может быть вызван тиком или привычкой. Раньше это называли психогенным кашлем, но теперь его чаще называют тиковым или привычным кашлем. Этот кашель имеет характерный громкий лающий шум, редко слышен во сне и может мешать повседневной деятельности. Дыхательные упражнения и гипноз — обычные способы лечения тика или привычного кашля.
Коклюш – Некоторые распространенные инфекции дыхательных путей также могут вызывать продолжительный кашель.Классическим среди них является коклюш, который также известен как коклюш или стодневный кашель. Бактерии, связанные с коклюшем, производят долговременный раздражитель, который может вызывать продолжительные эпизоды кашля с последующим быстрым вдыханием воздуха, которое может звучать как «крик». Несмотря на то, что кашель со временем проходит, он может вернуться при простуде в виде так называемого кашля памяти в течение года после заражения коклюшем. Коклюш может быть опасным заболеванием, особенно среди младенцев, поэтому настоятельно рекомендуется вакцинация против него.
Бактерии, связанные с коклюшем, производят долговременный раздражитель, который может вызывать продолжительные эпизоды кашля с последующим быстрым вдыханием воздуха, которое может звучать как «крик». Несмотря на то, что кашель со временем проходит, он может вернуться при простуде в виде так называемого кашля памяти в течение года после заражения коклюшем. Коклюш может быть опасным заболеванием, особенно среди младенцев, поэтому настоятельно рекомендуется вакцинация против него.
Туберкулезный кашель – В некоторых частях мира туберкулез, потенциально серьезная инфекция, которая в основном поражает легкие, является частой причиной хронического кашля. Мы видим это и здесь, в Ричмонде. При туберкулезе кашель может быть сухим или влажным, иногда ребенок может отхаркивать кровь или испытывать боль в груди.
Кашель, связанный с астмой – Хотя многие дети, страдающие астмой, также кашляют, сам по себе кашель является , а не частым симптомом астмы. Большинство детей с кашлем не должны лечиться лекарствами от астмы. Если у вашего ребенка астма и хронический кашель, важно проконсультироваться с врачом.
Большинство детей с кашлем не должны лечиться лекарствами от астмы. Если у вашего ребенка астма и хронический кашель, важно проконсультироваться с врачом.
Как лечить кашель у ребенка?
Лечение кашля зависит от причины. В большинстве случаев кратковременный или острый кашель не требует лечения.
Имейте в виду:
- Лекарства от кашля, отпускаемые без рецепта, такие как робитуссин и муцинекс, не только не действуют , а не , но их никогда не следует давать детям, поскольку они вызывают опасные побочные эффекты у самых маленьких детей.
- Хотя ментолсодержащие мази, такие как Vicks VapoRub, могут оказывать успокаивающее действие, их ни в коем случае нельзя класть ребенку в нос или под него, поскольку ментол заставляет организм вырабатывать больше слизи.
- Есть некоторые свидетельства того, что одним из самых эффективных и недорогих средств от кашля является немного меда. Однако мед никогда не следует давать детям младше одного года из-за небольшого риска заражения ботулизмом.

- Хотя кашель может вызвать желудочный рефлюкс (содержимое желудка забрасывается обратно в пищевод) или рвоту, желудочный рефлюкс сам по себе редко вызывает кашель, поэтому антациды или лекарства от рефлюкса обычно не используются для лечения кашля.
Возможно, вам будет легче узнать, что независимо от того, насколько сильно ребенок кашляет, кашель не повредит его легкие, и прямо здесь, в CHoR, детям с проблемами, связанными с кашлем, доступна широкая поддержка и опыт. Я также имел честь быть соавтором недавних рекомендаций по диагностике и лечению кашля у детей, опубликованных в журнале CHEST .
Узнайте больше о том, как мы здесь с экспертной помощью для легких детей, чтобы помочь им дышать легче и вести активный, здоровый образ жизни.
Доктор Брюс Рубин, детский пульмонолог и исследователь
Детское лекарство от кашля Mucinex®, отхаркивающее, со вкусом вишни, жидкое средство от кашля Доставка или самовывоз
Детали
Возраст от 4 лет. Декстрометорфан HBr 5 мг — средство от кашля. Гвайфенезин 100 мг — Отхаркивающее средство. Рекомендован педиатром (как безрецептурный бренд в категории детского кашля/простуды [AlphaImpactRXProVoice Survey]). Каждая доза детской жидкости от кашля Mucinex со вкусом вишни: подавляет кашель; Снимает застой в груди; Расщепляет слизь.Дозатор в комплекте. Здоровье. Гигиена. Домой. www.mucinex.com. Вопросы или комментарии? 1-866-Mucinex (1-866-682-4639) или www.mucinex.com. Родители: узнайте о злоупотреблении лекарствами подростками. www.StopMedicineAbuse.org. Также ищите: Mucinex Детская грудная заложенность мини тает. Приятное на вкус средство от заложенности в груди в удобных пакетиках с гранулами, которые приятно принимать! Сохраните картонную коробку для получения полной информации. Сделано в Мексике.
Декстрометорфан HBr 5 мг — средство от кашля. Гвайфенезин 100 мг — Отхаркивающее средство. Рекомендован педиатром (как безрецептурный бренд в категории детского кашля/простуды [AlphaImpactRXProVoice Survey]). Каждая доза детской жидкости от кашля Mucinex со вкусом вишни: подавляет кашель; Снимает застой в груди; Расщепляет слизь.Дозатор в комплекте. Здоровье. Гигиена. Домой. www.mucinex.com. Вопросы или комментарии? 1-866-Mucinex (1-866-682-4639) или www.mucinex.com. Родители: узнайте о злоупотреблении лекарствами подростками. www.StopMedicineAbuse.org. Также ищите: Mucinex Детская грудная заложенность мини тает. Приятное на вкус средство от заложенности в груди в удобных пакетиках с гранулами, которые приятно принимать! Сохраните картонную коробку для получения полной информации. Сделано в Мексике.
Ингредиенты
Лимонная кислота безводная, динатрий эдетат, Fd&c Red #40, ароматизаторы, глицерин, пропиленгликоль, пропилгаллат, очищенная вода, бензоат натрия, сорбитол, сукралоза, тринатрийцитрат дигидрат*, ксантановая камедь
6 Указания
Не принимайте более 6 доз в течение 24 часов. Измеряйте только с прилагаемым мерным стаканчиком. Не используйте дозатор с другими продуктами. Возраст: доза. Дети от 6 до 12 лет: 1-2 чайные ложки каждые 4 часа. Дети от 4 до 6 лет: 1/2-1 чайная ложка каждые 4 часа. Дети до 4 лет: не использовать. Дополнительная информация: Каждая чайная ложка 5 мл содержит: натрия 3 мг. Защита от вскрытия: не используйте, если пломба под крышкой бутылки с надписью «запечатано для вашей защиты» порвана или отсутствует. Хранить при температуре от 15 до 30 градусов C (59-86 градусов F). Не охлаждать.Предусмотрена дозирующая чашка.
Измеряйте только с прилагаемым мерным стаканчиком. Не используйте дозатор с другими продуктами. Возраст: доза. Дети от 6 до 12 лет: 1-2 чайные ложки каждые 4 часа. Дети от 4 до 6 лет: 1/2-1 чайная ложка каждые 4 часа. Дети до 4 лет: не использовать. Дополнительная информация: Каждая чайная ложка 5 мл содержит: натрия 3 мг. Защита от вскрытия: не используйте, если пломба под крышкой бутылки с надписью «запечатано для вашей защиты» порвана или отсутствует. Хранить при температуре от 15 до 30 градусов C (59-86 градусов F). Не охлаждать.Предусмотрена дозирующая чашка.
Предупреждения
Прекратите использование и обратитесь к врачу, если кашель длится более 7 дней, возвращается или сопровождается лихорадкой, сыпью или постоянной головной болью. Это могут быть признаки серьезного заболевания. Не используйте у ребенка, который принимает рецептурный ингибитор моноаминоксидазы (маои) (некоторые препараты от депрессии, психических или эмоциональных состояний или болезни Паркинсона), или в течение 2 недель после прекращения приема препарата маои.

 Надрывный кашель у ребенка – тревожный симптом, один из первых признаков коклюша.
Надрывный кашель у ребенка – тревожный симптом, один из первых признаков коклюша.

 таблицу 2).
таблицу 2).

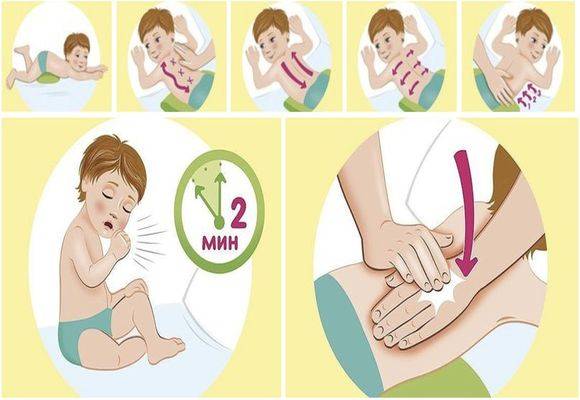 В таком испытании лечение должно эффективно проводиться в адекватных дозах с четко зарегистрированными результатами.
В таком испытании лечение должно эффективно проводиться в адекватных дозах с четко зарегистрированными результатами.

 Влажный кашель после кормления, раздражительность и вздутие живота после кормления или удушье требуют дальнейшего обследования.
Влажный кашель после кормления, раздражительность и вздутие живота после кормления или удушье требуют дальнейшего обследования. состояния, которые в итоге приводят к бронхоэктазам (таблица 4).
состояния, которые в итоге приводят к бронхоэктазам (таблица 4).