Тазовое предлежание плода: признаки, диагностика
Консультация со специалистом:
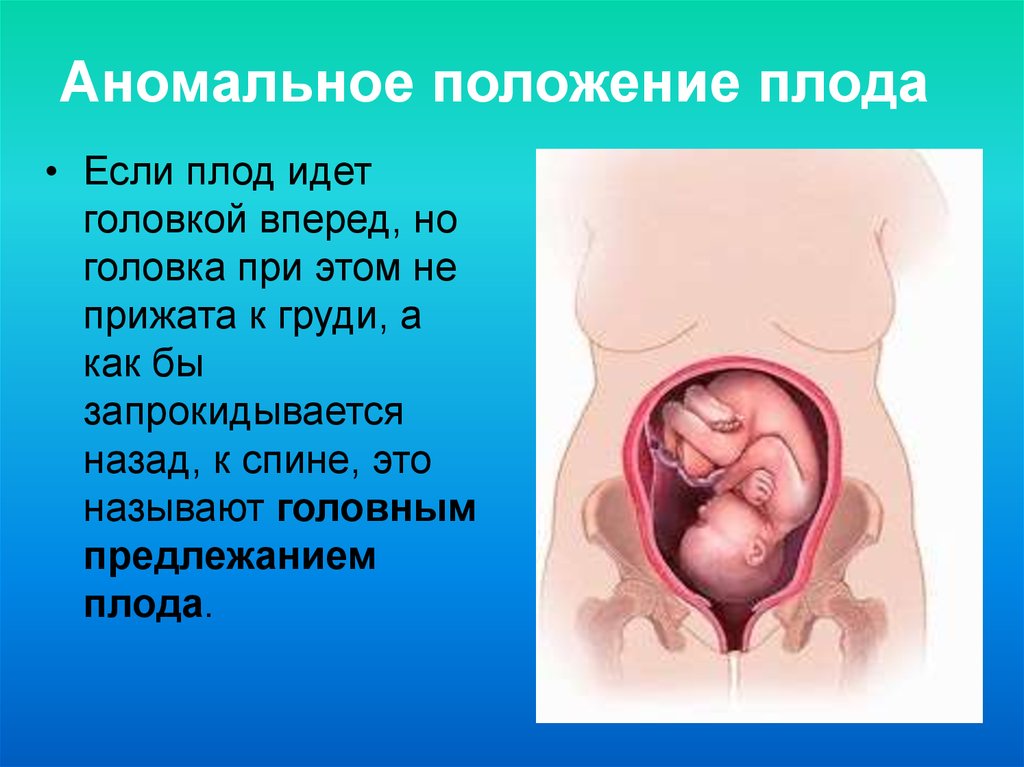
Тазовое предлежание плода — это один из вариантов расположения ребенка в утробе матери. В данном случае плод как-бы «сидит» в матке, а его головка направлена вверх. В норме тазовое предлежание наблюдается до 32-х недель, после этого срока такое расположение плода считается патологическим.
Определить тазовое предлежание может только врач-гинеколог во время осмотра или по результатам УЗИ. Если ребенок расположен неправильно врач может назначить специальные упражнения или провести манипуляции для корректного расположения плода.
Чтобы определить принял ли малыш правильное положение для родов необходимо на 32-34 неделе обязательно пройти обследование у гинеколога и УЗИ.
Виды тазового предлежания плода
Тазовое предлежание плода распределяют на виды:
- ягодичное;
- ножное.

При ягодичном тазовом предлежании плода во время родов первыми появляются ягодицы младенца. При этом его ножки располагаются вдоль туловища и расправлены в коленках. При подобном положении можно сказать, что женщине повезло, так как в этом случае она практически не нуждается в дополнительной помощи, а риск осложнений сводится к минимуму. При смешанном ягодичном предлежании могут одновременно показаться ножки и таз.
Ножное предлежание считается более неблагоприятным. По статистике, таким образом рождается до 15% детей с тазовым предлежанием. При ножном положении первыми из родовых путей показываются ножки, а не таз. Обычно в случае ножного предлежания проводят кесарево сечение.
+7 (495) 215-56-90
Записаться
Причины тазового предлежания
Причин, вызвавших тазовое предлежание плода, может быть достаточно много, однако самыми распространенными являются:
- многоводие — обычно в этом случае малыш отличается высокой подвижностью и просто не успевает занять нужное положение к моменту родов;
- маловодие — в этом случае возможности ребенка менять свое положение ограничены, в результате чего малыш просто не может принять физиологическую позу;
- беременность близнецами — в этом случае малышам очень трудно двигаться из-за нехватки места, стоит отметить, что «традиционное» головное предлежание плода при многоплодной беременности является редкостью независимо от недели беременности;
- обвитие пуповиной — иногда очень активный малыш может настолько сильно обмотать себя пуповиной, что принять к родам правильное положение становиться для него совершенно невозможным;
- патология матки — некоторые заболевания матки (например, миома) могут непосредственным образом влиять на положение плода.

В некоторых случаях при наличии описанных выше проблем, тазовое предлежание плода может грозить следующими опасностями:
- преждевременными родами;
- гипоксией — в том случае, если ребенок в ягодичном положении пережал пуповину;
- трудными родами с опасностью травмирования как матери, так и ребенка..
Диагностика тазового предлежания
Самостоятельно заподозрить тазовое предлежание плода, не разбираясь в акушерстве и гинекологии, практически невозможно. Кроме того, подобное положение до наступления определенного срока совершенно не должно беспокоить будущую маму. Обычно первые симптомы при тазовом предлежании в матке определяются акушером на осмотре в 32-34 недели. В этом случае врач обращает внимание на область прослушивания сердцебиения ребенка и производит пальпацию живота. В том случае, если симптомы будут указывать на тазовое предлежание плода, специалист назначит дополнительное обследование, которое либо подтвердит, либо опровергнет его заключение.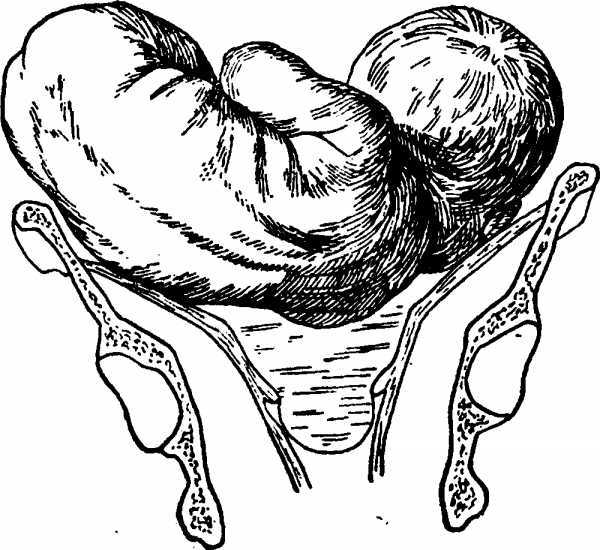
Существует несколько способов, к которым прибегают опытные акушеры для того чтобы определить наличие тазового предлежания у плода.
- Во-первых, это визуальный осмотр и ощупывание живота. Обычно специалисту не составляет особого труда определить положение, где находится головка ребенка, а где его стопы. Кроме того, акушер может прибегнуть к прослушиванию сердечка. Если его звуки слышны выше пупка, значит, ребенок находится в тазовом предлежании. Это самый простой и доступный метод исследования и диагностики.
- Во-вторых, определить предлежание плода и расположение головки акушер может в момент начала родов. Обычно к этому способу прибегают в том случае, если женщина поступает на роды экстренно и у нее нет никаких данных о проведенных ранее обследованиях, и о том, в каком положении находится плод — тазовом или головном. В этом случае специалист прощупывает положение ребенка через влагалище.
- В-третьих, самым верным и надежным способом считается проведение УЗИ.

Лечение
На самом деле при отсутствии патологии тазовое предлежание плода не является каким-то страшным диагнозом, которого нужно опасаться. Кроме того в ряде случаев исправить подобное положение может быть достаточно просто.
Помните, что любые упражнения и манипуляции, направленные на то, чтобы придать ребенку нужное положение, должны быть полностью согласованы со специалистом. В противном случае вы рискуете нанести будущему малышу непоправимый вред.
- Упражнение «Повороты». Для поворота лечь на спину и слегка согнуть ноги в коленях. После этого нужно плавно повернуться на бок и полежать в таком положении около 2-х мину. Затем манипуляцию нужно повторить, но уже на другом боку. Число повторов в подобном упражнении не должно превышать 8-10.
- Упражнение «Подъем ягодиц».
 Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.
Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.
Все упражнения при тазовом предлежании должны выполняться аккуратно. В противном случае можно спровоцировать преждевременные роды. Во время беременности стоит тщательно слушать рекомендации врача и не пренебрегать посещениями гинеколога. Помните, что при тазовом предлежании плода женщина нуждается в более тщательном наблюдении.
Если описанные выше способы не дали положительного результата, то примерно на 35-38 врач может произвести «акушерский переворот». В данном случае специалист с помощью специальных манипуляций, нажимая на живот женщины, придает плоду нужное положение. Однако большинство малышей, повернутых таким образом, в ближайшее время снова возвращаются в тазовое положение.
При тазовом предлежании возрастает вероятность родов путем кесарева сечения, но многие женщины благополучно рожают естественным путем. Противопоказанием для вагинальных родов в данном случае может стать слишком крупный плод либо обвитие пуповиной.
Противопоказанием для вагинальных родов в данном случае может стать слишком крупный плод либо обвитие пуповиной.
Позвоните прямо сейчас
+7 (495) 215-56-90
Записаться
Проблема тазового предлежания плода. Наружный акушерский поворот плода на головку.
Тазовое предлежание плода встречается в 3% -5 % случаев при доношенном сроке беременности. Роды через естественные родовые пути при тазовом предлежании плода связаны с высокими рисками как со стороны матери, так и со стороны плода. Таким образом, тазовое предлежание в настоящее время считается патологическим, даже если идеально соблюдены условия, необходимые для родов через естественные родовые пути, и плод является относительно некрупным по отношению к размерам таза матери. При вагинальном родоразрешении может происходить запрокидывание ручек и головки плода, что может приводить к его травмированию.
В настоящее время наиболее частым методом родоразрешения
при тазовом предлежании является операция кесарева сечения (90 %).
Для исправления тазового предлежания сегодня во всем мире используется НАРУЖНЫЙ АКУШЕРСКИЙ ПОВОРОТ ПЛОДА НА ГОЛОВКУ, предложенный еще в конце позапрошлого века русским акушером Архангельским Б.А.
Наружный акушерский поворот плода на головку (НАПП) — это процедура, в ходе которой врач снаружи через стенку матки переворачивает плод из тазового предлежания в головное. Успешная попытка НАПП позволяет женщинам родить самостоятельно, избежать кесарева сечения.
Что необходимо для проведения наружного акушерского поворота плода на головку?
Наружный акушерский поворот плода на головку проводится до начала родовой деятельности, обычно, начиная с 36 недель беременности.
Необходимо проконсультироваться с врачом и провести ультразвуковое исследование для подтверждения факта тазового предлежания плода и определения условий для проведения НАПП, начиная с 34-35 недель беременности.
| Операция наружного поворота плода на головку при тазовом предлежании |
Когда возможно проведение НАПП:
- С 36 – 37 недель, так как при более раннем применении велика вероятность его возвращения в тазовое предлежание.
- При наличии одноплодной беременности.
- При условии подвижности ягодиц плода (если они плотно прижаты ко входу в таз матери, изменить положение плода будет крайне сложно).
- Достаточном количестве околоплодных вод. При маловодии проведение данной манипуляции может быть травматичным для плода,
тогда как при многоводии велика вероятность обратного поворота плода в тазовое предлежание.

- Достаточном количестве околоплодных вод. При маловодии проведение данной манипуляции может быть травматичным для плода, тогда как при многоводии велика вероятность обратного поворота плода в тазовое предлежание.
- При согнутом положении головки плода
Когда невозможно проведение НАПП:
- При излитии околоплодных вод.
- В случае, если у пациентки есть противопоказания к применению препаратов, используемых для расслабления матки (токолиза).
- При наличии акушерских показаний или показаний со стороны здоровья матери для родоразрешения путем кесарева сечения.
- При разгибательном положении головки плода.
- При наличии у плода врожденных особенностей развития.
- При многоплодной беременности.
- При наличии особенностей строения матки у беременной
Однако, кроме этого, существует ряд факторов, которые могут благоприятствовать или,
наоборот, служить противопоказанием к проведению наружного акушерского
поворота плода на головку, и определить которые может только доктор при непосредственном обследовании беременной.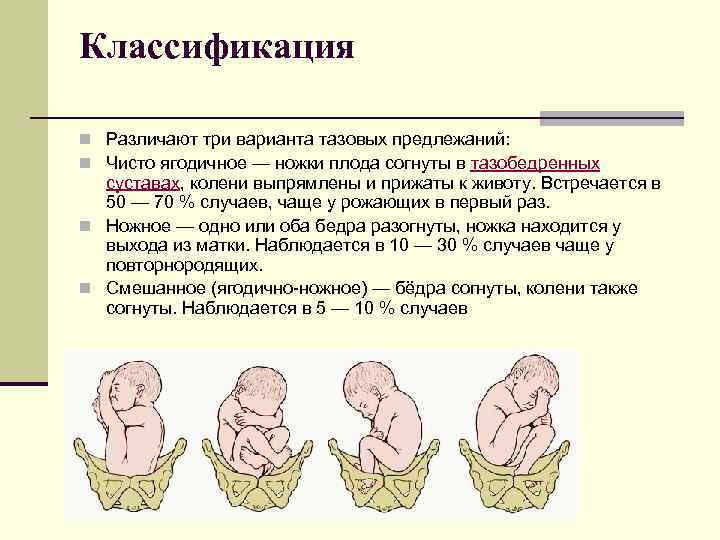
Как проводится НАПП
Для проведения манипуляции необходима госпитализация в родильный дом. Предварительно проводится дополнительное обследование беременной в необходимом объеме, включая ультразвуковое исследование.
При проведении НАПП:
Непосредственно перед началом манипуляции производится запись КТГ для оценки состояния плода.
Проводится введение препаратов, предотвращающих сокращение матки (токолитиков).
Далее под постоянным ультразвуковым и КГТ контролем, а также продолжающемся введением расслабляющих матку препаратов, врач проводит поворот.
Обеими руками держась за поверхность живота беременной, одной — за голову плода , а другой — за ягодицы плода, врач толкает и вращает плод
в положение «вниз головой». Беременная может чувствовать некоторый дискомфорт во время процедуры.
Степень дискомфорта зависит от индивидуальной чувствительности каждой пациентки.
После того, как процедура успешно завершена, повторно проводится запись КТГ, чтобы убедиться, что плод чувствует себя хорошо и успешно перенес процедуру. Обычно еще в течение суток производится контроль состояния матери и плода, после чего пациентка выписывается и продолжает беременность до наступления спонтанных родов.
Если врач замечает ухудшение состояния плода по данным мониторинга, то процедуру незамедлительно прекращают.
Если первая попытка не была успешной, ваш врач может предложить еще одну попытку при условии полного благополучия плода.
НАПП выполняется ТОЛЬКО в условиях родильного отделения, где есть возможность для экстренного родоразрешения, если это необходимо.
Риски, связанные с проведением НАПП
При условии проведения постоянного мониторинга за состоянием плода, постоянного токолиза (введения препаратов расслабляющих матку)
риски от проведения данной манипуляции минимальны. Осложнения от ее использования встречаются менее, чем в 1-2 % случаев.
К осложнениям НАПП относятся:
— сжатие или «скручивание» пуповины. В этом случае постоянный мониторинг состояния плода позволяет сразу зафиксировать его ухудшение и остановить процедуру.
— отхождение околоплодных вод или развитие родовой деятельности.
Данное осложнение можно считать относительным, так как поворот в большинстве случаев проводится при доношенном сроке беременности.
Любое отклонение от нормального течения процедуры служит поводом для остановки манипуляции и решения вопроса о выборе дальнейшей тактики ведения.
Проведение НАПП при резус-отрицательной принадлежности крови матери.
Наличие изоиммунизации по резус- фактору (то есть, присутствие антирезусных антител в крови матери) является противопоказанием к проведению данной процедуры, так как увеличивает риск развития анемии у плода.
При отсутствии изоиммунизации (отсутствии антирезусных антител)
возможно проведение НАПП с проведением профилактики путем введения антирезусного иммуноглобулина.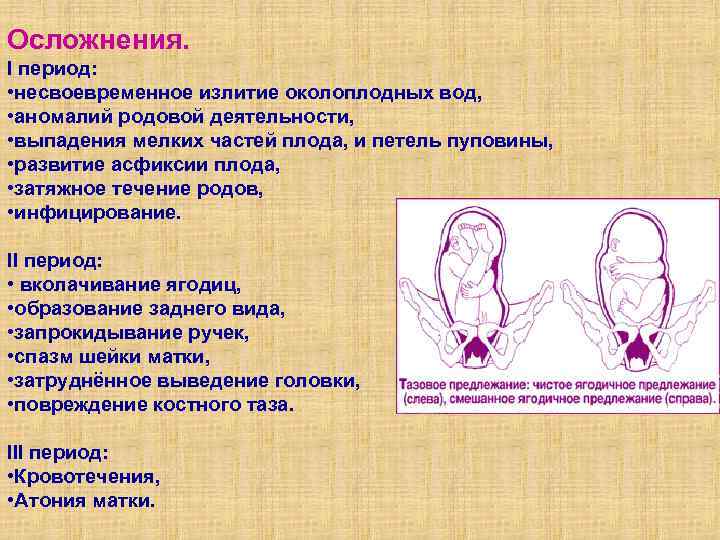
Если у вас обнаружено тазовое предлежание плода и вы хотите знать о дальнейших возможностях ведения беременности, родоразрешения, проведении наружного акушерского поворота плода на головку, наличии показаний и противопоказаний к его проведению, обратитесь за консультацией к нашим специалистам.
Физиология, Беременность — StatPearls — NCBI Bookshelf
Введение
Беременность — это состояние имплантации продуктов зачатия, расположенных либо в матке, либо в другом месте тела. Она заканчивается самопроизвольным или плановым абортом или родами. За это время тело матери претерпевает огромные изменения, затрагивающие все системы органов, необходимые для поддержания растущего плода. Все медицинские работники должны знать об этих изменениях, присутствующих во время беременности, чтобы иметь возможность обеспечить наилучший уход как за матерью, так и за плодом.
Вопросы, вызывающие озабоченность
Во время беременности женский организм претерпевает огромные изменения, затрагивающие все системы органов тела. Эти изменения приводят к физиологии, которая отличается от физиологии небеременной женщины. Кроме того, аномалии развития беременности могут привести к дальнейшим осложнениям как для матери, так и для плода. Уровень материнской смертности в Соединенных Штатах достиг почти 18 смертей на 100 000 живорождений в 2009 г., что резко превышает 7,2 смертей на 100 000 живорождений в 1987, для всех медицинских работников стало более важным понимать типичные изменения, сопровождающие беременность, а также распознавать изменения, выходящие за рамки типичных симптомов беременности.[1]
Клеточный
Оплодотворение яйцеклетки сперматозоидом запускает процесс эмбриогенеза. Оплодотворенная яйцеклетка проходит через несколько делений, образуя бластоцисту. Затем эта бластоциста инициирует имплантацию материнского эндометрия. Имплантация вызывает децидуализацию стромы матки для размещения эмбриона. Эта децидуальная оболочка поддерживает выживание эмбриона и, по-видимому, действует как барьер против иммунологических реакций. Кроме того, после имплантации начинает секретироваться хорионический гонадотропин человека (ХГЧ), что позволяет поддерживать беременность. Затем бластоциста начинает процесс формирования трех отдельных зародышевых слоев, включая эктодерму, мезодерму и энтодерму. На этой стадии бластоциста становится эмбрионом. Эмбрион проходит через процесс, известный как органогенез, в ходе которого развивается большинство основных систем органов. Через 8 недель после имплантации или 10 недель гестационного возраста эмбрион до рождения называется плодом.[2]
Эта децидуальная оболочка поддерживает выживание эмбриона и, по-видимому, действует как барьер против иммунологических реакций. Кроме того, после имплантации начинает секретироваться хорионический гонадотропин человека (ХГЧ), что позволяет поддерживать беременность. Затем бластоциста начинает процесс формирования трех отдельных зародышевых слоев, включая эктодерму, мезодерму и энтодерму. На этой стадии бластоциста становится эмбрионом. Эмбрион проходит через процесс, известный как органогенез, в ходе которого развивается большинство основных систем органов. Через 8 недель после имплантации или 10 недель гестационного возраста эмбрион до рождения называется плодом.[2]
Развитие
Продолжительность беременности от имплантации оплодотворенной яйцеклетки до родов принимается равной 266 дням. Однако, поскольку датирование беременности обычно начинается с первого дня последней менструации, продолжительность беременности считается в среднем равной 280 дням. Эта продолжительность представляет собой количество времени, за которое примерно половина всех женщин рожает своих детей. Младенцы, рожденные от 37 0/7 недель беременности до 38 6/7 недель, считаются доношенными. Те, кто родился между 390/7 недель и 40 6/7 недель считаются доношенными. Младенцы, рожденные в срок от 41 0/7 недель до 41 6/7 недель, называются поздними. Любой ребенок, рожденный на сроке беременности 42 0/7 недель и позже, считается переношенным.[3]
Младенцы, рожденные от 37 0/7 недель беременности до 38 6/7 недель, считаются доношенными. Те, кто родился между 390/7 недель и 40 6/7 недель считаются доношенными. Младенцы, рожденные в срок от 41 0/7 недель до 41 6/7 недель, называются поздними. Любой ребенок, рожденный на сроке беременности 42 0/7 недель и позже, считается переношенным.[3]
Вовлеченные системы органов
Беременность вызывает скоординированную реакцию многих систем органов для поддержки как матери, так и плода.
Женская репродуктивная система [4]
Чтобы приспособиться к растущему плоду, матка должна подвергнуться экстремальным структурным изменениям и клеточной гипертрофии. В это время матка должна сохранять пассивное несократительное состояние; это происходит из-за повышенного уровня прогестерона, который расслабляет гладкую мускулатуру — рост плаценты приводит к ремоделированию ткани матки и сосудов. Гормональные сигналы, прежде всего эстроген, ответственны за инициирование процесса роста матки на ранних сроках беременности. Масса матки увеличивается с 70 г до 1100 г, а ее объем увеличивается с 10 мл до 5 л. Между 12 и 16 неделями нижнее тело матки раскрывается, позволяя матке стать более сферической и освобождая место для расширения амниотического мешка с минимальным растяжение матки. Когда скорость роста плода начинает ускоряться в 20 недель, матка быстро удлиняется, а ее стенки истончаются. Продольный диаметр растет быстрее, чем левый-правый и передне-задний диаметры, при этом максимальная скорость удлинения происходит между 20 и 32 неделями. К 28 неделе происходит максимальная скорость роста плода, и рост ткани матки замедляется, продолжая быстро растягиваться и становиться тонким. В течение нескольких недель после родов матка возвращается к своему состоянию до беременности.
Масса матки увеличивается с 70 г до 1100 г, а ее объем увеличивается с 10 мл до 5 л. Между 12 и 16 неделями нижнее тело матки раскрывается, позволяя матке стать более сферической и освобождая место для расширения амниотического мешка с минимальным растяжение матки. Когда скорость роста плода начинает ускоряться в 20 недель, матка быстро удлиняется, а ее стенки истончаются. Продольный диаметр растет быстрее, чем левый-правый и передне-задний диаметры, при этом максимальная скорость удлинения происходит между 20 и 32 неделями. К 28 неделе происходит максимальная скорость роста плода, и рост ткани матки замедляется, продолжая быстро растягиваться и становиться тонким. В течение нескольких недель после родов матка возвращается к своему состоянию до беременности.
Сердечно-сосудистые заболевания [5]
Во время беременности сердечный выброс увеличивается на 30–60 %, причем наибольшее увеличение приходится на первый триместр. Максимальный выход достигается между 20 и 24 неделями и сохраняется до родов. Первоначально увеличение сердечного выброса связано с увеличением ударного объема. Поскольку ударный объем уменьшается к концу третьего триместра, увеличение частоты сердечных сокращений поддерживает повышенный сердечный выброс.
Первоначально увеличение сердечного выброса связано с увеличением ударного объема. Поскольку ударный объем уменьшается к концу третьего триместра, увеличение частоты сердечных сокращений поддерживает повышенный сердечный выброс.
Уменьшается системное сосудистое сопротивление, что приводит к снижению артериального давления. Систолическое артериальное давление снижается примерно на 5–10 мм рт.ст., а диастолическое артериальное давление снижается на 10–15 мм рт.ст. Это снижение достигает самой низкой точки в 24 недели, после чего оно медленно возвращается к уровню до беременности. Это снижение артериального давления связано с повышенным уровнем прогестерона во время беременности. Прогестерон вызывает расслабление гладкой мускулатуры, что снижает сосудистое сопротивление.
В связи с этими физиологическими изменениями у большинства беременных женщин отмечают скачкообразный или коллапсирующий пульс, а также систолические шумы изгнания. Может присутствовать третий тон сердца, а также эктопические сокращения и периферические отеки.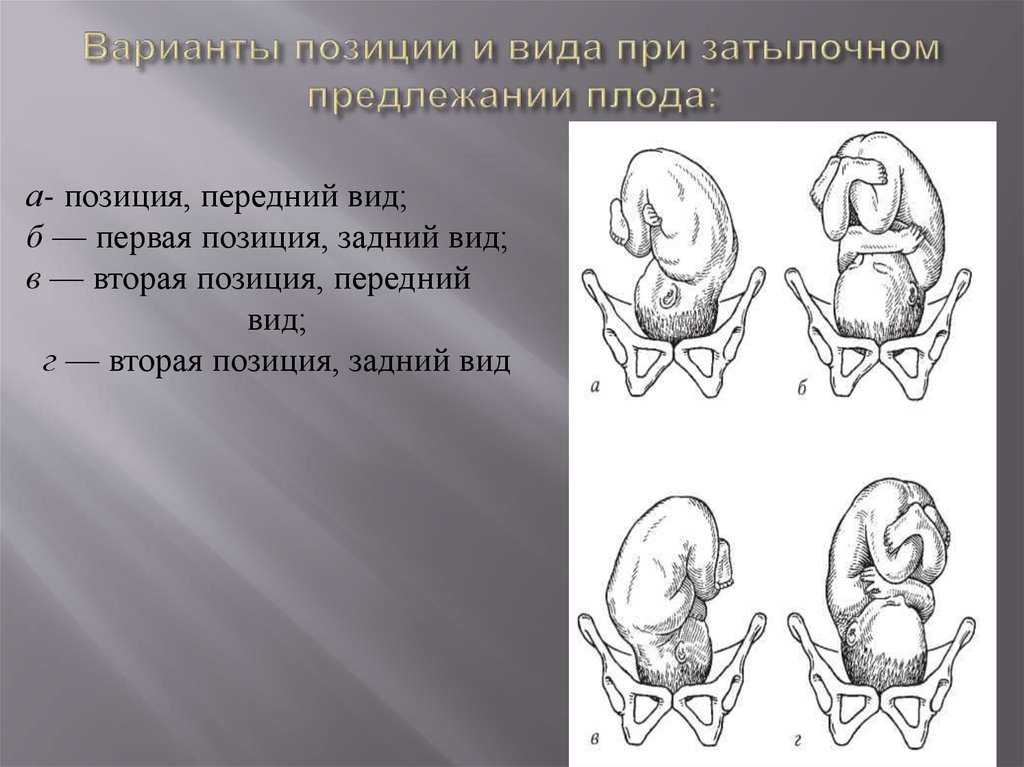 Изменения в положении сердца, возникающие по мере развития беременности, приводят к изменениям ЭКГ, которые считаются нормальными находками при беременности. К ним относятся: предсердные и желудочковые эктопические сокращения, небольшие зубцы Q и инвертированные зубцы T в отведении III, депрессия сегмента ST и инверсия зубца T в нижних и боковых отведениях, а также сдвиг оси желудочка влево.
Изменения в положении сердца, возникающие по мере развития беременности, приводят к изменениям ЭКГ, которые считаются нормальными находками при беременности. К ним относятся: предсердные и желудочковые эктопические сокращения, небольшие зубцы Q и инвертированные зубцы T в отведении III, депрессия сегмента ST и инверсия зубца T в нижних и боковых отведениях, а также сдвиг оси желудочка влево.
Легочный [6]
Во время беременности диафрагма приподнимается, что приводит к снижению общей емкости легких (ОЕЛ) на 5%. Однако дыхательный объем (TV) увеличивается на 30–40%, тем самым уменьшая резервный объем выдоха на 20%. Минутная вентиляция также увеличивается на 30–40 % за счет того, что увеличивается ТВ при сохранении постоянной частоты дыхания.
Увеличение минутной вентиляции, происходящее во время беременности, приводит к увеличению альвеолярного (PAO2) и артериального (PaO2) уровней PO2 и снижению PACO2 и PaCO2. PaCO2 снижается с уровня 40 мм рт. ст. до беременности до 30 мм рт.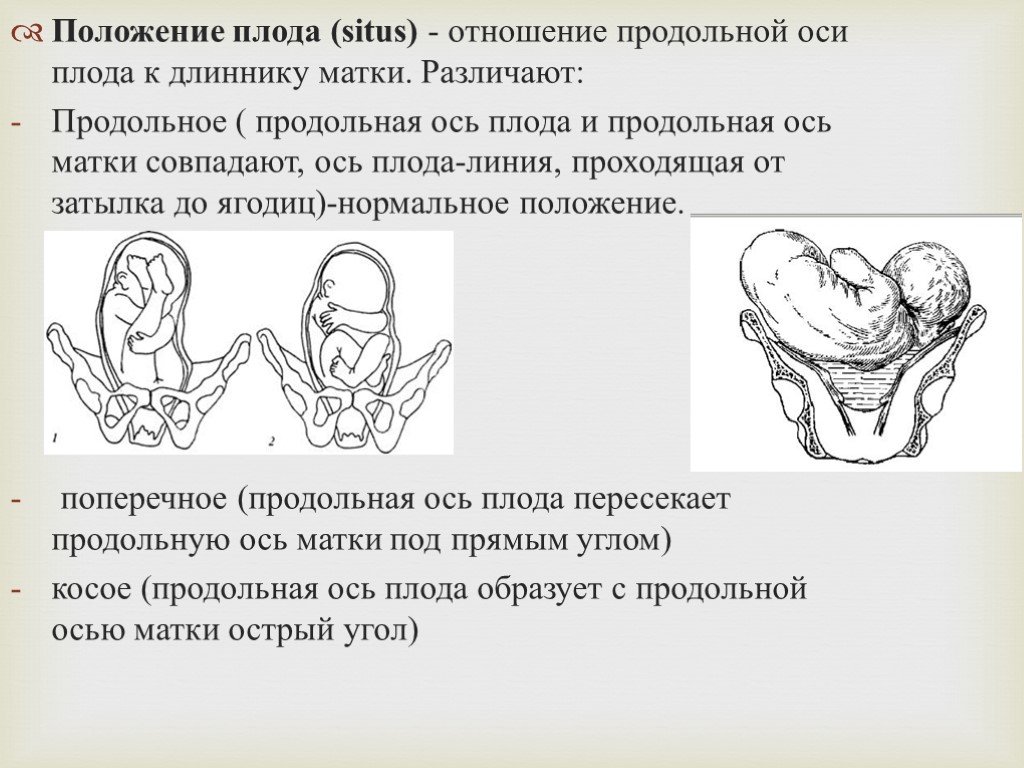 ст. к 20 неделям. Это снижение PaCO2 создает повышенный градиент CO2 между плодом и матерью, тем самым улучшая доставку кислорода и удаление углекислого газа у плода. Этот градиент создается повышенным уровнем прогестерона, который, по-видимому, либо увеличивает чувствительность дыхательной системы к CO2, либо является первичным стимулятором. Эти изменения необходимы, чтобы приспособиться к 15-процентному увеличению скорости метаболизма и 20-процентному увеличению потребления кислорода, которое происходит во время беременности.
ст. к 20 неделям. Это снижение PaCO2 создает повышенный градиент CO2 между плодом и матерью, тем самым улучшая доставку кислорода и удаление углекислого газа у плода. Этот градиент создается повышенным уровнем прогестерона, который, по-видимому, либо увеличивает чувствительность дыхательной системы к CO2, либо является первичным стимулятором. Эти изменения необходимы, чтобы приспособиться к 15-процентному увеличению скорости метаболизма и 20-процентному увеличению потребления кислорода, которое происходит во время беременности.
Снижение уровня PaCO2, увеличение дыхательного объема и снижение общей емкости легких в совокупности приводят к одышке беременных примерно у 60–70% беременных. Это ощущение представляет собой субъективное ощущение одышки без наличия гипоксии. Чаще всего это происходит в третьем триместре, но может начаться в любое время.
Желудочно-кишечный тракт [6]
Повышенные уровни эстрогена, прогестерона и хорионического гонадотропина человека (ХГЧ) в совокупности вызывают тошноту и рвоту, обычно называемую утренней тошнотой. Гипогликемия может быть дополнительной причиной тошноты. Утренняя тошнота развивается более чем в 70% беременностей и может возникать в любое время суток. Обычно он проходит к 14-16 неделям, но сохраняется после 20-й недели примерно у 10-20% беременных. Если тошнота и рвота достаточно сильны, чтобы привести к кетозу и потере веса, превышающей или равной 5% от веса до беременности, это называется гиперемезисом беременных. У этих пациентов могут быть необходимы внутривенное введение жидкости и заместительная терапия витаминами.
Гипогликемия может быть дополнительной причиной тошноты. Утренняя тошнота развивается более чем в 70% беременностей и может возникать в любое время суток. Обычно он проходит к 14-16 неделям, но сохраняется после 20-й недели примерно у 10-20% беременных. Если тошнота и рвота достаточно сильны, чтобы привести к кетозу и потере веса, превышающей или равной 5% от веса до беременности, это называется гиперемезисом беременных. У этих пациентов могут быть необходимы внутривенное введение жидкости и заместительная терапия витаминами.
Повышенный уровень прогестерона вызывает расслабление гладких мышц, что приводит к увеличению времени опорожнения желудка. В сочетании со снижением тонуса гастроэзофагеального сфинктера и смещением желудка вверх часто возникает рефлюкс. Опосредованное прогестероном расслабление гладкой мускулатуры также приводит к снижению моторики толстой кишки, что приводит к увеличению всасывания воды и запорам.
Почечный [6]
Ренин-ангиотензин-альдостероновая система активируется на ранних сроках беременности, что приводит к увеличению реабсорбции натрия. Однако повышенная скорость клубочковой фильтрации (СКФ) поддерживает уровень натрия в плазме. Кроме того, повышенный уровень прогестерона и простациклина наряду с модификацией рецепторов ангиотензина I во время беременности приводит к относительной резистентности к ангиотензину II. Это состояние уравновешивает сосудосуживающий эффект ангиотензина и способствует вазодилатации почечных артерий, опосредованной релаксином, стимулирующим эндотелий к синтезу оксида азота.
Однако повышенная скорость клубочковой фильтрации (СКФ) поддерживает уровень натрия в плазме. Кроме того, повышенный уровень прогестерона и простациклина наряду с модификацией рецепторов ангиотензина I во время беременности приводит к относительной резистентности к ангиотензину II. Это состояние уравновешивает сосудосуживающий эффект ангиотензина и способствует вазодилатации почечных артерий, опосредованной релаксином, стимулирующим эндотелий к синтезу оксида азота.
Из-за почечной вазодилатации увеличиваются как СКФ, так и почечный плазмоток. СКФ увеличивается на 50%, начиная с ранних сроков беременности, и это повышение сохраняется до родов. Снижение системного сосудистого сопротивления приводит к тому, что как приносящие, так и выносящие артериолы испытывают снижение сосудистого сопротивления, тем самым поддерживая гидростатическое давление в клубочках — в результате увеличение почечного кровотока приводит к увеличению размера почки. Прогестерон снижает тонус мочеточников, перистальтику и давление сокращения, тем самым расширяя мочеточники.
Повышение СКФ приводит к снижению содержания азота мочевины и креатинина в крови на 25%. Повышенная СКФ в сочетании с повышенной проницаемостью гломерулярных капилляров для альбумина приводит к увеличению фракционной экскреции белка до 300 мг/сут. Менее эффективная канальцевая реабсорбция как глюкозы, так и мочевины приводит к увеличению скорости экскреции.
Гематология [6]
При беременности объем эритроцитов увеличивается на 20-30%, а объем плазмы увеличивается на 45-55%. Это непропорциональное увеличение объема приводит к дилюционной анемии со сниженным гематокритом. Количество лейкоцитов увеличивается от 6 до 16 миллионов/мл и может достигать 20 миллионов/мл во время и вскоре после родов. Концентрация тромбоцитов несколько снижается из-за увеличения объема плазмы, но обычно остается в пределах нормы. У небольшой части женщин (от 5 до 10 %) уровень тромбоцитов составляет от 100 до 150 млрд/л без какой-либо патологии. Уровни фибриногена и факторов VII-X увеличиваются, но время свертывания крови и время кровотечения остаются неизменными. Однако повышенный венозный застой и повреждение эндотелия сосудов приводят к более высокой частоте тромбоэмболических осложнений во время беременности. Повышение риска тромбоэмболических осложнений начинается в первом триместре и продолжается не менее 12 недель после родов.
Однако повышенный венозный застой и повреждение эндотелия сосудов приводят к более высокой частоте тромбоэмболических осложнений во время беременности. Повышение риска тромбоэмболических осложнений начинается в первом триместре и продолжается не менее 12 недель после родов.
Эндокринный [6]
Повышение уровня эстрогена во время беременности приводит к стимуляции тиреоидсвязывающего глобулина, который затем повышает уровень тироксина (Т4) и трийодтиронина (Т3). Уровни свободных Т3 и Т4 слегка изменены, но остаются относительно постоянными, с небольшим снижением во втором и третьем триместрах. Уровень ТТГ несколько снижается в первом триместре из-за слабостимулирующего действия ХГЧ на щитовидную железу, но к концу первого триместра вновь повышается. Несмотря на изменения, беременность считается эутиреоидным состоянием.
Во время беременности увеличивается выработка гормонов надпочечниками. Снижение сосудистого сопротивления и артериального давления стимулируют систему РАА, что приводит к трехкратному увеличению альдостерона к концу первого триместра и десятикратному увеличению к концу третьего триместра. Также наблюдается увеличение продукции кортизола, адренокортикотропного гормона (АКТГ), кортикостероид-связывающего глобулина (CGB) и дезоксикортикостерона, что приводит к состоянию гиперкортизола. К концу третьего триместра уровень общего кортизола в три раза выше, чем у небеременных женщин. К концу беременности плацента способствует повышению уровня кортизола из-за выработки кортикотропин-рилизинг-гормона, помогая, таким образом, вызвать роды.
Также наблюдается увеличение продукции кортизола, адренокортикотропного гормона (АКТГ), кортикостероид-связывающего глобулина (CGB) и дезоксикортикостерона, что приводит к состоянию гиперкортизола. К концу третьего триместра уровень общего кортизола в три раза выше, чем у небеременных женщин. К концу беременности плацента способствует повышению уровня кортизола из-за выработки кортикотропин-рилизинг-гормона, помогая, таким образом, вызвать роды.
Повышение уровня эстрадиола во время беременности приводит к увеличению пролактина, при этом уровень пролактина в сыворотке увеличивается в десять раз к концу беременности. Это повышенное производство вызывает рост гипофиза, вызванный пролиферацией клеток в передней доле. Уровни окситоцина, вырабатываемого задней долей гипофиза, увеличиваются на протяжении всей беременности и достигают пика в срок. Повышенный уровень эстрогена, прогестерона и ингибина ингибирует выработку фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), что делает эти уровни неопределяемыми.
Скелетно-мышечная и дерматологическая [6]
Смещение центра тяжести, происходящее при беременности, приводит к увеличению лордоза в нижней части спины и сгибанию шеи. Это изменение осанки может вызвать напряжение в нижней части спины, которое ухудшается по мере развития беременности. Возникают повышенная подвижность и расширение крестцово-подвздошных сочленений и лобкового симфиза, разболтанность суставов в поясничном отделе позвоночника. Синдром запястного канала — частое явление во время беременности из-за сдавления срединного нерва.
Повышение уровня эстрогена приводит к сосудистым звездочкам и эритеме ладоней. Повышенный уровень меланоцитостимулирующих гормонов и стероидных гормонов приводит к гиперпигментации лица, сосков, промежности, линии живота и пупка.
Метаболизм [6]
Плацента вырабатывает человеческий плацентарный лактоген (hPL), который обеспечивает питание плода. Он индуцирует липолиз для увеличения количества свободных жирных кислот, которые беременная женщина преимущественно использует в качестве топлива. Он также действует как антагонист инсулина, вызывая диабетогенное состояние. Эта активность побуждает гиперплазию бета-клеток поджелудочной железы повышать уровень инсулина и синтез белка. На ранних сроках беременности повышается чувствительность матери к инсулину, а затем резистентность во втором и третьем триместрах.
Он также действует как антагонист инсулина, вызывая диабетогенное состояние. Эта активность побуждает гиперплазию бета-клеток поджелудочной железы повышать уровень инсулина и синтез белка. На ранних сроках беременности повышается чувствительность матери к инсулину, а затем резистентность во втором и третьем триместрах.
Уровни общего холестерина и триглицеридов в сыворотке повышаются во время беременности из-за увеличения синтеза в печени и снижения активности липопротеинлипазы. Холестерин ЛПНП увеличивается на протяжении всей беременности, с увеличением на 50% к сроку. Холестерин ЛПВП увеличивается в течение первой половины беременности, а затем падает в третьем триместре, оставаясь при этом выше уровня небеременных. Повышение уровня триглицеридов необходимо для обеспечения энергией матери и сохранения глюкозы для плода. Повышенные уровни ЛПНП имеют решающее значение для плацентарного стероидогенеза.
Во время беременности увеличивается потребность в калориях и питательных веществах, включая повышенную потребность в белке, железе, кальции, фолиевой кислоте и других витаминах и минералах.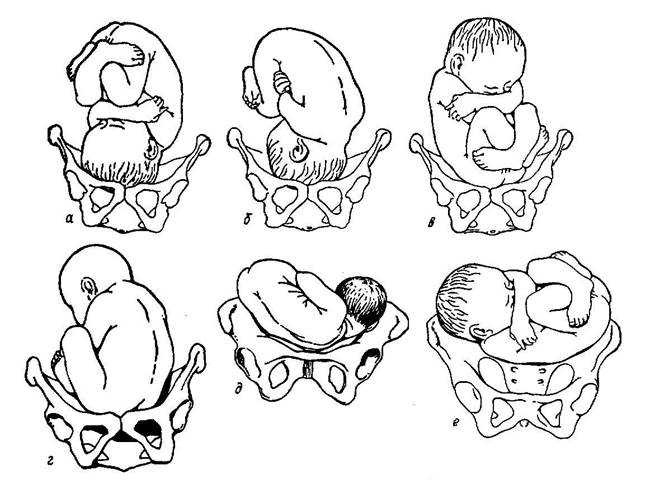 Потребность в белке во время беременности увеличивается с 60 г/день до 70-75 г/день, так как аминокислоты транспортируются к развивающемуся плоду. Потребность в кальции увеличивается до 1,5 г/день, что связано с потребностью плода в 30 г кальция. Уровни кальция в материнской сыворотке сохраняются во время беременности, а потребности плода удовлетворяются за счет увеличения кишечной абсорбции, начиная с 12-й недели.0005
Потребность в белке во время беременности увеличивается с 60 г/день до 70-75 г/день, так как аминокислоты транспортируются к развивающемуся плоду. Потребность в кальции увеличивается до 1,5 г/день, что связано с потребностью плода в 30 г кальция. Уровни кальция в материнской сыворотке сохраняются во время беременности, а потребности плода удовлетворяются за счет увеличения кишечной абсорбции, начиная с 12-й недели.0005
Функция
Основной функцией беременности является обеспечение роста и развития плода. Все изменения, происходящие в организме матери, предназначены для обеспечения этого роста, а также для развития плаценты для питания плода и поддержания беременности.
Механизм
Менструальный цикл колеблется от 26 до 35 дней, при этом средняя продолжительность 28 дней. Менструальные кровотечения начинаются в первый день менструального цикла, а наиболее обильные выделения приходятся в среднем на 2-й день. Начало менструального цикла приходится на фолликулярную фазу, во время которой ФСГ из гипофиза стимулирует развитие первичной овариальной фолликул. Этот фолликул индуцирует выработку эстрогена, что позволяет слизистой оболочке матки пролиферировать. Всплеск ЛГ, вызванный выбросом эстрогена, стимулирует овуляцию и начинает лютеиновую фазу. Наибольшая вероятность зачатия приходится на фолликулярную фазу, за сутки до овуляции. Однако фертильная фаза охватывает время между 5 днями до и днем овуляции. После овуляции желтое тело секретирует прогестерон, поддерживая выстилку эндометрия для оплодотворенной яйцеклетки. Если оплодотворение не происходит или оплодотворенная яйцеклетка не имплантируется в слизистую оболочку эндометрия, тогда желтое тело дегенерирует, уровень прогестерона падает, и слизистая оболочка эндометрия отслаивается, чтобы снова начать менструальный цикл. [7]
Этот фолликул индуцирует выработку эстрогена, что позволяет слизистой оболочке матки пролиферировать. Всплеск ЛГ, вызванный выбросом эстрогена, стимулирует овуляцию и начинает лютеиновую фазу. Наибольшая вероятность зачатия приходится на фолликулярную фазу, за сутки до овуляции. Однако фертильная фаза охватывает время между 5 днями до и днем овуляции. После овуляции желтое тело секретирует прогестерон, поддерживая выстилку эндометрия для оплодотворенной яйцеклетки. Если оплодотворение не происходит или оплодотворенная яйцеклетка не имплантируется в слизистую оболочку эндометрия, тогда желтое тело дегенерирует, уровень прогестерона падает, и слизистая оболочка эндометрия отслаивается, чтобы снова начать менструальный цикл. [7]
Если оплодотворенная яйцеклетка успешно имплантируется в эндометрий, клетки трофобласта пролиферируют в клетки синцитиотрофобласта и начинают вырабатывать ХГЧ.[7] Это поддерживает желтое тело для поддержания секреции прогестерона и эстрогена, позволяя развиваться беременности.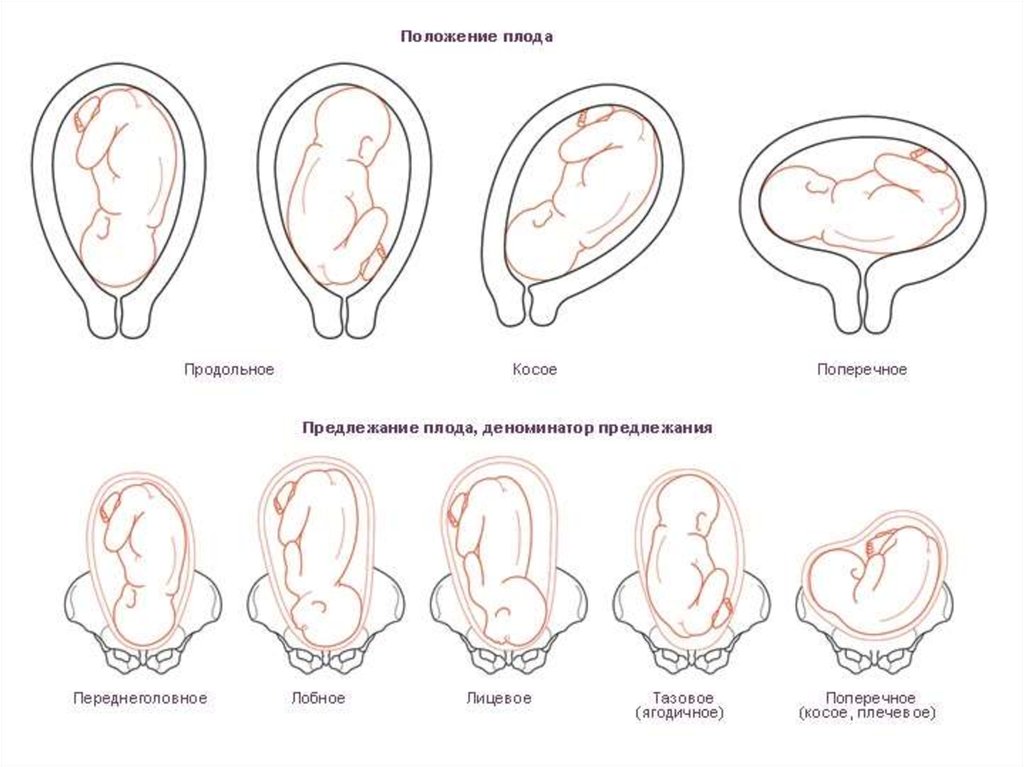 Синцитиотрофобласт вместе с цитотрофобластом и внезародышевой мезодермой продолжает формировать плаценту. Основная цель плаценты — поддерживать беременность и удовлетворять потребности плода. Плацентарная мембрана обеспечивает обмен питательными веществами и газами между плодом и телом матери, действуя как дыхательная, желудочно-кишечная, эндокринная, почечная, печеночная и иммунная системы плода.[8]
Синцитиотрофобласт вместе с цитотрофобластом и внезародышевой мезодермой продолжает формировать плаценту. Основная цель плаценты — поддерживать беременность и удовлетворять потребности плода. Плацентарная мембрана обеспечивает обмен питательными веществами и газами между плодом и телом матери, действуя как дыхательная, желудочно-кишечная, эндокринная, почечная, печеночная и иммунная системы плода.[8]
Беременность заканчивается рождением плода. Существует несколько теорий относительно того, как инициируются роды. Некоторые исследования показывают, что роды провоцируются отменой прогестерона и механическим растяжением стенки матки.[4] Другие исследования показывают, что медиаторы воспаления, такие как простагландины, жизненно важны для инициации сокращений матки.[9] Затем окситоцин поддерживает схватки во время родов.[10]
Сопутствующее тестирование
Показания к тестированию для подтверждения беременности с помощью мочи или сыворотки, включая женщин детородного возраста с аменореей, дисменореей, тазовой болью, болью в животе, обмороком, головокружением, гипотензией, тахикардией, тошнотой или рвота, выделения из влагалища или симптомы мочеиспускания. Уровни ХГЧ при жизнеспособной внутриматочной беременности удваиваются примерно каждые 48 часов на ранних сроках беременности. Уровни достигают пика примерно на 10–12 неделе беременности, а затем снижаются до стабильного состояния через 15 недель. Ультразвуковое подтверждение ранней беременности используется, когда у человека есть положительный тест на беременность наряду с тазовой болью, болью в животе или вагинальным кровотечением.
Уровни ХГЧ при жизнеспособной внутриматочной беременности удваиваются примерно каждые 48 часов на ранних сроках беременности. Уровни достигают пика примерно на 10–12 неделе беременности, а затем снижаются до стабильного состояния через 15 недель. Ультразвуковое подтверждение ранней беременности используется, когда у человека есть положительный тест на беременность наряду с тазовой болью, болью в животе или вагинальным кровотечением.
Подтверждение жизнеспособной беременности происходит с помощью УЗИ, которое показывает гестационный мешок на трансвагинальном УЗИ в течение пяти недель или при уровне ХГЧ от 1500 до 2000 мМЕ/мл. Сердцебиение плода видно при трансвагинальном УЗИ в возрасте шести недель или при уровне ХГЧ от 5000 до 6000 мМЕ/мл.[12]
Патофизиология
Поскольку назначением плаценты является поддержка и сохранение беременности, любое отклонение в формировании плаценты может привести к неблагоприятным исходам как для матери, так и для плода. Аномалии могут быть в виде строения плаценты, расположения плаценты и имплантации плаценты.
Преэклампсия, по-видимому, связана как с материнскими, так и с эмбриональными факторами, что приводит к аномальному развитию сосудов в плаценте; в конечном итоге это приводит к недостаточной перфузии, что приводит к гипоксии и ограничению роста. Эндотелиальная дисфункция матери, предположительно обусловленная антиангиогенными факторами, приводит к повышению проницаемости сосудов с активацией коагуляционного каскада, сужением сосудов и микроангиопатическим гемолизом. Эти факторы приводят к клиническим проявлениям преэклампсии, включая артериальную гипертензию, протеинурию, судороги, кровоизлияние в мозг, ДВС-синдром, почечную недостаточность, отек легких, маточно-плацентарную недостаточность, отслойку плаценты, преждевременные роды и увеличение частоты кесарева сечения. Преэклампсия делится на две категории: преэклампсия без тяжелых признаков и преэклампсия с тяжелыми признаками. Диагноз без тяжелых признаков, артериальное давление в третьем триместре выше 140/9.0 мм рт. ст. в двух случаях с интервалом не менее 6 часов, а также протеинурия более 300 мг/24 часа или отношение белка к креатинину более 0,3. Женщинам с преэклампсией без тяжелых признаков родоразрешение проводится в сроке 37 недель. Если диагноз поставлен до 37 недель, они находятся под пристальным наблюдением в стационаре, хотя амбулаторное наблюдение может использоваться, если нет других сопутствующих заболеваний. Для постановки диагноза преэклампсии с тяжелыми признаками артериальное давление должно быть выше 160/110 мм рт. ст. в дополнение к протеинурии. В качестве альтернативы артериальное давление может быть выше 140/9.0 мм рт. ст. в двух случаях по крайней мере с одним другим признаком, включая почечную недостаточность, тромбоцитопению, отек легких, нарушение функции печени, церебральные или зрительные нарушения. Эти пациенты должны быть родоразрешены в 34 недели и должны получать лечение сульфатом магния для профилактики судорог. Если артериальное давление выше 160/110 мм рт.ст., следует использовать антигипертензивные препараты для снижения риска инсульта.[13][14]
Женщинам с преэклампсией без тяжелых признаков родоразрешение проводится в сроке 37 недель. Если диагноз поставлен до 37 недель, они находятся под пристальным наблюдением в стационаре, хотя амбулаторное наблюдение может использоваться, если нет других сопутствующих заболеваний. Для постановки диагноза преэклампсии с тяжелыми признаками артериальное давление должно быть выше 160/110 мм рт. ст. в дополнение к протеинурии. В качестве альтернативы артериальное давление может быть выше 140/9.0 мм рт. ст. в двух случаях по крайней мере с одним другим признаком, включая почечную недостаточность, тромбоцитопению, отек легких, нарушение функции печени, церебральные или зрительные нарушения. Эти пациенты должны быть родоразрешены в 34 недели и должны получать лечение сульфатом магния для профилактики судорог. Если артериальное давление выше 160/110 мм рт.ст., следует использовать антигипертензивные препараты для снижения риска инсульта.[13][14]
Приблизительно у 10% пациентов с преэклампсией с тяжелыми признаками развивается HELLP-синдром — у этих пациентов отмечаются гемолиз, повышение активности печеночных ферментов и низкий уровень тромбоцитов. У этих пациентов нет необходимости в наличии артериальной гипертензии и протеинурии. Эти пациенты, диагностированные после 34 0/7 недель, должны быть доставлены после стабилизации состояния. Если диагноз поставлен до 34 недель, эти женщины должны быть доставлены через 24–48 часов после введения бетаметазона. Им также следует вводить сульфат магния в течение 24 часов после родов.
У этих пациентов нет необходимости в наличии артериальной гипертензии и протеинурии. Эти пациенты, диагностированные после 34 0/7 недель, должны быть доставлены после стабилизации состояния. Если диагноз поставлен до 34 недель, эти женщины должны быть доставлены через 24–48 часов после введения бетаметазона. Им также следует вводить сульфат магния в течение 24 часов после родов.
Эклампсия диагностируется, когда у пациентки с преэклампсией возникают большие эпилептические припадки. Может встречаться у женщин как с выраженными признаками, так и без них. Эклампсия возникает при нарушении ауторегуляции мозгового кровообращения из-за эндотелиальной дисфункции, гиперперфузии и отека мозга. Лечение включает контроль и профилактику судорог, контроль артериального давления и родоразрешение после стабилизации состояния пациента и контроля судорог.[14]
Предлежание плаценты возникает при аномальной имплантации плаценты, покрывающей внутренний зев шейки матки. Его можно считать полным, при котором внутренний зев полностью закрыт плацентой, частичным предлежанием, когда плацента прикрывает часть внутреннего зева, или краевым предлежанием, когда край плаценты подходит к краю зева. Плацента считается расположенной низко, если она находится в нижнем сегменте матки, но не доходит до внутреннего зева. В третьем триместре начинается истончение нижнего сегмента матки, что приводит к нарушению прикрепления плаценты и безболезненному кровотечению. Это кровотечение раздражает матку, стимулируя сокращения матки, которые вызывают дальнейшее отделение и кровотечение. По мере раскрытия и сглаживания шейки матки во время родов происходит отделение плаценты и неизбежное кровотечение, которое может привести к кровотечению и шоку. Этим пациенткам назначают тазовый покой через 20 недель, снижение физической активности и кесарево сечение между 36 и 37 неделями [16].
Плацента считается расположенной низко, если она находится в нижнем сегменте матки, но не доходит до внутреннего зева. В третьем триместре начинается истончение нижнего сегмента матки, что приводит к нарушению прикрепления плаценты и безболезненному кровотечению. Это кровотечение раздражает матку, стимулируя сокращения матки, которые вызывают дальнейшее отделение и кровотечение. По мере раскрытия и сглаживания шейки матки во время родов происходит отделение плаценты и неизбежное кровотечение, которое может привести к кровотечению и шоку. Этим пациенткам назначают тазовый покой через 20 недель, снижение физической активности и кесарево сечение между 36 и 37 неделями [16].
Приращение плаценты происходит, когда плацента внедряется в стенку матки во время имплантации. Если инвазия распространяется на миометрий, это состояние называется врастанием плаценты. Если инвазия распространяется дальше через миометрий и серозную оболочку, это считается percreta плаценты. Placenta percreta может также проникать в окружающие органы, такие как мочевой пузырь или прямую кишку. В этих условиях плацента не может должным образом отделиться от стенки матки, что может привести к кровотечению и шоку. Таким образом, это состояние может привести к необходимости гистерэктомии во время родов.
В этих условиях плацента не может должным образом отделиться от стенки матки, что может привести к кровотечению и шоку. Таким образом, это состояние может привести к необходимости гистерэктомии во время родов.
Клиническое значение
Понимание изменений, происходящих во время беременности, имеет решающее значение для правильного ведения беременных. Они сталкиваются со многими физическими изменениями, которые могут создать физическое, умственное и эмоциональное напряжение для пациента. Очень важно оставаться чувствительным к этим изменениям при оказании помощи.
В дополнение к тому, чтобы оставаться чутким к сострадательному уходу, знание физиологических изменений во время беременности имеет важное значение для определения того, действительно ли явная патология является патологической по сравнению с нормальным явлением у беременной пациентки. Многие пределы лабораторных показателей корректируются во время беременности из-за изменений в гормонах и функционировании органов. Гипотензия и тахикардия становятся более распространенными на протяжении всей беременности, что требует тщательного рассмотрения при лечении беременных с травмой.
Гипотензия и тахикардия становятся более распространенными на протяжении всей беременности, что требует тщательного рассмотрения при лечении беременных с травмой.
В целом, понимание физиологии беременности позволяет всем поставщикам медицинских услуг, а не только акушерам-гинекологам, оказывать наилучшую возможную помощь.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Creanga AA, Berg CJ, Ko JY, Farr SL, Tong VT, Bruce FC, Callaghan WM. Материнская смертность и заболеваемость в США: где мы сейчас? J Женское здоровье (Larchmt). 2014 янв; 23(1):3-9. [Бесплатная статья PMC: PMC3880915] [PubMed: 24383493]
- 2.
Zhang S, Lin H, Kong S, Wang S, Wang H, Wang H, Armant DR. Физиологические и молекулярные детерминанты имплантации эмбриона. Мол Аспекты Мед. 2013 окт; 34 (5): 939-80.
 [Бесплатная статья PMC: PMC4278353] [PubMed: 23290997]
[Бесплатная статья PMC: PMC4278353] [PubMed: 23290997]- 3.
Бхат Р.А., Куштаги П. Новый взгляд на продолжительность беременности человека. Singapore Med J. 2006 Dec; 47 (12): 1044-8. [PubMed: 17139400]
- 4.
Майерс К.М., Элад Д. Биомеханика матки человека. Wiley Interdiscip Rev Syst Biol Med. 9(5) сентября 2017 г. [PubMed: 28498625]
- 5.
Hu H, Pasca I. Лечение сложных сердечных заболеваний у беременных. Крит Уход Клин. 2016 Январь; 32 (1): 97-107. [PubMed: 26600447]
- 6.
Soma-Pillay P, Nelson-Piercy C, Tolppanen H, Mebazaa A. Физиологические изменения во время беременности. Cardiovasc J Afr. 2016 март-апрель;27(2):89-94. [Бесплатная статья PMC: PMC4928162] [PubMed: 27213856]
- 7.
Михм М., Гангули С., Муттукришна С. Нормальный менструальный цикл у женщин. Anim Reprod Sci. 2011 апрель; 124 (3-4): 229-36. [PubMed: 20869180]
- 8.
Гуттмахер А.
 Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]
Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]- 9.
Ravanos K, Dagklis T, Petousis S, Margioula-Siarkou C, Prapas Y, Prapas N. Факторы, участвующие в инициации родов у человека в срок и преждевременные роды: обзор. Гинекол Эндокринол. 2015;31(9):679-83. [PubMed: 26303116]
- 10.
Arrowsmith S, Wray S. Окситоцин: его механизм действия и передача сигналов рецепторов в миометрии. J Нейроэндокринол. 2014 июнь; 26 (6): 356-69. [PubMed: 24888645]
- 11.
Монтаньяна М., Тренти Т., Алоэ Р., Сервеллин Г., Липпи Г. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011 17 августа; 412 (17-18): 1515-20. [PubMed: 21635878]
- 12.
Кнез Дж., День А, Юркович Д. Ультразвуковая визуализация при лечении кровотечения и боли на ранних сроках беременности.
 Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987]
Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987]- 13.
Эль-Сайед ААФ. Преэклампсия: обзор патогенеза и возможных стратегий лечения, основанных на его патофизиологических нарушениях. Тайвань J Obstet Gynecol. 2017 окт; 56 (5): 593-598. [PubMed: 242]
- 14.
Каттах А.Г., Гарович В.Д. Лечение артериальной гипертензии во время беременности. Adv Хроническая почка Dis. 2013 май; 20(3):229-39. [Бесплатная статья PMC: PMC3925675] [PubMed: 23928387]
- 15.
Haram K, Svendsen E, Abildgaard U. Синдром HELLP: клинические проблемы и лечение. Обзор. BMC Беременность Роды. 2009 26 февраля; 9:8. [Бесплатная статья PMC: PMC2654858] [PubMed: 19245695]
- 16.
Martinelli KG, Garcia ÉM, Santos Neto ETD, Gama SGND. Пожилой материнский возраст и его связь с предлежанием плаценты и отслойкой плаценты: метаанализ. Кэд Сауд Публика. 2018 19 февраля; 34 (2): e00206116.
 [PubMed: 29489954]
[PubMed: 29489954]- 17.
Бартельс Х.К., Постл Д.Д., Дауни П., Бреннан Д.Дж. Placenta Accreta Spectrum: обзор патологии, молекулярной биологии и биомаркеров. Дис маркеры. 2018;2018:1507674. [Бесплатная статья PMC: PMC6051104] [PubMed: 30057649]
28.3 Развитие плода – анатомия и физиология
Перейти к содержимому
Цели обучения
К концу этого раздела вы сможете:
- Различать эмбриональный период и плодный период
- Кратко опишите процесс половой дифференциации
- Опишите кровеносную систему плода и объясните роль шунтов
- Проследить развитие плода с конца эмбрионального периода до рождения
Как вы помните, развивающийся человек называется плодом с девятой недели внутриутробного развития до рождения. Этот 30-недельный период развития характеризуется продолжающимся ростом и дифференцировкой клеток, которые полностью развивают структуры и функции незрелых систем органов, сформированных в эмбриональный период. Завершение внутриутробного развития приводит к появлению новорожденного, который, хотя во многих отношениях еще незрелый, способен выжить вне матки.
Завершение внутриутробного развития приводит к появлению новорожденного, который, хотя во многих отношениях еще незрелый, способен выжить вне матки.
Половая дифференциация начинается только во внутриутробном периоде, в течение 9–12 недель. Эмбриональные самцы и самки хотя и различаются генетически, но морфологически идентичны (рис. 28.3.1). Бипотенциальные гонады, или гонады, которые могут развиваться в мужские или женские половые органы, связаны с центральной полостью, называемой клоакой, через мюллеровы протоки и вольфовы протоки. (Клоака является продолжением примитивной кишки.) В этот период несколько событий приводят к половой дифференциации.
Во время развития плода мужского пола бипотенциальные гонады становятся семенниками и связанными с ними придатками. Мюллеровы протоки дегенерируют. Вольфовы протоки становятся семявыносящими протоками, а клоака — мочеиспускательным каналом и прямой кишкой.
Во время развития плода женского пола бипотенциальные половые железы развиваются в яичники. Вольфовы протоки дегенерируют. Мюллеровы протоки становятся маточными трубами и маткой, а клоака делится и развивается во влагалище, уретру и прямую кишку.
Вольфовы протоки дегенерируют. Мюллеровы протоки становятся маточными трубами и маткой, а клоака делится и развивается во влагалище, уретру и прямую кишку.
Во время внутриутробного развития кровеносная система плода соединяется с плацентой через пуповину, так что плод получает как кислород, так и питательные вещества из плаценты. Однако после родов пуповина перерезается, и кровеносная система новорожденного должна быть перенастроена. Когда сердце впервые формируется у эмбриона, оно существует в виде двух параллельных трубок, происходящих из мезодермы и выстланных эндотелием, которые затем сливаются вместе. По мере того, как эмбрион превращается в плод, трубчатое сердце складывается и далее дифференцируется на четыре камеры, присутствующие в зрелом сердце. Однако, в отличие от зрелой сердечно-сосудистой системы, сердечно-сосудистая система плода также включает короткие пути кровообращения или шунты.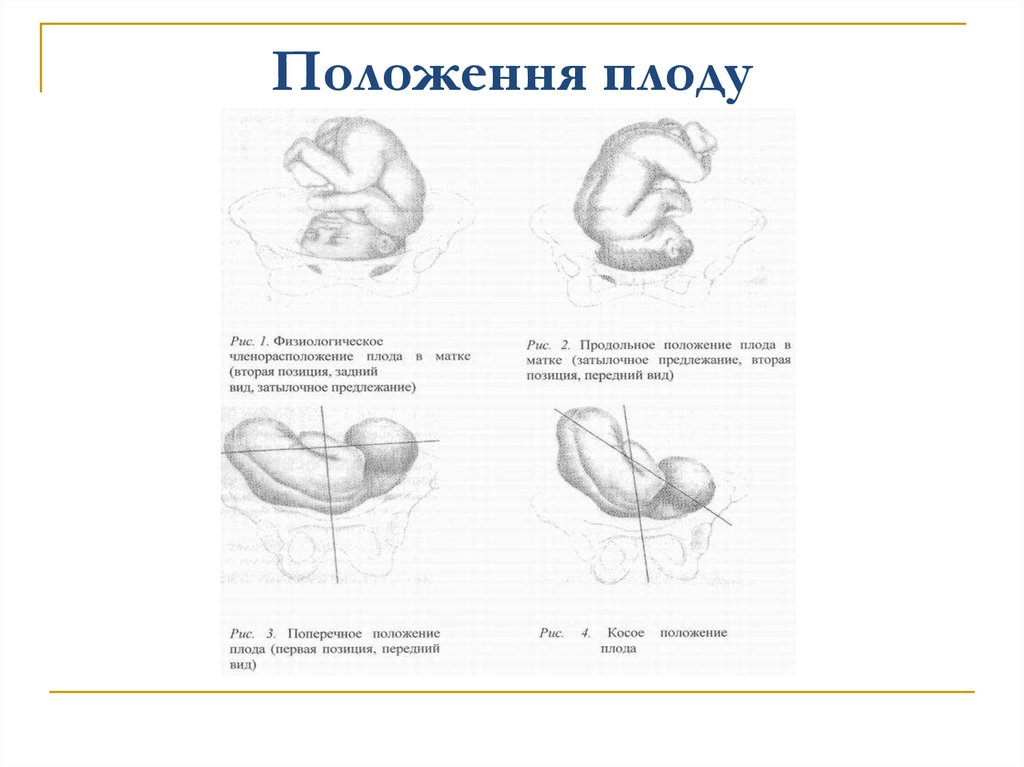 А 9Шунт 0284 представляет собой анатомическое (или иногда хирургическое) отведение, которое позволяет кровотоку обходить незрелые органы, такие как легкие и печень, до родов.
А 9Шунт 0284 представляет собой анатомическое (или иногда хирургическое) отведение, которое позволяет кровотоку обходить незрелые органы, такие как легкие и печень, до родов.
Плацента обеспечивает плод необходимым кислородом и питательными веществами через пупочную вену. (Помните, что вены несут кровь к сердцу. В этом случае кровь, текущая к сердцу плода, насыщена кислородом, потому что поступает из плаценты. Дыхательная система незрела и еще не может самостоятельно насыщать кровь кислородом.) Из пупочной вены, насыщенная кислородом кровь течет к нижней полой вене, почти минуя незрелую печень, через венозный проток шунт (рис. 28.3.2). Печень получает лишь струйку крови, и это все, что ей нужно в ее незрелом, полуфункциональном состоянии. Кровь оттекает из нижней полой вены в правое предсердие, по пути смешиваясь с венозной кровью плода.
Хотя печень плода полуфункциональна, легкие плода нефункциональны. Таким образом, кровообращение плода обходит легкие, перемещая часть крови через овальное отверстие , шунт, который напрямую соединяет правое и левое предсердия и полностью избегает легочного ствола. Большая часть остальной крови перекачивается в правый желудочек, а оттуда в легочный ствол, который разделяется на легочные артерии. Однако шунт внутри легочной артерии, ductus arteriosus , отводит часть этой крови в аорту. Это гарантирует, что только небольшой объем насыщенной кислородом крови проходит через незрелый легочный контур, который имеет лишь незначительные метаболические потребности. Кровеносные сосуды ненадутых легких имеют высокое сопротивление потоку, что способствует притоку крови к аорте, которая имеет гораздо меньшее сопротивление. Насыщенная кислородом кровь проходит через овальное отверстие в левое предсердие, где смешивается с кровью, теперь лишенной кислорода, возвращающейся из легочного контура. Эта кровь затем перемещается в левый желудочек, откуда она перекачивается в аорту. Некоторая часть этой крови движется по коронарным артериям в миокард, а некоторая часть по сонным артериям поступает в головной мозг.
Большая часть остальной крови перекачивается в правый желудочек, а оттуда в легочный ствол, который разделяется на легочные артерии. Однако шунт внутри легочной артерии, ductus arteriosus , отводит часть этой крови в аорту. Это гарантирует, что только небольшой объем насыщенной кислородом крови проходит через незрелый легочный контур, который имеет лишь незначительные метаболические потребности. Кровеносные сосуды ненадутых легких имеют высокое сопротивление потоку, что способствует притоку крови к аорте, которая имеет гораздо меньшее сопротивление. Насыщенная кислородом кровь проходит через овальное отверстие в левое предсердие, где смешивается с кровью, теперь лишенной кислорода, возвращающейся из легочного контура. Эта кровь затем перемещается в левый желудочек, откуда она перекачивается в аорту. Некоторая часть этой крови движется по коронарным артериям в миокард, а некоторая часть по сонным артериям поступает в головной мозг.
Нисходящая аорта несет частично оксигенированную и частично деоксигенированную кровь в нижние отделы тела.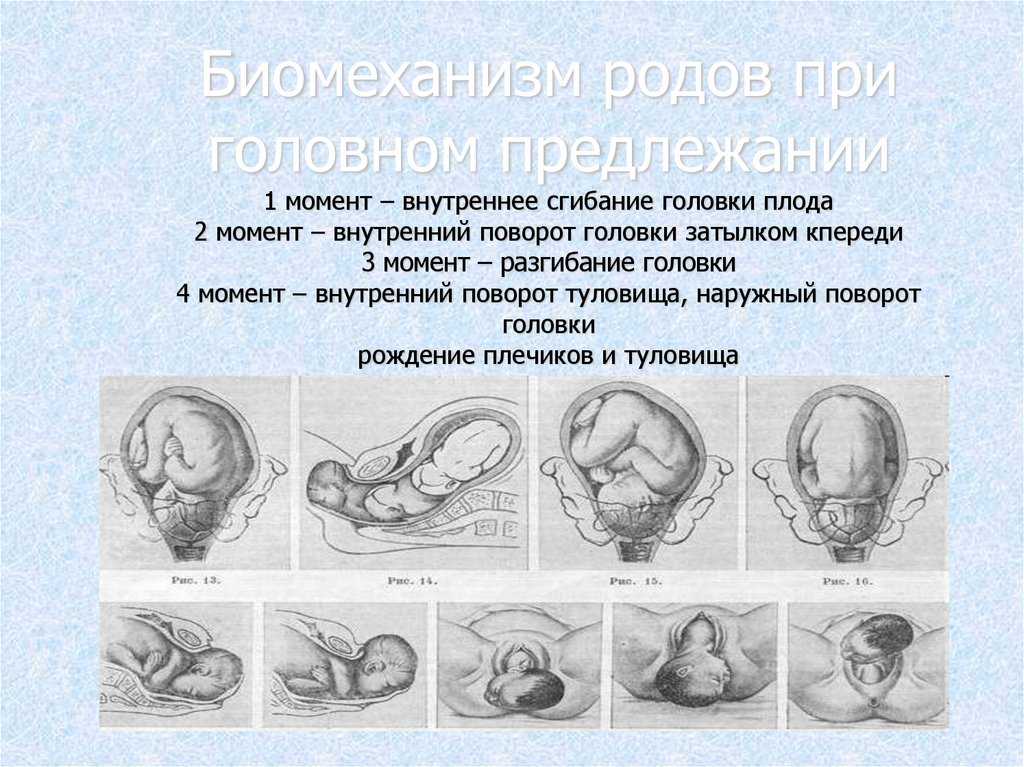 В конечном итоге она переходит в пупочные артерии через ветви внутренних подвздошных артерий. Дезоксигенированная кровь собирает отходы, циркулируя по телу плода и возвращаясь к пуповине. Таким образом, две пупочные артерии несут кровь с низким содержанием кислорода и высоким содержанием углекислого газа и отходов плода. Эта кровь фильтруется через плаценту, где отходы диффундируют в материнский кровоток. Кислород и питательные вещества от матери диффундируют в плаценту, а оттуда в кровь плода, и процесс повторяется.
В конечном итоге она переходит в пупочные артерии через ветви внутренних подвздошных артерий. Дезоксигенированная кровь собирает отходы, циркулируя по телу плода и возвращаясь к пуповине. Таким образом, две пупочные артерии несут кровь с низким содержанием кислорода и высоким содержанием углекислого газа и отходов плода. Эта кровь фильтруется через плаценту, где отходы диффундируют в материнский кровоток. Кислород и питательные вещества от матери диффундируют в плаценту, а оттуда в кровь плода, и процесс повторяется.
В течение 9–12 недель внутриутробного развития мозг продолжает расширяться, тело удлиняется и продолжается окостенение. Движения плода в этот период часты, но отрывочны и плохо контролируются. Костный мозг начинает брать на себя процесс производства эритроцитов — задачу, которую выполняла печень в эмбриональный период. Теперь печень выделяет желчь. Плод циркулирует околоплодными водами, заглатывая их и выделяя мочу. На этой стадии глаза хорошо развиты, но веки срослись. На пальцах рук и ног начинают развиваться ногти. К концу 12-й недели размер плода составляет приблизительно 9см (3,5 дюйма) от макушки до крупа.
Теперь печень выделяет желчь. Плод циркулирует околоплодными водами, заглатывая их и выделяя мочу. На этой стадии глаза хорошо развиты, но веки срослись. На пальцах рук и ног начинают развиваться ногти. К концу 12-й недели размер плода составляет приблизительно 9см (3,5 дюйма) от макушки до крупа.
Недели 13–16 отмечены развитием органов чувств. Глаза сближаются; начинаются мигательные движения, хотя глаза остаются закрытыми. Губы совершают сосательные движения. Уши поднимаются вверх и более плоско прилегают к голове. На коже головы начинают расти волосы. Развивается и выделительная система: хорошо формируются почки, в кишечнике начинает накапливаться меконий , или фекалии плода. Меконий состоит из проглоченных амниотической жидкости, клеточного детрита, слизи и желчи.
Примерно в течение 16-20 недель, когда плод растет и движения конечностей становятся более сильными, мать может начать чувствовать учащение движений или движения плода.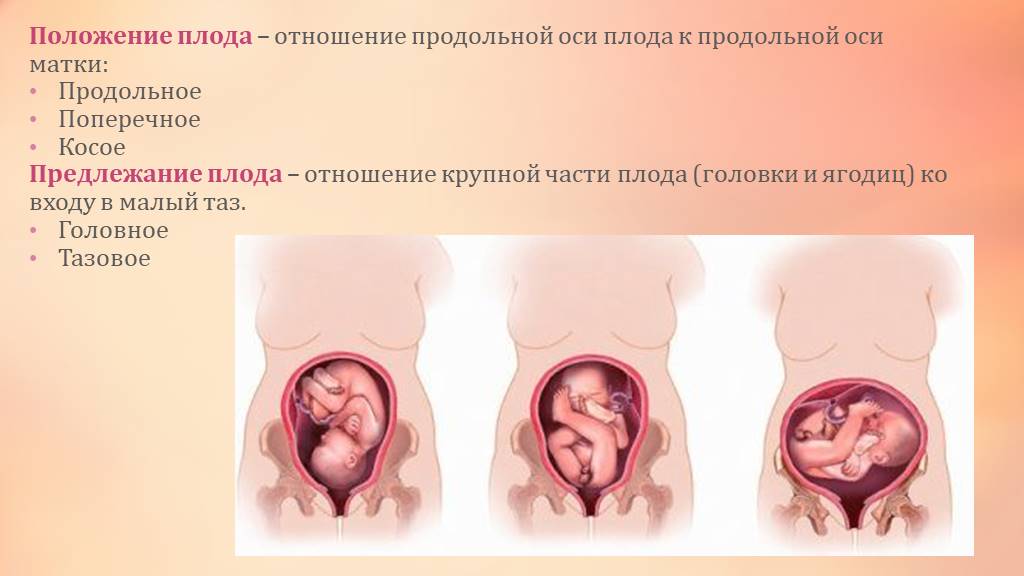 Однако ограничения пространства ограничивают эти движения и обычно вынуждают растущий плод принимать «позу эмбриона» со скрещенными руками и согнутыми в коленях ногами. Сальные железы покрывают кожу воскообразным защитным веществом, называемым первородной смазкой казеоза , которая защищает и увлажняет кожу и может обеспечивать смазку во время родов. Шелковистые волосы под названием lanugo также покрывает кожу в течение 17–20 недель, но она сбрасывается по мере того, как плод продолжает расти. У крайне недоношенных детей иногда наблюдается остаточное лануго.
Однако ограничения пространства ограничивают эти движения и обычно вынуждают растущий плод принимать «позу эмбриона» со скрещенными руками и согнутыми в коленях ногами. Сальные железы покрывают кожу воскообразным защитным веществом, называемым первородной смазкой казеоза , которая защищает и увлажняет кожу и может обеспечивать смазку во время родов. Шелковистые волосы под названием lanugo также покрывает кожу в течение 17–20 недель, но она сбрасывается по мере того, как плод продолжает расти. У крайне недоношенных детей иногда наблюдается остаточное лануго.
21–30 неделя развития характеризуется быстрым набором веса, что важно для поддержания стабильной температуры тела после рождения. Костный мозг полностью берет на себя синтез эритроцитов, а аксоны спинного мозга начинают миелинизироваться или покрываться электроизолирующими глиальными клеточными оболочками, необходимыми для эффективного функционирования нервной системы. (Процесс миелинизации не завершается до подросткового возраста.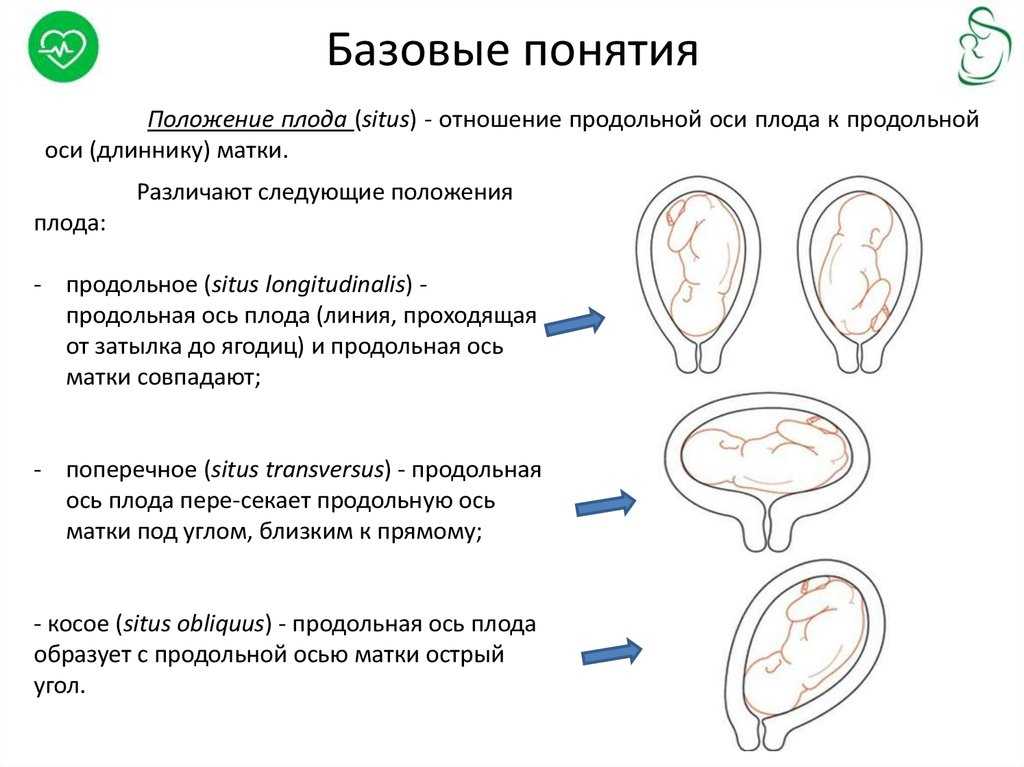 ) В этот период у плода растут ресницы. Веки больше не срастаются и могут открываться и закрываться. Легкие начинают вырабатывать сурфактант, вещество, которое снижает поверхностное натяжение в легких и способствует правильному расширению легких после рождения. Неадекватная выработка сурфактанта у недоношенных новорожденных может привести к респираторному дистресс-синдрому, в результате чего новорожденному может потребоваться заместительная терапия сурфактантом, дополнительный кислород или поддержание в камере постоянного положительного давления в дыхательных путях (CPAP) в течение первых дней или недель жизни. У плодов мужского пола яички опускаются в мошонку ближе к концу этого периода. Плод в возрасте 30 недель имеет размеры 28 см (11 дюймов) от макушки до крестца и демонстрирует приблизительные пропорции тела доношенного новорожденного, но все же он намного стройнее.
) В этот период у плода растут ресницы. Веки больше не срастаются и могут открываться и закрываться. Легкие начинают вырабатывать сурфактант, вещество, которое снижает поверхностное натяжение в легких и способствует правильному расширению легких после рождения. Неадекватная выработка сурфактанта у недоношенных новорожденных может привести к респираторному дистресс-синдрому, в результате чего новорожденному может потребоваться заместительная терапия сурфактантом, дополнительный кислород или поддержание в камере постоянного положительного давления в дыхательных путях (CPAP) в течение первых дней или недель жизни. У плодов мужского пола яички опускаются в мошонку ближе к концу этого периода. Плод в возрасте 30 недель имеет размеры 28 см (11 дюймов) от макушки до крестца и демонстрирует приблизительные пропорции тела доношенного новорожденного, но все же он намного стройнее.
Внешний веб-сайт
Посетите этот сайт, чтобы получить краткую информацию об этапах беременности, переживаемых матерью, и просмотреть этапы развития плода на протяжении всей беременности.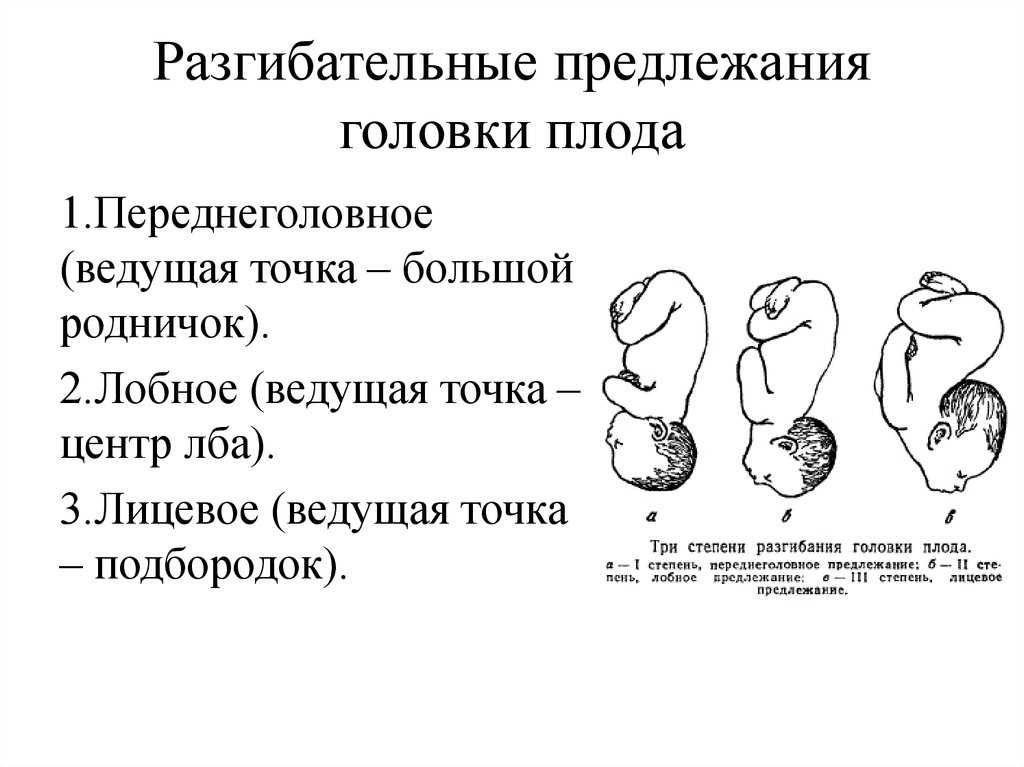 На каком этапе развития плода можно обнаружить регулярное сердцебиение?
На каком этапе развития плода можно обнаружить регулярное сердцебиение?
Плод продолжает откладывать подкожный жир с 31-й недели до рождения. Добавленный жир заполняет гиподерму, и кожа из красной и морщинистой превращается в мягкую и розовую. Лануго выпадает, а ногти растут до кончиков пальцев рук и ног. Непосредственно перед рождением средняя длина от макушки до крестца составляет 35,5–40,5 см (14–16 дюймов), а вес плода составляет примерно 2,5–4 кг (5,5–8,8 фунта). После рождения новорожденный больше не привязан к позе эмбриона, поэтому последующие измерения производятся от головы до пят, а не от макушки до крестца. При рождении средняя длина составляет примерно 51 см (20 дюймов).
Нарушения… Развивающегося плода
На протяжении второй половины беременности в кишечнике плода накапливается смолистый, зеленовато-черный меконий. Первый стул новорожденного почти полностью состоит из мекония; позже они переходят в стул желтого цвета с примесью или слегка желтовато-коричневый, поскольку меконий удаляется и замещается переваренным грудным молоком или смесью соответственно.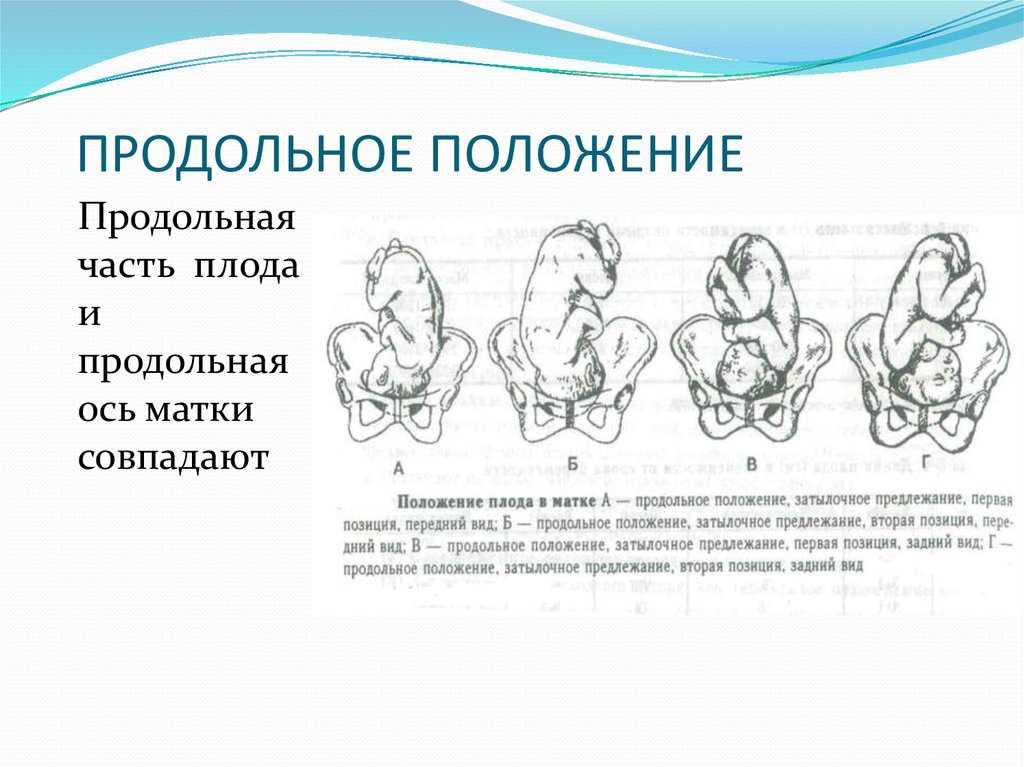 В отличие от этих более поздних стульев, меконий стерилен; в нем нет бактерий, потому что плод находится в стерильной среде и не потреблял грудного молока или смеси. Обычно младенец не выделяет меконий до рождения. Однако в 5–20 процентах случаев родов у плода происходит опорожнение кишечника внутриутробно, что может вызвать серьезные осложнения у новорожденного.
В отличие от этих более поздних стульев, меконий стерилен; в нем нет бактерий, потому что плод находится в стерильной среде и не потреблял грудного молока или смеси. Обычно младенец не выделяет меконий до рождения. Однако в 5–20 процентах случаев родов у плода происходит опорожнение кишечника внутриутробно, что может вызвать серьезные осложнения у новорожденного.
Прохождение мекония в матку сигнализирует о дистрессе плода, особенно о гипоксии плода (т. е. кислородном голодании). Это может быть вызвано злоупотреблением матерью наркотиками (особенно табаком или кокаином), артериальной гипертензией у матери, истощением амниотической жидкости, длительными родами или трудными родами, или дефектом плаценты, препятствующим доставке достаточного количества кислорода к плоду. Отхождение мекония, как правило, является осложнением у доношенных или переношенных новорожденных, потому что оно редко выходит до 34 недель беременности, когда желудочно-кишечная система созрела и надлежащим образом контролируется стимулами нервной системы. Дистресс плода может стимулировать блуждающий нерв, вызывая перистальтику желудочно-кишечного тракта и расслабление анального сфинктера. Примечательно, что гипоксический стресс у плода также вызывает рефлекс дыхания, увеличивая вероятность того, что меконий попадет в легкие плода.
Дистресс плода может стимулировать блуждающий нерв, вызывая перистальтику желудочно-кишечного тракта и расслабление анального сфинктера. Примечательно, что гипоксический стресс у плода также вызывает рефлекс дыхания, увеличивая вероятность того, что меконий попадет в легкие плода.
Хотя меконий является стерильным веществом, он нарушает антибиотические свойства амниотической жидкости и делает новорожденного и мать более уязвимыми к бактериальным инфекциям при рождении и в перинатальный период. В частности, может возникнуть воспаление плодных оболочек, воспаление слизистой оболочки матки или неонатальный сепсис (инфекция у новорожденных). Меконий также раздражает нежную кожу плода и может вызвать сыпь.
Первые признаки выделения мекония у плода обычно появляются только после родов, когда происходит разрыв амниотического мешка. В норме амниотическая жидкость прозрачная и водянистая, но амниотическая жидкость, в которую выделился меконий, окрашена в зеленоватый или желтоватый цвет.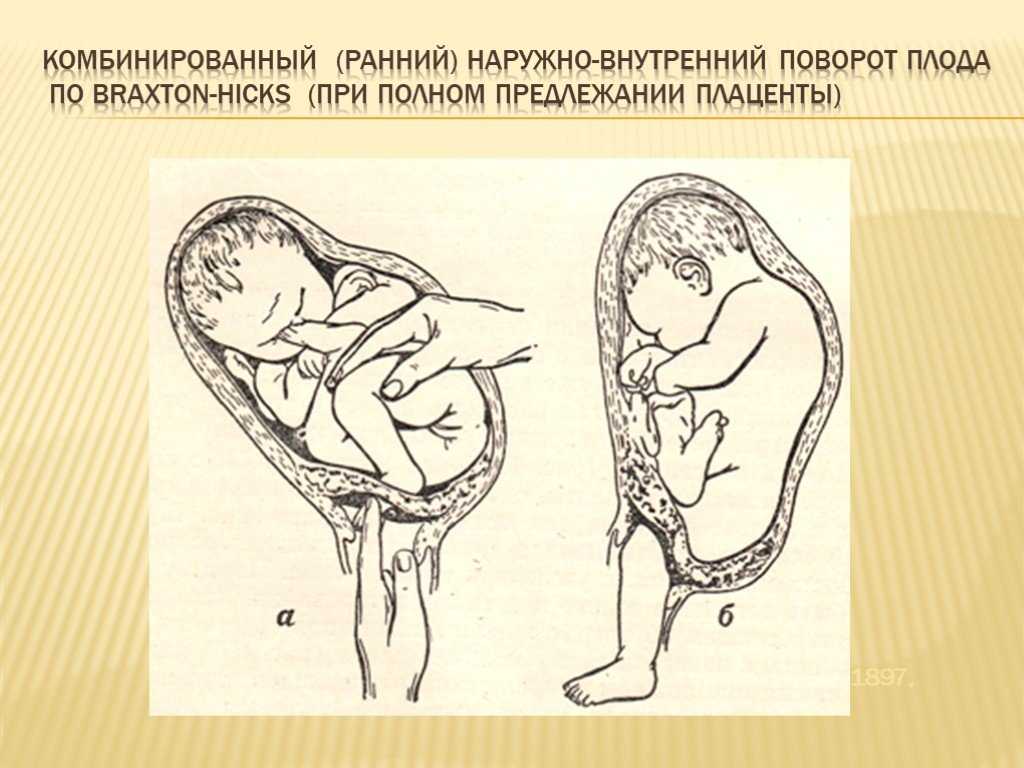 Антибиотики, назначаемые матери, могут снизить частоту материнских бактериальных инфекций, но крайне важно, чтобы меконий был аспирирован у новорожденного до первого вдоха. В этих условиях акушер будет широко аспирировать дыхательные пути младенца, как только появится головка, в то время как остальная часть тела младенца все еще находится внутри родовых путей.
Антибиотики, назначаемые матери, могут снизить частоту материнских бактериальных инфекций, но крайне важно, чтобы меконий был аспирирован у новорожденного до первого вдоха. В этих условиях акушер будет широко аспирировать дыхательные пути младенца, как только появится головка, в то время как остальная часть тела младенца все еще находится внутри родовых путей.
Аспирация мекония при первом вдохе может привести к затрудненному дыханию, бочкообразной форме грудной клетки или низкой оценке по шкале Апгар. Акушер может идентифицировать аспирацию мекония, прослушивая легкие с помощью стетоскопа на наличие грубого хрипа. Анализ газов крови и рентген грудной клетки младенца могут подтвердить аспирацию мекония. Вдыхание мекония после рождения может привести к закупорке дыхательных путей новорожденного, что приведет к альвеолярному коллапсу, нарушить функцию сурфактанта, удаляя его из легких, или вызвать воспаление легких или гипертензию. Любое из этих осложнений сделает новорожденного гораздо более уязвимым для легочной инфекции, включая пневмонию.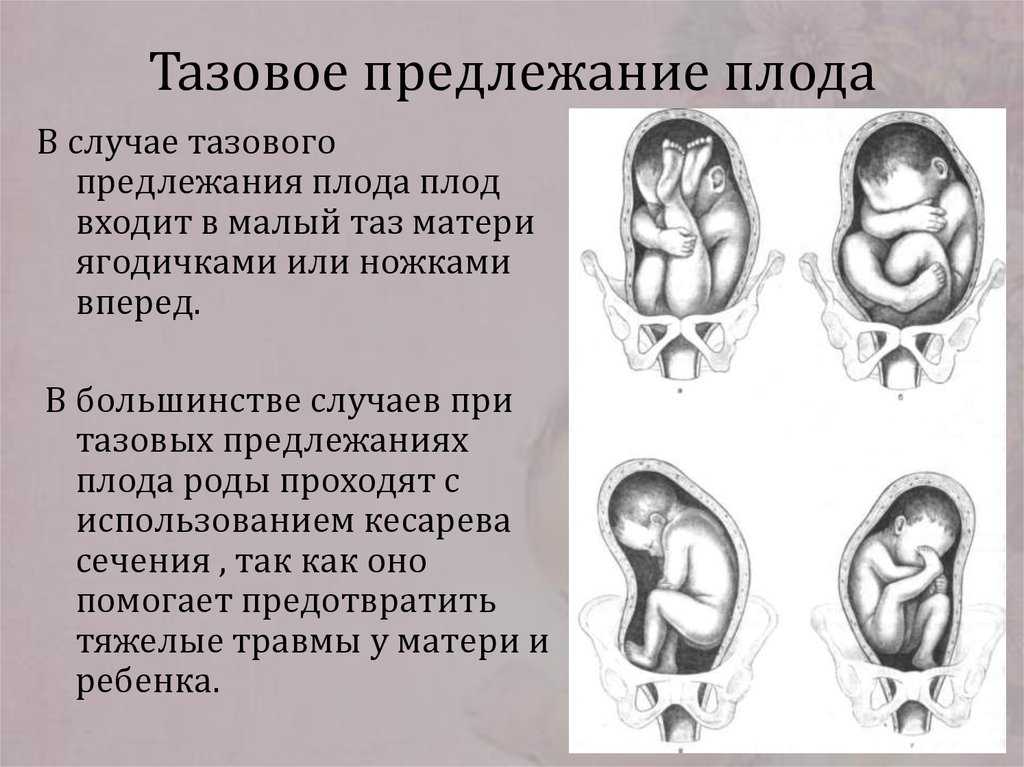
Обзор главы
Плодный период длится с девятой недели развития до рождения. В этот период происходит дифференциация мужских и женских половых желез. Кровеносная система плода становится гораздо более специализированной и эффективной, чем ее эмбриональный аналог. Он включает в себя три шунта — венозный проток, овальное отверстие и артериальный проток, — которые позволяют обходить полуфункциональную печень и легочный контур до родов. Мозг продолжает расти, и его структуры дифференцируются. Черты лица развиваются, тело удлиняется, скелет окостеневает. В утробе матери развивающийся плод двигается, моргает, практикует сосание и циркулирует амниотическую жидкость. Плод вырастает из эмбриона размером примерно 3,3 см (1,3 дюйма) и весом 7 г (0,25 унции) до младенца размером примерно 51 см (20 дюймов) и весом в среднем примерно 3,4 кг (7,5 фунта). Эмбриональные структуры органов, которые были примитивными и нефункциональными, развиваются до такой степени, что новорожденный может выжить во внешнем мире.
Глоссарий
- артериальный проток
- шунт в легочном стволе, который отводит насыщенную кислородом кровь обратно в аорту
- венозный проток
- шунт, который заставляет насыщенную кислородом кровь обходить печень плода на пути к нижней полой вене
- овальное отверстие
- шунт, который напрямую соединяет правое и левое предсердия и помогает отводить обогащенную кислородом кровь из легочного контура плода
- лануго
- шелковистых волосков, покрывающих плод; сбрасывают позже в период внутриутробного развития
- меконий
- выделения плода, состоящие из проглоченных амниотической жидкости, клеточного дебриса, слизи и желчи
- Ускоритель 90 157 движений плода, достаточно сильных, чтобы их могла почувствовать мать 90 160
- шунт
- короткий путь кровообращения, направляющий поток крови из одной области в другую
- первородная смазка казеозная
- воскообразное сыроподобное вещество, защищающее нежную кожу плода до рождения
Лицензия
Анатомия и физиология Линдси М.


 Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.
Это упражнение противопоказано женщинам с предлежанием плаценты или имеющим рубец на матке. Его суть заключается в том, чтобы приподнять таз и положить под него мягкий валик. В таком положении нужно провести 10-15 минут.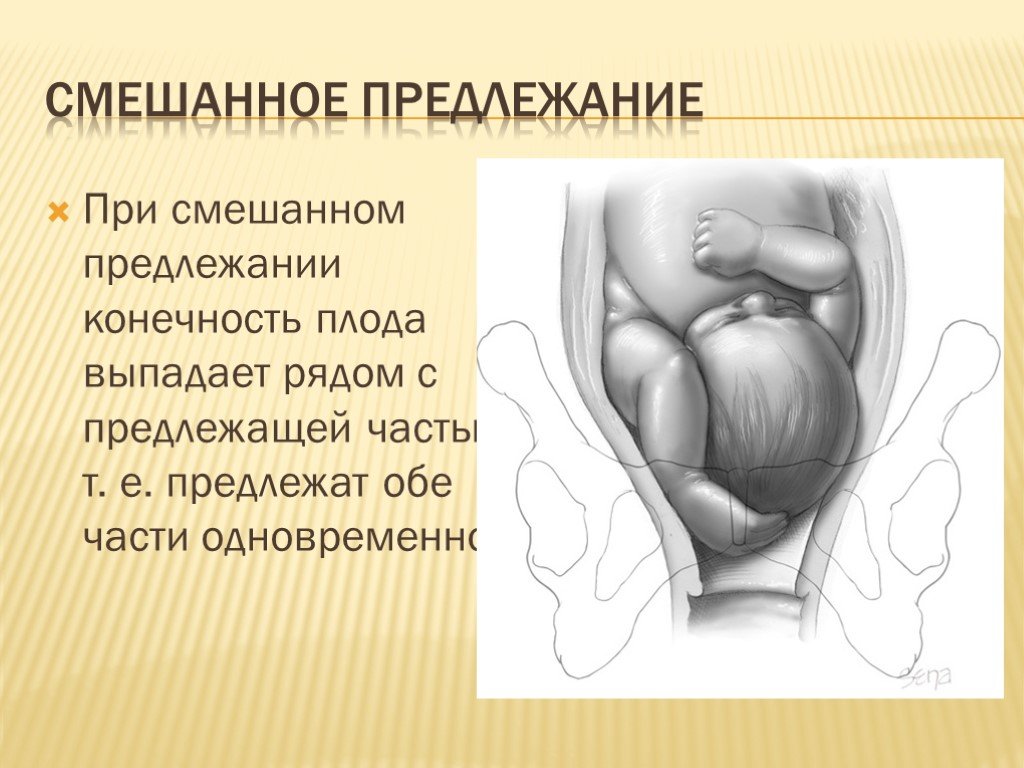
 [Бесплатная статья PMC: PMC4278353] [PubMed: 23290997]
[Бесплатная статья PMC: PMC4278353] [PubMed: 23290997] Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]
Е., Мэддокс Ю.Т., Спонг С.Ю. Проект «Человеческая плацента»: структура, развитие и функция плаценты в режиме реального времени. Плацента. 2014 май; 35(5):303-4. [Бесплатная статья PMC: PMC3999347] [PubMed: 24661567]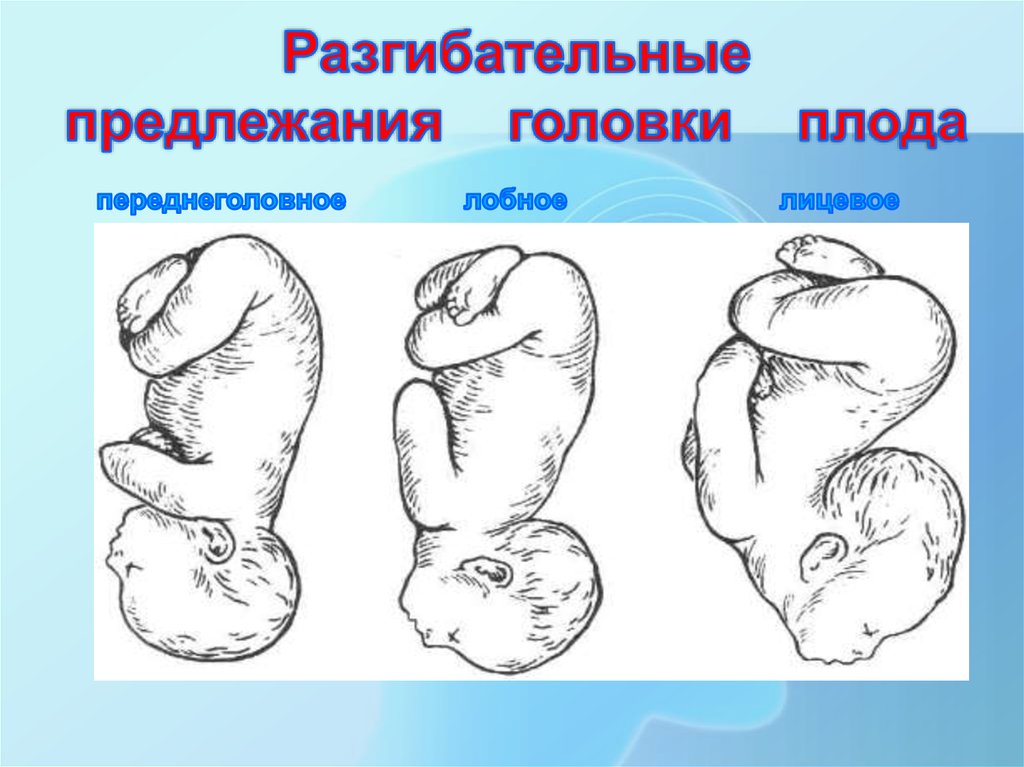 Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987]
Best Pract Res Clin Obstet Gynaecol. 2014 июль; 28 (5): 621-36. [В паблике: 24841987] [PubMed: 29489954]
[PubMed: 29489954]