возбудитель (Bordetella pertussis), эпидемиология заболевания. Фото
Коклюш: возбудитель (Bordetella pertussis), эпидемиология заболевания. ФотоСтатьи раздела «Коклюш»
Возбудителем коклюша является бактерия Bordetella pertussis, которая содержит целый ряд компонентов, способных при взаимодействии с организмом человека привести к развитию патологических процессов. Коклюш является острым инфекционным заболеванием, которое передается воздушно-капельным путем.
Болезнь протекает с явлениями судорожного приступообразного кашля и поражением бронхолегочной и центральной нервной систем. Подвержены заболеванию, в основном, дети раннего возраста.
Коклюш известен с давних времен. Гийом де Байю впервые описал заболевание в 1578 году после того, как наблюдал эпидемию заболевания в Париже. Его полное описание сделал Sydengam еще в XVIII столетии. В 1847 заболевание было описано отечественным ученым С. Ф. Хотовицким. В 1906 году Bordet и Gengou открыли возбудитель коклюша. Позднее была создана вакцина, что позволило значительно снизить заболеваемость и ликвидировать возникновение эпидемий.
Коклюш сегодня остается серьезной проблемой для всего мира. От него ежегодно заболевает около 60 млн. человек во всем мире. Около 1 млн. умирает. В основном это дети до 1-го года жизни.
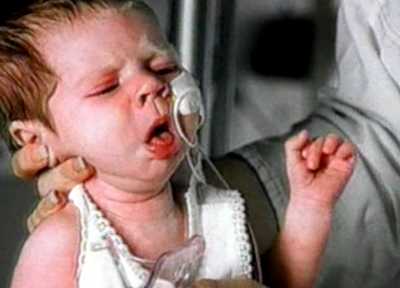
Рис. 1. На фото приступ кашля у ребенка, больного коклюшем. Судорожный приступообразный кашель и длительное течение заболевания причиняют ребенку большие страдания и приводят в отчаяние его родителей.
Активная иммунизация детского населения, смена вирулентного токсического штамма возбудителя коклюша менее вирулентным, совершенство этиотропной и патогенетической видов лечения привели к значительному снижению заболеваемости. В РФ летальность от коклюша составляет сотые доли процента, отчего этот показатель в структуре общей смертности от инфекционных заболеваний практически потерял какое-либо значение.
На сохранение заболеваемости сегодня оказывает влияние:
- низкий уровень привитых от коклюша детей в возрасте до 1-го года, причиной чему являются медицинские отводы и отказы родителей;
- ослабление иммунитета после вакцинации у школьников;
- дефекты иммунизации;
- по данным зарубежных исследователей коклюш выявляется у 26% взрослых с длительным кашлем, под маской которого у них протекает это заболевание;
- несвоевременные противоэпидемические мероприятия, что связано с поздней диагностикой заболевания, чему способствуют трудности диагностики стертых форм заболевания и сниженная настороженность врачей.
Эпидемическому распространению коклюша, помимо высокого уровня восприимчивости детского населения, способствуют неблагоприятные жилищно-бытовые условия (например, скученность), неудовлетворительное состояние профилактической работы в детских организованных коллективах.
Возбудитель коклюша
Возбудителем коклюша является бактерия Bordetella pertussis (Haemophilus pertussis, палочка Борде-Жангу, коклюшная палочка), которая была открыта в 1906 году Bordet и Gengou в 1906-1908 гг. и названная в честь этих ученых.
Бортеделлы являются представителями рода Bordetella и подразделяются на несколько видов, один из которых является Bordetella pertussis. Бордетелла вызывает заболевание коклюшем, протекающим с поражением дыхательного тракта и сопровождающегося приступообразным спазматическим кашлем.
Bordetella parapertussis вызывает коклюшеподобное заболевание паракоклюш.
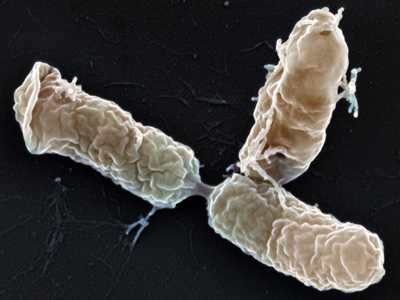
Рис. 2. На фото возбудители коклюша — бактерии Bordetella pertussis.
- Человек является единственным носителем возбудителей коклюша.
- Возбудители коклюша аэробы. Они живут и развиваются только в условиях наличия атмосферного кислорода.
- Bordetella pertussis является гемоглобинофильной палочкой. Бактерии хорошо культивируются на средах, которые обогащены кровью.
- Коклюшные палочки являются грамотрицательными. Окрашиваются по Граму в розовый или красный цвет.
- Коклюшная палочка неподвижна, по размеру напоминает короткую палочку коковидной формы, концы закруглены, длина составляет 0,5 — 2 мкм, не образуют спор, в мазках располагаются отдельно, реже — попарно, образуют капсулу, обеспечивающую защиту микроба от фагоцитоза.
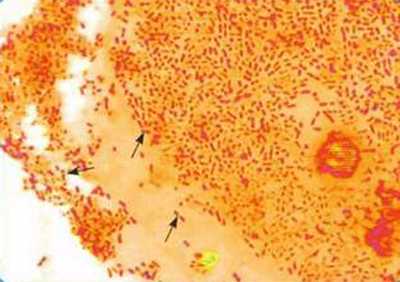
Рис. 3. На фото бактерии Bordetella pertussis розового цвета (окраска по Граму).
Устойчивость бактерий во внешней среде
Bordetella pertussis весьма чувствительна к факторам внешней среды и дезинфицирующим средствам, однако сохраняется в течение нескольких часов в сухой мокроте. Воздействие температуры 56о в течение 15 минут, прямого солнечного света в течение часа и ультрафиолетовое излучение убивают бактерии. Bordetella pertussis проявляют чувствительность к воздействию целого ряда антибиотиков. Эритромицин, левомицетин, стрептомицин и антибиотики тетрациклиновой группы широко применяются для лечения коклюша.
Культивирование возбудителей коклюша
Бордетеллы весьма прихотливы. Они медленно растут только на специальных средах — казеиново-угольной среде или картофельно-глицериновом агаре. Колонии появляются после посева спустя 48 — 72 часа. Они круглые, мелкие, влажные, с перламутровым блеском (напоминают капельки ртути). При росте на средах с добавлением крови вокруг колоний появляется зона гемолиза.
Рост бордетелл подавляется другой микрофлорой, поэтому в питательную среду в настоящее время добавляется антибиотик.
Биохимическая характеристика Bordetella pertussis
Палочки коклюша не разлагают сахара и спирты, не образуют индола, не редуцируют нитраты в нитриты, не продуцируют уреазу — фермент разлагающий мочевую кислоту до аммиака и двуокиси углерода.
Рис. 4. На фото колонии Bordetella pertussis. Они круглые, мелкие, влажные, с перламутровым блеском, напоминают капельки ртути.
к содержанию ↑Антигены Bordetella pertussis
Возбудители коклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Антигенная структура бактерий сложная и сегодня еще недостаточно изучена. Выделяют антигены родовые и антигены видовые.
К ним относятся:
- Агглютиноген. Агглютиноген (антиген), который вызывает образование в организме инфицированного человека агглютининов (антител). При наличии антител в организме, что происходит у переболевших или вакцинированных от коклюша детей, кожная проба становиться положительной. А по реакции агглютинации (склеивании бактерий антителами) можно дифференцировать виды Bordetella pertussis и определять их антигенные варианты.
Коклюшная палочка имеет специфический О-антиген (соматический антиген), который представлен липополисахаридом клеточной стенки, состоящий из 14 компонентов. Против О-Аг организм инфицированного вырабатывает антитела, что используется в серологической диагностике заболевания.
- Коклюшный токсин. Коклюшный токсин способствует выработке антител (антитоксинов). Возможно, именно благодаря ему, в организме ребенка, переболевшего коклюшем, сохраняется длительный иммунитет.
- Гемагглютинин. Антитела, вырабатываемые на гемагглютинин способны «склеивать» эритроциты крови. С помощью реакции агглютинации определяют вид возбудителя.
- Защитный антиген. Защитный антиген обуславливает невосприимчивость человека к инфекции.
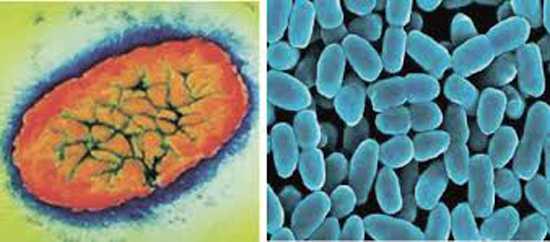
Рис. 5. Возбудитель коклюша.
к содержанию ↑Факторы вирулентности бактерий Bordetella pertussis
Бактериальная клетка возбудителей коклюша содержит целый ряд компонентов, способных при взаимодействии с организмом человека привести к развитию патологических процессов. К ним относятся:
- Коклюшный токсин.
- Филаментозный гемагглютинин.
- Протективные агглютиногены.
- Аденилатциклазный токсин.
- Трахеальный цитотоксин.
- Дермонекротоксин.
- Белок наружной мембраны.
- Эндотоксин (липосахарид).
- Гистаминсенсибилизирующий фактор.
- Термолабильный экзотоксин (коклюшный токсин, пертусиген, «лимфоцитозстимулирующий фактор», «гистаминсенсибилизирующий фактор»).
Коклюшный токсин определяет клиническую картину заболевания — спазм бронхов, генерализованный спазм сосудов с последующим повышением артериального давления. Под воздействием коклюшного токсина в клетках тканей инфицированного ребенка всегда отмечается повышение уровня цАМФ (циклический аденозинмонофосфат). ЦАМФ участвует в целом ряде регуляторных процессов. По мере нарастания его концентрации в клетках блокируется подвижность и поглотительная способность макрофагов.
Под воздействием коклюшного токсина в организме инфицированного человека увеличивается количество лимфоцитов, стимулируется выработка инсулина.
Коклюшный токсин оказывает нейротоксическое действие, поражая кашлевые центры, нервные окончания бронхов, воздействуя на кашлевой и дыхательный центры, расположенные в продолговатом мозгу, тем самым формируя порочный круг патологического кашля.
Коклюшный токсин приводит к развитию гиперчувствительности к серотонину и гистамину, вследствие чего у экспериментальных животных развивается анафилактический шок.
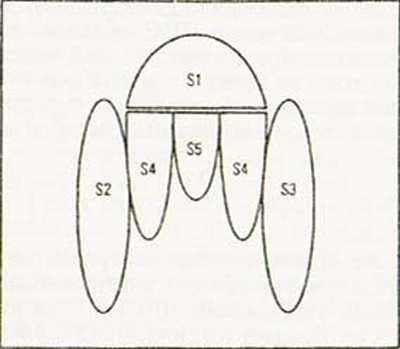
Рис. 6. Схема структуры коклюшного токсина. Субъединица А или S1 обладает ферментативной активностью. Олигомер В (субъединицы S2 — S5) связываясь с клеткой-мишенью способствует проникновению субъединицы S1 в клетку.
Термостабильный эндотоксин (липополисахарид)
Эндотоксины выделяются в кровь после разрушения бактерий. Термостабильный эндотоксин является компонентом наружной мембраны возбудителя коклюша. Состоит из 3-х ковалентно-связанных компонентов: липида А, центрального олигосахарида и О-антигена.
Липид А и вызывает тяжелые токсические поражения, нередко заканчивающиеся токсическим шоком.
Центральный олигосахарид вызывает более легкие токсические поражения.
О-антиген (соматический антиген) состоит из сахаров. Их протяженность влияет на проникновение гидрофобных антибиотиков внутрь бактериальной клетки. Против О-Аг организм инфицированного вырабатывает антитела, что используется в серологической диагностике заболевания.
Филаментозный гемагглютинин (фактор адгезии)
Филаментозный гемагглютинин является одним из компонентов наружной оболочки бактериальной клетки. Способствует прикреплению микроорганизмов к эпителиальным клеткам дыхательных путей.
Микроворсинки бактерий (пили, фимбрии)
Микроворсинки, покрывающие Bordetella pertussis, способствуют слипанию бактерий с мерцательным эпителием дыхательных путей. Некоторые антигены ворсинок способствуют образованию защитных антител. Такие антитела являются обязательным компонентом противококлюшных вакцин.
Пертактин и волокнистый гемагглютинин
Пертактин и волокнистый гемагглютинин способствуют слипанию бактерий с мерцательным эпителием дыхательных путей.
Аденидадциклаза
Аденидадциклаза подавляет активность фагоцитов и тормозит миграцию моноцитов. Аденидадциклаза способствует образованию защитных антител. Такие антитела являются обязательным компонентом вакцин против коклюша.
Дерматонекротоксин
Дерматонекротоксин и цитотоксин повреждают ткани. В зоне повреждения формируется кровоизлияние. Усиливающийся кровоток способствует притоку необходимых возбудителям питательных веществ и облегчению всасывания коклюшного токсина.
Цитотоксин (трахеальный токсин)
Трахеальный токсин разрушает реснички клеток дыхательного эпителия, в результате чего бронхиальная жидкость застаивается, раздражая кашлевые центры.
Гистамин-сенсибилизирующий фактор
Гистамин-сенсибилизирующий фактор повышает восприимчивость тканей к повреждающему действию гистамина.
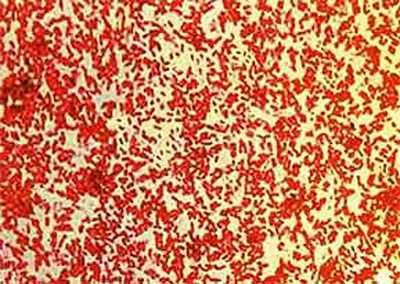
Рис. 7. На фото возбудители коклюша (микроскопия, окраска по Граму).
к содержанию ↑Эпидемиология коклюша
Коклюш является типичной воздушно-капельной инфекцией. На эпидемиологию заболевания оказывают влияние высокая восприимчивость человека к заболеванию, относительно высокая частота стертых форм, трудности диагностики в начальном периоде, пожизненный постинфекционный иммунитет и высокая чувствительность бактерий к факторам внешней среды.
Источник инфекции
Человек является единственным носителем возбудителей коклюша. Опасность представляют больные люди и бактерионосители.
- 90 — 100% больных представляют опасность для окружающих с конца инкубационного периода и весь период клинических проявлений заболевания. К концу 4-й недели спазматического периода опасность для окружающих представляют лишь 10% больных.
- Среди всех заболевших больные стертыми формами составляют 10 — 50%. Они представляют большую опасность для организованных детей.
- Последние годы все чаще регистрируются случаи заражения от взрослых.
- Носители Bordetella pertussis особой опасности не представляют. Бактерионосительство у них, как правило, кратковременное. К тому же отсутствие кашля значительно снижается выделение возбудителей во внешнюю среду.
- Существенно сокращает сроки выделения возбудителей коклюша антибиотикотерапия.
Как передается коклюш?
Возбудители коклюша передаются воздушно-капельным путем. Массивность выделения Bordetella pertussis отмечается с конца инкубационного периода до окончания периода острого проявления заболевания. Радиус распространения инфекции ограничен 2-я метрами. Нестойкость возбудителя во внешней среде является препятствием для распространения инфекции через предметы быта.
Восприимчивость к инфекции
Восприимчивость к инфекции при коклюше высокая. Индекс контагиозности при коклюше составляет 0,7 — 1,0. Это значит, что коклюшем заболевают 70 — 100 лиц из ста, которые ранее не болели и не прививались от заболевания и находились в тесном контакте с больными.
Наиболее подвержены заболеванию дети первых дней и первого года жизни. Восприимчивость к коклюшу утрачивается после перенесенного заболевания.
Восприимчивость к коклюшу резко ослабевает после проведенной иммунизации, но с годами нарастает, что требует проведения ревакцинации. Иммунизированные дети заболеть коклюшем могут, но заболевание у них протекает в легкой форме.
В редких случаях повторно заболевают коклюшем лица пожилого возраста. Летальность от коклюша крайне низка и составляет 0,04%.
Рис. 8. Наиболее подвержены заболеванию коклюшем дети первых дней жизни.
Сезонность распространения инфекции
Коклюшная инфекция распространяется в осеннее-зимний период. Заболевания начинают регистрироваться с сентября месяца. Период регистрации коклюша длится 8 месяцев. Пик заболеваемости приходится на декабрь-январь месяцы.
Вспышки коклюша в детских учреждениях
Вспышки коклюша в детских учреждениях возникают при заносах инфекции детьми, коклюш у которых протекает в стертой форме, либо детьми, находящимися в катаральном периоде заболевания.
Предупреждает дальнейшее распространение инфекции ранняя изоляция первого заболевшего ребенка.
Вспышка коклюша в детских коллективах развивается медленно. После первого заболевшего новые случаи заболевания регистрируются у 1 — 3 детей каждые 2 — 10 дней.
Иногда длительность периода, когда не регистрируются заболевшие дети, превышает две недели — длительность инкубационного периода. После чего новая вспышка бывает более жестокой, чем предыдущая.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Коклюш»Самое популярноеВысокий уровень восприимчивости к коклюшу детей младшего возраста, неблагоприятные жилищно-бытовые условия и недостаточная профилактическая работа в детских коллективах способствуют распространению заболевания.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Коклюш: фото, симптомы, лечение коклюша

Коклюш представляет собой острую инфекционную патологию, вызванную паразитированием специфической бактерии в дыхательных путях человека и характеризующуюся приступами выраженного сухого кашля. Случаи этой инфекции регистрируются повсеместно, чаще ее развитию подвержены дети, особенно в возрасте 3-6 лет. На сегодняшний день заболеваемость коклюшем сведена практически к минимуму, благодаря прививкам, введенным в обязательный календарь вакцинации человека в большинстве стран мира.
Причины
К развитию коклюша приводит бактерия – Bordetella pertussis, которая имеет палочковидную форму, небольшие размеры. Эта бактерия не образует споры и капсулу, поэтому является неустойчивой во внешней среде и погибает в ней в течение нескольких часов. Основной особенностью бактерии возбудителя коклюша является выработка ряда биологически активных веществ, которые определяют характерное течение заболевания:
 Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.
Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.- Агглютиногены – специфические соединения на поверхности бактериальной клетки, которые способствуют ее адгезии (прикрепление) к слизистой оболочке дыхательных путей.
- Аденилатциклазный токсин – блокирует ряд ферментативных систем клеток эпителия дыхательной системы, это соединение определяет вирулентность (способность приводить к развитию заболевания) подвидов бактерии коклюша.
- Трахеальный цитотоксин – специфическое белковое соединение, которое приводит к разрушению клеток эпителия трахеи и бронхов с их последующим слущиванием.
- Гемолизин – бактериальный токсин, который способен вызывать гибель эритроцитов, принимает основное участие в развитии воспалительной реакции в области паразитирования бактерий коклюша в дыхательных путях.
- Эндотоксин – липополисахарид, который выделяется при гибели бактериальной клетки и вызывает развитие общей интоксикации организма.
- Гистаминсенсибилизирующий фактор – вещество, приводящее к активизации аллергических реакций при развитии коклюшной инфекции.
Все эти вещества и соединения определяют патогенность (способность приводить к развитию заболевания) возбудителя коклюша.
Эпидемиология
Коклюш относится к антропонозным инфекциям. Основным резервуаром возбудителя в природе и источником инфекции является организм человека. В эпидемиологическом отношении, более опасными являются люди с атипической формой течения инфекции, при которой нет специфической симптоматики, человек не изолируется и продолжает активно выделять возбудителя в окружающую среду. Бактерия коклюша является высококонтагиозным возбудителем, что означает ее способность к быстрому распространению и заражению большое количество людей. Эта эпидемиологическая особенность особенно часто может являться причиной эпидемии в детских организованных коллективах (садик, школа). Индекс контагиозности бордетеллы достигает 75-100% — то есть при наличии источника инфекции, контактный человек (при условии отсутствия иммунитета) заболевает в 100% случаев. Заболеваемость коклюша более высокой является в детском возрасте (3-6 лет), с осенне-зимней сезонностью и периодичным повышением уровня заболеваемости с периодичностью в 2-4 года. Путь передачи инфекции воздушно-капельный – бактерия выделяется от больного человека или бактерионосителя (зараженный человек, без клинических проявлений коклюша) в окружающую среду во время кашля с мельчайшими капельками мокроты, которые определенное время (до нескольких часов) находятся в воздухе во взвешенном состоянии. При вдыхании такого воздуха, бордетеллы попадают в дыхательные пути здорового человека и приводят к его заражению.
Механизм развития коклюша
Входными воротами (место проникновения в организм) инфекции является слизистая верхних дыхательных путей. Бактерии прикрепляются к эпителиоцитам (поверхностные клетки слизистой оболочки) и в дальнейшем по бронхам спускаются в нижние отделы дыхательных путей, где размножаются с выделением токсинов и продуктов жизнедеятельности. Основным в патогенезе инфекционного процесса и заболевания фактором является экзогенный коклюшный токсин, который обуславливает развитие в организме ряда реакций:
 Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.
Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.- Угнетение функциональной активности иммунной системы (вторичный иммунодефицит) – токсины бактерий коклюша в первую очередь угнетают клеточное звено иммунитета (Т-лимфоциты).
- Постоянное раздражение нервных окончаний слизистой дыхательных путей, являющихся первичным звеном кашлевого рефлекса – это раздражение приводит к формированию в кашлевом центре продолговатого мозга стойкого доминантного очага возбуждения, который вызывает развитие характерного кашля.
Основной особенностью патогенеза коклюша является развитие доминантного очага возбуждения в кашлевом центре, который характеризуется такими признаками:
- Суммация – развитие кашля при воздействии на слизистую дыхательных путей даже незначительных раздражителей (сухой воздух).
- Ответ кашлевого центра на раздражители, которые являются не специфическими – приступ кашля может развиваться в результате воздействия громкого звука, тактильное или болевое раздражение кожи;
- Иррадиация (распространение) нервного импульса в соседние центры головного мозга – сосудодвигательный (повышение артериального давления), рвотный (развитие рвоты) и скелетный (появление судорог) центр на высоте приступа кашля.
- Стойкость возбуждения – сохранение очага в кашлевом центре после освобождения организма от бактерий коклюша.
- Возможность перехода в состояние парабиоза – запредельное возбуждение в кашлевом центре приводит к прекращению формированию импульсов в дыхательном центре, что объясняет случаи остановки дыхания у детей на высоте приступа кашля.
Патогенез коклюша, связанный в первую очередь с воздействием коклюшного токсина на организм человека, определяет клинические проявления заболевания.
Симптомы коклюша
В зависимости от наличия и выраженности характерных симптомов, выделяют типичную и атипичную форму коклюша. Для клинического течения коклюша характерно наличие периодов, которые отличаются своими проявлениями. К ним относятся:
- Инкубационный период.
- Предсудорожный период.
- Период приступов судорожного кашля.
- Период обратного развития симптомов.
- Период реконвалесценции (выздоровление).
Инкубационный период
Это период времени от момента заражения человека коклюшем, до появления первых симптомов заболевания. Его длительность при этом составляет от 3 до 14 дней (в среднем около недели). В инкубационном периоде практически нет никакой симптоматики заболевания, человек чувствует себя нормально и не предъявляет никаких жалоб.
Предсудорожный период
Период приступообразного судорожного кашля
Это клинический и патогенетический разгар заболевания, при котором формируется доминантный очаг возбуждения в кашлевом центре продолговатого мозга. Основным проявлением этого периода является развитие приступа кашля, который имеет несколько основных характерных особенностей:
 Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.
Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.- Отхождения большого количества вязкой прозрачной мокроты по окончанию приступа кашля. Иногда приступ судорожного кашля заканчивается рвотой (результат иррадиации очага возбуждения на рвотный центр продолговатого мозга).
- Развитию приступа обычно предшествует аура, которая сопровождается чувством беспокойства, страха, чиханием или першением в горле.
- Во время приступа кашля, человек имеет характерный внешний вид – покраснение лица с его последующим цианозом (синюшный цвет вследствие ухудшения оттока венозной крови), набухание яремных вен, высовывание языка во время кашля во всю его длину, кончик языка при этом подымается кверху.
- Надрыв или язвочка уздечки языка – характерный только для коклюша (патогномоничный) симптом.
Длительность приступа кашля при коклюше составляет 2-4 минуты, по мере развития патологии, длительность приступа может быть большей. В межприступный период лицо человека становится одутловатым, вследствие отека его тканей, кожа становится бледной с синюшностью вокруг рта. На склерах могут развиваться небольшие кровоизлияния в виде красных пятен. Длительность периода судорожного приступообразного кашля составляет от 2-3 до 6-8 недель, в зависимости от тяжести течения коклюша. Количество и длительность приступов судорожного кашля увеличиваются при тяжелом течении патологии до 25-30 раз в сутки.
Период обратного развития коклюша
Этот период еще называется ранней реконвалесценцией (выздоровление). Он длится от 2 до 6 недель. При этом постепенно частота и длительность приступов судорожного кашля уменьшаются. Сам приступ протекает легче, также улучшается общее состояние и самочувствие человека.
Период реконвалесценции (выздоровление)
Это самый длительный период в клиническом течении коклюша, который продолжается от 2 месяцев до полугода. В это время кашель практически отсутствует, но возможно периодическое возвращение приступов судорожного кашля, вследствие сохранения самого очага возбуждения в кашлевом центре продолговатого мозга.
Симптомы атипичной формы коклюша
Атипичная форма коклюша характеризуется неспецифической симптоматикой заболевания или ее отсутствием. В зависимости от этого выделяют несколько видов атипичной формы коклюша:
 Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.
Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.- Стертая форма – на протяжении всей болезни присутствует сухой сильный кашель, но развитие судорожных его приступов отсутствует.
- Бессимптомная форма – характеризуется полным отсутствием или минимальным развитием кашля во время течения всех периодов коклюша.
- Транзиторное бактерионосительство – попадание в верхние дыхательные пути бактерий без развития заболевания и их последующим уничтожением посредством иммунной системы.
Развитие атипичной формы коклюша характерно для привитых от коклюша людей, при попадании в легочную систему значительного количества возбудителя коклюша.
Диагностика
Диагноз коклюша выставляется только на основании позитивного результата специфического исследования, которое включает:
- Бактериологическое исследование методом посева материала на питательную среду с последующим выращиванием и идентификацией возбудителя.
- Серологическая диагностика, основанная на определении увеличения титра антител к бактериям коклюша с помощью реакции агглютинации (РА) или иммуноферментного анализа (ИФА).
Для определения структурных изменений и наличия гипоксии (недостаточное поступление кислорода в кровь и ткани организма), применяются дополнительные инструментальные и лабораторные методики исследования:
- Рентгенография легких или их компьютерная томография.
- Определение насыщенности крови кислородом (определение наличия гипоксии).
- Общие анализы крови и мочи.
- Биохимический анализ крови.
Такие методы диагностики позволяют оценить степень структурных и функциональных нарушений в организме, которые помогут определиться с дальнейшей тактикой лечения.
Осложнения коклюша
Коклюш представляет собой патологи с тяжелым течением и развитием ряда специфических и неспецифических осложнений, которые чаще развиваются при тяжелой форме патологии с частыми и длительными приступами судорожного кашля. К специфическим, связанным непосредственно с патогенезом коклюша, осложнениям относятся:
- Эмфизема легких – характеризуется растяжением альвеол вследствие кашля и их повышенной воздушностью.
- Эмфизема средостенья или подкожной клетчатки в области грудной клетки – результат разрыва участка дыхательных путей с накоплением воздуха в тканях.
- Выраженное нарушение дыхания с его задержкой до 30 сек или остановкой (апноэ) на период времени более 30 сек.
- Кровотечения из носа, кровоизлияния в кожу лица и головы, склеру глаз, головной и спинной мозг – могут развиваться вследствие нарушения оттока крови из верхней половины тела во время приступа судорожного кашля.
- Грыжи передней стенки живота (пупочная, паховая грыжи) или выпадение прямой кишки, связанные с повышением внутрибрюшного давления во время кашля.
Неспецифические осложнения коклюша развиваются вследствие присоединения вторичной бактериальной инфекции на фоне снижения функциональной активности иммунной системы. При этом может развиваться пневмония (воспаление легких), бронхит, трахеит, ангина, лимфаденит (инфекционный процесс в лимфатических узлах) или отит (воспаление среднего уха). Также даже без развития осложнений, после перенесенного коклюша, могут оставаться резидуальные (остаточные явления) в виде хронического бронхита или пневмонии, различных расстройств речи, у детей может развиваться энурез (ночное недержание мочи), нарушения зрения и слуха, параличи отдельных групп мышц.
Лечение коклюша
При тяжелом и среднетяжелом течении заболевания, лечение коклюша проводится только в условиях медицинского стационара, в котором есть возможность обеспечить минимальное воздействие различных факторов, провоцирующих развитие приступа судорожного кашля. Также госпитализации подлежат дети из организованных коллективов для профилактики распространения инфекции. Терапия коклюша включает несколько обязательных групп терапевтических мероприятий – щадящий режим, этиотропная терапия, патогенетическая и симптоматическая терапия.
Щадящий режим и общие мероприятия
Во время лечения проводится ограничение воздействия на организм факторов, которые могут спровоцировать приступ судорожного кашля – шум, резкие звуки, сухой воздух, эмоциональное напряжение. Также общие рекомендации включают диету, богатую белками, углеводами и витаминами. Прием жирной пищи не рекомендуется. Обязательно в помещении поддерживается относительная влажность воздуха на уровне 60%.
Этиотропная терапия
Эта терапия направлена на уничтожение возбудителя коклюша, для чего с первых дней после установления диагноза назначаются антибиотики группы макролидов (азитромицин, рокситромицин) или полусинтетических пенициллинов (амоксициллин). Курс антибиотикотерапии составляет около 7-10 дней. В случае тяжелого течения заболевания с частыми приступами кашля и рвотой, антибиотики вводятся в организм парентерально – внутримышечно или внутривенно в виде инъекций.
Патогенетическая терапия
Основная группа лечебных мероприятий, которые проводятся с целью снижения выраженности очага возбуждения в кашлевом центре продолговатого мозга. Используются лекарственные средства группы нейролептиков (аминазин) и противосудорожные препараты (седуксен, фенобарбитал) в возрастных дозировках. Дополнительно используются противокашлевые препараты группы (пертуссин, пакселадин), спазмолитики (но-шпа). В патогенетическую терапию включают дегидратацию (выведение жидкости из организма) для снижения отеков (фуросемид).
Симптоматическая терапия
Это дополнительное лечение, которое уменьшает выраженность основных проявлений патологии. Оно включает отсасывание слизи из верхних дыхательных путей, аэрозолетерапию, дыхание увлажненным воздухом, оксигенотерапия (дыхание воздухом, насыщенным увлажненным кислородом). Для профилактики вторичной бактериальной инфекции используются иммуномодуляторы (метацил, нуклеинат натрия, элеутерококк).
Профилактика
Попадание в организм антигенов бактерий коклюша вызывает формирование стойкого иммунитета (последующая невосприимчивость к повторному заражению). Поэтому для профилактики заболевания практически во всех странах введена обязательная вакцинация от коклюша (введение антигенов бактериальной стенки в организм, с целью вызвать формирование иммунитета). Прививка от коклюша выполняется несколько раз в жизни, дает высокий результат в отношении невосприимчивости к инфекции. Даже в случае развития инфекционного процесса, у привитых людей заболевание протекает в легкой форме без развития приступов кашля.
Актуальность коклюша на сегодняшний день остается значительной, что связано с его тяжелым течением, периодическим подъемом заболеваемости через 2-4 года и преимущественным поражением детей в возрасте 3-6 лет.
bezboleznej.ru
симптомы, лечение, причины болезни, первые признаки
Описание
Коклюш — это тяжелое инфекционное заболевание, поражающее дыхательные пути и проявляющееся развитием сухого приступообразного кашля.
Возбудителем заболевания является Bordetella pertussis. Это грамотрицательная бактерия, которая достаточно уязвима, так как обладает повышенной чувствительностью к физическим и химическим дезинфектантам. Передается заболевание от человека к человеку воздушно-капельным путем во время разговора или при чихании.
В большинстве случаев коклюш диагностируется у пациентов младшей возрастной группы (от 3 до 6 лет). Ежегодно показатели инфицированных детей падают. Это обусловлено введением обязательной вакцинации против данного заболевания. Коклюш у взрослых людей практически не встречается, так как после вакцинации вырабатывается стойкий иммунитет. Вакцинация проводится в 3, 4,5, 18 месяцев и в 6 лет.
Классификация коклюша по типам:
- типичная форма – характеризуется клинической картиной со всеми стадиями заболевания;
- коклюш стертого типа, или атипичный, не имеет четко выраженной клинической картины, что затрудняет постановку диагноза. При отсутствии опыта его легко можно спутать с обычной простудой. Общее состояние больного находится в пределах нормы, за исключением бледного цвета лица и отечности век. Температура тела повышается незначительно, кашель сохраняется от одной недели до двух месяцев;
- бактерионосительство.
Главной опасностью заболевания являются приступы удушья, так как нарушенное дыхание ведет к развитию кислородной недостаточности, что приводит к нарушению функционирования жизненно важных органов. Кроме того, коклюш может привести к развитию таких осложнений, как пневмония, плеврит, гнойный отит, эмфизема легких, кровоизлияния в конъюнктиву или сетчатку. При тяжелой форме заболевания может произойти кровоизлияние в головной мозг и другие внутренние органы.
В случае, когда вы заподозрили у своего ребенка коклюш, следует незамедлительно обратиться к педиатру. Он выполнит первичный осмотр и выпишет направление к инфекционисту. Если своевременно диагностировать коклюш, прогноз на выздоровление благоприятный.
Симптомы
Фото: miksturka.info
Особенностью коклюша является постепенное нарастание симптомов, достигающих наибольшей выраженности спустя 2-3 недели после появления первых признаков заболевания.
Первая стадия коклюша называется катаральной и длится от 2 до 14 дней. В этот период появляется насморк со слизистым отделяемым, сухой кашель, который зачастую появляется перед сном или ночью, мало чем отличается от кашля при респираторных инфекциях. В это время поведение, аппетит, самочувствие ребенка обычно не нарушены. Температура тела остается нормальной, в некоторых случаях незначительно повышается. Кашель постепенно усиливается, приобретает все более упорный, навязчивый, а затем приступообразных характер. К концу этого периода появляется раздражительность и плаксивость.
Затем наступает стадия спастического кашля, которая длится от 2 до 8 недель. Дети старшего возраста предчувствуют возникновение кашля: у них появляются першение в горле, чувство давления в груди, беспокойство. Кашель может возникать в любое время суток, но зачастую беспокоит ночью. Приступ характеризуется кашлевыми толчками на выдохе, следующие один за одним, которые иногда прерываются свистящим вдохом(реприза). Приступ заканчивается отхождением вязкой мокроты или рвотой, которая не является обязательным признаком коклюша. Следом после первого приступа возникает второй, за ним третий и т.д. При приступе лицо краснеет, затем синеет, набухают вены на шее, лице, голове, из глаз текут слёзы. Из-за постоянных приступов лицо становится одутловатым, могут возникать носовые кровотечения. В редких случаях у ребенка развиваются судороги, это обусловлено нехваткой воздуха из-за приступа удушья.
Спустя время приступы теряют свою интенсивность, кашель появляется реже и становится легче. Это стадия называется разрешением болезни. Исчезает рвота, улучшается общее самочувствие ребенка, нормализуется сон.
В зависимости от интенсивности симптомов выделяют 3 формы заболевания:
- Легкая. Заболевание развивается с постепенным нарастанием симптоматики. В этот период ребенок не ощущает разницы между больным и здоровым состоянием, его самочувствие практически не ухудшается. Приступы кашля умеренные, их частота не превышает 15 раз в течение суток;
- Среднетяжелая. Если у ребенка прогрессирует коклюш данной формы, то приступы кашля учащаются и могут случаться до 25 раз за сутки. Помимо кашля, в клинике заболевания появляются приступы удушья, рвота, также наблюдается посинение губ, шеи, лица. Общее состояние ухудшается. Ребенок часто жалуется на плохой аппетит и сон. Он становится неактивным, цвет лица бледнеет, появляется отечность. При данной форме высока вероятность развития осложнений;
Тяжелая. При этой форме коклюша значительно страдает общее состояние. За сутки приступы сухого кашля могут случаться до 50 раз, что отнимает много сил. Также ребенок страдает от тошноты и рвоты, судорожного синдрома.
Диагностика
Фото: onacional.com.br
Каждого родителя должно насторожить появление у ребенка кашля, в особенности, если это длительный, нарастающий кашель с периодами удушья. Все эти симптомы должны побудить родителей на поход к врачу. В свою очередь, педиатр, подозревая наличие рассматриваемого инфекционного заболевания, направит к врачу-инфекционисту для уточнения диагноза и назначения необходимого лечения.
Во время осмотра врач оценивает общее состояние ребенка, уточняет время и продолжительность приступов кашля. В случае, если врач застал приступ кашля, он может выслушать хрипы в легких, которые проходят после купирования приступа.
В общем анализе крови выявляются неспецифичные признаки, характерные и для других заболеваний. Поэтому обнаружение в анализе увеличение лимфоцитом при нормальном или сниженном СОЭ лишь дополняет диагноз.
По показаниям назначается рентгенограмма органов грудной клетки. Это окажет помощь в дифференциальной диагностике, так как коклюш по своим симптомам может напоминать другие заболевания.
Для постановки достоверного диагноза используется бактериологический метод диагностики. Данный метод основан на выведении возбудителя с дальнейшей идентификацией. Для этого исследуют слизь, оседающую при кашле на задней стенке глотки.
Начиная со 2-й недели периода спазматического кашля могут проводиться серологические методы диагностики, которые используются для поиска антител против коклюша. Проводится забор крови, после чего в лаборатории определяют наличие специфических антител. Для поиска антигена возбудителя используется ПЦР (полимеразная цепная реакция).
Лечение
Фото: pacificsun.com
Чаще всего пациенты с коклюшем госпитализируются в инфекционное отделение. Если ребенок лечится в домашних условиях, необходимо строго соблюдать предписания по приему препаратов, назначенных лечащим врачом. Стоит обезопасить свой дом от дыхательных раздражителей, которые могут спровоцировать кашель (табачный дым, аэрозольные освежители воздуха, дым от приготовления пищи, камины). Из-за возникновения рвоты после кашля дети могут отказываться от питья и еды, поэтому нужно давать пищу часто, но мелкими порциями, при этом не забывая про обильное питье. Пища должна быть обогащена витаминами. Предпочтение отдается кисломолочным продуктам (кефир, ряженка, простокваша), свежим овощам, мясным бульонам, различным кашам, так как такой рацион способен придать силы ослабленному организму в борьбе с заболеванием.
Как только подтверждается диагноз, назначаются антибактериальные средства. Эти препараты необходимы в лечении, так как вызывают гибель микроорганизмов, вызвавших развитие коклюша. На фоне приема антибиотиков зачастую возникает дисбактериоз, поэтому с целью профилактики назначают эубиотики.
В случае, если в клинике заболевания присутствует повышение температуры тела свыше 38,5 °С, назначаются нестероидные противовоспалительные средства (НПВС).
Если вышеперечисленные методы лечения не оказывают должного эффекта, на помощь прибегают к назначению глюкокортикостероидов.
При тяжелой форме заболевания, когда возникает судорожный синдром, назначают противосудорожные средства.
Лекарства
Фото: drugrecalllawyerblog.com
Из антибактериальных препаратов предпочтение отдается группе макролидов, так как возбудитель коклюша достаточно чувствителен к препаратам данной группы, а это значит, что необходимый эффект в лечении не заставит себя ждать. Зачастую врачи назначают азитромицин. Его действие заключается в угнетающем воздействии на вредоносный микроорганизм. Этот эффект достигается за счет блокирования выработки бактериями некоторых жизненно важных для них белков, что позволяет остановить их дальнейший рост и развитие. Кроме того, этот уникальный препарат накапливается не в плазме крови, а в тканях, что способствует накоплению активного вещества препарата непосредственно в очаге инфекции. Несмотря на все полезные свойства данного антибиотика, как и многие другие, азитромицин способен вызывать явление дисбактериоза. Поэтому с профилактической целью назначаются эубиотики. Линекс содержит молочнокислые бактерии, которые являются составляющей естественной микрофлоры кишечника.
При выборе НПВС важно помнить, что при данной проблеме необходим препарат с выраженным противовоспалительным и жаропонижающим эффектами. Такими свойствами обладает ибупрофен. Данный препарат особенно подходит для детского организма, так как хорошо переносится и крайне редко вызывает побочные эффекты. Также важно напомнить родителям, что ни в коем случае нельзя давать ребенку аспирин из-за возможности развития синдрома Рея. Этот синдром характеризуется тяжелой энцефалопатией и токсическим поражением печени, зачастую приводит к летальному исходу.
Для купирования судорожного синдрома используется диазепам (седуксен, реланиум). Так как данное состояние является неотложным, препарат вводится внутримышечно или внутривенно для быстрого достижения необходимой концентрации препарата в крови.
При тяжелой форме заболевания используются глюкокортикостероиды, например, преднизолон.
Народные средства
Фото: u-lekar.ru
Рецепты народной медицины оказывают благоприятное действие на организм и помогают в борьбе против коклюша, но не стоит забывать, что избавиться от заболевания без лекарственных средств невозможно.
Помощь в борьбе с кашлем оказывает чеснок. Используются 5-6 зубчиков, которые следует протереть и залить молоком, после чего прокипятить около 10 минут. После того, как смесь остыла, можно давать ребенку по чайной ложе 3 раза в день после еды.
Чабрец обладает бактерицидным, отхаркивающим и успокаивающим действиями. Эти полезные свойства можно сохранить в настое. Для его приготовления понадобится 2 – 3 ложки травы чабреца, которые заливаются 1 л. кипяченной воды и настаиваются. После окончательного приготовления рекомендуется давать по 1 десертной ложке до еды.
В качестве отхаркивающего средства используется настой из цветков лекарственного алтея. Для этого ложку цветков заливают стаканом кипяченой воды, после чего настаивают 2 часа. Отвар применяют по чайной ложке трижды в день.
Кроме того, для лечения коклюша применяют отвар из цветов клевера лугового. Ложку растения заливают стаканом кипятка. Настаивают час – полтора, после чего процеживают и принимают по столовой ложке 3-4 раза в день перед едой.
В борьбе с коклюшем помогает средство из семян подсолнуха. Для этого требуется высушить в духовке 50 гр. очищенных семечек, затем тщательно их измельчить. Столовую ложку измельченных семечек следует смешать с медом, затем полученную смесь заливают водой (приблизительно используют 0,5 л.). Далее ставится на огонь и кипятится до тех пор, пока объем жидкости не достигнет 200 мл. Давать ребенку по одной чайной ложке в течение дня.
И помните, не стоит пренебрегать своим здоровьем и здоровьем вашего ребенка, не занимайтесь самолечением, а обратитесь за помощью к квалифицированному специалисту!
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
yellmed.ru
Анализ на коклюш. Диагностика заболевания. Фото
Анализ на коклюш. Диагностика заболевания. ФотоСтатьи раздела «Коклюш»
Современная диагностика коклюша позволяет быстро поставить правильный диагноз и назначить адекватное лечение, что позволяет значительно облегчить состояние больного и провести своевременные профилактические мероприятия, предотвратив заражение окружающих и контактных лиц. Анализ на коклюш с применением бактериологического метода исследования является основным в диагностике заболевания.
Однако опыт многих исследований доказывает, что для точной лабораторной диагностики заболевания необходимо использовать несколько взаимодополняющих методик. Наиболее эффективная комбинация — сочетание бактериологического метода и полимеразной цепной реакции (ПЦР).
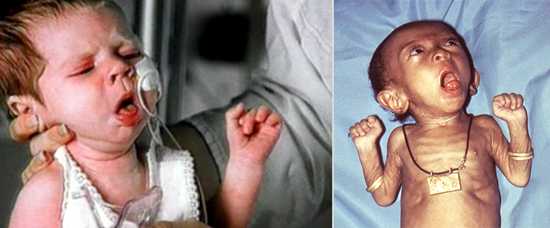
Рис. 1. Спазматический приступообразный кашель — доминирующий симптомом коклюша у детей.
Клинические методы диагностики коклюша
Распознавание коклюша на ранних этапах развития заболевания претерпевает большие трудности, что связано с несколькими факторами:
- Болезнь развивается медленно. Ее кульминация приходится на 2 — 3 неделю после возникновения первых симптомов заболевания.
- Первичный токсикоз и выраженная температурная реакция вначале заболевания, так характерные для многих детских инфекционных заболеваний, при коклюше отсутствуют. Поэтому часто лабораторная диагностика запаздывает.
- У привитых детей и взрослых чаще всего регистрируются атипичные формы заболевания, при которых меняется характеристика кашля (отсутствуют приступы спазматического кашля и репризы).
Критерии постановки диагноза коклюша в предсудорожный (катаральный) период:
- Контакт с больными, у которых отмечается длительный кашель.
- Медленное развитие заболевания. Нормальная или небольшая температура тела. Удовлетворительное состояние больного.
- Отсутствие выраженных катаральных явлений.
- Вначале покашливание, а потом упорный сухой кашель до перехода в приступообразный спазматический кашель длится 1 — 2 недели.
- Эффект от симптоматической терапии отсутствует.
- Хрипы в легких часто не выслушиваются. Высокое содержание лейкоцитов (лейкоцитоз) и лимфоцитов (лимфоцитоз) при нормальной скорости оседания эритроцитов (СОЭ).
- Обнаружение в посевах возбудителей коклюша (Bordetella pertussis).
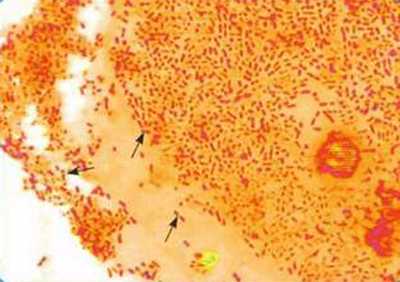
Рис. 2. На фото бактерии Bordetella pertussis розового цвета под микроскопом (окраска по Граму). Коклюшные палочки короткие, коковидной формы, концы закруглены, длина составляет 0,5 — 2 мкм, в мазках располагаются отдельно, реже — попарно.
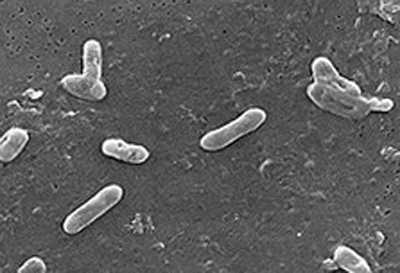
Рис. 3. Вид бактерий коклюша в электронный микроскоп.
к содержанию ↑Бактериологическая диагностика коклюша
Выделение возбудителей коклюша из носоглоточной слизи — классический метод лабораторного подтверждения заболевания. Высеваемость возбудителей редко достигает 80%. В среднем он не превышает 10 — 30%. Причиной этому являются:
- Медленный рост коклюшных палочек на питательных средах.
- Низкое качество питательных сред.
- Позднее обследование больного.
- Загрязнение исследуемого материала бактериальной флорой.
- Погрешности при заборе исследуемого материала.
- Применение антибиотиков до момента забора материала для бактериологического исследования.
Материалом для бактериологического исследования служит мазок из носовых ходов (обеих) и задней стенки носоглотки (не из гортани!).
Для взятия мазка применяется тампон из дакрона или используется метод «кашлевых пластинок».
Посев производится сразу на питательную или транспортную среды. На транспортной среде материал хранится не более одних суток. Предварительный ответ получается на 3 — 5 сутки. Окончательный ответ получается на 5 — 7 сутки.
Обследованию подлежат лица с подозрением на заболевание и лица, кашель у которых сохраняется более 7-и, но не более 30-и дней.

Рис. 4. На фото колонии Bordetella pertussis. Для культивирования используется среда Борде-Жангу (фото справа) или казеиново-угольный агар (фото слева). На этих средах формирование колоний происходит на 3 — 4 день после посева. Колонии микробов блестящие, серовато-кремовой окраски, напоминают по внешнему виду капельки ртути, имеют вязкую консистенцию. После снятия колоний с питательной среды остается сметанообразный след.
Рис. 5. При просмотре колоний Bordetella pertussis в световом микроскопе можно видеть, как колонии отбрасывают тень (световой конус).
к содержанию ↑Анализ на коклюш с применением ПЦР
Диагностика коклюша с применением ПЦР (полимеразной цепной реакции) является самой перспективной методикой в современных условиях. Высокая чувствительность теста позволяет выявлять ДНК бактерий, даже если в исследуемом материале их несколько единиц.
Методика определения ДНК Bordetella pertussis с помощью ПЦР была разработана в Новосибирске в 1999 году. Она имеет целый ряд преимуществ перед бактериологическим методом:
- Высокая чувствительность данного метода. Даже наличие одного или нескольких возбудителей в пробе позволяет получить положительный результат.
- Данный метод является высокоспецифичным. Удельный вес положительных результатов составляет 85 — 100%. Загрязнение вторичной микрофлорой не влияет на результат исследования.
- Результат получается в течение 1-го дня.
Данный метод диагностики не заменяет культуральный метод.
Бактериологический метод и методика ПЦР являются взаимодополняющими и достоверными тестами при выявлении Bordetella pertussis.
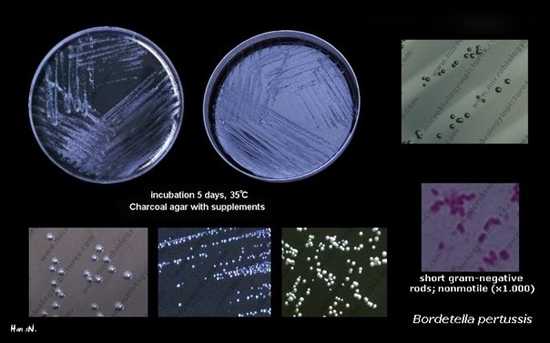
Рис. 6. На фото виды колоний Bordetella pertussis.
к содержанию ↑Анализ на коклюш с применением методики флюоресцирующих антител
Низкий удельный вес бактериологического подтверждения заболевания стал толчком к разработке других, более чувствительных методов идентификации возбудителя коклюша. В 60-е годы появился метод определения Bordetella pertussis с помощью флюоресцирующих антител. Специально обработанные мазки просматриваются в флюоресцентный микроскоп. К проведению данного теста допускается только высококвалифицированный персонал, используются качественные реагенты. В противном случае возможно большое количество ложноположительных результатов. Данная методика в практической медицине используется редко.
Рис. 7. Специально обработанные мазки просматриваются в флюоресцентный микроскоп.
к содержанию ↑Анализ на коклюш с помощью серологических реакций
Возбудители коклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Благодаря серологическим исследованиям выявляются и изучаются антитела и антигены в сыворотке крови больного. В их основе лежат иммунные реакции организма. Специфичность данного вида исследования не достигает 100%, поэтому результаты серологического исследования оцениваются только с учетом клинической картины заболевания. Серологические методы используются так же для проведения эпидемиологического анализа.
Для диагностики коклюша используется несколько тестов:
- Иммуноферментный анализ (ИФА) — чувствительный, специфичный и относительно недорогой тест. Для его проведения используются белковые антигены бактерий коклюша, с помощью которых измеряются сывороточные иммуноглобулины классов G, M и A, уровень которых повышаются в крови после перенесенного заболевания или проведения иммунизации. Сывороточные иммуноглобулины M повышаются в ранние сроки заболевания, сывороточные иммуноглобулины G — в более поздние сроки.
- Диагностика коклюша на поздних сроках заболевания осуществляется с помощью реакций агглютинации: РПГА, РНГА и РА. В основе таких реакций лежит способность корпускулярных антигенов склеиваться с помощью антител.
Анализ на коклюш с применением экспресс-методов
Экспресс-методы лабораторной диагностики коклюша позволяют за несколько минут определить антигены в слизи задней стенки глотки.
При использовании реакции непрямой иммунофлюоресценции (РНИФ) врач может получить результаты через 2 — 6 часов.
При использовании метода латексной микроагглютинации (ЛМА) антигены коклюшных бактерий выявляются через 30 — 40 минут.
к содержанию ↑Применение методов экспресс-диагностики увеличивают в несколько раз удельный вес лабораторно подтвержденных случаев заболевания.
Анализ на коклюш с использованием гематологического метода
Изменения клеточного состава крови: высокое содержание лейкоцитов (лейкоцитоз) и лимфоцитов (лимфоцитоз) при нормальной скорости оседания эритроцитов (СОЭ) чаще выявляются у невакцинированных детей.
В какой бы форме не протекал коклюш, сегодня врачи имеют возможность в ранние сроки провести лабораторную диагностику этого заболевания.
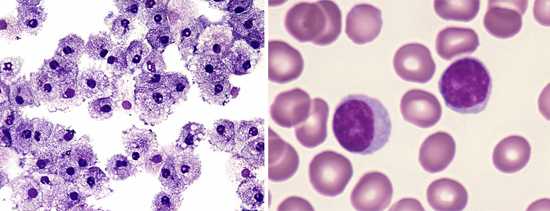
Рис. 8. На фото слева лейкоциты, справа — лимфоциты. При коклюше их количество значительно увеличивается.
к содержанию ↑Дифференциальная диагностика коклюша
Метод дифференциальной диагностики позволяет исключить целый ряд возможных заболеваний у больных и установить единственно правильный диагноз. Правильно проведенная дифференциальная диагностика коклюша позволяет своевременно назначить больному адекватное лечение, тем самым облегчив течение заболевания.
Коклюш следует дифференцировать от ОРВИ, паракоклюша, бронхита, бронхиальной астмы, наличия инородных тел в дыхательных путях, пневмоний, туберкулезного бронхоаденита и др.
- Самые большие трудности представляет диагностика заболевания в катаральном периоде. Коклюш в этот период имеет много сходных черт с целой группой острых респираторных вирусных заболеваний, а так же с корью и паракоклюшем. Для коклюша в этот период характерен упорный, нарастающий кашель и отсутствие или слабая выраженность катаральных явлений верхних дыхательных путей. В этот период необходимо применять экспресс-методики и бактериологическую диагностику коклюша.
- В период приступов спазматического кашля коклюш следует различать от острых респираторных заболеваний с обструктивным синдромом, острых вирусных заболеваний с преимущественным поражением нижних отделов респираторного аппарата, респираторного микоплазмоза, туберкулезного бронхоаденита, аспирации инородного тела, опухоли средостения, бронхолегочной формой муковисцидоза.

Рис. 9. Современная диагностика коклюша позволяет быстро поставить правильный диагноз. А своевременное адекватное лечение позволит значительно облегчить состояние больного ребенка и провести профилактические мероприятия, тем самым предотвратив заражение контактных лиц.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Коклюш»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Лечение коклюша у детей и взрослых. Фото
Лечение коклюша у детей и взрослых. ФотоСтатьи раздела «Коклюш»
Возбудитель коклюша содержит целый ряд компонентов, способных при взаимодействии с организмом человека привести к развитию множества патологических процессов. Лечение коклюша у детей должно быть направлено на борьбу с дыхательной недостаточностью и устранение последствий, которые вызваны пониженным содержанием кислорода в организме больного. Лечение коклюша у взрослых принципиально не отличается от лечения данной патологии у детей. Назначение антибиотиков при коклюше должно быть четко обосновано.
Этапы лечения коклюша
На 1-м этапе возникает необходимость борьбы с возбудителями коклюша и купирования острых проявлений заболевания, таких как остановки дыхания, судорожного и геморрагического синдромов, специфических изменений в бронхолегочной системе.
На 2-м этапе проводится профилактика развития бактериальных осложнений.
к содержанию ↑Борьба с коклюшными палочками в сочетании с правильно организованным режимом, уходом и питанием больного ребенка — важнейшие компоненты терапии при коклюше на первом этапе.
Госпитализация
Дети старшего возраста и взрослые, заболевание у которых протекает в легкой форме и привитые дети могут лечиться в домашних условиях. Госпитализации подлежат:
- дети первых месяцев жизни непривитые от коклюша,
- дети и взрослые, заболевание у которых протекает в среднетяжелой форме, но имеются предпосылки к развитию осложнений,
- дети с хроническими заболеваниями, которые способствовали ослаблению и истощению организма, что привело к развитию коклюша,
- дети из общежитий, домов ребенка, проживающие в неблагоприятных бытовых условиях и закрытых лечебных учреждениях,
- взрослые с тяжелым осложненным течением заболевания.
У половины детей коклюш начинает развиваться под маской ОРВИ, микоплазменной, хламидийной и цитомегаловирусной инфекции. Поэтому главная задача инфекционного отделения — не допустить возможности вторичного инфицирования.

Рис. 1. На фото современная инфекционная больница с боксированными палатами.
к содержанию ↑Режим лечения
Правильно организованный режим лечения ребенка позволяет облегчить проявления заболевания. При коклюше он щадящий, ограничивающий отрицательные психоэмоциональные и физические нагрузки. Прогулки на свежем воздухе являются обязательной процедурой при лечении коклюша в домашних условиях. Оптимальными условиями для прогулок является температура воздуха от плюс десяти до минус пяти градусов Цельсия. Продолжительность прогулок должна составлять от 30 минут до 2-х часов. Прогулки при более низких температурах не желательны.
Психоэмоциональный покой включает в себя устранение всех внешних раздражителей. Сон должен быть более продолжительным. Госпитализировать детей необходимо вместе с мамами. Мамы должны обучиться методике проведения дыхательной гимнастики, уметь отвлекать детей от кашля и самой не пугаться его приближения, оказывать первую помощь при апноэ.

Рис. 2. Прогулки на свежем воздухе являются обязательными для детей, коклюш у которых протекает в легкой форме.
к содержанию ↑Антибиотики при коклюше
Антибиотики при коклюше для уничтожения возбудителей у детей и взрослых назначаются только в ранние сроки заболевания.
Макролиды являются препаратами выбора при лечении коклюша. Их предпочтительно назначать в первые 10 дней заболевания. Показаны такие антибиотики, как Эритромицин, Мидекамицин, Азитромицин, Рокситромицин, Кларитромицин и их аналоги.
При лечении коклюша используются также антибиотики пенициллинового ряда. Их предпочтительно назначать в первые 7 дней заболевания.
В период спазматического кашля назначение антибиотиков нецелесообразно из-за их отрицательного влияния на микробиоценоз (микробное сообщество) дыхательной системы. Однако при развитии бронхолегочных осложнений и наличии хронической бронхолегочной патологии антибиотики назначаются обязательно. Предпочтение отдается антибиотикам широкого спектра действия. При тяжелых формах коклюша назначаются антибиотики группы макролидов и цефалоспорины III — IV поколений.
На ранних стадиях заболевания используется противококлюшный γ-глобулин, облегчающий течение заболевания. Противококлюшный γ-глобулин вводится в период антибиотикотерапии.
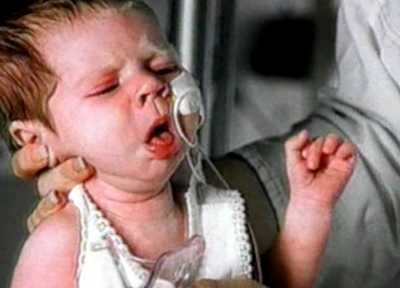
Рис. 3. Спазматический приступообразный кашель — доминирующий симптомом заболевания у детей.
к содержанию ↑Патогенетическая и симптоматическая терапия коклюша у детей и взрослых
Патогенетическая и симптоматическая терапия коклюша направлена на нормализацию механизмов местной защиты слизистой оболочки бронхов, уменьшение кашля и отека слизистых оболочек, уменьшение чрезмерного выделения слизи (мокроты), противодействие бронхоспазму, облегчение отхождения мокроты.
При легкой форме заболевания назначаются успокаивающие препараты (настойка валерианы, пустырника, пиона). Из спазмолитических средств — микстура с экстрактом белладонны, кальция глюконат. Витамины группы С, А и Р. При аллергии показано назначение десенсибилизирующих средств.
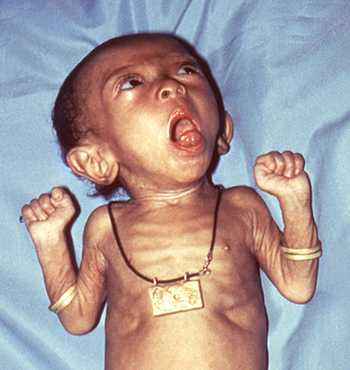
Рис. 4. Лечение коклюша у детей в возрасте до одного года проводится в палатах интенсивной терапии.
Лечение кашля при коклюше у детей и взрослых
Противокашлевые препараты мало эффективны при коклюше. Однако их иногда используют при мучительном кашле.
- Отхаркивающие препараты (муколитики) Бронхикум, Амброксол, Амбробене, Стоптуссин и Лазолван.
- Препараты с отхаркивающим эффектом и стимуляторы двигательной (моторной) функции дыхательных путей — Синетос, Туссин, Колдрекс бронхо и Бромгексин.
- Противокашлевой препарат центрального действия Синекод.
- Бронходиллятаторы Беродуал и Эуфиллин.
Бронхомуколитики желательно вводить при помощи небулайзера. Аппаратное введение препаратов этой группы гарантирует их глубокое проникновение в бронхолегочную систему.
На второй неделе спазматического периода подключается массаж и дыхательная гимнастика.
Правильная организация досуга у детей старшего возраста (занятия, игры, развлечения, чтение) способны предотвратить приступы кашля. Они снижают кашлевую доминанту.
Рис. 5. Бронхомуколитики при коклюше желательно вводить при помощи небулайзера.
При тяжелом приступообразном кашле назначается противоаллергический препарат Пипольфен и транквилизатор Седуксен.
При бронхообструкции показан Эуфиллин. Такие препараты, как Солутан, Атропин, Эфедрин и Адреналин применять нецелесообразно из-за того, что они повышают давление в малом круге кровообращения и повышают возбудимость центральной нервной системы.
Седативным и противосудорожным действием обладают транквилизаторы Седуксен, Реланиум и Сибазон.
Успокаивает больных, уменьшают частоту приступов кашля и апноэ, обладают противорвотным эффектом нейроплегические средства (нейролептики). Из препаратов этой группы при лечении коклюша у детей применяется Аминазин.
Транквилизаторы и нейролептики применяются при среднетяжелых и тяжелых формах заболевания.
Лечение коклюша эуфиллином
- Эуфиллин обладает спазмолитическим и бронходилатирующим эффектами. Микстура эуфиллина в сочетании с йодом оказывает выраженный муколитический эффект. При наличии аллергии на компоненты микстуры можно использовать Амброксол, Лазолван, Амбробене.
- Эуфиллин является мощным патогенетическим средством при лечении коклюша у детей и взрослых. Он не только показан при бронхообструкции, но и назначается при появлении признаков нарушения мозгового кровообращения у детей.
- Под воздействием коклюшного токсина в клетках тканей инфицированного ребенка всегда отмечается повышение уровня цАМФ (циклический аденозинмонофосфат). ЦАМФ участвует в целом ряде регуляторных процессов. По мере нарастания его концентрации в клетках блокируется подвижность и поглотительная способность макрофагов. Эуфиллин препятствует накоплению циклического аденозинмонофосфата в клетках.
Рис. 6. Эуфиллин является мощным патогенетическим средством при лечении коклюша.
Кислородотерапия при лечении коклюша
Кислородотерапия (оксигенотерапия) применяется для лечения и профилактики осложнений, возникших со стороны дыхательной и сердечнососудистой систем.
При тяжелом течении заболевания у детей в возрасте до одного года оксигенотерапию рекомендуется проводить в кувезах или кислородных палатках. Вдыхаемая смесь не должна содержать более 40% кислорода. Процедура повторяется несколько раз в день. Длительность процедуры составляет 30 — 40 минут.
В тяжелых случаях больные дети иногда переводятся на автоматическую искусственную вентиляцию легких.
Рис. 7. Кувезы (фото слева) и кислородные палатки (фото справа) применяются для кислородотерапии у детей в возрасте до одного года с тяжелой формой коклюша.
Помощь при апноэ
Частые и длительные апноэ при коклюше служат показанием к назначению Пирацетама и его аналогов. Пирацетам является психотропным средством, улучшающим обменные процессы в мозгу. Препарат препятствует процессу растворения ядер в цитоплазме нервных клеток (кариолизис), что всегда происходит в условиях понижения кислорода в тканях (гипоксии).
При апноэ применяют глюкокортикоид Гидрокортизон. При его применении прекращаются апноэ, уменьшается частота и длительность кашля, улучшаются показатели гемодинамики, предотвращаются энцефалические расстройства.
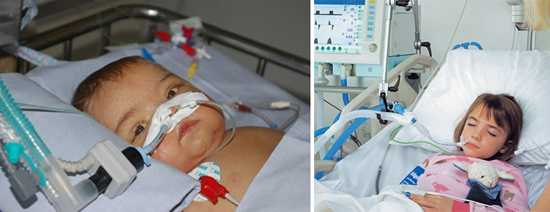
Рис. 8. В некоторых случаях при лечении коклюша детей переводят на автоматическую искусственную вентиляцию легких.
Лечение энцефалопатии
Нерезко выраженные признаки мозговых расстройств служат показанием к назначению глюкокортикоидов (Преднизолон, Гидрокортизон, Дексазон), диуретических средств (Диакарб, Лазикс), противосудорожных препаратов (Седуксен) и ноотропов (Пирацетам, Кавинтон, Пантогам).
Дополнительно вводятся Кокарбоксилаза, витамины группы В и Аскорбиновая кислота.
При непрекращающихся судорогах ребенок переводится в отделение реанимации.
Рис. 9. Дети с тяжелым, осложненным течением коклюша переводятся для лечения в реанимационное отделение.
Инфузионная терапия при коклюше
Осложненное течение заболевания с развитием массивной пневмонии или присоединением кишечной инфекции служит показанием к проведению инфузионной терапии. Инфузионная терапия при коклюше проводится в случае наличия токсикоза, расстройства гемодинамики, снижения объема циркулирующей крови и вероятности развития синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома).
При инфузионной терапия нормализуется водно-электролитный и кислотно-щелочной баланс организма больного, осуществляется форсированный диурез.
Рис. 10. Инфузионная терапия при коклюше проводится при осложненном течении заболевания.
к содержанию ↑Лечение коклюша у взрослых
Лечение коклюша у взрослых принципиально не отличается от лечения данной патологии у детей. Лечение коклюша у взрослых на первом этапе направлено на борьбу с возбудителями заболевания и купированием острых проявлений. На втором этапе проводится профилактика развития бактериальных осложнений.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Профилактика коклюша. Прививка АДКС. Фото
Профилактика коклюша. Прививка АДКС. ФотоСтатьи раздела «Коклюш»
Прививка от коклюша и целый ряд других профилактических мер в значительной степени предохраняют от заражения детей уже с первых месяцев жизни. Профилактика коклюша у детей направлена на своевременное (раннее) выявление больных, прерывание распространения инфекции и восприимчивый контингент. Однако радикально воздействовать на эпидемический процесс и резко снизить заболеваемость может только активная иммунизация, для которой используется вакцина от коклюша.
Общие профилактические мероприятия при коклюше по целому ряду причин имеют ограниченную эффективность:
- длительный заразный период заболевания,
- большая частота стертых форм,
- высокая заразность (контагиозность) в катаральный период.
Профилактика коклюша подразделяется на специфическую и неспецифическую. Ранняя диагностика заболевания и изоляция больного ограничивают распространение инфекции. Эти мероприятия относятся к неспецифической профилактике дифтерии.
Специфическая профилактика включает в себя активную иммунизацию — самый эффективный метод профилактики коклюша.

Рис. 1. На фото ребенок больной коклюшем.
Выявление больных
Выявить больного коклюшем — обязанность каждого врача. Для этого используются клинические критерии диагностики заболевания с обязательным подтверждением диагноза бактериологическим методом. Раннее выявление больного — самая эффективная методика профилактики коклюша.
Кашель — основной симптом заболевания. Особенно должен насторожить сухой упорный кашель, длительность которого составляет 5 — 7 дне подряд. При этом катаральные явления верхних дыхательных путей выражены слабо. При подозрении на коклюш дети подлежат 2-х кратному бактериологическому исследованию, которое проводится либо два дня подряд, либо через день. За ребенком устанавливается активное наблюдение. При выявлении заболевания врач обязан оповестить санэпидстанцию и сотрудников детского учреждения, которое посещает ребенок. Ребенок изолируется. Лечение организуется либо в домашних условиях, либо в стационаре.
Лабораторная диагностика заболевания — важное звено в системе профилактических мероприятий коклюша.
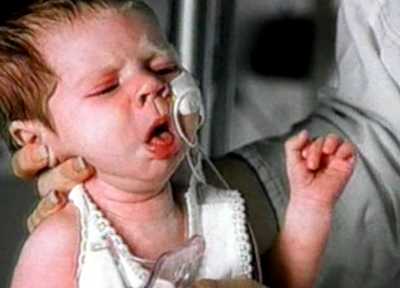
Рис. 2. Кашель — основной симптом коклюша. Вначале заболевания он сухой и упорный, в разгар заболевания — приступообразный, спазматический.

Рис. 3. Выделение возбудителей коклюша из носоглоточной слизи — классический метод лабораторного подтверждения заболевания. На фото колонии возбудителей на питательных средах.
к содержанию ↑Изоляция больного
Изоляция больного — наиболее эффективное противоэпидемическое мероприятие. Больные, коклюш у которых протекает в легкой форме, изолируются в домашних условиях. Для ребенка выделяется отдельная комната, но даже ширма надежно защитит от распространения заболевания.
Показания к госпитализации больного в лечебное учреждение:
- госпитализации подлежат дети, заболевание у которых протекает в среднетяжелой и тяжелой формах,
- осложненное течение коклюша,
- изоляции подлежат дети, у которых приступы спазматического кашля сопровождаются рвотой, чрезмерным утомлением, потерей аппетита и нарушением сна,
- при развитии на фоне коклюша других заболеваний в острой форме,
- при сочетании коклюша с хроническими заболеваниями дыхательных путей, гипертонией, эпилепсией и другими заболеваниями ЦНС, протекающими с судорогами.
Изоляция больного продолжается 40 дней от начала заболевания или 30 дней с момента появления спазматического кашля.
Рис. 4. Изоляция больного ребенка — наиболее эффективное противоэпидемическое мероприятие.
к содержанию ↑Разобщение контактных лиц
- Контактные дети в возрасте до семи лет, которые ранее не болели коклюшем и не прививались, разобщаются на две недели со дня изоляции больного.
- Контактные дети старше семи лет и взрослые подлежат тщательному медицинскому наблюдению в течение 2-х недель.
- Контактные лица в возрасте до 14-и лет, которые ранее не болели коклюшем, независимо от того, прививались они или нет, при наличии у них кашля допускаются к посещению детского коллектива после 2-х кратного отрицательного результата бактериологического обследования.
- 2-х кратное бактериологическое обследование контактных лиц, посещающих детские дошкольные учреждения, и обслуживающего персонала проводят с целью выявления больных коклюшем.
- бактериологическое обследование учеников в школе проводится только у кашляющих детей.
Контактным лицам гамма-глобулин с целью профилактики коклюша не вводится.
Раннее проведение всего комплекса профилактических мероприятий в детских коллективах значительно уменьшат размеры вспышки заболевания и его дальнейшее распространение.
Рис. 5. Разобщение контактных лиц предотвратит распространение заболевания.
Противоэпидемические мероприятия в очаге
Возбудители коклюша весьма чувствительны к факторам внешней среды и дезинфицирующим средствам, из-за чего заключительная дезинфекция в очаге инфекции после изоляции больного не проводится.
Ежедневная влажная уборка, частое проветривание помещения, обеззараживание посуды больного, его полотенец и носовых платков — достаточные меры профилактики коклюша.
к содержанию ↑Прививка от коклюша
Основой профилактики коклюша является массовая активная иммунизация. Она радикально воздействует на эпидемический процесс, путем резкого снижения уровня заболеваемости.
Активная иммунизация — важное звено в профилактике коклюша. Чем больше детей охвачено вакцинацией и ревакцинацией, тем меньше уровень заболеваемости.
Вакцины от коклюша
Прививка от коклюша проводится как отечественной вакциной АКДС, так и зарубежными вакцинами Тетракокк, Инфанрикс, Инфанрикс Гекса, Пентаксим.
АКДС-вакцине принадлежит основная роль в профилактике дифтерии (А — анатоксин, Д — анатоксин дифтерийный, С — анатоксин столбнячный, К — взвесь убитых коклюшных бактерий).
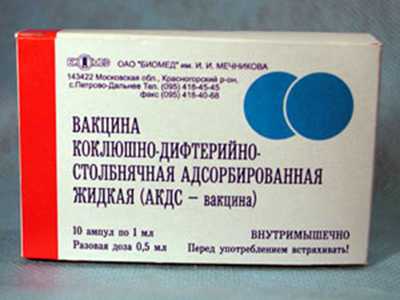
Рис. 6. На фото вакцина АКДС.
Вакцинация
Прививка от коклюша вакциной АКДС проводится всем детям, начиная с 3-х месячного возраста и до 3-х лет. Полная вакцинация включает в себя три прививки, интервал между которыми составляет 1, 5 месяцев. Сокращение интервалов введения вакцины от коклюша недопустимо.
Вакцина вводится внутримышечно в область средней части бедра. Детям старшего возраста вакцина вводиться в область плеча.
Рис. 7. Прививка от коклюша проводится путем введения вакцины АКДС внутримышечно в область средней части бедра. Детям старшего возраста вакцина вводиться в область плеча.
Ревакцинация АКДС
После введения 3-х инъекций вакцины при вакцинировании через 1 — 1,5 года проводится ревакцинация АКДС. Если ребенок вакцинировался в возрасте 2 — 3-х лет, то повторная вакцинация (ревакцинация) детям старше 3-х лет не проводится. Если на введение вакцины АКДС развилась необычная реакция (высокая температура тела, аллергическая сыпь, судороги и др.), то далее ребенок прививается только против столбняка и дифтерии.
Противопоказания для вакцинации
Противопоказанием для проведения прививки от коклюша служат:
- тяжелая температурная реакция на первое введение вакцины АКДС, пронзительный крик и продолжительный плач ребенка в течение 3-х и более часов после введения вакцины, отек Квинке или анафилактический шок;
- прогрессирующее поражение центральной нервной системы и онкологического заболевания;
- туберкулез в активной форме.
Побочное действие прививки АКДС
Побочные реакции на введение вакцины АКДС регистрируются крайне редко.
- Небольшая отечность и покраснение места введения являются нормальной реакцией на введение вакцины. Эти явления исчезают в течение 2 — 3 дней. Допустим прием антигистаминных препаратов (кларитин, тавегил и др.)
- Температура после прививки АКДС снимается приемом жаропонижающих средств.
- При большой температуре тела после прививки АКДС, судорогах и покраснении места введения вакцины до размеров 8 см в диаметре и более необходимо обратиться за медицинской помощью. Чаще всего побочное действие вакцины обусловлено наличием коклюшного компонента.
Риск развития побочных реакций на прививку от коклюша значительно меньше риска развития заболевания и осложнений у непривитых детей. Чем больше непривитых детей в коллективах, тем выше уровень заболеваемости коклюшем при появлении больного ребенка.
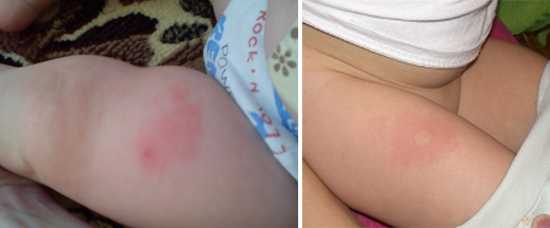
Рис. 8. На фото кожная реакция на прививку АКДС.
Иммунитет при коклюше
Уровень защиты от коклюша после прививки в течение 6 — 12 лет снижается наполовину. Продолжительность защиты от заболевания зависит от количества полученных доз, схемы вакцинации и уровня циркуляции возбудителей в популяции. Привитые дети заболеть коклюшем могут, но заболевание у них протекает легко и часто в стертой форме.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Что такое паракоклюш? Фото
Что такое паракоклюш? ФотоСтатьи раздела «Коклюш»
Паракоклюш (Рarapertussis) — острое инфекционное заболевание, возбудитель которого родственный коклюшной палочке, а клиническая картина самого заболевания имеет сходство с коклюшем, протекающим в легкой форме.
Паракоклюш, в отличие от коклюша, не оставляет после себя иммунитет, в то время, как после коклюша остается стойкий иммунитет. Болезнь регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев заболевания. В связи с тем, что большая часть случаев заболевания протекает в легкой форме, лечение паракоклюша симптоматическое.

Рис. 1. Клиническая картина паракоклюша протекает под маской ОРЗ или трахеобронхита.
Коклюш и паракоклюш. В чем отличие?
| № | Наименование | Коклюш | Паракоклюш |
|---|---|---|---|
| 1 | Особенности строения бактерий | Не жгутиков | Есть жгутики |
| 2 | Длина бактерий | 0,5-2 мкм | 0,3-0,5 мкм |
| 3 | Выработка фермента тирозина | Нет | Да |
| 4 | Наличие факторов патогенности | Более 10 | 3 |
| 5 | Время появления роста колоний | Через 48-72 часов | Через 24-48 часа |
| 6 | Продукция фермента уреаза возбудителем | Не продуцируют | Продуцируют |
| 7 | Антиген 14 агглютиноген | Не специфичен | Специфичен |
| 8 | Поражаемый контингент | Дети до 1- 3 лет | Дети 3-6 лет |
| 9 | Восприимчивость к заболеванию | Восприимчивость к коклюшной инфекции у детей и взрослых очень высокая. Индекс контагиозности при коклюше составляет 0,7-1,0 | Восприимчивость к паракоклюшной инфекции низкая и составляет 0,35 |
| 10 | Течение заболевания | Коклюш имеет циклическое течение. Типичные случаи проявления заболевания длятся около 6 недель и имеют инкубационный период, предсудорожный, судорожный, периоды обратного развития и поздней реконвалесценции (выздоровления) | Клиническая картина самого заболевания имеет сходство с коклюшем, протекающим в легкой форме |
| 11 | Основные клинические симптомы | Спазматический кашель | Явления ОРЗ и трахеобронхита |
| 12 | Длительность судорожного кашлевого периода | 2-8 недель | 2-3 дня |
| 13 | Осложнения | Часто и довольно тяжелые | Крайне редко |
| 14 | Иммунитет | После заболевания развивается стойкий напряженный пожизненный иммунитет | Не оставляет после себя иммунитет |
| 15 | Изменения гемограммы | Высокое содержание лейкоцитов и лимфоцитов при нормальной скорости оседания эритроцитов. Изменения чаще выявляются у невакцинированных детей | Часто остается нормальной. В некоторых случаях регистрируется умеренный лейкоцитоз и лимфоцитоз |
Возбудитель паракоклюша
Возбудитель паракоклюша Bordetella parapertussis (палочка паракоклюша) впервые был описан в 1937 году Элдерингом и Kондриком. Бактерии принадлежат к роду Bordetella.
- Коклюшные палочки являются грамотрицательными. Окрашиваются по Граму в розовый или красный цвет неравномерно — более интенсивная окраска отмечается по полюсам бактерий.
- Бактерии продуцируют фермент тирозиназу и уреазу.
- Bordetella parapertussis продуцируют гиалуронидазу, лецитиназу и плазмокоагулазу, что является факторами патогенности бактерий.
- Паракоклюшная палочка неподвижна, по размеру напоминает короткую палочку коковидной формы, концы закруглены, длина составляет 0,3 — 0,5 мкм. Бактерии неподвижны, не образуют спор, в мазках располагаются отдельно, реже — попарно, образуют капсулу, имеют жгутики.
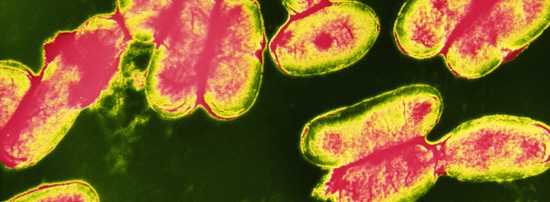
Рис. 2. Паракоклюшные палочки по внешнему виду напоминают короткие палочки коковидной формы с закругленными концами, длина составляет 0,3 — 0,5 мкм.
Культивирование возбудителей паракоклюша
Бордетеллы паракоклюша растут на простом агаре. При росте на казеиново-угольном агаре изменяют его цвет в буро-коричневый. Это связано с выработкой бактериями тирозина, что является дифференциально-диагностическим признаком. При росте на кровяном агаре вызывают его потемнение.
Колонии Bordetella parapertussis появляются после посева спустя 24 — 48 часов. Они круглые, мелкие, влажные, с перламутровым блеском (напоминают капельки ртути). После снятия колоний с питательной среды остается сметанообразный след.
Рост бордетелл подавляется другой микрофлорой, поэтому в питательную среду в настоящее время добавляется антибиотик.

Рис. 3. Возбудители паракоклюша при росте на казеиново-угольном агаре изменяют его цвет в буро-коричневый. Это связано с выработкой бактериями тирозина, что является дифференциально-диагностическим признаком. При росте на кровяном агаре вызывают его потемнение.
Токсинообразование
Бактериальная клетка возбудителей паракоклюша содержит компоненты, способные при взаимодействии с организмом человека привести к развитию патологических процессов. К ним относятся термостабильный эндотоксин и термолабильный токсин (дермонекротический).
Антигенная структура
Возбудители паракоклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Антигенная структура паракоклюшных бактерий сложная и сегодня еще недостаточно изучена. Выделяют антигены родовые и антигены видовые. Антиген 14 агглютиноген является специфичным для Bordetella parapertussis.
Устойчивость бактерий во внешней среде
Bordetella parapertussis весьма чувствительна к факторам внешней среды. При температуре 56°С в течение 15 минут, воздействии прямого солнечного света в течение часа и ультрафиолетового излучения бактерии погибают. Bordetella parapertussis чувствительны к дезинфицирующим средствам. В сухой мокроте возбудители паракоклюша сохраняются в течение нескольких часов.
Эпидемиология
Паракоклюш регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев паракоклюша. Дети в возрасте до одного года паракоклюшем болеют редко. Заболевание в основном регистрируется в виде вспышек в детских коллективах.
Паракоклюш является типичной воздушно-капельной инфекцией. Источником инфекции является больной. Максимальная заразность больных приходится на катаральный период. Восприимчивость к заболеванию невысокая и составляет 0,35. Это значит, что коклюшем заболевают 35 лиц из ста, которые ранее не болели и не прививались от заболевания и находились в тесном контакте с больными.
На эпидемиологию заболевания оказывают влияние высокая чувствительность бактерий к факторам внешней среды, невысокая восприимчивость человека к заболеванию, легкое течение паракоклюша, трудности диагностики в начальном периоде и отсутствие иммунитета после перенесенного заболевания.
У детей из очагов паракоклюша носительство паракоклюшной инфекции встречается редко.

Рис. 4. Паракоклюш регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев паракоклюша.
к содержанию ↑Как развивается заболевание
Возбудители паракоклюша распространяются по дыхательным путям. Благодаря адгезии (прилипанию, прикреплению) к клеткам реснитчатого эпителия макрофагам и нейтрофилам, паракоклюшные палочки способны выживать в дыхательных путях человека. Этому способствуют фимбрии (пили, микроворсинки), которыми покрыты бактерии, а также такой компонент бактерий, как волокнистый гемагглютинин.
Из-за поражения ресничек в дыхательных путях скапливается много густой слизи. Раздражая кашлевые центры, слизь становится причиной кашля.
Паракоклюшный токсин определяет клиническую картину заболевания — спазм бронхов. Токсин оказывает нейротоксическое действие, поражая афферентные волокна блуждающего нерва, импульсы по которым идут в дыхательный центр центральной нервной системы. В ответ возникает кашель, вначале обычный, а потом судорожный приступообразный.
Дерматонекротоксин и цитотоксин повреждают ткани. В зоне повреждения формируется кровоизлияние. Усиливающийся кровоток способствует притоку необходимых возбудителям питательных веществ и облегчению всасывания коклюшного токсина.
Благодаря наличию фермента гиалуронидазы бактерии способны проникать в глубокие слои тканей респираторного отдела. Гиалуронидаза разрыхляет межклеточные соединения, лецитиназа расщепляет фосфолипидный слой мембраны клеток, плазмокоагулаза способствует свертыванию плазмы.
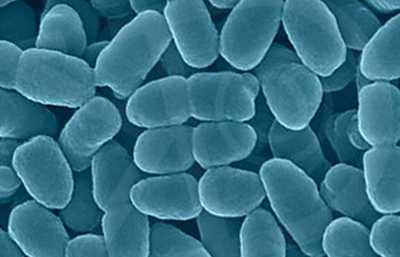
Рис. 5. Вид возбудителей паракоклюша (компьютерная визуализация).
к содержанию ↑Симптомы паракоклюша у детей и взрослых
Инкубационный период паракоклюша составляет от 4 до 15 дней. Болезнь начинается со слабо выраженных катаральных явлений верхних дыхательных путей. Отмечаются явления ринита, гиперемия зева, редко — конъюнктивит. Общее состояние ребенка остается удовлетворительным. Температура тела чаще нормальная. Иногда повышается на 1 — 3 дня до 37,5 — 38,0оС. В 65% случаев паракоклюш протекает по типу трахеобронхита и ОРЗ.
Кашель — основной симптом паракоклюша. В зависимости от его характера выделяется три клинические формы паракоклюша: бессимптомную, стертую и коклюшеподобную.
Стертое течение
Стертое течение заболевания встречается в 60 — 70% случаев и характеризуется трахеобронхиальным кашлем. Диагноз паракоклюша устанавливается только с помощью бактериологического подтверждения.
Коклюшеподобное течение
Коклюшеподобное течение паракоклюша отмечается в 12 — 15% случаев. Заболевание характеризуется появлением кашля, который иногда приобретает приступообразный характер. Вначале появляются короткие кашлевые толчки, которые следуют друг за другом на протяжении одного выдоха. Далее ребенок делает глубокий вдох. Возникший внезапный выдох сопровождается свистящим звуком (реприз). Во время приступа ребенок принимает вынужденное положение, у него краснеет лицо, резко расширяются сосуды в глазах («наливаются» кровью), язык при кашле выталкивается далеко вперед, кончик его загибается кверху, набухают вены на шее, лице и голове. Кашель нередко заканчивается рвотой. Такие приступы кашля у ребенка с паракоклюшем встречаются редко. А сам приступ непродолжительный. Длительность судорожного кашлевого периода составляет 2 — 3 дня.
Бактерионосительство
Бактерионосительство отмечается у детей из очагов паракоклюша в 10 — 15% случаев. При бактерионосительстве клинические признаки заболевания отсутствуют.
Осложнения при паракоклюше встречаются крайне редко. Случаи смерти не регистрируются. Иммунитет после перенесенного заболевания не развивается.

Рис. 6. Кашель — основной симптом паракоклюша.
к содержанию ↑Лабораторная диагностика паракоклюша
Бактериологический и серологический методы являются основными при диагностике паракоклюша.
Бактериологическая диагностика
Выделение возбудителей коклюша из носоглоточной слизи — классический метод лабораторного подтверждения заболевания.
Бактериологической диагностике подлежат:
- дети, у которых имеются подозрения на паракоклюш и коклюш;
- взрослые и дети, кашель у которых длится 5 — 7 дней, но не более 1-го месяца;
- взрослые, у которых имеются подозрения на коклюш и паракоклюш, работающие в детских дошкольных и школьных учреждениях, родильных домах и детских больницах.
Анализ на паракоклюш
Материалом для бактериологического исследования служит мазок из носовых ходов (обеих) и задней стенки носоглотки (не из гортани!).
Для взятия мазка применяется тампон из дакрона или используется метод «кашлевых пластинок». Обследование производится 2-х кратно ежедневно или 2-х кратно через день в первые 3 недели заболевания.
На питательных средах формирование колоний происходит на 3 — 5 день после посева. Окончательный результат получается на 5 — 7 сутки роста возбудителя. Для культивирования используется кровяная среда Борде-Жангу или казеиново-угольный агар.
Рис. 7. Материалом для бактериологического исследования служит мазок из носовых ходов (обеих) и задней стенки носоглотки (не из гортани!).
к содержанию ↑Анализ на паракоклюш с применением ПЦР
Диагностика паракоклюша с помощью ПЦР (полимеразной цепной реакции) — самая перспективная методика в современных условиях. Тест обладает высокой чувствительностью. Он позволяет выявлять ДНК бактерий, в случаях, даже если в исследуемом материале содержание возбудителей не более нескольких десятков. Обследование проводится на 1-2 ой неделях заболевания.
к содержанию ↑Анализ на паракоклюш с помощью серологических реакций
Серологическая диагностика позволяет выявлять в сыворотке больного человека специфические антитела и их титры.
Возбудители паракоклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Серологическая диагностика позволяет выявлять в сыворотке больного человека специфические антитела и их титры. Результаты серологического исследования оцениваются с учетом с учетом клинической картины заболевания.
Иммуноферментный анализ (ИФА)
Иммуноферментный анализ — чувствительный, специфичный и относительно недорогой тест.С его помощью возможно измерить сывороточные иммуноглобулины классов G, M и A. Сывороточные иммуноглобулины А и M повышаются в ранние сроки заболевания, сывороточные иммуноглобулины G — в более поздние сроки. Данный вид исследования проводится на 2 — 3 неделе заболевания.
Реакции агглютинации
Диагностика паракоклюша на поздних сроках заболевания осуществляется с помощью реакций агглютинации: РПГА, РНГА и РА. В основе этих реакций лежит способность корпускулярных антигенов склеиваться с помощью антител. При помощи реакций агглютинации определяются в крови агглютинирующие антитела к возбудителям паракоклюша.
Дифференциальная диагностика паракоклюша
Более половины всех случаев паракоклюша протекает под маской трахеобронхитов или острых респираторных заболеваний. Провести дифференциальную диагностику между этими заболеваниями и паракоклюшем крайне тяжело. Решающее значение здесь приобретает бактериологическое исследование.
При паракоклюше гемограмма часто остается нормальной. В некоторых случаях регистрируется умеренный лейкоцитоз и лимфоцитоз.
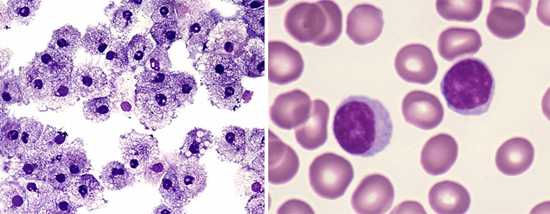
Рис. 8. На фото слева лейкоциты, справа — лимфоциты. При паракоклюше в некоторых случаях регистрируется умеренный лейкоцитоз и лимфоцитоз.
к содержанию ↑Лечение паракоклюша у детей
В связи с тем, что большая часть случаев заболевания протекает в легкой форме, лечение паракоклюша симптоматическое.
Госпитализации подлежат дети с осложненным течением заболевания.
Правильно организованный режим лечения ребенка позволяет облегчить проявления заболевания. При паракоклюше он щадящий, ограничивающий отрицательные психоэмоциональные и физические нагрузки. Прогулки на свежем воздухе являются обязательной лечебной процедурой.
Антибиотики при паракоклюше назначаются только при присоединении вторичной микрофлоры и угрозе развития пневмоний.
При легкой форме заболевания назначаются успокаивающие препараты (настойка валерианы, пустырника, пиона). Из спазмолитических средств — микстура с экстрактом белладонны, кальция глюконат. Витамины группы С, А и Р. При аллергии показано назначение десенсибилизирующих средств.

Рис. 9. При легкой форме лечение паракоклюша симптоматическое.
Противокашлевые препараты при коклюше и паракоклюше малоэффективны. Однако их иногда используют при мучительном кашле.
- Отхаркивающие препараты (муколитики) Бронхикум, Амброксол, Амбробене, Стоптуссин и Лазолван.
- Препараты с отхаркивающим эффектом и стимуляторы двигательной (моторной) функции дыхательных путей — Синетос, Туссин, Колдрекс бронхо и Бромгексин.
- Противокашлевой препарат центрального действия Синекод.
- Бронходиллятаторы Беродуал и Эуфиллин.
Бронхомуколитики желательно вводить при помощи небулайзера. Аппаратное введение препаратов этой группы гарантирует их глубокое проникновение в бронхолегочную систему.
При тяжелом приступообразном кашле назначается противоаллергический препарат Пипольфен и транквилизатор Седуксен.
Эуфиллин обладает спазмолитическим и бронходилатирующим эффектами. Микстура эуфиллина в сочетании с йодом оказывает выраженный муколитический эффект. При наличии аллергии на компоненты микстуры можно использовать Амброксол, Лазолван, Амбробене.
Рис. 10. При лечении паракоклюша у детей бронхомуколитики желательно вводить при помощи небулайзера.
к содержанию ↑Профилактика паракоклюша
Изоляция больного — наиболее эффективное противоэпидемическое мероприятие. Больные, коклюш у которых протекает в легкой форме, изолируются в домашних условиях. Больные паракоклюшем дети изолируются до полного клинического выздоровления, но не менее, чем на две недели от начала заболевания. Контактные лица подлежат разобщению сроком на 15 дней.
Дети, которые посещают дошкольные учреждения и сотрудники, работающие в них, а также контактные лица из квартирных очагов подлежат 2-х кратному бактериологическому обследованию. Бактериологическое обследование учеников в школе проводится только у кашляющих детей. Иммунизация против паракоклюша не проводится.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Коклюш»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru

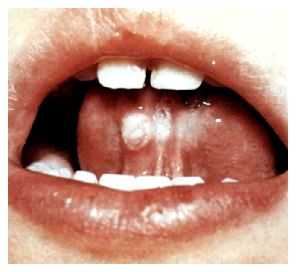 Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.
Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.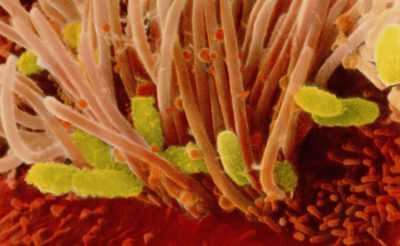 Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.
Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.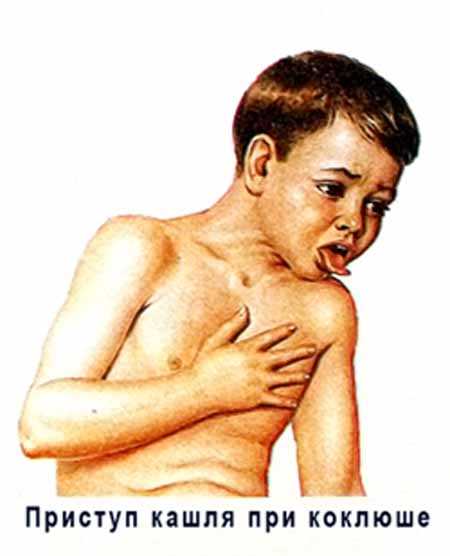 Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.
Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.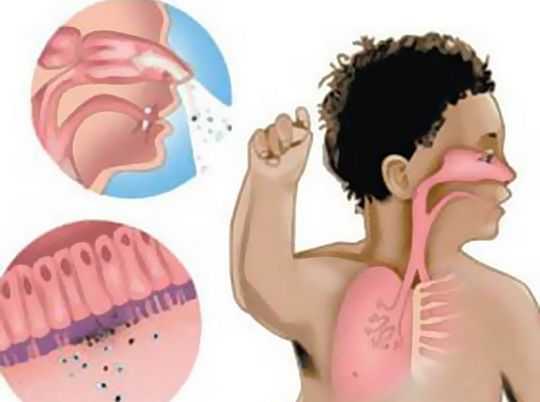 Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.
Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.