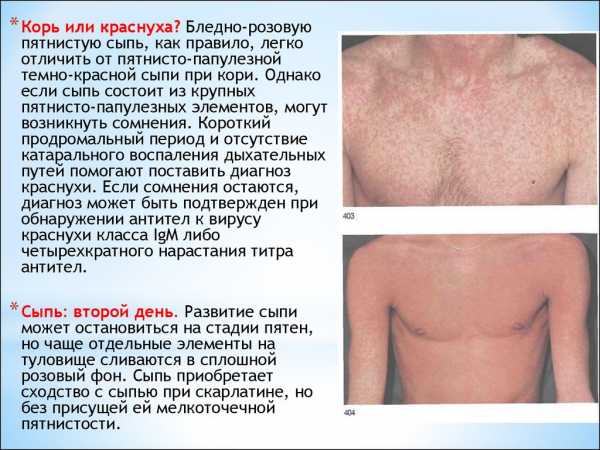
в начале, как выглядит сыпь на теле,симптомы
Автор Екатерина Чеснакова На чтение 4 мин. Опубликовано
Можно много говорить и объяснять, но пока не увидишь своими глазами, не поймешь, с чем имеешь дело. Поэтому сегодня рассмотрим все возможные фото краснухи у детей, узнаем, как выглядит в начале болезни, как протекает в легкой форме, а так же чем краснушная сыпь отличается от других видов вирусных инфекций.
Особенностью краснушного вируса является то, что он крайне опасен для беременных матерей и практически никак не проявляется у малышей. Болезнь протекает у них бессимптомно. Однако, чем старше ребенок, тем вероятность тяжелого течения заболевания возрастает.
Начнем с самого вируса: что это?
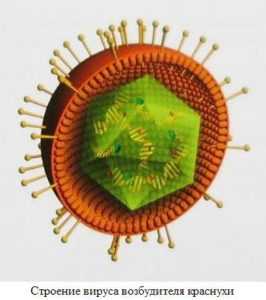
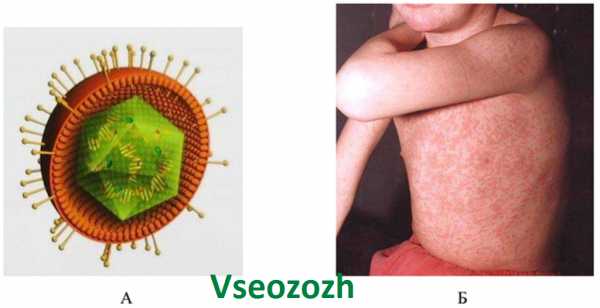
Итак, что мы знаем о самом вирусе краснухи? Является представителем рода Rubivirus (кстати, единственным), относится к семейству Тогавирусов. Представляет собой одноцепочную цепь РНК, диаметр одного вируса (то есть одной сферической частицы) 60-70 нМ. На картинке можно рассмотреть, как выглядит вирус краснухи.
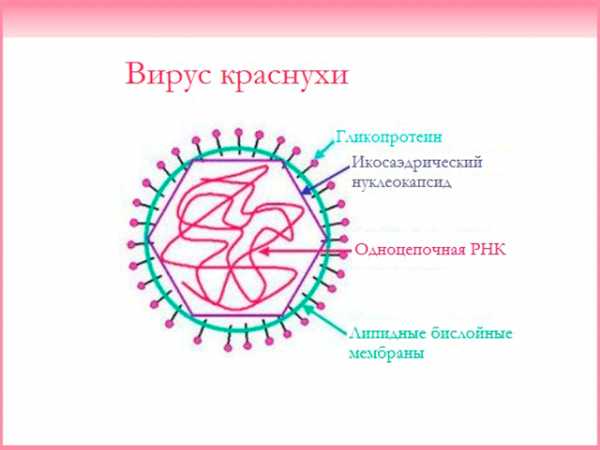
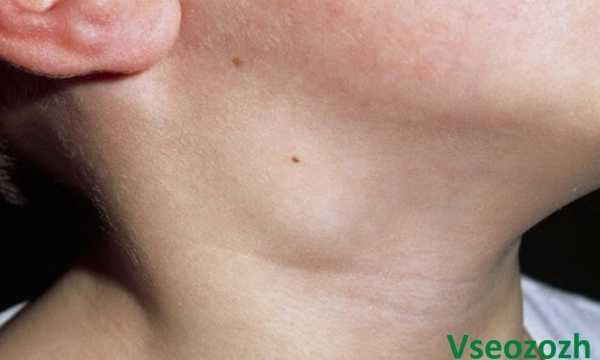
Передается только от человека другому человеку воздушно-капельным путем. Он проникает со слюной в ротовую полость, а так же на слизистую оболочку дыхательных путей и начинает свой путь по всему организму. Его разносит кровь во все органы и системы. Большой популярностью у вируса пользуется лимфатическая система, поэтому одним из первых проявлений является увеличение лимфоузлов, чаще на шее или затылке.
Как определить краснуху: фото симптомов
Конечно же, температуру, насморк и слезотечение я вам на фотографиях не покажу, но вот картинки будут интересны. Да, кстати, обо всех симптомах краснухи очень подробно, читайте в моей статье.

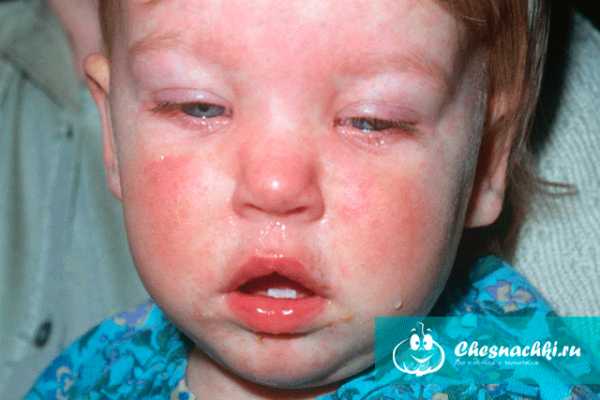
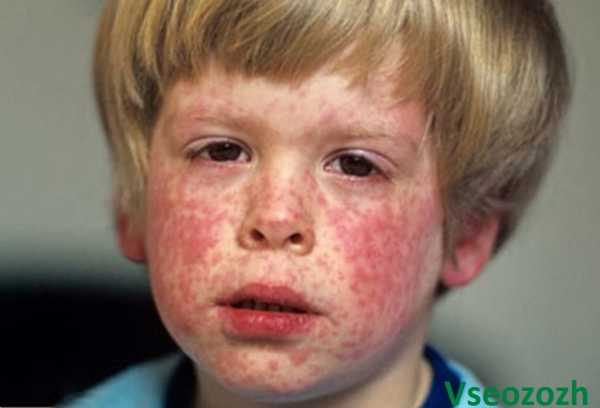
На фото видно, что у крохи сильные катаральные проявления: красные глаза, насморк, на лице появилась сыпь. Уверенна, если потрогать лимфоузлы на шее, они будут увеличены.
А вот как выглядят увеличенные лимфоузлы при краснухе, давайте посмотрим (ребенок 6 лет):
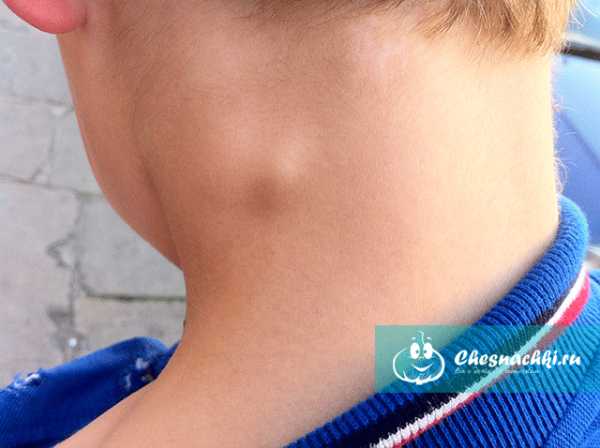
На первой фотографии наблюдается незначительное увеличение, а вот теперь посмотрим на достаточно серьезное увеличение лимфоузлов на шее у ребенка. Сразу хочу уверить, это встречается не часто:

Чаще всего увеличенные лимфоузлы внешне вообще не видны, их можно только почувствовать при прикосновении.
Фотографии краснушной инфекции в начале болезни
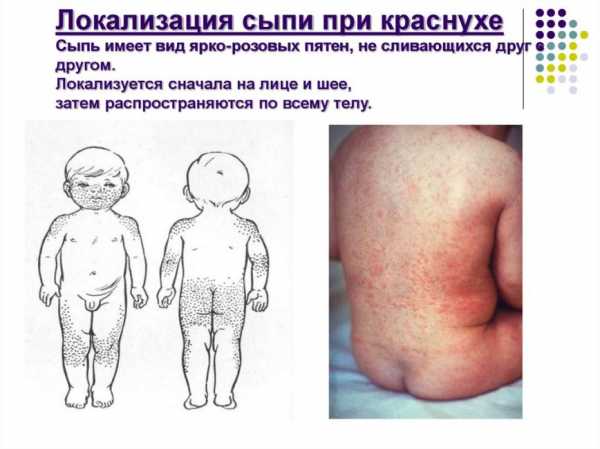
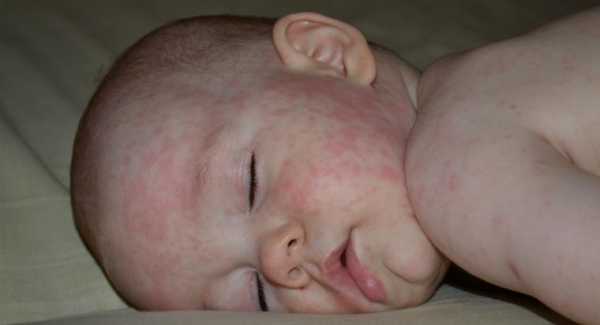
Первое, на что обращают внимание родители, это появление сыпи. Она начинается на лице и затем распространяется по всему телу.
Вот как выглядят высыпания на лице, они могут быть более или менее интенсивными:
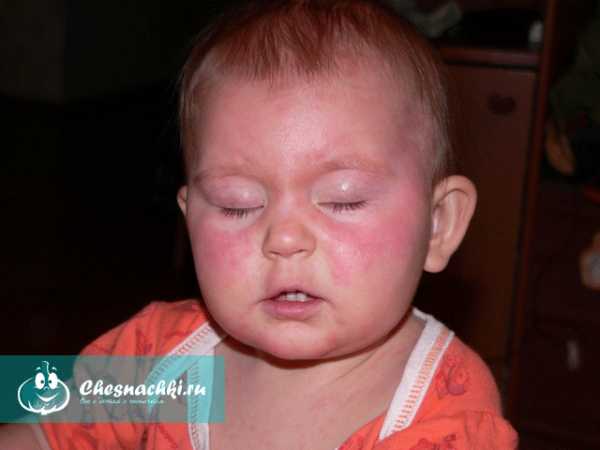
Затем сыпь распространяется на все тело: туловище, живот, спина, в последнюю очередь руки и ноги.
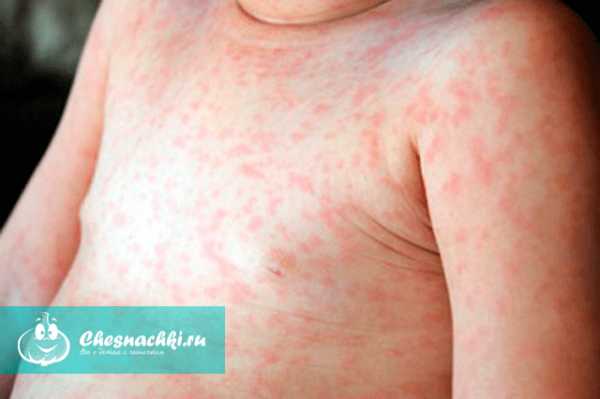
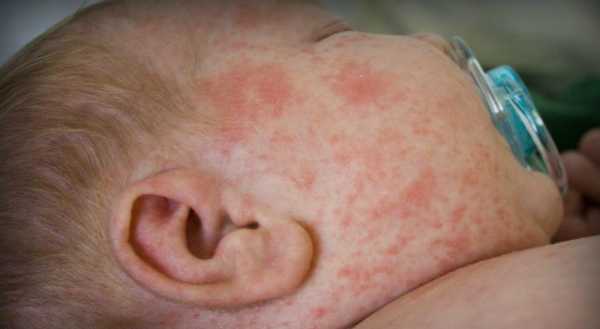
На фото краснуха у подростка девочки, из фото видно, что сыпь более интенсивная и ее много:
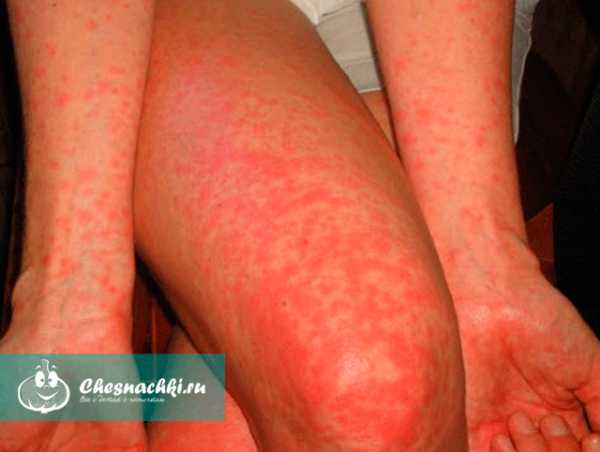
Фото краснуха в легкой форме у малышей
Легкая форма характеризуется практически отсутствием каких-либо симптомов. Возможна небольшая сыпь. Это встречается у маленьких деток.
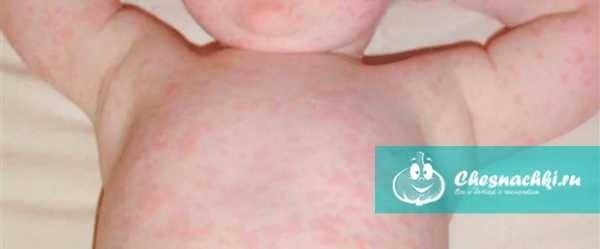
На снимке годовалый малыш и видно, что сыпь есть, но ее не много, она розового цвета и в течении 1-2 дней исчезнет.
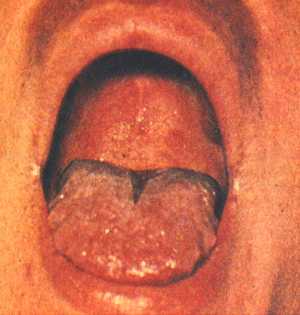
Фото языка и горла при краснухе
К симптомам краснухи у малышей так же относится рыхлость миндалин и языка, а так же энантема на внутренней поверхности горла. Энантема — это высыпания на слизистых оболочках.
Из снимка видно, язык рыхлый, заметно его покраснение. Обычно появляются пятнышки размером с горошину бледно-розового цвета. Пятен Коплика (как при кори) не появляется.
Снимки сыпи
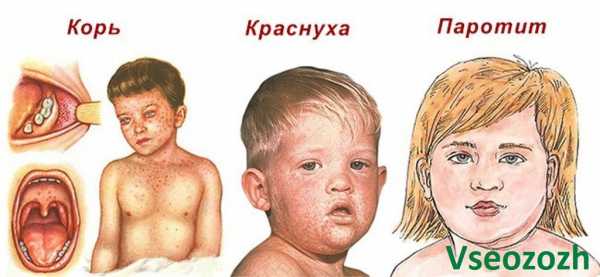
Теперь попробуем сравнить характер высыпаний при краснухе и других инфекциях.
А вот еще для большей наглядности:
Мой вывод такой, без грамотного специалиста вы самостоятельно в домашних условиях не сможете правильно поставить диагноз. Посмотрите на фото, они все очень похожи. Только доктор знает отличительные особенности каждого заболевания. Вы можете ошибиться, а ведь речь идет о здоровье.
Чтобы избежать заболевания делайте прививку от краснушной инфекции.
Буду рада вашим комментариям и дополнениям к статье.
chesnachki.ru
Краснуха у детей: симптомы, фото, начальная стадия, прививка
Краснуха – это острое вирусное заболевание, проявляющееся в виде характерных высыпаний на коже. Патологический процесс сопровождается умеренной симптоматикой.
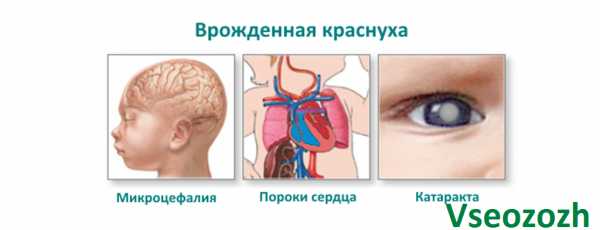
В большинстве случаев заболевание не дает осложнений. Опасность представляет врожденная форма краснухи, для которой характерно наличие аномалий в развитии сердца, органов зрения и слуха.
Профилактика заболевания проводится посредством прививок.
Содержание статьи
Что это за болезнь?
Краснуха развивается на фоне заражения организма тогавирусом.
Выделяют три пути передачи инфекции:
- непосредственный контакт с носителем возбудителя;
- нахождение в помещении, в котором присутствует носитель;
- передача вируса от зараженной беременной женщины ребенку (трансплацетарный путь).
В сравнении с другими инфекциями (корь, коклюш и другое) рассматриваемый вирус отличается слабой стойкостью к воздействию окружающей атмосферы: вне человеческого организма он сохраняет жизнеспособность в течение одного часа. В частности, инфекционная патогенная микрофлора гибнет в кислой и щелочной средах, а также при температуре свыше 56 градусов.
Понимание того, как передается инфекция, объясняется, почему краснуха чаще возникает у детей. Кроме того, высокая распространенность патологии у пациентов в возрасте 2-9 лет обусловлена отсутствием в их организме антигена к вирусу.
Вероятность заражения инфекцией велика в течение двух недель, исчисляемых с момента начала инкубационного периода.
Впоследствии, когда вирус начинает проникать в кожные покровы, наступает иммунный ответ, проявляющийся в виде характерных признаков заболевания – высыпаний.
Код по МКБ-10
По МКБ-10 краснуху классифицируют на несколько видов в зависимости от характера протекания заболевания:
- В06 – обычная краснуха;
- В06.0+ – заболевание, осложненное неврологическими нарушениями типа энцефалита или менингита;
- В06.8 – краснуха с другими осложнениями.
Из приведенного перечня исключена врожденная форма краснухи, которой присвоен код Р35.0.
Симптомы и признаки
Ввиду того что заболевание возникает у людей, организм которых не выработал антитела к вирусу, чаще выявляют признаки краснухи у ребенка.
Однако нельзя исключать вероятности появления симптомов патологии у непривитых взрослых. Причем особенно опасно это заболевание для беременных женщин в возрасте до 30 лет.
Прежде чем обращаться к порядку выполнения прививки от краснухи, когда делают, сколько раз, стоит рассмотреть особенности клинической картины, характерной для патологии.
Четыре периода болезни:
- инкубационный;
- продромальный;
- период высыпаний;
- период выздоровления.
То, как проявляется краснуха у детей, зависит от текущей стадии развития патологического процесса.
Инкубационный период длится примерно 2-3 недели. В этот период у пациентов не наблюдаются клинические проявления заболевания.
В редких случаях начальная стадия развития патологии характеризуется следующими признаками:
- повышение температуры тела до 38 градусов;
- высокая утомляемость;
- слабость;
- общее недомогание.
Появление указанных симптомов объясняется тем, что вирус краснухи оседает в крови, тем самым провоцируя возникновение интоксикации.
Также на начальной стадии развития заболевания у пациента отмечаются:
- заложенность носа;
- покраснение слизистой оболочки рта и глаз;
- увеличение лимфатических узлов.
По окончании инкубационного периода появляется характерная сыпь красного цвета. Она поражает лицо, сгибаемые поверхности и ягодицы. Впоследствии сыпь при краснухе распространяется на другие участки тела. Появление таких новообразований объясняется тем, что вирус оказывает токсическое воздействие на мелкие сосуды, пролегающие под кожей.
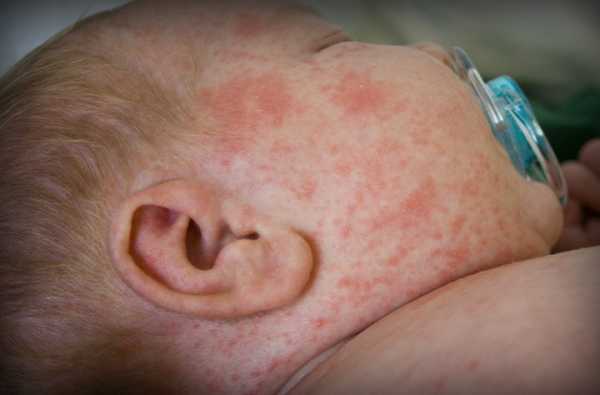
Как выглядит краснуха у детей: фото

Сыпь характеризуется следующими признаками:
- возникает на множественных участках;
- не сливается между собой;
- при надавливании может полностью исчезнуть, после чего сразу возвращается.
Редко у пациентов при краснухе возникают следующие нехарактерные высыпания:
- пятна, размер которых превышает 10 мм в диаметре;
- папулы;
- крупные пятна, имеющие фестончатые края.
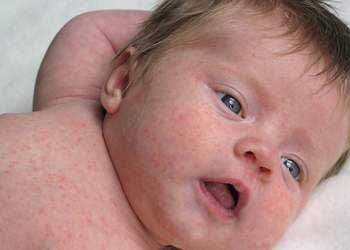
Фото в начальной стадии у новорожденного
Среди нетипичных симптомов, также появляющихся при краснухе, выделяют:
- кожный зуд;
- насморк;
- болевые ощущения в горле;
- сухой кашель;
- слезоточивость глаз.
Сыпь на коже и небе при краснухе постепенно проходит спустя 2-3 после появления. Одновременно с этим уменьшаются в размерах лимфатические узлы.
В тяжелых случаях заболевание сопровождается следующими явлениями:
- Артрит. Боль и отеки в области суставов возникают через несколько дней после исчезновения сыпи и держатся на протяжении недели.
- Тромбоцитопеническая пурпура. Патология характеризуется снижением свертываемости крови. Заболевание возникает из-за токсического поражения клетками вируса. При тромбоцитопенической пурпуре в моче появляются кровяные сгустки, а во время месячных наблюдается обильное выделение жидкости.
- Энцефалит. Возникает, если клетки вируса поражают головной мозг. Симптоматика при энцефалите носит разнообразный характер. Такое заболевание сопровождается нарушениями нервной системы. Иногда краснуха, осложненная энцефалитом, вызывает смерть.
Частота распространенности врожденной формы заболевания у детей зависит от срока беременности, на котором произошло заражение организма матери: в течение первых четырех недель вероятность возникновения пороков развития плода достигает 60%.
Симптомы у взрослых
Течение краснухи у взрослых носит более тяжелый характер, чем у детей. При этом у первых диагностируются те же формы патологии, что и у последних.
Симптомы аналогичны проявлениям краснухи у детей:
- появление сыпи на коже;
- симптомы интоксикации.
Разница в течении заболевания у взрослых и детей заключается в том, что у первых патология проявляет себя более интенсивно. Также часто у них возникают различные осложнения:
- снижение уровня тромбоцитов в крови;
- поражение суставов;
- появление энцефалита.
Краснуха: фото у взрослых
Исследователи предполагают, что данная разница в интенсивности протекания патологии обусловлена приверженностью взрослых вредным привычкам и наличием у них заболеваний, затронувших иммунную систему.
Лечение
Часто лечение краснухи не проводится. Организм пациента самостоятельно справляется с вирусом, подавляя его активность. Лечение назначается с целью устранения симптомов, характерных для заболевания.
После появления кожных высыпаний и повышения температуры тела пациенту показан полный покой.
В это время проводится лекарственная терапия, предусматривающая прием препаратов, не оказывающих побочные действия на организм больного:
- Противовоспалительные лекарства. К ним относятся Парацетамол, Аспирин и Нурофен. Рекомендованы для восстановления температуры тела.

- Антигистаминные средства. Назначаются при наличии выраженных симптомов аллергии.
- Делагил. Применяется для подавления иммунных реакций. Назначается, когда течение краснухи вызвало развитие артрита. В подобных обстоятельствах иммунная система, подавляя активность вируса, вырабатывает антитела, которые поддерживают воспалительный процесс в суставах.

- Глюкокортикоиды. Назначаются при тромбоцитопенической пурпуре для подавления воспалительного процесса.
- Гепарин. Также рекомендован при пурпуре. Помогает нормализовать свертываемость крови.
Порядок лечения меняется в зависимости от характера протекания краснухи. Если заболевание вызвало развитие энцефалита, пациента помещают в стационар.
Профилактика
Профилактика краснухи предусматривает проведение всеобщей вакцинации детей и беременных. В состав прививки входит ослабленный вирус. После вакцинации у ребенка вырабатывается стойкий иммунитет к инфекции, который в 95% случаев подавляет ее активность.
Реакция на прививку практически у всех пациентов положительная. Редко процедура не назначается из-за наличия индивидуальной непереносимости компонентов вводимого раствора.
Вакцинация впервые проводится в возрасте 12-16 месяцев. В состав вводимого раствора входят ослабленные вирусы краснухи, кори и паротита (свинка). Также существуют вакцины, содержащие только одну из указанных инфекций. Последующая вакцинация назначается в шесть лет. Для профилактики развития патологии у беременных девочкам в возрасте 14-15 лет в третий раз вводится раствор с ослабленными вирусами.
Существует мнение, что краснуха развивается из-за прививки кори и паротита. Но никакой связи между вакцинацией пациента и возникновением патологии нет. Корь и краснуха характеризуются сходной клинической картиной. Обычный человек легче переносит течение последнего заболевания, а для беременных оно является более опасным. Это объясняется тем, что вирус краснухи способен поражать хромосомы в эмбриональных клетках. В результате развиваются врожденные пороки. Именно поэтому так важна прививка от краснухи перед беременностью.
Необходимость введения комбинированной вакцины объясняется также тем, что в ее состав входят ослабленные вирусы, вызывающие свинку (паротит). Это заболевание, как и краснуха, нередко проходит самостоятельно. Однако, если возник паротит, как переносится патология зависит от индивидуальных особенностей пациента.
Отсутствие вакцины может стать причиной развития множества осложнений, включая менингит и сахарный диабет.
Видео
Лучшие статьи по теме:Пимафукорт: инструкция по применению, цена, отзывы, аналоги
Панавир (гель): цена, инструкция по применению, отзывы, аналоги, использование от бородавок и папилл…
Фолликулит: лечение, фото, МКБ-10, причины, симптомы и признаки
Кератоз кожи: фото, лечение, типы и виды

skinbolit.ru
Симптомы, Лечение + 50 ФОТО Сыпи
СохранитьSavedRemoved 1

Эта статья носит ознакомительный характер. Если вы обнаружили у себя симптомы какого-либо заболевания или чувствуете недомогание — первым делом обратитесь к врачу! Советы из данного материала могут помочь вам в неотложных ситуациях, когда связаться с квалифицированным медперсоналом нет возможности.
Краснуха у детей относится к вирусным заболеваниям. Патология чаще диагностируется в возрасте с 2 до 9 лет, при этом половая принадлежность роли не играет. Обычно болезнь протекает в легкой форме, может незначительно повыситься температура, увеличиваются региональные лимфоузлы, наблюдается сыпь. Так как вирус передается воздушно-капельным путем уберечься от него в период эпидемии достаточно сложно. Поэтому педиатры рекомендуют проведение вакцинации по возрасту в 1 год и в 6 лет. Девочкам необходима еще одна инъекция в 15 лет, ее делают для профилактики краснухи у беременных, чтобы защитить плод от врожденных пороков.
Содержание этой статьи:
Общие сведения
Это интересно: Скарлатина у детей: симптомы, профилактика и лечение + 50 ФОТО сыпи
Краснуха характеризуется как инфекционное заболевание вирусной природы. Страдают ей преимущественно дети дошкольного возраста. После достижения 7 лет патология диагностируется редко. Проявляется болезнь сыпью, катаральными явлениями и повышением температуры. Обычно недуг протекает в легкой форме, но известны случаи возникновения тяжелых осложнений. Поэтому вакцинация от этой инфекции является обязательным пунктом в национальном календаре прививок.
Первое описание болезни сделал немец Ф. Хофман в 1740 году. В 1881 году патологию отнесли к отдельной нозологической форме. Благодаря работе японских ученых уже в 30-х годах не осталось сомнений в вирусном происхождении недуга. А в 1961 году совместными усилиями ученых Паркмана, Невоя, Уэллера выделен и подробно описан возбудитель патологии.
Наиболее опасна краснуха в период беременности. На ранних сроках это может негативно отразиться на состоянии плода. К наиболее частым осложнениям по мнению австралийского ученого Грегга Н. относят глухоту, катаракту, порок сердца. Свои наблюдения он описал еще в 1941 году.
По МКБ-10 краснуху классифицируют в зависимости от полученных осложнений.

Классификация по МКБ-10
вернуться к меню ↑Способ передачи
Чаще всего заражение происходит в инкубационный период, когда болезнь уже поразила организм, но визуальных проявлений еще нет. Вспышки эпидемии приходятся на зимнее и весеннее время. Основными путями передачи вируса выступают:
Воздушно-капельныйИнфекция с частичками слюны поступает в воздушные массы при чихании, разговоре. Далее она проникает на слизистые дыхательных путей находящегося рядом здорового человека и заражает его.
Через личные вещиМаленькие дети часто тянут в рот руки и игрушки. Если здоровый малыш возьмет в рот зараженную вещь, то он тоже рискует подхватить заразу.
ТрансплацентарныйКогда вирус поражает беременную и передается плоду.
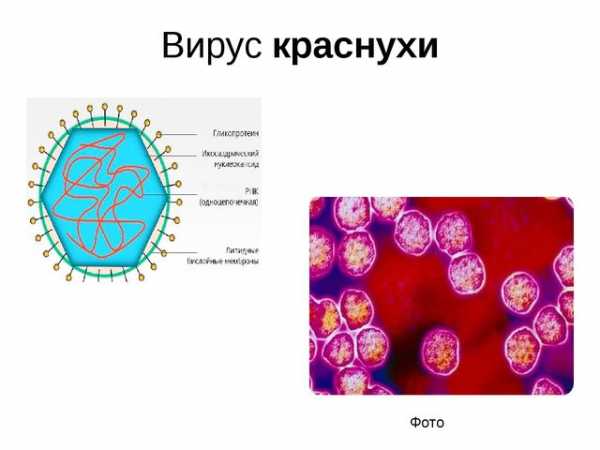
Фото вируса краснухи
вернуться к меню ↑ вернуться к меню ↑Инкубационный период
Длительность периода изоляции составляет 20 дней от появления первых прыщиков. Можно выделить 4 стадии протекания болезни:
ИнкубационныйДлится с момента проникновения вируса и до первых симптомов болезни. Может составлять 10-24 дня.
ПродромальныйХарактеризуется катаральными явлениями. Длится 1-2 суток.
Период сыпиПоявляются красные пятна на протяжении 1-3 суток.
ВыздоровлениеНаблюдается улучшение, сходит сыпь, возвращается аппетит, проходит насморк и боль в горле. Активность вируса сохраняется еще на протяжении 2 недель после чего лимфоузлы уменьшаются до прежних размеров.
Инкубационный период начинается со дня попадания вируса в организм. Инфекция с током крови проникает к лимфоузлам, после чего поражает их и остается там до выздоровления. Когда вирус размножается лимфоузлы за ушами начинают увеличиваться, что негласно говорит о наличии недуга.
Сыпь появляется в процессе иммунного ответа кожных покровов на атаку вируса. Ребенок заразен на протяжении 7 дней до начала высыпаний и еще 14 дней после первых визуальных появлений.

Клинические симптомы
вернуться к меню ↑ вернуться к меню ↑Первые признаки
1Проникнув в организм вирус постепенно распространяется на лимфоузлы и другие части тела. Организм начинает ослабевать, что проявляется усталостью, сонливостью, вялостью, апатией.
2В продромальный период добавляются катаральные явления в виде боли в горле, заложенности носа, конъюнктивита. У пациента может незначительно подняться температура. Все эти признаки могут ошибочно указывать на простуду.
3Когда вирус размножается увеличиваются лимфоузлы за ушными раковинами. Пальпация болезненна, отмечается отечность и припухлость.
4Период высыпаний сопровождается появлением красных пятнышек по всему телу. Сначала они поражают лицо, голову, шею, потом приходит очередь спины, ягодиц, конечностей.
Распространение сыпи
Особенностью сыпи при краснухе можно назвать то, что пятна:
- Не возвышаются над кожным покровом.
- Имеют форму круга.
- При надавливании бледнеют, затем снова приобретают прежний окрас.
- Не зудят.
- Не сливаются.
- Имеют размер 5-10 мм.
- Появляются на теле сверху вниз.
- Исчезают через 3-4 дня.
- Никогда не поражают ступни и ладони.
Особенность сыпи
вернуться к меню ↑ вернуться к меню ↑Протекание недуга у детей до года
В таком возрасте болезнь диагностируется редко. Это связано с тем, что при грудном вскармливании малыши получают все необходимые антитела от привитой матери. Но если женщина не проходила вакцинацию от этого недуга, то риск заболеть у грудничка значительно возрастает.
У детей до года выделяют две формы краснухи – врожденная и приобретенная. Первая переходит от матери если та перенесла вирусную инфекцию в момент вынашивания. Это самая опасная форма. Она зачастую сопровождается менингитом, энцефалитом, судорогами, диссеминированным внутрисосудистым свертыванием, нервной возбудимостью, задержкой в развитии, проблемами со слухом и зрением. У новорожденных характерно быстрое развитие болезни.
вернуться к меню ↑ вернуться к меню ↑Осложнения
Негативные последствия встречаются редко, преимущественно при тяжелом течении патологии. Главными осложнениями выступают:
- Присоединение вторичной инфекции, из-за чего развивается пневмония, отит, ангина, бронхит.
- Энцефалит, серозный менингит. Проявляется воспалением оболочек мозга, появляется через неделю от начала болезни.
- Тромбоцитопеническая пурпура. При этой патологии количество тромбоцитов резко снижается, что повышает риск кровотечений.
- Ревматоидный артрит.
- Пиелонефрит.
- Миокардит.
Если краснуха передается от матери, то вместе с ней могут наблюдаться врожденные пороки развития. Сюда относят глухоту, диабет, болезни костной системы, глаз, энцефалит, менингит, пневмонию, пороки сердца, тромбоцитопеническую пурпуру. У некоторых пациентов отмечается гепатолиенальный синдром, когда печень и селезенка увеличены в размерах.
Возможные осложнения при врожденной форме патологии
вернуться к меню ↑ вернуться к меню ↑Диагностика
Болезнь лечит инфекционист. Определить наличие недуга на начальном этапе практически невозможно ввиду отсутствия визуальной симптоматики. Сыпь покрывает тело ближе к концу инкубационного периода, именно в этот момент проще всего диагностировать и распознать патологию.
Для достоверности диагноза могут проводиться сбор анамнеза, информации об эпидемиологической обстановке, сдача лабораторных анализов. К лабораторным показателям относят общий анализ крови, концентрацию иммуноглобулинов, мазок со слизистой носа на серологическое соответствие. Иногда даже при визуальном осмотре можно обнаружить сыпь петехиального характера на небе, зеве, гортани.
Краснуха по симптоматике часто схожа на другие заболевания. Болезнь дифференцируют от:
1Аденовируса. Характерно сильное увеличение лимфоузлов, катаральные проявления.
2Энтеровируса. Патология поражает кишечник, кожу, лимфоузлы, органы дыхания.
3Инфекционного мононуклеоза. Вирус поражает селезенку, печень, лимфоузлы. Проявляется как простуда.
4Розового лишая. Грибковое поражение провоцирует образование пятен на кожном покрове.
5Крапивницы. Патология носит аллергический характер.
6Инфекционной эритемы. Проявляется сыпью.
7Кори. Болезнь передается вирусом. Ей характерны кожные высыпания, катаральные явления.
8Скарлатины. Проявляется сыпью, катаральными явлениями, изменением цвета языка.

Сравнение краснухи с корью, скарлатиной, оспой
Чтобы исключить осложнения помимо стандартных анализов требуется провести исследования мочи, ЭКГ, рентгенографию грудной клетки.
вернуться к меню ↑ вернуться к меню ↑Лечение
Обычно лечение проводится в домашних условиях. Могут назначаться медикаментозные препараты, народные средства, постельный режим. Так как лекарств, убивающих напрямую данный вирус нет, то проводится поддерживающая симптоматическая терапия.
В период лечения, около 3-7 суток, важно соблюдать постельный и питьевой режим. Это необходимо для вывода токсинов и минимизации осложнений. Пить можно как раствор Регидрона, так и обычную минеральную воду в объеме 2 литра в сутки. К общим правилам также относят ежедневную влажную уборку и проветривание жилища. Пища должна быть диетической, но богатой на витамины. Подойдут блюда из перемолотого нежирного мяса или рыбы, яиц, кисломолочные продукты, главное, чтобы в еде было большое содержание белка. Кушать следует часто, но понемногу.
Если ребенок переносит болезнь в легкой форме, то высыпания проходят в течении 4-7 дней. Посещать детский сад или учебное учреждение нельзя на протяжении 2 недель от периода выздоровления.
Вирус краснухи устойчив к замораживанию, но катастрофически не переносит тепла, эфиры. При обычной комнатной температуре может сохраняться на протяжении 4-7 часов. Моментально разрушается от ультрафиолета и дезинфицирующих средств.
При возникновении рвоты, высокой температуры, сохраняющейся длительное время, судорог необходимо вызвать врача. Если будет выявлен высокий риск или присутствие осложнений пациента могут госпитализировать.
Фото больного ребенка
вернуться к меню ↑Медикаменты
Назначение лекарственных средств должно производится лечащим врачом. Чаще всего болезнь проходит самостоятельно, но при необходимости применяют:
1Антигистаминные препараты: Эриус, Фенистил. Показаны при выраженной аллергии.
2Противовоспалительные средства: Парацетамол, Нурофен. Даются однократно при повышении температуры тела свыше 38,3 С.
3Глюкокортикоиды. Показаны для уменьшения воспаления при пурпуре.
4Средства для нормализации кровообращения: Гепарин. Дают при низком уровне тромбоцитов.
5Иммуномодуляторы и иммуностимуляторы: Интерферон, Циклоферон, Анаферон. Для укрепления защитных сил.
6Витаминные средства. Наиболее важными являются витамины группы В.
7Леденцы: Лизобакт, Септефрил. Показаны при боли в горле.
8Капли с сосудосуживающим эффектом при выраженной заложенности носовых ходов.
9Антибиотики. Применяют редко, лишь при присоединении вторичной инфекции.
10Делагил. Подавляет иммунный ответ. Препарат необходим при появлении осложнения в виде артрита.
11Аскорутин. Используют для минимизации риска развития ДВС-синдрома.
вернуться к меню ↑Народные средства
Так как лечение в легкой форме проводится на дому и не требует специальных препаратов, то помочь малышу можно и с помощью подручных средств.
Лечение в домашних условиях
1Чтобы снять зуд сыпь можно смазывать крепким раствором соды или слабым раствором марганца. Для этого смоченную салфетку кладут на зудящую зону и снимают по истечении 10 минут. Процедуру можно повторять многократно при возникновении неприятных ощущений.
2Для укрепления иммунитета пьют чай из брусники, шиповника, малины, черной смородины.
3Устранить отечность в области лимфоузлов можно холодным компрессом. Для этого творог выкладывают на марлевую повязку толщиной в 1 см и приматывают к шее ребенка на ночь.
4Температуру сбивают отваром липы.
Посмотрев видео можно узнать, как определить и вылечить краснуху в домашних условиях.
вернуться к меню ↑ВИДЕО: Краснуха: симптомы лечение в домашних условиях
вернуться к меню ↑ вернуться к меню ↑Особенности лечения малышей до года
Дети до года чаще всего заражаются вирусом от матери. Их лечение должно осуществляться в стационаре под наблюдением врачебного персонала. Ребенку могут назначать:
- Антигистамины. Нужны для устранения аллергических проявлений, снятия зуда.
- Капельницы с инфузионными средствами для снятия интоксикации.
- Препараты для снятия симптоматических проявлений – рвоты, температуры.
- Витаминные комплексы.
В зависимости от полученных осложнений кроху могут наблюдать офтальмолог, отоларинголог, невролог, эндокринолог, дерматолог.
Если ребенок перенес вирусное заболевание до года, то у него формируется стойкий иммунитет. В этом случае маленькому пациенту не нужны вакцинации от этой патологии.
вернуться к меню ↑ вернуться к меню ↑Профилактика
Самым эффективным способом профилактики признана вакцинация детей. Первую прививку делают в 1-1,5 года, ревакцинацию проводят с 5 до 7 лет. После повторной прививки вырабатывается стойкий иммунитет. Девочкам для профилактики развития патологии в период беременности рекомендуется ввести повторную инъекцию в 14-15 лет.

Проведение вакцинации
Обычно вакцина от краснухи представлена в комплексе с паротитом и корью.
Если ребенок уже заразился вирусом, то его на время болезни изолируют от других детей. Краснуха не считается особо опасной болезнью, поэтому в группе и детском учреждении которое посещал малыш карантин чаще не вводят.
вернуться к меню ↑ВИДЕО: Что такое краснуха и чем ее лечить
вернуться к меню ↑ вернуться к меню ↑ГАЛЕРЕЯ: Фото сыпи краснухи у детей
8.5 Общий Балл
Краснуха является вирусным заболеванием и поражает детей преимущественно дошкольного возраста. Несмотря на свою заразность болезнь в легкой форме не требует специального лечения. Если соблюдать предписания врача, постельный и питьевой режим, то избавиться от проблемы можно за 4-7 дней. Осложнения у больных краснухой в детском возрасте возникают редко. Чтобы предупредить развитие неприятных последствий у пациентов с тяжелой формой и детей до года их лечат в условии стационара. Не допустить заражение помогает своевременная вакцинация согласно национальному графику прививок. Если вы не согласны с рейтингом статьи, то просто поставьте свои оценки и аргументируйте их в комментариях. Ваше мнение очень важно для наших читателей. Спасибо!
Достоверность информации
9
Актуальность информации
7.5
Раскрытие темы
9
Доступность применения
8
Плюсы
- Можно лечить краснуху в домашних условиях
- Прививки помогут избежать заболевания
Минусы
- Краснуха очень опасное заболевание
- Возможны осложнения
slovami.net
Краснуха у детей – симптомы, лечение, профилактика, фото
Краснуха у детей – вирусная инфекция, которая характеризуется типичной сыпью и общими признаками интоксикации. Симптомы заболевания хорошо изучены, поэтому сложности с диагностикой не возникает. Лечение при неосложненных формах симптоматическое, проводится амбулаторно.
Своевременное выявление краснухи важно с эпидемиологической точки зрения. Заболевание молниеносно распространяется в детских коллективах. Большую опасность приобретает при беременности, так как вызывает необратимые изменения важных систем и органов плода (является показанием для прерывания беременности на любых сроках).
Причины заражения краснухой
Возбудитель заболевания – РНК содержащий вирус. Существует только один антигенный тип. После перенесенного заболевания возникает стойкий иммунитет. Быстро погибает под воздействием ультрафиолетовых лучей и высокой температуры. Но длительное время сохраняется при замораживании.
Свойства вируса объясняют механизмы заражения краснухой и профилактические меры для предотвращения инфицирования. Циркуляция возбудителя описывается следующим образом:
- Источник инфекции – только больной человек. Наиболее опасны субклинические (стертые) формы заболевания, при которых больной даже не подозревает, что выделяет в окружающую среду возбудителя.
- Механизм передачи – воздушно-капельный. При чихании, кашле, разговоре с микрочастицами слюны вирус попадает в воздух. Ребенок заражается при близком контакте с источником, обычно в закрытых помещениях (детские сады, школы, поликлиники и больницы).
- При инфицировании беременной женщины происходит заражение плода через плацентарный кровоток.
- Предрасполагают к передаче вируса холодное время года и замкнутые помещения.
Не восприимчивы к заболеванию дети до 6 месяцев на естественном вскармливании, рожденные от привитых или переболевших женщин. Их защищают антитела матери.
Симптомы краснухи у детей
Начало заболевания напоминает обычную респираторную инфекцию. Иногда диагноз устанавливается постфактум, при обследовании других детей в эпидемиологическом очаге и выявлении всех контактов заболевших.
Инкубационный период может продолжаться до 3-х недель. В это время ребенок испытывает только небольшое недомогание, часто вообще не предъявляет жалоб. Симптомы и признаки краснухи следующие:
- Начальная стадия: слабость, разбитость, головная боль и боль в мышцах. Першение в горле и небольшая заложенность носа, что является поводом для родителей думать, что ребенок просто простудился.
- Увеличение лимфоузлов: наступает через 24-36 часов. Преимущественно поражается затылочная группа, так как вирусу легче проникнуть в лимфоидную ткань именно в этом месте. Затрагиваются и паховые, подчелюстные, подмышечные лимфоузлы. Все они болезненные при пальпации, плотные, неподвижные.
- Лихорадка: появляется одновременно с лимфаденопатией. Характер умеренный (в районе 38 °С).
- Кашель – сухой, не сильный. Першение в горле. Насморка обычно нет, иногда присутствует заложенность носа.
- Сыпь – появляется через два дня от начала заболевания. Мелкие точечные красные элементы возникают в любом месте тела. Сохраняется в течение недели (обычно 2-3 дня).
- Период реконвалесценции: состояние быстро улучшается (появляется аппетит, нормализуется температура тела, кожа очищается от сыпи). Дольше всего сохраняется увеличение лимфоузлов – до 2-3 недель. Но это нормальная реакция лимфоидной ткани, которая не свидетельствует о патологии или осложнении.
Такая типичная клиническая картина не угрожает жизни и здоровью ребенка. Все стадии краснухи занимают несколько дней. Выздоровление наступает без последствий. Несмотря на кажущуюся легкость течения, недооценивать инфекцию нельзя. Как и многие вирусы, возбудитель снижает иммунитет. Иногда возникают тяжелые осложнения (особенно у детей до года).
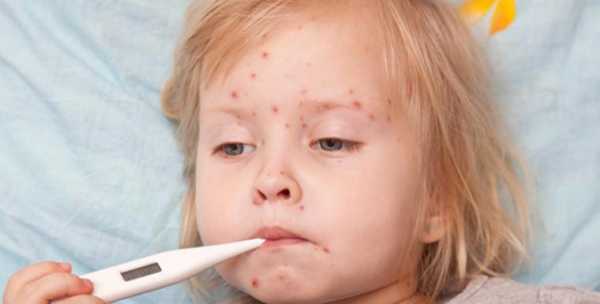
Фото краснухи у ребенка
Поскольку сыпь является основным диагностическим критерием, стоит остановиться на ее описании подробнее. Важно уметь отличить ее от других детских инфекций, таких как корь, скарлатина, инфекционный мононуклеоз и других. На фото показано как выглядит сыпь при типичной краснухе.
На голове (лице и волосистой части) появляются мелкие красноватые пятна. Затем происходит их распространение по всему телу. Не бывает на ладонях и ступнях. Элементы бледно-розовые, овальной формы с четкими краями. Располагаются на неизменной коже. Склонности к слиянию в сплошные гиперемированные участки не имеет (в отличие от кори).
Лечение краснухи у детей
Неосложненные формы заболевания у детей до года не требуют госпитализации. Карантин объявляют на 21 день. Это то время, когда запрещены контакты больного ребенка со здоровыми. Дома желательно оборудовать изолированное хорошо проветриваемое помещение. Изоляции на срок карантина подлежат и все контактировавшие с источником инфекции.
Основной принцип лечения краснухи у детей – симптоматический. Специфических противовирусных препаратов против краснухи не существует. Постельный режим лучше обеспечить на 5-7 дней.
- Обильное питье. Для эффективной борьбы с симптомами интоксикации важно выпивать 1-2 литра жидкости в сутки (в зависимости от возраста ребенка). Это фруктовый морс, чай с лимоном, минеральная вода без газа. Идеально подходит готовый раствор «Регидрона» (порошок разводится литром кипяченой воды).
- Питание. Рацион щадящий, обогащенный белком (растительным и животным). Это необходимо для усиленной работы иммунной системы. Предпочтение отдают кисломолочным продуктам, нежирному мясу, рыбе.
- Поскольку вирус поражает сосудистую стенку, назначают «Аскорутин» – укрепляет стенки сосудов, пополняет запасы витамина С (необходим для работы иммунной системы).
- Иммуномодулирующие средства, такие как «Вобэнзим». Он же обладает противовоспалительным действием (снимает отечность тканей, уменьшает болезненные ощущения в горле и мышцах).
- Антигистаминные препараты – «Супрастин», «Кларитин», «Тавегил», «Диазолин». Они облегчают неприятные ощущения, связанные с высыпаниями.
- При боли в горле назначаются местные спреи, при заложенности носа – промывание солевым раствором. В применении сосудосуживающих препаратов нет необходимости.
- Жаропонижающие. Необходимы при повышении температуры выше 38,5-39°С.
Антибиотики не эффективны при вирусных инфекциях. Госпитализировать ребенка нужно только при риске возникновения судорог, высокой температуре у детей до трех лет, при возникновении осложнений.
Профилактика краснухи у детей
Отсутствие массовых эпидемий краснухи объясняется комплексом разработанных профилактических мероприятий. Они бывают активные – вакцинация всех детей в определенном возрасте, и пассивные – направленные на предотвращение распространения вируса из очага инфекции.
Если в семье появляется больной краснухой, нужно так организовать уход за ним, чтобы свести к минимуму заражение остальных домочадцев, особенно маленьких детей и беременных женщин. Меры пассивной профилактики:
- Изоляция больного на 5 суток после появления первых высыпаний, карантин на 21 день для всех контактировавших с инфицированным.
- Выделение отдельной комнаты для ребенка.
- Личная гигиена – частое мытье рук, смена постельного и нательного белья.
- Посуда, игрушки, предметы ухода должны быть только индивидуальными.
- Одежда больного должна стираться отдельно, а лучше ее кипятить. Тогда вирус гарантированно погибает.
- В комнате проводится ежедневная влажная уборки и проветривание. Лучше мыть полы и предметы, с которыми контактирует ребенок, с добавлением перекиси водорода.
- Для детей до года идеальным способом профилактики является естественное вскармливание.
- Беременные женщины не должны ухаживать за больными, да и просто находиться в одном помещении с ними.
Если будущая мама не помнит, была ли она привита в детстве, или прошло уже больше 20 лет после прививки, ей обязательно нужно сдать кровь на антитела к вирусу. Высокий титр сводит риск заражения к нулю. Если антител мало, женщине лучше вообще на время уехать из очага инфекции.
Прививки от краснухи детям
Самым надежным способом избежать заражения является профилактическая прививка. Она дает стойкий иммунитет на 15-20 лет. Вакцина против краснухи создана на основе живых вирусов, которые были инактивированы. Это позволяет выработать организму эффективную защиту.

После вакцинации иммунитет формируется чрез три недели. Существуют определенные правила, которые отражены в национальном календаре прививок:
- Вакцинация против краснухи является обязательной. исключение составляют дети с выраженным иммунодефицитом и другими заболеваниями, которые обеспечивают ему освобождение от всех прививок.
- Оптимальный срок первой прививки – 12-18 месяцев, совместно с корью и эпидемическим паротитом.
- Ревакцинация – в 6 лет.
- Рекомендательный характер носит прививка девочкам подросткам и взрослым женщинам детородного возраста (старше 25 лет).
Результатом прививки против краснухи является отсутствие массовых эпидемий. Он достигается, если вакцину получили 80% детей соответствующего возраста.
Возможные осложнения при краснухе
Краснуха считается нетяжелым заболеванием, которое имеет благоприятное течение. Но бывают случаи, когда вирус проникает в органы и вызывает тяжелые осложнения. Другой механизм – присоединение вторичной инфекции. Это случается при сниженном иммунитете и у детей до 1 года.

Особое место занимают последствия инфицирования беременной женщины. На плод вирус действует уничтожающе – на ранних сроках это приводит к выкидышам, на поздних – к множественным порокам развития. Осложнения краснухи у детей:
- Воспалительные процессы в различных органах бактериальной природы (отиты, синуситы, бронхиты, пневмония).
- Поражение оболочек и вещества головного мозга (менингоэнцефалит). Проявляется на 3-6 день болезни: резкое повышение температуры, головная боль, судороги, рвота, разнообразная неврологическая симптоматика. К счастью, встречается редко, но летальность достигает 20%.
- Другое поражение нервной системы – парезы и параличи (ограничение или отсутсвие движения отдельных групп мышц).
- Артриты: множественные воспалительные процессы в суставах. Проявляются болью, скованностью движений, покраснением кожи. Обычно вовлекаются мелкие суставы кистей, реже – коленный и локтевой. Течение благоприятное.
- Тромбоцитопеническая пурпура. В результате вирусного поражения костного мозга снижается количество тромбоцитов. Возникают частые кровотечения (носовые, почечные, жедудочные). На коже постоянно возникают синяки при малейших травмах и ушибах.
Подозрение на любое описанное состояние требует немедленной госпитализвции ребенка. При внутриутробном заражении возникают пороки – катаракта, глухота, врожденные пороки сердца.
Краснуха, благодаря массовой иммунизации, встречается в единичных случаях. Но помнить о заболевании важно из-за его опасности для беременных женщин. Любое появление сыпи, даже при нормальной температуре, должно настораживать родителей и приводить их на прием к педиатру и инфекционисту.
woolady.ru
Краснуха у детей: фото, признаки и лечение
Что такое краснуха?
Краснуха — это вирусная инфекция, при которой микроорганизмы высоко устойчивы к проявлениям окружающей среды. После проникновения во внешнюю среду эти микроорганизмы способны сохранить свою жизнеспособность на срок до восьми часов.
 Вирус краснухи распространяется воздушно-капельным путем, чаще всего в замкнутых пространствах с большим скоплением людей.
Вирус краснухи распространяется воздушно-капельным путем, чаще всего в замкнутых пространствах с большим скоплением людей.
Как правило, в организме у ребенка не существует специфической иммунной защиты от данного вируса, поэтому процент заражения очень высок. Выделение вирусной инфекции происходит при кашле, чихании или просто при дыхании зараженного человека.
Симптомы заболевания у детей
Большая часть детей заражается в так называемом инкубационном периоде, когда признаки болезни мало выражены или не выражены совсем. Инкубационный период при краснухе может составлять до трех недель.
Начальная стадия
Первые признаки заболевания родители часто принимают за симптомы ОРЗ.
Так, начальная стадия краснухи у детей проявляется следующими симптомами:
- У малыша появляется слабость, сонливость, он начинает капризничать, появляются жалобы на недомогание и головные боли.
- Далее у ребенка появляется заложенность носа, а также он начинает жаловаться на боль в горле.
- Затем у ребенка начинается ломота в теле, суставах, а также болезненность со стороны затылка, связанная с увеличением лимфатических узлов.
- В завершении первого этапа краснухи у малыша происходит увеличение лимфатических узлов подмышками, в паху и на шее, что проявляется в виде припухлости и болезненности в перечисленных областях.
Начальная стадия заболевания может протекать очень стремительно, в общем случае для нее характерна продолжительность от нескольких часов до двух дней.

Вторая стадия
На следующей стадии краснуха у детей сопровождается следующим набором симптомов:
- повышение температуры тела до 38 С°;
- заложенность носа;
- боль в горле сменяется непродуктивным кашлем;
- на коже появляется характерная сыпь.
Особенности высыпаний при краснухе
Еще до появления сыпи на лице и туловище у детей, заразившихся краснухой, можно наблюдать ярко-розовые крапинки во рту, которые постепенно сливаются в темно-красные пятна.
Высыпания на коже начинают появляться на лице, а именно нижней его части: в области ушей, носогубной области и на щеках. Через сутки сыпь начинает распространяться и по туловищу ребенка.
Наиболее выражено пятна сыпи проявляются на ягодицах, плечах, локтях и коленях. Примерная локализация сыпи на теле представлена на фото ниже (под буквой «б»).

При этом, высыпания никогда не локализуются у детей в паху, на стопах и ладонях, что отличает краснуху от других заболеваний.
Как выглядят высыпания на лице и теле?
Сама сыпь в течение первых суток выглядит как розовые плоские пятна без пузырьков круглой или овальной формы, которые могут соединяться в единые образования.
На вторые сутки сыпь выглядит как папулы, размером от 1 до 5 мм с розовым основанием, в дополнение к ней, у малыша может появиться зуд. По истечении трех суток сыпь постепенно начинает бледнеть и исчезать, оставляя после себя лишь легкое шелушение кожи.
Как отличить сыпь при краснухе от других заболеваний?
Отличить краснуху от кори, скарлатины и мононуклеоза можно по следующим признакам:
- При кори более выражены симптомы начального периода: повышенная температура и интоксикация организма ребенка. Появление сыпи на теле при кори характеризуется поэтапными высыпаниями.

- При скарлатине носогубное пространство на лице у детей белеет, а высыпания на теле имеют более мелкий вид и локализуются по большей части на передней части тела.
- Для мононуклеоза характерно наличие ангины, а также увеличенных печени, почек, более значительного увеличения лимфатических узлов.
Возможные осложнения заболевания в детском возрасте
Усугубление состояния при краснухе у детей происходит относительно редко. Ослабление иммунитета при этом заболевании может вызвать лишь присоединение вторичной инфекции, что, в свою очередь, может вылиться в:
- ангину,
- воспаление легких,
- бронхит,
- менингит,
- энцефалит.
В единичных случаях возможно развитие таких осложнений, как:
- артрит,
- пиелонефрит,
- миокардит,
- менингоэнцефалит.

Наиболее опасно заражение краснухой для грудничков в силу их неустоявшегося иммунитета. У детей в возрасте до года болезнь часто развивается стремительно и может сопровождаться судорожным синдромом и нарушениями тромбогеморрагического характера.
Именно поэтому лечение этого вирусного заболевания у грудничка должно происходить в условиях стационара под пристальным наблюдением врача.
Диагностика и лечение детской краснухи
Диагностирование этой вирусной инфекции осложняется длительным инкубационным периодом, при котором практически не бывает никаких проявлений.
На начальной стадии болезнь определяется медицинскими специалистами по увеличенным лимфатическим узлам в шейной, затылочной частях, а также по характерной сыпи на верхнем небе у ребенка.
Для точной постановки диагноза обычно назначается следующий ряд лабораторных исследований:
- общий анализ мочи,
- общий анализ крови,
- анализ крови на наличие антител к вирусу краснухи.
Лечение чаще всего не требует госпитализации и может проводиться в домашних условиях. При этом, специфического лечения от краснухи не существует, в основном оно носит лишь симптоматический характер.
Общие рекомендации
Довольно часто для лечения краснухи бывает достаточно соблюдения общих рекомендаций:
- Изолирование ребенка в течение 3 недель.

- Соблюдение постельного режима в течение 5-7 дней.
- Уменьшение нагрузки на зрительные функции ребенка (ограничение чтения, просмотра телевизора и игр за компьютером).
- Сбалансированная диета включающая в себя большее количество белковых и кисломолочных продуктов. Питание осуществляется часто и небольшими порциями.
- Щелочной питьевой режим. Ребенку необходимо выпивать в день не менее двух литров воды, часть из которой следует заменить минералкой без газа или раствором Регидрона.
Народные средства
Поскольку наличие вируса у детей предполагает существенное снижение их иммунитета, применение народных средств может быть направлено на общее укрепление организма.
Однако перед их применением следует проконсультироваться с врачом о наличии показаний для их применения, а также о наличии возможных аллергических реакций.
Существует несколько рецептов общеукрепляющих препаратов для детей:
- Высушенные и измельченные листья черной смородины заварить в течение 15 минут. Пить вместо чая с добавлением меда или варенья.
- Смешать сок алоэ, мед, измельченные грецкие орехи и свежевыжатый сок лимона. Полученную смесь принимать по чайной ложке три раза в сутки.
- Настоять в кипяченой воде овсяные хлопья в течение трех часов, добавить сок лимона, мелко порезанные сухофрукты и свежие фрукты, добавить измельченные грецкие орехи и мед. Полученную смесь употреблять на завтрак вместо каши.

Лекарственные препараты
Аптечные средства обычно назначаются для уменьшения выраженности симптомов краснухи или в профилактических целях.
Чаще всего при лечении заболевания у детей выписываются следующие группы лекарственных средств:
- Жаропонижающие, спазмолитики и анальгетики для снятия симптомов в виде головной боли, боли в суставах и повышенной температуры.
- Антигистаминные средства назначаются для уменьшения отека слизистой при заложенности носа, а также уменьшения выраженности сыпи и уменьшения зуда.
- При боли в горле могут быть назначены спреи местного действия.
- Также могут быть назначены специфические препараты для предупреждения развития тромбогеморрагических осложнений.
- Антибиотики назначаются лишь в случае выявления у детей осложнений или присоединения к краснухе вторичной инфекции.
Профилактика заражения краснухой
Профилактика краснухи у ребенка заключается, в основном, в своевременной вакцинации. Комбинированная прививка от краснухи, паротита и кори делается малышу при достижении им возраста с года до полутора лет.
Ревакцинация проводится через семь лет после первой прививки. Повторная ревакцинация возможна через 20 лет после первой ревакцинации и в основном актуальна для женщин планирующих беременность.

Также профилактика краснухи может включать ряд вспомогательных мероприятий:
- соблюдение правил личной гигиены;
- ежедневное проветривание помещения,
- проведение влажной уборки;
- введение карантинных мероприятий при обнаружении первых признаков краснухи в детском коллективе.
otvetprost.com
симптомы с фото, лечение и профилактика
Краснуха у детей относится к группе вирусных заболеваний. Диагностируется в основном у не привитых малышей 2–9 лет, реже у грудничков до года. Первые признаки заболевания схожи с простудой, а характерными симптомами становится сыпь и воспаление лимфоузлов. Если ребёнок заболел краснухой, важно сразу обратиться к педиатру для назначения лечения. Тогда патология пройдёт без осложнений и негативных последствий. Узнаем сегодня, как проявляется и выглядит краснуха у детей на разных стадиях на фото. Выясним пути передачи инфекции, когда делают прививку от коревой краснухи. Подытожим информацию методами лечения патологии и профилактикой заболевания. А желающие могут оставить свой отзыв на форуме внизу.
Как выглядит краснуха у детей, фото вируса
Краснуха — высококонтагиозное инфекционная болезнь вирусной этиологии. При отсутствии антител к вирусу восприимчивость к патологии: 85–90%. Возбудителем инфекции становится Rubella virus — это РНК-вирус, представляющий семейство тогавирусы. В сравнении с другими инфекциями вирусной природы: скарлатиной и ветрянкой, — краснуха у детей регистрируется реже.
Микроорганизм неустойчив к внешним факторам, сохраняется в воздухе 6–8 часов. Разрушается под действием высоких температуры, солнечных лучей, искусственного излучения — кварцевания, дезинфицирующих средств, путём изменения PH среды. Но в то же время устойчив к низким температурам, может сохраняться в замороженном виде до двух лет.
 Краснуха у детей: вирус вызывающий инфекцию
Краснуха у детей: вирус вызывающий инфекциюПути передачи краснухи
К основной группе риска относят не привитых детей 2–9 лет. Реже заболевают краснухой малыши до года и взрослые люди, которые ранее не переносили инфекции. У таких пациентов патология протекает сложнее. Самым опасным считается заражение во время беременности. Последствиями инфицирования становятся пороки развития, нарушения в работе внутренних органов, в редких случаях гибель плода.
Регистрируется краснуха у детей чаще в межсезонье: во время перепада температур. Вирус передается здоровому человеку от носителя инфекции следующими путями:
- контактно-бытовым — посредством посуды, полотенец, предметов интерьера;
- воздушно-капельным — при кашле или чихании, общении, поцелуях;
- трансплацентарно — от инфицированной матери ребёнку через плаценту.
Заражённый малыш становится переносчиком инфекции ещё до появления первых симптомов. Высыпания начинаются через 1–2 недели после попадания вируса. Опасен для окружающих инфицированный будет и последующую неделю после исчезновения красных пятен.
Читайте также:
 При передаче краснухи через плаценту малыш рождается с врождённой патологией
При передаче краснухи через плаценту малыш рождается с врождённой патологиейКак проявляется краснуха у детей: стадии и симптомы
В большинстве случаев краснуха у детей приобретается воздушно-капельным путём. Возбудитель инфекции попадает в организм через дыхательную систему. Симптомы и течение инфекции зависит от формы болезни, а также индивидуальных параметров здоровья пациента.
Всего разделяют 4 этапа патологии:
- Начальная стадия, называемая также инкубационным периодом.
- Продромальный период, предшествующий появлению сыпи, бывает не всегда.
- Выраженная стадия с острой симптоматикой.
- Период выздоровления.
Загрузка…
Рассмотрим подробнее симптомы с фото на каждой стадии.
Первые признаки краснухи у детей на начальной стадии
После проникновения вируса Rubella в организм начинается так называемый инкубационный период. Эта стадия чаще протекает бессимптомно. Наиболее чувствительные малыши жалуются на слабость, недомогание, становятся сонливыми и капризными. Инкубационный период краснухи длится 7–23 дня. Когда Rubella распространяется по организму и активно размножается, у ребёнка увеличиваются лимфоузлы около ушей и шеи.
 Как начинается краснуха у детей: фото начальной стадии
Как начинается краснуха у детей: фото начальной стадииПродромальный период заболевания: проявления
Предзаболевание или продромальный период до появления высыпаний продолжается 1–3 дня. У ребёнка может подняться температура. Иммунная система начинает активно вырабатывать антитела, борясь с патогенными микроорганизмами. А инфекция тем временем поражает внутренние органы.
На срытом этапе признаки краснухи могут указывать на ОРВИ:
- насморк;
- недомогание,
- слабость организма;
- потеря аппетита;
- боль в гортани;
- воспаление лимфоузлов;
- температура 37–38°C.
Когда сформировавшиеся антитела заглушают активность вируса, патология перетекает в следующую стадию. В это время затылочные и шейные лимфатические узлы болезненно воспалены, начинают появляться красные высыпания.
Выраженная стадия краснухи у детей: симптомы сыпи на фото
Первая видимая реакция на действие антител — появление пятен на лице. В последствия сыпь распространяется по всем частям тела. Отдельные очаги округлой формы размером около 1 см постепенно расплываются.
Симптомы в разгар заболевания:
- болезненное воспаление лимфоузлов в области шеи;
- слабость, недомогание, головная боль;
- повышенная температура тела;
- красные высыпания на коже;
- отёк слизистой носа;
- возможно, конъюнктивит.
Сыпь сохраняется на теле в течение 3–5 дней, зудом не сопровождается. Бывают случаи скрытой формы коревой краснухи у малышей, когда округлые пятна не появляются. В таком случае заболевание диагностируется после исследования анализа крови. Важно отметить, что малыш, не имеющий выраженных симптомов сыпи также заразен.
 На фото сыпь при краснухе у детей
На фото сыпь при краснухе у детейВыздоровление
После появления новых очагов сыпи, инфекция начинает постепенно угасать. Сопутствующие симптомы также сходят на нет. Период выздоровления длится 9–14 дней. При краснухе у детей больничный лист закрывают через 7 дней после полного схождения сыпи. Тогда ребёнок считается здоровым.
У человека, перенёсшего краснуху, образуется иммунитет к возбудителю заболевания. Повторное заражение случается в единичных случаях, только при аутоиммунных нарушениях.
Последствия при краснухе у детей
Вызвать негативные последствия или серьезные осложнения краснуха у детей способна только при ослабленной защитной системе организма. Вероятность нарушений увеличивается при вторичном заражении.
Какие могут быть осложнения:
- ангина;
- бронхит;
- пневмония;
- лимфаденит.
При тяжёлом течении есть вероятность развития отита, менингита, пиелонефрита, ревматоидного артрита, миокардита.
Читайте также: Почему ребёнок плохо ест?
Лечение краснухи у детей
При первых проявлениях заболевания необходимо обратиться с ребёнком к педиатру. Малыша нужно изолировать от здоровых детей и членов семьи с ослабленным иммунитетом. Болезнь, как правило, переносится легко и лечится в домашних условиях. Специальная терапия при этом не назначается. Медикаментозные средства выписываются врачом исходя из состояния пациента: насморк, температура, головная боль.
 Способы лечения и профилактики краснухи
Способы лечения и профилактики краснухиКлинические рекомендации основаны на домашнем уходе:
- соблюдать постельный режим;
- обеспечить обильное тёплое питьё;
- приём симптоматических препаратов;
- организовать здоровый рацион, включающий фрукты, овощи, кисломолочную продукцию.
На всех стадиях краснухи детей купать можно. Рекомендуется добавлять в ванну травяные отвары или марганцовку. Такие средства успокоят кожу и окажут противозудное действие. Заболевшие малыши находятся на больничном около трёх недель. К занятиям в садах, школах, лагерях не допускаются дети, которые контактировали с носителем инфекции. У них карантин также длится 3 недели.
Как лечить медикаментозно краснуху у детей:
- При значительном повышении температуры назначают жаропонижающие препараты, имеющие противовоспалительный эффект: Ибуклин, Ибупрофен, Парацетамол.
- Если продолжительность сыпи более четырёх дней и масштабном её разрастании выписывают антигистаминные средства: Лоратадин, Зиртек, Супрастин.
- При насморке назначают промывания морской водой. Для этих целей подходит Аквамарис или Аквалор. Сильную заложенность носа лечат каплями Називин и раствором Протаргола.
- Покрасневшее горло обрабатывают Мирамистином или Ингалиптом. При воспалительных процессах назначаются полоскания отварами трав или содовым раствором.
- При сопутствующих краснухе симптомах конъюнктивита назначают капли Тобрекс или Левомицетин. На ночь — тетрациклиновую мазь.
- Для укрепления иммунной системы рекомендуется пропить витаминно-минеральный комплекс.
При проявлении осложнений, таких как: рвота, повышение температуры более 38°C, судороги — пациенту нужна госпитализация. При гнойных инфекциях: тонзиллите, отите, пневмонии — врач назначает антибиотики. В стационарных условиях при риске интоксикации показаны стероидные и диуретические препараты.
Профилактика краснухи у детей
Основной профилактической мерой против заражения становится своевременная вакцинация. Проводится прививка от краснухи совместно с вакцинацией против кори и паротита.
 Прививка защитит от краснухи, кори и паротита
Прививка защитит от краснухи, кори и паротитаКогда делают прививку от краснухи детям:
- малышам на первом году жизни:
- в 6–7 лет проводится ревакцинация, закрепляющая иммунитет к инфекции.
Повторная вакцинация может потребоваться женщинам после 30 лет, которые планируют беременность.
В целях профилактики заражения вирусом остальных домочадцев рекомендуется:
- изолировать заболевшего ребёнка в отдельную комнату;
- отвести малышу личную посуду, средства ухода, полотенца;
- чаще проводить влажную уборку, проветривать;
- строго соблюдать правила гигиены.
Симптомы такой вирусной инфекции, как краснуха у детей, должны стать поводом обращения к педиатру. Важно соблюдать рекомендации врача и оказать малышу необходимый уход. В таком случае патология пройдёт без осложнений и негативных последствий.
Смотрите видео с Еленой Малышевой: как проявляется краснуха у детей и как её лечить
© 2019, . Все права защищены.
vseozozh.ru
характеристика вируса, признаки и симптомы заболевания, диагностика. Фото
Краснуха у детей и взрослых: характеристика вируса, признаки и симптомы заболевания, диагностика. ФотоСреди всех воздушно-капельных инфекций краснуха (Rubella) занимает ведущее место. Краснуха является острым вирусным заболеванием, для которого характерны такие симптомы, как мелкопятнистая сыпь и увеличение шейных лимфатических узлов (часто затылочных).
Половина всех случаев заболевания протекает без видимых симптомов. Болеют краснухой и распространяют инфекцию воздушно-капельным путем только люди. Чаще всего заболевание регистрируется среди детей 3 — 9 лет. Подростки и взрослые болеют крайне редко. Особую опасность краснуха представляет для беременных в связи с опасностью внутриутробного инфицирования плода, что грозит развитием врожденных уродств. Современная диагностика краснухи позволяет быстро поставить правильный диагноз и назначить адекватное лечение.
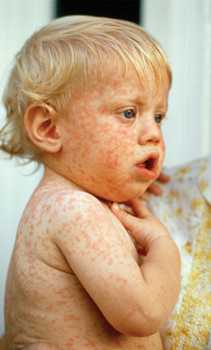
Рис. 1. На фото краснуха у ребенка.
Историческая справка о заболевании
Впервые описал краснуху немецкий терапевт Ф. Хофман в 1740 году. Долгое время заболевание расценивалось, как рудиментарная корь. И лишь в 1881 году в Англии заболевание было выделено в самостоятельную нозологическую форму.
Вирусная природа Rubella была доказана в 1938 году японскими исследователями Hiro и Tasaka. Ученым П. Д. Паркманом и его сотрудниками Ф. А. Невой и Т. Х. Уэллером в 1961 году был выделен вирус краснухи. В 1941 году австрийским ученым Н. Греггом были описаны аномалии плода при внутриутробном инфицировании вирусами краснухи, полученными им от больной матери.
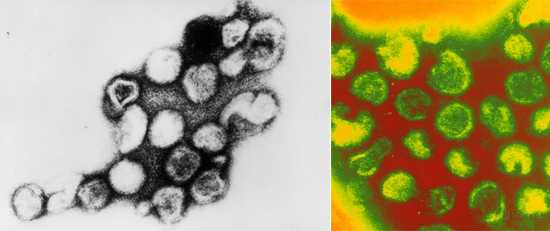
Рис. 2. На фото вирусы краснухи (Rubella virus).
к содержанию ↑Вирус краснухи
Вирус краснухи (Rubella virus) является представителем семейства тогавирусов, рода рубивирусов. Вирионы имеют сферический вид, диаметр которых составляет 60 — 70 нм, содержат РНК. На поверхности вирионов располагаются редкие ворсинки 8 нм в длину.
- Многие клеточные культуры служат средой, на которых размножаются вирусы, но, только размножаясь на культуре ВНК-21, они проявляют свое цитопатическое свойство — приводят к разрушению клеточного состава питательной среды. При этом в зараженных клетках появляются ацидофильные включения.
- Отличительной чертой Rubella virus от других тогавирусов является, то, что в структуре их внешней мембраны содержаться поверхностные белки — гемагглютинин и нейраминидаза. Гемолитические свойства Rubella virus проявляются в отношении эритроцитов новорожденных цыплят, гусей и голубей. Гемагглютинин позволяет вирусам связываться с клетками хозяина и проникать вглубь ее. Нейрамидаза способствует отделению вновь образованных вирусных частиц от клетки для последующего проникновения в новые клетки хозяина.
- Вирусы краснухи во внешней среде не стойки: они быстро погибают при высушивании и изменении рН среды пребывания (выше 8,1 и ниже 5,8), при воздействии ультрафиолетовых лучей, эфира и целого ряда дезинфицирующих средств.
Вирусы хорошо переносят низкие температуры и заморозку.
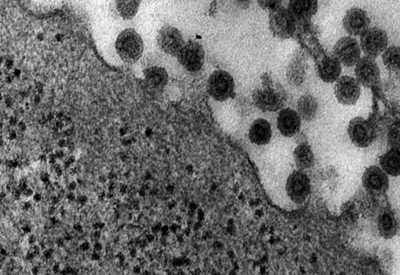
Рис. 3. На фото вирусы краснухи (Rubella virus). Некоторые вирусные частицы находятся в процессе почкования. Они отделяются от клетки хозяина, покрываются оболочкой (мембраной). Внутри капсида заключена одноцепочечная РНК.
к содержанию ↑Эпидемиология краснухи
Эпидемический процесс заболевания характеризуется вспышками и эпидемиями. В 1964 году в США была зарегистрирована эпидемия краснухи, захватившая 1,8 млн. человек. В 1965 году эпидемией было охвачено четверть населения Японии.
Каждые 3 — 5 лет отмечаются умеренные, а каждые 11 — 22 года более интенсивные подъемы заболеваемости. В зимне-весенние месяцы (пик апрель — май) регистрируется больных значительно больше, чем в остальные времена года. В периоды эпидемических вспышек заболеваемость краснухой возрастает более чем в 10 раз.
Среди всех зарегистрированных с краснухой детей в течение года около 70% приходится на детей из организованных коллективов 3 — 6 лет и 7 — 14 лет, где отмечаются условия тесного и продолжительного контакта.
В периоды эпидемических вспышек заболеваемость регистрируется у взрослых, пребывающих в условиях тесного и продолжительного контакта — военнослужащие и др.
к содержанию ↑Кто является источником инфекции
Источником инфекции является больной человек, заболевание у которого протекает с клинически выраженной картиной или в стертой форме. Вирусы распространяются с носоглоточной слизью, калом и мочой. Заразным больной бывает с середины инкубационного периода и до конца первой недели с момента появления сыпи.
Дети, рожденные с краснухой, также являются распространителями инфекции в течение от нескольких месяцев до 2-х лет.
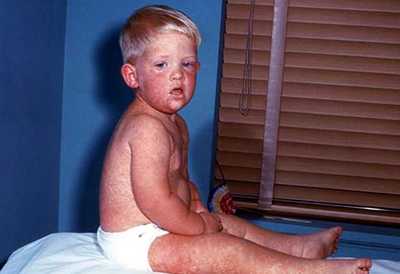
Рис. 4. На фото краснуха у ребенка. Сыпь при заболевании быстро (в течение нескольких часов) распространяется по всему телу.
к содержанию ↑Как передается краснуха
Заболевание передается двумя путями: от больного человека и от больной беременной женщины к плоду.
- От больных заболевание передается воздушно-капельным путем, что способствует быстрому распространению инфекции в организованных коллективах. Заболевание возникает только при тесном и продолжительном контакте, в отличие от ветряной оспы и кори.
- При заболевании беременной вирусы краснухи через плаценту попадают в кровь плода, повреждая его генетический аппарат и разрушая клетки, что приводит к развитию врожденных пороков. У женщин, которые болели краснухой, находясь на 3 — 4 неделе беременности, регистрируется от 50 до 85% случаев рождения детей с врожденными уродствами.
Заразным становится больной за 5 дней до появления сыпи и еще 5 — 7 дней после ее исчезновения.
Восприимчивый контингент
- Максимальная интенсивность распространения краснухи регистрируется среди детей, посещающих детские дошкольные учреждения.
- Вирус краснухи вызывает патологию развития плода при заболевании матери в первом триместре беременности.
Иммунологическая незащищенность является основным фактором риска развития заболевания
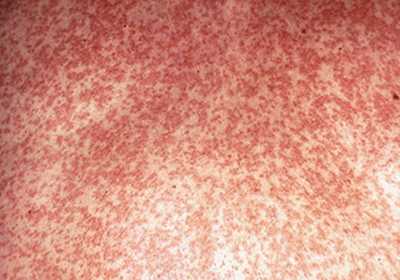
Рис. 5. На фото сыпь при краснухе.
к содержанию ↑
Как развивается краснуха (патогенез заболевания)
- В организм человека вирусы краснухи проникают через слизистые оболочки верхних дыхательных путей.
- Далее вирусы проникают в региональные лимфатические узлы, где усиленно размножаются. Лимфатические узлы увеличиваются (чаще всего заднешейные и затылочные). Инкубационный период продолжается 11 — 24 дня.
- Далее вирусы попадают в кровяное русло и распространяются с током крови по всему организму (вирусемия).
- Обладая дерматотропностью, вирусы оседают в эпителиальных клетках кожи и становятся причиной появления сыпи.
Опасность для окружающих больной представляет за несколько дней до появления сыпи и остается заразным в течение недели после ее появления. Вирусы выделяются с носоглоточным секретом. С появлением сыпи вирусы начинают выделяться с мочой и калом. В крови возбудители заболевания появляются за неделю до высыпания.
Антитела к краснухе (нейтрализаторы возбудителей — иммуноглобулины) начинают определяться в сыворотке крови через несколько дней после появления сыпи. Через 7 дней после высыпания вирусы исчезают из кровяного русла, а уровень антител достигает максимума. Специфические иммуноглобулины сохраняются в организме человека всю его жизнь.
Рис. 6. На фото краснуха у ребенка (слева) и взрослого (справа). Сыпь — ведущий симптом при заболевании.
Признаки и симптомы краснухи у детей и взрослых
- Приобретенная краснуха у детей и взрослых протекает в типичной, атипичной (без сыпи) и инаппарантной (бессимптомной) формах. Краснуха у детей, протекающая в атипичной и бессимптомной формах, составляет около половины всех случаев заболевания, у взрослых этот показатель достигает 90%.
- Rubella virus способны проникать через плаценту и поражать плод. У 50 — 85% новорожденных, чьи матери в первом триместре перенести заболевание, регистрируется синдром врожденной краснухи.
Признаки и симптомы краснухи у детей и взрослых в инкубационный период
Инкубационный период при краснухе продолжается 11 — 24 дня. В этот период вирусы, проникшие в организм, интенсивно размножаются в клетках слизистых оболочек верхних дыхательных путей и лимфатических узлах, которые увеличиваются к концу продромального периода.
- Общее состояние больного часто остается удовлетворительным. У маленьких детей может отмечаться вялость и недомогание, у взрослых — головная боль и мышечно-суставные боли.
- Температура тела чаще всего остается нормальной или субфебрильной. Ее продолжительность не превышает 4 — 5 дней.
- Лимфатические узлы увеличиваются к концу инкубационного периода у всех больных и всегда. При краснухе чаще всего увеличивается группы затылочных и заднешейных лимфоузлов. Их размер не более крупной горошины, они средней плотности, болезненные при пальпации. С исчезновением сыпи лимфатические узлы уменьшаются в размерах.
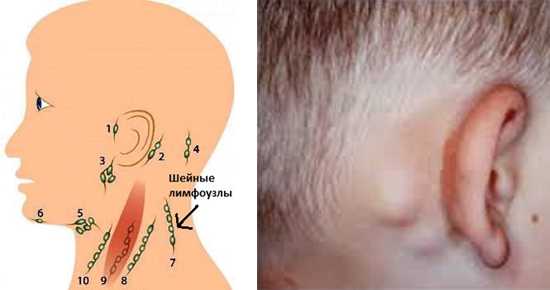
Рис. 7. Увеличенные затылочные и заднешейные лимфатические узлы — постоянный симптом при заболевании.
Как проявляется краснуха при типичном течении
- Вирусы краснухи в организме человека поражают, прежде всего, слизистые оболочки верхних дыхательных путей. У 70% детей заболевание протекает в виде ринита, в 90% случаев — в виде фарингита, протекающего с умеренным сухим кашлем и першением в горле.
- Иногда на мягком небе и слизистой щек появляются высыпания (пятна Форхгеймера). Они имеют размер с булавочную головку и бледно-розовую окраску.
- У 70% детей развивается конъюнктивит. Воспаление часто бывает слабовыраженным. Выделения из глаз появляется только при присоединении вторичной инфекции.
- Сыпь при краснухе появляется с первых дней заболевания.
- У 10% больных отмечается увеличение печени, у 30% — селезенки.
- В периферической крови отмечается снижение количества лейкоцитов, увеличивается число лимфоцитов, появляются плазматические клетки и иногда мононуклеары.
Катар верхних дыхательных путей, конъюнктивит и пятна Форхгеймера появляются в период до появления сыпи.

Рис. 8. На фото краснуха у детей. Начальная стадия.
Сыпь при краснухе
- После размножения вирусы проникают в кровь. Развивается вирусемия. Возбудители с током крови разносятся по всему организму и оседают (в том числе) в кожном эпителии. Появляется сыпь: в 1-й день заболевания у 40% больных, во 2-й день — у 35%, в 3-й день — у 15%, в 4-й день — у 10% больных.
- Сыпь при краснухе мелкая пятнисто-папулезная. Пятнышки имеют бледно-розовую или красную окраску, их диаметр от 2 до 7 мм. Сыпь бывает мелкопятнистой (в 95% случаев) или крупнопятнистой (до 10 мм в диаметре), всегда располагается на неизмененном фоне. Элементы сыпи могут сливаться, но никогда не образуются обширные эритематозные участки.
- У 5% больных появляются петехии (участки кровоизлияний).
- При перетягивании руки с целью создания венозного застоя, сыпь через 1 — 2 минуты становится более заметной.
- Зуд кожных покровов отмечается крайне редко.
- Сыпь вначале появляется на волосистой части головы, лице, шее и за ушами. Быстро (в течение нескольких часов) сыпь распространяется по всему телу, концентрируясь на спине, области поясницы, ягодиц и разгибательных поверхностях конечностей, за исключением подошв и ладоней.
- Угасание сыпи начинается очень быстро и за 1 — 3 дня она исчезает без пигментации и шелушения.
- Сыпь при краснухе отсутствует в 30% случаев.
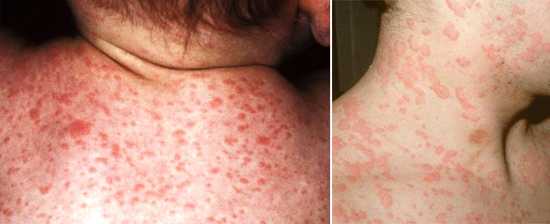
Рис. 9. На фото краснуха у ребенка и взрослого. Сыпь — основной симптом заболевания.
Признаки и симптомы атипичной краснухи у детей и взрослых
Атипичная краснуха у детей и взрослых протекает легко, без сыпи. Катар верхних дыхательных путей протекает в легкой форме. Шейные лимфоузлы увеличиваются незначительно. При диагностике заболевания важно иметь сведения о контакте с больным.
Признаки и симптомы инаппарантной (субклинической) краснухи детей и взрослых
Инаппаратная форма заболевания протекает без видимых симптомов. Единственным способом ее выявления является проведение серологических реакций, когда можно обнаружить нарастание тиров антител.
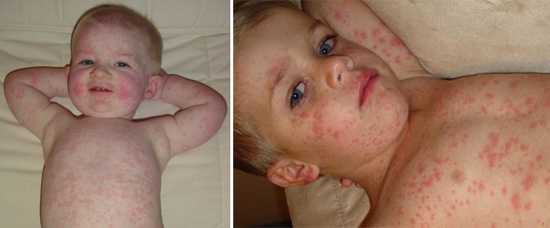
Рис. 10. На фото краснуха у ребенка. Общее состояние при заболевании часто остается удовлетворительным.
к содержанию ↑Осложнения (последствия) краснухи
Чаще всего краснуха протекает в легкой форме и имеет благоприятный исход. Однако в ряде случаев отмечается осложненное течение заболевания.
- Длительное угнетение иммунной системы при заболевании осложняется развитием ангин, отитов, бронхитов и пневмоний.
- У взрослых женщин иногда регистрируются артриты или артралгии. Чаще воспаляются суставы пальцев рук и запястья. Иногда воспаляются коленные суставы. Артриты и артралгии длятся не более месяца после появления сыпи.
- У женщин, которые болели краснухой, находясь на 3 — 4 неделе беременности, регистрируется от 50 до 85% случаев рождения детей с врожденными уродствами.
- Очень редко регистрируются энцефалиты, летальность при которых достигает 30 — 50%. Менингиты и энцефалиты развиваются на 4 — 7 день заболевания. После заболевания могут сформироваться такие остаточные явления, как судорожные приступы, параличи и парезы. Кроме энцефалитов могут развиться менингиты и полиневриты.
- К редким осложнениям относится тромбоцитопеническая пурпура. При заболевании отмечаются кровоизлияния в кожу: более мелкие (петехии) и более крупные (пурпура), а также кровотечения из десен и гематурия.
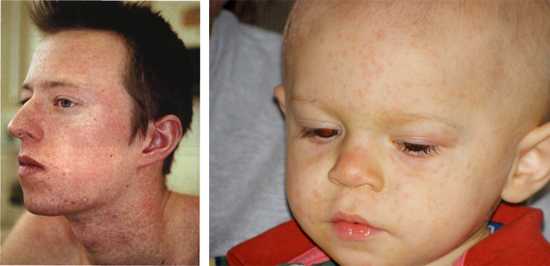
Рис. 11. На фото сыпь при краснухе у взрослого и ребенка. Начальная стадия заболевания.
к содержанию ↑Иммунитет при краснухе
После перенесенного заболевания формируется прочный и длительный иммунитет.
к содержанию ↑Прогноз при краснухе
Прогноз при заболевании благоприятный. В редких случаях у больных развивается энцефалит, летальность при котором достигает 30 — 50%. Аномалии развития плода у беременных, инфицированным вирусами краснухи в первом триместре, встречаются в 50 — 85% случаев.
Рис. 12. На фото краснуха у ребенка и взрослого. Сыпь — основной симптом заболевания.
к содержанию ↑Особенности течения краснухи у взрослых
В настоящее время отмечается увеличение случаев заболевания у взрослых. В 90% случаев заболевание у них протекает бессимптомно или в атипичной форме. Краснуха у взрослых при типичном течении имеет ряд особенностей.
Признаки и симптомы краснухи у взрослых
- Типично протекающая краснуха у взрослых часто протекает тяжело, с высокой (до 39оС) температурой, сильной головной болью, резкими мышечными и суставными болями, отсутствием аппетита.
- Катаральные явления верхних дыхательных путей и воспаление конъюнктивы глаз выражены значительно.
- Сыпь у взрослых склонна к слиянию. При слиянии образуются обширные пятна.
- Из осложнений у взрослых чаще всего регистрируется полиартрит.
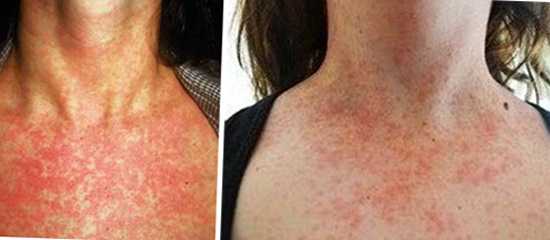
Рис. 13. На фото краснуха у взрослых. Высокая температура тела, катар верхних дыхательных путей и сыпь — основные симптомы краснухи у взрослых.
к содержанию ↑Анализы на краснуху
Современная диагностика краснухи позволяет быстро поставить правильный диагноз и назначить адекватное лечение, что позволяет значительно облегчить состояние больного и провести своевременные профилактические мероприятия, предотвратив заражение окружающих и контактных лиц. Анализ на краснуху с применением вирусологического и серологического метода исследования является основным в диагностике заболевания.
Клинический метод диагностики краснухи
Распознать типично протекающую краснуху во время вспышки заболевания в коллективах не представляет трудностей. Распознать заболевание, протекающее в атипичной или бессимптомной формах довольно трудно.
Мелкая пятнисто-папулезная быстропроходящая сыпь, локализующаяся на спине, области поясницы, ягодиц и разгибательных поверхностях конечностей, отсутствие или незначительное повышение температуры тела, отсутствие симптомов интоксикации, увеличение заднешейных и заушных лимфатических узлов — основные симптомы типично протекающей краснушной инфекции.
Поможет в постановке диагноза эпидемический анамнез и сведения о прививках в прошлом.
Вирусологическая диагностика краснухи
Для выделения вируса используется кровь, отделяемое носоглотки и синовиальная жидкость. Посевы производятся на эмбриональные ткани. Для идентификации вируса используется свойство возбудителя агглютинировать эритроциты птиц, для чего используется РРГ (реакция радиального гемолиза). Из-за трудоемкости процесса данная методика используется редко.
Анализы на краснуху с помощью серологических реакций
Возбудители краснухи содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Благодаря серологическим исследованиям выявляются и изучаются антитела и антигены в сыворотке крови больного. В их основе лежат иммунные реакции организма.
Антитела к краснухе
Антитела (иммуноглобулины) к вирусам краснухи выявляются при помощи реакции нейтрализации (РН), связывания комплемента (РСК), торможения гемагглютинации (РТГА), латекс-агглютинации, реакции радиального гемолиза (РРГ), методики иммуноблоттинга и «ловушечного» ИФА. Все вышеперечисленные методы являются недорогими, чувствительными и надежными. Они позволяют быстро уточнить диагноз. Специфичность данных видов исследования не достигает 100%, поэтому результаты серологических реакций оцениваются только с учетом клинической картины заболевания.
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
При краснухе значимыми являются антитела IgM и IgG. Anti-Rubella-IgМ вырабатываются в организме больного уже через 1 — 3 суток. Anti-Rubella-IgG — через 3 — 4 недели, поэтому врачи назначают анализы повторно через 2 — 3 недели.
Повторные анализы помогают выявить ранее отсутствующие антитела IgG, либо выявить нарастание или снижение титра этих антител. Данный анализ помогает ретроспективно оценить ситуацию.
- «Anti Rubella-IgМ положительный» означает, что человек болен краснухой.
- «Anti Rubella-IgG положительный» означает, что в крови человека присутствуют протвокраснушные антитела. Положительный анализ подтверждает ранее перенесенную краснуху. Нарастание титра аnti-Rubella-IgG в четыре раза и более говорит об остроте заболевания.
- Антитела к краснухе класса IgG всегда присутствуют в крови человека, ранее перенесшего заболевание или вакцинированного. Они обеспечат защиту организма от повторной инфекции.
- Если уровень аnti-Rubella-IgG менее 10 Ед/мл, то это значит, что количество антител в крови человека недостаточное для предохранения от заболевания. При концентрации аnti-Rubella-IgG более 10 Ед/мл можно говорить о наличии иммунитета к инфекции.
- В случае, когда в крови не вакцинированного ранее ребенка или взрослого отсутствуют антитела IgM и IgG, рекомендовано проведение вакцинации.
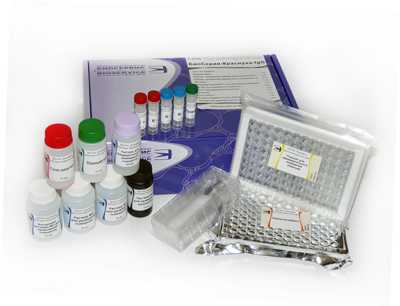
Рис. 14. Набор реагентов «БиоСкрин-Краснуха-IgG», который используется для количественного определения специфических антител (иммуноглобулинов) к краснухе — аnti-Rubella-IgG.
Молекулярно-генетические методы исследования
Диагностика краснухи с применением ПЦР (полимеразной цепной реакции) применяется, в основном, при исследовании секционного материала. Высокая чувствительность теста позволяет выявлять ДНК бактерий, даже если в исследуемом материале их несколько десятков.
Анализ на краснуху с использованием гематологического метода
Для краснухи характерно изменения клеточного состава крови — низкое содержание лейкоцитов (лейкопения) и умеренное повышение лимфоцитов (лимфоцитоз). Иногда в крови появляются мононуклеары — атипичные лимфоциты и плазматические клетки.
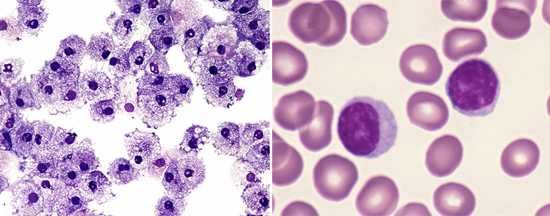
Рис. 15. На фото слева лейкоциты, справа — лимфоциты. При заболевании количество лейкоцитов уменьшается, а количество лимфоцитов увеличивается.
Рис. 16. На фото слева мононуклеары (атипичные лимфоциты). Эти клетки являются маркерами вирусных инфекций. На фото справа — плазматические клетки. За 1 секунду эти клетки продуцируют тысячи молекул иммуноглобулинов.
Дифференциальная диагностика краснухи
Метод дифференциальной диагностики позволяет исключить целый ряд возможных заболеваний у больных и установить единственно правильный диагноз. Правильно проведенная дифференциальная диагностика краснухи позволяет своевременно назначить больному адекватное лечение, тем самым облегчив течение заболевания.
Краснуху следует дифференцировать от кори, скарлатины, аллергических дерматитов, энтеровирусных экзантем, инфекционного мононуклеоза и других заболеваний.

Рис. 17. Схематическое расположение элементов сыпи при разных инфекционных заболеваниях.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Краснуха»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Краснуха» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru