Анализ крови на билирубин общий: у женщин, мужчин, ребенка
Гемоглобин – это основная составляющая красных кровяных телец (эритроцитов). При распаде гемоглобина образуется билирубин – желтый пигмент крови, придающий стандартную окраску моче и калу. Общий билирубин является суммой прямого и непрямого билирубина, которые образуются в процессе разложения гемоглобина. Различные нарушения обмена веществ приводят к увеличению его концентрации в крови, в результате чего кожа, склеры и слизистые оболочки приобретают желтушный оттенок.
Анализ на общий билирубин
Высокий общий билирубин – признак целого ряда заболеваний, связанных с нарушением работы печени, желчевыводящих путей, а также с аутоимунными патологическими процессами. Кроме того, анализ позволяет выявить нарушения процесса кроветворения, приводящие к усиленному гемолизу эритроцитов. Он может показать следующие результаты:
-
Норма общего билирубина — 0-21 мкмоль/л.

-
Общий билирубин повышен. Такой результат возможен при заболеваниях печени, нарушениях проходимости желчевыводящих путей, заболеваниях крови, в том числе различных видах анемии.
-
Общий билирубин понижен. Такой результат не является отклонением от нормы и не играет роли для постановки диагноза.
В первые дни жизни нормальные показатели несколько отличаются от стандартных. Общий билирубин у новорожденных должен находиться в пределах 24-149 мкмоль/л в первый день и увеличиваться до 26-205 мкмоль/л в течение первых 3-6 дней. После этого показатели выравниваются и становятся такими же, как у взрослых.
Как подготовиться к обследованию?
Для проведения анализа необходимо соблюдать следующие условия:
-
Избегать физических и эмоциональных нагрузок в течение 30 минут перед взятием крови на анализ.

-
Отказаться от курения минимум за полчаса перед забором крови.
-
Не есть в течение 12 часов до взятия крови на исследование.
В каких случаях назначают анализ?
Анализ на общий билирубин в крови назначают при подозрении на вирусный гепатит, цирроз печени, желчнокаменную болезнь, жировой гепатоз, а также при диагностике злокачественных опухолей поджелудочной железы. На уровень билирубина также может повлиять прием некоторых препаратов, поэтому его необходимо контролировать.
Где провести обследование в Ростове-на-Дону?
Клинико-диагностический центр «Да Винчи» предлагает лабораторные исследования по невысокой стоимости. Воспользуйтесь услугами на выгодных условиях и получите высокоточный результат.
Наименование услуги
Отзывы об услуге
дневная норма кальция в крови у ребенка
Какая норма кальция у детей в кровиВ норме общий кальций в крови составляет:
- У новорожденных 1,75-3,0 ммоль/л;
- У детей старше года 2,25-2,45 ммоль/л;
- У подростков 2,15-2,25 ммоль/л.

У недоношенных малышей при рождении уровень микроэлемента может быть ниже 1,25 ммоль/л.
Кроме того, большое значение имеет концентрация ионизированного кальция в крови, так как именно он участвует в регуляции различных внутриклеточных процессов.
Нормой считаются следующие показатели:
- У детей 1,1-1,37 ммоль/л;
- У подростков 0,98-1,13 ммоль/л.
Для взрослого человека оптимальной является концентрация общего Ca2+ в крови от 2,10 до 2,55 ммоль/л.
Как определяется норма кальция в крови у детейУзнать уровень данного микроэлемента в организме позволяет анализ крови. Забор материала проводится из вены в утренние часы на голодный желудок. Перед анализом ребёнок может пить только простую негазированную воду. Если малыш находится на грудном вскармливании, кормление переносится на более поздние часы.
Подготовка к исследованию является стандартной и включает в себя соблюдение диеты, содержащей лёгкие и сытные продукты, исключение любых стрессов и чрезмерной физической активности накануне процедуры.
Согласно проведённым исследованиям, норма кальция в день для ребенка должна составлять:
- 500 мг в возрасте от 1 до 2 лет;
- 800 мг в возрасте от 4 до 8 лет;
- 1300 мг в возрасте от 9 до 18 лет.
Кроме того, для нормального усвоения и распределения кальция в детском организме необходимо оптимальное поступление витамина Д, витамина К, фосфора, магния и других важных макро- и микроэлементов.
Почему ребёнок не получает достаточно кальцияПричины нехватки Са2+ в организме бывают разные и могут зависеть от совокупности ряда факторов. Часто новорожденные испытывают дефицит данного минерала, если женщина во время беременности не получала его в нужном количестве. У более взрослых детей нехватка микроэлемента чаще всего связана с его недостаточным поступлением с пищей и водой. Усугублять ситуацию могут некоторые заболевания эндокринных органов и пищеварительной системы.
Усугублять ситуацию могут некоторые заболевания эндокринных органов и пищеварительной системы.
К дефициту кальция способны привести нерациональные диеты, воздействие токсических веществ и медикаментов, отсутствие физической активности, чрезмерное потоотделение и прочие причины. Иногда микроэлемент не усваивается в организме ребёнка из-за недостатка витамина Д или наличия каких-либо нарушений в процессе его обмена.
Чтобы малыш получил кальций в достаточном количестве, необходимо каждый день включать в меню молочнокислые продукты, жирные сорта рыб, бобовые, некоторые листовые овощи и орехи. Также большое количество нутриента содержится в инжире, миндале, амаранте и тофу. К сожалению, даже правильно составленный рацион не всегда может полностью удовлетворить потребности растущего организма в минералах и витаминах. Если дневная норма кальция для детей не восполняется с поступающей пищей и водой, врачи рекомендуют принимать специальные препараты, содержащие его в достаточном количестве. Предпочтение отдаётся комплексным средствам, в которых присутствуют максимально доступные формы микроэлемента (цитрат кальция или фосфатные соли) и другие полезные активные компоненты, улучшающие его усвоение в организме.
Предпочтение отдаётся комплексным средствам, в которых присутствуют максимально доступные формы микроэлемента (цитрат кальция или фосфатные соли) и другие полезные активные компоненты, улучшающие его усвоение в организме.
Диагностика нарушений билирубинового обмена — сдать анализы в СЗЦДМ
Нарушение билирубинового обмена или гипербилирубинемия ― это врожденное состояние, вызванное нарушением баланса между образованием и выделением билирубина.
При повышении его содержания в крови возникает желтуха ― изменение пигментации кожи и оболочек глаз, потемнении мочи. В норме билирубин в крови содержится в пределах 8,5-20,5 мкмоль/л. При гипербилирубинемии его концентрация может достигать и превышать показатель в 34,2 мкмоль/л.
В эритроцитах ― красных клетках крови содержится сложный белок гемоглобин. Он необходим для переноса кислорода по тканям человека. Отработав свой срок, он попадает в печень, селезенку, костной мозг, где и разрушается. Среди продуктов распада ― непрямой билирубин, который патогенен для организма. Поэтому под воздействием других компонентов он проходит очередную стадию преобразования, и выделяясь вместе с желчью печени, выходит из организма естественным путем.
Отработав свой срок, он попадает в печень, селезенку, костной мозг, где и разрушается. Среди продуктов распада ― непрямой билирубин, который патогенен для организма. Поэтому под воздействием других компонентов он проходит очередную стадию преобразования, и выделяясь вместе с желчью печени, выходит из организма естественным путем.
Если обезвреживания билирубина не происходит, либо процесс не затрагивает большую часть вещества, он превращается в биливердин ― продукт окисления. Повышенное содержание приводит к желтушности. В некоторых случаях кожа может приобрести зеленоватую окраску. Это обусловлено высокой концентрацией прямого билирубина в крови, поскольку в этом виде он окисляется быстрее.
Причины возникновения гипербилирубинемии
-
Ускоренный распад и/или сокращение жизни эритроцитов.
-
Нарушение выработки веществ, необходимых для распада билирубина.

-
Снижение поглощения билирубина клетками печени.
-
Снижение экскреции пигмента из печени в желчь.
-
Затрудненный отток желчи и ее проникновение в кровь.
Причин нарушений билирубинового обмена много, среди них желчнокаменная болезнь, заболевания печени, включая цирроз, опухоль и хронические гепатиты. Вызвать гипербилирубинемию также могут паразиты, снижающие способность организма выводить билирубин, воздействие токсичных веществ, анемия и иное.
В зависимости от стадии нарушения процесса преобразования и вывода, в крови диагностируется повышение уровня одной из фракций. Если высок общий билирубин, это свидетельствует о заболевании печени. Рост непрямого билирубина означает избыточное разрушение эритроцитов или нарушение транспортировки билирубина. Высок уровень прямого ― проблемы с оттоком желчи.
Наследственные нарушения
Синдром Жильбера. Неопасная форма с благоприятным течением. Причина ― нарушение захвата и транспортировка билирубина клетками печени. В крови повышается неконъюгированный (несвязанный) билирубин.
Синдром Ротора
Синдром Дабина-Джонсона. Редкая форма конъюгированной гипербилирубинемии. Нарушена система транспортировки, что вызывает трудности выведения связанного билирубина. Синдром не приводит к опасным состояниям, прогноз благоприятен.
Синдром Криглера-Найяра. Тяжелая форма неконъюгированной гипербилирубинемии. Причина ― недостаток или полное отсутствие глюкуронилтрансферазы, вещества необходимого для конъюгации билирубина в печени. Вызывает поражения нервной системы, может привести к преждевременной смерти.
Своевременная диагностика, патогенетическая терапия, соблюдение правильного питания, режима работы и отдыха позволяют качественно улучшить жизнь большинства больных с наследственной гипербилирубинемией.
Норма билирубина в кровиУровень билирубина зависит от возраста и состояния человека.
У новорожденных детей максимальный уровень билирубина достигает на 3 — 5 сутки жизни, так называемая физиологическая желтуха. Иногда он доходит до 256 мкмоль/л. Уровень должен самостоятельно нормализоваться ко 2 неделе жизни. Превышения показателя в 256 мкмоль/л требуется немедленного обследования ребенка. Это состояние способное привести к поражению головного мозга.
Не менее опасно повышений уровня билирубина во время беременности. Это может стать причиной преждевременных родов, анемии и гипоксии плода.
Нарушение химических реакций билирубина выявляют путем определения его уровня в крови. Если концентрация больше нормы, но не превышает 85 мкмоль/л ― это легкая форма гипербилирубинемии, до 170 мкмоль/л ― среднетяжелая, от 170 мкмоль/л ― тяжелая форма заболевания. Внешние признаки проявляются по разному, в зависимости от причины повышения концентрации билирубина.
Если концентрация больше нормы, но не превышает 85 мкмоль/л ― это легкая форма гипербилирубинемии, до 170 мкмоль/л ― среднетяжелая, от 170 мкмоль/л ― тяжелая форма заболевания. Внешние признаки проявляются по разному, в зависимости от причины повышения концентрации билирубина.
-
Проблемы с печенью выражается в следующей симптоматике:
-
Дискомфорт и тяжесть из-за увеличения печени.
-
Изменение цвета мочи (она становится как темное пиво), осветление кала.
-
Тяжесть после еды, приема алкоголя, частая отрыжка.
-
Периодически возникающие головокружения, общая слабость, апатия.
Если причиной патологического состояния является вирусный гепатит, то к симптомам добавляется повышенная температура тела.
-
Нарушение оттока желчи:
-
Желтушность кожи и склер.

-
Зуд кожи.
-
Интенсивная боль в правом подреберье.
-
Метеоризм, запор или диарея.
-
Темная моча, светлый кал.
Частая причина ― желчнокаменная болезнь. Перечень функционирует нормально, обезвреживает поступающий билирубин, но его выделение из организма затруднено.
Надпеченочная желтуха ― состояние вызванное быстрым разрушением эритроцитов. Выражается следующими симптомами:
-
Анемия.
-
Темный стул при обычном цвете мочи.
-
Обширные гематомы, образующиеся без внешних причин.
-
Кожный зуд, усиливающийся в состоянии покоя и после согревания.

-
Желтоватый цвет кожи.
Также иногда вне зависимости от причины могут отмечаться такие симптомы, как горечь во рту, изменение вкусовых ощущений, слабость, нарушение памяти и интеллекта.
Перед врачами стоит задача по снижению уровня билирубина до нормальных пределов, а сделать это можно только зная причину его повышения. Поэтому после анализа крови на определение концентрации билирубина проводят также тесты:
-
на уровень щелочной фосфатазы;
-
активность аланинаминотрансферазы;
-
наличие глюкуронилтрансферазы и другие исследования.
Назначают также УЗИ печени для определения ее состояния. Среди лабораторных тестов: общий анализ крови и мочи, уровень общего копропорфирина в суточной моче, проба с фенобарбиталом, бромсульфалеиновая проба, тест на маркеры вирусов гепатита.
Цель диагностирования не только определить уровень билирубина, но и его форму. Например, увеличение прямого билирубина возникает при нарушении отхода желчи (дискинезия). Концентрация непрямого билирубина растет из-за проблем с печенью и при избыточном разрушении эритроцитов. Установив форму билирубина, необходимо дифференцировать конкретное заболевание (патологию).
Повышенного прямого билирубина
Прямой фермент начинает накапливаться в крови из-за нарушения процесса оттока желчи. Вместо того, чтобы попадать в желудок, она проникает в кровоток. Такое состояние возникает при гепатитах бактериальной и вирусной этиологии, хронических, аутоиммунных, медикаментозных гепатитах. Может возникнуть при желчекаменной болезни, циррозе, онкологических изменениях в печени, раке желчного пузыря или поджелудочной железы. Стать следствием врожденного синдромы Ротора (более легкая форма дефекта экскреции билирубина) или синдрома Дабина-Джонсона (более тяжелая форма).
Причина ― быстрый распад эритроцитарных клеток. Может возникнуть как осложнение при сепсисе, острой кишечной инфекции, при анемии врожденной, токсической, приобретенной аутоиммунной.
Повышение непрямой формы билирубина также возникает при синдроме Жильбера. Это доброкачественная, хроническая болезнь, вызванная нарушением внутриклеточной транспортировки билирубин. Среди причин гипербилирубинемии синдром Криглера-Найяра ― нарушение процесса соединения билирубина с глюкуроновой кислотой, образующейся при окислении D-глюкозы.
Необычен симптом Люси-Дрискола. Он возникает исключительно у младенцев из-за грудного вскармливания. С материнским молоком поступает фермент, приводящий к нарушению конъюгации билирубина. С переходом на искусственное вскармливание болезнь проходит. Однако, непрямой билирубин весьма опасен, поэтому возникновение желтушности после 3-5 дня жизни требует срочного медицинского обследования.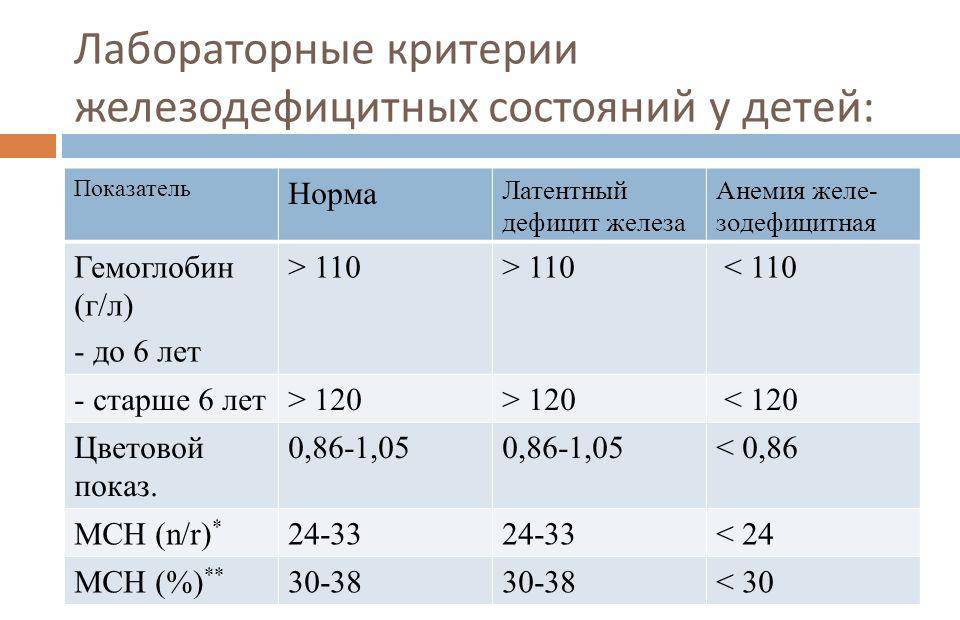
Если у взрослых желтуха означает наличие болезней, то у детей гипербилирубинемия может быть физиологической или патологической. В первом случае она отмечается к 4 дню жизни, у азиатских детей к 7-му, проходит самостоятельно, не достигая критических значений уровня билирубина.
Патология может явиться следствием дисфункции печени, большой концентрации бета-глюкуронидазы в грудном молоке, возникнуть при низкокалорийном питании или обезвоживании. Обследованию подлежит как сам младенец, так и его мать.
Изучается анамнез, внешние признаки. Важно как можно скорее исключить или диагностировать ядерную желтуху. К тревожным признакам относятся: желтушность в первый день жизни и после 2 недель, повышение общего билирубина и скорость его подъема, расстройство дыхания, наличие синяков или геморрагической сыпи. У ребенка измеряют уровень билирубина, посев крови, мочи и спинномозговой жидкости. Необходимо исключить наличие TORCH-инфекций у матери.
Необходимо исключить наличие TORCH-инфекций у матери.
Терапия гипербилирубинемии зависит от причин ее вызвавших, т. е. лечение этиотропное, направленное на основное заболевание.
Нарушение прохода желчевыводящих путей. Проводится удаление камней и мешающих проходимости опухолей. В некоторых ситуациях проводят стентирование желчных протоков ― устанавливают каркас, сохраняющий просвет.
Гемолиз эритроцитов. Назначают фототерапию, инфузионную терапию с целью предотвращения или коррекции патологических потерь. В состав инфузионных растворов входит глюкоза и альбумин. Это методы лечения способствуют преобразованию токсичного билирубина в форму, выводимую из организма.
Ядерная желтуха (билирубиновая энцефалопатия) у новорожденных детей
Патология возникает на первую неделю жизни. Сначала выражается следующей симптоматикой: угнетение сосательного рефлекса, рвота, вялость, монотонный крик. Если не признаки будут слабовыраженными, если риск выписки из родильного отделения без оказания медицинской помощи. Обычно болезнь проявляет себя на 4 день жизни, требует срочного проведения обменного переливания крови. Это предотвращает развитие необратимых последствий.
Если не признаки будут слабовыраженными, если риск выписки из родильного отделения без оказания медицинской помощи. Обычно болезнь проявляет себя на 4 день жизни, требует срочного проведения обменного переливания крови. Это предотвращает развитие необратимых последствий.
Спустя несколько недель развития патологического состояния возникают такие симптомы, как ригидность затылочных мышц, «негнущиеся» конечности, судорожная поза с выгибанием спины, выбухание большого родничка, тремор рук, судороги, резкий мозговой крик.
Поскольку картина болезни формируется медленно от нескольких дней до недель, за это время часто возникают необратимые последствия в ЦНС. Заболевание окончательно проявляется к 3 – 5 месяцу жизни, приводит к параличам, ДЦП, глухоте, задержкам психического развития. Для предотвращения развития патологии необходимо отслеживать уровень билирубина. При необходимости сократить количество процедур грудного вскармливания. Провести фототерапию или обменное переливание.
Проверить уровни всех форм билирубина, а также выяснить причину нарушения билирубинового обмена можно в одной из лабораторий АО «СЗЦДМ». Это крупнейший центр, проводящий все виды лабораторных исследований, в котором также можно записаться на прием к узким специалистам.
Северо-Западный центр доказательной медицины выбирают потому, что при нем работает сеть собственных лабораторий с новейшим оборудование, а также:
-
трудятся квалифицированные медицинские и доброжелательные сотрудники;
-
гарантирована высокая точность и быстрая готовность результатов;
-
забор материалов можно провести на дому и в терминале, где созданы комфортные условия для анонимности;
-
забрать результаты можно несколькими способами.
Еще одно отличительное преимущество ― удобное расположение лабораторий в местах транспортной доступности.
Получить подробную информацию можно по телефону: 8 (800) 234-42-00.
Анализыперейти к анализам
как повысить низкий гемоглобин, симптомы и лечение анемии — клиника «Добробут»
Анемия: причины и последствия низкого гемоглобина
Анемия – заболевание крови, которое может быть вызвано недостатком поступления в организм некоторых микроэлементов. Самым распространенным видом этой патологии является железодефицитная анемия, которая связана с недостатком в организме железа. По статистике, чаще этим заболеванием страдают женщины, что связано с беременностью, кормлением грудью и менструацией. Пациентов с анемией интересует, как повысить гемоглобин в крови – именно этот вопрос и будет рассмотрен в этой статье.
Причины железодефицитной анемии
Что означает, если гемоглобин ниже нормы? Это может являться результатом недостаточного поступления в организм железа или нарушений механизма использования этого микроэлемента. Причинами железодефицитной анемии могут стать:
Причинами железодефицитной анемии могут стать:
- поступление железа из продуктов питания в организм недостаточное
- у организма повышенная потребность в железе
- нарушение процессов всасывания железа
- большая кровопотеря
- длительный прием некоторых лекарственных препаратов
- недостаток железа врожденного характера (выявляется низкий гемоглобин у новорожденного ребенка)
- алкогольная зависимость.
Причины и последствия низкого гемоглобина рассматриваются врачами одновременно, потому что эти понятия взаимосвязаны. Например, большая кровопотеря может привести к анемической коме – патологическое состояние, которое требует оказания экстренной медицинской помощи, а недостаточное поступление железа с продуктами питания может спровоцировать отставание в росте и развитии.
Степени анемии и признаки заболевания
Рассматриваемое заболевание может протекать в разной степени тяжести, каждой будут соответствовать определенный уровень гемоглобина в крови:
- легкая степень – 90 г/л и выше
- средняя степень тяжести – уровень гемоглобина опустился ниже 90 г/л, но не перешагнул границу в 70 г/л
- тяжелая степень – показатели гемоглобина составляют менее 70 г/л.

Степени анемии имеют отличительные признаки. Например, при легкой степени заболевания человек вообще не ощущает каких-либо изменений в организме, а когда уровень гемоглобина опускается ниже, то будут отмечаться:
- одышка при небольших физических нагрузках
- слабость в мышцах
- постоянное ощущение усталости
- тусклость волос, ломкость/расслоение ногтей
- частые инфекционные заболевания.
Признаки анемии у женщин при беременности – бледность кожных покровов, холодные верхние конечности, легкие головокружения, повышенная сонливость, слабость в мышцах.
Симптомы и лечение анемии тесно связаны, потому что врачи в первую очередь будут повышать уровень гемоглобина, а параллельно с этим проводить симптоматическую терапию, которая поможет восстановить общее самочувствие пациента.
Как лечат анемию
Многие знают, что есть продукты, повышающие гемоглобин, – именно они и должны стать основой при составлении меню человеку с диагностированной железодефицитной анемией. К таким «лечебным» продуктам относятся:
К таким «лечебным» продуктам относятся:
- творог и коровье молоко
- печень куриная, говяжья и свиная
- плоды шиповника
- чернослив
- морская капуста
- черная смородина
- мясо кролика
- яичный желток
- миндаль
- гречка
- яблоки.
Очень важно составить рациональное меню, а для этого как раз и нужно знать, какие продукты повышают гемоглобин. Но врачи подчеркивают важность полноценного питания, нельзя делать приоритетными блюда из вышеуказанных продуктов – в противном случае может произойти переизбыток железа в организме, что тоже не является нормой и приводит к тяжелым осложнениям.
В некоторых случаях врачи сталкиваются с проблемой анемии тяжелой степени, и тогда перед ними встает вопрос, как быстро поднять гемоглобин – продукты питания сделают это медленно, плавно и уверенно. Если необходимо оказать быструю помощь человеку с железодефицитной анемией, то ему назначают препараты железа – при сниженном гемоглобине они окажут быстрый эффект. Как правило, в приоритете следующие лекарственные препараты:
Как правило, в приоритете следующие лекарственные препараты:
- Гемофер пролонгатум
- Ферро-фольгамма
- Сорбифер Дурулес
- Феррум Лек.
Нередко больным с анемией назначают аскорбиновую кислоту, фруктозу – эти медикаменты улучшают всасывание железа.
Переливание крови при низком гемоглобине проводится только в том случае, если терапия медикаментами и соблюдение диетического режима не дают положительных результатов. Обычно показаниями к такой процедуре являются сильная кровопотеря (времени на медленное восстановление уровня гемоглобина просто нет), неуклонное снижение артериального давления, предстоящие роды/хирургическое вмешательство у человека с диагностированной анемией.
Чем опасен низкий гемоглобин? При отсутствии лечения анемии происходит нарушения в работе всех органов и систем, могут поражаться ткани головного мозга, развивается сердечная и печеночная недостаточности – состояния, которые в большинстве случаев приводят к инвалидности или летальному исходу.
Всю информацию о профилактике и диагностике анемии, принципах лечения и быстром повышении уровня гемоглобина можно получить на нашем сайте https://www.dobrobut.com/.
Связанные услуги:
Кардиологический Check-up
Терапевтический стационар
Норма билирубина у новорожденных — ответ детского врача
Что такое билирубин?
Чуть больше половины новорожденных становятся заметно желтушными на первой неделе жизни. Эта детская желтушка обычно проходит через 2-4 недели. Что же вызывает желтуху у детей? Желтуха — это пожелтение кожи и белков глаз, вызванное гипербилирубинемией – то есть, повышением концентрации билирубина в сыворотке крове.
Билирубин представляет собой желто-оранжевый природный пигмент, который освобождается при естественном разрушении красных клеток крови – эритроцитов: в результате расщепления гемоглобина до неконъюгированного билирубина. Печень освобождает кровь от избытка билирубина, отфильтровывая его, и превращая из свободной формы (неконъюгированной) в связанную (конъюгированную с глюкуроновой кислотой), которая попадает в желчь и пищеварительный тракт, выходя вместе с калом, придавая ему характерный цвет..gif)
Почему может повышаться уровень билирубина в крови?
Если уровень билирубина в крови выше нормы, это может быть следствием:
- Эритроциты разрушаются быстрее обычного.
- Печень не успевает справиться с утилизацией отходов эритроцитов.
- На пути, по которому переработанный билирубин выводится из печени в ЖКТ по желчным путям, существует препятствие.
Опасна ли желтуха новорожденных?
Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической. У взрослых и небольшой части новорожденных желтуха является патологической, то есть означает наличие расстройства, ее вызывающего. Некоторые из наиболее распространенных причин желтухи новорожденных включают:
Физиологические:
- Физиологическая гипербилирубинемия.
- Желтуха грудного вскармливания.
- Желтуха грудного молока.
Патологические:
- Гипербилирубинемия вследствие гемолитической болезни.

- Дисфункция печени (например, вызванная парентеральным питанием, вызывающим холестаз, неонатальным сепсисом, неонатальным гепатитом).
Физиологическая гипербилирубинемия встречается практически у всех новорожденных. Более короткая продолжительность жизни эритроцитов у новорожденных увеличивает выработку билирубина, а низкий уровень бактериальной микрофлоры в кишечнике (которая превращает билирубин в нерастворимую форму),
в сочетании с повышенным гидролизом конъюгированного билирубина усиливают энтерогепатическое кровообращение, в результате чего печень не сможет справиться с избытком поступающего билирубина. В результате уровень билирубина может возрасти до 308 мкмоль / л к 3-4 дням жизни (к 7-му дню у младенцев-азиатов), а затем снизиться.
Желтуха при грудном вскармливании развивается у одной шестой грудных детей в течение первой недели жизни. Грудное вскармливание увеличивает циркуляцию билирубина из кишечника в печень у некоторых детей, которые потребляют недостаточно молока и у которых обезвоживание и недостаточность калорийности питания.
Желтуха от грудного молока отличается от желтухи при кормлении грудью. Она развивается после первых 5-7 дней жизни и достигает пика примерно через 2 недели. Считается, что она вызывается повышенной концентрацией бета-глюкуронидазы в материнском грудном молоке, что вызывает увеличение превращения нерастворимого билирубина обратно в растворимую (неконъюгированную) форму и его обратное всасывание в толстом кишечнике.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Фототерапия — лечение желтушки на дому.
Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр. Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света.
Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света.
Мы подготовили статью о фототерапии, а также информацию где взять аппарат в аренду в СПб: Фототерапия на дому — лечение желтушки
Причинами патологической желтухи у новорожденных могут являться:
- иммунная и неиммунная гемолитическая анемия
- резорбция (рассасывание) гематомы
- сепсис
- гипотиреоз
Как отличить физиологическую желтуху от патологической?
Желтуха, которая развивается в первые 24-48 часов жизни или сохраняется дольше, чем 2 недели, с наибольшей вероятностью является патологической.
Желтуха, которая не проявляется до 2–3 дня жизни, вероятнее всего является физиологической.
Исключением является патологическая желтуха при синдроме Криглера-Наджара, гипотиреозе или воздействии лекарств, которая также проявляется через 2-3 дня. В этом случае концентрация билирубина достигает пика в первую неделю, нарастая со скоростью до 86 мкмоль / л в день, и может персистировать в течение длительного периода.
Диагностика желтухи у детей
Диагноз гипербилирубинемии подозревается по цвету кожных покровов и белков глаз младенца и подтверждается измерением сывороточного билирубина.
Уровень билирубина в сыворотке крови, необходимый для возникновения желтухи, варьируется в зависимости от тона кожи и области тела, но желтуха обычно становится видимой на белках глаз при превышении нормы и концентрации от 34 до 51 мкмоль / л, а на лице примерно от 68 до 86 мкмоль / л. С увеличением уровня билирубина желтуха прогрессирует в направлении от головы к ногам, появляясь в области пупка примерно при концентрации 258 мкмоль / л, а на ногах при уровне 340 мкмоль / л.
Концентрация билирубина > 170 мкмоль / л у недоношенных детей или > 308 мкмоль / л у доношенных детей требует дополнительных анализов гематокрит, мазок крови, оценку количества ретикулоцитов, прямой тест Кумбса, общий сывороточный билирубин и концентрацию прямого билирубина в сыворотке, сопоставление группы крови и резус-фактора младенца и матери.
Опасна ли физиологическая желтуха у младенцев?
Хотя повышение концентрации билирубина при физиологической желтухе не вызывается болезнью и проходит со временем, гипербилирубинемия обладает нейротоксичностью, то есть вызывает повреждение нервных клеток у ребенка. Например, высокая концентрация билирубина в крови может вызвать острую энцефалопатию, сопровождающуюся множеством неврологических нарушений, включая церебральный паралич и сенсомоторные нарушения. Еще более тяжелым последствием нейротоксичности повышенной концентрации билирубина может являться ядерная желтуха, вызванная отложением свободного (неконъюгированного) билирубина в базальных ганглиях и ядрах ствола головного мозга. Обычно билирубин, связанный с сывороточным альбумином, остается во внутрисосудистом пространстве, но иногда он может проникать через гематоэнцефалический барьер:
- При высокой концентрации билирубина в сыворотке (острой или хронической).
- При снижении концентрация сывороточного альбумина (например, у недоношенных детей).

- Когда билирубин вытесняется из альбумина конкурентными связующими (лекарствами:
- сульфизоксазол, цефтриаксон, аспирин) или свободными жирными кислотами и ионами водорода (например, у недоедающих и голодающих детей).
Для новорожденных, родившихся при сроке беременности менее 35 недель, пороговые уровни билирубина для лечения ниже, поскольку недоношенные дети подвергаются большему риску нейротоксичности.
Как понизить билирубин у детей?
Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии.
Физиологическая желтуха обычно проходит в течение 1-2 недель. Использование частого кормления молочными смесями может снизить частоту и тяжесть гипербилирубинемии за счет увеличения моторики ЖКТ и частоты стула, тем самым сводя к минимуму энтерогепатическую циркуляцию билирубина. Можно использовать любой тип молочной смеси.
Желтуха при грудном вскармливании может быть предотвращена или уменьшена путем увеличения частоты кормлений. Если уровень билирубина продолжает расти до уровня выше 308 мкмоль / л у доношенного ребенка на грудном вскармливании, может потребоваться временный отказ от грудного молока и переход на молочные смеси. Прекращение грудного вскармливания необходимо только на 1 или 2 дня. Мать при этом должна регулярно сцеживать молоко, чтобы без проблем возобновить кормление грудью, как только уровень билирубина у ребенка начинает снижаться.
Если уровень билирубина продолжает расти до уровня выше 308 мкмоль / л у доношенного ребенка на грудном вскармливании, может потребоваться временный отказ от грудного молока и переход на молочные смеси. Прекращение грудного вскармливания необходимо только на 1 или 2 дня. Мать при этом должна регулярно сцеживать молоко, чтобы без проблем возобновить кормление грудью, как только уровень билирубина у ребенка начинает снижаться.
Также в этих случаях показано использование фототерапии: с использованием флуоресцентного синего света с длиной волны от 425 до 475 нм. Свет позволяет превратить неконъюгированный билирубин в формы, которые растворимы в воде, и могут быстро выводиться из организма печенью и почками. Это обеспечивает окончательное лечение гипербилирубинемии новорожденных и профилактику тяжелой ядерной желтухи.
Поскольку видимая желтуха может исчезнуть во время фототерапии, даже если уровень билирубина в сыворотке остается повышенным, цвет кожи не может использоваться для оценки степени тяжести желтухи. Кровь, взятая для определения концентрации билирубина, должна быть защищена от яркого света, потому что билирубин в пробирках может быстро окисляться при воздействии дневного света.
Кровь, взятая для определения концентрации билирубина, должна быть защищена от яркого света, потому что билирубин в пробирках может быстро окисляться при воздействии дневного света.
При тяжелой гипербилирубинэмии для быстрого снижения концентрации билирубина проводится переливание крови.
\n
- \n
- Эритроциты разрушаются быстрее обычного.
- Печень не успевает справиться с утилизацией отходов эритроцитов»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Опасна ли желтуха новорожденных?»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.
 ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической.»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«name» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Фототерапия — лечение желтушки на дому»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр.
ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической.»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«name» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Фототерапия — лечение желтушки на дому»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр. Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
},
{
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Как понизить билирубин у детей?»,
«articleBody» : «Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.
Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
},
{
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Как понизить билирубин у детей?»,
«articleBody» : «Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo. png»
}
}
} ]
png»
}
}
} ]
\n
Анемия у новорожденных – Проблемы со здоровьем у детей
Кровопотеря – еще одна причина анемии. Кровопотеря у новорожденного может происходить по-разному. Например, кровь теряется, если происходит большое движение крови плода через плаценту. Развитие плода и плаценты Ребенок проходит несколько стадий развития, начиная с оплодотворенной яйцеклетки. Яйцо развивается в бластоцисту, эмбрион, затем плод. Во время каждого нормального менструального цикла одна яйцеклетка (яйцеклетка)… читать далее (орган, который соединяет плод с маткой и обеспечивает питание плода) и попадает в кровоток матери (так называемое переливание плода-матери).Кровь также может быть потеряна, если слишком много крови попало в плаценту во время родов, что может произойти, когда новорожденного слишком долго держат над животом матери до пережатия пуповины.
Переливание крови от одного плода другому, при котором кровь переливается от одного плода к другому, может вызвать анемию у одного плода и избыток крови (полицитемия Полицитемия у новорожденных Полицитемия — это аномально высокая концентрация эритроцитов. Это заболевание может в результате переношенности, сахарного диабета у матери, трансфузий близнецов, при которых оттекает кровь… читать дальше ) в другом близнеце.
Это заболевание может в результате переношенности, сахарного диабета у матери, трансфузий близнецов, при которых оттекает кровь… читать дальше ) в другом близнеце.
Плацента может отделиться от матки до родов (отслойка плаценты Отслойка плаценты Отслойка плаценты — это преждевременная отслойка нормально расположенной плаценты от стенки матки, обычно после 20 недель беременности. У женщин может быть вагинальное кровотечение и/или тяжелая … читать далее ), либо плацента может прикрепляться в неправильном месте (предлежание плаценты Предлежание плаценты Предлежание плаценты – это прикрепление (имплантация) плаценты над отверстием шейки матки, в нижней, а не в верхней части матки .У женщин могут быть безболезненные, иногда обильные (читать далее ), приводящие к потере крови у плода.
Кровопотеря может произойти, когда на плоде проводятся определенные инвазивные процедуры для выявления генетических и хромосомных аномалий. Инвазивные процедуры — это те, которые требуют введения инструмента в тело матери. Эти процедуры включают амниоцентез. Амниоцентез. Пренатальное диагностическое тестирование включает тестирование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные генетические… читать далее , забор проб ворсин хориона Взятие проб ворсин хориона Пренатальное диагностическое обследование включает обследование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные Отбор проб крови Пренатальное диагностическое тестирование включает тестирование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные генетические… читать далее .
Эти процедуры включают амниоцентез. Амниоцентез. Пренатальное диагностическое тестирование включает тестирование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные генетические… читать далее , забор проб ворсин хориона Взятие проб ворсин хориона Пренатальное диагностическое обследование включает обследование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные Отбор проб крови Пренатальное диагностическое тестирование включает тестирование плода до рождения (пренатально), чтобы определить, есть ли у плода определенные аномалии, в том числе определенные наследственные или спонтанные генетические… читать далее .
Иногда кровопотеря возникает при ранении новорожденного во время родов. Например, разрыв печени или селезенки во время родов может вызвать внутреннее кровотечение. В редких случаях кровотечение может возникнуть под кожей головы новорожденного при использовании вакуум-экстрактора или щипцов. Вакуум-экстрактор состоит из небольшой чашки из резиноподобного материала, соединенной с вакуумом. Он вставлен… читать далее используется во время доставки.
Вакуум-экстрактор состоит из небольшой чашки из резиноподобного материала, соединенной с вакуумом. Он вставлен… читать далее используется во время доставки.
Кровопотеря может также возникать у новорожденных с дефицитом витамина К Дефицит витамина К Дефицит витамина К чаще всего встречается у младенцев, особенно у тех, кто находится на грудном вскармливании. Дефицит может вызвать кровотечение; поэтому всем новорожденным следует делать инъекции витамина К. Кровотечение… читать дальше . Витамин К — это вещество, которое помогает организму образовывать сгустки крови и помогает контролировать кровотечение. Дефицит витамина К может вызвать геморрагическую болезнь новорожденных, для которой характерна склонность к кровотечениям.Новорожденные обычно имеют низкий уровень витамина К при рождении. Чтобы предотвратить кровотечение, новорожденным обычно делают инъекцию витамина К при рождении.
Частое взятие крови у больного новорожденного также может способствовать развитию анемии.
Серповидноклеточная анемия (для родителей)
Что такое серповидноклеточная анемия?
Серповидноклеточная анемия — это состояние, при котором эритроциты имеют неправильную форму. Красные кровяные тельца выглядят как круглые диски. Но при серповидноклеточной анемии они имеют форму серпа или полумесяца.
Эти серповидные клетки слипаются и блокируют мелкие кровеносные сосуды. Это мешает крови двигаться должным образом, что может привести к боли и повреждению органов.
Каковы признаки и симптомы серповидноклеточной анемии?
У людей с серповидно-клеточной анемией может быть болевых кризов . При болевом кризисе:
- Боль может возникать в любой части тела.
- Холод, стресс, болезнь или обезвоживание могут вызвать боль.
- Боль может длиться несколько часов, несколько дней, а иногда и дольше.
- Иногда с болью можно справиться дома.
 Но кому-то с сильной болью может потребоваться лечение в больнице.
Но кому-то с сильной болью может потребоваться лечение в больнице.
Люди с серповидно-клеточной анемией часто имеют низкое количество эритроцитов или анемию . К признакам анемии относятся:
- бледность, часто наблюдаемая на коже, губах или ногтевых пластинах
- усталость
- головокружение
- одышка
- чувство головокружения
- быть раздражительным
- проблемы с вниманием
- быстрое сердцебиение
У людей с серповидноклеточной анемией может быть желтуха (кожа и белки глаз выглядят желтыми).Это происходит потому, что серповидные эритроциты разрушаются быстрее, чем нормальные клетки.
Какие проблемы могут возникнуть?
У людей с серповидно-клеточной анемией могут возникнуть проблемы, требующие немедленного обращения к врачу, например:
- Острый грудной синдром: Вызванный
воспаление, инфекция и закупорка мелких кровеносных сосудов легких.
 Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.
Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку. - Апластический кризис: Это состояние, когда организм временно не вырабатывает достаточное количество эритроцитов и может вызвать тяжелую анемию.Признаки включают бледность, сильную усталость и учащенное сердцебиение.
- Ладонно-подошвенный синдром : Этот болезненный отек пальцев рук и ног (также называемый дактилит) является первым признаком серповидно-клеточной анемии у некоторых младенцев.
- Инфекция: Дети с серповидно-клеточной анемией подвержены риску некоторых бактериальных инфекций. Важно следить за лихорадкой 101 ° F (38 ° C) или выше, что может быть признаком инфекции. Немедленно обратитесь за медицинской помощью, если возникнет лихорадка.
- Приапизм: У мужчин с серповидно-клеточной анемией могут быть болезненные, длительные эрекции. Если это не лечить быстро, повреждение может вызвать проблемы с эрекцией позже.

- Селезеночные секвестрационные кризы: селезенка захватывает аномальные эритроциты и становится очень большой. Это может привести к серьезному и быстрому снижению количества эритроцитов в кровотоке. Признаки включают бледность, слабость или крайнюю усталость, увеличение селезенки и боль в животе.
- Инсульт: Серповидные клетки могут блокировать мелкие кровеносные сосуды в головном мозге, вызывая инсульт. Признаки включают головную боль, судороги, слабость в руках и ногах, проблемы с речью, опущение лица или потерю сознания.
Люди с серповидно-клеточной анемией также подвержены риску таких проблем, как язвы на ногах, повреждение костей или суставов, камни в желчном пузыре, повреждение почек, повреждение глаз и задержка роста.
р
Что вызывает серповидноклеточную анемию?
Серповидноклеточная анемия является генетическим заболеванием.Люди, у которых он есть, унаследовали определенные гены гемоглобина от своих родителей. Гемоглобин — это белок внутри эритроцитов, который переносит кислород. Аномальный гемоглобин делает эритроциты серповидными.
Гемоглобин — это белок внутри эритроцитов, который переносит кислород. Аномальный гемоглобин делает эритроциты серповидными.
- Тот, кто наследует ген серповидно-клеточной анемии от каждого из родителей, страдает серповидно-клеточной анемией.
- Тот, кто наследует ген серповидно-клеточной анемии от одного родителя и ген нормального гемоглобина от другого, серповидноклеточная анемия, а не серповидноклеточная анемия. Большинство людей с признаками серповидно-клеточной анемии не имеют симптомов, но могут передать ген своим детям.
- Кто-то, кто наследует ген серповидно-клеточной анемии от одного родителя и другой тип аномального гена от другого родителя, может иметь другую форму серповидно-клеточной анемии, такую как гемоглобиновая болезнь SC или серповидно-бета-талассемия.
Как диагностируется серповидноклеточная анемия?
Серповидноклеточная анемия обычно обнаруживается при рождении с помощью анализа крови во время обычных скрининговых тестов новорожденных. Второй анализ крови (называемый электрофорезом гемоглобина) подтвердит диагноз.
Второй анализ крови (называемый электрофорезом гемоглобина) подтвердит диагноз.
Серповидноклеточная анемия также может быть диагностирована до рождения ребенка с помощью анализа амниотической жидкости или образца ткани из плаценты.
Как лечится серповидноклеточная анемия?
Трансплантация стволовых клеток (также называемая трансплантацией костного мозга) является единственным известным методом лечения серповидно-клеточной анемии. Трансплантация сложна и рискованна, и на данный момент это вариант только для некоторых пациентов.
Ученые изучают генную терапию для лечения серповидноклеточной анемии. Есть надежда, что однажды врачи смогут остановить болезнь, изменив или заменив аномальный ген, который ее вызывает.
Но даже без лечения дети с серповидно-клеточной анемией могут вести вполне нормальную жизнь, если они будут следовать своему плану лечения.
План лечения может включать:
- Прививки и ежедневные дозы пенициллина для предотвращения инфекции.
 Дети с серповидно-клеточной анемией должны получить все рекомендуемые прививки, включая пневмококковую вакцину, вакцину против гриппа и менингококковую вакцину.
Дети с серповидно-клеточной анемией должны получить все рекомендуемые прививки, включая пневмококковую вакцину, вакцину против гриппа и менингококковую вакцину. - Добавки фолиевой кислоты, которые помогают детям вырабатывать новые эритроциты.
- Гидроксимочевина, лекарство, делающее клетки менее липкими.Это помогает снизить частоту и интенсивность болезненных эпизодов и других осложнений. Гидроксимочевину принимают каждый день.
- L-глютамин, другое лекарство. Он используется, если гидроксимочевина не работает хорошо или у кого-то все еще есть болевые кризы даже с гидроксимочевиной.
- Лекарства, помогающие справиться с болью, когда она возникает.
- Иногда переливание крови при тяжелой анемии или некоторых осложнениях.
Когда следует звонить врачу?
Немедленно обратитесь за неотложной медицинской помощью, если у вашего ребенка возникли какие-либо из следующих проблем:
- лихорадка 101°F (38°C) или выше
- боль, которую не облегчают лекарства
- боль в груди
- сильная головная боль или головокружение
- сильная боль в желудке или опухоль
- одышка или затрудненное дыхание
- сильная усталость
- кожа желтая или очень бледная
- эрекция, которая не проходит или болезненна
- внезапное изменение зрения
- изъятия
- слабость или проблемы с движением частей тела
- невнятная речь
- потеря сознания (обморок)
- онемение или покалывание
Как я могу помочь своему ребенку?
Чтобы помочь вашему ребенку справиться с серповидно-клеточной анемией:
- Посещайте всех врачей и сообщайте о любых проблемах или новых симптомах.

- Убедитесь, что ваш ребенок принимает все прописанные лекарства.
- Обратитесь к рекомендованным специалистам на предмет осложнений.
- Помогите ребенку избежать триггеров болевого кризиса, таких как экстремальные температуры или стресс.
- Поговорите с врачом о том, какие виды деятельности допустимы для вашего ребенка, а каких следует избегать.
- Дайте понять, что ваш ребенок не должен курить, употреблять алкоголь или принимать наркотики, поскольку это может вызвать боль и другие проблемы.
- Поощряйте ребенка пить много жидкости и достаточно отдыхать.
Неонатальные уровни гемоглобина у недоношенных детей связаны с ранним неврологическим функционированием — Полный текст — Неонатология 2021, Vol. 118, № 5
Аннотация
Справочная информация: Анемия новорожденных может нарушать транспорт кислорода к мозгу. Влияние анемии и церебральной оксигенации на неврологическое функционирование в раннем неонатальном периоде в значительной степени неизвестно. Цель: Это исследование было направлено на определение связи между исходным уровнем гемоглобина (Hb) и ранним неврологическим функционированием у недоношенных детей путем оценки их общих движений (GM). Методы: Проведен ретроспективный анализ проспективно собранных данных о недоношенных новорожденных, рожденных до 32 недель гестации. Мы исключили младенцев с внутрижелудочковым кровоизлиянием > II степени. На 8-й день мы оценили GM младенцев как в целом как нормальные/ненормальные, так и подробно, используя общую оценку оптимальности движений (GMOS). Мы измерили насыщение тканей головного мозга кислородом (r c SO 2 ) в 1-й день с использованием спектроскопии в ближней инфракрасной области. Результаты: Мы включили 65 новорожденных (средний гестационный возраст 29 лет).9 недель [МКР 28,2–31,0]; средний вес при рождении 1180 г [930–1400 IQR]). Медиана Hb в 1-й день составила 10,3 ммоль/л (диапазон 4,2–13,7). Более низкий Hb в 1-й день был связан с более высоким риском аномальных GM (OR = 2,3, 95% ДИ: 1,3–4,1) и более низким уровнем GMOS ( B = 0,9, 95% ДИ: 0,2–1,7).
Цель: Это исследование было направлено на определение связи между исходным уровнем гемоглобина (Hb) и ранним неврологическим функционированием у недоношенных детей путем оценки их общих движений (GM). Методы: Проведен ретроспективный анализ проспективно собранных данных о недоношенных новорожденных, рожденных до 32 недель гестации. Мы исключили младенцев с внутрижелудочковым кровоизлиянием > II степени. На 8-й день мы оценили GM младенцев как в целом как нормальные/ненормальные, так и подробно, используя общую оценку оптимальности движений (GMOS). Мы измерили насыщение тканей головного мозга кислородом (r c SO 2 ) в 1-й день с использованием спектроскопии в ближней инфракрасной области. Результаты: Мы включили 65 новорожденных (средний гестационный возраст 29 лет).9 недель [МКР 28,2–31,0]; средний вес при рождении 1180 г [930–1400 IQR]). Медиана Hb в 1-й день составила 10,3 ммоль/л (диапазон 4,2–13,7). Более низкий Hb в 1-й день был связан с более высоким риском аномальных GM (OR = 2,3, 95% ДИ: 1,3–4,1) и более низким уровнем GMOS ( B = 0,9, 95% ДИ: 0,2–1,7). Гемоглобин сильно коррелировал с r c SO 2 (rho = 0,62, p < 0,01). Младенцы с более низкими значениями r c SO 2 , как правило, имели более высокий риск аномальных GM ( p = 0.06). После поправки на вмешивающиеся факторы Hb в первый день объяснил 44% дисперсии нормальных/аномальных GM, а r c SO 2 объяснил 17%. Что касается объясненной дисперсии ГМО, то она составила 25% и 16% соответственно. Выводы: У недоношенных детей низкий уровень гемоглобина в 1-й день связан с нарушением неврологического функционирования на 8-й день, что частично объясняется низкой церебральной оксигенацией.
Гемоглобин сильно коррелировал с r c SO 2 (rho = 0,62, p < 0,01). Младенцы с более низкими значениями r c SO 2 , как правило, имели более высокий риск аномальных GM ( p = 0.06). После поправки на вмешивающиеся факторы Hb в первый день объяснил 44% дисперсии нормальных/аномальных GM, а r c SO 2 объяснил 17%. Что касается объясненной дисперсии ГМО, то она составила 25% и 16% соответственно. Выводы: У недоношенных детей низкий уровень гемоглобина в 1-й день связан с нарушением неврологического функционирования на 8-й день, что частично объясняется низкой церебральной оксигенацией.
© 2021 Автор(ы) Опубликовано С.Каргер АГ, Базель
Введение
Неонатальная анемия часто встречается у недоношенных детей. Анемия может вызвать гипоксию тканей, что может привести к повреждению клеток. Переливание эритроцитов (эритроцитов) направлено на быстрое улучшение транспорта кислорода к жизненно важным органам.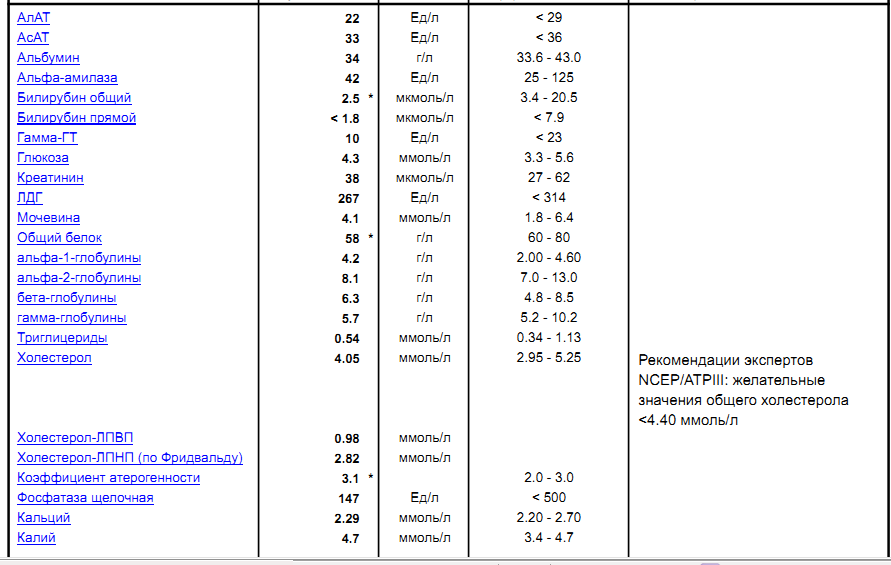 До 60% недоношенных детей, рожденных до 32 недель гестационного возраста (ГВ), получают переливание эритроцитарной массы по поводу анемии, в основном в результате ятрогенной потери крови при флеботомии и при необходимости искусственной вентиляции легких для улучшения доставки кислорода [1].Анемия и трансфузии эритроцитов тесно связаны в первые дни после рождения [2] и связаны со смертностью и краткосрочной заболеваемостью, такой как гемодинамически значимый открытый артериальный проток (ОАП) и внутрижелудочковое кровоизлияние (ВЖК) [2, 3].
До 60% недоношенных детей, рожденных до 32 недель гестационного возраста (ГВ), получают переливание эритроцитарной массы по поводу анемии, в основном в результате ятрогенной потери крови при флеботомии и при необходимости искусственной вентиляции легких для улучшения доставки кислорода [1].Анемия и трансфузии эритроцитов тесно связаны в первые дни после рождения [2] и связаны со смертностью и краткосрочной заболеваемостью, такой как гемодинамически значимый открытый артериальный проток (ОАП) и внутрижелудочковое кровоизлияние (ВЖК) [2, 3].
Тяжелая неонатальная анемия приводит к снижению транспорта кислорода и снижению оксигенации в головном мозге [4]. Это связано с неблагоприятным влиянием на созревание центральной нервной системы и последующее развитие нервной системы [5]. И наоборот, переливание эритроцитов увеличивает оксигенацию тканей головного мозга, что может улучшить неврологическое состояние младенцев [6].Однако переливания могут также вызывать окислительный стресс и последующее повреждение нейронов. Были опубликованы противоречивые результаты по отдаленным результатам у детей, получавших лечение в соответствии с либеральными или ограничительными рекомендациями по переливанию эритроцитарной массы во время пребывания новорожденных в отделении интенсивной терапии (ОИТН) [7, 8]. Ранняя неврологическая оценка может выявить основные патофизиологические механизмы.
Были опубликованы противоречивые результаты по отдаленным результатам у детей, получавших лечение в соответствии с либеральными или ограничительными рекомендациями по переливанию эритроцитарной массы во время пребывания новорожденных в отделении интенсивной терапии (ОИТН) [7, 8]. Ранняя неврологическая оценка может выявить основные патофизиологические механизмы.
Влияние анемии и церебральной оксигенации на функционирование нервной системы в раннем неонатальном периоде практически неизвестно.Широко применяемым методом мониторинга насыщения тканей головного мозга кислородом (r c SO 2 ) у новорожденных является спектроскопия в ближней инфракрасной области (БИКС). Меры церебральной оксигенации также могут служить прогностическим инструментом для прогнозирования исходов у недоношенных детей [6, 9]. Надежным и достоверным инструментом для определения неврологического функционирования у детей раннего возраста является метод Прехтля общей оценки движений (GMA) [10, 11]. Качество общих движений (GM) в сочетании с подробными аспектами этих движений, что отражается в общей шкале оптимальности движений (GMOS), имеет важное диагностическое значение у недоношенных детей [12, 13] с прогностической ценностью от удовлетворительной до хорошей после первая постнатальная неделя [14].
Качество общих движений (GM) в сочетании с подробными аспектами этих движений, что отражается в общей шкале оптимальности движений (GMOS), имеет важное диагностическое значение у недоношенных детей [12, 13] с прогностической ценностью от удовлетворительной до хорошей после первая постнатальная неделя [14].
Целью нашего исследования было определение связи между исходным уровнем гемоглобина (Hb) и GMA на 8-й день после рождения у недоношенных детей, рожденных до 32 недель гестации. Мы предполагаем, что низкий уровень гемоглобина и сопутствующая ему низкая церебральная оксигенация независимо связаны с ухудшением неврологического функционирования.
Методы
Дизайн исследования и участники
Мы провели ретроспективный анализ проспективно собранных данных о врожденных и недоношенных новорожденных, поступивших в отделение интенсивной терапии Университетского медицинского центра Гронингена (UMCG) в период с мая 2006 г. по апрель 2018 г.Они были либо частью ранее опубликованного проспективного обсервационного исследования [6, 15], либо недавнего неопубликованного обсервационного пилотного исследования о возможности добавления ранней ГМА в стандартную ОРИТ у всех недоношенных детей с гестационным возрастом ≤30 недель. Критериями включения двух предыдущих исследований были гестационный возраст <32 недель в одном из них [6] и ограничение роста плода, определяемое как окружность живота плода или расчетная масса плода <10-го процентиля или снижение роста плода ≥30 процентилей в другом [15].Оба исследования были одобрены Наблюдательным советом по медицинской этике UMCG.
Критериями включения двух предыдущих исследований были гестационный возраст <32 недель в одном из них [6] и ограничение роста плода, определяемое как окружность живота плода или расчетная масса плода <10-го процентиля или снижение роста плода ≥30 процентилей в другом [15].Оба исследования были одобрены Наблюдательным советом по медицинской этике UMCG.
Младенцы имели право на участие в текущем исследовании, если они соответствовали следующим критериям: ГВ ≤32 недель и видеозапись ГМ на 8-й день после рождения. Мы исключили младенцев с хромосомными аномалиями или если у них был диагностирован ВЖК > II степени по классификации Папиле, чтобы предотвратить включение случаев, когда аномальные СЖ были результатом тяжелого ВЖК. Пороги трансфузии соответствовали голландскому протоколу трансфузии при анемии (онлайн-приложение.Таблица 1; см. www.karger.com/doi/10.1159/000518655 для всех онлайн-приложений. материал).
Видеозаписи и оценки оптимальности движений
Нашим основным результатом было качество GM, включая подробную оценку, на 8-й день.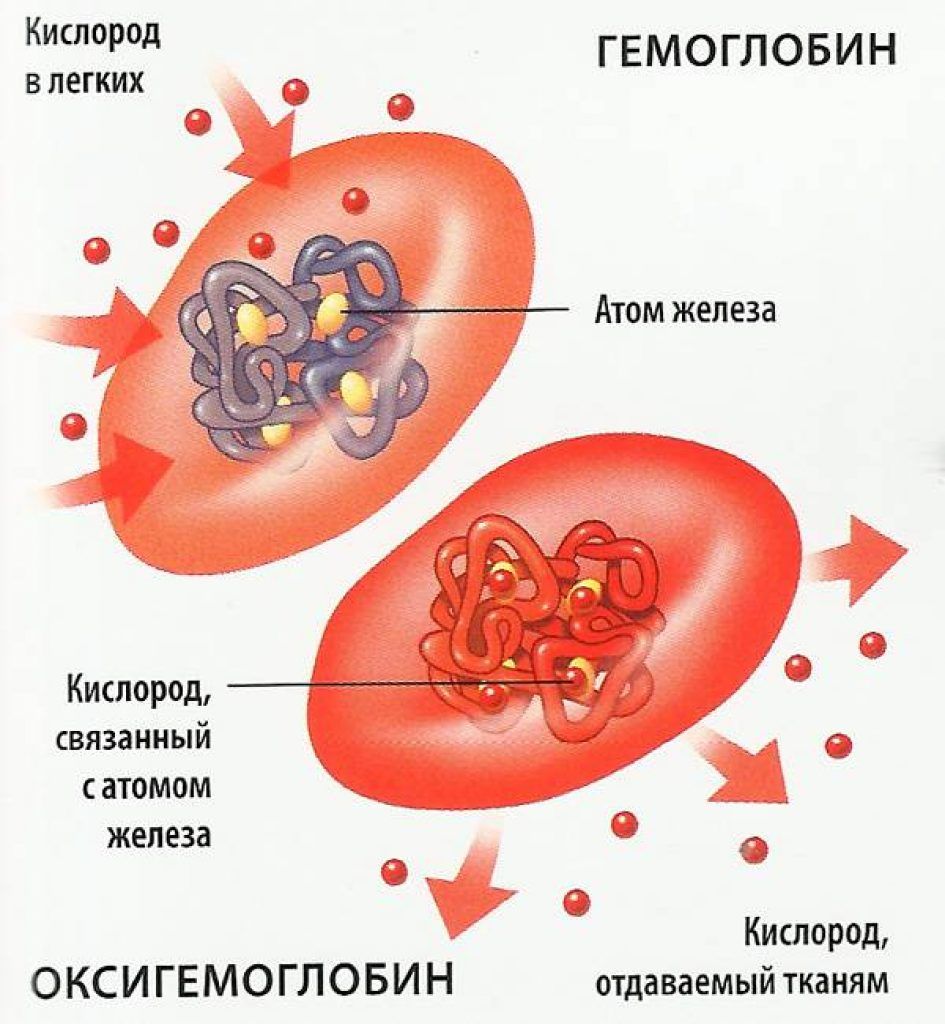 Это было получено из 45-минутной видеозаписи в соответствии с Einspieler и Prechtl [11]. Поскольку с конца первой недели GMA надежен даже с умеренной прогностической ценностью [14], мы оценили неврологическое состояние на 8-й день, близкое к интересующему фактору риска, то есть Hb в 1-й день.Младенца укладывали на спину, на нем был только подгузник. Записи во время плача, суеты, икоты или сосания пустышки исключались из анализа [11]. Все записи оценивались в автономном режиме двумя исследователями (WSK и AFB). Сначала мы разделили GM на нормальные, с плохим репертуаром, судорожно-синхронизированные или хаотичные GM [11]. Впоследствии мы забили их детальные характеристики с помощью ГМОС. Первая часть GMOS относится к общим категориям GM. Вторая часть посвящена подробной оценке шеи и туловища, а также верхних и нижних конечностей по отдельности.GMOS получается путем сложения оценок по 3 категориям плюс оценка общего качества. 42 балла указывают на наилучшую возможную производительность, а 5 — на самую низкую [12].
Это было получено из 45-минутной видеозаписи в соответствии с Einspieler и Prechtl [11]. Поскольку с конца первой недели GMA надежен даже с умеренной прогностической ценностью [14], мы оценили неврологическое состояние на 8-й день, близкое к интересующему фактору риска, то есть Hb в 1-й день.Младенца укладывали на спину, на нем был только подгузник. Записи во время плача, суеты, икоты или сосания пустышки исключались из анализа [11]. Все записи оценивались в автономном режиме двумя исследователями (WSK и AFB). Сначала мы разделили GM на нормальные, с плохим репертуаром, судорожно-синхронизированные или хаотичные GM [11]. Впоследствии мы забили их детальные характеристики с помощью ГМОС. Первая часть GMOS относится к общим категориям GM. Вторая часть посвящена подробной оценке шеи и туловища, а также верхних и нижних конечностей по отдельности.GMOS получается путем сложения оценок по 3 категориям плюс оценка общего качества. 42 балла указывают на наилучшую возможную производительность, а 5 — на самую низкую [12]. В случае отсутствия или только очень коротких ГМ (<3 с) младенец классифицировался как гипокинетический, и ГМО не проводили.
В случае отсутствия или только очень коротких ГМ (<3 с) младенец классифицировался как гипокинетический, и ГМО не проводили.
Клинические переменные
Гемоглобин в день 1 был извлечен из медицинских карт младенцев. Из этих записей мы также собрали другие клинические данные, включая гестационный возраст, массу тела при рождении (МТ), гемоглобин на 8-й день, проведенные переливания эритроцитов, оценку по шкале Апгар, тяжесть заболевания, оцененную в соответствии со шкалой неонатальной острой физиологии и перинатального расширения II (SNAPPE- II) [16], наличие КПК и ИВЛ.
Мы измерили r c SO 2 с помощью NIRS, неинвазивной процедуры, и использовали оксиметр INVOS 5100 c в сочетании с неонатальными датчиками (Medtronic, Дублин, Ирландия). Датчик помещали либо на левую, либо на правую сторону лба младенцев. Мы рассчитали среднее значение r c SO 2 двухчасовой записи в первый день, в которой было зафиксировано правильное положение датчика. Для анализа мы использовали среднее значение r c SO 2 , полученное для каждого отдельного ребенка.
Для анализа мы использовали среднее значение r c SO 2 , полученное для каждого отдельного ребенка.
Статистический анализ
Мы использовали SPSS версии 23.0 (IBM Corp., Армонк, штат Нью-Йорк, США) для статистического анализа. Характеристики пациентов описывались как средний межквартильный размах (IQR) или числовой ( n ) процент. С помощью корреляционного теста Пирсона рассчитывали коэффициент корреляции между Hb у детей первого года жизни и r c SO 2 . Затем мы рассчитали отношение шансов и 95% доверительные интервалы для аномальных GM. Мы также провели линейный регрессионный анализ, чтобы проверить, являются ли Hb в 1-й день, Hb во время видеозаписи на 8-й день и церебральная оксигенация предикторами ГМО.Потенциальными искажающими факторами, которые мы рассматривали, были год рождения младенцев, гестационный возраст, баллы по шкале Апгар, тяжесть заболевания и то, родились ли они маленькими для гестационного возраста (SGA).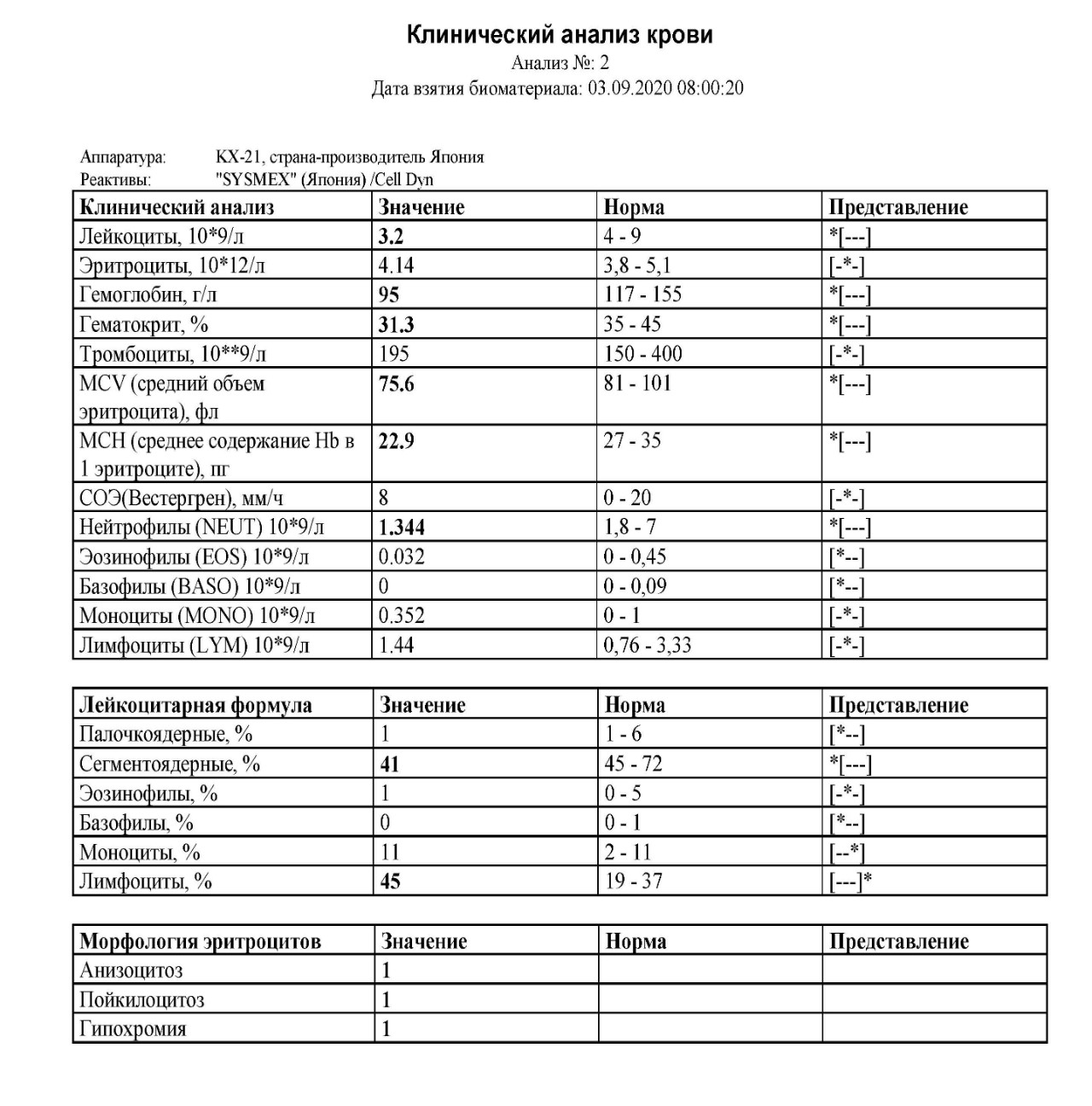 Эти факторы, которые были однозначно связаны либо с аномальными GM, либо с GMOS при p <0,20, были включены в модели множественной регрессии с учетом потенциального влияния мультиколлинеарности. Статистическую значимость определяли как p < 0,05.
Эти факторы, которые были однозначно связаны либо с аномальными GM, либо с GMOS при p <0,20, были включены в модели множественной регрессии с учетом потенциального влияния мультиколлинеарности. Статистическую значимость определяли как p < 0,05.
Поскольку в нашей когорте было фиксированное количество младенцев, мы не решались провести анализ мощности.Тем не менее, мы подсчитали, сколько младенцев нам потребовалось для этого исследования, чтобы сделать осмысленный вывод. Что касается связи между ГМОС и гемоглобином в 1-й день, мы сочли релевантным коэффициент корреляции 0,4. При мощности 0,8 и альфа 0,05 нам нужно было включить 43 младенца или 61 младенца, если бы мы включили в анализ 2 ковариаты.
Результаты
Участники и видеозаписи
Мы включили 65 детей со средним возрастом 29,9 недель (IQR 28,2–31.1) и средней массой тела 1180 г (межквартильный индекс 930–1403). Из них 46 родились в период с 2006 по 2007 год, 16 — в период с 2012 по 2014 год и 3 — в 2018 году. Медиана Hb в 1-й день составила 10,3 ммоль/л (диапазон 4,2–13,7). Медиана r c SO 2 в 1-й день составила 80% (МКИ 73–84). Двадцать новорожденных (31%) получили переливание эритроцитарной массы до 8-х суток. Гемоглобин на 8-е сутки колебался от 6,1 до 12,5 ммоль/л. Базовые характеристики представлены в таблице 1.
Медиана Hb в 1-й день составила 10,3 ммоль/л (диапазон 4,2–13,7). Медиана r c SO 2 в 1-й день составила 80% (МКИ 73–84). Двадцать новорожденных (31%) получили переливание эритроцитарной массы до 8-х суток. Гемоглобин на 8-е сутки колебался от 6,1 до 12,5 ммоль/л. Базовые характеристики представлены в таблице 1.
Таблица 1.
В таблице 2 представлена классификация качества ГМ и ГМО.Семь младенцев были классифицированы как гипокинетические из-за сепсиса. ГМО оценивали у 58 (89%) новорожденных. Из них 11 младенцев (19%) имели нормальные GM, а 47 (81%) — плохой репертуар GM. Медиана ГМО составила 27 (IQR 23–33).
Таблица 2.
Качество общих движений и оценка оптимальности
Связь между гемоглобином, оксигенацией головного мозга и качеством GMs
Низкий уровень Hb как в 1-й, так и в 8-й день был связан с более высоким риском аномальных GMs на 8-й день (таблица 3).Гемоглобин в 1-й день сильно коррелировал со средним значением r c SO 2 в 1-й день (рис. 1). Низкий уровень r c SO 2 , как правило, был связан с более высоким риском аномальных GM (таблица 3). Более высокий GA был связан с более низким риском аномальных GM. Ни год рождения, ни оценка по шкале Апгар, ни SNAPPE-II, ни SGA не были значимо связаны с аномальными GM.
1). Низкий уровень r c SO 2 , как правило, был связан с более высоким риском аномальных GM (таблица 3). Более высокий GA был связан с более низким риском аномальных GM. Ни год рождения, ни оценка по шкале Апгар, ни SNAPPE-II, ни SGA не были значимо связаны с аномальными GM.
Таблица 3.
Отношения шансов для факторов риска в отношении аномальных GM на 8-й день с использованием однофакторного и множественного регрессионного анализа
Рис.1.
Связь между уровнем гемоглобина и насыщением тканей головного мозга кислородом в 1-е сутки. r c SO 2 , насыщение кислородом тканей головного мозга.
Поскольку Hb сильно коррелировал с r c SO 2 , мы ввели Hb и r c SO 2 в отдельные регрессионные модели, чтобы избежать мультиколлинеарности. После поправки на тяжесть заболевания только Hb на 1-й день оставался значимо связанным с аномальными GM на 8-й день, при этом модель 1 объясняла 44% дисперсии (таблица 3). Связь оставалась значимой, когда анализировались только 45 младенцев, которым не переливали эритроциты до 8-го дня. Что касается ее связи с аномальными GM, r c SO 2 просто не достигло значимости ( p = 0,06). ), при этом модель 2 объясняет 17% дисперсии.
Связь оставалась значимой, когда анализировались только 45 младенцев, которым не переливали эритроциты до 8-го дня. Что касается ее связи с аномальными GM, r c SO 2 просто не достигло значимости ( p = 0,06). ), при этом модель 2 объясняет 17% дисперсии.
Взаимосвязь между гемоглобином, оксигенацией головного мозга и ГМО
Низкий уровень гемоглобина в 1-й день был связан с более низким уровнем ГМО в 8-й день (таблица 4). Ассоциация исчезла, когда были проанализированы только младенцы, которым не делали переливание крови в течение первой недели.r c SO 2 не был значимо связан с ГМО ( p = 0,19). Более низкий GA и более высокие баллы SNAPPE-II были связаны с более низким уровнем ГМО на 8-й день, в то время как год рождения, баллы по шкале Апгар и SGA не были связаны.
Таблица 4.
Связь между факторами риска и ГМО на 8-й день с использованием однофакторного и множественного регрессионного анализа ГМО. После проверки одномерных бета-коэффициентов в многомерные модели были введены баллы SNAPPE-II, а не GA. И гемоглобин в 1-й день, и тяжесть заболевания оставались связанными с ГМО на 8-й день, при этом модель 1 объясняла 25% дисперсии, тогда как r c SO 2 этого не делала, а модель 2 объясняла 16% дисперсии.
После проверки одномерных бета-коэффициентов в многомерные модели были введены баллы SNAPPE-II, а не GA. И гемоглобин в 1-й день, и тяжесть заболевания оставались связанными с ГМО на 8-й день, при этом модель 1 объясняла 25% дисперсии, тогда как r c SO 2 этого не делала, а модель 2 объясняла 16% дисперсии.
Обсуждение
Мы продемонстрировали, что у недоношенных детей низкий уровень гемоглобина в первый день после рождения был связан с нарушением неврологического функционирования на 8-й день, что измерялось с точки зрения качества GM, включая подробные характеристики этих движений.В первый день церебральная оксигенация, тесно связанная с гемоглобином, как правило, связана с ранним неврологическим функционированием. Церебральное повреждение, связанное с низким Hb в 1-й день, может быть опосредовано более низким r c SO 2 , независимо от тяжести заболевания.
Как мы и предполагали, низкий уровень Hb после рождения негативно влиял на неврологическое состояние недоношенных детей на 8-й день. Ранние GM оценивались только через 1 неделю, что подтверждало представление о причинно-следственной связи между Hb на 1-й день и плохим неврологическим функционированием на 8-й день.У младенцев не было в анамнезе других заболеваний, которые также могли бы повлиять на неврологическое функционирование: уровень гемоглобина оставался тесно связанным с неврологическим функционированием после поправки на тяжесть заболевания. Отчасти связь между Hb и GM может быть опосредована низким уровнем r c SO 2 в первый день, поскольку r c SO 2 сильно коррелирует с Hb. Однако низкий уровень гемоглобина способствовал как аномальным GM, так и более низкому уровню GMOS, чем r c SO 2 .Это может быть объяснено тем, что не только церебральная гипоксия, но и церебральная гипероксия связаны с худшими исходами [6], уменьшая линейную, статистически значимую связь между r c SO 2 и GMA. В частности, гипероксия и окислительный стресс связаны с повреждением белого вещества и нейронов [17, 18].
Ранние GM оценивались только через 1 неделю, что подтверждало представление о причинно-следственной связи между Hb на 1-й день и плохим неврологическим функционированием на 8-й день.У младенцев не было в анамнезе других заболеваний, которые также могли бы повлиять на неврологическое функционирование: уровень гемоглобина оставался тесно связанным с неврологическим функционированием после поправки на тяжесть заболевания. Отчасти связь между Hb и GM может быть опосредована низким уровнем r c SO 2 в первый день, поскольку r c SO 2 сильно коррелирует с Hb. Однако низкий уровень гемоглобина способствовал как аномальным GM, так и более низкому уровню GMOS, чем r c SO 2 .Это может быть объяснено тем, что не только церебральная гипоксия, но и церебральная гипероксия связаны с худшими исходами [6], уменьшая линейную, статистически значимую связь между r c SO 2 и GMA. В частности, гипероксия и окислительный стресс связаны с повреждением белого вещества и нейронов [17, 18]. Наши результаты показывают, что анемическая гипоксия в первый день может быть вредна для мозга недоношенных. В соответствии с нашими результатами предыдущие отчеты показали, что увеличение компенсаторного мозгового кровотока при анемии кажется недостаточным для нормализации церебральной оксигенации [4].
Наши результаты показывают, что анемическая гипоксия в первый день может быть вредна для мозга недоношенных. В соответствии с нашими результатами предыдущие отчеты показали, что увеличение компенсаторного мозгового кровотока при анемии кажется недостаточным для нормализации церебральной оксигенации [4].
Еще одним объяснением связи между низким уровнем гемоглобина и плохим неврологическим функционированием может быть то, что анемия часто связана с более плохой гемодинамической стабильностью и повышенной тяжестью сердечно-легочных заболеваний и более плохими краткосрочными результатами [19]. Это подтверждается тем фактом, что ранняя тяжесть заболевания также была связана с GMA на 8-й день. Учитывая, что мы исключили младенцев с тяжелым ВЖК (≥III степени), это не могло исказить наши результаты. Всем новорожденным с анемией было проведено переливание эритроцитарной массы.Трансфузии также связаны с более плохими неврологическими исходами у недоношенных детей [20]. Ранние переливания эритроцитарной массы могут, по крайней мере частично, объяснить любое повреждение головного мозга, которое могло развиться в течение первой недели после рождения. Предполагаемыми патофизиологическими механизмами могут быть воспалительная реакция, ишемически-реперфузионное повреждение и/или окислительный стресс [21].
Предполагаемыми патофизиологическими механизмами могут быть воспалительная реакция, ишемически-реперфузионное повреждение и/или окислительный стресс [21].
Мы продемонстрировали, что Hb на 8-й день не был связан с неврологическим функционированием на 8-й день. Это позволяет предположить, что наиболее чувствительный период для связанного с анемией повреждения головного мозга наступает вскоре после рождения.В предыдущем исследовании также сообщалось, что низкий уровень гемоглобина сразу после рождения был связан с повышенным риском смертности и краткосрочной заболеваемости [2]. Кроме того, материнский гемоглобин в оптимальном диапазоне во время беременности полезен для развития крупной моторики младенцев [22] и поддерживает эту теорию.
Мы провели GMA в конце первой недели. Качество СЖ и их детальная характеристика являются надежным индикатором неврологического функционирования у недоношенных детей с первой недели после рождения [14].Хотя прогностическое значение аномальных GM в течение первой недели для долгосрочного исхода может быть ограниченным, на сегодняшний день в нескольких исследованиях сообщается, что ранние аномальные GM уже выявляют недоношенных детей с риском неврологических последствий [23] и когнитивного дефицита [24]. Дальнейшие исследования должны показать, относится ли это также к ассоциации GMs с Hb.
Дальнейшие исследования должны показать, относится ли это также к ассоциации GMs с Hb.
Наши результаты показывают, что развитию головного мозга препятствует гипоксия после ранней анемии у недоношенных детей.Однако остается неясным, при каком уровне церебральной анемической гипоксии преимущества переливания эритроцитов перевешивают его недостатки. Результаты исследования SafeBoosC II не подтвердили преимущества снижения бремени церебральной гипоксии для развития нервной системы [25]. Это исследование, однако, не было направлено на выявление различий в нарушениях развития нервной системы и не ограничивало определение церебральной гипоксии первыми сутками, как это сделали мы. Ранее сообщалось, что церебральная гипоксия в 1-е сутки связана с нарушением развития нервной системы [6, 9].
Мы признаем некоторые ограничения нашего исследования. Во-первых, ретроспективный дизайн мог вызвать систематическую ошибку отбора. Количество непригодных для наших целей видеозаписей было достаточно велико, учитывая, что 7 детей были отнесены к категории гипокинетических вследствие сепсиса. Это могло исказить наши результаты, так как сепсис был одним из механизмов, связанных с повреждением белого вещества. Кроме того, включенная выборка состояла в основном из недоношенных детей со сроком гестации >27 недель. Во-вторых, мы использовали данные, собранные в течение 3 разных периодов из 3 разных обсервационных исследований.Это могло привести к различной клинической практике, хотя год рождения не был связан с неврологическим функционированием в нашей когорте. Кроме того, рекомендации по переливанию крови оставались одинаковыми в течение всего периода времени. В-третьих, поскольку низкий уровень гемоглобина и трансфузии сильно взаимосвязаны, мы не смогли связать их отдельные эффекты на раннее неврологическое функционирование. Однако при проведении анализов только у детей раннего возраста, которым не проводилась трансфузия, связь между низким уровнем гемоглобина и плохим неврологическим функционированием сохранялась.В-четвертых, младенцы, рожденные после задержки роста плода, были чрезмерно представлены в нашей когорте.
Это могло исказить наши результаты, так как сепсис был одним из механизмов, связанных с повреждением белого вещества. Кроме того, включенная выборка состояла в основном из недоношенных детей со сроком гестации >27 недель. Во-вторых, мы использовали данные, собранные в течение 3 разных периодов из 3 разных обсервационных исследований.Это могло привести к различной клинической практике, хотя год рождения не был связан с неврологическим функционированием в нашей когорте. Кроме того, рекомендации по переливанию крови оставались одинаковыми в течение всего периода времени. В-третьих, поскольку низкий уровень гемоглобина и трансфузии сильно взаимосвязаны, мы не смогли связать их отдельные эффекты на раннее неврологическое функционирование. Однако при проведении анализов только у детей раннего возраста, которым не проводилась трансфузия, связь между низким уровнем гемоглобина и плохим неврологическим функционированием сохранялась.В-четвертых, младенцы, рожденные после задержки роста плода, были чрезмерно представлены в нашей когорте. Однако ограничение роста плода существенно не повлияло на результаты неврологического функционирования.
Однако ограничение роста плода существенно не повлияло на результаты неврологического функционирования.
Заключение
Это исследование было направлено на изучение влияния неонатального гемоглобина на раннее неврологическое состояние детей, рожденных до 32 недель беременности. В этой группе недоношенных новорожденных низкий уровень гемоглобина на 1-й день действительно был связан с ухудшением неврологического функционирования на 8-й день. Корреляция между низким уровнем гемоглобина и низкой церебральной оксигенацией может отражать основной механизм гипоксического повреждения или дисфункции церебральной анемии.Дальнейшие проспективные исследования должны пролить свет на вопрос, диктует ли церебральная оксигенация необходимость переливания эритроцитов.
Благодарности
Мы благодарим г-жу А.Дж. Olthuis и Ms. D.H. Baptist за их помощь в записи основных движений. Мы также благодарим г-жу Т. ван Вульфтен Палте, доктора философии, за исправление английской рукописи. Это исследование было частью исследовательской программы Высшей школы медицинских наук Научно-исследовательского института SHARE Гронингенского университета.
Это исследование было частью исследовательской программы Высшей школы медицинских наук Научно-исследовательского института SHARE Гронингенского университета.
Заявление об этике
Исследование было одобрено Наблюдательным советом по медицинской этике Университетского медицинского центра Гронингена в соответствии с Хельсинкской декларацией (METc 2004/232, METc 2012/055 и METc 2013/263). Все родители или опекуны новорожденных дали письменное информированное согласие на использование клинических данных и на ведение видеозаписи.
Заявление о конфликте интересов
Все авторы заявляют, что им нечего раскрывать ни в финансовом, ни в ином отношении.Там нет конфликта интересов.
Источники финансирования
Г-жа В.С. Калтерен получил финансовую поддержку от младшего научного мастер-класса Гронингенского университета.
Вклад авторов
Бос, Калтерен и Кои участвовали в разработке концепции и дизайна исследования; Калтерен и Мебиус участвовали в сборе данных; Калтерен и Мебиус занимались анализом и интерпретацией данных; Танис и Верхаген провели проспективные исследования; Калтерен составил рукопись; Бос, Калтерен, Кои, Мебиус, Танис и Верхаген критически отредактировали рукопись на предмет важного интеллектуального содержания; Бос и Кои осуществляли руководство исследованиями, как текущими, так и предыдущими. Все авторы одобрили окончательный вариант рукописи в представленном виде и соглашаются нести ответственность за все аспекты работы.
Все авторы одобрили окончательный вариант рукописи в представленном виде и соглашаются нести ответственность за все аспекты работы.
Заявление о доступности данных
В эту статью включены все данные, полученные или проанализированные в ходе этого исследования. Дальнейшие запросы можно направлять соответствующему автору.
Ссылки
- Кейр А.К., Ян Дж., Харрисон А., Пелауса Э., Шах П.С.Канадская неонатальная сеть: временные изменения в использовании продуктов крови у недоношенных новорожденных, родившихся на сроке менее 30 недель в Канаде. Переливание. 2015;55(6):1340–6.
- Banerjee J, Asamoah FK, Singhvi D, Kwan AW, Morris JK, Aladangady N.
 Уровень гемоглобина при рождении связан с краткосрочными исходами и смертностью у недоношенных детей.БМС Мед. 2015;13:16.
Уровень гемоглобина при рождении связан с краткосрочными исходами и смертностью у недоношенных детей.БМС Мед. 2015;13:16. - Роча Г., Перейра С., Антунес-Сарменто Дж., Флор-де-Лима Ф., Соареш Х., Гимарайнш Х. Ранняя анемия и неонатальная заболеваемость у недоношенных детей с экстремально низкой массой тела при рождении. J Matern Fetal Neonatal Med. 2019;17:1–7.
- Ван Хофтен Дж. К., Верхаген Э. А., Китинг П., тер Хорст Х. Дж., Бос А. Ф.Насыщение и экстракция тканей головного мозга кислородом у недоношенных детей до и после переливания крови. Arch Dis Child Fetal Neonatal Ed. 2010;95(5):F352–8.

- Wang Y, Wu Y, Li T, Wang X, Zhu C. Метаболизм железа и развитие мозга у недоношенных детей. Фронт Физиол. 2019;10:463.
- Verhagen EA, Van Braeckel KN, van der Veere CN, Groen H, Dijk PH, Hulzebos CV, et al. Церебральная оксигенация связана с последствиями развития нервной системы у недоношенных детей в возрасте от 2 до 3 лет. Dev Med Child Neurol. 2015;57(5):449–55.
- Уайт Р.К., Кирпалани Х., Асталос Э.В., Андерсен С., Блейхман М., Хеддл Н. и соавт.Исход развития нервной системы у младенцев с экстремально низкой массой тела при рождении, которым случайным образом был назначен рестриктивный или либеральный порог гемоглобина для переливания крови.
 Педиатрия. 2009;123(1):207–13.
Педиатрия. 2009;123(1):207–13. - Маккой Т.Э., Конрад А.Л., Ричман Л.С., Линдгрен С.Д., Нопулос П.С., Белл Э.Ф. Нейрокогнитивные профили недоношенных детей, рандомизированно распределенных по более низким или более высоким порогам гематокрита для переливания.Детская нейропсихология. 2011;17(4):347–67.
- Alderliesten T, van Bel F, van der Aa NE, Steendijk P, van Haastert IC, de Vries LS, et al. Низкая церебральная оксигенация у недоношенных детей связана с неблагоприятным исходом развития нервной системы. J Педиатр. 2019;207:109–e2.
- Prechtl HF, Einspieler C, Cioni G, Bos AF, Ferrari F, Sontheimer D.
 Ранний маркер неврологического дефицита после перинатальных поражений головного мозга. Ланцет. 1997; 349:1361–3.
Ранний маркер неврологического дефицита после перинатальных поражений головного мозга. Ланцет. 1997; 349:1361–3. - Айншпилер С, Прехтль Х.Ф. Оценка Прехтля общих движений: диагностический инструмент для функциональной оценки молодой нервной системы. Ment Retard Dev Disabil Res Rev.2005; 11: 61–7.
- Эйншпилер С., Марщик П.Б., Пэнси Дж., Шойхенеггер А., Крибер М., Ян Х. и др. Общая оценка оптимальности движений: подробная оценка общих движений в недоношенном и доношенном возрасте. Dev Med Child Neurol. 2016;58(4):361–8.
- Hempenius MA, Verhagen EA, Tanis JC, Einspieler C, Bos AF.
 Ранние неонатальные заболевания и неврологическое функционирование недоношенных детей через 2 недели после рождения. Дж. Перинатол. 2018;38(11):1518–25.
Ранние неонатальные заболевания и неврологическое функционирование недоношенных детей через 2 недели после рождения. Дж. Перинатол. 2018;38(11):1518–25. - Де Врис Н.К., Бос А.Ф. Качество общих движений в первые десять дней жизни у недоношенных детей. Ранний Хам Дев. 2010;86(4):225–9.
- Tanis JC, Schmitz DM, Boelen MR, Casarella L, van den Berg PP, Bilardo CM, et al.Взаимосвязь между общими движениями новорожденных с задержкой роста внутриутробно и пренатальной допплеровской картиной потока. УЗИ Акушерство Гинекол. 2016;48(6):772–8.
- Ричардсон Д.
 К., Коркоран Д.Д., Эскобар Г.Дж., Ли С.К. SNAP-II и SNAPPE-II: упрощенные оценки тяжести заболевания новорожденных и оценки риска смертности.J Педиатр. 2001;138(1):92–100.
К., Коркоран Д.Д., Эскобар Г.Дж., Ли С.К. SNAP-II и SNAPPE-II: упрощенные оценки тяжести заболевания новорожденных и оценки риска смертности.J Педиатр. 2001;138(1):92–100. - Малтепе Э., Саугстад ОД. Кислород в норме и болезни: регуляция кислородного гомеостата – клинические последствия. Педиатр рез. 2009; 65: 261–8.
- Райх Б., Хобер Д., Бендикс И., Фельдерхофф-Мюзер У.Гипероксия и незрелый мозг. Дев Нейроски. 2016;38:311–30.
- Ричардсон Д.
 К., Грей Дж.Э., Маккормик М.С., Уоркман К., Гольдманн Д.А. Оценка неонатальной острой физиологии: индекс физиологической тяжести для неонатальной интенсивной терапии. Педиатрия. 1993; 91: 617–23.
К., Грей Дж.Э., Маккормик М.С., Уоркман К., Гольдманн Д.А. Оценка неонатальной острой физиологии: индекс физиологической тяжести для неонатальной интенсивной терапии. Педиатрия. 1993; 91: 617–23. - Ховарт С., Банерджи Дж., Аладангади Н.Переливание эритроцитарной массы у недоношенных детей: текущие данные и противоречия. Неонатология. 2018;114(1):7–16.
- Crawford TM, Andersen CC, Hodyl NA, Robertson SA, Stark MJ. Вклад переливания эритроцитарной массы в неонатальную заболеваемость и смертность. J Педиатр Здоровье ребенка.2019;55(4):387–92.
- Миреку М.
 О., Дэвидсон Л.Л., Коура Г.К., Уэдраого С., Бойвин М.Дж., Сюн Х. и соавт. Уровень пренатального гемоглобина и ранние когнитивные и моторные функции детей в возрасте одного года. Педиатрия. 2015;136(1):e76–83.
О., Дэвидсон Л.Л., Коура Г.К., Уэдраого С., Бойвин М.Дж., Сюн Х. и соавт. Уровень пренатального гемоглобина и ранние когнитивные и моторные функции детей в возрасте одного года. Педиатрия. 2015;136(1):e76–83. - Olsen JE, Allinson LG, Doyle LW, Brown NC, Lee KJ, Eeles AL, et al.Общие движения недоношенных и эквивалентных доношенному возрасту и исходы развития нервной системы в течение 1 года у младенцев, родившихся до 30 недель беременности. Dev Med Child Neurol. 2018;60(1):47–53.
- Брюггинк Дж.Л., Ван Брекель К.Н., Бос А.Ф. Ранний двигательный репертуар детей, рожденных недоношенными, связан с интеллектом в школьном возрасте.
 Педиатрия. 2010;125(6):e1356–63.
Педиатрия. 2010;125(6):e1356–63. - Пломгард А.М., Альдерлистен Т., ван Бел Ф., Бендерс М., Кларис О., Кордейро М. и др. В первом рандомизированном исследовании (SafeBoosC II) у недоношенных детей в первые дни жизни не выявлено положительного влияния церебральной оксиметрии на развитие нервной системы. Акта Педиатр.2019;108(2):275–81.
Автор Контакты
Виллемьен С. Калтерен, [email protected]
Информация о статье / публикации
Предварительный просмотр первой страницы
Получено: 16 марта 2021 г.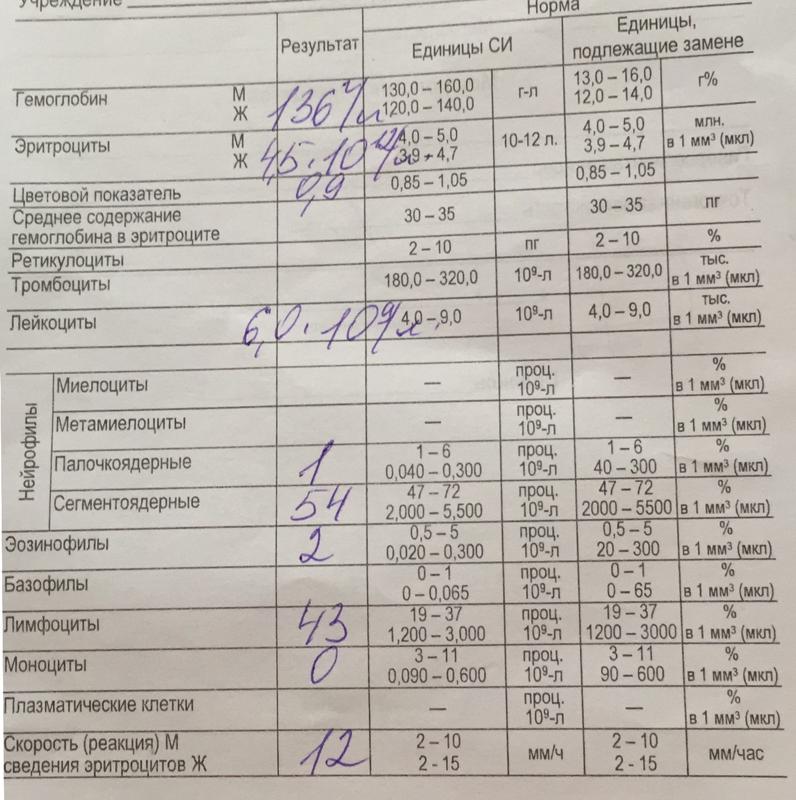
Принято: 10 июля 2021 г.
Опубликовано онлайн: 07 сентября 2021 г.
Дата выпуска выпуска: октябрь 2021 г.
Количество печатных страниц: 7
Количество фигурок: 1
Количество столов: 4
ISSN: 1661-7800 (печать)
eISSN: 1661-7819 (онлайн)
Для получения дополнительной информации: https://www.karger.com/NEO
Лицензия открытого доступа / Дозировка препарата / Отказ от ответственности
Эта статья находится под лицензией Creative Commons Attribution-NonCommercial 4.0 International License (CC BY-NC). Использование и распространение в коммерческих целях требует письменного разрешения. Дозировка препарата: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор препарата и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством. Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам.Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством. Отказ от ответственности: заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам.Появление рекламы и/или ссылок на продукты в публикации не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор(ы) отказываются от ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в содержании или рекламе.
Серповидноклеточная анемия — значит, у вашего ребенка серповидноклеточная анемия
- Что такое признак серповидноклеточной анемии?
Наличие признака серповидноклеточной анемии означает, что человек является носителем гена серповидноклеточной анемии, который может передаваться его/ее детям. Как носитель этого гена, ваш ребенок имеет эритроциты, которые содержат некоторое количество серповидно-клеточного гемоглобина, но гораздо меньше, чем у человека с серповидно-клеточной анемией. (Гемоглобин находится в красных кровяных тельцах и переносит кислород в ваше тело. Серповидноклеточный гемоглобин является аномальным типом гемоглобина.)
Как носитель этого гена, ваш ребенок имеет эритроциты, которые содержат некоторое количество серповидно-клеточного гемоглобина, но гораздо меньше, чем у человека с серповидно-клеточной анемией. (Гемоглобин находится в красных кровяных тельцах и переносит кислород в ваше тело. Серповидноклеточный гемоглобин является аномальным типом гемоглобина.)В большинстве случаев люди с серповидноклеточной чертой ведут совершенно нормальную жизнь. Важно, чтобы ваш врач знал, что у вашего ребенка серповидно-клеточная анемия.
- Как у моего ребенка появилась серповидноклеточная анемия?
Приобретение признака серповидно-клеточной анемии похоже на получение цвета глаз, он передается по наследству от родителей.Ваш ребенок унаследовал нормальный ген гемоглобина от одного родителя и ген «S» или серповидный ген от другого родителя. - Будет ли у моего ребенка серповидноклеточная анемия?
НЕТ! Серповидноклеточная анемия не перерастет в серповидноклеточную анемию.
- Будет ли у моего ребенка анемия из-за серповидно-клеточной анемии?
Обычно у человека с серповидно-клеточной анемией не развивается анемия, он ведет здоровый и нормальный образ жизни и не требует лечения. - Как долго у моего ребенка будет эта черта?
Точно так же, как у вашего ребенка будут одинаковые по цвету глаза, кожа и волосы, у него всегда будет признак серповидно-клеточной анемии. - Является ли признак серповидно-клеточной анемии заразным?
НЕТ! Признак серповидноклеточной анемии не заразен. Вы не можете заразиться чертой серповидно-клеточной анемии, такой как корь или простуда. Признак серповидноклеточной анемии наследуется от родителей. - Будет ли у меня ребенок с серповидноклеточной анемией?
Никто не узнает, пока вы не пройдете тестирование.Тот факт, что у вашего ребенка есть эта черта, говорит нам о том, что по крайней мере один из родителей имеет эту черту (либо мать, либо отец). Если только один из родителей имеет эту черту, то они НЕ МОГУТ родить ребенка с серповидноклеточной анемией. Если оба родителя имеют признак серповидноклеточной анемии, то у каждого ребенка есть 25% шанс (или 1 из 4) заболеть серповидноклеточной анемией.
Если только один из родителей имеет эту черту, то они НЕ МОГУТ родить ребенка с серповидноклеточной анемией. Если оба родителя имеют признак серповидноклеточной анемии, то у каждого ребенка есть 25% шанс (или 1 из 4) заболеть серповидноклеточной анемией. - Следует ли проверять родителей на серповидно-клеточную анемию?
ДА! Теперь, когда вы знаете, что у вашего ребенка серповидноклеточная анемия, важно, чтобы оба родителя и все остальные дети прошли тестирование.Рекомендуется повторить анализ крови примерно в 4-месячном возрасте, чтобы убедиться, что у вашего ребенка действительно серповидноклеточная анемия. В это время врач или клиника могут отправить кровь ребенка, родителей, братьев и сестер в лабораторию Департамента здравоохранения.
?
ПРИЗНАК СЕРПОВЫХ КЛЕТОК встречается примерно у каждого десятого чернокожего американца.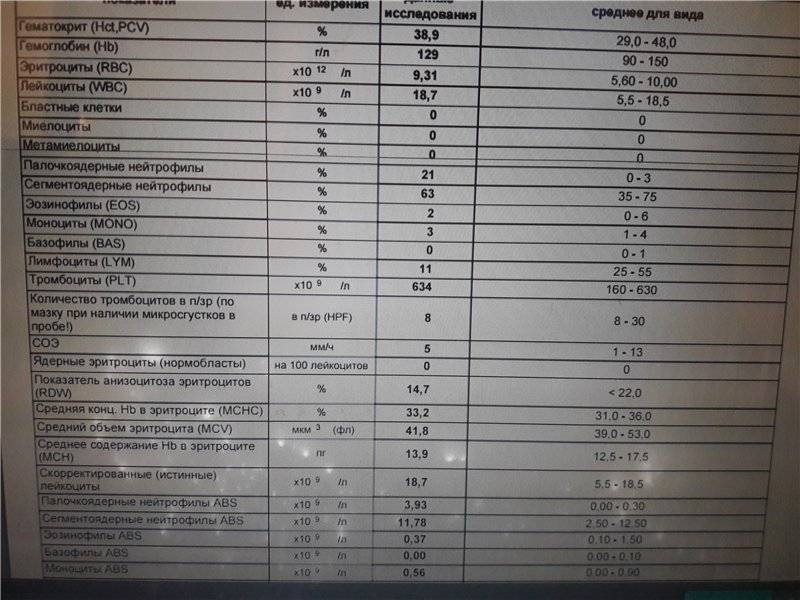 Он также встречается у американцев мексиканского происхождения и белых американцев, особенно у тех, чьи семьи родом из Турции, Италии, Греции, Испании и других стран Латинской Америки или Средиземноморья.
Он также встречается у американцев мексиканского происхождения и белых американцев, особенно у тех, чьи семьи родом из Турции, Италии, Греции, Испании и других стран Латинской Америки или Средиземноморья.
1 ноября 1983 года Лаборатория скрининга новорожденных Департамента здравоохранения штата Техас начала скрининг всех детей, рожденных в Техасе, на серповидный гемоглобин в рамках скринингового тестирования новорожденных.
БУДЬТЕ УМНЫМИ!
ЗНАЙТЕ СВОЙ ТИП ГЕМОГЛОБИНА
Для получения дополнительной информации о программе скрининга новорожденных обращайтесь:
Департамент здравоохранения штата Техас
Отделение скрининга новорожденных M-555
1100 West 49th Street
Austin, Texas 78756
MC 1918
Телефон: 1-800-252-8023 , доп.3666
Уровень гемоглобина при рождении влияет на исходы для недоношенных детей
Wikimedia Commons
Краткосрочные исходы, такие как кровоизлияние в мозг, зависимость от кислорода, продолжительность пребывания в больнице и смертность недоношенных детей, зависят от широкого круга факторов. К ним относятся гестационный возраст, масса тела при рождении, пол, антенатальные факторы и состояние младенца при рождении и в течение первых нескольких часов жизни.
К ним относятся гестационный возраст, масса тела при рождении, пол, антенатальные факторы и состояние младенца при рождении и в течение первых нескольких часов жизни.
Введение антенатальных стероидов, использование сурфактанта, лучший контроль температуры и влажности — все это способствовало улучшению выживаемости этих детей.С другой стороны, плохо контролируемая артериальная гипертензия у матери во время беременности, перинатальная инфекция и дистресс плода, как известно, являются факторами риска неблагоприятных исходов.
Нормальный уровень гемоглобина при рождении у недоношенных детей колеблется в пределах 15–20 г/дл. Эти уровни и объем крови у младенца можно улучшить, отложив пережатие пуповины на 30–120 секунд при родах. Хотя увеличение объема крови отмечается вскоре после родов, повышенный гемоглобин становится очевидным через несколько минут или часов после рождения.
Предоставление недоношенному ребенку дополнительной плацентарной крови путем отсрочки пережатия пуповины, по-видимому, связано с лучшей стабильностью состояния кровообращения и снижением риска респираторного дистресс-синдрома, кровоизлияния в мозг, некротизирующего энтероколита и потребности в переливании крови. Однако это не привело к улучшению выживаемости недоношенных детей, и поэтому это было целью нашего исследования.
Однако это не привело к улучшению выживаемости недоношенных детей, и поэтому это было целью нашего исследования.
Изучали взаимосвязь между уровнем гемоглобина при рождении и ближайшими исходами, а также смертностью недоношенных детей.В исследование были включены дети, родившиеся в возрасте ≤ 32 недель в университетской больнице Хомертон в Лондоне. В исследовании приняли участие около 900 младенцев со средним гестационным возрастом 28,3 недели и массой тела при рождении 1140 г (около 2,5 фунта).
Низкий уровень гемоглобина при рождении был связан с худшими исходами.
Низкий уровень гемоглобина при рождении был связан с худшими исходами, такими как кровоизлияние в мозг, некротизирующий энтероколит, зависимость от кислорода в возрасте 36 недель (возраст после зачатия), ретинопатия недоношенных и смерть до выписки из отделения для новорожденных.
После поправки на тяжесть недоношенности и массу тела при рождении низкий гемоглобин по-прежнему был связан с повышенной смертностью. Риск смертности увеличивался в четыре раза, если уровень гемоглобина при рождении составлял 18 г/дл. Низкие уровни также были связаны с риском переливания крови, но не были связаны с продолжительностью пребывания в больнице или количеством дней в интенсивной терапии.
Риск смертности увеличивался в четыре раза, если уровень гемоглобина при рождении составлял 18 г/дл. Низкие уровни также были связаны с риском переливания крови, но не были связаны с продолжительностью пребывания в больнице или количеством дней в интенсивной терапии.
Таким образом, наше исследование показало, что низкий уровень гемоглобина при рождении связан со смертностью и необходимостью переливания крови у детей, рожденных в сроке менее 32 недель гестационного возраста.Отсрочка пережатия пуповины при родах может быть использована для улучшения объема крови и уровня гемоглобина у младенцев, что может улучшить общую выживаемость младенцев в исследуемой группе.
Связь между уровнем гемоглобина при рождении и долгосрочными исходами развития нервной системы все еще нуждается в дальнейших исследованиях. Тем временем измерение уровня гемоглобина при рождении может быть включено в показатели прогнозирования смертности, такие как индекс клинического риска для младенцев (CRIB) и показатель неонатальной острой физиологии (SNAP), чтобы еще больше повысить чувствительность прогнозирования.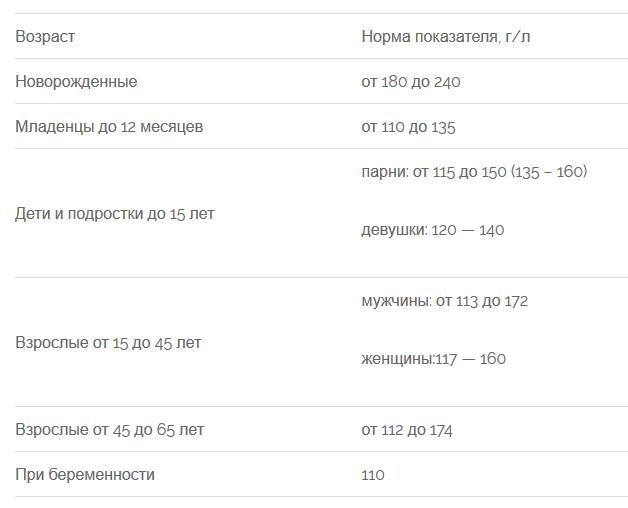
Анализы крови и серповидно-клеточная анемия
Что такое анализы крови?
Кровь состоит из клеток в жидкости, называемой плазмой. Клетки крови производятся в костном мозге (мягком центре костей). Затем они высвобождаются в организме, чтобы выполнять свою работу. В организме есть 3 основных типа клеток крови: эритроциты, лейкоциты и тромбоциты. Серповидноклеточная анемия в основном поражает эритроциты, но иногда может поражать и другие клетки крови. Лекарства от серповидно-клеточной анемии также могут влиять на клетки крови.
Если у вашего ребенка серповидно-клеточная анемия, подсчет и исследование клеток крови могут сообщить персоналу St. Jude о болезни вашего ребенка и способах ее лечения. Полный анализ крови (CBC) — это тест, который сообщает врачу вашего ребенка обо всех 3 типах клеток крови: эритроцитах, тромбоцитах и лейкоцитах.
Эритроциты
Основное назначение эритроцитов — доставка кислорода в организм. Часть крови, которая переносит кислород, называется гемоглобином.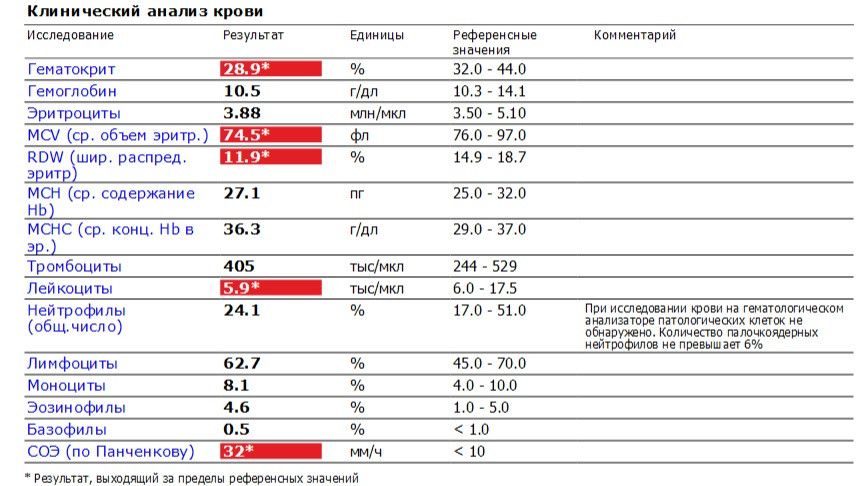 Люди с серповидно-клеточной анемией имеют аномальный гемоглобин, называемый серповидно-клеточным гемоглобином или гемоглобином S. Если у вашего ребенка серповидно-клеточная анемия, ее эритроциты не сохраняются так долго, потому что серповидно-клеточный гемоглобин повреждает их. Это означает, что у вашего ребенка меньше эритроцитов, чем обычно, и это состояние называется анемией. Люди с нормальным гемоглобином обычно имеют уровень гемоглобина около 12 г/дл. Люди с серповидноклеточной анемией имеют более низкий уровень гемоглобина, обычно от 6 до 11 г/дл. Точный уровень может отличаться в зависимости от типа серповидно-клеточной анемии и человека.Важно знать обычный уровень гемоглобина вашего ребенка. Анализы крови, проводимые в течение определенного периода времени, сообщат врачу, что является нормальным для вашего ребенка.
Люди с серповидно-клеточной анемией имеют аномальный гемоглобин, называемый серповидно-клеточным гемоглобином или гемоглобином S. Если у вашего ребенка серповидно-клеточная анемия, ее эритроциты не сохраняются так долго, потому что серповидно-клеточный гемоглобин повреждает их. Это означает, что у вашего ребенка меньше эритроцитов, чем обычно, и это состояние называется анемией. Люди с нормальным гемоглобином обычно имеют уровень гемоглобина около 12 г/дл. Люди с серповидноклеточной анемией имеют более низкий уровень гемоглобина, обычно от 6 до 11 г/дл. Точный уровень может отличаться в зависимости от типа серповидно-клеточной анемии и человека.Важно знать обычный уровень гемоглобина вашего ребенка. Анализы крови, проводимые в течение определенного периода времени, сообщат врачу, что является нормальным для вашего ребенка.
Подсчет ретикулоцитов
Ретикулоцит — это молодой эритроцит, формирующийся в костном мозге. В норме ретикулоциты остаются в костном мозге до тех пор, пока они не превратятся в эритроциты и не попадут в кровь.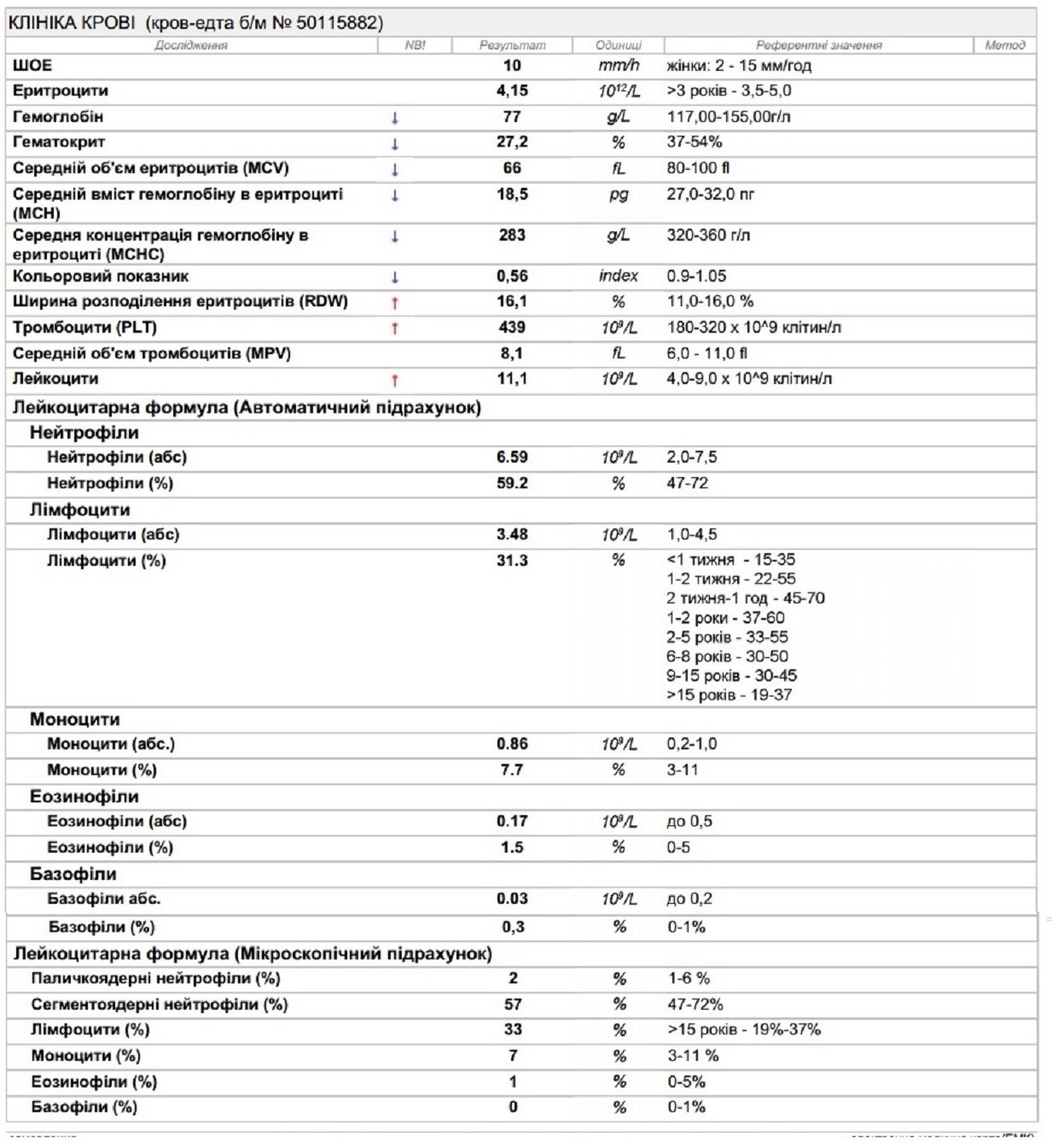 Подсчет ретикулоцитов — это тест, который измеряет количество ретикулоцитов в крови. У большинства людей это число очень низкое, потому что большая часть ретикулоцитов остается в костном мозге.Если у вашего ребенка серповидноклеточная анемия, у него может быть повышенное количество ретикулоцитов. Это связано с тем, что организм вашего ребенка должен вырабатывать больше эритроцитов из-за анемии. Нормальное количество ретикулоцитов в крови составляет от 0,45 до 1,8 процента. Если у вашего ребенка серповидноклеточная анемия, количество ретикулоцитов у него может составлять 2–3 процента или более. Количество ретикулоцитов у каждого человека с серповидноклеточной анемией разное. Если количество ретикулоцитов у вашего ребенка сильно падает, это может означать, что его организм вырабатывает меньше эритроцитов.Это может быть опасно. Персонал St. Jude будет проверять количество ретикулоцитов у вашего ребенка при каждом посещении клиники.
Подсчет ретикулоцитов — это тест, который измеряет количество ретикулоцитов в крови. У большинства людей это число очень низкое, потому что большая часть ретикулоцитов остается в костном мозге.Если у вашего ребенка серповидноклеточная анемия, у него может быть повышенное количество ретикулоцитов. Это связано с тем, что организм вашего ребенка должен вырабатывать больше эритроцитов из-за анемии. Нормальное количество ретикулоцитов в крови составляет от 0,45 до 1,8 процента. Если у вашего ребенка серповидноклеточная анемия, количество ретикулоцитов у него может составлять 2–3 процента или более. Количество ретикулоцитов у каждого человека с серповидноклеточной анемией разное. Если количество ретикулоцитов у вашего ребенка сильно падает, это может означать, что его организм вырабатывает меньше эритроцитов.Это может быть опасно. Персонал St. Jude будет проверять количество ретикулоцитов у вашего ребенка при каждом посещении клиники.
Лейкоциты
Лейкоциты помогают организму бороться с инфекцией. Нормальное количество лейкоцитов составляет 5 000–10 000/мм3. Когда количество лейкоцитов низкое, легче заразиться инфекцией и труднее с ней справиться. Если у вашего ребенка серповидноклеточная анемия, количество лейкоцитов у него обычно будет нормальным или выше нормы. Тем не менее, болезнь и некоторые лекарства могут привести к повышению или понижению количества лейкоцитов на короткое время.
Нормальное количество лейкоцитов составляет 5 000–10 000/мм3. Когда количество лейкоцитов низкое, легче заразиться инфекцией и труднее с ней справиться. Если у вашего ребенка серповидноклеточная анемия, количество лейкоцитов у него обычно будет нормальным или выше нормы. Тем не менее, болезнь и некоторые лекарства могут привести к повышению или понижению количества лейкоцитов на короткое время.
Нейтропения
Нейтрофилы — это тип лейкоцитов, убивающих бактерии. Нейтрофилы помогают предотвратить инфекцию. Если у вашего ребенка недостаточно нейтрофилов, это называется нейтропенией. Дети, принимающие гидроксимочевину для лечения серповидно-клеточной анемии, часто имеют легкую нейтропению. Если ваш ребенок принимает гидроксимочевину, персонал больницы St. Jude будет отслеживать количество нейтрофилов у вашего ребенка.
Врач будет использовать измерение, называемое Абсолютным числом нейтрофилов (АНЧ), для отслеживания нейтрофилов вашего ребенка.ANC показывает, насколько хорошо организм может бороться с инфекциями, особенно с бактериальными инфекциями.
Тромбоциты
Тромбоциты — это клетки крови, которые помогают останавливать кровотечение, образуя тромб. Нормальное количество тромбоцитов составляет от 150 000 до 400 000/мм3. Если у вашего ребенка низкий уровень тромбоцитов, у него могут появиться синяки или кровотечения. Обычно серповидно-клеточная анемия не вызывает снижения уровня тромбоцитов.
Наблюдение за анализом крови вашего ребенка
Если у вашего ребенка серповидноклеточная анемия, St.Персонал Джуд будет следить за ее анализом крови. Вашему ребенку обычно проводят общий анализ крови (CBC) и количество ретикулоцитов при каждом визите в клинику. Врач скажет вам, нужны ли вашему ребенку дополнительные анализы крови. Отслеживание показателей крови вашего ребенка является важной частью лечения. Сотрудники St. Jude рассмотрят результаты анализов вместе с вами и будут выдавать вам копию каждый раз, когда ваш ребенок посещает врача. Вы должны сохранить эти результаты вместе с медицинской картой вашего ребенка.
Вопросы?
Если у вас есть вопросы об анализах крови вашего ребенка или о том, что они означают, обратитесь к врачу или медсестре.Если вы находитесь за пределами больницы, обратитесь к своей карточке важных телефонных номеров. Вы также можете позвонить оператору St. Jude по телефону (901) 595-3300 или по бесплатному номеру 1-866-2STJUDE (1-866-278-5833) и попросить медсестру, которая ведет дело вашего ребенка.
страниц — hemo_f
Фетальный гемоглобин (гемоглобин F) является основным гемоглобином, который переносит кислород по телу развивающегося ребенка в течение последних 7 месяцев беременности.
- Фетальный гемоглобин лучше всего подходит для условий внутриутробного развития и потребностей младенцев в переносе кислорода до их рождения.
- За несколько недель до рождения у ребенка начинает вырабатываться увеличивающееся количество взрослого гемоглобина (гемоглобина А). Гемоглобин А лучше подходит для транспорта кислорода после рождения и на протяжении всей взрослой жизни. После рождения ребенок вырабатывает все меньше гемоглобина F и все больше гемоглобина А.
- Гемоглобин F не превращается в гемоглобин А. Гемоглобин F и гемоглобин А — совершенно разные гемоглобины.
- Гемоглобин состоит из 4 белковых цепочек и «гемовой» группы, содержащей железо.Гемоглобин F состоит из 2 альфа-цепей и 2 гамма-цепей (фетальных). Гемоглобин А состоит из 2 альфа-цепей и 2 бета-цепей (взрослых).
- По мере взросления младенцы автоматически выключают выработку гемоглобина F и включают выработку гемоглобина А. Ребенку требуется около 2 лет, чтобы полностью переключиться на взрослый гемоглобин.
- Ребенок, у которого вырабатывается нормальный фетальный гемоглобин, не обязательно сможет вырабатывать нормальный взрослый гемоглобин.
- Серповидноклеточная анемия вызывается аномальным гемоглобином взрослых, называемым гемоглобином S.У людей с серповидноклеточной анемией вырабатывается гемоглобин S вместо гемоглобина А.








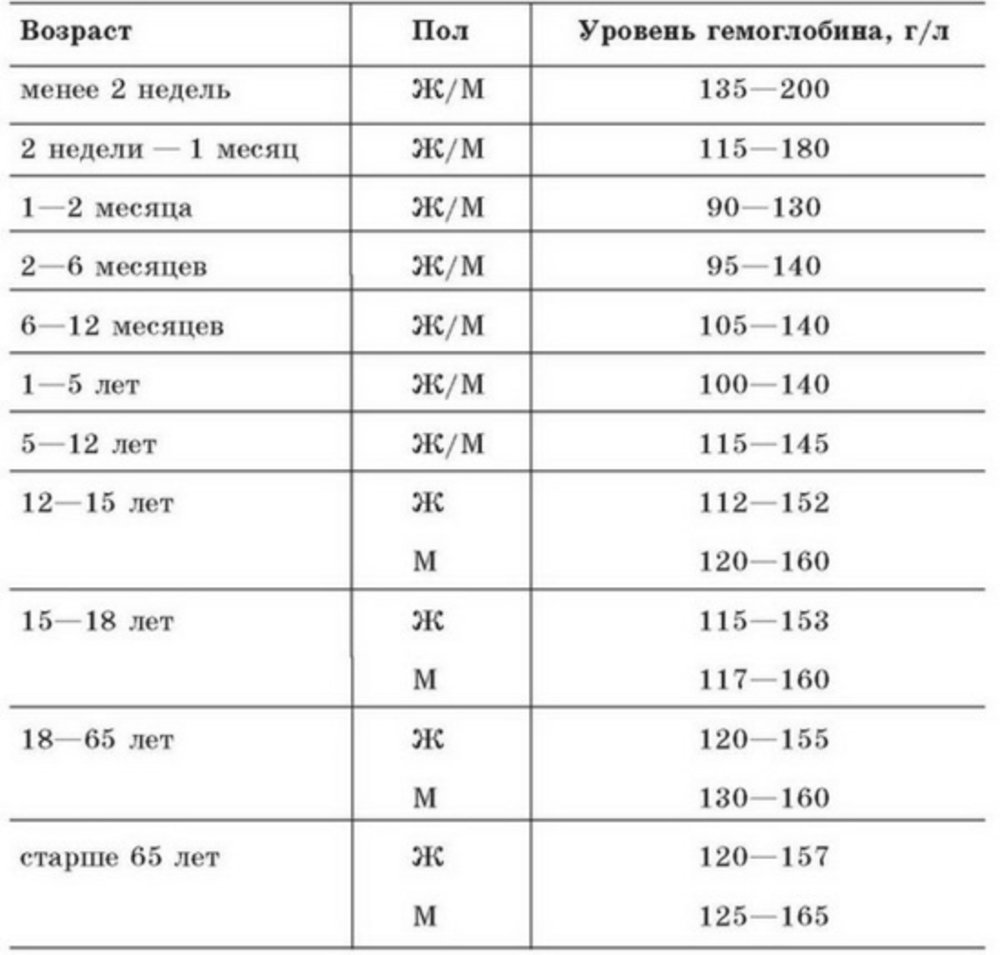
 ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической.»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«name» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Фототерапия — лечение желтушки на дому»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр.
ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической.»
}, {
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«name» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Фототерапия — лечение желтушки на дому»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.png»
}
},
«articleBody» : «Для фототерапии новорожденных используются специальные лампы синего света (фотооблучатели). Лечение занимает несколько дней, продолжительность терапии определяет врач-педиатр.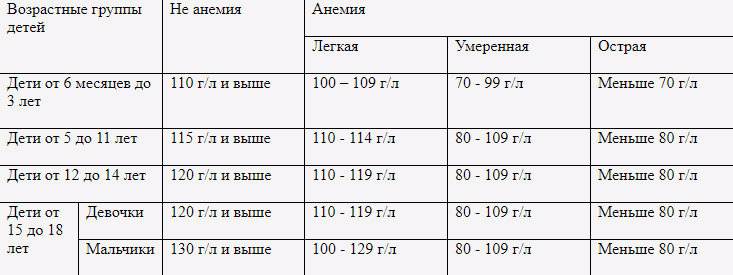 Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
},
{
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Как понизить билирубин у детей?»,
«articleBody» : «Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo.
Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
},
{
«@context» : «http://schema.org»,
«@type» : «NewsArticle»,
«headline» : «Норма билирубина у новорожденных»,
«image» : «https://virilismed.ru/wp-content/uploads/2019/09/novorozd-768×512.jpg»,
«articleSection» : «Как понизить билирубин у детей?»,
«articleBody» : «Лечение желтухи направлено как на причину повышения концентрации билирубина, так и на устранение самой гипербилирубинемии»,
«datePublished»: «2019-11-20T08:00:00+08:00»,
«dateModified»: «2019-11-25T09:20:00+08:00»,
«author»: {
«@type»: «Person»,
«name»: «МЦ Вирилис»
},
«publisher»: {
«@type»: «Organization»,
«name»: «Вирилис»,
«logo»: {
«@type»: «ImageObject»,
«url»: «https://virilismed.ru/wp-content/themes/virilis/img/logo. png»
}
}
} ]
png»
}
}
} ]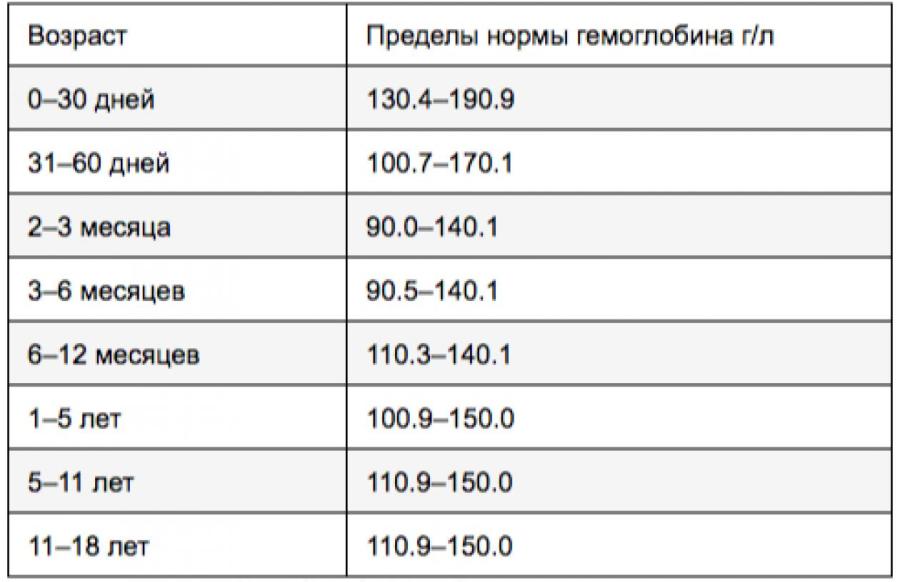 Но кому-то с сильной болью может потребоваться лечение в больнице.
Но кому-то с сильной болью может потребоваться лечение в больнице. Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.
Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.
 Дети с серповидно-клеточной анемией должны получить все рекомендуемые прививки, включая пневмококковую вакцину, вакцину против гриппа и менингококковую вакцину.
Дети с серповидно-клеточной анемией должны получить все рекомендуемые прививки, включая пневмококковую вакцину, вакцину против гриппа и менингококковую вакцину.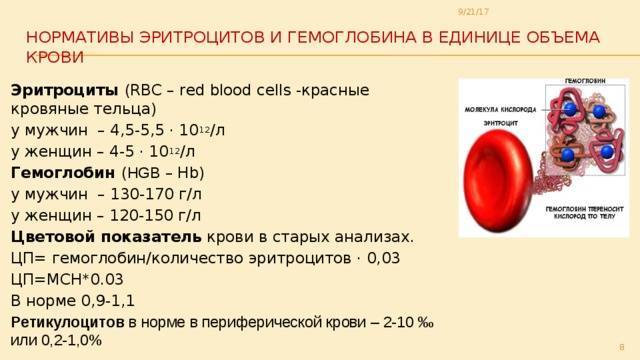
 Уровень гемоглобина при рождении связан с краткосрочными исходами и смертностью у недоношенных детей.БМС Мед. 2015;13:16.
Уровень гемоглобина при рождении связан с краткосрочными исходами и смертностью у недоношенных детей.БМС Мед. 2015;13:16.
 Педиатрия. 2009;123(1):207–13.
Педиатрия. 2009;123(1):207–13.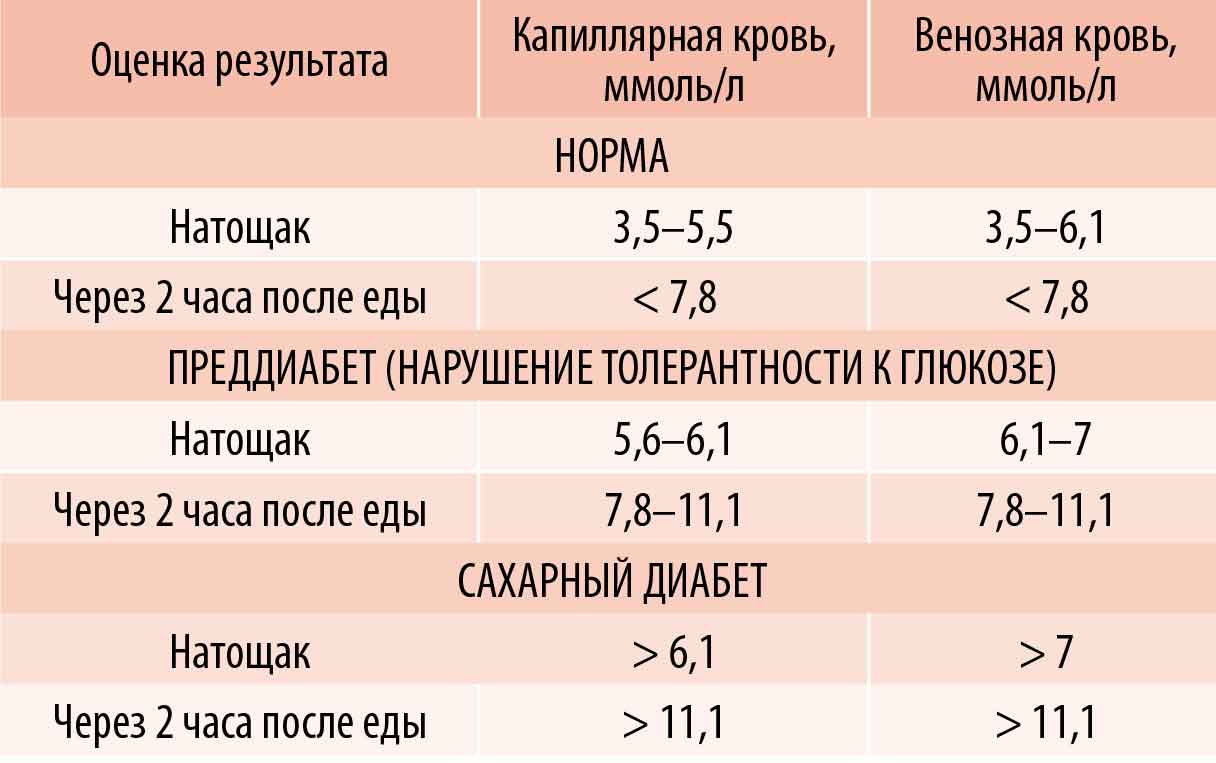 Ранний маркер неврологического дефицита после перинатальных поражений головного мозга. Ланцет. 1997; 349:1361–3.
Ранний маркер неврологического дефицита после перинатальных поражений головного мозга. Ланцет. 1997; 349:1361–3. Ранние неонатальные заболевания и неврологическое функционирование недоношенных детей через 2 недели после рождения. Дж. Перинатол. 2018;38(11):1518–25.
Ранние неонатальные заболевания и неврологическое функционирование недоношенных детей через 2 недели после рождения. Дж. Перинатол. 2018;38(11):1518–25. К., Коркоран Д.Д., Эскобар Г.Дж., Ли С.К. SNAP-II и SNAPPE-II: упрощенные оценки тяжести заболевания новорожденных и оценки риска смертности.J Педиатр. 2001;138(1):92–100.
К., Коркоран Д.Д., Эскобар Г.Дж., Ли С.К. SNAP-II и SNAPPE-II: упрощенные оценки тяжести заболевания новорожденных и оценки риска смертности.J Педиатр. 2001;138(1):92–100.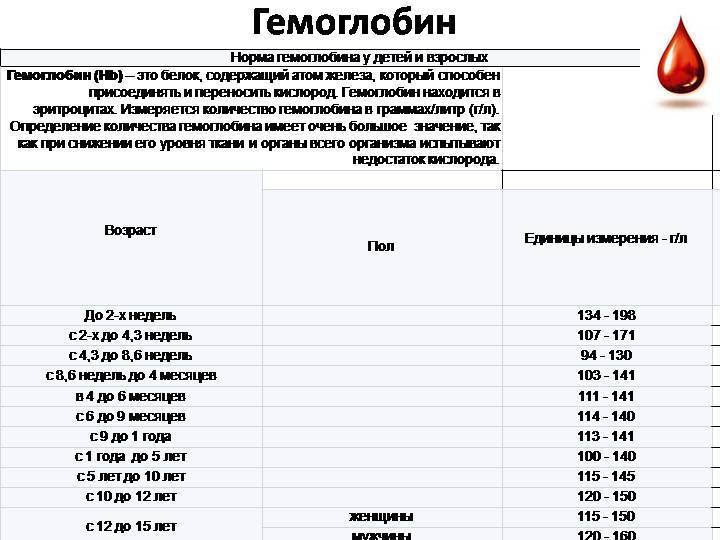 К., Грей Дж.Э., Маккормик М.С., Уоркман К., Гольдманн Д.А. Оценка неонатальной острой физиологии: индекс физиологической тяжести для неонатальной интенсивной терапии. Педиатрия. 1993; 91: 617–23.
К., Грей Дж.Э., Маккормик М.С., Уоркман К., Гольдманн Д.А. Оценка неонатальной острой физиологии: индекс физиологической тяжести для неонатальной интенсивной терапии. Педиатрия. 1993; 91: 617–23. О., Дэвидсон Л.Л., Коура Г.К., Уэдраого С., Бойвин М.Дж., Сюн Х. и соавт. Уровень пренатального гемоглобина и ранние когнитивные и моторные функции детей в возрасте одного года. Педиатрия. 2015;136(1):e76–83.
О., Дэвидсон Л.Л., Коура Г.К., Уэдраого С., Бойвин М.Дж., Сюн Х. и соавт. Уровень пренатального гемоглобина и ранние когнитивные и моторные функции детей в возрасте одного года. Педиатрия. 2015;136(1):e76–83.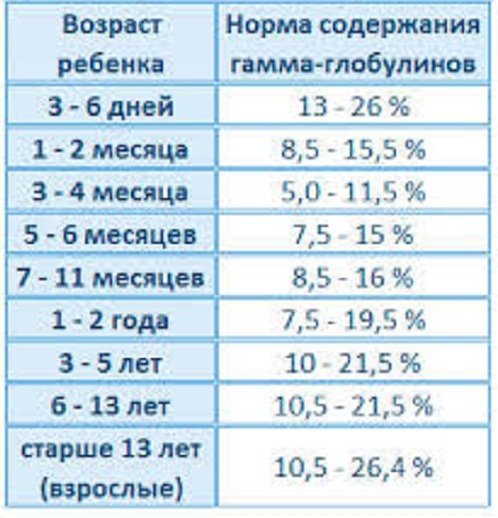 Педиатрия. 2010;125(6):e1356–63.
Педиатрия. 2010;125(6):e1356–63. Как носитель этого гена, ваш ребенок имеет эритроциты, которые содержат некоторое количество серповидно-клеточного гемоглобина, но гораздо меньше, чем у человека с серповидно-клеточной анемией. (Гемоглобин находится в красных кровяных тельцах и переносит кислород в ваше тело. Серповидноклеточный гемоглобин является аномальным типом гемоглобина.)
Как носитель этого гена, ваш ребенок имеет эритроциты, которые содержат некоторое количество серповидно-клеточного гемоглобина, но гораздо меньше, чем у человека с серповидно-клеточной анемией. (Гемоглобин находится в красных кровяных тельцах и переносит кислород в ваше тело. Серповидноклеточный гемоглобин является аномальным типом гемоглобина.)