Системные васкулиты | Клиническая ревматологическая больница №25
Системные васкулиты | Клиническая ревматологическая больница №25 Системные васкулиты – разнородная группа заболевания, в основекоторых лежит воспаление сосудистой стенки. При этом в зависимости от типа пораженного сосуда и характера воспаления, имеет место особенная клиническая симптоматика с поражением разных органов и тканей.
В первую очередь, васкулиты делят на первичные и вторичные.
К вторичным относят то поражение сосудов, которое возникает как
осложнение на фоне активно текущих инфекционных или онкологических заболеваний.
При этом лечение данных форм васкулитов рекомендовано проводить у инфекциониста или онколога до снятия обострения основного процесса. К примеру, часто возникает вторичный васкулит на фоне обострения вирусного гепатита, который
может регрессировать на фоне противовирусной терапии, проводимой инфекционистом. Если успешное лечение основного заболевания не подействовало на проявления васкулита, то тогда необходимо обратиться к ревматологу для дообследования.
Если успешное лечение основного заболевания не подействовало на проявления васкулита, то тогда необходимо обратиться к ревматологу для дообследования.
Первичным же называют то поражение сосудов, которое происходит как самостоятельный процесс. При этом в случаях, когда имеется вариант изолированного поражения кожного покрова (геморрагическая сыпь, пятна, язвы и т.д.) при отсутствии каких-либо других признаков воспаления, необходимо изначально обратиться к дерматологу, который даст все необходимые рекомендации и, при необходимости, направит Вас на обследование к другим специалистам.
Во всех других случаях проявления системных васкулитов необходимо наблюдение у ревматолога.
Этиология системных васкулитов в настоящее время не ясна, однако предполагаемыми факторами риска являются, в первую очередь, инфекции (вирусные, бактериальные и др.), профессиональные вредности. У большинства васкулитов выявлена генетическая предрасположенность.
В зависимости от калибра пораженного сосуда васкулиты подразделяются на три группы:
1. Васкулиты с преимущественным поражением мелкого калибра (капилляры, артериолы, венулы): гранулематозный полиангиит
Васкулиты с преимущественным поражением мелкого калибра (капилляры, артериолы, венулы): гранулематозный полиангиит
(гранулематоз Вегенера), эозинофильный гранулематозный полиангиит (синдром Черджа-Стросс), микроскопический полиангиит, васкулит гиперчувствительности, пурпура Шенлейна — Геноха, болезнь Бехчета, криоглобулинемический васкулит, васкулит при ревматических заболеваниях (СКВ, РA, ССД, болезнь Шегрена), кожный лейкоцитокластический васкулит.
2. Васкулиты с преимущественным поражением среднего калибра: болезнь Кавасаки, узелковый полиартериит.
3. Васкулиты с преимущественным поражением сосудов крупного калибра: гигантоклеточный артериит (болезнь Хортона), артериит Такаясу (неспецифический аортоартериит, синдром дуги аорты).
Соответственно, в зависимости от калибра пораженных сосудов, их локализации и типа поражения возникает определенная клиническая картина.
При этом поражение органов и систем может сопровождаться разнообразными симптомами:
— легкие (кашель, одышка, кровохарканье, эпизоды удушья),
— почки (отеки, повышение артериального давления),
— кожа (высыпания, язвы, побеление и посинение пальцев, язвы в области гениталий, гангрена),
— слизистые (язвочки во рту, высыпания)
— опорно-двигательный аппарат (боли и припухания суставов, мышечные боли),
— глаза (покраснения, боли и рези в глазах, потеря зрения),
— ЛОР-органы (выделения из носа и ушей, снижение слуха и обоняния, носовые кровотечения, осиплость голоса, деформация спинки носа),
— нервная система (судороги, головные боли и головокружение, эпилептические припадки, инсульты, изменения чувствительности, нарушение двигательной функции),
— желудочно-кишечный тракт (боли в животе, диарея, кровь в стуле),
— сердечно-сосудистой системы (боли за грудиной, перебои в работе сердца, повышение АД, отсутствие пульса на руках или ногах) и т. д.
д.
Также часто встречается повышение температуры тела, похудание, общая слабость. Иногда диагностика системных васкулитов занимает длительное время, так как клинические проявления могут медленно развиваться и быть стертыми.
При лабораторном исследовании часто выявляется ускорение СОЭ, повышение С-реактивного белка, фибриногена, возможен лейкоцитоз. По анализам крови и мочи можно выявить поражение почек (чаще повышение белка, эритроцитов и цилиндров в моче; повышение креатинина и мочевины в сыворотке крови, снижение клубочовой фильтрации).
При иммунологическом исследовании крови при некоторых васкулитах (гранулематозный полиангиит,эозинофильный гранулематозный полиангиит, микроскопический полиангиит) выявляются антинейтрофильные цитоплазматические антитела (АНЦА), что значимо помогает в уточнении диагноза.
Также важное значение имеют инструментальные методы обследования (рентгенография, ультразвуковое исследование, эхокардиография и др.).
Для подтверждения диагноза в большинстве случаев (если это выполнимо) проводят биопсию пораженного органа или ткани с последующим гистологическим и иммуногистохимическим исследованиями.
Для лечения системных васкулитов чаще всего используются
глюкокортикостероиды и цитостатики. При этом для достижения ремиссии проводят курсы «классической» пульс-терапии (3 внутривенных инфузии преднизолона по 1000мг и одна инфузия циклофосфана 1000мг), сеансы плазмафереза, инфузии внутривенного иммуноглобулина. В некоторых случаях используются генно-инженерные биологические препараты, которые назначаются при неэффективности стандартного лечения.
Для постановки диагноза системный васкулит консультация ревматолога является обязательной. При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
Пройти консультацию врача-ревматолога для уточнения диагноза и определения дальнейшей тактики ведения Вы можете у нас в «Клинической ревматологической больнице №25»
Подробности о работе врача-ревматолога и процедуру обращения можно уточнить на сайте.
Найти:
Клиническая ревматологическая больница №25 СПб (vk. com)
com)
Доступная среда
Единый портал
Внимание!
Правила приема передач для пациентов (в строго указанные часы):
понедельник-пятница: с 16:00 до 19:00;суббота-воскресенье: с 10:00 до 12:00 и с 16:00 до 19:00. Передачи принимаются в целлофановом пакете. На пакете с передачей должно быть указано ФИО пациента, которому она предназначается, отделение, № палаты, дата.
СанПиН 2.3/2.4.3590-20 «Санитарно-эпидемиологические требования к организации общественного питания населения»
СанПиН 2.3.2.1324-03 «Гигиенические требования к срокам годности и условиям хранения пищевых продуктов»
Администрация СПб ГБУЗ «КРБ № 25»
Телефон отделения платных услуг
670-30-80
пн-пт с 09:00 до 17:00
Время забора крови в отделении платных услуг пн-чт с 09:30 до 14:00
пятница с 09:30 до 13:00.
Имеется возможность проведения обследования за одно посещение. Необходимо предварительно записаться по телефонам отделения платных услуг
Объявление!
Специалистам
Отделения
Наши услуги
Мы лечим
Своевременное обращение к ревматологу способствует более быстрому снижению активности заболевания, снижает вероятность развития осложнений и увеличивает возможность сохранения трудоспособности.
Вы спрашивали…
Версия для слабовидящих
Стационар
Информация о персональных данных авторов обращений, направленных в электронном виде, хранится и обрабатывается с соблюдением требований Российского законодательства о персональных данных. Подробнее…
Администрация Губернатора Санкт-Петербурга проводит комплексный опрос бизнес сообщества в целях оценки условий ведения бизнеса в Санкт-Петербурге и определения направлений совершенствования работы исполнительных органов власти.
Диагностика
Услуги
В Клинической ревматологической больнице №25 вы можете получить медицинскую помощь на платной основе Подробнее…
Васкулит – что это, симптомы, причины, классификация и лечение у взрослых в Москве в «СМ-Клиника»
Лечением данного заболевания занимается Гематолог
Записаться онлайн Заказать звонок
- О заболевании
- Классификация
- Симптомы васкулитов
- Причины
- Диагностика
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Врачи
О заболевании
Основу развития васкулитов составляет неспецифическое, т.е. не связанное с конкретным инфекционным агентом, воспаление.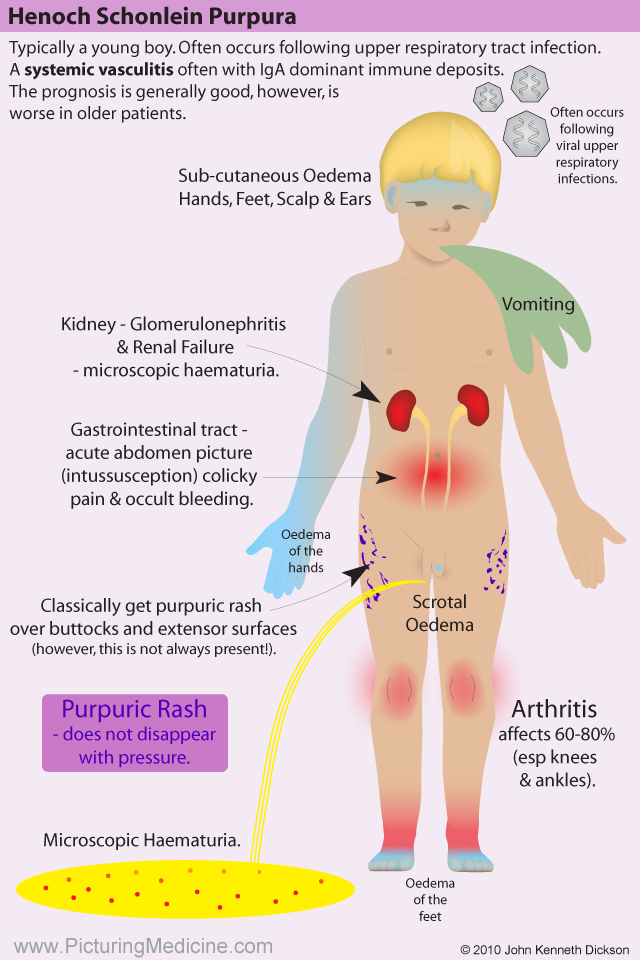 Как правило, оно распространяется на всю толщину сосудистой стенки и приводит к ее разрушению (геморрагическая форма) или слипание (окклюзию) сосуда. В результате органы начинают страдать от недостатка кислорода, что приводит к развитию очагов некроза (инфарктов). Патология наиболее часто возникает у мужчин среднего возраста.
Как правило, оно распространяется на всю толщину сосудистой стенки и приводит к ее разрушению (геморрагическая форма) или слипание (окклюзию) сосуда. В результате органы начинают страдать от недостатка кислорода, что приводит к развитию очагов некроза (инфарктов). Патология наиболее часто возникает у мужчин среднего возраста.
Классификация
Системные васкулиты делятся на виды в зависимости от причины развития заболевания. Выделяют первичную и вторичную форму патологии. В первом случае воспалительный процесс возникает самостоятельно, как правило, на фоне нарушения работы системы иммунитета. Во втором он является осложнением другой патологии: скарлатины, менингита, сепсиса, псориаза и т.п.
Другая классификация основана на калибре пораженных сосудов. Выделяют три группы патологий:
- поражение мелких сосудов: геморрагический и криоглобулинемический васкулиты, гранулематоз Вегенера синдром Чардж-Стросса, пурпура Шенлейна-Геноха и другие;
- поражение средних сосудов: узелковый периатериит, болезнь Кавасаки;
-
поражение крупных сосудов: гигантоклеточный височный артериит, болезнь Такаясу.

Симптомы васкулитов
Симптомы патологии зависят от локализации воспалительного процесса, типа воспаления и калибра пораженного сосуда. Классические признаки большинства васкулитов включают:
- поражение кожи: кровоизлияния, язвочки, очаги некроза;
- поражение мышц и суставов: боли и воспалительные процессы в различных зонах тела;
- поражение нервной системы: полинейропатии (нарушение чувствительности и/или двигательной функции) отдельных частей тела;
- поражение внутренних органов: инфаркты миокарда и головного мозга, признаки поражения почек, печени, легких, органа зрения и т.п.;
- общие симптомы: повышение температуры, недомогание, отсутствие аппетита, слабость, уменьшение массы тела.
Большинство видов васкулитов имеют собственные признаки, по которым врач может диагностировать заболевание.
- Болезнь Такаясу (неспецифический аортоартериит). В патологический процесс вовлекаются верхние конечности, легкие, часть тонкого кишечника, сердце. Пациент жалуется на боли в руках, грудной клетке и животе, по мере прогрессирования заболевания у него развивается ишемическая болезнь сердца, сердечная недостаточность.
- Болезнь Хортона (гигантоклеточный височный артериит). Воспаление захватывает преимущественно сонные и височные артерии. На первый план выходят головные боли, нарушение чувствительности кожи в области висков, снижение зрения, неврологическая патология.
-
Болезнь Кавасаки характерна для детей. Проявляет себя высокой температурой, специфическими кожными изменениями (сыпь в виде пятен и папул, отечность и шелушение кожи), поражение языка, слизистой оболочки ротовой полости, лимфатических узлов. Если заболевание захватывает артерии, отвечающие за кровоснабжение сердца, возникают симптомы ишемии (нехватки кислорода) вплоть до развития инфаркта миокарда.

- Узелковый периартериит (панартериит) характеризуется некрозом стенки мелких и средних артерий. Помимо общих симптомов болезнь вызывает поражение почек (гломерулонефрит, почечная недостаточность и сопутствующее стойкое повышение артериального давления), легких (пневмонит), головного мозга (микроинсульты), суставов, периферических нервов.
- Геморрагический васкулит (болезнь Шенлейн-Геноха) является следствием стрептококковой инфекции и проявляется чаще у детей. Патология проявляется мелкими кровоизлияниями на коже, поражением суставов и почек, болями в животе.
- Аллергический ангиит (синдром Черджа-Стросс) возникает на фоне повышенного аллергического фона и сопровождается спазмами мелких бронхов, воспалением легких, поражением периферических нервов.
-
Гранулематоз Вегенера поражает преимущественно верхние и нижние дыхательные пути (ринит, синусит, воспаление легких), а также почки (нефрит).

- Кожный (лейкоцитокластический) васкулит характеризуется поражением кожных покровов в виде очагов кровоизлияний, мелких язв и пузырей, а также почек.
- Микроскопический полиангиит сопровождается поражением почечной ткани (гломерулонефрит) и мелких артерий легких.
- Эссенциальная криоглобулинемия проявляет себя в виде крапивницы, поражения крупных и мелких суставов, почек и периферических лимфатических узлов. Характерной особенностью является возникновение изменений при лечении некоторыми антибактериальными препаратами и их постепенное уменьшение после отмены лекарственного средства.
Причины
Причина первичного поражения сосудов точно не выявлена. На данный момент считается, что патология носит аутоиммунный характер, т.е. возникает на фоне выработки организмом антител против структур сосудистой стенки. Нередко поражение возникает вскоре после перенесенной инфекции, особенно стафилококковой и стрептококковой. Также провоцирующим фактором может выступать аллергия, обширные травмы, острые и хронические интоксикации, избыточное воздействие ультрафиолета, переохлаждение. Патология нередко сопровождает системные заболевания аутоиммунной природы, в частности, системную красную волчанку.
Также провоцирующим фактором может выступать аллергия, обширные травмы, острые и хронические интоксикации, избыточное воздействие ультрафиолета, переохлаждение. Патология нередко сопровождает системные заболевания аутоиммунной природы, в частности, системную красную волчанку.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Диагностика системных васкулитов направлена обнаружение и локализацию воспалительного процесса, определение его типа, согласно классификации, и подбор оптимального лечения. Специфические изменения в сосудах обнаруживаются при проведении ангиографии (введение контрастного вещества в сосудистое русло с последующим выполнением рентгенографии) и биопсии тканей из пораженных органов (забор небольшого участка для исследования под микроскопом).
Специфические изменения в сосудах обнаруживаются при проведении ангиографии (введение контрастного вещества в сосудистое русло с последующим выполнением рентгенографии) и биопсии тканей из пораженных органов (забор небольшого участка для исследования под микроскопом).
Лабораторная диагностика включает общий анализ крови (выявляется увеличение скорости оседания эритроцитов), и биохимию, направленную на обнаружение специфических антител.
Для уточнения степени поражения внутренних органов выполняются различные виды УЗИ, ЭКГ, рентген органов грудной клетки, КТ, МРТ и т.п. К диагностике привлекаются специалисты соответствующего профиля: ревматологи, неврологи, кардиологи, урологи и т.п.
Мнение эксперта
Системные васкулиты – это очень многогранные заболевания. Нередко они маскируются под относительно безобидные патологии, например, крапивницу или артрит, однако классическое лечение, назначающееся в таких ситуациях, не оказывает эффекта. Пациенту важно не игнорировать возникшие симптомы и не пытаться заниматься самолечением, поскольку патологический процесс будет неизбежно прогрессировать. Чем раньше врач выявит заболевание и назначит адекватную терапию, тем проще будет добиться стойкой ремиссии и вернуться к привычному образу жизни. В большинстве случаев патология не излечивается полностью и требует от пациента регулярного обследования и коррекции терапии при необходимости.
Пациенту важно не игнорировать возникшие симптомы и не пытаться заниматься самолечением, поскольку патологический процесс будет неизбежно прогрессировать. Чем раньше врач выявит заболевание и назначит адекватную терапию, тем проще будет добиться стойкой ремиссии и вернуться к привычному образу жизни. В большинстве случаев патология не излечивается полностью и требует от пациента регулярного обследования и коррекции терапии при необходимости.
Карабаева Айганым Сундетовна
Врач-ревматолог высшей категории, врач-артролог, к.м.н., заведующая Центром ревматологии
Лечение
Лечение васкулитов у взрослых направлено на устранение конкретных симптомов и остановку воспалительного процесса в сосудистой стенке. Для этого пациенту назначаются нестероидные и гормональные противовоспалительные препараты, а при обширном поражении средства для подавления иммунитета, плазмаферез. При наличии признаков тромбоза назначается кроворазжижающая терапия. В зависимости от ситуации используются средства для восстановления микроциркуляции. Параллельно используется симптоматическая терапия, которая назначается профильным специалистов (окулистом, пульмонологом, неврологом и т.п.).
Параллельно используется симптоматическая терапия, которая назначается профильным специалистов (окулистом, пульмонологом, неврологом и т.п.).
Профилактика
Специфических мер профилактики васкулитов не существует. Пациенту необходимо своевременно лечить острые и хронические заболевания, которые могут осложниться воспалением сосудов, избегать самостоятельного приема лекарственных средств и т.п.
Реабилитация
В период реабилитации после обострения васкулита рекомендуется избегать аллергенов и избыточной инсоляции, максимально снизить риск инфекционных заболеваний, включая ОРВИ. Санаторно-курортное лечение допускается, но конкретные процедуры должны подбираться с осторожностью.
Вопросы и ответы
Да, некоторые формы заболевания чаще возникают в детском возрасте (болезнь Шенлейн-Геноха, болезнь Кавасаки).
Увлечение нетрадиционными методами лечения может стать причиной ухудшения состояния пациента.
Пальшина Светлана Геннадьевна, Васильев В. И. Криоглобулинемический васкулит // Научно-практическая ревматология. 2010. №4.
Макарова Т. П., Сенек Светлана Александровна, Осипова Н. В., Садыкова Д. И., Фирсова Н. Н. Системные васкулиты у детей // ПМ. 2010. №45.
Борисова Е.В. Геморрагический васкулит у детей // Педиатрия. Журнал им. Г. Н. Сперанского. 2004. №6.
Казачкина Е.О., Люгай А.В., Хоммятов М.Р., Вознюк К.О. АНЦА-ассоциированные васкулиты // Здоровье и образование в XXI веке. 2018. №9.
Анаев Э.Х. Легочные васкулиты: дифференциальная диагностика // Практическая пульмонология. 2017. №1.
>
Заболевания по направлению Гематолог
Анемия (малокровие) ДВС-синдром Коагулопатия Лейкемия Лимфогранулематоз Лимфома Миелодисплазия Миелома Низкий гемоглобин Рак крови (лейкемия, лейкоз) Хронический лимфолейкоз
Все врачи
м.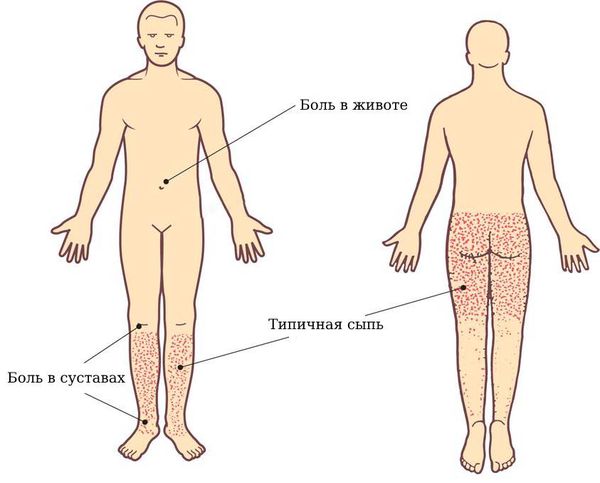 ВДНХ
ВДНХ
м. Молодёжная
м. Текстильщики
м. Белорусская
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
IgA-васкулит у детей: помимо сыпи
Срочное сообщение: Это срочное сообщение о действительно срочном случае, касающемся педиатрического пациента в центре неотложной помощи.
Диана София Вилласис Нуньес, доктор медицины; Амит Такрал, доктор медицины, магистр делового администрирования; и Pareen Shah, MD
КРАТКОЕ ОПИСАНИЕ СЛУЧАЯ 12-летняя ранее здоровая девочка поступила с 5-дневной историей сыпи на нижних конечностях и субфебрилитетом (100,6°F). Месяцем ранее у нее была саморазрешающаяся вирусная инфекция верхних дыхательных путей. Сыпь описывается как слегка зудящие темно-красные пятна, которые начинаются на ногах и распространяются вверх к бедрам. Сопутствующие симптомы включают снижение аппетита, двустороннюю боль и отек лодыжек, двусторонний отек стоп и отказ ходить. Больной не жаловался на боль в животе, тошноту, рвоту, головные боли, головокружение, дизурию, гематурию, гематохезию, мелену.
Месяцем ранее у нее была саморазрешающаяся вирусная инфекция верхних дыхательных путей. Сыпь описывается как слегка зудящие темно-красные пятна, которые начинаются на ногах и распространяются вверх к бедрам. Сопутствующие симптомы включают снижение аппетита, двустороннюю боль и отек лодыжек, двусторонний отек стоп и отказ ходить. Больной не жаловался на боль в животе, тошноту, рвоту, головные боли, головокружение, дизурию, гематурию, гематохезию, мелену.
Домашняя терапия включала ибупрофен по мере необходимости при боли и дифенгидрамин при зуде. При первоначальном обращении в центр неотложной помощи у нее не было лихорадки (98,6 ° F), частота сердечных сокращений 101 удар в минуту, частота дыхания 20 вдохов в минуту, артериальное давление 123/79 мм рт.ст. и насыщение кислородом 99%. на комнатном воздухе. Физикальное обследование показало пальпируемую, пурпурную, небелеющую сыпь, наиболее заметную на голенях и лодыжках (, рис. 1a, и , 1b, ). Ее лодыжки были отмечены суставными выпотами с обеих сторон без эритемы. У нее был полный объем движений во всех суставах, но она испытывала боль при пассивных и активных движениях. Живот мягкий, безболезненный, без пальпируемой органомегалии. Остальная часть физического осмотра была ничем не примечательна.
У нее был полный объем движений во всех суставах, но она испытывала боль при пассивных и активных движениях. Живот мягкий, безболезненный, без пальпируемой органомегалии. Остальная часть физического осмотра была ничем не примечательна.
IgA-васкулит (IgA-васкулит), ранее известный как пурпура Шенлейна-Геноха (ПШГ), является наиболее распространенным системным васкулитом в детском возрасте, поражающим от 8 до 20 детей на 100 000 каждый год, что составляет примерно 50% детского васкулита. случаев в США. 1,2 Поражает мелкие сосуды с преимущественным поражением кожи, желудочно-кишечного тракта и сосудов почек. 3, Большинство случаев регистрируется в возрасте от 2 до 10 лет, с пиком заболеваемости в возрасте 4 лет; это менее распространено в подростковом возрасте и во взрослом возрасте. 4,5 Существуют сезонные колебания, при этом большинство случаев приходится на осень и зиму 2 , а также существует тесная связь с предшествующим или интеркуррентным вирусным заболеванием или стрептококковой инфекцией группы А. 2 IgAV обычно протекает доброкачественно, но есть несколько осложнений, требующих госпитализации и/или агрессивного лечения.
2 IgAV обычно протекает доброкачественно, но есть несколько осложнений, требующих госпитализации и/или агрессивного лечения.
У детей с IgAV классически проявляется пурпурная сыпь на нижних конечностях, которая может сопровождаться артралгиями, болями в животе и/или поражением почек. Боль в животе и боль в суставах могут предшествовать сыпи на срок до 1 недели 2 ; это может затруднить диагностику, поскольку для диагностики необходима сыпь. Однако скелетно-мышечные симптомы могут быть отсрочены на срок до месяца после появления сыпи, а нефрит может проявиться через несколько месяцев. 6
Кожа Кожная сыпь видна в 95–100% случаев при постановке диагноза 6 и проявляется в течение нескольких дней. Обычно он появляется на зобах и может начинаться как эритематозные пятна, которые переходят в классическую пурпурную сыпь. Это может быть болезненным и зудящим. Индивидуальные поражения, как правило, длятся 3–10 дней. 2 Отсутствие типичной сыпи, особенно на ранних стадиях заболевания, не исключает полностью диагноз IgAV.
Индивидуальные поражения, как правило, длятся 3–10 дней. 2 Отсутствие типичной сыпи, особенно на ранних стадиях заболевания, не исключает полностью диагноз IgAV.
Желудочно-кишечные симптомы присутствуют примерно у 60% пациентов с IgAV. 5,7 Острая, диффузная, коликообразная боль в животе является наиболее частым желудочно-кишечным проявлением. Интенсивность может варьироваться от легкой до тяжелой, что требует хирургической оценки. Другие зарегистрированные симптомы могут включать кровавую рвоту, мелену и гематохезию, что, вероятно, указывает на желудочно-кишечное кровотечение из-за отека слизистой оболочки.
Опорно-двигательный аппарат По оценкам, у 70–90% пациентов с IgAV в какой-то момент во время болезни развиваются артралгии или артриты. 4,7 Поражение суставов преимущественно поражает нижние конечности, особенно колени и голеностопные суставы, что впоследствии препятствует передвижению. 2 Маленькие дети обычно обращаются за медицинской помощью из-за припухлости суставов и отказа от нагрузки.
2 Маленькие дети обычно обращаются за медицинской помощью из-за припухлости суставов и отказа от нагрузки.
Поражение почек может возникать у 20–80% пациентов с IgAV. 4,8 Большинство пациентов с IgAV-нефритом протекает бессимптомно. Однако наличие массивной гематурии, снижение диуреза и отек нижних конечностей должны насторожить врача о возможном поражении почек. Почечные проявления могут включать незначительные нарушения мочеиспускания (гематурия, протеинурия нефротического диапазона), нефритический синдром и нефротический синдром и могут в конечном итоге привести к терминальной стадии почечной недостаточности у меньшинства пациентов. 3,8
ОСМОТР Показатели жизнедеятельности Можно ожидать субфебрильную температуру, особенно на фоне других интеркуррентных заболеваний, но высокая лихорадка требует обследования на бактериальную инфекцию, сепсис и диссеминированное внутрисосудистое свертывание. Тахикардия или артериальная гипотензия могут наблюдаться при дегидратации или при острой анемии вследствие значительной кровопотери из желудочно-кишечного тракта, хотя выраженная анемия встречается редко. Наличие гипертензии может быть признаком поражения почек.
Тахикардия или артериальная гипотензия могут наблюдаться при дегидратации или при острой анемии вследствие значительной кровопотери из желудочно-кишечного тракта, хотя выраженная анемия встречается редко. Наличие гипертензии может быть признаком поражения почек.
Характерная IgAV-сыпь является основным симптомом у большинства пациентов. Важно обнажить все участки кожи, чтобы оценить особенности сыпи и степень поражения. Поражения кожи пурпурные, не бледные, симметрично расположенные, могут быть окружены отеком кожи и эритемой. Сыпь не вызывает ни зуда, ни боли и обычно поражает ягодицы и нижние конечности, но может поражать и другие участки тела. 2,4 У некоторых пациентов могут присутствовать крапивницы. 9 Также можно наблюдать петехии. Поражения могут осложняться некрозом и образованием булл. Чаще у молодых пациентов может присутствовать отек без ямок, который поражает кожу головы, лицо, туловище и конечности. 2 Отек мошонки также может наблюдаться даже при отсутствии орхита. Сыпь следует дифференцировать от других причин петехий или пальпируемой пурпуры (, таблица 1, ).
Сыпь следует дифференцировать от других причин петехий или пальпируемой пурпуры (, таблица 1, ).
Обследование брюшной полости у ребенка с IgAV обычно доброкачественное. Болезненный или вздутый живот требует дальнейшего обследования на предмет желудочно-кишечных осложнений, таких как инвагинация. 3
Опорно-двигательный аппаратУ пациентов с поражением суставов IgAV обычно наблюдаются выпоты, боль и/или ограниченный диапазон движений. Эти суставные симптомы обычно затрагивают нижние конечности и редко поражают более пяти суставов. 2,4
ДругоеДругие, менее распространенные проявления включают орхит, легочное кровотечение и поражение центральной нервной системы, проявляющееся изменением психического статуса и судорогами. 4
ДИАГНОЗ IgA-васкулит — это клинический диагноз. Лабораторные и другие методы диагностики используются для оценки осложнений или других состояний, имитирующих IgAV; эта необходимость зависит от тяжести заболевания.
Лабораторные и другие методы диагностики используются для оценки осложнений или других состояний, имитирующих IgAV; эта необходимость зависит от тяжести заболевания.
Нет ни одного серологического исследования, которое могло бы подтвердить диагноз IgAV. Когда диагноз не очевиден только на основании анамнеза и физического осмотра, могут быть использованы дополнительные исследования для исключения других состояний, которые могут имитировать IgAV.
Критерии классификации Европейской антиревматологической лиги (EULAR), Европейского общества детской ревматологии (PReS) и Международной организации исследований детской ревматологии (PRINTO) ( Таблица 1 ) обеспечивают 100% чувствительность и 87% специфичность для классификации IgAV, и может служить руководством для врачей, оценивающих этих пациентов. 7
ОЦЕНКА Все пациенты с IgAV должны быть обследованы на ассоциированное заболевание почек, которое может протекать относительно бессимптомно. Эта оценка должна включать анализ мочи и измерение артериального давления с помощью манжеты соответствующего детского размера. Пациенты со значительной гипертензией, отеками, протеинурией или гематурией должны пройти дальнейшее обследование, включая белок мочи, креатинин мочи и базовую метаболическую панель, включая электролиты и АМК/Кр. Если у пациента нормальный диурез и отсутствуют общие отеки, это дополнительное обследование не является срочным и может быть выполнено на месте или отправлено в референс-лабораторию.
Эта оценка должна включать анализ мочи и измерение артериального давления с помощью манжеты соответствующего детского размера. Пациенты со значительной гипертензией, отеками, протеинурией или гематурией должны пройти дальнейшее обследование, включая белок мочи, креатинин мочи и базовую метаболическую панель, включая электролиты и АМК/Кр. Если у пациента нормальный диурез и отсутствуют общие отеки, это дополнительное обследование не является срочным и может быть выполнено на месте или отправлено в референс-лабораторию.
Если сыпь имеет обширные петехии или если дерматологические признаки не являются диагностическими, пациентам следует провести общий анализ крови с дифференциальным и протромбиновым временем. Эти тесты в первую очередь оценивают отсутствие тромбоцитопении и коагулопатии, которые являются диагностическими критериями. Эти тесты могут быть выполнены не в экстренном порядке, если у пациента нет обширных петехий, беспокойства по поводу желудочно-кишечной кровопотери или других симптомов, указывающих на нарушение свертываемости крови. При наличии тромбоцитопении следует выяснить причины тромбоцитопенической пурпуры или острой инфекции. 10 У некоторых пациентов может наблюдаться легкий лейкоцитоз и тромбоцитоз. 5
При наличии тромбоцитопении следует выяснить причины тромбоцитопенической пурпуры или острой инфекции. 10 У некоторых пациентов может наблюдаться легкий лейкоцитоз и тромбоцитоз. 5
Пациенты с IgAV-артритом обычно не нуждаются в дальнейшей диагностической оценке суставных симптомов. Если есть сильная боль, высокая температура или другие признаки инфекционного/септического поражения сустава, при необходимости можно провести дальнейшее обследование. Эта оценка может включать маркеры воспаления (например, СРБ, СОЭ) или специальное инфекционное тестирование (например, титры Лайма).
Пациентам с болью в животе IgAV может потребоваться дальнейшее обследование в зависимости от тяжести боли. Полезно провести тест на скрытую кровь в кале даже при отсутствии сообщений о желудочно-кишечном кровотечении, поскольку он может быть положительным у пациентов без сообщений о кровянистом или меланическом стуле. 6 Пациентов со значительной болью в животе следует направить в педиатрическое отделение неотложной помощи для проведения УЗИ брюшной полости для выявления подвздошно-подвздошной или подвздошно-ободочной инвагинации.
Если диагноз не определен или если распределение или характеристики сыпи нетипичны, необходимо направление к дерматологу для рассмотрения биопсии кожи. 7 Кроме того, повышение уровня IgA в сыворотке наблюдается более чем у 50% пациентов, что может быть полезным дополнением при диагностической неопределенности. 9,11
ВЕДЕНИЕБольшинство случаев можно безопасно лечить в условиях неотложной помощи. Перевод пациента в стационар следует рассматривать в зависимости от тяжести симптомов после консультации с педиатром. Наиболее частые причины перевода включают сильную боль в животе, неспособность передвигаться, желудочно-кишечное кровотечение, почечную недостаточность, выраженный нефрит, неясный диагноз или (редко) осложнения со стороны центральной нервной системы или легких.
Краеугольным камнем лечения является поддерживающая терапия, обеспечивающая адекватную гидратацию, обезболивание и наблюдение. Внутривенная регидратация требуется редко, за исключением случаев выраженной боли в животе или признаков обезвоживания.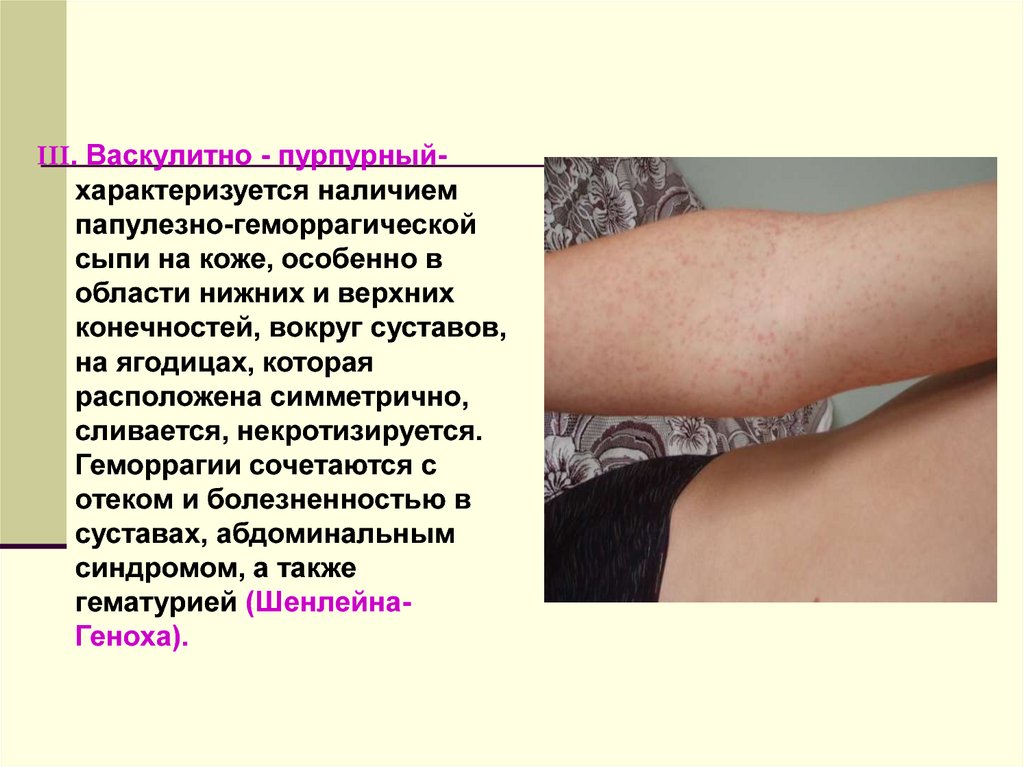 Поражения кожи, как правило, имеют спонтанное разрешение и не требуют специфической терапии. Зуд, хотя и редко, можно контролировать с помощью пероральных антигистаминных препаратов.
Поражения кожи, как правило, имеют спонтанное разрешение и не требуют специфической терапии. Зуд, хотя и редко, можно контролировать с помощью пероральных антигистаминных препаратов.
Нестероидные противовоспалительные препараты обычно обеспечивают адекватное облегчение при артрите IgAV. Следует избегать применения НПВП у пациентов со значительным желудочно-кишечным кровотечением или поражением почек. Микрогематурия сама по себе не является противопоказанием для применения НПВП. 3
Лечение кортикостероидами следует рассматривать в случаях тяжелых симптомов или значительного поражения органов-мишеней после консультации со специалистом. 3 Кортикостероиды не изменяют естественное течение болезни, и их использование в качестве профилактики для предотвращения развития нефрита не доказало свою полезность. 3,4,6 Наиболее частые показания к применению кортикостероидов включают сильную боль в животе и/или усиление артралгии после исключения других причин. Полный список возможных показаний к применению стероидов представлен в Таблица 3 . Предпочтительной схемой кортикостероидов является преднизолон или преднизолон 1–2 мг/кг/день в течение 1–2 недель с последующим снижением дозы на 2–4 недели. 3 Внутривенный метилпреднизолон в более высоких дозах или другие иммунодепрессанты могут использоваться при тяжелых, опасных для жизни поражениях органов (желудочно-кишечного тракта, легких и ЦНС). 3
Полный список возможных показаний к применению стероидов представлен в Таблица 3 . Предпочтительной схемой кортикостероидов является преднизолон или преднизолон 1–2 мг/кг/день в течение 1–2 недель с последующим снижением дозы на 2–4 недели. 3 Внутривенный метилпреднизолон в более высоких дозах или другие иммунодепрессанты могут использоваться при тяжелых, опасных для жизни поражениях органов (желудочно-кишечного тракта, легких и ЦНС). 3
Прогноз в целом благоприятный для пациентов с IgAV. После выписки важно обеспечить уверенность и информирование о возможных осложнениях, а также обеспечить надлежащее последующее наблюдение. Пациенты должны быть оценены их лечащим врачом в течение 1 недели. IgAV, как правило, является самокупирующимся состоянием, и исчезновение симптомов обычно происходит в течение 4–6 недель. 2
В редких случаях у пациентов могут возникать рецидивы эпизодов IgAV. В этих ситуациях лучше всего проконсультироваться с детским ревматологом, чтобы рассмотреть возможность стероидной терапии для контроля обострения.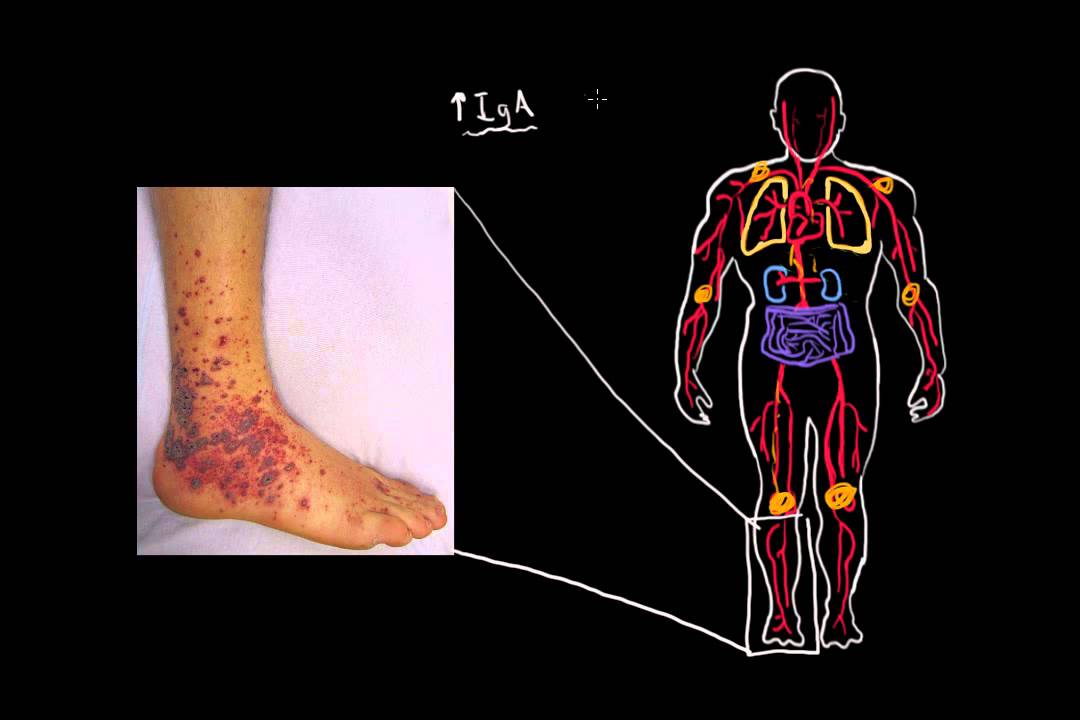
Боль и зуд у пациентки уменьшились после одной дозы ибупрофена и дифенгидрамина, и она восстановила способность ходить. Затем ее выписали домой с ибупрофеном для снятия боли и гидроксизином для снятия зуда. Пять дней спустя ее состояние ухудшилось, и она обратилась в отделение неотложной помощи с болью в ногах и отеком лодыжки, препятствующим передвижению, периодическими болями в животе от легкой до умеренной степени и усиливающейся сыпью, распространяющейся вверх по ягодицам с образованием волдырей. Больной был госпитализирован для внутривенного обезболивания. Начат пероральный прием преднизолона 1 мг/кг/сут. Ей не потребовалась визуализация брюшной полости, и у нее не развился нефрит. Через 24 часа ее выписали домой на 6-недельном снижении дозы преднизолона вместе с напроксеном 250 мг два раза в день для обезболивания с улучшением симптомов.
Ссылки
- Weiss PF, Klink AJ, Localio R, et al.
 Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Шенлейна-Геноха. Педиатрия . 2010;126(4):674-681.
Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Шенлейна-Геноха. Педиатрия . 2010;126(4):674-681. - Рид-Адам Дж. Пурпура Геноха-Шенлейна. Pediatr Rev 2014;35(10):447-449.
- Озен С., Маркс С.Д., Броган П. и др. Основанные на европейском консенсусе рекомендации по диагностике и лечению иммуноглобулинового васкулита А — инициатива SHARE. Ревматология . 2019;58(9):1607-1616.
- Oni L, Sampath S. Детский IgA-васкулит (пурпура Шенлейна Геноха) — достижения и пробелы в знаниях. Передний Педиатр . 2019;7:257.
- Гонсалес-Гей М.А., Лопес-Мехиас Р., Пина Т. и др. IgA-васкулит: генетика и клинико-терапевтическое лечение. Curr Rheumatol Rep . 2018;20(5):24.
- Яухола О., Ронкайнен Дж., Коскимиес О. и др. Клиническое течение внепочечных симптомов при пурпуре Шенлейна-Геноха: 6-месячное проспективное исследование. Arch Dis Child . 2010;95(11):871-876.

- EULAR: Озен С., Писторио А., Юсан С.М. и др. Критерии EULAR/PRINTO/PRES для пурпуры Геноха-Шенлейна, узелкового полиартериита у детей, гранулематоза Вегенера у детей и артериита Такаясу у детей: Анкара, 2008 г. Часть II: окончательные критерии классификации. Энн Реум Дис . 2010;69(5):798-806.
- . Нефрит Шенлейна-Геноха у детей. Nat Rev Нефрол . 2014;10(10):563-573.
- Calvino MC, Llorca J, García-Porrúa C, et al. Пурпура Шенлейна-Геноха у детей из северо-западной Испании. Медицина . 2001;80(5):279-290.
- Ян Ю-Х, Ю Х-Х, Чан Б-Л. Диагноз и классификация пурпуры Геноха-Шенлейна: обновленный обзор. Аутоиммунная версия . 2014;13(4-5):355-358.
- Тригстад CW, Stiehm ER. Повышенный уровень сывороточного IgA-глобулина при анафилактоидной пурпуре. Педиатрия . 1971 год; 47(6):1023-1028.
Принадлежности авторов: Диана София Вилласис Нуньес, доктор медицинских наук, Амит Такрал, доктор медицины, магистр делового администрирования, и Парин Шах, доктор медицинских наук , связаны с кафедрой педиатрии Медицинской школы Эмори. Авторы не имеют соответствующих финансовых отношений с какими-либо коммерческими интересами.
Авторы не имеют соответствующих финансовых отношений с какими-либо коммерческими интересами.
IgA-васкулит у детей: помимо сыпи
Tagged on: IgA у детей Сыпь у детей Неотложная помощь у детей Сыпь
Клинические рекомендации: Петехии и пурпура Сепсис – оценка и лечение
Острая менингококковая инфекция
Жестокое обращение с детьми
Ключевые моменты
- Большинство детей с петехиями делают , а не имеют серьезную бактериальную инфекцию или менингококковую инфекцию, и зачастую конкретная причина не установлена
- Серьезно больные дети с петехиями/пурпурой нуждаются в неотложной помощи
История вопроса
- Серьезные бактериальные инфекции, включая менингококковую инфекцию, могут проявляться небелеющей сыпью с лихорадкой или без нее
- Заболеваемость пневмококковой и менингококковой бактериемией снизилась с момента введения плановой вакцинации
- Существует множество других инфекционных и неинфекционных
причины петехий и пурпуры (см.
 таблицу ниже)
таблицу ниже)
Определения
- И петехии, и пурпура не бледнеют при надавливании – в отличие от других частых высыпаний у детей, таких как вирусные экзантемы и крапивница
- «Стеклянный тест» может быть использован для оценки того, побледнела ли сыпь – стакан для питья можно плотно приложить к сыпи – если сыпь не исчезает, значит, побледнение не происходит
Изображение: стеклянный тест
- Петехии – точечные небелеющие пятна
- Пурпура — это более крупные небелеющие пятна (> 2 мм)
Изображение: петехии на туловище и ногах ребенка
Изображение: пурпура на туловище и спине/лице ребенка
Оценка
Все дети с лихорадкой и петехиями/пурпурой должны быть незамедлительно осмотрены старшим врачом
Анамнез
- Прививочный статус — дети < 6 месяцев или с неполным статусом иммунизации
- Быстрое начало и/или быстрое прогрессирование симптомов и сыпи
- Лекарства: предшествующее лечение антибиотиками может маскировать признаки бактериальной инфекции
- Группы высокого риска: иммуносупрессия, предшествующие инвазивные бактериальные инфекции
- История травмы/травмы
- Ассоциация с кровотечением, болью в животе, болью в суставах, трудностями при подвижности
- Путешествие
- Контакты для больных
Обследование
Дети считаются нездоровыми, если у них:
- Аномальные показатели жизнедеятельности: тахикардия, тахипноэ и/или десатурация в воздухе
- Холодовой шок: узкое пульсовое давление, холодные конечности, длительное наполнение капилляров
- Теплый шок: широкое пульсовое давление, скачкообразный пульс, гиперемия кожи с быстрым наполнением капилляров
- Измененное состояние сознания: раздражительность (безутешный плач или крик), вялость (в том числе по сообщениям семьи или другого персонала)
- Болезненность конечности или трудности с подвижностью
Для получения дополнительной информации об оценке нездорового ребенка см. Реанимация: Уход за тяжелобольным ребенком
Реанимация: Уход за тяжелобольным ребенком
Для всех детей также учитывайте гематологические причины и обследуйте:
- Гепатомегалию или спленомегалию
- Лимфаденопатия
- Отек или покраснение суставов
Дифференциальный диагноз
Причины петехий и/или пурпуры
Вирусный | Энтеровирус Аденовирус Грипп |
Бактериальные | Нейссерия менингит (менингококковая инфекция) Пневмококк Гемофильная палочка Стрептококк группы А Золотистый стафилококк |
Механический | Рвота или кашель – возникает в месте впадения верхней полой вены выше уровня сосков Местное физическое давление, например, удерживание ребенка во время процедуры, тугой жгут Неслучайная травма или случайная травма |
Гематологические | Иммунная тромбоцитопения (ИТП) Злокачественные новообразования, включая острый лейкоз Апластическая анемия Диссеминированное внутрисосудистое свертывание крови (ДВС-синдром) Гемолитический уремический синдром (ГУС) |
Прочее | Пурпура Шенлейна-Геноха (HSP) Васкулит Лекарственно-индуцированная тромбоцитопения |
Примечание. Существуют дополнительные причины петехий, которые следует учитывать у новорожденных (например, врожденный цитомегаловирус, токсоплазмоз, неонатальная волчанка). Любой новорожденный с петехиями должен быть немедленно осмотрен старшим врачом
Существуют дополнительные причины петехий, которые следует учитывать у новорожденных (например, врожденный цитомегаловирус, токсоплазмоз, неонатальная волчанка). Любой новорожденный с петехиями должен быть немедленно осмотрен старшим врачом
Ведение
Блок-схема
* Рассмотрение старшим клиницистом может привести к принятию решений за пределами этой блок-схемы, включая роль исследований. Если старший клиницист недоступен, наиболее безопасным подходом является лечение в соответствии с блок-схемой.
** Пленка должна быть просмотрена, чтобы исключить альтернативный диагноз
***
Антибиотики:
- Цефотаксим: 50 мг/кг (2 г) в/в 12 ч (1 неделя жизни), 6–8 ч (2–4 неделя жизни), 6 ч (> 4 неделя жизни)
- Цефтриаксон:
- обычно 50 мг/кг (2 г) в/в ежедневно
- тяжелая (включая менингит и абсцесс головного мозга) 100 мг/кг (2 г) в/в ежедневно или 50 мг/кг (1 г) в/в 12 ч
- По возможности следует избегать применения цефтриаксона у новорожденных < 41 неделя беременности, особенно при желтухе или получающих растворы, содержащие кальций, включая ППП
- Флуклоксациллин: 50 мг/кг (2 г) в/в 6H
Рассмотрите возможность консультации с местной педиатрической бригадой, когда
- Оценка любого плохого состояния ребенка, включая ребенка с подозрением на менингококковую инфекцию
- Неуверенность в диагнозе или необходимость организации последующего наблюдения
- Консультация по эскалации помощи
Рассмотреть возможность передачи, когда
Ребенок, нуждающийся в уходе, выходящем за пределы комфортного стационарного уровня
Информацию о неотложной помощи и переводе в педиатрическое или неонатальное отделение интенсивной терапии см.




 Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Шенлейна-Геноха. Педиатрия . 2010;126(4):674-681.
Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Шенлейна-Геноха. Педиатрия . 2010;126(4):674-681.
 таблицу ниже)
таблицу ниже)