Геморрагический васкулит, описание заболевания на портале Medihost.ru
Геморрагический васкулит — серьезное аутоиммунное заболевание, которое характеризуется поражением мелких сосудов, а также суставов, кожи и почечного аппарата.
Причины
Геморрагический васкулит – заболевание ревматического происхождения, поэтому основными причинами являются инфекционные агенты – вирусные инфекции (вирус гриппа, герпеса, ОРЗ), бактериальные инфекции (стрептококк, микоплазма, возбудители туберкулеза) и паразитарные инфекции (трихомониаз, глистные инвазии)
Другими причинами могу быть – лекарственная или пищевая аллергия, неадекватная реакция на вакцинацию ребенка, переохлаждение или перегревание ребенка. Не следует также забывать и про генетическую предрасположенность.
Патогенез
Основной механизм развития геморрагического васкулита лежит в образовании чужеродных для организма иммунных комплексов. Образованные комплексы циркулируют в крови, прикрепляясь к внутренним стенкам мелких кровеносных сосудов – артериол и венул, тем самым вызывая повреждение стенки. Нарушение целостности микроциркуляторных кровеносных сосудов приводит к развитию воспалительного процесса в асептических условиях.
Нарушение целостности микроциркуляторных кровеносных сосудов приводит к развитию воспалительного процесса в асептических условиях.
Классификация
Различают несколько видов (форм) клинического течения васкулита:
- Ревматоидный
- Простой
- Молниеносный
- Абдоминальный
По степени тяжести различают также три вида:
- Легкая степень тяжести – суставная боль, сыпь незначительная – общее состояние пациентов удовлетворительное
- Средняя степень тяжести – высыпания обильные, суставная боль, изменения суставов (воспалительная реакции – артрит), малое количество крови в моче, периодические боли в животе
- Тяжелая степень – массивные подкожные кровоизлияния, ангионевротический отек, большое количество крови в моче, участки некроза на коже
Осложнения
- Желудочно-кишечные кровотечения
- Острая почечная недостаточность
- Геморрагический инсульт
- Почечный синдром
Симптомы
Клиническую картину геморрагического васкулита можно разделить на специфические синдромы.
Кожный синдром – самый распространенный по частоте всех проявлений заболевания. Как правило кожные высыпания развиваются в самом начале заболевания и характеризуются появлением геморрагических элементов на коже. Участки поражения мелкие, но имеют тенденцию к увеличению, а также слиянию. Сыпь чаще имеет симметричный характер. Излюбленная локализация – ягодицы, бедра, голени, проекция крупных суставов.
Суставной синдром – второй по частоте, достигает 70% всех клинических случаев. При легких степенях васкулита поражения суставов имеют кратковременный и обратимый характер – незначительные суставные боли. При более серьезных поражениях – боли могут сохраняться длительное время, а также развивается артрит с ограничением функций сустава. Чаще всего поражаются крупные суставы.
Почечный синдром – проявляется в 30% случаев и характеризуется развитием острого гломерулонефрита – микро и макрогематурией, мочой цвета «мясных помоев», в тяжелых случаях появляются признаки почечной недостаточности.
Абдоминальный синдром – иногда может проявляться вместе с суставным и кожным синдромом. Проявляется в виде болей в животе различной интенсивности. В тяжелых случаях развивается приступ кишечных колик.
Диагностика
- Консультация и осмотр врачом-ревматологом
- Клинический анализ крови
- Анализ мочи
- Биохимический анализ крови
- УЗИ почек
- Проба Зимницкого
- Биопсия кожи
Лечение
В острый период заболевания все пациенты должны соблюдать строгий постельный режим. При суставном синдроме рекомендуется ограничить подвижность суставов, на область воспаления приложить холодный компресс.
Медикаментозное лечение подразумевает применение гепарина. Некоторые специалисты также назначают терапию преднизолоном, однако, эффективность этого препарата весьма сомнительна.
Геморрагический синдром купируется нестероидными противовоспалительными препаратами – Ибупрофен, Индометацин. В ряде случаев требуется проведения процедур гемокоррекции – плазмаферез, иммуносорбцию или гемосорбцию.
По дате
По оценке
Васкулиты системные — причины появления, симптомы заболевания, диагностика и способы лечения
Васкулиты: причины появления, симптомы, диагностика и способы лечения.
Определение
Системные васкулиты – это большая группа разнородных острых и хронических заболеваний, в основе которых лежит воспаление и некроз сосудистой стенки. Термин «системные» означает, что в патологический процесс вовлечено несколько органов и тканей. Системные васкулиты относятся к редким заболеваниям, распространенность их составляет от 0,4 до 14 случаев на 100 000 населения, однако во всем мире количество людей, больных васкулитами, ежегодно растет.
Причины возникновения васкулитов
Причины развития васкулитов точно пока не известны. Выделяют первичные системные васкулиты, являющиеся самостоятельными заболеваниями, и вторичные, которые развиваются на фоне других болезней.
В основе формирования первичных васкулитов лежат генетические дефекты, а пусковыми факторами становятся латентные (скрыто протекающие) инфекционные процессы (гепатит В, парвовирус, стафилококк, микобактериоз, ОРВИ), иммунная гиперчувствительность к некоторым лекарственным препаратам (антибактериальным, противовирусным, ингибиторам АПФ, аминазину и др.
Вторичные системные васкулиты возникают как синдром при различных заболеваниях, например, при инфекционном эндокардите, ревматоидном артрите, при некоторых опухолевых процессах, инфекционных поражениях, при лекарственной болезни.
В основе развития системных васкулитов лежат различные патологические механизмы, например, повреждающее действие циркулирующих иммунных комплексов (ЦИК). Иными словами, при попадании в организм антигена (им может быть любой микробный агент, лекарственное вещество, собственный измененный белок) к нему присоединяется соответствующий иммуноглобулин. Вместе они образуют иммунный комплекс. Эти комплексы начинают циркулировать по организму, осаждаются на внутренней стенке сосудов и вызывают воспаление. Чем больше этих комплексов и чем дольше они циркулируют в крови, тем сильнее повреждается сосудистая стенка. Способствует повреждению повышение внутрисосудистого давления, замедление тока крови, нарушения баланса в работе иммунной системы.
Другими патологическими механизмами, лежащими в основе васкулитов, является выработка тромбоцитами и клетками внутренней стенки сосудов (эндотелия) провоспалительных цитокинов и появление в крови аутоантител – белков, которые ведут себя агрессивно по отношению к собственным антигенам организма. Эти аутоантитела могут оказывать прямое повреждающее действие на эндотелий (антиэндотелиальные антитела), на цитоплазму нейтрофилов (АНЦА – антинейтрофильные цитоплазматические антитела), способствовать активации каскада свертывающей системы крови (антифосфолипидные аутоантитела).
Классификация васкулитов
Существует большое количество классификаций системных васкулитов, из которых основной на сегодняшний день является та, в основе которой лежит калибр пораженных сосудов и основные механизмы их поражения:
1. Васкулит с поражением сосудов крупного калибра:
- артериит Такаясу (неспецифический аортоартериит),
- гигантоклеточный артериит (болезнь Хортона) и ревматическая полимиалгия.

2. Васкулит с поражением сосудов среднего калибра:
- узелковый полиартериит,
- болезнь Кавасаки.
3. Васкулиты с поражением сосудов мелкого калибра:
3.1. Васкулиты, ассоциированные с антинейтрофильными цитоплазматическими антителами (АНЦА):
- микроскопический полиангиит,
- гранулематоз с полиангиитом (Вегенера),
- эозинофильный гранулематоз с полиангиитом (Черджа- Строс).
3.2. Иммунокомплексные васкулиты:
- заболевания, ассоциированные с антителами к базальной мембране клубочка почек (синдром Гудпасчера),
- криоглобулинемический васкулит
- IgA-ассоциированный васкулит (геморрагический васкулит, пурпура Шенлейна-Геноха),
- гипокомплементемический уртикарный васкулит (анти-C1q васкулит).
4. Вариабельный васкулит:
Вариабельный васкулит:
- болезнь Бехчета,
- синдром Когана.
5. Васкулит с поражением сосудов единственного органа:
- кожный лейкоцитокластический ангиит,
- кожный артериит,
- первичный васкулит центральной нервной системы,
- изолированный аортит,
- другие.
- васкулит при системной красной волчанке,
- ревматоидный васкулит,
- саркоидный васкулит,
- другие.
7. Васкулит, ассоциированный с определенными этиологическими факторами:
- криоглобулинемический васкулит, ассоциированный с вирусом гепатита С,
- васкулит, ассоциированный с вирусом гепатита В,
- аортит, ассоциированный с сифилисом,
- лекарственный иммунокомплексный васкулит,
- лекарственный АНЦА-ассоциированный васкулит,
- паранеопластический васкулит,
- другие.

Симптомы васкулита
Симптомы системного васкулита зависят от того, какие сосуды поражены. При вовлечении сосудов кожи появляются симметричные высыпания (в первую очередь на голенях), склонные к отеку, кровоизлияниям, некрозу. Может развиться гангрена.
Характерным кожным симптомом является «сосудистая бабочка» – сыпь на щеках и переносице (наблюдается при системной красной волчанке).
На слизистых оболочках также могут появляться геморрагические высыпания, язвы и некрозы.

Системные васкулиты характеризуются вовлечением в патологический процесс разных органов и систем. Поражения сосудов сердечно-сосудистой системы могут приводить к недостаточному кровоснабжению сердечной мышцы, миокардитам, поражению внутренней оболочки сердца – эндокарда, и околосердечной сумки – перикарда. Возникают различные нарушения ритма и проводимости, повышается риск развития острого инфаркта миокарда и сердечной недостаточности.
Поражение бронхолегочной системы включает появление в легких уплотнений (инфильтратов), развитие инфарктной пневмонии, бронхоспазма, плеврита.
Почечные васкулиты становятся следствием поражения почечных артерий. Например, при узелковом периартериите в почках возникают множественные безболевые инфаркты (гибель части почки в результате закупорки артерии), что приводит к почечной недостаточности. Поражение почечных артерий может закончиться стойкой злокачественной артериальной гипертензией.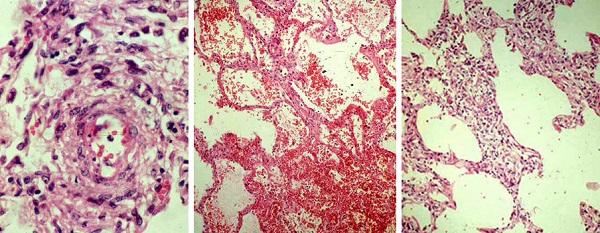
Абдоминальный синдром при васкулитах сопровождается болью в животе в сочетании с диспепсическими расстройствами (чувством распирания, вздутием), тошнотой, рвотой, язвами в желудке и кишечнике, может развиться опасное осложнение – тромбоз брыжеечных артерий, кровоснабжающих кишечник.
Поражение нервной системы проявляется множественными невритами, патологией центральной нервной системы с психозами, зрительными расстройствами, острыми нарушениями мозгового кровообращения.
Для геморрагического васкулита (пурпуры Шенлейна-Геноха) типично поражение кожи, кишечника, почек, суставов. Поражение кожи проявляется геморрагическим синдромом – множественными кровоизлияниями на стопах, голенях, бедрах, ягодицах, плечах, предплечьях, вокруг пораженных суставов. Но особенно они выражены на внутренней поверхности предплечий, бедер, голеней, в местах расположения ремня брюк, ремешка часов.
Для криоглобулинемического васкулита характерно поражение кожи и клубочков почек. Появляется мелкоточечная или сливная геморрагическая пурпура чаще в области нижних конечностей, ягодиц, поясницы. Одновременно у больных возникают мигрирующие боли в мелких суставах кистей и в коленных суставах.
Гранулематоз Вегенера проходит с вовлечением дыхательных путей и тяжелым гломерулонефритом, приводящим к декомпенсированной почечной недостаточности и часто является причиной смерти больного.
Эозинофильный гранулематоз с полиангиитом (Черджа-Строс) протекает с поражением респираторного тракта, придаточных пазух носа, аллергией. Характерным признаком является развитие гиперэозинофильной бронхиальной астмы. Почки при этом васкулите, как правило, не страдают.
При узелковом периартериите поражаются в основном артерии среднего калибра – образуются аневризмы, тромбы, кровотечения из-за разрыва аневризм, велик риск инфаркта пораженных органов и тканей. Больные испытывают сильную боль в мышцах (чаще ног), мигрирующие боли в крупных суставах, наблюдается поражение кожи, желудочно-кишечного тракта и сердца.
Больные испытывают сильную боль в мышцах (чаще ног), мигрирующие боли в крупных суставах, наблюдается поражение кожи, желудочно-кишечного тракта и сердца.
При микроскопическом полиангиите страдают мелкие сосуды. Для заболевания характерны кожные проявления, полиневрит, воспалительные процессы в дыхательных путях, а также некротизирующий гломерулонефрит.
Болезнь/синдром Кавасаки часто встречается у детей и сопровождается лихорадкой, воспалением слизистых оболочек, кожи, лимфатических узлов и различных систем, прежде всего сердечно-сосудистой, что проявляется тахикардией, аритмией, могут возникать аневризмы и сужения коронарных артерий, миокардит, перикардит, поражение клапанного аппарата.
При болезни Такаясу, или неспецифическом аортоартериите страдают суставы (преимущественно верхних конечностей) и кожа с развитием язв. Характерным является синдром дуги аорты – он включает поражение подключичных артерий, которое проявляется болями, мышечной слабостью, зябкостью рук, резким уменьшением или полным отсутствием пульса на лучевых артериях, и стеноз сонных артерий. Кроме того, возникает симптоматическая артериальная гипертензия (из-за сужения почечных артерий), повышается давление в легочной артерии, сужаются артерии сердца вплоть до развития инфаркта, наблюдается перемежающаяся хромота.
Кроме того, возникает симптоматическая артериальная гипертензия (из-за сужения почечных артерий), повышается давление в легочной артерии, сужаются артерии сердца вплоть до развития инфаркта, наблюдается перемежающаяся хромота.
При гигантоклеточном височном артериите страдает аорта и отходящие от нее крупные артерии. Характерным признаком является воспаление височной артерии, вызывающее постоянную, очень интенсивную головную боль, обычно с одной стороны головы.
Диагностика васкулита
Для большинства системных васкулитов нет специфических лабораторных тестов. Внимание уделяется клинической картине заболевания с выявлением характерных для того или иного васкулита симптомов.
Затем врач выясняет системность патологического процесса, на которую могут указывать такие симптомы как повышение температуры, снижение массы тела, боль в мышцах и суставах, анемия, увеличение СОЭ.
Потом определяется, первичный или вторичный характер носит заболевание, после чего требуется клиническое и инструментальное подтверждение поражения сосудов.
Для этой цели применяются методы инструментальной и рентген-диагностики:
- УЗИ сосудов:
- верхних конечностей;
К каким врачам обращаться
Лечением системных васкулитов занимаются врачи-ревматологи, а в случаях, когда доминируют поражения почек, – в команде с нефрологами или со специалистами отделения гемодиализа. По необходимости назначаются консультации кардиолога, оториноларинголога, хирурга, офтальмолога.
Лечение васкулитов
Основная цель лечения – подавить иммунопатологические реакции, лежащие в основе заболевания. Сначала нужно добиться наступления ремиссии, затем удерживать ее и лечить рецидив (в случае декомпенсации болезни).
Пациентам с васкулитом следует избегать физических и психоэмоциональных перегрузок, переохлаждения, поддерживать нормальную массу тела.
Все пациенты с впервые выявленным системным васкулитом должны госпитализироваться в ревматологическое отделение стационара, а при тяжелом поражении почек – в нефрологическое отделение. Для достижения ремиссии пациентам с васкулитами средних и мелких ветвей назначают терапию высокими дозами глюкокортикостероидов и цитостатиков. Препаратом первой линии в лечении АНЦА-васкулитов являются препараты моноклональных антител совместно с глюкокортикостероидами и цитостатиками. Чтобы достичь ремиссии у пациентов с поражением крупных артерий применяют монотерапию глюкокортикостероидами. В процессе лечения следует тщательно контролировать эффективность и безопасность проводимой терапии каждые 1-3 месяца.
Для достижения ремиссии пациентам с васкулитами средних и мелких ветвей назначают терапию высокими дозами глюкокортикостероидов и цитостатиков. Препаратом первой линии в лечении АНЦА-васкулитов являются препараты моноклональных антител совместно с глюкокортикостероидами и цитостатиками. Чтобы достичь ремиссии у пациентов с поражением крупных артерий применяют монотерапию глюкокортикостероидами. В процессе лечения следует тщательно контролировать эффективность и безопасность проводимой терапии каждые 1-3 месяца.
Осложнения
В число осложнений различных форм васкулитов входят: тяжелое поражение почек с развитием почечной недостаточности, сердечно-сосудистые осложнения, включая инфаркты, инсульты, сердечную недостаточность, нарушения ритма и проводимости, окклюзии периферических артерий, поражения глаз вплоть до слепоты, кровотечения из ишемических язв желудка и кишечника, перфорация язв.
Причиной смерти пациентов с поражением почек может стать быстро прогрессирующая почечная недостаточность.
Профилактика васкулита
В настоящее время не существует методов профилактики системных васкулитов.
Источники:
- Шостак Н.А., Клименко А.А. Системные васкулиты: новое в классификации, диагностике и лечении // Клиницист. – 2015. – №2.
- Баранов А. А., Намазова-Баранова Л. С., Таточенко В. К., Басаргина Е. Н., Бакрадзе М. Д., Вишнёва Е. А., Селимзянова Л. Р., Куличенко Т. В., Вашакмадзе Н. Д., Ревуненков Г. В., Полякова А. С., Фёдорова Н. В. Обзор клинических рекомендаций по болезни/синдрому Кавасаки // Педиатрическая фармакология. – 2017; 14 (2): 87-99. DOI: 10.15690/pf.v14i 2.1723
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Васкулит нервной системы
Что такое васкулит нервной системы?
Васкулит — это воспаление кровеносных сосудов (вен, артерий и капилляров), по которым кровь течет по телу. Васкулит может поражать кровеносные сосуды любого типа, размера и локализации, включая сосуды центральной и периферической нервной системы, где он поражает кровеносные сосуды, питающие головной и спинной мозг и периферические нервы. Синдром васкулита может начаться внезапно или развиваться со временем.
Воспаление при васкулите может привести к ослаблению, растяжению, утолщению и отеку стенок кровеносных сосудов или образованию рубцов, которые могут сузить сосуд и замедлить или полностью остановить нормальный кровоток. В головном мозге и в других местах ослабленный сосуд может лопнуть, вызывая кровотечение в окружающие ткани.
Васкулит может вызывать инсульты, образование тромбов, отеки и другие состояния, поражающие мозг, нервную систему и другие органы.
Как васкулит головного мозга приводит к инсульту:
- Церебральные аневризмы (слабые участки кровеносного сосуда в головном мозге, выпячивающиеся наружу) могут лопнуть и пролить кровь в окружающие ткани (геморрагический инсульт)
- Кровь в воспаленном кровеносном сосуде может сгущаться (тромбоз), блокируя кровоток и вызывая ишемический инсульт
Симптомы со стороны нервной системы могут включать:
- Транзиторную ишемическую атаку (ТИА, иногда также называемую «мини-инсультом»)
- Головные боли, особенно головная боль, которая не проходит
- Отек головного мозга
- Спутанность сознания или забывчивость, ведущие к слабоумию
- Паралич или онемение, обычно в руках или ногах
- Судороги или судороги
- Аномальные ощущения или потеря чувствительности
- Проблемы с речью или пониманием
- Нарушения зрения, такие как двоение в глазах, нечеткость зрения или слепота
Общие симптомы могут включать:
- Лихорадка
- Недомогание (чувство беспокойства и печали)
- Быстрая потеря веса
- Боли в суставах и мышцах
- Боль при жевании или глотании
- Необычная сыпь или изменение цвета кожи
- Проблемы с почками или другими органами
Многие формы васкулита могут поражать головной и спинной мозг и нервы, в том числе:
Гигантоклеточный артериит (также известный как височный артериит или краниальный артериит)
Гигантоклеточный артериит поражает аорту, которая приносит кровь ветви тела, включая руки, ноги и голову. Часто поражаются височная артерия (находится с обеих сторон головы и проходит через висок) и глазная артерия, кровоснабжающая глаза. Гигантоклеточный артериит обычно возникает у людей в возрасте 50 лет и старше. Невылеченный височный артериит может вызвать инсульт и даже смерть. Симптомы включают:
Часто поражаются височная артерия (находится с обеих сторон головы и проходит через висок) и глазная артерия, кровоснабжающая глаза. Гигантоклеточный артериит обычно возникает у людей в возрасте 50 лет и старше. Невылеченный височный артериит может вызвать инсульт и даже смерть. Симптомы включают:
- Новое, сильная головная боль
- Проблемы со зрением, включая нечеткость или двоение в глазах или внезапную потерю зрения
- Боль в челюсти или языке при жевании или глотании
- Болезненность височных артерий или волосистой части головы
Первичный ангиит центральной нервной системы (также известный как гранулематозный ангиит)
Это редкое заболевание, поражающее головной и спинной мозг, обычно развивается медленно и включает головную боль, слабоумие, изменения поведения, боль, нарушения чувствительности , и тремор. Возможны инсульт, транзиторная ишемическая атака, множественные мини-инсульты и судороги. Расстройство может затронуть любого человека в любом возрасте, но достигает своего пика примерно в 50 лет и чаще всего наблюдается у мужчин. Это фатально, если его не лечить.
Это фатально, если его не лечить.
Артериит Такаясу
Это заболевание поражает крупные артерии, такие как аорта. Это может вызвать инсульты, головные боли, головокружение, ощущение холода или онемения в конечностях, проблемы с памятью и мышлением, нарушения зрения. Это также может вызвать сердечные приступы и повреждение кишечника. Расстройство может привести к частичной или полной инвалидности и может привести к летальному исходу, если его не лечить. Большинство людей с этим расстройством — женщины, у которых заболевание начинается в возрасте от 15 до 40 лет.
Узелковый полиартериит
Начало этого редкого заболевания может возникнуть в любом возрасте, но чаще всего в возрасте от 40 до 60 лет. Мужчины болеют чаще, чем женщины. Поражение периферических нервов при невропатии встречается чаще, чем поражение тканей головного и спинного мозга. По мере прогрессирования заболевания почки могут отказать, и может быстро развиться высокое кровяное давление. В некоторых случаях заболевание может рецидивировать через несколько лет. При отсутствии лечения расстройство часто приводит к летальному исходу и заканчивается отказом жизненно важных органов.
В некоторых случаях заболевание может рецидивировать через несколько лет. При отсутствии лечения расстройство часто приводит к летальному исходу и заканчивается отказом жизненно важных органов.
Дефицит аденозиндезаминазы 2 (также известной как DADA2)
DADA2 — редкая генетическая форма васкулита, вызванная мутацией в гене CECR1 и может встречаться более чем у одного члена семьи. Большинство людей с DADA2 переносят инсульт в младенчестве или раннем детстве. DADA2 был открыт исследователями Национального института здравоохранения (NIH).
Болезнь Кавасаки — редкая форма васкулита, которая может вызвать инсульт или поражение головного мозга у детей. В первую очередь поражает детей в возрасте 5 лет и младше. Воспаление стенок кровеносных сосудов в коронарных артериях может вызвать аневризмы.
Как диагностируется и лечится васкулит нервной системы?
Диагностика васкулита
Диагностика васкулита, поражающего нервную систему, может быть затруднена, так как некоторые заболевания имеют схожие симптомы. Диагноз зависит от количества пораженных кровеносных сосудов, их размера и расположения, а также от типов других пораженных органов.
Диагноз зависит от количества пораженных кровеносных сосудов, их размера и расположения, а также от типов других пораженных органов.
Врач изучит историю болезни пациента, проведет медицинский осмотр для подтверждения признаков и симптомов и назначит диагностические тесты и процедуры, в том числе:
- Анализы крови и мочи для выявления признаков воспаления (например, аномальные уровни определенных белков, антител и клеток крови)
- Анализ жидкости, окружающей головной и спинной мозг (спинномозговая жидкость) на наличие инфекции и признаков воспаления
- Биопсия головного мозга или нервной ткани (с удалением небольшого кусочка ткани, который исследуется под микроскопом)
- Диагностическая визуализация, такая как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), для получения изображений головного мозга, нервов и других органов и тканей, а также для выявления ослабленных или закупоренных сосудов.
- Ангиограмма (рентгеновское изображение с использованием специального красителя, который выделяется в кровоток) для определения степени сужения кровеносных сосудов в головном мозге, голове или шее
- УЗИ для получения изображений стенок кровеносных сосудов и органов с высоким разрешением для выявления воспаления
Лечение васкулита
Лечение васкулита направлено на уменьшение воспаления, контроль противовоспалительного ответа и подавление аномальной активности иммунной системы.
Лекарства для лечения васкулита включают:
- Кортикостероидные препараты, такие как преднизолон, для уменьшения воспаления кровеносных сосудов
- Иммунодепрессанты, такие как циклоспорин, для подавления или ослабления иммунной системы
- Моноклональные антитела, которые прикрепляются к некоторым аномально функционирующим иммунным клеткам (В-клеткам) и убивают их
- Препараты для разжижения крови и антикоагулянты
- Иммуноглобулиновая терапия, которая включает внутривенные инъекции антител (белок, вырабатываемый клеткой крови для специфического иммунного ответа), которые собираются у здоровых добровольцев для уменьшения инфекционного воздействия на иммунную систему
Другие процедуры для лечения васкулита включают:
- Плазмаферез, или плазмаферез, который включает забор крови из организма и удаление компонентов плазмы крови, которые считаются вредными, а затем переливание крови вместе с замещающей плазмой обратно в кузов
- Операция по обходу закупоренных сосудов или лечению аневризм (хотя это редко)
Каковы последние обновления по васкулиту нервной системы?
Национальный институт неврологических расстройств и инсульта (NINDS) является основным спонсором исследований мозга и нервной системы и входит в состав Национального института здоровья (NIH). Другие институты NIH, которые поддерживают исследования васкулита, включают Национальный институт сердца, легких и крови (NHLBI) и Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS).
Другие институты NIH, которые поддерживают исследования васкулита, включают Национальный институт сердца, легких и крови (NHLBI) и Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS).
Несколько исследователей, финансируемых NINDS, изучают повреждение кровеносных сосудов и мозговой кровоток в связи с инсультом. Лучшее понимание механизмов, участвующих в повреждении и восстановлении кровеносных сосудов головного мозга, может привести к улучшению лечения и профилактики других сосудистых заболеваний.
Программа трансляционных исследований васкулита в НИАМН посвящена проведению клинических и трансляционных исследований всех типов васкулита. Цели программы состоят в том, чтобы наблюдать за людьми с этим расстройством в течение долгого времени, чтобы увидеть, как оно влияет на них, и открыть новые аспекты васкулита, которые помогут врачам научиться лучше ухаживать за людьми с этим заболеванием.
NIH поддерживает Консорциум клинических исследований васкулита, сеть академических медицинских центров, организаций поддержки пациентов и ресурсы клинических исследований, предназначенные для проведения клинических исследований и улучшения ухода за людьми с различными заболеваниями васкулита, включая гигантоклеточный артериит, узелковый полиартериит, болезнь Такаясу. артериит, узелковый полиартериит. Веб-сайт Консорциума предоставляет информацию о клинических исследованиях и возможностях клинических испытаний и помогает людям связаться с опытными врачами и группами поддержки пациентов.
артериит, узелковый полиартериит. Веб-сайт Консорциума предоставляет информацию о клинических исследованиях и возможностях клинических испытаний и помогает людям связаться с опытными врачами и группами поддержки пациентов.
Дополнительную информацию о финансируемых NIH исследованиях васкулита и других заболеваний можно найти с помощью NIH RePORTER, доступной для поиска базы данных текущих и прошлых исследовательских проектов, поддерживаемых NIH и другими федеральными агентствами. RePORTER также содержит ссылки на публикации и ресурсы этих проектов.
file-medical
Узнайте о клинических испытаниях
Клинические испытания — это исследования, которые позволяют нам больше узнать о заболеваниях и улучшить лечение. Они могут помочь пациентам узнать о новых и предстоящих вариантах лечения.
Как я или мой близкий человек могу улучшить уход за людьми с васкулитом нервной системы?
Рассмотрите возможность участия в клинических испытаниях, чтобы клиницисты и ученые могли больше узнать о васкулите и связанных с ним расстройствах. В клинических исследованиях участвуют люди-добровольцы, чтобы помочь исследователям узнать больше о расстройстве и, возможно, найти более эффективные способы безопасного выявления, лечения или предотвращения болезни.
В клинических исследованиях участвуют люди-добровольцы, чтобы помочь исследователям узнать больше о расстройстве и, возможно, найти более эффективные способы безопасного выявления, лечения или предотвращения болезни.
Нужны все типы добровольцев — здоровые или имеющие возможное заболевание или заболевание — всех возрастов, полов, рас и этнических групп, чтобы гарантировать, что результаты исследования применимы к как можно большему количеству людей, и что лечение будет безопасны и эффективны для всех, кто будет их использовать.
Для получения информации об участии в клинических исследованиях посетите сайт NIH Clinical Research Trials and You. Узнайте о клинических испытаниях, в которых в настоящее время ищут людей с васкулитом, на сайте Clinicaltrials.gov.
Где я могу найти дополнительную информацию о васкулите нервной системы?
Информация может быть доступна из следующих организаций и ресурсов:
Американская ассоциация аутоиммунных заболеваний
Телефон: 586-776-3900 или 800-598-4668Национальный институт сердца, легких и крови (NHLBI)
Телефон: 301-592-8573 или 877-645-2448Национальный институт артрита, заболеваний опорно-двигательного аппарата и кожи (NIAMS)
Телефон: 301-495-4484 или 877 -226-4267Национальная организация редких заболеваний (NORD)
Телефон: 203-744-0100 или 800-999-6673
Острый многоочаговый геморрагический васкулит сетчатки глаза у ребенка: клинический случай | BMC Офтальмология
- История болезни
- Открытый доступ
- Опубликовано:
- Малик Ю. Ганнам 1 ,
- Мохаммед Насимуддин 2 ,
- Питер Вейзер 2,3 и
- … 2,3 и
- … 2,3 и
- …
- JOHN и
- …
- JOHN и
- … и
- .
 BMC Офтальмология том 16 , Артикул: 181 (2016)
Процитировать эту статью
BMC Офтальмология том 16 , Артикул: 181 (2016)
Процитировать эту статью2285 доступов
2 Цитаты
1 Альтметрический
Детали показателей
Abstract
История вопроса
Острый многоочаговый геморрагический васкулит сетчатки (AMHRV) — редкое заболевание с неизвестной частотой возникновения, которое проявляется резким началом потери зрения, связанной с васкулитом сетчатки, кровоизлиянием в сетчатку, несливающимися инфильтратами в задней части сетчатки, воспалением стекловидного тела и папиллитом.
 у здоровых взрослых особей. Сообщаемые варианты лечения острого многоочагового геморрагического васкулита сетчатки включают пероральные кортикостероиды, интравитреальный ганцикловир и лазерную фотокоагуляцию или витрэктомию. Мы сообщаем о ребенке с острым многоочаговым геморрагическим васкулитом сетчатки, который лечился агрессивной иммуносупрессивной терапией, что привело к благоприятному исходу со стороны зрения.
у здоровых взрослых особей. Сообщаемые варианты лечения острого многоочагового геморрагического васкулита сетчатки включают пероральные кортикостероиды, интравитреальный ганцикловир и лазерную фотокоагуляцию или витрэктомию. Мы сообщаем о ребенке с острым многоочаговым геморрагическим васкулитом сетчатки, который лечился агрессивной иммуносупрессивной терапией, что привело к благоприятному исходу со стороны зрения.Представление клинического случая
Ретроспективный отчет о 10-летней афроамериканской девочке, у которой развился односторонний острый многоочаговый геморрагический васкулит сетчатки, который впоследствии прогрессировал на двусторонней основе. Мы провели обзор клинических, лабораторных и фотографических записей, чтобы оценить ее функциональные и анатомические результаты после агрессивного иммуносупрессивного лечения. В течение первых 4 месяцев лечения ОП интравитреальным ганцикловиром, интравитреальным дексаметазоном и системным преднизоном изменение зрения при ОЗ улучшилось от светоощущения (ЛП) до счета пальцев (СК).
 В течение следующих 18 месяцев агрессивного системного лечения OD и вновь пораженного левого глаза (OS) изменение зрения улучшилось с CF при OD и CF при OS до 20/200 при OD и 20/80 при OS. Лечение в течение 18-месячного интервала включало инфузии ритуксимаба, инфузии циклофосфамида/метилпреднизолона, преднизона и микофенолата.
В течение следующих 18 месяцев агрессивного системного лечения OD и вновь пораженного левого глаза (OS) изменение зрения улучшилось с CF при OD и CF при OS до 20/200 при OD и 20/80 при OS. Лечение в течение 18-месячного интервала включало инфузии ритуксимаба, инфузии циклофосфамида/метилпреднизолона, преднизона и микофенолата.Выводы
Это первый зарегистрированный случай острого многоочагового геморрагического васкулита сетчатки у ребенка. Офтальмологи должны знать о необходимости лечения тяжелого острого многоочагового геморрагического васкулита сетчатки агрессивными иммунодепрессантами в сотрудничестве с ревматологами для достижения наилучших возможных визуальных результатов.
Отчеты экспертной оценки
История вопроса
Острый многоочаговый геморрагический васкулит сетчатки (AMHRV) — редкое заболевание с неизвестной частотой. Впервые об этом сообщили Blumenkranz et al.
 в 1988 как эпизодическое заболевание, которое проявляется внезапным началом потери зрения, связанной с васкулитом сетчатки, кровоизлиянием в сетчатку, несливающимися инфильтратами задней части сетчатки, воспалением стекловидного тела и папиллитом у здоровых взрослых людей [1]. Хотя точная этиология этого заболевания неизвестна, многие особенности AMHRV могут напоминать острую вирусную инфекцию и некоторые аутоиммунные заболевания, особенно болезнь Бехчета [1]. Следовательно, его часто сначала лечат противовирусными препаратами без какого-либо улучшения. Другие состояния с похожими глазными проявлениями могут имитировать AMHRV, включая болезнь Бехчета, болезнь Илса, системную красную волчанку, глазной сифилис, вирусные заболевания и саркоидоз.
в 1988 как эпизодическое заболевание, которое проявляется внезапным началом потери зрения, связанной с васкулитом сетчатки, кровоизлиянием в сетчатку, несливающимися инфильтратами задней части сетчатки, воспалением стекловидного тела и папиллитом у здоровых взрослых людей [1]. Хотя точная этиология этого заболевания неизвестна, многие особенности AMHRV могут напоминать острую вирусную инфекцию и некоторые аутоиммунные заболевания, особенно болезнь Бехчета [1]. Следовательно, его часто сначала лечат противовирусными препаратами без какого-либо улучшения. Другие состояния с похожими глазными проявлениями могут имитировать AMHRV, включая болезнь Бехчета, болезнь Илса, системную красную волчанку, глазной сифилис, вирусные заболевания и саркоидоз.Как только диагноз AMHRV клинически установлен, лечение следует начинать немедленно, чтобы избежать осложнений, включая эпиретинальные мембраны, неоваскуляризацию сетчатки, неоваскуляризацию радужной оболочки, кровоизлияние в стекловидное тело, невропатию зрительного нерва или неоваскулярную глаукому [1, 2], приводящие к потере зрения.
 В настоящее время варианты лечения AMHRV включают лазерную фотокоагуляцию, пероральные кортикостероиды, витрэктомию и интравитреальный ганцикловир [1–3].
В настоящее время варианты лечения AMHRV включают лазерную фотокоагуляцию, пероральные кортикостероиды, витрэктомию и интравитреальный ганцикловир [1–3].На сегодняшний день в литературе описано развитие AMHRV только у взрослых. Здесь мы сообщаем о ребенке, у которого развился AMHRV в ее правом глазу (OD) с последующим поражением левого глаза (OS) через 4 месяца, которого лечили агрессивной иммуносупрессивной терапией, которая включала использование ритуксимаба, циклофосфамида, метилпреднизолона, преднизона и микофенолата, что привело заметное улучшение остроты зрения. Мы считаем, что пациентам с тяжелыми случаями AMHRV может помочь ранняя и агрессивная иммуносупрессивная терапия.
Описание случая
У 10-летней афроамериканской девочки с астмой и экземой в анамнезе было зрение 20/20 на оба глаза до 8 августа 2011 г., когда она впервые заметила мушки на переднем зрачке. 10 августа 2011 г. у больного развилась резкая потеря зрения на ОД. Обратилась в отделение неотложной помощи (СМП) с жалобами на одностороннее снижение зрения в ОД.
Рис. 1 Других системных жалоб не поступало. У больного выявлена острота зрения световосприятия (ОС) в ОД и 20/20 в ОС. Результаты исследования OD с помощью щелевой лампы показали чистую роговицу, следы инъекций конъюнктивы и несколько клеток в передней камере. При офтальмоскопическом исследовании ОД у пациента были обнаружены клетки 1+ в переднем отделе стекловидного тела, а также выраженное интраретинальное кровоизлияние, экссудаты, периваскулит и задний витрит. Зрительный нерв визуализировать не удалось (рис. 1). При осмотре ОС никаких отклонений не выявлено. Внутриглазное давление на обоих глазах было в пределах нормы.
Других системных жалоб не поступало. У больного выявлена острота зрения световосприятия (ОС) в ОД и 20/20 в ОС. Результаты исследования OD с помощью щелевой лампы показали чистую роговицу, следы инъекций конъюнктивы и несколько клеток в передней камере. При офтальмоскопическом исследовании ОД у пациента были обнаружены клетки 1+ в переднем отделе стекловидного тела, а также выраженное интраретинальное кровоизлияние, экссудаты, периваскулит и задний витрит. Зрительный нерв визуализировать не удалось (рис. 1). При осмотре ОС никаких отклонений не выявлено. Внутриглазное давление на обоих глазах было в пределах нормы.Цветная фотография правого глаза с выраженными внутриретинальными кровоизлияниями
Изображение в натуральную величину
Рентгенограмма органов грудной клетки и МРТ головного мозга патологии не выявили. Лабораторное обследование включало общий анализ крови, полный метаболический профиль, анализ мочи, FTA-abs, панель вируса иммунодефицита человека (ВИЧ) и серологию на вирус ветряной оспы (VZV), вирус простого герпеса (HSV) I/II и токсоплазмоз.
Рис. 2 Пункция передней камеры также проводилась для тестирования жидкости на наличие VZV, HSV I/II и ДНК цитомегаловируса с помощью полимеразной цепной реакции (ПЦР). Мы также проверили пациента на ANCA-ассоциированные васкулиты, фактор ревматоидного артрита (RF), панель ANA, скорость оседания эритроцитов (СОЭ) и уровни ангиотензинпревращающего фермента для оценки неинфекционной причины. Все тесты были ничем не примечательны, за исключением: повышенной СОЭ на уровне 32 мм/ч (норма: <20), повышенного уровня АПФ на уровне 124 ЕД/л (норма: 6–89).) и повышенные эозинофилы на уровне 8,5 % (норма: 1–5 %). При флюоресцентной ангиографии (ФА) выявлен васкулитный процесс с интраретинальными кровоизлияниями, блокирующими дефектами и ишемическими изменениями сетчатки (рис. 2).
Пункция передней камеры также проводилась для тестирования жидкости на наличие VZV, HSV I/II и ДНК цитомегаловируса с помощью полимеразной цепной реакции (ПЦР). Мы также проверили пациента на ANCA-ассоциированные васкулиты, фактор ревматоидного артрита (RF), панель ANA, скорость оседания эритроцитов (СОЭ) и уровни ангиотензинпревращающего фермента для оценки неинфекционной причины. Все тесты были ничем не примечательны, за исключением: повышенной СОЭ на уровне 32 мм/ч (норма: <20), повышенного уровня АПФ на уровне 124 ЕД/л (норма: 6–89).) и повышенные эозинофилы на уровне 8,5 % (норма: 1–5 %). При флюоресцентной ангиографии (ФА) выявлен васкулитный процесс с интраретинальными кровоизлияниями, блокирующими дефектами и ишемическими изменениями сетчатки (рис. 2).Флуоресцентная ангиография правого глаза, показывающая серьезные дефекты блокады из-за интраретинального кровоизлияния и ретинального васкулита
Изображение в полный размер
Пациент был переведен на длительную терапию фамцикловиром 500 мг по поводу предполагаемой вирусной инфекции.
Рис. 3 Мы вводили по 1 мг ганцикловира три раза с интервалом в 5 дней с интравитреальными инъекциями 400 мкг дексаметазона через день, начиная с 15 августа 2011 г. В течение следующих нескольких недель васкулит сетчатки продолжал улучшать OD, но ее острота зрения оставалась плохой при счете пальцев (CF). Фундоскопическое исследование ОД 1 декабря 2011 г. выявило некоторую бледность зрительного нерва с ишемией и сужением сосудов с разрешением кровоизлияния в сетчатку (рис. 3).
Мы вводили по 1 мг ганцикловира три раза с интервалом в 5 дней с интравитреальными инъекциями 400 мкг дексаметазона через день, начиная с 15 августа 2011 г. В течение следующих нескольких недель васкулит сетчатки продолжал улучшать OD, но ее острота зрения оставалась плохой при счете пальцев (CF). Фундоскопическое исследование ОД 1 декабря 2011 г. выявило некоторую бледность зрительного нерва с ишемией и сужением сосудов с разрешением кровоизлияния в сетчатку (рис. 3).Цветная фотография правого глаза после разрешения AMHRV, показывающая бледность зрительного нерва и суженные сосуды сетчатки
Изображение в натуральную величину
В то время как OD продолжала стабилизироваться, AMHRV прогрессировала, вовлекая OS. Пациентка сообщила о снижении остроты зрения в ОС, начиная с 29 ноября 2011 г. Ее острота зрения продолжала ухудшаться в течение следующих нескольких дней и во время осмотра 1 декабря 2011 г.; острота зрения пациента — КФ.
Рис. 4 При осмотре глазного дна у нее было обнаружено сильное внутриретинальное кровоизлияние с обволакиванием и отбеливанием вен сетчатки (рис. 4). Консультировали ревматолога. В соответствии с рекомендациями ревматолога пациент был госпитализирован для дальнейшего обследования и агрессивного лечения. Пациент повторно прошел ранее упомянутое лабораторное обследование. В дополнение к предыдущим лабораторным тестам мы получили уровни лизоцима в сыворотке, уровни IgG/IgM, уровни CH50 и уровни фермента A-1-C. Обследование было ничем не примечательным, за исключением повышенного уровня эозинофилов на уровне 8,8 % (норма: 1–5 %), повышенной скорости оседания 70 мм/ч (норма: 0–20 мм/ч) и низкого уровня CH50 на уровне 27 ЕД/мл (норма). : 31 ед/мл-60 ед/мл). В этом случае ее уровни АПФ были в пределах нормы.
При осмотре глазного дна у нее было обнаружено сильное внутриретинальное кровоизлияние с обволакиванием и отбеливанием вен сетчатки (рис. 4). Консультировали ревматолога. В соответствии с рекомендациями ревматолога пациент был госпитализирован для дальнейшего обследования и агрессивного лечения. Пациент повторно прошел ранее упомянутое лабораторное обследование. В дополнение к предыдущим лабораторным тестам мы получили уровни лизоцима в сыворотке, уровни IgG/IgM, уровни CH50 и уровни фермента A-1-C. Обследование было ничем не примечательным, за исключением повышенного уровня эозинофилов на уровне 8,8 % (норма: 1–5 %), повышенной скорости оседания 70 мм/ч (норма: 0–20 мм/ч) и низкого уровня CH50 на уровне 27 ЕД/мл (норма). : 31 ед/мл-60 ед/мл). В этом случае ее уровни АПФ были в пределах нормы.Цветная фотография левого глаза, показывающая тяжелое интраретинальное кровоизлияние и васкулит ритуксимаб (650 мг/м 2 ), два из которых были в декабре 2011 г.
Рис. 5 и третий в июне 2012 г. Она также получила чередующиеся шесть циклов циклофосфамида (1 г/м 2 )/метилпреднизолона 500 мг (1 г/мл). м 2 ) внутривенные вливания каждые 4 недели с декабря 2011 г. по июнь 2012 г. В дополнение к вливаниям пациентке был назначен преднизолон 60 мг в день, который постепенно снижался в течение 7 месяцев. Истощение В-клеток контролировали с помощью проточной цитометрии. После завершения инфузий и снижения дозы стероидов пациенту был назначен микофенолат в дозе 1000 мг два раза в сутки для предотвращения рецидива васкулита сетчатки. Острота зрения пациента в OS улучшилась с CF до 20/80 в течение 1 месяца после начала агрессивного иммуносупрессивного лечения и оставалась стабильной. При последнем обследовании глазного дна ОС в июне 2013 г. зрительный нерв выглядел здоровым без каких-либо признаков васкулита, кровоизлияния или флебита (рис. 5). Несмотря на отсутствие ишемических изменений в дебюте заболевания, ишемия сетчатки развилась при ФП в более позднем периоде наблюдения.
и третий в июне 2012 г. Она также получила чередующиеся шесть циклов циклофосфамида (1 г/м 2 )/метилпреднизолона 500 мг (1 г/мл). м 2 ) внутривенные вливания каждые 4 недели с декабря 2011 г. по июнь 2012 г. В дополнение к вливаниям пациентке был назначен преднизолон 60 мг в день, который постепенно снижался в течение 7 месяцев. Истощение В-клеток контролировали с помощью проточной цитометрии. После завершения инфузий и снижения дозы стероидов пациенту был назначен микофенолат в дозе 1000 мг два раза в сутки для предотвращения рецидива васкулита сетчатки. Острота зрения пациента в OS улучшилась с CF до 20/80 в течение 1 месяца после начала агрессивного иммуносупрессивного лечения и оставалась стабильной. При последнем обследовании глазного дна ОС в июне 2013 г. зрительный нерв выглядел здоровым без каких-либо признаков васкулита, кровоизлияния или флебита (рис. 5). Несмотря на отсутствие ишемических изменений в дебюте заболевания, ишемия сетчатки развилась при ФП в более позднем периоде наблюдения. Также отмечено функциональное улучшение ОП на фоне агрессивного курса иммуносупрессивной терапии, что привело к улучшению зрения с КФ до 20/200.
Также отмечено функциональное улучшение ОП на фоне агрессивного курса иммуносупрессивной терапии, что привело к улучшению зрения с КФ до 20/200.Цветная фотография левого глаза после разрешения AMHRV
Изображение в натуральную величину тяжелое кровоизлияние в сетчатку и васкулит. При осмотре глазного дна мы заметили артериит сетчатки и флебит с обтурацией. Ее история болезни ничем не примечательна, за исключением предшествующего диагноза астмы и экземы. Болезненный процесс у нашего пациента в последующем был двусторонним, при ОС развилась болезнь через 4 месяца после ОД. Тщательное системное медицинское обследование для определения этиологии васкулита сетчатки не выявило значительных изменений, за исключением повышенной СОЭ и эозинофилов. Следовательно, диагноз AMHRV был поставлен при клиническом обследовании.
Диагноз AMHRV устанавливается в основном клинически. В таблице 1 приведены диагностические критерии AMHRV на основе Блюменкранца.
Таблица 1. Клинические критерии диагностики AMHRV Хотя согласно литературе ясно, что существует связь между аутоиммунными заболеваниями, такими как бронхиальная астма и AMHRV, которая была отмечена в случаях Блюменкранка, а также в нашем случае, точная патофизиология острого мультифокального геморрагического васкулита сетчатки до сих пор неизвестна [1]. . Это, вероятно, неизвестная вирусная этиология. В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен.
Хотя согласно литературе ясно, что существует связь между аутоиммунными заболеваниями, такими как бронхиальная астма и AMHRV, которая была отмечена в случаях Блюменкранка, а также в нашем случае, точная патофизиология острого мультифокального геморрагического васкулита сетчатки до сих пор неизвестна [1]. . Это, вероятно, неизвестная вирусная этиология. В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен.Полная таблица
Системное воспалительное заболевание, такое как болезнь Бехчета, может проявляться такими же проявлениями на глазном дне и клиническим течением, как у нашего пациента.
 Болезнь Бехчета распространена в регионах вдоль Шелкового пути, от стран Средиземноморья до Дальнего Востока. Обычно поражает мужчин в возрасте 20–40 лет; однако 26 % людей с болезнью Бехчета моложе 16 лет [4]. На основании новых Международных критериев болезни Бехчета пациент, набравший ≥ 4 балла, классифицируется как больной болезнью Бехчета. Поражению глаз, афтозу рта и генитальному афтозу присваивается по 2 балла, а кожным поражениям, поражению центральной нервной системы и сосудистым проявлениям — по 1 баллу. Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета.
Болезнь Бехчета распространена в регионах вдоль Шелкового пути, от стран Средиземноморья до Дальнего Востока. Обычно поражает мужчин в возрасте 20–40 лет; однако 26 % людей с болезнью Бехчета моложе 16 лет [4]. На основании новых Международных критериев болезни Бехчета пациент, набравший ≥ 4 балла, классифицируется как больной болезнью Бехчета. Поражению глаз, афтозу рта и генитальному афтозу присваивается по 2 балла, а кожным поражениям, поражению центральной нервной системы и сосудистым проявлениям — по 1 баллу. Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета.Болезнь Илса проявляется картинами глазного дна, сходными с таковыми при AMHRV. Болезнь Илза представляет собой идиопатическое воспалительное заболевание, обычно поражающее молодых мужчин, которое характеризуется флебитом сетчатки, отсутствием периферической перфузии и неоваскуляризацией сетчатки [6]. У пациентов часто возникают рецидивирующие кровоизлияния в стекловидное тело, вторичные по отношению к неоваскуляризации сетчатки.
 Наша пациентка не соответствует типичной демографической группе пациентов с болезнью Илса, и ни разу у нее не развилось кровоизлияние в стекловидное тело в течение 22-месячного наблюдения. Кроме того, болезнь Илса обычно не проявляется 360-градусным кровоизлиянием в сетчатку, как в случае с нашим пациентом.
Наша пациентка не соответствует типичной демографической группе пациентов с болезнью Илса, и ни разу у нее не развилось кровоизлияние в стекловидное тело в течение 22-месячного наблюдения. Кроме того, болезнь Илса обычно не проявляется 360-градусным кровоизлиянием в сетчатку, как в случае с нашим пациентом.Вирусные ретинопатии, вторичные по отношению к вирусам класса герпеса, могут имитировать результаты офтальмоскопии при AMHRV. Проявления могут варьироваться от острого некроза сетчатки (ARN) у иммунокомпетентных пациентов до прогрессирующего наружного некроза сетчатки (PORN) у лиц с ослабленным иммунитетом [7]. Васкулит, вызванный вирусной инфекцией, обычно поражает артериолы [7], тогда как AMHRV поражает венулы сетчатки. Кроме того, была проведена ПЦР жидкости передней камеры и образца стекловидного тела, полученного от нашего пациента, в котором не было выявлено признаков герпетического вирусного процесса.
Из-за редких проявлений AMHRV не проводилось контролируемых испытаний для определения окончательного протокола лечения этого заболевания.
 Тщательный обзор литературы дает девять опубликованных случаев AMHRV и методы лечения, которые использовались. Все пациенты были взрослыми на момент обращения, в то время как это сообщение является единственным известным случаем развития AMHRV у ребенка. Блюменкранц и др. сообщили о серии из семи пациентов, которых лечили пероральными кортикостероидами, азатиоприном, панретинальной фотокоагуляцией, ацикловиром и антикоагулянтами [1]. В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3]. Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения.
Тщательный обзор литературы дает девять опубликованных случаев AMHRV и методы лечения, которые использовались. Все пациенты были взрослыми на момент обращения, в то время как это сообщение является единственным известным случаем развития AMHRV у ребенка. Блюменкранц и др. сообщили о серии из семи пациентов, которых лечили пероральными кортикостероидами, азатиоприном, панретинальной фотокоагуляцией, ацикловиром и антикоагулянтами [1]. В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3]. Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения. Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8]. Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения. Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки. Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9]., 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al.
Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8]. Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения. Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки. Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9]., 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al. обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов. У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в OS. Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения. OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов. У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в OS. Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения. OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
Выводы
Мы представляем первый случай развития AMHRV у ребенка. Раннее лечение сильнодействующими иммунодепрессантами, такими как ритуксимаб, циклофосфамид, метилпреднизолон, преднизолон и микофенолат, может не только уменьшить геморрагический васкулит сетчатки, но и привести к значительному улучшению зрения.
Сокращения
- AMHRV:
Острый многоочаговый геморрагический васкулит сетчатки
- АРН:
Острый некроз сетчатки
- СТАВКА:
Bis in die (два раза в день)
- КФ:
Счетные пальцы
- СОЭ:
Скорость оседания эритроцитов
- FA:
Флюоресцентная ангиография
- ВИЧ:
Вирус иммунодефицита человека
- ВПГ:
Вирус простого герпеса
- LP:
Светоощущение
- Внешний диаметр:
Окулус Декстер
- ОС:
Окулус зловещий
- ПКР:
Полимеразная цепная реакция
- ПОРНО:
Прогрессирующий наружный некроз сетчатки
- РФ:
Фактор ревматоидного артрита
- СКВ:
Системная красная волчанка
- ВЗВ:
Вирус ветряной оспы
Ссылки
- «>
Blumenkranz MS, Kaplan HJ, Clarkson JG, Culbertson WW, Williams GA, Kleiner RC, et al. Острый многоочаговый геморрагический васкулит сетчатки. Офтальмология. 1988; 95 (12): 1663–72.
Артикул КАС пабмед Google Scholar
Amaro MH, Roller AB, Motta CT, Motta MM. Долгосрочное наблюдение за острым мультифокальным геморрагическим васкулитом сетчатки (синдром Блюменкранца): клинический случай. Арк Брас Офтальмол. 2011;74:368–70.
Артикул пабмед Google Scholar
Броннер Г., Шах С., Бхагат Н., Зарбин М. Острый идиопатический многоочаговый геморрагический васкулит сетчатки с транзиторной глубокой потерей зрения. Краткий отчет о случаях сетчатки 2008; 2: 178–80.
Артикул пабмед Google Scholar
Далви С.Р., Йилдирим Р., Язичи Ю.
 Синдром Бехчета. Наркотики. 2012;72(17):2223–41.
Синдром Бехчета. Наркотики. 2012;72(17):2223–41.Артикул КАС пабмед Google Scholar
Даватчи Ф., Ассаад-Халил С., Каламиа К.Т., Крук Дж.Е., Садеги-Абдоллахи Б., Ширмер М. и др. Международные критерии болезни Бехчета (ICBD): совместное исследование 27 стран по чувствительности и специфичности новых критериев. J Eur Acad Dermatol Venereol. 2014;28(3):338–47.
Артикул Google Scholar
Das T, Pathengay A, Hussain N, Biswas J. Болезнь Илза: диагностика и лечение. Глаз. 2010; 24:472–82.
Артикул КАС пабмед Google Scholar
Манделькорн ЭД. Инфекционные причины заднего увеита. Может J Офтальмол. 2013;48(1):31–9.
Артикул пабмед Google Scholar
«>Donnithorne KJ, Read RW, Lowe R, Weiser P, Cron RQ, Beukelman T. Васкулит сетчатки у двух педиатрических пациентов с системной красной волчанкой: клинический случай. Pediatr Rheumatol Online J. 2013; 11 (1): 25.
Артикул пабмед ПабМед Центральный Google Scholar
Даватчи Ф., Шамс Х., Резайпур М., Садеги-Абдоллахи Б., Шахрам Ф., Наджи А. и др. Ритуксимаб при трудноизлечимых поражениях глаз при болезни Бехчета; рандомизированное одинарное слепое контрольное исследование (пилотное исследование). Int J Rheum Dis. 2010;13(3):246–52.
Артикул пабмед Google Scholar
«>Учебная больница Университета АН-Наджа, Асира, Наблус, Западный берег, Палестина
Малик Ю. Ганнам
Университет Алабамы
Мохаммед Насимуддин, Питер Вайзер и Джон О. Мейсон III
Клиническая иммунология и ревматология, Университет Алабамы (UAB), Бирмингем, Алабама, США
Peter Weiser
- Malik Y. Ghannam Вы также можете искать эту публикацию 5 автора 0 в PubMed Google Scholar
- Mohammed Naseemuddin
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Peter Weiser
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- John O.

Figueroa MS, Garabito I, Gutierrez C, Fortun J. Фамцикловир для лечения синдрома острого некроза сетчатки (ARN). Am J Офтальмол. 1997;123(2):255–7.
Артикул КАС пабмед Google Scholar
Галор А., Джабс Д.А., Ледер Х.А., Кедхар С.Р., Данн Д.П., Питерс 3-й ГБ и др. Сравнение антиметаболитных препаратов в качестве кортикостероид-сберегающей терапии неинфекционного воспаления глаз. Офтальмология. 2008;115(10):1826–32.
Артикул пабмед Google Scholar
Скачать ссылки
Благодарность
Авторы благодарят пациентку и ее родителей, которые великодушно согласились принять участие в этом медицинском отчете.
Финансирование
Для данного исследования не было получено финансирования.
Наличие данных и материалов
Все данные, подтверждающие наши выводы, содержатся в рукописи.
Вклад авторов
JOM и PW отвечали за клиническое ведение пациента. MYG и MN участвовали в разработке и пересмотре истории болезни и собирали данные. Все авторы прочитали и одобрили окончательный вариант рукописи.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Согласие на публикацию
Письменное информированное согласие родителей было получено от родителей пациента на публикацию данного отчета о клиническом случае и любых сопровождающих изображений. Копия письменного согласия родителей доступна для просмотра редактором этого журнала.
Одобрение этики и согласие на участие
Одобрение комитета по этике не получено, поскольку данные были проанализированы ретроспективно и не влияют на лечение пациента.
Информация об авторе
Авторы и организации
Авторы



 BMC Офтальмология том 16 , Артикул: 181 (2016)
Процитировать эту статью
BMC Офтальмология том 16 , Артикул: 181 (2016)
Процитировать эту статью у здоровых взрослых особей. Сообщаемые варианты лечения острого многоочагового геморрагического васкулита сетчатки включают пероральные кортикостероиды, интравитреальный ганцикловир и лазерную фотокоагуляцию или витрэктомию. Мы сообщаем о ребенке с острым многоочаговым геморрагическим васкулитом сетчатки, который лечился агрессивной иммуносупрессивной терапией, что привело к благоприятному исходу со стороны зрения.
у здоровых взрослых особей. Сообщаемые варианты лечения острого многоочагового геморрагического васкулита сетчатки включают пероральные кортикостероиды, интравитреальный ганцикловир и лазерную фотокоагуляцию или витрэктомию. Мы сообщаем о ребенке с острым многоочаговым геморрагическим васкулитом сетчатки, который лечился агрессивной иммуносупрессивной терапией, что привело к благоприятному исходу со стороны зрения. В течение следующих 18 месяцев агрессивного системного лечения OD и вновь пораженного левого глаза (OS) изменение зрения улучшилось с CF при OD и CF при OS до 20/200 при OD и 20/80 при OS. Лечение в течение 18-месячного интервала включало инфузии ритуксимаба, инфузии циклофосфамида/метилпреднизолона, преднизона и микофенолата.
В течение следующих 18 месяцев агрессивного системного лечения OD и вновь пораженного левого глаза (OS) изменение зрения улучшилось с CF при OD и CF при OS до 20/200 при OD и 20/80 при OS. Лечение в течение 18-месячного интервала включало инфузии ритуксимаба, инфузии циклофосфамида/метилпреднизолона, преднизона и микофенолата.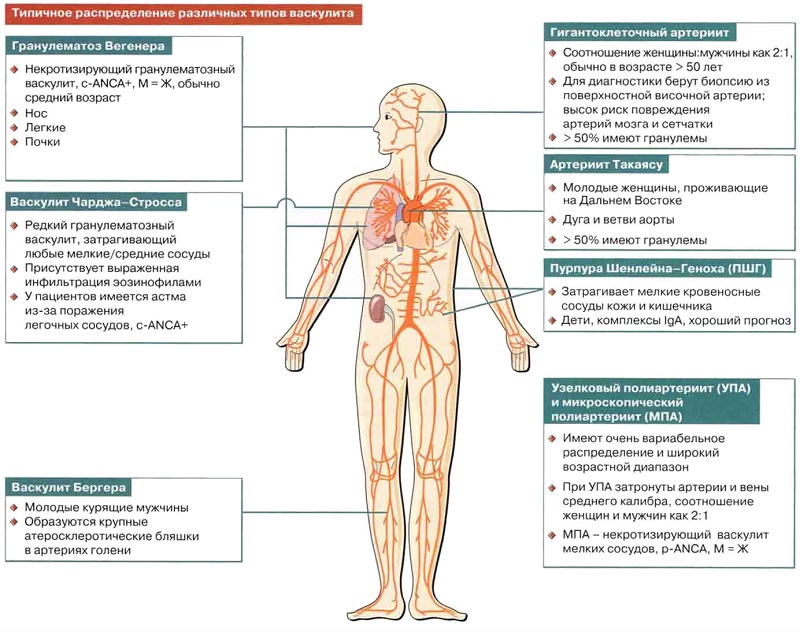 в 1988 как эпизодическое заболевание, которое проявляется внезапным началом потери зрения, связанной с васкулитом сетчатки, кровоизлиянием в сетчатку, несливающимися инфильтратами задней части сетчатки, воспалением стекловидного тела и папиллитом у здоровых взрослых людей [1]. Хотя точная этиология этого заболевания неизвестна, многие особенности AMHRV могут напоминать острую вирусную инфекцию и некоторые аутоиммунные заболевания, особенно болезнь Бехчета [1]. Следовательно, его часто сначала лечат противовирусными препаратами без какого-либо улучшения. Другие состояния с похожими глазными проявлениями могут имитировать AMHRV, включая болезнь Бехчета, болезнь Илса, системную красную волчанку, глазной сифилис, вирусные заболевания и саркоидоз.
в 1988 как эпизодическое заболевание, которое проявляется внезапным началом потери зрения, связанной с васкулитом сетчатки, кровоизлиянием в сетчатку, несливающимися инфильтратами задней части сетчатки, воспалением стекловидного тела и папиллитом у здоровых взрослых людей [1]. Хотя точная этиология этого заболевания неизвестна, многие особенности AMHRV могут напоминать острую вирусную инфекцию и некоторые аутоиммунные заболевания, особенно болезнь Бехчета [1]. Следовательно, его часто сначала лечат противовирусными препаратами без какого-либо улучшения. Другие состояния с похожими глазными проявлениями могут имитировать AMHRV, включая болезнь Бехчета, болезнь Илса, системную красную волчанку, глазной сифилис, вирусные заболевания и саркоидоз. В настоящее время варианты лечения AMHRV включают лазерную фотокоагуляцию, пероральные кортикостероиды, витрэктомию и интравитреальный ганцикловир [1–3].
В настоящее время варианты лечения AMHRV включают лазерную фотокоагуляцию, пероральные кортикостероиды, витрэктомию и интравитреальный ганцикловир [1–3]. Других системных жалоб не поступало. У больного выявлена острота зрения световосприятия (ОС) в ОД и 20/20 в ОС. Результаты исследования OD с помощью щелевой лампы показали чистую роговицу, следы инъекций конъюнктивы и несколько клеток в передней камере. При офтальмоскопическом исследовании ОД у пациента были обнаружены клетки 1+ в переднем отделе стекловидного тела, а также выраженное интраретинальное кровоизлияние, экссудаты, периваскулит и задний витрит. Зрительный нерв визуализировать не удалось (рис. 1). При осмотре ОС никаких отклонений не выявлено. Внутриглазное давление на обоих глазах было в пределах нормы.
Других системных жалоб не поступало. У больного выявлена острота зрения световосприятия (ОС) в ОД и 20/20 в ОС. Результаты исследования OD с помощью щелевой лампы показали чистую роговицу, следы инъекций конъюнктивы и несколько клеток в передней камере. При офтальмоскопическом исследовании ОД у пациента были обнаружены клетки 1+ в переднем отделе стекловидного тела, а также выраженное интраретинальное кровоизлияние, экссудаты, периваскулит и задний витрит. Зрительный нерв визуализировать не удалось (рис. 1). При осмотре ОС никаких отклонений не выявлено. Внутриглазное давление на обоих глазах было в пределах нормы. Пункция передней камеры также проводилась для тестирования жидкости на наличие VZV, HSV I/II и ДНК цитомегаловируса с помощью полимеразной цепной реакции (ПЦР). Мы также проверили пациента на ANCA-ассоциированные васкулиты, фактор ревматоидного артрита (RF), панель ANA, скорость оседания эритроцитов (СОЭ) и уровни ангиотензинпревращающего фермента для оценки неинфекционной причины. Все тесты были ничем не примечательны, за исключением: повышенной СОЭ на уровне 32 мм/ч (норма: <20), повышенного уровня АПФ на уровне 124 ЕД/л (норма: 6–89).) и повышенные эозинофилы на уровне 8,5 % (норма: 1–5 %). При флюоресцентной ангиографии (ФА) выявлен васкулитный процесс с интраретинальными кровоизлияниями, блокирующими дефектами и ишемическими изменениями сетчатки (рис. 2).
Пункция передней камеры также проводилась для тестирования жидкости на наличие VZV, HSV I/II и ДНК цитомегаловируса с помощью полимеразной цепной реакции (ПЦР). Мы также проверили пациента на ANCA-ассоциированные васкулиты, фактор ревматоидного артрита (RF), панель ANA, скорость оседания эритроцитов (СОЭ) и уровни ангиотензинпревращающего фермента для оценки неинфекционной причины. Все тесты были ничем не примечательны, за исключением: повышенной СОЭ на уровне 32 мм/ч (норма: <20), повышенного уровня АПФ на уровне 124 ЕД/л (норма: 6–89).) и повышенные эозинофилы на уровне 8,5 % (норма: 1–5 %). При флюоресцентной ангиографии (ФА) выявлен васкулитный процесс с интраретинальными кровоизлияниями, блокирующими дефектами и ишемическими изменениями сетчатки (рис. 2). Мы вводили по 1 мг ганцикловира три раза с интервалом в 5 дней с интравитреальными инъекциями 400 мкг дексаметазона через день, начиная с 15 августа 2011 г. В течение следующих нескольких недель васкулит сетчатки продолжал улучшать OD, но ее острота зрения оставалась плохой при счете пальцев (CF). Фундоскопическое исследование ОД 1 декабря 2011 г. выявило некоторую бледность зрительного нерва с ишемией и сужением сосудов с разрешением кровоизлияния в сетчатку (рис. 3).
Мы вводили по 1 мг ганцикловира три раза с интервалом в 5 дней с интравитреальными инъекциями 400 мкг дексаметазона через день, начиная с 15 августа 2011 г. В течение следующих нескольких недель васкулит сетчатки продолжал улучшать OD, но ее острота зрения оставалась плохой при счете пальцев (CF). Фундоскопическое исследование ОД 1 декабря 2011 г. выявило некоторую бледность зрительного нерва с ишемией и сужением сосудов с разрешением кровоизлияния в сетчатку (рис. 3). При осмотре глазного дна у нее было обнаружено сильное внутриретинальное кровоизлияние с обволакиванием и отбеливанием вен сетчатки (рис. 4). Консультировали ревматолога. В соответствии с рекомендациями ревматолога пациент был госпитализирован для дальнейшего обследования и агрессивного лечения. Пациент повторно прошел ранее упомянутое лабораторное обследование. В дополнение к предыдущим лабораторным тестам мы получили уровни лизоцима в сыворотке, уровни IgG/IgM, уровни CH50 и уровни фермента A-1-C. Обследование было ничем не примечательным, за исключением повышенного уровня эозинофилов на уровне 8,8 % (норма: 1–5 %), повышенной скорости оседания 70 мм/ч (норма: 0–20 мм/ч) и низкого уровня CH50 на уровне 27 ЕД/мл (норма). : 31 ед/мл-60 ед/мл). В этом случае ее уровни АПФ были в пределах нормы.
При осмотре глазного дна у нее было обнаружено сильное внутриретинальное кровоизлияние с обволакиванием и отбеливанием вен сетчатки (рис. 4). Консультировали ревматолога. В соответствии с рекомендациями ревматолога пациент был госпитализирован для дальнейшего обследования и агрессивного лечения. Пациент повторно прошел ранее упомянутое лабораторное обследование. В дополнение к предыдущим лабораторным тестам мы получили уровни лизоцима в сыворотке, уровни IgG/IgM, уровни CH50 и уровни фермента A-1-C. Обследование было ничем не примечательным, за исключением повышенного уровня эозинофилов на уровне 8,8 % (норма: 1–5 %), повышенной скорости оседания 70 мм/ч (норма: 0–20 мм/ч) и низкого уровня CH50 на уровне 27 ЕД/мл (норма). : 31 ед/мл-60 ед/мл). В этом случае ее уровни АПФ были в пределах нормы. и третий в июне 2012 г. Она также получила чередующиеся шесть циклов циклофосфамида (1 г/м 2 )/метилпреднизолона 500 мг (1 г/мл). м 2 ) внутривенные вливания каждые 4 недели с декабря 2011 г. по июнь 2012 г. В дополнение к вливаниям пациентке был назначен преднизолон 60 мг в день, который постепенно снижался в течение 7 месяцев. Истощение В-клеток контролировали с помощью проточной цитометрии. После завершения инфузий и снижения дозы стероидов пациенту был назначен микофенолат в дозе 1000 мг два раза в сутки для предотвращения рецидива васкулита сетчатки. Острота зрения пациента в OS улучшилась с CF до 20/80 в течение 1 месяца после начала агрессивного иммуносупрессивного лечения и оставалась стабильной. При последнем обследовании глазного дна ОС в июне 2013 г. зрительный нерв выглядел здоровым без каких-либо признаков васкулита, кровоизлияния или флебита (рис. 5). Несмотря на отсутствие ишемических изменений в дебюте заболевания, ишемия сетчатки развилась при ФП в более позднем периоде наблюдения.
и третий в июне 2012 г. Она также получила чередующиеся шесть циклов циклофосфамида (1 г/м 2 )/метилпреднизолона 500 мг (1 г/мл). м 2 ) внутривенные вливания каждые 4 недели с декабря 2011 г. по июнь 2012 г. В дополнение к вливаниям пациентке был назначен преднизолон 60 мг в день, который постепенно снижался в течение 7 месяцев. Истощение В-клеток контролировали с помощью проточной цитометрии. После завершения инфузий и снижения дозы стероидов пациенту был назначен микофенолат в дозе 1000 мг два раза в сутки для предотвращения рецидива васкулита сетчатки. Острота зрения пациента в OS улучшилась с CF до 20/80 в течение 1 месяца после начала агрессивного иммуносупрессивного лечения и оставалась стабильной. При последнем обследовании глазного дна ОС в июне 2013 г. зрительный нерв выглядел здоровым без каких-либо признаков васкулита, кровоизлияния или флебита (рис. 5). Несмотря на отсутствие ишемических изменений в дебюте заболевания, ишемия сетчатки развилась при ФП в более позднем периоде наблюдения. Также отмечено функциональное улучшение ОП на фоне агрессивного курса иммуносупрессивной терапии, что привело к улучшению зрения с КФ до 20/200.
Также отмечено функциональное улучшение ОП на фоне агрессивного курса иммуносупрессивной терапии, что привело к улучшению зрения с КФ до 20/200. Хотя согласно литературе ясно, что существует связь между аутоиммунными заболеваниями, такими как бронхиальная астма и AMHRV, которая была отмечена в случаях Блюменкранка, а также в нашем случае, точная патофизиология острого мультифокального геморрагического васкулита сетчатки до сих пор неизвестна [1]. . Это, вероятно, неизвестная вирусная этиология. В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен.
Хотя согласно литературе ясно, что существует связь между аутоиммунными заболеваниями, такими как бронхиальная астма и AMHRV, которая была отмечена в случаях Блюменкранка, а также в нашем случае, точная патофизиология острого мультифокального геморрагического васкулита сетчатки до сих пор неизвестна [1]. . Это, вероятно, неизвестная вирусная этиология. В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен. Болезнь Бехчета распространена в регионах вдоль Шелкового пути, от стран Средиземноморья до Дальнего Востока. Обычно поражает мужчин в возрасте 20–40 лет; однако 26 % людей с болезнью Бехчета моложе 16 лет [4]. На основании новых Международных критериев болезни Бехчета пациент, набравший ≥ 4 балла, классифицируется как больной болезнью Бехчета. Поражению глаз, афтозу рта и генитальному афтозу присваивается по 2 балла, а кожным поражениям, поражению центральной нервной системы и сосудистым проявлениям — по 1 баллу. Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета.
Болезнь Бехчета распространена в регионах вдоль Шелкового пути, от стран Средиземноморья до Дальнего Востока. Обычно поражает мужчин в возрасте 20–40 лет; однако 26 % людей с болезнью Бехчета моложе 16 лет [4]. На основании новых Международных критериев болезни Бехчета пациент, набравший ≥ 4 балла, классифицируется как больной болезнью Бехчета. Поражению глаз, афтозу рта и генитальному афтозу присваивается по 2 балла, а кожным поражениям, поражению центральной нервной системы и сосудистым проявлениям — по 1 баллу. Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета. Наша пациентка не соответствует типичной демографической группе пациентов с болезнью Илса, и ни разу у нее не развилось кровоизлияние в стекловидное тело в течение 22-месячного наблюдения. Кроме того, болезнь Илса обычно не проявляется 360-градусным кровоизлиянием в сетчатку, как в случае с нашим пациентом.
Наша пациентка не соответствует типичной демографической группе пациентов с болезнью Илса, и ни разу у нее не развилось кровоизлияние в стекловидное тело в течение 22-месячного наблюдения. Кроме того, болезнь Илса обычно не проявляется 360-градусным кровоизлиянием в сетчатку, как в случае с нашим пациентом. Тщательный обзор литературы дает девять опубликованных случаев AMHRV и методы лечения, которые использовались. Все пациенты были взрослыми на момент обращения, в то время как это сообщение является единственным известным случаем развития AMHRV у ребенка. Блюменкранц и др. сообщили о серии из семи пациентов, которых лечили пероральными кортикостероидами, азатиоприном, панретинальной фотокоагуляцией, ацикловиром и антикоагулянтами [1]. В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3]. Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения.
Тщательный обзор литературы дает девять опубликованных случаев AMHRV и методы лечения, которые использовались. Все пациенты были взрослыми на момент обращения, в то время как это сообщение является единственным известным случаем развития AMHRV у ребенка. Блюменкранц и др. сообщили о серии из семи пациентов, которых лечили пероральными кортикостероидами, азатиоприном, панретинальной фотокоагуляцией, ацикловиром и антикоагулянтами [1]. В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3]. Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения. Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8]. Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения. Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки. Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9]., 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al.
Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8]. Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения. Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки. Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9]., 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al. обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов. У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в OS. Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения. OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов. У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в OS. Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения. OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
 Синдром Бехчета. Наркотики. 2012;72(17):2223–41.
Синдром Бехчета. Наркотики. 2012;72(17):2223–41.