Диагностика и лечение геморрагического васкулита современном госпитале в Москве
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена терапевтом-ревматологом Бородиным О.О., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
- В Клиническом госпитале на Яузе для диагностики геморрагического васкулита (болезни Шенлейна-Геноха, пурпуры) применяются лабораторные (коагулограмма, повышение уровня фермента антистрептолизина-О, IgA) и инструментальные (биопсия) методы исследования.
- По результатам обследования, а также с учетом клинической картины заболевания ревматолог разработает для пациента индивидуальную схему лечения, при необходимости с применением инновационных методов экстракорпоральной гемокоррекции.
- 140 случаев на 1 миллион населения — частота заболеваемости геморрагическим васкулитом
- Более 60% случаев ГВ у взрослых сопровождаются вовлечением в процесс суставов, 50% — почек, 65% — пищеварительного тракта
- В 95% случаев своевременное лечение болезни Шенелейн-Геноха способствует полному выздоровлению пациента
записаться
Геморрагическим васкулитом или болезнью Шенелейн-Геноха называют заболевание, при котором происходит аутоиммунное поражение мелких артерий — они становятся хрупкими, повышается их проницаемость, что вызывает нарушение микроциркуляции, микротромбозы, множественные мелкие кровоизлияния (геморрагии) как в коже (геморрагические высыпания на коже и слизистых), так и во внутренних органах (желудочно-кишечном тракте, почках, суставах).
Чаще заболевание развивается в детском возрасте (6-7 лет), однако может поражать и взрослых. Мальчики болеют в 1,5 раза чаще, чем девочки.
Точная причина геморрагического васкулита (ГВ) до сих пор не выяснена, однако, большинство ученых склоняется к мультиэтиологической теории развития патологии. Ведущими факторами, провоцирующими развитие болезни, считаются:
- вирусные и бактериальные инфекции,
- хронические инфекции,
- пищевая или медикаментозная аллергия,
- вакцины.
Упомянутые причины провоцируют сбой в работе иммунной системы, которая начинает продуцировать патогенные иммунные комплексы (IgA), поражающие внутреннюю оболочку мелких сосудов и способствующие развитию её воспаления, микротромбозов.
Различают несколько форм ГВ:
- Кожная или простая: характеризуется появлением специфической зудящей сыпи на нижних конечностях и ягодицах (небольшие точечные кровоизлияния, возвышающиеся над кожей и не исчезающие при надавливании).
 Со временем красная сыпь темнеет и исчезает, оставляя очаги повышенной пигментации.
Со временем красная сыпь темнеет и исчезает, оставляя очаги повышенной пигментации. - Суставная: пациенты жалуются на боли в области крупных суставов (коленных, локтевых, тазобедренных), их отек и дисфункцию.
- Абдоминальная: тошнота и рвота, сильные боли в животе (зачастую схваткообразные), возможны кишечные кровотечения, развитие гангрены кишечника (из-за тромбозов).
- Почечная: моча приобретает розовый или красный цвет из-за примеси эритроцитов, уменьшается ее количество, в анализах появляется белок, что является признаками развития гломерулонефрита и появлением угрозы развития хронической почечной недостаточности.
- Молниеносная: характеризуется развитием ДВС-синдрома и высокой кровопотерей.
Зачастую заболевание начинается с повышения температуры тела до 38-390С, также пациенты отмечают общую слабость и повышенную утомляемость.
В Клиническом госпитале на Яузе пациентам с подозрением на болезни Шенлейн-Геноха назначают следующий комплекс обследований:
- общий анализ крови;
- общий анализ мочи;
- коагулограмму;
- определение уровня антистрептолизина-О, IGA в периферической крови;
- биопсию тканей пораженного органа или части тела с последующим гистологическим исследованием биоптата.
Для постановки диагноза геморрагического васкулита необходимо присутствие у пациента двух и более диагностических критериев:
- специфические высыпания, не связанные с низким уровнем тромбоцитов;
- манифест заболевания в возрасте до 20 лет;
- распространенные боли в животе, которые усиливаются после приема пищи, кишечные кровотечения;
- гранулоцитарная инфильтрация стенок сосудов микроциркуляторного русла, которая подтверждена гистологически.

В Клиническом госпитале на Яузе лечение геморрагического васкулита направлено на достижение следующих целей:
- устранение клинических признаков патологии;
- снижение риска развития осложнений;
- предотвращение поражения жизненно важных органов;
- полное выздоровление пациента или достижение устойчивой длительной ремиссии.
Для этого наш ревматолог разрабатывает для каждого пациента индивидуальную схему терапии, которая включает:
- постельный режим сроком не менее 3 недель;
- исключение контакта с аллергенами;
- диетотерапию;
- назначение энтеросорбентов, антигистаминных препаратов, спазмолитиков, кровоостанавливающих средств и антиаггрегантов;
- в некоторых случаях оправдано использование гормонов и цитостатиков.

Чтобы уменьшить деструктивное влияние циркулирующих иммунных комплексов и усилить эффективность медикаментозной терапии, пациентам с ГВ проводят экстракорпоральную гемокоррекцию.
Преимущества методов ЭГЭГ показана уже в самом начале клинических проявлений. Рано начатое лечение методами гемокоррекции эффективно профилактирует развитие серьезных осложнений и позволяет достигать быстрой и длительной ремиссии заболевания, что благоприятно сказывается на трудоспособности пациента и качестве его жизни.
Данный способ лечения позволяет:
- уменьшить активность или быстро купировать патологический процесс и, тем самым, снизить риск развития осложнений при геморрагическом васкулите со стороны почек, суставов,
- ускорить исчезновение клинических проявлений со стороны кожи, почек, ЖКТ, суставов и т.д.
- улучшить кровоснабжение пораженных органов,
- увеличить восприимчивость организма к лекарствам, включая гормональные препараты, позволяя снизить их дозировку (вплоть до отмены).

Для терапии ГВ показаны следующие методы экстракорпоральной гемокоррекции:
- криоаферез;
- каскадная фильтрация плазмы;
- иммуносорбция;
- высокообъемный плазмообмен;
- экстракорпоральная фармакотерапия;
- фотоферез.
Показаниями к ЭГ считаются: наличие поражения сосудов, подтвержденного биопсией, абдоминальный синдром, неэффективность медикаментозной терапии, побочное действие или осложнения при использовании лекарственных средств.
При подозрении или подтверждённом диагнозе геморрагического васкулита запишитесь на прием к ревматологу Клинического госпиталя на Яузе. Наши ревматологи проводят комплексную диагностику и лечение ГВ с применением самых эффективных инновационных методов, добиваясь лучших результатов.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
запись к врачу — ДокДок СПб
Гематологи Санкт-Петербурга — последние отзывы
Татьяна, 16 января 2022
Доктор хороший, профессионал. Все было хорошо, без нареканий. По итогу получила информацию, которую нужно было, дал советы, все понятно. На приеме Максим Валентинович ответил на все вопросы, осмотрел ребёнка, назначил анализы, наблюдение, ясно что теперь делать. Ничего лишнего. Моментов которые мне не понравились, не было. Возможно еще вернусь.
Все было хорошо, без нареканий. По итогу получила информацию, которую нужно было, дал советы, все понятно. На приеме Максим Валентинович ответил на все вопросы, осмотрел ребёнка, назначил анализы, наблюдение, ясно что теперь делать. Ничего лишнего. Моментов которые мне не понравились, не было. Возможно еще вернусь.
Надежда, 19 октября 2021
Высококлассный специалист, эксперт в своей сфере. Все отлично. Николай Александрович просмотрел все анализы, проанализировал, дал общую картину, ответил на все вопросы. Я очень довольна.
Юлия, 17 января 2022
Специалист находится на своем месте, как и должно быть. Все хорошо. Мне понравилось. По итогу приема получила назначения врача. Думаю что еще обращусь.
Все хорошо. Мне понравилось. По итогу приема получила назначения врача. Думаю что еще обращусь.
Анна, 14 января 2022
Я осталась довольна качеством приема. У данного специалиста я впервые. Прием длился около 30 минут. Анна Александровна ответила на интересующие меня вопросы и назначила лечение. Данного специалиста рекомендую.
Анастасия, 06 января 2022
Прием длился около сорока минут. У нас была возможность задать все вопросы, которые у нас были. Мы очень довольны работой врача. Евгения Андреевна внимательный доктор. Специалист посмотрел все наши анализы, всё очень подробно объяснил и рассказал нам просто о сложных и непонятных нам вещах. А также назначил анализы и через месяц повторный прием.
У нас была возможность задать все вопросы, которые у нас были. Мы очень довольны работой врача. Евгения Андреевна внимательный доктор. Специалист посмотрел все наши анализы, всё очень подробно объяснил и рассказал нам просто о сложных и непонятных нам вещах. А также назначил анализы и через месяц повторный прием.
Ксения, 04 января 2022
Прием прошел хорошо, длился полчаса. Наталья Николаевна все доступно объяснила, ответила на все интересующие меня вопросы и составила план дальнейшего лечения. Мне все понравилось. Продолжу лечение у этого доктора.
Наталья, 04 января 2022
Врач приветливо общался, заботливо. Мне понравился. Наталья Николаевна все доступно объяснила, собрала весь анамнез, написала рекомендации, провела осмотр. Прием длился минут 30-40. Пойду повторно, если понадобиться.
Елена, 04 января 2022
Врач приветливо общался, заботливо. Мне понравился. Наталья Николаевна все доступно объяснила, собрала весь анамнез, написала рекомендации, провела осмотр. Прием длился минут 30-40. Пойду повторно, если понадобиться.
Мне понравился. Наталья Николаевна все доступно объяснила, собрала весь анамнез, написала рекомендации, провела осмотр. Прием длился минут 30-40. Пойду повторно, если понадобиться.
Елена, 04 января 2022
Мне приём понравился. Всё прошло быстро, внимательно и по-доброму. Доктор хороший. Она мне всё понятно разъяснила и дала дальнейшие указания. Времени мне было уделено достаточно. При необходимости обращусь ещё!
Наталья, 03 января 2022
Показать 10 отзывов из 451Эффективность применения свежезамороженной плазмы при лечении геморрагического васкулита
Электронный архив открытого доступа НИУ «БелГУ»: Эффективность применения свежезамороженной плазмы при лечении геморрагического васкулита Skip navigationPlease use this identifier to cite or link to this item:
http://dspace. bsu.edu.ru/handle/123456789/12224
bsu.edu.ru/handle/123456789/12224
| Title: | Эффективность применения свежезамороженной плазмы при лечении геморрагического васкулита |
| Authors: | Ефремова, О. А. Придатчина, Л. С. Расторгуева, Г. А. Данкова, М. А. Губарева, Н. А. |
| Keywords: | медицина кардиология болезни кровеносных сосудов капилляры геморрагический васкулит аутоантитела свежезамороженная плазма |
| Issue Date: | 2011 |
| Citation: | Эффективность применения свежезамороженной плазмы при лечении геморрагического васкулита / О.А. Ефремова, Л.С. Придатчина, Г.А. Расторгуева и др. ; НИУ БелГУ // Научные ведомости БелГУ. Сер. Медицина. Фармация. — 2011. — №4(99), вып.13.-С. 209-213. |
| Abstract: | Клинический опыт применения пульс- терапии в сочетании со свежезамороженной плазмой при лечении геморрагического васкулита, который позволяет быстрее добиться симптоматического эффекта и в некоторой степени улучшает функциональную активность ретикулоэндотелиальной системы, удаляя аутоантитела и медиаторы воспаления из кровеносного русла |
| URI: | http://dspace. bsu.edu.ru/handle/123456789/12224 bsu.edu.ru/handle/123456789/12224 |
| Appears in Collections: | Научные ведомости БелГУ. Сер. Медицина. Фармация |
Items in DSpace are protected by copyright, with all rights reserved, unless otherwise indicated.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
3456789
24252627282930
31
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Фев
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Геморрагический васкулит – что это за болезнь, 💉 лечение, симптомы и 🔬 диагностика на МЕД Zoon
Геморрагический васкулит (по МКБ-10 «аллергическая пурпура») – заболевание, связанное с иммунопатологическим воспалением стенок кровеносных сосудов любых органов с множественным микротромбообразованием. Болезни чаще подвержены дети (мальчики вдвое чаще, чем девочки) в возрасте 5-14 лет. Неправильное и несвоевременное лечение приводит к осложнениям, при которых поражаются почки, сердце, головной мозг.
Болезни чаще подвержены дети (мальчики вдвое чаще, чем девочки) в возрасте 5-14 лет. Неправильное и несвоевременное лечение приводит к осложнениям, при которых поражаются почки, сердце, головной мозг.
Классификация
Синонимы заболевания – капилляротоксикоз, болезнь Шенлейна-Геноха. Единой, общепринятой классификации не существует. На практике разделение геморрагического васкулита используется по следующим признакам.
| Признаки классификации | Форма | Пояснения |
| По клиническому течению | острая фаза | характерна для начального этапа заболевания или периода обострения |
| фаза стихания | период, когда пациент начинает чувствовать себя лучше | |
| По характеру течения | острый геморрагический васкулит | длительность до 2 месяцев |
| затяжной | до 6 месяцев | |
| хронический | более 6 месяцев | |
| По степени тяжести клинических проявлений | легкая | больной чувствует себя удовлетворительно, отмечается в небольшом количестве сыпь на теле, могут появиться несильные боли в суставах |
| средняя | сыпь обильная, состояние пациента ухудшается; суставные боли могут сочетаться с артритом, часто появляется чувство дискомфорта, боли в животе; содержание в моче эритроцитов может повышаться | |
| тяжелая | сыпь обильная, отмечаются некротические участки; в органах желудочно-кишечного тракта могут начаться кровотечения; в моче появляется кровь; не исключена острая почечная недостаточность | |
| По форме воспаления | геморрагический васкулит кожи | поражаются только кожные покровы |
| кожно-суставная форма | кроме кожи, поражаются и суставы, чаще крупные; при геморрагическом васкулите ног они могут отекать | |
| абдоминальная форма | поражается кожа и органы желудочно-кишечного тракта; отмечаются дискомфорт и боли в брюшной полости | |
| почечный васкулит | поражаются почки; высыпаний на коже не бывает |
Причины
Этиология заболевания до конца не изучена, признается лишь то обстоятельство, что природа геморрагического васкулита – инфекционно-аллергическая. Чаще заболевание развивается, когда стоит холодная и сырая погода.
Чаще заболевание развивается, когда стоит холодная и сырая погода.
Замечено влияние респираторных инфекций на развитие болезни: как правило, первые признаки васкулита начинают давать знать о себе через неделю-месяц после перенесенного тяжелого инфекционного заболевания. Толчком могут послужить трахеобронхит, тонзиллит, ринофарингит.
Зафиксированы случаи, когда появление патологии провоцировал прием антибиотиков, особенно пенициллиновой группы, или антиаритмических средств. Сообщается также о таком провоцирующем факторе, как профилактическая вакцинация, если она была проведена непосредственно после перенесенного острого респираторного заболевания.
Отклонения в работе иммунной системы тоже могут вызвать заболевание. В группу риска входят и люди с аллергической зависимостью – будь это медикаментозная, пищевая, или холодовая аллергия.
Геморрагический васкулит может вызываться укусами насекомых, переохлаждением, ожогами и другими травмами. Фоном развития болезни могут послужить также беременность, сахарный диабет, наличие злокачественных опухолей, цирроз печени, снижение иммунных функций.
Обратите внимание! Геморрагический васкулит не относится к числу распространенных болезней: в среднем из ста тысяч человек им заболевают 14. У детей до трех лет эта патология встречается очень редко.
Патогенез
В наш организм постоянно проникают чужеродные микроорганизмы – антигены. Когда человек здоров, их успешно нейтрализуют иммунные антитела, а остатки антигенов разрушаются и утилизируются мононуклеарными фагоцитами – группой долгоживущих клеток.
Если антителам не удается справиться со своими функциями, на фоне избыточного количества антигенов образуются циркулирующие иммунные комплексы. Передвигаясь в общем кровеносном потоке, они осаждаются на внутренней поверхности стенок сосудов, повреждают их, что вызывает асептический воспалительный процесс.
Наиболее подвержены такому поражению микрососуды кожи, суставов, брыжейки кишечника и почек. Нарушается сосудистая проницаемость, формируются микротромбозы, что и приводит к развитию геморрагического васкулита.
Симптомы (признаки)
Начинается заболевание, как правило, с повышения температуры тела до субфебрильных (37-38 градусов) или фебрильных (38-39) значений. Практически у всех больных на коже появляется симметричная мелкопятнистая или пятнисто-папулезная геморрагическая сыпь. Чаще всего она возникает на местах сгибания ног (реже – рук), в зоне крупных суставов, ягодиц. При тяжелом течении болезни сыпь могут сопровождать некроз (омертвение) ткани и язвы.
Две трети случаев связаны с поражением суставов, чаще коленных и голеностопных. Боли могут быть кратковременными, иногда длятся несколько дней, наблюдаются отеки, покраснение кожи, движения в суставах становятся ограниченными, но их деформации не происходит.
Перечисленные клинические проявления могут сопровождаться абдоминальным синдромом: появляются боли в животе, иногда напоминающие кишечную колику; точно обозначить болевую точку пациенты затрудняются; присутствуют тошнота, рвота, нарушение стула. Боль возникает несколько раз в день, проходит или самостоятельно, или с началом лечения.
Примерно четверть случаев заболевания характерна тем, что у пациентов развивается почечный синдром. Анализы показывают кровь в моче, появляются признаки гломерулонефрита – болезни, характерной поражением клубочков почек.
Другие органы геморрагическим васкулитом поражаются редко. Одышка и кашель с кровяными прожилками в мокроте могут свидетельствовать о геморрагической пневмонии. Не исключено также развитие геморрагического перикардита, миокардита, кровоизлияния в эндокард.
Головокружение, раздражительность, головные боли, как правило, сопровождают поражение сосудов головного мозга, которое чревато развитием геморрагического менингита.
У детей сыпь появляется реже, чем у взрослых. Сердце и почки также подвергаются поражению нечасто, в основном страдают органы пищеварения и суставы. Ранняя диагностика заболевания у детей позволяет делать благоприятные прогнозы. Но поскольку точные причины болезни по-прежнему остаются под вопросом, здоровью детей даже после полного выздоровления следует уделять больше внимания.
Обратите внимание! Уже первые признаки заболевания должны стать поводом для посещения врача. Для начала нужно показаться терапевту. Чтобы подтвердить или опровергнуть диагноз, он может отправить пациента на консультацию к ревматологу, в отдельных случаях в этом принимают участие нефролог и хирург.
Диагностика
Признаки заболевания видны по результатам общего и биохимического анализа крови: повышается содержание лейкоцитов, увеличивается СОЭ (скорость оседания эритроцитов), происходят иммунологические нарушения. Также проводится коагулограмма – исследование, позволяющее понять, насколько хорошо происходит свертывание крови.
Анализ мочи при заболевании геморрагическим васкулитом показывает содержание в ней крови, белка. Скрытое кровотечение желудочно-кишечного тракта определяется с помощью анализа кала.
Состояние почек, брюшной полости проверяется посредством УЗИ и УЗДГ (ультразвуковая допплерография). По показаниям может проводиться гастроскопия (осмотр стенок пищевода с помощью эндоскопического обследования), бронхоскопия (оценивается состояние трахеи и бронхов).
Врач осматривает кожные покровы пациента, проверяя, нет ли высыпаний.
Лечение
При наступлении острой фазы болезни пациентам предписывается постельный режим с соблюдением гипоаллергенной диеты и ограничением употребления жидкости и соли. Исключается прием препаратов (в том числе антибиотиков), усиливающих сенсибилизацию – повышенную чувствительность организма к аллергенам.
При любых клинических проявлениях заболевания назначаются дезагреганты – лекарственные препараты, блокирующие образование тромбов в сосудах, а также активаторы фибринолиза, растворяющие уже появившиеся тромбы.
Терапия геморрагического васкулита кожи проводится с применением кортикостероидов (препаратов, обладающих противовоспалительным действием). Если ожидаемого эффекта нет, могут использоваться цитостатики, замедляющие процесс деления клеток.
Примерно в 50% случаев врачам удается полностью вылечить геморрагический васкулит кожи, для остальных пациентов удается перевести болезнь в стадию ремиссии, которая через какое-то время может вновь обратиться в острую форму.
Боли летучего характера в суставах снимаются с помощью противовоспалительных препаратов (индометацин, ибупрофен), могут назначаться также производные аминохинолина – лекарства, применяемые при ревматических заболеваниях и системных заболеваниях соединительной ткани.
При поражении почек для лечения используются цитостатики, глюкокортикоиды – стероидные гормоны, производимые корой надпочечников. Может назначаться электрофорез с никотиновой кислотой и гепарином на область почек. Тяжелая стадия болезни не исключает применение гемодиализа или трансплантацию почки.
Абдоминальный синдром предполагает использование глюкокортикоидных лекарственных препаратов. При кишечной непроходимости или сквозном повреждении кишечных стенок требуется хирургическое вмешательство.
При тяжелом течении геморрагического васкулита может использоваться такой способ лечения, как экстракорпоральная гемокоррекция. Суть метода заключается в том, что взятую у пациента из вены кровь с помощью специальных микрофильтров освобождают от патологических субстанций, наполняют ее препаратами, призванными подавить болезнь, затем кровь возвращается в организм.
Осложнения
Серьезным осложнением при заболевании геморрагическим васкулитом считается развитие почечной недостаточности. Не исключены желудочно-кишечные кровотечения, при этом наблюдается кровавая рвота, в каловых массах появляется кровь. Могут появиться легочные кровотечения, в отдельных случаях возникает геморрагический инсульт с кровоизлиянием в головной мозг.
Потеря большого количества крови может стать угрозой для жизни и вызвать анемическую кому.
При абдоминальном синдроме заболевание может привести к инвагинации кишечника, перитониту, тромбозу брыжеечных сосудов, некрозу части тонкого кишечника.
Профилактика
Для предупреждения геморрагического васкулита проводится санация хронических инфекционных очагов ЛОР органов, при появлении глистных инвазий надо применять дегельминтизацию. Нельзя бесконтрольно принимать лекарственные препараты.
Карта сайта
Страница не найдена. Возможно, карта сайта Вам поможет.
- Главная
-
Университет
- Об университете
- Структура
- Нормативные документы и процедуры
- Лечебная деятельность
- Международное сотрудничество
-
Пресс-центр
- Новости
- Анонсы
- События
- Объявления и поздравления
- Online конференции
-
Фотоальбом
- Новогодний бал во Дворце Независимости
- Новогодний бал для талантливой молодежи Гродненщины
- Финал V Турнира трех вузов по ScienceQuiz
- Встреча представителей учреждений здравоохранения со студентами-выпускниками вуза
- Визит профессора Джаниты Абейвикремы Лиянаге, Чрезвычайного и Полномочного Посла Демократической Социалистической Республики Шри-Ланки
- Областной этап конкурса «Студент года-2021″
- Республиканская онлайн-конференция, посвященная 60-летию кафедры акушерства и гинекологии
- Alma Mater-2021 (ПФ, МДФ)
- В ГрГМУ вручили сертификаты слушателям школы резерва кадров
- Оториноларингологические чтения
- Alma Mater-2021 (ЛФ, МПФ)
- Диалоговая площадка с депутатом Палаты представителей Олегом Сергеевичем Гайдукевичем
- Визит экспертной группы бизнес-премии «Лидер года»
- Заместитель премьер-министра Республики Беларусь Игорь Викторович Петришенко встретился со студентами ГрГМУ
- Делегация Багдадского университета с визитом в ГрГМУ
- Студенческий фестиваль национальных культур-2021
- Студент года-2021
- Занятия в симуляционном центре ГрГМУ, имитирующем «красную зону»
- Торжественная церемония вручения дипломов о переподготовке
- Праздничный концерт, посвященный Дню Матери
- Церемония подписания договора о сотрудничестве вуза и Гродненской православной епархии
- Диалоговая площадка с председателем Гродненского облисполкома Владимиром Степановичем Караником
- Выставка-презентация учреждений высшего образования «Образование будущего»
- Товарищеский турнир по мини-футболу
- Конференция «Современные проблемы радиационной и экологической медицины, лучевой диагностики и терапии»
- Посвящение в первокурсники-2021
-
Встреча заместителя министра здравоохранения Д.
 В. Чередниченко со студентами
В. Чередниченко со студентами
- Открытый диалог, приуроченный к 19-летию БРСМ
- Группа переподготовки по специальности «Организация здравоохранения»
- Собрания факультетов для первокурсников-2021
- День знаний — 2021
- Совет университета
- Студенты военной кафедры ГрГМУ приняли присягу
- День освобождения Гродно-2021
- Ремонтные и отделочные работы
- Итоговая практика по военной подготовке
- День Независимости-2021
- Студенты военной кафедры ГрГМУ: итоговая практика-2021
- Выпускной лечебного факультета-2021
- Выпускной медико-психологического и медико-диагностического факультетов-2021
- Выпускной педиатрического факультета-2021
- Выпускной факультета иностранных учащихся-2021
- Вручение дипломов выпускникам-2021
- Митинг-реквием, посвященный 80-й годовщине начала Великой Отечественной войны
- Акция «Память», приуроченная к 80-летию начала Великой Отечественной войны
- Республиканский легкоатлетический студенческий забег «На старт, молодежь!»
- Актуальные вопросы гигиены питания
- Торжественное мероприятие к Дню медицинских работников-2021
- Совет университета
- Выездное заседание Республиканского совета ректоров
- Церемония вручения медалей и аттестатов особого образца выпускникам 2021 года
- Предупреждение деструктивных проявлений в студенческой среде и влияния агрессивного информационного контента сети интернет
- Онлайн-выставка «Помнить, чтобы не повторить»
- Областная межвузовская конференция «Подвиг народа бессмертен»
- Финал первого Республиканского интеллектуального турнира ScienceQuiz
- Конференция «Актуальные вопросы коморбидности заболеваний в амбулаторной практике: от профилактики до лечения»
- День семьи-2021
- Диалоговая площадка с председателем Гродненского областного Совета депутатов
- Праздничные городские мероприятия к Дню Победы
- Областной этап конкурса «Королева студенчества-2021″
- Праздничный концерт к 9 мая 2021
- IV Республиканский гражданско-патриотический марафон «Вместе – за сильную и процветающую Беларусь!»
- Университетский кубок КВН-2021
- Музыкальная планета студенчества (завершение Дней ФИУ-2021)
- Молодёжный круглый стол «Мы разные, но мы вместе»
-
Дни ФИУ-2021.
 Интеллектуальная игра «Что?Где?Когда?»
Интеллектуальная игра «Что?Где?Когда?»
- Неделя донорства в ГрГМУ
- Творческая гостиная. Дни ФИУ-2021
- Открытие XVIII студенческого фестиваля национальных культур
- Передвижная мультимедийная выставка «Партизаны Беларуси»
- Республиканский субботник-2021
- Семинар «Человек внутри себя»
- Международный конкурс «Здоровый образ жизни глазами разных поколений»
- Вручение нагрудного знака «Жена пограничника»
- Встреча с представителями медуниверситета г. Люблина
- Королева Студенчества ГрГМУ — 2021
- День открытых дверей-2021
- Управление личными финансами (встреча с представителями «БПС-Сбербанк»)
- Весенний «Мелотрек»
- Праздничный концерт к 8 Марта
- Диалоговая площадка с председателем Гродненского облисполкома
- Расширенное заседание совета университета
- Гродно — Молодежная столица Республики Беларусь-2021
- Торжественное собрание, приуроченное к Дню защитника Отечества
- Вручение свидетельства действительного члена Белорусской торгово-промышленной палаты
- Новогодний ScienceQuiz
- Финал IV Турнира трех вузов ScienseQuiz
- Областной этап конкурса «Студент года-2020″
- Семинар дистанционного обучения для сотрудников университетов из Беларуси «Обеспечение качества медицинского образования и образования в области общественного здоровья и здравоохранения»
- Студент года — 2020
- День Знаний — 2020
- Церемония награждения лауреатов Премии Правительства в области качества
- Военная присяга
- Выпускной лечебного факультета-2020
- Выпускной медико-психологического факультета-2020
- Выпускной педиатрического факультета-2020
- Выпускной факультета иностранных учащихся-2020
- Распределение — 2020
- Стоп коронавирус!
- Навстречу весне — 2020
- Профориентация — 18-я Международная специализированная выставка «Образование и карьера»
- Спартакиада среди сотрудников «Здоровье-2020″
- Конференция «Актуальные проблемы медицины»
- Открытие общежития №4
- Встреча Президента Беларуси со студентами и преподавателями медвузов
- Новогодний утренник в ГрГМУ
-
XIX Республиканская студенческая конференция «Язык.
 Общество. Медицина»
Общество. Медицина»
- Alma mater – любовь с первого курса
- Актуальные вопросы коморбидности сердечно-сосудистых и костно-мышечных заболеваний в амбулаторной практике
- Областной этап «Студент года-2019″
- Финал Science Qiuz
- Конференция «Актуальные проблемы психологии личности и социального взаимодействия»
- Посвящение в студенты ФИУ
- День Матери
- День открытых дверей — 2019
- Визит в Азербайджанский медицинский университет
- Семинар-тренинг с международным участием «Современные аспекты сестринского образования»
- Осенний легкоатлетический кросс — 2019
- 40 лет педиатрическому факультету
- День Знаний — 2019
- Посвящение в первокурсники
- Акция к Всемирному дню предотвращения суицида
- Турслет-2019
- Договор о создании филиала кафедры общей хирургии на базе Брестской областной больницы
- День Независимости
- Конференция «Современные технологии диагностики, терапии и реабилитации в пульмонологии»
- Выпускной медико-диагностического, педиатрического факультетов и факультета иностранных учащихся — 2019
- Выпускной медико-психологического факультета — 2019
- Выпускной лечебного факультета — 2019
- В добрый путь, выпускники!
- Распределение по профилям субординатуры
- Государственные экзамены
- Интеллектуальная игра «Что? Где? Когда?»
- Мистер и Мисс факультета иностранных учащихся-2019
- День Победы
- IV Республиканская студенческая военно-научная конференция «Этих дней не смолкнет слава»
- Республиканский гражданско-патриотический марафон «Вместе — за сильную и процветающую Беларусь!»
- Литературно-художественный марафон «На хвалях спадчыны маёй»
- День открытых дверей-2019
- Их имена останутся в наших сердцах
- Областной этап конкурса «Королева Весна — 2019″
- Королева Весна ГрГМУ — 2019
-
Профориентация «Абитуриент – 2019» (г.
 Барановичи)
Барановичи)
- Мероприятие «Карьера начинается с образования!» (г. Лида)
- Итоговое распределение выпускников — 2019
- «Навстречу весне — 2019″
- Торжественная церемония, посвященная Дню защитника Отечества
- Торжественное собрание к Дню защитника Отечества — 2019
- Мистер ГрГМУ — 2019
- Предварительное распределение выпускников 2019 года
- Митинг-реквием у памятника воинам-интернационалистам
- Профориентация «Образование и карьера» (г.Минск)
- Итоговая коллегия главного управления здравоохранения Гродненского областного исполнительного комитета
- Спартакиада «Здоровье — 2019»
-
Итоговая научно-практическая конференция «Актуальные проблемы медицины».

- Расширенное заседание Совета университета.
- Научно-практическая конференция «Симуляционные технологии обучения в подготовке медицинских работников: актуальность, проблемные вопросы внедрения и перспективы»
- Конкурс первокурсников «Аlma mater – любовь с первого курса»
- XVI съезд хирургов Республики Беларусь
- Итоговая практика
- Конкурс «Студент года-2018»
- Совет университета
- 1-й съезд Евразийской Аритмологической Ассоциации (14.09.2018 г.)
- 1-й съезд Евразийской Аритмологической Ассоциации (13.09.2018 г.)
- День знаний
- День независимости Республики Беларусь
- Церемония награждения победителей конкурса на соискание Премии СНГ
- День герба и флага Республики Беларусь
- «Стань донором – подари возможность жить»
- VIII Международный межвузовский фестиваль современного танца «Сделай шаг вперед»
- Конкурс грации и артистического мастерства «Королева Весна ГрГМУ – 2018»
- Окончательное распределение выпускников 2018 года
- Митинг-реквием, приуроченный к 75-летию хатынской трагедии
- Областное совещание «Итоги работы терапевтической и кардиологической служб Гродненской области за 2017 год и задачи на 2018 год»
- Конкурсное шоу-представление «Мистер ГрГМУ-2018»
- Предварительное распределение выпускников 2018 года
- Итоговая научно-практическая конференция «Актуальные проблемы медицины»
- II Съезд учёных Республики Беларусь
- Круглый стол факультета иностранных учащихся
- «Молодежь мира: самобытность, солидарность, сотрудничество»
- Заседание выездной сессии Гродненского областного Совета депутатов
- Областной этап республиканского конкурса «Студент года-2017»
- Встреча с председателем РОО «Белая Русь» Александром Михайловичем Радьковым
-
Конференция «Актуальные вопросы инфекционной патологии», 27.
 10.2017
10.2017
- XIX Всемирный фестиваль студентов и молодежи
- Республиканская научно-практическая конференция «II Гродненские аритмологические чтения»
- Областная научно-практическая конференция «V Гродненские гастроэнтерологические чтения»
- Праздник, посвящённый 889-летию города Гродно
- Круглый стол на тему «Место и роль РОО «Белая Русь» в политической системе Республики Беларусь» (22.09.2017)
- ГрГМУ и Университет медицины и фармации (г.Тыргу-Муреш, Румыния) подписали Соглашение о сотрудничестве
- 1 сентября — День знаний
- Итоговая практика на кафедре военной и экстремальной медицины
- Квалификационный экзамен у врачей-интернов
- Встреча с Комиссией по присуждению Премии Правительства Республики Беларусь
- Научно-практическая конференция «Амбулаторная терапия и хирургия заболеваний ЛОР-органов и сопряженной патологии других органов и систем»
- День государственного флага и герба
- 9 мая
- Республиканская научно-практическая конференция с международным участием «V белорусско-польская дерматологическая конференция: дерматология без границ»
- «Стань донором – подари возможность жить»
- «Круглый стол» Постоянной комиссии Совета Республики Беларусь Национального собрания Республики Беларусь по образованию, науке, культуре и социальному развитию
- Весенний кубок КВН «Юмор–это наука»
- Мисс ГрГМУ-2017
- Распределение 2017 года
- Общегородской профориентационный день для учащихся гимназий, лицеев и школ
- Праздничный концерт, посвященный Дню 8 марта
- Конкурсное шоу-представление «Мистер ГрГМУ–2017»
- «Масленица-2017»
- Торжественное собрание и паздничный концерт, посвященный Дню защитника Отечества
-
Лекция профессора, д.
 м.н. О.О. Руммо
м.н. О.О. Руммо
- Итоговая научно-практическая конференция «Актуальные проблемы медицины»
- Меморандум о сотрудничестве между областной организацией Белорусского общества Красного Креста и региональной организацией Красного Креста китайской провинции Хэнань
- Визит делегации МГЭУ им. А.Д. Сахарова БГУ в ГрГМУ
- «Студент года-2016»
- Визит Чрезвычайного и Полномочного Посла Королевства Швеция в Республике Беларусь господина Мартина Оберга в ГрГМУ
- Конкурс первокурсников «Аlma mater – любовь с первого курса»
- День матери в ГрГМУ
- Итоговая практика-2016
- День знаний
- Визит китайской делегации в ГрГМУ
- Визит иностранной делегации из Вроцлавского медицинского университета (Республика Польша)
- Торжественное мероприятие, посвященное профессиональному празднику – Дню медицинского работника
- Визит ректора ГрГМУ Виктора Александровича Снежицкого в Индию
- Республиканская университетская суббота-2016
- Республиканская акция «Беларусь против табака»
- Встреча с поэтессой Яниной Бокий
- 9 мая — День Победы
- Митинг, посвященный Дню Государственного герба и Государственного флага Республики Беларусь
- Областная межвузовская студенческая научно-практическая конференция «1941 год: трагедия, героизм, память»
- «Цветы Великой Победы»
- Концерт народного ансамбля польской песни и танца «Хабры»
- Суботнiк ў Мураванцы
- «Мисс ГрГМУ-2016»
- Визит академика РАМН, профессора Разумова Александра Николаевича в УО «ГрГМУ»
- Визит иностранной делегации из Медицинского совета Мальдивской Республики
- «Кубок ректора Гродненского государственного медицинского университета по дзюдо»
- «Кубок Дружбы-2016» по мини-футболу среди мужских и женских команд медицинских учреждений образования Республики Беларусь
- Распределение выпускников 2016 года
- Визит Министра обороны Республики Беларусь на военную кафедру ГрГМУ
- Визит Первого секретаря Посольства Израиля Анны Кейнан и директора Израильского культурного центра при Посольстве Израиля Рей Кейнан
- Визит иностранной делегации из провинции Ганьсу Китайской Народной Республики в ГрГМУ
- Состоялось открытие фотовыставки «По следам Библии»
- «Кубок декана» медико-диагностического факультета по скалолазанию
- Мистер ГрГМУ-2016
- Приём Первого секретаря Посольства Израиля Анны Кейнан в ГрГМУ
- Спартакиада «Здоровье» УО «ГрГМУ» среди сотрудников 2015-2016 учебного года
- Визит Посла Республики Индия в УО «ГрГМУ»
- Торжественное собрание и концерт, посвященный Дню защитника Отечества
- Митинг-реквием, посвященный Дню памяти воинов-интернационалистов
- Итоговое заседание коллегии главного управления идеологической работы, культуры и по делам молодежи Гродненского облисполкома
- Итоговая научно-практическая конференция Гродненского государственного медицинского университета
- Новогодний концерт
- Открытие профессорского консультативного центра
- Концерт-акция «Молодёжь против СПИДа»
- «Студент года-2015»
- Открытые лекции профессора, академика НАН Беларуси Островского Юрия Петровича
- «Аlma mater – любовь с первого курса»
- Открытая лекция Регионального директора ВОЗ госпожи Жужанны Якаб
- «Открытый Кубок по велоориентированию РЦФВиС»
-
Совместное заседание Советов университетов г.
 Гродно
Гродно
- Встреча с Министром здравоохранения Республики Беларусь В.И. Жарко
- День города
- Дебаты «Врач — выбор жизни»
- День города
- Праздничный концерт «Для вас, первокурсники!»
- Акция «Наш год – наш выбор»
- День знаний
- Открытое зачисление абитуриентов в УО «Гродненский государственный медицинский университет»
- Принятие военной присяги студентами ГрГМУ
- День Независимости Республики Беларусь
- Вручение дипломов выпускникам 2015 года
- Республиканская олимпиада студентов по педиатрии
- Открытие памятного знака в честь погибших защитников
- 9 мая
- «Вторая белорусско-польская дерматологическая конференция: дерматология без границ»
- Мистер университет
- Мисс универитет
- КВН
- Гродненский государственный медицинский университет
- Чествование наших ветеранов
- 1 Мая
- Cовместный субботник
- Наши издания
- Медицинский календарь
- Университет в СМИ
- Видео-презентации
- Общественные объединения
- Комиссия по противодействию коррупции
- Образовательная деятельность
- Абитуриентам
- Студентам
- Выпускникам
- Слайдер
- Последние обновления
- Баннеры
- Иностранному гражданину
- Научная деятельность
- Поиск
Клиники Ташкента, Стоматология, Акушерство, Аллергология, Андрология, Анестезиология, Венерология
Геморрагический васкулит у детей
Геморрагический васкулит у детей
Что такое Геморрагический васкулит у детей
Что провоцирует / Причины Геморрагического васкулита у детей
Патогенез (что происходит?) во время Геморрагического васкулита у детей
Симптомы Геморрагического васкулита у детей
Диагностика Геморрагического васкулита у детей
Лечение Геморрагического васкулита у детей
Профилактика Геморрагического васкулита у детей
К каким докторам следует обращаться если у Вас Геморрагический васкулит у детей
Что такое Геморрагический васкулит у детей —
Геморрагический васкулит у детей – заболевание, известное также под названием болезнь Шенлейна-Геноха, относящееся к группе распространенных геморрагических. Изменения заключаются в том, что воспаляются и ращрушаются стенки мелких сосудов, образуется большое количество микротромбов в них и поражаются сосуды кожи и внутренних органов.
Изменения заключаются в том, что воспаляются и ращрушаются стенки мелких сосудов, образуется большое количество микротромбов в них и поражаются сосуды кожи и внутренних органов.
На слизистой оболочке губ, щек, на мягком небе у ребенка заметно большое количество кровоизлияний красного цвета или темно-вишневого оттенка. Они чуть приподняты над слизистой, иногда могут кровоточить.
Геморрагический васкулит считается иммунопатологической болезнью, которой чаще болеют лица мужского пола.
Формы геморрагического васкулита:
простая
ревматоидная
молниеносная
абдоминальная
Течение заболевания:
острое
затяжное
хронически-рецидивирующее
Осложнения геморрагического васкулита у детей:
перфорация
инвагинация
желудочно-кишечное кровотечение
перитонит
острая постгеморрагическая анемия
К каким докторам следует обращаться если у Вас Геморрагический васкулит у детей:
Педиатр
Гематолог
Дерматолог
Острый многоочаговый геморрагический васкулит сетчатки глаза у ребенка: клинический случай | BMC Ophthalmology
Мы сообщаем о случае AMHRV у 10-летней девочки с внезапным началом потери зрения вследствие тяжелого кровоизлияния в сетчатку и васкулита. При осмотре глазного дна мы заметили артериит сетчатки и флебит с обтурацией. Ее история болезни ничем не примечательна, за исключением предшествующего диагноза астмы и экземы. Болезненный процесс у нашего пациента в последующем был двусторонним, при ОС развилась болезнь через 4 месяца после ОД.Тщательное системное медицинское обследование для определения этиологии васкулита сетчатки не выявило значительных изменений, за исключением повышенной СОЭ и эозинофилов. Следовательно, диагноз AMHRV был поставлен при клиническом обследовании.
При осмотре глазного дна мы заметили артериит сетчатки и флебит с обтурацией. Ее история болезни ничем не примечательна, за исключением предшествующего диагноза астмы и экземы. Болезненный процесс у нашего пациента в последующем был двусторонним, при ОС развилась болезнь через 4 месяца после ОД.Тщательное системное медицинское обследование для определения этиологии васкулита сетчатки не выявило значительных изменений, за исключением повышенной СОЭ и эозинофилов. Следовательно, диагноз AMHRV был поставлен при клиническом обследовании.
Диагноз AMHRV устанавливается в основном клинически. В таблице 1 приведены диагностические критерии AMHRV на основе Блюменкранца. Хотя согласно литературе ясно, что существует связь между аутоиммунными заболеваниями, такими как бронхиальная астма и AMHRV, которая была замечена в случаях Блюменкранка, а также в нашем случае, точная патофизиология острого мультифокального геморрагического васкулита сетчатки до сих пор неизвестна [1]. .Это, вероятно, неизвестная вирусная этиология. В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен.
В дальнейшем наиболее частые глазные осложнения AMHRV возникают из-за ишемических изменений сетчатки. К таким осложнениям относятся: образование эпидуральной мембраны, неоваскулярная глаукома, отслойка сетчатки и кровоизлияние в стекловидное тело [1]. Ни одна из вышеупомянутых проблем не была замечена у нашего пациента, так как он был недавно диагностирован и пролечен.
Системное воспалительное заболевание, такое как болезнь Бехчета, может проявляться такими же проявлениями на глазном дне и клиническим течением, как у нашего пациента.Болезнь Бехчета распространена в регионах вдоль Шелкового пути, от стран Средиземноморья до Дальнего Востока. Обычно поражает мужчин в возрасте 20–40 лет; однако 26 % людей с болезнью Бехчета моложе 16 лет [4]. На основании новых Международных критериев болезни Бехчета пациент, набравший ≥ 4 балла, классифицируется как больной болезнью Бехчета. Поражению глаз, афтозу рта и генитальному афтозу присваивается по 2 балла, а кожным поражениям, поражению центральной нервной системы и сосудистым проявлениям — по 1 баллу. Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета.
Тест на патергию при использовании оценивался в 1 балл. [5]. Наш пациент не соответствует вышеупомянутым критериям болезни Бехчета.
Болезнь Илса проявляется картинами глазного дна, сходными с таковыми при AMHRV. Болезнь Илза представляет собой идиопатическое воспалительное заболевание, обычно поражающее молодых мужчин, которое характеризуется флебитом сетчатки, отсутствием периферической перфузии и неоваскуляризацией сетчатки [6]. У пациентов часто возникают рецидивирующие кровоизлияния в стекловидное тело, вторичные по отношению к неоваскуляризации сетчатки.Наша пациентка не соответствует типичной демографической группе пациентов с болезнью Илса, и ни разу у нее не развилось кровоизлияние в стекловидное тело в течение 22-месячного наблюдения. Кроме того, болезнь Илса обычно не проявляется 360-градусным кровоизлиянием в сетчатку, как в случае с нашим пациентом.
Вирусные ретинопатии, вторичные по отношению к вирусам класса герпеса, могут имитировать результаты офтальмоскопии при AMHRV. Проявления могут варьироваться от острого некроза сетчатки (ARN) у иммунокомпетентных пациентов до прогрессирующего наружного некроза сетчатки (PORN) у лиц с ослабленным иммунитетом [7].Васкулит, вызванный вирусной инфекцией, обычно поражает артериолы [7], тогда как AMHRV поражает венулы сетчатки. Кроме того, была проведена ПЦР жидкости передней камеры и образца стекловидного тела, полученного от нашего пациента, в котором не было выявлено признаков герпетического вирусного процесса.
Проявления могут варьироваться от острого некроза сетчатки (ARN) у иммунокомпетентных пациентов до прогрессирующего наружного некроза сетчатки (PORN) у лиц с ослабленным иммунитетом [7].Васкулит, вызванный вирусной инфекцией, обычно поражает артериолы [7], тогда как AMHRV поражает венулы сетчатки. Кроме того, была проведена ПЦР жидкости передней камеры и образца стекловидного тела, полученного от нашего пациента, в котором не было выявлено признаков герпетического вирусного процесса.
Из-за редкого проявления AMHRV не проводилось контролируемых испытаний для определения окончательного протокола лечения этого заболевания. Тщательный обзор литературы дает девять опубликованных случаев AMHRV и методы лечения, которые использовались.Все пациенты были взрослыми на момент обращения, в то время как это сообщение является единственным известным случаем развития AMHRV у ребенка. Блюменкранц и др. сообщили о серии из семи пациентов, которых лечили пероральными кортикостероидами, азатиоприном, панретинальной фотокоагуляцией, ацикловиром и антикоагулянтами [1]. В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3].Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения. Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8].Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения.
В отчете о случае из Бразилии Amaro et al. сообщили об улучшении зрения в долгосрочной перспективе с помощью панретинальной фотокоагуляции и пероральных кортикостероидов [2]. Броннер и др. сообщили об использовании интравитреального ганцикловира, пероральных кортикостероидов, панретинальной фотокоагуляции и витрэктомии для лечения своего пациента с AMHRV [3].Наше лечение во время лечения OD включало интравитреальный ганцикловир, интравитреальный дексаметазон, фамцикловир и преднизолон. Хотя лечение было начато в течение недели после появления симптомов, оно не привело к значительному улучшению остроты зрения. Однако это было полезно для уменьшения кровоизлияния в сетчатку и васкулита. Наше решение использовать фамцикловир вместо ацикловира было основано на опубликованных исследованиях, иллюстрирующих эффективность этого препарата при лечении острого некроза сетчатки [8].Наш режим лечения был значительно изменен, когда у пациента развился AMHRV с вовлечением OS. После консультации ревматолога мы активно лечили сильнодействующими иммунодепрессантами, учитывая плохой прогноз для зрения. Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки.Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9, 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al. обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов.У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в ОС.
Пациента лечили инфузиями ритуксимаба, инфузиями циклофосфамида/метилпреднизолона, перорально преднизоном и микофенолатом. Наше решение использовать ритуксимаб и микофенолат было основано на опубликованных исследованиях, иллюстрирующих эффективность этих препаратов при лечении васкулита сетчатки.Даватчи и др. и Донниторн и др. сообщили об использовании инфузий ритуксимаба для лечения рефрактерного васкулита сетчатки, вторичного по отношению к болезни Бехчета и СКВ соответственно [9, 10]. В ретроспективном когортном исследовании с участием 257 пациентов Galor et al. обнаружили, что микофенолат снимает воспаление значительно быстрее, чем метотрексат, и вызывает меньше побочных эффектов, чем азатиоприн [11]. Мы совместно с ревматологом тщательно наблюдали за пациентом на предмет развития побочных эффектов.У пациентки действительно развилась легкая нейтропения в ходе лечения, но она оставалась бессимптомной в течение 22-месячного наблюдения. Всего через месяц после начала лечения, которое включало два цикла инфузий ритуксимаба, один цикл инфузий циклофосфамида/метилпреднизолона и пероральный прием преднизолона; мы отметили значительное улучшение остроты зрения пациента в ОС. Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения.OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
Он улучшился с CF до 20/80 в течение 1 месяца, и это улучшение сохранялось в течение 22-месячного наблюдения.OD, только после начала агрессивной иммуносупрессивной терапии, медленно восстановил зрение от CF до 20/200. Донниторн и др. сообщили об аналогичном опыте лечения двух педиатрических случаев с индуцированным СКВ васкулитом сетчатки, где задержка в лечении привела к ограниченному восстановлению зрения [10].
Общие сведения о васкулитах — заболеваниях скелетно-мышечной и соединительной ткани
Основные лабораторные тесты для выявления воспаления или дисфункции органов (например, общий анализ крови [ОАК], скорость оседания эритроцитов [СОЭ] или С-реактивный белок, сывороточный альбумин общий белок, аспартатаминотрансфераза [АСТ] и аланинаминотрансфераза [АЛТ], азот мочевины крови [АМК] и креатинин, анализ мочи) и определение стадии заболевания
Лабораторные тесты, помогающие определить тип васкулита (например, антитела [ANCA]), если это предполагается клинической оценкой
Лабораторные и визуализирующие исследования, которые могут помочь определить причину васкулита (например, криоглобулины, вирусный гепатит) и степень поражения органов
Системный васкулит подозревается у пациенты со следующим:
Симптомы или признаки, указывающие на васкулит tis (например, височная головная боль и перемежающаяся хромота челюстей, предполагающая гигантоклеточный артериит)
Ишемические проявления (например, ишемический инсульт, хромота конечностей, мезентериальная ишемия), несоразмерные факторам риска атеросклероза у пациента
Необъяснимые комбинации симптомов в более чем одной системе органов, которые совместимы с васкулитом (например, гипертония, миалгии, кровохарканье), особенно при наличии симптомов системного заболевания
совместимые результаты лабораторных тестов и исключение других причин (например, вторичный васкулит). По возможности проводится гистологическое исследование, которое может подтвердить диагноз конкретного васкулитного расстройства ( Гистологические данные для диагностики васкулитных расстройств Гистологические данные для диагностики васкулитных расстройств Васкулит — это воспаление кровеносных сосудов, часто с ишемией, некрозом и воспалением органов. , Васкулит может поразить любой кровеносный сосуд — артерии, артериолы, вены, венулы или капилляры… подробнее ). Клинические данные определяют дифференциальный диагноз и, следовательно, прямые лабораторные исследования.
По возможности проводится гистологическое исследование, которое может подтвердить диагноз конкретного васкулитного расстройства ( Гистологические данные для диагностики васкулитных расстройств Гистологические данные для диагностики васкулитных расстройств Васкулит — это воспаление кровеносных сосудов, часто с ишемией, некрозом и воспалением органов. , Васкулит может поразить любой кровеносный сосуд — артерии, артериолы, вены, венулы или капилляры… подробнее ). Клинические данные определяют дифференциальный диагноз и, следовательно, прямые лабораторные исследования.
Результаты большинства рутинных лабораторных тестов неспецифичны и должны интерпретироваться в контексте всей клинической картины. Однако результаты часто могут помочь в подтверждении диагноза, определении локализации и степени поражения органов или предложении альтернативных диагнозов. Тесты обычно включают общий анализ крови, СОЭ или С-реактивный белок, сывороточный альбумин и общий белок, АСТ и АЛТ. Часто у пациентов наблюдается повышенная СОЭ или С-реактивный белок, анемия из-за хронического воспаления, повышенный уровень тромбоцитов и низкий уровень сывороточного альбумина. Свежая моча должна быть проверена на наличие эритроцитов, эритроцитарных цилиндров и белка для выявления поражения почек. Уровень креатинина в сыворотке следует проверять и контролировать. Лейкопения и тромбоцитопения нетипичны для первичного васкулита и предполагают альтернативный диагноз.
Свежая моча должна быть проверена на наличие эритроцитов, эритроцитарных цилиндров и белка для выявления поражения почек. Уровень креатинина в сыворотке следует проверять и контролировать. Лейкопения и тромбоцитопения нетипичны для первичного васкулита и предполагают альтернативный диагноз.
Обнаружение ANCA может подтвердить диагноз гранулематоза с полиангиитом Гранулематоз с полиангиитом (ГПА) Гранулематоз с полиангиитом характеризуется некротизирующим гранулематозным воспалением, васкулитом мелких и средних сосудов и очаговым некротизирующим гломерулонефритом, часто с серповидной формой… читать далее (ГПА), эозинофильный гранулематоз с полиангиитом Эозинофильный гранулематоз с полиангиитом (ЭГПА) Эозинофильный гранулематоз с полиангиитом — системный некротизирующий васкулит мелких и средних сосудов, характеризующийся экстраваскулярными гранулемами, эозинофилией и тканевой инфильтрацией… читать далее (ЭГПА), или микроскопический полиангиит Микроскопический полиангиит (МПА) Микроскопический полиангиит представляет собой системный некротизирующий васкулит без отложения иммунных глобулинов (малоиммунный), поражающий преимущественно мелкие сосуды. Он может начинаться как легочно-почечный синдром… читать далее (иногда его собирательно называют АНЦА-ассоциированными васкулитами). Стандартные тесты на ANCA включают иммунофлуоресцентное окрашивание и твердофазный иммуноферментный анализ (ELISA). Иммунофлуоресцентное окрашивание фиксированных этанолом нейтрофилов может выявить цитоплазматический паттерн c-ANCA или перинуклеарный паттерн p-ANCA. Затем используется ИФА для проверки наличия антител, специфичных для основных аутоантигенов: протеиназы-3 (PR3), которая дает картину окрашивания c-ANCA, или миелопероксидазы (MPO), которая дает картину окрашивания p-ANCA, наблюдаемую на фиксированных этанолом нейтрофилах. .Поскольку васкулиты, связанные с АНЦА, встречаются редко, а тест на АНЦА не является полностью специфичным, тестирование на АНЦА следует проводить только тогда, когда претестовая вероятность АНЦА-ассоциированного васкулита умеренно высока. Положительный тест на АНЦА может наблюдаться при инфекциях, которые могут вызвать вторичный васкулит, включая эндокардит.
Он может начинаться как легочно-почечный синдром… читать далее (иногда его собирательно называют АНЦА-ассоциированными васкулитами). Стандартные тесты на ANCA включают иммунофлуоресцентное окрашивание и твердофазный иммуноферментный анализ (ELISA). Иммунофлуоресцентное окрашивание фиксированных этанолом нейтрофилов может выявить цитоплазматический паттерн c-ANCA или перинуклеарный паттерн p-ANCA. Затем используется ИФА для проверки наличия антител, специфичных для основных аутоантигенов: протеиназы-3 (PR3), которая дает картину окрашивания c-ANCA, или миелопероксидазы (MPO), которая дает картину окрашивания p-ANCA, наблюдаемую на фиксированных этанолом нейтрофилах. .Поскольку васкулиты, связанные с АНЦА, встречаются редко, а тест на АНЦА не является полностью специфичным, тестирование на АНЦА следует проводить только тогда, когда претестовая вероятность АНЦА-ассоциированного васкулита умеренно высока. Положительный тест на АНЦА может наблюдаться при инфекциях, которые могут вызвать вторичный васкулит, включая эндокардит.
Другие полезные лабораторные тесты включают серологические тесты на гепатит B и C, электрофорез белков сыворотки и мочи, панель антинуклеарных антител и антиэкстрагируемых ядерных антигенов, тестирование на наличие криоглобулинов и определение уровня комплемента.Уровни комплемента могут быть низкими при вирусном васкулите, криоглобулинемическом васкулите, лимфопролиферативных заболеваниях или васкулите, вторичном по отношению к другим аутоиммунным заболеваниям.
Дальнейшие исследования определяются клиническими данными. Если это показано на основании клинических данных, следует провести рентгенографию грудной клетки для выявления инфильтратов, но может потребоваться бесконтрастная КТ грудной клетки с высоким разрешением для проверки малозаметных изменений, таких как небольшие узелки или полости. Двусторонние диффузные инфильтраты предполагают возможное альвеолярное кровоизлияние, которое требует немедленной диагностики и лечения.Могут потребоваться другие тесты визуализации. Например, магнитно-резонансная ангиография крупных кровеносных сосудов и аорты полезна для диагностики и наблюдения при появлении поражения таких сосудов. Если симптомы и результаты обследования указывают на невропатию, может быть полезна электромиография.
Например, магнитно-резонансная ангиография крупных кровеносных сосудов и аорты полезна для диагностики и наблюдения при появлении поражения таких сосудов. Если симптомы и результаты обследования указывают на невропатию, может быть полезна электромиография.
Поскольку васкулитные расстройства встречаются редко и лечение может иметь серьезные побочные эффекты, для подтверждения диагноза, когда это возможно, проводится биопсия тканей. Клинические данные указывают на лучшее место для биопсии. Результаты биопсии, скорее всего, будут положительными, если они взяты из пораженной ткани легких, кожи и почек.Слепая биопсия органов без клинических проявлений или лабораторного подозрения на поражение имеет низкую вероятность получения положительных результатов.
Случай геморрагического окклюзионного васкулита сетчатки (HORV) после внутриглазных инъекций препарата триамцинолона, моксифлоксацина и ванкомицина
Подпишитесь на оповещения по электронной почте о компаундинге
3 октября 2017 г. Введение
Введение Геморрагический окклюзионный васкулит сетчатки (ГОРВ) является редким, потенциально ослепляющим послеоперационным осложнением, которое наблюдалось у десятков пациентов, которым вводили внутриглазные инъекции препаратов ванкомицина (противомикробные препараты) в конце неосложненной операции по удалению катаракты. 1 Ниже мы сообщаем о случае HORV после инъекций смеси триамцинолона (стероид), моксифлоксацина (противомикробное средство) и ванкомицина.
Нежелательное явление FDA получило отчет о нежелательных явлениях 14 августа 2017 г. от врача, касающегося пациента, у которого после операции был диагностирован двусторонний HORV после введения инъекций составной формы триамцинолона, моксифлоксацина и ванкомицина (TMV) в каждый глаз по завершении операции. операции по удалению катаракты с интервалом в две недели.Композиция TMV была составлена компанией Imprimis Pharmaceuticals, Inc. , расположенной в Леджвуде, штат Нью-Джерси.
, расположенной в Леджвуде, штат Нью-Джерси.
Многие офтальмологи используют внутриглазной ванкомицин во время операции по удалению катаракты с целью предотвращения послеоперационного эндофтальмита. 2 FDA не известно о каких-либо адекватно контролируемых исследованиях, демонстрирующих безопасность и эффективность внутриглазного ванкомицина в профилактике эндофтальмита. Не существует одобренной FDA формы ванкомицина для внутриглазной инъекции.Композицию обычно готовят в месте хирургического вмешательства или приобретают перед операцией в аптеке, где готовят лекарственные препараты.
Использование внутриглазного ванкомицина недавно было связано с недавно описанным заболеванием HORV. 1 , 3 Характеристики HORV включают отсроченное начало (до трех недель) внезапного безболезненного снижения зрения, внутриглазное воспаление, интраретинальное кровоизлияние (кровоизлияние в сетчатку), васкулит сетчатки (воспаление сосудов сетчатки), окклюзию сосудов ( закупорка сосудов сетчатки) и ишемия сетчатки (отсутствие достаточного кровоснабжения сетчатки). Если ванкомицин вводится в оба глаза, вероятным последствием HORV является юридическая слепота. 1 , 3
Если ванкомицин вводится в оба глаза, вероятным последствием HORV является юридическая слепота. 1 , 3
При ретроспективном анализе медицинских карт 922 пациентов (1541 глаз), перенесших операции по удалению катаракты с интравитреальными инъекциями компаундированных препаратов ВТМ с ноября 2013 г. по декабрь 2015 г., случаев ВГВ не было зарегистрировано. 4 контролируемые данные ограничены в своей способности идентифицировать редкие события и не обязательно могут быть обобщены на большую популяцию, которая может подвергнуться операции по удалению катаракты.Нежелательное явление, о котором сообщается здесь, служит напоминанием о том, что внутриглазное введение ванкомицина, в том числе когда ванкомицин является одним из нескольких активных ингредиентов в составном лекарственном средстве, может привести к HORV.
Предупреждение HORV об одобренном FDA препарате для инъекций ванкомицина, USP FDA одобрило 28 сентября 2017 г. дополнительную заявку на новый лекарственный препарат, в которой добавлен подраздел о HORV в раздел ПРЕДУПРЕЖДЕНИЙ в маркировке ванкомицина для инъекций, USP. В предупреждении указано:
дополнительную заявку на новый лекарственный препарат, в которой добавлен подраздел о HORV в раздел ПРЕДУПРЕЖДЕНИЙ в маркировке ванкомицина для инъекций, USP. В предупреждении указано:
Геморрагический окклюзионный васкулит сетчатки, включая постоянную потерю зрения, развился у пациентов, получавших внутрикамерное или интравитреальное введение ванкомицина во время или после операции по удалению катаракты.Безопасность и эффективность ванкомицина, вводимого внутрикамерно или интравитреально, не были установлены адекватными и хорошо контролируемыми исследованиями. Ванкомицин не показан для профилактики эндофтальмита.
Рекомендация FDAПрофилактическое применение внутриглазного ванкомицина, отдельно или в составе препарата, сочетающего несколько активных ингредиентов, во время операции по удалению катаракты, как правило, не рекомендуется из-за риска HORV. 5
FDA призывает медицинских работников сообщать о нежелательных явлениях или проблемах качества, возникающих при использовании составных лекарственных препаратов, в программу FDA MedWatch по сообщениям о нежелательных явлениях:
Вернуться к началу
Ссылки
Уиткин А.
 Дж. и др.Ассоциированный с ванкомицином геморрагический окклюзионный васкулит сетчатки: клинические характеристики 36 глаз. Офтальмология. 2017; 124(5):583-95.
Дж. и др.Ассоциированный с ванкомицином геморрагический окклюзионный васкулит сетчатки: клинические характеристики 36 глаз. Офтальмология. 2017; 124(5):583-95.Чанг Д.Ф. и др. Антибиотикопрофилактика послеоперационного эндофтальмита после операции по удалению катаракты: результаты опроса членов ASCRS 2014 года. Дж. Катаракта Рефракт Хирург. 2015;41(6):1300-5.
Уиткин А.Дж. и др. Послеоперационный геморрагический окклюзионный васкулит сетчатки: расширение клинического спектра и возможная ассоциация с ванкомицином.Офтальмология. 2015 г.; 122(7):1438-51.
Тайсон С.Л. и др. Клинические результаты после инъекции составного фармацевтического препарата для профилактики после операции по удалению катаракты: крупномасштабный обзор. Карр Опин Офтальмол. 2017;28(1):73-80.
Кроме того, Центры по контролю и профилактике заболеваний (Centers for Disease Control and Prevention) не одобряют использование ванкомицина для рутинной хирургической профилактики, за исключением пациентов с опасной для жизни аллергией на бета-лактамные антибиотики, из-за потенциального возникновения резистентности к ванкомицину.
 Рекомендации по предотвращению распространения резистентности к ванкомицину Рекомендации Консультативного комитета по практике больничного инфекционного контроля (HICPAC). ММВР. 1995 год; 44(RR12), 1-13.
Рекомендации по предотвращению распространения резистентности к ванкомицину Рекомендации Консультативного комитета по практике больничного инфекционного контроля (HICPAC). ММВР. 1995 год; 44(RR12), 1-13.
Наверх
Текущее содержание:
Что это такое, симптомы, лечение
Обзор
Что такое васкулит?
Васкулит — это воспаление (отек) кровеносных сосудов, сети полых трубочек, несущих кровь по всему телу.Васкулит может поражать очень мелкие кровеносные сосуды (капилляры), средние кровеносные сосуды (артериолы и венулы) или крупные кровеносные сосуды (артерии и вены). Если кровоток в сосуде при васкулите уменьшен или остановлен, части тела, получающие кровь из этого сосуда, начинают отмирать.
Если кровоток в сосуде при васкулите уменьшен или остановлен, части тела, получающие кровь из этого сосуда, начинают отмирать.
Что такое васкулит центральной нервной системы?
Васкулит центральной нервной системы (ЦНС) представляет собой воспаление стенок кровеносных сосудов в головном или спинном мозге. (Мозг и позвоночник составляют центральную нервную систему.) Васкулит ЦНС часто возникает в следующих ситуациях:
Это также может происходить без какого-либо связанного системного расстройства. В этом случае васкулит ограничивается только головным или спинным мозгом и называется первичным ангиитом ЦНС (PACNS).
Опасен ли васкулит центральной нервной системы?
Васкулит ЦНС является серьезным заболеванием. Воспаленная стенка сосуда может блокировать приток кислорода к мозгу, вызывая потерю функции мозга и, в конечном итоге, инсульт.В некоторых случаях васкулит ЦНС опасен для жизни. Важно лечить это состояние.
Симптомы и причины
Что вызывает васкулит?
В большинстве случаев точная причина неизвестна, но определенную роль играет иммунная система (которая помогает поддерживать здоровье организма). Хотя иммунная система обычно работает для защиты организма, иногда она может стать «сверхактивной» и атаковать организм. В большинстве случаев васкулита что-то вызывает иммунную или «аллергическую» реакцию в стенках кровеносных сосудов.
Хотя иммунная система обычно работает для защиты организма, иногда она может стать «сверхактивной» и атаковать организм. В большинстве случаев васкулита что-то вызывает иммунную или «аллергическую» реакцию в стенках кровеносных сосудов.
Вещества, вызывающие аллергические реакции, называются антигенами. Иногда некоторые лекарства или болезни могут действовать как антигены и запускать этот процесс.
Каковы симптомы васкулита?
Симптомы васкулита включают:
Что вызывает васкулит центральной нервной системы?
Как воспаляются сосуды в головном мозге, не совсем понятно. При некоторых васкулитных заболеваниях аномальные антитела (аутоантитела) атакуют лейкоциты, которые атакуют стенки сосудов и вызывают воспаление и разрушение стенки сосуда.Инфекция, вызванная вирусом, также может вызывать васкулит ЦНС.
Каковы симптомы васкулита центральной нервной системы?
Симптомы васкулита ЦНС могут включать следующее:
- Сильные головные боли, длящиеся долгое время.

- Инсульты или транзиторные ишемические атаки («мини-инсульты»).
- Забывчивость или спутанность сознания.
- Слабость.
- Проблемы со зрением.
- Судороги.
- Энцефалопатия (отек головного мозга), которая может проявляться изменением настроения или личности и снижением уровня сознания.
- Нарушения чувствительности.
Диагностика и тесты
Как диагностируется васкулит?
Диагноз васкулита, включая васкулит ЦНС, ставится на основании анамнеза, симптомов, полного физикального обследования и результатов специальных лабораторных исследований. Аномалии крови, которые обнаруживаются при васкулите, включают:
- Анемия (недостаток эритроцитов).
- Высокий уровень лейкоцитов.
- Высокий уровень тромбоцитов (что позволяет крови свертываться).
- Проблемы с почками или печенью.
- Повышение маркеров воспаления.
- Специальные маркеры в крови, которые могут присутствовать при некоторых видах васкулита.

(При PACNS, когда васкулит ограничен только головным или спинным мозгом, вышеуказанные симптомы и признаки часто отсутствуют, и люди видят только симптомы васкулита ЦНС.)
Другие тесты могут включать рентген, биопсию ткани (взятие образца ткани для изучения под микроскопом) и сканирование кровеносных сосудов.Врач также может захотеть исследовать спинномозговую жидкость, чтобы увидеть, что вызывает воспаление, с помощью процедуры, называемой люмбальной пункцией или спинномозговой пункцией. Этот тест часто проводится при васкулите ЦНС.
Другие важные тесты включают магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) или ангиограмму головного мозга. Ангиограмма может показать, какие кровеносные сосуды сужены.
Поскольку другие состояния могут вызывать некоторые из тех же аномалий сосудов головного мозга, что и васкулит ЦНС, биопсия головного мозга является единственным способом убедиться в диагнозе.Биопсия головного мозга позволяет отличить васкулит ЦНС от других заболеваний, которые могут иметь сходные признаки.
Управление и лечение
Как лечится васкулит центральной нервной системы?
Васкулит ЦНС обычно лечится поэтапно.
Начальная стадия известна как индукционная терапия. Здесь обычно вводят высокие дозы стероидов, часто внутривенно, с другими иммунодепрессантами, такими как циклофосфамид или микофенолата мофетил, или без них, которые снижают реакцию иммунной системы на аутоиммунные заболевания.Затем стероиды постепенно снижаются в течение шести месяцев.
Когда человек находится в состоянии ремиссии, он переходит в поддерживающую фазу, когда циклофосфамид (если он используется в фазе индукции) заменяется другими иммунодепрессантами, такими как микофенелат мофетил. В поддерживающей фазе можно использовать низкие дозы стероидов. Лечение необходимо продолжать в течение длительного периода, иногда пожизненно.
Если у пациента имеется другое заболевание (например, волчанка) или системный васкулит, лечение также должно включать рекомендации для конкретного состояния.
Васкулиты и внутричерепные кровоизлияния, связанные с вирусом Западного Нила
Вирус Западного Нила (ВЗН) является нейротропным флавивирусом и основной причиной переносимых комарами болезней в Северной Америке. Примерно в 20% случаев инфекция приводит к самокупирующемуся лихорадочному заболеванию и менее чем в 1% — к нейроинвазивному заболеванию, часто проявляющемуся в виде менингоэнцефалита с острым вялым параличом или без него. 1 Здесь мы сообщаем о первом случае ВЗН-ассоциированного васкулита ЦНС и внутричерепного кровоизлияния, тем самым расширяя спектр ВЗН-инфекции.
История болезни
73-летняя женщина была госпитализирована в конце лета в Монреальский неврологический институт и больницу в Монреале, Канада, с двухдневной историей острой спутанности сознания и высокой температуры. У нее был отдаленный анамнез почечно-клеточного рака и карциномы молочной железы, как в стадии полной ремиссии, так и без лечения. Первоначальное неврологическое обследование выявило энцефалопатию и правый подошвенный разгибатель. Антимикробные препараты при подозрении на менингоэнцефалит были начаты эмпирически. Первоначальная компьютерная томография головы ничем не примечательна.Исследование спинномозговой жидкости выявило лимфоцитарный плеоцитоз (28 лейкоцитов/мкл с 59% лимфоцитов), отсутствие эритроцитов, белок 0,84 мг/дл и глюкоза 53,6 мг/дл. Антимикробные препараты были прекращены на следующий день после отрицательных результатов посева ЦСЖ и ПЦР на вирус простого герпеса. На 6-е сутки у больного развилось резкое снижение уровня сознания и аспирационная пневмония, потребовавшая интубации. МРТ головного мозга показала обширную и сливающуюся лейкоэнцефалопатию и интервальное появление двустороннего выпуклого субарахноидального кровоизлияния (САК).
Антимикробные препараты при подозрении на менингоэнцефалит были начаты эмпирически. Первоначальная компьютерная томография головы ничем не примечательна.Исследование спинномозговой жидкости выявило лимфоцитарный плеоцитоз (28 лейкоцитов/мкл с 59% лимфоцитов), отсутствие эритроцитов, белок 0,84 мг/дл и глюкоза 53,6 мг/дл. Антимикробные препараты были прекращены на следующий день после отрицательных результатов посева ЦСЖ и ПЦР на вирус простого герпеса. На 6-е сутки у больного развилось резкое снижение уровня сознания и аспирационная пневмония, потребовавшая интубации. МРТ головного мозга показала обширную и сливающуюся лейкоэнцефалопатию и интервальное появление двустороннего выпуклого субарахноидального кровоизлияния (САК).
На 8-е сутки у больного обнаружен генерализованный миоклонус. Непрерывный мониторинг ЭЭГ показал серьезное замедление, но отсутствие эпилептической активности. Через несколько дней пациент был экстубирован, и у него отмечался стойкий дефицит внимания, флюктуирующая дисфазия и правая разгибательная подошвенная реакция. Повторная МРТ головного мозга с ангиографией выявила увеличение интервала конвекситных САК (рисунок, А) и конический стеноз сегмента А2 левой передней мозговой артерии. Цифровая субтракционная ангиография (ЦСА) подтвердила данные МРА (рисунок, Б).Контрольная МРТ головного мозга с визуализацией сосудистой стенки через месяц показала новое небольшое левое лобное парасагиттальное внутримозговое кровоизлияние (ВМК) при отсутствии кортикальных или глубоких микрокровоизлияний и интрамуральном концентрическом усилении стенки артерий в виллизиевом круге (рис. , С и D).
Повторная МРТ головного мозга с ангиографией выявила увеличение интервала конвекситных САК (рисунок, А) и конический стеноз сегмента А2 левой передней мозговой артерии. Цифровая субтракционная ангиография (ЦСА) подтвердила данные МРА (рисунок, Б).Контрольная МРТ головного мозга с визуализацией сосудистой стенки через месяц показала новое небольшое левое лобное парасагиттальное внутримозговое кровоизлияние (ВМК) при отсутствии кортикальных или глубоких микрокровоизлияний и интрамуральном концентрическом усилении стенки артерий в виллизиевом круге (рис. , С и D).
(A) Аксиальное изображение, взвешенное по восприимчивости, показывающее выраженное цветение (стрелки) в бороздах билатеральных задних теменных областей на макушке, лобных долях и сильвиевых щелях, что указывает на субарахноидальное кровоизлияние.(B) DSA, показывающий умеренный конический стеноз в проксимальной части сегмента A2 левой передней мозговой артерии (овальный круг) и легкую фокальную эктазию левой угловой артерии (прямоугольник). (C) Последующая МРТ, демонстрирующая новое небольшое внутримозговое кровоизлияние в левой лобной доле (стрелка) на изображении, взвешенном по аксиальной восприимчивости. (D) Концентрическое усиление гадолинием супраклиноидного сегмента внутренних сонных артерий и проксимальных отделов средних мозговых артерий на двусторонней основе (стрелки), наблюдаемое на магнитно-резонансной томографии стенки сосуда.(E) Последующая DSA, показывающая интервальное разрешение сосудистых изменений, ранее отмеченных в сегменте A2 левой передней мозговой артерии (овальный круг) и левой угловой артерии (прямоугольник). DSA = цифровая субтракционная ангиография.
(C) Последующая МРТ, демонстрирующая новое небольшое внутримозговое кровоизлияние в левой лобной доле (стрелка) на изображении, взвешенном по аксиальной восприимчивости. (D) Концентрическое усиление гадолинием супраклиноидного сегмента внутренних сонных артерий и проксимальных отделов средних мозговых артерий на двусторонней основе (стрелки), наблюдаемое на магнитно-резонансной томографии стенки сосуда.(E) Последующая DSA, показывающая интервальное разрешение сосудистых изменений, ранее отмеченных в сегменте A2 левой передней мозговой артерии (овальный круг) и левой угловой артерии (прямоугольник). DSA = цифровая субтракционная ангиография.
Во время госпитализации серологическое исследование на ВЗН дало положительный результат на иммуноглобулины (Ig) M и IgG в сыворотке и спинномозговой жидкости (выполнено на 9-й день и повторено на 41-й день). Положительный тест нейтрализации уменьшения бляшек (PRNT, титры 1:80 и 1:40 на 9 и 41 день соответственно) подтвердил диагноз нейроинвазивного заболевания ВЗН. Обширное дополнительное обследование исключило сосуществующие аутоиммунные, паранеопластические и системные васкулиты. Следует отметить, что ПЦР ЦСЖ вируса ветряной оспы и серологические исследования на сифилис и ВИЧ были отрицательными. ПЭТ/КТ всего тела не выявила признаков рецидива рака. Состояние пациента улучшилось благодаря поддерживающей терапии, включая мониторинг нейрореанимации и внутривенное введение жидкости. Кортикостероиды и другие ранее опробованные терапевтические средства для лечения ВЗН (например, внутривенный иммуноглобулин, рибавирин и интерферон-альфа) 1 рассматривались, но не вводились, учитывая отсутствие доказательств эффективности и продолжающееся клиническое улучшение состояния пациента.Повторное исследование спинномозговой жидкости на 41-й день выявило улучшение плеоцитоза (7 лейкоцитов/мкл), а повторное исследование DSA через 3 дня показало исчезновение отмеченного ранее сужения левого A2 (рисунок, E). Рентгенологический мониторинг показал разрешение внутричерепных кровоизлияний и стеноза сосудов в последующие месяцы.
Обширное дополнительное обследование исключило сосуществующие аутоиммунные, паранеопластические и системные васкулиты. Следует отметить, что ПЦР ЦСЖ вируса ветряной оспы и серологические исследования на сифилис и ВИЧ были отрицательными. ПЭТ/КТ всего тела не выявила признаков рецидива рака. Состояние пациента улучшилось благодаря поддерживающей терапии, включая мониторинг нейрореанимации и внутривенное введение жидкости. Кортикостероиды и другие ранее опробованные терапевтические средства для лечения ВЗН (например, внутривенный иммуноглобулин, рибавирин и интерферон-альфа) 1 рассматривались, но не вводились, учитывая отсутствие доказательств эффективности и продолжающееся клиническое улучшение состояния пациента.Повторное исследование спинномозговой жидкости на 41-й день выявило улучшение плеоцитоза (7 лейкоцитов/мкл), а повторное исследование DSA через 3 дня показало исчезновение отмеченного ранее сужения левого A2 (рисунок, E). Рентгенологический мониторинг показал разрешение внутричерепных кровоизлияний и стеноза сосудов в последующие месяцы. Она не жаловалась на выраженную головную боль во время болезни, хотя она была ограничена исходной энцефалопатией. При выписке пациент мог ходить без поддержки, но страдал от остаточных когнитивных нарушений.
Она не жаловалась на выраженную головную боль во время болезни, хотя она была ограничена исходной энцефалопатией. При выписке пациент мог ходить без поддержки, но страдал от остаточных когнитивных нарушений.
Обсуждение
Этот случай иллюстрирует некоторые типичные проявления нейроинвазивного заболевания ВЗН, включая энцефалит с лимфоцитарным плеоцитозом и миоклонусом. Диагноз был подтвержден на основании положительной серологии IgM и PRNT в сыворотке и спинномозговой жидкости. Кроме того, этот случай демонстрирует уникальное осложнение САК и ВМК, связанное с инфекцией ВЗН. Хотя были описаны редкие случаи ишемического инсульта на фоне ВЗН, 2,–,4 внутричерепных кровоизлияний, насколько нам известно, ранее не сообщалось.
Мы также описываем редко встречающийся ВЗН-ассоциированный васкулит ЦНС. В одном сообщении ранее были зарегистрированы сосудистые аномалии, свидетельствующие о васкулопатии у пациента с положительной серологией на ВЗН. 3 В нашем случае МРТ стенки внутричерепного сосуда соответствовала воспалению артерий, что еще раз подтвердило, что васкулопатия была вторичной по отношению к нейроинвазивному заболеванию ВЗН. Имеются данные in vitro о том, что ВЗН может проникать в ЦНС и заражать нейроны частично за счет инвазии эндотелиальных клеток, 1,5 , обеспечивая потенциальный объяснительный механизм развития васкулита в этих условиях.Мы предполагаем, что наблюдавшиеся в данном случае внутричерепные кровоизлияния были вызваны разрывом мелких васкулитных сосудов. Это аналогично наблюдениям кровоизлияний в сетчатку при ретинальном васкулите ВЗН. 6 Подобным образом, васкулит, сопровождающийся кровоизлиянием в мозг, был зарегистрирован при других вирусных энцефалитах, таких как вирусы герпеса. 7
Имеются данные in vitro о том, что ВЗН может проникать в ЦНС и заражать нейроны частично за счет инвазии эндотелиальных клеток, 1,5 , обеспечивая потенциальный объяснительный механизм развития васкулита в этих условиях.Мы предполагаем, что наблюдавшиеся в данном случае внутричерепные кровоизлияния были вызваны разрывом мелких васкулитных сосудов. Это аналогично наблюдениям кровоизлияний в сетчатку при ретинальном васкулите ВЗН. 6 Подобным образом, васкулит, сопровождающийся кровоизлиянием в мозг, был зарегистрирован при других вирусных энцефалитах, таких как вирусы герпеса. 7
В заключение, этот случай подчеркивает необходимость для клиницистов проявлять бдительность в отношении васкулитных осложнений, включая внутричерепное кровоизлияние, в случаях инфекции ВЗН.Точно так же нейроинвазивное заболевание ВЗН следует учитывать при дифференциальной диагностике инфекционного церебрального васкулита и атипичного геморрагического инсульта.
Финансирование исследования
О целевом финансировании не сообщается.
Раскрытие информации
Авторы не сообщают о раскрытии информации. Перейдите на сайт Neurology.org/NN для получения полной информации.
Авторы приложения
Сноски
Плата за обработку статьи финансируется авторами.
Перейти к неврологии.org/NN для полного раскрытия информации. Информация о финансировании представлена в конце статьи.
- Copyright © 2019 Автор(ы). Опубликовано Wolters Kluwer Health, Inc. от имени Американской академии неврологии.
Васкулит мелких сосудов легких
Определение и этиология
Васкулиты мелких сосудов легких 1–3 (таблица 1) представляют собой воспалительные деструктивные процессы, поражающие артериолы, венулы и альвеолярные капилляры, расположенные в интерстициальном компартменте.Интенсивная инфильтрация активированными нейтрофилами приводит к фибриноидному некрозу и растворению стенок артериол и вен, что приводит к нарушению просвета сосудов. Артериолит и венулит сопровождаются отчетливым интерстициальным (альвеолярной стенкой) компонентом, называемым некротизирующим легочным капилляритом.4-9 Некротизирующий легочный капиллярит может возникать изолированно, при отсутствии гистологических признаков артериолита или венулита. Его распознают по выраженной интерстициальной нейтрофильной инфильтрации, и многие из этих клеток подвергаются лейкоцитоклазии или фрагментации (рис. 1).Поскольку эти нейтрофилы постоянно подвергаются гибели клеток (апоптозу), в паренхиме легких накапливаются пикнотические клетки и ядерные фрагменты (пыль). Интерстициальное пространство расширяется за счет отека, фибрина и нейтрофильного инфильтрата и в конечном итоге подвергается фибриноидному некрозу (рис. 2). Во время этого процесса целостность интерстициальных капилляров повреждается, что позволяет эритроцитам пересекать уже несостоятельные базальные мембраны альвеолярных капилляров и свободно проникать в интерстициальный компартмент и заполнять альвеолярные пространства.
Артериолит и венулит сопровождаются отчетливым интерстициальным (альвеолярной стенкой) компонентом, называемым некротизирующим легочным капилляритом.4-9 Некротизирующий легочный капиллярит может возникать изолированно, при отсутствии гистологических признаков артериолита или венулита. Его распознают по выраженной интерстициальной нейтрофильной инфильтрации, и многие из этих клеток подвергаются лейкоцитоклазии или фрагментации (рис. 1).Поскольку эти нейтрофилы постоянно подвергаются гибели клеток (апоптозу), в паренхиме легких накапливаются пикнотические клетки и ядерные фрагменты (пыль). Интерстициальное пространство расширяется за счет отека, фибрина и нейтрофильного инфильтрата и в конечном итоге подвергается фибриноидному некрозу (рис. 2). Во время этого процесса целостность интерстициальных капилляров повреждается, что позволяет эритроцитам пересекать уже несостоятельные базальные мембраны альвеолярных капилляров и свободно проникать в интерстициальный компартмент и заполнять альвеолярные пространства. Клинически это называется диффузным альвеолярным кровотечением, и оно сопровождает большинство эпизодов васкулита мелких сосудов в легких независимо от этиологии. Фибрин и нейтрофилы также пересекают поврежденные базальные мембраны альвеолярных капилляров и попадают в альвеолярные пространства вместе с эритроцитами. Другие гистологические признаки васкулитов мелких сосудов легких включают тромбоз артериол и капилляров, организующееся кровотечение, гиперплазию эпителиальных клеток 2-го типа и, в конечном счете, накопление свободного паренхиматозного гемосидерина и макрофагов, содержащих гемосидерин, в альвеолярных пространствах (рис. 3).Со временем и после повторных эпизодов диффузного альвеолярного кровотечения из-за легочного капиллярита были описаны как интерстициальный легочный фиброз, так и прогрессирующее обструктивное заболевание легких с физиологическими и компьютерно-томографическими проявлениями эмфиземы.
,10
Клинически это называется диффузным альвеолярным кровотечением, и оно сопровождает большинство эпизодов васкулита мелких сосудов в легких независимо от этиологии. Фибрин и нейтрофилы также пересекают поврежденные базальные мембраны альвеолярных капилляров и попадают в альвеолярные пространства вместе с эритроцитами. Другие гистологические признаки васкулитов мелких сосудов легких включают тромбоз артериол и капилляров, организующееся кровотечение, гиперплазию эпителиальных клеток 2-го типа и, в конечном счете, накопление свободного паренхиматозного гемосидерина и макрофагов, содержащих гемосидерин, в альвеолярных пространствах (рис. 3).Со временем и после повторных эпизодов диффузного альвеолярного кровотечения из-за легочного капиллярита были описаны как интерстициальный легочный фиброз, так и прогрессирующее обструктивное заболевание легких с физиологическими и компьютерно-томографическими проявлениями эмфиземы.
,10
Этиология васкулита мелких сосудов легких (легочный капиллярит) в порядке относительной частоты 1–3
Рисунок 1 Некротизирующий легочный капиллярит при изолированном малоиммунном легочном капиллярите. Интерстициальное пространство расширено за счет инфильтрирующих нейтрофилов (стрелка), многие из которых кажутся фрагментированными.
Интерстициальное пространство расширено за счет инфильтрирующих нейтрофилов (стрелка), многие из которых кажутся фрагментированными.
Некротизирующий легочный капиллярит при гранулематозе Вегенера. Обратите внимание на разрушение и фибриноидный некроз интерстиция (стрелка). Имеются выраженная нейтрофильная инфильтрация, а также диффузное альвеолярное кровоизлияние. Больной не выжил.
Рисунок 3Организация диффузного альвеолярного кровотечения на фоне некротизирующего легочного капиллярита у больного с микроскопическим полиангиитом.В дополнение к фибробластной пролиферации и образованию нового коллагена имеются остаточные диффузные альвеолярные кровоизлияния и капиллярит. Больной выздоровел.
Васкулит мелких сосудов легких возникает на фоне системного васкулита, коллагенозов сосудов или другого системного заболевания, связанного с продукцией аутоантител, как указано в таблице 1. Он также может быть изолирован в легких, и в этом случае его называют малоиммунным изолированным легочным капилляритом. Изолированная форма васкулита мелких сосудов легких является одной из наиболее частых причин легочного капиллярита и диффузного альвеолярного кровоизлияния11-14.
Изолированная форма васкулита мелких сосудов легких является одной из наиболее частых причин легочного капиллярита и диффузного альвеолярного кровоизлияния11-14.
Клинические проявления и диагностика
Кровохарканье является наиболее частым клиническим проявлением васкулита мелких сосудов легких, отражающего лежащее в основе диффузное альвеолярное кровоизлияние. Однако до 33% пациентов, страдающих любым из состояний, перечисленных в таблице 1, могут иметь значительное внутриальвеолярное кровотечение без этого симптома.1
4 Если это так, рентгенограмма грудной клетки, указывающая на новые необъяснимые двусторонние альвеолярные инфильтраты на фоне падающего гемоглобина и геморрагического последовательного бронхоальвеолярного лаважа (БАЛ), при котором последовательные аликвоты выглядят более кровавыми, указывает на потенциально лежащую в основе гистологию. Однако большинство пациентов с диффузным альвеолярным кровотечением слишком больны, чтобы пройти эту процедуру, но измерения коэффициента переноса моноксида углерода с поправкой на объем легких (Kco) могут показать последовательное увеличение с течением времени из-за повышенной доступности внутриальвеолярного гемоглобина для комбинации с монооксид углерода. Однако следует понимать, что существуют другие лежащие в основе заболевания легких, которые могут привести к диффузному альвеолярному кровотечению. К ним относятся диффузное альвеолярное поражение по ряду причин, легочная веноокклюзионная болезнь и легкое невоспалительное легочное кровотечение, которое может возникать при митральном стенозе, антикоагулянтной и тромболитической терапии, различные коагулопатии, идиопатический легочный гемосидероз и некоторые случаи синдрома Гудпасчера. .1-3
Однако следует понимать, что существуют другие лежащие в основе заболевания легких, которые могут привести к диффузному альвеолярному кровотечению. К ним относятся диффузное альвеолярное поражение по ряду причин, легочная веноокклюзионная болезнь и легкое невоспалительное легочное кровотечение, которое может возникать при митральном стенозе, антикоагулянтной и тромболитической терапии, различные коагулопатии, идиопатический легочный гемосидероз и некоторые случаи синдрома Гудпасчера. .1-3
Другие симптомы диффузного альвеолярного кровотечения включают одышку, кашель и субфебрилитет, что свидетельствует об инфекционной пневмонии.Эти симптомы обычно развиваются в течение от нескольких дней до недели, хотя могут возникать и более подострые случаи с перемежающимся кровохарканьем. Поражаются все возрастные группы, и после успешного лечения следует ожидать повторных эпизодов диффузного альвеолярного кровотечения, особенно у пациентов с системным васкулитом или заболеванием коллагеновых сосудов. По нашему опыту, до 50% эпизодов диффузного альвеолярного кровотечения приводят к достаточно тяжелой дыхательной недостаточности, требующей вспомогательной вентиляции легких.
По нашему опыту, до 50% эпизодов диффузного альвеолярного кровотечения приводят к достаточно тяжелой дыхательной недостаточности, требующей вспомогательной вентиляции легких.
Медицинский анамнез, включая как прописанные, так и запрещенные наркотики, важен для пациента с изолированным диффузным альвеолярным кровотечением. Употребление крэк-кокаина является частой причиной диффузного альвеолярного кровотечения в результате диффузного альвеолярного повреждения. Сообщалось, что прописываемые препараты, такие как дифенилгидантоин и пропилтиоурацил, вызывают гиперчувствительный васкулит и системный васкулит мелких сосудов, который может поражать легкие. Диффузное альвеолярное кровотечение и легочный капиллярит могут возникать после терапии трансретиноевой кислотой по поводу промиелоцитарного лейкоза.16Слабое легочное кровотечение с нормальной альвеолярной гистологией также может быть результатом применения антикоагулянтов, тромболитической терапии и тромбоцитопении.
Если диффузное альвеолярное кровотечение развивается у пациента с ранее установленным системным васкулитом или заболеванием коллагеновых сосудов, диагноз установить относительно легко; однако нередко диффузное альвеолярное кровотечение на фоне некротизирующего легочного капиллярита представляет собой начальное клиническое событие системного заболевания или, как указывалось ранее, синдром может быть ограничен легкими. Клинические аномалии, указывающие на системное поражение, следует искать [17-19]. К ним относятся синусит, дерматологический лейкоцитокластический васкулит, иридиоциклит, синовит и гломерулонефрит. Анализ мочи, демонстрирующий протеинурию, гематурию и эритроцитарные цилиндры, предполагает возможность основного очагового сегментарного некротизирующего гломерулонефрита, быстро прогрессирующего гломерулонефрита, характерного для системных васкулитов, системной красной волчанки (СКВ), синдрома Гудпасчера и слабоиммунного идиопатического гломерулонефрита. рис 4).
Клинические аномалии, указывающие на системное поражение, следует искать [17-19]. К ним относятся синусит, дерматологический лейкоцитокластический васкулит, иридиоциклит, синовит и гломерулонефрит. Анализ мочи, демонстрирующий протеинурию, гематурию и эритроцитарные цилиндры, предполагает возможность основного очагового сегментарного некротизирующего гломерулонефрита, быстро прогрессирующего гломерулонефрита, характерного для системных васкулитов, системной красной волчанки (СКВ), синдрома Гудпасчера и слабоиммунного идиопатического гломерулонефрита. рис 4).
Очаговый сегментарный некротизирующий гломерулонефрит у больного СКВ. Это запущенный случай с образованием полулуний клубочков.
Рентгенограмма грудной клетки неспецифична и указывает на заболевание воздушной полости, которое может быть либо пятнистым, либо диффузным по внешнему виду (рис. 5). Наличие линий Керли B на рентгенограмме грудной клетки предполагает либо другую причину диффузного альвеолярного кровотечения, такую как легочная веноокклюзионная болезнь, митральный стеноз, либо, возможно, отек легких из-за миокардита, который потенциально может осложнить системный васкулит или коллагеновое заболевание сосудов. Компьютерная томография легких дает небольшое преимущество перед рентгенографией грудной клетки в определении этиологии диффузного альвеолярного кровотечения.
Компьютерная томография легких дает небольшое преимущество перед рентгенографией грудной клетки в определении этиологии диффузного альвеолярного кровотечения.
Рентгенограмма грудной клетки, показывающая неспецифическое диффузное пятнистое заболевание воздушного пространства у пациента с изолированным малоиммунным легочным капилляритом.
Часто встречается неспецифическое увеличение количества лейкоцитов и тромбоцитов. Тромбоцитопения, с другой стороны, может указывать на идиопатическую тромбоцитопеническую пурпуру, тромботическую тромбоцитопеническую пурпуру, диссеминированное внутрисосудистое свертывание или лейкемию, все состояния связаны с легким легочным кровотечением.20-22 Тромбоцитопения также может быть ключом к постановке диагноза первичного антифосфолипидного синдрома или СКВ, как связанного с антифосфолипидными антителами, так и лежащего в основе легочного капиллярита и диффузного альвеолярного кровоизлияния.11 ,23 ,24
Синдром Гудпасчера, состояние, связанное либо со слабым легочным кровотечением, либо с легочным капилляритом, подтверждается наличием антител к базальной мембране в сыворотке или непрерывным линейным отложением IgG и комплемента вдоль базальных мембран в почечной или легочной ткани (рис. 6) .25
,26 Около 5-10% пациентов с синдромом Гудпасчера не имеют клинических признаков активного заболевания почек.27-33 В этом случае сывороточные антитела к базальной мембране могут отсутствовать, и диагноз может быть установлен только по линейной иммунофлуоресценции в легких или почках. ткань. У 20% пациентов с диффузным альвеолярным кровотечением, вторичным по отношению к СКВ, эпизод диффузного альвеолярного кровотечения представляет собой первое клиническое проявление системного заболевания [34-38]. ), а также снижение комплемента в сыворотке помогает установить диагноз.При наличии легочной или почечной ткани иммунные комплексы, состоящие из IgG и комплемента, отложившиеся гранулярно, видны вдоль альвеолярных стенок, вокруг мелких кровеносных сосудов и внутри гломерулярных капилляров.35
,39-43В качестве альтернативы, если иммунофлуоресценция легких или почек выявляет иммунные комплексы IgA, следует рассмотреть диагноз либо пурпуры Шенлейна-Геноха, либо IgA-нефропатии, двух менее частых причин диффузного альвеолярного кровотечения и легочного капиллярита.
6) .25
,26 Около 5-10% пациентов с синдромом Гудпасчера не имеют клинических признаков активного заболевания почек.27-33 В этом случае сывороточные антитела к базальной мембране могут отсутствовать, и диагноз может быть установлен только по линейной иммунофлуоресценции в легких или почках. ткань. У 20% пациентов с диффузным альвеолярным кровотечением, вторичным по отношению к СКВ, эпизод диффузного альвеолярного кровотечения представляет собой первое клиническое проявление системного заболевания [34-38]. ), а также снижение комплемента в сыворотке помогает установить диагноз.При наличии легочной или почечной ткани иммунные комплексы, состоящие из IgG и комплемента, отложившиеся гранулярно, видны вдоль альвеолярных стенок, вокруг мелких кровеносных сосудов и внутри гломерулярных капилляров.35
,39-43В качестве альтернативы, если иммунофлуоресценция легких или почек выявляет иммунные комплексы IgA, следует рассмотреть диагноз либо пурпуры Шенлейна-Геноха, либо IgA-нефропатии, двух менее частых причин диффузного альвеолярного кровотечения и легочного капиллярита.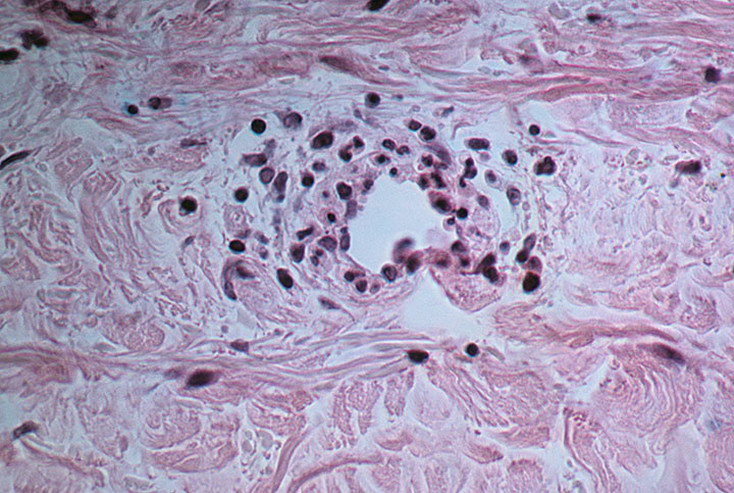 41
,43-47 У пациентов с гранулематозом Вегенера, микроскопическим полиангиитом, изолированным малоиммунным легочным капилляритом или идиопатическим малоиммунным гломерулонефритом иммунофлуоресценция легких отрицательна или малоиммунна (отсутствие комплемента или отложения иммуноглобулина).
41
,43-47 У пациентов с гранулематозом Вегенера, микроскопическим полиангиитом, изолированным малоиммунным легочным капилляритом или идиопатическим малоиммунным гломерулонефритом иммунофлуоресценция легких отрицательна или малоиммунна (отсутствие комплемента или отложения иммуноглобулина).
Иммунофлуоресцентное окрашивание образца биопсии легкого пациента с синдромом Гудпасчера, демонстрирующее линейное отложение IgG.
Сывороточные антифосфолипидные антитела следует определять для исключения первичного антифосфолипидного синдрома, особенно у пациентов с тромбофлебитом и тромбоцитопенией в анамнезе.23
,24 Обнаружение антинейтрофильных цитоплазматических антител (ANCA) в сыворотке часто бывает полезным. Положительный результат на p-ANCA (антитела к цитоплазматической миелопероксидазе) наблюдается при микроскопическом полиангиите, некоторых случаях изолированного легочного капиллярита, идиопатического слабоиммунного гломерулонефрита, пропилтиоурацил-индуцированного системного васкулита и необычного случая диффузного альвеолярного кровоизлияния из-за синдрома Чарга-Стросса. 12
,13
,18
,48-58 В последнем случае наличие периферической эозинофилии и повышенный уровень IgE в сыворотке подтверждают диагноз в условиях диффузного альвеолярного кровоизлияния. С другой стороны, положительный результат на c-ANCA в сыворотке (антитела к цитоплазматической протеиназе 3) в условиях диффузного альвеолярного кровоизлияния практически является диагностическим признаком гранулематоза Вегенера.59
12
,13
,18
,48-58 В последнем случае наличие периферической эозинофилии и повышенный уровень IgE в сыворотке подтверждают диагноз в условиях диффузного альвеолярного кровоизлияния. С другой стороны, положительный результат на c-ANCA в сыворотке (антитела к цитоплазматической протеиназе 3) в условиях диффузного альвеолярного кровоизлияния практически является диагностическим признаком гранулематоза Вегенера.59
Диагноз диффузного альвеолярного кровотечения обычно нетрудно установить даже у пациентов без кровохарканья.Низкий или падающий гематокрит и последовательные образцы жидкости БАЛ, которые являются стойкими геморрагическими, подтверждают диагноз у пациентов с острым легочным синдромом и рентгенологическими инфильтратами пневмонического типа. Специфический диагноз васкулита мелких сосудов, включая легочный капиллярит, требует подтверждения легочной ткани, особенно у тех пациентов, у которых впервые выявлено необъяснимое диффузное альвеолярное кровотечение и у которых нет установленного диагноза основного системного заболевания. Торакоскопическая биопсия рекомендуется пациентам с диффузным альвеолярным кровотечением, у которых не было предварительного диагноза системного заболевания на момент поступления или у которых имеется необъяснимое изолированное диффузное альвеолярное кровотечение и у которых серологические исследования не подтверждают конкретный диагноз. Нет никаких доказательств того, что диффузное альвеолярное кровотечение увеличивает операционную заболеваемость или смертность.
Торакоскопическая биопсия рекомендуется пациентам с диффузным альвеолярным кровотечением, у которых не было предварительного диагноза системного заболевания на момент поступления или у которых имеется необъяснимое изолированное диффузное альвеолярное кровотечение и у которых серологические исследования не подтверждают конкретный диагноз. Нет никаких доказательств того, что диффузное альвеолярное кровотечение увеличивает операционную заболеваемость или смертность.
Малоиммунный легочный капиллярит может быть связан с положительной реакцией p-ANCA в сыворотке или без нее.Изолированное диффузное альвеолярное кровотечение возникает также при легочных ограниченных формах синдрома Гудпасчера, первичном антифосфолипидном синдроме и иногда при коллагеновых сосудистых заболеваниях. С другой стороны, обнаружение легкого легочного кровотечения при биопсии у пациента с поражением легких может свидетельствовать об идиопатическом легочном гемосидерозе. Пациентам с необъяснимым легким легочным кровотечением показана эхокардиография, чтобы исключить возможность ранее невыявленного митрального стеноза.
Иммунопатогенез
При васкулите мелких сосудов легких вполне вероятно, что инфильтрация и последующая активация нейтрофилов приводит к высвобождению цитоплазматических протеолитических ферментов и оксидантов, ответственных за некроз интерстициального матрикса и сосудистых стенок и потерю целостность базальных мембран альвеолярных капилляров. В биоптатах менее пораженных участков легкого пациентов с васкулитом мелких сосудов можно увидеть накопление нейтрофилов в интактном интерстициальном пространстве (рис. 7).Хотя хемотаксический стимул остается неизвестным, есть основания полагать, что интерстициальные нейтрофилы подвергаются окислительному взрыву и дегрануляции, что приводит к разрушению альвеолярной стенки. не известны.
Рисунок 7Ранний легочный капиллярит в области биопсии легкого без явного диффузного альвеолярного кровоизлияния. Обратите внимание на инфильтрацию альвеолярных стенок нейтрофилами, но без отека или некроза.
Хотя существует потенциальная роль ANCA в патогенезе васкулита при гранулематозе Вегенера и микроскопическом полиангиите, у некоторых пациентов с этими состояниями антитела отсутствуют. Кроме того, васкулит мелких сосудов при таких состояниях, как изолированный малоиммунный легочный капиллярит, большинство случаев диффузного альвеолярного кровоизлияния при коллагенозах сосудов и отторжении аллотрансплантата легкого являются ANCA-отрицательными.11
,34
,60-64 Тем не менее, как in vitro, так и in vivo имеются доказательства потенциальной роли ANCA в патогенезе ANCA-положительного васкулита.57
,59
,65-68 Было высказано предположение, что либо путем стимуляции бактериальными продуктами, такими как липополисахарид или формилтрипептиды, либо цитокинами, такими как интерлейкин 1 или трансформирующий фактор роста β, циркулирующие нейтрофилы становятся праймированными и экспрессируют либо внутрицитоплазматическую протеиназу 3, либо миелопероксидазу на своих клетках. поверхности клеток. Циркулирующие ANCA затем прикрепляются к праймированным поверхностям нейтрофилов, вызывая разрушение мембраны нейтрофильных клеток, что приводит к последующему высвобождению интрацитоплазматических токсичных продуктов с последующим повреждением матрикса и эндотелия.
Кроме того, васкулит мелких сосудов при таких состояниях, как изолированный малоиммунный легочный капиллярит, большинство случаев диффузного альвеолярного кровоизлияния при коллагенозах сосудов и отторжении аллотрансплантата легкого являются ANCA-отрицательными.11
,34
,60-64 Тем не менее, как in vitro, так и in vivo имеются доказательства потенциальной роли ANCA в патогенезе ANCA-положительного васкулита.57
,59
,65-68 Было высказано предположение, что либо путем стимуляции бактериальными продуктами, такими как липополисахарид или формилтрипептиды, либо цитокинами, такими как интерлейкин 1 или трансформирующий фактор роста β, циркулирующие нейтрофилы становятся праймированными и экспрессируют либо внутрицитоплазматическую протеиназу 3, либо миелопероксидазу на своих клетках. поверхности клеток. Циркулирующие ANCA затем прикрепляются к праймированным поверхностям нейтрофилов, вызывая разрушение мембраны нейтрофильных клеток, что приводит к последующему высвобождению интрацитоплазматических токсичных продуктов с последующим повреждением матрикса и эндотелия. 57
65 Также было показано, что эндотелиальные клетки вносят свой вклад в это повреждение, увеличивая экспрессию молекул адгезии, которые усиливают прикрепление праймированных нейтрофилов к эндотелиальным поверхностям. 11 Также было показано, что ANCA оказывают прямое цитотоксическое действие на эндотелиальные клетки. 68- 70. Была разработана мышиная модель системного васкулита, демонстрирующая гранулематозные поражения легких после инъекции c-ANCA человека.71
,72 У этих животных также вырабатываются антиидиотипические антитела к c-ANCA и, в конечном итоге, к самой c-ANCA.В отличие от малоиммунного заболевания при гранулематозе Вегенера присутствовали иммунные комплексы. Однако c-ANCA человека не распознает мышиную протеиназу 3, что свидетельствует против патогенности ANCA в этой модели.73
57
65 Также было показано, что эндотелиальные клетки вносят свой вклад в это повреждение, увеличивая экспрессию молекул адгезии, которые усиливают прикрепление праймированных нейтрофилов к эндотелиальным поверхностям. 11 Также было показано, что ANCA оказывают прямое цитотоксическое действие на эндотелиальные клетки. 68- 70. Была разработана мышиная модель системного васкулита, демонстрирующая гранулематозные поражения легких после инъекции c-ANCA человека.71
,72 У этих животных также вырабатываются антиидиотипические антитела к c-ANCA и, в конечном итоге, к самой c-ANCA.В отличие от малоиммунного заболевания при гранулематозе Вегенера присутствовали иммунные комплексы. Однако c-ANCA человека не распознает мышиную протеиназу 3, что свидетельствует против патогенности ANCA в этой модели.73
Васкулит мелких сосудов легких может быть связан с нарушением аутоиммунитета и отложением тканевых иммунных комплексов (табл. 1). Образование внутрисосудистых иммунных комплексов посредством клональной экспансии В-клеток в ответ на антиген, возможно, инфекционный организм или лекарство, может привести к прикреплению к базальным мембранам эндотелия и активации комплемента. Это, в свою очередь, приводит к хемотаксису и активации воспалительных клеток с последующим окислительным взрывом и дегрануляцией с высвобождением сериновых протеаз, что приводит к некрозу сосудов и повреждению матрикса. Возможно, что это несколько упрощенное объяснение индуцированного иммунным комплексом васкулита мелких сосудов может объяснить развитие васкулита при таких состояниях, как гиперчувствительный или лекарственный васкулит, СКВ и, возможно, другие заболевания коллагеновых сосудов, пурпура Шенлейна-Геноха, криоглобулинемический васкулит и первичный васкулит. антифосфолипидный синдром с легочным капилляритом.18
,23
,36
,42
,74-77
Это, в свою очередь, приводит к хемотаксису и активации воспалительных клеток с последующим окислительным взрывом и дегрануляцией с высвобождением сериновых протеаз, что приводит к некрозу сосудов и повреждению матрикса. Возможно, что это несколько упрощенное объяснение индуцированного иммунным комплексом васкулита мелких сосудов может объяснить развитие васкулита при таких состояниях, как гиперчувствительный или лекарственный васкулит, СКВ и, возможно, другие заболевания коллагеновых сосудов, пурпура Шенлейна-Геноха, криоглобулинемический васкулит и первичный васкулит. антифосфолипидный синдром с легочным капилляритом.18
,23
,36
,42
,74-77
Отдельные васкулиты мелких сосудов легких
ИЗОЛИРОВАННЫЙ ПАУЦИ-ИММУННЫЙ КАПИЛЛЯРИТ ЛЕГКИХ
Изолированный малоиммунный капиллярит легких, вызывающий диффузное альвеолярное кровоизлияние, представляет собой недавно описанный синдром, который возникает как с положительной реакцией p-ANCA в сыворотке, так и без нее. серия из 29 подтвержденных биопсией случаев легочного капиллярита от всех причин, изолированный малоиммунный легочный капиллярит без сывороточной ANCA-позитивности был наиболее частым диагнозом, обнаруженным в восьми случаях. У пациентов с изолированным васкулитом мелких сосудов легких ни исходно, ни в течение длительного периода наблюдения (в среднем 43 месяца) не было клинических или серологических признаков, указывающих на развитие системного заболевания. презентация, четырем требуется искусственная вентиляция легких. После лечения кортикостероидами и циклофосфамидом семеро пережили исходное событие и выздоровели. Двое из семи имели рецидивирующие обострения диффузного альвеолярного кровотечения, и один впоследствии умер от дыхательной недостаточности.Вскрытие показало, что болезнь была ограничена легкими. Имеются также несколько сообщений о p-ANCA-положительном изолированном малоиммунном легочном капиллярите12.
,13 хотя данные последующего наблюдения недоступны, чтобы определить, развилось ли системное заболевание. Возможно, что p-ANCA-положительный малоиммунный легочный капиллярит похож на малоиммунный идиопатический гломерулонефрит, который также является p-ANCA-положительным и представляет собой изолированный почечный васкулит мелких сосудов.
У пациентов с изолированным васкулитом мелких сосудов легких ни исходно, ни в течение длительного периода наблюдения (в среднем 43 месяца) не было клинических или серологических признаков, указывающих на развитие системного заболевания. презентация, четырем требуется искусственная вентиляция легких. После лечения кортикостероидами и циклофосфамидом семеро пережили исходное событие и выздоровели. Двое из семи имели рецидивирующие обострения диффузного альвеолярного кровотечения, и один впоследствии умер от дыхательной недостаточности.Вскрытие показало, что болезнь была ограничена легкими. Имеются также несколько сообщений о p-ANCA-положительном изолированном малоиммунном легочном капиллярите12.
,13 хотя данные последующего наблюдения недоступны, чтобы определить, развилось ли системное заболевание. Возможно, что p-ANCA-положительный малоиммунный легочный капиллярит похож на малоиммунный идиопатический гломерулонефрит, который также является p-ANCA-положительным и представляет собой изолированный почечный васкулит мелких сосудов. 78-80 Пациенты с этой изолированной формой почечного васкулита иногда развивается системное заболевание с диффузным альвеолярным кровотечением.Эти случаи трудно отличить от микроскопического полиангиита.
78-80 Пациенты с этой изолированной формой почечного васкулита иногда развивается системное заболевание с диффузным альвеолярным кровотечением.Эти случаи трудно отличить от микроскопического полиангиита.
По мнению авторов, имеются также случаи изолированного диффузного альвеолярного кровотечения у взрослых, ранее приписываемые идиопатическому легочному гемосидерозу, которые на самом деле представляют собой изолированный малоиммунный легочный капиллярит.
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА
Диффузное альвеолярное кровотечение, вторичное по отношению к васкулиту мелких сосудов, может быть начальным и единственным легочным проявлением гранулематоза Вегенера.78-92 Сообщалось примерно о 40 случаях диффузного альвеолярного кровотечения, вторичного по отношению к гранулематозу Вегенера, с капилляритом, артериолитом и венулитом, представляющими единственные гистологические проявления в легких. Обычно присутствуют доказательства поражения почек на фоне фокального сегментарного некротизирующего гломерулонефрита, и в этом случае, если сывороточный анализ c-ANCA положительный, ставится диагноз гранулематоза Вегенера. Хотя терапевтические последствия остаются прежними, есть случаи васкулита мелких сосудов легких, в конечном итоге диагностированного как гранулематоз Вегенера, при котором p-ANCA в сыворотке является положительным, что делает этот диагноз изначально неотличимым от микроскопического полиангиита.93-100 Диагноз в конечном итоге устанавливается, когда развиваются более типичные клинические и гистологические признаки гранулематоза Вегенера. Это может занять несколько лет.25 Ранняя смертность значительно выше у пациентов с гранулематозом Вегенера, которые проявляются диффузным альвеолярным кровотечением и легочным капилляритом, чем у пациентов с более типичными гранулематозными васкулитными поражениями легких.25
,82-85
,101 Причиной смерти обычно является почечная или дыхательная недостаточность или иногда осложняющая инфекция, вторичная по отношению к интенсивной иммуносупрессивной терапии.
Хотя терапевтические последствия остаются прежними, есть случаи васкулита мелких сосудов легких, в конечном итоге диагностированного как гранулематоз Вегенера, при котором p-ANCA в сыворотке является положительным, что делает этот диагноз изначально неотличимым от микроскопического полиангиита.93-100 Диагноз в конечном итоге устанавливается, когда развиваются более типичные клинические и гистологические признаки гранулематоза Вегенера. Это может занять несколько лет.25 Ранняя смертность значительно выше у пациентов с гранулематозом Вегенера, которые проявляются диффузным альвеолярным кровотечением и легочным капилляритом, чем у пациентов с более типичными гранулематозными васкулитными поражениями легких.25
,82-85
,101 Причиной смерти обычно является почечная или дыхательная недостаточность или иногда осложняющая инфекция, вторичная по отношению к интенсивной иммуносупрессивной терапии.
Васкулит мелких сосудов легких часто сосуществует с более типичным некротизирующим гранулематозным васкулитом гранулематоза Вегенера. Это наблюдалось у 31% пациентов с гранулематозом Вегенера, которым была проведена открытая биопсия легкого.85 Диффузное альвеолярное кровотечение может также наблюдаться при гранулематозе Вегенера во время обострения в установленном случае.90
,102
,103
Это наблюдалось у 31% пациентов с гранулематозом Вегенера, которым была проведена открытая биопсия легкого.85 Диффузное альвеолярное кровотечение может также наблюдаться при гранулематозе Вегенера во время обострения в установленном случае.90
,102
,103
МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ
Микроскопический полиангиит считается вариантом узелкового полиартериита мелких сосудов.В дополнение к различиям в размере вовлеченных сосудов, другие отличительные черты от узелкового полиартериита включают следующее: микроскопический полиангиит почти никогда не связан с предшествующей инфекцией гепатита В или С; поражение легких редко встречается при узелковом полиартериите, в то время как васкулит мелких сосудов, вызывающий диффузное альвеолярное кровоизлияние, возникает у 10–30% пациентов с микроскопическим полиангиитом6
,7
,9
,12
,104-113; быстропрогрессирующий гломерулонефрит, встречающийся у 80–100% больных с микроскопическим полиангиитом, не возникает при узелковом полиартериите.114
,115 Другие системные поражения аналогичны и включают артрит, миозит, желудочно-кишечное кровотечение, вторичное по отношению к васкулиту слизистых оболочек, периферическую невропатию и синусит. Оба состояния могут быть положительными на p-ANCA.109
,115 Некоторые случаи слабоиммунного идиопатического гломерулонефрита, осложненного диффузным альвеолярным кровотечением и локализованными формами легочного капиллярита, также являются p-ANCA-положительными.12
,13
,78-80
Оба состояния могут быть положительными на p-ANCA.109
,115 Некоторые случаи слабоиммунного идиопатического гломерулонефрита, осложненного диффузным альвеолярным кровотечением и локализованными формами легочного капиллярита, также являются p-ANCA-положительными.12
,13
,78-80
Наличие васкулита мелких сосудов с вовлечением легких увеличивает раннюю смертность при микроскопическом полиангиите.8 ,17 ,25 ,87 ,106-109 ,116 ,117 До 25% пациентов умирают во время первого эпизода диффузного альвеолярного кровотечения. У тех, кто выживает, ответ на лечение хороший, но следует ожидать повторных эпизодов, как и при других типах васкулита. При рецидивирующих эпизодах диффузного альвеолярного кровотечения как обструктивное заболевание легких (предположительно эмфизема), так и легочный фиброз описывались как хронические осложнения (рис. 8) [9–11]. ,118
Рис. 8 (A) Рентгенограмма грудной клетки пациента с диффузным альвеолярным кровотечением, вторичным по отношению к микроскопическому полиангииту. (B) Девять лет спустя, после множественных рецидивов диффузного альвеолярного кровотечения, вторичного по отношению к подтвержденному биопсией некротизирующему легочному капилляриту, возникает гиперинфляция. Физиологические тесты показали умеренно тяжелое обструктивное заболевание легких.
(B) Девять лет спустя, после множественных рецидивов диффузного альвеолярного кровотечения, вторичного по отношению к подтвержденному биопсией некротизирующему легочному капилляриту, возникает гиперинфляция. Физиологические тесты показали умеренно тяжелое обструктивное заболевание легких.
КОЛЛАГЕНОВЫЕ СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
В недавнем обзоре осложнений СКВ диффузное альвеолярное кровотечение возникло у 15 пациентов (4%). У 12 больных диффузное альвеолярное кровоизлияние имело место в установленном случае (через 30–35 мес после установления диагноза), но у 23% оно было манифестным проявлением СКВ.34 У всех, кроме одного пациента, был активный гломерулонефрит. Ранняя смертность составила 50%, что является самой высокой смертностью среди всех известных причин диффузного альвеолярного кровотечения. Гистология легких при диффузном альвеолярном кровотечении при СКВ ранее описывалась как легкое легочное кровотечение или диффузное альвеолярное повреждение.12
,35
,39-41
119-128 Более поздние исследования показывают, что васкулит мелких сосудов в форме артериолита, венулита и капиллярита был наиболее частой ассоциацией с диффузным альвеолярным кровоизлиянием при СКВ. 34-36
,74 Отложение иммунных комплексов часто обнаруживается в легких у пациентов с СКВ, васкулитом мелких сосудов и диффузным альвеолярным кровоизлиянием.1
,34-36 Присутствие иммунных отложений в гранулярном распределении отличает диффузное альвеолярное кровоизлияние при СКВ от гранулематоза Вегенера, микроскопического полиангиита (малоиммунного) и синдрома Гудпасчера (линейное отложение).
34-36
,74 Отложение иммунных комплексов часто обнаруживается в легких у пациентов с СКВ, васкулитом мелких сосудов и диффузным альвеолярным кровоизлиянием.1
,34-36 Присутствие иммунных отложений в гранулярном распределении отличает диффузное альвеолярное кровоизлияние при СКВ от гранулематоза Вегенера, микроскопического полиангиита (малоиммунного) и синдрома Гудпасчера (линейное отложение).
Недавно у нескольких пациентов с полимиозитом был зарегистрирован васкулит мелких сосудов (легочный капиллярит).61 В этих случаях заболевание легких и мышц появилось одновременно, а у одного пациента в сыворотке присутствовали антитела против Jo-1. Измерения ANCA в сыворотке были отрицательными. Был хороший ответ на стандартную терапию васкулита (см. ниже). Как ревматоидный артрит, так и смешанное заболевание соединительной ткани могут осложняться диффузным альвеолярным кровоизлиянием и легочным капилляритом, и они почти всегда проявляются при развившемся коллагенозе сосудов [62]. компонент более генерализованного васкулита, который часто включает гломерулонефрит. Уровни p-ANCA в сыворотке могут быть положительными.62
,129-132 Легочный капиллярит может осложнять течение склеродермии133-135 и первичного антифосфолипидного синдрома.23
,24
136 В последнем случае обычно в анамнезе имеются предшествующие тромботические явления и тромбоцитопения.
Уровни p-ANCA в сыворотке могут быть положительными.62
,129-132 Легочный капиллярит может осложнять течение склеродермии133-135 и первичного антифосфолипидного синдрома.23
,24
136 В последнем случае обычно в анамнезе имеются предшествующие тромботические явления и тромбоцитопения.
Лечение
Лечение васкулита мелких сосудов легких в значительной степени одинаково, независимо от этиологии или того, является ли он изолированным в легких или компонентом системного заболевания. Кортикостероиды (преднизолон) и циклофосфамид являются основой лечения.137-140Преднизолон назначают внутрь в дозе 1 мг/кг/сут или внутривенно в виде метилпреднизолона в дозе 250–1000 мг/сут в течение 3–5 дней. После внутривенного введения начинают пероральное лечение, как описано выше. После терапевтического ответа дозу кортикостероидов снижают в течение последующих 2–6 месяцев. Кроме того, циклофосфамид назначают перорально в дозе 2 мг/кг/день в течение 6–12 месяцев, а затем снижают дозу в течение следующих нескольких месяцев. Пациентам, которым требуется искусственная вентиляция легких, циклофосфамид внутривенно вводят однократно (1 мкг/м 2 ), а через 2–4 недели начинают пероральную терапию.При таком режиме лечения у 20% пациентов может развиться пневмония, поэтому рекомендуется профилактика триметопримом (160 мг)-сульфаметоксазолом (800 мг) три дня в неделю.141–143 Длительная терапия циклофосфамидом имеет высокую частоту побочных эффектов. включая инфекцию, геморрагический цистит, переходно-клеточную карциному мочевого пузыря и миелодисплазию.138 Месна может играть роль в профилактике и лечении геморрагического цистита. Частота рака мочевого пузыря в одном исследовании 145 пациентов с гранулематозом Вегенера, получавших лечение циклофосфамидом, составила 5% через 10 лет и 16% через 15 лет.144 Стойкая негломерулярная гематурия определила подгруппу с повышенным риском этого осложнения. Другие факторы риска включали кумулятивную дозу циклофосфамида, превышающую 100 мкг, и общую продолжительность лечения более 2,7 лет.
Пациентам, которым требуется искусственная вентиляция легких, циклофосфамид внутривенно вводят однократно (1 мкг/м 2 ), а через 2–4 недели начинают пероральную терапию.При таком режиме лечения у 20% пациентов может развиться пневмония, поэтому рекомендуется профилактика триметопримом (160 мг)-сульфаметоксазолом (800 мг) три дня в неделю.141–143 Длительная терапия циклофосфамидом имеет высокую частоту побочных эффектов. включая инфекцию, геморрагический цистит, переходно-клеточную карциному мочевого пузыря и миелодисплазию.138 Месна может играть роль в профилактике и лечении геморрагического цистита. Частота рака мочевого пузыря в одном исследовании 145 пациентов с гранулематозом Вегенера, получавших лечение циклофосфамидом, составила 5% через 10 лет и 16% через 15 лет.144 Стойкая негломерулярная гематурия определила подгруппу с повышенным риском этого осложнения. Другие факторы риска включали кумулятивную дозу циклофосфамида, превышающую 100 мкг, и общую продолжительность лечения более 2,7 лет. Рецидивы диффузного альвеолярного кровотечения не являются чем-то необычным, поскольку лечение постепенно снижается или даже после длительных периодов стабильности после прекращения лечения.
Рецидивы диффузного альвеолярного кровотечения не являются чем-то необычным, поскольку лечение постепенно снижается или даже после длительных периодов стабильности после прекращения лечения.
Альтернативные иммунодепрессанты для пациентов с васкулитами, которые не переносят циклофосфамид, включают азатиоприн и метотрексат.Однако имеются лишь ограниченные данные, подтверждающие их долгосрочную эффективность.145
,146 У пациентов, не отвечающих на стандартную цитотоксическую и иммуносупрессивную терапию, рекомендуется плазмаферез.147
148 В отличие от синдрома Гудпасчера, при котором плазмаферез приносит определенную клиническую пользу, особенно у пациентов с неконтролируемым диффузным альвеолярным кровотечением, результаты при системном васкулите неоднозначны и требуют дальнейших исследований. типичный гранулематоз Вегенера.Результаты противоречивы, возможно, из-за вариабельности эффективности объединенных образцов. пациенты в одном отчете; однако заболевание рецидивировало после прекращения лечения, но быстро реагировало на возобновление лечения.
Васкулит мелких сосудов легких и последующее диффузное альвеолярное кровоизлияние могут привести к катастрофическим последствиям, если распознавание и лечение несвоевременно.Диагнозу часто помогают другие системные данные, сопутствующие заболевания и серологические исследования. Пациентам с необъяснимым изолированным диффузным альвеолярным кровотечением следует провести биопсию легкого с иммунофлуоресцентным исследованием и стандартными гистологическими исследованиями. Доступно эффективное лечение, но пациенты нуждаются в тщательном наблюдении из-за потенциальных осложнений лечения и склонности к рецидивам всех причин васкулита мелких сосудов.
Благодарности
При поддержке Специализированного исследовательского центра Национального института сердца, легких и крови, грант HL-27353-04.
Васкулиты — Знание @ AMBOSS
Последнее обновление: 3 декабря 2021 г.
Резюме
Васкулиты представляют собой гетерогенную группу аутоиммунных заболеваний, все из которых характеризуются воспалением кровеносных сосудов (васкулитом) и последующей ишемией и поражением органов, снабжаемых кровью. эти сосуды. Васкулит может возникать как первичное заболевание (идиопатический) или как вторичный ответ на основное заболевание (например, инфекцию гепатита В). В зависимости от размера пораженного сосуда его можно разделить на васкулит мелких, средних и крупных сосудов.Хотя воспалительный процесс может быть ограничен одним органом, он также может вовлекать несколько систем органов. Васкулит следует заподозрить у пациентов с пальпируемой пурпурой, легочными инфильтратами, необъяснимыми ишемическими событиями и полисистемным поражением. Обнаружение антинейтрофильных цитоплазматических антител (АНЦА) в крови является важным диагностическим маркером; однако существуют также синдромы АНЦА-негативного васкулита. Иммуносупрессивная терапия проводится для купирования воспаления сосудов.Может потребоваться специфическое (например, противовирусные препараты) или симптоматическое (например, НПВП) лечение. Если васкулит является вторичным по отношению к основному заболеванию, следует начать лечение основного заболевания.
эти сосуды. Васкулит может возникать как первичное заболевание (идиопатический) или как вторичный ответ на основное заболевание (например, инфекцию гепатита В). В зависимости от размера пораженного сосуда его можно разделить на васкулит мелких, средних и крупных сосудов.Хотя воспалительный процесс может быть ограничен одним органом, он также может вовлекать несколько систем органов. Васкулит следует заподозрить у пациентов с пальпируемой пурпурой, легочными инфильтратами, необъяснимыми ишемическими событиями и полисистемным поражением. Обнаружение антинейтрофильных цитоплазматических антител (АНЦА) в крови является важным диагностическим маркером; однако существуют также синдромы АНЦА-негативного васкулита. Иммуносупрессивная терапия проводится для купирования воспаления сосудов.Может потребоваться специфическое (например, противовирусные препараты) или симптоматическое (например, НПВП) лечение. Если васкулит является вторичным по отношению к основному заболеванию, следует начать лечение основного заболевания.
Обзор
Васкулит крупных сосудов
Дополнительную информацию см. в разделе «Гигантскоклеточный артериит».
- Определение: гранулематозное воспаление аорты и ее крупных ветвей, приводящее к утолщению и стенозу вовлеченных кровеносных сосудов и последующим сосудистым симптомам [1]
- Эпидемиология
- Клинические признаки [3]
- Диагностика [4]
- Лабораторные данные: ↑ СОЭ
- Ангиография (золотой стандарт): выявляет стеноз сосудов [5]
- Биопсия пораженного сосуда
- Диагноз артериита Такаясу требует выполнения трех или более из следующих диагностических критериев: [6]
- Лечение [3]
При артериите Такаясу я не могу TAKA YA пульсировать (заболевание без пульса).
Васкулит сосудов среднего калибра
Дополнительную информацию см. в разделе «Болезнь Кавасаки».
Узелковый полиартериит (УПА)
- Определение
- Системный васкулит мелких и средних сосудов, приводящий к ишемии тканей
- Наиболее часто поражает кожу, периферические нервы, мышцы, суставы, желудочно-кишечный тракт и почки
- Эпидемиология
- Этиология: часто ассоциируется с гепатитом В (заболеваемость снизилась за последние несколько лет с 30% до 7% в результате вакцинации) или инфицированием гепатитом С [7]
- Клинические признаки [8]
- Диагностика [9]
- Лечение [8]
PAN следует рассматривать у молодых взрослых с инсультом или инфарктом миокарда. Диагноз может быть подтвержден биопсией пораженной ткани.
Диагноз может быть подтвержден биопсией пораженной ткани.
При УПА легочная артерия не вовлечена, УПА присутствует пристеночное воспаление артериальной стенки, и УПА часто ассоциируется с геПАНитом В.
Дополнительную информацию см. в разделе «Облитерирующий тромбангиит».
ANCA-ассоциированный васкулит мелких сосудов
Дополнительную информацию см. в разделе «Гранулематоз с полиангиитом».
Гранулематоз с полиангиитом — это болезнь «С»: изогнутый нос (седловидная деформация носа), хронический синусит, кашель, конъюнктивит и изъязвление роговицы, сердечная аритмия, неказеозные гранулемы при биопсии, cANCA, кортикостероиды и циклофосфамид в качестве лечения.
Эозинофильный гранулематоз с полиангиитом (синдром Чарга-Стросса)
- Определение: мультисистемное заболевание, характеризующееся некротизирующим гранулематозным васкулитом с эозинофилией; , который чаще всего поражает легкие и кожу, но также может поражать почечную, сердечно-сосудистую, желудочно-кишечную, центральную и периферическую нервную системы [1]
- Этиология: неизвестна
- Клинические признаки [11]
- Диагностика
- Лечение: иммуносупрессия глюкокортикоидами; возможно в комбинации с циклофосфамидом
Синдром Чарга-Стросса: pANCA и полиневропатия (опущение стопы или запястья), аллергический ринит/синусит/астма, васкулит, эозинофилия и кожные узелки
Микроскопический полиангиит гранулематоз с полиангиитом, но он не поражает сосуды верхних дыхательных путей (нет синусита или ринита), не вызывает образования гранулемы и связан с пАНЦА (не сАНЦА).

Микроскопический полиангиит имеет антитела к миелопероксидазе (например, pANCA).
Не-ANCA-ассоциированный васкулит мелких сосудов
При гистологическом исследовании следующие синдромы лейкоцитокластического васкулита проявляются в виде ядерных обломков нейтрофильных лейкоцитов, инфильтрировавших стенки кровеносных сосудов. [1]
Дополнительную информацию см. в разделе «Пурпура Шенлейна-Геноха».
Криоглобулинемический васкулит
Триада артралгии, пальпируемой пурпуры и усталости наблюдается примерно у 30% пациентов со смешанной криоглобулинемией.
Криоглобулинемия вызывается холодоосаждаемыми иммуноглобулинами и связана с гепатитом С.
- Определение: некротизирующий васкулит мелких сосудов кожи, обусловленный образованием иммунных комплексов.
- Эпидемиология: наиболее распространенный васкулит, наблюдаемый в клинической практике
- Этиология
- Клинические признаки: симптомы обычно проявляются через 7–10 дней после приема препарата.

- Диагностика
- Биопсия кожи
- Исследование основной причины
- Следует исключить системный васкулит.
- Лечение: симптоматическое
Болезнь Бехчета
Определение
Системный васкулит, характеризующийся отложением иммунных комплексов в артериях и венах всех размеров
- Наиболее распространен от Средиземноморья до Восточной Азии, с наибольшей распространенностью в Турции и Японии.
- Пик заболеваемости: 20–40 лет.
Этиология
- Аутоиммунные и инфекционные триггеры (т.g., провоцирующие ВПГ или парвовирусную инфекцию). [22]
- Сильная ассоциация HLA-B51
Клинические признаки
[23] [24]- Рецидивирующие болезненные афтозные язвы в полости рта: (95–100%)
- Обычно длятся около 1–4 недель
- Как правило, начальный симптом
- Рецидивирующие язвы на половых органах (60–90%)
- Заболевания глаз (50–80%)
- Поражения кожи (35–85%)
- Артрит (30–70%)
- Неэрозивный, недеформирующий, асимметричный моно-/олигоартрит
- Обычно поражает колени, лодыжки, руки и/или запястья.

- Желудочно-кишечные заболевания: илеоцекальное изъязвление с болью в животе, анорексия, диарея, кровотечение из нижних отделов ЖКТ, тошнота, рвота
- Васкулопатия
- Синдром Нейро-Бехчета (5–10%) [25]
Диагностика
[26] [27]ПАТЕРГИЯ: Положительный патергический тест, Афтозные язвы во рту, Тромбоз (артериальный и венозный), аневризма легочной артерии), поражения глаз (увеит, васкулит сетчатки), рецидивирующие язвы половых органов, молодые при поступлении (3 rd десятилетие)
Диагностические критерии (критерии Международной исследовательской группы)
- 12-месячный период
И - ≥ 2 из следующих
Дифференциальный диагноз
Лечение
[27] [28]Дифференциальный диагноз васкулита
Каталожные номера: [11]
.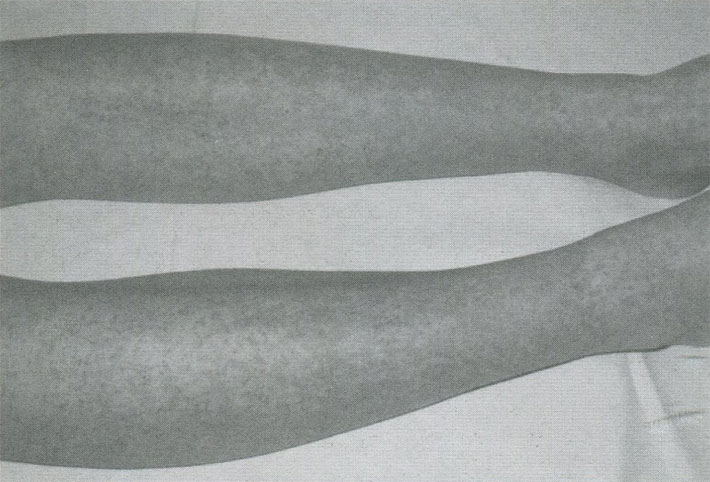


 Со временем красная сыпь темнеет и исчезает, оставляя очаги повышенной пигментации.
Со временем красная сыпь темнеет и исчезает, оставляя очаги повышенной пигментации.


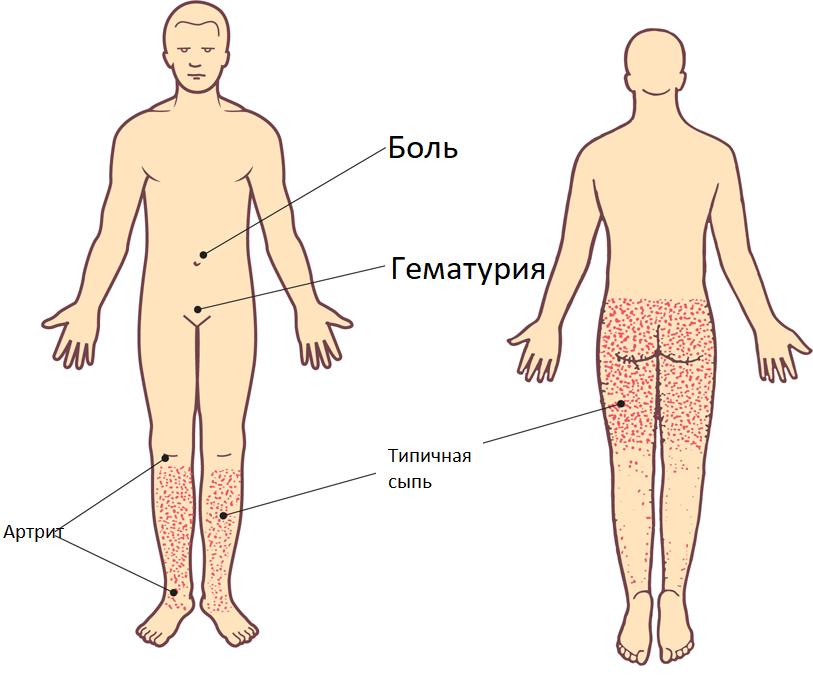 В. Чередниченко со студентами
В. Чередниченко со студентами
 Интеллектуальная игра «Что?Где?Когда?»
Интеллектуальная игра «Что?Где?Когда?»
 Общество. Медицина»
Общество. Медицина»
 Барановичи)
Барановичи)

 10.2017
10.2017
 м.н. О.О. Руммо
м.н. О.О. Руммо
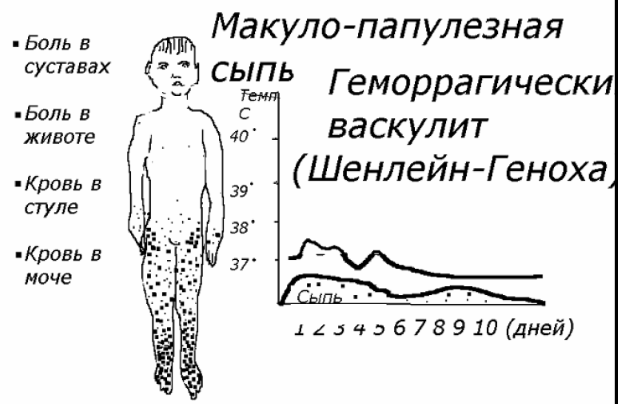 Гродно
Гродно
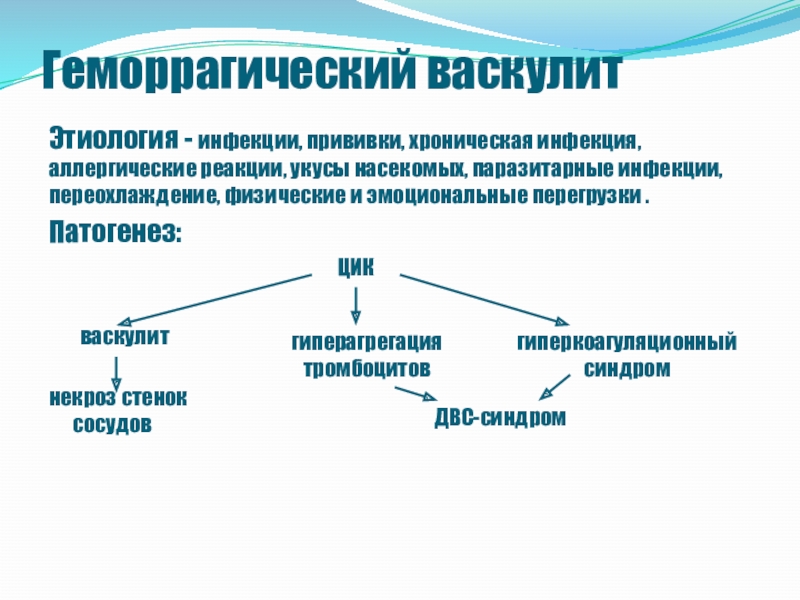 Дж. и др.Ассоциированный с ванкомицином геморрагический окклюзионный васкулит сетчатки: клинические характеристики 36 глаз. Офтальмология. 2017; 124(5):583-95.
Дж. и др.Ассоциированный с ванкомицином геморрагический окклюзионный васкулит сетчатки: клинические характеристики 36 глаз. Офтальмология. 2017; 124(5):583-95. Рекомендации по предотвращению распространения резистентности к ванкомицину Рекомендации Консультативного комитета по практике больничного инфекционного контроля (HICPAC). ММВР. 1995 год; 44(RR12), 1-13.
Рекомендации по предотвращению распространения резистентности к ванкомицину Рекомендации Консультативного комитета по практике больничного инфекционного контроля (HICPAC). ММВР. 1995 год; 44(RR12), 1-13.


