Нормы ХГЧ у женщин при беременности: по дням и неделям
ХГЧ – это уникальный гормон, образующийся в организме после оплодотворения яйцеклетки. Иначе именуется хорионическим гонадотропином. Он начинает вырабатываться примерно сразу же после процесса закрепления яйцеклетки к стенкам матки. Гонадотропин формируется в оболочке зародыша и обнаруживается при исследовании крови или мочи. В первом варианте вероятность получения точного результата выше, так как концентрация гонадотропина в крови намного больше.
Медицинский центр «Частная практика» оснащен собственной лабораторией и новейшим диагностическим оборудованием. У нас вы можете сдать кровь на анализ ХГЧ и максимально быстро получить результат с высокой точностью. Экспресс-диагностика выполняется в течение 20 минут! Записаться на консультацию и сдать анализ можно в удобное время, мы работаем каждый день без выходных.
Уровень и рост ХГЧ
Гормон позволяет отследить нормальное или проблематичное течение беременности. Эмбриональный (с зачатия) срок всегда меньше акушерского (отсчет ведется от последних месячных) на 2 недели. Клиника «Частная практика» предлагает отслеживание беременности с 1-й недели.
Эмбриональный (с зачатия) срок всегда меньше акушерского (отсчет ведется от последних месячных) на 2 недели. Клиника «Частная практика» предлагает отслеживание беременности с 1-й недели.
Анализ можно делать уже после десяти дней, прошедших от оплодотворения. Через каждые 2 суток уровень гормона удваивается. Так как оболочка каждого эмбриона выделяет определенное количество гонадотропина, это помогает высчитать, сколько плодов имеется в наличии.
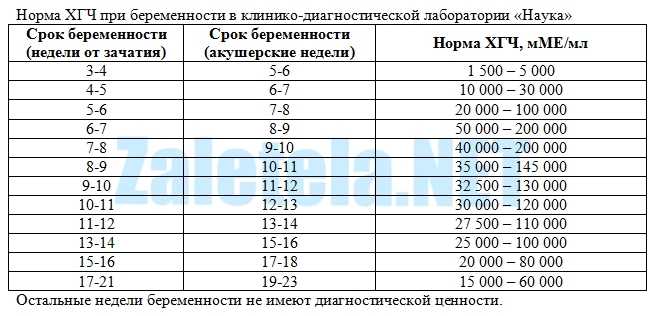
Рост ХГЧ по неделям беременности позволяет отследить, как развивается плод, вовремя обнаружить патологии. Любые отклонения от принятых стандартных границ значений указывают на сбои в эмбриональном развитии. Самые высокие показатели гонадотропина – с 7-й по 10-ю неделю. После этого рост хорионического гормона несколько снижается и замирает на этих значениях до 2-й половины срока. Определить возраст эмбриона можно по таблицам, которые представлены ниже.
ХГЧ по дням от зачатия
| Послеовуляционные дни | Уровень гормона | |
|---|---|---|
| Высокий | Низкий | |
Ровно нед.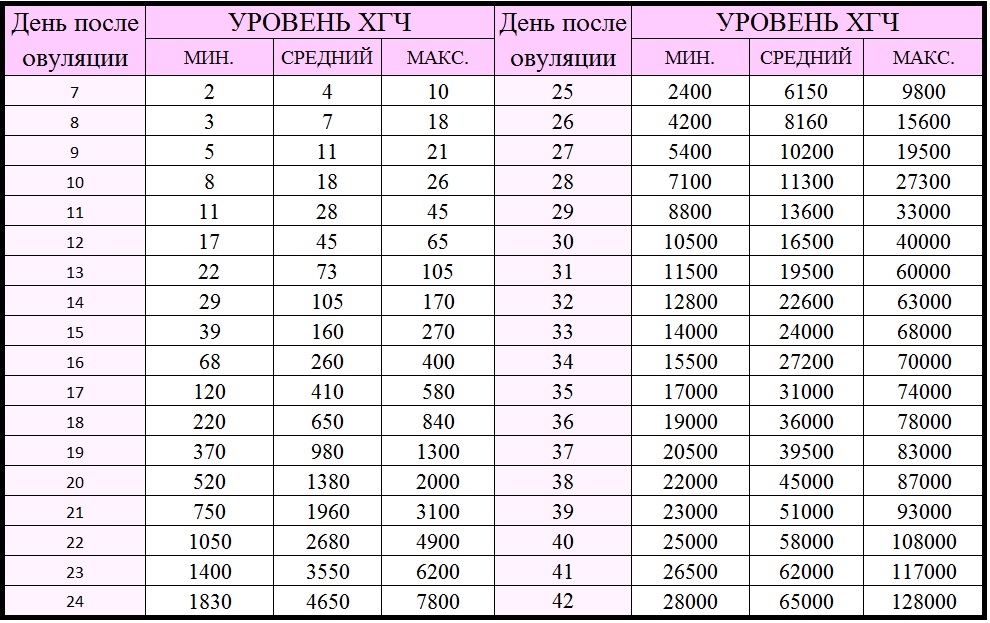 |
10 | 2 |
| 8 | 18 | 3 |
| 9 | 21 | 5 |
| 10 | 26 | 8 |
| 11 | 45 | 11 |
| 12 | 65 | 17 |
| 13 | 105 | 22 |
| Две нед. | 170 | 29 |
| 15 | 270 | 39 |
| 16 | 400 | 68 |
| 17 | 110 | |
| 18 | 840 | 220 |
| 19 | 1300 | 360 |
| 20 | 2000 | 510 |
| Три нед. | 3000 | 740 |
| 22 | 4800 | 1040 |
| 23 | 6100 | 1300 |
| 24 | 7700 | 1730 |
| 25 | 9700 | 2300 |
| 26 | 15500 | 4100 |
| 27 | 19400 | 5300 |
Четыре нед. |
27200 | 7000 |
| 29 | 32000 | 8600 |
| 30 | 40000 | 10300 |
| 31 | 60000 | 11300 |
| 32 | 62000 | 12600 |
| 33 | 67000 | 13500 |
| 34 | 70000 | 15200 |
| Пять нед. | 73000 | 16000 |
| 36 | 77000 | 18000 |
| 37 | 82000 | 20300 |
| 38 | 86000 | 21000 |
| 39 | 92000 | 22000 |
| 40 | 107000 | 24000 |
| 41 | 116000 | 25400 |
Шесть нед. |
127000 | 27000 |
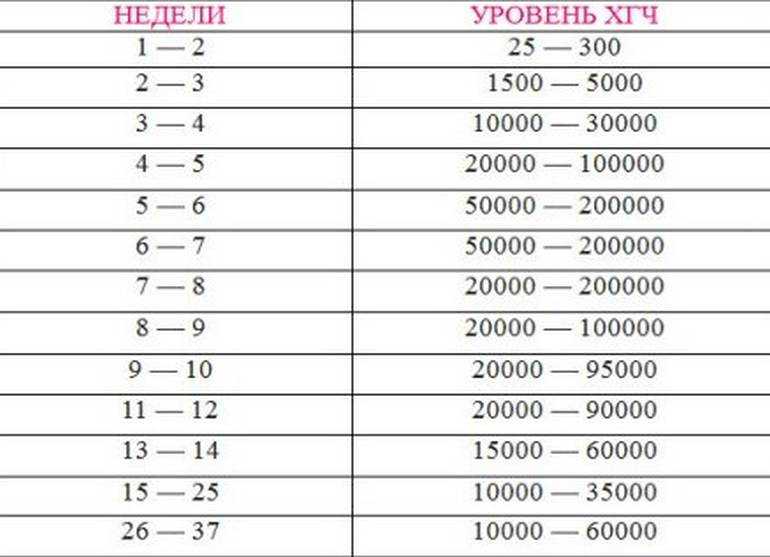
Уровень ХГЧ по неделям беременности
| Срок (в неделях) | Концентрация (в мЕд/мл) |
|---|---|
| 1–2 | от 25 до 156 |
| 2–3 | от 101 до 4870 |
| 3–4 | от 1110 до 31500 |
| 4–5 | от 2560 до 81300 |
| 5–6 | от 23100 до 150000 |
| 6–7 | от 27300 до 232000 |
| 7–11 | от 20900 до 290000 |
| 11–16 | от 6140 до 102000 |
| 16–21 | от 4720 до 80000 |
| 21–39 | от 2700 до 78000 |
В таблицах выше даны показатели, которые не являются окончательными. У каждой беременной женщины они могут несколько различаться. Значения до 25 мЕд/мл являются неточными для установления беременности, поэтому нужно снова сдать кровь через два дня.
После достижения максимума уровень ХГЧ немного снижается и остается таким до родов примерно на отметке 15000 мМЕ/мл. Через месяц после них концентрация гормона вновь становится меньше 5 мМЕ/мл.
Нормы и «скачки» показателей
При достижении значений 2000 мМЕ/мл в клинике «Частная практика» делается УЗИ, на котором уже просматривается желточный мешок. Не всегда есть возможность точно рассчитать дату зачатия, поэтому нормы ХГЧ для всех женщин разные, и концентрация гонадотропина сопоставляется с «минимум-максимум». Показатели при многоплодности значительно увеличиваются (это зависит от количества эмбрионов).
Для отслеживания правильного течения беременности врачи-гинекологи нашей клиники предлагают сдачу крови через каждые пару дней или раз в неделю. После начального анализа повторные исследования также должны проводиться у нас, так как в иных медучреждениях могут использоваться другие методы для определения значений.
Повышение концентрации гормонов
Повышенный ХГЧ у беременных иногда выявляется не только при многоплодии. Такие значения бывают:
- при токсикозе;
- при синдроме Дауна, сердечных патологиях;
- при неправильно установленном сроке;
- при гестозе;
- если у женщины имеется диабет;
- при пороках развития.
Если хорионический гормон обнаружен у представителей мужского пола или женщин, которые не ждут ребенка, это свидетельствует о формировании (или разрастании) в организме злокачественных новообразований.
Уменьшение уровня гормона
Показатели ХГЧ могут снизиться по многим причинам. Чаще виной становится сбой менструальных циклов. Тогда сложно установить срок. К другим причинам снижения концентрации гонадотропина относятся:
- развитие эмбриона вне матки;
- истинное перенашивание;
- замершая беременность;
- хроническая недостаточность плаценты;
- во 2–3-м триместре – гибель плода.

Если концентрация гормона снижена больше чем на 50 процентов от нормы, это грозит выкидышем. При преждевременном анализе, закреплении яйцеклетки вне матки или отсутствии плода ХГЧ может не обнаружиться вовсе.
Для получения стопроцентных результатов, перед тем как сдавать кровь в клинике, рекомендуется провести небольшую подготовку. За день до процедуры исключаются физические нагрузки, переживания и стрессы. Прием пищи и воды прекращается за несколько часов до сдачи крови. Если женщина принимает гормональные средства, она должна оповестить врача заранее. Препараты могут исказить результат.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники «Частная Практика»
Волохов Евгений Александрович
дерматовенеролог, уролог-андролог с высшей врачебной категорией
ХГЧ при беременности на ранних сроках
Что такое ХГЧ, и в чем его роль?
За этим сокращением скрывается гормон со сложным названием «хорионический гонадотропин человека», запускающий важные процессы, связанные с вынашиванием ребенка. Так, благодаря ХГЧ при беременности желтое тело (временная железа, отвечающая за секрецию необходимых для плода гормонов, которая образуется и рассасывается в течение каждого менструального цикла) способно прожить 10–12 недель вместо обычных двух — до той поры, когда эти функции начнет исполнять плацента. На более поздних сроках хорионический гонадотропин стимулирует активность самой плаценты.
Так, благодаря ХГЧ при беременности желтое тело (временная железа, отвечающая за секрецию необходимых для плода гормонов, которая образуется и рассасывается в течение каждого менструального цикла) способно прожить 10–12 недель вместо обычных двух — до той поры, когда эти функции начнет исполнять плацента. На более поздних сроках хорионический гонадотропин стимулирует активность самой плаценты.
Как меняется ХГЧ по неделям беременности?
Его уровень начинает расти сразу после зачатия, когда происходит при имплантации эмбриона, на 6–8 дней позже. Динамика концентрации этого гормона в крови и моче беременной женщины очень высока — на ранних сроках его уровень увеличивается в полтора-два раза каждые два дня. Если до беременности норма ХГЧ составляет менее 5 мМЕ/мл, то уже на 3–4-й неделе от зачатия (на 5–6-й акушерской) этот показатель вырастает до тысяч, а в пиковый период 7–11 недель достигает десятков и сотен тысяч мМЕ/мл. В дальнейшем уровень гормона начинает плавно идти на спад.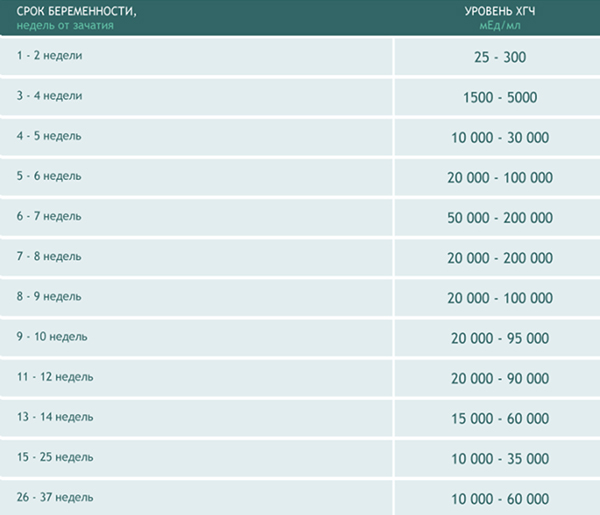
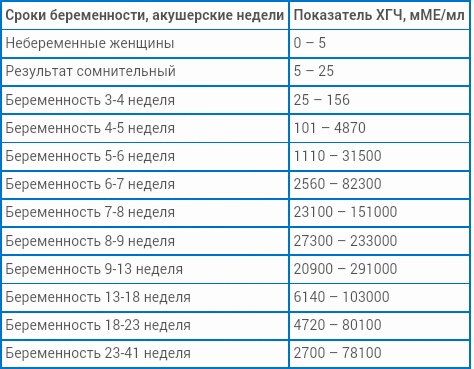
Примерные нормы ХГЧ в зависимости от срока беременности представлены в таблице ниже, эти данные носят справочный характер. Важно отметить, что результаты измерений могут отличаться и зависят от используемого оборудования.
Таблица. Уровень ХГЧ при беременности в зависимости от срока
| Недели от зачатия | Акушерские недели | Уровень ХГЧ, мМЕ/мл |
| 1-2 | 3-4 | 25-155 |
| 2-3 | 4-5 | 101-4870 |
| 3-4 | 5-6 | 1110-31500 |
| 4-5 | 6-7 | 2560-82300 |
| 5-6 | 7-8 | 23100-151000 |
| 6-7 | 8-9 | 27300-233000 |
| 7-11 | 9-13 | 20900-291000 |
| 11-16 | 13-18 | 6140-103000 |
| 16-21 | 18-23 | 4720-80100 |
| 21-39 | 23-41 | 2700-78100 |
Как измерить ХГЧ при беременности?
Для определения его точного уровня проводят анализ венозной крови. Он делается натощак, также необходимо не пить несколько часов до взятия крови. Наибольшая концентрация ХГЧ регистрируется в первой половине дня, поэтому рекомендуется посетить клинику утром. Если вы принимаете какие-либо лекарственные средства, не забудьте предупредить об этом врача — некоторые препараты могут повлиять на результаты анализа.
Он делается натощак, также необходимо не пить несколько часов до взятия крови. Наибольшая концентрация ХГЧ регистрируется в первой половине дня, поэтому рекомендуется посетить клинику утром. Если вы принимаете какие-либо лекарственные средства, не забудьте предупредить об этом врача — некоторые препараты могут повлиять на результаты анализа.
Концентрация ХГЧ зависит от методики и лабораторного оборудования, поэтому для интерпретации результатов специалисты используют только официальные таблицы лаборатории, где проводили анализ.
А можно измерить уровень ХГЧ в домашних условиях?
Всем известные экспресс-тесты на беременность работают на измерении ХГЧ в моче. На вторую тест-полоску производители тестов наносят специфические антитела к этому гормону, и, если его уровень превышает чувствительность теста, полоска окрашивается. Обычно они могут определять уровень ХГЧ выше 25 мМЕ/мл, что позволяет применять такие тестя для определения беременности уже в первый день после задержки.
Важно!
Продающиеся в магазинах и аптеках экспресс-тесты на беременность, при соблюдении рекомендаций в инструкции по использованию, имеют довольно высокую точность определения факта беременности.
Экспресс-тест дает быструю возможность подтвердить или опровергнуть свои догадки уже на ранних сроках. Однако, он может показать лишь факт увеличения ХГЧ, но не измерить его уровень. Только лабораторная диагностика способна измерить концентрацию и продемонстрировать динамику ХГЧ по неделям, что может быть важной информацией для специалиста, который ведет беременность.
Важно понимать, что экспресс-тест может показать ложноположительный результат. Повышение концентрации ХГЧ возможно, например, во время приема определенных препаратов, при некоторых заболеваниях репродуктивной системы, почек и т.д. Какие результаты ни показал бы тест, за окончательным ответом о наличии беременности необходимо обратиться к врачу.
уровней ХГЧ | Американская ассоциация беременных
ХГЧ ( Хорионический гонадотропин человека) часто называют гормоном беременности, потому что он вырабатывается клетками, образующимися в плаценте, которые питают яйцеклетку после ее оплодотворения и прикрепления к стенке матки. Уровни могут быть сначала обнаружены с помощью анализа крови примерно через 11 дней после зачатия и примерно через 12-14 дней после зачатия с помощью анализа мочи.
Как правило, уровень ХГЧ удваивается каждые 72 часа. Уровень достигнет своего пика в первые 8-11 недель беременности а затем будет снижаться и выравниваться до конца беременности.
- По мере увеличения срока беременности и повышения уровня ХГЧ время, необходимое для удвоения, может увеличиваться примерно до каждых 96 часов.
- Следует соблюдать осторожность при слишком большом количестве ХГЧ. Нормальная беременность может иметь низкий уровень ХГЧ и привести к рождению совершенно здорового ребенка.
 Результаты УЗИ после 5 -6 недель беременности намного точнее, чем при использовании цифр ХГЧ.
Результаты УЗИ после 5 -6 недель беременности намного точнее, чем при использовании цифр ХГЧ. - Уровень ХГЧ менее 5 мМЕ/мл считается отрицательным для беременности, а уровень выше 25 мМЕ/мл считается положительным для беременности.
- Уровень ХГЧ между 6 и 24 мМЕ/мл считается серой зоной, и вам, вероятно, потребуется пройти повторное тестирование, чтобы увидеть, повышается ли ваш уровень для подтверждения беременности.
- Гормон ХГЧ измеряется в милли-международных единицах на миллилитр (мМЕ/мл).
- Трансвагинальное УЗИ должно показывать как минимум плодное яйцо после того, как уровень ХГЧ достигнет между 1000–2000 мМЕ/мл . Поскольку уровни могут сильно различаться, а датировка зачатия может быть ошибочной, диагноз нельзя ставить по данным УЗИ, пока уровень ХГЧ не достигнет не менее 2000 мМЕ/мл .
- Одного показания недостаточно для большинства диагнозов.
 Когда возникает вопрос о состоянии беременности, более точную оценку ситуации дают многократные анализы ХГЧ, сделанные с интервалом в пару дней.
Когда возникает вопрос о состоянии беременности, более точную оценку ситуации дают многократные анализы ХГЧ, сделанные с интервалом в пару дней. - Уровни ХГЧ не следует использовать для определения даты беременности, поскольку эти цифры могут сильно различаться.
- Существует два распространенных типа тестов на ХГЧ. Качественный тест определяет наличие ХГЧ в крови. Количественный тест (или бета-тест) измеряет количество ХГЧ, фактически присутствующего в крови.
Руководство по уровням HCG в течение нескольких недель во время беременности
* Эти цифры — только руководство — уровень женщины на уровне. Важен не обязательно уровень, а изменение уровня.
Что означает низкий уровень ХГЧ?
Низкий уровень ХГЧ может означать множество вещей и должен быть повторно проверен в течение 48-72 часов, чтобы увидеть, как изменяется уровень. Низкий уровень может указывать на:
Низкий уровень может указывать на:
- Просчет срока беременности
- Возможный выкидыш или повреждение яйцеклетки
- Внематочная беременность
Является ли высокий уровень ХГЧ плохим признаком?
Высокий уровень ХГЧ также может означать ряд вещей и должен быть повторно проверен в течение 48-72 часов, чтобы оценить изменения уровня. Высокий уровень может указывать на:
- Просчет срока беременности
- Молярная беременность
- Многоплодная беременность
Нужно ли мне регулярно проверять уровень ХГЧ?
Врачи редко проверяют уровень ХГЧ, если у вас нет признаков потенциальной проблемы.
Медицинский работник может перепроверить ваши уровни, если у вас кровотечение, сильные судороги или выкидыш в анамнезе.
Чего ожидать после потери беременности?
Большинство женщин могут ожидать, что их уровни вернутся к диапазону небеременных примерно через 4–6 недель после прерывания беременности.
Это можно дифференцировать по тому, как произошла потеря (самопроизвольный выкидыш, процедура D & C, аборт, естественные роды) и насколько высокими были уровни во время потери.
Медицинские работники обычно продолжают проверять уровень ХГЧ после потери беременности, чтобы убедиться, что он возвращается к <5,0.
Что может повлиять на мой уровень ХГЧ?
Если у вас положительный результат теста, скорее всего, вы беременны. Ложные срабатывания крайне редки. Однако есть некоторые состояния, которые могут привести к ложноположительному результату, например, некоторые виды рака и ранний выкидыш. Некоторые антитела также могут влиять на результаты теста.
Лекарства, содержащие ХГЧ, также могут влиять на уровень ХГЧ.
Эти лекарства часто используются для лечения бесплодия, и ваш лечащий врач должен сообщить вам, как они могут повлиять на тест.
Все другие лекарства, такие как антибиотики, обезболивающие, противозачаточные или другие гормональные препараты, не должны оказывать никакого влияния на тест, измеряющий ХГЧ.
Хотите узнать больше?
- Калькулятор беременности
- Расчет срока беременности
- Проблемы раннего развития плода
Составлено с использованием информации из следующих источников:
1. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США
www.fda.gov
2. Башир И.; Ихенету, К; Миллер, Дж. Дж.; Гим, М .; Липпманн, С. Положительный тест на беременность у психиатрической пациентки в постменопаузе — что думать? Психиатрия (Эджмонт). Feb. 2006.
Референтные диапазоны и детерминанты общего уровня ХГЧ во время беременности: исследование Generation R
1. Strott CA, Yoshimi T, Ross GT, Lipsett MB. Физиология яичников: взаимосвязь между ЛГ в плазме и стероидогенезом в фолликулах и желтом теле; действие ХГЧ. J Clin Endocrinol Metab. 1969;29(9):1157–1167. doi: 10.1210/jcem-29-9-1157. [PubMed] [CrossRef] [Google Scholar]
2. Aschheim S, Zondek B. Das Hormon des hypophysenvorderlappens: testobjekt zum Nachweis des hormons. Клин Вохеншр. 1927; 6: 248–252. doi: 10.1007/BF01710709. [CrossRef] [Google Scholar]
Клин Вохеншр. 1927; 6: 248–252. doi: 10.1007/BF01710709. [CrossRef] [Google Scholar]
3. Lenton EA, Neal LM, Sulaiman R. Концентрация хорионического гонадотропина человека в плазме с момента имплантации до второй недели беременности. Фертил Стерил. 1982;37(6):773–778. [PubMed] [Академия Google]
4. Коул Л.А. Биологические функции ХГЧ и родственных ХГЧ молекул. Репрод Биол Эндокринол. 2010;8:102. doi: 10.1186/1477-7827-8-102. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Киркегор И., Ульдбьерг Н., Петерсен О.Б., Торринг Н., Хенриксен Т.Б. РАРР-А, свободный бета-ХГЧ и ранний рост плода определяют два пути, ведущих к преждевременным родам. Пренат Диагн. 2010;30(10):956–963. doi: 10.1002/pd.2593. [PubMed] [CrossRef] [Google Scholar]
6. Olsen RN, Woelkers D, Dunsmoor-Su R, Lacoursiere DY. Аномальные анализы сыворотки во втором триместре более предсказуемы для преждевременной преэклампсии. Am J Obstet Gynecol. 2012;207(3):228 e1-7. doi: 10.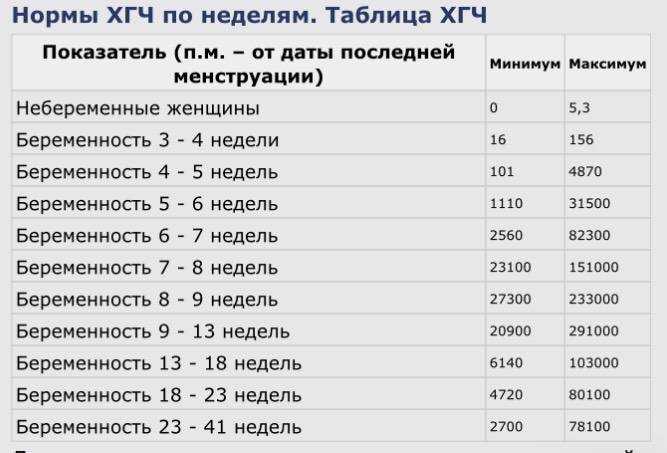 1016/j.ajog.2012.06.006. [PubMed] [CrossRef] [Академия Google]
1016/j.ajog.2012.06.006. [PubMed] [CrossRef] [Академия Google]
7. Goetzl L, Krantz D, Simpson JL, et al. Ассоциированный с беременностью белок А плазмы, свободный бета-ХГЧ, воротниковая прозрачность и риск невынашивания беременности. Акушерство Гинекол. 2004;104(1):30–36. doi: 10.1097/01.AOG.0000129969.78308.4f. [PubMed] [CrossRef] [Google Scholar]
8. Chandra S, Scott H, Dodds L, Watts C, Blight C, Van Den Hof M. Необъяснимое повышение уровня альфа-фетопротеина в материнской сыворотке и/или хорионического гонадотропина человека и риск неблагоприятных исходов. Am J Obstet Gynecol. 2003;189(3): 775–781. doi: 10.1067/S0002-9378(03)00769-5. [PubMed] [CrossRef] [Google Scholar]
9. Spencer K. Пренатальный скрининг второго триместра беременности на синдром Дауна и взаимосвязь биохимических маркеров материнской сыворотки с осложнениями беременности с неблагоприятным исходом. Пренат Диагн. 2000;20(8):652–656. doi: 10.1002/1097-0223(200008)20:8<652::AID-PD882>3.0.CO;2-6.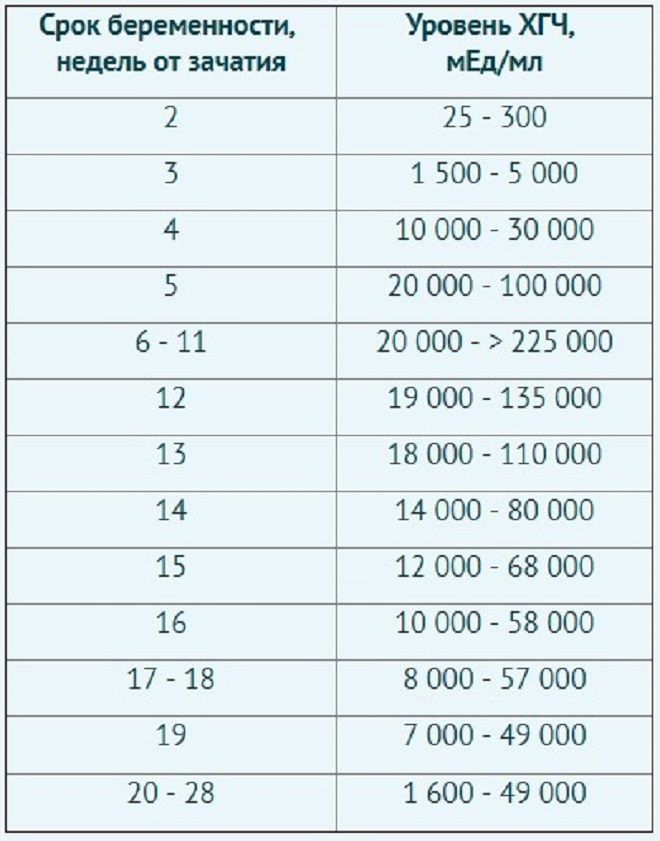 [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
10. Dugoff L, Hobbins JC, Malone FD, et al. Квадратный скрининг как предиктор неблагоприятного исхода беременности. Акушерство Гинекол. 2005;106(2):260–267. дои: 10.1097/01.AOG.0000172419.37410.eb. [PubMed] [CrossRef] [Google Scholar]
11. Ларсен Дж., Бьюкенен П., Джонсон С., Годберт С., Зинаман М. Хорионический гонадотропин человека как показатель продолжительности беременности. Int J Gynecol Obstet. 2013;123(3):189–195. doi: 10.1016/j.ijgo.2013.05.028. [PubMed] [CrossRef] [Google Scholar]
12. Cole LA, Sutton JM, Higgins TN, Cembrowski GS. Межметодическая вариация результатов теста на хорионический гонадотропин человека. Клин Хим. 2004;50(5):874–882. doi: 10.1373/clinchem.2003.026989. [PubMed] [CrossRef] [Google Scholar]
13. Mahendru AA, Daemen A, Everett TR, et al. Влияние времени овуляции и имплантации на длину макушки и крестца в первом триместре и срок беременности. УЗИ Акушерство Гинекол. 2012;40(6):630–635. doi: 10. 1002/uog.12277. [PubMed] [CrossRef] [Google Scholar]
1002/uog.12277. [PubMed] [CrossRef] [Google Scholar]
14. Бок Дж.Л. Анализы на ХГЧ. Призыв к единообразию. Ам Джей Клин Патол. 1990;93(3):432–433. [PubMed] [Google Scholar]
15. Cole LA, Shahabi S, Butler SA, et al. Полезность обычно используемых коммерческих иммуноанализов хорионического гонадотропина человека в диагностике и лечении трофобластических заболеваний. Клин Хим. 2001;47(2):308–315. [PubMed] [Академия Google]
16. Чжан Дж., Ламберт-Мессерлиан Г., Паломаки Г.Э., Каник Дж.А. Влияние курения на маркеры материнской сыворотки и пренатальный скрининг в первом и втором триместрах. Пренат Диагн. 2011;31(6):583–588. doi: 10.1002/pd.2755. [PubMed] [CrossRef] [Google Scholar]
17. Tislaric D, Brajenovic-Milic B, Ristic S, et al. Влияние курения и паритета на сывороточные маркеры для скрининга синдрома Дауна. Диагностика плода Тер. 2002;17(1):17–21. doi: 10.1159/000047999. [PubMed] [CrossRef] [Академия Google]
18. Эскильд А., Федорчак П., Моркрид Л. , Танбо Т.Г. Индекс массы тела матери и концентрация хорионического гонадотропина человека в сыворотке крови на очень ранних сроках беременности. Фертил Стерил. 2012;98(4):905–910. doi: 10.1016/j.fertnstert.2012.06.011. [PubMed] [CrossRef] [Google Scholar]
, Танбо Т.Г. Индекс массы тела матери и концентрация хорионического гонадотропина человека в сыворотке крови на очень ранних сроках беременности. Фертил Стерил. 2012;98(4):905–910. doi: 10.1016/j.fertnstert.2012.06.011. [PubMed] [CrossRef] [Google Scholar]
19. Neveux LM, Palomaki GE, Larrivee DA, Knight GJ, Haddow JE. Уточнения в управлении корректировкой веса матери для интерпретации результатов пренатального скрининга. Пренат Диагн. 1996;16(12):1115–1119. doi: 10.1002/(SICI)1097-0223(199612)16:12<1115::AID-PD3>3.0.CO;2-6. [PubMed] [CrossRef] [Google Scholar]
20. Yaron Y, Wolman I, Kupferminc MJ, Ochshorn Y, Many A, Orr-Urtreger A. Влияние пола плода на маркеры первого триместра и скрининг синдрома Дауна. Пренат Диагн. 2001;21(12):1027–1030. doi: 10.1002/pd.178. [PubMed] [CrossRef] [Google Scholar]
21. Watt HC, Wald NJ, Smith D, Kennard A, Densem J. Эффект включения этнической группы в пренатальный скрининг синдрома Дауна. Пренат Диагн. 1996;16(8):691–698. doi: 10. 1002/(SICI)1097-0223(199608)16:8<691::AID-PD946>3.0.CO;2-2. [PubMed] [CrossRef] [Google Scholar]
1002/(SICI)1097-0223(199608)16:8<691::AID-PD946>3.0.CO;2-2. [PubMed] [CrossRef] [Google Scholar]
22. Roland MC, Friis CM, Godang K, Bollerslev J, Haugen G, Henriksen T. Материнские факторы, связанные с ростом плода и массой тела при рождении, являются независимыми детерминантами массы плаценты и проявляют различные эффекты. по полу плода. ПЛОС Один. 2014;9(2):e87303. doi: 10.1371/journal.pone.0087303. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
23. Vandraas KF, Vikanes AV, Vangen S, Magnus P, Stoer NC, Grjibovski AM. Hyperemesis gravidarum и исходы родов — популяционное когортное исследование 2,2 миллиона рождений в реестре рождений Норвегии. БЖОГ. 2013;120(13):1654–1660. дои: 10.1111/1471-0528.12429. [PubMed] [CrossRef] [Google Scholar]
24. Jaddoe VW, van Duijn CM, Franco OH, et al. Исследование Generation R: дизайн и когортное обновление 2012 г. Eur J Epidemiol. 2012;27(9):739–756. doi: 10.1007/s10654-012-9735-1. [PubMed] [CrossRef] [Google Scholar]
25. Cole LA. Анализ на ХГЧ или тест на беременность. Clin Chem Lab Med. 2012;50(4):617–630. doi: 10.1515/cclm.2011.808. [PubMed] [CrossRef] [Google Scholar]
Cole LA. Анализ на ХГЧ или тест на беременность. Clin Chem Lab Med. 2012;50(4):617–630. doi: 10.1515/cclm.2011.808. [PubMed] [CrossRef] [Google Scholar]
26. Cole LA. Хорионический гонадотропин человека (ХГЧ) Амстердам: Elsevier; 2014. [Google Академия]
27. Verburg BO, Steegers EA, De Ridder M, et al. Новые диаграммы для ультразвукового датирования беременности и оценки роста плода: продольные данные когортного исследования населения. УЗИ Акушерство Гинекол. 2008;31(4):388–396. doi: 10.1002/uog.5225. [PubMed] [CrossRef] [Google Scholar]
28. Rigby RA, Stasinopoulos DM. Обобщенные аддитивные модели местоположения, масштаба и формы. J Royal Stat Soc Ser C (Appl Stat). 2005; 54: 507–54. doi:10.1111/j.1467-9876.2005.00510.x.
29. Jaddoe VWV, de Jonge LL, Hofman A, Franco OH, Steegers EAP, Gaillard R. Ограничение роста плода в первом триместре и факторы сердечно-сосудистого риска у детей школьного возраста: популяционное когортное исследование. БМЖ. 2014 [бесплатная статья PMC] [PubMed] [Google Scholar]
30. Mook-Kanamori DO, Steegers EAP, Eilers PH, Raat H, Hofman A, Jaddoe VWV. факторы риска и исходы, связанные с задержкой роста плода в первом триместре. ДЖАМА. 2010;303(6):527–534. doi: 10.1001/jama.2010.78. [PubMed] [CrossRef] [Академия Google]
Mook-Kanamori DO, Steegers EAP, Eilers PH, Raat H, Hofman A, Jaddoe VWV. факторы риска и исходы, связанные с задержкой роста плода в первом триместре. ДЖАМА. 2010;303(6):527–534. doi: 10.1001/jama.2010.78. [PubMed] [CrossRef] [Академия Google]
31. Medici M, Timmermans S, Visser W, et al. Параметры материнских гормонов щитовидной железы на ранних сроках беременности и масса тела при рождении: исследование Generation R. J Clin Endocr Metab. 2013;98(1):59–66. doi: 10.1210/jc.2012-2420. [PubMed] [CrossRef] [Google Scholar]
32. Korevaar TIM, Schalekamp-Timmermans S, de Rijke YB, et al. Гипотироксинемия и положительная реакция на антитела к ТПО являются факторами риска преждевременных родов: исследование Generation R. J Clin Endocr Metab. 2013;98(11):4382–4390. doi: 10.1210/jc.2013-2855. [PubMed] [CrossRef] [Академия Google]
33. Gaillard R, Steegers EAP, Hofman A, Jaddoe VWV. Связи материнского ожирения с кровяным давлением и рисками гестационных гипертонических расстройств: исследование поколения R. Дж Гипертензия. 2011;29(5):937–944. doi: 10.1097/HJH.0b013e328345500c. [PubMed] [CrossRef] [Google Scholar]
Дж Гипертензия. 2011;29(5):937–944. doi: 10.1097/HJH.0b013e328345500c. [PubMed] [CrossRef] [Google Scholar]
34. Sterne JA, White IR, Carlin JB, et al. Множественное вменение отсутствующих данных в эпидемиологических и клинических исследованиях: потенциал и подводные камни. БМЖ. 2009;338:b2393. doi: 10.1136/bmj.b2393. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
35. Танака М., Натори М., Коно Х., Ишимото Х., Кобаяши Т., Нозава С. Рост плода у пациентов с повышенным уровнем ХГЧ в материнской сыворотке. Акушерство Гинекол. 1993;81(3):341–343. [PubMed] [Google Scholar]
36. Люн Т.И., Чан Л.В., Леунг Т.Н., Фунг Т.И., Сахота Д.С., Лау Т.К. Уровни плацентарных гормонов в материнской сыворотке в первом триместре являются независимыми предикторами параметров роста плода во втором триместре. УЗИ Акушерство Гинекол. 2006;27(2):156–161. doi: 10.1002/uog.2656. [PubMed] [CrossRef] [Академия Google]
37. Reynolds TM, Vranken G, Van Nueten J. Весовая коррекция значений MoM: какой метод? Джей Клин Патол. 2006;59(7):753–758. doi: 10.1136/jcp.2005.034280. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
2006;59(7):753–758. doi: 10.1136/jcp.2005.034280. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
38. Reisinger K, Baal N, McKinnon T, Munstedt K, Zygmunt M. Гонадотропины: тканеспецифические ангиогенные факторы? Мол Селл Эндокринол. 2007; 269(1–2):65–80. doi: 10.1016/j.mce.2006.11.015. [PubMed] [CrossRef] [Google Scholar]
39. Sierra-Honigmann MR, Nath AK, Murakami C, et al. Биологическое действие лептина как ангиогенного фактора. Наука. 1998;281(5383):1683–1686. doi: 10.1126/science.281.5383.1683. [PubMed] [CrossRef] [Google Scholar]
40. Rega G, Kaun C, Demyanets S, et al. Фактор роста эндотелия сосудов индуцируется воспалительными цитокинами интерлейкином-6 и онкостатином m в жировой ткани человека in vitro и в жировой ткани мыши in vivo. Артериосклеры Тромб Васк Биол. 2007;27(7):1587–1595. doi: 10.1161/ATVBAHA.107.143081. [PubMed] [CrossRef] [Google Scholar]
41. Ball S, Ekelund C, Wright D, et al. Временное влияние характеристик матери и беременности на сывороточный белок-А плазмы, связанный с беременностью, и свободный бета-хорионический гонадотропин человека на сроке 7–14 недель беременности.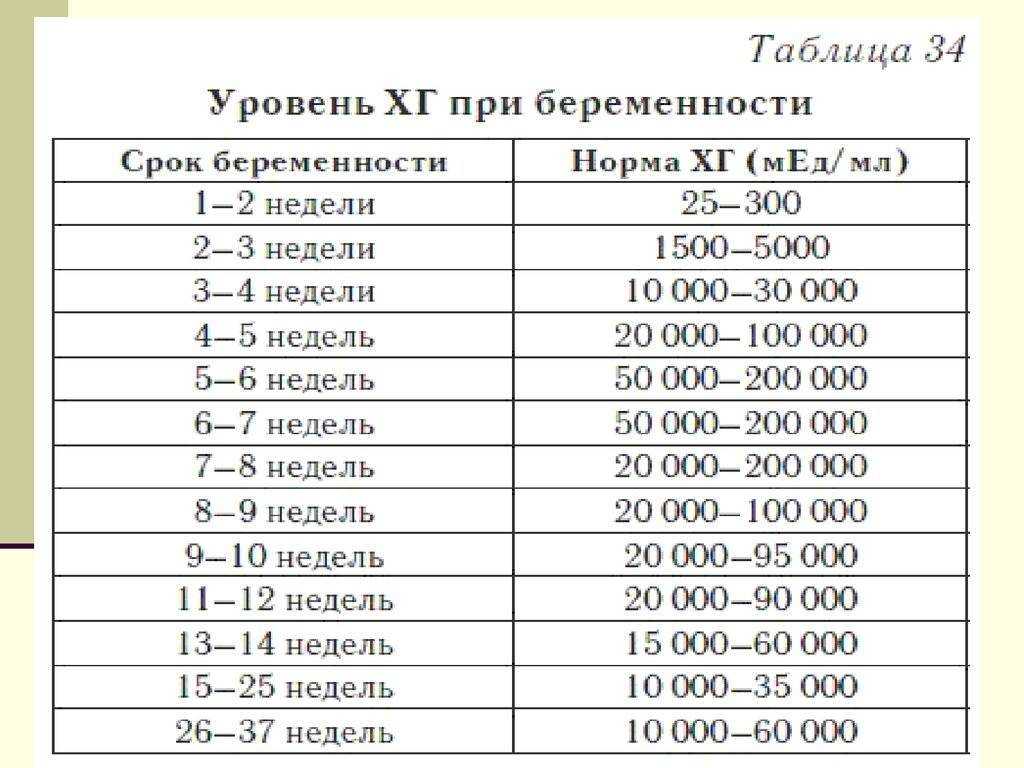 УЗИ Акушерство Гинекол. 2013;41(1):33–39. doi: 10.1002/uog.11209. [PubMed] [CrossRef] [Google Scholar]
УЗИ Акушерство Гинекол. 2013;41(1):33–39. doi: 10.1002/uog.11209. [PubMed] [CrossRef] [Google Scholar]
42. Болл С., Райт Д., Содре Д., Лахманн Р., Николаидес К.Х. Временное влияние афро-карибской расы на связанный с беременностью белок плазмы крови в сыворотке на 9–13 неделе беременности при скрининге на анеуплоидии. Диагностика плода Тер. 2012;31(3):162–169. doi: 10.1159/000336252. [PubMed] [CrossRef] [Google Scholar]
43. Bestwick JP, Huttly WJ, Wald NJ. Значения маркеров скрининга синдрома Дауна в первом триместре и курение сигарет: новые данные и метаанализ свободного бета-хорионического гонадотофина человека, связанного с беременностью плазменного белка-А и воротниковой прозрачности. J Мед Скрин. 2008;15(4):204–206. doi: 10.1258/jms.2008.008049. [PubMed] [CrossRef] [Google Scholar]
44. Vogt Isaksen C. Курение матери, задержка внутриутробного развития и апоптоз плаценты. Педиатр Дев Патол. 2004;7(5):433–442. doi: 10.1007/s10024-004-0105-1. [PubMed] [CrossRef] [Google Scholar]
45.

 Результаты УЗИ после 5 -6 недель беременности намного точнее, чем при использовании цифр ХГЧ.
Результаты УЗИ после 5 -6 недель беременности намного точнее, чем при использовании цифр ХГЧ. Когда возникает вопрос о состоянии беременности, более точную оценку ситуации дают многократные анализы ХГЧ, сделанные с интервалом в пару дней.
Когда возникает вопрос о состоянии беременности, более точную оценку ситуации дают многократные анализы ХГЧ, сделанные с интервалом в пару дней.