какие бывают и как правильно делать
- Как работают ингаляции для ребенка при кашле?
- Как делать ингаляции небулайзером при кашле ребенку?
- Ингаляции детям при кашле: сколько раз можно проводить?
- Ингаляции при сухом и влажном кашле
Ингаляции при кашле у детей – один из самых удобных и эффективных способов борьбы с симптомами ОРВИ. Ингаляции при ОРВИ и кашле завоевали популярность благодаря безопасности для организма ребенка. У ингаляций практически отсутствуют побочные действия, в то время как сиропы и таблетки влияют на печень и желудочно-кишечный тракт.
Помогают организму справиться с кашлем не сами пар или аэрозоль, а находящиеся в них активные вещества. Они поступают прямо в дыхательные пути, когда ребенок делает вдох. Это помогает активным веществам воздействовать напрямую на очаг болезни и устранять проблемы, вызывающие кашель: уменьшать дискомфорт в горле, улучшать отхождение мокроты и т.
Какие ингаляции можно делать детям при кашле?
Существуют разные виды ингаляций в зависимости от методики их проведения.
Пассивные ингаляции: активное вещество распыляют в воздухе, а ребенок просто вдыхает полезные вещества. Хорошо подходят для пассивных ингаляций эфирные масла, так как они испаряются при комнатной температуре. Для проведения пассивных ингаляций достаточно просто капнуть эфирное масло на салфетку и положить в комнате ребенка.
Пассивные ингаляции практически не имеют противопоказаний.
Ингаляции путем вдыхания горячих паров кипящей воды с содой, ромашкой и т. д. не только не эффективны по мнению врачей, но и опасны. Они могут ухудшить состояние ребенка при высокой температуре. Кроме того, горячий пар может обжечь слизистые.
Ингаляции при помощи небулайзера проводятся холодным паром. Они эффективны при следующих состояниях ребенка:
- тяжелое течение ОРВИ,
- бронхит и пневмония,
- бронхиальная астма и другие аллергические заболевания.
Важно: небулайзер – это только прибор, который распыляет растворы для ингаляций. Активные вещества могут оказывать разное лекарственное действие. Очень важно получить назначение врача, чем лучше делать ингаляцию при кашле ребенку, поскольку для лечения влажного и сухого кашля требуются разные виды лекарств.
Когда нельзя проводить ингаляции с небулайзером:
- при температуре выше 37,5 °С;
- если есть склонность к носовым кровотечениям;
- частые гнойные ангины;
- непереносимость веществ в составе препарата для лечения кашля.

Частота проведения ингаляций зависит от вида процедуры.
Пассивные ингаляции не имеют никаких ограничений по длительности и частоте. Рекомендуется «обновлять» эфирные масла каждые 4-6 часов.
У ингаляций небулайзером есть ограничение:
- для детей младше 5 лет 1-2 процедуры в день по 2-3 минуты;
- для детей 6-7 лет 3 процедуры в день.
Лечение сухого и влажного кашля отличается. При сухом кашле у ребенка нужно стимулировать образование мокроты. При влажном – вывести мокроту и уменьшить отек дыхательных путей. Если выбрать неподходящее лекарственное средство, можно усугубить кашель! Поэтому назначить лекарственные препараты для ингаляции небулайзером при кашле должен врач.
Средство для пассивных ингаляций при кашле, связанном с ОРВИ, можно выбрать самостоятельно. Эфирные масла с противовоспалительным и противомикробным действием уменьшают отек слизистой, обеззараживают дыхательные пути и горло, уничтожают вирусы и бактерии. Помогают такие ингаляции и при насморке, который является одной из причин кашля у детей.
Помогают такие ингаляции и при насморке, который является одной из причин кашля у детей.
Для пассивных ингаляций от кашля для детей можно использовать Масло Дыши®. Время действия Масла Дыши® составляет четыре-шесть часов. Исследования показали, что пассивные ингаляции Маслом Дыши® улучшают состояние ребенка при кашле и насморке, снижают риск развития осложнений ОРВИ.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Как пользоваться ингалятором и делать ингаляцию (дышать) небулайзером при кашле
Астахов Михаил Валентинович — врач анестезиолог-реаниматолог
|
Статья подготовлена Михаилом Астаховым, врач анестезиолог/реаниматолог, высшей категории. Специально для сайта medprostor.by |
Содержание:
- Подготовка аппаратуры
- Подготовка лекарства
- Техника процедуры
- Ингаляция для детей
Ингалятор — прибор, позволяющий доставлять в легкие и верхние дыхательные пути мелкодисперсный аэрозоль из лекарственных веществ. Применяется при кашле, затрудненном дыхании, осиплости голоса, ринорее, болях в груди, обусловленных бронхитом, затрудненном отхождении мокроты. Аэрозольным методом вводятся бронхолитики, антисептики и антибиотики, муколитические медикаменты, регенеративные средства, отвары и настои лекарственных трав, увлажняющие субстанции. Людям, склонным к воспалительным заболеваниям ВДП, необходимо знать, как пользоваться ингалятором правильно.
Применяется при кашле, затрудненном дыхании, осиплости голоса, ринорее, болях в груди, обусловленных бронхитом, затрудненном отхождении мокроты. Аэрозольным методом вводятся бронхолитики, антисептики и антибиотики, муколитические медикаменты, регенеративные средства, отвары и настои лекарственных трав, увлажняющие субстанции. Людям, склонным к воспалительным заболеваниям ВДП, необходимо знать, как пользоваться ингалятором правильно.
Подготовка аппаратуры
Перед тем, как использовать ингалятор, следует выполнить ряд подготовительных действий:
- Лицевую маску, соединительный шланг и небулайзерную камеру промыть чистой водой и просушить.
- Обработать элементы, непосредственно контактирующие с больным, водным раствором хлоргексидина или мирамистином.
- Собрать устройство в соответствии с инструкцией.
- Заполнить резервуар предварительно подготовленным лекарственным раствором, установить его в вертикальное положение.

Вместимость резервуара у паровых разновидностей составляет 70-100 мл, у компрессорных и ультразвуковых — 2-8 мл.
жидкость попадает в части устройства, не предназначенные для этого, и может вывести ингалятор из строя.
Подготовка лекарства
Рабочий раствор для небулайзеров компрессорного и ультразвукового типа изготавливается из смеси основного лекарства с физиологическим раствором натрия хлорида. Обычно комбинацию готовят в соотношении 1 часть препарата к 3 частям NaCl, однако лечащий врач может рекомендовать другие варианты смешивания. При кашле применяется щелочная минеральная вода или отвары трав. Средство необходимо подогреть до 37-38°C.
Растворы, предназначенные для парового ингалятора, не подогревают. Устройства такого типа позволяют работать только с растительными средствами, минеральной водой и эфирными маслами (сандаловое, кедровое, эвкалиптовое).
На заметку: при температуре тела выше 37°C паровые ингаляции не проводятся. Процедуры с “холодным паром” не рекомендуется использовать при воспалительных заболеваниях среднего уха.
Техника процедуры
За 1 час до и в течение часа после манипуляции не следует принимать пищу, курить, применять отхаркивающие медикаменты или полоскать горло растворами антисептиков. Длительность одной ингаляции не должна превышать 7-10 минут. Во время лечения запрещается разговаривать. В день допустимо делать до 5-6 ингаляций, среднее количество — 2-3 эпизода лечения с использованием разных лекарств. Интервал между ними — 1,5-3 часа.
Чтобы понять, как делать ингаляции небулайзером, необходимо запомнить следующий алгоритм:
- Установить прибор в устойчивое положение.
- Комфортно и расслабленно расположиться в кресле или на кровати.

- Плотно закрепить на лице маску или обхватить губами мундштук.
- Включить устройство.
- Ровно и глубоко дышать, совершая вдох через через рот, выдыхая носом. После вдоха рекомендуется задержать дыхание на 2 секунды.
- После окончания манипуляции прополоскать рот водой.
- Моющиеся части прибора промыть, высушить и убрать на место хранения.
Паровые ингаляторы просты в использовании. Требуется налить лекарство в резервуар, включить прибор в сеть и плотно прижать лицо к маске. Перед тем, как дышать ингалятором парового типа, необходимо убедиться в отсутствии противопоказаний: гипертермии, кровотечений, отека дыхательных путей. Длительность процедуры достигает 15-20 минут. Вдохи делаются медленно, чтобы избежать ожогов горячим паром. После окончания терапии нужно 1-3 часа воздержаться от выхода из дома, особенно в холодное время года.
На заметку: глубокое дыхания может спровоцировать явления гипераэрации: головокружение, слабость, дискоординацию. Чтобы избежать этого, во время ингаляции требуется делать короткие перерывы.
Чтобы избежать этого, во время ингаляции требуется делать короткие перерывы.
Ингаляция для детей
Делать ингаляцию детям младше 5 лет необходимо с соблюдением определенных правил:
-
длительность — не более 3 минут;
-
используется только лицевая маска, а не мундштук;
-
температура раствора не превышает 30°C.
-
при работе с грудным ребенком его следует придерживать и плотно прижимать маску к лицу;
-
допускается проведение небулайзерных ингаляций во время сна.
Дозы препаратов для рабочего раствора варьируют в зависимости от возраста ребенка. Грамотно подобрать их, не обладая медицинским образованием, сложно. Поэтому использовать аэрозольные средства без консультации врача недопустимо.
Ингалятор — современное и эффективное средство лечения болезней респираторной системы. Однако его неграмотное использование может привести к развитию тяжелых осложнений: менингита, пневмонии, отека гортани. Чтобы процедура пошла на пользу больному, необходимо знать, как правильно пользоваться ингалятором.
Советы по использованию
- Перед использованием необходимо промыть отельные детали ингалятора.
- Части контактирующие с больным человеком тщательно продезинфицировать (водным раствором хлоргексидина или мирамистином).
- Собрать ингалятор.
- Заполнит его спец. раствором.
- Растворы, предназначенные для парового ингалятора, не подогревают.
- До процедуры использования ингалятора, лучше исключить прием пищи и курение.
- За одну операцию нельзя превышать использования 7-10 минут, а также использовать ингалятор не больше 5-6 раз в день.
- Во время процедуры вдохи должны быть медленными.

Бронхоэктазы — Лечение — NHS
Поражение легких, связанное с бронхоэктазами, является необратимым, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает сочетание лекарств, упражнений, которым вы можете научиться, и приспособлений, помогающих очистить дыхательные пути. Операция по поводу бронхоэктатической болезни требуется редко.
Есть также ряд вещей, которые вы можете сделать, чтобы облегчить симптомы бронхоэктатической болезни и остановить ухудшение состояния.
К ним относятся:
- прекращение курения (если вы курите)
- ежегодная вакцинация против гриппа
- обеспечение вакцинации против пневмококка для защиты от пневмонии
- регулярные физические упражнения
- употребление достаточного количества жидкости сбалансированное питание
Упражнения
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких.
Это часто может помочь облегчить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим техникам.
Активный цикл дыхательных техник (ACBT)
Наиболее широко используемый в Великобритании метод называется активным циклом дыхательных техник (ACBT). Он включает в себя повторение цикла, состоящего из ряда различных шагов.
Они включают в себя период нормального дыхания, за которым следуют глубокие вдохи для разжижения слизи и ее отхаркивания, а затем отхаркивание слизи. Затем цикл повторяется в течение 20-30 минут.
Не пытайтесь выполнять ACBT, если сначала вы не прошли обучение шагам у физиотерапевта, прошедшего соответствующую подготовку, поскольку неправильное выполнение техник может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развилась инфекция легких, вам может потребоваться более частое выполнение ACBT.
Если у вас развилась инфекция легких, вам может потребоваться более частое выполнение ACBT.
Постуральный дренаж
Смена положения также может облегчить удаление слизи из легких. Это известно как постуральный дренаж.
Каждая техника может включать в себя несколько сложных шагов, но большинство техник включают в себя наклон или лежание, пока физиотерапевт или лицо, осуществляющее уход, использует свои руки, чтобы вибрировать определенные участки ваших легких, когда вы проходите через серию «пыхтящих» и кашляющих движений.
Устройства
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работают одинаково. Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить отхаркивание слизи.
Такие устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 70 фунтов стерлингов.
Медицина
В некоторых случаях могут быть назначены лекарства для облегчения дыхания или очистки легких.
Распыляемые лекарства
Иногда может быть рекомендовано вдыхание лекарств через устройство, называемое небулайзером, чтобы облегчить вам очистку легких.
Небулайзеры — это устройства, состоящие из лицевой маски или мундштука, камеры для преобразования лекарства в мелкодисперсный туман и компрессора для подачи лекарства в легкие.
Ряд различных лекарств можно вводить с помощью небулайзера, включая растворы соленой воды.
Эти лекарства помогают уменьшить густоту мокроты, чтобы ее было легче откашлять. При необходимости можно также использовать небулайзеры для введения антибиотиков.
При необходимости можно также использовать небулайзеры для введения антибиотиков.
Хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, сам небулайзер не всегда доступен в NHS.
В некоторых районах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство. Цены могут варьироваться от 50 до 150 фунтов стерлингов в зависимости от сложности устройства.
Бронходилататоры
Если у вас особенно сильное обострение симптомов, вам могут прописать бронходилататоры на краткосрочной основе.
Бронходилататоры — это ингаляционные препараты, которые облегчают дыхание за счет расслабления мышц легких.
Антибиотики
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (инфекционное обострение), вам необходимо лечение антибиотиками.
Образец мокроты будет взят, чтобы определить, какой тип бактерий вызывает инфекцию, хотя сначала вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра), потому что он может несколько дней, чтобы получить результаты теста.
В зависимости от результатов анализов вам могут назначить другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которые, как известно, эффективны против определенных бактерий, вызывающих инфекцию.
Если вы чувствуете себя достаточно хорошо, чтобы лечиться дома, вам, вероятно, пропишут 2–3 таблетки антибиотика в день в течение 10–14 дней.
Важно закончить курс, даже если вы чувствуете себя лучше, так как преждевременное прекращение курса может привести к рецидиву инфекции.
Если ваши симптомы более серьезны, вам может потребоваться госпитализация и лечение с помощью инъекций антибиотиков.
Профилактическое лечение
Если у вас 3 или более инфекционных обострений в течение 1 года или ваши симптомы во время инфекционного обострения были особенно тяжелыми, вам может быть рекомендован длительный прием антибиотиков.
Это поможет предотвратить дальнейшие инфекции и даст вашим легким возможность восстановиться.
Это может включать прием таблеток с низкими дозами антибиотиков, чтобы свести к минимуму риск побочных эффектов, или использование распылителя антибиотиков.
Использование антибиотиков таким образом увеличивает риск развития устойчивости к антибиотику у одного или нескольких типов бактерий. Вас могут попросить регулярно сдавать образцы мокроты, чтобы проверить наличие сопротивления.
Если у бактерий проявляются признаки развития резистентности, может потребоваться смена антибиотика.
Хирургия
Хирургическое вмешательство рекомендуется только при брохоэктазах, если:
- затрагивает только один отдел легкого
- ваши симптомы не реагируют на другое лечение
- у вас нет основного заболевания, которое могло бы вызвать рецидив бронхоэктатической болезни
Легкие состоят из частей, известных как доли – левое легкое имеет 2 доли, а правое легкое имеет 3 доли.
Операция по поводу очаговых бронхоэктазов обычно включает удаление пораженной бронхоэктазами доли в виде операции, известной как лобэктомия.
Хирургическое вмешательство не проводится, если поражено более 1 доли, так как удаление такого большого количества легочной ткани слишком опасно.
Последняя проверка страницы: 27 июля 2021 г.
Дата следующей проверки: 27 июля 2024 г.
Облегчение бронхита с помощью солевой терапии
Январь 06 2020
Облегчение бронхита с помощью солевой терапии
Может ли солевая терапия облегчить бронхит?
Ежегодно бронхитом страдает более 10 миллионов человек. Поражает как взрослых, так и детей. Бронхит — это тип острого воспаления дыхательных путей в легких. Из-за этой инфекции воспаляется слизистая оболочка бронхов. Два типа бронхита хронический и острый.
Острый и хронический бронхит
Бронхит вызывает стеснение в груди и иногда затрудняет дыхание.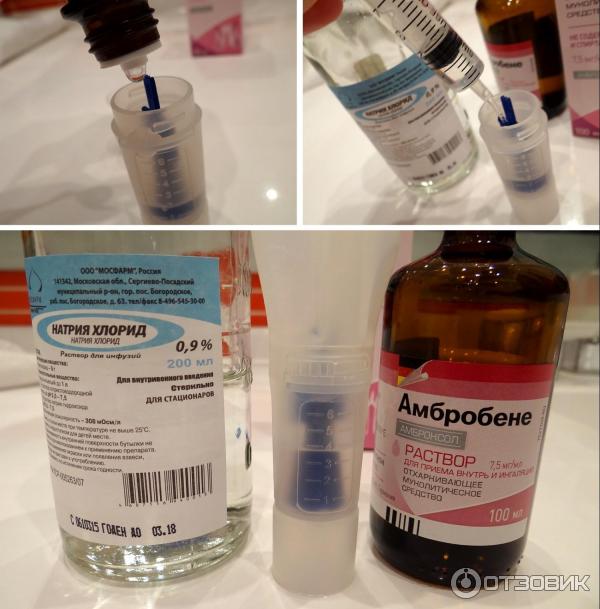 В случаях у маленьких детей симптомы близки к симптомам астмы, такие как свистящее дыхание и кашель. Вирус — это то, с чего начинается острый бронхит, как обычно возникает, когда пациент страдает от гриппа или простуды. Обычно он заживает сам через пару недель. Кашель и утомляемость являются обычными симптомами после того, как острый бронхит прошел.
В случаях у маленьких детей симптомы близки к симптомам астмы, такие как свистящее дыхание и кашель. Вирус — это то, с чего начинается острый бронхит, как обычно возникает, когда пациент страдает от гриппа или простуды. Обычно он заживает сам через пару недель. Кашель и утомляемость являются обычными симптомами после того, как острый бронхит прошел.
Хронический бронхит может длиться до трех месяцев и дольше. В совокупности это называется ХОБЛ. В то время как острый бронхит может быть вызван гриппом или вирусом, хронический бронхит обычно вызывается курением. Приступы кашля, особенно возникающие по утрам или при резких перепадах температуры, вместе с вязкой мокротой являются признаками хронического бронхита.
Brochitis Relief
При остром бронхите может потребоваться лечение антибиотиками, и лучше проконсультироваться с врачом относительно ваших конкретных ситуаций. Существуют лекарства, отпускаемые по рецепту, которые помогают сдерживать симптомы, но они не гарантируют, что они исчезнут навсегда. Солевая терапия — это способ не только облегчить симптомы, но и предотвратить их возвращение с течением времени. Вдыхание микроскопических частиц соли позволяет дезинфицирующим свойствам немедленно воздействовать на бактерии и вирусы, проникающие в вашу дыхательную систему.
Солевая терапия — это способ не только облегчить симптомы, но и предотвратить их возвращение с течением времени. Вдыхание микроскопических частиц соли позволяет дезинфицирующим свойствам немедленно воздействовать на бактерии и вирусы, проникающие в вашу дыхательную систему.
Что делает солевая терапия?
Соляная терапия, также известная как галотерапия, помогает очищать легкие от слизи, которая со временем накапливается, что облегчает дыхание. Это также помогает функциональности ваших легких. Как только слизь очистится, ваши дыхательные пути расширятся, что уменьшит кашель. Большинство пациентов сообщают о положительных результатах всего за пять сеансов. Когда кашель уменьшается, клиенты могут нормально дышать и спать. Солевая терапия также хороша, если вы страдаете от простуды. Так как соль откроет ваши носовые дыхательные пути и поможет перестать чихать. Солевая терапия помогает уменьшить воспаление легких, одновременно убивая бактерии. Солевая терапия может помочь уменьшить вашу зависимость от отпускаемых по рецепту лекарств для лечения бронхита.




