Восстановление после родов — с чего начать
Роды остались позади, вы стали мамой. И впереди — новая жизнь: с новыми эмоциями, ощущениями, новыми вопросами и, в первую очередь, с новым восприятием самой себя. Но как это, ни с чем не сравнимое счастье, прочувствовать, если тело болит, двигаться неприятно, сидеть нельзя, то и дело бросает в жар и почему-то с настроением не все так гладко и радостно, как этого хотелось бы?
Это нормально. Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы.
Раньше считалось, что после родов маму не надо беспокоить, она устала, ей надо отдохнуть, у нее — адаптация к новой жизни, ей не до врачей, процедур и т.п…
Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно расставить приоритеты.
«На мой взгляд, восстановление после родов надо начинать как можно раньше – в первые же дни после роддома, — убеждена акушер-гинеколог и гирудотерапевт Нина Александровна Антонова. – Эту перестройку женщина переживает не только на физиологическом уровне, она проживает ее очень эмоционально. В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома». Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.
В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома». Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.
Что происходит, какие проблемы могут быть, и какие специалисты могут помочь:
1. Сокращается и возвращается к первоначальным размерам матка, восстанавливается ее слизистая оболочка (после родов матка весит 1000 граммов, а через 6-8 недель — 50-60 граммов). Для успешного сокращения матки очень важно прикладывание новорожденного к груди в течение первого часа после рождения, и частые кормления после (раз в 2 часа днем, и чуть реже ночью). Грудное вскармливание стимулирует выработку окситоцина, который помогает матке сокращаться что, кстати, мама может даже почувствовать во время кормлений — когда внизу живота появляются ощущения, напоминающие схватки.
К каким специалистам можно обратиться?
- Гинеколог (в первый месяц) проконтролирует сокращение матки, посмотрит, не осталось ли сгустков крови, возможно, проведет УЗИ.
- Гирудотерапевт также поможет скорейшему заживлению травмированных мягких тканей, уменьшению отеков, поднимет общий (и местный) иммунитет мамы
2. В связи с гормональной перестройкой, связки после родов меняют свою эластичность, поэтому кости и суставы становятся менее подвижны. Вслед за ними занимают свое прежнее положение и внутренние органы, которые были смещены из-за больших размеров матки (желудок, легкие, кишечник, мочевой пузырь и т. д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
К каким специалистам можно обратиться?
Прием остеопата полезен любой женщине после родов для полноценного восстановления и налаживания лактации, особенно рекомендуем его посетить, если были длительные или стремительные роды, если родился крупный ребенок, были разрывы в родах или сохраняется болевой синдром, есть боли в крестце.
Также остеопат поможет маме при лактостазе (а новорожденному — при неспособности правильно захватывать сосок при сосании).
3. Происходят перемены в эндокринной системе: работа гормонов теперь направлена в первую очередь на обеспечение грудного вскармливания. Но часто бывает, что молоко к концу первой недели так и не приходит в достаточном количестве. Или исчезает через месяц вовсе (так называемые, лактационные кризы, которые удается пережить не всем).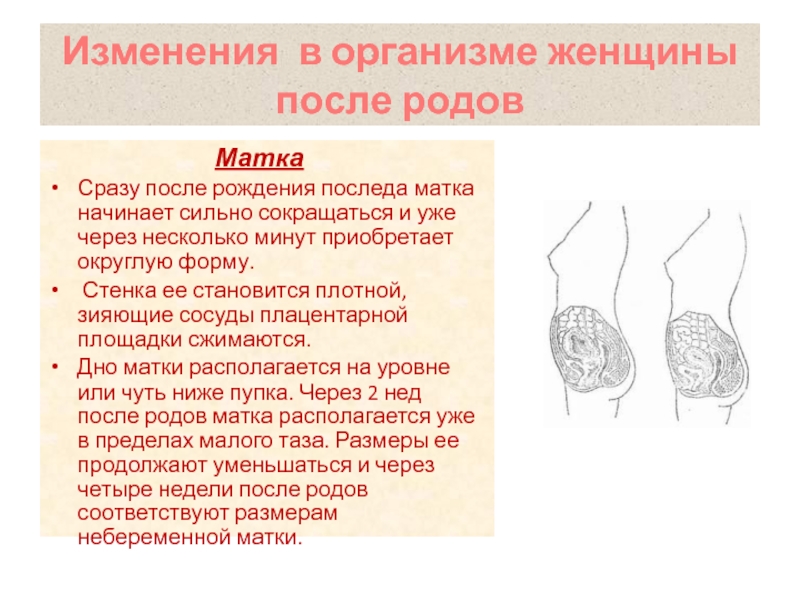
К каким специалистам можно обратиться?
Консультант по грудному вскармливанию поможет наладить лактацию, подскажет как стимулировать выработку молока, научит прикладывать ребенка к груди, чтобы не возникало трещин на сосках, то есть поможет организовать кормление так, что бы оно приносило радость и удовлетворение маме и малышу. Психолог проконсультирует о главных психологических моментах послеродового периода, грудного вскармливания, первого года жизни вашего ребенка, особенностях отношений с супругом после родов.
4. Меняется эмоциональное состояние мамы: послеродовая эйфория может смениться раздражительностью или беспричинной грустью, безразличием или, наоборот, импульсивностью. Если мама в первые сутки после родов плачет или о чем-то жалеет, то, по словам перинатальных психологов, это может быть проявлением послеродовой депрессии. Эмоции в этот период оказывают большое влияние на процесс послеродового восстановления – помочь ему или, наоборот, его затормозить.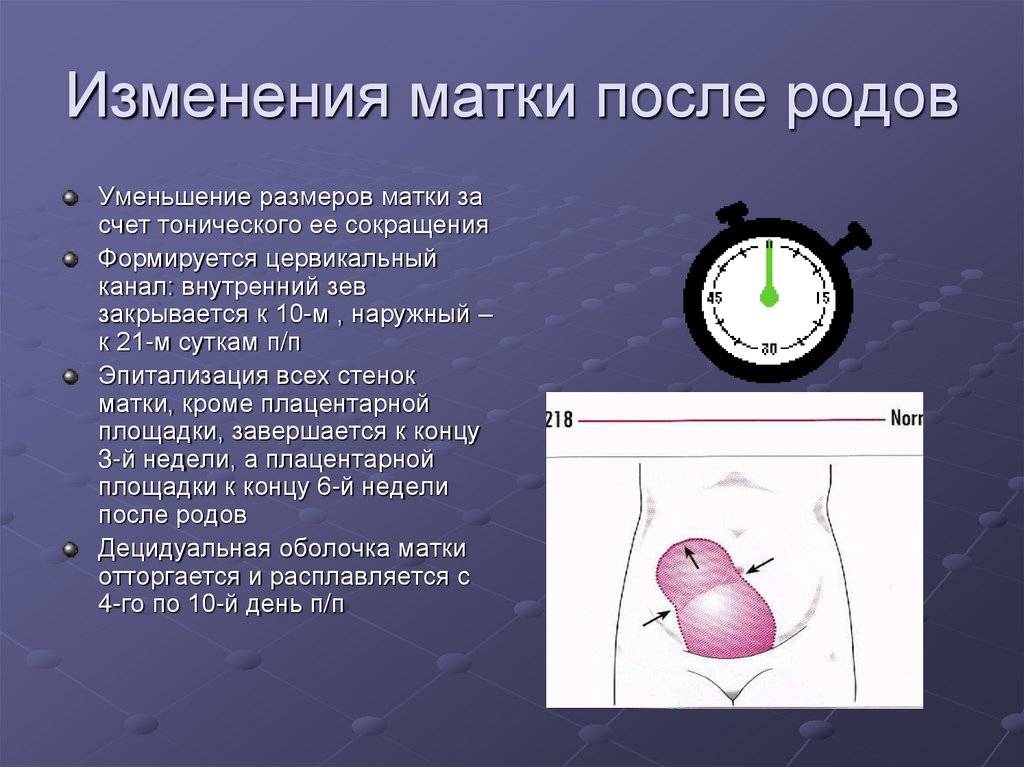
К каким специалистам можно обратиться?
Гомеопат поможет сбалансировать эмоциональный настрой, гармонизировать общее состояние. Психолог расскажет, что происходит нового с организмом, с психикой мамы, какие задачи актуальны на этом этапе. Что нужно делать для профилактики послеродовой депрессии, где, в чем или «в ком» искать ресурсы для восстановления. А если депрессия все-таки наступила, поможет справиться со своим состоянием и вернуться к полноценной жизни.
Встречи со специалистами или лекции по детским вопросам помогут переключиться на решение новых насущных вопросов: как организовать режим дня, как научиться отдыхать, как можно путешествовать с младенцем, а также разрешить ряд «педиатрических» проблем (начиная с прививок и заканчивая закаливанием или лечением немедекаментозными средствами — например, наша «Школа мам и пап»). Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Вы можете воспользоваться разными вариантами помощи — и классической медицинской, психологической, и организационной, и обратиться к более древними методам лечения, ведущим к общему оздоровлению. Сейчас вы можете выбирать и, главное, делать это осознанно!
Важное время в жизни женщины
– Ирина Владимировна, что представляет собой и сколько длится послеродовый период?
– Послеродовый период длится 30–40 дней с момента появления малыша на свет, в это время женский организм претерпевает ряд серьезных изменений, к которым необходимо быть готовой заранее, чтобы избежать различных возможных осложнений. Это очень важное время для женщины, когда полностью меняется ее привычный образ жизни. Женщина приобретает новый социальный статус, становясь матерью. Конечно, в это время все внимание принадлежит малышу, но не надо забывать и о себе.
– О чем важно помнить в этот период?
– После родов матка активно сокращается, уменьшаясь в десятки раз, с этим могут быть связаны периодические тянущие ощущения внизу живота.
– Как изменилась картина послеродовых осложнений в последнее время?
– Во время беременности иммунитет снижен, и это делает женский организм очень уязвимым. В связи с повышением возраста рожениц (35 лет и выше) в послеродовом периоде высока частота обострения хронических заболеваний. Поэтому после родов нужно посетить не только гинеколога, но и других специалистов: эндокринолога, нефролога и кардиолога, чтобы предотвратить возможные обострения хронических болезней. Кроме того, особую проблему представляет послеродовый метроэндометрит (воспаление слизистой и мышечной оболочек тела матки), который возникает в результате инфекции и может привести к серьезным осложнениям вплоть до удаления матки, а в запущенных случаях – к сепсису.
– Какое значение имеет кормление грудью в послеродовом периоде?
– Грудное вскармливание приводит к изменению размера и состояния молочных желез. Необходимо отметить, что в течение первых двух часов после родов происходит выделение молозива, которое отличается от грудного молока большим количеством иммунноглобулинов – защитных антител, формирующих иммунитет малыша. Поэтому важно помнить о необходимости скорейшего приложения новорожденного к груди, которое также требуется и для правильного сокращения матки в послеродовом периоде. Нужно ежедневно проводить осмотр груди самостоятельно: она должна быть мягкой, не вызывать дискомфорта, а при появлении уплотнений в груди, трещин на сосках и повышении температуры не нужно заниматься самолечением, и следует сразу же обратиться к специалисту.
– Какие обследования обязательны для женщины, ставшей матерью?
– Перед выпиской из роддома нужно сдать клинический анализ крови. Он необходим для определения количества гемоглобина, который жизненно важен не только для нормальной работоспособности, но и хорошего внешнего вида, сохранения прекрасного цвета лица, красивых волос и ногтей. Общий анализ мочи и посев на флору необходимы для исключения позднего гестоза (токсикоза) и обострения хронических заболеваний мочевыделительной системы. Обязательно выполнение УЗИ матки для уточнения правильности ее сокращения.
– Когда можно возобновлять половую жизнь после родов?
– На этот вопрос даст ответ врач-гинеколог, к которому необходимо в обязательном порядке прийти на осмотр через 3 недели после выписки из роддома. Врач проведет забор мазков и УЗИ, после чего даст ряд необходимых рекомендаций. Начало половой жизни ранее установленного доктором срока может быть чревато осложнениями, поэтому советами врача пренебрегать не стоит.
– В чем состоят преимущества обращения в клинику «Скандинавия»?
– Мы предлагаем индивидуальный подход каждой пациентке. Кроме того, если женщина остановила свой выбор на дородовом наблюдении и родоразрешении в клинике «Скандинавия», послеродовый период естественным образом проходит под наблюдением специалистов, которые уже хорошо знают особенности состояния здоровья матери. Зачастую в нашей клинике наблюдаются семьями, и врачи, имея на руках семейный анамнез, могут быстрее поставить более точный диагноз, предупредить возможные осложнения и назначить эффективное лечение. В Северной клинике работает круглосуточный стационар, оснащенный современным оборудованием, с комфортными палатами и квалифицированным персоналом.
Дата публикации: 05.12.17
Послеродовый период
На протяжении всей беременности Вы считали, что роды являются окончанием, финальным аккордом, самым важным этапом, но пройдя его оказывается, что всё только начинается. Послеродовым периодом называют период, начинающийся после рождения последа и продолжающийся 6-8 недель.
Послеродовым периодом называют период, начинающийся после рождения последа и продолжающийся 6-8 недель.
В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменениям в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовом периоде.
Что же происходит после родов? Первые 2 часа после родоразрешения наиболее важны, поэтому их выделяют особо и обозначают как ранний послеродовой период. В течение этого времени Вы находитесь ещё в родильном зале, чтобы медперсонал мог внимательно следить за Вашим состоянием (измеряют пульс, артериальное давление, температуру тела, контролируют состояние матки, следят за степенью кровопотери).
Непосредственно после родов производят осмотр мягких родовых путей – осматривают наружные половые органы и промежность, шейку матки (при помощи зеркал), влагалище. Все обнаруженные разрывы тщательно ушивают (при необходимости – с обезболиванием), так как они могут явиться источником кровотечения и входными воротами инфекции.
Все обнаруженные разрывы тщательно ушивают (при необходимости – с обезболиванием), так как они могут явиться источником кровотечения и входными воротами инфекции.
В дальнейшем разрывы шейки матки могут привести к развитию эндоцервицита, эрозий, эктропионов, а разрывы промежности – к опущению и выпадению половых органов. После осмотра на низ живота кладут пузырь со льдом, что способствует лучшему сокращению матки, а малыша (с разрешения неонатолога) прикладывают к Вашей груди – ни с чем несравнимое счастье и награда за тяжёлую физическую работу в родах!
Спустя 2 часа после родов Вас на каталке переводят в физиологическое послеродовое отделение, где наконец-то можно отдохнуть и выспаться. Однако не позднее 8-12 часов после родов необходимо встать, что способствует улучшению кровообращения, нормализации функции мочевого пузыря и кишечника.
В настоящее время в обычных неспециализированных родильных домах практикуется совместное пребывание мамы и малыша. Первый туалет новорождённого и уход за ним в первые сутки осуществляют медсестра отделения новорождённых и мама. При необходимости медсестра учит последовательности обработки кожных покровов и слизистых оболочек ребёнка (глаза, носовые ходы, подмывание) – не стесняйтесь задавать вопросы! Контроль за культёй пуповины и пупочной ранкой осуществляет врач-неонатолог.
Первый туалет новорождённого и уход за ним в первые сутки осуществляют медсестра отделения новорождённых и мама. При необходимости медсестра учит последовательности обработки кожных покровов и слизистых оболочек ребёнка (глаза, носовые ходы, подмывание) – не стесняйтесь задавать вопросы! Контроль за культёй пуповины и пупочной ранкой осуществляет врач-неонатолог.
Ежедневно за Вами наблюдают врач-акушер и акушерка: измеряют температуру тела, характер пульса, артериальное давление, осматривают молочные железы, производят пальпацию живота, определяют высоту стояния матки по отношению к лобковому сочленению. В 1-е сутки после родов дно матки расположено выше лобкового сочленения на 13-15 см, в течение первых 10 дней оно опускается на 2 см в сутки.
При регулярном кормлении грудью (по требованию) инволюция матки поисходит правильно и не требует дополнительного применения лекарственных препаратов. Врач оценивает характер и количество лохий (лохии – жидкость, которая выделяется из половых путей после родов, содержит частицы децидуальной оболочки, сгустки крови; сравнимо с обильными менструальными выделениями).
Их характер должен соответствовать дням послеродового периода и иметь обычный запах. В первые 3 дня лохии кровянистые за счёт большого количества эритроцитов, с 4-го дня и до конца первой недели лохии серозно-сукровичные (в них много лейкоцитов), к 10-му дню лохии становятся светлыми,жидкими, идёт уменьшение их количества, а на 5-6 неделе выделения из матки полностью прекращаются. После операции кесарева сечения выделений меньше.
При нормальном течении родов, начиная со 2-х суток Вам показана дыхательная гимнастика, упражнения для мышц брюшного пресса и тазового дна, что способствует более быстрой инволюции матки и пеперастянутых во время беременности тканей.
Питание кормящей мамы должно быть строго сбалансировано, что во время нахождения в родильном доме обеспечивается его пищеблоком (большинству родильниц нравится «больничная» еда), жидкости должно поступать до 2-х литров в сутки (чуть меньше на 3 сутки после родов, когда начнёт «прибывать» молоко).
Обязательно включение в рацион витаминов А, Е, В и минеральных солей – кальций, фосфор, магний, железо. Лучше восполнять эти потребности сезонными овощами и фруктами, вопрос о приёме поливитаминных комплексов, препаратов кальция должен решаться индивидуально.
Соблюдение правил личной гигиены должно оградить Вас и малыша от инфекции; помните о мытье рук, уходе за полостью рта, смене белья и прокладок (прокладки необходимо менять чаще, чем во время менструации, так как лохии – отличная среда для размножения бактерий). Напомню, что в продаже сейчас есть одноразовые трусики, пользоваться которыми очень удобно в стационаре.
Особое внимание уделяется уходу за молочными железами (не останавливаясь подробно: ежедневный душ, по возможности – воздушные ванны по 10-15 минут после кормления, давая возможность капельке молока высохнуть, использование накладок при плоских или втянутых сосках – профилактика их трещин), уходу за половыми органами – подмывание тёплой водой с мылом после каждого опорожнения кишечника, при наличии швов на промежности их дополнительно обрабатывает акушерка.
Выписка из стационара при неосложнённом течении послеродового периода осуществляется на 3-6 сутки (после операции кесарева сечения чаще на 7-е сутки), а изменения в Вашем организме продолжаются:
- После рождения последа матка значительно уменьшается в размерах из-за резкого сокращения её мышц, масса матки в течение 1-ой недели снижается с 1000 до 500 г, к концу послеродового периода её вес равен таковому до беременности – 50г. Параллельно происходит восстановление внутренней оболочки матки (эндометрия), заживление раневой поверхности на месте прикрепления плаценты, которое завершается к 6-8 неделе после родов, поэтому половая жизнь возможна только через 1.5-2 месяца после родов.
-
В яичниках в послеродовом периоде начинается созревание фолликулов, но у кормящих женщин менструация отсутствует в течение нескольких месяцев или всего времени кормления ребёнка грудью (связано это с высоким уровнем пролактина), у большинства некормящих женщин менструация восстанавливается на 6-8 неделе после родов.

Первая менструация после родов происходит на фоне ановуляторного цикла (беременность невозможна), но у некоторых женщин овуляция и наступление беременности возможны в течение первых месяцев после родов, даже на фоне кормления ребёнка, поэтому контрацепция должна присутствовать (в выборе средства поможет Ваш гинеколог, но предпочтение стоит отдать негормональным методам). Помните, что оптимальным промежутком между родами считается период не менее 2-х лет.
- Состояние брюшной стенки постепенно восстанавливается к концу 6-ой недели, иногда остаётся некоторое расхождение прямых мышц живота – обязательно найдите время на упражнения для пресса! Багровые рубцы беременности на поверхности кожи постепенно бледнеют и остаются в виде белесоватых мощинистых полосок.
-
Функция мочевого пузыря нередко нарушается после родов – женщина не ощущает позывов или испытывает затруднения при мочеиспускании, может быть непроизвольное мочеиспускание при чихании, кашле (особенно после рождения крупного малыша).
 Всё постепенно восстановится, помогут в этом упражнения Кегеля.
Всё постепенно восстановится, помогут в этом упражнения Кегеля.
- Функция молочных желез, как я уже упоминала, после родов достигает наивысшего развития. Подробнее о грудном вскармливании и уходе за молочными железами – в соответствующих разделах сайта.
- Значительно меняется и Ваше мироощущение, настроение – это и радость от появления малыша, и усталость от хлопот, суеты, бессонных ночей; появляется раздражительность, плаксивость, поэтому просто необходима физическая и моральная поддержка близких людей и любящего мужа, который должен стать верным и надёжным союзником в этот непростой период жизни женщины и всей семьи.
(Фото Светланы Доборович-Бенько)
Шкода Татьяна
врач
акушер-гинеколог
Обратиться за консультацией к этому специалисту
Статья размещена 06. 07.2011
07.2011
Читать еще:
Справочник: РОДДОМА г.Минска
Преимущества естественных родов
Как ухаживать за новорожденным
Гимнастика после родов
глава из книги «Физкультура для всей семьи»
сост. Козлова Т.В., Рябухина Т.А.
Москва: «Физкультура и Спорт», 1990г. — 463с.
Недостаток движения часто ухудшает состояние здоровья женщины в период беременности, затрудняет роды и осложняет послеродовой период. Жизнь требует: научитесь двигаться. Это настоятельно советуют и кандидат медицинских наук С. Сидоров и врач-методист М. Атабекова.
Двигательная активность должна обеспечивать наиболее полноценное протекание восстановительных процессов. Недостаток движений неминуемо приводит к ухудшению состояния здоровья. Когда же лучше всего выделить несколько минут для физических упражнений? Выписать универсальный рецепт невозможно. Используйте свободное время, когда можете сосредоточиться и никто не будет вас отвлекать. И, конечно, когда вы не слишком утомлены. В последнем случае вам лучше прилечь в тихой комнате и отдохнуть. Обязанность кормящей матери по отношению к себе и окружающим — найти возможность для такого получасового отдыха каждый день.
Используйте свободное время, когда можете сосредоточиться и никто не будет вас отвлекать. И, конечно, когда вы не слишком утомлены. В последнем случае вам лучше прилечь в тихой комнате и отдохнуть. Обязанность кормящей матери по отношению к себе и окружающим — найти возможность для такого получасового отдыха каждый день.
Заниматься с перерывами или чисто механически, не прочувствовав каждого движения, не имеет никакого смысла и скоро надоедает.
Что необходимо помнить при выполнении всех физических упражнений?
Систематически выполняемые физические упражнения общего характера приучают нормально дышать, укрепляют скелетную мускулатуру и способствуют общему развитию организма. Эти упражнения надо рассматривать как важнейшее звено хорошей физической подготовки. Наряду с этим женщинам рекомендуются специальные движения, которые направлены на укрепление мышц брюшного пресса, тазового дна и промежности.
Физические упражнения вызывают нагрузку на работающие мышцы, что сопровождается расширением питающих их сосудов. Расширение кровеносных сосудов распространяется также и на прилегающие органы. Такие физические упражнения, связанные с преимущественной нагрузкой на мышцы как тазового дна, так и близко к ним расположенные, приводят к лучшему питанию органов малого таза, что, в свою очередь, способствует восстановлению нормальной функции этих органов.
Расширение кровеносных сосудов распространяется также и на прилегающие органы. Такие физические упражнения, связанные с преимущественной нагрузкой на мышцы как тазового дна, так и близко к ним расположенные, приводят к лучшему питанию органов малого таза, что, в свою очередь, способствует восстановлению нормальной функции этих органов.
Физические упражнений связанные с сокращением и расслаблением мышц брюшного пресса, помогают периодическому повышению и понижению внутрибрюшного давления и вызывают поочередно то увеличение, то уменьшение нагрузки на дно малого таза, в результате чего мышцы дна малого таза рефлекторно сокращаются и расслабляются. Таким образом, упражнения для мышц брюшного пресса являются также упражнениями и для мышц малого таза.
Вот несколько советов женщина желающим вернуть хорошую физическую форму после родов, После выписки из родильного дома в первые 8 недель необходимо так организовать режим Дня, чтобы домашняя работа чередовалась с отдыхом, обязательным пребыванием на воздухе (не менее 2 часов) и занятыми физическими упражнениями.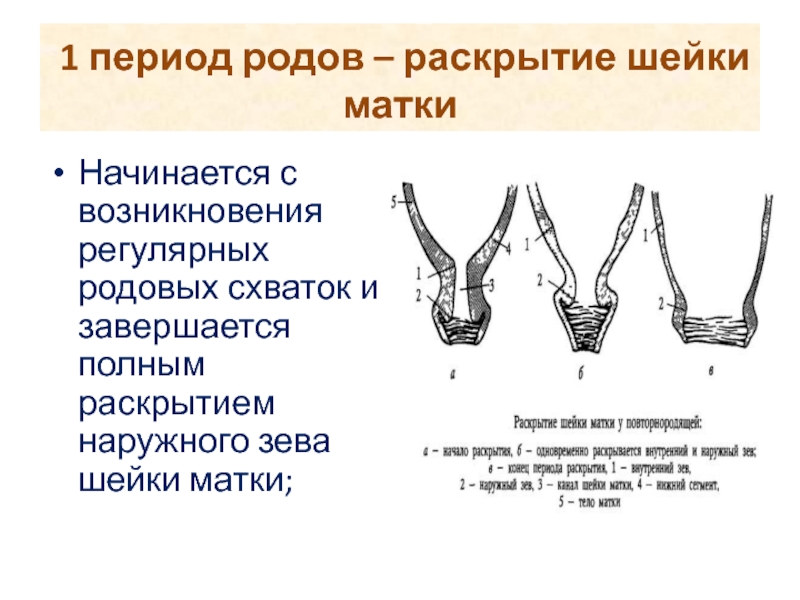
Основной целью гимнастики в период послеродового отпуска является укрепление мышц и связочного аппарата таза и позвоночника; восстановление стройности фигуры и походки; предупреждение возможности загиба матки.
При пробуждении рекомендуются следующие упражнения.
1. Исходное положение (и.п.) — лежа на спине, ноги согнуты в коленях, ступни на постели параллельно на ширине плеч, руки согнуты, ладони на затылке. Свободно прогните позвоночник в пояснице над постелью, а потом платно прижмите его к постели. При этом должны хорошо работать тазобедренные суставы. Дыхание свободное, равномерное. Повторите движение 3-5 раз. Постепенно, с нарастанием тренированности, доведите количество повторений до 10-12 и выполняйте движения с большим усилием.
2. И. п. — то же. Скользя ступнями по постели, вытяните ноги поднимите руки вверх и повернитесь на правый бок. Вернитесь в и, п. и выполните упражнение с поворотом на левый бок. Повторите движение 2-3 раза в каждую сторону.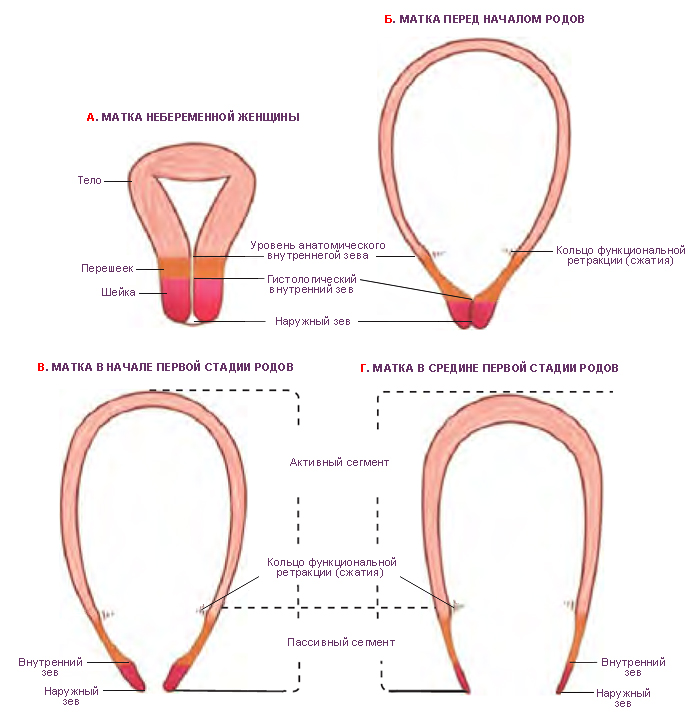
Каждая женщина, даже самая занятая, всегда может уделить 2-4 мин для
подобного перехода от сна к бодрствованию. Такая зарядка содействует укреплению нервов и улучшению кровообращения.
Постоянные и разнообразные физические упражнения делают тело не только сильным и здоровым, но и прекрасным. Физические упражнения изменяют и настроения занимающихся: сонливость, чувство общего утомления и напряженности либо полностью исчезают, либо оказываются менее выраженными.
Следует запомнить, что наиболее высокая физическая работоспособность отмечается с 10 до 12 и с 16 до 19 часов. На это время дня планируйте, наиболее трудоемкие домашний дела. Выполняя максимальную по интенсивности работу в другие часы суток, вполне можно оказаться недостаточно адаптированной к ней, что приведет к ухудшению динамики биологических ритмов и к общему снижению функциональных возможностей организма.
Для занятий физическая упражнениями советуем выбрать определенное время и строго повторять изо дня в день ритм чередования работы и отдыха. При этом наблюдается четкая синхронность и однонаправленность изменений физиологических показателей. Отсутствие режима, прием алкоголя, курение, переутомление, сильное эмоциональное возбуждение способствуют нарушению такой синхронности.
При этом наблюдается четкая синхронность и однонаправленность изменений физиологических показателей. Отсутствие режима, прием алкоголя, курение, переутомление, сильное эмоциональное возбуждение способствуют нарушению такой синхронности.
Мышечная работа и, следовательно, занятия физическими упражнениями являются основным синхронизатором суточной ритмики двигательной работоспособности.
возможные причины и особенности терапии
Беременность – это сложный для женского организма период. Прежде всего, меняется гормональный фон, молочные железы постепенно набухают, растет матка. Стоит отметить, что она способна увеличиться примерно в 500 раз. В послеродовый период матка постепенно сокращается. Организм каждой женщины — это уникальный механизм. Для сокращения матки до первоначальных размеров требуется определенный период времени. Существует множество факторов, способных повлиять на этот процесс. В некоторых случаях после родов матка плохо сокращается. В чем же причины? Как с этим бороться?
Состояние органа
После родов матка, по сути, является очень большой раной.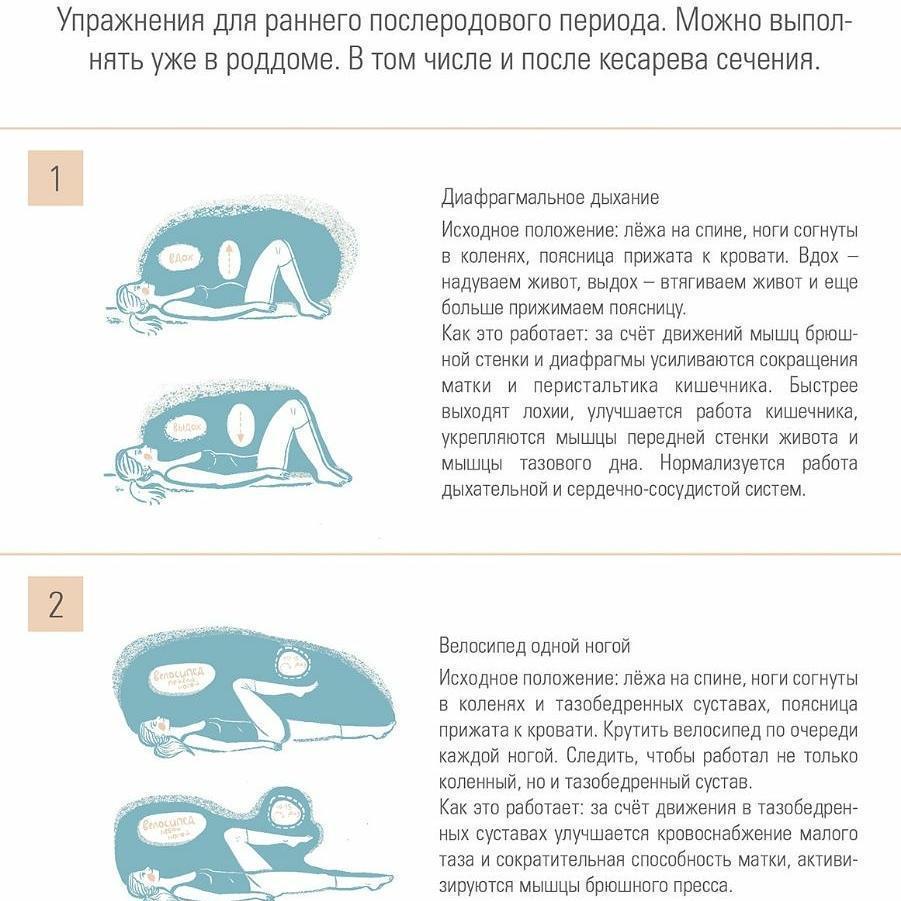 Сильнее всего данный орган повреждается именно в том месте, где была закреплена плацента. Здесь находится большое количество закупоренных сосудов. Помимо этого, на внутренних стенках детородного органа находятся кусочки плаценты и плодной оболочки, а также большие сгустки крови. При нормальном восстановлении в первые трое суток матка просто очищается. На данном этапе особое значение имеет внеклеточный протеолиз – растворение при помощи протеолитических ферментов болезнетворных бактерий, а также фагоцитозы. Данные процессы способствуют выработке раневого секрета, который еще называют лохиями.
Сильнее всего данный орган повреждается именно в том месте, где была закреплена плацента. Здесь находится большое количество закупоренных сосудов. Помимо этого, на внутренних стенках детородного органа находятся кусочки плаценты и плодной оболочки, а также большие сгустки крови. При нормальном восстановлении в первые трое суток матка просто очищается. На данном этапе особое значение имеет внеклеточный протеолиз – растворение при помощи протеолитических ферментов болезнетворных бактерий, а также фагоцитозы. Данные процессы способствуют выработке раневого секрета, который еще называют лохиями.
На протяжении первых суток выделения идут кровянистые. На четвертый день лохии становятся серозно-сукровичными. Спустя три неделе они светлеют. Примерно через полтора месяца выделения практически полностью прекращаются. Восстановление тканей в полости матки происходит в течение трех недель. То место, где крепилась плацента, заживает намного дольше. Восстановление длится до конца послеродового периода./is-stomach-pain-normal-after-giving-birth-290215_color1-5b61c26cc9e77c007be25460.png) В это время в женском организме проходят некоторые изменения. Но что делать, если не сокращается матка после родов?
В это время в женском организме проходят некоторые изменения. Но что делать, если не сокращается матка после родов?
Сколько требуется времени для сокращения матки?
Можно ли определить, плохо сокращается матка после родов или ее восстановление протекает нормально? В первую очередь стоит особое внимание уделить срокам. В норме сокращение матки происходит в течение 1,5–3 месяцев. Активнее всего орган уменьшается в размерах в течение первых суток. После появления на свет младенца зев матки составляет около 11-12 сантиметров в диаметре. Это позволяет ввести в полость органа руку для удаления остатков последа. Спустя сутки канал значительно сокращается. В результате этого в полость матки можно ввести всего два пальца, а спустя еще сутки – один. Полностью канал органа закроется только к концу третьей недели.
Меняется ли вес матки?
Вес матки также уменьшается. Сразу после родов орган весит примерно 1 килограмм. Через неделю этот показатель уменьшается до 500 грамм. А спустя две – до 300 г. К концу послеродового периода вес матки составляет 50 грамм. Орган к этому времени полностью сокращается до первоначальных объемов. Однако в некоторых ситуациях после родов матка плохо сокращается. Это может быть следствием гипотонии или же атонии. Оба состояния опасны для женского здоровья. Подобные явления могут привести к кровотечению или же к ряду более серьезных осложнений.
К концу послеродового периода вес матки составляет 50 грамм. Орган к этому времени полностью сокращается до первоначальных объемов. Однако в некоторых ситуациях после родов матка плохо сокращается. Это может быть следствием гипотонии или же атонии. Оба состояния опасны для женского здоровья. Подобные явления могут привести к кровотечению или же к ряду более серьезных осложнений.
Плохо сокращается матка после родов: причины
Факторов, влияющих на процесс сокращения матки, достаточно много. В этот список входит:
- Большой вес новорожденного малыша.
- Сложности, которые могут возникнуть в процессе родов и в период беременности.
- Количество плодов.
- Расположение плаценты.
- Состояние здоровья роженицы и прочее.
Плохо сокращается матка после родов у тех женщин, у которых:
- Беременность была осложненной, например, сопровождалась такими отклонениями, как нефропатия или гипертония.
- В полости матки развивалось более одно плода.

- Плацента была низка прикреплена.
- Плод был достаточно крупным.
- Организм сильно истощен.
- Слабо протекала родовая деятельность.
После родов матка плохо сокращается у тех, кто ведет себя пассивно и практически не двигается.
Если матка вообще не сокращается…
Бывают ситуации, когда орган совершенно не сокращается. Это также может быть вызвано множеством факторов. Матка не сокращается, если:
- В период беременности или родов произошел ее перегиб.
- Произошло травмирование родового канала.
- При беременности было отмечено многоводие.
- Имеется воспалительный процесс не только придатков, но и самой матки.
- Присутствуют доброкачественные опухоли – фибромы.
- Нарушена свертываемость крови.
При наличии подобных патологий матка после родов не сокращается. Что делать в таких случаях? К кому обращаться?
Осмотры врачей
Практически сразу после родов молодой маме кладут на низ живота большую грелку со льдом. Это позволяет на время остановить кровотечение, а также ускорить процесс сокращения матки. В течение нескольких суток врачи проводят регулярный осмотр рожениц. Путем пальпации определяется размер и состояние органа. Это позволяет определить скорость сокращения матки. При таком осмотре врач может выявить низкую способность органа самостоятельно уменьшаться в размерах. Его дно при таком явлении остается мягким. Если после родов матка плохо сокращается, то женщину оставляют в стационаре. Выписка домой произойдет только после того, как врач убедится в уменьшении органа в размерах.
Это позволяет на время остановить кровотечение, а также ускорить процесс сокращения матки. В течение нескольких суток врачи проводят регулярный осмотр рожениц. Путем пальпации определяется размер и состояние органа. Это позволяет определить скорость сокращения матки. При таком осмотре врач может выявить низкую способность органа самостоятельно уменьшаться в размерах. Его дно при таком явлении остается мягким. Если после родов матка плохо сокращается, то женщину оставляют в стационаре. Выписка домой произойдет только после того, как врач убедится в уменьшении органа в размерах.
Если врач после осмотра женщины отмечает очень медленное сокращение матки, то для терапии назначаются специальные препараты. Как правило, это «Окситоцин» или «Простагландин». Их активные вещества стимулируют сократительную деятельность органа. Помимо этого, гинеколог может назначить роженице наружный массаж, осуществляемый через брюшную стенку.
Если после родов не сократилась матка, то стоит чаще прикладывать кроху к груди. Естественное вскармливание младенца стимулирует данный процесс. Именно по этой причине многим молодым матерям прикладывают ребенка к груди еще в родильном зале. Помимо этого, врачи рекомендуют как можно больше двигаться. Если роды были естественными, то женщина может лечь на живот. Специалисты даже рекомендуют спать на нем. Благодаря этому, матка сокращается намного быстрее.
Естественное вскармливание младенца стимулирует данный процесс. Именно по этой причине многим молодым матерям прикладывают ребенка к груди еще в родильном зале. Помимо этого, врачи рекомендуют как можно больше двигаться. Если роды были естественными, то женщина может лечь на живот. Специалисты даже рекомендуют спать на нем. Благодаря этому, матка сокращается намного быстрее.
Новоиспеченная мать не должна забывать о личной гигиене. После родов женщина должна подмываться теплой водой дважды в сутки. Если имеются наружные швы, то их также необходимо тщательно обрабатывать. Обычно для этого рекомендуют использовать слабый раствор марганцовки.
Мочеиспускание и сокращение матки
Нередко по вине женщины плохо сокращается матка после родов. Что делать в таких случаях? На сократительную деятельность органа влияет регулярное мочеиспускание. Многие роженицы просто не предают этому значения. К тому же многие женщины в процессе мочеиспускания могут испытывать неприятные ощущения и боль, которые возникают из-за наложенных внутренних швов. В результате этого большинство рожениц старается как можно реже посещать туалет. Это неправильно. Мочеиспускание ускоряет процесс сокращения матки. Поэтому специалисты рекомендуют чаще опорожнять мочевой пузырь, невзирая на боль и неприятные ощущения.
В результате этого большинство рожениц старается как можно реже посещать туалет. Это неправильно. Мочеиспускание ускоряет процесс сокращения матки. Поэтому специалисты рекомендуют чаще опорожнять мочевой пузырь, невзирая на боль и неприятные ощущения.
Если ничего не помогает…
Если матка роженицы не сокращается и перечисленные выше методы не помогают, то решить проблему может чистка полости органа. Причин развития подобного явления достаточно много. В некоторых случаях матка перестает нормально сокращаться, если в ее полости скопилось больше количество послеродовых выделений – лохий. Также в полости органа могут быть кусочки плаценты и кровяные сгустки. Нередко они закупоривают маточный зев.
Без чистки полости органа подобные скопления способны вызвать воспалительный процесс. При этом развиваться он будет не только в матке, но и за ее пределами. Если же чистка не помогла, то последствия для женщины могут быть плачевными. Для восстановления матки в размерах врачи могут назначить операцию. В худшем случае проводиться хирургическое вмешательство и орган удаляется. К подобным мерам специалисты прибегают в редких случаях. Здоровые женщины, которые соблюдают рекомендации врачей, после рождения малыша чувствуют себя хорошо. У них матка хорошо сокращается, и проблем не возникает.
В худшем случае проводиться хирургическое вмешательство и орган удаляется. К подобным мерам специалисты прибегают в редких случаях. Здоровые женщины, которые соблюдают рекомендации врачей, после рождения малыша чувствуют себя хорошо. У них матка хорошо сокращается, и проблем не возникает.
В завершение
Теперь вы знаете, почему плохо сокращается матка после родов. Чтобы ускорить данный процесс, следует соблюдать все рекомендации специалистов. В особых случаях гинеколог может назначить специальные лекарственные средства. Не стоит забывать, что медленное сокращение матки – опасное для роженицы явление, которое способно вызвать серьезные нарушения в ослабленном организме. В некоторых случаях требуется удаление органа.
Чтобы в будущем избежать подобной патологии, врачи рекомендуют беременным женщинам не лениться и не избегать небольших физических нагрузок. Именно по этой причине будущим мамам следует чаще бывать на свежем воздухе. К тому же вечерня прогулка позволяет улучшить сон. Помимо этого, беременная женщина может выполнять специальный комплекс упражнений и даже плавать.
Помимо этого, беременная женщина может выполнять специальный комплекс упражнений и даже плавать.
Восстановление после родов — Благотворительный фонд помощи недоношенным детям «Право на чудо»
После родов матка начинает сокращаться. В норме этот процесс – инволюция матки – занимает 6-8 недель. В этот период женщине нужно избегать всего, что может помешать матке нормально сократиться. А именно:
1. Избегать любых нагрузок на тазовое дно с увеличением внутрибрюшного давления.
После родов маме нужно ежедневно мыть ребенка, поднимать его из люльки, класть в коляску – то есть совершать какие-то физические действия, которые сразу же дают давление на тазовое дно повышают внутрибрюшное давление. После родов матка перерастянута, и как только женщина наклоняетесь вперед, она пережимает матку и сосуды, провоцируя застойные явления и моменты плохого сокращения матки. В ванне лучше ставить детскую ванночку на подпорки, чтобы она находилась выше, и вам не приходилось так сильно наклоняться.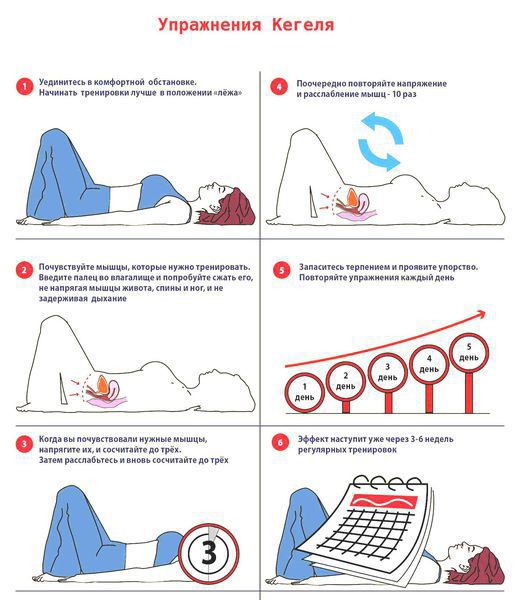 То же с люлькой – нужно, чтобы матрас располагался высоко, и вам не приходилось низко наклоняться. Если есть возможность, приобретайте кроватки с высоким матрасом, или хотя бы правильно наклоняйтесь – одну ногу оставьте назад, руки в локтях прижмите к телу, чтобы не давать нагрузку на тазовое дно. Это профилактика опускания влагалища и дальнейших проблем в интимной сфере, недержания мочи и так далее.
То же с люлькой – нужно, чтобы матрас располагался высоко, и вам не приходилось низко наклоняться. Если есть возможность, приобретайте кроватки с высоким матрасом, или хотя бы правильно наклоняйтесь – одну ногу оставьте назад, руки в локтях прижмите к телу, чтобы не давать нагрузку на тазовое дно. Это профилактика опускания влагалища и дальнейших проблем в интимной сфере, недержания мочи и так далее.
2. Устранять проблемы с кормлением грудью. Как только женщина начинает кормить грудью, у нее выделяется гормон, который увеличивает сократительную активность матки. Поэтому кормить грудью важно не только для здоровья малыша, но и чтобы восстановить свое здоровье, в том числе.
3. Важный пункт – нормализация стула. В дородовом периоде матка была увеличена, кишечник был пожат кверху, к диафрагме. После родов матка начинает сокращаться, она становится более мягкой, петли кишечника начинаю опускаться, нарушается перистальтика. Как следствие, нередко возникают проблемы с запорами. Если запоры образовались, они начинают давить на еще не сократившуюся матку, кровеносные и лимфатические сосуды, которые ее питают, и тем самым, как только возникает давление на матку и сосуды, тем хуже она сокращается.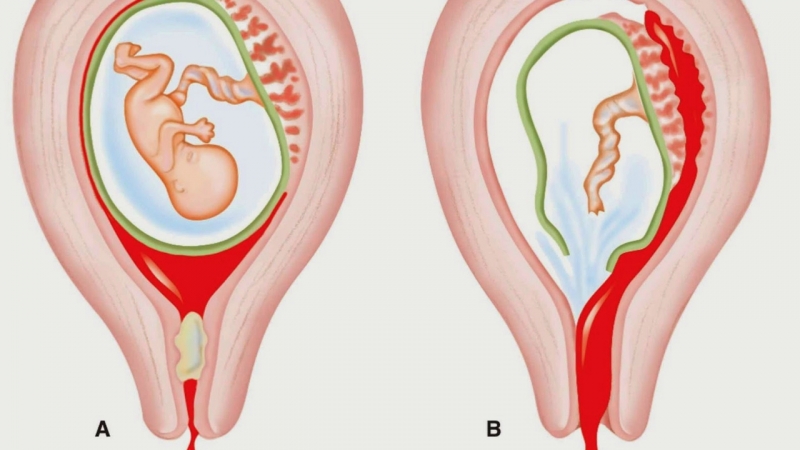 Врожденные или приобретенные запоры, послеродовый геморрой могут не только приводить к интоксикации организма, но и провоцировать серьезные нарушения в области тазового дна.
Врожденные или приобретенные запоры, послеродовый геморрой могут не только приводить к интоксикации организма, но и провоцировать серьезные нарушения в области тазового дна.
Маме нужно правильно выстроить рацион питания, включать больше овощей и фруктов, содержащих клетчатку. Порции должны быть более частые, но мелкие, чтобы не нагружать кишечник. Соблюдать питьевой режим. Стул, особенно в первые два месяца после родов, должен быть мягким – это очень важно.
Клизмы могут являться провокатором усиления запоров, если вы берете большой объем клизмы – перестает нормально работать сфинктер прямой кишки. Для более легкого опорожнения кишечника используйте позу «на корточках» – в домашних условиях для этого можно сделать небольшие подставки, чтобы таз находился на уровне груди.
4. В случае если у женщины были разрывы в родах, врачи прибегали к эпизиотомии – все швы в послеродовом периоде необходимо правильно обрабатывать (об этом вам расскажут в роддоме). Заживление швов обычно происходит в течение 6-8 недель.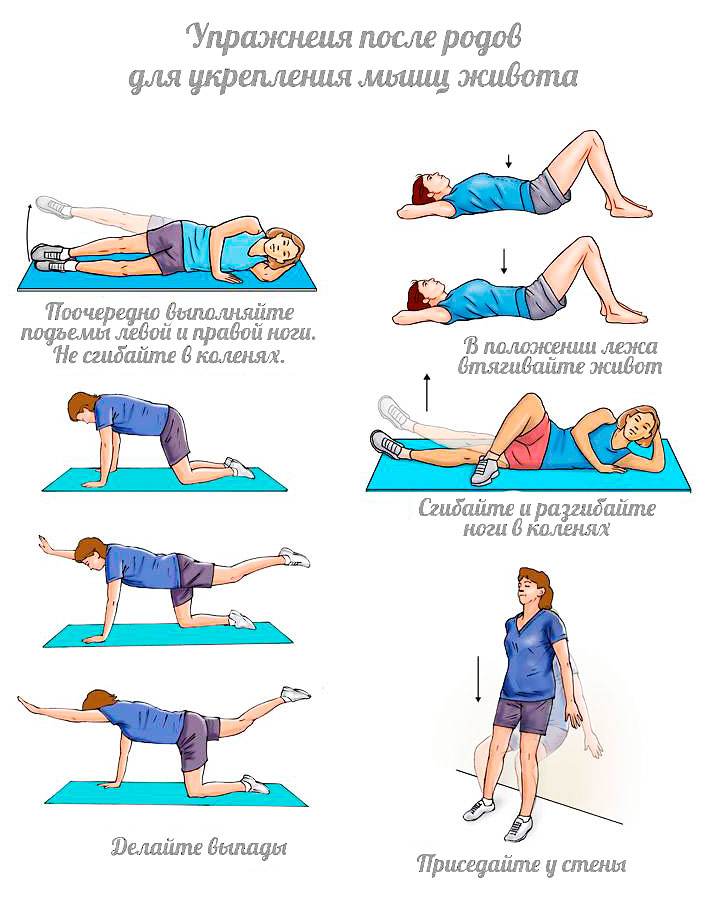 Спустя примерно 14 дней после родов необходимо аккуратно начинать самомассаж зоны около шва – это улучшит кровоснабжение и иннервацию, чтобы потом эта зона нормально функционировала. В дальнейшем это позволит избежать проблем с половой жизнью, недержанием мочи, опорожнением кишечника.
Спустя примерно 14 дней после родов необходимо аккуратно начинать самомассаж зоны около шва – это улучшит кровоснабжение и иннервацию, чтобы потом эта зона нормально функционировала. В дальнейшем это позволит избежать проблем с половой жизнью, недержанием мочи, опорожнением кишечника.
Кесарево сечение также вызывает нарушение кровоснабжения, иннервации, нарушение трофики ниже разреза. С первых суток после кесарева сечения обязательно необходимо правильно дышать животом. Это неприятно, но необходимо. На 10 сутки после операции можно начинать самомассаж в околошовной области. Основная задача – улучшить трофику за счет внутренних ресурсов организма. Все косметические средства второстепенны.
Можно применять лимфодренажные техники – массировать ямочки на пояснице, пока не возникнет тепло в области ягодиц. Если есть разрывы, рубец – не ранее, чем через 14 дней после родов.
5. Нужно ли носить бандаж, компрессионные чулки после родов и кесарева сечения?
Бандаж – это некий экзоскелет, который расслабляет внутреннюю зону. Как только женщина снимает бандаж, ее внутренний собственный мышечный каркас перестает нормально функционировать. Потому бандаж нужен только для экстренных моментов – в случае физической нагрузки, например, походе с ребенком в поликлинику. Тогда на несколько часов бандаж можно надеть, но лучше стараться избегать этих нагрузок. Тогда не нужен будет бандаж, и не будет некрасивого нависающего живота над швом после кесарева сечения.
Как только женщина снимает бандаж, ее внутренний собственный мышечный каркас перестает нормально функционировать. Потому бандаж нужен только для экстренных моментов – в случае физической нагрузки, например, походе с ребенком в поликлинику. Тогда на несколько часов бандаж можно надеть, но лучше стараться избегать этих нагрузок. Тогда не нужен будет бандаж, и не будет некрасивого нависающего живота над швом после кесарева сечения.
То же касается компрессионных чулок. Мы не назначаем компрессионное белье всем подряд. В послеоперационном периоде после кесарева сечения белье назначают, чтобы снизить риск тромбоза. Также если у женщины есть варикоз, который обострился в послеродовом периоде. Компрессионное белье обычно назначают для ношения в течение двух недель после родов – днем носим, на ночь снимаем. Если женщина постоянно носит утягивающее белье, как только она его снимет, сосуды будут расслаблены. Сосуды проходят в мышцах, поэтому они должны напрягаться и расслабляться. Для этого подойдет легкая физическая нагрузка, неглубокие приседания, самомассаж, легкие простукивания мышц ладонью. Если нет противопоказаний к контрастному душу, то это лучшая профилактика застойных явлений.
Если нет противопоказаний к контрастному душу, то это лучшая профилактика застойных явлений.
6. Когда можно делать упражнения на пресс после кесарева сечения?
Упражнения на пресс можно делать, только если нет диастаза (расхождения мышц живота), который иногда возникает после родов и кесарева сечения . Нужно визуально осмотреть конкретный рубец, конкретный живот. В норме должно пройти примерно 4 месяца после кесарева сечения прежде, чем приступать к серьезным физическим нагрузкам. Но нужно обязательно проконсультироваться со специалистом.
- Если матка приходит в норму после родов более 6-8 недель, говорит ли это о какой-либо патологии? На затягивание восстановительного периода могут повлиять:
— Прекращение кормления грудью, отсутствие лактации.
— Метаболизм человека в целом, индекс массы тела, инсулинорезистентность, сахарный диабет.
— Дисплазия соединительной ткани.
— Фактор притока белка и его усвояемость.
— Состояние сердечнососудистой системы, нарушения кровоснабжения, анемия и так далее.
Если матка сократилась не в 8, а в 10 недель, но она такая же, как и до беременности, месячные не более обильные, чем до беременности – после обследования врач решит, нужны ли еще какие-то действия, но скорее всего, нет. Если матка сократилась плохо, скорее всего, у женщины будет больше кровянистых выделений во время месячных, возможно, появятся выделения между месячными, боли – на эти нюансы врач обязательно будет обращать внимание.
- Через какое время можно рожать естественным путем, если ранее было кесарево сечение?
— По статистике 9 месяцев спустя после кесарева сечения мы говорим о том, что рубец становится состоятельным. Но все индивидуально. На протяжении беременности врач оценивает, как ведет себя рубец, как прикрепилась плацента, нет ли многоводия и так далее. И, в случае необходимости, может вновь назначить кесарево сечение.
- Через какое время можно планировать беременность после преждевременных родов?
Как только вы будете морально готовы к новой беременности, вам необходимо будет проверить факторы, повлиявшие на преждевременный характер предыдущих родов. Это могут быть воспалительные процессы, истмико-цервикальная недостаточность, нарушения крови, возможные генетические мутации. Нужно пройти обследование, либо, если причины известны, врач будет рекомендовать профилактику и лечение, чтобы беременность протекла благополучно. И, конечно, не забывайте о психосоматике, работе с психологом, потому что страхи приводят в повышению тонуса, ухудшению общего состояния.
Это могут быть воспалительные процессы, истмико-цервикальная недостаточность, нарушения крови, возможные генетические мутации. Нужно пройти обследование, либо, если причины известны, врач будет рекомендовать профилактику и лечение, чтобы беременность протекла благополучно. И, конечно, не забывайте о психосоматике, работе с психологом, потому что страхи приводят в повышению тонуса, ухудшению общего состояния.
*статья подготовлена при поддержке Фонда Президентских грантов
10.06.2020
Сокращение матки после родов – на бэби.ру!
Матка –уникальный орган женской репродуктивной системы. В небеременном состоянии ее размер составляет примерно размер женского кулака, а в сроке доношенной беременности она вмещает трех-четырехкилограммового ребенка, околоплодные воды, занимая всю брюшную полость. Для матки процесс вынашивания ребенка и его рождения является стрессовым фактором. Она претерпевает сильное перерастяжение, а область, где находится плацентарная площадка – место прикрепления плаценты, – является раневой поверхностью.
В послеродовом периоде матка в обязательном порядке должна хорошо сокращаться, чтобы последствия природного процесса родов были физиологическими.
Матка состоит из трех слоев: эндометрия – внутреннего слоя, в который происходит имплантация оплодотворенной яйцеклетки, миометрия – основного мощного мышечного слоя, который принимает участие в растяжении в процессе увеличения срока беременности, а также наружного слоя – серозного.
Сроки инволюции матки
Гипертрофированные мышечные волокна должны сократиться до состояния небеременной матки, что происходит примерно через два месяца после родов. А эпителизация эндометрия происходит где-то спустя две недели после процесса родоразрешения.
Для того чтобы произошла инволюция матки – физиологические послеродовые изменения женского репродуктивного органа, – ее необходимо поддерживать в тонизированном состоянии.
Что приводит матку в тонус?
Мощным гормоном, образующимся в организме женщины, а именно в гипоталамусе головного мозга, является окситоцин. Его увеличенное количество выделяется в момент кормления грудью. При этом происходит сильная стимуляция сосков губами ребенка – именно при таком воздействии на грудь в мозге начинается выработка данного вещества. Поэтому так важно установить лактацию как для новорожденного с целью получения всех необходимых питательных веществ, витаминов, микроэлементов и защитных антител, так и для нормального сокращения матки и профилактики развития эндометрита.
Его увеличенное количество выделяется в момент кормления грудью. При этом происходит сильная стимуляция сосков губами ребенка – именно при таком воздействии на грудь в мозге начинается выработка данного вещества. Поэтому так важно установить лактацию как для новорожденного с целью получения всех необходимых питательных веществ, витаминов, микроэлементов и защитных антител, так и для нормального сокращения матки и профилактики развития эндометрита.
Учеными доказано, что чем больше прикладывается ребенок к груди, тем чаще происходят маточные сокращения.
Что собой представляют сокращения матки после родов?
Это болезненные ощущения, сходные с таковыми при схватках. С каждым днем эти сокращения утихают и слабеют. Но такой тонус необходим не только для того, чтобы матка приобретала размеры, свойственные ей вне беременности.
Так как матка внутри представляет собой сплошную кровоточащую рану после отделения плаценты, одним из главных моментов в послеродовом периоде является полноценный отток послеродовых кровянистых и, впоследствии, сукровичных выделений – лохий. При сокращениях из матки выходят лохии, сгустки крови, остатки эндометрия, которые отделились от раневой поверхности внутреннего слоя матки.
При сокращениях из матки выходят лохии, сгустки крови, остатки эндометрия, которые отделились от раневой поверхности внутреннего слоя матки.
В процессе беременности матка, вернее ее миометрий, претерпевает значительные гипертрофию.
Сразу после родов масса матки может составлять до 1 кг, через неделю вес снижается вдвое. А к концу послеродового периода, который составляет 42 дня, масса матки уже составляет 50 г.
Послеродовая матка пальпируются ниже уровня пупка на 2–3 сантиметра. Благодаря сокращениям, которые обусловлены прикладыванием к груди ребенка и мощным выбросом окситоцина, высота стояния дна матки с каждым днем уменьшается на 1–2 сантиметра. На десятый день после родов матка находится на уровне лобкового сочленения.
Нормальный процесс сокращения матки – это залог физиологического течения послеродового периода. Если матка будет в недостаточной степени сокращаться, то лохии могут скапливаться внутри нее и формировать лохиометру (состояние, при котором нарушается отток содержимого из матки и происходит накопление его в маточной полости). Кровь является питательной средой для всех бактерий, и на этом фоне может развиваться воспаление эндометрия – эндометрит, чреватый септическими состояниями, которые даже могут угрожать жизни женщины.
Кровь является питательной средой для всех бактерий, и на этом фоне может развиваться воспаление эндометрия – эндометрит, чреватый септическими состояниями, которые даже могут угрожать жизни женщины.
За послеродовой маткой, а также за состоянием женщины в целом, в родильном доме ведут наблюдение акушеры-гинекологи. Ежедневно на обходах врачи обязаны пальпировать матку и следить за ее консистенцией, а также тенденцией к снижению показателя высоты стояния ее дна. Если врачи наблюдают неверную динамику сокращений матки, то они могут назначить препараты, усиливающие сократительную деятельность органа.
К сожалению, такие состояния не являются редкостью в послеродовых отделениях родильных стационаров. К ним приводит ряд факторов, влияющих на снижение тонуса матки.
Читайте также:
Почему они возникают
Патологические гипотонические состояния матки могут возникать по нескольким причинам:
- Повторные роды.
 Казалось бы, какое отношение количество родов имеет к нарушению сократительной способности матки? После каждых родов матка подвергается значительному перерастяжению. А перерастянутые ткани, к сожалению, не обладают хорошей сократительной способностью.
Казалось бы, какое отношение количество родов имеет к нарушению сократительной способности матки? После каждых родов матка подвергается значительному перерастяжению. А перерастянутые ткани, к сожалению, не обладают хорошей сократительной способностью. - Вынашивание двойни, тройни, то есть наличие многоплодной беременности.
- Крупный плод.
- Многоводие, которое также ведет к повышенной нагрузке на миометрий.
- Отсутствие частого прикладывания к груди ребенка.
- Гиподинамия родильницы, возникающая при минимальной физической активности после родов. Это может быть обусловлено как психологическим состоянием женщины, так и травмами, полученными в процессе родов, вследствие которых женщина просто не в состоянии вести активный образ жизни.
- Состояние после кесарева сечения. Тоже объясняется ограничением подвижности родильницы вследствие оперативного вмешательства, а также наличием рубца на матке.
Как ускорить сокращение матки?
- Профилактика возникновения гипотонических состояний матки может начинаться еще с третьего периода родов при выборе активной тактики ведения родов.
 Для этого после рождения ребенка женщине вводится внутримышечно 10 единиц окситоцина (2 мл), способствующего маточным сокращениям и отделению последа.
Для этого после рождения ребенка женщине вводится внутримышечно 10 единиц окситоцина (2 мл), способствующего маточным сокращениям и отделению последа.
Уже после родов обязательным является проведение наружного массажа матки через переднюю брюшную стенку. Чем чаще это будет делать медперсонал, тем лучше будет сокращаться матка. - При диагностике неудовлетворительной сократительной способности матки женщине в послеродовом периоде может назначаться раствор окситоцина. В основном схема такова: 1 мл (5 единиц) внутримышечно два раза в день.
- Своевременное опорожнение мочевого пузыря и кишечника. Отсутствие таких действий приводит к потере способности матки к сокращениям, так как содержимое этих органов давит на нее.
- Частое прикладывание ребенка к груди, как выяснили, способствует активному выбросу эндогенного (внутреннего) окситоцина в кровь.
Хороший эффект наблюдается от применения гимнастики в послеродовом периоде.
Ведь физическая активность, как и любая стимуляция матки, приводит орган в тонус.
Гимнастика, способствующая сокращению матки
Главный принцип, которого должны придерживаться все женщины в послеродовом периоде, – это отсутствие нагрузки на мышцы брюшного пресса.
- Лечь на спину, немного подогнув ноги. Попеременно надувать живот и расслаблять его. Затем такие же манипуляции проделать с грудной клеткой. Выполнять одно и другое упражнение по пять раз.
- Полупресс. Лечь на спину, выпрямив ноги. На вдохе немного приподняться и опереться на локти, на выдохе лечь в исходную позицию. Проделать упражнение пять раз.
- Упражнение выполняется лежа, голова приподнимается, однако плечи не отрываются от пола. Носки направить на себя, а затем правой рукой пытаться дотянуться до левого носка, и наоборот. Подчеркиваем: плечи лежат на полу, для того чтобы не задействовать мышцы брюшного пресса.

- Упражнения на боку. Если вы лежите на правом боку, то правая нога находится в выпрямленном состоянии, а левая – в полусогнутом. На вдохе левую ногу прижать к животу, на выдохе вытянуть ее. Выполнить упражнение на другом боку.
Если несмотря на все усилия матка плохо сокращается и в ней скопились лохии, то единственным выходом является проведение выскабливания полости матки с целью их удаления. В противном случае может развиться инфекционный процесс.
Читайте также:
Фото: Depositphotos
Восстановление вашего тела | Беременность, роды и последующий период
Послеродовые боли
Вы можете чувствовать, как матка периодически сокращается в течение нескольких дней после родов. Чтобы облегчить дискомфорт:
- Аккуратно помассируйте нижнюю часть живота или матку.
- Лягте лицом вниз, подложив под живот подушку.
- Используйте грелку на животе.
- Расслабьтесь и сделайте глубокий вдох или используйте одну из ваших техник трудового дыхания.

- Принимайте ацетаминофен (например, Tylenol ® ) или ибупрофен (например, Motrin ® или Advil ® ).
- Если спазмы усиливаются во время кормления грудью, примите обезболивающее за 30–40 минут до кормления грудью.
Нормальное вагинальное кровотечение
Независимо от того, родился ли ваш ребенок естественным путем или путем кесарева сечения, у вас будет кровотечение из влагалища. Это часть процесса заживления матки.
Помимо крови, выделения содержат клетки, которые сбрасывает матка по мере ее уменьшения. Это течение длится несколько недель. Вначале это похоже на обильные менструации. Он будет красным и может содержать небольшие сгустки.По мере заживления места расположения плаценты выделения уменьшаются, становясь розовыми, затем коричневыми и, наконец, белыми или прозрачными.
Через шесть недель после родов матка вернется к своему небеременному размеру.
Если вы кормите грудью, матка заживает быстрее. Гормоны, которые выделяют молоко, также заставляют матку сокращаться.
Гормоны, которые выделяют молоко, также заставляют матку сокращаться.
Если ваши выделения были розовыми или коричневыми, а затем снова стали ярко-красными, вы слишком рано стали слишком активными. Ваше тело говорит вам замедлиться.Вам нужно лечь и отдохнуть. Если вы будете слишком сильно напрягаться в эти первые недели, ваше физическое исцеление займет больше времени. Это может означать чувство усталости на несколько недель дольше.
Используйте прокладки Maxi и меняйте их часто. Не используйте тампоны до тех пор, пока не пройдете послеродовой осмотр.
Запор
У вас, вероятно, будет первая дефекация через два-три дня после родов. Если у вас есть швы в промежности (область вокруг влагалища), поддерживая эти швы комком туалетной бумаги, вы можете сделать первое опорожнение кишечника более комфортным.
После родов часто возникают запоры. Это может быть результатом того, что вы ведете себя менее активно и не едите достаточное количество фруктов и овощей. Обезболивающие также могут вызвать запор.
Обезболивающие также могут вызвать запор.
Во избежание запоров:
- Пейте от шести до восьми стаканов воды по 8 унций в день.
- Ешьте цельнозерновые продукты, фрукты и овощи.
- Увеличивайте активность по мере того, как вы чувствуете себя более комфортно.
Поговорите со своим лечащим врачом, если вы считаете, что вам нужно слабительное или размягчитель стула.Ваш лечащий врач может порекомендовать вам принимать магнезиальное молоко перед сном или прописать средство для смягчения стула.
Геморрой
Если у вас есть геморрой, его уменьшение может занять от двух до четырех недель. Если во время послеродового осмотра они все еще болезненны, поговорите со своим лечащим врачом о вариантах лечения.
Для лечения геморроя:
- Уменьшить опухоль.
- Сядьте с поднятыми ногами или лягте, когда сможете.
- Сядьте в неглубокую ванну с холодной водой.
- Приложите пакет со льдом или холодный гель, завернутый в чистое полотенце, на 20 минут.

- Нанесите подушечку Tucks ® , охлажденную в морозильной камере на 10–15 минут.
- Поговорите со своим лечащим врачом об использовании безрецептурного обезболивающего крема.
- Ускорение лечения.
- Сядьте в неглубокую ванну с теплой водой.
- Нанесите теплую компресс, например, нагретый в микроволновой печи носок с рисом, завернутый в чистое полотенце, на 20 минут.
- Делайте упражнения Кегеля.
- Избегайте запоров.
- Избегайте напряжения во время дефекации.
Нагрубание
Даже если вы кормите смесью, грудь может нагрубать. Ваша грудь все еще будет готовиться к выработке молока и наполнится. Узнайте больше о нагрубании и других распространенных проблемах во время грудного вскармливания.
Эпизиотомия и уход за промежностью
Если у вас была эпизиотомия или разрыв, швы рассасываются.Их не нужно вынимать.
Сначала место наложения швов может быть воспаленным и болезненным. Заживление обычно занимает от трех до четырех недель.
Заживление обычно занимает от трех до четырех недель.
- Чтобы облегчить заживление и снять болезненность, принимайте ванну с теплой водой несколько раз в день.
- Чтобы швы не растянулись, сядьте прямо на ягодицы и выполняйте упражнения Кегеля.
- Чтобы очистить территорию, используйте бутылку с водой, которую вы получили в больнице. После того, как вы пойдете в ванную, ополоснитесь теплой водой спереди назад.Продолжайте эти полоскания до тех пор, пока у вас есть вагинальное кровотечение.
- Прогладьте (не вытирайте) спереди назад, чтобы высушить.
- Чтобы уменьшить болезненность и отек, рассмотрите возможность использования лечебных прокладок, таких как Tucks ® .
Изнурение
Круглосуточная забота о ребенке требует больших усилий. Поскольку ваш ребенок не спит больше пары часов подряд, вы можете устать.
Чтобы помочь вам получить отдых, необходимый для собственного выздоровления и ухода за ребенком:
- Планируйте периоды отдыха на время сна вашего ребенка.

- Оставайтесь в пижаме, пока не проспите в общей сложности от шести до восьми часов за этот день.
- Попросите кого-нибудь позаботиться о вашем ребенке, чтобы вы могли вздремнуть.
- Если вы не можете заснуть, пока спит ваш ребенок, сосредоточьтесь на расслаблении своего тела:
- Выполните процедуру релаксации.
- Сконцентрируйтесь на медленном и глубоком дыхании или используйте расслабляющее дыхание.
- Примите теплую ванну.
Потливость (потливость)
Обильное потоотделение или потливость, особенно ночью, обычно в течение первой недели после рождения.Это связано с изменениями в ваших гормонах и вашим телом, избавляющимся от лишней жидкости.
Носите легкую ночную одежду и пейте много жидкости. Использование вентилятора для циркуляции воздуха также может помочь.
После кесарева сечения
Из-за операции, анестезии и кровопотери во время кесарева сечения ваше выздоровление займет больше времени, чем если бы у вас были вагинальные роды. Вы почувствуете себя более уставшим, и вам потребуется больше отдыха и времени для восстановления.
Вы почувствуете себя более уставшим, и вам потребуется больше отдыха и времени для восстановления.
Если у вас было несколько часов родов, а затем было кесарево сечение, вы восстанавливаетесь после физического напряжения родов, а также после серьезной операции.
- Если при прикосновении к разрезу возникает зуд, онемение или покалывание, это нормально. Это может длиться много месяцев.
- Используйте подушки, чтобы удобно спать и кормить ребенка.
- Прочтите раздел выше, чтобы узнать, как избежать запоров.
- Ограничьте подъем по лестнице и другие действия, пока не почувствуете себя готовым.
- Спросите у своего поставщика медицинских услуг, когда вы сможете сесть за руль автомобиля.
- Не делайте энергичных упражнений в течение как минимум шести недель.
- Подождите до возобновления половой жизни в течение шести недель или до окончания послеродового осмотра.
Последующее наблюдение
Ваш лечащий врач сообщит вам, когда запланировать послеродовой осмотр. Если у вас есть какие-либо вопросы или опасения до этого визита, позвоните своему врачу.
Если у вас есть какие-либо вопросы или опасения до этого визита, позвоните своему врачу.
Начало менструации
Невозможно предсказать, когда возобновится менструация. Если вы не кормите грудью, менструация, вероятно, возобновится через четыре-шесть недель.
Если вы кормите грудью, менструация может не возобновиться в течение трех месяцев или дольше. У некоторых женщин не бывает менструаций до тех пор, пока они не отучат ребенка от груди.
Вы можете забеременеть во время грудного вскармливания. Узнайте о сексуальности и контроле над рождаемостью после родов.
Когда у вас начнутся месячные, некоторое время они могут быть более обильными, чем обычно.
Помогает ли лежание на животе после родов сокращению матки?
После родов тело матери может ощущаться совсем иначе.Брюшная полость и матка растянуты до впечатляющих размеров, и всему нужно время, чтобы прийти в норму.
Матка постепенно сокращается, но нужна ли ей помощь?
Один из наших читателей обратился к нам с этим вопросом. После родов ей посоветовали лечь на живот. Ей сказали, что это поможет матке сокращаться.
После родов ей посоветовали лечь на живот. Ей сказали, что это поможет матке сокращаться.
Но когда она попробовала, позиция показалась ей неприятной. Она почувствовала, что что-то тяжелое лежит на ее тазу.
Итак, она начала задаваться вопросом: действительно ли матке нужна помощь, чтобы сокращаться? Должен ли процесс идти быстрее, чем сейчас? И действительно ли матка быстрее становится меньше от лежания на животе?
Марта Мире Рейгстад считает, что ответ на последний вопрос — нет.
Рейгстад — специалист в области акушерства и гинекологии, научный сотрудник Норвежского исследовательского центра женского здоровья при Университетской больнице Осло.
По словам Марте Мире Рейгстад из Норвежского исследовательского центра женского здоровья в университетской больнице Осло, матка обычно сокращается и справляется сама.(Фото: УиО)
Матка обычно справляется сама по себе
Рейгстад считает, что после родов матке не нужно помогать сокращаться.
«Матка обычно сокращается и справляется сама по себе», — говорит она.
«В принципе, нет смысла ускорять сокращение матки до нормы», — говорит Рейгстад.
«Единственная причина для этого в том, что, когда вы лежите на спине, влагалище направлено назад и вниз. Когда вы лежите на животе, любые фрагменты ткани в матке могут легче дренироваться.”
Нередко этот совет включается в больничную информацию, предоставляемую молодым матерям. Это обычно предлагается как упражнение или положение для отдыха с одной или двумя подушками, подложенными под живот.
Университетская больница Хаукеланд — одна из больниц, дающих в брошюре советы об упражнениях, которые женщины могут выполнять после родов.
Йорунн Тунествейт и Бенте Лангеланд, акушерки по повышению квалификации в женской клинике Хаукеланд, объясняют, почему может быть целесообразно лежать на животе сразу после родов.
Ответ в основном связан с профилактикой, обеспечивающей максимально возможное опорожнение матки.
Создание для матки наилучших возможных условий
«После родов важно, чтобы матка была освобождена от естественного кровотечения», — говорят акушерки.
«В акушерстве мы сосредоточены на предотвращении ситуаций, которые могут помешать нормальному процессу, когда мышцы матки возвращаются к тому состоянию, в котором они были до беременности. Матка делает это посредством сокращений.Кровь, которая остается в полости матки в течение длительного времени, сворачивается и предотвращает эти важные сокращения.
Свернувшаяся кровь может также образовывать пробку в шейке матки, таким образом, препятствуя выходу кровотечения из организма, по словам Тунествейта и Лангеланда.
«Полость матки, которая не опорожняется должным образом, создает питательную среду для серьезной инфекции или сильного кровотечения. Другим важным фактором является то, достаточно ли опорожняет мочевой пузырь женщина в послеродовом периоде, потому что полный мочевой пузырь также препятствует этому естественному процессу. ”
”
Опыт прежних времен
В прошлом рожавшие женщины проводили много времени в постели.
Опыт того времени заключался в том, что положение лежа, а также движение со спины на живот благотворно влияли на опорожнение матки, говорят Тунествейт и Лангеланд.
«У большинства женщин, около 80 процентов, матка наклонена вперед, и было логично, что положение на животе будет способствовать этому процессу. Сейчас, когда женщины так быстро встают после родов, это важнее для опорожнения матки, чем ежедневные периоды лежания на животе», — говорят акушерки.
По словам акушерок, исследований о пользе лежания на животе после родов не проводилось.
«Но эта рекомендация все еще может быть полезной, и опыт показывает, что многие женщины с нетерпением ждут возможности лечь на живот после родов», — говорят они.
Рейгстад подчеркивает этот момент. «Конечно, приятно лежать на животе после родов. Делать это во время беременности невозможно», — говорит она.
Может ли положение лежа увеличить риск пролапса брюшной полости?
Неприятное ощущение тяжести в животе, когда наша читательница попыталась лечь на живот после родов, вызвало другой вопрос: может ли лежание на животе действительно увеличить риск пролапса живота из-за чрезмерной нагрузки на живот от неподвижного тела? большая матка упирается в мочевой пузырь?
«Нет, — говорит Рейгстад.
Рейгстад не слышал о подобных случаях после родов.
«Мне трудно поверить, что положение лежа может создать риск опущения живота», — говорит она.
«Но ощущение может иметь какое-то отношение к ракурсу. Когда вы ляжете, матка будет немного опускаться внутрь. Если вы лежите на животе, а матка немного подвижна, растянута и увеличена после беременности, вы можете почувствовать, что она смещается вниз к влагалищу. Вы можете почувствовать это легче, когда лежите на животе, чем в других положениях», — говорит Рейгстад.
Женщины по-разному переживают свое послеродовое тело
Но если лежать на животе очень неудобно, по словам Тунествейт и Лангеланд, вы не меньше поможете своей матке, если немного встанете на ноги.
То, как женщина себя чувствует после родов, сильно различается от человека к человеку, говорит Рейгстад. И может пройти много времени, прежде чем живот снова станет нормальным.
«Матка должна сократиться. Однако стенки влагалища и тазовое дно также могут подвергаться большой нагрузке как во время беременности, так и во время родов.И это более сложно. Многое из того, что кажется незнакомым сразу после рождения, со временем исправляется. Обычно мы не проводим оценку пролапса брюшной полости до года после родов», — говорит Рейгстад.
Перевод: Ingrid P. Nuse
Прочитайте норвежскую версию этой статьи на forskning.no.
Связанный:
Почему норвежские женщины не рожают больше двух детей?
Облегчение боли, вызванной спазмами или инволюцией матки после родов
В это обновление мы включили 28 исследований (с участием 2749 женщин). Данные, представленные в этом обзоре, получены из стран со средним и высоким уровнем дохода. Как правило, в испытаниях был низкий риск систематической ошибки отбора, систематической ошибки, связанной с результатами, и систематической ошибки, связанной с выбыванием, но в некоторых исследованиях был высокий риск систематической ошибки из-за выборочной отчетности и отсутствия ослепления. Достоверность наших оценок доказательств по шкале GRADE варьировалась от умеренной до очень низкой, при этом решения были понижены на основании ограничений исследования, неточности и (для одного сравнения) косвенности.
Данные, представленные в этом обзоре, получены из стран со средним и высоким уровнем дохода. Как правило, в испытаниях был низкий риск систематической ошибки отбора, систематической ошибки, связанной с результатами, и систематической ошибки, связанной с выбыванием, но в некоторых исследованиях был высокий риск систематической ошибки из-за выборочной отчетности и отсутствия ослепления. Достоверность наших оценок доказательств по шкале GRADE варьировалась от умеренной до очень низкой, при этом решения были понижены на основании ограничений исследования, неточности и (для одного сравнения) косвенности.
Большинство исследований сообщали о нашем основном результате адекватного обезболивания, о котором сообщали женщины.Ни в одном из исследований не сообщалось о нежелательных явлениях у новорожденных, продолжительности пребывания в больнице или частоте грудного вскармливания. Почти половина включенных исследований (11/28) исключали из участия кормящих грудью женщин, что делало доказательства менее применимыми к более широкой группе женщин.
Нестероидные противовоспалительные препараты (НПВП) по сравнению с плацебо
НПВП, вероятно, лучше, чем плацебо, для адекватного обезболивания, как сообщили женщины (отношение рисков (ОР) 1.66, 95% доверительный интервал (ДИ) от 1,45 до 1,91; 11 исследований, 946 женщин; доказательства средней достоверности). НПВП могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,15, 95% ДИ от 0,07 до 0,33; 4 исследования, 375 женщин; доказательства низкого уровня достоверности). Может существовать аналогичный риск нежелательных явлений у матери (ОР 1,05, 95% ДИ от 0,78 до 1,41; 9 исследований, 598 женщин; доказательства низкого уровня достоверности).
НПВП по сравнению с опиоидами
НПВП, вероятно, лучше, чем опиоиды, для адекватного обезболивания, как сообщили женщины (RR 1.33, 95% ДИ от 1,13 до 1,57; 5 исследований, 560 женщин; доказательства со средним уровнем достоверности) и может снизить риск нежелательных явлений у матери (ОР 0,62, 95% ДИ от 0,43 до 0,89; 3 исследования, 255 женщин; доказательства с низким уровнем достоверности). НПВП могут быть лучше опиоидов в отношении потребности в дополнительном обезболивании, но широкие доверительные интервалы включают возможность того, что два класса препаратов одинаково эффективны или что опиоиды лучше (ОР 0,37, 95% ДИ от 0,12 до 1,12; 2 исследования, 232). женщины; доказательства с низким уровнем достоверности).
НПВП могут быть лучше опиоидов в отношении потребности в дополнительном обезболивании, но широкие доверительные интервалы включают возможность того, что два класса препаратов одинаково эффективны или что опиоиды лучше (ОР 0,37, 95% ДИ от 0,12 до 1,12; 2 исследования, 232). женщины; доказательства с низким уровнем достоверности).
Опиоиды по сравнению с плацебо
Опиоиды могут быть лучше, чем плацебо, для адекватного обезболивания, как сообщили женщины (RR 1.26, 95% ДИ от 0,99 до 1,61; 5 исследований, 299 женщин; доказательства низкой определенности). Опиоиды могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,48, 95% ДИ от 0,28 до 0,82; 3 исследования, 273 женщины; доказательства низкого уровня достоверности). Опиоиды могут повышать риск нежелательных явлений у матери по сравнению с плацебо, хотя определенность доказательств низкая (ОР 1,59, 95% ДИ от 0,99 до 2,55; 3 исследования, 188 женщин; доказательства низкой определенности).
Парацетамол по сравнению с плацебо
Доказательства с очень низким уровнем достоверности означают, что мы не уверены в том, что парацетамол лучше плацебо в отношении адекватного обезболивания, о котором сообщают женщины, необходимости дополнительного обезболивания или риска нежелательных явлений у матери (2 исследования, 123 женщины).
Парацетамол по сравнению с НПВП
Доказательства с очень низким уровнем достоверности означают, что мы не уверены, существуют ли какие-либо различия между парацетамолом и НПВП в отношении адекватного обезболивания, о которых сообщают женщины, или риск нежелательных явлений у матери. Не сообщалось о необходимости дополнительного обезболивания по сравнению с парацетамолом и НПВП (2 исследования, 112 женщин).
НПВП по сравнению с обезболиванием травами
Мы не уверены, существуют ли какие-либо различия между НПВП и обезболиванием травами в отношении адекватного обезболивания, о котором сообщают женщины, потребности в дополнительном обезболивании или риска нежелательных явлений у матери, поскольку достоверность доказательств очень низкая (4 исследования). , 394 женщины).
, 394 женщины).
Чрескожная стимуляция нервов (ЧЭНС) по сравнению с отсутствием ЧЭНС
Доказательства с очень низким уровнем достоверности означают, что мы не уверены в том, что ЧЭНС лучше, чем отсутствие ЧЭНС для адекватного обезболивания, как сообщили женщины. Никаких других данных, сравнивающих ЧЭНС с отсутствием ЧЭНС, не сообщалось (1 исследование, 32 женщины).
Как избежать проблем после родов
Что такое восстановление после вагинальных родов?
Восстановление вагинальных родов, также называемое послеродовым восстановлением, требует времени.Некоторые женщины не чувствуют себя такими, какими были до беременности, в течение нескольких месяцев, хотя многие чувствуют себя в основном восстановившимися через 6-8 недель.
Две трети детей в США рождаются естественным путем. Независимо от того, рожаете вы 2 часа или 2 дня, вам, вероятно, придется оставаться в больнице около 48 часов, в зависимости от того, что вы и ваш врач решите. После того, как вы вернетесь домой, вашему телу потребуется несколько недель, чтобы полностью восстановиться.
После того, как вы вернетесь домой, вашему телу потребуется несколько недель, чтобы полностью восстановиться.
Вот что вы можете ожидать после доставки.
Болезненность влагалища
Во время родов промежность — область между влагалищем и прямой кишкой — может растянуться и разорваться, что может причинить боль.Послеродовая боль может усилиться, если вам сделают эпизиотомию, когда врач сделает небольшой надрез, расширяющий влагалище, чтобы помочь ребенку выйти.
Вам могут наложить швы, чтобы закрыть разрывы или порезы в промежности. Это может занять до 6 недель, чтобы зажить. Ваше тело в конечном итоге поглотит швы. Тем временем не прикасайтесь к своим швам и обратитесь к врачу, если они станут более болезненными, красными или будут выделяться жидкости.
Для облегчения боли в домашних условиях:
- Приложите к пораженному месту пакет со льдом или холодный компресс, чтобы уменьшить боль и отек.
- Сядьте на подушку вместо твердой поверхности.

Используйте пульверизатор с теплой водой, чтобы поддерживать чистоту области во время мочеиспускания. Когда вам нужно опорожнить кишечник, прижмите чистую подушечку или мочалку к воспаленной области и протрите ее спереди назад. Это облегчит боль и поможет избежать инфекции.
Выделения из влагалища
Вагинальные кровотечения и выделения в течение нескольких недель после родов являются обычным явлением. Это способ вашего организма избавиться от лишней ткани и крови внутри матки, которые питали вашего ребенка во время беременности.
Первые несколько дней вы будете видеть ярко-красную кровь, которая будет постепенно уменьшаться, становясь розоватой до коричневатой, затем до желтой или кремовой, прежде чем исчезнуть. Выделения могут быть самыми обильными в первые 10 дней. Вы можете пройти некоторые сгустки. Чаще всего это происходит в первую неделю после рождения. Позвоните своему врачу, если сгустки больше четверти.
Она сужается до легкого кровотечения и кровянистых выделений и обычно прекращается примерно через 6 недель после родов.
Используйте гигиенические прокладки, а не тампоны, если у вас есть выделения из влагалища.Тампоны могут занести во влагалище бактерии, которые могут вызвать инфекцию.
Послеродовые схватки
Схватки в течение нескольких дней после родов нормальны. Они могут ощущаться как спазмы во время менструации. Они происходят из-за того, что ваша матка сокращается — она уменьшается примерно с 2,5 фунтов сразу после родов до всего пары унций через 6 недель.
Вы можете чаще ощущать эти боли, когда кормите ребенка грудью, так как при грудном вскармливании в организме выделяются химические вещества, вызывающие сокращение матки.Вы можете положить на живот грелку или спросить своего врача, можно ли принимать обезболивающее, отпускаемое без рецепта.
Запор
У вас могут возникнуть проблемы с дефекацией после родов. Это часто является побочным эффектом обезболивающих, которые вы получили во время родов. Если у вас была эпизиотомия, вы также можете опасаться, что опорожнение кишечника повредит швы.
Чтобы облегчить запоры, пейте много воды и ешьте продукты, богатые клетчаткой. Спросите своего врача, следует ли вам попробовать смягчитель стула.
Если у вас геморрой (распухшие вены на ягодицах) после родов, попробуйте нанести гамамелис, чтобы облегчить боль и зуд.
Диарея
Или у вас может быть противоположная проблема. Мышцы и ткань прямой кишки могут быть растянуты или разорваны во время родов, что может привести к выделению газов и стула. Геморрой, который выходит из вашего анального отверстия, также может способствовать выходу какашек. Обычно состояние улучшается в течение нескольких месяцев после родов.
В зависимости от того, что его вызывает, врач может прописать лекарства для контроля диареи или газов.Следите за тем, что вы едите: молочные продукты, глютен или жирная пища, а также искусственные подсластители могут вызвать диарею у некоторых людей. Упражнения Кегеля, когда вы напрягаете мышцы таза, как будто останавливаете мочеиспускание на полпути, тоже могут помочь.
Проблемы с мочеиспусканием
Вагинальные роды растягивают мочевой пузырь и могут на короткое время вызвать повреждение нервов и мышц. Это может затруднить поход в туалет, даже если вы чувствуете желание.
Попробуйте поливать гениталии водой, пока вы сидите на унитазе, чтобы уменьшить жжение от мочи.
Вы также можете заметить, что каждый раз, когда вы кашляете или смеетесь, у вас немного течет. Это должно стать лучше само по себе. Ускорить восстановление можно с помощью упражнений Кегеля. Попробуйте напрячь мышцы на 5 секунд пять раз подряд. Работайте до 10 раз подряд, пока не будете делать по крайней мере три подхода по 10 повторений в день.
Набухание и болезненность груди
В первые 3-4 дня после родов в груди вырабатывается молозиво, богатое питательными веществами вещество, которое помогает укрепить иммунную систему вашего ребенка.После этого ваши груди набухнут, так как они наполнятся молоком.
Уход за больными или сцеживание уменьшат опухоль и болезненность. Прикладывайте холодные мочалки к груди между кормлениями.
Прикладывайте холодные мочалки к груди между кормлениями.
Если вы не кормите грудью, носите прочный поддерживающий бюстгальтер. Старайтесь не тереть грудь, это только заставит ее вырабатывать больше молока.
Изменения волос и кожи
Не паникуйте, если ваши волосы редеют в первые 3-4 месяца после родов. Это происходит из-за изменения уровня гормонов.Когда вы были беременны, из-за высокого уровня гормонов ваши волосы росли быстрее и меньше выпадали.
Вы также можете увидеть красные или лиловые растяжки на животе и груди. Полностью они не исчезнут, но со временем исчезнут.
Feeling Blue
После того, как вы принесете ребенка домой, вы можете пройти через американские горки эмоций, включая беспокойство, тревогу и усталость, в первые дни материнства. Это называется «бэби-блюз» и вызвано гормональными изменениями.
Если вы чувствуете себя так дольше двух недель, позвоните своему врачу. У вас может быть послеродовая депрессия, более серьезное состояние, требующее лечения, например, разговорной терапии.
Когда обратиться к врачу
Обычно вы посещаете своего врача примерно через 6 недель после родов. Они проверят ваше влагалище, шейку матки и матку, а также ваш вес и кровяное давление. После того, как вы получили от них полную ясность, обычно можно снова начать заниматься сексом (сначала спросите своего врача о противозачаточных средствах) и вернуться к обычным упражнениям.
Перед осмотром немедленно позвоните своему врачу, если у вас есть:
- Кровотечение из влагалища, которое пропитывает более одной прокладки в час
- Сильная головная боль, которая не проходит
- Боль в ногах вместе с покраснением или отек
- Боль в груди, отек, повышение температуры и покраснение
- Озноб или лихорадка выше 100,4 F
- Обморок или головокружение
- Изменения зрения или сильная головная боль, которая не проходит
- Боль или другие проблемы при мочеиспускании
- Сильно пахнущие выделения из влагалища
- Учащенное сердцебиение, боль в груди или проблемы с дыханием
- Рвота
- Боль в животе, которая усиливается или появляется впервые
Ваше тело после родов
Консультации по поводу швов, геморроидальных узлов, кровотечений и других физических изменений после рождения, а также советы, которые помогут вам выздороветь.
Если у вас было кесарево сечение, см. восстановление после кесарева сечения.
Швы
Если у вас были швы после разрыва или эпизиотомии (пореза), купайте их каждый день, чтобы предотвратить инфекцию. Примите ванну или душ с простой теплой водой, затем тщательно вытрите себя насухо.
Если ваши швы болят или вызывают дискомфорт, сообщите об этом акушерке.
Обезболивающие могут помочь. Если вы кормите грудью, посоветуйтесь со своим фармацевтом, акушеркой или врачом общей практики, прежде чем покупать безрецептурные обезболивающие.
Швы обычно рассасываются к моменту заживления пореза или разрыва, но иногда их приходится снимать.
Поход в туалет
Сначала мысль о том, чтобы пописать, может немного пугать – из-за болезненности. Употребление большого количества воды разбавляет мочу, что может сделать ее менее жгучей.
Сообщите акушерке, если:
- вам действительно трудно мочиться
- вы чувствуете сильную боль
- вы чувствуете неприятный запах , но важно не допустить запора.

Ешьте много свежих фруктов, овощей, салатов, цельнозерновых хлопьев и цельнозернового хлеба и пейте много воды.
Если у вас были швы, очень маловероятно, что вы порвете их или снова раскроете порез или надрыв.
Возможно, будет удобнее, если во время дефекации вы приложите к швам чистую салфетку. Старайтесь не напрягаться.
Поговорите со своей акушеркой или врачом общей практики, если у вас запор, который не проходит. Мягкое слабительное может помочь.
Также сообщите акушерке или врачу общей практики, если фекалии подтекают или вы испражняетесь, когда не хотите этого.
Управление мочевым пузырем
После рождения ребенка довольно часто выделяется немного мочи, если вы смеетесь, кашляете или резко двигаетесь.
Упражнения для мышц тазового дна могут помочь в этом, но сообщите своему врачу общей практики во время послеродового осмотра, если это не так. Они могут направить вас к физиотерапевту.
Глыбы
Грудки очень распространены после рождения, но обычно исчезают в течение нескольких дней.

Ешьте много свежих фруктов, овощей, салатов, цельнозерновых хлопьев и хлеба из непросеянной муки и пейте много воды.Это должно облегчить процесс мочеиспускания и сделать его менее болезненным.
Старайтесь не давить и не напрягаться – это усугубит геморроидальные узлы.
Сообщите акушерке, если почувствуете себя очень плохо. Они могут дать вам крем, чтобы успокоить геморроидальные узлы.
Кровотечение после родов (лохии)
У вас будет кровотечение из влагалища после родов. Сначала он будет довольно тяжелым, и вам понадобятся супервпитывающие гигиенические прокладки. Регулярно меняйте их, мойте руки до и после.
Не рекомендуется использовать тампоны до окончания 6-недельного послеродового осмотра, поскольку они могут повысить вероятность заражения.
Узнайте, когда вы сможете начать использовать тампоны после родов.
Вы можете заметить, что кровотечение становится более красным и обильным, когда вы кормите грудью.
 Это происходит потому, что грудное вскармливание заставляет вашу матку сокращаться. Вы также можете чувствовать судороги, похожие на менструальные боли.
Это происходит потому, что грудное вскармливание заставляет вашу матку сокращаться. Вы также можете чувствовать судороги, похожие на менструальные боли.Кровотечение будет продолжаться несколько недель. Он будет постепенно приобретать коричневатый цвет и уменьшаться, пока, наконец, не прекратится.
Если вы теряете кровь большими сгустками, сообщите об этом акушерке. Вам может понадобиться лечение.
Когда у меня снова начнутся месячные после беременности?Трудно сказать точно, когда у вас снова начнутся месячные, так как все люди разные.
Если вы кормите ребенка из бутылочки или сочетаете кормление из бутылочки с грудным вскармливанием, первые месячные могут начаться уже через 5–6 недель после родов.
Если вы полностью кормите грудью (в том числе ночью) без кормления из бутылочки, ваши месячные могут не начаться снова, пока вы не начнете сокращать грудное вскармливание.
Как скоро после родов я могу забеременеть?
Вы можете забеременеть уже через 3 недели после рождения ребенка, даже если вы кормите грудью и у вас еще не начались месячные.

Узнайте больше о том, когда вы можете использовать контрацепцию после рождения ребенка.
Как скоро после родов можно использовать тампоны?Вы не должны пользоваться тампонами до тех пор, пока не пройдете 6-недельный послеродовой осмотр. Это связано с тем, что у вас все еще будет рана в месте соединения плаценты со стенкой матки, а также у вас могут быть разрывы или порезы во влагалище или вокруг него.
Использование внутренних гигиенических средств, таких как тампоны и менструальные чаши, до того, как эта рана заживет, может увеличить вероятность заражения.
Используйте прокладки для беременных или гигиенические прокладки в это время, пока ваше тело все еще заживает.
Грудь
Во-первых, ваша грудь будет производить желтоватую жидкость, называемую молозивом, для вашего ребенка.
На третий или четвертый день они могут чувствовать себя сжатыми и чувствительными, поскольку они начинают вырабатывать молоко.

Может помочь ношение поддерживающего бюстгальтера для кормления. Поговорите со своей акушеркой, если вам очень неудобно.
Узнайте больше о грудном вскармливании в первые несколько дней.
Животик
После родов ваш живот, вероятно, будет намного больше, чем до беременности. Это отчасти потому, что ваши мышцы растянулись.
Если вы придерживаетесь сбалансированной диеты и выполняете физические упражнения, ваша форма должна постепенно вернуться.
Грудное вскармливание помогает, потому что матка сокращается.Вы можете чувствовать довольно болезненные менструальные спазмы во время кормления.
Вы также можете попробовать эти нежные упражнения для живота после родов.
Это что-то серьезное?
Немедленно сообщите своей акушерке, патронажной сестре или врачу общей практики, если у вас появятся какие-либо из этих симптомов.
Таблица, в которой перечислены симптомы чего-то, что может быть серьезным.  Если у вас есть какие-либо из этих симптомов, вы должны немедленно сообщить об этом своему лечащему врачу. Симптомами являются боль, отек или покраснение икроножной мышцы одной ноги, внезапная или очень сильная потеря крови из влагалища, возможно чувство слабости, учащенное сердцебиение, высокая температура, болезненность и болезненность живота или головная боль, изменения зрения, рвота.
Если у вас есть какие-либо из этих симптомов, вы должны немедленно сообщить об этом своему лечащему врачу. Симптомами являются боль, отек или покраснение икроножной мышцы одной ноги, внезапная или очень сильная потеря крови из влагалища, возможно чувство слабости, учащенное сердцебиение, высокая температура, болезненность и болезненность живота или головная боль, изменения зрения, рвота.Симптомы Что это может быть Боль, отек или покраснение икроножной мышцы одной ноги тромбоз глубоких вен (ТГВ) Боль в груди, затрудненное дыхание легочная эмболия Внезапная или очень сильная потеря крови из влагалища, возможная слабость, учащенное сердцебиение послеродовое кровотечение Высокая температура, болезненность и болезненность живота инфекция Головная боль, изменение зрения, рвота преэклампсия Видео: Что я могу сделать, чтобы помочь восстановиться после разрыва?
В этом видео 4 матери рассказывают о том, что они сделали, чтобы помочь избавиться от разрывов после родов.

Последнее рассмотрение СМИ: 7 февраля 2020 г.
Срок рассмотрения СМИ: 7 февраля 2023 г.Предотвращение и лечение послеродового кровотечения
1. Профилактика и лечение послеродового кровотечения: отчет Технической рабочей группы, Женева, 3–6 июля 1989 г. Женева: Всемирная организация здравоохранения, 1990….
2. Elbourne DR, Прендивиль В.Дж., Карроли Г, Вуд Дж, Макдоналдс. Профилактическое применение окситоцина в третьем периоде родов. Cochrane Database Syst Rev . 2001; (4): CD001808.
3. Байс Ж.М., Эскес М, Пель М, Бонсель Г.Дж., Блекер ОП. Послеродовое кровотечение у нерожавших женщин: частота и факторы риска у женщин низкого и высокого риска. Голландское популяционное когортное исследование стандартных (> или = 500 мл) и тяжелых (> или = 1000 мл) послеродовых кровотечений. Eur J Obstet Gynecol Reprod Biol .
 2004; 115:166–72.
2004; 115:166–72.4. Маганн Э.Ф., Эванс С, Чаухан СП, Ланно Г, Фиск АД, Моррисон Дж.Продолжительность третьего периода родов и риск послеродового кровотечения. Акушерство Гинекол . 2005; 105: 290–3.
5. Корвин Э.Дж., Мюррей-Колб Л.Е., Борода Дж.Л. Низкий уровень гемоглобина является фактором риска послеродовой депрессии. Дж Нутр . 2003; 133:4139–42.
6. Экерома А.Дж., Ансари А, Стиррат ГМ. Переливание крови в акушерстве и гинекологии. Br J Obstet Gynaecol . 1997; 104: 278–84.
7. Уиллис К.Э., Ливингстон В. Синдром недостаточности молока у младенцев, связанный с послеродовым кровотечением у матери. Дж Гум Лакт . 1995; 11: 123–126.
8. Серт М, Тетикер Т, Кирим С, Кочак М. Клинический отчет 28 пациентов с синдромом Шихана. Эндокр J .
 2003; 50: 297–301.
2003; 50: 297–301.9. Рейал Ф, Дефарж Ж, Лутон Д, Блот П, Ури Дж.Ф., Сибони О. Тяжелое послеродовое кровотечение: описательное исследование в родильном отделении больницы Робер-Дебре [французский]. J Gynecol Obstet Biol Reprod (Париж) . 2002; 31: 358–64.
10. Габбе С.Г., Нибил Дж.Р., Симпсон Дж.Л. Акушерство: нормальная и проблемная беременность. 4-е изд. Нью-Йорк: Черчилль Ливингстон, 2002.
11. Combs CA, Мерфи Э.Л., Ларос Р.К. мл. Факторы, связанные с послеродовым кровотечением при вагинальных родах. Акушерство Гинекол . 1991; 77: 69–76.
12. Камни RW, Патерсон КМ, Сондерс Нью-Джерси. Факторы риска больших акушерских кровотечений. Eur J Obstet Gynecol Reprod Biol . 1993; 48:15–8.
13. Шерман С.Дж., Гринспун Дж.С., Нельсон Дж. М., Пол РХ. Выявление акушерских пациенток с высоким риском многократных гемотрансфузий.
 J Reprod Med .
1992; 37: 649–52.
J Reprod Med .
1992; 37: 649–52.14. Малхотра М, Шарма Дж.Б., Батра С, Шарма С, Мурти Н.С., Арора Р. Материнские и перинатальные исходы при различной степени анемии. Int J Gynaecol Obstet .2002; 79: 93–100.
15. Сингла А.К., Лапинский Р.Х., Берковиц Р.Л., Сафир СиДжей. Подвержены ли женщины-Свидетели Иеговы риску материнской смерти? Am J Obstet Gynecol . 2001; 185: 893–5.
16. Сериани Сернадас Дж.М., Карроли Г, Пеллегрини Л, Отано Л, Феррейра М, Риччи С, и другие. Влияние времени пережатия пуповины на значения неонатального венозного гематокрита и клинический исход в срок: рандомизированное контролируемое исследование. Педиатрия . 2006; 117:e779–86.
17. Прендивиль В.Дж., Эльбурн Д, Макдоналдс. Активное и выжидательное ведение в третьем периоде родов.
 Cochrane Database Syst Rev .
2000;(3):CD000007.
Cochrane Database Syst Rev .
2000;(3):CD000007.18. Джексон К.В. младший, Олберт Дж. Р., Шеммер Г.К., Эллиот М, Хамфри А, Тейлор Дж. Рандомизированное контролируемое исследование, в котором сравнивалось введение окситоцина до и после родов плаценты для предотвращения послеродового кровотечения. Am J Obstet Gynecol . 2001; 185: 873–7.
19. Ризви Ф., Макки Р, Баррет Т, МакКенна П., Гири М. Успешное сокращение массивных послеродовых кровотечений с помощью руководств и обучения персонала. БДЖОГ . 2004; 111:495–8.
20. Лалонд А., Дэвис Б.А., Акоста А, Хершдерфер К. Послеродовое кровотечение сегодня: инициатива ICM/FIGO 2004–2006 гг. Int J Gynaecol Obstet .2006; 94: 243–53.
21. Чапарро С.М., Нойфельд Л.М., Тена Алавес Г., Эгия-Лиз Седильо Р., Дьюи КГ.
 Влияние времени пережатия пуповины на статус железа у мексиканских младенцев: рандомизированное контролируемое исследование. Ланцет .
2006; 367:1997–2004.
Влияние времени пережатия пуповины на статус железа у мексиканских младенцев: рандомизированное контролируемое исследование. Ланцет .
2006; 367:1997–2004.22. Рабе Х, Рейнольдс Г, Диас-Росселло Дж. Раннее и отсроченное пережатие пуповины у недоношенных детей. Cochrane Database Syst Rev . 2004 (4): CD003248.
23. ван Райнен П., Брабин Б.Дж. Позднее пережатие пуповины как средство снижения железодефицитной анемии у доношенных детей в развивающихся и промышленно развитых странах: систематический обзор. Энн Троп Педиатр . 2004; 24:3–16.
24. Нордстрем Л, Фогельштам К, Фридман Г, Ларссон А, Ридстрем Х. Обычный окситоцин в третьем периоде родов: плацебо-контролируемое рандомизированное исследование. Br J Obstet Gynaecol .1997; 104: 781–6.
25. Макдональд С., Эббот Дж. М., Хиггинс СП. Профилактическое назначение эргометрина-окситоцина по сравнению с окситоцином в третьем периоде родов.
 Cochrane Database Syst Rev .
2004;(1):CD000201.
Cochrane Database Syst Rev .
2004;(1):CD000201.26. Гульмезоглу А.М., Форна Ф, Вильяр Дж, Хофмейр Г.Дж. Простагландины для профилактики послеродовых кровотечений. Cochrane Database Syst Rev . 2004; (1): CD000494.
27. Дерман Р.Ж., Кодкани БС, Гудар СС, Геллер С.Е., Наик В, Беллад МБ, и другие.Пероральный мизопростол в предотвращении послеродового кровотечения в сообществах с ограниченными ресурсами: рандомизированное контролируемое исследование. Ланцет . 2006; 368:1248–53.
28. Муса Х.А., Альфиревич З. Лечение первичного послеродового кровотечения. Cochrane Database Syst Rev . 2003; (1): CD003249.
29. Андерсон Дж., Этчес Д., Смит Д. Послеродовое кровотечение. В: Бэксли Э. Усовершенствованная программа курса жизнеобеспечения в акушерстве. 4-е изд. Ливуд, Кан.: Американская академия семейных врачей, 2001.

30. Бланки А.М., Торнтон С. Роль окситоцина в родах. БДЖОГ . 2003; 110, приложение 2046–51.
31. Сориано Д., Дулицкий М, Шифф Э, Баркай Г, Машиах С, Сейдман ДС. Проспективное когортное исследование комбинации окситоцина с эргометрином по сравнению с монотерапией окситоцином для предотвращения послеродового кровотечения. Br J Obstet Gynaecol . 1996; 103:1068–73.
32. Де Коста К. Огонь Святого Антония и живые лигатуры: краткая история эргометрина. Ланцет . 2002; 359: 1768–70.
33. Mosby’s Drug Consult 2005. Сент-Луис, Миссури: Мосби, 2005.
34. Lamont RF, Морган диджей, Лог М, Гордон Х. Проспективное рандомизированное исследование по сравнению эффективности и безопасности гембата и синтометрина для профилактики первичного послеродового кровотечения. Простагландины Прочие липидные медиаты .
 2001;66:203–10.
2001;66:203–10.35. Олин М.А., Мариано Дж.П. Контроль рефрактерного атонического послеродового кровотечения с помощью стерильного раствора Hemabate. Am J Obstet Gynecol . 1990; 162: 205–8.
36. Калискан Е, Дильбаз Б, Мейданлы ММ, Озтюрк Н, Нарин М.А., Хаберал А. Пероральный мизопростол в третьем периоде родов: рандомизированное контролируемое исследование. Акушерство Гинекол . 2003; 101 (5 пт. 1) 921–8.
37.Хофмейр Г.Дж., Уолравен Г, Гульмезоглу А.М., Махольвана Б, Альфиревич З, Виллар Дж. Мизопростол для лечения послеродового кровотечения: систематический обзор. БДЖОГ . 2005; 112: 547–53.
38. Чонг Ю.С., Чуа С, Шен Л, Арулкумаран С. Имеет ли значение путь введения мизопростола? Утеротонический эффект и побочные эффекты мизопростола, вводимого различными путями после вагинальных родов.
 Eur J Obstet Gynecol Reprod Biol .2004; 113:191–8.
Eur J Obstet Gynecol Reprod Biol .2004; 113:191–8.39. Лумбиганон П, Вильяр Дж, Пьяджо Г, Гульмезоглу А.М., Адеторо Л, Карроли Г. Побочные эффекты перорального мизопростола в течение первых 24 часов после введения в третьем периоде родов. БДЖОГ . 2002; 109:1222–6.
40. Карроли Г., Белизан Дж. Эпизиотомия при вагинальных родах. Cochrane Database Syst Rev . 1999; (3): CD000081.
41. Бенруби Г., Нейман С, Нусс РЦ, Томпсон Р.Дж.Гематомы вульвы и влагалища: ретроспективное исследование консервативного и оперативного лечения. Южный Мед J . 1987; 80: 991–4.
42. Корзина ТФ. Острая инверсия матки: обзор 40 случаев. J Obstet Gynaecol Банка . 2002; 24:953–956.
43. Уотсон П., Беш Н, Боуз В. А. мл. Лечение острого и подострого послеродового заворота матки. Акушерство Гинекол .
 1980; 55:12–6.
1980; 55:12–6.44.Чаухан СП, Мартин Дж. Н. младший, Хенрихс СЕ, Моррисон Дж.С., Маган ЭФ. Материнские и перинатальные осложнения с разрывом матки у 142 075 пациенток, предпринявших попытку естественных родов после кесарева сечения: обзор литературы. Am J Obstet Gynecol . 2003; 189: 408–17.
45. Гиз Дж. М., МакДонах М.С., Остервейл П, Нигрен П, Чан БК, Гельфанд М. Систематический обзор частоты и последствий разрыва матки у женщин, перенесших кесарево сечение в анамнезе. БМЖ . 2004; 329:19–25.
46. Лэндон МБ, Хаут Дж. К., Левено К.Дж., Спонг Си, Лайндекер С, Варнер М.В., и другие., для Сети отделений медицины матери и плода Национального института детского здоровья и человеческого развития. Материнские и перинатальные исходы, связанные с пробой родов после кесарева сечения в анамнезе.
 N Английский J Med .
2004; 351:2581–9.
N Английский J Med .
2004; 351:2581–9.47. Практический бюллетень ACOG №54: вагинальные роды после предыдущего кесарева сечения. Акушерство Гинекол . 2004; 104: 203–12.
48. Заключение комитета ACOG №342: индукция родов при вагинальных родах после кесарева сечения. Акушерство Гинекол . 2006; 108: 465–8.
49. Ву С, Кочергинский М, Хиббард Ю. Аномальная плацентация: двадцатилетний анализ. Am J Obstet Gynecol . 2005; 192:1458–61.
50 недель нашей эры, Мирембе FM. Задержанная плацента — новый взгляд на старую проблему. Eur J Obstet Gynecol Reprod Biol . 2002; 102: 109–10.
51. Карроли Г., Бергель Э. Инъекция в пупочную вену для лечения задержки плаценты. Cochrane Database Syst Rev . 2001;(4):CD001337.
52. Муссалли Г.М., Шах Дж, Берк диджей, Элимиан А, Теджани Н, Мэннинг Ф.
 А.
Placenta accreta и терапия метотрексатом: три клинических случая. Дж Перинатол .
2000;20:331–4.
А.
Placenta accreta и терапия метотрексатом: три клинических случая. Дж Перинатол .
2000;20:331–4.53.О’Брайен Дж. М., Бартон Дж.Р., Дональдсон Э.С. Лечение прилежания плаценты: консервативная и оперативная тактика. Am J Obstet Gynecol . 1996; 175:1632–8.
54. Аламиа В. младший, Мейер Б.А. Периродовое кровотечение. Obstet Gynecol Clin North Am . 1999; 26: 385–98.
55. Причард Дж.А. Гибель плода внутриутробно. Акушерство Гинекол . 1959; 14: 573–80.
56. Цена Г, Каплан Дж, Сковронский Г.Использование рекомбинантного фактора VIIa для лечения опасного для жизни нехирургического кровотечения у послеродового пациента. Бр Дж Анест . 2004; 93: 298–300.
57. Маганн Э.Ф., Ланно ГС. Третий период родов. Obstet Gynecol Clin North Am . 2005;32:323–32,x–xi.
Когда ваше тело вернется к «нормальному» состоянию после беременности?
Несмотря на то, что существует множество ресурсов для женщин о том, чего ожидать, когда вы ожидаете ребенка, пациенты часто спрашивают меня, чего ожидать после родов, когда в женском организме продолжают происходить многочисленные изменения.

Пока у меня недавно не родился собственный ребенок, я говорила своим пациентам, что их тела вернутся к «нормальному» функционированию через шесть-восемь недель. Физиологически многие системы организма вернулись к исходному уровню в течение этого периода времени. Тем не менее, я могу сказать вам из личного опыта, что тело каждой женщины отличается.
В целом, вот что вы можете ожидать после рождения ребенка:
- Вашей матке, которая увеличилась по мере роста вашего ребенка, потребуется от шести до восьми недель, чтобы вернуться к нормальному размеру.Во время этого процесса у вас могут возникнуть спазмы, кровотечение, более обильные, чем обычно, месячные и/или выделения из влагалища.
- Со временем мышцы брюшной стенки постепенно восстанавливают свой мышечный тонус. В некоторых случаях мышцы расходятся, вызывая состояние, называемое диастазом прямых мышц живота. Это приводит к тому, что живот выпячивается или выпячивается. Его можно лечить с помощью физиотерапии.

- После родов в вашем организме все еще будут колебаться гормоны. Вы можете испытывать «детскую хандру» или послеродовую депрессию, что является распространенным явлением.Лишение сна и усталость могут ухудшить симптомы. Послеродовая хандра обычно проходит в течение двух недель, тогда как послеродовая депрессия сохраняется. Если через две недели вы все еще чувствуете депрессию, тревогу или разочарование, обратитесь к врачу.
- Если вы решите кормить грудью, у вас могут возникнуть нагрубание молочных желез, боль, дискомфорт, закупорка молочных протоков или мастит, инфекция молочных протоков. Грудное вскармливание может быть сложным и болезненным процессом. Вашему ребенку может потребоваться некоторое время, чтобы научиться хвататься за сосок, и его легко разочаровать.Однако есть специалисты по грудному вскармливанию, которые могут помочь вам и вашему ребенку освоить этот новый навык.
- Вы можете обнаружить, что после родов у вас сильно выпадают волосы. Это связано с гормональными изменениями, происходящими во время беременности.
 Выпадение волос может продолжаться в течение шести месяцев после родов. Однако не паникуйте — на их месте вырастут новые волосы, обычно в течение 6–15 месяцев.
Выпадение волос может продолжаться в течение шести месяцев после родов. Однако не паникуйте — на их месте вырастут новые волосы, обычно в течение 6–15 месяцев. - У вас могут быть проблемы с мочеиспусканием, включая подтекание мочи или недержание мочи. Это состояние чаще встречается у женщин, родивших вагинально, поскольку потуги могут ослабить мышцы тазового дна, а роды могут повредить нервы в этой области.Некоторая утечка — это нормально, и она должна пройти через несколько месяцев. Спросите своего врача об упражнениях, которые могут помочь подтянуть мышцы. Терапия тазового дна с обученным физиотерапевтом также может помочь.
- Если все вышеперечисленные симптомы не доставляли вам достаточно дискомфорта, у вас также может развиться геморрой во время или после беременности. По мере того, как ваш ребенок растет и вес вашего тела увеличивается, у вас могут возникнуть запоры, вызывающие напряжение во время дефекации. Затем, во время родов, потуги могут вызвать дальнейшее воспаление и раздражение прямой кишки.
 Обычно они со временем улучшаются, или вы можете использовать крем или смягчители стула для лечения этого состояния.
Обычно они со временем улучшаются, или вы можете использовать крем или смягчители стула для лечения этого состояния.
Снова физически
Как правило, вам следует подождать от шести до восьми недель после родов, прежде чем заниматься спортом или заниматься сексом. Вы можете не чувствовать себя готовым к физическим нагрузкам даже через восемь недель, поэтому важно поговорить с партнером о своих чувствах.
У вас может снова начаться овуляция через три-четыре недели после рождения ребенка, поэтому подумайте об использовании противозачаточных средств, если вы не готовы снова забеременеть.Хотя грудное вскармливание может подавлять овуляцию, важно отметить, что вы можете забеременеть во время грудного вскармливания. Избегайте методов контроля рождаемости, в которых используется эстроген, в течение первых 30 дней после родов из-за повышенного риска образования тромбов. Если вы кормите грудью, избегайте эстрогена, потому что он может снизить выработку молока.


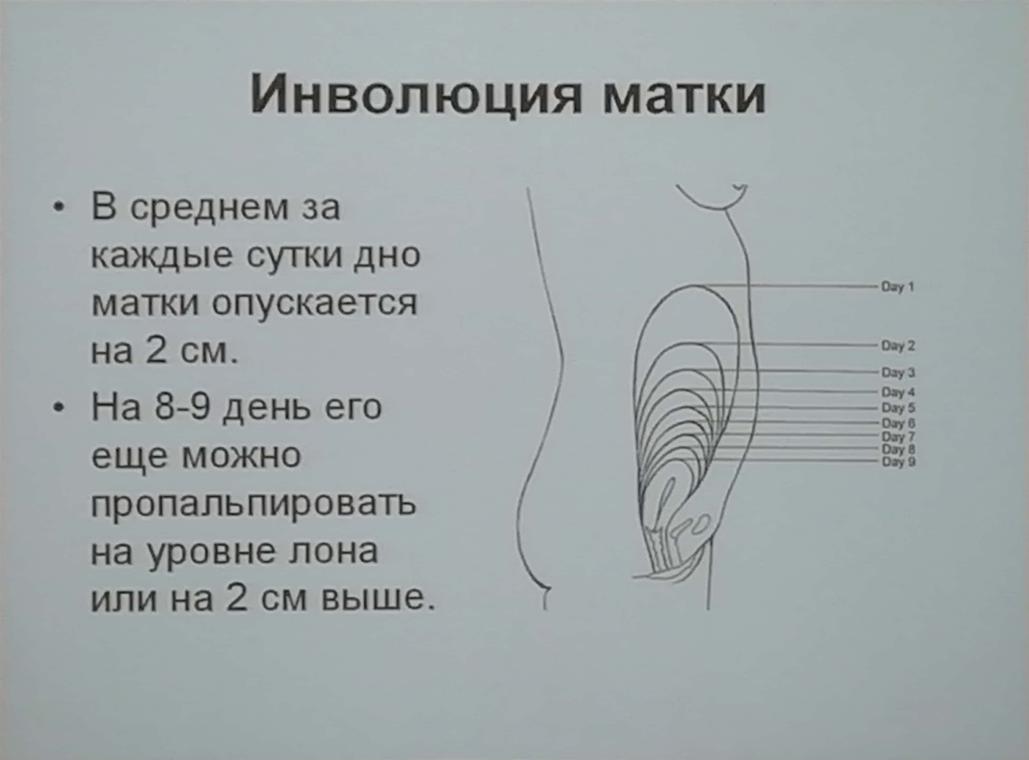 Всё постепенно восстановится, помогут в этом упражнения Кегеля.
Всё постепенно восстановится, помогут в этом упражнения Кегеля.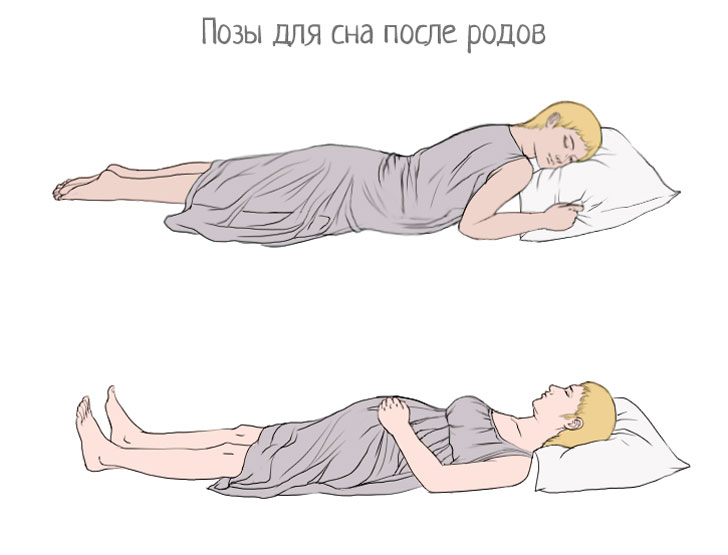
 Казалось бы, какое отношение количество родов имеет к нарушению сократительной способности матки? После каждых родов матка подвергается значительному перерастяжению. А перерастянутые ткани, к сожалению, не обладают хорошей сократительной способностью.
Казалось бы, какое отношение количество родов имеет к нарушению сократительной способности матки? После каждых родов матка подвергается значительному перерастяжению. А перерастянутые ткани, к сожалению, не обладают хорошей сократительной способностью. Для этого после рождения ребенка женщине вводится внутримышечно 10 единиц окситоцина (2 мл), способствующего маточным сокращениям и отделению последа.
Для этого после рождения ребенка женщине вводится внутримышечно 10 единиц окситоцина (2 мл), способствующего маточным сокращениям и отделению последа. Ведь физическая активность, как и любая стимуляция матки, приводит орган в тонус.
Ведь физическая активность, как и любая стимуляция матки, приводит орган в тонус.



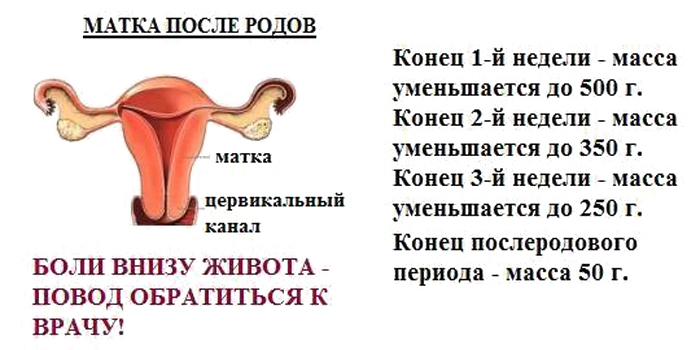
 Это происходит потому, что грудное вскармливание заставляет вашу матку сокращаться. Вы также можете чувствовать судороги, похожие на менструальные боли.
Это происходит потому, что грудное вскармливание заставляет вашу матку сокращаться. Вы также можете чувствовать судороги, похожие на менструальные боли.

 Если у вас есть какие-либо из этих симптомов, вы должны немедленно сообщить об этом своему лечащему врачу. Симптомами являются боль, отек или покраснение икроножной мышцы одной ноги, внезапная или очень сильная потеря крови из влагалища, возможно чувство слабости, учащенное сердцебиение, высокая температура, болезненность и болезненность живота или головная боль, изменения зрения, рвота.
Если у вас есть какие-либо из этих симптомов, вы должны немедленно сообщить об этом своему лечащему врачу. Симптомами являются боль, отек или покраснение икроножной мышцы одной ноги, внезапная или очень сильная потеря крови из влагалища, возможно чувство слабости, учащенное сердцебиение, высокая температура, болезненность и болезненность живота или головная боль, изменения зрения, рвота.
 2004; 115:166–72.
2004; 115:166–72. 2003; 50: 297–301.
2003; 50: 297–301.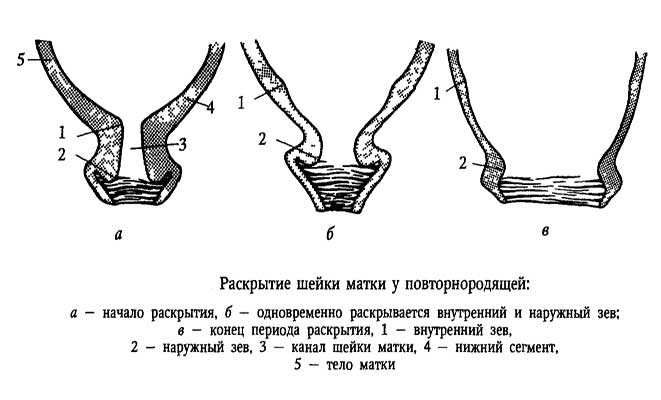 J Reprod Med .
1992; 37: 649–52.
J Reprod Med .
1992; 37: 649–52. Cochrane Database Syst Rev .
2000;(3):CD000007.
Cochrane Database Syst Rev .
2000;(3):CD000007. Влияние времени пережатия пуповины на статус железа у мексиканских младенцев: рандомизированное контролируемое исследование. Ланцет .
2006; 367:1997–2004.
Влияние времени пережатия пуповины на статус железа у мексиканских младенцев: рандомизированное контролируемое исследование. Ланцет .
2006; 367:1997–2004. Cochrane Database Syst Rev .
2004;(1):CD000201.
Cochrane Database Syst Rev .
2004;(1):CD000201.
 2001;66:203–10.
2001;66:203–10. Eur J Obstet Gynecol Reprod Biol .2004; 113:191–8.
Eur J Obstet Gynecol Reprod Biol .2004; 113:191–8. 1980; 55:12–6.
1980; 55:12–6. N Английский J Med .
2004; 351:2581–9.
N Английский J Med .
2004; 351:2581–9. А.
Placenta accreta и терапия метотрексатом: три клинических случая. Дж Перинатол .
2000;20:331–4.
А.
Placenta accreta и терапия метотрексатом: три клинических случая. Дж Перинатол .
2000;20:331–4.

 Выпадение волос может продолжаться в течение шести месяцев после родов. Однако не паникуйте — на их месте вырастут новые волосы, обычно в течение 6–15 месяцев.
Выпадение волос может продолжаться в течение шести месяцев после родов. Однако не паникуйте — на их месте вырастут новые волосы, обычно в течение 6–15 месяцев. Обычно они со временем улучшаются, или вы можете использовать крем или смягчители стула для лечения этого состояния.
Обычно они со временем улучшаются, или вы можете использовать крем или смягчители стула для лечения этого состояния..png)