Ангина — как лечить | Энциклопедия горла ГЕКСОРАЛ®
23.11.2022 г.
343 824
15 минут
Автор, редактор и медицинский эксперт – Климович Элина Валерьевна.
Редактор и медицинский эксперт – Арутюнян Мариам Арутюновна.
Содержание:
- Виды и симптомы ангины
- Катаральная
- Фолликулярная
- Лакунарная
- Лечение ангины
- Щадящий режим
- Системная лекарственная терапия
- Местная терапия
- Возможные осложнения
- Профилактика
Ангиной, или тонзиллитом, принято называть острое воспаление одной или даже нескольких миндалин глоточного лимфоидного кольца. Такая патология крайне распространена, поэтому в аптеках средства для лечения ангины обычно нарасхват. Подробнее о заболевании, о том, как быстрее вылечится и больше не заболеть, – в нашей статье.
Глоточное лимфоидное кольцо состоит из шести крупных миндалин:
- двух нёбных, которые находятся в углублениях по обе стороны от входа в глотку,
- двух трубных, расположенных в области слуховых труб в носоглотке,
- одной язычной – на корне языка,
- одной глоточной – в верхней части глотки5.

Мелкие лимфоидные образования формируют боковые валики и единичные бугорки на задней стенке глотки5.
Лимфоидное кольцо служит барьером на пути проникновения микробов в дыхательные и пищеварительные пути, участвует в формировании иммунитета. Миндалины имеют множество углублений (лакун) и крипт, в которые постоянно проникают различные микроорганизмы. Именно они активизируют иммунные клетки, запускающие выработку иммунных белков-антител, которые обеспечивают защиту от инфекций. При снижении иммунитета и высокой степени агрессивности возбудителей инфекции миндалины воспаляются – развивается тонзиллит.
У детей чаще встречается аденоидит1, или инфекционное поражение глоточных скоплений лимфоидной ткани – аденоидов. У обращающихся за лечением взрослых ангины чаще бывают нёбными. Поэтому под термином «ангина» нередко понимают воспаление именно нёбных миндалин – гланд2.
Опасным в плане заболевания считается зимне-весенний период3. В это время тонзиллиты обычно развиваются как осложнения острых респираторных вирусных инфекций. Этому способствуют1,2:
В это время тонзиллиты обычно развиваются как осложнения острых респираторных вирусных инфекций. Этому способствуют1,2:
- снижение защитных сил организма,
- неблагоприятные условия внешней среды (колебания температуры, повышенная или пониженная влажность, нехватка витаминов и т. д.)1.
Кроме того, играют роль такие факторы, как:
- травмы гланд (например, рыбной костью),
- генетическая предрасположенность,
- наличие очагов хронической инфекции во рту, в носу и его придаточных пазухах1,2.
Виновниками болезни могут быть самые различные микроорганизмы. У детей на первом месте среди всех возбудителей инфекции стоит бета-гемолитический стрептококк1,3 – этот важный факт врач учитывает при выборе антибиотика для лечения ангины. У взрослых преобладают тонзиллиты, вызванные аденовирусами, риновирусами, коронавирусами, вирусами гриппа и парагриппа. Стрептококки присоединяются на втором этапе развития заболевания1,3.
Заражение происходит воздушно-капельным путем, при поцелуях, при использовании общей посуды, полотенец, предметов обихода. При наличии очагов хронической инфекции и носительстве активизируются эндогенные возбудители1,2, те, которые уже обитают в организме. Так, в 75 % случаев виновниками обострения хронического тонзиллита становятся бетагемолитические стрептококки, населяющие крипты гланд1.
Воспалительный процесс в гландах может быть следствием некоторых системных заболеваний:
- Инфекционного мононуклеоза,
- Агранулоцитоза,
- Лейкоза4.
Поражение лимфоидной ткани глоточного кольца – один из первых симптомов этих недугов. Поэтому лечение ангины домашними средствами без консультации с врачом – это всегда рискованное мероприятие.
Наверх к содержанию
Виды и симптомы ангины
Эффективное лечение ангины невозможно1 без учета природы ее возбудителя и формы заболевания. Самые часто встречающиеся клинические разновидности воспаления миндалин1:
- катаральная,
- фолликулярная,
- лакунарная.

Катаральная
Болезнь начинается остро. На фоне общего недомогания, слабости и разбитости появляются ощущения жжения, першения и сухости в горле и боль при глотании. Температура тела в пределах 37-37,9 0С. При осмотре обнаруживается разлитое покраснение и небольшая отечность гланд и дужек мягкого нёба. Язык сухой, обложен белым налетом. Увеличены шейные и подчелюстные лимфатические узлы.
При развитии аденоидита возможна гнусавость голоса, что часто бывает у детей, – лечение ангины в таких случаях нередко откладывается из-за неосведомленности родителей2. При этом общие симптомы интоксикации будут более выражены, чем у взрослых, и ребенок может жаловаться на боль в ухе при глотании1,2.
В зависимости от типа возбудителя, клиническая картина воспаления миндалин может меняться. Так, при аденовирусной ангине, кроме покраснения гланд, присутствуют другие признаки инфекции, в частности краснота распространяется на всю поверхность глотки, носоглотки и носа, развиваются симптомы конъюнктивита – покраснение, слезоточивость и выделения из глаз2.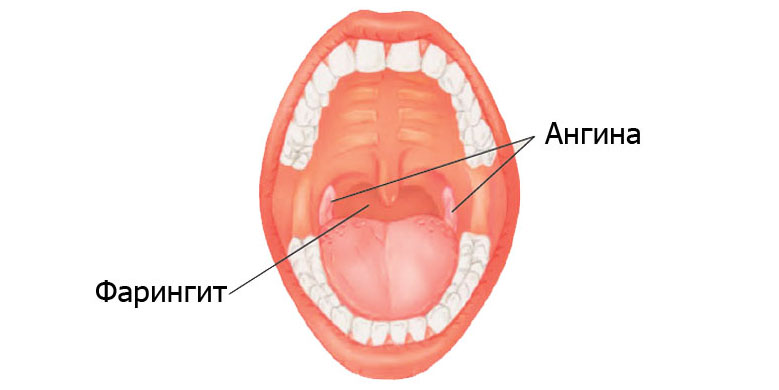 В лечении вирусной катаральной ангины особое место занимают антисептические препараты для полоскания горла – антибиотики не действуют на вирусы3,4.
В лечении вирусной катаральной ангины особое место занимают антисептические препараты для полоскания горла – антибиотики не действуют на вирусы3,4.
Если процесс вызван вирусами Коксаки, тонзиллит дополняют различные проявления желудочнокишечного расстройства. На поверхности гланд и мягком нёбе появляются высыпания в виде мелких пузырьков, напоминающих герпетические, лечение такой ангины требует особого подхода из-за возможности развития менингита2.
Обычно катаральное воспаление продолжается 3-5 дней, затем оно либо исчезает, либо переходит в следующую стадию – фолликулярный или лакунарный тонзиллит2.
Фолликулярная
Если при катаральном воспалении процесс захватывает только поверхность гланд, то при фолликулярном он распространяется на глубокие слои и фолликулярный аппарат. Это выражается в лихорадке (до 40 0С), появлении озноба, сильной слабости, ломоты и боли в мышцах и суставах1. Резкая болезненность горла затрудняет глотание, заставляет отказываться от еды.
У детей воспаление лимфоидной ткани сопровождается выраженным ее отеком, что может приводить к затруднению дыхания. Поэтому лечение ангины в домашних условиях опасно для жизни малыша.
При фолликулярном воспалении через ярко-красную поверхность слизистой оболочки миндалин просвечивают наполненные гноем мелкие фолликулы1. Картина напоминает усыпанное звездами ночное небо1. Лимфатические узлы увеличены и резко болезненны.
Лечение фолликулярной ангины обязательно предусматривает использование антибиотиков1,2 – их подбирает и назначает врач. В этом случае через несколько дней фолликулы вскрываются, освобождаются от гноя, образующиеся на их месте мелкие язвочки быстро заживают, не оставляя после себя никакого следа1,2.
Лакунарная
Чаще заболевание протекает тяжелее фолликулярного1. Температура стабильно держится на цифрах выше 39 0С, слабость и головная боль буквально приковывают к постели, постоянно хочется спать, но ломота в теле не дает отдохнуть.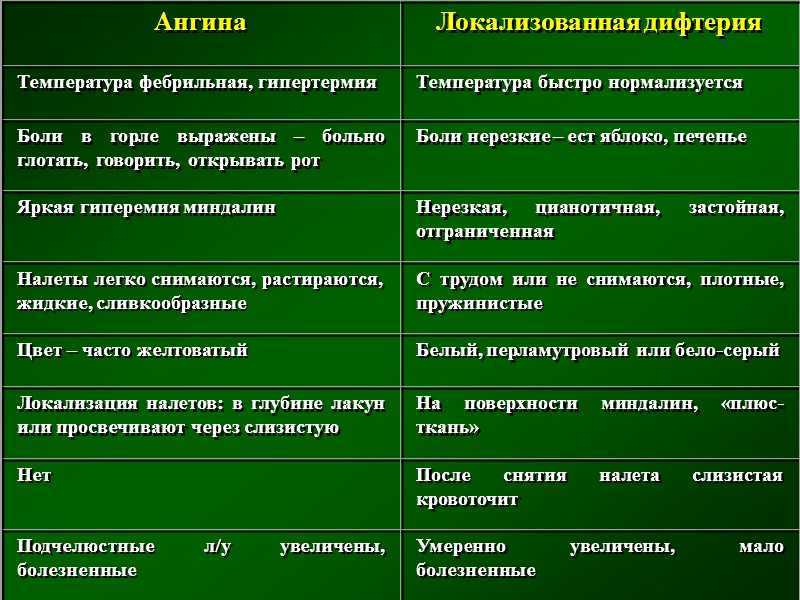 Используемые в лечении лакунарной ангины нестероидные противовоспалительные препараты оказывают обезболивающее и жаропонижающее действие, что на время облегчает состояние4, 5.
Используемые в лечении лакунарной ангины нестероидные противовоспалительные препараты оказывают обезболивающее и жаропонижающее действие, что на время облегчает состояние4, 5.
Заболевание сопровождается появлением привкуса гноя и неприятного запаха изо рта. Болезненность при глотании нарастает по мере нагноения и увеличения отека.
На покрасневшей поверхности слизистой гланд в устьях лакун появляется желтовато-белый гнойный налет, который легко снимается ватным тампоном1,2. Постепенно его становится так много, что он покрывает большую часть миндалин, но при этом не выходит за их границы.
На 5–7-й день, а при лечении гнойной ангины антибиотиками на 2–4-й день, когда лакуны очищаются от гноя, состояние улучшается1,2. Лихорадка спадает до 37,5-37,9 0С, боль в горле становится не такой сильной. Еще через 4-5 дней наступает выздоровление1,2.
Важно! Проявления лакунарного воспалительного процесса можно спутать с симптомами дифтеритической ангины; без лечения у детей дифтерия быстро приводит к отеку тканей ротоглотки, глотки и гортани и, как следствие, к выраженному затруднению дыхания.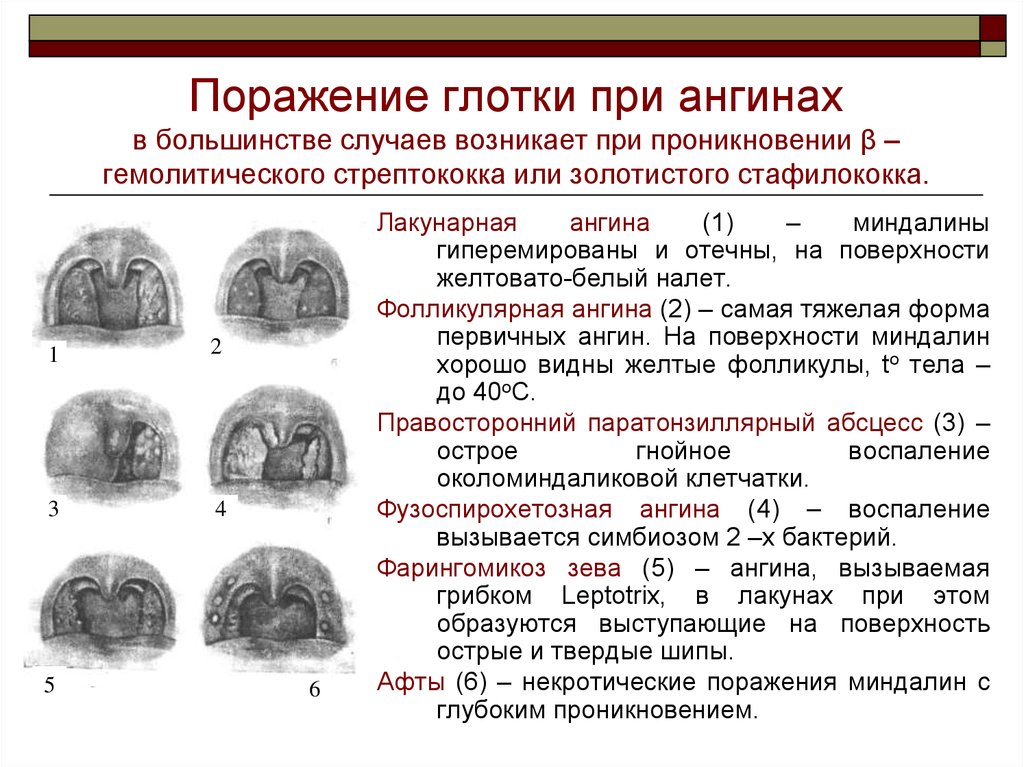 Серо- белый пленчатый налет на миндалинах на вид напоминает гной, но он плотно связан с подлежащими тканями, переходит на мягкое нёбо, боковые стенки глотки и гортань. Обращаться к врачу при тонзиллите у ребенка нужно обязательно!
Серо- белый пленчатый налет на миндалинах на вид напоминает гной, но он плотно связан с подлежащими тканями, переходит на мягкое нёбо, боковые стенки глотки и гортань. Обращаться к врачу при тонзиллите у ребенка нужно обязательно!
Наверх к содержанию
Лечение ангины
Во избежание заражения окружающих нужно оставаться дома, если лечение ангины будет проводиться в домашних условиях, или быстро лечь в больницу, если терапия предполагает пребывание в стационаре.
Комнату нужно как можно чаще проветривать, по возможности проводить ультрафиолетовое облучение и влажную уборку. Посуда и полотенца должны быть строго индивидуальными.
Терапия тонзиллита включает создание щадящего режима, общую и местную терапии.
Щадящий режим
- В начале болезни и первые пару дней после нормализации температуры лучше оставаться в постели1. Затем, когда лихорадка проходит, нужно соблюдать домашний режим и избегать физических нагрузок.

- Повышенная температура способствует усиленному потоотделению. Уменьшить симптомы интоксикации и избежать обезвоживания поможет обильное питье – морсы и минеральная вода без газа. Народное лечение ангины молоком с медом противопоказано. Сладкое молоко является идеальной питательной средой для бактерий, они быстро размножаются, и это усугубляет течение болезни1.
- Пища должна быть термически обработанной, жидкой или измельченной, несоленой и несладкой, без добавления специй и пряностей1. Блюда лучше выбирать легко перевариваемые растительно-молочные с низким содержанием простых углеводов, отварные, тушеные, приготовленные на пару1.
Системная лекарственная терапия
Вне зависимости от тяжести состояния, стрептококковый тонзиллит – показание для антибактериальной терапии в виде таблеток или инъекций1,2,4. Поэтому при ангине нужно обратиться к врачу.
Особенно важны антибиотики при лечении ангины у детей и людей с ослабленным иммунитетом. Они помогают предотвратить развитие осложнений2.
Они помогают предотвратить развитие осложнений2.
Подбор антибиотика и его дозировку определяет врач. В частности, бета-гемолитический стрептококк чувствителен к препаратам пенициллина последнего поколения и макролидам1,2. Продолжительность курса лечения ангины с температурой и у взрослого, и у ребенка в среднем составляет 7 дней2. Тяжелое состояние – показание для госпитализации в инфекционный стационар, инъекционного или капельного введения антибиотиков2.
Антибиотики убивают не только болезнетворные бактерии, но и полезную микрофлору полости рта, пищеварительного тракта, что может спровоцировать развитие кандидоза. С целью его профилактики используются противогрибковые препараты2. Они же применяются для лечения грибковой ангины, которая обычно встречается у больных с резко ослабленным иммунитетом, например, на фоне СПИДа или приема лекарств, подавляющих работу иммунной системы2,5.
Нестероидные противовоспалительные препараты помогают быстро купировать воспалительный процесс и лихорадку, уменьшить болезненные ощущения в горле.
Десенсибилизирующие препараты показаны для предупреждения аллергии и аутоиммунных осложнений2.
Местная терапия
Ускорить очищение миндалин помогают полоскания горла солевыми (морская соль, сода) растворами, растворами антисептиков2,3. В качестве них народная медицина предлагает использовать настои и отвары лекарственных растений, например, ромашки или календулы. Традиционная медицина располагает более действенными средствами – специальными препаратами для полоскания горла2,3, такими как ГЕКСОРАЛ®. В лечении легких форм вирусной ангины они используются как основное средство, предупреждающее развитие бактериального воспалительного процесса миндалин3, в остальных случаях становятся дополнением к системной антибактериальной терапии.
ГЕКСОРАЛ® РАСТВОР
для полоскания горла
ГЕКСОРАЛ® АЭРОЗОЛЬ
от боли в горле
Таблетки для рассасывания
ГЕКСОРАЛ® ТАБС
Основным действующим веществом препаратов ГЕКСОРАЛ® РАСТВОР и ГЕКСОРАЛ® АЭРОЗОЛЬ является антисептик гексэтидин, обладающий антисептическим, противогрибковым, обезболивающим, кровоостанавливающим и дезодорирующим действиями6.
ГЕКСОРАЛ® раствор/аэрозоль:
- активен в отношении грамположительных бактерий, к которым относится бетагемолитический стрептококк, и грибов рода Кандида, активизирующихся при снижении иммунитета и использовании антибиотиков6;
- имеет высокий профиль безопасности, благодаря чему может использоваться не только у взрослых, но и у детей с 3 лет6;
- облегчает болезненные ощущения при глотании6;
- действует до 12 часов6.
ГЕКСОРАЛ® ТАБС и ТАБС КЛАССИК содержат антисептики, обладающие широким спектром противомикробного действия. В ГЕКСОРАЛ® ТАБС кроме этого входит анестетик местного действия, помогающий уменьшить боль в горле7. Различные ароматические масла придают таблеткам приятный вкус и аромат. «Мятный» ГЕКСОРАЛ® ТАБС может применяться в лечении детей с 4 лет и старше7. ГЕКСОРАЛ® ТАБС КЛАССИК бывает с апельсиновым, лимонным, медоволимонным, черносмородиновым вкусом и разрешен к использованию начиная с шестилетнего возраста7.
ГЕКСОРАЛ® ТАБС ЭКСТРА на основе амилметакрезола, дихлорбензилового спирта и лидокаина оказывает антисептическое действие и, проявляя активность в отношении большинства грамположительных и грамотрицательных бактерий, грибов, уменьшает отек тканей и болезненные ощущения в горле8. Препарат разрешен к использованию с 12-летнего возраста8.
Показатели выздоровления: нормальная температура тела в течение 5 дней, исчезновение боли в горле и при ощупывании лимфатических узлов, нормализация показателей крови и отсутствие осложнений1.
Наверх к содержанию
Возможные осложнения
Тонзиллит может вызывать местные осложнения1,2:
- формирование паратонзиллярного абсцесса, характеризующегося выраженной интоксикацией, односторонней болью в горле, выбуханием одной гланды, отклонением языка в сторону поражения, невозможностью полностью открыть рот, вынужденным наклоном головы в сторону абсцесса;
- отит, или воспаление среднего уха, сопровождающийся болью, заложенностью и чувством давления в ухе, а при отсутствии терапии – лабиринтит (поражение внутреннего уха), проявляющийся шумом в ушах, тошнотой, рвотой, головокружением и расстройством чувства равновесия.

Без лечения катаральная, фолликулярная или другая ангина у взрослых и детей может привести к развитию таких заболеваний, как1,2:
Миокардит | Воспаление мышечной оболочки сердца |
Ревматизм | Связанное с иммунными нарушениями системное заболевание соединительной ткани, протекающее с поражением сердца и суставов |
Ревматоидный и инфекционный полиартриты | Воспаления суставов |
Системная красная волчанка | Заболевание соединительной ткани, проявляющееся поражением мелких кровеносных сосудов различных органов |
Гломерулонефрит и нефрит | Воспаления почек |
Сепсис | Заражение крови |
Чаще всего такие осложнения возникают у людей, запустивших болезнь, поздно обратившихся к врачу или вообще не проходивших лечения1.
Наверх к содержанию
Профилактика
Уменьшить риск заболевания помогут2:
- соблюдение правил личной гигиены, в частности регулярное мытье рук2;
- закаливание: воздушные ванны, обтирания и души с постепенно снижающейся температурой воды, полоскание горла холодной водой2;
- утренняя гимнастика и занятия физкультурой2;
- санация полости рта: кариозных зубов, больных десен, хронического ринита, гайморита, аденоидов;
- санация ЛОР-очагов инфекции – терапия ринита, гайморита, решение проблемы заложенности носа, заставляющей дышать ртом и снижающей защитные функции слизистой оболочки ротоглотки2.

Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
катаральная, лакунарная, фолликулярная, герпетическая, флегмонозная симптомы и лечение
По данным статистики, несвоевременное обращение к врачу чревато осложнениями в 90% случаев. Многие совершают огромную ошибку, пытаясь вылечить симптомы болезни, не подозревая, что последствия ангины могут себя проявить через 2-3 недели, даже после антибактериального курса.
Подрастающее поколение больше подвержено риску болезни, но взрослые болеют ангиной чаще, чем дети, окруженные родительской заботой.
Ангина может появиться, как самостоятельное заболевание или развивается на фоне другой болезни. Заражение происходит воздушно-капельным путем, при контакте с заболевшим, а также при использовании общей посуды, вещей и продуктов питания.
В любом случае, острое воспалительное заболевание сопровождается двухсторонним покраснением миндалин, больному трудно глотать, горло болит и саднит. В зависимости от формы ангины, к основным признакам добавляется ряд специфических симптомов.
Формы ангины и симптомы заболевания у взрослых
Каждая форма ангины проявляет себя по-разному. Важно выяснить, какой патогенный микроорганизм стал причиной заболевания. Но в домашних условиях это определить невозможно. Только квалифицированный врач, может точно выявить природу возбудителя и назначить адекватное лечение ангины, способствующее скорейшему и полному выздоровлению.
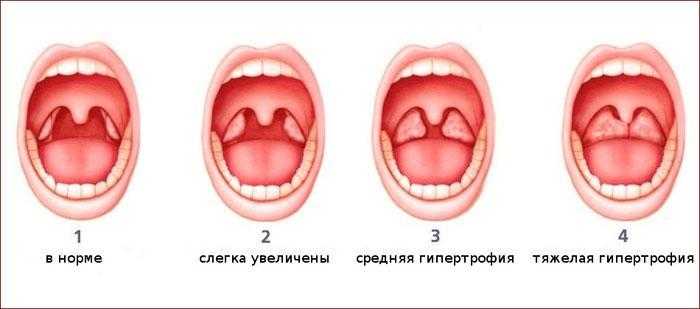
Катаральная ангина
 Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Миндалины и подчелюстные лимфатические узлы увеличены незначительно. Сухость во рту и горле сопровождается першением, глотать больно и трудно. Не остановленное вовремя заболевание может перейти в тяжелую форму с последующими осложнениями.
Лакунарная ангина
Гнойная форма ангины отличается очень быстрым проявлением симптомов. Лимфатические узлы увеличиваются и припухают, миндалины выраженно отечны и покрываются бело-желтым гнойным налетом. Горло при лакунарной ангине болит особенно сильно.
Повышение температуры до 40 градусов сопровождается головной, мышечной и суставной болями, иногда отдающими в сердце. На фоне лихорадки могут появиться судороги, рвота и спутанность сознания.
При отсутствии должного лечения лакунарная ангина может перерасти в фибринозную, когда начинается тяжелая гнойная интоксикация организма, в некоторых случаях вызывающая поражения мозга.
Фолликулярная ангина
Гнойная форма имеет схожие с лакунарной ангиной симптомы. Миндалины покрываются множеством гнойных фолликулов. Иногда больной жалуется на боль в пояснице, суставы ломит, как при гриппе. Нестерпимая боль в горле отдает и в ухо.
Данная форма гнойной ангины опасна широким спектром осложнений, а также разрывом фолликулов внутрь с последующим гнойным абсцессом.
Герпетическая ангина
Опасная вирусная форма, приобретаемая при пользовании общим туалетом, при рукопожатии и любом виде тактильного контакта с носителем заболевания —человеком или животным. На миндалинах, горле и небе появляются мелкие серозные пузырьки. Горло болит невыносимо, шейные лимфоузлы припухают и болезненны на ощупь.
Одновременно появляются все симптомы, характерные для гриппа: лихорадка, озноб, головная боль, тошнота, диарея.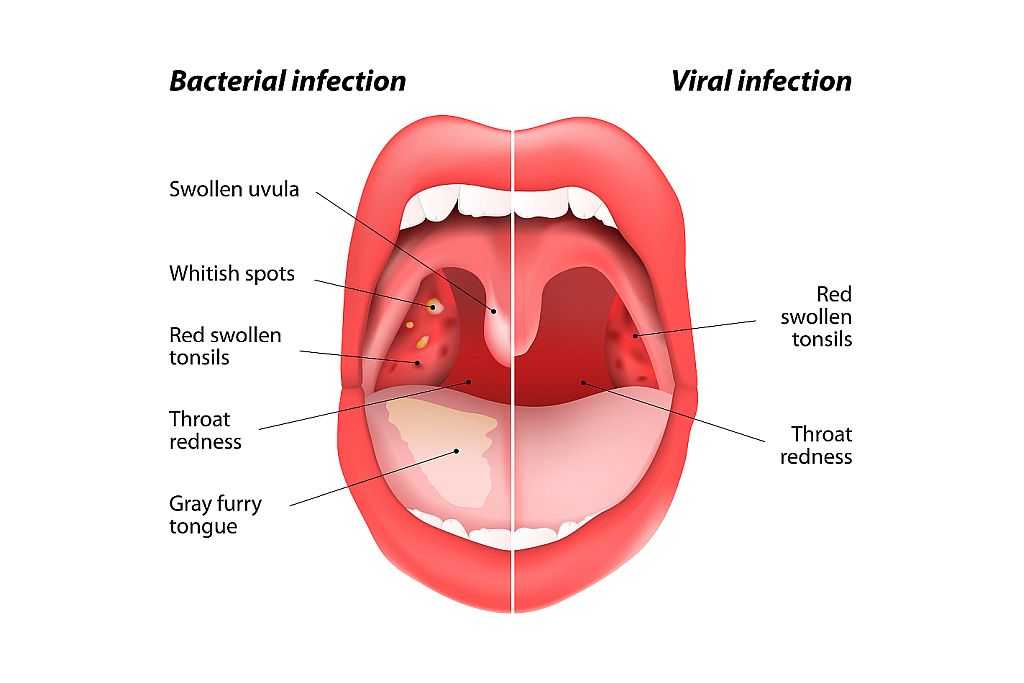
Подтвердить диагноз «герпетическая ангина» возможно только обратившись к доктору. Квалифицированный специалист в первую очередь направит пациента сдать анализы на серологическое исследование и вирусологию, после чего назначит курс необходимых антибиотиков.
В противном случае, неправильное лечение может иметь серьезные последствия: энцефалит, менингит, а также миокардит.
Флегмонозная ангина у взрослых
Это гнойная форма заболевания, характерная для возрастной категории 20-40 лет. Возбудителем являются стрептококки, а причиной — не давняя катаральная или фолликулярная ангина. При данной форме ангины наблюдается покраснение не только неба и миндалин, но и околоминдального пространства.
Горло болит с одной стороны, очаг нагноения не имеет четких границ и требует хирургического вмешательства.
Больного знобит и лихорадит, голос сиплый или полностью пропадает.
Лечение флегмонозной ангины не терпит промедления. При отсутствии своевременной помощи специалистов в большинстве случаев возникают шейные или мозговые абсцессы, гнойный менингит, а также общее заражение крови.
Лечение ангины должно происходить под строгим контролем врача, который сможет вовремя заметить и предотвратить развитие осложнений, имеющих самый неожиданный характер.
Осложнения после ангины: откуда ждать удар?
Прежде всего под удар попадают ближайшие к очагу воспаления ЛОР-органы, особенно уязвимые после перенесенной ангины. Поэтому период выздоровления, проходящий под наблюдением специалиста, исключит развитие ряда опасных заболеваний:
- лимфаденит (воспаление лимфоузлов) может сопровождать любую форму ангины.
 При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;
При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство; - отек гортани является следствием чрезмерной отечности миндалин и может распространиться дальше, на голосовые связки. Быстро развивающееся удушье представляет серьезную угрозу для жизни пациента;
- медиастинит может возникнуть в результате нагноения задней стенки глотки. Воспалительный процесс захватывает глубокие шейные отделы, вплоть до средостения.
Поэтому так важно доверить лечение ангины квалифицированному врачу, который определит форму заболевания и назначит антибиотики, обязательные при лечении ангины.
Курс терапии должен проходить под наблюдением специалиста, способного быстро и правильно среагировать на любые изменения в организме и предотвратить развитие необратимых последствий.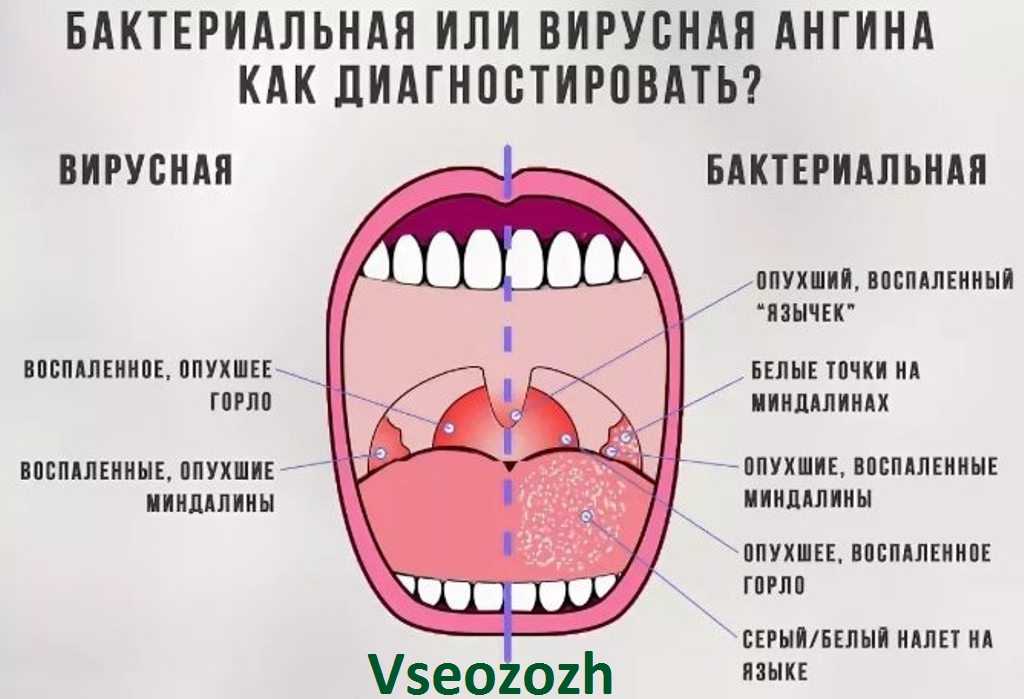
При беременности ангина представляет особую опасность. Интоксикация организма матери может навредить ребенку, а на ранних сроках (до 12 недель) часто возникает угроза выкидыша.
Ангина у взрослых: методы доврачебной помощи
См. также
Лечение ЛОР-заболеваний
Лечение вирусной ангины у детей
Кашель у ребенка
Лечение хронического тонзиллита
До обращения в клинику, необходимо соблюдать постельный режим в изолированном помещении, пользоваться индивидуальной посудой, свести к минимуму контакты со здоровыми членами семьи.
При лихорадке и ознобе принимать жаропонижающие средства, согласно предписанным рекомендациям. Пить как можно больше жидкости: чай, сладкие соки, настои трав.
Каждые полчаса желательно полоскать горло любыми антисептическими растворами.
Курс антибиотиков будет назначен врачом на основании осмотра пациента и результатов лабораторных исследований.
Нельзя шутить с ангиной и пускать болезнь на самотек, а также переносить заболевание на ногах или пытаться вылечить народными средствами!
Здоровье превыше всего, поэтому доверять лечение ангины можно только опытным врачам высокой квалификации.
Коронарная ангиограмма — Клиника Майо
Обзор
Коронарная ангиограмма
Коронарная ангиограмма
При коронарной ангиограмме катетер вводится в артерию в паху, руке или шее и проводится через кровеносные сосуды к сердцу. Коронарная ангиограмма может показать заблокированные или суженные кровеносные сосуды в сердце.
Коронарная ангиография — это процедура, при которой используется рентгеновское изображение, чтобы увидеть кровеносные сосуды вашего сердца. Тест обычно проводится, чтобы увидеть, есть ли ограничение в кровотоке, идущем к сердцу.
Тест обычно проводится, чтобы увидеть, есть ли ограничение в кровотоке, идущем к сердцу.
Коронарные ангиограммы являются частью общей группы процедур, известных как катетеризация сердца. Процедуры катетеризации сердца могут как диагностировать, так и лечить заболевания сердца и кровеносных сосудов. Коронарная ангиограмма, которая может помочь в диагностике сердечных заболеваний, является наиболее распространенным типом процедуры катетеризации сердца.
Во время коронарографии в кровеносные сосуды сердца вводится краситель, который можно увидеть с помощью рентгеновского аппарата. Рентгеновский аппарат быстро делает серию изображений (ангиограмм), предлагая взглянуть на ваши кровеносные сосуды. При необходимости врач может открыть закупоренные артерии сердца (ангиопластику) во время коронарографии.
Товары и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — электронное издание
Зачем это делается :
- Симптомы ишемической болезни сердца, такие как боль в груди (стенокардия)
- Боль в груди, челюсти, шее или руке, которую нельзя объяснить другими тестами
- Новая или усиливающаяся боль в груди (нестабильная стенокардия)
- Порок сердца, с которым вы родились (врожденный порок сердца)
- Аномальные результаты неинвазивного стресс-теста сердца
- Другие проблемы с кровеносными сосудами или травма грудной клетки
- Проблема с сердечным клапаном, требующая хирургического вмешательства
Поскольку существует небольшой риск осложнений, ангиограммы обычно не выполняются до тех пор, пока не будут выполнены неинвазивные исследования сердца, такие как электрокардиограмма, эхокардиограмма или стресс-тест.
More Information
- Acute coronary syndrome
- Angina
- Coronary artery disease
- Heart attack
- Heart disease
- Mitral valve prolapse
- Myocardial ischemia
- Small vessel disease
- Sudden cardiac arrest
- Takayasu’s arteritis
- Желудочковая тахикардия
Записаться на прием в клинику Мэйо
Риски
Как и большинство процедур, проводимых на сердце и кровеносных сосудах, коронарная ангиография имеет некоторые риски, такие как облучение от используемых рентгеновских лучей. Однако серьезные осложнения возникают редко. Потенциальные риски и осложнения включают:
- Сердечный приступ
- Ход
- Травма катетеризированной артерии
- Нарушения сердечного ритма (аритмии)
- Аллергические реакции на краситель или лекарства, используемые во время процедуры
- Поражение почек
- Чрезмерное кровотечение
- Инфекция
Как вы подготовитесь
В некоторых случаях коронароангиограммы выполняются в экстренном порядке. Однако чаще всего они назначаются заранее, что дает вам время на подготовку.
Однако чаще всего они назначаются заранее, что дает вам время на подготовку.
Ангиограммы выполняются в лаборатории катетеризации в больнице. Ваша медицинская бригада даст вам конкретные инструкции и расскажет о лекарствах, которые вы принимаете. Общие рекомендации включают:
- Ничего не ешьте и не пейте после полуночи перед ангиограммой.
- Возьмите с собой в больницу все свои лекарства в оригинальных флаконах. Спросите своего врача о том, следует ли принимать ваши обычные утренние лекарства.
- Если у вас диабет, спросите своего врача, следует ли вам принимать инсулин или другие пероральные препараты перед ангиографией.
Что вы можете ожидать
Перед процедурой
Перед началом процедуры ангиографии ваша медицинская бригада изучит вашу историю болезни, включая сведения об аллергии и принимаемых вами лекарствах. Бригада может провести медицинский осмотр и проверить ваши жизненно важные показатели — артериальное давление и пульс.
Вы также опорожните мочевой пузырь и переоденетесь в больничную одежду. Возможно, вам придется снять контактные линзы, очки, украшения и шпильки.
Во время процедуры
Процедура катетеризации сердца, подходы
Процедура катетеризации сердца, подходы
При процедуре катетеризации сердца медицинский работник вводит катетер в артерию на запястье (лучевая артерия) или в паху (бедренная артерия). Затем катетер проводят через кровеносные сосуды к сердцу.
Во время процедуры вы ложитесь на спину на рентгеновский стол. Поскольку во время процедуры стол может быть наклонен, на груди и ногах можно застегнуть ремни безопасности. Рентгеновские камеры будут перемещаться вокруг вашей головы и грудной клетки, чтобы делать снимки под разными углами.
В вену на руке вставлена капельница. Вам могут ввести внутривенно седативное средство, которое поможет вам расслабиться, а также другие лекарства и жидкости. Вы будете очень сонным и можете заснуть во время процедуры, но вас все равно можно будет легко разбудить, чтобы следовать любым инструкциям.
Электроды на груди контролируют ваше сердце на протяжении всей процедуры. Манжета для измерения артериального давления отслеживает ваше артериальное давление, а другое устройство, пульсоксиметр, измеряет количество кислорода в крови.
Можно сбрить небольшое количество волос в паху или на руке, куда будет вставляться гибкая трубка (катетер). Область промывают и дезинфицируют, а затем обезболивают инъекцией местного анестетика.
В месте входа делается небольшой разрез, и в артерию вводится короткая пластиковая трубка (оболочка). Катетер вводится через интродьюсер в кровеносный сосуд и осторожно вводится в сердце или коронарные артерии.
Введение катетера не должно вызывать боли, и вы не должны чувствовать, как он проходит через ваше тело. Сообщите своему медицинскому персоналу, если у вас возникнет какой-либо дискомфорт.
Краситель (контрастное вещество) вводится через катетер. Когда это происходит, у вас может быть кратковременное ощущение покраснения или тепла. Но опять же, сообщите своему лечащему врачу, если вы чувствуете боль или дискомфорт.
Но опять же, сообщите своему лечащему врачу, если вы чувствуете боль или дискомфорт.
Краситель хорошо виден на рентгеновских снимках. Когда он движется по вашим кровеносным сосудам, ваш врач может наблюдать за его потоком и выявлять любые закупорки или суженные участки. В зависимости от того, что ваш врач обнаружит во время ангиограммы, вам могут одновременно назначить дополнительные катетерные процедуры, такие как баллонная ангиопластика или установка стента для открытия суженной артерии. Другие неинвазивные тесты, такие как УЗИ, могут помочь вашему врачу оценить выявленные закупорки.
Проведение ангиограммы занимает около одного часа, хотя может быть и дольше, особенно в сочетании с другими процедурами катетеризации сердца. Подготовка и уход после процедуры могут увеличить время.
После процедуры
Когда ангиограмма закончена, катетер удаляют из руки или паха и разрез закрывается ручным давлением, зажимом или небольшой пробкой.
Вы будете доставлены в зону восстановления для наблюдения и контроля. Когда ваше состояние стабилизируется, вы возвращаетесь в свою палату, где за вами регулярно наблюдают.
Когда ваше состояние стабилизируется, вы возвращаетесь в свою палату, где за вами регулярно наблюдают.
Вам придется лежать несколько часов, чтобы избежать кровотечения, если катетер был введен в пах. В это время к разрезу можно прикладывать давление, чтобы предотвратить кровотечение и ускорить заживление.
Возможно, вы сможете вернуться домой в тот же день или вам придется остаться в больнице на ночь. Пейте много жидкости, чтобы вывести краску из организма. Если вы готовы к этому, съешьте что-нибудь.
Спросите у своей медицинской бригады, когда можно возобновить прием лекарств, купание или душ, работу и другие обычные действия. Избегайте физических нагрузок и поднятия тяжестей в течение нескольких дней.
Место прокола, скорее всего, какое-то время останется болезненным. Он может быть слегка ушиблен и иметь небольшую шишку.
Позвоните своему врачу, если:
- Вы заметили кровотечение, новый синяк или припухлость в месте установки катетера
- У вас усиливается боль или дискомфорт в месте установки катетера
- У вас есть признаки инфекции, такие как покраснение, выделения или лихорадка
- Изменение температуры или цвета ноги или руки, которые использовались для процедуры
- Слабость или онемение в ноге или руке, где был введен катетер
- У вас появилась боль в груди или одышка
Если место установки катетера активно кровоточит и не останавливается после того, как вы надавили на это место, позвоните по номеру 911 или в службу неотложной медицинской помощи. Если место введения катетера внезапно начинает опухать, позвоните по номеру 911 или в службу неотложной медицинской помощи.
Если место введения катетера внезапно начинает опухать, позвоните по номеру 911 или в службу неотложной медицинской помощи.
Результаты
Ангиограмма может показать врачам, что не так с вашими кровеносными сосудами. Можно:
- Покажите, сколько ваших коронарных артерий заблокировано или сужено жировыми бляшками (атеросклероз)
- Определите, где в ваших кровеносных сосудах расположены закупорки
- Покажите, насколько кровоток блокируется через ваши кровеносные сосуды
- Проверить результаты предыдущей операции коронарного шунтирования
- Проверьте кровоток через сердце и кровеносные сосуды
Знание этой информации может помочь вашему врачу определить, какое лечение лучше для вас и насколько опасно ваше заболевание сердца для вашего здоровья. Основываясь на ваших результатах, ваш врач может решить, например, что вам будет полезна коронарная ангиопластика или стентирование, чтобы помочь очистить закупоренные артерии. Также возможно, что ангиопластика или стентирование могут быть выполнены во время вашей ангиограммы, чтобы избежать необходимости в другой процедуре.
Также возможно, что ангиопластика или стентирование могут быть выполнены во время вашей ангиограммы, чтобы избежать необходимости в другой процедуре.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Связанные
Новости клиники Мэйо
Продукты и услуги
Симптомы, причины, диагностика и лечение
Автор Стефани Уотсон
Что такое стенокардия?
Стенокардия — это боль в груди, возникающая из-за того, что к части сердца поступает недостаточно крови. Это может ощущаться как сердечный приступ, с давлением или сдавливанием в груди. Иногда ее называют стенокардией или ишемической болью в груди.
Это симптом болезни сердца, и это происходит, когда что-то блокирует ваши артерии или в артериях недостаточно кровотока, которые доставляют богатую кислородом кровь к сердцу.
Стенокардия обычно быстро проходит. Тем не менее, это может быть признаком опасной для жизни проблемы с сердцем. Важно выяснить, что происходит и что вы можете сделать, чтобы избежать сердечного приступа.
Обычно с помощью лекарств и изменения образа жизни можно контролировать стенокардию. Если это более серьезно, вам также может потребоваться операция. Или вам может понадобиться так называемый стент — крошечная трубка, поддерживающая открытые артерии.
Существуют различные виды стенокардии:
Стабильная стенокардия. Это самый распространенный вариант. Физическая активность или стресс могут спровоцировать его. Обычно это длится несколько минут и проходит, когда вы отдыхаете. Это не сердечный приступ, но это может быть признаком того, что у вас, скорее всего, он есть. Расскажите своему врачу, если это произойдет с вами.
Нестабильная стенокардия. Вы можете иметь это, когда вы отдыхаете или не очень активны. Боль может быть сильной и длительной, и она может возвращаться снова и снова. Это может быть сигналом того, что у вас вот-вот случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Это может быть сигналом того, что у вас вот-вот случится сердечный приступ, поэтому немедленно обратитесь к врачу.
Микроваскулярная стенокардия. При этом типе у вас есть боль в груди, но нет закупорки коронарной артерии. Вместо этого это происходит из-за того, что ваши мельчайшие коронарные артерии не работают должным образом, поэтому ваше сердце не получает кровь, в которой оно нуждается. Боль в груди обычно длится более 10 минут. Этот тип чаще встречается у женщин.
Стенокардия Принцметала (вариантная стенокардия). Этот тип встречается редко. Это может произойти ночью, когда вы спите или отдыхаете. Ваши сердечные артерии внезапно сжимаются или сужаются. Это может причинять сильную боль, и вам следует лечиться.
Симптомы стенокардии
Боль в груди является симптомом, но у людей она проявляется по-разному. У вас может быть:
- болит
- сжигание
- дискомфорт
- головокружение
- Усталость
- Ощущение полноты в груди
- Ощущение тяжелой или давления
- расстройство или фон.

- Потливость
Вы можете принять боль или жжение за изжогу или газы.
Скорее всего, вы испытываете боль за грудиной, которая может распространяться на плечи, руки, шею, горло, челюсть или спину.
Стабильная стенокардия часто улучшается в покое. Нестабильной стенокардии может и не быть, и она может ухудшиться. Это чрезвычайная ситуация, которая требует немедленной медицинской помощи.
Стенокардия у женщин и мужчин
Мужчины часто ощущают боль в груди, шее и плечах. Женщины могут чувствовать дискомфорт в животе, шее, челюсти, горле или спине. У вас также может быть одышка, потливость или головокружение.
Одно исследование показало, что женщины чаще использовали слова «давление» или «давление», чтобы описать чувство.
Стенокардия Причины
Стенокардия обычно возникает из-за болезни сердца. Жировое вещество, называемое бляшками, накапливается в артериях, блокируя приток крови к сердечной мышце. Это заставляет ваше сердце работать с меньшим количеством кислорода. Это причиняет боль. У вас также могут быть тромбы в артериях сердца, которые могут вызывать сердечные приступы.
Это причиняет боль. У вас также могут быть тромбы в артериях сердца, которые могут вызывать сердечные приступы.
Менее распространенные причины болей в груди включают:
- Закупорка главной артерии легких (легочная эмболия)
- Увеличенное или утолщенное сердце (гипертрофическая кардиомиопатия)
- Сужение клапана в основной части сердца (аортальный стеноз)
- Отек мешка вокруг сердца (перикардит)
- Разрыв стенки аорты, самой крупной артерии в организме (расслоение аорты)
Факторы риска стенокардии
Некоторые особенности вашего образа жизни или ваш образ жизни могут повысить риск развития стенокардии, в том числе:
- Старший возраст
- Семейный анамнез сердечных заболеваний
- Высокое артериальное давление
- Высокий уровень холестерина
- Диабет
- Ожирение
- Стресс
- . проведите медицинский осмотр и спросите о своих симптомах, факторах риска и семейном анамнезе.
 Возможно, им потребуется пройти тесты, в том числе:
Возможно, им потребуется пройти тесты, в том числе:- ЭКГ. Этот тест измеряет электрическую активность и ритм вашего сердца.
- Стресс-тест. Проверяет, как работает ваше сердце во время тренировки.
- Анализы крови. Ваш врач проверит наличие белков, называемых тропонинами. Многие из них высвобождаются при повреждении сердечной мышцы, например, при сердечном приступе. Ваш врач может также провести более общие тесты, такие как метаболический анализ или общий анализ крови (CBC).
- Визуальные тесты. Рентген грудной клетки может исключить другие факторы, которые могут вызывать боль в груди, например заболевания легких. Эхокардиограммы, компьютерная томография и магнитно-резонансная томография могут создать изображения вашего сердца, чтобы помочь вашему врачу выявить проблемы.
- Катетеризация сердца. Ваш врач вставляет длинную тонкую трубку в артерию на ноге и проводит ее к сердцу, чтобы проверить кровоток и давление.

- Коронарография. Ваш врач вводит краситель в кровеносные сосуды вашего сердца. Краситель появляется на рентгеновском снимке, создавая изображение ваших кровеносных сосудов. Они могут выполнять эту процедуру во время катетеризации сердца.
Вопросы к врачу о стенокардии
- Нужны ли мне еще тесты?
- Какой тип стенокардии у меня?
- Есть ли у меня повреждение сердца?
- Какое лечение вы рекомендуете?
- Что я буду чувствовать при этом?
- Что я могу сделать, чтобы предотвратить сердечный приступ?
- Есть ли действия, которые мне не следует делать?
- Поможет ли изменение диеты?
Лечение стенокардии
Ваше лечение зависит от степени повреждения вашего сердца. У людей с легкой стенокардией лекарства и изменение образа жизни часто могут помочь улучшить кровоток и контролировать симптомы.
Лекарства
Ваш врач может прописать лекарства, в том числе:
- Нитраты или блокаторы кальциевых каналов, чтобы расслабить и расширить кровеносные сосуды, позволяя большему притоку крови к сердцу
- Бета-блокаторы, чтобы замедлить работу сердца, чтобы оно не
- Препараты для разжижения крови или антитромбоцитарные препараты для предотвращения образования тромбов
- Статины для снижения уровня холестерина и стабилизации бляшек
Кардиологические процедуры
Если лекарств недостаточно, вам может потребоваться вскрытие заблокированных артерий с помощью медицинской процедуры или хирургического вмешательства.
 Это может быть:
Это может быть:Ангиопластика/стентирование. Врач вводит крошечную трубку с баллоном внутри через кровеносный сосуд в ваше сердце. Затем они надувают баллон внутри суженной артерии, чтобы расширить ее и восстановить кровоток. Они могут вставить небольшую трубку, называемую стентом, внутрь вашей артерии, чтобы она оставалась открытой. Стент является постоянным и обычно изготавливается из металла. Он также может быть изготовлен из материала, который ваше тело поглощает с течением времени. Некоторые стенты также содержат лекарство, которое помогает предотвратить повторную закупорку артерии.
Процедура обычно занимает менее 2 часов. Вы, вероятно, останетесь на ночь в больнице.
Аортокоронарное шунтирование (АКШ) или шунтирование. Ваш хирург берет здоровые артерии или вены из другой части тела и использует их, чтобы обойти закупоренные или суженные кровеносные сосуды.
Вы можете остаться в больнице примерно через неделю после этого.
 Вы будете находиться в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим сердечным ритмом, артериальным давлением и уровнем кислорода. Затем вы перейдете в обычную комнату, чтобы восстановиться.
Вы будете находиться в отделении интенсивной терапии в течение дня или двух, пока медсестры и врачи будут внимательно следить за вашим сердечным ритмом, артериальным давлением и уровнем кислорода. Затем вы перейдете в обычную комнату, чтобы восстановиться.Усиленная наружная контрпульсация
Усиленная наружная контрпульсация (УНКП) может помочь облегчить стенокардию. Ваш врач может порекомендовать его, если другие методы лечения не помогли или не подходят вам.
УНКП использует несколько манжет для измерения артериального давления на обеих ногах, чтобы мягко, но надежно сжимать там кровеносные сосуды, чтобы усилить приток крови к сердцу. Каждая волна синхронизирована с вашим сердцебиением. Так что больше крови идет туда, когда он расслабляется.
Когда ваше сердце снова начинает сокращаться, давление тут же сбрасывается. Это позволяет крови перекачиваться легче. Это может помочь вашим кровеносным сосудам сделать естественный обход вокруг суженных или заблокированных артерий, которые вызывают боль в груди.
 Это может помочь открыть некоторые мелкие кровеносные сосуды в вашем сердце. Они могут усилить приток крови к сердечной мышце, чтобы облегчить боль в груди.
Это может помочь открыть некоторые мелкие кровеносные сосуды в вашем сердце. Они могут усилить приток крови к сердечной мышце, чтобы облегчить боль в груди.Вам может быть назначена УНКП, если вы:
- У вас хроническая стабильная боль в груди
- Нитраты, блокаторы кальциевых каналов и бета-блокаторы не помогают
- Инвазивные процедуры, такие как шунтирование, ангиопластика или стентирование, не подходят для тебя.
УНКП не является инвазивной. Если вас приняли на лечение УНКП, вам будет назначено 35 часов терапии. На это отводится от 1 до 2 часов в день, 5 дней в неделю, в течение 7 недель. Исследования показали, что его преимущества включают меньшую потребность в антиангинальных препаратах, меньшее количество симптомов и возможность вести более активный образ жизни без симптомов
Изменение образа жизни
Вы по-прежнему можете вести активный образ жизни, но важно прислушиваться к своему телу. Если вы чувствуете боль, прекратите то, что вы делаете, и отдохните.
 Узнайте, что вызывает стенокардию, например, стресс или интенсивные физические нагрузки. Старайтесь избегать вещей, которые провоцируют его. Например, если большие порции вызывают проблемы, ешьте поменьше и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о проведении дополнительных анализов или смене лекарств. Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.
Узнайте, что вызывает стенокардию, например, стресс или интенсивные физические нагрузки. Старайтесь избегать вещей, которые провоцируют его. Например, если большие порции вызывают проблемы, ешьте поменьше и ешьте чаще. Если вы все еще чувствуете боль, поговорите со своим врачом о проведении дополнительных анализов или смене лекарств. Поскольку стенокардия может быть признаком чего-то опасного, важно пройти обследование.Эти советы по образу жизни могут помочь защитить ваше сердце:
Если вы курите, бросьте. Это может повредить ваши кровеносные сосуды и увеличить риск сердечных заболеваний.
Придерживайтесь здоровой для сердца диеты , чтобы снизить артериальное давление и уровень холестерина. Когда они выходят за пределы нормы, может возрасти риск сердечно-сосудистых заболеваний. Ешьте в основном фрукты и овощи, цельнозерновые продукты, рыбу, нежирное мясо и обезжиренные или обезжиренные молочные продукты. Ограничьте соль, жир и сахар.




 При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;
При нагноении лимфоузлов требуется незамедлительное хирургическое вмешательство;