на каких сроках делают первое, второе и третье ультразвуковое исследование плода, расшифровка результатов
Будущие родители, увидев заветные две полоски, с нетерпением ждут встречи с малышом. Мысли о том, каким он будет, на кого похож, занимают каждую беременную женщину без исключения! С развитием технологий у нас появилась возможность приоткрыть завесу тайны и познакомиться с крохотным человечком до личной встречи с ним. Ультразвуковая диагностика плода направлена, в первую очередь, на оценку развития малыша, однако большим бонусом является возможность увидеть его (или её?) задолго до рождения. В чём заключается суть процедур планового и внепланового УЗИ, насколько безопасны они для матери и ребёнка, важнейшие показатели и их расшифровка — об этом наша статья.
Что представляет собой ультразвуковое исследование при беременности
Ультразвуковое исследование (УЗИ), сонография — это метод неинвазивной диагностики внутренних органов и тканей, который базируется на анализе различных отражений ультразвуковых волн от разнообразных тканей организма. УЗИ беременных бывает абдоминальным, когда исследуется область живота, и трансвагинальным, когда датчик вводится во влагалище.
Особенности процедуры и сроки проведения
Процедура абдоминального исследования довольна проста и наверняка всем знакома. Во время процедуры на живот женщины направляется датчик, именуемый трансдюсером, который производит высокочастотные звуковые волны. За счёт высокой интенсивности подобный звук не может воспринимать человеческое ухо, поэтому диагностика хоть и звуковая, но для нас бесшумная. Звук высокой частоты, называемый в физике ультразвуком, проникает внутрь живота беременной, встречая по пути разнообразные преграды в виде органов и тканей, от которых он и отражается. Все структуры организма матери и малыша имеют свою плотность, а потому звук «отбивается» от них с различной силой. Полученный сигнал возвращается обратно в датчик, обрабатывается и отправляется в мощный компьютер, который преобразует все эти разницы в скорости звуки в изображение. Полученную картинку врач и пациент видят на мониторе.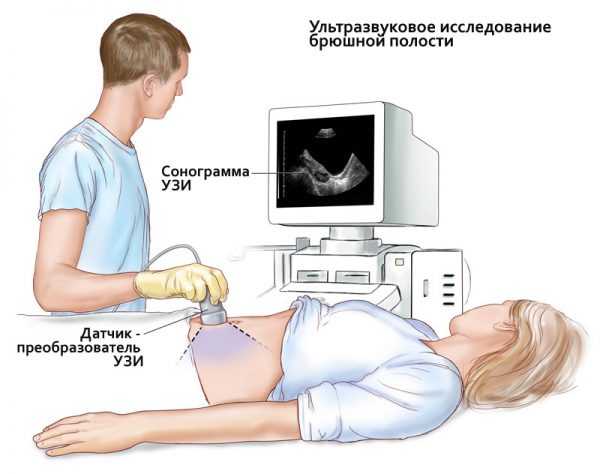 Специалист по УЗИ водит специальным датчиком по животу беременной и считывает отображаемые данные с монитора
Специалист по УЗИ водит специальным датчиком по животу беременной и считывает отображаемые данные с монитора
Диагностика не вызывает ни малейшего дискомфорта, кроме, возможно, липкости на животе после специального проводящего геля.
Трансвагинальное исследование — процедура менее комфортная, но более информативная, поскольку позволяет рассмотреть плод на ранних сроках беременности, когда он ещё очень маленький.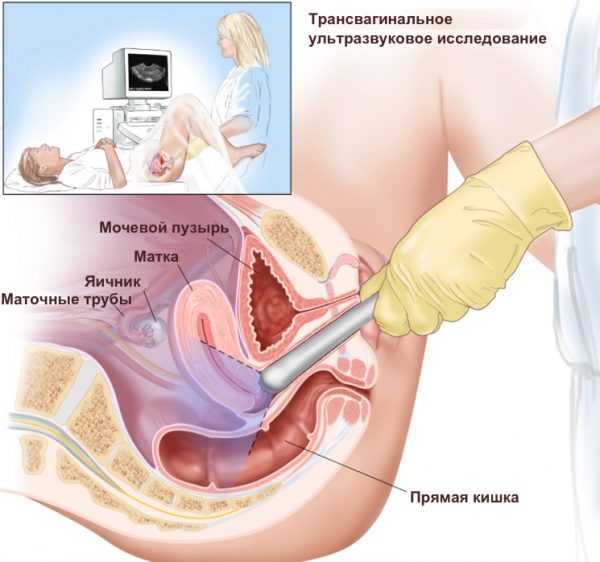 Во время трансвагинального УЗИ датчик вводится непосредственно во влагалище женщины
Во время трансвагинального УЗИ датчик вводится непосредственно во влагалище женщины
Обычно врач начинает обследование абдоминальным датчиком, прибегая к вагинальному, если плод плохо просматривается на ранних сроках.
Это безболезненная процедура, которая считается вполне безопасной для матери и малыша и очень информативной для гинекологов, ведущих беременность. Поэтому метод УЗИ столь популярен в современном акушерстве и гинекологии.
УЗИ как метод исследований — относительно молодое направление, возникшее во второй половине прошлого века. В 1958 году британским врачом Д. Доналдом впервые была исследована головка малыша, находящегося в утробе матери, с помощью ультразвука. Широкое распространение методика УЗИ получила в середине 60-х годов в развитых странах. Этому способствовали открывшиеся возможности исследования анатомии плода, а также появление научных экспериментов, подтверждавших безопасность процедуры.
Конец прошлого века ознаменован прорывом в технологической стороне вопроса: сканеры УЗИ стали намного мощнее, позволяя увидеть не только очертания головки, но и как малыш сосёт пальчик или моргает.
УЗИ беременной направлено на решение следующих важных задач:
- Подтверждение факта беременности на ранних сроках.
- Оценка важнейших параметров развития будущего малыша и соотнесение полученных данных с предполагаемым сроком беременности.
- Оценивание жизнедеятельности эмбриона.
- Выявление потенциальных дефектов развития.
- Изучение плаценты — её размеры, зрелость, место прикрепления.
- Изучение околоплодных вод — их количество и качество.
- И, наконец, волнующе-приятная задача — определение пола крохи. Хотя некоторые родители сознательно просят не говорить врача по разным соображениям.
Например, в США и Великобритании популярной является Gender Reveal Party — вечеринка, на которой счастливые родители узнают пол своего малыша. Во время процедуры УЗИ врач не называет пол ребёнка, а пишет его и молча запечатывает в конверт. Конверт попадает к кондитеру, который печёт торт с цветом бисквита, соответствующим полу ребёнка — розовым или голубым. Сам дизайн торта продолжает хранить тайну и только разрезав его будущие родители узнают, кого же они ждут! Торт покрывается белой глазурью с интригующими надписями, например, «Мальчик или девочка?», «У вас будет…»
Торт покрывается белой глазурью с интригующими надписями, например, «Мальчик или девочка?», «У вас будет…»
Кроме абдоминального и трансвагинального УЗИ, методы диагностики классифицируются по количеству исследуемых измерений:
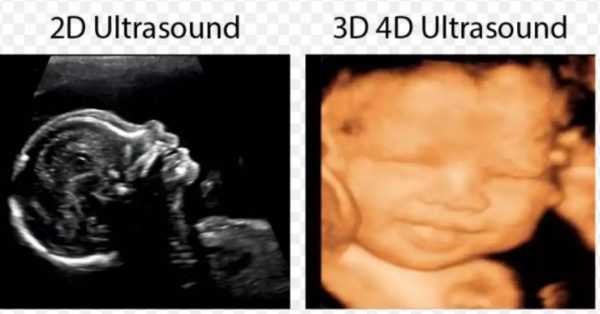 Изображение, полученное в результате двухмерного исследования, напоминает черно-белую картинку, а трёх- и четырёх-мерные изображения дают возможность увидеть малыша, его черты лица, чем он занят в данный момент
Изображение, полученное в результате двухмерного исследования, напоминает черно-белую картинку, а трёх- и четырёх-мерные изображения дают возможность увидеть малыша, его черты лица, чем он занят в данный моментВ бюджетных медицинских заведениях традиционно проводится 2D диагностика, когда исследование проводится в 2 измерениях (ширина, высота). Получаемое изображение состоит из палочек и точек, зачастую хаотично размещённых — на взгляд неспециалистов. Но врач чётко видит в подобной картинке важнейшие параметры развития малыша. Такой вид УЗИ проводится на всех сроках беременности. Черно-белое изображение, состоящее из палочек и точек, и есть двухмерная проекция крохотного человечка
Черно-белое изображение, состоящее из палочек и точек, и есть двухмерная проекция крохотного человечка
Более современным методом, позволяющим увидеть малыша в объёмно изображении, является 3D УЗИ плода. Голографическое изображение позволяет разглядеть мимику, жесты крохи при мощности и частоте ультразвука, аналогичных 2D УЗИ. Отличается качество изображения и длительность диагностики: в отличие от 20-минутного двухмерного УЗИ, 3D исследование занимает не меньше 45 минут. Оптимально проводится на сроке 20–33 недели, поскольку в это время малыш достаточно подвижен и обладает сформировавшимися чертами. 3D УЗИ не является обязательной процедурой (если нет медицинских показаний) и проводится по желанию будущих родителей наряду с обязательными процедурами двухмерной диагностики.
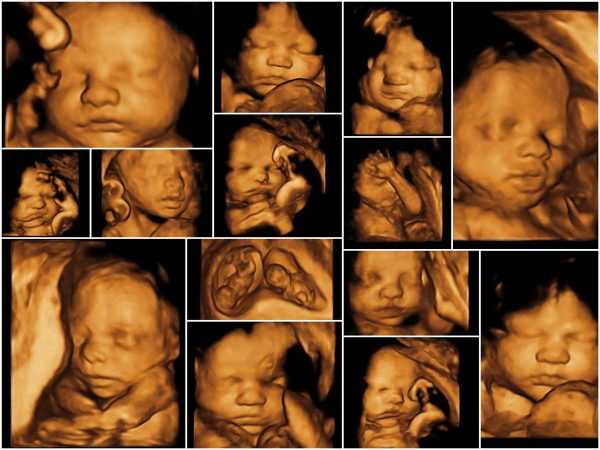 Трехмерные изображения позволяют приоткрыть завесу тайны и заочно познакомиться с крохой, рассмотреть черты лица
Трехмерные изображения позволяют приоткрыть завесу тайны и заочно познакомиться с крохой, рассмотреть черты лицаВидео: 3-D УЗИ на разных сроках беременности
Всё больше частных клиник предлагают пройти 4D УЗИ при беременности. Оно отличается от 3D тем, что подключается четвёртое измерение: вы можете «подсмотреть», чем занят кроха в реальном времени. Результатом такого исследования является первый документальный фильм о жизни малыша ещё до рождения. Воздействие на малыша аналогично по силе и мощности стандартной процедуре УЗИ, а проводить её можно во втором триместре. Длительность процедуры составляет от 45 до 60 минут.
Видео: 4-D УЗИ
На сегодняшний день ультразвуковые исследования плода стали частью скрининга и проводятся в обязательном порядке во время беременности. Был издан приказ Министерства здравоохранения РФ «О совершенствовании пренатальной диагностики в профилактике наследственных и врождённых заболеваний у детей», согласно которому утверждается обязательное проведение ультразвуковой диагностики:
- первое на сроке 10–14 недель, по другим данным крайний срок — 13,6 недель;
- второе — в период 20–24 недели;
- третье — 32–34 недели.
Иногда на УЗИ отправляют раньше 10 недели. Происходит это в случаях, когда необходимо убедиться, что беременность маточная, нет ли угроз срыва из-за тонуса матки, в порядке ли плодное яйцо. Кроме того, в промежуток с 5 по 8 неделю по сердцебиению эмбриона можно определить, нормально ли протекает беременность. При тенденции к замедлению сердцебиения возникает риск замершей беременности или возникновения осложнений. Также УЗИ на ранних сроках показывает расположение хориона — будущей плаценты.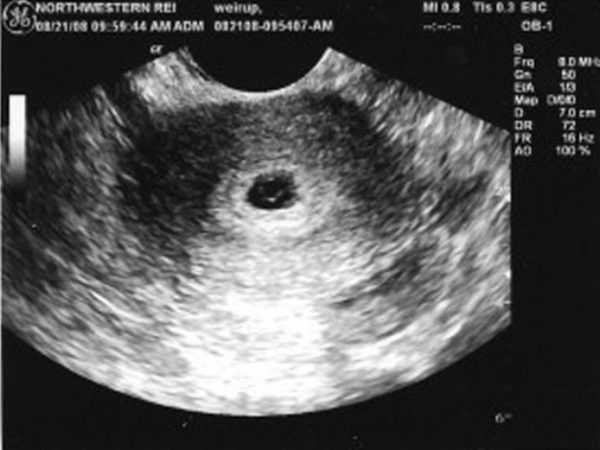 На УЗИ до 10 недели будущая мама увидит пока только тёмную окружность — это и есть плодное яйцо с расположенным рядом желточным мешочком
На УЗИ до 10 недели будущая мама увидит пока только тёмную окружность — это и есть плодное яйцо с расположенным рядом желточным мешочком
Первое обязательное УЗИ является составной частью скрининга, когда женщина проходит ультразвуковое исследование и в этот же день (либо в ближайшие дни) сдаёт кровь из вены на различные маркеры хромосомных мутаций. Такой серьёзный дефект развития, как синдром Дауна, можно определить уже на этом сроке, поэтому важнейшее значение имеют данные размеров носовой косточки плода и толщина воротниковой складки. Если первое УЗИ выявляет патологию, то назначается повторное — для подтверждения или опровержения полученных данных. Известны случаи, когда результаты одного исследования показывали все признаки синдрома Дауна, а второе опровергало их. Родители пошли на риск и… родился здоровый младенец!
Первое УЗИ — очень волнительное событие для будущих родителей и особенно для женщины. Ведь если она принадлежит к числу счастливиц, незнавших прелестей токсикоза и прочих не самых приятных проявлений беременности на раннем сроке, то, вероятно, не раз закрадывалась мысль: «Неужели внутри меня действительно растёт человечек?!».
Когда я ждала первенца, то попала в это счастливое число — меня не мучил токсикоз, не изменились вкусовые пристрастия, не раздражали запахи, только страшно хотелось спать. Поэтому я не осознавала до конца, что нахожусь в положении. Не было никакой эйфории и ощущения связи с малышом. Но вот наступил день первого УЗИ. Я увидела на экране этот комочек, я услышала, как колотится сердечко — и волна счастья затопила меня. Я вышла из кабинета и расплакалась от радости: точно буду мамой, с малышом всё в порядке!
Знала я и про носовую косточку как важный показатель нормального развития, поэтому с трепетом спросила про неё у врача. Услышав, что размеры соответствуют норме, выдохнула с громадным облегчением. Думаю, все женщины меня поддержат, ведь важнее всего знание того, что ребёнок развивается нормально.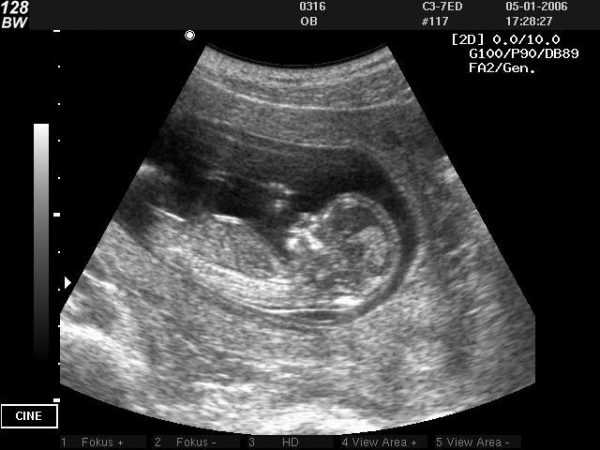 На первом УЗИ уже чётко виден профиль человечка, его позвоночник, головной мозг, конечности и сердце
На первом УЗИ уже чётко виден профиль человечка, его позвоночник, головной мозг, конечности и сердце
Видео: УЗИ на ранних сроках
Второе обязательное исследование проводится на 20–22 неделе (не позднее 24-ой). Главной целью является изучение функционирования сердечно-сосудистой системы малыша и выявление возможных пороков её развития. Также во втором триместре есть вероятность обнаружения истмико-цервикальной недостаточности — укорочение шейки матки, которое является прямой угрозой невынашивания беременности. Поскольку малыш уже значительно подрос по сравнению с первым скринингом, то появляется возможность диагностики различных анатомических дефектов плода — от серьёзнейшей анэнцефалии (отсутствие головного мозга), расщелин твёрдого и/или мягкого нёба до сращения пальчиков.
И конечно же, на этом УЗИ врач сообщит вам пол ребёнка! Или не сообщит, если кроха повернётся попкой или будет крутиться, не давая рассмотреть интимные места.
Я дважды переживала все этапы ультразвуковых исследований во время беременностей, и второй скрининг был самым ожидаемым. В первую беременность врач не сразу сказал пол малыша, а во вторую — с этого момента началась процедура исследования! Хотя в глубине души я и без ультразвука знала, что жду мальчиков.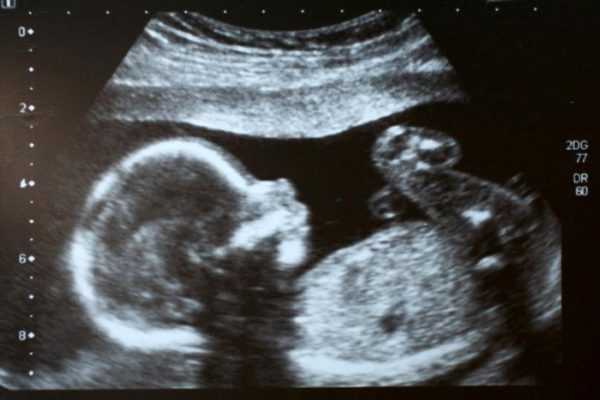 На втором УЗИ малыш заметно вырос и поэтому уже не помещается полностью «в кадр»
На втором УЗИ малыш заметно вырос и поэтому уже не помещается полностью «в кадр»
На третьем УЗИ большое внимание уделяется оценке степени зрелости плаценты, её толщина и месторасположение. Показатели фетометрии — данные, полученные при ультразвуковом исследовании — сравниваются с нормативными, обращая внимание на окружности головы и животы, длину костей конечностей, лобно-затылочный и бипариетальный размеры.
Бипариетальный размер (БПР) – это своего рода «ширина» головы плода, которая измеряется от виска до виска.
Кроме того, проводится дополнительное исследование кровотока плода и плаценты методом допплерографии.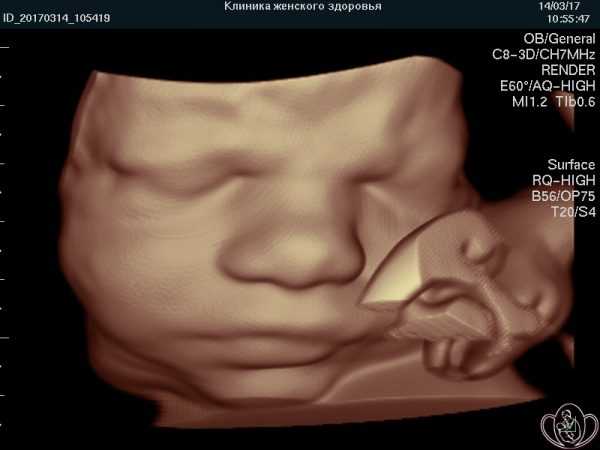 В третьем триместре плод уже почти закончил формироваться, поэтому внешность 32-недельного малыша мало отличается от новорождённого
В третьем триместре плод уже почти закончил формироваться, поэтому внешность 32-недельного малыша мало отличается от новорождённого
Перед родами делают УЗИ для оценки массы плода и наличие обвития пуповиной. Если малыш очень крупный — свыше 4 кг, а мама худенькая, с узким тазом, это может стать показанием к кесареву сечению.
Перед вторыми родами я тоже попала на УЗИ. Примерный вес мне назвали — 3700 г. Сыночек родился 3740! А вот про обвитие пуповиной ничего не сказали: то ли волновать не хотели, то ли недоглядели…В итоге сын родился с двойным обвитием, впрочем, пуповину размотали ещё до того, как его подняли повыше, чтобы показать мне.
Подготовка к УЗИ
Какой-либо специальной подготовки к процедуре исследования не требуется. В зависимости от места проведения УЗИ вам понадобится тот или иной комплект вещей с собой.
При визите в кабинет УЗИ при женской консультации могут понадобиться:
- обменная карта, медицинский полис, паспорт;
- пелёнка или простынка, на которую вы будете ложиться;
- бахилы — по требованию;
- салфетки для удаления геля с живота, однако практика показывает, что и в государственных учреждениях салфетку после процедуры предоставляют;
- для УЗИ в первом триместре понадобится презерватив, который наденут на влагалищный датчик.
Если вы посещаете частную клинику или кабинет УЗИ, то вам понадобятся с собой документы, направление от врача — если вы идёте в клинику, где не состоите на учёте, и будущий папа — при возможности и желании последнего. На второе УЗИ даже специально приглашают прийти с мужем или близким человеком.
Поскольку мой муж военный и его вечно нет рядом, то во время первой беременности со мной пошла мама. А во второй раз о появлении будущего партнёра по играм и дракам первым узнал старший сын.
На абдоминальное исследование рекомендуется идти с полным мочевым пузырём, а вот для трансвагинального, наоборот, желательно опустошить его.
Расшифровка данных, полученных на УЗИ
Фетометрия — это метод определения размеров плода путём ультразвукового исследования. Существуют данные, которые замеряются на каждом обязательном УЗИ, а есть такие, которые показательны и информативны лишь на определённых сроках. Приведённые ниже данные являются приблизительными и относятся к чётным неделям беременности.
На каждом сеансе ультразвуковой диагностики замеряются рост и вес малыша, окружность живота и головки, а также длина трубчатых костей конечностей.
Таблица размеров плода по неделям
Таблица размеров головки по неделям
Таблица окружности головки и живота ребёнка по неделям
Обратите внимание, что в период начальных этапов внутриутробного развития голова ребёнка значительно обгоняет в размерах окружность живота. В процессе роста эти показатели сравниваются, а к концу беременности окружность живота должна ненамного превышать размеры головы.
Таблица размеров трубчатых костей конечностей
Важные данные первого исследования
Как указывалось выше, на первом скрининге обязательно измеряется толщина воротникового пространства (ТВП). Это область, которая заполнена жидкостью и расположена между мягкими тканями вокруг позвоночника и внутренним слоем кожи. Увеличение этого пространства может быть признаком хромосомных мутаций, поэтому врач УЗИ направляет беременную на консультацию к генетику при обнаружении подобного.
Таблица нормальных значений ТВП в 10–14 недель
Ещё один важный показатель первого триместра — это копчико-теменной размер (КТР). Полученные в результате измерения данные дают представление о сроке беременности. Часто именно первое УЗИ ставит самый точный срок.
Таблица размеров КТР согласно сроку беременности
Сердцебиение плода — важнейший показатель того, что малыш жизнеспособен и развивается нормально. Стук сердца можно услышать уже с 4 недели беременности на трансвагинальном УЗИ. Абдоминальное исследование способно различить его позже — начиная с 6 недели. Прослушать, как бьётся сердечко крохи можно и в домашних условиях — при помощи специальных приборов, именуемых фетальный допплер.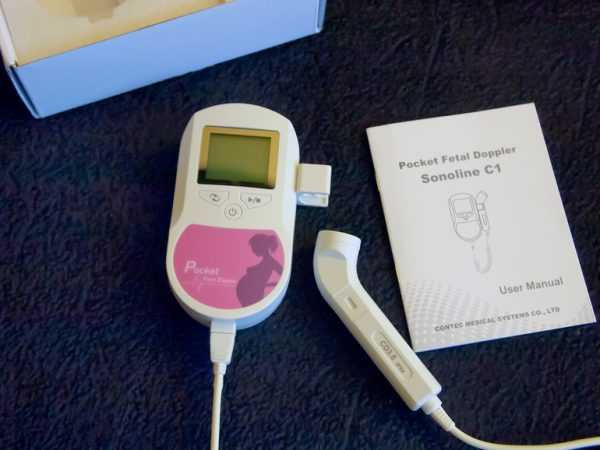 Прослушать сердцебиение малыша можно в домашних условиях при помощи фетального допплера, состоящего из датчика и анализирующей части — как и аппарат УЗИ
Прослушать сердцебиение малыша можно в домашних условиях при помощи фетального допплера, состоящего из датчика и анализирующей части — как и аппарат УЗИ
Показательными являются чистота и ритмичность сердцебиения, а также его частота. Аритмия плода может свидетельствовать о наличии порока сердца или кислородного голодания, дополнительные шумы также указывают на гипоксию. Частота сердечных сокращений (ЧСС) разная на каждой неделе беременности, постепенно снижаясь.
Учащённое и замедленное сердцебиение (тахи- и брадикардия) плода возникают как ответная реакция на снижение кислорода в крови матери, например, из-за курения. В таких случаях проводится стационарное лечение беременной женщины.
Врач на первом УЗИ обращает внимание на строение и наличие лицевого скелета, внутренних органов, при необходимости направляя беременную для перепроверки результатов к генетику.
Видео: анатомические данные плода в первом триместре беременности
Какие показатели важны во втором триместре
Важными показателями второго триместра, кроме обязательных биометрических данных (рост, вес, КТР и БПР, окружности головы и живота, длина костей), являются:
- Наличие/отсутствие пороков развития, которые лучше всего видны на сроке в 20–24 недели.
- Качественные и количественные характеристики плаценты — органа, снабжающего малыша жизненно необходимыми веществами. Например, нормальная толщина плаценты в 20 недель равна 21,96 мм, а допустимые колебания находятся в границах от 16,7 до 28 мм. Чем больше срок, тем толще становится плацента, достигая к 40 неделям примерно 33,5 мм. На УЗИ также оценивается расположение (прикрепление по задней стенке, по передней, ко дну матки) и степень зрелости:
- нулевая — соответствует в норме сроку до 30 недель;
- первая — 30–34 недели;
- вторая — 35–39 недель;
- третья — после 39 недель.
- Количество и качество околоплодных вод. Врач сверяет показатели индекса амниотической жидкости со сроком беременности. Сильные колебания в цифрах в обе стороны свидетельствуют о много- либо маловодии. Эти два состояния лечатся медикаментозно, причём во втором случае терапия направлена в большей степени на поддержку малыша. По своим качественным характеристикам амниотическая жидкость должна быть прозрачной, без примесей слизи, гноя, которые говорят об инфекционном воспалении.
- Пуповина. Проверяется наличие обвитий, которые на данном сроке не представляют особой опасности, малыша можно повернуть с помощью упражнений или уговоров. Да-да, можно поговорить с крохой, и он перевернётся. Проверено лично!
- Состояние шейки матки — длина не менее 3 см и закрытый внутренний зев. При иных показателях женщине вводят акушерский пессарий (механическое устройство в виде влагалищных колец), чтобы не допустить преждевременное раскрытие матки.
На что обращает внимание специалист по УЗИ на третьем исследовании
На третьем УЗИ проводится оценка предлежания плода. В норме — головное предлежание, когда головка малыша повёрнута вниз. Тазовое предлежание зачастую является показанием к кесареву сечению. Положение плода бывает продольным, косым и поперечным. Естественные роды возможны в первом случае, в остальных случаях необходимо оперативное родоразрешение.
Традиционно оцениваются размеры малыша, а также состояние плаценты, её размеры, степень зрелости и месторасположение. Проводится оценка показателей околоплодных вод аналогично второму исследованию.
Видео: общие сведения о видах УЗИ и его влиянии на малыша
Внеплановые УЗИ
Необходимость во внеплановом УЗИ может возникнуть на любом сроке. Причинами могут стать:
- боли внизу живота тянущего характера;
- выделения с примесью крови;
- многоплодная беременность;
- несоответствие размеров плода сроку беременности;
- неправильное расположение плода;
- угроза срыва беременности;
- неправильное прикрепление плаценты;
- гипоксия плода;
- кесарево сечение и аборты в анамнезе;
- отсутствие активности плода, плохое прослушивание сердцебиения;
- поликистоз яичников у женщины.
При наличии медицинских показаний внеплановые УЗИ делать можно и нужно, чтобы сохранить собственное здоровье и выносить здорового малыша. Не следует злоупотреблять данной процедурой, однако и отказываться от дополнительного исследования, назначенного врачом, не стоит. Во всём нужен здравый смысл и умеренность.
Видео: сколько раз за беременность можно делать УЗИ
Вредно ли УЗИ для малыша
Отзывы обывателей о влиянии УЗИ на ребёнка диаметрально противоположны: кто-то в ужасе говорит о том, что излучения волн стирают генетический код, а кто-то вспоминает с теплотой данную процедуру. Во многих зарубежных странах УЗИ делается во время каждого визита беременной к врачу. Есть сведения и о том, что в Канаде в некоторых клиниках УЗИ делается единственный раз за беременность, поскольку считается вредным для малыша.
Нет физических методов исследования, которые бы никак не беспокоили малыша. Ультразвук доставляет ему дискомфорт, поэтому некоторые детки во время процедуры начинают повышать активность, сосать пальчик, прикрываться ручками.
Первые аппараты УЗИ обладали высокой мощностью, поэтому исследования 70-ых годов прошлого века обнаружили негативное влияние процедуры на эмбрионы животных. Однако в экспериментальных исследованиях применялись повышенные дозы звуковых излучений, которые не используются во время стандартного УЗИ беременных. Врачи-эпидемиологи утверждают, что обычное ультразвуковое исследование не несёт вреда для малыша, поэтому ВОЗ официально разрешает проводить 4 процедуры УЗИ во время беременности, при условии, что раньше 10 недель они не проводятся без острой необходимости.
Поэтому нужно учитывать серьёзность ультразвука как физического фактора и не стоит пытаться по 10 раз разглядеть пол малыша, если он отказывается развернуться. Но отказываться от официально одобренного скрининга не нужно.
Видео: Тутта Ларсен о влиянии УЗИ на будущего малыша
Нельзя сказать, что физическое воздействие ультразвука на 100 процентов является безопасным и никак не воздействует на младенца в утробе матери. Однако широкие диагностические возможности УЗИ помогли спасти тысячи жизней благодаря своевременному выявлению различных патологий, поэтому категорически отказываться от этой процедуры тоже не стоит. Здоровья вам и лёгкой беременности!
Здравствуйте! Я — мама двоих мальчишек в декрете. Со школьной статьи любила писать, однако образование получила по специальности «Дефектология», став логопедом. В декрете решила вспомнить подзабытые навыки и начала писать статьи. Круг интересов обширен, однако на Монике я выбрала тему, близкую мне — материнство, дети. Надеюсь, мой личный опыт будет полезен молодым мамочкам! Оцените статью: Поделитесь с друзьями!budumamoi.com
нормы плода, как расшифровать показания
Каждые будущие родители с нетерпением ждут процедуру ультразвукового сканирования, которая позволит увидеть своего ребенка, послушать, как работает его сердечко, узнать пол крохи и получить его «первое фото». По окончании обследования беременная женщина получает заключение с непонятными терминами и обозначениями и задается вопросом – «Что же они означают?» Расшифровывают итоговые данные исследования два специалиста – врач-узист и акушер-гинеколог.
Доктор, проводивший процедуру УЗИ, устанавливает срок беременности и, при наличии патологий развития плода, предоставляет о них сведения. Врач, наблюдающий за течением периода гестации, оценивает степень имеющихся патологий и принимает решение о дальнейшей тактике лечебно-профилактических мероприятий. В этой статье мы расскажет для чего нужна ультразвуковая диагностика будущего младенца, сколько раз проводят процедуру, а также поможем нашим читателям узнать, как расшифровать УЗИ при беременности.
Особенности диагностики плода и матки
Ультразвуковое сканирование считается универсальной, не инвазивной, удобной и безопасной методикой обследования пациентов. Ее суть заключается в анализе преображения механических колебаний структур различной плотности сверх слышимой частоты. Оборудование УЗИ использует акустическое сопротивление звуковых волн с частотой 2–10 МГц. В период беременности исследование не доставляет дискомфорта и болезненных ощущений ни мамочке, ни крохе – его выполняют с помощью особого датчика.
Диагностике подлежат:
- анатомические особенности развивающегося младенца;
- плацента – «детское место»;
- пуповина – пупочный канатик;
- окружающая плод амниотическая жидкость;
- полость матки, ее связочный аппарат и придатки.
Целью УЗИ является оценивание состояния беременной женщины и будущего младенца, диагностирование возможных врожденных и генетических синдромов. Это особенно важно в тех случаях, когда существует особое показание – наследственная предрасположенность к подобным аномалиям.
Будущие мамочки могут быть полностью уверены в безопасности УЗИ – ультразвуковые волны не оказывают тератогенного воздействия на плод и не смогут спровоцировать нарушение его развития
Расшифровка УЗИ при беременности позволяет определить размеры плоды, количество плодных вод, степень преждевременного старения плаценты, ее целостность и место прикрепления к стенке матки. Практикующие специалисты используют показатели этого обследования для выбора тактики ведения периода гестации и подготовки к процессу изгнания плода.
Порядок проведения плановых ультразвуковых исследований
При проведении скрининга в первом триместре изучают полость матки, ее стенки и придатки (яичники и фаллопиевы трубы). Врач рассматривает, нормально ли развивается эмбрион и оценивает показатели:
- формирования хориона – ворсистой оболочки, со временем трансформирующейся в плаценту;
- размеров и формы желтого мешочка, который представляет собой зародышевый орган с запасом жизненно важных веществ;
- толщину шейной складки – размеры участка между мягкими тканями, которые окружают шейный отдел позвоночного столба, и кожей малыша.
Во втором триместре исследуется состояние маточных труб и яичников, проводится фетометрия плода (измерение анатомических структур) и оценивается соответствие ее параметров со сроками беременности, анализируется состояние пуповины, плаценты и структуры амниотической жидкости, изучается развитие сердца и внутренних органов младенца, можно определить его пол. УЗИ, проведенное на этом этапе беременности, позволяет обнаружить отслойку плаценты, повышенный маточный тонус, угрозу прерывания беременности, существующие пороки развития плода и хромосомные дефекты.
При выборе медицинского учреждения для прохождения ультразвуковой диагностики будущая мама должна отдать предпочтение клинико-диагностическим центрам, в котором имеется качественное современное оборудование – это позволит получить более точную информацию о состоянии ее крохи.
Ультразвуковое сканирование в третьем триместре проводят совместно с процедурой доплеро-метрии и преследует следующие цели:
- оценивание интенсивности циркуляции крови в сосудистой системе пуповины и матки, частоты сердцебиений плода, готовности его легких к функциональной деятельности в обычной среде;
- изучение предлежания ребенка и возможности обвития пуповиной;
- определение его веса и роста;
- выявление серьезных дефектов развития, не обнаруженные на ранних сроках – пороков сердца, волчьей пасти, заячьей губы и пр.
Расшифровка УЗИ плода
При проведении каждого исследования врач делает определенные замеры, их толкование позволяет установить размеры будущего ребенка во время его развития. Для того чтобы нашим читателям было удобнее разобраться в протоколе обследования, мы приводим таблицу с нормами показателей УЗИ:
| Срок гестации (по неделям) | Масса (г) | Рост (см) | ЧСС (уд.) | ЛЗР (мм) 50-й пр. | БПР (мм) 50 | ОЖ (мм) 50 | ОГ (мм) 50 | КТР (мм) 50 | ДКГ (мм) 50 | ДБК (мм) 50 | ДПК (мм) 50 | ДКП (мм) 50 | ТВП (мм) 50 | |
| 10 | 4 | 3,1 | 165 | — | — | — | — | 31 | — | — | — | — | 1,5 | |
| 11 | 7 | 4.1 | 160 | — | 17 | 51 | 63 | 42 | — | 5,6 | — | — | 1,6 | |
| 12 | 14 | 5,4 | 155 | — | 21 | 61 | 71 | 53 | — | 7,3 | — | — | 1,6 | |
| 13 | 23 | 7,4 | 150 | — | 24 | 69 | 84 | 63 | — | 9,4 | — | — | 1,7 | |
| 14 | 43 | 8,7 | 165 | — | 27 | 78 | 97 | 76 | — | 12,4 | — | — | 1,7 | |
| 15 | 70 | 10,1 | — | — | 31 | 90 | 110 | — | — | 16,2 | — | — | — | |
| 16 | 100 | 11,6 | — | 45 | 34 | 102 | 124 | — | 18 | 20 | 18 | 15 | — | |
| 17 | 140 | 13 | — | 50 | 38 | 112 | 135 | — | 21 | 24 | 24 | 18 | — | |
| 18 | 190 | 14,2 | — | 54 | 42 | 124 | 146 | — | 24 | 27 | 27 | 20 | — | |
| 19 | 240 | 15,3 | — | 58 | 45 | 134 | 158 | — | 27 | 30 | 30 | 23 | — | |
| 20 | 300 | 16,4 | — | 62 | 48 | 144 | 170 | — | 30 | 33 | 33 | 26 | — | |
| 21 | 360 | 26,7 | — | 66 | 51 | 157 | 183 | — | 33 | 36 | 35 | 28 | — | |
| 22 | 430 | 27,8 | — | 70 | 54 | 169 | 195 | — | 35 | 39 | 38 | 30 | — | |
| 23 | 500 | 28,9 | — | 74 | 58 | 181 | 207 | — | 38 | 41 | 40 | 33 | — | |
| 24 | 600 | 30 | — | 78 | 61 | 193 | 219 | — | 40 | 44 | 43 | 35 | — | |
| 25 | 660 | 34,6 | — | 81 | 64 | 206 | 232 | — | 42 | 46 | 45 | 37 | — | |
| 26 | 700 | 35,6 | — | 85 | 67 | 217 | 243 | — | 45 | 49 | 47 | 39 | — | |
| 27 | 875 | 36,6 | — | 89 | 70 | 229 | 254 | — | 47 | 51 | 49 | 41 | — | |
| 28 | 1000 | 37,6 | — | 91 | 73 | 241 | 265 | — | 49 | 53 | 51 | 43 | — | |
| 29 | 1105 | 38,6 | — | 94 | 76 | 253 | 275 | — | 51 | 55 | 53 | 44 | — | |
| 30 | 1320 | 39,9 | — | 97 | 78 | 264 | 285 | — | 53 | 57 | 55 | 46 | — | |
| 31 | 1500 | 41,1 | — | 101 | 80 | 274 | 294 | — | 55 | 59 | 55 | 48 | — | |
| 32 | 1700 | 42,4 | — | 104 | 82 | 286 | 304 | — | 56 | 61 | 58 | 49 | — | |
| 33 | 1920 | 43,7 | — | 107 | 84 | 296 | 311 | — | 58 | 63 | 59 | 50 | — | |
| 34 | 2140 | 45 | — | 110 | 86 | 306 | 317 | — | 60 | 65 | 61 | 52 | — | |
| 35 | 2380 | 46,5 | — | 112 | 88 | 315 | 322 | — | 61 | 67 | 62 | 53 | — | |
| 36 | 2620 | 47,4 | — | 114 | 90 | 323 | 326 | — | 62 | 69 | 63 | 54 | — | |
| 37 | 2850 | 48,6 | — | 116 | 92 | 330 | 330 | — | 64 | 71 | 64 | 55 | — | |
| 38 | 3080 | 49,7 | — | 118 | 94 | 336 | 333 | — | 65 | 73 | 65 | 56 | — | |
| 39 | 3290 | 50,7 | — | 119 | 95 | 342 | 335 | — | 66 | 74 | 66 | 57 | — | |
| 40 | 3460 | 51,2 | — | 120 | 96 | 347 | 337 | — | 67 | 75 | 67 | 58 | — | |
Толкование сокращенных терминов:
- ЧСС – частота сердечных сокращений плода;
- ЛЗР (лобно-затылочный размер), БПР (би-париетальный) – размеры головки;
- ОЖ и ОГ – окружности головки и животика;
- КТР – копчиково-теменной размер;
- ДК и ДБ — длина костей голени и бедра;
- ДПК и ДКП — длина плечевой кости и костей предплечий;
- ТВП — толщина воротникового пространства;
- 50-й пр. (процентиль) – среднее значение, характерное для определенного срока беременности.
В таблице указаны средние параметры и нужно учитывать, что ваш малыш может отличаться от них! А сейчас давайте подробно остановимся на итоговых данных каждого из трех обязательных пренатальных (дородовых) скрининга, которые направлены на выявление риска развития патологических процессов.
УЗИ в период с 11 по 14 недели
На первом обследовании женщины, ожидающей ребенка, можно обнаружить наличие грубых пороков и оценить риск формирования хромосомных аномалий. Квалифицированный специалист рассчитывает срок гестации на основании даты первого дня последнего ежемесячного кровотечения и данных ультразвукового сканирования на момент его проведения.
Исходя из данных первого ультразвукового обследования, врач устанавливает предполагаемую дату родоразрешения – она должна соответствовать сроку в 40 недель
Важнейшими показателями, которые обязательно определяют на 1 скрининге, являются ТВП, отражающий количество подкожной жидкости на задней поверхности шеи, КТР, указывающий на размер плода. Увеличение параметров может указывать на наличие трисомии 21 хромосомы (или синдрома Дауна), при этом необходимо проведение будущей маме пренатального кариотипирования. Кроме того, на первом ультразвуковом сканировании оценивают следующие параметры.
Формирования анатомических структур эмбриона:
- костей свода черепа и конечностей;
- позвоночного столба;
- головного мозга;
- желудка;
- передней стенки брюшины;
- мочевого пузыря.
Внезародышевых органов: желточного мешка – временно существующего органа (до 12 недели), необходимого для формирования эмбриона, измерение его внутреннего диаметра важно для диагностирования замершей беременности, хориона – наружной зародышевой оболочки, покрытой ворсинками, изучение его толщины и локализации позволяет акушер-гинекологу иметь представление о развитии плаценты, возможном резус-конфликте, внутриутробном инфицировании либо нарушении питания плода.
Оценивают строение матки, яичников, маточных труб и состояние мукозного слоя (эндометрия) – это необходимо для выбора оптимальной тактики ведения беременности и родов. При многоплодной беременности врач-узист исследует параметры каждого малыша отдельно.
Особенности оценивания параметров, полученных при проведении 2 скрининга
Для оценивания анатомических особенностей строения плода оптимальным считается срок от 20 до 24 недель – выявленные в этот период пороки развития позволяют определить дальнейшие действия врачей. Протокол УЗИ содержит основные показатели фетометрии – размеров плода, структуры пуповины и амниотической жидкости, характера предлежания плода, анатомии органов и систем – именно на этом этапе беременности проявляются многие патологии развития.
Порядок измерения анатомических структур следующий:
- голова – определяется целостностью костей, наличие экстра- и интракраниальных образований, изучаются большие полушария, мозжечок, боковые желудочки, зрительные бугры и подпаутинные цистерны;
- лицо – оценивается состояние профиля, носогубного треугольника, глазниц и проводятся маркеры хромосомных аномалий;
- позвоночный столб – исследуется поперечное и продольное строение для выявления грыжевого выпячивания, расщепления позвоночника и дефектов формирования спинного мозга;
- легкие – изучаются размеры, наличие новообразований и скопления выпота в плевральной полости;
- сердце – оценивается его расположение, размеры, наличие изменений перикарда и целостности межкамерных перегородок;
- брюшные органы – определяется размеры и локализация желудка и кишечника, наличие грыжи, водянки, гепатоспленомегалии;
- мочевыделительная система – исследуется форма, местоположение почек и мочевого пузыря, их размеры и структура;
- конечности.
Ультразвуковое сканирование провизорных (временно существующих) органов позволяет квалифицированным специалистам косвенно оценить состояние плода, пороки его развития, наличие внутриутробных инфекций и других, требующих коррекции, состояний
Кроме этих показателей, обязательно обследуют шейку и придатки матки, стенки эндометрия. На основании второго УЗИ акушер-гинеколог может сделать вывод о наличии каких-либо патологий и дать будущей матери соответствующие рекомендации.
Показатели УЗИ 3 скрининга
Исследование, проведенное на сроке 32 недель, позволяет обнаружить аномалии плода, проявляющиеся на позднем сроке, определить биофизический профиль, оценить наличие синдрома задержки развития, провести необходимые лечебно-профилактические мероприятия, изучить возможности своевременного родоразрешения. Важные моменты третьего ультразвукового сканирования, которые учитывают для выбора тактики бережных родов, – определение предполагаемого веса ребенка и его предлежания (головное, поперечное либо тазовое).
Для оценивания функционального состояния плода используют специальный индекс, который определяется на основании суммирования итоговых данных кардиотокографии:
- показатель нормы – от 12 до 8 баллов;
- на возможные осложнения указывает сумма баллов от 7 до 6;
- о выраженном недостатке кислорода (внутриутробной гипоксии) и высоком риске потери младенца свидетельствует показатель ниже 5 баллов.
Что означают отклонения от нормальных показателей УЗИ?
Дородовой скрининг проводят для оценивания анатомических особенностей плода при измерении основных размеров головы, живота, конечностей. На основании этих параметров устанавливается соответствие срока беременности дате последнего месячного кровотечения – это проводится для исключения задержки внутриутробного развития плода. Чаще всего этот синдром возникает в III триместре и может быть вызван:
- пагубными привычками будущей мамы;
- заболеваниями мочевыводящих и дыхательных органов;
- артериальной гипертензией;
- инфекционными болезнями;
- аномалиями строения органов репродуктивной системы;
- нарушениями цикла ежемесячных кровотечений;
- многоплодной беременностью;
- мало- либо многоводием;
- гестозами;
- первичным бесплодием;
- осложненным течением предыдущих беременностей;
- преждевременной отслойкой плаценты;
- внутриутробной инфекцией;
- аномалиями формирования плода.
Если параметры размеров плода отличаются от нормы незначительно – это, скорее всего, является свидетельством особенности развития конкретного младенца
При проведении ультразвукового сканирования на более поздних сроках, врач изучает структуру органов малыша и диагностирует возможные врожденные патологии развития. Причинами, способствующими их возникновению, считаются наследственность – дефекты передаются от родителей посредством генных мутаций, тератогенное воздействие некоторых лекарственных препаратов, вредных условий труда родителей, перенесенных инфекционных заболеваний, ионизирующих лучей, токсических веществ, механических факторов – неправильного положения ребенка или наличия у матери опухолевидных образований матки), травма матери в I триместре.
Если параметры окружности головы превышают нормальные показатели, врач оценивает размеры окружности животика и длину костей конечностей – не все малыши развиваются пропорционально и головка может быть больше остальных частей тела. Значительное увеличение бипариетального (расстояния между височными костями) и лобно-затылочного размеров свидетельствует о наличии опухолевидных новообразований в головном мозге или на костях черепа, энцефалоцеле – черепно-мозговой грыжи, водянки головного мозга – гидроцефалии.
Данные аномалии считаются очень тяжелыми и несовместимыми с жизнью – требуется преждевременное прерывание беременности. Уменьшение БПР и ЛЗР свидетельствует о синдроме задержки внутриутробного развития и требует проведения коррекционных мероприятий – применения препаратов, которые улучшают маточно-плацентарное кровообращение и обеспечивают плоду своевременную доставку питательных веществ. В противном случае подобные дефекты приведут к гибели младенца.
При значительном уменьшении размеров головы плода может наблюдаться недоразвитие либо отсутствие больших полушарий (парных образований, объединенных мозолистым телом в головной мозг) или мозжечка (малого мозга, отвечающего за двигательную функцию). В этой ситуации необходимо прервать беременность.
Заключение
В нашей статье мы предоставили расшифровку ультразвуковых исследований, которые проводят в период вынашивания ребенка. Каждой будущей маме необходимо учитывать тот факт, что отклонение того или иного параметра от общепринятых норм может указывать не только на развитие патологий, но и на индивидуальные особенности женского организма.
Будущей маме не стоит отказываться от дополнительного обследования, его проведение возможно на любой неделе беременности – доктор должен иметь полную информацию о течении вашей беременности
Полное представление о течении беременности имеет только врач, наблюдающий за периодом беременности. Он сопоставляет итоговые данные ультразвуковых, лабораторных исследований и состояния здоровья женщины – это позволит ему своевременно и компетентно диагностировать патологический процесс и успешно провести соответствующие лечебно-профилактические мероприятия. Подводя итог вышеизложенной информации, хочется еще раз напомнить женщинам – во время беременности нельзя безответственно относиться к своему здоровью!
При любом недомогании, ухудшении общего состояния, появлении болезненных ощущений или патологических выделений из родовых путей, следует обратиться за помощью квалифицированного специалиста. Также не рекомендуется пропускать плановые пренатальные обследования – они не принесут вреда крохе, однако помогут врачу сделать выводы о ходе его развития. Своевременно выявленные отклонения спасут жизнь не только вам, но и вашему малышу!
apkhleb.ru
Рост плода по УЗИ: как рассчитать и определить
Примерный рост ребенка может быть рассчитан в ходе ультразвуковой диагностики только к концу первого триместра. Ранее размеры эмбриона настолько малы, что не позволяют замерить этот показатель. При этом, следует учитывать, что на первом УЗИ (на 10-14 неделе беременности) врач-диагност может оценить лишь размер плода от копчика до его темени (КТР), т.е. длина ножек плода учтена не будет.
На втором и третьем скрининговом УЗИ определить рост ребенка уже невозможно, поскольку его туловище, ручки и ножки уже согнуты. Именно поэтому КТР на более поздних сроках не измеряют, а фиксируют другие фетометрические показатели — длину костей верхних и нижних конечностей, БПР, окружность головки и живота и др. Именно эти данные, в сопоставлении их с нормами, дают врачу возможность оценить развитие и состояние плода.
Для расчета показателей можно воспользоваться калькулятором плода.
Ориентировочный рост ребенка также может быть рассчитан по двум формулам, где учитываются показатели, определяемые на УЗИ:
1) Р = 3,75 х (ДБбк + ДБк) — 0,88, где Р — рост (в см.), Дббк — это длина большой берцовой кости (в см.), Дбк — длина бедренной кости (в см.)
2) Р = 10 х Пк — 14, где Р — рост (в см.), Пк — длина кости плеча (в см.)
Также примерные показатели роста и их соотношение со сроками беременности можно узнать из специальных таблиц. Но этот вариант наименее информативен, т. к. каждый малыш растет и развивается индивидуально, и при оценке его состояния необходимо опираться на весь комплекс фетометрических данных. В готовых же таблицах содержаться усредненные показатели нормы.
| Срок | От пяток до макушки, см | От ягодиц до макушки, см | Срок | От пяток до макушки, см | От ягодиц до макушки, см |
|---|---|---|---|---|---|
| 14 недель | 8 — 10 | 6 — 7 | 28 недель | 36 — 38 | 27 — 28 |
| 15 недель | 10 — 11 | 7 — 8 | 29 недель | 38 — 40 | 28 |
| 16 недель | 14 — 17 | 11 | 30 недель | 40 — 42 | 28 |
| 17 недель | 21,5 | 13,5 — 14,5 | 31 неделя | 40 — 43 | 29 |
| 18 недель | 22,5 | 14 — 15 | 32 недели | 43 — 44 | 29 |
| 19 недель | 22 — 23,5 | 13 — 15,5 | 33 недели | 44 — 45 | 29 |
| 20 недель | 23 — 25,4 | 14 — 16,5 | 34 недели | 45 — 46 | 30 |
| 21 неделя | 24 — 26 | 18 | 35 недель | 45 — 47 | 30 — 31 |
| 22 недели | 25 — 26,5 | 19 | 36 недель | 48 — 50 | 31 — 31,5 |
| 23 недели | 26 — 27 | 20,5 | 37 недель | 50 — 53 | 32 |
| 24 недели | 27 — 27,5 | 22 | 38 недель | 53 — 54 | 32,5 |
| 25 недель | 28 | 23 | 39 недель | 53 — 56 | 33 |
| 26 недель | 30 | 24 — 25 | 40 недель | 53 — 56 | 32 — 34 |
| 27 недель | 32 — 36 | 27 — 27,5 |
uzimetod.com
УЗИ по определению пола
Ниже можете посмотреть видео такой процедуры.
Когда и сколько раз проводится ультразвук
Ультразвуковое исследование беременной женщине делают 3 раза. В государственных больницах это производится бесплатно. Впервые, на сроке 10–14 недель, когда определить пол практически невозможно. Такой скрининг нужен для выявления пороков развития.
Второе исследование, которое проводят в 20–22 недель, даёт возможность оценить внутренние органы, диагностировать аномалии развития и проследить состояния плаценты и количество околоплодных вод.
Рекомендованный срок проведения третьего УЗИ – 30–34 недели, необходим для диагностики заболеваний ребёнка и будущей матери, выбора тактики ведения родов.
УЗИ 21 неделя мальчик, смотрим видео.
Эхопризнаки маточной беременности
О том, что женщине удалось забеременеть, говорит следующий признак: нахождение плодного пузыря в полости матки. Он визуализируется как эхонегативное округлое образование с гиперэхогенным ободком и определяется с помощью интравагинального датчика со срока пяти недель.
С шестой выявляется сердцебиение и во время первого триместра постепенно развиваются все структуры и органы малыша.
Когда узнают пол ребёнка
Чтобы точно определить пол, нужно визуализировать его гендерные признаки. Кроме того, стоит знать, что их формирование заканчивается приблизительно на сроке 12 недель. Также необходимым условием становится хорошее оборудование УЗИ и опыт специалиста, который проводит исследование.
Таким образом, пол ребенка виден на 15 неделе. Необходимо знать некоторые особенности строения организма. Для мужского гендера характерным признаком является обнаружение полового члена и мошонки, а для женского – больших половых губ. Но следует помнить, что возможна ошибка при проведении УЗИ по определению пола. Например, если ребенок прикрывает ручками половые органы, или у девочки присутствуют отёки половых губ, их можно ошибочно принять за мошонку.
Более точный ответ узнают ближе к середине беременности, он определяется на сроке около 20–25 недель. В данном гестационном периоде органы ребёнка уже сформированы, можно видеть, насколько плод подвижный и как он часто меняет своё положение в матке.
Другие методы определения пола ребенка
Точность данной процедуры возрастает с помощью инвазивной диагностики, которая позволяет получить клетки плода для будущего исследования и часто применяется в акушерстве и гинекологии. С помощью контроля УЗИ доктор может осуществить забор необходимого материала. Процедура проводится трансабдоминально – через брюшную стенку матери.
Различают такие методики:
- Хорионбиопсия – исследование, с помощью которого можно получить клетки, формирующие плаценту. Проводится на сроке 10–14 недель.
- Биопсия плаценты – инвазивная диагностика с изучением соответствующих клеток, в 14–20 нед.
- Амниоцентез – получение частицы околоплодных вод после пункции околоплодного пузыря, в 15–18 недель. Риски при проведении процедуры незначительны. Прокол делается через переднюю брюшную стенку под контролем УЗИ или реже через влагалище. При этом важно получить точный результат и не повредить плаценту. Забранную амниотическую жидкость исследуют. Показатель альфа-фетопротеин, как показывает статистика, может быть повышен при аномалиях развития нервной трубки и передней стенке брюшины. Возможно также культивирование клеток плода, цитогенетические и полимеразные цепные реакции, а результаты преподносятся при помощи специальных таблиц.
- Кордоцентез – получение пуповинной крови плода, которое проводится с 20 недели беременности. Метод исследования очень важен при подозрении хромосомной патологии, наследственных болезней крови – коагулопатии и тромбоцитопении, внутриутробных инфекциях.
Вышеуказанные методики применяются строго при рекомендациях врача. Они позволяют точно определить пол ребенка, а также исключить хромосомную патологию, если у эмбриона есть ультразвуковые маркеры болезней, или кто-нибудь из родителей имеет хромосомные отклонения.
Трехмерная диагностика
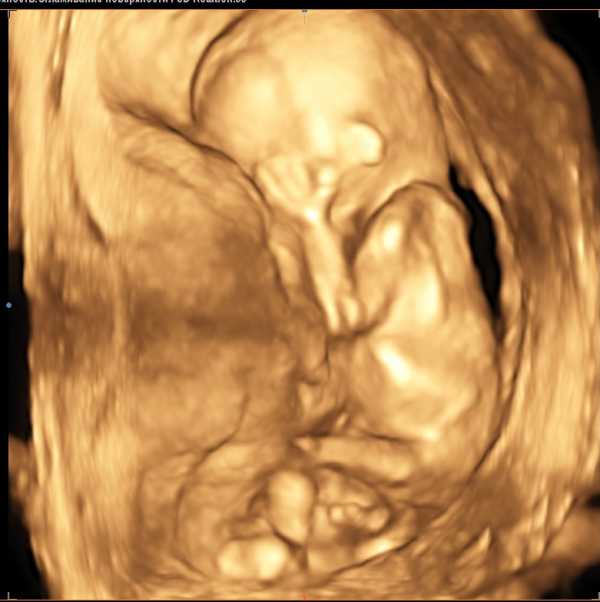
трёхмерная реконструкция по ультразвуковому исследованию
С помощью современной медицины возможно проведение точных и безопасных исследований развития будущего малыша. Один из них УЗИ в 3D реконструкции.
Почему же делают данный вид исследования? Цель проведения включает несколько важных параметров:
- Диагностика генетических заболеваний, таких как синдром Дауна, на ранних этапах.
- Подтверждения отклонений развития у эмбриона.
- Обследования сердца у будущего ребёнка.
- Наблюдения за формированием каждого и отдельного при многоплодной беременности.
Данная процедура абсолютно безболезненна и безопасна как для матери, так и для малыша. Она длится около часа и не требует особенной подготовки. Благодаря данному методу можно четко увидеть черты лица ребенка, его мимику, рассмотреть органы малыша в утробе матери.
Варианты развития мочеполовой системы у девочек
При проведении ультразвуковой диагностики можно узнать большинство органов. Например, полный мочевой пузырь, влагалище и матку.
Эхоанатомия: при нормальном физиологическом развитии последняя визуализируется как структура плотного образования со множеством линейных и точечных элементов. Форма органа цилиндрическая, а её длина приблизительно 2,6–3,31. Расположена в центре малого таза позади мочевого пузыря. Шейка матки у девочек чётко не визуализируется.
Яичники эхографически определяются как эллипсовидные органы с гипоэхогенной структурой.
На эхограмме влагалище в виде двух параллельных линий, которые соединяются с маткой под углом и расположены позади мочевого пузыря.
В раннем возрасте до семи лет у девочек отсутствуют вторичные половые признаки. Матка и яичники растут очень медленно, причём только в длину. Особенности структуры органов обусловлены низким уровнем эстрогенов.
Можно увидеть на ультразвуковом снимке гендерные различия плода
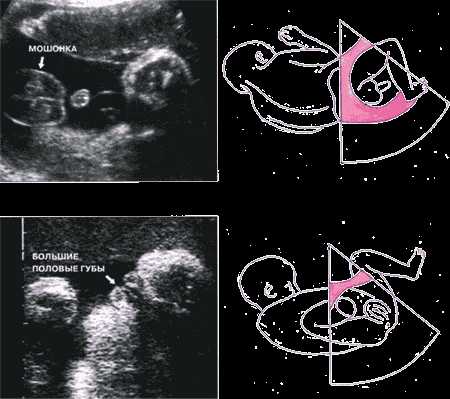
ультразвуковые срезы через половые органы
Варианты развития мочеполовой системы у мальчиков
Яички у новорождённого ребёнка должны быть такие: длина 15 мм и ширина 10 мм. Контур органа зависит от среза. На УЗИ можно различить ровные и гладкие очертания яичка, его придаток имеет вид треугольника. На поперечном срезе можно рассмотреть незначительное выбухание, которое соответствует средостению органа. Форма на продольном будет овальная, а на поперечном – близкая к округлой. Яички у детей младшего возраста на эхограммах однородные, ниже средней эхогенности. На некоторых продольных срезах в центре визуализируется тонкий гиперэхогенный тяж треугольной формы, у внешнего края органа – средостения яичка.
Головка придатка расположена в области верхнего полюса и имеет вид треугольника. Структура органа гомогенная, похожа на паренхиму самого яичка или немножко превышает её. Тело придатка чаще не визуализируется или гипоэхогенное и расположено по заднелатеральной поверхности яичка. Между слоями влагалищной оболочки расположенный тонкий анэхогенный ряд.
В возрасте до 5 лет верхне-нижний размер предстательной железы опережает переднезадний с ровным контуром. На поперечном срезе форма её округлая, а на сагиттальном напоминает пирамиду. У детей до 15 лет эхоструктура предстательной железы однородная и средней эхогенности.
На картинке УЗИ снимок плода мальчика
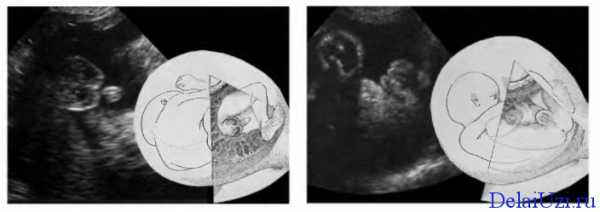
развитие половых органов по мужскому (1) и женскому (2) типу
Врожденные аномалии наружных половых органов
Гидроцеле – заболевание, при котором наблюдается скопления жидкости вдоль влагалищного отростка. На седьмом месяце гестации он входит в мошонку и следует за опускающимися яичками и их придатками. Различают несообщающееся и сообщающееся гидроцеле. При первом типе жидкость скапливается в мошонке во время нормального опускания яичек вместе с влагалищным отростком. При втором – гидроцеле может сочетаться с паховой грыжей.
Гидрометрокольпос – расширение матки и влагалища, вызванное обструкцией в системе генитальной секреции. Диагностическим критерием служит определение ретровезикального образования с ультразвуковыми признаками либо структуры средней степени эхогенности, либо кисты.
Последнее – это заполненное жидкостью новообразование. Может быть заподозрено при обнаружении у плода женского гендера кистозного основания в брюшной полости, несвязанного с органами мочеполовой системы и желудочно-кишечного тракта. Эхоструктура – слоистая. При этом проводится дифференциальный диагноз с кистами мочевого протока, мезентеральными, полипом, тонкокишечной дупликатурой, атрезией двенадцатиперстной кишки. Первые из обозначенных – всегда одиночные и находятся в переднем отделе брюшной полости между пузырём и пупком. Мезентеральные мало отличаются от кист яичников. Тонкокишечная дупликатура имеет трубчатую форму. Атрезия двенадцатиперстной кишки обозначается двойными сообщающимися шарообразных структур.
uziprosto.ru
Расшифровка узи при беременности / Mama66.ru
Каждая беременная с нетерпением ждет очередного ультразвукового исследования, которое позволяет увидеть малыша и узнать о том, насколько ему хорошо живется в животике у мамы.

Этот вид исследования позволяет беременной послушать, как стучит сердечко ее крохи, узнать пол будущего ребенка, рассмотреть его личико, ручки и ножки. После окончания процедуры врач выдает листок, на котором написаны непонятные обозначения и термины, и порой бывает так сложно понять, что же они означают на самом деле? Давайте попробуем разобраться в заключении УЗИ — расшифруем непонятные обозначения вместе.
Для чего нужны УЗИ во время беременности?
Итак, УЗИ бывают двух видов: скрининговые и селективные. Первые проводятся на определенных сроках и обязательны для всех женщин, ожидающих малыша. Направления на плановые исследования выдаются врачом, который ведет беременность, в 10-12, в 22-24, в 32 и в 37-38 недель.
В процессе УЗИ выявляется наличие пороков у плода или их отсутствие, измеряются параметры малыша, производится осмотр матки, плаценты, изучается количество околоплодных вод, затем врач дает заключение о соответствии беременности определенному сроку.
УЗИ второго вида проводятся строго по медицинским показаниям, если подозревается какое-то заболевание или неблагоприятное течение беременности. При подозрении на патологию, частота таких исследований может достигать трех раз в неделю.
УЗИ: все внимание на состояние плода
На первом исследовании основной задачей врача является определение расположения плодного яйца – это необходимо для исключения внематочной беременности. На последующих УЗИ врач определит предлежание плода в полости матки.
Кроме того, на первом исследовании измеряется воротниковая зона: увеличение этого параметра может стать причиной для обращения к генетику, так как это один из важных показателей, указывающий на наличие пороков развития.
Во время ультразвукового исследования на более поздних сроках беременности доктор может выявить различные отклонения: изменения в структуре мозга, инфицирование плода и многое другое. Именно поэтому, не стоит относиться к плановым исследования безответственно.
В заключительном, третьем триместре беременности, оценивается структура легких малыша и их готовность к полноценной работе на случай преждевременных родов. Также изучение легких плода позволяет исключить внутриутробную пневмонию у малыша.
Именно ультразвуковые исследования позволяют изучить внутренние органы малыша и дать правильную оценку их состоянию и степени развития. Во втором триместре большое внимание уделяется изучению черепа ребенка для исключения таких заболеваний как: волчья пасть, заячья губа, патологий закладки зубов.
Многие родители задаются вопросом: «Можно ли выявить синдром Дауна на УЗИ?». Постановка данного диагноза не может проводиться только по результатам исследования, однако, увеличение воротниковой зоны, отсутствие спинки носа, большое межглазничное расстояние, открытый рот и некоторые другие признаки могут косвенно указывать на наличие у ребенка этого заболевания.
При синдроме Дауна у детей, как правило, выявляют пороки развития сердца. Если выявляются признаки, указывающие на наличие у ребенка синдрома Дауна, то назначается специальное исследование, в результате которого по кусочку плаценты изучается набор хромосом.
Все, даже самые незначительные отклонения от заданных параметров, фиксируются врачом в заключении. Это может потребоваться для дальнейших исследований и консультаций со специалистами. Для них расшифровка УЗИ не представляет трудности, а мы поговорим об этом чуть позже.
Обычно, на третьем, реже на втором УЗИ определяют пол будущего малыша. В протоколе исследования эти данные не фиксируются.
Сердцебиение плода можно услышать уже на первом УЗИ. В протоколе отмечают наличие сердцебиения — с/б + и ЧСС – частоту сердечных сокращений, которых в норме должно быть 120-160 в минуту. Отклонение от этих показателей может свидетельствовать о пороке сердца у будущего ребенка.
На последующих УЗИ имеется возможность для изучения камер и клапанов сердца, что позволяет поставить точный диагноз. Если во втором и третьем триместре показатель числа сердечных сокращений меньше или больше нормы – это может говорить о нехватке кислорода или питательных веществ.
Обращаем внимание на размеры плода
Расшифровка УЗИ при беременности помогает определить размеры плода на данном этапе развития. На первом исследовании определяется ДПР-диаметр плодного яйца, КТР – длина от темечка до копчика, размеры матки. Эти параметры помогают максимально точно определить срок беременности.
В первом триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в первом триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны.
Как правило, в заключении УЗИ пишется не акушерский срок беременности (от первого дня последних месячных), а эмбриональный (считается с момента зачатия): эти сроки могут различаться на пару недель, поэтому стоит ориентироваться на срок беременности, поставленный при прохождении первого ультразвукового исследования.
На втором, третьем и последующих УЗИ, которые приходятся на второй и третий триместры беременности можно встретить и другие показатели, которые определяют размер плода. Давайте расшифруем результаты УЗИ, проводимых на более поздних сроках.
Итак, БПР – бипариетальный размер – размер между височными костями, ЛЗР – лобно-затылочный размер, ОГ – окружность головки, ОЖ – окружность живота. Кроме того, измеряют длину бедренной, плечевой костей, иногда меряют кости предплечья и голени.
В том случае, если размеры плода значительно меньше, чем должны быть на данном сроке беременности, то говорят о внутриутробной задержке роста плода – ВЗРП. Различают две формы ВЗРП: симметричную (все размеры уменьшены одинаково) и ассиметричную (голова и конечности по размерам соответствуют срокам, а туловище имеет меньший размер).
Ассиметричная форма ВЗРП имеет более положительный прогноз. Однако в каждом случае при подозрении на ВЗРП назначаются препараты, которые способствуют улучшенному поступлению питательных веществ ребенку. Лечение, как правило, проводится от одной до двух недель, после чего необходимо сделать повторное ультразвуковое исследование.
Также назначается кардиотокография – исследование сердцебиения плода и допплерометрия – исследование позволяющие изучить кровоток в сосудах плода, матки и пуповины. При значительной задержке роста плода, когда размеры меньше более, чем на 2 недели от предполагаемого срока, или обнаруживается гипотрофия — назначается стационарное лечение под контролем специалистов.
Большинство врачей используют специальные таблицы, которые помогают определить не только размеры плода, но и его рост и вес, а нам данная таблица поможет в расшифровке УЗИ при беременности.
| Неделя | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 |
|---|---|---|---|---|---|---|---|---|---|---|
| Рост, см | 6,8 | 8,2 | 10,0 | 12,3 | 14,2 | 16,4 | 18,0 | 20,3 | 22,1 | 24,1 |
| Вес, г | 11 | 19 | 31 | 52 | 77 | 118 | 160 | 217 | 270 | 345 |
| БРГП | 18 | 21 | 24 | 28 | 32 | 35 | 39 | 42 | 44 | 47 |
| ДлБ | 7 | 9 | 12 | 16 | 19 | 22 | 14 | 28 | 31 | 34 |
| ДГрК | 20 | 24 | 24 | 26 | 28 | 34 | 38 | 41 | 44 | 48 |
| Неделя | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 |
| Рост, см | 25,9 | 27,8 | 29,7 | 31,2 | 32,4 | 33,9 | 35,5 | 37,2 | 38,6 | 39,9 |
| Вес, г | 416 | 506 | 607 | 733 | 844 | 969 | 1135 | 1319 | 1482 | 1636 |
| БРГП | 50 | 53 | 56 | 60 | 63 | 66 | 69 | 73 | 76 | 78 |
| ДлБ | 37 | 40 | 43 | 46 | 48 | 51 | 53 | 55 | 57 | 59 |
| ДГрК | 50 | 53 | 56 | 59 | 62 | 64 | 69 | 73 | 76 | 79 |
| Неделя | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 |
| Рост, см | 41,1 | 42,3 | 43,6 | 44,5 | 45,4 | 46,6 | 47,9 | 49,0 | 50,2 | 51,3 |
| Вес, г | 1779 | 1930 | 2088 | 2248 | 2414 | 2612 | 2820 | 2992 | 3170 | 3373 |
| БРГП | 80 | 82 | 84 | 86 | 88 | 89,5 | 91 | 92 | 93 | 94,5 |
| ДлБ | 61 | 63 | 65 | 66 | 67 | 69 | 71 | 73 | 75 | 77 |
| ДГрК | 81 | 83 | 85 | 88 | 91 | 94 | 97 | 99 | 101 | 103 |
БРГП (БПР) – бипариетальный размер головы. ДБ – длина бедра. ДГрК – диаметр грудной клетки. Вес – в граммах, рост – в сантиметрах, БРГП, ДБ и ДГрК – в миллиметрах.
Уделяем внимание развитию плаценты
Плацента формируется к 16-ой неделе беременности; именно при помощи этого органа осуществляется питание и дыхание будущего малыша. Поэтому на УЗИ состоянию плаценты уделяется большое внимание. Во-первых, определяется место прикрепления плаценты (на какой стенке расположена) и ее удаленность от внутреннего зева матки: в заключительном триместре беременности расстояние должно быть не менее 6 см, если расстояние меньше, то плацента прикреплена низко, а если она перекрывает внутренний зев, то такое состояние называют предлежанием плаценты.
Предлежание плаценты может значительно осложнить родоразрешение и стать причиной кровотечения. Не стоит переживать, если плацента прикреплена низко в первых 2-х триместрах беременности, этот орган может мигрировать и подняться выше позднее. Подробнее о предлежании плаценты →
Большое внимание при проведении ультразвукового исследования уделяется структуре плаценты. Различаются четыре степени зрелости этого органа, каждая из которых должна соответствовать определенному сроку беременности. Так вторая степень зрелости в норме должна сохраниться до 32 недели, третья — примерно до 36 недели.
Преждевременное старение может быть вызвано недостаточным кровотоком в органе, развиваться на фоне гестоза и анемии, также преждевременное старении плаценты может быть индивидуальной особенностью организма беременной. Если на УЗИ выявляется отклонение от нормы, то это является основательным поводом для проведения дополнительных исследований. Также врач определит толщину плаценты.
Если структура и толщина плаценты отличается от нормальных показателей, то врачи могут сделать предположение о плацентите и назначить допплеметрию и дополнительные анализы, чтобы установить точные причины данного отклонения. Подробнее о нормах толщины плаценты по неделям →
Если беременную беспокоят кровянистые выделения, то УЗИ поможет узнать, не происходит ли отслойка плаценты. Всю необходимую информацию врач, проводящий ультразвуковое исследование, занесет в протокол.
Что УЗИ расскажет о пуповине?
Как известно, плод с плацентой соединяется при помощи пуповины. При проведении УЗИ, врач сможет определить, сколько сосудов содержит этот орган (в норме их должно быть три). Очень часто, при проведении исследования определяют обвитие пуповины вокруг шеи ребенка, однако подтвердить это можно только после допплерорметрического исследования. Но, даже если обвитие подтвердится, не стоит переживать – это не повод для проведения кесарева сечения.
Изучение околоплодных вод
На УЗИ определяют амниотический индекс (АИ), который позволяет определить количество околоплодных вод. Если этот показатель повышен, значит у беременной многоводие, если понижен – маловодие. Значительные отклонения от нормы могут быть спровоцированы фетоплацентарной недостаточностью. Также уменьшение или увеличение АИ может указывать и на другую патологию, хотя бывает, что это вызвано индивидуальными особенностями организма беременной женщины.

Кроме измерения околоплодных вод, во время ультразвукового исследования врач проводит исследование вод на наличие взвесей, которые могут свидетельствовать об инфекционном заболевании или перенашивании беременности. АИ в норме в 28 недель должен быть 12-20 см, а в 32 – 10-20 см.
Что расскажет ультразвуковое исследование о матке?
При проведении исследования, врач измеряет размеры матки и толщину, изучает ее стенки. Во время УЗИ доктор определит не находится ли матка в тонусе.
Как правило, нельзя говорить об угрозе прерывания беременности только по результатам ультразвукового исследования, для постановки этого диагноза необходимо проведение дополнительных исследований и анализов. Но иногда подобный диагноз может быть поставлен, если результаты УЗИ сочетаются с болями внизу живота и пояснице. Во время проведения исследования может обнаружиться повышенный тонус матки. Решение о лечении в данном случае должен принимать лечащий врач, изучив анализы и состояние будущей мамочки.
Если женщина приходит на УЗИ уже с диагнозом «угроза прерывания беременности», то исследованию подвергается и шейка матки: ее длина (в норме должна быть 4-5 см), диаметр, цервикальный канал. Бывают случаи, когда шейка матки начинает раскрываться на раннем сроке (16-18 недель) – это происходит из-за укорочения шейки матки, открытия внутреннего зева. В таком случае беременной ставится диагноз «истмико-цервикальная недостаточность» — это означает, что матка не может удерживать развитие беременности.
Итак, мы попытались расшифровать результаты ультразвуковых исследований, которые проводятся при беременности. Стоит учитывать, что отклонение того или иного показателя от нормы может свидетельствовать как об индивидуальных особенностях организма беременной, так и о развитии различных патологий.
Полную картину УЗИ может оценить только врач. В свою очередь, доктор, ведущий беременность, сопоставляет данные проведенного исследования с другими исследованиями, анализами и жалобами беременной, что позволяет ему поставить верный диагноз и назначить соответствующее лечение.
Дорогие женщины, не стоит безответственно относиться к своему состоянию во время беременности, любое недомогание, ухудшение состояния здоровья, боль являются поводом для обращения к врачу и проведения ряда необходимых исследований, которые помогут изучить состояние плода и выявить какие-либо отклонения или пороки на раннем сроке. Не забывайте проходить плановые ультразвуковые исследования, уже давно доказано, что они не оказывают влияния на плод, но в значительной степени помогают врачу дать заключение о ходе вашей беременности. Берегите себя и будущего малыша!
Советуем почитать: Какие ещё, кроме УЗИ, обследования и анализы нужно проходить при беременности
mama66.ru
Размеры плода по неделям на УЗИ при беременности (таблица): фото, нормы развития
УЗИ (ультразвуковое исследование) при беременности – самый простой, доступный и безвредный метод. Поэтому его в последнее время назначают в каждом триместре, и даже чаще при необходимости мониторинга текущего состояния женщин в положении.
Конечно же, никто не будет лишний раз проводить пусть даже безопасное обследование беременной, но почти каждая из будущих мам страстно желает знать, как выглядит ее ребенок и каких он уже успел достичь параметров. Совсем необязательно ходить чуть ли не каждую неделю на ультразвуковую диагностику, только для того чтобы узнать как подрос малыш.
Можно ознакомиться с общепризнанными нормами, характеризующими размеры плода по неделям беременности по УЗИ, и будущие родители смогут понимать какой он – как семечка или слива. Зато на более поздних сроках они получат возможность ощутить маленькое тельце даже просто при прикосновении к животу мамы.
Эмбрион в 1 триместре
Процесс вынашивания и развития ребенка условно делится на три периода, которые называются триместры. Так, 1 триместр (первые 12 недель) – очень важен: на этом этапе происходит быстрое деление клеток, их количество стремительно растет и они разделяются в зависимости от специализации. Благодаря этому феномену идет развитие различных органов и систем, в результате зародыш становится практически полноценным человечком. В это время начинает формироваться плацента – детское место, обеспечивающая питание и комфортное пребывание плода в утробе матери.
1 неделя
В акушерстве срок беременности считается от первого дня месячных, предшествующих зачатию. Поэтому выходит, что на 1 неделе по факту зачатие еще не наступило и женский организм только лишь готовится к нему. В яичнике зреет яйцеклетка, и приблизительно через 12–14 дней она выйдет (произойдет овуляция), и встретится со сперматозоидом. Из этого следует, что на этом сроке никаких признаков пока не может быть.
2 неделя
2 неделя, так же как и 1 не является по факту началом беременности – в организме проходит лишь подготовка. Возрастает уровень гормонов, ответственных за сохранение плодного яйца, признаков наличия зачатия нет. К ультразвуковой диагностике прибегают в этот период, только если необходимо определить наступила ли овуляция в тех ситуациях, когда беременность планируется заранее.
3 неделя
Так, 3 неделя беременности по акушерскому календарю соответствует 1 неделе от зачатия. Только на этом этапе происходит оплодотворение яйцеклетки. Ближайшие 30 часов идет интенсивное деление зиготы внутри себя на клетки. Дойдя до матки, плодное яйцо прикрепляется и тогда же начинает формироваться плацента. Зародыш еще выглядит как клеточная субстанция. Размер его не более 0,15 мм, но он уже снабжен всем генетическим материалом.
Интересно! На 3 неделе при первоначальном делении клеток может развиться многоплодная беременность, и немного позже маму порадуют на УЗИ двойней или даже тройней.
4 неделя
На этом сроке зародыш можно смело назвать эмбрионом. Конечно, сейчас ему еще далеко до человеческого облика – он больше похож на плоский диск из трех листков – эндодермы, мезодермы и эктодермы. С внутреннего (эндодермы) впоследствии разовьются внутренние органы, со среднего (мезодермы) – костная и мышечная системы, а с внешнего (эктодермы) сформируются внезародышевые органы – желточный мешок, хорион и амнион. Параметры эмбриона теперь составляют 1 мм в ширину и 0,36 мм в длину, то есть не больше макового зернышка.
5 неделя
Сейчас продолжается формирование внутренних органов и систем эмбриона, сам он уже достиг размеров кунжутного семени. Развитие плода требует большого количества витаминов и минеральных веществ, поэтому маме необходимо качественно питаться.
6 неделя
Плод заметно подрос, и теперь на снимке УЗИ он будет выглядеть приблизительно с гранатовое зернышко. Такой размер позволит диагносту определить место закрепления плодного яйца и понять существует ли опасность внематочной беременности. На этом этапе у ребенка формируется лицо – намечаются зачатки глаз, носа, подбородка, щек, ушей. Получается услышать биение сердечка, а позже оценить его частоту.
Нормы УЗИ, определяющие развитие плода по неделям беременности в 1 триместре
7 неделя
Рост и развитие малыша идет полным ходом – теперь он размером 3 мм. Сформированы базовые отделы головного мозга, прогрессируют сердечно-сосудистая и нервная системы, начинают закладываться конечности и половые железы. УЗИ в это время определяет активность и стадию развития эмбриона, а через специальный датчик диагност может услышать его сердцебиение.
8 неделя
Для этого срока характерно образование половых органов и синтез гормонов, требуемых для их нормального функционирования. У ребенка закладывается зрительный нерв, продолжают развиваться кости и мышцы, на язычке появляются вкусовые рецепторы, а в носике – обонятельные. На 8 неделе малыш уже становится размером со среднюю виноградинку – его вес достигает 0,25 г и рост около 7–8 мм.
9 неделя
Эмбрион активно растет, уже исчезли жабры и скоро пропадет хвостик. Тело постепенно перестает быть дугообразным. Идет развитие внутренних органов и совершенствование жизнеобеспечивающих систем.
ЧСС (частота сердечных сокращений) достигает максимума – 175 ударов в минуту. На УЗИ становятся отчетливо видны конечности и даже можно рассмотреть пальчики. Длина его тельца составляет примерно 8–9 мм.
10 неделя
Зародыш ни на секунду не замедляет свой рост и его уже называют плодом. Размером он со среднюю клубнику, и все больше напоминает человека. Происходит формирование органов слуха и зрения – уже видны нос и уши на УЗИ. Закладываются маленькие зубки. Сейчас у ребенка уже хорошо развились ножки и ручки, появились мышцы, так что он может даже сжать кулачек. Вначале недели он имеет длину 15–20 мм, а в ее конце достигает 40 мм и весит уже 5 г.
11 неделя
Теперь у малыша появляется обоняние и он уже может чувствовать запахи пищи, которую ест мама. Его длина составляет около 50 мм, он может потягиваться, ведет себя активно – отзывается на резкие движения мамы, прикрывает лицо ручками, отталкивается от стенок матки и переворачивается на 360 градусов. Но пока женщина не ощущает его движений – это произойдет позже.
Справка! На сроке 10–13 недель врач назначает первое УЗИ скрининг и другие плановые анализы, позволяющие определить наличие генетических отклонений плода, а также состояние беременных в целом.
12 неделя
Малыш уже дорос до 60 мм, весит 9–14 г, а по размеру напоминает небольшую маракуйю. У него появляются ногтевые ложа, сами зачатки ногтей и половые органы, но половую принадлежность еще определить не удастся.
13 неделя
В этот период малыш вырастает до 68-70 мм, и весит около 15 г. Появляются первые, еще пока неритмичные, дыхательные движения. Он уже может зевать и глотать околоплодные воды. Начинают функционировать кишечник и почки.
Развитие плода во 2 триместре
Во 2 триместре многие внутренние органы плода уже начинают выполнять свои функции. Его мозг становится почти таким же восприимчивым, как у новорожденного. Движения ребенка с каждым днем все разнообразнее, мама начинает ощущать его толчки. Это позволяет ей еще лучше осознавать беременность и относиться к малышу как к отдельному существу.
14 неделя
Теперь качественных изменений будет происходить не так много как в первые 3 месяца, но ребенок продолжает расти и все органы постепенно совершенствуются. Тельце его достигло длины 78 мм, а вес – 19 г. Малыш активный, у него развиваются суставы и движения становятся более скоординированные. Появляются первые волоски.
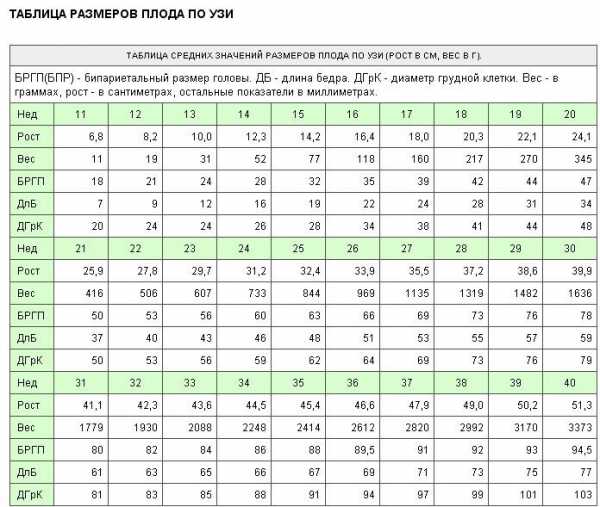
Таблица основных параметров плода на УЗИ по неделям беременности 2 и 3 триместров
15 неделя
На 15 неделе рост ребенка составляет 10 см и вес около 30 г. Теперь несложно измерить его бедро и диаметр грудной клетки, которые равняются 12 и 24 мм. У малыша уже сформированы 20 молочных зубиков, ожидающих своего времени появления. Он хорошо глотает и даже может выделять мочу, слышит шум и реагирует на свет.
16 неделя
Все параметры ребенка пропорционально растут – вес у него уже 50–60 г, а рост около 12,5 см. Длина бедра (ДБ) достигает 1,6 см, а диаметр грудной клетки (ДГК) – 2,6 см. Примерно на этом этапе тельце плода начинает расти быстрее, чем голова. Тело малыша покрывается мягким пушком – лануго.
17 неделя
Малыш достигает размеров кулака взрослого человека – его рост составляет 13–14 см, а вес – 70–100 г. Завершается формирование иммунной системы. Маленькое сердечко способно перекачивать до литра крови за час, в печени идет выработка желчи, а на головке растут волосы.
18 неделя
На 18 неделе малыш достигает 15–16 см в длину и масса его равна 110–150 г. Движения плода уже более совершенны – он может хватать себя за ручку, сжимать пальчики, личико принимает разные выражения. Кроме этого, он способен реагировать на эмоциональное состояние мамы.
19 неделя
Теперь рост ребенка составляет 18–19 см, а вес может достигать 160–190 г. Он уже достаточно силен, чтобы оттолкнуться от стенки матки и перекувыркнуться. Вот только тогда мама начинает замечать внутри себя его шевеления. Как правило, малыш активен и за час выполняет десятки различных движений. На сроке 19–20 недель плод достигает достаточно больших размеров, что дает возможность определить его пол.
20 неделя
Сейчас малыш уже вырос до 19–20 см и весит приблизительно 190–200 г. Он активно жестикулирует, хватается ручками за пуповину, и может их складывать. А если внимательно наблюдать за УЗ-исследованием, то можно увидеть его улыбку. Для 20 недели характерно начало формирования пространственной организации мозга.
Фото УЗИ по неделям 2 триместра дает возможность родителям увидеть жестикуляцию и гримаски их малыша
21 неделя
Размеры ребенка составляют в длину – 22–23 см, а масса тела – 270–310 г. Его кожа уплотняется, железы вырабатывают специальный секрет, предохраняющий кожу от повреждений и бактерий, а также попадания в тельце амниотической жидкости. Уже можно определить группу крови и резус-фактор плода.
22 неделя
На 22 неделе малыш длиной 23–24 см и имеет массу 310–350 г. Ребенок реагирует на прикосновения к животу мамы, и они ему нравятся. А вот резкие реплики расстраивают, и он отворачивается. Появляется способность различать звуки, и выделять голоса близких людей.
23 неделя
В это время длина тела плода равна 25–26 см, а весит он около 400–500 г. К деятельности органов кроветворения подключается селезенка, ставшая своеобразным депо для лимфоцитов, которые выполняют защитную функцию. Малыш может двигаться в различных направлениях, и на его лице становятся заметны бровки.
24 неделя
Теперь малыш вырос до 27–28 см, а его масса тела составляет 500–600 г. Благодаря развитию мозга, вестибулярного аппарата и моторики, он активно управляет своим тельцем. Для этого срока характерно формирование двух слоев кожи – поверхностного и более глубокого.
25 неделя
Показатели роста ребенка теперь достигают 29–30 см, а массы тела – 600–700 г. К этому сроку он уже успевает полюбить голос мамы, и имеет достаточно выраженную мимику – улыбается, хмурится, открывает и закрывает глаза. Мозговые клетки усиленно совершенствуются.
Развитие ребенка в 3 триместре
Этот период очень непрост и важен как для женщины, так и для ее малыша. Плод стремительно набирает вес, у него идет активное развитие органов и рефлексов. Он уже отлично может глотать, хватать, сосать, постепенно совершенствуются умения слышать, осязать и видеть. Время уже делится на периоды сна и бодрствования, и мама это очень хорошо замечает по движениям малыша.
26 неделя
Малыш уже подрос до 31–21 см, и набрал вес до 700–800 г. Он совершает регулярные дыхательные движения. В головном мозгу становятся зрелыми клетки, отвечающие за мышление, и постепенно устанавливается цикл сна.
27 неделя
На этом сроке длина плода составляет 32–33 см, а масса – 800–900 г. Его мышцы и скелет продолжают укрепляться, нейронные связи становятся все активнее, в гипофизе идет синтез гормонов, пушковые волосы темнеют, а в кишечнике образуется меконий – первый кал.
28 неделя
Сейчас ребенок вырос до 33–34 см, и весит 900–1000 г. Он способен различать вкус и запах всех веществ и продуктов, которые попадают в организм мамы. Часто малыш с такого возраста привыкает к любимым маминым блюдам. Глазки и веки ребенка развились настолько, что он может моргать.
29 неделя
Малыш уже приобрел немалые размеры, а именно рост – 35–36 см, и массу – 1100–1200 г. Он имеет реснички на веках, довольно хороший слух и реагирует на шумы, вздрагивая или моргая. Сердцебиение можно прослушать без стетоскопа.
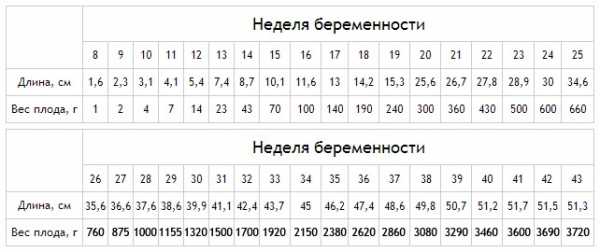
Параметры нормы, которыми руководствуются диагносты, составляя описание снимков УЗИ при беременности
30 неделя
К концу 7 обычного месяца рост ребенка становится 36–37 см, а масса тельца – 1200–1300 г. Сейчас у него полным ходом идет развитие нервной системы и психики, появляются четко отслеживаемые периоды сна и бодрствования. Кожа становится не сморщенной, как раньше, а под ней формируется жировая прослойка.
31 неделя
На 31 неделе ребенок стал длиной 38 см, и теперь весит 1400–1500 г. Он активно готовится к внеутробной жизни – добирает вес, мышечную массу, все органы постепенно завершают процесс формирования. За счет жировой прослойки и мышц плод становится более округлым и приспособленным к будущему существованию.
32 неделя
Теперь малыш вырос до 39–40 см, а весит – 1600–1700 г. Ему уже тесно, и в ближайшее время нужно занять правильное положение для родов. Поэтому начинает быстро расти голова, а также головной мозг. Большие размеры приводят к ее перевешиванию вниз, и ребенок поворачивается в необходимое положение.
33 неделя
Длина тела составляет 41–42 см, а масса 1700–1800 г. На этом этапе плод уже должен развернуться вниз головой, что называется правильное предлежание. Продолжается образовываться подкожный жир, совершенствоваться мозг, а легкие начинают выделять сурфактант – смесь, обволакивающую изнутри легочные пузырьки.
Справка! На 33–34 неделе проводится плановое допплер УЗИ. Его результаты позволяют врачу оценить состояние плода и выбрать наиболее подходящую тактику проведения родов.
34 неделя
Сейчас ребенок имеет рост 42–43 см, а весит – 1900–2000 г. Его кожа влажная, покрытая тонкими волосками, а сам он сморщенный и красный. Сердцебиения отлично прослушиваются, и частота их равна 120–140 ударов в минуту. На этом сроке формируется собственный обмен веществ.
35 неделя
На данном этапе малыш вырос до 43–44 см, а весит – 2100–2300 г. Мышцы становятся еще крепче, подкожная прослойка накапливается. Он уже может активно реагировать на яркий свет и даже икать. У мальчиков в это время яички должны опуститься в мошонку.
36 неделя
Рост ребенка уже достигает отметки 44–45 см, а масса тела – 2400–2500 г. Он учится дышать носиком, ведь раньше это приходилось делать через рот, может различать вкусовые оттенки и запоминает услышанное.
37 неделя
Плод становится размером приблизительно 46–47 см, а массой – 2700–2800 г. Его кожа светлеет, исчезает пушок с тельца. Совершенствуются иммунная, эндокринная и центральная нервная системы. Хорошо сформировалось сердце, и малыш активно готовится к первому вдоху.
38 неделя
Теперь малыш уже совсем большой и весит 3 кг, а рост достигает 47 см. Его легкие готовы к самостоятельному дыханию. Постепенно ребенок продвигается все ниже в тазовую область мамы.
39 неделя
Малыш еще подрос, и теперь он длиной 48–49 см, а вес равен примерно 3200 г. Головка опустилась ниже, и уперлась во вход малого таза. Дно матки опускается, и мамочке становится легче дышать. В организме ребенка вырабатывается кортизол, что обеспечивает окончательное формирование легких. Кожа малыша становится розовой.
40 неделя
К этому сроку ребенок уже полностью сформировался – достиг массы 3–3,5 кг, и вырос до 50–55 см. При его движениях в животе мамы можно легко угадать, где спинка, а где ножка или ягодички. При правильном предлежании головка ощущается чуть выше лобка, и иногда мама чувствует удары конечностями по мочевому пузырю.Потребности малыша в кислороде и питательных веществах повышаются, а плацента уже не в состоянии их обеспечить в полном объеме. Поэтому долгожданное рождение произойдет, скорее всего, на днях.
Внутриутробный рост и развитие плода по неделям беременности
41 неделя
Комфортная жизнь малыша рано или поздно заканчивается, и пора покидать насиженное место. Из-за приблизительных подсчетов предполагаемого дня родов, последние могут произойти на сроках 37–42 недель. И это будет считаться абсолютно нормальным.
42 неделя
42 неделя, которую определяет акушерский календарь, является последним сроком, когда женщина может родить самостоятельно. Позже у ребенка начнет окостеневать череп, и естественные роды могут закончиться травмами и для матери, и для плода. Поэтому не стоит затягивать в таких ситуациях, а собирать вещи и снимки УЗИ и ехать в роддом.
Безусловно, каждой будущей маме очень интересно знать, как развивается ее малыш, но даже такое безвредное обследование, как УЗИ лучше не проходить много раз. При нормально протекающей беременности достаточно трех скрининговых проверок, чтобы убедиться, что с ребенком все хорошо.
apkhleb.ru
на каком сроке, как именно, фото
Вопрос сроков определения пола малыша по УЗИ интересует многих женщин, которые впервые станут мамой и которым не терпится узнать, какого цвета одежду закупать. Фотографии для этой статьи взяты из сообщения одного из сообществ ВКонтакте. Очень наглядно вы увидите, чего можно ожидать от результатов УЗИ на разных сроках: какие изменения внешних половых признаков происходят у развивающегося плода и насколько разница между мальчиком и девочкой неочевидна/очевидна в разные периоды внутриутробного развития.
Для начала рассмотрим 6-ти недельный эмбрион (УЗИ на 8-ой акушерской неделе беременности). Его размер всего 12 мм и, естественно, разглядеть пол невозможно.
6-недельный эмбрион
1 — Рука
2 — Жаберная дуга
3 — Мембрана плаценты
4 — Глаз
5 — Половой бугорок
6 — Сердце
7 — Нога
8 — Хвост
9 — Пуповина
На сроке 6 недель образуется маленькая выпуклость — половой бугорок. До 9-ой недели развития эмбриона половые органы и у мальчика и у девочки выглядят абсолютно одинаково.
9 недель после оплодотворения, 11 акушерских недель (после первого дня последних месячных)
Мальчик
Девочка
1 — Анус
2 — Губно-мошоночные бугорки
3 — Ноги
4 — Половой бугорок
7 — Углубление уретры
8 — Половые складочки
Размер эмбриона — 45 мм.
На 9-ой неделе заметных различий между половыми органами мальчика и девочки нет. Половой бугорок и половые складки окружены снаружи губно-мошоночными бугорками. Картинки подтверждают, что внешне мальчик и девочка не отличаются.
Мальчик (11 недель после оплодотворения, 13 акушерских недель)
Мальчик, 11 недель
Размер эмбриона — 64 мм.
Развитие мужских внешних гениталий зависит от дигидротестерона, который вырабатывается яичками. Половой бугорок удлиняется и растет, формируясь в пенис, а мочеполовые складочки с обеих сторон мочеполовой мембраны начинают срастаться, формируя мочеиспускательный канал. Губно-мошоночные бугорки усиленно растут и превращаются в мошонку, срастаясь по средней линии.
У мальчиков половой бугорок формирует пенис (4). Тело пениса формируется из половых складочек, на данном этапе развития формирование пениса еще не закончено (7). Мошонка (6) формируется из губно-мошоночных бугорков (2). Линия сращения мошонки (5) формируется за счет соединения губно-мошоночных бугорков.
На этой стадии развития яички расположены в животе. Они не опускаются в мошонку (6) до 7—8 месяца беременности.
Крайняя плоть на 12-ой неделе развития эмбриона уже сформирована.
Изменения в развитии половых органов девочек на 13-20 неделях после оплодотворения
У девочек в крови содержится очень мало тестостерона. Поэтому, после формирования наружных половых органов на 8-ой неделе, в дальнейшем внешне они практически не меняются.
Половой бугорок превращается в клитор, он может увеличиваться не только в период нахождения в животе у мамы, но и после рождения девочки.
Мочеполовые складки образуют малые половые губы. Губно-мошоночные бугорки увеличиваются и превращаются в большие половые губы, а мочеполовая бороздка остается открытой, образуя вход во влагалище.
Положение наружного отверстия мочеиспускательного канала определяется к 14-ой неделе развития эмбриона.
Размер 13-недельного эмбриона — 90 мм, 17-недельного — 150 мм, 20-недельного — 185 мм.
Девочка, УЗИ 13-20 недель
1 — Анус
2 — Ягодицы
3 — Клитор
4 — Большие половые губы
6 — Ноги
7 — Малые половые губы
Половые органы девочек формируются из тех же складочек и бугорков, что и половые органы мальчиков.
К 20-ой неделе губно-мошоночные бугорки и половые складочки у девочек не срастаются и образуют малые (7) и большие (4) половые губы. Из полового бугорка формируется клитор (3).
Яичники не идентифицируются до 10 недели.
Определение пола во время второго планового УЗИ на 20-22 неделе
На 20 неделе все внешние изменения гениталий уже произошли и можно достаточно точно все «разглядеть». Но если вам попался квалифицированный специалист и качественная аппаратура, то на УЗИ можно определить пол ребенка начиная с 12 недели.
У мальчиков можно разглядеть бугорочек между ног, который является мошонкой и пенисом. может показать круглую выпуклую область в пределах половой области, которая является мошонкой и членом. На экране УЗИ-аппарата половые органы мальчиков в профиль похожи на маленькую улитку.
Мальчик
Некоторые детишки разворачиваются во время УЗИ так, что их половых органов не видно и на третьем скрининговом УЗИ на 32-34 неделе.
На определение пола плода влияют такие факторы как положение плода, количество амниотической жидкости и толщина брюшной стены.
Трехмерное (3D) УЗИ облегчает специалистам определение пола плода.
Ответы на наиболее частые вопросы
Вопрос: Могут ли определить пол ребенка на первом скрининговом УЗИ в 12 недель?
Ответ: На сроке 12 недель врач УЗИ может сделать предположение относительно пола, порой оно чуть более точное чем 50/50.
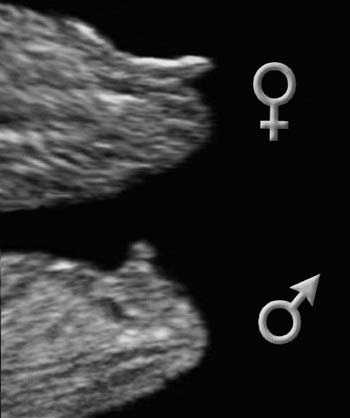 Правильная визуализация любой части плода зависит от многих факторов, среди которых:
Правильная визуализация любой части плода зависит от многих факторов, среди которых:
- положение плода,
- количество амниотической жидкости,
- толщина брюшной стенки и др..
Итак, если вам очень интересно, кто же родится, то приведем несколько возможностей предположить о поле по результатам раннего ультразвукового исследования.
Такие удачные картинки как на фото справа получаются крайне редко.
Если же ребенок так «удобно» повернулся, пол может быть определен и на сроке 12 недель после зачатия (14 акушерских недель).
3 способа определения пола по УЗИ на ранних сроках
1. Определение по анализу угла между половым бугорком и спинкой малыша.
На скринах УЗИ ниже вы видите, как примерно это выглядит. Все скрины — эмбрионы на 12-ой (14-ой акушерской) неделе беременности, размер эмбрионов — около 75 мм.
У мальчиков половой бугорок образует угол примерно 30 градусов или больше со спинкой (левый столбик на фото).
У девочек половой бугорок образует угол меньше 30 градусов (правый столбик примеров на картинке).
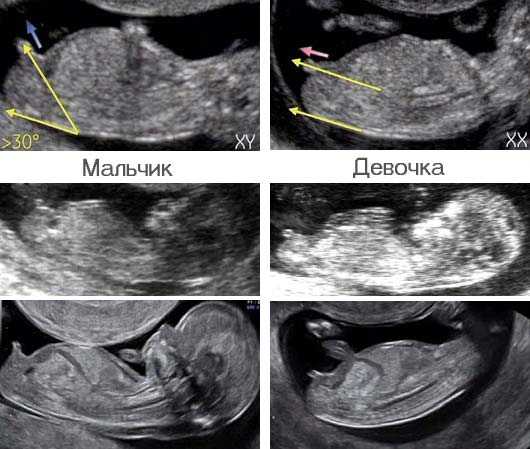
2. По расположению плаценты
Если плацента расположена в правой части матки, с большей вероятностью родится мальчик.
Если плацента располагается в левой части матки — ждите девочку.
Этот метод носит название своего открывателя и известен как метод Рамзи. (По ссылке вы найдете описание исследований, а также голосование читателей сайта, подтвердился ли способ определения пола по расположению плаценты в их случае).
3. По форме черепа
Если череп и челюсть квадратные — мальчик; если круглые — девочка.
Вопрос: На сколько точны результаты определения пола ребенка в первом триместре беременности?
Ответ: Опытные УЗИ-специалисты могут определить пол, измерив угол полового бугорка.
На 11-ой неделе процент ошибки составляет примерно 50% (из 100 мальчиков точно пол определен у 14), на 14 неделе определение пола уже более точное.
opredeleniepola.ru
