Клинические рекоменд.ОРВИ
Клинические рекомендации:
«Острая респираторная вирусная инфекция (ОРВИ) у детей . МКБ 10: J00 / J02.9/ J04.0/ J04.1/J04.2/J06.0/J06.9
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Профессиональные ассоциации: Союз педиатров России
Утверждены : Союзом педиатров России
Приложение В. Информация для пациентов
ОРВИ (острая респираторная вирусная инфекция) – наиболее часто встречающееся заболевание у детей.
Причина заболевания – разнообразные вирусы. Заболевание чаще развивается осенью, зимой и ранней весной.
Как заражаются инфекцией, вызывающей ОРВИ: чаще всего путем попадания на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями (риновирус сохраняется на них до суток).
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Период от заражения до начала болезни: в большинстве случаев – от 2-х до 7 дней. Выделение вирусов больным (заразность для окружающих) максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель.
Признаки ОРВИ: наиболее частым проявлением ОРВИ у детей является заложенность носа, а также выделения из носа: прозрачные и/или белого и/или желтого и/или зеленого цвета (появление выделений из носа желтого или зеленого цвета – не является признаком присоединения бактериальной инфекции!). Повышение температуры чаще длится не более 3 дней, затем температура тела снижается. При некоторых инфекциях (грипп и аденовирусная инфекция) температура выше 38ºC сохраняется более длительно (до 5-7 дней).
При ОРВИ также могут быть: першение в горле, кашель, покраснение глаз, чихание.
Обследования: в большинстве случаев, дополнительных обследований ребенку с ОРВИ не требуется.
Лечение: ОРВИ, в большинстве случаев, носит доброкачественный характер, разрешается в течение 10 дней и не всегда требует назначения медикаментов.
Снижение температуры: лихорадящего ребенка следует раскрыть, обтереть водой Т° 25-30°С. С целью снижения температуры у детей допустимо применение только 2-х препаратов – парацетамола или ибупрофена. Жаропонижающие препараты у здоровых детей ≥3 месяцев оправданы при температуре выше 39 — 39,5°С. При менее выраженной лихорадке (38-38,5°С) средства, снижающие температуру, показаны детям до 3 месяцев, пациентам с хронической патологией, а также при связанном с температурой дискомфорте. Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры.
Чередование этих двух препаратов или применение их в комбинации не приводит к усилению жаропонижающего эффекта.

Антибиотики – не действуют на вирусы (основную причину ОРВИ). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Как предупредить развитие ОРВИ:
Заболевшего ребенка следует оставить дома (не водить в детский сад или школу). Первостепенное значение имеют меры, препятствующие распространению вирусов: тщательное мытье рук после контакта с больным.
Важно также ношение масок, мытье поверхностей в окружении больного, соблюдение режима проветривания. Ежегодная вакцинация против гриппа с возраста 6 месяцев снижает риск этой инфекции. Доказано также, что вакцинация детей от гриппа и пневмококковой инфекции уменьшает вероятность развития острого среднего отита у детей и осложненного течения ОРВИ. Надежных свидетельств о снижении респираторной заболеваемости под влиянием различных иммуномодуляторов — нет.
Обратитесь к специалисту если:
— ребенок длительное время отказывается от питья — вы видите изменения в поведении: раздражительность, необычная сонливость со снижением реакции на попытки контакта с ребенком
— у ребенка имеется затруднение дыхания, шумное дыхание, учащение дыхания, втяжение межреберных промежутков, яремной ямки (места, расположенного спереди между шеей и грудью)
— у ребенка судороги на фоне повышенной температуры — у ребенка бред на фоне повышенной температуры
— повышенная температура тела (более 38,4-38,5ºC) сохраняется более 3 дней
— заложенность носа сохраняется без улучшения более 10-14 дней, особенно если при этом вы видите «вторую волну» повышения температуры тела и/или ухудшение состояния ребенка
— у ребенка есть боль в ухе и/или выделения из уха — у ребенка кашель, длящийся более 10-14 дней без улучшения
Stomatidine
Stomatidine- Возбудители ОРВИ и осложнения
- Симптоматика и течение болезни
- Диагностика и профилактика ОРВИ
- Чем лечить ОРВИ
Каждый день в мире заболевает около 10 000 человек. Большая часть недугов (90%) попадает в категорию ОРЗ – острые респираторные заболевания. Пациентам они известны, как «простуда», но врачи разделяют их на несколько видов, в зависимости от возбудителя.
Большая часть недугов (90%) попадает в категорию ОРЗ – острые респираторные заболевания. Пациентам они известны, как «простуда», но врачи разделяют их на несколько видов, в зависимости от возбудителя.
- ОРВИ – это поражение верхних дыхательных путей вирусами (Острая Респираторная Вирусная Инфекция)
- Простуда – активизация условно патогенной микрофлоры (бактерий) в организме после его переохлаждения
Кашель, красное горло, боль при глотании, насморк – первые звоночки, говорящие о развитии болезни. Если симптомы выражены, добавляется высокая температура (38-40 градусов) и лихорадка, врач ставит диагноз ОРВИ: при обычной простуде проявления мягче. Инкубационный период ОРВИ зависит от вируса, в большинстве случаев составляет 1-2 дня. Но первые симптомы могут появиться спустя 2 часа или даже 2 недели – эти варианты течения болезни считаются нормой.
Возбудители ОРВИ и осложнения
Респираторные инфекции, вызванные вирусами, бывают нескольких видов, в зависимости от возбудителя:
- Парагрипп.
 Поражает гортань и бронхи.
Поражает гортань и бронхи. - Ротавирус (в быту «кишечный грипп»). К гриппу отношения не имеет, активно размножается в кишечнике, вызывая диарею и рвоту.
- Аденовирусные инфекции. Вызывают лихорадку и длительную субфебрильную температуру (37-37,5 ℃).
- Рино-синцитиальная группа. Эти вирусы поражают детей от 6 месяцев до 3 лет, у взрослых проходят практически бессимптомно.
На сегодняшний день в мире идентифицировано более 300 штаммов различных вирусов, вызывающих болезнь ОРВИ. Единственное, что им необходимо – среда обитания или носитель. Они легко распространяются воздушно-капельным путем, поэтому вызывают вспышки эпидемий.
Немытые руки, поездка в транспорте, тесный контакт с больным и просто прогулка на свежем воздухе становятся причиной заболевания. Усугубляют ситуацию, ослабленный иммунитет и холодная погода. Вирус ОРВИ любит межсезонье (зима-весна и осень-зима), сырость и повышенную влажность.
ОРВИ у детей дошкольного возраста в среднем проявляется от 2 до 5 раз в год.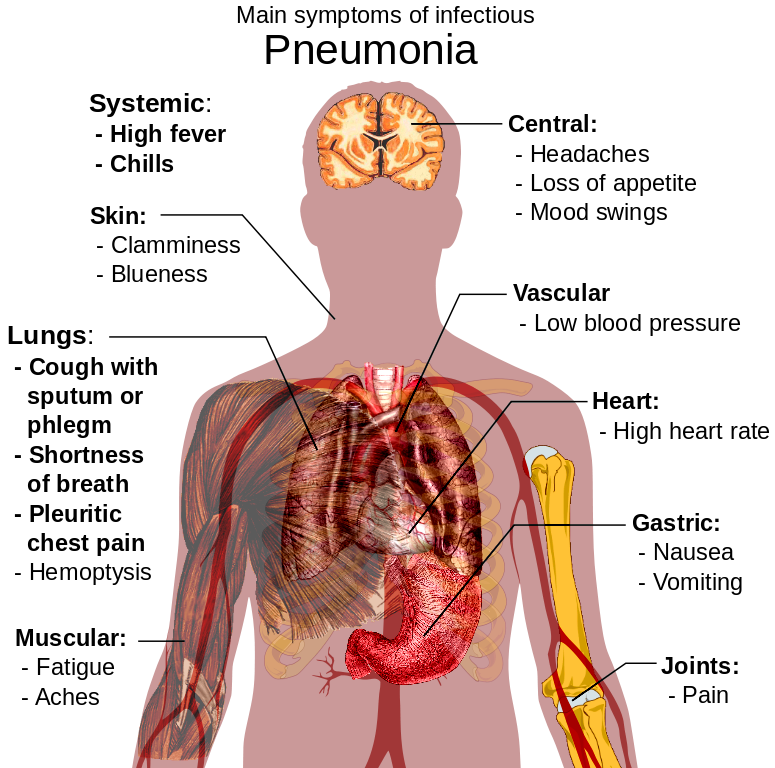 Конечно, некоторые дошкольники не болеют вовсе, но есть и те, которые заболевают до 10 раз в сезон. Основная причина – формирование иммунитета и обмен микроорганизмами в детском саду. Поэтому дети 2-4 лет наиболее уязвимы к респираторным заболеваниям.
Конечно, некоторые дошкольники не болеют вовсе, но есть и те, которые заболевают до 10 раз в сезон. Основная причина – формирование иммунитета и обмен микроорганизмами в детском саду. Поэтому дети 2-4 лет наиболее уязвимы к респираторным заболеваниям.
Попав в организм, вирусная ДНК (или РНК) активно поражает клетки, вызывая ответную реакцию в виде кашля и насморка. К выраженным симптомам добавляется температура. В отличие от обычной простуды, при вирусных заболеваниях градусник указывает на отметку 38-40℃. Горячка длится в среднем 5 дней. Такая реакция вполне нормальна для организма, благодаря ей формируется устойчивость к возбудителю, происходит его подавление. При опасных показателях термометра, врачи выписывают жаропонижающее, которое пьют столько, сколько держится температура при ОРВИ, превышающая 38,5 градусов.
При своевременном лечении инфекция проходит бесследно за 3-7 дней, но иногда возникают осложнения. Респираторные инфекции поражают верхние дыхательные пути. Если недуг опускается ниже, он вызывает трахеиты, бронхиты, риниты, отиты. Среди опасных ОРВИ-осложнений выделяют бактериальные поражения легких (пневмония), миндалин (ангина), мозга (менингит). Во избежание подобных реакций, необходимо своевременное комплексное лечение.
Среди опасных ОРВИ-осложнений выделяют бактериальные поражения легких (пневмония), миндалин (ангина), мозга (менингит). Во избежание подобных реакций, необходимо своевременное комплексное лечение.
Симптоматика и течение болезни
Первые признаки ОРВИ проявляют себя через 2 часа после попадания вируса в организм. Чувство слабости, ломота в теле и легкий озноб говорят о заражении. Дальнейшее течение болезни зависит от индивидуальных особенностей организма и вида самого патогена.
Основные симптомы ОРВИХарактерными для ОРВИ симптомами выступают:
- сухой кашель, который проявляется сразу
- насморк, возникающий через сутки после заражения
- заложенный нос
- болевые ощущения в горле и его покраснение
- чихание
- температура 38 – 38,5 градусов
Общее состояние больного сопровождается слабостью, повышенной усталостью, головной болью. В случае осложнений возникает покраснение глаз.
К основным симптомам ОРВИ у детей параллельно добавляются тошнота, рвота и диарея. Резко снижается аппетит, ребенок становится вялым и капризным. Детей до 6 месяцев защищают антитела матери, в первый год жизни младенцы болеют редко. У ребят-дошкольников часто встречается аллергический ринит, который путают с ОРЗ. Катаральный синдром (заложенность носа и слизистые выделения) – основное проявление аллергии, другие симптомы отсутствуют.
Резко снижается аппетит, ребенок становится вялым и капризным. Детей до 6 месяцев защищают антитела матери, в первый год жизни младенцы болеют редко. У ребят-дошкольников часто встречается аллергический ринит, который путают с ОРЗ. Катаральный синдром (заложенность носа и слизистые выделения) – основное проявление аллергии, другие симптомы отсутствуют.
Когда вирус попадает в организм, он встречается с препятствием – слизистой оболочкой верхних дыхательных путей. Это природный защитный барьер, который принимает удар на себя. Между иммунитетом и патогеном начинается активная борьба. Симптомы проявляются постепенно, в зависимости от стадии заболевания.
| Время после заражения | Симптомы |
|---|---|
| Первые часы после инфицирования | Постепенное ухудшение самочувствия |
| 1-2 сутки – период развития | Насморк, заложенность носа, повышение температуры тела до 38 ℃ и выше, кашель. |
| 2-5 сутки, обострение болезни (иногда до 2 недель в случае аденовируса) | Интоксикация, ломота в теле, температура продолжает держаться, плохо сбивается жаропонижающими средствами. |
| 3-5 сутки возможен период осложнений | Вирус поражает нижние дыхательные пути, накладывается бактериальная инфекция (ангина, отит, бронхит, трахеит). Признаки осложнений: катаральный синдром устойчиво держится, покраснение глаз, белый налет на миндалинах, боль в ушах. |
| 5-7 сутки – период выздоровления (при затяжном течении – 10-14 сутки) | Температура падает, проходит интоксикация, но слабость сохраняется. Организм восстанавливает силы. При благоприятном течении насморк и кашель уходят. |
| После выздоровления | Вирусные остатки еще некоторое время присутствуют в организме, могут проявляться остаточные симптомы в виде насморка и кашля. |
Течение болезни в зависимости от возбудителя
Чтобы определить, как лечить ОРВИ, для начала нужно установить форму вирусной инфекции. Первичные симптомы схожи при любом виде возбудителя, но существует ряд отличий.
Первичные симптомы схожи при любом виде возбудителя, но существует ряд отличий.
| Вид ОРВИ | Возбудитель | Органы, которые поражает | Длительность | Основные симптомы | Особенность |
|---|---|---|---|---|---|
| Парагрипп | В основном РНК-вирус парагриппа 3 типа | Гортань, бронхи, трахея | 1-7 дней – инкубационный период. | Проявляется постепенно, начиная со слабости и упадка сил. | Возможно увеличение лимфоузлов, кашель сохраняется около 2 недель после выздоровления. |
| Этап обострения – 2-3 дня | Кашель сухой, лающий. | ||||
| Боли в горле и осиплость. | |||||
| Насморк может не появиться. Температура – 38 ℃ . | |||||
| Ротавирус | Группа РНК-ротавирусов | Кишечник, носоглотка | 1-5 дней – инкубационный период. | Симптомы расстройства кишечника и респираторные проявления развиваются параллельно. Рвота, диарея, высокая температура. Рвота, диарея, высокая температура. | Опасным при ротавирусе (особенно у детей младшего возраста) является обезвоживание организма |
| («кишечный грипп») | Обострение 3-5 суток | ||||
| Аденовирус | Аденовирусы | Все верхние дыхательные пути, конъюнктивы | Длительный инкубационный период до 2 недель. Обострение может длиться до 10 дней. | Резкое повышение температуры, лихорадка, ринит. | Поражает конъюнктивы, вызывает длительные субфебрильные температуры (37-37,5 ℃ ). |
| Рино-синцитиальная группа | Вирусы HRSV | Верхние дыхательные пути | Инкубационный период 3-7 дней, обострение – 5 дней. | У взрослых симптомы смазаны, болезнь протекает незаметно. У детей выражены насморк и высокая температура. | Чаще поражает детей от 6 месяцев до 3 лет. У детей первого года жизни становится причиной бронхиолита.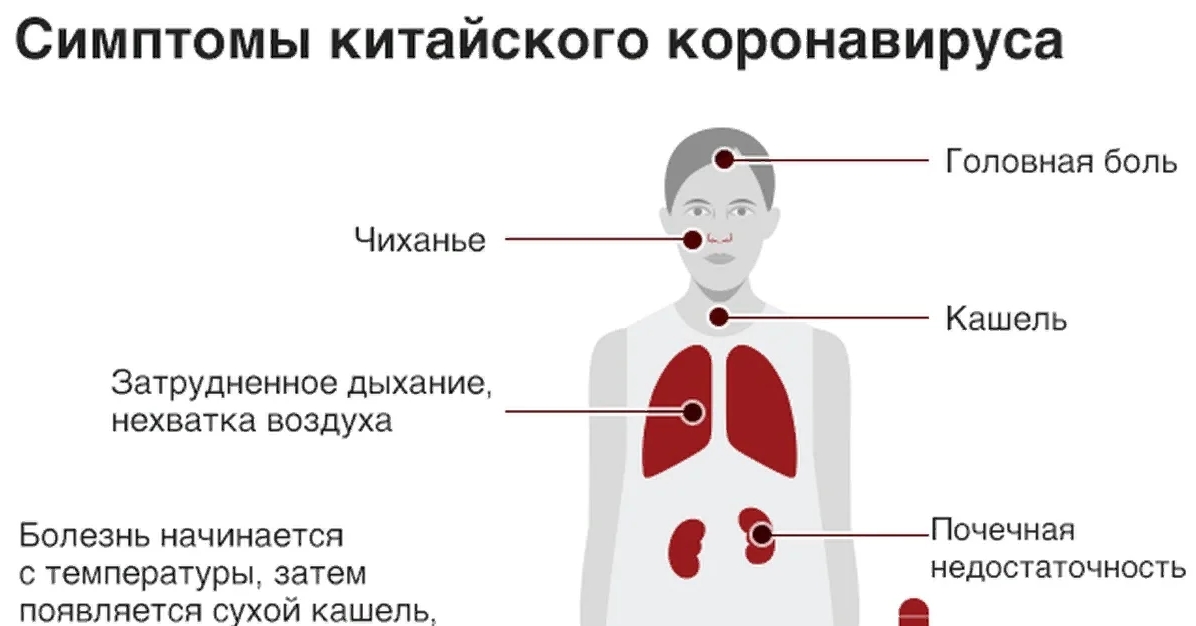 |
Грипп – такое же заболевание, как и другие вирусные инфекции. Его выделяют в отдельную группу в связи с тяжелым течением болезни и опасностью для организма. Как отличить грипп от ОРВИ:
- при гриппе температура поднимается резко и повышается до 39 градусов, держится 3-5 дней
- проявляется сильная интоксикация, ломота, боязнь света
- кашель доставляет дискомфорт в груди, сопровождается болью, появляется на вторые или третьи сутки после заражения
- насморк и красное горло добавляются позже, чем при других ОРВИ
При возникновении любых симптомов, следует обратиться к врачу: он поставит точный диагноз и расскажет, что пить при ОРВИ или гриппе.
Диагностика и профилактика ОРВИ
Лечение ОРВИ у детей и взрослых зависят от двух основных факторов: типа вируса и активности иммунитета. В борьбе с любой болезнью действует принцип: «лучшая битва та, которая не состоялась». Поэтому профилактика всегда лучше, чем лечение ОРВИ.
Поэтому профилактика всегда лучше, чем лечение ОРВИ.
Диагностика ОРВИ
При установлении диагноза, врачи пользуются двумя инструментами: дифференциальная диагностика и лабораторные исследования. В большинстве случаев второй этап не обязателен, хотя является показательным.
Дифференциальная диагностика включает общий осмотр пациента и анализ симптоматики. Кроме общих проявлений, таких как температура и слабость, при ОРВИ могут увеличиваться селезенка и печень, что тоже учитывается при постановке диагноза.
Лабораторная диагностика определяет наличие антител в крови к тому или иному вирусу. Ее назначают, чтобы подтвердить диагноз или выявить точный вид вируса, когда картина болезни расплывчата.
Профилактика ОРВИ
Наиболее распространенный способ заражения – воздушно-капельный. Частицы живого вируса способны жить сутки в теплом месте без носителя. Поэтому качественный воздухообмен в помещении – залог здоровья. Каждую комнату в доме необходимо проветривать минимум один раз в сутки. Если кто-то из жителей уже заболел, то проветривание проводят чаще. Одной из причин частых ОРВИ у ребенка становится не детский сад, как таковой, а плохая циркуляция воздуха в помещении группы. При этом дети всегда в тесном контакте и всегда есть кто-то с насморком.
Каждую комнату в доме необходимо проветривать минимум один раз в сутки. Если кто-то из жителей уже заболел, то проветривание проводят чаще. Одной из причин частых ОРВИ у ребенка становится не детский сад, как таковой, а плохая циркуляция воздуха в помещении группы. При этом дети всегда в тесном контакте и всегда есть кто-то с насморком.
Кроме проветривания нужна влажная уборка помещений, желательно с дезинфицирующими растворами.
На улице риск поймать вирус повышается. Марлевые повязки в разгар эпидемий – хороший вариант защиты. Вспышки респираторных заболеваний попадают на осень и зиму, когда погода неустойчива. В эти периоды важно не переохлаждаться.
Ротавирусная инфекция распространяется через тесный контакт с зараженными предметами быта: тарелками, игрушками, канцелярскими принадлежностями. Следующий шаг профилактики очевиден: своевременное мытье рук. Чем чаще, тем лучше.
Быстрое лечение ОРВИ возможно только с помощью противовирусных средств, поэтому чтобы встать на ноги и легко перенести болезнь, нужно укреплять иммунитет. Это самая надежная мера профилактики.
Это самая надежная мера профилактики.
Иммунная система тесно связана со стрессами. Соблюдение правил здорового образа жизни и сон не менее 8 часов в сутки – первое, что необходимо наладить. Систематические прогулки на свежем воздухе полезны и детям, и взрослым. Еще один важный фактор – здоровое питание. Установлена связь между качеством еды и частотой возникновения болезней. Полезная пища легче переваривается, не оставляет лишнего в организме и положительно влияет на работу внутренних органов.
В последние годы популярными стали прививки от вирусных инфекций. Это одно из эффективных средств поддержания иммунитета и защиты от заболеваний.
Чем лечить ОРВИ
Вирусы – древнейшая форма жизни на планете. Они появились раньше людей и эволюционируют с каждым годом, адаптируясь под окружающую среду. Новые штаммы вирусных инфекций развиваются с каждым сезоном. Поэтому полностью избежать болезней еще не удалось никому. Несмотря на все меры профилактики, наличие прививок и сильный иммунитет, для взрослого человека одна-две перенесенные ОРВИ в год считаются нормой. Для детей эти рамки шире: 3-5 инфекций ежегодно.
Для детей эти рамки шире: 3-5 инфекций ежегодно.
У современной медицины есть арсенал препаратов для успешного лечения ОРВИ у взрослых и детей. Независимо от вида возбудителя, лекарства при ОРВИ – это противовирусные препараты. Если возникают осложнения, добавляется бактериальная инфекция, назначают и антибиотики.
Лечение ОРВИ Стоматидин®При лечении ОРВИ эффективными считаются противомикробные антисептические препараты широкого спектра: они подавляют вирусы, бактерии и грибковые инфекции. Одним из них является Стоматидин®, в составе которого действующее вещество гексетидин. Стоматидин® широко применяется в стоматологической практике перед хирургическими операциями, для лечения стоматитов и гингивитов. Благодаря своей эффективности, Стоматидин® – действенное лекарство от ОРВИ. Он эффективно выполаскивает патогенные микроорганизмы, уничтожает инфекцию в месте ее локализации и устраняет воспалительные процессы в ротоглотке.
Раствор для полоскания Стоматидин® назначают при ангинах, фарингитах и вирусных инфекциях в комплексной терапии. Лекарство оказывает местное действие на пораженный участок слизистой, убивая микробы и препятствуя их дальнейшему размножению. Препарат имеет быстрый эффект и сохраняет свое действие на протяжении 8-12 часов. Действующее вещество Стоматидин® не поступает в кровоток.
Как лечить ОРВИ с помощью Стоматидин®:
- Отмерять 15 мл (столовая ложка) неразведенного раствора Стоматидин®. Раствор водой не разбавлять.
- Полоскать горло в течение 30 секунд. Не глотать!
- Повторять процедуру 2-3 раза в день после еды
Другой вариант:
- Нанести раствор на чистый ватный тампон или диск до полного смачивания
- Смазать пораженные участки слизистой в горле
- Процедуру проводить каждые 4 часа 3 раза в день
Курс лечения составляет 7 дней.
Стоматидин® также назначают в комплексе с другими препаратами.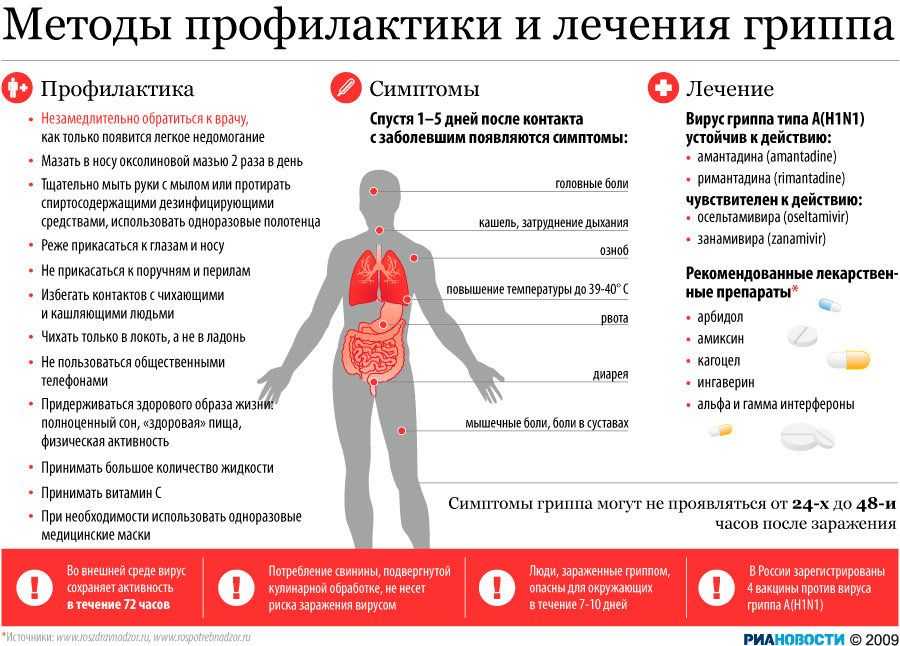 Подробно о том, чем лечить ОРВИ, рассказажет врач во время личной консультации.
Подробно о том, чем лечить ОРВИ, рассказажет врач во время личной консультации.
Раствор для полоскания Стоматидин® противопоказан в первом триместре беременности и детям младше 6 лет. Беременные на поздних строках применяют его только по указанию врача. О попадании лекарства в грудное молоко, сведения отсутствуют, поэтому в период лактации препарат не назначают. С осторожностью выписывают раствор пациентам с заболеваниями почек, печени, эпилепсией.
Комплексным лечением вирусной инфекции является прием двух видов препаратов. Первые устраняют неприятные симптомы (капли в нос, жаропонижающие), вторые убивают причину симптомов – вирус, а также бактерии, активизировавшиеся в ходе болезни.
Лечение ОРВИ препаратом Стоматидин® зарекомендовало себя, как эффективное дополнение к комплексной терапии. Обладая высоким противомикробным действием, Стоматидин® устраняет осложнения вирусной инфекции, является надежной профилактикой бактериальных поражений ЛОР- органов и оказывает легкий обезболивающий эффект.
Инструкция
Читайте также:
самолечение может навредить вашему здоровью
Для реализации основных услуг и функций нашего сайта, а также для сбора данных о том, как посетители взаимодействуют с нашими сайтом, продуктами и услугами, мы применяем различные инструменты, включая файлы cookie. Нажимая «Принять», вы соглашаетесь с использованием нами таких инструментов для рекламы, аналитики и организации поддержки. Читать больше Принять
Кашель (для родителей) — Nemours KidsHealth
Что такое кашель?
Кашель является одним из наиболее частых симптомов детских болезней. Кашель может звучать ужасно, но обычно он не является признаком серьезного заболевания. На самом деле кашель — это здоровый и важный рефлекс, который помогает защитить дыхательные пути в горле и грудной клетке.
Какие бывают виды кашля?
Однако иногда при кашле требуется помощь врача. Понимание различных типов кашля может помочь вам понять, когда лечить его дома, а когда обратиться к врачу./56-1.jpg)
Наиболее распространенные виды кашля:
- «лающий» кашель
- коклюш
- кашель с хрипами
- ночной кашель
- дневной кашель
- кашель с лихорадкой
- кашель с рвотой
- упорный кашель
Лающий кашель
Лающий кашель обычно вызывается отеком верхних дыхательных путей. В большинстве случаев лающий кашель возникает из-за крупа, отека гортани (голосового ящика) и трахеи (дыхательного горла). У детей младшего возраста дыхательные пути меньше, и если они опухнут, им будет трудно дышать. Дети младше 3 лет наиболее подвержены риску крупа, потому что их дыхательные пути очень узкие.
Кашель при крупе может начаться внезапно, часто посреди ночи. У большинства детей с крупом также будет стридор , который представляет собой шумное, жесткое дыхание, которое происходит, когда ребенок вдыхает (вдыхает).
Коклюш
Коклюш — инфекция дыхательных путей, вызываемая
бактерии Bordetella pertussis . У детей с коклюшем будут приступы кашля спина к спине без дыхания между ними. В конце кашля они делают глубокий вдох, издавая «вопящий» звук. Другими симптомами являются насморк, чихание, легкий кашель и субфебрильная температура.
У детей с коклюшем будут приступы кашля спина к спине без дыхания между ними. В конце кашля они делают глубокий вдох, издавая «вопящий» звук. Другими симптомами являются насморк, чихание, легкий кашель и субфебрильная температура.
Коклюш может возникнуть в любом возрасте, но наиболее тяжело протекает у младенцев в возрасте до 1 года, которым не была сделана прививка от коклюша, входящая в состав вакцины DTaP (против дифтерии, столбняка, бесклеточного коклюша). Это очень заразно, поэтому все дети должны получить прививку от коклюша в возрасте 2 месяцев, 4 месяцев, 6 месяцев, 15 месяцев и 4–6 лет.
Кашель со свистящими хрипами
Если ваш ребенок издает хрипящий (свистящий) звук при выдохе (выдохе), это может означать, что нижние дыхательные пути в легких опухли. Это может произойти при астме или при вирусном инфекционном бронхиолите. Свистящее дыхание также может произойти, если нижние дыхательные пути заблокированы посторонним предметом. Ребенок, у которого начинается кашель после вдыхания пищи или маленькой игрушки, должен обратиться к врачу.
Ночной кашель
Часто кашель усиливается ночью. Когда у вашего ребенка простуда, слизь из носа и придаточных пазух может стекать в горло и вызывать кашель во время сна. Это проблема только в том случае, если кашель не дает ребенку спать.
Астма также может вызывать ночной кашель, поскольку ночью дыхательные пути становятся более чувствительными и раздражительными.
Дневной кашель
Холодный воздух или активность могут усилить кашель в дневное время. Постарайтесь убедиться, что ничто в вашем доме — например, освежитель воздуха, домашние животные или дым (особенно табачный) — не вызывают у вашего ребенка кашля.
Кашель с лихорадкой
Ребенок с кашлем, легкой лихорадкой и насморком, вероятно, простужен. Но кашель с температурой 102°F (39°C) или выше иногда может быть вызван пневмонией, особенно если ребенок слаб и часто дышит. В этом случае немедленно обратитесь к врачу.
Кашель с рвотой
Дети часто кашляют так сильно, что это вызывает у них рвотный рефлекс, вызывающий рвоту.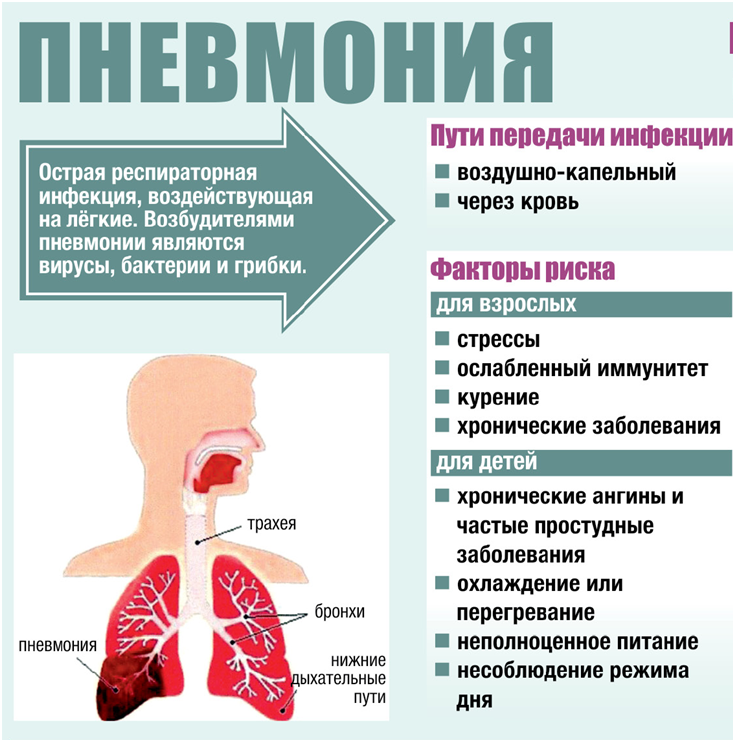 Кроме того, у ребенка, который кашляет при простуде или обострении астмы, может быть рвота, если в желудок попадает много слизи, что вызывает тошноту. Обычно это не повод для беспокойства, если только рвота не прекращается.
Кроме того, у ребенка, который кашляет при простуде или обострении астмы, может быть рвота, если в желудок попадает много слизи, что вызывает тошноту. Обычно это не повод для беспокойства, если только рвота не прекращается.
Постоянный кашель
Кашель, вызванный простудой, вызванной вирусами, может длиться несколько недель, особенно если ребенок болеет одной простудой сразу за другой. Астма, аллергия или хроническая инфекция носовых пазух или дыхательных путей также могут вызывать продолжительный кашель. Если у вашего ребенка по-прежнему кашель через 3 недели, позвоните своему врачу.
Как диагностируются виды кашля?
Если вас беспокоит кашель вашего ребенка, позвоните своему врачу. В зависимости от типа кашля, других симптомов и его продолжительности врач может захотеть увидеть вашего ребенка.
Многие поставщики медицинских услуг теперь предлагают телемедицинские визиты, которые могут избавить родителей от поездки в офис (особенно при ночном кашле). «Видеочат» позволяет врачам увидеть и услышать кашель ребенка, и зачастую этого достаточно, чтобы поставить диагноз или исключить серьезную проблему. Услышав кашель, врач может решить, следует ли (и как) его лечить.
«Видеочат» позволяет врачам увидеть и услышать кашель ребенка, и зачастую этого достаточно, чтобы поставить диагноз или исключить серьезную проблему. Услышав кашель, врач может решить, следует ли (и как) его лечить.
Как лечить кашель?
В большинстве случаев кашель вызывается вирусами и должен пройти сам. Иногда это может занять до 2 недель. Врачи обычно не назначают антибиотики, потому что они работают только против бактерий.
Если кашель не мешает вашему ребенку спать, лекарства от кашля не нужны. Они могут помочь ребенку остановить кашель, но не лечат причину кашля. Если вы используете безрецептурное (OTC) лекарство от кашля, позвоните врачу, чтобы убедиться в правильной дозе и убедиться, что оно безопасно для вашего ребенка.
Не используйте безрецептурные комбинированные лекарства (например, «Тайленол от простуды») — в них содержится более одного лекарства, а у детей может быть больше побочных эффектов, чем у взрослых, и у них больше шансов получить передозировку лекарства.
Лекарства от кашля , а не рекомендуются для детей младше 6 лет.
Как я могу помочь моему ребенку почувствовать себя лучше?
Чтобы помочь вашему кашляющему ребенку почувствовать себя лучше:
- При лающем или крупозном кашле включите горячую воду в душе в ванной комнате и закройте дверь, чтобы в комнате появился пар. Затем посидите с ребенком в ванной около 20 минут. Пар должен помочь вашему ребенку легче дышать. Попробуйте вместе почитать книгу, чтобы скоротать время.
- Увлажнитель с прохладным туманом в спальне вашего ребенка может помочь со сном.
- Иногда кратковременное воздействие прохладного воздуха на открытом воздухе может облегчить кашель. Обязательно оденьте ребенка в соответствии с уличной погодой и попробуйте это в течение 10–15 минут.
- Прохладительные напитки, такие как сок, могут успокаивать, и важно, чтобы ребенок не страдал обезвоживанием. Но не давайте соды или апельсинового сока, так как они могут повредить горло, которое болит от кашля.

- Вы не должны давать своему ребенку (особенно младенцу или малышу) безрецептурное лекарство от кашля без предварительной консультации с врачом.
- Если у вашего ребенка астма, убедитесь, что у вашего врача есть план действий при астме. План должен помочь вам выбрать правильные лекарства от астмы.
- Леденцы от кашля подходят для детей старшего возраста, но дети младше 3 лет могут ими подавиться. Лучше избегать использования леденцов от кашля, если ваш врач не говорит, что они безопасны для вашего ребенка.
Когда следует звонить врачу?
Всегда звоните своему врачу, если ваш ребенок кашляет и:
- имеет проблемы с дыханием или тяжело дышит
- дышит быстрее, чем обычно
- имеет синий или темноватый цвет губ, лица или языка
- у него высокая температура (особенно если ваш ребенок кашляет, но НЕ имеет насморк или заложенность носа)
- имеет любую лихорадку и младше 3 месяцев
- младше 3 месяцев и кашляет более нескольких часов
- издает свистящий звук при вдохе после кашля
- кашляет кровью
- имеет стридор (шумный или музыкальный звук) при дыхании в
- свистящее дыхание при выдохе (если ваш врач уже не дал вам план действий при астме)
- слабый, капризный или раздражительный
- обезвожен; признаки включают головокружение, сонливость, сухость или липкость во рту, запавшие глаза, плач с небольшим количеством слез или без них, или менее частое мочеиспускание (или меньшее количество мокрых подгузников)
Пневмония (для родителей) — Nemours KidsHealth
Что такое пневмония?
Пневмония — это инфекция легких. В норме маленькие мешочки в легких заполнены воздухом. У больного пневмонией воздушные мешки заполняются гноем и другой жидкостью.
В норме маленькие мешочки в легких заполнены воздухом. У больного пневмонией воздушные мешки заполняются гноем и другой жидкостью.
Каковы признаки и симптомы пневмонии?
Признаки и симптомы пневмонии могут включать:
- лихорадку
- кашель
- озноб
- быстрое дыхание
- дыхание с хрюканьем или свистящими звуками
- тяжело дышать
- рвота
- боль в груди
- боль в животе
- менее активен
- потеря аппетита (у детей старшего возраста) или плохой аппетит (у младенцев)
Что вызывает пневмонию?
Вирусы, такие как грипп или RSV (респираторно-синцитиальный вирус), вызывают большинство случаев пневмонии. Дети с пневмонией, вызванной вирусом, обычно имеют симптомы, которые проявляются со временем и, как правило, легкие.
Реже бактерии могут вызывать пневмонию. Когда это происходит, дети обычно заболевают быстрее, начиная с внезапного повышения температуры, кашля и иногда учащенного дыхания. Типы бактериальной пневмонии включают пневмококковую пневмонию, микоплазменную пневмонию (ходячая пневмония) и коклюш (коклюш).
Типы бактериальной пневмонии включают пневмококковую пневмонию, микоплазменную пневмонию (ходячая пневмония) и коклюш (коклюш).
Как диагностируется пневмония?
Врачи проведут обследование на пневмонию. Они проверят внешний вид человека, его дыхание и жизненные показатели. Они прослушают легкие и могут назначить рентген грудной клетки.
Как лечится пневмония?
Людям с вирусной пневмонией антибиотики не нужны. Антибиотики действуют только на бактерии, а не на вирусы. Кто-то с вирусной пневмонией, вызванной вирусом гриппа или COVID-19, может получить противовирусное лекарство, если болезнь находится на ранней стадии.
Врачи лечат бактериальную пневмонию пероральным приемом антибиотиков. Обычно это можно сделать в домашних условиях. Антибиотик, который они используют, зависит от типа бактерий, которые, как считается, вызвали пневмонию.
Некоторым детям может потребоваться лечение в больнице, если пневмония вызывает длительную высокую температуру или проблемы с дыханием, или если им нужен кислород, у них рвота и они не могут принимать лекарства, или если у них инфекция легких, которая могла распространиться в кровоток .
Больничное лечение может включать внутривенное введение (в вену) антибиотиков и жидкостей, а также лечение дыхательных путей. Более серьезные случаи могут лечиться в отделении интенсивной терапии (ОИТ).
Чем могут помочь родители?
Детям с пневмонией необходимо много отдыхать и пить много жидкости, пока организм борется с инфекцией.
Если у вашего ребенка бактериальная пневмония и врач прописал антибиотики, давайте лекарство по расписанию до тех пор, пока это предписано. Соблюдение дозировок лекарств поможет вашему ребенку быстрее выздороветь и предотвратит распространение инфекции среди других членов семьи. Если у вашего ребенка хрипы, врач может порекомендовать использовать дыхательные процедуры.
Прежде чем использовать лекарство для лечения кашля у ребенка, проконсультируйтесь с врачом. Безрецептурные лекарства от кашля и простуды не рекомендуются детям младше 6 лет. Если через несколько дней вашему ребенку не станет лучше, позвоните своему врачу за советом.
Как долго длится пневмония?
При лечении большинство типов бактериальной пневмонии излечиваются за 1–2 недели. Ходячая пневмония и вирусная пневмония могут полностью исчезнуть через 4–6 недель.
Является ли пневмония заразной?
В целом пневмония не заразна, но заразны вирусы верхних дыхательных путей и бактерии, вызывающие ее. Когда эти микробы находятся у кого-то во рту или в носу, этот человек может распространять болезнь через кашель и чихание.
Совместное использование стаканов для питья и столовых приборов, а также прикосновение к использованным салфеткам или носовым платкам инфицированного человека также может привести к распространению пневмонии. Если у кого-то в вашем доме есть респираторная инфекция или инфекция горла, держите его стаканы и столовые приборы отдельно от других членов семьи, а также тщательно и часто мойте руки, особенно если вы имеете дело с использованными салфетками или грязными носовыми платками.
Можно ли предотвратить пневмонию?
Некоторые виды пневмонии можно предотвратить с помощью вакцин.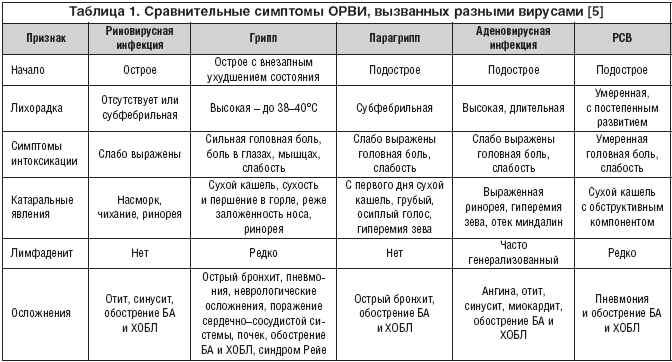

 Поражает гортань и бронхи.
Поражает гортань и бронхи.