Корпоральное (классическое) кесарево сечение
До середины XX столетия при абдоминальном родоразрешении в основном использовали продольный разрез тела матки. Необходимо отметить, что при классическом кесаревом сечении производили срединную лапаротомию и после вскрытия париетальной брюшины матку выводили из брюшной полости в операционную рану.В связи с этим разрез передней брюшной стенки для классического кесарева сечения требовался большой (не менее 16 см) и распространялся примерно на одинаковое расстояние кверху и книзу от пупка, обходя его слева (Малиновский М.С., 1955). В то же время корпоральное кесарево сечение можно производить без выведения матки в рану. Поэтому многие акушеры использовали нижнесрединную и даже надлобковую лапаротомию (Кулаков В.И., 1998; Слепых А.С., 1986).
Разрез матки при корпоральном кесаревом сечении необходимо производить строго по средней линии, начиная от верхнего края пузырно-маточной складки ко дну.

Схема продольного (классического) разреза матки при операции кесарева сечения
Протяженность разреза при доношенной беременности не менее 12 см, так как меньшая его длина сочетается с затрудненным извлечением плода и ведет к продолжению разреза в разрыв. Несмотря на возможное кровотечение с поверхности разреза, до извлечения плода и последа не следует пытаться его остановить, применяя зажимы или лигирование.
При классическом кесаревом сечении разрез матки осуществляли от начала и до конца скальпелем, стремясь свести к минимуму количество его проходов, чтобы избежать неровных краев раны, быстро извлечь плод, плаценту и приступить к ушиванию стенки. Для предупреждения травмы плода В.И. Кулаков и соавт. (1998) при корпоральном кесаревом сечении рекомендуют начинать с неглубокого разреза стенки матки скальпелем по всей предполагаемой длине, затем на участке в 3—4 см рассечь всю толщу миометрия до плодных оболочек. До намеченных границ разрез увеличивают ножницами под контролем пальцев, введенных в отверстие в матке.
После вскрытия плодных оболочек врач вводит в полость матки руку, отыскивает предлежащую к ране ножку плода, за которую его извлекает.
При классическом кесаревом сечении разрез матки проходит через толстый слой миометрия в ее теле, где имеется большое количество крупных кровеносных сосудов. Поэтому корпоральное кесарево сечение сопровождается обильным кровотечением, что может потребовать после удаления плаценты пережатия зажимами, прошивания и лигирования нескольких крупных сосудов до начала зашивания стенки матки.
Однако при этом не следует стремиться к лигированию всех сосудов раневой поверхности, так как это ведет к необоснованной потере времени и увеличению кровопотери. Окончательный гемостаз достигается в результате восстановления целости стенки матки.
Другие варианты разреза тела, а также дна матки при операции кесарева сечения, такие, как через дно от одной маточной стенки к другой (по Фрич) или по задней стенке (по Полано), в настоящее время не применяются.
А.Н. Стрижаков, О.Р. Баев
medbe.ru
Кесарево сечение: классическое, корпоральное или в нижнем сегменте
Название данной операции берет начало от римского царя (715-673 г до нашей эры), который издал указ что если беременная женщина умирает, то необходимо разрезать ей живот и достать живого ребенка.
Кесарево сечение: история возникновения операции
В 16 веке Амбруаз Паре выполнил абдоминальное родоразрешение на живой женщине, но, так как в то время не существовало методики ушивания раны матки, то смерть наступала практически в 100% случаев. В 1876 году Гейн и Порро преложили удалять матку после извлечения плода. Летальность при этом снизилась до 25% (сейчас удаляют матку по Порро, если есть сочетание мертвого плода и воспаления в матке). В 1890 году Керрер наложил на матку швы в три ряда: мышечно-мышечный, мышечно-серозный, серо-серозный. Летальность при таких операциях достигла 7%. В 1920 году разработана техника операции — интраперитонеального кесарева сечения, кесарева сечения в нижнем сегменте, ретровезикального кесарева сечения и др.
Снизилась летальность, и стала нарастать частота выполнения операции кесарева сечения. В 40-50-е годы путем кесарева сечения родоразрешали в 3.5 — 4% случаев в мире. В 70-80 году — 4-5%. Сейчас это процент неуклонно растет. В США он составляет 15-20%, в Санкт-Петербурге 10-12%. Тем не менее, кесарево сечение, являясь операцией (а каждая операция имеет свой операционный риск), не снижает материнскую и перинатальную смертность, так как существует множество осложнений со стороны матери и плода.
Показания к операции кесарева сечения
Кесарево сечение может быть плановым и экстренным. Все показания рассматриваются в зависимости от этого. Надо стремится к увеличению количества плановых кесаревых сечений, за счет уменьшения экстренных.
Существуют абсолютные и относительные показания к кесареву сечению.
Относительные показания к кесареву
Извлечение плода через естественные родовые пути может быть выполнено, но со значительно большим риском для матери или плода.
Кровотечение в связи с предлежанием и отслойкой плаценты — 21.6% кесаревых сечений приходится на это показание.
Патология таза: анатомически и клинический узкий таз — 20.4%.
Повторное кесарево сечение в связи с несостоятельностью рубца на матке — 20%.
Сочетанные показания к кесареву — 10.9%
Разработаны проф. Слепых. Сочетанные показания — это совокупность осложнений беременности и родов, каждое из которых само по себе не является показанием к кесареву сечению, однако при их сочетании есть угроза для жизни матери или плода при родах через естественные родовые пути (тазовое предлежание плюс крупный плод; переношенная беременность плюс угрожающая гипоксия плода; рубец на матке плюс возраст матери более 30 лет и бесплодие в анамнезе). Итак, вот эти показания:
Поперечное и косое положение плода 6.1%.
Неправильное вставление головки: лобное, высокое стояние стреловидного шва и др. — 4%.
Дистоция (ригидность) шейки матки. С ней связана слабость родовой деятельности — 3.6%.
Экстрагенитальная патология — 3.6%.
Выпадение пуповины — 2.4%.
Поздний токсикоз — 1.4%.
Тазовое предлежание 1.2%.
Угрожающая внутриутробная гипоксия плода — 0.5%.
Абсолютные показания к кесареву сечению
Такие клинические ситуации, при которых извлечение плода через естественные родовые пути невозможно в интересах матери или плода (тяжелая преэклампсия, которая не поддается лечению в течение 48 часов, узкий таз, лобное предлежание и др.).
Виды кесарева сечения
Кесарево сечение — родоразрешающая операция, при которой плод и послед извлекают через разрез на матке.
Различают виды кесарева сечения:
1. Абдоминальное: классическое, корпоральное, кесарево сечение в нижнем сегменте. Абдоминальное кесарево сечение бывает интраперитонеальным (доступ через рассечение брюшины) и экстраперитонеальным (без проникновения в полость брюшины), а также кесарево сечение с временным отграничением брюшной полости.
2. Влагалищное — разрез через передний свод влагалища. Сначала обнажают шейку и низводят ее. Извлекают таким образом ребенка до 22 недель (20 недель). Надо не повредить мочевой пузырь, очень сложна эта операция технически. А следовательно много осложнений. Сейчас практически не применяется.
3.
4. Корпоральное кесарево сечение: разрез от лона до пупка, разрез проводится по средней линии. Матка в рану не выводится (поэтому и название корпоральное — “в теле”). Единственное показание к этому виду операции — поперечное положение плода.
Недостатки классического и корпорального кесарева сечения:
Большой разрез на матке.
Часто формируется несостоятельность швов на матке — при последующей беременности может быть разрыв по этому рубцу.
Большая травматичность, а следовательно и кровопотеря.
Разрез париетальной и висцеральной брюшины совпадают, а следовательно это прерасполагает к образованию спаек.
Частое формирование послеоперационных грыж.
В настоящее время наиболее часто выполняется операция кесарева сечения в нижнем сегменте.
Кесарево сечение в нижнем сегменте: этапы операции
Первым этапом является лапаратомия (нижнесрединная; по Фаненштилю — поперечный разрез над лоном). При поперечном разрезе операция длится дольше, так как надо очень тщательно выполнять гемостаз и перевязывать ветви гипогастральных артерий. При плохой их перевязке образуется подапоневротическая гематома.
После вскрытия брюшной полости видим матку, которая всегда ротирована вправо. Мочевой пузырь находится книзу, его отодвигают зеркалом. Вскрывают plica vesico-uterina и отслаивают ее вниз. В области наибольшей окружности делают разрез и вводят в рану пальцы и раздвигают ее. Рука вводится за головку, ассистент при этом давит на дно матки, извлекают головку, затем освобождают пояс и затем и всего ребенка. Между двумя зажимами пересекают пуповину и отдают ребенка педиатру. Рукой удаляют послед. Если есть задержка в матке плодных оболочек, то берут кюретку и выскабливают полость матки.
Третим этапом производят ушивание раны матки двумя рядами кетгутовых швов. Можно накладывать швы непрерывно, можно по Стрелкову: первый ряд — слизисто-мышечный), и два ряда отдельных швов.
Непрерывные швы опасны тем, что если кетгут где-то рассосется раньше положенного срока, то может начаться кровотечение.
Четвертым этапом производят перитонизацию за счет пузырно-маточной складки брюшины (при этом швы, накладываемые на висцеральную и париетальную брюшину, не совпадают, так как формируется дупликатура брюшины, следовательно — формирование спаек сводится к минимуму).
Затем проводится проверка гемостаза, проводится туалет брюшной полости. Счет салфеток. Послойное зашивание брюшной полости наглухо. Если необходимо, то дренируют брюшную полость.
Преимущества кесарева сечения в нижнем сегменте
Разрез на наиболее тонкой части стенки матки; в этот разрез попадает наименьшее количество мышечных волокон следовательно по мере формирования нижнего сегмента будет формироваться полноценный соединительнотканый рубец.
Небольшая кровопотеря.
Идеальная перитонизация за счет пузырно-маточной складки.
Разрезы париетельной и висцеральной брюшины не совпадают, то есть минимальная возможность образования спаек.
Формирование полноценного рубца, то есть уменьшается вероятность разрыва матки по рубцу.
Противопоказания к кесареву сечению в нижнем сегменте
Инфекция любой локализации (лучше производить в данном случае экстраперитонеальное кесарево сечение).
Длительный безводный период.
Внутриутробная гибель плода (единственным исключением из этого правила составляет мертвый плод при ПОНРП).
Плод в состоянии асфиксии, и нет уверенности в рождении живого ребенка.
Условия для проведения операции кесарева сечения
Хирургические условия: наличие операционной, инструментария, квалифицированного хирурга.
Акушерские условия:
Наличие зрелых родовых путей, что необходимо для хорошего оттока лохий в послеоперационный период.
Безводный период не более 12 часов (если более 12 часов, то необходимо выполнять эстраперитонеальное кесарево сечение).
Отсутствие симптомов эндометрия в родах (хорионамнионита).
Живой плод.
Анестезиологическое пособие при кесаревом сечении
Премедикация. Цель: достижение психического покоя, блокада нейровегетативных реакций. Предупреждение побочных влияний анестезиологических средств, профилактика и терапия некоторых осложнений беременности и родов, внутриутробной гипоксии плода.
1. Внутривенно бета-адреномиметики, для улучшения состояния плода применяется сальбутамол. Если кесарево сечение производится из-за гестоза, то назначают гипотензивные средства. Также, назначаются транквилизаторы или снотворные (реланиум, фенобарбитал и др.) на ночь. Также они назначаются перед операцией.
2. Атропин или метацин для профилактики вагусных реакций.
3. Средства для профилактики синдрома Мендельсона — сода, магнезия, альмагель, циметидин.
Для плода:
Глюкоза, витамин С, кокарбоксилаза, сигетин.
Предоперационный токолиз.
Ингаляция кислорода.
Методы анестезиологического пособия при кесаревом
Местная инфильтрационная анестезия (в настоящее время не применяется).
Эпидуральная или спиномозговая анестезия. Очень хороший метод при гестозе, когда одновременно надо снизить АД.
Общая анестезия и ИВЛ.
Осложнения во время операции кесарева сечения
1. Синдром Мендельсона. Возникает в результате регургитации кислого содержимого желудка в дыхательные пути. При этом происходит развитие гиперергической пневмонии, нарушение альвеолярного эпителия, нарушение продукции сурфактанта. При этом быстро присоединяется ДВС-синдром. Летальность при этом синдроме очень высока.
2. Синдром сдавления нижней полой вены. При сдавлении маткой нижней полой вены снижается венозный возврат к сердцу, снижается сердечный выброс, снижается АД, возникает коллапс.
3.Кровотечение во время операции. Причинами в данном случае будет гестоз (при котором уже имеется хроническая стадия ДВС-синдрома), патология свертывающей системы крови, задержка частей последа, гипотонические состояния матки. При гипотонических состояних необходимо проводить терапию утеротониками, при гестозе — инфузионная терапия. Если данные мероприятия неэффективны, то объем операции необходимо расширить до экстирпации матки.
Осложнения после кесарева в раннем послеоперационном периоде
Кровотечение. Причиной его, как правило, является не тщательно выполненный гемостаз. Необходимо осторожное выскабливание полости матки на фоне утеротоников. Если мероприятия не эффективны, то надо делать экстирпацию матки.
Парез кишечника — самый ранний признак перитонита. Необходимо вводить прозерин, делать гипертонические клизмы, препараты калия (перорально), компресс с эфиром на живот, раннее вставание после операции.
Нарушение функции мочеиспускания (задержка мочи).
Тромбоэмболические осложнения. Тромбоз возникают чаще у женщин с патологией сердечно-сосудистой системы, варикозными расширениями вен, при коллагенозах, заболеваниях крови, шоке, гестозе. Может быть тромбоз вен нижних конечностей и вен таза. Может быть ТЭЛА (боли за грудиной, эйфория, кровохарканье, в худшем случае тахипное, глубокий обморок и смерть). Может быть эмболия околоплодными водами.
Инфекционные осложнения: перитонит, сепсис
Ведение послеоперационного периода
Первый день после операции
Питание: минеральная вода и соки, но без содержание сахара. Режим постельный, но женщина должа переворачиваться сбоку на бок и садиться. К концу суток должна стоять рядом с кроватью (профилактика тромбоэмболических осложнений и пареза кишечника). Назначают антибиотики (ампициллин, гентамицин, нистатин). Ребенку назначают бифидум.
Инфузионная терапия: солевые растворы (ацесоль, хлосоль и т.д.), коллоидные растворы — реополиглюкин, гемодез — 2 флакона по 400 мл).
Обезболивание: однократное введение наркотического анальгетика, анальгин с димедролом.
Витамины парентерально.
Сокращающие средства: окситоцин капельно и внутримышечно 3 раза в день.
Анализ крови и анализ мочи
Второй день после операции
Режим 2, стол 1. Надо стоять рядом с кроватью, движения.
Гипертоническая клизма, через 15 минут вводят питуитрин или прозерин подкожно.
Обезболивание: анальгин, димедрол
Третий день после операции
Стол 1, можно начинать кормить бульонами, протертыми овощами, можно кусочек мяса. Режим 2-3.
Антибиотики
Витамины
Сокращающие средства
Очистительные клизмы
На 7 сутки снимают швы. На 11 сутки выписывают. На 10 сутки должно быть закрытие маточного зева.
www.puzdrik.ru
Корпоральное кесарево сечение
Отношение к оперативному родоразрешению сильно изменилось за историю акушерства.
Если раньше это было мерой отчаяния («спасти ребенка при агонирующей, умирающей матери»), то на данном уровне развития медицины кесарево сечение является спасением для обоих в тяжелых акушерских ситуациях.
Историческая справка
Техника кесарева сечения претерпела значительные изменения. До 16 века эту операцию делали врачи, не зашивая стенку матки. Они надеялись на высокую сократительную способность матки. Однако, исход таких операций был весьма печален.
Происхождение термина «кесарево сечение» до сих пор остается дискутабельным вопросом. Есть мнение, что Юлия Цезаря врачи извлекли из умирающей матери. Однако, этому противоречат многие источники. Но при жизни Цезаря был издан указ о спасении младенца с помощью операции, если мать умерла в родах.
Существует и другое мнение об этимологии термина. С латинского языка глагол «casaere» означает «резать». Впервые успешное кесарево сечение провел Якоб Нуфер в 1500 году, который прооперировал собственную жену.
Современный уровень развития медицины позволяет не ограничивать репродуктивную функцию женщины одной операцией. При использовании подходящего шовного материала, определенной техники хирургического вмешательства, правильного ведения послеродового периода формируется состоятельный рубец на матке.
Сколько раз можно делать кесарево сечение?
На сегодняшний день зарегистрирован рекорд в Израиле — 7 оперативных родоразрешений у одной женщины.
Однако, оптимальным считается 3 рубца на матке, так как дальнейшие оперативные вмешательства сопровождаются высоким риском осложнений.
Способы оперативного родоразрешения
Существует несколько техник кесарева сечения.
Классическое кесарево сечение
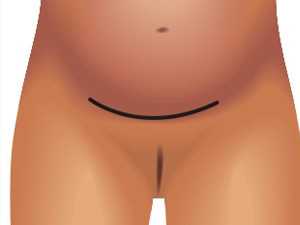 Кесарево сечение в нижнем сегменте матки является наиболее распространенным и безопасным.
Кесарево сечение в нижнем сегменте матки является наиболее распространенным и безопасным.
Данная операция способствует формированию прочного рубца.
Как делают кесарево сечение:
- Проводится разрез кожи (обычно выполняется надлобковый разрез).
- Послойное вскрытие подкожной клетчатки, апоневроза.
- Мышцы не разрезаются, а тупым способом отодвигаются.
- Вскрытие париетального листка брюшины.
- Разрез на матке в нижнем сегменте (участок, расположенный в области перешейка матки).
- Извлечение плода.
- Удаление последа.
- Выскабливание матки с помощью кюретки для удаления остатков плацентарной ткани.
- Проверка проходимости цервикального канала (для обеспечения оттока кровянистых выделений в послеоперационном периоде).
- Смена перчаток (т. к. цервикальный канал нестерильный).
- Ушивание разреза на матке (обычно используется шовный материал — викрил).
- Перитонизация шва на матке пузырно-маточной складкой брюшины.
- Ревизия органов брюшной полости, удаление кровяных сгустков.
- Послойное ушивание всех рассеченных тканей.
Корпоралньое кесарево сечение
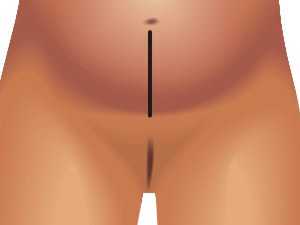 Реже используется корпоральное кесарево сечение — разрез тела матки по средней линии.
Реже используется корпоральное кесарево сечение — разрез тела матки по средней линии.
Причина заключается в формирования в некоторых случаях несостоятельного рубца, и повышение риска разрыва матки при последующей беременности.
Данный метод чаще используют для максимально бережного извлечения плода, например, при глубокой недоношенности.
Техника корпорального кесарево сечения:
- Послойно рассекаются ткани передней брюшной стенки.
- Разрез на матке осуществляется вдоль тела матки.
- Ушивание матки.
- Восстановление брюшной стенки.
Модификация Штарка
Особого внимания заслуживает техника операции по Штарку. В данной методике использование острых и режущих предметов сведено к минимуму (ткани надсекаются скальпелем и разводятся пальцами).
При ушивании восстанавливается целостность только апоневроза и кожи. На остальные слои брюшной стенки швы не накладываются. Данная техника позволяет значительно сократить время оперативного вмешательства.
Что безопасней для недоношенного ребенка
В последнее время при оперативном родоразрешении при все чаще используют методику извлечения плода в плодном пузыре. Данный метод позволяет максимально бережно извлечь недоношенного ребенка.
Длительность операции
В среднем операция длится около 50 минут, однако, в модификации Штарка время может быть сокращено практически вдвое (до 25-30 минут).
Плановое и экстренное кесарево сечение
 Проведение плановой операции всегда предпочтительней, нежели в экстренном порядке.
Проведение плановой операции всегда предпочтительней, нежели в экстренном порядке.
Отсутствие должной подготовки к операции, организационные проблемы, психологическая неготовность женщины, — все это повышает риск осложнений.
Абсолютные показания к плановому кесареву сечению:
- Предлежание плаценты.
- Косое или поперечное положение плода.
- Два и более рубца на матке.
- Третья и четвертая степень .
- Разгибательное вставление головки (переднетеменное, лобное, лицевое).
- Опухоли малого таза, препятствующие проведению естественных родов.
- Заболевания матери, при которых противопоказано проведение естественных родов (например, миопия высокой степени).
- больших размеров.
- в стадии обострения.
- Травмы матери в анамнезе (операции на тазобедренных суставах, костях таза, анкилоз тазобедренных суставах).
- Некоторые пороки развития ребенка (омфа
omega630.ru
Кесарево сечение
Название данной операции берет начало от римского царя Юлия Цезаря (715-673 г до нашей эры) который издал указ о том, что если беременная женщина умирает, то необходимо разрезать ей живот и достать живого ребенка.
В 16 веке Амбруаз Паре выполнил абдоминальное родоразрешение на живой женщине, но так как в то время не существовало методики ушивания раны матки, то смерть наступала практически в 100% случаев. В 1876 году Гейн и Порро преложили удалять матку после извлечения плода. Летальность при этом снизилась до 25% (сейчас удаляют матку по Порро при сочетании мертвого плода и воспаления в матке). В 1890 году Керрер наложил на матку швы в три ряда: мышечно-мышечный, мышечно-серозный, серо-серозный. Летальность при таких операциях снизилась до 7%. В 1920 году разработана техника операции — интраперитонеального кесарева сечения, кесарева сечения в нижнем сегменте, ретровезикального кесарева сечения и др. Снизилась летальность и стала нарастать частота выполнения операции кесарева сечения. В 40-50-е годы путем кесарева сечения родоразрешали в 3.5 — 4% случаев в мире. В 70-80 году — 4-5%. Сейчас это процент неуклонно растет. В мире к операции кесарева сечения относятся по-разному. В США он составляет 15-25%, в Великобритании, наоборот, он достаточно низок -всего 5%. У нас в 60е годы был 1,5-2%, а сегодня в Москве есть роддома, где более 20% женщин делают кесарево, в Санкт-Петербурге — 10-12%. Тем не менее кесарево сечение, являясь операцией (а каждая операция имеет свой операционный риск), не снижает материнскую и перинатальную смертность, так как существует множество осложнений со стороны матери и плода.
Раньше не было ни антибиотиков, ни наркоза, ни шовного материала, стенку матки не зашивали, рану оставляли как есть – иногда она срасталась, иногда женщины выживали. Но это было не самым главным, потому что кесарево сечение производили в интересах жизни ребенка, в ситуациях, когда мать было заведомо не спасти, а жизни ребенка угрожало только затягивание родов. Современное акушерство изменило приоритеты – сегодня главным считается выживание матери, и возросла доля показаний к кесареву в интересах матери.
ПОКАЗАНИЯ К ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ
Кесарево сечение может быть плановым и экстренным. Все показания рассматриваются в зависимости от этого. Надо стремится к увеличению количества плановых кесаревых сечений, за счет уменьшения экстренных.
Существуют абсолютные и относительные показания к кесареву сечению.
ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ
Извлечение плода через естественные родовые пути может быть выполнено, но со значительно большим риском для матери или плода.
Кровотечение в связи с предлежанием и отслойкой плаценты – 21.6% кесаревых сечений приходится на это показание.
Патология таза: анатомически и клинический узкий таз — 20.4%.
Повторное кесарево сечение в связи с несостоятельностью рубца на матке — 20%.
Сочетанные показания -10.9%.
Поперечное и косое положение плода 6.1%.
Неправильное вставление головки: лобное, высокое стояние стреловидного шва и др. — 4%.
Дистоция (ригидность) шейки матки. С ней связана слабость родовой деятельности — 3.6%.
Экстрагенитальная патология — 3.6%.
Выпадение пуповины — 2.4%.
Поздний токсикоз — 1.4%.
Тазовое предлежание 1.2%.
Угрожающая внутриутробная гипоксия плода — 0.5%.
АБСОЛЮТНЫЕ ПОКАЗАНИЯ
Такие клинические ситуации, при которых извлечение плода через естественные родовые пути невозможно в интересах матери или плода:
тяжелая преэклампсия, котрая не поддается лечению в течение 48 часов
узкий таз
лобное предлежание и др.
СОЧЕТАННЫЕ ПОКАЗАНИЯ
Разработаны проф. Слепых. Сочетанные показания — это совокупность осложнений беременности и родов, каждое из которых само по себе не является показанием к кесареву сечению, однако при их сочетании есть угроза для жизни матери или плода при родах через естественные родовые пути.
тазовое предлежание плюс крупный плод
переношенная беременность плюс угрожающая гипоксия плода
рубец на матке плюс возраст матери более 30 лет и бесплодие в анамнезе
КЕСАРЕВО СЕЧЕНИЕ — родоразрешающая операция, при которой плод и послед извлекают через разрез на матке.
Различают следующие виды кесарева сечения:
абдоминальное: классическое, корпоральное, кесарево сечение в нижнем сегменте.
влагалищное — разрез через передний свод влагалища. Сначала обнажают шейку и низводят ее. Извлекают таким образом ребенка до 22 недель (20 недель). Эта операция очень сложна технически, есть опасность повреждения мочевого пузыря, множество осложнений. Сейчас практически не применяется.
Абдоминальное кесаревео сечение бывает интраперитонеальным (доступ через рассечение брюшины) и экстраперитонеальным (без проникновения в полость брюшины), а также кесарево сечение с временным отграничением брюшной полости.
Классическое кесарево сечение: разрез от лона, обходя пупок слева и выше, матка разрезается продольным разрезом, выводится из брюшной полости.
Корпоральное кесарево сечение: разрез от лона до пупка, разрез проводится по средней линии. Матка в рану не выводится (поэтому и название корпоральное — в теле). Единственное показание к этому виду операции — поперечное положение плода.
Недостатки классического и корпорального кесарева сечения:
большой разрез на матке
часто формируется несостоятельность швов на матке — при последующей беременности может быть разрыв по этому рубцу.
Большая травматичность, а следовательно и кровопотеря.
Разрез париетальной и висцеральной брюшины совпадают, а следовательно это прерасполагает к образованию спаек.
Частое формирование послеоперационных грыж.
В настоящее время наиболее часто выполняется операция кесарева сечения в нижнем сегменте.
КЕСАРЕВО СЕЧЕНИЕ В НИЖНЕМ СЕГМЕНТЕ
Первым этапом является лапаратомия (нижнесрединная; по Пфаненштилю). При поперечном разрезе операция длится дольше – более сдложен гемостаз из-за необходимости перевязки вествей гипогастральных артерий.
После вскрытия брюшной полости в рану выводится матка, которая всегда ротирована вправо. Мочевой пузырь находится книзу, его отодвигают зеркалом. Вскрывают plica vesico-uterina и тупо отслаивают ее вниз. В области наибольшей окружности делают разрез и вводят в рану пальцы и раздвигают ее. Рука вводится за головку, ассистент при этом давит на дно матки, извлекают головку, затем освобождают пояс и затем и всего ребенка. Между двумя зажимами пересекают пуповину и отдают ребенка акушерке. Рукой удаляют послед. По показаниям производится выскабливание матки.
Третим этапом производят ушивание раны матки двумя рядами кетгутовых вов. Можно накладывать швы непрерывно, можно по Стрелкову — первый ряд — слизисто-мышечный), и два ряда отдельных швов.
Четвертым этапом производится перитонизация за счет пузырно-маточной складки брюшины (при этом швы накладываемые на висцеральную и париетальную брюшину не совпадают — формируется дупликатура брюшины, формирование спаек сводится к минимуму). Затем — гемостаз, туалет брюшной полости. Послойное зашивание брюшной полости наглухо. При необходимости брюшную полость дренируют.
ПРЕИМУЩЕСТВА КЕСАРЕВА СЕЧЕНИЯ В НИЖНЕМ СЕГМЕНТЕ
Разрез на наиболее тонкой части стенки матки; в этот разрез попадает наименьшее количество мышечных волокон, следовательно, по мере формирования нижнего сегмента будет формироваться полноценный соединительнотканый рубец.
Небольшая кровопотеря.
Идеальная перитонизация за счет пузырно-маточной складки.
Разрезы париетельной и висцеральной брюшины не совпадают — возможность образования спаек минимальная.
Формирование полноценного рубца — уменьшается вероятность разрыва матки по рубцу.
ПРОТИВОПОКАЗАНИЯ
Инфекция любой локализации (в данном случае лучше производить экстраперитонеальное кесарево сечение).
Длительный безводный период.
Внутриутробная гибель плода (единственным исключением из этого правила составляет мертвый плод при ПОНРП).
Плод в состоянии асфиксии и нет уверенности в рождении живого ребенка.
УСЛОВИЯ ДЛЯ ПРОВЕДЕНИЯ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ
ХИРУРГИЧЕСКИЕ УСЛОВИЯ:
наличие операционной, инструментария, квалифицированного хирурга.
АКУШЕРСКИЕ УСЛОВИЯ.
Наличие зрелых родовых путей.
Безводный период не более 12 часов (если более 12 часов то необходимо выполнять эстраперитонеальное кесарево сечение).
Отсутствие симптомов эндометрита в родах (хорионамнионита).
Живой плод.
АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ
ПРЕМЕДИКАЦИЯ цель: достижение психического покоя, блокада нейровегетативных реакций. Предупреждение побочных влияний анестезиологических средства, профилактика и терапия некоторых осложнений беременности и родов, внутриутробной гипоксии плода. Внутривенно бета-адреномиметики, для улучшения состояния плода применяется сальбутамол. Если кесарево сечение производится из-за гестоза то назначают гипотензивные средства. Также назначаются транквилизаторы или снотворные (реланиум, фенобарбитал и др.) на ночь и перед операцией. Атропин или метацин для профилактики вагусных реакций. Средства для профилактики синдрома Мендельсона — сода, магнезия, альмагель, циметидин. Для плода: глюкоза, витамин С, кокарбоксилаза, сигетин. Предоперационный токолиз. Ингаляция кислорода.
МЕТОДЫ АНЕСТЕЗИОЛОГИЧЕСКОГО ПОСОБИЯ.
Местная инфильтрационная анестезия (в настоящее время не применяется).
Эпидуральная или спиномозговая анестезия. Очень хороший метод при гестозе, когда одновременно надо снизить АД.
Общая анестезия и ИВЛ
ОСЛОЖНЕНИЯ ВО ВРЕМЯ ОПЕРАЦИИ.
Синдром Мендельсона. Возникает в результате регургитации кислого содержимого желудка в дыхательные пути. Развивается гиперергический пневмонит, нарушение альвеолярного эпителия, нарушение продукции сурфактанта. При этом быстро присоединяется ДВС синдром. Летальность очень высока.
Синдром сдавления нижней полой вены. При сдавлении маткой нижней полой вены снижается венозный возврат к сердцу, снижается сердечный выброс, снижается АД, возникает коллапс.
Кровотечение во время операции. Причинами в данном случае будет гестоз (при котором уже имеется хронический ДВС-синдром), патология свертывающей системы крови, задержка частей последа, гипотонические состояния матки. При гипотонических состояних необходимо проводить терапию утеротониками, при гестозе — инфузионную терапию. Если данные мероприятия неэффективны, то объем операции необходимо расширить до экстирпации матки.
ОСЛОЖНЕНИЯ РАННЕМ ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ.
Кровотечение. Причиной его, как правило, является не тщательно выполненный гемостаз. Необходимо осторожное выскабливание полости матки на фоне утеротоников. Если мероприятия не эффективны – экстирпация матки.
Парез кишечника — самый ранний признак перитонита. Необходимы прозерин, гипертонические клизмы, препараты калия (перорально), компресс с эфиром на живот, раннее вставание после операции.
Нарушение функции мочеиспускания (задержка мочи).
Тромбоэмболические осложнения — возникают чаще у женщин с патологией сердечно-сосудистой системы, вариокозными расширениями вен, при коллагенозах, заболеваниях крови, шоке, гестозе. Может быть тромбоз вен нижних конечностей и вен таза. Может быть ТЭЛА, эмболия околоплодными водами.
Инфекционные осложнения.
ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА.
ПЕРВЫЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Стол 0: минеральная вода и соки, но без содержание сахара. Режим постельный, но женщина должа переворачиваться сбоку на бок и садиться. К концу суток родильница должна стоять рядом с кроватью (профилактика тромбоэмболических осложнений и пареза кишечника). Назначают антибиотики (ампициллин, гентамицин, нистатин). Ребенку назначают бифидум.
Инфузионная терапия: солевые растворы (ацесоль, хлосоль и т.д.). коллоидные растворы — реополиглюкин, гемодез — 2 флакона по 400 мл.
Обезболивание: однократное введение наркотического анальгетика, анальгин с димедролом.
Витамины парентерально.
Сокращающие средства: окситоцин капельно и внутримышечно 3 раза в день.
Анализ крови и анализ мочи.
ВТОРОЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Режим 2, стол 1. Надо стоять рядом с кроватью, движения
Гипертоническая клизма, через 15 минут вводят питуитрин или прозерин подкожно.
Обезболивание: анальгин, димедрол.
ТРЕТИЙ ДЕНЬ ПОСЛЕ ОПЕРАЦИИ.
Стол 1, можно начинать кормить бульонами, протертыми овощами, можно кусочек мяса. Режим 2-3.
Антибиотики, витамины, сокращающие средства, очистительные клизмы.
На 7 сутки снимают швы. На 11 сутки выписывают. На 10 сутки должно быть закрытие маточного зева.
Интервал между беременностями удлиняется, идеальным интервалом после кесарева сечения считается 3 года.
СОВРЕМЕННЫЕ ПОДХОДЫ
Л.С. Логутова [1] представила оценку эффективности однорядного мышечно-мышечного шва. Разрез на матке зашивается отдельными мышечно-мышечными швами с интервалом 1-1,5 см. При этом вкол и выкол иглы производят, отступив на 0,3 см от края разреза (над децидуальной оболочкой). В шов захватывают практически всю толщу миометрия. После контроля гемостаза в целях создания герметичности дополнительно накладывают непрерывный шов на собственную фасцию матки. Автор рекомендует для зашивания матки использовать рассасывающиеся синтетические нити «капроаг». Использование данной методики способствует снижению числа случаев развития эндометритов в послеоперационном периоде в 2 раза и является профилактикой генерализованной инфекции.
Большинство авторов считают более предпочтительным наложение однорядного шва на матку. М.В. Рыбин [5] представил научное обоснование новой методики абдоминального родоразрешения в модификации Stark для снижения частоты и тяжести послеоперационных осложнений. Техника операции состоит из следующих 3 этапов:
Первый этап – лапаротомия по методу Джоэл-Кохена.
Второй этап — разрез матки, извлечение плода и последа.
Третий этап — зашивание раны матки и восстановление целостности брюшной стенки.
Рану матки зашивают однорядным непрерывным викриловым швом. Интервалы между вколами 1,5 см. Для предупреждения расслабления нити используют захлест по Ревердену. Перитонизацию шва на матке не производят. Брюшину и мышцы передней брюшной стенки не зашивают, на апоневроз накладывают непрерывный викриловый шов по Ревердену. Кожу и подкожную клетчатку сопоставляют отдельными шелковыми швами через большие интервалы (3-4 шва на разрез), используя методику коаптации краев раны по Донати. В послеоперационном периоде родильнице разрешается вставать через 6-8 ч. Отмечено, что кесарево сечение по методике Stark способствует снижению частоты ближайших и отдаленных гнойно-септических осложнений у родильниц. При этом отмечено сокращение времени от начала операции до извлечения плода, что имеет большое значение в ситуациях, требующих экстренного родоразрешения, и способствует снижению частоты наркозной депрессии у новорожденного. Автор отмечает, что использование новой модификации кесарева сечения имеет важное экономическое значение, обусловленное снижением частоты осложнений, сокращением затрат на операционное время, сокращением продолжительности операции, уменьшением потребности в шовном материале.
С.М. Филонов [8] провел клиническую оценку и сравнительный анализ течения послеоперационного периода у пациенток, однорядные или двухрядные швы, при этом были использованы различные синтетические шовные нити. В результате выполненных исследований установлены преимущества наложения однорядного (по сравнению с двухрядным) обвивного слизисто-мышечного шва с использованием викрила и ПДС II при зашивании разреза на матке. При зашивании матки однорядным швом продолжительность операции снижается на 7 мин, кроме того, отмечается более благоприятное течение репаративных процессов и уменьшается расход шовного материала в 2 раза. У женщин с однорядным швом на матке по данным УЗИ отек в области послеоперационного шва наблюдается в 4 раза реже, чем при наложении двухрядного шва, при этом отмечается статистически достоверное уменьшение отека к 9-м суткам, а при двухрядном шве такой динамики к 9-м суткам не отмечено. Осложненное течение послеоперационного периода при наложении однорядного шва отмечено у 8,1% родильниц, двухрядного – у 19,1%.
И.М. Миров [2] представил научное обоснование применения несложных в исполнении модификаций кесарева сечения и трубной стерилизации, улучшающих реабилитацию оперированных. При обсуждении техники операции автор, в отличие от других исследователей,придерживается точки зрения о целесообразности наложения двухэтажного шва на разрез матки. Вначале он рекомендует наложить непрерывный слизисто-мышечный шов 1-го этажа, затем узловатый или П-образные швы второго этажа (возможен и непрерывный шов).
Вопрос о возможности производства миомэктомии во время беременности и родов длительное время оставался дискутабельным. Г.С. Шмаков (Научный центр акушерства, гинекологии и перинатологии РАМН) [10] аргументировал целесообразность активной хирургической тактики с расширением показаний к миомэктомии во время кесарева сечения. Он отметил, что частота послеоперационных осложнении после миомэктомии во время кесарева сечения зависит от хирургической тактики, антибиотикопрофилактики и антибиотикотерапии, а также от вида использованного синтетического шовного материала. Соблюдение оптимальных условий позволяет снизить число послеоперационных парезов кишечника с 11,1% (в 1979г.) до единичных случаев (в 1991-1995 гг.), а число гнойно-воспалительных осложнений с 14,6 до 4,4% при единичных случаях раневой инфекции в последние годы. Данные гистологического исследования узлов миомы соответствуют данным ультразвукового исследования, что является свидетельством надежности эхографической характеристики архитектоники узла при дистрофических и некротических изменениях миомы. Автор считает, что внутриматочный метод контрацепции является приемлемым и безопасным и не провоцирует рецидивы миомы у женщин с рубцом на матке после миомэктомии. Введение ВМС после кесарева сечения должно проводиться не ранее чем через 6 мес после операции.
С целью оценки иммунного статуса родильниц и коррекции его нарушений исследованы фагоцитарная активность моноцитов и нейтрофилов, показатели клеточного иммунитета, фагоцитарный индекс, фагоцитарное число, содержание иммуноглобулинов основных классов (А, М, G), лейкоцитарный индекс интоксикаций, НСТ-тест, аутофлора кожи. Ю.В.Трусов (Иркутский государственныи институт усовершенствования врачей) [7] провел комплексную оценку особенностей иммунного статуса женщин при доношенной беременности и родах. Впервые он апробировал метод экстракорпоральной иммунокоррекции с использованием аутологичных эритроцитов, несущих тималин, позволяющий повысить эффективность комплексной терапии эндометрита после кесарева сечения и являющийся вторичной специфической профилактикой генерализации инфекционного процесса. И.М.Миров [2] придает большое значение применению разработанной шкалы для оценки состояния родильниц после кесарева сечения и алгоритма их обследования, что улучшает прогнозирование и диагностику инфекционных осложнений.
В диагностике послеоперационных заболеваний и оценке состояния послеоперационных швов на матке эффективной оказалась методика ультразвукового исследования. Л.С. Логутова [1] предлагает использовать метод биоконтрастной эхоскопии, отличие которой от общепринятого УЗИ состоит в дополнительном контрастировании стенки матки за счет введения в ее полость резинового баллона, заполняющегося 70-90 мл стерильной жидкости. Исследование осуществляется при наполненном мочевом пузыре.
По данным М.В. Рыбина [5], трансабдоминальное и трансцервикальное эхографическое исследование позволяет установить темпы инволюции матки после кесарева сечения. Эти методы расширяют возможности диагностики и прогнозирования исхода гнойно-инфекционных заболеваний после кесарева сечения с целью своевременного предупреждения развития осложнений.
Одним из методов лечения осложнений во время кесарева сечения является интраоперационная реинфузия крови. Э.С.Нунаева (Научный центр акушерства, гинекологии и перинатологии РАМН) [3] на основании результатов лабораторных и клинических исследований представила преимущества и возможности применения интраоперационной реинфузии крови аппаратным способом при выполнении кесарева сечения, позволяющей в 99,6% случаев сохранить ультраструктуру и функциональные способности эритроцитов. Определено влияние интраоперационной реинфузии крови на клинические, биохимические, гемостазиологические показатели кислородного обеспечения тканей при кесаревом сечении. Полученные результаты продемонстрировали отсутствие коагулянтной активности в реинфузируемой эритроцитной взвеси. Электронно-микроскопические исследования показали, что эритроциты, использованные для реинфузии во время операции и полученные способом аппаратной обработки, обладают нормальными структурно-функциональными свойствами, что делает их способными к полноценномуфункционированию после реинфузии. Впервые выявлено уменьшение времени стабилизации гемодинамических показателей крови и улучшение показателей КОС и газов крови, объемного транспорта кислорода, более быстрое восстановление показателей гемоглобина, количества эритроцитов и объема циркулирующей крови в раннем послеоперационном периоде. Интраоперационная
реинфузия крови при кесаревом сечении показана при кровопотере более 700 мл у женщин группы высокого риска развития кровотечений (предлежание и отслойка плаценты, варикозное расширение вен матки, гемангиома органов малого таза и др.), а также при расширении объема оперативного вмешательства (консервативная миомэктомия, надвлагалищная ампутация и экстирпация матки). Разработана тактика проведения реинфузии крови аппаратным способом во время кесарева сечения. В конструкциях аппаратов нового поколения предусмотрен режим высококачественной отмывки эритроцитов большим количеством раствора, делающим процедуру безопасной в акушерстве.
Одним из путей профилактики послеоперационных воспалительных осложнений явилась разработка тактики ведения больных с нарушенным микробиоценозом влагалища. Показана необходимость проведения пролонгированной антибиотикопрофилактики с целью предупреждения осложнений в послеоперационном периоде. С целью снижения частоты инфекционных осложнений после кесарева сечения разработана система их профилактики [1,2,4]:
1) общие профилактические мероприятия, проводимые до операции, в интраоперационном и послеоперационном периодах;
2)индивидуальные меры профилактики, применяемые до операции, также включающие патогенетическую терапию основного заболевания, санацию очагов хронической инфекции, неспецифическую стимуляцию факторов иммунной системы (УФО, лазерное облучение крови, иглорефлексотерапия).
При высокой степени инфекционного риска показаны экстраперитонеальное кесарево сечение, аспирационно-промывное дренирование в послеоперационном периоде, расширение объема оперативного вмешательства до экстирпации матки с маточными трубами, если операция проводится при наличии эндометрита.
Профилактическое введение антибиотиков родоразрешаемым с помощью кесарева сечения роженицам с высоким риском развития инфекционных осложнений должно проводиться избирательно. При явной угрозе развития воспалительных заболеваний наиболее эффективно применение виутриматочно-интрамурального введения антибиотика во время кесарева сечения. Этот метод обеспечивает блокаду антибиотиками входных ворот инфекции матки (эндометрий, плацентарная площадка, зона шва) и способствует неосложненному течению послеоперационного периода у 81,2% оперированных.
По данным И.М. Мирова [2], в профилактике послеродовых инфекционных осложнений значительная роль принадлежит сочетанию методов лекарственной терапии и немедикаментозного воздействия, что способствует улучшению реабилитации родильниц, снижению массивности и длительности лекарственной нагрузки. К числу немедикаментозных методов воздействия при эндометрите относятся:
проведение сеансов гипербарической оксигенации (ГБО) в сочетании с введением антибиотика в лимфатическое русло, которое является показанным женщинам с парезом кишечника;
применение модифицированного аппарата УВЧ с направленным воздействием ближними электромагнитными полями и с существенным
преобладанием магнитной составляющей для лечения и профилактики эндометритов после родов и кесарева сечения;
эффективное обезболивание при снижении суточной дозы наркотических анальгетиков успешно достигается с помощью проведения сеансов центральной электроаналгезии после кесарева сечения;
применение интраорганного воздействия, длительное промывание матки охлажденными растворами антисептиков с добавлением раствора трипсина (в начале процедуры) и препаратов с повышенным антибактериальным эффектом (0,5% раствор хоргексидина биглюконата и др.) на заключительном этапе.
Исследование отсроченных осложнений после кесарева сечения проведено Т.Н.Сенчаковой (Московский областной НИИ акушерства и гинекологии Минздрава России) [6]. В процессе исследования установлено, что вторичная несостоятельность швов после кесарева сечения, локальный или тотальный панметрит с абсцедированием клетчатки малого таза развиваются на фоне эндометрита и свидетельствуют о генерализации инфекции. Наиболее значимыми факторами риска развития отсроченных осложнений после кесарева сечения являются обострение хронических инфекционных процессов во время беременности, нарушение сократительной деятельности матки во время родов, низкое расположение плаценты или технические погрешности во время операции. Эффективность лечения больных с отсроченными осложнениями после кесарева сечения определяется ранней диагностикой и активной консервативно-хирургической или хирургической тактикой ведения. Автор отмечает, что сочетание гистероскопии с активным аспирационно-промывным дренированием полости матки позволяет быстрее купировать воспалительный процесс в полости матки, отграничить возможную генерализацию инфекции в отсутствие панметрита, приводит к вторичному заживлению швов на матке или позволяет провести органосберегающие операции. Надежной профилактикой отсроченных осложнений после кесарева сечения являются адекватная оценка степени инфекционного риска, соблюдение современных технологий операции, ультразвуковой контроль за течением послеоперационного периода, при наличии признаков эндометрита — ранняя активная тактика (гистероскопия в сочетании с активной аспирацией содержимого полости матки). Использование указанной системы диагностики и активной лечебной тактики позволило сохранить матку у 48,1% больных с отсроченными осложнениями после кесарева сечения. Исследованию перитонита после кесарева сечения посвящено исследование Э.Д.Хаджиевой (Санкт-Петербургская академия постдипломного образования) [9]. Основной причиной развития перитонита после кесарева сечения являются прогрессирующий метроэндометрит, метрофлебит с формированием у 83,5% больных явной и у 14,7% — скрытой несостоятельности швов. Основными факторами, определяющими развитие заболевания, являются вирулентные возбудители (чаще анаэробы), массивная кровопотеря (у 22,2%), погрешности оперативной техники (у 25%), плохая санация матки во время операции с неполным удалением плацентарной ткани (у 25,6%), плодных оболочек (у 22,8% пациенток).
studfiles.net
Кесарево сечение | Показания и этапы выполнения операции кесарева сечения
Показания к операции кесарева сечения
Абсолютные показания кесарева сечения
Абсолютными показаниями выступают осложнения беременности и родов, при которых иной способ родоразрешения (даже с учетом плодоразрушающей операции) представляет смертельную опасность для матери:
- полное предлежание плаценты;
- тяжелые и среднетяжелые формы преждевременной отслойки нормально расположенной плаценты при неподготовленных родовых путях;
- угрожающий разрыв матки;
- абсолютно узкий таз;
- опухоли и рубцовые сужения, препятствующие рождению плода.
В тех случаях когда возникают абсолютные показания к выполнению операции кесарева сечения, все остальные условия и противопоказания не учитывают.
[11], [12], [13], [14], [15]
Относительные показания кесарева сечения
Относительные (со стороны матери и плода) показания возникают, если нельзя исключить возможность родоразрешения через естественные родовые пути, но с высоким риском перинатальной смертности и угрозой здоровью или жизни матери. В основе этой группы показаний лежит принцип сохранения здоровья и жизни матери и плода, поэтому кесарево сечение производят с обязательным учетом условий и противопоказаний, определяющих сроки и метод операции.
Показания к кесареву сечению во время беременности
- Полное предлежание плаценты.
- Неполное предлежание плаценты с выраженным кровотечением.
- Преждевременная отслойка нормально расположенной плаценты с выраженным кровотечением или наличием внутриутробной гипоксии.
- Несостоятельность рубца на матке после кесарева сечения или других операций на матке.
- Два и более рубца на матке после кесарева сечения.
- Анатомически узкий таз II–IV степени сужения, опухоли или деформации костей таза.
- Состояние после операций на тазобедренных суставах и тазовых костях, позвоночнике.
- Пороки развития матки и влагалища.
- Опухоли органов малого таза, блокирующие родовые пути.
- Множественная миома матки больших размеров, дегенерация миоматозных узлов, низкое расположение узла.
- Тяжелые формы гестоза при отсутствии эффекта от терапии и неподготовленных родовых путях.
- Тяжелые экстрагенитальные заболевания.
- Рубцовые сужения шейки матки и влагалища после пластических операций ушивания мочеполовых и кишечно-влагалищных свищей.
- Состояние после разрыва промежности III степени при предшествующих родах.
- Выраженное варикозное расширение вен в области влагалища и вульвы.
- Поперечное положение плода.
- Сросшаяся двойня.
- Тазовое предлежание плода при массе плода более 3600 г и менее 1500 г или с анатомическими изменениями таза.
- Тазовое предлежание или поперечное положение одного плода при многоплодной беременности.
- Три и более плода при многоплодии.
- Хроническая внутриутробная гипоксия плода, гипотрофия плода, не поддающаяся медикаментозной терапии.
- Гемолитическая болезнь плода при неподготовленных родовых путях.
- Длительное бесплодие в анамнезе в сочетании с другими отягощающими факторами.
- Беременность, наступившая в результате использования вспомогательных технологий (экстракорпорального оплодотворения, искусственной инсеминации спермой) при осложненном акушерско-гинекологическом анамнезе.
- Переношенная беременность в сочетании с отягощенным акушерско-гинекологическим анамнезом, неподготовленностью родовых путей и отсутствием эффекта от родовозбуждения.
- Экстрагенитальный рак и рак шейки матки.
- Обострение герпетической инфекции половых путей.
Показания к операции кесарева сечения во время родов
- Клинически узкий таз.
- Преждевременное излитие околоплодных вод и отсутствие эффекта от родовозбуждения.
- Аномалии родовой деятельности, не поддающиеся медикаментозной терапии.
- Острая внутриутробная гипоксия плода.
- Преждевременная отслойка нормально или низко расположенной плаценты.
- Угрожающий или начинающийся разрыв матки.
- Предлежание или выпадение петель пуповины.
- Неправильное вставление или предлежание головки плода (лобное, передний вид лицевого, задний вид высокого прямого стояния стреловидного шва).
- Состояние агонии или внезапная смерть роженицы при живом плоде.
Показания к консультации других специалистов
- Анестезиолог: необходимость проведения абдоминального родоразрешения.
- Неонатолог-реаниматолог: необходимость проведения реанимационных мероприятий при рождении новорожденного со среднетяжелой и тяжелой асфиксией.
Для чего выполняют кесарево сечение?
Эффективное родоразрешение с благоприятным прогнозом для матери и новорожденного.
Показания к госпитализации
Наличие показаний для проведения операции кесарева сечения.
Условия для проведения кесарева сечения
- Живой и жизнеспособный плод (не всегда выполнимо при абсолютных показаниях).
- Отсутствие симптомов инфекционного процесса в родах.
- Опорожненный мочевой пузырь.
- Выбор оптимального времени операции (не следует выполнять слишком поспешно или как «операцию отчаяния»).
- Присутствие врача, владеющего техникой операции, анестезиолога.
- Согласие беременной (роженицы) на операцию.
[16], [17], [18], [19], [20], [21], [22]
Лекарственная терапия
Анестезиологическое пособие: общая многокомпонентная анестезия, регионарная анестезия.
[23], [24], [25], [26]
ilive.com.ua
Кесарево сечение
Показания: невозможность нормального родоразрешения и наличие противопоказаний к естественным родам.Различают два основных варианта кесарева сечения: корпоральное и сечение в нижнем сегменте матки.
Корпоральное кесарево сечение
В настоящее время корпоральные кесаревые сечения практически оставлены из-за формирования рубца на матке, который будет неблагоприятным в плане развития последующих беременностей.Обезболивание: наркоз.
Доступ: нижняя срединная лапаротомия.
Осматривают матку, и находят срединную линию. При этом учитывают физиологическую ротацию матки вправо. Матку смещают рукой влево. По средней линии производят разрез длиной не менее 12—13 см. Матка остается в брюшной полости. В ране видны плодные оболочки или ткань плаценты. Околоплодные воды отсасывают электроотсосом. Оболочки надсекают и разрывают пальцами. Хирург вводит четыре пальца своей кисти в полость матки под головку или ножки плода и извлекает его. Между двумя зажимами пересекают пуповину, и ребенка передают медперсоналу. Ассистент приподнимает подъемником верхний угол раны матки, что уменьшает кровотечение. Далее тщательно отделяют и удаляют плаценту, подтягивая ее за пуповину. Производят осмотр плаценты для определения ее целости. При сомнениях производят обследование полости матки. При наличии остатков плаценты производят выскабливание большой тупой кюреткой. Роженице внутривенно вводят метилэрго-метрин или окситоцин для усиления сокращения матки.
При хорошем сокращении матки производят зашивание раны.
Первый ряд — узловые мышечно-мышечные швы рассасывающейся нитью. Допускается накладывать мышечно-децидуальные швы с узлами, обращенными в полость матки.
Второй ряд — серозно-мышечные швы — узловые или непрерывный шов из рассасывающейся нити. Затем производят перитонизацию линии швов, захватывая только серозную оболочку.
Завершение операции. Послойное зашивание раны брюшной стенки.
Кесарево сечение в нижнем сегменте матки
Доступ: нижняя срединная или поперечная (по Пфанненштилю) лапаротомия. При крупном плоде иногда применяют и дополнительное частичное или полное (по Черни) рассечение прямых мышц живота.По вскрытии брюшной полости определяют границу мочевого пузыря. В нижнем сегменте матки на 2—3 см выше мочевого пузыря производят поперечный разрез пузырно-маточной связки по направлению к месту прикрепления круглых связок. Мочевой пузырь с отсеченной брюшиной отодвигают книзу и фиксируют широким ложкообразным зеркалом.
Намечают разрез над локализацией наибольшего диаметра головки. Поперечно надсекают скальпелем стенку матки. В рану вводят вторые пальцы кистей, и растягивают рану до пределов, необходимых для извлечения головки плода. При повышенной упругости тканей разрез матки расширяют ножницами. Удаляют зеркала, и введенными в полость матки и подведенными под головку пальцами хирург выводит головку и тело из раны матки. Далее производят обработку и отсечение пуповины. Отделяют и удаляют послед. Вводят сокращающие матку вещества (окситоцин, метилэргометрин).
На рану матки накладывают швы (мышечно-мышечные, мышечно-слизистые). Для перитонизации используют непрерывный шов с захватом пузырно-маточной складки брюшины. Осторожно — не прошивать мочевой пузырь.
Завершение операции. Проверяют гемостаз, считают инструменты и материал. Послойно зашивают рану брюшной стенки.
B. Д. Иванова, А.В. Колсанов, С.С. Чаплыгин, P.P. Юнусов, А.А. Дубинин, И.А. Бардовский, C. Н. Ларионова
medbe.ru
Виды кесарева сечения — Экстраперитонеальное, корпоральное, малое
Кесарево сечение – это операция, которая проводится в брюшной полости с целью родоразрешения. Конечно, предпочтительнее проводить естественные роды, однако существует целый список показаний к обязательной операции: как плановой, так и экстренной.
Абдоминальный вариант кесарева сечения
Этот вид является наиболее распространенным. Проводится путем разреза передней брюшины (надлобкового либо продольного от пупка до лона) и последующего поперечного рассечения матки в нижнем сегменте. Показана операция в случаях, когда у роженицы:
- узкий таз;
- отслойка плаценты;
- неподготовленные родовые пути;
- поперечное или тазовое предлежание плода;
- заболевания матки и других органов, участвующих в процессе родов;
- высокая вероятность разрыва матки;
- гипоксия плода.
Операция проводится под наркозом, от его введения до извлечения ребенка должно пройти минимум времени, не больше 10 минут, чтобы в организм младенца не попало большое количество лекарственного препарата. Плодный пузырь разрывают, ребенок вынимается из матки через надрез руками, сразу передается акушерке, затем врач-гинеколог мануально освобождает матку от последа.
Корпоральный способ операции
Подразумевает нижнесрединный разрез брюшной стенки, матка разрезается вдоль скальпелем либо при помощи ножниц точно посередине, это обеспечит меньшую кровопотерю. После осуществления надреза брюшную полость изолируют, чтобы туда не попали околоплодные воды, частички плаценты и другие продукты родовой деятельности, которые могут вызвать внутренние воспалительные заболевания у женщины.
Данный вид операции показан тем, у кого:
- нет доступа к нижней части матки вследствие спаек или заболеваний;
- начались преждевременные роды.
При осуществлении надреза врачу следует быть осторожным и помнить о возможности повреждения мочевого пузыря, так как у беременных он смещается вверх.
Экстраперитонеальное кесарево сечение
Осуществляется без вмешательства в брюшную полость, надрез производят продольно немного левее середины живота, при этом рассечению подвергаются только мышцы. Показания проведения такого вида кесарева сечения:
- явные инфекционные процессы в брюшной полости;
- длительный безводный период у плода;
- некоторые острые болезни беременной.
Противопоказано внебрюшинное кесарево сечение тем, у кого наблюдается отслойка плаценты, разрыв матки, рубцы от предыдущих операций, которые могут разойтись, опухоли на матке или на яичниках.
Влагалищный вид вмешательства
Используется достаточно редко, так как проведение такой операции требует немалого хирургического опыта. Назначается оно в качестве аборта на сроке беременности 3-6 месяцев, либо когда у рожающей женщины наблюдается рубцевание на шейке матки, резкое ухудшение здоровья матери, начинает отслаиваться правильно лежащая плацента.
Техника проведения влагалищного способа разделяется на 2 вида:
- Рассекается только небольшая часть передней стенки матки. В этом случае шейка матки остается неповрежденной, роженица получает меньше травм, чем при классической операции, быстрее идет на поправку.
- Делается надрез стенки влагалища, передней маточной стенки и нижнего сегмента.
Малое кесарево сечение
Является способом аборта на поздних сроках беременности (от 13 до 22 недель), если у матери или плода наблюдаются тяжелые нарушения функционирования. Для детей это генетические заболевания, аномалии в физическом развитии либо смерть, для матери – болезни, связанные с сердечно-сосудистой и нервной системой, острая почечная недостаточность, заболевания крови, необходимость проведения стерилизации.
Операция затрагивает переднюю стенку и шейку матки, через надрез вынимают зародыш и плаценту. Такой аборт травматичен и назначается только в тех случаях, когда искусственные роды невозможны.
babyke.net
