Карта сайта
|
|
Женщинам и мужчинам репродуктивного возраста | Беременность
Показания к кесареву сечению изложены в приказе МЗ Украины от 27. 12.2011 №977 «Клінічний протокол з акушерської допомоги «Кесарів розтин». В различных роддомах Украины частота кесарева сечения колеблется от 12 до 27% от всех родов.
12.2011 №977 «Клінічний протокол з акушерської допомоги «Кесарів розтин». В различных роддомах Украины частота кесарева сечения колеблется от 12 до 27% от всех родов.
Кесарево сечение может быть плановым и экстренным. Плановым кесарево сечение считается, когда показания к нему установлены во время беременности.
Предварительно вопрос о проведении операции кесарево сечение решается в женской консультации или медицинском центре, где проводится наблюдение за течением беременности и состоянием пациентки.
Обследование проводит не только врач акушер-гинеколог, но и врачи других специальностей: терапевт, окулист, эндокринолог, при необходимости хирург, невропатолог, ортопед. При наличии каких-либо заболеваний эти специалисты дают свои рекомендации по ведению беременности и заключение о методе родоразрешения. Окончательное решение о необходимости кесарева сечения и сроках его выполнения принимают врачи в родильном доме. В каждом роддоме есть свои особенности проведения самой операции, обезболивания, ведения послеоперационного периода. Поэтому роддом лучше выбрать заранее и задать врачу все волнующие вас вопросы.
Поэтому роддом лучше выбрать заранее и задать врачу все волнующие вас вопросы.
Смотрите Приказ МЗ Украины от 27.12.2011 №977 «Клінічний протокол з акушерської допомоги «Кесарів розтин»
Когда ложиться в роддом?
Чаще всего врачи женской консультации направляют беременную женщину в роддом за 1 — 2 недели до предполагаемой операции. В стационаре проводится дополнительное обследование пациентки. При необходимости — медикаментозная коррекция выявленных отклонений в состоянии здоровья. Также оценивается состояние плода: проводится кардиотокография (КТГ), ультразвуковое исследование (УЗИ), допплерометрия в сосудах системы «мать-плацента-плод». Если роддом выбран заранее и принято решение о необходимости кесарева сечения, то все консультации и обследования можно пройти до госпитализации в стационар. А для проведения кесарева сечения прийти накануне или прямо в день операции, проведя необходимую подготовку дома. Однако это возможно лишь при отсутствии осложнений беременности и нормальном состоянии плода.
Говоря о подготовке к плановому кесареву сечению, нельзя не упомянуть о возможности и даже необходимости проведения так называемого аутологичного плазмадонорства. Пациентка после 20 недель беременности может сдать 300 мл собственной крови или плазмы (жидкая часть крови), которая будет храниться в специальном морозильнике в течение длительного времени. И если во время операции потребуется переливание крови, то будет перелита не чужая (пусть и обследованная), а своя собственная кровь или плазма. Это исключает возможность заражения различными инфекциями, в том числе ВИЧ, гепатитом В и С и запуска аутоиммунных реакций в послеродовой период (аутоиммунная тромбоцитопения, анемия). Аутоплазмадонорство проводится в роддомах, имеющих собственное отделение переливания крови. Процедура не оказывает отрицательного влияния ни на состояние матери, ни на состояние плода, а потерянная плазма восстанавливается в организме в течение нескольких дней.
Как определяется дата операции?
Оценивается состояние пациентки и плода, уточняется срок родов по дате последней менструации, по предполагаемому дню зачатия, по УЗИ на ранних сроках и, по возможности, выбирается день, максимально приближенный к сроку родов. При этом обязательно учитываются пожелания самой пациентки. Свое согласие на проведение операции и обезболивания пациентка излагает в письменном виде.
При этом обязательно учитываются пожелания самой пациентки. Свое согласие на проведение операции и обезболивания пациентка излагает в письменном виде.
При плановом кесаревом сечении проводится предоперационная подготовка. Накануне необходимо принять гигиенический душ. Важно хорошо выспаться, поэтому, чтобы справиться с вполне объяснимым волнением, лучше принять на ночь что-либо успокаивающее (по рекомендации врача). Ужин накануне должен быть легким. А в день операции с утра нельзя ни пить, ни принимать пищу. За 2 часа до операции проводится очистительная клизма. Непосредственно перед началом операции в мочевой пузырь вводится катетер, который удаляют только через несколько часов после операции. Эти меры позволят предотвратить серьезные осложнения.
Каковы методы обезболивания при кесаревом сечении?
Наиболее современным и безопасным методом обезболивания как для матери, так и для плода является региональная (эпидуральная или спинальная) анестезия. При этом обезболивается только место операции и нижняя часть туловища. Пациентка находится в сознании. В современных клиниках более 95% операцией проводится именно с таким обезболиванием. Гораздо реже используется наркоз.
Пациентка находится в сознании. В современных клиниках более 95% операцией проводится именно с таким обезболиванием. Гораздо реже используется наркоз.
Как выполняют кесарево сечение?
После проведения анестезии женщину укладывают на операционный стол. Живот обрабатывают специальным антисептиком и накрывают стерильными простынями. На уровне груди устанавливается преграда, чтобы пациентка не видела ход операции. Хирург делает горизонтальный разрез передней брюшной стенки над лобком, в экстренных случаях производится вертикальный разрез от пупка до лобка, чтобы как можно быстрей вынуть ребёнка. Если остался шрам от прежних беременностей, закончившихся кесаревым сечением, новый разрез делается на этом же месте. Затем раздвигаются мышцы, делается разрез на матке (практически всегда — поперечный), вскрывается плодный пузырь. Врач вводит руку в полость матки и осторожно извлекает ребенка. Пересекается пуповина, ребенка передают акушерке. После осмотра новорожденного врачом неонатологом роженица берёт ребенка руками и прикладывает к груди (контакт «кожа к коже»). Если заключён договор о сборе пуповинной крови, проводят сбор последней в специальный контейнер. Затем рукой удаляют послед, а разрез на матке зашивают специальной ниткой, которая рассасывается через 1,5 — 3 месяца. Чаще всего используется викрил. Затем послойно восстанавливается и брюшная стенка. На кожу накладывают скобки или швы, а поверх — стерильную повязку.
Если заключён договор о сборе пуповинной крови, проводят сбор последней в специальный контейнер. Затем рукой удаляют послед, а разрез на матке зашивают специальной ниткой, которая рассасывается через 1,5 — 3 месяца. Чаще всего используется викрил. Затем послойно восстанавливается и брюшная стенка. На кожу накладывают скобки или швы, а поверх — стерильную повязку.
В зависимости от методики и сложности операции длительность ее составляет в среднем 20-40 минут. Первые сутки после кесарева сечения пациентка обычно находится в послеоперационной палате или палате интенсивной терапии, где проводится круглосуточное наблюдение за ее состоянием: общим самочувствием, артериальным давлением, пульсом, частотой дыхания, величиной и тонусом матки, количеством выделений, функцией мочевого пузыря.
Какие препараты обычно вводят в послеоперационном периоде?
В обязательном порядке назначается обезболивание, частота введения этих препаратов зависит от интенсивности болевых ощущений.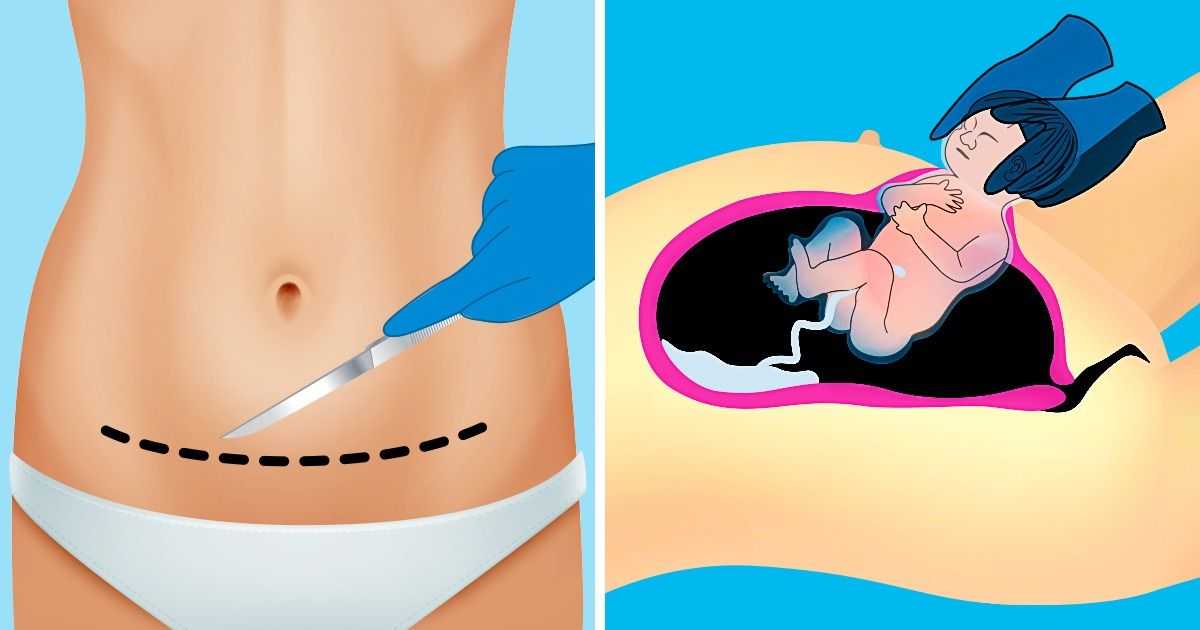 Обычно обезболивание требуется в первые 2-3 суток, в дальнейшем от него постепенно отказываются. Кроме того, назначаются препараты, способствующие сокращению матки, и препараты, нормализующие функцию желудочно-кишечного тракта. В большинстве случаев при проведении плановых кесаревых сечений проводится антибиотикопрофилактика (одноразовое введение антибиотика во время операции). Вопрос о дальнейшем назначении антибиотиков в послеоперационном периоде решается оперирующим врачом в отношении каждой пациентки индивидуально.
Обычно обезболивание требуется в первые 2-3 суток, в дальнейшем от него постепенно отказываются. Кроме того, назначаются препараты, способствующие сокращению матки, и препараты, нормализующие функцию желудочно-кишечного тракта. В большинстве случаев при проведении плановых кесаревых сечений проводится антибиотикопрофилактика (одноразовое введение антибиотика во время операции). Вопрос о дальнейшем назначении антибиотиков в послеоперационном периоде решается оперирующим врачом в отношении каждой пациентки индивидуально.
Когда можно вставать?
Первый раз пациентке предлагается подняться спустя 6 – 8 часов после операции. Сперва нужно посидеть, а потом немного постоять. Для начала этого достаточно. Более активный двигательный режим начинается после перевода из палаты интенсивной терапии. Лучше заранее позаботиться о приобретении специального послеоперационного бандажа, который значительно облегчит передвижение в первые несколько дней после операции. Уже с первого дня можно начинать выполнять минимальные физические упражнения, которые способствуют более благоприятному течению послеоперационного периода. Перевод в послеродовое отделение возможен спустя 12-24 часа после операции. Ребенок в это время находится в детском отделении. В послеродовом отделении женщина сама сможет начать ухаживать за ребенком, кормить его грудью и пеленать. Но в первые несколько дней потребуется помощь со стороны медиков и родственников (если в роддоме разрешены посещения).
Перевод в послеродовое отделение возможен спустя 12-24 часа после операции. Ребенок в это время находится в детском отделении. В послеродовом отделении женщина сама сможет начать ухаживать за ребенком, кормить его грудью и пеленать. Но в первые несколько дней потребуется помощь со стороны медиков и родственников (если в роддоме разрешены посещения).
Диета
Раннее начало приема жидкости и пищи (концепция Fast Track Recovery) доказано сокращают время реабилитации после операции и в несколько раз снижают количество послеоперационных осложнений. В первые сутки после операции разрешается пить минеральную воду без газа, можно есть каши, нежирный бульон, отварное мясо, сладкий чай. Со вторых суток возможно полноценное питание — из рациона исключаются только продукты, не рекомендуемые при кормлении грудью. Обычно для нормализации функции кишечника примерно через сутки после операции назначается очистительная клизма. Когда можно выписываться домой, решает лечащий врач. Обычно на 5 день после операции производится ультразвуковое исследование матки, и снимаются скобки или швы. При благополучном течении послеоперационного периода выписка возможна на 5 — 6 сутки после кесарева сечения. Выписавшись домой, родильнице необходимо как можно больше отдыхать. Потребуется особое внимание и помощь со стороны членов семьи, которые могут взять на себя часть домашних дел. Ведь некоторое время после операции будет сохраняться слабость, повышенная утомляемость, болевые ощущения в области шва.
При благополучном течении послеоперационного периода выписка возможна на 5 — 6 сутки после кесарева сечения. Выписавшись домой, родильнице необходимо как можно больше отдыхать. Потребуется особое внимание и помощь со стороны членов семьи, которые могут взять на себя часть домашних дел. Ведь некоторое время после операции будет сохраняться слабость, повышенная утомляемость, болевые ощущения в области шва.
Какой режим нужно соблюдать дома?
Питание обычное — с учетом кормления грудью. При «водных процедурах» придется ограничиться душем. Принимать ванны, плавать можно лишь через 1,5 месяца после операции. Полноценные физические нагрузки — спустя 1,5 — 2 месяца после операции. Возобновить половые контакты можно через 6 недель после операции. Предварительно рекомендуется посетить врача, он сможет оценить, насколько благополучно протекает послеоперационный период. Обязательно проконсультироваться о контрацепции. Следующую беременность после кесарева сечения лучше планировать не раньше чем через 2 года. За это время организм успеет полностью восстановиться после предыдущей беременности и перенесенной операции. Женщина должна знать, что если во время следующей беременности у неё не будет показаний к кесареву сечению, то она имеет все шансы родить самостоятельно, не прибегая к хирургическому вмешательству.
За это время организм успеет полностью восстановиться после предыдущей беременности и перенесенной операции. Женщина должна знать, что если во время следующей беременности у неё не будет показаний к кесареву сечению, то она имеет все шансы родить самостоятельно, не прибегая к хирургическому вмешательству.
Знание кесарева сечения – сила: знайте протоколы безопасности
Новый протокол для пациентов после кесарева сечения может помочь облегчить их выздоровление.Около 15 лет назад был разработан набор протоколов для пациентов, перенесших колоректальные операции. Эти рекомендации, известные как ускоренное восстановление после операции (ERAS), включают научно обоснованные аспекты ухода до, во время и после операции для ускорения восстановления пациента.
С годами другие хирургические специальности приняли протоколы ERAS. Больницы в более чем 20 странах следуют ERAS, и мы используем их здесь, в UT Southwestern. Исследования показали, что протоколы ERAS приводят к сокращению сроков пребывания в больнице, сокращению осложнений и повторных госпитализаций, снижению затрат на здравоохранение и повышению удовлетворенности пациентов.
Исследования показали, что протоколы ERAS приводят к сокращению сроков пребывания в больнице, сокращению осложнений и повторных госпитализаций, снижению затрат на здравоохранение и повышению удовлетворенности пациентов.
Преимущества ERAS хорошо задокументированы во многих областях. Мы постоянно совершенствуем протоколы для пациенток, родивших с помощью кесарева сечения (кесарева сечения), помогая им лучше подготовиться к плановому и незапланированному кесареву сечению.
Например, новое исследование, проведенное Юго-Западным университетом штата Юта и Мемориальной больницей Паркленда, показало, что мультимодальное обезболивание после кесарева сечения, не полагаясь исключительно на опиоидные препараты, может эффективно контролировать боль и может способствовать успеху грудного вскармливания.
Если у вас в прошлом было кесарево сечение или вы знаете кого-то, у кого уже было кесарево сечение, вы можете заметить, что мы предоставим несколько новых сведений по мере того, как вы будете готовиться к следующим родам.
Обучение ERAS и кесареву сечению
В зависимости от того, где вы живете, примерно у трети пациентов есть кесарево сечение. По оценкам Американского колледжа акушеров и гинекологов, 2,5% кесаревых сечений делаются по просьбе матери.
Другие планируются, например, при сложных беременностях или если пациентка перенесла одно или несколько кесаревых сечений в прошлом. Однако иногда необходимо незапланированное кесарево сечение, если мать или ребенок находятся в группе риска.
Во время дородовых посещений ваш врач обсудит с вами причины, по которым может потребоваться незапланированное кесарево сечение. Однако то, что врач говорит вам о кесаревом сечении, не означает, что оно у вас будет.
Скорее, мы хотим, чтобы пациенты знали, чего ожидать от незапланированного кесарева сечения, до того, как придет время родов. Протоколы ERAS помогают нашим командам акушеров-гинекологов готовить пациентов. В случае реальной чрезвычайной ситуации или неотложной ситуации время для объяснения процедуры ограничено, и пациенты обычно озабочены своей медицинской ситуацией.
Связанные материалы: Почему вам следует узнать о частоте проведения кесарева сечения в вашей больнице
Изменения протокола кесарева сечения с помощью ERAS
Еда и питье перед кесаревым сечением
Поговорка гласит, что пациенты не должны ничего есть и пить за восемь часов до операции. Тем не менее, рекомендации ERAS рекомендуют пациентам пить прозрачные жидкости, соки и спортивные напитки за два часа до операции и есть легкую пищу за шесть часов до нее.
Исследования показывают, что это может улучшить результаты после колоректальной хирургии, и исследования показывают, что некоторые из этих преимуществ могут быть перенесены на другие виды хирургии. Поэтому мы начали рекомендовать некоторым пациентам есть или пить перед кесаревым сечением, чтобы потенциально:
- Быстрее вернуться к нормальной работе кишечника
- Улучшить самочувствие пациента
- Потенциально ускорить выздоровление
Эти правила могут различаться у разных пациентов, поэтому убедитесь, что вы понимаете указания своего врача относительно еды и питья перед кесаревым сечением.
Удаление мочевого катетера
Ранее мы оставляли мочевой катетер пациента на 12–14 часов после операции. Теперь мы часто вынимаем его сразу. Мы обнаружили, что этот протокол снижает риск затрудненного мочеиспускания. Это также означает, что пациент может быстрее снова стать подвижным. Говоря об этом, мы призываем женщин вставать с постели и двигаться как можно скорее после кесарева сечения.
Жевательная резинка
Прием пищи и питье в первые часы после операции может помочь восстановить функцию кишечника, и исследования показали, что жевательная резинка может иметь такой же эффект. Мы можем порекомендовать вам жевать жевательную резинку, если вас тошнит или вы не голодны после процедуры.
Мультимодальное обезболивание
Чтобы помочь сократить использование опиоидов из-за связанных с этим рисков, особенно у кормящих женщин, мы начали использовать комбинацию неопиоидных препаратов, помогающих контролировать боль, вместе с нестероидными противовоспалительными препаратами. (НПВП), такие как мотрин или ацетаминофен.
(НПВП), такие как мотрин или ацетаминофен.
В ходе недавнего исследования группа медицинских работников Юго-Западного университета штата Юта, включая старшего автора Элейн Дуриа, доктора медицинских наук, обнаружила, что НПВП могут эффективно контролировать боль после кесарева сечения и могут повышать частоту грудного вскармливания.
До июля 2020 года женщины, перенесшие кесарево сечение в Мемориальной больнице Паркленда, традиционно получали морфиновое устройство для контролируемой пациентом анальгезии (PCA) в течение 12 часов после родов. Устройство позволяет пациентам самостоятельно вводить опиоидные обезболивающие по мере необходимости. Через 12 часов пациенты начинали получать НПВП по мере необходимости в зависимости от оценки их боли.
В июле 2020 года, после обсуждений с группой акушерских анестезиологов, акушерство и гинекология в Паркленде перешли на новый мультимодальный протокол обезболивания при кесаревом сечении, в котором НПВП стали препаратами первой линии, а опиоиды давали только при необходимости в зависимости от оценки боли у пациента. .
.
Исследователи, в том числе анестезиологи, акушеры-гинекологи и медсестры, сравнили данные до и после перехода на новый протокол. Они обнаружили, что женщины, получавшие передовые НПВП, употребляли примерно в 4 раза меньше морфина во время своего пребывания, сообщали о меньшей боли и имели аналогичную продолжительность пребывания в больнице.
Приблизительно 9% пациентов в мультимодальной группе, которые хотели кормить исключительно грудью, нуждались в докорме смесью по сравнению с 12% в традиционной группе.
Похожие чтения : Есть кесарево сечение? Что должны знать беременные женщины
Как мы надеемся, мамы получат пользу от ERAS
Одной из главных целей при разработке ERAS было сокращение времени пребывания пациентов в больнице, что является достойной целью для большинства хирургических процедур. Но в случае кесарева сечения мы не обязательно хотим сразу отправлять пациентов домой по нескольким причинам.
Конечная цель протоколов ERAS — предоставить наилучшие возможности для матери и ребенка.
Во-первых, это ваш ребенок. Педиатры часто хотят наблюдать за ребенком в течение дня или двух, чтобы убедиться, что он приспосабливается к жизни вне матки, набирает вес и учится кормить грудью. Кроме того, у пациенток могут быть такие состояния, как преэклампсия или хориоамнионит, бактериальная инфекция, которая может возникнуть до или во время родов. Этим пациентам не следует сразу возвращаться домой, независимо от того, как быстро они восстановятся после операции.
Во-вторых, в некоторых источниках указывается, что протоколы ERAS могут увеличить частоту грудного вскармливания. Вероятно, это связано с тем, что пациент чувствует себя лучше. Она может вставать и двигаться быстрее и сосредоточиться на грудном вскармливании, а не на послеоперационных болях или осложнениях.
Наша главная цель при внедрении ERAS — улучшить качество обслуживания наших пациентов как во время лечения, так и во время выздоровления. Вот почему, например, мы пытаемся предложить «щадящее кесарево сечение», при котором элементы родов через естественные родовые пути переносятся в операционную.
Хотя в акушерстве и гинекологии может не быть такого объема данных, как в других хирургических специальностях, относительно преимуществ ERAS для пациентов с кесаревым сечением, мы начинаем наверстывать упущенное. Кесарево сечение является одним из наиболее распространенных хирургических вмешательств, выполняемых у женщин, поэтому на первом месте всегда стоит улучшение состояния пациента.
Протокол ускоренного восстановления после кесарева сечения (ERAC)
Некоторым мамам, рожающим детей в Центре здоровья плода, делают кесарево сечение (кесарево сечение) или родоразрешение хирургическим путем. Если вы и ваша лечащая команда решите, что хирургическое родоразрешение является самым безопасным вариантом для вас и вашего ребенка, протокол расширенного восстановления после кесарева сечения (ERAC) может помочь вам быстрее почувствовать себя лучше, чтобы вы могли проводить больше времени со своим ребенком.
Если у вас в прошлом было кесарево сечение, вас, вероятно, попросили прекратить есть и пить в полночь перед операцией. Но это меняется. Две уважаемые национальные медицинские организации, Американский колледж акушерства и гинекологии и Общество акушерской анестезиологии и перинатологии, одобрили этот новый протокол, поскольку было показано, что он улучшает результаты для матерей и детей.
Но это меняется. Две уважаемые национальные медицинские организации, Американский колледж акушерства и гинекологии и Общество акушерской анестезиологии и перинатологии, одобрили этот новый протокол, поскольку было показано, что он улучшает результаты для матерей и детей.
Чего ожидать от нового протокола ERAC
Как правило, этот протокол дает следующие результаты:
- Более короткое время голодания перед операцией (прекратить есть за 6 часов до операции, прекратить пить за 2 часа до операции)
- Лучшее обезболивание (сокращает использование опиоидов на 30-50%) без тошноты
- Ускорение подъема и передвижения после операции
- Меньше тромбов
- Снижение потребности во внутривенных вливаниях
- Улучшение связи между вами и вашим ребенком
Ключевые отличия от традиционного протокола кесарева сечения
Children’s Mercy — одна из первых больниц в регионе, внедривших протокол ERAC. Вот некоторые из ключевых отличий, которые вы можете заметить, если раньше рожали с помощью кесарева сечения:
Вот некоторые из ключевых отличий, которые вы можете заметить, если раньше рожали с помощью кесарева сечения:
Еда и питье
С помощью этого нового протокола мы рекомендуем вам есть и пить до и после кесарева сечения. Вы можете перекусить не позднее, чем за 6 часов до запланированного времени прибытия. Вы можете пить прозрачные жидкости не позднее, чем за 2 часа до операции.
Если вы страдаете диабетом, мы попросим вас выпить G2 или аналогичный диабетический напиток перед операцией. Когда вы приедете, мы проверим ваш уровень сахара в крови. Наши медсестры обсудят детали вашего плана ближе к дате родов.
Вам будет предоставлена жевательная резинка во время пребывания до и после операции по вашему выбору. Доказано, что жевательная резинка уменьшает тошноту и способствует более быстрому восстановлению нормальной функции кишечника после операции.
Предотвращение тошноты
Никто не хочет чувствовать тошноту после операции. Протокол ERAC использует инфузионную терапию внутривенно, включая проверенную комбинацию препаратов против тошноты, чтобы вы чувствовали себя комфортно. Еда и питье в соответствии с указаниями также могут помочь предотвратить тошноту.
Протокол ERAC использует инфузионную терапию внутривенно, включая проверенную комбинацию препаратов против тошноты, чтобы вы чувствовали себя комфортно. Еда и питье в соответствии с указаниями также могут помочь предотвратить тошноту.
Двигайтесь раньше
Большинство детей, рожденных в Центре здоровья плода, также должны оставаться в отделении интенсивной терапии новорожденных (NICU). Этот новый протокол поможет вам вставать и двигаться быстрее за счет более раннего прекращения внутривенных вливаний и мочевого катетера.
Прием пищи и напитков в соответствии с инструкциями также поможет вам быстрее вставать и двигаться, быстрее выздоравливать, предотвращать образование тромбов и облегчать доступ в отделение интенсивной терапии, чтобы вы могли посетить своего ребенка.
Профилактическое обезболивание для более эффективного облегчения
С того момента, как вы приедете, мы начнем план профилактического обезболивания с тайленола и ибупрофена или других нестероидных противовоспалительных препаратов (НПВП).

 Практика
Практика