Современные методики кесарева сечения
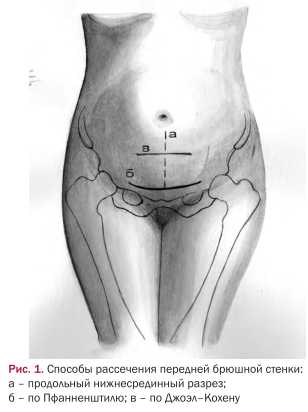
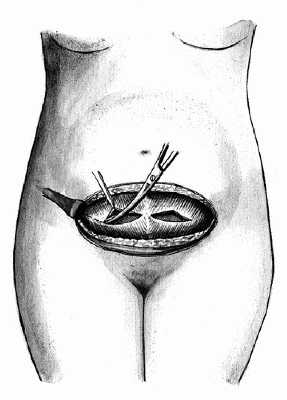
В настоящее время методом выбора чревосечения при абдоминальном родоразрешении принято считать поперечный надлобковый разрез передней брюшной стенки по Пфанненштилю [Козаченко В.П., 1979; Чернуха ЕЛ., 1991]. При этом кожный разрез производят на 3—4 см выше лонного сочленения по надлобковой складке, соответствующей границе волосистой части. Этот разрез должен обеспечивать достаточный оперативный доступ, составляя не менее 13—14 см; он имеет форму дуги, выпуклостью обращенной к лону.Кожу и подкожную жировую клетчатку на всем протяжении рассекают скальпелем. Необходимо помнить, что в латеральных отделах в подкожной жировой клетчатке располагаются восходящие ветви поверхностных надчревных и наружных половых артерий. Как правило, их пересекают и для остановки кровотечения из этих артерий требуется надежный хирургический гемостаз [Козаченко В.П., 1979] в виде лигирования их или даже прошивания подкожной жировой клетчатки в этих местах. Недостаточно тщательно проведенный гемостаз может стать причиной образования гематом, в связи с чем потребуются разведение краев раны и ее ревизия.
Подкожную жировую клетчатку отсепаровывают тупым и острым путем вверх и на 3—4 см выше края кожного разреза в центре скальпелем вскрывают апоневроз. Затем разрез его удлиняют ножницами латерально в стороны и вверх до величины кожной раны и даже несколько более по дугообразной линии с выпуклостью к лону для увеличения оперативного доступа. Над прямыми мыщцами апоневроз представляет собой переднюю стенку влагалища этих мышц и образован сухожилиями наружной и внутренней косых и поперечном мышц живота. Верхний и нижний лоскуты апоневроза, фиксировав зажимами Кохера, отделяют от подлежащих мышц: по белой линии — острым путем, в латеральных отделах — тупым. Прямые мышцы живота (а в нижних отделах — и пирамидальные) разделяют тупым и острым путем.
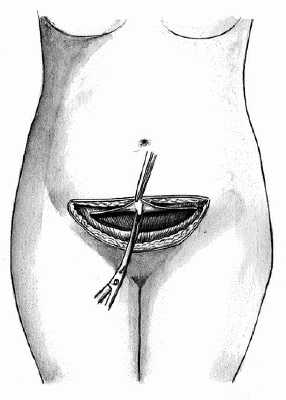
Париетальную брюшину вскрывают острым путем (скальпелем или ножницами) в верхнем углу раны, разрез брюшины продолжают ножницами в продольном направлении до верхней границы мочевого пузыря. В определенных ситуациях (клинически узкий таз, повторное кесарево сечение) следует стремиться вскрывать париетальную брюшину как можно выше во избежание ранения переполненного мочевого пузыря или же подтянутого вверх вследствие спаечного процесса. Следует добавить, что на всех этапах чревосечения при необходимости проводят адекватный хирургический гемостаз.
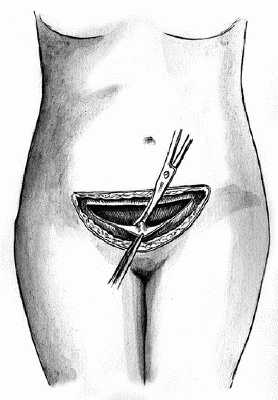
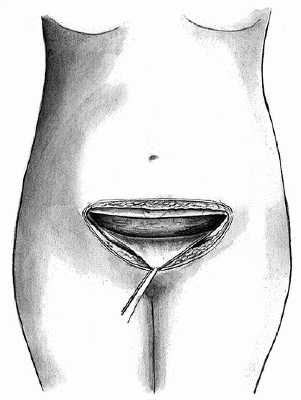
Закрытие раны передней брюшной стенки при чревосечении по Пфанненштилю производят, как обычно: ушивание париетальной брюшины и мышц непрерывным швом, восстановление краев рассеченного апоневроза непрерывным швом, отдельные швы на подкожную жировую клетчатку и отдельные шелковые швы или внутрикожный (викриловый, из лески) шов для сопоставления краев кожной раны.
Нижнесрединный доступ используют значительно реже, только в экстренных ситуациях: профузное кровотечение, совершившийся приступ эклампсии, начавшийся или совершившийся разрыв матки, прогрессирующая внутриутробная гипоксия плода. Применение данной методики чревосечения в этих случаях обусловлено быстрым вхождением в брюшную полость — в течение 2—3 мин, в то время как при поперечном чревосечении это время составляет 5—6 мин.
Неоспоримыми преимуществами последней методики перед нижнесрединной являются: определенные слои передней брюшной стенки (апоневроз и брюшина) рассекают во взаимно перпендикулярных направлениях; после операции наблюдается менее выраженная реакция брюшины; больные раньше встают, что способствует предупреждению ряда послеоперационных осложнений [Козаченко В.П., 1979; Чернуха Е.А., 1991; Новак Ф., 1989]. Кроме того, рубец на передней брюшной стенке более прочный, редко осложняется послеоперационными грыжами, более косметичен. В обзоре по хирургической технике кесарева сечения Ch.S. Field (1988) приводит данные о том, что расхождение послеоперационной раны при нижнесрединном чревосечении наблюдается в 8 раз чаще (2,94 %), чем при поперечном (0,37 %).
Отдельные авторы предлагают в редких случаях использовать поперечный интерилиакальный разрез по Черни [Давыдов С.Н. и др., 1982] или по Muylard [Ayers J.W.T., Morley G.W., 1987]. При этом разрез кожи производят на 3—6 см выше лона, а в процессе чревосечения дополнительно пересекают прямые мышцы живота, обеспечивая более широкий доступ к органам малого таза, чем при традиционной поперечной лапаротомии. J.W.T. Ayers и G.W. Morley (1987) рекомендуют использовать разрез по Maylard при наличии крупного плода, многоплодной беременности и неправильных положениях плода.
В последние годы для улучшения оперативной техники с целью реализации принципа уменьшения травматичности на всех этапах абдоминального родоразрешения применяют чревосечение в модификации Joel-Cohen [Stark М., Joel-Cohen J., Ciobotaru A., 1991; Stark M., Finkel A., 1994]. Данный метод лапаротомии впервые в России начали использовать в нашей клинике [Стрижаков А.Н. и др., 1996; Стрижаков А.Н. и др., 1997]. При этом производят поверхностный поперечный разрез кожи (рассекают только эпидермис и дерму) передней брюшной стенки на 2,5 см ниже линии, соединяющей передневерхние ости подвздошных костей.
Скальпелем делают углубление в подкожной жировой клетчатке до обнажения апоневроза. Последний под клетчаткой рассекают слегка раскрытыми браншами прямых ножниц латерально в стороны по горизонтальной линии. Оператор и ассистент одновременно разводят подкожную жировую клетчатку и прямые мышцы живота посредством плавной билатеральной тракции. Брюшину вскрывают тупым путем указательными пальцами в поперечном направлении во избежание травмы мочевого пузыря.
Таким образом, разрез по Joel-Cohen отличается от общепринятого поперечного тем, что его производят выше и по прямой линии, подкожную жировую клетчатку и мышцы разводят тупым путем, не требуется отслоения апоневроза от подлежащих мышц, брюшину вскрывают в поперечном направлении. Выбор локализации кожного разреза объясняется ходом веточек поверхностной надчревной и наружной половой артерий, которые на интерспинальном уровне располагаются латеральнее и не попадают в зону разреза. Длина подобного разреза достаточна для осуществления всех манипуляций, в связи с чем нет необходимости в дугообразном вскрытии кожи и выполнении такого травматичного этапа лапаротомии, как отслоение апоневроза.
Одновременное тупое разведение подкожной жировой клетчатки и мышц позволяет сохранить целость сосудисто-нервных пучков (ветви поверхностной надчревной и наружной половой артерий). Тупое вскрытие брюшины в поперечном направлении позволяет избежать случайных травм мочевого пузыря и кишечника. В целом данный доступ выполняется быстро, практически не сопровождается кровотечением и в то же время создаст адекватные условия для выполнения кесарева сечения [Стрижаков А.Н. и др., 1996].
В современном акушерстве методом выбора разреза матки в ходе операции кесарева сечения является поперечный разрез в нижнем сегменте [Кулаков В.И, и др., 1990; Чернуха Е.А., 1991; Серов В.Н. и др., 1997].
Преимуществами данного разреза по сравнению с корпоральным являются:
1) меньшая травматичность и кровоточивость раны матки, так как нижний сегмент является относительно малососудистой зоной по сравнению с телом матки; мышечные пучки здесь идут в основном параллельно линии разреза, поэтому их только раздвигают, а не рассекают;
3) меньшая вероятность инфицирования брюшной полости;
4) более физиологичное заживление раны матки, способствующее формированию полноценного в морфофункциональном плане рубца на матке (а точнее, полной регенерации миометрия). Вследствие этого частота разрыва матки по рубцу в 6—20 раз меньше, чем при корпоральном разрезе [Dewhurst C.J., 1957; Finley В.Е., Gibbs С.Е., 1986];
5) при последующих беременностях плацента реже прикрепляется к рубцу, т.е. отсутствует инвазия трофобласта в область рубца, которая может привести к его несостоятельности и разрыву. В связи с этим при последующих беременностях возможно родоразрешение через естественные родовые пути;
Все эти положительные моменты оказывают благоприятное влияние на здоровье женщины, менструальную, репродуктивную функции и трудоспособность в отдаленном периоде [Голота В.Я., 1989].
Противопоказаниями к выполнению поперечного разреза матки в нижнем сегменте являются [Серов В.Н. и др., 1989; Кулаков В.И. и др., 1990; Стрижаков А.Н. и др., 1996]:
1) недоступность нижнего сегмента матки из-за выраженного спаечного процесса, варикозного расширения вен нижнего сегмента, аномалий развития матки;
2) корпоральный рубец на матке, тем более несостоятельный;
3) необходимость последующего удаления матки в связи с множественной миомой или шеечным расположением миоматозного узла, опухолью яичника или раком шейки матки.
В этих клинических ситуациях производят корпоральное кесарево сечение.
Локализация разреза нижнего сегмента матки должна соответствовать уровню наибольшего диаметра головки плода, что определяют пальпаторно. Стенку матки в центре нижнего сегмента вскрывают скальпелем на протяжении 1—2 см. Следует помнить о физиологической ротации матки слева направо и смещении центра нижнего сегмента в том же направлении. Разрез матки чаще увеличивают тупым путем (при помощи указательных пальцев).
Разрез на матке должен быть не менее 10—12 см, для того чтобы можно было извлечь плод, не травмируя его. При этом необходимо произвести полулунный разрез, выпуклостью обращенный книзу, вследствие этого края раны в латеральных отделах идут параллельно сосудистым пучкам, при этом они не травмируются [Уткин В.М., 1983: Краснопольский В.И., 1987]. В случае рубцового изменения тканей нижнего сегмента матки (после повторного кесарева сечения или консервативной миомэктомии) для увеличения раны матки целесообразно использовать метод Дерфлера [Козаченко В.П., 1979; Краснопольский В.И., 1987; Чернуха Е.А., 1991].
После вскрытия матки скальпелем в центре нижнего сегмента разрез удлиняют ножницами вправо и влево дугообразно вверх до необходимых размеров. Наш клинический опыт также позволяет считать, что данный прием действен в качестве меры профилактики травматического повреждения сосудистых пучков. После извлечения плода роженице внутривенно вводят 1 мл 0,02 % раствора метилэргометрина, а при сниженной сократимости матки — дополнительно 5 ЕД окситоцина внутривенно капельно.
Некоторые авторы считают, что для расширения разреза на матке следует использовать только ножницы [Jovanovic R., 1985; Field Ch.S., 1988; Depp R., 1991; Abiihamad A., O’Sullivan M.J., 1992]. По их мнению, в этом случае легче осуществлять контроль за направлением и длиной разреза матки, что позволяет избежать ее излишней травматизации. Другие авторы [Zuspan F.D., 1988; Dunn L.J., 1990] утверждают, что увеличение разреза матки тупым путем обеспечивает лучшую защиту магистральных сосудов матки и меньшую кровопотерю. Однако количественных доказательств этого в современной литературе не приведено.
С целью определения эффективности этих двух методик увеличения разреза матки (тупым путем при помощи пальцев или острым путем ножницами) A.I.Rodriguez и соавт. (1994) провели проспективный анализ результатов кесарева сечения у 286 женщин. У 139 из них разрез матки расширяли тупым путем, у 147 — острым. У всех обследованных установлены идентичные демографические и акушерские показатели.
Результаты проведенных исследований свидетельствуют об отсутствии различий в частоте травматизации матки (отклонение от основной линии разреза в сторону более 2 см): в 11,7 % наблюдений при увеличении разреза матки тупым путем и в 13,7 % — острым. Аналогичными были также частота развития эндометритов (22,3 и 23 % соответственно), уровень гемоглобина в послеродовом периоде (102,7+1,3 и 99,2+1,7 г/л), показатели КОС крови сосудов пуповины новорожденных (7,26±0,01 и 7,27+0,01 соответственно). Время от выполнения разреза кожи до извлечения плода также не различалось: 11,5±0.4 мин при расширении раны матки тупым путем и 11,7+0,4 мин — острым. Полученные результаты позволили авторам сделать вывод о том, что расширение разреза матки с одинаковым успехом может быть проведено как тупым (при помощи пальцев), так и острым (ножницами) путем.
Модификацию вскрытия матки при кесаревом сечении предложил H.G. Hillemans (1988). который рекомендует выполнять его с сохранением целого плодного пузыря. После рассечения стенки матки по общепринятой методике автор производил осторожное вскрытие децидуальной оболочки и отделял ее от амниона, после чего выводил нижний полюс амниона вместе с предлежащей частью плода в рану матки, выполнял пинцетом амниотомию и бережно извлекал плод.
Для выполнения операции в такой модификации должны быть соответствующие условия: целый плодный пузырь и нормальное расположение плаценты. По мнению автора, данная модификация создает оптимальные условия для извлечения плода и может быть применена при глубокой недоношенности и незрелости плода, его выраженной гипотрофии, разгибательных предлежаниях и неправильных положениях плода.
В современном акушерстве нерешенной остается проблема восстановления рассеченной стенки матки. Для ее полноценного решения требуются совершенствование оперативной техники (улучшение качества сопоставления краев раны матки), разработка новых видов шовного материала, мероприятий по усилению репаративных процессов в зоне рассечения стенки матки, повышению эффективности профилактики и улучшению ранней диагностики послеоперационных воспалительных заболеваний [Кирющенков А.П., 1987; Краснопольский В.И. и др., 1989; Мареева Л.С. и др., 1992; Кулаков В.И. и др., 1998].
Это тем более важно, что полноценная регенерация рассеченной стенки матки по-прежнему занимает одно из центральных мест в профилактике ближайших и отдаленных осложнений кесарева сечения, а несостоятельность шва на матке приводит к возникновению перитонита, сепсиса, септического шока, позднего послеродового кровотечения. Кроме того, полноценное заживление раны на матке имеет важнейшее значение при ведении беременности и родов у женщин, перенесших операцию на матке.
До недавнего времени наиболее распространенной методикой зашивания рассеченной стенки матки было наложение отдельных двухрядных кетгутовых швов без прокола эндометрия [Малиновский М.С., 1955; Персианинов Л.С, 1976; Слепых А.С., 1986]. В.И.Ельцов-Стрелков (1975, 1980) предложил восстанавливать нижний сегмент матки путем наложения двухрядных кетгутовых швов с захватом эндометрия и погружением узлов 1-го ряда внутрь полости матки. По мнению автора, прошивание эндометрия оказывает благоприятное влияние на заживление раны матки, так как при этом в шов захватывается прочный базальный слой слизистой оболочки тела матки и обеспечиваются хорошие условия для сопоставления краев матки с внутренней стороны.
Проведённые автором экспериментальные исследования (1975) подтвердили отсутствие дефектов в стенке матки со стороны ее слизистой оболочки и отсутствие эндометриоидных гетеротопий.
Данная техника усовершенствована М.Д. Сейрадовым и соавт. (1983), которые предложили 1-й ряд швов накладывать путем строго последовательного прокола миометрия и только затем — эндометрия. В методике же, разработанной В.И. Ельцовым-Стрелковым, последовательность наложения швов на матку была такова: сначала прокол эндометрия и миометрия нижнего края рассеченной стенки матки, а затем — мышечной и слизистой оболочек верхнего края. По мнению авторов, благодаря их усовершенствованию предотвращаются проникновение клеток эндометрия в мышцу матки и, следовательно, возникновение внутреннего эндометриоза тела матки. Послеоперационные инфекционные осложнения (эндометрит, расхождение кожного шва) установлены авторами у 10,5 % обследованных женщин.
С методикой ушивания раны матки отдельными мышечно-слизистыми швами с проколом эндометрия не согласен А.С. Слепых (1986). Он считает, что швы, наложенные на эндометрий, не рассасываются, а выгнаиваются, отпадают и выходят вместе с лохиями, что не может способствовать формированию более полноценного рубца, чем при ушивании нижнего сегмента без захвата слизистой оболочки. Он рекомендует применение традиционной методики: двухрядные отдельные мышечно-мышечные швы без прокола эндометрия с обязательной перитонизацией. В появившихся в последние годы в литературе сообщениях отдельных авторов также отмечаются недостатки восстановления нижнего сегмента матки по методике Ельцова-Стрелкова.
Так, А.П. Никонов и соавт. (1989) при гистероскопии, проведенной у родильниц с эндометритом, развившимся после кесарева сечения, обнаружили, что узлы 1-го ряда отдельных кетгутовых швов, обращенные в полость матки, инфицированы, с большим количеством гнойных наложений и препятствуют оттоку лохий из послеродовой матки. В нашей клинике при эндоскопическом исследовании мы также нередко наблюдали отторгнувшиеся нити 1-го ряда слизисто-мышечных швов с выраженными гнойными наложениями [Стрижаков А.Н. и др., 1991].
До середины 70-х годов как в нашей стране, так и за рубежом для ушивания разреза матки в основном применяли отдельные двухрядные швы [Малиновский М.С., 1955; Персианинов Л.С., 1976; Kerr J.M.M., 1926; Eastman N.J., Hellman L.M., 1961; Gelpke W., 1969]. В 15-м издании «Williams obstetrics» J.A.Pritchard и P.C.Mac-Donald (1976) впервые отметили, что для восстановления разреза матки могут быть традиционно использованы двухрядные, а также однорядные швы. При наличии тонкого нижнего маточного сегмента, они рекомендовали применять один ряд швов (узловых или непрерывных). В том случае, если с помощью однорядного шва не удается добиться тщательного сопоставления краев раны матки, следует дополнительно наложить второй ряд швов. Результаты исследований, проведенных в последние годы, подтвердили возможность и целесообразность восстановления рассеченной стенки матки с использованием данных способов [Winkler М. et al., 1986; Stark М. et al., 1991; Hauth J.C. et al., 1992].
Принципиально это положение поддерживают ряд авторов, которые считают, что достаточно герметичным, обеспечивающим быстрый гемостаз с высокой степенью надежности является непрерывный слизисто-мышечный шов с захватом эндометрия и выколом посередине миометрия [Краснопольский В.И., 1978; Кулаков В.И. и др., 1980, 1989; Ayers J.W.T. et al., 1987; Field Ch.S., 1988]. Кроме того, наложение такого шва не вызывает затруднений и способствует уменьшению продолжительности операционного вмешательства.
Второй ряд швов рекомендуют накладывать в виде непрерывного матрацного или отдельных мышечно-мышечных швов, а затем производить перитонизацию. А.П. Никонов и соавт. (1989) наблюдали при гистероскопии, что непрерывный кетгутовый шов через 4—5 дней после наложения его на матку покрывается тонким слоем фибрина, который препятствует его инфицированию. На основании своих наблюдений авторы пришли к выводу, что непрерывный шов более физиологичен по сравнению с методикой ушивания матки по Ельцову-Стрелкову.
Ряд зарубежных [Klug P.W., 1986; Tischendorf D., 1987; Hillemans H.G., 1988; Heidenreih W., Bruggenjurgen K., 1995] и отечественных [Мареева Л.С. и др., 1992; Кулаков В.И., Каримов З.Д., 1994] исследователей для восстановления рассеченной стенки матки предлагают накладывать только один ряд, состоящий из 6—8 викриловых мышечно-мышечных швов без захвата эндометрия с интервалом между ними 1,5—2 см, а затем производить перитонизацию. Сторонники данной методики считают, что несколько рядов лигатур и сильно стянутые швы приводят к нарушению кровоснабжения в области послеоперационной раны, а при сокращении матки — к большому скоплению кетгутовых лигатур на ограниченном участке мышцы матки.
В результате этого развиваются недостаточная васкуляризация, неадекватная перфузия раневой зоны нижнего сегмента матки и создается область критической тканевой гипоксии с нарушением механизмов полноценной регенерации миометрия. По мнению авторов, все это приводит к созданию условий для активации инфекции (в первую очередь анаэробной) и чрезмерному разрастанию грубой волокнистой соединительной ткани.
Клиническим проявлением данных патологических процессов в ближайшем послеоперационном периоде может быть несостоятельность шва на матке с развитием перитонита, а в отдаленном — формирование несостоятельного рубца на матке. Как полагают эти исследователи, однорядные узловые мышечно-мышечные швы позволяют обеспечить достаточное сопоставление краев раны матки и создать барьер из нормально регенерирующего миометрия, тормозящего распространение инфекции.
D. Tischendorf (1987) установил, что наложение однорядных мышечно-мышечных швов с использованием викрила приводит к уменьшению частоты послеоперационных инфекционных осложнений (эндометрит, нагноение и расхождение кожной раны) до 18,7 %, в то время как при ушивании матки двухрядными швами инфекционные осложнения в послеоперационном периоде были отмечены у 36,8 % обследованных.
Приводимые Н.Р. Kleibl и соавт. (1975), М. Winkler и соавт. (1986) данные о частоте разрывов матки при последующих беременностях также убедительно доказывают более полноценное заживление рассеченной стенки матки при использовании однорядных мышечно-мышечных швов. Так, разрыв матки по рубцу отмечен ими соответственно у 3 из 104 и у 1 из 536 беременных при ушивании матки однорядными швами, у 12 из 120 и у 5 из 256 при использовании двухрядных швов. При этом протяженность (величина) разрыва матки при ушивании се одним рядом швов составила 2—4 см, а при использовании двухрядных швов — 12—14 см.
Данные, полученные В. Bhattacharyya и соавт. (1993), также подтверждают это положение. Авторами были обследованы 443 женщины после кесарева сечения, из них у 82 разрез на матке был ушит одним рядом отдельных швов, у 361 — двумя рядами швов. Успешные самопроизвольные роды через естественные родовые пути произошли у 60 и 40 % женщин соответственно. Истончение стенки матки (uterine windows) после ее ушивания одним рядом швов установлено у 3 женщин, разрыв — у одной. В группе пациенток, у которых разрез матки был ушит двумя рядами швов, истончение стенки матки выявлено у 2, разрывов матки не установлено.
Отсутствие увеличения частоты послеоперационных инфекционных осложнений у женщин при ушивании разреза матки одним рядом мышечно-мышечных швов отмечают также М. Sivasurija и соавт. (1988).
Клиническая оценка эффективности применения однорядных отдельных мышечно-мышечных швов, проведенная отечественными авторами [Мареева Л.С. и др., 1992], позволила выявить отсутствие патологических эхосигналов при ультразвуковом исследовании нижнего сегмента матки в ближайшем послеоперационном периоде и нормальную эндоскопическую картину при гистероскопии послеродовой матки, а также установить значительное снижение частоты послеоперационных осложнений.
Оригинальную методику восстановления рассеченной стенки матки предложили В.И. Кулаков и З.Д. Каримов (1994). С этой целью использовали отдельные мышечно-мышечные узловые швы. Основная идея авторов состояла в том, что при наложении небольшого количества швов (4—6) не происходит нарушения кровообращения в миометрии, обеспечивается адекватная перфузия раневой зоны нижнего сегмента матки и отсутствует область критической тканевой гипоксии; эти условия, по мнению авторов, обеспечивают полноценную регенерацию (реституцию) миометрия рассеченной стенки матки.
При использовании этого способа лигатуры накладывают через всю стенку матки параллельно плоскости среза миометрия с захватом слизистой оболочки и верхних слоев мышцы матки. Следовательно, формируются нижний и верхний компоненты кооптации. Авторы полагают, что такая методика обеспечивает достаточное соприкосновение краев раны матки и надежный гемостаз.
Восстановление нижнего сегмента матки в один ряд по способу Кулакова — Каримова (схема):
1 — эндометрий; 2 — миометрий
При клиническом сравнении данного способа восстановления нижнего сегмента матки с другими (по Ельцову-Стрелкову, непрерывный шов) выявлены его преимущества. Так, после ушивания матки с использованием оригинального способа эндометрит отмечен у 9,3 % родильниц, в то время как после восстановления нижнего сегмента другими методами — у 27 %; у последних были отмечены также другие тяжелые осложнения: параметрит и перитонит, которые отсутствовали при использовании однорядного шва.
При ультразвуковом исследовании области шва на матке в ближайшем послеоперационном периоде у родильниц первой группы (у которых разрез матки ушивали по оригинальной методике) не выявлено патологических акустических сигналов, в то время как во второй группе (матка была ушита по традиционной методике) они были установлены У 82,4 % женщин. При наступлении повторной беременности ультразвуковые признаки несостоятельности рубца на матке в первой группе не выявлены ни у одной женщины, а во второй установлены у 36,2 %.
Успешные самопроизвольные роды через естественные родовые пути произошли у 52,5 % женщин первой группы и только у 12,1 % — второй. Авторы сделали вывод о преимуществе восстановления рассеченного нижнего сегмента матки с помощью однорядного шва, обеспечивающего достаточную биологическую герметичность и условия для полноценной регенерации миометрия. Для подтверждения выводов авторов необходимо дальнейшее накопление фактических данных, особенно относительно возможности родоразрешения этих женщин через естественные родовые пути с тщательной оценкой состояния нижнего маточного сегмента, в том числе путем контрольного ручного исследования послеродовой матки.
Как отмечалось выше, ряд исследователей считают, что полноценного заживления рассеченной стенки матки можно добиться, используя однорядный непрерывный шов [Стрижаков А.Н., 1996, 1997; Hershey D.W., Quilligan E.R., 1978; Tucker J.M. et al., 1992; Stark M.n Finkel A.R., 1995]. Для подтверждения этого положения J.C.Hautli и соавт. (1992) провели сравнительный анализ интра- и послеоперационных данных, полученных при выполнении кесарева сечения у 906 женщин. У 457 из них матка была ушита однорядным непрерывным швом, у 449 — двумя рядами непрерывных швов. В качестве шовного материала использовали хромированный кетгут.
Сравнивали следующие показатели: продолжительность операции, достижение гемостаза (т.е. требовалось ли наложение дополнительных гемостатических швов), кровопотерю и частоту развития инфекционных послеоперационных осложнений. Возраст обследованных, количество беременностей и родов, гестационный срок в обеих группах не различались. Аналогичными были также показания к выполнению кесарева сечения: дистресс плода, слабость родовой деятельности, неправильные положения плода, рубец на матке.
Сравнительный анализ показал, что по большинству изучаемых параметров пациентки обеих групп не различались. Необходимость в наложении дополнительных гемостатических швов возникла в 39 % наблюдений при ушивании матки однорядным непрерывным швом и в 42 % — двухрядными швами. Продолжительность операции при наложении однорядного шва — 39,2 мин была статистически достоверно меньше, чем при наложении двухрядного — 44,8 мин. Частота развития эндометритов (22 и 18 % соответственно) и величина кровопотери (определяемая по снижению Ht после операции) были одинаковыми.
Полученные результаты позволили авторам сделать вывод о возможности и целесообразности ушивания разреза матки однорядным непрерывным швом.
Вслед за ушиванием матки по общепринятой методике производят перитонизацию пузырно-маточной складкой брюшины и этапное ушивание всех слоев передней брюшной стенки. Однако данные, приводимые в ряде работ, свидетельствуют, что возможно быстрое самостоятельное восстановление целости париетальной брюшины без ее ушивания [Robbins G.F. et al., 1949; Hubbard T.B. et al., 1967; Parka J.M. et al., 1969; Ellis H., Heddle R., 1977]. В условиях эксперимента J.M.Porter и соавт. (1969), A.T.Raftery (1981) наблюдали, что через 48—72 ч все рассеченные края брюшины подвергаются эпителизации за счет мезотелиоцитов спонтанно, без наложения шовного материала.
По мнению W.B. Conollу и F.O. Stephens (1968), восстановленная с помощью швов париетальная брюшина может быть причиной спайкообразования и способствовать вследствие этого развитию кишечной непроходимости. Выраженность спаечного процесса при этом коррелирует с наличием и количеством шовного материала. Ушивание брюшины сопровождается отложением на ней фибрина, что может стать причиной образования спаек между органами брюшной полости в течение 3 ч после операции [Luciano А.А. et al., 1983].
Для подтверждения правильности положения, согласно которому отсутствие ушивания париетальной брюшины не осложняет течение послеоперационного периода, М. Pietrantoni и соавт. (1991) провели проспективный анализ результатов кесарева сечения у 248 женщин. У 121 из них париетальная брюшина была ушита (контрольная группа), а у 127 — ее не ушивали (основная группа). Возраст женщин, количество беременностей, гестационный срок и показатели красной крови у всех обследованных были идентичными.
Аналогичными были также показания к абдоминальному родоразрешению: повторное элективное кесарево сечение из-за рубца на матке (45,5 % в контрольной группе и 48 % в основной), слабость родовой деятельности (35,5 и 35,4 % соответственно) и гипоксия плода (19,0 и 16,5 %). В целом частота абдоминального родоразрешения составила 15,2 %. Продолжительность родов в контрольной группе была 15,9±1,3 ч, в основной — 12,1+1 ч. Длительность безводного промежутка составила 13+2 ч и 10,8+2 ч соответственно.
Профилактическая антибактериальная терапия проведена также приблизительно одинаковому числу женщин (73 и 69 %). Хориоамнионит в процессе родового акта выявлен у 22 женщин контрольной группы и у 18 — основной. Гематомы послеоперационного шва на передней брюшной стенке, расхождения и грыжи его, а также повреждения кишечника отсутствовали у всех обследованных. Установлено четкое, статистически достоверное различие продолжительности операции: 53,2+1,4 мин в контрольной группе и 48,1+1,2 мин — в основной. Частота развития послеоперационных инфекционных осложнений была практически одинаковой в обеих группах.
Авторы также определили экономическую целесообразность применяемой методики. Париетальную брюшину они ушивали непрерывной полиглактиновой нитью длиной 36 дюймов, стоимость которой 14,3 ам. долл. При частоте кесарева сечения 15,2 % в год экономическая выгода от уменьшения количества использованного шовного материала, продолжительности операции и анестезии составит более 100 тыс. долл. в год. Полученные данные позволили авторам сделать вывод об отсутствии медицинской и экономической целесообразности ушивания париетальной брюшины в ходе кесарева сечения.
Экспериментальные данные показывают, что дефекты неушитой брюшины эпителизируются за счет мезотелиоцитов через 2 сут, а полностью процесс заживления заканчивается к 5-м суткам [Ellis Н., 1962; Buck-man R.F. et al., 1976; Elkins Т.Е. et al., 1987]. Сопоставление краев брюшины с помощью различного шовного материала, даже вызывающего минимальную перифокальную воспалительную реакцию, может привести к повышению тканевой ишемии, местным некротическим изменениям и развитию реакции ткани на инородное тело. Все это может послужить причиной образования спаек [Williams D.C., 1953; McFadden P.M., Peacock E.E., 1983]. В исследованиях, выполненных в последние годы при проведении лапароскопии в послеоперационном периоде, было установлено отсутствие увеличения количества спаек при неушитой париетальной брюшине [Стрижаков А.Н. и др., 1996; Tulandi Т. et al., 1988].
D. Hull и W. Varner (1991) убедительно показали отсутствие осложнений абдоминального родоразрешения, обусловленных неушиванием всех листков брюшины — висцеральной и париетальной. Авторами проведен анализ течения послеоперационного периода у 113 женщин, которым было произведено кесарево сечение. При этом у 59 женщин оба листка брюшины были ушиты (контрольная группа), а у 54 висцеральную и париетальную брюшину не ушивали (основная группа). Пациентки обеих групп имели идентичные исходные характеристики: возраст, количество беременностей и родов, гестационный срок, одинаковое обезболивание (общее или эпидуральная анестезия) во время операции.
Авторами не установлено статистически достоверных различий в частоте развития послеоперационных инфекционных осложнений у пациенток контрольной и основной групп, а также в дозах парентерально вводимых обезболивающих препаратов. Однако пациенткам контрольной группы требовалось значительно больше анальгетиков, принимаемых внутрь (11,1+6,3 и 8,6+4,9 г соответственно, р = 0,014). Парез кишечника выявляли с одинаковой частотой (у 5,1 и 3,7 % соответственно), однако установлено значительное различие в необходимости применения стимуляции кишечника (у 28,8 и 14,8 %).
Средняя продолжительность операции была статистически достоверно меньше в основной группе (50,0±1,35 и 57,9+13,9 мин соответственно).
Продолжительность койко-дня была несколько больше (но статистически незначимо) в контрольной группе (4,25+0,98 и 4,02+0,79 соответственно). Однако на 4-й день была выписана значительно большая часть пациенток основной группы (46 из 54, или 85,2 %, и 43 из 59, или 72,8, соответственно, р = 0,05).
Полученные результаты позволили авторам сделать вывод, что отсутствие ушивания висцеральной и париетальной брюшины:
• не приводит к увеличению частоты развития послеоперационных осложнений;
• способствует снижению потребности в обезболивающих (средствах в послеоперационном периоде;
• вызывает менее выраженные нарушения функции кишечника;
• упрощает хирургическую технику и обусловливает уменьшение продолжительности оперативного вмешательства.
Аналогичного мнения придерживаются М. Stark и соавт. (1991). При выполнении повторного кесарева сечения они установили, что спайки значительно чаще образовывались при ушивании брюшины — у 20,6 % женщин по сравнению с 7,1 % в отсутствие ее ушивания.
С 1988 г. М. Stark и соавт. постепенно внедряют усовершенствованную методику кесарева сечения; чревосечение по методике Joel-Cohen, ушивание матки одним рядом швюв без перитонизации (пузырно-маточной складкой), париетальную брюшину также не ушивали. Авторы [Stark М. et al., 1995] установили, что при использовании данной методики частота лихорадочных состояний в послеоперационном периоде уменьшилась с 19,8 % (традиционное кесарево сечение) до 7,8 %; при повторной операции спайки обнаружены у 6,3 % обследованных, в то время как при использовании общепринятой методики у 28,8 %.
А.Н. Стрижаков, В.А.Лебедев
medbe.ru
Кесарево сечение — операция искусственного родоразрешения.
В последние десятилетия кесарево сечение или «королевский разрез» стал обыденным явлением при проведении родов в развитых странах.
Многие женщины считают его легче и безопаснее естественных родов.
На самом деле это операция, к проведению которой у матери или ребенка должны быть определенные показания.

Показания к кесареву сечению
Необходимость искусственного родоразрешения при плановом кесаревом сечении диктуется несколькими причинами:
- Патологии предлежания плаценты. Опасным считается такое положение, когда плацента, смещаясь в нижнюю часть матки, становится преградой для выхода ребенка из нее при естественных родах. В этом случае велик риск обширного кровотечения, опасного для малыша и матери. Поэтому операцию проводят на 39 неделе беременности, а если появились кровянистые выделения, то и раньше.
- Несостоятельность рубца на матке. Определяется она с помощью УЗИ, если толщина его не более 3 мм и нечеткие контуры. Такая патология возможна вследствие осложнения КС или другой операции на матке.
- Не менее двух КС в истории болезни, что чревато разрывом в области рубца.
- Многочисленные миомы с крупными узлами и нарушением в них питания.
- Различные патологии малого таза, в т.ч. опухоли, сужения и т.п.
- Патологии тазобедренных суставов.
- Ожидаемые размера плода при первых родах свыше 4 кг.
- Рубцовые сужения в шеечной или влагалищной областях.
- Патологическое расхождение лобковых костей с болями и затруднениями при ходьбе.
- Многоплодная беременность (более двух) и сросшиеся плоды.
- Нефизиологичное расположение плода, особенно у первородков.
- Рак матки или яичников.
- Обострение генитального герпеса с высыпаниями на последних неделях беременности.
- Резкое ухудшение состояния роженицы из-за тяжелых заболеваний почек, сердца, легких, нервной системы.
- Тяжелая гипоксия плода, его гипотрофия (замедление роста), не поддающиеся обычному лечению, что грозит родовой травмой или любые осложнения при развитии плода.
- Патологии у поздней «первородки».
- Искусственное оплодотворение.
- Серьезные нарушения зрения с угрозой отслоения сетчатки.
Экстренное кесарево сечение
Экстренные КС практикуют при необходимости срочной операции из-за патологического осложнения беременности, связанного с угрозой жизни и здоровью младенца и его мамы.
Это такие случаи:
- преждевременная отслойка плаценты с сильным кровотечением;
- внезапная угроза или разрыв по рубцу;
- развитие острого кислородного голодания плода;
- поздний гестоз перешел в преэклампсию и эклампсию;
- нарушение предлежания плаценты с непредвиденным кровотечением.
Если патологии обнаруживаются уже в процессе родов, тогда нужна срочная операция. К показаниям для проведения экстренного КС относят:
- разрыв матки по рубцу;
- непрохождение головки ребенка через узкий таз;
- расстройство маточных сокращений;
- предлежание плода ножками вперед;
- выпадение частей пуповины;
- преждевременное отхождение вод при неэффективности всех мероприятий по активизации схваток.

Преимущества кесарева сечения
Преимущества кесарева сечения состоит в том, что это единственная возможность рождения малыша для женщин, которые не способны к естественным родам по ряду причин.
Вот эти преимущества:
- Сведение к минимуму риска осложнений. При уже имеющихся в анамнезе неудачных естественных родах, наступлении беременности в результате ЭКО или после длительного лечения беременной или ее мужа от бесплодия велик риск появлений различных осложнений в ходе родов. Дата оперативного родоразрешения планируется заранее. Роженица уже перед ней дополнительно обследуется. Еще вероятность осложнений возможна в случаях, когда накладывается несколько факторов риска.
- Максимально комфортные условия для рождения ребенка в условиях гипоксии при осложненной беременности. Это не допускает развития у него асфиксии.
- Отсутствие растяжения мышц тазового дна, чего при естественных родах не избежать. Если после родов они не вернутся к первоначальной форме, то возможны осложнения в интимной сфере и недержание мочи.
- Возможность подготовиться к родам из-за того, что их дата согласована. Особенно это важно для многодетных семей, где нужно заранее договориться о присмотре за старшими детьми до возвращения мамы из роддома.
- Отсутствие боли во время родов. Во время операции проводится обезболивание с помощью анестезии.
Проведение операции
Госпитализация проводится перед намеченной датой родов, но в случае, когда есть сомнения по поводу здоровья малыша и мамы, это делают на 37 неделе. И тогда до операции можно обследовать беременную.
В ходе операции хирург разрезает брюшину и стенку матки вертикально или горизонтально. Обычно при плановом КС брюшную полость разрезают горизонтально. Это вызвано меньшей травматичностью такого разреза. В срочных случаях, когда дорога каждая секунда, разрезы делаются вертикально.
Затем вскрывается плодный пузырь, перерезается пуповина и вынимается младенец. Пуповину и детское место из матки убирают.
Матка зашивается специальным рассасывающимся материалом. А на кожу накладывают швы или скобы, их убирают через неделю. Для обеспечения оттока жидкости из брюшной полости иногда на первые дни устанавливают дренаж. На рану накладывается стерильная повязка.
Длительность плановой операции – до 40 минут.
Во время планового КС предпочтительна эпидуральная анестезия, когда обезболивание проводится через спинномозговой канал. При этом женщина находится в сознании, чувствительность теряет только нижняя часть тела. Мамочка видит малыша, его сразу же прикладывают ей к груди.
Экстренное КС делается под общим наркозом с вертикальным разрезом гораздо быстрее, чтобы ребенок не страдал от гипоксии. При этой анестезии роженица ничего не чувствует, находится в медикаментозном сне, не видит ребенка сразу после рождения, как это бывает при эпидуралке.
Наркоз попадает через трубку в дыхательные пути. После операции, как правило, возникают осложнения в виде тошноты, болей, жжения и сонливости.
Недостатки кесарева сечения
Медики не зря призывают женщин не злоупотреблять КС, ведь у него много побочных эффектов, приносящих неприятности матери и ребенку.
Недостатки кесарева сечения:
- Рубец на животе и матке.
- Спайки. Это обязательное последствие любой операции. Перетяжки на кишечнике, трубах, яичниках становятся причиной запоров, кишечной и трубной непроходимости, аномального расположения матки (отсюда болезненные месячные). Чаще они бывают после неоднократного КС.
- Послеоперационная грыжа в соседстве с рубцовой тканью. Она вызывает расхождение мышц, смещение органов, нарушение пищеварения и боли в позвоночнике.
- Об осложнениях общего наркоза уже упоминалось, а при эпидуральной анестезии случается повреждение спинальных корешков, из-за чего отмечается слабость и боль в ногах и спине.
- Эндометриоз рубца, который становится причиной бесплодия.
- Проблемы с лактацией и кормлением грудью. Во время обычных родов вырабатывается окситоцин, отвечающий за сокращение матки и синтез пролактина. При КС возможность кормить новорожденного естественным способом появляется лишь через неделю. Еще один существенный недостаток – частая гиполактация.
- У кесарят тоже немало осложнений. Это и нарушение дыхания при проведении операции под наркозом, вялость после родов. При прохождении через родовые пути у обычных малышей слизь из легких выталкивается. А у кесарят она всасывается в них. При извлечении из матки у них возникает резкий перепад давления и микрокровоизлияния в мозг. Кесарята хуже приспосабливаются ко внешней среде, медленнее набирают вес, у них чаще наблюдается пищевая аллергия. Они хуже мотивированы к грудному вскармливанию, при отсутствии раннего прикладывания к груди слабее психологическая связь матери и ребенка.
Восстановление после операции
Первый день после кесарева роженица находится в отделении интенсивной терапии. На 2–3 день ей полезно начинать двигаться, чтобы не возникало спаек и застоя. Первое занятие ЛФК проводят уже через 6 часов после операции. Это поглаживания живота, грудной клетки, поясницы, дыхательные упражнения, осторожное покашливание и т.п.
Восстановление после операции включает и осторожное откидывание в полусидячей позе. Кормить младенца можно только лежа.
Впервые сутки показано только питье и капельницы, затем – редкие каши, вареное мясо.
На общее питание молодые мамочки переходят на четвертые сутки. Выписка практикуется через неделю после родов. Но восстановление продолжается еще не менее двух месяцев.
Возможные осложнения
У трети женщин наблюдаются осложнения после операции.
Наиболее частые из них:
- инфицирование и воспаление ран и эндометриоз;
- воспаление швов с болями, расхождением и нагноением;
- сильные влагалищные выделения;
- перитонит и сепсис;
- воспаление придатков, вследствие чего нарушается менструальный цикл, возможно невынашивание и бесплодие;
- анемия – самое частое осложнение после кесарева из-за большой кровопотери, поэтому важно сбалансированное питание после родов;
- тромбоэмболия: еще до решения о проведении кесарева важно выявить предрасположенность к ней, чтобы в профилактических целях бинтовать ноги и вставать после операции как можно раньше.
Естественные роды – нормальный физиологический процесс, полезный для матери и ребенка. Они создают предпосылки для их психологической близости и благоприятного грудного вскармливания. У кесарева сечение есть плюсы, но больше минусов. Специалисты рекомендуют его лишь как крайнюю и вынужденную меру.
medoperacii.com
показания, противопоказания, анестезия, подготовка, проведение, реабилитация в 2019 году
Содержание статьи:К сожалению, не во всех случаях беременность заканчивается физиологическими родами. Существует ряд причин, по которым естественные роды представляют серьезную угрозу здоровью и даже жизни как плода, так и самой роженицы. В таких случаях специалисты назначают женщине кесарево сечение. Поговорим о том, что это такое, в каких случаях оно является единственным возможным способом рождения ребенка, а когда противопоказано, какие виды бывают, какая анестезия применяется и т.д.
Что такое кесарево сечение
Кесаревым сечение называют метод родоразрешения, при котором ребенок извлекается из тела матери через надрез на стенке матки. Это полостная операция, в ходе которой врач при помощи специального медицинского инструментария делает надрез брюшной стенки, затем — надрез на маточной стенке, и после этого достает ребенка на свет. История кесарева сечения уходит в далекое прошлое. Говорят, что первым таким образом на свет появился сам Цезарь… Пару веков назад эта операция проводилась только лишь умершим женщинам с целью сохранения жизни ребенка. Чуть позднее кесарево стало применяться и у женщин, которые в ходе естественных родов столкнулись с какими-либо осложнениями, которые препятствовали благополучному рождению ребенка. Но если учесть, что тогда об антибактериальных препаратах и антисептических средствах люди понятия не имели, то становится очевидным тот факт, что кесарево в те времена в абсолютном большинстве случаев приводило к смерти роженицы. Сегодня, когда медицина развилась настолько, что вполне способна вылечить самые разные болезни и проводить самые сложные операции, кесарево сечение перестало быть опасным оперативным вмешательством. Более того, сегодня оно становится все более популярным. По статистике, больше 15-ти % всех беременностей заканчиваются не физиологическими родами. Это можно связать с тем, что многие женщины делают выбор в пользу кесарева, ложно считая, что эта операция окажется менее болезненной, чем роды естественным путем. Это неправильно. Природой женщине дана возможность производить на свет потомство только одним путем, и если естественные роды не запрещены акушером, то следует отдавать предпочтение им.
Кесарево сечение: показания
Любая медицинская манипуляция проводится при наличии показаний к ней. А уж полостная операция, которой и является кесарево сечение, тем более. Медиками принято делить показания к проведению этой операции на два типа:
— Абсолютные.
— Относительные.
Рассмотрим более подробно каждый из этих двух типов.
Абсолютные показания к кесареву сечению
К абсолютным (витальным) показаниям относят такие состояние (как женщины, так и плода), при которых ведение родов естественным путем полностью исключается. К абсолютным показания к кесареву сечению относят:
• Анатомическое сужение таза до 2-4 степеней. При данной патологии плод не сможет безопасно пройти через родовые пути матери. Это показание всегда приводит к плановой операции, потому что на протяжении всего периода вынашивания беременной проводят замеры таза, а ультразвуковая диагностика устанавливает размеры головки плода — самой объемной части тела. Если головка плода оказывается больше, чем возможно для безопасных родов, то врач назначает кесарево сечение.
• Разрыв матки (как угрожающий, так и начавшийся). Разрыв стенки матки в большинстве случаев происходит по двум причинам: вторая беременность после кесарева, которая наступила раньше, чем спустя два года после операции, и полостные вмешательства, в результате которых на маточной стенке сформировался неполноценный рубец.
• Эклампсия беременной. Это состояние еще называют поздним токсикозом или гестозом беременных. Крайне опасное состояние, при котором у женщины повышается артериальное давление до критических отметок, а лабораторные исследования обнаруживают в моче белок.
• Предлежание плаценты. В норме плацента крепится либо к передней стенке матки, либо к задней, что встречается гораздо чаще. Если же плацента прикрепилась неправильно, то рождение ребенка естественным путем оказывается невозможным, потому что плацента будет перекрывать родовые пути.
• Отслойка плаценты. При нормальных обстоятельствах отслойка плаценты начинается уже после того, как ребенок родился, в последнем этапе родов. В некоторых случаях отслойка происходит раньше, чем это должно было случиться. В таких случаях назначается экстренная операция. Заподозрить эту патологию можно по наличию влагалищных выделений коричневого цвета.
• Ярко выраженная варикозная болезнь вен роженицы. В ходе естественных родов состояние вен будет страдать, что в итоге может привести к их тромбозу.
• Наличие образований, которые закрывают родовые пути. Сюда относятся миоматозные узлы больших размеров, кисты яичников и прочие.
• Деформация костных тканей костей таза вследствие механических повреждений или какого-либо заболевания.
• Серьезные почечная и/или печеночная недостаточности.
• Наличие у роженицы тяжелых заболеваний, таких как сахарный диабет, сердечные пороки.
• Неправильное устойчивое положение плода в полости матки. К концу беременности плод занимает свою окончательную позицию. В норме ребенок лежит головкой вниз, а лицом «смотрит» маме в живот. Но когда плод занял поперечную позицию, оказался в полном или ножном ягодичном предлежании, или же повернулся лицом «наружу», то врач назначает кесарево.
• Внезапная смерть женщины при наличии живого плода.
Относительные показания к кесареву сечению
К относительным показаниям к проведению кесарева относят такие случаи, когда существует риск того, что физиологические роды окажут негативное воздействие на состояние здоровья матери и/или ребенка. Есть общепринятый список относительных показаний, однако в любом случае выбор в пользу естественных родов или кесарева остается за узким специалистом.
Относительными показаниями могут быть:
• Сужение таза 1-2-ой степеней.
• Беременность, срок которой составляет более 42-ух недель при условии отсутствия начала родовой деятельности и незрелой шейке матки.
• Вес плода более 4.3 кг.
• Наличие хронических заболеваний у роженицы.
• Герпетическая инфекция. Кесарево поможет предотвратить заражение ребенка.
• Заболевания глаз. Например, миопия с серьезным повреждением глазного дна.
• Первые роды в 30 лет и старше.
• Бесплодие в анамнезе.
• Многоплодие.
• Эко беременность.
Заключение о целесообразности проведения кесарева ставит тот специалист, который обследовал беременную и сделал выводы о состоянии ее организма, изучил анамнез и оценил соотношение риска/пользы физиологического родоразрешения.
Противопоказания к кесареву сечению
Также, как и многие виды полостных оперативных вмешательств, операция кесарево сечение имеет и свои противопоказания, к которым относятся:
— Умерший в полости матки плод.
— Пороки в развитии плода, которые оказываются несовместимыми с жизнью.
— Тяжелые заболевания роженицы инфекционного характера(кольпит, эндоцервицит, эндометрит и хориоамнионит в родах).
— Если плод вошел головкой в родовые пути.
— Проведение плодоподготавливающих операций (насечки шейки матки, метрейриз, кожно-головные щипцы по Иванову).
— После неудачных попыток оперативного родоразрешения (извлечение за тазовый конец, вакуум-экстракция, акушерские щипцы).
Если присутствуют абсолютные показания к кесареву сечению, даже при наличии противопоказаний к операции, врачам приходится оперировать беременную женщину.
Плановая и экстренная операции кесарево сечения
Операцию разделяют на два типа: кесарево сечение плановое и кесарево сечение экстренное.
При плановой операции показания к ее проведению определяются еще в ходе вынашивания ребенка. Решение о том, что женщина будет рожать не самостоятельно, принимается на основе различных исследований, в которые входят различные лабораторные анализы, ультразвуковая диагностика, а также консультации узких специалистов, чаще всего — офтальмолога, хирурга, эндокринолога, флеболога, гематолога или других врачей, которые занимаются теми заболеваниями и проблемами со здоровьем, которые были диагностированы у беременной.
В экстренном порядке кесарево проводится в тех случаях, когда в ходе беременности (на поздних сроках) возникли такие состояния плода или женщины, при которых возникла угроза их здоровью и/или жизни. А также экстренное кесарево сечение может быть проведено в процессе родов при следующих условиях:
— отсутствие эффекта от родостимуляции в ближайшие 2—4 часа при несвоевременном излитии околоплодных вод и слабости родовой деятельности;
— внутриутробной гипоксии плода в родах.
Анестезия при кесаревом сечении
Времена, когда операции проводились без наркоза, давно прошли. Сегодня медицина предлагает большой выбор анестезирующих препаратов и видов анестезии. При проведении кесарева сечения применяются следующие виды обезболивания:
— Общее обезболивание (внутривенный, эндотрахеальный и масочный наркоз)
— Региональный вид: эпидуральная и спинальная анестезия.
— Местное обезболивание новокаином.
Общее обезболивание при кесаревом сечении
Общим типом является классический наркоз. То есть человек погружается в глубокий сон и ничего не чувствует. Сегодня такой метод обезболивания родов практически не применяется, но в некоторых случаях он все же остается единственным возможным вариантом. Например, при экстренном кесаревом, когда медлить нельзя ни минуты, а также если есть противопоказания к применению регионального обезболивания.
Эпидуральная и спинальная анестезия при кесарево сечение
К региональной анестезии относятся эпидуральное и спинальное обезболивание. Оба вида анестезии похожи между собой по механизму воздействия на организм: происходит потеря чувствительности только определенной части тела, при этом сознание роженицы остается ясным. Региональный тип анестезии осуществляется посредством введения иглы в нижнюю часть позвоночника. Если сравнивать последствия общего наркоза и региональной анестезии на организм женщины, то явное преимущество будет у последней. Хотя бы потому что период восстановления после ее применения будет намного короче, чем при общем наркозе. Плюс мама постоянно находится в сознании и имеет возможность сразу после извлечения ребенка из полости матки посмотреть на него.
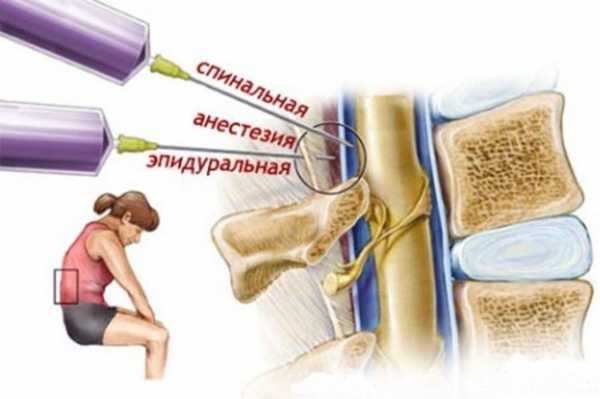
Отличие эпидуральной и спинальной анестезии
Во время спинальной анестезии анестетик вводится в спинальное пространство, что приводит к блокаде близлежащего участка спинного мозга. При эпидуральной анестезии анестетик вводится в эпидуральное пространство, и приводит к блокаде нервов выходящих из спинного мозга. Отсюда время наступления обезболивающего эффекта при спинальной анестезии наступает через 5-10 минут, а при эпидуральном обезболивании – через 20-30 минут. Поэтому при экстренном кесаревом сечении применяют спинальное обезболивание. Оба вида анестезии приводят к понижению артериального давления, при этом после спинальной анестезии это происходит резко, а при эпидуральной постепенно и менее выражено. Побочные эффекты могут развиться от обоих видов анестезии.
Местное обезболивание при кесаревом сечении с отсутствием обездвиживания
Местное обезболивание проводится методом послойного введения раствора новокаина с последующим рассечением брюшной стенки, подкожной клетчатки, мышцы брюшной стенки, апоневроз, париетальной брюшины, пузырно-маточную складку брюшины и матки. Женщина находится в сознание, не происходит обездвиживание (пациентка чувствует ноги), не побочных эффектов как от других видов анестезии. При проведение операции женщина должна быть эмоционально и психически здорова.
Дополнительно женщине может подаваться закись азота с кислородом. Применяется редко в условиях современных лечебных заведений, отдается предпочтение эпидуральной или спинальной анестезии.
Подготовка к кесареву сечению
При плановом кесаревом сечении у беременной более тщательно санируют очаги хронической инфекции и проводят обязательное бактериологическое обследование на 36—37 неделе беременности.
В стационаре накануне операции беременной дают легкий обед (жидкий суп или бульон с белым хлебом, кашу), на ужин только сладкий чай. Вечером ставят очистительную клизму, затем ее повторяют утром за 2—3 часа до операции. Вечером накануне операции принимают снотворное — фенобарбитал и антигистаминный препарат. Перед операцией следует санировать зону половых органов раствором хлоргексидина.
Если требуется экстренное кесарево сечение, то перед операцией производят промывание желудка через зонд и проводят очистительную клизму. Беременной дают выпить 30 мл 0,3 молярного раствора цитрата натрия для предотвращения регургитации содержимого желудка в дыхательные пути (синдром Мендельсона). Перед анестезией проводят премедикацию и проводят катетеризацию мочевого пузыря.
Непосредственно перед началом операции нужно прослушать сердцебиение плода, определить местоположение предлежащей части — если головка войдет в родовые пути, то кесарево сечение становится нецелесообразным.
Кесарево сечение: ход операции
Когда анестезия начнет действовать, врач приступит непосредственно к самой операции. Поверхность брюшной стенки обрабатывается специальным антисептическим средством, после чего специалист делает два надреза. Первый надрез — это рассечение брюшной стенки (эпидермиса, подкожной клетчатки, апоневроза и мышц живота). Именно этот надрез, точнее шов на коже, будет всю жизнь напоминать женщине о ее родах. Второй надрез — это уже непосредственно рассечение стенки матки. После того, как стенка матки будет рассечена и врач получит полноценный доступ в ее полость, он с помощью специального аспиратора отсосет из матки все околоплодные воды и после этого извлечет ребенка наружу.
Затем проводится внимательный осмотр тех органов, которые доступны взору врача, достается детское место (плацента) и надрезы по очереди послойно зашиваются. Интересно, что время всей операции составляет не более 15 минут.

Какие виды разрезов бывают при кесаревом сечении
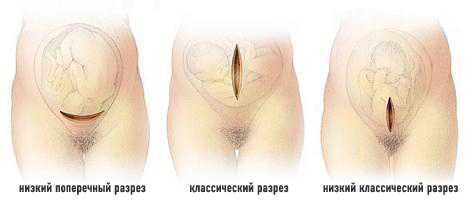
В зависимости от индивидуальной клинической картины роженицы применяют два типа разрезов:
— Вертикальный тип (нижнесрединный разрез).
— Поперечный тип (разрез по Пфанненштилю и разрез по Джоэлу-Кохену).
Чаще всего применяют разрезы поперечного типа.
Поперечный разрез по Пфанненштилю делается в области чуть выше лобка по надлобковой складке, длиною 15-16 см. Разрез брюшной стенки имеет дугообразную форму с иссечением кожного лоскута. При таком разрезе производят кесарево сечение со вскрытием пузырно-маточной складки.


Поперечный разрез Джоэла-Кохена выполняется на 2-3 см ниже линии, соединяющей передневерхние ости подвздошных костей, длиною до 12 см. Разрез брюшной стенки имеет прямолинейную форму. При таком разрезе кесарево сечение проводится без вскрытия пузырно-маточной складки (по методу Штарка).
Поперечный разрез Джоэла-Кохена имеет преимущество перед разрезом по Пфанненштилю, а именно:
— отсутствует угроза травмирования мочевого пузыря;
— более легкий и быстрый способ выполнения;
— быстрое извлечение плода;
— меньшая кровопотеря;
— менее травматичный;
— меньше болезненных ощущений в послеоперационном периоде;
— меньший риск развития послеоперационных осложнений.
Главный минус разреза Джоэла-Кохена по сравнению с разрезом по Пфанненштилю в том, что с косметической точки зрения он более заметен, и его труднее спрятать под нижнее белье.
Вертикальные разрезы практически не используются, лишь в редких случаях, к которым относят:
— Наличие ярко выраженного спаечного процесса в нижней части матки.
— Невозможность полноценного доступа врача в нижний маточный сегмент.
— Следующая за кесаревым сечением миомэктомия (удаление матки).
— Поперечная позиция ребенка в полости матки.
— Наличие полного предлежания плаценты, которое переходит в область передней стенки матки.
— Живой ребенок у умирающей/умершей роженицы.
Послеоперационный период
Что происходит с матерью после кесарева сечения
Сразу после того, как врач закончит накладывать швы, на нижнюю часть живота женщины кладется грелка со льдом, которая является средством профилактики маточного кровотечения. Холод улучшает маточные сокращения, что необходимо для предотвращения неприятных последствий в будущем. С холодом на животе женщина лежит в родовой палате 2 часа, после чего ее переводят в специальную палату интенсивной терапии, где она пробудет еще сутки. В течение этих суток за роженицей будет наблюдать медицинский персонал: производить контроль артериального давления, оценивать работу мочевого пузыря, проводить замеры пульса, а также наблюдать за влагалищными выделениями.
После проведения операции женщине назначаются обезболивающие препараты и антибиотики, а также утеротонические средства, действие которых направлено на улучшение активности маточных сокращений и уменьшение кровопотери в послеродовом периоде (окситоцин или динопрост). В течение первых 24 часов после кесарева сечения проводят инфузионнотрансфузионную терапию кристаллоидными растворами (физиологический раствор, раствор Рингера-Лока, а также 5 % глюкоза) для восполнения объема циркулирующей крови (ОЦК) и улучшения реологических свойств крови. Количество введения жидкости зависит от объёма кровопотери и диуреза. Через 8–12 часов после операции по показаниям могут назначить антикоагулянты.
Через 1-2 суток после кесарева сечения с целью профилактики пареза кишечника назначают метоклопрамид и очистительную клизму.
Вставать с постели можно спустя 6 часов после кесарева.
Что происходит с ребенком
Сегодня активно практикуются совместные роды. Сопровождающим может выступать отец ребенка или любой другой близкий человек. Перед тем, как попасть в родильное отделение, он должен будет пройти флюорографию и посетить терапевта. Сразу после извлечения из полости матки ребенок не отдается матери, как это бывает при естественных родах. Вначале перерезается пуповина, потом его осматривает неонатолог (специалист по новорожденным детям), носовые проходы очищаются от слизи, ребенку измеряют рос и взвешивают. После всего этого он передается отцу или другому сопровождающему роженицу лицу, который будет ухаживать за ним в течение минимум шести часов после операции, до тех пор, пока мама не сможет физически за ним присматривать.
Реабилитация после кесарева сечения
В большинстве случаев реабилитационный период после кесарева не сложнее, чем после физиологических родов.
Диета после кесарево сечения
После операции в течение суток нельзя есть ничего жирного, жареного, копченого, соленого. Первые 12 часов вообще рекомендуется воздержаться от еды. После можно есть каши на воде, бульоны без жира, вареные индейку, говядину или курицу. На третий день можно вводить в рацион и другие блюда. Основное — это отказ от тех продуктов, которые раздражающим образом влияют на слизистую желудка. Также важно помнить о том, что некоторые продукты нельзя есть при грудном вскармливании.
Уход за швом после кесарево сечения
Главное после кесарева — это наблюдение за швом. В первые сутки после операции используется асептическая наклейка. Обычно спустя 4-5 дней после операции роженице проводят ультразвуковую диагностику, которая оценивает состояние шва. Если все хорошо, то еще спустя день-два новоиспеченная мать отправляется домой. Дома необходимо будет также следить за швом, не допускать его расхождения. Обычно внешний шов на брюшной стенке накладывается нитями, которые рассасываются сами, поэтому снимать их не нужно. В противном случае швы или скобки снимают в день выписки (на 5-6 день).
Шов нужно обрабатывать специальным средством, которое порекомендует врач, обычно это раствор бриллиантовой зелени или марганцовокислый калий. В течение полугода нельзя заниматься теми видами спорта, которые дают нагрузку на мышцы живота.
Последствия после кесарева сечения
Удивительно, но те беременные, которые без показаний идут на эту операцию, редко задумываются о ее последствиях, в то время как женщины, которые действительно не могут родить самостоятельно, очень переживают. К счастью, медицина сегодня позволяет снизить риск возникновения неприятных последствий операции, но все же некоторые могут себя проявить. Среди распространенных последствий выделяют:
— Сбои в работе ЖКТ матери.
— Более долгий период восстановления по сравнению с ЕР.
— Последующие роды чаще всего проходят путем кесарева сечения.
— Боль в области шва может оставаться ощутимой на протяжении полутора месяцев.
Конечно, эти последствия можно не считать серьезными, но все же они весьма неприятны. К тому же, в ходе самой операции и после нее велик риск развития осложнений, поговорим и об этом.
Кесарево сечение: осложнения и их лечение
Хотя кесарево сечение с точки зрения хирургии не считается слишком серьезной и сложной операцией, все же иногда у роженицы могут возникнуть некоторые осложнения. Осложнения принято делить на три типа:
— Осложнения внутренних органов.
— Осложнения швов (как внешнего, так и внутреннего).
— Осложнения, которые наступили в результате применения анестезии.
Осложнениям со стороны внутренних органов
К осложнениям со стороны внутренних органов относят большую кровопотерю, образование спаек, эндометрит и тромбофлебит. Наиболее тяжёлым и опасным для жизни женщины осложнением является перитонит.
Кровопотеря в родах и послеродовое кровотечение
Большой объем потерянной крови в ходе операции встречается чаще, чем другие осложнения. Разрез мягких тканей приводит к нарушению кровеносных сосудов. Для сравнения: при ЕР роженица теряет примерно 0.25 л крови, в то время как при кесаревом этот объем может увеличиться до 4-ех раз и составить 1 л. Чаще всего сильные кровотечения сопровождаются патологиями плаценты.
Как лечить
Такой объем потерянной крови организм не сможет возместить самостоятельно. Поэтому в этом случае в первые часы после вмешательства роженице вводят специальные препараты кровезамещающего воздействия (вводятся внутривенно, через катетер и капельницу).
Если кровотечение не останавливается, применяют: наружный массаж матки, инструментальное опорожнение матки, утеротонические средства, инфузионнотрансфузионную терапию с свежезамороженной плазмой. Если эффект от консервативного лечения отсутствует, применяют оперативное вмешательство с целью перевязки внутренней подвздошной артерии или эмболизации маточных артерий.
Образование спаек
Вторым по распространенности осложнением кесарева сечения считается образование спаек. Спайками называют пленки или веревочки, образованные из соединительных тканей. Они соединяют между собой внутренние органы брюшины и являются защитным механизмом организма, который препятствует развитию и распространению воспалительного процесса. В принципе спайки не мешают человеку, но бывает так, что их образовывается слишком много и тогда уже они несколько осложняют функционирование внутренних органов. Образование незначительных спаек сопровождает любое оперативное вмешательство, но они не дают о себе знать какими-либо неприятными симптомами. Но в результате кесарева нередко происходит образование спаек на трубах матки, что в последствие может спровоцировать развитие внематочной беременности.
Как лечить
Единственный метод эффективного лечения спаек — это лапароскопия. Но и после нее также возможно развитие спаечных образований. Поэтому проще предупредить эту проблему.
Профилактикой является специальная гимнастика, а также физиотерапевтические процедуры. Об этом обязательно расскажет врач, проводивший операцию.
Эндометрит
Развитие эндометрита тоже является серьезным осложнением кесарева сечения. Суть патологии заключается в развитии воспалительного процесса непосредственно в самой матке.
Спровоцировать могут попавшие в нее патогенные микробы. Эндометрит проявляется в виде озноба, упадка сил, потери аппетита, повышения температуры тела до 39 градусов, а также болями в нижней области живота и влагалищными выделениями с гнойными примесями. Но может и не проявляться вообще никак. Поэтому даже если молодую мать не беспокоят подобные симптомы, перед выпиской из родильного дома она должна сдать кровь на выявление воспалительных процессов в организме (обычный ОАК).
Как лечить
Лечение эндометрита проводится только антибактериальными препаратами. Сегодня практически всем роженицам, которые прошли через кесарево, сразу после операции для профилактики развития этого заболевания назначаются антибиотики.
Тромбофлебит
Серьезное осложнение, которое может возникнуть после родов — это глубокий венозный тромбофлебит. Тромбы образуются во внутренних венах нижних конечностей, таза или матки. Оторвавшись, они могут с током крови попасть в сердце или легкое, а там закупорить сосуды и остановить поток крови. Это может привести к плачевным последствиям. Симптомы тромбофлебита проявляются повышением температуры тела, ознобом, болью в конечности или животе, учащением пульса, симптомом Щеткина-Блюмберга.
Как лечить
Применяют антикоагулянты, которые вводят внутривенно или в таблетках в зависимости от тяжести состояния.
Перитонит
Серьезное осложнение после кесарева сечения может привести к летальному исходу. Провоцирует развитие перитонита инфицирование брюшной полости в следствие хорионамнионита, эндометрита, воспалительных процессов в придатках, нагноение шва и т.д.
Как лечить
Требуется хирургическое вмешательство, при котором удаляется очаг инфекции (матка и трубы, яичники, как правило, оставляют). Кроме этого требуется антибактериальная, антитоксикационная, противоанемическая терапия, восстановление моторики кишечника и стимуляция иммунитета.
Осложнения со стороны швов
Осложнения швов могут проявить себя как непосредственно после кесарева, так и через какое-то время. Наиболее часто женщины сталкиваются с расхождением швов и их воспалением.
Лечение назначает врач, оно может быть как местным (антисептические мази, крема), так и с применением антибиотиков (в случае, если началось нагноение и распространение воспалительного процесса на соседние ткани). Расхождение внешнего шва устраняется посредством накладывания нового.
Осложнения от применения анестезии
Осложнения от применяемой анестезии встречается у каждой шестой женщины, которая прошла через кесарево. Общий наркоз может вызвать:
— Проблемы с сердцем и сосудами у матери.
— Повреждения горла в результате введения в него трубки (трахейной).
— Подавление нервной, мышечной и дыхательной деятельности у новорожденного.
— Аспирацию — проникновение содержимого желудка в органы дыхания роженицы, что чревато тяжелыми последствиями.
— Региональная анестезия, как спинальная, так и эпидуральная, часто снижает артериальное давление роженицы до критических отметок. Активность новорожденного может быть несколько угнетена в результате воздействия на его организм анестезирующего препарата. Некоторые женщины отмечают, что после такого обезболивания при кесаревом, у них начинались сильные головные и спинные боли.
Осложнения от применения анестезии требует симптоматическое лечение.
Кесарево сечение: плюсы и минусы
Плюсы для роженицы
— Отсутствие боли, которая неизбежна при физиологических родах.
— Исключение разреза промежности, что часто применяется при ЕР. Разрез промежности может спровоцировать выпадение матки.
Минусы для роженицы
— Длительный период восстановления.
— Высокий риск развития воспалительных процессов в организме.
— Возможные проблемы с грудным вскармливанием, так как после операции женщине назначают антибиотики, поэтому кормить ребенка первые сутки нельзя.
— Возможные осложнения последующих беременностей.
— Эстетический минус в виде шва на животе.
Плюсы для новорожденного
— Отсутствует риск получения ребенком родовых травм.
— Низкая вероятность развития гипоксии, так как при кесаревом ребенок практически никогда не испытывает кислородного голодания.
Минусы для новорожденного
— Большая вероятность развития осложнений по части неврологии. Специалисты утверждают, что малыши-кесарята, за счет того, что были лишены возможности пройти родовые пути матери, более уязвимы, чем дети, рожденные естественным путем.
— Возможно повышение внутричерепного давления и болей в голове в будущем.
— Согласно исследованию американских медиков, высока вероятность развития ожирения во взрослом возрасте по сравнению с детьми, рожденными через естественные родовые пути. По мнению исследователей при кесаревом сечении есть вероятность попадания в кишечник ребенка бактерий, которые с течением времени изменяют скорость обмена веществ в организме, что приводит к появлению чрезмерного чувства голода и перееданию.
— Редко, но случается так, что хирург во время надреза на стенке матки может случайно повредить мягкие ткани ребенка.
Грудное вскармливание после кесарева сечения
При использовании регионарной анестезии сразу после операции можно приложить малыша к груди на на 5-10 минут, чтобы стимулировать выработку грудного молока.
Считается, что наладить полноценное естественное вскармливание после кесарева несколько сложнее, чем после физиологических родов. Связано это с тем, что в большинстве случаев роженице для профилактики осложнений прописываются антибактериальные препараты, которые несовместимы с грудным вскармливанием (ГВ). К тому же после операции женщина не всегда в состоянии постоянно находиться рядом с новорожденным и кормить его. Поэтому нередко первые несколько дней ребенка кормят смесями. Большинство детей после смеси неохотно берут грудь и мамы, ввиду своей усталости и общего не совсем нормального самочувствия, сдаются и прекращают попытки наладить ГВ. Но это не всегда оправдано. Имея твердое желание кормить своего ребенка грудью, нужно проявить некоторую настойчивость: не предлагать ребенку смесь даже в том случае, если он наотрез отказывается брать грудь, кормить через боль (которая обязательно будет проявлять себя первое время после начала ГВ). После кесарева полноценное грудное молоко может прийти позже, чем это обычно бывает после естественных родов. Поэтому необходимо первые дни после родов активно кормить ребенка и сцеживаться, таким образом лактация постепенно будет увеличиваться. Рекомендуется горячее питье и теплый душ. Другие рекомендации как увеличить количество грудного молока читайте на нашем сайте.
Как выглядит шрам после кесарево сечения
Женщина редко задумывается о том, как будет выглядеть шрам после операции до того, как родиться ребенок. Вот после рождения роженица уже начинает переживать о том, как некрасиво он выглядит. Стоит сказать, что при плановом кесаревом сечении надрез чаще всего делается поперечным, в самом нижнем сегменте живота. Такой шрам можно спрятать без проблем под нижним бельем. Выглядит он аккуратно, как длинная полоска рубцовой ткани. Экстренное кесарево чаще всего проводится чрез вертикальный надрез на животе, поэтому шрам после него остается заметным и широким. Если вид шрама смущает женщину, то его можно будет в дальнейшем подкорректировать с помощью лазерной шлифовки, микродермабразии, пластического иссечения и химического пилинга. Первые три способа является наиболее эффективными. Пластическое иссечение способно практически полностью убрать шрам, но процедура довольно дорогая и имеет много противопоказаний к проведению.
Как выглядит шрам после кесарева сечения
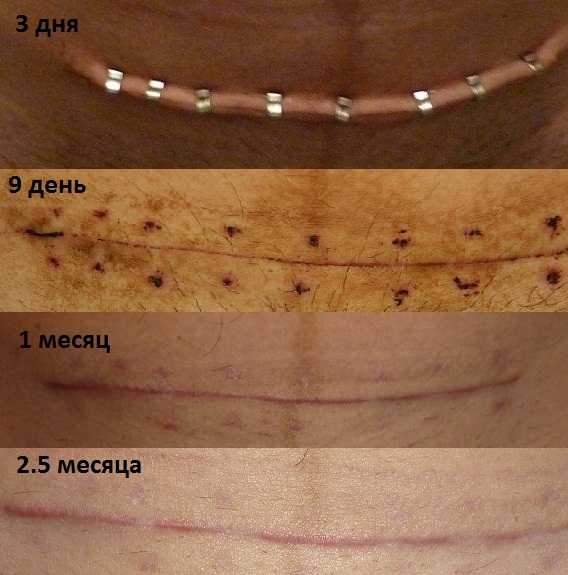
Шрам от кесарева при горизонтальном разрезе Джоэла-Кохена

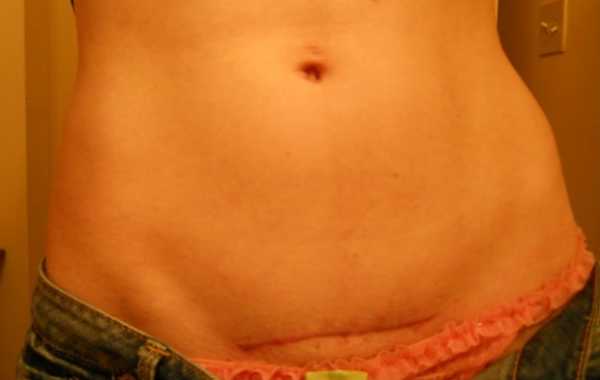
Шрам от кесарева при горизонтальном разрезе по Пфанненштилю
Шрам от кесарева при вертикальном разрезе

Беременность после кесарева сечения
Акушеры говорят, что повторная беременность после кесарева не должна быть раньше, чем спустя 2-3 года после операции. Связано это с тем, что на матке должен сформироваться правильный рубец, в противном случае повторная беременность может спровоцировать его расхождение. Именно за 2-3 года шрам рубцуется и можно планировать следующего ребенка. Но перед зачатием важно посетить врача и пройти УЗИ для оценки состояния шва. Особое внимание после операции должно уделяться вопросу контрацепции, так как аборт не менее опасен, чем случившаяся ранняя беременность.
Последующие родоразрешения после кесарева сечения не всегда проводятся операцией, возможны и естественные роды. Все будет зависеть от показаний и противопоказаний к кесареву сечению.
birth-info.ru
