Коклюш: кашель, который убивает! — Официальный сайт Тазовского района
Для того чтобы сохранить жизнь и здоровье детей очень важно не забывать о вакцинации и своевременно прививать их от опасных инфекционных заболеваний, в частности от коклюша.
Коклюш — это инфекционное заболевание дыхательных путей, которое вызывается бактериями Bordatella pertussis. Несмотря на широкое использование вакцинации, уровень заболеваемости коклюшем очень высок и в мире, и в России. Коклюш характеризуется приступами спазматического кашля, интоксикацией и преимущественным поражением дыхательных путей.
Источником инфекции является человек, больной или носитель. Основную эпидемиологическую опасность представляют больные коклюшем лица, выделение возбудителя которыми начинается с последних дней инкубационного периода и достигает максимума в катаральном периоде с момента первых клинических проявлений, а также на 1-й неделе спазматического кашля.
Механизм заражения – воздушно-капельный. Восприимчивость к инфекции высокая. Группу особого риска составляют новорожденные. В возрасте до 1 года ребенок не имеет собственных антител, а материнские – не поступают, даже если у матери есть иммунитет против коклюша.
Главным признаком классического коклюша являются повторяющиеся приступы спазматического кашля. Обычно на фоне общего удовлетворительного состояния, легкого насморка и небольших подъемов температуры тела появляется сухой кашель. На протяжении 2-х недель он постепенно усиливается. Первый приступ кашля с репризой – это сигнал перехода коклюша в спазматическую стадию, длящуюся от 2-х недель до месяца.
Осложнения коклюша наиболее часто наблюдаются у детей младше 1 года, с повышенным риском тяжелого течения у недоношенных младенцев. Чаще всего коклюш вызывает осложнения, связанные с развитием вторичной бактериальной инфекции.
Бактериальная пневмония — наиболее частое осложнение коклюша. Бронхит, плеврит, эмфизема, коллапс легкого; гипоксия. У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни. Так же могут быть и другие осложнения: синусит, отит, разрыв барабанных перепонок, обезвоживание, кровотечение из носа, ушибы, грыжи, разрыв мышц брюшной стенки, отслойка сетчатки, судороги, заболевания головного мозга, отставание в развитии.
Коклюш у взрослых проходит довольно тяжело и может стать причиной серьезных осложнений, таких как судороги и энецфалопатия. У пациентов в возрасте старше 30 лет в 5-9 % случаев возникает пневмония. У женщин старше 50 лет в 34% случаев выявляется недержание мочи, связанное с коклюшем. Кроме того, регистрируются такие осложнения, как переломы ребер, паховая грыжа, удушье, грыжа поясничного диска, обмороки.
Требования к комплексу организационных, лечебно-профилактических, санитарнопротивоэпидемических (профилактических) мероприятий, проводимых с целью предупреждения возникновения и распространения заболевания коклюшем установлены Санитарными правилами СП 3.
Единственной мерой активной профилактики на сегодняшний день является вакцинация. Коклюшная цельноклеточная вакцина (АКДС) впервые создана более 70 лет назад. С ее помощью удалось реорзко снизить заболеваемость и тяжесть коклюша, но заболеваемость все равно остается высокой.
Вакцинацию от коклюша всегда проводят совместно с вакцинацией от дифтерии и столбняка. Для этого используют ассоциированные трехкомпонентные вакцины. Все такие препараты содержат анатоксины столбняка и дифтерии, а также коклюшный компонент, который может содержать либо целые убитые клетки бактерий (тогда вакцину называют цельноклеточной), либо только несколько антигенов коклюша (тогда вакцину называют бесклеточной).
Прививки проводятся с трехмесячного возраста трехкратным введением препарата с интервалом 1,5 мес. В 18 мес. проводится однократная ревакцинация.
Дети, не прошедшие вакцинацию, согласно статистике, болеют намного чаще и тяжелее привитых. Прививка уменьшает риск заражения коклюшем до минимума, и даже если ребенок все-таки заболел, то протекать болезнь будет значительно легче, без осложнений.
Прививка уменьшает риск заражения коклюшем до минимума, и даже если ребенок все-таки заболел, то протекать болезнь будет значительно легче, без осложнений.
Защитите своих детей от коклюшной инфекции с помощью своевременной вакцинации.
718
Коклюш: симптомы, профилактика, лечение
Врачи выделяют 3 типа коклюша. Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
По тяжести течения заболевания, по количеству и длительности приступов кашля выделяют лёгкую, среднюю и тяжёлую форму коклюша. Средняя и тяжёлая форма инфекции обычно диагностируется у детей до 5 лет и требует госпитализации. В лёгкой форме коклюш обычно протекает у взрослых и лечится дома за 5-6 недель.
Эпидемиологи выделяют несколько особенностей коклюша. Это заболевание усиливается волнами каждые 3-4 года. Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Симптомы
Жертвами возбудителя коклюша обычно становятся маленькие дети. Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Чаще всего коклюшем болеют один раз в жизни. Антитела, выработавшиеся во время болезни, сохраняются на всю жизнь и предотвращают повторные заражения. При иммунодефиците иногда человек может заболеть и повторно, но такие случаи редки.
Взрослые люди болеют коклюшем в лёгкой форме, заболевание проявляется в виде кашля средней тяжести и лёгкого насморка.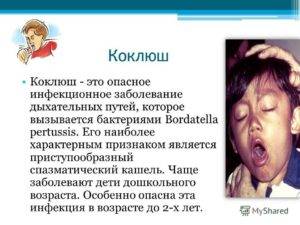
Основным симптомом коклюша считается приступообразный кашель.
Инкубационный период — от 3 до 14 дней. Затем начинается лёгкий, постепенно усиливающийся сухой кашель. У детей обычно начинается и насморк. Выделения из носа густые, вязкие. Возможно повышение температуры до 38°, но не обязательно. Температура выше 38° означает, что ослабленный коклюшем организм атаковали другие бактерии или вирусы,Катаральный период обычно длится до 15 дней.
Далее кашель усиливается, приобретает спазматический характер. Особенно сильно приступы кашля проявляются ночью. Кашель во время спазматического периода плохо поддаётся лечению, так как вызывается сразу несколькими причинами. Во-первых, в бронхах и лёгких скапливается густая мокрота, которая тяжело выводится. Во-вторых, палочка бордетелла выделяет токсин, действующий на блуждающий нерв. Нерв отвечает за работу гортани, глотки, мышц скелета, пищеварительных и дыхательных органов.
От сухого спазматического кашля со временем начинает болеть брюшной пресс, межрёберные мышцы. Отмечаются боли в груди, особенно во время резких выдохов и долгих приступов кашля. Дыхание становится сипящим, хриплым. Горло саднит не только во время приступа, а постоянно. Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Затем наступает период выздоровления. Кашель приобретает влажный характер, отделяется мокрота.
После вакцинации иммунитет не сохраняется в течение всей жизни, но симптомы болезни проявляются не так ярко. У привитых ранее людей возможно бессимптомное течение заболевания или лёгкий кашель. Отмечаются и случаи носительства инфекции, когда носитель не болеет сам, но является угрозой для окружающих. Чаще всего носителями становятся привитые люди, работающие с маленькими детьми.
Диагностика
должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
Поначалу коклюш часто путают с обычной простудой или ОРВИ, так как симптомы зарождения заболевания сходны. Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Точно установить возбудителя коклюша помогает анализ мокроты. Если мокрота не отделяется даже во время приступа, берут мазок из зева. Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Диагностикой коклюша у детей занимается педиатр, у взрослых — терапевт. Дополнительно может потребоваться консультация инфекциониста, невролога, иммунолога.
Паракоклюш
После диагностики врач может сообщить, что человек страдает не коклюшем, а паракоклюшем. Паракоклюш можно сравнить с лёгкой формой коклюша без тяжёлого спазматического периода. Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Лечение
В зависимости от тяжести симптомов возможно как лечение на дому, так и госпитализация. Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Основное лечение — медикаментозное. Пациенту назначают антибиотики, активные против бактерий Bordetella pertussis. Обычно их принимают 7 дней. На начальном этапе болезни, когда возбудитель ещё точно не определён, могут назначить антибиотики широкого действия с более длительным курсом.
В зависимости от симптомов назначают и другие лекарственные препараты. Нейролептики уменьшают воздействие на нервную систему, убирают неврозы и судороги. При сильной рвоте во время приступов назначают противорвотные препараты. При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
Важно соблюдение щадящего режима. Показан покой, дневной сон, при отсутствии высокой температуры — лёгкие прогулки без контактов с окружающими людьми. Питание должно быть лёгким, богатым витаминами.
Важно создать для больного оптимальные условия. Комнату необходимо проветривать, но не допускать сквозняков. Важно поддерживать оптимальный температурный режим. Жара в помещении усиливает отёчность, повышает температуру тела, мокрота и слизь в носу становится более густой и хуже отделяется. Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Нервная система больного очень расшатана, поэтому необходимо убрать все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоров или телевизора следует приглушить. Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного коклюшем малыша нельзя отлучать от груди в период заболевания и выздоровления. Молоко матери повышает иммунитет ребёнка. Отказ от грудного вскармливания в этот период усилит имеющиеся симптомы и негативно скажется на состоянии нервной системы. Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Залогом успешного лечения станет ограждение больного от всевозможных бактерий и вирусов. Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Осложнения коклюша
При адекватном лечении коклюша и нормальном иммунитете болезнь протекает без осложнений.
В сложных формах болезнь может вызвать:
- заболевания лёгких, в том числе пневмонию;
- плеврит;
- отит;
- глухоту;
- разрыв перепонки в ухе;
- кровоизлияния в мозг и сетчатку;
- кровотечения из носа;
- паховую или пупочную грыжу;
- судороги;
- эпилептические припадки;
- неврозы.
Консультация других специалистов
В случае осложнений показана консультация узких специалистов. При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
Профилактика
Коклюш — серьёзное заболевание, поэтому требуется профилактика. Самым надёжным видом профилактики считается вакцинация. Вакцина не формирует пожизненный иммунитет к коклюшной палочке, но значительно снижает тяжесть протекания болезни. Смертельные исходы среди ранее вакцинированных детей случаются очень редко.
Коклюш в России является контролируемой инфекцией. Контроль за ней осуществляет Роспотребнадзор, но несмотря на это коклюш остается актуальной проблемой. В связи с эти разработан проект клинических рекомендаций «Коклюш у детей», который содержит информацию о специфической профилактике коклюша зарегистрированными в Российской Федерации вакцинами, позволяющими проводить вакцинацию и ревакцинацию детей в любом возрасте. Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
- АКДС –у детей с 3- месяцев до 3 лет 11 месяцев 29 дней
- Инфанрикс Гекса-у детей с 3 до 36 месяцев
- Инфанрикс и Пентаксим –у детей с 3-х месяцев и далее согласно календарю прививок. Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.
- Адасель –применяется от 4-х лет и до 64 лет для ревакцинации против коклюша, дифтерии и столбняка.
В первую очередь ревакцинации подлежат :
- Пациенты с хроническими заболеваниями
- Дети ,ранее первично привитые бесклеточными вакцинами(инфанрикс, инфанрикс гекса и пентаксим)
- Дети из многодетных семей
- Дети, проживающие в закрытых учреждениях
- Взрослые –сотрудники медицинских ,образовательных, интернатных учреждений, учреждений соц обеспечения
- Взрослые в семьях, где есть новорожденные дети и не привитые младенцы до 1 года
- Женщины, планирующие беременность
Коклюш: симптомы заболевания, профилактика и лечение
Совсем недавно благодаря обязательной вакцинации о коклюше можно было не беспокоиться, встречались лишь единичные случаи легкой формы заболевания коклюшем среди детей, но сегодня обстановка с этим заболеванием намного серьезнее.
Коклюш – это тяжелое инфекционное заболевание, которое поражает не только дыхательные пути, но и мозг человека. Вызывает заболевание коклюшная палочка — специфическая бактерия, очень неустойчива во внешней среде, но легко передающаяся от человека к человеку воздушно-капельным путем. Особенно опасен начальный период заболевания, который характеризуется приступами спазматического кашля и даже остановками дыхания.
Симптомы коклюша
От заражения коклюшем и до появления первых симптомов обычно проходит от 2-х до 14-ти дней, чаще около недели. На начальном этапе коклюш практически ничем не отличается от других ОРЗ. У детей наблюдается общее недомогание, кашель, насморк, может держаться субфебрильная температура. Постепенно кашель начинает усиливаться, а ребенок становится все более усталым и раздражительным.
Характерный коклюшный кашель может появиться только в конце второй недели болезни, поэтому, если ребенок кашляет более недели и улучшение не заметно – стоит заподозрить коклюш. Стоит учитывать, что судорожный кашель обычно начинается внезапно. Сначала происходит несколько обычных кашлевых толчков, затем глубокий свистящий вдох (реприза) а потом ряд коротких судорожных кашлевых толчков. Во время приступа может повториться от 2-х до 15-ти таких циклов, а заканчивается все выделением вязкой стекловидной мокроты, часто рвотой.
Стоит учитывать, что судорожный кашель обычно начинается внезапно. Сначала происходит несколько обычных кашлевых толчков, затем глубокий свистящий вдох (реприза) а потом ряд коротких судорожных кашлевых толчков. Во время приступа может повториться от 2-х до 15-ти таких циклов, а заканчивается все выделением вязкой стекловидной мокроты, часто рвотой.
Дети очень трудно переносят такие приступы, обычно лицо приобретает синюшную окраску, вены шеи расширяются, глаза наливаются кровью, язык настолько сильно высовывается изо рта, что может травмироваться уздечка. В сложных ситуациях дыхание может прекращаться и развиваться удушье. В день может случаться от 5-ти до 50-ти приступов.
Период судорожного кашля длится в среднем 3-4 недели и часто детям до года не удается пережить эту стадию заболевания. После острого периода приступы становятся реже и постепенно сменяются простым покашливанием, которое может длиться еще до месяца. Большинство взрослых переносят инфекцию намного легче, приступов судорожного кашля у них не бывает, чаще фиксируется длительный вялотекущий бронхит при удовлетворительном общем состоянии.
Диагноз «коклюш» обычно ставят на основе симптомов, опроса и осмотра больного. Получить лабораторно подтверждение заболевания непросто, так как возбудитель коклюша очень быстро погибает вне носителя. А после антибиотикотерапии его выделить и вовсе невозможно. Иногда помогает определение уровня антител к коклюшной палочке.
Что происходит в организме при коклюше?
Коклюш – очень заразное заболевание. Вероятность заразиться от заболевшего человека – примерно 90%. Микробы проникают в организм через слизистую оболочку верхних дыхательных путей. Они прикрепляются к эпителию и поначалу обитают в дыхательных путях. В местах обитания бактерий начинается воспалительный процесс, и развиваются язвы, секреция слизи значительно увеличивается. Постепенно в бронхах, бронхиолах и в меньшей степени в гортани, носоглотке и трахее начинаются некротические процессы, а слизисто-гнойные пробки могут закупоривать просвет бронхов.
Чувствительность организма к токсинам, вырабатываемым коклюшной палочкой постепенно возрастает.
Верхние дыхательные пути заболевшего человека постоянно находятся в раздраженном состоянии, что постепенно приводит к формированию так называемого очага возбуждения. В таком состоянии любой, даже неспецифический, раздражитель может вызывать приступ спазматического кашля. Возбуждение может отразиться и на других системах и органах и привести, например, к повышению артериального давления, спазму сосудов, рвоте, судорожным сокращениям мышц. Кроме того, коклюшный токсин вызывает поражение нервной системы и кашлевого центра головного мозга, поэтому кашель продолжается даже без видимых причин.
Важно помнить, что перенесенный коклюш, как, впрочем, и прививка, не дают пожизненного иммунитета. Но прививка подготавливает организм к встрече с коклюшной палочкой, поэтому иммунный ответ будет своевременным и качественным. Это значит, что, скорее всего, не будет приступов мучительного спазматического кашля, судорог, рвоты, остановок дыхания и других неприятных спутников коклюша, которые являются главными причинами смертности от него. Если же коклюшем заболевает взрослый привитой человек или болевший коклюшем в детстве, он обычно не замечает его симптомов и считает, что это очередное ОРЗ. Более всего опасен коклюш детям до двух лет, так как иммунитет к данному заболеванию не передается от матери, а особенности протекания его у малышей таковы, что осложнения часто приводят к смерти.
Если же коклюшем заболевает взрослый привитой человек или болевший коклюшем в детстве, он обычно не замечает его симптомов и считает, что это очередное ОРЗ. Более всего опасен коклюш детям до двух лет, так как иммунитет к данному заболеванию не передается от матери, а особенности протекания его у малышей таковы, что осложнения часто приводят к смерти.
Лечение коклюша
В большинстве случаев лечение коклюша должно проводиться в стационаре, только привитых детей, если коклюш протекает в легкой форме, и взрослых можно лечить дома. Во время лечения больным необходимо обеспечить оптимальные условия для выздоровления – хорошо вентилируемое помещение с прохладным влажным воздухом, поэтому частые проветривания и использование увлажнителей воздуха приветствуется.
Важно помнить, что спровоцировать кашель может любое раздражение, поэтому очень тяжелобольных детей помещают в затемненные тихие комнаты и стараются не беспокоить. Если же заболевание протекает легко или ребенок находиться в стадии выздоровления, то наоборот, необходимо как можно больше времени проводить на свежем воздухе.
Очень важно не заставлять детей кушать, питание должно быть частым, но маленькими порциями, кроме того, надо много пить, при рвоте можно вводить жидкость внутривенно. Также часто рекомендуется кислородная терапия. В большинстве случаев при лечении коклюша рекомендуется антибиотикотерапия.
Эффективность отхаркивающих, противокашлевых и седативных средств при лечении коклюша сомнительна, поэтому прогрессивной медициной их использование не рекомендуется. Категорически запрещено все, что может провоцировать кашель – это горчичники, банки и другие подобные процедуры. Во время остановки дыхания может возникать необходимость в отсасывании слизи и вентиляции легких.
Последствия коклюша
Опасность при коклюше составляет как само заболевание, так и его последствия. Наиболее частым осложнением этого заболевания является пневмония. Вызываться она может, как коклюшной палочкой, так и другими бактериями. Особую сложность составляет то, что во время острого периода коклюша выявить сопутствующую пневмонию непросто.
Также среди последствий коклюша нельзя не вспомнить ларингит или острое воспаление гортани, сужение просвета гортани, которое называют ложным крупом, острое воспаление бронхиол, носовые кровотечения. Часто после коклюша наблюдаются прекращения дыхательных движений или апноэ, которые могут быть смертельно опасными для детей первого года жизни. Иногда сильные приступы кашля во время коклюша приводят к развитию грыж – пупочных и паховых.
Одним из самых опасных последствий коклюша является энцефалопатия или невоспалительное поражение головного мозга, которое часто заканчивается эпилепсией, глухотой и даже гибелью пациента. Чаще всего осложнения развиваются у детей первого года жизни и пожилых пациентов.
Профилактика коклюша
Не смотря на то, что взрослым коклюш практически не доставляет никаких неудобств, для детей, особенно первого года жизни, он может быть смертельно опасным. Именно поэтому очень важно не допустить заболевания детей. Самое главное и самое надежное средство профилактики коклюша – вакцинация. Сегодня в нашей стране рекомендуется вакцинация всех детей с трехмесячного возраста. Вакцинация проводится в три этапа с последующей ревакцинацией. Обычно для этого используется адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС), которая помогает сразу защитить от нескольких опасных заболеваний.
Сегодня в нашей стране рекомендуется вакцинация всех детей с трехмесячного возраста. Вакцинация проводится в три этапа с последующей ревакцинацией. Обычно для этого используется адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС), которая помогает сразу защитить от нескольких опасных заболеваний.
От противников прививок часто можно услышать, что они не защищают на все сто процентов от заболевания. Это действительно так, вакцинация защищает от заболевания на 70-80%. Зато у заболевших вакцинированных детей болезнь проходит обычно в легкой форме и возможность летального исхода практически исключается.
Иммунизация населения против коклюша проводится в рамках национального календаря профилактических прививок.
Будьте благоразумны, не отказывайтесь от вакцинации, заботьтесь о здоровье Ваших детей.
Коклюш у детей и взрослых
Коклюш, возбудитель инфекции
Коклюш – это довольно тяжело протекающее острое инфекционное заболевание, поражающее дыхательную и нервную системы человека.
Возбудителем коклюша является бактерия Bordetella pertussis, которая содержит в своем составе ряд токсинов, при попадании которых в организм происходит их связывание с мембранами нервных клеток с возможным повреждением последних, что в клинической картине заболевания приводит к появлению таких патологических симптомов, как: развитие приступов неукротимого, сухого, мучительного кашля, который может сопровождаться рвотой, а также приступами удушья, которые получили название – репризы.
Репризом завершается приступ судорожного кашля, когда больной пытается сделать резкий вдох через патологически суженные от спазма верхние дыхательные пути, и окружающие могут услышать свист или стон на вдохе.
Коклюш, история изучения болезни
Коклюш доктора знают давно. Впервые заболевание, сопровождающееся явлениями судорожного кашля, было описано в XVI веке во время эпидемии этого заболевания в Париже. В 1847-м году описание коклюша составил российский ученый Степан Фомич Хотовицкий.
Незаслуженно забытый основоположник науки о детских болезнях в России и автор первого российского учебника по Педиатрии С.Ф. Хотовицкий разделил детство на три периода. По классификации Хотовицкого к болезням «второго периода детства» были отнесены: «воспалительное страдание мозга, гортани, легких, брюшины, кишок, спинного мозга, коклюш».
Итак, мы видим, что уже в XIX столетии педиатры рассматривали коклюш, как серьезную болезнь младшего и среднего детского возраста.
Коклюш, эпидемиология
На сегодняшний день коклюш остается актуальной проблемой всего мира. По данным ВОЗ коклюшем ежегодно заболевает около 60 млн. человек во всем мире, при этом летальных случаев регистрируется около 1 миллиона в год. В основном печальный исход заболевания характерен для детей в возрасте до 1 года, и разумеется, для стран со слабо развитой медициной в целом, и особенно при отсутствии или неразвитости национальной программы вакцинации.
Вакцинация от коклюша
Согласно Национальному календарю профилактических прививок, утвержденному и давно действующему в Российской Федерации, вакцинация против дифтерии, коклюша и столбняка начинается в возрасте 3-х месяцев, состоит из трех плановых вакцинаций с интервалом 45 дней и одной ревакцинации в возрасте 18 месяцев.
Дети, посещающие организованные коллективы (школы и детские сады) по действующему календарю прививок не подлежат повторным ревакцинациям против коклюша при условии, что они были ранее привиты согласно календаря.
Вакцинация против коклюша. В чем есть проблемы?
Значит ли это, что в РФ все дети привиты от коклюша? Увы, нет. Мы не будем здесь касаться проблемы каких-то «религиозных» и иных, не относящихся к науке поводов отказываться от проведения прививок.
Нас интересует вопрос: существуют ли медицинские противопоказания к проведению вакцинации АКДС у детей?
Ответ: да, они существуют.
Согласно действующим клиническим рекомендациям невакцинированных детей с атопическим дерматитом, а также часто болеющих респираторными заболеваниями прививают анатоксинами АДС или АДС-М без коклюшного компонента, который условно считается «виновным» в развитии большинства нежелательных побочных эффектов от вакцинации, так как: длительная лихорадка (повышение температуры тела), аллергические реакции, судороги. Почему условно виновен?
Это сложно доказать.
Итак, мы имеем некую, достаточно многочисленную группу детей с официальным медотводом от проведения вакцинации АКДС.
Логично предположить, что довольно большая группа невакцинированных детей представляет из себя группу повышенного риска заболеть коклюшем, а при условии посещения организованного коллектива – еще и стать источником эпидемической вспышки этого заболевания.
Как быть?
Коклюш. Современные средства профилактики
К счастью, современная наука смогла изобрести и внедрить в амбулаторную практику бесклеточные вакцины против коклюша.
В чем их отличие от АКДС?
Такие вакцины, как: Пентаксим, Инфанрикс (Инфанрикс гекса), Адасель являются бесклеточными! То есть они не содержат коклюшной палочки, составляющей основу вакцины АКДС. В современных бесклеточных вакцинах нет самого (хоть и мертвого) возбудителя коклюша, нет большинства его токсинов, а есть только антиген – белковая молекула, характерная только для коклюшной палочки.
Кроме того, не в целях рекламы, а исключительно для полноты информации сообщаем, что теперь нашим детям стала доступна и бесклеточная вакцина с уменьшенной дозой коклюшного анатоксина – Адасель, разработанная для вакцинации детей школьного возраста и взрослых.
Важно понимать, что нельзя делать прививку Адасель вместо всех, положенных по календарю вакцинаций АКДС, так как она содержит меньшее количество антигенов столбняка, дифтерии и коклюша, и для выработки первичного иммунитета не подходит. Вместо вакцины АКДС с целью проведения первичной иммунизации используются вакцины Пентаксим и Инфанрикс.
Вместо вакцины АКДС с целью проведения первичной иммунизации используются вакцины Пентаксим и Инфанрикс.
Вакцина Адасель предназначена для ревакцинации детей от столбняка, коклюша и дифтерии в возрасте 6-7 и 14 лет, то есть уже в то время, когда у них больше нет защитных антител против анатоксина коклюшной палочки, так как с момента последней ревакцинации против коклюша прошло уже больше 5-ти\10-ти лет.
Таким образом, если мы хотим защитить своих детей от заболевания, которое приводит к развитию длительного, от 2-х до 6 – 10 месяцев, мучительного кашля, и при этом обезопасить их от серьезных побочных явлений, необходимо обратиться в специализированную клинику и составить индивидуальную программу вакцинации против коклюша, дифтерии и столбняка, исходя из современных научных достижений.
Образцов Андрей Сергеевич (врач педиатр, аллерголог-иммунолог, кандидат медицинских наук)
Коклюш
С каждым годом количество детей, заболевающих коклюшем растет. В этом году, по статистике, число диагнозов «Коклюш» увеличилось в два раза по сравнению с прошлым годом.
В этом году, по статистике, число диагнозов «Коклюш» увеличилось в два раза по сравнению с прошлым годом.
В большой степени это связано с тем, что растет количество родителей, отказывающихся вакцинировать своего ребенка. Как результат: инфекции, которые раньше встречались крайне редко, становятся все более распространенными.
Чем опасен коклюш?
Коклюш – инфекционное заболевание дыхательных путей вызывается бактериями Bordetella pertussis (коклюшная палочка, палочка Борде-Жангу). Начинается обычно как рядовое ОРЗ или бронхит – с легкого насморка и кашля.
Коклюшная бактерия на слизистой находится всего 5-6 дней, в самом начале заболевания, когда обычно еще не подозревают коклюш. После чего она проникает в кровь и доставляется в кашлевый центр, где и оседает, и удалить ее оттуда никак нельзя, пока организм не справится с инфекцией. На это может понадобиться несколько месяцев – от 3 до 6. Кашлевый центр расположен рядом с рвотным центром, и они постоянно друг друга взаимно активизируют.
Для детей более старшего возраста смертельной опасности нет. Но коклюш – это не «просто немного покашлял».
Коклюшный кашель очень тяжелый, изматывающий, часто сопровождающийся рвотой. В большинстве случаев он начинается после питья, еды, активности, а также ночью. То есть ваш ребенок не сможет нормально ни пить, ни есть, ни играть, а вся семья несколько месяцев не будет спать – потому что малыш кашляет, очень сильно, интенсивно, мучительно, задыхаясь.
Смертельно опасен коклюш для детей младше полугода. У них коклюш нередко приводит к мгновенной остановке дыхания, а также к судорогам и поражению головного мозга из-за нехватки кислорода. Поэтому до начала вакцинации от коклюша постарайтесь оградить вашего малыша от контакта с другими – особенно непривитыми — детьми.
Недаром вакцина от коклюша входит в Национальный календарь прививок (вакцины АКДС, «Пентаксим», «Инфанрикс»). Прививку от коклюша ставят в 3 месяца жизни ребенка, вторая и третья – с интервалом в полтора месяца. Защитите вашего ребенка!
Защитите вашего ребенка!
Коклюш опастность, симптомы и лечение медицинский центр Здоровый ребёнок +7 4012 32 14 14
Среди многих детских болезней коклюш встречается довольно часто. К сожалению многие родители плохо осведомлены об опасности данного заболевания.
Что такое Коклюш
Коклюш — очень опасное инфекционное заболевание, поражающее дыхательные пути. Более всего этому заболеванию подвержены дети дошкольного возраста. А для детей до двух лет коклюш представляет наибольшую опасность.
Как происходит заражение коклюшем
Передаётся коклюш воздушно капельным путем при тесном контакте с зараженным человеком. Самая высокая вероятность заразиться коклюшем приходиться на осенний и зимний сезон. Именно в этот период следует избегать находиться с маленькими детьми закрытых помещениях с большим скоплением людей, в том числе и переполненном транспорте. Не исключается возможность заражения коклюшем и в детских учреждениях.
Не исключается возможность заражения коклюшем и в детских учреждениях.
Следует знать, что возбудитель коклюша неустойчив во внешней среде и боится воздействия ультрафиолетового излучения и резких перепадов температуры воздуха.
Симптомы болезни
Скрытый (инкубационный период при коклюше составляет чаще от 6 до 14 дней. При этом больной ребенок остается заразным в течении 25-ти дней. Вначале коклюш очень похож на ОРЗ. Заболевание начинается с недомогания, покраснения горла, сухой кашель, может появиться незначительный насморк. Температура остается нормальной, либо поднимается до 37,6 градуса. Такое состояние может продолжаться до 2-х недель, а у малышей первого года жизни до 5-7 дней.
Далее наступает спазматический период заболевания.
- У ребенка повышается температура до 38 градусов, появляются приступы лающего кашля, дыхание становится свистящим. Приступы кашля могут возникать много раз в день, а так же следовать один за другим.
 Во время приступа кашля лицо ребенка краснеет, на шее набухают вены, рот открыт, язык высунут, глаза слезятся.
Во время приступа кашля лицо ребенка краснеет, на шее набухают вены, рот открыт, язык высунут, глаза слезятся. - Часто после приступов кашля может появится рвота.
- Резко нарушена дыхательная функция вплоть до апноэ ( кратковременная остановка дыхания)
- Во время болезни может быть полное отсутствие аппетита. Ребенок становится бледным, раздражительным, нарушен сон.
Лечение
Врач-педиатр без труда может диагностировать коклюш, поэтому родителям не стоит ставить диагноз самим. Иногда для более точного диагноза необходимо выделить возбудитель. Врач-педиатр даст все необходимые рекомендации и предписания, которые следует обязательно соблюдать.
Прежде всего ребенка следует изолировать. Воздух в помещении где находиться больной не должен быть сухим. Температура 18-20 градусов, частые проветривания, для уменьшения количества приступов кашля. Исключить физические и эмоциональные нагрузки. По возможности обеспечить прогулки 1-2 раза в день. Диетическое питание, обогащенное витаминами. Исключить печенье, сухари, кислые ягоды и фрукты. На начальной стадии заболевания назначают курс антибиотиков 5-7 дней.
Диетическое питание, обогащенное витаминами. Исключить печенье, сухари, кислые ягоды и фрукты. На начальной стадии заболевания назначают курс антибиотиков 5-7 дней.
Профилактика коклюша
Природного иммунитета к этой инфекции не существует. Антитела не передаются от матери к ребенку. Единственная профилактика коклюша -это вакцинация. Вакцинация детей проводиться препаратами комбинированного действия, так моновакцины для этого заболевания не существует. Вакцинация не дает долгосрочного эффекта, и должна проводиться многократно. Прививки ребенку следует сделать в 3 месяца, в 4, 5 месяца, в 6 месяцев. В возрасте 1,5 лет следует проводить ревакцинацию. Выраженный иммунитет сохраняется 3 года, затем снова требуется ревакцинация. К сожалению прививки против коклюша не дают стопроцентной защиты от заражения коклюшем, но у привитых детей вырабатывается более стойкий иммунитет к данной инфекции, болезнь протекает быстрее, в легкой форме и без осложнений, а после выздоровление иммунитет сохраняется на протяжении всей жизни.
Анализ на коклюш ᐈ сдать кровь на (Bordetella pertussis), антитела IgM
Описание анализа:
Коклюш, антитела IgM – исследование, предназначенное для определения в крови пациента антител к Bordetella pertussis – бактерии, провоцирующей развитие коклюша. Антитела IgM характерны для протекающей острой инфекции и присутствуют в организме короткое время.
Бактерия передается воздушно-капельным путем, источником инфекции является больной ребенок с первого до двадцать пятого дня заболевания. После инфицирования заболевание проходит несколько этапов: инкубационный, катаральный, спазматический (пароксизмальный), этап разрешения и реконвалесценции.
Инкубационный период длится около недели, но может пройти за три дня, в некоторых случаях растягивается до двух недель. В это время симптомы не проявляются, а бактерия скрыто размножается в организме. Затем начинается катаральная стадия, для которой характерны кашель, насморк и чихание. Возможно появление лихорадки, не исключена рвота.
Возможно появление лихорадки, не исключена рвота.
Катаральная стадия, длящаяся от 5-8 до 11-14 дней, сменяется спазматической или пароксизмальной стадией, длящейся от двух-трех до шести-восьми недель, но не исключена и большая длительность. На этом этапе заболевшего мучают приступы спазматического сухого кашля, количество которых может достигать 30 в сутки. Кашель во время приступов может достигать такой силы, что утрудняется дыхание и появляется одышка. Возможны акроцианоз (синюшность кожи на губах, ушах, пальцах, кончике носа) и цианоз носогубного треугольника.
Следующая стадия – разрешения, называемая также этапом ранней реконвалесценции или обратного развития. После пика, приходящегося на спазматическую стадию, симптомы идут на спад, приступы кашля постепенно становятся реже и короче, хотя сам кашель может быть громче, чем ранее. Стадия разрешения продолжается от 2 до 8 недель, за ней следует этап реконвалесценции – исчезновения симптомов. На полное выздоровление может уйти от двух месяцев до полугода.
При тяжелом течении болезнь может осложняться появлением судорог, потерей сознания, эмфиземой легких, нарушениями мозгового кровообращения, кровотечениями, грыжами, бронхитом, пневмонией и пр. Тяжелое течение более характерно для самых маленьких заболевших (до 4 месяцев), у которых наблюдается короткий инкубационный период и длительный пароксизмальный этап.
Синтез антител IgM начинается со второй недели после появления симптомов, их количество нарастает, а затем они постепенно сменяются антителами IgG, отвечающими за более длительный иммунитет. В некоторых случаях при острой инфекции антитела IgM могут оставаться на низком уровне.
Показания к назначению
Исследование назначается инфекционистом, педиатром, ЛОРом, терапевтом или пульмонологом при наличии показаний:
- симптомы коклюша;
- обследование лиц, тесно контактировавших с заболевшими коклюшем;
- дифференциальная диагностика коклюша с острыми респираторными вирусными инфекциями, корью, воспалением легких, бронхитом и бронхиальной астмой.

Значение результатов
Данные теста отображаются в виде индекса:
- значение менее 1,0 – результат отрицательный, антител IgM к коклюшу не обнаружено;
- 1,0 – 1,1 – слабопозитивный, наличие антител не достоверно, требуется дополнительное исследование;
- более 1,1 – положительный результат, антитела IgM к коклюшу обнаружены.
Отрицательный результат возможен, если пациент здоров или со времени появления симптомов прошло мене 2 недель. Положительный – если пациент болен коклюшем.
Подготовка к обследованию: не требуется.
Материал для исследования: венозная кровь.
Метод исследования: ИФА.
Сроки проведения: 3 рабочих дня.
Коклюш (коклюш) у взрослых
Что такое коклюш (коклюш)?
Коклюш, или коклюш, очень заразен и в основном поражает младенцев и детей младшего возраста. Коклюш вызывается бактерией B ordetella pertussis. Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась.Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Коклюш вызывается бактерией B ordetella pertussis. Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась.Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Каковы симптомы коклюша?
Заболевание начинается как обычная простуда, с насморка или заложенности носа, чихания, а иногда и легкого кашля или лихорадки.Обычно через неделю-две начинается сильный кашель. Ниже приведены наиболее распространенные симптомы коклюша. Однако каждый человек может испытывать симптомы по-разному. У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 911, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
Однако каждый человек может испытывать симптомы по-разному. У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 911, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
Кашель, сильный и быстрый, до тех пор, пока весь воздух не выйдет из легких, и человек вынужден вдохнуть, вызывая «коклюшный» звук
Чихание
Выделения из носа
Лихорадка
Болезненные, слезящиеся глаза
Губы, язык и ногтевые ложа могут синеть во время приступов кашля
Коклюш может длиться до 10 недель и может привести к пневмонии и другим осложнениям.
Симптомы коклюша могут быть похожи на другие заболевания. Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Как диагностируется коклюш?
В дополнение к полному анамнезу и физикальному обследованию диагноз коклюша часто подтверждается культурой, взятой из носа.
Чем лечить коклюш?
Конкретное лечение коклюша будет определено вашим врачом на основе:
Ваше общее состояние здоровья и история болезни
Объем условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания от течения состояния
Ваше мнение или предпочтение
Антибиотики обычно назначают в течение 3 недель после появления кашля у детей старше 1 года и в течение 6 недель после появления кашля у детей младше 1 года.Антибиотики также назначают беременным женщинам в течение 6 недель после появления кашля. Антибиотики помогают предотвратить распространение инфекции после 5 дней лечения. Другое лечение может включать:
Антибиотики помогают предотвратить распространение инфекции после 5 дней лечения. Другое лечение может включать:
Сохранение тепла
Частое питание небольшими порциями
Обильное питье
Уменьшение раздражителей, которые могут спровоцировать кашель
В тяжелых случаях может потребоваться госпитализация.
Можно ли предотвратить коклюш?
Несмотря на то, что была разработана вакцина против коклюша, которую обычно вводят детям в первый год жизни, случаи заболевания все еще имеют место, особенно у детей младше 6 месяцев.
С 1980-х годов произошло резкое увеличение числа случаев коклюша, особенно у детей и подростков в возрасте от 10 до 19 лет, а также у младенцев в возрасте до 6 месяцев. Это связано со снижением вакцинации в некоторых общинах.CDC рекомендует детям сделать 5 прививок DTaP для максимальной защиты от коклюша. Прививка DTaP представляет собой комбинированную вакцину, которая защищает от 3 болезней: дифтерии, столбняка и коклюша. Первые 3 прививки делаются в возрасте 2, 4 и 6 месяцев. Четвертая прививка делается в возрасте от 15 до 18 месяцев; пятая прививка делается, когда ребенок поступает в школу в возрасте от 4 до 6 лет. При регулярных осмотрах подростки в возрасте 11 или 12 лет должны получать дозу Tdap. Бустер Tdap содержит столбняк, дифтерию и коклюш.Если взрослый не получал Tdap в подростковом или подростковом возрасте, он или она должны получить дозу Tdap вместо бустерной дозы Td. Все взрослые должны получать ревакцинацию Td каждые 10 лет, но ее можно делать и до 10-летнего возраста. Беременные женщины должны пройти ревакцинацию в конце второго триместра или в третьем триместре каждой беременности. Всегда консультируйтесь со своим поставщиком медицинских услуг за советом.
Прививка DTaP представляет собой комбинированную вакцину, которая защищает от 3 болезней: дифтерии, столбняка и коклюша. Первые 3 прививки делаются в возрасте 2, 4 и 6 месяцев. Четвертая прививка делается в возрасте от 15 до 18 месяцев; пятая прививка делается, когда ребенок поступает в школу в возрасте от 4 до 6 лет. При регулярных осмотрах подростки в возрасте 11 или 12 лет должны получать дозу Tdap. Бустер Tdap содержит столбняк, дифтерию и коклюш.Если взрослый не получал Tdap в подростковом или подростковом возрасте, он или она должны получить дозу Tdap вместо бустерной дозы Td. Все взрослые должны получать ревакцинацию Td каждые 10 лет, но ее можно делать и до 10-летнего возраста. Беременные женщины должны пройти ревакцинацию в конце второго триместра или в третьем триместре каждой беременности. Всегда консультируйтесь со своим поставщиком медицинских услуг за советом.
Коклюш или коклюш Информационный бюллетень
Что такое коклюш?
Коклюш также называют коклюшем. Это серьезная инфекция легких, вызванная бактериями. Он также очень заразен и вызывает приступы кашля. Коклюш наиболее опасен для детей с очень маленькими дыхательными путями. Это может привести к смерти.
Это серьезная инфекция легких, вызванная бактериями. Он также очень заразен и вызывает приступы кашля. Коклюш наиболее опасен для детей с очень маленькими дыхательными путями. Это может привести к смерти.
Каковы симптомы?
Симптомы обычно появляются через 7–10 дней после заражения. Но симптомы могут появиться от 4 до 21 дня после заражения человека. Это редко, но для появления симптомов может потребоваться до 6 недель. Некоторые люди имеют более легкие симптомы, особенно если они были вакцинированы.
Симптомы проявляются в 3 этапа:
- Первая стадия длится 1-2 недели: насморк, чихание, субфебрилитет, эпизодический легкий кашель. Это может выглядеть как обычная простуда, но кашель начинает усиливаться.
- Вторая стадия может длиться 1-2 месяца: кашель становится более сильным. Бывают приступы кашля, за которыми может следовать пронзительный крик. Возглас означает, что человек пытается отдышаться. Иногда человек синеет и его рвет слизью или едой.
 У них также могут быть короткие периоды, когда они перестают дышать.
У них также могут быть короткие периоды, когда они перестают дышать. - Третья стадия может длиться от нескольких недель до нескольких месяцев: Фаза восстановления — это когда человеку медленно становится лучше. Приступы кашля могут вернуться, если человек заболевает другим респираторным заболеванием.
Каковы осложнения коклюша?
Осложнения коклюша чаще встречаются у младенцев и детей младшего возраста. Они могут включать пневмонию, инфекцию среднего уха, потерю аппетита, нарушение сна, обморок, обезвоживание, судороги, изменение функции мозга (энцефалопатию), короткие периоды остановки дыхания и смерть.
Как долго человек с коклюшем остается заразным?
Больной коклюшем может передать его другим, как только у него появятся симптомы простуды. Они также могут пройти через 3 недели после начала кашля. Если инфицированный человек принимает соответствующий антибиотик, он не будет распространять микроб после 5 полных дней лечения.
Что такое лечение?
Антибиотики могут предотвращать и лечить коклюш. Рекомендуемые антибиотики включают азитромицин, эритромицин и кларитромицин.Можно также использовать триметоприм сульфаметоксазол.
Рекомендуемые антибиотики включают азитромицин, эритромицин и кларитромицин.Можно также использовать триметоприм сульфаметоксазол.
Если мой ребенок или другой член семьи заразился коклюшем, что мне делать?
Позвоните в местный отдел здравоохранения, врачу или в клинику за консультацией. Если у вас будет тесный контакт с инфицированным человеком, вам дадут те же лекарства, которые используются для лечения коклюша. Это поможет предотвратить заболевание вас и других людей.
Как лучше всего предотвратить коклюш?
Лучший способ предотвратить коклюш – сделать прививку.
Мы рекомендуем всем детям и взрослым получить коклюшную вакцину.
- Рекомендуемая вакцина против коклюша для младенцев и детей называется DTaP. Это защищает детей от 3 болезней: дифтерии, столбняка и коклюша.
- прививок DTaP делают в возрасте 2, 4 и 6 месяцев. Для поддержания защиты бустеры также вводят в возрасте от 15 до 18 месяцев и от 4 до 6 лет.
- Дети в возрасте от 7 до 10 лет, которые не полностью иммунизированы вакциной DTaP, должны получить вакцину Tdap, которая защищает от дифтерии, столбняка и коклюша.

- Подростки, посещающие врача для регулярного осмотра в возрасте 11 или 12 лет, должны получить бустерную дозу Tdap. Если десятилетнему ребенку не сделали эту прививку в возрасте от 11 до 12 лет, его следует вакцинировать при следующем посещении врача.
- Всем взрослым в возрасте 19 лет и старше, не получившим вакцину Tdap, необходима ревакцинация.
- Взрослые должны получать ревакцинацию против столбняка и дифтерии (Td) каждые 10 лет. Они также должны заменить одну из ревакцинаций вакциной Tdap.Tdap может быть дан раньше, чем через 10 лет.
- Для взрослых очень важно следить за тем, чтобы они своевременно получали вакцины, содержащие коклюш, если они какое-то время проводят с младенцами. Сюда входят родители, бабушки и дедушки, братья и сестры, няни, родственники и друзья.
- Беременные женщины должны получать Tdap в третьем триместре каждой беременности, чтобы передать иммунитет новорожденному до тех пор, пока ребенок не станет достаточно взрослым, чтобы начать прививки в возрасте 2 месяцев.

- Путешественники должны быть в курсе всех прививок, содержащих коклюш, перед поездкой.Коклюш встречается во всем мире.
- Медицинский персонал, имеющий непосредственный контакт с пациентами, должен получить однократную дозу Tdap, если они еще не получили ее.
Каковы требования к прививке от коклюша для посещения школы?
- Prekindergarten (Day Care, Head Start или Nursery): 4 дозы (в зависимости от возраста)
- От детского сада до 5-го класса: 5 доз или 4 дозы с 4-й дозой в возрасте 4 лет и старше.Или 3 дозы, если они начинают серию в возрасте 7 лет и старше
- С 6 по 12 классы: 3 дозы
- С 6 по 12 классы: одна доза Tdap (требуется для учащихся 6–12 классов, которые ранее не получали Tdap в возрасте 7 лет и старше)
Что делать, если я не уверен, что получил прививку от коклюша?
Обратитесь к врачу. Подросток или взрослый, у которого нет документов о том, что он получил первичную серию не менее трех доз вакцин против столбняка и дифтерии (Td) в течение жизни, должен получить эту серию. Первая доза должна быть Tdap. Оставшиеся две дозы должны быть составом для взрослых Td.
Первая доза должна быть Tdap. Оставшиеся две дозы должны быть составом для взрослых Td.
Что делать мне или моей семье, чтобы предотвратить коклюш, если мы выезжаем за границу?
Коклюш по-прежнему распространен в Соединенных Штатах и во многих других странах. Убедитесь, что вы и ваши дети полностью вакцинированы перед поездкой.
- Взрослые в возрасте 19 лет и старше должны получить одну дозу вакцины Tdap. Подтвердите у своего врача, что вы получили вакцину против коклюша.
- Младенцы, дети и подростки должны получать вакцины против коклюша, как описано выше.
Дополнительная информация
Коклюш (коклюш)
Обзор
Что такое коклюш?
Коклюш, широко известный как коклюш, представляет собой очень заразную респираторную инфекцию. Обычно это приводит к длительным и повторяющимся приступам (пароксизмам) кашля у детей и взрослых. Эти эпизоды кашля могут продолжаться в течение нескольких недель или даже месяцев после начала заболевания. Длительный кашель вызывает выброс воздуха из легких. Когда человек задыхается после приступа кашля, вдыхание воздуха может сопровождаться громким пронзительным «вопящим» звуком. Вот почему коклюш называют коклюшем. Тем не менее, у кого-то может быть коклюш без коклюша.
Длительный кашель вызывает выброс воздуха из легких. Когда человек задыхается после приступа кашля, вдыхание воздуха может сопровождаться громким пронзительным «вопящим» звуком. Вот почему коклюш называют коклюшем. Тем не менее, у кого-то может быть коклюш без коклюша.
Вместо приступов кашля у детей, инфицированных коклюшем, могут возникать затруднения дыхания, такие как пауза в дыхании (апноэ). Около 50 процентов детей в возрасте до одного года, заболевших коклюшем, подлежат госпитализации.В редких случаях может наступить смерть.
Насколько распространен коклюш?
Коклюш является распространенным заболеванием. Во всем мире ежегодно регистрируется около 16 миллионов случаев коклюша, что приводит к смерти около 195 000 человек. В Соединенных Штатах в 2012 г. было зарегистрировано более 48 000 случаев коклюша. Однако произошло гораздо больше случаев, о которых не сообщалось. Число зарегистрированных случаев коклюша увеличивается с 1980-х годов.
Коклюшем могут заболеть люди всех возрастов, но чаще всего им болеют дети и подростки. Даже взрослые и дети, которые были вакцинированы против него, могут заразиться, хотя их симптомы обычно менее выражены.
Даже взрослые и дети, которые были вакцинированы против него, могут заразиться, хотя их симптомы обычно менее выражены.
Младенцы особенно восприимчивы к инфекции, поскольку их нельзя вакцинировать против коклюша, пока им не исполнится как минимум 2 месяца. Они могут заразиться коклюшем от своих родителей, взрослых опекунов или других детей.
Симптомы и причины
Что вызывает коклюш?
Коклюш вызывается бактериями Bordetella pertussis , которые могут попасть в дыхательную систему.Если человек, инфицированный этой болезнью, кашляет или чихает, крошечные капельки жидкости, содержащей бактерии, могут вдохнуть человек, находящийся поблизости. Бактерии размножаются на слизистой оболочке дыхательных путей и увеличивают секрецию слизи.
Больной коклюшем может быть заразным еще до появления симптомов и оставаться заразным до 2 недель после начала кашля.
Каковы симптомы коклюша?
Ранние симптомы коклюша могут напоминать симптомы обычной простуды. Эти симптомы могут сохраняться в течение 1-2 недель.
Эти симптомы могут сохраняться в течение 1-2 недель.
Они могут включать:
- Легкая лихорадка
- Легкий или эпизодический кашель
- Насморк
- Остановка дыхания у младенцев
Симптомы коклюша по прошествии первой или второй недели обычно включают:
- Продолжительные, повторяющиеся или сильные приступы кашля (пароксизмы), повторяющиеся с перерывами до 10 недель и более
- Коклюшный звук при вдохе после прекращения кашля
- Рвота
- Истощение из-за продолжительного кашля
Симптомы начинают уменьшаться через 4 недели, хотя приступы кашля могут повторяться в течение нескольких месяцев после начала заболевания.
Диагностика и тесты
Как диагностируется коклюш?
Врач проведет медицинский осмотр и задаст вопросы о вас или симптомах вашего ребенка. Образец выделений из носа можно взять, используя ватный тампон для сбора жидкости из носа. Образец также можно собрать, наполнив шприц физиологическим раствором и промыв жидкость через нос и заднюю стенку глотки. Образцы будут проанализированы на наличие бактерий Bordetella .Также могут быть выполнены анализы крови.
Образцы будут проанализированы на наличие бактерий Bordetella .Также могут быть выполнены анализы крови.
Управление и лечение
Как лечат коклюш?
Лекарства, используемые для лечения инфекции, включают антибиотики, которые помогают предотвратить распространение болезни инфицированными людьми, а также могут уменьшить поздние симптомы коклюша, если их принимать на ранней стадии болезни. Лечение следует начинать как можно раньше после установления диагноза заболевания. Людей, которые находились в тесном контакте с больным коклюшем, также следует лечить антибиотиками в течение 3 недель после заражения.
Младенцы и младенцы, у которых развивается коклюш, могут нуждаться в госпитализации, поскольку у них могут возникнуть опасные для жизни осложнения, такие как пневмония или проблемы с дыханием.
Профилактика
Как можно предотвратить коклюш?
Прививка от коклюша – лучший способ предотвратить его. Всем детям следует делать прививку от дифтерии, столбняка и коклюша (DTaP). Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка.Это безопасно и эффективно.
Это комбинированная вакцина, которая также защищает их от дифтерии и столбняка.Это безопасно и эффективно.
Дети должны получить пять инъекций вакцины DTaP в соответствии со следующим графиком вакцинации.
- Первая доза – в возрасте 2 месяцев
- Вторая доза – 4 месяца
- Третья доза — 6 месяцев
- Четвертая доза — от 15 до 18 месяцев
- Пятая доза — от 4 до 6 лет
Ревакцинация рекомендуется для взрослых, поскольку они являются наиболее вероятным источником коклюшной инфекции у младенцев. Взрослые в возрасте от 19 до 64 лет должны получить однократную бустерную вакцину против коклюша под названием Tdap.
Взрослые старше 64 лет также должны получить бустерную вакцину, если они вступят в тесный контакт с младенцами в возрасте до 12 месяцев. Беременные женщины должны получить инъекцию Tdap в течение третьего триместра (между 27-й и 36-й неделей) беременности. Им необходимо делать инъекцию Tdap во время каждой беременности.
Вакцина обеспечивает кратковременную защиту младенцев от коклюша, а также может защитить их от серьезных осложнений, связанных с инфекцией.Если вы беременны, вам также следует убедиться, что члены семьи и лица, осуществляющие уход, вакцинированы против коклюша.
Коклюш (Коклюш) | Уход за детьми
- Коклюш — очень заразное заболевание.
- Любой, кто не был привит против коклюша, может заболеть коклюшем.
- Коклюш становится все более распространенным явлением среди подростков, потому что защита от их вакцин ослабла.
Коклюш, также называемый коклюшем, вызывается микробами, которые попадают в горло и легкие и затрудняют удаление слизи из дыхательных путей. Дети могут кашлять так долго и сильно, что не могут дышать. Маленькие дети могут быть не в состоянии сильно кашлять и могут перестать дышать.
У младенцев с коклюшем могут быть припадки (судорожные припадки), а в тяжелых случаях — впадать в кому. Примерно 1 из 400 младенцев с коклюшем умирает из-за пневмонии или повреждения головного мозга.
У детей старшего возраста, подростков и взрослых, заболевших коклюшем, в течение 1–2 недель наблюдаются частые приступы сильного кашля. В общей сложности кашель может продолжаться от 6 до 12 недель.
Как распространяется коклюш?
Коклюш – очень заразное заболевание.
- Он распространяется, когда инфицированный человек кашляет или чихает, а микробы попадают в нос или рот кого-то, кто находится рядом.
- Обычно он распространяется среди членов семьи и в других ситуациях, когда между людьми существует тесный контакт.
Коклюш наиболее заразен в течение первых 2 недель, когда симптомы похожи на обычную простуду.
Любой, кто не был вакцинирован против коклюша, может заболеть коклюшем. Вакцина против коклюша действует не так хорошо, как другие вакцины, и через несколько лет защита ослабевает, поэтому даже люди, которым была сделана прививка, иногда могут заболеть коклюшем.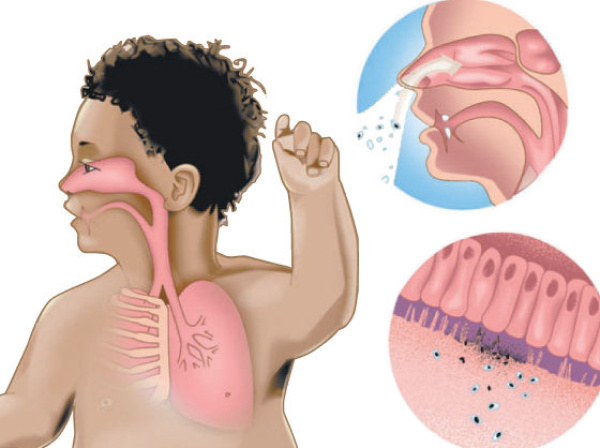 Тем не менее, по-прежнему важно получить вакцину, потому что у тех, кто был вакцинирован и все еще болеет коклюшем, заболевание будет гораздо более легким, чем у тех, кто не был вакцинирован.
Тем не менее, по-прежнему важно получить вакцину, потому что у тех, кто был вакцинирован и все еще болеет коклюшем, заболевание будет гораздо более легким, чем у тех, кто не был вакцинирован.
Каковы симптомы коклюша?
- Коклюш также известен как «коклюш», поскольку основным симптомом является сильный кашель. Кашель может сопровождаться звуком «крик» перед следующим вдохом.
- Обычно начинается как простуда с сильного насморка. Через несколько дней начинается типичный кашель. Ваш ребенок уже заразен, когда появляются симптомы простуды.
- Кашель может быть настолько агрессивным, что у детей возникает рвота или затрудненное дыхание.Многие дети не дают спать себе и своим семьям, потому что сильно кашляют по ночам.
- Кашель обычно сильный в течение 2–3 недель, а затем начинает уменьшаться.
- У некоторых детей кашель сохраняется в течение нескольких месяцев после перенесенного коклюша, особенно если они простудились до полного выздоровления.

Коклюш становится все более распространенным явлением среди подростков, потому что защита от их вакцин перестала действовать. У детей старшего возраста и подростков обычно бывает только продолжительный кашель без звука «крик».У них также могут быть проблемы с дыханием, рвота или потеря веса.
Может ли коклюш вызвать большие проблемы?
Да. У младенцев с коклюшем могут быть приступы остановки дыхания или судороги. В тяжелых случаях они могут впасть в кому. Младенцы до 1 года часто подлежат госпитализации. Почти все случаи смерти от коклюша происходят у детей в возрасте до 6 месяцев.
Дети старшего возраста, подростки и взрослые могут кашлять так сильно, что могут сломать ребро, потерять контроль над мочеиспусканием, получить грыжу или коллапс легкого.
Как лечат коклюш?
- Если болезнь обнаружена достаточно рано, до начала приступов кашля, могут помочь антибиотики.
- Если лечение начать позже, антибиотики не помогут.
 Это потому, что бактерии уже нанесли свой ущерб. Но антибиотики все же можно давать, чтобы предотвратить распространение бактерий на кого-то еще.
Это потому, что бактерии уже нанесли свой ущерб. Но антибиотики все же можно давать, чтобы предотвратить распространение бактерий на кого-то еще.
Как я могу защитить своего ребенка?
Вы можете защитить своего ребенка, сделав ему прививку.
Ваш ребенок будет вакцинирован в возрасте 2, 4, 6 и 18 месяцев, в возрасте от 4 до 6 лет и, как правило, повторно в подростковом возрасте (в возрасте от 14 до 16 лет).
Взрослые должны получить одну дозу во взрослом возрасте, особенно родители, бабушки и дедушки маленьких детей и люди, работающие с маленькими детьми. В большинстве юрисдикций дозы для подростков и взрослых предоставляются бесплатно.
Поскольку это заболевание очень тяжелое у очень маленьких детей, в настоящее время рекомендуется вакцинация всех беременных женщин.Антитела, вырабатываемые матерью, передаются плоду до рождения, защищая ребенка в течение первых нескольких месяцев жизни. Маленькие дети также могут быть защищены, если все вокруг них, включая взрослых, были надлежащим образом вакцинированы, но это, по-видимому, не защищает их так же хорошо, как вакцинация беременной матери.
Когда следует вызвать врача?
Отведите ребенка к врачу, если вы считаете, что у него может быть коклюш, даже если он уже получил все запланированные вакцины.
Если ваш ребенок заразился коклюшем, ему следует как можно скорее получить прививку от коклюша, если его вакцины не обновлены. Некоторым детям, заразившимся коклюшем, назначают антибиотики. Ваш врач или местный отдел общественного здравоохранения могут сказать вам, нужны ли антибиотики ребенку, подвергшемуся воздействию.
Обратитесь к врачу, если у вашего ребенка кашель, который:
- сопровождается рвотой или
- сопровождается свистящим звуком, когда ваш ребенок вдыхает после кашля, или
- вызывает проблемы с дыханием, или
- делает кожу или губы вашего ребенка красными, фиолетовыми или синими.
Дополнительная информация от CPS
Рассмотрено следующими комитетами CPS
- Комитет по инфекционным заболеваниям и иммунизации
Коклюш | Министерство здравоохранения NZ
Резюме
Коклюш может быть очень опасен для младенцев и детей, особенно в возрасте до 1 года. Если дети болеют коклюшем, они:
Если дети болеют коклюшем, они:
- может быть не в состоянии нормально есть или дышать.
- может стать настолько плохим, что ему придется лечь в больницу.
- может привести к серьезным осложнениям, таким как пневмония и повреждение головного мозга.
Чтобы защитить своего ребенка, сделайте бесплатную прививку во время беременности и возьмите ребенка на бесплатную прививку , когда ему исполнится 6 недель, 3 месяца и 5 месяцев.
Когда это заразно
Люди с коклюшем заразны в течение 6 дней после контакта с бактериями, когда симптомы похожи на обычную простуду, до 3 недель после начала «коклюша», если они не лечатся антибиотиками
Многие дети заражаются коклюшем от своих старших братьев и сестер или родителей — часто до того, как они станут достаточно взрослыми, чтобы их можно было вакцинировать.
Симптомы
Симптомы коклюша обычно появляются примерно через неделю после заражения. Эта задержка известна как инкубационный период.
Эта задержка известна как инкубационный период.
Первыми признаками коклюша являются простуда, заложенность носа или насморк, чихание, легкая лихорадка и постоянные спазмы кашля, за которыми часто следует коклюш. В это время вы наиболее заразны.
Примерно через неделю вы или ваш ребенок:
- будут иметь приступы неконтролируемого кашля, которые длятся несколько минут и усиливаются ночью
- может издавать звук «крик», когда задыхается между приступами кашля
- может вызвать густую слизь, которая может вызвать рвоту или удушье.
Когда обратиться к врачу
Обратитесь к врачу, если вы считаете, что у вас или члена вашей семьи может быть коклюш, особенно если они:
- имеют продолжительные кашлевые спазмы
- синеет при кашле
- кашель с коклюшем
- не вакцинированы.
Когда следует немедленно обратиться к врачу
Вам следует немедленно обратиться к врачу, если:
- у вас есть ребенок в возрасте 6 месяцев или младше, который выглядит очень больным
- вы (или ваш ребенок), похоже, испытываете значительные затруднения дыхания, такие как длительные периоды одышки
- у вас (или у вашего ребенка) развиваются серьезные осложнения, такие как судороги (припадки) или пневмония, инфекция, вызывающая воспаление тканей легких
У младенцев коклюш очень серьезен и может потребовать госпитализации.
Лечение
Если у вас коклюш, важно держаться подальше от других, особенно младенцев, маленьких детей и беременных женщин.
Коклюш обычно лечат антибиотиками в домашних условиях. Антибиотики перестанут быть заразными через 5 дней после их приема (этот срок можно сократить до 2 дней, если использовать азитромицин). Старайтесь в это время держаться подальше от других людей — не пускайте ребенка в школу или детский сад.
Однако без антибиотиков вы все еще можете быть заразными в течение 3 недель после начала интенсивных приступов кашля
Маленькие дети (младше 1 года) с коклюшем могут нуждаться в стационарном лечении, чтобы избежать развития осложнений.
Если вашего ребенка госпитализируют для лечения коклюша, его обычно помещают в изолятор. Это делается для того, чтобы остановить распространение инфекции на других пациентов.
Обратитесь к врачу
Если вы подозреваете, что у вас или члена вашей семьи может быть коклюш, как можно скорее обратитесь к врачу.
Ваш врач может проверить, не является ли это коклюшем.
- Если это коклюш, вам могут назначить антибиотики. Важно пройти курс антибиотиков, чтобы убить все бактерии
- Ваш врач также расскажет вам, как ухаживать за собой или своим ребенком дома, пока вы выздоравливаете.
Если коклюш диагностирован на поздних стадиях, маловероятно, что вам будут назначены антибиотики, поскольку вы больше не будете заразны и они не улучшат ваши симптомы.
Уход за собой
Если у вас или члена вашей семьи коклюш, попробуйте эти идеи.
- Теплые напитки могут успокаивать и снимать кашлевой спазм.
- Может помочь увлажнитель воздуха в спальне (его нужно чистить каждые 2-3 дня).
- Используйте солевые капли в нос, чтобы удалить густую слизь.
- Пейте много чистой жидкости.
- Держите подальше от вещей, вызывающих кашель, таких как сигаретный дым, духи или загрязняющие вещества.
Позвоните на линию здравоохранения 0800 611 116, если вы не знаете, что вам следует делать.
Профилактика
Помогите остановить распространение коклюша
- Убедитесь, что все ваши дети в курсе прививок.
- Держите ребенка подальше от кашляющих.
- Если вы сами кашляете, держитесь подальше от детей.
- Если у вас не проходит кашель, обратитесь к врачу.
Иммунизация
Все младенцы в Новой Зеландии могут быть привиты от коклюша в рамках бесплатной детской иммунизации. График прививок Новой Зеландии.
Важно защитить детей от коклюша путем вакцинации во время беременности и своевременной вакцинации детей – в возрасте 6 недель, 3 месяцев и 5 месяцев.
Используемые вакцины: ИНФАНРИКС-гекса, ИНФАНРИКС-ИПВ и Бустрикс.
Бустерные дозы вводят детям в возрасте 4 и 11 лет.
Что делать, если мой ребенок не делает прививки?
Если ваш ребенок или ребенок не были привиты, поговорите со своим врачом общей практики или медсестрой. Они могут назначить время для вакцинации вашего ребенка. Никогда не поздно наверстать упущенное. Прививка от коклюша предоставляется бесплатно всем детям до 18 лет.
Они могут назначить время для вакцинации вашего ребенка. Никогда не поздно наверстать упущенное. Прививка от коклюша предоставляется бесплатно всем детям до 18 лет.
Кому еще рекомендована вакцина?
Беременные женщины должны пройти ревакцинацию от коклюша начиная с 16-й недели беременности.В это время мать может передать свой иммунитет ребенку, помогая защитить его до тех пор, пока он не станет достаточно взрослым, чтобы самому сделать прививку.
В возрасте 45 лет взрослые имеют право на комбинированную вакцину против столбняка, дифтерии и коклюша, если они ранее не получали четыре дозы вакцины против столбняка.
В возрасте 65 лет взрослые имеют право на комбинированную вакцину против столбняка, дифтерии и коклюша, которая заменит существующую комбинированную вакцину против столбняка и дифтерии с конца августа 2020 года, когда запасы последней закончатся.
Другие взрослые могут пройти ревакцинацию за плату. Иммунизация рекомендуется, если:
- ваша работа связана с регулярным контактом с младенцами
- вы живете с младенцами в возрасте до 12 месяцев или ухаживаете за ними, даже если ребенок был полностью привит.

Бустеры следует также рассматривать для других людей, которые уязвимы для коклюша и с высоким риском тяжелого заболевания или осложнений (например, с хроническими респираторными заболеваниями, врожденными пороками сердца или иммунодефицитом).
Насколько эффективна вакцина?
Около 84% детей защищены после того, как они получили 3 дозы вакцины (в возрасте 6 недель, 3 и 5 месяцев).
Иммунизация против коклюша во время беременности защищает около 90% детей в первые несколько недель жизни.
Защита со временем ослабевает. Люди могут заболеть коклюшем несколько лет спустя, даже если они были привиты или болели ранее. Вот почему для детей в возрасте 4 и 11 лет важно пройти повторную иммунизацию.
Принятие решения об иммунизации
Риски, связанные с коклюшем
- Кашель может продолжаться до 3 месяцев.
- Может привести к пневмонии.
- Может привести к повреждению головного мозга, конвульсиям и смерти.
 Риск повреждения головного мозга колеблется примерно от одного на 100 до одного на 1000.
Риск повреждения головного мозга колеблется примерно от одного на 100 до одного на 1000.
Риски, связанные с вакциной
- В некоторых зарубежных исследованиях ацеллюлярного коклюша от 0,7 до 2,6 реципиентов из 10 000 имели приступы или «шоковый коллапс», ни один из которых не вызывает долговременных проблем.Этих реакций не было в зарубежных испытаниях вакцины, которая в настоящее время используется в Новой Зеландии.
- Нет никакой связи между вакциной и внезапной неожиданной смертью в младенчестве (SUDI, ранее известный как синдром внезапной детской смерти или SIDS).
- Анафилаксия встречается очень редко.
Иммунизация — ваш выбор. Если у вас есть вопросы, поговорите со своей акушеркой, врачом или медсестрой или позвоните по бесплатному телефону доверия 0800 IMMUNE (0800 466 863).
Коклюш | Дом
CONTUSSIS DATA CONTUSSIS Вакцинация расследования рентабельности Ресурсы VPD Главная
Организм, возбудительный агент или этиологический агент
Bordetella CONTUSSIS
Трансмиссия
CONTUSSSIS (или CONOPING COUSH) — очень заразная болезнь, найденная только в людях, которые распространяются только от человека к человеку. Больные коклюшем обычно передают заболевание другому человеку воздушно-капельным путем при кашле или чихании или при тесном контакте с другими людьми, которые затем вдыхают коклюшные бактерии. Многие дети, заболевшие коклюшем, заражаются от старших братьев и сестер, родителей или опекунов, которые могут даже не знать, что у них коклюш.
Больные коклюшем обычно передают заболевание другому человеку воздушно-капельным путем при кашле или чихании или при тесном контакте с другими людьми, которые затем вдыхают коклюшные бактерии. Многие дети, заболевшие коклюшем, заражаются от старших братьев и сестер, родителей или опекунов, которые могут даже не знать, что у них коклюш.
Симптомы
Коклюш (коклюш) может вызывать серьезные заболевания у младенцев, детей и взрослых. Заболевание обычно начинается с симптомов простуды и, возможно, легкого кашля или лихорадки.Через 1-2 недели может начаться сильный кашель. В отличие от обычной простуды, коклюш может превратиться в серию приступов кашля, которые продолжаются в течение нескольких недель.
У младенцев кашель может быть минимальным или вообще отсутствовать. У младенцев может быть симптом, известный как «апноэ». Апноэ – это пауза в дыхании ребенка. Наиболее опасен коклюш для младенцев. Более половины детей в возрасте до 1 года, заболевших этим заболеванием, подлежат госпитализации.
Коклюш может вызывать сильный и быстрый кашель, повторяющийся снова и снова, пока воздух не выйдет из легких и вы не будете вынуждены вдыхать с громким «коклюшным» звуком.Этот сильный кашель может вызвать у вас рвоту и сильную усталость. «Крик» часто отсутствует, и инфекция обычно протекает легче (менее серьезно) у подростков и взрослых, особенно у тех, кто был вакцинирован.
Ранние симптомы могут длиться от 1 до 2 недель и обычно включают:
- Насморк
- Субфебрильная лихорадка (как правило, минимальная на протяжении всего заболевания)
- Легкий, эпизодический кашель
- Апноэ – остановка дыхания (у младенцев)

По мере прогрессирования заболевания появляются традиционные симптомы коклюша, которые включают:
- Многократные пароксизмы (приступы), быстрый кашель, сопровождаемый пронзительным «возгласом»
- Рвота (рвота) после приступов кашля
Приступы кашля могут продолжаться до 10 недель и более.В Китае коклюш известен как «100-дневный кашель».
Несмотря на то, что после приступа кашля вы часто чувствуете себя истощенным, в промежутках вы обычно выглядите довольно хорошо. Приступы кашля обычно становятся более частыми и тяжелыми по мере продолжения болезни и могут возникать чаще ночью. Болезнь может протекать в более легкой форме (менее тяжелой), а типичный «возглас» отсутствует у детей, подростков и взрослых, прошедших вакцинацию.
Выздоровление от коклюша может происходить медленно. Кашель становится менее сильным и реже.Однако приступы кашля могут возобновиться при других респираторных инфекциях в течение многих месяцев после начала коклюша.
Инкубационный период
В среднем 7-10 дней (диапазон 4-21 день).
Заразность
Коклюш очень заразен. Инфицированные люди наиболее заразны примерно до 21 дня после начала кашля. Антибиотики могут сократить время, в течение которого кто-то заразен.
Лучший способ предотвратить коклюш (коклюш) среди младенцев, детей, подростков и взрослых – пройти вакцинацию.Кроме того, держите младенцев и других людей с высоким риском осложнений коклюша подальше от инфицированных людей.
В США рекомендуемая коклюшная вакцина для младенцев и детей называется DTaP. Это комбинированная вакцина, защищающая от трех болезней: дифтерии, столбняка и коклюша. Для максимальной защиты от коклюша детям необходимо пять прививок DTaP. Первые три прививки делают в возрасте 2, 4 и 6 месяцев. Четвертая прививка делается в возрасте от 15 до 18 месяцев, а пятая прививка делается перед поступлением ребенка в школу, в возрасте 4–6 лет. Родители также могут помочь защитить младенцев, держа их как можно дальше от тех, у кого есть симптомы простуды или кто кашляет.
Родители также могут помочь защитить младенцев, держа их как можно дальше от тех, у кого есть симптомы простуды или кто кашляет.
Вакцинация против коклюша, столбняка и дифтерии со временем ослабевает. До 2005 года единственная доступная бустерная вакцина содержала защиту от столбняка и дифтерии (так называемая Td) и рекомендовалась подросткам и взрослым каждые 10 лет. Сегодня существуют бустеры для детей дошкольного возраста, подростков и взрослых, содержащие защиту от столбняка, дифтерии и коклюша (Tdap).Подростки, посещающие врача для регулярного осмотра в возрасте 11 или 12 лет, должны получить дозу Tdap. Подростки, которые не получили эту вакцину во время осмотра в возрасте 11 или 12 лет, должны пройти вакцинацию при следующем посещении. Взрослые, которые не получали Tdap в подростковом или подростковом возрасте, должны получить одну дозу Tdap. Беременные женщины, ранее не вакцинированные Tdap, должны получить одну дозу Tdap после родов перед тем, как покинуть больницу или родильный дом. Взрослые в возрасте 65 лет и старше (бабушки и дедушки, воспитатели и поставщики медицинских услуг), имеющие тесный контакт с младенцами, должны получить дозу Tdap в соответствии с новейшими рекомендациями по вакцинации. Вакцинация Tdap особенно важна для семей с лицами, осуществляющими уход за новорожденными .
Взрослые в возрасте 65 лет и старше (бабушки и дедушки, воспитатели и поставщики медицинских услуг), имеющие тесный контакт с младенцами, должны получить дозу Tdap в соответствии с новейшими рекомендациями по вакцинации. Вакцинация Tdap особенно важна для семей с лицами, осуществляющими уход за новорожденными .
Женщинам следует делать прививку Tdap во время каждой беременности, чтобы защитить своего ребенка от коклюша, даже если они ранее получали вакцину Tdap.
Взрослым проще всего сделать прививку Tdap вместо следующей регулярной прививки от столбняка – ту прививку Td, которую они должны были делать каждые 10 лет. Доза Tdap может быть введена раньше, чем через 10 лет, поэтому взрослым рекомендуется поговорить с врачом о том, что лучше всего подходит для их конкретной ситуации.
Политика исключения из школы
Дети с подозрением на коклюш или подтвержденным диагнозом не должны посещать школу или детский сад до тех пор, пока они не закончат пятидневный курс антибиотикотерапии. Правила исключения больных детей из школы и детских садов изложены в Административном кодексе Техаса, в частности в Правиле 97.7 для школ.
Правила исключения больных детей из школы и детских садов изложены в Административном кодексе Техаса, в частности в Правиле 97.7 для школ.
Последние тенденции в Техасе
Заболеваемость коклюшем в Техасе и США увеличивается. Есть несколько важных факторов, ведущих к увеличению числа сообщений о случаях коклюша, включая ослабление иммунитета у взрослых и подростков; повышенная осведомленность о болезни среди врачей, школьных медсестер, родителей и широкой общественности; более совершенные методологии лабораторных испытаний; и расширенные возможности эпиднадзора за болезнями.
Коклюш известен
происходить циклами от трех до пяти лет. Последний пиковый год в Техасе был в 2013 году.
с 3985 случаями, самым высоким годовым числом случаев с 1959 года. Было 1765 случаев.
случаев в 2017 году, начиная с наклона случаев в трех-пятилетнем цикле.
Коклюш (коклюш) – эпидемиология
Что такое коклюш (коклюш)? Коклюш — очень заразное заболевание, характеризующееся сильным кашлем и вызываемое бактерией Bordetella pertussis . Среди заболеваний, которые можно предотвратить с помощью вакцин, коклюш является одним из наиболее часто встречающихся в Соединенных Штатах. Заболевание может быть очень серьезным у детей в возрасте до одного года, когда оно может вызывать инфекции легких и, реже, судороги или воспаление головного мозга. В редких случаях коклюш может привести к смерти детей в возрасте до одного года.
Среди заболеваний, которые можно предотвратить с помощью вакцин, коклюш является одним из наиболее часто встречающихся в Соединенных Штатах. Заболевание может быть очень серьезным у детей в возрасте до одного года, когда оно может вызывать инфекции легких и, реже, судороги или воспаление головного мозга. В редких случаях коклюш может привести к смерти детей в возрасте до одного года.
Кто болеет коклюшем?
Коклюш может возникнуть в любом возрасте, но вакцинация снижает риск. Чаще всего это происходит у очень маленьких детей, которые не были вакцинированы.Защита от вакцинации со временем ослабевает, поэтому даже вакцинированные люди могут заболеть коклюшем. Коклюш у детей старшего возраста и взрослых часто вызывает более легкое заболевание, которое может быть не диагностировано.
Как распространяется коклюш?
Бактерия, вызывающая коклюш, обнаруживается в носу и горле инфицированных людей. Эти бактерии распространяются по воздуху в виде капель, образующихся при чихании и/или кашле. Наиболее заразны люди на ранней стадии болезни. Дети старшего возраста и взрослые часто являются источником инфекции для младенцев, с которыми имеют тесный контакт.Антибиотики сокращают время распространения болезни. Детей следует не пускать в детские сады или школу до тех пор, пока они не пролечатся антибиотиками в течение не менее пяти дней и не почувствуют себя достаточно хорошо, чтобы вернуться. Взрослые с коклюшем должны оставаться дома и не ходить на работу до тех пор, пока их не пролечат антибиотиками в течение не менее пяти дней.
Наиболее заразны люди на ранней стадии болезни. Дети старшего возраста и взрослые часто являются источником инфекции для младенцев, с которыми имеют тесный контакт.Антибиотики сокращают время распространения болезни. Детей следует не пускать в детские сады или школу до тех пор, пока они не пролечатся антибиотиками в течение не менее пяти дней и не почувствуют себя достаточно хорошо, чтобы вернуться. Взрослые с коклюшем должны оставаться дома и не ходить на работу до тех пор, пока их не пролечат антибиотиками в течение не менее пяти дней.
Каковы симптомы коклюша?
Симптомы коклюша проявляются поэтапно. Первая стадия начинается как простуда с насморка, чихания, легкой лихорадки и кашля.Кашель длится 1-2 недели, затем усиливается. Вторая стадия включает неконтролируемый кашель, за которым следует коклюш, когда человек вдыхает воздух. Во время этих сильных приступов кашля у человека может быть рвота, или губы или лицо могут выглядеть синими из-за нехватки кислорода. Между приступами кашля человек может выглядеть хорошо. Эта стадия может длиться 4-6 недель. На последней стадии симптомы начинают исчезать.
Между приступами кашля человек может выглядеть хорошо. Эта стадия может длиться 4-6 недель. На последней стадии симптомы начинают исчезать.
Как скоро после воздействия появляются симптомы?
Симптомы обычно появляются через 4–21 день после заражения.
Как диагностируется коклюш?
Коклюш можно диагностировать с помощью анализа крови или мазка, взятого из носовых ходов. Мазки из носа являются предпочтительным тестом, поскольку они более чувствительны и с меньшей вероятностью могут привести к ложноположительному результату теста.
Что такое лечение коклюша?
Некоторые антибиотики могут облегчить течение заболевания, если их начать принимать на ранней стадии заболевания. Младенцы в возрасте до шести месяцев и люди с тяжелыми случаями могут нуждаться в госпитализации для лечения.
Как можно предотвратить коклюш?
Коклюш можно предотвратить с помощью вакцинации. Вакцину против коклюша комбинируют с вакцинами против столбняка и дифтерии и вводят в виде однократной инъекции. Комбинированную вакцину (DTaP) вводят в возрасте 2, 4, 6 и 15 месяцев, а также при поступлении ребенка в школу. В текущих рекомендациях также рекомендуется, чтобы дети получали одну бустерную дозу вакцины (Tdap), предпочтительно в возрасте 11–12 лет. Взрослые, которые предполагают тесный контакт с младенцем в возрасте до 12 месяцев (т.g., беременные женщины, молодые родители, бабушки и дедушки, воспитатели и медицинские работники) также должны получить одну бустерную дозу. Другие взрослые также могут получить одну бустерную дозу вакцины, если они ранее не получали бустерную дозу.
Вакцину против коклюша комбинируют с вакцинами против столбняка и дифтерии и вводят в виде однократной инъекции. Комбинированную вакцину (DTaP) вводят в возрасте 2, 4, 6 и 15 месяцев, а также при поступлении ребенка в школу. В текущих рекомендациях также рекомендуется, чтобы дети получали одну бустерную дозу вакцины (Tdap), предпочтительно в возрасте 11–12 лет. Взрослые, которые предполагают тесный контакт с младенцем в возрасте до 12 месяцев (т.g., беременные женщины, молодые родители, бабушки и дедушки, воспитатели и медицинские работники) также должны получить одну бустерную дозу. Другие взрослые также могут получить одну бустерную дозу вакцины, если они ранее не получали бустерную дозу.
Может ли переболевший коклюшем заболеть повторно?
Да. Защита либо от вакцинации, либо от предыдущей болезни со временем ослабевает (обычно через 5-10 лет), поэтому можно снова заболеть коклюшем. Заболевание может проявляться как постоянный кашель, а не как типичный коклюш.

 Во время приступа кашля лицо ребенка краснеет, на шее набухают вены, рот открыт, язык высунут, глаза слезятся.
Во время приступа кашля лицо ребенка краснеет, на шее набухают вены, рот открыт, язык высунут, глаза слезятся.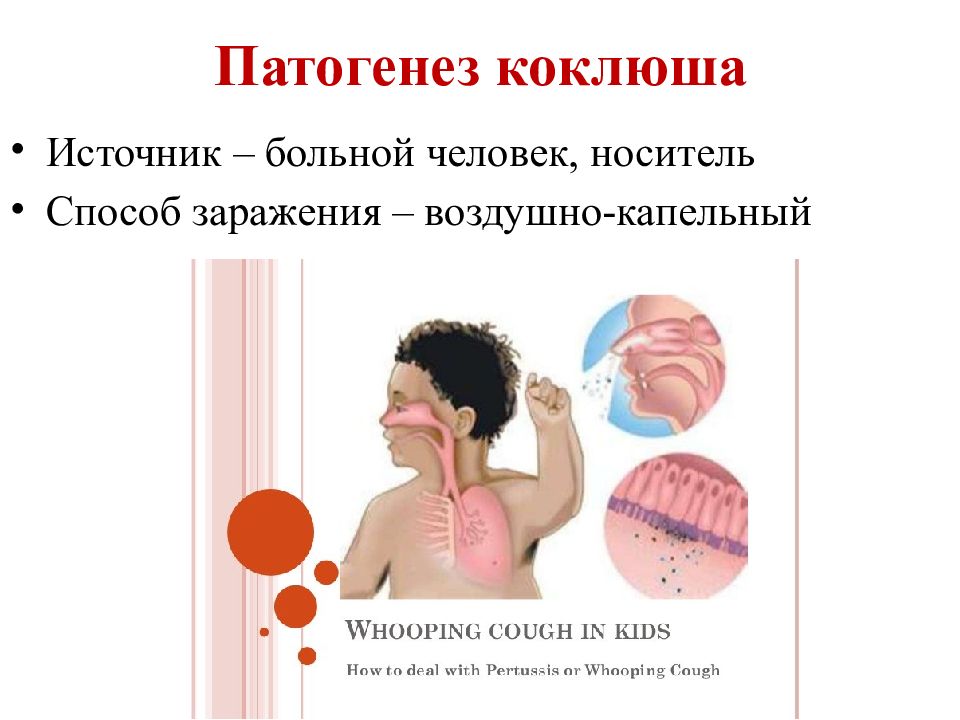
 У них также могут быть короткие периоды, когда они перестают дышать.
У них также могут быть короткие периоды, когда они перестают дышать.


 Это потому, что бактерии уже нанесли свой ущерб. Но антибиотики все же можно давать, чтобы предотвратить распространение бактерий на кого-то еще.
Это потому, что бактерии уже нанесли свой ущерб. Но антибиотики все же можно давать, чтобы предотвратить распространение бактерий на кого-то еще.
 Риск повреждения головного мозга колеблется примерно от одного на 100 до одного на 1000.
Риск повреждения головного мозга колеблется примерно от одного на 100 до одного на 1000.