Коклюш у детей: симптомы, лечение
Коклюш у детей – это инфекционное заболевание, вызванное коклюшной палочкой Борде-Жангу, при котором поражаются органы дыхательной системы. Патологический процесс сопровождается надрывным приступообразным непродуктивным кашлем, в конце которого может случаться рвота.
Причины развития
Коклюш у детей является едва ли не одним из самых распространенных детских инфекций, которая передается воздушно-капельным путем при контакте с переболевшим ребенком. Особенностью данного заболевания является то, что заболеть может даже новорожденный ребенок, то есть, нет никакого врожденного иммунитета, причем, чем ребенок младше, тем тяжелее будет протекать инфекционный процесс. К счастью, вспышки коклюша можно предотвратить путем планового прививания детей.
Симптомы коклюша у детей
Икубационный период заболевания от момента попадания палочки коклюша в организм до появления у ребенка первых признаков инфекции составляет от 2 до 7 суток.
К сожалению, диагностировать заболевание на этом этапе течения практически невозможно – если только вы точно знаете, что ваш ребенок был в тесном контакте с больным коклюшем. Многие родители вообще не придают значения кашлю ребенка, и продолжают водить его в детский сад или школу, что печально, так как именно на данном этапе больной чрезвычайно заразен для окружающих. Далее начинается следующий период коклюша, характеризующийся усилением и быстрым прогрессированием симптомов:
- у ребенка появляется приступообразный спазматический кашель, который состоит из нескольких скачков (судорожных вдохов), следующих друг за другом без остановки – это приводит к тому, что ребенок даже не может вдохнуть;
- свистящий шумный вдох после окончания приступа – так как во время кашлевых толчков ребенок не имел возможности полноценно вдохнуть воздух, то он делает это после приступа, что хорошо слышно даже на расстоянии.
 Такой шумный свистящий вдох называют в медицине репризом, что подразумевает спазм голосовой щели во время приступ кашля;
Такой шумный свистящий вдох называют в медицине репризом, что подразумевает спазм голосовой щели во время приступ кашля; - синюшность кожи во время приступа кашля или ее побагровение;
- после окончания приступа кашля в большинстве случае больной рвет или сплевывает большое количество вязкой слизи.
На самом деле опытному врачу не составляет особого труда диагностировать коклюш ребенку, стоит лишь раз услышать характерные репризы во время приступа и взглянуть на пациента в этот момент.
Итак, подведем итоги: для коклюша характерна триада симптомов – приступ, реприз, рвота или сплевывания вязкой слизи.
В зависимости от частоты и продолжительности течения приступов у больного врачи определяют тяжесть течения заболевания. Продолжительность периода кашлевых приступов может достигать от нескольких недель до нескольких месяцев, несмотря на осуществляемое родителями лечение. Для коклюша очень характерно в первые 10 дней нарастание и прогрессирование частоты и интенсивности приступов, затем незначительное улучшение и стабилизация состояния ребенка, после чего очень медленное уменьшение выраженности признаков заболевания – на это и уходит порядка нескольких месяцев.
Коклюш у детей первого года жизни: особенности течения
Чем младше ребенок, тем тяжелее у него протекает заболевание. У детей грудного возраста в моменты кашля с репризами остановка дыхания может продолжаться от нескольких секунд до минуты и более! В связи с этим возрастает риск острой гипоксии головного мозга и других жизненно важных органов и систем.
В целом – это основные особенности течения коклюша у маленьких детей и при правильной организации ухода и лечения признаки заболевания исчезают бесследно. Вот чего стоит опасаться, так как это возможных осложнений, например, пневмонии. Вызывает ее вовсе не палочка коклюша, а условно-патогенная микрофлора, активизирующаяся на фоне сниженного иммунитета и недостаточного очищения дыхательных путей от слизи во время кашля.
Как узнать, что начавшийся кашель – это проявление коклюша и сразу начать правильное лечение? Родители должны помнить некоторые правила, которые помогут избежать затяжного течения болезни, если инфицирование и произошло:
- вспомните, с кем вам малыш был в контакте – необходимо сообщить этим родителям о том, что у вас коклюш и попросить их обследовать своего ребенка.

- Выбор антибиотика за врачом! Если еще до начала обследования ребенка родители самовольно дают ему антибиотики, то постановка диагноза затрудняется, что приводит к еще большему прогрессированию заболевания и усилению приступов кашля у больного.
- Не паниковать и не пугать ребенка во время приступов кашля – ведите себя спокойно, говорите ласково с малышом, дайте ему откашлять слизь и не пугайтесь рвоты. В момент начала приступа следует поднять больного вертикально, чтобы он не захлебывался слизью или рвотными массами.
- В период болезни избегать активных игр и физических нагрузок, так как они будут провоцировать очередной приступ кашля у пациента.
Кормление ребенка, больного коклюшем
При коклюше для родителей становится огромной проблемой накормить малыша, ведь прием пищи часто провоцирует очередной приступ кашля или содержимое желудка все равно выводится наружу во время рвоты по окончанию такого приступа.
Важно давать пищу небольшими порциями, желательно в полужидком или жидком виде, чтобы больной делал, как можно меньше жевательных движений питание до 5-6 раз в сутки.
Особенности домашнего лечения коклюша у детей
Родители болеющего малыша должны запомнить главное правило – чем теплее в помещении, где находится ребенок, тем суше воздух, а значит, тем чаще и продолжительнее будут приступы кашля!
По возможности больной должен находиться максимально длительное время на свежем воздухе, разумеется, подальше от детских площадок и мест скопления других детей, чтобы их не заражать. Летом в жаркую погоду рекомендуется выходить гулять рано утром, пока еще прохладно и влажно и поздно вечером.
Профилактика заболевания
Единственным эффективным на сегодняшний день методом профилактики коклюша у детей является вакцинация согласно календарю прививок. Введение вакцины ребенку позволят существенно сократить риск инфицирования, а даже если коклюш и случится, то заболевание будет протекать в очень легкой форме.
К счастью, благодаря ответственности родителей и прививанию детей вспышки коклюша в настоящее время встречаются очень редко, заболевание поражает небольшое количество детей, пребывавших в темном контакте с больным.
При простуде у малыша родители должны быть особенно внимательными к характеру и продолжительности кашля больного – если он усиливается, несмотря на назначенное лечение, это является поводом для повторного осмотра и проведения исследований.
Коклюш: симптомы заболевания. Лечение и профилактика коклюша: современные вакцины
Коклюш – это болезнь, которая вызывается специфической бактериальной инфекцией, наиболее опасная в детском возрасте, особенно до 2-х лет.Типичное проявление коклюша у детей: тяжелые спазматические приступы кашля.
Причины коклюша
Коклюш передаётся воздушно-капельным путём. Инкубационный период составляет от 3-х до 14-ти дней (как правило, 5-7 дней). Возбудитель коклюша быстро погибает во внешней среде. Поэтому, например, для помещения, где находился больной, никакой специальной обработки не требуется, – достаточно проветрить его как следует, а посуду и игрушки – просто помыть с мылом.
Возбудитель коклюша быстро погибает во внешней среде. Поэтому, например, для помещения, где находился больной, никакой специальной обработки не требуется, – достаточно проветрить его как следует, а посуду и игрушки – просто помыть с мылом.
Однако при этом коклюш является очень заразной болезнью. При контакте с больным (критическим считается расстояние в 2 метра) вероятность заразиться весьма высока (более 70%). Мельчайшие частицы слизи, переносящие инфекцию, вылетают при кашле, разговоре, плаче (крике) ребёнка и с воздухом попадают в дыхательную систему.
Распространённости коклюша способствует и то, что заболевание часто встречается в смазанной форме. Подобным образом коклюш протекает у взрослых или на фоне прививки. Инфекция, вызывающая у взрослого привычный и нестрашный кашель, передавшись ребёнку, у которого нет иммунитета к коклюшу, способна вызвать у него типичную форму заболевания. Заболеть может даже новорожденный, поскольку антитела к возбудителю коклюша от матери к ребёнку не передаются.
Больной заразен с 1-го по 25-й день болезни. Однако при своевременно начатом лечении длительность заразного периода может быть сокращена.
Симптомы коклюша
Начало болезни напоминает обычное ОРЗ: незначительно повышается температура, появляются выделения из носа, редкий сухой кашель. В дальнейшем кашель усиливается, приобретая спазматический характер.
Насморк
Коклюш начинается обычно с появления слизистых выделений из носа. Они могут появиться ещё до повышения температуры. Ребёнок начинает чихать и кашлять.
Подробнее о симптоме
Температура
В начале заболевания, как правило, наблюдается незначительное повышение температуры – до 37-37,5 °С.
Подробнее о симптоме
Кашель
На первой стадии заболевания кашель сухой и редкий. Традиционные для ОРВИ методы лечения кашля при коклюше не помогают, кашель постепенно усиливается. Через 10-14 дней с начала заболевания наблюдаются типичные для коклюша спазматические приступы кашля.
Традиционные для ОРВИ методы лечения кашля при коклюше не помогают, кашель постепенно усиливается. Через 10-14 дней с начала заболевания наблюдаются типичные для коклюша спазматические приступы кашля.
Такой приступ выглядит как серия кашлевых толчков, за которой следует глубокий свистящий вдох. Потом – новые кашлевые толчки. Этот цикл может повторяться несколько раз (от 2 до 15 – в зависимости от тяжести заболевания). Кашель даётся нелегко; у ребёнка может синеть лицо, набухают шейные вены. Он высовывает язык; при этом может травмироваться уздечка языка. У грудных детей возможна остановка дыхания. Приступ заканчивается выделением небольшого количество стекловидной мокроты или рвотой. Количество подобных приступов может доходить до 50 в день.
Период спазматического кашля длится 3-4 недели. После этого кашель (уже обычный, не спазматический) сохраняется ещё 2-3 недели.
Подробнее о симптоме
Методы лечения коклюша
Возбудитель коклюша чувствителен к антибиотикам только в начале заболевания (до периода спазматического кашля). Если болезнь уже перешла в эту фазу, лечение направлено, в основном, на снижение частоты и тяжести приступов. Для этого следует, по возможности, устранить влияние агентов-раздражителей, вызывающих кашель. Ребёнку необходимо чаще бывать на свежем воздухе, находиться в проветриваемом помещении. Также важно снять аллергическую реакцию, которую вызывают токсины, вырабатываемые бактериями-возбудителями.
Если болезнь уже перешла в эту фазу, лечение направлено, в основном, на снижение частоты и тяжести приступов. Для этого следует, по возможности, устранить влияние агентов-раздражителей, вызывающих кашель. Ребёнку необходимо чаще бывать на свежем воздухе, находиться в проветриваемом помещении. Также важно снять аллергическую реакцию, которую вызывают токсины, вырабатываемые бактериями-возбудителями.
Чем младше заболевший ребёнок, тем тяжелее протекает заболевание. Возможен даже летальный исход. Поэтому очень важно защитить ребёнка, сделав ему прививку против коклюша. Даже если привитый ребёнок впоследствии и заболеет (такая вероятность есть), заболевание у него будет протекать в сглаженной форме, без мучительных спазматических приступов.
Медикаментозное лечение
Антибиотики убивают возбудителя коклюша. Однако, как правило, это происходит сравнительно поздно, поскольку в начале заболевания коклюш часто не распознаётся. К моменту применения антибиотиков возбудитель обычно уже поражает кашлевые рецепторы головного мозга. Поэтому кашель продолжается даже после уничтожения коклюшной палочки.
К моменту применения антибиотиков возбудитель обычно уже поражает кашлевые рецепторы головного мозга. Поэтому кашель продолжается даже после уничтожения коклюшной палочки.
В лечении коклюша также могут использоваться отхаркивающие, антигистаминные, успокаивающие и другие препараты. Их действие направлено на предотвращение возможных осложнений, но ускорить избавление от кашля они не могут.
Вакцинация
Вакцинация против коклюша включена в Национальный и Региональный календари профилактических прививок, иммунизация детей начинается с 3-х месячного возраста и состоит из нескольких последовательных прививок. Обратившись по поводу иммунизации против коклюша в АО «Семейный доктор», вы гарантируете, что вакцина будет надлежащего качества, а действия медицинского персонала – профессиональными и квалифицированными.
По поводу прививки ребёнка от коклюша необходимо обратиться к врачу-педиатру.
Подробнее о методе лечения
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияКоклюш — НЦЗД
Коклюш является одной из частых причин кашля у детей и взрослых. Типичное проявление коклюша — приступообразный кашель с характерным звуком на вдохе. У малышей первых месяцев жизни коклюш может протекать с остановками дыхания, что очень опасно.
Как ребенок может заразиться коклюшем?
Возбудитель коклюша — бактерия Bordetella pertussis. Заразиться коклюшем ребенок может только от больного человека: инфекция передается воздушно-капельным путем во время чихания, кашля, смеха. Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Первые симптомы коклюша в среднем появляются через 7—10 дней, иногда и через 21 день после заражения. Больной человек заразен с момента появления насморка и до пятого дня приема антибиотика.
Может ли привитый от коклюша ребенок заразиться коклюшем?
Компонент против коклюша входит в состав многих вакцин, например, АКДС, Инфанрикс, Пентаксим. По календарю вакцинация от коклюша проводится в 3, 4½ , 6 месяцев и далее ревакцинация в 1½ года. Вакцинация довольно надежно защищает ребенка от коклюша в течение нескольких лет, но по истечении 3—5 лет уровень защиты падает. Поэтому коклюшем часто заболевают дети до 6 месяцев, которые еще не прошли полный курс вакцинации, и дети старше 6—7 лет, которые получили последнюю вакцину от коклюша в возрасте 1½ лет. Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Как протекает коклюш?
Обычно картина коклюша разворачивается в течение 1—3 недель.
Сначала у ребенка немного повышается температура тела (возникает субфебрилитет), появляются небольшой насморк и покашливание. Через 1—2 недели кашель усиливается, ребенка начинаются мучить приступы кашля, которые могут продолжаться более одной минуты, приступы кашля могут сопровождаться покраснением лица, одышкой, остановками дыхания, рвотой, а между кашлевыми толчками возникают шумные вдохи, которые называются репризами. Между приступами кашля ребенок обычно чувствует себя хорошо. На фоне коклюша у ребенка может развиться пневмония, что проявится новым подъемом температуры тела и ухудшением самочувствия. У детей младше года коклюш осложняется пневмонией в одном из пяти случаев.
Выздоравливать от коклюша ребенок начинает через 3—4 недели, когда приступы кашля с репризами прекращаются, но кашель иногда может сохраняться еще в течение 1—3 месяцев.
Дети первых месяцев жизни могут болеть коклюшем по-другому. Типичных приступов кашля у них иногда нет. Вместо кашля или на его фоне у них могут возникать приступы остановки дыхания (апноэ).
Не стоит откладывать консультацию врача, если у ребенка появились приступы кашля, кашель до рвоты, кашель с репризами, одышка или апноэ, или если ребенок очень вялый.
Как убедиться, что у ребенка коклюш?
Обратитесь с ребенком к врачу. При подозрении на коклюш врач возьмет анализы крови на антитела к возбудителю коклюша и/или мазок из носоглотки на ПЦР на коклюш. Может потребоваться рентгенография легких.
Какое лечение требуется при коклюше?
Если диагноз коклюша установлен в течение первого месяца болезни, врач назначит ребенку антибиотик. Обязательно соблюдайте режим приема антибиотика, который рекомендовал врач. Антибиотик немного укорачивает длительность болезни и уменьшает контагиозность (заразность) болезни. К сожалению, несмотря на вовремя назначенный антибиотик, инфекция может протекать довольно длительно.
Чтобы облегчить приступы кашля, врач может назначить ингаляции и капли от кашля.
Для того чтобы не провоцировать рвоту, родителям рекомендуется кормить и поить ребенка часто и малыми порциями.
Табачный дым — серьезный провокатор приступов кашля, поэтому постарайтесь сделать так, чтобы ребенок не подвергался пассивному курению.
Коклюш: профилактика и лечение
По данным ВОЗ, в мире ежегодно от коклюша умирает 500-600 тысяч детей
Коклюш – заболевание бактериальное, оно передается от человека к человеку, но во внешней среде микробы коклюша, бактерии Борде-Жонгу, не стойки, поэтому передается заболевание только при тесном контакте воздушно-капельным путем: чтобы заразиться, с больным надо поиграть или пообщаться. Нельзя «подхватить» коклюш, просто проходя по улице мимо источника инфекции. Источником заражения служит только больной. При кашле, чиханье, крике, разговоре брызги слюны, содержащие заразное начало, попадают на слизистую оболочку здоровых людей и заражают их. Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Вывод 1: надо внимательно следить за тем, с кем играет маленький ребенок или находится в одной комнате, и не позволять общаться с кашляющими детьми.
Как развивается болезнь
Бактерии Борде-Жонгу проникают в организм через верхние дыхательные пути. Там они селятся в стенках бронхов. Сильнее поражены мелкие бронхи и бронхиолы: там возникают очаги некроза (отмирание). Раздражение с рецепторов в дыхательных путях передается на центр кашля в мозг. Токсины, выделяемые в кровь микробами коклюша, тоже раздражают кашлевой центр в продолговатом мозгу. Постепенно формируется очаг доминантного возбуждения (как при эпилепсии). Иммунная система борется с бактериями и через короткое время их в организме уже не остается, но кашлевой центр (очаг) остается с возбуждением и клиника коклюша продолжается.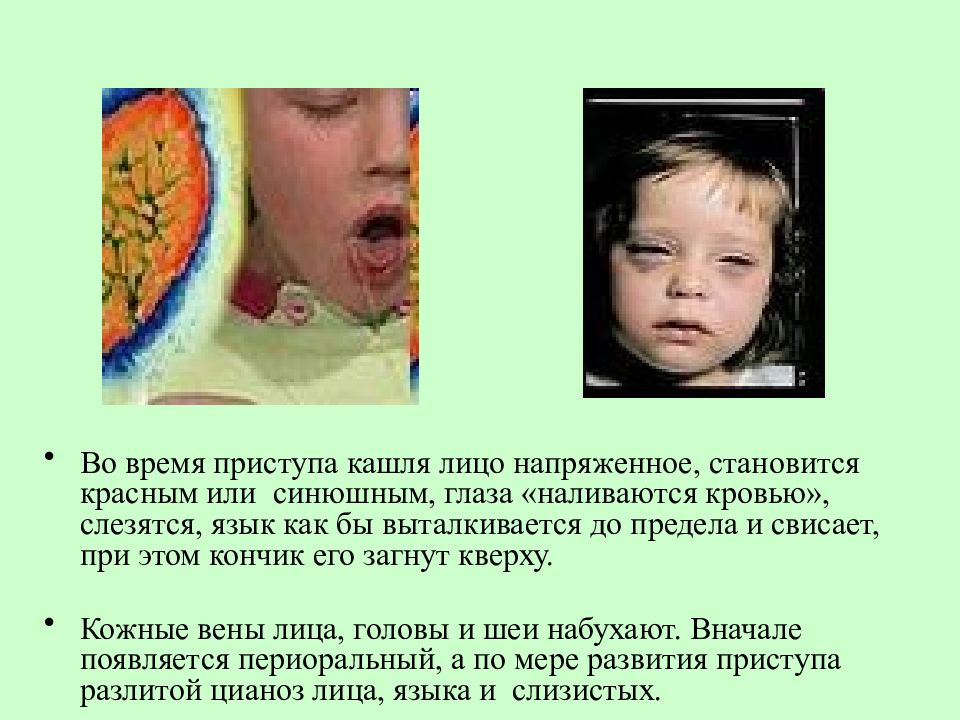
Вывод 2: антибиотиками коклюш лечить можно, но только на ранней стадии. К моменту, когда обычно ставится диагноз, то есть на второй неделе судорожного периода, он уже не является средством выбора.
Клинические проявления коклюша
Как говорят люди в Азии, коклюш — это 100-дневный кашель, так как коклюш имеет длительное течение, то есть это очень длительный кашель.
Заболевание делят на несколько периодов:
- инкубация;
- катаральный период;
- спазматический период;
- разрешение.
Длительность каждого периода различная, зависит от возраста больного и тяжести коклюша.
Инкубационный период коклюша: может продолжаться от 4 дней до двух недель, чаще – около недели. Это время, когда еще нет никаких клинических проявлений, но ребенок уже болен и даже заразен.
Катаральный период: заболевание начинаетсяс легких катаральных явлений, это как раз момент, когда бактерии размножаются в стенке дыхательных путей. Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Вывод 3: если есть основания подозревать заражение коклюшем ребенка (близкий контакт с больным, эпидемия в группе детского сада), можно сдать посев во время инкубационного периода, диагностировать коклюш и принимать антибиотики, когда бактерии Борде-Жонгу еще в организме. Это будет эффективно, тяжесть заболевания значительно снизится.
Спазматический период коклюша: кашлевых толчков за один приступ становится все больше, ребенок уже и вдохнуть не успевает. Больше всего картина каждого приступа напоминает кашель, когда человек чем-то подавился. Каждый кашлевой толчок – это короткий выдох. Кажется, что воздуха в легких больше не остается, а голосовые связки сомкнуты, кашель продолжается. Наконец удается вдохнуть, но со свистом или хрипом, это называется репризой. Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Вывод 4: займите ребенка чем-нибудь. Любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению
Период разрешения. Постепенно частота приступов снижается, сами приступы укорачиваются. «Коклюшный» кашель постепенно сменяется обыкновенным, который продолжается еще около двух недель. Так как кашлевой центр раздражен, возобновление характерного кашля возможно при любой простуде. Это не возвращение коклюша, а реакция выздоровевшего, но не восстановившегося организма на новый раздражитель.
Коклюш у грудных детей
Коклюш у детей до года представляет собой серьезную угрозу для жизни малыша. Отмечается молниеносная форма инфекции, при которой инкубационный период может отсутствовать, а катаральный период сводится к нескольким часам. Быстро возникают нарастающие спазмы дыхательных путей. Присоединяется сердечнососудистая патология. На фоне судорожного синдрома может наступить клиническая смерть. Требуется экстренное помещение малыша в специализированный стационар. Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Вывод 5: Для детей до года коклюш особенно опасен. У грудных детей часто не развивается полноценной клинической картины. Приступы кашля у малышей короче, реприз нет, но во время приступа может наступить остановка дыхания.
Что делать: если произошла остановка дыхания у грудного ребенка на фоне коклюша, необходимо срочно вызвать ему рвоту. Для этого надо надавить на корень языка. Активация рвотного центра может восстановить дыхание. Стоит распахнуть окно, вынести ребенка на улицу. При отсутствии эффекта от этих мер, надо сделать искусственное дыхание. Необходима срочная госпитализация.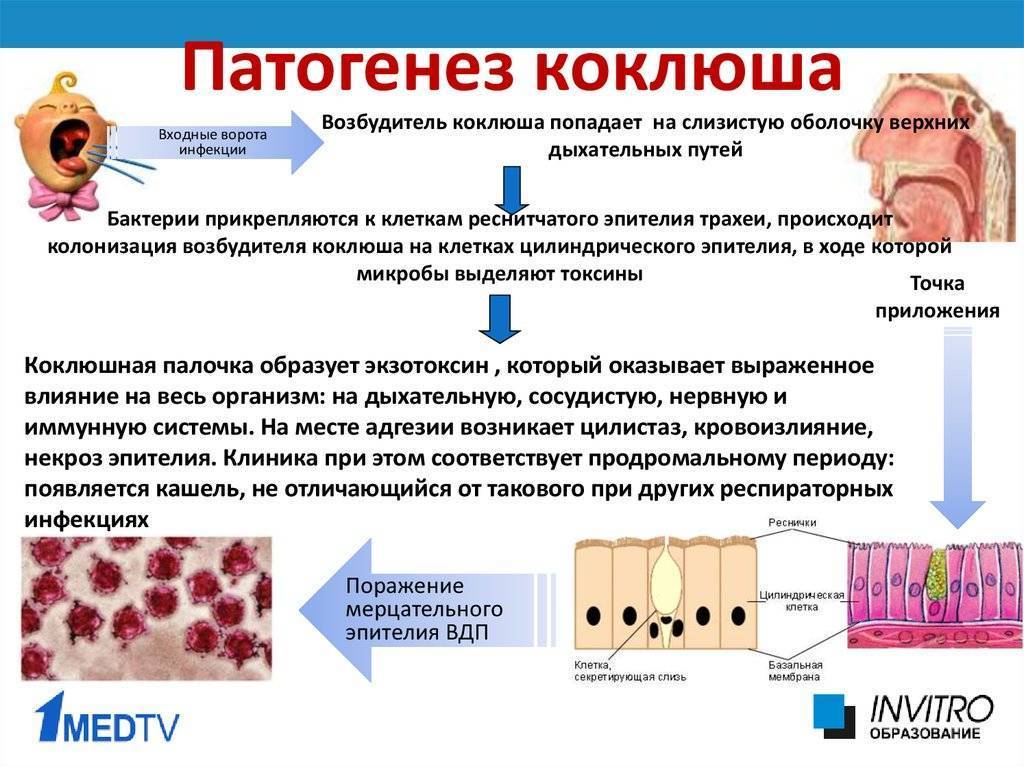 Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Вывод 6: после перенесенного коклюша, поинтересуйтесь у врача от каких инфекций нужно привить ребенка, чтобы избежать дальнейших осложнений (против гемофильной инфекции, пневмококковой и гриппа)
Диагностика: Первичный диагноз устанавливается исходя из клинической картины, общего анализа крови. Затем для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител.
Лечение коклюша у детей: что же надо делать и что необходимо знать?
- Помнить о других людях – о тех, кто был в контакте с Вашим ребенком, и о тех, кто в этом контакте может оказаться – дитя изолировать, сообщить друзьям, что визиты нежелательны.
- Убить микроб – выбор антибиотика (возможных вариантов десятки), а также доза лекарства – это дело врача. Задача родителей добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема.
 (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
(Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) - Относится к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но, ежели заболели, – время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет – ни на какие таблетки особо надеяться не стоит. (Так как кашель имеет центральный генез, то есть возникает не из-за воспаления в дыхательных путях, а из-за раздражения центра кашля в мозгу, отхаркивающие препараты не показаны. Противопоказаны средства стимулирующие кашель: горчичники и банки)
- Следует знать, что приступы кашля могут провоцировать: физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции.
 Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) - Один из наиглавнейших факторов в лечении коклюша – правильный ответ на вопрос «чем дышать?» Чем суше воздух и чем теплее в комнате, где находится ребенок – тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений.
 Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном.
Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. - Любая простуда, любое ОРЗ у ребенка с коклюшем многократно усиливает проявления самого коклюша и многократно увеличивает риск осложнений – все той же пневмонии. Меры профилактики достаточно стандартны – максимально сократить общение с другими людьми, даже если ребенок уже не заразен, не допускать переохлаждений, простудившихся взрослых изолировать.
- В принципе, никогда нельзя забывать о возможности развития воспаления легких, а мысль о том, что оно началось, должна появиться при: – повышении температуры тела на второй-третьей неделе болезни, особенно когда температура повысилась, а насморк при этом не появился; – внезапном учащении кашля и увеличении длительности приступов после того, как в течение нескольких дней становилось лучше или, по крайней мере, не становилось хуже; – изменении общего самочувствия – слабости, учащенном дыхании – в промежутках между приступами.
 Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью. - В подавляющем большинстве случаев коклюш вполне благополучно лечится (или проходит сам по себе) в домашних условиях. Но, иногда, без больницы не обойтись. Так когда же? а) – коклюш у детей первого года жизни и особенно (!) первого полугодия – очень высок риск осложнений, да и заболевание в этом возрасте почти всегда протекает весьма тяжело; б) – вне зависимости от возраста, когда имеет место развитие осложнений или когда на фоне кашля появляются остановки дыхания. Вполне логично заметить следующее: никто и никогда не будет держать малыша в больнице до полного выздоровления.
 Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Профилактика коклюша
Коклюш у детей в последнее время приобретает все большую распространенность в виду большого количества отказов от вакцинации от этой инфекции. Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Вывод 7: Не отказывайтесь от вакцинации свих детей. Именно вакцинация является единственным надежным средством профилактики коклюша! Конечно, привитые дети, в старшем возрасте могут заболеть коклюшем, но заболевание протекает несравнимо легче. Настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле и протекает как банальное легкое ОРЗ без развития осложнений.
Пленкина Л.Л
Карась Н.А.
Коклюш — Into-Sana
Коклюш — острое заболевание дыхательных путей инфекционной этиологии с воздушно-капельным механизмом распространения, для которого характерны приступы своеобразного затяжного судорожного кашля с репризами (резкий и глубокий свистящий вдох). Этим заболеванием болеют чаще дети от 2 до 10 лет, но иногда его диагностируют и у взрослых. Наиболее опасна болезнь для грудничков, причиной заболевания у которых часто является отсутствие трансплацентарного иммунитета.
Причины возникновения коклюша
Возбудителем коклюша считается коклюшная палочка Bordetella pertussis, обитающая в носоглотке и во рту человека, которая попадает во внешнюю среду при чихании, покашливании или обычном разговоре. Источником инфекции всегда является больной человек или носитель, в основном это вакцинированные люди со стертой симптоматикой и больные коклюшем в катаральной фазе. На этой стадии контагиозность (заразность) достигает своего пика, а симптомы принимаются за «обычную простуду».
Каждый год коклюшем заболевают около 60 млн. людей, из которых 1% случаев имеет летальный исход. Наиболее эффективным современным методом борьбы с этой проблемой является вакцинация, которая по подсчетам ВОЗ ежегодно сохраняет 700 тыс. жизней. Но вакцинация не гарантирует пожизненного иммунитета (в США в 80-х годах было зарегистрировано около 28 тыс. случаев, из которых 12% заболевших были вакцинированы в детстве), как и ранее перенесенный коклюш. Однако в таких случаях болезнь имеет более легкое течение и летальность резко снижается.
Виды коклюша
Коклюш классифицируют в зависимости от тяжести на легкую форму, средней тяжести и тяжелую.
1. Легкая форма характеризуется:
- короткими приступами кашля, которые сложно отличить от кашля при других болезнях;
- обычным самочувствием;
- частотой приступов кашля до 15, реприз – до 5 раз в сутки.
2. Коклюш средней тяжести проявляется:
- частотой приступов кашля до 25, реприз – до 10 раз в сутки;
- длительными приступами кашля;
- появлением в конце приступов рвотных позывов и рвоты с отхаркиванием стекловидной вязкой мокроты;
- умеренным ухудшением самочувствия (бессонница, ухудшение аппетита, раздражительность ребенка).
3. Тяжелая форма характеризуется:
- развитием осложнений;
- появлением апноэ (кратковременного прекращения дыхания) после приступов кашля;
- цианозом носогубного треугольника, бледностью кожи;
- учащенным сердцебиением;
- длительными приступами кашля, чаще всего заканчивающимися рвотой, носовыми кровотечениями, непроизвольной дефекацией и мочеиспусканием;
- точечными кровоизлияниями в кожу и слизистые оболочки;
- частотой приступов кашля свыше 25 раз и реприз – свыше 10 раз в сутки;
- значительным ухудшением самочувствия (постоянная усталость от бессонницы и ночных приступов кашля, частая рвота, ребенок отказывается от пищи, раздражителен).

- «кашлевых пластинок» – чашку Петри располагают на расстоянии 10 см от лица и удерживают так несколько секунд, пока больной кашляет;
- Взятие материала из носоглотки сухим тампоном.
- Пневмония – наиболее частое и опасное; Спазм гортани;
- Остановка дыхания и асфиксия;
- Ателектазы – закупорка слизью мелких бронхов создает в конечных отделах дыхательных путей закрытое пространство, воздух рассасывается, и части легких спадаются;
- Эмфизема легких – постоянный кашель губительно влияет на эластичность легких;
- Напряжение в брюшной полости во время кашля может вызвать пупочную или паховую грыжу;
- Кровоизлияния в кожу, конъюнктиву и вещество мозга;
- Энцефалопатия и менингизм возникают под действием токсинов, которые выделяет коклюшная палочка.
У новорождённых инкубационный и катаральный периоды значительно короче в сравнении с типичным течением болезни. Более выражено влияние возбудителя на нервную систему, что может вызывать генерализованные судороги, энцефалопатию. Чаще развиваются легочные проявления (ателектаз, пневмония). Приступы кашля у новорожденных проявляются как чихание с приступами апноэ.
Симптомы коклюша
Симптомы коклюша варьируют в зависимости от этапа и тяжести болезни. В течении заболевания выделяют инкубационный период без симптомов и три последовательных периода с клиническими проявлениями: катаральный, спазматический и период разрешения.
1.Инкубационный период длится от 1 до 2 недель. Никаких признаков болезни нет.
2.Катаральный период продолжается около недели. Начинается с обычного кашля, воспаления различных отделов верхних дыхательных путей (чаще всего это слегка покрасневшее горло). Переход в следующую стадию заболевания происходит плавно и только под конец первой недели кашель приобретает более упорный характер, родители замечают ночные приступы кашля у ребенка.
3.Спазматический период длится 3-4 недели. Кашель начинает принимать приступообразный характер, посреди приступов наблюдается резкое прекращение дыхания вследствие спазма голосовой щели. После окончания эпизодов спазма отчетливо слышен глубокий вдох. На этом этапе приступы кашля возникают чаще, могут заканчиваться рвотой и сопровождаться посинением лица, особенно носогубного треугольника, носовыми кровотечениями. Выделяемый бактерией токсин патологически действует на нервную ткань, что может вызывать судороги, сосудистые расстройства (падение артериального давления и сосудистые спазмы). Внешность ребенка принимает характерный вид: одутловатое лицо, отекшие веки, красноватые белки глаз. Уздечка языка повреждается во время кашля о зубы, эта рана воспаляется и возникает небольшая язвочка. Признаки коклюша у детей грудного возраста могут сильно отличаться и выглядеть как частое чихание с апноэ.
4.Период разрешения (выздоровления) наступает через 2-3 недели. Приступы кашля возникают реже и легче переносятся ребенком, самочувствие улучшается. В случае присоединения вторичной инфекции спазматические приступы кашля могут возобновиться (псевдорецидив).
После завершения болезни у ребенка формируется иммунный ответ к коклюшу. К сожалению, такой иммунитет не дает стопроцентные гарантии на всю жизнь, однако повторные случаи болезни переносятся значительно проще. Такая же ситуация может наблюдаться у вакцинированных детей и взрослых, когда коклюш проходит в стертой форме без повышенной температуры и приступов кашля, вместо этого отмечается затяжной бронхит с нормальным самочувствием.
Приступы кашля возникают реже и легче переносятся ребенком, самочувствие улучшается. В случае присоединения вторичной инфекции спазматические приступы кашля могут возобновиться (псевдорецидив).
После завершения болезни у ребенка формируется иммунный ответ к коклюшу. К сожалению, такой иммунитет не дает стопроцентные гарантии на всю жизнь, однако повторные случаи болезни переносятся значительно проще. Такая же ситуация может наблюдаться у вакцинированных детей и взрослых, когда коклюш проходит в стертой форме без повышенной температуры и приступов кашля, вместо этого отмечается затяжной бронхит с нормальным самочувствием.
Диагностика коклюша
В катаральной фазе коклюш может быть диагностирован по результатам бактериологических исследований, но чаще всего начальные симптомы заболевания не дают повода их проводить. Исключение – случаи, когда ребенок недавно контактировал с больными коклюшем или в медицинской документации нет данных о вакцинировании. При появлении типичных приступов кашля с репризами постановка диагноза значительно облегчается. Шанс успешно выделить коклюшную палочку уменьшается с течением времени: при взятии материала на бак. исследование в первую неделю заболевания вероятность выявить Bordetella pertussis составляет 95%, на 4 неделю болезни – 50%, а после 5 недели возбудитель не удается культивировать.
Шанс успешно выделить коклюшную палочку уменьшается с течением времени: при взятии материала на бак. исследование в первую неделю заболевания вероятность выявить Bordetella pertussis составляет 95%, на 4 неделю болезни – 50%, а после 5 недели возбудитель не удается культивировать.
Забор материала на бактериологическое исследование проводят двумя способами:
Иногда может потребоваться рентген или КТ легких.
Иммуноферментный метод позволяет обнаруживать антитела в сыворотке крови, типичные для коклюша, начиная с 3 недели болезни и заканчивая 3 месяцами от момента заражения.
В общем анализе крови у больных коклюшем выявляется лейкоцитоз, лимфоцитоз.
Методы лечения коклюша
Коклюш лечится исключительно в стационаре. Палата должна хорошо вентилироваться, воздух желательно увлажнять. Новорожденных и грудничков помещают в затемненные палаты, чтобы яркий свет не провоцировал рефлекторный кашель. Общая калорийность питания сохраняется, но увеличивают частоту приема пищи. При обильной и частой рвоте внутривенно вводят растворы для возмещения потери жидкости.
Для борьбы с возбудителем используют антибиотики. Большое значение имеет применение кислородной терапии в виде ингаляций и отсасывания слизи из дыхательных путей для смягчения нарушений газообмена, особенно у новорожденных и грудничков, для которых это жизненно важно.
Единственным надежным методом профилактики коклюша является вакцинация детей. Она проводится после 2-х месяцев (3 инъекции каждые 6 недель). По достижении 2-2,5 лет ребенку необходимо провести ревакцинацию. Если ребенок контактировал с больным коклюшем, его нужно обследовать, это особенно важно для не болевших и не привитых детей до 7 лет.
Тяжелые формы и последствия коклюша
Долгосрочные последствия после перенесенного коклюша проявляются в основном со стороны нервной и дыхательной систем:
Коклюш — причины, симптомы и лечение — Медкомпас
Коклюшом называют одну из распространенных детских инфекций, которая передается воздушно-капельным путем, а ее основным симптомом является приступообразный кашель.
Симптомы болезни
Инкубационный период при этой инфекции составляет чаще всего от 6 до 9 дней. В клиническом течении коклюша можно выделить 3 периода:
- Катаральный
- Спазматический
- Период разрешения.
Какие же симптомы отмечаются в каждом из периодов?
- Катаральный период
В это время появляется частый и сухой кашель, может отмечаться незначительный насморк, подъем температуры тела до 37,6 градусов, но часто она остается нормальной. Отмечается общее незначительное недомогание. Продолжительность этого периода может составлять от 1,5 до 2-х недель, у малышей первого года жизни он часто сокращен до 5-7 дней.
- Спазматический
В этот период появляется специфический коклюшный кашель, который протекает в виде приступа, состоящего из нескольких подряд следующих друг за другом кашлевых толчков, которые не дают возможности передохнуть. И только по окончании приступа появляется возможность сделать глубокий вдох, за которым снова идет серия кашлевых толчков. Вдох при этом сопровождается свистящим звуком, это происходит из-за суженной за счет спазма голосовой щели.
По мере развития заболевания в этот спазматический период симптомы также меняются. В начале данного периода приступы кашля, как правило, редкие, но постепенно они учащаются и при этом становятся более тяжелыми. Максимальная выраженность приступов обычно отмечается через 2-3 недели от начала периода.
Отдельно стоит сказать о внешнем виде больного во время такого приступа. Лицо его краснеет, на шее видны набухшие вены, глаза слезятся, возможны кровоизлияния в склеру, язык максимально высунут.
По степени выраженности этого периода можно выделить три формы течения коклюша:
- Легкую
- Среднетяжелую
- Тяжелую.
Легкая форма коклюша характеризуется практически не измененным общим состоянием, нормальной температурой тела, приступы кашля непродолжительные и их число за сутки обычно не превышает 10-ти.
При среднетяжелой форме незначительно поднимается температура, человек становится вялым, раздражительным, снижается аппетит. Частота приступов кашля за сутки возрастает до 20-ти, также увеличивается и их продолжительность.
При тяжелой форме значительно ухудшается состояние – температура может подниматься до 38 градусов и выше, аппетит полностью отсутствует, нарушен сон, кожа бледная. Приступы кашля очень частые (до 40 в сутки) и продолжительные. Приступ нередко заканчивается рвотой. Дыхательная функция резко нарушена, в легких прослушиваются влажные и сухие хрипы. На высоте приступа может отмечаться апноэ (непродолжительная остановка дыхания).
- Период разрешения
В этот период возможно обратное развитие болезни – приступы становятся более редкими, а их продолжительность уменьшается.
Причины болезни
Непосредственным возбудителем инфекции является грамотрицательная палочка Bordetella pertussis, которая передается воздушно-капельным путем от больных людей при кашле или посредством контакта с предметами, загрязненными мокротой. Чаще всего болеют дети, особенно непривитые от этой инфекции. Но не исключена и заболеваемость среди привитых детей, при этом болезнь у них проходит в более легкой форме.
Диагностика
Точность постановки диагноза во многом зависит от периода болезни. В первом (катаральном) периоде в пользу коклюша могут говорить навязчивый характер кашля, который практически не поддается никакому лечению, а также то, что к концу периода он становится приступообразным.
Облегчается диагностика коклюша во втором (спазматическом) периоде.
При подозрении на коклюш важно провести и дифференциальную диагностику. Чаще всего при этом требуется исключить ОРВИ, трахеобронхит, бронхит и паракоклюш. Отличительной особенностью коклюша при этом будет стойкий приступообразный кашель с незначительно выраженными катаральными симптомами.
Важна и лабораторная диагностика. Она может включать в себя:
- Бактериологический метод – с посевом мокроты на питательные среды (при этом следует помнить о том, что положительным данный анализ будет только в самой начальной стадии болезни)
- Иммунологический метод – также не может быть полностью достоверным, так как часто оказывается отрицательным у детей раннего возраста.
Поэтому основным методом диагностики коклюша остается его клиническая картина.
Осложнения
Наиболее часто они отмечаются при тяжелой форме коклюша. Причиной их может быть присоединение вторичной инфекции и развитие бронхопневмонии или гнойного плеврита.
Лечение болезни
Лечение коклюша чаще всего стационарное. При этом в катаральном периоде назначаются антибиотики. В следующих периодах болезни они будут уже не эффективны и потребуется симптоматическая терапия. Грудным детям проводят отсасывание слизи и при выраженной гипоксии назначают кислородную терапию. Также показано введение противококлюшного специфического гамма-глобулина.
Симптомы, диагностика и лечение паракоклюша у детей
Записаться к врачу Вызов педиатра на домПаракоклюш у детей – острое инфекционное заболевание бактериальной природы возникновения, вызванное палочкой Bordetella parapertussis. Проявляется длительными, сильными и судорожными приступами кашля. Протекает заболевание с умеренной интоксикацией, поражением центральной нервной системы и респираторного тракта. Паракоклюш симптомы у детей имеет похожие на коклюш, но по факту это разные заболевания. Отличия обусловлены особенностями проявления клинической картины, наличием осложнений и длительностью протекания инфекционного недуга. Болеют в основном дети в возрасте от 3 до 6 лет. Паракоклюш относится к эндемичным инфекциям. Во всем мире периодически случаются вспышки заболеваемости. Буквально каждые 3-5 лет. Распространяется быстро. Взрослые переносят его легче, чем дети.
Причины паракоклюша у детей
Передается заболевание воздушно-капельным путем. Источником заражения может быть как больной человек, так и носитель бактерии. Нужно знать, чем отличается коклюш от паракоклюша у детей, чтобы поставить правильный диагноз. В первом случае возбудителем выступает неподвижная грамотрицательная палочка Bordetella pertussis, а у паракоклюша – Bordetella parapertussis. Несмотря на тождественность между ними, отличие состоит в антигенной структуре и патогенности.
Для передачи бактерии от носителя к здоровому человеку достаточно расстояния 2,5 м. Человек может чихнуть, кашлянуть или просто вести беседу, а в этом время палочка Bordetella parapertussis начинает миграцию в другой организм. Во внешней среде она быстро гибнет, не выдерживая влияния ультрафиолета, высушивания и других условий окружающей среды. Под прямыми солнечными лучами достаточно 1 часа, а при температуре +56 градусов аналогичный эффект наступает в течение 15-30 минут.
Эпидемиология заболевания у детей
Больные паракоклюшем остаются заразными с 1 по 14 день. Чаще всего заболевание встречается у детей в возрасте 4 лет, хотя период риска остается в пределах возраста от 3 до 6 лет. Если ребенок был вакцинирован, вероятность заболеть при контакте с инфекцией составляет 80%. Самая высокая восприимчивость – у младенцев. Переболевшие, которые знают уже коклюш и паракоклюш симптомы у детей как проявляются, получают стойкий к ним иммунитет. В крови будут присутствовать антитела, способные бороться с бактериальной инфекцией. Выделяют четыре периода развития:
- инкубационный – с 1 по 14 день;
- катаральный – около 4-5 дней;
- спазматический – от 3 до 6 недель;
- стадия выздоровления (фаза разрешения) – от 2 до 3 недель.
Формы болезни
В медицине различают три формы паракоклюша. Атипичная или стертая характеризуется отсутствием выраженной поэтапности в протекании инфекции. Нет перехода от инкубационного к катаральному развитию и т.д. Это приводит к неправильной постановке диагноза. Вторая разновидность – коклюшеподобная форма. Она более выраженная по симптоматике. Ее можно считать классическим проявлением болезни, поскольку наблюдается характерный кашель. Третья форма – бактерионосительство. При таком положении дел нет симптомов плохого самочувствия, интоксикации. Человек является носителем бактерий.
Симптомы паракоклюша у детей
Паракоклюш симптомы у детей проявляет с разной интенсивностью. На начальном этапе проявления заболевания отсутствуют, хотя процесс уже запущен. Ребенок может себя абсолютно нормально чувствовать, но он уже считается носителем патологических бактерий. В инкубационном периоде отмечаются такие симптомы: охриплость голоса, общая слабость и недомогание, насморк, кашель, покраснение задней стенки гортани. Возможно небольшое повышение температуры. В катаральном периоде кашель имеет сухой и короткий характер, прослушиваются множественные хрипы, беспокоит головная боль. Приступы кашля в основном происходят ночью. На этом этапе паракоклюш можно спутать с ОРЗ, рингофарингитом, трахеобронхитом.
Самый разгар болезни припадает на спазматический период. Судорожные приступы кашля появляются внезапно в виде коротких толчков один за другим. Между ними отмечаются репризы – глубокие свистящие вдохи. В моменты приступа у ребенка краснеет лицо, вплоть до синевы из-за нехватки кислорода. Заметно увеличение кровеносных сосудов головы. Именно такие коклюш и паракоклюш симптомы у детей проявляет в спазматический период заболевания. Подобное напряжение не проходит бесследно. Одутловатость лица, припухшие веки, кровоизлияния на коже и слизистых – типичные симптомы болезни. Кашель провоцируется густой и прозрачной мокротой (стекловидной), которая трудно отделяется. У многих детей начинается рвота сразу после приступа. Особенно это часто происходит у маленьких детей. Периодичность приступов сложно спрогнозировать. Они физически выматывают ребенка. Развитие таких симптомов начинается на 7-10 день паракоклюша. Фаза разрешения характеризуется ослаблением кашля, который может продолжаться в течение нескольких дней. В случае коклюша продолжительность болезни намного дольше – от 40 до 70 дней.
К какому врачу обратиться
В педиатрическом отделении АО «Медицина» (клиника академика Ройтберга) в ЦАО работают квалифицированные врачи-педиатры и инфекционисты. Паракоклюш у детей симптомы и лечение в домашних условиях без медицинского контроля имеют по типу ОРЗ, что является ошибочным моментом. Если у ребенка наблюдается кашель с тяжело отделяемой мокротой, он долго не проходит, приступы повторяются по 5-7 раз в день, нужен медицинский осмотр. С самого начала с такими симптомами обращаются к педиатрам, которые дальше могут направить к инфекционисту. В зависимости от особенностей протекания болезни дополнительно может потребоваться помощь смежных специалистов – отоларинголога и пульмонолога.
Диагностика паракоклюша у детей
Паракоклюш клинические рекомендации у детей может иметь только после постановки диагноза. В этом аспекте грамотная диагностика занимает первостепенное положение. Паракоклюш невозможно поставить только по клинической картине и жалобам в анамнезе. В этом бывает врачебная ошибка. Подсказкой может быть наличие контакта с ранее инфицированным ребенком. В этом случае вероятность заражения высокая. Анализы на коклюш и паракоклюш у детей – серологический метод и основная диагностическая процедура. Результаты позволяют исследовать наличие антител в крови. Они представляют собой иммунную защиту организма и инструмент борьбы с бактериями. Бактериологический метод диагностики состоит в обнаружении грамотрицательных палочек в слизи. Анализы на паракоклюш у детей в этом случае берут с задней стенки глотки (мазок). Для дополнения картины делают анализ мочи.
Лечение паракоклюша у детей
Госпитализация не требуется. Паракоклюш у детей лечение проводят в домашних условиях. Желательно изолировать больного ребенка. Даже привитые дети могут заразиться, хотя и в легкой форме. Для облегчения состояния рекомендуются длительные прогулки на свежем воздухе. Это связано с нехваткой кислорода во время приступов кашля. Слишком холодная или жаркая погода не подходят по температурным показателям и влажности. Оптимально совершать прогулки при температуре воздуха в диапазоне от -5 до +10°C. Физические нагрузки на период болезни стоит ограничить, чтобы не провоцировать новые приступы кашля.
В АО «Медицина» (клиника академика Ройтберга) педиатр подберет адекватную медикаментозную терапию, которая предполагает прием муколитических преператов для разжижения слизи и облегчения ее выхода. Во время болезни организм ослаблен борьбой с бактериями, наблюдается упадок сил и ослабление иммунитета. Для коррекции состояния назначают прием витаминов группы А, В, С, Е. Для улучшения состояния могут назначаться процедуры: оксигенотерапия, физиотерапия, иглорефлексотерапия.
Диетическое питание во время лечения
Если анализы на паракоклюш у детей показали положительный результат, рекомендуется придерживаться диеты. Она состоит в ограничении следующих продуктов питания в ежедневном рационе:
- полуфабрикаты и вредный фастфуд;
- консервированные продукты;
- жирные первые блюда;
- сухие снеки, печенье, орехи;
- горячие блюда и чаи;
- соленые продукты.
Антибиотикотерапия в системе лечения
Антибиотики – один из этапов лечения. Назначают преимущественно в катаральном периоде. Они способны подавить бактерии, ускорить выздоровление. Врачи назначают антибиотики при сложном течении заболевания или при риске осложнений, хотя это больше характерно для коклюша. В каждом отдельном случае состояние ребенка оценивается индивидуально. Лечение коклюша и паракоклюша у детей должно проводиться под врачебным контролем, поэтому самолечение при постановке диагноза исключено. Исход болезни благоприятный. Летальных случаев при этом виде инфекционного заболевания нет.
Возможные осложнения у детей
Без антибиотиков в тяжелых случаях возможно развитие осложнений в виде пневмонии и бронхита, отита, плеврита. Если говорить о коклюше, то он может стать причиной глухоты (разрыв барабанной перепонки), пупочной грыжи, неврозов, кровоизлияний в мозг и сетчатку. Это осложнения с умеренными последствиями по сравнению со следующими: внутримозговой отек, постгипоксическая энцефалопатия, спастический паралич, неврологические расстройства, умственная отсталость, задержки в развитии.
Профилактика паракоклюша у детей
Коклюш и паракоклюш симптомы у детей проявляют одинаковые, но с разной степенью интоксикации. На это влияет патогенность возбудителя. Чтоб не сталкиваться с этими заболеваниями в агрессивной форме, рекомендуется вакцинироваться в соответствии с утвержденным календарем прививок. Стоит понимать, что вакцина АКДС не дает гарантию отсутствия рисков заболеть. Ее цель – иммунизация. Она снижает риск развития осложнений и тяжелого протекания болезни, вплоть до летального исхода.
Для ограничения распространения инфекции больной ребенок должен быть изолирован на 25 дней. Допускать в коллективы можно только после получения двух отрицательных результатов бактериологического анализа. Следует придерживаться общих эпидемиологических рекомендаций. Дети в возрасте до 7 лет, которые имели контакт с бактерионосителями, должны быть исключены из коллектива минимум на 14 дней. Это инкубационный период, в течение которого сложно определить наличие бактериальной инфекции при отсутствующей симптоматике. Паракоклюш у детей лечение начинает получать после появления сухого кашля в анамнезе. Стандартные меры профилактики состоят в избегании мест с большим скоплением людей. Рекомендуется закалять детей, соблюдать режим дня, сбалансировано питаться, чтобы организм поддерживал силы и иммунитет для борьбы с различными бактериями.
Как записаться к педиатру
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) можно записаться на прием к педиатру для определения состояния здоровья и постановки диагноза при подозрении на болезнь. Доктор проведет диагностику и подскажет, чем лечить паракоклюш у ребенка в амбулаторных условиях. Если понадобится очная консультация инфекциониста или другого доктора узкой специальности, попасть на прием к таким врачам, а также сдать анализы на коклюш и паракоклюш у детей, можно в любое удобное время.
На сайте клиники в специальной форме «Записаться к врачу» можно оставить сведения для обратной связи. Администратор перезвонит для согласования удобной даты и времени. Задать вопросы по услугам и условиям их предоставления можно по номеру телефона: +7 (495) 995-00-33. Клиника расположена в пешей доступности от станций метро «Маяковская», «Новослободская», «Белорусская», «Тверская», «Чеховская». Приходите на консультацию, диагностику и лечение детей по адресу: 2-й Тверской-Ямской переулок, дом 10. В штате клиники работают высококвалифицированные доктора, которые умеют не только ставить диагнозы и лечить, а также находить подход к каждому маленькому пациенту.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Признаки и симптомы коклюша (коклюша)
Коклюш (коклюш) может вызывать серьезные заболевания у младенцев, детей, подростков и взрослых. Симптомы коклюша обычно развиваются в течение 5-10 дней после заражения. Иногда симптомы коклюша не развиваются до 3 недель.
Ранние симптомы
Заболевание обычно начинается с симптомов простуды и, возможно, легкого кашля или лихорадки. У младенцев кашель может быть минимальным или даже отсутствовать. У младенцев может быть симптом, известный как «апноэ».Апноэ — это пауза в дыхании ребенка. Коклюш наиболее опасен для младенцев. Около половины детей младше 1 года, заболевших этой болезнью, нуждаются в помощи в больнице. Узнайте больше об осложнениях, связанных с коклюшем.
У тех, кто получил вакцину против коклюша:
- В большинстве случаев кашель не длится столько дней
- Приступы кашля, коклюша и рвоты после приступов кашля возникают реже
- Процент детей с апноэ (длительная пауза в дыхании), цианозом (синяя / пурпурная окраска кожи из-за недостатка кислорода) и рвотой меньше
Ранние симптомы могут длиться от 1 до 2 недель и обычно включают:
- Насморк
- Субфебрильная температура (как правило, минимальная на протяжении болезни)
- Легкий, эпизодический кашель
- Апноэ — пауза дыхания (у младенцев)
Коклюш на ранних стадиях кажется не более чем простудой.Поэтому медицинские работники часто не подозревают и не диагностируют это, пока не появятся более серьезные симптомы.
Симптомы поздней стадии
Через 1-2 недели и по мере прогрессирования заболевания могут появиться традиционные симптомы коклюша, в том числе:
- Пароксизмы (приступы) частого быстрого кашля с последующим пронзительным криком
- Рвота (рвота) во время или после приступов кашля
- Истощение (сильная усталость) после приступов кашля
Важно знать, что многие дети, больные коклюшем, вообще не кашляют.Вместо этого они перестают дышать и становятся синими.
Коклюш может вызывать сильный и частый кашель, повторяющийся, пока воздух не уйдет из легких. Когда в легких больше нет воздуха, вы вынуждены вдыхать с громким «кричащим» звуком. Этот сильный кашель может вызвать рвоту и сильную усталость. Хотя после приступа кашля вы часто бываете истощены, обычно вы чувствуете себя довольно хорошо в промежутках между ними. Приступы кашля, как правило, становятся более частыми и тяжелыми по мере продолжения болезни и могут происходить чаще ночью.Приступы кашля могут продолжаться до 10 недель и более. В Китае коклюш известен как «100-дневный кашель».
Крика часто не бывает, если у вас более легкое (менее серьезное) заболевание. Инфекция обычно протекает легче у подростков и взрослых, особенно у тех, кто получил вакцину от коклюша.
значок изображенияУвеличить изображение значка
Восстановление
Выздоровление от коклюша может происходить медленно. Кашель становится слабее и встречается реже. Однако приступы кашля могут возобновиться вместе с другими респираторными инфекциями в течение многих месяцев после начала коклюшной инфекции.
Список литературы
- Макнамара Л.А., Скофф Т., Фолкнер А. и др. Снижение степени тяжести коклюша у людей, получивших соответствующую возрасту вакцинацию против коклюша — США, 2010–2012 гг., Внешний значок. Клиническая инфекция . Epub впереди печати. 2017.
- Barlow RS, Reynolds LE, Cieslak PR, et al. Вакцинированные дети и подростки с коклюшной инфекцией снизили тяжесть и продолжительность заболевания, внешний значок штата Орегон, 2010–2012 гг. Клиническая инфекция . 2014. 58 (11): 1523–9.
- Stehr K, Cherry JD, Heininger U, et al. Испытание сравнительной эффективности в Германии на младенцах, получивших либо бесклеточную коклюшную компонентную вакцину DTP (DTaP), либо цельноклеточную компонентную вакцину DTP, либо внешнюю иконку вакцины DT. Педиатрия . 1998; 101 (1 Pt 1): 1–11.
- Tozzi AE, Ravá L, Ciofi ML, et al. Клинические проявления коклюша у невакцинированных и вакцинированных детей в первые шесть лет жизни. Внешний значок. Педиатрия .2003. 112 (5): 1069–75.
- Ward JI, Cherry JD, Swei-Ju C. и др. Bordetella pertussis инфекция у вакцинированных и невакцинированных подростков и взрослых, по оценке национального проспективного рандомизированного испытания бесклеточной коклюшной вакцины (APERT) external icon. Клиническая инфекция . 2006; 43: 151–7.
Начало страницы
Диагностика и лечение коклюша
Диагностика
Медицинские работники диагностируют коклюш (коклюш), учитывая, были ли вы подвержены коклюшу, и выполнив:
Рисунок 1. Правильная методика получения образца из носоглотки для выделения Bordetella pertussis
Лечение
Медицинские работники обычно лечат коклюш антибиотиками, и раннее лечение очень важно.Лечение может сделать вашу инфекцию менее серьезной, если вы начнете его раньше, до начала приступов кашля. Лечение также может помочь предотвратить распространение болезни среди близких людей (людей, которые проводят много времени рядом с инфицированным человеком). Лечение после трех недель болезни вряд ли поможет. К тому времени бактерии исчезнут из вашего тела, даже если симптомы обычно сохраняются. Это потому, что бактерии уже нанесли вред вашему телу.
Существует несколько антибиотиков (лекарств, которые могут помочь в лечении заболеваний, вызванных бактериями) для лечения коклюша.Если медицинский работник диагностирует у вас или вашего ребенка коклюш, он объяснит, как лечить инфекцию. Узнайте больше о лечении коклюша, рекомендованном CDC.
Коклюш иногда может быть очень серьезным заболеванием, требующим лечения в больнице. Младенцы подвергаются наибольшему риску серьезных осложнений от коклюша. Посмотрите фотографии ребенка, который лечится от коклюша в больнице.
Если ваш ребенок лечится от коклюша дома
Не давайте лекарства от кашля, если это не рекомендовано вашим врачом.Применение лекарств от кашля, вероятно, не поможет и часто не рекомендуется детям младше 4 лет.
Управляйте коклюшем и снижайте риск его передачи другим людям с помощью:
- Соблюдение графика назначения антибиотиков в точном соответствии с предписаниями врача вашего ребенка.
- По возможности старайтесь не содержать в доме раздражителей, вызывающих кашель, таких как дым, пыль и пары химических веществ.
- Использование чистого прохладного испарителя тумана для разжижения слизи и облегчения кашля.
- Как правильно мыть руки.
- Поощряйте ребенка пить много жидкости, включая воду, соки и супы, и есть фрукты, чтобы предотвратить обезвоживание (недостаток жидкости). Немедленно сообщайте врачу о любых признаках обезвоживания . К ним относятся сухость, липкость во рту, сонливость или усталость или жажда. Они также включают уменьшение мочеиспускания или меньшее количество влажных подгузников, меньшее количество слез или их отсутствие при плаче, мышечную слабость, головную боль, головокружение или головокружение.
- Поощряйте ребенка есть небольшими порциями каждые несколько часов, чтобы предотвратить рвоту (рвоту).
Если ваш ребенок лечится от коклюша в больнице
Вашему ребенку может потребоваться помощь в поддержании чистоты дыхательных путей, что может потребовать отсасывания (удаления) слизи. Врачи контролируют дыхание и при необходимости дают кислород. Детям может потребоваться внутривенное (внутривенное, через вену) введение жидкости, если у них появляются признаки обезвоживания или возникают трудности с приемом пищи. Вам следует соблюдать меры предосторожности, например соблюдать правила гигиены рук и поддерживать чистоту поверхностей.
Коклюш — HealthyChildren.org
Что такое коклюш?
Коклюш, или коклюш, у маленьких детей встречается реже, чем раньше, поскольку вакцина против коклюша сделала большинство детей невосприимчивыми. До того, как эта вакцина была разработана, в Соединенных Штатах ежегодно регистрировалось несколько сотен тысяч случаев коклюша. Сейчас в США ежегодно регистрируется около 1 миллиона случаев заболевания, но в основном это взрослые и подростки.
Это заболевание вызывается бактериями коклюша, которые поражают слизистую оболочку дыхательных путей (бронхи и бронхиолы), вызывая сильное воспаление и сужение дыхательных путей.Ярким симптомом является сильный кашель. Если не распознать должным образом, бактерии могут распространиться на тех, кто находится в тесном контакте с инфицированным человеком, через его дыхательные выделения.
Кто подвергается риску?
Младенцы в возрасте до одного года подвергаются наибольшему риску развития серьезных проблем с дыханием и опасного для жизни заболевания от коклюша. Поскольку у ребенка одышка, она глубоко и быстро вдыхает между кашлями. Эти вдохи (особенно у младенцев старшего возраста) часто издают «кричащий» звук — отсюда и название болезни.Сильный кашель разносит бактерии коклюша в воздух, распространяя болезнь на других восприимчивых людей.
Симптомы
Коклюш в течение недели или двух часто проявляется как простуда. Затем кашель усиливается, и у старшего ребенка могут появиться характерные «крики». Во время этой фазы (которая может длиться две недели и более) у ребенка часто возникает одышка, и вокруг рта он может выглядеть синеватым. У нее также могут быть слезы, слюни и рвота.
Младенцы с коклюшем истощаются, и у них развиваются такие осложнения, как предрасположенность к другим инфекциям, пневмония и судороги.Коклюш может быть смертельным для некоторых младенцев, но обычно выздоровление начинается через две-четыре недели. Кашель может не исчезать в течение нескольких месяцев и может вернуться при последующих респираторных инфекциях.
Когда звонить врачу
Инфекция коклюша начинается с простуды. Вы должны учитывать возможность коклюша, если присутствуют следующие условия.
- Ребенок — очень маленький младенец, который не был полностью иммунизирован и / или имел контакт с кем-то с хроническим кашлем или заболеванием.
- Кашель ребенка становится более сильным и частым, или его губы и кончики пальцев становятся темными или синими.
- Она истощается после приступов кашля, плохо ест, рвет после кашля и / или выглядит «больной».
Когда вашему ребенку требуется стационарное лечение
Большинство младенцев с коклюшем в возрасте до шести месяцев и чуть менее половины детей старшего возраста, страдающих этим заболеванием, первоначально лечатся в больнице. Эта более интенсивная терапия может снизить вероятность осложнений.Эти осложнения могут включать пневмонию, которая возникает у чуть менее четверти детей в возрасте до одного года, страдающих коклюшем. (Если ваш ребенок старше, он, скорее всего, будет лечиться только дома.)
Находясь в больнице, вашему ребенку может потребоваться отсасывание густых выделений из дыхательных путей. Его дыхание будет контролироваться, и ему может потребоваться введение кислорода. В течение нескольких дней ваш ребенок будет изолирован от других пациентов, чтобы инфекция не распространилась на них.
Лечение
Коклюш лечится антибиотиками, обычно в течение двух недель. Эти лекарства наиболее эффективны, когда их дают на первой стадии болезни до начала приступов кашля. Хотя антибиотики могут остановить распространение инфекции коклюша, они не могут предотвратить или лечить сам кашель. Поскольку лекарства от кашля не снимают приступы кашля, ваш педиатр, вероятно, порекомендует другие формы домашнего лечения, чтобы помочь справиться с кашлем.
Дайте ребенку отдохнуть в постели и используйте испаритель с прохладным туманом, чтобы успокоить его раздраженные легкие и дыхательные пути. Вапорайзер также поможет ослабить секрецию в дыхательных путях. Спросите своего педиатра о том, в каком положении лучше всего будет ваш ребенок, чтобы помочь слить эти выделения и улучшить дыхание. Также спросите своего врача, нужно ли давать антибиотики или бустеры вакцины другим членам вашей семьи, чтобы предотвратить развитие болезни.
Профилактика
Лучший способ защитить вашего ребенка от коклюша — вакцинация DTaP (вакцинация в возрасте двух, четырех и шести месяцев и ревакцинация в возрасте от двенадцати до восемнадцати месяцев и в четыре или пять лет).См. Рекомендуемые графики иммунизации.
Tdap также защищает от коклюша. Разовую дозу вакцины Tdap следует вводить детям в возрасте от 7 до 10 лет, которые были недостаточно вакцинированы DTaP или имеют неполный анамнез прививок.
Американская академия педиатрии (AAP) продолжает рекомендовать вакцинацию подростков, в том числе беременных подростков. Беременные женщины также должны получить вакцину. Разовую дозу следует вводить взрослым, контактирующим с младенцами, даже если они старше 65 лет, а также медицинским работникам любого возраста.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Что такое коклюш? Симптомы, причины, диагностика, лечение и профилактика
Ваш лечащий врач, скорее всего, назначит лечение антибиотиками эритромицином (EryPed 200), кларитромицином (биаксином) или азитромицином (Zithromax), чтобы убить бактерии, вызывающие коклюш.Чем раньше будут применяться антибиотики для лечения коклюша, тем лучше. Фактически, CDC настоятельно рекомендует поставщикам медицинских услуг рассмотреть возможность лечения предполагаемых случаев коклюша до того, как вернется положительный результат теста. Это особенно актуально для людей, которые подвержены риску тяжелого случая или осложнений.Если у младенца тяжелая форма заболевания, может потребоваться госпитализация. В больнице может быть введено внутривенное введение для восполнения потерянной жидкости, а также может потребоваться отсос из горла для удаления лишней слизи.
Альтернативные и дополнительные методы лечения Антибиотики могут остановить распространение инфекции коклюша, но они не могут предотвратить или лечить сам кашель. Эксперты не рекомендуют использовать безрецептурные лекарства от кашля, но следующие шаги могут помочь выздоровлению, согласно CDC:- Использование испарителя с холодным туманом для разжижения слизи и успокоения раздраженных легких и кашля. частые приемы пищи, чтобы предотвратить рвоту
- Пить много воды, чтобы избежать обезвоживания
- Не допускать в доме раздражителей, таких как дым, пыль или химические пары, которые раздражают легкие
Прививка — это самое главное. способ номер один предотвратить коклюш.По данным CDC, дети, не получившие вакцину DTaP, как минимум в 8 раз чаще заболевают, чем те, кто получил все пять доз этой вакцины. (Вакцины DTaP предотвращают дифтерию, столбняк и коклюш.)
В настоящее время в США есть две доступные вакцины: DTaP для детей до 7 лет и Tdap для подростков и взрослых. (Tdap — это одноразовая вакцина против столбняка, дифтерии и коклюша, которую вводят людям от 11 лет и старше.)
Вот кому и когда следует делать прививки:
- Младенцы и дети младшего возраста Младенцы должны получить первую прививку от коклюша в 2 месяца, а затем вторую и третью дозы в 4 месяца и 6 месяцев. По данным Министерства здравоохранения и социальных служб США, четвертую вакцинацию следует проводить между 15 и 18 месяцами, а затем пятую и последнюю прививку в возрасте от 4 до 6 лет. По данным CDC, по крайней мере 90 процентов детей полностью защищены после получения всех пяти доз DTaP.
- Preteens and Teens Способность DTaP предотвращать коклюш со временем медленно снижается. Например, если ребенок получил свою последнюю АКДС в возрасте 6 лет, то есть к 11 годам, шансы этого ребенка на полную защиту колеблются на уровне 70 процентов. Таким образом, CDC рекомендует всем детям в возрасте от 11 до 12 лет сделать повторную прививку вакцины Tdap.
- Взрослые 19 лет и старше Не получали бустер Tdap в подростковом возрасте? Вы должны убедиться, что получили это сейчас.Кроме того, по данным CDC, однократную дозу Tdap следует давать взрослым, которые контактируют с младенцами, а также медицинским работникам.
- Беременные женщины CDC рекомендует всем беременным женщинам делать прививку Tdap между 27-й и 36-й неделями каждой беременности. Таким образом, вы создаете защитные антитела, которые передаются ребенку до рождения, помогая обеспечить краткосрочную защиту от коклюша и связанных с ним осложнений, отмечает CDC. Это снижает риск заболевания коклюшем примерно на 91 процент в течение первых двух месяцев жизни ребенка, согласно отчету 2017 года в журнале Pediatrics.
Ни одна вакцина не эффективна на 100 процентов, но это самая лучшая доступная защита. Кроме того, если человек все же заболеет коклюшем после вакцинации, он с меньшей вероятностью получит серьезную инфекцию.
Помимо вакцинации, антибиотики могут помочь в профилактике после перенесенного коклюша.Это называется постконтактной антимикробной профилактикой (ПКП). CDC предлагает проводить ПКП всем членам семьи, у одного из которых был диагностирован коклюш. Согласно CDC, к другим кандидатам ПКП относятся те, кто:- С ослабленным иммунитетом
- Имеют астму средней и тяжелой степени
- Работа в отделениях интенсивной терапии новорожденных, детских учреждениях, родильных отделениях
- Младенцы младше года, особенно те моложе 4 месяцев
- Женщины в третьем триместре беременности
NORD (Национальная организация по редким заболеваниям)
Профилактика
Самым важным методом лечения коклюша является профилактика.Вакцина АКДС предоставляется младенцам, и хотя инъекция может вызывать некоторый дискомфорт, в целом она безопасна и эффективна. У некоторых детей могут быть крайне редкие, но серьезные побочные реакции. Когда они начинают появляться, их следует немедленно довести до сведения врача.
Бесклеточная вакцина, которая производится с использованием части бактерии, вызывающей коклюш, а не всей бактерии, доступна для вакцинации младенцев. Вакцина, известная как Tripedia, производится Connaught Laboratories.Есть надежда, что эта бесклеточная вакцина вызовет меньше побочных эффектов (например, лихорадку, судороги и т. Д.), Чем клеточные вакцины.
Побочные реакции были связаны с вакцинацией против дифтерии коклюша столбняка (АКДС), и риск этих реакций увеличивается с возрастом. В большинстве случаев вакцинация не рекомендуется детям старше семи лет. Побочные реакции могут быть местными или системными. Местные реакции могут включать боль, покраснение кожи (эритему) и / или отек.Повышенная температура — обычная системная реакция на коклюшную вакцину. В некоторых редких случаях сообщалось о лихорадке выше 104,9F. К другим очень редким осложнениям относятся судороги, шок и тяжелые реакции гиперчувствительности (анафилаксия). Самым тяжелым осложнением вакцинации АКДС является очень редкое воспаление головного мозга (энцефалопатия). (Для получения дополнительной информации об этих аллергических реакциях выберите «Анафилаксия» в качестве поискового запроса в базе данных редких заболеваний.)
Новая комбинированная вакцина, известная как Certiva, от дифтерии, столбняка и бесклеточного коклюша (DTaP) была одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в качестве профилактической меры против этих заболеваний. Для получения дополнительной информации обращайтесь:
NIH / Национальный институт детского здоровья и развития человека
9000 Rockville Pike
Building 31 Rm 2a32, Msc 2425
Bethesda, M. 20892
Тел .: (301) 496-5133
Факс: (301) 496-7101
Веб-сайт: http: // www.nih.gov/nichd/
Лечение
Лечение коклюша включает введение антибиотиков, которые помогают избавиться от бактерий из горла пораженных людей, обычно в течение трех-четырех дней. К четвертому дню лечения болезнь перестает быть заразной. Эритромицин является предпочтительным антибиотиком, и его обычно назначают, потому что он останавливает передачу болезни другим людям. Курс антибактериальной терапии также может быть назначен тем лицам, которые находились в тесном контакте с пораженными людьми, особенно с детьми.Комбинация триметоприм-сульфаметоксазол представляет собой альтернативную терапию антибиотиками, которую назначают тем, кто не переносит эритромицин.
Недавно Центры по контролю за заболеваниями (CDC) сообщили, что причиной может быть эритромицин. пилорический стеноз, тяжелое заболевание желудка, у некоторых младенцев. Стеноз привратника блокирует пищеварение и вызывает рвоту. Однако, хотя CDC призывает врачей и родителей знать об этом потенциально серьезном побочном эффекте, он не рекомендует врачам прекращать прописывать эритромицин при коклюше.
Тяжело больных коклюшем младенцев следует содержать в темном и тихом помещении. Их следует как можно меньше беспокоить, чтобы предотвратить частые приступы сильного кашля. Пристальное внимание следует уделять потребностям ребенка в питании, так как неправильное питание может значительно усугубить осложнения. Прием пищи небольшими порциями следует давать как можно чаще. Отхаркивающие смеси от кашля, средства для подавления кашля и седативные средства не имеют большой ценности и должны использоваться с осторожностью или вообще не использоваться.
Госпитализация может быть рекомендована тяжелобольным коклюшным детям. При сильной рвоте может потребоваться парентеральная инфузионная терапия (ВВ) для восполнения потери соли и воды. Может потребоваться осторожное отсасывание из глотки для удаления чрезмерных слизистых выделений. Когда отсасывание не может очистить дыхательные пути, может быть проведена хирургическая процедура для создания временного отверстия в горле (трахеостомия). Затем в это отверстие вставляется трубка, через которую кислород поступает в легкие.Кислород также можно вводить пораженным младенцам, если их кожа и слизистые оболочки приобрели голубоватый оттенок (синюшный) после удаления выделений из горла. Этот тип интенсивной поддерживающей терапии может спасти жизнь в очень тяжелых случаях коклюша.
Коклюш — симптомы, лечение, вакцинация
Коклюш — очень инфекционное заболевание дыхательных путей, которое чаще всего встречается у детей. Это бактериальная инфекция, также известная как коклюш, обычно передается при кашле и чихании.
Симптомы обычно легкие у подростков и взрослых, но у детей младше одного года могут быть особенно серьезными, требующими стационарного лечения. В редких случаях коклюш может быть смертельным. Вспышки, как правило, происходят в Новой Зеландии каждые три-пять лет. Во время последней национальной вспышки, с августа 2011 года по декабрь 2013 года, было зарегистрировано 11 000 случаев коклюша. Трое маленьких детей умерли от болезни, сотни были госпитализированы для лечения.
Самый высокий уровень заболеваемости наблюдается у младенцев в возрасте до одного года. Вакцинация против коклюша является частью национального календаря иммунизации Новой Зеландии и играет важную роль в сокращении распространения болезни.
Признаки и симптомы
Коклюш обычно характеризуется сильными спазмами кашля, за которыми следует затрудненное дыхание, которое звучит как «крик». Однако в некоторых случаях этот характерный шум не очевиден, и симптомы могут быть похожи на другие виды кашля и простуды.
Коклюш вызывает воспаление и повреждение слизистой оболочки дыхательных путей. Это приводит к избыточному выделению слизи, которая, в свою очередь, еще больше раздражает дыхательные пути и вызывает характерный для этого заболевания пронзительный кашель. Круп — еще одна инфекция дыхательных путей с характерным лающим кашлем, поражающая детей раннего возраста.Симптомы коклюша обычно следуют циклу, который длится несколько недель. Есть три отдельных этапа:
Первая стадия (катаральная стадия) : длительностью 1-2 недели:
- Потеря аппетита
- Легкая лихорадка
- Слезотечение, насморк и глаза
- Усталость
- Чихание
- Раздражающий кашель (особенно ночью).
Вторая стадия (пароксизмальная стадия) : обычно длится 1–6 недель, но может продолжаться до 10 недель:
- Сильные спазмы кашля
- Высокий «кричащий» звук при вдохе после спазма кашля («кричащий» звук может не возникать у маленьких детей)
- Рвота или посинение из-за сильного кашля или удушья слизью.
Третья стадия (стадия выздоровления) : может длиться месяцами:
- На этом этапе симптомы стихают, хотя последующие респираторные инфекции, даже через несколько месяцев после первоначального заражения коклюшем, могут вызвать повторение спазмов кашля.
Распространение болезни
Бактерии коклюша передаются от человека к человеку воздушно-капельным путем, при прямом контакте с инфицированным горлом или выделениями из носа. Кашель и чихание — наиболее распространенные пути передачи инфекции. После заражения бактериями коклюша время до появления симптомов обычно составляет от пяти до 10 дней, но может достигать 21 дня.
Период заразности составляет от семи дней после заражения бактериями коклюша до одного месяца после появления спазмов кашля.
В случае вспышки коклюша рекомендуется держать неинфицированных детей (особенно не привитых) вдали от возможных источников инфекции. Точно так же дети с коклюшем не должны ходить в школу или детский сад, пока они не перестанут быть заразными.
Диагностика
Заболевание бывает трудно диагностировать на ранних стадиях из-за его сходства с простудой или бронхитом. Поскольку бактерии коклюша могут быть обнаружены в респираторных секретах, для подтверждения диагноза могут быть взяты мазки из носа и горла.Также могут быть выполнены рентген грудной клетки и анализы крови.
Поскольку коклюш является заболеванием, подлежащим регистрации, врач, который его диагностирует, должен уведомить об этом медицинского работника службы здравоохранения.
Лечение
Поскольку это бактериальная инфекция, при лечении коклюша используются антибиотики. Они наиболее эффективны для уменьшения тяжести коклюша, когда их назначают на самых ранних стадиях заболевания.Лечение антибиотиками, начатое после того, как заболевание окончательно установлено, может быть рекомендовано для снижения вероятности распространения бактерий, но оно не может уменьшить тяжесть симптомов.Также могут быть назначены антибиотики для лечения других бактериальных инфекций, которые могут развиться в результате коклюша.
Может быть рекомендовано, чтобы члены семьи человека, больного коклюшем, также принимали лечение антибиотиками, чтобы предотвратить заражение этой болезнью и ее распространение в обществе.
Дальнейшее лечение коклюша носит поддерживающий характер и заключается в том, чтобы ребенку было комфортно. Это должно включать:
- Подставка для кровати
- Частые приемы пищи небольшими порциями
- Солевые капли в нос для удаления густой слизи.
- Поддерживайте потребление жидкости, чтобы избежать обезвоживания (лучше всего прозрачные жидкости).
Лекарства от кашля неэффективны при лечении коклюша.
В особо тяжелых случаях коклюша может потребоваться лечение в больнице. Чаще всего это требуется у младенцев в возрасте до шести месяцев, и примерно 75% детей этой возрастной группы нуждаются в госпитализации.
Лечение в стационаре может включать:
- Подача кислорода
- Отсасывание секрета и слизи
- Капельное введение жидкости в руку или руку для предотвращения обезвоживания
- Мониторинг признаков осложнений
- Изоляция от других детей для предотвращения распространения болезни.
Осложнения
Осложнения коклюша могут включать:
Важно следить за появлением любых признаков осложнений.При подозрении на осложнения следует немедленно обратиться к врачу.
Профилактика, вакцинация
Чтобы предотвратить распространение болезни, необходима иммунизация. Иммунизация против коклюша предоставляется детям бесплатно в рамках национального календаря иммунизации Новой Зеландии. Вакцина от коклюша вводится (в сочетании с вакцинами против других болезней) через шесть недель, три месяца и пять месяцев.Дети не имеют полной защиты от коклюша до тех пор, пока они не получат все три дозы.Поскольку защита от вакцины со временем снижается, детям в возрасте от четырех до 11 лет назначают бустерные дозы.
Беременным женщинам рекомендуется получать бустерную дозу вакцины против коклюша (которая предоставляется бесплатно) начиная с 16 недель беременности. Это связано с тем, что мать может передать свой иммунитет ребенку в утробе матери, что поможет защитить его от рождения, пока он не станет достаточно взрослым, чтобы пройти вакцинацию.
Дополнительная информация и поддержка
Для получения дополнительной информации об иммунизации проконсультируйтесь с вашим терапевтом или медсестрой, либо свяжитесь с:
Консультативный центр иммунизации
Бесплатный телефон: 0800 IMMUNE (0800 46 68 63)
Веб-сайт: www.Immun.org.nz
Для получения дополнительной информации и поддержки по поводу коклюша проконсультируйтесь с лечащим врачом или медсестрой или позвоните по телефону:
Plunketline
Бесплатный телефон: 0800 933 922 (работает круглосуточно, 7 дней в неделю)
Healthline
Бесплатный телефон: 0800 611 116 (работает круглосуточно, 7 дней в неделю)
Список литературы
Оклендская региональная служба общественного здравоохранения (2018 г.). Коклюш (коклюш) [Веб-страница]. Окленд: Оклендская региональная служба общественного здравоохранения.http://www.arphs.health.nz/public-health-topics/disease-and-illness/whooping-cough-pertussis/ [дата обращения: 18.02.20]
Оклендская региональная служба общественного здравоохранения (2018). Информация для людей с коклюшем. Информационный бюллетень (PDF). Окленд: Оклендская региональная служба общественного здравоохранения. http://www.arphs.health.nz/our-resources/fact-sheet-information-for-people-with-whooping-cough-pertussis/ Консультативный центр по иммунизации
(2019) коклюш (веб-страница). Окленд: Консультативный центр по иммунизации (IMAC) Оклендского университета.www.immune.org.nz/diseases/pertussis [Дата обращения: 18.02.20]
Министерство здравоохранения (2019 г.) Коклюш (веб-страница). http://www.health.govt.nz/your-health/conditions-and-treatments/diseases-and-illness/whooping-cough [дата обращения: 18.02.20]
коклюш (коклюш) | Детская больница Филадельфии
Коклюш, который обычно называют коклюшем, является очень заразным заболеванием, которым могут страдать люди любого возраста.Это вызвано бактерией Bordetella pertussis , которая обнаруживается во рту, носу и горле у инфицированных людей. Бактерии распространяются по воздуху, когда инфицированный человек кашляет и чихает. Коклюш настолько заразен, что 8 из 10 неиммунных людей будут инфицированы при контакте с кем-то, кто болеет этим заболеванием.
Дети старшего возраста и взрослые обычно передают коклюш младенцам и детям младшего возраста. У младенцев болезнь может быть особенно тяжелой, даже смертельной; более половины младенцев младше 1 года, заболевших коклюшем, в конечном итоге нуждаются в госпитализации.Хотя коклюшная вакцина эффективна, защита от болезни со временем ослабевает. Вы также можете заразиться коклюшем более одного раза.
Исторически коклюш был серьезной проблемой и привел к тысячам смертей в 1930-х и 1940-х годах. С появлением вакцины против коклюша уровень смертности резко снизился. К сожалению, недавние эпидемии возникли в районах, где снизились показатели вакцинации.
В настоящее время активность коклюша возросла по всей территории Соединенных Штатов.По данным CDC, до 12 июля 2012 года было зарегистрировано более 17 000 случаев коклюша, из которых 9 умерли от коклюша. Уровень заболеваемости коклюшем в нашем районе также достиг уровня эпидемии.
Заболевание обычно развивается через одну-три недели, затем проходит три стадии. Ниже приведены наиболее распространенные симптомы коклюша на каждой стадии. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Первый этап (часто длится от одной до двух недель):
- Легкий кашель
- Субфебрильная температура
- Насморк
- Второй этап (может длиться несколько недель):
- Кашель усиливается и переходит в тяжелые припадки
- Кашель сухой и резкий
- Кашель заканчивается звуком вдохновения
- Новорожденные и младенцы не в состоянии издавать «кричащий» звук, и им может быть трудно дышать.
- Ребенка может вырвать при кашле и кажется, что он задыхается из-за рвоты
- Кашель может быть вызван многими факторами, включая кормление, плач или игру
- Третий этап (обычно начинается примерно на четвертой неделе):
- Рвота и коклюш прекращаются в первую очередь
- Кашель обычно уменьшается примерно на шестой неделе, но может продолжаться в течение следующих 1–2 месяцев
Симптомы коклюша могут напоминать симптомы других заболеваний.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Помимо сбора анамнеза и медицинского осмотра, диагноз коклюша часто подтверждается анализом выделений, взятых из носа или горла.
Специфическое лечение коклюша определит лечащий врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания по ходу состояния
Во многих случаях ваш ребенок может быть госпитализирован для поддерживающего ухода и наблюдения.Иногда кислород и внутривенное введение жидкости необходимы, пока ребенок не начнет выздоравливать.
Лечение антибиотиками (например, кларитромицином [Biaxin®] или азитромицином [Zithromax®] или родственным антибиотиком) также может быть назначено лечащим врачом вашего ребенка. Важно точно соблюдать график приема лекарств, назначенный врачом. Члены семьи и другие люди, которые были в тесном контакте с вашим ребенком, также могут начать лечение антибиотиками, независимо от того, получили они вакцину или нет.
Прочие обращения могут включать:
- Согрейте ребенка
- Часто есть небольшими порциями, чтобы предотвратить рвоту
- Использование чистого прохладного испарителя тумана для разжижения секрета и облегчения кашля.
- Обильное питье, включая воду, соки и супы, и употребление фруктов для предотвращения обезвоживания (недостатка жидкости)
- Уберечь свой дом от раздражителей, вызывающих кашель, таких как дым, пыль и химические пары
Если вашему ребенку поставили диагноз коклюш, позвоните своему врачу или медсестре, если она:
- Имеет температуру выше 101-102 ° F (38.9 ° C), который не облегчается Тайленолом
- Часто рвет
- Не ест и не пьет жидкости
- Реже мочеиспускание, сухие губы или запавшие глаза
- Частый кашель, который усиливается
- Не похоже на улучшение
Немедленно обратитесь за медицинской помощью, если ваш ребенок:
- Посинение губ или кожи во время приступа кашля
- Имеет затрудненное дыхание или периоды, когда дыхание замедляется или останавливается
- Беспокойство или не может заснуть, или ведет себя вялым и слишком много спит
- Не работает нормально
- Возраст 3 месяцев или младше, ректальная температура 101º F или выше.
Предотвращение распространения коклюша очень важно.Лучший способ предотвратить коклюш — это сделать вакцинацию вашей семье. У детей, не вакцинированных против этой болезни, вероятность заразиться в восемь раз выше, чем у вакцинированных. Существует вакцина от коклюша как для детей, так и для взрослых.
Защита от коклюша посредством вакцинации обеспечивается вакциной DTaP — от дифтерии, столбняка и коклюша. Эту вакцину обычно вводят младенцам в возрасте 2, 4, 6 и 15–18 месяцев, а ревакцинацию — в возрасте от 4 до 6 лет.
Рекомендуемая сейчас бесклеточная коклюшная вакцина вызывает меньше побочных реакций, чем старая вакцина. Поскольку иммунитет от вакцинации против коклюша проходит через 5–10 лет, взрослым рекомендуется ревакцинация, называемая Tdap. Более подробная информация о вакцине доступна на веб-сайте CDC и в Образовательном центре по вакцинам CHOP.
Другие способы предотвращения распространения коклюша:
- Всегда соблюдайте правила этикета при мытье рук и кашле.
- Не позволяйте ребенку ходить в школу или детский сад. Если вашему ребенку был поставлен диагноз коклюша, он или она не может вернуться в школу / детский сад до тех пор, пока не будет пройден предписанный курс приема лекарств. После завершения ваш ребенок больше не будет заразным или способным распространять болезнь.

 Такой шумный свистящий вдох называют в медицине репризом, что подразумевает спазм голосовой щели во время приступ кашля;
Такой шумный свистящий вдох называют в медицине репризом, что подразумевает спазм голосовой щели во время приступ кашля;
 (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
(Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном.
Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома. И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью. Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких