ОРВИ — описание, симптомы, причины, лечение и профилактика ОРВИ
Что такое ОРВИ?
ОРВИ (острая респираторная вирусная инфекция) – заболевание дыхательных путей, причиной которого является попадание в организм вирусной инфекции. Среди возбудителей, наиболее частыми являются – вирусы гриппа, парагриппа, аденовирусы и риновирусы.
В зону поражения ОРВИ входят — нос, околоносовые пазухи, горло, гортань, трахея, бронхи, легкие. Под «прицелом» также находится конъюнктива (слизистая оболочка глаза).
Заболевание ОРВИ является одним из самых распространенных инфекционных болезней. Больше всего ней болеют дети, посещающие детский сад, школу – до 10 раз в год. Это обусловлено еще не сформировавшимся иммунитетом, близком контакте друг с другом, отсутствие знаний и/или нежелание соблюдать превентивные меры во избежание заражения. Другими группами, входящими в зону риска являются студенты, учителя, офисные сотрудники, медработники и другие.
Как передается ОРВИ?
ОРВИ передается преимущественно воздушно-капельным путем (при чихании, кашле, близком разговоре), однако возможно заражение при прямом контакте с возбудителем (поцелуи, рукопожатия и дальнейший контакт рук с ротовой полостью) или контакте с предметами носителя инфекции (посуда, одежда). Когда человек подхватывает инфекцию, он сразу же становится ее носителем. При первых же признаках ОРВИ (общее недомогание, слабость, насморк) – больной начинает заражать всех, кто его окружает. Как правило, первый удар берут на себя родные, рабочий коллектив, люди в транспорте.
Инкубационный период и развитие ОРВИ
Во время контакта человека с инфекцией, вирус в начале оседает на слизистой оболочке верхних дыхательных путей (нос, носоглотка, рот), своей потенциальной жертвы. Далее инфекция начинает выделять токсины, которые всасываются в кровеносную систему и разносятся кровью по всему организму. Когда у пациента поднимается температура тела, это свидетельствует о том, что инфекция уже попала в кровеносную систему и включились защитные функции организма, т.к. повышенная температура фактически уничтожает вирус и производные ним токсины.
Инкубационный период острой респираторной вирусной инфекции составляет около 2 дней, т.е. от попадания вируса на слизистую и до появления первых симптомов заболевания.
После перенесенной болезни иммунитет не вырабатывает стойкость к ОРВИ, что обусловлено с большим количеством различных вирусов и их штаммами. Более того, вирусы подвержены мутации. Это приводит к тому, что взрослый человек может болеть ОРВИ до 4 раз в год.
Чем отличаются ОРВИ, ОРЗ и простуда?
У многих людей существует множество неточностей и неясностей по этому вопросу, поэтому, коротко пробежимся по теме, и узнаем, чем отличаются данные термины.
ОРВИ – заболевание вирусной этиологии, т.е. причина болезни – вирусная инфекция.
ОРЗ (острое респираторное заболевание) — собирательное название инфекционных заболеваний дыхательных путей. Применяется в случае, если точная причина болезни органов дыхания не установлена, т.е. причиной может быть как вирус, так и бактерия. В группу ОРЗ заболеваний входят – ОРВИ, грипп, парагрипп и др.
Простуда – разговорный термин, подразумевающий под собой ОРВИ-заболевания.
Симптомы ОРВИ
Начало ОРВИ характеризуется такими симптомами, как заложенность носа, насморк, зуд в носу, чихание и покраснение глаз. При этом выделяемый слизистый секрет жидкий и прозрачный.
Через сутки секрет становится вязким и густым, а его цвет приобретает желтоватый или зеленоватый оттенки. Температура тела начинает подниматься до 37,5-38 °С, что свидетельствует о начале борьбы иммунной системы с инфекцией.
Среди других признаков ОРВИ различают:
ОРВИ у маленьких детей может сопровождаться:
Осложнения ОРВИ
Если при ОРВИ не принять необходимых мер по его лечению, могут развиться осложнения, которые выражаются в развитии следующих болезней и состояний:
Причины ОРВИ
Первым фактором, который приводит к заболеванию ОРВИ, как уже и отмечалось выше, является попадание в организм вирусной инфекции – вирусы гриппа (типы А, В, С), парагриппа, аденовирусы, риновирусы, реовирусы, респираторно-синцитиальный вирус (РСВ), энтеровирусы (Коксаки), коронавирусы и другие.
Вторым фактором, который приводит к развитию ОРВИ – ослабленный иммунитет, который выполняет защитные функции организма от тех самых инфекций.
Иммунная система ослабляется в основном из-за:
- некачественного питания — недостаток в пище витаминов и микроэлементов, а также употребление малополезной и вредной пищи;
- переохлаждения организма;
- стрессов, которые пагубно воздействуют на иммунитет не меньше, чем переохлаждение организма;
- хронических заболеваний, таких как – сахарный диабет, язва, бронхит, пневмония и др.;
- обильного приема различных лекарственных препаратов;
- неблагоприятная экологическая обстановка в месте проживания или работы.
Диагностика ОРВИ
Чтобы поставить диагноз «ОРВИ» необходимо тщательное лабораторное исследование, на которое может уйти около недели, поэтому чаще всего при наличии вышеперечисленных симптомов ставится диагноз – ОРЗ (Острое респираторное заболевание).
Диагноз «ОРВИ» обычно ставят в том случае, если в данном регионе, т.е. месте проживания пациента было достаточно много других подобных случаев заболевания, и лабораторное исследование проводилось ранее.
Для диагностики же ОРВИ обычно используют следующие методы обследования:
- Осмотр пациента;
- Иммуннофлюоресцентную экспресс-диагностику;
- Бактериологическое исследование.
Дополнительно может быть назначен рентген придаточных пазух носа (синусов) и грудной клетки.
- < Назад
- Вперёд >
Поговорим о Герпангине | Артёмовская детская больница
1. Амбулаторная медицинская помощь включает все виды амбулаторной помощи, разрешенные в амбулаторных условиях, детям, подросткам:
1.1. Профилактические осмотры детей и подростков при поступлении в дошкольные, средние и высшие учебные заведения.
1.2. Профилактические медицинские осмотры детей и подростков до 18 лет, посещающих образовательные учреждения.

1.4. Проведение прививок в соответствии с приказом Министерства
здравоохранения СССР от 09 апреля 1990 года № 141 «О дальнейшем совершенствовании мероприятий по профилактике клещевого энцефалита», приказами Министерства здравоохранения Российской Федерации от 07 октября 1997 года № 297 «О совершенствовании мероприятий по профилактике заболевания людей бешенством» (за исключением приобретения иммунобиологических препаратов), от 17 мая 1999 года № 174 «О мерах по дальнейшему совершенствованию профилактики столбняка».
1.6. Динамическое медицинское наблюдение за ростом и развитием ребенка.
1.7. Флюорографическое обследование в порядке, предусмотренном постановлением Правительства Российской Федерации от 25 декабря 2001 года № 892 «О реализации Федерального закона «О предупреждении распространения туберкулеза в Российской Федерации».

1.8. Оказание неотложной медицинской помощи, диагностика, лечение
больных с острыми заболеваниями, травмами, отравлениями, обострением хронических заболеваний.
1.9. Консультации специалистов по направлению лечащего врача амбулаторно-поликлинического учреждения.
1.10. Лечение в дневном стационаре больных с острыми и хроническими заболеваниями.
1.11. Лечение в стационарах на дому больных с острыми и хроническими заболеваниями, состояние которых не требует круглосуточного наблюдения в стационарах.
1.12. Восстановительное лечение по направлению врача.
1.13. Оформление документов для направления на освидетельствование пациентов в бюро медико-социальной экспертизы для определения стойкой утраты трудоспособности и индивидуальной программы реабилитации; оформление документов для оказания высокотехнологичной медицинской помощи.
1.14. Проведение клинического наблюдения и диагностических обследований контактных пациентов в очагах инфекционных заболеваний.
1.15.
 Медицинское консультирование по определению профессиональной пригодности несовершеннолетних в порядке и на условиях, определенных настоящей Программой в соответствии с Основами законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 года № 5487-1.
Медицинское консультирование по определению профессиональной пригодности несовершеннолетних в порядке и на условиях, определенных настоящей Программой в соответствии с Основами законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 года № 5487-1.1.16. Оформление документов для направления на санаторно-курортное лечение граждан.
1.17. Медицинское обследование граждан (по перечню заболеваний и видов медицинской помощи в рамках базовой программы обязательного медицинского страхования) по направлению медицинских комиссий военных комиссариатов по результатам медицинского освидетельствования в соответствии со статьей 5.1 Федерального закона от 28 марта 1998 года № 53-ФЗ «О воинской обязанности и военной службе» и постановлением Правительства Российской Федерации от 25 февраля 2003 года № 123 «Об утверждении Положения о военно-врачебной экспертизе».
1.18. Проведение комплексного лабораторного исследования подростков 15 — 18 лет при наличии направления врача-педиатра образовательного учреждения для создания паспорта репродуктивного здоровья.

В тульском детском саду массово болеют дети: родители боятся вируса Коксаки
В детском саду поселка Иншинский массово болеют дети. Обратившаяся в редакцию «Тульских новостей» родительница рассказала, что в группах осталось по несколько воспитанников.
— Весь сад болеет вирусом Коксаки, но педиатры его не ставят, так как нужно подтверждение анализами, а их делают только платно. Платно у нас никто не идет. Вот педиатры и лепят диагнозы, кто во что горазд. Да даже если это не вирус Коксаки, то в нашей группе сейчас ходят всего четыре человека! Врачи говорят, мол, пишите жалобу, чтобы провели дезинфекцию группы и на время ее закрыли, — рассказывает наша читательница.
Еще одна родительница подтвердила данную информацию, пояснив, что врач, вызванный на дом заявил о вирусе Коксаки, но поставил диагноз ОРЗ.
Непростая ситуация с заболеваемостью, рассказали наши читатели, и в детском саду поселка Плеханово.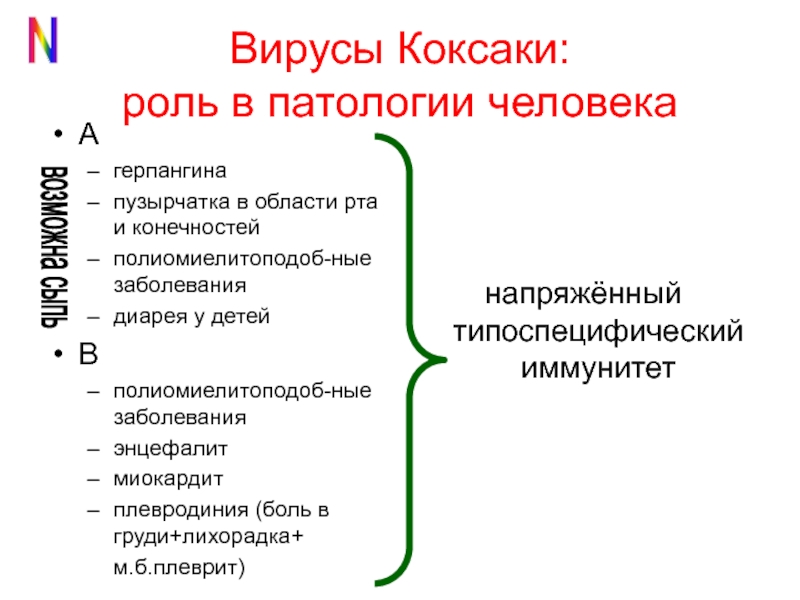 Там из двух сотен воспитанников посещают учреждение всего полтора десятка.
Там из двух сотен воспитанников посещают учреждение всего полтора десятка.
Родители просят закрыть детский сад в Иншинке на санитарную обработку, иначе дети, поясняют, так и будут болеть по кругу.
— Ситуация с заболеваемостью в учреждениях образования поселков Иншинский и Плеханово взята на контроль, совместно со специалистами Роспотребнадзора проводится эпидемиологическое расследование, — сообщили журналисту «Тульских новостей» в региональном Минздраве.
Также наш источник сообщил в Роспотребнадзоре, что о вируса Коксаки в детском саду поселка Иншинский речи не идет. Единственный случай энтеровирусной инфекции там был зафиксирован в конце июня. В настоящее время, уточняется, речь идет скорее о простудных заболеваниях.
Вирус Коксаки имеет различные симптомы: высокая температура и даже рвота, учащенное сердцебиение, высыпание на теле. Последний раз активно об этом вирусе говорили в 2017 году, когда в Турции его подхватил ребенок из Тулы.
По данным Роспотребнадзора, озвученным в понедельник в ходе оперативного совещания губернатора, в регионе за прошедшую неделю было зарегистрировано 4111 ОРВИ. Заболеваемость выше порога на 23%. В Туле за неделю заболеваемость у детей выросла на 6%.
**
Уже после подготовки материала стало известно, что три группы в детском саду посёлка Иншинский закрыли.
Врач-иммунолог рассказал, кому не грозит COVID-19
Некоторые люди практически не могут заразиться коронавирусом нового типа — в этом уверен российский иммунолог Николай Крючков. По его словам, это обладатели врожденного сильного иммунитета — который зависит от генетических мутаций определенных частей ДНК. Кроме того, на вероятность заразиться влияет группа крови и ранее перенесенные человеком заболевания. Подробнее о факторах, снижающих риск заболевания COVID-19, – в материале «Газеты.Ru».
Врач-иммунолог Николай Крючков рассказал о факторах, значительно снижающих риск заразиться коронавирусом.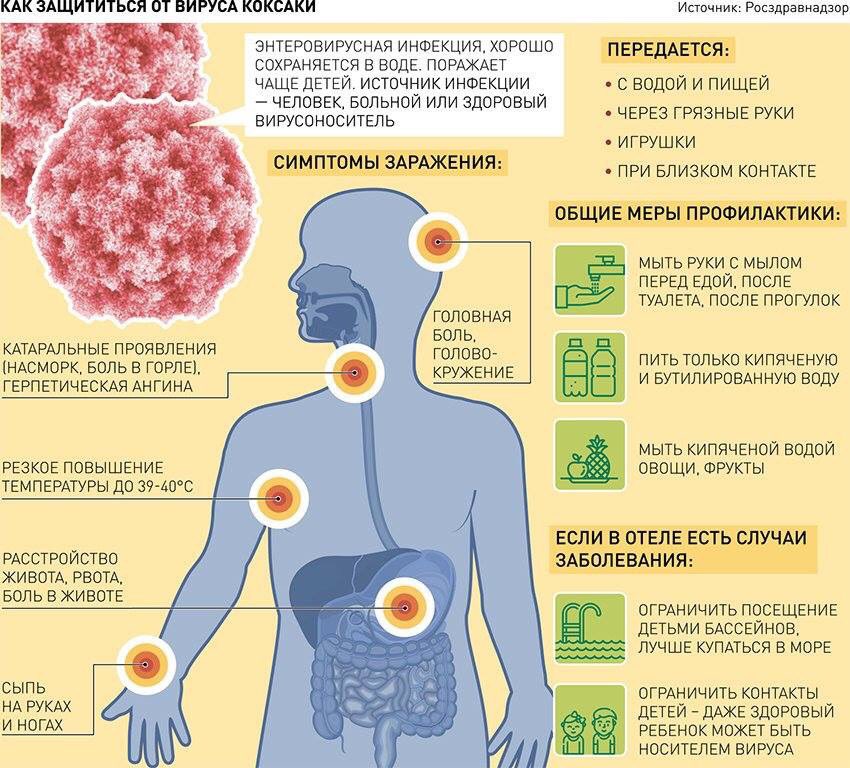 По его словам, в первую очередь к категории людей, которым не грозит COVID-19, относятся те, кто обладает сильным врожденным иммунитетом. «При относительно небольшой вирусной «дозе» такой иммунитет сработает на уровне верхних дыхательных путей и не дает инфекции проникнуть дальше в организм», — пояснил эксперт газете «Комсомольская правда».
По его словам, в первую очередь к категории людей, которым не грозит COVID-19, относятся те, кто обладает сильным врожденным иммунитетом. «При относительно небольшой вирусной «дозе» такой иммунитет сработает на уровне верхних дыхательных путей и не дает инфекции проникнуть дальше в организм», — пояснил эксперт газете «Комсомольская правда».
Кроме того, низкий риск заразиться коронавирусом у людей, обладающих сильным организмом, – в таком случае вероятность формирования тромбов и возникновения других осложнений инфекции, в частности, цитокинового шторма (гиперреакция иммунной системы), сводится к нулю. При этом даже в случае заражения у пациентов с устойчивым организмом болезнь, как правило, протекает практически незаметно, убежден Крючков.
«Кто-то может даже не заметить, не обратить внимания. Например, покашлял пару дней и все. При этом инфекция была, и специфический иммунитет остается»,
— подчеркнул иммунолог.
Как выяснили ученые, сила иммунной системы и организма в целом зависит от генетических особенностей человека. «Почему одни заражаются, болеют тяжело, а другие — нет? Одно из объяснений: индивидуальные генетические особенности человека, в том числе определяющие работу определенных ферментов, в частности — ангиотензинпревращающего фермента (АПФ2)», — рассказал ТАСС глава лаборатории молекулярной генетики человека Белгородского государственного национального исследовательского университета Михаил Чурносов.
«Почему одни заражаются, болеют тяжело, а другие — нет? Одно из объяснений: индивидуальные генетические особенности человека, в том числе определяющие работу определенных ферментов, в частности — ангиотензинпревращающего фермента (АПФ2)», — рассказал ТАСС глава лаборатории молекулярной генетики человека Белгородского государственного национального исследовательского университета Михаил Чурносов.
Он пояснил, что АПФ2 — это особый фермент, благодаря которому в организме поддерживается водно-солевой баланс и нормальное артериальное давление. При этом его следы находятся во всех тканях организма — в том числе и в легких.
Как отметила в разговоре с «Газетой.Ru» иммунолог Мария Польнер, коронавирус, проникая в клетку, соединяется с АПФ2. «Появилась теория, что более тяжелое течение инфекции может быть связано с повышенной концентрацией АПФ2, а менее тяжелое, соответственно, — с пониженной. Проводились исследования, в которых выяснялось, от чего зависит количество фермента»,— уточнила она.
«Исследователи изучили уже множество факторов, которые могут играть роль в концентрациях АПФ2. В том числе изучалось использование ингибиторов АПФ и антагонистов минералокортикоидных рецепторов (лекарственные средства — «Газета.Ru»), наличие хронической обструктивной болезни легких и сердечно-сосудистых заболеваний», — также подчеркнула в беседе с «Газетой.Ru» инфекционист Екатерина Степанова.
Ранее группа вирусологов под руководством профессора Оксфордского университета в Великобритании Пола Кленермана определила, что количество АПФ2 связано с двумя генами врожденной иммунной системы — IFNL3 и IFNL4.
Их поведение в свою очередь зависит от того, как был устроен другой участок ДНК, который расположен на 19-й хромосоме человека. В этом сегменте генома может находиться три разных типа мутаций. Они значительно меняют то, как организм реагирует на проникновение любого типа вируса в организм.
Между тем специалист в области биотехнологий и генной инженерии Николай Дурманов на совещании с президентом РФ Владимиром Путиным отметил, что вскоре, помимо тестов на наличие самого коронавируса и на антитела к нему, в мире начнут проводить и тесты на гены иммунной системы – таким образом можно будет определить, насколько вероятно заражение COVID-19 у того или иного человека.
Тем временем ученые также выяснили, что меньше всего умерших от коронавируса — среди пациентов с первой группой крови.
В то же время 15 мая глава Федерального медико-биологического агентства (ФМБА) Вероника Скворцова сообщила, что реже всего COVID-19 заражаются обладатели четвертой группы крови.
«Интереснейший момент, который есть и в зарубежной литературе и который абсолютно подтвержден в центрах ФМБА. Превалирующая группа крови у зараженных — это вторая, в большом отрыве от других групп крови На втором месте — первая и третья. И реже всего действительно редкая группа — четвертая», — сказала она.
Вместе с тем иммунолог Крючков добавил, что еще одна категория людей с низкими рисками заболеть COVID-19 – это те, кто уже переболел другими сезонными видами коронавируса. В их организме сохраняются сильные антитела и иммунные клетки памяти, которые в свою очередь активируют «специфический иммунный ответ» на SARS CoV 2, заключил Крючков
Эксперты оценили опасность вируса Коксаки для новосибирских туристов — РБК
Туристы, вернувшиеся с морских курортов, привезли в Новосибирск вирусную
инфекцию. Пациенты жалуются на плохое самочувствие и сыпь на теле
Пациенты жалуются на плохое самочувствие и сыпь на теле
В начале августа в СМИ появились первые сообщения о том, что отдыхающие на турецких курортах россияне жалуются на плохое самочувствие, высокую температуру и появление сыпи на теле. Похожие симптомы начали отмечаться и у тех, кто провел лето в городе. На горячую линию Роспотребназдора с вопросами о энтеровирусной инфекции, в частности о вирусе Коксаки обратилось более 500 человек. В связи с эти Ростуризм выпустил официальное заявление, в котором настоятельно рекомендует российским гражданам учитывать имеющуюся угрозу безопасности здоровья туристов при принятии решения о поездке в Турецкую Республику.
В связи с эти Ростуризм выпустил официальное заявление, в котором настоятельно рекомендует российским гражданам учитывать имеющуюся угрозу безопасности здоровья туристов при принятии решения о поездке в Турецкую Республику.
Вирус Коксаки — энтеровирусная инфекция. Сопровождается высыпаниями на ладонях, ступнях и во рту. Симптомы напоминают известную всем ветрянку, стоматит, кишечный грипп, иногда заболевание ошибочно диагностируют как острый полиомиелит. Период инкубации от 2 до 4 дней, реже — до 10 дней. Болеют в основном дети младшего возраста, у которых ещё не выработаны стойкие гигиенические навыки. Источником инфекции является только человек — больной или здоровый носитель. Вирус чаще поражаются маленькие дети при попадании небольшой дозы с водой, пищей, через грязные игрушки, руки
«Специфической профилактики и специфического лечения не существует, — подчеркивает Елена Мордвинцева, заведующая неврологическим отделением Дорожной клинической больницы, — При появлении первых симптомов необходимо общее лечение: обильное питье, применение сорбентов. Если у пациента возникают неврологические симптомы, прежде всего на фоне лихорадки выраженная головная боль, это требует обращения к врачу и исключения мененгита и меннингоэцефалита».
Если у пациента возникают неврологические симптомы, прежде всего на фоне лихорадки выраженная головная боль, это требует обращения к врачу и исключения мененгита и меннингоэцефалита».
Светлана Фоменко, исполнительный директор Новосибирской ассоциации туристических операторов (НАТО), отметила, что сообщения о вирусе не снизили число желающих поехать в Турцию. «Август — традиционно горячий сезон. Бронирование идет. Родители, опасающиеся везти детей в Турцию, могут обратиться в агентство и сдать путевку, — сказала Фоменко. — Каждому туристу выдается памятка по пребыванию в стране отдыха».
В местах, где отмечена вирусная инфекция, туроператоры рекомендуем соблюдать гигиенические меры, например, купаться в море, а не в бассейне, не брать фрукты из столовой на море, не пить напитки со льдом и пользоваться спиртосодержащими салфетками.
Автор
Наталья Денисова
Герпетическая (герпесная) ангина:Кто попадает под группу риска данного заболевания?,Герпесная ангина – симптомы и отличительные признаки,Герпесная ангина – лечение и профилактика
Для герпетической ангины характерна выраженная сезонность. Заражение обычно происходит воздушно-капельным либо фекально-оральным путем. Когда случается герпесная ангина у детей, причины во многих случаях кроются в несоблюдении базовых принципов личной гигиены. То есть, чтобы заразиться, ребенку достаточно вовремя не помыть руки. Также герпесная ангина может оказаться сопутствующим заболеванием на фоне активизации аденовируса либо гриппа. Чаще всего герпесной ангиной болеют дети с недостаточно сильной иммунной системой.
Заражение обычно происходит воздушно-капельным либо фекально-оральным путем. Когда случается герпесная ангина у детей, причины во многих случаях кроются в несоблюдении базовых принципов личной гигиены. То есть, чтобы заразиться, ребенку достаточно вовремя не помыть руки. Также герпесная ангина может оказаться сопутствующим заболеванием на фоне активизации аденовируса либо гриппа. Чаще всего герпесной ангиной болеют дети с недостаточно сильной иммунной системой.
Из-за того, что данные высыпания имеют своеобразную схожесть с герпетическими инфекциями, данному заболеванию и было дано название герпетическая ангина. По существу, данное заболевание представлено видом простой ангины, вызванной специфической вирусной инфекцией под названием Коксаки. Но имеется у нее и определенный ряд особенностей.
Распознать герпесную ангину поможет наличие на слизистых оболочках маленьких язвочек, окруженных кольцом гиперемии. Размер пузырьков — от 2 до 4 мм, они прозрачные, с сероватой или белой серединкой. Располагаться они могут на миндалинах, мягком небе, языке. Иногда они возникают на ладонях и стопах. Когда пузырьки вскрываются, появляются болезненные ощущения.
Располагаться они могут на миндалинах, мягком небе, языке. Иногда они возникают на ладонях и стопах. Когда пузырьки вскрываются, появляются болезненные ощущения.
Заболевание передается от ребенка к ребенку в школах и дошкольных учреждениях. Что касается возраста, то чаще всего болеют герпесной ангиной дети от 3 до 10 лет. Тем не менее, заболеть может и совсем маленький ребенок, и подросток, и взрослый.
Кто попадает под группу риска данного заболевания?
Чаще всего врасплох данная инфекция застает детей. Это объясняется тем, что ребенок в первые же годы своей жизни имеет высокие шансы заразиться из-за распространенности в мире вируса-возбудителя и возможность контакта с человеком, который переносит данную инфекцию, является очень высокой. Первое заболевание в своем проявлении наиболее яркое, наблюдаются практически все характерные для герпесной ангины симптомы, нередко сопровождающиеся разного рода осложнениями. Переболевший организм получает стойкий иммунитет на всю жизнь, что сводит шанс заболеть еще раз к минимуму.
Не исключением является и появление такого заболевания, как герпесная ангина у взрослых. Такое может случиться при искусственно подорванном иммунитете, в период различного рода терапий, или же заражение может оказаться и первичным, что, однако, менее вероятно. Герпетическая ангина у взрослых имеет более легкую форму по сравнению с детской. Ее время протекания и симптомы меньше.
Наибольшие трудности возникают при заболевании этим вирусом младенцев, которые еще не достигли года. Но и частота заражения этой группы населения невелика из-за узкого круга его общения и врожденного иммунитета.
Наиболее уязвимыми оказываются дети в годы от четырех до десяти. Они – та группа населения, которая как раз переходит в этап знакомства с окружающим миром и окружающими людьми. И это уменьшает шанс ограждения их от переносчиков инфекции, с учетом того, что сам носитель заболевания может быть не осведомлен об этом. Возраст – не служит показателем для диагностики заболевания, так как специфические симптомы дают возможность легко выявить инфекцию.
Герпесная ангина – симптомы и отличительные признаки
Герпесная ангина у взрослых и детей начинается с повышения температуры и сопровождается чувством недомогания. Температура повышается резкими темпами. Будучи оптимальной, она может через несколько часов показать на градуснике отметку в 39 градусов. Затем герпетическая ангина у взрослых и детей продолжает проявляться в виде воспалений, появившихся в горле и во рту – красная сыпь образовывается на слизистых покровах. А уже через несколько часов наблюдается превращение каждой красной точки в маленький пузырек с жидкостью. Как и при герпесе, по прошествии пару дней на смену пузырькам приходят болезненные маленькие язвы, образовавшиеся из лопнувших пузырьков. Они распространяются на основание неба и поверхность миндалин, тем самым усложняя прием воды и пищи.
На вид язвы выглядят, как гноящиеся ранки, но вскрыть их, чтобы удалить гной, – не представляется возможным. Только пузырек разрывается, и это место покрывается фиброзной, весьма плотной тканью.
Самые распространенные признаки заболевания:
- температура вначале повышается незначительно, а потом возрастает до 39-40 градусов;
- возникают болезненные ощущения в горле, мышцах, животе, головные боли;
- появляются трудности с глотанием;
- в области лимфатических узлов на шее отмечается болезненность;
- возможны тошнота и потеря аппетита.
Если герпесной ангиной заболел ребенок до 4 лет, то боли в горле может не быть. Однако малыш при этом страдает из-за тошноты и колик, в результате начинает отказываться от еды.
Для больного на протяжении всего времени протекания болезни характерно чрезмерное слюноотделение, потому что соответствующие рецепторы раздражены, а в полости рта наблюдаются сильные болезненные ощущения, не дающие проглатывать твердую еду. С появлением высокой температуры у больного появляется также головная боль, тошнота, в некоторых случаях понос, боли в области живота и боли мышц. Дети, которым не исполнился год, могут испытывать судороги.
Также отличительной особенностью этой инфекции служат увеличенные лимфатические узлы, которые оказываются в таком состоянии не только в области шеи и горла, но и на всем теле. Большинство узлов, подвергшихся воспалению, могут начать болеть.
Постепенно признаки заболевания приходят к ослаблению, и уже через некоторое время от них не остается и следа. В основном со времени появления температуры и до исчезновения всех симптомов проходит приблизительно неделя, на протяжении которой зараженный выступает в качестве опасного распространителя инфекции.
Медицинские работники имеют свой универсальный способ распознавания данного вида ангины – на 1-й и 3-й день имеются два характерных пика возрастания температуры. Другие же виды ангины имеют только один такой пик. Ну, наибольшую точность относительно диагноза можно узнать по анализах на исследования сыворотки крови, которое позволит обнаружить наличие характерных для вируса антител.
Стадии болезни
С момента проникновения возбудителя в организм начинается инкубационный период.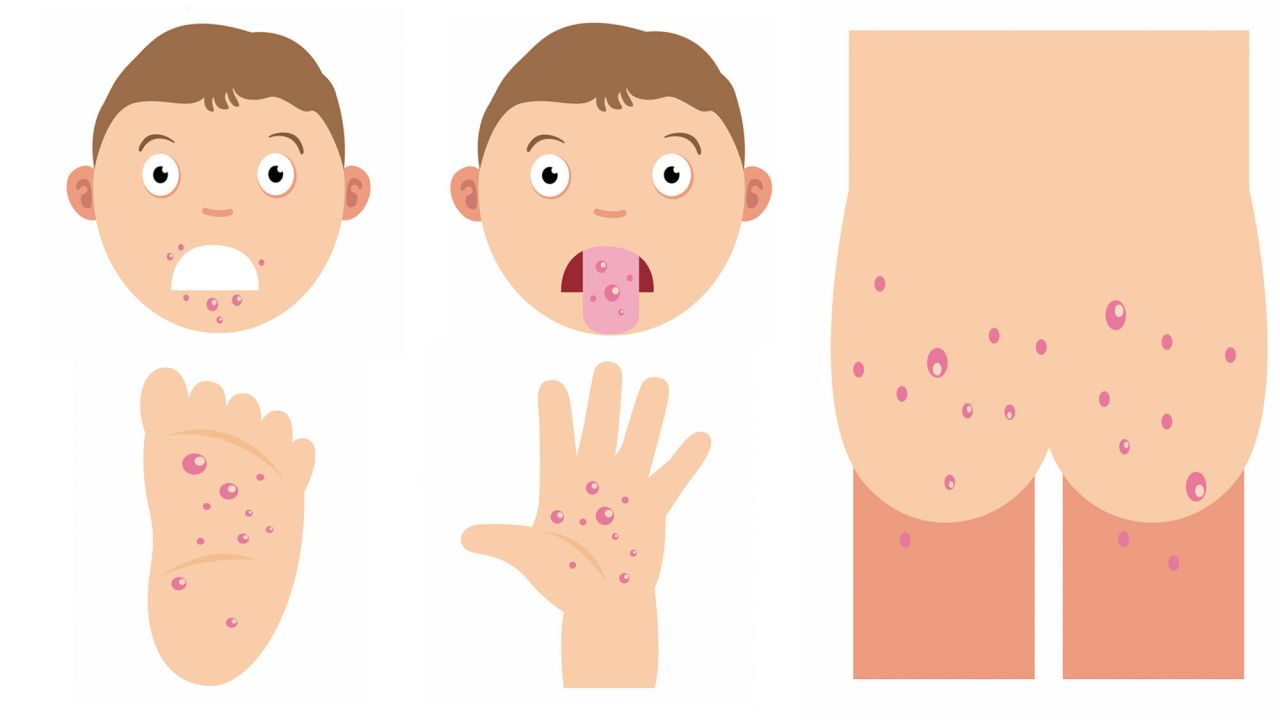 Этот этап, длящийся от 6 до 20 суток, характеризуется отсутствием симптоматики.
Этот этап, длящийся от 6 до 20 суток, характеризуется отсутствием симптоматики.
Далее начинается период нарастания симптомов, которые будут подробно описаны ниже. Обычно проявляются они у больного очень резко.
Далее следует период угасания симптомов и болезнь проходит. При нормальном течении заболевания и лечении это занимает от 7 до 12 дней.
Герпесная ангина – лечение и профилактика
Можно назвать данный вид ангины вполне простой болезнью, которую обязательно стоит перенести. Главное не подойти к инфекции безответственно, чтобы потом не появились уже серьезные осложнения. Обострение может привести к тому, что период болезни сильно увеличиться и будет проходить более болезненно.
Данный вид ангины, как и герпес, еще не имеет лекарств, позволяющих раз и навсегда избавиться в организме от вируса Коксаки. Можно сказать, что острой необходимости в этом и нет благодаря тому, что человеческий организм имеет свойство вырабатывать иммунитет пожизненно к этой инфекции.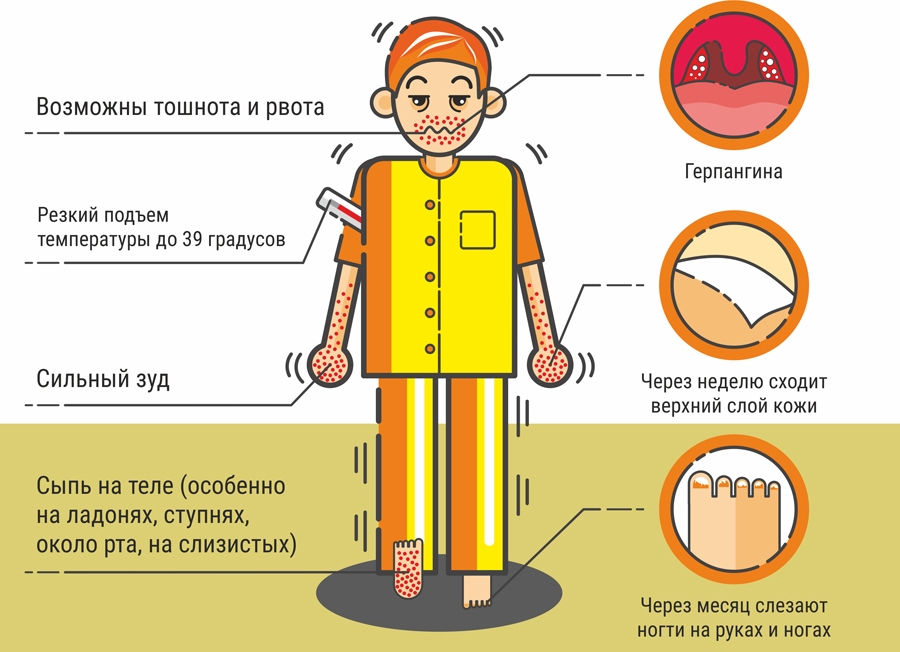 Нужно оказать помощь лишь при первой воспалительной реакции. Но само лечение герпетической ангины необходимо производить в обязательном порядке, дабы избежать осложнений. Чаще всего врачи, которые занимаются лечением данной инфекции (отоларинголог, педиатр, семейной врач), для ослабления симптомов и сокращения периода протекания, пользуются следующим способами:
Нужно оказать помощь лишь при первой воспалительной реакции. Но само лечение герпетической ангины необходимо производить в обязательном порядке, дабы избежать осложнений. Чаще всего врачи, которые занимаются лечением данной инфекции (отоларинголог, педиатр, семейной врач), для ослабления симптомов и сокращения периода протекания, пользуются следующим способами:
- применение препаратов противовоспалительного характера, которые способны повысить тонус организма.
- лекарства, позволяющие снизить раздражение слизистых оболочек и снять боль;
- антигистаминные лекарства, которые своим действием снимают отеки;
- разные виды антисептических средств, которые предотвратят вторичные инфекции.
На все время лечения герпесной ангины необходимо придерживаться изоляции и постельного режима. Больной должен как можно чаще принимать жидкость, восполнять нехватку витамин витаминными комплексами, употреблять чай с лимоном или же настойку, сделанную из шиповника. Кроме того лечение герпетической ангины сопровождается полосканием, проводимым каждый час. В качестве жидкости для полоскания необходимо применять отвары лекарственных трав, например, шалфея, календулы, ромашки, эвкалипта. Отвар должен быть остуженым. Нельзя ни в коем случае при данном виде ангины пользоваться прогреванием горла. Так вы только усугубите положение, размножив и распространив вирусную инфекцию по всему организму.
В качестве жидкости для полоскания необходимо применять отвары лекарственных трав, например, шалфея, календулы, ромашки, эвкалипта. Отвар должен быть остуженым. Нельзя ни в коем случае при данном виде ангины пользоваться прогреванием горла. Так вы только усугубите положение, размножив и распространив вирусную инфекцию по всему организму.
Специальных профилактических средств против данного заболевания нет, но случаи вирусных инфекций показывают, что необходимо выполнить основные требования гигиены, ограничить свое общение с заболевшим человеком, если есть возможность, то меньше посещать общественные места по время пиков ОРЗ. Самим больным на период болезни и на протяжении двух недель после выздоровления необходимо быть дома, хорошо проветривать помещение и обзавестись отдельной посудой.
Обязательно необходимо заботиться о функциях защиты своего организма и укреплять иммунную систему. Это даст возможность, столкнувшись с болезнью, перенести ее в более короткий срок и с минимальными трудностями.
Если вы или ваш ребенок заболели герпесной ангиной и врач прописал необходимые медикаменты для ее лечения, поиск лекарств в аптеках можно совершить онлайн — через наш сайт. В специальном каталоге можно узнать любую информацию о препаратах, в том числе полный состав и цены в разных учреждениях.
Осложнения герпесной ангины
Возбудитель болезни склонен к поражению нервной ткани. Эта его особенность может стать причиной серьезного заболевания под названием серозный менингит. Возможны и другие осложнения, в частности:
- миокардит;
- поражения печени;
- энцефалит;
- некроз мышечной ткани (случается очень редко).
Можно ли заразиться повторно и как долго действует вакцина: что мы узнали о COVID-19 за год
Можно ли заразиться коронавирусом повторно?Да, но на данный момент людей с подтвержденной реинфекцией SARS-CoV-2 всего пятеро (в Гонконге, Эквадоре, Неваде, Нидерландах и Бельгии), притом что заразились коронавирусом за время пандемии больше 74 млн человек. При этом неподтвержденных сообщений о повторных заражениях существенно больше.
При этом неподтвержденных сообщений о повторных заражениях существенно больше.
Противоречие объясняется просто: чтобы гарантированно утверждать, что человек заразился второй раз, необходимо расшифровать полную последовательность генома вирусов, выделенных при первой и второй инфекциях. Без этого невозможно быть уверенным, что обе инфекции были вызваны именно коронавирусом. Косвенным доказательством может быть подтверждение первой инфекции ПЦР-тестом, а затем положительным тестом на антитела. Но без двух расшифрованных последовательностей неизвестно, разные вирусы вызвали инфекцию или это один и тот же вирус, который каким-то образом мог сохраниться в организме. Пока такого поведения — оно называется персистентностью — коронавирус у людей без иммунодефицитов не показывал, но чтобы полностью исключить этот вариант, необходимы расшифровки последовательностей геномов вирусов, вызвавших первую и вторую инфекции.
Абсолютному большинству пациентов просто ставят диагноз по ПЦР-тесту, не расшифровывая последовательность вирусной РНК и не сохраняя образцы биологических жидкостей. Поэтому даже если человек второй раз за год приходит к врачу с подозрительными симптомами, однозначно подтвердить реинфекцию невозможно.
Поэтому даже если человек второй раз за год приходит к врачу с подозрительными симптомами, однозначно подтвердить реинфекцию невозможно.
Реклама на Forbes
Что известно о новом штамме COVID-19
Тем не менее исследователи предполагают, что, хотя повторные заражения происходят не слишком часто, их, вероятно, больше, чем официально подтвержденных случаев. Причин реинфекции может быть много. Например, она должна чаще происходить у тех, кто болел ковидом в легкой форме или вовсе бессимптомно (хотя, по оценкам Центров по контролю и профилактике заболеваний США, доля бессимптомных случаев может достигать 40% и обнаружить повторную инфекцию в этом случае еще сложнее). Дело в том, что у бессимптомных пациентов титры защитных противокоронавирусных антител IgG существенно ниже, чем у пациентов с симптомами. Более того, чуть больше, чем через два месяца после детекции вируса, у 40% бессимптомных пациентов IgG не обнаруживались вовсе. Среди симптомных пациентов таких было всего 12,9%.
Еще одна возможная причина реинфекции — недостаточное количество среди IgG нейтрализующих антител, то есть таких, которые способны максимально эффективно обезвреживать вирус. Именно такая ситуация, похоже, была у пациента из Гонконга с подтвержденным повторным заражением. Организм при этом все равно способен справиться с вирусом — за счет так называемой клеточной компоненты иммунитета, однако именно нейтрализующие антитела не дают вирусу проникать внутрь клеток, а значит, предотвращают повторное заражение. Исследования показывают, что со временем количество нейтрализующих антител к SARS-CoV-2 быстро убывает, и чем легче протекала болезнь, тем быстрее это происходит.
Почему иногда антитела появляются, даже если не болел?Антитела против коронавируса у человека, который не помнит у себя характерных признаков, — возможный показатель того, что он перенес COVID-19 бессимптомно. Такая картина часто наблюдается у детей, среди них, по некоторым оценкам, больше трети заражаются коронавирусом, не замечая этого.
Еще одна причина — ложноположительный результат теста на антитела. Такие тесты в принципе не являются диагностическим инструментом и используются для скрининговых исследований как раз из-за высокой вероятности неправильного результата. Причин ошибочного «срабатывания» теста на антитела может быть множество — от кросс-иммунитета к другим вирусам (когда антитела на другие патогены ошибочно узнаются тестом) до неправильной работы тест-системы у определенных категорий людей. Скажем, у людей с хроническими воспалительными заболеваниями, например, ревматоидным артритом, волчанкой, атеросклерозом и так далее ложноположительный результат может быть следствием повышенной концентрации в их крови антител к собственным компонентам организма — аутоантител, которые «вмешиваются» в работу теста и могут давать ложный сигнал.
Более того, когда случаев инфицирования в обществе сравнительно мало, количество людей, которые получают ложноположительные результаты тестов на антитела, по отношению к тем, кто получает истинно положительные, оказывается весьма велико. Другими словами, чем меньше людей реально переболели COVID-19, тем выше вероятность, что конкретный положительный результат неверен. Процент правильно выявленных положительных тестов называется PPV (positive predictive value), или диагностической ценностью положительного результата. PPV зависит от процента переболевших и высчитывается по специальной формуле. Например, при распространенности вируса 5%, специфичности теста на антитела 98% и чувствительности теста 100% (примерно таковы характеристики многих тестов), из тысячи человек ковид будет только у 50, тест правильно найдет антитела у тех, кто болел, и дополнительно еще у 12 неболевших. Тогда PPV составит 20%. Посчитать этот показатель можно только на конкретный момент времени — он постоянно меняется и зависит от превалентности вируса (сколько людей болеет).
Другими словами, чем меньше людей реально переболели COVID-19, тем выше вероятность, что конкретный положительный результат неверен. Процент правильно выявленных положительных тестов называется PPV (positive predictive value), или диагностической ценностью положительного результата. PPV зависит от процента переболевших и высчитывается по специальной формуле. Например, при распространенности вируса 5%, специфичности теста на антитела 98% и чувствительности теста 100% (примерно таковы характеристики многих тестов), из тысячи человек ковид будет только у 50, тест правильно найдет антитела у тех, кто болел, и дополнительно еще у 12 неболевших. Тогда PPV составит 20%. Посчитать этот показатель можно только на конкретный момент времени — он постоянно меняется и зависит от превалентности вируса (сколько людей болеет).
Тесты могут давать не только ложноположительные, но и ложноотрицательные ответы.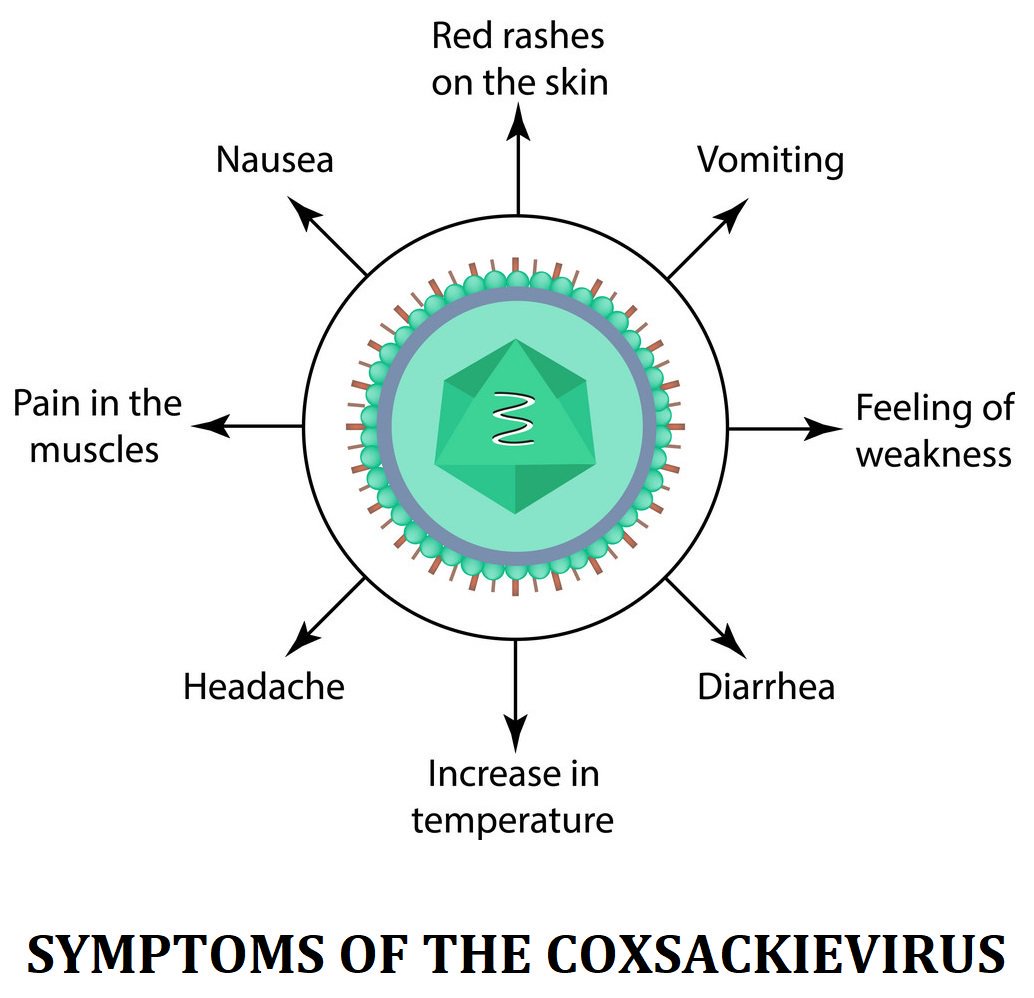 Кроме того, ковид легко спутать с другим респираторным заболеванием, особенно если болезнь протекает в легкой форме, и в этом случае отсутствие антител является не ложноотрицательным, а истинно отрицательным результатом. По этой причине стоит продолжать соблюдать ограничительные меры (носить маску, общаться с другими людьми на дистанции) даже после перенесенной респираторной инфекции. Тест на антитела к коронавирусу может дать отрицательный результат у людей, которые болели COVID-19, если они сдают его слишком рано, так как концентрация иммуноглобулинов может не достичь необходимых для обнаружения значений. По статистике, на первой неделе после появления симптомов точность тестов составляет всего 30%, на второй — 70%, на третьей — уже 90%.
Кроме того, ковид легко спутать с другим респираторным заболеванием, особенно если болезнь протекает в легкой форме, и в этом случае отсутствие антител является не ложноотрицательным, а истинно отрицательным результатом. По этой причине стоит продолжать соблюдать ограничительные меры (носить маску, общаться с другими людьми на дистанции) даже после перенесенной респираторной инфекции. Тест на антитела к коронавирусу может дать отрицательный результат у людей, которые болели COVID-19, если они сдают его слишком рано, так как концентрация иммуноглобулинов может не достичь необходимых для обнаружения значений. По статистике, на первой неделе после появления симптомов точность тестов составляет всего 30%, на второй — 70%, на третьей — уже 90%.
Вопросы к будущему: какими мы выйдем из пандемийного кризиса
Однозначным подтверждением того, что вы болели именно коронавирусной инфекцией, является только положительный результат ПЦР-теста (как вариант — сочетание характерной клинической картины и положительного теста на антитела после заболевания), однако это исследование важно сделать в тот период, пока в верхних дыхательных путях, откуда берется мазок, много частиц коронавируса. На поздних стадиях болезни там может вовсе не быть вируса или быть настолько мало, что в образце, взятом для анализа, их не окажется.
На поздних стадиях болезни там может вовсе не быть вируса или быть настолько мало, что в образце, взятом для анализа, их не окажется.
В начале эпидемии специалисты опасались, что контактный путь заражения — то есть заражение через загрязненные поверхности — может давать существенный вклад в распространении эпидемии. На тот момент у ученых было очень мало данных о SARS-CoV-2, поэтому многие рекомендации давались на основе данных о других респираторных вирусах, некоторые из которых действительно долго сохраняют инфекционность на разных предметах. Весной сразу несколько групп показали, что в лаборатории РНК коронавируса можно обнаружить на разных материалах спустя много часов и даже дней после того, как жидкость, содержащую вирус, распылили или капнули на них. А если разболтать мазки, соскребенные с этих поверхностей, в питательной среде и добавить к человеческим клеткам в культуре, можно заразить их SARS-CoV-2.
Однако лабораторные условия разительно отличаются от реальных, где на поверхности попадает существенно меньше капель биологических жидкостей, содержащих частицы коронавируса, а условия совсем не такие мягкие — кроме того, концентрация вируса в реальных капельках куда меньше, чем в тех, что использовали ученые.
Заражение клеток в культуре также не может служить однозначным критерием заразности вируса в реальных условиях — хотя бы потому, что у людей есть иммунная система, которая во многих случаях успешно нейтрализует патоген, даже если он сумел добраться до чувствительных к нему клеток. В экспериментах, чуть более приближенных к реальности, когда ученые пытались заражать клетки в культуре вирусом, соскребенным с поверхностей в больницах, где лежат коронавирусные больные, добиться инфицирования не удалось.
«Нет смысла разделять влияние генетики и среды на человека»: Карл Циммер — о том, как связаны неандертальцы и коронавирус
По мере накопления статистики по заболевшим, стало ясно, что контактный путь дает совсем небольшой вклад — например, группа моделистов из Оксфордского университета оценила его в 6%. Впрочем, нужно отметить, что в западных странах, где плохо получается отслеживать контакты, источник большей части новых инфекций неизвестен. Например, в Германии ученые не знают, откуда взялся вирус, в 75% случаев. В Китае, где, благодаря невероятному по масштабам массовому тестированию и дотошному выявлению первоисточника инфекций, практически всегда обнаруживают, где зарождаются новые цепочки заражений, изредка выявляют вирус на поверхностях. Чаще всего это импортированные в КНР замороженные продукты.
В Китае, где, благодаря невероятному по масштабам массовому тестированию и дотошному выявлению первоисточника инфекций, практически всегда обнаруживают, где зарождаются новые цепочки заражений, изредка выявляют вирус на поверхностях. Чаще всего это импортированные в КНР замороженные продукты.
Однако таких случаев очень мало, и китайский центр по предотвращению и контролю заболеваемости недавно заявил, что заражение через поверхность рассматривается лишь как один из возможных источников инфекции, и, вполне вероятно, что заразившиеся работники производств, где работают с замороженными продуктами, получили вирус «традиционным» путем — то есть от кого-то из тех, с кем они общались. Также подозрения на возможное заражение через поверхности были по поводу вспышек коронавируса на мясоперерабатывающих фабриках в Германии. Но детальное расследование показало, что источником инфекции были не продукты, а работники, ранее контактировавшие с заболевшими.
Реклама на Forbes
Как часто бывает ложноположительный тест на ковид?ПЦР-тесты на COVID-19 — золотой стандарт диагностики. Это крайне чувствительный инструмент, выявляющий даже очень малые количества вирусной РНК в образце. Большинство тест-систем при помощи особых ферментов создают множество копий нескольких участков генома коронавируса — так много, что их можно визуализировать и в буквальном смысле увидеть сигнал от этих фрагментов глазами. Так как тест считается положительным, только если в пробирке появится множество копий сразу нескольких специфичных для SARS-CoV-2 фрагментов генома, вероятность ложного сигнала при наличии в образце сезонного коронавируса минимальна.
Это крайне чувствительный инструмент, выявляющий даже очень малые количества вирусной РНК в образце. Большинство тест-систем при помощи особых ферментов создают множество копий нескольких участков генома коронавируса — так много, что их можно визуализировать и в буквальном смысле увидеть сигнал от этих фрагментов глазами. Так как тест считается положительным, только если в пробирке появится множество копий сразу нескольких специфичных для SARS-CoV-2 фрагментов генома, вероятность ложного сигнала при наличии в образце сезонного коронавируса минимальна.
Тем не менее определенный процент ложноположительных результатов может иметь место, если при взятии мазка и проведении анализа образец будет загрязнен: например, работник дотронется щеточкой или ватным тампоном до своей перчатки, на которой остались следы слюны от предыдущих пациентов. Точное количество ложноположительных результатов ПЦР неизвестно. В Великобритании летом долю таких неправильных ответов оценили в промежутке от 0,8% до 4%.
Что известно о новом штамме COVID-19
Иногда за ложноположительный принимают позитивный тест на РНК коронавируса при отсутствии симптомов. Однако человек может переносить ковид бессимптомно, или же симптомы появятся в ближайшие дни, если анализ взят вскоре после заражения, и вируса в верхних дыхательных путях уже достаточно, чтобы выявить его, но не хватает для «запуска» симптомов.
Как долго длится иммунитет к коронавирусу после болезни?Однозначно ответить на этот вопрос невозможно, так как SARS-CoV-2 с нами всего год с небольшим. Тем не менее мы видим, что на десятки миллионов заболевших приходится относительно немного сообщений о реинфекциях. То есть как минимум несколько месяцев иммунитет сохраняется у большинства. Дальше начинаются нюансы.
Реклама на Forbes
Как мы обсуждали выше, у многих людей титр защитных антител, в том числе нейтрализующих, падает довольно быстро. Это означает, что теоретически такие переболевшие могут вновь заражаться вирусом. Однако, помимо антительной защиты, у нас есть еще клеточная составляющая иммунитета. Особые клетки-убийцы запоминают патоген, быстро активируются при повторной встрече с ним и уничтожают все клетки, куда проник вирус. Да и синтез защитных антител при повторной встрече с вирусом запускается очень быстро благодаря клеткам памяти. Недавно вышел препринт (текст статьи, который ученые выложили в открытый доступ, но который пока еще не опубликован в научном журнале, то есть не прошел рецензирование. — Forbes Life), авторы которого показали, что даже у тех, кто болел ковидом в легкой форме, клетки памяти держатся минимум шесть месяцев. Таким образом, реинфекция может протекать со слабой симптоматикой или совсем бессимптомно, так что человек не пойдет делать тест и не узнает, что заражался вирусом повторно.
Однако, помимо антительной защиты, у нас есть еще клеточная составляющая иммунитета. Особые клетки-убийцы запоминают патоген, быстро активируются при повторной встрече с ним и уничтожают все клетки, куда проник вирус. Да и синтез защитных антител при повторной встрече с вирусом запускается очень быстро благодаря клеткам памяти. Недавно вышел препринт (текст статьи, который ученые выложили в открытый доступ, но который пока еще не опубликован в научном журнале, то есть не прошел рецензирование. — Forbes Life), авторы которого показали, что даже у тех, кто болел ковидом в легкой форме, клетки памяти держатся минимум шесть месяцев. Таким образом, реинфекция может протекать со слабой симптоматикой или совсем бессимптомно, так что человек не пойдет делать тест и не узнает, что заражался вирусом повторно.
«Хуже не будет»: разработчик вакцины «Вектор» рассказал о ее испытаниях и дате начала массовой вакцинации
Респираторные заболевания часто не дают стерилизующего иммунитета, то есть переболевшие могут вновь заражаться, однако реинфекция протекает в легкой форме. Мы хорошо знаем это по вирусам, вызывающим простудные болезни, в том числе коронавирусам: помимо нынешнего SARS-CoV-2, а также высоколетальных SARS и MERS, у людей есть еще четыре «нестрашных» вируса из этой группы, и один и тот же коронавирус можно подхватить два раза за год. Более того, чем легче протекает заболевание, тем меньше обычно держится иммунитет. Поэтому многие специалисты полагают, что иммунитет к COVID-19 вряд ли будет пожизненным, но вот сколько именно времени он останется достаточно силен, чтобы предотвращать полноценное заболевание со всеми симптомами, пока неясно.
Мы хорошо знаем это по вирусам, вызывающим простудные болезни, в том числе коронавирусам: помимо нынешнего SARS-CoV-2, а также высоколетальных SARS и MERS, у людей есть еще четыре «нестрашных» вируса из этой группы, и один и тот же коронавирус можно подхватить два раза за год. Более того, чем легче протекает заболевание, тем меньше обычно держится иммунитет. Поэтому многие специалисты полагают, что иммунитет к COVID-19 вряд ли будет пожизненным, но вот сколько именно времени он останется достаточно силен, чтобы предотвращать полноценное заболевание со всеми симптомами, пока неясно.
Точно так же, как и в случае болезни, однозначно ответить на этот вопрос нельзя, так как самые «старые» из привитых получили вакцину меньше года назад. При этом иммунитет от удачной вакцины может держаться дольше, чем после встречи с реальным вирусом, особенно если человек переболел в легкой форме. Потому что минимум девять генов коронавируса отвечают за механизмы, мешающие защитным системам клетки распознавать вторженца и реагировать на него, в том числе оповещая иммунную систему. Вакцина тем или иным способом предъявляет организму фрагменты вирусных белков, позволяя как следует опознать их и запустить полноценный иммунный ответ, не смазанный вирусными трюками.
Вакцина тем или иным способом предъявляет организму фрагменты вирусных белков, позволяя как следует опознать их и запустить полноценный иммунный ответ, не смазанный вирусными трюками.
Часть вопросов составлена на основе самых быстрорастущих запросов по словам «коронавирус» и «ковид» в Google за последние три месяца. Данные предоставлены пресс-службой Google Россия
Реклама на Forbes
20 главных событий 2020 года по версии Forbes
20 фотоВирус Коксаки у детей: насколько это серьезно?
У моей трехлетней внучки вирус Коксаки. Это происходит вокруг ее ухода за детьми. Это серьезное заболевание?
Ответ Джея Л. Хокера, доктора медициныБольшинство инфекций, вызванных вирусом Коксаки, несерьезны. Обычно они вызывают только легкие признаки и симптомы, например:
- Лихорадка
- Сыпь
- Боль в горле
- Боль в суставах
- Головная боль
Вирус Коксаки — иногда пишется двумя словами, вирус Коксаки — принадлежит к группе вирусов, называемых энтеровирусами. Инфекции, вызванные вирусом Коксаки, чаще всего возникают у маленьких детей, обычно летом и осенью.
Инфекции, вызванные вирусом Коксаки, чаще всего возникают у маленьких детей, обычно летом и осенью.
Не существует специального лечения инфекций, вызванных вирусом Коксаки. Антибиотики неэффективны при лечении вируса Коксаки или любой другой вирусной инфекции. Врачи обычно рекомендуют отдых, жидкости и, при необходимости, безрецептурные болеутоляющие или жаропонижающие средства.
В большинстве случаев инфекция, вызванная вирусом Коксаки, проходит без осложнений и проходит в течение недели или около того. Если у вашей внучки появляются более серьезные признаки или симптомы, такие как сильные головные боли, боли в суставах или высокая температура, ее следует осмотреть врачом.Инфекция, вызванная вирусом Коксаки, может привести к менингиту, и в редких случаях у ребенка, инфицированного вирусом Коксаки, может развиться тяжелое заболевание, которое может потребовать госпитализации.
18 августа 2020 г. Показать ссылки- Modlin JF. Эпидемиология, патогенез, лечение и профилактика энтеровирусных и пареховирусных инфекций.
 http://www.uptodate.com/home. По состоянию на 22 февраля 2017 г.
http://www.uptodate.com/home. По состоянию на 22 февраля 2017 г. - Modlin JF. Клинические проявления и диагностика энтеровирусных и пареховирусных инфекций.http://www.uptodate.com/home. По состоянию на 22 февраля 2017 г.
- Longo DL, et al., Eds. Энтеровирусные инфекции. В: Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, Нью-Йорк: образование Макгроу-Хилл; 2015. http://accessmedicine.mhmedical.com. По состоянию на 22 февраля 2017 г.
- Обзор энтеровирусных инфекций. Руководство Merck, профессиональная версия. https://www.merckmanuals.com/professional/infectious-diseases/enteroviruses/overview-of-enterovirus-infections. По состоянию на 22 февраля 2017 г.
.
Коксаки | PHAPC
Вирус Коксаки (названный в честь Коксаки, штат Нью-Йорк) является частью семейства вирусов энтеровирусов. Он обитает в пищеварительном тракте человека и передается через прикосновение и воздушно-капельным путем. В Нью-Йорке коксаки обычно встречается летом, хотя в тропических частях мира он может вызывать инфекции круглый год. Инкубационный период коксаки составляет 3-6 дней.Дети, инфицированные Коксаки, наиболее заразны в первую неделю заражения, хотя вирус можно культивировать из стула через несколько недель после исчезновения симптомов.
Он обитает в пищеварительном тракте человека и передается через прикосновение и воздушно-капельным путем. В Нью-Йорке коксаки обычно встречается летом, хотя в тропических частях мира он может вызывать инфекции круглый год. Инкубационный период коксаки составляет 3-6 дней.Дети, инфицированные Коксаки, наиболее заразны в первую неделю заражения, хотя вирус можно культивировать из стула через несколько недель после исчезновения симптомов.
Признаки и симптомы
Вирус Коксаки может вызывать самые разные симптомы. Многие дети с Коксаки не имеют симптомов или имеют лишь легкие симптомы гриппа. Остальные дети жалуются на боль в горле и тошноту. Другой симптом — жидкий стул. Большинство детей с симптомами Коксаки будут болеть от трех до пяти дней, хотя семь дней — не редкость.
Болезнь кистей, стоп, рта — это форма коксаки, которая проявляется волдырями на руках и ногах, а также во рту и часто на ягодицах. Это часто сопровождается лихорадкой до 104 градусов по Фаренгейту.
Herpaniga — это форма коксаки с волдырями, в основном во рту и на миндалинах.
В редких случаях Коксаки может вызывать более серьезные инфекции, такие как менингит (воспаление слизистой оболочки мозга) и миокардит (воспаление сердца.)
Лечение
Не существует специального лекарства от Коксаки. По своей природе лечение носит поддерживающий характер, что означает жаропонижающие лекарства и большое количество жидкости. Фавориты — ледяное мороженое и арбуз. Ограничений в питании для ребенка с коксаки нет.
Запишитесь на прием, если…
- у вашего ребенка в возрасте до двух месяцев ректальная температура составляет 100,4 даже среди ночи.
- Ваш ребенок в возрасте 12 месяцев или младше имеет температуру выше 101 ° C в течение более 24 часов.
- у вашего ребенка старше одного года температура держится более 48 часов.
- у вашего ребенка любого возраста болит горло более 48 часов без известной причины (его необходимо проверить на наличие стрептококковой инфекции в горле)
- Ваш ребенок плохо пьет, слишком спит и / или жалуется на сильную боль.

Болезни рук, стопы и рта: симптомы, лечение и профилактика
Обзор
Что такое болезнь рук, ног и рта?
Болезнь рук, ног и рта получила свое название от волдырей, образующихся на руках, ногах и во рту.Сыпь может появиться на любом участке тела, включая туловище, конечности, гениталии и ягодицы. Это очень заразное заболевание вызывает вирус. Он имеет тенденцию быстро распространяться среди детей в детских садах и школах.
Кто может заразиться болезнью рук, ног и рта?
Младенцы и дети младше пяти лет наиболее подвержены заболеваниям рук, ящура и рта. Тем не менее, дети постарше и даже взрослые могут это получить. Заразиться вирусом можно несколько раз.
Как долго болезнь рук, ящура заразна?
Вы наиболее заразны в течение первых нескольких дней болезни, часто до появления сыпи.Волдыри обычно высыхают примерно через 10 дней. У вас меньше шансов передать его другим, когда волдыри высохнут. Однако вирус может жить в стуле в течение нескольких недель после того, как исчезнет сыпь.
Является ли болезнь рук, ног и рта тем же, что и ящур?
Нет. Ящур также известен как ящур, потому что он поражает только домашний скот. Коровы, овцы, козы и свиньи могут заразиться, а люди — нет. Эти два заболевания вызывают разные вирусы.
Симптомы и причины
Что вызывает болезни рук, ящура и рта? Как он распространяется?
Вирусы, принадлежащие к семейству энтеровирусов, вызывают заболевания рук, ящура и рта.Чаще всего виноват штамм вируса Коксаки. Болезнь очень заразна и распространяется через:
.- Воздушно-капельные капли при чихании или кашле инфицированного человека.
- Контакт со стулом (фекалиями) инфицированного человека, а затем прикосновение ко рту, глазам или носу.
- Прямой контакт с волдырями инфицированного человека.
- Целовать или обнимать кого-то, у кого вирус.
- Совместное использование столовых приборов, чашек, полотенец или одежды.
- Прикосновение к зараженным игрушкам, поверхностям, дверным ручкам или другим предметам, а затем прикосновение к глазам, носу или рту.

Каковы симптомы болезни рук, ящура и рта?
Симптомы болезней рук, ящура и рта обычно проявляются в течение трех-семи дней после заражения. Когда болезнь начинается, у вас или вашего ребенка может быть небольшой жар, боль в горле, насморк и снижение аппетита. Через пару дней симптомы гриппа проходят и появляются новые:
- Зудящая сыпь на ладонях, подошвах стоп, коленях, локтях, гениталиях или ягодицах.
- Болезненные язвы во рту.
- Увеличение лимфатических узлов на шее.
Диагностика и тесты
Как диагностируется болезнь рук, ящура и рта?
Ваш врач может диагностировать болезнь по волдырям. Иногда врач проверяет наличие вируса, отправляя в лабораторию образцы мазка из горла или образцы, взятые из волдырей или стула.
Если вы знаете, что вы или ваш ребенок подверглись воздействию вируса, сообщите об этом своему врачу, прежде чем назначать обследование.Чтобы защитить здоровье других пациентов, ваш врач может захотеть провести «виртуальный» телемедицинский визит и дать рекомендации по лечению по телефону / компьютеру.
Ведение и лечение
Как контролируются или лечатся заболевания рук, ящура и рта?
Симптомы болезней рук, ящура и рта обычно легкие. Большинство людей поправляются через неделю или две при минимальном уходе на дому. Ваш лечащий врач может порекомендовать:
- Безрецептурные обезболивающие от лихорадки и боли, такие как ацетаминофен (Тайленол®) и ибупрофен (Адвил®, Мотрин®).
- Для людей, достаточно взрослых, чтобы полоскать горло, «Волшебная жидкость для полоскания рта» — это рецептурная комбинация антацида (Маалокс®), жидкого антигистамина (Бенадрил®) и болеутоляющего средства, такого как лидокаин.
Какие осложнения возникают при заболеваниях рук, ягодиц?
Осложнения кистей, ящура и ротовой полости редки. Иногда возникают следующие проблемы:
- Обезвоживание: Язвы во рту могут вызывать болезненные ощущения при питье и еде. Важно пить достаточно жидкости, чтобы предотвратить обезвоживание.

- Потеря ногтей: Некоторые люди теряют несколько ногтей на руках или ногах после заражения вирусом. Ногти снова отрастают.
- Вирусный менингит и энцефалит: У очень небольшого числа людей с заболеваниями рук, ящура и рта развиваются менингит и энцефалит. Эти редкие состояния вызывают опасный отек головного мозга (энцефалит) и отек мембран головного и спинного мозга (менингит).
Как болезнь рук, ящура влияет на беременность?
Вирус редко вызывает проблемы у беременных.Тем не менее, вы должны сообщить своему врачу, если вы ожидаете заражения вирусом и столкнетесь с ним.
Профилактика
Как предотвратить болезни рук, ящура и рта?
Вирус, вызывающий болезнь рук, ящура и рта, очень заразен. Инфекция часто распространяется до того, как человек осознает, что заболел. Вы можете замедлить или остановить распространение болезни, следуя этим правилам гигиены:
- Прикрывайте чихание и кашель согнутым локтем.

- Дезинфицируйте предметы, вызывающие сильное прикосновение, например игрушки, столешницы и дверные ручки.
- Не делитесь столовыми приборами, чашками, полотенцами, одеялами или одеждой.
- Держите инфицированных детей подальше от здоровых.
- Стирайте ребенку одежду, постельное белье и другие загрязненные предметы.
- Часто мойте руки водой с мылом в течение не менее 20 секунд.
Перспективы / Прогноз
Чего мне ожидать, если я или мой ребенок заболеем руками, ногами и ртом?
Хотя болезнь рук, ящура и рта доставляет дискомфорт, она редко вызывает долгосрочные проблемы.Большинство детей и взрослых выздоравливают менее чем за две недели при минимальном лечении. Заболевание рук, ящура и рта возможно несколько раз.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если вы или ваш ребенок:
- Пьет недостаточно жидкости, чтобы предотвратить обезвоживание.

- Температура держится более трех дней.
- Похоже, что через 10 дней не улучшится.
- Сильный зуд или образование волдырей.
- Имеет ослабленную иммунную систему.
Какие вопросы я должен задать своему врачу?
Если у вас или у вашего ребенка болезнь рук, ящура и рта, вы можете спросить своего врача:
- Как долго мы заразны?
- Как долго мой ребенок должен оставаться дома и не ходить в школу?
- Как долго я должен оставаться дома и не ходить на работу?
- Следует ли мне уведомить школу (или мою работу) моего ребенка о заражении?
- Что я могу предпринять, чтобы избежать заражения других членов семьи?
- Что я могу сделать, чтобы мне или моему ребенку было удобнее?
- Что я могу сделать, чтобы облегчить такие симптомы, как зудящая сыпь или боль во рту?
- Как долго будет держаться сыпь?
- Может ли инфекция вернуться?
- Что я могу предпринять, чтобы предотвратить повторное заражение рук, ящура и рта?
- Стоит ли обращать внимание на какие-либо признаки осложнений?
Сводка
Симптомы болезней рук, ящура и рта обычно легкие и проходят при минимальном лечении менее чем за две недели. Поскольку вирус очень заразен, важно соблюдать правила гигиены и принимать меры, чтобы он не заразил других. Ваш врач может дать рекомендации по облегчению симптомов и дать советы, как сохранить здоровье других людей и избавить их от вирусов.
Поскольку вирус очень заразен, важно соблюдать правила гигиены и принимать меры, чтобы он не заразил других. Ваш врач может дать рекомендации по облегчению симптомов и дать советы, как сохранить здоровье других людей и избавить их от вирусов.
Рук-ящура | UF Health, University of Florida Health
Определение
Болезнь рук и ног — распространенная вирусная инфекция, которая чаще всего начинается в горле.
Альтернативные названия
Инфекция, вызванная вирусом Коксаки; Болезнь HFM
Причины
Болезнь кисти и рта (HFMD) чаще всего вызывается вирусом Коксаки А16.
Чаще всего страдают дети в возрасте до 10 лет. Иногда инфекцией могут заразиться подростки и взрослые. HFMD обычно возникает летом и в начале осени.
Вирус может передаваться от человека к человеку через крошечные воздушные капли, которые выделяются, когда больной чихает, кашляет или сморкается. Вы можете заразиться болезнью рук и ног, если:
- Человек с инфекцией чихает, кашляет или высморкается рядом с вами.

- Вы касаетесь носа, глаз или рта после прикосновения к чему-либо, зараженному вирусом, например к игрушке или дверной ручке.
- Вы касаетесь стула или жидкости из волдырей инфицированного человека.
Вирус легче всего распространяется в первую неделю после болезни.
Симптомы
Время между контактом с вирусом и появлением симптомов составляет от 3 до 7 дней. Симптомы включают:
- Лихорадка
- Головная боль
- Потеря аппетита
- Сыпь с очень маленькими волдырями на руках, ногах и в области подгузников, которые могут быть болезненными при нажатии
- Боль в горле
- Язвы в горле ( включая миндалины), ротовую полость и язык
Осмотр и анализы
Медицинский работник проведет медицинский осмотр.Обычно диагноз можно поставить, спросив о симптомах и сыпи на руках и ногах.
Лечение
Не существует специального лечения инфекции, кроме облегчения симптомов.
Антибиотики не работают, потому что инфекция вызвана вирусом. (Антибиотики лечат инфекции, вызванные бактериями, а не вирусами.) Для облегчения симптомов можно использовать следующие средства домашнего ухода:
(Антибиотики лечат инфекции, вызванные бактериями, а не вирусами.) Для облегчения симптомов можно использовать следующие средства домашнего ухода:
- Для лечения лихорадки можно использовать отпускаемые без рецепта лекарства, такие как парацетамол (тайленол) или ибупрофен.Аспирин не следует назначать детям младше 18 лет при вирусных заболеваниях.
- Полоскание рта соленой водой (1/2 чайной ложки или 6 граммов соли на 1 стакан теплой воды) может иметь успокаивающее действие.
- Пейте много жидкости. Лучшие жидкости — это холодные молочные продукты. Не пейте соки или газированные напитки, поскольку содержащиеся в них кислоты вызывают жгучую боль в язвах.
Перспективы (прогноз)
Полное выздоровление наступает через 5-7 дней.
Возможные осложнения
Возможные осложнения, которые могут возникнуть в результате HFMD, включают:
Когда обращаться к медицинскому специалисту
Позвоните своему поставщику, если есть признаки осложнений, такие как боль в шее или руках и ногах. Экстренные симптомы включают судороги.
Экстренные симптомы включают судороги.
Вам также следует позвонить, если:
- Лекарство не снижает высокую температуру
- Появляются признаки обезвоживания, такие как сухость кожи и слизистых оболочек, потеря веса, раздражительность, снижение активности, уменьшение или темная моча
Профилактика
Избегайте контакта с людьми с HFMD. Хорошо и часто мойте руки, особенно если вы контактируете с больными людьми. Также научите детей хорошо и часто мыть руки.
Изображения
Ссылки
Dinulos JGH. Экзантемы и лекарственные высыпания. В: Dinulos JGH, ed. Клиническая дерматология Хабифа . 7-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2021: глава 14.
Messacar K, Abzug MJ. Неполиомиелитные энтеровирусы. В: Kliegman RM, St Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, ред. Учебник педиатрии Нельсона . 21-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 277.
Romero JR. Вирусы Коксаки, эховирусы и пронумерованные энтеровирусы (EV-A71, EVD-68, EVD-70). В: Bennett JE, Dolin R, Blaser MJ, eds. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 172.
В: Bennett JE, Dolin R, Blaser MJ, eds. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 172.
Болезнь рук, ящура
Болезнь рук, ног и рта (HFMD) — это вирусная инфекция, которая вызывает сыпь или волдыри на руках и ногах, а также во рту или вокруг него. Есть два типа вирусов, вызывающих HFMD, и симптомы различаются в зависимости от вируса.
HFMD в основном поражает детей в возрасте до 10 лет, но также может поражать подростков.Он легко передается от одного человека к другому. Можно заразиться вирусом более одного раза, но симптомы будут менее серьезными.
HFMD не связан с ящуром, который встречается у животных.
Признаки и симптомы HFMD
Симптомы обычно появляются через три-семь дней после заражения и могут длиться от семи до 10 дней. Если у вашего ребенка HFMD, он может чувствовать усталость, повышенную температуру и сыпь. В зависимости от того, каким вирусом заражен ваш ребенок, кожная сыпь может выглядеть так:
- Маленькие овальные белые волдыри на ладонях, подошвах стоп, а также во рту.
 У вашего ребенка могут быть боли во рту и горле, что приводит к плохому аппетиту или риску обезвоживания (питье и еда могут быть болезненными из-за волдырей во рту).
У вашего ребенка могут быть боли во рту и горле, что приводит к плохому аппетиту или риску обезвоживания (питье и еда могут быть болезненными из-за волдырей во рту). - Красная кожная сыпь с коричневой чешуей на ней. Сыпь появляется на внешних руках, руках, ногах, ступнях, вокруг рта и верхней части ягодиц. Ствол обычно относительно чистый. Иногда появляются волдыри, но обычно они не во рту, и ребенок может есть и пить как обычно.
Волдыри не должны зудеть, как волдыри при ветряной оспе.Если у вашего ребенка экзема, HFMD может вызвать обострение экземы и потенциально инфицирование бактериями.
Как распространяется HFMD?
HFMD чаще всего вызывается вирусом Коксаки. Основной путь распространения HFMD — это контакт с жидкостью изнутри волдырей или с каплями, распространяемыми при чихании и кашле. Вирус также может присутствовать в испражнениях (фекалиях) в течение нескольких недель после выздоровления человека.
Для предотвращения распространения HFMD:
- Тщательно мойте руки после прикосновения к жидкостям организма ребенка.
 Это включает в себя прикосновение к волдырям, помощь в высморкавании, смену подгузников или помощь с туалетом.
Это включает в себя прикосновение к волдырям, помощь в высморкавании, смену подгузников или помощь с туалетом. - Убедитесь, что ваш ребенок не пользуется общими предметами, такими как столовые приборы, чашки для питья, полотенца, зубные щетки и одежда.
- Не позволяйте ребенку ходить в школу, детский сад или детский сад, пока вся жидкость в его волдырях не высохнет.
Уход на дому
HFMD — это вирусная инфекция, которая редко вызывает дальнейшие осложнения. Антибиотики не действуют на вирусы и не назначаются детям с HFMD. HFMD поправится сама по себе, но есть способы заботиться о своем ребенке дома:
- Если ваш ребенок испытывает боль или дискомфорт, дайте ему обезболивающее, например парацетамол или ибупрофен. Не давайте аспирин. Смотрите наш информационный бюллетень Обезболивание для детей.
- Давайте ребенку часто пить воду или раствор для пероральной регидратации, чтобы предотвратить обезвоживание.

- Дать волдырям высохнуть естественным путем. Не протыкайте и не сжимайте их.
- Если у вашего ребенка жар и кожная сыпь (маленькие ярко-красные пятна или пурпурные пятна или синяки необъяснимого характера), которые не меняют цвет кожи (бледнеют) при нажатии на него, это может быть признаком менингококковой инфекции. (см. наш информационный бюллетень Менингококковая инфекция).
Ключевые моменты, которые следует запомнить
- HFMD — легкое заболевание, которое вылечит само по себе.
- Два типа вирусов вызывают HFMD, и сыпь зависит от вируса, которым заражен ваш ребенок.
- HFMD легко передается от человека к человеку.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Опасен ли HFMD для беременных?
Не известно, что HFMD представляет опасность для беременных женщин и их будущих детей.
У моего ребенка все еще волдыри. Сможет ли она вернуться в школу?
Если жидкость в волдырях высохла, ваш ребенок может вернуться в школу.
Разработано отделениями неотложной помощи и инфекционного контроля Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в феврале 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы.Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Семья из трех человек заболела симптомами Covid-19. У кого это есть?
20-летний мужчина беспокойно передвигался на каталке в отделении неотложной помощи Гринвичской больницы в Гринвиче, штат Коннектикут, 14 марта. Ему было трудно устроиться поудобнее. Голова болела; его губы и рот казались горящими. Его руки были слишком опухшими, чтобы их сжимать, а кожа и мышцы по всему телу чувствовали себя нежными и болезненными. Двумя днями ранее его мать забрала его из университета недалеко от Филадельфии, который был закрыт из-за пандемии Covid-19.У некоторых из его друзей были признаки болезни, похожей на болезнь Ковида, и молодой человек и его мать были обеспокоены этим.
Двумя днями ранее его мать забрала его из университета недалеко от Филадельфии, который был закрыт из-за пандемии Covid-19.У некоторых из его друзей были признаки болезни, похожей на болезнь Ковида, и молодой человек и его мать были обеспокоены этим.
Как только она увидела его, она поняла, что он болен. Его лицо было бледным и вспотевшим. Его кожа была горячей; его глаза остекленели от лихорадки. Она надела маску, а затем отвезла его домой. Как только он благополучно оказался в своей спальне, она позвонила в колл-центр Йельского университета по Covid-19, чтобы узнать, что делать дальше. К тому времени, несколькими днями ранее, 8 марта, был зарегистрирован первый случай Covid-19 в Коннектикуте.Ей сказали, что, учитывая его вероятное воздействие в школе и его лихорадку там и сейчас дома, ее сын соответствовал критериям человека, который должен пройти тестирование. В ближайшее время он сможет пройти тест в местном центре проезда автомобилей через три дня, 15 марта. Тем временем она должна предположить, что ее сын инфицирован вирусом и должен быть помещен в карантин.
Прежде чем он смог добраться до проезжей части, ему стало хуже. На следующий день после возвращения домой, 13 марта, он потерял аппетит, и вокруг носа, рта и подбородка появилась странная красная сыпь.На следующее утро, когда у него началась рвота, мать отвезла его в больницу.
В больницеВ реанимации у молодого человека не было температуры. Остальная часть его осмотра прошла нормально, за исключением сыпи на лице, руках и спине. Волдыри — и круглые красные раны, в которые они превратились — были болезненными, и ему было трудно говорить, есть или даже пользоваться руками. Медсестра в маске вернулась с новостями от E.D. Врач: Его должны были принять. Они проверили бы его на Covid-19.Сыпь, которая у него была, не была типичной для этой инфекции, хотя им еще многое предстоит узнать о ней.
Его сыпь больше походила на герпетическую инфекцию или болезнь рук, ящура, инфекцию, обычно вызываемую вирусом Коксаки и чаще всего обнаруживаемую у маленьких детей, а иногда и у подростков. Когда медсестра объяснила это матери и сыну, у матери начался продолжительный приступ кашля. «Последние несколько дней у меня першило в горле», — объяснила она медсестре, извиняясь за то, что помешала.
Когда медсестра объяснила это матери и сыну, у матери начался продолжительный приступ кашля. «Последние несколько дней у меня першило в горле», — объяснила она медсестре, извиняясь за то, что помешала.
«Мне не нравится этот кашель», — ответила медсестра. Ей действительно стоит поговорить со своим врачом о тестировании на Covid-19.
Невероятно осторожная Мать не могла поверить, что у нее может быть эта вирусная инфекция. Она была очень осторожна. В конце февраля она начала носить маски и перчатки всякий раз, когда выходила из дома. Люди смотрели на нее так, будто она сошла с ума от такой защиты, но ей было все равно. Она протерла все дезинфицирующим средством, прежде чем принести это в дом и оставить пальто и обувь в прихожей.Она мыла руки десятки раз в день и мыла счетчики и клавиатуру до и после каждого использования. Она ухаживала за своей 91-летней матерью, которая жила всего в квартале от дома, и боялась, что семейный матриарх заболеет. Ее мать изолировала себя, когда первые случаи заболевания поразили Нью-Йорк, и зависела от дочери во всем, что ей было нужно от внешнего мира.
Ее мать изолировала себя, когда первые случаи заболевания поразили Нью-Йорк, и зависела от дочери во всем, что ей было нужно от внешнего мира.
Женщина подозревала, что ее муж был не так осторожен, как она.Он ехал поездом Metro North в Нью-Йорк по работе. На нем не было маски, но, по его словам, он часто мыл руки и носил перчатки, когда находился вне дома или офиса. Но он кашлял последнюю неделю или около того. У него не было ни температуры, ни одышки. У него просто был небольшой кашель, который, по его словам, был пустяком.
Попытка пройти обследование У нее тоже был кашель, который начался за несколько дней до ее посещения с сыном в больнице E.Д. 14 марта. Неделей ранее заболела голова, похожая на гайморит. 10 марта она обратилась в поликлинику, где врач прописал ей антибиотик азитромицин. Когда это не помогло, и когда ее сын был дома в постели, она снова обратилась за неотложной помощью, и ей дали второй антибиотик. Это тоже не помогло. Теперь медсестра, которая ухаживала за ее сыном в E.D. предложила пройти тестирование на Covid-19, подтвердив ее худшие опасения.
Это тоже не помогло. Теперь медсестра, которая ухаживала за ее сыном в E.D. предложила пройти тестирование на Covid-19, подтвердив ее худшие опасения.
На следующее утро, 15 марта, женщина снова набрала номер информационного центра Йельского университета.Она рассказала о своей головной боли, кашле и больном сыне. Голос по телефону терпеливо объяснил, что она не соответствует их критериям для тестирования, даже несмотря на то, что у ее сына может быть Covid-19. Ей следует просто предположить, что она у нее есть, и изолировать себя на 14 дней.
Пандемия коронавируса: что нужно знать
Карточка 1 из 4
Отмененные рейсы. Из-за всплеска Covid тысячи рейсов были отменены, так как авиакомпании не могут адекватно укомплектовать свои рейсы.В поисках облегчения авиационная отрасль подтолкнула CDC к сокращению рекомендованного периода изоляции для американцев, инфицированных Covid-19. В понедельник рекомендованный период карантина для людей без симптомов был сокращен до пяти дней.
По всему миру. Южная Африка объявила, что волна омикронов прошла без значительного всплеска смертности. Количество заболевших в стране за последнюю неделю снизилось на 30 процентов. Объявление вселило осторожную надежду в другие страны, борющиеся с быстро распространяющимся вариантом.
Женщина повесила трубку, обескураженная. Она сказала мне, что очень важно знать наверняка, болела ли она. Она снова набрала номер, и ей ответил другой голос. Она снова описала свои симптомы и своего больного сына. Голос спросил, не было ли у нее лихорадки. Женщина заколебалась. У нее не было температуры, но она подозревала, что, если она скажет это еще раз, ее не проверит. Да, сказала она женщине по телефону. Она поговорила с врачом, который сказал ей, что ей нужно будет пройти обследование. Она может отправиться в испытательный центр в Уотербери.Но результатов не будет еще несколько дней.
Сын, отец Сын пробыл в больнице три дня. К моменту выписки 17 марта его тест на Covid-19 все еще не вернулся, но врачи подозревали, что у него, вероятно, болезнь рук, ящура и рта. Это инфекция, состоящая из субфебрильной температуры и высыпания мелких волдырей, которые вскрываются, а затем заживают в течение нескольких дней. Обычно они ограничиваются ртом, но могут распространяться на руки и ноги, а иногда и на туловище и ягодицы.Это довольно заразно, но по непонятным причинам взрослые редко заболевают. Через несколько дней их гипотеза подтвердилась: тест на Covid был отрицательным, а тест на вирус Коксаки — положительным.
Это инфекция, состоящая из субфебрильной температуры и высыпания мелких волдырей, которые вскрываются, а затем заживают в течение нескольких дней. Обычно они ограничиваются ртом, но могут распространяться на руки и ноги, а иногда и на туловище и ягодицы.Это довольно заразно, но по непонятным причинам взрослые редко заболевают. Через несколько дней их гипотеза подтвердилась: тест на Covid был отрицательным, а тест на вирус Коксаки — положительным.
Теперь, когда ее сын был дома, целью матери было держаться от него подальше, пока она не узнает наверняка, есть ли у нее Covid-19. Она также переехала в другую спальню, чтобы отделиться от мужа. Но на следующий день после того, как она привезла сына из больницы домой, ее муж сказал ей, что собирается в отделение неотложной помощи.Он сказал, что чувствовал себя ужасно, очень тяжело дыша. Он собрал небольшой чемодан на случай, если останется.
Ему пришлось остаться. Его уровень кислорода был низким, и рентген грудной клетки показал, что у него пневмония в обоих легких. Ему сказали, что, вероятно, он болен Covid-19. Его поместили в изолятор. Время от времени приходил один из его врачей, хотя в основном он разговаривал с ними по телефону. Результаты его теста на Covid-19 и теста его жены были получены в тот же день — 19 марта. Оба были положительными.Он пробыл в больнице почти неделю. И когда ему пора было возвращаться домой, его жена так волновалась, что он может заразить их сына, что вместо этого он переехал в их маленькую квартирку в городе.
Ему сказали, что, вероятно, он болен Covid-19. Его поместили в изолятор. Время от времени приходил один из его врачей, хотя в основном он разговаривал с ними по телефону. Результаты его теста на Covid-19 и теста его жены были получены в тот же день — 19 марта. Оба были положительными.Он пробыл в больнице почти неделю. И когда ему пора было возвращаться домой, его жена так волновалась, что он может заразить их сына, что вместо этого он переехал в их маленькую квартирку в городе.
Головная боль жены постепенно уменьшалась, как и ее кашель. У нее никогда не было лихорадки. Она уверена, что заразилась вирусом от мужа. Ему интересно, получил ли он это от нее; он думает, что его кашель начался позже ее. Они, вероятно, никогда не узнают, откуда это взялось.Что касается их сына, если бы у него была такая же сыпь и история болезни примерно в любое другое время, диагноз болезни рук, ящура и рта был бы очевиден. Но в этой эпидемии с ошибкой, о которой мы все еще так мало знаем и которая распространяется так быстро, все может выглядеть, по крайней мере сначала, очень похоже на Covid-19.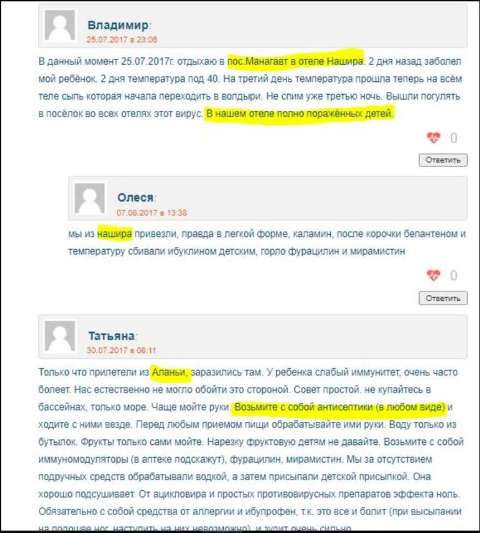
Инфекции, вызванные вирусом Коксаки — Детская больница Джонса Хопкинса
Что такое инфекции, вызванные вирусом Коксаки?
Вирусы Коксаки являются частью семейства вирусов энтеровирусов (которое также включает полиовирусы и вирус гепатита А), которые обитают в пищеварительном тракте человека.
Вирусы могут передаваться от человека к человеку, обычно через немытые руки и поверхности, загрязненные фекалиями (фекалиями), где они могут жить в течение нескольких дней.
В большинстве случаев вирус Коксаки инфекции вызывают легкие симптомы гриппа и проходят без лечения. Но в некоторых случаях они могут привести к более серьезным инфекциям.
Каковы признаки и симптомы инфекции, вызванной вирусом Коксаки?
Вирус Коксаки может вызывать самые разные симптомы. Около половины всех детей, заболевших инфекцией, не имеют симптомов.У других внезапно появляется высокая температура, головная боль и боли в мышцах, а у некоторых также появляется боль в горле, дискомфорт в животе или тошнота. Ребенок с инфекцией, вызванной вирусом Коксаки, может просто чувствовать жар, но не имеет других симптомов. У большинства детей лихорадка держится около 3 дней, затем проходит.
Ребенок с инфекцией, вызванной вирусом Коксаки, может просто чувствовать жар, но не имеет других симптомов. У большинства детей лихорадка держится около 3 дней, затем проходит.
Какие проблемы могут возникнуть?
Вирусы Коксаки могут вызывать симптомы, поражающие различные части тела, в том числе:
- Болезнь кистей, стоп и рта , разновидность синдрома вируса Коксаки, вызывает появление болезненных красных волдырей в горле и на языке, деснах, твердом небе, внутренней стороне щек и ладонях рук и подошвах ног. .
- Герпетическая ангина , инфекция горла, вызывает образование волдырей и язв с красными кольцами на миндалинах и мягком небе, мясистой задней части неба.
- Геморрагический конъюнктивит , инфекция, поражающая белки глаз, обычно начинается с боли в глазах, за которой быстро появляются красные слезящиеся глаза с отеком, светочувствительностью и нечеткостью зрения.

Иногда вирусы Коксаки могут вызывать более серьезные инфекции, которые могут потребовать лечения в больнице, в том числе:
- вирусный менингит, инфекция мозговых оболочек (оболочек, окружающих головной и спинной мозг)
- энцефалит, инфекция головного мозга
- миокардит, инфекция сердечной мышцы
Матери могут передать инфекцию своим новорожденным во время или сразу после рождения.Младенцы более подвержены риску серьезной инфекции, включая миокардит, гепатит и менингоэнцефалит (воспаление головного мозга и мозговых оболочек). У новорожденных симптомы могут развиться в течение 2 недель после рождения.
Заразны ли инфекции, вызванные вирусом Коксаки?
Вирусы Коксаки очень заразны. Они могут передаваться от человека к человеку через немытые руки и поверхности, загрязненные фекалиями. Они также могут распространяться через капли жидкости, разбрызгиваемой в воздух, когда кто-то чихает или кашляет.
Когда вспышка поражает сообщество, риск заражения вирусом Коксаки наиболее высок среди младенцев и детей младше 5 лет. Вирус легко распространяется в групповых условиях, таких как школы, детские сады и летние лагеря. Люди наиболее заразны в первую неделю болезни.
Вирус легко распространяется в групповых условиях, таких как школы, детские сады и летние лагеря. Люди наиболее заразны в первую неделю болезни.
В более прохладных климатических условиях вспышки заболеваний чаще всего происходят летом и осенью, но в тропических регионах мира они наблюдаются круглый год.
Как лечат инфекции, вызванные вирусом Коксаки?
В зависимости от типа инфекции и симптомов врач может назначить лекарства, чтобы ваш ребенок чувствовал себя более комфортно.Поскольку антибиотики действуют только против бактерий, их нельзя использовать для борьбы с инфекцией, вызванной вирусом Коксаки.
Вы можете дать ацетаминофен или ибупрофен для облегчения незначительных болей и болей. Если лихорадка длится более 24 часов или если у вашего ребенка есть какие-либо симптомы более серьезной инфекции, вызванной вирусом Коксаки, позвоните своему врачу.
Большинство детей с простой инфекцией, вызванной вирусом Коксаки, полностью выздоравливают через несколько дней без какого-либо лечения. Ребенку, у которого жар без каких-либо других симптомов, следует отдыхать в постели или спокойно играть в помещении.Предложите много жидкости, чтобы предотвратить обезвоживание.
Ребенку, у которого жар без каких-либо других симптомов, следует отдыхать в постели или спокойно играть в помещении.Предложите много жидкости, чтобы предотвратить обезвоживание.
Как долго длится инфекция, вызванная вирусом Коксаки?
Продолжительность заражения может варьироваться. У детей, у которых есть только лихорадка, температура может вернуться к норме в течение 24 часов, хотя средняя температура держится 3 дня. Заболевание рук, ног и рта обычно длится 2–3 дня; вирусный менингит проходит через 3–7 дней.
Когда мне позвонить врачу?
Немедленно обратитесь к врачу, если у вашего ребенка есть какие-либо из этих симптомов:
- температура выше 100.4 ° F (38 ° C) для детей младше 6 месяцев и выше 102 ° F (38,8 ° C) для детей старшего возраста
- плохой аппетит
- проблемы с кормлением
- рвота
- диарея
- затрудненное дыхание
- судороги
- необычная сонливость
- боль в груди или животе
- язвы на коже или во рту
- сильная ангина
- сильная головная боль, особенно при рвоте, спутанности сознания или необычной сонливости
- жесткость шеи
- красные опухшие глаза
- боль в одном или обоих яичках
Можно ли предотвратить заражение вирусом Коксаки?
Не существует вакцины для предотвращения заражения вирусом Коксаки.

 http://www.uptodate.com/home. По состоянию на 22 февраля 2017 г.
http://www.uptodate.com/home. По состоянию на 22 февраля 2017 г.



 У вашего ребенка могут быть боли во рту и горле, что приводит к плохому аппетиту или риску обезвоживания (питье и еда могут быть болезненными из-за волдырей во рту).
У вашего ребенка могут быть боли во рту и горле, что приводит к плохому аппетиту или риску обезвоживания (питье и еда могут быть болезненными из-за волдырей во рту). Это включает в себя прикосновение к волдырям, помощь в высморкавании, смену подгузников или помощь с туалетом.
Это включает в себя прикосновение к волдырям, помощь в высморкавании, смену подгузников или помощь с туалетом.
