«Я не знала, что корь настолько страшна»
«Они могут думать о своих детях, но не об окружающих»
В детском центре, куда ходил мой сын, корью заболел ребенок, и родители не поставили никого в известность. Они молча отболели и вернулись, видимо, ещё в инкубационный период, а так как Давид не был привит от кори, он эту болезнь подхватил. Резко подскочила температура и держалась 5 дней. Мы думали, что у него грипп. На шестой день он проснулся весь в сыпи, и я сразу поняла, что это корь. Мы вызвали скорую, я собрала вещи, так как понимала, что мы сейчас поедем в больницу. Фельдшер подтвердил диагноз, и нас увезли.
Я сразу написала в родительские чаты, так как врачи спросили, где мы были две недели назад. В это время мы были в детском центре и ходили на елку с садиком. В чате детского центра одна родительница написала: «Ой, мы тоже недавно переболели, вам главное полоскать горло». Когда мы прослушали её аудиозапись, все родители стали возмущаться, почему не предупредили, ведь это такое серьезное заболевание.
В тот момент я осознала, что далеко не все родители ответственны. Они могут думать о своих детях, но не об окружающих. Я не могу защитить своих детей от таких родителей. Поэтому, когда в больнице нам предложили поставить прививку младшей дочери, я поняла, что момент упущен — Этери уже была с Давидом в контакте, когда он сильно болел. Если бы мы знали, что это корь, мы бы её огородили — вакцинировали и увезли к бабушке с дедушкой. У кори есть такое окно: за 4 дня до сыпи ребенок становится заразным, а после сыпи должно пройти ещё 4 дня.
У меня внутри бушевал ураган, но я прекрасно понимала, что ничего не добьюсь, даже наговорив этой маме всё, что о ней думаю. Но помимо злости на промолчавшую родительницу, мучило то, что я всё-таки совершила ошибку. Я винила себя за то, что мой ребенок заболел корью, потому что это я не поставила ему прививку. Я изучала, спрашивала, почему так происходит. Спрашивала у других родителей, почему они не ставят прививки. Во-первых, может быть, чтобы где-то оправдать себя и понять, правильно я поступала или нет. Я не знала, что корь настолько страшна. Нам говорят «корь, корь, корь», но от неё на самом деле большие последствия. Корь очень сильно стирает иммунную систему, и как бы я ни укрепляла её, вирус просто уничтожил всю эту работу. Конечно, многое зависит от организма, но от 11 до 79% иммунитета она стирает. И поэтому я пришла к выводу, что лучше всё-таки вакцинироваться. Конечно, вред может быть и от прививки — здесь как в лотерее. Но если ставить на чаши весов, что хуже — прививка (при этом ты ребенка подготавливаешь, оздоравливаешь и ставишь её в нужный момент) или корь, после которой ребенок восстанавливается три года, мой выбор очевиден.
Я этого не знала. Ведь нас ругают из-за отказа ставить прививку, а почему — не объясняют. Летальные исходы от кори не сразу ведь происходят, чаще всего после того, как дети переболеют, иммунитет ослабевает, и они могут схватить пневмонию, менингит или что-то в этом роде. В течение первых трех лет после кори, если иммунитетом не заниматься, ребенок может погибнуть.
Самое время: Корь — что за болезнь? Симптомы, лечение, последствия
Автор Полякова На чтение 2 мин. Просмотров 29 Опубликовано
Рост заболеваемости новой коронавирусной инфекцией в России продолжится до середины ноября, при этом цифры будут высокими.
На спад ситуация с ковидом может пойти в начале декабря при условии соблюдения необходимых профилактических мер, таковы прогнозы экспертов Минздрава.
симптомы, лечение, причины болезни, первые признаки
Описание
Передается от человека к человеку воздушно-капельным путем. Несмотря на то, что вирус малоустойчив во внешней среде, распространятся он достаточно быстро.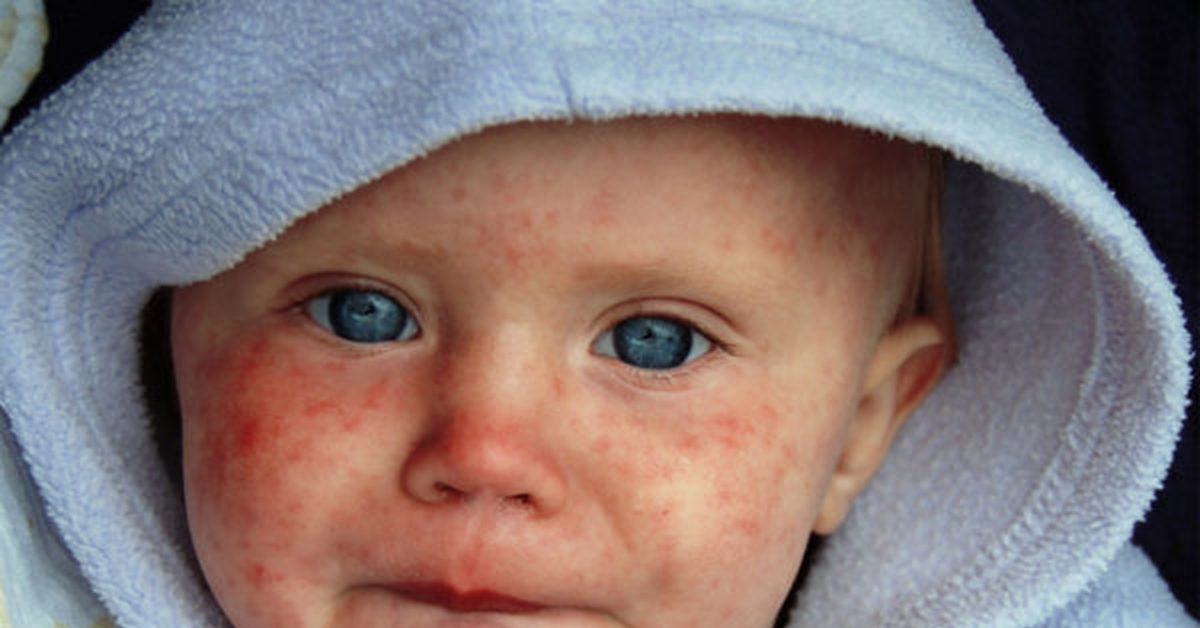
Корь может привести к достаточно страшным последствиям, которые в конечном итоге нередко ведут к летальному исходу. Это связано с распространением вируса по кровеносной системе, в результате чего вирус может поразить как легкие, так и центральную нервную систему (головной мозг). В таких случаях у больного может возникнуть пневмония (воспаление легких) или коревой энцефалит (вирусное восполнение мозговых оболочек). В особенности корь распространена в детском возрасте, однако и у взрослых есть шанс заразиться корью в равной степени как у мужчин, так и у женщин.
Группа риска:
- дети;
- взрослые, которые давно не проходили повторную вакцинацию;
- пожилые люди, которые никогда не принимали вакцину ввиду того, что она была изобретена относительно недавно.

Единственным способом спастись от заражения корью является вакцина. Однако в наши дни многие по различным причинам начинают отказываться от вакцинации, не принимая во внимание, чем опасна корь. Если вы были вакцинированы, то шанс заразиться корью сводится практически к нулю. Однако действие вакцины не является бесконечным. Именно поэтому детей сначала прививают в год, а затем ревакцинируют в шесть лет. Взрослому человеку вакцины хватает на десять лет. Так что во избежание рисков лучше всего повторять вакцинацию. В особенности это относится к тем, кто часто контактирует с детьми. А те, кому уже довелось переболеть корью в детстве, теперь на всю жизнь имеют иммунитет к данному вирусу и могут не беспокоиться о заражении, так как рецидив кори невозможен.
Следуя из описания кори, можно сделать единственный верный вывод, который заключается в необходимости обязательной вакцинации и своевременном обращении к врачу. Так что не стоит откладывать меры предосторожности в долгий ящик.
Симптомы
Фото: i.huffpost.com
От момента контакта с вирусом, вызывающего корь, до внедрения его в кровь и распространения по всему организму проходит так называемы инкубационный период, во время которого человека никакие симптомы не беспокоят. В данном случае инкубационный период составляет приблизительно 2 недели, в это время невозможно заподозрить развитие такого серьезного заболевания, как корь.
Первыми симптомами являются повышение температуры тела до 39 – 40 °С, общая слабость и недомогание, головные боли. Эти начальные симптомы характерны для множества простудных заболеваний, поэтому особого беспокойства по поводу своего состояния у человека не возникает. Затем появляется насморк с выделениями слизистого или слизисто-гнойного характера, конъюнктивит, который проявляется покраснением конъюнктивы, отеком век, повышенным слезотечением и светобоязнью. Постепенно в клинике заболевания появляется сухой кашель, который имеет мучительный характер, не позволяющий человеку откашляться.
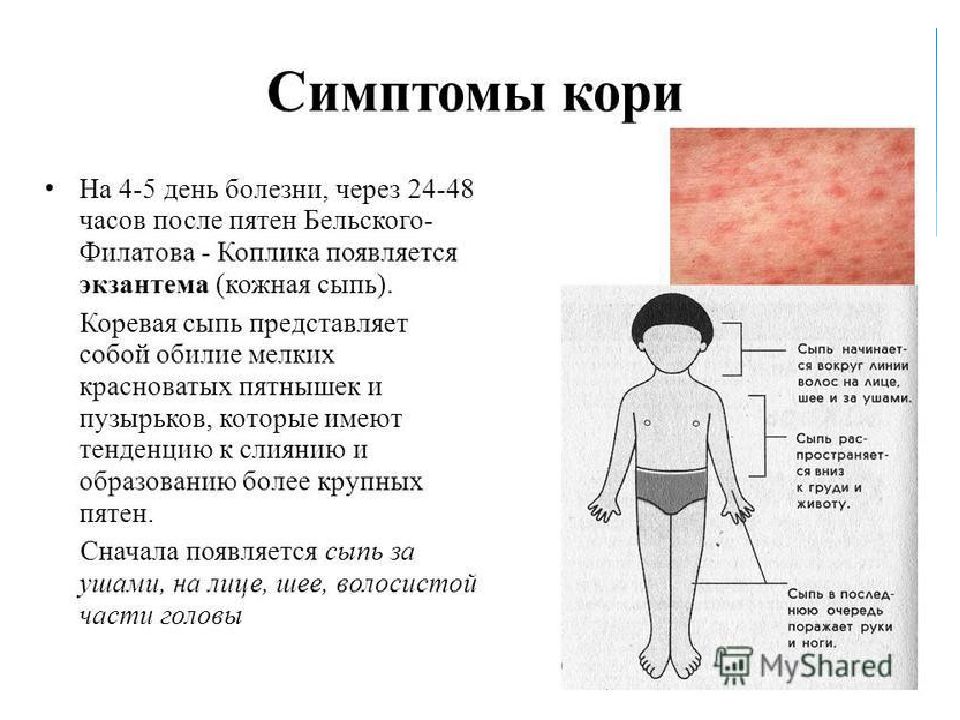
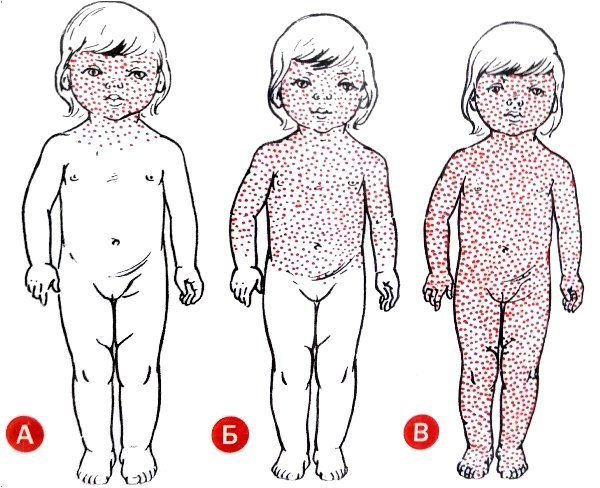
Также характерным признаком заболевания является сыпь. Она представляет собой экзантемы, способные к слиянию и образованию пятен красного цвета, между которыми располагаются участки неизмененной кожи. Изначально данные пятна появляются на волосистой части головы и за ушами, затем участки поражения можно обнаружить на лице, шее и верхней части груди. После того как сыпь распространяется на туловище и нижние конечности, происходит снижение интенсивности окраски пятен на лице, шее и верхней части груди. Этот признак является отличительной особенностью кори и используется в дифференциальной диагностике с другими заболеваниями.
После того как сыпь распространяется на туловище и нижние конечности, происходит снижение интенсивности окраски пятен на лице, шее и верхней части груди. Этот признак является отличительной особенностью кори и используется в дифференциальной диагностике с другими заболеваниями.
В период выздоровления происходит улучшение общего состояния человека, нормализуется температура, исчезает кашель, насморк и конъюнктивит. Постепенно элементы сыпи бледнеют, теряют свою яркость и превращаются в пятна светло-коричневого цвета (происходит пигментация пятен). Пигментация держится около недели, затем наблюдается шелушение кожи на месте пятен.
Важно помнить, что в период выздоровления наш организм становится ослабленным, что делает его подверженным инфекциям бактериальной или вирусной природы. Поэтому необходимо оберегать организм до полного восстановления.
Интересным фактом является то, что после перенесенного заболевания формируется стойкий иммунитет к кори, что гарантирует защиту от данного заболевания на протяжении всей дальнейшей жизни.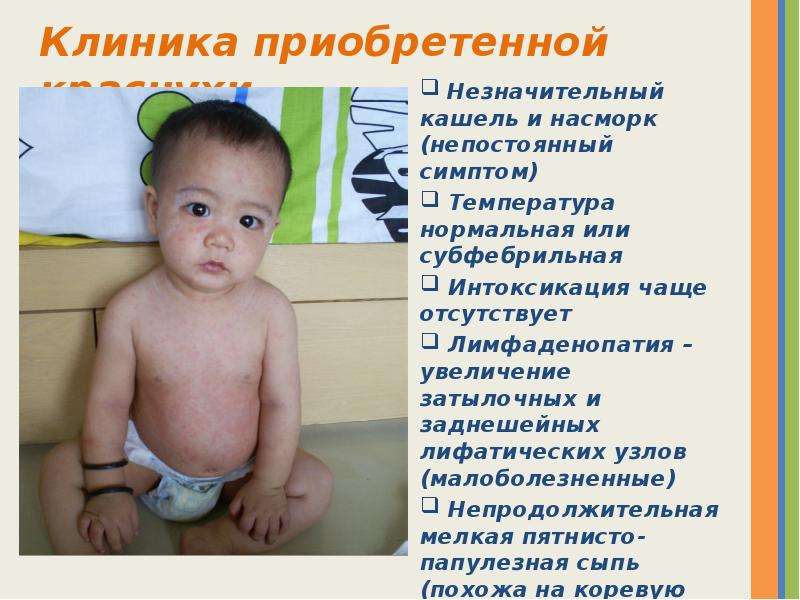
Диагностика
Фото: boleznikrovi.com
Уже на уровне осмотра врач может заподозрить корь на основе соответствующих симптомов. На корь будет указывать появление лихорадки (повышенной температуры), насморка, навязчивого сухого кашля, конъюнктивита и характерных элементов сыпи. Чтобы подтвердить свой диагноз врач назначает ряд исследований, подтверждающих корь и исключающих ряд других инфекционных заболеваний.
В общем анализе крови наблюдаются неспецифичные изменения показателей. В общем анализе мочи может обнаруживаться белок, а также повышенный уровень лейкоцитов.
Существует иммуноферментный анализ, направленный на выявление в сыворотке больного антител (иммуноглобулинов) к вирусу кори. Иммуноглобулин М (Ig M) вырабатываются на 3 – 4 день заболевания для борьбы с вирусом. Иммуноглобулины G (Ig G) вырабатываются позже, приблизительно на 10 – 14 день заболевания, что соответствует появлению сыпи на теле. Ig G остается на протяжении всей жизни, за счет чего в дальнейшем обеспечивается стойкий иммунитет к данному заболеванию.
Корь способна вызвать массу различных осложнений. Например, ларингит (воспаление гортани), стеноз гортани, отит (воспаление уха), пневмонию (воспаление легких), гепатит, коревой энцефалит, лимфаденит. Поэтому крайне важно не затягивать обращение к специалисту для раннего выявления заболевания и назначения необходимого лечения.
При подозрении на развитие пневмонии назначается рентгенологическое исследование легких, при менингите выполняется люмбальная пункция для изучения состава ликвора.
Лечение
Фото: v.img.com.ua
В период высокой температуры рекомендуется постельный режим. Пища должна быть легкой и калорийной, чтобы придать силы организму в борьбе с заболеванием. В меню должны превалировать овощи и фрукты, которые можно употреблять как в сыром, так и тушеном виде. Для укрепления иммунитета подойдут кисломолочные продукты (кефир, ряженка, йогурт), а также нежирные виды мяса и рыбы, которые лучше готовить в отварном и протертом виде (паровые котлеты, суфле, отварная рыба). В качестве гарнира можно использовать любую кашу, например, рисовую, гречневую и др.. Пища должна быть теплой, так как горячая пища может раздражать слизистую воспаленного горла. Из рациона исключаются жареные блюда, жесткое мясо, острые специи и добавки, а также жиры животного происхождения. Также рекомендуется пить больше жидкости (воду, морс, компот, сок, чай). Это необходимо для выведения из организма продуктов жизнедеятельности вируса, что приведет к скорейшему выздоровлению и предотвращению развития осложнений.
В качестве гарнира можно использовать любую кашу, например, рисовую, гречневую и др.. Пища должна быть теплой, так как горячая пища может раздражать слизистую воспаленного горла. Из рациона исключаются жареные блюда, жесткое мясо, острые специи и добавки, а также жиры животного происхождения. Также рекомендуется пить больше жидкости (воду, морс, компот, сок, чай). Это необходимо для выведения из организма продуктов жизнедеятельности вируса, что приведет к скорейшему выздоровлению и предотвращению развития осложнений.
Чтобы уменьшить лихорадку, назначаются нестероидные противовоспалительные средства (НПВС), которые не только снизят повышенную температуру, но также окажут противовоспалительное действие. Для уменьшения мучительного кашля назначают противокашлевые и отхаркивающие средства, которые уменьшают раздражение слизистой оболочки дыхательных путей и способствуют отхаркиванию мокроты. При лечении конъюнктивита используются капли с антибиотиками, чтобы уменьшить характерные симптомы (покраснение конъюнктивы, отек век, светобоязнь). Для лечения насморка можно использовать сосудосуживающие капли. Но важно помнить, что данные капли не стоит использовать больше 7 дней, так как длительное применение может привести к атрофическим изменениям слизистой оболочки полости носа. Кроме того, рекомендуется применение антигистаминных средств.
Для лечения насморка можно использовать сосудосуживающие капли. Но важно помнить, что данные капли не стоит использовать больше 7 дней, так как длительное применение может привести к атрофическим изменениям слизистой оболочки полости носа. Кроме того, рекомендуется применение антигистаминных средств.
В случае развития бактериальных осложнений применяются антибактериальные средства, действие которых направлено на полное уничтожение или подавление роста вредоносных бактерий, которые явились причиной развития того или иного заболевания (например, при пневмонии). При развитии такого осложнения, как коревой энцефалит, назначаются глюкокортикостероиды.
Лекарства
Фото: c.pxhere.com
Так как корь сопровождается подъемом температуры тела до достаточно высоких цифр, лечение кори не обходится без назначения нестероидных противовоспалительных средств (НПВС). Для снижения лихорадки предпочтение отдается парацетамолу и ибупрофену, так как у этих препаратов выражен жаропонижающий эффект. Помимо этого, у данной группы препаратов имеется противовоспалительный эффект, что также не является лишним при лечении кори. Взрослое население привыкло снижать температуру аспирином, потому как это давно известный и недорогой препарат, который зарекомендовал себя с хорошей стороны. И правда, данный препарат хорошо переносится и имеет незначительное количество побочных эффектов. Но важно помнить, что детям аспирин категорически запрещен, так как способен вызвать тяжелейшее осложнение в виде синдрома Рея (характеризуется энцефалопатией с токсическим поражением печени).
Помимо этого, у данной группы препаратов имеется противовоспалительный эффект, что также не является лишним при лечении кори. Взрослое население привыкло снижать температуру аспирином, потому как это давно известный и недорогой препарат, который зарекомендовал себя с хорошей стороны. И правда, данный препарат хорошо переносится и имеет незначительное количество побочных эффектов. Но важно помнить, что детям аспирин категорически запрещен, так как способен вызвать тяжелейшее осложнение в виде синдрома Рея (характеризуется энцефалопатией с токсическим поражением печени).
Из противокашлевых средств используется либексин или синекод. Эти средства назначаются в том случае, когда сухой кашель не сопровождается секрецией мокроты. Когда имеется мокрота, но возникают затруднения при ее откашливании, назначается другая группа препаратов – отхаркивающие средства (амброксол, ацетилцистеин, бромгексин).
Для борьбы с насморком назначаются сосудосуживающие капли, например, нафтизин, ксилометазолин. Действие этих капель направлено на сужение сосудов носовой полости, как следствие уменьшается отек слизистой, в результате чего человеку становится легче дышать. Используются капли не более 7 дней (чаще всего рекомендуется принимать около 3х дней), так как длительный прием приводит к атрофическим изменениям слизистой оболочки носовой полости. Также сосудосуживающие средства существуют в виде спрея. Такая форма препарата позволяет достичь необходимый эффект, используя меньшую дозу лекарства. Также спреи снижают риск передозировки препарата, что особенно важно при назначении его детям.
Действие этих капель направлено на сужение сосудов носовой полости, как следствие уменьшается отек слизистой, в результате чего человеку становится легче дышать. Используются капли не более 7 дней (чаще всего рекомендуется принимать около 3х дней), так как длительный прием приводит к атрофическим изменениям слизистой оболочки носовой полости. Также сосудосуживающие средства существуют в виде спрея. Такая форма препарата позволяет достичь необходимый эффект, используя меньшую дозу лекарства. Также спреи снижают риск передозировки препарата, что особенно важно при назначении его детям.
При конъюнктивите обязательно назначаются глазные капли с антибиотиками (например, альбуцид). Активное вещество препарата оказывает бактериостатический эффект, то есть предотвращает дальнейшее размножение вредоносных бактерий за счет прекращения выработки ими веществ, необходимых для поддержания жизненно важных процессов.
Из антигистаминных средств предпочтение отдается лоратадину и цитеризину.
В случае развития бактериальных осложнений назначаются антибактериальные средства. Выбор препарата производится в зависимости от чувствительности возбудителя.
Народные средства
Фото: blackpaint.sg
Корь является тяжелым инфекционным заболеванием, способным вызвать множество осложнений. Поэтому важно понимать, что без квалифицированной медицинской помощи в лечении кори не обойтись. Рецепты народной медицины не спасут от кори, но помогут медикаментозному лечению в борьбе с данным заболеванием.
В период повышенной температуры рекомендуется обильное питье, необходимое для восполнения водно-солевого баланса, а также способствующее выведению из организма продуктов жизнедеятельности вируса. С этой целью подойдет чай с малиной, который с легкостью можно приготовить у себя дома. Для этого потребуется 1 столовая ложка сухой малины, которая заливается одним стаканом кипятка, после чего настаивается в течение 30 минут. Чтобы чай был слаще, можно добавить мед, который не только придаст сладость, но также усилит полезные свойства нашего чая.
Также существует рецепт чая с калиной. Для его приготовления лучше использовать зеленый чай, к которому добавляются 2 столовые ложки размягченной калины. После настаивания чая можно добавить мед, так как вкус этой ягоды весьма специфичен и не каждому нравится. Однако полезных свойств у калины множество: она обладает обеззараживающим свойством, богата витамином С, способствует повышенному потоотделению, обладает мочегонным эффектом. За счет этих полезных свойств происходит ускоренное выведение токсических веществ из организма, что облегчает общее состояние.
Если мучает сильный кашель, можно приготовить специальные отвары, которые уменьшат раздражение слизистой дыхательных путей. С этой целью подойдет отвар из листьев мать-и-мачехи с добавлением цветков ромашки и меда. Даже сам по себе мед можно использовать для уменьшения кашля. Для этого можно размешать его в теплом молоке или брусничном соке. Кроме того, с давних времен использовалась редька, которая нарезалась на небольшие кусочки и засыпалась сахаром. После этого такую смесь оставляли приблизительно на 6 часов, чтобы редька успела выделить сок, который принимали в качестве средства против кашля.
После этого такую смесь оставляли приблизительно на 6 часов, чтобы редька успела выделить сок, который принимали в качестве средства против кашля.
В стадию выздоровления, когда пятна сыпи бледнеют, становятся светло-коричневого цвета и происходит шелушение кожи, можно использовать теплую ванну с отваром отрубей. Для этого понадобится 3 горсти отрубей, которые заливаются 2 л воды. Данная смесь доводится до кипения и настаивается в течение 30 минут, после чего выливается в ванну.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Ваши комментарии о симптомах и лечении
Чума плотоядных животных — симптомы и признаки, диагностика, лечение чумки у собак
Чума плотоядных – высококонтагиозное повсеместно распространенное заболевание, сопровождающееся высокой температурой. Воспаляются слизистые органов дыхания и зрения, на коже появляется сыпь, и поражается центральная нервная система.
Согласно статистике, смертность среди взрослых собак варьирует в пределах 10-50%, а среди щенков до года – 30-100%. Нередко владельцы опаздывают с визитом к врачу, приводя животное в запущенном состоянии. А ведь своевременное диагностирование и грамотное лечение увеличат шансы на выздоровление.
Во всех странах мира сегодня диагностируют заболевание среди домашних, промышленных и диких плотоядных. А известно оно еще с момента одомашнивания собак. На территории России болезнь впервые была зарегистрирована в 1762 г., в Крыму.
Ее вирусную природу установил французский ученый Карре в 1905 г. Возбудитель – РНК-содержащий вирус семейства Paramyxoviridae. Ученые отмечают его антигенное и иммуннобиологическое сходство с вирусом кори человека и частичное — с возбудителем чумы КРС.
Собаки заражаются контактным, аэрогенным и алиментарным путем. В роли инфекционного источника выступает больное животное или вирусоноситель – особь, перенесшая заболевание. Бездомные собаки и дикие плотоядные образуют резервуар инфекции. В среде их обитания вирус постоянно циркулирует и поддерживается. Переносят его грызуны, птицы, насекомые и человек.
В среде их обитания вирус постоянно циркулирует и поддерживается. Переносят его грызуны, птицы, насекомые и человек.
Слизистые оболочки служат «воротами» для проникновения вируса в организм. Он начинает размножаться в лимфоидных клетках, а потом с током крови и лимфы распространяется по всем тканям, органам и системам. На фоне распространения вируса развивается лихорадка, воспаление слизистых оболочек органов зрения, дыхательного и пищеварительного тракта.
Параллельно воспаление и дегенеративные изменения отмечаются в почках, печени, спинном и головном мозге, на коже, где нет шерсти. Из-за поражения нервных клеток нарушается функционирование двигательной системы.
В патогенезе чумы плотоядных животных у собак не последнюю роль играют агенты вторичных инфекций: эшерихии, кокки, пастереллы, токсоплазмы. Наличие этих возбудителей и гельминтов в больном организме снижает иммунологическую резистентность, отягощает течение болезни и увеличивает смертность.
Симптомы и признаки чумки у собак
Инкубационный период может длиться от 7 до 40 дней.
Формы чумы плотоядных животных у собак делят по степени проявления клинических признаков. Всего их 5: легочная, нервная, кишечная, кожная и смешанная. Протекает заболевание остро, подостро и хронически. Течения отличаются яркостью проявления симптомов. Если в одних случаях они достаточно выражены, то в других – могут быть стерты.
На то, как проявляется чумка у взрослых собак, влияет вирулентность возбудителя и реактивность самого организма.
В начале заболевания повышается температура. Симптомы чумы плотоядных животных у щенков до 12-недельного возраста отличаются – у них не развивается лихорадка.
Первые признаки чумки у собак:
- Слабость;
- Покраснение слизистых оболочек глаз, носовой и ротовой полости;
- Снижение аппетита;
- Редкая рвота и диарея;
- Прозрачные выделения из носа и глаз.
Для острого течения характерна яркая клиническая картина. Температура повышается до 39-40 °С, а через пару дней снижается и становится постоянной или ремитирующей. Если развивается пневмония, то лихорадка возвращается. Слизистый экссудат из носа заменяется гнойным. Начинается сухой кашель, постепенно переходящий во влажный.
Если развивается пневмония, то лихорадка возвращается. Слизистый экссудат из носа заменяется гнойным. Начинается сухой кашель, постепенно переходящий во влажный.
Рвота и диарея становятся более частыми. Фекалии выделяются с примесью крови и слизи. Наряду с этими признаками устанавливают острое катаральное воспаление пищеварительного тракта.
Кожная форма характеризуется мелкими красными пятнышками на бесшёрстных участках. Потом на их месте формируются пузырьки, которые лопаются и превращаются в корки.
Нервная форма проявляется кратковременным возбуждением, иногда даже агрессивностью. У животного отмечаются судороги, нарушается координация движений. Периодически возможны эпилептические припадки, переходящие в парезы или параличи.
Длительность заболевания всегда разная — от нескольких недель до нескольких месяцев, если оно перешло в хроническую форму.
У переболевших особей нередко остаются осложнения на всю жизнь: парезы, параличи, судорожные подергивания, слепота, глухота.
Большинство владельцев не разбираются в том, как собака заболевает чумкой и им трудно распознать первичные симптомы. Поэтому при появлении первых признаков недомогания следует незамедлительно обратиться к ветеринарному врачу. Только он на основе анамнеза и клинических исследований поставит правильный диагноз, от которого зависит исход.
Диагностика чумы плотоядных
Из-за проявления общих признаков на ранних стадиях чумы, большое значение уделяют лабораторной диагностике. Методы ПЦР и ИФА позволяют поставить диагноз больному животному и выявить переболевшую особь, которая продолжает выделять вирус во внешнюю среду.
Установлено, что максимальное количество вируса содержится в пробках мочи и крови, смывах с конъюнктивы и миндалин.
Врачи используют экспресс-тесты на чуму плотоядных, основанные на иммуно-хроматографическом анализе антигена возбудителя. Результаты исследования готовы уже через 10 минут – такая экономия времени иногда очень важна.
Чтобы оценить функциональное состояние органов исследуют показатели крови.
Лечение чумы плотоядных у собак
Лечебная схема зависит от формы болезни и степени проявления признаков. Но, как и при любых вирусных заболеваниях, назначают симптоматическую терапию.
Для борьбы с вторичной инфекцией выписывают антибиотики, при кашле – отхаркивающие препараты, при диарее – сорбенты и вяжущие средства. Для снятия судорожного синдрома вводят противосудорожные медикаменты.
Для предотвращения обезвоживания внутривенно вливают электролитные растворы. В качестве специфического лечения используют гипериммунные сыворотки.
Так как не все владельцы знают, как правильно выполнять предписания врача и лечить чумку у собак, то разумнее оставить больное животное в стационаре. Особенно, если оно находится в запущенном состоянии.
В ходе лечения и некоторое время после выздоровления соблюдают строгую диету, которую прописывает ветеринарный врач.
Профилактика чумы плотоядных
Профилактика заболевания всегда обходится владельцам дешевле, чем лечение. Поэтому следует своевременно вакцинировать животных.
Поэтому следует своевременно вакцинировать животных.
На рынке много разных прививок от чумки для собак. Согласно, общепринятой схеме вакцинации, щенков первый раз прививают в возрасте 8-10 недель. Ревакцинацию проводят через 14-21 день.
Далее уже взрослых животных вакцинируют один раз в год. Если в питомнике неблагополучная ситуация по чуме, то до первой прививки рекомендуется ставить щенкам в 4 недели поливалентную сыворотку против чумы плотоядных. Повторяют ее через 14 дней. Она формирует пассивный иммунитет, т.е. содержит уже готовые антитела.
Рассмотрим еще несколько важных вопросов, которые беспокоят владельцев домашних животных.
Возможно ли лечение чумки у собак в домашних условиях
Каждый случай стоит рассматривать индивидуально. Если заболевание протекает в легкой форме, то владелец справится с выполнением указаний врача и самостоятельно. Главное – строго соблюдать назначения.
Но, в случае тяжелого течения или развития осложнений, не каждый хозяин сможет обеспечить адекватную помощь. Поэтому домашнее лечение чумки у собак в подобной ситуации исключено. Таких животных оставляют в стационаре под наблюдением докторов.
Поэтому домашнее лечение чумки у собак в подобной ситуации исключено. Таких животных оставляют в стационаре под наблюдением докторов.
Может ли заразиться человек или домашняя кошка
Мы уже говорили о том, как передается чумка собак: алиментарным, контактным и респираторным путем. Но, восприимчивы к вирусу только представители семейства псовых, некоторые крупные кошки (например, львы), куньи и домашние собаки. Поэтому передача возбудителя домашней кошке или человеку невозможна. Даже несмотря на то, что в антигенном отношении он имеет сходство с вирусом кори.
Что делать, если собака заболела чумкой
Что делать, если у вашей собаки чумка? Мы призываем не заниматься самолечением, а обратиться незамедлительно в ветеринарную клинику. Так вы не потеряете драгоценное время и повысите шансы на выздоровление.
Врачи ветеринарной клиники АМВет проведут тщательный осмотр вашего питомца, назначат необходимые анализы, поставят правильный диагноз и, соответственно, выпишут грамотное лечение. В любое время суток вы можете задать вопрос специалисту в чате или позвонить по номеру +7(495)106-02-03
В любое время суток вы можете задать вопрос специалисту в чате или позвонить по номеру +7(495)106-02-03
Защити себя сам. Как не заболеть корью
17 августа 2019, 20:22
Цей матеріал також доступний українськоюВ Украине происходит масштабная вспышка кори. Что нужно знать о болезни и можно ли уберечься от нее?
Корь — опаснейшее заболевание вирусного происхождения. Оно имеет высокую степень контагиозности (т.е. очень заразно), а течение болезни характеризуется рядом неприятных признаков.
Симптомы кори — 1−4 день
Корь отличается острым началом: подъемом температуры до 40 °C, сухим кашлем, насморком, светобоязнью и головной болью. На второй день болезни симптомы кори приобретают специфический характер: на внутренней стороне щек в области моляров наблюдаются пятна Бельского — Филатова — Коплика. Они имеют небольшой размер, белесый цвет и красный окаем.
Симптомы кори — 4−8 день
С четвертого дня у больного наблюдается сыпь на теле, которую называют экзантемой. На первый взгляд ее можно спутать с краснухой, но в отличие от нее коревая сыпь склонная к слиянию.
На первый взгляд ее можно спутать с краснухой, но в отличие от нее коревая сыпь склонная к слиянию.
Симптомы кори — 8−18 день
С восьмого дня сыпь при кори начинает темнеть. Это говорит об обратном развитии болезни. Пятна от сыпи будут шелушится и сохранять пигментацию довольно долго — до 10 дней.
Корь у взрослых
Болезнь может поражать людей, не привитых противокоревой вакциной и не болевших ранее. Течение тяжелое.
Корь у детей
Дети переносят корь значительно легче, однако заболевшего ребенка стоит изолировать от не болевших ранее детей, а также прекратить посещение мест скопления людей.
Корь при беременности
Корь у беременных на ранних сроках может быть основанием для прерывания беременности, поскольку может вызвать патологии плода. Единственный способ предотвратить болезнь — вакцинация, но ее необходимо проводить заранее.
Лечение кори
Специфического лечения кори нет. При этом нужно проводить симптоматическое лечение в зависимости от имеющихся симптомов и строго следуя назначению лечащего врача.
Прививка от кори
Прививка от кори показывает очень высокую эффективность, причем вакцинацию следует начинать в раннем возрасте. В эпидемиологически неблагоприятных районах это 9 месяцев, в остальных — 12 месяцев. Кроме того, помимо плановой вакцинации широко распространена также экстренная. К ней прибегают в первые пять дней после контакта с больным человеком.
Корь в Украине
ВОЗ приводит печальную статистику, согласно которой Украина занимает первое место в Европе по распространению кори. В процентном соотношении 70% всех заболевших — украинцы. Как сообщает Департамент охраны здоровья, только в Киеве с начала 2019 года заболело более 5000 человек, двое из которых умерли.
Правовая информация. Эта статья содержит общие сведения справочного характера и не должна рассматриваться в качестве альтернативы рекомендациям врача. НВ не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. НВ также не несет ответственности за содержание других интернет-ресурсов, ссылки на которые присутствуют в этой статье. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Подписаться на ежедневную email-рассылку
материалов раздела Здоровье
У ребенка корь: как лечить, чем поить и кормить заболевшего | Здоровье ребенка | Здоровье
Как можно заразиться?
Это проще простого: корь – самая «прилипчивая» детская инфекция. Вирусы, которые выделяет заболевший, чихая, кашляя и даже просто при разговоре, очень подвижны: они путешествуют по квартире, по лестничным клеткам и даже могут проникать через систему вентиляции.
И все же чаще всего заразиться корью можно именно при близком контакте с больным ребенком. Поэтому зоны повышенной опасности прежде всего – детский сад и школа.
Может ли заболеть ребенок, у которого есть прививка? Такое бывает очень редко. И самое главное – болезнь в этом случае протекает очень легко и никогда не дает осложнений.
От начала до финала
Скрытый (инкубационный) период кори продолжается 7–14 дней. Затем болезнь стартует, напоминая ОРЗ: повышается температура, появляется насморк, сухой лающий кашель. Кстати, именно с появлением насморка и кашля ребенок становится заразным.
Часто при кори воспаляется слизистая оболочка глаз – начинается конъюнктивит. Могут быть и другие симптомы – боли в животе, рвота, понос.
Через пару дней на слизистой щек появляются мелкие высыпания, а затем – сыпь. Сначала за ушами и на лбу, затем она быстро распространяется ниже – на лицо, шею, тело. В это время может резко подскочить температура. Сыпь держится 4–7 дней, потом постепенно бледнеет, на ее месте остаются светло-коричневые пигментные пятнышки.
Такая пестрота может сохраняться до двух недель. Ребенок становится не заразен для окружающих спустя пять дней после появления сыпи. Иммунитет после кори сохраняется на всю жизнь.
Как лечить?
Пока у ребенка держится температура, он должен находиться в постели.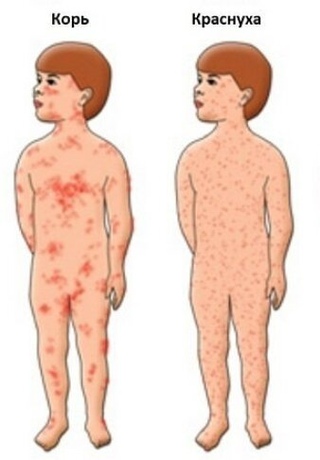 Если температура выше 38,5°, можно дать жаропонижающее на основе парацетамола.
Если температура выше 38,5°, можно дать жаропонижающее на основе парацетамола.
3–4 раза в день нужно обязательно промывать глаза. При сильном сухом кашле врач может назначить муколитики – препараты, разжижающие мокроту и помогающие ее отхождению. При сильном насморке нос можно промывать специальными спреями с морской водой (продаются в аптеке) и после этого закапывать капли.
Высыпания ничем не надо смазывать. Купать ребенка можно, когда температура станет нормальной, сыпь сойдет и на ее месте останутся лишь пигментные пятнышки. Если ребенка сильно беспокоит зуд, можно использовать успокаивающие мази, например с содержанием цинка.
Чаще поите ребенка – подойдут морс, отвар шиповника, кураги, компоты, кисели, чай. И побольше фруктов: витамин С подавляет размножение вирусов. Как только ребенку станет лучше и вернется аппетит, в первые дни лучше давать блюда, приготовленные на пару, из нежирного мяса, рыбы, овощей, молочные продукты.
Опасное наследство
У этой «легкой» детской болезни бывают тяжелые последствия – вот в чем главная опасность кори.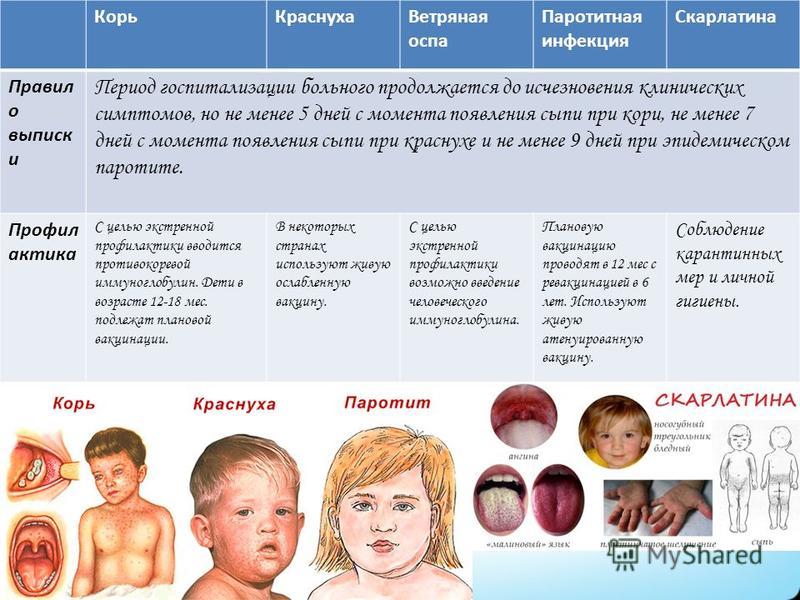 Вирус бьет по защитным барьерам, сильно повреждает слизистые дыхательных путей, а также особые иммунные клетки крови, поэтому во время болезни и 2–3 месяца после нее общий иммунитет у ребенка ослаблен, и он легко может «подцепить» любую новую инфекцию.
Вирус бьет по защитным барьерам, сильно повреждает слизистые дыхательных путей, а также особые иммунные клетки крови, поэтому во время болезни и 2–3 месяца после нее общий иммунитет у ребенка ослаблен, и он легко может «подцепить» любую новую инфекцию.
Смотрите также: Парвовирусная инфекция: малоизвестный детский вирус →
У малышей самое распространенное осложнение кори – средний отит, у детей постарше – пневмония. Может развиться ларингит, бронхит. Наиболее тяжело воспаление легких протекает у детей до двух лет, поэтому любое, даже незначительное ухудшение состояния ребенка – серьезный повод для экстренного вызова врача. Пневмония у малышей может развиваться стремительно и даже привести к летальному исходу. И если врач предлагает госпитализацию, никогда не отказывайтесь!
Вирус кори поражает и центральную нервную систему. Одно из самых грозных осложнений – менингоэнцефалит (воспаление мозга и мягкой мозговой оболочки), к счастью, случается очень редко (1 случай на 1000). Другое опасное «наследие» этой болезни – поражения слухового или зрительного нерва.
Другое опасное «наследие» этой болезни – поражения слухового или зрительного нерва.
После кори возможны и желудочно-кишечные осложнения: гастроэнтерит, гепатит, колит и т. д. У маленьких детей происходят серьезные нарушения в микрофлоре кишечника, которые требуют долгого и серьезного восстановительного лечения.
Корь: фотографии, лечение, причины, симптомы и вакцина MMR
Gastañaduy, P.A., et al. «Воздействие ответных мер общественного здравоохранения во время вспышки кори в сообществе амишей в Огайо: моделирование динамики передачи». Американский журнал эпидемиологии (2018).Холл В. и др. «Вспышка кори — Миннесота, апрель-май 2017 г.». Заболеваемость и Еженедельный отчет о смертности (MMWR) 66.27 14 июля 2017 г.: 713-717.
Хофман, Игорь Ивич и др.«Одновременное заражение ветряной оспой и корью среди детей мигрантов, оставшихся в Италии во второй половине июня 2011 года». Clin Pract 1. 4 28 сентября 2011 г.: e113.
4 28 сентября 2011 г.: e113.
Хвиид А., Дж. В. Хансен, М. Фриш и М. Мелби. «Вакцинация против кори, эпидемического паротита, краснухи и аутизма: общенациональное когортное исследование». Анналы внутренней медицины (2019). Патель, М. «Рост случаев кори — США, 1 января — 26 апреля 2019 г.». MMWR. Еженедельный отчет о заболеваемости и смертности 68 (2019 г.).
Расмуссен, С.А. и Д.Дж. Джеймисон. «Что необходимо знать акушерам о кори и беременности». Акушерство и гинекология 126.1 (2015 г.): 163.
Salzman, MB, and JD Cherry «Эффективность внутримышечного иммуноглобулина у непривитых членов семьи после воздействия кори в домашних условиях», Clinical Infectious Diseases 65.11 (2017): 1955-1956.
США.CDC. «Прививка от ветрянки: что должен знать каждый». 22 ноября 2016 г.
США. CDC. «Заметки с мест: передача кори, связанная с международными авиаперелетами — Массачусетс и Нью-Йорк, июль — август 2010 г. ». MMWR 59.33 Август 2010 г.: 1073.
». MMWR 59.33 Август 2010 г.: 1073.
США. CDC. «Использование комбинированной вакцины против кори, эпидемического паротита, краснухи и ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP).» MMWR 59(RR03) 2010: 1-12.
Симптомы, диагностика и лечение > Информационные бюллетени > Yale Medicine
Благодаря вакцинам нам больше не нужно беспокоиться о многих опасных заболеваниях. Корь — когда-то распространенная, часто смертельная болезнь — теперь встречается довольно редко и часто попадает в список «не беспокойтесь».
Однако, когда возникают случаи кори, они опасны, особенно для детей в возрасте до 5 лет.Это потому, что корь является одним из самых заразных заболеваний в мире. Он распространяется воздушно-капельным путем (когда инфицированный человек кашляет или чихает) или при непосредственном контакте с зараженной поверхностью.
Корь также опасна из-за осложнений, которые могут возникнуть у больных людей, особенно у детей, которые недоедают или имеют ослабленную иммунную систему. В Соединенных Штатах корь приводит к летальному исходу примерно у 2 из 1000 инфицированных детей. В период с 2000 по 2018 год прививки от кори предотвратили около 23 случаев заболевания.2 миллиона смертей по всему миру.
В Соединенных Штатах корь приводит к летальному исходу примерно у 2 из 1000 инфицированных детей. В период с 2000 по 2018 год прививки от кори предотвратили около 23 случаев заболевания.2 миллиона смертей по всему миру.
По этой причине врачи подчеркивают важность вакцинации детей вакциной против кори, эпидемического паротита и краснухи (КПК). (Взрослые должны получить хотя бы одну дозу вакцины MMR, если они никогда не получали ее или никогда не болели корью.) Также разумно узнать об этом вирусе, который поражает дыхательные пути, а затем распространяется по всему телу.
С тех пор как в 1963 году в США начали регулярно использовать вакцину MMR, число случаев кори резко сократилось.Но в последние годы по стране были вспышки. Обычно это происходило (и распространялось) из-за увеличения числа непривитых путешественников, которые привезли вирус в США из страны, где корь более распространена; дети в США, которые не получают вакцину, более уязвимы для вируса.
В Yale Medicine работает команда специалистов по инфекционным заболеваниям детей и взрослых, которые хорошо разбираются в профилактике и лечении кори и других заболеваний. Наши общие педиатры и поставщики первичной медико-санитарной помощи стремятся информировать общественность о рекомендациях по вакцинации.
Наши общие педиатры и поставщики первичной медико-санитарной помощи стремятся информировать общественность о рекомендациях по вакцинации.
Корь | Медицина Джона Хопкинса
Корь, также известная как краснуха, – это вирусное заболевание. Он имеет отчетливую сыпь и лихорадку. Корь очень заразна. Обычно он передается при прямом контакте с каплями от кашля или чихания человека, больного корью. Хотя это не так распространено, оно может распространяться воздушно-капельным путем. Симптомы кори проявляются примерно через 8–12 дней после контакта с человеком, инфицированным вирусом.
Каковы симптомы кори?
Корь обычно начинается с симптомов простуды. Симптомы могут включать:
В течение следующих нескольких дней появляется красная сыпь. Обычно это начинается на лице, а затем распространяется на остальную часть тела. Как только появляется сыпь, лихорадка может стать намного выше. Эта сыпь исчезает через 4–7 дней по мере исчезновения симптомов.
Симптомы кори могут быть похожи на другие заболевания. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Чем лечить корь?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от того, насколько тяжелым является состояние.
Ребенку, у которого недостаточно витамина А, возможно, потребуется принимать дополнительные дозы этого витамина. Витамин А сам по себе не лечит корь, но предотвращает неблагоприятные исходы, связанные с дефицитом витамина А. Это снижает вероятность серьезных осложнений и летального исхода. Поскольку большинство людей не знают, не хватает ли им витамина А, лечащий врач вашего ребенка, вероятно, даст ему дополнительный витамин А, если у него или нее корь.Другое лечение включает:
Держитесь подальше от других людей
Лекарство от лихорадки
Антибиотик для лечения бактериальных инфекций, которые могут развиться. Антибиотики не лечат вирусные инфекции, такие как корь.
 Но они могут лечить такое осложнение, как бактериальная инфекция.
Но они могут лечить такое осложнение, как бактериальная инфекция.
Каковы осложнения кори?
Большинство детей выздоравливают без каких-либо последствий. Но корь может привести к серьезным осложнениям или даже смерти.Осложнения корью включают в себя:
Средняя уха инфекция
9007инфекция легких (пневмония)
инфекция верхних дыхательных путей с трудом дыхания и кашель (круп)
диарея
инфекция головного мозга (энцефалит)
Как предотвратить корь?
Вакцина против кори является частью обычных вакцин, рекомендуемых для детей. Детей следует вакцинировать от кори двумя дозами:
Для людей, которые не были вакцинированы, получение вакцины в течение 3 дней после контакта с корью может предотвратить заболевание.
Люди, переболевшие корью, имеют пожизненный иммунитет. Но если вы работаете в сфере образования или здравоохранении или планируете международные поездки, вы можете сделать прививку, чтобы повысить свой иммунитет.

Когда звонить поставщику медицинских услуг
Немедленно позвоните поставщику медицинских услуг вашего ребенка, если вы подозреваете корь. Получите неотложную помощь, если у вашего ребенка:
Корь | Инфекционные болезни | JAMA Дерматология
Корь — это инфекция, вызываемая вирусом кори.Он распространяется через кашель, чихание и контакт с зараженными поверхностями. Обычно вызывает простудные симптомы и сыпь, но иногда может привести к летальному исходу.
Любой, кто не получил прививки от кори или получил только 1 дозу, может заболеть корью. Дети, которые слишком малы для вакцинации, имеют высокий риск заражения. Невакцинированные люди, которые путешествуют по миру, учатся в колледже или работают в больнице, также подвергаются повышенному риску. У людей с дефицитом витамина А может быть более тяжелый случай.

Первыми симптомами кори являются высокая температура, насморк, кашель, потеря аппетита и конъюнктивит (покраснение, слезотечение). Через несколько дней во рту появляются пятна Коплика, которые могут выглядеть как крупинки соли. Вскоре после этого появляется сыпь в виде красных, плоских или слегка приподнятых пятен. Он начинается на лице и распространяется вниз на остальную часть тела. Симптомы могут сохраняться в течение недели после появления сыпи. У некоторых людей может быть более тяжелое течение, которое может привести к ушным инфекциям, диарее, пневмонии или энцефалиту (воспалению головного мозга, которое может быть смертельным).Корь может вызвать выкидыш, мертворождение или преждевременные роды у беременных женщин. Инфицированная мать также может родить новорожденного с корью.
Корь следует подозревать у любого человека с типичными симптомами. Для подтверждения диагноза необходим анализ крови.

Корь можно легко предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR). Некоторые опасаются, что вакцина MMR может вызвать аутизм.Однако ученые всего мира провели множество исследований, которые не обнаружили никакой связи между вакциной MMR и аутизмом. Все дети должны быть вакцинированы против кори. Взрослые, которые не уверены в своем иммунном статусе, должны поговорить со своим врачом о вакцинации. Корь заразна примерно за 4 дня до и 4 дня после появления сыпи. Зараженные люди должны ограничить контакты с другими людьми, чтобы избежать распространения болезни. Специфического лечения кори не существует. Рекомендуется поддерживающее лечение лекарствами от лихорадки, а также обильное питье.Детей в тяжелых случаях можно лечить витамином А. Рибавирин — это противовирусный препарат, который при определенных обстоятельствах можно использовать для лечения кори. Невакцинированные люди должны получить прививку от кори в течение 72 часов после контакта с вирусом.
Идентификатор ссылки на коробку Это может защитить от болезни. Беременные женщины, младенцы и люди со слабой иммунной системой должны получить инъекцию антител (иммуноглобулин) в течение 6 дней после контакта с вирусом. Это может предотвратить инфекцию и осложнения.
Это может защитить от болезни. Беременные женщины, младенцы и люди со слабой иммунной системой должны получить инъекцию антител (иммуноглобулин) в течение 6 дней после контакта с вирусом. Это может предотвратить инфекцию и осложнения.Раскрытие информации о конфликте интересов: Не сообщалось.
корь | Причина, симптомы и вакцинация
корь , также называемая rubeola , заразное вирусное заболевание, характеризующееся лихорадкой, кашлем, конъюнктивитом и характерной сыпью. Корь чаще всего встречается у детей, но может появиться и у пожилых людей, избежавших заболевания в более раннем возрасте.Младенцы имеют иммунитет до четырех-пяти месяцев, если мать перенесла заболевание. Иммунитет к кори после приступа обычно сохраняется на всю жизнь.
Передача и симптомы
Корь настолько заразна, что малейший контакт с активным больным может заразить восприимчивого человека.
 После инкубационного периода, продолжающегося около 10 дней, у пациента появляются лихорадка, покраснение и слезотечение, обильные выделения из носа и гиперемия слизистых оболочек носа и горла — симптомы, которые часто ошибочно принимают за симптомы сильной простуды.Этот период инвазии длится от 48 до 96 часов. Лихорадка увеличивается с появлением пятнистой сыпи, и температура может подняться до 40 ° C (около 105 ° F), когда сыпь достигает своего максимума. За 24–36 часов до появления сыпи на слизистых оболочках рта появляются типичные пятна, называемые пятнами Коплика, — голубовато-белые пятнышки, окруженные ярко-красными участками диаметром около 90 149 1 90 150 / 90 151 32 90 152 дюймов (0,75 мм). . Через день-два сыпь приобретает более глубокий красный цвет и постепенно бледнеет, температура быстро снижается, катаральные явления исчезают.
После инкубационного периода, продолжающегося около 10 дней, у пациента появляются лихорадка, покраснение и слезотечение, обильные выделения из носа и гиперемия слизистых оболочек носа и горла — симптомы, которые часто ошибочно принимают за симптомы сильной простуды.Этот период инвазии длится от 48 до 96 часов. Лихорадка увеличивается с появлением пятнистой сыпи, и температура может подняться до 40 ° C (около 105 ° F), когда сыпь достигает своего максимума. За 24–36 часов до появления сыпи на слизистых оболочках рта появляются типичные пятна, называемые пятнами Коплика, — голубовато-белые пятнышки, окруженные ярко-красными участками диаметром около 90 149 1 90 150 / 90 151 32 90 152 дюймов (0,75 мм). . Через день-два сыпь приобретает более глубокий красный цвет и постепенно бледнеет, температура быстро снижается, катаральные явления исчезают.Викторина Британника
44 вопроса из самых популярных викторин Britannica о здоровье и медицине
Как много вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно много знать, чтобы ответить на 44 самых сложных вопроса самых популярных викторин Britannica о здоровье и медицине.

Лечение и осложнения
Ни один препарат не является эффективным против кори. Единственное необходимое лечение — контроль лихорадки, постельный режим, защита глаз, уход за кишечником и иногда паровые ингаляции для снятия раздражения бронхиального дерева. При отсутствии осложнений болезнь длится 10 дней. Хотя неосложненная корь редко приводит к летальному исходу, было показано, что заражение вирусом вызывает форму «иммунной амнезии», при которой вирус кори уничтожает до половины антител, вырабатываемых против других инфекционных агентов, которым человек подвергался ранее.Таким образом, лица, пережившие коревую инфекцию, могут снова стать уязвимыми для целого ряда других заболеваний, таких как ветряная оспа и полиомиелит. Напротив, лица, вакцинированные против кори, не испытывают потери иммунитета к другим инфекционным агентам.
Смертельные случаи, связанные с корью, обычно являются следствием вторичной бронхопневмонии, вызванной попаданием бактериальных организмов в воспаленное бронхиальное дерево.
 Осложнения кори часты и включают наложенную бактериальную инфекцию уха или пневмонию или первичную легочную инфекцию кори.Энцефалит встречается редко. Вирус кори может проникать в различные системы органов и вызывать гепатит, аппендицит и гангрену конечностей. Большой процент случаев тяжелой формы кори связан с недостаточным потреблением витамина А, и есть доказательства того, что лечение витамином А может уменьшить осложнения кори.
Осложнения кори часты и включают наложенную бактериальную инфекцию уха или пневмонию или первичную легочную инфекцию кори.Энцефалит встречается редко. Вирус кори может проникать в различные системы органов и вызывать гепатит, аппендицит и гангрену конечностей. Большой процент случаев тяжелой формы кори связан с недостаточным потреблением витамина А, и есть доказательства того, что лечение витамином А может уменьшить осложнения кори.В очень редких случаях персистирующая инфекция мутантным вирусом кори может вызвать дегенеративное заболевание центральной нервной системы, называемое подострым склерозирующим панэнцефалитом (ПСПЭ), при котором наблюдается постепенное начало прогрессирующего поведенческого и умственного ухудшения.В дальнейшем развиваются двигательная дискоординация, нарушение речи и зрения. Заключительные стадии ступора, слабоумия, слепоты и смерти наступают в течение шести-девяти месяцев. Лечение ПСПЭ не существует.
Вакцина против кори и усилия по ликвидации
Смертность от кори неуклонно снижалась в 20-м веке по мере улучшения здоровья детей и младенцев и появления возможности эффективного лечения осложнений за счет использования сульфаниламидов и антибиотиков.
 Широкое использование вакцины против кори, начавшееся в конце 1960-х годов, породило надежды на окончательное искоренение этой болезни.Однако в последующие десятилетия корь оставалась ведущей причиной детской смертности во всем мире, в первую очередь потому, что показатели заболеваемости оставались высокими в менее развитых странах, где такие факторы, как недоедание и слабая инфраструктура общественного здравоохранения, создавали проблемы для здоровья младенцев и создания программ иммунизации. В начале 21 века были инициированы кампании по увеличению вакцинации, особенно в менее развитых странах. Международные усилия привели к значительному сокращению числа случаев кори и смертности от нее, что сделало глобальную ликвидацию болезни вполне достижимой.В то же время, поддерживая этот прогресс, многие более богатые страны, включая Соединенные Штаты и некоторые страны Европейского Союза, успешно ликвидировали корь.
Широкое использование вакцины против кори, начавшееся в конце 1960-х годов, породило надежды на окончательное искоренение этой болезни.Однако в последующие десятилетия корь оставалась ведущей причиной детской смертности во всем мире, в первую очередь потому, что показатели заболеваемости оставались высокими в менее развитых странах, где такие факторы, как недоедание и слабая инфраструктура общественного здравоохранения, создавали проблемы для здоровья младенцев и создания программ иммунизации. В начале 21 века были инициированы кампании по увеличению вакцинации, особенно в менее развитых странах. Международные усилия привели к значительному сокращению числа случаев кори и смертности от нее, что сделало глобальную ликвидацию болезни вполне достижимой.В то же время, поддерживая этот прогресс, многие более богатые страны, включая Соединенные Штаты и некоторые страны Европейского Союза, успешно ликвидировали корь.Однако во втором десятилетии 21 века крупные вспышки кори продолжали происходить в странах с низким уровнем вакцинации.
 Например, в конце 2019 года в Самоа серьезная вспышка кори привела к закрытию школ и закрытию правительства, после чего была проведена кампания массовой вакцинации для предотвращения дальнейшего распространения болезни.Корь также вновь появилась в нескольких странах, где она ранее была ликвидирована, и эта тенденция связана с тревожным снижением охвата вакцинацией. Особую озабоченность вызывает возвращение кори в развитые страны, такие как Соединенные Штаты, где эта болезнь была ликвидирована к 2000 г., и Соединенное Королевство. В этих странах корь вновь появилась в виде небольших вспышек, которые, как правило, концентрировались в районах с относительно высокой долей невакцинированных лиц. Однако с возвращением кори в эти страны совпал массовый всплеск заболевания в странах с традиционно низким охватом вакцинацией, что привело к значительному увеличению числа случаев кори во всем мире.Глобальная заболеваемость была особенно высокой в 2019 году: только в период с июня по июль того же года было зарегистрировано более 364 800 случаев, что намного превышает число случаев, зарегистрированных во всем мире за этот период за любой год с 2006 года, по данным официальных лиц Всемирной организации здравоохранения (ВОЗ).
Например, в конце 2019 года в Самоа серьезная вспышка кори привела к закрытию школ и закрытию правительства, после чего была проведена кампания массовой вакцинации для предотвращения дальнейшего распространения болезни.Корь также вновь появилась в нескольких странах, где она ранее была ликвидирована, и эта тенденция связана с тревожным снижением охвата вакцинацией. Особую озабоченность вызывает возвращение кори в развитые страны, такие как Соединенные Штаты, где эта болезнь была ликвидирована к 2000 г., и Соединенное Королевство. В этих странах корь вновь появилась в виде небольших вспышек, которые, как правило, концентрировались в районах с относительно высокой долей невакцинированных лиц. Однако с возвращением кори в эти страны совпал массовый всплеск заболевания в странах с традиционно низким охватом вакцинацией, что привело к значительному увеличению числа случаев кори во всем мире.Глобальная заболеваемость была особенно высокой в 2019 году: только в период с июня по июль того же года было зарегистрировано более 364 800 случаев, что намного превышает число случаев, зарегистрированных во всем мире за этот период за любой год с 2006 года, по данным официальных лиц Всемирной организации здравоохранения (ВОЗ). ). Наибольшее увеличение произошло в странах Африки, Европы и западной части Тихого океана. К началу 2020 года Демократическая Республика Конго была в разгаре тяжелой эпидемии кори, от которой, по данным ВОЗ, погибло более 6000 человек.ВОЗ и представители здравоохранения в регионах, затронутых вспышками кори, активизировали усилия по повышению уровня вакцинации, чтобы остановить дальнейшее распространение болезни.
). Наибольшее увеличение произошло в странах Африки, Европы и западной части Тихого океана. К началу 2020 года Демократическая Республика Конго была в разгаре тяжелой эпидемии кори, от которой, по данным ВОЗ, погибло более 6000 человек.ВОЗ и представители здравоохранения в регионах, затронутых вспышками кори, активизировали усилия по повышению уровня вакцинации, чтобы остановить дальнейшее распространение болезни.Вакцины против кори — это живые вакцины, которые работают только против кори или в комбинации с другими возбудителями, особенно с краснухой (MR), эпидемическим паротитом и краснухой (MMR) или эпидемическим паротитом, краснухой и ветряной оспой (MMRV). Вакцины обычно вводят двумя дозами. В Соединенных Штатах, например, первая доза вводится в возрасте от 12 до 15 месяцев, а вторая доза рекомендуется в возрасте от четырех до шести лет.В других странах вакцину вводят сначала в девять месяцев, а вторую дозу — позже. Вторая доза вакцины MMR должна быть введена по крайней мере через четыре недели после первой дозы; взрослым, чей статус вакцинации неясен, две дозы обычно вводят с интервалом в четыре недели.
 Самый младший возраст, в котором можно делать прививки, — шесть месяцев, хотя ревакцинация (двумя дозами) необходима позже.
Самый младший возраст, в котором можно делать прививки, — шесть месяцев, хотя ревакцинация (двумя дозами) необходима позже.Аналогичные заболевания
Корь необходимо дифференцировать от других заболеваний, сопровождающихся сыпью.При детской розеоле, заболевании, встречающемся у младенцев, кореподобная сыпь появляется после того, как у ребенка в течение двух или трех дней была высокая температура, но во время появления сыпи лихорадки нет. Краснуху (краснуху) можно поверхностно отличить от кори по более короткому течению заболевания и легкости симптомов. Иногда высыпания при скарлатине, сывороточные реакции и другие состояния могут на определенных участках тела выглядеть как корь. Лекарствами, которые могут вызывать сыпь, похожую на коревую, являются фенобарбитал, дифенилгидантоин, сульфаниламиды, фенолфталеин и пенициллин.
Редакторы Британской энциклопедии Эта статья была недавно отредактирована и обновлена Карой Роджерс.Корь | Округ Ориндж, Северная Каролина,
Часто задаваемые вопросы о кори
Что такое корь?
Корь — это высококонтагиозное вирусное заболевание, которое начинается с лихорадки, насморка, кашля, покраснения глаз и боли в горле. Затем появляется сыпь, которая распространяется по всему телу. Убедитесь, что вы и ваш ребенок защищены вакциной против кори, эпидемического паротита и краснухи (MMR) . [1]
Затем появляется сыпь, которая распространяется по всему телу. Убедитесь, что вы и ваш ребенок защищены вакциной против кори, эпидемического паротита и краснухи (MMR) . [1] Как распространяется корь?
Корь может передаваться другим людям через кашель и чихание. Вирус кори может жить до двух часов в воздушном пространстве, где инфицированный человек кашлял или чихал. Если другие люди вдохнут зараженный воздух или прикоснутся к зараженной поверхности, а затем коснутся своих глаз, носа или рта, они могут заразиться. Инфицированные люди могут передавать корь другим за четыре дня до и через четыре дня после появления сыпи. [2] 9 из 10 человек, не привитых от кори, получат ее, если будут находиться рядом с инфицированным человеком. [3]Каковы симптомы кори?
Симптомы кори обычно проявляются через 7–14 дней после заражения человека. Корь обычно начинается с высокой температуры,- кашля,
- насморка (насморка) и
- покраснения глаз и слезотечения (конъюнктивита).

Кто наиболее подвержен риску заражения корью?
Младенцы и дети в возрасте до 5 лет, беременные женщины, люди, принимающие лекарства, подавляющие иммунную систему, люди с заболеванием, поражающим иммунную систему, и те, кто не был вакцинирован.
Как защитить ребенка от кори?
Вы можете защитить своего ребенка от кори с помощью комбинированной вакцины, обеспечивающей защиту от трех болезней: кори, эпидемического паротита и краснухи (MMR). Доказано, что вакцина MMR очень безопасна и эффективна. CDC рекомендует детям получать одну дозу в каждом из следующих возрастов [5] :
- от 12 до 15 месяцев
- от 4 до 6 лет
Как мне получить помощь для моего ребенка?
Немедленно позвоните врачу, если вы считаете, что у вашего ребенка корь.Специфического лечения кори не существует. Чтобы помочь справиться с симптомами:
- давайте ребенку много жидкости
- поощряйте дополнительный отдых
- дайте лекарство от лихорадки, не являющееся аспирином, например, ацетаминофен или ибупрофен, если лихорадка причиняет вашему ребенку дискомфорт.

Заболевшие корью дети должны находиться под пристальным наблюдением врача. В некоторых случаях корь может привести к другим проблемам, таким как:
Детей с корью следует держать подальше от других в течение 4 дней после появления сыпи.Для людей с ослабленной иммунной системой это должно продолжаться до полного выздоровления и исчезновения всех симптомов. [3]
Быстрые ссылки
Запросы для СМИ
Запросы для СМИ следует направлять Кристин Прелипп, менеджеру по связям с общественностью. Вы можете позвонить ей по телефону 919-245-2462 или написать Кристин Прелипп по электронной почте.
Источники
1.cdc.gov/measles/vaccination.html
2.cdc.gov/measles/about/transmission.html
3.kidshealth.org/en/parents/measles.html
4.cdc.gov/measles/about/signs-symptoms.html
5. cdc.gov/vaccines/vpd/mmr/public/index.html
Объяснение кори: что стоит за недавними вспышками?
ВСПЫШКИ
Где происходят вспышки кори?
Вспышки происходят по всему миру, некоторые из крупнейших в Демократической Республике Конго, Либерии, Мадагаскаре, Сомали и Украине. В 2019 г. были вспышки в странах с в целом высокими показателями вакцинации, где заболевание ранее было ликвидировано.Например, в этом году Соединенные Штаты сообщили о самом высоком числе случаев заболевания за 25 лет, в то время как четыре страны Европы — Албания, Чехия, Греция и Соединенное Королевство — в 2018 году утратили статус элиминации кори из-за затяжных вспышек.
В 2019 г. были вспышки в странах с в целом высокими показателями вакцинации, где заболевание ранее было ликвидировано.Например, в этом году Соединенные Штаты сообщили о самом высоком числе случаев заболевания за 25 лет, в то время как четыре страны Европы — Албания, Чехия, Греция и Соединенное Королевство — в 2018 году утратили статус элиминации кори из-за затяжных вспышек.
В нашем все более взаимосвязанном мире болезни могут быстро распространяться через границы и океаны. Центр по контролю и профилактике заболеваний частично связывает вспышки кори в Соединенных Штатах с увеличением числа непривитых путешественников, которые вступают в контакт с инфицированными людьми за границей, заражаются болезнью и возвращаются домой, будучи еще заразными.Большинство случаев заболевания корью в Соединенном Королевстве связано с поездками в Европу, а также с музыкальными фестивалями и другими крупными публичными мероприятиями.
Что вызывает вспышки?
В двух словах: снижение уровня иммунизации. Поскольку корь очень заразна, большая часть населения (95 процентов) должна быть вакцинирована, чтобы остановить распространение болезни. Вспышки возникают, когда уровень вакцинации падает ниже этого уровня. Это происходит по нескольким причинам и, как правило, в результате сочетания многих факторов, в том числе:
Поскольку корь очень заразна, большая часть населения (95 процентов) должна быть вакцинирована, чтобы остановить распространение болезни. Вспышки возникают, когда уровень вакцинации падает ниже этого уровня. Это происходит по нескольким причинам и, как правило, в результате сочетания многих факторов, в том числе:
Плохое медицинское обслуживание
Страны или районы с меньшими ресурсами в целом чаще страдают от вспышек кори.В этих случаях причиной вспышки может быть то, что родители не живут рядом с врачами или медицинскими центрами, предлагающими вакцину. Более 95 процентов смертей от кори приходится на страны с низким уровнем доходов и слаборазвитой инфраструктурой здравоохранения.
Гражданские беспорядки
В странах, переживающих конфликты или стихийные бедствия, часто наблюдаются всплески заболеваемости. Когда больницы и медицинские учреждения повреждены или разрушены, а медицинские работники не могут выполнять свою работу, это прерывает обычные услуги по вакцинации. А в многолюдных лагерях и поселениях такие болезни, как корь, могут быстро распространяться.
А в многолюдных лагерях и поселениях такие болезни, как корь, могут быстро распространяться.
Через год после начала конфликта в Йемене в 2015 году уровень вакцинации против кори резко снизился. В 2018 году в стране был один из самых высоких показателей заболеваемости корью в мире.
В Бразилии экономический кризис вызвал приток людей в соседнюю Венесуэлу, многие из которых не были вакцинированы. Эти завозные случаи в сочетании с районами с низким охватом вакцинацией привели к значительному увеличению случаев кори в Бразилии (0 в 2017 г., более 10 000 в 2018 г.).
Сегодня корь везде представляет опасность.
Низкая осведомленность
Знания и общение являются важными инструментами для искоренения болезней. Вакцина против кори чрезвычайно безопасна и эффективна и предотвратила примерно 23,2 миллиона смертей в период с 2000 по 2018 год. Но некоторым родителям нужна дополнительная информация о том, когда, где, как и почему следует вакцинировать их ребенка. Они могут не знать о вспышке, не знать о важности вакцин или не знать о предстоящих кампаниях вакцинации в их районе.
Они могут не знать о вспышке, не знать о важности вакцин или не знать о предстоящих кампаниях вакцинации в их районе.
Дезинформация, недоверие и самодовольство
Всемирная организация здравоохранения назвала «нерешительность в отношении вакцин» одной из 10 самых серьезных угроз для здоровья в 2019 году в качестве причины вспышек кори. Нерешительность в отношении вакцин – это задержка в приеме или полный отказ от вакцин, несмотря на доступ к службам вакцинации. Например, некоторые родители могут откладывать вакцинацию своих детей в соответствии с планом плановой иммунизации. Другие могут отказаться от всех или некоторых вакцин.Эта нерешительность часто возникает из-за дезинформации, распространяемой антивакцинными группами через Интернет и социальные сети.
В странах с высокими общими показателями вакцинации вспышки кори часто возникают в очагах и сообществах, где родители предпочитают не вакцинировать своих детей.
Нерешительность в отношении вакцинации в Украине является одной из причин крупнейшей за последние годы вспышки кори в Европе.
На Филиппинах уверенность в важности вакцин резко упала с почти 93 процентов в 2015 году до 32 процентов в 2018 году из-за подозрений, что новая вакцина против лихорадки денге вызывает серьезные осложнения.За период с 2017 по 2018 год число случаев кори в стране увеличилось более чем в восемь раз — с 2 407 до 22 787 случаев.
В 1998 г. тщательно опровергнутая озабоченность по поводу связи между вакциной против кори, эпидемического паротита и краснухи (MMR) и аутизмом привела к снижению охвата вакцинацией в Соединенном Королевстве, что привело к более крупным и частым вспышкам кори.
Сегодня корь везде представляет опасность. Вакцины — лучший способ защитить наших детей и общество от этой очень заразной болезни.
Узнать больше
Всемирная неделя иммунизации
ЮНИСЕФ и иммунизация
Наиболее часто задаваемые вопросы родителей о вакцинах
Вакцины и болезни, которые они предотвращают
.


 Но они могут лечить такое осложнение, как бактериальная инфекция.
Но они могут лечить такое осложнение, как бактериальная инфекция.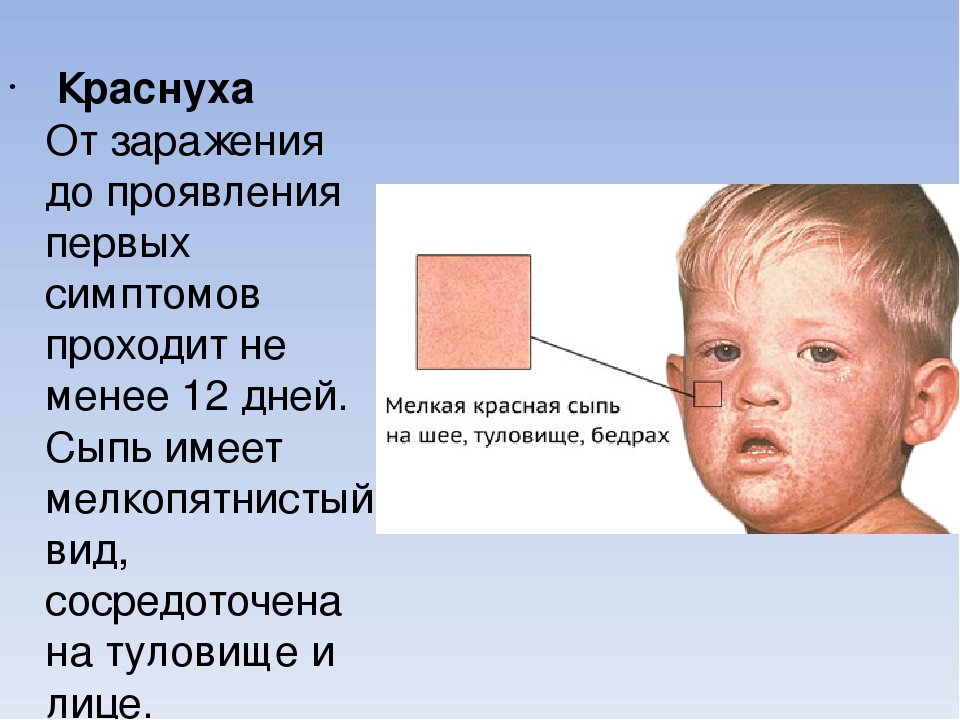


 Это может защитить от болезни. Беременные женщины, младенцы и люди со слабой иммунной системой должны получить инъекцию антител (иммуноглобулин) в течение 6 дней после контакта с вирусом. Это может предотвратить инфекцию и осложнения.
Это может защитить от болезни. Беременные женщины, младенцы и люди со слабой иммунной системой должны получить инъекцию антител (иммуноглобулин) в течение 6 дней после контакта с вирусом. Это может предотвратить инфекцию и осложнения. После инкубационного периода, продолжающегося около 10 дней, у пациента появляются лихорадка, покраснение и слезотечение, обильные выделения из носа и гиперемия слизистых оболочек носа и горла — симптомы, которые часто ошибочно принимают за симптомы сильной простуды.Этот период инвазии длится от 48 до 96 часов. Лихорадка увеличивается с появлением пятнистой сыпи, и температура может подняться до 40 ° C (около 105 ° F), когда сыпь достигает своего максимума. За 24–36 часов до появления сыпи на слизистых оболочках рта появляются типичные пятна, называемые пятнами Коплика, — голубовато-белые пятнышки, окруженные ярко-красными участками диаметром около 90 149 1 90 150 / 90 151 32 90 152 дюймов (0,75 мм). . Через день-два сыпь приобретает более глубокий красный цвет и постепенно бледнеет, температура быстро снижается, катаральные явления исчезают.
После инкубационного периода, продолжающегося около 10 дней, у пациента появляются лихорадка, покраснение и слезотечение, обильные выделения из носа и гиперемия слизистых оболочек носа и горла — симптомы, которые часто ошибочно принимают за симптомы сильной простуды.Этот период инвазии длится от 48 до 96 часов. Лихорадка увеличивается с появлением пятнистой сыпи, и температура может подняться до 40 ° C (около 105 ° F), когда сыпь достигает своего максимума. За 24–36 часов до появления сыпи на слизистых оболочках рта появляются типичные пятна, называемые пятнами Коплика, — голубовато-белые пятнышки, окруженные ярко-красными участками диаметром около 90 149 1 90 150 / 90 151 32 90 152 дюймов (0,75 мм). . Через день-два сыпь приобретает более глубокий красный цвет и постепенно бледнеет, температура быстро снижается, катаральные явления исчезают.
 Осложнения кори часты и включают наложенную бактериальную инфекцию уха или пневмонию или первичную легочную инфекцию кори.Энцефалит встречается редко. Вирус кори может проникать в различные системы органов и вызывать гепатит, аппендицит и гангрену конечностей. Большой процент случаев тяжелой формы кори связан с недостаточным потреблением витамина А, и есть доказательства того, что лечение витамином А может уменьшить осложнения кори.
Осложнения кори часты и включают наложенную бактериальную инфекцию уха или пневмонию или первичную легочную инфекцию кори.Энцефалит встречается редко. Вирус кори может проникать в различные системы органов и вызывать гепатит, аппендицит и гангрену конечностей. Большой процент случаев тяжелой формы кори связан с недостаточным потреблением витамина А, и есть доказательства того, что лечение витамином А может уменьшить осложнения кори. Широкое использование вакцины против кори, начавшееся в конце 1960-х годов, породило надежды на окончательное искоренение этой болезни.Однако в последующие десятилетия корь оставалась ведущей причиной детской смертности во всем мире, в первую очередь потому, что показатели заболеваемости оставались высокими в менее развитых странах, где такие факторы, как недоедание и слабая инфраструктура общественного здравоохранения, создавали проблемы для здоровья младенцев и создания программ иммунизации. В начале 21 века были инициированы кампании по увеличению вакцинации, особенно в менее развитых странах. Международные усилия привели к значительному сокращению числа случаев кори и смертности от нее, что сделало глобальную ликвидацию болезни вполне достижимой.В то же время, поддерживая этот прогресс, многие более богатые страны, включая Соединенные Штаты и некоторые страны Европейского Союза, успешно ликвидировали корь.
Широкое использование вакцины против кори, начавшееся в конце 1960-х годов, породило надежды на окончательное искоренение этой болезни.Однако в последующие десятилетия корь оставалась ведущей причиной детской смертности во всем мире, в первую очередь потому, что показатели заболеваемости оставались высокими в менее развитых странах, где такие факторы, как недоедание и слабая инфраструктура общественного здравоохранения, создавали проблемы для здоровья младенцев и создания программ иммунизации. В начале 21 века были инициированы кампании по увеличению вакцинации, особенно в менее развитых странах. Международные усилия привели к значительному сокращению числа случаев кори и смертности от нее, что сделало глобальную ликвидацию болезни вполне достижимой.В то же время, поддерживая этот прогресс, многие более богатые страны, включая Соединенные Штаты и некоторые страны Европейского Союза, успешно ликвидировали корь. Например, в конце 2019 года в Самоа серьезная вспышка кори привела к закрытию школ и закрытию правительства, после чего была проведена кампания массовой вакцинации для предотвращения дальнейшего распространения болезни.Корь также вновь появилась в нескольких странах, где она ранее была ликвидирована, и эта тенденция связана с тревожным снижением охвата вакцинацией. Особую озабоченность вызывает возвращение кори в развитые страны, такие как Соединенные Штаты, где эта болезнь была ликвидирована к 2000 г., и Соединенное Королевство. В этих странах корь вновь появилась в виде небольших вспышек, которые, как правило, концентрировались в районах с относительно высокой долей невакцинированных лиц. Однако с возвращением кори в эти страны совпал массовый всплеск заболевания в странах с традиционно низким охватом вакцинацией, что привело к значительному увеличению числа случаев кори во всем мире.Глобальная заболеваемость была особенно высокой в 2019 году: только в период с июня по июль того же года было зарегистрировано более 364 800 случаев, что намного превышает число случаев, зарегистрированных во всем мире за этот период за любой год с 2006 года, по данным официальных лиц Всемирной организации здравоохранения (ВОЗ).
Например, в конце 2019 года в Самоа серьезная вспышка кори привела к закрытию школ и закрытию правительства, после чего была проведена кампания массовой вакцинации для предотвращения дальнейшего распространения болезни.Корь также вновь появилась в нескольких странах, где она ранее была ликвидирована, и эта тенденция связана с тревожным снижением охвата вакцинацией. Особую озабоченность вызывает возвращение кори в развитые страны, такие как Соединенные Штаты, где эта болезнь была ликвидирована к 2000 г., и Соединенное Королевство. В этих странах корь вновь появилась в виде небольших вспышек, которые, как правило, концентрировались в районах с относительно высокой долей невакцинированных лиц. Однако с возвращением кори в эти страны совпал массовый всплеск заболевания в странах с традиционно низким охватом вакцинацией, что привело к значительному увеличению числа случаев кори во всем мире.Глобальная заболеваемость была особенно высокой в 2019 году: только в период с июня по июль того же года было зарегистрировано более 364 800 случаев, что намного превышает число случаев, зарегистрированных во всем мире за этот период за любой год с 2006 года, по данным официальных лиц Всемирной организации здравоохранения (ВОЗ).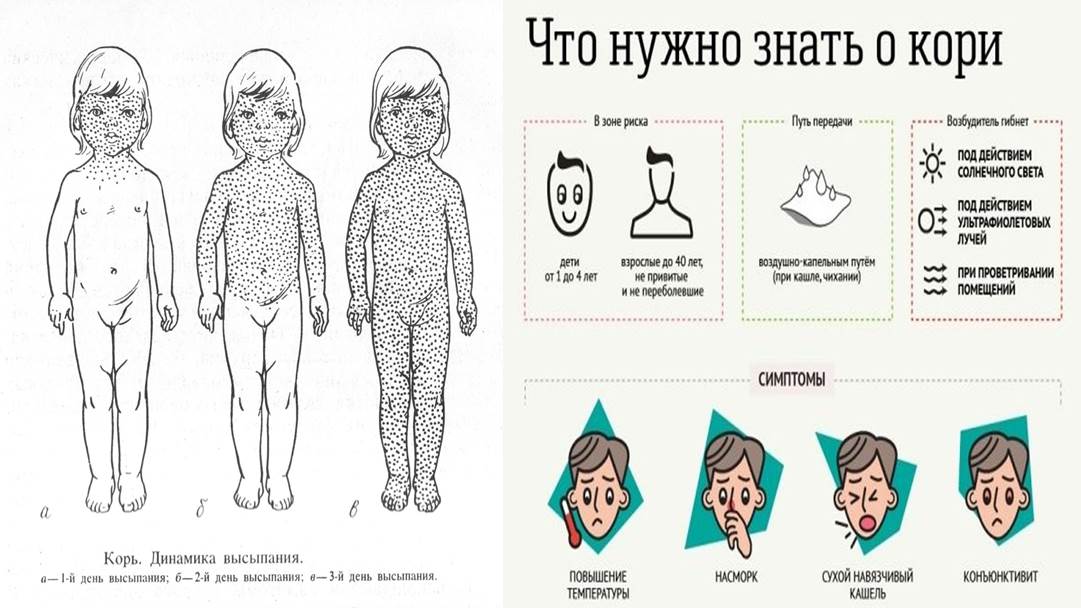 ). Наибольшее увеличение произошло в странах Африки, Европы и западной части Тихого океана. К началу 2020 года Демократическая Республика Конго была в разгаре тяжелой эпидемии кори, от которой, по данным ВОЗ, погибло более 6000 человек.ВОЗ и представители здравоохранения в регионах, затронутых вспышками кори, активизировали усилия по повышению уровня вакцинации, чтобы остановить дальнейшее распространение болезни.
). Наибольшее увеличение произошло в странах Африки, Европы и западной части Тихого океана. К началу 2020 года Демократическая Республика Конго была в разгаре тяжелой эпидемии кори, от которой, по данным ВОЗ, погибло более 6000 человек.ВОЗ и представители здравоохранения в регионах, затронутых вспышками кори, активизировали усилия по повышению уровня вакцинации, чтобы остановить дальнейшее распространение болезни.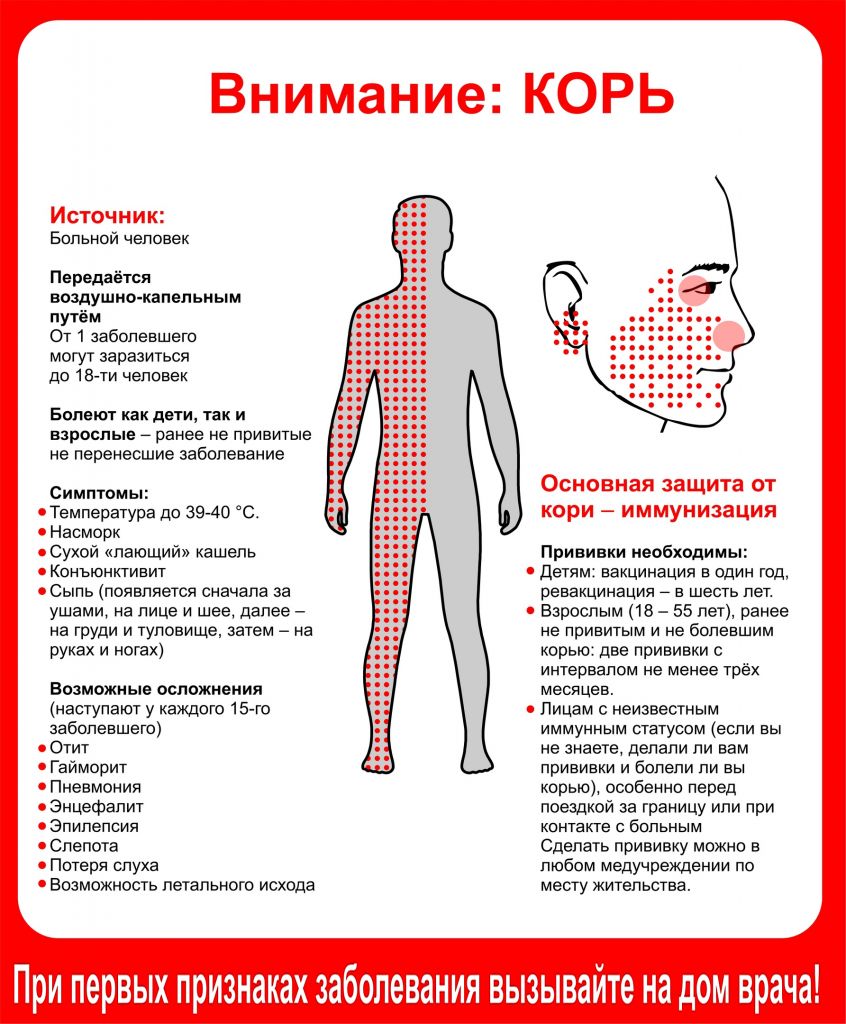 Самый младший возраст, в котором можно делать прививки, — шесть месяцев, хотя ревакцинация (двумя дозами) необходима позже.
Самый младший возраст, в котором можно делать прививки, — шесть месяцев, хотя ревакцинация (двумя дозами) необходима позже. Затем появляется сыпь, которая распространяется по всему телу. Убедитесь, что вы и ваш ребенок защищены вакциной против кори, эпидемического паротита и краснухи (MMR) . [1]
Затем появляется сыпь, которая распространяется по всему телу. Убедитесь, что вы и ваш ребенок защищены вакциной против кори, эпидемического паротита и краснухи (MMR) . [1]