Лабораторная диагностика коклюша и паракоклюша
Комплексное исследование, направленное на диагностику коклюша и паракоклюша, а также на оценку эффективности вакцинации против коклюша.
Синонимы русские
Возбудители коклюша, паракоклюша; комплексное обследование.
Синонимы английские
Bordetella pertussis, Bordetella parapertussis; comprehensive examination.
Какой биоматериал можно использовать для исследования?
Венозную кровь, мазок из носоглотки, мазок из зева (ротоглотки).
Как правильно подготовиться к исследованию?
- За 3-4 часа до взятия мазков из ротоглотки (зева) не употреблять пищу, не пить, не чистить зубы, не полоскать рот/горло, не жевать жевательную резинку, не курить. За 3-4 часа до взятия мазков из носа не закапывать капли/спреи и не промывать нос. Взятие мазков оптимально выполнять утром, сразу после ночного сна.
Общая информация об исследовании
Коклюш представляет собой острую антропонозную бактериальную инфекцию. Возбудитель – Bordetella pertussis (палочка Борде — Жонгу), мелкая неподвижная грамотрицательная коккобацилла, строгий аэроб. Инфекция передается воздушно-капельным путём. Источником инфекции является больной человек с любой формой инфекционного процесса.
Возбудитель – Bordetella pertussis (палочка Борде — Жонгу), мелкая неподвижная грамотрицательная коккобацилла, строгий аэроб. Инфекция передается воздушно-капельным путём. Источником инфекции является больной человек с любой формой инфекционного процесса.
В течении заболевания выделяют следующие периоды: инкубационный период (длительностью от нескольких дней до двух недель), катаральный (от 5-8 до 11-14 дней), пароксизмальный, или спазматический (2-8 недель), разрешения (2-4 недели) и реконвалесценции (2-6 месяцев). Наиболее характерными для коклюша являются проявления, характеризующие пароксизмальный период заболевания. К ним относятся сухой спастический кашель, цианоз носогубного треугольника, акроцианоз, возможна рвота, лихорадка, слабость, в гемограмме – лейкоцитоз, лимфоцитоз. Следует отметить, что наиболее тяжело заболевание протекает у детей раннего возраста, возможно развитие осложнений со стороны бронхолегочной и нервной систем. У взрослых и лиц после вакцинации коклюш чаще протекает в легкой, атипичной форме, как правило, без осложнений.
Паракоклюш – это острая бактериальная инфекция респираторного тракта, поражающая детей и взрослых. Возбудителем инфекции является аэробная палочка Bordetella parapertussis. Клинические проявления данного заболевания схожи с картиной коклюша, характерна более стертая смена периодов, легкое течение, редкое развитие осложнений, преимущественно у детей.
Диагностика коклюша и паракоклюша основана на клинико-эпидемиологических данных, результатах изменений в клиническом анализе крови и подтверждается лабораторными методами. В клинической лабораторной диагностике данных заболеваний применяют несколько методов: бактериологический метод для выявления роста колоний возбудителей коклюша/паракоклюша; серологический метод, направленный на определение суммарных антител к данным возбудителям; метод полимеразной цепной реакции (ПЦР) – для выявления генетического материала возбудителя коклюша.
Бактериологическое обследование является первым этапом диагностики, но позволяет выявлять возбудителей только на ранних сроках заболевания, в первые 2-3 недели.
Метод ПЦР является высокоэффективным в диагностике коклюша, позволяет выявлять фрагменты ДНК возбудителя B. pertussis в исследуемом биоматериале, обладает высокой диагностической специфичностью, достигающей 100 %. Использование данного метода рекомендовано в первые три недели от начала клинических проявлений заболевания, то есть в катаральный и ранний пароксизмальный период. В более поздние сроки заболевания диагностическая чувствительность метода падает. Следует отметить, что в отличие от других лабораторных методов ПЦР эффективна на фоне лечения антибактериальными препаратами. Также она используется при обследовании детей раннего возраста, в отличие от более старших детей и взрослых, когда возможно возрастание числа ложноположительных результатов. У лиц, вакцинированных против коклюша, положительный результат данного метода может свидетельствовать о транзиторном носительстве патогена, а не об активной форме заболевания.
Серологическое обследование позволяет выявлять в сыворотке крови специфические антитела, направленные к антигенам возбудителей B.
При выборе РНГА в качестве диагностического теста при подозрении на коклюш и паракоклюш следует учитывать клинический период заболевания, возраст пациента и наличие предшествующей вакцинации. Для подтверждения диагноза необходимо определение нарастания титра антител в четыре и более раза в парных сыворотках, взятых с интервалом 10-14 дней. Реакцию ставят параллельно с коклюшным и паракоклюшным антигеном. Серологическое обследование рекомендовано применять в период 3-6 недель от начала первых клинических симптомов заболевания, характеризующий пароксизмальный период коклюша. Данный метод не рекомендуется применять детям до 3 месяцев, так как иммунная система новорождённых в это время ещё незрелая и могут быть обнаружены материнские антитела в низких титрах. Также не рекомендуется проводить серологическое исследование лицам в течение 1 года после вакцинации против коклюша вследствие невозможности различить иммунный ответ на вакцинацию или на первичную инфекцию.
Для чего используется исследование?
- Для комплексной лабораторной диагностики коклюша и паракоклюша.
- Для диагностики коклюша в первые три недели от начала заболевания, характеризующие катаральный и ранний пароксизмальный период, а также на фоне лечения антибактериальными препаратами.
- Для диагностики коклюша и паракоклюша в спазматический (пароксизмальный) период заболевания.
- Для оценки эффективности вакцинации против коклюша.
Когда назначается исследование?
- При клинических проявлениях коклюша/паракоклюша: сухой спастический кашель, сопровождающийся глубоким свистящим вдохом, рвотой, цианозом носогубного треугольника, акроцианоз, лихорадка, слабость, насморк, слезотечение.
- При обследовании лиц, находившихся в тесном контакте с больными коклюшем/паракоклюшем.

- При оценке эффективности вакцинации против коклюша.
Что означают результаты?
Референсные значения
1. anti-Bordetella pertussis
Результат: отрицательный.
Титр: 1:80 – условно-защитный титр у невакцинированных лиц; 1:160 – условно-защитный титр поствакцинального иммунитета.
2. anti-Bordetella parapertussis
Результат: отрицательный.
Титр:
3. Bordetella pertussis, ДНК
Результат: не обнаружено.
Причины положительного результата:
- коклюш;
- паракоклюш;
- транзиторное носительство;
- иммунный ответ после вакцинации.
Причины отрицательного результата:
- отсутствие коклюша/паракоклюша;
- неэффективная вакцинация против коклюша;
- снижение иммунологического ответа после вакцинации;
- ложноотрицательные результаты.
Что может влиять на результат?
- Клинический период заболевания, возраст пациента, наличие предшествующей вакцинации;
- применение антибактериальных препаратов в зависимости от стадии (периода) заболевания и применяемого метода лабораторной диагностики;
- особенности иммунного ответа у новорождённых детей;
- предшествующая вакцинация.

Важные замечания
- При интерпретации результатов обследования необходимо учитывать методы диагностики, возраст пациентов, клиническую стадию (период) заболевания, предшествующую вакцинацию.
- Для комплексной оценки полученных результатов их необходимо сопоставлять с эпидемиологическими, клиническими и другими лабораторными данными.
- Посев на Bordetella pertussis/parapertussis
- Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
Кто назначает исследование?
Инфекционист, педиатр, пульмонолог, оториноларинголог, терапевт, врач общей практики.
Литература
- Ghanaie RM, Karimi A, Sadeghi H, Esteghamti A, Falah F, Armin S, Fahimzad A, Shamshiri A, Kahbazi M, Shiva F. Sensitivity and specificity of the World Health Organization pertussis clinical case definition / Int J Infect Dis.

- Przegl Epidemiol. 2014;68(4):633-6.
- Piekarska K, Rzeczkowska M, Rastawicki W, Dąbrowska-Iwanicka A, Paradowska-Stankiewicz I.Usefulness of laboratory methods in diagnosis of pertussis in adult with paroxysmal cough / Przegl Epidemiol. 2014;68(4):633-6.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
- Laboratory manual for the diagnosis of whooping cough caused by Bordetella pertussis / Bordetella parapertussis. World Health Organization. Dept. of Immunization, Vaccines and Biologicals. WHO/IVB/04.14, 2004.
- Инфекции дыхательных путей. Диагностика коклюша и паракоклюша. – Методические рекомендации МР 3.1.2.0072-13.
Коклюш у детей — причины, симптомы, диагностика, анализы
Опубликовано: 28.11.2018 Обновлено: 11.06.2021 Просмотров: 8095
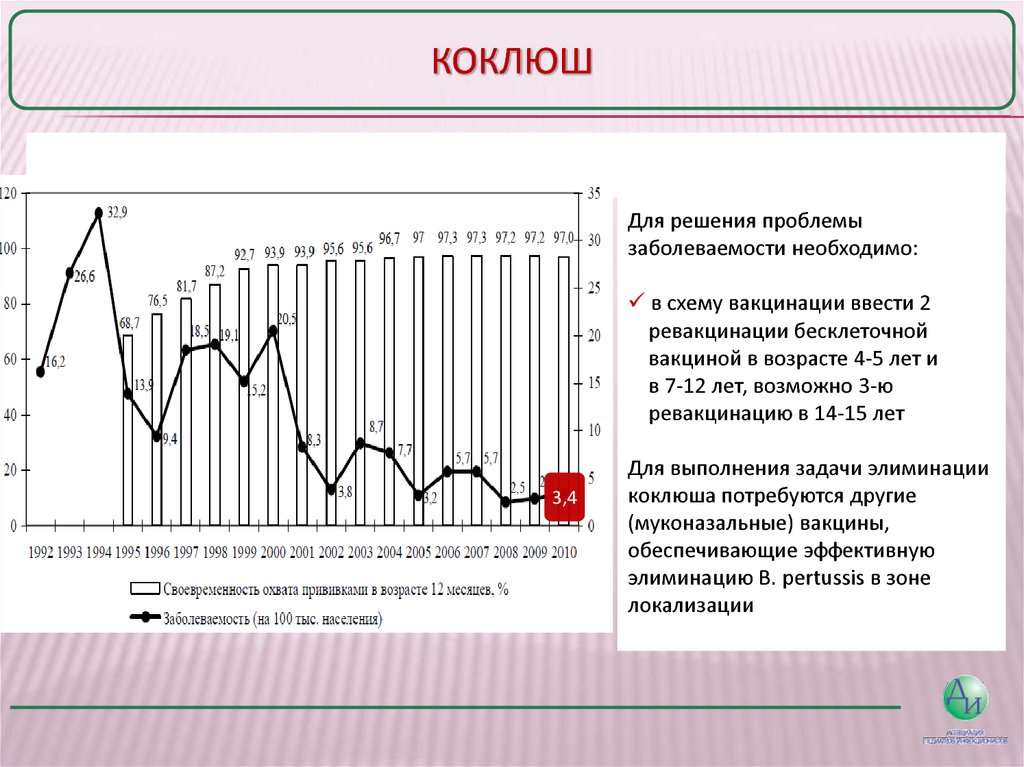
По данным Всемирной организации здравоохранения, от коклюша каждый год страдают около 60 млн человек. Чаще всего коклюшу подвержены дети от 2 до 5 лет и младенцы.
Чаще всего коклюшу подвержены дети от 2 до 5 лет и младенцы.
Не хотим пугать, но от того, насколько своевременно диагностирована болезнь, зависит жизнь маленького человека.
Причины коклюша
Болезнь вызывает грамотрицательная бактерия палочковидной формы Bordetella pertussis. Впервые эпидемия коклюша была зафиксирована документально в XVI веке французским врачом Гийомом де Байю. Официальная статистика заболеваемости ведется с 1920 года. Первая вакцина от коклюша была разработана в 1926 году. С 1959 года прививки от коклюша в нашей стране стали обязательными.
Попав в организм, вредоносная бактерия начинает размножаться и постепенно поражает клетки бронхов, бронхиол и альвеол с выделением токсина, который и провоцирует сильный спастический приступообразный кашель. Такие приступы нередко являются причиной недостаточности дыхания и приводят к гипоксии — состоянию, когда кислорода не хватает. Это отрицательно сказывается на работе головного мозга и может привести к сильнейшим судорогам и нарушению в работе центральной нервной системы.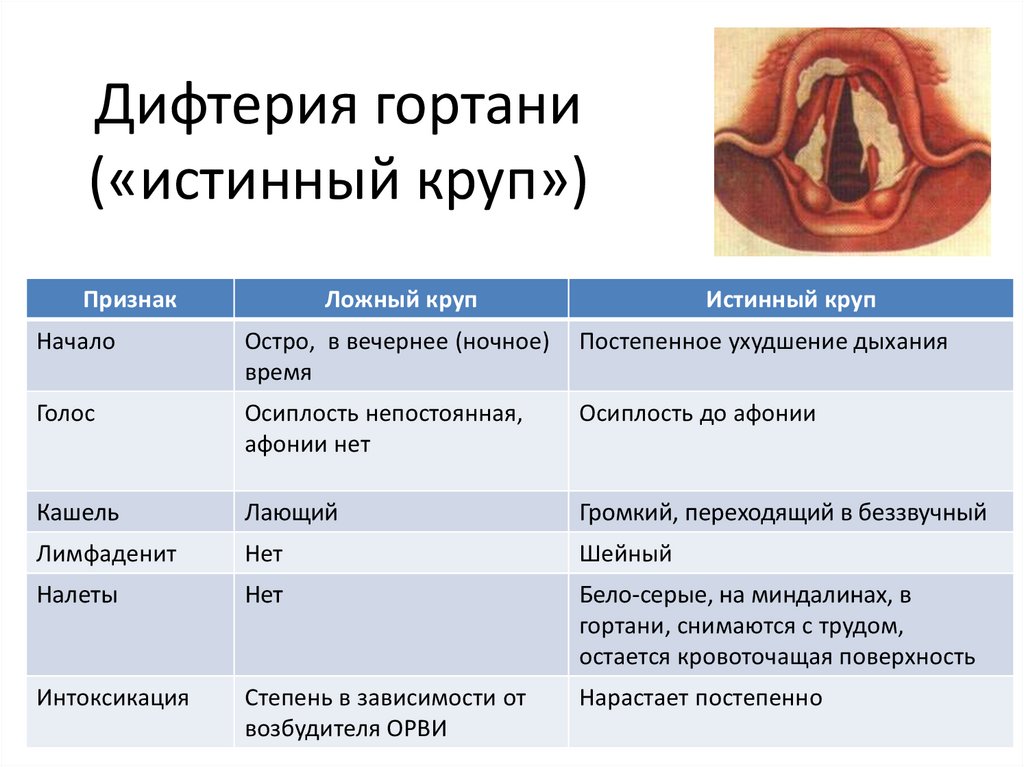
Симптомы и течение коклюша
Выделяют две формы болезни: с выраженным кашлем спазматического характера (типичная) и с обычным кашлем (атипичная). Выраженность симптомов при типичной форме может отличаться. Различают несколько стадий коклюша, каждая последующая усугубляет состояние ребенка. Приступов может становиться больше, они протекают тяжелее, малыш перестает нормально спать, у него пропадает аппетит, начинаются проблемы с дыханием.
В среднем от момента проникновения инфекции в организм до появления первых симптомов болезни проходит от 5 до 8 дней. В последующие 2-3 недели коклюш развивается медленно и циклично с прохождением определенных стадий. Катаральная — незначительно повышается температура тела, ребенок может шмыгать носом, и кажется, что это обычная «простуда». Спазматическая — появляются первые повторяющиеся приступы кашля. При этом заметно краснеет кожа лица, кашель сопровождается слезотечением и может заканчиваться рвотой.
Лабораторная диагностика коклюша
Первый раз ребенка вакцинируют от коклюша в 3 месяца, а затем повторяют вакцинацию трижды с интервалом в 1-1,5 месяца. Важно понимать, что иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Важно понимать, что иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Чаще других заболевают именно непривитые дети, а также дети постарше и даже взрослые из-за ослабления поствакцинального иммунитета.
Что важно в диагностике коклюша? В первую очередь дифференцировать его от других возможных заболеваний, протекающих с кашлем (ОРВИ, туберкулезный бронхоаденит, паракоклюш).
В СИТИЛАБ вы можете выполнить все необходимые исследования и не только выявить возбудителя коклюша Bordetella pertussis, но и провести анализ на наличие антител IgM — для установления факта болезни — и антител IgG — для выяснения вопроса о ревакцинации.
Для выявления возбудителя можно сдать мазки из носоглотки, ротоглотки и слюну (ПЦР-диагностика). А для определения уровня антител берется кровь. Процедуру проводят детские медсестры с помощью специальных систем: все проходит быстро и комфортно для ребенка.
Во время коклюша малыш плохо себя чувствует, может быть раздражен и взволнован поездкой в медицинский центр. Напоминаем всем заботливым родителям: вы можете вызвать бригаду медсестер СИТИЛАБ на дом, чтобы сдать анализы в привычной домашней обстановке и не ехать с заболевшим ребенком в медицинский центр!
После процедуры взятия медсестра забирает весь биоматериал и самостоятельно доставляет его в лабораторию. Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте; также их можно получить с курьером.
Крепкого здоровья вашим детям!
Сбор образцов и диагностические исследования
- Сбор образцов
- Диагностические исследования
Ученые считают культуру золотым стандартом , поскольку это единственный 100% специфичный метод для идентификации Bordetella pertussis 90. Другие тесты, которые могут быть выполнены, включают полимеразную цепную реакцию (ПЦР) и серологию.
Сбор образцов
Получение мазка или аспирата из носоглотки (НГ)
Определить, у кого коклюш, бывает сложно. Когда это возможно, клиницисты должны получить мазок из носоглотки или аспирацию от всех лиц с подозрением на коклюш. Правильно полученный мазок или аспират из носоглотки необходим для достижения оптимальных результатов диагностики. Один и тот же образец можно использовать как для посева, так и для ПЦР.
Видео тестирования на коклюш: сбор клинического образца аспирата из носоглотки
(4:14 минут, дата выпуска: 14.02.2011)
В этом видео демонстрируются правильные методы сбора и транспортировки клинического образца коклюша из задней части носоглотки, полученного путем аспирации.
Надлежащая техника получения образца NP для выделения
Диагностическое тестирование
Клиницисты обычно используют несколько типов лабораторных тестов для диагностики Bordetella pertussis . Ученые считают культуру золотым стандартом , потому что это единственный 100% специфический метод идентификации. Другие тесты, которые могут быть выполнены, включают ПЦР и серологию.
Ученые считают культуру золотым стандартом , потому что это единственный 100% специфический метод идентификации. Другие тесты, которые могут быть выполнены, включают ПЦР и серологию.
Посев
- Использовать в течение первых 2 недель после начала кашля; снижается чувствительность и увеличивается риск ложноотрицательных результатов через 2 недели
- Золотой стандарт диагностики коклюша; единственный 100% специфический метод идентификации
Поскольку культура обладает высокой специфичностью, она особенно полезна для подтверждения диагноза коклюша при подозрении на вспышку. Многие другие респираторные патогены имеют клинические симптомы, сходные с симптомами коклюша, и встречаются сопутствующие инфекции. Получение изолятов из культуры позволяет идентифицировать штаммы и тестировать устойчивость к противомикробным препаратам. Определение штаммов B. pertussis вызывают заболевание, имеющее значение для общественного здравоохранения.
Сроки сбора образцов для посева
В идеале образцы следует собирать в течение первых 2 недель болезни после начала кашля. Это когда в носоглотке еще присутствуют жизнеспособные бактерии. После первых 2 недель снижается чувствительность и возрастает риск ложноотрицательных результатов.
Если планируется посев, сразу же поместите собранный мазок из NP на планшет или сразу же поместите его в транспортную среду. Лаборанты должны покрыть мазки и аспираты из носоглотки в течение 24 часов с момента сбора .
Посев имеет лучшую специфичность, чем ПЦР, но для получения результатов требуется до 7 дней.
ПЦР
- Использовать в течение 3–4 недель после начала кашля
- Самый экспресс-тест из доступных
ПЦР — это экспресс-тест, обладающий превосходной чувствительностью. Однако ПЦР-тесты различаются по специфичности. Результаты следует интерпретировать вместе с клиническими симптомами и эпидемиологической информацией, а в условиях вспышки должно произойти культуральное подтверждение как минимум одного случая. Протоколы ПЦР-анализа, включающие несколько последовательностей-мишеней, позволяют определять вид среди Bordetella видов. Высокая чувствительность ПЦР увеличивает риск ложноположительных результатов, но соблюдение некоторых простых рекомендаций может снизить риск получения неточных результатов.
Протоколы ПЦР-анализа, включающие несколько последовательностей-мишеней, позволяют определять вид среди Bordetella видов. Высокая чувствительность ПЦР увеличивает риск ложноположительных результатов, но соблюдение некоторых простых рекомендаций может снизить риск получения неточных результатов.
Сроки сбора образцов для ПЦР
В идеале вы должны собрать образец в течение первых 3 недель болезни после начала кашля, но ПЦР может дать точные результаты для образцов, собранных до 4 недель. Один и тот же образец можно использовать как для посева, так и для ПЦР. После четвертой недели кашля количество бактериальной ДНК в носоглотке быстро уменьшается, что увеличивает риск получения ложноотрицательного результата.
Использование полимеразной цепной реакции (ПЦР) для диагностики коклюша: передовой опыт
Серология
- Используйте от 2 до 8 недель после начала кашля для достижения оптимальных результатов, но можно использовать до 12 недель после начала кашля
- Может быть проведен намного позже, чем посев и ПЦР, более полезен на более поздних стадиях заболевания
CDC и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) разработали серологический анализ, который был полезен для подтверждения диагноза, особенно во время предполагаемых вспышек коклюша. Несколько государственных лабораторий общественного здравоохранения включили этот анализ в свой режим тестирования на коклюш. Этот анализ также доступен для целей исследования или наблюдения в каталоге тестов CDC.
Несколько государственных лабораторий общественного здравоохранения включили этот анализ в свой режим тестирования на коклюш. Этот анализ также доступен для целей исследования или наблюдения в каталоге тестов CDC.
На коммерческой основе в США используется несколько различных серологических тестов с недоказанной или неизвестной клинической точностью. Центры по контролю и профилактике заболеваний США провели оценку нескольких коммерчески доступных анализов в Соединенных Штатах и обнаружили большие различия между ними в зависимости от используемого антигена или антитела и от того, были ли они откалиброваны по международной эталонной сыворотке. Анализ показал, что наиболее многообещающими были тесты, в которых измерялись антитела IgG только против коклюшного токсина и которые были откалиброваны по эталонному стандарту.
Сроки сбора образцов для серологического исследования
Для одноточечного серологического теста CDC оптимальное время сбора образцов составляет от 2 до 8 недель после начала кашля, когда титры антител являются максимальными. Тем не менее, тестирование можно проводить на образцах, собранных в течение 12 недель после начала кашля, поскольку серологические тесты более полезны для диагностики на более поздних стадиях заболевания.
Тем не менее, тестирование можно проводить на образцах, собранных в течение 12 недель после начала кашля, поскольку серологические тесты более полезны для диагностики на более поздних стадиях заболевания.
Увеличить
КОКЛЮШ: КАРТИНА КРОВИ С ОСОБОЙ ССЫЛКОЙ НА РАННИЕ НАБЛЮДЕНИЯ | ДЖАМА Педиатрия
КОКЛЮШ: КАРТИНА КРОВИ С ОСОБОЙ ОТНОСИТЕЛЬНОСТЬЮ РАННИХ НАБЛЮДЕНИЙ | ДЖАМА Педиатрия | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Электронное письмо LinkedIn
- Процитировать это
- Разрешения
Прочие товары
Июнь 1931 г.
LW SAUER, MD ; Л. ХАМБРЕХТ, А.Б.
Принадлежности авторов
ЭВАНСТОН, Иллинойс.
Am J Dis Чайлд. 1931;41(6):1327-1331. дои: 10.1001/archpedi.1931.01940120064007
Полный текст
Абстрактный
Froelich в 1897 г. первым сообщил о лейкоцитозе и лимфоцитозе при коклюше. Исследователи картины крови при коклюше и авторы учебников по педиатрии и лабораторных пособий подчеркивают диагностическое значение этих изменений в крови. Коклюш — единственное заболевание дыхательных путей, при котором они встречаются. Однако клиницистов часто озадачивает картина крови на ранних стадиях этого заболевания. Лейкоцитоз и лимфоцитоз могут отсутствовать в течение двух недель, когда признаки и симптомы заболевания постепенно проявляются. С другой стороны, показатели крови могут казаться повышенными с преобладанием лимфоцитов у маленьких кашляющих детей, у которых не развивается характерная клиническая картина.