Значение балльного скрининга перинатального риска Medical On Group Санкт-Петербург
Данное исследование раскрывает значение балльного скрининга перинатального риска беременных. Проведенный анализ течения беременности и родов у 142 женщин со средним и высоким перинатальным риском показал, что сумма баллов факторов риска – интегральный показатель вероятности неблагоприятного исхода беременности и родов, дающий практическому врачу возможность вовремя принять правильное решение.
Одной из актуальнейших проблем акушерской науки и практики является снижение перинатальной и материнской смертности. Не вызывает сомнений, что показатели перинатальной смертности и заболеваемости являются производными действия факторов риска, отражающих состояние здоровья матери, течение родов и беременности. Одним из аспектов решения этих проблем является рациональная тактика ведения родов с позиций прогнозирования вероятных осложнений для матери и плода с учетом определения факторов перинатального риска в антенатальном периоде.
В связи с этим целью нашего исследования явилось улучшение исходов беременности и родов у женщин с высоким перинатальным риском путем ранжирования факторов.
Материал и методы. Объектом статистического исследования на различных его этапах явились: женщины родившие путем программированных родов и их новорожденные в период пребывания в родильном доме. Методом сплошной выборки из архива нами были отобраны истории программированных родов женщин наблюдавшихся в отделении дородовой патологии родильного дома № 25 Юго-Западного округа г. Москвы за период с января 2006 года по январь 2007 года.
Для оценки перинатальных факторов риска была использована таблица балльной оценки пренатальных факторов риска, разработанная О.Г. Фроловой и Е.И. Николаевой, незначительно измененная в соответствии с методами данного исследования. Для количественной оценки применялась балльная система. Суммарный подсчет всех имеющихся антенатальных и интранатальных баллов и оценка изменения их проводилось по триместрам (I, II, III).
В третьем триместре по набранным баллам исследованные женщины были разделены на две группы – первая состояла из 81 (57,0%) беременной со средней степенью перинатального риска (15-24 балла), вторую группу составили беременные высокого риска (25 и более баллов) — 61(43,0%).
В связи с поставленными задачами работы нами было детально изучены:
— показания к программированным родам;
— оценка «зрелости» шейки матки;
— течение родового процесса;
— обезболивание родов;
— своевременность и эффективность использования акушерских операций;
— осложнения родов;
— интранатальное изменения факторов риска и влияние их на исход родов;
— состояние новорожденных.
Полученные результаты. Хотя, изначально женщины распределялись по группам риска в зависимости от имеющихся факторов, хотелось бы акцентировать внимание на факторах преобладающих в группах.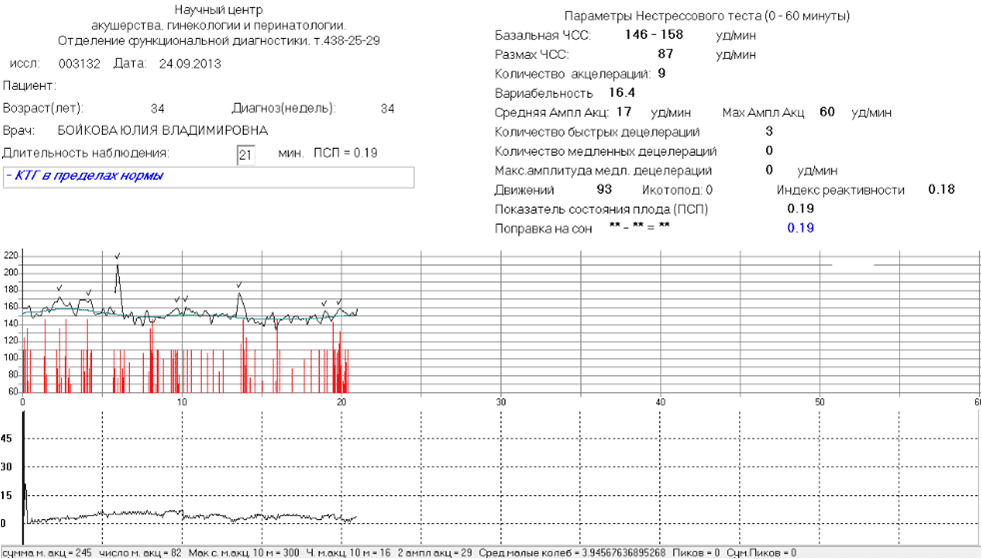 В группе со средней степенью перинатального риска основными осложнениями беременности были угроза прерывания на различных сроках и ранние токсикозы.
В группе со средней степенью перинатального риска основными осложнениями беременности были угроза прерывания на различных сроках и ранние токсикозы.
У беременных высокого риска отмечался высокий уровень экстрагенитальной заболеваемости (анемии, инфекции мочевыводящих путей, эндокринная патология), отягощенный акушерско-гинекологический анамнез — раннее начало половой жизни, бесплодие и хронические воспалительные процессы гениталий.
Таким образом, особенностью женщин группы высокого риска является большая доля предгравидарных факторов, которые проявляются в неполноценности инвазии трофобласта, реализующейся во время беременности в плацентарную недостаточность, задержка развития плода (ЗРП), гестоз.
Анализ показаний к программированным родам в обследованных группах показал, что чаще всего (70%) программированные роды у обследованных женщин проводились по совокупности относительных показаний. Большой удельный вес в обеих группах обследованных женщин занимал рецидивирующий и резистентный к терапии гестоз, который послужил показанием к программированным родам у каждой восьмой беременной.
Учитывая, что течение и исход родов в немалой степени зависит от готовности организма беременной к родам, состояния шейки матки, нами проводилась оценка «зрелости» шейки матки.
У большинства женщин (57 и 41) обеих групп шейка матки была готова к родам. Для женщин из группы высокого риска в 1,5 раза чаще приходилось использовать «золотой стандарт» подготовки шейки матки к родам — простагландиновый гель. Несомненно, это связано с большей долей в этой группе беременных с гестозом, ЗРП. У женщин среднего риска, в силу их состояния, использовались механические методы подготовки.
Всем женщинам в обеих группах произведена амниотомия. Спонтанная родовая деятельность развилась у 82,7% и 73,8% женщин соответственно группам, по паритету в обеих группах — у 78,7% первородящих и 98,6% повторнородящих обследованных женщин. В других случаях использовалось медикаментозное родовозбужление. Как не странно, медикаментозное родовозбуждение чаще использовалось в группе среднего риска. Это связано с большой долей первородящих женщин и с использованными методами подготовки шейки матки. Роды естественным путем завершились у 88,9% женщин со средней степенью перинатального риска и у 96,2% — высокого риска.
В других случаях использовалось медикаментозное родовозбужление. Как не странно, медикаментозное родовозбуждение чаще использовалось в группе среднего риска. Это связано с большой долей первородящих женщин и с использованными методами подготовки шейки матки. Роды естественным путем завершились у 88,9% женщин со средней степенью перинатального риска и у 96,2% — высокого риска.
Осложнения в родах наблюдались у каждой третьей роженицы у той и другой группы. По паритету — у 59,1% первородящих и 40,1% повторнородящих женщин.
Первичная слабость родовой деятельности в 3 раза чаще выявлена в группе среднего риска, что может быть связано с использованием не патогенетического метода подготовки родовых путей (ламинарии), более частым использованием утеротонических средств для родовозбуждения. Вторичная слабость характерна для женщин из группы высокого риска за счет преобладания повторнородящих.
Особое внимание привлекают такие осложнения родов, как плотное прикрепление плаценты и ее дефект, характерное для женщин из группы высокого риска. Несомненно, это связано с нарушениями формирования хориона на ранних стадиях развития беременности как следствие влияние предгравидарных факторов (экстрагенитальные заболевания, в частности анемия, воспалительные заболевания гениталий).
Несомненно, это связано с нарушениями формирования хориона на ранних стадиях развития беременности как следствие влияние предгравидарных факторов (экстрагенитальные заболевания, в частности анемия, воспалительные заболевания гениталий).
Обращала на себя внимание частота осложнений в группе среднего риска – в группе потенциально якобы безопасной. Это связано с преобладанием первородящих женщин, но самое главное с субъективным отношением врачей к этой категории женщин (недооценка).
Подтверждением вышесказанного является эффективность лечения слабости родовой деятельности, только у 25% женщин из группы среднего риска лечение оказалось эффективно. У женщин высокого риска в 60%.
Неоднозначность оценки перинатальных факторов риска подтверждается частой кесарева сечения в группах — в группе среднего риска она была почти в 4 раза выше.
Это непосредственно связано с осложнениями беременности и родов. В группе изначально среднего риска в родах гипоксия плода, мекониальное окрашивание околоплодных вод, слабость родовой деятельности диагностирована в 2 раза чаще, чем в группе высокого риска.
По данным КТГ нарушение сердечной деятельности плода у рожениц с исходным средним перинатальным риском встречались достоверно чаще, чем в группе высокого риска. Несомненно, что именно у этих женщин, несмотря на изначально среднюю степень риска, тактика ведения родов должна была быть пересмотрена вовремя.
Как не странно, несмотря на то, что в группе высокого риска почти каждый шестой ребенок родился с дефицитом массы тела, в группе среднего риска в 1,5 раза больше детей родилось в состоянии асфиксии. Неблагоприятные исходы родов в группе женщин с изначально средним перинатальным риском связано с тем, что в силу возникших осложнений в родах каждая четвертая роженица из этой группы получает статус высокого перинатального риска, что влечет за собой изменение тактики ведения родов.
Обсуждение. Стратегия риска в акушерстве предусматривает выделение групп женщин, у которых беременность и роды могут осложниться нарушением жизнедеятельности плода, акушерской или экстрагенитальной патологией.
Очень важно понимать, что с прогрессированием беременности изменяется сумма факторов риска в сторону их повышения. Это становится очевидным при проведении балльного скрининга в каждом триместре беременности. Динамическое изменение суммы факторов индивидуально для каждой женщины.
В ходе исследования, суммируя баллы перинатального риска по триместрам, мы наблюдали либо резкий «скачок» их суммы, либо плавный рост и переход беременной из одной группы риска в другую, более неблагоприятную в плане прогнозирования исхода родов.
Суммируя баллы у обследованных женщин, можно сказать, что в первом триместре в группе низкого перинатального риска входило 80% беременных, во втором триместре эта группа уменьшилась до 60%. К концу беременности количество женщин, имеющих низкий перинатальный риск, сокращается еще в два раза.
Важное значение имеет анализ не только суммы баллов перинатального риска, но и самих факторов. Анализируя факторы перинатального риска в первом триместре, можно сказать, что многие из них не меняются в течение беременности и помогают получить полную картину о состоянии здоровья женщины. То есть это практически то, с чем женщина приходит в женскую консультацию при первом посещении.
Анализируя факторы перинатального риска в первом триместре, можно сказать, что многие из них не меняются в течение беременности и помогают получить полную картину о состоянии здоровья женщины. То есть это практически то, с чем женщина приходит в женскую консультацию при первом посещении.
Такая ситуация характерная для женщин, которые к концу беременности попадают в группу высокого перинатального риска. У них отмечался высокий уровень экстрагенитальной заболеваемости (анемии, инфекции мочевыводящих путей, эндокринная патология), отягощенный акушерско-гинекологический анамнез — раннее начало половой жизни, бесплодие и хронические воспалительные процессы гениталий, так называемые предгравидарные факторы. В группе со средней степенью перинатального риска факторы «приобретались» с течением беременности (угроза прерывания на различных сроках и ранние токсикозы и т.д.).
И еще один аспект проблемы. Беременные средней (не высокой) группы перинатального риска не должны восприниматься медперсоналом как не заслуживающие особого внимания. Наше исследование показало, что частота некоторых осложнений родов выше именно в этой группе, и связано это с недооценкой акушерской ситуации из-за ярлыка «средняя группа риска».
Наше исследование показало, что частота некоторых осложнений родов выше именно в этой группе, и связано это с недооценкой акушерской ситуации из-за ярлыка «средняя группа риска».
Выводы. Одним из условий благополучного завершения беременности и родов является тщательная оценка и подсчет суммы баллов факторов перинатального риска по триместрам, анализ динамики изменения суммы и коррекция профилактических и лечебных мероприятий.
Беременные с высоким перинатальным риском имеют значительную долю предгравидарных факторов в сумме баллов риска, что откладывает свой отпечаток на течение беременности и родов.
Беременные со средним перинатальным риском накапливают сумму баллов, в основном, в течение беременности за счет ее осложнений.
Сумма баллов факторов перинатального риска – интегральный показатель вероятности неблагоприятного исхода беременности и родов, дающий практическому врачу возможность вовремя принять правильное решение.
В.Е. РАДЗИНСКИЙ, И.Н. КОСТИН, М.А.МАМЕДОВА
КТГ — кардиотокография плода | Медицинский центр «Здоровая семья»
КТГ или кардиотокография — это метод оценки состояния плода наряду с УЗИ и Доплером.
КТГ плода — запись сердцебиений плода с одновременной фиксацией шевелений и маточных сокращений. Исследование проводится с помощью специального аппарата кардиотокографа. Основная цель исследования оценка частоты сердцебиений плода, их изменений в зависимости от активности плода и маточных сокращений. Запись осуществляется с помощью специальных датчиков, фонокардиографии и доплерометрии. У наиболее современных аппаратов, с помощью одного датчика.
В медицинском центре «Здоровая Семья» используется КТГ аппарат «УНИКОС».
«УНИКОС» — это совместная разработка Научного Центра Акушерства, Гинекологии и Перинатологии Российской Академии медицинских наук и ООО “Универсальный космос”. В фетальном мониторе использованы последние достижения науки и техники. Уникальные медицинские алгоритмы, используемые в мониторе, позволяют избежать ошибок при диагностике.
В фетальном мониторе использованы последние достижения науки и техники. Уникальные медицинские алгоритмы, используемые в мониторе, позволяют избежать ошибок при диагностике.
Когда проводится КТГ
КТГ возможно записать с 24 недели беременности, но наибольшую значимость и достоверность КТГ имеет после 33 недели внутриутробного развития плода. Именно в этом сроке сердцебиения плода становятся стабильными и формируются кардиальные рефлексы. Для наблюдения за физиологической беременностью рекомендовано проводить КТГ 1 раз в 7-10 дней. У пациенток с осложненным течением беременности (гестоз, анемия, резус конфликт, гестационный сахарный диабет, анемия и др.), хроническими заболеваниями (повышенное артериальное давление, сахарный диабет и др.), отягощенным анамнезом (аборты, не вынашивание, бесплодие и др.) кардиотокография проводится не реже 1 раза в неделю.
КТГ используется для наблюдения за состоянием плода и сокращениями матки в во время родов.
Как проводится и оценивается КТГ
Исследование может проводиться в положении беременной лежа на спине, боку или сидя. Датчик располагают на передней брюшной стенке женщины в точке наиболее четкого прослушивания сердцебиений плода. Данные с датчика передаются на монитор и преобразуются в график. Время проведения кардиотокографии может колебаться от 20 до 40-60 минут, ввиду необходимости оценить деятельность сердца в фазах покоя и активности плода.Запись распечатывается на бумаге, и врач делает оценку состояния плода в балах. Наиболее распространенная шкала оценки в баллах по W.Fischer. Об отсутствии отклонений в состоянии плода будет свидетельствовать оценка в 8 – 9 баллов.
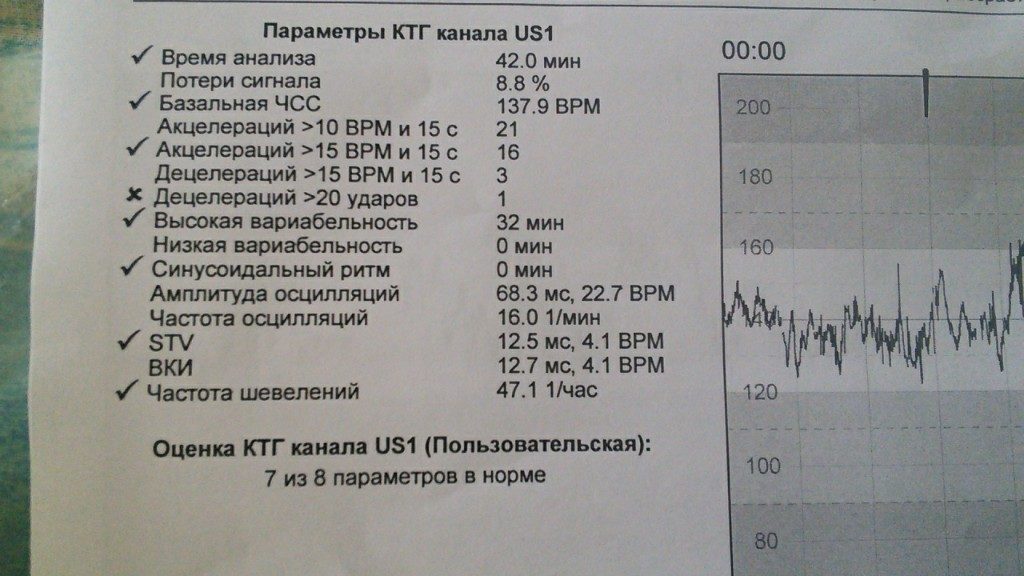
Фетальный монитор «УНИКОС» осуществляет оценку состояния плода во время беременности автоматически. И выдает заключение о состояние плода. Имеет более высокую информативность и достоверность по сравнению с традиционными методами КТГ.Полностью автоматическая обработка информации и получения данных обследования исключает вероятность субъективных ошибок. Монитор оценивает различные параметры сердечной деятельности и рассчитывает показателя состояния плода — ПСП. При нормальном состоянии плода ПСП 1 и менее.
Монитор оценивает различные параметры сердечной деятельности и рассчитывает показателя состояния плода — ПСП. При нормальном состоянии плода ПСП 1 и менее.
Диагностическая ценность
Кардиотокография позволяет провести мониторинг состояния плода при беременности. Данный метод является одним из наиболее простых способов диагностики внутриутробной гипоксии плода и других отклонений в течение беременности. Дает возможность своевременно назначить терапию, принять решение о необходимости лечения в стационаре или досрочном род разрешении.
КТГ безопасно, не имеет противопоказаний и поэтому может проводиться с различной частотой.
Метки: кардиотокография плода, ктг
Рецептурные опиоиды во время беременности | March of Dimes
Опиоиды, отпускаемые по рецепту, — это болеутоляющие средства, которые часто используются при болях после травм, операций или стоматологических работ. К ним относятся кодеин, морфин и оксикодон.

Если вы принимаете опиоиды во время беременности, они могут вызвать серьезные проблемы у вашего ребенка, такие как преждевременные роды и отказ от наркотиков, называемый НАН.
Даже если вы принимаете опиоид точно так, как говорит ваш лечащий врач, это все равно может вызвать НАС у вашего ребенка.
Не прекращайте прием опиоидов, не посоветовавшись сначала со своим врачом. Внезапный отказ от курения может вызвать серьезные проблемы у вашего ребенка.
Если вы не беременны и принимаете опиоиды, используйте эффективные противозачаточные средства до тех пор, пока вы не прекратите принимать лекарство.
Что такое отпускаемые по рецепту опиоиды?
Опиоиды, отпускаемые по рецепту, — это болеутоляющие средства (лекарства, используемые для облегчения боли), которые ваш лечащий врач может выписать вам, если вы получили травму или перенесли хирургическую или стоматологическую помощь. Иногда их используют для лечения кашля или диареи.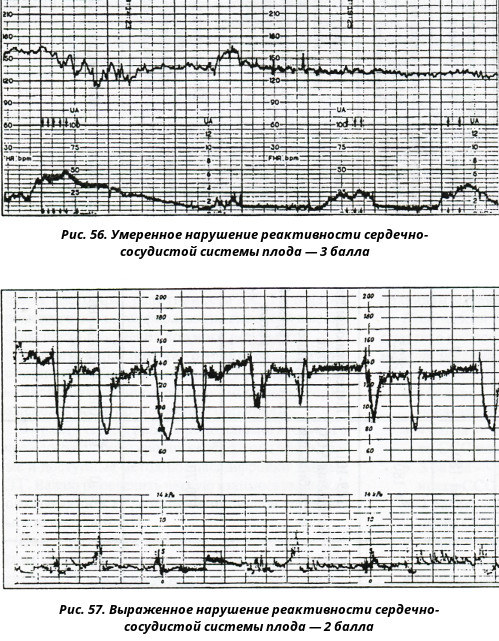 Лекарство, отпускаемое по рецепту, — это лекарство, которое, по словам вашего поставщика, вы можете принимать для лечения состояния здоровья. Вам нужен рецепт (заказ на лекарство) от вашего поставщика медицинских услуг, чтобы получить лекарство. Опиоиды являются одними из наиболее распространенных лекарств, назначаемых беременным женщинам.
Лекарство, отпускаемое по рецепту, — это лекарство, которое, по словам вашего поставщика, вы можете принимать для лечения состояния здоровья. Вам нужен рецепт (заказ на лекарство) от вашего поставщика медицинских услуг, чтобы получить лекарство. Опиоиды являются одними из наиболее распространенных лекарств, назначаемых беременным женщинам.
Прием опиоидов во время беременности может вызвать серьезные проблемы у вашего ребенка. Если вы беременны или думаете о беременности и принимаете опиоиды, сообщите об этом своему врачу. Возможно, вы сможете перейти на лекарство, более безопасное для вашего ребенка. Вы и ваш врач можете взвесить преимущества и риски лекарств, которые вы принимаете, таких как опиоиды, чтобы обеспечить вам максимально здоровую беременность.
Это рецептурные опиоиды и некоторые из их распространенных торговых марок. Торговая марка — это название, данное продукту компанией, которая его производит.
- Бупренорфин (Belbuca®, Buprenex®, Butrans®, Probuphine®)
- Кодеин
- Фентанил (Actiq®, Duragesic®, Sublimaze®)
- Гидрокодон (Лорсет®, Лортаб®, Норко®, Викодин®)
- Гидромофон (Dalaudid®, Exalgo®)
- Меперидин (Демерол®)
- Метадон (долофин®, метадоза®)
- Морфин (Astramorph®, Avinza®, Duramorph®, Roxanol®)
- Оксикодон (OxyContin®, Percodan®, Percocet®)
- Оксиморфон (Опана®)
- Трамадол (ConZip®, Ryzolt®, Ultram®)
Существует множество других марок опиоидов, поэтому, если вы принимаете какое-либо лекарство, которое, по вашему мнению, может быть опиоидом или комбинироваться с опиоидом, сообщите об этом своему врачу.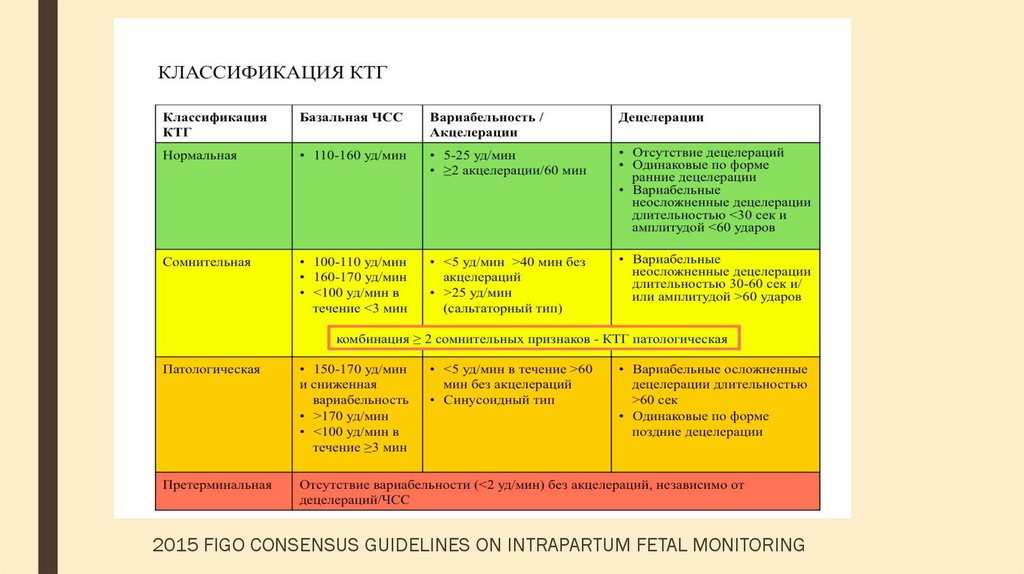 Например, некоторые лекарства от кашля содержат опиоидный кодеин.
Например, некоторые лекарства от кашля содержат опиоидный кодеин.
Незаконный наркотик героин является опиоидом. Фентанил и другие отпускаемые по рецепту опиоиды производятся и продаются нелегально. При незаконном использовании фентанил, продаваемый на улице, часто смешивают с героином или кокаином, что делает его чрезвычайно опасным.
Чем опасны опиоиды?
Некоторым людям может быть трудно отказаться от употребления опиоидов
, потому что, наряду с облегчением боли, они выделяют химические вещества в мозг, которые могут заставить вас чувствовать себя спокойно и очень счастливо (также называемое эйфорией). Наркомания — это состояние мозга, которое заставляет вас употреблять наркотики, даже если они вредны для вас. Зависимость влияет на ваш самоконтроль и вашу способность прекратить прием наркотиков. Большинство людей, принимающих опиоиды, отпускаемые по рецепту, могут прекратить их прием без возникновения зависимости. Но их регулярное использование может сделать вас зависимыми от них, даже если вы используете их по указанию своего поставщика услуг.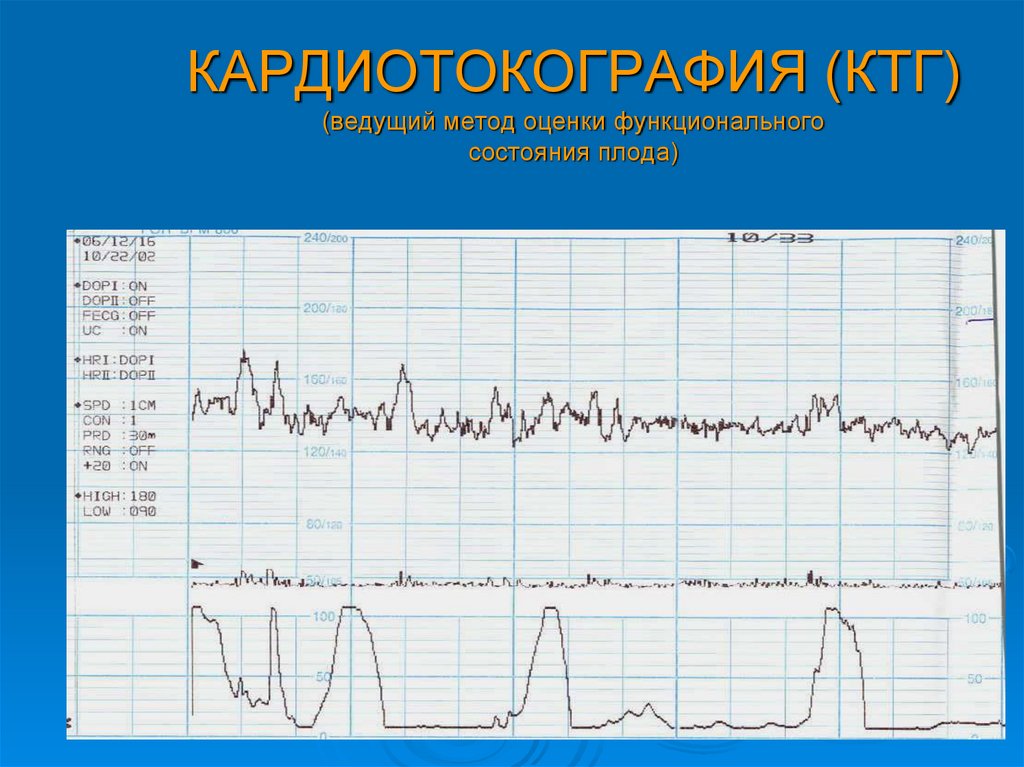
Во время профилактического осмотра перед беременностью или при первом профилактическом осмотре врач задает вам вопросы о вашем здоровье. Сообщите своему поставщику услуг о любых заболеваниях, которые у вас есть, и о любых лекарствах, которые вы принимаете. Сюда входят лекарства, отпускаемые по рецепту, безрецептурные (также называемые безрецептурными) лекарства, растительные продукты и добавки. Если вы принимаете лекарство для лечения какого-либо заболевания, вам может потребоваться перейти на лекарство, более безопасное для вашего ребенка. Или ваш врач может порекомендовать другие виды лечения, в которых не используются лекарства. И если вам нужна помощь, чтобы бросить употреблять наркотики, вызывающие привыкание, ваш врач может помочь вам найти программу лечения.
Когда ваш лечащий врач выписывает вам рецепт на лекарство, он точно сообщает вам, сколько принимать, как часто и как долго принимать. Если вы беременны и принимаете опиоиды, отпускаемые по рецепту, принимайте их точно так, как говорит вам ваш врач.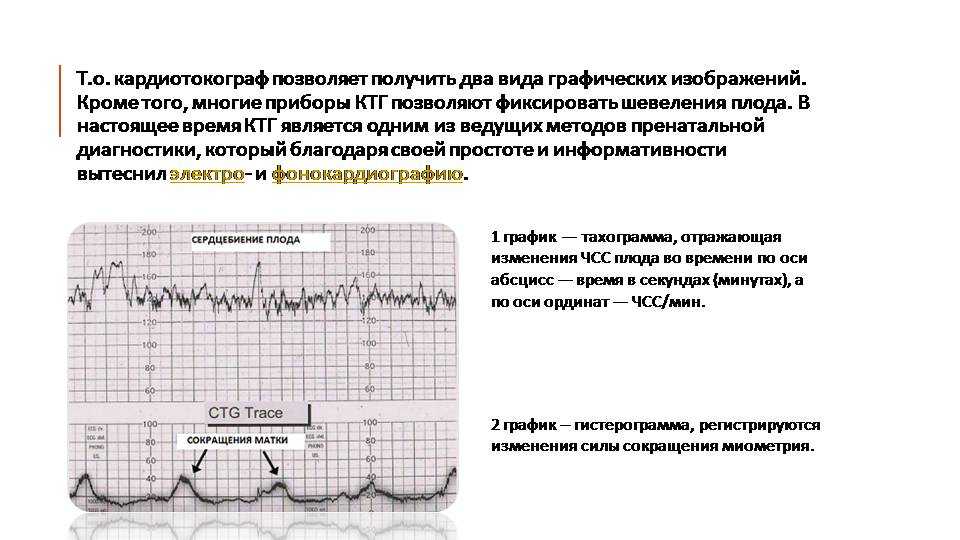 Сообщайте своему поставщику услуг о любых опиоидах или других препаратах, которые вы принимаете, даже если они прописаны другим поставщиком. Если вы идете к врачу, который прописывает вам опиоиды, убедитесь, что он знает, что вы беременны. Даже если вы принимаете опиоиды, отпускаемые по рецепту, в точности так, как говорит вам врач, это все равно может вызвать проблемы у вашего ребенка. Когда вы принимаете какие-либо лекарства, отпускаемые по рецепту:
Сообщайте своему поставщику услуг о любых опиоидах или других препаратах, которые вы принимаете, даже если они прописаны другим поставщиком. Если вы идете к врачу, который прописывает вам опиоиды, убедитесь, что он знает, что вы беременны. Даже если вы принимаете опиоиды, отпускаемые по рецепту, в точности так, как говорит вам врач, это все равно может вызвать проблемы у вашего ребенка. Когда вы принимаете какие-либо лекарства, отпускаемые по рецепту:
- Не принимайте больше, чем говорит ваш врач.
- Не принимайте вместе с алкоголем или другими наркотиками.
- Не используйте чужие рецептурные лекарства.
Что такое расстройство, связанное с употреблением опиоидов?
Зависимость от опиоидов называется расстройством, связанным с употреблением опиоидов. У вас может быть расстройство, связанное с употреблением опиоидов, если:
- Вы принимаете больше опиоидов, чем, по словам вашего врача, вы можете принять.
- У вас есть тяга (сильное желание) к опиоидам.

- Вы чувствуете, что не можете прекратить принимать опиоиды или уменьшить их количество.
- Вам нужно больше опиоидов, чтобы получить тот же эффект.
- У вас проблемы дома, на работе или в школе, вызванные приемом опиоидов.
- Вы тратите время на получение и употребление опиоидов.
- Вы чувствуете себя плохо, когда прекращаете использовать опиоиды или уменьшаете их количество.
Если у вас расстройство, связанное с употреблением опиоидов, существует риск передозировки. Это когда вы принимаете слишком много наркотиков. Передозировка может замедлить или остановить ваше дыхание. Это может привести к тому, что вы потеряете сознание и даже умрете. Если вы принимаете опиоиды и у вас есть какие-либо из этих признаков и симптомов передозировки, позвоните своему врачу или 911:
- Затуманенное зрение
- Холодная, липкая кожа
- Чувство головокружения, обморок или сильную сонливость
- Тошнота в животе
- Рыхлые, дряблые мышцы
- Замедленное или затрудненное дыхание или замедленное сердцебиение
Если у вас расстройство, связанное с употреблением опиоидов, и вы пользуетесь общими иглами с другими потребителями наркотиков, вы подвергаетесь риску заражения такими инфекциями, как гепатит и ВИЧ.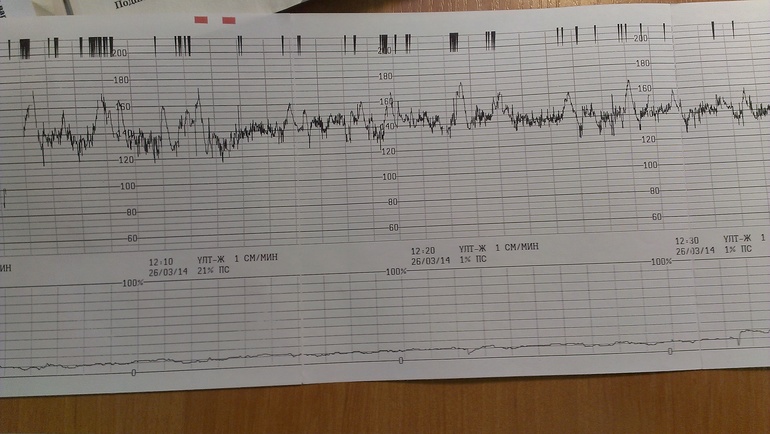 Гепатит – это вирус, который поражает печень. ВИЧ означает вирус иммунодефицита человека. ВИЧ атакует иммунную систему организма, которая обычно помогает защитить вас от инфекций. Вы можете передать такие инфекции своему ребенку во время беременности.
Гепатит – это вирус, который поражает печень. ВИЧ означает вирус иммунодефицита человека. ВИЧ атакует иммунную систему организма, которая обычно помогает защитить вас от инфекций. Вы можете передать такие инфекции своему ребенку во время беременности.
Если у вас расстройство, связанное с употреблением опиоидов, у вас могут возникнуть проблемы с уходом за собой во время беременности. Например, вы можете пропустить дородовые осмотры и не сделать здоровый выбор для себя и своего ребенка. Вы также подвержены риску передозировки и психических заболеваний, таких как депрессия. Депрессия — это заболевание, которое вызывает чувство грусти и потерю интереса к тому, что вам нравится делать. Это может повлиять на то, как вы себя чувствуете, думаете и действуете, и может мешать вашей повседневной жизни. Нужно лечение, чтобы стало лучше.
Могут ли опиоиды вызывать проблемы во время беременности и после родов?
Да. Использование опиоидов во время беременности может повлиять на ваше здоровье и здоровье вашего ребенка.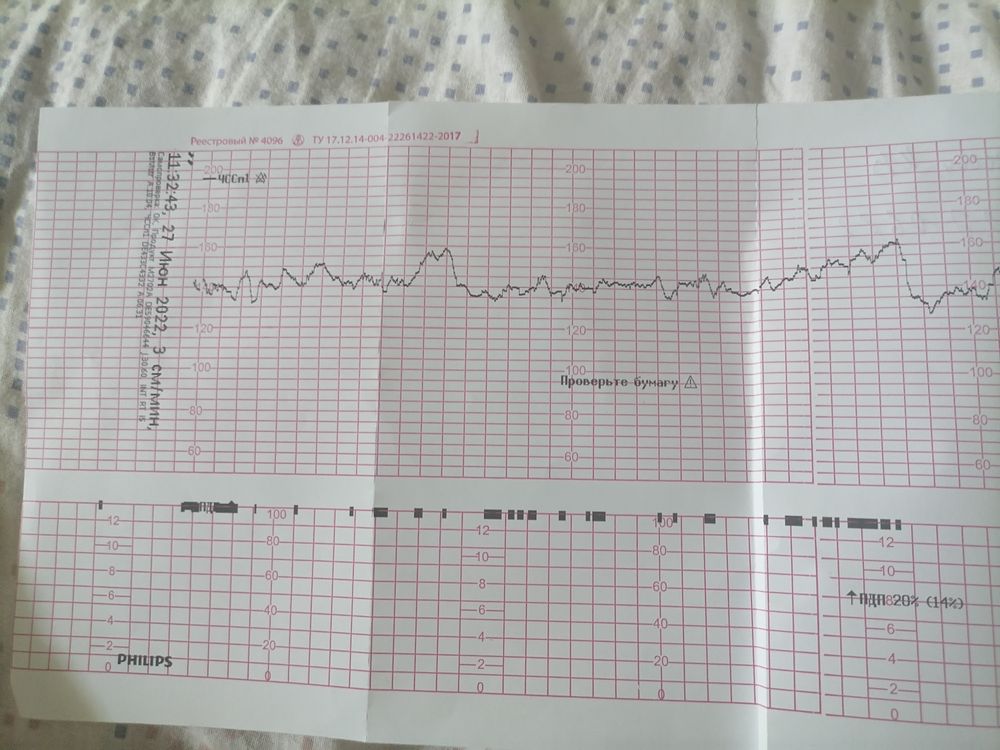 Если вы не беременны и принимаете опиоиды, используйте эффективные противозачаточные средства, пока не будете готовы забеременеть. Это может помочь предотвратить осложнения, когда вы забеременеете. Возможные осложнения, связанные с употреблением опиоидов во время беременности, могут включать:
Если вы не беременны и принимаете опиоиды, используйте эффективные противозачаточные средства, пока не будете готовы забеременеть. Это может помочь предотвратить осложнения, когда вы забеременеете. Возможные осложнения, связанные с употреблением опиоидов во время беременности, могут включать:
Врожденные дефекты . Врожденные дефекты — это состояния здоровья, присутствующие при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы со здоровьем в целом, с тем, как организм развивается или работает. Врожденные дефекты, связанные с употреблением опиоидов во время беременности, включают:
- Врожденные пороки сердца . Эти состояния могут повлиять на форму сердца ребенка, его работу или и то, и другое.
- Желудочно-кишечный тракт . Это врожденный дефект живота ребенка, при котором кишечник выпячивается наружу через отверстие рядом с пупком.

- Глаукома. Это группа заболеваний глаз, при которых повреждается зрительный нерв. При отсутствии лечения глаукома может привести к слепоте.
- Дефекты нервной трубки (также называемые NTD). Это врожденные дефекты головного, позвоночника и спинного мозга. Расщепление позвоночника является наиболее распространенным ДНТ.
Выкидыш или мертворождение . Выкидыш – это смерть ребенка в утробе матери до 20 недель беременности. Мертворождение – это смерть ребенка в утробе матери после 20 недель беременности.
Неонатальный абстинентный синдром (также называемый НАС). NAS — это когда ребенок подвергается воздействию препарата в утробе матери до рождения и проходит через абстиненцию после рождения. НАС чаще всего возникает, когда женщина принимает опиоиды во время беременности. NAS может вызвать серьезные проблемы у ребенка, например, он может родиться слишком маленьким и иметь проблемы с дыханием. Даже если вы принимаете опиоид точно так, как говорит вам ваш лечащий врач, это может вызвать НАС у вашего ребенка. Так что сообщите своему поставщику услуг дородового ухода о любых опиоидах, которые вы принимаете, даже если они были прописаны вам другим поставщиком медицинских услуг. Если другой поставщик медицинских услуг прописывает вам опиоиды, убедитесь, что он знает, что вы беременны.
Даже если вы принимаете опиоид точно так, как говорит вам ваш лечащий врач, это может вызвать НАС у вашего ребенка. Так что сообщите своему поставщику услуг дородового ухода о любых опиоидах, которые вы принимаете, даже если они были прописаны вам другим поставщиком медицинских услуг. Если другой поставщик медицинских услуг прописывает вам опиоиды, убедитесь, что он знает, что вы беременны.
Отслойка плаценты . Это тяжелое состояние, при котором плацента отделяется от стенки матки (матки) еще до рождения. Если это произойдет, ваш ребенок может не получать достаточного количества кислорода и питательных веществ в утробе матери. И у вас может быть серьезное кровотечение. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину.
Преэклампсия . Это серьезное заболевание, которое может возникнуть после 20-й недели беременности или сразу после нее. Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые из ее органов, такие как почки и печень, могут работать неправильно. Признаки и симптомы преэклампсии включают наличие белка в моче, изменения зрения и сильные головные боли. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Это может вызвать стресс у вашего сердца и вызвать проблемы во время беременности.
Признаки и симптомы преэклампсии включают наличие белка в моче, изменения зрения и сильные головные боли. Высокое кровяное давление (также называемое гипертонией) возникает, когда давление крови на стенки кровеносных сосудов слишком велико. Это может вызвать стресс у вашего сердца и вызвать проблемы во время беременности.
Преждевременные роды и преждевременные роды . Это слишком ранние роды, до 37 недель беременности. Дети, рожденные в этот срок, могут иметь больше проблем со здоровьем при рождении и в более позднем возрасте, чем дети, рожденные в срок. Опиоиды также могут вызывать преждевременный разрыв плодных оболочек (также называемый PROM). Это когда мешок вокруг ребенка рвется до того, как у женщины начнутся роды.
Проблемы с ростом вашего ребенка. К ним относятся:
- Задержка роста плода (также называемая задержкой роста, малым для гестационного возраста и малым для даты). Это когда ребенок не набирает вес до рождения.

- Низкая масса тела при рождении . Это когда ребенок рождается весом менее 5 фунтов 8 унций.
Синдром внезапной детской смерти (также называемый СВДС). Это необъяснимая смерть ребенка младше 1 года. СВДС обычно случается, когда ребенок спит. Дети, рожденные от матерей, употребляющих опиоиды, подвергаются повышенному риску СВДС.
Как лечить расстройство, связанное с употреблением опиоидов, во время беременности?
Лечение расстройств, связанных с употреблением опиоидов во время беременности, может включать:
Заместительная терапия опиоидами, включая медикаментозную терапию (также называемую МАТ) или терапию с помощью опиоидов (также называемую ОАТ). Для этих видов лечения ваш лечащий врач прописывает вам опиоиды длительного действия, такие как метадон или бупренорфин, которые вы принимаете во время беременности и после рождения ребенка.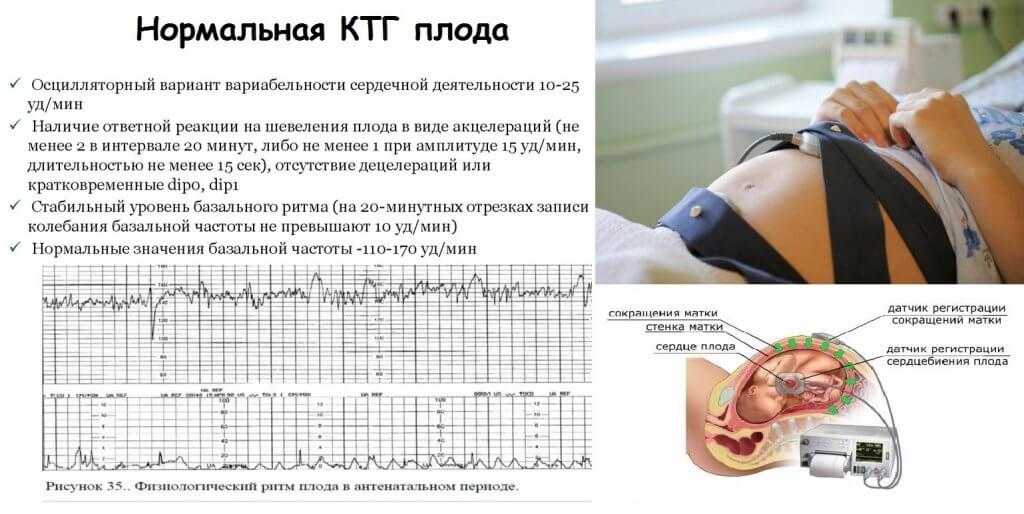 Длительное действие означает, что опиоиды остаются в организме в течение длительного времени. Метадон и бупренорфин помогают снизить потребность в опиоидах безопасным для вас и вашего ребенка способом. Они не заставляют вас чувствовать себя счастливыми или успокаивающими, как некоторые опиоиды. Эти лекарства могут помочь снизить риск преждевременных родов и проблем с ростом вашего ребенка. У вашего ребенка могут быть некоторые симптомы отмены после рождения.
Длительное действие означает, что опиоиды остаются в организме в течение длительного времени. Метадон и бупренорфин помогают снизить потребность в опиоидах безопасным для вас и вашего ребенка способом. Они не заставляют вас чувствовать себя счастливыми или успокаивающими, как некоторые опиоиды. Эти лекарства могут помочь снизить риск преждевременных родов и проблем с ростом вашего ребенка. У вашего ребенка могут быть некоторые симптомы отмены после рождения.
Если вы проходите ОЗТ, поговорите со своим врачом о лекарстве под названием налоксон (торговая марка Narcan®). Налоксон помогает остановить вредное воздействие опиоидов и может спасти вашу жизнь в случае передозировки опиоидами. С разрешения вашего врача его можно безопасно использовать во время беременности в малых дозах. Ваш врач может прописать его в виде назального спрея или укола. Если вы используете налоксон, всегда держите его при себе. Ваш врач может показать вам и вашей семье, как его использовать, если у вас есть признаки или симптомы передозировки.
Поведенческая терапия (также называемая консультированием). Ваш врач может порекомендовать вам встретиться с консультантом в одиночку, в группе или с тем и другим вместе. Консультирование может помочь вам изменить свое отношение к наркотикам и развить навыки здорового образа жизни. Это также поможет вам научиться избегать или справляться с ситуациями, которые могут привести к рецидиву. Рецидив — это когда вы возвращаетесь к употреблению наркотика после попытки бросить его. У людей, получающих консультации по наркотикам, меньше шансов на рецидив, чем у тех, кто не получает консультации.
Безопасно ли резко прекратить прием опиоидов во время беременности?
Нет. Внезапный отказ от курения во время беременности может вызвать серьезные проблемы у вашего ребенка, включая смерть. Если вы беременны и принимаете опиоиды, не отчаивайтесь. Поговорите со своим врачом о безопасных способах прекращения приема опиоидов.
Если вы кормите грудью, безопасно ли принимать опиоиды?
Грудное вскармливание полезно как для вас, так и для вашего ребенка.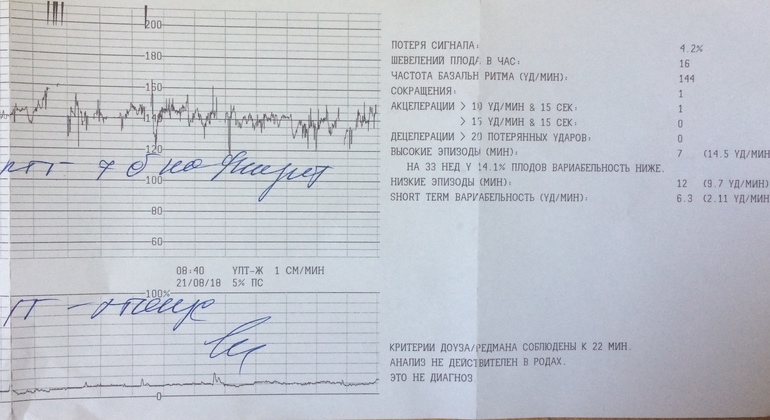 Это помогает вам сблизиться с ребенком, а грудное молоко помогает укрепить иммунитет ребенка и защитить его от инфекций. Если у вашего ребенка НАС, грудное вскармливание может помочь сделать его абстинентный синдром менее тяжелым, поэтому ему требуется меньше лекарств, и он сможет быстрее выписаться из больницы.
Это помогает вам сблизиться с ребенком, а грудное молоко помогает укрепить иммунитет ребенка и защитить его от инфекций. Если у вашего ребенка НАС, грудное вскармливание может помочь сделать его абстинентный синдром менее тяжелым, поэтому ему требуется меньше лекарств, и он сможет быстрее выписаться из больницы.
Если вы принимаете опиоиды, отпускаемые по рецепту, для обезболивания под наблюдением врача, вы можете кормить грудью в зависимости от принимаемого вами лекарства. Некоторые опиоиды могут вызвать опасные для жизни проблемы у вашего ребенка. Убедитесь, что врач, выписывающий вам опиоиды, знает, что вы кормите грудью, и принимайте лекарство точно так, как вам говорит наш врач. Поговорите со своим врачом о переходе на более безопасное обезболивающее, если вы принимаете:
- Кодеин или лекарства, содержащие кодеин
- Гидрокодон
- Меперидин
- Оксикодон
- Трамадол
Обезболивающие, такие как ибупрофен (Advil®) или ацетаминофен (Tylenol®), безопасны для использования при грудном вскармливании.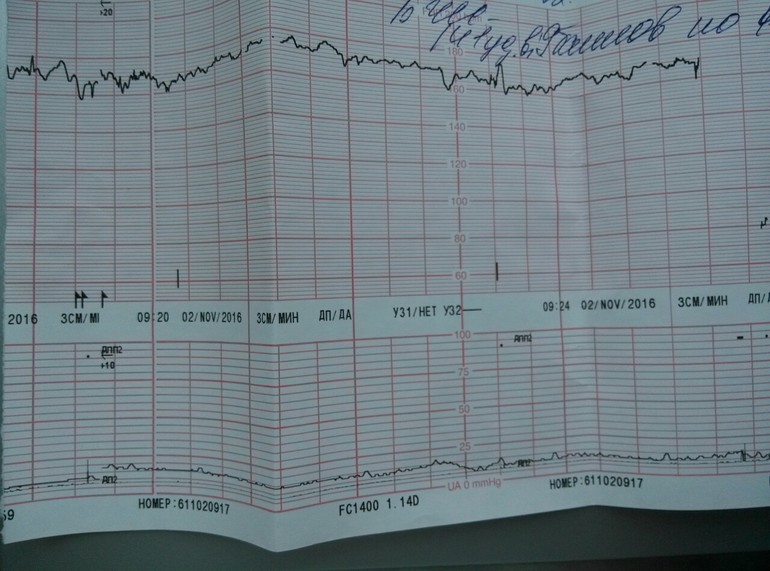
Если вы находитесь на программе MAT или OAT, вы можете кормить ребенка грудью, если:
- Ваше здоровье стабильно и вы больше не злоупотребляете опиоидами или употребляете уличные наркотики, такие как кокаин или марихуана.
- У вас нет ВИЧ.
- Ваша программа MAT или OAT находится под наблюдением, и ваше лечение находится под пристальным наблюдением.
- Во время лечения вы получаете социальную поддержку от друзей и семьи.
- Ваш ребенок продолжает набирать вес, пока вы кормите его грудью.
Есть ли у вас риск возникновения проблем с опиоидами?
Мы не знаем, почему у некоторых людей возникают проблемы, когда они пытаются бросить употреблять опиоиды, а другие могут бросить их без проблем. Мы знаем, что некоторые вещи делают вас более вероятными, чем другие, для проблем с опиоидами. Это так называемые факторы риска. Наличие фактора риска не означает, что у вас обязательно возникнут эти проблемы.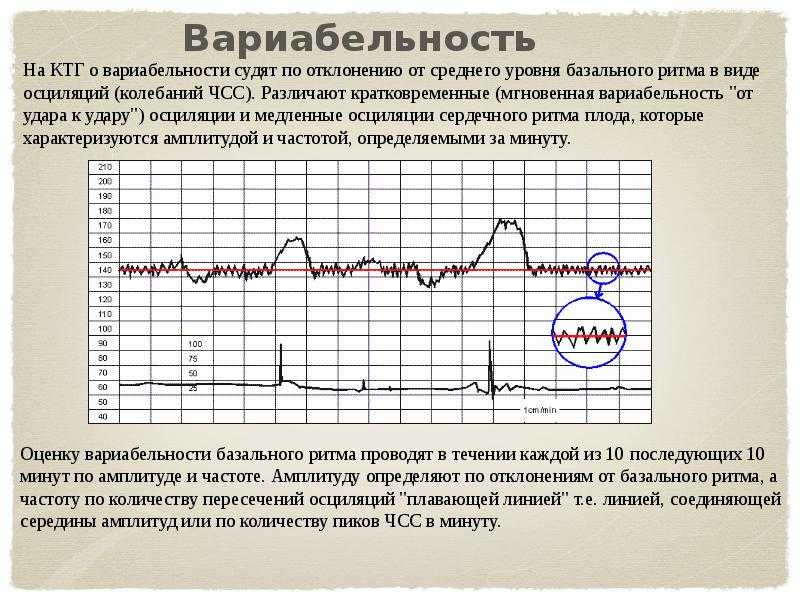 Но это может повысить ваши шансы. Факторы риска зависимости включают в себя:
Но это может повысить ваши шансы. Факторы риска зависимости включают в себя:
- Семейная история проблем с наркотиками. Эти проблемы чаще встречаются в некоторых семьях. Сообщите своему врачу, если у вас есть родитель, брат или сестра, у которых были проблемы с наркотиками или алкоголем. Заполните форму семейной истории здоровья March of Dimes, чтобы записать информацию о состоянии здоровья вашей семьи и передать эту форму своему поставщику медицинских услуг.
- Психическое заболевание . Беременные женщины с расстройством, связанным с употреблением опиоидов, часто имеют психические расстройства, такие как тревога, депрессия или посттравматическое стрессовое расстройство (также называемое посттравматическим стрессовым расстройством). Тревога — это сильное чувство беспокойства или страха, а депрессия — это сильное чувство печали. Эти чувства длятся долго и мешают вашей повседневной жизни. ПТСР может случиться, если вы пережили шокирующее, пугающее или опасное событие, такое как катастрофа, изнасилование, жестокое обращение или внезапная смерть любимого человека.
 Люди с посттравматическим стрессовым расстройством могут испытывать серьезную тревогу, воспоминания, ночные кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если у вас есть или вы думаете, что у вас есть психическое заболевание, такое как тревога, депрессия или посттравматическое стрессовое расстройство.
Люди с посттравматическим стрессовым расстройством могут испытывать серьезную тревогу, воспоминания, ночные кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если у вас есть или вы думаете, что у вас есть психическое заболевание, такое как тревога, депрессия или посттравматическое стрессовое расстройство. - Давление сверстников . Если ваши друзья или люди вокруг вас употребляют наркотики, вы, скорее всего, будете употреблять наркотики и иметь проблемы с ними.
- Прием наркотиков, вызывающих сильное привыкание, таких как опиоиды
Где можно получить помощь, чтобы прекратить злоупотребление лекарствами, отпускаемыми по рецепту, включая опиоиды?
Если вам нужна помощь, чтобы прекратить злоупотребление отпускаемыми по рецепту лекарствами, поговорите со своим лечащим врачом, воспользуйтесь Поиском службы лечения наркомании или позвоните по номеру (800) 662-4357.
Дополнительная информация
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
- Мать для ребенка
- Угощение для двоих
Последняя проверка: июнь 2019 г.
См. также: Неонатальный абстинентный синдром (NAS), Профилактика NAS у ребенка, инфографика, Уход за ребенком с NAS инфографика
Безопасен ли массаж во время беременности? | Ваша беременность имеет значение
Пренатальный массаж может быть расслабляющим, но он небезопасен для каждой беременной мамы.Тяжелый живот. Больная спина. Эмоциональные американские горки. Добро пожаловать в беременность! Многие женщины спрашивают, является ли массаж безопасным способом снятия физического и психического стресса. Ответ: в целом да.
Массажная терапия во время беременности, как было показано, дает много преимуществ, включая чувство хорошего самочувствия, улучшенное расслабление и лучший сон.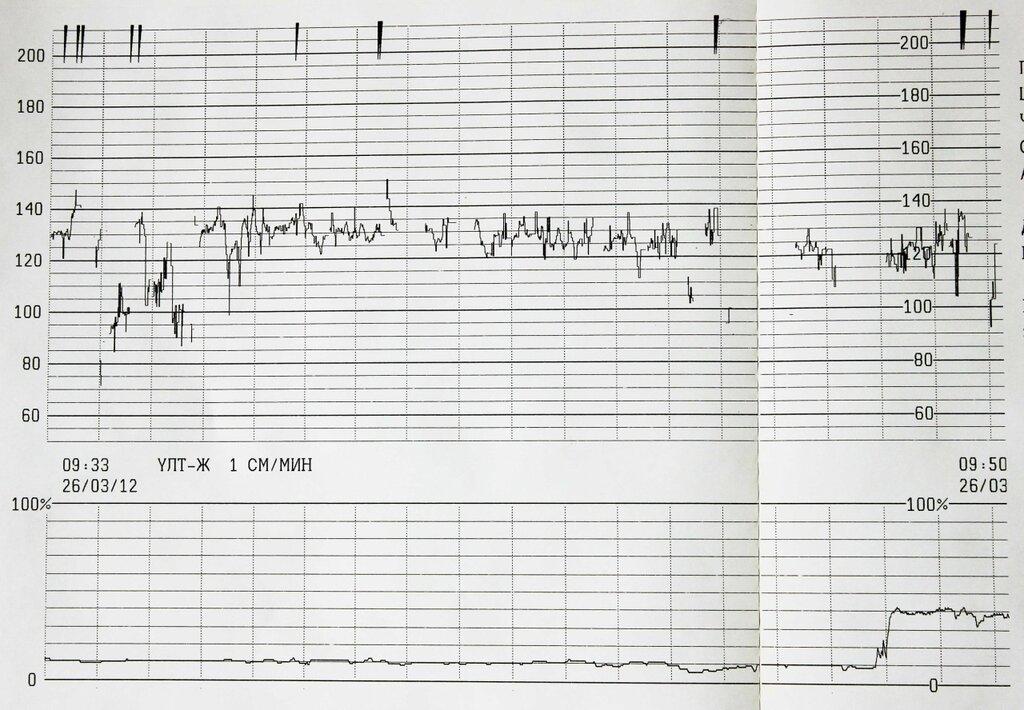 Но определенные методы и триггерные точки в организме могут вызвать схватки и преждевременные роды, поэтому жизненно важно обратиться к специалистам. Пренатальный массаж является специализированной сертификацией, и массажисты, практикующие его, получают дополнительное образование в области безопасных техник для беременных.
Но определенные методы и триггерные точки в организме могут вызвать схватки и преждевременные роды, поэтому жизненно важно обратиться к специалистам. Пренатальный массаж является специализированной сертификацией, и массажисты, практикующие его, получают дополнительное образование в области безопасных техник для беременных.
Перед тем, как записаться на массаж, обратитесь к врачу и следуйте определенным указаниям, чтобы защитить себя и своего ребенка. Я пригласил Бриджит Янг, массажиста, которая также является будущей мамой, чтобы поделиться мыслями о том, что следует учитывать, и о преимуществах пренатального массажа.
Я занимаюсь массажем много лет, хотя у меня нет сертификата по пренатальному массажу. Я полностью осознаю преимущества массажа, когда мне приходится быть клиентом, а не поставщиком! Однако это не рекомендуется для каждой беременной женщины.
Два сценария, в которых беременной женщине следует тщательно обдумать получение массажа
1. Женщины в первом триместре беременности
Американская ассоциация беременных утверждает, что женщины могут начать массаж в любой момент беременности. Однако многие пренатальные массажисты не принимают клиентов до второго триместра беременности. В первом триместре повышен риск выкидыша, и некоторые терапевты обеспокоены тем, что усиление кровотока во время массажа может быть вредным.
Однако многие пренатальные массажисты не принимают клиентов до второго триместра беременности. В первом триместре повышен риск выкидыша, и некоторые терапевты обеспокоены тем, что усиление кровотока во время массажа может быть вредным.
Во-вторых, в теле есть точки давления, которые, как считается, вызывают схватки или потенциально вызывают роды. Из-за этого многим специалистам по пренатальному массажу требуется разрешение врача для работы с женщинами в первом триместре беременности.
2. Женщины с определенными заболеваниями
Массажная терапия воздействует на систему кровообращения, что может изменить кровоток в организме и потенциально повлиять на определенные состояния здоровья. Если у вас есть какие-либо из следующих проблем, поговорите со своим врачом, прежде чем делать пренатальный массаж в любой момент беременности:
- Высокое кровяное давление, которое не контролируется лекарствами
- Беременные с высоким риском, такие как врожденный порок сердца или преэклампсия
- Недавняя травма или операция
- Недавняя трансплантация органов
На что обращать внимание в массажном кабинете
Беременным женщинам следует обращать внимание на несколько конкретных деталей при выборе массажиста:
- Магазин гигиенических товаров: убедитесь, что в магазине чисто и на нем нет грязи и копоти.
 Заболевание может легко произойти во время беременности, если вы вступаете в контакт с микробами или вирусами.
Заболевание может легко произойти во время беременности, если вы вступаете в контакт с микробами или вирусами. - Сертификация пренатального массажа: посмотрите на меню услуг офиса и спросите, предлагает ли он конкретно пренатальный массаж. Вы также можете найти терапевтов в Интернете по имени или номеру лицензии, чтобы проверить их лицензию и квалификацию.
- Надлежащее оборудование и методы: у беременной женщины может возникнуть головокружение или повышенное кровяное давление, если она слишком долго лежит на животе или на спине. В кабинетах, специализирующихся на дородовом массаже, женщины обычно лежат на боку, опираясь на подушки, или используют столы с вырезами, на которых может отдыхать их живот. Также важно, чтобы терапевт знал, какие эфирные масла или лосьоны можно использовать во время беременности, поскольку многие из них обладают обезболивающими и успокаивающими свойствами. Не все считаются безопасными.
Советы для приятного массажа
Первое, что я говорю своим клиентам, это постараться не стесняться.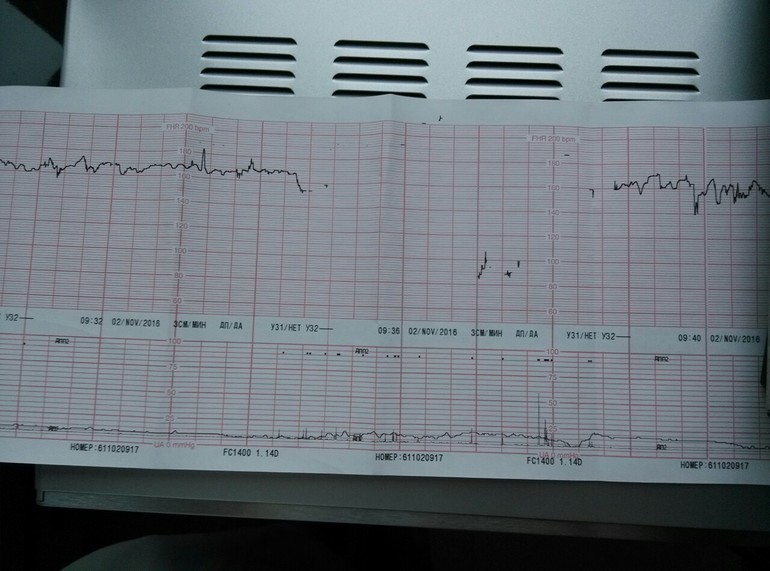




 Люди с посттравматическим стрессовым расстройством могут испытывать серьезную тревогу, воспоминания, ночные кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если у вас есть или вы думаете, что у вас есть психическое заболевание, такое как тревога, депрессия или посттравматическое стрессовое расстройство.
Люди с посттравматическим стрессовым расстройством могут испытывать серьезную тревогу, воспоминания, ночные кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если у вас есть или вы думаете, что у вас есть психическое заболевание, такое как тревога, депрессия или посттравматическое стрессовое расстройство.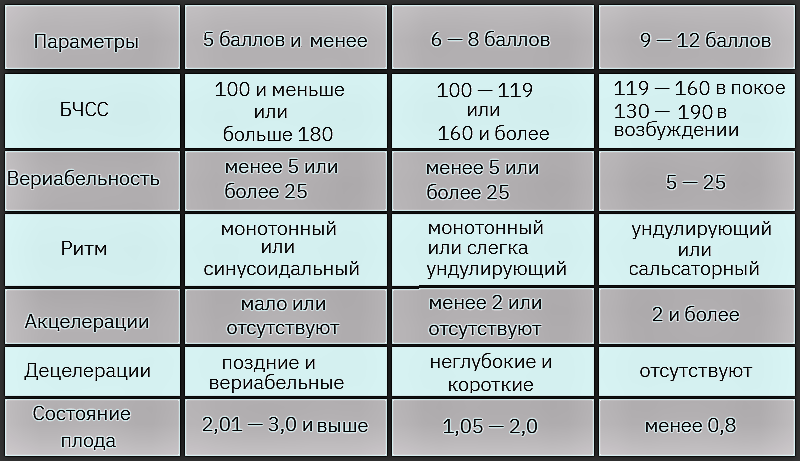 Заболевание может легко произойти во время беременности, если вы вступаете в контакт с микробами или вирусами.
Заболевание может легко произойти во время беременности, если вы вступаете в контакт с микробами или вирусами.