Непереносимость лактозы | Tervisliku toitumise informatsioon
Сущность болезни и частота проявления
Причиной непереносимости лактозы, или гиполактазии, является неспособность человеческого организма производить достаточно лактазы, то есть фермента, расщепляющего молочный сахар, называемый лактозой.
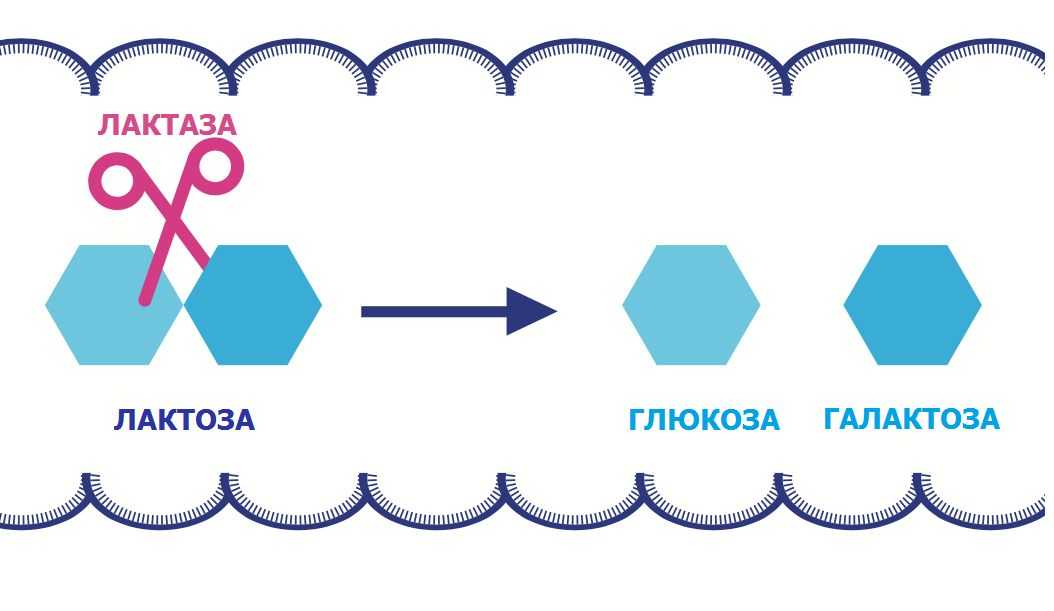
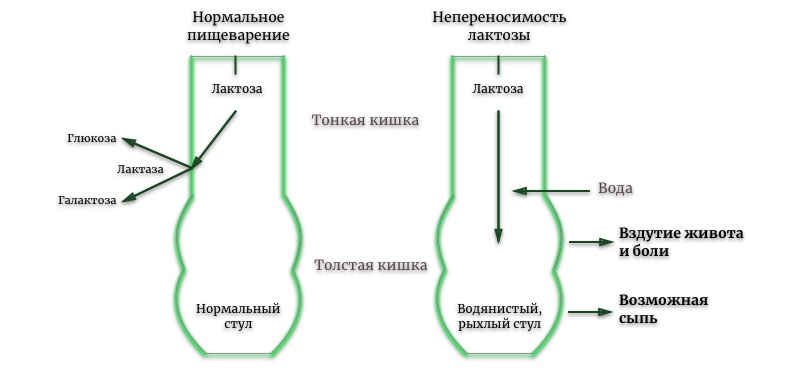
Лактоза, или молочный сахар, – это дисахарид, который не может всасываться через стенки тонкой кишки, из-за чего он должен сначала распасться на два простых сахара – глюкозу и галактозу.
После употребления продуктов, содержащих молочный сахар, при недостатке лактазы лактоза попадает в толстый кишечник, в микрофлоре которого разлагается, образуя газы (водород, метан и углекислый газ), а также кислоты.
Неприятные проявления могут быть различными – от легкой боли в животе до спазмов и диареи.
Люди с низкой активностью лактазы переносят лактозу по-разному.
Большинство людей нормально переносит прием в течение дня количества лактозы, эквивалентного половине-одному стакану молока. Если употреблять молоко с едой, больной переносит лактозу легче, поскольку всасывается лактоза медленнее. То же относится к жирному молоку, поскольку жир замедляет выведение пищи из желудка.
Если употреблять молоко с едой, больной переносит лактозу легче, поскольку всасывается лактоза медленнее. То же относится к жирному молоку, поскольку жир замедляет выведение пищи из желудка.
Лактаза появляется в пищеварительном тракте человека примерно за восемь недель до рождения и наиболее активна в младенческом возрасте. Когда в рационе ребенка появляются другие продукты и необходимость в таких больших количествах лактазы отпадает, активность фермента начинает постепенно снижаться. Активности лактазы способствует употребление в пищу продуктов, содержащих лактозу.
Примерно у трех четвертей населения Земли, особенно у представителей желтой и черной расы, активность лактазы столь низка, что молоко они совсем не переносят. У народов Северной Европы и их североамериканских потомков, которые долгое время занимались скотоводством, эта активность сохранилась лучше.
Считается, что примерно четверть населения Эстонии в небольшой степени страдает от непереносимости лактозы. Однако многие об этом просто не знают, и это не является для них проблемой, потому что они не пьют так много молока, чтобы это доставляло им неудобства.
Непереносимость лактозы встречается в двух формах
Первичная лактазная недостаточность имеет наследственный характер, зависит от возраста и проявляется обычно между 5 и 20 годами. Как правило, сохраняется 50–70 % активности лактазы. Не лечится.
Вторичная лактазная недостаточность обусловлена временными повреждениями тонкой кишки, которые могут быть вызваны недостаточностью питания, целиакией, воспалением тонкой кишки, гастроэнтеритом и другими заболеваниями. Вторичная лактазная недостаточность встречается также у младенцев и маленьких детей после заболеваний кишечника. Проявления болезни исчезают обычно в течение 2–4 недель.
Диагностика непереносимости лактозы и контроль над заболеванием
О непереносимости лактозы можно догадаться уже на основании ее проявлений. Поскольку при непереносимости лактозы нужно уменьшить употребление содержащих ее молочных продуктов, которые занимают весьма важное место в рационе человека, предварительно следует тщательно убедиться, что речь идет именно об этом заболевании.
При диагностике непереносимости лактозы применяется, например, тест на толерантность к лактозе, в ходе которого пациенту дают 50 г лактозы (количество, примерно соответствующее тому, которое содержится в литре молока) и определяют уровень глюкозы в крови до приема раствора, через 20 и через 40 минут после. Если уровень глюкозы в крови не повышается, имеет место непереносимость лактозы.
Другой вариант – анализ выдыхаемого воздуха. Если содержание водорода в нем увеличивается, это указывает на то, что под воздействием микрофлоры толстого кишечника идет процесс брожения лактозы, и у пациента ее непереносимость.
В зависимости от тяжести заболевания следует в большей или меньшей степени сократить количество лактозы в рационе. Обычно человек с гиполактазией переносит 2–3 г лактозы в день.
Следует отдавать предпочтение кисломолочным продуктам, в которых часть лактозы перебродила в молочную кислоту. В особенности надо обратить внимание на продукты, содержащие пробиотические бактерии, поскольку некоторые из них выделяют лактазу.
При непереносимости лактозы, когда потребляется мало молочных продуктов, может возникнуть дефицит кальция. Хорошим источником кальция являются твердые сыры большой выдержки, которые не содержат лактозы. Есть также и капсулы с лактазой, которые можно принимать вместе с содержащей лактозу пищей. В случае серьезной непереносимости лактозы следует проявлять осторожность и с биоактивными добавками и лекарствами, поскольку лактоза в них часто используется в качестве наполнителя.
Окончательное решение относительно того, каким рекомендациям по питанию следовать, принимает семейный врач или гастроэнтеролог, поскольку все зависит от состояния конкретного пациента.
Еще о непереносимости лактозы
Лактазная недостаточность — Семейная Клиника Александровская
Лактазная недостаточность — проблема современных детей.
На повестке дня очередной «виновник всех проблем», возникающих у ребенка первых месяцев жизни с пищеварительным трактом – лактазная недостаточность.
Особо просвещенные родители, а таких, в наш век всеобщей компьютерной грамотности, все больше и больше, самостоятельно пытаются «привязать» данный диагноз к своему малышу, и что самое парадоксальное, находят немало сторонников среди медицинских работников. Все чаще, приходя на первый патронаж к новорожденному ребенку, только что покинувшему вместе с мамой, двери родильного дома, я слышу вопрос: «А когда можно будет сдать анализ на лактазную недостаточность?» И все реже, встречаются врачи, которые объясняют маме, что лечение анализов – дело неблагодарное, затратное и чаще всего, заканчивающееся ухудшением состояния ребенка.
Давайте разберемся с этим одновременно непонятным, но в то же время всем известным заболеванием, лактазной недостаточностью. Для начала определимся с терминами: лактоза – молочный сахар, основной дисахарид молока всех млекопитающих, а значит и кормящей женщины, который обеспечивает около половины всех энергетических затрат ребенка.
Состоит из двух молекул: глюкозы и галактозы, на которые распадается в кишечнике малыша под воздействием фермента лактазы. Для всех не является секретом, что именно глюкоза является основным источником энергии для организма, что же касается, галактозы, то ей отведена немаловажная роль в развитии центральной нервной системы. Если же по каким-то причинам, фермента лактазы не хватило на переваривание всей поступившей лактозы, то молочный сахар проходит в неизмененном виде в толстый кишечник, где его перерабатывают бактерии, но уже с образованием жирных кислот, выделением повышенного количества газов. Итог: кал ребенка приобретает пенистый, жидкий характер, имеет кислый запах, процесс пищеварения сопровождается повышенным газообразованием. Ребенок теряет в весе, так как не усваивается основной источник энергии – глюкоза, а также в связи с тем, что под влиянием образующихся продуктов распада лактозы происходит повреждение слизистой кишечника, и уже другие, необходимые элементы молока не могут пройти через слизистую кишки.
Таким образом, под лактазной недостаточностью понимают либо сниженную активность фермента лактазы, либо полностью отсутствие данного фермента у ребенка. При чем, сразу можно сказать, что первичная лактазная недостаточность (врожденное отсутствие данного фермента) – это серьезное заболевание, но крайне редко встречающееся в мире.
В большинстве случаев, речь идет:
- либо о вторичной лактазной недостаточности, то есть возникшей под влиянием каких-либо причин (чаще всего кишечных инфекций, или аллергии к белкам коровьего молока),
- либо о несоответствии поступающих объемов молока и лактазы, имеющимся функциональным возможностям пищеварительного тракта малыша. Транзиторная, то есть проходящая, лактазная недостаточность свойственна в какой-то мере практически всем новорожденным, так как в первые недели жизни малыша активность фермента лактазы низка, но по мере взросления ребенка активность фермента возрастает и организм усваивает лактозу в достаточном объеме.
- существует, и так называемый, взрослый тип лактазной недостаточности, он тоже генетически определен, то есть по мере взросления человека активность лактазы падает (по мере снижения доли молока в ежедневном рационе питания). Процесс этот свойственен практически всем, начиная с возраста 2 лет, поэтому очень большой процент взрослого населения страны испытывает трудности при употреблении цельного молока или продуктов питания на его основе.
С какими симптомами чаще всего связывают наличие у ребенка лактазной недостаточности:
- частый, жидкий, пенистый стул с кисловатым запахом
- наличие слизи и непереваренных комочков в кале ребенка
- беспокойство при кормлении, ребенок кричит, бросает грудь во время кормления, поджимает ноги
- вздутие живота, урчание
- потеря массы тела! Самый весомый признак, на который необходимо обратить внимание родителей и педиатра, наблюдающего за развитием ребенка.
Диагностика лактазной недостаточности основана на оценке всех симптомов в комплексе, включая состояние ребенка, характер вскармливания, перенесенные заболевания, и лабораторные методы.
Обращаю Ваше внимание на тот факт, что результаты анализов не могут свидетельствовать о наличии или отсутствии лактазной недостаточности, если их оценивают отдельно от клинических проявлений. Существует ряд лабораторных и инструментальных методов исследования, позволяющих врачу заподозрить наличие заболевания:
- копрограмма – обязательный метод исследования, для лактазной недостаточности характерно снижение pH кала ребенка ниже 5,5 и наличие в нем жирных кислот.
- анализ кала на углеводы – оценивается в зависимости от возраста ребенка и характера его вскармливания. Так, для ребенка в возрасте до 1 месяца, полностью находящегося на грудном или искусственном вскармливании молочной смесью на основе коровьего молока – вариантом нормы будет содержание углеводов до 1%.
По мере взросления ребенка и перевода его на прикормы, а значит уменьшения количества молока в ежедневном рационе, норма содержания углеводов также снижается до 0,5 – 0,25% к 6 — 8 месяцам. В возрасте 1 года и старше – до 0. - остальные методы исследования (лактозная кривая, водородный тест) основаны на том, что пациенту дают нагрузку лактозой и результат оценивают по либо по кривой расщепления лактозы в крови или по количеству водорода в выдыхаемом воздухе. Оба методы мало применимы в детской практике, так как вызывают массу неприятных эмоций у ребенка и родителей, начиная от проявлений клинических (боль, вздутие живота, крик ребенка), до необходимости неоднократного забора крови из вены у малыша для точной интерпретации результатов.
- самый точный и достоверный способ, он же крайне редко использующийся – биопсия тонкой кишки. Инвазивный метод, требующий значительных моральных затрат от ребенка и родителей.
Кликнув на кнопку вы можете записаться на прием к специалисту!
Таким образом, оценив состояние ребенка, данные лабораторных методов исследования и возможные причины развития лактазной недостаточности у малыша, переходим к возможным методам коррекции данного состояния.

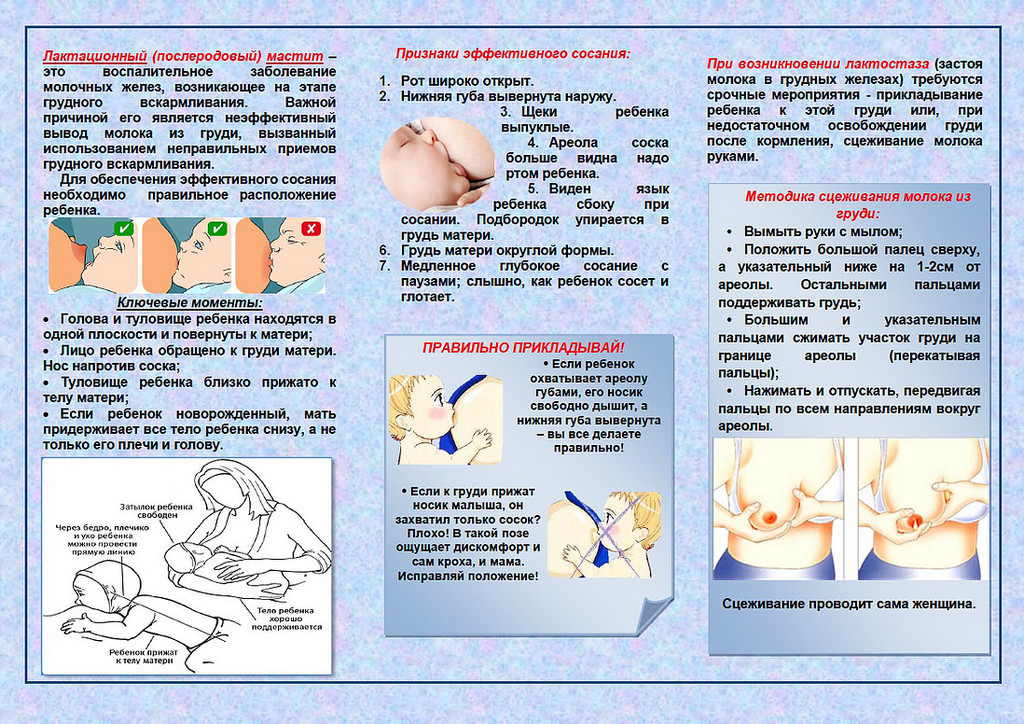
1. Исключить перекорм ребенка молоком, а, следовательно, и избыточное поступление лактозы в кишечник ребенка. Давно известно, что состав переднего и заднего грудного молока отличается именно по большему количества углеводов в переднем, и относительно большем количестве жиров в заднем. Отсюда следует ряд советов по организации грудного вскармливания, а именно:
- не сцеживать грудь после кормления, так как ребенок во время кормления будет получать больше переднего молока, богатого лактозой
- добиваться опорожнения груди во время кормления ребенка, даже если придется прикладывать его к одной и той же груди несколько раз подряд, со сменой груди один раз в 3 часа.
- необходимо обеспечить правильное прикладывание ребенка к груди
- поощряются ночные кормления, так как ночью вырабатывается больше заднего молока
2.
Если имеются признаки развития вторичной лактазной недостаточности, то необходимо устранить первоначальную причину, ее вызвавшую. Определением причины и назначением лечения занимается врач педиатр!
- при развитии лактазной недостаточности на фоне кишечной инфекции, потребуется вылечить инфекцию.
- если выявлены признаки аллергии к белкам коровьего молока, то из рациона кормящей матери потребуется исключить цельное коровье молоко. Если ребенок на искусственном вскармливании, то необходимо правильно подобрать лечебную смесь
3. Если все моменты организации режима не смогли нормализовать состояние малыша, то врач педиатр может назначить фермент лактазу. Назначается препарат в определенной дозе, практически перед каждым кормлением. Необходимость назначения, доза препарата и продолжительность приема (курс лечения) определяется только врачом педиатром. Чаще всего необходимость в применении лактазы проходит по мере созревания ферментных систем ребенка, и случается это в возрасте 3-4 месяцев жизни малыша.

4. При искусственном вскармливании ребенка может потребоваться перевод на безлактозную смесь. Следует помнить, что данный вид смеси относится к лечебным, и, как любой лекарственный препарат,может быть назначен только врачом педиатром на определенный период времени.
5. Также стоит обратить внимание на состав некоторых средств, назначаемых ребенку, в которых также присутствует лактоза (плантекс, бифидум бактерин и другие). Применение таких препаратов может усугубить состояние малыша, поэтому будьте внимательны.
Подводя итог нашей беседы, хочется отметить тот факт, что у абсолютного большинства малышей лактазная недостаточность явление транзиторное, проходящее с возрастом, по мере созревания собственных ферментных систем ребенка. Излишнее рвение многих мам и некоторых врачей в плане назначения различных лекарственных средств, а то и прекращения грудного вскармливания, совершенно необоснованы и могут привести к неблагоприятным исходам для ребенка.

Помните, что только грамотный врач педиатр сможет оценить состояние ребенка и назначить при необходимости методы коррекции отклонений в состоянии здоровья малыша.
Обращайтесь в Семейную Клинику Александровская и мы поможем Вам справиться со всеми вопросами, возникающими по мере роста и взросления Вашего ребенка!
Автор: Михайлова Нина Васильевна
Педиатр. Гастроэнтеролог высшей категории.
Возврат к списку
Хронический дефицит молока: поиск решений
Надежда и исцеление: блог UF Health
Вопросы и ответы с Лорел Вейер, помощником директора приемной комиссии UF и матерью двоих детей О теме и авторе: Грудное вскармливание играет важную роль в здоровье младенцев и матерей, но что происходит, когда оно идет не по плану? Лорел Вейер, помощник директора приемной комиссии Университета Флориды, должна помочь выяснить, что приводит к разочаровывающей проблеме хронического дефицита молока . Лорел Вейер имеет степень бакалавра гуманитарных наук в области истории науки и медицины Чикагского университета и степень магистра гуманитарных наук в области документальной литературы Университета Джона Хопкинса. Она будет получать степень магистра эпидемиологии с целью в конечном итоге получить докторскую степень в области эпидемиологии.
Лорел Вейер имеет степень бакалавра гуманитарных наук в области истории науки и медицины Чикагского университета и степень магистра гуманитарных наук в области документальной литературы Университета Джона Хопкинса. Она будет получать степень магистра эпидемиологии с целью в конечном итоге получить докторскую степень в области эпидемиологии.
Вопрос: Что вас заинтересовало в получении степени в области эпидемиологии и как это связано с вашими проблемами грудного вскармливания?
Ответ: Я гордая мать двух замечательных детей в возрасте 5 и 2 лет. Когда мой 5-летний ребенок родился, я ожидала, что буду кормить его исключительно грудью. Я готовилась так тщательно, как только могла: читала книги, посещала занятия по рождению и грудному вскармливанию в больнице, где мне предстояло рожать, и разговаривала с друзьями, у которых были дети. Честно говоря, мне никогда не приходило в голову, что есть шанс, что я не смогу вырабатывать достаточно молока. Я знала, что уход за больными может быть сложным, и есть много потенциальных ловушек. Но никто никогда не предупреждал меня, что нехватка молока возможна. На самом деле, совсем наоборот! Меня уверили, что при достаточном спросе каждая женщина может произвести достаточно молока.
Я знала, что уход за больными может быть сложным, и есть много потенциальных ловушек. Но никто никогда не предупреждал меня, что нехватка молока возможна. На самом деле, совсем наоборот! Меня уверили, что при достаточном спросе каждая женщина может произвести достаточно молока.
К сожалению, это не мой опыт. После четырех месяцев тройного кормления, которое включало кормление грудью, сцеживание и кормление из бутылочки, а затем исключительное сцеживание и изо всех сил старалась увеличить количество прикорма, я сдалась и перешла на кормление только смесью. Я могу честно сказать, что больше не думала о грудном вскармливании или лактации, пока не забеременела вторым ребенком. Войдя, у меня была некоторая надежда, что все может быть по-другому — я слышала от людей, у которых были проблемы с грудным вскармливанием их первых детей, а затем у них было много молока со своими вторыми детьми. Я сказала мужу, что попробую очень тяжело в течение двух недель, и если бы это не сработало, я бы перешла на 100% кормление смесью и никогда больше не думала бы о грудном вскармливании.
Ну, это не совсем так. Когда я столкнулся с теми же проблемами со своим сыном, я понял, что меня не удовлетворяет то, что я не знаю, почему это происходит. Я начала исследовать возможные причины хронического дефицита молока, или CLMS. Я наткнулся на замечательную группу в Facebook под названием IGT and Low Milk Supply Support Group 9.0007, что, как мне кажется, является самой большой концентрацией родителей с CLMS в мире. Я обнаружил, что хроническая нехватка молока, определяемая как неспособность производить достаточное количество молока, несмотря на соблюдение всех передовых методов, может быть связана с рядом гормональных нарушений. Знание этой информации позволило мне узнать некоторые важные вещи о моем собственном здоровье. К сожалению, я также обнаружил, что существует значительная нехватка знаний о CLMS и поддержки родителей, которые сталкиваются с этим, и что это крайне малоизученная область.
Это исследование также подняло много вопросов, на которые еще никто не ответил. Моя цель в получении степени в области эпидемиологии состоит в том, чтобы лучше понять некоторые причины CLMS и найти ответы для других родителей, которые сталкиваются с этим.
Моя цель в получении степени в области эпидемиологии состоит в том, чтобы лучше понять некоторые причины CLMS и найти ответы для других родителей, которые сталкиваются с этим.
В: Что вы будете исследовать в рамках получения степени магистра?
О: Я планирую исследовать некоторые гормональные причины CLMS. Меня особенно интересуют синдром поликистозных яичников, или СПКЯ, и дисфункция щитовидной железы, а также определение факторов, влияющих на возникновение CLMS у матери с этими состояниями. Я подозреваю, что ответ, по крайней мере частично, связан с эпигенетикой и воздействием окружающей среды. Моя конечная цель — создать стандартизированный, подкрепленный фактическими данными план тестирования и лечения для родителей, испытывающих недостаточность лактации. Я также надеюсь пролить свет на то, каковы надлежащие контрольные диапазоны для лактации, поскольку я подозреваю, что они отличаются от таковых для некормящих женщин. Я считаю, что, как и эректильная дисфункция у мужчин, CLMS является маркером эндокринной дисфункции, и что тщательное обследование и план лечения приведут к лучшим долгосрочным результатам для здоровья женщин, которые с этим сталкиваются.
В: Есть ли другие специалисты, работающие над этой темой?
О: В научном сообществе не так уж много. Двумя исследователями, которыми я особенно восхищаюсь, являются Лори Номмсен-Риверс, доктор философии, доктор медицинских наук, ICLC, адъюнкт-профессор питания и заведующая кафедрой питания матери и ребенка Рут Росвер в Университете Цинциннати, и Шеннон Келлехер, доктор философии. Д., профессор биомедицинских наук и наук о питании Массачусетского университета в Лоуэлле. Оба внесли очень важный вклад в эту область. Однако есть много исследователей, которые работают над темами, которые косвенно связаны, и я надеюсь, что буду сотрудничать с ними.
Помимо этих исследователей, есть еще две инициативы, к которым я рад присоединиться. Благодаря IGT и Группе поддержки при малом количестве молока на Facebook я имел удовольствие общаться со многими другими женщинами с научной и медицинской подготовкой, которые также испытали CLMS. Вместе мы создали Ассоциацию исследований низкой выработки молока. Мы работаем над обзорами литературы и другими проектами, чтобы соединить точки в литературе, а также повысить осведомленность о CLMS среди медицинских работников. Я рада сообщить, что наша первая статья была только что принята в журнал «Медицина грудного вскармливания».
Вместе мы создали Ассоциацию исследований низкой выработки молока. Мы работаем над обзорами литературы и другими проектами, чтобы соединить точки в литературе, а также повысить осведомленность о CLMS среди медицинских работников. Я рада сообщить, что наша первая статья была только что принята в журнал «Медицина грудного вскармливания».
Этот опыт также вдохновил меня на создание фонда Low Milk Supply Foundation, некоммерческой организации, чья миссия состоит в повышении осведомленности и восполнении пробелов в исследованиях и знаниях о CLMS. Мы только что запустились, и я очень рад видеть, что мы сможем сделать в следующие несколько месяцев, когда мы нарастим.
В: Каковы теории, почему у некоторых женщин возникают трудности с выделением молока?
A: Известно, что существует ряд гормональных состояний, связанных с хроническим дефицитом молока, среди них дисфункция щитовидной железы, синдром поликистозных яичников и синдром дисрегуляции инсулина/метаболический синдром. Существует также структурный дефицит, известный как недостаточность железистой ткани или НТГ, при котором ткань молочной железы не полностью развивается во время полового созревания, беременности или в обоих случаях. Кроме того, существуют вторичные причины, такие как узкие языки и дисфункция полости рта у младенцев. Хитрость заключается в том, что без стандартизированного тестирования и лечения женщины, страдающие CLMS, зависят от знаний своих врачей об этих причинах. Учитывая скудость исследований и тот факт, что лактация, как правило, является сноской в медицинском образовании, слишком многие отвергаются с какой-то версией «Ну, у некоторых женщин просто не вырабатывается достаточно молока». Хуже того, поскольку лактация так часто изображается как «идеальный процесс», который сводится только к усилиям, многих, кто испытывает CLMS, прямо или косвенно обвиняют в этой проблеме.
Существует также структурный дефицит, известный как недостаточность железистой ткани или НТГ, при котором ткань молочной железы не полностью развивается во время полового созревания, беременности или в обоих случаях. Кроме того, существуют вторичные причины, такие как узкие языки и дисфункция полости рта у младенцев. Хитрость заключается в том, что без стандартизированного тестирования и лечения женщины, страдающие CLMS, зависят от знаний своих врачей об этих причинах. Учитывая скудость исследований и тот факт, что лактация, как правило, является сноской в медицинском образовании, слишком многие отвергаются с какой-то версией «Ну, у некоторых женщин просто не вырабатывается достаточно молока». Хуже того, поскольку лактация так часто изображается как «идеальный процесс», который сводится только к усилиям, многих, кто испытывает CLMS, прямо или косвенно обвиняют в этой проблеме.
Важно также отметить, что мы не говорим о проблеме один на миллион. Проведенное нами исследование оценивает число кормящих родителей, страдающих CLMS, от 5 до 15%.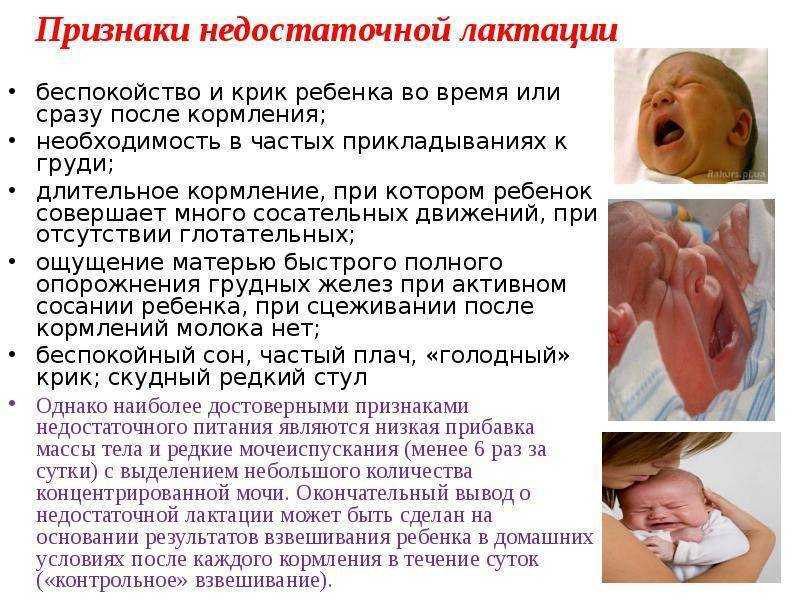 Основываясь на 3,6 миллиона живорождений в Соединенных Штатах в 2020 году, можно предположить, что эта проблема потенциально затрагивает от 180 000 до более 500 000 кормящих женщин только за последний год. Также важно отметить, что условия, которые, как мы знаем, способствуют CLMS, довольно распространены. Одна из 10 женщин детородного возраста страдает от СПКЯ, у 1 из 8 женщин есть проблемы со щитовидной железой, а показатели резистентности к инсулину, преддиабета и диабета 2 типа растут. Таким образом, очень важно, чтобы поставщики были осведомлены об этой информации и о том, как эти условия могут повлиять на лактацию.
Основываясь на 3,6 миллиона живорождений в Соединенных Штатах в 2020 году, можно предположить, что эта проблема потенциально затрагивает от 180 000 до более 500 000 кормящих женщин только за последний год. Также важно отметить, что условия, которые, как мы знаем, способствуют CLMS, довольно распространены. Одна из 10 женщин детородного возраста страдает от СПКЯ, у 1 из 8 женщин есть проблемы со щитовидной железой, а показатели резистентности к инсулину, преддиабета и диабета 2 типа растут. Таким образом, очень важно, чтобы поставщики были осведомлены об этой информации и о том, как эти условия могут повлиять на лактацию.
В: К кому следует обратиться женщине, чтобы решить проблемы с грудным вскармливанием?
О: Во-первых, важно определить, является ли проблема первичной или вторичной недостаточностью лактации. Первичная недостаточность возникает, когда женщина никогда не может наполниться грудью и у нее могут быть настораживающие признаки, такие как отсутствие роста груди во время беременности, отсутствие изменений в груди после беременности, отсутствие ощущения нагрубания и т. д. Это случаи, когда скорее всего, связаны с гормональными и/или структурными состояниями, подобными тем, которые обсуждались выше. Этим родителям, вероятно, понадобится команда, в которую входят сертифицированный международным советом консультант по грудному вскармливанию, хорошо разбирающийся в CLMS, а также медицинский работник, готовый тщательно исследовать возможные причины. Я очень рекомендую Мэри Рингарт из UF Health как одного из консультантов по грудному вскармливанию, который помог мне. В UF Health также есть другие консультанты по грудному вскармливанию, все из которых имеют высокую квалификацию. Я также рекомендую родителям, которые испытывают первичную недостаточность лактации, подумать о том, чтобы подать заявку на вступление в группу поддержки IGT и Low Milk Supply Group на Facebook и посетить веб-сайт Фонда Low Milk Supply Foundation. Для тех, кто в Instagram, @LowSupplyMom также является отличным ресурсом для получения дополнительной информации.
д. Это случаи, когда скорее всего, связаны с гормональными и/или структурными состояниями, подобными тем, которые обсуждались выше. Этим родителям, вероятно, понадобится команда, в которую входят сертифицированный международным советом консультант по грудному вскармливанию, хорошо разбирающийся в CLMS, а также медицинский работник, готовый тщательно исследовать возможные причины. Я очень рекомендую Мэри Рингарт из UF Health как одного из консультантов по грудному вскармливанию, который помог мне. В UF Health также есть другие консультанты по грудному вскармливанию, все из которых имеют высокую квалификацию. Я также рекомендую родителям, которые испытывают первичную недостаточность лактации, подумать о том, чтобы подать заявку на вступление в группу поддержки IGT и Low Milk Supply Group на Facebook и посетить веб-сайт Фонда Low Milk Supply Foundation. Для тех, кто в Instagram, @LowSupplyMom также является отличным ресурсом для получения дополнительной информации.
Родители со вторичной лактационной недостаточностью обычно попадают в категорию тех, кто сначала сильно, но затем сталкивается с трудностями, которые приводят к снижению лактации. Хорошей новостью является то, что причины вторичной недостаточности лактации, как правило, легче найти и устранить, чем первичную недостаточность лактации. Для этих родителей IBCLC будет лучшим ресурсом.
Хорошей новостью является то, что причины вторичной недостаточности лактации, как правило, легче найти и устранить, чем первичную недостаточность лактации. Для этих родителей IBCLC будет лучшим ресурсом.
UF Health
University of Florida Health представляет собой общее видение и стремление к совершенству ухода за пациентами более чем 22 000 сотрудников Центра медицинских наук Университета Флориды и UF Health…Подробнее
Мало молока | Как увеличить выработку молока
Недостаточное количество молока является одной из наиболее часто упоминаемых причин раннего прекращения грудного вскармливания. Причины недостаточного количества молока включают медицинские состояния, которые влияют на способность ребенка эффективно сосать грудь, такие как анкилоглоссия, волчья пасть или неврологические проблемы, мальабсорбция питательных веществ и проблемы с обменом веществ. Если проблемы со здоровьем ребенка были исключены, материнские факторы, вероятно, являются причиной малой выработки молока.
Поделиться этим контентом
Пять основных советов, которые помогут узнать, получает ли ваш ребенок достаточно молока
Первичная недостаточность лактации возникает у пяти процентов матерей и возникает из-за недостаточности железистой ткани в результате аномалий молочной железы, операции на груди или соске (которая может быть по медицинским показаниям или косметические) или другие проблемы. Вторичная недостаточность лактации, которая встречается чаще, обычно является результатом неправильного режима кормления или использования добавок, что приводит к уменьшению синтеза молока и, в конечном итоге, к недостаточному количеству молока.
Признаки недостаточного количества молока
У младенцев может наблюдаться задержка стула, снижение диуреза, желтуха, потеря веса с рождения и вялость. Во время грудного вскармливания у ребенка может наблюдаться сонливость или разочарование в груди, или только короткие периоды непрерывного сосания.
Оценка выработки грудного молока
Консультация с консультантом по грудному вскармливанию или медицинским работником является необходимым первым шагом. Чтобы диагностировать недостаточное количество молока, мама по указанию медицинского работника может измерить выработку молока путем пробного взвешивания своего ребенка до и после каждого кормления грудью (без смены одежды или аксессуаров) в течение 24 часов. Среднее нормальное производство молока для здоровых доношенных детей считается между 750 и 800 мл/день (диапазон от 478 до 1356 мл/день) — см. Каков диапазон «нормального» в отношении грудного вскармливания?
Ведение
План ведения должен быть реализован и контролироваться консультантом по грудному вскармливанию или медицинским работником. Ключом к увеличению лактации является частое и эффективное удаление молока. Поскольку большинство младенцев высасывают из груди около 67 процентов доступного молока, больший дренаж груди с более частым и эффективным удалением молока должен помочь маме быстрее синтезировать молоко.
В сочетании с рекомендациями медицинского работника научно обоснованные стратегии, которые могут быть реализованы для увеличения количества молока, включают:
- Помощь с позиционированием и креплением
- Неограниченный контакт кожа к коже во время грудного вскармливания и обеспечение комфортного кормления как физически, так и психологически
- Увеличение частоты грудного вскармливания, с интервалом между кормлениями не более трех часов и кормлением 8-12 раз в день
- Временное сцеживание после каждого кормления; двойное сцеживание (одновременное сцеживание) обеих грудей приводит к увеличению выделения молока и лучшему дренажу груди
- Массаж груди во время сцеживания
- Использование во время сцеживания правильно подобранных воронок: они не должны сдавливать грудь или повреждать соски. Доступны воронки разных размеров, если туннель слишком узкий
- Использование техник релаксации во время самовыражения, таких как музыка или глубокое дыхание
- Медицинский работник может рассмотреть возможность назначения галактогона, лекарства, стимулирующего выработку молока.

Каталожные номера
Американская академия педиатрии и Американский колледж акушеров и гинекологов. Справочник по грудному вскармливанию для врачей, 2006 г.).
Донован Т.Дж. и Бьюкенен, К. Лекарства для увеличения выработки молока у матерей, сцеживающих грудное молоко для своих недоношенных госпитализированных детей. Кокрейн. База данных. Сист. Версия 3, CD005544 (2012 г.).
Hill, PD, Aldag, JC, Chatterton RT. Начало и частота сцеживания и производства молока у матерей недоношенных детей, не находящихся на грудном вскармливании. Дж. Гум Лакт. 2001;17(1):9-13
Хилл, П.Д., Алдаг Дж.К., Чаттертон Р.Т., Зинаман М. Сравнение количества молока у матерей недоношенных и доношенных детей: первые 6 недель после рождения. Дж. Гум Лакт. 2005 1 февраля 2005 г.; 21(1):22-30.
Кент, Дж. К. и др. Важность вакуума для сцеживания грудного молока. Медицина грудного вскармливания 3, 11-19 (2008).
Кент, Дж. К. и др. . Продольные изменения моделей грудного вскармливания с 1 по 6 месяц лактации. Медицина грудного вскармливания 8, 401-407 (2013).
Медицина грудного вскармливания 8, 401-407 (2013).
Кент, Дж. К., Хепуорт, А. Р., Лэнгтон, Д. Б. и Хартманн, П.Е. Влияние измерения выработки молока с помощью тестового взвешивания на уверенность в грудном вскармливании у матерей доношенных детей. Медицина грудного вскармливания (2015).
Мортон, Дж., Холл, Дж.Ю., Вонг, Р.Дж., Бениц, В.Е. & Rhine, W.D. Сочетание ручных методов с электрическим сцеживанием увеличивает выработку молока у матерей недоношенных детей. Дж. Перинатол 29, 757-764 (2009).
Parker, L.A., Sullivan, S., Krueger, C. & Mueller, M. Связь времени начала сцеживания грудного молока с объемом молока и временем II стадии лактогенеза у матерей младенцев с очень низкой массой тела при рождении. Медицина грудного вскармливания (2015).
Прайм, Д.К., Гарбин, С.П., Хартманн, П.Е. и Кент, Дж. К. Одновременное сцеживание груди у кормящих женщин более эффективно, чем последовательное сцеживание груди. Медицина грудного вскармливания 7, 442-447 (2012).

 Особо просвещенные родители, а таких, в наш век всеобщей компьютерной грамотности, все больше и больше, самостоятельно пытаются «привязать» данный диагноз к своему малышу, и что самое парадоксальное, находят немало сторонников среди медицинских работников. Все чаще, приходя на первый патронаж к новорожденному ребенку, только что покинувшему вместе с мамой, двери родильного дома, я слышу вопрос: «А когда можно будет сдать анализ на лактазную недостаточность?» И все реже, встречаются врачи, которые объясняют маме, что лечение анализов – дело неблагодарное, затратное и чаще всего, заканчивающееся ухудшением состояния ребенка.
Особо просвещенные родители, а таких, в наш век всеобщей компьютерной грамотности, все больше и больше, самостоятельно пытаются «привязать» данный диагноз к своему малышу, и что самое парадоксальное, находят немало сторонников среди медицинских работников. Все чаще, приходя на первый патронаж к новорожденному ребенку, только что покинувшему вместе с мамой, двери родильного дома, я слышу вопрос: «А когда можно будет сдать анализ на лактазную недостаточность?» И все реже, встречаются врачи, которые объясняют маме, что лечение анализов – дело неблагодарное, затратное и чаще всего, заканчивающееся ухудшением состояния ребенка.
 Состоит из двух молекул: глюкозы и галактозы, на которые распадается в кишечнике малыша под воздействием фермента лактазы. Для всех не является секретом, что именно глюкоза является основным источником энергии для организма, что же касается, галактозы, то ей отведена немаловажная роль в развитии центральной нервной системы. Если же по каким-то причинам, фермента лактазы не хватило на переваривание всей поступившей лактозы, то молочный сахар проходит в неизмененном виде в толстый кишечник, где его перерабатывают бактерии, но уже с образованием жирных кислот, выделением повышенного количества газов. Итог: кал ребенка приобретает пенистый, жидкий характер, имеет кислый запах, процесс пищеварения сопровождается повышенным газообразованием. Ребенок теряет в весе, так как не усваивается основной источник энергии – глюкоза, а также в связи с тем, что под влиянием образующихся продуктов распада лактозы происходит повреждение слизистой кишечника, и уже другие, необходимые элементы молока не могут пройти через слизистую кишки.
Состоит из двух молекул: глюкозы и галактозы, на которые распадается в кишечнике малыша под воздействием фермента лактазы. Для всех не является секретом, что именно глюкоза является основным источником энергии для организма, что же касается, галактозы, то ей отведена немаловажная роль в развитии центральной нервной системы. Если же по каким-то причинам, фермента лактазы не хватило на переваривание всей поступившей лактозы, то молочный сахар проходит в неизмененном виде в толстый кишечник, где его перерабатывают бактерии, но уже с образованием жирных кислот, выделением повышенного количества газов. Итог: кал ребенка приобретает пенистый, жидкий характер, имеет кислый запах, процесс пищеварения сопровождается повышенным газообразованием. Ребенок теряет в весе, так как не усваивается основной источник энергии – глюкоза, а также в связи с тем, что под влиянием образующихся продуктов распада лактозы происходит повреждение слизистой кишечника, и уже другие, необходимые элементы молока не могут пройти через слизистую кишки.



 Если имеются признаки развития вторичной лактазной недостаточности, то необходимо устранить первоначальную причину, ее вызвавшую. Определением причины и назначением лечения занимается врач педиатр!
Если имеются признаки развития вторичной лактазной недостаточности, то необходимо устранить первоначальную причину, ее вызвавшую. Определением причины и назначением лечения занимается врач педиатр!