Лактазная недостаточность
Лактазная недостаточность (Е 73) — врожденное или приобретенное состояние, характеризующееся снижением активности расщепляющего молочный сахар лактозу фермента лактазы в тонкой кишке и протекающее скрыто или манифестно
Анамнез
Первичные формы: врожденная (с первых дней жизни), транзиторная ЛН у недоношенных (до 36 недель) и незрелых к моменту рождения детей: ранняя ЛН (после 3-5 лет), ЛН взрослого типа (конституциональная ЛН).
Вторичные формы: при инфекционном процессе (кишечная инфекция, особенно ротавирусной этиологии), иммунно-воспалительных заболеваниях кишечника (болезнь Крона, неспецифический язвенный колит), при пищевой аллергии (непереносимость белка коровьего молока), атрофических изменениях (целиакия, длительный период полного парентерального питания и др.), недостатке трофических факторов.
Клинические признаки
осмотическая («бродильная») диарея после приёма молока или содержащих лактозу молочных продуктов (частый, жидкий, пенистый с кислым запахом стул, урчание в животе, беспокойство ребенка после приема молока).
повышенное газообразование в кишечнике (метеоризм, вздутие кишечника).
болевой синдром на фоне метеоризма и диареи.
развитие симптомов дегидратации.
недостаточная прибавка массы тела у детей раннего возраста.
дисбиоз кишечника.
уменьшение диспептических симптомов при переводе на безлактозную диету.
Лабораторные критерии
Копрограмма: снижение рН кала (в норме 5,5 и выше). Повышение общего содержания углеводов и лактозы в кале (в норме в грудном возрасте содержание более 0,25 г% и 0,07 г% соответственно, а у детей старше года они отсутствуют).
Повышение водорода в выдыхаемом воздухе после нагрузки лактозой (1 г/кг массы тела, но не более 50 г) на 20 ppm (частиц на миллион). Метод используется у взрослых и детей старшего возраста.
Нагрузочный тест с лактозой (1 г/кг массы тела, но не более 50 г). Через 30-60 мин после приема лактозы уровень глюкозы в крови повышается менее, чем на 1,1 ммоль/л (25%) от исходного.
Инструментальные критерии
Биопсия слизистой оболочки тонкой кишки (двенадцатиперстной или тощей кишки): снижение активности лактазы. При вторичной лактазной недостаточности для получения достоверных результатов необходимо брать несколько образцов.
Эндоскопическое и морфологическое исследование слизистой оболочки тонкой кишки: без изменений при первичных формах, субатрофия слизистой – при вторичных формах.
Целиакия
Целиакия (К 90.0) — хроническое генетически детерминированное заболевание, характеризующееся стойкой непереносимостью глютена с развитием гиперрегенераторной атрофии слизистой оболочки тонкой кишки и связанного с ней синдрома мальабсорбции
Анамнез
В типичном случае манифестация целиакии происходит через 1,5-2 месяца после введения злаковых продуктов в питание, как правило, в 6-8-месячном возрасте ребенка, после инфекционного заболевания (кишечной инфекции, ОРВИ), а также возможна без связи с каким-либо заболеванием или состоянием.
Клинические признаки
полифекалия: учащение стула до 2-5 раз в день, кашицеобразный, с жирным блеском, плохо отмывается, зловонный, иногда пенистый.
гипотрофия II-III степени.
гипопротеинемические отеки.
увеличение окружности живота.
эмоциональная лабильность, снижение аппетита, замедление темпов прибавки массы тела. Возможны боли в мезогастрии, тошнота, отрыжка, нарушение аппетита.
многообразные дефицитные состояния: рахитоподобный синдром, остеопороз, боли в костях ночные и при физической нагрузке, патологические переломы костей, поражение зубной эмали, кариес зубов, раздражительность, агрессивное поведение, неспокойный сон, анемия, полиурия, полидипсия, дистрофические изменения и ломкость ногтей, повышенная кровоточивость от мелкоточечных кровоизлияний до тяжелых носовых и маточных кровотечений, нарушение сумеречного зрения, фолликулярный гиперкератоз, витилиго, стойкие фурункулезы, хейлиты, глосситы, рецидивирующие стоматиты, парестезии с потерей чувствительности, периферическая нейропатия, обмороки, упорные головные боли, выпадение волос.
варианты атипичной целиакии с ведущим анемическим синдромом, с остеопорозом, с задержкой в росте.
положительная динамика симптомов на фоне соблюдения аглютеновой диеты не ранее чем через 6 месяцев.
Положительный провокационный тест с глютеном.
Лабораторные критерии
Общий анализ крови:анемия;
Биохимический анализ крови: гипопротеинемия, снижение уровня сывороточного железа.
Иммунограмма: наличие в крови антител к тканевой трансглутаминазе (anti-tTG), антиглиадиновых (AGA) с обязательной оценкой двух подклассов антител (IgA и IgG), антиэндомизиальных (AЕMA) антител, антител к ретикулину (ARA).
Нагрузочный тест с лактозой (1 г/кг массы тела, но не более 50 г). Через 30-60 мин после приема лактозы уровень глюкозы в крови повышается менее, чем на 1,1 ммоль/л (25%) от исходного.
Нагрузочный тест с D-ксилозой: снижение ксилоземии и мочевой экскреции ксилозы.
Копрограмма:стеаторея, креаторея, амиилорея
Инструментальные критерии
ФГДС: отсутствие складок в тонкой кишке (кишка в виде «трубы») и поперечная исчерченность складок.
Биопсия слизистой тонкой кишки: гистологически межэпителиальная лимфоцитарная инфильтрация и лимфоплазмоцитарная инфильтрация собственной пластинки слизистой оболочки тонкой кишки. Диффузные изменения слизистой оболочки тонкой кишки в виде ее атрофии с укорочением вплоть до полного исчезновения ворсин, увеличение глубины крипт и уменьшения числа бокаловидных клеток. При проведении морфометрии патогномонично снижение коэффициента ворсинка/крипта менее 1,5.
Обратное развитие морфологических изменений на фоне соблюдения аглютеновой диеты через 12 месяцев.
Положительный провокационный тест с глютеном.
studfiles.net
?Лактазная недостаточность у грудничка, ?симптомы и лечение
Самым естественным способом кормления детей возрастом до одного года является вскармливание грудью. Тем не менее, в некоторых случаях детский организм не способен полноценно усваивать как натуральное молоко, так и молочную смесь. Представленное заболевание – это лактазная недостаточность. Согласно официальной статистике, это заболевание встречается у каждого пятого новорожденного. Симптоматика бывает быстрой и очень ярко выраженной. Если появятся первые сигналы, следует сразу же предпринять меры, чтобы восстановить нормальное питание ребенка.

Виды лактазной недостаточности
Практика показывает, что лактазная недостаточность у грудничка может проявляться в одной из нескольких форм.👇
Первичная лактазная недостаточность предусматривает слишком маленькое количество лактазы, либо полное ее отсутствие. В зависимости от индивидуальных особенностей конкретного случая, лактазная недостаточность у грудничков разделяется на несколько категорий:
- врожденная – вызвана генетическими изменениями;
- транзиторная – ребенок не способен переносить молоко матери только в определенный промежуток времени. Согласно медицинской статистике, с такого рода проблемами приходится сталкиваться недоношенным младенцам;
- взрослая – от нее страдают примерно 18 процентов.
Вторичная лактазная недостаточность связана с наличием большого количества поврежденных энтероцитов. Как правило, она наблюдается значительно чаще, чем первичная.
Спровоцирована проблема следующими заболеваниями:
➡️кишечные инфекции;
➡️аллергия на белок, находящийся в составе молока коровы;
➡️возникновение воспаления кишечника;
➡️атрофические изменения, спровоцированные в результате продолжительного зондового цикла питания, либо вследствие целиакии (глютен – злаковый белон, не переносится организмом).
✨Транзиторная лактазная недостаточность обычно проявляется у недоношенных или маловесных детей. Согласно исследованиям, развитие ферментной системы у плода инициируется на двенадцатой неделе, при этом сама лактаза способна активироваться только спустя 24 недели развития. Если матери приходится рожать ребенка раньше срока, придется столкнуться с тем, что ферментная система не до конца развилась, чтобы полноценно перерабывать лактазные ферменты, которые содержатся в молоке женщины.
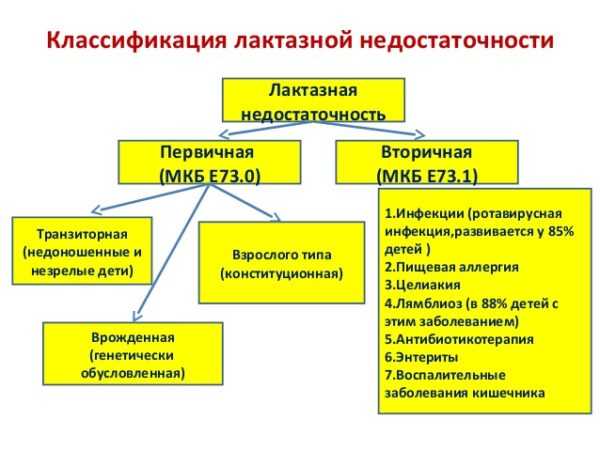
Как показывает практика, представленная разновидность недостаточности проходит очень быстро, и она не нуждается в особом лечении в принципе.
✨Также врачам нередко приходится диагностировать функциональную лактазную недостаточность. Это наиболее распространенная разновидность, которая не имеет какого-либо отношения к нарушениям нормального процесса выработки лактазы, либо патологиям. Самой популярной причиной является постоянное перекармливание грудничка.
✨Фермент не способен в полной мере переработать огромное количество сахара, которое поступает вместе с пищей. Кроме того, еще одной причиной развития функциональной недостаточности является низкий процент жирности самого молока. В такой ситуации пища мгновенно проходит по всей пищеварительной системе, а затем, не будучи полноценно переработанной, проникает в толстый кишечник. Отсюда и появляются проблемы.
Причины лактазной недостаточности
Как показывает практика, при гормонном дефиците появляется проявляющиеся лактозная недостаточность у грудничка. Но это не основная причина. Также бывают и таккие:
- предрасположенность на генетическом уровне;
- наличие различных заболеваний, включая целиакию, аллергию на те или иные продукты питания, кишечные инфекции;
- преждевременные роды.
Поскольку лактазная недостаточность у новорожденных не является редкостью в наше время, основной задачей мамы является оперативное диагностирование проблемы и выполнение ряда мероприятий по ее устранению.

Симптомы лактазной недостаточности
Сама по себе, лактазная недостаточность у детей является легко определяемой проблемой. Тем не менее, симптомы, которые указывают на проблемы с пищеварением, далеко не всегда дают стопроцентную гарантию того, что лактаза вырабатывается в недостаточном количестве. Большинство причин являются естественными для младенца, и по отдельности не могут быть связанными с заболеванием в целом.
У малышей симптомы лактозной недостаточности обычно проявляются следующим образом.👇
- Появляются кишечные колики. Каждому ребенку в любом случае приходилось сталкиваться с коликами в кишечнике. Поэтому они, как симптом, являются вполне вероятными. Как показывает практика, спустя два-три месяца она самостоятельно исчезают, вне зависимости от того, продолжает женщина кормить своего ребенка молоком, либо делает постепенный переход на другие продукты питания. Соответственно, хоть и прямая связь отсутствует, нередко колики могут выступать в качестве одного из признаков.
- Наличие частого стула, который напоминает понос. Поскольку грудничку приходится кушать легко перевариваемую жиденькую пищу, это вполне нормально, что ему приходится часто какать. Структура преимущественно жидкая, причем оттенок может варьироваться от обычного желто-горчичного до зеленого. Кал иногда включает в себя небольшое количество молочных комочков и слизи. В случае с новорожденным подобный стул нельзя принимать за полноценный понос, поэтому не следует полагать, что ребенок столкнулся с проблемами, связанными с пищеварением в целом.
- Появляются ложные запоры. Ребенок способен редко испражняться. Записывать это в признаки лактозной недостаточности у грудничков можно только тогда, когда кал не является мягким, при этом малышу приходится краснеть и тужиться при дефекации. Практика показывает, что при грудном вскармливании среднестатистическая интенсивность испражнения может составлять один раз на протяжении двух-трех дней.
- Срыгивание. Врачи отмечают, что подобная реакция может появляться в результате плохой работы клапана между пищеводом и желудком. Нерегулярное срыгивание нельзя назвать патологией. Соответственно, лечение в такой ситуации не назначается.
- Беспокойствие в процессе кормления, либо после завершения процедуры. Лактоза начинает перевариваться и расщепляться только спустя 20-30 минут с момента окончания кормления. Таким образом, при отказе от груди или беспокойном поведении волноваться не стоит. Вполне возможно, что ребенок капризничает в результате раздражения желудка или пищеварительного тракта, но это принципиально иная проблема, нуждающаяся в применении других способов лечения.
☝Какие выводы после этого напрашиваются? Все симптомы, указанные выше, могут указывать на наличие лактазной недостаточности, но при этом принимать их за гарантированные признаки не стоит. Анализируя симптомы и лечение у других детей, можно попытаться сопоставить их с вашим конкретным случаем. Но никто не даст гарантии того, что в вашей ситуации проблема идентичная. Саму по себе, нехватку лактазы не стоит рассматривать в качестве автономного заболевания. Она выступает только в качестве результата влияния других патологических отклонений.
К косвенным признакам наличия лактазной недостаточности также относятся следующие признаки:
- наличие аллергических высыпаний на коже;
- вялые темпы увеличения роста и веса, запоздалое развитие;
- ребенок страдает от железодефицитной анемии, которую нельзя подвергнуть лечению;
- чрезмерно частое появление стула, вплоть до девяти раз в день или даже больше, при этом он имеет водянистую консистенцию;
- наличие истинного запора с проблематичной эвакуацией, где кал является более плотным.
⚠Перед тем как проводить грудное вскармливание гв, вероятнее всего, придется посоветоваться с лечащими специалистами касательно этой проблемы.
Методы диагностики
Многие задаются следующим вопросом – при определении нарушений как подтвердить лактозную недостаточность? Исходя из информации, приведенной выше, становится понятно, что признаки лактазной недостаточности могут скрываться под другими заболеваниями, включая аллергические проявления, раздражения кишечника и так далее. Соответственно, чтобы убедиться в наличии этой проблемы, проводится дифференциальная диагностика. Какая именно?
 Диагностические показатели
Диагностические показатели- Проводится анализ кала, в рамках которого подтверждается или опровергается факт наличия углеводов. С помощью исследования можно проверить, насколько большим является количество углеводов в каловой массе. Нормальный показатель варьируется в пределах от одного до четверти процента. С наступлением первого дня рождения углеводы должны полностью исчезнуть из организма.
- Проверяются показатели кислотности кала. Индивидуальная непереносимость лактозы часто является признаком пониженной кислотности, при которой показатель pH=5, либо меньше. Во многом точность результатов зависит от «свежести» образца, поскольку собранный кал будет лежать на протяжении нескольких часов вплоть до самого момента тестирования. Соответственно, под воздействием бактерий он самостоятельно окислится.
Лечение лактазной недостаточности
Согласно практическим особенностям, если будет подтверждена лактазная недостаточность лечение начнут проводить только после определения особенностей, по которым развивается заболевания. Если лактазная недостаточность несет врожденный характер, необходимо окончательно заменить грудное молоко, перейдя на смеси безлактозного типа. При наличии транзиторной приобретенной формы допускается ряд способов решения проблемы.
 Смеси безлактозного типа
Смеси безлактозного типа- Малыш не демонстрирует никаких проблем с самочувствием, уверенно набирает вес. В такой ситуации продолжают кормление грудью, либо молочной смесью высокоадаптированного типа, не обращая внимания на наличие завышенного углеводного уровня.
- Грудничок набирает вес, но при этом специалисты установили факт наличия дисбиоза кишечника. Специалисты назначают продолжение грудного вскармливания, но перед самой процедурой принимается ряд препаратов, которые содержат в себе лактазу. Дозировка устанавливается врачом в индивидуальном порядке.
- Слишком низкие показатели прибавки в весе. Здесь лечить лактозу следует с помощью полной или частичной замены молочного кормления, постепенно переходя на специальные смеси для новорожденных. Подбираются они, естественно, только профильным специалистом.
Когда проходит заболевание после лечения? Точного ответа не даст никто, поскольку многое зависит от индивидуальных особенностей конкретного случая.
☝В большинстве ситуаций не стоит полностью отказываться от кормления грудью. Если врач прописывает дополнительные препараты с повышенной концентрацией лактазы, ни при каких обстоятельствах не надо прерывать курс лечения. Как утверждает доктор Комаровский в одном из своих выпусков, время его проведения варьируется в пределах от трех до пяти недель, исходя из полученной результативности.
Проблема пройдет постепенно, причем раз в четыре дня препарат надо убирать. Если после прохождения курса снова симптоматика снова начинает проявляться, надо вернуться к терапевтической дозе, продлив ее дополнительно на 14 суток. В некоторых случаях лактазу принимают еще на протяжении нескольких месяцев.
При искусственном вскармливании лечебную безлактозную смесь постепенно меняют на традиционную молочную. Вводят ее сначала по 1 мерной ложке, медленно повышая дозу.
Диета при лактазной недостаточности
При необходимости организовать питание диета при лактозной недостаточности у грудничка должна быть предварительно согласована с лечащим врачом. Ни при каких обстоятельствах не стоит пытаться самостоятельно внести коррективы, если вы не разбираетесь в том, стоит применять те или иные продукты питания.
 Диету назначает врач
Диету назначает врач⚠В самом начале необходимо употреблять большое количество продуктов, состав которых не включает лактозу. К таковым относятся следующие – 🍎овощи, фрукты, макароны, рис, яйца, орехи, кукуруза и так далее. Если младенец начнет полноценно питаться, при этом побочные эффекты станут проявляться реже, мама может медленно переходить к продуктам с содержанием лактозы. При этом настоятельно рекомендуется внимательно следить за реакцией организма.
Диета способна облегчить состояние тех, кто страдает от лактазной недостаточности, но при этом она также лишает основного источника пополнения кальция в организме. Следует заранее обсудить этот момент со своим врачом.
detki.guru
Лактазная недостаточность
Лактазная недостаточность является самым распротсраненным заболеванием с синдромом нарушенного всасывания. Под лактазной недостаточностью (ЛН) понимают недостаточную активность кишечной лактазы, фермента пристеночного пищеварения, дисахаридазы расщепляющей состоящий из глюкозы и галактозы молочный сахар лактозу. Строго говоря, ЛН является понятием в большей степени патогистологическим, в противоположность клиническому понятию — непереносимость лактозы. В повседневной практике, однако, приведенные термины представляются синонимическими.
Выделяют ЛН первичную как врожденный дефект ферментативной системы, вторичную — развившуюся на фоне какого-либо заболевания, например, кишечной инфекции, а также конституциональную — связанную с естественным процессом снижения активности фермента после перехода с грудного питания на смешанное. Также выделяют ЛН у недоношенных детей и «маленьких к моменту рождения». В этих случаях ЛН носит проходящий характер и связана с морфофункциональной незрелостью родившегося ребенка.
Конституциональная ЛН широко представлена в мировой популяции. Так, по некоторым данным, в Европе около 50% взрослого населения не переносит молоко. Среди коренного населения Африки и Америки частота ЛН среди взрослых достигает 100%. Это обстоятельство связывают с отсутствием в названных регионах исконного молочного животноводства. Например, в Африке только 3 племени в питании употребляют молочные продукты и не страдают ЛН: масаи, фулани и тасси.
Большинство взрослых лиц с ЛН не догадываются об имеющимся у них дефекте лактазы, так как не употребляют цельное молоко — они его «не любят». При детальном распросе обычно можно выявить и клинические признаки ферментопатии, объясняющие «нелюбовь» этих лиц к молоку.
Основными клиническими проявлениями ЛН являются:
разжиженный пенистый стул с кислым запахом,
боли в животе,
метеоризм, вздутие живота, урчание в животе.
В реальной клинической картине могут присутствовать только отдельные симптомы, но всегда — в четкой связи с употреблением молочных продуктов и, в первую очередь, цельного молока. В случае первичной лактазной недостаточности симптомы появляются с первых дней жизни ребенка, обычно, в виде характерного стула, вздутия живота и беспокойства после кормления. Конституциональная ЛН характеризуется постепенным началом в любом возрасте, но обычно — от 6 мес до 3 лет. Вторичная ЛН манифестирует на фоне какого-либо заболевания, чаще — заболевания органов пищеварения.
Для подтверждения диагноза используются различные лабораторные и инструментальные методы. Простейшим из них является определение содержания углеводов в кале без их идентификации. При этом важно, чтобы в питании пациента присутствовали молочные продукты. В связи с этим, нередко при проведении исследования отмечаются клинические признаки непереносимости лактозы. В идентификация сахаров в кале (тонкослойная хроматография) обычно нет необходимости.
Более точным является нагрузочный тест с лактозой. Натощак определяют содержание глюкозы в крови, после чего пациенту предлагают выпить раствор лактозы в теплой воде из расчета 2 г лактозы на кг массы тела, но не более 50 г. Концентрацию глюкозы в крови определяют через 15, 30 и 60 мин после нагрузки. В норме прирост глюкозы в ходе теста составляет не менее 1,1 ммоль/л глюкозы. Значения менее 1,1 ммоль/л говорят о ЛН. В ходе теста нередко могут наблюдаться подтверждающие диагноз изменения стула, метеоризм, боли в животе.
За рубежом широкое распротранение получило определение водорода в выдыхаемом воздухе. Метод требует специальной аппаратуры. Принцип метода аналогичен обычному нагрузочному тесту с лактозой. Суть состоит в том, что непереваренная лактоза служит субстратом для жизнедеятельности бактерий, продуцирующих водород. В ходе исследования определяют уровень водорода в выдыхаемом воздухе до и после нагрузки лактозой. При ЛН концентрация водорода повышается.
Основным лечебным мероприятием при ЛН является безлактозная диета, т.е. отмена, в первую очередь, цельного молока и, в случае выраженной ферментопатии, кисломолочных продуктов. Масло, творог и сыр лактозу практически не содержат. Грудных детей переводят на безлактозные или низколактозные молочные смеси. За рубежом в последнее время получили распространение препараты, расщепляющие лактозу в молоке, в частности, препарат Kerulac (Yamanuchi Europe, Япония). Добавление нескольких капель препарата в грудное или коровье молоко с последующей инкубацией в течение 2-3 часов позволяет получить безлактозный продукт.
Кишечная непроходимость. Виды. Патогенез.
Острая непроходимость кишок (ileus от греч. eileo — поворачиваю, запираю) бывает механической (при сдавлении, завороте, закупорке каловыми массами) и динамической (вследствие спазма или паралича мышечной оболочки кишок). Непроходимость возникает вследствие врожденной аномалии, гельминтоза, как послеоперационное осложнение, при недоедании и употреблении недоброкачественной пищи.
Начальные звенья патогенеза непроходимости во многом определяются вызывающими ее причинами. Так, паралитическая непроходимость (послеоперационная и при перитоните) часто бывает обусловлена мощным разрядом симпатоадреналовой системы и активизацией α- и β-адренэргических рецепторов, тормозящих сокращение мышечной оболочки кишок. Спастическая непроходимость при карциноиде (серотонинпродуцирующая опухоль из аргентаффиноцитов тонкой кишки) может быть связана с повышенной активностью мышечной оболочки кишок под влиянием избытка серотонина.
Дальнейшее развитие нарушений в организме, вызванных непроходимостью, имеет много общего при непроходимости разной этиологии. Решающую роль при этом играют нарушения водно-электролитного обмена, обусловленные нарушениями секреции (обычно, повышение) и обратного всасывания пищеварительных соков. Возникает рвота, обезвоживание (за сутки может теряться до 5 — 7 л пищеварительных секретов), потеря ионов натрия, калия, водорода, гидрокарбонатов и хлоридов. Развивается гиповолемия, гипотензия и гемоконцентрация, в результате чего нарушается кровообращение и возникает картина, напоминающая шок. Потеря ионов калия способствует развитию атонии кишок.
При непроходимости возникают также нарушения кислотно-основного равновесия. Часто выведение гидрокарбонатов (панкреатический и кишечный соки) превышает утечку ионов водорода (желудочный сок), в результате чего развивается негазовый ацидоз. Развитию ацидоза также способствует ухудшение кровоснабжения и нарушение функции почек. Если преобладает выведение кислого желудочного содержимого, возникает негазовый алкалоз.
Известную роль в патогенезе илеуса играют нарушения переваривания пищи, развитие процессов брожения и гниения, образование токсических веществ и всасывание их в кровь (аутоинтоксикация). Большое значение при этом имеет образование повышенного количества биологически активных веществ, особенно кининов, которые возникают вследствие преждевременной активации панкреатических ферментов (попадание кишечного содержимого из раздутой и переполненной кишки в проток поджелудочной железы).
В развитии всех описанных выше изменений важное место занимают расстройства нейрогуморальной регуляции, возникающие под влиянием рефлекторных раздражителей (растяжение кишок, боль и др.), импульсов с рецепторов пораженной кишки. Они особенно значительны при странгуляционной непроходимости (заворот, грыжа), сопровождающейся пережатием брыжейки и нарушением кровоснабжения пораженного участка кишки.
Кишечная аутоинтоксикация. В кишках человека, особенно в толстой и нижней части подвздошной кишки, обильная микрофлора, представленная в основном облигатно анаэробными бесспоровыми палочками Bacteroides и Bifidobacterium. Факультативно анаэробные кишечная палочка, молочнокислые бактерии, стрептококки и др. составляют около 10 % микрофлоры. Нормальная микрофлора кишок играет определенную защитную роль, тормозя развитие патогенных микроорганизмов и способствуя выработке естественного иммунитета, что отчетливо показали опыты на гнотобионтах (безмикробных животных). Микрофлора кишок синтезирует витамины.
Вместе с тем содержимое кишок может оказывать токсическое действие, которое обусловлено наличием продуктов гниения (индол, скатол, протеиногенные амины и др.), образующихся в небольших количествах и в нормальных условиях. Однако заметного токсического действия на организм, благодаря барьерной функции кишечной стенки и печени, они не оказывают. Усиление гнилостных процессов при воспалении толстой кишки (колит), запоре, непроходимости кишок и дисбактериозе сопровождается нарушением барьерных функций и интоксикацией организма.
И. И. Мечников впервые предложил использовать микробный антагонизм для борьбы с кишечной аутоинтоксикацией. Идеи Мечникова получили плодотворное развитие в плане борьбы с кишечным дисбактериозом (патологическое изменение состава и распределения микрофлоры в кишках), развивающимся в экстремальных условиях, при ослаблении организма, а иногда под влиянием антибактериальных препаратов.
Дисбактериоз. Причины и последствия дисбактериоза.
Дисбактериоз (дисбиоз) кишечника — микроэкологические нарушения в желудочно-кишечном тракте. Это клиническая совокупность нарушений в макроорганизме, вызванных изменением количественных соотношений, состава и свойств кишечной микрофлорф (нарушения микробиоценоза).
Под микробиоценозом кишечника понимают микроэкологическую систему организма, сложившуюся в процессе филогенетического развития в пищеварительном тракте человека и животных. Микробная флора кишечника участвует во многих жизненно важных процессах макроорганизма, который в свою очередь является для нее средой обитания.
В последнее время широко используется термин «дисбиоз кишечника», созданный из латинских слов «dis» — затруднение, нарушение, расстройство и «bios» — жизнь. Дисбиоз — это нарушение функционирования и механизмов взаимодействия организма человека, его микрофлоры и окружающей среды.
Дисбиоз кишечника — это нарушение функционирования и механизмов взаимодействия составных частей экосистемы, включающие изменения со стороны макроорганизма человека, его микрофлоры и окружающей среды.
Дисбактериоз кишечника всегда вторичен и представляет собой клинико-лабораторный синдром, который развивается при целом ряде заболеваний и клинических ситуаций и характеризуется изменением качественного и/или количественного состава микрофлоры определенного биотопа, транслокацией различных ее представителей в несвойственные биотопы, а также метаболическими и иммунными нарушениями, сопровождающимися у части пациентов клиническими симптомами.
Основными проявлениями дисбактериоза являются: диарея (или запоры), метеоризм, вздутие живота, боли в животе. В большинстве случаев у пациентов наблюдается непереносимость определенных пищевых продуктов, могут отмечаться общие аллергические реакции в виде кожного зуда, крапивницы, отека Квинке, бронхоспазма, полиартралгии. Характерны симптомы интоксикации (общее недомогание, отсутствие аппетита, головные боли, повышение температуры), рецидивирующие инфекции верхних дыхательных путей. У пациентов с дисбактериозом развивается синдром мальабсорбции .
С целью диагностики дисбактериоза кишечника выполняются: посев кала на дисбактериоз, копрограмма, дыхательные тесты, бактериологическое исследование тощекишечного биоптата, соскоба, аспирата.
Панкреатиты. Этиология и патогенез панкреатитов. Механизм развития алкогольных панкреатитов. Патогенез панкреатического коллапса.
Панкреатит — полиэтиологическое воспалительное заболевание поджелудочной железы с поражением ее паренхимы, изменениями протоковой системы, в результате чего развивается фиброз и нарушаются экзокринная и/или эндокринная функции поджелудочной железы.
В возникновении панкреатита участвуют разнообразные факторы. В 30–90 % случаев причиной панкреатита является злоупотребление алкоголем, с которым чаще всего сочетается употребление обильной жирной пищи, лишенной витаминов. Небольшую роль играет и наследственная предрасположенность: I (О) группа крови, аномалии развития поджелудочной железы, врожденное либо приобретенное снижение активности ингибиторов протеиназ (α1-антитрипсина, α2-макроглобулина, α2-анти-химотрипсина).
В результате раздражения слизистой оболочки желудка повышается продукция холецистокинина-панкреозимина, что приводит к значительной стимуляции внешнесекреторной деятельности подже-лудочной железы и продукции ею сока, богатого пищеварительными ферментами и кальцием. Одновременно повышается тонус 12-перстной кишки и происходит спазм сфинктера Одди, возникает застой содержимого в мелких протоках и ацинусах железы и образование белковых преципитатов, постепенно закрывающих просвет протока, в котором повышается давление (теория внутрипротоковой гипертензии).
Трипсин, находящийся в протоке, активирует другие протеолитические и лизосомальные ферменты, липазы и фосфолипазы, которые токсично действуют на панкреоциты и переваривают ткань железы (аутодигестивный синдром). Высвобождаются внутриклеточный гистамин, серотонин, возникает отек поджелудочной железы. Выход пептидаз и других пищеварительных ферментов в системный кровоток приводит к поражению почек, легких, печени, сердца, тяжелым расстройствам гемодинамики, дыхания, жизненно важных функций, развивается синдром уклонения ферментов в кровоток, что может привести к панкреатическому шоку.
При многократно повторяющемся либо воспалительном хрониче-ском процессе поврежденные панкреоциты атрофируются, замещаются соединительной тканью, возникают расстройства кровообращения в железе, в результате чего развивается панкреатическая недостаточность — нарушение деятельности поджелудочной железы, не связанное с воспалительным процессом.
Недостаточность внешней секреции проявляется синдромом панкреатогенной диспепсии (анорексия, чувство урчания и переливания, метеоризм, коликообразные боли в животе), синдромом мальабсорбции (см. далее) с развитием обильной панкреатогенной диареи, нарушением жирового, углеводного, белкового обмена, что приводит к похуданию больного. Развитие повреждения островкового аппарата возникает позднее, проявляется вторичным сахарным диабетом, что утяжеляет течение воспалительного процесса. Вторичный хронический панкреатит развивается при поражении органов, анатомически и функционально связанных с поджелудочной железой — хроническом холецистите, дискинезии желчного пузыря; при муковисцидозе, атеросклерозе. Не исключена роль аутоаллергического процесса, поскольку были обнаружены противопанкреатические антитела.
Панкреатический коллапс. Этот вид коллапса возникает при тяжелой травме живота, ведущей к размозжению ткани поджелудочной железы, а также при остром панкреатите. И в том, и в другом случае протеолитические ферменты панкреатического сока поступают в сосудистое русло, вызывают аутопереваривание стенок сосудов и падение сосудистого тонуса, в результате чего развивается коллапс. Поскольку его возникновение связано с необратимыми нарушениями в сократительном аппарате сосудистой стенки, лечение этого вида коллапса исключительно трудно.
Недостаточность печени. Причины. Основные синдромы печеночной недостаточности (печеночная энцефалопатия, отек, желтуха, геморрагический и др.). Печеночная кома. Гемосорбция.
studfiles.net
Лактазная недостаточность. Виды и причины
 Лактазная недостаточность (непереносимость лактозы) – это состояние, которое характеризуется неспособностью организма ребенка или взрослого человека переваривать молочный сахар (лактОзу) из-за недостаточной выработки в кишечнике фермента лактАзы.
Лактазная недостаточность (непереносимость лактозы) – это состояние, которое характеризуется неспособностью организма ребенка или взрослого человека переваривать молочный сахар (лактОзу) из-за недостаточной выработки в кишечнике фермента лактАзы.Причины развития лактазной недостаточности у детей
Физиологическая (нормальная) лактазная недостаточность
У большинства детей старше 6-7 лет, подростков и взрослых лактазная недостаточность является следствием взросления организма и считается совершенно нормальным, физиологическим феноменом.
Естественное и постепенное уменьшение выработки лактазы в кишечнике ребенка начинается примерно в 2-х летнем возрасте. К 6-ти летнему возрасту уровень лактазы может понизиться настолько, что ребенок больше не сможет нормально переваривать большое количество молока.
Это генетически запрограммированный процесс.
Тем не менее, в некоторых случаях, достаточно высокий уровень выработки лактазы в кишечнике сохраняется даже и у взрослых людей. Ученные объясняют этот факт тем, что в древние времена, за счет развития животноводства люди получили доступ к молоку животных, которое стало частью рациона взрослых людей. Этот факт повлиял на эволюцию способности человека усваивать молоко и сделал некоторых людей способными вырабатывать лактазу даже будучи взрослыми.
Врожденная и приобретенная лактазная недостаточность
Значительно большую проблему, чем физиологическое снижение активности лактазы у взрослых, представляет ранняя лактазная недостаточность у новорожденных и детей первых месяцев жизни, для которых молоко является основным продуктом питания.
Непереносимость лактозы у детей раннего возраста может быть вызвана следующими причинами.
Врожденная (первичная) лактазная недостаточность — характеризуется полной неспособностью кишечника новорожденного ребенка вырабатывать лактазу. По данным специальной литературы, болезни углеводного обмена, связанные с изменением активности ферментов, расщепляющих сахара, в том числе лактозу, встречаются в популяции крайне редко. Частота таких заболеваний изменяется от 1 на 20 000 до 1 на 200 000 детей. Как правило, врожденная лактазная недостаточность развивается вследствие мутации генов, ответственных за выработку лактазы. В связи с этим, у детей младше 2 – 3 лет любые симптомы, которые обычно «приписывают» лактазной недостаточности, с большой долей вероятности могут быть симптомами какой-то другой болезни.
Транзиторная лактазная недостаточность – это временная неспособность вырабатывать лактазу в достаточном количестве/с достаточной степенью активности, характерная для недоношенных или незрелых новорожденных и связанная с неподготовленностью их кишечника к процессу переваривания пищи. Как правило, в течение нескольких месяцев после рождения, кишечник недоношенного ребенка развивает способность вырабатывать лактазу в достаточном количестве, и ребенок начинает хорошо усваивать грудное молоко или молочные смеси.
Приобретенная (вторичная, временная) лактазная недостаточность – встречается достаточно часто и, как правило, является следствием различных заболеваний кишечника (кишечная инфекция, аллергические процессы в кишечнике, целиакия и т.д.), которые нарушают способность тонкого кишечника вырабатывать лактазу и качественно переваривать пищу.
Приобретенная лактазная недостаточность – это временный феномен. После устранения болезней, вызвавших лактазную недостаточность, способность кишечника вырабатывать лактазу восстанавливается и лактазная недостаточность полностью исчезает.
«Перегрузка» лактозой. Это — состояние подобное транзиторной лактазной недостаточности, которое можно скорректировать, изменив организацию грудного вскармливания. Количество лактозы в грудном молоке примерно одинаково на протяжении всего кормления, а вот количество жиров, которое получает ребенок в начале и в конце кормления, разное. Содержание жира постепенно возрастает от начала к концу каждого кормления, разница тем больше, чем больше времени прошло с момента предыдущего кормления, чем больше емкость груди у мамы, чем меньше ребенок высосал в предыдущее кормление. Таким образом, вначале ребенок высасывает более водянистое «переднее молоко», голубоватого цвета, с малым содержанием жиров; затем, по мере сосания груди, начинает вытекать более жирное «заднее молоко» белого или немного желтоватого цвета. Более легкое переднее молоко быстро движется по ЖКТ, и большая часть лактозы может поступить в толстый кишечник, не успев расщепиться ферментом лактазой. Там лактоза служит причиной брожения, газообразования, частого кислого стула. В небольших количествах нерасщепленная лактоза в любом случае поступает в толстый кишечник и это норма для ребенка на ГВ, но вот когда ребенок систематически получает только переднее, быстро проходящее по ЖКТ, молоко (например, из-за ограничения времени кормления, слишком частой смены груди, слишком длительных перерывов в кормлении) и не получает заднее, появляются признаки лактазной недостаточности.
Таким образом, в подавляющем большинстве случаев, лактазная недостаточность у детей первых лет жизни является не самостоятельным заболеванием, а лишь следствием других болезней либо ошибок в организации питания. В связи с этим, диагноз лактазной недостаточности установленный у ребенка до 2-3 лет почти никогда нельзя считать полным объяснением его состояния. Во всех случаях, когда ребенку поставлен диагноз лактазной недостаточности, необходимо установить причину, которая нарушила способность кишечника переваривать молочный сахар, так как только устранение этой причины поможет эффективно решить проблему.
Сегодня в России диагноз «лактазная недостаточность» ставится очень многим грудничкам. Естественно, что, если бы все эти дети действительно страдали от столь тяжелого заболевания, сопровождающегося потерей веса, человек бы просто вымер как вид. Очень часто лактазную недостаточность путают с аллергией на белок коровьего молока. Симптомы схожи, а БКМ – очень сильный и распространенный аллерген.
Симптомы и признаки лактазной недостаточности у новорожденных и детей первых лет жизни
Проблема правильной оценки симптомов и признаков лактазной недостаточности у детей раннего возраста имеет огромное значение, так как в большинстве случаев установка диагноза и начало лечения всецело основываются именно на определении вероятных признаков нарушения усвоения молока в кишечнике.
К основным признакам лактазной недостаточности относят:
Отставание ребенка в развитии (медленное и недостаточное увеличение веса и роста).
Очень частый водянистый стул у ребенка, возможно с зеленью, пенистый, в совокупности с отставанием в развитии.
Ложный запор: длительное отсутствие стула, частые безрезультатные позывы на дефекацию – и жидкий стул, либо чередующиеся запоры и диарея.
Сильное постоянное газообразование, вздутие живота через 15-30 минут после начала кормления или позже. Не эпизодические моменты, а реакция на каждый полноценный прием пищи (молока или смеси), содержащей лактозу.
У детей с лактазной недостаточностью могут возникать и другие патологические процессы. Часто лактазная недостаточность сопровождается анемией или аллергическими высыпаниями на коже. Это связано с тем, что лактазная недостаточность может провоцировать ухудшение всасывания пищи, повышение проницаемости стенки кишечника и т.д.
Симптомы, НЕ являющиеся сами по себе признаками лактазной недостаточности
Колики и вздутие живота – могут наблюдаться у многих здоровых детей и считаются совершенно нормальным явлением до 6-ти месячного возраста. Следовательно, только из-за наличия колик у ребенка первых месяцев жизни, нельзя говорить о том, что он страдает лактазной недостаточностью.
Срыгивания (редкие и не очень обильные) – как и колики, считаются совершенно нормальным феноменом (до возраста 8-10 месяцев), не требующим никакого лечения. Беспокойство должны вызывать только очень частые и обильные срыгивания, особенно если они приводят к нарушению питания и развития ребенка.
Срыгивания нельзя считать непосредственным симптомом лактазной недостаточности, так как основной причиной их возникновения является нарушение работы клапана, перекрывающего переход из пищевода в желудок, а при лактазной недостаточности, как уже было сказано выше, наблюдается нарушение переваривания молочного сахара в тонком кишечнике.
Частый жидкий стул у детей первых месяцев жизни, при условии того, что ребенок выглядит довольным и здоровым, ни в коем случае не может считаться признаком лактазной недостаточности.
У детей первого года жизни, получающих преимущественно жидкую пищу в виде грудного молока или молочной смеси стул ДОЛЖЕН БЫТЬ:
- частым (в первый месяц до 10 раз в сутки и более),
- жидким,
- с небольшим количеством слизи,
- с белыми комочками непереваренного молока,
- зеленоватый цвет стула также следует считать совершенно нормальным.
Такой стул у грудного ребенка не является поносом!
Редкое появление стула (1 раз в несколько дней) рассматривается многими родителями как явный признак запора и заставляет их принимать меры для «стимуляции появления стула». Эти действия в большинстве случаев необоснованны и могут даже навредить ребенку.
Даже если стул у ребенка старше 6 недель на исключительно грудном вскармливании появляется 1 раз в неделю, это не должно считаться запором, если при этом кал остается мягким и ребенок чувствует себя хорошо и нормально развивается. Такая задержка стула не может считаться и признаком лактазной недостаточности.
Беспокойство ребенка с первых минут кормления — ни в коем случае не может быть признаком лактазной недостаточности. При лактазной недостаточности нарушено переваривание молока в кишечнике. В кишечник молоко попадает по крайне мере спустя 15-30 минут после начала кормления, а желудок и пищевод ребенка (с раздражением которых могут быть связаны плач и беспокойство во время кормления) при лактазной недостаточности работают совершенно нормально.
Методы устранения причин временной лактазной недостаточности или перегрузки лактозой
1. Правильная организация грудного вскармливания.
1) Нельзя сцеживаться после кормления, т.к. в этом случае заднее молоко мама выливает или замораживает, а ребенку, сосущему грудь, достается молоко с высоким содержанием лактозы, что может провоцировать развитие признаков ЛН.
2) Предлагать ребенку вторую грудь в одно кормление только после того, как ребенок полностью опустошил первую и сам ее отпустил (обычно на это требуется не менее 15-20 минут для ребенка первых месяцев жизни), иначе ребенок получит много переднего молока и, не успев высосать заднее молоко, опять перейдет на переднее молоко из второй груди.
3) Если молока много, ребенок сосал грудь совсем недолго и мама чувствует, что она еще достаточно наполнена, а ребенок больше не хочет есть, то в следующее кормление лучше предложить эту же грудь. Общее правило в случае избыточного количества молока: меняем грудь не чаще, чем раз в 2-3 часа. Скорее всего, через несколько дней такого режима количество молока уменьшится, при этом ребенок уже не будет показывать никаких признаков ЛН.
Если у малыша высокие прибавки веса, но имеются симптомы, похожие на ЛН, возможно, именно урежение чередования груди (раз в 3 часа и даже реже) с целью уменьшения общего объема молока, приведет к снижению проявления симптомов.
4) Не стараться выдерживать определенные промежутки между кормлениями. Лучше кормить чаще, так как чем больше перерыв – тем сильнее расслоение молока.
5) Также необходимо следить за правильным прикладыванием ребенка к груди (лучше всего об этом расскажет консультант по ГВ на очной консультации), а также следить, чтобы ребенок не просто сосал, но и глотал. В каком случае можно заподозрить неправильное прикладывание? В случае, если у вас трещины, ссадины на сосках, и/или кормление причиняет боль, или вы слышите причмокивания, щелканье и подобные посторонние звуки во время сосания. Также кормление через накладки нередко приводит к неправильному захвату и неэффективному сосанию.
6) Очень желательны ночные кормления: в сонном состоянии ребенок расслаблен, не отвлекается, дольше и более «качественно» сосет грудь, следовательно, лучше ее опорожняет.
7) Нежелательно отнимать ребенка от груди до того, как он насытился, пусть сосет так долго, как хочет (особенно в первые 3-4 месяца).
Если все это не помогает, возможно, речь идет действительно о лактазной недостаточности, а не о подобном ей состоянии, которое можно скорректировать с помощью правильной организации кормлений, или же о других проблемах со схожими симптомами.
Что еще можно сделать?
2. Исключение из рациона аллергенов. Чаще всего речь идет о белке коровьего молока. В случае, если для ребенка белок коровьего молока является аллергеном (а это случается довольно часто), в кишечнике может возникнуть аллергическое воспаление, что, в свою очередь, может приводить к недостаточному расщеплению лактозы и к лактазной недостаточности. Выход – исключить из рациона мамы цельное молоко. Возможно, потребуется также исключить и все молочные продукты, включая масло, творог, сыр, кисломолочные продукты, а также говядину и все, что приготовлено с помощью сливочного масла (в т.ч. выпечку). Аллергеном может оказаться и другой белок (не обязательно коровьего молока).
К наиболее часто вызывающим аллергию продуктам относят: коровье молоко, куриные яйца и мясо, сою, пшеницу, морепродукты, орехи. Когда удается выявить и исключить аллергены, деятельность кишечника ребенка налаживается и симптомы ЛН прекращаются. Эффекта от ограничивающей диеты стоит ожидать не ранее, чем через 2-3 недели. При аллергии на белок коровьего молока, эффект от исключения продукта может наступить только через 3 недели.
3. Сцеживание перед кормлением. Если реже менять грудь и исключить аллергены оказывается недостаточно, можно попробовать сцеживать ПЕРЕД кормлением некоторую порцию переднего молока, богатого углеводами. Это молоко ребенку не дается, и ребенок прикладывается к груди, когда идет уже более жирное молоко. Однако данный способ нужно применять с осторожностью, чтобы не запустить гиперлактацию. Оптимально, применяя этот метод, заручиться поддержкой консультанта по ГВ.
Если все это не помогло, и признаки лактазной недостаточности сохраняются, необходимо обратиться к врачу!
Мельникова Р., консультант по ГВ
Под редакцией Вольфсон С., врача-педиатра
Источники
1. М., У. Сирс. «Грудное вскармливание»
2. Сайт о лактазной недостаточности http://lactase.ru/
3. Научно обоснованное объяснение медицинских проблем и вопросов http://www.sitemedical.ru/content/
4. М.Сорокина, консультант по ГВ. «Лактазная недостаточность» http://www.akev.ru/content/view/475/31/
5. Н. Гербеда-Уилсон, Лидер Ла Лече Лиги. «Лактазная недостаточность? Не лечите анализы!»
http://www.llli.org/Russian/lactoseintolerance.html
6. Л. Казакова, педиатр, консультант по ГВ «Любимые заболевания здорового новорожденного» http://akev.ru/content/view/47/52/
7. Д. Ньюмен «Колики у грудничков» http://breastfeeding.narod.ru/newman/colic.html
8. Техника правильного прикладывания к груди http://breastfeeding.narod.ru/latch.html
mama-profy.ru
Лактазная недостаточность у детей | Компетентно о здоровье на iLive
Лактазная недостаточность — заболевание, провоцирующее возникновение синдрома мальабсорбции (водянистой диареи) и обусловленное нарушением расщепления лактозы в тонкой кишке.
Первичная лактазная недостаточность — снижение активности лактазы при сохранном энтероците. К первичной лактазной недостаточности относят врождённую лактазную недостаточность, лактазную недостаточность взрослого типа и транзиторную лактазную недостаточность недоношенных детей.
Вторичная лактазная недостаточность — снижение активности лактазы, связанное с повреждением энтероцита. Повреждение энтероцита возможно при инфекционном или аллергическом (например, сенсибилизация к белкам коровьего молока) воспалительном процессе в кишечнике, а также при уменьшении пула энтероцитов из-за уменьшения площади слизистой оболочки кишки вследствие атрофии ворсин, снижения длины тощей кишки после резекции или при врождённом синдроме короткой кишки.
Врождённая алактазия — редкое заболевание, спровоцированное мутацией вне гена LCT, кодирующего синтез лактазы. В Финляндии описаны случаи данного заболевания, названные «рецессивными заболеваниями финского типа». Транзиторная лактазная недостаточность недоношенных связана с низкой активностью фермента у детей, родившихся ранее 34-36-й нед гестации.
Вторичная лактазная недостаточность часто возникает у детей раннего возраста на фоне инфекционных, аллергических заболеваний как компонент пострезекционного синдрома при ряде аномалий развития кишечника. Лактаза щёточной каёмки в сравнении с другими дисахаридазами расположена ближе к вершине ворсин, особенно в двенадцатиперстной кишке, чем обусловлена частота лактазной недостаточности по сравнению с дефицитом других ферментов при повреждении слизистой оболочки любой этиологии.
Коды по МКБ-10
- Е73.0. Врождённая недостаточность лактазы.
- Е73.1. Вторичная недостаточность лактазы.
- Е73.8. Другие виды непереносимости лактозы.
Симптомы лактазной недостаточности
Поступление в толстую кишку непереваренной лактозы вызывает метеоризм и вздутие кишечника из-за образования большого количества газов при ферментации. У маленьких детей метеоризм может стать причиной срыгиваний, но это малохарактерно для изолированной лактазной недостаточности. Когда количество поступившей лактозы превышает утилизационные возможности бактерий развивается осмотическая диарея. Характерен переваренный стул жёлтого цвета с кислым запахом, разжиженный, пенистый. Патологические примеси отсутствуют При первичной лактазнои недостаточности тяжесть клинических симптомов чётко коррелирует с дозой потреблённой лактозы. Выраженность клинической картины нарастает с увеличением количества потребляемого молока. Характерно беспокойство через несколько минут после начала кормления при сохранении хорошего аппетита. Иная ситуация возникает при снижении количества молочнокислой микрофлоры. В этом случае компенсаторные возможности утилизирующей лактозу микрофлоры снижены, диарея возникает при меньших количествах непереваренной лактозы, рН в кишечнике сдвигается в щелочную сторону, что усугубляет дисбактериоз. Такая ситуация характерна для сочетания первичной лактазной недостаточности с дисбактериозом кишечника либо вторичной лактазной недостаточности и кишечной инфекции. В этих случаях стул может иметь патологические примеси (слизь, зелень). При диарее возможно развитие эксикоза, гипотрофии, особенно при врождённой алактазии. Возникновение ацидоза, упорной рвоты, аминоацидурии для изолированной первичной лактазнои недостаточности нехарактерно, подобная симптоматика требует дифференциальной диагностики с наследственными нарушениями обмена веществ и другими заболеваниями.
Диагностика лактазной недостаточности
В основе диагностики лактазной недостаточности лежит оценка клинической картины, диеты во время манифестации заболевания (получал ли ребёнок лактозу с питанием), поиск факторов, приводящих к вторичной лактазной недостаточности. Отклонения от нормы результатов перечисленных ниже исследований без клинических симптомов не требуют лечебных мероприятий.
- Определение содержания углеводов в кале отражает общую способность к усвоению углеводов. Метод не позволяет дифференцировать различные виды дисахаридазной недостаточности между собой, однако совместно с клиническими данными достаточен для скрининга и контроля правильности подбора диеты. В грудном возрасте содержание углеводов в кале не должно превышать 0,25%. у детей старше 1 года эта проба должна быть отрицательной.
- Определение содержания водорода, метана или меченного 11С С02 в выдыхаемом воздухе. Методы отражают активность микрофлоры по ферментации лактозы. Определять концентрацию газов целесообразно после дозированной нагрузки обычной или меченной лактозой. Диагностическим критерием у взрослых и детей старшего возраста считают повышение водорода в выдыхаемом воздухе после нагрузки лактозой на 20 ррт (частиц на миллион).
- Нагрузочные тесты с лактозой определяют гликемию, регистрируемую до и после нагрузки лактозой в дозе 2 г/кг массы. При лактазной недостаточности имеет место плоский или уплощённый тип гликемической кривой (в норме прирост гликемии составляет более 1,1 ммоль/л). Нагрузочные тесты с лактозой малоприемлемы для диагностики лактазной недостаточности в ситуациях, когда можно предполагать нарушение всасывания и повреждение слизистой оболочки кишки.
- Методика определения активности лактазы в биоптатах или смывах со слизистой оболочки тонкой кишки лишена недостатков предыдущих методов. Данный метод считают «золотым стандартом» диагностики лактазной недостаточности, но инвазивность метода ограничивает его использование.
- Молекулярно-генетическая диагностика, основанная на выявлении мутации гена-интрона, разработана для лактазной недостаточности «взрослого типа». Тест считают экономически целесообразным, проводят однократно, что удобнее для пациента, чем нагрузочные тесты. У детей до 12 лет метод может быть использован только для исключения лактазной недостаточности. Дифференциальную диагностику проводят с водянистыми диареями другой этиологии.
Лечение лактазной недостаточности
В основе лечения лактазной недостаточности лежит диетотерапия — ограничение потребления лактозы, степень снижения подбирают с учётом экскреции углеводов с калом. При заболеваниях, приводящих к вторичной лактазной недостаточности, основное внимание следует уделить лечению основного заболевания. Снижение количества лактозы в диете служит временным мероприятием, необходимым для восстановления слизистой оболочки тонкой кишки.
У детей раннего возраста наиболее рациональной считают тактику индивидуального поэтапного подбора количества лактозы в диете. Не следует полностью исключать лактозу из питания ребёнка, даже если обнаружена врождённая лактазная недостаточность, так как лактоза служит пребиотиком и источником галактозы. Если ребёнок находится на естественном вскармливании, оптимальным способом снижения потребления лактозы принято считать использование препаратов лактазы, смешанных со сцеженным грудным молоком. Для детей до 1 года разрешено применение пищевой добавки «Лактаза Бэби». Препарат дают при каждом кормлении (770-800 мг лактазы или 1 капсулу «Лактаза Бэби» на каждые 100 мл молока), начинаемого с порции сцеженного молока с лактазой, а затем ребёнка докармливают из груди.
Детям, находящимся на искусственном или смешанном вскармливании, следует подобрать питание с максимальным количеством лактозы, не вызывающим нарушения пищеварения и повышения содержания углеводов в кале. Индивидуальный подбор диеты осуществляют путём комбинации безлактозного продукта и стандартной адаптированной смеси в соотношении 2:1, 1:1 или 1:2. При отсутствии аллергии к белкам коровьего молока используют безлактозные адаптированные молочные смеси, при наличии аллергии — смеси на основе глубокого гидролизата белка. При выраженном дефиците лактазы, неэффективности снижения количества лактозы вдвое, низколактозные или безлактозные продукты применяют в качестве монотерапии. При вторичной лактазной недостаточности на фоне пищевой аллергии коррекцию диеты следует начинать с безлактозных смесей на основе полного гидролизата белка. Смеси на основе соевого белка не считают препаратами выбора при диетотерапии лактазной недостаточности.
Профилактика целиакии у детей состоит в позднем (после 8 месяцев жизни) введении в питание манной и овсяной каш, профилактика обострений — в длительном соблюдении аглиадиновой диеты.
Диспансерное наблюдение проводят пожизненно. Корригируют диету и заместительную терапию, контролируют динамику роста и массы тела, оценивают копрограмму, проводят массаж, ЛФК.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
ilive.com.ua
Лактазная недостаточность у грудничков — Груднички(дети)
Причины лактазной недостаточности грудничков
 Лактазной недостаточностью называется синдром, возникающий по причине нарушения переваривания лактозы и характеризующийся водянистым поносом. Проявления патологии характерны для тех случаев, когда в кишечнике ощущается недостаток лактазы, способной переварить молочный сахар (лактозу). Поэтому следует понимать, что само определение термина лактазная недостаточность является ошибочным. Лактозой называется молочный сахар и лактазной недостаточностью называется нехватка в организме фермента, его расщепляющего.
Лактазной недостаточностью называется синдром, возникающий по причине нарушения переваривания лактозы и характеризующийся водянистым поносом. Проявления патологии характерны для тех случаев, когда в кишечнике ощущается недостаток лактазы, способной переварить молочный сахар (лактозу). Поэтому следует понимать, что само определение термина лактазная недостаточность является ошибочным. Лактозой называется молочный сахар и лактазной недостаточностью называется нехватка в организме фермента, его расщепляющего.
Можно выделить следующие основные причины лактазной недостаточности у грудничков:
- Роды раньше срока. Лактоза начинает активно вырабатываться ещё в то время, когда ребёнок находится в материнской утробе, примерно на седьмой месяц беременности. До появления малыша на свет количество этого фермента только возрастает. Если выработка фермента не закончится к моменту появления ребёнка на свет, он может родиться недоношенным.
- Наследственные факторы. Дефицит лактозы в организме может быть обусловлен генетически. Если кто-то из ближайших родственников малыша испытывает неприятие молочных продуктов, у ребёнка может развиться лактазная недостаточность. Такая ситуация наблюдается у каждого десятого жителя Земли. Ребёнка полностью вылечить трудно, рекомендуется применять ему медикаменты с лактозой на протяжении всей жизни.
- Действие вирусных и кишечных инфекций. Лактазная недостаточность может развиться после болезни ребёнка. К описываемому заболеванию может привести простая простуда. В таком случае лактазная недостаточность считается приобретённой. После устранения причины состояние ребёнка приходит в норму.
- Сбои функционирования желудочно-кишечного тракта. Лактазная недостаточность возникает при нарушениях работы поджелудочной железы или в результате дисбактериоза. Такое бывает на первом году жизни после введения неправильного прикорма или при нарушении матерью ребёнка режима питания.
Возможно сочетание нескольких причин лактазной недостаточности.
Врожденная лактазная недостаточность
Врождённая лактазная недостаточность является редкой и тяжёлой формой недостаточности ферментов. Она опасна обезвоживанием организма и развитием сильного токсикоза. Мать может быстро не распознать это состояние, если даже грудное кормление протекает на фоне рвоты и поноса, который сложно остановить. Только в случае прекращения грудного кормления и перехода на смеси, не содержащие лактозу, можно выровнять ситуацию
Транзиторная лактазная недостаточность
Подобная форма лактазной недостаточности проявляется у детей, которые родились на свет раньше срока, а также у младенцев с пониженным весом и существенно отстающим в развитии. Система пищеварения таких детей ещё недостаточно развита и не обеспечивает выработку требуемых ферментов в достаточных количествах. Выработка фермента производится в организме ребёнка примерно к двенадцатой недели развития ребёнка в утробе матери. Активизируется фермент примерно с двадцать четвёртой недели беременности. Наивысшая степень его активности отмечается к появлению ребёнка на свет. Если ребёнок родится недоношенным, даже при выработке лактазы достаточной её активности не будет. В этом суть процесса транзиторной лактазной недостаточности. Если активность лактазы увеличивается с возрастом, состояние проходит само собой.
Вторичная лактазная недостаточность у грудничка
Вторичную лактазную недостаточность вызывают инфекционные и воспалительные заболевания кишечника. Они препятствуют нормальной выработки лактазы в организме ребёнка.
Кроме того, причина вторичной лактазной недостаточности может быть в повреждении энтероцитов, клеток, которые вырабатывают лактозу. В таких случаях ситуация связана с поражением слизистой оболочки тонкого кишечника. Это происходит при лямблиозе, лекарственном или радиационном энтерите, ротавирусной инфекции.
Аллергические реакции также могут стать причиной вторичной лактазной недостаточности. Речь идёт об индивидуальной непереносимости белка казеина. В таких ситуациях не происходит расщепления определённого объёма молочных сахаров, в тонкой кишке они не всасываются и направляются в толстый кишечник.
Симптомы лактазной недостаточности у грудничка
Существует некоторое сходство между первичными и вторичными симптомами лактазной недостаточности. Различия лишь в том, что при первичной недостаточности патологические проявления возникают спустя несколько минут, тяжесть их определяется общим количеством употреблённого сахара. Вторичную недостаточность вызывает употребление даже малого объёма сахара, поскольку патология кишечника связана с недостатками его расщепления.
Симптомы лактазной недостаточности такие:
- стул при поносе водянистый, пенистый, с зелёными примесями, запах его кислый;
- возникают рвотные позывы;
- в животе начинается урчание и он вздувается, у ребёнка пропадает аппетит;
- ребёнок часто срыгивает, становится беспокойным;
- прибавка в весе ребёнка либо отсутствует совсем, либо становится вовсе незначительной;
- при кормлении ребёнок ведёт себя беспокойно и часто плачет.
Симптомы могут отмечаться как по отдельности, так и в сочетании сразу нескольких. Проявиться лактазная недостаточность может как непосредственно после родов, так и спустя некоторое время после них. Рекомендуется обращаться к врачу сразу же после проявления симптомов лактазной недостаточности.
Стул грудничка при лактазной недостаточности
На лактазную недостаточность часто может указывать изменение стула ребёнка. Он становится жидким и начинает пенится. При этом цвет его зеленоватый и сопровождается кислым запахом. Стул при лактазной недостаточности у ребёнка характеризуется наличием в нём комочков слизи с пенистой водой. Кишечник ребёнка в таком состоянии опорожняется достаточно часто, до дюжины раз в сутки.
Питание при лактазной недостаточности у грудничка
Основная масса детских врачей придерживаются мнения, что при лактазной недостаточности у ребёнка питание его матери не должно предусматривать понижения количества глюкозы в рационе. Аргументы приводятся убедительный, однако большинство матерей считают, что всё-таки, какого-то диетного предписания придерживаться следует.
Профилактика формирования лактазной недостаточности предполагает ограничение употребления продуктов, с повышенным содержанием белка. Такие ограничения составляют основу питания матери при лактазной недостаточности её ребёнка. При употреблении матерью цельного молока происходит его всасывание из пищеварительной системы в кровеносную, а оттуда в молоко матери. Возможны нарушения деятельности ещё не созревшего кишечника ребёнка в случае развития у него аллергической реакции на этот белок. Результатом станет ферментирование лактозы в недостаточном количестве, а, следовательно, и развитие лактазной недостаточности.
Возможна аллергическая реакция на белок другого типа. Поэтому иногда матери следует прекратить есть сладости. Кроме того, диетные предписания при лактазной недостаточности предполагают исключение из рациона всего острого и солёного, блюд с большим количеством приправ, алкогольных напитков и кофеина, консервантов, различных аллергенов, блюд красного цвета и экзотических фруктов. Также рекомендуется сократить употребление продуктов, вызывающих повышенное образование газов, это сладкая выпечка, чёрный хлеб, виноград и сахар.

Смеси при лактазной недостаточности
При лактазной недостаточности у ребёнка обязателен переход на смеси с низким содержанием лактоза или с полным её отсутствием. Они могут быть самыми разными. Кому-то по душе смеси отечественного производства, кто-то предпочитает импортные. Современные смеси, на содержащие лактозу, могут не только гарантировать полноценное питание ребёнка, но и обеспечивают качественную профилактику будущих проблем с его здоровьем. В подобных смесях содержатся пребиотики, корректирующие изменения микрофлоры кишечника, конкретно изменения её двигательной активности. Кроме того, такие смеси могут противостоять инфекциям, поражающим кишечник, а также устранять непереносимость пищи.
Использовать смеси, не содержащие лактозу, следует в двух случаях. Либо при аллергии на материнское молоко, либо, собственно, при лактазной недостаточности. В основу их приготовления заложен соевый белок, приближенный по составу к молочному, но, не содержащий холестерин. Лактазы в таких смесях нет, поэтому, они рекомендуются при подобной проблеме.
Прикорм при лактазной недостаточности
При лактазной недостаточности сроки ввода прикорма у грудных детей те же, что и у детей, от подобной проблемы не страдающих. Принципы проведения прикорма остаются теми же самыми, но технология несколько меняется.
Прикорм ребёнка при лактазной недостаточности у него следует начинать с овощного пюре. Оно содержит в своём составе множество полезных веществ, в частности пектин, минеральные вещества и витамины. Это требуется для поддержания организма ребёнка и придания ему крепости. Рекомендуется кормить ребёнка кабачками, цветной капустой, морковкой и картофелем. При этом следует ориентироваться на состояние ребёнка, поскольку у некоторых детей морковка вызывает аллергическую реакцию. Смешивать сразу несколько видов продуктов не следует, рекомендуется давать их ребёнку поочерёдно, проверяя, как его организм будет реагировать. Пюре из одного вида продукта следует давать ребёнку три дня, после чего переходить к следующему виду. При этом надо следить за самочувствием малыша и тем, как его организм переваривает пищу. С течением времени будет можно давать ребёнку пюре из нескольких видов продуктов, лучше всего из двух или трёх.
Перетёртые овощи рекомендуется смешивать с некоторым количеством подсолнечного масла. Сперва надо добавлять масла не больше капли. Постепенно его объём можно доводить до половины чайной ложки на один приём.
Лечение лактазной недостаточности у грудничка
Выбор лечения при лактазной недостаточности определяется возрастом ребёнка, причиной его состояния и степенью. Само лечение может заключаться как в выборе другого типа питания, так и отказе от продуктов, содержащих лактозу. Оптимальным вариантом в таких случаях является применение смеси на соевой основе.
Если у ребёнка отсутствие усваиваемости лактозы заложено при рождении, следует применять специальные средства для её расщепления. К ним относятся Фермент Лактаза, Лактазар для детей и Лактаза Беби. Назначить их может только врач. Средства растворяются в сцеживаемом материнском молоке и даются ребёнку.
Лактазная недостаточность у грудничка, чем лечить?
Лечение лактазной недостаточности проводят посредством назначения к приёму ребёнку лактазы. Это возможно в том случае, если не удаётся наладить нормальное пищеварение малыша. Лактазу следует давать ребёнку в промежутках между кормлениями, растворяя её в некотором количестве материнского грудного молока. Такое лечение чаще всего назначается в первые несколько месяцев жизни ребёнка. Проводится оно до тех пор, пока детский организм не начнёт вырабатывать фермент самостоятельно.
Если случаи сложные, ребёнку назначают смеси искусственного происхождения без молока. При правильно подобранной схеме лечения ребёнок начинает набирать вес уже через три дня.
Как восполнить кальций при лактазной недостаточности грудничку
Не рекомендуется восполнять недостаток кальция в организме ребёнка введением в его прикорм молочных продуктов. Лучше всего для этого подойдёт прикорм, содержащий иные блюда, богатые кальцием. Это могут быть перетёртые зелёные овощи, в частности белокочанная капуста и брокколи, а также творог из сои и мука с повышенным содержанием кальция. Также хорошо подойдёт постепенное добавление в рацион перетёртых орехов и бобовых.
Когда проходит лактазная недостаточность
Полное избавление от лактазной недостаточности возможно только в том случае, если она не является врождённой. При условии соблюдения матерью предписанной врачом диеты подобное состояние начнёт постепенно исчезать в течение нескольких дней. Первые улучшения будут заметны уже спустя три дня диеты.
Трудно сказать сколько времени потребуется для полного выздоровления ребёнка, поскольку детский организм индивидуален. При правильно проведенном лечении лактазная недостаточность полностью устраняется через неделю.
Похожие статьи:
Аллергия на коровий белок у грудничка
Анализ на углеводы у грудничка
Газики у новорожденного
Колики у грудничков
Слизистый стул у грудничка
grudnichki.com
Лактазная недостаточность: признаки, лечение и диета
В этой статье:
Чтобы грудное молоко усваивалось в организме новорожденного малыша, необходим фермент лактаза, который расщепляет молочный сахар – лактозу. Необходимо различать эти созвучные понятия, чтобы не допустить терминологической путаницы. Понятия «лактозная недостаточность» не существует. Когда у грудничков наблюдается клиническая картина нарушения переваривания грудного молока, врачи ставят диагноз – лактазная недостаточность.

Когда идет речь об этом патологическом нарушении, подразумевают развитие синдрома, который формируется на фоне отсутствия лактазы и сопровождается возникновением специфической симптоматики.
Общие представления о заболевании
Переносимость лактозы у человека сформировалась в процессе эволюции и стала возможной благодаря появлению в ДНК-цепочки определенного гена. У различных этнических групп, населяющих земной шар, частота распространения этого гена отличается.
О наличии этого вида ферментопатии можно догадаться по возникновению определенных симптомов при употреблении в пищу молочных продуктов, которые исчезают на фоне безмолочной диеты и вновь появляются при возвращении к обычному рациону.
В каких случаях может возникнуть заболевание
В зависимости от причин различают несколько типов ферментопатий, которые могут сформироваться абсолютно в любой возрастной категории пациентов.
Прежде всего, существует два типа лактазной недостаточности – первичная и вторичная.
Причины лактазной недостаточности у новорожденных в первом случае заключаются в снижении уровня содержания фермента на фоне сохранения целостности клеток кишечника и могут приводить к формированию следующих патологических состояний:
- Лактазная недостаточность у недоношенных – обусловлена незрелостью всех систем ребенка, рожденного раньше 35 недели беременности, а также недостаточной активностью фермента при условии преждевременного рождения.
- Лактазная недостаточность у грудничка врожденная – развивается в результате мутаций гена толерантности к молочному сахару.

Вторичная форма заболевания развивается в результате повреждения под воздействием различных неблагоприятных факторов клеточных структур кишечника:
- Развитие патогенных процессов в этом отделе пищеварительного тракта, носящих дистрофический или воспалительный характер. Провоцирующими факторами могут быть аллергические реакции на пищевые продукты, инфекционные поражения кишечника либо побочное действие некоторых лекарственных средств.
- Уменьшение площади поверхности слизистых оболочек кишечника, например, в результате оперативного вмешательства.
- Изменение гормонального фона и нарушение обменных процессов в организме.
Установление истинных причин развития патологического состояния играет большую роль для определения принципов дальнейшего лечения.
Какие могут быть последствия заболевания
При отсутствии специфического лечения ферментопатии недостаток лактазы может привести к развитию следующих нарушений:
- ослабление иммунитета;
- дегидратация организма в результате массированной потери жидкости из-за непрекращающейся диареи;
- развитие дисбактериоза;
- создание благоприятных условий в кишечнике для роста гнилостной микрофлоры;
- снижение интенсивности процессов всасывания минеральных веществ, прежде всего, кальция;
- нарушение перистальтики.
В период новорожденности и до 1 года наиболее опасным осложнением развития этого типа ферментопатии является угроза дегидратации (обезвоживания) детского организма.
Что указывает на развитие заболевания
Как проявляется лактазная недостаточность у грудничка? Симптомы патологического состояния у малышей практически одинаковы, единственное различие между проявлением первичной и вторичной ферментопатии обусловлено количеством потребляемых молочных продуктов, провоцирующим появление характерных признаков заболевания.

При вторичной форме болезни специфическая симптоматика появляется при употреблении незначительных объемов продуктов, содержащих лактозу. Первичная ферментопатия проявляется при потреблении большого количества грудного молока.
Признаки лактазной недостаточности у грудничков следующие:
- нарушение перистальтики у ребенка — появление рвоты, урчания в животе и болевых ощущений;
- метеоризм;
- ухудшение аппетита;
- снижение интенсивности прибавки массы тела у малыша;
- стул при лактазной недостаточности у грудничка водянистый, пенистый (из-за скопления газов в кишечнике), содержит примесь зелени, имеет неприятный кислый запах.
Сыпь при лактазной недостаточности у грудничка возможна только в клинических случаях развития вторичной формы заболевания, когда его провоцирующим фактором является пищевая аллергия.
Диагностические мероприятия
Как определить лактазную недостаточность у грудничка? Прежде всего в дифференциальной диагностике большое внимание уделяется симптомам, которые отмечаются у малыша:
- Первичная ферментопатия часто проявляется как кишечные колики у ребенка. В большинстве клинических случаев организм малыша со временем приспосабливается в дефициту лактазы посредством стимуляции роста определенной микрофлоры в его кишечнике и проявление патологических признаков в дальнейшем возможно только при чрезмерном потреблении молока.
- При вторичной ферментопатии на первое место выходит симптоматика основного заболевания. Догадаться о снижении уровня лактазы в организме ребенка можно, применяя безмолочную диету. При этом отмечается значительное улучшение клинической картины патологического состояния.
- Врожденная форма заболевания проявляется после первого кормления малыша в виде неудержимой рвоты и диареи.

Как выявить лактазную недостаточность у грудничка самостоятельно? Заподозрить развитие именно этого типа ферментопатии, а не обычных колик новорожденных, мама может по таким признакам, как устойчивость патологических симптомов и отсутствие терапевтического эффекта от средств, снижающих проявления метеоризма: массаж животика, выполнение упражнения велосипед, держание ребенка столбиком и прочие. При развитии лактазной недостаточности состояние малыша нормализуется только при условии соблюдения безмолочной диеты.
Специфические анализы на лактазную недостаточность у грудничков следующие:
- анализ кала на лактазную недостаточность у грудничка – определяется содержание в нем углеводов, а также устанавливается уровень рН;
- биохимическое исследование кала для определения типа микрофлоры, населяющей кишечник;
- биопсическое обследование биологического материала, полученного из тонкого кишечника, для установления активности лактазы;
- анализ мочи для выявления в ней присутствия лактоза;
- медико-генетическое обследование.
Своевременное проведение специфической диагностики помогает исключить развитие у малыша тяжелых патологических нарушений, которые могут спровоцировать формирование крайне серьезных осложнений. Также дифференцирование первопричины развития ферментопатии определяет принципы, как лечить лактазную недостаточность у грудничков.
Лечебные мероприятия
Когда после обследования все же установлена лактазная недостаточность у грудничка, что делать дальше? Оставлять без внимания подобное нарушение ни в коем случае нельзя. Требуется коррекция дефицита лактазы с применением медицинского подхода, в противном случае растущий ребенок будет значительно отставать в плане интеллектуального и физического развития.
Лечение, когда определенные симптомы указывают на развитие лактазной недостаточности у новорожденного или у грудничка, определяет только врач:
- При развитии первичной ферментопатии одним из главных принципов лечебных мероприятий является организация диеты – применяются специальные смеси при лактазной недостаточности у грудничка, которые не содержат лактозу. Подробнее о том, как выбрать безлактозную смесь для ребенка →
- Дополнительно назначается прием определенных медикаментозных препаратов при лактазной недостаточности у грудничка, действующим веществом которых служит лактаза.
- Бифидумбактерин или Линекс при лактазной недостаточности у грудничка применяются при условии легкого течения заболевания. В этом случае пробиотики помогают нормализовать микрофлору, присутствующую в кишечнике.
- Лечение вторичной лактазной недостаточности у грудничка предусматривает, прежде всего, устранение первопричины развития ферментопатии.
- Как восполнить кальций при лактазной недостаточности грудничку? Специалисты в этом случае рекомендуют использовать в качестве прикорма овощи, соевый творог, бобовые культуры, в которых отмечается повышенное содержание минерала. Использовать в этих целях прикорм из молочных продуктов категорически запрещено.

При условии грудного вскармливания малыша, диета мамы при лактазной недостаточности у грудничка предусматривает ограничение объемов потребления молочных продуктов, но не полный отказ от них. Помимо этого из рациона мамы при лактазной недостаточности у грудничка необходимо удалить продукты, провоцирующие повышенное газообразование в кишечнике (черный хлеб, сладости, виноград).
Когда проходит лактазная недостаточность у грудничка? Полное выздоровление ребенка возможно, только если ферментопатия не обусловлена генетическими факторами. Во всех остальных случаях коррекция рациона позволяет улучшить состояние малыша уже спустя 3–4 дня, а полное выздоровление наступает через неделю после начала лечебных мероприятий.
В качестве профилактических мер развития ферментопатии рекомендуется соблюдать правила грудного вскармливания (смена груди только после полного ее опустошения, недопустимость прерывания процесса кормления) и не употреблять маме в пищу продукты, которые могут вызвать развитие аллергических реакций.
Полезное видео о лактазной недостаточности у детей
moirody.ru
