Что такое менингококковая инфекция у детей – Пинская центральная поликлиника
Менингококковая инфекция — острое инфекционное заболевание, возбудителем которого являются бактерии – менингококкки. Она является одной из самых тяжелых инфекций детского возраста.
Менингококковой инфекцией болеет только человек. Источником инфекции является больной или носитель менингококка. Наиболее опасны носители, так как они могут заражать окружающих, а сами при этом не болеют.
Передается инфекция воздушно-капельным путем (при чихании, разговоре, кашле, поцелуе).Заболевание регистрируется в течении года, но наибольшая активизация заболеваемости – в зимне – весенний период.
Инкубационный период заболевания длится в среднем 5-7 дней. Чаще болеют дети до трехлетнего возраста.
Микроб неустойчив во внешней среде: погибает при нагревании до 50 градусов в течение 5 минут, при кипячении – за 30 секунд, в непроветриваемом помещении – через 20 минут, прямой солнечный свет убивает менингококков за 2-8 часов, под действием ультрафиолетовых лучей -мгновенно.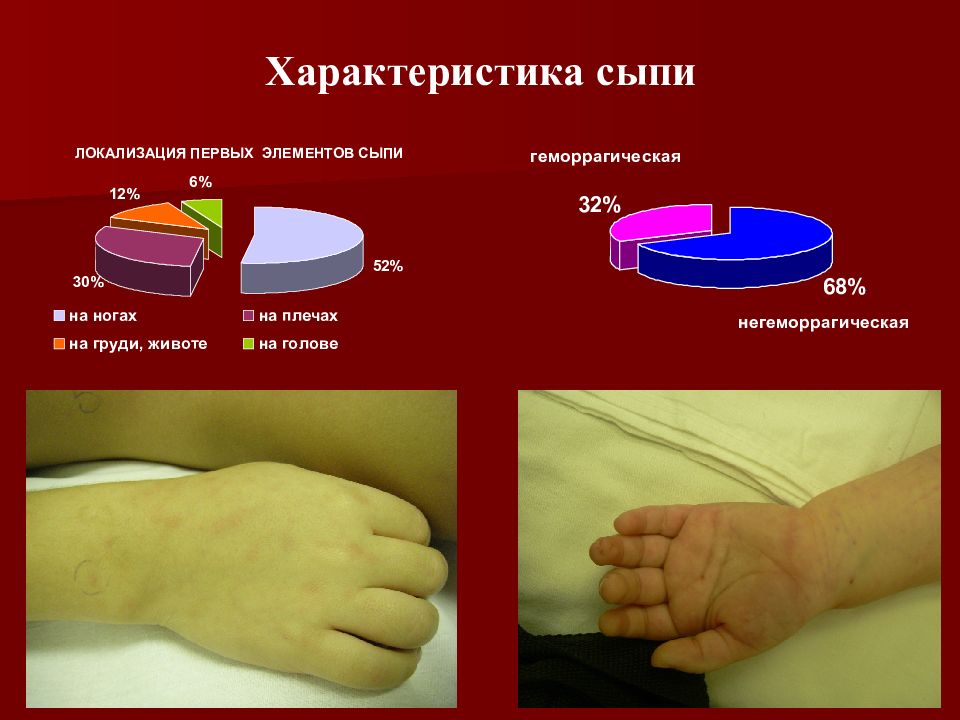
Симптомы менингококковой инфекции у детей:
Менингококковая инфекция может проявляться различными симптомами:
1) резко повышается температура до высоких цифр;
2) появляется рвота, не связанная с приемом пищи или лекарств, иногда болезнь начинается именно с рвоты;
3) появляется сильная, порой нестерпимая головная боль, боль в мышцах и суставах;
4) появляется сыпь (к концу первых суток) в виде звездочек неправильной формы и различной величины, розового, красного или пурпурного цвета, имеющая тенденцию к слиянию на наружных поверхностях бедер, голеней, плеч, ягодицах, несколько реже – на туловище.
Менингококкцемия (менингококковая бактериемия, менингококковый сепсис) — клиническая форма менингококковой инфекции, при которой, кроме кожи, могут поражаться различные органы (надпочечники, почки, легкие, селезенка, глаза, суставы).
Менингококкцемия имеет острое начало, иногда внезапное, температура тела быстро повышается до высоких отметок.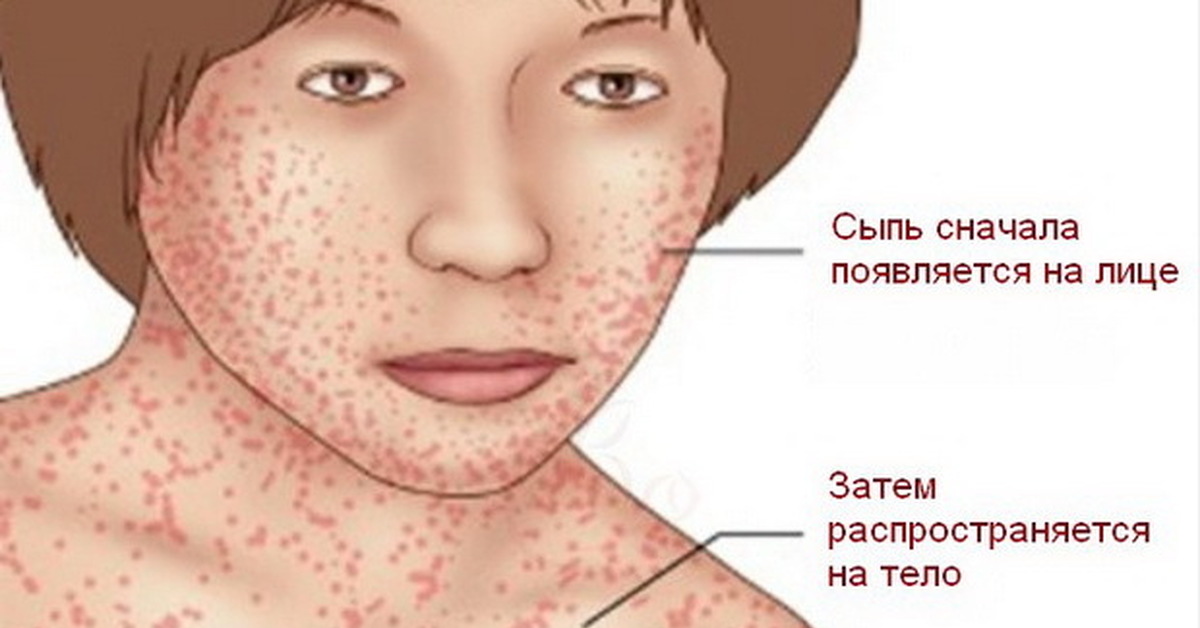 Ребенка знобит, наблюдается сильная головная боль, рвота. Поскольку груднички не могут рассказать о головной боли, этот симптом у них проявляется пронзительным криком и плачем.
Ребенка знобит, наблюдается сильная головная боль, рвота. Поскольку груднички не могут рассказать о головной боли, этот симптом у них проявляется пронзительным криком и плачем.
В более тяжелых случаях возможна потеря сознания, у детей раннего возраста — судороги. Симптомы нарастают на протяжении 1-2 суток. В конце первого или в начале второго дня заболевания проявляется геморрагическая сыпь на всем теле, но наибольшее ее количество сосредоточено на ягодицах и ногах. На местах обширных поражений некрозы в последующем отторгаются и образуются дефекты и рубцы. Может быть поражение суставов в виде синовитов или артритов. Обычно находят изменения мелких суставов пальцев рук, ног, реже крупных суставов. От детей могут поступать жалобы на боль в суставах, иногда визуально заметно их припухание, гиперемия кожи над суставами.
Менингококкцемия бывает таких форм: легкая, среднетяжелая и тяжелая. Самой тяжелой формой признана молниеносная. В таких случаях болезнь начинается резко, температура тела повышается, появляется обильная геморрагическая сыпь, элементы которой быстро сливаются, становясь похожими на трупные пятна.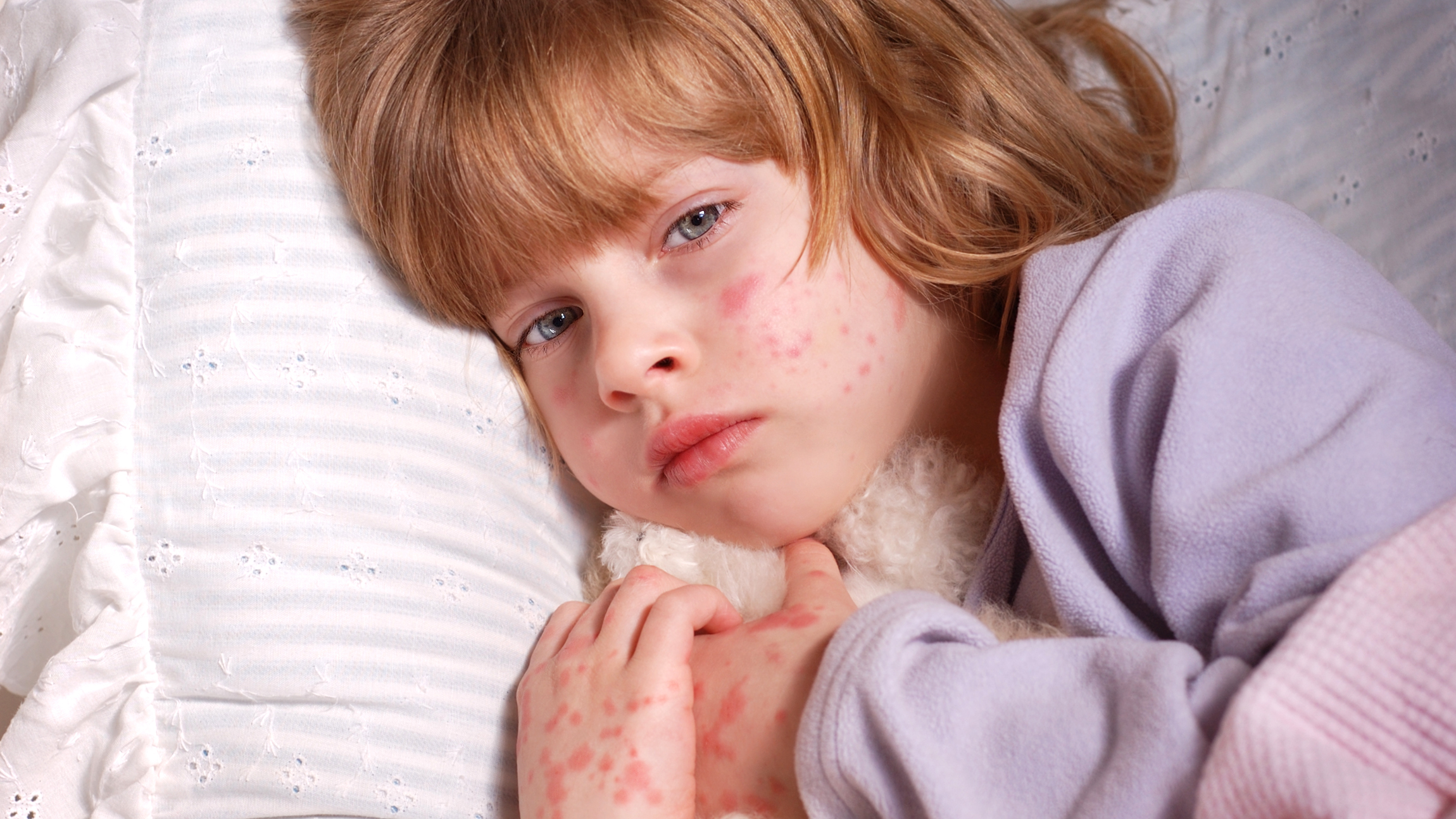 Кожа ребенка бледная и холодная на ощупь, черты лица заостряются. Артериальное давление сильно снижается, наблюдается тахикардия, нитевидный пульс, выраженная одышка. Менингиальные симптомы непостоянны. Может появиться острое набухание и отек мозга, что проявляется такими симптомами как резкая головная боль, судороги, потери сознания, психомоторное возбуждение, повторная рвота. Если не проведена своевременная терапия, летальный исход наступает спустя 12-24 часа после начала заболевания.
Кожа ребенка бледная и холодная на ощупь, черты лица заостряются. Артериальное давление сильно снижается, наблюдается тахикардия, нитевидный пульс, выраженная одышка. Менингиальные симптомы непостоянны. Может появиться острое набухание и отек мозга, что проявляется такими симптомами как резкая головная боль, судороги, потери сознания, психомоторное возбуждение, повторная рвота. Если не проведена своевременная терапия, летальный исход наступает спустя 12-24 часа после начала заболевания.
Менингококковый менингит – еще одна форма заболевания, которая начинается остро, с сильно повышенной температуры и сильного озноба. Проявляются такие симптомы как головная боль, не имеющая четкого расположения, беспокойство, расстройства сна, вскрикивания. Возбуждение у некоторых детей может сменяться заторможенностью, безразличием к окружающему.Могут возникать боли по позвоночнику. От прикосновений болевые ощущения усиливаются.
Гиперестезия – один из характерных и наиболее проявляющихся симптомов гнойного менингита. Важным симптомом является рвота, которая не связана с приемами пищи, и начинающаяся с первого дня заболевания.
Важным симптомом является рвота, которая не связана с приемами пищи, и начинающаяся с первого дня заболевания.
Менингококковый менингоэнцефалит – форма менингококковой инфекции, которая случается в основном у детей раннего возраста. С первых суток заболевания наблюдается симптоматика: нарушение сознания, двигательное возбуждение, судороги. Есть вероятность монопарезов, бульбарных параличей, мозжечковой атаксии, глазодвигательных расстройств. Болезнь имеет тяжелое течение, нередко заканчивается летальным исходом.
Профилактика менингококковой инфекции у детей:
В случае появления острых симптомов: повышения температуры тела до 40 градусов, сильной головной боли необходимо срочно вызывать «скорую помощь» и быстро доставить больного в больницу. Несвоевременное обращение к врачу и поздно начатое лечение может стоить больному жизни. Чем раньше оказана медицинская помощь, тем быстрее наступит и эффективнее результаты выздоровления.
Следует как можно раньше изолировать больного, выделить ему индивидуальную посуду и средства личной гигиены, обеспечит больному абсолютный покой и хороший уход. Если случаи заболевания выявлены в коллективе, туда в течение 10 дней не принимают новых людей и не переводят детей из группы в группу или из класса в класс. Для профилактики важны общие гигиенические мероприятия: разукрупнение детских коллективов, обработка предметов обихода хлорсодержащими растворами, частое проветривание помещений, влажная уборка, кипячение игрушек, посуды, ультрафиолетовое облучение помещений и т. д.
Помните! Что при малейших подобных симптомах заболевания надо быстро вызвать врача.
Соблюдение всех мер профилактики менингококковой инфекции позволит сохранить здоровье вам и вашим детям.
Филиал «Детская поликлиника»
УЗ «Пинская детская больница»
Зав. 2-ым педиатрическим отделением
Луниченко Нина Семеновна
Менингококковая инфекция у детей | uzalo48.
 lipetsk
lipetskМенингококковая инфекция — это острое инфекционное заболевание, возбудителем которого является менингококк. Источником инфекции является больной или носитель менингококка (когда сам человек не болеет, но носит этот микроб, а поэтому может заражать окружающих).
Основной путь передачи – воздушно-капельный при очень тесном (на расстоянии до 50см) и продолжительном контакте.
Инкубационный период (это время от момента заражения до развития заболевания) от 1 до 10 дней, в среднем 5-7 дней. Чаще болеют дети до 85% от числа всех больных, а среди детей заболеванию подвержены дети первых 3 лет жизни. Заболевание хоть и регистрируется в течение всего года, но наибольшая регистрация в зимне-весенний сезон. Опасность менингококковой инфекции состоит в том, что она может иметь очень быстрое, молниеносное развитие тяжелейших форм с высоким риском летального исхода.
Первые признаки менингококковой инфекции такие же, как и у обычной простуды: повышение температуры до 38 градусов, насморк, заложенность носа, першение в горле.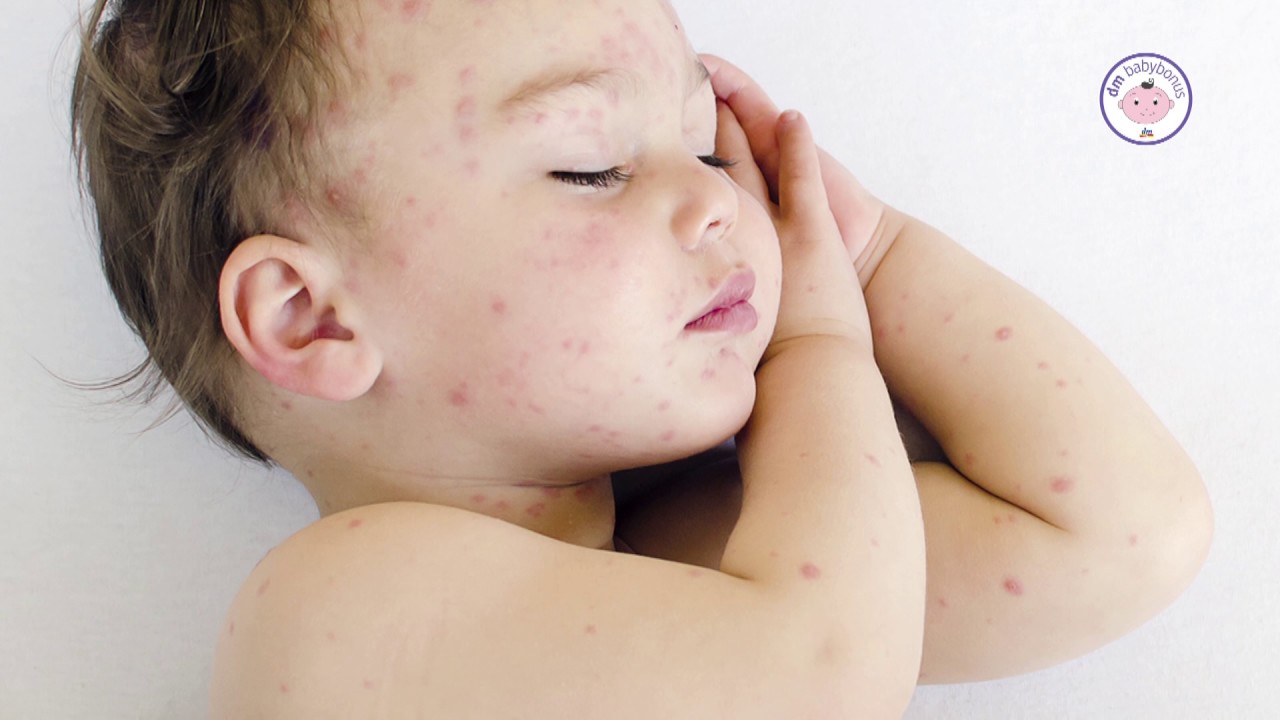
Менингококкцемия — менингококковый сепсис — острейшее начало, родители могут указать точное время начала заболевания. Среди полного здоровья температура до 40 градусов, повторная рвота, выраженное беспокойство детей, пронзительный крик, на коже появляется звездчатая сыпь багрово-синюшного цвета, с локализацией на конечностях, ягодицах, боковых поверхностях туловища. Сыпь является кровоизлиянием в кожу, она не исчезает при надавливании, в центре крупных элементов сыпи могут быть некрозы (омертвение ткани). Некрозы чаще отмечаются на кончике носа, фалангах пальцев, ушных раковинах с развитием сухой гангрены. Появление сыпи на лице свидетельствует о тяжести заболевания, о неблагоприятном его исходе. При проникновении менингококка в головной и спинной мозг развивается воспаление мозговых оболочек и головного мозга, менингит и менингоэнцефалит.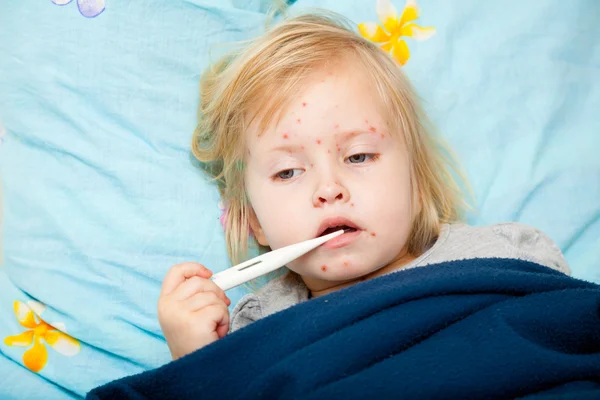
Резюме для родителей
В случае появления первых указанных симптомов, характерных для менингококковой инфекции, необходимо срочно вызвать «скорую помощь» с последующей госпитализацией в стационар. Несвоевременное обращение к врачу и отсроченное лечение может стоить ребенку жизни!
Главный внештатный специалист по инфекционным заболеваниям у детей
УЗО Липецкой области
Татьяна Ивановна Беляева
Профилактика менингококковой инфекции
Менингококковая инфекция, в быту известна как менингит — инфекционное (заразное) заболевание. Проявляется в виде острого заболевания менингита (воспаление мозговых оболочек) или менингококкового сепсиса (заражение крови), а иногда назофарингита (воспаление слизистой носа и глотки). Первые признаки болезни ничем не отличаются от обычной простуды: насморк, кашель. Затем появляются три главных симптома: высокая температура тела до 38-40 градусов, внезапные приступы рвоты и сильная головная боль. У грудных детей появляется резкий плач. Появляется и характерная для таких больных поза: они лежат, запрокинув голову назад, ноги поджаты к животу. При попытке наклонить голову к груди отмечается сопротивление, напряжение мышц шеи и затылка. Если иммунная система ослаблена, микроб проникает в кровь и на коже конечностей, ягодицах, боковых поверхностях туловища появляется сыпь не правильной звёздчатой формы пурпурно-красного цвета, не исчезающая при надавливании. Развивается тяжёлая форма, зачастую молниеносно протекающая- менингококкового сепсиса с поражением почек и надпочечников, возникновением отёка головного мозга, инфекционно-токсического шока и смертельным исходом.
Первые признаки болезни ничем не отличаются от обычной простуды: насморк, кашель. Затем появляются три главных симптома: высокая температура тела до 38-40 градусов, внезапные приступы рвоты и сильная головная боль. У грудных детей появляется резкий плач. Появляется и характерная для таких больных поза: они лежат, запрокинув голову назад, ноги поджаты к животу. При попытке наклонить голову к груди отмечается сопротивление, напряжение мышц шеи и затылка. Если иммунная система ослаблена, микроб проникает в кровь и на коже конечностей, ягодицах, боковых поверхностях туловища появляется сыпь не правильной звёздчатой формы пурпурно-красного цвета, не исчезающая при надавливании. Развивается тяжёлая форма, зачастую молниеносно протекающая- менингококкового сепсиса с поражением почек и надпочечников, возникновением отёка головного мозга, инфекционно-токсического шока и смертельным исходом.
Кто является источником инфекции?
Источником инфекции может быть больной человек и носители менингококка. Наиболее опасны носители (внешне здоровые люди, имеющие микробы в организме), поскольку на одного заболевшего приходится 1800 носителей. Опасность носителей менингококковой инфекции объясняется тем, что они сами не болеют, но могут заражать окружающих. Менингококковая инфекция встречается повсеместно, во всех странах мира. Чаще болеют дети в возрасте 1-2 лет, у которых недостаточный иммунитет, среди взрослых — молодые люди до 30 лет.Заболеваемость повышается в зимне-весенний период, чему способствует скученность людей в общественных местах, транспорте, недостаточное нахождение на свежем воздухе.
Наиболее опасны носители (внешне здоровые люди, имеющие микробы в организме), поскольку на одного заболевшего приходится 1800 носителей. Опасность носителей менингококковой инфекции объясняется тем, что они сами не болеют, но могут заражать окружающих. Менингококковая инфекция встречается повсеместно, во всех странах мира. Чаще болеют дети в возрасте 1-2 лет, у которых недостаточный иммунитет, среди взрослых — молодые люди до 30 лет.Заболеваемость повышается в зимне-весенний период, чему способствует скученность людей в общественных местах, транспорте, недостаточное нахождение на свежем воздухе.
Как передаётся заболевание?
Путь передачи инфекции — воздушно-капельный (при кашле, чихании, разговоре). Возбудитель – менингококк крайне неустойчив во внешней среде, быстро погибает при охлаждении и высыхании, при кипячении – за 30 секунд. Микроб проникает через слизистые оболочки верхних дыхательных путей в организм здорового человека при длительном и тесном общении с источником инфекции (рядом спят, принимают пищу, учатся, воспитываются). От момента заражения до начала заболевания проходит от одного до десяти дней. Больной заразен для окружающих с первых дней болезни. Восприимчивость к заболеванию высокая. Менингиты сопровождаются воспалением оболочек головного и спинного мозга, могут вызываться вирусами (серозные) и бактериями (гнойные). Конечно же, более опасными являются бактериальные менингиты, смертность от которых достигает 40%, даже при своевременно начатом лечении.
От момента заражения до начала заболевания проходит от одного до десяти дней. Больной заразен для окружающих с первых дней болезни. Восприимчивость к заболеванию высокая. Менингиты сопровождаются воспалением оболочек головного и спинного мозга, могут вызываться вирусами (серозные) и бактериями (гнойные). Конечно же, более опасными являются бактериальные менингиты, смертность от которых достигает 40%, даже при своевременно начатом лечении.
Каковы могут быть последствия?
После перенесенного заболевания может развиться осложнение – глухота, у маленьких детей – глухонемота, в редких случаях – параличи. Не занимайтесь самолечением, немедленно вызывайте врача на дом или скорую медицинскую помощь, чем раньше будет оказана квалифицированная медицинская помощь, тем быстрее и эффективнее будут результаты выздоровления.
Меры неспецифической профилактики.
·избегайте переохлаждений,
·ограничьте поездки с ребенком в общественном транспорте,
·не посещайте с ребенком зрелищные мероприятия, магазины, парикмахерские и друге места массового нахождения людей,
·больше гуляйте с ребенком на открытом воздухе,
·праздничные мероприятия, связанные с рождением ребёнка, лучше проводите вне квартиры, где он находится,
·принятие водных процедур, соблюдение режима дня – повышают сопротивляемость организма.
·в случае простудных проявлений у взрослых, необходимо пользоваться марлевыми (одноразовыми масками).
·в помещении, где находился больной (очаге) необходимо проведение ежедневной, влажной уборки, частое проветривание;
·в детских учреждениях необходимо обеззараживание воздуха бактерицидными лампами,
·недопустимо скученность детей в спальных помещениях.
·все лица, общавшиеся с больным в семье, коллективе в течение 10 дней должны подвергаться медицинскому наблюдению, обследованию на носительство менингококков.
Существует ли вакцина против менингококковой инфекции?
Согласно национальному календарю профилактических прививок вакцинация против менингококковой инфекции проводится по эпидемическим показаниям.
Вакцинируются дети, подростки, взрослые в очагах менингококковой инфекции, вызванной менингококками серогрупп А или С.
Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп А или С.
Самолечение недопустимо!
Менингококковая инфекция
Самая надежная защита от инфекционных заболеваний – это ваши знания о них и мерах их профилактики
Менингококковая инфекция — одно из самых тяжелых и коварных инфекционных заболеваний. При молниеносном течении оно может развиваться в считанные часы и п ри несвоевременном оказании медицинской помощи в течение 12-24 часов, больной может погибнуть или получить стойкое поражение мозга.
Случаи заболевания регистрируются в течение всего года, но сезон простуд и гриппа — самое благоприятное время для активного распространения этой инфекции. Коварство менингококковой инфекции еще и в том, что первоначальные ее клинические признаки очень сходны с началом любой острой респираторной инфекции, что затрудняет ее своевременную диагностику и оказание полноценной помощи.
Менингококковая инфекция – острое инфекционное бактериальное заболевание, возбудителем которого являются менингококки. Менингококк(Neisseria meningitidis) относится к диплококкам (”двойные или парные кокки”). Менингококки обычно паразитируют в носоглотке человека, но крайне неустойчивы вне его организма во внешней среде: он чувствителен к низким и высоким температурам, воздействию ультрафиолетового спектра солнечных лучей. Для заражения и развития заболевания необходим достаточно продолжительный и близкий контакт с больным, длительное пребывание в плохо проветриваемом помещении. По этой причине групповые заболевания чаще всего регистрируются во вновь формируемых детских и студенческих коллективах и воинских подразделениях, общежитиях. Наиболее восприимчивы к менингококку дети до 3 лет – на их долю в Беларуси приходится около 60% заболевших.
Менингококк(Neisseria meningitidis) относится к диплококкам (”двойные или парные кокки”). Менингококки обычно паразитируют в носоглотке человека, но крайне неустойчивы вне его организма во внешней среде: он чувствителен к низким и высоким температурам, воздействию ультрафиолетового спектра солнечных лучей. Для заражения и развития заболевания необходим достаточно продолжительный и близкий контакт с больным, длительное пребывание в плохо проветриваемом помещении. По этой причине групповые заболевания чаще всего регистрируются во вновь формируемых детских и студенческих коллективах и воинских подразделениях, общежитиях. Наиболее восприимчивы к менингококку дети до 3 лет – на их долю в Беларуси приходится около 60% заболевших.
Заболевание чаще всего передается воздушно – капельным путем с микроскопическими капельками слизи при так называемых экспираторных актах: дыхании (выдохе), разговоре, плаче, кашле и чихании.
Источником инфекции могут быть как больные различными клинически выраженными формами инфекции, так и здоровые бессимптомные носители.
При менингококковой инфекции инкубационный период, т.е. время от момента заражения до проявления первых клинических признаков заболевания, составляет от 1 до 10 дней (чаще 2-з дня).
Входные ворота инфекции — слизистая оболочка верхних дыхательных путей. В большинстве случаев присутствие менингококков на слизистой оболочке носоглотки не ведет к развитию заболевания – инфекция протекает в локализованной форме носительства, которое обычно непродолжительно (несколько недель). Чаще всего организм сам в состоянии через некоторое время избавится от менингококка. Бессимптомное носительство менингококка достаточно широко распространено и именно носители способствуют поддержанию циркуляции менингококка среди людей – в разное время года и в зависимости от эпидемиологической ситуации носителями могут быть от 1 до 10% населения. При этом во внешнюю среду менингококк выделяется в незначительных концентрациях, чаще всего недостаточных для развития заболевания.
Наиболее распространенной формой менингококковой инфекции является назофарингит (или воспаление носоглотки), при котором, как и при назофарингите любой другой природы, отмечается незначительное повышение температуры тела, першение и боль в горле, заложенность носа и насморк, головная боль (преимущественно в лобно – теменной области), иногда сухой кашель.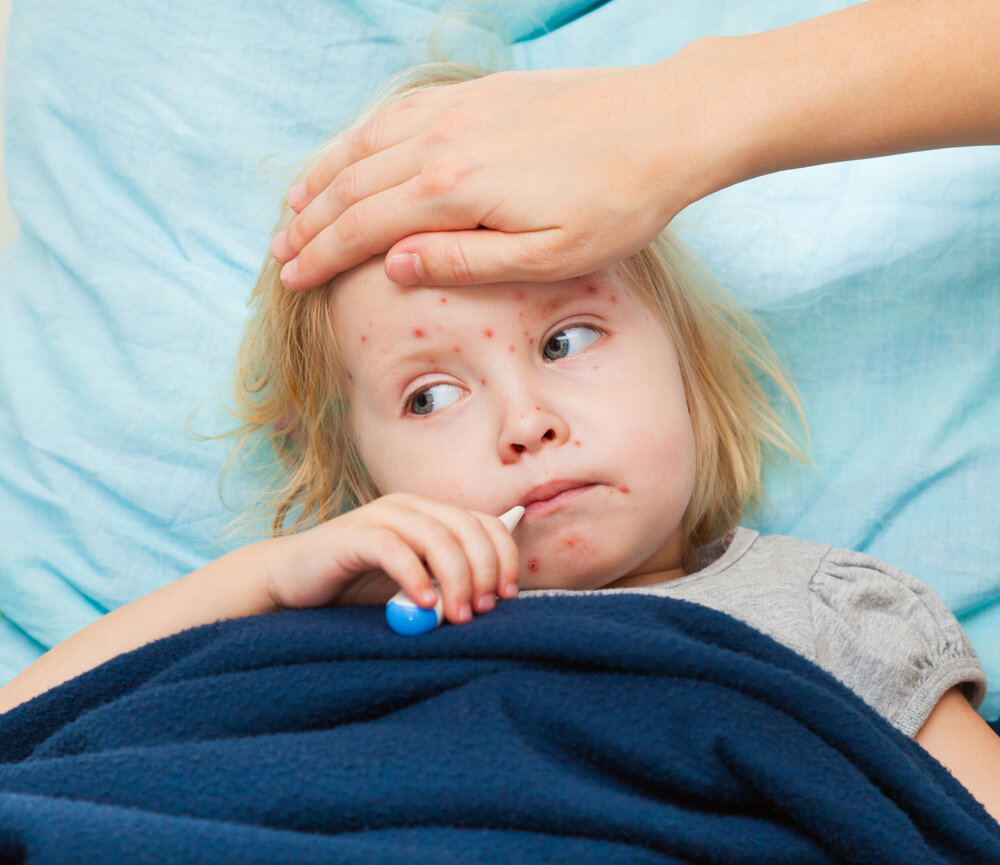 Явления назофарингита могут самостоятельно исчезнуть через 2-3 дня с полным выздоровлением, но он же может быть первой стадией генерализованной формы менингита.
Явления назофарингита могут самостоятельно исчезнуть через 2-3 дня с полным выздоровлением, но он же может быть первой стадией генерализованной формы менингита.
Для генерализованных форм менингококковой инфекции характерно острое и бурное начало чаще всего на фоне полного здоровья: температура в первые часы заболевания повышается до 39 — 41°С. Основной и самой распространенной генерализованной формой менингококковой инфекции является цереброспинальный менингит (гнойное воспаление оболочек мозга). Эта форма инфекции хотя бы понаслышке известна всем. Но необходимо обратить внимание, что менингиты могут вызываться самыми разными возбудителями: менингококком, пневмококком, гемофильной палочкой, вирусами.
Наиболее тяжелое течение чаще всего у менингококковых менингитов — заболевание начинается остро с озноба, повышения температуры тела, возбуждения, двигательного беспокойства или наоборот ребенок становится вялым, жалуется на слабость. Болезнь развивается быстро, но можно назвать точное время, когда она началась.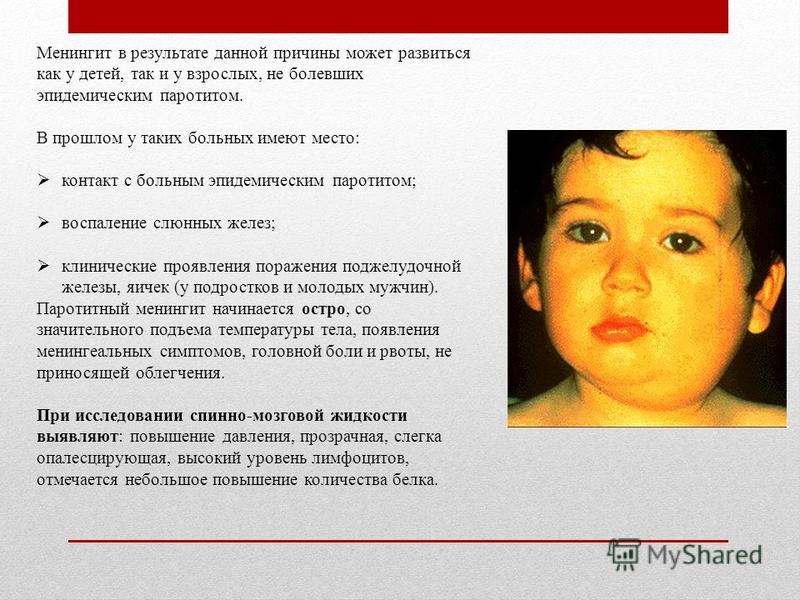 При развитии менингита, когда поражаются оболочки головного мозга, отмечается сильная, мучительная, нередко пульсирующего или распирающего характера головная боль (преимущественно в лобно – теменной области), не снимающаяся обычными обезболивающими препаратами, усиливающая при воздействии любого резкого звука, яркого света, прикосновении.
При развитии менингита, когда поражаются оболочки головного мозга, отмечается сильная, мучительная, нередко пульсирующего или распирающего характера головная боль (преимущественно в лобно – теменной области), не снимающаяся обычными обезболивающими препаратами, усиливающая при воздействии любого резкого звука, яркого света, прикосновении.
Для менингита из-за повышенного внутричерепного давления характерна не приносящая облегчения рвота, без предшествующей тошноты и не связанная с приемом пищи. Симптомы раздражения мозговых оболочек выражаются в невозможности и боли при попытке ребенка пригнуть голову к груди. В запущенных случаях больной принимает вынужденную позу с запрокинутой назад головой. Одним из осложнений этой формы является отек мозга. Если у ребенка возникают судороги или паралич отдельных областей тела, можно думать о менингоэнцефалите – это крайне неблагоприятный вариант развития болезни с возможными последствиями органического поражения вещества головного мозга.
Если возбудитель прорывается в кровь, то у больного развивается менингококковый сепсис – менингококцемия. При этой клинической форме заболевания на первое место выступает токсическое поражение органов и обильная сыпь. Менингококцемия, особенно у маленьких детей, нередко протекает в тяжелой, прогностически крайне неблагоприятной молниеносной форме. Для нее также характерно внезапное начало и бурное течение, когда вся тяжелая симптоматика развивается в течение считанных часов, и при отсутствии рациональной терапии больные погибают от острой сердечно – сосудистой или почечной недостаточности. Вначале отмечается головная боль, высокая температура, нередко появляются боли в мышцах и суставах, рвота, возбуждение или нарастающие вялость и слабость, вплоть до потери сознания. Уменьшается мочеотделение, чаще отмечается задержка стула, хотя у малышей наоборот может быть понос. Через несколько часов на теле появляется сыпь. Сначала это бледно-розовые звездочки, затем сыпь становится выраженной: классическая сыпь бывает в виде кровоизлияний, т.е. имеет геморрагический характер, багрово-синюшного оттенка, ее элементы неправильной «звездчатой» формы располагаются на фоне бледной кожи.
При этой клинической форме заболевания на первое место выступает токсическое поражение органов и обильная сыпь. Менингококцемия, особенно у маленьких детей, нередко протекает в тяжелой, прогностически крайне неблагоприятной молниеносной форме. Для нее также характерно внезапное начало и бурное течение, когда вся тяжелая симптоматика развивается в течение считанных часов, и при отсутствии рациональной терапии больные погибают от острой сердечно – сосудистой или почечной недостаточности. Вначале отмечается головная боль, высокая температура, нередко появляются боли в мышцах и суставах, рвота, возбуждение или нарастающие вялость и слабость, вплоть до потери сознания. Уменьшается мочеотделение, чаще отмечается задержка стула, хотя у малышей наоборот может быть понос. Через несколько часов на теле появляется сыпь. Сначала это бледно-розовые звездочки, затем сыпь становится выраженной: классическая сыпь бывает в виде кровоизлияний, т.е. имеет геморрагический характер, багрово-синюшного оттенка, ее элементы неправильной «звездчатой» формы располагаются на фоне бледной кожи. Излюбленная локализация сыпи – низ и боковая поверхность живота, наружная поверхность бедер, стопы и ягодицы, в очень тяжелых случаях – лицо и веки. Кровоизлияние в надпочечники приводит к заканчивающейся нередко смертью острой надпочечниковой недостаточности, клиническая картина которой напоминает любой шок: больной в тяжелом состоянии, бледный, мокрый. Одновременно с появлением сыпи может отмечаться падение температуры, снижается артериальное давление, появляются сердцебиение, одышка, а двигательное возбуждение и судороги сменяются комой. Возможно развитие некрозов кожи, артритов, пневмоний, эндокардита.
Излюбленная локализация сыпи – низ и боковая поверхность живота, наружная поверхность бедер, стопы и ягодицы, в очень тяжелых случаях – лицо и веки. Кровоизлияние в надпочечники приводит к заканчивающейся нередко смертью острой надпочечниковой недостаточности, клиническая картина которой напоминает любой шок: больной в тяжелом состоянии, бледный, мокрый. Одновременно с появлением сыпи может отмечаться падение температуры, снижается артериальное давление, появляются сердцебиение, одышка, а двигательное возбуждение и судороги сменяются комой. Возможно развитие некрозов кожи, артритов, пневмоний, эндокардита.
В подавляющем большинстве случаев менингококковый сепсис сочетается с менингитом. Все клинические формы, особенно у детей, могут протекать в молниеносной форме, когда поражение наступает так быстро, что врач не успевает поставить диагноз, особенно в период сезонного подъема заболеваемости ОРИ, или вообще дойти до больного. Поэтому необходимо помнить о ее симптомах. И чем раньше вы обратитесь за медицинской помощью, чем раньше будет поставлен соответствующий диагноз, тем больше шансов спасти больного. В спорных, стертых случаях никогда не надо бояться, что диагноз не подтвердится – это именно та ситуация, когда надо перестраховаться. Но в любом случае понадобится госпитализация и не надо от нее отказываться. А до приезда «скорой» можно дать заболевшему обезболивающее и жаропонижающее средства.
В спорных, стертых случаях никогда не надо бояться, что диагноз не подтвердится – это именно та ситуация, когда надо перестраховаться. Но в любом случае понадобится госпитализация и не надо от нее отказываться. А до приезда «скорой» можно дать заболевшему обезболивающее и жаропонижающее средства.
Существуют профилактические прививки против менингококковой инфекции, вызванной менингококками типа A и C. В Беларуси же долгое время циркулирует менингококк типа B. Поэтому вакцинация рекомендуется только в период эпидемии, перед поездкой в неблагополучные по менингококковой инфекции регионы Африки, в том числе паломникам, отправляющимся в Хадж.
Меры профилактики неспецифичны и практически те же, что и при других инфекциях, передающихся воздушно – капельным путем. Основные усилия направлены на соблюдение санитарно – противоэпидемического и воздушно – теплового режима в детских учреждениях, учебных кабинетах, общежитиях, в т.ч. организации частого и эффективного проветривания, поддержания оптимальных параметров температуры и влажности воздуха, соблюдение наполняемости групп и классов, применение бактерицидных ламп, активный отдых на свежем воздухе и рациональное питание.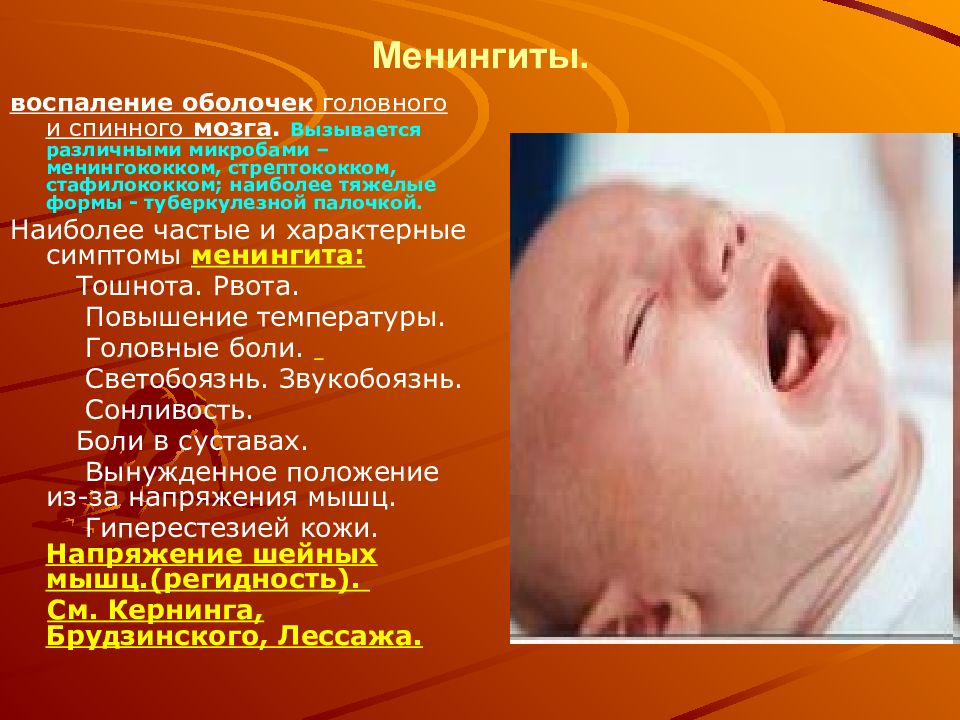 Неустойчивость возбудителя во внешней среде делает нецелесообразной дезинфекцию.
Неустойчивость возбудителя во внешней среде делает нецелесообразной дезинфекцию.
В период сезонного осенне-зимнего подъема заболеваемости менингококковой инфекции, как впрочем, и другими ОРИ, желательно по возможности максимально ограничить общение, пребывание в местах массового скопления людей, посещение всякого рода увеселительных, культурно-массовых и спортивных мероприятий, контакта детей с посторонними людьми. Эти ограничения особенно касаются маленьких детей, иммунная система которых склонна к генерализации и тяжелому течению любой инфекции.
Прививка от менингококковой инфекции для детей и взрослых в клинике МедиАрт в ЗАО Москвы
Вакцинация от менингококковой инфекции
Менингококковая инфекция – тяжелое инфекционное заболевание, передающееся воздушно-капельным путем, поражающее оболочку головного мозга. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
Каждые 3-5 лет в России происходят вспышки менингококковой инфекции, уносящие несколько жизней. Особенно менингококковая инфекция опасна для детей, но и взрослые не своевременно начавшие лечение могут погибнуть от воспаления оболочек головного мозга.
Менингококковый менингит чаще начинается внезапно, с резкого подъёма температуры, многократной рвоты, не приносящей облегчения (рвота центрального происхождения), головная боль в результате повышения внутричерепного давления. Больной находится в характерной позе:
-
затылочные мышцы напряжены,
-
голова запрокинута назад,
-
спина выгнута,
-
живот втянут,
-
ноги согнуты и приведены к животу.
Длительность менингококкового менингита в среднем 2-6 недель.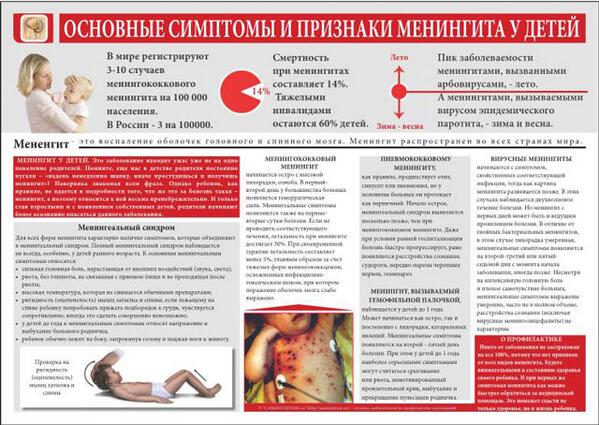 Однако известны случаи молниеносного течения, когда больной погибает в течение нескольких часов от начала заболевания, и случаи затяжные, когда у больного после периода улучшения опять повышается температура и устанавливается надолго. Эта затяжная форма представляет собой или гидроцефалическую стадию, или ту стадию, когда у больного наступает менингококковый сепсисс проникновением менингококка в кровь (менингококкцемия). Её характерной особенностью является возникновение на коже геморрагической сыпи. Повышается температура, развивается тахикардия, снижается артериальное давление, возникает одышка.
Однако известны случаи молниеносного течения, когда больной погибает в течение нескольких часов от начала заболевания, и случаи затяжные, когда у больного после периода улучшения опять повышается температура и устанавливается надолго. Эта затяжная форма представляет собой или гидроцефалическую стадию, или ту стадию, когда у больного наступает менингококковый сепсисс проникновением менингококка в кровь (менингококкцемия). Её характерной особенностью является возникновение на коже геморрагической сыпи. Повышается температура, развивается тахикардия, снижается артериальное давление, возникает одышка.
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их.
Более 10% детей после менингита выживают с большими потерями:
-
снижение или утрата слуха, зрения;
-
парезы, параличи;
-
ампутация части или целиком конечности;
-
стойкое снижение интеллектуальных способностей.

Большую часть случаев заболеваний и детей, и взрослых, вызывают грамотрицательная бактерия Neisseria meningitides пяти серогрупп (A, B, C, W и Y). Под них и разрабатывались вакцины. Менингококковые вакцины сертифицированные в России могут защищать от N. meningitidis некоторых серогрупп — А+С или ACWY.
Детский врач-иммунолог клиники «МедиАрт» рекомендует своевременно делать детям прививку от менингита.
Какие вакцины сертифицированные в России?
В России представлено несколько вакцин:
-
«Менинго А+С» (Полисахаридная менингококковая вакцина А+С, против серотипов A и C)
-
«Менцевакс» (полисахаридная четырехвалентная, против серотипов A, C,W и Y) с ревакцинацией каждые 3 года
-
«Менактра» (конъюгированная четырехвалентная, против серотипов A, C,W и Y)) с ревакцинацией раз в 10 лет
Полисахаридные вакцины «Менинго А+С» и «Менцевакс ACWY» вводят детям с 2-х лет. Для вакцинации детей старше 9 месяцев жизни может использоваться конъюгированная вакцина против серотипов ACWY «Менактра», в этом случае она назначается дважды с интервалом не менее 3 месяцев, а после 2 лет делается однократно. Уровень защитных антител сохраняется до 10 лет.
Для вакцинации детей старше 9 месяцев жизни может использоваться конъюгированная вакцина против серотипов ACWY «Менактра», в этом случае она назначается дважды с интервалом не менее 3 месяцев, а после 2 лет делается однократно. Уровень защитных антител сохраняется до 10 лет.
Циркулирующие в России штаммы менингококковой инфекции со времененем меняются. В последние годы происходит смена серотипа А серотипами В и С. Также в России появилась разновидность инфекции — W135. Этот менингококк привозят бизнесмены, туристы и приверженцы ислама, посещающие Мекку и другие святые для мусульман места. Что делает вакцину «Менинго А +С» менее актуальной в сложившейся ситуации, так как она не дает защиты от новых серотипов.
Стойкая защита после против серотипов A, C,W и Y на 10 лет для детей старше 2х лет делает вакцину «Менактра» наиболее экономичной в долгосрочной перспективе, за счет отсутствия потребности проводить ревакцинацию каждые 3 года.
Кому рекомендована вакцинация против менингококов?
-
Выезжающим за границу в эндемичные по менингококку районы.
 Это преимущественно экваториальные страны с жарким климатом (Африка и ближний восток).
Это преимущественно экваториальные страны с жарким климатом (Африка и ближний восток).
-
Детям у которых была удалена селезёнка, или она потеряла свои функциональные возможности.
-
Детям с врождённым первичным иммунодефицитом.
-
Студентам различных вузов, и, особенно, проживающих в общежитиях или в гостиницах квартирного типа.
-
Паломники в страны Саудовской Аравии с 2003 года подлежат обязательной вакцинации от менингококковой инфекции по требованию Посольства страны.
-
Всем «контактным» во время вспышки в организованном коллективе: детские образовательные учреждения, летние лагеря, общежития, казармы.
Диагностика менингококковой инфекции — сдать анализ в СЗЦДМ
Менингококковая инфекция — это группа острых антропонозных заболеваний, возбудителем которых является грам-трицательные парные бактерии Neisseria meningitidise (менингококк).
В зависимости от серотипа поражает различные органы и системы с разными клиническими проявлениями. Объединяет заболевания форма передачи ― воздушно-капельная при тесном контакте с носителем (менее 1 метра). Бактерии не устойчивы во внешней среде, быстро погибают вне организма. Заболевание считается опасным за счет всеобщей восприимчивости населения к инфекции, скоротечности болезни, высокой вероятности развития осложнений и летального исхода.
По клиническим проявлениям менингококковую инфекцию делятся на следующие типы:
-
Локализованная ― менингококконосительство (бессимптомное пребывание менингококка на слизистой носоглотки), назофарингит.
-
Генерализованная ― менингит, менингоэнцефалит, острая, типичная, хроническая формы менингококкемии, а также смешанная генерализованная форма (менингит и менингококкемия).

-
Редкие формы ― менингококковый артрит (синовит), полиартрит, пневмония, эндокардит, иридоциклит.
По тяжести течения болезни делится на легкую, средне-тяжелую, тяжелую формы. Отдельно выделяют гипертоксическую форму менингококковой инфекции, которую еще именуют «молниеносным убийцей». Состояние больного быстро ухудшается: температура поднимается до +40 С, буквально на глазах появляется сыпь, судороги, давление падает, человек может потерять сознание. Отсутствие скорой медицинской помощи приводит к инфекционно-токсическому шоку, коме и неминуемой смерти.
Менингококковые инфекции имеют ярко выраженную симптоматику за исключением легких форм назофарингит и менингококконосительства. В последнем случае человека можно назвать условно здоровым, поскольку нет жалоб и клинических признаков.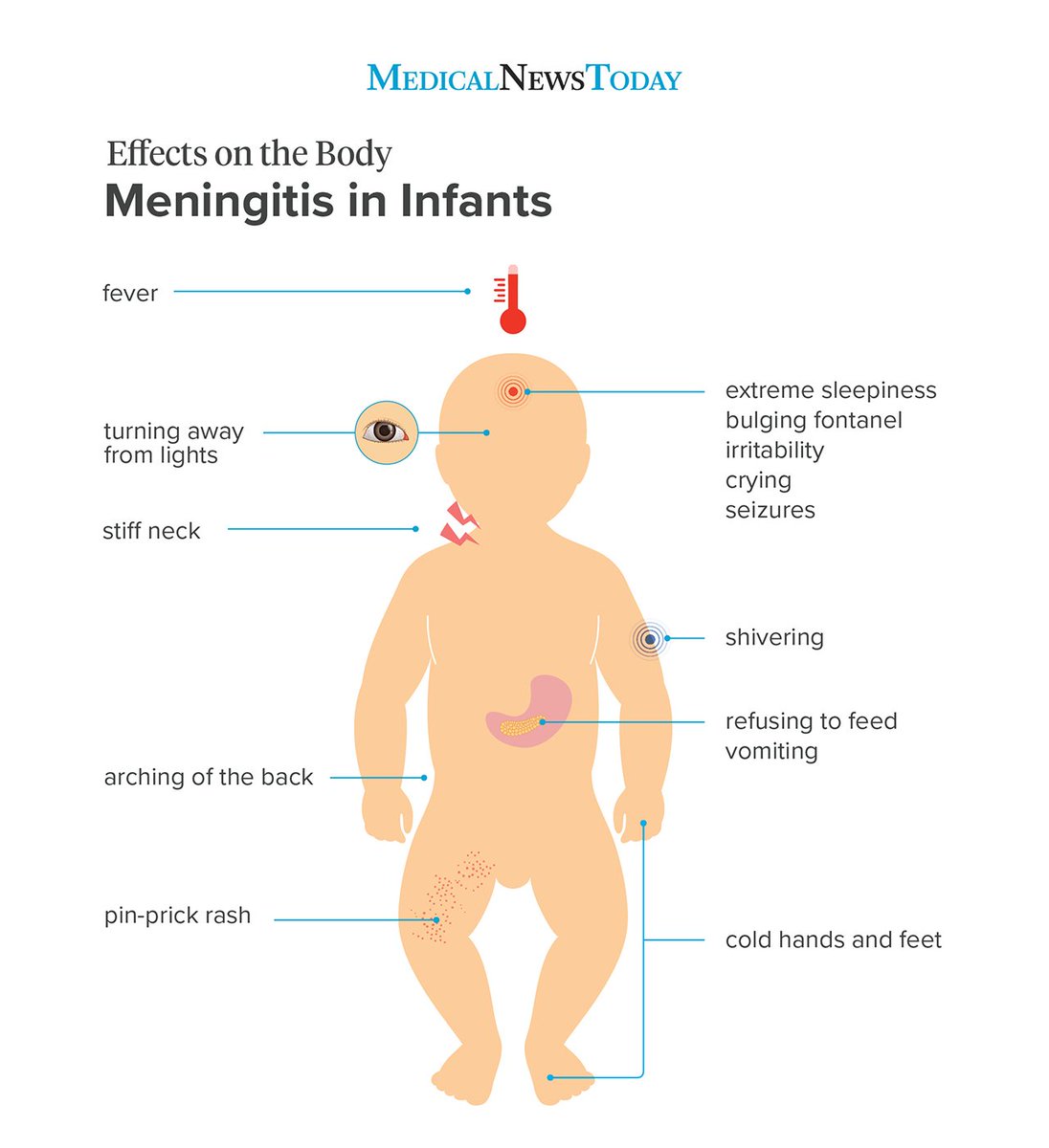 Носитель, как правило взрослых человек, представляет угрозу для своего окружения, особенно для детей, тяжело переносящих инфекцию. В среднем, согласно статистике, период носительства составляет от 15 до 20 дней.
Носитель, как правило взрослых человек, представляет угрозу для своего окружения, особенно для детей, тяжело переносящих инфекцию. В среднем, согласно статистике, период носительства составляет от 15 до 20 дней.
Симптоматика острого назофарингита
-
Субфебрильная лихорадка.
-
Заложенность носа, вызывающая гнусавость речи.
-
Першение в горле, отечность, боль при сглатывании.
-
Бледность кожных покровов.
-
Упадок сил, снижение аппетита, головная боль.
Иногда болезнь проявляется вестибулярными нарушениями, выражающимися в головокружение, шуме в ушах, тошноте. Чихание и кашель отсутствуют, иногда могут быть слизисто-гнойные выделения из носа. В целом симптомы напоминают ОРЗ, поэтому важно провести дифференциальную диагностику. На 5 — 7 день наступает выздоровление либо переход заболевания в генерализованную форму.
Чихание и кашель отсутствуют, иногда могут быть слизисто-гнойные выделения из носа. В целом симптомы напоминают ОРЗ, поэтому важно провести дифференциальную диагностику. На 5 — 7 день наступает выздоровление либо переход заболевания в генерализованную форму.
-
Внезапное начало заболевания, сопровождающееся повышением температуры до +40 С.
-
Сильные головные боли, светобоязнь, судороги, рвота.
-
Розовая или розово-красная сыпь папулезного типа появляется на 1 — 2 день. Пятна различного размера от 5 до 20 мм.
-
Ригидность мышц затылка ― невозможно прижать подбородок к груди.
-
Симптом Брудзинского. При попытке притянуть голову к груди больной непроизвольное сгибает и подтягивает ноги к животу.

-
Симптом Кернига. Поочередно ноги лежащего на спине пациента поднимают и сгибают под углом 90° в коленном суставе. Попытка вернуть их в первоначальное положение не удается, так как повышается тонус мышц.
Из всех перечисленных признаков наиболее наглядны геморрагические высыпания. Через 2 дня после появления они пигментируются, образуя язвы и некрозы. В тяжелых ситуациях патологические изменения могут привести к сухой гангрене и последующей ампутации.
Менингококковый менингит
-
Быстрый подъем температуры тела до +40 °C.
-
Сильная головная боль, приступы которой вызваны движением, прикосновением, ярким светом и громкими звуками.
-
Неоднократная рвота, не зависимая от приема пищи, не несущая облегчения.

-
Низкое артериальное давление, учащенный пульс, одышка.
Больной часто принимает позу эмбриона ― лежит на боку с подобранными руками, ноги сжимает в коленях. Характерные симптомы, такие как ригидность затылочных мышц, симптомы Брудзинского и Кернига могут присутствовать, а могут не наблюдаться. Болезнь характеризуется высоким показателем смертности, без должного лечения он достигает 50%. У выживших могут проявиться последствия перенесенной инфекции: парезы, глухота, интеллектуальные нарушения, гидроцефалия.
Гипертоксическая (молниеносная) форма менингококковой инфекции-
Внезапный подъем температуры до +40 С и более.
-
Кожа холодная, липкая от пота. Больного лихорадит, могут быть судороги.
-
Многочисленные геморрагические высыпания, появляющиеся на глазах.
 Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
-
Артериальное давление пониженное.
Гипертоксическая форма развивается крайне быстро, в течение нескольких часов. Возникает отек головного мозга, сопровождающийся сильнейшими головными болями, головокружением, рвотой, потерей сознания. Это ведет к инфекционно-токсическому шоку ― состоянию требующему немедленной реанимационной помощи. Без своевременного лечения больной может умереть.
Выбор лабораторного материала для анализа зависит от формы заболевания, это может быть кровь, носоглоточная слизь, ликвор, соскоб с геморрагической сыпи, гнойные выделения с мозговых оболочек.
При назофарингите и у бессимптомных носителей берут носоглоточные выделения, используя специальный тампон.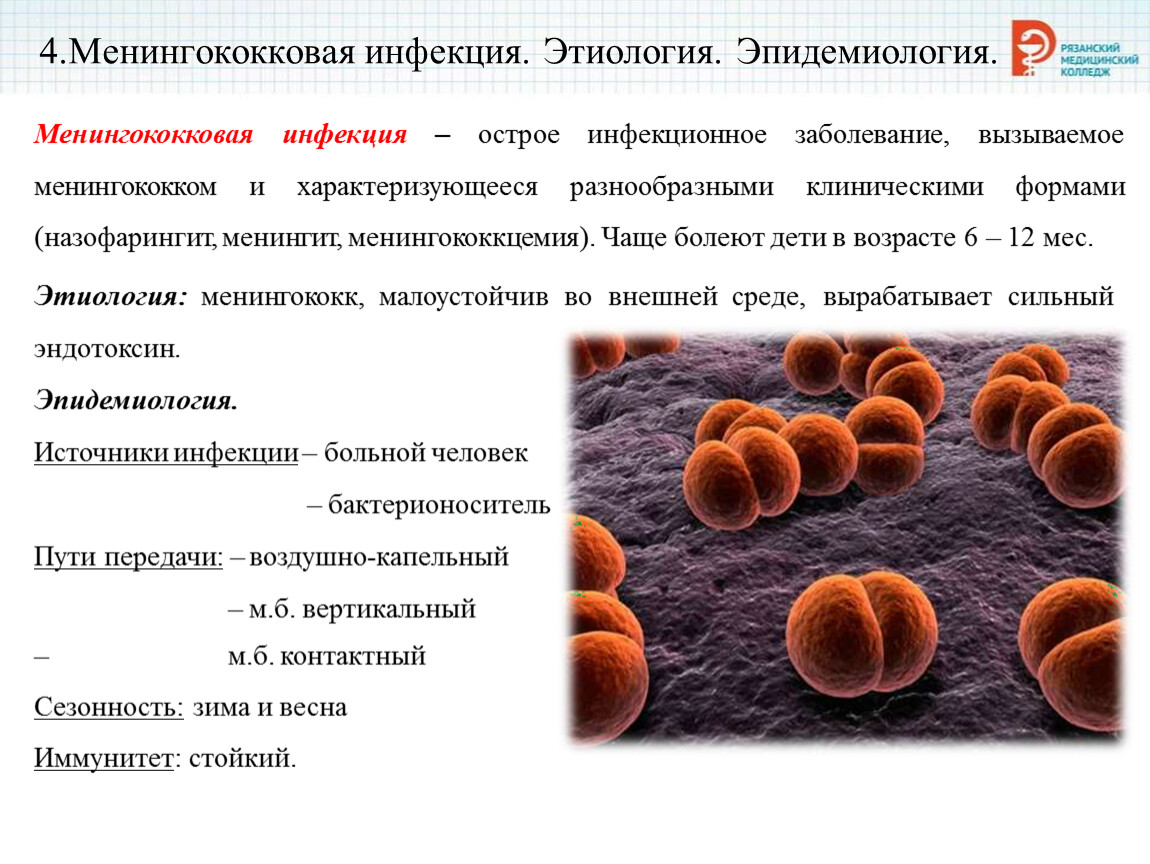 Материал необходимо взять с задней стенки глотки за мягким нёбом.
Материал необходимо взять с задней стенки глотки за мягким нёбом.
При цереброспинальном менингите осуществляют забор ликвора (спинномозговой жидкости). Его собирают пункцией в количестве 2 — 5 мл в стерильную пробирку. Сразу сеют на питательную среду либо срочно, соблюдая температурный режим, отправляют в лабораторию. В момент сбора спинномозговой жидкости можно визуально определить наличие гноя, в этом случае ликвор будет мутным. В отдельных случаях обнаружить бактерии можно только под микроскопом.
При заборе биоматериала посмертно, наиболее часто для анализа берут гной с оболочек мозга. Исследование необходимо для уточнения диагноза. Если менингококковое заболевание подтвердится, следует выявить круг контактирующих лиц, чтобы не допустить распространение инфекции.
Анализ крови и сыворотки крови является дополнительным. Он позволяет оценить степень тяжести состояния, а также обнаружить антитела к менингококку. Основываясь на данных исследования мочи можно определить работу почек. Для постановки диагноза и оценки степени поражения организма используются такие методы инструментальной диагностики, как эхокардиография, рентгенограмма, УЗИ головного мозга и органов брюшной полости, допплерографическое исследование сосудов, офтальмоскопия, магнитно-резонансная томография.
Основываясь на данных исследования мочи можно определить работу почек. Для постановки диагноза и оценки степени поражения организма используются такие методы инструментальной диагностики, как эхокардиография, рентгенограмма, УЗИ головного мозга и органов брюшной полости, допплерографическое исследование сосудов, офтальмоскопия, магнитно-резонансная томография.
Бактериоскопическое исследование (РА, ПЦР). Определяет наличие менингококков, серогруппу и их концентрацию. Позволяет проводить дифференциацию от других бактерий, вызывающих воспаление головного и спинного мозга. Посев культуры выводят от 18 до 24 часов в термостате при +37 С, повышенном содержании CO2 (до 10%). Определяют принадлежность к Neisseria meningitidis путем выявления выработки уксусной кислоты в результате ферментации глюкозы и мальтозы.
Серологический метод (ИФА, РИА) основывается на выявлении и определении концентрации антител IgM. Титр значительно повышается в начале менингококковой инфекции при генерализованных формах. Концентрация снижается в период ремиссии, антитела IgG начинают преобладать над иммуноглобулинами IgM. У переболевших в сыворотке крови обнаруживают специфические бактерицидные антитела: агглютинины и гемагглютинины.
Титр значительно повышается в начале менингококковой инфекции при генерализованных формах. Концентрация снижается в период ремиссии, антитела IgG начинают преобладать над иммуноглобулинами IgM. У переболевших в сыворотке крови обнаруживают специфические бактерицидные антитела: агглютинины и гемагглютинины.
Вне зависимости от типа биоматериала, он требует срочного проведения анализа поскольку возбудитель погибает вне тела человека. Лабораторная диагностика включает микроскопию, биологический посев, требует проведения не только идентификации возбудителя, но и определения антибиотикочувствительности.
При терапии менингококковой инфекции, независимо от степени проявления заболевания и его формы, врач рассматривает состояние пациента, как смертельно опасное. Особенно это касается детей, ведь более половины из них проходят через реанимацию. Больного госпитализируют для проведения экстренной диагностики. Назначить антибиотики можно только после проведения лабораторных анализов.
Назначить антибиотики можно только после проведения лабораторных анализов.
В зависимости от серотипа основой лечения могут стать такие препараты, как пенициллин, ампициллин, хлорамфеникол. В эпидемиологических условиях при ограниченных ресурсах предпочтение отдают цефтриаксону. Антибиотики являются основой лечения, однако, вместе с ними используют жаропонижающие, противосудорожные и противоотечные препараты, медикаменты инфузионной, детоксикационной и оксигенотерапии. Таким образом проводится комплексное лечение менингококковой инфекции с индивидуальным подбором препаратов, под постоянным контролем врача. Терапия осложненных генерализованных форм может длиться в течение месяца, а реабилитация занимать несколько лет.
Во время болезни могут возникнуть следующие осложнения:
-
отек головного мозга;
-
гидроцефалия;
-
геморрагический церебральный инсульт;
-
острая почечная недостаточность;
-
паралич и другие дисфункции.

На фоне инфекции менингококка может развиться герпес, отит, менингококковая пневмония. Тяжелое течение заболевания может стать причиной развития астенического синдрома, выражающегося в общей слабости и периодических головных болях. Привести к артериальной гипертензии, снижению слуха, эпилепсии и гемипарезу (паралитическому поражению одной стороны тела). У пациентов перенесших менингококковую инфекцию часто возникают апатии и депрессии.
Постинфекционный иммунитет. После перенесенного заболевания возникает стойкий иммунитет, защищающий от повторного инфицирования. Однако, он возникает только к той серогруппе бактерий, которые вызвали заболевание. Всего же существует 12 видов менингококковых групп.
-
Вакцинация. Разработано 3 вида вакцин:
-
Поливалентные полисахаридные (изобретены 30 лет назад).

-
Вакцины моно- и поливалентные конъюгированные (применяются с 1999 года).
-
Новая моновалентная конъюгированная вакцина MenA (разработана в 2010—2011 гг.).
Максимально препарат может охватить только 4 серогруппы: А, С, Y и W. К сожалению, такой вакцины, чтобы защитила от всех видов инфекции пока не разработано.
Менингококковая прививка не входит в календарь детских прививок. Пройти вакцинацию можно только самостоятельно. Проводить ее стоит перед поездкой в страны, входящие в зону риска, и по эпидемиологическим показаниями, т.е. в период эпидемии, когда известен серотип.
Лабораторные исследования имеют крайне важное значение в лечении, особенно таких серьезных заболеваний. Важно получить не только быстрый, но и наиболее точный и развернутый результат.
Важно получить не только быстрый, но и наиболее точный и развернутый результат.
К вашим услугам:
-
Лаборатория с технологичным оборудованием.
-
Квалифицированный и доброжелательный персонал.
-
Быстрое проведение анализов и несколько вариантов получения результатов.
Медицинские центры и терминалы находятся в местах с удобной транспортной развязкой в Санкт-петербурге, Ленинградской области, Великом Новгороде, Старой Руссе, Окуловке и Пскове.
Анализы
перейти к анализам
Вакцинация против менингококковой инфекции препаратом «Менактра» — Клиника «Доктор рядом»
Вакцинация против менингококковой инфекции предотвращает развитие заболевания и его серьезные осложнения. Вакцина «Менактра» вот уже 10 лет эффективно справляется с этой задачей. Действие препарата формирует иммунитет против инфекций, вызванных менингококком.
Вакцина «Менактра» вот уже 10 лет эффективно справляется с этой задачей. Действие препарата формирует иммунитет против инфекций, вызванных менингококком.
Преимущество современной вакцинации Менактрой состоит в том, что иммунизация происходит сразу против нескольких видов возбудителя. Таким образом, препарат защищает взрослых и детей от наиболее часто встречающихся серотипов менингококка (группы A, C, W и Y).
Все о менингококковой инфекции
Менингококковая инфекция – тяжелое инфекционное заболевание, которому подвержены все возрастные категории, в большей мере дети от 2-3 месяцев до 14-15 лет. Возбудителем болезни является Neisseria meningitis. Особенно опасными считаются менингококки серотипов А, В и С.
Инфекция передается воздушно-капельным путем. Соответственно, ею могут быть подвержены люди, длительно пребывающие в общественных помещениях закрытого типа.
Возбудитель, попадая на слизистую оболочку, вызывает местное воспаление. Затем бактерия попадает в кровеносное русло и током крови разноситься по всем органам, повреждая их. Патологические проявления менингококковой инфекции обусловлены также влиянием эндотоксина, оказывающего отравляющее воздействие на организм.
Затем бактерия попадает в кровеносное русло и током крови разноситься по всем органам, повреждая их. Патологические проявления менингококковой инфекции обусловлены также влиянием эндотоксина, оказывающего отравляющее воздействие на организм.
Клинические варианты течения заболевания различны: от малосимптомных до тяжелых. Может отмечаться носительство менингококка, когда самого человека ничего не беспокоит, но он представляет опасность для окружающих. Назофарингит относится к легким клиническим проявлениям и протекает, как обычная простуда. Развитие менингоэнцефалита и менингококцемии, как правило, заканчивается тяжелыми осложнениями вплоть до летального исхода. Помимо центральной нервной системы, поражаются и другие органы: сердце, глаза, легкие, суставы и т.д.
Выделяют наиболее частые осложнения заболевания:
- нарушения слуха и зрения;
- омертвление тканей стоп, ушных раковин и других участков тела;
- двигательные нарушения;
- гнойные инфекции различной локализации;
- нарушение интеллекта;
- эпилептические припадки;
- инсульт.

Опасным является сверхострое течение менингококцемии, которое уносит жизнь человека за несколько часов вследствие быстрого развития инфекционно-токсического шока. Регистрируется предельно высокая температура тела. По всему телу отмечается сыпь в виде «звездочек». Такая форма течения заболевания чаще всего встречается у детей и лиц со сниженным иммунитетом. Однако никто не в силах предсказать, в какой форме будет протекать заболевание у того или иного человека.
Наилучшая защита от менингококковой инфекции – своевременная вакцинация препаратом «Менактра».
Менактра – вакцина нового поколения
Препарат содержит раствор очищенных капсульных полисахаридов Neisseria meningitidis серотипов A, C, Y и W, сопряженных с белком-носителем. В состав Менактры не входят консерванты и антибиотики.
Организм воспринимает вакцину как чужеродный объект – антиген, к которому происходит выработка специфических антител. Так формируется стойкий и длительный иммунитет к инфекции. В дальнейшем, если происходит контакт с возбудителем, человек может испытывать лишь легкое недомогание.
Так формируется стойкий и длительный иммунитет к инфекции. В дальнейшем, если происходит контакт с возбудителем, человек может испытывать лишь легкое недомогание.
Производитель вакцины – компания «Санофи Пастер». Препарат применяется практически во всех странах мира, в том числе рекомендован Министерством Здравоохранения Российской Федерации. Важно соблюдать правила хранения вакцины. Препарат нельзя замораживать, а также использовать в случае нарушения герметичности упаковки.
Менактра имеет ряд преимуществ перед другими вакцинами против менингококка. Во-первых, препарат химически очищен, что минимизирует риск возникновения побочных реакций. Во-вторых, формирует стойкий иммунитет, обеспечивающий защиту от возбудителя заболевания в течение всей жизни.
Медицинская сеть клиник «Доктор рядом» иммунизирует своих пациентов качественными вакцинами, к которым относится Менактра. Он отлично зарекомендовал себя как надежный, проверенный временем и практикой препарат.
Показания к вакцинации
Проводить прививку следует категориям лиц, наиболее всего подверженных риску инфицирования. К ним относятся:
-
Люди, длительно контактирующие с зараженными лицами.
-
Сотрудники, род деятельности которых связан с бактериями семейства Neisseria.
-
Пациенты с удаленной селезенкой.
-
Пациенты с иммунодефицитом.
-
Люди, планирующие поездку в эндемичные районы по менингококковой инфекции.
-
Лица, пребывающие в коллективах, в которых зарегистрировано более одного случая заражения.
Женщинам на этапе планирования беременности также рекомендована вакцинация.
Противопоказания
Иммунизация противопоказана при наличии:
- непереносимости к компонентам препарата;
- острого воспалительного процесса в организме;
- рецидива хронического заболевания.

Где провести вакцинацию
Сделать прививку от менингококковой инфекции можно в Москве, в одной из клиник сети «Доктор рядом». Перед вакцинацией доктор тщательно осмотрит пациента на предмет наличия противопоказаний, а также подробно расскажет порядок ее проведения. Опытный и внимательный медицинский персонал предотвратит волнения ребенка в связи с предстоящим уколом.
Часто задаваемые вопросы
Как проводится прививка от менингококковой инфекции?
Вакцину можно вводить с девятимесячного возраста. Малышам до двух лет требуется две прививки. Ревакцинацию следует проводить через три месяца. Взрослым и детям старше 24 месяцев достаточно одной инъекции для формирования стойкого иммунитета.
Препарат вводится в мышцу, малышам – в бедро, детям постарше – в плечо. Перед проведением процедуры обязателен осмотр специалиста (педиатра или терапевта).
Какие могут быть осложнения после прививки Менактра?
Применять вакцину у детей аллергиков относительно безопасно в связи с высокой степенью очистки препарата. После проведения прививки в течение трех дней допустимы такие побочные эффекты: субфебрилитет, отечность, гиперемия и плотное образование в месте инъекции. Данная клиника бывает у малышей до двух лет. В более старшей возрастной категории могут встречаться другие проявления: нарушение деятельности кишечника, раздражительность. Симптоматика проходит самостоятельно и не требует медицинского вмешательства.
После проведения прививки в течение трех дней допустимы такие побочные эффекты: субфебрилитет, отечность, гиперемия и плотное образование в месте инъекции. Данная клиника бывает у малышей до двух лет. В более старшей возрастной категории могут встречаться другие проявления: нарушение деятельности кишечника, раздражительность. Симптоматика проходит самостоятельно и не требует медицинского вмешательства.
Надо ли проводить вакцинацию детям?
Вакцинация против менингококковой инфекции не входит в календарь обязательных профилактических прививок. Это связано с тем, что данное заболевание не принимает масштабы эпидемии в Российской Федерации. Однако в нашей стране все же встречаются вспышки менингококковой инфекции, а малыши до года являются одной из групп риска в отношении развития патологии. Поэтому вакцинацию желательно проводить всем детям, которым исполнилось девять месяцев. Безусловно, при отсутствии противопоказаний.
| ./images/homepage/dottedline.jpg»> | |
| |
| |
| Связанные материалы из IAC | |
| Вакцины Последние рекомендации, новости, информация и ресурсы от IAC | |
| jpg»> | |
| Наборы слайдов PowerPoint Наборы слайдов по вопросам иммунизации и вакциноуправляемым заболеваниям | |
| Истории незащищенных людей Истории и свидетельства о людях, которые пострадали или умерли от вакциноуправляемых болезней | |
| Видео недели Еженедельная подборка социальной рекламы IAC и видеороликов, повышающих осведомленность о проблемах иммунизации |
Менингококковая инфекция | ДермНет NZ
Автор: A/Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия. Пересмотрено и обновлено 18 февраля 2014 г.
Пересмотрено и обновлено 18 февраля 2014 г.
Что такое менингококковая инфекция?
Менингококковая инфекция – это заболевание, вызываемое бактериями Neisseria meningitidis . Двумя распространенными проявлениями менингококковой инфекции являются менингококковый менингит (инфекция оболочек, окружающих головной и спинной мозг) и менингококкемия (инфекция кровотока). Инфицированный человек может страдать одним или обоими из этих заболеваний.
Менингококковая инфекция требует неотложной медицинской помощи, и пациенты с признаками и симптомами, подозрительными на менингококковую инфекцию, должны немедленно обратиться за медицинской помощью к своему врачу или в больницу.Задержка даже на несколько часов может быть фатальной. Ежегодно в Новой Зеландии происходит несколько смертей от менингококковой инфекции и еще больше во время эпидемий.
Наиболее распространенным кожным признаком менингококковой инфекции является локализованная акральная пурпура.
Пурпура, вызванная менингококковой инфекцией
Как можно заразиться менингококковой инфекцией?
Бактерии Neisseria meningitidis передаются от человека к человеку воздушно-капельным путем при кашле или чихании инфицированного человека или просто при тесном контакте.
Во многих случаях бактерии распространяются инфицированными людьми, которые являются носителями Neisseria meningitidis , но не проявляют никаких симптомов. Neisseria meningitidis присутствует в носу и горле этих людей, но естественные защитные механизмы организма сдерживают инфекцию, вырабатывая антитела против бактерий, чтобы предотвратить распространение инфекции на другие части тела. Показатели носительства зависят от возраста, и самый высокий показатель наблюдается у молодых людей (15–24 лет) и составляет 20–40%.
В редких случаях воздействие Neisseria meningitidis приводит к менингококковому заболеванию, при котором бактерии распространяются в кровь и головной мозг, вызывая менингококкемию и/или менингококковый менингит. Это может произойти, если у организма недостаточно времени для создания защиты антител или у людей с дефектной иммунной системой.
Это может произойти, если у организма недостаточно времени для создания защиты антител или у людей с дефектной иммунной системой.
Кто подвержен риску заражения менингококковой инфекцией?
Большинство пациентов с менингококковой инфекцией в остальном здоровы. Однако есть некоторые группы пациентов, которые подвержены повышенному риску развития менингококковой инфекции.
- Дети от 6 месяцев до 4 лет: примерно до 6 месяцев присутствует иммунитет от матери. После 4 лет у многих детей развился иммунитет ко многим штаммам Neisseria meningitidis .
- Лица с недостаточностью комплемента. Комплемент является частью иммунной системы, необходимой для разрушения менингококковых бактерий.
- Лица без селезенки (аспленические).
- Лица, принимающие иммунодепрессанты, такие как преднизолон или циклоспорин.
- Лица с текущей вирусной инфекцией.
Каковы признаки и симптомы менингококковой инфекции?
Наиболее распространенные признаки и симптомы менингококковой инфекции перечислены в таблице ниже.
Если у человека есть как менингококковый менингит, так и менингококкемия, у него может быть сочетание симптомов и признаков, характерных для каждого из заболеваний.
| Признаки и симптомы менингококковой инфекции | |
| Менингококковый менингит | Менингококкемия |
Дети старше 1 года и взрослые
| Знаки на коже
|
Пурпура, вызванная менингококковой инфекцией
Как диагностируется менингококковая инфекция?
Менингококковый менингит и менингококкемию часто подозревают на основании анамнеза и физического осмотра. Для подтверждения диагноза используют посев крови и/или люмбальную пункцию. Люмбальная пункция включает в себя введение иглы в нижнюю часть спины для получения некоторого количества спинномозговой жидкости (ЦСЖ). Под микроскопом видно повышенное количество лейкоцитов, при этом менингит подтверждается, когда количество лейкоцитов в спинномозговой жидкости > 5 клеток/мкл (бактериальный менингит часто имеет > 1000 клеток/мкл с преобладанием нейтрофилов). Диагноз подтвердят микроскопия (окраска по Граму, показывающая грамотрицательные диплококки), посев и полимеразная цепная реакция (ПЦР) на менингококк.
Для подтверждения диагноза используют посев крови и/или люмбальную пункцию. Люмбальная пункция включает в себя введение иглы в нижнюю часть спины для получения некоторого количества спинномозговой жидкости (ЦСЖ). Под микроскопом видно повышенное количество лейкоцитов, при этом менингит подтверждается, когда количество лейкоцитов в спинномозговой жидкости > 5 клеток/мкл (бактериальный менингит часто имеет > 1000 клеток/мкл с преобладанием нейтрофилов). Диагноз подтвердят микроскопия (окраска по Граму, показывающая грамотрицательные диплококки), посев и полимеразная цепная реакция (ПЦР) на менингококк.
Пациентам с подозрением на повышенное внутричерепное давление или очаговым неврологическим дефицитом может быть выполнена компьютерная томография.
Что такое лечение менингококковой инфекции?
Раннее распознавание менингококковой инфекции имеет решающее значение, поскольку менингококкемия распространяется так быстро, что в течение нескольких часов после появления симптомов пациент может быстро умереть. Сначала пациенты могут просто иметь сыпь и не чувствовать себя особенно плохо. Менингококкемия может убить быстрее, чем любое другое инфекционное заболевание.Пациентов с менингококкемией или менингококковым менингитом необходимо госпитализировать и немедленно лечить антибиотиками и поддерживающей терапией. Многие больные попадают в реанимационное отделение.
Сначала пациенты могут просто иметь сыпь и не чувствовать себя особенно плохо. Менингококкемия может убить быстрее, чем любое другое инфекционное заболевание.Пациентов с менингококкемией или менингококковым менингитом необходимо госпитализировать и немедленно лечить антибиотиками и поддерживающей терапией. Многие больные попадают в реанимационное отделение.
Препаратом выбора является пенициллин. Были выделены некоторые штаммы Neisseria meningitidis , устойчивые к пенициллину; в этих случаях подходящей альтернативой являются цефалоспорины третьего поколения. Очень больных пациентов часто лечат как пенициллином, так и цефалоспоринами до получения лабораторных результатов.
Другие виды лечения могут включать:
- внутривенное введение жидкости для лечения шока и предотвращения повреждения органов
- лекарства, такие как норадреналин (норэпинефрин) для пациентов с очень низким кровяным давлением
- продукты крови, такие как тромбоциты и свежезамороженная плазма
- кислород и искусственная вентиляция легких
Пациенты, пережившие очень тяжелые случаи менингококцемии, могут страдать тяжелым некрозом (гибелью клеток) кожи и подлежащих тканей. Могут потребоваться пересадка кожи и ампутация.
Могут потребоваться пересадка кожи и ампутация.
Каковы осложнения менингококковой инфекции?
Осложнения менингококковой инфекции могут возникать во время острого заболевания или в период выздоровления. Некоторые осложнения настолько серьезны, что могут снизить шансы на выживание.
- Массивное кровоизлияние в надпочечники
- Диссеминированная внутрисосудистая коагулопатия (ДВС-синдром), препятствующая свертыванию крови
- Артрит
- Проблемы с сердцем, например перикардит (воспаление мешка, окружающего сердце)
- Неврологические проблемы, например, глухота или периферическая невропатия (повреждение нервов в стопах и руках)
- Постоянные проблемы с опорно-двигательным аппаратом
- Ампутация
Как предотвратить менингококковую инфекцию
Есть два способа предотвратить менингококковую инфекцию.Один из них – иммунизация вакцинами (иммунопрофилактика), а другой – проведение антибиотикотерапии при близких контактах больных менингококковой инфекцией (антимикробная химиопрофилактика).
| Антимикробная химиопрофилактика | Иммунопрофилактика |
|
|
Менингококцемия: основы практики, фон, патофизиология
[Рекомендация] Campsall PA, Laupland KB, Niven DJ. Тяжелая менингококковая инфекция: обзор эпидемиологии, диагностики и лечения. Crit Care Clin . 2013 29 июля (3): 393-409. [Медлайн].
Welch SB, Nadel S. Лечение менингококковой инфекции. Арч Ди Чайлд . 2003 г., июль 88 (7): 608-14.[Медлайн]. [Полный текст].
Ван Х., Теодор М.Дж., Майр Р., Трухильо-Лопес Э., дю Плесси М., Вольтер Н. и др. Клиническая валидация мультиплексных ПЦР в реальном времени для обнаружения возбудителей бактериального менингита. Дж Клин Микробиол . 2012 50 марта (3): 702-8. [Медлайн].
[Рекомендации] Профилактика и борьба с менингококковой инфекцией. MMWR Recomm Rep . 2013 22 марта. 62:1-22. [Медлайн].
Хорино Т., Като Т., Сато Ф., Сакамото М., Наказава Ю., Йошида М. и др. Менингококцемия без менингита в Японии. Стажер-медик . 2008. 47(17):1543-7. [Медлайн].
Поллард А.Дж., Надель С., Нинис Н., Фауст С.Н., Левин М. Неотложная помощь при менингококковой инфекции: восемь лет спустя. Арч Ди Чайлд . 2007 Апрель 92 (4): 283-6. [Медлайн]. [Полный текст].
Зугайер С.М. Капсульные полисахариды Neisseria meningitidis вызывают воспалительные реакции через TLR2 и TLR4-MD-2. J Лейкок Биол . 2011 март 89(3):469-80. [Медлайн]. [Полный текст].
J Лейкок Биол . 2011 март 89(3):469-80. [Медлайн]. [Полный текст].
Coureuil M, Join-Lambert O, Lécuyer H, Bourdoulous S, Marullo S, Nassif X. Патогенез менингококцемии. Perspect Med Колд Спринг Харб . 2013 1 июня.3 (6): [Медлайн].
Brandtzaeg P, van Deuren M. Классификация и патогенез менингококковых инфекций. Методы Мол Биол . 2012. 799:21-35. [Медлайн].
Брозна JP. Реакция Шварцмана. Семин Тромб Гемост . 1990 16 октября (4): 326-32. [Медлайн].
Ливорси Д.Дж., Стенехем Э., Стивенс Д.С. Факторы вирулентности грамотрицательных бактерий при сепсисе с очагом Neisseria meningitidis. Contrib Microbiol . 2011. 17:31-47. [Медлайн].
Плант Л. , Сундквист Дж., Зухайер С., Ловквист Л., Стивенс Д.С., Йонссон АБ. Липоолигосахаридная структура способствует нескольким этапам вирулентности Neisseria meningitidis. Инфицировать иммунитет . 2006 фев. 74(2):1360-7. [Медлайн]. [Полный текст].
, Сундквист Дж., Зухайер С., Ловквист Л., Стивенс Д.С., Йонссон АБ. Липоолигосахаридная структура способствует нескольким этапам вирулентности Neisseria meningitidis. Инфицировать иммунитет . 2006 фев. 74(2):1360-7. [Медлайн]. [Полный текст].
Сандерс М.С., ван Велл Г.Т., Убург С., Морре С.А., ван Фюрт А.М. Полиморфизмы Toll-подобного рецептора 9 связаны с переменными тяжести в когорте выживших после менингококкового менингита. BMC Infect Dis . 2012 11 мая. 12:112. [Медлайн].
Патан Н., Фауст С.Н., Левин М. Патофизиология менингококкового менингита и септицемии. Арч Ди Чайлд . 2003 г., июль 88 (7): 601-7. [Медлайн]. [Полный текст].
Фауст С.Н., Левин М., Харрисон О.Б., Голдин Р.Д., Локхарт М.С., Кондавити С. и др. Нарушение активации эндотелиального протеина С при тяжелом менингококковом сепсисе.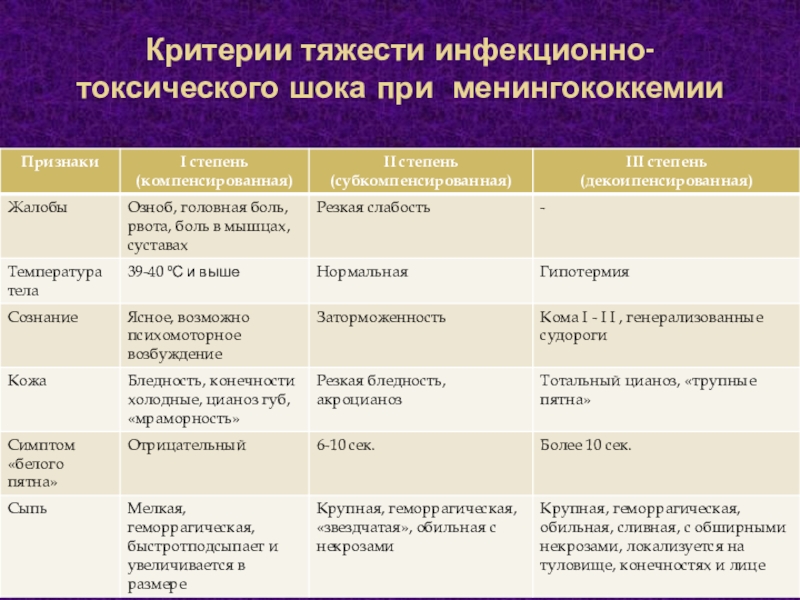 N Английский J Med . 2001 9 августа. 345(6):408-16.[Медлайн].
N Английский J Med . 2001 9 августа. 345(6):408-16.[Медлайн].
Патан Н., Хемингуэй К.А., Ализаде А.А., Стивенс А.С., Болдрик Дж.К., Орагуи Э.Е. и др. Роль интерлейкина 6 в дисфункции миокарда при менингококковом септическом шоке. Ланцет . 2004 г., 17 января. 363 (9404): 203-9. [Медлайн].
Pathan N, Williams EJ, Oragui EE, Stephens AC, Levin M. Изменения оси рецепторов интерлейкина-6/растворимого интерлейкина-6 при менингококковом септическом шоке. Крит Кеар Мед . 2005 г., 33 августа (8): 1839-44.[Медлайн].
Bergounioux J, Coureuil M, Belli E, Ly M, Cambillau M, Goudin N, et al. Экспериментальные данные о бактериальной колонизации коронарного микроциркуляторного русла и ткани миокарда человека при менингококкемии. Инфицировать иммунитет . 2016 авг. 1. [Medline].
Макленнан Дж., Кафатос Г., Нил К., Эндрюс Н., Кэмерон Дж. К., Робертс Р. и др. Социальное поведение и менингококковое носительство у британских подростков. Возникновение инфекции .2006 12 июня (6): 950-7. [Медлайн]. [Полный текст].
Faber J, Henninger N, Finn A, Zenz W, Zepp F, Knuf M. Вариант toll-подобного рецептора 4 связан со смертельным исходом у детей с инвазивным менингококковым заболеванием. Акта Педиатр . 2009 март 98 (3): 548-52. [Медлайн].
Jansen AG, Sanders EA, VAN DER Ende A, VAN Loon AM, Hoes AW, Hak E. Инвазивное пневмококковое и менингококковое заболевание: связь с вирусом гриппа и активностью респираторно-синцитиального вируса?. Эпидемиол Инфекция . 2008 ноябрь 136(11):1448-54. [Медлайн]. [Полный текст].
Ладхани С.Н., Кэмпбелл Х., Люсидарм Дж., Грей С., Парих С., Уиллертон Л. и др. Инвазивная менингококковая инфекция у пациентов с дефицитом комплемента: серия случаев (2008-2017 гг.). BMC Infect Dis . 2019 14 июня. 19 (1): 522. [Медлайн].
MacNeil JR, Blain AE, Wang X, Cohn AC. Текущая эпидемиология и тенденции менингококковой инфекции в США, 1996–2015 гг. Клин Infect Dis . 2018 3 апреля. 66 (8): 1276-1281. [Медлайн].
Бактериальный менингит. CDC. Доступно на http://www.cdc.gov/meningitis/bacterial.html. 2015 г.; Доступ: май 2015 г.
Ортега-Санчес И.Р., Мельцер М.И., Шепард С., Целль Э., Мессонье М.Л., Билуха О. и другие. Экономика кампании наверстывания менингококковой конъюгированной вакцинации подростков в Соединенных Штатах. Клин Infect Dis . 2008 1 января. 46(1):1-13. [Медлайн].
Кэти К., Левин М., Фауст С.Н.Применение лекарственных средств при остром менингококковом заболевании. Arch Dis Child Educ Pract Ed . 2008 г., октябрь 93 (5): 151–158. [Медлайн].
Мбаейи С.А., Джозеф С.Дж., Блейн А., Ван Х., Харири С. , Макнейл Дж.Р. Менингококковая инфекция среди молодых людей студенческого возраста: 2014–2016 гг. Педиатрия . 2019 Январь 143 (1): [Medline].
, Макнейл Дж.Р. Менингококковая инфекция среди молодых людей студенческого возраста: 2014–2016 гг. Педиатрия . 2019 Январь 143 (1): [Medline].
Центры по контролю и профилактике заболеваний (CDC). Менингококковая инфекция, таблицы данных эпиднадзора. Центры по контролю и профилактике заболеваний (CDC).Доступно по адресу https://www.cdc.gov/meningococcal/surveillance/surveillance-data.html#figure01. Доступ: 7 сентября 2021 г.
Аткинсон Б., Ганди А., Балмер П. История вспышек менингококковой инфекции в США: значение для вакцинации и профилактики заболеваний. Фармакотерапия . 2016 авг. 36 (8): 880-92. [Медлайн].
Маршалл Г.С., Демпси А.Ф., Сривастава А., Истуриз Р.Э. Студенты американских колледжей подвержены повышенному риску менингококковой инфекции серогруппы B. J Pediatric Infect Dis Soc . 2019 11 мая. [Medline].
2019 11 мая. [Medline].
Soeters HM, Whaley M, Alexander-Scott N, Kanadanian KV, MacNeil JR, Martin SW, et al. Оценка менингококкового носительства в ответ на вспышку менингококковой инфекции серогруппы B и кампанию массовой вакцинации в колледже Род-Айленда, 2015–2016 гг. Клин Infect Dis . 2017 15 апреля. 64 (8): 1115-1122. [Медлайн].
Хосе Франсиско Сантос Н., Вивиан Матос Ф., Каролин Алвес Ф., Марта Сильва М.С., Лейла Карвалью К.Распространенность носительства Neisseria meningitidis в Северной и Южной Америке в 21 веке: систематический обзор. Braz J Infect Dis . 22 июля 2019 г. [Medline].
Tappero JW, Reporter R, Wenger JD, Ward BA, Reeves MW, Missbach TS, et al. Менингококковая инфекция в округе Лос-Анджелес, Калифорния, и среди мужчин в окружных тюрьмах. N Английский J Med . 1996, 19 сентября. 335(12):833-40. [Медлайн].
1996, 19 сентября. 335(12):833-40. [Медлайн].
Брандейдж Дж. Ф., Райан М. А., Фейнер Б. Х., Эрдтманн Ф. Дж.Менингококковая инфекция среди военнослужащих США в связи с рутинным использованием вакцин с различными компонентами, специфичными для серогрупп, 1964-1998 гг. Клин Infect Dis . 2002 1 декабря. 35(11):1376-81. [Медлайн].
Саймон М.С., Вайс Д., Гулик Р.М. Инвазивная менингококковая инфекция у мужчин, имеющих половые контакты с мужчинами. Энн Интерн Мед . 2013 20 августа. 159 (4): 300-1. [Медлайн].
Bozio CH, Blain A, MacNeil J, Reetchless A, Weil LM, Wang X, et al.Эпиднадзор за менингококковыми заболеваниями среди мужчин, практикующих секс с мужчинами, США, 2015–2016 гг. MMWR Morb Mortal Wkly Rep . 2018 сен 28. 67 (38): 1060-1063. [Медлайн].
Сейвар Дж.Дж., Джонсон Д., Попович Т., Миллер Дж.М., Даунс Ф., Сомсел П. и др.Оценка риска лабораторно-приобретенного менингококкового заболевания. Дж Клин Микробиол . 2005 Сентябрь 43 (9): 4811-4. [Медлайн].
Розенштейн Н.Е., Перкинс Б.А., Стивенс Д.С., Лефковиц Л., Карттер М.Л., Данила Р. и другие. Изменение эпидемиологии менингококковой инфекции в США, 1992-1996 гг. J Заразить Dis . 1999 декабрь 180 (6): 1894-901. [Медлайн].
Центры по контролю и профилактике заболеваний (CDC). Уведомление для поставщиков медицинских услуг: распознавание и сообщение о менингококковой инфекции серогруппы B, связанной со вспышками в Принстонском университете и Калифорнийском университете в Санта-Барбаре. Доступно на http://emergency.cdc.gov/han/han00357.asp. 27 ноября 2013 г.;
Доступно на http://emergency.cdc.gov/han/han00357.asp. 27 ноября 2013 г.;
Wilder-Smith A. Менингококковое носительство W135 в связи с паломничеством в хадж 2001 г.: опыт Сингапура. Противомикробные агенты Int J . 21 февраля 2003 г. (2): 112-5. [Медлайн].
Уайлдер-Смит А., Баркхэм Т.М., Эрнест А., Патон Н.И. Приобретение менингококкового носительства W135 у паломников, совершающих хадж, и передача бытовым контактам: проспективное исследование. БМЖ . 2002 г., 17 августа. 325(7360):365-6. [Медлайн]. [Полный текст].
Уайлдер-Смит А., Чоу А., Го К.Т. Возникновение и исчезновение менингококковой инфекции W135. Эпидемиол Инфекция . 2010 июль 138 (7): 976-8. [Медлайн].
Харт, Калифорния, Куэвас, штат Луизиана. Менингококковая инфекция в Африке. Энн Троп Мед Паразитол . 1997 Октябрь 91 (7): 777-85. [Медлайн].
Энн Троп Мед Паразитол . 1997 Октябрь 91 (7): 777-85. [Медлайн].
Вайс А., Уолтер Дж. М., Чен Дж., Нг Т., Сориано-Габарро М.Менингококковая инфекция в Азии: недооцененное бремя общественного здравоохранения. Эпидемиол Инфекция . 2011 15 апр. 1-19. [Медлайн]. [Полный текст].
Ладхани С.Н., Джулиани М.М., Биолчи А., Пицца М., Бибиджон К., Люсидарме Дж. и др. Эффективность менингококковой вакцины B против эндемического гипервирулентного штамма Neisseria meningitidis W, Англия. Возникновение инфекции . 2016 22 февраля (2): 309-11. [Медлайн].
Инвазивная менингококковая инфекция в Англии: ежегодные лабораторно подтвержденные отчеты за эпидемиологический год с 2017 по 2018 год.Общественное здравоохранение Англии. Доступно по адресу https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/751821/hpr3818_IMD. pdf. 26 октября 2018 г.; Доступ: 13 августа 2019 г.
pdf. 26 октября 2018 г.; Доступ: 13 августа 2019 г.
Шарип А., Сорвилло Ф., Ределингс М.Д., Маскола Л., Уайз М., Нгуен Д.М. Популяционный анализ смертности от менингококковой инфекции в США: 1990-2002 гг. Pediatr Infect Dis J . 2006 25 марта (3): 191-4. [Медлайн].
Кристенсен Х., Мэй М., Боуэн Л., Хикман М., Троттер К.Л.Менингококковое носительство по возрасту: систематический обзор и метаанализ. Ланцет Infect Dis . 2010 Декабрь 10 (12): 853-61. [Медлайн].
Филиппакис Д., Гкенци Д., Димитриу Г., Караца А. Менингококковая инфекция новорожденных: обновленная информация. J Matern Fetal Neonatal Med . 2020 24 ноября. 1-6. [Медлайн].
Моура А.С., Паблос-Мендез А., Лейтон М., Вайс Д. Эпидемиология менингококковой инфекции, Нью-Йорк, 1989-2000 гг. Возникновение инфекции .2003 г. 9 марта (3): 355-61. [Медлайн]. [Полный текст].
Возникновение инфекции .2003 г. 9 марта (3): 355-61. [Медлайн]. [Полный текст].
Каплан С.Л., Шютце Г.Е., Лик Дж.А., Барсон В.Дж., Халаса Н.Б., Байингтон С.Л. и др. Многоцентровое наблюдение за инвазивными менингококковыми инфекциями у детей. Педиатрия . 2006 г., октябрь 118 (4): e979-84. [Медлайн].
Darton T, Guiver M, Naylor S, Jack DL, Kaczmarski EB, Borrow R, et al. Тяжесть менингококковой инфекции, связанная с геномной бактериальной нагрузкой. Клин Infect Dis .2009 1 марта. 48(5):587-94. [Медлайн].
Bouneb R, Mellouli M, Regaieg H, Majdoub S, Chouchène I, Boussarsar M. Менингококцемия, осложненная миокардитом у 16-летнего молодого человека: история болезни. Pan Afr Med J . 2018. 29:149. [Медлайн].
Gawalkar AA, Tale S, Chhabria BA, Bhalla A. Миокардит и молниеносная пурпура при менингококкемии. QJM . 2017 1 ноября. 110 (11): 755-756. [Медлайн].
Миокардит и молниеносная пурпура при менингококкемии. QJM . 2017 1 ноября. 110 (11): 755-756. [Медлайн].
Зейдан А., Тарик С., Фальтас Б., Урбан М., Макгроди К.Случай первичного менингококкового перикардита, вызванного Neisseria meningitidis серотипа Y, с быстрой эволюцией в тампонаду сердца. J Gen Intern Med . 2008 Сентябрь 23 (9): 1532-5. [Медлайн]. [Полный текст].
Вьенн П., Дюко-Галанд М., Гиюль А., Пирес Р., Джорджини Д., Таха М.К. и др. Роль отдельных штаммов Neisseria meningitidis при менингококковом артрите, перикардите и пневмонии. Клин Infect Dis . 2003 15 декабря. 37(12):1639-42. [Медлайн].
Вонг Дж. С., Балакришнан В. Эндогенный эндофтальмит Neisseria meningitidis: клинический случай и обзор литературы. J Детская офтальмологическая косоглазие . 1999 май-июнь. 36(3):145-52. [Медлайн].
36(3):145-52. [Медлайн].
Гарсия Н.С., Каштелу Х.С., Рамос В., Резенде Г.С., Перейра Ф.Е. Частота миокардита при фатальной менингококковой инфекции у детей: наблюдения на 31 изученном случае при вскрытии. Бюстгальтеры Rev Soc Med Trop . 1999 сентябрь-октябрь.32 (5): 517-22. [Медлайн].
Борг Дж., Кристи Д., Коэн П.Г., Буй Р., Винер Р.М. Исходы менингококковой инфекции в подростковом возрасте: проспективное когортное исследование. Педиатрия . 2009 март 123(3):e502-9. [Медлайн].
Buysse CM, Raat H, Hazelzet JA, Hulst JM, Cransberg K, Hop WC, et al. Отдаленное состояние здоровья детей, перенесших менингококковый септический шок. Arch Pediatr Adolesc Med . 2008 ноябрь 162(11):1036-41.[Медлайн].
Buysse CM, Oranje AP, Zuidema E, Hazelzet JA, Hop WC, Diepstraten AF и др. Длительное рубцевание кожи и ортопедические последствия у выживших после менингококкового септического шока. Арч Ди Чайлд . 2009 май. 94(5):381-6. [Медлайн].
Длительное рубцевание кожи и ортопедические последствия у выживших после менингококкового септического шока. Арч Ди Чайлд . 2009 май. 94(5):381-6. [Медлайн].
Stephens DS, Greenwood B, Brandtzaeg P. Эпидемический менингит, менингококкемия и Neisseria meningitidis. Ланцет . 2007 г., 30 июня. 369(9580):2196-210. [Медлайн].
Фельдман Х.А.Менингококковые инфекции. Adv Intern Med . 1972. 18:117-40. [Медлайн].
Thimmesch M, Bodart E, Gavage P, Misson JP, Frère J. [Два сообщения о случаях менингококкемии. Обзор литературы по хронической менингококкемии. Арка Педиатр . 2016 23 июня (6): 595-8. [Медлайн].
Приста-Леан Б., Алмейда Ф., Карвалью А.С., Силва С., Сарменту А. Хроническая менингококцемия. IDCases . 2019. 15:e00502. [Медлайн].
2019. 15:e00502. [Медлайн].
Фельдман Х.А.Менингококковые инфекции. Adv Intern Med . 1972. 18:117-40. [Медлайн].
Durand ML, Calderwood SB, Weber DJ, Miller SI, Southwick FS, Caviness VS Jr, et al. Острый бактериальный менингит у взрослых. Обзор 493 серий. N Английский J Med . 1993 г., 7 января. 328 (1): 21–8. [Медлайн].
Parmentier L, Garzoni C, Antille C, Kaiser L, Ninet B, Borradori L. Значение нового анализа полимеразной цепной реакции, специфичного для Neisseria meningitidis, в образцах биопсии кожи в качестве диагностического инструмента при хронической менингококкемии. Арка Дерматол . 2008 г., июнь 144 (6): 770-3. [Медлайн].
Периаппурам М., Тейлор М.Р., Кин CT. Быстрое выявление менингококков из петехий при острой менингококковой инфекции. J Заразить . 1995 31 ноября (3): 201-3. [Медлайн].
J Заразить . 1995 31 ноября (3): 201-3. [Медлайн].
Аренд С.М., Лаврийсен А.П., Куйкен И., ван дер Плас Р.Н., Куйпер Э.Дж. Проспективное контролируемое исследование диагностической ценности биопсии кожи у пациентов с предполагаемым менингококковым заболеванием. Eur J Clin Microbiol Infect Dis .2006 25 октября (10): 643-9. [Медлайн].
Долан Томас Дж., Хэтчер С.П., Саттерфилд Д.А., Теодор М.Дж., Бах М.С., Линскотт К.Б. и др. ПЦР в реальном времени на основе sodC для обнаружения Neisseria meningitidis. PLoS Один . 2011 5 мая. 6(5):e19361. [Медлайн]. [Полный текст].
Guarner J, Greer PW, Whitney A, Shieh WJ, Fischer M, White EH, et al. Патогенез и диагностика менингококковой инфекции человека с помощью иммуногистохимического и ПЦР-анализов. Ам Дж. Клин Патол . 2004 ноябрь 122(5):754-64. [Медлайн].
[Медлайн].
Fernandez-Rodriguez A, Alcala B, Alvarez-Lafuente R. Обнаружение Neisseria meningitidis в режиме реального времени полимеразной цепной реакцией в фиксированных формалином тканях после внезапной смерти. Диагностика Microbiol Infect Dis . 2008 Апрель 60 (4): 339-46. [Медлайн].
Брайант П.А., Ли Х.И., Зайя А., Гриффит Дж., Хогг Г., Кертис Н. и др. Проспективное исследование ПЦР в реальном времени, которая является высокочувствительной, специфичной и клинически полезной для диагностики менингококковой инфекции у детей. Дж Клин Микробиол . 2004 г., июль 42 (7): 2919-25. [Медлайн]. [Полный текст].
de Filippis I, do Nascimento CR, Clementino MB, Sereno AB, Rebelo C, Souza NN, et al. Экспресс-обнаружение Neisseria meningitidis в спинномозговой жидкости методом одностадийной полимеразной цепной реакции гена nspA. Диагностика Microbiol Infect Dis . 2005 фев. 51(2):85-90. [Медлайн].
Диагностика Microbiol Infect Dis . 2005 фев. 51(2):85-90. [Медлайн].
Линь Х.В., Инь Дж.Х., Ло Дж.П., Ван Ю.Х., Ли С.И., Лу Дж.Дж. Использование универсального анализа полимеразной цепной реакции и эндонуклеазного расщепления для быстрого обнаружения Neisseria meningitides. J Microbiol Immunol Infect . 2004 г., декабрь 37 (6): 371–374. [Медлайн].
Ричардсон, округ Колумбия, Луи Л., Луи М., Симор А.Е. Оценка экспресс-теста ПЦР для диагностики менингококкового менингита. Дж Клин Микробиол . 2003 авг. 41 (8): 3851-3. [Медлайн]. [Полный текст].
Агентство по охране здоровья. Руководство по ведению общественного здравоохранения менингококковой инфекции в Великобритании. [Полный текст].
ван де Бек Д., Кабельос С., Дзупова О..jpg) , Эспозито С., Кляйн М., Клоек А.Т. и др.Руководство ESCMID: диагностика и лечение острого бактериального менингита. Clin Microbiol Infect . 2016 май. 22 Приложение 3:S37-62. [Медлайн].
, Эспозито С., Кляйн М., Клоек А.Т. и др.Руководство ESCMID: диагностика и лечение острого бактериального менингита. Clin Microbiol Infect . 2016 май. 22 Приложение 3:S37-62. [Медлайн].
Sprung CL, Annane D, Keh D, Moreno R, Singer M, Freivogel K, et al. Гидрокортизоновая терапия у больных с септическим шоком. N Английский J Med . 2008 г., 10 января. 358 (2): 111–24. [Медлайн].
Яшке Р., Ангус, округ Колумбия. Жизнь с неопределенностью в отделении интенсивной терапии: следует ли лечить пациентов с сепсисом стероидами? ЯМА . 2009 10 июня. 301(22):2388-90. [Медлайн].
Тунсер А.М., Гур И., Эртем У. и др. Цефтриаксон один раз в сутки при менингококкемии и менингококковом менингите. Pediatr Infect Dis J . 1988 7 октября (10): 711-3. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Цефтриаксон (продается как Роцефин) информация . 2008: [Полный текст].
Рош. Важное уточнение информации о назначении. Противопоказания. http://www.rocheusa.com. Доступно на http://www.gene.com/gene/products/information/rocephin. Доступ: 28 июня 2012 г.
Агентство по регулированию лекарственных средств и изделий медицинского назначения. Цефтриаксон; несовместимость с растворами, содержащими кальций . 2008: [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Цефтриаксон (продается как Роцефин) Информация. http://www.fda.gov. Доступно на http://www.fda.gov/Cder/drug/infopage/ceftriaxone/default.htm. Доступ: апрель 2009 г.
Цефтриаксон (продается как Роцефин) Информация. http://www.fda.gov. Доступно на http://www.fda.gov/Cder/drug/infopage/ceftriaxone/default.htm. Доступ: апрель 2009 г.
Элиаким-Раз Н., Ладор А., Лейбович-Вайсман Ю., Эльбаз М., Пол М., Лейбович Л. Эффективность и безопасность хлорамфеникола: присоединение к возрождению старых антибиотиков? Систематический обзор и метаанализ рандомизированных контролируемых исследований. J Antimicrob Chemother . 2015 Апрель 70 (4): 979-96. [Медлайн].
Брауэр М.С., Макинтайр П., де Ганс Дж., Прасад К., ван де Бик Д.Кортикостероиды при остром бактериальном менингите. Cochrane Database Syst Rev . 8 сентября 2010 г. CD004405. [Медлайн].
Эррера Р., Хобар П.С., Гинзбург К.М. Хирургическое вмешательство при осложнениях менингококковой молниеносной пурпуры. Pediatr Infect Dis J . 1994 авг. 13 (8): 734-7. [Медлайн].
1994 авг. 13 (8): 734-7. [Медлайн].
Беснер Г.Э., Кламар Д.Э. Искусственная кожа Integra в качестве полезного вспомогательного средства при лечении молниеносной пурпуры. J Ожоговая реабилитация .1998 июль-август. 19(4):324-9. [Медлайн].
Faibis S, Widmer R, Sapir S, Peretz B, Shapira J. Менингококковая септицемия и стоматологические осложнения: обзор литературы и два клинических случая. Int J Paediatr Dent . 2005 май. 15(3):213-9. [Медлайн].
Ааберге И.С., Остер П., Хелланд О.С., Кристофферсен А.С., Ипма Э., Хойби Э.А. и др. Комбинированное введение менингококковой везикулярной вакцины серогруппы В и конъюгированной вакцины серогруппы С, показанной для профилактики менингококковой инфекции, является безопасным и иммуногенным. Clin Diagn Lab Immunol . 2005 май. 12(5):599-605. [Медлайн]. [Полный текст].
[Медлайн]. [Полный текст].
Бетелл Д., Поллард А.Дж. Менингококковые вакцины. Вакцины Expert Rev . 2002 июнь 1 (1): 75-84. [Медлайн].
Поллард А.Дж. Глобальная эпидемиология менингококковой инфекции и эффективность вакцин. Pediatr Infect Dis J . 2004 г., 23 декабря (12 Дополнение): S274-9. [Медлайн].
Brown T. ACIP обновляет рекомендации по вакцине против менингококка B.Медскейп. Доступно на http://www.medscape.com/viewarticle/880617. 25 мая 2017 г.; Доступ: 1 июня 2017 г.
[Руководство] Паттон М.Е., Стивенс Д., Мур К., Макнейл Дж.Р. Обновленные рекомендации по использованию менингококковой вакцины серогруппы B MenB-FHbp — Консультативный комитет по практике иммунизации, 2016 г. MMWR Morb Mortal Wkly Rep . 2017 19 мая. 66 (19): 509-513. [Медлайн].
66 (19): 509-513. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Первая вакцина, одобренная FDA для предотвращения менингококковой инфекции серогруппы B.Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm420998.htm. 29 октября 2014 г.;
[Рекомендации] Комитет по инфекционным заболеваниям Американской академии педиатрии. Обновлены рекомендации по применению менингококковых вакцин. Педиатрия . 2014 авг. 134 (2): 400-3. [Медлайн].
Такер МЭ. Новая менингококковая вакцина рекомендована для младенцев из группы высокого риска. Медицинские новости Medscape. 24 января 2013 г. Доступно на http://www.medscape.com/viewarticle/778124. Доступ: 5 февраля 2013 г.
Вакцинация против менингококка у младенцев: Рекомендации и обоснование Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2013 25 янв. 62:52-4. [Медлайн].
MMWR Morb Mortal Wkly Rep . 2013 25 янв. 62:52-4. [Медлайн].
Brown T. ACIP одобрил вакцину против менингита (Menveo) для младенцев из групп высокого риска. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/813066. Доступ: 28 октября 2013 г.
Harrison LH, Shutt KA, Arnold KE, Stern EJ, Pondo T, Kiehlbauch JA, et al.Менингококковое носительство среди старшеклассников Джорджии и Мэриленда. J Заразить Dis . 2015 1 июня. 211 (11): 1761-8. [Медлайн].
Баста Н.Е., Махмуд А.А., Вольфсон Дж., Плосс А., Хеллер Б.Л., Ханна С. и др. Иммуногенность вакцины против менингококка B во время вспышки в университете. N Английский J Med . 2016 21 июля. 375 (3): 220-8. [Медлайн].
Обновление: синдром Гийена-Барре среди реципиентов менингококковой конъюгированной вакцины Menactra — США, июнь 2005 г. — сентябрь 2006 г. MMWR Morb Mortal Wkly Rep . 2006 20 октября. 55(41):1120-4. [Медлайн].
— сентябрь 2006 г. MMWR Morb Mortal Wkly Rep . 2006 20 октября. 55(41):1120-4. [Медлайн].
[Руководство] Обновленные рекомендации по использованию менингококковых конъюгированных вакцин — Консультативный комитет по практике иммунизации (ACIP), 2010 г. MMWR Morb Mortal Wkly Rep . 2011 28 января. 60(3):72-6. [Медлайн].
Макнамара Л.А., Поттс С., Блейн А.Е., Ретчлесс А.С., Риз Н., Свинт С. и др. Обнаружение устойчивых к ципрофлоксацину, продуцирующих бета-лактамазу изолятов Neisseria meningitidis серогруппы Y — США, 2019–2020 гг. MMWR Morb Mortal Wkly Rep . 2020 19 июня. 69 (24): 735-739. [Медлайн].
Fraser A, Gafter-Gvili A, Paul M, Leibovici L. Профилактическое использование антибиотиков для предотвращения менингококковых инфекций: систематический обзор и метаанализ рандомизированных исследований. Eur J Clin Microbiol Infect Dis . 2005 г. 24 марта (3): 172-81. [Медлайн].
Eur J Clin Microbiol Infect Dis . 2005 г. 24 марта (3): 172-81. [Медлайн].
Детская медицинская информация: Менингококковая инфекция
Менингококковая инфекция (или менингококковая инфекция) вызывается бактерией, называемой менингококком.Существует 13 штаммов менингококка, пять из которых можно предотвратить с помощью вакцин (штаммы A, B, C, W и Y). Менингококковая инфекция встречается редко и нелегко распространяется, но может вызвать серьезные осложнения, в том числе:
- менингит — инфекция оболочек головного и спинного мозга
- септицемия – инфекция крови
- инфекции в других частях тела, например, в суставах.
Менингококковые инфекции могут начаться внезапно и очень быстро стать очень серьезными.Они могут вызвать пожизненную инвалидность или смерть примерно у каждого 10 пострадавшего.
Если у вашего ребенка менингококковая инфекция, крайне важны ранняя диагностика и лечение антибиотиками.
Признаки и симптомы менингококковой инфекции
У детей может быть один или несколько из следующих симптомов при менингококковой инфекции:
- высокая лихорадка (температура выше 39° C)
- сильная головная боль
- скованность и боль в шее, плечах, спине и других мышцах
- кожная сыпь (небольшие ярко-красные пятна или пурпурные пятна или синяки необъяснимой природы), которые не приобретают цвет кожи (бледнеют) при нажатии на них пальцем (вы также можете нажать на сыпь краем прозрачного стакана для питья и наблюдать посмотреть, бледнеет ли через стекло)
- неприязнь к яркому свету (светобоязнь)
- вялость, сонливость или спутанность сознания
- тошнота и рвота.
У младенцев типичные симптомы бывает труднее обнаружить, но они могут включать:
- лихорадка (температура выше 38°С)
- пронзительный стонущий крик
- быть раздражительным, взволнованным или неуравновешенным
- отказ или отсутствие пробуждения для каналов
- рвота
- трудно разбудить, вялый или вялый
- бледная кожа или кожа с пятнами
- кожная сыпь (небольшие ярко-красные пятна или пурпурные пятна или синяки необъяснимой природы), которые не приобретают телесного цвета (побледнение) при нажатии на них пальцем или краем прозрачного стакана для питья.

Симптомы проявятся в течение двух-десяти дней (но обычно от трех до четырех дней) после контакта вашего ребенка с менингококком. Симптомы часто начинаются внезапно.
Когда обратиться к врачу
Любому человеку с признаками менингококковой инфекции необходимо немедленно обратиться к врачу или доставить его в отделение неотложной помощи ближайшей больницы.
При подозрении на менингококковую инфекцию берут образцы крови и жидкости вокруг спинного мозга и проверяют на наличие менингококковых бактерий, но антибиотики обычно начинают без промедления в качестве меры предосторожности.
Лечение менингококковой инфекции
Если у вашего ребенка есть симптомы менингококковой инфекции, его будут лечить антибиотиками в больнице. Раннее лечение антибиотиками является ключом к спасению их жизни и предотвращению длительной инвалидности.
Поначалу не всегда легко поставить диагноз. Если ваш ребенок был отправлен домой врачом или больницей после некоторых первоначальных симптомов, но состояние ухудшилось или состояние не улучшилось, немедленно доставьте его обратно в отделение неотложной помощи ближайшей больницы.
Как распространяется менингококковая инфекция?
Бактерии менингококка распространяются крошечными каплями жидкости из носа и горла через кашель, чихание, брызги и совместное использование чашек, бутылочек для питья и столовых приборов. Однако его нелегко поймать, потому что после выхода из организма бактерии живут недолго.
Многие люди переносят менингококковые бактерии в носу и горле, не заболевая. Этих людей называют здоровыми носителями. Здоровые носители могут передавать бактерии другим людям, которые затем могут заболеть.
Чтобы защитить ребенка от менингококковой инфекции:
- Сделайте ребенку прививку от менингококковой инфекции. Некоторые штаммы включены в Национальную программу иммунизации. Дополнительные вакцины можно приобрести в частном порядке, вам следует обсудить это со своим врачом общей практики или педиатром.
- Дети, подвергающиеся воздействию сигаретного дыма, подвергаются большему риску заражения менингококковой инфекцией.
 Не позволяйте никому курить в вашем доме или рядом с ребенком.
Не позволяйте никому курить в вашем доме или рядом с ребенком.
Надлежащая гигиена снижает вероятность заражения бактериальными инфекциями или передачи их другим людям. Хорошая гигиена включает в себя:
- регулярно тщательно мыть руки
- не пользоваться общими чашками или столовыми приборами
- побуждать детей кашлять или чихать в локоть
- научить вашего ребенка выбрасывать салфетки в мусорное ведро, как только они их использовали, и мыть руки после этого.
Лечение контактных лиц
По закону врачи, лечащие пациентов с подозреваемой или подтвержденной менингококковой инфекцией, должны уведомить об этом Департамент здравоохранения и социальных служб (DHHS).Сотрудники DHHS могут связаться с вами для получения дополнительной информации.
Люди, которые были в контакте с больным менингококковой инфекцией в течение семи дней до того, как они почувствовали себя плохо, сами могут подвергаться более высокому риску развития менингококковой инфекции. Некоторым контактным лицам потребуется лечение антибиотиками, чтобы предотвратить
заболеть – ваш врач сообщит вам, если это необходимо. Контактные лица могут включать:
Некоторым контактным лицам потребуется лечение антибиотиками, чтобы предотвратить
заболеть – ваш врач сообщит вам, если это необходимо. Контактные лица могут включать:
- человек, вступивших в контакт с выделениями изо рта или носа инфицированного человека, e.г. через использование одних и тех же столовых приборов или поцелуи
- кто-то, кто живет в одном доме и делит питание и жилую площадь
- детей, которые жуют и сосут общие игрушки, например, в детских садах, игровых группах или детских садах.
Рифампицин – это антибиотик, который обычно используется для контактных лиц. Рифампицин не подходит для всех людей и имеет некоторые возможные временные побочные эффекты (например, боли в животе, головные боли, жидкости организма, такие как слюна и моча, становятся красными или оранжевыми).Ваш врач будет предоставить вам всю необходимую информацию.
Прием рифампицина не гарантирует профилактики менингококковой инфекции. При развитии любого из симптомов заболевания все равно следует обратиться за неотложной медицинской помощью.
При развитии любого из симптомов заболевания все равно следует обратиться за неотложной медицинской помощью.
Ключевые моменты, которые следует помнить
- Бактерии менингококка могут вызывать серьезные инфекции, включая менингит, септицемию и инфекции суставов. Эти инфекции могут быть смертельными примерно для одного из 10 пострадавших.
- Если у вашего ребенка есть симптомы менингококковой инфекции, срочно обратитесь за медицинской помощью. Своевременное лечение антибиотиками является ключом к спасению их жизни.
- Если вашего ребенка отправили домой врач или больница, и ему стало хуже или не стало лучше, немедленно доставьте его обратно в отделение неотложной помощи ближайшей больницы.
- Людям, имевшим контакт с больным менингококковой инфекцией, в качестве меры предосторожности может потребоваться лечение антибиотиками.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Всегда ли сыпь появляется при менингококковой инфекции? инфекционное заболевание?
Сыпь не всегда появляется при менингококковой инфекции или может появиться одним из последних симптомов. Если у вашего ребенка есть другие симптомы менингококковой инфекции, срочно обратитесь за медицинской помощью, так как раннее начало лечения имеет решающее значение. Не ждите, пока появится сыпь, чтобы обратиться за медицинской помощью.
Если у вашего ребенка есть другие симптомы менингококковой инфекции, срочно обратитесь за медицинской помощью, так как раннее начало лечения имеет решающее значение. Не ждите, пока появится сыпь, чтобы обратиться за медицинской помощью.
Я слышал, что даже если ребенок выздоровеет от менингококковой инфекции, они могут иметь серьезные последствия. Что это может быть?
Примерно у каждого четвертого человека после выздоровления от менингококковой инфекции возникают какие-либо последствия. Они могут включать головные боли, рубцевание кожи, глухоту или звон в ушах, нечеткость или двоение в глазах, боли в суставах и трудности в обучении. Однако большинство из этих последствий получают лучше со временем.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Пересмотрено в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Менингококкемия — обзор | ScienceDirect Topics
Поддерживающая терапия
Менингококцемия часто осложняется сосудистым коллапсом и шоком.Полисистемная недостаточность органов не является редкостью. Менингококковый ЛПС является мощным токсином и инициирует каскад событий, характеризующийся высвобождением множества провоспалительных цитокинов. 105 Girardin et al. 106 продемонстрировали, что сывороточные концентрации фактора некроза опухоли-α (TNF-α), интерлейкина-1 (IL-1) и интерферона-γ (INF-γ) коррелируют с тяжестью менингококцемии. у детей. Waage and Associates 105, 107–109 тщательно изучали эту проблему во время недавних эпидемий в Норвегии.Понятно, что высокие концентрации ИЛ-6 и ИЛ-1 в сыворотке крови связаны с летальным исходом у детей. ИЛ-1 выявляли исключительно у пациентов с высокими концентрациями ИЛ-6, ФНО-α и ЛПС и быстрым летальным исходом. Обширная активация комплемента также происходит в молниеносных случаях менингококкемии. Продукты активации комплемента в сочетании с другими медиаторами могут способствовать полисистемной недостаточности органов и смерти в тяжелых случаях. Несмотря на эти новые знания, дополнительная терапия специфическими поликлональными или моноклональными антителами к провоспалительным цитокинам на момент написания этой статьи остается экспериментальной и имеет недоказанную пользу при фульминантной менингококкемии. 110 Несмотря на предположение, что синдром Уотерхауза-Фридериксена частично обусловлен кровоизлиянием в надпочечники, использование кортикостероидов остается спорным. Хотя кортикостероиды могут быть полезны при некоторых формах бактериального менингита, высокие дозы связаны с худшим исходом при сепсисе и септическом шоке. При подозрении на инвазивное менингококковое заболевание лучше избегать кортикостероидов. 111 Кроме того, рутинное использование гепарина при лечении ДВС-синдрома не рекомендуется.
Обширная активация комплемента также происходит в молниеносных случаях менингококкемии. Продукты активации комплемента в сочетании с другими медиаторами могут способствовать полисистемной недостаточности органов и смерти в тяжелых случаях. Несмотря на эти новые знания, дополнительная терапия специфическими поликлональными или моноклональными антителами к провоспалительным цитокинам на момент написания этой статьи остается экспериментальной и имеет недоказанную пользу при фульминантной менингококкемии. 110 Несмотря на предположение, что синдром Уотерхауза-Фридериксена частично обусловлен кровоизлиянием в надпочечники, использование кортикостероидов остается спорным. Хотя кортикостероиды могут быть полезны при некоторых формах бактериального менингита, высокие дозы связаны с худшим исходом при сепсисе и септическом шоке. При подозрении на инвазивное менингококковое заболевание лучше избегать кортикостероидов. 111 Кроме того, рутинное использование гепарина при лечении ДВС-синдрома не рекомендуется. Некоторые авторитеты рекомендуют гепарин, если у пациента активное кровотечение; польза от этого подхода остается недоказанной и может быть вредной. 9, 112, 113 Однако введение гепарина, по-видимому, уменьшало осложнения некроза пальцев и конечностей, страшное осложнение, в небольшой неконтролируемой группе пациентов с молниеносной пурпурой 114 и заслуживает дальнейшего изучения. оценка. Другие серьезные опасные для жизни процессы, такие как почечная недостаточность; системный ацидоз; острый респираторный дистресс-синдром; менингококковая пневмония; нозокомиальная пневмония вследствие аспирации; и неврологические последствия, включая кому, несахарный диабет и повышенное внутричерепное давление, могут нуждаться в лечении в острой фазе.Очевидно, что эти проблемы лучше всего решать в отделении интенсивной терапии. 4, 9, 98–100 Во время эпидемий такие осложнения могут легко перегрузить ресурсы общественного здравоохранения в условиях ограниченных ресурсов.
Некоторые авторитеты рекомендуют гепарин, если у пациента активное кровотечение; польза от этого подхода остается недоказанной и может быть вредной. 9, 112, 113 Однако введение гепарина, по-видимому, уменьшало осложнения некроза пальцев и конечностей, страшное осложнение, в небольшой неконтролируемой группе пациентов с молниеносной пурпурой 114 и заслуживает дальнейшего изучения. оценка. Другие серьезные опасные для жизни процессы, такие как почечная недостаточность; системный ацидоз; острый респираторный дистресс-синдром; менингококковая пневмония; нозокомиальная пневмония вследствие аспирации; и неврологические последствия, включая кому, несахарный диабет и повышенное внутричерепное давление, могут нуждаться в лечении в острой фазе.Очевидно, что эти проблемы лучше всего решать в отделении интенсивной терапии. 4, 9, 98–100 Во время эпидемий такие осложнения могут легко перегрузить ресурсы общественного здравоохранения в условиях ограниченных ресурсов. Перикардит может возникать незаметно в фазе выздоровления. Менингококки обычно не обнаруживаются в перикардиальной жидкости, и тампонада сердца встречается редко. 52
Перикардит может возникать незаметно в фазе выздоровления. Менингококки обычно не обнаруживаются в перикардиальной жидкости, и тампонада сердца встречается редко. 52
Несмотря на активную поддерживающую терапию и назначение соответствующих противомикробных препаратов, исходы у пациентов с фульминантной менингококцемией часто неблагоприятны.Одним из методов, заслуживающих дальнейшего изучения, является плазмаферез. Этот метод был опробован, хотя и в крайне ограниченном масштабе, у безнадежно больных пациентов и может привести к быстрому снижению концентрации TNF-α в сыворотке и улучшению показателей смертности и заболеваемости. 115 Хотя контролируемые клинические испытания не проводились, исходы у тяжелобольных пациентов, участвовавших в этих испытаниях, намного лучше, чем ожидалось, по сравнению с контрольной группой в прошлом. Венозно-венозная диафильтрация или экстракорпоральная мембранная оксигенация также использовались, по-видимому, с некоторым успехом, при менингококцемии, , 116, , , 117, , но эти методы также остаются экспериментальными в настоящее время. Тем не менее, введение N-концевого фрагмента рекомбинантного бактерицидного белка, повышающего проницаемость (rBPI21), улучшает функциональные исходы у детей с менингококкемией, но исследование было недостаточно большим, чтобы выявить преимущества в отношении смертности. 118
Тем не менее, введение N-концевого фрагмента рекомбинантного бактерицидного белка, повышающего проницаемость (rBPI21), улучшает функциональные исходы у детей с менингококкемией, но исследование было недостаточно большим, чтобы выявить преимущества в отношении смертности. 118
Менингококцемия приводит к значительному снижению концентрации протеина С в сыворотке. Введение рекомбинантного протеина С может ограничить степень некроза тканей (и снизить смертность), 119 , но необходимы дополнительные данные.Этот метод является дорогостоящим и не позволяет использовать его во многих областях.
Оценены прогностические показатели исхода менингококкемии. Одна система, разработанная Корнелиссом и его коллегами, основанная на концентрации калия в сыворотке, тромбоцитах и С-реактивном белке, а также избытке оснований, позволяет прогнозировать выживание или смерть 86% пациентов. 120
Наконец, менингококцемия связана со сверхнормальными концентрациями ингибитора активатора плазминогена (PAI-1) в плазме. Дети с функциональным полиморфизмом делеции/вставки (46–56) в промоторной области PAI-1 производят более высокие концентрации и имеют повышенный риск коагулопатии и смерти от менингококкемии. 121
Дети с функциональным полиморфизмом делеции/вставки (46–56) в промоторной области PAI-1 производят более высокие концентрации и имеют повышенный риск коагулопатии и смерти от менингококкемии. 121
Оценка сыпи у детей. Дифференциальная диагностика симптомов
Сыпь у детей встречается часто. Дифференциальные диагнозы обширны, начиная от самоограничивающихся состояний (например, розеола) и заканчивая опасными для жизни заболеваниями, такими как менингококковая инфекция.
Сыпь может быть первым признаком потенциально серьезного полиорганного заболевания или сепсиса и должна быть тщательно обследована (см. Неотложные соображения).
Сыпь может быть классифицирована как макулопапулезная, пустулезная, везикулобуллезная, диффузная/эритематозная или петехиальная/пурпурная.Во многих этиологиях эти формы могут сосуществовать или эволюционировать из одной формы в другую.
Первоначальные соображения при оценке сыпи у детей включают морфологию, продолжительность и распространение. Возраст, пол, семейный анамнез, лекарства, известные аллергии и воздействия также имеют первостепенное значение.
Возраст, пол, семейный анамнез, лекарства, известные аллергии и воздействия также имеют первостепенное значение.
Как правило, сыпь при отсутствии лихорадки или системных симптомов не является неотложной.
Пятно: плоская область изменения цвета размером <1 см (например, вирусная экзантема [например, корь и краснуха], кореподобная лекарственная сыпь).
Пятно: крупное пятно размером более 1 см (например, вирусная экзантема [например, корь и краснуха], кореподобная лекарственная сыпь).
Папула: приподнятая область размером <1 см (например, бородавка).
Узел: более крупная папула размером >1 см (например, узелковая почесуха).
Бляшка: приподнятая область с плоской вершиной (нечто среднее между узлом и пятном; например, псориаз).
Везикула: небольшое заполненное жидкостью образование (волдырь) <0.размером 5 см (например, ветряная оспа, герпетическая экзема).
Булла: более крупный пузырь >0,5 см (например, буллезное импетиго).
Пустула: гнойное образование (например, фолликулит).
Волдырь: преходящая приподнятая папула или бляшка, вызванная отеком кожи (например, крапивницей).
Чешуя: чешуйки рогового слоя (например, экзема, псориаз).
Корка: засохшая сыворотка, кровь или гнойный экссудат на поверхности кожи (например,г., импетиго).
Эрозия: потеря эпидермиса, заживает без образования рубцов (например, синдром Стивенса-Джонсона, токсический эпидермальный некролиз).
Язва: потеря эпидермиса и дермы, заживление с рубцеванием (например, венозная язва, гангренозная пиодермия).
Раздражение: потеря эпидермиса после травмы, такой как расчесывание (например, как при экземе).
Трещина: расщепление кожи (например, ангулярный хейлит, ладонно-подошвенная кератодермия).
Лихенификация: утолщение кожи с усилением кожных отметин (например, хроническая экзема, простой хронический лишай).
Пурпура: область изменения цвета (красная или фиолетовая) из-за кровоизлияния в кожу; не бледнеет при надавливании (например, васкулит, диссеминированное внутрисосудистое свертывание).
Петехии: точечное пурпурное поражение (например, васкулит, диссеминированное внутрисосудистое свертывание).
Экхимозы: большая площадь пурпуры (e.г., васкулит, диссеминированное внутрисосудистое свертывание).
Менингит (менингококковая инвазивная болезнь)
Определение
Менингит — это общий термин, описывающий воспаление оболочек (мозговых оболочек), окружающих головной мозг. Большинство случаев менингита вызваны вирусной инфекцией, но также могут возникать бактериальные и грибковые инфекции. Менингит может пройти сам по себе через пару недель или стать опасным для жизни неотложным состоянием.
Этот документ посвящен опасному для жизни заболеванию, известному как менингококковая инвазивная инфекция.Менингококковая инфекция — это заболевание, вызываемое бактерией Neisseria meningitidis , которая вызывает воспаление ткани, окружающей головной и спинной мозг (мозговые оболочки), что приводит к менингиту. N. meningitidis также может инфицировать кровь, вызывая менингококкемию, или легкие, вызывая пневмонию.
N. meningitidis обнаруживается в носу и глотке у 5–10 процентов нормальной человеческой популяции и редко вызывает серьезные заболевания. Однако бактерия может проникать через слизистые оболочки носа и горла и распространяться по всему организму, вызывая менингококковое «инвазивное» заболевание.
Инвазивное менингококковое заболевание подлежит регистрации в Департаменте общественного здравоохранения штата Айова в соответствии с Административным кодексом штата Айова 641 IAC 1 .
Симптомы
Симптомы бактериального менингита могут проявиться быстро или в течение нескольких дней. Обычно они развиваются в течение 3-4 дней после заражения, но могут варьироваться от 2 до 10 дней. Симптомы включают:
- Лихорадка
- Головная боль
- Жесткая шейка
Младенцы в возрасте до одного месяца подвергаются более высокому риску тяжелой инфекции.У новорожденных и младенцев классические симптомы лихорадки, головной боли и ригидности затылочных мышц могут отсутствовать или их трудно заметить. Младенец может казаться медлительным или неактивным, раздражительным, рвотным или плохо ест. У маленьких детей врачи также могут посмотреть на рефлексы ребенка, что также может быть признаком менингита.
Хотя ранние симптомы вирусного менингита и бактериального менингита могут быть схожими, более поздние симптомы бактериального менингита могут быть очень тяжелыми (например, судороги, кома). По этой причине, если вы подозреваете, что у вас или у кого-то еще может быть менингит, как можно скорее обратитесь к врачу.
Симптомы менингококцемии могут включать лихорадку, утомляемость, рвоту, холодные руки и ноги, озноб, сильную боль или боль в мышцах, суставах, груди или животе, учащенное дыхание, диарею, а на более поздних стадиях — послеродовую сыпь или петехиальная сыпь.
Менингококковая инфекция, вызываемая любой серогруппой, очень серьезна. Приблизительно от 10 до 15 процентов людей с менингококковой инфекцией умирают даже при соответствующем лечении. Из тех, кто выздоравливает, до 20 процентов страдают от серьезных последствий, таких как необратимая потеря слуха, потеря конечностей или повреждение головного мозга.Менингококковые вакцины очень безопасны и эффективны для предотвращения менингококковой инфекции. Менингококковая вакцина на 85-100 процентов эффективна для предотвращения инфекции подтипами менингококка, обнаруженными в вакцине.
Причины
Менингококковая инвазивная болезнь вызывается бактерией Neisseria meningitides . Эта бактерия не так заразна, как обычная простуда или грипп, но ее можно передать, просто вдыхая тот же воздух, которым был зараженный человек.Заболевание обычно распространяется среди людей при обмене слюной и другими респираторными выделениями при таких действиях, как поцелуи, кашель и жевание игрушек.
Факторы риска
Люди, находящиеся в тесном контакте с инфицированными, имеют более высокий риск заражения. Вирусные инфекции, стесненные условия проживания, хронические заболевания и курение увеличивают шансы человека заболеть. Первокурсники колледжей, особенно те, кто живет в переполненных общежитиях, показали более высокий уровень заражения.
Профилактика
Имеется менингококковая вакцина. Существует 13 типов N. meningitidis , девять из которых вызывают инвазивное заболевание. Вакцина защищает от заболеваний, вызываемых типами A, C, Y и W-135, и рекомендуется для всех лиц в возрасте от 11 до 18 лет. Вакцинация рекомендуется для взрослых, если вы
- Первокурсник колледжа, проживающий в общежитии
- Являетесь призывником
- У вас повреждена селезенка или вам удалили селезенку
- Дефицит терминального комплемента
- Микробиолог, регулярно контактирующий с Neisseria meningitidis (возбудитель болезни)
- Путешествуют или проживают в странах, в которых болезнь распространена
Для получения дополнительной информации о менингококковой вакцине посетите страницу CDC о менингококковой вакцинации.
Люди также должны соблюдать следующие меры предосторожности, чтобы предотвратить заражение менингококковой инфекцией:
- Бросить курить
- Избегайте других курящих и не пускайте детей в комнаты, где курят другие
- Профилактика инфекций верхних и нижних дыхательных путей путем вакцинации против гриппа (и, возможно, пневмококковой вакцины, если она вам рекомендована)
- Избегайте других людей, которые кашляют или простужены
Люди, находившиеся в тесном контакте с инфицированными менее чем за семь дней до того, как у человека появились симптомы, и пока у человека проявляются симптомы, должны получить профилактическое лечение антибиотиками как можно скорее после заражения.
Новые требования к менингококковой вакцине на 2017-2018 учебный год
С января 2017 года учащиеся 7-х и 12-х классов обязаны пройти вакцинацию против менингококка (А, С, W, Y). В полном объеме это будет реализовано в начале 2017-2018 учебного года. Это изменение требует однократной дозы менингококковой (A, C, W, Y) вакцины, полученной в возрасте 10 лет или старше для заявителей 7 классов и выше, если они родились после 15 сентября 2004 г.; и 2 дозы менингококковой (А, С, W, Y) вакцины для абитуриентов 12 класса, если они родились после 15 сентября 1999 г.; или 1 доза, если заявители получили 16 лет или старше.Для получения дополнительной информации посетите сайт www.idph.iowa.gov/immtb/immunization/laws.
Лечение
Менингококковая инфекция часто требует госпитализации и внутривенного введения антибиотиков. Любой, кто подозревает, что может страдать от этого заболевания, должен немедленно обратиться за лечением к своему лечащему врачу. Без лечения большинство людей, инфицированных менингококковой инвазивной инфекцией, умрут.
Людям, которые были идентифицированы как близкие контакты с человеком с менингококковой инвазивной инфекцией, следует как можно скорее назначить антибиотики.
Коллекция образцов
В идеале клинические образцы должны быть получены до начала антимикробной терапии, чтобы избежать потери жизнеспособности. Однако лечение пациента не следует откладывать до сбора образцов, и образец должен быть получен во всех подозрительных случаях, поскольку бактериальные патогены все еще могут быть обнаружены даже после начала антимикробной терапии.
Государственная гигиеническая лаборатория подтвердит и серогрупповые изоляты N.менингит. Лаборатории обязаны представлять все изоляты, культивированные из обычно стерильных участков, для серогруппирования. Эта серогруппа помогает в наблюдении за общественным здравоохранением и предотвращении передачи. Кроме того, SHL по запросу изолирует организм из соответствующих клинических образцов.
Для получения дополнительной информации о подаче образцов свяжитесь с SHL по телефону (319) 335-4500 или посетите: www.shl.uiowa.edu/
Для получения информации о сборе и транспортировке клинических образцов посетите https://www.cdc.gov/meningitis/lab-manual/chpt05-collect-transport-specimens.html.
Примечание: Изоляты, полученные из посевов мокроты или горла, не считаются полученными из стерильных участков; поэтому N. meningitidis из этих мест сам по себе не указывает на инвазивное заболевание и не подлежит регистрации. Если у пациента с положительным посевом мокроты имеется заболевание, совместимое с инвазивным менингококковым заболеванием, об этом следует сообщить, а затем провести посев соответствующих стерильных участков.
Статистика
В 2020 г. в IDPH был зарегистрирован 1 подтвержденный случай менингококковой инвазивной инфекции.
Для получения более подробной информации и статистики по всем заболеваниям, подлежащим регистрации, см. наш текущий годовой отчет.


 Это преимущественно экваториальные страны с жарким климатом (Африка и ближний восток).
Это преимущественно экваториальные страны с жарким климатом (Африка и ближний восток).



 Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.


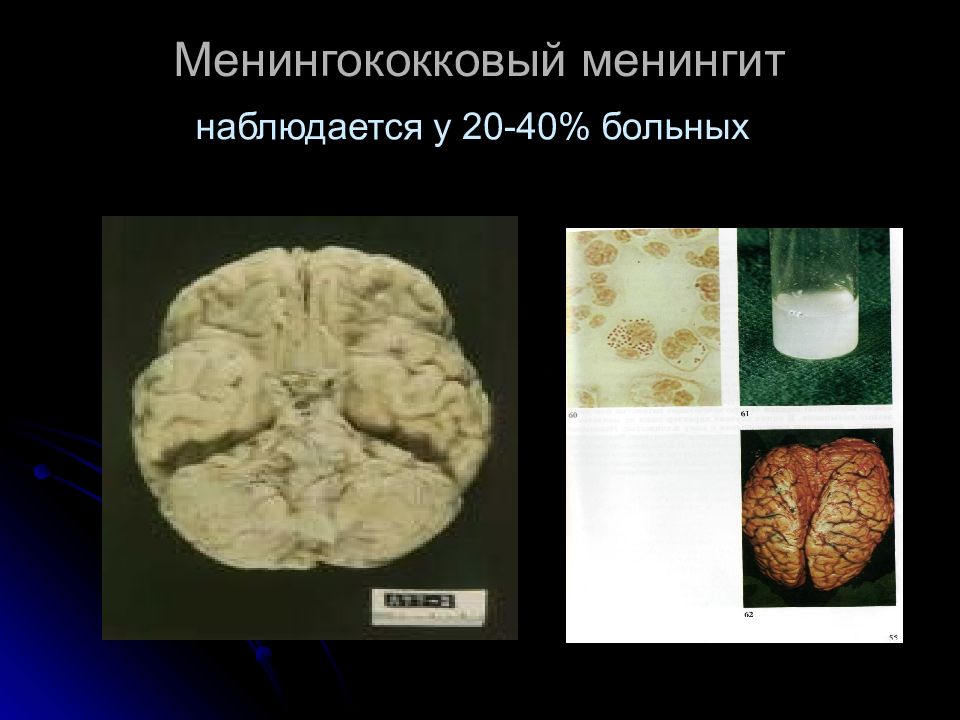

 В качестве любезности укажите источник изображения. Изображения, сопровождаемые знаком авторского права, размещаются с разрешения правообладателей (контактная информация указана в строке источника: адрес электронной почты, ссылка на сайт) и не могут быть воспроизведены без явного разрешения правообладателя.
В качестве любезности укажите источник изображения. Изображения, сопровождаемые знаком авторского права, размещаются с разрешения правообладателей (контактная информация указана в строке источника: адрес электронной почты, ссылка на сайт) и не могут быть воспроизведены без явного разрешения правообладателя.
 Общественное здравоохранение Великобритании заявляет, что иммунитет от вакцинации в возрасте 12 месяцев ослабевает к подростковому возрасту и что вакцинация в более позднем детстве обеспечивает более высокие уровни антител, которые сохраняются дольше.[1]
Общественное здравоохранение Великобритании заявляет, что иммунитет от вакцинации в возрасте 12 месяцев ослабевает к подростковому возрасту и что вакцинация в более позднем детстве обеспечивает более высокие уровни антител, которые сохраняются дольше.[1]
 Не позволяйте никому курить в вашем доме или рядом с ребенком.
Не позволяйте никому курить в вашем доме или рядом с ребенком.