ОПАСНОСТЬ САМОЛЕЧЕНИЯ — Грязинская ЦРБ
Версия сайта для слабовидящих
Искать…
- Главная →
- Сведения о медицинской организации →
- Новости →
- ОПАСНОСТЬ САМОЛЕЧЕНИЯ
Очень часто, если речь идет о лечении простуды, родители не обращаются к врачу, а идут в аптеку покупают лекарства, которые рекламируют по телевизору или порекомендовала соседка, и конечно же начинают САМОЛЕЧЕНИЕ.
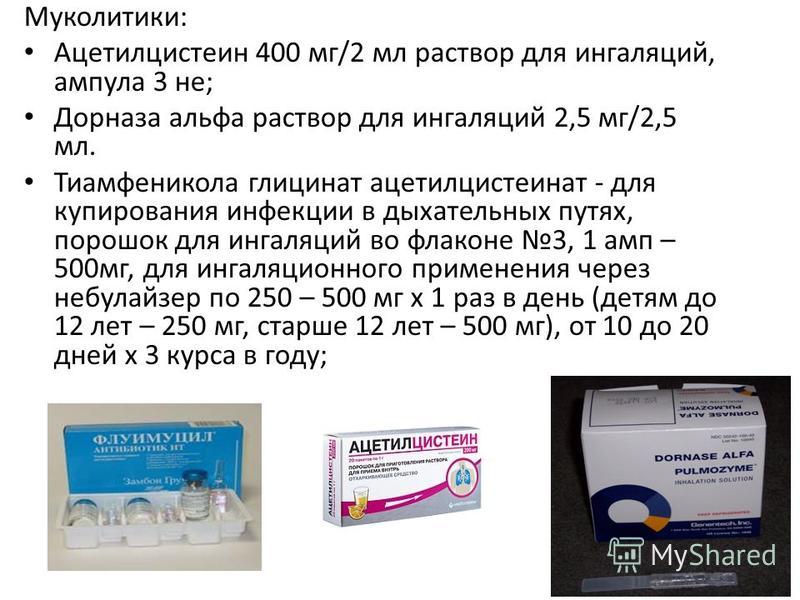
Большинство рекламирующих лекарств «от кашля» — это муколитики и отхаркивающие. Муколитики -это препараты, увеличивающие объем мокроты и делающие её более жидкой, текучей, что теоретически облегчает её откашливание. Мокрота — образующаяся в легких слизь.
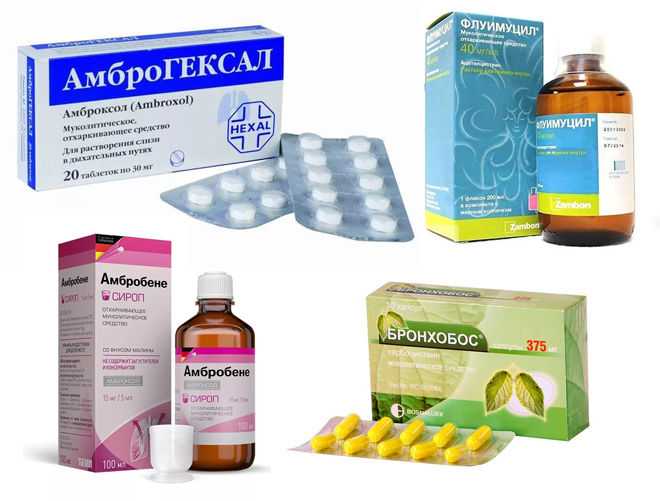
Когда у ребенка появились сопли, кашель, повышение температуры тела -это болезнь верхних дыхательных путей: ринит, фарингит, ларингит. В это время родители покупают лекарственные препараты такие как Аброксол, Амбробене, Мукалтин, АЦЦ…, что категорически запрещается. Зачем увеличивать этими лекарствами мокроту, когда у ребенка насморк? А родители отвечают, потому что показывали по телевизору или сказала соседка, подруга. Эти отхаркивающие лекарства НЕ уменьшают, а усиливают кашель.
 Во многих странах муколитики не рекомендуются детям до 5 лет жизни, а дать их детям до 2х лет-это вообще криминал!
Во многих странах муколитики не рекомендуются детям до 5 лет жизни, а дать их детям до 2х лет-это вообще криминал!Уважаемые родители! Не покупайте лекарственные препараты, отхаркивающие средства без назначения врача. ‼Как облегчить кашель‼: -одевать детей потеплее; -в комнате должен быть чистый, прохладный и не сухой воздух; -следите за носовым дыханием ребенка- оно должно быть! Помогут частое промывание солевыми растворами. -пить много теплой жидкости; -не слушайте телевизор, интернет, соседку.
#Подумайоздоровье #ГрязинскаяЦРБ#Здоровыйрегион
Последние новости
Оцените работу
стационара
Оцените работу
поликлиники
* Голосование проводится на сайте Министерства здравоохранения.
Анонимность гарантируется
МУКОЛИТИКИ В ПЕДИАТРИЧЕСКОЙ ПРАКТИКЕ: РАЦИОНАЛЬНЫЙ ВЫБОР, ЛЕЧЕБНЫЕ ЭФФЕКТЫ И ОСОБЕННОСТИ ТЕРАПИИ | Симонова
1. Mukoaktivnaya terapiya. Pod red. A. G. Chuchalina, A. S. Belevskogo [Mukoactive Therapy. Edited by A. G. Chuchalin, A. S. Belevskii]. Moscow, Atmosfera, 2006. 127 p.
Mukoaktivnaya terapiya. Pod red. A. G. Chuchalina, A. S. Belevskogo [Mukoactive Therapy. Edited by A. G. Chuchalin, A. S. Belevskii]. Moscow, Atmosfera, 2006. 127 p.
2. Soroka N. D. Voprosi sovremennoi pediatrii — Current Pediatrics. 2008; 7 (4): 111–114.
3. Rossiiskii natsional’nyi pediatricheskii formulyar. Pod red. A. A. Baranova [Russian National Pediatric Formulary. Edited by A. A. Baranov]. Moscow, GEOTAR-Media, 2009. 912 p.
4. Sheffner A. L. The reduction in vitro in viscosity of mucoprotein solution by a newmucolytic agent, N-acetylcysteine. Ann. N. Y. Acad. Sci. 1963; 106: 298–310.
5. Den’gin V. V. Farmateka — Pharmateca. 2008; 4: 48–52.
6. Simonova O. I. Vrach — The Doctor. 2010; 2: 56–61.
7. Davis S. S., Deverell L. C. Rheological factors in mucociliary clearance: the assessment of mucotropic agents using in vitro model. Mod. Prob. Paediatric. 1977; 19: 207–232.
8. Maev I. V., Busarova G. A. Lechashhij vrach — Practicing Doctor. 2003; 1: 41–47.
9. Trastotenojo M. S., Harsoyo N., Sachro A. D., Soemantri A. G., Said H. W. Use of acetyl cysteine in respiratory tract disease in children. Paediatrica Indonesiana. 1984; 24: 1–10.
10. Bellomo G., Giudice S. Controlled study on the efficacy of a combination «thiamphenicol-acetylcysteine» in oral administration in respiratory infections in pediatrics. Clin. Pediatrics. 1972; 54: 30–51.
11. Bellomo G. Comparative study of the efficacy of acetylcysteine by the oral and intramuscular routes in acute respiratory affections in pediatrics. Minerva Pediatrica. 1973; 25: 844–849.
12. Biscatti G., Bruschelli M., Damonte G., Capozzi F. Controlled studies of the clinical effects of acetylcysteine in oral administration in respiratory infections in pediatrics. Minerva Pediatrica. 1972; 24: 1075–1084.
13. Caramia G., Bizzarri V., Compagnoni L., Gregorini S. Combined anti biotic plus mucolytic treatment in broncho-pulmonary disease: cefuroxime plus acetylcysteine. Curr. Ther. Res. Clin. Exp. 1984; 36: 658–663.
Ther. Res. Clin. Exp. 1984; 36: 658–663.
14. Ramenghi M., Sabayini G., Mengoni M. Combined antibiotic plus mucolytic treatment for recurrent bronchial diseases in infancy. Curr. Ther. Res. 1984; 36: 664–667.
15. Santangelo G., Lombardo S., Giannotti G. A combination of сefuroxime and N-acetylcysteine for the treatment of lower respiratory tract infections in children. Int. J. Clin. Pharmacol. Ther. Toxicol. 1985; 23: 279–281.
16. Fiocchi A., Vignati B., Sala M., Arancio R., Banderali G., Marangione P. et al. A new N-acetylcysteine formulation in acute bronchopneumopathy in children. Giornale Italiano Delle Malattie del Torace. 1989; 43: 327–334.
17. Camurri S., Marenco G. Clinical evaluation of the safety and efficacy of a new pharmaceutical formulation of bromhexine compared to N-acetylcysteine in pediatric patients with acute bronchitis Gazzetta Medica Italiana. 1990; 149: 45–48.
18. Amir J., Wilunsky E., Zelikovic I., Reisner S. H. Acetylcysteine for severe atelectasis in premature infants. Clin. Pharm. 1985; 4: 255.
Clin. Pharm. 1985; 4: 255.
19. Мayaud C., Lentschner C., Bouchoucha S., Marsac J. Thiamphenicol glycinate acetylcysteinate in the treatment of acute respiratory infections with mucostasis. Eur. J. Resp. Dis. Suppl. 1980; 61 (111): 70–73.
20. Szekely E., Farkas E. Treament of chronic bronchitis with oral acetylcysteine in children. Eur. J. Resp. Dis. Suppl. 1980; 61 (111): 142.
21. Volkl V.K.P., Schneider B. Treatment of airway diseases with N-acetylcystein. An open therapeutic observational study involving 2512 patients. Fortschritte der Medizin. 1992; 10: 346–350.
22. Zens V. M. Clinical trial with a mucolytic agent, acetylcysteine, in children with bronchitis. Fortschritte der Medizin. 1967; 85: 206–207.
23. Duijvestijn Y. C., Mourdi N., Smucny J. et al. Acetylcysteine and carbocysteine for acute upper and lower respiratory tract infections in paediatric patients without chronic broncho-pulmonary disease. Cochr. Database Syst. Rev. 2009; 21 (1).
24. Zaitseva O. V. RMZh — Russian Medical Journal. 2009; 19: 1217–1222.
Zaitseva O. V. RMZh — Russian Medical Journal. 2009; 19: 1217–1222.
25. Pikuza O. I., Zakirova A. M. RMZh — Russian Medical Journal. 2009; 2: 82–84.
26. Lokshina E. E., Zaitseva S. V., Zaitseva O. V. Voprosi prakticheskoi pediatrii — Problems of Practical Pediatrics. 2011; 6 (1): 67–72.
Рациональное использование мукоактивных препаратов для лечения заболеваний дыхательных путей у детей
1. Войнов Ю.А., Рубин Б.К. Муцины, слизь и мокрота. Грудь. 2009;135(2):505–512. [PubMed] [Google Scholar]
2. Ma J., Rubin B.K., Voynow J.A. Муцины, слизь и бокаловидные клетки. Грудь. 2018;154(1):169–176. [PubMed] [Google Scholar]
3. Рубин Б.К. Слизь, мокрота и мокрота при муковисцидозе. Уход за дыханием. 2009;54(6):726–732. обсуждение 32. [PubMed] [Google Scholar]
4. Bk R. Marcel Dekker, Inc; Нью-Йорк: 2004. Таксономия мукоактивных препаратов. [Академия Google]
5. Хоффер-Шефер А., Розицкий Х.Ю., Йопп М.А., Рубин Б.К. Гвайфенезин не влияет на объем или свойства мокроты у подростков и взрослых с острыми инфекциями дыхательных путей. Уход за дыханием. 2014;59(5):631–636. [PubMed] [Google Scholar]
Уход за дыханием. 2014;59(5):631–636. [PubMed] [Google Scholar]
6. Невитт С.Дж., Торнтон Дж., Мюррей К.С., Дуайер Т. Ингаляционный маннит при муковисцидозе. Cochrane Database Syst Rev. 2020;5(5)::Cd008649. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Wark P., McDonald V.M. Распыление гипертонического раствора при муковисцидозе. Кокрановская система базы данных, ред. 2018; 9(9): Cd001506. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Исава Т., Тешима Т., Хирано Т., Эбина А., Анадзава Ю., Конно К. Влияние бронходилатации на осаждение и удаление радиоаэрозоля в бронхиальная астма в стадии ремиссии. Дж. Ядерная Мед. 1987; 28 (12): 1901–1906. [PubMed] [Google Scholar]
9. Anzueto A., Jubran A., Ohar J.A., Piquette C.A., Rennard S.I., Colice G. Эффекты аэрозольного сурфактанта у пациентов со стабильным хроническим бронхитом: проспективное рандомизированное контролируемое исследование. ДЖАМА. 1997;278(17):1426–1431. [PubMed] [Google Scholar]
10. Shinkai M., Foster G.H., Rubin B.K. Макролидные антибиотики модулируют фосфорилирование ERK и продукцию IL-8 и GM-CSF клетками бронхиального эпителия человека. Am J Physiol Lung Cell Mol Physiol. 2006;290(1):L75–L85. [PubMed] [Google Scholar]
Shinkai M., Foster G.H., Rubin B.K. Макролидные антибиотики модулируют фосфорилирование ERK и продукцию IL-8 и GM-CSF клетками бронхиального эпителия человека. Am J Physiol Lung Cell Mol Physiol. 2006;290(1):L75–L85. [PubMed] [Google Scholar]
11. Комия К., Кавано С., Судзаки И., Акаба Т., Кадота Дж.И., Рубин Б.К. Тиотропий ингибирует продукцию муцина, стимулируемую эластазой нейтрофилов, но не ИЛ-13. Пульм Фармакол Тер. 2018;48:161–167. [PubMed] [Академия Google]
12. Мейснер Х.К. Вирусный бронхиолит у детей. N Engl J Med. 2016;374(1):62–72. [PubMed] [Google Scholar]
13. Флорин Т.А., Плинт А.С., Зорк Дж.Дж. Вирусный бронхиолит. Ланцет. 2017;389(10065):211–224. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Pickles R.J., DeVincenzo J.P. Респираторно-синцитиальный вирус (RSV) и его склонность вызывать бронхиолит. Джей Патол. 2015;235(2):266–276. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Бем Р. А., Домаховске Дж. Б., Розенберг Х. Ф. Животные модели респираторно-синцитиального вирусного заболевания человека. Am J Physiol Lung Cell Mol Physiol. 2011;301(2):L148–L156. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Ф. Животные модели респираторно-синцитиального вирусного заболевания человека. Am J Physiol Lung Cell Mol Physiol. 2011;301(2):L148–L156. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Терри П.Б., Трейстман Р.Дж. Клиническое значение коллатеральной вентиляции. Энн Ам Торак Соц. 2016;13(12):2251–2257. [PMC free article] [PubMed] [Google Scholar]
17. Hall C.B., Weinberg G.A., Blumkin A.K., Edwards K.M., Staat M.A., Schultz A.F. Респираторно-синцитиальные вирус-ассоциированные госпитализации среди детей младше 24 месяцев. Педиатрия. 2013;132(2):e341–e348. [PubMed] [Google Scholar]
18. Hall C.B., Weinberg G.A., Iwane M.K., Blumkin A.K., Edwards K.M., Staat M.A. Бремя респираторно-синцитиальной вирусной инфекции у детей раннего возраста. N Engl J Med. 2009 г.;360(6):588–598. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Fujiogi M, Goto T, Yasunaga H, Fujishiro J, Mansbach JM, Camargo CA, Jr., et al. Тенденции госпитализации при бронхиолитах в США: 2000–2016 гг. Педиатрия. 2019;144(6). [PMC free article] [PubMed]
Педиатрия. 2019;144(6). [PMC free article] [PubMed]
20. Наср С.З., Страус П.Дж., Соскольне Э., Максволд Н.Дж., Гарвер К.А., Рубин Б.К. Эффективность рекомбинантной дезоксирибонуклеазы I человека при стационарном лечении респираторно-синцитиального вирусного бронхиолита. Грудь. 2001;120(1):203–208. [PubMed] [Академия Google]
21. Шак С., Капон Д.Дж., Хеллмисс Р., Марстерс С.А., Бейкер К.Л. Рекомбинантная ДНКаза I человека снижает вязкость муковисцидозной мокроты. ПНАС. 1990;87(23):9188–9192. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Фукс Х.Дж., Боровиц Д.С., Кристиансен Д.Х., Моррис Э.М., Нэш М.Л., Рэмси Б.В. Влияние аэрозольной рекомбинантной ДНКазы человека на обострение респираторных симптомов и легочную функцию у больных муковисцидозом. Исследовательская группа пульмозима. N Engl J Med. 1994;331(10):637–642. [PubMed] [Google Scholar]
23. Boogaard R., Hulsmann A.R., van Veen L., Vaessen-Verberne A., Yap Y.N., Sprij A.J. Рекомбинантная дезоксирибонуклеаза человека у детей раннего возраста с респираторно-синцитиальным вирусным бронхиолитом. Грудь. 2007;131(3):788–795. [PubMed] [Google Scholar]
Грудь. 2007;131(3):788–795. [PubMed] [Google Scholar]
24. Enriquez A., Chu I.W., Mellis C., Lin W.Y. Распыляемая дезоксирибонуклеаза при вирусном бронхиолите у детей младше 24 месяцев. Кокрановская система базы данных, ред. 2012; 11:CD008395. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Merkus P.J., de Hoog M., van Gent R., de Jongste J.C. Лечение ДНКазой ателектаза у младенцев с тяжелым респираторно-синцитиальным вирусным бронхиолитом. Eur Respir J. 2001;18(4):734–737. [PubMed] [Google Scholar]
26. Mod Pathol. 2007;20(1):108–119. [PubMed] [Google Scholar]
27. Geerdink R.J., Hennus M.P., Westerlaken GHA, Abrahams AC, Albers K.I., Walk J. LAIR-1 ограничивает образование нейтрофильных внеклеточных ловушек при вирусном бронхиолите. J Аллергия Клин Иммунол. 2018;141(2):811–814. [PubMed] [Академия Google]
28. Cortjens B, Ingelse SA, Calis JC, Vlaar AP, Koenderman L, Bem RA, et al. Реакция подмножества нейтрофилов у младенцев с тяжелой вирусной респираторной инфекцией. (1521-7035 (электронный)). [PubMed]
(1521-7035 (электронный)). [PubMed]
29. Cortjens B, de Boer OJ, de Jong R, Antonis AF, Sabogal Pineros YS, Lutter R, et al. Нейтрофильные внеклеточные ловушки вызывают обструкцию дыхательных путей при респираторно-синцитиальном вирусном заболевании. (1096-9896 (электронный)). [PubMed]
30. Cortjens B, de Jong R, Bonsing JG, van Woensel JBM, Antonis AFG, Bem RA. Местное лечение дорназой альфа уменьшает обструкцию дыхательных путей, вызванную НЭО, при тяжелой инфекции РСВ. (1468-329 гг.6 (электронный)). [PubMed]
31. Ralston S.L., Lieberthal A.S., Meissner H.C., Alverson B.K., Baley J.E., Gadomski A.M. Клинические рекомендации: диагностика, лечение и профилактика бронхиолита. Педиатрия. 2014; 134(5):e1474–e1502. [PubMed] [Google Scholar]
32. Balsamo R., Lanata L., Egan C.G. Мукоактивные препараты. Eur Respir Rev. 2010;19(116):127–133. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Banerjee S, McCormack S. Ацетилцистеин для пациентов, которым требуется удаление слизистой секреции: обзор клинической эффективности и безопасности. Оттава (Онтарио): Канадское агентство по лекарственным средствам и технологиям в области здравоохранения Copyright (c) 2019Канадское агентство по лекарствам и технологиям в области здравоохранения; 2019.
Оттава (Онтарио): Канадское агентство по лекарственным средствам и технологиям в области здравоохранения Copyright (c) 2019Канадское агентство по лекарствам и технологиям в области здравоохранения; 2019.
34. Наз Ф., Раза А.Б., Иджаз И., Кази М.Ю. Эффективность небулайзерного раствора N-ацетилцистеина у детей с острым бронхиолитом. J College Phys Surg-Пакистан: JCPSP. 2014;24(6):408–411. [PubMed] [Google Scholar]
35. Aldini G., Altomare A., Baron G., Vistoli G., Carini M., Borsani L. N-ацетилцистеин как антиоксидант и агент, разрушающий дисульфиды: причины почему. Свободный Радик Рез. 2018;52(7):751–762. [PubMed] [Академия Google]
36. Рубин Б.К. Аэрозольные препараты для лечения нарушений клиренса слизи. Уход за дыханием. 2015;60(6) [PubMed] [Google Scholar]
37. Mata M., Morcillo E., Gimeno C., Cortijo J. N-ацетил-L-цистеин (NAC) ингибирует синтез муцина и провоспалительных медиаторов. в эпителиальных клетках альвеолярного типа II, инфицированных вирусами гриппа А и В и респираторно-синцитиальным вирусом (РСВ) Biochem Pharmacol. 2011;82(5):548–555. [PubMed] [Google Scholar]
2011;82(5):548–555. [PubMed] [Google Scholar]
38. Мандельберг А., Амирав И. Гипертонический раствор или нормальный физиологический раствор большого объема при вирусном бронхиолите: механизмы и обоснование. Педиатр Пульмонол. 2010;45(1):36–40. [PubMed] [Академия Google]
39. Чжан Л., Мендоза-Сасси Р.А., Уэйнрайт С., Классен Т.П. Распыление гипертонического солевого раствора при остром бронхиолите у детей раннего возраста. Кокрановская система базы данных, ред. 2017; 12:CD006458. [Бесплатная статья PMC] [PubMed] [Google Scholar]
40. Harrison W., Angoulvant F., House S., Gajdos V., Ralston S.L. Гипертонический раствор при бронхиолите и типе I. Ошибка: пробный последовательный анализ. Педиатрия. 2018;142(3) [PubMed] [Google Scholar]
41. Beal G., Barbier C., Thoret S., Rubio A., Bonnet M., Mazet R. Распыляемый гипертонический раствор 3% в течение 1 дня против 3 дней при госпитализированном бронхиолите: слепое рандомизированное контролируемое исследование не меньшей эффективности.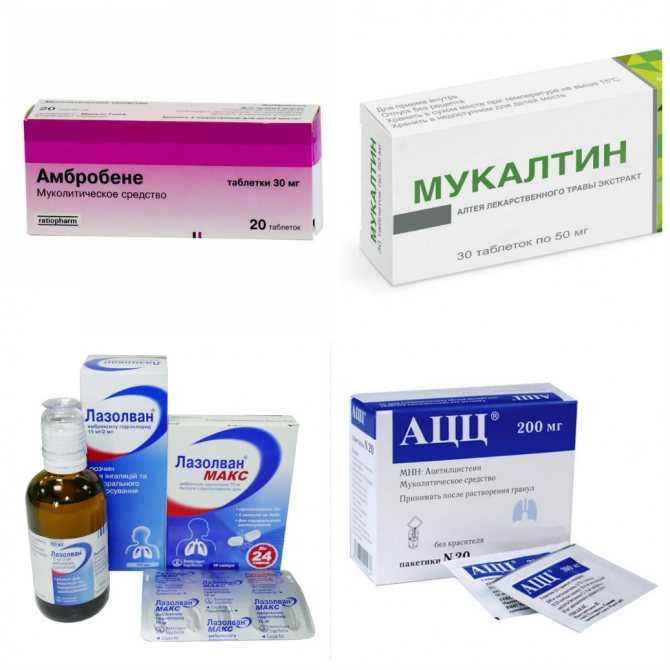 БМС Педиатр. 2019;19(1):417. [PMC free article] [PubMed] [Google Scholar]
БМС Педиатр. 2019;19(1):417. [PMC free article] [PubMed] [Google Scholar]
42. Morikawa Y., Miura M., Furuhata M.Y., Morino S., Omori T., Otsuka M. Распыление гипертонического раствора у младенцев, госпитализированных с бронхиолитом средней тяжести вследствие Инфекция РСВ: многоцентровое рандомизированное контролируемое исследование. Педиатр Пульмонол. 2018;53(3):358–365. [PubMed] [Google Scholar]
43. Jaquet-Pilloud R., Verga M.E., Russo M., Gehri M., Pauchard J.Y. Распыляемый гипертонический раствор при среднетяжелом и тяжелом бронхиолите: рандомизированное клиническое исследование. Арч Дис Чайлд. 2020;105(3):236–240. [PubMed] [Академия Google]
44. Бхиларе Н.В., Дханешвар С.С., Синха А.Дж., Кандхаре А.Д., Бодханкар С.Л. Новое тиоэфирное пролекарство N-ацетилцистеина для маскировки запаха и повышения биодоступности. Курр Нарко Делив. 2016;13(4):611–620. [PubMed] [Google Scholar]
45. Stobbelaar K., Kool M., de Kruijf D., Van Hoorenbeeck K., Jorens P., De Dooy J. Распыление гипертонического раствора у детей с бронхиолитом, поступивших в педиатрическую реанимацию блок: ретроспективное исследование. J Педиатр Здоровье ребенка. 2019;55(9):1125–1132. [PubMed] [Google Scholar]
Распыление гипертонического раствора у детей с бронхиолитом, поступивших в педиатрическую реанимацию блок: ретроспективное исследование. J Педиатр Здоровье ребенка. 2019;55(9):1125–1132. [PubMed] [Google Scholar]
46. Гадомский А.М., Скрибани М.Б. Бронходилататоры при бронхиолите. Cochrane Database Syst Rev. 2014;6:CD001266. [Статья PMC free] [PubMed] [Google Scholar]
47. Левин Д.Л., Гарг А., Холл Л.Дж., Слоджик С., Джарвис Дж.Д., Лейтер Дж.К. Проспективное рандомизированное контролируемое слепое исследование трех бронхолитиков у детей с респираторно-синцитиальным вирусом бронхиолит на ИВЛ. Педиатрическая реаниматология Med. 2008;9(6):598–604. [PubMed] [Академия Google]
48. Dunn M., Muthu N., Burlingame C.C., Gahman A.M., McCloskey M., Tyler L.M. Снижение использования альбутерола у детей с бронхиолитом. Педиатрия. 2020;145(1) [PubMed] [Google Scholar]
49. Girod S., Galabert C., Lecuire A., Zahm J.M., Puchelle E. Состав фосфолипидов и поверхностно-активные свойства трахеобронхиального секрета больных муковисцидозом и хронические обструктивные заболевания легких. Педиатр Пульмонол. 1992;13(1):22–27. [PubMed] [Академия Google]
Педиатр Пульмонол. 1992;13(1):22–27. [PubMed] [Академия Google]
50. Skelton R., Darowski P.H.M., Chetcuti P.A., Morgan L.W., Harwood J.L. Аномальный состав и активность сурфактанта при тяжелом бронхиолите. Акта Педиатр. 1999; 88: 942–946. [PubMed] [Google Scholar]
51. ЛеВин А.М., Лотце А., Стэнли С., Страуд К., О’Доннелл Р., Уитсетт Дж. Содержание сурфактанта у детей с воспалительными заболеваниями легких. Крит Уход Мед. 1996;24(6):1062–1067. [PubMed] [Google Scholar]
52. Джат К.Р., Чавла Д. Сурфактантная терапия бронхиолита у детей в критическом состоянии. Cochrane Database Syst Rev. 2015;8:CD009194. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Дэвисон С., Вентре К.М., Лучетти М., Рэндольф А.Г. Эффективность вмешательств при бронхиолите у детей в критическом состоянии: систематический обзор и метаанализ. Педиатрическая реаниматология Med. 2004;5(5):482–489. [бесплатная статья PMC] [PubMed] [Google Scholar]
54. Рубин Б.К. Пластический бронхит. 2-е изд., 2019.
2-е изд., 2019.
55. Сиар М., Хуэй Х., Маги Ф., Бон Д., Катц Э. Бронхиальные слепки у детей: предлагаемая классификация, основанная на девяти случаях и обзоре литературы. Am J Respir Crit Care Med. 1997;155(1):364–370. [PubMed] [Google Scholar]
56. Мэдсен П., Шах С.А., Рубин Б.К. Пластический бронхит: новые идеи и схема классификации. Pediatr Respir Rev. 2005; 6 (4): 292–300. [PubMed] [Google Scholar]
57. Мозер С., Нуссбаум Э., Купер Д.М. Пластический бронхит и роль бронхоскопии в остром грудном синдроме серповидноклеточной анемии. Грудь. 2001;120(2):608–613. [PubMed] [Google Scholar]
58. Гибб Э., Блаунт Р., Льюис Н., Нильсон Д., Черч Г., Джонс К. Лечение пластического бронхита местным активатором плазминогена тканевого типа. Педиатрия. 2012; 130(2):e446–e450. [PubMed] [Академия Google]
59. Буше Р.К. Дегидратация поверхности дыхательных путей при муковисцидозе: патогенез и терапия. Анну Рев Мед. 2007;58(1):157–170. [PubMed] [Google Scholar]
60. Fahy J.V., Dickey B.F. Функция и дисфункция слизи дыхательных путей. N Engl J Med. 2010;363(23):2233–2247. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Fahy J.V., Dickey B.F. Функция и дисфункция слизи дыхательных путей. N Engl J Med. 2010;363(23):2233–2247. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Mall MA. Отключение слизи при муковисцидозе и хронической обструктивной болезни легких. Энн Ам Торак Соц. 2016; 13 (Прил. 2): S177–S185. [PubMed] [Академия Google]
62. Робинсон М., Регнис Дж.А., Бейли Д.Л., Кинг М., Баутович Г.Дж., Бай П.Т. Влияние гипертонического раствора, амилорида и кашля на мукоцилиарный клиренс у больных муковисцидозом. Am J Respir Crit Care Med. 1996;153(5):1503–1509. [PubMed] [Google Scholar]
63. Дональдсон С.Х., Беннетт В.Д., Земан К.Л., Ноулз М.Р., Тарран Р., Буше Р.К. Клиренс слизи и функция легких при муковисцидозе с гипертоническим раствором. N Engl J Med. 2006;354(3):241–250. [PubMed] [Академия Google]
64. Элкинс М.Р., Робинсон М., Роуз Б.Р., Харбор С., Мориарти С.П., Маркс Г.Б. Контролируемое исследование длительной ингаляции гипертонического солевого раствора у пациентов с муковисцидозом. N Engl J Med. 2006;354(3):229–240. [PubMed] [Google Scholar]
N Engl J Med. 2006;354(3):229–240. [PubMed] [Google Scholar]
65. Ratjen F., Davis S.D., Stanojevic S., Kronmal R.A., Hinckley Stukovsky K.D., Jorgensen N. Ингаляционный гипертонический раствор у детей дошкольного возраста с муковисцидозом (SHIP): многоцентровый, рандомизированный, двойное слепое плацебо-контролируемое исследование. Ланцет Респир Мед. 2019;7(9):802–809. [PubMed] [Google Scholar]
66. Jaques A., Daviskas E., Turton J.A., McKay K., Cooper P., Stirling R.G. Ингаляционный маннитол улучшает функцию легких при муковисцидозе. Грудь. 2008;133(6):1388–1396. [PubMed] [Google Scholar]
67. Эйткен М.Л., Беллон Г., Де Бек К., Флюм П.А., Фокс Х.Г., Геллер Д.Е. Длительное вдыхание сухого порошка маннита при муковисцидозе: международное рандомизированное исследование. Am J Respir Crit Care Med. 2012;185(6):645–652. [PubMed] [Академия Google]
68. Daviskas E., Anderson S.D., Jaques A., Charlton B. Ингаляционный маннит улучшает гидратацию и поверхностные свойства мокроты у больных муковисцидозом. Грудь. 2010;137(4):861–868. [PubMed] [Google Scholar]
Грудь. 2010;137(4):861–868. [PubMed] [Google Scholar]
69. Николсон Ч.Х., Стирлинг Р.Г., Борг Б.М., Баттон Б.М., Уилсон Дж.В., Холланд А.Е. Долгосрочный эффект вдыхания гипертонического солевого раствора 6% при немуковисцидозных бронхоэктазах. Респир Мед. 2012;106(5):661–667. [PubMed] [Google Scholar]
70. Билтон Д., Давискас Э., Андерсон С.Д., Колбе Дж., Кинг Г., Стерлинг Р.Г. Рандомизированное исследование фазы 3 эффективности и безопасности ингаляционного сухого порошка маннита для симптоматического лечения немуковисцидозных бронхоэктазов. Грудь. 2013;144(1):215–225. [PubMed] [Академия Google]
71. Ханукоглу И., Ханукоглу А. Семейство эпителиальных натриевых каналов (ENaC): филогения, структура-функция, распределение в тканях и связанные с ними наследственные заболевания. Ген. 2016;579(2):95–132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
72. Althaus M. Ингибиторы ENaC и регидратация дыхательных путей при муковисцидозе: состояние дел. Текущая Мол Фармакол.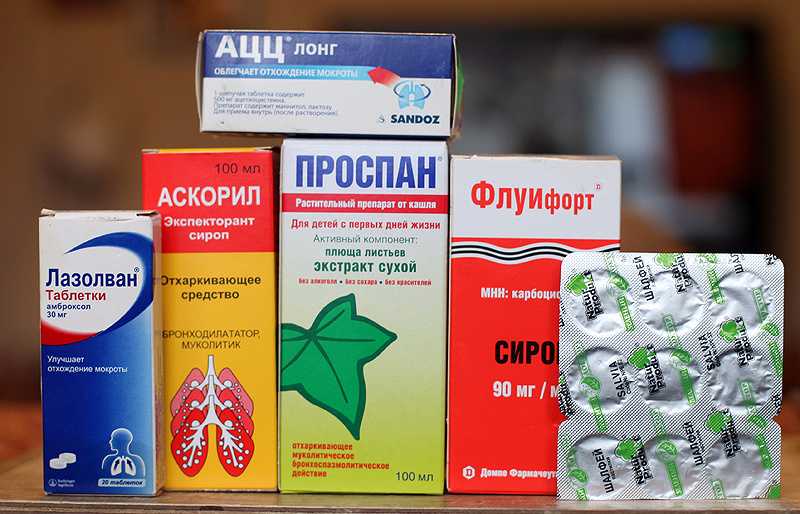 2013;6(1):3–12. [PubMed] [Google Scholar]
2013;6(1):3–12. [PubMed] [Google Scholar]
73. Ma J.T., Tang C., Kang L., Voynow J.A., Rubin B.K. Реология мокроты при муковисцидозе коррелирует как с острыми, так и с продольными изменениями функции легких. Грудь. 2018;154(2):370–377. [PubMed] [Академия Google]
74. Хенке М.О., Ратьен Ф. Муколитики при муковисцидозе. Pediatr Respir Rev. 2007; 8 (1): 24–29. [PubMed] [Google Scholar]
75. Эйткен М.Л., Берк В., Макдональд Г., Шак С., Монтгомери А.Б., Смит А. Ингаляция рекомбинантной ДНКазы человека у здоровых людей и пациентов с муковисцидозом. Исследование 1 фазы. ДЖАМА. 1992; 267(14):1947–1951. [PubMed] [Google Scholar]
76. О’Доннелл А.Е., Баркер А.Ф., Иловите Дж.С., Фик Р.Б. Лечение идиопатических бронхоэктазов аэрозольной рекомбинантной человеческой ДНКазой I. Исследовательская группа рчДНазы. Грудь. 1998;113(5):1329–1334. [PubMed] [Google Scholar]
77. YCM Duijvestijn PLP Brand Систематический обзор N-ацетилцистеина при муковисцидозе 88 1 1999 38 41 10. 1111/apa.1999.88.issue-1 10.1111/j.1651-2227.19965.tb012 http ://doi.wiley.com/10.1111/apa.1999.88.issue-1 http://doi.wiley.com/10.1111/j.1651-2227.1999.tb01265.x.
1111/apa.1999.88.issue-1 10.1111/j.1651-2227.19965.tb012 http ://doi.wiley.com/10.1111/apa.1999.88.issue-1 http://doi.wiley.com/10.1111/j.1651-2227.1999.tb01265.x.
78. Рубин Б.К., Томкевич Р., Фахи Дж.В., Грин Ф.Х. Гистопатология смертельной астмы: утопление в слизи. Педиатр Пульмонол. 2001; (Приложение 23): 88–89. [Бесплатная статья PMC] [PubMed] [Google Scholar]
79. Роджерс Д.Ф. Гиперсекреция слизи дыхательных путей при астме: недооцененная патология? Курр Опин Фармакол. 2004;4(3):241–250. [PubMed] [Google Scholar]
80. Кайпер Л.М., Паре П.Д., Хогг Дж.К., Ламберт Р.К., Ионеску Д., Вудс Р. Характеристика закупорки дыхательных путей при летальной астме. Am J Med. 2003;115(1):6–11. [PubMed] [Google Scholar]
81. Делавуа Ф., Молинари М., Миллиот М., Зам Дж. М., Коро С., Мишель Дж. Салметерол восстанавливает секреторные функции серозных клеток подслизистой железы дыхательных путей при муковисцидозе. Am J Respir Cell Mol Biol. 2009 г.;40(4):388–397. [Бесплатная статья PMC] [PubMed] [Google Scholar]
82. Джонсон М., Реннард С. Альтернативные механизмы действия бета(2)-адреномиметиков длительного действия при ХОБЛ. Грудь. 2001;120(1):258–270. [PubMed] [Google Scholar]
Джонсон М., Реннард С. Альтернативные механизмы действия бета(2)-адреномиметиков длительного действия при ХОБЛ. Грудь. 2001;120(1):258–270. [PubMed] [Google Scholar]
83. Lazarus S.C., Basbaum C.B., Gold W.M. Локализация цАМФ в трахее собак и кошек: эффекты бета-адреномиметиков. Am J Physiol. 1984; 247 (5 часть 1): C327–C334. [PubMed] [Google Scholar]
84. Араи Н., Кондо М., Идзумо Т., Тамаоки Дж., Нагаи А. Ингибирование метаплазии бокаловидных клеток, индуцированной нейтрофильной эластазой, тиотропием у мышей. Eur Respir J. 2010;35(5):1164–1171. [PubMed] [Академия Google]
85. Мельцер Е.О. Интраназальная антихолинергическая терапия ринореи. J Аллергия Клин Иммунол. 1992; 90 (6 ч. 2): 1055–1064. [PubMed] [Google Scholar]
86. Юта А., Баранюк Ю.Н. Терапевтические подходы к гиперсекреции слизи. Curr Allergy Asthma Rep. 2005;5(3):243–251. [PubMed] [Google Scholar]
87. Agnew J.E., Bateman J.R., Pavia D., Clarke S.W. Очищение от слизи периферических дыхательных путей при стабильной астме улучшается при пероральной терапии кортикостероидами. Bull Eur Physiopathol Respirat. 1984;20(3):295–301. [PubMed] [Google Scholar]
Bull Eur Physiopathol Respirat. 1984;20(3):295–301. [PubMed] [Google Scholar]
88. Канох С., Рубин Б.К. Механизмы действия и клиническое применение макролидов в качестве иммуномодулирующих препаратов. Clin Microbiol Rev. 2010;23(3):590–615. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Кью К.М., Ундела К., Которци И., Феррара Г. Макролиды при хронической астме. Cochrane Database Syst Rev. 2015;9:CD002997. [PubMed] [Google Scholar]
90. Boogaard R., Smit F., Schornagel R., Vaessen-Verberne A.A., Kouwenberg J.M., Hekkelaan M. Рекомбинантная дезоксирибонуклеаза человека для лечения острой астмы у детей. грудная клетка. 2008;63(2):141–146. [PubMed] [Академия Google]
91. Сильверман Р.А., Фоли Ф., Далипи Р., Клайн М., Лессер М. Использование рчДНКазы у тяжелобольных неинтубированных взрослых астматиков, рефрактерных к бронходилататорам: пилотное исследование. Респир Мед. 2012;106(8):1096–1102. [PubMed] [Google Scholar]
92. Snoek A.P., Brierley J. Муколитики для интубированных детей с астмой: национальный опрос консультантов педиатрической интенсивной терапии Соединенного Королевства. Crit Care Res Pract. 2015;2015 [бесплатная статья PMC] [PubMed] [Google Scholar]
Муколитики для интубированных детей с астмой: национальный опрос консультантов педиатрической интенсивной терапии Соединенного Королевства. Crit Care Res Pract. 2015;2015 [бесплатная статья PMC] [PubMed] [Google Scholar]
93. Patel A., Harrison E., Durward A., Murdoch I.A. Интратрахеальная рекомбинантная дезоксирибонуклеаза человека при острой угрожающей жизни астме, рефрактерной к традиционному лечению. Бр Джей Анаст. 2000;84(4):505–507. [PubMed] [Академия Google]
94. Дурвард А., Форте В., Шеми С.Д. Разрешение слизистой пробки и ателектаза после интратрахеальной терапии рчДНКазой у ребенка с искусственной вентиляцией легких с рефрактерным астматическим статусом. Крит Уход Мед. 2000;28(2):560–562. [PubMed] [Google Scholar]
95. Таррант Б.Дж., Леметр С., Ромеро Л., Стюард Р., Баттон Б.М., Томпсон Б.Р. Мукоактивные агенты при хроническом некистозном фиброзном заболевании легких: систематический обзор и метаанализ. Респирология. 2017;22(6):1084–1092. [PubMed] [Академия Google]
96. Давискас Э., Андерсон С.Д., Эберл С., Янг И.Х. Благотворное влияние ингаляционного маннитола при кашле у астматиков с мукоцилиарной дисфункцией. Респир Мед. 2010;104(11):1645–1653. [PubMed] [Google Scholar]
Давискас Э., Андерсон С.Д., Эберл С., Янг И.Х. Благотворное влияние ингаляционного маннитола при кашле у астматиков с мукоцилиарной дисфункцией. Респир Мед. 2010;104(11):1645–1653. [PubMed] [Google Scholar]
97. Daviskas E., Anderson S.D., Gonda I., Eberl S., Meikle S., Seale J.P. Вдыхание гипертонического солевого аэрозоля увеличивает мукоцилиарный клиренс у больных астмой и здоровых людей. Eur Respir J. 1996;9(4):725–732. [PubMed] [Google Scholar]
98. Кано С., Танабе Т., Рубин Б.К. Индуцированная IL-13 продукция MUC5AC и дифференцировка бокаловидных клеток устойчивы к стероидам в клетках дыхательных путей человека. Клин Эксперимент Аллергия. 2011;41(12):1747–1756. [PubMed] [Академия Google]
99. Рубин Б.К., Прифтис К.Н., Шмидт Х.Дж., Хенке М.О. Секреторная гиперреактивность и гиперсекреция легочной слизи. Грудь. 2014;146(2):496–507. [PubMed] [Google Scholar]
100. Krause M.F., von Bismarck P., Oppermann HC, Ankermann T. Бронхоскопическое введение сурфактанта у детей с персистирующим долевым ателектазом. Дыхание. 2008;75(1):100–104. [PubMed] [Google Scholar]
Дыхание. 2008;75(1):100–104. [PubMed] [Google Scholar]
101. Хендрикс Т., де Хоог М., Лекуин М. Х., Девос А. С., Меркус П. Дж. ДНКаза и ателектаз у педиатрических пациентов без муковисцидоза. Интенсивная терапия (Лондон, Англия) 2005;9(4): Р351–Р356. [Бесплатная статья PMC] [PubMed] [Google Scholar]
102. МакКинли Д.Ф., Кинни С.Б., Копнелл Б., Шэнн Ф. Долгосрочные эффекты солевого раствора, закапываемого во время эндотрахеальной аспирации в педиатрической интенсивной терапии: рандомизированное исследование. Am J Crit Care. 2018;27(6):486–494. [PubMed] [Google Scholar]
103. Шеин С.Л., Галлахер Дж.Т., Дикинс К.М., Вайнерт Д.М. Профилактическое использование распыляемого гипертонического раствора у детей на искусственной вентиляции легких: рандомизированное слепое пилотное исследование. Уход за дыханием. 2016;61(5):586–59.2. [PubMed] [Google Scholar]
104. Riethmueller J., Borth-Bruhns T., Kumpf M., Vonthein R., Wiskirchen J., Stern M. Рекомбинантная человеческая дезоксирибонуклеаза сокращает время вентиляции у детей раннего возраста, находящихся на искусственной вентиляции легких. . Педиатр Пульмонол. 2006;41(1):61–66. [PubMed] [Google Scholar]
. Педиатр Пульмонол. 2006;41(1):61–66. [PubMed] [Google Scholar]
Безопасность и эффективность муколитиков в детском возрасте — Министерство здравоохранения Италии

| Translated title of the contribution | Safety and efficacy of mucolytics in paediatric age |
|---|---|
| Original language | Italian |
| Pages (from-to) | 110-113 |
| 4 | |
| Журнал | Medico e Bambino |
| Том | 30 | 9 Номер выпуска | 0221 |
| Статус публикации | Опубликовано — февраль 2011 г. |
- Педиатрия, перинатология и здоровье ребенка
- АПА
- Стандарт
- Гарвард
- Ванкувер
- Автор
- БИБТЕКС
- РИС
Тарталья Л. , Тротта Ф., Байарди П., Барбьери И., Дель Принсипи Д., Ди Пьетро П., Мандзони П., Маркетти Ф., Наполеоне Э., Рокки , Ф., Росси, П., Росси, Р., Сантуччо, К., и Зуккотти, Г.В. (2011). Sicurezza ed efficacia dei mucolitici в детской педиатрии. Медико и Бамбино , 30 (2), 110-113.
, Тротта Ф., Байарди П., Барбьери И., Дель Принсипи Д., Ди Пьетро П., Мандзони П., Маркетти Ф., Наполеоне Э., Рокки , Ф., Росси, П., Росси, Р., Сантуччо, К., и Зуккотти, Г.В. (2011). Sicurezza ed efficacia dei mucolitici в детской педиатрии. Медико и Бамбино , 30 (2), 110-113.
Sicurezza ed efficacia dei mucolitici в педиатрии. / Тарталья, Лориана; Тротта, Франческо; Байарди, Паола и др.
В: Medico e Bambino, Vol. 30, № 2, 02.2011, с. 110-113.
Результат исследования: вклад в журнал › статья › рецензирование Наполеоне, Э., Рокки, Ф., Росси, П., Росси, Р., Сантуччио, К. и Зуккотти, Г.В., 2011 г., «Sicurezza ed efficacia dei mucolitici in età Childrena», Medico e Bambino , vol. 30, нет. 2, стр. 110-113.
Тарталья Л., Тротта Ф., Баярди П., Барбьери И., Дель Принсипи Д., Ди Пьетро П. и др. Sicurezza ed efficacia dei mucolitici в детской педиатрии. Медико и Бамбино. 2011 февраль; 30 (2): 110-113.
@article{e26ce7b5a5eb4866bf9afc3695487697,
title = «Sicurezza ed efficacia dei mucolitici in et {\`a} педиатр»,
abstract = «По сигналу из Франции, который показал увеличение случаев бронхиальной обструкции и ухудшение респираторные заболевания у детей в возрасте до 2 лет, получающих муколитики, Итальянское агентство по лекарственным средствам (AIFA) пересмотрело профиль риска/пользы этого класса препаратов (ATC R05CB), вводимого перорально и ректально, у детей в возрасте до 2 лет. , разрешенный на национальном уровне.Эта переоценка дала неблагоприятные результаты; действительно, несмотря на широкое использование этих препаратов, в основном доступных без рецепта, и в отсутствие достаточных доказательств эффективности у детей, профиль безопасности скомпрометирован риском серьезных побочных реакций, поэтому AIFA приняла регулирующее постановление, которое в настоящее время находится в стадии реализации, о противопоказаниях лекарственных средств для перорального и ректального применения, содержащих ацетилцистеин.
keywords = «Побочная реакция, Итальянское агентство по лекарственным препаратам, Муколитики, Профиль риска/пользы»,
author = «Лориана Тарталья, Франческо Тротта, Паола Байарди, Игнацио Барбьери и {Дель Принципе}, Доменико и {Ди Пьетро}, Паскуале и Паоло Манцони, и Федерико Маркетти, и Этторе Наполеоне, и Франческа Рокки, и Паоло Росси, и Росселла Росси, и Кармела Сантуччо, и Зуккотти, {Джан Винченцо}»,
год = «2011»,
месяц = февраль,
язык = «итальянский»,
том = «30»,
страницы = «110—113»,
журнал = «Medico e Bambino»,
issn = «1591-3090»,
издатель = «Medico E Bambino»,
number = «2»,
}
TY — Jour
T1 — Sicurezza Edficacia dei Mucolitici в età Pediatrica
Au — Tartaglia, Loriana
Au -Trotta, Frances. AU — Байарди, Паола
AU — Барбьери, Игнацио
AU — Del Principe, Domenico
AU — Di Pietro, Pasquale
AU — Manzoni, Paolo
AU — Marchetti, Federico
AU — Napoleone, Ettore
AU — Rocchi, Francesca
AU — Rossi, Paolo
AU — Rossi, Rossella
AU — Santuccio, Carmela
AU — Zuccotti, Gian Vincenzo
PY — 2011/2
Y1 — 2011/2
2 — После сигнала из Франции, который показал a, Увеличение случаев бронхиальной обструкции и ухудшения респираторных заболеваний у детей в возрасте до 2 лет, получающих муколитики, Итальянское агентство по лекарственным средствам (AIFA) пересмотрело профиль риска/пользы для этого класса препаратов (ATC R05CB), вводимых перорально и ректально. маршрут у детей в возрасте до 2 лет, разрешенный на национальном уровне. Эта переоценка дала неблагоприятные результаты; действительно, несмотря на широкое использование этих препаратов, в основном доступных без рецепта, и в отсутствие достаточных доказательств эффективности у детей, профиль безопасности скомпрометирован риском серьезных побочных реакций. Поэтому AIFA приняла регулирующее постановление, которое в настоящее время находится в стадии реализации, о противопоказаниях лекарственных средств для перорального и ректального применения, содержащих ацетилцистеин, карбоцистеин, амброксол, бромексин, собрерол, нелтенексин, эрдостеин и телместеин, в возрастной категории 0-2 года.
маршрут у детей в возрасте до 2 лет, разрешенный на национальном уровне. Эта переоценка дала неблагоприятные результаты; действительно, несмотря на широкое использование этих препаратов, в основном доступных без рецепта, и в отсутствие достаточных доказательств эффективности у детей, профиль безопасности скомпрометирован риском серьезных побочных реакций. Поэтому AIFA приняла регулирующее постановление, которое в настоящее время находится в стадии реализации, о противопоказаниях лекарственных средств для перорального и ректального применения, содержащих ацетилцистеин, карбоцистеин, амброксол, бромексин, собрерол, нелтенексин, эрдостеин и телместеин, в возрастной категории 0-2 года. AB — Вслед за сигналом из Франции, который показал рост случаев бронхиальной обструкции и ухудшения респираторных заболеваний у детей в возрасте до 2 лет, получающих муколитики, Итальянское агентство по лекарственным средствам (AIFA) пересмотрело профиль риска/пользы муколитиков. этот класс препаратов (ATC R05CB), вводимых перорально и ректально, у детей в возрасте до 2 лет, разрешен на национальном уровне.
