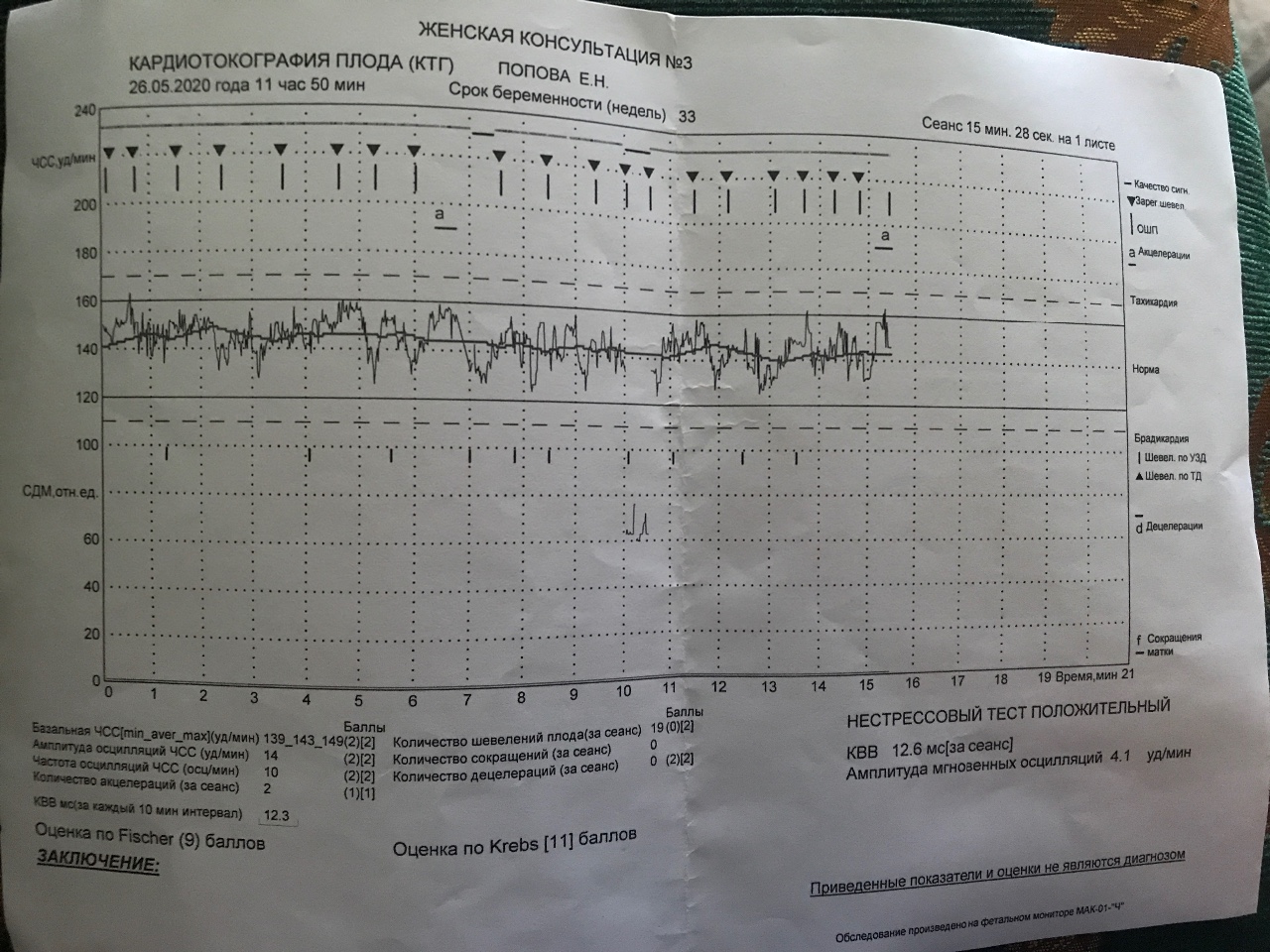
Кардиотокография (КТГ) плода при беременности
Сделать КТГ плода в клинике «Дети из пробирки»
Ваша заявка успешно отправлена!
Благодарим за обращение в нашу компанию.
Наши менеджеры ответят вам в ближайшее время!
Кардиотокография (КТГ) первый раз обязательно проводится в третьем триместре, на 32-й неделе беременности. Однако в некоторых случаях доктор может назначить ее и в 28 недель, если есть показания. В дальнейшем частота прохождения кардиотокографии определяется врачом, ведущим беременность.
Цель процедуры – зафиксировать частоту сердцебиения ребенка в утробе матери в покое, движении, при сокращениях матки и других состояниях. Подобная оценка плода позволяет выявить возможные патологии, которые не дигностируются посредством УЗИ или анализов.
Для чего и когда проводится кардиотокографию плода?
Кардиотокография необходима для:
- определения частоты маточных сокращений и ЧСС плода;
- общей оценки состояния ребенка – и во время беременности, и в процессе родов;
- выявления возможных патологий развития.
Кроме того, показаниями для КТГ являются:
- риск преждевременных родов;
- патологии плаценты;
- обвитие пуповиной;
- кровянистые выделения из матки;
- резус-конфликт матери и ребенка;
- многоплодие;
- хронические заболевания пациентки;
- задержка развития, неактивность плода;
- первая беременность в зрелом возрасте.

Как выполняется КТГ?
Это одна из самых простых и безопасных процедур, требующая от пациентки лишь усидчивости и хорошего самочувствия. КТГ плода занимает от 30 до 60 минут, кабинет диагностики нашей клиники оснащен всем необходимым для комфортабельного размещения пациентки. Женщине рекомендуется:
- прийти на обследование сытой и взять с собой что-нибудь для утоления голода (например, яблоко, шоколад, банан), опорожнить мочевой пузырь;
- постараться выбрать для КТГ то время суток, когда плод наиболее активен – для получения точных результатов.
Стоимость процедуры
| Наименование | Цена (в рублях) |
|---|---|
Кардиотокография плода при одноплодной беременности | 2000 |
Кардиотокография плода при многоплодной беременности | 3000 |
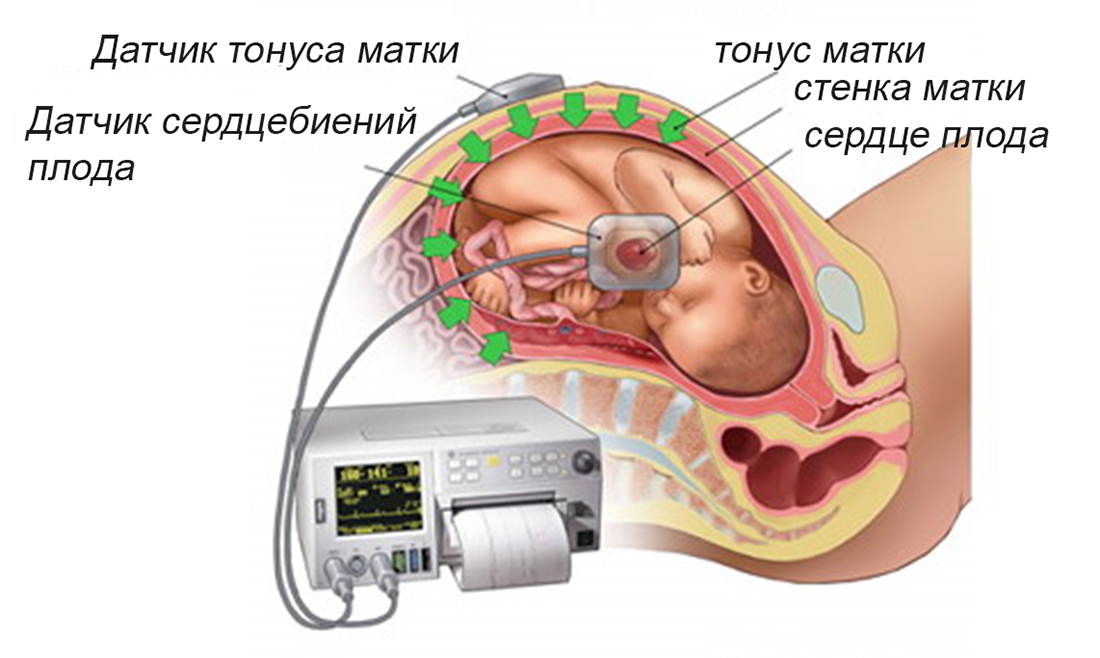
Кардиотокография в клинике ВРТ «Дети из пробирки» выполняется следующим образом: пациентка ложится на бок, на живот в области максимальной слышимости сердечных сокращений плода крепятся датчики: для регистрации частоты сердцебиения плода и оценки тонуса матки. Женщина жмет на пульт с кнопкой каждый раз, как только чувствует шевеление малыша. После завершения процедуры зафиксированные на бумаге результаты оценивает доктор. Наша клиника оснащена современным высокоточным оборудованием, позволяющим при прохождении КТГ беременной двойней пациенткой фиксировать отдельно ЧСС каждого из детей.
Женщина жмет на пульт с кнопкой каждый раз, как только чувствует шевеление малыша. После завершения процедуры зафиксированные на бумаге результаты оценивает доктор. Наша клиника оснащена современным высокоточным оборудованием, позволяющим при прохождении КТГ беременной двойней пациенткой фиксировать отдельно ЧСС каждого из детей.
Фотографии отделения
что это такое, зачем и как проводят, результаты
8 апреля, 2021 42666 0Что такое допплерометрия при беременности
Допплерометрия – это оценка состояния кровотока в сосудах, обеспечивающих питание плода во время беременности. Исследование проводится с помощью ультразвукового аппарата. Благодаря данной методике, врач может выявить патологии кровоснабжения плода, препятствующие адекватному его росту.
Чем допплерометрия отличается от УЗИ
Схема проведения допплеровской диагностики схожа с ультразвуковым сканированием. На кожу пациентки наносится специальный медиагель, после чего врач водит устройством по животу. Разница только в том, что во время допплерометрии используется специальный режим (цветное допплеровское картирование). Таким режимом обеспечен любой аппарат УЗИ. На экране акушер-гинеколог видит не картинку и плод, как при ультразвуке, и измеряет скорость движения крови в сосудах плаценты и матки пуповины и в сосудах плода. Скорость кровотока показывается на мониторе в виде кривых.
Кардиотокография
Помимо допплерометрии, есть другой вид исследования, назначаемый с аналогичными целями — кардиотокография. Преимущество такой диагностики в том, что после нее врач получает ленту с результатами. Это позволяет более длительно проанализировать и оценить состояние плода.
Эти методы дополняют друг друга.
Особенности проведения допплерометии при беременности
Накануне процедуры не нужно соблюдать особую диету. Допплерометрия будет информативна и без специальных подготовительных мер.
Показания к назначению допплерометрии
Процедура может быть назначена при несоответствии параметров тела плода при измерении при УЗИ скринингах, для прогнозирования развития осложнений при скрининговых исследованиях. Это основные показания к проведению данного исследования. Кроме того, допплерометрия рекомендуется беременным пациенткам при:
- преэклампсии;
- слишком малом или слишком большом количестве;
- амниотических вод;
- патологиях пуповины;
- беременности на фоне сахарного диабета, гипертонии и других хронических заболеваний;
- конфликте по резус-фактору;
- отставании в росте одного из близнецов;
- при патологиях плаценты;
- системном коллагенозе у будущей матери;
- наличии в анамнезе пациентки невынашивания и преждевременных родах;
- неудовлетворительных результатах кардиотокографии.

Помимо всего прочего, допплерометрия выполняется по желанию пациентки. Это можно сделать в любом из филиалов сети клиник «Медок».
Сроки проведения допплерометрии
Плановая диагностика показана на сроках в 11-14 и 19-21 недели и 32-33 недели. В это время плод, сосуды плаценты и матки уже достаточно сформированы. По показаниям допплерометрия может быть проведена позже указанных сроков.
Вредна ли допплерометрия
Обследование основано на оценке частоты шумов, отраженных от движения кровотока в сосудах. Как и ультразвуковое исследование, допплер безопасен для здоровья матери и будущего ребенка. В течение всей беременности процедура может назначаться несколько раз, в том числе по назначению врача.
Что показывает допплерометрическое исследование маточно–плацентарного и плодово-плацентарного кровотоков?
Диагностика позволяет доктору оценить кровоток в важных сосудах при беременности. Во время сканирования врач смотрит скорость кровотока по следующим сосудам:
Во время сканирования врач смотрит скорость кровотока по следующим сосудам:
- левая и правая артерия матки;
- две артерии и вена пуповины;
- средняя мозговая артерия;
- венозный проток.
Для того, чтобы поставить точный диагноз, врач должен обследовать все вышеуказанные сосуды.
При скрининговых исследованиях, возможно, комбинированная оценка риска развития осложнений у матери и у плода (преэклампсии и задержки роста плода), что позволяет профилактировать данные осложнения.
При более поздних сроках, позволяет выбрать сроки и методы родоразрешения.
(8 оценок, среднее 3.5 из 5)
Читайте также
Минздрав дал рекомендации по лечению беременных и рожениц от коронавируса — РБК
Министерство здравоохранения России выпустило рекомендации о том, как лечить беременных, рожениц, родильниц и новорожденных от коронавируса. Документ опубликован на сайте ведомства.
Документ опубликован на сайте ведомства.
В документе говорится, что при лечении беременных женщин нельзя применять противомалярийные препараты и рекомбинантный интерферон бета-1b. Беременным можно назначать препараты действующим веществом лопинавир + ритонавир, если польза для матери превосходит риск для плода. «Лечение должно быть начато как можно раньше, что в большей степени обеспечивает выздоровление», — отмечается в рекомендациях.
В Минздраве отметили, что основным методов выявления заболевания среди беременных может быть компьютерная томография органов грудной клетки. По данным ведомства, КТ обеспечивает низкую дозу облучения плода, однако живот следует накрыть специальным экраном для защиты.
Женские консультации в Москве приостановят плановый прием беременныхВ министерстве также рекомендовали делать эхокардиографию беременным, родильницам и роженицам, если у них есть дыхательная недостаточность. У них «нередко наблюдается развитие перипартальной кардиомиопатии», отметили в ведомстве. Это заболевание характеризуется появлением сердечной недостаточности в конце беременности и в первые месяцы после родов.
У них «нередко наблюдается развитие перипартальной кардиомиопатии», отметили в ведомстве. Это заболевание характеризуется появлением сердечной недостаточности в конце беременности и в первые месяцы после родов.
| 2 | 469 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,20 [0,04, 0,88] | |
| 1,1 Женщины с повышенным риском осложнений | 2 | 469 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,20 [0,04, 0,88] |
| 1,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.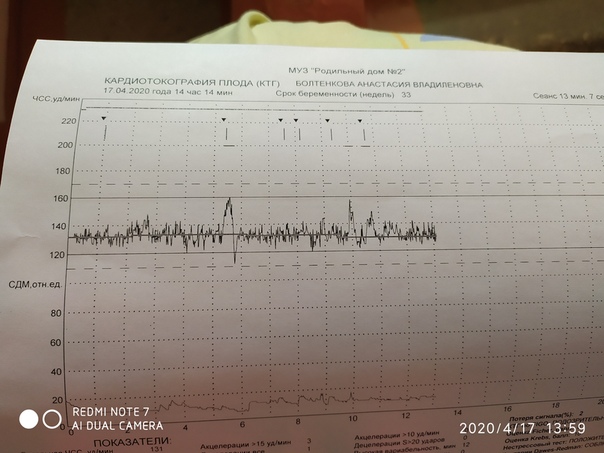 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 1,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 1 | 59 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,87 [0,61, 1,24] | |
| 2,1 Женщины с повышенным риском осложнений | 1 | 59 | Коэффициент риска ( M-H, фиксированный, 95% ДИ) | 0,87 [0,61, 1,24] |
2. 2 Женщины с низким риском осложнений 2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 2.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 2 | 469 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,23 [0,04, 1,29] | |
| 3,1 Женщины с повышенным риском осложнений | 2 | 469 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.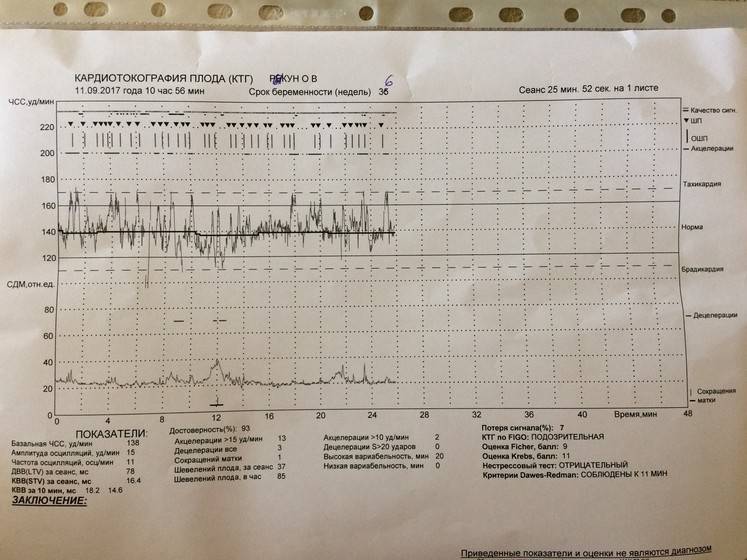 23 [0,04, 1,29] 23 [0,04, 1,29] |
| 3,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 3.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 2 | 469 | Коэффициент риска ( M-H, фиксированный, 95% ДИ) | 1,31 [0,30, 5,74] | |
4. 1 Женщины с повышенным риском осложнений 1 Женщины с повышенным риском осложнений | 2 | 469 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 1,31 [0,30, 5,74] |
| 4,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 4,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H , Фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 5 Апгар менее 4 через 5 минут | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 5.1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 5.2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 5.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 6 pH шнура менее 7,10 или низкий pH, как определено исследователями | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 6,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 6,2 Женщины на низком уровне риск осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 6,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 7 Поступление в неонатальное специализированное отделение или отделение интенсивной терапии | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 7,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.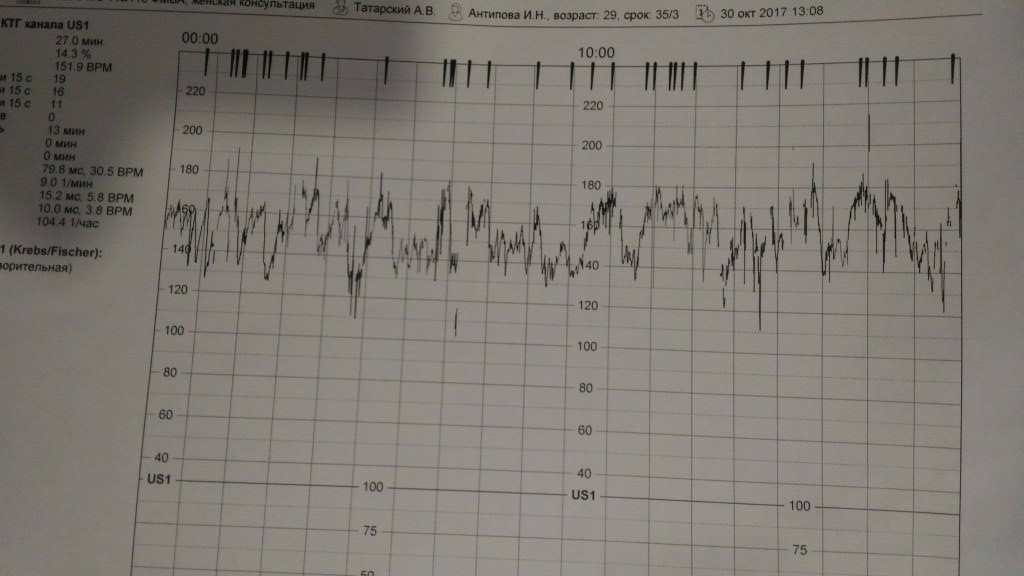 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 7,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 7.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 1 | 405 | Средняя разница ( IV, фиксированный, 95% ДИ) | -0,40 [-0,99, 0,19] | |
8. 1 Женщины с повышенным риском осложнений 1 Женщины с повышенным риском осложнений | 1 | 405 | Средняя разница (IV, фиксированная, 95% ДИ) | -0,40 [-0,99, 0,19] |
| 8,2 Женщины с низким риском осложнений | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0,0 [0,0, 0,0] |
| 8,3 Женщины без определенного риска | 0 | 0 | Средняя разница (IV, фиксированная, 95 % ДИ) | 0,0 [0,0, 0,0] |
| 9 Преждевременные роды менее 37 недель | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0.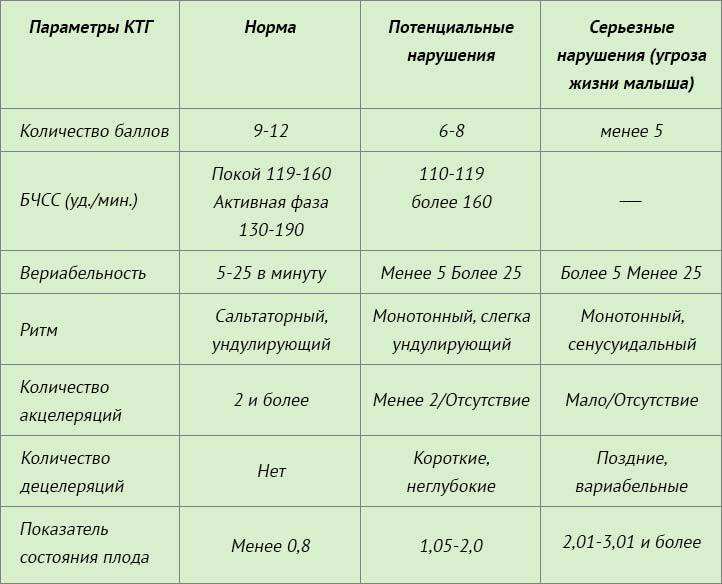 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 9,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 9.2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 9.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 10 Преждевременные роды менее 34 недель | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 10.1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 10.2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 10,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 11 Преждевременные роды менее 28 недель | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 11,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.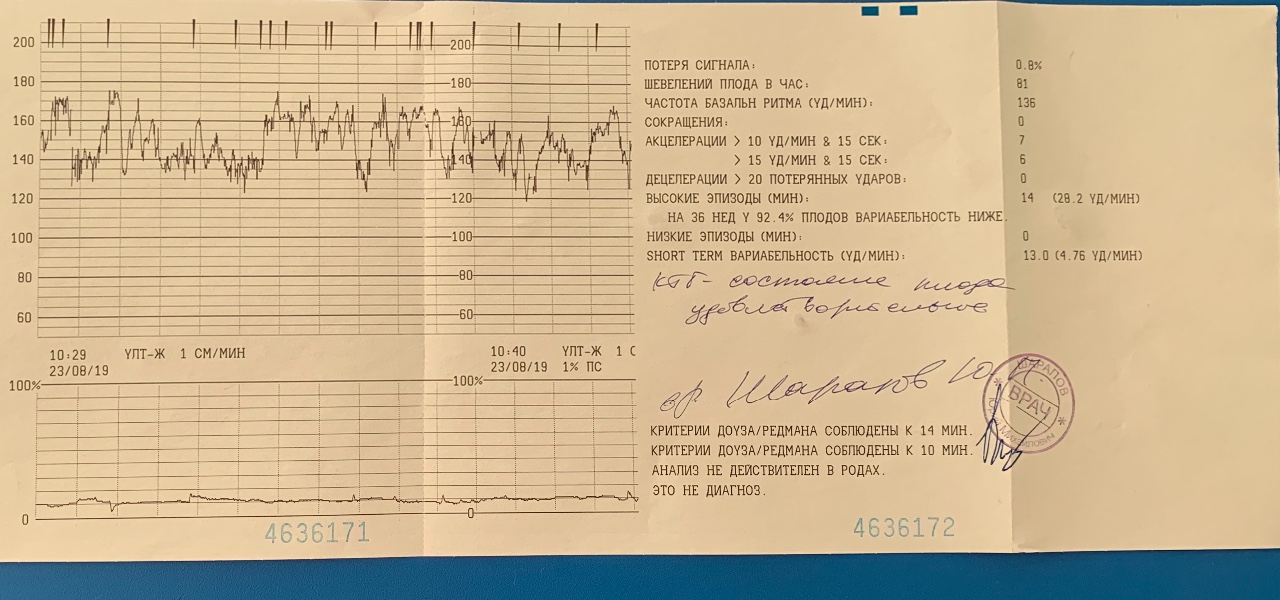 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 11,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 11.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
Сравнение 3 Компьютеризированная антенатальная КТГ с традиционной антенатальной КТГ, Результат 12 Гестационный возраст при рождении. | 1 | 405 | Средняя разница (IV, фиксированная, 95% ДИ) | -0.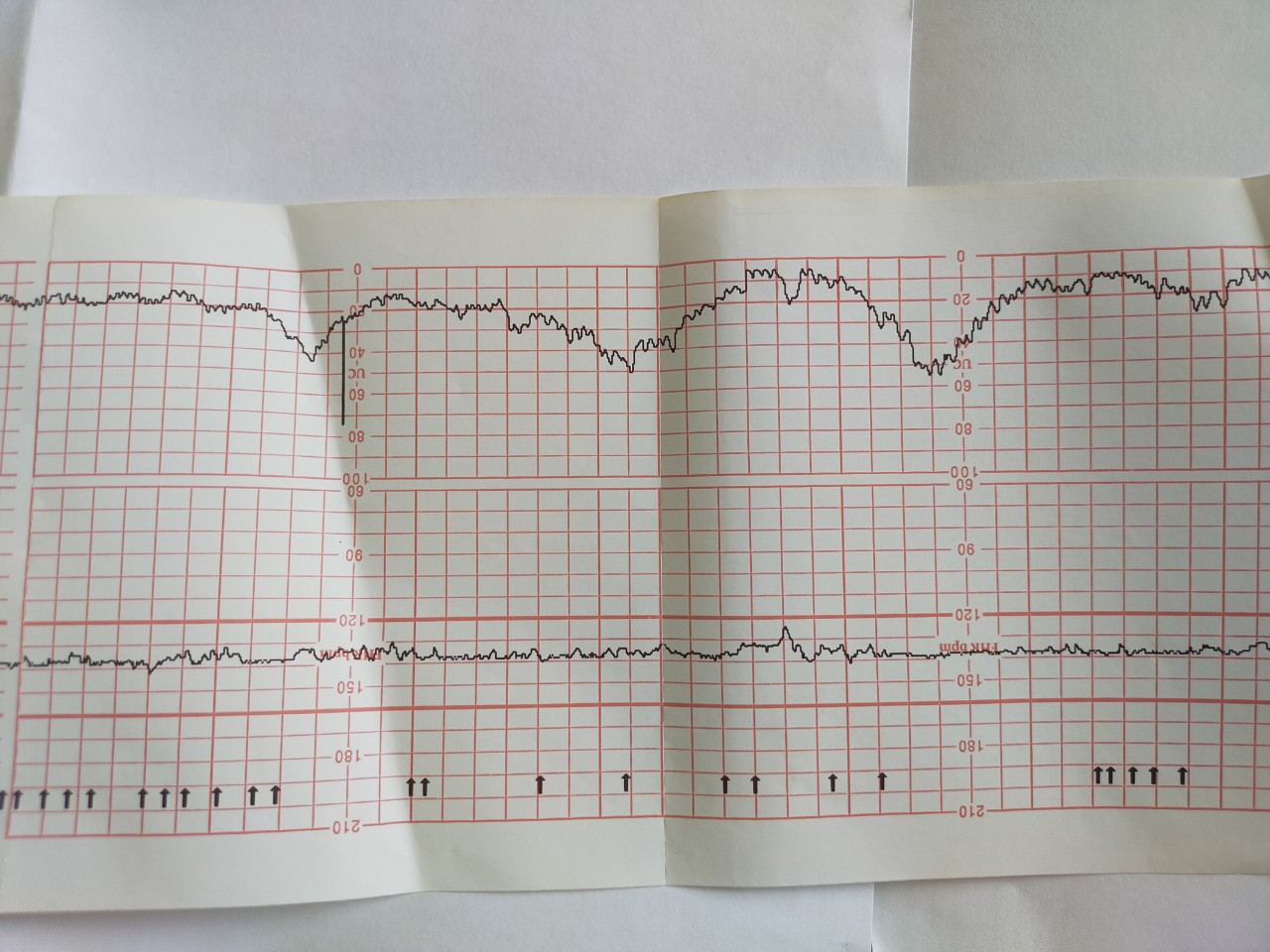 10 [-0,43, 0,23] 10 [-0,43, 0,23] |
| 12,1 Женщины с повышенным риском осложнений | 1 | 405 | Средняя разница (IV, фиксированная, 95% ДИ) | -0,10 [-0,43, 0,23] |
| 12,2 Женщины с низким риском осложнений | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0,0 [0,0, 0,0] |
| 12,3 Женщины без определенного риска | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0.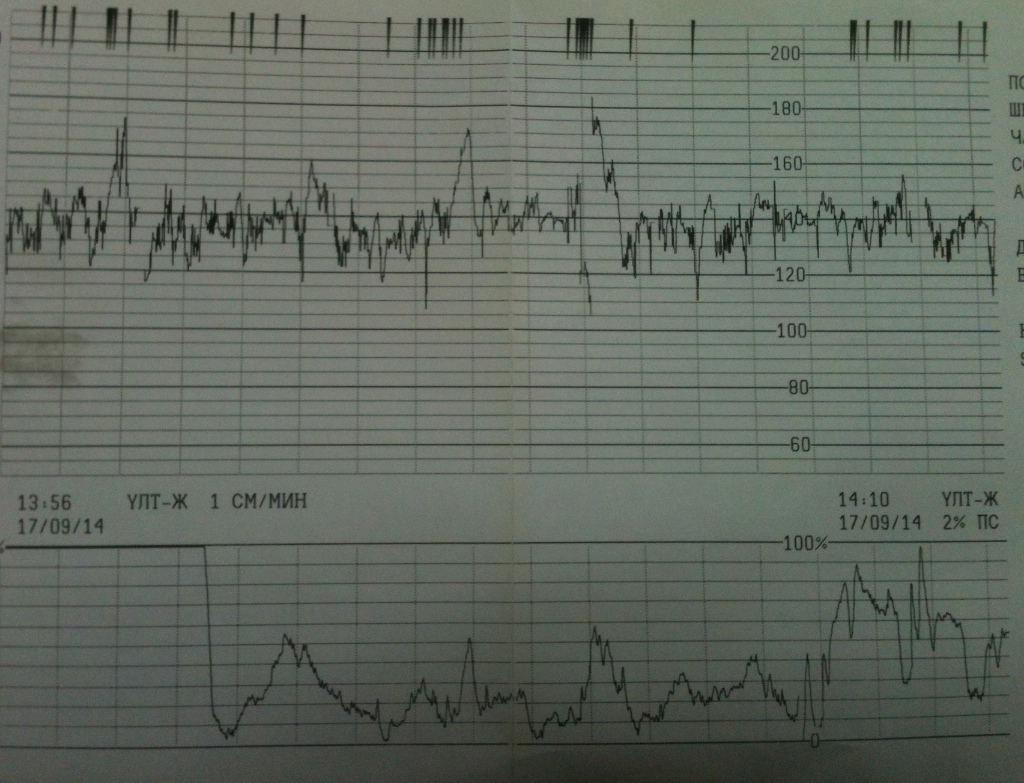 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 13 Неонатальные припадки (припадки в неонатальном периоде, очевидные клинически или обнаруженные с помощью электроэнцефалографических записей) | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 13,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 13.2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 13,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 14 Гипоксическая ишемическая энцефалопатия по определению исследователей | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 14,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 14,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 14.3 Женщины без установленного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 15 Детский церебральный паралич в возрасте 12 месяцев | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0,0 [0. 0, 0,0] 0, 0,0] |
| 15,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 15,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 15,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.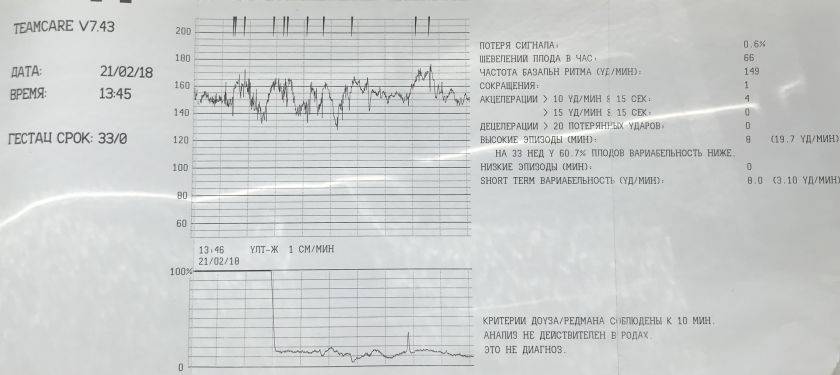 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 16 Нарушение развития нервной системы в возрасте 12 месяцев | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 16,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 16,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.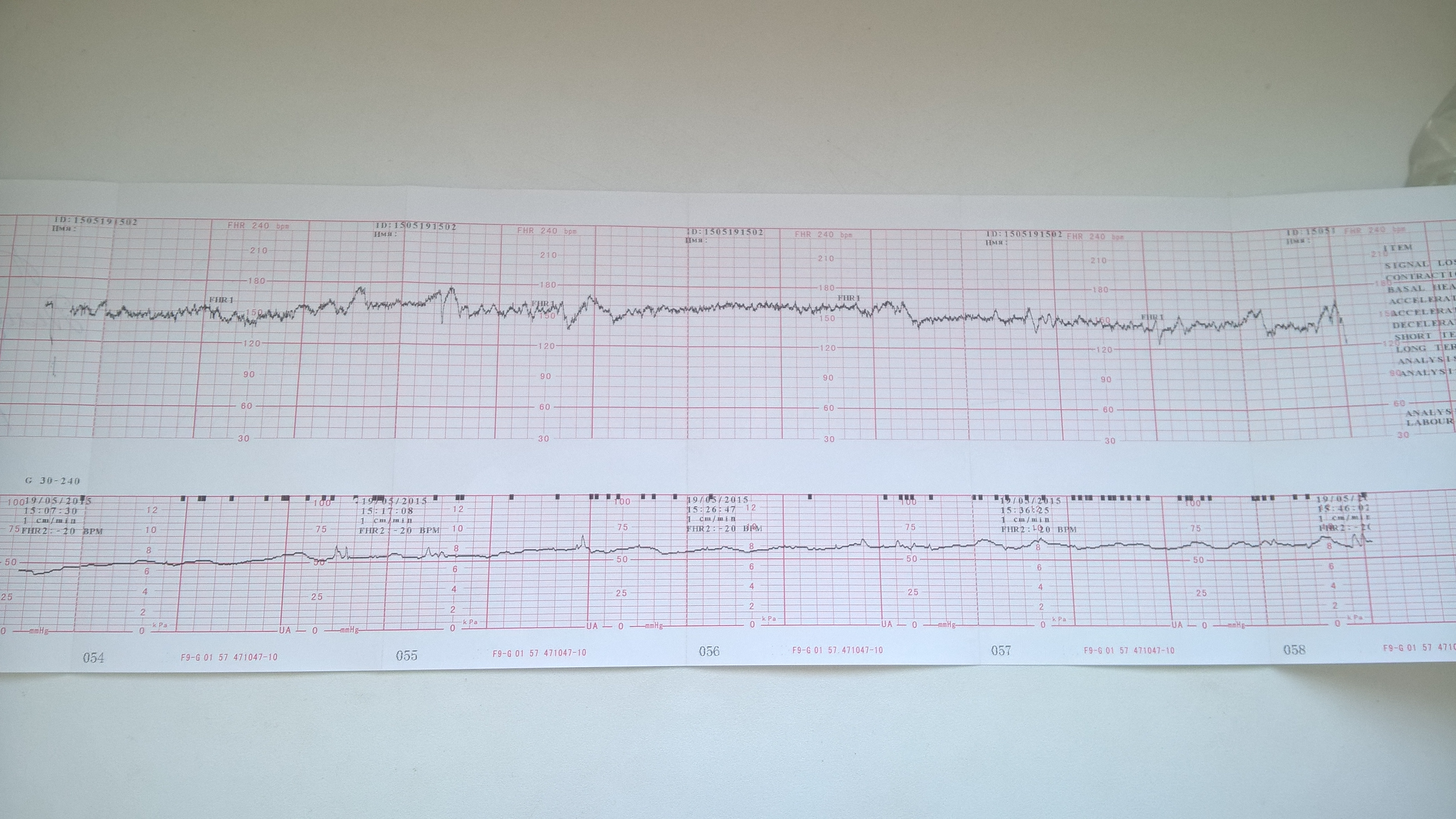 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 16,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 17 Кесарево сечение при неутешительном или ненормальном сердечном ритме плода | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 17,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0.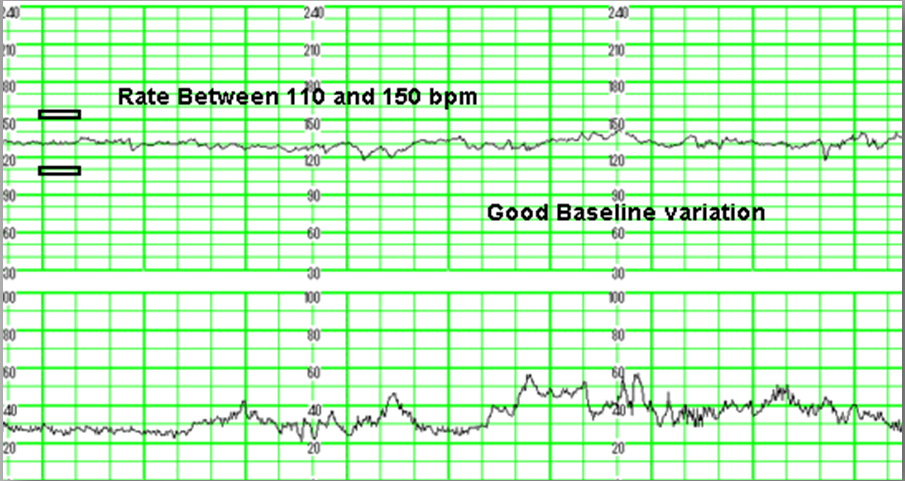 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 17,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 17.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 18 Индукция родов | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
18. 1 Женщины с повышенным риском осложнений 1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 18,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 18,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H , Фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 19 Дородовая госпитализация | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 19,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 19.2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 19,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 20 Продолжительность пребывания в дородовой больнице | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0,0 [0,0, 0,0] |
| 20,1 Женщины в повышенный риск осложнений | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0,0 [0,0, 0,0] |
| 20,2 Женщины с низким риском осложнений | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 20,3 Женщины без определенного риска | 0 | 0 | Средняя разница (IV, фиксированная, 95% ДИ) | 0,0 [0,0, 0,0] |
| 21 Эмоциональное расстройство / депрессия / тревога | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 21,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M ‐ H, фиксированный, 95% ДИ) | 0. 0 [0,0, 0,0] 0 [0,0, 0,0] |
| 21,2 Женщины с низким риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 21.3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 22 Удовлетворенность женщин уходом | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0. 0] 0] |
| 22,1 Женщины с повышенным риском осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 22,2 Женщины с низким уровнем риск осложнений | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0,0, 0,0] |
| 22,3 Женщины без определенного риска | 0 | 0 | Коэффициент риска (M-H, фиксированный, 95% ДИ) | 0,0 [0. 0, 0,0] 0, 0,0] |
Мониторинг плода с 39 недель беременности для выявления женщин из Южной Азии с риском перинатального компромисса: ретроспективное когортное исследование
Дизайн исследования
Ретроспективное обсервационное исследование в Monash Health, крупнейшей столичной службе здравоохранения Виктории уход за ~ 10 000 беременностей в год в трех отдельных больницах с разной степенью остроты зрения.
В это исследование были включены матери, родившиеся в Южной Азии и рожавшие в клинике Monash Health на сроке беременности ≥ 39 недель в 2018 году.Страна рождения матери использовалась в качестве суррогата этнической принадлежности. Были включены женщины, которые сообщили, что родились в Афганистане, Бангладеш, Бутане, Индии, Иране, Мальдивах, Непале, Пакистане или Шри-Ланке 12 . Женщины были исключены, если у них была многоплодная беременность, роды до 39 недель беременности, у матери были заболевания, включая гестационный диабет, преэклампсию или гестационную гипертензию, или если они проходили наблюдение по другим причинам.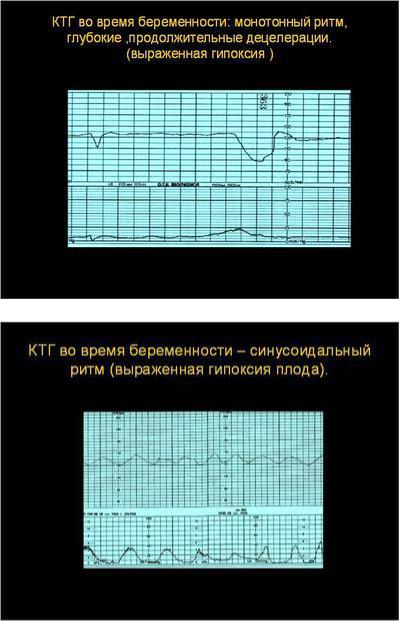 Блок-схема исключения представлена на рис.1. Всем женщинам было предложено более раннее «послеродовое» наблюдение, начиная с 39 недель, в соответствии с новым клиническим руководством, которое рекомендовало два раза в неделю наблюдение за плодом с помощью кардиотокографии (КТГ) и измерение околоплодных вод с 39 недель беременности для женщин, родившихся в Южной Азии. Индукция родов (ИОЛ) была предложена с 41 недели, как и всем остальным женщинам.
Блок-схема исключения представлена на рис.1. Всем женщинам было предложено более раннее «послеродовое» наблюдение, начиная с 39 недель, в соответствии с новым клиническим руководством, которое рекомендовало два раза в неделю наблюдение за плодом с помощью кардиотокографии (КТГ) и измерение околоплодных вод с 39 недель беременности для женщин, родившихся в Южной Азии. Индукция родов (ИОЛ) была предложена с 41 недели, как и всем остальным женщинам.
Блок-схема одноплодной беременности у женщин из Южной Азии в Monash Health в 2018 г. и у тех, кто ранее прошел «послеродовой» дородовой мониторинг, начиная с 39 недель.
Данные были извлечены из Системы исходов родов (BOS), отсканированных медицинских записей Monash Health (SMR) и Vue Motion Imaging.
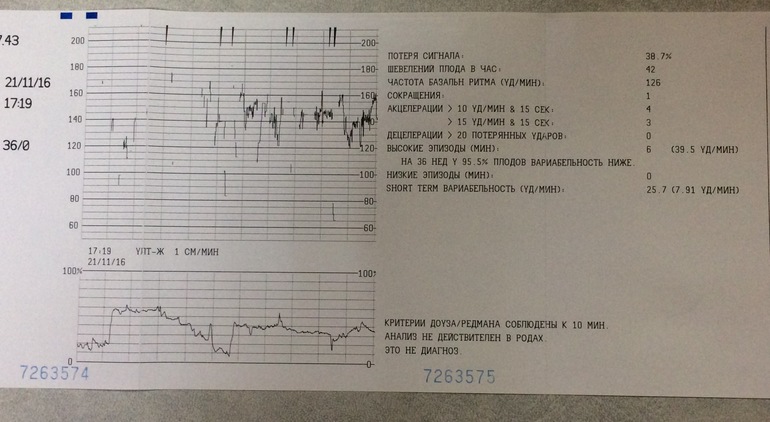
Первичным воздействием были результаты дородовой КТГ и AFI женщин, ранее проходивших послеродовой мониторинг в соответствии с рекомендациями. Из-за записи на прием был проведен некоторый дородовой мониторинг на сроке беременности 38 недель и включен в это исследование. КТГ были разделены на нормальные и неутешительные в соответствии с национальными рекомендациями 13,14 .Нормальные КТГ соответствовали следующим критериям: исходная частота 110–160 уд / мин, вариабельность исходного уровня 6–25 уд / мин, ускорение 15 уд / мин в течение 15 с, без замедлений 15 . Если этот критерий не соблюдался, CTG классифицировался как неутешительный.
КТГ были разделены на нормальные и неутешительные в соответствии с национальными рекомендациями 13,14 .Нормальные КТГ соответствовали следующим критериям: исходная частота 110–160 уд / мин, вариабельность исходного уровня 6–25 уд / мин, ускорение 15 уд / мин в течение 15 с, без замедлений 15 . Если этот критерий не соблюдался, CTG классифицировался как неутешительный.
AFI были представлены как необработанные значения и разделены на 0–5 см,> 5–8 см, 9–14 см, 15–20 см, 20–25 см и> 25 см для каждого эпизода мониторинга и для каждой недели гестации. Если у женщины было два эпизода наблюдения в течение одной гестационной недели, сообщалось о самом низком AFI.Мы создали переменную для аномального КТГ при любом мониторинге и олигогидрамниона 0–5 см, пограничного (> 5–8 см) или многоводия (> 25 см) при мониторинге до 41 недели беременности, чтобы зафиксировать аномалии, обнаруженные при более раннем мониторинге. Женщины, которые переходили из одной группы в другую, были отнесены к группе с самым низким уровнем AFI.
Первичным результатом был компромисс внутриутробного плода и / или неонатального развития. Компромисс во время родов определялся как аномальная КТГ во время родов или частота сердечных сокращений плода посредством непрерывного электронного мониторинга плода или периодической аускультации, инициирующей вмешательство посредством инструментального родоразрешения или кесарева сечения, аномальный забор крови плода во время родов (лактат> 4.8 ммоль / л или pH <7,20), или мертворождение согласно стандартным клиническим определениям 13,16 . Неонатальный компромисс определялся как смерть новорожденного, пятиминутная оценка по шкале Апгар <7, реанимация с постоянным положительным давлением в дыхательных путях (CPAP), прерывистым дыханием с положительным давлением (IPPR) или интубацией, уровень лактата пуповины> 6,8 ммоль / л или особая помощь прием в ясли / отделение интенсивной терапии. Вышеупомянутые результаты были определены путем изучения медицинских карт матери и ребенка.
Вторичные исходы включали, инициировал ли дородовой мониторинг вмешательства.Эти данные собирались как начало родов (спонтанные, искусственные роды или отсутствие родов), показания для индукции, инструментальные роды или кесарево сечение (включая аномальные AFI, аномальные CTG) и способ родов (спонтанные вагинальные, инструментальные или кесарево сечение).
Также были извлечены возраст матери, индекс массы тела, равенство, статус курения, срок беременности при рождении, пол ребенка и масса тела при рождении.
Статистический анализ
Непрерывные переменные оценивались на нормальность. Исходные характеристики, акушерские вмешательства и частота первичных и вторичных исходов сравнивались у пациентов с ранее проведенным мониторингом и без него с использованием стандартных подходов.Первичные и вторичные исходы, а также отдельные компоненты композита сравнивались между теми, у которых был ненормальный мониторинг, и теми, которые не имели. Затем была использована регрессия Пуассона для расчета коэффициентов заболеваемости для первичных и вторичных комбинированных исходов в соответствии с патологическим мониторингом в целом, а также для тех, у кого аномальная КТГ или олигогидрамнион были выявлены до 41 недели гестации, с поправкой на потенциально заранее заданные факторы, влияющие на возраст, индекс массы тела. , родовспоможение и беременность при рождении, чтобы определить связь между аномалиями, обнаруженными в ходе более раннего наблюдения, и компромиссом.КТГ и олигогидрамнион также были включены, они рассматривались отдельно. Также были описаны эпизоды наблюдения и последующие результаты и исходы родов. Stata 12.0 (StataCorp, США). Значение p <0,05 считалось статистически значимым.
, родовспоможение и беременность при рождении, чтобы определить связь между аномалиями, обнаруженными в ходе более раннего наблюдения, и компромиссом.КТГ и олигогидрамнион также были включены, они рассматривались отдельно. Также были описаны эпизоды наблюдения и последующие результаты и исходы родов. Stata 12.0 (StataCorp, США). Значение p <0,05 считалось статистически значимым.
Утверждение этики для этого проекта было получено от Комитета по этике исследований человека Monash Health под ссылкой Monash Health RES-18-0000-186L (HREC / 18 / MonH / 171), в которой содержится отказ от необходимости информированное согласие при условии, что в исследовании использовались только ретроспективные, обычно собираемые данные.
Этика
Утверждение этики для этого проекта было получено от Комитета по этике исследований человека Monash Health под ссылкой Monash Health RES-18-0000-186L (HREC / 18 / MonH / 171). Исследование выполнено в соответствии с Хельсинкской декларацией.
Мониторинг плода во время родов | Michigan Medicine
Обзор темы
Что такое мониторинг плода во время родов?
Мониторинг сердечного ритма плода — это способ проверить частоту сердечных сокращений вашего ребенка (плода) во время родов. Частота сердечных сокращений — хороший способ узнать, все ли хорошо у вашего ребенка. Это может показать, есть ли проблема.
Частота сердечных сокращений — хороший способ узнать, все ли хорошо у вашего ребенка. Это может показать, есть ли проблема.
Мониторинг может выполняться постоянно во время работы (непрерывный) или в установленное время (прерывистый).
Большинство женщин проходят тот или иной вид наблюдения. Поговорите со своим врачом или медсестрой-акушеркой во время беременности, чтобы узнать о возможных вариантах.
Если у вас беременность с низким уровнем риска — это означает, что у вас и вашего ребенка нет известных проблем — вы можете заранее попросить о периодическом наблюдении.Вы можете включить свои пожелания в план родов. Это список того, что вы хотели бы иметь во время родов. Он включает и другие вещи, например, способы справиться с болью. Но если проблема возникает во время родов, возможно, необходимо постоянно проверять частоту сердечных сокращений вашего ребенка.
Как это делается?
Мониторинг может быть внешним (вне тела) или внутренним (внутри тела). Для большинства женщин это внешнее. Внешний мониторинг может быть непрерывным или периодическим.
Для большинства женщин это внешнее. Внешний мониторинг может быть непрерывным или периодическим.
При периодическом мониторинге медсестра или врач с помощью портативного устройства слушают сердце ребенка через живот.Иногда медсестра или врач используют специальный стетоскоп. Во время родов в установленное время проверяется частота сердечных сокращений. Например, при благополучной беременности сердцебиение ребенка можно проверять каждые 30 минут в течение первого периода родов. Затем на втором этапе он будет проверяться каждые 15 минут. Женщине, имеющей проблемы во время беременности, но не относящейся к группе высокого риска, следует чаще проверять сердцебиение.
Если сердцебиение вашего ребенка не проверяется, вы можете ходить.
При непрерывном мониторинге сердцебиение вашего ребенка постоянно контролируется. Эластичные ремни удерживают на животе два плоских устройства (называемых датчиками). Один датчик регистрирует частоту сердечных сокращений ребенка. Другой показывает, как долго длятся ваши схватки. Вы должны оставаться рядом с монитором рядом с вашей кроватью. Вы можете встать с постели и сесть на стул или встать возле монитора. Но нельзя ходить или принимать ванну.
Вы должны оставаться рядом с монитором рядом с вашей кроватью. Вы можете встать с постели и сесть на стул или встать возле монитора. Но нельзя ходить или принимать ванну.
Иногда сердцебиение ребенка можно проверить без проводов. Этот метод позволит вам ходить во время родов.Но это доступно не везде. И это может не сработать, если вы отойдете слишком далеко или устройство упадет во время ходьбы.
Внутренний контроль выполняется только в определенных ситуациях во время родов. Тонкий провод от датчика вводится через влагалище и шейку матки в матку. Он прикреплен к коже головы вашего ребенка.
Когда у вас может быть каждый тип мониторинга?
Мониторинг в установленное время (прерывистый) — это вариант при беременности с низким риском. Низкий риск означает, что у вас и вашего ребенка нет известных проблем со здоровьем и беременность протекает хорошо.
Врачи рекомендуют наблюдение во время родов (непрерывных) при беременности с высоким риском. Высокий риск может означать, например, что у вас преэклампсия, диабет 1 типа или что у вашего ребенка проблемы со здоровьем. При возникновении проблемы беременность может стать высоким риском во время родов. Тогда сердцебиение ребенка будет постоянно проверяться.
При возникновении проблемы беременность может стать высоким риском во время родов. Тогда сердцебиение ребенка будет постоянно проверяться.
Если вы выберете эпидуральное обезболивание, у вас будет постоянное наблюдение во время родов.
Предпочтения вашего врача также могут повлиять на тип вашего наблюдения.Поговорите со своим врачом о том, что он или она обычно использует.
Каковы преимущества каждого типа мониторинга?
Прерывистый
- Вы не всегда привязаны к проводам. Так вы сможете вставать с постели и ходить во время родов.
- Это может убедить вас и вашего партнера в том, что роды идут хорошо.
- Он может показать врачу или медсестре-акушерке, что роды могут продолжаться в своем собственном темпе.
Непрерывно
- Это может убедить вас и вашего партнера в том, что роды идут хорошо.
- Это может сразу показать проблему.
Каковы риски каждого типа мониторинга?
Прерывистый
- Этот вид мониторинга очень безопасен.
 Но есть шанс, что проблему не сразу обнаружат.
Но есть шанс, что проблему не сразу обнаружат.
Непрерывно
- Вы не сможете так много перемещаться, если у вас нет беспроводного мониторинга.
- Изменения в сердцебиении ребенка могут указывать на наличие проблемы, когда ее нет. Исследования показывают, что мониторинг может быть связан с увеличением числа случаев кесарева сечения и использования вакуума или щипцов во время родов. сноска 1 Мониторинг не вызывает кесарево сечение. Но он показывает все изменения в сердцебиении ребенка. Некоторые из этих изменений могут быть признаком проблемы. Но некоторые из них могут не означать, что что-то не так. Врач должен интерпретировать эти результаты. Врач может предложить кесарево сечение, если он или она чем-то обеспокоены во время наблюдения.
Мониторинг плода в Норвегии — helsenorge.no
Процесс родов важен для подготовки ребенка к жизни вне матки.Сила и давление, оказываемые на ребенка во время схваток и во время прохождения ребенка по родовым путям, важны для того, что происходит с ребенком при переходе от жизни в утробе матери к жизни вне ее.
Во время беременности
Шевеления и удары плода
После 18 недели беременности большинство беременных женщин начинают чувствовать, как их ребенок шевелится и пинается. Вы постепенно узнаете ритм и периоды активности вашего ребенка.
Некоторые плоды / младенцы более активны в определенное время дня, в то время как другие реагируют пинками, активными и громкими звуками, или когда мать активна или только что поела и т. Д.Начиная с 28 недели беременности, вы должны чувствовать, как ребенок шевелится / пинается, по крайней мере, десять раз в день.
По мере того, как ваш живот растет, и у ребенка остается меньше места для движений внутри матки, вы будете чувствовать движения ребенка иначе, чем на ранних этапах беременности, но вы все равно должны регулярно ощущать, как ребенок шевелится.
Будьте начеку
Если вы не уверены, пинается ли ваш ребенок или шевелится, или вы какое-то время не чувствуете, как он шевелится, может быть хорошей идеей побудить его стать более активным. Сделайте то, что, как вы знаете, обычно разбудит вашего ребенка. Например, вы можете включить музыку, выпить сладкого холодного напитка или что-то в этом роде. Посмотрите, какой ответ вы получите. Если ваш ребенок отвечает здоровыми толчками и движениями, это признак того, что у него все хорошо.
Сделайте то, что, как вы знаете, обычно разбудит вашего ребенка. Например, вы можете включить музыку, выпить сладкого холодного напитка или что-то в этом роде. Посмотрите, какой ответ вы получите. Если ваш ребенок отвечает здоровыми толчками и движениями, это признак того, что у него все хорошо.
Если вы не получили ожидаемого ответа от вашего ребенка, вам следует обратиться к акушерке, врачу или в родильное отделение для оценки и возможного контрольного осмотра.
Мониторинг плода при родах
Существуют различные способы, с помощью которых акушерки и врачи могут контролировать состояние вашего ребенка до и во время родов.Степень мониторинга плода во время родов будет зависеть от того, как протекала ваша беременность, здоровы ли вы и ваш ребенок и все ли настроено для нормальных родов, или есть какие-либо факторы, относящиеся к вам или вашему ребенку, которые потребуют дополнительного наблюдения. .
Стетоскоп Pinard
Стетоскоп Pinard представляет собой полую деревянную трубку, которую помещают на живот непосредственно над той областью, где сердцебиение вашего ребенка наиболее отчетливо.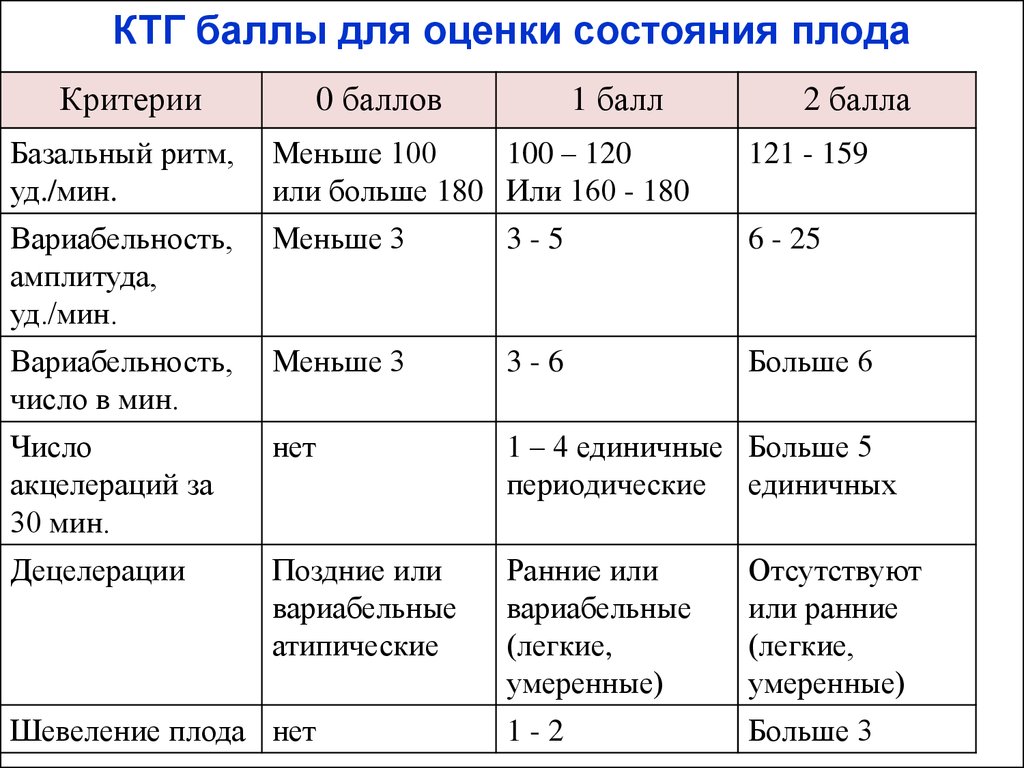 С помощью стетоскопа Pinard акушерка или врач могут послушать частоту сердечных сокращений / пульс вашего ребенка.
С помощью стетоскопа Pinard акушерка или врач могут послушать частоту сердечных сокращений / пульс вашего ребенка.
В связи с родами акушерки и врачи называют частоту сердечных сокращений ребенка звуком сердца плода. Звук сердца плода определяется частотой и регулярностью. Звук сердца плода обычно колеблется от 110 до 150 ударов в минуту.
Звук сердца плода в сочетании с информацией об околоплодных водах (после того, как у вас отошли воды) и уровне активности вашего ребенка, предоставит важную информацию о том, как ваш ребенок чувствует себя и как он справляется с родами.Звук сердца плода даст акушеру хорошее представление о состоянии здоровья ребенка во время родов.
Акушерка будет слушать сердцебиение плода на протяжении всех родов. К концу родов, когда ребенок проходит через самую узкую часть родового пути, акушерка будет слушать чаще, чем в начале родов. Заключительный этап родов — самый тяжелый для малыша.
Иллюстрация: Haukeland Universitetssjukehus
Допплеровский фетальный монитор
Допплеровский монитор плода — это электронное устройство, которое используется для прослушивания частоты сердечных сокращений ребенка / тона сердца плода и используется так же, как стетоскоп Pinard. Разница в том, что фетальный монитор Doppler представляет собой электронное устройство с динамиком, которое позволяет каждому в комнате слышать сердечный звук плода.
Разница в том, что фетальный монитор Doppler представляет собой электронное устройство с динамиком, которое позволяет каждому в комнате слышать сердечный звук плода.
Если акушерка или врач не уверены или улавливают признаки того, что ребенок немного борется, ребенок будет находиться под наблюдением, при необходимости, постоянно на протяжении всех родов.
Иллюстрация: Haukeland Universitetssjukehus
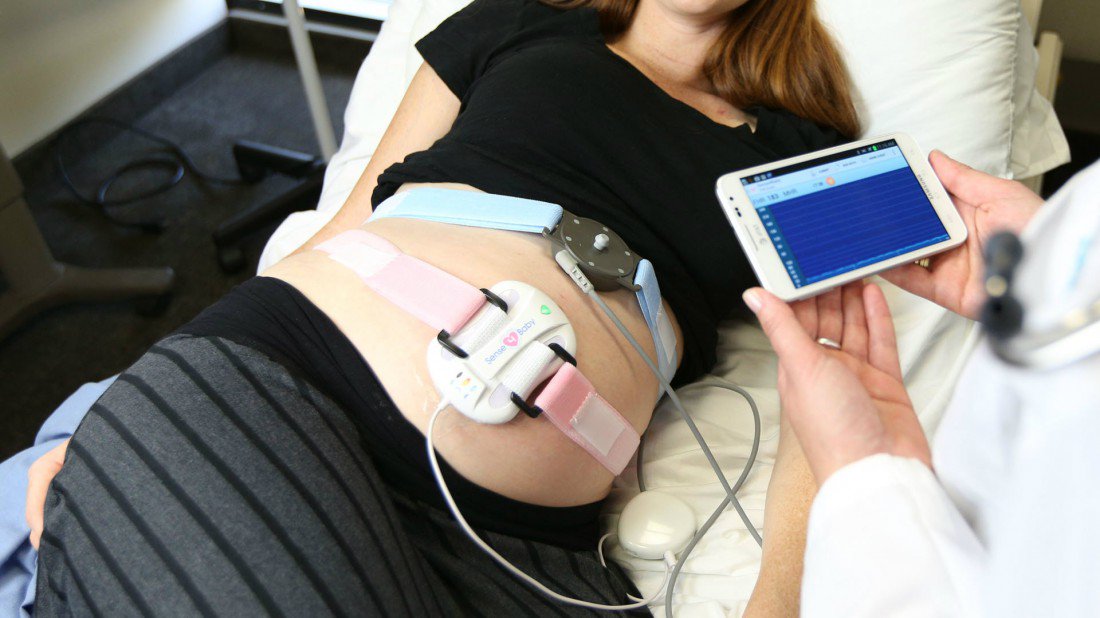
Кардиотокография (КТГ)
CTG — это электронный мониторинг сердцебиения ребенка.С помощью этого мониторинга мы можем оценить сердцебиение ребенка и частоту сокращений. Это даст хорошее представление о том, как поживает ваш ребенок и насколько хорошо он сможет справиться с родами.
В случае КТГ-мониторинга два электрода / датчика будут помещены на живот и удерживаются на месте эластичным ремнем. Один будет записывать частоту сердечных сокращений ребенка; другой будет записывать схватки. Регистрируемые сердцебиение и сокращения будут отображаться на дисплее устройства КТГ и могут быть распечатаны.
Пинки и движения ребенка также могут быть записаны либо самим устройством, либо нажатием кнопки каждый раз, когда вы чувствуете, что ребенок шевелится.
Если ребенок проявляет признаки дистресса или, вероятно, будет бороться во время родов (например, роды после беременности с осложнениями или болезнью матери или ребенка), ребенок будет находиться под постоянным наблюдением. Это, конечно, будет оцениваться в каждом конкретном случае.
Для более точного и надежного наблюдения за ребенком электрод необходимо прикреплять непосредственно к ребенку.Во время влагалищного обследования акушерка или врач прикрепит электрод к коже ребенка. Ребенок почувствует это как крошечный укол.
Иллюстрация: Haukeland Universitetssjukehus
STAN — мониторинг плода
Этот метод был разработан для выявления детей, у которых во время родов наблюдается дефицит кислорода в клетках сердечной мышцы. Метод дает больше информации о здоровье ребенка, чем КТГ сам по себе. STAN — это метод мониторинга плода, который используется в связи с родами с высоким риском, которые достигли полного срока.
STAN — это метод мониторинга плода, который используется в связи с родами с высоким риском, которые достигли полного срока.
STAN используется во время активных родов для анализа ЭКГ (электрокардиограммы) ребенка в дополнение к КТГ. ЭКГ — это метод оценки функции сердца, который, например, используется для проверки того, недостаточно ли кислорода в клетках сердечной мышцы.
В то время как КТГ определяет частоту сердечных сокращений ребенка и ее колебания, анализ STAN предоставляет информацию об аспектах ЭКГ ребенка, которые изменятся в случае кислородной недостаточности. Эти аспекты ЭКГ известны как «ST», поэтому метод называется «STAN» (ST-анализ).
Когда вы полностью расширились и было решено, что мониторинг STAN является целесообразным, мы прикрепим электрод к коже на голове ребенка (или к попе ребенка в случае родов при тазовом предлежании) после того, как у вас отошли воды. К бедру также прикрепят электрод, похожий на гипс. Для записи сокращений живот должен быть натянут на пояс. Затем все будет подключено к устройству STAN. Записи будут проанализированы акушеркой и врачом.
Затем все будет подключено к устройству STAN. Записи будут проанализированы акушеркой и врачом.
После рождения ребенка
Акушерка или врач постоянно будут информировать вас о состоянии здоровья вашего ребенка. После рождения ребенка иногда берут кровь из пуповины. Этот образец будет проанализирован, поскольку он может показать, подвергался ли ребенок кислородному голоданию во время родов.
Скрининг и обследование новорожденных
Всем родителям предлагается пройти медицинское обследование новорожденного ребенка для выявления аномалий или врожденных заболеваний.
Иллюстрация: Ирина Шмидт / Мостфото
Дистресс плода — BabyCentre UK
Что такое дистресс плода?
Когда ваш врач или акушерка видят признаки того, что ваш ребенок плохо себя чувствует во время беременности или плохо справляется с потребностями в родах, они могут назвать это дистрессом плода.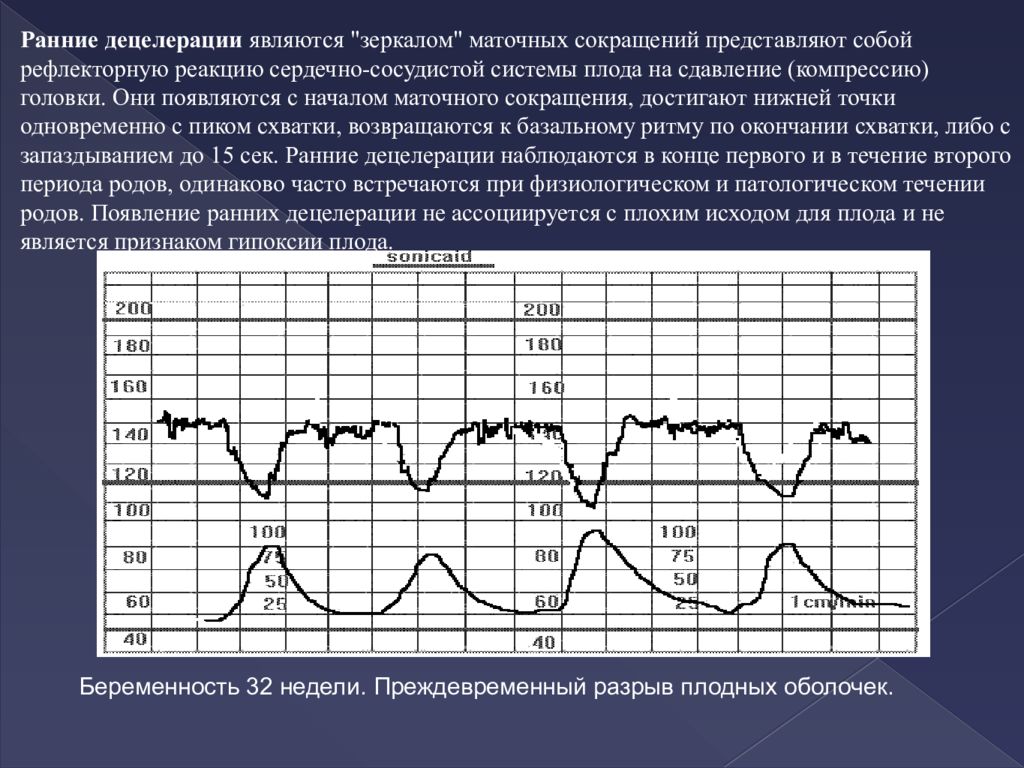
Дистресс плода во время схваток и родов — довольно распространенное явление. Около четверти младенцев в какой-то момент проявляют признаки дистресса (NHS Digital 2018).
Во время беременности движения вашего ребенка — хороший способ получить представление о его благополучии. Если вы заметили, что ваш ребенок меньше двигается или у него другой характер движений, немедленно позвоните своей акушерке или родильному отделению (NHS 2018, RCOG 2019).
Что вызывает дистресс плода?
Есть много разных причин, по которым ребенок может расстраиваться.Часто осложнение со здоровьем влияет на то, сколько крови с его необходимым кислородом и питательными веществами попадает к ребенку через плаценту.
Если вы ждете близнецов или более, вероятность того, что один или оба ваших ребенка начнутся, возрастет.
Ваш ребенок может быть более подвержен стрессам, если он мал для свиданий (Payne 2016).
Если вам 35 лет и старше, или если вы опоздали, у вашего ребенка больше шансов расстроиться (Payne, 2016).
Состояние вашего здоровья до беременности может быть причиной для вашей акушерки или врача, которые будут уделять больше внимания вашему ребенку. Например, если вы страдаете ожирением или имеете одно из следующих заболеваний:
- диабет
- астма
- высокое кровяное давление
- недостаточно активная щитовидная железа (гипотиреоз) (Payne 2016)
Определенные осложнения, возникающие во время беременности, могут повысить вероятность дистресса плода, в том числе:
В преддверии или во время родов некоторые вмешательства могут сделать вашего ребенка более подверженным стрессу.Например, если у вашего ребенка тазовое предлежание, и ваша акушерка или врач попытаются повернуть его наружным головным предлежанием (Kuppens et al 2017). Ускорение родов, которое может сделать схватки более сильными и частыми, также может повлиять на то, насколько хорошо ваш ребенок справляется с ними (Boie et al 2018, NCCWCH 2014).
Список причин, по которым ребенок может страдать, может показаться длинным и непреодолимым. Он отражает то, что каждая беременность и роды индивидуальны, и в игру вступает множество факторов, в результате которых мама и ребенок нуждаются в дополнительном уходе во время беременности, родов и родов.
Он отражает то, что каждая беременность и роды индивидуальны, и в игру вступает множество факторов, в результате которых мама и ребенок нуждаются в дополнительном уходе во время беременности, родов и родов.
Как я могу определить, что мой ребенок страдает во время беременности?
Продолжайте обращать внимание на движения вашего ребенка. Если вы заметили изменение в обычном поведении вашего ребенка, это может быть признаком того, что ему нужна помощь (RCOG 2011, 2019). Немедленно позвоните своей акушерке или родильному отделению, если заметите что-нибудь по-другому, или если вас это вообще беспокоит.Тип движений, которые вы чувствуете, может измениться по мере приближения срока родов, но частота должна оставаться прежней (RCOG 2011, 2019).Даже если у вашего ребенка меньше места для движений в утробе матери, вы все равно должны продолжать чувствовать сильные, частые и регулярные движения (RCOG 2011).
Не существует рекомендуемого установленного количества движений, на которое следует обращать внимание (NHS 2018, RCOG 2011, 2019). Это скорее способ привыкнуть к тому, что нормально для вашего ребенка (NHS 2018, RCOG 2019).
Это скорее способ привыкнуть к тому, что нормально для вашего ребенка (NHS 2018, RCOG 2019).
Что произойдет, если мой ребенок будет беспокоиться во время беременности?
Если есть опасения по поводу вашего ребенка, например, если ваша шишка кажется маленькой для ваших свиданий, ваша акушерка предложит вам ультразвуковое сканирование.С помощью сканирования можно проверить, как растет ваш ребенок и сколько околоплодных вод его окружает (RCOG 2011, 2019).В противном случае ваша акушерка расследует ваш срок беременности:
- Если у вас меньше 24 недель беременности и вы никогда не чувствовали, что ваш ребенок шевелится, ваша акушерка проверит сердцебиение вашего ребенка. Она также может назначить ультразвуковое сканирование, чтобы проверить здоровье вашего ребенка.
- Если срок беременности составляет от 24 до 28 недель и движения ребенка изменились, ваша акушерка проведет полное обследование, включая проверку сердцебиения ребенка, измерение артериального давления, анализ мочи и проверку состояния ребенка.
 рост.
рост. - Если вы находитесь на сроке беременности более 28 недель, ваша акушерка будет делать все вышеперечисленное, а также непрерывно контролировать сердцебиение вашего ребенка в течение не менее 20 минут с помощью датчиков, прикрепленных к ремням, прикрепленным к вашей шишке (RCOG 2011, 2019).
Если частота сердечных сокращений вашего ребенка в норме, но вы по-прежнему не чувствуете, как ребенок двигается регулярно, ваша акушерка или врач, вероятно, предложат вам регулярное допплеровское сканирование. Это поможет ей контролировать кровоток от плаценты к ребенку (RCOG 2011, 2013, 2019, Signore and Spong 2018).
В зависимости от того, на каком этапе беременности вы находитесь, врач может порекомендовать вашему ребенку родиться раньше, чем позже (RCOG 2013b, 2019). Возможно, вам потребуется индукция родов или родоразрешение путем кесарева сечения (Payne, 2016).
Любой вид страха во время беременности непременно пугает. Это может успокоить вас, узнав, что большинство женщин, которые замечают одноразовое изменение в движениях своего ребенка, беременеют без осложнений и рожают здоровых детей (RCOG 2011, 2019).
Каковы признаки того, что мой ребенок беспокоится во время родов?
Одним из первых признаков может быть выделение фекалий (мекония) вашего ребенка в ваших водах, когда они лопаются. Ваша акушерка проверит воду, окрашенную меконием (NCCWCH 2014). Используйте подушечку для беременных, чтобы показать цвет.Амниотическая жидкость обычно прозрачная, с розовым, желтым или красным оттенком. Но если он черный, это признак того, что у вашего ребенка выделен меконий (Newson 2015a). Если вы просрочили, вероятность попадания мекония в ваши воды может быть выше (Newson 2015a, Shaikh et al 2010).
Сам по себе меконий не всегда означает наличие проблемы (NCCWCH 2014, Newson 2015a, Reed 2015). Если у вашего ребенка повышенная частота сердечных сокращений наряду с меконием, это признак дистресса (Reed 2015).
Толщина мекония важна. Неровный меконий вызывает беспокойство, потому что он может вызвать проблемы, если попадет в дыхательные пути вашего ребенка (Newson 2015a, b, NCCWCH 2014, NICE 2014).
Если ваша акушерка заметит комочки в вашей воде, она организует для вас перевод в акушерское отделение, если вы еще не в нем.Вы сможете проводить более тщательный мониторинг с помощью подходящих специалистов в режиме ожидания (NCCWCH 2014, NICE 2014).
Естественно, ваша акушерка будет следить за пульсом вашего ребенка, чтобы проверить, как он себя чувствует. Если в частоте сердечных сокращений вашего ребенка происходят изменения, это может быть признаком того, что он расстроен. Нормальный диапазон пульса доношенного ребенка составляет от 110 до 160 ударов в минуту (уд / мин) (NCCWCH 2014, Payne 2015).
Существует два основных метода наблюдения за ребенком:
- Периодически (через определенные промежутки времени), также называемый периодической аускультацией.
- Непрерывно, также называется непрерывным электронным мониторингом плода (EFM) и иногда сокращается до кардиотокографии (CTG) (NCCWCH 2014).
Периодический мониторинг
Ваша акушерка поместит портативный ультразвуковой допплер (Sonicaid) или ушную трубку (стетоскоп Pinard) вам на живот (NCCWCH 2014).
Во время первого периода родов ваша акушерка будет контролировать вашего ребенка не реже, чем каждые 15 минут после каждой схватки (NCCWCH 2014). Во время стадии толчков она будет наблюдать за вашим ребенком не реже чем каждые пять минут после каждой схватки (NCCWCH 2014).
Непрерывный электронный мониторинг плода (EFM)
EFM рекомендуется, если у вас есть определенные осложнения до начала родов, такие как гестационный диабет или если вы ждете маленького ребенка (RCOG 2013a, b). Он также используется при осложнениях в родах, таких как очень высокое кровяное давление или инфекция (NCCWCH 2014). Или когда у вас есть определенные вмешательства, такие как эпидуральная анестезия или капельница для ускорения родов (NCCWCH 2014).EFM включает два датчика, которые размещаются на вашем животе.Один датчик отслеживает ваши схватки, а другой — сердцебиение ребенка.
Ваш врач или акушерка могут также прикрепить небольшой зажим, называемый электродом для скальпа плода (FSE), на голову вашего ребенка, чтобы получить еще более точное определение сердцебиения вашего ребенка. Они будут пробовать FSE только после того, как ваши воды выйдут из строя.
Они будут пробовать FSE только после того, как ваши воды выйдут из строя.
Хотя низкая или высокая частота пульса может быть поводом для беспокойства, ваша акушерка или врач будет искать другие признаки, которые помогут решить, действительно ли существует проблема, например:
- Отсутствие изменений в сердцебиении вашего ребенка (вариабельность )
- снижение (замедление) сердцебиения после сокращения
- вашему ребенку требуется время, чтобы оправиться от каждого сокращения (NCCWCH 2014, Payne 2015).
Учащение пульса (тахикардия) также может произойти, если у вас жар (NCCWCH, 2014). Более медленное сердцебиение (брадикардия) во время схваток может быть вызвано вашим положением, например, лежа на спине. Ваша акушерка может попросить вас сменить положение или встать и передвигаться, пока вы рожаете (NCCWCH 2014).
Возможно, вам не о чем беспокоиться о падении пульса вашего ребенка. Например, ваш ребенок может спать или немного отдыхать (NCCWCH 2014).
Что подразумевается под родовспоможением?
Что произойдет, если мой ребенок будет беспокоиться во время схваток и родов?
Иногда только от EFM появляются явные признаки того, что ваш ребенок находится в бедственном положении, и проведение дальнейших анализов не будет в лучших интересах вашего ребенка (NCCWCH 2014).Если есть какие-либо сомнения, ваш врач должен убедиться, прежде чем рекомендовать дальнейшие действия (NCCWCH 2011, 2014).Если ваша акушерка или врач подозревают, что ваш ребенок обеспокоен, она может прикоснуться к коже черепа вашего ребенка, чтобы проверить, реагирует ли ваш ребенок на стимуляцию (Macones, 2019, NCCWCH, 2014). Она также может взять крошечный образец крови из кожи головы вашего ребенка (образец крови плода).
Образец крови будет проверен, чтобы определить, получает ли ваш ребенок достаточно кислорода (NCCWCH 2011, 2014).Это лучший показатель того, как ваш ребенок справляется с родами (NCCWCH 2014).
Чтобы взять образец крови, врач попросит вас лечь на левый бок перед тем, как ввести небольшую трубку во влагалище (NCCWCH 2014, Payne 2015). Ваш врач опрыскает голову вашего ребенка местным анестетиком через трубку, а затем осторожно вставит небольшую иглу, чтобы взять образец из головы вашего ребенка. Это совсем не должно повредить вашему ребенку.
Ваш врач опрыскает голову вашего ребенка местным анестетиком через трубку, а затем осторожно вставит небольшую иглу, чтобы взять образец из головы вашего ребенка. Это совсем не должно повредить вашему ребенку.
Капля крови появится на коже головы вашего ребенка.Ваш врач возьмет кровь в крошечную стеклянную пробирку. Количество кислорода в образце крови показывает, как ваш ребенок справляется с родами. Это также дает представление о ее запасах энергии и о том, как долго она сможет справляться с тяжелыми родами.
Если образец хорошо насыщен кислородом, ваши роды, скорее всего, продолжатся как есть. Если уровень кислорода ниже, чем должен, ваш врач может провести тест еще раз (Payne 2015).
Если все проверки показывают, что ваш ребенок страдает дистрессом, ваша акушерка или врач попытаются помочь ему:
- Повысить уровень жидкости, предложив вам выпить или сделать капельницу.
- Предлагает парацетамол при повышенной температуре.
- Уложить на левый бок, чтобы уменьшить давление матки на главную вену тела (полую вену).
 Это предотвращает снижение притока крови к плаценте и ребенку.
Это предотвращает снижение притока крови к плаценте и ребенку. - Временное прекращение приема любых лекарств, которые вам давали, для усиления схваток (NCCWCH 2014).
Если ваш ребенок все еще проявляет признаки дистресса, несмотря на эти усилия, ваш ребенок должен будет родиться как можно скорее (NCCWCH 2014, Payne 2015).
Вам может казаться, что в этот момент события выходят из-под контроля. Ваш врач или акушерка должны четко объяснить вам и вашему биологическому партнеру, что происходит и почему.
То, как ваш ребенок родится, частично зависит от того, на каком этапе родов вы достигли и полностью ли раскрыта шейка матки. Вашему ребенку может потребоваться родиться естественным путем, с помощью вакуумного колпачка на голове (вентхаус) или с помощью щипцов (NCCWCH 2014).
Если ни один из этих типов вспомогательных родов не подходит, возможно, вашему ребенку необходимо родить путем кесарева сечения (NCCWCH 2014).
На этом этапе вы можете почувствовать облегчение от того, что ваши роды скоро закончатся, или ошеломленные скоростью, с которой вас бросают в театр. Ваши врачи и акушерки работают быстро, чтобы вы и ваш ребенок оставались здоровыми.
Ваши врачи и акушерки работают быстро, чтобы вы и ваш ребенок оставались здоровыми.
Как переживания повлияют на моего ребенка?
Это зависит от того, что в первую очередь расстроило вашего ребенка, и от уровня стресса, который он в результате испытывает. Есть большой диапазон, потому что каждый ребенок и рождение разные, и есть много причин дистресса плода.Возможно, что, несмотря на то, что во время схваток ваш ребенок подает сигналы дистресса, ваш ребенок рождается здоровым и здоровым и проходит через проверки новорожденных (Miller 2018). В этом случае ей не потребуется никакого лечения, и вы оба можете пойти в послеродовое отделение, прежде чем отправиться домой.
Однако дистресс плода может быть признаком серьезной проблемы для некоторых младенцев. Серьезная проблема с плацентой (MBRRACE-UK 2018, Payne 2016) или недиагностированная аномалия (MacLennan et al 2015) считаются серьезными проблемами.
У некоторых младенцев может быть длительное заболевание, например неврологическое расстройство, из-за которого тяжело копировать родовой стресс (Miller 2018). Другие дети могут быть обеспокоены из-за того, что рождаются слишком рано или слишком маленькими (MBRRACE-UK 2018).
Другие дети могут быть обеспокоены из-за того, что рождаются слишком рано или слишком маленькими (MBRRACE-UK 2018).
Медсестры и врачи-специалисты будут готовы помочь вашему ребенку сразу после родов, если он проявил признаки дистресса, или если известно, что он маленький для свиданий, или если он родился преждевременно. Ваша неонатальная медицинская бригада может действовать быстро, чтобы оказать вашему ребенку наилучшую поддержку и лечение (NCCWCH 2011, NICE, 2015, RCOG 2014).
Если в ваших водах был меконий, лечение вашего ребенка будет зависеть от того, вдохнула он его или нет. Если ваш ребенок вдохнул его, существует небольшой риск поражения его дыхательных путей. Это называется синдромом аспирации мекония (MAS).
MAS может:
- Раздражать легкие вашего ребенка.
- Вызывает воспаление и проблемы с артериальным давлением в легких вашего ребенка.
- Заблокируйте дыхательные пути ребенка (Newson 2015b).
Если ваша акушерка или врач заметили густой или комковатый меконий во время родов, они проверит сердцебиение, дыхание, температуру и цвет кожи вашего ребенка сразу после рождения.
 Если это не нормально, ваш врач начнет лечение с осторожного отсасывания, чтобы очистить дыхательные пути вашего ребенка (Newson 2015b, NICE 2014).
Если это не нормально, ваш врач начнет лечение с осторожного отсасывания, чтобы очистить дыхательные пути вашего ребенка (Newson 2015b, NICE 2014).Если окажется, что у вашего ребенка проблемы с дыханием, его поместят в неонатальное отделение (Newson 2015a). Большинство детей выздоравливают после лечения и полностью выздоравливают от MAS (Newson 2015b).
Если были признаки мекония, но ваш ребенок не дышал, ваш врач или акушерка все равно внимательно осмотрят его на наличие признаков проблем с дыханием (Newson 2015a, NICE 2014).
У моего ребенка дистресс плода. Я что-то сделал?
Маловероятно, что вы могли что-то сделать, чтобы предотвратить расстройство вашего ребенка. Это естественно — расстраиваться из-за этого, и вам может быть трудно с этим смириться, как раз тогда, когда вы приспосабливаетесь к новому отцовству. Дистресс плода может произойти по разным причинам, многие из которых не зависят от вас. Может быть полезно поговорить о своих чувствах с акушеркой или психологом после рождения ребенка. Вы можете спросить свою акушерку, есть ли в вашем родильном отделении служба отражений при рождении.
Вы можете спросить свою акушерку, есть ли в вашем родильном отделении служба отражений при рождении.
Подробнее об эмоциональном восстановлении после трудных родов.
Список литературы
Бойе С., Главинд Дж., Велу А.В. и др. 2018. Прекращение внутривенного введения окситоцина в активной фазе индуцированных родов. Кокрановская база данных систематических обзоров (8): CD012274. www.cochranelibrary.com [дата обращения: сентябрь 2019 г.]Kuppens SM, Smailbegovic I, Houterman S, et al. 2017. Нарушения сердечного ритма плода во время и после наружного головного болевого синдрома: какие плоды подвержены риску и как они рождаются? BMC Беременность и роды 17 (1): 363.www.ncbi.nlm.nih.gov [Проверено в сентябре 2019 г.]
Macones G. 2019. Ведение интранатальной записи сердечного ритма плода категорий I, II и III. UpToDate. www.uptodate.com [Проверено в июле 2019 г.]
MBRRACE-UK. 2018. Детский церебральный паралич: причины, пути и роль генетических вариантов. Отчет по эпиднадзору за перинатальной смертностью: Перинатальная смертность при рождении в Великобритании с января по декабрь 2016 г. Матери и младенцы: Снижение риска с помощью аудитов и конфиденциальных запросов по Великобритании.www.npeu.ox.ac.uk [Проверено в сентябре 2019 г.]
Отчет по эпиднадзору за перинатальной смертностью: Перинатальная смертность при рождении в Великобритании с января по декабрь 2016 г. Матери и младенцы: Снижение риска с помощью аудитов и конфиденциальных запросов по Великобритании.www.npeu.ox.ac.uk [Проверено в сентябре 2019 г.]
Miller DA. 2018. Внутриродовая оценка ЧСС плода. UpToDate. www.uptodate.com [дата обращения: сентябрь 2019 г.]
NCCWCH. 2011. Кесарево сечение. Национальный центр сотрудничества по охране здоровья женщин и детей, Клинические рекомендации NICE. www.nice.org.uk [дата обращения: сентябрь 2019 г.]
NCCWCH. 2014. Уход во время родов: уход за здоровыми женщинами и их младенцами во время родов. Национальный центр сотрудничества по охране здоровья женщин и детей, Клинические рекомендации, 190.www.nice.org.uk [дата обращения: сентябрь 2019 г.]
NCCWCH. 2015. Преждевременные роды и роды. Национальный центр сотрудничества по охране здоровья женщин и детей, руководство NICE, 25. www.nice.org.uk [Проверено в сентябре 2019 г.]
www.nice.org.uk [Проверено в сентябре 2019 г.]
Ньюсон Л. 2015a. Ликер, окрашенный меконием. Пациент. Patient.info [дата обращения: сентябрь 2019 г.]
Ньюсон Л. 2015b. Аспирация мекония. Пациент. Patient.info [дата обращения: сентябрь 2019 г.]
NHS Digital. 2018. Статистика материнства NHS, 2017-18: Таблицы статистики материнства HES NHS. Статистика NHS Materntiy, Англия, 2017-18. digital.nhs.uk [дата обращения: сентябрь 2019 г.]
NHS. 2018. Шевеления вашего малыша. NHS, Здоровье от А до Я, беременность и ребенок. www.nhs.uk [дата обращения: сентябрь 2019 г.]
NICE. 2014. Информация для населения: родовой уход за здоровыми женщинами и младенцами — есть ли меконий во время родов. Национальный институт здравоохранения и передового опыта. www.nice.org.uk [Проверено в сентябре 2019 г.]
Payne J. 2015. Внутриродовой мониторинг плода. Пациент. Patient.info [Доступ в сентябре 2019 г.]
Payne J. 2016. Fetal Distress. Пациент. Patient.info [Доступ в сентябре 2019 г.]
2016. Fetal Distress. Пациент. Patient.info [Доступ в сентябре 2019 г.]
Reed R. 2015. Проклятие ликвора, окрашенного меконием. Мышление акушерки. midwifethinking.com [дата обращения: сентябрь 2019 г.]
RCOG. 2011. Уменьшение шевеления плода. Королевский колледж акушеров и гинекологов, Руководство Green-top, 57. www.rcog.org.uk [Проверено в сентябре 2019 г.]
RCOG.2013a. Информация для вас: гестационный диабет. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в сентябре 2019 г.]
RCOG. 2013b. Исследование и ведение плода с малым для гестационного возраста видом. 2-е издание, незначительные изменения, январь 2014 г. Королевский колледж акушеров и гинекологов, Рекомендация Green-top № 31. www.rcog.org.uk [Проверено в сентябре 2019 г.]
RCOG. 2014. Информация для вас: рождение маленького ребенка. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в сентябре 2019 г. ]
]
RCOG. 2019. Информация для вас: шевеления вашего малыша во время беременности. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в сентябре 2019 г.]
Shaikh EM, Mehmood S, Shaikh MA. 2010. Исход новорожденных в околоплодных водах, окрашенных меконием — опыт 1 год. J Pak Med Assoc 60 (9): 711-4. jpma.org.pk [дата обращения: сентябрь 2019 г.]
Синьор C, Spong C.2018. Обзор дородового наблюдения за плодом. UpToDate. www.uptodate.com [по состоянию на сентябрь 2019 г.]
Возможность неинвазивной электрокардиографии плода при беременности двойней | BMC по беременности и родам
Джеймс Д., Стир П., Вайнер С., Гоник Б. Беременность высокого риска: варианты ведения. 4-е изд. Эдинбург: Сондерс; 2010. 1504 с.
Google Scholar
Перин. Перинатальный зорг в Нидерландах 2017.Утрехт; 2019. Доступно в Интернете по адресу: https://www.perined. nl/producten/publicaties/jaarboeken (по состоянию на 5 июня 2019 г.).
nl/producten/publicaties/jaarboeken (по состоянию на 5 июня 2019 г.).
Венстрём К.Д., Галл С.А. Заболеваемость, заболеваемость и смертность, диагностика двойных беременностей. Clin Perinatol. 1988; 15: 1–11.
CAS Статья Google Scholar
Чаухан С.П., Скардо Дж. А., Хейс Э., Абухамад А.З., Бергелла В. Близнецы: распространенность, проблемы и преждевременные роды. Am J Obstet Gynecol.2010; 203: 305–15.
Артикул Google Scholar
Mackie FL, Hall MJ, Morris RK, Kilby MD. Ранние прогностические факторы исходов при монохориальной беременности двойней: систематический обзор и метаанализ. Am J Obstet Gynecol. 2018; 219: 436–46.
Артикул Google Scholar
Rhose S, Heinis AMF, Vandenbussche F, van Drongelen J, van Dillen J. Соглашение между наблюдателями и внутри наблюдателей о неутешительном кардиотокографическом анализе и последующем клиническом ведении.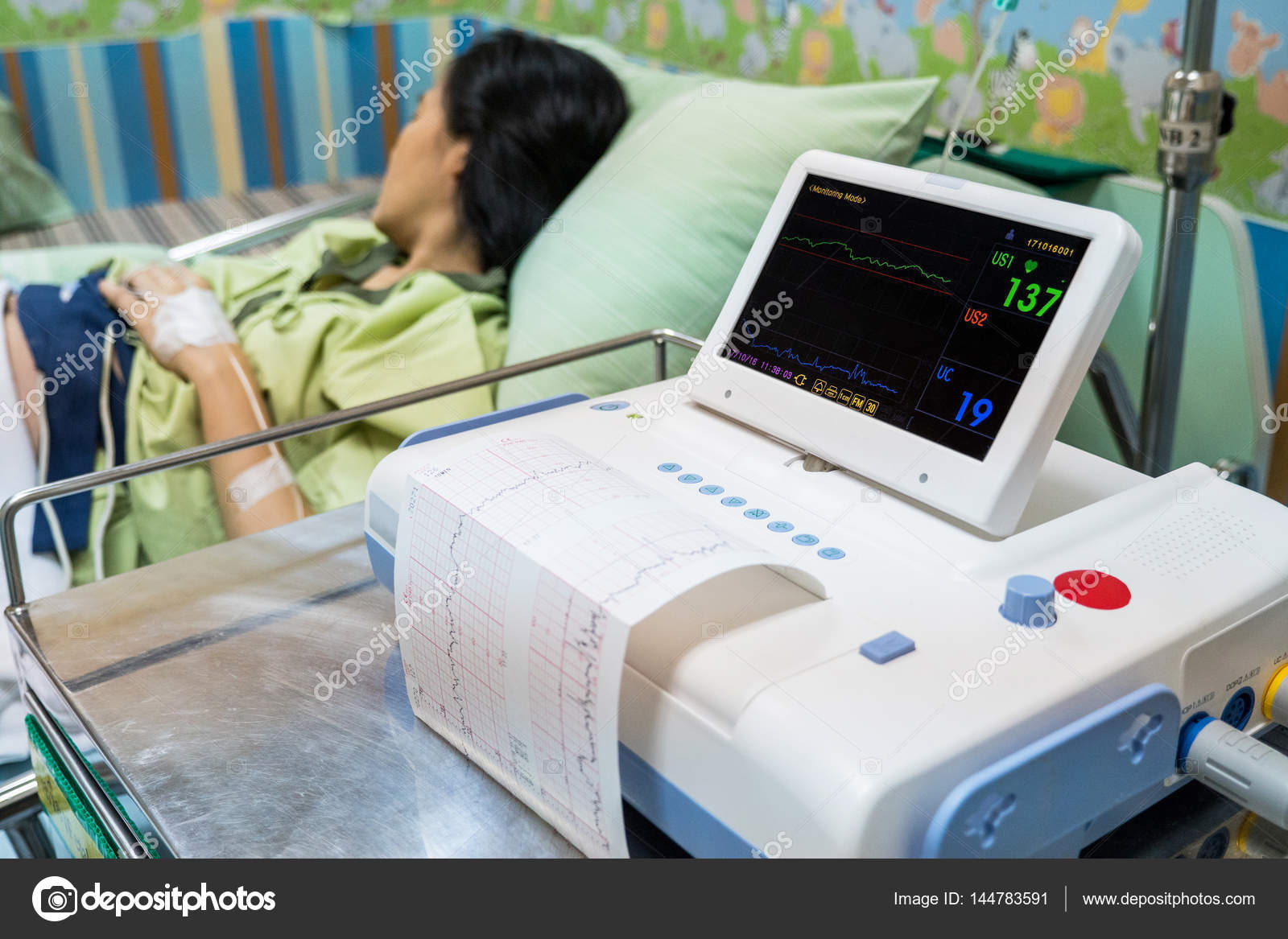 Acta Obstet Gynecol Scand. 2014; 93: 596–602.
Acta Obstet Gynecol Scand. 2014; 93: 596–602.
Артикул Google Scholar
Рейнхард Дж., Хейс-Гилл Б.Р., Ширмайер С., Хацманн В., Херрманн Э., Генрих Т.М. и др. Качество сигнала во время родов с внешним мониторингом сердечного ритма плода: двухфакторное испытание внешнего допплеровского КТГ и электрокардиограммы брюшной полости плода. Arch Gynecol Obs. 2012; 286: 1103–7.
Артикул Google Scholar
Харпер Л.М., Шанкс А.Л., Туули М.Г., Роль К.А., Кэхилл АГ. Риски и преимущества внутренних мониторов у рожениц. Am J Obstet Gynecol. 2013; 209 (38): e1–6.
Google Scholar
Вилминк Ф.А., Вильмс Ф.Ф., Хейданус Р., Мол BWJ, Папатсонис ДНМ. Осложнения плода после установки катетера внутриматочного давления: отчет о двух случаях и обзор литературы. J Matern Fetal Neonatal Med. 2008; 21: 880–3.
Артикул Google Scholar
Vlemminx MWC, Thijssen KMJ, Bajlekov GI, Dieleman JP, Van Der Hout-Van Der Jagt MB, Oei SG. Может ли электрогистерография быть решением для наружного мониторинга матки у женщин с ожирением? J Perinatol. 2018; 38: 580–6.
Артикул Google Scholar
Cremer M. Über die Direkte Ableitung der Aktionstrome des Menschlichen Herzens vom Esophagus und Über das Elektrokardiogramm des Fetus. Münchener Medizinische Wochenschrift.1906; 53: 811–3.
Google Scholar
Тейлор М.Дж., Смит М.Дж., Томас М., Грин А.Р., Ченг Ф., Осеку-Аффул С. и др. Неинвазивная электрокардиография плода при одноплодной и многоплодной беременности. BJOG. 2003; 110: 668–78.
Артикул Google Scholar
Вуллингс Р., Петерс К.Х.Л., Слуйтер Р.Дж., Миши М., Оей С.Г., Бергманс JWM. Динамическая сегментация и линейное прогнозирование удаления ЭКГ матери в антенатальных записях брюшной полости. Physiol Meas. 2009. 30: 291–307.
Physiol Meas. 2009. 30: 291–307.
CAS Статья Google Scholar
Verdurmen KMJ, Hulsenboom ADJ, van Laar JOEH, Wijn PFF, Vullings R, Oei SG. Ориентация электрической оси сердца при среднесрочной беременности. Eur J Obstet Gynecol Reprod Biol. 2016; 207: 243–6.
Артикул Google Scholar
Verdurmen KMJ, Lempersz C, Vullings R, Schroer C, Delhaas T., van Laar JOEH, et al.Нормальные диапазоны значений электрокардиограммы плода для здорового плода 18-24 недель гестации: проспективное когортное исследование. BMC Беременность и роды. 2016; 16: 227.
Артикул Google Scholar
Эшли Э, Нибауэр Дж. Завоевание ЭКГ. В: Разъяснение кардиологии. Лондон: Remedica Publishing; 2004.
Google Scholar
Vullings R, Peters CHL, Mossavat I, Oei SG, Bergmans JWM. Байесовский подход к векторнойкардиографии, ориентированной на пациента. IEEE Trans Biomed Eng. 2010; 57: 586–95.
Байесовский подход к векторнойкардиографии, ориентированной на пациента. IEEE Trans Biomed Eng. 2010; 57: 586–95.
Артикул Google Scholar
van Laar JOEH, Warmerdam GJJ, Verdurmen KMJ, Vullings R, Peters CHL, Houterman S, et al. Вариабельность сердечного ритма плода во время беременности, полученная на основе записей неинвазивной электрокардиограммы. Acta Obstet Gynecol Scand. 2014; 93: 93–101.
Артикул Google Scholar
Warmerdam GJJ, Vullings R, Van Laar JOEH, Van der Hout-Van der Jagt MB, Bergmans JWM, Schmitt L, et al. Использование активности матки для улучшения анализа вариабельности сердечного ритма плода для выявления асфиксии во время родов. Physiol Meas. 2016; 37: 387–400.
CAS Статья Google Scholar
Ван Лаар ДЖОЕ, Порат М.М., Петерс КХЛ, Оей С.Г. Спектральный анализ вариабельности сердечного ритма плода для наблюдения за плодами: обзор литературы. Acta Obstet Gynecol Scand. 2008; 87: 300–6.
Acta Obstet Gynecol Scand. 2008; 87: 300–6.
Артикул Google Scholar
Кимура Ю., Сузуки Н., Сугавара Дж-И, Мураками Т., Терада Ю., Чисака Н. и др. Клиническая оценка риска синдрома переливания крови между двумя близнецами с использованием относительной мощности колебаний частоты сердечных сокращений плода. Fetal Diagn Ther. 2004. 19: 278–85.
Артикул Google Scholar
Velayo C, Calvo JR, Sato N, Kimura Y, Yaegashi N, Nicolaides K. Оценка сердечной деятельности с помощью абдоминальной ЭКГ плода при синдроме переливания крови между двумя близнецами. Prenat Diagn. 2012; 32: 1059–65.
Артикул Google Scholar
Вестгейт Дж., Харрис М., Курноу Дж. С., Грин KR. Plymouth рандомизированное испытание только кардиотокограммы в сравнении с формой волны ST плюс кардиотокограмма для мониторинга во время родов в 2400 случаях. Am J Obstet Gynecol.1993; 169: 1151–60.
Am J Obstet Gynecol.1993; 169: 1151–60.
CAS Статья Google Scholar
Schuit E, Amer-Wahlin I, Ojala K, Vayssière C, Westerhuis MEMH, Maršál K, et al. Эффективность электронного мониторинга плода с дополнительным анализом ST в вершинных одноплодных беременностях на сроке беременности> 36 недель: метаанализ данных отдельных участников. Am J Obstet Gynecol. 2013; 208: 1–13.
Артикул Google Scholar
Белфорт М.А., Сааде Г.Р., Том Э., Блэквелл С.К., Редди Ю.М., Торп Дж.М.Дж. и др. Рандомизированное исследование анализа сегмента ST ЭКГ плода во время родов. N Engl J Med. 2015; 373: 632–41.
CAS Статья Google Scholar
Vullings R, Verdurmen KMJ, Hulsenboom ADJ, Scheffer S, de Lau H, Kwee A, et al. Электрическая ось сердца и события ST в мониторинге плода: апостериорный анализ после многоцентрового рандомизированного контролируемого исследования. PLoS One. 2017; 12: e0175823.
PLoS One. 2017; 12: e0175823.
Артикул Google Scholar
Hulsenboom ADJ, Verdurmen KMJ, Vullings R, van der Hout-van der Jagt MB, Kwee A., van Laar JOEH, et al. Относительный и абсолютный рост отношения T / QRS по результатам ST-анализа электрокардиограммы плода в родах: пилотное исследование случай-контроль. PLoS One. 2019; 14: e0214357.
CAS Статья Google Scholar
Кам А., Коэн А. Разделение ЭКГ плода близнецов посредством разделения слепых источников (BSS). В: 21-я Конвенция инженеров-электриков и электронщиков IEEE в Израиле. Ход работы. 2000: 342–5. https://doi.org/10.1109/EEEI.2000.924421.
Мартин Дж. А., Гамильтон Б. Е., Остерман М. Дж., Куртин С. К., Мэтьюз Т. Дж.. Рождения: окончательные данные за 2013 г. Natl Vital Stat Rep. 2015; 64: 1–65.
PubMed Google Scholar
Кардиотокографические особенности беременных, инфицированных COVID-19
Список литературы
1. Всемирная организация здравоохранения (ВОЗ). Обзорная веб-страница по коронавирусной болезни (COVID ‐ 19) [Онлайн]. Доступно по адресу: [доступ 31 июля 2021 г.]. Искать в Google Scholar
Всемирная организация здравоохранения (ВОЗ). Обзорная веб-страница по коронавирусной болезни (COVID ‐ 19) [Онлайн]. Доступно по адресу: [доступ 31 июля 2021 г.]. Искать в Google Scholar
2. Schwartz, DA, Graham, AL. Возможные исходы заражения беременных женщин коронавирусом 2019-nCoV (SARS-CoV-2) для матери и ребенка: уроки SARS, MERS и других коронавирусных инфекций человека. Вирусов 2020; 12: 194. https://doi.org/10.3390/v12020194. Поиск в Google Scholar
3. Сахин, Д., Танакан, А., Эрол, С.А., Анук, А.Т., Йетискин, ФДЙ, Кескин, Х.Л., и др.. Обновленный опыт третичного центра по борьбе с пандемией на 533 беременных женщинах с инфекцией COVID ‐ 19: проспективное когортное исследование из Турции. Int J Gynaecol Obstet 2021; 152: 328–34. https://doi.org/10.1002/ijgo.13460.Search in Google Scholar
4. Bellos, I, Pandita, A, Panza, R. Материнские и перинатальные исходы у беременных, инфицированных SARS-CoV-2: a метаанализ. Eur J Obstet Gynecol Reprod Biol 2021; 256: 194–204. https://doi.org/10.1016/j.ejogrb.2020.11.038.Ищите в Google Scholar
https://doi.org/10.1016/j.ejogrb.2020.11.038.Ищите в Google Scholar
5. Дашрат, П, Вонг, JLJ, Лим, MXK, Лим, Л.М., Ли, С., Бисвас, А. и др .. Пандемия коронавирусной болезни 2019 (COVID-19) и беременность. Am J Obstet Gynecol 2020; 222: 521–31. https://doi.org/10.1016/j.ajog.2020.03.021.Search in Google Scholar
6. Zaigham, M, Andersson, O. Материнские и перинатальные исходы с COVID ‐ 19: систематический обзор 108 беременностей. Acta Obstet Gynecol Scand 2020; 99: 823–9. https://doi.org/10.1111/aogs.13867. Искать в Google Scholar
7. Бакай, К., Варолан, А., Язган, А., Акьол, А., Давас, И. Сравнение модифицированного биофизического профиля с ультразвуковым допплеровским анализом при определении благополучия плода в третьем триместре. Gynecol Obstet Reproductive Med 2013; 19: 67–75. Поиск в Google Scholar
8. Пинас, А., Чандрахаран, Э. Непрерывная кардиотокография во время родов: анализ, классификация и ведение. Best Practices Clin Obstet Gynaecol 2016; 30: 33–47.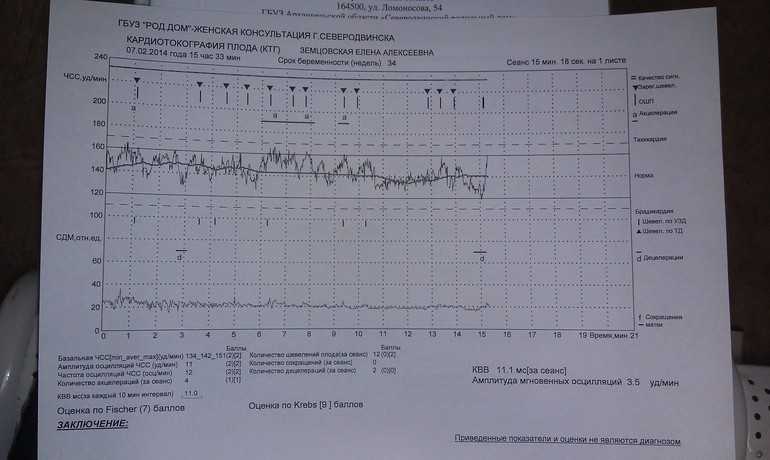 https://doi.org/10.1016/j.bpobgyn.2015.03.022.Поиск в Google Scholar
https://doi.org/10.1016/j.bpobgyn.2015.03.022.Поиск в Google Scholar
9. Чандрахаран, Э., Арулкумаран, С. Профилактика асфиксии при рождении: соответствующая реакция на результаты кардиотокографа (КТГ). Best Practices Clin Obstet Gynaecol 2007; 21: 609–24. https://doi.org/10.1016/j.bpobgyn.2007.02.008. Поиск в Google Scholar
10. Чен, Г, Ву, Д, Го, В, Цао, Й, Хуанг, Д, Ван, Х, и др .. Клинико-иммунологические особенности тяжелой и умеренной коронавирусной болезни 2019. Дж. Клин Инвест 2020; 130: 2620–9. https://doi.org/10.1172/jci137244. Поиск в Google Scholar
11. Чустерман, Б.Г., Свирски, Ф.К., Вебер, Г.Ф. Цитокиновый шторм и патогенез сепсиса. Semin Immunopathol 2017; 39: 517–28. https://doi.org/10.1007/s00281-017-0639-8.Search in Google Scholar
12. Ye, Q, Wang, B, Mao, J. Патогенез и лечение «цитокиновой бури» при COVID -19. J Инфекция 2020; 80: 607–13. https://doi.org/10.1016/j.jinf.2020.03.037.Поиск в Google Scholar
13. Мехта, П., Маколи, Д. Ф., Браун, М., Санчес, Э, Таттерсол, Р. С., Мэнсон, Дж. Дж. COVID-19: рассмотрите синдромы цитокинового шторма и иммуносупрессию. Ланцет 2020; 395: 1033–4. https://doi.org/10.1016/s0140-6736(20)30628-0. Поиск в Google Scholar
Мехта, П., Маколи, Д. Ф., Браун, М., Санчес, Э, Таттерсол, Р. С., Мэнсон, Дж. Дж. COVID-19: рассмотрите синдромы цитокинового шторма и иммуносупрессию. Ланцет 2020; 395: 1033–4. https://doi.org/10.1016/s0140-6736(20)30628-0. Поиск в Google Scholar
14. Расмуссен, С.А., Смулиан, Дж. К., Ледницки, Дж. А., Вен, Т.С., Джеймисон, Д. Коронавирусная болезнь 2019 (COVID-19) и беременность: что нужно знать акушерам. Am J Obstet Gynecol 2020; 222: 415–26.https://doi.org/10.1016/j.ajog.2020.02.017.Поиск в Google Scholar
15. Чен, Х, Го, Дж, Ван, Ц, Луо, Ф, Ю, Х, Чжан, В, и др. Клинические характеристики и потенциал вертикальной внутриутробной передачи инфекции COVID-19 у девяти беременных женщин: ретроспективный обзор медицинских карт. Lancet 2020; 395: 809–15. https://doi.org/10.1016/s0140-6736(20)30360-3. Поиск в Google Scholar
16. Виванти, AJ, Vauloup-Fellous, C, Prevot, S, Zupan, V, Suffee, C, do Cao, J, et al.. Трансплацентарная передача инфекции SARS-CoV-2. Нац Коммуна 2020; 11: 3572. https://doi.org/10.1038/s41467-020-17436-6. Поиск в Google Scholar
Нац Коммуна 2020; 11: 3572. https://doi.org/10.1038/s41467-020-17436-6. Поиск в Google Scholar
17. Эйрес-де-Кампос, Д., Спонг, С.Ю., Чандрахаран, Е. Консенсусные рекомендации FIGO по мониторингу плода во время родов: Кардиотокография. Int J Gynaecol Obstet 2015; 131: 13–24. https://doi.org/10.1016/j.ijgo.2015.06.020.Search in Google Scholar
18. Modanlou, HD, Murata, Y. Синусоидальный паттерн сердечного ритма: переоценка его определения и клинического значения. J Obstet Gynaecol Res 2004; 30: 169–80. https://doi.org/10.1111/j.1447-0756.2004.00186.x. Поиск в Google Scholar
19. Кантини, Ф., Голетти, Д., Петроне, Л., Наджафи Фард, С., Никколи, Л., Фоти , R. Иммунотерапия или противовирусная терапия, или и то, и другое для COVID-19: систематический обзор. Наркотики 2020; 80: 1929–46. https://doi.org/10.1007/s40265-020-01421-w. Поиск в Google Scholar
20. Национальная комиссия здравоохранения Китайской Народной Республики. Руководство по лечению COVID-19 для Китая (версия 6.0) ; 2020. Доступно по адресу: .Search in Google Scholar
Руководство по лечению COVID-19 для Китая (версия 6.0) ; 2020. Доступно по адресу: .Search in Google Scholar
21. Ayres-de-Campos, D, Nogueira-Reis, Z. Технические характеристики современных кардиотокографических мониторов. Best Practices Clin Obstet Gynaecol 2016; 30: 22–32. .https: //doi.org/10.1016/j.bpobgyn.2015.05.005 Искать в Google Scholar
22. Macones, GA, Hankins, GDV, Spong, CY, Hauth, J, Moore, T. Национальный институт 2008 г. Отчет семинара по детскому здоровью и человеческому развитию по электронному мониторингу плода: обновленные определения, интерпретация и руководящие принципы исследования. J Obstet Gynecol Neonatal Nurs 2008; 37: 510–5. https://doi.org/10.1111/j.1552-6909.2008.00284.x. Поиск в Google Scholar
23. Грасиа-Перес-Бонфилс, А., Виньесваран, К., Куадрас, Д., Чандрахаран, Э. скачкообразный рисунок на кардиотокографическом (КТГ) следе действительно существует? Паттерн зигзаг как альтернативное определение и его корреляция с перинатальными исходами. J Matern Fetal Neonatal Med 2019; 1–9. https://doi.org/10.1080/14767058.2019.1686475.Поиск в Google Scholar
J Matern Fetal Neonatal Med 2019; 1–9. https://doi.org/10.1080/14767058.2019.1686475.Поиск в Google Scholar
24.Маэда, К. Изобретение ультразвукового допплеровского актокардиографа плода и непрерывная регистрация движений плода. J Obstet Gynaecol Res 2016; 42: 5–10. https://doi.org/10.1111/jog.12855. Поиск в Google Scholar
25. Брэдфорд, Б., Мод, Р. Реакция плода на голод и насыщение матери — новый результат качественного описательного исследования восприятия матери плода движения. BMC Беременность и роды 2014; 14: 288. https://doi.org/10.1186/1471-2393-14-288.Поиск в Google Scholar
26.Эрстрём, С. Циркадный ритм движений плода. Acta Obstet Gynecol Scand 1984; 63: 539–41. https://doi.org/10.3109/0001634840
16.Search in Google Scholar 27. Stone, PR, Burgess, W, McIntyre, JPR, Gunn, AJ, Lear, CA, Bennet, L, et al .. Эффект позиция матери в отношении поведенческого состояния плода и вариабельности сердечного ритма при здоровой поздней беременности.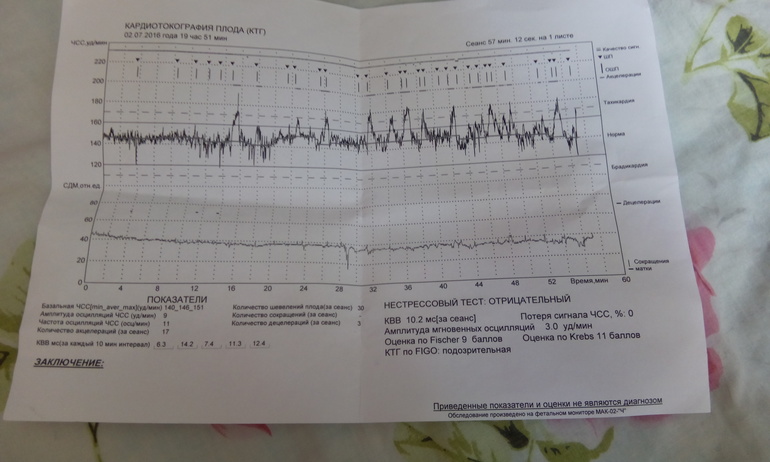 J Physiol 2017; 595: 1213–21. https://doi.org/10.1113/jp273201. Искать в Google Scholar
J Physiol 2017; 595: 1213–21. https://doi.org/10.1113/jp273201. Искать в Google Scholar
28.Ван, Д., Ху, Б., Ху, Ц., Чжу, Ф, Лю, Х, Чжан, Дж. И др .. Клинические характеристики 138 госпитализированных пациентов с пневмонией, инфицированной новым коронавирусом 2019 г., в Ухане, Китай. J Am Med Assoc 2020; 323: 1061–9. https://doi.org/10.1001/jama.2020.1585. Поиск в Google Scholar
29. Грасиа-Перес-Бонфилс, А., Мартинес-Перес, О., Ллурба, Е., Чандрахаран, Е. Частота сердечных сокращений плода изменяется на кардиотокографический анализ вторичной инфекции COVID-19 у матери. Eur J Obstet Gynecol Reprod Biol 2020; 252: 286–93.https://doi.org/10.1016/j.ejogrb.2020.06.049.Поиск в Google Scholar
30. Мартинелли, И., Феррацци, Э, Чаварелла, А., Эрра, Р., Иурларо, Э, Оссола, М., и др .. Легочная эмболия у молодой беременной женщины с COVID-19. Thromb Res 2020; 191: 36–7. https://doi.org/10.1016/j.thromres.2020.04.022.Search in Google Scholar
31.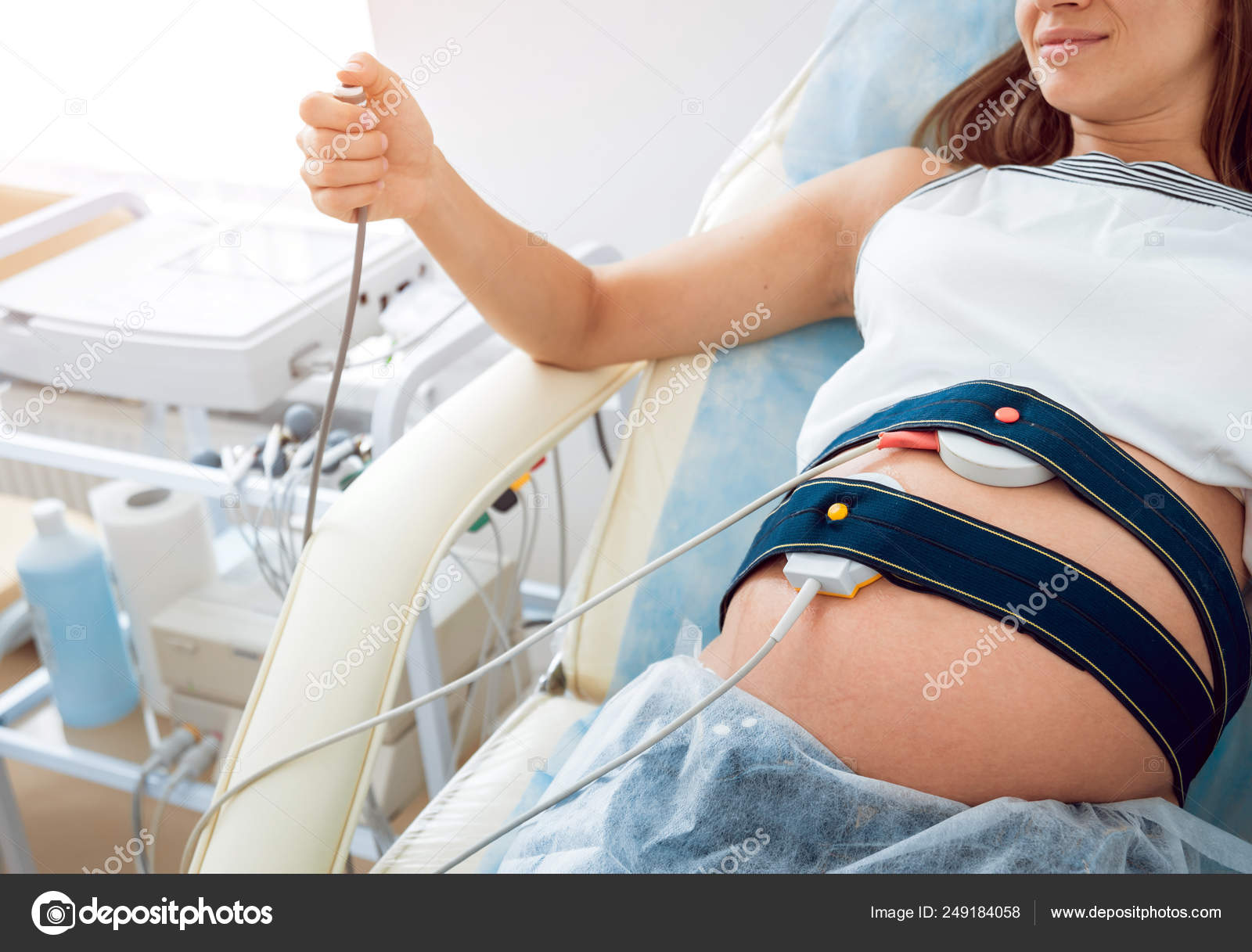



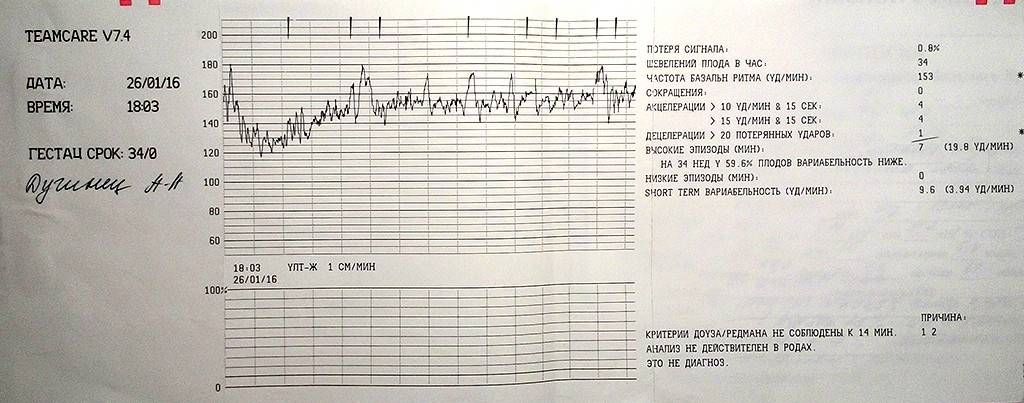 Но есть шанс, что проблему не сразу обнаружат.
Но есть шанс, что проблему не сразу обнаружат. рост.
рост. Это предотвращает снижение притока крови к плаценте и ребенку.
Это предотвращает снижение притока крови к плаценте и ребенку.