УЗИ для беременных в 3-м триместре в Днепре: цены, 858 отзывов
УЗИ для беременных в 3 триместре – важное комплексное обследование, поскольку организм в этот период уже готовится к родам. Диагностика направлена на определение состояния плода и всех органов матери. В этот период ребёнок значительно прибавляет в весе, видны его ручки и ножки. УЗИ в 3 триместре беременности показывает развитие малыша. Врачи смотрят на работу сердца, ритмичность и частоту сокращений. Также рассматривается возможность проведения родов естественным путём при наличии имеющихся факторов риска.
УЗИ 3 триместра: когда делать?
3 УЗИ как плановая процедура назначается всем беременным. Противопоказаний нет. 3 скрининг лучше всего делать на 32-34 неделе. Но решать будет доктор, опираясь на такие факторы:
- какая по счёту беременность;
- есть ли осложнения;
- общее самочувствие женщины.
Как проходит УЗИ скрининг 3 триместра?
При прохождении допплерометрии и КТГ отказ от еды не нужен, но если требуется сдача крови, то за день до процедуры исключают жареное, копчёное, жирное и острое.
Во время УЗИ 32 недели беременности и УЗИ 34 недели врач уделяет внимание следующим моментам:
- Расположение плода в материнской утробе. Положение вниз головой не даёт никаких поводов для беспокойства. Но бывает ягодичное предлежание или малыш лежит поперек. Если ребёнок не перевернётся в течение трёх недель, потребуется кесарево сечение.
- Околоплодные воды и их количество
- Пуповина. УЗИ ребёнка на 32 неделе или УЗИ на 34 неделе беременности может показать, обвит ли малыш пуповиной и есть ли двойное обвитие. Обнаружение такой неприятности ведёт к кесареву сечению, чтобы ребёнок не задушился при прохождении по родовым путям.

- Зрелость плаценты. Несоответствие стадии созревания (раннее созревание) может стать причиной преждевременных родов. Для ребёнка это чревато дефицитом питательных веществ и кислорода.
- Вес малыша. Точный вес сказать не под силу ни одному специалисту. Но примерный возможно. Это важно при наличии узкого таза у матери, когда рожать самостоятельно будет проблематично.
Результаты УЗИ скрининга в 3 триместре
На полученные данные влияет срок беременности. При расшифровке результатов диагност опирается на нормативные показатели. Оценивается каждый показатель отдельно. Также определяется степень риска возникших отклонений. В процессе следует учитывать особенности родителей и здоровье мамы.
Совет DOC.ua: УЗИ 3 триместра, цена которого зависит от клиники, где оно проводится и от используемого оборудования, является заключительным в ходе беременности. Мама может уже расслабиться и ждать встречи с любимым малышом.
УЗИ скрининг 3 триместра в Москве — цены и запись на диагностику онлайн на Meds.ru
Сеть клиник Он КлиникМедучреждение «ОН КЛИНИК» на Зубовском бульваре — это медцентр, в котором предоставляется квалифицированная медицинская помощь взрослым и детям. В медцентре ведут прием специалисты различных направлений, что позволяет проводить комплексную диагностику и лечение.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Сеть клиник ООО Медок Медок Коньково Медок Коньково Профсоюзная, д. 113, корп. 2 07:00-21:00
Профсоюзная, д. 113, корп. 2 07:00-21:00Cб 08:00-20:00
Вс 08:00-20:00
Женская клиника «Медок» в Коньково является филиалом сети московских клиник и специализируется на женском здоровье. Здесь можно получить консультационно-диагностические услуги гинеколога и терапевта на высоком уровне, а также воспользоваться уникальной услугой- ведение беременности. Прием ведут высококвалифицированные специалисты, которые постоянно повышают уровень своих знаний и квалификацию.
Здесь можно получить консультационно-диагностические услуги гинеколога и терапевта на высоком уровне, а также воспользоваться уникальной услугой- ведение беременности. Прием ведут высококвалифицированные специалисты, которые постоянно повышают уровень своих знаний и квалификацию.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Клиника ПРОМЕД Клиника ПРОМЕД Самотечная, д. 5 09:00-21:00
Самотечная, д. 5 09:00-21:00Cб 09:00-21:00
Вс 09:00-21:00
 В центре принимают сотрудники с многолетним опытом работы. У многих врачей имеются высшие врачебные категории, ученые степени (кандидаты и доктора наук).
В центре принимают сотрудники с многолетним опытом работы. У многих врачей имеются высшие врачебные категории, ученые степени (кандидаты и доктора наук).ул. Мантулинская, д. 9, корп. 5
Мантулинская, д. 9, корп. 5
Выставочная
Международная
08:00-21:00Пн-Пт 08:00-21:00
Cб 08:00-20:00
Вс 08:00-20:00
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13Клиника “Галактика” на Якиманке специализируется в области эстетической медицины. Кабинеты центра оснащены современным инновационным оборудованием для диагностирования и терапии. Опытные доктора имеют ученые степени, высшие врачебные категории. На постоянной основе принимают участие как в международных, так и в российских конференциях, симпозиумах. В своей практике используют индивидуальный подход к каждому пациенту.
Кабинеты центра оснащены современным инновационным оборудованием для диагностирования и терапии. Опытные доктора имеют ученые степени, высшие врачебные категории. На постоянной основе принимают участие как в международных, так и в российских конференциях, симпозиумах. В своей практике используют индивидуальный подход к каждому пациенту.
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13 Сеть клиник РидереСемейная клиника «Ридере» на Селигерской работает с 2013 года и оказывает медицинскую помощь по многим направлениям для пациентов любого возраста в любой день недели.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Сеть клиник Медицинский центр «Знакомый доктор»Медицинский центр Знакомый Доктор на Химкинском бульваре специализируется в направлении кардиологии, неврологии, терапии, гастроэнтерологии, гинекологии, а также урологии. Клиника проводит ультразвуковую и функциональную диагностику, занимается оформлением справок.
Клиника проводит ультразвуковую и функциональную диагностику, занимается оформлением справок.
- 3200 Скрининговое УЗИ 3-й триместр беременности (30-34 недели) с доплеровской оценкой показателей кровотока
- 4800 Скрининговое УЗИ 3-го триместра многоплодной беременности (30-34 недели) с доплеровской оценкой показателей кровотока
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Сеть клиник ООО «Легомед»Клиника Легамед Солнцево осуществляет прием по направлениям гинекологии, урологии, терапии и травматологии. В центре можно сдать анализы и пройти ультразвуковое исследование (УЗИ), вызвать специалиста на дом.
В центре можно сдать анализы и пройти ультразвуковое исследование (УЗИ), вызвать специалиста на дом.
- 4500 Скрининговое УЗИ 3-го триместра многоплодной беременности (30-34 недели) с допплеровской оценкой показателей кровотока
- 3000 Скрининговое УЗИ 3-го триместра беременности (30-34 недели) с допплеровской оценкой показателей кровотока
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13Многопрофильный медицинский центр «Доктор с Вами» работает более 10 лет, предоставляет квалифицированную медицинскую помощь по направлениям: стоматология, косметология, отоларингология, малоинвазивная хирургия и интимная пластика. Врачи центра имеют высшую квалификационную категорию, научные степени.
Врачи центра имеют высшую квалификационную категорию, научные степени.
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13Специализированная клиника лечения опорно-двигательного аппарата «Стопартроз.ру» возвращает пациентам возможность двигаться без сложных операций. Среди специалистов клиники травматологи-ортопеды, физиотерапевты, реабилитологи, вертебрологи.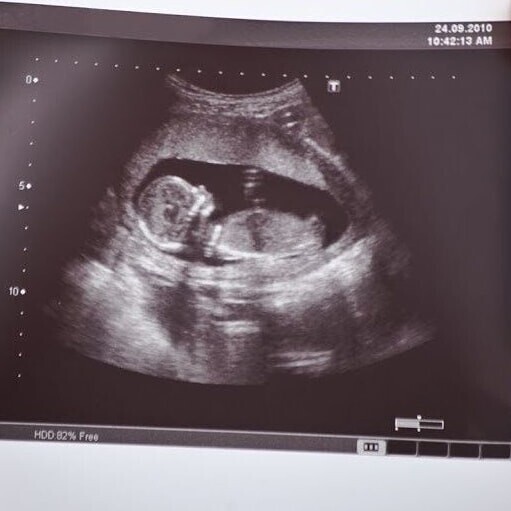
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13Ведение беременности III триместр|Клиника «Нарвская»|
Третий триместр является последним и длится с 28 недели до момента родов. Этот период является волнительным для будущей мамы и требует особого контроля со стороны врачей. Прежде всего, специалистам необходимо определить степень готовности организма женщины к предстоящим родам. Кроме того, важно постоянно отслеживать состояние здоровья малыша. Все эти задачи реализуются в ходе программы ведения беременности в третьем триместре. Записаться на услугу можно любым удобным способом.Занимается данным вопросом врач акушер-гинеколог по ведению беременности.
Кроме того, важно постоянно отслеживать состояние здоровья малыша. Все эти задачи реализуются в ходе программы ведения беременности в третьем триместре. Записаться на услугу можно любым удобным способом.Занимается данным вопросом врач акушер-гинеколог по ведению беременности.
Программа ведения беременности III триместр цена
| Наименование | Цена |
| Прием врача акушер-гинеколога (осмотр по беременности) | 1500₽ |
| Постановка на учет по беременности | 3500₽ |
| Выдача б/листа | 800₽ |
| Программа ведения беременности I триместр (с 1 по 13 недель беременности) | 25540₽ |
| Программа ведения беременности II триместр (с 14 по 29 недели беременности) | 11930₽ |
| Программа ведения беременности III триместр (с 30 недели беременности) | 16970₽ |
Все цены Акции Задать вопрос гинекологу
Что входит в программу ведения беременности?
План обследования составляет гинеколог исходя из рекомендаций, указанных в приказе Министерства здравоохранения Российской Федерации № 572н от 1 ноября 2012 года. В этом документе указан перечень необходимых методов диагностики, которые должна пройти женщина. В него входят:
В этом документе указан перечень необходимых методов диагностики, которые должна пройти женщина. В него входят:
- Оценка общего состояния органов дыхательной, выделительной, сердечно-сосудистой, репродуктивной систем.
- Мануальное обследование молочных желез.
- Пальпация и аускультация плода.
- Антропометрические измерения (рост, вес, индекс массы тела, окружность живота и таза).
- Определение положения плода и предлежания плаценты.
- Общий и биохимический анализ крови.
- Анализ мочи.
- Коагулограмма.
- Выявление антител к токсоплазме и краснухе.
- Глюкозотолерантный тест.
- Лабораторная диагностика ВИЧ, сифилиса, вирусных гепатитов В и С.
- Кардиотокография.
Если женщина стала на учет по беременности только в третьем триместре, то дополнительно могут быть назначены другие анализы и исследования (определение группы крови и резус-фактора, ЭКГ и др.)
Когда делается УЗИ скрининг III триместра?
В третьем триместре скрининговое УЗИ плода назначают на 30-34 неделе.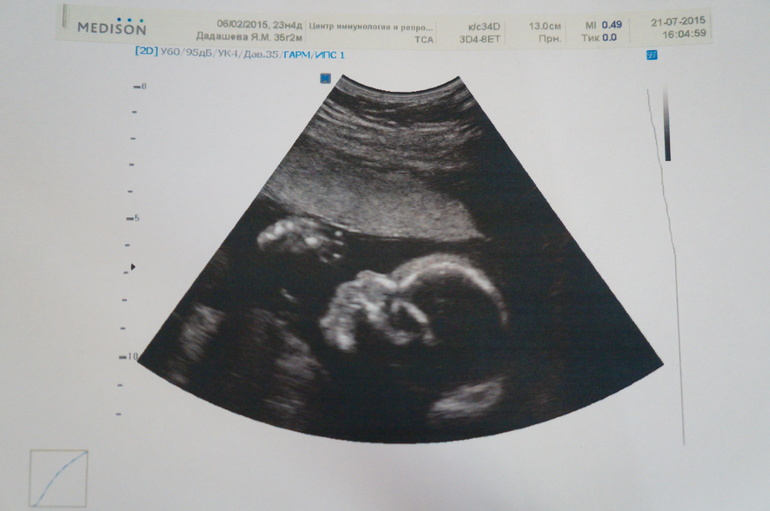 Данное исследование является необязательным, и женщина может отказаться от него, однако специалисты советуют не делать этого. Во-первых, УЗИ является абсолютно безопасным как для матери, так и для ребенка. Во-вторых, исследование позволяет получить очень важную информацию и выявить различные нарушения, среди которых:
Данное исследование является необязательным, и женщина может отказаться от него, однако специалисты советуют не делать этого. Во-первых, УЗИ является абсолютно безопасным как для матери, так и для ребенка. Во-вторых, исследование позволяет получить очень важную информацию и выявить различные нарушения, среди которых:
- Внутриутробная инфекция.
- Обвитие пуповиной.
- Фетоплацентарная недостаточность.
- Задержка в развитии.
- Пороки развития и др.
Своевременно проведенные диагностические мероприятия позволяют назначить эффективное лечение и выбрать оптимальный способ родоразрешения.
Кроме того, выделяют ряд показаний, когда УЗИ на третьем триместре рекомендуется провести в обязательном порядке. К ним относятся:
- Возраст женщины старше 35 лет.
- Отклонения от нормы во время УЗИ на первом и втором триместрах.
- Перенесенные вирусные и инфекционные заболевания во время беременности.
- Отягощенный наследственный анамнез.

- Воздействие вредных факторов на протяжении беременности.
При проведении ультразвукового исследования врач определяет размеры и массу плода, его положение в матке, соответствие развития сроку беременности, объем околоплодных вод и др. Кроме того, УЗИ с доплером позволяет оценить кровоток в плаценте и выявить кислородное голодание плода, которое важно своевременно диагностировать и устранить. Также в этом режиме можно определить состояние сердечно-сосудистой системы плода.
Программу ведения беременности в III триместре многие специалисты считают самой важной и рекомендуют будущим мамам не отказываться от предлагаемых исследований и анализов.
Сонография в 3-м триместре беременности и оценка состояния плаценты, протоколы и интерпретация — StatPearls
Непрерывное обучение
В третьем триместре беременности УЗИ обычно проводится у пациенток, которые поступают как бессимптомно, так и с симптомами. В настоящее время нет основных руководств или протоколов для стандартизации использования УЗИ на этом этапе беременности. Ультразвук может быть полезен для выявления патологии плода и матери, а также для наблюдения за течением беременности.В этом упражнении рассматривается подход и интерпретация результатов УЗИ в третьем триместре, а также выделяется важная информация для межпрофессиональной команды, занимающейся ведением этой популяции пациентов.
Ультразвук может быть полезен для выявления патологии плода и матери, а также для наблюдения за течением беременности.В этом упражнении рассматривается подход и интерпретация результатов УЗИ в третьем триместре, а также выделяется важная информация для межпрофессиональной команды, занимающейся ведением этой популяции пациентов.
Цели:
Опишите общую методику проведения ультразвукового исследования в третьем триместре беременности.
Определите показания и противопоказания для проведения УЗИ в третьем триместре беременности.
Опишите типичные результаты УЗИ плода и матери в третьем триместре беременности.
Обобщите наиболее распространенные патологические данные, которые можно оценить при проведении ультразвукового исследования в третьем триместре беременности.
Введение
Использование УЗИ в третьем триместре беременности служит множеству общих и специализированных целей, включая, помимо прочего, определение числа и предлежания плода, оценку нарушений роста и характеристику плаценты и амниотической жидкости . Таким образом, применение УЗИ в третьем триместре беременности отличается от предыдущих триместров как по объему, так и по целям.
Таким образом, применение УЗИ в третьем триместре беременности отличается от предыдущих триместров как по объему, так и по целям.
Традиционно третий триместр определяется как антенатальный период между 28 и 42 неделями беременности. В настоящее время не существует универсального стандартизированного протокола для оценки течения и состояния беременности в этот период.
Сонографические исследования в третьем триместре обычно не проводятся, за исключением случаев, когда у пациентки не было начального сонографического обследования или в течение первого или второго триместров были выявлены предшествующие патологические или сопутствующие состояния.[1]
Цель исследования служит ориентиром для того, что оценивается во время экзамена. Дальнейшие подробные исследования аномальных результатов более подробно описаны в соответствующих видах деятельности.
Анатомия и физиология
В третьем триместре УЗИ может быть выполнено трансвагинально или трансабдоминально, причем предпочтение отдается последнему подходу из-за теоретического риска спровоцировать клинически значимое кровотечение, если предлежание плаценты присутствует и не диагностировано. [2] Трансвагинальный подход обычно обеспечивает лучшую визуализацию анатомии благодаря улучшенной близости к интересующим органам и структурам. Однако из-за использования более высокочастотного датчика это может привести к затруднениям при визуализации более каудальных (материнских) и более глубоких структур внутри и снаружи матки.
[2] Трансвагинальный подход обычно обеспечивает лучшую визуализацию анатомии благодаря улучшенной близости к интересующим органам и структурам. Однако из-за использования более высокочастотного датчика это может привести к затруднениям при визуализации более каудальных (материнских) и более глубоких структур внутри и снаружи матки.
Матка, как правило, зажата между передней частью мочевого пузыря и задней частью толстой кишки. В краниально-каудальном направлении дно, тело и шейку матки можно оценить именно в этом порядке.В течение третьего триместра анатомия плода и сердечная деятельность должны быть четко определены и очевидны.
Амниотическую жидкость следует рассматривать как анэхогенное пространство, окруженное изоэхогенными стенками матки. Расположение плаценты вариабельно, и ее можно идентифицировать как гетерогенную структуру, соединенную со стенкой матки и прикрепленную к пуповине, ведущей к брюшной полости плода.[3]
Индикации
в бессимптомном, ультразвуковой, ультразвуковой, третьим триместричнике ультразвука для оценки и определения: [1]
плода анатомия
плода аномалии
4гестационный возраст
Рост плода
презентация плода1
, подозреваемых многократных беременности
Местоположение плацентар
Шивикальная недостаточность
Ультразвуковое исследование третьего триместра на симптоматический беременных пациента имеет несколько показаний, в том числе, но не ограничиваясь На следующие условия: [1]
Расхождение между размером матки и рассчитанная гестационная дата
тазовая масса
ITOPIC Беременность
Смерть плода
- 900 04 Вагинальное кровотечение
брюшной полости или боли в тазовой области
Пузырного занос
Маточных аномалии
аномалии развития плода
Амниотических аномалии жидкости
отслойки
преждевременного разрыва мембран
Преждевременные роды
Предлежание плаценты
Кроме того, ультразвуковое исследование применяется в качестве дополнения к процедурам, напримерг.
 , амниоцентез, наложение серкляжа на шейку матки, наружный головной вариант.
, амниоцентез, наложение серкляжа на шейку матки, наружный головной вариант.Особая группа пациентов, которым особенно полезно использование ультразвука в третьем триместре, — это пациенты с поздними клиническими проявлениями без предварительного дородового наблюдения. К сожалению, эти пациенты склонны ко всем вышеупомянутым расстройствам, и ультразвуковое исследование имеет первостепенное значение, чтобы избежать или, по крайней мере, запланировать серьезные причины заболеваемости и смертности.
При определенных клинических обстоятельствах может потребоваться более подробное и специализированное исследование анатомии плода и характеристик плаценты.[4] Эти протоколы и приложения выходят за рамки целей этой главы.
Противопоказания
Противопоказаний к проведению трансабдоминального УЗИ в третьем триместре беременности немного. Единственным общепризнанным абсолютным противопоказанием является отказ пациента в соответствии с принципом автономии пациента.
Трансвагинальное ультразвуковое исследование относительно противопоказано в третьем триместре, особенно у пациенток без предварительного документально подтвержденного расположения плаценты, из-за опасности спровоцировать кровотечение в условиях невыявленного предлежания плаценты.
 Рекомендуется начинать с трансабдоминального УЗИ, чтобы сначала определить местонахождение плаценты, а затем, при наличии клинических показаний и необходимости, проводить трансвагинальное УЗИ. Однако из-за шейки матки и угла влагалищного канала проведение трансвагинального УЗИ в третьем триместре может быть потенциально безопасным. Риск спровоцировать клинически значимое кровотечение не получил последовательной поддержки в литературе.[5]
Рекомендуется начинать с трансабдоминального УЗИ, чтобы сначала определить местонахождение плаценты, а затем, при наличии клинических показаний и необходимости, проводить трансвагинальное УЗИ. Однако из-за шейки матки и угла влагалищного канала проведение трансвагинального УЗИ в третьем триместре может быть потенциально безопасным. Риск спровоцировать клинически значимое кровотечение не получил последовательной поддержки в литературе.[5]Оборудование
Для надлежащей сонографической оценки должны быть доступны два датчика-преобразователя.Криволинейный датчик (от 1 до 6 МГц) является предпочтительным датчиком для трансабдоминальной оценки, тогда как высокочастотный внутриполостной датчик (от 7,5 до 10 МГц) используется для трансвагинальной оценки.
Для трансвагинального доступа необходимо использовать чехол датчика. После каждого использования зонд необходимо дезинфицировать в соответствии с протоколами учреждения.
Подготовка
При проведении трансабдоминального исследования пациенту следует предложить наполнить мочевой пузырь, если это возможно, так как заполненные жидкостью структуры улучшают разрешение более глубоких структур на УЗИ, что помогает исследовать матку, плаценту и амниотическую жидкость.

Если трансвагинальное УЗИ считается необходимым, пациентку следует попросить опорожнить мочевой пузырь. Учитывая близость внутриполостного датчика к шейке матки, пустой мочевой пузырь обеспечивает улучшенную визуализацию структур и повышает комфорт пациента во время исследования.[6]
Техника
Первоначальную оценку следует начинать с размещения криволинейного датчика с правильно выбранными настройками акушерства над лобковой областью. Датчик может располагаться как в сагиттальной, так и в поперечной ориентации.Индикатор датчика должен быть направлен краниально для сагиттальных изображений и справа от пациента для поперечных изображений.
Если показано трансвагинальное исследование, пациентку следует перевести в положение для литотомии. Зонд следует вводить индикатором в вертикальном направлении. Сагиттальные изображения получают, удерживая индикатор направленным к потолку, в то время как поперечное изображение требует поворота датчика, чтобы индикатор был обращен к правой стороне пациента.
 [4]
[4]Для надлежащей оценки состояния плода и материнских структур показаны несколько измерений, начиная с оценки гестационного возраста. Определение срока беременности с помощью УЗИ может быть неточным в третьем триместре.[7] Измерения частей плода могут использоваться отдельно или в сочетании для оценки гестационного возраста. Обычно используемые измерения знакомств включают в себя:
двумя двусмысленными диаметром (BPD)
затылок
окружность головки (HC)
диаметр брюшной полости (AD)
окружность брюшной полости (AC )
Длина бедренной кости (FL)
С другой стороны, оценку размера плода лучше всего проводить в третьем триместре.[8] Для оценки веса плода было разработано несколько формул, одна из наиболее широко используемых – формула Хэдлока и его коллег. Формулы, в которых использовалось менее трех измерений частей тела плода, не давали хороших результатов по сравнению с формулами, включающими измерения головы, живота и бедренной кости плода.
 [9] Однако включение дополнительных измерений в формулы не продемонстрировало повышения точности.[10]
[9] Однако включение дополнительных измерений в формулы не продемонстрировало повышения точности.[10]Часто шевеление плода можно идентифицировать, и это должно быть задокументировано. Однако отсутствие движения плода может иметь различное значение и может зависеть от цикла сна плода.Сердце плода должно быть измерено с использованием режима M, как установлено рекомендациями As Low As Reasonably Achievement (ALARA) [11]. Калипер М-режима должен располагаться над левым желудочком. Измеряя временное расстояние в режиме М от пика до пика, большинство современных ультразвуковых аппаратов смогут оценить частоту сердечных сокращений плода. Необходимо соблюдать осторожность при измерении правильного количества циклов, поскольку некоторые производители требуют измерения двух циклов, а некоторые — только одного. Нормальная частота сердечных сокращений составляет от 110 до 160 ударов в минуту.Дальнейшее обсуждение аномальных результатов обсуждается ниже.
Оценка лжи плода имеет первостепенное значение, особенно по мере приближения срока родов.
 Сначала идентифицируют головку плода, а затем направление гиперэхогенного позвоночника плода. Если головка плода расположена ближе к шейке матки, это называется головным. Латеральность позвоночника также важна, и она всегда описывается на основе ориентации матери. С другой стороны, когда голова находится больше краниально по отношению к матери, это считается тазовым предлежанием.Конкретный тип тазового предлежания следует оценивать как откровенный, полный или стопный.[12]
Сначала идентифицируют головку плода, а затем направление гиперэхогенного позвоночника плода. Если головка плода расположена ближе к шейке матки, это называется головным. Латеральность позвоночника также важна, и она всегда описывается на основе ориентации матери. С другой стороны, когда голова находится больше краниально по отношению к матери, это считается тазовым предлежанием.Конкретный тип тазового предлежания следует оценивать как откровенный, полный или стопный.[12]Следует оценить анатомию плода на предмет любых явных аномалий. Следует отметить латеральность всех визуализируемых анатомических структур. Головку плода и ее общий вид следует осмотреть на предмет симметрии. Должны быть видны внутричерепные анатомические структуры, включая мозжечок, полость прозрачной перегородки и желудочки. Невозможность идентифицировать какую-либо из этих структур требует дальнейшего изучения.[13]
Датчик должен быть оптимизирован для детальной оценки движения, положения и ориентации сердца.
 В третьем триместре должны быть видны четыре камеры сердца. Следует оценить частоту сердечных сокращений плода на наличие признаков аритмии. Легкие должны быть видны с двух сторон по бокам сердца, и они должны быть эхогенными и гомогенными, что описывается как «печенкоподобное».Желудок виден слева как анэхогенная кистозная структура ниже диафрагмы.[15] С двух сторон почки должны быть расположены симметрично, а мочевой пузырь должен быть виден в нижней части живота как небольшая гипоэхогенная кистозная структура [16]. Место прикрепления пуповины к передней брюшной стенке следует оценивать на наличие любых признаков экструзии внутрибрюшных органов. Наконец, необходимо следить за длинными костями и позвоночником и оценивать их симметрию. Позвоночник должен быть симметричным, гиперэхогенным и должен сужаться к неповрежденному заднему краю кожи.[17] Необходимо также проверить положение, движение и тонус конечностей.
В третьем триместре должны быть видны четыре камеры сердца. Следует оценить частоту сердечных сокращений плода на наличие признаков аритмии. Легкие должны быть видны с двух сторон по бокам сердца, и они должны быть эхогенными и гомогенными, что описывается как «печенкоподобное».Желудок виден слева как анэхогенная кистозная структура ниже диафрагмы.[15] С двух сторон почки должны быть расположены симметрично, а мочевой пузырь должен быть виден в нижней части живота как небольшая гипоэхогенная кистозная структура [16]. Место прикрепления пуповины к передней брюшной стенке следует оценивать на наличие любых признаков экструзии внутрибрюшных органов. Наконец, необходимо следить за длинными костями и позвоночником и оценивать их симметрию. Позвоночник должен быть симметричным, гиперэхогенным и должен сужаться к неповрежденному заднему краю кожи.[17] Необходимо также проверить положение, движение и тонус конечностей.Целесообразна общая оценка шейки матки. Во-первых, при визуальном осмотре специалист по УЗИ должен определить, открыта или закрыта шейка матки.
 Если открытый, следует измерить расстояние от внутренней стены до внутренней стены. Впоследствии, из-за заболеваемости, связанной с недостаточностью шейки матки, следует также измерить длину от наружного до внутреннего зева шейки матки.[18]
Если открытый, следует измерить расстояние от внутренней стены до внутренней стены. Впоследствии, из-за заболеваемости, связанной с недостаточностью шейки матки, следует также измерить длину от наружного до внутреннего зева шейки матки.[18]Плаценту можно идентифицировать, отслеживая эндометрий до изоэхогенной структуры с повышенной васкуляризацией при цветовом допплеровском картировании.Расположение плаценты должно быть описано как переднее или заднее. Расположение плаценты должно быть описано как переднее или заднее. Наличие предлежания плаценты следует исключить путем измерения расстояния от каудального края плаценты до внутреннего зева шейки матки. Измерение менее 3 см свидетельствует о предлежании плаценты и требует дальнейшего обследования.[19]
Плаценту необходимо дополнительно обследовать на наличие новообразований или ретроплацентарного кровоизлияния, которые будут проявляться как неоднородные или анэхогенные участки соответственно.Следует определить его размер как в продольной, так и в поперечной осях.
 Любые аномальные результаты следует дополнительно изучить, применяя режимы цветного допплера и энергетического допплера.
Любые аномальные результаты следует дополнительно изучить, применяя режимы цветного допплера и энергетического допплера.От плаценты следует проследить точку прикрепления пуповины и классифицировать ее как центральную, эксцентрическую, краевую или оболочечную. После применения цветового допплеровского режима к пуповине следует различать пульсации как венозного, так и артериального кровотока. В идеале спектральный допплер должен быть виден в свободном пуповине, но иногда это может быть технически сложно.В этих случаях согласованность должна быть предпочтительнее точности, и ее следует измерять в месте, где ее можно надежно воспроизвести. После применения непрерывного волнового допплера форма волны пупочной артерии, следующая за «пилообразным» рисунком, должна быть легко отличима от венозного кровотока. Резистивный индекс можно рассчитать, применяя следующую формулу:
резистивный индекс (RI) (индекс Пурсело) = (пиковая систолическая скорость – конечная диастолическая скорость) / пиковая систолическая скорость гестационного возраста, учитывая, что диастолический поток увеличивается постепенно.
 Если резистивный индекс пупочной артерии не соответствует норме, необходимы дальнейшие исследования.[20]
Если резистивный индекс пупочной артерии не соответствует норме, необходимы дальнейшие исследования.[20]Наконец, уровень амниотической жидкости должен быть измерен как с помощью индекса амниотической жидкости (ИАЖ), так и методом самого глубокого вертикального кармана (ГВП), если это возможно. Чтобы оценить AFI, используя linea nigra и медиолатеральные линии в качестве осевой и горизонтальной осей, сонографист должен разделить матку на четыре разных квадранта.
Самый глубокий карман, идентифицированный в каждом квадранте, лишенный обеих частей плода и пуповины, измеряется вертикально.Размеры в сантиметрах этих измерений складываются для расчета AFI. Нормальный AFI составляет от 5 до 25 см. ИАЖ менее 5 см считается маловодием.[21]
Для определения ДВД идентифицируют и измеряют по вертикали самый глубокий карман жидкости, лишенный частей плода и пуповины. Значение менее 2 см указывает на маловодие, а более 8 см указывает на многоводие.[22]
Как указывалось ранее, аномальные результаты требовали дальнейшего специализированного сонографического обследования и срочной консультации с акушером.
 Другие специализированные исследования выходят за рамки этой деятельности.
Другие специализированные исследования выходят за рамки этой деятельности.Осложнения
Наиболее значительный риск осложнений связан с трансвагинальным ультразвуковым доступом, который может нарушить целостность предлежания плаценты, что приведет к ятрогенным кровотечениям. Некоторые исследования утверждают, что из-за угла ориентации между размещением внутриполостного зонда и положением шейки этот риск потенциально завышен. Тем не менее, нет никаких серьезных рисков, связанных с альтернативой использования трансабдоминального подхода к оценке беременности в течение третьего триместра, поэтому его следует предпочесть и попробовать в первую очередь.
Другие незначительные риски, связанные с использованием ультразвука, влекут за собой беспокойство, которое оно может вызвать у пациентки, и дискомфорт, связанный с давлением датчика на кожу или слизистую оболочку влагалища.[23]
Клиническое значение
Начальным компонентом ультразвукового исследования должно быть определение количества плодов.
 Существует повышенный риск заболеваемости и смертности, связанный с неожиданной многоплодной беременностью. Распространенные ошибки, которые могут привести к неправильной идентификации правильного множества, включают невыполнение полного сканирования, включая дно матки, или отсутствие непрерывного отслеживания головки плода относительно соответствующего тела.[24]
Существует повышенный риск заболеваемости и смертности, связанный с неожиданной многоплодной беременностью. Распространенные ошибки, которые могут привести к неправильной идентификации правильного множества, включают невыполнение полного сканирования, включая дно матки, или отсутствие непрерывного отслеживания головки плода относительно соответствующего тела.[24]Впоследствии, как только плод будет идентифицирован, его жизнеспособность следует оценить путем оценки сердечного ритма и сердца плода. ЧСС плода также имеет дополнительное прогностическое значение. Медленный сердечный ритм плода был связан с более неблагоприятным прогнозом, но это не должно быть единственным основанием считать беременность нежизнеспособной.[25]
Ложь и предлежание плода имеют большее значение в третьем триместре, чем в первом и втором триместре. Изменения этих двух параметров уменьшались по мере приближения срока родов.Ложь плода относится к углу расположения плода и матки по сагиттальной оси.
 Продольное положение, наиболее часто встречающееся, относится к параллельному расположению оси плода и матки. Две другие возможности включают поперечное и, реже, косое положение.[12]
Продольное положение, наиболее часто встречающееся, относится к параллельному расположению оси плода и матки. Две другие возможности включают поперечное и, реже, косое положение.[12]Предлежание, с другой стороны, относится к анатомической части плода ближе к шейке матки. Головное положение чаще всего встречается с головкой плода в качестве предлежащей части, и оно коррелирует с улучшением исходов родов.Неправильное предлежание, в том числе тазовое предлежание, положение на ногах или на коленях, часто связано с повышенными трудностями при родах и, следовательно, с повышенной заболеваемостью и смертностью. УЗИ позволяет определить как полные, так и неполные варианты предлежания. И положение плода, и предлежание должны оцениваться одновременно, поскольку неполное обследование может неверно истолковать результаты. Если головка плода расположена ближе к шейке или нижнему сегменту матки, следует подтвердить положение плода по сагиттальной оси, прежде чем сообщать о головном предлежании, поскольку плод может располагаться по поперечной оси.
 Если выявлено неправильное предлежание, ультразвуковой врач должен оценить и оценить потенциальные причины, включая аномалии плаценты или пороки развития плода.[26]
Если выявлено неправильное предлежание, ультразвуковой врач должен оценить и оценить потенциальные причины, включая аномалии плаценты или пороки развития плода.[26]Оценку гестационного возраста и массы тела следует проводить с оговоркой, что измерения в третьем триместре менее точны, чем в первом триместре. Аномалии плода также могут влиять на измерения различных частей тела.
Важным аспектом обследования в третьем триместре является оценка амниотической жидкости.Остаются некоторые разногласия по поводу наилучшей методики при умеренных аномалиях объема жидкости, но в крайних случаях наблюдается большее соответствие. Первоначальная оценка должна субъективно позволять оценить многоводие и маловодие. Важно помнить, что в ближайшее время объем амниотической жидкости может оказаться уменьшенным из-за относительно больших размеров плода. Объективные измерения должны проводиться либо с использованием метода самого глубокого вертикального кармана (DVP), либо с использованием индекса амниотической жидкости (AFI).
 Диагноз олигогидрамниона должен вызвать экстренное направление и оценку акушером из-за связанного с ним прогноза гибели плода. С другой стороны, полигидрамнион требует менее экстренной консультации, но требует дальнейшего обследования и тестирования, поскольку может быть связан с осложнениями для матери и плода. В случае многоплодной беременности увеличение объема амниотической жидкости должно вызвать немедленное подозрение на этиологию, связанную с патологией плода. Большинство случаев связаны с трансфузионным синдромом от близнеца к близнецу.[27]
Диагноз олигогидрамниона должен вызвать экстренное направление и оценку акушером из-за связанного с ним прогноза гибели плода. С другой стороны, полигидрамнион требует менее экстренной консультации, но требует дальнейшего обследования и тестирования, поскольку может быть связан с осложнениями для матери и плода. В случае многоплодной беременности увеличение объема амниотической жидкости должно вызвать немедленное подозрение на этиологию, связанную с патологией плода. Большинство случаев связаны с трансфузионным синдромом от близнеца к близнецу.[27]Определение расположения плаценты и ее отношения к шейке матки является важным аспектом обследования. При проведении трансабдоминального ультразвукового исследования правильно оценить состояние плаценты позволяют различные маневры, в том числе изменение положения пациентки. Если это не удается, можно рассмотреть возможность трансвагинального исследования. Если диагноз предлежания плаценты, несмотря на все усилия, исключить не удается, следует проявлять осторожность и предполагать наличие диагноза.
 У пациенток с предшествующим кесаревым сечением, у которых выявлено предлежание плаценты, дальнейшие детали должны быть направлены на оценку приращения плаценты.[28]
У пациенток с предшествующим кесаревым сечением, у которых выявлено предлежание плаценты, дальнейшие детали должны быть направлены на оценку приращения плаценты.[28]У пациентов с болью в животе серьезное беспокойство вызывает отслойка плаценты. Однако УЗИ не идеально подходит для выявления отслойки плаценты, поскольку распространены как ложноположительные, так и ложноотрицательные результаты. Миометрий и питающую его сосудистую сеть часто можно принять за гематому. С другой стороны, небольшую отслойку легко спутать с нормальным миометрием.[29]
УЗИ также дает возможность оценить состояние пуповины и определить наличие предлежания сосудов.Выводы, которые должны вызвать подозрение в отношении этого диагноза, включают разрешение предлежания плаценты, вздутие плацентарной доли и оболочечное прикрепление пуповины [28].
Часто задаваемый вопрос во время УЗИ – наличие аномалий плода. Нецелесообразно обследовать каждого пациента на наличие всех возможных аномалий. Тем не менее, основные аномалии обычно очевидны при обычном осмотре.
 Определение того, что считается обнадеживающим при отсутствии какой-либо очевидной аномалии, остается спорным, учитывая сложность проблемы.Кроме того, аномалии, обнаруженные в первом и втором триместре беременности, могут исчезнуть в третьем триместре. Наоборот, некоторые аномалии становятся очевидными только с увеличением срока беременности. В настоящее время рекомендуется, чтобы при проведении только одного УЗИ оно проводилось на сроке от 18 до 20 недель беременности. Любая обнаруженная мальформация должна быть дополнительно оценена врачом-сонографом, имеющим опыт работы с точной обнаруженной аномалией.
Определение того, что считается обнадеживающим при отсутствии какой-либо очевидной аномалии, остается спорным, учитывая сложность проблемы.Кроме того, аномалии, обнаруженные в первом и втором триместре беременности, могут исчезнуть в третьем триместре. Наоборот, некоторые аномалии становятся очевидными только с увеличением срока беременности. В настоящее время рекомендуется, чтобы при проведении только одного УЗИ оно проводилось на сроке от 18 до 20 недель беременности. Любая обнаруженная мальформация должна быть дополнительно оценена врачом-сонографом, имеющим опыт работы с точной обнаруженной аномалией.Улучшение результатов работы медицинских бригад
Подход к уходу за беременной пациенткой в третьем триместре беременности требует междисциплинарных усилий с участием врачей, медсестер, акушерок, фармацевтов и других членов медицинской бригады.В этот период необходимо учитывать множество факторов, и УЗИ превратилось в важный инструмент для оценки прогрессирования беременности.
 Несмотря на то, что универсальной рекомендации проводить плановое УЗИ в третьем триместре нет, его использование может помочь выявить патологию, которая может напрямую повлиять на исход как для пациентки, так и для течения беременности. Понимание применения и ограничений этого инструмента может помочь снизить материнскую и неонатальную заболеваемость и смертность.
Несмотря на то, что универсальной рекомендации проводить плановое УЗИ в третьем триместре нет, его использование может помочь выявить патологию, которая может напрямую повлиять на исход как для пациентки, так и для течения беременности. Понимание применения и ограничений этого инструмента может помочь снизить материнскую и неонатальную заболеваемость и смертность.Сестринское дело, Allied Health и Interprofessional Team Interventions
Ультразвуковое исследование у постели больного, проводимое опытным врачом, следует рассматривать у всех беременных пациенток в третьем триместре.Пациенты, которые не получали дородовой уход, получают большую пользу от его использования, поскольку можно выявить недиагностированную патологию. Функция УЗИ в этот период состоит в том, чтобы выявить патологию, которую можно было пропустить, а также определить факторы, непосредственно влияющие на родоразрешение, например, положение плода, размер плода, предлежание плода, расположение плаценты.
 Ультразвуковое исследование должно быть тщательным и в то же время целенаправленным. Его завершение включает осмотр плода, плаценты, амниотической жидкости, пуповины и шейки матки.
Ультразвуковое исследование должно быть тщательным и в то же время целенаправленным. Его завершение включает осмотр плода, плаценты, амниотической жидкости, пуповины и шейки матки.Сестринское дело, смежное здравоохранение и мониторинг межпрофессиональных групп
Важным преимуществом ультразвукового исследования является его воспроизводимость. Повторные исследования могут быть выполнены при подозрении на динамические изменения. Дополнительно больные с выявленной патологией должны пройти специализированное обследование, что выходит за рамки данной статьи. Сестринское дело должно быть подготовлено и знакомо с терминологией данных УЗИ для наблюдения и оказания помощи в родоразрешении больных с патологией.
Рисунок
Трансвагинальное УЗИ, демонстрирующее предлежание плаценты. Предоставлено и используется с разрешения New York Methodist Hospital
Рисунок
УЗИ беременности в третьем триместре с маловодием. Предоставлено и используется с разрешения New York Methodist Hospital
Ссылки
- 1.

- Практический параметр AIUM для выполнения подробных диагностических акушерских ультразвуковых исследований во втором и третьем триместрах.J УЗИ Мед. 2019 дек;38(12):3093-3100. [PubMed: 31736130]
- 2.
- Oppenheimer L., КОМИТЕТ ПО МЕДИЦИНЕ МАТЕРИ ПЛОДА. Диагностика и лечение предлежания плаценты. J Obstet Gynaecol Can. 2007 март; 29 (3): 261-266. [PubMed: 17346497]
- 3.
- Пух РК. Нормальная анатомия по данным трехмерного УЗИ во втором и третьем триместрах. Semin Fetal Neonatal Med. 2012 Октябрь; 17 (5): 269-77. [PubMed: 22817865]
- 4.
- AIUM-ACR-ACOG-SMFM-SRU Практический параметр для выполнения стандартных диагностических акушерских ультразвуковых исследований.J УЗИ Мед. 2018 ноябрь;37(11):E13-E24. [PubMed: 30308091]
- 5.
- Тимор-Трич ИЭ, Юнис Р.А. Подтверждение безопасности трансвагинальной сонографии у пациенток с подозрением на предлежание плаценты. Акушерство Гинекол. 1993 г., май; 81 (5 (часть 1)): 742–4.
 [PubMed: 8469465]
[PubMed: 8469465] - 6.
- Laing FC. Предлежание плаценты: избежание ложноотрицательных диагнозов. Дж. Клин Ультразвук. 1981 март; 9(3):109-13. [PubMed: 6783681]
- 7.
- Verburg BO, Steegers EA, De Ridder M, Snijders RJ, Smith E, Hofman A, Moll HA, Jaddoe VW, Witteman JC.Новые диаграммы для ультразвукового датирования беременности и оценки роста плода: продольные данные когортного исследования населения. УЗИ Акушерство Гинекол. 2008 апр; 31 (4): 388-96. [PubMed: 18348183]
- 8.
- Milner J, Arezina J. Точность ультразвуковой оценки веса плода по сравнению с весом при рождении: систематический обзор. УЗИ. 2018 фев; 26 (1): 32-41. [Бесплатная статья PMC: PMC5810856] [PubMed: 29456580]
- 9.
- Хэдлок Ф.П., Харрист Р.Б., Шарман Р.С., Детер Р.Л., Парк СК.Оценка веса плода с использованием измерений головы, тела и бедренной кости — проспективное исследование. Am J Obstet Gynecol. 1985 г., 01 февраля; 151 (3): 333-7. [PubMed: 3881966]
- 10.

- Хэдлок Ф.П., Харрист Р.Б., Карпентер Р.Дж., Детер Р.Л., Парк СК. Сонографическая оценка массы плода. Значение длины бедренной кости в дополнение к измерениям головы и живота. Радиология. 1984 г., февраль; 150 (2): 535-40. [PubMed: 66
]
- 11.
- Мнение Комитета № 723: Руководство по диагностической визуализации во время беременности и кормления грудью.Акушерство Гинекол. 2017 Октябрь; 130 (4): e210-e216. [PubMed: 28937575]
- 12.
- Гош М.К. Краткое изложение: эволюция менеджмента. J Reprod Med. 2005 г., февраль; 50(2):108-16. [PubMed: 15755047]
- 13.
- Фалько П., Габриэлли С., Висентин А., Пероло А., Пилу Г., Бовичелли Л. Трансабдоминальная сонография прозрачной полости перегородки у нормальных плодов во втором и третьем триместрах беременности. УЗИ Акушерство Гинекол. 2000 ноябрь; 16 (6): 549-53. [PubMed: 11169349]
- 14.
- Купер С., Махони Б.С., Боуи Д.Д., Олбрайт Т.О., Каллен П.В. Ультразвуковая оценка нормального состояния верхних дыхательных путей и пищевода плода.
 J УЗИ Мед. 1985 г., июль; 4(7):343-6. [PubMed: 3892034]
J УЗИ Мед. 1985 г., июль; 4(7):343-6. [PubMed: 3892034] - 15.
- Нюберг Д.А., Мак Л.А., Паттен Р.М., Сир Д.Р. Кишечник плода. Нормальные сонографические данные. J УЗИ Мед. 1987 г., январь; 6 (1): 3–6. [PubMed: 3546721]
- 16.
- Arger PH, Coleman BG, Mintz MC, Snyder HP, Camardese T, Arenson RL, Gabbe SG, Aquino L. Обычный скрининг мочеполовых путей плода.Радиология. 1985 г., август; 156 (2): 485-9. [PubMed: 3892578]
- 17.
- Филли Р.А., Симпсон Г.Ф., Линковски Г. Морфология и созревание позвоночника плода во втором триместре. Сонографическая оценка. J УЗИ Мед. 1987 ноябрь; 6 (11): 631-6. [PubMed: 3316699]
- 18.
- Berghella V, Bega G, Tolosa JE, Berghella M. Ультразвуковая оценка шейки матки. Клин Обстет Гинекол. 2003 г., декабрь; 46 (4): 947–62. [PubMed: 14595237]
- 19.
- Серебро RM. Аномальная плацентация: предлежание плаценты, предлежание сосудов и приращение плаценты.Акушерство Гинекол. 2015 г., сен; 126 (3): 654–668.
 [PubMed: 26244528]
[PubMed: 26244528] - 20.
- Комас М., Криспи Ф., Гомес О., Пуэрто Б., Фигерас Ф., Гратакос Э. Референтные диапазоны допплеровских индексов ткани миокарда с поправкой на гестационный возраст и предполагаемый вес плода на 24-41 неделе ‘ беременности. УЗИ Акушерство Гинекол. 2011 Январь; 37 (1): 57-64. [PubMed: 21046540]
- 21.
- Джаба Б., Мохиуддин А.С., Дей С.Н., Хан Н.А., Талукдер С.И. Ультрасонографическое определение объема амниотической жидкости при нормально протекающей беременности.Mymensingh Med J. 2005 г., июль; 14 (2): 121-4. [PubMed: 16056194]
- 22.
- Magann EF, Sanderson M, Martin JN, Chauhan S. Индекс амниотической жидкости, один самый глубокий карман и карман с двумя диаметрами при нормальной беременности человека. Am J Obstet Gynecol. 2000 г., июнь; 182 (6): 1581-8. [PubMed: 10871481]
- 23.
- Шиффер В., Ван Харен А., Де Куббер Л., Бонс Дж., Куманс А., Ван Куйк С.М., Спаандерман М., Аль-Насири С. Ультразвуковая оценка плаценты у здоровых людей и при плацентарном синдроме беременности: систематический обзор.
 Eur J Obstet Gynecol Reprod Biol. 2021 июль; 262:45-56. [PubMed: 33984727]
Eur J Obstet Gynecol Reprod Biol. 2021 июль; 262:45-56. [PubMed: 33984727] - 24.
- Морин Л., Лим К. № 260-УЗИ при двойной беременности. J Obstet Gynaecol Can. 2017 окт; 39 (10): e398-e411. [PubMed: 28935062]
- 25.
- Юань СМ. Аритмии плода: наблюдение и лечение. Хелленик Дж Кардиол. 2019 март — апрель;60(2):72-81. [PubMed: 30576831]
- 26.
- Neilson DR. Ведение ребенка с большим тазовым предлежанием. Обзор 203 случаев из больницы Эмануэль.Am J Obstet Gynecol. 1970 01 июня; 107 (3): 345-8. [PubMed: 5445004]
- 27.
- Stagnati V, Zanardini C, Fichera A, Pagani G, Quintero RA, Bellocco R, Prefumo F. Раннее прогнозирование трансфузионного синдрома между близнецами: систематический обзор и метаанализ. УЗИ Акушерство Гинекол. 2017 май; 49(5):573-582. [PubMed: 27270878]
- 28.
- О’Брайен Дж.М. Предлежание плаценты, приращение плаценты и предлежание сосудов. Акушерство Гинекол. 2007 г., январь; 109(1):203-4; ответ автора 204.
 [PubMed: 17197611]
[PubMed: 17197611] - 29.
- Ойелесе Ю., Анант CV. Отслойка плаценты. Акушерство Гинекол. 2006 г., октябрь; 108 (4): 1005-16. [PubMed: 17012465]
Что такое сканирование роста в третьем триместре беременности?
Что нужно знать о сканировании роста в третьем триместре
Если вам предлагается сканирование роста в третьем триместре, вот что вам нужно знать
Вы прошли сканирование на 12-й неделе беременности и сканирование аномалий беременности на 20-й неделе, так зачем вам может понадобиться сканирование роста в третьем триместре беременности? Как следует из названия, это сканирование предназначено для проверки того, насколько хорошо растет ваш ребенок! Это УЗИ обычно проводится примерно на 36 неделе беременности.
Зачем мне нужно сканирование роста?
Ваш врач или акушерка могут предложить провести сканирование роста в третьем триместре беременности, чтобы убедиться, что ваш ребенок развивается так, как ожидалось.
 Некоторые больницы могут предлагать сканирование роста в качестве рутинной процедуры при определенных беременностях, таких как повышенный индекс массы тела (ИМТ), или если есть опасения, что ребенок меньше или больше, чем ожидалось, исходя из измерения вашего живота.
Некоторые больницы могут предлагать сканирование роста в качестве рутинной процедуры при определенных беременностях, таких как повышенный индекс массы тела (ИМТ), или если есть опасения, что ребенок меньше или больше, чем ожидалось, исходя из измерения вашего живота.Скан покажет вашему сонографисту:
Если ваш ребенок меньше, чем ожидалось
Если ваш ребенок больше, чем ожидалось
Положение вашего ребенка в утробе матери
Если объем амниотической жидкости вокруг вашего ребенка находится в пределах нормы
Если кровоток между ребенком и плацентой находится в пределах нормы
Положение вашего малыша
Если есть другие проблемы, такие как уменьшение движений плода, женщинам будет предложено сканирование в третьем триместре.Обычно это включает в себя оценку роста, ликвора и допплерографию, чтобы показать, получает ли ребенок весь необходимый ему кислород и питательные вещества через плаценту.

Что мне покажет сканирование?
Если ваш ребенок меньше, чем ожидалось (маленький для гестационного возраста). Это означает, что ваш ребенок меньше, чем обычно для вашего количества недель беременности. Ваш ребенок может быть маленьким во всем или иметь стандартный размер, но меньший вес. Ваш врач будет внимательно следить за развитием вашего ребенка и может порекомендовать дальнейшее ультразвуковое допплеровское сканирование; это измеряет кровоток вокруг тела вашего ребенка и определяет, ниже ли он нормального роста.Если это так, это может быть связано с ограниченным поступлением кислорода или отсутствием необходимого питания плода через плаценту.
Если ваш ребенок больше, чем ожидалось. Это означает, что ваш ребенок крупнее обычного для вашего количества недель беременности. Ребенок крупнее среднего обычно не вызывает медицинских опасений. Если ваш ребенок значительно больше, чем ожидалось, ваш врач может захотеть проверить вас на гестационный диабет, чтобы проверить, не слишком ли много глюкозы (сахара) в вашей крови.
 Это может привести к осложнениям при родах и увеличить вероятность необходимости индуцированных родов или кесарева сечения.
Это может привести к осложнениям при родах и увеличить вероятность необходимости индуцированных родов или кесарева сечения.Сканирование показывает положение вашего ребенка в матке, которое обычно стабилизируется примерно с 36 недели беременности. Ваш сонограф сможет увидеть, находится ли ваш ребенок в нормальном положении (голова вниз), в ягодичном предлежании (ноги вперед) или лежит на боку (поперечное положение). Если ваш ребенок находится в тазовом предлежании, ваш врач может порекомендовать вам ECV (внешнюю головную версию), которая является безопасной, но иногда неудобной процедурой, когда врач или хирург давит вниз на живот и вокруг него, чтобы превратить вашего ребенка в тазовое предлежание. нормальное положение головы вниз для рождения.Если ECV не работает, ваш врач обсудит ваши варианты кесарева сечения или проведет вас через вагинальные роды в ягодичном предлежании.
Тест биофизического профиля(BPP) | Michigan Medicine
Обзор теста
Тест биофизического профиля (BPP) измеряет состояние здоровья вашего ребенка (плода) во время беременности.
 Тест BPP может включать нестрессовый тест с электронным мониторингом сердца плода и ультразвуковым исследованием плода.BPP измеряет частоту сердечных сокращений вашего ребенка, мышечный тонус, движения, дыхание и количество амниотической жидкости вокруг вашего ребенка.
Тест BPP может включать нестрессовый тест с электронным мониторингом сердца плода и ультразвуковым исследованием плода.BPP измеряет частоту сердечных сокращений вашего ребенка, мышечный тонус, движения, дыхание и количество амниотической жидкости вокруг вашего ребенка.BPP обычно проводится в последнем триместре беременности. Если есть вероятность того, что у вашего ребенка могут возникнуть проблемы во время беременности (беременность с высоким риском), BPP может быть сделана на сроке от 32 до 34 недель или ранее. Некоторым женщинам с беременностью высокого риска в третьем триместре можно проводить тест BPP каждую неделю или два раза в неделю.
Зачем это делается
Тест биофизического профиля (BPP) проводится для:
- Узнать и отслеживать состояние здоровья вашего ребенка во время беременности.
- Проверьте здоровье вашего ребенка, если у вас есть:
- Гипертиреоз.
- Проблемы с кровотечением.
- Волчанка.
- Хроническая болезнь почек.

- Диабет 1 типа или гестационный диабет.
- Высокое кровяное давление (гипертония).
- Преэклампсия.
- Небольшое количество амниотической жидкости (маловодие) или слишком много амниотической жидкости (многоводие).
- Многоплодная беременность (например, двойня или тройня).
- Беременность, срок которой превышает установленный вами срок, между 40 и 42 неделями.
- Аномальные результаты нестрессового теста.
Как подготовиться
- Если вы курите, вас попросят бросить курить за 2 часа до тестирования. Это связано с тем, что курение влияет на частоту сердечных сокращений и движения ребенка.
- Вас могут попросить выпить воды или другой жидкости непосредственно перед тестированием. Вы сможете опорожнить мочевой пузырь после теста.
Как это делается
BPP состоит из двух частей. Сначала проводится нестрессовый тест, а затем УЗИ плода. Для тестов вы будете лежать на мягком экзаменационном столе.
 Если вы чувствуете одышку или головокружение, когда лежите на спине, скажите об этом. Техник может помочь вам изменить ваше положение.
Если вы чувствуете одышку или головокружение, когда лежите на спине, скажите об этом. Техник может помочь вам изменить ваше положение.Нестрессовый тест
- Два эластичных ремня с датчиками накладываются на живот. Один датчик отслеживает частоту сердечных сокращений вашего ребенка с помощью отраженных звуковых волн (ультразвуковая допплерография).Другой датчик измеряет продолжительность ваших схваток, если они у вас есть.
- Вы можете услышать биение сердца вашего ребенка в виде звукового сигнала. Вы можете увидеть его распечатанным на графике.
- Вас могут попросить нажать кнопку на тренажере, когда ваш ребенок шевелится или у вас схватки. Это поможет вашему врачу увидеть, как сердце вашего ребенка реагирует на движения и сокращения.
- Если мало движений, возможно, ребенок спит.Если это произойдет во время теста, лаборант может попытаться разбудить ребенка громким шумом или попросить вас что-нибудь съесть или выпить.

УЗИ плода
- Вам на живот намазывают гель. Это способствует прохождению звуковых волн.
- Небольшой портативный датчик будет прижат к гелю на вашей коже и несколько раз пройдется по животу.
- Вы можете смотреть на экран, чтобы увидеть изображение вашего ребенка во время теста.
Сколько времени займет тест
- Нестрессовый тест займет от 20 до 40 минут.
- УЗИ плода занимает от 30 до 60 минут.
Как это ощущается
Лежать на спине (или на боку) во время теста может быть неудобно. Во время УЗИ плода у вас может возникнуть ощущение давления в мочевом пузыре. Гель может показаться прохладным при первом нанесении на желудок. Вы почувствуете легкое давление датчика, когда он пройдет над животом.
Риски
Вероятность того, что у матери или у ребенка возникнут проблемы из-за биофизического профиля (БФП), очень мала.
 Но вы можете испытывать беспокойство, если УЗИ выявит проблему с беременностью или ребенком. Нестрессовый тест может ложно показать дистресс у ребенка, который на самом деле здоров.
Но вы можете испытывать беспокойство, если УЗИ выявит проблему с беременностью или ребенком. Нестрессовый тест может ложно показать дистресс у ребенка, который на самом деле здоров.Результаты
Результаты представляют собой баллы по пяти измерениям за 30-минутный период наблюдения. Каждое измерение оценивается в 2 балла, если все в норме, и в 0 баллов, если не в норме.
Некоторые BPP не включают все измерения. Когда все пять измерений сделаны, оценка 8 или 10 баллов означает, что ваш ребенок здоров. Оценка 6 или 8 баллов означает, что вам может потребоваться повторное тестирование через 24 часа. Оценка 4 или меньше может означать, что у ребенка есть проблемы.
Кредиты
Актуально на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Sarah Marshall MD — семейная медицина
Kathleen Romito MD — семейная медицина
Adam Husney MD — семейная медицина
William Gilbert MD — материнство и фетальная медицина
Femi Olatunbosun MB, FRCSC — акушерство и гинекологияАктуально на: 8 октября 2020 г.

Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина, и Адам Хасни, доктор медицины — семейная медицина, и Уильям Гилберт, доктор медицины — медицина матери и плода, и Феми Олатунбосан, магистр медицины, FRCSC — акушерство и гинекология
Чего ожидать и What To Ask
Прошло почти девять месяцев: вы находитесь в последнем триместре беременности и готовитесь к этому сроку, чтобы родить вашего ребенка!
Это такое захватывающее время, но оно также может принести много беспокойства и беспокойства.Будь вы на нервах или просто не можете дождаться встречи с малышом, Kidadl здесь, чтобы помочь.
Если вы ищете совета по поводу [боли во время менструации на 37 неделе беременности и исчезают] или готовитесь к рождению вашего новорожденного с помощью нашего руководства по вехам 2-недельного ребенка, Kidadl здесь, чтобы дать вам все советы и информацию.
 и поддержка, в которой вы и ваша семья нуждаетесь на каждом этапе вашего родительского пути с вашим ребенком и за его пределами.
и поддержка, в которой вы и ваша семья нуждаетесь на каждом этапе вашего родительского пути с вашим ребенком и за его пределами.И если вы беременны на 36 неделе и готовитесь к УЗИ в последнем триместре, или если вам просто любопытно и вы хотите узнать больше, эта статья расскажет вам все, что вам нужно знать.От того, зачем вам нужно УЗИ в 36 недель, более подробного изучения таких вопросов, как рост и движение плода и что на самом деле означает положение ребенка при рождении, до того, что происходит во время сканирования и после него, Kidadl готовит вас к важному дню. .
Перед УЗИ на 36-й неделе беременности
УЗИ проводится не всем беременным женщинам на 36-й неделе беременности в рамках стандартной акушерской помощи. Однако ваш врач или акушерка могут порекомендовать сканирование в третьем триместре по ряду различных причин.
Одной из причин является положение вашего ребенка. Если ваш ребенок ранее находился в тазовом предлежании (ноги опущены в таз), то примерно к 36 неделям он часто будет передвигаться естественным путем.
 Тем не менее, некоторые дети остаются в тазовом предлежании, а это означает, что вам нужно немного подумать, когда дело доходит до вашего плана родов. УЗИ поможет точно определить, в каком положении находится ваш ребенок, что даст вам информацию, необходимую для информирования о следующих шагах к родам.
Тем не менее, некоторые дети остаются в тазовом предлежании, а это означает, что вам нужно немного подумать, когда дело доходит до вашего плана родов. УЗИ поможет точно определить, в каком положении находится ваш ребенок, что даст вам информацию, необходимую для информирования о следующих шагах к родам.Размер вашего ребенка является еще одной основной причиной для проведения УЗИ в третьем триместре на 36 неделе беременности.К 36 неделе ваш ребенок должен быть размером примерно с папайю или пучок капусты, размером от 18 до 19 дюймов от головы до пяток и весом около 6 фунтов.
Если ваша акушерка или врач считают, что ваш ребенок меньше ожидаемых для вашего числа недель беременности или того, что они «маленькие для гестационного возраста», УЗИ поможет получить более четкую картину. Возможно, у вашего ребенка правильный размер, но он лежал в неудобном положении, что мешало точному измерению.Или ваш ребенок может быть среднего размера, но меньше по весу. Если ваш ребенок меньше, чем ожидалось, УЗИ может помочь определить, есть ли какие-либо другие факторы, например, снижение кровотока или снабжения матки кислородом, избыток амниотической жидкости или инфекция.

Если ваш ребенок крупнее ожидаемого для вашего срока беременности или «крупный для гестационного возраста», обычно это не повод для беспокойства, особенно если это не первый ребенок, поскольку последующие беременности часто приводят к более тяжелым дети с весом.Ваш врач может решить провести тест для проверки на гестационный диабет, если вес или размер вашего ребенка значительно больше, чем ожидалось, поскольку это может представлять определенный риск для вас или вашего ребенка в последние недели беременности или во время родов и родов.
Уменьшение движений плода — еще одна ключевая причина для проведения УЗИ в третьем триместре на 36-й неделе беременности. Хотя не существует установленного количества нормальных движений, к 36 неделе вы должны хорошо понимать распорядок дня и характер движений вашего ребенка.Скорее всего, вы заметите отчетливую картину бодрствования и сна, заметите, как они реагируют на такие вещи, как ваш голос или прикосновение, или даже почувствуете, как они двигаются, когда вы пьете горячий или холодный напиток! Если вы чувствуете, что движения вашего ребенка изменились, замедлились или прекратились, обратитесь к врачу или акушерке.
 Они могут осмотреть вас лично и проверить сильное сердцебиение или направить вас непосредственно на УЗИ. Уменьшение движений плода не обязательно означает, что у вашего ребенка есть проблемы. Такие вещи, как передняя плацента, совершенно нормальны, но могут вызывать уменьшение движений или восприятие движения.И, поскольку вы так далеко в своей беременности, возможно, вы настолько привыкли к движению ребенка, что перестали его замечать!
Они могут осмотреть вас лично и проверить сильное сердцебиение или направить вас непосредственно на УЗИ. Уменьшение движений плода не обязательно означает, что у вашего ребенка есть проблемы. Такие вещи, как передняя плацента, совершенно нормальны, но могут вызывать уменьшение движений или восприятие движения.И, поскольку вы так далеко в своей беременности, возможно, вы настолько привыкли к движению ребенка, что перестали его замечать!Вы также будете проходить дополнительные УЗИ и осмотры, если у вас беременность с высоким риском, но если у вас более высокий риск, это, вероятно, будет выявлено до 36-й недели.
Какой бы ни была причина вашего УЗИ в третьем триместре, вы, вероятно, чувствуете себя немного обеспокоенным или обеспокоенным. Конечно, это совершенно естественно, и вам, скорее всего, не о чем беспокоиться.Но если проблема будет выявлена, это будет означать, что вы и ваша команда по уходу проинформированы и оснащены для принятия правильных решений для эффективного решения ситуации.

Если вас что-то беспокоит, поговорите со своей акушеркой или врачом. Они ответят на любые ваши вопросы, предоставят все необходимые ресурсы и расскажут вам о процедуре. Или обратитесь к друзьям, членам семьи или участницам дородовых классов, которые прошли или могут пройти через что-то подобное. Кроме того, старайтесь не проводить слишком много исследований в Интернете; легко представить себе наихудший сценарий, который будет означать для вас много ненужного стресса.
Самое важное, что вы можете сделать перед УЗИ в третьем триместре, это (постараться!) расслабиться. Позаботьтесь о своем психическом и физическом здоровье, высыпайтесь, ешьте здоровую пищу и практикуйте уход за собой, будь то теплые ванны с пеной или медитация, чтобы снизить уровень стресса.
УЗИ в течение 36 недель
УЗИ в третьем триместре будет проходить точно так же, как и предыдущие обычные сканирования. В больнице вас попросят лечь на спину в тускло освещенной комнате для осмотра и обнажить свой (к настоящему времени, вероятно, довольно большой!) живот.
 Специалист по УЗИ нанесет немного холодного ультразвукового геля и проведет датчик по вашему животу, чтобы получить четкое изображение вашего ребенка.
Специалист по УЗИ нанесет немного холодного ультразвукового геля и проведет датчик по вашему животу, чтобы получить четкое изображение вашего ребенка.Специалист по УЗИ тщательно осмотрит тело вашего ребенка и обратит пристальное внимание на любые области, которые могли быть упомянуты в вашем направлении, такие как рост плода, сердцебиение, тазовое предлежание или кровоток. Специалист по УЗИ может рассказать вам о том, что он видит, или подождать, пока у него не будет более четкой картины.
УЗИ может занять от 20 до 30 минут.Помните, что ваш партнер по родам или другой выбранный вами друг или член семьи может сопровождать вас в больницу и на УЗИ. Возможно, вам даже посчастливится вернуться домой с фотографиями УЗИ на 36-й неделе!
Вы можете задать врачу УЗИ любые вопросы, которые могут у вас возникнуть, например, достигают ли правильные показатели роста ребенка или в каком положении находится ребенок и как это повлияет на роды и роды.
После УЗИ у вас также может быть назначена встреча с врачом или акушеркой, и это прекрасная возможность задать любые общие вопросы о беременности и ребенке, которые у вас есть, а не только те, которые касаются вашего УЗИ.
 Вы можете спросить о ранних признаках родов во время беременности, таких как отхождение слизистой пробки, отхождение вод или схватки. Возможно, вы хотели бы узнать о самих родах, например, о лекарствах или обезболивающих, которые вам могут предложить, о том, как долго будут длиться роды, о дыхательных упражнениях или о том, что именно вы можете есть или пить. У вас могут возникнуть вопросы о типе предстоящих родов и о том, что это значит для продолжительности вашего пребывания в больнице или периода восстановления. Или даже то, что нужно взять с собой в больницу, если вы еще не собрали сумку.
Вы можете спросить о ранних признаках родов во время беременности, таких как отхождение слизистой пробки, отхождение вод или схватки. Возможно, вы хотели бы узнать о самих родах, например, о лекарствах или обезболивающих, которые вам могут предложить, о том, как долго будут длиться роды, о дыхательных упражнениях или о том, что именно вы можете есть или пить. У вас могут возникнуть вопросы о типе предстоящих родов и о том, что это значит для продолжительности вашего пребывания в больнице или периода восстановления. Или даже то, что нужно взять с собой в больницу, если вы еще не собрали сумку.Многие женщины внезапно обнаруживают, что на УЗИ в 36 недель у них возникает множество вопросов, о которых они раньше не думали, поэтому не бойтесь спрашивать все, что приходит на ум о вашем ребенке или беременности.
УЗИ после 36-й недели
После УЗИ в 36 недель, если ваш ребенок все еще находится в тазовом предлежании с опущенными ногами, ваша акушерка или врач могут принять решение попытаться перевести ребенка из тазового предлежания в правильное положение для рождения с помощью метода, называемого ECV (внешняя головная версия).
 Это делается снаружи, и, хотя это неудобно, это не должно быть болезненно или представлять какой-либо риск для вас или вашего ребенка. Если ECV не увенчалась успехом или если вы предпочитаете не проводить эту процедуру, вы можете обсудить дальнейшие вагинальные роды в тазовом предлежании, если они считаются безопасными, или вместо этого выбрать кесарево сечение.
Это делается снаружи, и, хотя это неудобно, это не должно быть болезненно или представлять какой-либо риск для вас или вашего ребенка. Если ECV не увенчалась успехом или если вы предпочитаете не проводить эту процедуру, вы можете обсудить дальнейшие вагинальные роды в тазовом предлежании, если они считаются безопасными, или вместо этого выбрать кесарево сечение.Несмотря на то, что специалисты по УЗИ хорошо обучены и используют специальное оборудование, точность веса при УЗИ на 36-й неделе может быть не совсем правильной. 36-недельная ультразвуковая оценка веса и процентиль, а также измерения размера — это именно то, что: оценки.Существует предел погрешности по простым причинам, например, ребенок находится в трудном положении, что означает, что сонографист не смог четко его или ее увидеть. Поэтому, если на 36 неделе рост ребенка немного ниже или выше, это чаще всего не свидетельствует о проблемах со здоровьем.
Если у вашего малыша в возрасте 36 недель будут обнаружены проблемы со здоровьем, для получения дополнительной информации может быть назначен еще один тест или дополнительные проверки состояния здоровья.
 Старайтесь не делать никаких предположений, пока вы не поговорите более подробно с вашим лечащим врачом.
Старайтесь не делать никаких предположений, пока вы не поговорите более подробно с вашим лечащим врачом.После поездки в больницу в 36 недель вы наверняка заслужили отдых и расслабление. Так что не забудьте заняться своими любимыми делами, будь то массаж для беременных, хорошая книга в постели или спокойное плавание.
Вам также нужно собраться с силами для того, что принесет остаток последнего триместра вашей беременности! В 36 недель вы, возможно, уже заметили, как ваш ребенок опускается, когда его голова опускается в таз, готовясь к рождению. Однако это, в сочетании с повышенной гибкостью тазовых костей (чтобы помочь выпустить ребенка!), может привести к боли в области таза на последнем месяце беременности.Повязка на живот, некоторые специальные упражнения или теплые ванны могут облегчить боль.
К 36-й неделе также совершенно нормально испытывать избыточное газообразование, вздутие живота, запоры, еще более частое мочеиспускание и даже выделения из влагалища с прожилками крови.
 Но помните, что слишком много крови может указывать на проблему, а прозрачные выделения на самом деле могут быть причиной отхождения вод, поэтому обращайте внимание на все необычное в эти последние несколько дней и месяцев.
Но помните, что слишком много крови может указывать на проблему, а прозрачные выделения на самом деле могут быть причиной отхождения вод, поэтому обращайте внимание на все необычное в эти последние несколько дней и месяцев.У некоторых женщин также может начаться бессонница и отек лодыжек и ступней, поэтому, если это касается вас, убедитесь, что вы ложитесь с поднятыми ногами и отдыхаете, когда можете.Между тем, у других женщин может быть дополнительный прилив энергии, поскольку инстинкт гнездования срабатывает по мере приближения срока родов! Но, если это верно для вас, не позволяйте этой дополнительной энергии обмануть вас: вам нужно столько же отдыхать, спать и есть в этот последний месяц беременности, прежде чем вы встретите своего ребенка.
Если эта статья оказалась для вас полезной, то почему бы не взглянуть на вехи, которых достигнет 3-недельный ребенок, или наш образец расписания на 2 месяца?
Обычные анализы и визиты в офис в третьем триместре
Существует ряд тестов, которые рекомендуются для скрининга у всех акушерских пациенток.
 Мы следуем рекомендациям ACOG (Американского колледжа акушеров и гинекологов) и CDC в отношении рекомендуемого тестирования.
Мы следуем рекомендациям ACOG (Американского колледжа акушеров и гинекологов) и CDC в отношении рекомендуемого тестирования.Каждое посещение:
▪ Скрининг мочи — мы проверяем мочу на наличие глюкозы (сахара) и белка. Большое количество сахара может быть признаком диабета. Белок в моче может быть признаком инфекции, заболевания почек или преэклампсии (высокое кровяное давление, связанное с беременностью).
▪ Проверка частоты сердечных сокращений плода — мы будем проверять частоту сердечных сокращений ребенка при каждом посещении.Вначале мы, возможно, не сможем прочувствовать его через живот. В этом случае мы определяем частоту сердечных сокращений плода с помощью УЗИ.
▪ Вес — мы будем следить за вашим весом на протяжении всей беременности. Дополнительную информацию о здоровом наборе веса во время беременности см. в разделе «Прибавка в весе».
▪ Артериальное давление
30 недель
Как правило, мы рекомендуем проводить 4D-УЗИ примерно в 27-31 неделю.
 Это необязательный осмотр, но многие пациенты довольны фотографиями, которые мы можем предоставить.Более подробную информацию об этом см. в разделе «4D УЗИ» (ССЫЛКА).
Это необязательный осмотр, но многие пациенты довольны фотографиями, которые мы можем предоставить.Более подробную информацию об этом см. в разделе «4D УЗИ» (ССЫЛКА).32 недели:
▪ Гемоглобин — это тест для проверки количества эритроцитов. Если обнаруживаются низкие уровни эритроцитов, это согласуется с анемией. Витамины для беременных содержат железо, которое помогает лечить и предотвращать анемию. Ваш врач может порекомендовать добавки с большим количеством железа, если эти уровни низкие.
▪ Сифилис — сифилис — это инфекция, передающаяся половым путем, которая может передаться ребенку.Если его не лечить, это может вызвать серьезные проблемы у ребенка. Сифилис можно лечить и вылечить во время беременности с помощью пенициллина.
35 недель:
ЭкранГБС; см. раздел: 35-недельный скрининг на стрептококк группы B
36-40 недель:
Вы будете приходить в офис каждую неделю. Мы начнем проводить осмотр шейки матки, чтобы увидеть, не начинает ли шейка раскрываться.
 Если вы запланировали индукцию, мы также запланируем ее примерно в это же время.
Если вы запланировали индукцию, мы также запланируем ее примерно в это же время.Когда ваш врач осматривает вас, оцениваются несколько вещей:
▪ Раскрытие шейки матки — насколько открыта шейка матки? Это число, измеряемое в сантиметрах, обычно от 1 до 4 (пока вы не перейдете к активным родам).
▪ Сглаживание шейки матки — насколько укорочена шейка матки? Длина шейки матки обычно составляет около 4 сантиметров. К концу беременности она станет короче и тоньше. Это число представляет собой процент от 0 до 100%
▪ Плодовая станция — это измерение того, насколько глубоко головка ребенка находится в тазу, и представляет собой число от -4 до +4.
▪ Предлежание плода — при осмотре мы можем определить, какая часть тела предлежит, другими словами, опущена ли головка.
В качестве примера выше, когда шейка матки полностью раскрыта и мать готова начать тужиться, обычное обследование составляет 10/100%/+2.
Сканирование в третьем триместре | Рекомендации Новой Зеландии по акушерскому УЗИ
Показания
- Высокий клинический риск задержки роста плода (гипертоническая болезнь матери, преэклампсия, курение матери, ЭКО, предшествующие ЗРП/ЗВР, заболевания матери) или в соответствии с Протоколом оценки роста (GAP)
- Текущий FGR, SGA или сокращенный интервал роста плода (подробнее см.
 в руководстве SGA (PDF, 2,9 МБ), NZMFMN 2014a и Приложение 9: График сканирования SGA) (коды раздела 88: GR и GF) [1]
в руководстве SGA (PDF, 2,9 МБ), NZMFMN 2014a и Приложение 9: График сканирования SGA) (коды раздела 88: GR и GF) [1] - Сахарный диабет (ИНЗСД, ИЗСД, гестационный диабет)
- Расположение плаценты (код: PL)
- Неправильное представление (код: MP)
- Кровотечение до родов (код: AH)
- Боль в животе (код: АР)
- Снижение частоты движений плода (код: FC)
- Последующее наблюдение за аномалиями плода (см. ниже), например, расширением почек – см. также Приложение 7: Таблицы расширения почечных путей плода
- Материнские эритроцитарные антитела/резус-несовместимость (см. ниже)
- Самопроизвольный или преждевременный разрыв плодных оболочек (см. ниже)
- Многоводие/многоводие (см. ниже)
- Многоплодная беременность (см. Многоплодная беременность [PDF, 318 КБ], NZMFMN 2015f).
Примечание: Сканирование роста не рекомендуется женщинам, у которых симфизиально-фундальный рост (SFH) отслеживается вдоль или выше 90-го процентиля, если гестационный диабет был исключен и нет клинического беспокойства по поводу многоводия (см.
 руководство SGA (см. PDF, 2,9 МБ) подробнее см. в NZMFMN 2014a).
руководство SGA (см. PDF, 2,9 МБ) подробнее см. в NZMFMN 2014a).Примечание: При отсутствии каких-либо клинических показаний рутинное постдаточное сканирование в настоящее время не рекомендуется.
Требуемые клинические данные
- Причина сканирования/симптомы согласно указаниям раздела 88
- EDD на основе самого раннего сканирования, если доступно
- Актуальная история
- Кесарево сечение в прошлом.
Ультразвуковое исследование в третьем триместре беременности
Биометрия плода
Графики роста в соответствии с местным протоколом. В настоящее время ASUM используются на большинстве сайтов.
- БПД
- ХК
- АС
- ФЗ
- Расчетная масса плода (EFW) (Hadlock A) или Shepard (AC и FL), если невозможно получить точные измерения головы.
В соответствии с рекомендациями SGA (PDF, 2,9 МБ) и рекомендациями по акушерской допплерографии (PDF, 3,7 МБ) (NZMFMN 2014a и 2014b соответственно) субоптимальный рост плода подозревается в следующих случаях:
- AC ≤5-го центиля на карте населения
- Центиль AC меньше головы на ≥30 центилей
- AC > 5 центилей, но снижение на ≥30 центилей
- изменение АС <5 мм за 14 дней
- EFW <10-го центиля на индивидуальной диаграмме (например, РОСТ)
- EFW снижается на ≥30 центилей на индивидуальной диаграмме.

Минимальный интервал между сканированиями роста составляет 14 дней. См. Приложение 9: График сканирования SGA.
- Номер плода
- Лежание и положение плода
- Сердечная деятельность плода
- Гестационный возраст
- Плацента – расположение по отношению к шейке матки
- Placenta accreta: при наличии переднего предлежания плаценты и кесарева сечения в анамнезе следует тщательно оценить вышележащий миометрий с помощью ТА и ТВ-сканирования высокого разрешения с небольшим количеством жидкости в мочевом пузыре
- Амниотическая жидкость (см. ниже)
- Допплер (только если указано, см. главу Допплер)
- Материнские придатки (только по показаниям, см. Боль в животе ниже)
- Ограниченная анатомия плода (см. Анатомия плода ниже).
Амниотическая жидкость
- Измерение, включающее индекс амниотической жидкости (AFI) и один самый глубокий карман.
- AFI варьируется в зависимости от беременности (график на стандартизированной диаграмме).

- В норме самый глубокий карман составляет от 2 до 8 см.
- Многоводие определяется как одиночный самый глубокий карман ≥10 см и/или AFI ≥25 см.
- Маловодие определяется как единственный самый глубокий карман <2 см.
Допплер
Рутинная допплерография не показана.
Для получения более подробной информации см. рекомендации SGA (PDF, 2,9 МБ) и рекомендации по акушерской допплерографии (PDF, 3,7 МБ) (NZMFMN 2014a и 2014b соответственно) для показаний к допплерографии и главу о допплерографии.
Анатомия плода
Эта оценка предназначена для неосложненных сканирований, выполненных через 20 недель, при условии, что предыдущее сканирование нормальной анатомии.
Для несложных последовательных сканирований детальная оценка анатомии необходима только один раз в третьем триместре.
Для первого сканирования в третьем триместре, изображение:
- желудочковое/сосудистое сплетение – измерить при отклонении от нормы
- Сердце 4Ch, включая IVS (+ цвет)
- 3VT / вид со стрелкой (+ цвет)
- обе почки (измерить переднезаднюю лоханку в транс, если она расширена)
- баллон
- желудок
- губы/нос.

Состояние плода (интервальная амниотическая жидкость и допплеровское сканирование)
Если оценка роста, как указано выше, проводилась в течение последних двух недель, может быть показано ограниченное введение жидкости и допплеровское сканирование, особенно в соответствии с указаниями пути SGA (см. Приложение 9).
Ультразвуковое исследование
- Ложь плода
- Оценка амниотической жидкости, как указано выше
- Допплер (если указано, см. главу Допплер)
- Желудок и мочевой пузырь плода
- Документирование движений плода.
Сканирование в третьем триместре для других показаний
Ультразвуковое исследование
Стандартная оценка в соответствии с вышеприведенным ультразвуковым исследованием в третьем триместре с дополнительными видами, как показано ниже.
Диабет во время беременности
Рекомендуемая частота сканирования для женщин с гестационным диабетом указана в документе «Скрининг, диагностика и ведение гестационного диабета в Новой Зеландии: руководство по клинической практике» (Министерство здравоохранения, 2014 г.
 ).
).Оценка ИВС при диабете
Сообщается об увеличении толщины межжелудочковой перегородки плода и толщины стенки желудочка при диабетической беременности.Эти дети имеют повышенный риск развития кардиомиопатии. Рассмотрите возможность измерения МЖП у пациентов с диабетом с EFW ≥90-го центиля.
Техника визуализации IVS
- Сориентируйте датчик таким образом, чтобы луч был перпендикулярен длинной оси сердца.
- Измерение околомембранной части МЖП в М-режиме или В-режиме.
- Измерение во время диастолы (когда атриовентрикулярные клапаны открыты).
- Измерьте на конце клапанов AV.
- График, полученный на стандартизированной диаграмме, если таковая имеется.
Рисунок 3: Метод визуализации IVS
Источник: Протоколы УЗИ акушерства и гинекологии Canterbury DHB, июнь 2019 г. (внутренний документ DHB).Рисунок 4: Справочная таблица IVS
Источник: Tan et al 1992.Материнские антитела, вовлеченные в гемолитическую болезнь новорожденных, например резус-несовместимость
- Если известны материнские антитела, выполните MCA PSV и нанесите на соответствующий график.
 См. Новозеландское руководство по акушерской допплерографии (PDF, 3.7 МБ) (НЗМФМН, 2014b). Эти женщины должны находиться под наблюдением специалистов.
См. Новозеландское руководство по акушерской допплерографии (PDF, 3.7 МБ) (НЗМФМН, 2014b). Эти женщины должны находиться под наблюдением специалистов. - Требуется направление к специалисту при ПСВ >1,5 мес.
- Оценка водянки плода – выявление водянки должно вызвать немедленное обсуждение с направляющим лицом для организации срочного лечения плода или направления к специалисту.
Дородовое кровотечение
- Ультразвук не следует запрашивать в случаях сильного клинического подозрения на отслойку, так как это требует клинической неотложной помощи.
- Задокументируйте расположение плаценты, структуру, место прикрепления пуповины и расстояние от нижнего края плаценты до внутреннего зева шейки матки.Рассмотрите возможность использования цвета для дальнейшей оценки ретроплацентарного кровотечения/отрыва.
- Обычная цветная рамка над внутренним зевом шейки матки для исключения предлежания сосудов.
- ТВ-сканирование следует рассмотреть, если:
- нижний край плаценты нечетко виден на ТА-скане
- низкое расположение плаценты или возможное предлежание
- имеется аномалия плаценты, например, сгущенная доля, оболочечное или краевое прикрепление пуповины.

- ТВ-сканирование обычно противопоказано пациентам с разрывом или выпячиванием плодных оболочек.Кровотечение из ЛВ не является противопоказанием для ТВ-сканирования.
Боль в животе
- Расположение и структура плаценты – исключить гематому (рассмотреть возможность использования цвета для дальнейшей оценки ретроплацентарного кровотечения/отслойки)
- Материнские придатки/яичники
- Почечные пути матери при наличии клинических показаний
- Правая подвздошная ямка матери (RIF) – если клинически целесообразно оценить возможный аппендицит
- Верхняя часть живота/желчный пузырь у матери – только по запросу или по особым показаниям, например, в правом подреберье (ППК) или боль в эпигастрии
- Если подозревается почечная колика у матери или наблюдается дилатация мочеточника у матери, рассмотрите возможность ТВ-сканирования для оценки конкрементов в дистальном отделе мочеточника.
Самопроизвольный или преждевременный разрыв плодных оболочек
- Документ амниотической жидкости.

- Поместите цветную коробку на шейку матки — полезно, если шейка матки кажется открытой, чтобы исключить выпадение пуповины.
- ТВ-сканирование обычно противопоказано пациентам с разрывом плодных оболочек.
- Примечание: УЗИ не заменяет клиническую диагностику преждевременного разрыва плодных оболочек (ПРПО).
Многоводие/многоводие
- Документ амниотической жидкости.
- Для олигогидрамниона рассмотрите такие причины, как: SGA, спонтанный разрыв плодных оболочек (SROM)/преждевременный разрыв плодных оболочек (PROM), почечные аномалии, такие как обструктивная уропатия и двусторонняя почечная аномалия.
- Для многоводия рассмотрите такие причины, как: большой для гестационного возраста (LGA), сахарный диабет 2 типа у матери (T2DM), гестационный сахарный диабет (GDM), проблемы верхних отделов желудочно-кишечного тракта (такие как атрезия двенадцатиперстной кишки, атрезия пищевода или трахео-пищеводный свищ) , крупная аномалия головного мозга, аномалия лица.

- При сочетании SGA и многоводия подозревают анеуплоидию.
Многоплодная беременность
См. главу о многоплодной беременности и руководство по многоплодной беременности (PDF, 318 КБ) (NZMFMN 2015f).
Плацента
- Последующее наблюдение за расположением плаценты в случаях обнаружения низкого расположения плаценты во втором триместре (раздел 88, код PL, см. Приложение 1) или возможного приращения плаценты/AIP.
Неверное представление
- Раздел 88, код MP (см. Приложение 1)
- Сообщите о положении плода, включая предлежащую часть.
Последующее наблюдение за расширением почек у плода или другими значимыми находками во втором триместре
Оцените соответствующую анатомию, например, почечный тракт плода — см. Приложение 7: Таблицы расширения почечного тракта плода.
Ограничение движений плода
Руководство по отчетности и рекомендации
Минимальные требования к отчетности
- Информация о датировании по предыдущему сканированию (при наличии)
- Биометрия плода
- Положение эмбриона/ложь
- Расположение плаценты и ее отношение к шейке матки
- Амниотическая жидкость (AFI, самый глубокий карман)
- Анатомия плода со структурами по данным ультразвукового исследования в третьем триместре беременности (см.
 выше)
выше) - Допплер — только по показаниям (см. руководство SGA [PDF, 2.9 МБ] и рекомендации по акушерской допплерографии [PDF, 3,7 МБ], NZMFMN 2014a и 2014b соответственно)
- Заключение относительно увеличения интервала, если ранее было сканирование в третьем триместре
- Рекомендация о последующем сканировании через соответствующие промежутки времени, если есть опасения относительно роста, амниотической жидкости или допплерографии в соответствии с рекомендациями SGA.
Частота сканирования
См. руководство SGA (PDF, 2,9 МБ) (NZMFMN 2014a) и Приложение 9: График сканирования SGA.
- Беременность с высоким риском: интервал сканирования от 2 до 3 недель, например, для монохориальной диамниотической (MCDA) двойни (см. Многоплодная беременность [PDF, 318 КБ], NZMFMN 2015f), ЗРП в анамнезе, токсемия преэклампсии (ПЭТ). ), внутриутробная гибель плода (IUFD) или сокращение интервала роста при сканировании
- Обычный: 4-недельные интервалы, например, для ГСД, дихориально-диамниотических (ДХДА) близнецов, демонстрирующих нормальный интервальный рост.

Форма отчетности
См. проформу отчетности за третий триместр.
Оповещения о сообщениях
- Критически аномальный допплеровский
- Гидропс
- Ангидрамниос
- Кровотечение из легочных вен в связи с приращением
- Отсутствие движений плода в контексте других признаков дистресса плода
- Аномальная допплерография, например, приподнятая пупочная артерия с непрерывным прямым потоком
- Незначительно снижен пульсационный индекс СМА и цереброплацентарное отношение
- Структурная аномалия плода, если ранее не сообщалось и не была стабильной.
Доказательства NIHR — универсальное УЗИ на поздних сроках беременности не уменьшило серьезного вреда для детей
Предоставление всем женщинам УЗИ в третьем триместре не снизило уровень серьезных заболеваний или смерти детей в первую неделю жизни.
Мониторинг роста плода является частью рутинной дородовой помощи с использованием регулярных рулеток от лобковой кости до верхушки матки.
 На сегодняшний день неясно, может ли мониторинг роста детей с помощью ультразвука на поздних сроках беременности снизить риски для детей.
На сегодняшний день неясно, может ли мониторинг роста детей с помощью ультразвука на поздних сроках беременности снизить риски для детей.Крупное исследование IRIS в Нидерландах изучало, снижает ли политика ультразвукового исследования в третьем триместре риск серьезных заболеваний или перинатальной смерти у женщин с неосложненной беременностью. Сравнение было против предыдущей политики измерения матки вручную и проведения УЗИ при необходимости. Рутинное сканирование не улучшило уровень серьезных проблем, наблюдаемых при обычном уходе, в 1,8%.
Это открытие подтверждает существующее руководство о том, что не всем женщинам с беременностью низкого риска требуется ультразвуковое сканирование после 24 недель.
Зачем было нужно это исследование?
Задержка роста плода, при которой ребенок не достигает своего потенциала роста, в настоящее время выявляется примерно в 3 из 100 беременностей в Великобритании, хотя большинство беременных женщин подвержены меньшему риску.
 Это связано с повышенным риском мертворождения и смерти в течение первой недели жизни, а также с высокой заболеваемостью. Его можно обнаружить, проверив размер плода, хотя некоторые маленькие дети будут просто естественными маленькими, а не ограниченными в росте.
Это связано с повышенным риском мертворождения и смерти в течение первой недели жизни, а также с высокой заболеваемостью. Его можно обнаружить, проверив размер плода, хотя некоторые маленькие дети будут просто естественными маленькими, а не ограниченными в росте.Стандартный подход заключается в регулярных измерениях высоты дна матки — расстояния от лобковой кости до верхушки матки — при наличии опасений женщин направляют на УЗИ.Другой подход предлагает рутинное УЗИ всем женщинам в третьем триместре в качестве дополнительного средства его обнаружения, но неясно, снижает ли это заболеваемость или смертность.
Это исследование было направлено на оценку влияния этой политики на неблагоприятные исходы родов и акушерские вмешательства у женщин с беременностью низкого риска (которые, следовательно, обычно не проходят сканирование).
Что дало это исследование?
Исследование IRIS представляло собой пошаговое рандомизированное исследование с клиновидным кластером, проведенное в 60 акушерских учреждениях первичной медико-санитарной помощи в Нидерландах.
 В него вошли 13 046 женщин с одноплодной беременностью низкого риска. В исследовании сравнивали эффект обычного ухода с проведением дополнительных ультразвуковых исследований на сроках от 28 до 30 и от 34 до 36 недель беременности, используя десятую процентиль окружности живота плода или падение на 20 процентилей в качестве критерия отсечки.
В него вошли 13 046 женщин с одноплодной беременностью низкого риска. В исследовании сравнивали эффект обычного ухода с проведением дополнительных ультразвуковых исследований на сроках от 28 до 30 и от 34 до 36 недель беременности, используя десятую процентиль окружности живота плода или падение на 20 процентилей в качестве критерия отсечки.Составной конечной точкой была перинатальная смерть и другие серьезные неблагоприятные исходы (оценка по шкале Апгар менее четырех, нарушение сознания, асфиксия, судороги, вспомогательная вентиляция легких, септицемия, менингит, бронхолегочная дисплазия, внутрижелудочковое кровоизлияние, перивентрикулярная лейкомаляция или некротизирующий энтероколит).
Структура дородовой помощи, а также диагностика и лечение при подозрении на задержку роста плода аналогичны в Нидерландах и Великобритании, поэтому результаты актуальны для населения Великобритании. Так или иначе, более половины женщин проходят сканирование, так что это было прагматическое испытание политики, а не испытание сканирования.

Что он нашел?
- Вмешательство не привело к значительному снижению частоты тяжелых неблагоприятных перинатальных исходов, возникших у 1,7% в группе УЗИ по сравнению с 1.8% в группе обычного лечения (скорректированное отношение шансов [aOR] 0,88, 95% доверительный интервал [CI] от 0,70 до 1,20).
- При беременности с низким риском рутинное ультразвуковое исследование в третьем триместре выявило больше детей с малым весом для гестационного возраста по сравнению с обычным уходом: 32% (179/556) по сравнению с 19% (78/407), хотя все же меньше трети из тех, которые оказались малы для гестационного возраста.
- Рутинное ультразвуковое исследование было связано с умеренно повышенным риском индукции родов (aOR 1.16, (95% ДИ от 1,04 до 1,30) и более низкая частота увеличения родов (aOR 0,78, 95% ДИ от 0,71 до 0,85). Однако материнская заболеваемость и смертность, а также другие акушерские вмешательства не отличались между этими двумя стратегиями.
Что говорится в текущем руководстве по этому вопросу?
В руководстве NICE по плановому дородовому наблюдению (CG62), обновленном в 2019 г.
 , говорится, что плановое ультразвуковое сканирование после 24 недель не следует предлагать женщинам с беременностью с низким риском, и это не подтверждается доказательствами.Тем не менее, расстояние от симфиза до дна матки (от лобковой кости до верхушки матки) следует измерять и регистрировать на каждом дородовом приеме через 24 недели.
, говорится, что плановое ультразвуковое сканирование после 24 недель не следует предлагать женщинам с беременностью с низким риском, и это не подтверждается доказательствами.Тем не менее, расстояние от симфиза до дна матки (от лобковой кости до верхушки матки) следует измерять и регистрировать на каждом дородовом приеме через 24 недели.Королевский колледж акушерства и гинекологии в руководстве 2014 года рекомендует серийное измерение и построение графика высоты дна для размера плода с использованием индивидуальных диаграмм, учитывающих рост, вес, паритет матери и этническое происхождение. Существуют указания по выявлению и управлению группами риска.
Каковы последствия?
Эти результаты исследования не поддерживают использование рутинного УЗИ в третьем триместре для всех беременностей с низким риском.Многие женщины все равно проходят сканирование в соответствии с существующим полисом. Предоставление сканирования всем женщинам, по-видимому, не приносит никакой пользы.

Используемые в настоящее время измерения кажутся недостаточно полезными для прогнозирования серьезных исходов, чтобы оправдать сканирование всех женщин на поздних сроках беременности. Будущие исследования по разработке более эффективных способов прогнозирования проблем у ребенка могут оказаться полезными.
Цитирование и финансирование
Henrichs J, Verfaille V, Jellema P et al. Эффективность рутинной ультрасонографии в третьем триместре для снижения неблагоприятных перинатальных исходов при беременности с низким риском (исследование IRIS): общенациональное, прагматическое, многоцентровое рандомизированное исследование с поэтапным клиновидным кластером.БМЖ. 2019;367:l5517.
Это исследование было поддержано грантом Нидерландской организации исследований и разработок в области здравоохранения.
Библиография
КРАСОТА. Антенатальная помощь при неосложненной беременности. CG62. Лондон: Национальный институт здравоохранения и передового опыта; 2008 г.




 , амниоцентез, наложение серкляжа на шейку матки, наружный головной вариант.
, амниоцентез, наложение серкляжа на шейку матки, наружный головной вариант. Рекомендуется начинать с трансабдоминального УЗИ, чтобы сначала определить местонахождение плаценты, а затем, при наличии клинических показаний и необходимости, проводить трансвагинальное УЗИ. Однако из-за шейки матки и угла влагалищного канала проведение трансвагинального УЗИ в третьем триместре может быть потенциально безопасным. Риск спровоцировать клинически значимое кровотечение не получил последовательной поддержки в литературе.[5]
Рекомендуется начинать с трансабдоминального УЗИ, чтобы сначала определить местонахождение плаценты, а затем, при наличии клинических показаний и необходимости, проводить трансвагинальное УЗИ. Однако из-за шейки матки и угла влагалищного канала проведение трансвагинального УЗИ в третьем триместре может быть потенциально безопасным. Риск спровоцировать клинически значимое кровотечение не получил последовательной поддержки в литературе.[5]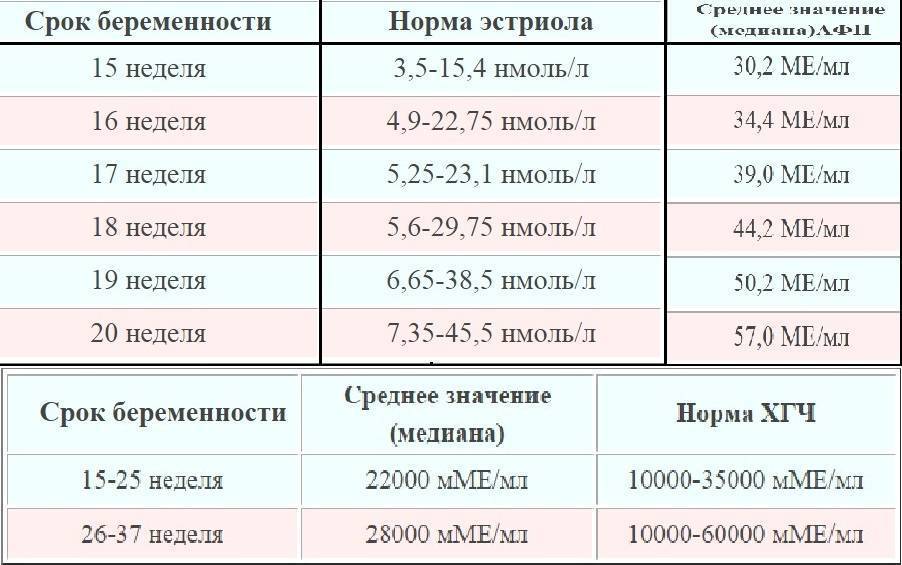
 [4]
[4] [9] Однако включение дополнительных измерений в формулы не продемонстрировало повышения точности.[10]
[9] Однако включение дополнительных измерений в формулы не продемонстрировало повышения точности.[10] Сначала идентифицируют головку плода, а затем направление гиперэхогенного позвоночника плода. Если головка плода расположена ближе к шейке матки, это называется головным. Латеральность позвоночника также важна, и она всегда описывается на основе ориентации матери. С другой стороны, когда голова находится больше краниально по отношению к матери, это считается тазовым предлежанием.Конкретный тип тазового предлежания следует оценивать как откровенный, полный или стопный.[12]
Сначала идентифицируют головку плода, а затем направление гиперэхогенного позвоночника плода. Если головка плода расположена ближе к шейке матки, это называется головным. Латеральность позвоночника также важна, и она всегда описывается на основе ориентации матери. С другой стороны, когда голова находится больше краниально по отношению к матери, это считается тазовым предлежанием.Конкретный тип тазового предлежания следует оценивать как откровенный, полный или стопный.[12]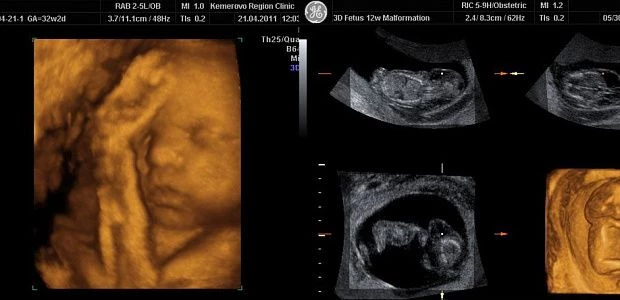 В третьем триместре должны быть видны четыре камеры сердца. Следует оценить частоту сердечных сокращений плода на наличие признаков аритмии. Легкие должны быть видны с двух сторон по бокам сердца, и они должны быть эхогенными и гомогенными, что описывается как «печенкоподобное».Желудок виден слева как анэхогенная кистозная структура ниже диафрагмы.[15] С двух сторон почки должны быть расположены симметрично, а мочевой пузырь должен быть виден в нижней части живота как небольшая гипоэхогенная кистозная структура [16]. Место прикрепления пуповины к передней брюшной стенке следует оценивать на наличие любых признаков экструзии внутрибрюшных органов. Наконец, необходимо следить за длинными костями и позвоночником и оценивать их симметрию. Позвоночник должен быть симметричным, гиперэхогенным и должен сужаться к неповрежденному заднему краю кожи.[17] Необходимо также проверить положение, движение и тонус конечностей.
В третьем триместре должны быть видны четыре камеры сердца. Следует оценить частоту сердечных сокращений плода на наличие признаков аритмии. Легкие должны быть видны с двух сторон по бокам сердца, и они должны быть эхогенными и гомогенными, что описывается как «печенкоподобное».Желудок виден слева как анэхогенная кистозная структура ниже диафрагмы.[15] С двух сторон почки должны быть расположены симметрично, а мочевой пузырь должен быть виден в нижней части живота как небольшая гипоэхогенная кистозная структура [16]. Место прикрепления пуповины к передней брюшной стенке следует оценивать на наличие любых признаков экструзии внутрибрюшных органов. Наконец, необходимо следить за длинными костями и позвоночником и оценивать их симметрию. Позвоночник должен быть симметричным, гиперэхогенным и должен сужаться к неповрежденному заднему краю кожи.[17] Необходимо также проверить положение, движение и тонус конечностей. Если открытый, следует измерить расстояние от внутренней стены до внутренней стены. Впоследствии, из-за заболеваемости, связанной с недостаточностью шейки матки, следует также измерить длину от наружного до внутреннего зева шейки матки.[18]
Если открытый, следует измерить расстояние от внутренней стены до внутренней стены. Впоследствии, из-за заболеваемости, связанной с недостаточностью шейки матки, следует также измерить длину от наружного до внутреннего зева шейки матки.[18] Любые аномальные результаты следует дополнительно изучить, применяя режимы цветного допплера и энергетического допплера.
Любые аномальные результаты следует дополнительно изучить, применяя режимы цветного допплера и энергетического допплера.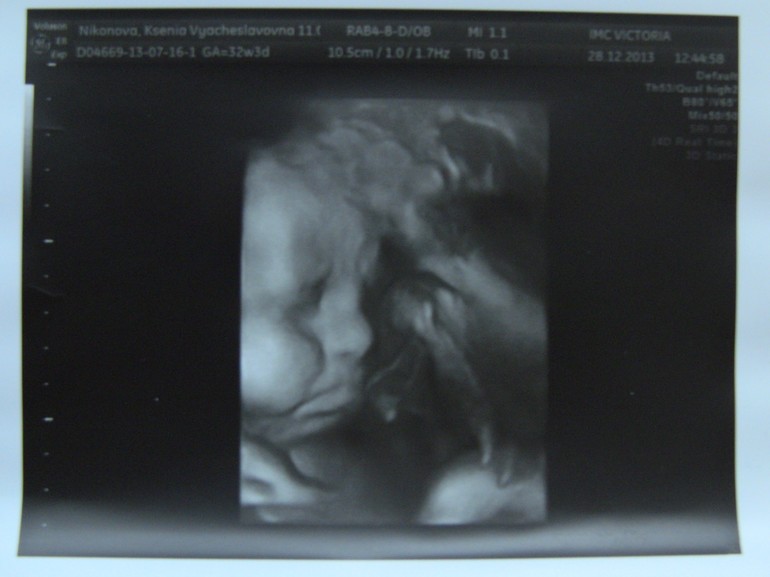 Если резистивный индекс пупочной артерии не соответствует норме, необходимы дальнейшие исследования.[20]
Если резистивный индекс пупочной артерии не соответствует норме, необходимы дальнейшие исследования.[20]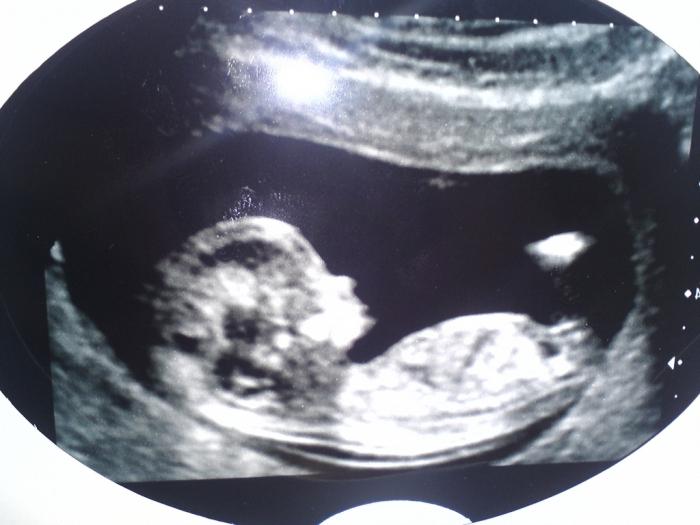 Другие специализированные исследования выходят за рамки этой деятельности.
Другие специализированные исследования выходят за рамки этой деятельности. Существует повышенный риск заболеваемости и смертности, связанный с неожиданной многоплодной беременностью. Распространенные ошибки, которые могут привести к неправильной идентификации правильного множества, включают невыполнение полного сканирования, включая дно матки, или отсутствие непрерывного отслеживания головки плода относительно соответствующего тела.[24]
Существует повышенный риск заболеваемости и смертности, связанный с неожиданной многоплодной беременностью. Распространенные ошибки, которые могут привести к неправильной идентификации правильного множества, включают невыполнение полного сканирования, включая дно матки, или отсутствие непрерывного отслеживания головки плода относительно соответствующего тела.[24]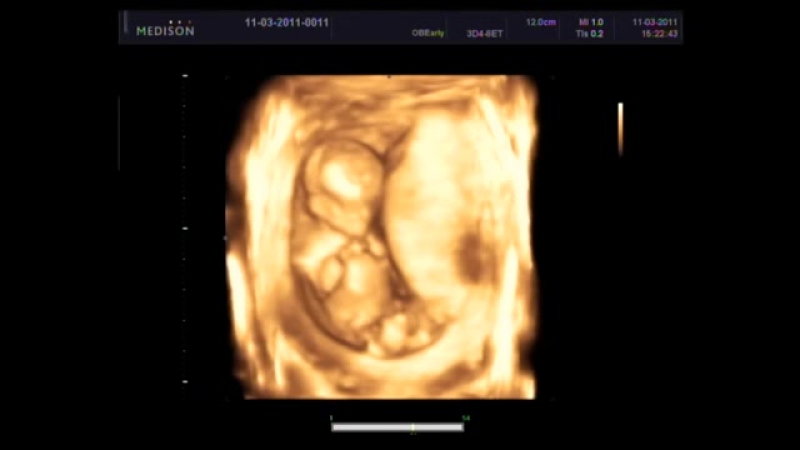 Продольное положение, наиболее часто встречающееся, относится к параллельному расположению оси плода и матки. Две другие возможности включают поперечное и, реже, косое положение.[12]
Продольное положение, наиболее часто встречающееся, относится к параллельному расположению оси плода и матки. Две другие возможности включают поперечное и, реже, косое положение.[12] Если выявлено неправильное предлежание, ультразвуковой врач должен оценить и оценить потенциальные причины, включая аномалии плаценты или пороки развития плода.[26]
Если выявлено неправильное предлежание, ультразвуковой врач должен оценить и оценить потенциальные причины, включая аномалии плаценты или пороки развития плода.[26] Диагноз олигогидрамниона должен вызвать экстренное направление и оценку акушером из-за связанного с ним прогноза гибели плода. С другой стороны, полигидрамнион требует менее экстренной консультации, но требует дальнейшего обследования и тестирования, поскольку может быть связан с осложнениями для матери и плода. В случае многоплодной беременности увеличение объема амниотической жидкости должно вызвать немедленное подозрение на этиологию, связанную с патологией плода. Большинство случаев связаны с трансфузионным синдромом от близнеца к близнецу.[27]
Диагноз олигогидрамниона должен вызвать экстренное направление и оценку акушером из-за связанного с ним прогноза гибели плода. С другой стороны, полигидрамнион требует менее экстренной консультации, но требует дальнейшего обследования и тестирования, поскольку может быть связан с осложнениями для матери и плода. В случае многоплодной беременности увеличение объема амниотической жидкости должно вызвать немедленное подозрение на этиологию, связанную с патологией плода. Большинство случаев связаны с трансфузионным синдромом от близнеца к близнецу.[27] У пациенток с предшествующим кесаревым сечением, у которых выявлено предлежание плаценты, дальнейшие детали должны быть направлены на оценку приращения плаценты.[28]
У пациенток с предшествующим кесаревым сечением, у которых выявлено предлежание плаценты, дальнейшие детали должны быть направлены на оценку приращения плаценты.[28] Определение того, что считается обнадеживающим при отсутствии какой-либо очевидной аномалии, остается спорным, учитывая сложность проблемы.Кроме того, аномалии, обнаруженные в первом и втором триместре беременности, могут исчезнуть в третьем триместре. Наоборот, некоторые аномалии становятся очевидными только с увеличением срока беременности. В настоящее время рекомендуется, чтобы при проведении только одного УЗИ оно проводилось на сроке от 18 до 20 недель беременности. Любая обнаруженная мальформация должна быть дополнительно оценена врачом-сонографом, имеющим опыт работы с точной обнаруженной аномалией.
Определение того, что считается обнадеживающим при отсутствии какой-либо очевидной аномалии, остается спорным, учитывая сложность проблемы.Кроме того, аномалии, обнаруженные в первом и втором триместре беременности, могут исчезнуть в третьем триместре. Наоборот, некоторые аномалии становятся очевидными только с увеличением срока беременности. В настоящее время рекомендуется, чтобы при проведении только одного УЗИ оно проводилось на сроке от 18 до 20 недель беременности. Любая обнаруженная мальформация должна быть дополнительно оценена врачом-сонографом, имеющим опыт работы с точной обнаруженной аномалией. Несмотря на то, что универсальной рекомендации проводить плановое УЗИ в третьем триместре нет, его использование может помочь выявить патологию, которая может напрямую повлиять на исход как для пациентки, так и для течения беременности. Понимание применения и ограничений этого инструмента может помочь снизить материнскую и неонатальную заболеваемость и смертность.
Несмотря на то, что универсальной рекомендации проводить плановое УЗИ в третьем триместре нет, его использование может помочь выявить патологию, которая может напрямую повлиять на исход как для пациентки, так и для течения беременности. Понимание применения и ограничений этого инструмента может помочь снизить материнскую и неонатальную заболеваемость и смертность. Ультразвуковое исследование должно быть тщательным и в то же время целенаправленным. Его завершение включает осмотр плода, плаценты, амниотической жидкости, пуповины и шейки матки.
Ультразвуковое исследование должно быть тщательным и в то же время целенаправленным. Его завершение включает осмотр плода, плаценты, амниотической жидкости, пуповины и шейки матки.
 [PubMed: 8469465]
[PubMed: 8469465]
 J УЗИ Мед. 1985 г., июль; 4(7):343-6. [PubMed: 3892034]
J УЗИ Мед. 1985 г., июль; 4(7):343-6. [PubMed: 3892034] [PubMed: 26244528]
[PubMed: 26244528] Eur J Obstet Gynecol Reprod Biol. 2021 июль; 262:45-56. [PubMed: 33984727]
Eur J Obstet Gynecol Reprod Biol. 2021 июль; 262:45-56. [PubMed: 33984727] [PubMed: 17197611]
[PubMed: 17197611] Некоторые больницы могут предлагать сканирование роста в качестве рутинной процедуры при определенных беременностях, таких как повышенный индекс массы тела (ИМТ), или если есть опасения, что ребенок меньше или больше, чем ожидалось, исходя из измерения вашего живота.
Некоторые больницы могут предлагать сканирование роста в качестве рутинной процедуры при определенных беременностях, таких как повышенный индекс массы тела (ИМТ), или если есть опасения, что ребенок меньше или больше, чем ожидалось, исходя из измерения вашего живота.
 Это может привести к осложнениям при родах и увеличить вероятность необходимости индуцированных родов или кесарева сечения.
Это может привести к осложнениям при родах и увеличить вероятность необходимости индуцированных родов или кесарева сечения. Тест BPP может включать нестрессовый тест с электронным мониторингом сердца плода и ультразвуковым исследованием плода.BPP измеряет частоту сердечных сокращений вашего ребенка, мышечный тонус, движения, дыхание и количество амниотической жидкости вокруг вашего ребенка.
Тест BPP может включать нестрессовый тест с электронным мониторингом сердца плода и ультразвуковым исследованием плода.BPP измеряет частоту сердечных сокращений вашего ребенка, мышечный тонус, движения, дыхание и количество амниотической жидкости вокруг вашего ребенка.
 Если вы чувствуете одышку или головокружение, когда лежите на спине, скажите об этом. Техник может помочь вам изменить ваше положение.
Если вы чувствуете одышку или головокружение, когда лежите на спине, скажите об этом. Техник может помочь вам изменить ваше положение.
 Но вы можете испытывать беспокойство, если УЗИ выявит проблему с беременностью или ребенком. Нестрессовый тест может ложно показать дистресс у ребенка, который на самом деле здоров.
Но вы можете испытывать беспокойство, если УЗИ выявит проблему с беременностью или ребенком. Нестрессовый тест может ложно показать дистресс у ребенка, который на самом деле здоров.
 и поддержка, в которой вы и ваша семья нуждаетесь на каждом этапе вашего родительского пути с вашим ребенком и за его пределами.
и поддержка, в которой вы и ваша семья нуждаетесь на каждом этапе вашего родительского пути с вашим ребенком и за его пределами. Тем не менее, некоторые дети остаются в тазовом предлежании, а это означает, что вам нужно немного подумать, когда дело доходит до вашего плана родов. УЗИ поможет точно определить, в каком положении находится ваш ребенок, что даст вам информацию, необходимую для информирования о следующих шагах к родам.
Тем не менее, некоторые дети остаются в тазовом предлежании, а это означает, что вам нужно немного подумать, когда дело доходит до вашего плана родов. УЗИ поможет точно определить, в каком положении находится ваш ребенок, что даст вам информацию, необходимую для информирования о следующих шагах к родам.
 Они могут осмотреть вас лично и проверить сильное сердцебиение или направить вас непосредственно на УЗИ. Уменьшение движений плода не обязательно означает, что у вашего ребенка есть проблемы. Такие вещи, как передняя плацента, совершенно нормальны, но могут вызывать уменьшение движений или восприятие движения.И, поскольку вы так далеко в своей беременности, возможно, вы настолько привыкли к движению ребенка, что перестали его замечать!
Они могут осмотреть вас лично и проверить сильное сердцебиение или направить вас непосредственно на УЗИ. Уменьшение движений плода не обязательно означает, что у вашего ребенка есть проблемы. Такие вещи, как передняя плацента, совершенно нормальны, но могут вызывать уменьшение движений или восприятие движения.И, поскольку вы так далеко в своей беременности, возможно, вы настолько привыкли к движению ребенка, что перестали его замечать!
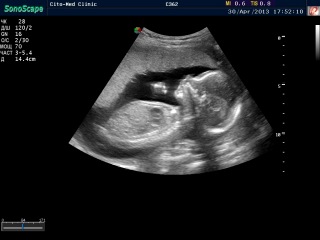 Специалист по УЗИ нанесет немного холодного ультразвукового геля и проведет датчик по вашему животу, чтобы получить четкое изображение вашего ребенка.
Специалист по УЗИ нанесет немного холодного ультразвукового геля и проведет датчик по вашему животу, чтобы получить четкое изображение вашего ребенка. Вы можете спросить о ранних признаках родов во время беременности, таких как отхождение слизистой пробки, отхождение вод или схватки. Возможно, вы хотели бы узнать о самих родах, например, о лекарствах или обезболивающих, которые вам могут предложить, о том, как долго будут длиться роды, о дыхательных упражнениях или о том, что именно вы можете есть или пить. У вас могут возникнуть вопросы о типе предстоящих родов и о том, что это значит для продолжительности вашего пребывания в больнице или периода восстановления. Или даже то, что нужно взять с собой в больницу, если вы еще не собрали сумку.
Вы можете спросить о ранних признаках родов во время беременности, таких как отхождение слизистой пробки, отхождение вод или схватки. Возможно, вы хотели бы узнать о самих родах, например, о лекарствах или обезболивающих, которые вам могут предложить, о том, как долго будут длиться роды, о дыхательных упражнениях или о том, что именно вы можете есть или пить. У вас могут возникнуть вопросы о типе предстоящих родов и о том, что это значит для продолжительности вашего пребывания в больнице или периода восстановления. Или даже то, что нужно взять с собой в больницу, если вы еще не собрали сумку. Это делается снаружи, и, хотя это неудобно, это не должно быть болезненно или представлять какой-либо риск для вас или вашего ребенка. Если ECV не увенчалась успехом или если вы предпочитаете не проводить эту процедуру, вы можете обсудить дальнейшие вагинальные роды в тазовом предлежании, если они считаются безопасными, или вместо этого выбрать кесарево сечение.
Это делается снаружи, и, хотя это неудобно, это не должно быть болезненно или представлять какой-либо риск для вас или вашего ребенка. Если ECV не увенчалась успехом или если вы предпочитаете не проводить эту процедуру, вы можете обсудить дальнейшие вагинальные роды в тазовом предлежании, если они считаются безопасными, или вместо этого выбрать кесарево сечение. Старайтесь не делать никаких предположений, пока вы не поговорите более подробно с вашим лечащим врачом.
Старайтесь не делать никаких предположений, пока вы не поговорите более подробно с вашим лечащим врачом. Но помните, что слишком много крови может указывать на проблему, а прозрачные выделения на самом деле могут быть причиной отхождения вод, поэтому обращайте внимание на все необычное в эти последние несколько дней и месяцев.
Но помните, что слишком много крови может указывать на проблему, а прозрачные выделения на самом деле могут быть причиной отхождения вод, поэтому обращайте внимание на все необычное в эти последние несколько дней и месяцев. Мы следуем рекомендациям ACOG (Американского колледжа акушеров и гинекологов) и CDC в отношении рекомендуемого тестирования.
Мы следуем рекомендациям ACOG (Американского колледжа акушеров и гинекологов) и CDC в отношении рекомендуемого тестирования. Это необязательный осмотр, но многие пациенты довольны фотографиями, которые мы можем предоставить.Более подробную информацию об этом см. в разделе «4D УЗИ» (ССЫЛКА).
Это необязательный осмотр, но многие пациенты довольны фотографиями, которые мы можем предоставить.Более подробную информацию об этом см. в разделе «4D УЗИ» (ССЫЛКА). Если вы запланировали индукцию, мы также запланируем ее примерно в это же время.
Если вы запланировали индукцию, мы также запланируем ее примерно в это же время. в руководстве SGA (PDF, 2,9 МБ), NZMFMN 2014a и Приложение 9: График сканирования SGA) (коды раздела 88: GR и GF) [1]
в руководстве SGA (PDF, 2,9 МБ), NZMFMN 2014a и Приложение 9: График сканирования SGA) (коды раздела 88: GR и GF) [1]  руководство SGA (см. PDF, 2,9 МБ) подробнее см. в NZMFMN 2014a).
руководство SGA (см. PDF, 2,9 МБ) подробнее см. в NZMFMN 2014a).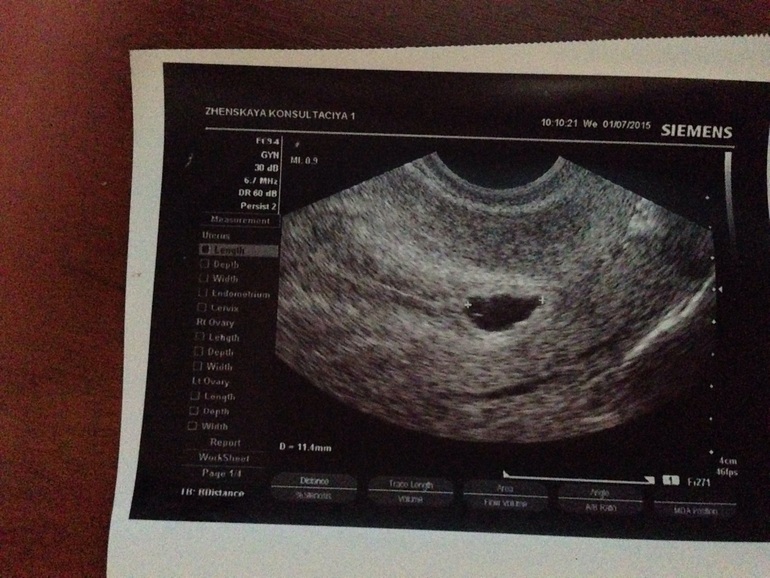


 ).
). См. Новозеландское руководство по акушерской допплерографии (PDF, 3.7 МБ) (НЗМФМН, 2014b). Эти женщины должны находиться под наблюдением специалистов.
См. Новозеландское руководство по акушерской допплерографии (PDF, 3.7 МБ) (НЗМФМН, 2014b). Эти женщины должны находиться под наблюдением специалистов.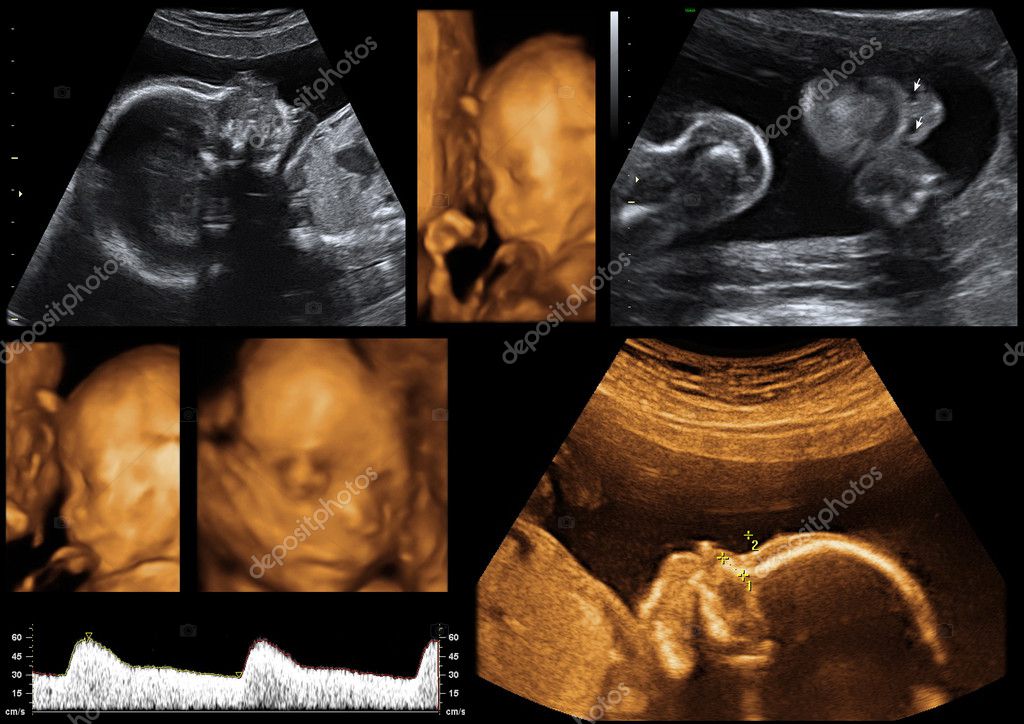

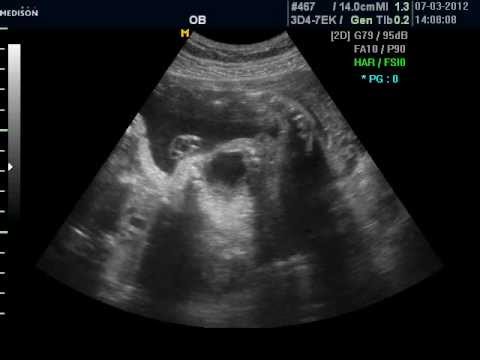
 выше)
выше)
 На сегодняшний день неясно, может ли мониторинг роста детей с помощью ультразвука на поздних сроках беременности снизить риски для детей.
На сегодняшний день неясно, может ли мониторинг роста детей с помощью ультразвука на поздних сроках беременности снизить риски для детей. Это связано с повышенным риском мертворождения и смерти в течение первой недели жизни, а также с высокой заболеваемостью. Его можно обнаружить, проверив размер плода, хотя некоторые маленькие дети будут просто естественными маленькими, а не ограниченными в росте.
Это связано с повышенным риском мертворождения и смерти в течение первой недели жизни, а также с высокой заболеваемостью. Его можно обнаружить, проверив размер плода, хотя некоторые маленькие дети будут просто естественными маленькими, а не ограниченными в росте. В него вошли 13 046 женщин с одноплодной беременностью низкого риска. В исследовании сравнивали эффект обычного ухода с проведением дополнительных ультразвуковых исследований на сроках от 28 до 30 и от 34 до 36 недель беременности, используя десятую процентиль окружности живота плода или падение на 20 процентилей в качестве критерия отсечки.
В него вошли 13 046 женщин с одноплодной беременностью низкого риска. В исследовании сравнивали эффект обычного ухода с проведением дополнительных ультразвуковых исследований на сроках от 28 до 30 и от 34 до 36 недель беременности, используя десятую процентиль окружности живота плода или падение на 20 процентилей в качестве критерия отсечки.
 , говорится, что плановое ультразвуковое сканирование после 24 недель не следует предлагать женщинам с беременностью с низким риском, и это не подтверждается доказательствами.Тем не менее, расстояние от симфиза до дна матки (от лобковой кости до верхушки матки) следует измерять и регистрировать на каждом дородовом приеме через 24 недели.
, говорится, что плановое ультразвуковое сканирование после 24 недель не следует предлагать женщинам с беременностью с низким риском, и это не подтверждается доказательствами.Тем не менее, расстояние от симфиза до дна матки (от лобковой кости до верхушки матки) следует измерять и регистрировать на каждом дородовом приеме через 24 недели.