Беременность и сахарный диабет. Опыт современной медицины Узбекистана
Обновлено:
Топ статей за 7 дней
Подпишитесь на нас
У специалистов Республиканского специализированного научно-практического медицинского центра акушерства и гинекологии большой опыт помощи беременным женщинам с сахарным диабетом. Подробнее – в интервью с заведующей отделением патологии беременных Хилолой Мансуровой.
— Хилола Анваровна, может ли сахарный диабет стать препятствием для женщины в её желании иметь ребенка?
— Хочу отметить сразу, что до появления инсулина смертность от сахарного диабета, особенно материнская, была очень высокой. Это связано с тем, что диабет давал очень много сосудистых осложнений, что приводило к большой смертности среди беременных от кетоацидотических, гипергликемических состояний. С появлением инсулина уровень материнской смертности по причине диабета значительного снизился. Сегодня этот показатель значительно не отличается от среднестатистического.
С появлением инсулина уровень материнской смертности по причине диабета значительного снизился. Сегодня этот показатель значительно не отличается от среднестатистического.
Но при этом остается высоким уровень перинатальной смертности детей от беременных с сахарным диабетом. Под перинатальной понимается смертность детей в первые 7 суток жизни. Новорожденные подвержены риску дыхательной недостаточности, гипогликемии, гипокальциемии, гипербилирубинемии и т.д. Подчеркну ещё раз — перинатальная заболеваемость и смертность младенцев продолжает оставаться высокой. Но этого можно и нужно избежать. Как? Прежде всего, необходимо вовремя встать на учет по беременности в своей поликлинике и не пропускать все необходимые по графику посещения. Именно это даст возможность своевременно выявить сахарный диабет у беременной женщины, находиться под наблюдением врача, чтобы своевременно при необходимости начать инсулинотерапию, строго соблюдать предписанную врачом диету и остальные рекомендации. Беременные с сахарным диабетом также могут пройти обследование и наблюдаться в консультативной поликлинике при нашем Центре акушерства и гинекологии.
— Что необходимо для женщин с сахарным диабетом, чтобы благополучно выносить и родить долгожданного ребёнка?
— Прежде всего, повторюсь, женщина должна своевременно встать на учет по беременности в своей поликлинике по месту жительства. Вопрос — есть ли у неё сахарный диабет — должен быть задан врачом при первом же посещении. И, если у женщины уже есть диабет, она соответственно, находится под особым контролем, так как беременность ухудшает течение уже имеющегося диабета I типа (инсулинозависимого) и II типа (инсулинонезависимого).
Однако, необходимо знать, что сахарный диабет может возникнуть и у женщины в ходе беременности – это гестационный сахарный диабет (ГСД). Что для него характерно? Он может возникнуть у женщин, которых врачи относят к «группам риска». И чаще всего после родоразрешения, гестационный сахарный диабет проходит сам по себе, уровень сахара нормализуется. То есть такое состояние организма чаще всего проходит после завершения беременности.
— У какого процента беременных женщин, ранее не имевших диагноза «сахарный диабет», может возникнуть гестационный сахарный диабет?
— Примерно 7-8% среди беременных,ранее не имевших диагноза «сахарный диабет»,подвержены ГСД.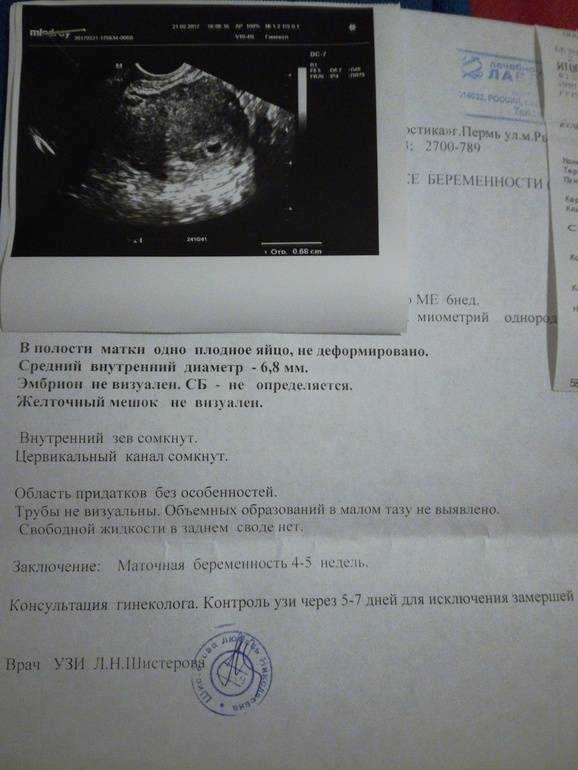 Это, в основном, женщины из групп риска.
Это, в основном, женщины из групп риска.
— Каких именно беременных врачи относят к «группам риска»?
— Первая группа — женщины с ожирением, если индекс массы тела превышает 30 (это отношение массы тела на рост в квадрате).
— Вторая группа – имеющие многоплодную беременностью, то есть двойню, тройню и т.д.
— Третья группа — женщины, родившие ранее детей весом более 4,5 кг.
— Группа 5 – те, у кого в анамнезе были мертворождения по неизвестным причинам.
— Группа 6 – женщины, у близких родственников которых есть сахарный диабет.
— Группа 7 – возраст старше 35 лет, наличие хронических заболеваний, например гипертоническая болезнь, а также женщины с инсулинорезистентностью, гиперинсулинемией, многоводием.
— Есть ли признаки, о которых женщина должна сообщить врачу для проверки на гестационный сахарный диабет?
— Во-первых, еще раз важно напомнить, что нужно встать своевременно на учет по беременности в поликлинике по месту жительства, и тогда беременная женщина сдаст кровь на сахарный диабет. На раннем сроке беременности гестационный диабет себя, как правило, не проявляет. Но это не значит, что он не может возникнуть на более поздних сроках. Что должно врача насторожить в анализе крови на уровень глюкозы? Если уровень сахара в крови натощак превышает 5 миллимоль на литр, то есть показывает 6-7 миллимоль на литр (норма от 3,3 до 5,5 миллимоль на литр). Тогда врач, чтобы исключить гестационный сахарный диабет (даже если беременная не имеет жалоб), должен сделать пероральный глюкозотолерантный тест. Для этого сдается кровь натощак, сразу после этого женщине дают выпить 75 граммов глюкозы (порошок разводится в воде), затем сдаётся кровь на анализ через час после этого (показатель в норме должен быть до 7 миллимоль на литр) и через 2 часа (показатель должен быть не выше 6,7 миллимоль). В проведении перорального глюкозотолерантного теста нет ничего сложного, соответствующие условия в лабораториях есть у нас в Центре и в каждой поликлинике.
На раннем сроке беременности гестационный диабет себя, как правило, не проявляет. Но это не значит, что он не может возникнуть на более поздних сроках. Что должно врача насторожить в анализе крови на уровень глюкозы? Если уровень сахара в крови натощак превышает 5 миллимоль на литр, то есть показывает 6-7 миллимоль на литр (норма от 3,3 до 5,5 миллимоль на литр). Тогда врач, чтобы исключить гестационный сахарный диабет (даже если беременная не имеет жалоб), должен сделать пероральный глюкозотолерантный тест. Для этого сдается кровь натощак, сразу после этого женщине дают выпить 75 граммов глюкозы (порошок разводится в воде), затем сдаётся кровь на анализ через час после этого (показатель в норме должен быть до 7 миллимоль на литр) и через 2 часа (показатель должен быть не выше 6,7 миллимоль). В проведении перорального глюкозотолерантного теста нет ничего сложного, соответствующие условия в лабораториях есть у нас в Центре и в каждой поликлинике.
Если показатели выше нормы, то привлекаются эндокринологи, которые и могут выставить диагноз «гестационный сахарный диабет».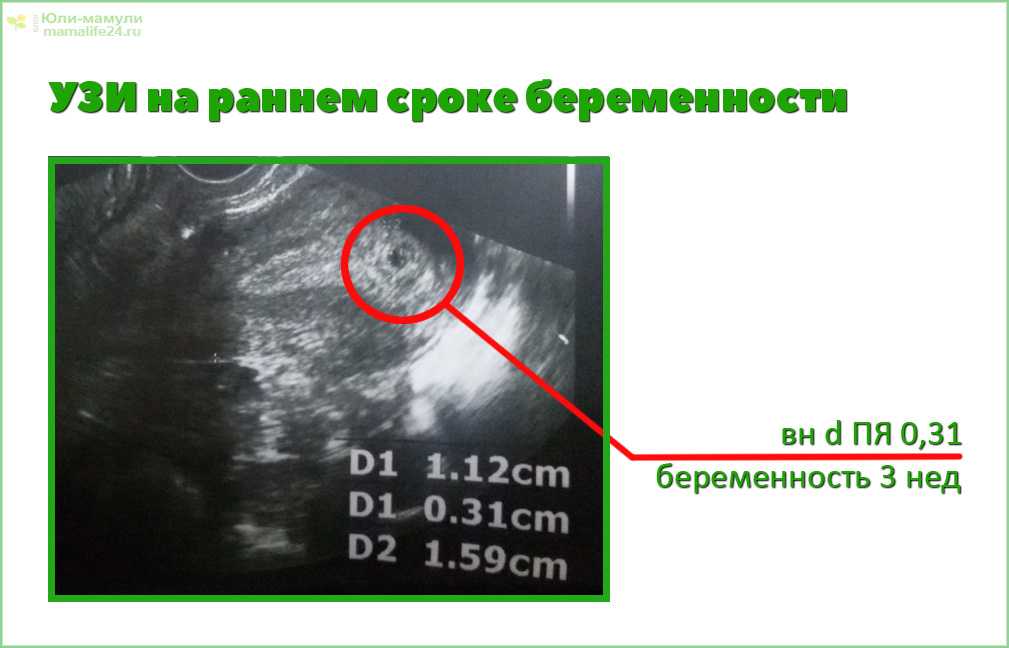 Начинается контроль беременной с ГСД и при необходимости коррекция сахаров. Это первое.
Начинается контроль беременной с ГСД и при необходимости коррекция сахаров. Это первое.
Второе. У самой женщины может появится сухость во рту, повышенная жажда (полидипсия), выделение большого количества мочи (полиурия), то есть при норме 2,5-3 литра мочи в день, её количество может увеличиться до 7-8 литров. Это должно насторожить. Также нужно обратить внимание, если при беременности идет потеря веса или его повышение. После 24-ой недели беременности может беспокоить интенсивный зуд влагалища, даже несмотря на лечение. Такой рецидивирующий зуд также может являться одним из симптомов сахарного диабета. При всех этих признаках беременной также необходимо обратиться к ведущему её врачу, пройти тест, чтобы исключить или подтвердить СД.
— Гестационный сахарный диабет может возникнуть с самого начала беременности или на каком-то определенном сроке?
— Как правило, чаще всего проявления ГСД могут начаться после 24-ой недели беременности. Потому что с 16-ти недель формируется плацента, которая продуцирует гормоны – антагонисты инсулина.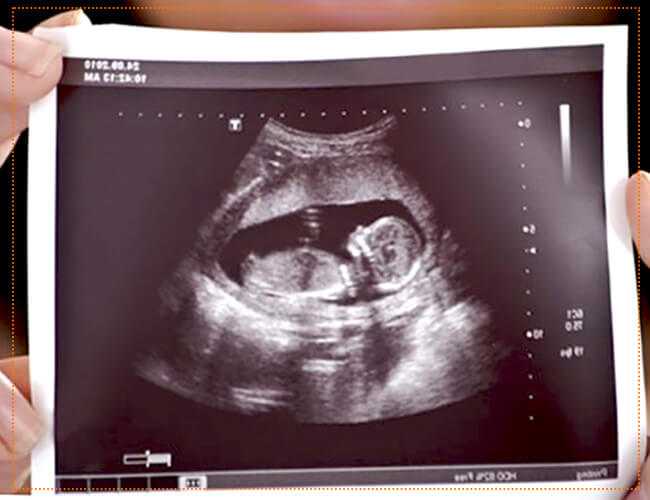 То есть с этого срока в организме любой беременной женщины повышается потребность в инсулине. Именно поэтому ГСД возникает чаще всего после этого срока.
То есть с этого срока в организме любой беременной женщины повышается потребность в инсулине. Именно поэтому ГСД возникает чаще всего после этого срока.
Беременной важно соблюдать предписанный режим посещения врача. И даже, если нет ни одного из перечисленных признаков, но уже возник гестационный сахарный диабет, женщина не пропустит этот момент и в развитии плода не возникнет осложнений.
— А чем чреват для развития плода сахарный диабет, в том числе, гестационный, то есть возникший в ходе беременности?
— Слабый контроль ранее существующего диабета и гестационного диабета во время органогенеза (до 10 недель беременности) увеличивает риск пороков развития плода, самопроизвольного аборта. Плохой контроль диабета на поздних сроках увеличивает риск возникновения таких осложнений, как: макросомия плода, то есть вес более 4,5 кг; присоединение преэклампсии, дистоция плечиков плода в родах, то есть высокий риск травматизма плода; мертворождения. Может возникнуть диабетическая фетопатия — это патология плода, возникающая после 12 недель внутриутробной жизни и до начала родов в следствии СД у матери. Это симптомокомплекс фенотипических и метаболических нарушений, которые могут приводить к преждевременным родам, родовым травмам, нарушению адаптации новорожденного к условиям внеутробной жизни (респираторный дистресс синдром, гипогликемия и др.)
Это симптомокомплекс фенотипических и метаболических нарушений, которые могут приводить к преждевременным родам, родовым травмам, нарушению адаптации новорожденного к условиям внеутробной жизни (респираторный дистресс синдром, гипогликемия и др.)
При ГСД матери диабетическая фетопатия встречается у 25% новорожденных. Возможна внутриутробная гибель плода, синдром отставания его роста; возможна макросомия плода, она сочетается с незрелостью ребенка и становится причиной родового травматизма, увеличивается частота кесарева сечения, у 25% новорожденных возникает асфиксия.
— Для чего важны посещения врача и скрининги беременности?
— Уже в 5-6 недель необходимо уточнить, что беременность развивается именно в матке, что есть сердцебиение плода.
В 12 недель проводится первый скрининг на УЗИ и биохимический скрининг (анализ крови), чтобы исключить пороки развития, в том числе, он важен для выявления сахарного диабета.
В 16-17 недель делается второй скрининг на УЗИ и также биохимический скрининг по трем показателям крови. Это также для исключения пороков развития плода, центральной нервной трубки и прогнозирования возможной плацентарной недостаточности, которая, в частности, может быть при беременности женщины с сахарным диабетом.
Это также для исключения пороков развития плода, центральной нервной трубки и прогнозирования возможной плацентарной недостаточности, которая, в частности, может быть при беременности женщины с сахарным диабетом.
В 24 недели делается доплерометрия сосудов, то есть состояния плаценты, матки, пупочной артерии плода, его среднемозговой артерии. С 24 недели просматриваются все кровотоки и так каждые 4 недели.
У женщин с сахарным диабетом УЗИ и доплерометрия могут делаться чаще, чтобы не пропустить осложнения в виде диабетической фетопатии.
— Как обычно беременные с сахарным диабетом попадают к вам – в Республиканский специализированный научно-практический медицинский центр акушерства и гинекологии?
— Как уже отмечалось ранее, беременные с сахарным диабетом могут встать на учет в консультативную поликлинику Центра. Показателем для этого является, в частности, если женщина уже имеет диагноз «сахарный диабет» 1 или 2 типа. Как правило, такие пациенты уже имеют своего эндокринолога. И нередко эти специалисты рекомендуют обратиться в Центр, такая консультация прописывается в обменных картах, так пациентки встают на учёт и наблюдаются у нас в поликлинике. Если диабет выявляется во время беременности, то конечно нужно дать информацию, что есть учет в поликлинике по месту жительства и консультативный учет у нас в поликлинике Центра акушерства и гинекологии. Если мы выявляем ГСД уже в стационаре, то даем рекомендацию продолжать наблюдение и у нас в поликлинике.
И нередко эти специалисты рекомендуют обратиться в Центр, такая консультация прописывается в обменных картах, так пациентки встают на учёт и наблюдаются у нас в поликлинике. Если диабет выявляется во время беременности, то конечно нужно дать информацию, что есть учет в поликлинике по месту жительства и консультативный учет у нас в поликлинике Центра акушерства и гинекологии. Если мы выявляем ГСД уже в стационаре, то даем рекомендацию продолжать наблюдение и у нас в поликлинике.
— А подразделения Центра в областях?
— Безусловно, мы держим постоянную связь с Областными перинатальными центрами, при необходимости, оказываем помощь консультацией. Если выявляют ГСД, то у них есть нефрологи, окулисты, эндокринологи терапевты, что обеспечивает совместное ведение беременных. При осложненном диабете, беременным женщинам поликлиника по месту жительства может дать заключение, на основе которого районными отделениями здравоохранения выдаются ордера и женщины поступают в Центр акушерства и гинекологии. Здесь мы их обследуем, наблюдаем совместно с узкими специалистами, принимаем решение — можно ли женщине вынашивать ребёнка или необходимо прерывать беременность ввиду угрозы её здоровью, до какого срока вынашивать ребенка, как будет проходить родоразрешение и т. д.
Здесь мы их обследуем, наблюдаем совместно с узкими специалистами, принимаем решение — можно ли женщине вынашивать ребёнка или необходимо прерывать беременность ввиду угрозы её здоровью, до какого срока вынашивать ребенка, как будет проходить родоразрешение и т. д.
Часто беременные женщины самостоятельно обращаются в наш Центр. Приведу пример нашей пациентки из Янгиюля. Женщина из группы риска, так как имеет ожирение 3-й степени, в возрасте 43 года и это была 5-я беременность. Она самостоятельно обратилась на сроке 18 недель к нам в консультативную поликлинику для наблюдения и последующего родоразрешения в Центре. Пациентке был проведен тест на исследование гликированного гемоглобина, также, учитывая возраст, было назначено обследование у генетика и другие необходимые исследования. На тот момент все результаты анализов оказались на нормальном уровне. Женщина находилась под контролем и при очередном УЗИ в 30 недель у нее было обнаружено многоводие, в связи с чем ей было повторно проведено обследование у эндокринолога для исключения ГСД. По результатам обследования был поставлен диагноз «гестационный сахарный диабет» в связи с гипергликемией. Пациентка была госпитализирована в клинику Центра, где проведено подробное обследование, осмотр узких специалистов, начата инсулинотерапия и в последствии женщина благополучно родила здорового ребенка.
По результатам обследования был поставлен диагноз «гестационный сахарный диабет» в связи с гипергликемией. Пациентка была госпитализирована в клинику Центра, где проведено подробное обследование, осмотр узких специалистов, начата инсулинотерапия и в последствии женщина благополучно родила здорового ребенка.
— Хилола Анваровна, что сегодня изменилось в ведении беременных с сахарным диабетом, в их родоразрешении в связи с развитием медицины, в целом, и Республиканского специализированного научно-практического медицинского центра акушерства и гинекологии, в частности? Что стало может быть легче, на что могут рассчитывать женщины с таким диагнозом?
— Специалистами Центра акушерства и гинекологии разработан Клинический протокол по ведению беременности и родов женщин с сахарным диабетом. Главный упор сделан на раннее выявление этих состояний и правильную коррекцию сахаров. Положительный исход сегодня гарантирован в большинстве случаев. От чего это зависит? Если мы будем поддерживать уровень глюкозы у беременной женщины на нормальном уровне, то есть не будет скачков в этом показателе, если женщина нам будет в этом помогать, то есть вести правильный образ жизни, правильно питаться, получать при необходимости инсулинотерапию, посещать консультацию узких специалистов, своевременно корректировать нарушение сахаров. И тогда, как правило, беременность протекает благополучно, она не дает осложнений, и мы все-таки пролонгируем беременность до 38, иногда до 39 недель. И естественно, у нас предпочтение отдается родам через естественные родовые пути. Если нет акушерских противопоказаний к обычным родам, например, поперечного положения плода, тазового предлежания, других акушерских показаний.
И тогда, как правило, беременность протекает благополучно, она не дает осложнений, и мы все-таки пролонгируем беременность до 38, иногда до 39 недель. И естественно, у нас предпочтение отдается родам через естественные родовые пути. Если нет акушерских противопоказаний к обычным родам, например, поперечного положения плода, тазового предлежания, других акушерских показаний.
Естественное родоразрешение – лучшее решение и для матери, и для ребенка. Так как у женщин с сахарным диабетом на фоне повышенных сахаров, при применении кесарева сечения сложнее идет заживление всех тканей, послеоперационной раны. При естественных родах женщина активизируется быстрее. А одним из главных условий для благополучного течения сахарного диабета, помимо диеты, инсулинотерапии, является еще и физическая активность. Это очень важно, это профилактика и других послеоперационных осложнений таких как тромбоэмболические, при самостоятельных родах женщина теряет в норме до 500 мл крови, в то время как во время «кесарева сечения» в норме от 500 до 1000 мл.
Однако, есть состояния, при которых на фоне СД показано «кесарево сечение». Если, например, появилось осложнение сахарного диабета в виде нарушения кровотоков у ребенка в критической степени или есть явление макросомии, то есть крупные размеры плода — более 4 кг 500 г., то это является показанием к кесареву сечению.
Кроме того, бывают такие осложнения самого диабета как ретинопатия, когда окулист дает заключение исключить в родах потужной период. Все эти варианты расписаны в Клинических протоколах и им необходимо следовать врачам по всей стране.
— Каким должен быть уход за новорожденными от матерей с сахарным диабетом?
— В этой области также разработан Клинический протокол со стороны врачей-неонатологов. К таким новорожденным, безусловно, предусмотрено самое пристальное внимание. При рождении у малыша сразу берется кровь на сахар, потому что дети, рожденные от матерей с диабетом, первое время подвержены гипоглекимии, то есть низким сахарам. В нашем Центре такие дети наблюдаются первые сутки после рождения на Интенсивных постах. Если ребенок рождается в состоянии гипогликемии, то ему вводят глюкозу через ротик или вводят её в пуповинную вену. Также новорожденный здесь осматривается всеми необходимыми специалистами для исключения возможной патологии сердца, легких и т.д.
Если ребенок рождается в состоянии гипогликемии, то ему вводят глюкозу через ротик или вводят её в пуповинную вену. Также новорожденный здесь осматривается всеми необходимыми специалистами для исключения возможной патологии сердца, легких и т.д.
— В целом грамотное ведение женщины с сахарным диабетом насколько может прогнозировать, что с ребенком может быть все в порядке?
— Если своевременно контролируется уровень глюкозы, правильно проводится инсулинотерапия, поддерживается стабильный уровень сахаров – это чаще всего является благоприятным прогностическим фактором того, что не будет сосудистых осложнений как у женщины, так и у ребенка и дальнейший прогноз будет благоприятным.
Последние новости
Больше похожих статей
Акушерское ультразвуковое исследование – Медицина плода и матери – Группа врачей VHC
В отделении медицины плода и матери в больничном центре Вирджинии ультразвуковое исследование проводится нашей группой врачей-сонографов, зарегистрированных в ARDMS (Американский реестр диагностической медицинской сонографии). Все наши специалисты по УЗИ прошли строгую учебную программу по медицинской сонографии, сдали квалификационный экзамен, проходят курсы непрерывного медицинского образования и проходят регулярные оценки для оценки своей компетентности.
Все наши специалисты по УЗИ прошли строгую учебную программу по медицинской сонографии, сдали квалификационный экзамен, проходят курсы непрерывного медицинского образования и проходят регулярные оценки для оценки своей компетентности.
Наши специалисты по УЗИ практикуют совместно с двумя сертифицированными врачами, которые прошли четырехлетнюю ординатуру по акушерству и гинекологии и трехлетнюю стажировку в области медицины матери и плода, изучая нюансы ультразвуковой диагностики, лечения и прогнозирования многих заболеваний плода. . Врачи беседуют со всеми пациентками, которым делают первое УЗИ в нашем кабинете, и лично сканируют каждую пациентку, проходящую анатомическое исследование (см. УЗИ во втором триместре).
Ультразвук чрезвычайно полезен в первом (0–14 недель), втором (14–28 недель) и третьем (> 28 недель) триместрах. Большинство женщин проходят хотя бы одно ультразвуковое исследование во время беременности.
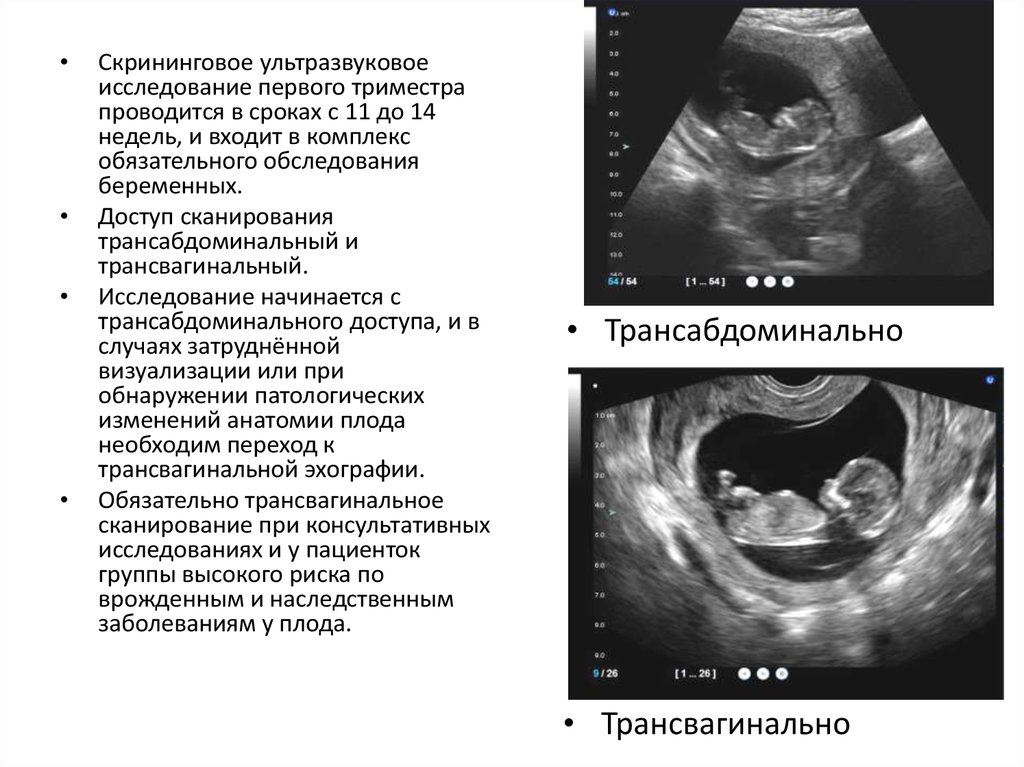
Ультразвуковое исследование в первом триместре
Ультрасонография в первом триместре позволяет определить местонахождение беременности, количество плодов, срок беременности и жизнеспособность беременности. Мы также можем оценить непредвиденное вагинальное кровотечение.
Мы также можем оценить непредвиденное вагинальное кровотечение.
Мы можем определить беременность двойней (тройней и более) в первом триместре.
УЗИ в первом триместре беременности, называемое скринингом воротникового пространства, используется для оценки шеи плода с целью выявления риска синдрома Дауна и других хромосомных аномалий.
Наконец, сонография в первом триместре используется для оценки матки на наличие миомы, которая представляет собой доброкачественное мышечное новообразование, чаще выявляемое у матерей старше 40 лет. Яичники и фаллопиевы трубы также легко визуализируются в течение первого триместра.
УЗИ второго триместра
УЗИ во втором триместре определяет или подтверждает срок беременности. На данный момент мы можем точно определить пол вашего ребенка практически при любой беременности. Время этого обследования варьируется от 45 до 75 минут, в зависимости от положения ребенка и потребности в конкретных изображениях. Во время этой сонограммы, которую часто называют «анатомическим сканированием», мы исследуем голову ребенка, сердце, желудок, кишечный тракт, почки, позвоночник, руки и ноги. В это время также проводится скрининг на синдром Дауна и другие генетические аномалии. Кроме того, мы наблюдаем за движениями плода и определяем расположение плаценты, длину шейки матки, объем амниотической жидкости, положение ребенка и частоту сердечных сокращений.
В это время также проводится скрининг на синдром Дауна и другие генетические аномалии. Кроме того, мы наблюдаем за движениями плода и определяем расположение плаценты, длину шейки матки, объем амниотической жидкости, положение ребенка и частоту сердечных сокращений.
Если у вас близнецы, ваше УЗИ займет в два раза больше времени, потому что мы проводим полную оценку обоих детей. Поэтому УЗИ в 20 недель для двойни занимает от 90 до 120 минут. Помимо определения размера и положения каждого ребенка, мы определяем, являются ли дети родственными (как братья и сестры) или идентичными (имеют одинаковую ДНК или генетический материал).
УЗИ в третьем триместре
Ультразвуковое исследование в третьем триместре наиболее полезно для определения предполагаемого веса и положения вашего ребенка. Мы снова исследуем расположение плаценты, количество амниотической жидкости и частоту сердечных сокращений плода. Этот осмотр, если вы ранее были пациентом нашей клиники, обычно занимает менее 40 минут. По запросу вашего врача мы проведем абдоминальное или вагинальное УЗИ, чтобы оценить длину шейки матки и объяснить непредвиденное вагинальное кровотечение. Если УЗИ проводится на поздних сроках беременности (после 35 недель), мы можем спрогнозировать вес новорожденного.
По запросу вашего врача мы проведем абдоминальное или вагинальное УЗИ, чтобы оценить длину шейки матки и объяснить непредвиденное вагинальное кровотечение. Если УЗИ проводится на поздних сроках беременности (после 35 недель), мы можем спрогнозировать вес новорожденного.
УЗИ после 40 недель
В сочетании с нестрессовым тестированием (см. раздел «Мониторинг плода») врач может запросить оценку объема амниотической жидкости. После завершения части обследования, не связанной со стрессом, проводится короткое ультразвуковое исследование, чтобы определить положение ребенка, расположение плаценты и объем амниотической жидкости. Это УЗИ должно длиться не более 15 минут. Если этого не требует ваш врач, оценка массы плода не проводится.
Эхокардиография плода
(см. раздел Эхокардиография плода)
Тестирование биофизического физического профиля
Если результаты нестрессового тестирования плода неоптимальны, мы можем провести биофизический профиль. Тестирование включает в себя оценку в режиме реального времени дыхания плода и движений позвоночника, шеи, рук и ног плода. В это время мы также оцениваем объем амниотической жидкости. Это тестирование занимает от 10 до 30 минут.
Тестирование включает в себя оценку в режиме реального времени дыхания плода и движений позвоночника, шеи, рук и ног плода. В это время мы также оцениваем объем амниотической жидкости. Это тестирование занимает от 10 до 30 минут.
Ультразвук как дополнение к амниоцентезу
(см. раздел об амниоцентезе)
Трехмерное (и четырехмерное) УЗИ.
Мы используем технологии 3D и 4D, чтобы помочь нам определить тяжесть и прогноз предполагаемого врожденного дефекта.
- Амниоцентез
- Диабет в мониторинге беременности
- Эхокардиография плода
- Мониторинг плода
- Затылочный скрининг
- Тесты и скрининг
Пренатальное УЗИ — понимание необходимости повторения
Во время беременности вы можете рассчитывать как минимум на два УЗИ: первое — для подтверждения беременности, а второе — примерно на 20-й неделе беременности — для оценки анатомии ребенка на предмет нормального роста и разработка.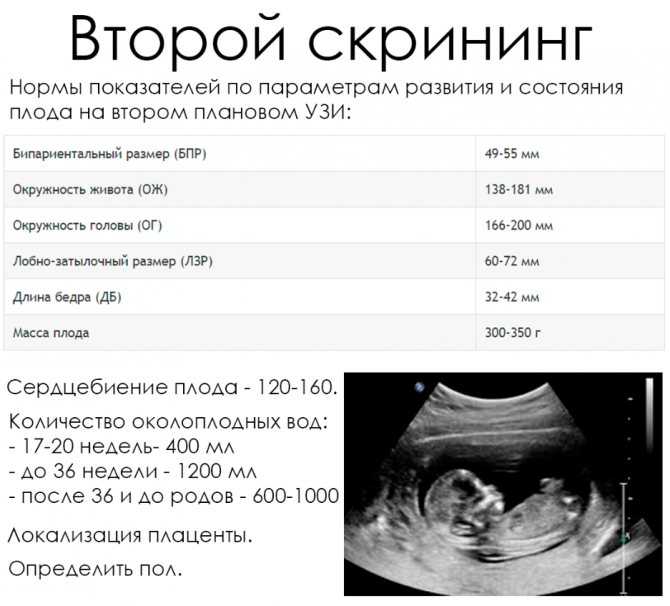 Если это здоровая беременность и ребенок, это должны быть единственные два ультразвуковых исследования, которые вы получаете в течение всей беременности. УЗИ — наиболее распространенный и безопасный способ оценить, что происходит внутри вас и состояние ребенка. Поскольку ультразвуковое исследование использует звуковые волны вместо излучения, оно признано безопасной формой оценки как для мамы, так и для ребенка. Если есть обстоятельства, которые требуют повторного или последующего УЗИ, вы можете поспорить, что это в ваших интересах. Присоединяйтесь к нам в сегодняшней публикации, где мы обсудим некоторые из различных типов УЗИ, с которыми вы можете столкнуться во время беременности, и причины, по которым ваш акушер может направить вас на повторное или последующее УЗИ.
Если это здоровая беременность и ребенок, это должны быть единственные два ультразвуковых исследования, которые вы получаете в течение всей беременности. УЗИ — наиболее распространенный и безопасный способ оценить, что происходит внутри вас и состояние ребенка. Поскольку ультразвуковое исследование использует звуковые волны вместо излучения, оно признано безопасной формой оценки как для мамы, так и для ребенка. Если есть обстоятельства, которые требуют повторного или последующего УЗИ, вы можете поспорить, что это в ваших интересах. Присоединяйтесь к нам в сегодняшней публикации, где мы обсудим некоторые из различных типов УЗИ, с которыми вы можете столкнуться во время беременности, и причины, по которым ваш акушер может направить вас на повторное или последующее УЗИ.
В центрах визуализации Touchstone мы предоставляем услуги УЗИ в большинстве наших офисов, включая:
- Трансвагинальное УЗИ
- Традиционное двухмерное УЗИ
- 3-D УЗИ
Чтобы узнать больше об этих различных УЗИ, просмотрите наш предыдущий блог.
Плановое ультразвуковое исследование при беременности
В течение первого триместра или при первом посещении врача вам следует пройти быстрое ультразвуковое исследование, которое подтвердит беременность, проверит сердцебиение, оценит количество и расположение плодного яйца и определит приблизительный срок беременности. Большинство медицинских работников предпочитают подождать, пока вы не достигнете срока беременности между 8 и 12 неделями, чтобы получить наилучшее изображение. Это УЗИ может подтвердить многоплодную беременность, молярную или внематочную беременность и даст вам и вашему врачу хорошее представление о том, чего ожидать в ближайшие месяцы.
Во втором триместре, между 20 и 23 неделями, вам сделают сканирование анатомии. Это УЗИ обычно длится намного дольше — около часа — и позволяет измерить и оценить всю анатомию растущего ребенка. К этому моменту у ребенка уже будут все органы, конечности и пальцы, и черты будут достаточно различимы, чтобы можно было легко увидеть пороки развития. Вы мельком увидите черты лица вашего ребенка и сможете определить любые структурные аномалии. Выявление проблем или проблем на этом этапе позволяет вам и вашему акушеру сформулировать планы родов и обсудить любые методы лечения или текущие тесты в будущем. Это сканирование подтвердит предполагаемую дату родов и статус роста ребенка. Это сканирование также особенно полезно для подтверждения состояния нескольких детей и их благополучия. Это также УЗИ, где вы можете узнать пол вашего ребенка.
Вы мельком увидите черты лица вашего ребенка и сможете определить любые структурные аномалии. Выявление проблем или проблем на этом этапе позволяет вам и вашему акушеру сформулировать планы родов и обсудить любые методы лечения или текущие тесты в будущем. Это сканирование подтвердит предполагаемую дату родов и статус роста ребенка. Это сканирование также особенно полезно для подтверждения состояния нескольких детей и их благополучия. Это также УЗИ, где вы можете узнать пол вашего ребенка.
Узнайте больше о анатомическом сканировании и о том, что оценивает ваш акушер, здесь.
Общие причины для повторного УЗИ
Если на анатомическом сканировании отмечена аномалия или положение вашего ребенка не позволяет полностью визуализировать все жизненно важные органы, вам, возможно, придется повторить только ту часть анатомического сканирования, которая оценивает рассматриваемый орган. После подтверждения аномалии в третьем триместре могут быть проведены дополнительные повторные УЗИ, когда развитие плода приближается к завершению. Существует большое количество аномалий плода, которые очень распространены и могут быть исправлены самостоятельно по мере внутриутробного роста и развития. Важно получить всю информацию и обсудить последствия результатов с вашим акушером.
Существует большое количество аномалий плода, которые очень распространены и могут быть исправлены самостоятельно по мере внутриутробного роста и развития. Важно получить всю информацию и обсудить последствия результатов с вашим акушером.
Последующее наблюдение за аномалиями.
Если при анатомическом сканировании была выявлена врожденная аномалия, ваш акушер может захотеть провести повторную оценку ситуации на более поздних сроках беременности. Или, если у матери есть заболевание или состояние беременности, которое может повлиять на развитие ребенка, может быть показано УЗИ в третьем триместре. Это даст лучшее представление о том, чего ожидать при родах, и направит ресурсы, которые понадобятся вам и ребенку. Некоторые распространенные врожденные аномалии, которые могут потребовать переоценки по мере продолжения беременности, включают (но не ограничиваются):
- Гестационная гипертензия у матери
- Гестационный диабет у матери
- Маленький или большой для гестационного возраста — отслеживайте рост или переоценивайте предполагаемую дату родов
- Аномалии трисомии
- Эхогенные внутрисердечные очаги
- Одиночная пупочная артерия
- Киста сосудистого сплетения
Определение многоводия или маловодия.
Избыточный или пониженный уровень амниотической жидкости, соответственно, может представлять опасность как для матери, так и для ребенка. Ваш врач может захотеть оценить уровни жидкости, чтобы определить безопасность плода и продиктовать необходимость изменения планов родов.
Определите расположение плаценты.
Низко расположенная плацента при анатомическом сканировании может показаться, что она закрывает шейку матки. На последних стадиях беременности это может вызвать большую озабоченность тем, что выход для ребенка заблокирован. Однако по мере того, как матка расширяется, чтобы приспособиться к росту плода, плацента может мигрировать в безопасное место. Если ваша плацента все еще покрывает шейку матки в третьем триместре, вам будет поставлен диагноз предлежания плаценты, и может быть обсужден план кесарева сечения.
Подтверждение внутриутробной смерти.
При подозрении на гибель плода можно использовать УЗИ для оценки отсутствия сердцебиения. Как только смерть плода будет подтверждена, вы и ваш акушер разработаете план родов.
Как только смерть плода будет подтверждена, вы и ваш акушер разработаете план родов.
Осмотрите предлежание плода.
Во время роста и развития ваш ребенок может проявлять себя по-разному и продолжать двигаться. Если у вашего ребенка тазовое предлежание — стопы или ягодицы находятся ближе всего к шейке матки — при сканировании во втором триместре у него еще есть достаточно времени, чтобы перевернуться, прежде чем это станет проблемой. По мере приближения потенциальных родов ваш акушер может назначить повторное УЗИ для оценки предлежания, а затем спланировать ручное вращение ребенка в положение головой вниз или обсудить альтернативные методы родов.
Выявление аномалий матки и таза у матери.
При УЗИ во втором триместре некоторые из оценочных проверок включают анатомию матери. Если есть аномалии матки или таза, аномалии матки или несостоятельность шейки матки, эти вещи могут повлиять на безопасное родоразрешение и, возможно, потребуется переоценить ближе к родам, чтобы можно было обсудить соответствующие планы родов.
Другие причины, не выявленные при предыдущих сканированиях.
Иногда события или симптомы во время беременности могут потребовать повторного УЗИ, даже если при первоначальном сканировании все выглядело нормально. Некоторые из этих показаний включают:
- Тазовая или абдоминальная боль у матери
- Отсутствие движений плода
- Вагинальное кровотечение
- Абдоминальная травма у матери
- Инфекция во время беременности
- Отсутствие прибавки массы тела матери без объяснения причин
- Плохое продвижение роста матки или брюшной полости у матери
- Развитие гестационного диабета
- Преэклампсия
- Неотложная медицинская помощь
В центрах визуализации Touchstone мы знаем, что у вас есть выбор, где вам будут предоставлять услуги медицинской визуализации. Наши заботливые и опытные техники-радиологи и рентгенологи прилагают все усилия, чтобы обеспечить наилучшее обслуживание пациентов и предоставить наиболее точные результаты вашему акушеру.
