Health Committee of St. Petersburg
healthcare
institutions
of St. Petersburg
Профилактические прививки в рамках национального календаря профилактических прививок проводятся гражданам в медицинских организациях при наличии у таких организаций лицензии, предусматривающей выполнение вакцинации.
Вакцинацию осуществляют медицинские работники, прошедшие обучение по вопросам применения иммунобиологических лекарственных препаратов для иммунопрофилактики инфекционных болезней, правилам организации и техники проведения вакцинации, а также по вопросам оказания медицинской помощи в экстренной или неотложной форме.
Вакцинация и ревакцинация в рамках национального календаря профилактических прививок проводится иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, зарегистрированными в соответствии с законодательством Российской Федерации, согласно инструкциям по их применению.
Перед проведением профилактической прививки лицу, подлежащему вакцинации, или его законному представителю (опекуну) разъясняется необходимость иммунопрофилактики инфекционных болезней, возможные поствакцинальные реакции и осложнения, а также последствия отказа от иммунопрофилактики и оформляется информированное добровольное согласие на медицинское вмешательство.
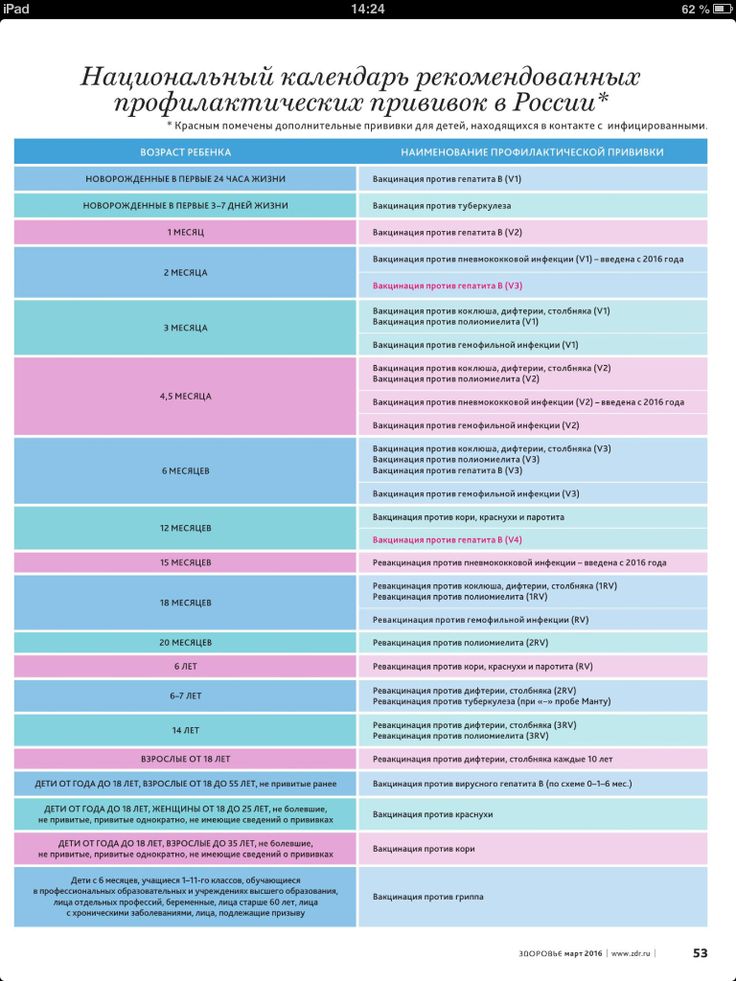
Приказом Минздрава России от 06.12.2021 № 1122н утвержден Национальный календарь профилактических прививок, календарь профилактических прививок по эпидемическим показаниям и порядок проведения профилактических прививок.
Следует отметить, что в календарь профилактических прививок по эпидемическим показаниям включена вакцинация детей в возрасте 12–17 лет (включительно) против новой коронавирусной инфекции. Внесение вакцинации детей в возрасте 12–17 лет (включительно) от новой коронавирусной инфекции в календарь профилактических прививок по эпидемическим показаниям не устанавливает, что данная прививка для указанной возрастной группы является обязательной.
Таким образом, вакцинация детей против новой коронавирусной инфекции проводится добровольно. В целях установления дополнительной гарантии добровольности указанной вакцинации, упомянутым выше приказом Минздрава России от 06.12.2021 № 1122н установлено, что вакцинация детей против новой коронавирусной инфекции проводится при наличии письменного заявления одного из родителей (или иного законного представителя), составленного в произвольной форме. После получения такого заявления оформляется информированное добровольное согласие на медицинское вмешательство в соответствии с требованиями статьи 20 Федерального закона от 21.
Вакцинация от COVID-19 включена в национальный календарь прививок
Минздрав утвердил изменения в Национальный календарь профилактических прививок, а также календарь прививок по эпидемическим показаниям. Во вторую часть документа — календарь прививок по эпидемическим показаниям — вошла вакцинация от коронавируса.
Включение прививки в часть нацкалендаря с оговоркой «по эпидемическим показаниям» означает, что решение о вакцинации — кого конкретно и в каком порядке будут прививать — решается дополнительно, с учетом ситуации с распространением конкретной инфекции. Но одновременно это означает, что государство берет на себя обязательства производить нужные вакцины в требуемом количестве и в случае необходимости организовать прививочную кампанию.
В список прививок по эпидемическим показателям входят такие болезни, как туляремия, чума, бруцеллез, сибирская язва, бешенство, холера, брюшной тиф, корь, дифтерия, полиомиелит, клещевой энцефалит, некоторые виды лихорадок и другие инфекционные заболевания. В документе оговариваются условия, при которых прививка от этих инфекций становится обязательной. Так, прививка от клещевого энцефалита должна делаться всем работникам, выезжающим на работу или отдых в эндемичные районы.
От клещевого энцефалита, гепатита А прививают жителей регионов, неблагополучных по этим инфекциям, а от гепатита B — если человек контактировал с больным. В Роспотребнадзоре регулярно сообщают о «подчищающих» вакцинациях — когда в случае вспышки инфекции (например, кори) отслеживают всех, кто мог контактировать с заболевшими, и проводят им вакцинацию.
Впервые в эту часть календаря минздрав включил и прививку против COVID-19. «Это не значит, что теперь такая прививка будет в обязательном порядке делаться всему населению ежегодно. Но для отдельных приоритетных групп вакцинация будет обязательной, как это, собственно, уже происходит. Фактически закрепляется де-юре тот порядок проведения прививок от коронавирусной инфекции, который сложился за последний год», — пояснил «РГ» врач-иммунолог, эпидемиолог, зав.едующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток имени Мечникова, профессор Михаил Костинов.
Но для отдельных приоритетных групп вакцинация будет обязательной, как это, собственно, уже происходит. Фактически закрепляется де-юре тот порядок проведения прививок от коронавирусной инфекции, который сложился за последний год», — пояснил «РГ» врач-иммунолог, эпидемиолог, зав.едующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток имени Мечникова, профессор Михаил Костинов.
Документ закрепил, что в приоритетные группы первого уровня для обязательной вакцинации против коронавируса входят: пожилые граждане в возрасте 60 лет и старше, некоторые профессиональные группы — медики, педагоги, работники сферы социального обслуживания и МФЦ. Отдельно выделено, что вакцинации подлежат пациенты-хроники: с сердечно-сосудистыми заболеваниями, диабетом, ожирением, недугами бронхо-легочной системы. Кроме того, вакцинация становится обязательной для жителей городов-миллионников.
К приоритету второго уровня относятся работники транспорта и энергетической отрасли, правоохранители и военные, сотрудники пропускных пунктов при пересечении границы, вахтовики, волонтеры, работники сферы услуг.
В третью приоритетную группу наряду с государственными и муниципальными служащими, студентами и призывниками включены и подростки. В отношении этой группы в документе подчеркивается, что «вакцинация детей от 12 до 17 лет (включительно)… проводится добровольно по письменному заявлению одного из родителей (или иного законного представителя)».
Прививка от коронавирусной инфекции включена в календарь по эпидемическим показаниям. Фото: Владимир Аносов
Собственно, такой порядок проведения противоковидных прививок уже введен в абсолютном большинстве регионов — и тут обновленный Нацкалендарь не приподнес никаких сюрпризов. При этом при проведении вакцинации всегда есть исключения: прививку не делают в случае, если у человека есть противопоказания. Но, конечно, «медотвод» должен быть официально оформлен. В минздраве готовят еще один приказ, который конкретизирует и утвердит перечень таких противопоказаний. «Это оправданное решение, особенно если мы действительно будем двигаться в сторону введения обязательной вакцинации и обязательных сертификатов, — прокомментировал «РГ» сопредседатель Всероссийского союза пациентов Юрий Жулев.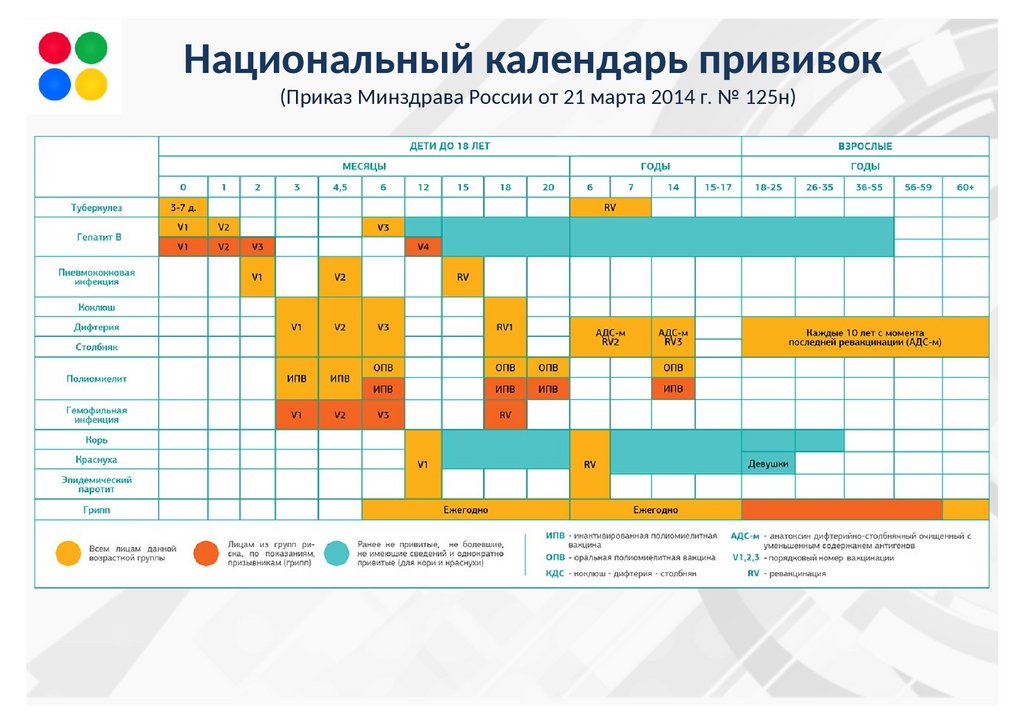 — Нужно очень четкое понимание и регулирование в этом вопросе, чтобы и пациент, и его лечащий врач ясно представляли, можно рекомендовать вакцинацию или нет. И такое обсуждение должно быть обоснованным и публичным, поскольку слишком много на этой теме спекуляций и откровенного противостояния».
— Нужно очень четкое понимание и регулирование в этом вопросе, чтобы и пациент, и его лечащий врач ясно представляли, можно рекомендовать вакцинацию или нет. И такое обсуждение должно быть обоснованным и публичным, поскольку слишком много на этой теме спекуляций и откровенного противостояния».
Впрочем, изменения в связи с коронавирусом — не единственные. Национальный календарь дополненили в части вакцинации детей раннего возраста. Теперь всех детей (а не только из групп риска, как раньше) будут прививать от гемофильной инфекции типа b и полиомиелита с использованием комбинированной вакцины, содержащей инактивированный противополиомиелитный компонент. «Развитие практики применения многокомпонентных вакцин — это эффективный способ защиты, в первую очередь детей, от более широкого перечня инфекций, — пояснил «РГ» исполнительный директор платформы «Эффективное здравоохранение» Александр Плакида. — При этом уменьшается количество инъекций, снижается инъекционная нагрузка и число походов в поликлинику».
В третью приоритетную группу по проведению прививок против COVID-19 включили подростков 12-17 лет, но только по письменному заявлению родителей
То, что произошло расширение Календаря профилактических прививок, — это хороший знак, это означает, что государство готово выделять деньги на профилактику инфекций. То, что сейчас делается в экстренном порядке, далее будет проводиться планово, отметил Плакида. «Это очень положительный момент. Сегодня вакцинация остается наиболее эффективным и безопасным способом борьбы с инфекционными заболеваниями. Организация плановых прививочных кампаний, иммунизация в соответствии с Национальным календарем профилактических прививок остается базисом сохранения здоровья населения. Что касается «обязательности» проведения прививок — в этой части ничего не меняется, принцип добровольной вакцинации сохраняется».
Программы вакцинации — Агентство общественного здравоохранения Швеции
В Швеции детям предлагается защита от одиннадцати болезней в рамках национальной программы вакцинации детей. В 2022 году стартовала программа вакцинации против пневмококковых инфекций для групп риска. Дополнительные прививки рекомендуются детям и взрослым из группы риска.
В 2022 году стартовала программа вакцинации против пневмококковых инфекций для групп риска. Дополнительные прививки рекомендуются детям и взрослым из группы риска.
Все прививки в рамках национальных программ вакцинации являются добровольными и бесплатными. Программы вакцинации регулируются Законом об инфекционных заболеваниях и правилами, изданными Агентством общественного здравоохранения Швеции.
Подробнее об ответственности за национальные программы.
Программа вакцинации детей
Прививки, предлагаемые всем детям, защищают от одиннадцати болезней: ротавирусная инфекция, дифтерия, столбняк, коклюш, полиомиелит, инфекции, вызванные Haemophilus influenzae типа b, корь, эпидемический паротит, краснуха, серьезные заболевания, вызванные пневмококком и вирусом папилломы человека (ВПЧ). Прививки предлагаются в разном возрасте или в школе в соответствии с графиком прививок, приведенным в таблице ниже. С 2016 года во всех регионах также проводится вакцинация всех детей грудного возраста против гепатита В в возрасте 3, 5 и 12 месяцев.
Большинство вакцин, являющихся частью шведской программы вакцинации детей, вводятся в виде комбинированных вакцин, т. е. вакцины против нескольких заболеваний вводятся в одной прививке, чтобы свести к минимуму количество инъекций.
Перед поступлением в школу детям предлагаются прививки в рамках службы охраны здоровья детей, как правило, в детских поликлиниках («Barnavårdscentral», BVC). Прививки, предлагаемые в школьном возрасте, находятся в ведении школьных медицинских служб («Elevhälsan»).
Дети, пропустившие вакцинацию или прибывшие в Швецию позже запланированного времени вакцинации, имеют право на повторную вакцинацию.
Подробнее о подчищающей вакцинации.
| Age | Year of school | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| Vaccine against | 6 weeks | 3 mths | 5 mths | 12 mths | 18 мес.  | 5 лет | 1-2 | 5 | 8-9 |
| доза 1 | доза 2 | доза 3* | |||||||
| Дифтерия, столбняк, коклюш | доза 1 | доза 2 | доза 3 | доза 4 | доза 5 | ||||
| Полиомиелит | доза 1 | доза 2 | доза 3 | доза 4 | |||||
| Hib (Haemophilus influenzae типа b) | доза 1 | доза 2 | доза 3 | ||||||
| доза 1 | доза 2 | доза 3 | |||||||
| Корь, эпидемический паротит, краснуха | доза 1 | доза 2 | |||||||
| ВПЧ (вирус папилломы человека) | доза 1+2 | ||||||||
* Если используется вакцина, ее следует вводить тремя дозами.
Программа вакцинации групп риска
Начиная с 2022 года лицам с некоторыми сопутствующими заболеваниями будет предлагаться вакцинация против инвазивных пневмококковых инфекций в рамках национальной программы вакцинации. Программа вакцинации включает лиц в возрасте 2 лет и старше с любым из следующих состояний:
- хроническая болезнь сердца
- хроническое заболевание легких
- другие состояния, приводящие к снижению функции легких
- хроническое заболевание печени
- хроническая почечная недостаточность
- сахарный диабет
- недостаточная функция селезенки или отсутствие селезенки
- утечка спинномозговой жидкости или повреждение барьера в результате операции или травмы черепа
- кохлеарный имплант
- нарушение иммунной системы в результате болезни или лечения
- реципиента трансплантата органов.
Кроме того, каждому человеку в возрасте 75 лет должна быть предложена вакцинация.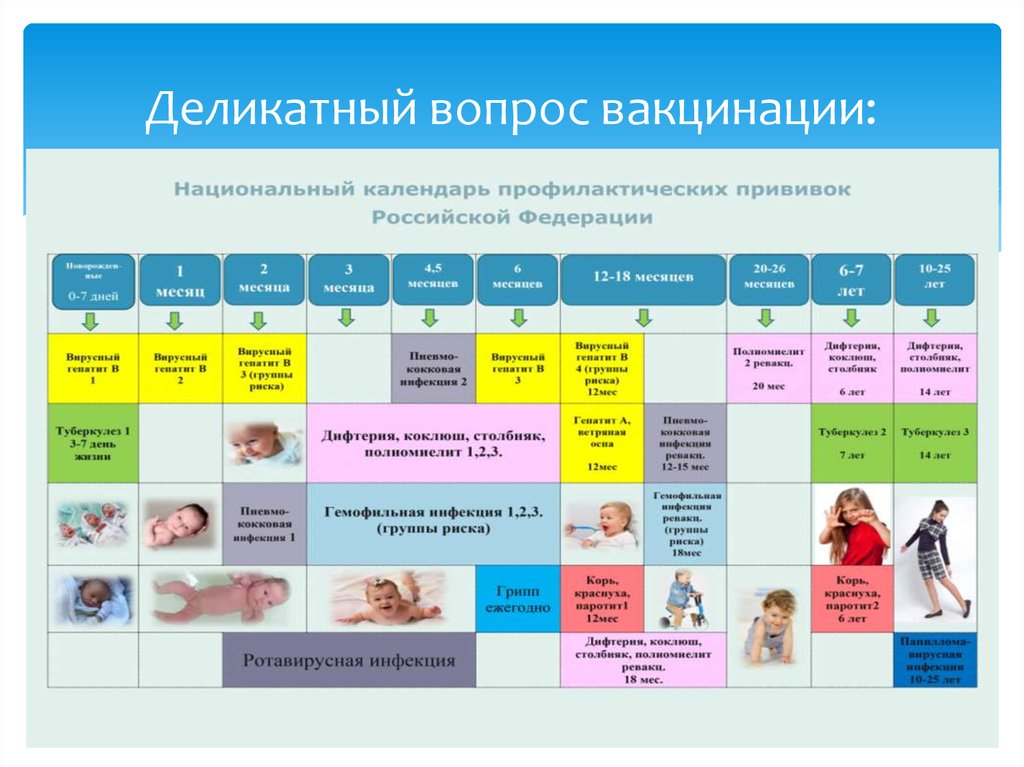
Рекомендуемые прививки
Помимо национальных программ вакцинации, Агентство общественного здравоохранения также выпустило рекомендации по вакцинации. Они направлены на защиту детей и взрослых с повышенным риском заражения или серьезного заболевания после инфекции. Регионы могут выбирать, выполнять рекомендации или нет, платить за вакцинацию или нет.
- Covid-19 — Вакцинация против covid-19 рекомендуется всем взрослым в возрасте 18 лет и старше. Подробнее о прививках от covid-19 читайте здесь.
- Дифтерия и столбняк — Всем взрослым рекомендуется ревакцинация вакциной против дифтерии и столбняка каждые 20 лет.
- Гепатит B — Вакцина рекомендуется для всех младенцев. Дети, рожденные от матерей, инфицированных гепатитом В, проходят специальную вакцинацию. Он также рекомендуется для лиц с повышенным риском заражения или серьезного заболевания в результате гепатита В, а также должен назначаться людям, подвергшимся заражению гепатитом В, в некоторых случаях в сочетании со специфическим лечением иммуноглобулином.

- Грипп — Лицам 65 лет и старше, беременным женщинам и лицам с некоторыми сопутствующими заболеваниями (включая детей) рекомендуется ежегодная, сезонная вакцинация против гриппа.
- Корь, эпидемический паротит и краснуха — Всем рекомендуется защищаться от кори, эпидемического паротита и краснухи.
- Коклюш — Беременным женщинам рекомендуется вакцинация против коклюша во втором или третьем триместре. Для вакцинации используют комбинированную вакцину против дифтерии, столбняка и коклюша.
- Пневмококковая инфекция — В дополнение к группам, охваченным национальной программой вакцинации для групп риска, Агентство общественного здравоохранения рекомендует предлагать вакцинацию против инвазивной пневмококковой инфекции всем лицам в возрасте 65 лет и старше.
- Полиомиелит — Всем рекомендуется сделать прививку от полиомиелита. Дополнительные дозы могут потребоваться перед поездкой в страны с продолжающейся циркуляцией вируса полиомиелита или из них.

- Туберкулез — Вакцинация против туберкулеза рекомендуется для детей с повышенным риском заражения, но не для взрослых. Вакцину обычно вводят детям из группы риска, родившимся в Швеции в возрасте 6 недель.
Кроме того, для определенных групп может применяться вакцинация против инвазивной менингококковой инфекции и бешенства .
Графики вакцинации ВОЗ и обновления
Пользователи могут захотеть определить, получил ли ребенок рекомендуемые прививки в рекомендуемое время. Для этого необходимо знать рекомендуемый график вакцинации, действующий в данной стране в определенное время, возраст ребенка и дату вакцинации. В этом примечании для пользователя описываются изменения в рекомендуемых графиках вакцинации во времени и во всех странах, включенных в IPUMS-DHS.
Расширенная программа иммунизации
В мае 1974 года Всемирная организация здравоохранения (ВОЗ) создала Расширенную программу иммунизации (РПИ) для увеличения охвата вакцинацией детей во всем мире. Успех программы ликвидации оспы, основанной главным образом на международной кампании вакцинации, побудил ВОЗ провести аналогичные кампании по ликвидации других болезней. РПИ регулярно выпускает руководства по вакцинации, а национальные правительства разрабатывают и реализуют политику на основе этих рекомендаций. Поскольку графики вакцинации определяются национальными правительствами, графики могут различаться в разных странах. К началу 19В 80-х годах все государства-члены ООН создали свои национальные РПИ.
Успех программы ликвидации оспы, основанной главным образом на международной кампании вакцинации, побудил ВОЗ провести аналогичные кампании по ликвидации других болезней. РПИ регулярно выпускает руководства по вакцинации, а национальные правительства разрабатывают и реализуют политику на основе этих рекомендаций. Поскольку графики вакцинации определяются национальными правительствами, графики могут различаться в разных странах. К началу 19В 80-х годах все государства-члены ООН создали свои национальные РПИ.
В 1999 году был создан Глобальный альянс по вакцинам и иммунизации (ГАВИ) для расширения доступа к иммунизации и улучшения здоровья детей в беднейших странах. ГАВИ — это глобальное партнерство в области здравоохранения, в которое входят агентства ООН (включая ВОЗ, ЮНИСЕФ и Группу Всемирного банка), учреждения общественного здравоохранения, правительства стран-доноров и стран-исполнителей, неправительственные организации, производители вакцин, Фонд Билла и Мелинды Гейтс, Фонд Рокфеллера и многие другие государственные и частные учреждения. ГАВИ предоставляет экспертную и финансовую поддержку, чтобы сделать вакцины более доступными и доступными в более бедных странах. Когда новые вакцины менее затратны, национальной РПИ становится легче включать эти новые вакцины в календарь.
ГАВИ предоставляет экспертную и финансовую поддержку, чтобы сделать вакцины более доступными и доступными в более бедных странах. Когда новые вакцины менее затратны, национальной РПИ становится легче включать эти новые вакцины в календарь.
Рекомендуемый график вакцинации
В 1984 году РПИ разработала первый стандартизированный график вакцинации. В этом первом воплощении график рекомендовал следующие четыре вакцины против шести болезней:
- Туберкулез (БЦЖ) — при рождении
- Дифтерия, столбняк и коклюш (вакцина АКДС) — 6, 10 и 14 недель
- Корь — 9 месяцев
- Полиомиелит — 6, 10 и 14 недель
За годы, прошедшие с момента создания этого первого списка, в рекомендации по вакцинам было внесено несколько изменений и дополнений, основанных на научных достижениях в создании вакцин и изменениях характеристик и распространенности болезней во всем мире.
Ниже приведен список вакцин, которые были добавлены в рекомендуемый календарь или для которых рекомендации значительно изменились с годами:
- В 1988 г.
 вакцина против желтой лихорадки была внедрена в страны, эндемичные по желтой лихорадке . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется.
вакцина против желтой лихорадки была внедрена в страны, эндемичные по желтой лихорадке . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется. - В 1992 г. в календарь была добавлена вакцина против гепатита В , а к 1997 г. она была рекомендована в качестве вакцины во всех странах. ГАВИ оказывает финансовую поддержку 3-дозовой первичной серии этой вакцины с 2000 года (исключая дозу при рождении), что позволило даже самым бедным странам включить ее в свои графики иммунизации. ВОЗ рекомендует, чтобы все младенцы получали вакцину против гепатита В как можно раньше после рождения, за которой должны следовать 2 или 3 дозы для завершения первичной серии вакцинации. Многие страны не включили дозу вакцины против гепатита В при рождении в свои национальные календари, поскольку большая часть родов происходит вне медицинских учреждений, что затрудняет своевременную доставку новорожденных.
 Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации.
Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации. - В 1998 г. вакцина Haemophilus influenzae типа b была добавлена в рекомендуемый график вакцинации для некоторых стран с высоким риском, а в 2006 г. она была добавлена в рекомендуемый график вакцинации для всех стран. Вакцина работает против Haemophilus influenzae, который вызывает бактеримию, пневмонию, надгортанник, острый бактериальный менингит, а иногда и флегмону, остеомиелит и инфекционный артрит. Как правило, рекомендуется первичная серия из 3 доз, начиная с 6-недельного возраста. Серию часто вводят одновременно с вакциной АКДС. Когда 9Вакцина 0349 Haemophilus influenzae типа b вводится вместе с вакцинами DPT и гепатита B, она известна как пятивалентная вакцина .
- Вакцина против кори была включена в РПИ с момента ее основания, но тип и количество рекомендуемых прививок изменились.
 Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина против краснухи 0265 в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина против краснухи 0265 в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
- В 2001 г. ВОЗ рекомендовала ввести вакцину паротита для введения вместе с вакцинами против кори и краснухи (MMR). Вакцина против паротита рекомендуется только для стран с сильными программами иммунизации против кори — только страны с устойчивым охватом прививками от кори и краснухи выше 80% должны включать вакцину против паротита в свой календарь прививок. Как в отношении эпидемического паротита, так и в отношении краснухи недостаточный охват детей вакцинацией против эпидемического паротита или краснухи может привести к более высоким показателям заболеваемости в более старших возрастных группах.
- В 2009 г. ВОЗ начала рекомендовать две дозы коревой или любой коревой содержащей вакцины (ВСК). В зависимости от календаря вакцинации в конкретной стране, серия из двух доз может состоять из комбинации одной или двух доз вакцины против кори, вакцины против кори и краснухи или вакцины против кори, эпидемического паротита и краснухи. Вторую дозу коревой вакцины следует вводить в возрасте от 15 до 18 месяцев.

- Существует два основных типа вакцин против полиомиелита: оральная вакцина против полиомиелита (ОПВ) и инактивированная вакцина против полиомиелита (ИПВ). ОПВ, которая была включена в первоначальные графики вакцинации РПИ, содержит аттенуированные (ослабленные) полиовирусы, которые позволяют вакцинированным лицам стать невосприимчивыми к вирусу. Почти каждая страна, ликвидировавшая полиомиелит, использовала ОПВ для прекращения передачи вируса от человека к человеку. ОПВ безопасна, проста в применении и эффективна, но в крайне редких случаях живой аттенуированный вакцинный вирус, обнаруженный в ОПВ, может вызвать паралич у вакцинированного ребенка (вакцинассоциированный паралитический полиомиелит, или ВАПП). ВАПП не может передаваться другим лицам. Другим очень редким исходом является циркулирующий полиовирус вакцинного происхождения (цПВВП), генетически измененный штамм аттенуированного вируса, который может вызвать паралич и заразить других людей полиовирусом. Это может стать проблемой в сообществах с недостаточным охватом вакцинацией.

- Хотя риск как ВАПП, так и цПВВП очень низок, многие страны, ликвидировавшие полиомиелит, переходят на ИПВ, которая вводится в виде инъекций. Всемирная организация здравоохранения впервые рекомендовала этот переход в 2003 году. ИПВ не содержит живого вируса, поэтому риск ВАПП отсутствует. ИПВ вызывает у человека иммунитет, но из-за низкого уровня кишечного иммунитета, когда человек, иммунизированный ИПВ, заражается диким полиовирусом, вирус все еще может расти внутри кишечника и передаваться другим людям через фекалии ребенка. В результате только страны, свободные от полиомиелита, переходят с ОПВ на ИПВ, когда риск паралитического полиомиелита, связанного с ОПВ, превышает риск распространения дикого полиомиелита через лиц, вакцинированных ИПВ. Когда полиомиелит (дикий полиомиелит) будет полностью искоренен, использование ОПВ необходимо будет прекратить, чтобы предотвратить возвращение ПВВП.
- В 2006 г. ротавирусная вакцина была добавлена в рекомендуемые графики вакцинации в Северной Америке, Латинской Америке и Европе, а в июне 2009 г.
 она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.
она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель. - В 2006 г. Всемирная организация здравоохранения рекомендовала вакцину против японского энцефалита во всех регионах, где заболевание является признанной проблемой общественного здравоохранения. Японский энцефалит является основной причиной вирусных энцефалитов во многих странах Азии, включая Индию, Бангладеш, Непал и Пакистан. Болезнь встречается в основном в сельских и пригородных районах, и люди могут заразиться при укусе инфицированного комара. Поскольку вакцина, которую вводят в виде инъекции, не вызывает коллективного иммунитета, необходимо достичь и поддерживать высокие показатели охвата вакцинацией в регионах, подверженных риску заболевания. Индия внедрила вакцину в 112 округах с 2006 по 2010 год, и с тех пор она была добавлена в календарь вакцинации по всей стране.

- В 2007 году Всемирная организация здравоохранения добавила пневмококковую конъюгированную вакцину (PCV) в рекомендуемый календарь прививок во всех странах. Заболевания, вызываемые Streptococcus pneumoniae (пневмококк), включают пневмонию, менингит, фебрильную бактериемию, средний отит, синусит и бронхит. В развивающихся странах это заболевание чаще всего встречается у новорожденных и детей в возрасте до 2 лет. Вакцины, которые вводятся в виде инъекций, предназначены для защиты от серотипов, которые чаще всего связаны с тяжелыми пневмококковыми заболеваниями.
Для получения дополнительной информации о рекомендуемых прививках пользователи могут ознакомиться с документами с изложением позиции ВОЗ. В 1999 г. была создана Стратегическая консультативная группа экспертов по иммунизации (SAGE) для разработки рекомендаций по вакцинации. SAGE собирается два раза в год для рассмотрения информации, касающейся иммунизации и тем, связанных с вакцинами, и для изменения рекомендаций, которые затем отражаются в документах с изложением позиции ВОЗ в отношении вакцин.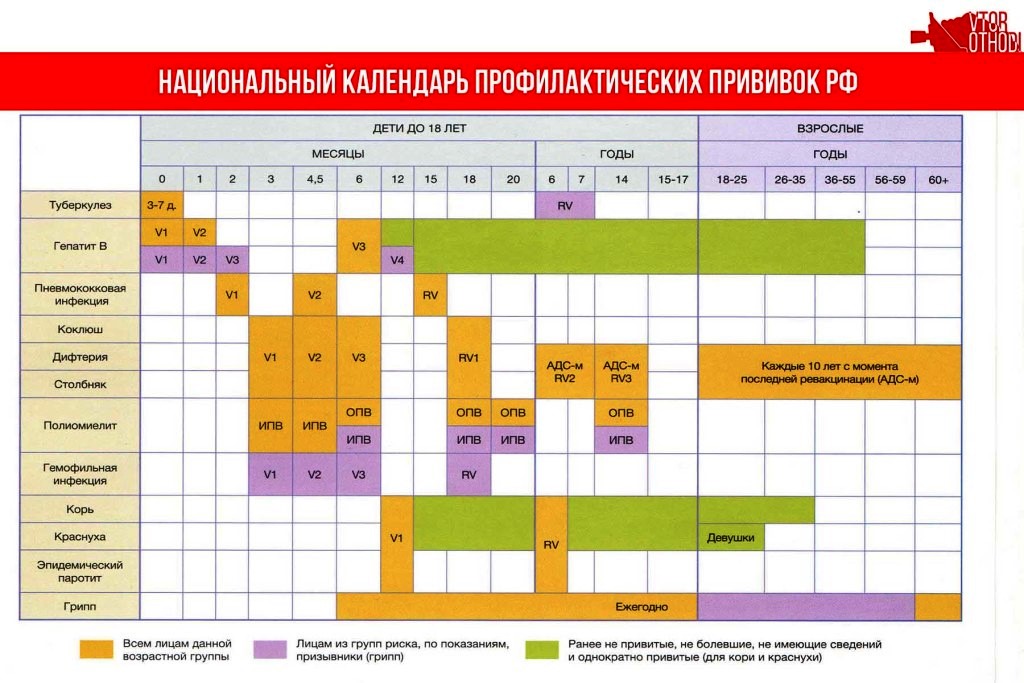
Ниже вы можете найти ссылки на позиционные документы по вакцинам, имеющие отношение к Медико-демографическим исследованиям:
| Вакцина | Документы с изложением позиции |
|---|---|
| БЦЖ | 2007, 2004 |
| Дифтерия | 2006 |
| Haemophilus influenzae тип b | 2013, 2006, 1998 |
| Гепатит В | 2009, 2004 |
| Японский энцефалит | 2015, 2006, 1998 |
| Корь | 2009, 2004 |
| Свинка | 2007, 2001 |
| Коклюш | 2015, 2010, 2005, 1999 |
| Пневмококковая | 2012, 2007, 2003 |
| Полиомиелит | 2016, 2014, 2010, 2006, 2003 |
| Ротавирус | 2013, 2009, 2007, 2003, 1999 |
| Краснуха | 2011, 2000 |
| Столбняк | 2006 |
| Желтая лихорадка | 2013, 2003 |
Дополнительную информацию о самых последних рекомендациях ВОЗ см. в «Кратком изложении позиции ВОЗ — Рекомендуемые плановые прививки для детей (обновлено в декабре 2018 г.)».
в «Кратком изложении позиции ВОЗ — Рекомендуемые плановые прививки для детей (обновлено в декабре 2018 г.)».
Графики вакцинации для конкретных стран
Поскольку каждая страна устанавливает свои собственные стандарты на основе Расширенной программы иммунизации, мы рекомендуем пользователям узнать больше о графиках вакцинации, действующих в интересующей стране, за 3–5 лет до проведения опроса. . На следующей диаграмме указан год, когда каждая страна, включенная в IPUMS-DHS, внедрила данную вакцину по всей стране. Пользователи должны знать, что страны часто внедряли вакцину в одном регионе страны, прежде чем распространить охват на всю страну.
| Страна | ИПВ | Гепатит В | Хиб | Гепатит B рождение | Пневм. | Рота. | МР | ММР | MCV2* |
|---|---|---|---|---|---|---|---|---|---|
| Афганистан | 2015 | 2006 | 2009 | 2014 | 2014 | 2018 | нет данных | нет данных | 2004 |
| Ангола | 2017 | 2006 | 2006 | 2015 | 2013 | 2014 | 2018 | нет данных | 2015 |
| Бангладеш | 2015 | 2005 | 2009 | нет данных | 2015 | 2019 | 2012 | нет данных | 2012 |
| Бенин | 2015 | 2002 | 2005 | нет данных | 2011 | 2019 | 2019 | нет данных | нет данных |
| Буркина-Фасо | 2018 | 2006 | 2006 | нет данных | 2013 | 2013 | 2015 | нет данных | 2014 |
| Бурунди | 2015 | 2004 | 2004 | н/д | 2011 | 2013 | 2017 | нет данных | 2013 |
| Камерун | 2015 | 2005 | 2009 | нет данных | 2011 | 2014 | 2017 | нет данных | 2019 |
| Конго (ДР) | 2015 | 2007 | 2009 | нет данных | 2013 | 2019 | нет данных | нет данных | нет данных |
| Кот-д’Ивуар | 2015 | 2003 | 2009 | нет данных | 2014 | 2017 | 2018 | нет данных | нет данных |
| Египет | 2018 | 1992 | 2014 | 2015 | нет данных | нет данных | 1999 | 1999 | 1999 |
| Эфиопия | 2015 | 2007 | 2007 | 2019 | 2011 | 2014 | нет данных | нет данных | 2019 |
| Гана | 2018 | 2002 | 2002 | нет данных | 2012 | 2012 | 2013 | нет данных | 2012 |
| Гвинея | 2015 | 2006 | 2008 | нет данных | нет данных | нет данных | нет данных | нет данных | нет данных |
| Индия | 2015 | 2011 | 2015 | 2008 | 2017 | нет данных | 2019 | нет данных | 2011 |
| Иордания | 2005 | 1985 | 2001 | н/д | нет данных | 2015 | 2000 | 2002 | 1995 |
| Кения | 2015 | 2001 | 2001 | нет данных | 2011 | 2014 | 2017 | нет данных | 2013 |
| Лесото | 2016 | 2003 | 2008 | нет данных | 2015 | 2017 | 2017 | нет данных | 1981 |
| Мадагаскар | 2015 | 2002 | 2008 | нет данных | 2012 | 2014 | нет данных | нет данных | нет данных |
| Малави | 2018 | 2002 | 2002 | нет данных | 2011 | 2012 | 2017 | нет данных | 2015 |
| Мали | 2016 | 2002 | 2007 | нет данных | 2011 | 2015 | нет данных | нет данных | нет данных |
| Страна | ИПВ | Гепатит В | Хиб | Гепатит B рождение | Пневм. | Рота. | МР | ММР | MCV2* |
| Марокко | 2015 | 1999 | 2007 | 1999 | 2010 | 2010 | 2014 | нет данных | 2014 |
| Мозамбик | 2015 | 2001 | 2009 | нет данных | 2013 | 2015 | 2018 | нет данных | 2015 |
| Мьянма | 2015 | 2005 | 2012 | 2004 | 2016 | нет данных | 2015 | нет данных | 2012 |
| Намибия | 2015 | 2009 | 2009 | 2014 | 2014 | 2014 | 2016 | нет данных | 2017 |
| Непал | 2014 | 2005 | 2009 | нет данных | 2015 | 2019 | 2013 | нет данных | 2015 |
| Нигер | 2015 | 2008 | 2008 | нет данных | 2014 | 2014 | нет данных | нет данных | 2014 |
| Нигерия | 2015 | 2004 | 2013 | 2004 | 2017 | 2019 | нет данных | н/д | нет данных |
| Пакистан | 2015 | 2002 | 2009 | нет данных | 2014 | 2018 | нет данных | нет данных | 2009 |
| Руанда | 2018 | 2002 | 2002 | нет данных | 2009 | 2012 | 2014 | нет данных | 2014 |
| Сенегал | 2015 | 2004 | 2005 | 2016 | 2013 | 2014 | 2013 | нет данных | 2014 |
| Южная Африка | 2009 | 1995 | 1999 | нет данных | 2009 | 2009 | нет данных | нет данных | 1994 |
| Судан | 2015 | 2004 | 2008 | н/д | 2013 | 2011 | нет данных | нет данных | 2012 |
| Танзания | 2018 | 2002 | 2009 | нет данных | 2013 | 2013 | 2014 | нет данных | 2014 |
| Тунис | 2014 | 1995 | 2011 | 2006 | нет данных | нет данных | 2004 | нет данных | 1981 |
| Уганда | 2016 | 2002 | 2002 | нет данных | 2014 | 2018 | нет данных | нет данных | нет данных |
| Йемен | 2015 | 1999 | 2005 | нет данных | 2011 | 2012 | 2015 | нет данных | 2004 |
| Замбия | 2018 | 2005 | 2004 | нет данных | 2013 | 2013 | 2017 | нет данных | 2013 |
| Зимбабве | 2019 | 1994** | 2008 | нет данных | 2012 | 2014 | 2015 | нет данных | 2015 |
*Добавление второй дозы коревой вакцины может быть таким же, как добавление вакцины против кори и краснухи. Для получения дополнительной информации пользователям следует обращаться к перечисленным ниже ресурсам. Для получения дополнительной информации пользователям следует обращаться к перечисленным ниже ресурсам. **Зимбабве исключила вакцину против гепатита В из календаря плановой иммунизации из-за недостаточного финансирования. Вакцина была постоянно добавлена в календарь в 1999 г. | |||||||||
Источник: http://www.who.int/immunization/monitoring_surveillance/data/en/
Для получения дополнительной информации о плане иммунизации конкретной страны мы также рекомендуем следующие источники:
- Заключительные отчеты , публикуемых вместе с каждым демографическим и медицинским обследованием, указывают, какие вакцины включены в их график вакцинации, а также рекомендуемые сроки для каждой вакцины. Они также предоставляют информацию о том, что означает для ребенка считаться полностью вакцинированным в этой стране в то время.
- Страница Всемирной организации здравоохранения, посвященная данным, статистике и графикам по иммунизации, вакцинам и биологическим препаратам.
 Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.
Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки. - База данных странового цикла планирования, ресурс Всемирной организации здравоохранения, включает последние документы, относящиеся ко всем областям целей в области здравоохранения. Предлагаем посмотреть в разделе «Документы графства» интересующую страну. Наиболее полезными могут быть комплексные многолетние планы и документы о Расширенной программе иммунизации.
- Глобальный альянс по вакцинам и иммунизации предоставляет информацию о вакцинации в странах, отвечающих требованиям ГАВИ. Мы предлагаем пользователям выбрать страну интереса, а затем «Документы страны». Категория «Комплексные многолетние планы» может оказаться наиболее полезной.
1. Страны с риском передачи вируса желтой лихорадки (ЖЛ): Ангола, Аргентина, Бенин, Боливия, Бразилия, Буркина-Фасо, Бурунди, Камерун, Центральноафриканская Республика, Чад, Колумбия, Республика Конго, Кот д’ Ивуар, Демократическая Республика Конго, Эквадор, Экваториальная Гвинея, Эфиопия, Французская Гвиана, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Гайана, Кения, Либерия, Мали, Мавритания, Нигер, Нигерия, Панама, Парагвай, Перу , Сенегал, Сьерра-Леоне, Южный Судан, Судан, Суринам, Того, Тринидад и Тобаго, Уганда, Венесуэла (CDC, 4 января 2017 г.



 вакцина против желтой лихорадки была внедрена в страны, эндемичные по желтой лихорадке . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется.
вакцина против желтой лихорадки была внедрена в страны, эндемичные по желтой лихорадке . 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, одной дозы вакцины против желтой лихорадки достаточно для защитного иммунитета против заболевания желтой лихорадкой; бустерная доза не требуется. Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации.
Первичную серию из 3 доз часто вводят одновременно с вакциной АКДС. Ревакцинация не рекомендуется лицам, завершившим трехдозовый график вакцинации. Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина против краснухи 0265 в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.
Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили ребенку в возрасте 9 месяцев в виде инъекции в предплечье. Поскольку в рекомендуемый календарь были добавлены новые вакцины, было установлено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего к ним относятся вакцины от эпидемического паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала 9Вакцина против краснухи 0265 в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения. В 2011 г. ВОЗ рекомендовала всем странам с охватом вакцинацией против кори более 80% ввести вакцину против краснухи. Вакцина против кори и краснухи (КК) или любая вакцина, содержащая краснуху (РКВ), эффективна против краснухи более чем на 95% уже после одной дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска роста СВК.


 она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.
она была добавлена в рекомендуемые графики вакцинации для всех стран. Ротавирус является наиболее частой причиной тяжелой диареи у детей раннего возраста во всем мире. Вакцину вводят перорально, первую дозу вводят в возрасте 6 недель.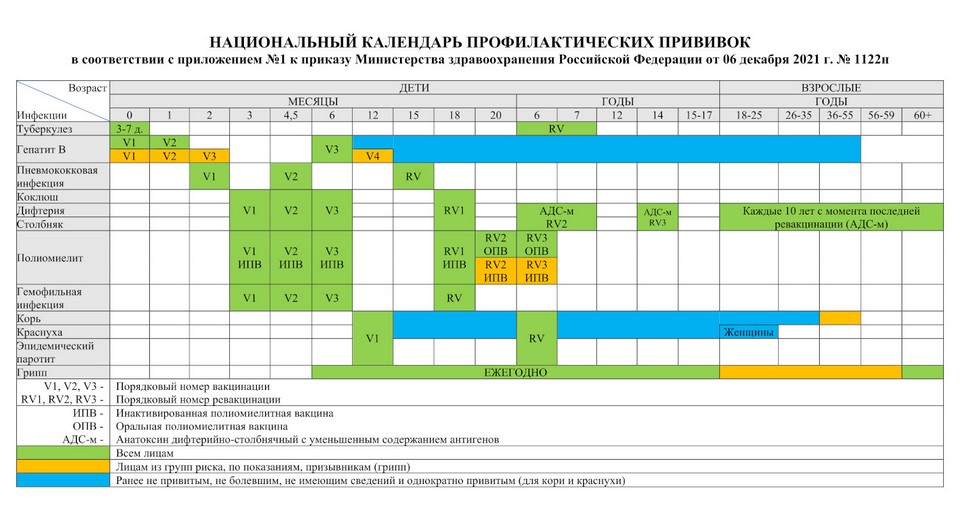
 Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.
Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное введение), заболеваемость и региональные сводки.