Железодефицитная анемия во время беременности — профилактика и лечение
М.А. ВИНОГРАДОВА, к.м.н., Т.А. ФЁДОРОВА, д.м.н., профессор, Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова Минздрава России
Данный обзор посвящен проблеме профилактики и лечения анемии во время беременности. Железодефицитная анемия (ЖДА) является самым распространенным дефицитным состоянием и наиболее частой формой анемии у беременных женщин. Клинические последствия ее крайне важны, т. к. неблагоприятные эффекты железодефицита затрагивают не только организм женщины, но и способны влиять на исходы беременности и здоровье новорожденных. Первая линия терапии железодефицита — это препараты железа, предназначенные для приема внутрь, наиболее эффективной и безопасной формой которых в настоящее время считается железо-полимальтозный комплекс. При недостаточной эффективности и тяжелой форме анемии предпочтительным альтернативным методом является внутривенное введение препарата железа. Своевременная диагностика и адекватная терапия позволяют в кратчайшие сроки восстановить показатели обмена железа у беременной женщины и не допустить развития осложнений.
Своевременная диагностика и адекватная терапия позволяют в кратчайшие сроки восстановить показатели обмена железа у беременной женщины и не допустить развития осложнений.
Введение
Известно, что недостаток железа является наиболее распространенным пищевым дефицитным состоянием в мире [1] и наиболее распространенной причиной анемии у беременных (до 75%) [2]. По определению Всемирной организации здравоохранения, анемией при беременности считается снижение гемоглобина крови менее 110 г/л [1], а во втором триместре — менее 105 г/л [3]. Известно, что при беременности в организме женщины происходит ряд физиологических изменений, в том числе и со стороны крови. Общий объем плазмы увеличивается до 50% от исходного, а глобулярный объем возрастает только на 25% [4, 5]. Вследствие этого повышается потребность в микроэлементах и витаминах, необходимых для синтеза гемоглобина и обеспечения нормального развития плода и плаценты. При отсутствии адекватного восполнения возрастающих потребностей развивается дефицит микроэлементов, в первую очередь железа, и, как следствие, анемия.

Оценка статуса железа в организме
Для адекватной оценки показателей обмена железа и своевременного выявления железодефицита необходимо применение ряда лабораторных тестов. Кроме общего анализа крови, дающего представление об уровне гемоглобина и характеристиках эритроцитов, статус железа может быть оценен в первую очередь с помощью исследования ферритина сыворотки. Дополнительные тесты включают исследование насыщения трансферрина и сывороточного «растворимого» рецептора трансферрина (sTfR). Железо сыворотки не является надежным диагностическим параметром, поэтому его исследования недостаточно для уточнения причины анемии. Изолированное исследование уровня гемоглобина не подходит для оценки анемии во время беременности в связи с наличием у пациенток различной степени гемодилюции [8]. Ферритин предоставляет информацию о полноте запасов железа в организме, sTfR и насыщение трансферрина — информацию о развитии дефицита железа на клеточном уровне, а гемоглобин дает информацию о дефиците железа на функциональном уровне.
Потребность в железе во время беременности
Потребность в железе во время беременности возрастает от 0,8 мг/день в первом триместре до 7,5 мг/день в третьем триместре беременности (в среднем 4,4 мг/день). В среднем при нормальной беременности необходимо дополнительно около 1,240 мг железа [10, 11]. Исследования показали, что многие небеременные женщины имеют сниженные запасы железа: у 42% ферритин сыворотки менее 30 мкг/л, и только у 14—20% из них содержание ферритина превышает 70 мкг/л, [12], т.
Можно выделить группы беременных женщин, которые имеют более высокий риск развития дефицита железа: многоплодная беременность, несколько беременностей с коротким интергравидарным интервалом, доноры крови, вегетарианцы, женщины с низким социально-экономическим статусом, пациенты с хроническими заболеваниями желудочно-кишечного тракта [13]. Доказано, что существуют значимые различия между уровнем гемоглобина у женщин, получающих дополнительно железо во время беременности и не получающих [14]. Кроме того, гемодилюция вызывает физиологические колебания уровня гемоглобина во время беременности [15]. У женщин, получающих во время беременности препараты с добавлением железа, по концентрации гемоглобина отображается устойчивое снижение с конца первого триместра из-за гемодилюции, достигнув минимума в 25 недель беременности. Впоследствии, гемоглобин повышается в течение оставшегося периода беременности, чтобы достичь пикового уровня незадолго до родов.
Профилактика железодефицита
Плацебо-контролируемые исследования неизменно показывают, что беременные женщины, употребляющие железо в виде добавок, имеют значительно более высокий запас железа по сравнению с женщинами, принимающими плацебо [16]. Следовательно, женщины, принимающие железо, имеют более низкую частоту анемии.
Ранее в качестве профилактики железодефицита у беременных применялись высокие дозы двухвалентного железа в диапазоне 100—200 мг/день. Доза 100 мг двухвалентного железа в сутки индуцирует максимальный рост гемоглобина, а 200 мг железа в день увеличивает ферритин и гемоглобин при родах также, как у небеременных женщин. Тем не менее результаты работы подчеркнули потенциальные негативные эффекты применения таких доз железа [14], и, следовательно, были начаты исследования по изучению эффективности меньших доз железа с попытками определить наименьшую эффективную дозу [17]. Результаты европейских исследований показали, что добавление 45—66 мг двухвалентного железа в сутки на сроке от 12—20 недель беременности до родов достаточно, чтобы предотвратить ЖДА у здоровых беременных женщин.
Таким образом, в настоящее время рекомендован индивидуальный подход к профилактике ЖДА, который основывается на оценке запасов железа (ферритин плазмы) до и в начале беременности. Женщинам с уровнем ферритина более 70 мкг/л не показаны препараты железа; при значениях ферритина 30—70 мкг/л следует принимать 30—40 мг двухвалентного железа в сутки и при показателях ферритина менее 30 мкг/л необходимо принимать 80—100 мг двухвалентного железа в сутки [14].
Лечение анемии
В случае выявления ЖДА должно быть произведено восполнение дефицита пероральным или внутривенным введением препаратов железа. Внутримышечное введение железа в настоящее время фактически не применимо в связи с ограничением дозы железа, вводимой за инъекцию, и высокой частотой болезненных местных реакций.
Препараты железа для приема внутрь
Всасывание железа регулируется в соответствии с запасами железа в организме и интенсивностью эритропоэза. Доказано, что в случае истощения запасов железа в организме увеличивается кишечная абсорбция железа [18]. Кроме того, повышенный эритропоэтин-индуцированный эритропоэз во втором и третьем триместре [19] стимулирует абсорбцию железа.
Такая сочетанная стимуляция всасывания железа была подтверждена в исследованиях, показавших, что с увеличением срока беременности происходит повышение поглощения железа, причем наиболее выраженно это происходит после 20 недель беременности.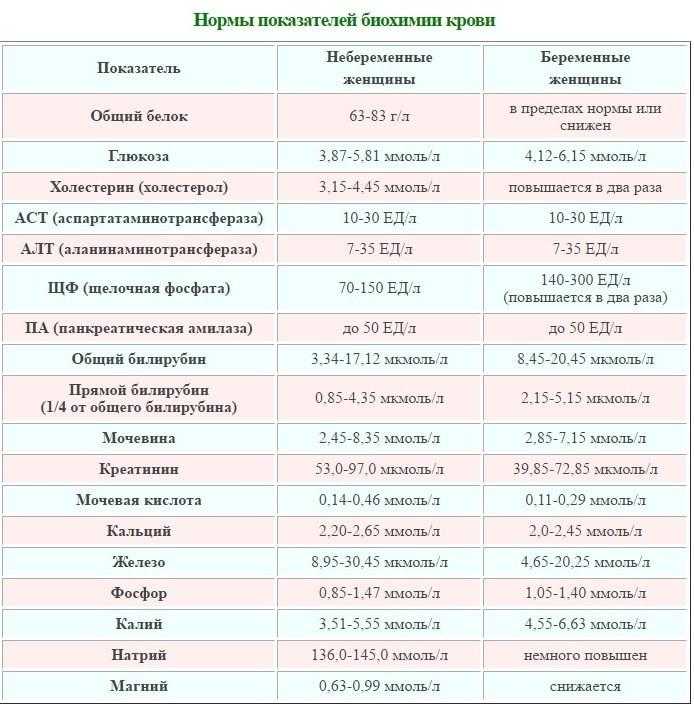 Способность усвоения через желудочно-кишечный тракт значительного количества железа благоприятна для лечения ЖДА таблетированными препаратами железа у беременных женщин. В связи с этим назначение препаратов железа внутрь является терапией первой линии, особенно в течение первого и второго триместров беременности [20]. При нетяжелой анемии с гемоглобином 90—105 г/л рекомендуемая доза составляет 100—200 мг элементарного железа в день. После перорального лечения препаратами железа в течение 2 нед. следует оценить эффект. Если гемоглобин увеличился более чем на 10 г /л, терапию следует продолжать в течение оставшегося периода беременности с последующим контролем гемоглобина и ферритина [13].
Способность усвоения через желудочно-кишечный тракт значительного количества железа благоприятна для лечения ЖДА таблетированными препаратами железа у беременных женщин. В связи с этим назначение препаратов железа внутрь является терапией первой линии, особенно в течение первого и второго триместров беременности [20]. При нетяжелой анемии с гемоглобином 90—105 г/л рекомендуемая доза составляет 100—200 мг элементарного железа в день. После перорального лечения препаратами железа в течение 2 нед. следует оценить эффект. Если гемоглобин увеличился более чем на 10 г /л, терапию следует продолжать в течение оставшегося периода беременности с последующим контролем гемоглобина и ферритина [13].
Рефрактерность анемии к терапии может быть следствием несоблюдения режима приема препарата вследствие субъективных причин, желудочно-кишечных побочных эффектов, нарушения всасывания железа из-за ахлоргидрии или воспалительного заболевания кишечника или скрыто продолжающегося кровотечения с потерями железа. Желудочно-кишечные нарушения, такие как колики, тошнота, рвота, диарея, возникают примерно у 6—12% пациентов, принимающих препараты железа [21]. Наиболее широко до последнего времени применялись внутрь соли железа. Однако их использование ограничено низким и неравномерным усвоением, в частности зависимым от пищевых продуктов [22]. Соединения трехвалентного железа были созданы, чтобы избежать этих проблем. В первом триместре беременности выраженность дефицита железа, с одной стороны, и достаточный запас времени — с другой, позволяют осуществить плавную коррекцию железодефицитных состояний с помощью наиболее безопасных препаратов перорального железа.
Желудочно-кишечные нарушения, такие как колики, тошнота, рвота, диарея, возникают примерно у 6—12% пациентов, принимающих препараты железа [21]. Наиболее широко до последнего времени применялись внутрь соли железа. Однако их использование ограничено низким и неравномерным усвоением, в частности зависимым от пищевых продуктов [22]. Соединения трехвалентного железа были созданы, чтобы избежать этих проблем. В первом триместре беременности выраженность дефицита железа, с одной стороны, и достаточный запас времени — с другой, позволяют осуществить плавную коррекцию железодефицитных состояний с помощью наиболее безопасных препаратов перорального железа.
Железо-полимальтозный комплекс был разработан в качестве молекулы, которая растворяется при нейтральном рН. Препарат содержит железо в виде полимальтозного комплекса гидроксида железа (III) (ПКЖ), например Мальтофер. Этот комплекс стабилен и не выделяет железо в виде свободных ионов в кишечник. Структура препарата схожа с ферритином. Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного всасывания. Железо, входящее в состав ПКЖ, не имеет прооксидантных свойств, присущих простым солям железа. Исследования для оценки эффективности и безопасности полимальтозных препаратов в сравнении с сульфатом железа у беременных женщин показали их несомненное преимущество. Полимальтозный комплекс железа был разработан таким образом, что элементарная форма железа находится в неионогенном состоянии. Это гарантирует, что его применение не вызывает раздражение слизистой оболочки желудка. Кроме того, высокое содержание железа исключает необходимость частой дозировки и, следовательно, улучшает соблюдение графика приема. Полимальтозный комплекс (препарат Мальтофер) следует принимать во время или сразу же после приема пищи, что также повышает удобство применения. Интересные данные были получены в эксперименте применения солей железа и ПКЖ у беременных крыс. Все методы лечения были эффективны в отношении коррекции анемии.
Благодаря такому сходству железо (III) поступает из кишечника в кровь путем активного всасывания. Железо, входящее в состав ПКЖ, не имеет прооксидантных свойств, присущих простым солям железа. Исследования для оценки эффективности и безопасности полимальтозных препаратов в сравнении с сульфатом железа у беременных женщин показали их несомненное преимущество. Полимальтозный комплекс железа был разработан таким образом, что элементарная форма железа находится в неионогенном состоянии. Это гарантирует, что его применение не вызывает раздражение слизистой оболочки желудка. Кроме того, высокое содержание железа исключает необходимость частой дозировки и, следовательно, улучшает соблюдение графика приема. Полимальтозный комплекс (препарат Мальтофер) следует принимать во время или сразу же после приема пищи, что также повышает удобство применения. Интересные данные были получены в эксперименте применения солей железа и ПКЖ у беременных крыс. Все методы лечения были эффективны в отношении коррекции анемии. Однако в результате применения солей железа отмечены признаки повреждения печени и окислительного стресса при исследовании состояния плода и плаценты. ПКЖ восстанавливает нормальную экспрессию TNF-α и IL-6 в плаценте, в то время как в случае применения сульфата железа наблюдались самые высокие уровни цитокинов, предполагая местную воспалительную реакцию. Большинство негативных эффектов, связанных с ЖДА, были решены назначением ПКЖ. Исходы беременности при использовании солей железа были хуже в случае назначения ПКЖ [23].
Однако в результате применения солей железа отмечены признаки повреждения печени и окислительного стресса при исследовании состояния плода и плаценты. ПКЖ восстанавливает нормальную экспрессию TNF-α и IL-6 в плаценте, в то время как в случае применения сульфата железа наблюдались самые высокие уровни цитокинов, предполагая местную воспалительную реакцию. Большинство негативных эффектов, связанных с ЖДА, были решены назначением ПКЖ. Исходы беременности при использовании солей железа были хуже в случае назначения ПКЖ [23].
Изучение применения различных препаратов железа у взрослых людей проводилось многократно. Исследование Badhwar и коллег [24] с участием как женщин, так и мужчин с ЖДА продемонстрировали эквивалентную эффективность и лучшую биодоступность ПКЖ в сравнении с фумаратом железа. Тем не менее это исследование было проведено у небеременных женщин. Исследование Pakar и коллег [25] также продемонстрировало эффективность и безопасность ПКЖ как у беременных, так и у небеременных женщин.
Важные результаты получены в рандомизированном двойном слепом контролируемом исследовании применения ПКЖ во время беременности [26].
Частота побочных эффектов была значительно выше в группе, получавшей соли железа, чем в группе ПКЖ (78 против 31%, р < 0,001). Увеличение числа случаев неблагоприятных эффектов приема солей железа может быть связано с высвобождением свободных радикалов, что приводит к повреждению и гибели клеток [27], тогда как ПКЖ не освобождает свободные радикалы. Снижение частоты побочных эффектов улучшает соблюдение пациентами режима приема и обеспечивает регулярное лечение. Кроме того, лучшая переносимость крайне важна для обеспечения длительной терапии во время беременности. ПКЖ является эффективным терапевтическим подходом в лечении ЖДА у беременных женщин. Улучшенный профиль переносимости в сравнении с препаратами солей железа и эквивалентный профиль эффективности убедительно свидетельствуют, что ПКЖ является предпочтительной формой железа для приема внутрь при лечении ЖДА во время беременности. Значимо лучшая переносимость ПКЖ в сравнении с быстро насыщающими, но хуже переносимыми препаратами неорганических солей железа обеспечивает более высокую комплаентность пациенток, способствуя формированию положительного стереотипа ежедневного приема лекарственного средства вплоть до конца беременности, что является принципиально необходимым.
Значимо лучшая переносимость ПКЖ в сравнении с быстро насыщающими, но хуже переносимыми препаратами неорганических солей железа обеспечивает более высокую комплаентность пациенток, способствуя формированию положительного стереотипа ежедневного приема лекарственного средства вплоть до конца беременности, что является принципиально необходимым.
Препараты железа для внутривенного введения
Лечение внутривенным препаратом железа превосходит пероральные препараты железа по быстроте восстановления гемоглобина и пополнения запасов железа в организме. Однако безопасность таких препаратов в I триместре недостаточно доказана, поэтому они могут быть рекомендованы к применению со II или III триместра беременности. Внутривенное железо уменьшает потребность в переливании крови и является альтернативой трансфузиям при тяжелой ЖДА. В настоящее время наиболее эффективным терапевтическим подходом, позволяющим в кратчайшие сроки безопасно получить максимальный эффект, является применение карбоксимальтозата железа [28]. Это комплекс, не содержащий декстран, который может быть использован в максимальных дозах (до 1000 мг на одно внутривенное введение) в короткий промежуток времени (на одну инфузию требуется 15—30 мин). Повторные инфузии проводятся еженедельно из расчета 15 мг железа на кг массы тела. По данным Cochrane Database [29], из препаратов для внутривенного применения именно карбоксимальтозат железа является препаратом выбора терапии ЖДА при беременности. Внутривенные препараты железа считаются безопасными во втором и третьем триместрах беременности [30], и тем не менее внутривенные инфузии препаратов железа должен осуществлять персонал медицинского учреждения во избежание возможных аллергических или других реакций. Лечение препаратами внутривенного железа показано в случаях неэффективности железо-содержащих средств для приема внутрь (отсутствие повышения гемоглобина на 10 г/л в течение 2 нед.), при тяжелой ЖДА (гемоглобин <90 г/л на сроках беременности более 14 нед., а также в качестве терапии первой линии ЖДА в третьем триместре.
Это комплекс, не содержащий декстран, который может быть использован в максимальных дозах (до 1000 мг на одно внутривенное введение) в короткий промежуток времени (на одну инфузию требуется 15—30 мин). Повторные инфузии проводятся еженедельно из расчета 15 мг железа на кг массы тела. По данным Cochrane Database [29], из препаратов для внутривенного применения именно карбоксимальтозат железа является препаратом выбора терапии ЖДА при беременности. Внутривенные препараты железа считаются безопасными во втором и третьем триместрах беременности [30], и тем не менее внутривенные инфузии препаратов железа должен осуществлять персонал медицинского учреждения во избежание возможных аллергических или других реакций. Лечение препаратами внутривенного железа показано в случаях неэффективности железо-содержащих средств для приема внутрь (отсутствие повышения гемоглобина на 10 г/л в течение 2 нед.), при тяжелой ЖДА (гемоглобин <90 г/л на сроках беременности более 14 нед., а также в качестве терапии первой линии ЖДА в третьем триместре. На данном сроке остается недостаточно времени, чтобы препараты для пероральной терапии могли быть эффективны. Это важно, чтобы снизить проявления ЖДА и пополнить запасы железа до родов в целях предотвращения анемии в родах и избежать переливания крови. Доза внутривенного железа должна быть достаточной для достижения уровня гемоглобина более 105 г/л. У большинства женщин суммарная доза 1 000—1 250 мг внутривенного железа является адекватной. При достижении уровня гемоглобина 105 г/л осуществляется перевод на поддерживающую терапию препаратом железа внутрь 100 мг/день до конца беременности.
На данном сроке остается недостаточно времени, чтобы препараты для пероральной терапии могли быть эффективны. Это важно, чтобы снизить проявления ЖДА и пополнить запасы железа до родов в целях предотвращения анемии в родах и избежать переливания крови. Доза внутривенного железа должна быть достаточной для достижения уровня гемоглобина более 105 г/л. У большинства женщин суммарная доза 1 000—1 250 мг внутривенного железа является адекватной. При достижении уровня гемоглобина 105 г/л осуществляется перевод на поддерживающую терапию препаратом железа внутрь 100 мг/день до конца беременности.
Заключение
Железодефицитная анемия является наиболее частой формой анемии у беременных женщин (до 95%). Диагноз ЖДА основывается на выявлении снижения гемоглобина крови и уровня сывороточного ферритина. Среди небеременных женщин репродуктивного возраста до 40% имеют недостаточные запасы железа по отношению к предстоящей беременности, поэтому вопросы своевременной коррекции дефицита железа до развития анемии крайне важны при планировании беременности. С этой целью применяются комплексные препараты, содержащие от 30 до 80 мг железа в зависимости от значений сывороточного ферритина. Учитывая возрастающие потребности в железе во время беременности, диетические меры являются недостаточными для коррекции железодефицита. Лечение ЖДА во время беременности должно проводиться с применением препаратов для приема внутрь, наиболее предпочтительным из которых является полимальтозный комплекс гидроксида железа (III) и препаратов железа для внутривенного введения. При ЖДА с уровнем гемоглобина более 90 г/л первой линией терапии является ПКЖ в дозе 100—200 мг/день. Показаниями для назначения внутривенного препарата железа является анемия с уровнем гемоглобина менее 90 г/л, недостаточный эффект от терапии пероральными препаратами (гемоглобин менее 100 г/л в течение 2 нед.) либо плохая переносимость. Своевременное выявление и эффективная терапия, безопасная для беременных, позволяет в кратчайшие сроки нормализовать уровень гемоглобина и улучшить показатели запасов железа, что, в свою очередь, улучшает качество жизни женщин и предотвращает развитие осложнений беременности.
С этой целью применяются комплексные препараты, содержащие от 30 до 80 мг железа в зависимости от значений сывороточного ферритина. Учитывая возрастающие потребности в железе во время беременности, диетические меры являются недостаточными для коррекции железодефицита. Лечение ЖДА во время беременности должно проводиться с применением препаратов для приема внутрь, наиболее предпочтительным из которых является полимальтозный комплекс гидроксида железа (III) и препаратов железа для внутривенного введения. При ЖДА с уровнем гемоглобина более 90 г/л первой линией терапии является ПКЖ в дозе 100—200 мг/день. Показаниями для назначения внутривенного препарата железа является анемия с уровнем гемоглобина менее 90 г/л, недостаточный эффект от терапии пероральными препаратами (гемоглобин менее 100 г/л в течение 2 нед.) либо плохая переносимость. Своевременное выявление и эффективная терапия, безопасная для беременных, позволяет в кратчайшие сроки нормализовать уровень гемоглобина и улучшить показатели запасов железа, что, в свою очередь, улучшает качество жизни женщин и предотвращает развитие осложнений беременности. Принимая во внимание неизбежность развития той или иной степени железодефицита в период гестации у абсолютного большинства беременных и учитывая негативные отдаленные последствия недостатка железа на анте- и постнатальное развитие ребенка, наиболее оправданной следует признать тактику раннего начала терапии анемии.
Принимая во внимание неизбежность развития той или иной степени железодефицита в период гестации у абсолютного большинства беременных и учитывая негативные отдаленные последствия недостатка железа на анте- и постнатальное развитие ребенка, наиболее оправданной следует признать тактику раннего начала терапии анемии.
Литература
1. WHO Iron Deficiency Anaemia: Assessment, Prevention and Control. WHO/NHD/01.3, World Health Organization, 2001, Geneva, Switzerland.
2. Sifakis S and Pharmakides G. Anemia in pregnancy. Ann. N. Y. Acad. Sci., 2000, 900: 125–36.
3. Ramsey M, James D & Steer P. Normal Values in Pregnancy, 2nd edn. WB Saunders, London, 2000.
4. Coad J, Conlon C. Iron deficiency in women: assessment, causes and consequences. Current opinion in clinical nutrition and metabolic care. 2011, 14, 625-634.
5. Friedman AJ et al. Iron deficiency anemia in women across the life span. Journal of women’s health, 2012, 21: 1282-1289.
Journal of women’s health, 2012, 21: 1282-1289.
6. The Obstetric Hematology Manual edited by Sue Pavord, Beverley Hunt. Cambridge University Press 2010. P. 13-27.
7. Ren A, Wang J, Ye RW, Li S, Liu JM, Li Z (2007). Low first trimester hemoglobin and low birth weight, preterm birth and small for gestational age newborns. Int J Gynaecol Obstet, 98: 124–128.
8. Koller O (1982). The clinical significance of hemodilution during pregnancy. Obstet Gynecol Surv, 37:649–652.
9. Breymann Сh et al. Diagnosis and treatment of iron-deficiency anaemia during pregnancy and postpartum. Arch Gynecol Obstet , 2010, 282: 577-580.
10. Milman N (2006). Iron and pregnancy — a delicate balance. Ann Hematol, 85: 559–565.
11. Bothwell TH (2000). Iron requirements in pregnancy and strategies to meet them. Am J Clin Nutr, 72: 257–264.
12. Milman N, Byg K-E, Ovesen L (2000). Iron status in Danes updated 1994. II. Prevalence of iron deficiency and iron overload on 1319 women aged 40–70 years. Influence of blood donation, alcohol intake, and iron supplementation. Ann Hematol, 79: 612–621.
Iron status in Danes updated 1994. II. Prevalence of iron deficiency and iron overload on 1319 women aged 40–70 years. Influence of blood donation, alcohol intake, and iron supplementation. Ann Hematol, 79: 612–621.
13. Milman N. Prepartum anaemia: prevention and treatment. Ann Hematol, 2008, 87: 949–959.
14. Milman N (2006). Iron prophylaxis in pregnancy—general or individual and in which dose? Ann Hematol, 85: 821–828 doi:10.1007/s00277-006-0145-x.
15. Milman N, Bergholdt T, Byg K-E, Eriksen L, Hvas A-M (2007). Reference intervals for haematological variables during normal pregnancy and postpartum in 433 healthy Danish women. Eur J Haematol, 79: 39–46.
16. Makrides M, Crowther CA, Gibson RA, Gibson RS, Skeaff CM (2003). Efficacy and tolerability of low-dose iron supplements during pregnancy: a randomised controlled trial. Am J Clin Nutr, 78: 145–153.
17. Milman N, Bergholt T, Eriksen L, Byg K-E, Graudal N, Pedersen P, Hertz J (2005).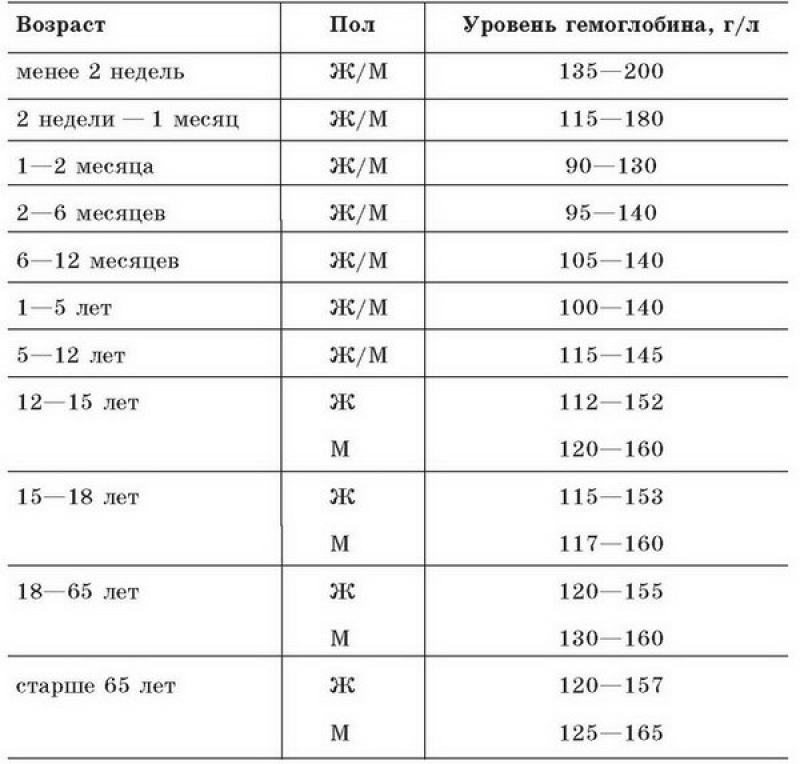 Iron prophylaxis during pregnancy — how much iron is needed? A randomised, controlled study of 20 to 80 mg ferrous iron daily to pregnant women. Acta Obstet Gynecol Scand, 84: 238–247.
Iron prophylaxis during pregnancy — how much iron is needed? A randomised, controlled study of 20 to 80 mg ferrous iron daily to pregnant women. Acta Obstet Gynecol Scand, 84: 238–247.
18. Skikne B, Baynes RD (1994). Iron absorption. In: Brock JH, Halliday JW, Pippard MJ, Powell LW (eds) Iron metabolism in health and disease. Saunders, London, pp 151–187.
19. Milman N, Graudal N, Nielsen OJ, Agger AO (1997). Serum erythropoietin during normal pregnancy: relationship to hemoglobin and iron status markers and impact of iron supplementation in a longitudinal, placebo-controlled study on 118 women. Int J Hematol, 66: 159–168.
20. Beris P, Maniatis A on behalf of the NATA working group on intravenous iron therapy (2007). Guidelines on intravenous iron supplementation in surgery and obstetrics/gynecology. TATM transfus Altern Transfus Med 9 (Suppl 1): 29.
21. Adamson JW. Fauci AS. Kasper DL, et al. Iron deficiency and other hypoproliferative anaemias. In: Braunwald E, editor; Harrison’s Principles of Internal Medicine.15th edition. Mc Graw Hill; 2001. pp 660–66.
In: Braunwald E, editor; Harrison’s Principles of Internal Medicine.15th edition. Mc Graw Hill; 2001. pp 660–66.
22. Sharma N. Iron absorption: IPC therapy is superior to conventional iron salts. Obstet Gynecol., 2001: 515–19.
23. Toblli JE, Cao G, Oliveri L, Angerosa M. Effects of iron polymaltose complex, ferrous fumarate and ferrous sulfate treatments in anemic pregnant rats, their fetuses and placentas. Inflamm Allergy Drug Targets, 2013, 12(3): 190-8.
24. Badhwar VR, Rao S, Fonseca MM. Comparative efficacy and safety of iron polymaltose+folic acid and oral ferrous fumarate in the treatment of adult patients with iron deficiency anemia. Indian Med Gazette, 2003, 136: 296–301.
25. Patkar VD, Patkar S, Khandeparker PS, Dingankar NS, Shetty RS. Evaluation of efficacy and tolerability of iron (III) – hydroxide polymaltose complex tablets in the treatment of iron deficiency anaemia in women. Indian Med Gazette, 2001, 135: 306–309.
26. Saha L, Pandhi P, Gopalan S, Malhotra S and Saha PK. Comparison of Efficacy, Tolerability, and Cost of Iron Polymaltose Complex With Ferrous Sulphate in the Treatment of Iron Deficiency Anemia in Pregnant Women. MedGenMed, 2007, 9(1): 1.
27. McCord JM. Iron, free radicals, and oxidative injury. Semin Hematol., 1998, 35: 5–12.
28. Christoph P, Schuller C, Studer H et al. Intravenous iron treatment in pregnancy: comparison of high-dose ferric carboxymaltose vs. iron sucrose. J Perinat Med, 2012, 13, 40(5), 469-474.
29. Reveiz L, Gyte GML, Cuervo LG, Casasbuenas A. Treatments for iron-deficiency anaemia in pregnancy (Review), Cochrane library, 2011.
30. Beris P, Maniatis A, on behalf of the NATA working group on intravenous iron therapy (2007) Guidelines on intravenous iron supplementation in surgery and obstetrics/gynecology. TATM transfus Altern Transfus Med 9 (Suppl 1): 29.
Источник: Медицинский совет, № 9, 2015
23. 12.2022
12.2022
Риски развития саркопении после бариатрических операций у пациентов с сахарным диабетом 2-го типа
21.12.2022
Постковидный синдром: в фокусе психоневрологические нарушения
14.12.2022
Тетрациклиновые зубы
09.12.2022
Онлайн-спецпроект «Вместе – против ОРВИ!»
06.12.2022
Характеристика профиля личности и приверженность к терапии как факторы прогноза компенсации сахарного диабета 1-го типа у подростков
02. 12.2022
12.2022
Топическая антибактериальная терапия перфоративных отитов в пандемию COVID-19
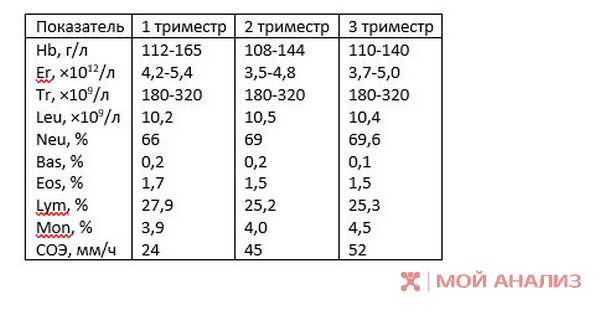
Гемоглобин при беременности: норма, низкий и высокий гемоглобин
Беременность и роды
Норма гемоглобина при беременности
Для здоровой женщины оптимальным считается уровень гемоглобина от 120 до 150 г/л, но в процессе вынашивания малыша его концентрация в составе крови может колебаться.
Уровень гемоглобина при беременности может отклоняться от нормы
- Фото
- Getty
Нормальные показатели гемоглобина при беременности должны быть следующими:
- от 112 до 160 г/л – 1-й триместр;
- от 108 до 144 г/л – 2-й триместр;
- от 100 до 140 г/л – 3-й триместр.
Чтобы избежать развития анемии, о ее профилактике нужно позаботиться заранее – во время планирования зачатия. Уже на этом этапе женщине рекомендуется принимать витамины группы В и употреблять в пищу продукты, богатые железом.
Уже на этом этапе женщине рекомендуется принимать витамины группы В и употреблять в пищу продукты, богатые железом.
Низкий гемоглобин при беременности
В организме будущей мамы происходят накопление и задержка жидкости, кровь естественным образом разжижается, а запасы витаминов и железа теперь расходуются на двоих – все эти факторы приводят к снижению гемоглобина.
Если уровень сложного белка в крови женщины опускается до 90−110 г/л, серьезных причин для волнения нет, несмотря на то, что норма гемоглобина при беременности выше. В таких случаях доктора советуют принимать специальные витамины, полноценно питаться и ввести в рацион гематоген.
Если же концентрация гемоглобина упала ниже отметки 70 г/л, необходимо срочно начинать лечение, чтобы сохранить здоровье малыша и матери
Самые частые причины анемии у будущих мам:
- несбалансированный рацион – дефицит витаминов группы В, С, железа, цинка и других веществ;
- расстройство пищеварения и частая рвота вымывают из организма женщины минералы и витамины;
- не вылеченные болезни почек, печени, желудочно-кишечной или сердечно-сосудистой систем.

Спровоцировать снижение уровня гемоглобина может и короткий промежуток между беременностями. После недавних родов ресурсы и силы женского организма просто не успели восстановиться.
Высокий гемоглобин при беременности
Повышенная концентрация гемоглобина в крови у будущей мамы встречается реже. Но если его показатель более 160 г/л, это не всегда считается тревожным сигналом. Естественному росту гемоглобина способствуют:
- физические нагрузки;
- употребление продуктов с высоким содержанием железа;
- пребывание в высокогорных районах с разреженным воздухом.
Но случается и так, что повышение гемоглобина происходит из-за недостатка витамина В12 и фолиевой кислоты, которые не усваиваются организмом из-за расстройства пищеварения. Чтобы выяснить причину, следует обратиться к доктору и сдать анализы.
При колебаниях гемоглобина в крови основные рекомендации докторов просты – откорректировать питание, чаще дышать свежим воздухом, пить больше воды и соков. Но чтобы не подвергать риску здоровье, нужно регулярно контролировать уровень гемоглобина на протяжении всей беременности.
Но чтобы не подвергать риску здоровье, нужно регулярно контролировать уровень гемоглобина на протяжении всей беременности.
Редакция Wday.ru
Сегодня читают
Бабушка и внук стали звездами сети, благодаря необычным фото: 25 самых смешных снимков
Мази от папиллом, которые действительно работают –– добавьте их в свою аптечку
«Верблюжья лапка», открытая грудь и другие засветы звезд: 55 стыдных фото
Тест в один клик: выберите картину Босха, а мы назовем ваш самый главный грех
12 невероятных мест на Земле, которые действительно существуют — это поражает воображение
Индийская педиатрия – редакция
Буквы в редакцию Индийская педиатрия, 2003 г.; 40:273 |
Влияние ежедневного или еженедельного приема гематиновой добавки на анемию у Беременность |
1. Нормальные показатели гемоглобина и гематокрита: авторы заявили: «Пороговое значение для определения анемии у беременных у женщин гемоглобин был <12 г/дл, а гематокрит <36%. Эти значения был взят из Учебника Нельсона по педиатрии (2). Эти ссылки значения для здоровых женщин от 18 до 49 летвозраст. Нет отдельного референтные значения были указаны для женщин этой возрастной группы во время беременности. «Во время беременности происходит физиологическое падение Hb, падение наиболее резкое до 20 недель беременности, концентрация остается довольно постоянным до 30 недель, а затем немного повышается после этого» (3,4). Авторы упустили из виду тот факт, что нормальный Уровни гемоглобина и гематокрита могут отличаться у здоровых, но беременных женщин этой возрастной группы. 2. Была ли у беременных анемия? В исследовании 153602
беременных женщин (22206 человек индо-пакистанского происхождения), самая высокая средняя рождаемость
вес новорожденных был у женщин с гемоглобином 8,6-90,5 г/дл. 3. Повышение гемоглобина: при правильном приеме препаратов железа
Через 4 недели терапии ожидается повышение уровня гемоглобина на 1 г.
Прирост гемоглобина в группе I (суточная добавка железа) был с 11,1 до 1,3
до 11,7 0,9, а во II группе (еженедельная доза железа) от 10,8
от 0,9 до 11,2 0,9 за 14 недель. Незначительное повышение уровня гемоглобина
в противном случае происходит также после 30 недель беременности (3,4). Яш Пол, |
Ссылки |
|
Обследования и анализы во втором триместре – Медицинская информационная библиотека
Обзор
Во время каждого пренатального визита во втором триместре вас будут взвешивать и измерять кровяное давление. Ваша моча может быть проверена на наличие бактерий, белка или сахара.
Ваша моча может быть проверена на наличие бактерий, белка или сахара.
Ваш врач или акушерка прослушают сердцебиение вашего ребенка и измерят размер матки (высоту дна), чтобы отслеживать рост и положение вашего ребенка.
Анализы для второго триместра
Во втором триместре вы можете рассчитывать на:
- Тест на толерантность к глюкозе (ГТТ) для выявления гестационного диабета. Этот тест чаще всего проводится между 24-й и 28-й неделями беременности.
- Общий анализ крови (CBC), чтобы убедиться, что у вас нет железодефицитной анемии.
Ваш лечащий врач может также предложить УЗИ плода. Этот тест часто используется для подтверждения даты родов и выявления проблем с ребенком.
Обследование на депрессию
Ваш врач или акушерка могут продолжать наблюдаться у вас, чтобы выяснить, есть ли у вас депрессия. Депрессия распространена во время беременности и после родов (послеродовой). Эксперты рекомендуют всем беременным женщинам проходить скрининг на депрессию. Невылеченная депрессия может вызвать проблемы во время беременности и после родов.
Тестирование на генетические заболевания и врожденные дефекты
Вы можете выбрать, проходить ли тесты на определенные состояния, такие как синдром Дауна. Тесты второго триместра можно проводить между 15 и 22 неделями беременности. Возможные варианты:
- Четырехкратное экранирование. Это проверяет количество четырех веществ в вашей крови.



 (1), ищу
уточнение по следующим трем пунктам:
(1), ищу
уточнение по следующим трем пунктам: Эти результаты также предполагают, что уровень гемоглобина между 9,6-10,5
г/дл лучше всего избегать недоношенных и маловесных детей во время беременности (5).
Таким образом, уровень гемоглобина от 8,5 до 10,5 лучше всего подходит для нормального развития плода.
будучи и является физиологическим и нормальным во время беременности. Настоящее
группу исследования составили 80 беременных женщин, набранных в течение 16-24 лет.
недель беременности т.е. , во 2 триместре беременности, чей
средний гемоглобин был >10,5 г/дл. Должны ли они считаться подверженными риску с
Что касается эффективности, с которой женщина поддерживает свой плод?
Эти результаты также предполагают, что уровень гемоглобина между 9,6-10,5
г/дл лучше всего избегать недоношенных и маловесных детей во время беременности (5).
Таким образом, уровень гемоглобина от 8,5 до 10,5 лучше всего подходит для нормального развития плода.
будучи и является физиологическим и нормальным во время беременности. Настоящее
группу исследования составили 80 беременных женщин, набранных в течение 16-24 лет.
недель беременности т.е. , во 2 триместре беременности, чей
средний гемоглобин был >10,5 г/дл. Должны ли они считаться подверженными риску с
Что касается эффективности, с которой женщина поддерживает свой плод? Авторы
заявил: «Подъем Hb и Hct от начала до конца
терапия через 14 недель была значимой в обеих группах» (1).
скудное повышение Hb за 14 недель считать значительным?
Авторы
заявил: «Подъем Hb и Hct от начала до конца
терапия через 14 недель была значимой в обеих группах» (1).
скудное повышение Hb за 14 недель считать значительным? ред. Берман Р.Э., Клейгман Р.М., Дженсон Х.Б.
Филадельфия, В. Б. Сондерс, 2000 г.; стр. 2185.
ред. Берман Р.Э., Клейгман Р.М., Дженсон Х.Б.
Филадельфия, В. Б. Сондерс, 2000 г.; стр. 2185.