Что такое рак крови и как его распознать? — Центральная городская больница № 7
О том, как распознать рак крови на ранней стадии и методах его лечения рассказал главный гематолог Екатеринбурга, заведующий отделением гематологии ЦГБ № 7 Вячеслав Семенов.
Вячеслав Андреевич, какие есть симптомы у лейкоза? Может быть, недомогание или еще что-то?
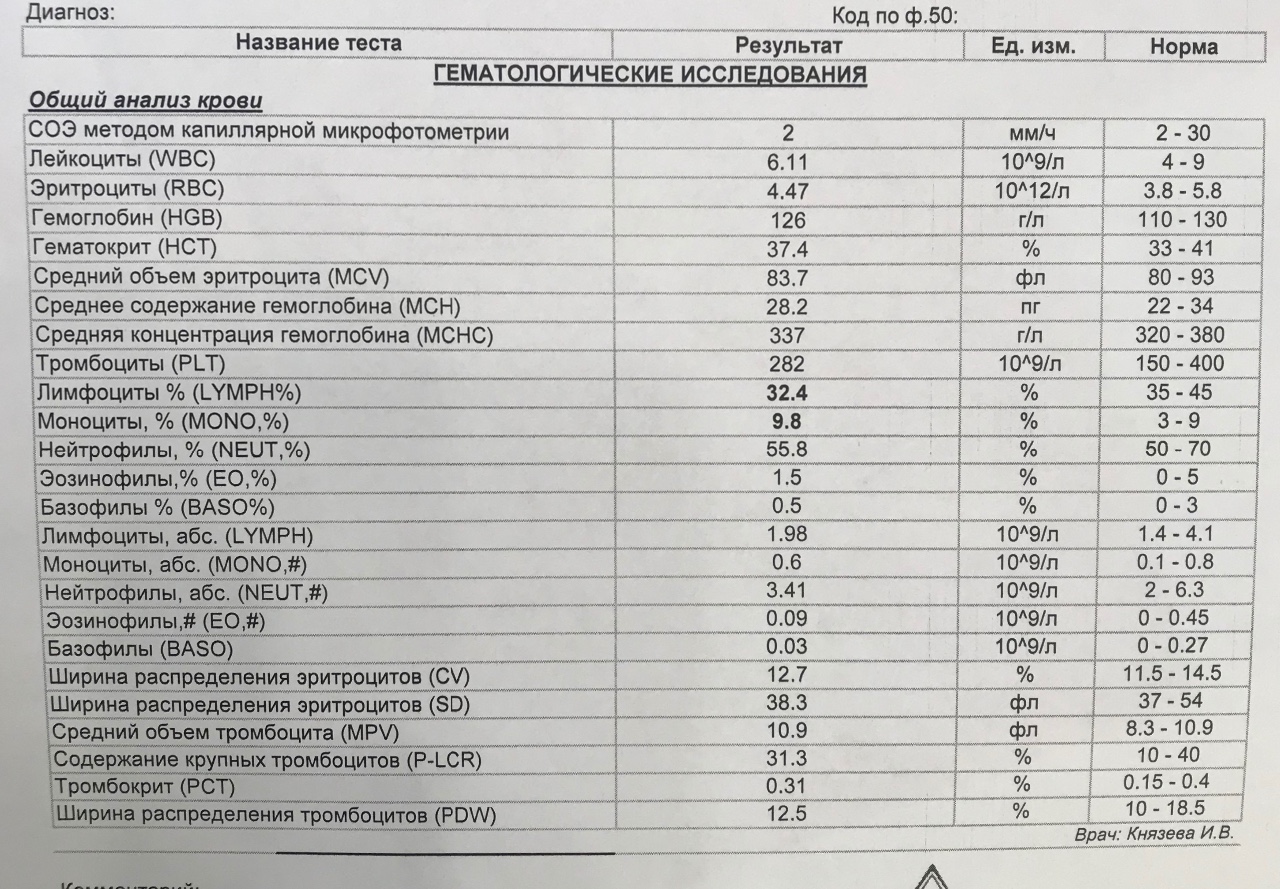
Острый лейкоз это злокачественное опухолевое заболевание из клеток крови. Возникает он в костном мозге из незрелых предшественников лейкоцитов — бластов. В норме количество бластов в костном мозге не превышает 5%, в кровь же они попадать не должны. При развитии острого лейкоза нормальные бласты превращаются в опухолевые и начинают активно размножаться, их процент значительно увеличивается (более 20%), они начинают попадать и в кровь. Таким образом, заподозрить острый лейкоз можно только сдав общий анализ крови, где будут подсчитаны лейкоциты, тромбоциты, эритроциты, гемоглобин и могут быть выявлены бласты.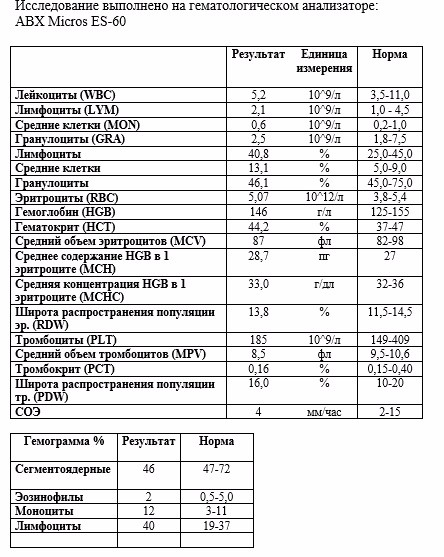
Какие формы лечения существуют? Это сразу же химиотерапия или может быть и амбулаторное лечение?
В настоящее время лечение острых лейкозов всегда начинается с химиотерапии — это инфузии (капельницы), или таблетки химиопрепаратов. Химиопрепараты достаточно токсичны, но только таким образом они способны уничтожить опухолевые клетки. И, тем не менее, даже они далеко не всегда могут полностью излечить пациента от острого лейкоза. Некоторые виды острых лейкозов требуют дальнейшей пересадки костного мозга (трансплантации), однако, пересадка может быть эффективна только при наступлении ремиссии (исчезновения опухолевых бластов на этапе химиотерапии). Создаются и новые препараты, которые могут воздействовать в большей степени на опухолевые клетки и в меньшей степени на здоровые клетки. Лечение острого лейкоза может быть только в специализированном стационаре, специалистами, имеющими опыт проведения химиотерапии. После наступления выздоровления возможно продолжить поддерживающую терапию, направленную на предотвращение возвращения болезни (рецидива) амбулаторно.
Химиопрепараты достаточно токсичны, но только таким образом они способны уничтожить опухолевые клетки. И, тем не менее, даже они далеко не всегда могут полностью излечить пациента от острого лейкоза. Некоторые виды острых лейкозов требуют дальнейшей пересадки костного мозга (трансплантации), однако, пересадка может быть эффективна только при наступлении ремиссии (исчезновения опухолевых бластов на этапе химиотерапии). Создаются и новые препараты, которые могут воздействовать в большей степени на опухолевые клетки и в меньшей степени на здоровые клетки. Лечение острого лейкоза может быть только в специализированном стационаре, специалистами, имеющими опыт проведения химиотерапии. После наступления выздоровления возможно продолжить поддерживающую терапию, направленную на предотвращение возвращения болезни (рецидива) амбулаторно.
Какие анализы нужно сдавать, чтобы выявить лейкоз на ранней стадии?
Основным и самым простым анализом для выявления острого лейкоза является общий анализ крови.
- 30 июля 2020 в 15:38
- 107 733
Почему понижены лейкоциты в крови и что с этим делать
Лейкоциты — это белые клетки крови, которые помогают организму бороться с разными инфекциями.
Пониженный уровень лейкоцитов в крови называют лейкопенией. Это не болезнь, а симптом, который сообщает: ваша иммунная система почему-то ослабела. А значит, вы стали более уязвимы перед заболеваниями. Стоит разобраться, почему.
Какой уровень лейкоцитов считается низким
Человеческое тело ежедневно производит около 100 миллиардов белых кровяных телец. Это оправданно, поскольку мы каждый день сталкиваемся с возбудителями разнообразных заболеваний.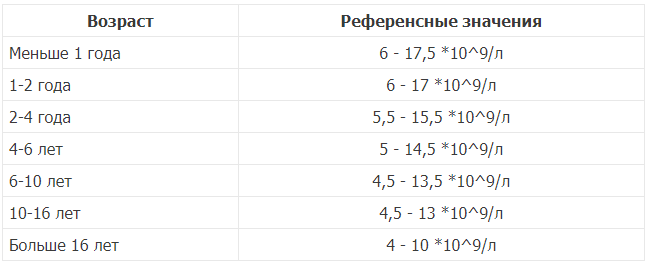
Чтобы иммунная система была готова к этим встречам, в крови постоянно содержится стабильное количество лейкоцитов. У взрослого здорового человека это 4–11 тысяч штук на миллилитр крови (4–11 * 10⁹/л). У детей — 5–10 тысяч (5–10 * 10⁹/л).
О низком уровне лейкоцитов говорят, если общее количество белых кровяных телец становится меньше 4 тысяч штук на миллилитр крови (4 * 10⁹/л).
Лейкопения почти всегда связана со снижением уровня нейтрофилов. Это самая многочисленная группа лейкоцитов: именно нейтрофилы первыми атакуют патогенные бактерии, вирусы и другие чужеродные элементы, попавшие в организм.
Как узнать, что уровень лейкоцитов понижен
Специфических симптомов у лейкопении нет. Предположить это состояние можно в основном по косвенным признакам:
- то и дело повторяющиеся инфекции;
- увеличение лимфатических узлов;
- регулярно образующиеся язвочки во рту и анусе.
Чтобы однозначно установить лейкопению, нужно сделать общий анализ крови.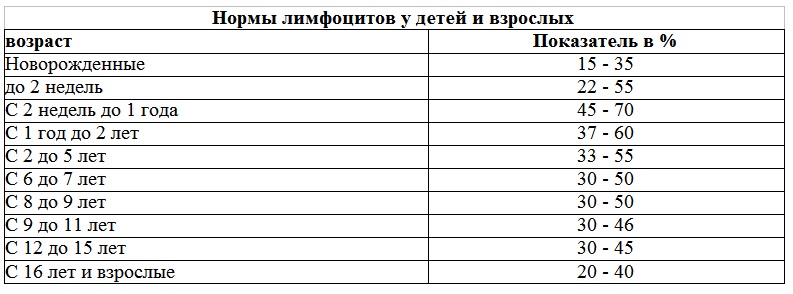 Если вы обратитесь к терапевту по поводу слишком частых простуд или других заболеваний, специалист первым делом направит вас на этот тест.
Если вы обратитесь к терапевту по поводу слишком частых простуд или других заболеваний, специалист первым делом направит вас на этот тест.
Почему уровень лейкоцитов понижен
Обычно лейкопения означает, что костный мозг по каким-то причинам не вырабатывает необходимое количество белых кровяных телец. Или что ваш организм расходует лейкоциты активнее, чем успевает их воспроизводить.
Иногда низкий уровень лейкоцитов бывает врождённым. Это не всегда опасно. И только врач может определить, вредит ли лейкопения вашему здоровью.
Вот несколько наиболее распространённых причин, которые приводят к снижению общего количества белых клеток крови.
1. Вирусные инфекции
Некоторые вирусы временно нарушают работу костного мозга. Из-за этого он производит меньше лейкоцитов, чем обычно.
2. Аутоиммунные заболевания
В этом случае иммунная система может атаковать клетки крови или костного мозга. К таким болезням относятся, например, системная красная волчанка и ревматоидный артрит.
3. Болезни иммунной системы
Самая распространённая — ВИЧ/СПИД.
4. Саркоидоз
Так называют заболевание неустановленной природы, при котором в организме появляются скопления воспалительных клеток (гранулём). Из-за необходимости реагировать на постоянное воспаление лейкоциты очень быстро расходуются.
5. Заболевания костного мозга
Например, апластическая анемия, миелодиспластические синдромы или некоторые виды рака — та же лейкемия (лейкоз). Они нарушают работу клеток костного мозга, и те не могут производить столько лейкоцитов, сколько необходимо.
6. Некоторые другие заболевания
Речь о тяжёлых инфекциях, которые поражают значительную часть того или иного органа. Это может быть, например, серьёзная пневмония или туберкулёз. В таких случаях лейкоциты расходуются быстрее, чем организм успевает их производить.
7. Приём лекарств, способных разрушать лейкоциты
Пример таких препаратов — некоторые антибиотики. Или средства, которые используют для лечения гипертиреоза (повышенной активности щитовидной железы).
8. Химиотерапия
Такое лечение назначают людям, которые страдают от онкологических заболеваний. Химиотерапия снижает активность клеток костного мозга.
9. Недоедание
Из-за слишком суровых диет или несбалансированного питания организм недополучает важные питательные вещества (в том числе витамины и минералы), которые необходимы для производства белых клеток крови.
Как лечить лейкопению
Ещё раз повторим: снижение уровня лейкоцитов — это не самостоятельное заболевание, а симптом каких-то нарушений. Поэтому для начала необходимо поставить точный диагноз. Это может сделать только квалифицированный врач — например, терапевт или профильный специалист (пульмонолог, гематолог, ревматолог, онколог).
Медик выяснит причину лейкопении и на этом основании назначит лечение.
Иногда лечить лейкопению вообще не нужно: она рассматривается как индивидуальная особенность.
В других случаях, чтобы скорректировать уровень лейкоцитов, достаточно отменить или заменить лекарства, вызвавшие такой побочный эффект.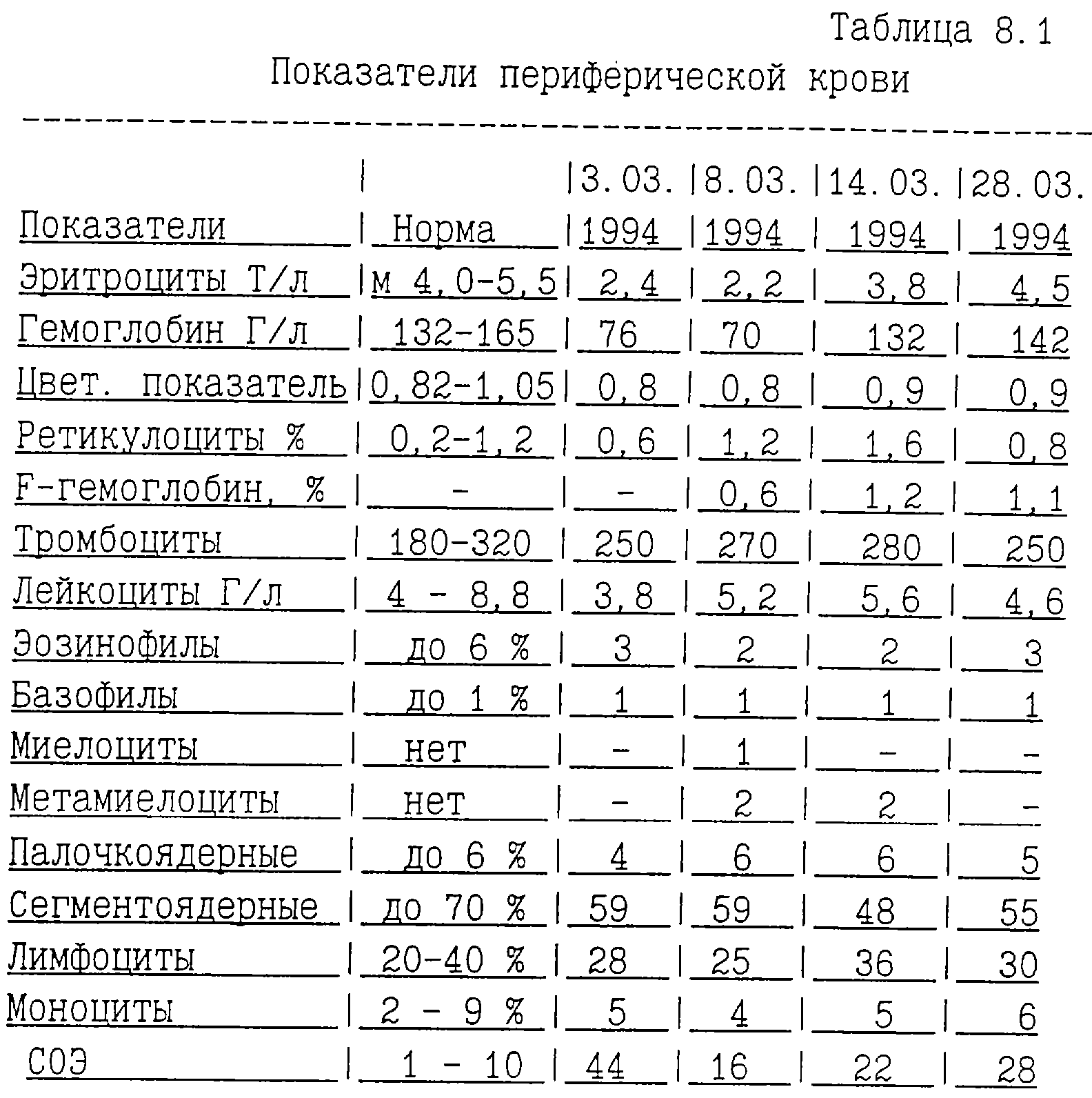 Или избавиться от основного заболевания.
Или избавиться от основного заболевания.
Учтите: пока количество лейкоцитов в вашей крови ниже нормы, вы более уязвимы перед различными инфекциями. Чтобы не заразиться, соблюдайте меры предосторожности:
- регулярно и тщательно мойте руки;
- старайтесь держать социальную дистанцию с другими людьми;
- откажитесь от поездок в общественном транспорте в час пик;
- не делитесь посудой (вилками, тарелками, чашками), едой, зубными щётками, косметикой, полотенцами с другими людьми;
- не ходите босиком;
- откажитесь от купания в прудах, озёрах, реках;
- если у вас есть маленькие дети или домашние животные, попросите кого-то другого менять подгузники и наполнитель для кошачьих туалетов. Постарайтесь вообще избегать любого контакта с фекалиями;
- вычеркните из рациона сырые моллюски и яйца, слабо прожаренное мясо.
Читайте также 🧐
Что скрывает кровь: как по анализу «прочитать» болезни
Анализы крови так же индивидуальны, как и рисунок радужной оболочки глаз.
Это только кажется, что бланк исследования биохимического анализа крови всегда выглядит одинаково и в него входят какие-то строго определенные показатели. На самом деле врач назначает такой анализ пациенту в зависимости от патологии – и только он определяет объем исследований. Показателей крови, которые исследуются биохимическим методом, великое множество. Существует порядка 140 комбинаций базовых клинических лабораторных тестов, используемых для диагностики более 140 отдельных заболеваний внутренних органов, которые могут в совокупности раскрыть истинную причину заболевания.
На основании биохимического исследования крови порой можно диагностировать болезнь или группу болезней. Например, сниженный уровень гемоглобина – повод говорить об анемии. Однако чтобы понять, чем она вызвана, нужны дополнительные исследования. Например, диагноз железодефицитной анемии, встречающийся более чем у 35% детей и 6-18% взрослых, устанавливается на основании совокупности лабораторных признаков. Здесь роль играет и снижение гемоглобина менее 116 г/л (норма — 120-150 г/л), и количество эритроцитов (менее 3,8 на 1012 г/л) и наличие микроцитоза, и отсутствие ретикулоцитов (норма — до 1%), и снижение содержания железа в сыворотке крови (менее 10,0 мкмоль/л) и многое другое.
Однако чтобы понять, чем она вызвана, нужны дополнительные исследования. Например, диагноз железодефицитной анемии, встречающийся более чем у 35% детей и 6-18% взрослых, устанавливается на основании совокупности лабораторных признаков. Здесь роль играет и снижение гемоглобина менее 116 г/л (норма — 120-150 г/л), и количество эритроцитов (менее 3,8 на 1012 г/л) и наличие микроцитоза, и отсутствие ретикулоцитов (норма — до 1%), и снижение содержания железа в сыворотке крови (менее 10,0 мкмоль/л) и многое другое.
Повышение уровня лейкоцитов и тромбоцитов в крови могут фиксироваться при проявлении первых симптомов простуды. А также при колитах, энтеритах, мелких очагах гнойной инфекции на коже или в полости рта. Ну и еще повышенное содержание уровня лейкоцитов в крови может говорить о таких серьезных заболеваниях, как бронхиты, ангины, острый аппендицит, холецистит, тяжелые формы пневмоний, активный туберкулез, абсцесс легкого, гнойный менингит, дифтерия, сепсис.
Увеличение содержания эритроцитов в крови может наблюдаться при легочных заболеваниях, при врожденных пороках сердца, пребывании на высоте, при патологии почек, различных опухолях, а также на фоне приема гормональных препаратов.
Появление в формуле крови новых форм клеток белого ряда (превышение более 7% палочкоядерных лейкоцитов, появление миелоцитов и метамиелоцитов) свидетельствует о тяжести и глубине интоксикации, вызванной воспалительными процессами и является маской истинных заболеваний крови (лейкоза), которые необходимо исключать при помощи дополнительных исследований и наблюдения за больными.
Если же у пациента выявляется повышенный уровень тромбоцитов, врач должен исключить у него хронические воспалительные процессы (например, ревматоидный артрит, туберкулез), острые инфекции, а также рак и лимфому. Низкий же уровень тромбоцитов может быть симптомом как алкоголизма, цирроза печени, непереносимости определенных лекарств, так и метастазирующих опухолей и других патологий.
В ряде случаев правильно и оперативно назначенное и выполненное исследование спасает жизнь больного.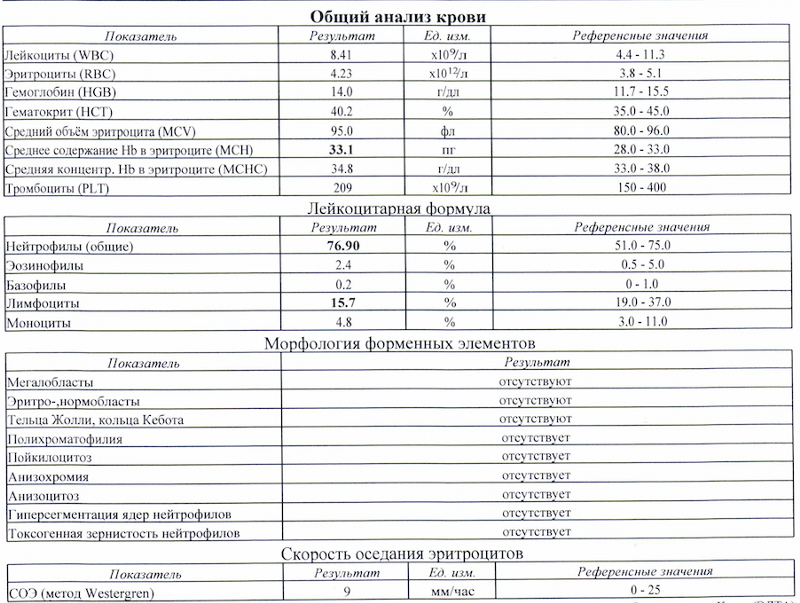

Справка «МК»
НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ КРОВИ
Гемоглобин – основной компонент эритроцитов, переносчик кислорода. У женщин его нормальное содержание составляет 120,0 – 140,0 г/л, у мужчин – 130,0 – 160,0 г/л;
Эритроциты – красные кровяные клетки. Содержание у мужчин – 4,5-5,0×1012 клеток/л, у женщин – 3,8-4,5×1012 клеток/л.
Гематокрит – в норме составляет 0,36-0,42 л/л у женщин, 0,4-0,52 л/л – у мужчин;
Лейкоциты – клетки крови, подразделяющиеся на 5 видов: гранулоциты (нейтрофилы), эозинофилы, базофилы, моноциты и лимфоциты. Основная их функция – защита организма от чуждых для него микроорганизмов. В норме общее количество лейкоцитов составляет 4-9×109 клеток/л.
Тромбоциты – клетки крови, основной функцией которых является участие в процессе свертывания крови. Нормальное содержание – 180-320×109/л;
Скорость оседания эритроцитов (СОЭ) – неспецифический индикатор патологического состояния организма, используемый для слежения за течением болезни, чаще всего воспалительного характера. Нормальные значения у женщин составляют – 2-15 мм/час, у мужчин – 1-10 мм/час.
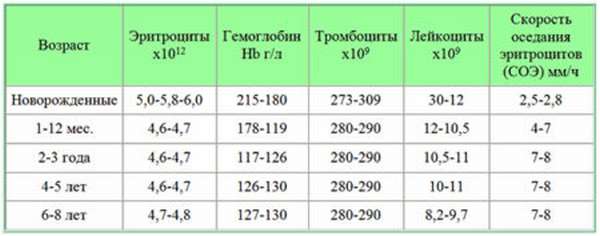
таблица по возрасту, у новорожденных
Число белых клеток крови имеет большое значение для выявления у ребенка разных заболеваний. Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться.
Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться.
Роль лейкоцитов и их виды
Лейкоцитами или белыми тельцами называется группа клеток крови, обеспечивающая защиту детского организма от разных внешних воздействий. В отличие от других кровяных клеток лейкоциты неоднородны и представлены разными видами:
- Нейтрофилы – самая многочисленная группа лейкоцитов с гранулами, особенностью которой является наличие форм на разной стадии созревания (юные, молодые, зрелые). Главной задачей таких клеток является борьба с бактериями, а на основе оценки соотношения форм нейтрофилов можно судить о наличии разных патологий.
- Эозинофилы представлены клетками, в которых тоже имеются гранулы. Такие лейкоциты призваны защищать детский организм от аллергенов, а также от паразитов и простейших.

- Базофилы менее многочисленны, чем другие лейкоциты с гранулами. Основной задачей таких клеток является выделение в кровь биогенных аминов, чтобы обеспечить определенные иммунные реакции.
- Лимфоциты – крупная группа лейкоцитов без гранул, необходимая для иммунных реакций. Такие клетки защищают ребенка от вирусных инфекций.
- Моноцитами называют вид лейкоцитов без гранул, способный поглощать бактерии, отмершие клетки и прочие вещества с целью их удаления из детского организма (они становятся макрофагами).
- Плазматические клетки – наименее многочисленная группа лейкоцитов, задачей которой является образование антител. Такие белые тельца в норме встречаются лишь у детей.
Что влияет на количество лейкоцитов
Число белых клеток крови может меняться в зависимости от:
- Возраста.
 Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться.
Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться. - Физической активности ребенка. После нагрузки, например, активной игры или бега, число лейкоцитов будет ненадолго возрастать. Также их повышение может быть условлено эмоциональным напряжением.
- Приема пищи. В течение несколько часов после него у ребенка будет диагностироваться лейкоцитоз.
- Наличия разных заболеваний. При одних патологиях число лейкоцитов возрастает (иногда в несколько раз), а при других – понижается.
Как определяют число лейкоцитов
Определение количества белых кровяных клеток происходит во время клинического анализа крови одновременно с подсчетом числа эритроцитов, тромбоцитов, определением уровня гемоглобина, СОЭ, гематокрита и других показателей.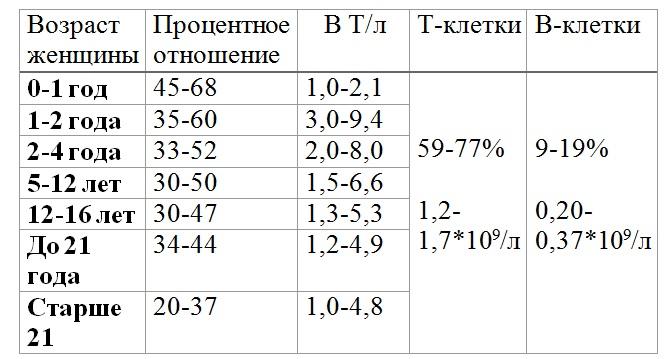 Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Отдельно определяется число разных видов лейкоцитов и отображается в процентном соотношении, которое называют лейкоцитарной формулой. Ее оценка помогает в диагностике конкретных заболеваний, ведь при одних болезнях будет увеличение нейтрофилов, при других появится больше эозинофилов, а некоторые заболевания характеризуются повышенным числом лимфоцитов. Однако в первую очередь врач будет оценивать общее число лейкоцитов, поэтому именно на его изменениях мы и остановимся.
Как сдавать анализ
Чтобы число лейкоцитов в результате анализа отвечало реальной картине, важно учитывать следующие моменты:
- Ребенок перед сдачей крови не должен есть минимум 8 часов, а если это грудничок, то перерыв от кормления до забора крови должен составлять минимум 2 часа.

- Нельзя разрешать ребенку перед сдачей анализа бегать. Лучше всего прийти в поликлинику заблаговременно и в течение 10-15 минут до забора крови посидеть спокойно в коридоре.
- Постарайтесь успокоить ребенка, чтобы он не переживал перед сдачей крови и не плакал, поскольку эмоциональные нагрузки сказываются на результатах.
- Не допускайте перепада температур, поэтому не стоит заходить в кабинет сдавать кровь сразу же после того, как вы пришли в поликлинику с улицы.
Таблица по возрасту
Число белых кровяных клеток в норме у детей разного возраста представлено такими показателями:
Лейкоциты выше нормы
Если в анализе крове определили много лейкоцитов и показатель превышает нормальный, такое состояние называют лейкоцитозом. Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса.
Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса.
В следующем видеоролике доктор Комаровский попытается дать ответ на вопрос, что означает повышение лейкоцитов в анализе крови.
Причины лейкоцитоза
Как уже отмечалось выше, большое количество лейкоцитов может наблюдаться при неопасных состояниях, например, после физической нагрузки, стресса, плача, испуга, горячей ванны или приема пищи. Патологический лейкоцитоз у детей диагностируют:
- При бактериальных инфекциях, например, при ангине или при пневмонии.

- После операций, к примеру, при аппендиците.
- При хроническом воспалительном процессе в организме ребенка, например, при артрите или воспалении кишечника.
- При вирусных инфекциях, к примеру, при гепатите, ОРВИ, краснухе, ВИЧ-инфекции и других.
- При аллергии.
- При грибковой инфекции, а также паразитарных инвазиях.
- При аутоиммунных заболеваниях.
- После травм либо при обширных ожогах.
- При онкологических патологиях.
- При гемолитической анемии или сильной кровопотере.
- После удаления селезенки.
- При поражении костного мозга разными факторами.
- После применения некоторых медикаментозных средств, например, гормональных или иммуностимулирующих.
Симптомы лейкоцитоза
У многих детей лейкоцитоз проявляется лихорадкой, сниженным аппетитом, слабостью, головокружениями, потливостью, усталостью, плохим сном, болезненностью в суставах и мышцах, уменьшением массы тела и другими симптомами, характерными для инфекционных болезней, отравлений, рака, хронических воспалительных заболеваний и прочих патологий, сопровождающихся высокими лейкоцитами.
Как уменьшить уровень лейкоцитов
При выявлении лейкоцитоза в анализе крови врач направит ребенка на дополнительные обследования, ведь такое состояние является признаком наличия в детском организме воспалительного процесса. Как только причина высоких лейкоцитов будет обнаружена, ребенку предпишут нужное лечение, а когда малыш поправится, уровень белых кровяных клеток нормализуется.
Лейкоциты ниже нормы
Если в бланке анализа крови отмечено, что лейкоцитов меньше, чем должно быть в этом возрасте, это называют лейкопенией. Данное состояние редко бывает у здоровых детей и зачастую свидетельствует о присутствии какого-то заболевания. Главной опасностью лейкопении является ослабление защитных сил детского организма, ведь лейкоцитов, способных бороться с вирусами, паразитами, аллергенами, бактериями и прочими вредоносными факторами, становится недостаточно.
Причины лейкопении
Уменьшение количества белых кровяных телец наблюдают:
- При гиповитаминозе, истощении либо голодании.
- При бактериальных инфекциях.
- После отравления.
- Из-за приема некоторых лекарств, например, цитостатиков, антибиотиков, противосудорожных, стероидных гормонов и других препаратов.
- При вирусных инфекциях, например, при краснухе или ветряной оспе, особенно в период выздоровления.
- Вследствие поражений костного мозга облучением, медикаментами, генетической болезнью, опухолью, аутоиммунным заболеванием и другими факторами.
- При снижении давления крови.
- При опухолях, например, лейкозе.
- При системных болезнях, среди которых красная волчанка.
- При анафилактическом шоке.

- При гипотиреозе и сахарном диабете.
- При повышенной активности селезенки.
Симптомы лейкопении
Никаких характерных признаков лейкопении нет, однако такое состояние грозит ребенку «присоединением» инфекции, которая будет проявляться лихорадкой, тахикардией, слабостью, увеличением лимфоузлов, головными болями и прочими симптомами.
Что делать
При случайном выявлении лейкопении следует дополнительно обследовать ребенка. Если показатель уменьшен незначительно и это связано с гиповитаминозом, терапия ограничивается применением витаминных препаратов и коррекцией рациона. При обнаружении какого-то серьезного заболевания ребенку назначают подходящее лечение. В течение некоторого времени после выздоровления число лейкоцитов восстанавливается до возрастной нормы.
Посмотрев следующий видеоролик можно узнать больше о том, насколько важны лейкоциты в крови и чем чреваты отклонения от нормы.
Норма лейкоцитов в крови у женщин по возрасту таблица, wbc в анализе
Лейкоциты являются одной из основных составляющих крови. Эти клетки выполняют огромную роль для поддержания здоровья в нашем организме. При недостатке белых кровяных телец организм подвергается опасности со стороны вирусных, бактериальных и грибковых инфекций. Особенно важно контролировать их уровень в крови у женщин. Норма лейкоцитов в крови у женщин, и возможные причины отклонения в анализе.
Белые кровяные тельца в организме женщины
Женский организм — это сложная система, которая призвана обеспечить полноценное развитие плода при беременности. Эта особенность накладывает на него дополнительные нагрузки. Так во время менструаций, беременности и менопаузы показатели крови у женщин кардинально меняются. Если у мужчин уровень белых телец стабилен, то у женщин этот показатель во многом зависит от возраста.
Эта особенность накладывает на него дополнительные нагрузки. Так во время менструаций, беременности и менопаузы показатели крови у женщин кардинально меняются. Если у мужчин уровень белых телец стабилен, то у женщин этот показатель во многом зависит от возраста.
Уровень лейкоцитов в крови у женщин нужно постоянно контролировать, ведь продолжительное его превышение может свидетельствовать о наличии скрытых воспалительных процессов, которые со временем перерастают в серьезные проблемы. Какое же количество лейкоцитов в крови у женщин по возрасту считается нормой?
Нормы и расшифровка анализа
Для того чтобы проанализировать количество лейкоцитов в крови у женщин нужно проводить развернутое исследование крови. Этот анализ называется лейкоцитарный график, он позволяет врачам оценить содержание всех видов лейкоцитов. В крови у человека насчитывается пять видов этих клеток, каждый из которых выполняет свою миссию. Нормы лейкоцитарной формулы у женщин таковы:
- Нейтрофилы: от 40% до 75% от общего количества.

- Лимфоциты: от 20% до 45% от общего количества.
- Моноциты: от 3% до 8% от общего количества.
- Эозинофилы: до 5% от общего количества.
- Базофилы: до 1% от общего количества.
Количество общих лейкоцитов у женщин может отличаться в зависимости от возраста пациентки. Сегодня врачами для диагностики отклонений используется следующая таблица средних показателей:
- В первый год жизни может наблюдаться высокий уровень.
- Девочки до 16 лет: от 4.5 до 12,5 х 10 в девятой степени.
- Девушки до 20 лет: от 4,2 до 10,5 х 10 в девятой степени.
- Женщины старше 21 года: от 4 до 9 х 10 в девятой степени.
- Женщины при беременности: в крови норма до 15 х 10 в девятой степени.
Норма у женщин стабилизируется после 20 лет и далее возраст уже не имеет значения. Это значит что и в 50 и в 60 лет нормы у женщин одинаковы. WBC в анализе крови может меняться как от патологических факторов, так и от сторонних причин. Среди факторов, не являющихся патологиями, которые могут повлиять не результат анализа можно выделить:
- Прием еды перед анализом.

- Хронические стрессовые состояния.
- Значительные физические нагрузки.
- Перепады внешних температур.
- Медикаментозная терапия.
- Дни менструаций.
- Беременность.
Помимо этого увеличенный уровень лейкоцитов наблюдается у спортсменов, альпинистов и летчиков. По этой причине весь летный состав должен сдавать анализ не реже двух раз в год.
Опасные повышения
Расшифровка анализа в случае, когда у женщины обнаружено повышенное количество лейкоцитов может указать врачу о наличии скрытого заболевания.
Большое значение при постановке диагноза имеет расшифровка лейкоцитарной формулы.
Именно исходя из этих показателей, врачи могут более точно определить причины повышения общего количества лейкоцитов. Какие нормы лейкоцитов в крови у женщин самые важные? Самыми важными показателями являются нейтрофилы и лимфоциты. Этих клетки составляют основной объем лейкоцитов, и их повышение может свидетельствовать о следующих заболеваниях:
- Воспалительные процессы.

- Вирусные инфекции.
- Инфаркт миокарда.
- Панкреатит.
- Острый аппендицит.
- Инсульт.
- Заболевания почек.
- Воспаления придатков и др.
Особое значение при диагностике имеет число незрелых белых телец. В норме эти клетки не должны в большом количестве содержаться в крови. Они созревают в костном мозге. При опасных для здоровья состояниях костный мозг выбрасывает в кровь еще не созревшие клетки. Таким образом, иммунная система активизируется в полную силу, чтобы победить болезнь.
Если повышенный уровень лейкоцитов в крови характеризуется превышением моноцитов, эозинофилов или базофилов можно предположить следующие отклонения:
- Наличие паразитов.
- Травмы и ожоги.
- Аллергия.
- Злокачественные опухоли.
- Туберкулез.
- Малярия.
При расшифровке анализа нужно учитывать, насколько лейкоциты в крови повышены.
Чем больше отклонение от нормы, тем серьезнее заболевание.
При критически высоких показателях врачи могут принять решение о срочном хирургическом лечении. При этом диагноз подтверждают при помощи дополнительных диагностических процедур.
Опасные понижения
Пониженное содержание лейкоцитов в крови не менее опасно, чем их повышение. Низкий уровень лейкоцитов в крови в первую очередь свидетельствует о сильном угнетении иммунной системы. Это состояние называется лейкопения и может быть спровоцирована и сторонними факторами. К временным снижениям норм могут приводить:
- Прием обезболивающих средств.
- Недавно перенесенная болезнь.
- Недавняя вакцинация.
- Болезненная менструация.
Патологические причины понижения могут быть разнообразны, среди них можно выделить:
- Нарушение работы костного мозга.
- Авитаминоз.
- Анемия.
- Продолжительное течение инфекционной болезни.
- Диеты.
- Стрессы.
- Пониженное давление.
- Лейкоз.

- Лучевая болезнь.
- Аутоиммунные заболевания.
- Врожденные патологии.
Понижение лейкоцитов в крови ставит под серьезную угрозу здоровье пациентки. Чем ниже уровень, тем опаснее состояние. Абсолютное снижение лейкоцитов наблюдается при онкологических заболеваниях крови и после химической терапии. В этом случае пациентке могут вливать недостающие клетки крови от здорового донора.
Лечение отклонений
Лечение отклонений должен назначать только ваш лечащий врач. Если у вас незначительное понижение лейкоцитов, можно отрегулировать приемом витаминов и определенной диетой. Небольшое повышение лейкоцитов в крови может быть обусловлено сильными физическими нагрузками или стрессом, в этом случае нужно просто отдохнуть и успокоиться. Только врач сможет учесть все возможные факторы, влияющие на нормальный уровень этих клеток крови.
Если повышение лейкоцитов в крови у женщины вызвано менструацией, нужно сдать повторный анализ, когда это фактор устранится.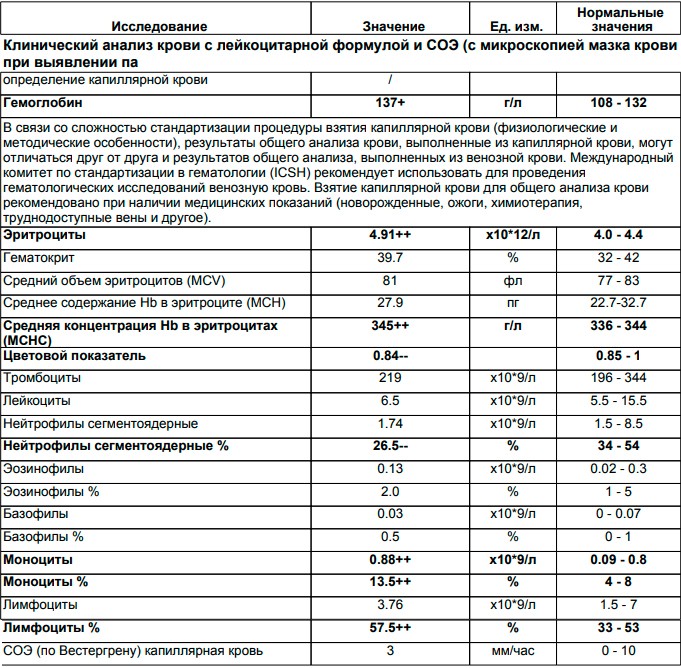
Беременным женщинам проводят исследование на лейкоциты в крови норма которых может расти к концу беременности, каждый месяц.
Если причины, которые заставляют лейкоциты повышаться или понижаться носят патологический характер, врач назначит дополнительные обследования и адекватное лечение. Только при правильно выявленной причине можно быстро привести эти показатели в норму.
Помните, что уровень белых кровяных телец в женском организме является показателем здоровья. На приеме у врача нужно сообщить все причины, по которым у вас может быть отклонение от норм. При этом важно соблюсти все рекомендации перед забором крови, только в этом случае доктор сможет правильно оценить ваш анализ и поставить верный диагноз.
Вконтакте
Google+
Одноклассники
Обследование пациентов с лейкоцитозом
1. Cerny J,
Розмарин АГ.
Почему у моего пациента лейкоцитоз? Hematol Oncol Clin North Am .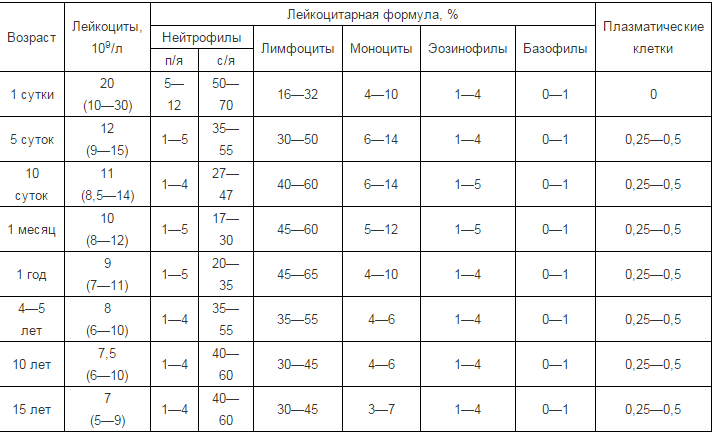 2012;26(2):303–319, viii….
2012;26(2):303–319, viii….
2. Джейн Р., Бансал Д, Марваха РК. Гиперлейкоцитоз: неотложная помощь. Индийский J Педиатр . 2013;80(2):144–148.
3. Hoffman R, Benz EJ Jr, Silberstein LE, Heslop H, Weitz J, Anastasi J. Гематология: основные принципы и практика.6-е изд. Филадельфия, Пенсильвания: Elsevier/Saunders; 2013: таблица 164–20.
4. Шабо-Ричардс Д.С., Джордж ТИ. Лейкоцитоз. Int J Lab Hematol . 2014;36(3):279–288.
5. Лурье С., Рахамим Э, Пайпер я, Голан А, Садан О. Общий и дифференциальный подсчет лейкоцитов в процентилях при нормальной беременности. Eur J Obstet Gynecol Reprod Biol . 2008;136(1):16–19.
6. Диор УП,
Коган Л,
Эльчалал У,
и другие.Лейкоцитарная формула крови в раннем послеродовом периоде и ее связь с послеродовой инфекцией. J Matern Fetal Neonatal Med . 2014;27(1):18–23.
2014;27(1):18–23.
7. Лим Э.М., Цембровский Г, Цембровский М, Кларк Г. Референтные интервалы количества лейкоцитов и нейтрофилов для конкретной расы. Int J Lab Hematol . 2010; 32 (6 пт. 2): 590–597.
8. Берлинер Н. Лейкоцитоз и лейкопения. В: Goldman L, Schafer AI, ред. Сесил Медицина Гольдмана.24-е изд. Филадельфия, Пенсильвания: Elsevier/Saunders; 2012.
9. Искандар Ю.В., Гриффет Б, Сапра М, Сингх К., Джугале Дж. М. Транзиторный лейкоцитоз, вызванный панической атакой, у здорового мужчины: клинический случай. Общая психиатрическая больница . 2011;33(3):302.e11–302.e12.
10. Дейрменгян Г.К., Змистовский Б, Яковидес С, О’Нил Дж, Парвизи Дж. Лейкоцитоз часто встречается после тотального эндопротезирования тазобедренного и коленного суставов. Clin Orthop Relat Res .2011;469(11):3031–3036.
11. Устьяновский А,
Зумла А.
Эозинофилия у вернувшегося путешественника. Заразить Dis Clin North Am .
2012;26(3):781–789.
Устьяновский А,
Зумла А.
Эозинофилия у вернувшегося путешественника. Заразить Dis Clin North Am .
2012;26(3):781–789.
12. Кормье С.А., Таранова АГ, Бедиент С, и другие. Pivotal Advance: эозинофильная инфильтрация солидных опухолей является ранней и стойкой воспалительной реакцией хозяина. J Лейкок Биол . 2006;79(6):1131–1139.
13. Мункер Р. Лейкоцитоз, лейкопения и другие реактивные изменения миелопоэза.В: Мункер Р., Хиллер Э., Гласс Дж., Пакетт Р., ред. Современная гематология: биология и клиническое управление. 2-е изд. Тотова, Нью-Джерси; Хумана Пресс; 2007.
14. Поттс Дж.А., Ротман А.Л. Клинические и лабораторные признаки, отличающие лихорадку денге от других лихорадочных заболеваний в эндемичных популяциях. Trop Med Int Health . 2008;13(11):1328–1340.
15. Ю.К.С.,
Хуан Ли,
Ву МХ,
Шен СиДжей,
Ву Джей,
Ли СС.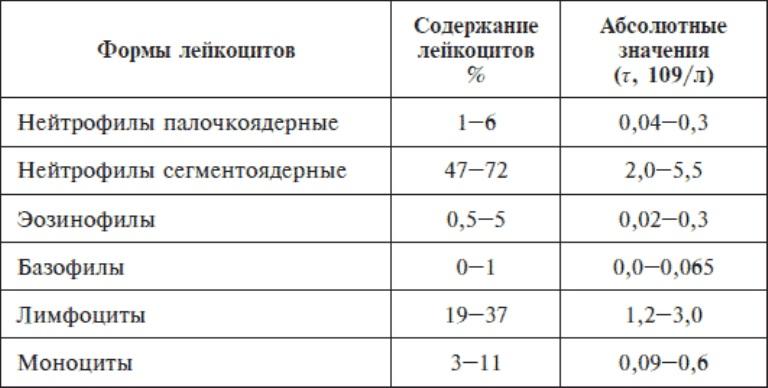 Систематический обзор и метаанализ диагностической точности прокальцитонина, С-реактивного белка и количества лейкоцитов при подозрении на острый аппендицит. Бр Дж Сург .
2013;100(3):322–329.
Систематический обзор и метаанализ диагностической точности прокальцитонина, С-реактивного белка и количества лейкоцитов при подозрении на острый аппендицит. Бр Дж Сург .
2013;100(3):322–329.
16. Ван ден Брюэль А, Томпсон МДж, Хадж-Хасан Т, и другие. Диагностическое значение лабораторных тестов в выявлении серьезных инфекций у лихорадящих детей: систематический обзор. БМЖ . 2011;342:d3082.
17. Йо Ч., Се П.С., Ли Ш, и другие. Сравнение тестовых характеристик прокальцитонина с С-реактивным белком и лейкоцитозом для выявления серьезных бактериальных инфекций у детей с лихорадкой без источника: систематический обзор и метаанализ. Энн Эмерг Мед . 2012;60(5):591–600.
18. Деллинджер Р.П.,
Леви ММ,
Родос А,
и другие.;
Комитет по руководящим принципам кампании «Выживание при сепсисе», включая педиатрическую подгруппу. Кампания по выживанию при сепсисе: международные рекомендации по лечению тяжелого сепсиса и септического шока: 2012 г. Crit Care Med .
2013;41(2):580–637.
Кампания по выживанию при сепсисе: международные рекомендации по лечению тяжелого сепсиса и септического шока: 2012 г. Crit Care Med .
2013;41(2):580–637.
19. Кобурн Б., Моррис А.М., Томлинсон Г, Детский АС.Нужен ли этому взрослому пациенту с подозрением на бактериемию посев крови? [опубликованное исправление появляется в JAMA. 2013;309(4):343]. ЯМА . 2012;308(5):502–511.
20. Дэвис А.С., Виера А.Дж., Мид, доктор медицины. Лейкемия: обзор первичной медико-санитарной помощи. Семейный врач . 2014;89(9):731–738.
21. Грейнджер Дж. М., Контояннис ДП. Этиология и исход крайнего лейкоцитоза у 758 негематологических больных раком: ретроспективное исследование в одном учреждении. Рак . 2009;115(17):3919–3923.
22. Расил З.,
Буресова Л,
Брейча М,
и другие.
Клинико-лабораторные особенности лейкозов на момент постановки диагноза: анализ 1004 последовательных больных. Am J Гематол .
2011;86(9):800–803.
Am J Гематол .
2011;86(9):800–803.
23. Джордж Т.И. Злокачественный или доброкачественный лейкоцитоз. Гематология Am Soc Hematol Educ Program . 2012; 2012: 475–484.
Низкий уровень лейкоцитов (нейтропения)
Лейкоциты борются с инфекцией.Нормальное количество лейкоцитов составляет от 5000 до 10000 клеток. Количество лейкоцитов ниже 1000 клеток увеличивает риск инфекции. В некоторых случаях вашему ребенку могут дать лекарство, такое как «Г-КСФ ( гранулоцитарно-колониестимулирующий фактор )», чтобы помочь увеличить количество лейкоцитов в костном мозге.Дифференциал
Разные типы лейкоцитов выполняют разную работу. «Дифференциал» является частью отчета анализа крови, который показывает распределение различных типов лейкоцитов в анализе крови вашего ребенка.
Нейтрофилы помогают бороться с бактериальными инфекциями.
Лимфоциты вырабатывают антитела для борьбы с инфекциями.
Моноциты помогают бороться с инфекцией, убивая и удаляя бактерии.
Базофилы и эозинофилы реагируют во время аллергической реакции.
Термин «ANC», означающий «Абсолютное количество нейтрофилов», представляет собой общее количество нейтрофилов в лейкоцитах вашего ребенка.Мы часто называем ANC подсчетом «борьбы с инфекцией». Чем ниже падает АНК, тем выше риск заражения. Когда ANC падает ниже 500, риск заражения высок.
Значение АНК | Риск заражения |
Ниже 500 | Самый высокий |
от 500 до 1000 | Умеренный |
Более 1000 | Нижний |
В большинстве отчетов анализа крови вы увидите уже рассчитанный для вас ANC. Вы также можете попросить своего поставщика медицинских услуг сообщить вам ANC. Чтобы рассчитать ANC самостоятельно, используйте эту формулу:
Вы также можете попросить своего поставщика медицинских услуг сообщить вам ANC. Чтобы рассчитать ANC самостоятельно, используйте эту формулу:
ANC = (% сегментов + % диапазонов) x WBC
Посмотрите на дифференциал вашего ребенка. Добавьте процент сегментов (иногда называемых поли или PMN) и групп вместе (в совокупности они составляют количество нейтрофилов). Умножьте количество нейтрофилов на количество лейкоцитов (WBC).
Пример: WBC = 1000 % сегментов = 20 % % полос = 1 %
ANC = (% сегментов + % диапазонов) x WBC
ANC = (20% + 1%) x 1000
АНК = (0.21 х 1000)
ANC = 210 (высокий риск заражения)Признаки заражения
Несмотря на отсутствие внешних признаков низкого уровня лейкоцитов, важно знать, когда после химиотерапии могут появиться низкие показатели крови. Всякий раз, когда ваш ребенок получает химиотерапию, вам нужно поговорить с медсестрой о сроках снижения показателей.)
Немедленно позвоните своему врачу, если заметите какие-либо признаки инфекции, в том числе:- Лихорадка
- Озноб
- Кашель
- Проблемы с дыханием
- Диарея
- Боль
 У ребенка с низким АЧН может не быть покраснения или гноя, но все же может быть инфекция.
У ребенка с низким АЧН может не быть покраснения или гноя, но все же может быть инфекция.Подсчет лейкоцитов
Определение
Подсчет лейкоцитов — это анализ крови для измерения количества лейкоцитов (лейкоцитов) в крови.
Лейкоциты также называют лейкоцитами. Они помогают бороться с инфекциями. Есть пять основных типов белых кровяных клеток:
- Базофилы
- Eosinofhils
- Эосинофилы
- Лимфоциты (Т-клетки, В-клетки и натуральные клетки)
- Моноциты
- Neutrofils
Альтернативные имена
. количество лейкоцитов; Дифференциал лейкоцитов; дифференциал лейкоцитов; Инфекция – количество лейкоцитов; Рак — количество лейкоцитов
Как проводится тест
Необходим образец крови.
Как подготовиться к тесту
В большинстве случаев вам не нужно предпринимать никаких специальных действий перед этим тестом.
 Сообщите своему поставщику медицинских услуг, какие лекарства вы принимаете, в том числе те, которые отпускаются без рецепта. Некоторые препараты могут изменить результаты теста.
Сообщите своему поставщику медицинских услуг, какие лекарства вы принимаете, в том числе те, которые отпускаются без рецепта. Некоторые препараты могут изменить результаты теста.Ощущения при проведении теста
При введении иглы для забора крови некоторые люди чувствуют умеренную боль. Другие чувствуют только укол или покалывание. После этого может быть некоторая пульсация или небольшие синяки. Это скоро проходит.
Зачем проводится тест
Этот тест поможет вам узнать, сколько у вас лейкоцитов. Ваш врач может назначить этот тест для диагностики таких состояний, как:
- Инфекция
- Аллергическая реакция
- Воспаление
- Рак крови, такой как лейкемия или лимфома
Нормальные результаты
Нормальное количество лейкоцитов От 4500 до 11000 лейкоцитов на микролитр (от 4,5 до 11,0 × 10 9 /л).

Диапазоны нормальных значений могут немного различаться в разных лабораториях.Некоторые лаборатории используют разные измерения или могут тестировать разные образцы. Поговорите со своим врачом о результатах вашего теста.
Что означают аномальные результаты
НИЗКОЕ КОЛИЧЕСТВО лейкоцитов
Низкое количество лейкоцитов называется лейкопенией. Количество менее 4500 клеток на микролитр (4,5 × 10 90 249 9 90 250 /л) ниже нормы.
Нейтрофилы являются одним из типов лейкоцитов. Они важны для борьбы с инфекциями.
Количество лейкоцитов ниже нормы может быть связано с:
- Дефицитом или недостаточностью костного мозга (например, из-за инфекции, опухоли или аномального рубцевания)
- Лекарствами для лечения рака или другими лекарствами (см. список ниже)
- Некоторые аутоиммунные заболевания, такие как волчанка (СКВ)
- Заболевания печени или селезенки
- Лучевая терапия рака
- Некоторые вирусные заболевания, такие как мононуклеоз (моно)
- Рак, поражающий костный мозг
- Очень тяжелые бактериальные инфекции
- Тяжелый эмоциональный или физический стресс (например, в результате травмы или хирургического вмешательства)
Количество лейкоцитов выше нормы называется лейкоцитозом.Это может быть связано с:
- Определенными лекарствами или лекарствами (см. список ниже)
- Курением сигарет
- После операции по удалению селезенки
- Инфекциями, чаще всего вызванными бактериями
- Воспалительными заболеваниями (такими как ревматоидный артрит или аллергия)
- Лейкемия или болезнь Ходжкина
- Повреждение тканей (например, ожоги)
Также могут быть менее распространенные причины аномального количества лейкоцитов.
Препараты, которые могут понизить количество WBC включают:
- Антибиотики
- противосудорожные средства
- антитиреоидных препаратов
- мышьяка
- каптоприла
- химиотерапевтические препараты
- аминазин
- клозапина
- диуретики (воды таблетки)
- гистамина-2 блокаторы
- сульфаниламиды
- Хинидин
- Тербинафин
- тиклопидин
- бета-адренергические агонисты (например, альбутерол)
- Кортикостероиды
- эпинефрин
- колониестимулирующий фактор гранулоцитов
- Гепарин
- Литий
Риски
Взятие крови сопряжено с небольшим риском.Вены и артерии различаются по размеру от одного человека к другому и от одной стороны тела к другой. Взять образец крови у одних людей может быть сложнее, чем у других.
Другие риски, связанные с забором крови, незначительны, но могут включать:
- Чрезмерное кровотечение
- Обморок или ощущение головокружения
- Множественные проколы для обнаружения вен
- Гематома (кровь, скопившаяся под кожей) 9018 каждый раз, когда кожа повреждена)
Ссылки
com»> Chernecky CC, Berger BJ.Дифференциальный подсчет лейкоцитов (Diff) — периферическая кровь. В: Chernecky CC, Berger BJ, ред. Лабораторные тесты и диагностические процедуры . 6-е изд. Сент-Луис, Миссури: Эльзевир Сондерс; 2013: 441-450.Ваджпаи Н., Грэм С.С., Бем С. Базовое исследование крови и костного мозга. В: Макферсон Р.А., Пинкус М.Р., ред. Клиническая диагностика Генри и лечение с помощью лабораторных методов . 23-е изд. Сент-Луис, Миссури: Elsevier; 2017:глава 30.
Острый лимфобластный лейкоз у детей и подростков: факторы прогноза и анализ выживаемости
https://doi.org/10.1016/j.bjhh.2015.03.009Получить права и содержаниеРезюме
Цель
Описать клинические и лабораторные особенности детей и подростков с острым лимфобластным лейкозом, пролеченных в трех специализированных центрах в Сеаре, и оценить прогностические факторы выживания, включая возраст, пол, количество лейкоцитов, иммунофенотип, индекс ДНК и ранний ответ на лечение.
Методы
Семьдесят шесть пациентов в возрасте до 19 лет с недавно диагностированным острым лимфобластным лейкозом, получавших лечение по протоколам Grupo Brasileiro de Tratamento de Leucemia da Infância – острый лимфобластный лейкоз-93 и -99 в период с сентября 2007 г. по декабрь 2009 г. .Диагноз устанавливали на основании цитологических, иммунофенотипических и цитогенетических критериев. Связи между переменными, прогностическими факторами и реакцией на лечение анализировали с помощью критерия хи-квадрат и точного критерия Фишера. Общая и бессобытийная выживаемость оценивались с помощью анализа Каплана-Мейера и сравнивались с использованием логарифмического рангового критерия. Модель пропорциональных рисков Кокса использовалась для выявления независимых прогностических факторов.
Результаты
Средний возраст на момент постановки диагноза составил 6,3 ± 0,5 года, преобладали мужчины (65%).Наиболее часто наблюдаемыми клиническими признаками были гепатомегалия, спленомегалия и лимфаденопатия.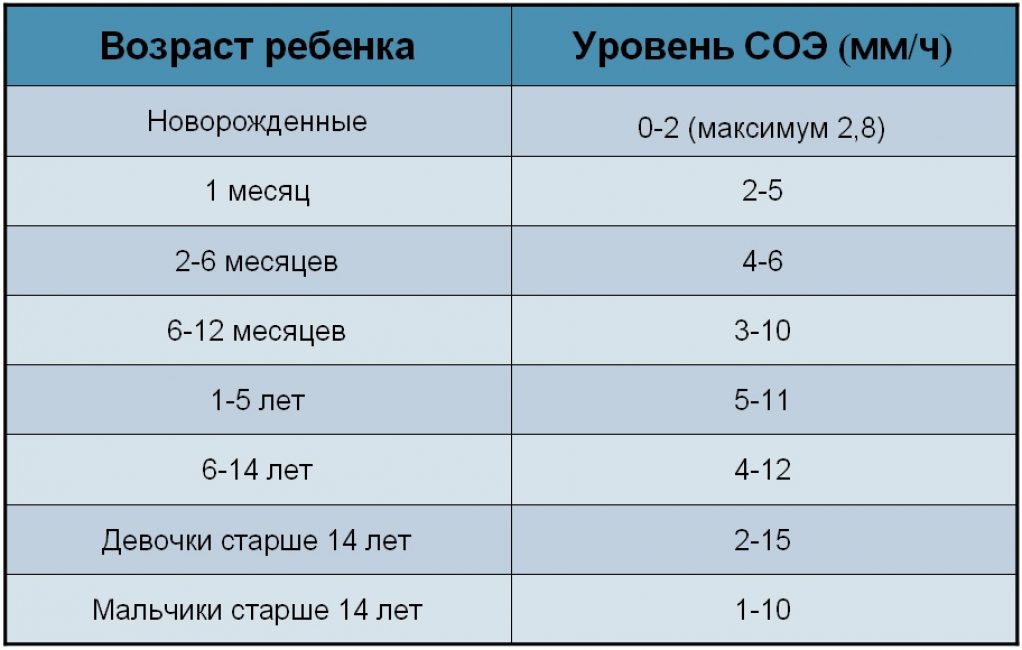 Поражение центральной нервной системы и увеличение средостения наблюдались в 6,6% и 11,8% соответственно. В-острый лимфобластный лейкоз встречался чаще (89,5%), чем Т-острый лимфобластный лейкоз. Индекс ДНК >1,16 был обнаружен у 19% пациентов и ассоциировался с благоприятным прогнозом. На 8-й день индукционной терапии у 95% пациентов количество лимфобластов было <1000/мкл и количество лейкоцитов <5.0 × 10 9 /л. Уровень индукции ремиссии составил 95%, уровень индукционной смертности — 2,6%, а общая выживаемость — 72%.
Поражение центральной нервной системы и увеличение средостения наблюдались в 6,6% и 11,8% соответственно. В-острый лимфобластный лейкоз встречался чаще (89,5%), чем Т-острый лимфобластный лейкоз. Индекс ДНК >1,16 был обнаружен у 19% пациентов и ассоциировался с благоприятным прогнозом. На 8-й день индукционной терапии у 95% пациентов количество лимфобластов было <1000/мкл и количество лейкоцитов <5.0 × 10 9 /л. Уровень индукции ремиссии составил 95%, уровень индукционной смертности — 2,6%, а общая выживаемость — 72%.
Заключение
Выявленные прогностические факторы соответствуют литературным данным. Показатели 5-летней общей и бессобытийной выживаемости были ниже, чем в развитых странах. Как показал многомерный анализ, возраст и исходное количество лейкоцитов являлись независимыми прогностическими факторами.
Ключевые слова
Ключевые слова
Leukemia
Lymphoid
Child
подросток
Survival
Выживание
Рекомендуемое сопоставление Статьи (0)
Copyright © 2015 Associação Brasileira de Hematologia, Hemoterapia E Terapia Chamule.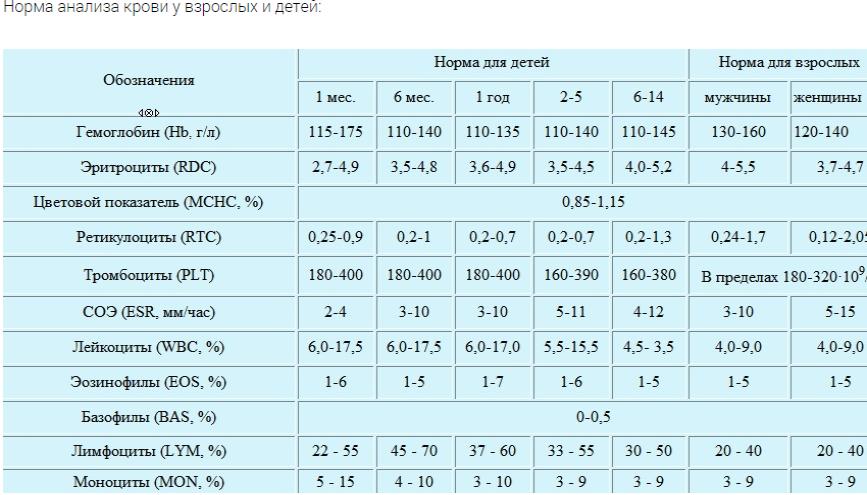 Опубликовано Elsevier Editora Ltda.
Опубликовано Elsevier Editora Ltda.
Рекомендуемые статьи
Ссылки на статьи
Серповидно-клеточная анемия (для подростков)
Что такое серповидноклеточная анемия?
Серповидноклеточная анемия — это состояние, при котором эритроциты имеют неправильную форму. Красные кровяные тельца обычно выглядят как круглые диски. Но при серповидно-клеточной анемии они имеют форму полумесяца или старого сельскохозяйственного орудия, известного как серп.
Эти серповидные клетки легко слипаются и блокируют мелкие кровеносные сосуды.Когда кровь не может попасть туда, куда должна, это может привести к боли и повреждению органов.
Каковы признаки и симптомы серповидноклеточной анемии?
Люди с серповидно-клеточной анемией могут испытывать боль, когда кровь не может добраться до частей тела. Эти периоды называются болевыми кризами.
Боль может возникнуть в любой части тела и может быть вызвана простудой, стрессом, болезнью или обезвоживанием. Боль может длиться несколько часов, несколько дней, а иногда и дольше.Иногда с болью можно справиться дома. Но кому-то с сильной болью может потребоваться лечение в больнице.
Боль может длиться несколько часов, несколько дней, а иногда и дольше.Иногда с болью можно справиться дома. Но кому-то с сильной болью может потребоваться лечение в больнице.
Люди с серповидно-клеточной анемией часто имеют низкое количество эритроцитов или анемию . Признаки анемии включают:
- бледность, часто наблюдаемая на коже, губах или ногтевых пластинах
- усталость
- головокружение
- одышка
- чувство головокружения
- быть раздражительным
- проблемы с концентрацией внимания
- учащенное сердцебиение
У людей с серповидноклеточной анемией может быть желтуха (кожа и белки глаз желтеют).Это происходит потому, что серповидные эритроциты разрушаются быстрее, чем нормальные клетки.
р
Какие проблемы могут возникнуть?
У людей с серповидно-клеточной анемией могут быть проблемы, требующие немедленного обращения к врачу, например:
- Острый грудной синдром: Вызванный
воспаление, инфекция и закупорка мелких кровеносных сосудов легких.
 Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.
Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку. - Апластический кризис: Это состояние, когда организм временно не вырабатывает достаточно эритроцитов и может вызвать тяжелую анемию.Признаки включают бледность, сильную усталость и учащенное сердцебиение.
- Инфекция: Люди с серповидно-клеточной анемией подвержены риску некоторых бактериальных инфекций. Важно следить за лихорадкой 101 ° F (38 ° C) или выше, что может быть признаком инфекции. Позвоните своему врачу и немедленно обратитесь за медицинской помощью, если возникнет лихорадка.
- Приапизм: У парней с серповидноклеточной анемией могут быть болезненные, длительные эрекции. Если это не лечить быстро, повреждение может вызвать проблемы с эрекцией позже.
- Инсульт: Серповидные клетки могут блокировать мелкие кровеносные сосуды в головном мозге, вызывая инсульт. Признаки могут включать головную боль,
судороги, слабость рук и ног, проблемы с речью, опущение лица или потеря сознания.

Люди с серповидно-клеточной анемией также подвержены риску возникновения таких проблем, как язвы на ногах, повреждение костей или суставов, камни в желчном пузыре, повреждение почек, поражение глаз и задержка роста.
Что вызывает серповидноклеточную анемию?
Серповидно-клеточная анемия не заразна, поэтому вы не можете заразиться ею от кого-то другого или передать ее другому человеку, как простуду или инфекцию.
У людей с серповидноклеточной анемией это происходит потому, что они унаследовали две серповидноклеточные анемии
генов, по одному от каждого родителя. При некоторых типах серповидноклеточной анемии люди могут наследовать ген серповидноклеточной анемии от одного родителя и другой аномальный ген гемоглобина от другого родителя.У человека, который наследует ген серповидно-клеточной анемии только от одного родителя, болезнь не разовьется, но у него будет то, что называется
. серповидноклеточный признак. Люди с чертой серповидноклеточной анемии часто не имеют никаких признаков заболевания, но они могут передать ген серповидноклеточной анемии своим детям.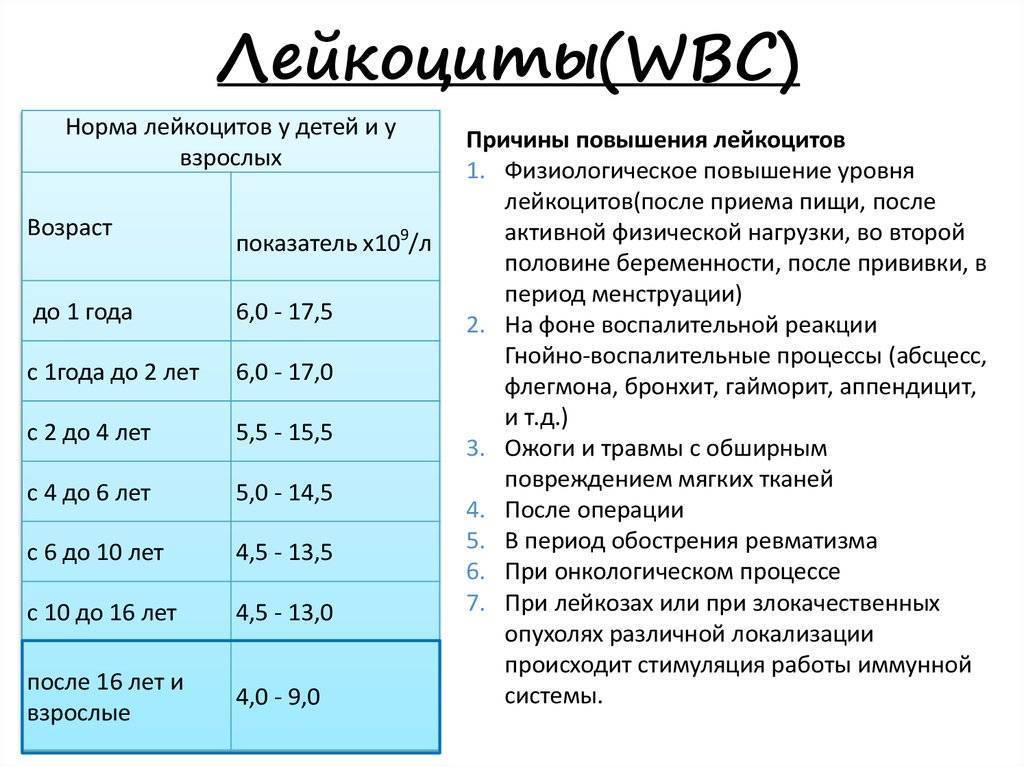
Как лечится серповидноклеточная анемия?
Трансплантация стволовых клеток (также называемая трансплантацией костного мозга ) является единственным известным лекарством от серповидно-клеточной анемии. Трансплантация — сложная и рискованная процедура, и на данный момент она возможна только для некоторых пациентов.
Ученые изучают генную терапию для лечения серповидноклеточной анемии. Есть надежда, что однажды врачи смогут остановить болезнь, изменив или заменив аномальный ген, который ее вызывает.
Но даже без лечения люди с серповидно-клеточной анемией могут вести вполне нормальную жизнь, если они будут следовать своему плану лечения.Их план может включать:
- Прививки и ежедневные дозы пенициллина для предотвращения инфекций. Помимо всех рекомендуемых детских прививок, подростки с серповидно-клеточной анемией должны пройти вакцинацию против пневмококка, гриппа и менингококка.
- Прием добавок фолиевой кислоты, чтобы помочь им вырабатывать новые эритроциты.

- Прием гидроксимочевины, лекарства, которое делает серповидные эритроциты менее липкими. Это помогает людям иметь меньше болезненных эпизодов и других осложнений.Гидроксимочевину нужно принимать каждый день.
- Прием L-глютамина, другого лекарства, недавно одобренного для лечения серповидно-клеточной анемии.
- Принимать лекарства, чтобы облегчить боль.
- Переливание крови.
Когда следует звонить врачу?
Людям с серповидно-клеточной анемией требуется немедленная медицинская помощь при возникновении любой из следующих проблем:
- лихорадка 101°F (38°C) или выше
- боль, которую не облегчают лекарства
- боль в груди
- сильные головные боли или головокружение
- сильная боль в желудке или опухоль
- одышка или затрудненное дыхание
- крайняя усталость
- кожа желтая или очень бледная
- эрекция, которая не проходит или болезненна
- внезапное изменение зрения
- изъятия
- слабость или проблемы с движением частей тела
- невнятная речь
- потеря сознания (обморок)
- онемение или покалывание
Что могут сделать подростки с серповидноклеточной анемией, чтобы почувствовать себя лучше?
Для лечения серповидноклеточной анемии:
- Посещайте всех врачей и сообщайте о любых проблемах или новых симптомах.

- Избегайте триггеров болевого кризиса, таких как экстремальные температуры или стресс.
- Поговорите со своим врачом о том, какие виды деятельности вам подходят, а каких следует избегать.
- Не курите, не пейте алкоголь и не употребляйте наркотики.
- Пейте много жидкости и отдыхайте.
- Немедленно сообщите взрослому, если вы плохо себя чувствуете.
См. номограмму
возрастные неонатальные значения номограмму
возрастные неонатальные значения | ||
| Кальций, ионизированная, цельная кровь | ||
| 4.от 8 до 4,92 мг/дл (от 2,24 до 2,46 мэкв/л) | ||
См. ниже
таблицы возрастных и гендерных показателей ниже
таблицы возрастных и гендерных показателей | ||
| Железный переплет вместимость, всего | ||
См. ниже
таблицы возрастных и гендерных показателей ниже
таблицы возрастных и гендерных показателей | ||
| Аланин аминотрансфераза (АЛТ) (SGPT) | ||
| щелочной фосфатаза (ALKP) | ||
| Аспартат аминотрансфераза (АСТ) (SGOT) | ||
| лактат дегидрогеназа (ЛДГ) | ||
болезни крови | Типы, причины и симптомы
болезнь крови , любая болезнь крови, поражающая эритроциты (эритроциты), лейкоциты (лейкоциты) или тромбоциты (тромбоциты) или ткани, в которых эти элементы образуются, — костный мозг, лимфатические узлы, и селезенки — или кровотечения и свертывания крови.
Задолго до того, как были известны природа и состав крови, расстройству крови приписывали целый ряд симптомов. Красные кровяные тельца не были признаны до 17 века, и прошло еще 100 лет, прежде чем был описан один из видов белых кровяных телец, лимфоцит и свертывание крови (коагуляция). В 19 в. были открыты другие формы лейкоцитов, выделен ряд заболеваний крови и кроветворных органов. В 19 в. и 1-й четверти 20 в. описаны морфологические изменения — изменения формы и структуры, происходящие в крови при заболеваниях, а также признаки и симптомы различных болезней крови.В последующие годы начал развиваться более физиологический подход, связанный с механизмами, лежащими в основе развития заболеваний крови, и способами коррекции аномалий.
Британская викторина
Медицинские термины и викторина пионеров
Кто открыл основные группы крови? Что вызывает болезнь крови талассемию? Проверьте, что вы знаете о медицине, пройдя этот тест.
Некоторые особенности физикального обследования особенно важны при диагностике заболеваний крови. К ним относятся отмечание наличия или отсутствия бледности или, наоборот, избытка цвета; желтуха, красный язык и увеличение сердца, печени, селезенки или лимфатических узлов; небольшие фиолетовые пятна или более крупные синяки на коже; и нежность костей.
Поскольку кровь циркулирует по всему телу и несет питательные вещества, а также продукты жизнедеятельности, ее исследование может иметь важное значение для выявления наличия заболевания.Исследование крови можно разделить на две категории: анализ плазмы (неклеточной части крови) и исследование клеток крови. Исследование плазмы включает измерение белков плазмы, сахара в крови (глюкозы), солей (электролитов), липидов, ферментов, мочевины и различных гормонов. Такие измерения также полезны при выявлении заболеваний, которые не классифицируются как заболевания крови, например, диабета, заболеваний почек и заболеваний щитовидной железы. Для определения состояния свертываемости крови могут быть проведены специальные исследования плазмы или ее компонентов.Лабораторные исследования клеток крови, особенно ценные в диагностике заболеваний, включают (1) определение количества и характеристик эритроцитов (т. е. наличие анемии или полицитемии), (2) исследование количества и соотношения типов лейкоцитов, и (3) подсчет тромбоцитов и изучение процесса свертывания крови. Микроскопическое исследование мазков крови, высушенных на предметных стеклах и окрашенных анилиновыми красителями, позволяет наблюдать различия в размере и цвете и другие аномалии отдельных эритроцитов, а также позволяет исследовать лейкоциты и тромбоциты.Иногда необходимо исследовать костный мозг или лимфатический узел под микроскопом, а рентгенологические исследования могут быть необходимы для обнаружения увеличения органа или лимфатического узла или аномалий костей. В более необычных случаях могут потребоваться дополнительные исследования, например, специальные серологические (связанные с сывороткой) или биохимические процедуры или различные измерения с использованием радиоактивных изотопов для определения контура органа или количественного определения объема крови.
Для определения состояния свертываемости крови могут быть проведены специальные исследования плазмы или ее компонентов.Лабораторные исследования клеток крови, особенно ценные в диагностике заболеваний, включают (1) определение количества и характеристик эритроцитов (т. е. наличие анемии или полицитемии), (2) исследование количества и соотношения типов лейкоцитов, и (3) подсчет тромбоцитов и изучение процесса свертывания крови. Микроскопическое исследование мазков крови, высушенных на предметных стеклах и окрашенных анилиновыми красителями, позволяет наблюдать различия в размере и цвете и другие аномалии отдельных эритроцитов, а также позволяет исследовать лейкоциты и тромбоциты.Иногда необходимо исследовать костный мозг или лимфатический узел под микроскопом, а рентгенологические исследования могут быть необходимы для обнаружения увеличения органа или лимфатического узла или аномалий костей. В более необычных случаях могут потребоваться дополнительные исследования, например, специальные серологические (связанные с сывороткой) или биохимические процедуры или различные измерения с использованием радиоактивных изотопов для определения контура органа или количественного определения объема крови.
Заболевания, поражающие эритроциты
Количество эритроцитов (эритроцитов) у здоровых людей зависит от возраста и пола, а также от внешних условий, прежде всего от атмосферного давления.На уровне моря у среднего человека 5,4 миллиона эритроцитов на кубический миллиметр крови. С физиологической точки зрения важно количество гемоглобина в крови, так как этот железосодержащий белок необходим для транспорта кислорода от легких к тканям. Эритроциты несут в среднем 16 граммов гемоглобина на 100 миллилитров крови. Если такую кровь центрифугировать так, что эритроциты упаковываются в специальную пробирку, известную как гематокрит, то оказывается, что они занимают в среднем 47% объема крови.У средней женщины нормальные показатели ниже (количество эритроцитов 4,8 миллиона, гемоглобин 14 грамм, объем эритроцитарной массы 42 процента). У новорожденного эти значения выше, но снижаются в течение первых нескольких недель постнатальной жизни до уровня ниже, чем у нормальной женщины; после этого они постепенно повышаются. Различия в мужской и женской крови начинают проявляться примерно во время полового созревания.
Различия в мужской и женской крови начинают проявляться примерно во время полового созревания.
Эритроциты образуются в костномозговых полостях центральных костей взрослого скелета (череп, позвоночник, ребра, грудина, кости таза).У здорового человека производство эритроцитов (эритропоэз) настолько хорошо приспособлено к разрушению эритроцитов, что уровни эритроцитов и гемоглобина остаются постоянными. Скорость образования эритроцитов костным мозгом в норме контролируется физиологическим механизмом обратной связи, аналогичным термостатическому контролю температуры в помещении. Механизм запускается при снижении кислорода в тканях (гипоксия) и действует за счет действия гормона эритропоэтина, в образовании которого важную роль играют почки.Высвобождается эритропоэтин, который стимулирует дальнейший эритропоэз. Когда потребность в кислороде удовлетворена, снижается продукция эритропоэтина и уменьшается продукция эритроцитов.
При заболевании, а также в некоторых ситуациях, когда имеет место физиологическая адаптация, количество гемоглобина может быть снижено ниже нормального уровня, состояние, известное как анемия, или может быть повышено выше нормы, что приводит к полицитемии (также называемой эритроцитозом) .


 Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться.
Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться.





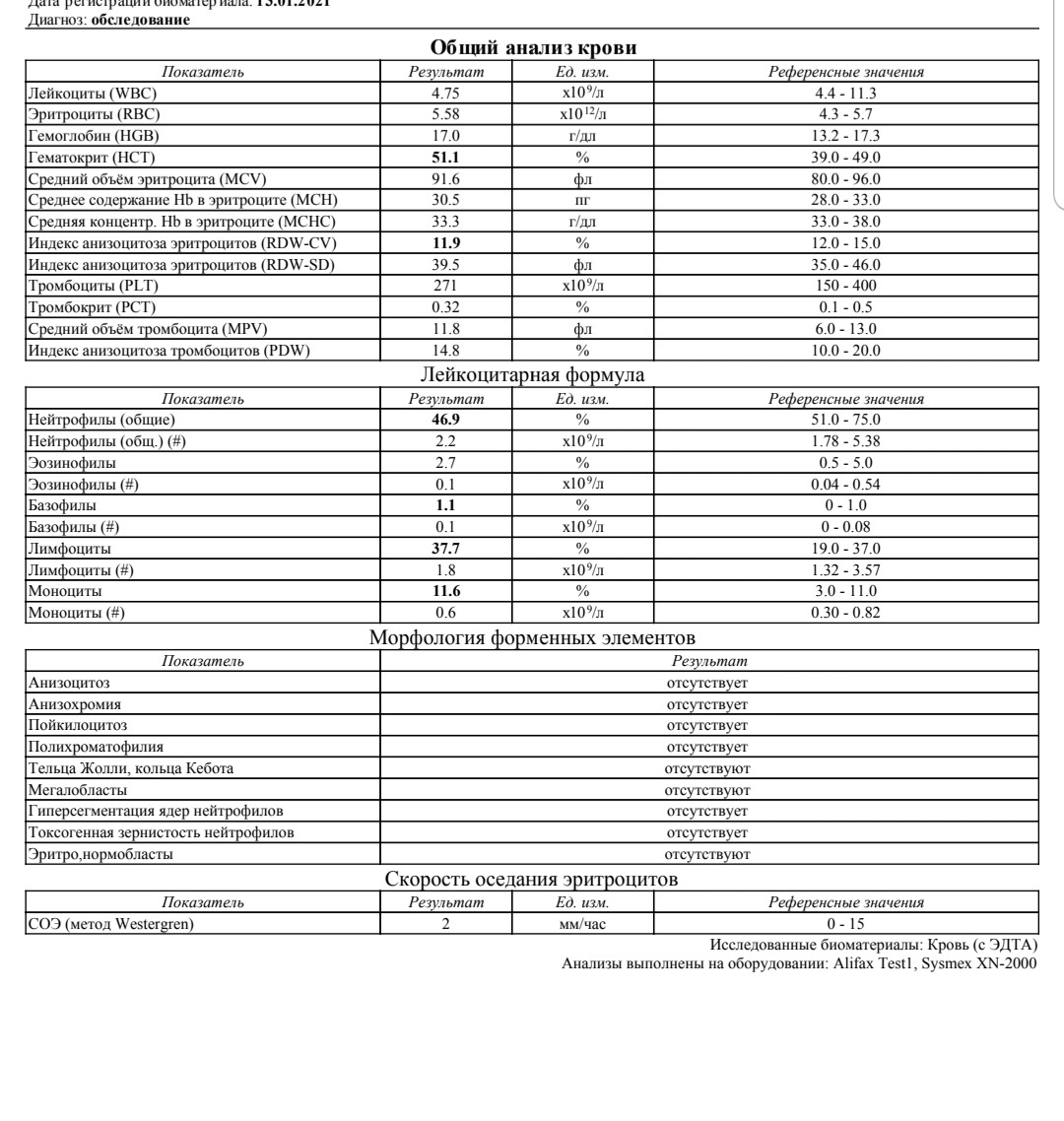
 Сообщите своему поставщику медицинских услуг, какие лекарства вы принимаете, в том числе те, которые отпускаются без рецепта. Некоторые препараты могут изменить результаты теста.
Сообщите своему поставщику медицинских услуг, какие лекарства вы принимаете, в том числе те, которые отпускаются без рецепта. Некоторые препараты могут изменить результаты теста.
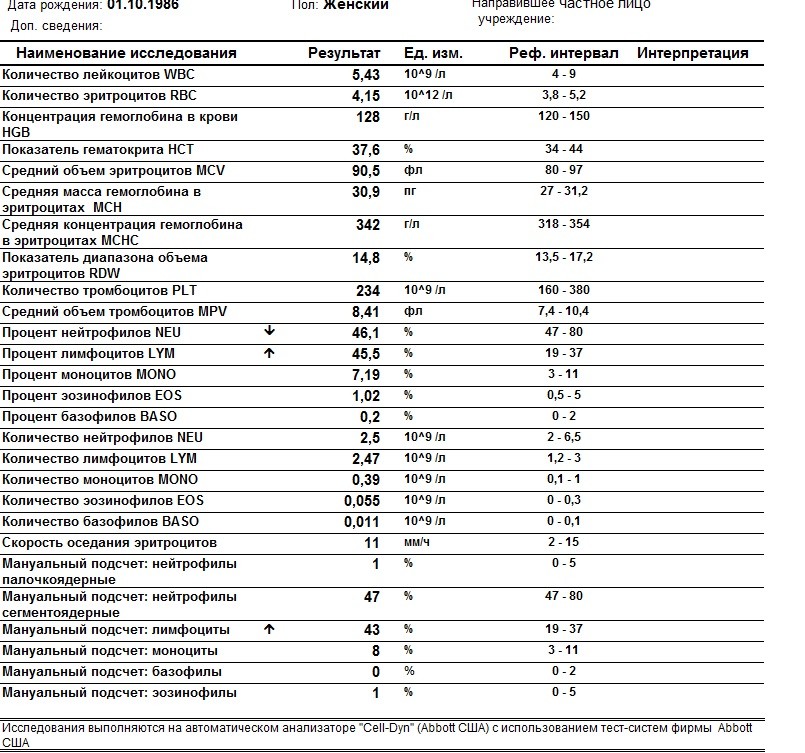 Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.
Признаки включают боль в груди, кашель, затрудненное дыхание и лихорадку.