Частота сердечных сокращений (ЧСС) — Статьи — Хрустальное сердце
Часто задают вопрос — какая должна быть ЧСС у ребенка в разном возрасте. Ниже мы даем протокол Центра синкопальных состояний и сердечных аритмий у детей и подростков Федерального Медико-Биологического Агентства (ЦССССА ФМБА России) который используется для этого.
С возрастом усиливается синусовая (или дыхательная аритмия), т.е. неритмичность пульса связанная с актом дыхания. При вдохе пульс учащается- при выдохе урежается. Это нормальный процесс, связанный со становлением вегетативной регуляции сердечного ритма. Но многих родителей, читающих заключение о синусовой аритмии, пугает само слово аритмия и они спешат к врачу на консультацию. Не волнуйтесь — синусовая аритмия совершенно естественная отражение нормальной функции сердечной деятельности. Наоборот — если синусовая аритмий после 35 лет не выражена, надо забеспокоится и выяснить у врача: нет ли каких заболеваний, связанных с ее отсутствием. Наиболее точно и количественно синусовую аритмию можно оценить при проведении суточного (холтеровского) мониторирования ЭКГ.
ЧСС первый и обязательный параметр оценки ЭКГ.
Частота сердечных сокращений (уд/мин) у детей 0-18 лет.
(Протокол ЦСССА ФМБА России).
|
Возраст |
Норма |
|
0-1 день |
120-140 |
|
1-3 дня |
|
|
3-7 дней |
130-150 |
|
7-30 дней |
140-160 |
|
1-3 мес. |
145-170 |
|
3-6 мес. |
130-150 |
|
6-12 мес. |
120-140 |
|
1-2 года |
110-140 |
|
3-4 года |
90-110 |
|
5-7 лет |
80-105 |
|
8-11 лет |
75-95 |
|
12-15 лет |
70-90 |
|
16-18 лет |
65-80 |
|
>18 лет |
60-80 |
У детей до 8 лет значения ЧСС практически не отличаются у мальчиков и девочек, однако позже отмечается некоторое снижение ЧСС (примерно на 5 уд/мин) у мальчиков по сравнению с девочками, более выраженное с возраста 12-16 лет. Надо отметить, что средние значения ЧСС у детей не претерпели практические никаких изменений за последние столетия. Думаю, будет любопытно привести здесь для сравнения результаты средних значений ЧСС у детей, определенные во второй половине 19 века (Vierordt H, Daten und Tabell n.Jona, G.Fisher, 1888): 0-1 год – 131 уд/мин; 1-2 лет – 110,6 уд/мин; 2-3 лет — 108 уд/мин; 3-4 года – 108 уд/мин; 4-5 лет — 103 уд/мин;5-6 лет — 98 уд/мин; 6-7 лет — 92,1 уд/мин; 7-8 лет – 94,9 уд/мин; 8-9 лет – 88,8 уд/мин; 9-10 лет – 91,8 уд/мин; 10-11 лет – 87,9 уд/мин; 11-12 лет – 89,7 уд/мин;12-13 лет – 87,9 уд/мин;13-14 лет – 86,8 уд/мин. Сравнив их с нашим Протоколом (табл) мы не обнаружим принципиальных различий в средних значений. Также наша попытка выделить этнические особенности при массовом скрининге ЭКГ у славян и бурят [7], также не привела к получению достоверных различий между группами.
Надо отметить, что средние значения ЧСС у детей не претерпели практические никаких изменений за последние столетия. Думаю, будет любопытно привести здесь для сравнения результаты средних значений ЧСС у детей, определенные во второй половине 19 века (Vierordt H, Daten und Tabell n.Jona, G.Fisher, 1888): 0-1 год – 131 уд/мин; 1-2 лет – 110,6 уд/мин; 2-3 лет — 108 уд/мин; 3-4 года – 108 уд/мин; 4-5 лет — 103 уд/мин;5-6 лет — 98 уд/мин; 6-7 лет — 92,1 уд/мин; 7-8 лет – 94,9 уд/мин; 8-9 лет – 88,8 уд/мин; 9-10 лет – 91,8 уд/мин; 10-11 лет – 87,9 уд/мин; 11-12 лет – 89,7 уд/мин;12-13 лет – 87,9 уд/мин;13-14 лет – 86,8 уд/мин. Сравнив их с нашим Протоколом (табл) мы не обнаружим принципиальных различий в средних значений. Также наша попытка выделить этнические особенности при массовом скрининге ЭКГ у славян и бурят [7], также не привела к получению достоверных различий между группами.
Макаров Л.М.
Доктор медицинских наук, профессор, руководитель Центра Синкопальных Состояний и Сердечных Аритмий (ЦСССА) у детей и подростков Центральной Детской Клинической Больницы Федерального Медико-Биологического Агентства России.
Адрес: 115409, Москва, ул. Москворечье 20, тел/факс: 8 (495) 324-57-56
Синусовая тахикардия у ребенка. Что такое Синусовая тахикардия у ребенка?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синусовая тахикардия у ребенка — это повышение частоты сердечных сокращений на 10-60% от возрастной нормы вследствие нарушения работы синоатриального узла. У грудничков патология проявляется плачем и беспокойством, отказом от еды, изменением цвета кожных покровов. Старшие дети предъявляют жалобы на слабость и головокружение, сердцебиение, дискомфорт в предсердечной области. С диагностической целью ребенку назначают инструментальные методы (ЭКГ, Эхо-КГ, КТ сердца) и анализы крови.
МКБ-10
I47.1 Наджелудочковая тахикардия
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение синусовой тахикардии у детей
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Проблема нарушений сердечного ритма, к которым относится синусовая тахикардия, остро стоит в современной детской кардиологии. Это обусловлено трудностью ранней диагностики патологии, разнообразием и атипичностью клинической симптоматики, возможностью бессимптомного течения. Частота встречаемости аритмии составляет 22,5 случая на 100 тыс. детского населения, а синусовая тахикардия занимает первое место среди всех видов расстройств ритма.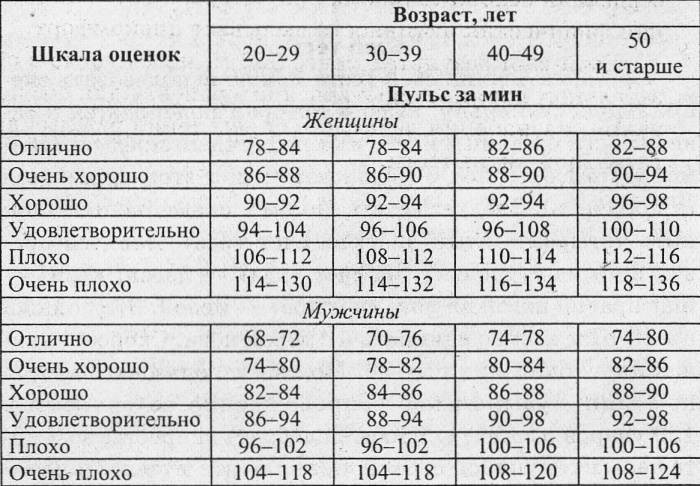
Синусовая тахикардия у ребенка
Причины
В большинстве случаев в детском возрасте наблюдается физиологическая тахикардия. Она развивается у ребенка при сильном стрессе, после обильного приема пищи, при физической нагрузке и пребывании в жарком помещении. Для нее характерно быстрое восстановление ЧСС после ликвидации провоцирующего фактора и отсутствие неблагоприятных изменений кардиоваскулярной системы. Патологические причины синусовых нарушений ритма делятся на 2 группы:
- Экстракардиальные. Основными из этих факторов являются нарушения иннервации сердца при расстройствах работы центральной и вегетативной нервной системы. Реже синусовая тахикардия связана с метаболическими изменениями (гиперкальциемия, гипогликемия, гипоксемия), нейротоксикозом, передозировкой кардиотропных лекарств.
- Кардиальные.
 В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
Этиология синусовой тахикардии зависит от возраста ребенка. У детей 1-го года жизни основной причиной выступают врожденные пороки (аномалия Эбштейна, дефект межпредсердной перегородки) и перинатальные повреждения сердца. У дошкольников и школьников в равной степени выявляются органические и внесердечные факторы. У подростков преобладают экстракардиальные факторы, что связано с половым созреванием и нейрогуморальными изменениями в организме.
Патогенез
Патофизиологической основой заболевания служат нарушения функционирования и автоматизма синоатриального узла (СА). Они возникают при морфологических изменения в электрической системе сердца либо при негативных нейрогуморальных воздействиях.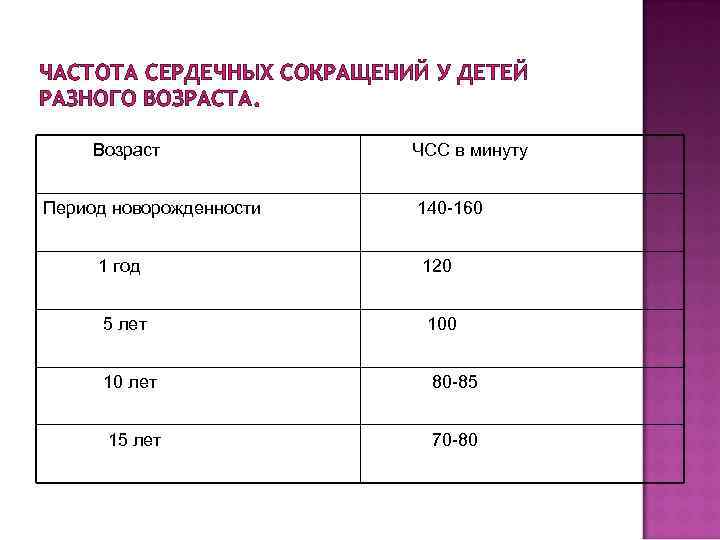 Ученые называют 2 основных механизма формирования синусовой тахикардии: повышенный автоматизм синусового узла и увеличение влияния симпатических нервных волокон.
Ученые называют 2 основных механизма формирования синусовой тахикардии: повышенный автоматизм синусового узла и увеличение влияния симпатических нервных волокон.
Гемодинамические изменения на ранней стадии расстройства носят компенсаторный характер — возрастает минутный объем кровообращения и усиливается кровоток в венечных сосудах. При длительном существовании синусовой тахикардии и повышении ЧСС более чем на 50% от нормы у ребенка наблюдается сокращение диастолы. В результате этого коронарный кровоток снижается, миокард страдает от дефицита кислорода и энергетических молекул.
Классификация
Расстройство относят к наджелудочковой аритмии согласно локализации нарушений ритма. Она может быть врожденной и приобретенной, первичной (идиопатической) и вторичной, возникающей как симптом кардиоваскулярных болезней. Для клинической оценки тяжести синусовой тахикардии у ребенка используют деление на 3 стадии по уровню ЧСС:
- Умеренная (I степень) — частота сердечных сокращений возрастает на 10-20% от нормы, соответствующей возрасту.

- Средняя (II степень) — учащение сердцебиения на 20-40%.
- Выраженная (III степень) — пульс учащается на 40-60% от нормы.
Симптомы
Клинические проявления широко варьируют в зависимости от причины заболевания и возраста ребенка. Синусовая тахикардия у новорожденных и грудничков не имеет патогномоничных симптомов. В момент учащения сердцебиения ребенок становится беспокойным, громко плачет, отказывается от еды. Заметны бледность кожи и повышенная потливость. Изредка отмечаются рвота, задержка мочеиспускания. Когда физиологический ритм восстанавливается, состояние приходит в норму.
Синусовую тахикардию в дошкольном и младшем школьном возрасте также сложно заметить, поскольку у ребенка обычно отсутствуют жалобы либо он не может описать свое состояние. Родители замечают, что дети становятся вялыми, у них резко меняется настроение, пропадает желание играть и учиться. Некоторые школьников беспокоит дискомфорт в груди слева, головокружение и головные боли.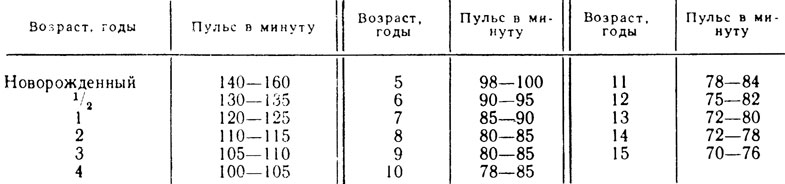
Наиболее яркая клиническая картина синусовой тахикардии встречается у пациентов пубертатного возраста, особенно у девочек, которые отличаются эмоциональной лабильностью. Подростки жалуются на дискомфорт в грудной клетке слева и чувство ускоренного сердцебиения, неприятное ощущение биения в ушах, резко появившуюся головную боль. Наблюдается слабость, учащается дыхание, кожа краснеет или бледнеет и покрывается потом.
Осложнения
При внезапно начавшемся приступе синусовой тахикардии нарушается кровоснабжение головного мозга, что проявляется предобморочными состояниями и потерей сознания. Изменения гемодинамики негативно сказываются на реологических свойствах крови, поэтому у ребенка существует риск тромбообразования и вероятность летального исхода вследствие педиатрического инсульта.
Самое распространенное последствие запущенной синусовой тахикардии — сердечная недостаточность. Миокард теряет способность к эффективным сокращениям, нарушается центральная и периферическая гемодинамика, нарастают одышка, отеки и другие типичные симптомы.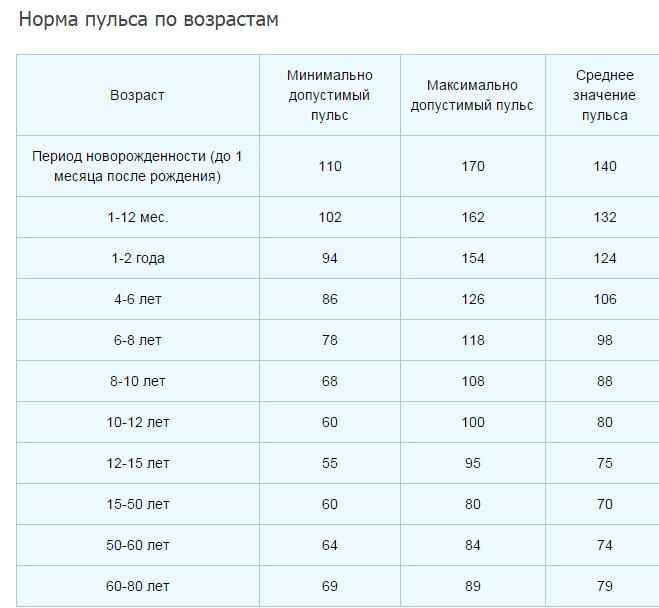 Длительное существование СН чревато отставанием ребенка в физическом и нервно-психическом развитии, а в некоторых случаях происходит инвалидизация.
Длительное существование СН чревато отставанием ребенка в физическом и нервно-психическом развитии, а в некоторых случаях происходит инвалидизация.
Диагностика
Признаки синусовой тахикардии у ребенка неспецифичны, поэтому поставить диагноз без осмотра и специальных методов затруднительно. При физикальном обследовании (перкуссии и аускультации прекардиальной области) обращают внимание на расширение границ органа и шумы, которые сигнализируют об органической кардиоваскулярной патологии. Затем назначаются инструментальные и лабораторные исследования:
- ЭКГ. Основные электрокардиографические симптомы синусовой тахикардии — заостренный и укороченный зубец Р, уменьшение интервалов PQ и QT, снижение амплитуды зубца Т. Реже выявляют отсутствие интервала ТР и смещение сегмента ST ниже изолинии. Чтобы определить приступообразные нарушения ритма, используют суточное мониторирование ЭКГ.
- УЗИ сердца. Эхокардиография рекомендована для оценки сократительной способности миокарда, измерения сердечного выброса.
 По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии.
По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии. - КТ сердца. Высокоинформативный и безопасный метод заменяет традиционную коронарографию, поскольку он показывает не только состояние органа, но и венечных артерий. Врач прибегает к КТ в сложных диагностических случаях, когда другие неизвазивные исследования не дают достоверной информации.
- Лабораторные методы. При биохимическом исследовании крови измеряют уровень глюкозы и электролитов. Для исключения воспалительных процессов применяется гемограмма. При подозрении на семейную форму кардиоваскулярных заболеваний проводится генетическое обследование.
Лечение синусовой тахикардии у детей
Консервативная терапия
Перед назначением лечения важно четко отдифференцировать физиологическую и патологическую форму синусовой тахикардии. В первом случае медикаменты не используются. Если состояние не сопровождается резким ухудшением самочувствия, нет поводов для беспокойства. Чтобы предотвратить повторные приступы, врач рекомендует избегать стрессовых факторов, нормализовать режим дня и питания.
В первом случае медикаменты не используются. Если состояние не сопровождается резким ухудшением самочувствия, нет поводов для беспокойства. Чтобы предотвратить повторные приступы, врач рекомендует избегать стрессовых факторов, нормализовать режим дня и питания.
Купирование выраженной синусовой тахикардии начинают с немедикаментозных вагусных проб — переворот вниз головой на 1-2 минуты, прикладывание холода к лицу, надавливание на корень языка. Действия активизируют парасимпатическую нервную регуляцию и замедляют частоту сердечных сокращений у ребенка. Они наиболее эффективны в первые полчаса после появлений симптомов синусовой тахикардии.
Лечение аритмии состоит из трех направлений. Основное из них — рациональный подбор антиаритмических лекарственных средств, которые в остром периоде вводят парентерально, а затем переходят на пероральный прием медикаментов. Второе направление — прием кардиометаболических препаратов, которые улучшают окислительно-восстановительные и трофические процессы. Третье направление — медикаментозная нормализация вегетативной регуляции.
Третье направление — медикаментозная нормализация вегетативной регуляции.
Антиаритмическая терапия продолжается от 3 месяцев до полугода и отменяется постепенно при условии нормализации ритма и отсутствия у ребенка клинических признаков. Противорецидивное лечение у детей грудного возраста проводится сроком до года и включает нейрометаболические препараты (производные пиридоксина, синтетические аналоги и производные ГАМК). Детский кардиолог обеспечивает динамическое наблюдение за пациентом минимум 3 года.
Хирургическое лечение
Интервенционная терапия синусовых тахикардий показана при неэффективности консервативных методов и наличии выраженных клинических симптомов. Операции проводятся детям старше 1 года. У младенцев интервенционные методы используются только при развитии аритмогенной дисфункции миокарда. Если синусовая тахикардия обусловлена врожденным сердечным пороком, рекомендована его плановая кардиохирургическая коррекция.
Прогноз и профилактика
Наилучшие результаты лечения достигаются при синусовых тахикардиях, которые возникли на первом году жизни ребенка и не вызваны сердечными пороками. У 38,8% симптомы полностью исчезают до 6 месяцев, у 55,3% длятся до 8-10 месяцев и только у 5,9% больных нарушенный ритм сохраняется и на втором году. У детей дошкольного и школьного возраста прогноз определяется тяжестью основной патологии. Профилактика включает устранение кардиальных и экстракардиальных факторов риска.
У 38,8% симптомы полностью исчезают до 6 месяцев, у 55,3% длятся до 8-10 месяцев и только у 5,9% больных нарушенный ритм сохраняется и на втором году. У детей дошкольного и школьного возраста прогноз определяется тяжестью основной патологии. Профилактика включает устранение кардиальных и экстракардиальных факторов риска.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении синусовой тахикардии у ребенка.
Источники
- Нарушения сердечного ритма у детей и подростков/ М.Л. Столина, М.Г. Шегеда, Э.Ю. Катенкова// ТМЖ. – 2019.
- Тахикардии у детей первого года жизни/ М.А. Школьникова, Л.А. Кравцова, В.В. Березницкая// Детская кардиология и ревматология. – 2012.
- Эпидемиология, особенности клинического течения и общие принципы медикаментозной терапии тахиаритмий у детей раннего возраста/ М.А. Школьникова, Л.А. Кравцова, М.С. Харлан// Анналы аритмологии. – 2011.
- Тахикардия как одна из актуальных проблем детской кардиологии/ Н.
 В. Нагорная, А.А. Мустафина// Здоровье ребенка. – 2007.
В. Нагорная, А.А. Мустафина// Здоровье ребенка. – 2007. - Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Детская аритмия (аномальный сердечный ритм)
Детский кардиолог Сешадри Баладжи является всемирно признанным специалистом по сердечному ритму у детей. Доктор Баладжи прошел продвинутую подготовку в условиях, когда сердце бьется слишком быстро, слишком медленно или с нерегулярным ритмом.Детская больница OHSU Doernbecher предлагает расширенное тестирование и ряд вариантов лечения для детей с аритмией. Мы предлагаем:
- Команда специалистов по детскому сердцу доступна круглосуточно и без выходных.

- Самая передовая технология диагностики и лечения аритмий, такая как 3D электроанатомическое картирование.
- Полная медицинская, катетерная или хирургическая помощь при аритмиях с учетом потребностей вашего ребенка.
Что такое аритмия
Что такое аритмия?
Аритмия — это любое изменение нормальной частоты или ритма сердечных сокращений. Сердцебиение может быть слишком быстрым или слишком медленным, или сердце может пропускать удары или иметь дополнительные удары. Большинство аритмий безвредны и не вызывают никаких симптомов.
Иногда аномальное сердцебиение влияет на способность сердца эффективно перекачивать кровь. При лечении аритмия редко опасна для жизни. Это часто излечимо или управляемо.
Что вызывает аритмию?
Аритмии вызываются проблемами с электрическими сигналами, которые контролируют сердцебиение. Эти сигналы являются частью проводящей системы сердца.
Думайте об этом как о электрической проводке в вашем доме: синоатриальный узел, или синусовый узел, является естественным водителем ритма сердца. Он посылает электрические сигналы по пути («проводке») через сердце, чтобы точно сказать каждой части, когда нужно сжимать, например, включить свет. Процесс повторяется много раз в минуту. Каждый раз производит одно сердцебиение.
Он посылает электрические сигналы по пути («проводке») через сердце, чтобы точно сказать каждой части, когда нужно сжимать, например, включить свет. Процесс повторяется много раз в минуту. Каждый раз производит одно сердцебиение.
Хотя аритмии чаще встречаются у взрослых, они могут поражать детей всех возрастов, в том числе младенцев в утробе матери. Большинство проблем с сердечным ритмом возникают у детей с нормальным сердцем. Реже они являются результатом порока сердца, присутствующего при рождении (врожденный порок сердца).
Симптомы аритмии
Симптомы различаются в зависимости от типа аритмии. Многие дети не проявляют никаких симптомов и не знают, что у них нарушен сердечный ритм.
Общие симптомы включают:
- Усталость
- Одышка
- Учащенное сердцебиение
- Ощущение слабости, слабости, легкомысленности или головокружения
- Легко устает
- Боль в груди
- Потливость
- Бледная или пепельная кожа
- Обморок
Диагностика аритмии
Кардиолог будет использовать стетоскоп для прослушивания сердца вашего ребенка. Врач также спросит о симптомах и изучит истории болезни вашего ребенка и семьи. Тесты могут определить тип аритмии.
Узнайте больше на нашей странице:
- Диагностические тесты
- Программа электрофизиологии и сердечного ритма стр.
Лечение аритмий
Не все аритмии нуждаются в лечении, и многие из них можно вылечить или хорошо контролировать. Варианты включают:
- Лекарство для снижения частоты сердечных сокращений или регулирования проводимости сердцем электрических токов.

- Кардиостимулятор или имплантируемый дефибриллятор , небольшие устройства, помещаемые под кожу, которые стимулируют сердце поддерживать регулярный ритм.
- Абляция , при которой мы проводим тонкую трубку (катетер) к сердцу через кровеносный сосуд. Через катетер мы «засекаем» область, нарушающую сердечный ритм.
- Кардиоверсия , в котором сердце подвергается шоку, чтобы восстановить его от аномально быстрого ритма до нормального ритма и частоты.
Дополнительная информация:
- Программа электрофизиологии и сердечного ритма
- Детская катетеризация сердца
- Детская кардиохирургия
Типы аритмий
Чтобы лучше понять следующие состояния, полезно просмотреть раздел «Как работает сердце» на странице «Понимание детских сердечных заболеваний».
Аритмии классифицируются в зависимости от того, в какой части сердца они начинаются – в верхних камерах (предсердия) или нижних камерах (желудочках).
Аритмии также описываются их частотой и ритмом:
- Тахикардия означает, что сердце бьется быстрее, чем обычно.
- Брадикардия означает, что сердцебиение медленнее, чем обычно.
- Фибрилляция означает хаотично быстрый сердечный ритм.
- Блокада сердца означает, что связь между верхней и нижней камерами прервана.
Учащенные сердечные ритмы (тахикардия)
Не все виды тахикардии нуждаются в лечении. Большую часть времени учащенное сердцебиение является нормальной реакцией на стресс от физических упражнений, интенсивных эмоций или лихорадки. Основное состояние, такое как анемия или заболевание щитовидной железы, также может вызывать тахикардию.
Виды тахикардии
Мерцательная аритмия: Верхние палаты бьются быстро, но организованно. Это предотвращает хорошее движение крови в нижние камеры. Это редко встречается у детей и обычно лечится медикаментозно.
Это предотвращает хорошее движение крови в нижние камеры. Это редко встречается у детей и обычно лечится медикаментозно.
Трепетание предсердий: Верхние камеры сердца сокращаются быстро и хаотично, что затрудняет эффективное перекачивание крови сердцем.
Синусовая тахикардия: Это нормальное увеличение частоты сердечных сокращений при физической нагрузке, лихорадке или беспокойстве.
Наджелудочковая тахикардия: Это нарушение электрической активности верхних камер сердца часто начинается в подростковом возрасте. Это наиболее частая причина аномально быстрого сердцебиения. Синдром Вольфа-Паркинсона-Уайта является основной причиной наджелудочковой тахикардии у детей.
Фибрилляция желудочков: Это наиболее серьезный тип аритмии, требующий неотложной помощи. Неправильные электрические сигналы заставляют желудочки дрожать (хаотически быстро сокращаться) вместо того, чтобы нормально сокращаться, что делает сердце неспособным перекачивать кровь.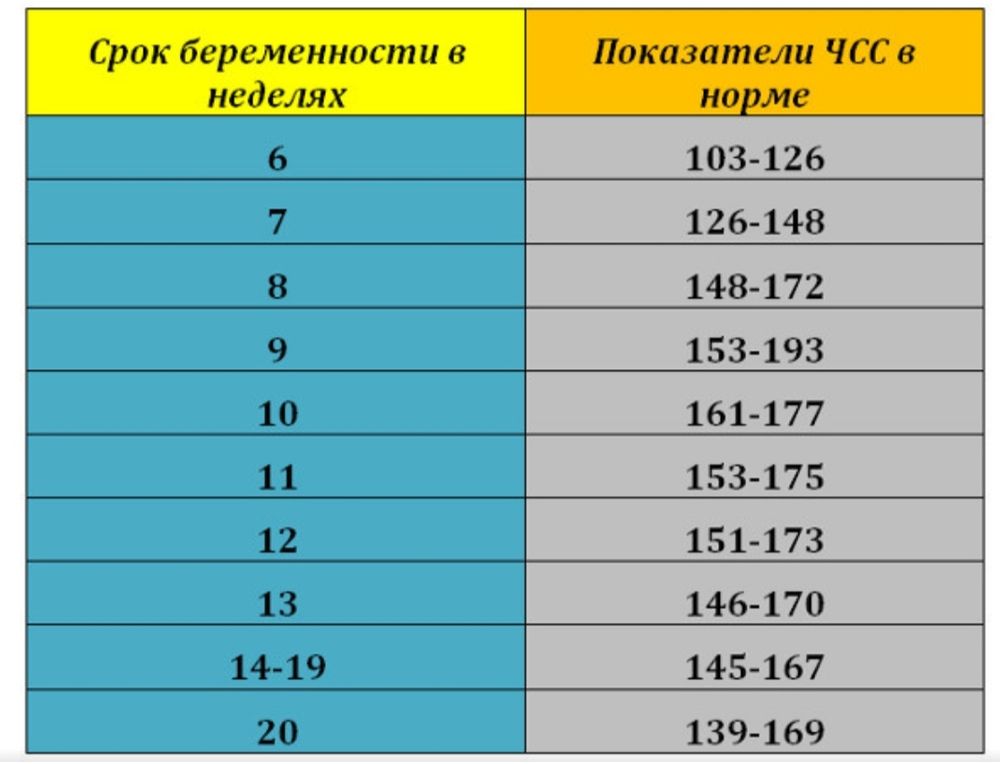
Желудочковая тахикардия: Электрические сигналы в желудочках активируются намного чаще, чем обычно. Это уменьшает количество крови, которую перекачивает сердце.
Замедленный сердечный ритм (брадикардия)
Брадикардия, редко встречающаяся у детей, может не вызывать беспокойства. Например, у спортсмена-подростка может развиться более эффективное сердце и более низкая, чем обычно, частота сердечных сокращений в состоянии покоя.
В редких случаях более медленное, чем обычно, сердцебиение может мешать сердцу перекачивать достаточное количество крови по телу. Это может вызвать такие симптомы, как усталость или обмороки. Когда это происходит, брадикардию чаще всего лечат с помощью кардиостимулятора, чтобы восстановить регулярный сердечный ритм.
Виды брадикардии
Полная блокада сердца: Это состояние возникает, когда электрические сигналы, вызывающие сердцебиение, частично или полностью блокируются между верхней и нижней камерами. Это часто наблюдается у новорожденных и может быть результатом операции на сердце. Лечится кардиостимулятором.
Это часто наблюдается у новорожденных и может быть результатом операции на сердце. Лечится кардиостимулятором.
Синдром слабости синусового узла: Это состояние возникает, когда синоатриальный узел пропускает электрические сигналы. Это может привести к слишком медленному или слишком быстрому сердечному ритму. Если частота сердечных сокращений критически низкая, ее лечат с помощью кардиостимулятора.
Синусовая брадикардия: Это нормальное замедление сердечного ритма, например, во время сна или у спортсмена в состоянии покоя.
Преждевременные сокращения (дополнительные сокращения)
Преждевременные сокращения или сокращения происходят, когда камера сердца сжимается раньше, чем это должно быть. Это может вызвать чувство трепетания или «пропуска удара». В большинстве случаев преждевременные экстрасистолы безвредны и не требуют лечения. В редких случаях они являются признаком проблем с сердцем.
Типы экстрасистол
Преждевременные сокращения желудочков: Это происходит, когда электрическая система сердца заставляет желудочек сжиматься (сокращаться) раньше, чем он должен. Это распространенное состояние обычно не требует лечения и требует только наблюдения.
Это распространенное состояние обычно не требует лечения и требует только наблюдения.
Преждевременные сокращения предсердий: Это похоже на преждевременные сокращения желудочков, но они происходят, когда предсердие сжимается раньше, чем должно. Обычно они не нуждаются в лечении.
Риск внезапной сердечной смерти
Наследственное заболевание может вызвать нарушение сердечного ритма, что может привести к внезапной смерти. Риск внезапной сердечной смерти может быть связан с такими состояниями, как синдром удлиненного интервала QT, синдром Вольфа-Паркинсона-Уайта и другими генетическими синдромами, связанными с сердцем.
Риск внезапной сердечной смерти можно выявить с помощью тестов и генетического скрининга. Существуют шаги и методы лечения для снижения риска. Если ваш ребенок находится в группе риска, вся ваша семья будет обследована. (Смотрите видео «Дети и внезапная сердечная смерть: каковы симптомы?» на этой странице, чтобы узнать о тревожных признаках. )
)
Для семей
Звоните 503-346-0640 по телефону:
- Запишитесь на прием.
- Получить второе мнение.
- Задавайте вопросы.
Найдите ресурсы и поддержку.
Адреса
Парковка бесплатна для пациентов и их посетителей.
Детская больница Дёрнбехер
700 S.W. Campus Drive
Portland, OR 97239
Карта и направления
Найдите другие места в Орегоне и на юго-западе Вашингтона.
Направьте пациента
Знайте предупреждающие знаки
Доктор Сешадри Баладжи объясняет предупреждающие признаки риска внезапной сердечной смерти.
ЧСС у детей при суправентрикулярной тахикардии
Крис Л. Джонсруд, доктор медицины
Важно понимать, что иногда записанная частота сердечных сокращений может подтвердить наличие у ребенка или подростка суправентрикулярной тахикардии (СВТ), но не всегда.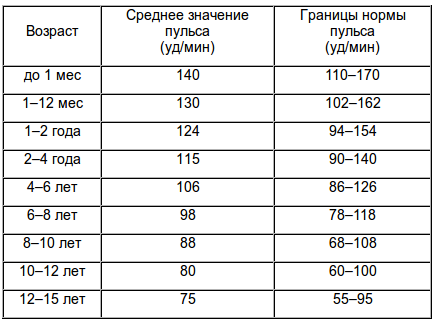
СВТ является частой причиной аномально быстрого сердцебиения у детей и подростков, но диапазон частоты сердечных сокращений при СВТ довольно широк. Кроме того, существует широкий диапазон частоты сердечных сокращений у здоровых детей, в зависимости от таких факторов, как возраст и уровень активности. Как оказалось, существует существенное совпадение частоты сердечных сокращений при СВТ и того, что на самом деле является нормальным для любого конкретного ребенка в любой момент времени.
Например, на верхнем пределе нормальной частоты сердечных сокращений частота сердечных сокращений от 200 до 220 ударов в минуту часто регистрируется у здорового ребенка, который бегает или много играет, и до 230 ударов в минуту у очень злого или лихорадящего ребенка. ребенок. В нижней части частота сердечных сокращений может быть такой же низкой, как от 30 до 50 ударов в минуту у отдыхающего или спящего подростка и обычно от 70 до 110 у отдыхающих маленьких детей и младенцев.
Диапазон частоты сердечных сокращений при СВТ зависит от ряда факторов, в том числе от возраста ребенка, типа уровня активности СВТ, лекарств и прочего. Частота сердечных сокращений при СВТ у детей колеблется от 140 до 350 ударов в минуту.
Частота сердечных сокращений при СВТ у детей колеблется от 140 до 350 ударов в минуту.
У любого ребенка с СВТ частота сердечных сокращений может быть достаточно постоянной во время эпизодов; то есть СВТ 12-летней Мелиссы, возникающей, когда она играет в баскетбол, обычно может составлять от 180 до 220 ударов в минуту, тогда как СВТ 6-месячного Джакуана обычно составляет от 240 до 260 ударов в минуту, даже когда он отдыхает.
Итак, каким образом частота сердечных сокращений сама по себе помогает разобраться в том, что происходит у ребенка или подростка?
Суть в том, что частота сердечных сокращений во время СВТ выше, чем если бы у пациента не было СВТ. Таким образом, если Мелисса сидела в состоянии покоя и начала чувствовать сердцебиение, а ее частота сердечных сокращений, которая обычно составляла бы от 60 до 80 ударов в минуту, вместо этого превышала 150-180 ударов в минуту, она вполне могла быть в СВТ.
Если бы маленький Жакуан спал, возможно, дышал немного странно, а его пульс был слишком частым, чтобы его можно было сосчитать, когда вы ожидаете, что он будет близок к 110-130 ударам в минуту (которые легко поддаются подсчету), он вполне мог бы находиться в СВТ.


 В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
 По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии.
По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии. В. Нагорная, А.А. Мустафина// Здоровье ребенка. – 2007.
В. Нагорная, А.А. Мустафина// Здоровье ребенка. – 2007.
