Коклюш
Патогенез болезни заключается в нарушении дыхательной функции, а в процессе развития болезни происходит поражение слизистой оболочки дыхательных путей. Болезнь является довольно сложной и, до изобретения вакцины и лечения, была значительной причиной в структуре детской смертности.
На сегодня болезнь также является довольно опасной. Ежегодно около 300 000 людей умирает от этой патологии. Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Особенности симптомов зависят от периода болезни. Они бывают следующие:
Инкубационный период длится с момента поступления возбудителя в организм до появления первых симптомов. Как правило, это от 3 до 20 суток. За это время дыхательные пути поражаются возбудителем настолько, что организм перестаёт компенсировать состояние и начинается клиническая картина болезни.
Катаральный период соответствует степени поражения организма патогенным агентом, а значит развивается постепенно. Пациент даже не может сразу определить начало болезни, настолько размытыми являются первые симптомы. Первый знак — сухой кашель или даже небольшое откашливание. Может быть насморк, при котором из носовых ходов выделяется слизь в незначительном количестве. Пациенты младшего возраста более тяжело переносят этот период, так как их анатомическое строение дыхательных путей способствует более быстрому развитию болезни. В целом, начало болезни напоминает ОРВИ, что часто сбивает с толку как пациентов, так и специалистов. Кашель постепенно становится все сильнее, к нему присоединяется раздражительность и беспокойное состояние пациента.
Далее развивается период спазматического кашля, что, обычно, совпадает с 2 неделей катарального периода. Длительность этого отрезка болезни — несколько недель, 3-4. В это время наблюдаются наиболее яркие проявления болезни, а именно спазматический кашель, который возникает приступами. Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью. Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью. Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Если болезнь доходит до тяжёлой степени, могут появляться рвота, судороги, тахикардия, дыхательная недостаточность. Внешне такой приступ сопровождается отёчностью тканей лица, цианозом, набуханием сосудов шеи. Может наблюдаться покраснение глаз, в повышенном количестве отходит слюна и слёзная жидкость. Между приступами кашля ребёнок находится в нормальном состоянии, играет, кушает с аппетитом, не испытывает какого-либо дискомфорта.
Стадия разрешения болезни постепенно сменяет предыдущий этап. Кашель возникает все реже, становится менее специфичным, исчезают приступы и репризы. Пациент становится слабым, астеничным, ощущает раздражительность и усталость. Это состояние истощённости может удерживаться некоторое время после болезни.
Период восстановления или реконвалесценции занимает около полугода. Пациент устаёт при физических нагрузках, детям трудно даются уроки, наблюдается капризность и эмоциональная лабильность. В этот период несколько снижена иммунная функция организма и пациент становится более склонный к ОРВИ, во время которых опять возникает типичный кашель для коклюша.
Такие периоды характерны для типичной клинической картины коклюша. Но есть и атипичные формы заболевания.
Когда необходима диагностика коклюша?
Показаниями к диагностике коклюша являются клинические проявления болезни, которые необходимо подтвердить или опровергнуть. Так как патология имеет инфекционный характер, постановка диагноза на основе клинических данных невозможны — необходимы результаты лабораторного исследования. Если у пациента есть характерные приступы кашля — анализ обязателен.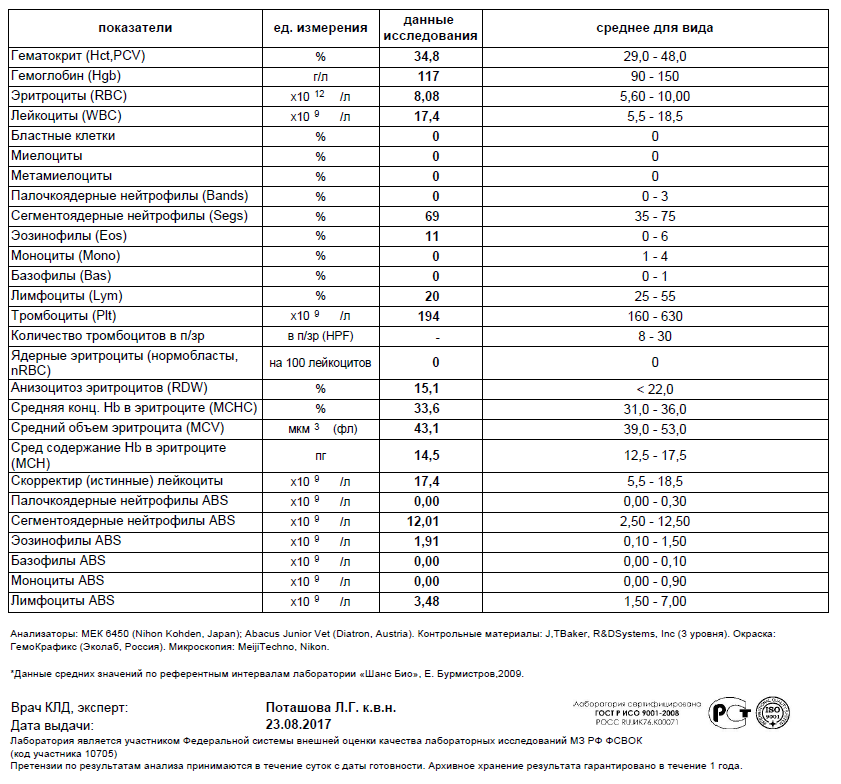
Существуют также эпидемические показания к диагностике. Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения. Кроме того, диагностика требуется для дифференциального диагноза при таких состояниях, как муковисцидоз, инородное тело дыхательных путей, астма, острые бронхиты, лимфогранулематоз, корь, пневмония, ОРЗ.
Современные методы диагностики патологии
Бактериологический метод
Исследование проводится на 5-7 день болезни, именно в это время оно обладает наибольшей информативностью. Также следует учесть то, что лучше всего проводить забор материала до начала приёма антибактериальной терапии, иначе результат может быть ложноотрицательным. Перед сдачей анализа нельзя принимать пищу, полоскать рот, пить, чистить зубы. Забор материала проходит с задней стенки глотки с помощью специального тампона.
Серологический метод
Данная методика применяется на более поздних сроках болезни, через несколько недель после появления характерных симптомов. К этому времени бактериологический метод теряет свою эффективность, так как возбудитель практически исчезает из дыхательных путей, а вот антитела к нему циркулируют по организму. Определяются титры антител к патогену и их тип. Различают три класса иммуноглобулинов, М, А и G. Антитела класса М появляются на 2 неделе заболевания, иммуноглобулины А говорят о том, что болезнь развивается больше 2-3 недель, а иммуноглобулины G можно обнаружить после 4 недель болезни.
Иммуноферментный метод
Это основной метод из серологической диагностики. Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
ПЦР
Метод полимеразно-цепной реакции — наиболее современный и качественный способ подтверждения или исключения диагноза. Для реакции необходимо сдать кровь. В лабораторных условиях проводится её исследование на предмет фрагментов аминокислот генетического материала возбудителя. Далее подтверждается или исключается принадлежность полученной структуры именно к тому типу возбудителя, который вызывает коклюш.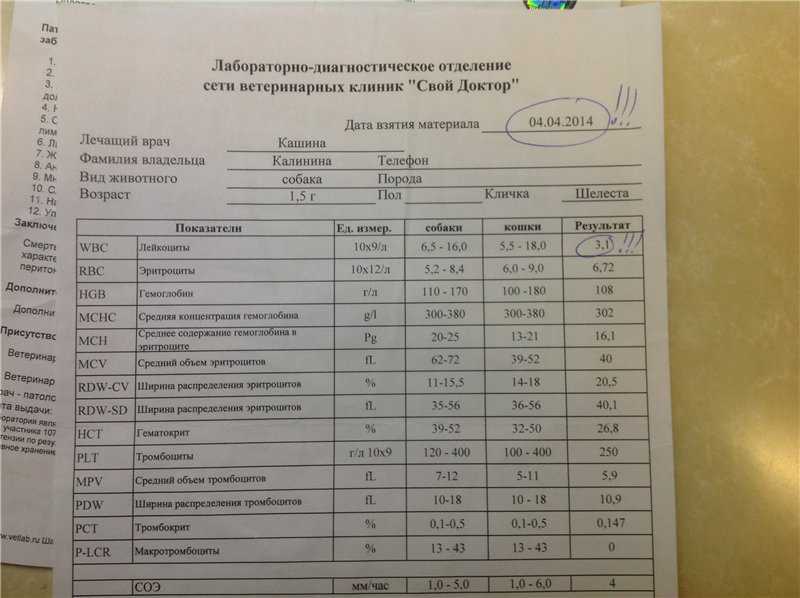
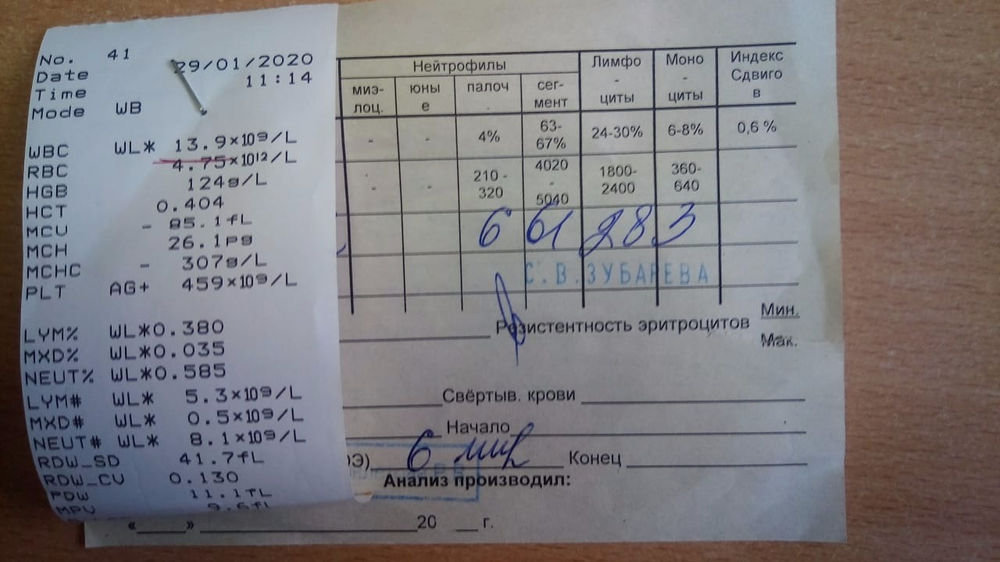
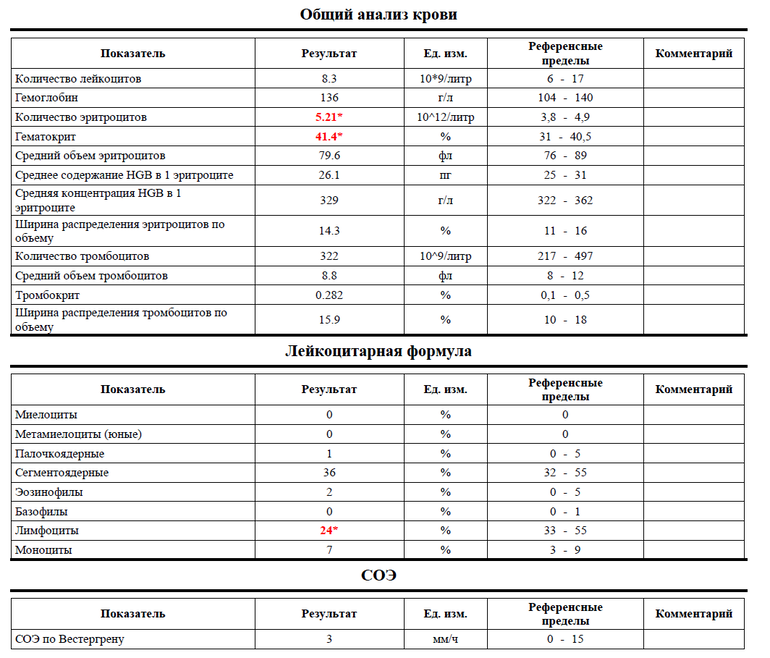
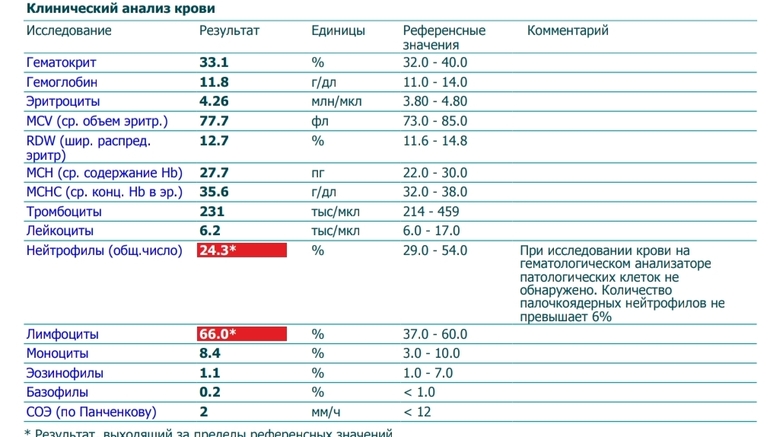
Гематологический анализ
Имеется в виду обычный анализ крови, который не обладает специфическими результатами. На его основе можно только уверенно сказать про наличие воспалительного процесса бактериального генеза, так как наблюдается лейкоцитоз с типичным сдвигом лейкоцитарной формулы. Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Схема диагностического исследования
Схема диагностики отличается по возрасту пациента, а также по наличию прививки от болезни.
Схема диагностики для тех, кто не прививался:
- в первые две недели болезни эффективно проведение бактериологического обследования или ПЦР;
- на 3-4 неделе болезни применяют ПЦР или серологическое исследование;
-
более 4 недель болезни — показание для серологического обследования.

На фоне приёма антибиотиков применяется ПЦР.
Для привитых лиц применяется такая схема обследования:
- на 1-2 неделе болезни — метод ПЦР, бактериологический анализ;
- на 3-4 неделе используют ПЦР;
- срок болезни более 4 недель требует серологической диагностики.
Расшифровка результатов
Результаты бактериологического метода однозначны: наличие микроорганизмов в материале говорит о том, что именно они являются причиной патологии.
Гематологический метод является неспецифичным, диагностическое значение имеет повышение лейкоцитов более чем 9·109/л.
Результаты ПЦР являются положительными, если в организме есть фрагменты генетического материала бактерии.
Результаты серологической диагностики расшифровываются следующим образом:
-
менее 10,0 — отрицательный результат, отсутствие антител.
 Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад; - от 10,0 до 50,0 — слабоположительная реакция, недостоверный результат, который требует повторной диагностики;
- более 50,0 — реакция положительная, антитела обнаружены. Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Основные аспекты профилактики и лечения болезни
Профилактика коклюша заключается в плановой вакцинации. Применяется вакцина АКДС, которая содержит компоненты против коклюша, дифтерии и столбняка и применяется в возрасте 3, 4, 5, 6 месяцев, а после этого в 1,5 и 6 лет. Существует также экстренная профилактика, которая заключается в введении специфического иммуноглобулина после контакта непривитого ребёнка или ребёнка до года с носителем бактерии.
Вакцина обладает высокой эффективностью, однако она не исключает возможного заболевания.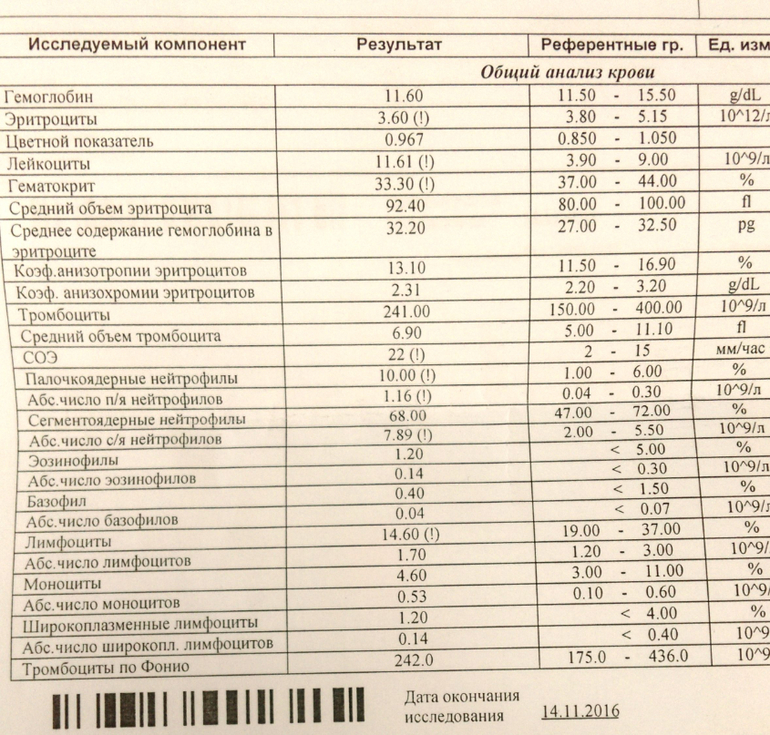 Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Лечение проводится в амбулаторных условиях для пациентов с лёгким течение болезни, а госпитализируют тех, кто тяжело переносит болезнь, детей маленького возраста. Применяется антибактериальная терапия, глюкокортикоиды, антигистаминные средства, витамины, препараты, которые влияют на дыхательную функцию. В тяжёлых случаях требуется дополнительное введение кислорода, ноотропов, психостимулирующих препаратов.
Причины пройти диагностику в СЗЦДМ
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Анализ крови на коклюш. Общий анализ крови при коклюше у детей
Версия для печати
Биоматериал
Для данного исследования лаборатория принимает следующий биоматериал:
- Кровь (сыворотка)
Подготовка к исследованию
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Можно пить воду без газа.
Метод исследования
- ИФА
Возбудитель коклюша – Bordetella pertussis – грамотрицательная коккобацилла, относится к роду Bordetella.
Анализ на коклюш
Согласно Санитарно-эпидемиологическим правилам СП 3.1.2.3162-14 «Профилактика коклюша» (2014) для лабораторной диагностики коклюша применяют бактериологический, серологический (ИФА) и молекулярно-генетический методы исследования. Выбор метода определяется сроком заболевания.
Так как эффективность применения прямых методов ограничено сроками от начала заболевания (бактериологический метод – 2-3 недели, ПЦР – 3 недели), то после 3-й недели необходимо сдать анализ на коклюш для определения антител – иммуноглобулинов классов M, A и G.
При необходимости и по решению лечащего врача через 10-14 дней проводятся повторные анализы крови на коклюш (определение антител методом ИФА).
При наличии типичных клинических проявлений анализы крови на коклюш методом ИФА позволяют подтвердить диагноз, а при стертых и атипичных формах инфекции этот метод может оказаться решающим при выявлении заболевания.
Анализ на коклюш у детей: у детей до 6 лет, вакцинированных против коклюша, можно использовать только анализы крови на коклюш, взятые в динамике (парные сыворотки).
Антитела IgG могут длительное время определяться после перенесенной инфекции или вакцинации.
Показания к исследованию:
- Лабораторное подтверждение коклюша
- Обследование детей с длительным кашлем (более 5-7 дней)
- Эпидемиологические исследования
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
Anti-B. pertussis IgG (количественное определение антител класса IgG к возбудителю коклюша Bordetella
pertussis) pertussis IgG (количественное определение антител класса IgG к возбудителю коклюша Bordetella
pertussis)
|
<10 — не обнаружено | СвЕд/мл (усл. связавшихся ед.) |
|
Комментарий к Bordetella pertussis IgG Интерпретация результатов: 10 — 50 СвЕд/мл — обнаруженный уровень антител свидетельствует о перенесенной инфекции или реакции на иммунизацию, рекоменд.повторное исследование через 2 — 4 недели; ≥50 СвЕд/мл — обнаружен высокий уровень антител |
||
Интерпретация проводится в комплексе с результатами определения антител других классов (IgM, IgA)
| Bordetella pertussis | |||
|---|---|---|---|
| IgG | IgM | IgA | Интерпретация результата |
| Отрицательный | Отрицательный | Отрицательный | Нет данных о присутствии инфекции Bordetella pertussis |
| Отрицательный или положительный | Отрицательный | Отрицательный или положительный | Указывает на текущую инфекцию |
| Отрицательный или положительный | Отрицательный | Положительный | Указывает на недавнюю инфекцию |
| Положительный | Отрицательный | Отрицательный | Указывает на недавнюю или прошедшую инфекцию или прошедшую иммунизацию |
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
- Код:
-
043301
можно сдать на дому
- Стоимость:
-
При единовременном заказе нескольких услуг, услуга по сбору биоматериала оплачивается только один раз.

891 р.
- + 190 р. Взятие крови
в составе комплекса дешевле
- Срок выполнения:
-
Указанный срок не включает день взятия биоматериала.

1-2 к.д.
В составе комплекса дешевле
Эффективность вакцинации (дети 1-14 лет)
- Код:
- 300117
- Срок:
- 2-4 к.д.
Цена: 5 149 р.
С этим анализом заказывают
Общий анализ крови + СОЭ с лейкоцитарной формулой (с микроскопией мазка крови при наличии патологических сдвигов), венозная кровь
- результаты за 3-6 часов (CITO)
- Код:
- 110006
- Срок:
- 1 к.
 д.
д.
Цена: 743 р.
C-реактивный белок (C-Reactive Protein) — высокочувствительный метод — СРБ
- результаты за 3-6 часов (CITO)
- Код:
- 090059
- Срок:
- 1 к.д.
Цена: 550 р.
Иммуноглобулин Е
- Код:
- 130003
- Срок:
- 1-2 к.д.
Цена:
633 р.
Возбудитель коклюша (Bordetella pertussis), качественное определение антител класса IgM
- Код:
- 043302
- Срок:
- 1-2 к.д.
Цена: 891 р.
Возбудитель коклюша (Bordetella pertussis), качественное определение антител класса IgA
- Код:
- 043303
- Срок:
- 1-2 к.д.
Цена: 891 р.
Показать еще
О возможных противопоказаниях необходимо проконсультироваться со специалистом
Коклюш (коклюш) (для родителей)
Коклюш (коклюш) — это инфекция дыхательной системы, вызываемая бактерией Bordetella pertussis (или B. pertussis ). Это в основном поражает детей младше 6 месяцев, которые еще не защищены прививками, и детей в возрасте от 11 до 18 лет, чей иммунитет начал ослабевать.
pertussis ). Это в основном поражает детей младше 6 месяцев, которые еще не защищены прививками, и детей в возрасте от 11 до 18 лет, чей иммунитет начал ослабевать.
Коклюш вызывает сильные приступы кашля, которые иногда могут заканчиваться коклюшем, когда ребенок делает вдох.
Признаки и симптомы
Первые симптомы коклюша аналогичны симптомам обычной простуды:
- насморк
- чихание
- легкий кашель
- субфебрильная лихорадка
Примерно через 1–2 недели сухой раздражающий кашель переходит в приступы кашля. Во время приступа кашля, который может длиться более минуты, ребенок может покраснеть или покраснеть. В конце заклинания ребенок может издавать характерный коклюшный звук при вдохе или рвоту. В перерывах между припадками ребенок обычно чувствует себя хорошо.
Хотя у многих младенцев и детей младшего возраста с коклюшем развиваются приступы кашля и сопутствующий коклюш, но не у всех. А иногда младенцы не кашляют и не кричат, как дети постарше. Младенцы могут выглядеть так, как будто они задыхаются с покрасневшим лицом, и могут фактически перестать дышать (это называется апноэ) на несколько секунд во время очень плохих периодов.
Младенцы могут выглядеть так, как будто они задыхаются с покрасневшим лицом, и могут фактически перестать дышать (это называется апноэ) на несколько секунд во время очень плохих периодов.
Взрослые и подростки могут иметь более легкие или другие симптомы, такие как длительный кашель (а не приступы кашля) или кашель без коклюша.
P
Контагиозность
Коклюш очень заразен. Бактерии распространяются от человека к человеку через крошечные капли жидкости из носа или рта инфицированного человека. Они могут попасть в воздух, когда человек чихает, кашляет или смеется. Затем другие могут заразиться, вдыхая капли или получая капли на руки, а затем прикасаясь ко рту или носу.
Инфицированные люди наиболее заразны на самых ранних стадиях болезни в течение примерно 2 недель после начала кашля. Антибиотики сокращают период контагиозности до 5 дней после начала лечения антибиотиками.
Профилактика
Коклюш можно предотвратить с помощью вакцины против коклюша, которая является частью иммунизации DTaP (против дифтерии, столбняка, бесклеточного коклюша).
Прививки DTaP обычно вводят пятью дозами до достижения ребенком шестилетнего возраста. Для дополнительной защиты на случай ослабления иммунитета эксперты рекомендуют детям в возрасте 11–18 лет сделать повторную прививку новой комбинированной вакцины (называемой Tdap), в идеале в возрасте 11–12 лет.
Вакцина Tdap аналогична вакцине DTaP, но содержит более низкие концентрации дифтерийного и столбнячного анатоксинов. Его также следует давать взрослым, которые не получали его в подростковом или подростковом возрасте. Вакцина также рекомендуется для всех беременных женщин во второй половине каждой беременности, независимо от того, были ли они вакцинированы ранее или когда она была введена в последний раз.
Получение вакцины особенно важно для людей, находящихся в тесном контакте с младенцами, поскольку у младенцев могут развиться тяжелые и потенциально опасные для жизни осложнения от коклюша. Иммунитет взрослого человека к коклюшу со временем ослабевает, поэтому вакцинация и самозащита от инфекции также помогут защитить вашего младенца или ребенка от заражения.
Как и в случае со всеми календарями прививок, существуют важные исключения и особые обстоятельства. Ваш врач будет иметь самую последнюю информацию.
Люди, живущие с больным коклюшем или вступающие с ним в тесный контакт, должны получать антибиотики для предотвращения распространения болезни, даже если они уже были вакцинированы против него. Маленьким детям, которые не получили все пять доз вакцины, может потребоваться бустерная доза, если они контактировали с инфицированным членом семьи.
Инкубационный период
Инкубационный период (время между заражением и появлением симптомов) коклюша обычно составляет от 7 до 10 дней, но может достигать 21 дня.
P
Продолжительность
Коклюш обычно вызывает длительные симптомы — от 1 до 2 недель симптомы простуды, за которыми следует до 3 месяцев сильного кашля.
Последний этап состоит из нескольких недель выздоровления с постепенным исчезновением симптомов. У некоторых детей период восстановления может длиться месяцами.
Лечение
Позвоните врачу, если вы подозреваете, что у вашего ребенка коклюш. Чтобы поставить диагноз, врач соберет историю болезни, проведет тщательный медицинский осмотр и может взять образцы слизи из носа и горла для проверки в лаборатории. Также могут быть сделаны анализы крови и рентген грудной клетки.
Коклюш лечат антибиотиками. Многие эксперты считают, что антибиотики наиболее эффективно сокращают продолжительность инфекции, когда их назначают на первой стадии болезни, 90 069 – до начала приступов кашля. Но даже если антибиотики начинают принимать позже, они все равно важны, поскольку могут остановить распространение коклюшной инфекции среди других. Спросите своего врача, нужны ли профилактические антибиотики или бустеры вакцины для других членов семьи.
Некоторых детей с коклюшем необходимо лечить в больнице. Младенцы и дети младшего возраста с большей вероятностью будут госпитализированы, потому что они подвержены большему риску таких проблем, как пневмония. Коклюш может быть опасен для жизни детей младше 6 месяцев, поэтому им почти всегда требуется стационарное лечение.
Коклюш может быть опасен для жизни детей младше 6 месяцев, поэтому им почти всегда требуется стационарное лечение.
Другие потенциальные осложнения включают затрудненное дыхание, периоды апноэ, потребность в кислороде (особенно во время приступов кашля) и обезвоживание.
В больнице ребенку может потребоваться отсасывание для очистки дыхательных путей. За дыханием будут внимательно следить и при необходимости давать кислород. Внутривенные (IV) жидкости могут потребоваться, если у ребенка проявляются признаки обезвоживания или ему трудно есть. Будут приняты меры для предотвращения распространения инфекции среди других пациентов, персонала больницы и посетителей.
P
Уход на дому
Если ваш ребенок лечится от коклюша дома, соблюдайте график приема антибиотиков точно так, как прописал врач. Назначение лекарства от кашля, вероятно, не поможет, так как даже самые сильные обычно не могут облегчить приступы кашля при коклюше. Кашель на самом деле является способом организма очистить дыхательные пути. (Из-за потенциальных побочных эффектов лекарства от кашля никогда не рекомендуются для детей младше 6 лет.)
(Из-за потенциальных побочных эффектов лекарства от кашля никогда не рекомендуются для детей младше 6 лет.)
Во время выздоровления дайте ребенку отдохнуть в постели и используйте испаритель с прохладным туманом, чтобы успокоить раздраженные легкие и дыхательные пути. (Обязательно следуйте инструкциям по поддержанию его в чистоте и отсутствии плесени.) И держите свой дом подальше от раздражителей, которые могут вызвать приступы кашля, таких как аэрозольные спреи; табачный дым; и дым от приготовления пищи, каминов и дровяных печей.
У детей с коклюшем может быть рвота, они могут мало есть или пить из-за кашля. Поэтому предлагайте более частые приемы пищи меньшими порциями и поощряйте ребенка пить много жидкости. Следите за признаками обезвоживания, включая жажду, раздражительность, беспокойство, вялость, запавшие глаза, сухость во рту и языке, сухость кожи, плач без слез и меньшее количество походов в туалет в туалет (или, у младенцев, меньшее количество мокрых подгузников).
Когда следует звонить врачу
Позвоните врачу, если вы считаете, что у вашего ребенка коклюш или он контактировал с больным коклюшем, даже если ваш ребенок уже получил все запланированные прививки от коклюша.
Это особенно важно, если у вашего ребенка продолжительные приступы кашля и:
- кашель делает кожу или губы вашего ребенка красными, фиолетовыми или синими
- вашего ребенка рвет после кашля
- после кашля слышен коклюш
- у вашего ребенка проблемы с дыханием или у него кратковременные периоды отсутствия дыхания (апноэ)
- ваш ребенок кажется очень вялым
Если у вашего ребенка диагностирован коклюш и он лечится дома, немедленно обратитесь за медицинской помощью, если у него возникнет затрудненное дыхание или появятся признаки обезвоживания.
Коклюш – Better Health Channel
Коклюш – это серьезная заразная респираторная инфекция, вызываемая бактерией Bordetella pertussis . Заболевание начинается как простуда, а затем развивается характерный кашель. Этот кашель может продолжаться до трех месяцев, даже после того, как лечение антибиотиками завершено и человек перестает быть заразным.
Заболевание начинается как простуда, а затем развивается характерный кашель. Этот кашель может продолжаться до трех месяцев, даже после того, как лечение антибиотиками завершено и человек перестает быть заразным.
«Крик» (который не всегда очевиден) возникает из-за глубокого вдоха в конце приступа кашля. Часто бывает рвота после кашля.
Коклюш особенно опасен для детей младше шести месяцев. Они более серьезно страдают от болезни, чем дети старшего возраста или взрослые, и у них больше шансов на развитие осложнений.
Один из каждых 200 детей, заболевших коклюшем в возрасте до шести месяцев, умирает.
Иммунизация — лучший способ снизить риск коклюша.
Симптомы коклюша
Коклюш начинается с симптомов, сходных с симптомами простуды. Они могут быстро прогрессировать, включая:
- сильный кашель – возникает приступами
- характерный коклюшный звук при вдохе
- рвота в конце приступа кашля
- апноэ – ребенок на время перестает дышать и может посинеть.

У человека с этими симптомами также может быть плохой аппетит, усталость и обезвоживание. Между приступами кашля человек может казаться нормальным. В период выздоровления кашель постепенно уменьшается, но может продолжаться до трех месяцев.
Осложнения коклюша
Коклюш наиболее опасен для детей в возрасте до 12 месяцев. У маленьких детей в возрасте до шести месяцев симптомы могут быть тяжелыми или опасными для жизни. Немедленно обратитесь за медицинской помощью, если губы или кожа вашего ребенка посинели (цианоз) или если у него возникли проблемы с дыханием, связанные с кашлем.
Некоторые осложнения коклюша у детей раннего возраста включают:
- кровотечение (кровотечение)
- апноэ (остановка дыхания на периоды времени)
- пневмония
- воспаление головного мозга
- судороги (припадки) и кома
- стойкое поражение головного мозга
- смерть.
Причины коклюша
Бактерия Bordetella pertussis распространяется воздушно-капельным путем из верхних дыхательных путей (когда инфицированный человек кашляет или чихает) и очень заразна. Время от заражения до появления симптомов (инкубационный период) составляет от шести до 20 дней.
Время от заражения до появления симптомов (инкубационный период) составляет от шести до 20 дней.
Человек заразен в течение первых 21 дня после кашля или до тех пор, пока не пройдет 5 дней 10-дневного курса антибиотиков. В странах с высоким уровнем иммунизации риск заражения коклюшем низок.
В штате Виктория большинство сообщений о коклюше в настоящее время приходится на взрослых старше 20 лет. Недавние исследования показали, что члены семьи, бытовые контакты и лица, осуществляющие уход, являются основным источником заражения коклюшем у детей.
Диагностика коклюша
Коклюш требует немедленной диагностики и лечения. Существует ряд тестов на коклюш, но они не всегда надежны, и получение результатов может занять некоторое время. Не следует откладывать лечение, ожидая этих результатов.
Анализы, используемые для диагностики коклюша, могут включать:
- историю болезни, включая статус иммунизации
- медицинский осмотр
- анализы крови
- мазки из носа и горла для лабораторных исследований.

Лечение коклюша
На ранних стадиях симптомы коклюша можно уменьшить, принимая антибиотики. Если лечение проводится в первые 21 день болезни, риск передачи инфекции другим людям может быть снижен.
Члены домохозяйства инфицированного лица подвергаются повышенному риску заражения, и им обычно назначают сильный антибиотик в качестве профилактической меры, даже если они полностью иммунизированы.
Иммунизация против коклюша
В штате Виктория вакцина против коклюша доступна только в виде ряда комбинированных вакцин, которые также обеспечивают защиту от других серьезных и потенциально смертельных заболеваний. Тип комбинированной вакцины, используемой для иммунизации, будет зависеть от возрастной группы человека. Дети должны следовать полному графику вакцинации, чтобы быть полностью защищенными.
В штате Виктория прививка от коклюша бесплатна для:
- детей в возрасте двух (с шести недель), четырех и шести месяцев – при дифтерии, столбняке, коклюше, гепатите В, полиомиелите и гемофилии вакцина против гриппа типа b (Hib) (вакцина «шесть в одном»)
- детей в возрасте 18 месяцев — в виде вакцины против дифтерии, столбняка и коклюша (вакцина три в одном)
- детей в возрасте четырех лет — в виде вакцины против дифтерии, столбняка, коклюша и вакцина против полиомиелита (вакцина «четыре в одном»)
- подростки 7-го класса средней школы (или эквивалентного возраста) – подростки получают бустерную дозу вакцины против дифтерии, столбняка и коклюша (вакцина «три в одном»).
 Доза также может быть введена врачом или на муниципальном сеансе иммунизации
Доза также может быть введена врачом или на муниципальном сеансе иммунизации - беременных женщин с 20 недель беременности – во время каждой беременности, начиная с 20 недель беременности, беременные женщины получают дозу вакцины против дифтерии, столбняка и коклюша (вакцина три в одном)
- партнеров женщин в третьем триместре беременности , если партнер не получал ревакцинацию против коклюша в течение последних десяти лет
- родители или опекуны, если их ребенок младше шести месяцев и они не получали вакцину против коклюша в течение последних десяти лет годы.
Бесплатная подчищающая иммунизация также доступна в Виктории для людей, которые не были полностью вакцинированы, в том числе:
- все люди в возрасте до 19 лет
- беженцы и другие лица, прибывшие по гуманитарным причинам в возрасте 20 лет и старше
- уязвимые граждане .
Если вы не уверены, имеете ли вы право на бесплатную иммунизацию против коклюша, спросите своего врача.
Иммунизация взрослых против коклюша
Вакцина против коклюша для взрослых также содержит защиту от дифтерии и столбняка в виде комбинированной вакцины.
Взрослые, которые должны быть привиты вакциной против коклюша, если они не получали дозу в течение последних 10 лет, включают:
- воспитателей
- медицинских работников
- беременных женщин с 20-й недели беременности, при каждой беременности
- любых взрослых кто хочет снизить вероятность заболевания коклюшем
- члены семьи, бабушки и дедушки и люди, контактировавшие с младенцами в возрасте до шести месяцев, включая других членов домохозяйства
- все взрослые в возрасте 65 лет и старше
- взрослые, нуждающиеся в вакцинации против столбняка в любое время и в возрасте 50 лет при столбняке рекомендуется бустерная вакцинация
- путешественников
- человек с коклюшем в анамнезе – людям, перенесшим коклюш, по-прежнему рекомендуется вакцинация против коклюша в соответствии с графиком.

Бустерная доза вакцины против коклюша рекомендуется для людей, которые не получали ее в течение предыдущих десяти лет. Вакцина занимает около двух недель для выработки иммунитета после прививки.
Следующие лица должны получать бустерную дозу вакцины против коклюша каждые десять лет:
- все взрослые, работающие с младенцами и детьми младше четырех лет
- все медицинские работники.
Иммунизация при беременности и коклюше
Комбинированная вакцина против дифтерии, столбняка и коклюша рекомендуется в период от 20 до 32 недель беременности при каждой беременности и в любое время до родов. Если вакцину вводят в течение двух недель после родов, новорожденный может быть недостаточно защищен.
Узнайте больше о защите вашего ребенка от коклюша.
Если вам нужна дополнительная информация, обратитесь к врачу.
Иммунизация и программа HALO
Прививки, которые вам могут понадобиться, определяются состоянием вашего здоровья, возрастом, образом жизни и родом занятий.

 Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;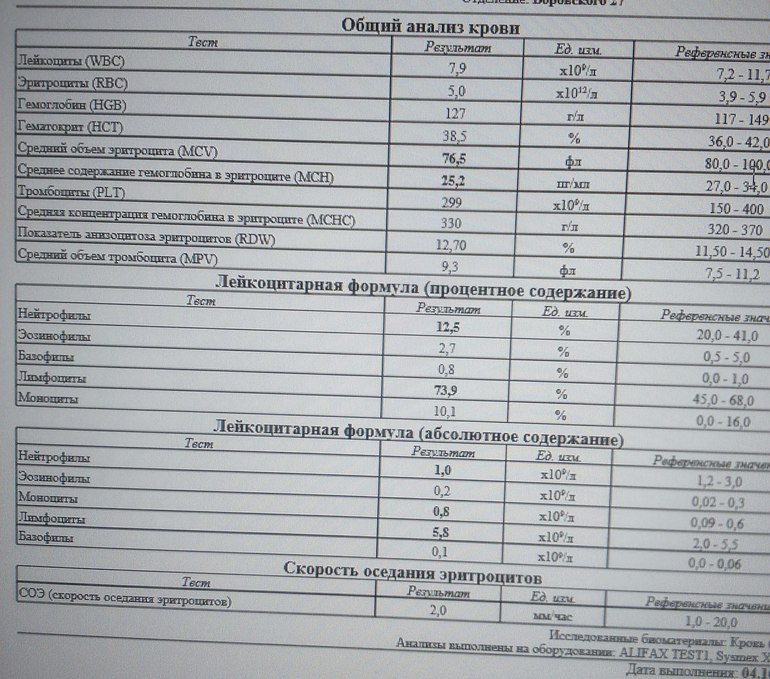
 д.
д.
 Доза также может быть введена врачом или на муниципальном сеансе иммунизации
Доза также может быть введена врачом или на муниципальном сеансе иммунизации